Аллергия на ножках у грудничка: Аллергия у детей — причины, симптомы, виды, методы диагностики и лечения аллергии у ребенка в клинике для детей и подростков «СМ-Клиника»
Сыпь у ребенка на теле, ногах, спине
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!
Записаться по WhatsApp
Цены
Врачи
Первая детская клиника доказательной медицины в Москве
Никаких лишних обследований и лекарств! Назначим только то, что доказало эффективность и поможет вашему ребенку.
Лечение по мировым стандартам
Мы лечим детей так же качественно, как в лучших медицинских центрах мира.
В Фэнтези лучшая команда докторов!
Педиатры и узкие специалисты Фэнтези — доктора с большим опытом, члены профессиональных обществ. Врачи постоянно повышают квалификацию, проходят стажировки за рубежом.
Предельная безопасность лечения
Мы сделали детскую медицину безопасной! Весь наш персонал работает по самым строгим международным стандартам JCI
У нас весело, как в гостях у лучших друзей
Игровая комната, веселый аниматор, подарки после приема. Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.
Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.
Вы можете записаться на прием, позвонив по телефону
или заполнив форму на сайте
Другие услуги раздела «Педиатрия»
Консультация педиатра
Программа управления здоровьем ребенка
Частые обращения
Острый бронхиолит у детей: диагностика и лечение
ОРВИ
Ангина стрептококковый тонзиллит
Часто болеющий ребенок
Кишечные инфекции
Пневмония (воспаление легких) у детей
Колики
Проблемы вскармливания
Длительный кашель у ребенка: диагностика и лечение
Острый бронхит у детей: диагностика и лечение
Пневмония (воспаление легких) у детей: диагностика и лечение
Ложный круп у ребенка
Вирус Коксаки у ребенка
Ребенка укусил клещ! Что делать?
Оплата онлайн
Документы онлайн
Онлайн сервисы
Кожные высыпания у малышей − противопоказания к вакцинации
Дорогие родители! В день проведения вакцинации Вашему малышу обязателен осмотр врача-педиатра.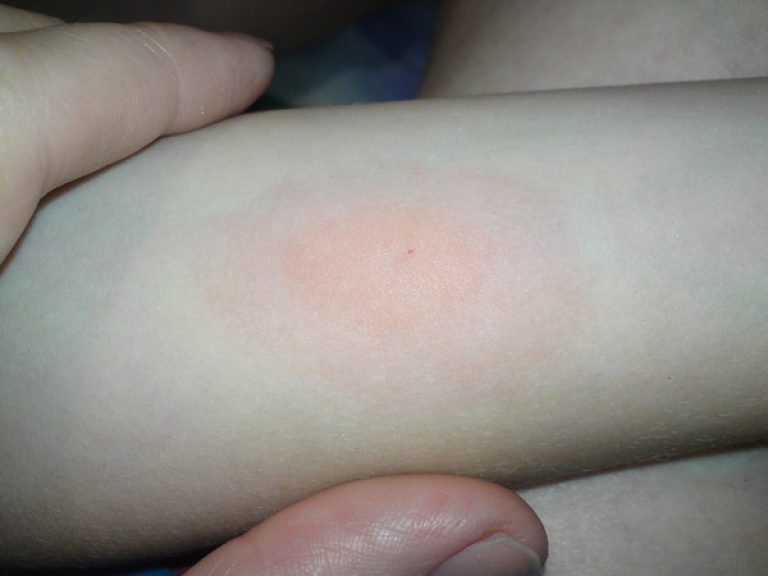 Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
В связи с частым возникновением на приемах перед вакцинацией ситуаций, когда родители малышей не обращают внимание на кожные проявления у ребенка и приходят на прием в день вакцинации, мы предлагаем Вам ознакомиться с причинами кожных высыпаний у детей.
Так как наиболее интенсивный график вакцинации имеется у детей на первом году жизни, мы и рассмотрим причины появления сыпи у детей раннего возраста (до 3 лет). Но и в более старшем возрасте родителям необходимо не пренебрегать правилом- прививку делаем детям на фоне полного здоровья, отсутствия острых проявлений заболевания, при наличии показаний — на фоне проведения необходимой медикаментозной подготовки, в большинстве случаев — на фоне соблюдения гипоаллергенной диеты.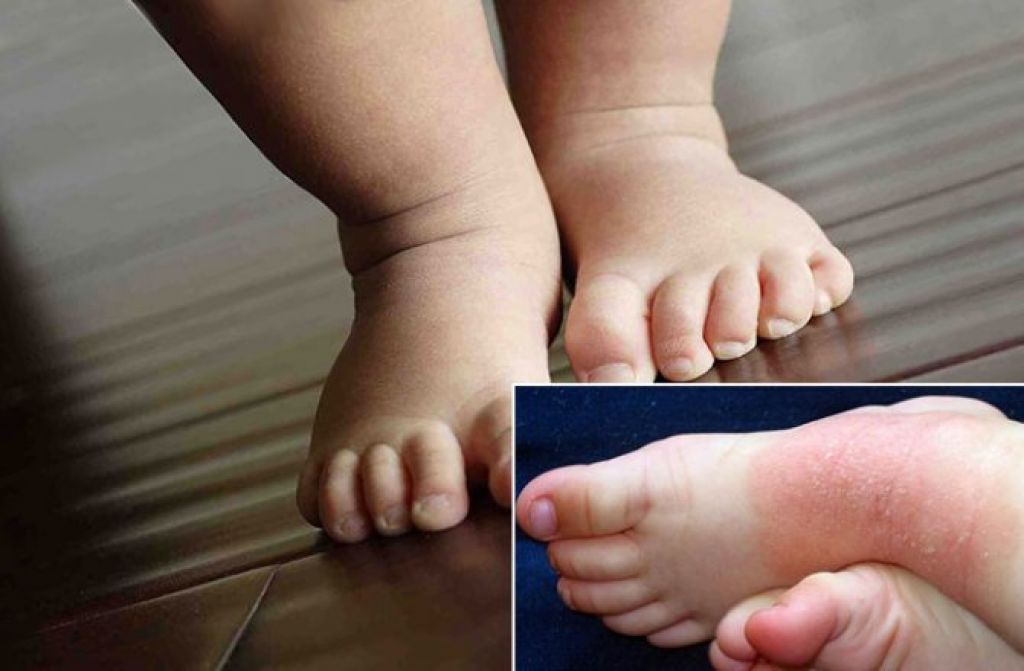
Итак, причины кожных высыпаний у детей раннего возраста:
- Аллергическая сыпь
- Опрелость (пеленочный дерматит)
- Потница
- Высыпания на коже при паразитарных инвазиях
- Сыпь при инфекционных заболеваниях
- Геморрагические высыпания при заболеваниях крови и сосудов
- Укусы насекомых
Аллергическая сыпь
Наиболее частой причиной высыпаний у детей первого года жизни является пищевая аллергия, проявления которой многообразны:
- различная по форме и яркости окраски сыпь на теле, чаще на щеках,
- покраснения, шелушение кожи, сопровождающиеся зудом,
- стойкие опрелости,
- гнейс на волосистой части головы и бровях, сохраняющийся после 3-4-го месяца жизни малыша,
- обильная потница при легком перегревании,
- появление на коже волдырей по типу ожога крапивой (крапивница),
- появление отечности кожи, подкожно-жировой клетчатки и слизистых оболочек (отек Квинке).

В последние годы растет количество детей с кожными проявлениями аллергии. Повышенный риск возникновения пищевой аллергии существует у детей, в семьях которых уже были зафиксированы случаи аллергии. При наличии аллергических заболеваний со стороны обоих родителей риск возникновения аллергии у ребенка равен примерно 70–80%, при наличии аллергической патологии со стороны матери — 60%, со стороны отца — 30%, при отсутствии аллергических проблем со стороны родителей — от 10 до 18%. Кроме наследственных факторов, к аллергическим реакциям у грудного ребенка может привести перенесенная гипоксия плода (кислородная недостаточность) во время беременности и родов, быстрый переход на искусственное вскармливание, перенесенные малышом острые респираторно-вирусные и кишечные инфекции с последующим нарушением состава кишечной микрофлоры.
Возникновение пищевой аллергии у детей первого года жизни связано с функциональными особенностями их пищеварительного тракта: низкая активность ферментов, низкий уровень выработки IgA — защитных антител, расположенных на поверхности слизистых оболочек желудочно-кишечного тракта. Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4–6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4–6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
И конечно, аллергические реакции у детей, находящихся на грудном вскармливании, связаны с нарушениями в питании кормящей матери, с избыточным употреблением ею высокоаллергенных продуктов.
Выявить причинный аллерген помогает так называемый пищевой дневник, в котором мама регулярно (не менее 14 дней) отмечает все виды питания и питья, получаемые ею или малышом в течение дня, указывает состав блюд, особенности их кулинарной обработки, время кормления и появления нежелательных реакций (жидкий стул, срыгивания, кожные высыпания и т. д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
Если у Вашего малыша периодически отмечаются проявления пищевой аллергии на коже, вакцинация откладывается до момента угасания высыпаний и проводится на фоне приема антигистаминных препаратов, назначаемых врачом-педиатром или аллергологом-иммунологом за несколько дней до вакцинации и после. Необходимо соблюдать гипоаллергенную диеты кормящей маме и ребенку не менее, чем за 7–10 дней до предполагаемой вакцинации и после нее. По назначению врача, вероятно, для стабилизации кожного процесса, необходимо будет применять и наружные средства для лечения кожи, чтобы вакцинация не послужила фактором, спровоцировавшим обострение.
Опрелость (пеленочный дерматит)
Опрелости обычно появляются в крупных складках кожи, особенно там, где детская кожа соприкасается с мочой, калом и подгузниками. Чаще всего опрелости появляются на ягодицах, в пахово-бедренных складках, но иногда кожа может покраснеть подобным образом в подмышечных и шейных складочках и даже за ушками. В запущенных случаях на поверхности могут появляться трещинки, эрозии и язвочки.
Профилактикой опрелостей является своевременная смена пеленок и подгузников, воздушные ванны. При опрелостях врач-педиатр в соответствии с типом кожи назначит ванны с отварами определенных трав, а также средство для нанесения после купания в складочки кожи.
Потница
Потница связана с особенностями строения и функционирования потовых желез. Обычно возникает в жаркую погоду, при перегревании ребенка из-за лихорадки, высокой температуры воздуха или чрезмерного укутывания.
Потница проявляется на коже множественными мелкими (1–2 мм) ярко — красными пятнышками. Высыпания у малышей чаще появляются на шее, груди и животе. Потница малыша практически не беспокоит, и при соблюдении правил ухода за кожей быстро исчезает. Небольшие проявления потницы не являются причиной для медотвода от вакцинации, если нет инфицированных элементов.
Высыпания у малышей чаще появляются на шее, груди и животе. Потница малыша практически не беспокоит, и при соблюдении правил ухода за кожей быстро исчезает. Небольшие проявления потницы не являются причиной для медотвода от вакцинации, если нет инфицированных элементов.
Высыпания на коже при паразитарных инвазиях
У грудных детей, чаще с 6-месячного возраста весьма вероятно заражение различными паразитами — острицами, лямблиями, аскаридами. Токсины, продукты жизнедеятельности паразитов, гельминтов всасываются в кровь и являются аллергизирующим фактором, в большинстве случаев могут вызвать появление высыпаний на коже ребенка.
Выявить данный вид высыпаний может только врач-педиатр после проведения осмотра и необходимых обследований, после чего индивидуально назначается лечение.
Сыпь при инфекционных заболеваниях
Если сыпь на коже сопровождается повышением температуры тела, ознобом, насморком, общим недомоганием, потерей аппетита, если отмечался контакт с больными в семье или в общественном месте в течении 7–14 дней вероятно, у ребенка отмечаются проявления инфекции.
Сыпи бывают при таких инфекционных заболеваниях, как: ветряная оспа, корь, краснуха, скарлатина, инфекционный мононуклеоз, менингококкововая инфекция, энтеровирусная инфекция и при других вирусных заболеваниях. Для постановки диагноза осмотр ребенка врачом-педиатром обязательно проводится на дому или в специальном боксе детской поликлиники.
Геморрагические высыпания при заболеваниях крови и сосудов
Кроме инфекций сыпь встречается при заболеваниях крови и сосудов. Геморрагические высыпания имеют вид пятен красного или темного цвета (синячков), не исчезающих при надавливании. При наличии геморрагической сыпи необходима консультация врача-педиатра, врача-гематолога и проведение дополнительных методов исследования.
Укусы насекомых
Дети раннего возраста часто страдают от укусов комаров и мошек. Высыпания на коже родители замечают утром, после пробуждения ребенка или после прогулок в лесопарковой зоне. Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Рекомендуется нанесение на высыпания антигистаминных гелей, назначенных врачом. Специальные гели уменьшают воспалительную реакцию кожи в месте укуса насекомого и оказывают противозудное действие.
Обнаружив высыпания на коже у ребенка, необходимо обратиться к врачу-педиатру. Для уточнения диагноза врач-педиатр может назначить дополнительное обследование, порекомендует лечение, при необходимости направит ребенка на консультацию к аллергологу-иммунологу, инфекционисту, гематологу или дерматологу.
Будьте здоровы!
Центр Иммунопрофилактики «Мать и дитя-ИДК»
г. Самара, ул. Гагарина, 30/Митирева, 16
г. Тольятти, ул. Ворошилова, 73
Телефон единой справочной службы: 8 800 250 24 24
Синдром пощечины — NHS
Синдром пощечины (также называемый пятой болезнью) часто встречается у детей и должен пройти сам по себе в течение 3 недель. Это реже у взрослых, но может быть более серьезным.
Это реже у взрослых, но может быть более серьезным.
Проверить, не синдром ли это пощечины
Первым признаком синдрома пощечины обычно является плохое самочувствие в течение нескольких дней.
Симптомы могут включать:
- высокую температуру
- насморк и боль в горле
- головная боль
Красная сыпь может появиться на 1 или обеих щеках. Это может быть менее заметно на коричневой и черной коже. Взрослые обычно не имеют сыпи на лице.
Кредит:
НАУЧНАЯ ФОТОБИБЛИОТЕКА https://www.sciencephoto.com/media/550792/view
Через несколько дней на груди, руках и ногах может появиться пятнистая сыпь. Сыпь может быть приподнятой и зудящей. Это может быть труднее увидеть на коричневой и черной коже.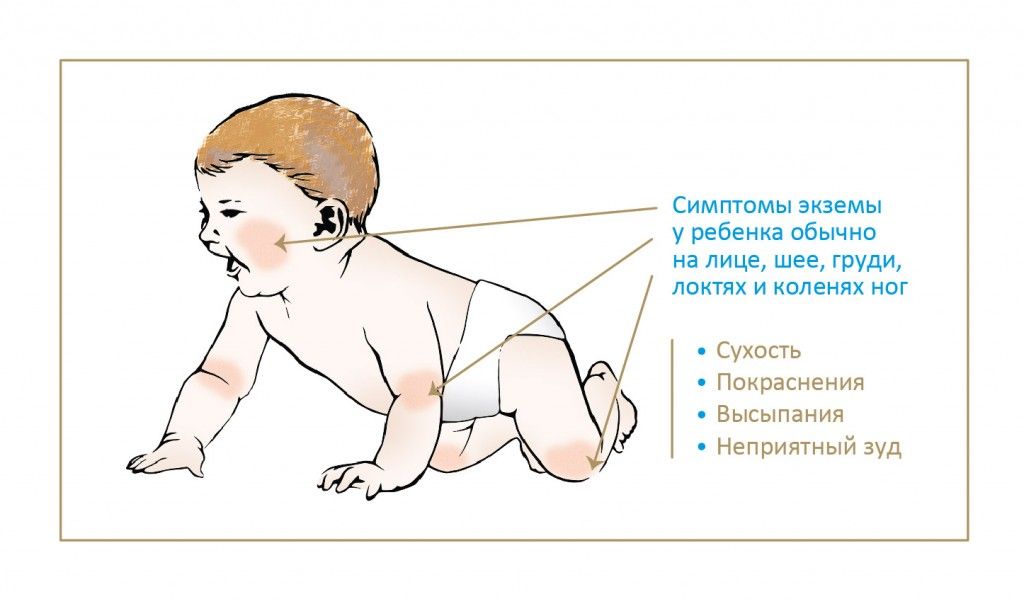
Фото:
Джон Каприелян/НАУЧНАЯ ФОТОБИБЛИОТЕКА https://www.sciencephoto.com/media/618192/view
Как долго это длится
Сыпь на щеках обычно исчезает в течение 2 недель.
Сыпь на теле также исчезает в течение 2 недель, но иногда сохраняется до месяца, особенно если вы тренируетесь, испытываете жар, беспокоитесь или испытываете стресс.
Взрослые также могут испытывать боль и скованность в суставах. Это может случиться и у детей, но редко. Боль в суставах может продолжаться в течение многих недель, даже после исчезновения других симптомов.
Если вы не уверены, что у вашего ребенка синдром пощечины
Посмотрите на другие высыпания у младенцев и детей.
Вещи, которые вы можете сделать сами
Обычно вам не нужно обращаться к врачу общей практики по поводу синдрома пощечины.
Есть несколько вещей, которые вы можете сделать, чтобы облегчить симптомы.
Делать
остальные
пейте много жидкости, чтобы избежать обезвоживания – дети должны продолжать нормальное питание
принимать парацетамол или ибупрофен при высокой температуре, головных болях или болях в суставах
используйте увлажняющий крем при зуде кожи
поговорите с фармацевтом о кожном зуде — он может порекомендовать лучший антигистаминный препарат для детей
Важный
Сообщите акушерке или врачу общей практики, если вы беременны или у вас ослаблена иммунная система, и вы находились рядом с кем-то с синдромом пощечины.
Несрочный совет: обратитесь к врачу общей практики, если:
вы думаете, что у вас синдром пощечины и:
- вы беременны – существует очень небольшой риск выкидыша или других осложнений
- у вас заболевание крови, такое как серповидно-клеточная анемия или талассемия – есть риск тяжелой анемии
- у вас ослабленная иммунная система – например, из-за химиотерапии или диабета
Спросите о срочном приеме, если у вас :
- очень бледная кожа
- одышка
- сильная усталость
- обморок
Это может быть признаком тяжелой анемии, и вас могут отправить в больницу для переливания крови.
Как распространяется синдром пощечины
Трудно избежать распространения синдрома пощечины, потому что большинство людей не знают, что они больны, пока у них не появится сыпь.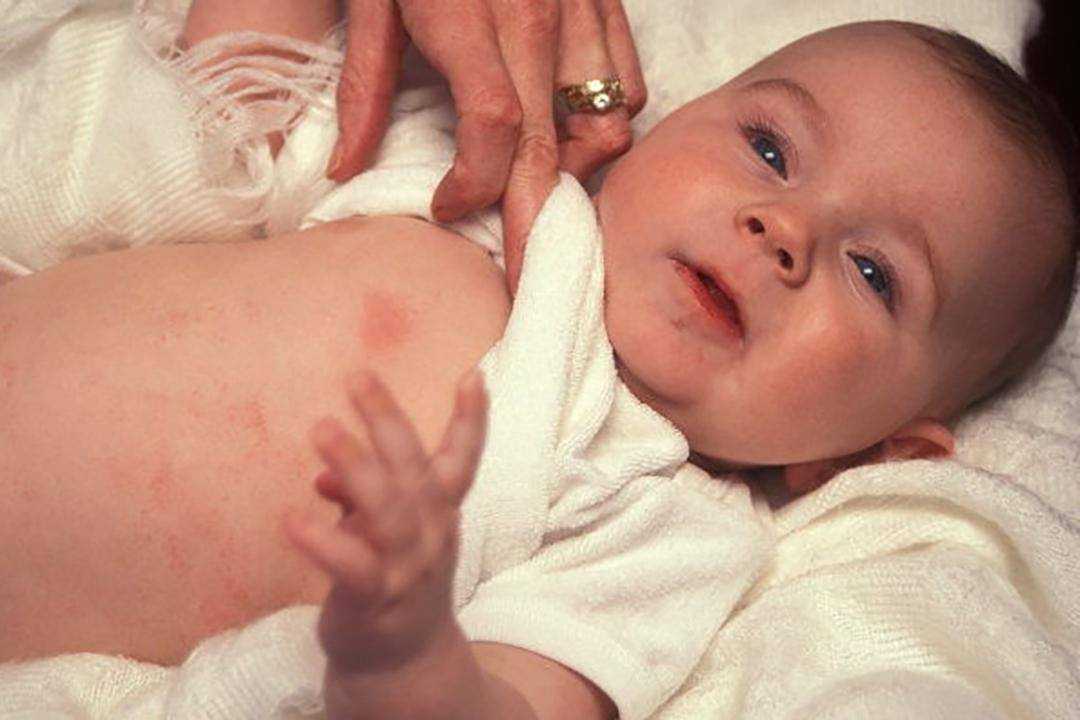
Вы можете заразить других людей только до появления сыпи.
Синдром пощечины вызывается вирусом (парвовирусом B19). Вирус распространяется на других людей, поверхности или предметы при кашле или чихании рядом с ними.
Для снижения риска распространения вируса:
- часто мойте руки водой с мылом
- используйте салфетки для улавливания микробов при кашле или чихании
- как можно быстрее выбрасывайте использованные салфетки
Информация:
Вам не нужно пропускать работу или учебу после появления сыпи.
Сообщите в школу или учителю, если у вашего ребенка синдром пощечины.
Последняя проверка страницы: 18 февраля 2021 г.
Дата следующей проверки: 18 февраля 2024 г.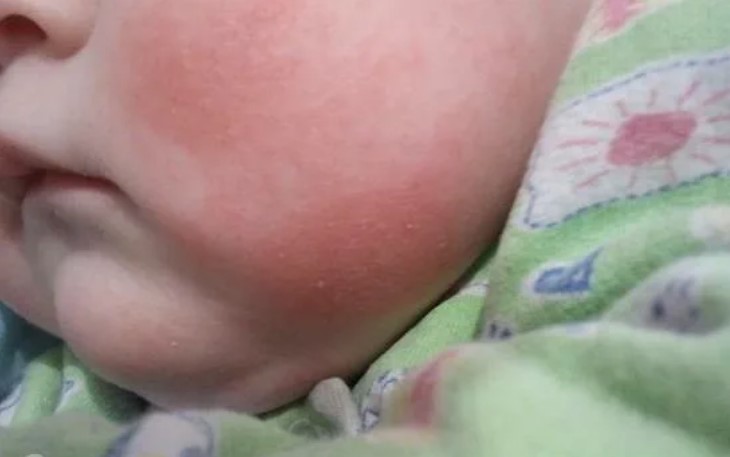
Аллергическая реакция у ребенка: лечение и фотографии
Аллергическая реакция у ребенка может возникнуть по разным причинам. Аллергическая реакция возникает, когда организм отрицательно реагирует на обычно безвредное вещество, такое как мыло или определенные продукты питания.
У младенцев чувствительная кожа, поэтому у них чаще, чем у взрослых, появляется сыпь. Даже легкого раздражения кожи ребенка может быть достаточно, чтобы вызвать сыпь.
Выявление причины аллергической реакции или чувствительности может помочь родителям и опекунам предотвратить и вылечить любые будущие реакции.
У младенцев может быть несколько различных типов кожной сыпи, которые могут быть вызваны целым рядом причин. Некоторые аллергические реакции также могут привести к дополнительным симптомам, таким как тошнота и рвота.
Распространенные типы аллергических реакций у младенцев включают следующие:
Экзема
Поделиться на PinterestРаздражающие ткани, мыло и тепло могут привести к вспышкам экземы у младенцев.
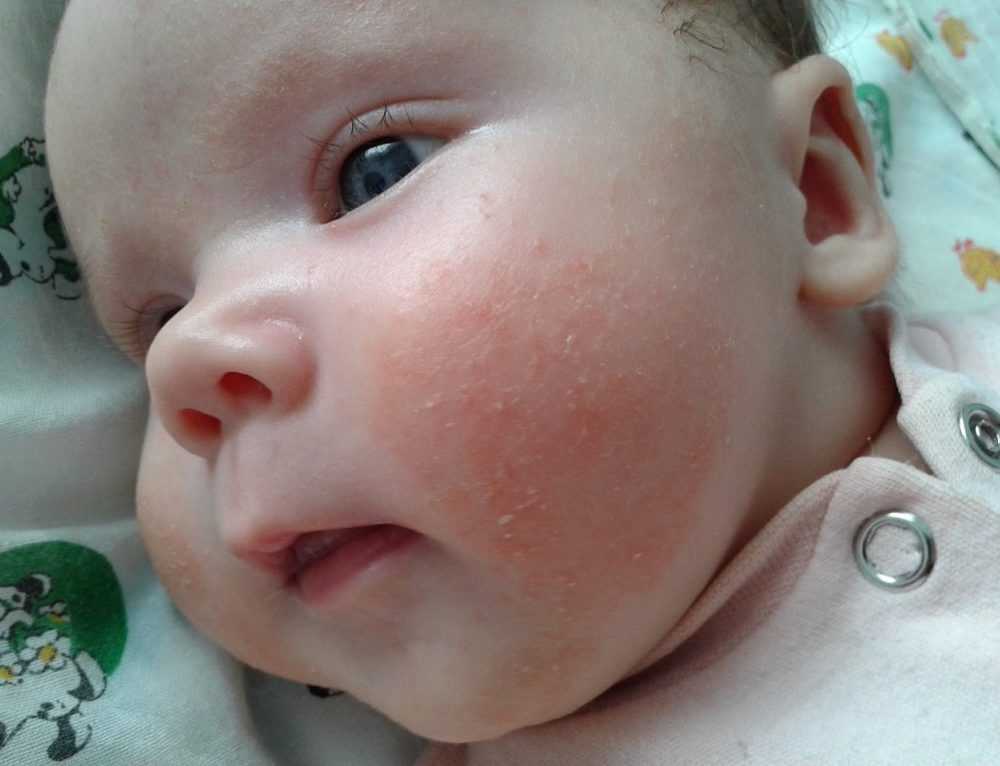
Экзема — одно из наиболее распространенных кожных заболеваний у младенцев. Существуют различные типы экземы, но атопическая экзема является одной из наиболее часто встречающихся у младенцев и маленьких детей.
Сыпь при экземе может состоять из крошечных красных бугорков или выглядеть как шелушащаяся сухая кожа.
Врачи не знают, почему у одних людей развивается экзема, а у других нет, но это может быть связано с комбинацией генетических факторов и факторов окружающей среды.
Общие триггеры вспышек экземы у младенцев включают раздражающие ткани, мыло и тепло.
Экзематозная сыпь у младенцев старшего возраста может выглядеть несколько иначе. По данным Национальной ассоциации экземы, у детей в возрасте до 6 месяцев, как правило, появляются высыпания экземного типа на коже головы, лица и лба.
У детей в возрасте от 6 месяцев до 1 года сыпь часто появляется на коленях и локтях.
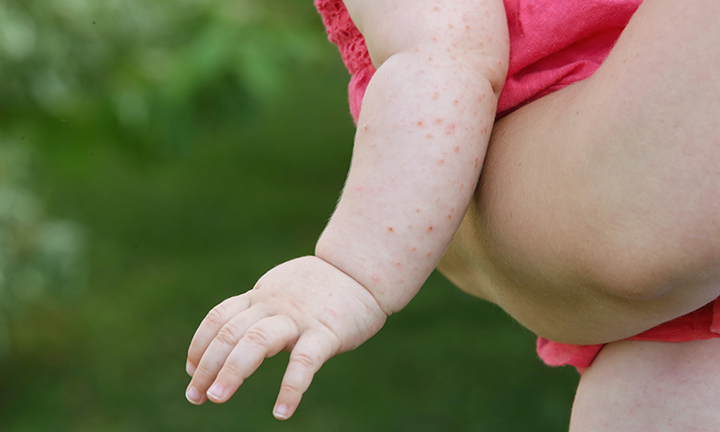
Папулезная крапивница
Папулезная крапивница представляет собой локализованную аллергическую реакцию на укус клопа. Реакцию могут вызвать укусы различных насекомых, в том числе комаров, клещей и клопов.
Реакцию могут вызвать укусы различных насекомых, в том числе комаров, клещей и клопов.
Хотя папулезная крапивница обычно поражает детей в возрасте 2–6 лет, она также может возникать у младенцев.
Папулезная крапивница напоминает небольшие скопления красных бугорков или укусов насекомых. Некоторые бугорки могут быть заполнены жидкостью. Папулезная крапивница может длиться несколько дней или даже недель.
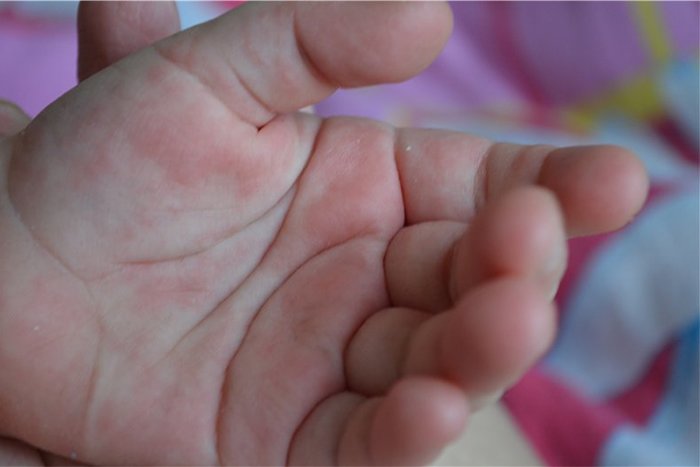
Крапивница
Когда у организма аллергия на вещество, он выделяет химическое вещество под названием гистамин, которое может привести к развитию крапивницы и других симптомов аллергии.
Крапивница – это зудящие приподнятые пятна на коже. Они могут различаться по размеру и форме, но обычно имеют розовый или красный цвет с тонкой красной каймой.
Крапивница может развиваться на любом участке тела и часто появляется группами.
Поделиться на PinterestУ ребенка может развиться крапивница в результате пищевой аллергии.
По данным Американской академии аллергии, астмы и иммунологии, около 6 процентов детей в возрасте до 2 лет страдают пищевой аллергией.
Признаки пищевой аллергии могут включать кожные реакции и респираторные или кишечные симптомы, такие как:
- крапивница
- зуд
- кашель
- рвота
- диарея
- 1 2 кровь в стуле 90, 7 у младенцев может быть аллергическая реакция на продукты, прежде чем они начнут их есть. Это связано с тем, что у них может развиться аллергия на продукты, которые ест женщина, кормящая их грудью.
Продукты, на которые у детей чаще всего может быть аллергия:
- молоко и молочные продукты
- арахис
- моллюски
Как только дети начинают есть твердую пищу, у них могут проявляться признаки дополнительной аллергии.
Врачи часто рекомендуют родителям и опекунам вводить ребенку новые продукты по одному. Таким образом, если аллергия все же разовьется, будет легче определить, какая пища вызывает реакцию.
Не все реакции у младенцев требуют лечения. Например, легкая сыпь, скорее всего, исчезнет в течение нескольких часов и за это время может не беспокоить ребенка.
Однако, если симптомы реакции вызывают видимый дискомфорт, может потребоваться лечение.
Лечение может варьироваться в зависимости от типа сыпи или реакции. Как правило, могут помочь следующие процедуры:
- Избегайте триггеров: Мыло, моющие средства и ароматизированные лосьоны часто могут вызывать раздражение кожи ребенка, поэтому лучше избегать использования химических чистящих средств и вместо этого выбирать гипоаллергенные продукты.
- Умывание чистящим средством без запаха: После использования мягкого мыла без запаха промокните кожу ребенка насухо и не трите слишком сильно, так как это может вызвать раздражение кожи.
- Нанесение увлажняющего крема: Использование гипоаллергенного увлажняющего крема после купания ребенка может помочь предотвратить сухость кожи. Увлажняющие средства также обеспечивают барьер для защиты кожи от раздражителей.
- Использование 1-процентного крема с гидрокортизоном: Крем с гидрокортизоном может лечить кожную сыпь, связанную с экземой или другими аллергическими реакциями.
 Хотя это обычно безопасно для младенцев в течение коротких периодов времени, важно сначала поговорить с врачом.
Хотя это обычно безопасно для младенцев в течение коротких периодов времени, важно сначала поговорить с врачом. - Прихватки для царапания: Рукавицы для царапанья не дают ребенку царапать сыпь ногтями. Чрезмерное расчесывание может повредить кожу и привести к инфекции.
Невозможно предотвратить все аллергические реакции у младенцев, но есть шаги, которые могут предпринять родители и лица, осуществляющие уход, для снижения риска. К ним относятся:
- стирка детской одежды в гипоаллергенном моющем средстве
- с использованием шампуня, лосьонов и мыла без отдушек
- каждую неделю стирать детское постельное белье в горячей воде, чтобы уменьшить вероятность появления пылевых клещей
- часто пылесосить
- вводить новые продукты по одному
Если у ребенка возникла аллергическая реакция после грудного вскармливания, это может быть полезно вести пищевой дневник, чтобы попытаться определить основную причину.
 Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.
Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.После выявления аллергена может помочь воздержание от употребления этого продукта во время грудного вскармливания. Тем не менее, лучше проконсультироваться с врачом, прежде чем вносить изменения в диету.
Поделиться на Pinterest Обратитесь за медицинской помощью, если сыпь со временем ухудшается.
Люди часто могут лечить аллергические реакции у детей в домашних условиях. Однако в некоторых случаях лучше обратиться к врачу.
Если сыпь распространяется или ухудшается со временем, следует обратиться к врачу. Также важно обратиться за медицинской помощью, если на коже появляются признаки инфекции, такие как образование волдырей, кровотечение или просачивание жидкости.
В некоторых случаях сыпь может указывать на другое заболевание. Если наряду с перечисленными ниже симптомами появляется сыпь, следует обратиться к врачу:
- лихорадка
- вялость
- плохое питание
- кашель
- чрезмерный плач
Младенцы, у которых развиваются аллергические реакции, включая свистящее дыхание, отек губ или языка или проблемы с дыханием, требуют немедленной медицинской помощи.

