Желтуха при беременности последствия: Проблема желтухи у беременных в современном акушерстве | #03/10
Заболевания печени, которые могут возникнуть во время беременности
Содержимое
- 1 Заболевания печени во время беременности: причины, симптомы, лечение и профилактика
- 1.1 Предисловие
- 1.1.1 Заболевания печени при беременности
- 1.2 Почему печень становится уязвимой во время беременности?
- 1.3 Гестоз — частая причина заболеваний печени у беременных
- 1.4 Желтуха беременных: что это такое и как с ней бороться
- 1.5 Гепатит В и С: опасны ли они для плода?
- 1.5.1 Гепатит В
- 1.5.2 Гепатит С
- 1.6 Жировая дистрофия печени и ее последствия
- 1.7 Беременность после пересадки печени
- 1.7.1 Влияет ли пересадка печени на беременность?
- 1.7.2 Какие риски существуют для беременных после пересадки печени?
- 1.7.3 Какой подход к лечению беременности после пересадки печени?
- 1.8 Рекомендации специалистов по профилактике заболеваний печени у беременных
- 1.8.1 Питание
- 1.
 8.2 Активный образ жизни
8.2 Активный образ жизни - 1.8.3 Витамины и минералы
- 1.8.4 Следить за весом
- 1.8.5 Вместо заключения
- 1.9 Мифы и реальность о заболеваниях печени при беременности
- 1.9.1 Миф: заболевания печени при беременности не существуют
- 1.9.2 Миф: заболевания печени не могут повлиять на развитие плода
- 1.9.3 Миф: лечение заболеваний печени при беременности невозможно
- 1.9.4 Миф: заболевания печени при беременности нельзя предотвратить
- 1.10 Подведение итогов: заболевания печени у беременных
- 1.11 Видео по теме:
- 1.12 Вопрос-ответ:
- 1.12.0.1 Почему у беременных женщин повышен риск заболеваний печени?
- 1.12.0.2 Какие заболевания печени чаще всего встречаются у беременных?
- 1.12.0.3 Какие симптомы могут свидетельствовать о заболевании печени при беременности?
- 1.12.0.4 Как можно уменьшить риск заболевания печени при беременности?
- 1.12.0.5 Как лечат заболевания печени у беременных?
- 1.
 12.0.6 Могут ли заболевания печени у беременных оказать влияние на развитие плода?
12.0.6 Могут ли заболевания печени у беременных оказать влияние на развитие плода?
- 1.1 Предисловие
Узнайте о том, какие заболевания печени могут возникнуть у беременных женщин, какие симптомы на них указывают и как предотвратить возможные проблемы. Научитесь правильно ухаживать за своей печенью во время беременности и защитите себя и своего малыша.
Беременность – это период, когда женщины стараются по максимуму заботиться о своем здоровье. И одним из важных аспектов здоровья является состояние печени. Несмотря на то, что данная орган не всегда обращает на себя внимание, возможность развития заболевания печени в период беременности не может быть проигнорирована. Это важно как для будущей мамы, так и для ее ребенка.
Печень играет важную роль в организме беременной женщины, так как принимает участие в метаболизме гормонов, минералов, а также фильтрует кровь и участвует в процессах переваривания. Кроме того, печень является центром обмена веществ в организме, который может оказаться под угрозой в период беременности. Беременность может усугублять уже имеющиеся заболевания печени или служить причиной их развития.
Беременность может усугублять уже имеющиеся заболевания печени или служить причиной их развития.
Данный материал посвящен заболеваниям печени, которые могут возникнуть у беременных женщин. Мы рассмотрим основные типы заболеваний, их симптомы, причины и способы лечения. Также вы узнаете, какие меры безопасности нужно принимать, чтобы избежать возникновения проблем со здоровьем печени в период беременности.
Предисловие
Заболевания печени при беременности
Печень – важный орган, который выполняет множество функций в нашем организме. В период беременности печень сталкивается с нагрузкой, так как она должна обеспечивать не только свои функции, но и помогать плоду в развитии. Поэтому, беременность может спровоцировать различные заболевания печени.
Поэтому, необходимо обращать внимание на возможность возникновения заболеваний печени во время беременности, а также заранее принимать меры для их профилактики и лечения. В этом плане важна роль как женщины, которая должна следить за своим здоровьем и бережно относиться к организму, так и роли врача, который должен обеспечить своевременное выявление и лечение заболеваний печени при беременности.
Почему печень становится уязвимой во время беременности?
В период беременности печень женщины испытывает дополнительную нагрузку, что делает ее уязвимой для различных заболеваний.
Одна из причин уязвимости печени беременной женщины — это изменения, происходящие в ее гормональном фоне. Уровень женских половых гормонов эстрогенов резко увеличивается, что приводит к увеличению объема крови, проходящей через печень. Это может вызвать нарушение работы органа и развитие различных заболеваний.
Также во время беременности увеличивается нагрузка на печень в связи с ее участием в метаболизме гормонов, белков, жиров и углеводов. Это может привести к нарушениям обмена веществ и повышению риска развития желтухи, гипертензии беременных, жировой дистрофии и других заболеваний печени.
Также важную роль в уязвимости печени при беременности играет правильное питание. Несбалансированное питание может негативно сказаться на работе органа и привести к различным заболеваниям, таким как жировая дистрофия печени, холестатическая желтуха и другие.
Гестоз — частая причина заболеваний печени у беременных
Гестоз — это сложное заболевание, которое может возникнуть у женщин во время беременности. Оно может представлять угрозу для жизни и здоровья как матери, так и ребенка. Гестоз может привести к различным осложнениям, включая заболевания печени.
Одним из таких осложнений является желтуха беременных. Она может возникнуть у женщин на поздних сроках беременности и сопровождаться желтухой, зудом и другими симптомами. Желтуха беременных может привести к различным осложнениям как для матери, так и для ребенка.
- Другим осложнением гестоза является острое массивное поражение печени. Это редкое, но очень опасное состояние, которое может привести к различным осложнениям, таким как нарушение кровообращения и целостности внутренних органов.
- Также гестоз может привести к развитию гепатита беременных. Это воспалительное заболевание печени, которое может привести к желтухе, нарушению функции печени и другим осложнениям.

В целом гестоз является серьезным заболеванием, которое может привести к различным осложнениям. Заболевания печени являются одними из наиболее распространенных осложнений гестоза, поэтому особенно важно следить за своим здоровьем во время беременности и получать своевременное лечение в случае необходимости.
Желтуха беременных: что это такое и как с ней бороться
Желтуха беременных, также известная как холестатическая желтуха, – это состояние, когда сокращается выведение желчи из печени, что приводит к ее накоплению в организме. Холестаз происходит из-за изменения уровня гормона эстрогена, который в свою очередь влияет на функцию желчного пузыря и выведение желчи. Пациенты с этой формой желтухи имеют проблемы с пищеварением, в частности, у них наблюдается зуд кожи, темный стул и желтушный окрас кожи и глаза.
Борьба с желтухой беременных – довольно сложный процесс. Врачи обычно советуют изменить рацион и попробовать вести более здоровый образ жизни. Важно снизить потребление жиров, включая насыщенные жиры, и увеличить количество овощей, фруктов и злаков в рационе, особенно если у пациента выявлена сахарный диабет. Медицинское лечение можно назначить только в том случае, если изменение образа жизни не дает результатов.
Медицинское лечение можно назначить только в том случае, если изменение образа жизни не дает результатов.
- В терапии желтухи беременных могут быть использованы:
- Урсодезоксихолевая кислота
- Холемиколитик
- Витамин К
- Кортикостероиды
Однако, в определенных случаях желтуха беременных может стать причиной различных осложнений, таких как фетальная дистресс-синдрома, фетальная желтуха и доступ кислорода. Пациентам необходимо следить за собственным здоровьем и оставаться в постоянном контакте со своим врачом для предотвращения возможных осложнений.
Гепатит В и С: опасны ли они для плода?
Гепатит В
Гепатит В является одним из самых распространенных вирусных заболеваний печени, которое может передаваться от матери к ребенку во время беременности или при родах. Если матерь является носителем вируса гепатита В, то вероятность передачи инфекции ребенку составляет до 90%
Однако, несмотря на это, гепатит В, в большинстве случаев, не является опасным для плода. Вирус не проникает в плаценту и не влияет на развитие эмбриона. В редких случаях гепатит В может вызывать преждевременные роды или инфекция новорожденного, однако это происходит в 1% случаев
Вирус не проникает в плаценту и не влияет на развитие эмбриона. В редких случаях гепатит В может вызывать преждевременные роды или инфекция новорожденного, однако это происходит в 1% случаев
Гепатит С
Ситуация с гепатитом C немного сложнее, чем с гепатитом В. Вирус может передаваться от матери к ребенку, но вероятность этого составляет всего 5%. Кроме того, даже если инфекция передается, шансы на развитие заболевания у ребенка крайне низки.
Таким образом, что гепатит В, что гепатит С могут передаваться от матери к ребенку, но это происходит редко, и риск для здоровья плода и матери остается низким. Несмотря на это, беременным женщинам необходимо вовремя проходить диагностику, чтобы обеспечить свою и здоровье плода.
Жировая дистрофия печени и ее последствия
Жировая дистрофия печени – это нарушение обмена жиров, при котором содержание жира в печени превышает норму. Это заболевание встречается чаще всего у беременных женщин.
Жировая дистрофия печени может привести к серьезным последствиям: нарушению функции печени, кровоточивости, желтухе, поражению головного мозга и привышенному рисуку кровотечения при родах.
Профилактикой жировой дистрофии печени являются регулярные походы на прием к врачу и обследование печени. Для лечения пациентов с жировой дистрофией печени часто применяют диету, а так же лекарства для улучшения функции печени и снижения содержания жира в ней.
- Симптомы жировой дистрофии печени:
- Боли в правой части живота
- Тяжесть в животе и большом головном мозге
- Приливы жара и потливость
- Снижение аппетита и слабость
- Желтуха
В случае возникновения данных симптомов необходимо обратиться к врачу для проведения комплексного обследования и назначения правильного лечения. Следить за своим здоровьем и делать все возможное для его поддержания – залог здоровой и успехом беременности.
Беременность после пересадки печени
Влияет ли пересадка печени на беременность?
Пациентки, которым проводили трансплантацию печени, могут забеременеть после операции. Однако, у них есть ряд особенностей, о которых необходимо знать.
Какие риски существуют для беременных после пересадки печени?
Беременность после пересадки печени является высокорисковой для матери и ребенка. У пациенток может возникнуть проблема с принятием иммунно-супрессивных лекарств, которые предотвращают отторжение печени. Ребенок может поглощать эти лекарства и в результате родиться с иммунодефицитом.
Также, у беременных после пересадки печени возможно ухудшение функции печени, а также развитие хронической дисфункции.
Какой подход к лечению беременности после пересадки печени?
Женщины, которые забеременели после пересадки печени, должны посещать врачей-гепатологов и акушеров-гинекологов.
При беременности после пересадки печени, женщина должна четко следовать рекомендациям врачей и регулярно проходить медицинские обследования.
Рекомендации специалистов по профилактике заболеваний печени у беременных
Питание
Правильное питание – один из основных способов профилактики заболеваний печени у беременных. Рекомендуется употреблять больше свежих овощей и фруктов, полезных жиров и белков. От сытных, жирных блюд и фастфуда лучше отказаться. Также необходимо ограничить потребление кофе, газированных напитков, алкоголя и сладостей.
Рекомендуется употреблять больше свежих овощей и фруктов, полезных жиров и белков. От сытных, жирных блюд и фастфуда лучше отказаться. Также необходимо ограничить потребление кофе, газированных напитков, алкоголя и сладостей.
Активный образ жизни
Беременность – это не повод лежать на диване все 9 месяцев. Регулярные прогулки на свежем воздухе, умеренные физические нагрузки, йога для беременных помогут поддерживать обмен веществ и укреплять иммунитет, что положительно скажется на здоровье печени.
Витамины и минералы
При беременности необходимо уделять особое внимание питанию и принимать витаминно-минеральные комплексы. Важно убедиться, что в них содержатся все необходимые микроэлементы для поддержания здоровья печени: селен, цинк, витамин Е и C.
Следить за весом
Избыточный вес – одна из причин заболеваний печени у беременных. Убедитесь, что ваш вес остается в пределах нормы, а второе половину беременности контролируйте его тщательнее. При необходимости проконсультируйтесь со специалистом по питанию и созданию индивидуального рациона.
Вместо заключения
Профилактика заболеваний печени у беременных – важный вопрос, который требует особого внимания. Не забывайте о регулярном обследовании, следите за своим питанием, весом и активностью. В случае каких-либо проблем не откладывайте визит к специалисту.
Мифы и реальность о заболеваниях печени при беременности
Миф: заболевания печени при беременности не существуют
Реальность: заболевания печени могут встречаться у беременных женщин, особенно если они уже сталкивались с такой проблемой до беременности, имеют лишний вес, ведут неправильный образ жизни или принимают лекарства, которые могут нанести вред печени.
Миф: заболевания печени не могут повлиять на развитие плода
Реальность: некоторые заболевания печени, такие как гестоз, могут повлиять на здоровье ребенка и даже привести к преждевременному рождению. Кроме того, патологии печени могут привести к нарушению обменных процессов, из-за чего ребенок может родиться с недостатком витаминов и минералов.
Миф: лечение заболеваний печени при беременности невозможно
Реальность: некоторые виды заболеваний печени, например, желчнокаменная болезнь, могут быть лечены безопасными для ребенка методами, такими как диета и физические упражнения. Однако, в более серьезных случаях может потребоваться лечение медикаментозными препаратами или даже хирургическое вмешательство.
Миф: заболевания печени при беременности нельзя предотвратить
Реальность: оздоровительный образ жизни, правильное питание и избегание лекарств, которые могут повредить печень, могут в значительной мере снизить риск заболеваний печени у беременных женщин. Также важно своевременно обращаться к врачу и проходить регулярные проверки здоровья.
Краткая сводка мифов и реальности о заболеваниях печени при беременностиМифРеальность
| Заболевания печени при беременности не существуют | Заболевания печени могут встречаться у беременных женщин, особенно если они уже сталкивались с такой проблемой до беременности, имеют лишний вес, ведут неправильный образ жизни или принимают лекарства, которые могут нанести вред печени. |
| Заболевания печени не могут повлиять на развитие плода | Некоторые заболевания печени, такие как гестоз, могут повлиять на здоровье ребенка и даже привести к преждевременному рождению. Кроме того, патологии печени могут привести к нарушению обменных процессов, из-за чего ребенок может родиться с недостатком витаминов и минералов. |
| Лечение заболеваний печени при беременности невозможно | Некоторые виды заболеваний печени, например, желчнокаменная болезнь, могут быть лечены безопасными для ребенка методами, такими как диета и физические упражнения. Однако, в более серьезных случаях может потребоваться лечение медикаментозными препаратами или даже хирургическое вмешательство. |
| Заболевания печени при беременности нельзя предотвратить | Оздоровительный образ жизни, правильное питание и избегание лекарств, которые могут повредить печень, могут в значительной мере снизить риск заболеваний печени у беременных женщин. Также важно своевременно обращаться к врачу и проходить регулярные проверки здоровья. |
Подведение итогов: заболевания печени у беременных
Заболевания печени при беременности являются серьезной проблемой, которая может привести к осложнениям, как у матери, так и у плода. Наиболее распространенные заболевания печени у беременных — желтуха беременных и токсикоз печени.
Желтуха беременных проявляется у 3-5% беременных женщин и связана с нарушением оттока желчи. Если не обнаружить и не лечить эту проблему, то возможны осложнения в виде внутриутробной гибели плода и родовой травмы у ребенка. Однако, при своевременном и корректном лечении, прогноз для матери и плода хороший.
Токсикоз печени беременных реже встречается, но более серьезен. Он связан с нарушением обмена жиров в печени, что приводит к выделению токсических продуктов. Женщина с этим заболеванием может испытывать массивную рвоту, боли в животе, головную боль, тревогу и беспокойство, что отрицательно сказывается на ее физическом и психологическом здоровье. Отложение жидкости в теле, снижение функции свертываемости крови и понижение уровня благополучия плода — три главных осложнения токсикоза печени беременных.
Таким образом, заболевания печени при беременности — это серьезная проблема, которую необходимо своевременно диагностировать и лечить. Профилактика заболеваний печени при беременности заключается в регулярном осмотре и контроле со стороны врача-гинеколога и гепатолога, а так же ведении здорового образа жизни в период беременности.
Видео по теме:
Вопрос-ответ:
Почему у беременных женщин повышен риск заболеваний печени?
Причин может быть несколько: увеличение общего объема крови, изменение обмена гормонов, изменение пищевых привычек. Все это может привести к нарушению функций печени и увеличению риска различных заболеваний.
Какие заболевания печени чаще всего встречаются у беременных?
Наиболее распространенными являются желчнокаменная болезнь, желтуха беременных и токсикоз печени.
Какие симптомы могут свидетельствовать о заболевании печени при беременности?
Возможны различные симптомы: желтушная окраска кожи и слизистых оболочек, зуд, тошнота, рвота, потеря аппетита, болезненность в правом подреберье.
Как можно уменьшить риск заболевания печени при беременности?
Важно следить за правильным питанием, избегать обильной и жирной пищи, учитывать индивидуальные особенности организма. Также необходимо посещать врача регулярно и сдавать анализы на фоне развития беременности.
Как лечат заболевания печени у беременных?
Лечение подбирается индивидуально в зависимости от причины и характера заболевания. В некоторых случаях может назначаться лечение лекарствами, в других – диета и регулярный прием медикаментов, направленных на поддержку функций печени. В любом случае, лечение проводится под наблюдением врача.
Могут ли заболевания печени у беременных оказать влияние на развитие плода?
Да, в некоторых случаях заболевания печени у беременных могут негативно повлиять на развитие плода. Например, гестоз беременных может привести к задержке развития ребенка и различным развитым патологиям. Поэтому важно следить за своим здоровьем и регулярно проходить обследование у врача.
Например, гестоз беременных может привести к задержке развития ребенка и различным развитым патологиям. Поэтому важно следить за своим здоровьем и регулярно проходить обследование у врача.
Холестаз беременных: симптомы, лечение — academpharm
Под холестазом понимают синдром застоя желчи, который сопровождается кожным зудом, желтухой, диспепсическими расстройствами. Подобное состояние часто наблюдается на поздних сроках беременности – во втором или третьем триместре. Патология развивается изменений гормонального фона, в большинстве случаев носит временный характер и самостоятельно проходит после родов, однако требует медицинского контроля из-за риска осложнений.
Как понять, что у беременной холестаз?
Застой желчи при заболеваниях печени может вызывать целый комплекс симптомов: от нарушений пищеварения до гиповитаминоза. У беременных признаки холестаза редко носят тяжелый характер, а их выраженность зависит от категории синдрома:
- Внепеченочная форма проявляется кожным зудом, дискомфортом в правом подреберье, изменением цвета мочи и стула (потемнением и осветлением соответственно).
 Из-за сдавливания кишечника растущей маткой могут присутствовать запоры, в редких случаях вероятно пожелтение склер глаз, кожи, слизистых.
Из-за сдавливания кишечника растущей маткой могут присутствовать запоры, в редких случаях вероятно пожелтение склер глаз, кожи, слизистых. - При внутрипеченочном холестазе клинические признаки более разнообразны и менее выражены. Такая форма у беременных обычно сопровождается только кожным зудом, который сначала возникает на ладонях и ступнях, постепенно переходя на все тело. Сильнее всего раздражающий симптом беспокоит в вечернее и ночное время, мешая полноценному отдыху. Спустя несколько недель может наблюдаться желтизна кожных покровов и слизистых, реже – интенсивное окрашивание мочи или светлый кал.
Если холестаз у беременных приобретает тяжелое течение, симптомы могут нарастать. На фоне нарушения оттока желчи женщину начинают беспокоить пищеварительные расстройства: чувство тяжести и распирания в желудке, усиливающееся после еды, ухудшение аппетита, тошнота, дискомфорт в правом подреберье, частая отрыжка, иногда – рвота. Пациентка расчесывает кожу, беспокойно спит, страдает от подавленного настроения.
При отсутствии лечения на фоне тяжелой формы холестаза у беременных появляется вялость, заторможенность, апатия. Возможно развитие печеночной энцефалопатии. При длительном течении синдрома появляются признаки витаминного дефицита: боли в суставах, мышечная слабость, повышенная утомляемость, геморрагическая сыпь, снижение остроты зрения в темноте, пересыхание слизистых, шелушение кожи.
Какие причины приводят к холестазу беременных?
Проблемы с образованием и отведением желчи у женщин, ожидающих ребенка, обычно возникают на фоне подъема уровня эстрогенов. В таком случае говорят о внутрипеченочном холестазе (идиопатической желтухе беременных). В данном случае триггером, запускающим патологический процесс, являются изменения гормонального фона. Наиболее часто кожный зуд и желтушность кожи обнаруживаются в третьем триместре беременности, в 20-30% эпизодов – на втором, крайне редко – спустя 5-6 недель после зачатия. Через 15-20 дней после родов все симптомы проходят.
Дополнительным фактором, стимулирующим застой печеночного секрета, становится влияние прогестерона. Из-за расслабляющего действия гормона ухудшается моторика желчного пузыря и протоков. Кроме того, замедляется перистальтика кишечника, что препятствует поглощению желчных кислот и усугубляет дисбаланс.
Менее распространенная форма холестаза у беременных – внепеченочная. Провоцирует ее механическое сдавливание желчного пузыря, которое сопровождается сложностями с отведением желчи и всасыванием ее пигментов. Факторами риска в данном случае являются врожденные или приобретенные искривления органа, а также многоплодная беременность.
Помимо перечисленных причин на вероятность развития холестаза влияет генетическая предрасположенность и этническая принадлежность. Распространенность синдрома составляет 1-2% от всех беременностей, но эта цифра намного выше среди жительниц Латинской Америки, а также среди пациенток, в семье которых подобные нарушения ранее диагностировались (наследуемая повышенная чувствительность к эстрогенам). У женщин, столкнувшихся с патологией во время вынашивания первого ребенка, риск ее повторного развития достигает 60-70%, при тяжелом течении – до 90%.
У женщин, столкнувшихся с патологией во время вынашивания первого ребенка, риск ее повторного развития достигает 60-70%, при тяжелом течении – до 90%.
Чем опасен холестаз при беременности?
Проблемы с оттоком желчи, развившиеся на фоне гормональных колебаний, чаще всего бесследно проходят после рождения ребенка. Однако идиопатическая желтуха требует тщательного врачебного наблюдения, так как может провоцировать тяжелые состояния, опасные для здоровья матери и плода:
- Сильные кровотечения, воспалительные процессы. Послеродовые осложнения у женщины связаны в первую очередь с дефицитом витамина K, отвечающего за свертываемость крови и устойчивость к инфекциям.
- Преждевременные роды. Наибольшую опасность идиопатическая желтуха представляет при появлении на раннем сроке, а также при вынашивании беременной двойни или тройни.
- Внутриутробное отхождение мекония. В норме первые каловые массы ребенка выводятся после рождения. Из-за холестаза возможно их попадание в околоплодные воды, что провоцирует проблемы с дыханием.
- Мертворождение. Повышенный уровень желчных кислот может стать причиной сердечной аритмии плода и привести к его гибели. При концентрации более 100 мкмоль/л риск увеличивается до 3%.
- Респираторный дистресс-синдром новорожденного. Считается, что повышение концентрации желчных кислот препятствует нормальному созреванию легких плода.
Для женщины холестаз во время беременности – дополнительный фактор риска в развитии серьезных заболеваний печени: желчнокаменной болезни, воспаления желчного пузыря, неалкогольных форм гепатита, панкреатита, цирроза. Также повышается вероятность возникновения послеродового эндометрита.
Как определить и лечить холестаз при беременности?
Основной инструмент диагностики идиопатической желтухи – анализ крови и печеночные пробы. Для установления формы и стадии заболевания измеряют концентрацию трансаминаз, щелочной фосфатазы, общего билирубина. Дополнительно могут быть назначены УЗИ печени и желчевыводящих путей, гемостазиограмма (для оценки системы свертывания крови). Наиболее благоприятным с точки зрения прогноза для матери и плода считается билирубиновый тип расстройства при сохранном метаболизме других компонентов желчи.
Наиболее благоприятным с точки зрения прогноза для матери и плода считается билирубиновый тип расстройства при сохранном метаболизме других компонентов желчи.
Выбор тактики сопровождения беременности зависит от тяжести симптомов внутрипеченочного холестаза, а также динамики лабораторных показателей:
- Легкая степень. Наблюдается несильно выраженный зуд кожи, небольшое превышение концентрации трансаминаз. Риск осложнений минимален, рекомендовано дальнейшее наблюдение за беременной.
- Средняя степень. Кожные проявления холестаза выражены интенсивнее. Активность печеночных ферментов АЛТ и АСТ в 3-6 раз выше нормы, обнаружен рост уровня холестерина, нарушение показателей гемостаза. На УЗИ может прослеживаться осадок в желчном пузыре. Вероятно развитие плацентарной недостаточности, неблагоприятно влияющей на здоровье плода. Назначается медикаментозная поддержка.
- Тяжелая степень. Помимо кожного зуда и существенного роста активности печеночных ферментов, наблюдаются признаки нарушения свертываемости крови, расстройства пищеварения.
 Отмечается повышенный риск развития осложнений и гибели плода. Рекомендуется досрочное прерывание беременности.
Отмечается повышенный риск развития осложнений и гибели плода. Рекомендуется досрочное прерывание беременности.
Правильно подобранное лечение при холестазе значительно снижает риски для плода и облегчает симптомы патологии у женщины. Основная задача терапевтической поддержки заключается в устранении признаков застоя желчи, которые нарушают процесс поступления питательных веществ и неблагоприятно влияют на организм ребенка.
При легкой и среднетяжелой форме холестаза беременность заканчивается естественными родами. При выраженных симптомах желтухи, избытке желчных кислот с угрозой для жизни плода назначают досрочное прерывание после 36-й недели. При подозрении на асфиксию или других медицинских показаниях проводят кесарево сечение.
Woman with her monthly menstrual pains clutching her stomach with her hands as she becomes stressed by the ongoing cramps, torso view of her hands and tummy
Какие препараты используют в лечении холестаза беременных?
Основа терапии – медикаменты, поддерживающие работу печени и уменьшающие количество желчных кислот в организме. В зависимости от тяжести протекания лечение холестаза может проводиться амбулаторно или в условиях стационара. Для облегчения состояния во время беременности используют:
В зависимости от тяжести протекания лечение холестаза может проводиться амбулаторно или в условиях стационара. Для облегчения состояния во время беременности используют:
- гепатопротекторы, например, адеметионин (Гептал-НАН), они благотворно влияют на состояние гепатоцитов, защищают их от повреждения, нормализуют секрецию и отток желчи, уменьшают застойные явления.
- холеретики.
Обязательный элемент терапии – специальная диета, бережно поддерживающая печень и не перегружающая пищеварение. Во время беременности рекомендуется включить в рацион нежирное мясо и молочные продукты, отруби, цельные злаки, жирорастворимые витамины, овощи, зелень, готовить пищу на пару, запекать или варить. Потребление жирного, острого, копченого, как и легкоусвояемых углеводов, сокращают.
Как снять зуд при холестазе беременных?
Для удаления из организма веществ, провоцирующих неприятные кожные явления, применяют энтеросорбенты и процедуры детоксикации (гемосорбцию, плазмаферез).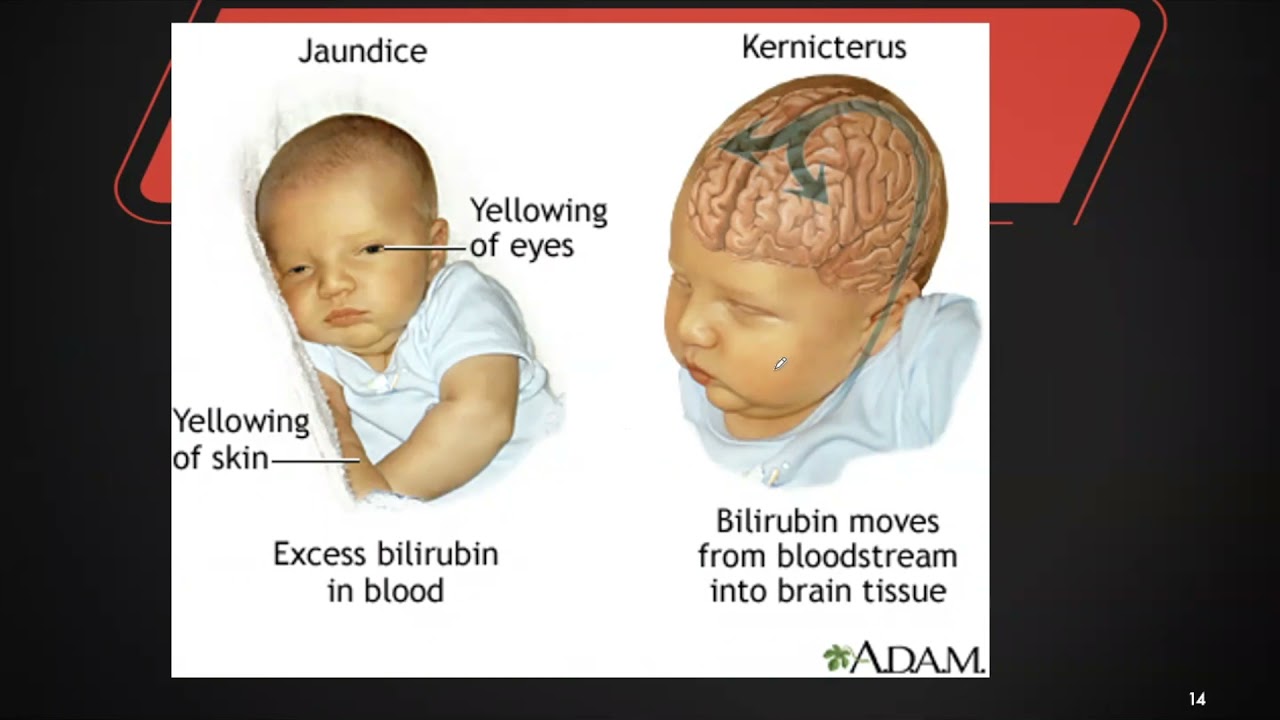 Также рекомендовано назначение увлажняющих косметических средств и антигистаминных препаратов, уменьшающих кожный зуд. На всех стадиях заболевания показан прием витаминов C и Е, обладающих антиоксидантными свойствами.
Также рекомендовано назначение увлажняющих косметических средств и антигистаминных препаратов, уменьшающих кожный зуд. На всех стадиях заболевания показан прием витаминов C и Е, обладающих антиоксидантными свойствами.
Желтуха при беременности | Пациент
Желтуха при беременности
В этой статье
- Острый вирусный гепатит
- Желчнокаменная болезнь при беременности
- Хронические заболевания печени
- Аутоиммунный гепатит
- Преэклампсия печени и HELLP
- Острая жировая дистрофия печени у беременных
- Внутрипеченочный холестаз беременных
Желтуха беременных, хотя и встречается относительно редко, может иметь серьезные последствия для здоровья матери и плода. Это может быть вызвано беременностью или возникать интеркуррентно. Причины желтухи, характерные для беременности, включают:
- Преэклампсия, связанная с HELLP-синдромом (= ч гемолиз, e повышенный l фермент печени и l ow p количество латентных клеток).
- Острая жировая дистрофия печени беременных.
- Гиперемезис беременных.
- Внутрипеченочный холестаз беременных.
Клинические признаки заболевания печени во время беременности часто неспецифичны и включают желтуху, тошноту, рвоту и боль в животе. Все заболевания печени, возникающие во время беременности, могут привести к повышению заболеваемости и смертности матери и плода [1] .
Острый вирусный гепатит
[2]
Вирусный гепатит является наиболее частой причиной желтухи беременных при инфекциях, вызванных вирусами гепатита А, гепатита В, гепатита С, гепатита D и гепатита Е.
Заболеваемость гепатитом во время беременности сильно различается по всему миру; в развитых странах заболеваемость составляет около 0,1%, в то время как в развивающихся странах она может колебаться от 3 до 20% и выше.
- Гепатит А наиболее распространен в развивающихся странах. 1:1000 беременных женщин инфицированы вирусом острого гепатита А (ВГА).
 Болезнь в основном самокупируется, смертность составляет от 0,3% до 0,6%.
Болезнь в основном самокупируется, смертность составляет от 0,3% до 0,6%. - Гепатит В поражает более 250 миллионов человек во всем мире и является наиболее распространенной причиной хронического гепатита во всем мире. Шестьдесят пять миллионов женщин детородного возраста инфицированы вирусом хронического гепатита В (ВГВ). В США от 800 000 до 1,4 миллиона человек инфицированы ВГВ. Распространенность хронической инфекции ВГВ среди беременных женщин в США составляет от 0,7% до 0,9%.
- Вирус гепатита С (ВГС) поражает более 170 миллионов человек во всем мире. Около 8% беременных инфицированы ВГС. Предполагаемая распространенность антенатальной инфекции ВГС в США составляет от 1% до 2,5%.
- Вирус гепатита D (HDV) поражает 15-20 миллионов человек во всем мире с носителями HBV. Согласно новым исследованиям, распространенность гепатита D приближается к 62-72 миллионам человек. Распространенность HDV в США оценивается в диапазоне от 2% до 50%, в зависимости от популяции пациентов.
 Распространенность HDV в исследовании, проведенном в Пакистане, выявила примерно 20,63% беременных женщин с хронической инфекцией HBV.
Распространенность HDV в исследовании, проведенном в Пакистане, выявила примерно 20,63% беременных женщин с хронической инфекцией HBV. - Вирус гепатита Е (HEV) поражает около 20,1 миллиона новых инфекций. ВГЕ-инфекция распространена в развивающихся странах. Течение большинства инфекций, вызванных вирусным гепатитом, не изменяется во время беременности, за исключением гепатита Е, при котором у беременных женщин, заражающихся этим заболеванием, уровень смертности составляет 10-20%.
Гепатит А
Дополнительную информацию см. в отдельной статье о гепатите А.
- Изолируйте инфицированного пациента, чтобы предотвратить распространение.
- Симптоматическое лечение включает поддержание адекватной гидратации и питания.
- Беременные женщины, подвергшиеся воздействию вируса, могут получить иммуноглобулин в течение двух недель после заражения вместе с вакциной.
- Неясно, передается ли вирус от матери к ребенку, но если заболевание возникло на последнем месяце беременности, новорожденному следует ввести иммуноглобулин.

Гепатит B
Дополнительную информацию см. в отдельной статье о гепатите B.
- Это наиболее частая причина острого вирусного гепатита у беременных, которая может протекать в острой, субклинической или хронической форме.
- Наличие HBeAg связано с очень высоким риском неонатальной инфекции.
- Теперь всем женщинам следует предлагать скрининг на гепатит В в рамках рутинного дородового скрининга.
- Младенцы от HBsAg-позитивных женщин должны получать иммунопрофилактику гепатита В иммуноглобулином при рождении и вакцину против гепатита В в возрасте 1 недели, 1 месяца и 6 месяцев. Этот режим снижает частоту вертикальной передачи гепатита В до уровня менее 3%.
- Распространенность неонатальной инфекции зависит от периода беременности, когда происходит заражение матери: редко в первом триместре, 6% во втором триместре и 67% случаев в третьем триместре.
Гепатит С
Дополнительную информацию см. в отдельной статье о гепатите С.
- Влияние терапии на неонатальную передачу ВГС не доказано.
- Интерферон не следует применять во время беременности из-за возможного неблагоприятного воздействия на плод.
Гепатит D
Развивается как коинфекция с гепатитом В. При наличии увеличивает частоту острой печеночной недостаточности.
Гепатит Е
- Это редкое заболевание в развитых странах, но в развивающихся странах (где оно более распространено) оно является причиной высокого уровня фульминантной печеночной недостаточности и смертности беременных женщин.
- В Индии это, по-видимому, связано с более высоким уровнем материнской смертности и худшими акушерскими и фетальными исходами по сравнению с другими причинами острого вирусного гепатита во время беременности.
Желчнокаменная болезнь при беременности
Симптоматическая желчнокаменная болезнь возникает примерно в 1 случае из 2000 беременностей [3] .
Беременность изменяет состав желчи, и опорожнение желчного пузыря замедляется во втором триместре, увеличивая риск образования камней в желчном пузыре.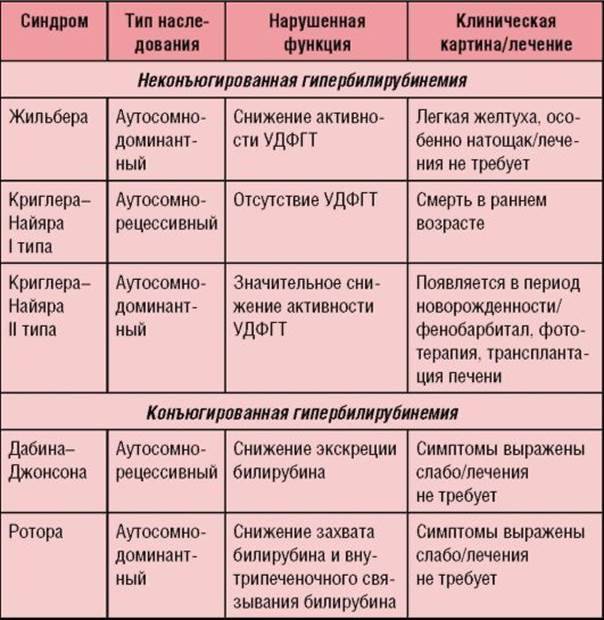
Индивидуальными факторами риска являются многоплодие и предшествующее заболевание желчного пузыря.
Внешний вид
Симптомы сходны у беременных и небеременных женщин:
- Боль в правом подреберье или эпигастрии, достигающая максимума через 12-24 часа.
- Боль может иррадиировать в спину, может быть болезненность в эпигастрии или правом верхнем квадранте. Признак Мерфи (болезненность справа на кончике 9-го реберного хряща при вдохе) при беременности встречается гораздо реже.
Лечение
Механическая желтуха требует хирургического вмешательства, обычно посредством лапароскопической холецистэктомии. Сопутствующая потеря плода составляет примерно 6%.
Хроническое заболевание печени
Хроническое заболевание печени при беременности связано с повышенным риском потери плода:
- У пациентов с первичным билиарным циррозом (ПБЦ) прием урсодезоксихолевой кислоты можно безопасно продолжать. Холестаз может ухудшиться во время беременности с PBC [4] .

- Младенцам пациентов с выраженной гипербилирубинемией во время беременности может потребоваться обменное переливание при рождении.
Аутоиммунный гепатит
[5]
Аутоиммунный гепатит (АИГ) во время беременности связан с повышенным риском осложнений у плода и у матери. Тем не менее, данные показывают, что число беременностей, зарегистрированных у женщин с АИГ, становится все более частым из-за лучшего клинического ведения и высококачественной дородовой и дородовой помощи. В настоящее время беременность и роды при АИГ кажутся безопасными как для матери, так и для ребенка. Лечение азатиоприном применялось во время беременности.
Преэклампсия печени и HELLP
Дополнительную информацию см. в отдельной статье о синдроме HELLP.
Это осложняет 3-10% преэклампсии при беременности, а риск рецидива при будущих беременностях составляет 3-4%.
Наиболее эффективным методом лечения HELLP является своевременная доставка.
Острая жировая дистрофия печени беременных
[6]
Эпидемиология
- Редкое заболевание с распространенностью 0,005 - 0,01%.
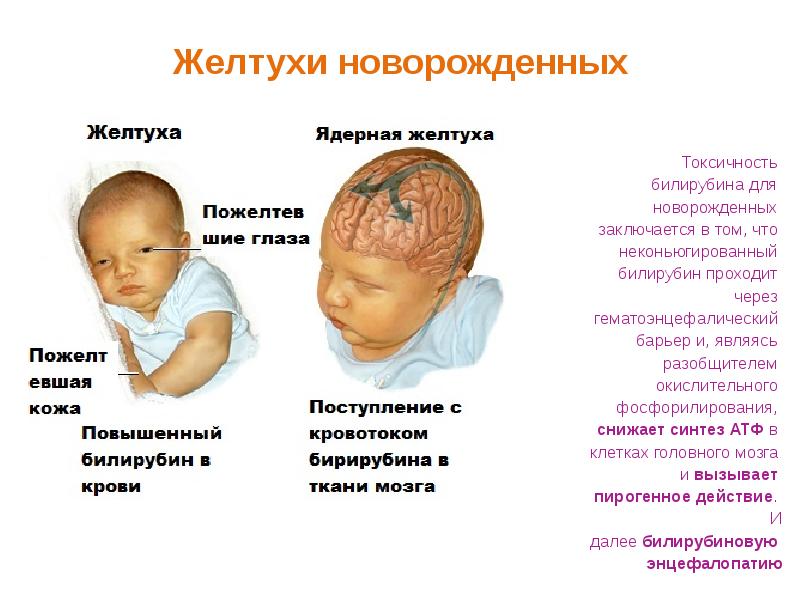
- Острая жировая дистрофия печени беременных (AFLP), как правило, возникает на поздних сроках беременности.
- Факторы риска включают первую беременность, преэклампсию, многоплодную беременность и плод мужского пола.
- Это может быть связано с мутантным геном, вызывающим дефект митохондриального окисления жирных кислот, и дети, рожденные от матерей с AFLP, должны быть обследованы на наличие дефектов в этой системе.
Клиническая картина
Обычно проявляется остро тошнотой, рвотой и болями в животе, лихорадкой, головной болью и зудом, обычно начиная с 35-й недели беременности, но может проявиться и намного раньше. Он также может появиться сразу после родов.
Желтуха появляется вскоре после появления симптомов и может стать интенсивной у значительной части пациентов. Может развиться фульминантная печеночная недостаточность.
Исследования
- Количество лейкоцитов часто повышено. Также могут быть нейтрофилия и тромбоцитопения.
- Уровень трансаминаз печени умеренно высокий.
- Повышенный билирубин сыворотки.
- Аномальная свертываемость с коагулопатией (удлинение протромбинового и частичного тромбопластинового времени с понижением уровня фибриногена).
Биопсия может быть диагностической, но проблемы с коагуляцией часто препятствуют ее проведению. КТ/МРТ может показать снижение затухания в печени.
Ведение
Рассмотрите досрочное родоразрешение, так как состояние обычно проходит после полного выздоровления. Часто требуется поддерживающая помощь МСЭ.
Осложнения
AFLP — опасное для жизни состояние. На сегодняшний день нет сообщений о спонтанной ремиссии ТФЛ до рождения ребенка. Характерным течением является прогрессирование острой печеночной недостаточности в течение одной или двух недель, которая характеризуется нарастанием желтухи, гипогликемией, развитием коагулопатии, асцита/плеврального выпота, энцефалопатии и острой почечной недостаточности в срок до 9 лет. 0% пострадавших женщин.
0% пострадавших женщин.
Внутрипеченочный холестаз беременных
Внутрипеченочный холестаз определяется как зуд с повышением уровня желчных кислот в сыворотке крови, возникающий во второй половине беременности и исчезающий после родов.
См. также отдельную статью об акушерском холестазе .
Эпидемиология
Уровень заболеваемости ДЦП составляет от 0,2% до 2% беременностей [7] . Чаще встречается на южноамериканском и северном континентах Европы. Исследования описали ICP в 0,2% до 0,3% беременностей в США.
Форма выпуска
Основным симптомом является зуд, особенно ладоней и подошв, за которым следуют генерализованные симптомы. Обычно это происходит с 25-й недели беременности.
Желтуха встречается редко. Однако, когда он присутствует, он возникает через 2-4 недели после начала зуда.
Исследования
- Активность аминотрансфераз может повышаться в 20 раз по сравнению с нормальным уровнем.
- Повышенная активность гамма-глутамилтрансферазы нетипична, но указывает на мутацию MDR3 или основное заболевание печени, не связанное с беременностью.
 Ключевым диагностическим тестом является концентрация желчных кислот в сыворотке крови натощак более 10 ммоль/л.
Ключевым диагностическим тестом является концентрация желчных кислот в сыворотке крови натощак более 10 ммоль/л.
Ведение
Урсодезоксихолевая кислота является основой медикаментозного лечения, но не было показано, что она снижает неблагоприятные перинатальные исходы у женщин с ДЦП. Поэтому некоторые призывают пересмотреть его рутинное использование в этом состоянии [8] .
Осложнения
Материнская заболеваемость возникает в результате зуда и бессонницы. Важность этого расстройства заключается в воздействии на плод, которое может привести к недоношенности, перинатальной смерти, дистресс-синдрому плода и мертворождению. ВЧД часто рецидивирует при последующих беременностях [9] .
Ибрахими С., Мроу А.А., Франсуа Э. и др.; Желтуха у беременной. Акта Гастроэнтерол Белг. 2017 июль-сен80(3):422-424.
Гупта А., Тивари П., Сачдева П.; Случай синдрома Дубина-Джонсона во время беременности. Куреус.
 2019, февраль 1111(2):e4048. doi: 10.7759/cureus.4048.
2019, февраль 1111(2):e4048. doi: 10.7759/cureus.4048.
Лата I; Гепатобилиарные заболевания во время беременности и их лечение: обновление. Int J Crit Illn Inj Sci. 3 июля 2013 г. (3): 175-82. дои: 10.4103/2229-5151.119196.
Асафо-Агией К.О., Самант Х.; Беременность и вирусный гепатит
Мукерджи Р., Саманта С.; Хирургические неотложные состояния при беременности в эпоху современной диагностики и лечения. Тайвань J Obstet Gynecol. 2019 март 58(2):177-182. doi: 10.1016/j.tjog.2019.01.001.
Дюкарм Г., Бернуау Д., Лутон Д.; [Первичный билиарный цирроз и беременность]. J Gynecol Obstet Biol Reprod (Париж). 2014 Май43(5):335-41. doi: 10.1016/j.jgyn.2013.03.016. Epub 2013 28 апр.
Котадия Дж. П., Шах Дж. М.; Аутоиммунный гепатит и беременность
Rath W, Tsikouras P, Stelzl P; HELLP-синдром или острая жировая дистрофия печени при беременности: дифференциально-диагностическая задача: общие черты и различия.
 Geburtshilfe Frauenheilkd. 2020 Май 80 (5): 499-507. doi: 10.1055/a-1091-8630. Epub 2020 18 мая.
Geburtshilfe Frauenheilkd. 2020 Май 80 (5): 499-507. doi: 10.1055/a-1091-8630. Epub 2020 18 мая.Pillarisetty LS, Sharma A; Беременность Внутрипеченочный холестаз. StatPearls Publishing 2021.
Chappell LC, Bell JL, Smith A, et al; Урсодезоксихолевая кислота по сравнению с плацебо у женщин с внутрипеченочным холестазом беременных (PITCHES): рандомизированное контролируемое исследование. Ланцет. 2019Сентябрь 7394 (10201): 849-860. doi: 10.1016/S0140-6736(19)31270-X. Epub 2019 Aug 1.
Ovadia C, Seed PT, Sklavounos A, et al; Ассоциация неблагоприятных перинатальных исходов внутрипеченочного холестаза беременных с биохимическими маркерами: результаты метаанализа совокупных и индивидуальных данных пациентов. Ланцет. 2019 март 2393 (10174): 899-909. doi: 10.1016/S0140-6736(18)31877-4. Epub 2019 Feb 14.
Причины, симптомы, лечение и риски
Это может быть связано или не связано с беременностью и обычно лечится в зависимости от тяжести.
Подтверждено исследованиями
MomJunction считает, что предоставляет вам достоверную информацию, подкрепленную исследованиями. В соответствии с нашими строгими требованиями редакционной политики мы основываем наши статьи о здоровье на ссылках (цитатах), взятых с авторитетных сайтов, международных журналов и научных исследований. Однако, если вы обнаружите какие-либо несоответствия, не стесняйтесь писать нам.
Изображение: Shutterstock
Желтуха во время беременности может быть вызвана заболеваниями печени или определенными состояниями, прямо или косвенно связанными с беременностью. Заболевания печени встречаются редко, но когда они возникают, они могут повлиять как на мать, так и на ее будущего ребенка. Почти 3% всех беременностей могут быть осложнены заболеваниями печени (1).
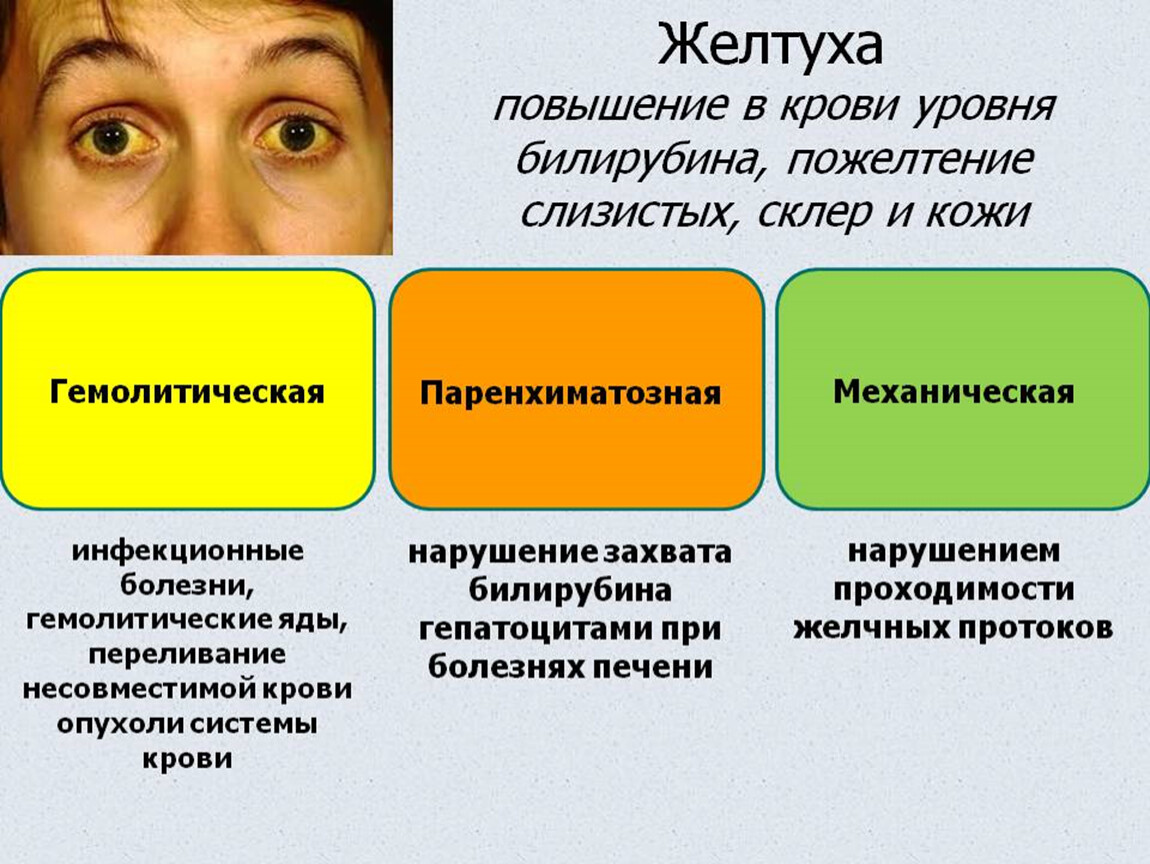
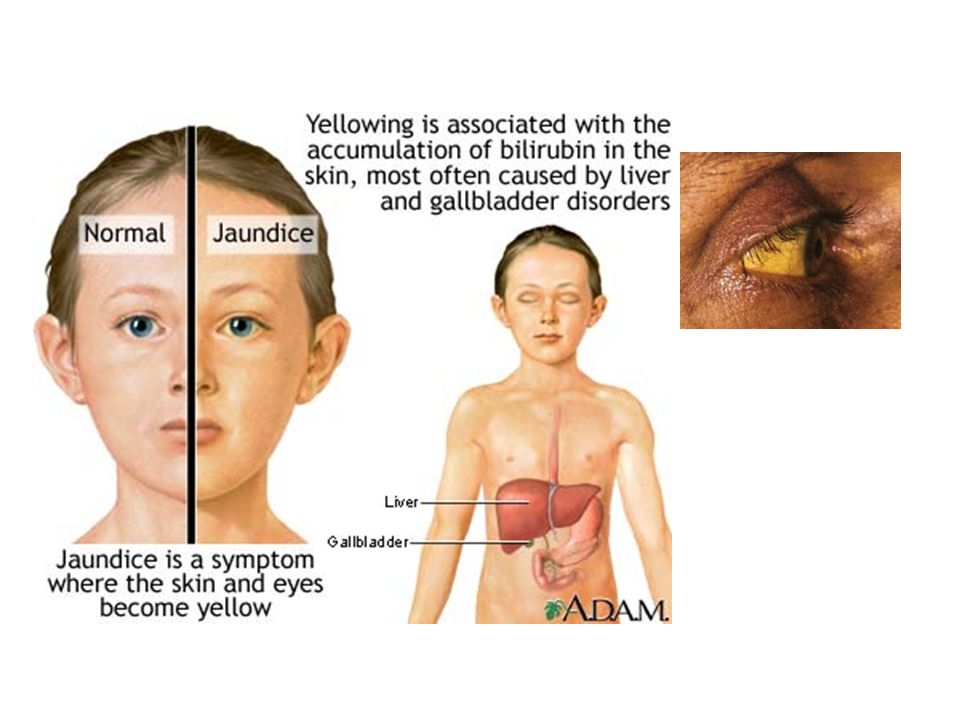
Желтуха – это пожелтение кожи и белков глаз. Это вызвано накоплением билирубина, желто-оранжевого желчного пигмента в крови. Обычно печень изменяет химический состав билирубина, что позволяет ему выводиться из организма. Беременные женщины могут иметь желтуху из-за камней в желчном пузыре, холестаза (замедленного оттока желчи) или изменений функции печени из-за гипертонических расстройств .
Беременные женщины могут иметь желтуху из-за камней в желчном пузыре, холестаза (замедленного оттока желчи) или изменений функции печени из-за гипертонических расстройств .
Читайте дальше, чтобы узнать о причинах, симптомах, осложнениях и методах лечения желтухи во время беременности и ее влиянии на здоровье матери и плода.
Насколько распространена желтуха у беременных?
Желтуха во время беременности встречается относительно редко, она возникает у одной из 1500 беременностей, что составляет 0,067% (2).
Сообщалось, что аномальные показатели печеночных проб обнаруживаются у 3–5% беременных (3). Но это не всегда желтуха, и большинство отклонений в работе печени часто связано с состоянием самой беременности.
Каковы симптомы высокого биллирубина во время беременности?
Признаки и симптомы желтухи могут различаться в зависимости от основного заболевания (материнская инфекция или заболевание печени). Некоторые из общих симптомов желтухи при беременности: (4):
Некоторые из общих симптомов желтухи при беременности: (4):
- Лихорадка
- Озноб
- Боль в животе
- Пожелтение кожи и белых пятен в глазах, то, что мы называем желтухой.
- Темная моча
- Светлый или глинистый стул
- Потеря веса
- Кожный зуд (зуд)
Изображение: Shutterstock
Связанный: Зуд ног во время беременности: причины, лечение и средства
Каковы причины желтухи во время беременности?
Основной причиной желтухи является наличие в организме избытка билирубина (гипербилирубинемия), желто-оранжевого пигмента. Билирубин — это природное соединение, вырабатываемое в организме и перерабатываемое печенью. Наличие высокого уровня билирубина в организме говорит о том, что с печенью что-то не так.
По мнению специалистов, желтуха при беременности может возникнуть в любом из трех триместров . Это может быть результатом условий, которые связаны с беременностью или не связаны с ней (1).
Состояния, характерные для беременности, которые могут вызывать желтуху:
- Преэклампсия (второй или третий триместр) : Это состояние встречается в 5–10% всех беременностей. У пострадавших женщин наблюдается высокое кровяное давление, отеки и протеинурия (высокое количество белка в моче) (3). 9
- Синдром HELLP (второй или третий триместр) ) (HELLP) синдром возникает в одной из 1000 беременностей. Тяжелая форма преэклампсии характеризуется рвотой, тошнотой, отеками, увеличением массы тела, болью в животе, протеинурией, артериальной гипертензией, утомляемостью и желтухой (3).
Связанный: Прибавка в весе в первом триместре: насколько это нормально и риски
- Гиперемезис беременных (первый триместр) : Это состояние встречается примерно у 0,3% беременных женщин. Он характеризуется сильной тошнотой и рвотой, которые могут привести к потере веса, дисбалансу электролитов, нарушению питания и желтухе (3) (5).

- Внутрипеченочный холестаз беременных (второй или третий триместр) : Это состояние встречается редко, но может увеличить риск внутриутробной смертности. Вызывает сильный зуд (почесуху) у будущих матерей. Часто у женщин также появляются симптомы желтухи, такие как пожелтение кожи и глаз (1) (6). Примерно у 20% пациентов развивается желтуха и зуд.
- Синдром Дубина-Джонсона (второй или третий триместр) : Это генетическое заболевание, характеризующееся повторяющейся желтухой. Обычно желтуха ухудшается во время беременности из-за этого состояния (7).
- Острая жировая дистрофия печени беременных (третий триместр) : Хотя и редко, но характеризуется желтухой, тошнотой, рвотой, головной болью, болью в животе, анорексией вес, асцит i X Аномальное скопление жидкости в брюшной полости, которое может быть связано с дисфункцией печени, гипертензией (высоким кровяным давлением) и отеком (отеком) (3).
 Состояние может быть фатальным.
Состояние может быть фатальным.
Осторожно
Острая жировая дистрофия печени у беременных может привести к быстрому ухудшению состояния печени и, если ее не лечить, может привести к летальному исходу (3) (10).
Другие состояния, которые могут вызывать желтуху, но не связаны или не связаны с беременностью:
- Острый вирусный гепатит : Это наиболее частая причина желтухи вне беременности. Острый гепатит А встречается у одной из 1000 беременностей, а острый гепатит В — у двух из 1000 беременностей. Также возможен гепатит С, но гепатит D встречается редко (1) (3). Гепатит Е может быть опасным для жизни.
- Желчные камни в общем желчном протоке (холедохолитиаз) : Это состояние возникает, когда желчный камень блокирует общий желчный проток. Около 7% женщин с желтухой во время беременности страдают этим заболеванием (8).
- Лекарственная токсичность (гепатотоксичность) : Избыточная доза некоторых лекарств, таких как ацетаминофен, может вызвать токсическое действие на печень, вызывая желтуху.

- Обострение основного хронического заболевания печени : Будущие матери с хроническими заболеваниями печени, такими как хронический гепатит, аутоиммунное заболевание, болезнь Вильсона и первичный билиарный цирроз, могут испытывать осложнения, которые могут потребовать регулярного обследования (1).
Каковы возможные риски и осложнения?
В зависимости от причины желтухи во время беременности осложнения могут различаться как у матери, так и у ребенка (1) (3).
- Преждевременные роды
- Отслойка плаценты (преждевременное отделение плаценты от матки)
- Плацентарная недостаточность (плацента не может доставлять необходимые питательные вещества и кислород развивающемуся плоду) 900 09
- Почечная или печеночная недостаточность
- Разрыв печени i X Редкое, но тяжелое осложнение заболевания печени во время беременности, также называемое печеночным кровотечением 08 Послеродовое кровотечение i XСильное кровотечение после родов, вызывающее такие симптомы, как как снижение артериального давления и слабость
- Кровотечение из варикозно расширенных вен, то есть кровотечение из разорванных кровеносных сосудов (основной фактор риска для пациентов с циррозом печени)
- Печеночная энцефалопатия (снижение функции головного мозга из-за тяжелого заболевания печени)
- Фульминантный вирусный гепатит (внезапная и острая печеночная недостаточность)
Если у вас хроническое заболевание печени или вы испытываете какие-либо необычные симптомы, обратитесь к врачу.
 врача для ранней диагностики и лучшего лечения основного заболевания.
врача для ранней диагностики и лучшего лечения основного заболевания.Диагностика желтухи во время беременности
Медицинские работники диагностируют желтуху, определяя признаки и симптомы заболеваний печени. Они могут проверить наличие следующего (4).
- Пожелтение кожи и склер (белка глаза)
Изображение: Shutterstock
- Наличие аномальное скопление кровеносных сосудов вблизи поверхности кожи (также известное как сосудистые звездочки)
- Уровни билирубина в крови и моче
- Тест на вирусный гепатит для определения наличия гепатита у беременных
- Тесты на ферменты печени для определения уровней ферментов печени, таких как аспартатаминотрансфераза (АСТ) и аланинаминотрансфераза (АЛТ), посредством анализа крови
- 900 08 Ультразвуковая визуализация для проверки размера печени
В редких случаях врач может предложить биопсию печени. Вышеперечисленных анализов обычно достаточно для определения причины желтухи при беременности.
Вышеперечисленных анализов обычно достаточно для определения причины желтухи при беременности.
Лечение желтухи у беременных
Желтуха у взрослых не требует никакого лечения и проходит сама по себе. Врач может порекомендовать методы лечения и, в некоторых случаях, лекарства, когда риск желтухи достаточно велик, чтобы повлиять на мать или плод . Вот некоторые меры, принимаемые для лечения желтухи во время беременности (3).
- Постельный режим и внутривенные жидкости.
Изображение: Shutterstock
- Обеспечение матери добавками, которые помогают обеспечить достаточное питание растущего плода.
- Сбалансированная питательная диета, которая может помочь иммунной системе лучше бороться с вирусами.
- Стабилизация артериального давления путем госпитализации и медикаментозного лечения.
- Лапароскопическая хирургия i X В случаях желтухи, вызванной закупоркой желчных протоков, может потребоваться хирургическое вмешательство для оценки и лечения заболеваний органов брюшной полости и таза.

Своевременное лечение желтухи в тяжелых случаях жизненно важно для предотвращения ядерной желтухи, редкого, но серьезного заболевания, которое возникает при избыточном билирубине в крови новорожденного, что приводит к повреждению головного мозга и другим осложнениям.
Продукты, которые следует есть, и продукты, которых следует избегать
Во время желтухи вам, возможно, придется избегать продуктов, которые могут вызвать перегрузку печени и замедлить ее восстановление. В дополнение к диетическим рекомендациям, данным вашим врачом, вы можете следовать некоторым общим рекомендациям по желтухе во время беременности (9).
- Вы можете добавить в свой рацион пять порций фруктов и овощей. Это отличные источники клетчатки, минералов и витаминов. Некоторые фрукты и овощи могут не подходить для употребления во время беременности. Поэтому обратитесь к врачу, чтобы узнать больше.
Изображение: IStock
- Включите в свой рацион цельнозерновые продукты, такие как овсянка и коричневый рис.
 Вы также можете есть нежирный белок из мяса.
Вы также можете есть нежирный белок из мяса.
- Выбирайте продукты с низким содержанием насыщенных жиров и предпочитайте ненасыщенные жиры. Проверьте этикетки продуктов на наличие этих жиров.
- Избегайте упакованных или консервированных пищевых продуктов с добавлением рафинированного сахара, насыщенных жиров и высоким содержанием натрия .
- В случае заражения вирусным гепатитом (гепатит А) вы можете продолжать регулярное здоровое питание. Вам могут понадобиться пищевые добавки, чтобы помочь организму справиться с болезнью и справиться с внезапной потерей веса.
Краткий совет
Избегайте жареной пищи, куриных ножек и кожи, а также ограничьте употребление яичных желтков, сливок, сгущенного молока и продуктов с высоким содержанием сахара, таких как пирожные, мед, шоколад и мороженое (11).
Вызывают ли апельсины желтуху во время беременности?
Корреляции или связи между употреблением апельсинов и желтухой во время беременности обнаружено не было. Они являются отличным источником витамина С, необходимого во время беременности.
Они являются отличным источником витамина С, необходимого во время беременности.
Связанный: Витамин С во время беременности: безопасность, дозировка и побочные эффекты
Как предотвратить желтуху во время беременности?
Не существует единого метода предотвращения желтухи во время беременности. Ниже приведены некоторые общие меры предосторожности и превентивные меры (4).
- Соблюдайте здоровую диету и поддерживайте здоровый вес, чтобы сохранить здоровье печени и систем организма.
- Отказ от алкоголя.
- Во время беременности регулярно посещайте своего лечащего врача. Регулярные осмотры могут помочь обнаружить любые проблемы на ранней стадии.
Изображение: IStock
- Соблюдайте гигиену, чтобы не заразиться гепатитом. Мойте руки перед едой и всегда ешьте пищу, приготовленную с соблюдением правил гигиены. Избегайте совместного использования личных вещей, таких как тарелки, во время беременности.
 Вакцинация доступна для некоторых форм гепатита. Поговорите со своим врачом об иммунизации против гепатита.
Вакцинация доступна для некоторых форм гепатита. Поговорите со своим врачом об иммунизации против гепатита.
- Если вы еще не забеременели и страдаете хроническим заболеванием печени, перед планированием беременности проконсультируйтесь с лечащим врачом.
Желтуха у беременных встречается редко. Однако у будущей матери может развиться желтуха из-за заболеваний печени или специфических состояний беременности, таких как преэклампсия. Регулярные пренатальные осмотры и мониторинг плода могут помочь в ранней диагностике и своевременном начале лечения. Однако, если лечение отложено, желтуха может привести к неблагоприятным осложнениям, таким как печеночная недостаточность. Хотя предотвратить желтуху не всегда возможно, могут помочь следующие простые меры дородового ухода, такие как хорошо сбалансированная диета и поддержание здорового веса. Кроме того, соблюдение мер предосторожности может помочь предотвратить заражение гепатитом.
1. Каковы долгосрочные последствия желтухи во время беременности?
Долгосрочные последствия желтухи во время беременности зависят от основной причины и того, как скоро будет назначено лечение. В целом долгосрочные эффекты в последнее время уменьшились благодаря раннему выявлению и лечению ранее существовавших заболеваний печени и быстрому распознаванию аномалий печени (12).
В целом долгосрочные эффекты в последнее время уменьшились благодаря раннему выявлению и лечению ранее существовавших заболеваний печени и быстрому распознаванию аномалий печени (12).
2. Как гормоны влияют на желтуху беременных?
Во второй половине беременности всплеск плацентарных гормонов может повлиять на функцию печени, вызывая замедление движения желчи и снижение метаболизма. Это может вызвать желтуху, когда печень не может удалить билирубин из крови, что приводит к повышению уровня билирубина у матери (13).
Ключевые выводы
- Накопление билирубина в крови вызывает желтуху.
- Камни в желчном пузыре, холестаз или изменения функции печени вследствие гипертонической болезни могут привести к желтухе у беременных.
- Желтуха может проявляться такими симптомами, как лихорадка, озноб, пожелтение кожи и глаз и кожный зуд.
- Преэклампсия, гиперемезис беременных и синдром Дубина-Джонсона — это специфические состояния беременности, которые могут вызывать желтуху.

- Лечение желтухи, связанной с беременностью, зависит от первопричины и может включать медикаментозное лечение, изменение диеты или роды.
Ссылки:
Статьи MomJunction написаны на основе анализа исследовательских работ авторов-экспертов и учреждений. Наши ссылки состоят из ресурсов, установленных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем в нашей редакционной политике.
1. Сакет Р. Гунтупалли и Джей Стейнгруб, Заболевания печени и беременность: обзор диагностики и лечения; Медицина интенсивной терапии
2. Шерлок С. Желтуха беременных; Британский медицинский бюллетень
3. Хэй Дж. Э., Заболевания печени при беременности; Американская ассоциация по изучению заболеваний печени
4. Желтуха взрослых; Cleveland Clinic
5. Weng M.T.et al., Hyperemesis gravidarum, проявляющаяся желтухой и транзиторным гипертиреозом, осложненным острым панкреатитом; Журнал Формозской медицинской ассоциации
6.
