Почему желтеют ногти на руках у женщин при беременности: Ногти во время беременности: строение, функции, заболевания
Пожелтели ногти на руках: причины, диагностика и профилактика
БОЛЕЗНИ НОГТЕЙ
Ирина Залесская11 декабря, 2022
0 283 Время чтения: 3 мин.
Часто мы сталкиваемся с проблемой «почему желтеют ногти на руках». Ведь ухоженный и здоровый вид пальчиков – визитная карточка в успешном осуществлении дел. Однако если у вас образовались жёлтые ногти на руках, не стоит волноваться и впадать в отчаяние. Для начала необходимо выяснить причины, отчего возникла желтизна на ногтевых пластинах. Эта проблема имеет распространенные масштабы среди женщин или мужчин.
Оглавление
- 1 Причины недуга
- 2 Как диагностировать появление заболевания?
- 3 Профилактические меры
Причины недуга
Итак, у вас образовались пятна на ногтевых пластинах желтого цвета, которые решили распространиться на все пальцы. Обычно такого рода пожелтение является сигналом об опасности для здоровья внутренних органов. Поэтому выделяют следующие причины, вследствие чего у женщин или мужчин пожелтели ногтевые пластины:
Поэтому выделяют следующие причины, вследствие чего у женщин или мужчин пожелтели ногтевые пластины:
- сильная никотиновая зависимость – распространенная причина, постоянно приводящая к образованию желтого налета на пальцах рук;
- чрезмерное употребление сильнодействующих психотропных лекарств – причина, которая может сказаться на образовании ногтей желтого цвета;
- наличие грибкового заболевания и образования желтого цвета на пальце. Ноготь становится толстым или утолщенным, происходит расслоение ногтевой пластины. Кончики ноготка и его желтизна могут источать неприятный запах;
- пожелтение может спровоцировать химическое воздействие от моющих средств, лака, ацетона и прочего;
- жёлтые ногти могут образоваться вследствие занесения загрязнения под пластины ногтя;
- желтизна пятна может образоваться в результате трофических расстройств: пневмония, дизентерия, малярия, тиф и прочее;
- причина желтизны — это не только заболевания, но и употребление кофе и крепкого чая в троекратном размере;
- порой желтые ногти на руках – причина нехватки витаминов в организме.
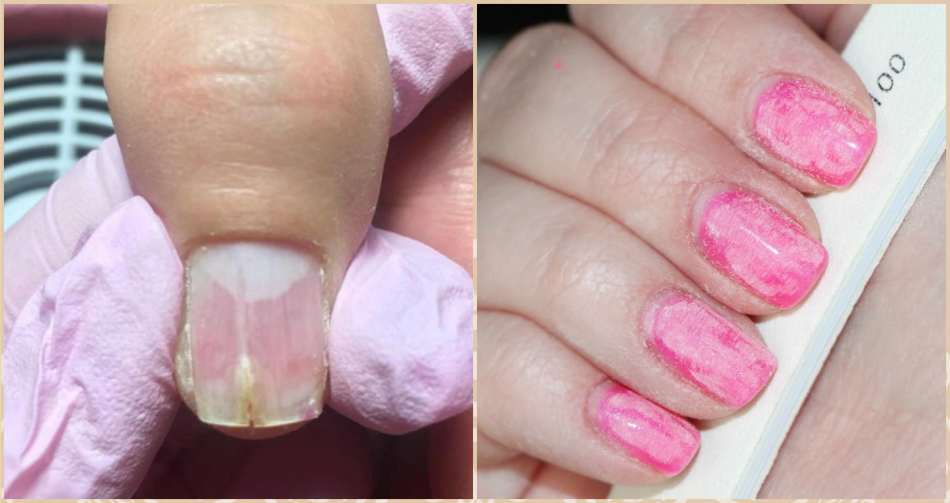 Если ваш ноготь пожелтел и резко изменился на нездоровый цвет – увеличьте рацион употребляемых витаминов;
Если ваш ноготь пожелтел и резко изменился на нездоровый цвет – увеличьте рацион употребляемых витаминов; - воздействие солнечных лучей и солярия пагубно влияет на цвет, преобразуя пластины на руках человека в жёлтые;
- желтоватые пятна возникают и при беременности во время авитаминоза у будущей мамочки;
- псориаз приводит к появлению пятна желтоватого цвета. Из-за этого ногти становятся ломкими и тусклыми.
Причин, вследствие которых пожелтели ногти, более чем достаточно. Ведь пятно не может возникнуть просто так, и желтоватые ногти образуются всегда под воздействием определенных причин. Даже при беременности, если пожелтел палец, следует сразу обратиться к врачу за медицинской помощью.
Поэтому всегда необходимо обращать внимание на цвет ногтевого ложа и образования любого пятна на его поверхности.
Ведь желтизна не может возникнуть просто так. Для этого нужно разобраться в причинах ее появления.
Как диагностировать появление заболевания?
Если вы работаете на вредном производстве или пребываете в состоянии беременности, наличие такого косметического дефекта, как желтое пятно и изменившийся цвет ногтя, станет предметом вашего обсуждения. Для этого вам стоит обратиться к врачу-дерматологу и ряду прочих медицинских экспертов, которые назначат вам ряд следующих диагностических мероприятий:
Для этого вам стоит обратиться к врачу-дерматологу и ряду прочих медицинских экспертов, которые назначат вам ряд следующих диагностических мероприятий:
Публикации по теме
- медицинский осмотр пациента – врач визуально осмотрит цвет вашего ногтя, изучит образованное пятно на ногтевой пластине. Затем назначит соответствующую методику лечения;
- желтизна и пятно возможны при определении анализа крови на глюкозу;
- сделав анализ крови, врач даст первоначальный вывод, какой из органов или сосудов, спровоцировал пятно или наличие грибкового заболевания;
- проверьте здоровье своих ногтей при помощи биохимического состояния крови;
- рентген для определения туберкулеза и прочих заболеваний, которые могут образовать пятно на ногтевом содержимом.
Профилактические меры
Врач-дерматолог должен индивидуально подобрать способ лечения данной проблемы для каждого своего пациента и профилактические методы его воздействия. Для этого стоит воспользоваться базовыми рецептами врачей, как устранить образования на ногтях:
если вы привыкли красить свои пальцы постоянно, то при образовании грибка на ногтевом ложе, дайте ему отдохнуть около недели. Лучшим средством будут эфирные масла и крема для поддержания силы и твердости ногтевой пластины;
Лучшим средством будут эфирные масла и крема для поддержания силы и твердости ногтевой пластины;
сделайте ванночку из яблочного уксуса;
используйте масло чайного дерева с добавлением оливкового средства. Это благоприятно скажется на укреплении ваших ногтевых пластин и окажет эффективное противогрибковое действие желтому ногтю;
косметика низкого качества или злоупотребление крепкого чая и кофе может привести к образованию желтого налета на ногтевом содержимом пластины. Для нейтрализации возникшей угрозы возьмите сок лимона и приложите ломтик кислого фрукта к ногтям. Лимонный сок удалит желтизну и восстановит прежний здоровый вид пальчиков рук;
пагубная привычка – курение может стать провокатором возникшей проблемы. Поэтому на время или навсегда стоит отказаться от подобной зависимости, которая портит внешний вид ваших рук.
Отбеливание пластин после выявления причин возникновения желтинки необходимо проводить незамедлительно, под руководством профессиональных врачей или собственной инициативе.
Для того чтобы не заразиться образованием желтизны на ногтях, необходимо соблюдать следующие профилактические мероприятия:
соблюдение личной гигиены;
обработка антисептическими средствами;
санитария предметов первого пользования – белья, полотенца и прочего;
спиртовая обработка маникюрных ножниц;
используйте в целях профилактики здоровья ногтей лекарственные растворы против воспаления.
Жёлтые ногти не повод отчаиваться и впадать в панику. Главное вовремя обратиться к специалисту и пройти нужное обследование. Только в этом случае вам удастся быстро и без образования новых последствий справиться с возникшей угрозой.
Смотрите это видео на YouTube
Публикации по теме
Ногти в период беременности — укрепление и уход • Журнал NAILS
В этой статье рассмотрим, какие изменения происходят с ногтями во время беременности, отсутствие каких витаминов и микроэлементов приводит к болезням и плохому состоянию ногтевых пластин, какие процедуры можно проводить в домашних условиях для защиты и укрепления ноготков.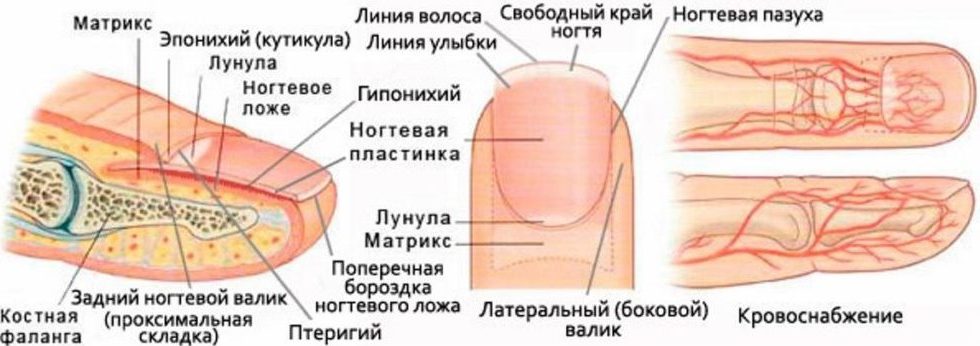
Изменение состояния ногтей
Состояние ноготков может значительно ухудшиться во время беременности. Это связано с резкими колебаниями уровня гормонов, нехваткой микроэлементов, витаминов, минералов и обменом веществ будущей мамочки, который нарушается. Эти изменения в организме нельзя отменить, но можно уменьшить их влияние на ногти и поддержать здоровое состояние. Это легко сделать даже в домашних условиях, если придерживаться некоторых простых правил.
РЕКЛАМА — ПРОДОЛЖЕНИЕ НИЖЕ
Внешний вид ногтей может показать проблемы в организме, наличие заболеваний, нехватку витаминов. Серосодержащий белок кератин обеспечивает твердость пластин, а правильная структура обеспечивается наличием в тканях минеральных элементов. Дефицит серы, кальция, марганца, цинка ухудшает рост ногтей и состояние в целом. Свободные края могут крошиться, размягчаться, поверхность – покрываться пятнами, бороздками.
Большинство беременных женщин жалуются на сухость, отслоение.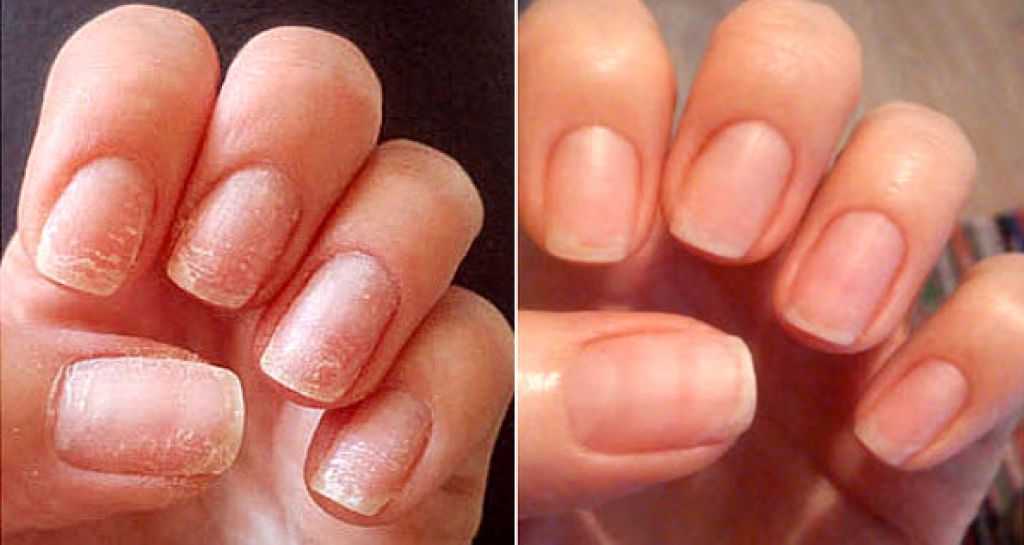 Случается это из-за нарушения работы щитовидной железы, которая повышает уровень женских гормонов прогестерона и эстрогена. Это ведет к ломкости ноготков, отечности в мышечных тканях, болезненным ощущениям.
Случается это из-за нарушения работы щитовидной железы, которая повышает уровень женских гормонов прогестерона и эстрогена. Это ведет к ломкости ноготков, отечности в мышечных тканях, болезненным ощущениям.
Увеличение потребления витаминов и микроэлементов плодом приводит к дефициту их в организме беременной, что негативно сказывается на состоянии ногтей, в том числе. Также врачи назначают беременным прием железа и фолиевой кислоты, которая снижает риск родить недоношенного ребенка. Употребление этих препаратов приводит к недостаточному всасыванию цинка, а его нехватка вызывает слоение.
Необходимые минералы, витамины
РЕКЛАМА — ПРОДОЛЖЕНИЕ НИЖЕ
- Витамин А отвечает за рост, структуру и эластичность ногтевых пластин. Он защищает ногти от грибковых инфекций и заболеваний. Его нехватка приводит к ломкости. Но и переизбыток витамина А вреден. Поэтому употреблять его нужно осторожно, только в составе специальных поливитаминных комплексов или натуральных продуктов питания, таких как печень, абрикосы, чеснок, морковь.
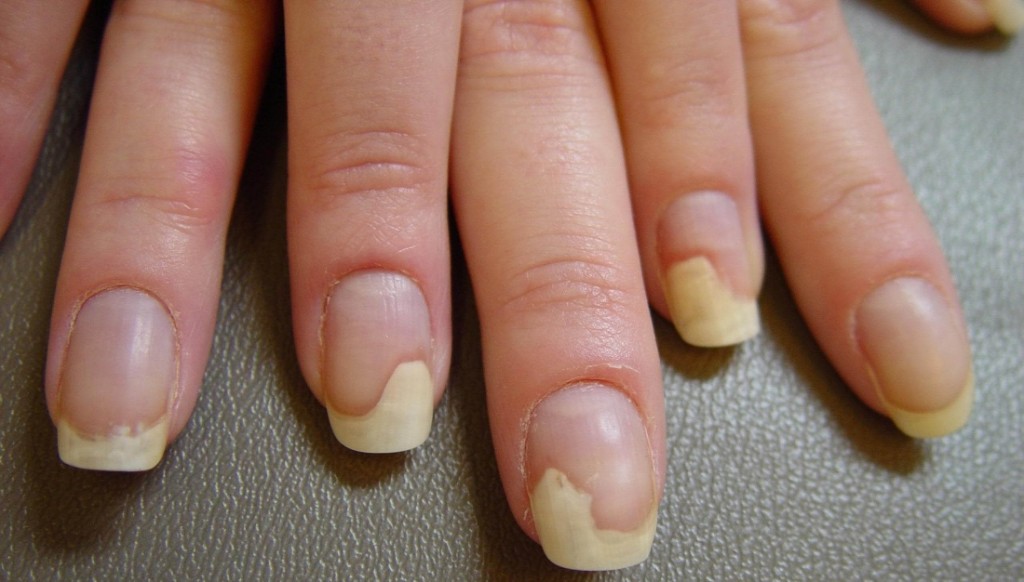
- Витамины группы В отвечают за формирование клеток пластины ноготков. Дефицит этих витаминов приводит к появлению на поверхности неровностей, пигментации, сухости. Витамин Е отвечает за нормальное кровообращение, которое влияет на обменные процессы и рост ногтей. Эти витамины можно получить при употреблении в пищу орехов, бобовых, круп, бананов.
- Недостаток витамина С вызывает слабость ногтей из-за медленного синтеза коллагена. Переизбыток этого витамина блокирует выработку прогестерона, который сохраняет беременность. Употреблять витамин С в пищу нужно ограниченно в составе клубники, лимонов, шиповника, черной смородины и капусты.
- Витамин D отвечает за усвоение кальция и фосфора, за счет которых образуется роговая ткань ноготков. Источником витамина служат рыбий жир, яйца, жирные сорта рыбы, икра и солнечные лучи.
- Дефицит кальция и магния, участвующих в формировании здоровой структуры, вызывает расслоение ногтевых пластин, ломкость, появление пятен белого цвета, замедление роста.
 Употребление орехов, зелени, круп, кураги, творога и нежирных молочных продуктов брожения может восполнить в организме недостаток этих минералов.
Употребление орехов, зелени, круп, кураги, творога и нежирных молочных продуктов брожения может восполнить в организме недостаток этих минералов. - Кремний, который скрепляет между собой волокна кератина и участвует в синтезе коллагена, содержится в ягодах, злаках и овощах. Цинк, дефицит которого приводит к появлению белых пятен, восполняется за счет употребления говядины, морепродуктов, пивных дрожжей и арахиса.
- Недостаток йода, железа, селена замедляет рост, вызывает дистрофию ногтевых пластин и заболевания кожи. Этих микроэлементов много в морепродуктах, кокосах и отрубях.
Включать в рацион беременной женщины минералы и витамины, которых очень часто не хватает, нужно только после консультации с врачом.
Питание
Благоприятно скажется на состоянии ногтей сбалансированное, полноценное питание. Выделим перечень продуктов, которые обязательно нужно потреблять беременным:
- Жирные сорта рыбы, особенно морской, в составе которых содержится кислота омега-3, необходимая для прочности и эластичности ногтей.
 Это может быть скумбрия, семга или лосось. Недостаток жира в питании ведет к сухости и ломкости;
Это может быть скумбрия, семга или лосось. Недостаток жира в питании ведет к сухости и ломкости; - Мясо птицы, красное мясо, в составе которых содержится белок и аминокислота цистеин. Она необходима для выработки кератина;
- Блюда, в состав которых входит натуральный желатин и агар-агар, богатые коллагеном и полезными для ногтей микроэлементами;
- Овощи и фрукты, такие как свёкла, тыква, яблоки, капуста, цельные зерновые, сельдерей и миндаль, богаты кремнием, селеном и цинком;
- Кисломолочные продукты, являющиеся источником кальция, белков и «живых» бактерий, которые предотвращают развитие грибковых заболеваний ногтей;
- Достаточное и разрешенное врачами количество несвязанной жидкости, не меньше одного литра в день.
Заболевания и лечение
Во время беременности у женщины могут проявиться некоторые заболевания ногтевых пластин. Рассмотрим самые распространенные из них:
Онихомикоз
Онихомикоз или грибок ногтей легко подхватить в период беременности из-за снижения иммунной системы организма. Возбудителями являются грибы и дерматофиты. При онихомикозе ногти желтеют, крошатся, деформируются. Иногда ногтевые пластины могут расслаиваться и утолщаться.
Возбудителями являются грибы и дерматофиты. При онихомикозе ногти желтеют, крошатся, деформируются. Иногда ногтевые пластины могут расслаиваться и утолщаться.
При беременности процесс лечения онихомикоза осложняется тем, что системная терапия медикаментами не желательна. Применяется местное лечение, основу которого составляют медицинские лаки, капли, мази. Это могут быть лаки Лоцерил, Авентис, мазь Микосептин или крем Миконазол. Под строгим наблюдением специалиста можно использовать лаки Батрафен, Фонжиаль, крем и капли Экзодерил, мазь Тербинафин. Эффективный противогрибковый раствор Фукорцин при беременности противопоказан из-за сильно действующих на организм вредных компонентов. Лазерная терапия также запрещена.
РЕКЛАМА — ПРОДОЛЖЕНИЕ НИЖЕ
Эффективно и безопасно использовать для лечения микозов околоногтевой кожи и на стопах ног крем Залаин, который нужно наносить тонким слоем на пораженные участки. Количество суточных применений устанавливается врачом, а весь курс лечения составляет около месяца. Залаин не проникает в кровь, не имеет противопоказаний и побочных влияний, поэтому беременным назначается чаще всего.
Залаин не проникает в кровь, не имеет противопоказаний и побочных влияний, поэтому беременным назначается чаще всего.
Также можно применять щадящие препараты Микозан и Ламизил, которые быстро проникают в очаг инфекции и уничтожают грибок, а также повышают защитные функции организма беременной женщины.
На запущенных стадиях грибковых болезней ногтей применяются препараты Ногтивит или Ногтимицин. Они предназначены для размягчения пораженного ногтя перед его основательным спиливанием и назначаются при сильном расслоении пластины ноготка, утолщении валиков, выраженной желтизне пластин. Используются только на ногтях в сочетании с любым другим противогрибковым средством.
Дисхромия
Изменение цвета ногтевых пластин на руках или ногах у беременной женщины может быть как самостоятельным заболеванием, так и следствием какой-либо болезни. Очень часто дисхромия у будущей мамочки проявляется на фоне резких гормональных колебаний. Ногти могут приобрести даже коричневый оттенок.
Прежде чем начинать лечение дисхромии, беременная женщина должна обратиться к специалистам, чтобы выявить действительные причины изменения оттенка ногтей. К таким врачам относится дерматолог, гинеколог и миколог. Если заболевание носит самостоятельный характер, то его лечение осуществляется при помощи безопасных препаратов местного применения. Если же дисхромия является следствием болезни, то лечение требует медикаментозной терапии и откладывается на послеродовой период.
Панариций
РЕКЛАМА — ПРОДОЛЖЕНИЕ НИЖЕ
У беременной женщины панариций, или воспаление ногтевого ложа или ткани под ногтевой пластиной, может появиться из-за небольшого повреждения или разреза околоногтевых валиков. Инфекции стрептококка или золотистого стафилококка проникают через заусенцы, небольшие ранки в кожу и вызывают воспаление, сопровождающееся нагноением и болезненными ощущениями.
Для лечения панариция у беременных женщин применяются повязки с антибиотиками, антибактериальные ванночки, обработка растворами для дезинфекции. Если такое лечение не дает результатов, то необходимо хирургическое вмешательство. Для снятия воспаления подходят обеззараживающие мази Левомиколь, Ихтиоловая или Диоксидиновая, которые наносятся каждые шесть часов на воспаленный участок.
Если такое лечение не дает результатов, то необходимо хирургическое вмешательство. Для снятия воспаления подходят обеззараживающие мази Левомиколь, Ихтиоловая или Диоксидиновая, которые наносятся каждые шесть часов на воспаленный участок.
Уход и укрепление
При несложном и правильном уходе за ноготками и кожей около них в домашних условиях можно укрепить ногтевые пластины, придать им ухоженный вид, обезопасить от появления грибковых или любых других заболеваний. Во время беременности нужно использовать только безопасные, натуральные и полезные компоненты.
Противогрибковые средства
Применяются в домашних условиях, не вредят будущей мамочке и плоду, при этом эффективно действуют следующие процедуры:
- Уксусная теплая ванночка в соотношении 1:3, которую разрешается делать три раза в неделю по 15 минут;
- Можно смешать одну часть глицерина и по две части уксуса и спирта. Полученный раствор ежедневно втирать в ноготки на протяжении месяца;
- Рекомендуется использовать отвар перечной мяты, спиртовую настойку прополиса, сок мандарина, йод, которые втираются в ногтевую пластину.

Ванночки для ногтей
Ванночки для ногтей укрепляют, увлажняют ноготки, насыщают витаминами и способствуют их питанию, росту:
- Солевая. Лучше всего для укрепления ногтей использовать морскую соль без эфирных примесей, но при её отсутствии можно растворить в стакане теплой воды одну чайную ложку обычной или йодированной соли. Разрешено делать процедуру ежедневно по 10-15 минут;
- Содовая. Используется для уменьшения расслоения ногтевых пластин. Столовую ложку соды нужно растворить в стакане с теплой водой и подержать ноготки в растворе на протяжении двадцати минут;
- Картофельная. Отварить картофель в кожуре или только картофельную кожуру, отвар слить, остудить до приятной температуры и подержать в нем руки или ноги в течение пятнадцати минут. Раствор обладает защитными, питательными свойствами;
- Масляная. Растительное или базовое масло нужно нагреть на водяной бане до температуры тела, добавить пару капель витамина А и на 15 минут опустить в смесь ноготки.
 Проводится процедура еженедельно. Можно использовать масло оливы и сок лимона, который помогает отбеливать и укреплять ногти.
Проводится процедура еженедельно. Можно использовать масло оливы и сок лимона, который помогает отбеливать и укреплять ногти.
Массаж
Массаж ногтей, рук и ступней улучшает кровообращение, что, в свою очередь, ведет к более эффективным обменным процессам. Для улучшения состояния, укрепления, дополнительного питания можно использовать розовое, оливковое, кокосовое масла, втирая их во время массажа. Также можно воспользоваться специальными косметическими средствами, в состав которых входит кальций, силикон и другие полезные микроэлементы.
Парафинотерапия
Процедура парафинотерапии направлена на интенсивное увлажнение, укрепление ноготков, заживление кожи, придавая мягкость и гладкость. Особенно рекомендуется проводить парафиновые ванночки при сухости, шелушении и воспалении верхних покровов кожи рук и ступней.
РЕКЛАМА — ПРОДОЛЖЕНИЕ НИЖЕ
В косметологии используется очищенный парафин, который начинает плавиться уже при температуре 55 градусов, превращаясь в вязкую массу. Он не пропускает воздух, поэтому обволакивая ноготки и кожу тонким слоем, создает своеобразный парниковый эффект, способствуя эффективному увлажнению и активному впитыванию полезных веществ, нанесенный под парафиновый слой.
Парафин не оставляет ожогов, медленно остывает и равномерно отдает тепло, кожа под застывающим слоем повышает свою температуру всего на 1,5-2 градуса. Во время процедуры через эпидермис интенсивно выводятся токсины и вредные продукты обмена, снимается отечность, восстанавливается кровообращение, усиливается лимфоотток. Всё это благоприятно сказывается на состоянии ноготков и кожи. Парафинотерапия абсолютно безопасна для беременных и при желании может проводиться несколько раз в неделю.
На видео показана одна из техник проведения процедуры в домашних условиях:
Парафинотерапия с Aravia Professional | Холодный парафин» src=»https://www.youtube.com/embed/FzH_Vsb_2us?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Если подытожить все сказанное, то нужно отметить – чтобы избежать появления болезней и сохранить красоту ноготков в период беременности, важно организовать полноценное сбалансированное питание для будущей мамочки, обеспечить организм всеми необходимыми витаминами и периодически баловать ноготки и кожу рук и ступней приятными, полезными процедурами.
Напиши в комментариях, какие из процедур тебе кажутся особенно полезными и какие еще процедуры нужно проводить беременным женщинам, чтобы сохранить здоровье ноготков и кожи?
Комментировать
Почему болят ногти на ногах? — болит ноготь на большом пальце ноги, причины боли и черноты ногтя на ноге
Ногти – это кератиновые ороговевшие пластины, которые защищают кончики пальцев от ударов, царапин, заноз. На ногах они более плотные, чем на руках, что помогает нам ходить босиком, бить по мячу или по камушку на дороге. Здоровые ногтевые пластины прочные с гладкой поверхностью, бледно-розового цвета. Если они потемнели, трескаются, на них появляется налет, вы чувствуете боль, зуд, жжение, нужно понять, почему это происходит, устранить причины и начать лечение.
На ногах они более плотные, чем на руках, что помогает нам ходить босиком, бить по мячу или по камушку на дороге. Здоровые ногтевые пластины прочные с гладкой поверхностью, бледно-розового цвета. Если они потемнели, трескаются, на них появляется налет, вы чувствуете боль, зуд, жжение, нужно понять, почему это происходит, устранить причины и начать лечение.
Не пренебрегайте заботой о внешнем виде и здоровье ногтей, даже если вы ходите в закрытой обуви. Некоторые заболевания могут вызывать неприятные симптомы, которые мешают работать, спать, заниматься спортом. Другие указывают на проблемы в организме, и если не начать лечение, возможно распространение проявлений заболевания на другие части тела, развитие осложнений.
Самые распространенные причины
Если у вас болят ногти на ногах, проверьте:
Боль при нажатии
Если болезненные ощущения возникают при надавливании на ногтевую пластину, осмотрите ее, нет ли повреждений, трещины или ушиба (она полностью или частично становится темно-синей, темно-красной или черной). При сильном ушибе она может отпасть. Чтобы избежать повторного травмирования, обратитесь к врачу. Он наложит защитную повязку, порекомендует мази для быстрого заживления, снятия боли.
При сильном ушибе она может отпасть. Чтобы избежать повторного травмирования, обратитесь к врачу. Он наложит защитную повязку, порекомендует мази для быстрого заживления, снятия боли.
Болезненность при нажатии, появление налета, неприятного запаха, утолщение ногтевой пластины, указывает на заражение грибком. Обратитесь к дерматологу. Он определит вид грибка и назначит лечение. Не занимайтесь самолечением. Неправильная терапия (препаратами, не действующими на поразивший ваши ноги тип грибка, неправильно выбранная дозировка, продолжительность лечения) приводят к усилению зуда, потемнению и растрескиванию ногтевой пластины и кожи вокруг нее.
Если цвет ногтей не изменился, нет внешних повреждений, но боль при надавливании появляется – замените обувь на более просторную, из дышащих натуральных материалов.
Почему болит ноготь на большом пальце
Болезненные ощущения на большом пальце ноги могут возникать:
Большие пальцы сильно страдают и при ношении тесной обуви, давление на них больше, чем на другие. Боль ощущается сильней, выше риск развития воспалительных процессов, отслоения уголка или врастания.
Боль ощущается сильней, выше риск развития воспалительных процессов, отслоения уголка или врастания.
Почему ногти темнеют и меняют цвет
Если ноготь почернел и болит – причина травматическое повреждение. Под пластиной повреждены кровеносные сосуды, возникает гематома черного, темно-синего или красного цвета. Основание может отслаиваться в углах, а через несколько дней отпасть. Но, если использовать противовоспалительные и активизирующие регенерацию мази, беречь его от повторных травм, он восстановится. Если ноготь отслаивается, обратитесь к врачу, чтобы он правильно обрезал его.
Если палец потемнел, а боли нет даже при нажатии, причиной может стать окрашивание из-за неправильно окрашенного материала обуви или носков. Иногда окрашивается только ногтевая пластина, иногда и кожа около нее. Не используйте вещи, окрашенные с нарушением технологического процесса, краситель может быть токсичным.
Возможно почернение ногтевой пластины, если был неправильно сделан педикюр с нанесением или снятием гель-лака.
Доброкачественная опухоль или системные заболевания
Ногти на ногах могут потемнеть, когда в организме нарушен обмен веществ, работа эндокринной системы. Если они чернеют, а вы чувствуете даже легкое недомогание, слабость, повышенную утомляемость, сухость во рту, нужно пройти общее обследование. Этот может быть симптомом сахарного диабета, заболеваний почек, сердечно-сосудистой системы.
Они могут чернеть и при приеме некоторых антибиотиков. Если вы проходите курс лечения, расскажите о появившемся побочном эффекте лечащему врачу.
Если почернел только один ноготь, нужно исключить доброкачественную опухоль, которая иногда возникает возле его основания. Кровеносные сосуды разрастаются, пластина темнеет, а со временем может отпадать. Опухоль становится больше и мешает при ходьбе. Несложная операция избавит от неудобств, не бойтесь ее делать, если врач считает, что она необходима.
К какому врачу обратиться?
Если палец болит после ушиба, других повреждений, нужно обратиться к травматологу.
Если появился зуд, утолщение ногтевой пластины, налет – посетите дерматолога. Он определит, какой вид грибка паразитирует на ваших ногах, назначит препараты, рассчитает дозировку, напишет схему приема.
Если ноготь начал чернеть или покраснел, но вы не чувствуете боли – посетите терапевта. Возможно, это симптом системного заболевания.
При врастании края ногтя в кожу, если он опухает или отслаивается, нужна консультация хирурга. Не нужно подстригать его самостоятельно или делать педикюр в салоне. Хирург удаляет и доброкачественные опухоли, извлекает занозы и другие инородные тела, попавшие под ногтевую пластину.
Методы лечения
Лечение зависит от причин, вызвавших боль, зуд, жжение, потемнение ногтевой пластины и поставленного диагноза.
Хирургическое лечение
Если палец опух, покраснел из-за инородного тела, попавшего под ноготь или под кожу возле него, отслаивается внутренний угол, нужно хирургическое лечение. Оперативное вмешательство проводится под местным наркозом, и в тот же день пациент может ехать домой.
Обращаться к хирургу нужно и при вросшем ногте. Подстригание выполняется стерильными инструментами, что исключает риск инфицирования. Местная анестезия делает процедуру безболезненной. Хирург аккуратно удаляет вросшие уголки, края, не задевая здоровую ногтевую пластину, обрабатывает поврежденную кожу.
При травмах тоже может потребоваться хирургическое вмешательство. Если ноготь сильно поврежден и может отпасть, его удаляют. Для снятия боли после ушибов, снятия воспаления назначают анальгетики.
Медикаментозная терапия
Для лечения грибковых заболеваний, используются противогрибковые препараты. Врач назначает препарат только после определения вида грибков. Он наносится на ногтевую пластину и на кожу около нее, между пальцами. Одним из видов грибковых заболеваний, поражающих ногти, является стригущий лишай. Для борьбы с ним используют кортикостероиды и антигистаминные препараты.
Если заболевание вызвано гноевидными бактериями (палец покраснел, опух, стал горячим на ощупь, появляется гной) назначается антибактериальная терапия.
Лечение этими препаратами проводится под контролем дерматолога. Он оценивает эффективность их действия, определяет продолжительность лечения. Нельзя прекращать использование препаратов после исчезновения симптомов. Выздоровление должны подтвердить лабораторные исследования.
Лечение народными средствами
Если у вас заболел или потемнел ноготь, но нет возможности сразу пойти к врачу, снять боль, воспаление помогут народные средства:
Профилактика
Чтобы ногти не болели, аккуратно выглядели, нужно регулярно ухаживать за ними. Аккуратно подстригайте их, делая внешний край ровным. Неправильно придавать им такую же форму, как и на руках. Хорошо обрабатывайте углы, и они не будут врастать в кожу.
Грибковые заболевания сложно лечатся, но заражения легко избежать:
Чтобы кожа вокруг ногтевой пластины не пересыхала, не трескалась, регулярно удаляйте отмершие частицы пемзой, используйте питательный, увлажняющий крем для ног, лосьоны, укрепляющие ногтевую пластину.
Носите удобную обувь на небольшом каблуке. Выбирая размер, убедитесь, что вы можете пошевелить пальцами в туфлях или ботинках. Покупайте обувь, носки из натуральных, хорошо пропускающих воздух материалов.
Избегайте травм и перегрузок. Правильно питайтесь, укрепляйте иммунитет, по назначению врача пейте комплексы витаминов и минеральных веществ. Если болевые ощущения в ногтях не проходят несколько дней, пластина изменила цвет, запишитесь на консультацию к терапевту или дерматологу.
- Не слишком ли тесную обувь вы носите – из-за изящных туфель появляется болезненность, усиливающая при надавливании. Если не перейти на более удобную обувь возможно врастание, искривление ногтей, развитие воспалительных процессов.
- Не врос ли ноготь в кожу – если чувствуете боль при ходьбе, убедитесь, что между внешним краем ногтевой пластины и кожей проходит пилочка для маникюра.
- Не повреждена ли ногтевая пластина из-за ушиба, падения тяжелого предмета. Чтобы избежать ее искривления, врастания, воспалительных процессов, не лечите травму самостоятельно, а обратитесь к травматологу.

- Не было ли у вас накануне интенсивной тренировки – проконсультируйтесь с инструктором, как выбрать комплекс упражнений, уровень нагрузки, чтобы избежать перегрузок, боли во всем теле.
- Нет ли мозолей, сухости кожи – запишитесь на педикюр, мастер посоветует, как ухаживать за ступнями, какие средства использовать.
- Из-за травм – большой палец травмируют чаще, чем другие, даже если вам кажется, что вы ударили его не очень сильно, ноготь может почернеть, отпасть.
- Из-за отслоения ногтевой пластины.
- Из-за заболеваний суставов больших пальцев (подагра, артрит, полиостеоартроз) – они опухают, деформируются, боль распространяется вокруг.
- Из-за заражения грибком – пластина темнеет от основания к центру, в углах, начинайте лечение, пока он не распространился на кожу около ногтя, другие пальцы.
- Из-за воспалительного процесса – кожа возле ногтевой пластины становится горячей, краснеет, под ней появляется черное пятно, выделяется гной.

- при первых симптомах заражения грибком, чтобы не допустить его распространения, обрабатывайте 2-3 раза в день ногтевую пластину йодом;
- если нет йода – можно использовать природные антисептики, сок чистотела или лука – он наносится на ногтевую пластину, кожу вокруг нее 3-4 раза в день;
- сильно ушибли ноготь, прищемили дверью – приложите холодный компресс, а потом нанесите облепиховое, миндальное, мятное, абрикосовое эфирное масло;
- для снятия болей после тяжелой работы, разнашивания новой обуви сделайте ванночку для ног с добавлением одного из этих эфирных масел;
- уголок ногтевой пластины начал врастать в кожу – если процесс только начался, сделайте на ночь компресс из сливочного масла, оно размягчит кератиновую пластину и ноготь можно будет аккуратно подстричь.
- посещайте салон маникюра и педикюра, где соблюдаются санитарные нормы, мастера работают стерильными или одноразовыми инструментами;
- в бассейне, в сауне, на пляже не ходите босиком, надевайте резиновые тапочки, дезинфицируйте их после каждого использования;
- не пользуйтесь чужой пилочкой для ногтей;
- примеряя обувь на рынке и в магазине, используйте плотные носки.

Изменился цвет ногтя на ноге – что это, как лечить?
Вас должно насторожить изменение цвета ногтей на ногах, которое может произойти по ряду причин. Что является нормой, а что патологией, нуждающейся в немедленной помощи специалиста подолога, будем разбираться далее.
Причины изменения цвета ногтей на ногах
Здоровые ногти на ногах имеют правильную форму, гладкую поверхность, бледно-розовую окраску с легким натуральным блеском. Вас должно насторожить изменение их цвета, появление полосок и вкраплений. Это может указывать на:
- неправильный уход за ногтями;
- грибковое поражение;
- механическую травму, в том числе и из-за ношения тесной и неудобной обуви;
- занесение инфекции;
- дефицит витаминов и минералов в организме;
- кожные патологии – экзема, псориаз, дерматит;
- болезни внутренних органов.
Квалифицированный врач подолог, к которому нужно обратиться немедленно при изменении состояния ногтей на ногах, может заподозрить ту или иную патологию по их цвету и сразу же назначить ряд обследований и анализов для подтверждения или опровержения предполагаемого диагноза. Ногти на ногах могут изменить цвет на желтый, зеленый, белый, синюшный и даже черный, о чем это говорит, читайте далее.
Ногти на ногах могут изменить цвет на желтый, зеленый, белый, синюшный и даже черный, о чем это говорит, читайте далее.
Изменение на желтый цвет: причины и последствия
Пожелтение ногтевой пластины на ногах – это распространенная патология, наблюдаемая у людей старшей возрастной категории. Желтый цвет ногтя провоцируют внешние и внутренние факторы, от вполне безобидных, таких как использование низкокачественных декоративных лаков или длительный прием некоторых лекарственных препаратов, до опасных, например – нарушение кровообращения в стопах, заболевания печени и желчного пузыря. Но самой распространенной причиной пожелтения ногтевых пластин на ногах является их грибковое поражение, при котором:
- интенсивность окраски может быть от слабовыраженной бледно-желтой до насыщенной коричневой;
- наблюдается утолщение ногтей, их рыхлость, отслаивание от ложа.
Если вовремя не принять меры, грибок может поразить все ногти. Это заболевание – инфекционное, а это значит, что вы станете потенциально опасным для своих близких. Грибковое поражение ногтей лечить нужно обязательно. Правильным решением будет обращение к квалифицированному врачу подологу в Центр подологии нового поколения в Санкт-Петербурге. Комплексное лечение грибка ногтей с применением лекарственной и фотодинамической РАСТ-терапии дает хороший результат.
Это заболевание – инфекционное, а это значит, что вы станете потенциально опасным для своих близких. Грибковое поражение ногтей лечить нужно обязательно. Правильным решением будет обращение к квалифицированному врачу подологу в Центр подологии нового поколения в Санкт-Петербурге. Комплексное лечение грибка ногтей с применением лекарственной и фотодинамической РАСТ-терапии дает хороший результат.
Появление белых пятен
Белые пятна на ногтях диагностируются у людей разных возрастов. Они указывают на лейконихию – так называется патология, характеризующаяся попаданием пузырьков воздуха в пространство между ногтевой пластиной и ногтевым ложем, которые в норме плотно прилегают друг к другу. Лейконихию провоцируют:
- травмы ногтевой пластины из-за удара или другой вертикальной нагрузки;
- неправильно выполненная процедура наращивания ногтей;
- небрежно выполненный маникюр;
- прием некоторых лекарственных препаратов;
- низкий уровень гемоглобина в крови;
- дефицит минералов.

Для лечения лейконихии показан медицинский педикюр, который быстро приведет ваши ногти в порядок.
Изменение цвета на зеленый: причины и последствия
Изменение цвета ногтевой пластины на ногах из бледно-розового на желто-зеленый, зеленовато-синий или зеленовато-коричневый может указывать на поражение ногтей бактериальной инфекцией, к примеру – синегнойной палочкой, что требует немедленного обращения к специалисту. Инфекция может проникнуть в пространство между ногтевой пластиной и ногтевым ложем. Для избавления от нее вам будет назначено профессиональное лечение негрибковых болезней ногтей и кожи с использованием медикаментозной и фотодинамической ПАКТ-терапии. К менее опасным причинам зеленого цвета ногтевой пластины относятся уже заживающие кровоподтеки, образовавшиеся после травмы, ушиба или защемления ногтя.
Синюшность ногтевых пластин
Синюшность ногтей на ногах характера для людей старшей возрастной категории, которые страдают общим снижением иммунитета. Она появляется по причине плохого кровообращения в стопах, гипоксии, анемии, астмы, порока сердца.
Она появляется по причине плохого кровообращения в стопах, гипоксии, анемии, астмы, порока сердца.
Появление темных пятен
Самой распространенной причиной темных пятен на ногтях, оттенок которых варьируется светло-коричневого до черного, являются кровоподтеки, образовавшиеся в результате травм и ушибов. Кроме того, они могут появиться на фоне приема некоторых лекарств, гормональных нарушений и во время беременности.
Коричневые пятна разной формы и размера могут указывать на негрибковое заболевание ногтей. Точную причину их появления сможет определить врач подолог после получения результата анализа соскоба с ногтевой пластины.
Неоднородный белый цвет ногтевых пластин: причины и последствия
Изменение цвета ногтей на ногах на молочно-белый не полностью, а частично также требует немедленной консультации подолога. Чаще всего белый цвет ногтевых пластин указывает на их поражение грибковой инфекцией. Если вовремя не начать адекватное лечения грибка, ногти постепенно будут утолщаться и разрастаться, позже начнется их разрушение.
Цвет ногтей на ногах может многое рассказать об общем состоянии организма. Его изменение с бледно-розового оттенка на необычную для ногтевых пластин окраску – это повод немедленно обратиться к специалисту. Вы можете записаться на консультацию в наш Центр подологии нового поколения в Санкт-Петербурге, где опытный врач быстро разберется, в чем дело и назначит адекватное лечение, способствующее скорейшему выздоровлению.
как возникает и чем опасна
Значение йода для здоровья нашего организма трудно переоценить. Он необходим для нормального функционирования щитовидной железы, гормоны которой влияют на работу головного мозга. Если йода не хватает, кожа становится сухой, теряет эластичность, нарушается обмен веществ и появляется лишний вес. Но избыток микроэлемента не менее опасен, чем его дефицит. Посмотрим, какие симптомы свидетельствуют о передозировке йода в организме и к чему они могут привести.
Редакция сайта
Теги:
Руслана
Советы эксперта
симптомы
передозировка
Продукты содержат йод
Getty Images
Прилетаешь из летней Москвы в летнюю же Барселону и почему-то чувствуешь себя хуже. .. Или не в Барселону, а в Клайпеду. Там вообще не жарко, но отчего-то тошнит и руки дрожат.
.. Или не в Барселону, а в Клайпеду. Там вообще не жарко, но отчего-то тошнит и руки дрожат.
Симптомы отравления йодом обнаруживаются у многих туристов. Часто виной всему — дары моря. Попробуем внимательнее изучить вопрос и понять, может ли это быть передозировка йода.
Когда возможна передозировка йодом
В морской воде йода так много, что он даже испаряется, наполняя собой воздух, а водоросли тем временем производят все новые его порции. Ты купаешься в нем, дышишь им, ешь его вместе с морепродуктами. Неудивительно, что при таком объеме в скором времени ты можешь почувствовать в организме признаки передозировки йода.
Всем нам, живущим вдали от моря, этого микроэлемента хронически не хватает. Все потому, что в процессе формирования суши большая часть йода была смыта с поверхности земли ливнями и талыми водами, унесена ветром, ледниками и реками. В результате континентальные районы планеты оказались обделены им. Часто местные жители вынуждены принимать препараты, содержащие данный элемент. К примеру, Йод-Актив, передозировка которым тоже возможна, хотя производитель и утверждает обратное. Присутствует риск развития гипотиреоза при чрезмерном употреблении лекарства.
Часто местные жители вынуждены принимать препараты, содержащие данный элемент. К примеру, Йод-Актив, передозировка которым тоже возможна, хотя производитель и утверждает обратное. Присутствует риск развития гипотиреоза при чрезмерном употреблении лекарства.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Неистребимая тоска по морю, которая гонит тебя в тропический рай, – это главным образом тоска по йоду, необходимому щитовидной железе для синтеза гормонов. Но все хорошо в меру… Некоторые девушки в первый же день отпуска, дорвавшись до морской рыбы, устриц, крабов и креветок, умудряются дать организму очень высокую йодную нагрузку. Последствия передозировки йодом могут быть плачевными. Щитовидка буквально слетает с катушек, наводняя организм своими гормонами. И вот тебе тиреотоксикоз!
Кстати, нередки случаи отравления йодом при наступлении интоксикации организма кристаллическими частицами или парами этого вещества. Суточная доза его поступлений не должна превышать 200 мкг (для беременных и кормящих норма выше – 250-290). Увеличение несет большую опасность для организма, особенно при частом и продолжительном применении.
Суточная доза его поступлений не должна превышать 200 мкг (для беременных и кормящих норма выше – 250-290). Увеличение несет большую опасность для организма, особенно при частом и продолжительном применении.
Родители часто спрашивают, чем грозит передозировка йода детям. В конечном счете, это чревато активацией аутоиммунных процессов в щитовидной железе (базедова болезнь). Педиатры отмечают, что в последнее время участились случаи отравлений этим микроэлементом среди детей в результате превышения допустимой дозы препаратов.
Сверим симптомы передозировки йода
Если ты считаешь, что в организме недостаток микроэлемента, нужно обратиться к врачу. Не стоит самой назначать себе таблетки. Поскольку йод участвует в формировании мозга у плода и новорожденного, он просто необходим при беременности, но его передозировка также может иметь нежелательные последствия. Женщины в целом чаще предрасположены к заболеваниям щитовидной железы и их потребность в йоде значительно выше, чем у мужчин. Он необходим для функционирования молочных желез, во время беременности и кормления грудью. Перечислим симптомы, которые скажут о передозировке йода у женщин:
Он необходим для функционирования молочных желез, во время беременности и кормления грудью. Перечислим симптомы, которые скажут о передозировке йода у женщин:
- Температура повышается до 37,5, а иногда даже до 39 градусов.
- Давление растет (причем неравномерно: «верхнее» увеличивается, а «нижнее», напротив, уменьшается).
- Жара кажется невыносимой.
- Пульс частит.
- Стучит в висках.
- Не хватает воздуха.
- Пропадает аппетит, беспокоит тошнота.
- Пальцы рук мелко дрожат.
- Ты чувствуешь себя взвинченной и раздраженной, не спишь по ночам.
У детей наблюдаются те же симптомы передозировки йода, что и у взрослых. Иногда рот может окраситься в бурый цвет и появиться резких запах. Возможен сухой или мокрый кашель, ринит, заложенность носа. В сложных случаях присоединяется рвота, зуд и сыпь, мышцы теряют тонус. Щитовидная железа увеличивается, появляются судороги и повышается вероятность анафилактического шока.
Перепроверим
Обмакни палочку с ваткой в 5-процентную настойку йода (не забудь положить ее в дорожную аптечку) и нарисуй сеточку на внутренней стороне предплечья. Желтые линии не исчезли и даже не побледнели в течение 2 часов? Значит, в твоем организме действительно накопился избыток йода!
Как мы уже отметили, еще одним симптомом передозировки йодом у взрослых является учащенный пульс – свыше 90 ударов в минуту. Точность признака отразят следующие действия. Для начала посчитай пульс. Затем сделай глубокий вдох, задержи дыхание, выдохни, повтори измерение. Пульс замедлился? Тогда все в порядке: просто ты переволновалась, переплавала или перегрелась. Но если и после глубокого вдоха сердце по-прежнему бьется со скоростью 80 ударов/мин. или больше, значит, йода слишком много.
Чем помочь при передозировке йода
Если у тебя наступила передозировка продуктами или витамином, содержащим йод, необходимо помочь организму. Попробуй провести следующие манипуляции.
Попробуй провести следующие манипуляции.
- Пей больше чистой воды, чтобы вывести лишний йод через почки.
- Воздержись от рыбы и морепродуктов. Учти, что, съев 100 г пикши, ты получишь две суточные нормы йода.
- Обойдись без водорослевых обертываний в спа – в организме итак избыток йода.
- Не используй аспирин и другие жаропонижающие лекарства из группы салицилатов, а также содержащие их комплексные препараты – седальгин, аскофен, цитрамон, цефекон. Салицилаты связываются с белками крови, которые переносят йод в пределах сосудистого русла. Уступив свое место лекарствам, йод выходит на свободу, усиливая симптомы передозировки.
- Носи солнцезащитные очки – глаза нужно оберегать от яркого света. Избыток йода повышает чувствительность к нему и вызывает слезотечение.
- Чтобы успокоить сердцебиение, закрой глаза и нажимай подушечками среднего и указательного пальцев обеих рук на глазные яблоки (по 10 секунд 3 раза в течение минуты).
 Сработает так называемый глазосердечный рефлекс, замедляющий пульс.
Сработает так называемый глазосердечный рефлекс, замедляющий пульс. - Пока не почувствуешь себя лучше, забудь о пляже. Ультрафиолет повышает функцию щитовидной железы и ускоряет метаболизм йода – из-за этого симптомы передозировки только усугубляются.
В любом случае следует обратиться к врачу и рассказать о перечисленных симптомах и последующих действиях. Он даст дополнительные рекомендации.
Ты удивишься, узнав, сколько йода получаются японцы, но при этом не страдают от передозировки. Речь идет о 1400 мкг в сутки! Оказывается, их организм усваивает лишь часть йода, соответствующую суточной потребности. Но если японца переселить вглубь континента, где йода не хватает, а затем вернуть на родину, он тоже испытает симптомы отравления: изголодавшийся по ценному элементу организм постарается сохранить его весь, заблокировав выведение почками.
Текст: Ирина Ковалева
Фото: Anna Tis, Andrea Piacquadio: Pexels
Желтеют ногти на руках – причины и лечение
Ногтевая пластина в норме имеет слегка округлую форму, розовый равномерный цвет с белыми полулунием и свободным краем.
Ногти могут потерять блеск, утолщаться или становится более
тонкими. Xасто
встречается изменение цвета. Причиной того, что желтеют ногти на руках, может быть
нарушение правил ухода, а также болезни ногтевой пластины или внутренних
органов.
Почему
желтеют ногти на руках
Существует две группы факторов, вызывающих пожелтение: внешние
и внутренние. К внешним относятся:
- использование
бытовой химии без перчаток. Входящие в состав химические вещества вымывают из
ногтевой пластины минералы и витамины; - влияние
солнечных лучей. Ультрафиолетовые лучи при загаре на свежем воздухе
или в солярии могут вызывать изменения в ногтях; - травма
верхней фаланги пальца. Пришедшийся на ноготь удар или защемление приводит к
отечности и гематомам. В результате скопления под ногтем крови появляется
желтизна; - курение. Изменение
цвета кончиков пальцев и ногтевых пластин у заядлых курильщиков происходит
из-за контакта с сигаретами, которые содержат много смол и токсичных элементов; - злоупотребление
чая или кофе. Окрашивание происходит за счет пигмента, проникающего в
Окрашивание происходит за счет пигмента, проникающего в
кожу, зубную эмаль и пористую ногтевую пластинку; - сбор
плодов, в кожуре и листьях которых содержится йод, а также
чистка некоторых видов грибов.
Несоблюдение правил маникюра тоже может вызвать пожелтение.
Часто желтеют ногти на руках после лака, в состав которого входит красящий
пигмент и вредные вещества, вроде формалина, толуола и дибутилфталата. Особо
вредно влияют на ногти отсутствие базового покрытия под маникюр и
некачественный лак. Кроме этого, ацетонсодержащая жидкость для снятия покрытия при
регулярном использовании также может изменить цвет ногтя.
Внутренние причины свидетельствуют об ухудшении состояния
организма или ногтей. Сюда относятся:
- длительный прием препаратов холинового ряда,
антибиотиков или лекарств с мышьяком; - болезни печени и желчного пузыря;
- грибковые заболевания;
- псориаз;
- онихогрифоз или генетическое изменение ногтевых
пластин; - эндокринные патологии;
- болезни сердца, почек, дыхательной системы.

Желтеют ногти на руках у мужчин и женщин из-за приобретенной
ониходистрофии – нарушения кровоснабжения ногтей из-за инфекций, проблем с
сосудами, дефицита витаминов, болезней нервной системы или сифилиса.
Как
избавиться от желтизны на ногтях
Способы устранения косметического недостатка зависят от
причины, но при отклонении от нормы желательно посетить дерматолога или
терапевта. Назначенные специалистом обследования помогут установить, что
вызвало желтизну. Посещение маникюрного кабинета особого эффекта не принесет: с
помощью процедур устранить причину, особенно, если это болезни внутренних
органов и систем, не получится.
Если пожелтение спровоцировали внешние факторы, не связанные
с патологиями, то достаточно выполнять несложные правила:
- использовать перчатки при уборке и мытье посуды;
- уменьшить количество кофе и чая;
- сменить лак, всегда наносить базовую основу и
использовать жидкость для снятия покрытия без ацетона.
Курящим лучше избавиться от сигарет и спустя время ногтевые
пластины обретут нормальный вид. Корректирование рациона тоже будет полезно.
Корректирование рациона тоже будет полезно.
При отсутствии признаков непереносимости в рацион следует добавить оливковое
масло, фрукты, овощи, каши, хлеб из цельнозерновой муки, печень и мясо.
При выявлении проблем со здоровьем следует начать лечение под
наблюдением специалиста. Устранение причин или хотя бы наступление ремиссии
повлечет возвращение ногтям нормального цвета.
Ускорить очищение от желтого налета помогут рецепты народной
медицины. С этой целью успешно
применяют:
- ванночки с 3% перекисью водорода; яблочным уксусом,
морской солью или лимоном; - компрессы с содой;
- отвар ромашки;
- маски из ягод – клюквы, черной или красной смородины;
- специальные сыворотки, карандаши или гели;
- зубную пасту или масло чайного дерева для полировки
ногтевой пластины.
Часто применение натуральных ингредиентов оказывает более
сильный эффект по сравнению с традиционными способами. Происходит оздоровление
не только видимой части ногтя, но и его внутренних структур.
Профилактика
Лучше вовремя принять профилактические меры, чем позднее тратить время и средства на приведение ногтей в порядок.
Самое главное правило профилактики – соблюдение гигиены, ведь на руках оседает много болезнетворных микроорганизмов. Благодаря своевременно вымытым рукам, получается избежать развития грибковых инфекций. Постарайтесь ввести в привычку использование перчаток при выполнении домашних работ.
Для выполнения маникюра лучше обращаться к специалистам. Используйте декоративное покрытие с перерывами – между сеансами нужен отдых в течение 1-2 дней.
Чем
опасно пожелтение ногтей
Далекий от нормы цвет ногтей – малая видимая часть проблемы. После пожелтения часто появляются другие признаки, например, изменения формы ногтей, утолщения, расслаивания, вплоть до полного разрушения ногтя. Игнорирование или маскировка желтизны может привести к серьезным проблемам со здоровьем.
Игнорирование или маскировка желтизны может привести к серьезным проблемам со здоровьем.
Избавление от вредных привычек поможет вернуть ногтям здоровый вид. Если этого не произошло, пройдите обследование. Лечение поможет оздоровить организм и избавит от желтизны на ногтях.
Синдром желтых ногтей: симптомы, причины и лечение
Синдром желтых ногтей
Синдром желтых ногтей — редкое заболевание, поражающее ногти на руках и ногах. Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.
Отек вызван скоплением лимфы под мягкими тканями кожи. Лимфа — это бесцветная жидкость, которая циркулирует по всему телу и способствует его очищению. Синдром желтого ногтя может возникнуть у любого человека, но обычно встречается у взрослых старше 50 лет.
Синдром желтых ногтей — это когда ногти постепенно желтеют и утолщаются. Симптомы также включают:
- потерю кутикулы, которая является частью защитной кожицы, покрывающей ноготь
- изогнутые ногти
- ногти, которые перестают расти Синдром желтых ногтей иногда увеличивает риск инфекции вокруг мягких тканей ногтей.

Скопление жидкости часто сопровождает синдром желтого ногтя. Таким образом, у вас может образоваться жидкость между мембранами, которые окружают ваши легкие снаружи, состояние, известное как плевральный выпот. Это может вызвать несколько респираторных проблем, таких как:
- хронический кашель
- одышка
- боли в груди
Проблемы с дыханием могут возникнуть до или после того, как ваши ногти начнут изменять цвет и форму.
В дополнение к плевральному выпоту и связанному с ним затруднению дыхания при синдроме желтого ногтя могут возникнуть другие проблемы с дыханием. К ним относятся хронический синусит или рецидивирующие респираторные инфекции, такие как пневмония.
Лимфедема также связана с синдромом желтого ногтя. Это состояние возникает из-за скопления лимфы. Признаки включают отек в основном на ногах, но, возможно, и на руках.
Точная причина синдрома желтого ногтя неизвестна.
Это состояние может возникать спорадически без видимой причины, что происходит в большинстве случаев.
 Тем не менее, в редких случаях считается, что это может передаваться по наследству. Мутация гена FOXC2 , которая вызывает заболевание, называемое синдромом лимфедемы-дистихиаза, может играть роль в развитии синдрома желтого ногтя. Для подтверждения этого необходимы дополнительные исследования, поскольку в настоящее время в другой литературе сообщается, что не существует известного генетического фактора синдрома желтого ногтя.
Тем не менее, в редких случаях считается, что это может передаваться по наследству. Мутация гена FOXC2 , которая вызывает заболевание, называемое синдромом лимфедемы-дистихиаза, может играть роль в развитии синдрома желтого ногтя. Для подтверждения этого необходимы дополнительные исследования, поскольку в настоящее время в другой литературе сообщается, что не существует известного генетического фактора синдрома желтого ногтя.Согласно другому мнению, синдром желтых ногтей возникает в результате проблем с лимфооттоком. Неправильная циркуляция и отток лимфы приводит к тому, что жидкость скапливается в мягких тканях под кожей, из-за чего ногти могут медленно желтеть.
Синдром желтого ногтя также может развиваться сам по себе или возникать при определенных типах рака, аутоиммунных заболеваниях, таких как ревматоидный артрит, и иммунодефицитах.
Не следует игнорировать изменение цвета или формы ногтей, особенно если они желтеют. Желтые ногти могут указывать на проблемы с печенью или почками, сахарный диабет, грибковые инфекции или псориаз, которые требуют лечения у врача.

Если у вас появились желтые ногти, а также отек или проблемы с дыханием, обратитесь к врачу.
Врач может диагностировать синдром желтого ногтя, если у вас проявляются первичные симптомы заболевания. Ваш врач может также назначить исследование функции легких, чтобы измерить, насколько хорошо работают ваши легкие, или взять образец вашего ногтя, чтобы проверить наличие грибка.
Синдром желтого ногтя также связан с бронхоэктазами, когда мелкие дыхательные пути в легких становятся ненормально расширенными, слабыми и рубцовыми. При бронхоэктазах слизь в дыхательных путях не может быть должным образом перемещена. В результате у вас может развиться пневмония, если ваши легкие наполнятся бактериальной слизью и заразятся. Эта бронхоэктазия, в дополнение к жидкости, которая накапливается в плевральной полости за пределами легких, вызывает проблемы с легкими.
Не существует единого метода лечения синдрома желтых ногтей. Лечение направлено на конкретные симптомы заболевания и может включать:
- витамин Е для местного или перорального применения при обесцвечивании ногтей
- кортикостероиды
- пероральный цинк
- противогрибковые препараты
- антибиотики в случае бактериального синусита, легочных инфекций или избыточного образования слизи
- диуретики, выводящие избыток жидкости
- трубчатая торакостомия, процедура для дренирования жидкости из плевральной полости
Если синдром желтого ногтя возникает на фоне сопутствующих заболеваний, таких как рак, артрит или СПИД, симптомы могут улучшиться после лечения основного заболевания.

Для лечения синдрома лимфедемы-дистихиаза врач может порекомендовать ручной лимфодренаж, представляющий собой специальную технику массажа для улучшения кровообращения и уменьшения отечности. Вы также можете уменьшить лимфедему в домашних условиях, надев эластичное компрессионное белье. Компрессия способствует лучшему току лимфы через лимфатические сосуды.
Невозможно предотвратить синдром желтого ногтя, но с симптомами можно справиться с помощью лекарств, удаления жидкости и пищевых добавок. По мере улучшения оттока лимфы ногти могут вернуться к нормальному цвету. Одно исследование показало, что улучшение симптомов ногтей может произойти у 7-30 процентов людей с синдромом желтых ногтей.
Поскольку лимфедема может стать хроническим заболеванием, некоторым людям требуется постоянная терапия для лечения отека и скопления жидкости.
Синдром желтого ногтя: симптомы, причины и лечение
Синдром желтого ногтя
Синдром желтого ногтя — редкое заболевание, поражающее ногти рук и ног.
 Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.
Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.Отек вызван скоплением лимфы под мягкими тканями кожи. Лимфа — это бесцветная жидкость, которая циркулирует по всему телу и способствует его очищению. Синдром желтого ногтя может возникнуть у любого человека, но обычно встречается у взрослых старше 50 лет.
Синдром желтых ногтей — это когда ногти постепенно желтеют и утолщаются. Симптомы также включают:
- потерю кутикулы, которая является частью защитной кожицы, покрывающей ноготь
- изогнутые ногти
- ногти, которые перестают расти Синдром желтых ногтей иногда увеличивает риск инфекции вокруг мягких тканей ногтей.
Скопление жидкости часто сопровождает синдром желтого ногтя. Таким образом, у вас может образоваться жидкость между мембранами, которые окружают ваши легкие снаружи, состояние, известное как плевральный выпот. Это может вызвать несколько респираторных проблем, таких как:
- хронический кашель
- одышка
- боли в груди
Проблемы с дыханием могут возникнуть до или после того, как ваши ногти начнут изменять цвет и форму.

В дополнение к плевральному выпоту и связанному с ним затруднению дыхания при синдроме желтого ногтя могут возникнуть другие проблемы с дыханием. К ним относятся хронический синусит или рецидивирующие респираторные инфекции, такие как пневмония.
Лимфедема также связана с синдромом желтого ногтя. Это состояние возникает из-за скопления лимфы. Признаки включают отек в основном на ногах, но, возможно, и на руках.
Точная причина синдрома желтого ногтя неизвестна.
Это состояние может возникать спорадически без видимой причины, что происходит в большинстве случаев. Тем не менее, в редких случаях считается, что это может передаваться по наследству. Мутация гена FOXC2 , которая вызывает заболевание, называемое синдромом лимфедемы-дистихиаза, может играть роль в развитии синдрома желтого ногтя. Для подтверждения этого необходимы дополнительные исследования, поскольку в настоящее время в другой литературе сообщается, что не существует известного генетического фактора синдрома желтого ногтя.

Согласно другому мнению, синдром желтых ногтей возникает в результате проблем с лимфооттоком. Неправильная циркуляция и отток лимфы приводит к тому, что жидкость скапливается в мягких тканях под кожей, из-за чего ногти могут медленно желтеть.
Синдром желтого ногтя также может развиваться сам по себе или возникать при определенных типах рака, аутоиммунных заболеваниях, таких как ревматоидный артрит, и иммунодефицитах.
Не следует игнорировать изменение цвета или формы ногтей, особенно если они желтеют. Желтые ногти могут указывать на проблемы с печенью или почками, сахарный диабет, грибковые инфекции или псориаз, которые требуют лечения у врача.
Если у вас появились желтые ногти, а также отек или проблемы с дыханием, обратитесь к врачу.
Врач может диагностировать синдром желтого ногтя, если у вас проявляются первичные симптомы заболевания. Ваш врач может также назначить исследование функции легких, чтобы измерить, насколько хорошо работают ваши легкие, или взять образец вашего ногтя, чтобы проверить наличие грибка.

Синдром желтого ногтя также связан с бронхоэктазами, когда мелкие дыхательные пути в легких становятся ненормально расширенными, слабыми и рубцовыми. При бронхоэктазах слизь в дыхательных путях не может быть должным образом перемещена. В результате у вас может развиться пневмония, если ваши легкие наполнятся бактериальной слизью и заразятся. Эта бронхоэктазия, в дополнение к жидкости, которая накапливается в плевральной полости за пределами легких, вызывает проблемы с легкими.
Не существует единого метода лечения синдрома желтых ногтей. Лечение направлено на конкретные симптомы заболевания и может включать:
- витамин Е для местного или перорального применения при обесцвечивании ногтей
- кортикостероиды
- пероральный цинк
- противогрибковые препараты
- антибиотики в случае бактериального синусита, легочных инфекций или избыточного образования слизи
- диуретики, выводящие избыток жидкости
- трубчатая торакостомия, процедура для дренирования жидкости из плевральной полости
Если синдром желтого ногтя возникает на фоне сопутствующих заболеваний, таких как рак, артрит или СПИД, симптомы могут улучшиться после лечения основного заболевания.

Для лечения синдрома лимфедемы-дистихиаза врач может порекомендовать ручной лимфодренаж, представляющий собой специальную технику массажа для улучшения кровообращения и уменьшения отечности. Вы также можете уменьшить лимфедему в домашних условиях, надев эластичное компрессионное белье. Компрессия способствует лучшему току лимфы через лимфатические сосуды.
Невозможно предотвратить синдром желтого ногтя, но с симптомами можно справиться с помощью лекарств, удаления жидкости и пищевых добавок. По мере улучшения оттока лимфы ногти могут вернуться к нормальному цвету. Одно исследование показало, что улучшение симптомов ногтей может произойти у 7-30 процентов людей с синдромом желтых ногтей.
Поскольку лимфедема может стать хроническим заболеванием, некоторым людям требуется постоянная терапия для лечения отека и скопления жидкости.
Синдром желтого ногтя: симптомы, причины и лечение
Синдром желтого ногтя
Синдром желтого ногтя — редкое заболевание, поражающее ногти рук и ног.
 Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.
Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.Отек вызван скоплением лимфы под мягкими тканями кожи. Лимфа — это бесцветная жидкость, которая циркулирует по всему телу и способствует его очищению. Синдром желтого ногтя может возникнуть у любого человека, но обычно встречается у взрослых старше 50 лет.
Синдром желтых ногтей — это когда ногти постепенно желтеют и утолщаются. Симптомы также включают:
- потерю кутикулы, которая является частью защитной кожицы, покрывающей ноготь
- изогнутые ногти
- ногти, которые перестают расти Синдром желтых ногтей иногда увеличивает риск инфекции вокруг мягких тканей ногтей.
Скопление жидкости часто сопровождает синдром желтого ногтя. Таким образом, у вас может образоваться жидкость между мембранами, которые окружают ваши легкие снаружи, состояние, известное как плевральный выпот. Это может вызвать несколько респираторных проблем, таких как:
- хронический кашель
- одышка
- боли в груди
Проблемы с дыханием могут возникнуть до или после того, как ваши ногти начнут изменять цвет и форму.

В дополнение к плевральному выпоту и связанному с ним затруднению дыхания при синдроме желтого ногтя могут возникнуть другие проблемы с дыханием. К ним относятся хронический синусит или рецидивирующие респираторные инфекции, такие как пневмония.
Лимфедема также связана с синдромом желтого ногтя. Это состояние возникает из-за скопления лимфы. Признаки включают отек в основном на ногах, но, возможно, и на руках.
Точная причина синдрома желтого ногтя неизвестна.
Это состояние может возникать спорадически без видимой причины, что происходит в большинстве случаев. Тем не менее, в редких случаях считается, что это может передаваться по наследству. Мутация гена FOXC2 , которая вызывает заболевание, называемое синдромом лимфедемы-дистихиаза, может играть роль в развитии синдрома желтого ногтя. Для подтверждения этого необходимы дополнительные исследования, поскольку в настоящее время в другой литературе сообщается, что не существует известного генетического фактора синдрома желтого ногтя.

Согласно другому мнению, синдром желтых ногтей возникает в результате проблем с лимфооттоком. Неправильная циркуляция и отток лимфы приводит к тому, что жидкость скапливается в мягких тканях под кожей, из-за чего ногти могут медленно желтеть.
Синдром желтого ногтя также может развиваться сам по себе или возникать при определенных типах рака, аутоиммунных заболеваниях, таких как ревматоидный артрит, и иммунодефицитах.
Не следует игнорировать изменение цвета или формы ногтей, особенно если они желтеют. Желтые ногти могут указывать на проблемы с печенью или почками, сахарный диабет, грибковые инфекции или псориаз, которые требуют лечения у врача.
Если у вас появились желтые ногти, а также отек или проблемы с дыханием, обратитесь к врачу.
Врач может диагностировать синдром желтого ногтя, если у вас проявляются первичные симптомы заболевания. Ваш врач может также назначить исследование функции легких, чтобы измерить, насколько хорошо работают ваши легкие, или взять образец вашего ногтя, чтобы проверить наличие грибка.

Синдром желтого ногтя также связан с бронхоэктазами, когда мелкие дыхательные пути в легких становятся ненормально расширенными, слабыми и рубцовыми. При бронхоэктазах слизь в дыхательных путях не может быть должным образом перемещена. В результате у вас может развиться пневмония, если ваши легкие наполнятся бактериальной слизью и заразятся. Эта бронхоэктазия, в дополнение к жидкости, которая накапливается в плевральной полости за пределами легких, вызывает проблемы с легкими.
Не существует единого метода лечения синдрома желтых ногтей. Лечение направлено на конкретные симптомы заболевания и может включать:
- витамин Е для местного или перорального применения при обесцвечивании ногтей
- кортикостероиды
- пероральный цинк
- противогрибковые препараты
- антибиотики в случае бактериального синусита, легочных инфекций или избыточного образования слизи
- диуретики, выводящие избыток жидкости
- трубчатая торакостомия, процедура для дренирования жидкости из плевральной полости
Если синдром желтого ногтя возникает на фоне сопутствующих заболеваний, таких как рак, артрит или СПИД, симптомы могут улучшиться после лечения основного заболевания.

Для лечения синдрома лимфедемы-дистихиаза врач может порекомендовать ручной лимфодренаж, представляющий собой специальную технику массажа для улучшения кровообращения и уменьшения отечности. Вы также можете уменьшить лимфедему в домашних условиях, надев эластичное компрессионное белье. Компрессия способствует лучшему току лимфы через лимфатические сосуды.
Невозможно предотвратить синдром желтого ногтя, но с симптомами можно справиться с помощью лекарств, удаления жидкости и пищевых добавок. По мере улучшения оттока лимфы ногти могут вернуться к нормальному цвету. Одно исследование показало, что улучшение симптомов ногтей может произойти у 7-30 процентов людей с синдромом желтых ногтей.
Поскольку лимфедема может стать хроническим заболеванием, некоторым людям требуется постоянная терапия для лечения отека и скопления жидкости.
Синдром желтого ногтя: симптомы, причины и лечение
Синдром желтого ногтя
Синдром желтого ногтя — редкое заболевание, поражающее ногти рук и ног.
 Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.
Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.Отек вызван скоплением лимфы под мягкими тканями кожи. Лимфа — это бесцветная жидкость, которая циркулирует по всему телу и способствует его очищению. Синдром желтого ногтя может возникнуть у любого человека, но обычно встречается у взрослых старше 50 лет.
Синдром желтых ногтей — это когда ногти постепенно желтеют и утолщаются. Симптомы также включают:
- потерю кутикулы, которая является частью защитной кожицы, покрывающей ноготь
- изогнутые ногти
- ногти, которые перестают расти Синдром желтых ногтей иногда увеличивает риск инфекции вокруг мягких тканей ногтей.
Скопление жидкости часто сопровождает синдром желтого ногтя. Таким образом, у вас может образоваться жидкость между мембранами, которые окружают ваши легкие снаружи, состояние, известное как плевральный выпот. Это может вызвать несколько респираторных проблем, таких как:
- хронический кашель
- одышка
- боли в груди
Проблемы с дыханием могут возникнуть до или после того, как ваши ногти начнут изменять цвет и форму.

В дополнение к плевральному выпоту и связанному с ним затруднению дыхания при синдроме желтого ногтя могут возникнуть другие проблемы с дыханием. К ним относятся хронический синусит или рецидивирующие респираторные инфекции, такие как пневмония.
Лимфедема также связана с синдромом желтого ногтя. Это состояние возникает из-за скопления лимфы. Признаки включают отек в основном на ногах, но, возможно, и на руках.
Точная причина синдрома желтого ногтя неизвестна.
Это состояние может возникать спорадически без видимой причины, что происходит в большинстве случаев. Тем не менее, в редких случаях считается, что это может передаваться по наследству. Мутация гена FOXC2 , которая вызывает заболевание, называемое синдромом лимфедемы-дистихиаза, может играть роль в развитии синдрома желтого ногтя. Для подтверждения этого необходимы дополнительные исследования, поскольку в настоящее время в другой литературе сообщается, что не существует известного генетического фактора синдрома желтого ногтя.

Согласно другому мнению, синдром желтых ногтей возникает в результате проблем с лимфооттоком. Неправильная циркуляция и отток лимфы приводит к тому, что жидкость скапливается в мягких тканях под кожей, из-за чего ногти могут медленно желтеть.
Синдром желтого ногтя также может развиваться сам по себе или возникать при определенных типах рака, аутоиммунных заболеваниях, таких как ревматоидный артрит, и иммунодефицитах.
Не следует игнорировать изменение цвета или формы ногтей, особенно если они желтеют. Желтые ногти могут указывать на проблемы с печенью или почками, сахарный диабет, грибковые инфекции или псориаз, которые требуют лечения у врача.
Если у вас появились желтые ногти, а также отек или проблемы с дыханием, обратитесь к врачу.
Врач может диагностировать синдром желтого ногтя, если у вас проявляются первичные симптомы заболевания. Ваш врач может также назначить исследование функции легких, чтобы измерить, насколько хорошо работают ваши легкие, или взять образец вашего ногтя, чтобы проверить наличие грибка.

Синдром желтого ногтя также связан с бронхоэктазами, когда мелкие дыхательные пути в легких становятся ненормально расширенными, слабыми и рубцовыми. При бронхоэктазах слизь в дыхательных путях не может быть должным образом перемещена. В результате у вас может развиться пневмония, если ваши легкие наполнятся бактериальной слизью и заразятся. Эта бронхоэктазия, в дополнение к жидкости, которая накапливается в плевральной полости за пределами легких, вызывает проблемы с легкими.
Не существует единого метода лечения синдрома желтых ногтей. Лечение направлено на конкретные симптомы заболевания и может включать:
- витамин Е для местного или перорального применения при обесцвечивании ногтей
- кортикостероиды
- пероральный цинк
- противогрибковые препараты
- антибиотики в случае бактериального синусита, легочных инфекций или избыточного образования слизи
- диуретики, выводящие избыток жидкости
- трубчатая торакостомия, процедура для дренирования жидкости из плевральной полости
Если синдром желтого ногтя возникает на фоне сопутствующих заболеваний, таких как рак, артрит или СПИД, симптомы могут улучшиться после лечения основного заболевания.

Для лечения синдрома лимфедемы-дистихиаза врач может порекомендовать ручной лимфодренаж, представляющий собой специальную технику массажа для улучшения кровообращения и уменьшения отечности. Вы также можете уменьшить лимфедему в домашних условиях, надев эластичное компрессионное белье. Компрессия способствует лучшему току лимфы через лимфатические сосуды.
Невозможно предотвратить синдром желтого ногтя, но с симптомами можно справиться с помощью лекарств, удаления жидкости и пищевых добавок. По мере улучшения оттока лимфы ногти могут вернуться к нормальному цвету. Одно исследование показало, что улучшение симптомов ногтей может произойти у 7-30 процентов людей с синдромом желтых ногтей.
Поскольку лимфедема может стать хроническим заболеванием, некоторым людям требуется постоянная терапия для лечения отека и скопления жидкости.
Синдром желтого ногтя: симптомы, причины и лечение
Синдром желтого ногтя
Синдром желтого ногтя — редкое заболевание, поражающее ногти рук и ног.
 Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.
Люди, у которых развивается это состояние, также имеют проблемы с дыханием и лимфатической системой с отеками в нижних частях тела.Отек вызван скоплением лимфы под мягкими тканями кожи. Лимфа — это бесцветная жидкость, которая циркулирует по всему телу и способствует его очищению. Синдром желтого ногтя может возникнуть у любого человека, но обычно встречается у взрослых старше 50 лет.
Синдром желтых ногтей — это когда ногти постепенно желтеют и утолщаются. Симптомы также включают:
- потерю кутикулы, которая является частью защитной кожицы, покрывающей ноготь
- изогнутые ногти
- ногти, которые перестают расти Синдром желтых ногтей иногда увеличивает риск инфекции вокруг мягких тканей ногтей.
Скопление жидкости часто сопровождает синдром желтого ногтя. Таким образом, у вас может образоваться жидкость между мембранами, которые окружают ваши легкие снаружи, состояние, известное как плевральный выпот. Это может вызвать несколько респираторных проблем, таких как:
- хронический кашель
- одышка
- боли в груди
Проблемы с дыханием могут возникнуть до или после того, как ваши ногти начнут изменять цвет и форму.

В дополнение к плевральному выпоту и связанному с ним затруднению дыхания при синдроме желтого ногтя могут возникнуть другие проблемы с дыханием. К ним относятся хронический синусит или рецидивирующие респираторные инфекции, такие как пневмония.
Лимфедема также связана с синдромом желтого ногтя. Это состояние возникает из-за скопления лимфы. Признаки включают отек в основном на ногах, но, возможно, и на руках.
Точная причина синдрома желтого ногтя неизвестна.
Это состояние может возникать спорадически без видимой причины, что происходит в большинстве случаев. Тем не менее, в редких случаях считается, что это может передаваться по наследству. Мутация гена FOXC2 , которая вызывает заболевание, называемое синдромом лимфедемы-дистихиаза, может играть роль в развитии синдрома желтого ногтя. Для подтверждения этого необходимы дополнительные исследования, поскольку в настоящее время в другой литературе сообщается, что не существует известного генетического фактора синдрома желтого ногтя.

Согласно другому мнению, синдром желтых ногтей возникает в результате проблем с лимфооттоком. Неправильная циркуляция и отток лимфы приводит к тому, что жидкость скапливается в мягких тканях под кожей, из-за чего ногти могут медленно желтеть.
Синдром желтого ногтя также может развиваться сам по себе или возникать при определенных типах рака, аутоиммунных заболеваниях, таких как ревматоидный артрит, и иммунодефицитах.
Не следует игнорировать изменение цвета или формы ногтей, особенно если они желтеют. Желтые ногти могут указывать на проблемы с печенью или почками, сахарный диабет, грибковые инфекции или псориаз, которые требуют лечения у врача.
Если у вас появились желтые ногти, а также отек или проблемы с дыханием, обратитесь к врачу.
Врач может диагностировать синдром желтого ногтя, если у вас проявляются первичные симптомы заболевания. Ваш врач может также назначить исследование функции легких, чтобы измерить, насколько хорошо работают ваши легкие, или взять образец вашего ногтя, чтобы проверить наличие грибка.

Синдром желтого ногтя также связан с бронхоэктазами, когда мелкие дыхательные пути в легких становятся ненормально расширенными, слабыми и рубцовыми. При бронхоэктазах слизь в дыхательных путях не может быть должным образом перемещена. В результате у вас может развиться пневмония, если ваши легкие наполнятся бактериальной слизью и заразятся. Эта бронхоэктазия, в дополнение к жидкости, которая накапливается в плевральной полости за пределами легких, вызывает проблемы с легкими.
Не существует единого метода лечения синдрома желтых ногтей. Лечение направлено на конкретные симптомы заболевания и может включать:
- витамин Е для местного или перорального применения при обесцвечивании ногтей
- кортикостероиды
- пероральный цинк
- противогрибковые препараты
- антибиотики в случае бактериального синусита, легочных инфекций или избыточного образования слизи
- диуретики, выводящие избыток жидкости
- трубчатая торакостомия, процедура для дренирования жидкости из плевральной полости
Если синдром желтого ногтя возникает на фоне сопутствующих заболеваний, таких как рак, артрит или СПИД, симптомы могут улучшиться после лечения основного заболевания.

Для лечения синдрома лимфедемы-дистихиаза врач может порекомендовать ручной лимфодренаж, представляющий собой специальную технику массажа для улучшения кровообращения и уменьшения отечности. Вы также можете уменьшить лимфедему в домашних условиях, надев эластичное компрессионное белье. Компрессия способствует лучшему току лимфы через лимфатические сосуды.
Невозможно предотвратить синдром желтого ногтя, но с симптомами можно справиться с помощью лекарств, удаления жидкости и пищевых добавок. По мере улучшения оттока лимфы ногти могут вернуться к нормальному цвету. Одно исследование показало, что улучшение симптомов ногтей может произойти у 7-30 процентов людей с синдромом желтых ногтей.
Поскольку лимфедема может стать хроническим заболеванием, некоторым людям требуется постоянная терапия для лечения отека и скопления жидкости.
Что такое синдром желтого ногтя? Его причины, симптомы и многое другое
Написано Ромой Кунде
Медицинское заключение Джабина Бегума, доктора медицинских наук, 23 ноября 2021 г.

В этой статье
- Каковы причины синдрома желтого ногтя?
- Каковы симптомы синдрома желтого ногтя?
- Как диагностируется синдром желтого ногтя?
- Каковы осложнения синдрома желтого ногтя?
- Что такое лечение синдрома желтого ногтя?
- Можно ли предотвратить синдром желтого ногтя?
Синдром желтых ногтей — редкое заболевание, поражающее ногти на руках и ногах. У людей с синдромом желтых ногтей также могут развиться проблемы с легочной и лимфатической системами. Болезнь называется синдромом желтых ногтей, потому что скопление лимфы под ногтями делает их желтыми. Это может произойти в любом возрасте, но обычно наблюдается у людей старше 50 лет.
Лимфатическая система является частью иммунной системы, которая переносит лимфу, бесцветную жидкость с иммунными клетками, борющимися с инфекцией, по всему телу. Проблемы в лимфатической системе могут вызвать накопление лимфы. Это приводит к отекам под кожей в различных частях тела.

Каковы причины синдрома желтого ногтя?
Это состояние чаще всего наблюдается у людей со следующими заболеваниями:
- Состояния, которые вызывают проблемы с циркуляцией лимфы и оттоком, такие как лимфедема
- Некоторые виды рака, такие как рак легких, рак молочной железы и лимфома
- Аутоиммунные заболевания, такие как ревматоидный артрит
- Иммунодефицитные состояния, такие как общий вариабельный иммунодефицит и нефротический синдром, которые влияют на ваши иммунные клетки
- Изменение или мутация в гене FOXC2 , которое вызывает отек ног, известный как синдром лимфедемы-дистихиаза
- Возможное вредное воздействие металлического титана в зубных или суставных имплантатах, лекарств с диоксидом титана или окружающей среды
Каковы симптомы синдрома желтого ногтя?
Верным признаком синдрома желтых ногтей являются обесцвеченные или желтые ногти и скопление лимфы под кожей. Другие симптомы синдрома желтого ногтя включают следующее:
- Дисплазия ногтей на руках и ногах, при которой ногти искривляются, отделяются от ногтевого ложа, утолщаются или перестают расти
- Потеря кутикулы
- Бронхоэктазы, состояние, при котором повреждаются дыхательные пути или бронхи легких
- Лимфатическая гипоплазия (недоразвитие лимфатических сосудов)
- Лимфедема или отек ног из-за скопления лимфы под кожей
- Плевральный выпот или скопление жидкости в защитной оболочке легких
- Хронический синусит или воспаление и инфекция носовых пазух
- Хронический кашель
- Проблемы с дыханием
- Респираторные инфекции, такие как пневмония
Синдром желтых ногтей может увеличить риск развития инфекции в тканях вокруг ногтей.

Как диагностируется синдром желтого ногтя?
Врач диагностирует синдром желтого ногтя на основе триады или группы из трех конкретных симптомов. К ним относятся ногти желтого цвета, проблемы с легкими, такие как хронический кашель и бронхоэктазы, а также отек или лимфедема нижних конечностей.
Если у вас есть все три симптома, ваш врач проведет анализы, чтобы проверить, правильно ли работают ваши легкие, и проверит отек ног, чтобы подтвердить диагноз.
Каковы осложнения синдрома желтого ногтя?
Синдром желтых ногтей связан с симптомами, поражающими легкие. Эти симптомы могут вызвать серьезные осложнения. Проблемы с легкими, такие как бронхоэктазы, влияют на дыхательные пути легких, вызывая накопление слизи. Это может вызвать инфекции, такие как пневмония.
Кроме того, если в мембране, покрывающей легкие, скапливается жидкость, у вас может развиться плевральный выпот, который может еще больше осложнить ваше состояние. У людей с лимфедемой целлюлит (или отек кожи, часто на ногах) может осложнить состояние.

