У новорожденного на копчике углубление: Копчиковая киста у детей — причины, симптомы и лечение копчикового хода в «СМ-Клиника» для детей и подростков
Копчиковая киста у детей — причины, симптомы и лечение копчикового хода в «СМ-Клиника» для детей и подростков
Лечением данного заболевания занимается хирург
Общая информация
Классификация
Причины
Симптомы
Диагностика
Лечение
Экспертное мнение врача
Профилактика
Реабилитация
Вопрос-ответ
Общая информация
Копчиковая киста у ребенка или подростка – врожденная аномалия, характеризующаяся появлением в подкожной клетчатке крестцово-копчиковой области одного или нескольких узких ходов, выстланных эпителием. Это канал расположен в межъягодичной области, немного выше анального отверстия, и имеет длину 1,3-1,5 мм. Он начинается в коже, идет в подкожную клетчатку, где слепо заканчивается. Внутри могут находиться сальные железы и волосяные фолликулы. Клинические проявления имеют непосредственную связь с воспалением содержимого патологического канала и обычно проявляются после достижения ребенком тринадцатилетнего возраста.
Это канал расположен в межъягодичной области, немного выше анального отверстия, и имеет длину 1,3-1,5 мм. Он начинается в коже, идет в подкожную клетчатку, где слепо заканчивается. Внутри могут находиться сальные железы и волосяные фолликулы. Клинические проявления имеют непосредственную связь с воспалением содержимого патологического канала и обычно проявляются после достижения ребенком тринадцатилетнего возраста.
Эпителиальный копчиковый ход (ЭКХ) известен в медицине и под другими названиями – киста или свищ копчика, а также пилонидальный синус, что в переводе с латыни значит «волосяное гнездо». Это заболевание является врожденной патологией. При ее развитии между межъягодичной складкой и крестцово-копчиковой областью появляется узкий канал, имеющий один или несколько выходов на поверхность кожи над ягодицами. Они выглядят как точечные отверстия. Подобный эпителиальный ход – распространенная аномалия. Ее частота 10-26 клинических случаев на 100 000 детей. У мальчиков такая патология появляется чаще, чем у девочек.
Свищ копчика не опасен для жизни человека, но причиняет ему множество неудобств и неприятных ощущений. Самые частые – многократные воспаления и нагноения в межъягодичной складке, а также формирование в ней пиодермии (поражения кожного покрова, спровоцированного внедрением гноеродных кокков). Эпителиальный копчиковый ход у детей длительное время развивается бессимптомно. Манифест патологии в 80-90% клинических случаев начинается с развития на месте пилонидальной кисты абсцесса. Это происходит на фоне ряда неблагоприятных факторов.
Классификация
Пилонидальный синус – стандартный термин для обширного многообразия патологий, начиная с простых дефектов, имеющих бессимптомное течение, и заканчивая сложными полостями, имеющими множество свищевых ходов и хроническое воспаление. У копчиковой кисты отсутствует сложная классификация. Специалисты выделяют 4 стадии патологии:
- Неосложненная. Ее протекание не сопровождается клиническими проявлениями.
- Острая.
 Для этой стадии характерно наличие двух подстадий: инфильтративной и абсцедирования. На первой в кистозной полости скапливаются сукровица, потожировые выделения и серозный экссудат. На второй образуются один или несколько гнойников, которые через некоторое время вскрываются наружу.
Для этой стадии характерно наличие двух подстадий: инфильтративной и абсцедирования. На первой в кистозной полости скапливаются сукровица, потожировые выделения и серозный экссудат. На второй образуются один или несколько гнойников, которые через некоторое время вскрываются наружу. - Хроническая. Заболевание хронизируется в случае вытекания гноя не наружу, а в мягкие ткани, что приводит к образованию новых очагов или ходов. Для этого этапа патологии характерны 3 подстадии: инфильтративная, рецидивирующий абсцесс, свищи с гнойным экссудатом.
- Ремиссия воспалительного процесса. Она начинается после обострения и может продолжаться разное время. Длительность этого этапа имеет непосредственную зависимость от разных факторов.
Причины
До настоящего времени единого мнения о причинах, провоцирующих возникновение копчикового хода у ребенка, не существует. Однако ученые выделяют 2 теории.
- Теория приобретенного генеза. Исходя из нее, копчиковая киста и свищевые ходы в этой области зарождаются из-за обратного роста волос и их врастания в подкожную жировую клетчатку.
 Этому способствует отрицательное давление, возникающее во время ходьбы из-за сокращения и расслабления ягодичных мышц. При обильном волосяном покрове в области ягодиц и глубокой межъягодичной складке происходит «погружение» волос в подкожную жировую клетчатку и образование кисты.
Этому способствует отрицательное давление, возникающее во время ходьбы из-за сокращения и расслабления ягодичных мышц. При обильном волосяном покрове в области ягодиц и глубокой межъягодичной складке происходит «погружение» волос в подкожную жировую клетчатку и образование кисты. - Теория врожденного происхождения. Она связана с появлений аномалий в развитии эпителиальных, соединительных и мышечных тканей в копчиковой области эмбриона. Это и провоцирует зарождение эпителиальной копчиковой кисты.
Симптомы кисты копчика у детей
Киста копчика у ребенка обычно не дает о себе знать длительное время, пока он не станет подростком. Именно в пубертатный период в кистозной полости начинают накапливаться посторонние отложения. Под воздействием патологических факторов (несоблюдение гигиены, травматизация), отверстие закупоривается. Отложения эпителиальных клеток, пота, сальных желез начинают разлагаться. Это и становится толчком к появлению неприятной симптоматики. Воспалительный процесс в эпителиальном копчиковом ходе приводит к появлению следующих специфических признаков:
Воспалительный процесс в эпителиальном копчиковом ходе приводит к появлению следующих специфических признаков:
- повышение температуры;
- ощущение инородного предмета в межъягодичной складке;
- появление дискомфорта во время движения;
- покраснение и/или отек в области копчика;
- наличие серозного или гнойного экссудата области выходного отверстия;
- появление выраженного болевого синдрома в сидячем положении.
В период обострения в непосредственной близости с первым отверстием возникают новые. Из активных каналов сочатся выделения, а пассивные зарубцовываются.
Неосложненный процесс воспаления не провоцирует появления ярко выраженной симптоматики. Ребенок ощущает в копчиковой области слабовыраженную тупую боль, которая усиливается при надавливании на него. Также его может беспокоить покраснение кожи и зуд в воспаленной области.
При появлении вышеперечисленных симптомов ребенка нужно экстренно показать специалисту. Если не начать своевременное лечение, болезнь перейдет в хроническую форму и будет постоянно рецидивировать. Кроме этого, хронизировавшийся копчиковый ход может спровоцировать появление у ребенка серьезных осложнений. Чаще всего возникают:
Если не начать своевременное лечение, болезнь перейдет в хроническую форму и будет постоянно рецидивировать. Кроме этого, хронизировавшийся копчиковый ход может спровоцировать появление у ребенка серьезных осложнений. Чаще всего возникают:
- гнойничковая сыпь на коже ягодиц;
- кожная экзема, распространившаяся по всему телу;
- плоскоклеточный рак.
Диагностика
Неосложненный копчиковый ход можно обнаружить самостоятельно еще в раннем возрасте во время внимательного осмотра малыша. Однако поставить детям диагноз эпителиального копчикового хода может только специалист. Для этого он должен провести ряд исследований.
Профессиональная диагностика начинается со сбора анамнеза, включающего опрос родителей и осмотр копчиковой области малыша. При подтверждении подозрений рекомендуется провести следующие обследования:
- общий анализ крови: увеличенное количество лейкоцитов указывает на наличие воспалительного процесса;
- рентген копчика;
- фистулография и УЗИ для хода и длительности свища;
- колоноскопия и ректороманоскопия при отсутствии симптоматики.

Если нагноение уже произошло, требуется МРТ и КТ копчиково-крестцовой области. Эти обследования нужны, чтобы дифференцировать копчиковый свищ с другими заболеваниями, имеющими подобную симптоматику.
Записаться на прием
поля, отмеченные * необходимы к заполнению
Имя
Телефон *
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Запись через сайт является предварительной. Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Лечение
Затягивать с устранением патологии не следует, особенно если начался процесс воспаления. Назначать ребенку лечение копчиковой кисты должен только опытный специалист высокой квалификации, полностью знакомый с результатами диагностики. Терапия может быть консервативной или хирургической. Однако первая дает более слабые результаты, чем вторая, но обязательно проводится при подготовке к операции и восстановлении после нее.
Консервативное лечение
Для медикаментозной терапии могут использоваться несколько групп препаратов, подбираемых строго индивидуально. К ним могут относиться:
- антибактериальные препараты против выявленного патогенного микроорганизма или широкого спектра действия;
- противовоспалительные средства;
- обезболивающие.
Антибиотики часто применяются инъекционно или в пероральной форме. Обезболивающие и противовоспалительные средства назначают в виде таблеток, гелей и мазей.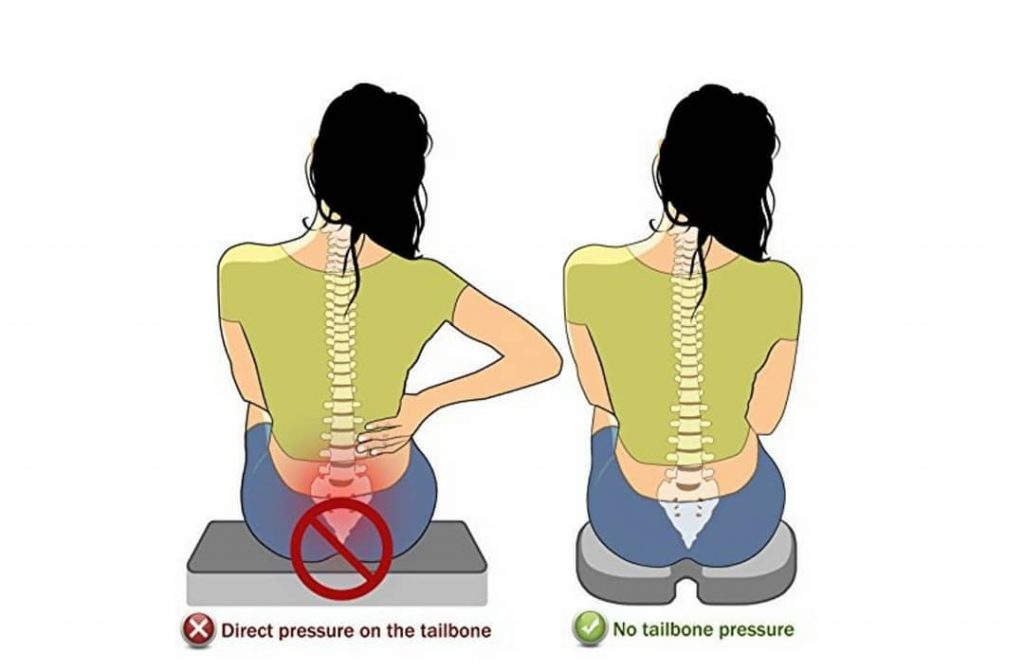 Препараты местного действия, нанесенные на очаг воспаления, помогают быстрее купировать болевой синдром и облегчить состояние ребенка до вскрытия абсцесса.
Препараты местного действия, нанесенные на очаг воспаления, помогают быстрее купировать болевой синдром и облегчить состояние ребенка до вскрытия абсцесса.
Медикаментозная терапия недостаточно эффективна, чтобы устранить кисту без радикального хирургического вмешательства. Вероятность рецидива составляет почти 100%.
Хирургическое вмешательство
Разновидность операции при этом диагнозе выбирают с учетом состояния ребенка и формы заболевания:
- для купирования острого воспаления врач вскрывает гнойник, а затем дренирует его;
- для лечения кисты, находящейся в стадии ремиссии, хирург проводит иссечение эпителиального хода совместно со свищами и рубцами, устанавливает дренаж и ушивает рану;
- для хирургического лечения раннего периода обострения проводится двухэтапная операция – на первом вскрывают гнойник, а на втором иссекают кисту.
Любой вид оперативного вмешательства обычно занимает по времени не более получаса.
Немного иначе проходит хирургическое вмешательство при нагноившемся копчиковом ходе. Ее назначают только после вскрытия и очищения гнойной полости, а также полного устранения воспалительного процесса. Процесс включает 3 этапа:
- вскрытие абсцесса и установка дренажа;
- промывание полости и введение в нее антибактериальных мазей в течение недели; антибактериальные мази;
- радикальное иссечение копчиковой кисты после стихания воспалительного процесса.
Анестезия маленьким пациентам также подбирается индивидуально. Анестезиолог подбирает ее на первой консультации, учитывая при этом все показания и противопоказания, которые есть у ребенка.
Подробнее
Экспертное мнение врача
Многие родители воспринимают небольшое углубление над ягодицами у своего сына или дочери как незначительный дефект, не требующий коррекции. Однако от аномального копчикового хода нужно избавлять ребенка как можно раньше. Продолжительное течение воспалительного процесса приводит к появлению в патологической полости гнойного экссудата и развитию проблем:
Продолжительное течение воспалительного процесса приводит к появлению в патологической полости гнойного экссудата и развитию проблем:
- образованию новых абсцессов;
- появлению свищевых ходов, имеющих сложную структуру с несколькими выходами;
- превращению небольшой отечности в шишку, причиняющую боли и нарушающую качество жизни.
При этом часто присоединяются актиномикоз (хроническое заболевание, вызываемое грибками) и пиодермия. В такой ситуации лечение сильно осложняется и требует намного больше времени, операцию проводят в большем объеме, что удлиняет курс реабилитации. Единственный способ устранить копчиковую кисту и избавить ребенка от дальнейших проблем в виде боли и дискомфорта – своевременное хирургическое вмешательство.
Кабарухин Андрей Борисович
Детский хирург, к.м.н.
Профилактика
При обнаружении неосложненной кисты нужно сделать все, чтобы не допустить развития клинических проявлений и предотвратить начало воспаления. Родителям важно контролировать ребенка и следить, чтобы он:
Родителям важно контролировать ребенка и следить, чтобы он:
- соблюдал правила интимной и личной гигиены и обязательно промывал межъягодичную складку;
- носил чистую, свободную, экологичную одежду;
- не допускал травматизации копчиковой области;
- исключил длительное сидячее положение.
При первых признаках воспаления или других проблем нужно немедленно записать ребенка на прием к специалисту.
Реабилитация
Как правило, дети любого возраста хорошо переносят операцию по удалению копчиковой кисты. Первые 2-3 дня после операции ребенок проводит в стационаре. В это время ему рекомендуется:
- не лежать на спине и не сидеть, чтобы не травмировать рану;
- как можно меньше вставать и ходить.
Перед выпиской маленького пациента осмотрит лечащий врач и после оценки скорости заживления ран даст его родителям подробные рекомендации о правилах послеоперационного ухода. Срок восстановления занимает примерно месяц. В этот период необходимо избегать чрезмерной физической активности, длительного пребывания в сидячем положении, перегревания и переохлаждения. Важно не игнорировать профилактические осмотры у хирурга, чтобы не пропустить рецидив.
В этот период необходимо избегать чрезмерной физической активности, длительного пребывания в сидячем положении, перегревания и переохлаждения. Важно не игнорировать профилактические осмотры у хирурга, чтобы не пропустить рецидив.
Вопрос-ответ
Операцию осуществляют несколькими методами. Наиболее подходящий подростку вариант определит врачом на основании тяжести заболевания и присутствующей симптоматики. Операцию детям, достигшим подросткового возраста, проводят под местной анестезией.
Прогноз в отношении этой патологии благоприятный. При своевременном и правильном лечении дети полностью выздоравливают.
Источники
- Эффективный способ оперативного лечения хронической гнойно-свищевой формы эпителиального копчикового хода на стадии абсцесса / Ревицкий В. П., Латынина В. И., Ядыкина Т.К. и др. // МвК – 2018 – №2.
- Modified Limberg plasty in treatment of epithelial coccygeal passage / Pomazkin VI // Khirurgiia (Mosk) – 2015 – №5.

- Лечение больных эпителиальным копчиковым ходом, осложненным множественными свищами ягодично-крестцово-копчиковой области / Лаврешин П.М., Гобеджишвили В.К., Гобеджишвили В.В. и др. // Здоровье и образование в XXI веке – 2019 – №11.
Записаться на прием
поля, отмеченные * необходимы к заполнению
Имя
Телефон *
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Запись через сайт является предварительной. Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Лицензии
Перейти в раздел лицензии
Перейти в раздел правовая информация
+7 (495) 777-48-49
Личный кабинет
Позвонить
Мы используем cookie. Это позволяет нам анализировать взаимодействие
посетителей с сайтом и делать его лучше. Продолжая пользоваться сайтом, вы соглашаетесь с
использованием файлов cookie.
Принять
Эпителиальный копчиковый ход, он же «киста копчика»
Комсомольская правда
ЗДОРОВЬЕДеликатное здоровье с Global clinicДеликатное здоровье с Global clinic: Проктология
21 декабря 2012 14:15
Ощущаете боли в области крестца или копчика? Заметили новообразование между ягодицами? А может быть просто припухлость и уплотнение?
Эпителиальный копчиковый ход, он же «киста копчика».
Затронуть данную тему нас побудило письмо, пришедшее от пациента:
«Здравствуйте! Пару месяцев назад появились сильные боли в области копчика. Заметил небольшую шишку между ягодицами, а возле нее небольшое углубление. Выделений пока не обнаруживаю. Может ли это быть киста копчика, и к какому врачу нужно обратиться? С уважением, Сергей»
Что же это за заболевание с длинным и сложным названием эпителиальный копчиковый ход, или, как говорят в народе, «киста копчика», узнаем у врача-колопроктолога, кандидата медицинских наук Максима Владимировича Зубенкова (Центр Медицины «Глобал клиник»):
– К сожалению, невозможно поставить точный диагноз, опираясь только на словесное описание симптомов без хотя бы визуального осмотра. Но, тем не менее, скажу, что данная проблема действительно очень похожа на наличие эпителиального копчикового хода. Сергею нужно обратиться к врачу-проктологу, чтобы узнать точный диагноз. И, если действительно имеет место быть данное заболевание, то свищ необходимо иссечь, так как в противном случае киста может нагноиться и ее придется сначала вскрыть, и только потом осуществить радикальное иссечение копчикового хода.
– Что такое эпителиальный копчиковый ход?
– Эпителиальный копчиковый ход (сокращенно ЭКХ) – это врождённое заболевание, которое появляется на 12 недели внутриутробного развития плода за счёт тесного спаивания нервной трубки с кожной. В результате данного процесса эпителий погружается внутрь, образуя под кожей ход в виде узкой трубки в области ягодичной складки, не связанный с копчиком и имеющий так называемые первичные отверстия. Наружу эпителиальный копчиковый ход открыт одним или несколькими первичными отверстиями. Проявить себя данное заболевание может в любом возрасте, чаще в 15-25 лет, когда происходит гормональная перестройка организма во время активного роста волосяных фолликулов. При этом возможна закупорка отверстий эпителия из-за чего и начинается воспаление.
– Как проявляется эпителиальный копчиковый ход?
– Как правило, пациенты даже не подозревают о существовании у себя эпителиального копчикового хода, так как заболевание себя в основном никак не проявляет. Только в результате воспалительного процесса появляются патологические симптомы. Проявляется эпителиальный копчиковый ход в виде воспаления в области крестца или копчика, сопровождающегося болями, гнойными выделениями иногда повышением температуры и образованием гнойного свища.
Только в результате воспалительного процесса появляются патологические симптомы. Проявляется эпителиальный копчиковый ход в виде воспаления в области крестца или копчика, сопровождающегося болями, гнойными выделениями иногда повышением температуры и образованием гнойного свища.
Максим Владимирович Зубенков, врач-колопроктолог, кандидат медицинских наук.
Различают первичные и вторичные отверстия. Первичные отверстия появились в результате естественного процесса, а вторичные – в результате воспаления и вскрытия гнойников.
– Как диагностируют эпителиальный копчиковый ход?
– Диагностировать эпителиальный копчиковый ход с 90% точностью можно при визуальном осмотре, но для точного диагноза зачастую необходимо зондирование и прокрашивание свищевых ходов. В некоторых случаях необходима локальная ультразвуковая и рентгенографическая диагностика.
– Какое лечение проводится при наличии эпителиального копчикового хода?
– Лечение эпителиального копчикового хода проводится только оперативно и только при его проявлении и зависит от состояния заболевания. Если в момент обращения в клинику у пациента наблюдается гнойный процесс, то зачастую в первую очередь проводится вскрытие нагноившегося хода и тщательное удаление затёков чтобы облегчить состояние пациента. После снятия воспаления проводится радикальное иссечение эпителиального хода и первичных отверстий в пределах здоровой ткани. В некоторых случаях по результатам диагностики врач проводит радикальное иссечение даже в состоянии воспаления. Если же пациент приходит во время стихания воспалительного процесса, радикальное лечение проводится сразу после сдачи необходимых анализов. При иссечении чаще всего накладывается специальной шов на края раны к её дну в так называемом «шахматном» порядке.
Если в момент обращения в клинику у пациента наблюдается гнойный процесс, то зачастую в первую очередь проводится вскрытие нагноившегося хода и тщательное удаление затёков чтобы облегчить состояние пациента. После снятия воспаления проводится радикальное иссечение эпителиального хода и первичных отверстий в пределах здоровой ткани. В некоторых случаях по результатам диагностики врач проводит радикальное иссечение даже в состоянии воспаления. Если же пациент приходит во время стихания воспалительного процесса, радикальное лечение проводится сразу после сдачи необходимых анализов. При иссечении чаще всего накладывается специальной шов на края раны к её дну в так называемом «шахматном» порядке.
– Какие существуют ограничения и рекомендации после операции?
– После операции часто пациент не должен сидеть 1-2 недели. Это время весьма индивидуально и никакого подъема тяжестей. После снятия швов необходимо ежедневно проводить тщательную гигиену с промыванием межъягодичной складки и соблюдать тщательную эпиляцию.
– Возможны ли рецидивы заболевания?
– Так как метод всё – таки радикальный, то рецидивы возникают редко и могут появиться только в случае неполного удаления первичного и вторичного отверстий, гнойных полостей и затёков.
– Какие могут быть последствия при отсутствии своевременной помощи врача?
– При отсутствии лечения эпителиального копчикового хода гнойный процесс может распространиться под кожей, тем самым образуя дополнительные свищевые отверстия, которые могут занимать значительную часть крестцовой области и промежности.
Также хочу предупредить о том, бывают случаи, когда нагноившийся эпителиальный копчиковый ход прорывается сам, при этом пациент начинает чувствовать себя намного лучше. Но это не значит, что наступило выздоровление. Несвоевременное обращение к врачу в случае с данным заболеванием может привести к рецидиву, к еще большему распространению, а в результате к более тяжёлому лечению и длительному выздоровлению. Если операция проведена на начальных стадиях заболевания, то полное заживление раны происходит за несколько недель. В случае позднего обращения к врачу полное заживление происходит за 3-4 месяца. Конечно, наблюдаться у специалистов необходимо до полного выздоровления.
Если операция проведена на начальных стадиях заболевания, то полное заживление раны происходит за несколько недель. В случае позднего обращения к врачу полное заживление происходит за 3-4 месяца. Конечно, наблюдаться у специалистов необходимо до полного выздоровления.
– Многим сложно решиться на операцию. Есть ли альтернативные методы лечения?
– Я понимаю своих пациентов, что им сложно решиться даже прийти на приём к проктологу, ведь это очень интимная и деликатная проблема, а тем более согласиться на операцию. Но, пожалуйста, прислушайтесь к моим словам: ни одно аптечное средство, ни один народный метод не поможет Вам вылечиться, а наоборот сделает процесс излечения более тяжёлым и длительным. Позаботьтесь о себе, доверяйте своё здоровье только опытным и грамотным специалистам, а не бабушкиным рецептам и сомнительным лекарствам.
Врач-колопроктолог, Зубенков Максим Владимирович ведет прием в Центре Медицины «Глобал клиник», расположенном по адресу г. Нижний Новгород, ул. Полтавская, дом 39. Записаться на консультацию или обследование можно по телефону (831) 428-08-18 (круглосуточно) или заполнив форму «записаться на прием», задать интересующий вопрос можно здесь.
Нижний Новгород, ул. Полтавская, дом 39. Записаться на консультацию или обследование можно по телефону (831) 428-08-18 (круглосуточно) или заполнив форму «записаться на прием», задать интересующий вопрос можно здесь.
О возможных противопоказаниях проконсультируйтесь с врачом.
Возрастная категория сайта 18+
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФС77-80505 от 15 марта 2021 г.
ГЛАВНЫЙ РЕДАКТОР — НОСОВА ОЛЕСЯ ВЯЧЕСЛАВОВНА.
ШЕФ-РЕДАКТОР САЙТА — КАНСКИЙ ВИКТОР ФЕДОРОВИЧ.
АВТОР СОВРЕМЕННОЙ ВЕРСИИ ИЗДАНИЯ — СУНГОРКИН ВЛАДИМИР НИКОЛАЕВИЧ.
Сообщения и комментарии читателей сайта размещаются без
предварительного редактирования. Редакция оставляет за собой
право удалить их с сайта или отредактировать, если указанные
сообщения и комментарии являются злоупотреблением свободой
массовой информации или нарушением иных требований закона.
Адрес редакции: Нижний Новгород, улица Горького, 151б. Телефон — +7 (831)433 94 53, Отдел рекламы — 8 (831) 233-94-52
Телефон — +7 (831)433 94 53, Отдел рекламы — 8 (831) 233-94-52
Исключительные права на материалы, размещённые на интернет-сайте
www.kp.ru, в соответствии с законодательством Российской
Федерации об охране результатов интеллектуальной деятельности
принадлежат АО «Издательский дом «Комсомольская правда», и не
подлежат использованию другими лицами в какой бы то ни было
форме без письменного разрешения правообладателя.
Приобретение авторских прав и связь с редакцией: [email protected]
Крестцово-копчиковая тератома | Детское здоровье Райли
Найти доктора
Запросить встречу
- На этой странице:
- Лечение
- Ключевые моменты, которые следует помнить
- Службы поддержки и ресурсы
- Отделения, лечащие это заболевание
Вернуться к началу страницы
Новорожденные редко имеют опухоли, но когда они возникают, одним из наиболее распространенных типов является крестцово-копчиковая тератома (СКТ) — опухоль, расположенная у основания копчика ребенка либо внутри тела, снаружи тела, либо в сочетании того и другого. Из каждых 35 000 живорождений крестцово-копчиковая опухоль встречается только один раз.
Из каждых 35 000 живорождений крестцово-копчиковая опухоль встречается только один раз.
Крестцово-копчиковые тератомы подразделяются на четыре типа в зависимости от их расположения в теле ребенка или на нем.
- Тип I растет вне тела и виден на ягодицах ребенка.
- Тип II растет в основном вне тела, но имеет небольшую часть внутри тела.
- Тип III в основном находится внутри тела, но имеет небольшую часть снаружи тела.
- Тип IV только внутри корпуса.
Некоторые ПКТ похожи на баллон с одной или несколькими кистами внутри, каждая из которых может содержать жидкость. Другие состоят из мягких и/или твердых частей, поддерживаемых кровеносными сосудами внутри. Они классифицируются как часть более крупной группы опухолей, известных как опухоли зародышевых клеток.
Иногда клетки внутри крестцово-копчиковой тератомы являются раковыми. При переходе от типа I к типу IV риск малигнизации увеличивается. (От восьми до 10 процентов опухолей типа I являются злокачественными по сравнению с 38 процентами опухолей типа IV. ) Даже когда они доброкачественные, эти опухоли необходимо лечить, поскольку существует риск того, что они могут стать злокачественными позже.
) Даже когда они доброкачественные, эти опухоли необходимо лечить, поскольку существует риск того, что они могут стать злокачественными позже.
Исследователям очень мало известно о том, что вызывает эти опухоли, но у детей обычно наблюдаются очень положительные результаты после лечения. Между 89и у 96 процентов детей опухоль никогда не возвращается. Подавляющее большинство живут без какого-либо значительного влияния на их общее состояние здоровья после лечения. Даже дети, рожденные со злокачественными опухолями, имеют 90-процентную выживаемость. Наша команда специалистов в области матери и плода и педиатра обладает междисциплинарными навыками для проведения расширенной диагностики и лечения детей с крестцово-копчиковыми тератомами.
Диагностика крестцово-копчиковой тератомы
Опухоли типа I часто выявляются до рождения с помощью пренатального УЗИ или магнитно-резонансной томографии (МРТ). Когда матка матери кажется больше, чем она должна быть для стадии развития ребенка, это может быть признаком того, что у ребенка опухоль, но это не всегда так. (Увеличение матки также может быть вызвано избытком амниотической жидкости — состояние, известное как многоводие.) Пренатальные анализы крови также могут свидетельствовать о крестцово-копчиковой тератоме.
(Увеличение матки также может быть вызвано избытком амниотической жидкости — состояние, известное как многоводие.) Пренатальные анализы крови также могут свидетельствовать о крестцово-копчиковой тератоме.
Опухоли крестцово-копчикового типа I весьма заметны в результатах визуализации, поскольку они могут быть размером с голову ребенка и располагаться вне тела. При самых больших опухолях может потребоваться кесарево сечение, чтобы убедиться, что опухоль не порвется и не разорвется во время родов.
Внутренние опухоли (типы II, III и IV), как правило, небольшие и могут быть обнаружены только после рождения. Они могут быть обнаружены только тогда, когда у ребенка появляются проблемы со стулом, воздержанием или запорами в результате внутренней опухоли, сдавливающей копчик, прямую кишку и/или мочевыделительную систему.
Все крестцово-копчиковые тератомы вызывают беспокойство во время беременности, поскольку они могут лишить неродившегося ребенка кровоснабжения и питания.:max_bytes(150000):strip_icc()/tailbonepainfinal-01-5c05dc2546e0fb0001b90d83.png) Опухоль может мешать работе сердца, вызывая у детей состояние, называемое водянкой или сердечной недостаточностью. По этой причине мы внимательно следим за ростом этих плодов и работой сердца.
Опухоль может мешать работе сердца, вызывая у детей состояние, называемое водянкой или сердечной недостаточностью. По этой причине мы внимательно следим за ростом этих плодов и работой сердца.
Среди пренатальных тестов, которые мы используем:
- Пренатальное УЗИ для тщательного осмотра тератомы и подтверждения отсутствия других проблем с ребенком
- Магнитно-резонансная томография (МРТ) плода для получения дополнительной информации об анатомии ребенка
- Эхокардиограмма плода для оценки работы сердца будущего ребенка таких как Райли в IU Health, где у нас есть передовые навыки для оказания дородовой и неонатальной помощи, а также педиатрической хирургии при рождении.
У матерей, у детей которых развивается водянка (сердечная недостаточность) в результате ТГСК, может быть набор факторов риска, сходных с состоянием их детей. Их симптомы могут включать высокое кровяное давление, отек ног и рук, белок в моче и жидкость в легких. Райли в IU Health является домом для специалистов по охране материнства и плода национального уровня, которые специально обучены уходу за матерью и ее будущим ребенком во время таких беременностей с высоким риском.

Лечение
Методы лечения
Опухоли типа I
Опухоли типа I (внешние опухоли), как правило, проще всего лечить, поскольку их часто можно удалить в течение первой недели жизни новорожденного. (Это верно только в том случае, если во время беременности нет признаков сердечной недостаточности.) Младенцы, пораженные крестцово-копчиковой тератомой, обследуются при рождении, чтобы определить, как функционирует сердце, и какое другое влияние опухоль может оказать на ребенка. Если сердце ребенка стабильно, мы хотим удалить внешние опухоли (тип I) как можно скорее.
Детские хирурги обычно удаляют опухоль и копчик — кончик копчика. Потеря копчика сводит к минимуму риск возвращения опухоли и не вызывает у детей каких-либо функциональных проблем в жизни. Прямая кишка и тазовая анатомия могут быть слегка растянуты или деформированы из-за роста опухоли впереди копчика и позади прямой кишки. Некоторым детям может потребоваться реконструктивная хирургия для создания более нормальных контуров, но у них, вероятно, будет нормальная функция толстой кишки и кишечника.

После удаления опухоли ее анализируют, чтобы определить, является ли она злокачественной. Злокачественные новообразования могут потребовать педиатрической химиотерапии, чтобы предотвратить распространение раковых клеток на остальную часть тела. Наши детские онкологи следуют установленному протоколу лечения, разработанному для нежного тела ребенка.
Дети с типом I (внешние опухоли) и отсутствием проблем со здоровьем, связанных с сердцем, быстро выздоравливают и остаются в больнице в течение двух-трех недель после удаления их опухолей. Мы наблюдаем за детьми, пораженными крестцово-копчиковыми тератомами, в течение первых пяти лет жизни, чтобы следить за их возможным рецидивом.
Если до рождения появились признаки дистресса, план лечения ребенка может быть совсем другим. Иногда специалисты по охране матери и плода определяют, что для лечения опухоли и предотвращения дальнейшей опасности для сердца необходимы ранние роды.
Варианты лечения также включают хирургическую процедуру, которая может защитить ребенка во время беременности, прервав кровоснабжение опухоли.
 Эта процедура требует специальных навыков фетального хирурга и проводится только в нескольких детских медицинских центрах на Среднем Западе. Хотя Райли из IU Health еще не выполняет эту процедуру, наши специалисты по охране здоровья матери и плода обеспечивают квалифицированное последующее наблюдение за этими сложными беременностями. Когда мы встречаем семью, чей еще не родившийся ребенок может нуждаться в таком лечении во время беременности, мы координируем его уход в одном из этих узкоспециализированных центров. Эти решения обычно принимаются между 25 и 30 неделями беременности.
Эта процедура требует специальных навыков фетального хирурга и проводится только в нескольких детских медицинских центрах на Среднем Западе. Хотя Райли из IU Health еще не выполняет эту процедуру, наши специалисты по охране здоровья матери и плода обеспечивают квалифицированное последующее наблюдение за этими сложными беременностями. Когда мы встречаем семью, чей еще не родившийся ребенок может нуждаться в таком лечении во время беременности, мы координируем его уход в одном из этих узкоспециализированных центров. Эти решения обычно принимаются между 25 и 30 неделями беременности.Внутренние опухоли
Опухоли типов II, III и IV, как правило, имеют самые длительные и сложные планы лечения, поскольку они с большей вероятностью могут быть (или стать) злокачественными и могут поражать другие органы, такие как мочевыводящие пути и позвоночник. . В отличие от тератом типа I, пренатальное лечение невозможно, поэтому дети с типами II, III и IV должны родиться до начала лечения.
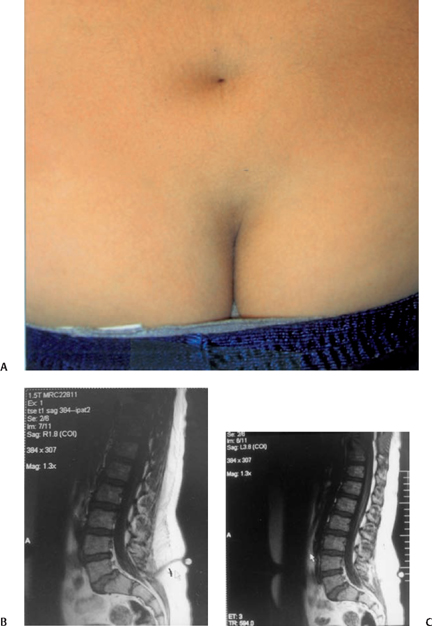 Их внутренние опухоли могут повлиять на их брюшную и тазовую анатомию, требуя дополнительного лечения после того, как их опухоли будут устранены.
Их внутренние опухоли могут повлиять на их брюшную и тазовую анатомию, требуя дополнительного лечения после того, как их опухоли будут устранены.Жизнь после лечения
У 30 процентов детей в раннем возрасте может быть несколько снижена способность к удержанию мочи и мочевого пузыря. Эти дети также более склонны к запорам. Двадцать процентов детей, рожденных с крестцово-копчиковыми тератомами IV типа, могут нуждаться в дальнейшем лечении мочевыделительной системы. В Riley at IU Health ваш ребенок будет находиться под наблюдением квалифицированного педиатра, чтобы помочь решить любые проблемы, связанные с его состоянием при рождении.
Если у вашего ребенка диагностирована крестцово-копчиковая тератома, вы получите полную поддержку многопрофильной команды опытных медицинских работников, которые помогут вам узнать больше о состоянии вашего ребенка и понять варианты лечения. Мы можем ответить на вопросы и помочь вам принять решение об уходе за вашим ребенком. Если ваш ребенок нуждается в лечении до рождения, мы можем направить вас к высококвалифицированным специалистам по эмбриональным заболеваниям, которые смогут ухаживать за вашим будущим ребенком.

Ключевые моменты, которые следует помнить
Ключевые моменты, которые следует помнить
- Несмотря на то, что крестцово-копчиковая тератома (СКТ) встречается только один раз на каждые 35 000 живорождений, она является наиболее распространенным типом опухоли, обнаруживаемой у новорожденных.
- SCT расположены у основания копчика и образуют один из четырех основных типов: Тип I вне тела; Тип II растет в основном вне тела, но имеет небольшую часть внутри тела; Тип III в основном находится внутри тела, но имеет небольшую часть вне тела; а Тип IV находится только внутри тела.
- В некоторых случаях SCT являются злокачественными, но большинство детей выживают после SCT, даже если для лечения их состояния требуется педиатрическая химиотерапия.
- ТГСК I типа часто проще всего диагностировать, поскольку их легко увидеть на пренатальной визуализации. SCT типов II, III и IV может быть труднее обнаружить до тех пор, пока ребенок не родится и не начнет испытывать трудности с запорами или недержанием мочевого пузыря или кишечника.
- Дети, рожденные с SCT, должны получать последующее наблюдение, по крайней мере, в течение первых пяти лет жизни, чтобы убедиться, что их опухоли не вернутся.
- Некоторых младенцев необходимо лечить, пока они еще находятся в утробе матери, чтобы предотвратить повреждение сердца, вызванное опухолью, которая крадет слишком много питательных веществ и кровоснабжения.
Службы поддержки и ресурсы
Службы поддержки и ресурсы
Посетите указанные ниже веб-сайты, чтобы найти группы поддержки и узнать больше о крестцово-копчиковой тератоме.
Информационный центр генетических и редких заболеваний
Этот веб-сайт Национального института здравоохранения предоставляет информацию о лечении, исследованиях и поддержке детей с диагнозом крестцово-копчиковая тератома.

Отделения, лечащие это заболевание
Отделения, занимающиеся этим заболеванием
Крестцовая ямочка: симптомы и осложнения
Крестцовая ямочка — это небольшие щели в основании позвоночника. Они относительно часто встречаются у новорожденных и обычно не указывают на проблемы.
В редких случаях у людей могут появиться симптомы в более позднем возрасте. В этой статье узнайте о возможных осложнениях крестцовых ямочек.
Крестцовая ямочка — это небольшая ямочка или щель в основании спинного мозга. Он находится в пояснице, возле копчика, который также известен как крестец.
Это врожденное заболевание, то есть человек рождается с ним. Крестцовые ямочки иногда называют пилонидальными ямочками. Часто их обнаруживают при первом осмотре младенца врачом.
Крестцовые ямочки относительно часто встречаются у здоровых новорожденных детей и обычно не вызывают беспокойства.
 Они наблюдаются примерно у 2-4 процентов рождений, хотя причина их неизвестна.
Они наблюдаются примерно у 2-4 процентов рождений, хотя причина их неизвестна.В большинстве случаев крестцовые ямочки являются просто признаками незначительных аномалий роста ребенка в утробе матери. В редких случаях они могут указывать на более глубокую аномалию позвоночника.
Они также могут присутствовать в более позднем возрасте и не вызывать проблем.
Поделиться на Pinterest Крестцовая ямочка — это врожденное заболевание, которое появляется в нижней части спины.
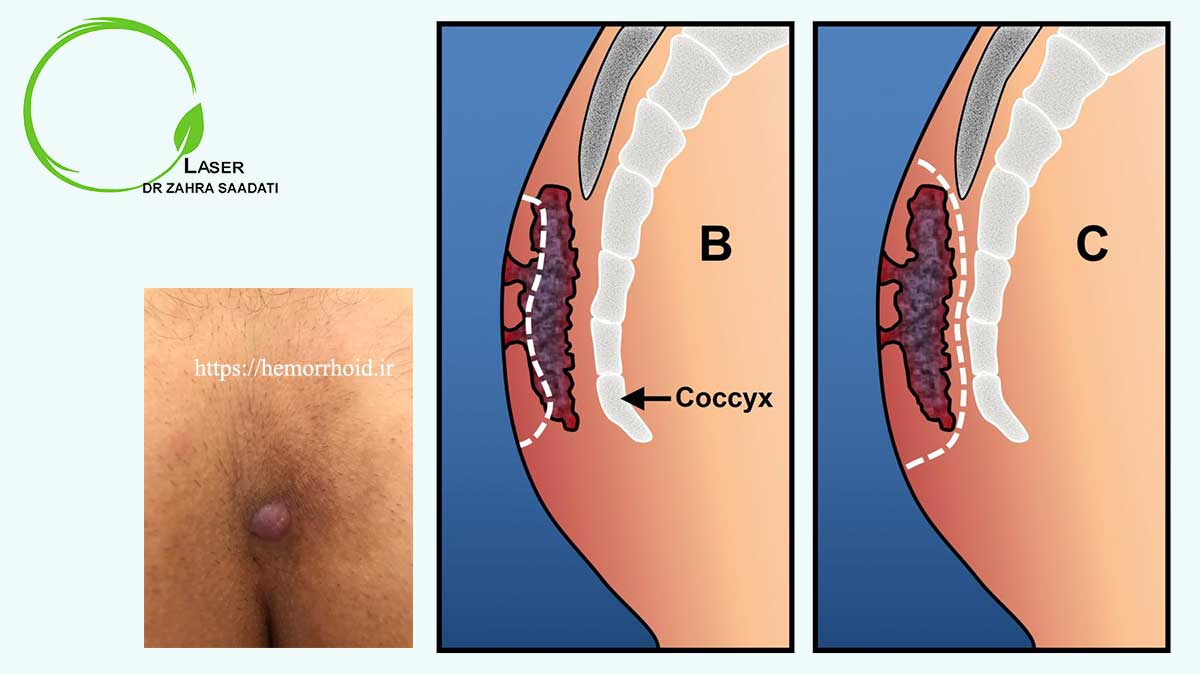
Крестцовая ямочка выглядит как небольшая ямочка или ямка в нижней части спины. Он обычно очень мелкий, и дно можно легко увидеть. Крестцовая ямочка может располагаться в складке между ягодицами.
Однако некоторые признаки могут сигнализировать о дальнейших дефектах, и их необходимо будет исследовать с помощью УЗИ. К ним относятся:
- припухлость в области
- кожные бородавки
- родимое пятно в области
- участок волос у ямочки
- жировой комок
- ямочка больше или глубже 5 миллиметров (мм)
- обесцвечивание
- болезненность
Крестцовая ямочка может также образовываться у детей или взрослых.
 Хотя точная причина неизвестна, считается, что это происходит, когда выпавшие волосы впиваются в кожу.
Хотя точная причина неизвестна, считается, что это происходит, когда выпавшие волосы впиваются в кожу.Известно, что некоторые обстоятельства повышают риск появления крестцовой ямочки. К ним относятся:
- ожирение
- возраст от 15 до 40 лет
- количество волос на теле выше среднего
- жесткие или вьющиеся волосы на теле
- предыдущая травма в этой области
- семейный анамнез заболевания
- работа, связанная с вождением автомобиля или длительным сидением
Поделиться на PinterestМалые крестцовые ямочки не имеют известных факторов риска.
Изображение предоставлено Корейским нейрохирургическим обществомНебольшие и неглубокие крестцовые ямочки обычно не вызывают осложнений, и нет известных факторов риска. Эти ямочки не требуют никакого лечения.
Однако более глубокие ямки, которые продолжаются внутри тела, могут напрямую связываться со спинным мозгом или толстой кишкой. Это также может вызвать хроническую сыпь.
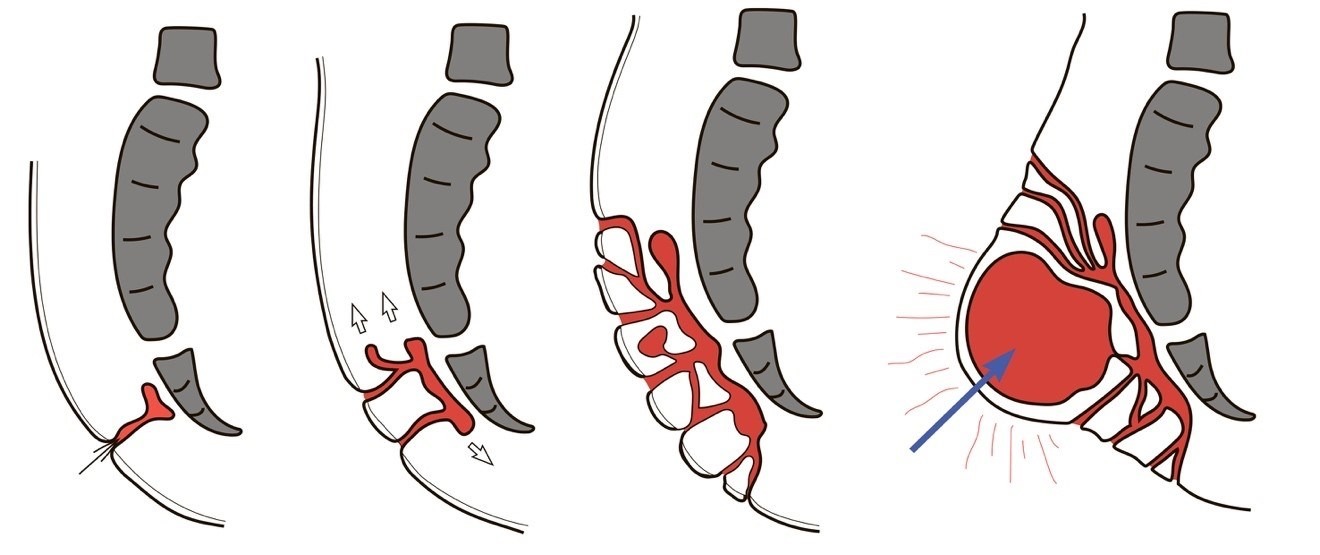 В этих случаях ямочка должна быть закрыта.
В этих случаях ямочка должна быть закрыта.Более глубокие ямки часто могут инфицироваться, и может развиться абсцесс или киста. Часто этот тип роста не происходит, пока человек не станет подростком.
Нет известной связи между наличием крестцовой ямочки и спинальной дизрафией или неполным сращением позвоночника или спинного мозга.
Если есть опасения, что крестцовая ямочка является признаком основной проблемы, то ультразвуковое исследование позвоночного канала часто является первым тестом, который необходимо сделать. Обычно ее проводят в течение 3-4 месяцев после рождения ребенка.
Если обследование выявит врожденную проблему, связанную с крестцовой ямочкой, ребенку может быть проведено дальнейшее обследование и диагностика для лечения. Это может включать магнитно-резонансную томографию (МРТ).
Иногда большие или глубокие крестцовые ямочки являются признаком врожденного дефекта, затрагивающего спинной мозг или кости позвоночника. Наиболее распространенным из них является spina bifida occulta, когда в одном из позвонков имеется небольшая неровность.
Людям, беспокоящимся по поводу крестцовой ямочки, следует обратиться к врачу, если они заметят любое из следующего:
- выделение гноя
- покраснение
- отек
- болезненность
медицинский осмотр, прежде чем принять решение о наилучших действиях.
Синдром привязанного спинного мозга
Крестцовая ямочка также может указывать на основную проблему, известную как синдром фиксированного спинного мозга. Это фиксация спинного мозга, ограничивающая движения человека.
У ребенка это может означать повышенное напряжение спинного мозга по мере его роста, что может привести к ряду неврологических проблем. В большинстве случаев у человека проблемы возникают в детстве, но они могут не проявляться до зрелого возраста.
Симптомы этого синдрома включают:
- боль в пояснице
- боль или онемение в ногах
- слабость в ногах
- трудности при ходьбе
- деформации стопы или позвоночника0004
В большинстве случаев синдром натяжения спинного мозга диагностируется с помощью МРТ или компьютерной томографии (КТ).