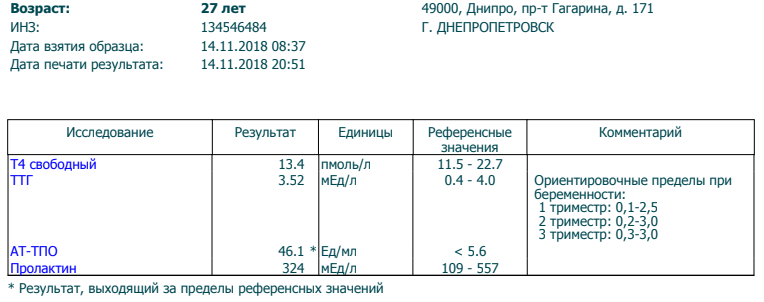
Ттг норма у беременных в 3 триместре: ТТГ при беременности
Референсные интервалы тиреотропного гормона у беременных женщин, проживающих в центральных регионах РФ | Рыбакова
Аннотация
ОБОСНОВАНИЕ. Беременность — состояние, при котором происходят важные структурные и физиологические изменения щитовидной железы. В связи с этим экспертами Американской и Европейской тиреоидологических ассоциаций рекомендована разработка специфических референсных интервалов тиреоидных гормонов у беременных женщин с учетом природных и социально географических особенностей исследуемого региона.
ЦЕЛЬ. Предложить референсные интервалы для тиреотропного гормона (ТТГ) у беременных женщин, проживающих в условиях легкого дефицита йода (в центральных регионах РФ).
МАТЕРИАЛЫ И МЕТОДЫ. В наблюдательное многоцентровое поперечное сплошное исследование были включены 2008 здоровых беременных женщин на разных сроках беременности, проживающих в трех сопоставимых по степени тяжести дефицита йода регионах РФ (Москва, Иваново, Смоленск). У всех беременных женщин определяли уровни ТТГ, антител к тиреоидной пероксидазе, антител к тиреоглобулину в сыворотке крови, экскреции йода с мочой в утренней порции мочи (церий-арсенитным методом). Женщины, имеющие повышенный титр антител к тиреопероксидазе и/или антител к тиреоглобулину по результатам обследования, исключались из исследования (245 женщин). Исследование проводилось с августа 2018 по декабрь 2020 гг., конечным результатом исследования явилась оценка верхнего и нижнего уровней ТТГ и ее сопоставление с йодной обеспеченностью беременных женщин. Результаты оценивались с помощью расчета 2,5 и 97,5 процентилей. Статистически значимыми предполагались различия при р<0,05.
У всех беременных женщин определяли уровни ТТГ, антител к тиреоидной пероксидазе, антител к тиреоглобулину в сыворотке крови, экскреции йода с мочой в утренней порции мочи (церий-арсенитным методом). Женщины, имеющие повышенный титр антител к тиреопероксидазе и/или антител к тиреоглобулину по результатам обследования, исключались из исследования (245 женщин). Исследование проводилось с августа 2018 по декабрь 2020 гг., конечным результатом исследования явилась оценка верхнего и нижнего уровней ТТГ и ее сопоставление с йодной обеспеченностью беременных женщин. Результаты оценивались с помощью расчета 2,5 и 97,5 процентилей. Статистически значимыми предполагались различия при р<0,05.
РЕЗУЛЬТАТЫ. Нами подтверждено наличие йодного дефицита на исследуемых территориях. Медианная концентрация йода в моче составила в Москве 106 мкг/л, в Иваново — 119 мкг/л, в Смоленске — 134 мкг/л. Пациенткам при первичной постановке на учет в женской консультации был рекомендован прием физиологических доз калия йодида 150–200 мкг в сутки. Женщины были разделены на 2 группы в соответствии с уровнем йодурии. В группе с оптимальным уровнем йодурии уровень ТТГ составил в I триместре 0,006–3,36, во II триместре — 0,20–3,74, в III триместре — 0,33–3,68 мМЕ/л. В группе с легким йодным дефицитом: в I триместре — 0,11–3,00, во II триместре — 0,22–3,78, в III триместре — 0,07–3,04 мМЕ/л. При статистическом анализе данных было выявлено, что при сопоставлении уровней ТТГ по триместрам в зависимости от места проживания статистической разницы не выявлено (p=0,239).
Женщины были разделены на 2 группы в соответствии с уровнем йодурии. В группе с оптимальным уровнем йодурии уровень ТТГ составил в I триместре 0,006–3,36, во II триместре — 0,20–3,74, в III триместре — 0,33–3,68 мМЕ/л. В группе с легким йодным дефицитом: в I триместре — 0,11–3,00, во II триместре — 0,22–3,78, в III триместре — 0,07–3,04 мМЕ/л. При статистическом анализе данных было выявлено, что при сопоставлении уровней ТТГ по триместрам в зависимости от места проживания статистической разницы не выявлено (p=0,239).
ЗАКЛЮЧЕНИЕ. По результатам нашего исследования получены данные о том, что уровень ТТГ у здоровых беременных женщин, проживающих в центральных регионах РФ, сопоставимых по степени тяжести природного йодного дефицита, не превышает 3,8 мМЕ/л во всех триместрах.
ВВЕДЕНИЕ
Во время беременности происходят физиологические и морфологические изменения в структуре и функции щитовидной железы. В первую очередь это связано с возрастающей потребностью в тиреоидных гормонах.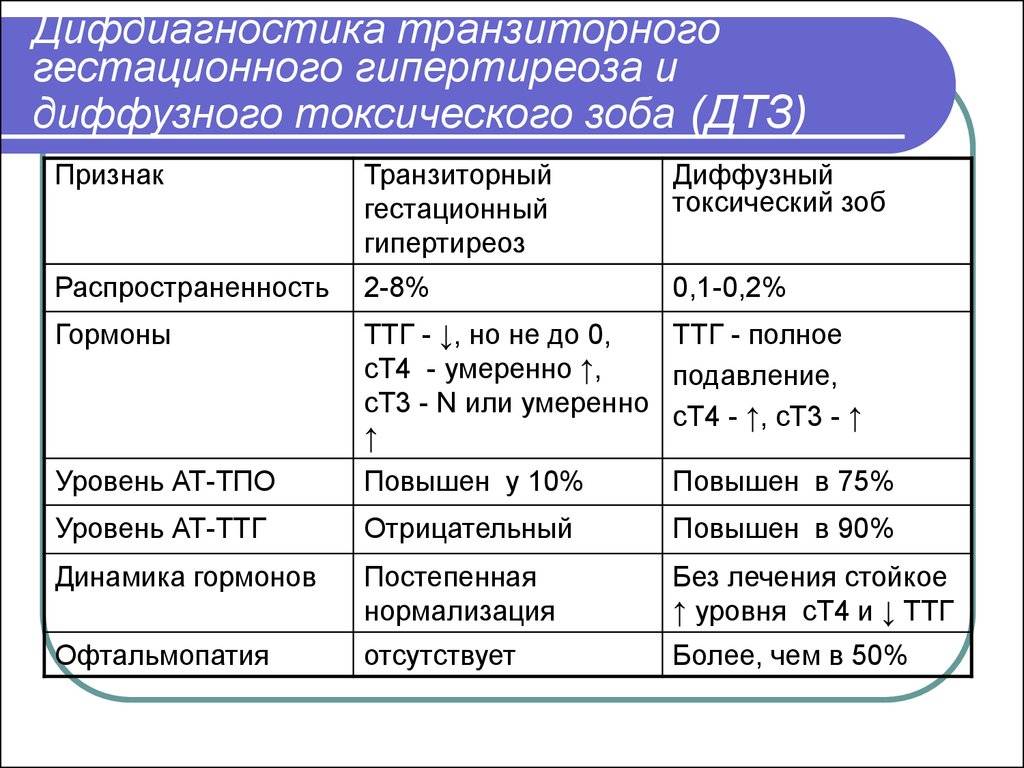 Происходят физиологическое повышение уровня тироксинсвязывающего глобулина, стимуляция щитовидной железы высокими концентрациями хорионического гонадотропина, увеличение дейодирования йодтиронинов матери за счет функционирования дейодиназы 3-го типа для обеспечения повышенной потребности в тиреоидных гормонах. Все это ведет к повышению уровня общих фракций тироксина и трийодтиронина и закономерному снижению уровня тиреотропного гормона (ТТГ) [1].
Происходят физиологическое повышение уровня тироксинсвязывающего глобулина, стимуляция щитовидной железы высокими концентрациями хорионического гонадотропина, увеличение дейодирования йодтиронинов матери за счет функционирования дейодиназы 3-го типа для обеспечения повышенной потребности в тиреоидных гормонах. Все это ведет к повышению уровня общих фракций тироксина и трийодтиронина и закономерному снижению уровня тиреотропного гормона (ТТГ) [1].
Адекватное количество гормонов щитовидной железы у матери во время беременности необходимо для оптимального исхода беременности и нормального развития плода [2].
Нарушение функции щитовидной железы у матери (манифестный и субклинический гипо- и гипертиреоз) встречается в 2–4% случаев и ассоциировано с более высоким риском таких неблагоприятных исходов беременности, как выкидыш, преэклампсия, преждевременные роды, низкий интеллектуальный уровень ребенка [3].
Учитывая основные изменения в физиологии щитовидной железы, для оптимальной диагностики и лечения заболеваний щитовидной железы во время беременности необходима разработка референсных интервалов тиреоидных гормонов для конкретного населения, проживающего в различных условиях йодной обеспеченности [4][5].
ЦЕЛЬ ИССЛЕДОВАНИЯ
Определить триместр-специфичные референсные интервалы для ТТГ у беременных женщин, проживающих в центральных регионах РФ, сопоставимых по степени тяжести дефицита йода.
МАТЕРИАЛЫ И МЕТОДЫ
Место и время проведения исследования
Место проведения.
Исследование проводилось на базе нескольких лечебных учреждений. Включение беременных женщин, сбор биоматериала, заполнение информированного согласия проводились на базе женских консультаций 3 медицинских организаций: Ивановский научно-исследовательский институт материнства и детства им. В.Н. Городкова, Смоленский государственный медицинский университет Министерства здравоохранения Российской Федерации, Городская клиническая больница им. В.В. Вересаева Департамента здравоохранения города Москвы. Лабораторный анализ проводился на базе Клинико-диагностической лаборатории ФГБУ «НМИЦ эндокринологии» Минздрава РФ.
Время исследования.
Сбор биоматериала проводился с августа 2018 г. по декабрь 2020 г. Затем биоматериал транспортировался в ФГБУ «НМИЦ эндокринологии» Минздрава РФ, где проводились лабораторные исследования и анализ полученных результатов.
по декабрь 2020 г. Затем биоматериал транспортировался в ФГБУ «НМИЦ эндокринологии» Минздрава РФ, где проводились лабораторные исследования и анализ полученных результатов.
Изучаемые популяции
Беременные женщины, проживающие в 3 регионах РФ (Москва, Иваново, Смоленск).
Критерии включения: в исследование были включены здоровые беременные женщины на разных сроках беременности в возрасте от 18 до 45 лет. Всем беременным женщинам при первичной постановке на учет в женской консультации был рекомендован прием физиологических доз калия йодида 200 мкг в сутки.
Критерии исключения: прием препаратов, оказывающих влияние на функцию щитовидной железы, отказ пациентки от участия в исследовании (на любом этапе), многоплодная беременность, аномалия плода, тяжелая соматическая патология, тяжелые психические заболевания. Женщины, имеющие повышенный титр антител к тиреопероксидазе (АТ-ТПО) и/или антител к тиреоглобулину (АТ-ТГ) по результатам обследования исключались из исследования.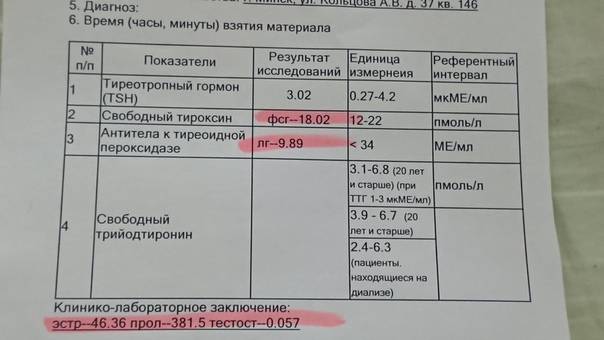
Способ формирования выборки из изучаемой популяции
Сплошной способ формирования выборки.
Дизайн исследования
Проведено наблюдательное одномоментное многоцентровое поперечное сплошное исследование.
Описание медицинского вмешательства и методы
Всем женщинам, включенным в исследование, определялись следующие показатели сыворотки крови: ТТГ, АТ-ТПО, АТ-ТГ, исследовался уровень экскреции йода с мочой. Забор крови проводился рано утром, натощак. Кровь центрифугировали через 30–40 мин после сбора. Затем жидкую часть сыворотки перемещали в подготовленные пробирки, маркировали (номер пациента) и подвергали заморозке (менее -20°С) с последующей подготовкой для транспортировки в ФГБУ «НМИЦ эндокринологии» Минздрава РФ. Сбор мочи для определения йода проводился утром, в пластмассовые стаканы. Затем небольшое количество мочи (около 1 мл) переносили в пробирки типа эппендорф, маркировали (номер пациента) и подвергали заморозке с последующей подготовкой к транспортировке. Не менее чем за 1 сут пациентка не должна была использовать йод в качестве наружного средства.
Не менее чем за 1 сут пациентка не должна была использовать йод в качестве наружного средства.
Беременные женщины заполняли анкету, где отвечали на следующие вопросы: дата рождения, срок беременности, какие препараты йода получают.
Уровень ТТГ, АТ-ТПО определяли методом хемилюминесцентного иммуноанализа на автоматическом анализаторе ARCHITECT i2000 (Abbott). Референсные значения для ТТГ — 0,25–3,5 мМЕ/л, для АТ-ТПО — 0–5,6 МЕ/мл. Уровень АТ-ТГ определяли методом электрохемилюминесцентного анализа на автоматическом анализаторе Cobas 6000 (Roche Diagnostics). Референсные значения для АТ-ТГ — 0–115 МЕ/мл.
Церий-арсенитным методом оценивалась экскреция йода с мочой (мкг/л) с расчетом ее медианной концентрации.
Статистический анализ
Статистический анализ данных проведен с помощью программы Microsoft Excel 2016 и программного пакета Statistica 13 (StatSoft, США). Были проведены подсчет и распределение по группам в зависимости от уровня йодурии. Методика расчета референсных интервалов по Хоффману применялась после устранения выбросов данных. После ликвидации выбросов для каждого маркера были определены совокупные частоты встречающихся значений с расчетом 2,5 и 97,5 процентилей. Результаты представлены в виде: медиана, 2,5 и 97,5 процентили. Статистически значимыми предполагались различия при р<0,05.
После ликвидации выбросов для каждого маркера были определены совокупные частоты встречающихся значений с расчетом 2,5 и 97,5 процентилей. Результаты представлены в виде: медиана, 2,5 и 97,5 процентили. Статистически значимыми предполагались различия при р<0,05.
Этическая экспертиза
Данная работа была одобрена локальным этическим комитетом ФГБУ «НМИЦ эндокринологии» Минздрава России 27.09.2017, протокол №17.
РЕЗУЛЬТАТЫ
Сплошным методом исследования были обследованы 2008 беременных женщин. По результатам исследования были исключены женщины с носительством АТ-ТПО/АТ-ТГ (245 женщин).
Все женщины, включенные в данное исследование, были разделены по месту проживания (Москва, Иваново, Смоленск). После получения результатов мы сформировали 2 группы в зависимости от уровня экскреции йода с мочой (меньше и больше 150 мкг/л). Во всех группах проводилась оценка уровня ТТГ в зависимости от триместра беременности (табл. 1 и 2). В табл. 3 и 4 представлены результаты сравнения уровня ТТГ в зависимости от йодной обеспеченности.
Таблица 1. Уровни ТТГ у беременных женщин с адекватной йодной обеспеченностью (йодурия более 150 мкг/л)
Table 1. TSH levels in pregnant women with adequate iodine sufficiency (ioduria more than 150 µg/l)
I триместр Me ТТГ [ 2,5; 97,5] | II триместр Me ТТГ [ 2,5; 97,5] | III триместр Me ТТГ [ 2,5; 97,5] | p-value1 | |
Москва | n=46 Me 1,18 [ 0,13;3,36] | n=66 Me 1,74 [ 0,36;3,74] | n=119 Me 1,56 [ 0,47;3,66] | 0,039 |
Смоленск | n=25 Me 0,98 [ 0,006;3,41] | n=64 Me 1,46 [ 0,20;3,20] | n=121 Me 1,38 [ 0,44;3,68] | 0,020 |
Иваново | n=79 Me 0,98 [ 0,05;2,78] | n=50 Me 1,0 [ 0,47; 2,92] | n=104 Me 1,11 [ 0,33;2,85] | 0,241 |
p-value1 — сравнение одновременно между всеми триместрами.
Таблица 2. Уровни ТТГ у беременных женщин с легким йодным дефицитом (йодурия меньше 150 мкг/л)
Table 2. TSH levels in pregnant women with mild iodine deficiency (iodine less than 150 mcg/l)
I триместр Me ТТГ [ 2,5; 97,5] | II триместр Me ТТГ [ 2,5; 97,5] | III триместр Me ТТГ [ 2,5; 97,5] | p-value2 | |
Москва | n=55 Me 1,40 [ 0,17;2,78] | n=123 Me 1,40 [ 0,38;3,78] | n=226 Me 1,46 [ 0,31;3,04] | 0,724 |
Смоленск | n=49 Me 0,93 [ 0,24;3,00] | n=82 Me 1,34 [ 0,42;2,88] | n=151 Me 1,36 [ 0,19;3,04] | 0,002 |
Иваново | n=132 Me 0,95 [ 0,11;2,93] | n=93 Me 1,21 [ 0,22;2,48] | n=179 Me 1,11 [ 0,07;2,59] | 0,049 |
p-value2 — сравнение проведено одновременно между всеми триместрами.
Таблица 3. Сравнение уровней ТТГ в каждом триместре с различной йодной обеспеченностью
Table 3. Comparison of TSH levels in each trimester with different iodine availability
I триместр, p-value | II триместр, p-value | III триместр, p-value | |
Москва | 0,257 | 0,016 | 0,072 |
Смоленск | 0,919 | 0,376 | 0,446 |
Иваново | 0,766 | 0,129 | 0,299 |
Таблица 4. Сравнение уровней ТТГ в группах с адекватной йодной обеспеченностью и легким йодным дефицитом (сравнение одномоментно всех триместров)
Table 4.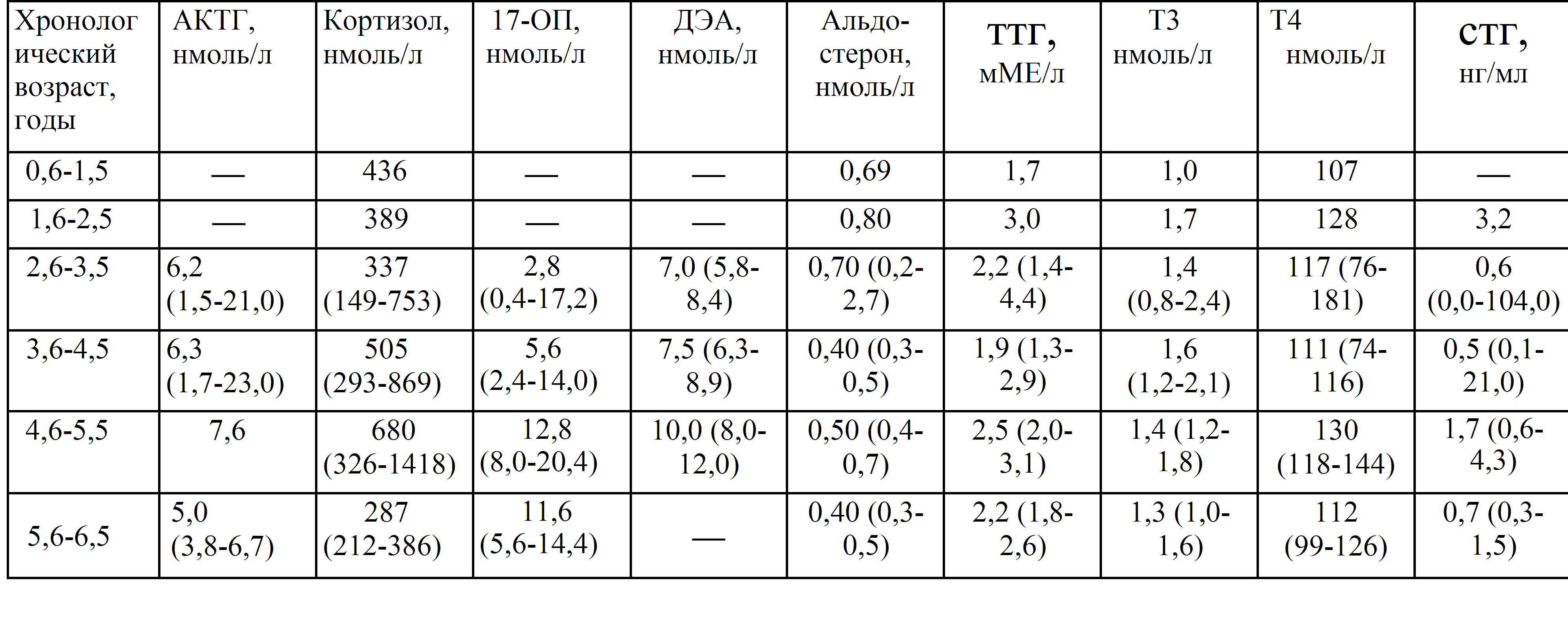 Comparison of TSH levels in groups with adequate iodine supply and mild iodine deficiency (simultaneous comparison of all trimesters)
Comparison of TSH levels in groups with adequate iodine supply and mild iodine deficiency (simultaneous comparison of all trimesters)
Город | p-value |
Москва | 0,040 |
Смоленск | 0,177 |
Иваново | 0,721 |
Медианная концентрация йода в моче составила: в Москве — 106 мкг/л, в Иваново — 119 мкг/л, в Смоленске —134 мкг/л, это нормальная йодная обеспеченность, однако не соответствующая гестационной норме (выше 150 мкг/л) [6].
На рисунках 1–3 представлены значения ТТГ в зависимости от триместра беременности, региона проживания.
Нежелательные явления отмечены не были.
Рисунок 1. Уровень ТТГ у беременных женщин г. Москвы.
Figure 1. TSH level in pregnant women in Moscow.
TSH level in pregnant women in Moscow.
Рисунок 2. Уровень ТТГ у беременных женщин г. Смоленска.
Figure 2. TSH level in pregnant women in Smolensk.
Рисунок 3. Уровень ТТГ у беременных женщин г. Иваново.
Figure 3. TSH level in pregnant women in Ivanovo.
ОБСУЖДЕНИЕ
Репрезентативность выборок
Расчет размера выборки проведен в соответствии с техническими и иными возможностями представленных медицинских организаций по сбору и хранению биоматериала и составил от 320 до 450 женщин в год из каждого региона. Некоторые образцы были исключены из исследования в связи с ошибками при сборе и хранении. Также исследование проведено по принципу сплошного, а не выборочного исследования, что может являться обоснованием для отсутствия необходимости расчета минимального размера выборки.
Сопоставление с другими публикациями
Вопрос о триместр-специфичных референсных значениях ТТГ у беременных женщин длительное время вызывает дискуссии в связи с тем, что исследования, проведенные на различных популяциях, не привели к однозначным выводам о верхнем и нижнем пределе ТТГ. В последних опубликованных клинических рекомендациях по диагностике и лечению заболеваний ЩЖ во время беременности экспертами было показано, что во время беременности происходит снижение как нижнего (на 0,1–0,2 мЕд/л), так и верхнего (на 0,5–1,0 мЕд/л) предела уровня ТТГ [4]. Экспертами были суммированы данные по эпидемиологическим исследованиям, проведенным на различных этнических группах с разным уровнем потребления йода. Так, в исследовании G. Lambert-Messerlian и соавт. (США) у беременных женщин, проживающих на территории легкого йодного дефицита, уровень ТТГ в I триместре был 0,12–3,37, во II триместре — 0,35–3,35 [7]. В исследовании S. La’ulu и соавт. (США), также проведенном на территории легкого йодного дефицита, уровень ТТГ в I триместре был значимо ниже — 0,02–2,69, во II — 0,15–3,11 [8][9]. Несмотря на то что оба исследования были проведены в США на территории легкого йодного дефицита, этнические составы групп были различными. В первом исследовании преобладала европейская этническая группа, тогда как во втором — испанская, а также афроамериканская.
В последних опубликованных клинических рекомендациях по диагностике и лечению заболеваний ЩЖ во время беременности экспертами было показано, что во время беременности происходит снижение как нижнего (на 0,1–0,2 мЕд/л), так и верхнего (на 0,5–1,0 мЕд/л) предела уровня ТТГ [4]. Экспертами были суммированы данные по эпидемиологическим исследованиям, проведенным на различных этнических группах с разным уровнем потребления йода. Так, в исследовании G. Lambert-Messerlian и соавт. (США) у беременных женщин, проживающих на территории легкого йодного дефицита, уровень ТТГ в I триместре был 0,12–3,37, во II триместре — 0,35–3,35 [7]. В исследовании S. La’ulu и соавт. (США), также проведенном на территории легкого йодного дефицита, уровень ТТГ в I триместре был значимо ниже — 0,02–2,69, во II — 0,15–3,11 [8][9]. Несмотря на то что оба исследования были проведены в США на территории легкого йодного дефицита, этнические составы групп были различными. В первом исследовании преобладала европейская этническая группа, тогда как во втором — испанская, а также афроамериканская. В исследованиях J. Bestwick и соавт., проведенных в Италии и Соединенном Королевстве, где на момент исследований был подтвержден йодный дефицит легкой и средней степени тяжести, верхний уровень ТТГ был 3,19 и 3,50 соответственно [10]. По данным исследования, опубликованного в 2005 г. на территории РФ, в Самарской области было проведено исследование на территории с дефицитом йода средней степени тяжести, в котором референсные интервалы ТТГ в I и II триместре были 0,09–4,67 и 0,20–4,68 соответственно [11]. В исследовании O. Bulur и соавт., проведенном на турецкой популяции, уровень ТТГ был 0,005–3,65 в I триместре, 0,011–3,63 — во II триместре, 0,2–3,46 — в III триместре [12]. Противоречивые данные были получены в исследованиях, проведенных на территориях без йодного дефицита. В исследовании С. Li и соавт. (китайская популяция) уровень ТТГ в I триместре был 0,10–4,34 [13]. В финской и нидерландской популяциях также было показано повышение верхнего предела уровня ТТГ (до 3,5 и 4,04 соответственно) [14][15].
В исследованиях J. Bestwick и соавт., проведенных в Италии и Соединенном Королевстве, где на момент исследований был подтвержден йодный дефицит легкой и средней степени тяжести, верхний уровень ТТГ был 3,19 и 3,50 соответственно [10]. По данным исследования, опубликованного в 2005 г. на территории РФ, в Самарской области было проведено исследование на территории с дефицитом йода средней степени тяжести, в котором референсные интервалы ТТГ в I и II триместре были 0,09–4,67 и 0,20–4,68 соответственно [11]. В исследовании O. Bulur и соавт., проведенном на турецкой популяции, уровень ТТГ был 0,005–3,65 в I триместре, 0,011–3,63 — во II триместре, 0,2–3,46 — в III триместре [12]. Противоречивые данные были получены в исследованиях, проведенных на территориях без йодного дефицита. В исследовании С. Li и соавт. (китайская популяция) уровень ТТГ в I триместре был 0,10–4,34 [13]. В финской и нидерландской популяциях также было показано повышение верхнего предела уровня ТТГ (до 3,5 и 4,04 соответственно) [14][15].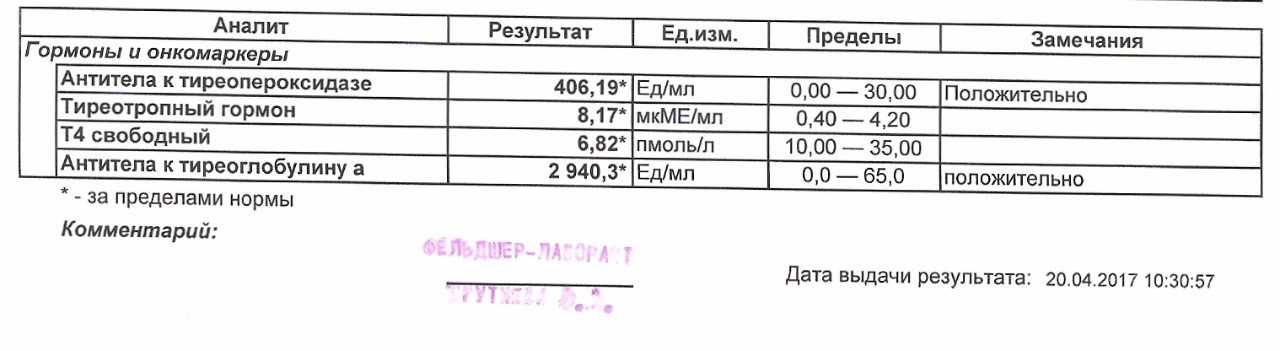
В целом результаты нашего исследования соответствуют таковым, проведенным на территориях легкого йодного дефицита в европейских этнических группах. У исследуемых беременных женщин, получающих йодную профилактику и проживающих на территории легкого йодного дефицита, не выявлено повышение верхнего предела ТТГ выше 3,8 мМЕ/л. Уровень ТТГ по триместрам составил: в группе с оптимальным уровнем йодурии в I триместре — 0,006–3,36, во II триместре — 0,20–3,74, в III триместре — 0,33–3,68 мМЕ/л. В группе с легким йодным дефицитом: в I триместре — 0,11–3,00, во II триместре — 0,22–3,78, в III триместре — 0,07–3,04 мМЕ/л.
При сравнении уровня ТТГ в зависимости от уровня экскреции йода с мочой по регионам (суммарно по всем триместрам и по каждому триместру отдельно) статистически значимая разница уровня ТТГ получена только в Москве (p=0,04), в остальных регионах уровень ТТГ не отличался в группах сравнения.
Клиническая значимость результатов
Впервые в РФ на большой выборке проведено исследование для определения триместр-специфичных референсных интервалов ТТГ у беременных женщин, проживающих на территории РФ с легким йодным дефицитом.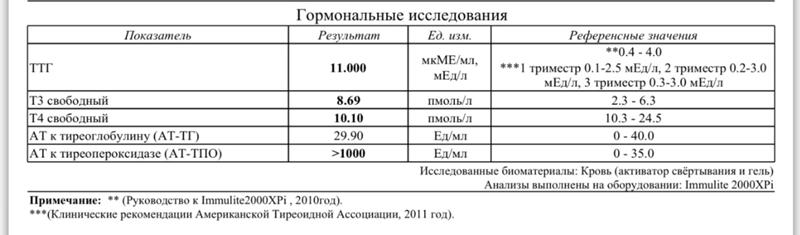 Учитывая, что за последние несколько лет референсные интервалы уровня ТТГ претерпевали различные изменения, определение верхнего предела ТТГ необходимо для оценки показаний и целесообразности назначения терапии левотироксином натрия во время беременности.
Учитывая, что за последние несколько лет референсные интервалы уровня ТТГ претерпевали различные изменения, определение верхнего предела ТТГ необходимо для оценки показаний и целесообразности назначения терапии левотироксином натрия во время беременности.
Ограничения исследования
Ограничением данного исследования является разное количество женщин в разделенных по триместрам группах, что обусловлено сплошным методом выборки.
Направления дальнейших исследований
В дальнейшем необходимо провести исследование для определения референсных интервалов ТТГ на территориях со средним и тяжелым дефицитом йода.
ЗАКЛЮЧЕНИЕ
Наше исследование показало, что референсные интервалы ТТГ у беременных женщин европейской расы, проживающих в центральных регионах РФ в условиях сохраняющегося легкого йодного дефицита, составили: в I триместре — 0,006–3,41 мМЕ/л, во II триместре — 0,20–3,78 мМЕ/л, в III триместре — 0,07–3,68 мМЕ/л.
Статистически значимых различий уровня ТТГ между регионами центральной части РФ получено не было, однако полученные данные нельзя экстраполировать на всю территорию РФ, в связи с чем необходимы дальнейшие исследования с расширением выборки с учетом этнических и экологических условий.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Исследование выполнено за счет нескольких источников финансирования. Определение уровня ТТГ, АТ-ТПО, АТ-ТГ выполнено за счет средств гранта №22-15-00135 «Научное обоснование, разработка и внедрение новых технологий диагностики коморбидных йододефицитных и аутоиммунных заболеваний щитовидной железы, в том числе с использованием возможностей искусственного интеллекта». Определение уровня экскреции йода с мочой выполнено за счет НИР № АААА-А20-120011790180-4 «Эпидемиологические и молекулярно-клеточные характеристики опухолевых, аутоиммунных и йододефицитных тиреопатий как основа профилактики осложнений и персонализации лечения».
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов. Все авторы внесли значимый вклад в проведение поисково-аналитической работы и подготовку статьи, прочли и одобрили финальную версию до публикации.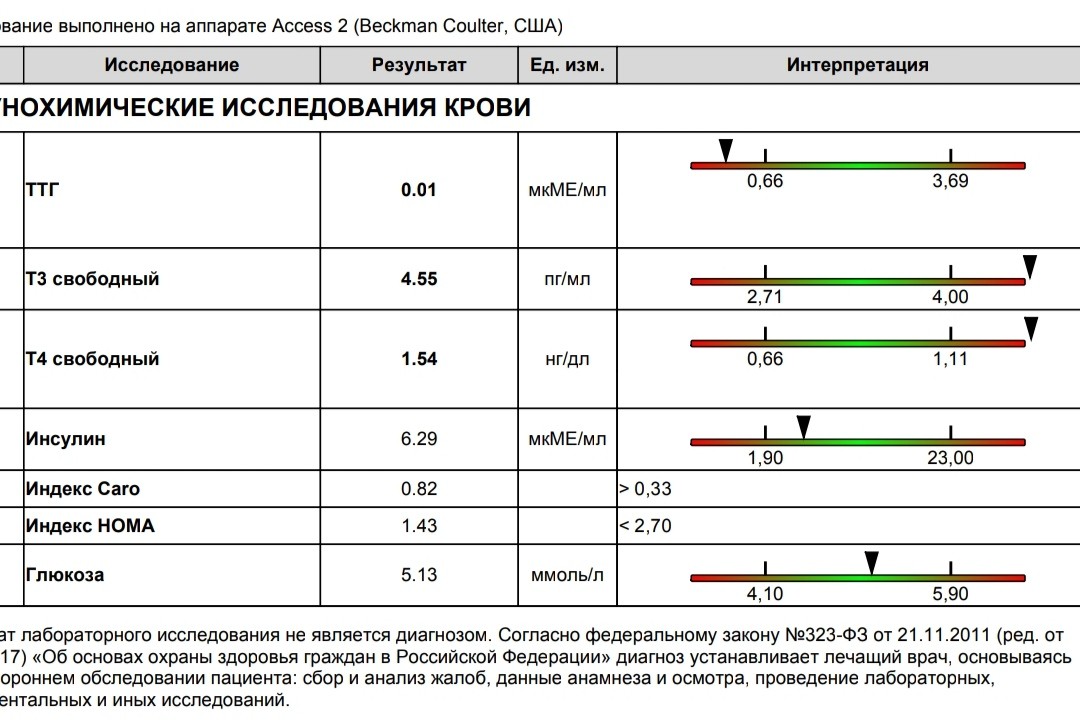
Благодарности. Выражается благодарность за организацию и контроль проведения исследования: Ивановскому научно-исследовательскому институту материнства и детства им. В.Н. Городкова, Смоленскому государственному медицинскому университету Министерства здравоохранения Российской Федерации, Городской клинической больнице им. В.В. Вересаева Департамента здравоохранения города Москвы.
1. Korevaar T, Medici M, Visser TJ, Peeters RP. Thyroid disease in pregnancy: new insights in diagnosis and clinical management. Nat Rev Endocrinol. 2017;13(10):610-622. doi: https://doi.org/10.1038/nrendo.2017.93
2. Bernal J. Thyroid hormone regulated genes in cerebral cortex development. J Endocrinol. 2016;232(2):R83–R97. doi: https://doi.org/10.1530/JOE-16-0424
3. Medici M, Korevaar TIM, Visser WE, et al. Thyroid function in pregnancy: What is normal? Clin Chem. 2015;61(5):704-713. doi: https://doi.org/10.1373/clinchem.2014.236646
4. Alexander EK, Pearce EN, Brent GA, et al.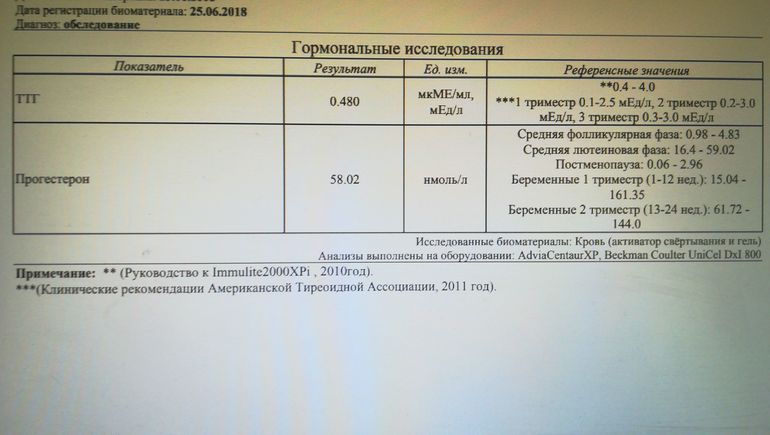 2017 Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and the postpartum. Thyroid. 2017;27(3):315-389. doi: https://doi.org/10.1089/thy.2016.0457
2017 Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and the postpartum. Thyroid. 2017;27(3):315-389. doi: https://doi.org/10.1089/thy.2016.0457
5. Lazarus J, Brown RS, Daumerie C, et al. 2014 European thyroid association guidelines for the management of subclinical hypothyroidism in pregnancy and in children. Eur Thyroid J. 2014;3(2):76-94. doi: https://doi.org/10.1159/000362597
6. Абдулхабирова Ф.М., Безлепкина О.Б., Бровин Д.Н., и др. Клинические рекомендации «Заболевания и состояния, связанные с дефицитом йода» // Проблемы Эндокринологии. — 2021. — Т. 67. — №3. — С. 10-25.
7. Lambert-Messerlian G, McClain M, Haddow JE, et al. First- and second-trimester thyroid hormone reference data in pregnant women: a FaSTER (First- and Second- Trimester Evaluation of Risk for aneuploidy) Research Consortium study. Am J Obstet Gynecol. 2008;199(1):e1-62.e6. doi: https://doi.org/10.1016/j.ajog.2007.12.003
8. La’ulu SL, Roberts WL. Second-Trimester Reference Intervals for Thyroid Tests: The Role of Ethnicity. Clin Chem. 2007;53(9):1658-1664. doi: https://doi.org/10.1373/clinchem.2007.089680
La’ulu SL, Roberts WL. Second-Trimester Reference Intervals for Thyroid Tests: The Role of Ethnicity. Clin Chem. 2007;53(9):1658-1664. doi: https://doi.org/10.1373/clinchem.2007.089680
9. La’ulu SL, Roberts WL. Ethnic Differences in First-Trimester Thyroid Reference Intervals. Clin Chem. 2011;57(6):913-915. doi: https://doi.org/10.1373/clinchem.2010.161240
10. Bestwick JP, John R, Maina A, et al. Thyroid stimulating hormone and free thyroxine in pregnancy: Expressing concentrations as multiples of the median (MoMs). Clin Chim Acta. 2014;430(6):33-37. doi: https://doi.org/10.1016/j.cca.2013.12.030
11. Quinn FA, Gridasov GN, Vdovenko SA, et al. Prevalence of abnormal thyroid stimulating hormone and thyroid peroxidase antibody-positive results in a population of pregnant women in the Samara region of the Russian Federation. Clin Chem Lab Med. 2005;43(11):33-37. doi: https://doi.org/10.1515/CCLM.2005.212
12. Bulur O, Atak Z, Ertugrul D, et al. Trimester-specific reference intervals of thyroid function tests in Turkish pregnants. Gynecological Endocrinology. 2019;36(5):413-416. doi: https://doi.org/10.1080/09513590.2019.1666817
Gynecological Endocrinology. 2019;36(5):413-416. doi: https://doi.org/10.1080/09513590.2019.1666817
13. Li C, Shan Z, Mao J, et al. Assessment of Thyroid Function During First- Trimester Pregnancy: What Is the Rational Upper Limit of Serum TSH During the First Trimester in Chinese Pregnant Women? J Clin Endocrinol Metab. 2014;99(1):73-79. doi: https://doi.org/10.1210/jc.2013-1674
14. Männistö T, Surcel H-M, Ruokonen A, et al. Early Pregnancy Reference Intervals of Thyroid Hormone Concentrations in a Thyroid Antibody-Negative Pregnant Population. Thyroid. 2011;21(3):291-298. doi: https://doi.org/10.1089/thy.2010.0337
15. Medici M, de Rijke YB, Peeters RP, et al. Maternal Early Pregnancy and Newborn Thyroid Hormone Parameters: The Generation R Study. J Clin Endocrinol Metab. 2012;97(2):646-652. doi: https://doi.org/10.1210/jc.2011-2398
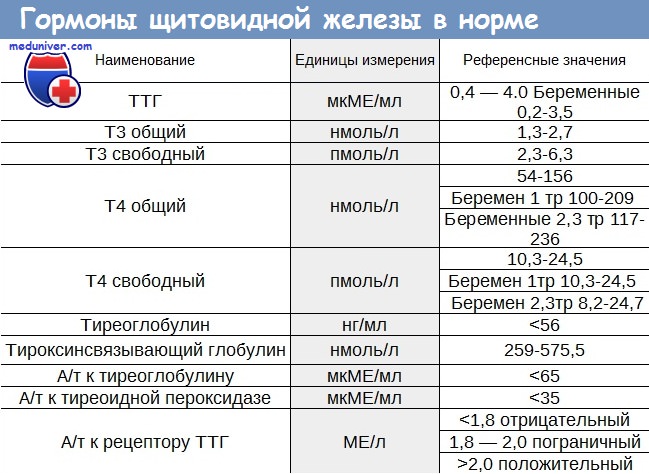
Тиреотропный гормон (ТТГ) — KDLmed
Тиреотропный гормон (ТТГ) – основной регулятор функции щитовидной железы, синтезирующийся гипофизом – небольшой железой, которая расположена на нижней поверхности головного мозга. Основная его функция – поддерживать постоянную концентрацию тиреоидных гормонов, которые регулируют процессы образования энергии в организме. Когда их содержание в крови понижается, гипоталамус высвобождает гормон, стимулирующий секрецию ТТГ гипофизом.
Основная его функция – поддерживать постоянную концентрацию тиреоидных гормонов, которые регулируют процессы образования энергии в организме. Когда их содержание в крови понижается, гипоталамус высвобождает гормон, стимулирующий секрецию ТТГ гипофизом.
Синонимы русские
Тиреостимулирующий гормон, тиреотропин, ТТУ.
Синонимы английские
Thyroid-stimulating Hormone (THS), Thyrotropin.
Метод исследования
Иммунохемилюминесцентный анализ.
Единицы измерения
МкМЕ/мл (микромеждународная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 2-3 часов перед исследованием (можно пить чистую негазированную воду).
- Исключить приём стероидных и тиреоидных гормонов за 48 часов до сдачи анализа (по согласованию с врачом).

- Исключить физическое и эмоциональное перенапряжение за 24 часа до исследования.
- Не курить в течение 3 часов до исследования.
Общая информация об исследовании
Тиреотропный гормон (ТТГ) вырабатывается гипофизом, небольшой железой, расположенной на нижней поверхности головного мозга позади синусной впадины. Он регулирует выработку гормонов щитовидной железы (тироксина и трийодтиронина) по «системе обратной связи», которая позволяет поддерживать стабильную концентрацию этих гормонов в крови. При снижении концентрации тиреоидных гормонов повышается секреция тиреотропного гормона и стимулируется их выработка щитовидной железой, и наоборот – при повышении концентрации тироксина и трийодтиронина секреция тиреотропного гормона падает. Гормоны щитовидной железы являются основными регуляторами расхода энергии в организме, и поддержание их концентрации на необходимом уровне крайне важно для нормальной деятельности практически всех органов и систем.
Дисфункция гипофиза может вызывать повышение или понижение уровня тиреотропного гормона. При повышении его концентрации тиреоидные гормоны выделяются в кровь в аномальных количествах, вызывая гипертиреоз. При снижении концентрации тиреотропного гормона выработка тиреоидных гормонов также снижается и развиваются симптомы гипотиреоза.
Причинами нарушения выработки тиреотропного гормона могут быть заболевания гипоталамуса, который начинает продуцировать повышенные или пониженные количества тиреолиберина – регулятора секреции ТТГ гипофизом. Заболевания щитовидной железы, сопровождающиеся нарушением секреции тиреоидных гормонов, могут опосредованно (по механизму обратной связи) влиять на секрецию тиреотропного гормона, вызывая понижение или повышение его концентрации в крови.
Для чего используется исследование?
- Для оценки состояния щитовидной железы.
- Для контроля за терапией заболеваний щитовидной железы.
- Для диагностики нарушения функции щитовидной железы у новорождённых.

- Для диагностики женского бесплодия и контроля за его лечением.
Когда назначается исследование?
- При увеличении щитовидной железы, а также при симптомах гипер- и гипотиреоза.
- Симптомы гипертиреоза:
- учащённое сердцебиение,
- повышенная тревожность,
- снижение массы тела,
- бессонница,
- дрожание рук,
- слабость, быстрая утомляемость,
- диарея,
- непереносимость яркого света,
- снижение остроты зрения,
- отечность вокруг глаз, их сухость, гиперемия, выпучивание.
- Симптомы гипотиреоза:
- сухость кожи,
- запоры,
- непереносимость холода,
- отеки,
- выпадение волос,
- слабость, повышенная утомляемость,
- нарушение менструального цикла у женщин.
- Симптомы гипертиреоза:
- Через регулярные интервалы времени анализ может назначаться для контроля за эффективностью терапии заболеваний щитовидной железы.
 Уровень ТТГ часто оценивается у новорождённых, входящих в группу риска по заболеваниям щитовидной железы.
Уровень ТТГ часто оценивается у новорождённых, входящих в группу риска по заболеваниям щитовидной железы.
Что означают результаты?
Референсные значения
| Возраст | Референсные значения |
| 0,7 — 11 мкМЕ/мл | |
| 4 месяца — 1 год | 0,7 — 8,35 мкМЕ/мл |
| 1 — 7 лет | 0,7 — 6 мкМЕ/мл |
| 7 — 12 лет | 0,6 — 4,8 мкМЕ/мл |
| 12 — 20 лет | 0,5 — 4,3 мкМЕ/мл |
| > 20 лет | 0,3 — 4,2 мкМЕ/мл |
Причины повышения концентрации тиреотропного гормона:
- гипотиреоз (первичный и вторичный),
- опухоль гипофиза (тиреотропинома, базофильная аденома),
- тиреоидит Хашимото,
- синдром нерегулируемой секреции ТТГ,
- тиротропин-секретирующие опухоли легкого,
- надпочечниковая недостаточность,
- преэклампсия,
- отравления свинцом,
- психические заболевания.

Причины понижения концентрации тиреотропного гормона:
- диффузный токсический зоб,
- ТТГ-независимый тиреотоксикоз,
- тиреотоксическая аденома (болезнь Пламмера),
- гипертиреоз беременных,
- аутоиммунный тиреоидит с проявлениями тиреотоксикоза,
- психические заболевания,
- кахексия.
Повышение и понижение уровня тиреотропного гормона указывает на нарушения в регуляции функции щитовидной железы, однако выяснить точную их причину по одному лишь уровню ТТГ часто невозможно. Обычно для этого дополнительно определяют уровень тироксина (Т4) и трийодтиронина (Т3).
Важные замечания
- Следующие лекарственные препараты могут приводить к завышению концентрации тиреотропного гормона: фенитоин, атенолол, кломифен, мотилиум, метопролол, вальпроевая кислота, пропранолол, амиодарон, кальцитонин, преднизолон, морфин, производные фенотиазина, бензеразид, аминоглютетимид, метоклопрамид, фуросемид, иодиды, ловастатин, метимазол, дифенин, рифампицин.

- Уровень тиреотропного гормона отражает ситуацию в системе гипофиз – щитовидная железа за последние 3-6 недель, поэтому контрольное определение концентрации ТТГ в крови желательно проводить через 2 месяца после корректировки дозы препаратов, влияющих на уровень гормона.
- На уровень тиреотропного гормона может влиять физическая и эмоциональная нагрузка, острые инфекционные заболевания.
- В некоторых исследованиях было показано изменение уровня ТТГ в течение дня. Поэтому в целях мониторинга концентрации ТТГ рекомендуется сдавать анализ в одно и то же время суток.
- У беременных в III триместре уровень ТТГ может быть повышенным.
Также рекомендуется
- Трийодтиронин общий (Т3 общий
- Тироксин общий (Т4 общий)
- Тироксин свободный (Т4 свободный)
- Трийодтиронин свободный (Т3 свободный)
- Антитела к тиреопероксидазе (антиТПО)
- Антитела к тиреоглобулину (антиТГ)
Кто назначает исследование?
Эндокринолог, терапевт, педиатр, гинеколог, невролог, хирург.
Референсные диапазоны гормонов щитовидной железы для беременных женщин в Иране для конкретных триместров
На этой странице Из-за многих физиологических изменений во время беременности интерпретация тестов функции щитовидной железы требует референтных интервалов для конкретных триместров для конкретной популяции. В Иране нет документированных нормативных данных по гормонам щитовидной железы у здоровых беременных женщин. Настоящее исследование было проведено для определения референтных диапазонов уровня ТТГ, тироксина (ТТ4) и трийодтиронина (ТТ3) в сыворотке крови по триместрам. Методы . Сыворотка 215 случаев была проанализирована для измерения тестов функции щитовидной железы методом иммуноанализа, из которых для окончательного анализа были отобраны 152 беременных женщины с достаточным йодом без аутоантител к щитовидной железе и истории заболевания щитовидной железы или зоба. Референтные интервалы были определены как 5-й и 95-й процентили. Результаты . Референсные интервалы в первом, втором и третьем триместрах были следующими: ТТГ (0,2–3,9, 0,5–4,1 и 0,6–4,1 мМЕ/л), ТТ4 (8,2–18,5, 10,1–20,6 и 9 мМЕ/л).–19,4 г/дл) и ТТ3 (137,8–278,3, 154,8–327,6 и 137–323,6 нг/дл) соответственно. Корреляции между ТТГ и ТТ4 или ТТ3 обнаружено не было. Значимая корреляция была обнаружена между TT4 и TT3 во всех триместрах (, ). Заключение . Референтные интервалы тестов функции щитовидной железы у беременных различаются в зависимости от триместра. Применение референсных диапазонов гормонов щитовидной железы для конкретных триместров оправдано, чтобы избежать ошибочной классификации дисфункции щитовидной железы во время беременности.
Референсные интервалы в первом, втором и третьем триместрах были следующими: ТТГ (0,2–3,9, 0,5–4,1 и 0,6–4,1 мМЕ/л), ТТ4 (8,2–18,5, 10,1–20,6 и 9 мМЕ/л).–19,4 г/дл) и ТТ3 (137,8–278,3, 154,8–327,6 и 137–323,6 нг/дл) соответственно. Корреляции между ТТГ и ТТ4 или ТТ3 обнаружено не было. Значимая корреляция была обнаружена между TT4 и TT3 во всех триместрах (, ). Заключение . Референтные интервалы тестов функции щитовидной железы у беременных различаются в зависимости от триместра. Применение референсных диапазонов гормонов щитовидной железы для конкретных триместров оправдано, чтобы избежать ошибочной классификации дисфункции щитовидной железы во время беременности.
1. Фон
Дисфункция щитовидной железы, в частности гипотиреоз, может влиять на здоровье как матери, так и плода во время беременности [1, 2]. Заболевания щитовидной железы обычно присутствуют во время беременности и в послеродовом периоде. Гипотиреоз имеет более высокую распространенность, чем гипертиреоз (2,5 против 0,2%) в течение гестационного периода [3]. Раннее и адекватное выявление дисфункции щитовидной железы и своевременные вмешательства улучшают прогноз для матери и плода, поэтому применение надежных специфических для гестационного периода референсных значений для определения нарушений щитовидной железы у беременных женщин было бы необходимостью [4].
Раннее и адекватное выявление дисфункции щитовидной железы и своевременные вмешательства улучшают прогноз для матери и плода, поэтому применение надежных специфических для гестационного периода референсных значений для определения нарушений щитовидной железы у беременных женщин было бы необходимостью [4].
Обширные физиологические изменения материнских гормонов и белков, связывающих их, усложняют оценку нормальных уровней большинства гормонов и интерпретацию результатов тестов во время беременности, особенно когда нет установленных референтных интервалов, характерных для беременности, как в иранской популяции. Увеличение размера щитовидной железы и продукции тиреоидных гормонов наряду с увеличением суточной потребности в йоде на 50% может привести к гипотиреозу или выявить субклиническую дисфункцию щитовидной железы на поздних сроках беременности [5].
Несмотря на недавнее развитие чувствительных биохимических анализов и понимание тенденций гормонов щитовидной железы, зависящих от беременности, клинически полезные референсные диапазоны для конкретных беременностей ограничены [6]. Существующие результаты противоречивы и не должны экстраполироваться из-за различий в этнической принадлежности, йодном статусе матери, методе лабораторного анализа и строгости отбора референтной популяции (выбор референтной популяции, размер выборки, оценка выбросов и т. д.). Также есть сомнения относительно достоверности результатов, поскольку данные в основном получены из более ранних исследований [7], перекрестных исследований, ограниченных одним триместром [8–11], использования менее точных методов анализа гормонов, исследований на популяциях с различными йодный статус [12, 13], применение устаревших статистических методов для расчета референтных диапазонов и перекрестные исследования разных женщин с разными сроками беременности вместо лонгитюдных самопоследовательных обследований [12, 14]. Оценка самопоследовательных референтных интервалов [14] имеет более узкие вариации, чем межиндивидуальные вариации, вызванные ошибкой выборки в перекрестных исследованиях, проведенных на разных группах, и, следовательно, предоставляет клиницистам более точные значения для правильной диагностики и лечения.
Существующие результаты противоречивы и не должны экстраполироваться из-за различий в этнической принадлежности, йодном статусе матери, методе лабораторного анализа и строгости отбора референтной популяции (выбор референтной популяции, размер выборки, оценка выбросов и т. д.). Также есть сомнения относительно достоверности результатов, поскольку данные в основном получены из более ранних исследований [7], перекрестных исследований, ограниченных одним триместром [8–11], использования менее точных методов анализа гормонов, исследований на популяциях с различными йодный статус [12, 13], применение устаревших статистических методов для расчета референтных диапазонов и перекрестные исследования разных женщин с разными сроками беременности вместо лонгитюдных самопоследовательных обследований [12, 14]. Оценка самопоследовательных референтных интервалов [14] имеет более узкие вариации, чем межиндивидуальные вариации, вызванные ошибкой выборки в перекрестных исследованиях, проведенных на разных группах, и, следовательно, предоставляет клиницистам более точные значения для правильной диагностики и лечения.
Учитывая отсутствие данных о конкретных референтных диапазонах гормонов щитовидной железы у беременных женщин из Ирана, мы провели это лонгитюдное исследование для изучения последовательных продольных референтных значений тиреотропина (ТТГ), общего тироксина (ТТ4) и общего трийодтиронина (ТТ3). ), у нормальных тегеранских беременных женщин.
2. Методы
2.1. Исследуемая популяция
В общей сложности 466 иранских беременных женщин той же этнической принадлежности, что и персы, в первом триместре беременности посещающих дородовые консультации в центрах охраны здоровья матери и ребенка двух больниц общего профиля Тегерана были последовательно набраны с ноября 2004 г. по ноябрь 2006 г. В исследование были включены только женщины с одноплодной беременностью. Критерии включения требовали документального подтверждения того, что измерения, связанные с щитовидной железой, были доступны во всех трех триместрах. Из 466 женщин, которые были направлены в первый триместр, 147 женщин были исключены из-за ранее существовавших заболеваний щитовидной железы или узлов; пациентки, принимающие лекарства, влияющие на функцию щитовидной железы, а также те, которые не были доступны во всех триместрах или выбыли из-под наблюдения (в связи с родами, нежизнеспособной беременностью), были исключены, и 219были отобраны здоровые беременные женщины. Еще 67 субъектов были исключены из-за лабораторных результатов положительных результатов сывороточных антител к пероксидазе щитовидной железы и тиреоглобулина (АТ к ТПО > 40 МЕ/мл или антител к ТГ > 100 МЕ/мл) (47 человек), низкого уровня йода в моче (<150 мк г). /дл в двух из 3 выборочных измерений в первом триместре) (34 субъекта) и увеличение щитовидной железы (объем щитовидной железы более 30 мл) по данным УЗИ (9 субъектов). Ни у кого не было явного гипотиреоза (ТТГ > 4,5 мМЕ/л и Т4 < 5,5), гипертиреоза (ТТГ < 0,1 мМЕ/л и Т4 > 14,5) или субклинического гипотиреоза (ТТГ > 10 мМЕ/л). Пациенты с субклиническим гипертиреозом (уровень ТТГ в сыворотке ниже 0,1 мМЕ/л) не были исключены из-за нормального подавления ТТГ во время беременности. Наконец, в когортное исследование вошли 152 здоровые женщины с дефицитом йода и жизнеспособной одноплодной беременностью (рис. 1).
Еще 67 субъектов были исключены из-за лабораторных результатов положительных результатов сывороточных антител к пероксидазе щитовидной железы и тиреоглобулина (АТ к ТПО > 40 МЕ/мл или антител к ТГ > 100 МЕ/мл) (47 человек), низкого уровня йода в моче (<150 мк г). /дл в двух из 3 выборочных измерений в первом триместре) (34 субъекта) и увеличение щитовидной железы (объем щитовидной железы более 30 мл) по данным УЗИ (9 субъектов). Ни у кого не было явного гипотиреоза (ТТГ > 4,5 мМЕ/л и Т4 < 5,5), гипертиреоза (ТТГ < 0,1 мМЕ/л и Т4 > 14,5) или субклинического гипотиреоза (ТТГ > 10 мМЕ/л). Пациенты с субклиническим гипертиреозом (уровень ТТГ в сыворотке ниже 0,1 мМЕ/л) не были исключены из-за нормального подавления ТТГ во время беременности. Наконец, в когортное исследование вошли 152 здоровые женщины с дефицитом йода и жизнеспособной одноплодной беременностью (рис. 1).
2.2. Методы
Обученные акушерки проинформировали участников об обосновании исследования, чтобы получить письменное согласие на проведение лабораторных измерений и УЗИ щитовидной железы. Был собран акушерский анамнез с использованием стандартного опросника и проведен физикальный осмотр. Гестационный возраст рассчитывали с первого дня последней нормальной менструации, а гестационный возраст <14, 14–27 и >28 недель включал первый, второй и третий триместры беременности. Образцы сыворотки были взяты во всех трех триместрах для оценки ТТГ, ТТ4 и ТТ3, антител к тиреопероксидазе (TPOAb) и антител к тиреоглобулину (Tg Ab). При первоначальном обращении, до конца первого триместра, было получено три образца мочи и в каждом втором и третьем триместрах по одному образцу мочи для измерения концентрации йода в моче (UIC). Во всех триместрах также измеряли объем щитовидной железы у беременных с помощью УЗИ (Япония, Aloka, Portable 7,5 MHZ, SSD 2100 DX). Объем каждой доли рассчитывали по формуле (мл) = 0,000479× длина × ширина × толщина (мм).
Был собран акушерский анамнез с использованием стандартного опросника и проведен физикальный осмотр. Гестационный возраст рассчитывали с первого дня последней нормальной менструации, а гестационный возраст <14, 14–27 и >28 недель включал первый, второй и третий триместры беременности. Образцы сыворотки были взяты во всех трех триместрах для оценки ТТГ, ТТ4 и ТТ3, антител к тиреопероксидазе (TPOAb) и антител к тиреоглобулину (Tg Ab). При первоначальном обращении, до конца первого триместра, было получено три образца мочи и в каждом втором и третьем триместрах по одному образцу мочи для измерения концентрации йода в моче (UIC). Во всех триместрах также измеряли объем щитовидной железы у беременных с помощью УЗИ (Япония, Aloka, Portable 7,5 MHZ, SSD 2100 DX). Объем каждой доли рассчитывали по формуле (мл) = 0,000479× длина × ширина × толщина (мм).
2.3. Лабораторные измерения
Концентрацию йода в моче измеряли в случайных образцах мочи ручным методом, основанным на методе Санделла-Кольтофа [25]. Измерение ТТ4 и ТТ3 проводили с использованием метода радиоиммуноанализа (РИА), а ТТГ измеряли с помощью иммуноферментного анализа (ИРМА) с использованием коммерческих наборов (Izotop, Budapest, Hungray) и гамма-счетчиков (Wallac Wizard, Wallac Oy, Турку, Финляндия). Внутри- и межанализовые коэффициенты вариации (КВ) составили 3,3 и 6,2% для ТТ4, 6,7 и 7,8% для ТТ3 и 3,9.и 7,1% для ТТГ соответственно.
Измерение ТТ4 и ТТ3 проводили с использованием метода радиоиммуноанализа (РИА), а ТТГ измеряли с помощью иммуноферментного анализа (ИРМА) с использованием коммерческих наборов (Izotop, Budapest, Hungray) и гамма-счетчиков (Wallac Wizard, Wallac Oy, Турку, Финляндия). Внутри- и межанализовые коэффициенты вариации (КВ) составили 3,3 и 6,2% для ТТ4, 6,7 и 7,8% для ТТ3 и 3,9.и 7,1% для ТТГ соответственно.
2.4. Статистический анализ
Поскольку ТТГ в сыворотке имел негауссово распределение, для ТТГ использовались логарифмически преобразованные значения. Референсный интервал каждого гормона в каждом триместре определяли путем расчета 5-го и 95-го процентилей (т. е. центрального 90-процентного интервала) с использованием метода начальной загрузки. Были использованы повторные измерения для сравнения различий в гормонах щитовидной железы между группами с разным гестационным возрастом. Корреляцию Пирсона применяли для оценки корреляции логарифмически преобразованных значений ТТГ с ТТ4 и ТТ3. Все значения ниже 0,05 считались статистически значимыми.
Все значения ниже 0,05 считались статистически значимыми.
3. Результаты
Средний возраст всего исследуемого населения (216 беременных женщин) составлял годы (от 18 до 45 лет). Тридцать субъектов (13,9%) были положительными на антитела к ТПО, 34 (15,4%) были положительными на антитела к Тг и 17 (7,9%) были положительными как на антитела к ТПО, так и на антитела к Тг. После применения критериев исключения 152 беременные женщины остались и вошли в группу исследования. Средний возраст когорты составлял годы, из которых 22 субъекта (14,6%) были в возрасте до 20 лет, 106 (69,5%) от 20 до 30 лет и 24 (15,9%) старше 30 лет. Средние по триместрам значения гестационного возраста, содержания йода в моче и объема щитовидной железы в исследуемой когорте приведены в таблице 1. Среднее ± SD (диапазон) гестационного возраста на визитах в рамках исследования в течение первого, второго и третьего триместров составило ,8, и недели соответственно.
В таблице 2 показаны процентили по триместрам (5-й, 50-й и 95-й) для ТТГ, TT4 и TT3 на основе данных этого исследования. Границы референтных интервалов рассчитывались как . Достоверная разница наблюдалась в средних значениях ТТГ по триместрам (). Средние значения ТТГ значительно повысились во втором триместре (1), а затем незначительно снизились в третьем триместре (3). Референтные интервалы ТТГ показали, что более низкий референсный предел ТТГ 0,2 имел место в первом триместре по сравнению со 2-м и 3-м триместрами 0,5 и 0,6 соответственно. Верхний референтный диапазон ТТГ 3,9в первом триместре увеличилась до 4,1 во втором триместре и не изменилась в последнем триместре.
Границы референтных интервалов рассчитывались как . Достоверная разница наблюдалась в средних значениях ТТГ по триместрам (). Средние значения ТТГ значительно повысились во втором триместре (1), а затем незначительно снизились в третьем триместре (3). Референтные интервалы ТТГ показали, что более низкий референсный предел ТТГ 0,2 имел место в первом триместре по сравнению со 2-м и 3-м триместрами 0,5 и 0,6 соответственно. Верхний референтный диапазон ТТГ 3,9в первом триместре увеличилась до 4,1 во втором триместре и не изменилась в последнем триместре.
Процентили и средние значения как TT4, так и TT3 заметно увеличились после первого триместра, достигли пика во втором триместре () и снизились в третьем (для TT4 и для TT3) (таблица 2). Достоверная разница была обнаружена в значениях ТТ4 () и ТТ3 () между первым и третьим триместром.
Уровень ТТГ в сыворотке не имел значимой корреляции с ТТ4 и ТТ3. Значимые корреляции были обнаружены между ТТ4 и ТТ3 во всех триместрах (, ) (рис. 2). При рассмотрении каждого триместра отдельно корреляция была сильнее в первом триместре (, ) по сравнению со вторым и третьим триместром (оба, , ).
2). При рассмотрении каждого триместра отдельно корреляция была сильнее в первом триместре (, ) по сравнению со вторым и третьим триместром (оба, , ).
4. Обсуждение
В настоящем обзоре представлены референтные диапазоны уровня ТТГ и гормонов щитовидной железы для конкретных триместров во время беременности в Тегеране, И.Р. Иран. Различия, наблюдаемые в производных референтных интервалах между разными сроками беременности и по сравнению с интервалами, предоставленными производителями для небеременных взрослых, а также отчеты из других стран, еще раз доказывают важность применения референтных значений для конкретного гестационного возраста для конкретной популяции, чтобы избежать ошибочная классификация пациентов с дисфункцией щитовидной железы во время беременности.
Основное расхождение в референтных значениях ТТГ в наших данных по сравнению с другими отчетами в основном связано с верхним референтным пределом ТТГ, который относительно выше, чем в большинстве других отчетов. Однако исследования Marwaha et al. в Индии [16] и Dhatt et al. в Объединенных Арабских Эмиратах [21] сообщили о гораздо более высоких верхних референтных значениях ТТГ, чем в настоящем исследовании. Наши референсные пределы ТТГ приблизительно соответствуют значениям Yu et al. из Китая [14], которые использовали тот же самопоследовательный дизайн; мы, однако, использовали 5-й и 9-й5-й процентиль в качестве контрольных пределов вместо 2,5-го и 97,5-го, используемых в их исследовании. В соответствии с предыдущими исследованиями наши результаты показывают, что полученные референтные интервалы ТТГ для беременных женщин отличались (уже и ниже) от интервалов, предложенных производителями наборов (0,2–4,5 мМЕ / л). Если бы мы рассмотрели референтный диапазон небеременных взрослых для беременной популяции, женщины с субклиническим гипотиреозом были бы пропущены и отнесены к нормальной группе. Для установления референтных интервалов гормонов щитовидной железы необходимо учитывать множество факторов, таких как этническая принадлежность, йодный статус матери, методы лабораторных измерений, определение референтной популяции, критерии исключения и метод статистического анализа, что может оправдать несогласованность результатов исследования.
Однако исследования Marwaha et al. в Индии [16] и Dhatt et al. в Объединенных Арабских Эмиратах [21] сообщили о гораздо более высоких верхних референтных значениях ТТГ, чем в настоящем исследовании. Наши референсные пределы ТТГ приблизительно соответствуют значениям Yu et al. из Китая [14], которые использовали тот же самопоследовательный дизайн; мы, однако, использовали 5-й и 9-й5-й процентиль в качестве контрольных пределов вместо 2,5-го и 97,5-го, используемых в их исследовании. В соответствии с предыдущими исследованиями наши результаты показывают, что полученные референтные интервалы ТТГ для беременных женщин отличались (уже и ниже) от интервалов, предложенных производителями наборов (0,2–4,5 мМЕ / л). Если бы мы рассмотрели референтный диапазон небеременных взрослых для беременной популяции, женщины с субклиническим гипотиреозом были бы пропущены и отнесены к нормальной группе. Для установления референтных интервалов гормонов щитовидной железы необходимо учитывать множество факторов, таких как этническая принадлежность, йодный статус матери, методы лабораторных измерений, определение референтной популяции, критерии исключения и метод статистического анализа, что может оправдать несогласованность результатов исследования. разные опросы. В таблице 3 обобщены и сравнены (рис. 3) отчеты мировых исследований, проведенных на сегодняшний день в отношении триместровых референтных интервалов ТТГ у беременных женщин [15, 17, 18, 20, 22–24]. Исследования сравнивались с учетом национальности, размера выборки, дизайна и метода исследования, хотя было бы полезнее проводить сравнения с учетом конкретных факторов: например, сравнение с другими исследованиями женщин схожей этнической принадлежности.0007 происхождение, которое на более полезно, чем исследования страны происхождения или с использованием той же платформы анализа и так далее.
разные опросы. В таблице 3 обобщены и сравнены (рис. 3) отчеты мировых исследований, проведенных на сегодняшний день в отношении триместровых референтных интервалов ТТГ у беременных женщин [15, 17, 18, 20, 22–24]. Исследования сравнивались с учетом национальности, размера выборки, дизайна и метода исследования, хотя было бы полезнее проводить сравнения с учетом конкретных факторов: например, сравнение с другими исследованиями женщин схожей этнической принадлежности.0007 происхождение, которое на более полезно, чем исследования страны происхождения или с использованием той же платформы анализа и так далее.
Референтные интервалы по триместрам для TT3 и TT4 были определены только в двух исследованиях Yan et al. из Китая [18] и Soldin et al. [26]; оба сообщили о более низких значениях этих гормонов по сравнению с нашими результатами. Конкретные диапазоны триместров в первом, втором и третьем триместрах в исследовании Soldin et al. были 6,3–14,6, 6,4–14,8 и 6,3–16,7 мк г/дл для ТТ4 и 92–218, 112–278 и 111–265 нг/дл для ТТ3, соответственно, с использованием метода иммуноанализа. В этом исследовании более высокие уровни для TT4 и более низкие уровни для TT3 в каждом случае были зарегистрированы с использованием тандемной масс-спектрометрии с изотопным разбавлением (ЖХ/МС/МС). Существовала значительная корреляция в измерениях TT4 между методами IA и LC во всех триместрах; в отличие от T3, измерения которого слабо коррелировали между двумя методами. В то время как TT4 существенно не отличался в течение любого триместра, TT3 значительно увеличивался с прогрессированием беременности. T3 и T4, как правило, связаны во всех триместрах, кроме третьего триместра. В китайском исследовании Yan et al. TT4 и TT3 были заметно повышены в первом триместре, достигли пика во втором триместре и немного снизились в третьем триместре [18].
В этом исследовании более высокие уровни для TT4 и более низкие уровни для TT3 в каждом случае были зарегистрированы с использованием тандемной масс-спектрометрии с изотопным разбавлением (ЖХ/МС/МС). Существовала значительная корреляция в измерениях TT4 между методами IA и LC во всех триместрах; в отличие от T3, измерения которого слабо коррелировали между двумя методами. В то время как TT4 существенно не отличался в течение любого триместра, TT3 значительно увеличивался с прогрессированием беременности. T3 и T4, как правило, связаны во всех триместрах, кроме третьего триместра. В китайском исследовании Yan et al. TT4 и TT3 были заметно повышены в первом триместре, достигли пика во втором триместре и немного снизились в третьем триместре [18].
Сильные стороны нашего исследования включают в себя строгие критерии включения, поскольку мы учитывали йодный статус матери путем измерения уровня йода в моче, размера щитовидной железы с помощью ультразвукового исследования и положительных результатов как на антитела к ТРО, так и на ТГБ-А, факторы, которые не рассматривались вместе в большинстве исследований. . Критерии исключения в настоящем исследовании являются специфическими и основаны на сочетании рекомендаций Национальной академии клинической биохимии (NACB) [27] и Национального обследования здоровья и национальной экспертизы (NHANES) [28] для обеспечения четко определенной здоровой популяции. . Кроме того, достаточность йода у матери в нашем исследовании подтверждается измерением йода в моче, а не просто предположением о достаточности йода в определенной области, как это делается в большинстве исследований. Еще одним очень важным преимуществом является последовательный лонгитюдный дизайн нашего исследования, который уменьшает вариацию референсных интервалов за счет исключения межиндивидуальных вариаций и более реалистично отражает изменения гормонов щитовидной железы во время беременности, чем перекрестные исследования разных женщин на разных сроках. Дополнительными преимуществами нашего исследования являются адекватность размера выборки, необходимой для оценки референтных значений на основе клинических лабораторных стандартов (NCCLS) [29].
. Критерии исключения в настоящем исследовании являются специфическими и основаны на сочетании рекомендаций Национальной академии клинической биохимии (NACB) [27] и Национального обследования здоровья и национальной экспертизы (NHANES) [28] для обеспечения четко определенной здоровой популяции. . Кроме того, достаточность йода у матери в нашем исследовании подтверждается измерением йода в моче, а не просто предположением о достаточности йода в определенной области, как это делается в большинстве исследований. Еще одним очень важным преимуществом является последовательный лонгитюдный дизайн нашего исследования, который уменьшает вариацию референсных интервалов за счет исключения межиндивидуальных вариаций и более реалистично отражает изменения гормонов щитовидной железы во время беременности, чем перекрестные исследования разных женщин на разных сроках. Дополнительными преимуществами нашего исследования являются адекватность размера выборки, необходимой для оценки референтных значений на основе клинических лабораторных стандартов (NCCLS) [29]. ] и соответствующее применение непараметрического или параметрического анализа, основанного на распределении переменных в наших данных, важный вопрос, который игнорировался в некоторых исследованиях.
] и соответствующее применение непараметрического или параметрического анализа, основанного на распределении переменных в наших данных, важный вопрос, который игнорировался в некоторых исследованиях.
У нашего исследования есть некоторые недостатки. У нас не было доступа к информации о гестационных и пренатальных осложнениях, таких как гиперемезис, преэклампсия, гестационный диабет, преждевременные роды и гибель плода или аномалии, и поэтому не рассматривали их в качестве критериев исключения. Сроки беременности определялись по дате последней менструации и не подтверждались ультразвуковым исследованием. Текущее исследование ограничено отсутствием данных о периоде до и после беременности, хотя это не мешает основной цели оценки референтного значения по триместрам в нашем исследовании. Было бы лучше иметь одновременно выборку небеременных женщин, что позволило бы более точно сопоставить изменения, происходящие в этих гормонах.
5. Заключение
Референтные интервалы тиреотропина и тиреоидных гормонов, полученные в настоящем исследовании, отличаются от тех, о которых сообщают другие страны, и обуславливает важность применения референтных диапазонов для каждого триместра, специфичных для каждой популяции. Учитывая, что Тегеран является регионом с достаточным йодом и что женщины с экскрецией йода с мочой ниже 150 μ г/дл были исключены из исследования, наши результаты могут быть обобщены на более чем один миллион иранских беременных женщин каждый год, чтобы точно определить дисфункция щитовидной железы во время беременности.
Учитывая, что Тегеран является регионом с достаточным йодом и что женщины с экскрецией йода с мочой ниже 150 μ г/дл были исключены из исследования, наши результаты могут быть обобщены на более чем один миллион иранских беременных женщин каждый год, чтобы точно определить дисфункция щитовидной железы во время беременности.
Конфликт интересов
Авторы заявляют, что у них нет конкурирующих интересов.
Благодарности
Это исследование было поддержано финансовыми грантами Научно-исследовательского института эндокринных наук (RIES), Университета медицинских наук им. Шахида Бехешти, Тегеран, Иран. Авторы хотели бы поблагодарить лабораторный персонал РИЭС за их помощь. Авторы также благодарят г-жу Нилуфар Шиву за языковое редактирование статьи.
Каталожные номера
J.E. Haddow, G.E. Palomaki, WC Allan et al., «Дефицит щитовидной железы у матери во время беременности и последующее нейропсихологическое развитие ребенка», The New England Journal of Medicine , vol.
 341, нет. 8, стр. 549–555, 1999.
341, нет. 8, стр. 549–555, 1999.Посмотреть по адресу:
Сайт издателя | Google Scholar
Идрис И., Шринивасан Р., Симм А. и Пейдж Р. К., «Гипотиреоз матери на ранних и поздних сроках беременности: влияние на неонатальный и акушерский исход», Клиническая эндокринология , том. 63, нет. 5, стр. 560–565, 2005.
Посмотреть по адресу:
Сайт издателя | Google Scholar
RZ Klein, JE Haddow, JD Faix et al., «Распространенность дефицита щитовидной железы у беременных», Clinical Endocrinology , vol. 35, нет. 1, стр. 41–46, 1991.
Просмотр по адресу:
Google Scholar
Дж. Х. Лазарус, «Скрининг дисфункции щитовидной железы во время беременности: стоит ли это?» Журнал исследований щитовидной железы , том. 2011 г., идентификатор статьи 397012, 4 страницы, 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Д. Глинойер, «Что происходит с нормальной щитовидной железой во время беременности?» Щитовидная железа , том.
 9, нет. 7, pp. 631–635, 1999.
9, нет. 7, pp. 631–635, 1999.Посмотреть по адресу:
Google Scholar
О. П. Солдин, Д. Солдин и М. Састоке, «Уровни тироксина и тиреотропного гормона, специфичные для беременных, в Соединенных Штатах и по всему миру», Терапевтический мониторинг лекарственных средств , том. 29, нет. 5, стр. 553–559, 2007.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. de Swiet, Ed., Болезни щитовидной железы и беременность, Joanna Girling: Medical Disorders in Obstetric Practice , Blackwell, 4th edition, 2002.
D. Springer, T. Z има, и З. Лиманова, «Референтные интервалы при оценке функции щитовидной железы матери в первом триместре беременности», Европейский журнал эндокринологии , том. 160, нет. 5, стр. 791–797, 2009.
Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Л. Ла’улу и У. Л. Робертс, «Референтные интервалы второго триместра для тестов щитовидной железы: роль этнической принадлежности», Clinical Chemistry , vol.
 53, нет. 9, стр. 1658–1664, 2007.
53, нет. 9, стр. 1658–1664, 2007.Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. М. Гилберт, Н. К. Хэдлоу, Дж. П. Уолш и др., «Оценка функции щитовидной железы во время беременности: первый триместр (9 нед.)-13) референтные интервалы, полученные для женщин Западной Австралии», Medical Journal of Australia , vol. 189, нет. 5, стр. 250–253, 2008.
Посмотреть по адресу:
Google Scholar
Л. Гарсия де Гвадиана Ромуальдо, М. Гонсалес Моралес, К. Мартин-Ондарса Гонсалес Мдель и др. al., «Оценка щитовидной железы функции во время беременности: референсные интервалы для тиреотропного гормона и свободного тироксина в первом триместре», Endocrinolía y Nutrición , vol. 57, стр. 290–295, 2010.
Посмотреть по адресу:
Google Scholar
Н. С. Панесар, С. Ю. Ли и М. С. Роджерс, «Референтные интервалы для гормонов щитовидной железы у беременных китайских женщин», Анналы клинической биохимии 9000 8, том.
 38, нет. 4, стр. 329–332, 2001.
38, нет. 4, стр. 329–332, 2001.Посмотреть по адресу:
Сайт издателя | Google Scholar
А. Прайс, О. Обель, Дж. Крессуэлл и др., «Сравнение функции щитовидной железы у беременных и небеременных женщин азиатского и западно-европеоидного происхождения», стр. 9.0007 Clinica Chimica Acta , vol. 308, нет. 1–2, стр. 91–98, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
B. Yu, Q. W. Wang, R. P. Huang et al., «Установление самопоследовательных продольных эталонных интервалов функции материнской щитовидной железы во время беременности», Experimental Biology and Medicine , vol. 235, нет. 10, стр. 1212–1215, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. Стрикер, М. Эшенард, Р. Эберхарт и др., «Оценка функции щитовидной железы матери во время беременности: важность использования референтных интервалов для гестационного возраста», Европейский журнал эндокринологии , том.
 157, нет. 4, стр. 509–514, 2007 г.
157, нет. 4, стр. 509–514, 2007 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. К. Марваха, С. Чопра, С. Гопалакришнан и др., «Установление референтного диапазона гормонов щитовидной железы у нормальных беременных индийских женщин», Британский журнал акушерства и гинекологии , том. 115, нет. 5, стр. 602–606, 2008 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
J. Bocos-Terraz, S. Izquierdo-Álvarez, J. Bancalero-Flores et al., «Гормоны щитовидной железы в зависимости от гестационного возраста у беременных испанских женщин», BMC Research Notes , vol. 2, статья 237, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Ю. К. Ян, З. Л. Донг, Л. Донг и др., «Референтные интервалы для триместра и метода для тестов щитовидной железы у беременных китаянок: методология, определение эутиреоза и йодный статус могут влиять на установку референтных интервалов» », Клиническая эндокринология , том.
 74, нет. 2, стр. 262–269, 2011.
74, нет. 2, стр. 262–269, 2011.Посмотреть по адресу:
Сайт издателя | Google Scholar
F. Azizi, L. Mehran, A. Amouzegar et al., «Установление референтного диапазона триместра для индекса свободного тироксина», Thyroid , vol. 23, нет. 3, pp. 354–359, 2013.
Просмотр по адресу:
Google Scholar
Дж. Э. Хэддоу, Г. Дж. Найт, Г. Э. Паломаки, М. Р. Макклейн и А. Дж. Пулккинен, вариабельность щитовидной железы стимулирующего гормона в первом и втором триместрах беременности» Журнал медицинского скрининга , том. 11, нет. 4, стр. 170–174, 2004 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. С. Дхатт, Г. Гриффин и М. М. Агарвал, «Референтные интервалы гормонов щитовидной железы в амбулаторной арабской популяции на анализаторе иммунологического анализа Abbott Architect i2000», Clinica Chimica Acta , vol. 364, нет. 1–2, стр. 226–229, 2006 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
Г.
 Ламберт-Мессерлиан, М. Макклейн, Дж. Э. Хэддоу и др., «Справочные данные о гормонах щитовидной железы в первом и втором триместре беременности у беременных женщин: исследование FaSTER (Оценка риска анеуплоидии в первом и втором триместре) Исследование исследовательского консорциума », Американский журнал акушерства и гинекологии , vol. 199, нет. 1, стр. 62–66, 2008 г., опечатки в: American Journal of Obstetrics & Gynecology , Vol.199, статья 326, 2008 г.
Ламберт-Мессерлиан, М. Макклейн, Дж. Э. Хэддоу и др., «Справочные данные о гормонах щитовидной железы в первом и втором триместре беременности у беременных женщин: исследование FaSTER (Оценка риска анеуплоидии в первом и втором триместре) Исследование исследовательского консорциума », Американский журнал акушерства и гинекологии , vol. 199, нет. 1, стр. 62–66, 2008 г., опечатки в: American Journal of Obstetrics & Gynecology , Vol.199, статья 326, 2008 г.Посмотреть по адресу:
Сайт издателя | Академия Google
P. Santiago, M. Berrio, P. Olmedo et al., «Референтные значения гормонов щитовидной железы в популяции беременных женщин в Хаене (Испания)», Endocrinologia y Nutricion , vol. 58, нет. 2, стр. 62–67, 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
P. Karakosta, L. Chatzi, E. Bagkeris et al., «Референтные интервалы для гормонов щитовидной железы в первом и втором триместре беременности во время беременности в когорте матери и ребенка «Rhea», Крит, Греция», Журнал исследований щитовидной железы , том.
 2011 г., идентификатор статьи 490783, 12 страниц, 2011 г.
2011 г., идентификатор статьи 490783, 12 страниц, 2011 г.Посмотреть по адресу:
Google Scholar
ICCIDD, ВОЗ и ЮНИСЕФ, Оценка йододефицитных заболеваний и мониторинг их устранения , Руководство для руководителей программ, World Health Organization, 3rd edition, 2007.
О. П. Солдин, Л. Хилакиви-Кларк, Э. Вейдерпасс и С. Дж. Солдин, «Триместровые референтные интервалы для тироксина и трийодтиронина во время беременности у женщин с достаточным содержанием йода с использованием тандемного изотопного разведения» масс-спектрометрия и иммуноанализ» Clinica Chimica Acta , vol. 349, нет. 1–2, стр. 181–189, 2004 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Z. Baloch, P. Carayon, B. Conte-Devolx et al., «Практические рекомендации по лабораторной медицине. Лабораторная поддержка диагностики и мониторинга заболеваний щитовидной железы», Thyroid , vol. 13, нет. 1, pp. 3–126, 2003.
Посмотреть по адресу:
Google Scholar
J.
 G. Hollowell, N.W. населения (19с 88 по 1994 г.): Национальное обследование состояния здоровья и питания (NHANES III)», Journal of Clinical Endocrinology and Metabolism , vol. 87, нет. 2, стр. 489–499, 2002.
G. Hollowell, N.W. населения (19с 88 по 1994 г.): Национальное обследование состояния здоровья и питания (NHANES III)», Journal of Clinical Endocrinology and Metabolism , vol. 87, нет. 2, стр. 489–499, 2002.Посмотреть по адресу:
Сайт издателя | Google Scholar
Национальный комитет клинической лаборатории, Как определить и определить референсные интервалы в клинической лаборатории, утвержденное руководство (документ NCCLS C28-A2) , Национальный комитет клинической лаборатории, Уэйн, штат Мичиган, США, 2-е издание , 1995.
Copyright
Copyright © 2013 Ladan Mehran et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Референсные диапазоны гормонов щитовидной железы для беременных женщин в Иране для конкретных триместров
На этой странице0003
Фон . Из-за многих физиологических изменений во время беременности интерпретация тестов функции щитовидной железы требует референтных интервалов для конкретных триместров для конкретной популяции. В Иране нет документированных нормативных данных по гормонам щитовидной железы у здоровых беременных женщин. Настоящее исследование было проведено для определения референтных диапазонов уровня ТТГ, тироксина (ТТ4) и трийодтиронина (ТТ3) в сыворотке крови по триместрам. Методы . Сыворотка 215 случаев была проанализирована для измерения тестов функции щитовидной железы методом иммуноанализа, из которых для окончательного анализа были отобраны 152 беременных женщины с достаточным йодом без аутоантител к щитовидной железе и истории заболевания щитовидной железы или зоба. Референтные интервалы были определены как 5-й и 9-й интервалы.5-й процентиль. Результаты . Референсные интервалы в первом, втором и третьем триместрах были следующими: ТТГ (0,2–3,9, 0,5–4,1 и 0,6–4,1 мМЕ/л), ТТ4 (8,2–18,5, 10,1–20,6 и 9–19,4 г/л).
Из-за многих физиологических изменений во время беременности интерпретация тестов функции щитовидной железы требует референтных интервалов для конкретных триместров для конкретной популяции. В Иране нет документированных нормативных данных по гормонам щитовидной железы у здоровых беременных женщин. Настоящее исследование было проведено для определения референтных диапазонов уровня ТТГ, тироксина (ТТ4) и трийодтиронина (ТТ3) в сыворотке крови по триместрам. Методы . Сыворотка 215 случаев была проанализирована для измерения тестов функции щитовидной железы методом иммуноанализа, из которых для окончательного анализа были отобраны 152 беременных женщины с достаточным йодом без аутоантител к щитовидной железе и истории заболевания щитовидной железы или зоба. Референтные интервалы были определены как 5-й и 9-й интервалы.5-й процентиль. Результаты . Референсные интервалы в первом, втором и третьем триместрах были следующими: ТТГ (0,2–3,9, 0,5–4,1 и 0,6–4,1 мМЕ/л), ТТ4 (8,2–18,5, 10,1–20,6 и 9–19,4 г/л). дл) и ТТ3 (137,8–278,3, 154,8–327,6 и 137–323,6 нг/дл) соответственно. Корреляции между ТТГ и ТТ4 или ТТ3 обнаружено не было. Значимая корреляция была обнаружена между TT4 и TT3 во всех триместрах (, ). Заключение . Референтные интервалы тестов функции щитовидной железы у беременных различаются в зависимости от триместра. Применение референсных диапазонов гормонов щитовидной железы для конкретных триместров оправдано, чтобы избежать ошибочной классификации дисфункции щитовидной железы во время беременности.
дл) и ТТ3 (137,8–278,3, 154,8–327,6 и 137–323,6 нг/дл) соответственно. Корреляции между ТТГ и ТТ4 или ТТ3 обнаружено не было. Значимая корреляция была обнаружена между TT4 и TT3 во всех триместрах (, ). Заключение . Референтные интервалы тестов функции щитовидной железы у беременных различаются в зависимости от триместра. Применение референсных диапазонов гормонов щитовидной железы для конкретных триместров оправдано, чтобы избежать ошибочной классификации дисфункции щитовидной железы во время беременности.
1. История вопроса
Дисфункция щитовидной железы, в частности гипотиреоз, может влиять на здоровье как матери, так и плода во время беременности [1, 2]. Заболевания щитовидной железы обычно присутствуют во время беременности и в послеродовом периоде. Гипотиреоз имеет более высокую распространенность, чем гипертиреоз (2,5 против 0,2%) в течение гестационного периода [3]. Раннее и адекватное выявление дисфункции щитовидной железы и своевременные вмешательства улучшают прогноз для матери и плода, поэтому применение надежных специфических для гестационного периода референсных значений для определения нарушений щитовидной железы у беременных женщин было бы необходимостью [4].
Обширные физиологические изменения материнских гормонов и белков, связывающих их, усложняют оценку нормальных уровней большинства гормонов и интерпретацию результатов тестов во время беременности, особенно когда нет установленных референтных интервалов, характерных для беременности, как в иранской популяции. Увеличение размера щитовидной железы и продукции тиреоидных гормонов наряду с увеличением суточной потребности в йоде на 50% может привести к гипотиреозу или выявить субклиническую дисфункцию щитовидной железы на поздних сроках беременности [5].
Несмотря на недавнее развитие чувствительных биохимических анализов и понимание тенденций гормонов щитовидной железы, зависящих от беременности, клинически полезные референсные диапазоны для конкретных беременностей ограничены [6]. Существующие результаты противоречивы и не должны экстраполироваться из-за различий в этнической принадлежности, йодном статусе матери, методе лабораторного анализа и строгости отбора референтной популяции (выбор референтной популяции, размер выборки, оценка выбросов и т. д.). Также есть сомнения относительно достоверности результатов, поскольку данные в основном получены из более ранних исследований [7], перекрестных исследований, ограниченных одним триместром [8–11], использования менее точных методов анализа гормонов, исследований на популяциях с различными йодный статус [12, 13], применение устаревших статистических методов для расчета референтных диапазонов и перекрестные исследования разных женщин с разными сроками беременности вместо лонгитюдных самопоследовательных обследований [12, 14]. Оценка самопоследовательных референтных интервалов [14] имеет более узкие вариации, чем межиндивидуальные вариации, вызванные ошибкой выборки в перекрестных исследованиях, проведенных на разных группах, и, следовательно, предоставляет клиницистам более точные значения для правильной диагностики и лечения.
д.). Также есть сомнения относительно достоверности результатов, поскольку данные в основном получены из более ранних исследований [7], перекрестных исследований, ограниченных одним триместром [8–11], использования менее точных методов анализа гормонов, исследований на популяциях с различными йодный статус [12, 13], применение устаревших статистических методов для расчета референтных диапазонов и перекрестные исследования разных женщин с разными сроками беременности вместо лонгитюдных самопоследовательных обследований [12, 14]. Оценка самопоследовательных референтных интервалов [14] имеет более узкие вариации, чем межиндивидуальные вариации, вызванные ошибкой выборки в перекрестных исследованиях, проведенных на разных группах, и, следовательно, предоставляет клиницистам более точные значения для правильной диагностики и лечения.
Учитывая отсутствие данных о конкретных референтных диапазонах гормонов щитовидной железы у беременных женщин из Ирана, мы провели это лонгитюдное исследование для изучения последовательных продольных референтных значений тиреотропина (ТТГ), общего тироксина (ТТ4) и общего трийодтиронина (ТТ3). ), у нормальных тегеранских беременных женщин.
), у нормальных тегеранских беременных женщин.
2. Методы
2.1. Исследуемая популяция
В общей сложности 466 иранских беременных женщин той же этнической принадлежности, что и персы, в первом триместре беременности посещающих дородовые консультации в центрах охраны здоровья матери и ребенка двух больниц общего профиля Тегерана были последовательно набраны с ноября 2004 г. по ноябрь 2006 г. В исследование были включены только женщины с одноплодной беременностью. Критерии включения требовали документального подтверждения того, что измерения, связанные с щитовидной железой, были доступны во всех трех триместрах. Из 466 женщин, которые были направлены в первый триместр, 147 женщин были исключены из-за ранее существовавших заболеваний щитовидной железы или узлов; пациентки, принимающие лекарства, влияющие на функцию щитовидной железы, а также те, которые не были доступны во всех триместрах или выбыли из-под наблюдения (в связи с родами, нежизнеспособной беременностью), были исключены, и 219были отобраны здоровые беременные женщины. Еще 67 субъектов были исключены из-за лабораторных результатов положительных результатов сывороточных антител к пероксидазе щитовидной железы и тиреоглобулина (АТ к ТПО > 40 МЕ/мл или антител к ТГ > 100 МЕ/мл) (47 человек), низкого уровня йода в моче (<150 мк г). /дл в двух из 3 выборочных измерений в первом триместре) (34 субъекта) и увеличение щитовидной железы (объем щитовидной железы более 30 мл) по данным УЗИ (9 субъектов). Ни у кого не было явного гипотиреоза (ТТГ > 4,5 мМЕ/л и Т4 < 5,5), гипертиреоза (ТТГ < 0,1 мМЕ/л и Т4 > 14,5) или субклинического гипотиреоза (ТТГ > 10 мМЕ/л). Пациенты с субклиническим гипертиреозом (уровень ТТГ в сыворотке ниже 0,1 мМЕ/л) не были исключены из-за нормального подавления ТТГ во время беременности. Наконец, в когортное исследование вошли 152 здоровые женщины с дефицитом йода и жизнеспособной одноплодной беременностью (рис. 1).
Еще 67 субъектов были исключены из-за лабораторных результатов положительных результатов сывороточных антител к пероксидазе щитовидной железы и тиреоглобулина (АТ к ТПО > 40 МЕ/мл или антител к ТГ > 100 МЕ/мл) (47 человек), низкого уровня йода в моче (<150 мк г). /дл в двух из 3 выборочных измерений в первом триместре) (34 субъекта) и увеличение щитовидной железы (объем щитовидной железы более 30 мл) по данным УЗИ (9 субъектов). Ни у кого не было явного гипотиреоза (ТТГ > 4,5 мМЕ/л и Т4 < 5,5), гипертиреоза (ТТГ < 0,1 мМЕ/л и Т4 > 14,5) или субклинического гипотиреоза (ТТГ > 10 мМЕ/л). Пациенты с субклиническим гипертиреозом (уровень ТТГ в сыворотке ниже 0,1 мМЕ/л) не были исключены из-за нормального подавления ТТГ во время беременности. Наконец, в когортное исследование вошли 152 здоровые женщины с дефицитом йода и жизнеспособной одноплодной беременностью (рис. 1).
2.2. Методы
Обученные акушерки проинформировали участников об обосновании исследования, чтобы получить письменное согласие на проведение лабораторных измерений и УЗИ щитовидной железы. Был собран акушерский анамнез с использованием стандартного опросника и проведен физикальный осмотр. Гестационный возраст рассчитывали с первого дня последней нормальной менструации, а гестационный возраст <14, 14–27 и >28 недель включал первый, второй и третий триместры беременности. Образцы сыворотки были взяты во всех трех триместрах для оценки ТТГ, ТТ4 и ТТ3, антител к тиреопероксидазе (TPOAb) и антител к тиреоглобулину (Tg Ab). При первоначальном обращении, до конца первого триместра, было получено три образца мочи и в каждом втором и третьем триместрах по одному образцу мочи для измерения концентрации йода в моче (UIC). Во всех триместрах также измеряли объем щитовидной железы у беременных с помощью УЗИ (Япония, Aloka, Portable 7,5 MHZ, SSD 2100 DX). Объем каждой доли рассчитывали по формуле (мл) = 0,000479× длина × ширина × толщина (мм).
Был собран акушерский анамнез с использованием стандартного опросника и проведен физикальный осмотр. Гестационный возраст рассчитывали с первого дня последней нормальной менструации, а гестационный возраст <14, 14–27 и >28 недель включал первый, второй и третий триместры беременности. Образцы сыворотки были взяты во всех трех триместрах для оценки ТТГ, ТТ4 и ТТ3, антител к тиреопероксидазе (TPOAb) и антител к тиреоглобулину (Tg Ab). При первоначальном обращении, до конца первого триместра, было получено три образца мочи и в каждом втором и третьем триместрах по одному образцу мочи для измерения концентрации йода в моче (UIC). Во всех триместрах также измеряли объем щитовидной железы у беременных с помощью УЗИ (Япония, Aloka, Portable 7,5 MHZ, SSD 2100 DX). Объем каждой доли рассчитывали по формуле (мл) = 0,000479× длина × ширина × толщина (мм).
2.3. Лабораторные измерения
Концентрацию йода в моче измеряли в случайных образцах мочи ручным методом, основанным на методе Санделла-Кольтофа [25]. Измерение ТТ4 и ТТ3 проводили с использованием метода радиоиммуноанализа (РИА), а ТТГ измеряли с помощью иммуноферментного анализа (ИРМА) с использованием коммерческих наборов (Izotop, Budapest, Hungray) и гамма-счетчиков (Wallac Wizard, Wallac Oy, Турку, Финляндия). Внутри- и межанализовые коэффициенты вариации (КВ) составили 3,3 и 6,2% для ТТ4, 6,7 и 7,8% для ТТ3 и 3,9.и 7,1% для ТТГ соответственно.
Измерение ТТ4 и ТТ3 проводили с использованием метода радиоиммуноанализа (РИА), а ТТГ измеряли с помощью иммуноферментного анализа (ИРМА) с использованием коммерческих наборов (Izotop, Budapest, Hungray) и гамма-счетчиков (Wallac Wizard, Wallac Oy, Турку, Финляндия). Внутри- и межанализовые коэффициенты вариации (КВ) составили 3,3 и 6,2% для ТТ4, 6,7 и 7,8% для ТТ3 и 3,9.и 7,1% для ТТГ соответственно.
2.4. Статистический анализ
Поскольку ТТГ в сыворотке имел негауссово распределение, для ТТГ использовались логарифмически преобразованные значения. Референсный интервал каждого гормона в каждом триместре определяли путем расчета 5-го и 95-го процентилей (т. е. центрального 90-процентного интервала) с использованием метода начальной загрузки. Были использованы повторные измерения для сравнения различий в гормонах щитовидной железы между группами с разным гестационным возрастом. Корреляцию Пирсона применяли для оценки корреляции логарифмически преобразованных значений ТТГ с ТТ4 и ТТ3. Все значения ниже 0,05 считались статистически значимыми.
Все значения ниже 0,05 считались статистически значимыми.
3. Результаты
Средний возраст всего исследуемого населения (216 беременных женщин) составлял годы (от 18 до 45 лет). Тридцать субъектов (13,9%) были положительными на антитела к ТПО, 34 (15,4%) были положительными на антитела к Тг и 17 (7,9%) были положительными как на антитела к ТПО, так и на антитела к Тг. После применения критериев исключения 152 беременные женщины остались и вошли в группу исследования. Средний возраст когорты составлял годы, из которых 22 субъекта (14,6%) были в возрасте до 20 лет, 106 (69,5%) от 20 до 30 лет и 24 (15,9%) старше 30 лет. Средние по триместрам значения гестационного возраста, содержания йода в моче и объема щитовидной железы в исследуемой когорте приведены в таблице 1. Среднее ± SD (диапазон) гестационного возраста на визитах в рамках исследования в течение первого, второго и третьего триместров составило ,8, и недели соответственно.
В таблице 2 показаны процентили по триместрам (5-й, 50-й и 95-й) для ТТГ, TT4 и TT3 на основе данных этого исследования. Границы референтных интервалов рассчитывались как . Достоверная разница наблюдалась в средних значениях ТТГ по триместрам (). Средние значения ТТГ значительно повысились во втором триместре (1), а затем незначительно снизились в третьем триместре (3). Референтные интервалы ТТГ показали, что более низкий референсный предел ТТГ 0,2 имел место в первом триместре по сравнению со 2-м и 3-м триместрами 0,5 и 0,6 соответственно. Верхний референтный диапазон ТТГ 3,9в первом триместре увеличилась до 4,1 во втором триместре и не изменилась в последнем триместре.
Границы референтных интервалов рассчитывались как . Достоверная разница наблюдалась в средних значениях ТТГ по триместрам (). Средние значения ТТГ значительно повысились во втором триместре (1), а затем незначительно снизились в третьем триместре (3). Референтные интервалы ТТГ показали, что более низкий референсный предел ТТГ 0,2 имел место в первом триместре по сравнению со 2-м и 3-м триместрами 0,5 и 0,6 соответственно. Верхний референтный диапазон ТТГ 3,9в первом триместре увеличилась до 4,1 во втором триместре и не изменилась в последнем триместре.
Процентили и средние значения как TT4, так и TT3 заметно увеличились после первого триместра, достигли пика во втором триместре () и снизились в третьем (для TT4 и для TT3) (таблица 2). Достоверная разница была обнаружена в значениях ТТ4 () и ТТ3 () между первым и третьим триместром.
Уровень ТТГ в сыворотке не имел значимой корреляции с ТТ4 и ТТ3. Значимые корреляции были обнаружены между ТТ4 и ТТ3 во всех триместрах (, ) (рис. 2). При рассмотрении каждого триместра отдельно корреляция была сильнее в первом триместре (, ) по сравнению со вторым и третьим триместром (оба, , ).
2). При рассмотрении каждого триместра отдельно корреляция была сильнее в первом триместре (, ) по сравнению со вторым и третьим триместром (оба, , ).
4. Обсуждение
В настоящем обзоре представлены референтные диапазоны уровня ТТГ и гормонов щитовидной железы для конкретных триместров во время беременности в Тегеране, И.Р. Иран. Различия, наблюдаемые в производных референтных интервалах между разными сроками беременности и по сравнению с интервалами, предоставленными производителями для небеременных взрослых, а также отчеты из других стран, еще раз доказывают важность применения референтных значений для конкретного гестационного возраста для конкретной популяции, чтобы избежать ошибочная классификация пациентов с дисфункцией щитовидной железы во время беременности.
Основное расхождение в референтных значениях ТТГ в наших данных по сравнению с другими отчетами в основном связано с верхним референтным пределом ТТГ, который относительно выше, чем в большинстве других отчетов.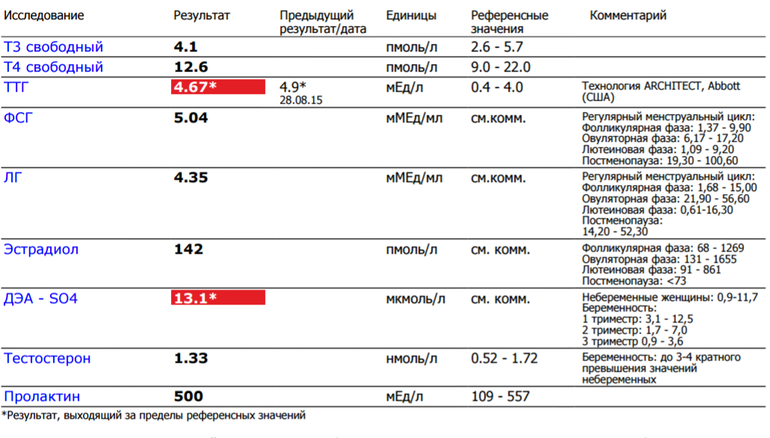 Однако исследования Marwaha et al. в Индии [16] и Dhatt et al. в Объединенных Арабских Эмиратах [21] сообщили о гораздо более высоких верхних референтных значениях ТТГ, чем в настоящем исследовании. Наши референсные пределы ТТГ приблизительно соответствуют значениям Yu et al. из Китая [14], которые использовали тот же самопоследовательный дизайн; мы, однако, использовали 5-й и 9-й5-й процентиль в качестве контрольных пределов вместо 2,5-го и 97,5-го, используемых в их исследовании. В соответствии с предыдущими исследованиями наши результаты показывают, что полученные референтные интервалы ТТГ для беременных женщин отличались (уже и ниже) от интервалов, предложенных производителями наборов (0,2–4,5 мМЕ / л). Если бы мы рассмотрели референтный диапазон небеременных взрослых для беременной популяции, женщины с субклиническим гипотиреозом были бы пропущены и отнесены к нормальной группе. Для установления референтных интервалов гормонов щитовидной железы необходимо учитывать множество факторов, таких как этническая принадлежность, йодный статус матери, методы лабораторных измерений, определение референтной популяции, критерии исключения и метод статистического анализа, что может оправдать несогласованность результатов исследования.
Однако исследования Marwaha et al. в Индии [16] и Dhatt et al. в Объединенных Арабских Эмиратах [21] сообщили о гораздо более высоких верхних референтных значениях ТТГ, чем в настоящем исследовании. Наши референсные пределы ТТГ приблизительно соответствуют значениям Yu et al. из Китая [14], которые использовали тот же самопоследовательный дизайн; мы, однако, использовали 5-й и 9-й5-й процентиль в качестве контрольных пределов вместо 2,5-го и 97,5-го, используемых в их исследовании. В соответствии с предыдущими исследованиями наши результаты показывают, что полученные референтные интервалы ТТГ для беременных женщин отличались (уже и ниже) от интервалов, предложенных производителями наборов (0,2–4,5 мМЕ / л). Если бы мы рассмотрели референтный диапазон небеременных взрослых для беременной популяции, женщины с субклиническим гипотиреозом были бы пропущены и отнесены к нормальной группе. Для установления референтных интервалов гормонов щитовидной железы необходимо учитывать множество факторов, таких как этническая принадлежность, йодный статус матери, методы лабораторных измерений, определение референтной популяции, критерии исключения и метод статистического анализа, что может оправдать несогласованность результатов исследования. разные опросы. В таблице 3 обобщены и сравнены (рис. 3) отчеты мировых исследований, проведенных на сегодняшний день в отношении триместровых референтных интервалов ТТГ у беременных женщин [15, 17, 18, 20, 22–24]. Исследования сравнивались с учетом национальности, размера выборки, дизайна и метода исследования, хотя было бы полезнее проводить сравнения с учетом конкретных факторов: например, сравнение с другими исследованиями женщин схожей этнической принадлежности.0007 происхождение, которое на более полезно, чем исследования страны происхождения или с использованием той же платформы анализа и так далее.
разные опросы. В таблице 3 обобщены и сравнены (рис. 3) отчеты мировых исследований, проведенных на сегодняшний день в отношении триместровых референтных интервалов ТТГ у беременных женщин [15, 17, 18, 20, 22–24]. Исследования сравнивались с учетом национальности, размера выборки, дизайна и метода исследования, хотя было бы полезнее проводить сравнения с учетом конкретных факторов: например, сравнение с другими исследованиями женщин схожей этнической принадлежности.0007 происхождение, которое на более полезно, чем исследования страны происхождения или с использованием той же платформы анализа и так далее.
Референтные интервалы по триместрам для TT3 и TT4 были определены только в двух исследованиях Yan et al. из Китая [18] и Soldin et al. [26]; оба сообщили о более низких значениях этих гормонов по сравнению с нашими результатами. Конкретные диапазоны триместров в первом, втором и третьем триместрах в исследовании Soldin et al. были 6,3–14,6, 6,4–14,8 и 6,3–16,7 мк г/дл для ТТ4 и 92–218, 112–278 и 111–265 нг/дл для ТТ3, соответственно, с использованием метода иммуноанализа. В этом исследовании более высокие уровни для TT4 и более низкие уровни для TT3 в каждом случае были зарегистрированы с использованием тандемной масс-спектрометрии с изотопным разбавлением (ЖХ/МС/МС). Существовала значительная корреляция в измерениях TT4 между методами IA и LC во всех триместрах; в отличие от T3, измерения которого слабо коррелировали между двумя методами. В то время как TT4 существенно не отличался в течение любого триместра, TT3 значительно увеличивался с прогрессированием беременности. T3 и T4, как правило, связаны во всех триместрах, кроме третьего триместра. В китайском исследовании Yan et al. TT4 и TT3 были заметно повышены в первом триместре, достигли пика во втором триместре и немного снизились в третьем триместре [18].
В этом исследовании более высокие уровни для TT4 и более низкие уровни для TT3 в каждом случае были зарегистрированы с использованием тандемной масс-спектрометрии с изотопным разбавлением (ЖХ/МС/МС). Существовала значительная корреляция в измерениях TT4 между методами IA и LC во всех триместрах; в отличие от T3, измерения которого слабо коррелировали между двумя методами. В то время как TT4 существенно не отличался в течение любого триместра, TT3 значительно увеличивался с прогрессированием беременности. T3 и T4, как правило, связаны во всех триместрах, кроме третьего триместра. В китайском исследовании Yan et al. TT4 и TT3 были заметно повышены в первом триместре, достигли пика во втором триместре и немного снизились в третьем триместре [18].
Сильные стороны нашего исследования включают в себя строгие критерии включения, поскольку мы учитывали йодный статус матери путем измерения уровня йода в моче, размера щитовидной железы с помощью ультразвукового исследования и положительных результатов как на антитела к ТРО, так и на ТГБ-А, факторы, которые не рассматривались вместе в большинстве исследований. . Критерии исключения в настоящем исследовании являются специфическими и основаны на сочетании рекомендаций Национальной академии клинической биохимии (NACB) [27] и Национального обследования здоровья и национальной экспертизы (NHANES) [28] для обеспечения четко определенной здоровой популяции. . Кроме того, достаточность йода у матери в нашем исследовании подтверждается измерением йода в моче, а не просто предположением о достаточности йода в определенной области, как это делается в большинстве исследований. Еще одним очень важным преимуществом является последовательный лонгитюдный дизайн нашего исследования, который уменьшает вариацию референсных интервалов за счет исключения межиндивидуальных вариаций и более реалистично отражает изменения гормонов щитовидной железы во время беременности, чем перекрестные исследования разных женщин на разных сроках. Дополнительными преимуществами нашего исследования являются адекватность размера выборки, необходимой для оценки референтных значений на основе клинических лабораторных стандартов (NCCLS) [29].
. Критерии исключения в настоящем исследовании являются специфическими и основаны на сочетании рекомендаций Национальной академии клинической биохимии (NACB) [27] и Национального обследования здоровья и национальной экспертизы (NHANES) [28] для обеспечения четко определенной здоровой популяции. . Кроме того, достаточность йода у матери в нашем исследовании подтверждается измерением йода в моче, а не просто предположением о достаточности йода в определенной области, как это делается в большинстве исследований. Еще одним очень важным преимуществом является последовательный лонгитюдный дизайн нашего исследования, который уменьшает вариацию референсных интервалов за счет исключения межиндивидуальных вариаций и более реалистично отражает изменения гормонов щитовидной железы во время беременности, чем перекрестные исследования разных женщин на разных сроках. Дополнительными преимуществами нашего исследования являются адекватность размера выборки, необходимой для оценки референтных значений на основе клинических лабораторных стандартов (NCCLS) [29]. ] и соответствующее применение непараметрического или параметрического анализа, основанного на распределении переменных в наших данных, важный вопрос, который игнорировался в некоторых исследованиях.
] и соответствующее применение непараметрического или параметрического анализа, основанного на распределении переменных в наших данных, важный вопрос, который игнорировался в некоторых исследованиях.
У нашего исследования есть некоторые недостатки. У нас не было доступа к информации о гестационных и пренатальных осложнениях, таких как гиперемезис, преэклампсия, гестационный диабет, преждевременные роды и гибель плода или аномалии, и поэтому не рассматривали их в качестве критериев исключения. Сроки беременности определялись по дате последней менструации и не подтверждались ультразвуковым исследованием. Текущее исследование ограничено отсутствием данных о периоде до и после беременности, хотя это не мешает основной цели оценки референтного значения по триместрам в нашем исследовании. Было бы лучше иметь одновременно выборку небеременных женщин, что позволило бы более точно сопоставить изменения, происходящие в этих гормонах.
5. Заключение
Референтные интервалы тиреотропина и тиреоидных гормонов, полученные в настоящем исследовании, отличаются от тех, о которых сообщают другие страны, и обуславливает важность применения референтных диапазонов для каждого триместра, специфичных для каждой популяции. Учитывая, что Тегеран является регионом с достаточным йодом и что женщины с экскрецией йода с мочой ниже 150 μ г/дл были исключены из исследования, наши результаты могут быть обобщены на более чем один миллион иранских беременных женщин каждый год, чтобы точно определить дисфункция щитовидной железы во время беременности.
Учитывая, что Тегеран является регионом с достаточным йодом и что женщины с экскрецией йода с мочой ниже 150 μ г/дл были исключены из исследования, наши результаты могут быть обобщены на более чем один миллион иранских беременных женщин каждый год, чтобы точно определить дисфункция щитовидной железы во время беременности.
Конфликт интересов
Авторы заявляют, что у них нет конкурирующих интересов.
Благодарности
Это исследование было поддержано финансовыми грантами Научно-исследовательского института эндокринных наук (RIES), Университета медицинских наук им. Шахида Бехешти, Тегеран, Иран. Авторы хотели бы поблагодарить лабораторный персонал РИЭС за их помощь. Авторы также благодарят г-жу Нилуфар Шиву за языковое редактирование статьи.
Каталожные номера
J.E. Haddow, G.E. Palomaki, WC Allan et al., «Дефицит щитовидной железы у матери во время беременности и последующее нейропсихологическое развитие ребенка», The New England Journal of Medicine , vol.
 341, нет. 8, стр. 549–555, 1999.
341, нет. 8, стр. 549–555, 1999.Посмотреть по адресу:
Сайт издателя | Google Scholar
Идрис И., Шринивасан Р., Симм А. и Пейдж Р. К., «Гипотиреоз матери на ранних и поздних сроках беременности: влияние на неонатальный и акушерский исход», Клиническая эндокринология , том. 63, нет. 5, стр. 560–565, 2005.
Посмотреть по адресу:
Сайт издателя | Google Scholar
RZ Klein, JE Haddow, JD Faix et al., «Распространенность дефицита щитовидной железы у беременных», Clinical Endocrinology , vol. 35, нет. 1, стр. 41–46, 1991.
Просмотр по адресу:
Google Scholar
Дж. Х. Лазарус, «Скрининг дисфункции щитовидной железы во время беременности: стоит ли это?» Журнал исследований щитовидной железы , том. 2011 г., идентификатор статьи 397012, 4 страницы, 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Д. Глинойер, «Что происходит с нормальной щитовидной железой во время беременности?» Щитовидная железа , том.
 9, нет. 7, pp. 631–635, 1999.
9, нет. 7, pp. 631–635, 1999.Посмотреть по адресу:
Google Scholar
О. П. Солдин, Д. Солдин и М. Састоке, «Уровни тироксина и тиреотропного гормона, специфичные для беременных, в Соединенных Штатах и по всему миру», Терапевтический мониторинг лекарственных средств , том. 29, нет. 5, стр. 553–559, 2007.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. de Swiet, Ed., Болезни щитовидной железы и беременность, Joanna Girling: Medical Disorders in Obstetric Practice , Blackwell, 4th edition, 2002.
D. Springer, T. Z има, и З. Лиманова, «Референтные интервалы при оценке функции щитовидной железы матери в первом триместре беременности», Европейский журнал эндокринологии , том. 160, нет. 5, стр. 791–797, 2009.
Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Л. Ла’улу и У. Л. Робертс, «Референтные интервалы второго триместра для тестов щитовидной железы: роль этнической принадлежности», Clinical Chemistry , vol.
 53, нет. 9, стр. 1658–1664, 2007.
53, нет. 9, стр. 1658–1664, 2007.Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. М. Гилберт, Н. К. Хэдлоу, Дж. П. Уолш и др., «Оценка функции щитовидной железы во время беременности: первый триместр (9 нед.)-13) референтные интервалы, полученные для женщин Западной Австралии», Medical Journal of Australia , vol. 189, нет. 5, стр. 250–253, 2008.
Посмотреть по адресу:
Google Scholar
Л. Гарсия де Гвадиана Ромуальдо, М. Гонсалес Моралес, К. Мартин-Ондарса Гонсалес Мдель и др. al., «Оценка щитовидной железы функции во время беременности: референсные интервалы для тиреотропного гормона и свободного тироксина в первом триместре», Endocrinolía y Nutrición , vol. 57, стр. 290–295, 2010.
Посмотреть по адресу:
Google Scholar
Н. С. Панесар, С. Ю. Ли и М. С. Роджерс, «Референтные интервалы для гормонов щитовидной железы у беременных китайских женщин», Анналы клинической биохимии 9000 8, том.
 38, нет. 4, стр. 329–332, 2001.
38, нет. 4, стр. 329–332, 2001.Посмотреть по адресу:
Сайт издателя | Google Scholar
А. Прайс, О. Обель, Дж. Крессуэлл и др., «Сравнение функции щитовидной железы у беременных и небеременных женщин азиатского и западно-европеоидного происхождения», стр. 9.0007 Clinica Chimica Acta , vol. 308, нет. 1–2, стр. 91–98, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
B. Yu, Q. W. Wang, R. P. Huang et al., «Установление самопоследовательных продольных эталонных интервалов функции материнской щитовидной железы во время беременности», Experimental Biology and Medicine , vol. 235, нет. 10, стр. 1212–1215, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. Стрикер, М. Эшенард, Р. Эберхарт и др., «Оценка функции щитовидной железы матери во время беременности: важность использования референтных интервалов для гестационного возраста», Европейский журнал эндокринологии , том.
 157, нет. 4, стр. 509–514, 2007 г.
157, нет. 4, стр. 509–514, 2007 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. К. Марваха, С. Чопра, С. Гопалакришнан и др., «Установление референтного диапазона гормонов щитовидной железы у нормальных беременных индийских женщин», Британский журнал акушерства и гинекологии , том. 115, нет. 5, стр. 602–606, 2008 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
J. Bocos-Terraz, S. Izquierdo-Álvarez, J. Bancalero-Flores et al., «Гормоны щитовидной железы в зависимости от гестационного возраста у беременных испанских женщин», BMC Research Notes , vol. 2, статья 237, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Ю. К. Ян, З. Л. Донг, Л. Донг и др., «Референтные интервалы для триместра и метода для тестов щитовидной железы у беременных китаянок: методология, определение эутиреоза и йодный статус могут влиять на установку референтных интервалов» », Клиническая эндокринология , том.
 74, нет. 2, стр. 262–269, 2011.
74, нет. 2, стр. 262–269, 2011.Посмотреть по адресу:
Сайт издателя | Google Scholar
F. Azizi, L. Mehran, A. Amouzegar et al., «Установление референтного диапазона триместра для индекса свободного тироксина», Thyroid , vol. 23, нет. 3, pp. 354–359, 2013.
Просмотр по адресу:
Google Scholar
Дж. Э. Хэддоу, Г. Дж. Найт, Г. Э. Паломаки, М. Р. Макклейн и А. Дж. Пулккинен, вариабельность щитовидной железы стимулирующего гормона в первом и втором триместрах беременности» Журнал медицинского скрининга , том. 11, нет. 4, стр. 170–174, 2004 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. С. Дхатт, Г. Гриффин и М. М. Агарвал, «Референтные интервалы гормонов щитовидной железы в амбулаторной арабской популяции на анализаторе иммунологического анализа Abbott Architect i2000», Clinica Chimica Acta , vol. 364, нет. 1–2, стр. 226–229, 2006 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
Г.
 Ламберт-Мессерлиан, М. Макклейн, Дж. Э. Хэддоу и др., «Справочные данные о гормонах щитовидной железы в первом и втором триместре беременности у беременных женщин: исследование FaSTER (Оценка риска анеуплоидии в первом и втором триместре) Исследование исследовательского консорциума », Американский журнал акушерства и гинекологии , vol. 199, нет. 1, стр. 62–66, 2008 г., опечатки в: American Journal of Obstetrics & Gynecology , Vol.199, статья 326, 2008 г.
Ламберт-Мессерлиан, М. Макклейн, Дж. Э. Хэддоу и др., «Справочные данные о гормонах щитовидной железы в первом и втором триместре беременности у беременных женщин: исследование FaSTER (Оценка риска анеуплоидии в первом и втором триместре) Исследование исследовательского консорциума », Американский журнал акушерства и гинекологии , vol. 199, нет. 1, стр. 62–66, 2008 г., опечатки в: American Journal of Obstetrics & Gynecology , Vol.199, статья 326, 2008 г.Посмотреть по адресу:
Сайт издателя | Академия Google
P. Santiago, M. Berrio, P. Olmedo et al., «Референтные значения гормонов щитовидной железы в популяции беременных женщин в Хаене (Испания)», Endocrinologia y Nutricion , vol. 58, нет. 2, стр. 62–67, 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
P. Karakosta, L. Chatzi, E. Bagkeris et al., «Референтные интервалы для гормонов щитовидной железы в первом и втором триместре беременности во время беременности в когорте матери и ребенка «Rhea», Крит, Греция», Журнал исследований щитовидной железы , том.
 2011 г., идентификатор статьи 490783, 12 страниц, 2011 г.
2011 г., идентификатор статьи 490783, 12 страниц, 2011 г.Посмотреть по адресу:
Google Scholar
ICCIDD, ВОЗ и ЮНИСЕФ, Оценка йододефицитных заболеваний и мониторинг их устранения , Руководство для руководителей программ, World Health Organization, 3rd edition, 2007.
О. П. Солдин, Л. Хилакиви-Кларк, Э. Вейдерпасс и С. Дж. Солдин, «Триместровые референтные интервалы для тироксина и трийодтиронина во время беременности у женщин с достаточным содержанием йода с использованием тандемного изотопного разведения» масс-спектрометрия и иммуноанализ» Clinica Chimica Acta , vol. 349, нет. 1–2, стр. 181–189, 2004 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Z. Baloch, P. Carayon, B. Conte-Devolx et al., «Практические рекомендации по лабораторной медицине. Лабораторная поддержка диагностики и мониторинга заболеваний щитовидной железы», Thyroid , vol. 13, нет. 1, pp. 3–126, 2003.
Посмотреть по адресу:
Google Scholar
J.

