Тошнота при беременности на 40 неделе беременности: как вылечить, причины, симптомы, профилактика, консультация врача, последствия
Общие вопросы по беременности: страница 18
Это общий раздел интернет-консультаций по акушерству. Обсуждаем вопросы планирования и ведения беременности, правильное питание, что можно и нельзя делать при беременности и т.д. На вопросы пациентов отвечают врачи акушер-гинекологи центра женского здоровья «Арт-Мед».
Задать вопрос
Не опасен ли папаверин 2% 2мл на 25 неделе при угрозе прерывания беременности?
Папаверина гидрохлорид относится к давно испытанным и надежным препаратам выбора при лечении угрозы прерывания в любом сроке беременности; Вы не должны испытывать никаких опасений при использовании данного лекарства.
Что такое индексы резистентности маточных артерий и артерий пуповины, каковы границы их нормы для 26-27 недели беременности? Можно ли в 32-34 недели еще раз посмотреть все органы плода на УЗИ?
Индекс резистентности – это соотношение, характеризующее полноценность кровотока в исследуемых артериях. А органы плода можно «смотреть» в любом сроке, в том числе, интересующем Вас.
А органы плода можно «смотреть» в любом сроке, в том числе, интересующем Вас.
У меня беременность 6 недель. Беременность запланированная, поэтому я уже проверилась на все инфекции, сдала кровь и т.д. заранее, я здорова. Когда мне лучше прийти первый раз к гинекологу на прием?
Вы уже можете прийти первый раз к гинекологу на прием в самое бижайшее время на текущем сроке беременности.
Мне 36 лет, беременность вторая 19 недель и 3 дня. Были шевеления, сейчас их вторые сутки не слышу.
Лучше сразу обратиться к врачу акушер-гинекологу для осмотра, чтобы выяснить все вопросы и при необходимости принять соответствующие меры.
Срок моей беременности 33-34 недели. Вчера на УЗИ поставили диагноз умеренное маловодие. В остальном все в норме, показатели хорошие, кровоток плаценты нормальный. Только гемоглобин никак не поднимается выше 110. В чем могут быть причины такого диагноза и его последствия. (В 26 недели ставили 2 степень созревания плаценты, но она до сих пор сохранилась и вроде теперь соответсвует сроку). Еще врач сказал, что головка плода крупноватая, какие могут быть причины и о чем это может говорить? Кроме того малыш часто икает, кто-то говорит, что это нормально, но не может ли это быть связано с моим диагнозом?
(В 26 недели ставили 2 степень созревания плаценты, но она до сих пор сохранилась и вроде теперь соответсвует сроку). Еще врач сказал, что головка плода крупноватая, какие могут быть причины и о чем это может говорить? Кроме того малыш часто икает, кто-то говорит, что это нормально, но не может ли это быть связано с моим диагнозом?
Маловодие может быть следствием гипоксии плода, нарушения функции плодных оболочек, ряда аномалий развития плода (например, мочевыделительной системы). Каждая из этих ситуаций требует отдельного уточнения. Снижение гемоглобина ниже 110 может быть следствием физиологических изменений сооотношения объема плазмы крови и эритроцитов или следствием дефицита железа в организме. Также требуется дополнительное уточнение. Чрезмерное увеличение размеров гловы плода может быть обусловлено физиологическими конституциональными особенностями развития или аномалиями развития (например, гидроцефалия), что также требует уточнения. Следовательно, в любом случае Вам не следует терять зря время на поиски ответов на Ваши вопросы в Интернете.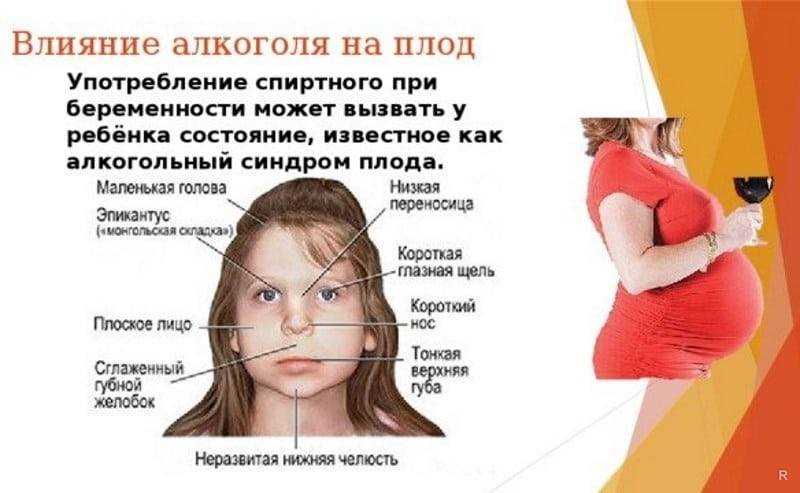 Проще это время потратить на визит к квалифицированному врачу и все сразу уточнить на месте.
Проще это время потратить на визит к квалифицированному врачу и все сразу уточнить на месте.
Мне 31 год, 2-я беременность, 5-6 недель. Как и в первую беременность меня мучают головные боли и тошнота (но рвоты нет). Есть ли какие-нибудь немедикаментозные способы снятия этого состояния?
Немедикаментозные методы снятия головной боли существуют во множественном количестве, начиная от гипноза и заканчивая иглоукалыванием. Но очень многое зависит от: 1) причины (или причин) возникновения гловной боли 2) влияния избранного способа снятия гловной боли на беременность 3) эффективности избранного способа снятия головной боли. Следовательно, прежде чем искать эти способы для начала надо уточнить причину возникновения головных болей. Не следует пытаться делать это самостоятельно, а лучше обратиться для консультации и осмотра к врачу, так как Ваши собственные представления о причинах Вашей головной боли могут ввести Вас в серьезное заблуждение.
При беременности могут идти месячные или нет? Если да то, сколько месяцев? У меня цикл был по 20 числам, а потом месячные почему то стали ходить по 13.
Иногда такое бывает, и даже в течение нескольких месяцев. Однако при этом следует убедиться в том, что беременность точно прогрессирует, и не происходит ли периодически отслойка плаценты.
Может ли на раннем сроке беременности, например, 3-4 недели быть менструация?
Прежде всего, следует исключить начавшийся самопроизвольный выкидыш, так как кровотечение может быть связано и с частичной отслойкой плодного яйца.
Какие гормоны отвечают за нормальное протекание беременности. Прогестерон, КС-17, какие еще?
На характер течения беременности оказывает влияние достаточный широкий спектр гормонов как белковой, так стероидной природы (эстрогены, прогестерон, плацентарный лактоген, хорионический гонадотропин человека, пролактин и многие другие). Все эти гормоны во время беременности, в основном, вырабатываются в плаценте. Кстати, 17КС — это не гормон, а один из продуктов метаболизма андрогенов, выделяемых с мочой. К сожалению, нет возможности даже поверхностно перечислить все эти гормоны, очень много информации.
К сожалению, нет возможности даже поверхностно перечислить все эти гормоны, очень много информации.
Как рассчитать самые благоприятные дни для беременности, при цикле в 26-27 дней?
Вам необходимо уточнить день овуляции по данным УЗИ в динамике менструального цикла или измеряя базальную температуру. В дальнейшем Вы сможете ориентироваться на этот день цикла.
У меня срок беременности 6 акушерских недель, а пролактин составляет 891,0 мне надо что-то пить чтобы уменьшить до нормы? Спасибо
Во время беременности уровень пролактина должен повышаться. Поэтому ничего для снижения его уровня принимать не нужно.
У меня по моим подсчётам беременность 4 недели (тесты беременность подтвердили). к гинекологу пойду через неделю, так как боюсь, что он не увидит беременность на таком ранеем сроке. Меня интересует, как должна проявляться внематоная беременность и на каком сроке её можно диагностировать?
Для внематочной беременности слишком рано – она проявляет себя через 4-6 недель после зачатия болями в животе.
На какой день плодное яйцо попадает в матку? На какой день задержки менструации лучше сделать УЗИ, чтобы подтвердить маточную беременность?
Сразу после попадания плодного яйца в полость матки его все равно еще нельзя обнаружить с помомощью УЗИ. Обычно плодное яйцо визуализируется в матке с 4-5 недель, а эмбрион после 5-6 недель беременности, если считать от первого дня последней менструации. Однако качество визуализации плодного яйца и эмбриона зависит от очень многих обстоятельств, в том числе и чисто технического характера. В этой связи в ряде случаев возникает необходимость повторного исследования.
Мы с мужем хотим завести ребёнка. Пытались в прошлом месяце, но не получилось. Как определить точный день овуляции, если цикл неравномерный, и его начало приходится на первые числа месяца. Првда ли то, что если зачатие произойдёт за три дня до овуляции — родится девочка, а в день овуляции — мальчик?
День овуляции определяют с помощью графика базальной температуры, при УЗИ в динамике менструального цикла или используя домашние тесты на овуляцию. Вероятность же зачатия ребенка с желаемым полом составляет 50%.
Вероятность же зачатия ребенка с желаемым полом составляет 50%.
Моя жена (ей 24 года) на 23-24 неделе беременности. Врач гинеколог при осмотре сказал ей, что шейка матки закрыта, но более мягкая чем должна быть (чем была на предыдущем осмотре). Должно ли это вызывать беспокойство, и могло ли быть это вызвано пролечиванием от молочницы (свечи)?
Лечение молочницы вообще никакого влияния на консистенцию шейки матки не оказывает. Кроме того, оценка консистенции шейки матки при обычном осмотре — категория весьма субъективная. Возможно врач гинеколог насторожился по поводу возможных признаков угрозы прерывания беременности. Однако, если длина шейки матки осталась прежней, наружный зев закрыт и нет жалоб на повышение тонуса матки, то, вероятно, и выраженной угрозы нет. Однако это требует уточнения с точки зрения оценки анамнеза и результатов дополнительных исследований. В частности, целесообразно выполнить УЗИ.
Опасно ли вынашивать ребенка с камнем в почке, его размеры 7 мм?
Наличие камня в почке, пусть даже не очень большого, создает предпосылки для обострения мочекаменной болезни, развития пиелонефрита и сопутствующего этим патологическим состояниям — гестоза. Однако наличие такого камня в почке не является противопоказанием для беременности. Для более объективной оценки ситуации Вам целесообразно очно проконсультироваться у уролога и акушер-гинеколога.
Однако наличие такого камня в почке не является противопоказанием для беременности. Для более объективной оценки ситуации Вам целесообразно очно проконсультироваться у уролога и акушер-гинеколога.
у мужа и жены одинаковые группы крови 2-ая положительная. В этом случае есть ли риск для беременности?
При описываемой Вами комбинации со стороны групп крови и резус-фактора никакой опасности для беременности нет.
1. По каким документам можно определить на каком сроке беременности родился ребенок? 2. С какой точностью УЗИ определяет срок беременности?
1. Эти данные есть в истории родов, которая хранится в архиве родильного дома и в обменной карте, которая должна быть отдана в женскую консультацию. 2. На самых маленьких сроках (до 7 недель) срок беременности можно определить с точностью до нескольких дней. С увеличением срока беременности растет и неточность в измерениях: +/-3 недели.
Что такое пренатальный скрининг, нужно ли его делать и для чего? Беременность, срок 11 недель.
Пренатальный скрининг – это комплекс диагностических мероприятий для выявления различных осложнений и патологических состояний в развитии беременности и плода. Эти мероприятия предлагаются всем беременным женщинам. Каждая беременная по своему усмотрению вправе согласиться или отказаться от этого предложения.
Мне 25 лет и я на 26 неделе беременности. Беременность проходит без токсикоза и осложнений. Малыш затолкался на 17 неделе. С тех пор беспокоит только одно: мое чадо подолгу икает 3-5 раз в день. Ощущения терпимые, но не слишком приятные. Вопрос такой: доставляет ли икота неудобство и малышу тоже? Можно ли как-нибудь помочь ему избавиться от икоты или предотвратить ее появление?
Икотоподобные дыхательные движения плода в ряде случаев могут быть признаком его неблагополучного состояния. Следует в самое ближайшее время выяснить причины возможного страдания плода (может быть, ничего страшного и нет), обратившись для осмотра и консультации к квалифицированному акушер-гинекологу.
Срок беременности 8 недель. Эндометрий соответствует 1 фазе менструального цикла. О чем это говорит? Ведь эндометрий должен утолщаться при беременности или я не правильно понимаю?
Вообще-то, во время беременности, и в том числе в 8 недель, происходит децидуальная трансформация эндометрия, что может быть подтверждено только данными морфологического исследования. Морфологических признаков, характерных для первой фазы менструального цикла в 8 недель беременности быть не может. Другие методы исследования, кроме морфологических, не позволяют судить о харатктере состояния эндометрия.
У меня срок беременности 23 недели, шевеления плода начались с 16,5 недель по нарастающей, а вот уже 2 дня не шевелится, только вчера ночью 4 раза стукнул и все, а сегодня еще не шевелился.
Снижение двигательной активности плода можно расценивать, как возможный признак его неблагополучного состояния. В этой связи, Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу.
После лечения плацентарной недостаточности актовигином, эссенциале и глюкозой в стационаре было сделано УЗИ, где сказали, что ребенок вырос с предыдущего УЗИ (где и было обнаружено преждевременное старение плаценты, 3 стадия с фибрикальными отложениями) вырос на 800 г и соответствует сроку, это было на 36 нед. Врачи говорят, что лечение было эффективно, но мне следует родить до 40 нед и не позже, если роды не начнутся сами, их вероятно будут вызывать. искусственно. Какие минусы в искусственном вызывании родов? Сейчас принимаю но-шпу 2т*3р, эссенциале 2т*3р, гинипрал 1/2 т*4р, свечи с красавкой на ночь и свечи полижинакс для санации влагалища. Не очень ли много, особенно но-шпы, и действительно ли эти препараты готовят к родам и размягчают шейку матки? Роды планируются на 38-39 недель.
После 38 недель беременность считается доношенной. Но все в природе должно происходить в свой срок, в том числе и роды. Ребенок должен родиться не только доношенный, но и зрелый. Но иногда возникают такие обстоятельства, когда следует выполнить досрочное родоразрешение. Следовательно, к «… минусам искусственного вызывания родов…» следует отнести то, что они не своевременные, а также и те причины, по которым эти роды вызывают досрочно. Ни один из перечисленных Вами препаратв не способствует структурным изменениям шейки матки, которые должны происходить в рамках подготовки организма к родам. Для этого используют совершенно другие препараты. Вопросы касающиеся необходимости и целесообразности назначения любых лекарственных препаратов, у беременных, решаются индивидуально на основании данных клинического осмотра.
Но иногда возникают такие обстоятельства, когда следует выполнить досрочное родоразрешение. Следовательно, к «… минусам искусственного вызывания родов…» следует отнести то, что они не своевременные, а также и те причины, по которым эти роды вызывают досрочно. Ни один из перечисленных Вами препаратв не способствует структурным изменениям шейки матки, которые должны происходить в рамках подготовки организма к родам. Для этого используют совершенно другие препараты. Вопросы касающиеся необходимости и целесообразности назначения любых лекарственных препаратов, у беременных, решаются индивидуально на основании данных клинического осмотра.
В начале 2004 года обнаружили повышение пролактина 1200 при норме 60-530, делали КТ турецкого седла и потологий не обнаружили. Выписали бромкрептин и пролактин пришел в норму за 2 месяца. В мае 2005 года я забеременела на фоне приема 1/4 бромкрептина и врач у которого я наблюдалась отменила лекарства. На 8-9 неделе беременности пролактин поднялся до 2260 при норме 60-530. Что мне делать, так как та врач уехала, а в женской консультации ничего не могут толком сказать. Может быть нужно снова начать пить 1/4 бромкрептина?
Что мне делать, так как та врач уехала, а в женской консультации ничего не могут толком сказать. Может быть нужно снова начать пить 1/4 бромкрептина?
Повышение уровня пролактина в несколько раз с самых ранних сроков беременности – нормальное явление. Никакого лечения по этому поводу Вам не требуется.
УЗИ показало что есть разрыв плодного пузыря (срок беременности 16 недель), воды немного подтекают. Доктор сказала подождать как будут развиваться события. Но у меян возник вопрос, возможно ли продолжение беременности, и чем грозит это ребенку? Есть ли возможность что разрыв затянется? И что вы посоветуете, как специалист? Беременность очень желанная. Что я могу предпринять для благополучного продолжения беременности?
В большинстве случаев все заканчивается благополучно. Однако следует наблюдать за характером развития беременности, тонусом матки, интенсивностью подтекания вод, температурой тела, появлением признаков воспалительного процесса. Вам следует соблюдать постельный режим под контролем врача. Сколько времени? Столько, сколько потребуется.
Вам следует соблюдать постельный режим под контролем врача. Сколько времени? Столько, сколько потребуется.
У меня 38,5 недель беременности, скоро роды. Примерно с 30 недели я ощущаю так называемые «подготовительные» схватки — периодическое безболезненное напряжение матки. Принимала гинипрал (без особого успеха, на мой взглад), но сейчас, естественно, прием прекратила. Я очень беспокоюсь, смогу ли отличить эти ложные схватки от истинных, вовремя распознать начало родов и своевеменно отправиться в роддом. Вчера, например, я их ощущала практически целый день. И еще вопрос: я живу в 1,5 ч езды на автомобиле от роддома (в Подмосковье) — это если без пробок. Мне сказали приезжать, когда интервал между схватками будет 5 мин. Не очень ли это часто? Я боюсь, что не успею доехать. Когда бы Вы посоветовали отправляться в роддом?
Вам целесообразно, вообще, заблаговременно госпитализироваться в родильный дом, хотя бы за 5-7 дней до предполагаемого срока родов.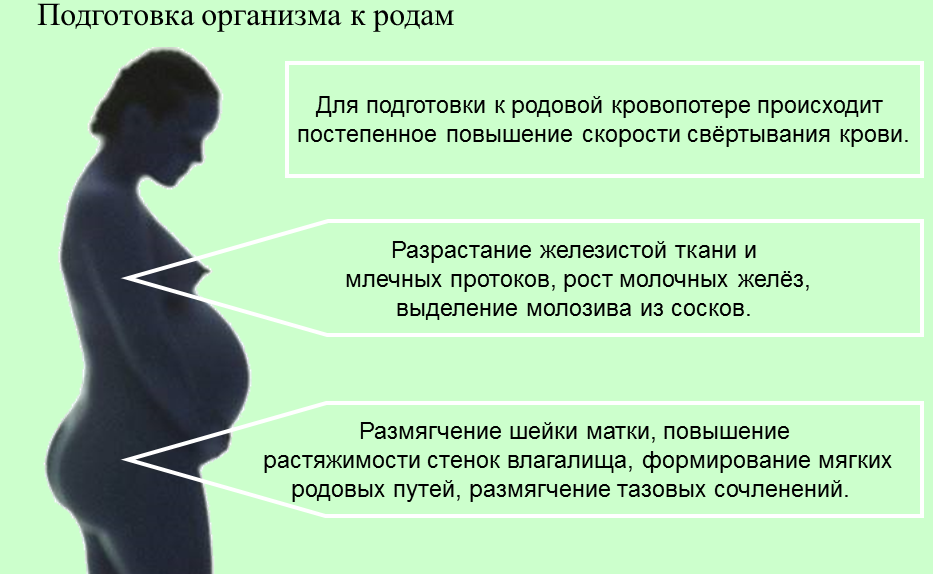 Во-первых, не известно какова степень готовности шейки матки к родам, и, может быть, необходимо провести соответствующую подготовку. Во-вторых, будет много суеты и проблем, если роды начнутся дома, да еще и ночью! А если отойдут дома воды? На самом деле Вы поймете, что начинаются роды и легко отличите «подготовительные» схватки от настоящих. Эти схватки будут нарастать по силе, а интервал между ними будет укорачиваться. В активную фазу родов схватки происходят с частотой 3 за 10 мин, т. е. через 4-5 мин, в это время надо уже быть в родильном доме, а не собираться туда, как Вам сказали. Так что лучше лечь в родильный дом заранее.
Во-первых, не известно какова степень готовности шейки матки к родам, и, может быть, необходимо провести соответствующую подготовку. Во-вторых, будет много суеты и проблем, если роды начнутся дома, да еще и ночью! А если отойдут дома воды? На самом деле Вы поймете, что начинаются роды и легко отличите «подготовительные» схватки от настоящих. Эти схватки будут нарастать по силе, а интервал между ними будет укорачиваться. В активную фазу родов схватки происходят с частотой 3 за 10 мин, т. е. через 4-5 мин, в это время надо уже быть в родильном доме, а не собираться туда, как Вам сказали. Так что лучше лечь в родильный дом заранее.
Беременность 33 недели. Кардиолог поставил кардиосклероз, параксизмальная тахикардия. В спокойном состоянии пульс 112, после нагрузки до 140. Приближаются роды. Смогу ли я родить самостоятельно и в 40 недель? Беременность вторая, но интервал 13 лет. Тахикардия была и до беременности пульс где-то 96. УЗИ сердца — без патологий. Анализы на гормоны в норме.
Анализы на гормоны в норме.
Для объективного ответа на Ваш вопрос, представленной Вами информации крайне недостаточно. Возникает очень много дополнительных вопросов, и требуются дополнительные исследования. Вам необходим осмотр и консультация специалистов. Важно уточнить такой вопрос, как наличие или отсутствие признаков нарушения кровообращения. Вопрос о способе родоразрешения должен решаться консультативно, совместно акушером и кардиологом.
Нужно ли делать кольпоскопию при нормально протекающей беременности (срок 11-12недель, анализы в норме) и можно ли на этом сроке делать УЗИ сердца? И еще, мой врач запретила пить какие либо витамины до 16 недели, права ли она? (я все равно начала пить витрум пренатал).
Если при обычном визуальном осмотре шейки матки при помощи зеркал не обнаружено никаких видимых изменений, то кольпоскопию просто так и не делают. УЗИ сердца в эти сроки беременности делать можно, так как это исследование совершенно не связано ни с каким ионизирующим лучевым воздействием, и не причинит вреда беременности. Витамины в таблетках Вы принимать можете, однако будет ли от них польза — это не ясно. Лучше и полезнее употреблять в пищу побольше свежих овощей и фруктов, которых сейчас много. Это принесет гораздо больше пользы.
Витамины в таблетках Вы принимать можете, однако будет ли от них польза — это не ясно. Лучше и полезнее употреблять в пищу побольше свежих овощей и фруктов, которых сейчас много. Это принесет гораздо больше пользы.
На каком сроке беременности делают АФП-тест? Гинеколог назначила в 12 недель, а я прочитала, что надо не раньше 16 недель.
Обычно, в качестве скринингового теста определение уровня АФП в сыворотке крови проводят в 16-19 недель беременности, что позволяет обнаружить более 70% возможных нарушений у плода. Более целесообразно тест с АФП проводить в комбинации с УЗИ, что повышает достоверность диагностики.
Беременность 18 недель, 2-3 дня назад появились меленькие шишки на голове и на шее. Шишки доставляют дискомфорт особенно на голове. Что это может быть? Еще у меня на шее есть липома. Можно ли ее удалить сейчас или лучше подождать до рождения?
Возможно шишки, о которых Вы упоминаете, это увеличившиеся лимфа-тические узлы. Это обстоятельство заслуживает самого серьезного внимания, так как может быть вызвано различными обстоятельствами, в том числе и теми, которые могут оказать отрицательное влияние на течене беременности. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Возможно потребуются дополнительные исследования. Липома, это доброкачественная опухоль жировой ткани, которая обычно не требует экстренного вмешательства. В этой связи с удалением липомы, в принципе, можно повременить, и не делать этого во время беременности. Окончательное решение вопроса о необходимых сроках удаления липомы принимает хирург, у котрого Вам целесообразно проконсультироваться.
Это обстоятельство заслуживает самого серьезного внимания, так как может быть вызвано различными обстоятельствами, в том числе и теми, которые могут оказать отрицательное влияние на течене беременности. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Возможно потребуются дополнительные исследования. Липома, это доброкачественная опухоль жировой ткани, которая обычно не требует экстренного вмешательства. В этой связи с удалением липомы, в принципе, можно повременить, и не делать этого во время беременности. Окончательное решение вопроса о необходимых сроках удаления липомы принимает хирург, у котрого Вам целесообразно проконсультироваться.
сдать анализ в лаборатории KDLmed
Тошнота – это тягостное ощущение в желудке и глотке, которое может сопровождаться слабостью, повышенным слюнотечением, потоотделением и часто предшествует рвоте.
Рвота – это резкое непроизвольное опорожнение желудка.
Тошнота и рвота являются симптомами многих заболеваний и состояний, от беременности до таких серьезных патологий, как опухоли головного мозга, эпилепсия и инфаркт миокарда.
В большинстве случаев тошнота и рвота не представляют опасности для организма. Однако продолжительная рвота, чаще в сочетании с поносом, может привести к серьезному обезвоживанию и, как следствие, к нарушению работы сердечно-сосудистой системы, головного мозга, почек и других органов. Это особенно актуально для маленьких детей, которые сами не могут контролировать проявления обезвоживания. У беременных женщин может возникать так называемая чрезмерная рвота беременных, нарушающая баланс электролитов в крови и угрожающая жизни матери и плода.
Существуют лекарственные препараты, способные уменьшить тошноту. Однако в любом случае необходимо выяснить ее причину.
Синонимы английские
Nausea, emesis, vomiting, vomitus, distaste, sickness, retching, bdelygmia.
Симптомы
Продолжительность тошноты и рвоты, время их появления, влияние на них приема пищи зависят от их основной причины. Например, тошнота и/или рвота практически сразу после еды может свидетельствовать о гастрите (воспалении слизистой оболочки желудка), в течение 1-8 часов после еды – об отравлении.
При продолжительной рвоте могут возникать признаки обезвоживания:
- сухость во рту;
- жажда;
- запавшие глаза;
- редкое мочеиспускание, уменьшение количества мочи, моча темного цвета;
- у детей может западать родничок – мягкий участок в месте соединения черепных костей ребенка, который в норме закрывается к 12-18 месяцам жизни.
Существует также ряд симптомов, которые являются признакам опасных, жизнеугрожающих состояний и требуют немедленного обращения к врачу:
- примесь крови в рвотных массах;
- сильная головная боль, дезориентация, нарушение сознания;
- боль в животе;
- признаки обезвоживания;
- одышка;
- рвота, которая продолжается дольше суток (для детей – если продолжается несколько часов, особенно в сочетании с поносом и лихорадкой).
Чаще всего рвота и тошнота проходят в течение 6-24 часов. При повторении этих симптомов в течение недели и при подозрении на возможную беременность также необходимо обратиться за консультацией к врачу.
Общая информация о заболевании
Тошнота возникает при снижении или отсутствии перистальтики желудка с одновременным напряжением начального отдела кишечника – двенадцатиперстной кишки, что сопровождается забросом части содержимого двенадцатиперстной кишки в желудок. При рвоте происходит сильное сокращение диафрагмы и мышц передней брюшной стенки, задержка дыхания и резкий выброс содержимого желудка в пищевод и далее в ротовую полость. Это может сопровождаться повышенным слюнотечением, потоотделением, слабостью, головокружением.
За возникновение тошноты и рвоты отвечают специфические центры в головном мозге, которые получают информацию от органов желудочно-кишечного тракта, вестибулярного аппарата, других отделов головного мозга, почек, а также реагируют на химический состав крови, в том числе на токсины, лекарственные препараты, продукты обмена веществ. Эти центры запускают и контролируют активность мышц, участвующих в возникновении тошноты и рвоты.
Причины тошноты и рвоты могут быть следующие.
- Раздражение слизистой оболочки желудка. В этом случае тошнота и рвота являются защитными реакциями организма, направленными на устранение повреждающего агента.
- Кишечные инфекции – ротавирус, сальмонеллез, ботулизм, дизентерия и др., – помимо тошноты и рвоты, сопровождаются болью в животе, жаром. Чаще всего встречается ротавирусная инфекция. Она особенно распространена среди детей, посещающих детские сады и ясли, и протекает с тошнотой, рвотой, поносом, которые обычно продолжаются 1-2 дня. После заболевания формируется иммунитет.
- Пищевое отравление. В этом случае рвота возникает в течение нескольких часов после еды.
- Язва желудка – повреждение участка слизистой оболочки желудка под действием желудочного сока. Может сопровождаться отрыжкой, изжогой, болью в животе.
- Гастроэзофагеальная рефлюксная болезнь – хроническое заболевание, при котором происходит регулярный заброс содержимого желудка в пищевод с повреждением слизистой оболочки пищевода кислым желудочным соком.

- Раздражение желудка другими веществами: алкоголем, никотином, аспирином.
- Воздействия на центральную нервную систему и вестибулярный аппарат. В этом случае тошнота и рвота обусловлены раздражением определенных центров головного мозга.
- Увеличение внутричерепного давления при травмах головного мозга, опухолях, инфекциях (менингит, энцефалит) может сопровождаться тошнотой и рвотой.
- Стимуляция вестибулярного аппарата. Включает в себя лабиринтит (воспаление внутреннего уха), укачивание в транспорте и другие заболевания и состояния, при которых происходит избыточное раздражение органа равновесия.
- Головная боль, в частности при мигрени. Мигрень – это неврологическое заболевание, сопровождающееся сильной головной болью, чаще с одной стороны, которая может усиливаться от яркого света или громких звуков и сочетаться с тошнотой и рвотой.
- Солнечный удар. Состояние, которое возникает при длительном воздействии солнечных лучей на голову. Часто встречается у детей.
 Может сопровождаться вялостью, слабостью, тошнотой, рвотой, бледностью, дезориентацией, потерей сознания.
Может сопровождаться вялостью, слабостью, тошнотой, рвотой, бледностью, дезориентацией, потерей сознания. - Заболевания других органов – сахарный диабет, мочекаменная болезнь, гепатит, панкреатит, некоторые злокачественные новообразования, психические заболевания (депрессия, анорексия, булимия) и другие болезни.
- Лекарственные препараты, используемые для терапии онкологических заболеваний, лучевая терапия.
- Беременность (первый триместр).
- У детей до года рвота может быть признаком пилорического стеноза, инвагинации кишечника, а также часто сопровождает вирусные заболевания (грипп, ОРВИ). Пилорический стеноз – это сужение или полная непроходимость отверстия между желудком и двенадцатиперстной кишкой. Инвагинация кишечника – это состояние, при котором отрезок кишки внедряется в просвет расположенного рядом участка кишки, что приводит к развитию непроходимости кишечника.
У взрослых наиболее распространенными причинами рвоты и тошноты являются кишечные инфекции, пищевые отравления, укачивание в транспорте, у детей – кишечные инфекции, пищевые отравления, переедание, а также сильый кашель и любые заболевания с сильной лихорадкой.
&
Утренняя тошнота — это способ, которым Мать-природа защищает матерей и их нерожденных детей, считают биологи Корнелла
Никола Кунтупес/University Photography
Частота симптомов невирапина увеличивалась до 9-14 недель, когда 60-70 процентов женщин испытывали тошноту и 30 -40% рвота. После этого частота постепенно снижалась. Мать-модель Мирка Поспишил родила здоровую девочку 4 июня 2000 года.
Как это ни неприятно, тошнота и рвота «утреннего недомогания», которые испытывают две трети беременных женщин, — это способ Матери-природы защитить матерей и плод от болезней пищевого происхождения, а также защиты плода от химических веществ, которые могут деформировать органы плода в самый критический период развития.
К такому выводу пришли два биолога-эволюциониста из Корнельского университета, изучившие результаты тысяч успешных и неудачных беременностей. В последнем выпуске The Quarterly Review of Biology (том 75, № 2, стр. 113-148, июнь 2000 г. ) Сэмюэл М. Флаксман и Пол В. Шерман сообщают, что невирапин (при тошноте и рвоте во время беременности, как утренняя тошнота известна в медицинских терминах) выполняет полезную функцию. Это открытие помогает объяснить, почему у многих беременных женщин развивается отвращение к мясу, а также к некоторым овощам и напиткам с кофеином на ранних сроках беременности, и вместо этого они предпочитают безвкусную пищу.
) Сэмюэл М. Флаксман и Пол В. Шерман сообщают, что невирапин (при тошноте и рвоте во время беременности, как утренняя тошнота известна в медицинских терминах) выполняет полезную функцию. Это открытие помогает объяснить, почему у многих беременных женщин развивается отвращение к мясу, а также к некоторым овощам и напиткам с кофеином на ранних сроках беременности, и вместо этого они предпочитают безвкусную пищу.
Шерман и Флаксман считают, что их исчерпывающий анализ и синтез десятков исследований впервые собрал убедительные доказательства того, что утреннее недомогание защищает как нерожденных, так и будущих матерей.
«Утреннее недомогание — совершенно неправильное название», — говорит Шерман, профессор нейробиологии и поведения в Корнеллском университете и соавтор доклада «Утреннее недомогание: механизм защиты матери и эмбриона». «НВП возникает не только утром, но и в любое время бодрствования, и это не болезнь в патологическом смысле. Мы должны изменить название на страхование здоровья».
Флаксман, аспирант биологии Корнелла, говорит, что анализ сотен исследований, охватывающих десятки тысяч беременностей, позволяет предположить, что утреннее недомогание и отвращение к потенциально вредным продуктам — это способ организма сохранить здоровье матери в то время, когда ее иммунитет система естественным образом подавлена (чтобы предотвратить отторжение ребенка, развивающегося в ее матке) и имеет сниженную защиту от патогенов, передающихся через пищу.
Вызывая отвращение к еде, NVP также защищает от токсинов микроорганизмов и других тератогенных (деформирующих органы плода) химических веществ, говорит Шерман. «В то же время, в первом триместре беременности, клетки крошечного эмбриона дифференцируются и начинают формировать структуры. Эти развивающиеся структуры и системы органов, такие как руки и ноги, глаза и центральная нервная система, в этот критический На стадии новой жизни могут отрицательно сказаться тератогенные фитохимические вещества в некоторых пищевых растениях», — говорит Шерман. Эти химические вещества представляют собой вторичные соединения, которые растения вырабатывают для защиты от болезней и насекомых.
Эти химические вещества представляют собой вторичные соединения, которые растения вырабатывают для защиты от болезней и насекомых.
Хотя фитохимические вещества не имеют известной питательной функции для человека, большинство людей терпимо относятся к их присутствию в пище. (Небольшие количества этих химических веществ могут быть даже полезными из-за их антиоксидантных свойств и микроэлементов.) Но во время беременности, согласно биологам Корнелла, женщины с утренним недомоганием защищают развивающееся будущее от агрессивных химических веществ с помощью рвоты и учатся избегать определенных пищевых продуктов до тех пор, пока плод не превысит наиболее восприимчивую стадию развития.
Другие их результаты:
- У женщин, страдающих от утренней тошноты, симптомы достигают пика именно тогда, когда эмбриональный органогенез (развитие органов) наиболее восприимчив к химическим нарушениям – между 6 и 18 неделями беременности.
- Женщины, которые испытывают утреннее недомогание, значительно реже страдают от выкидыша, чем женщины, которые этого не делают.
 У женщин, которых рвет, значительно меньше шансов на выкидыш, чем у тех, кто испытывает только тошноту.
У женщин, которых рвет, значительно меньше шансов на выкидыш, чем у тех, кто испытывает только тошноту. - Пик отвращения к определенным продуктам и избегание их также у многих беременных женщин приходится на первый триместр. Наиболее заметное отвращение было к мясу, рыбе, птице и яйцам — продуктам, которые до появления современных процессов охлаждения и обработки пищевых продуктов с большей вероятностью содержали вредные микроорганизмы и паразиты. Овощи с сильным вкусом, а также алкогольные напитки и напитки с кофеином также не нравятся многим женщинам.
- В семи традиционных обществах, где практически нет утренней тошноты, продукты животного происхождения не являются основным продуктом питания. Было обнаружено, что растительная пища — и, в частности, кукуруза — является основным продуктом питания в шести из семи обществ, где утренняя тошнота практически отсутствует. Съедобные части растения кукурузы, зерна, имеют очень низкий уровень фитохимических веществ.
Биологи из Корнелла признают, что предыдущие исследователи предлагали части гипотезы защиты эмбриона и что были выдвинуты альтернативные объяснения утренней тошноты. К ним относятся гормоны, генетический конфликт между матерью и потомством или сообщение ближайшим мужчинам и родственникам о том, что женщина беременна (что приводит к снижению сексуальной активности и увеличению помощи со стороны членов семьи). Однако, по словам Шермана, половой акт в пиковый период утренней тошноты, в первом триместре, обычно не вреден для беременной женщины.
К ним относятся гормоны, генетический конфликт между матерью и потомством или сообщение ближайшим мужчинам и родственникам о том, что женщина беременна (что приводит к снижению сексуальной активности и увеличению помощи со стороны членов семьи). Однако, по словам Шермана, половой акт в пиковый период утренней тошноты, в первом триместре, обычно не вреден для беременной женщины.
Гипотеза генетического конфликта предсказывает более частые утренние недомогания на более поздних сроках беременности (когда эмбрион способен потреблять ресурсы), но, как отмечают биологи, пик утренней тошноты на самом деле приходится на ранние сроки беременности. Что касается гормональной гипотезы, Флаксман и Шерман говорят, что они не оспаривают роль этих влиятельных химических сигналов от эндокринных желез матери; скорее, их интересует, почему материнские гормоны имеют тот эффект, который они производят, вызывая тошноту и отвращение к еде, а не какие-то другие симптомы, такие как головные боли.
Более того, биологи из Корнелла подчеркивают, что их выводы о пользе утренней тошноты не должны тревожить женщин, не принимающих невирапин.
«Наш анализ тысяч беременностей показывает, что большинство женщин в западных обществах рожают здоровых детей, независимо от того, испытывают ли они утреннее недомогание, — говорит Шерман. «Отсутствие симптомов невирапина не предвещает прерывания беременности больше, чем использование невирапина гарантирует, что беременность будет иметь положительный исход».
Вместо этого, как говорят биологи из Корнелльского университета, беременные женщины и их врачи должны сделать выводы из крупномасштабного исследования исходов беременности, состоящего из двух частей:
- Попытка облегчить симптомы «нормального» (не тяжелого) невирапина, вероятно, не улучшит исход беременности и может иметь противоположный эффект, если лечение будет препятствовать изгнанию или избеганию потенциально опасных продуктов.
- Поощрение женщин к употреблению в пищу продуктов, которые им не нравятся во время беременности, не улучшит исход беременности и может повысить подверженность эмбриона патогенам и вредным химическим веществам.

«Мы не предлагаем беременным женщинам исключать мясо и овощи из своего рациона. Другими словами, прислушивайтесь к своему телу», — говорит Шерман.
Hyperemesis gravidarum Информация | Гора Синай
Тошнота — гиперемезис; Рвота — гиперемезис; Утренняя тошнота — гиперемезис; Беременность — гиперемезис
Hyperemesis gravidarum — крайняя постоянная тошнота и рвота во время беременности. Это может привести к обезвоживанию, потере веса и дисбалансу электролитов. Утренняя тошнота — это легкая тошнота и рвота, которые возникают на ранних сроках беременности.
Причины
У большинства женщин наблюдается тошнота или рвота (утренняя тошнота), особенно в первые 3 месяца беременности. Точная причина тошноты и рвоты во время беременности неизвестна. Однако считается, что это вызвано быстро повышающимся уровнем в крови гормона, называемого хорионическим гонадотропином человека (ХГЧ). ХГЧ выделяется плацентой. Распространена легкая утренняя тошнота. Hyperemesis gravidarium встречается реже и протекает более тяжело.
Точная причина тошноты и рвоты во время беременности неизвестна. Однако считается, что это вызвано быстро повышающимся уровнем в крови гормона, называемого хорионическим гонадотропином человека (ХГЧ). ХГЧ выделяется плацентой. Распространена легкая утренняя тошнота. Hyperemesis gravidarium встречается реже и протекает более тяжело.
Женщины с гиперемезисом беременных испытывают сильную тошноту и рвоту во время беременности. Это может привести к потере веса более чем на 5% от массы тела. Состояние может возникнуть при любой беременности, но немного более вероятно, если вы беременны двойней (или несколькими детьми) или если у вас есть пузырный занос. Женщины подвергаются более высокому риску гиперемезии, если у них была проблема во время предыдущих беременностей или они склонны к укачиванию.
Симптомы
Утренняя тошнота может вызвать снижение аппетита, небольшую тошноту или рвоту. Это отличается от истинной гиперемезии, потому что люди, как правило, все еще могут есть и пить жидкости некоторое время.
Это отличается от истинной гиперемезии, потому что люди, как правило, все еще могут есть и пить жидкости некоторое время.
Симптомы гиперемезиса беременных намного серьезнее. Они могут включать:
- Сильная, непрекращающаяся тошнота и рвота во время беременности
- Слюноотделение намного больше нормы
- Потеря веса
- Признаки обезвоживания, такие как темная моча, сухость кожи, слабость, головокружение или обмороки
- Запор
- Неспособность принимать достаточное количество жидкости или пищи
Exams and Tests
Ваш лечащий врач проведет медицинский осмотр. Ваше кровяное давление может быть низким. Ваш пульс может быть высоким.
Для выявления признаков обезвоживания будут проведены следующие лабораторные анализы:
- Общий анализ крови
- Электролиты
- Кетоны в моче
- Потеря веса проблемы с печенью и желудочно-кишечным трактом.

Будет проведено УЗИ беременных, чтобы определить, вынашиваете ли вы близнецов или более детей. УЗИ также проверяет наличие пузырного заноса.
Лечение
Утреннее недомогание чаще всего можно контролировать, избегая продуктов, которые вызывают проблему, и выпивая много жидкости, когда симптомы уменьшаются, чтобы избежать обезвоживания.
Если тошнота и рвота вызывают у вас обезвоживание, вам будут вводить жидкости внутривенно. Вам также могут дать лекарство против тошноты. Если тошнота и рвота настолько сильны, что вам и вашему ребенку может угрожать опасность, вас госпитализируют для лечения. Если вы не можете съесть достаточно, чтобы получить питательные вещества, необходимые вам и вашему ребенку, вы можете получить дополнительные питательные вещества либо через капельницу, либо через зонд, помещенный в желудок.
Чтобы справиться с симптомами в домашних условиях, воспользуйтесь этими советами.
Избегайте триггеров. Вы можете заметить, что некоторые вещи могут вызывать тошноту и рвоту. К ним могут относиться:
- Определенные шумы и звуки, даже радио или телевизор
- Яркие или мигающие огни
- Зубная паста
- Запахи, такие как духи и ароматизированные средства для купания и ухода за телом
- Давление на живот (носите свободную одежду) одежда)
- Езда в машине
- Принятие душа
Ешьте и пейте, когда можете. Воспользуйтесь моментом, когда вы почувствуете себя лучше, чтобы поесть и попить. Ешьте часто и небольшими порциями. Попробуйте сухие, пресные продукты, такие как крекеры или картофель. Попробуйте есть любую пищу, которая вам нравится. Проверьте, переносите ли вы питательные коктейли с фруктами или овощами.
Увеличивайте количество жидкости в то время дня, когда вас меньше всего тошнит.
 Зельтер, имбирный эль или другие газированные напитки могут помочь. Вы также можете попробовать использовать имбирные добавки с низкими дозами или браслеты для акупрессуры, чтобы облегчить симптомы.
Зельтер, имбирный эль или другие газированные напитки могут помочь. Вы также можете попробовать использовать имбирные добавки с низкими дозами или браслеты для акупрессуры, чтобы облегчить симптомы.Доказано, что витамин B6 (не более 100 мг в день) уменьшает тошноту на ранних сроках беременности. Спросите своего врача, может ли этот витамин помочь вам. Было показано, что другое лекарство под названием доксиламин (Unisom) очень эффективно и безопасно в сочетании с витамином B6 от тошноты во время беременности. Вы можете купить это лекарство без рецепта.
Перспективы (Прогноз)
Утренняя тошнота обычно легкая, но стойкая. Это может начаться между 4 и 8 неделями беременности. Обычно это проходит к 16–18 неделям беременности.
 Сильная тошнота и рвота также могут начаться между 4 и 8 неделями беременности и часто проходят к 14–16 неделям. У некоторых женщин тошнота и рвота сохраняются на протяжении всей беременности. При правильном выявлении симптомов и тщательном последующем наблюдении серьезные осложнения для ребенка или матери возникают редко.
Сильная тошнота и рвота также могут начаться между 4 и 8 неделями беременности и часто проходят к 14–16 неделям. У некоторых женщин тошнота и рвота сохраняются на протяжении всей беременности. При правильном выявлении симптомов и тщательном последующем наблюдении серьезные осложнения для ребенка или матери возникают редко.Возможные осложнения
Сильная рвота вредна, поскольку приводит к обезвоживанию организма и плохому набору веса во время беременности. В редких случаях у женщины может быть кровотечение в пищеводе или другие серьезные проблемы из-за постоянной рвоты.
Это состояние может затруднить дальнейшую работу или уход за собой. Это может вызвать беспокойство и депрессию у некоторых женщин, которые сохраняются после беременности.

Когда обращаться к медицинскому работнику
Если вы беременны и у вас сильная тошнота и рвота, или если у вас есть какие-либо из следующих симптомов, обратитесь к своему врачу:
- Признаки обезвоживания.
- Непереносимость любых жидкостей более 12 часов.
- Легкомысленность или головокружение.
- Кровь в рвотных массах.
- Боль в животе.
- Потеря веса более чем на 5 фунтов или 2,7 кг. (Взвесьтесь несколько раз, чтобы следить за чрезмерной потерей веса.)
Каппелл МС. Желудочно-кишечные расстройства во время беременности. В: Landon MB, Galan HL, Jauniaux ERM и др.
 , ред. Акушерство Габбе: нормальная и проблемная беременность. 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 48.
, ред. Акушерство Габбе: нормальная и проблемная беременность. 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 48.Гордон А., Лав А. Тошнота и рвота при беременности. В: Ракель Д., изд. Интегративная медицина. 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 54.
Келли Т.Ф., Сэвидес Т.Дж. Заболевания желудочно-кишечного тракта при беременности. В: Резник Р., Локвуд С.Дж., Мур Т.Р., Грин М.Ф., Копел Дж.А., Сильвер Р.М., ред. «Медицина матери и плода Кризи и Резник: принципы и практика». 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2019: глава 63.
Мехра С., Рейнус Дж. Ф. Желудочно-кишечные и печеночные расстройства у беременной. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана. 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 40.
Салхи Б.А., Награни С. Острые осложнения беременности. В: Walls RM, Hockberger RS, Gausche-Hill M, ред.

