Стоматит лечение у кормящей мамы: Стоматит у кормящей мамы: лечение, симптомы, причины
Лечение стоматита при грудном вскармливании
После родов каждая женщина в связи со слабым иммунитетом рискует «подцепить» инфекцию и заболеть. Для лактирующих мамочек такой риск вдвойне опасен, потому что возникает вопрос, чем лечиться, чтобы не навредить крохе. Уберечь малыша от негативного влияния лекарств, их токсического действия посредством грудного молока — основная задача любой терапии. Чем же можно бороться со стоматитом у лактирующих женщин? Какие средства народной медицины разрешается использовать?
Кратко о недуге
Напомним, что он собой представляет воспаление слизистой оболочки ротовой полости. Такова защитная реакция иммунитета на раздражители. Факторами, провоцирующими стоматит у такой категории пациенток, являются вирусы и бактерии, механическое и термическое травмирование рта, курение, зубные протезы низкого качества, нарушение личной гигиены, злоупотребление спиртным, сопутствующие заболевания. Симптомами болезни является появление язвочек во рту, вызванных грибком кандида. Они могут перерастать в сильные изъязвления, если вовремя не принять меры. В редких случаях, если организм женщины очень ослаблен, недуг может сопровождаться субфебрильной температурой.
Они могут перерастать в сильные изъязвления, если вовремя не принять меры. В редких случаях, если организм женщины очень ослаблен, недуг может сопровождаться субфебрильной температурой.
Главным критерием терапии этого заболевания у кормящих мам является безопасность. Поэтому врачи рекомендуют отдавать предпочтение препаратам и методам народной медицины. Они безопасны, доступны, просты в использовании.
О вариантах терапии
Проверенным и надежным средством борьбы со стоматитом при грудном вскармливании является полоскание раствором пищевой соды, применяемое 3-5 раз в день. Надо чайную ложечку средства размешать в 200 мл теплой кипяченой воды. После этой манипуляции можно обработать полость рта раствором Люголя с глицерином. Этот препарат также разрешен при лечении кормящих мам, он безопасен.
Хорошим вариантом лечения будут полоскания водой с ротоканом в пропорции 2:1, после процедуры можно смазывать сами язвочки во рту неразбавленным ротоканом.
И фурацилин подойдет в качестве средства для полосканий полости рта. В этом случае одна таблетка измельчается в порошок и растворяется в стакане теплой кипяченой водички. Язвы потом можно обработать раствором хлорогексидина.
В этом случае одна таблетка измельчается в порошок и растворяется в стакане теплой кипяченой водички. Язвы потом можно обработать раствором хлорогексидина.
Для обработки ротовой полости используется также раствор перекиси водовода — чайная ложечка лекарства на 250 мл воды.
Отличными антибактериальными свойствами обладает и настойка прополиса. Необходимо 15-20 капель спиртовой жидкости растворять в стакане воды. Такой вариант лечения позволяет уже через два дня существенно улучшить состояние полости рта.
Неприятным, не для всех приемлемым вариантом терапии, но весьма действенным является обработка полости рта соком столетника. Сильное антибактериальное средство позволяет быстро устранить симптомы заболевания, если его применять 3-4 раза в день. Каланхоэ тоже обладает аналогичным свойством. Бактерицидные и противовоспалительные свойства таких растений проверены не одним поколением. Соки столетника и каланхоэ можно добавлять в воду для полосканий, а можно просто применять для смазывания язв.
Отличными антибактериальными свойствами обладает чеснок. Те кормящие мамы, которые его любят, могут несколько зубчиков овоща пропустить через чесночницу, настоять в стакане воды и полученной целебной жидкостью полоскать рот 4-6 раз в сутки. Свежеотжатый морковный сок — тоже неплохое лекарство для полосканий, только его надо пополам разводить с водой. В чистом виде его можно пить как средство повышения иммунитета.
Стоматит хорошо поддается лечению настоями лекарственных трав. Этот вариант ввиду безопасности также идеально подойдет кормящим мамам. Для настоев подойдут синеголовник плосколистный, календула, ромашка аптечная, кора дуба. Готовят такие целебные жидкости просто: столовую ложку сухого сырья заливают стаканом кипятка, фильтруют через 20-25 минут. Полоскать рот травами можно через каждые 2 часа.
Масло облепихи — не менее эффективный вариант терапии стоматита при лактации, к тому же, мягкий. Продукт обладает мощными антибактериальными свойствами, имеет в составе токоферол и ретинол, которые отлично заживляют слизистые.
Применяя вышеуказанные методы борьбы со стоматитом, женщина не должна прекращать грудное вскармливание, даже если недуг сопровождается субфебрильной температурой. На этом настаивают и специалисты Всемирной Организации Здравоохранения.
лекарства для взрослых и детей — симптомы и причины появления на языке, губах и деснах, средства для лечения
{{if type === ‘partner-stocks’}}
{{/if}}
{{/if}}
{{each list}}
${this}
{{if isGorzdrav}}
Удалить
{{/if}}
{{/each}}
{{/if}}
Поиск по лекарствам, болезням, веществу:
Витамины, Бросить курить, Вольтарен, Нурофен, Лимфомиозот
Главная
Статьи
Стоматит: лекарства для взрослых и детей
Посещение стоматолога часто ассоциируется с зубной болью, кровоточивостью десен, потерей зубов. Но существуют еще и патологии слизистой оболочки рта, среди которых второе место после глоссита занимает стоматит. Заболеванию подвержены люди всех возрастных категорий. К сожалению, многие не спешат обращаться к врачу, а предпочитают лечиться самостоятельно. Практика же показывает, что некорректное применение народных методов и препаратов для полости рта — прямой путь перехода болезни в хроническую рецидивирующую форму. Чем лечить стоматит у детей и взрослых, как избежать рецидивов и осложнений — читайте в статье.
Но существуют еще и патологии слизистой оболочки рта, среди которых второе место после глоссита занимает стоматит. Заболеванию подвержены люди всех возрастных категорий. К сожалению, многие не спешат обращаться к врачу, а предпочитают лечиться самостоятельно. Практика же показывает, что некорректное применение народных методов и препаратов для полости рта — прямой путь перехода болезни в хроническую рецидивирующую форму. Чем лечить стоматит у детей и взрослых, как избежать рецидивов и осложнений — читайте в статье.
Определение болезни
Стоматит — воспаление многослойного слизистого эпителия, который выстилает рот изнутри. В зависимости от причины болезнь может быть контагиозной или безопасной для близкого общения с больным человеком. Иммунитет к заболеванию не вырабатывается. Стоматит можно вылечить, но нельзя исключить повторные поражения ротовой полости. Воспалительный процесс бывает диффузным и очаговым. Правильно поставить диагноз может только врач, поскольку проявления некоторых видов стоматита схожи с признаками глоссита, палатинита, хейлита.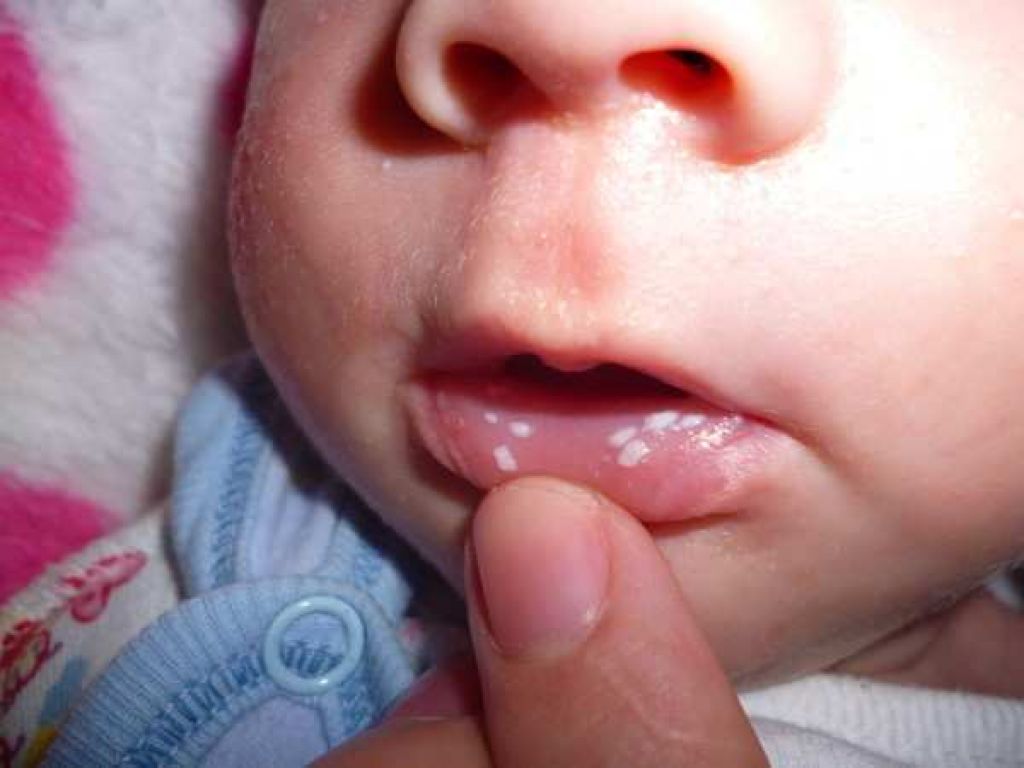
Патогенез
Механизм зарождения и развития воспалительного процесса до конца не изучен. В научно-медицинских кругах есть три патогенетические теории, которые оправдывают многофакторность возникновения стоматита:
- Инфекционно-аллергическая. Основана на гиперчувствительности эпителиальных клеток слизистой к микроорганизмам, а также к изменению микрофлоры во рту.
- Аутоиммунная. Связана с патологическим производством аутоантител, которые работают во вред собственному организму.
- Аллергическая. Обусловлена персональной реакцией иммунной системы — молниеносным выбросом большого количества гистамина в ответ на раздражающий фактор.
Частые рецидивы провоцирует быстрое накопление аутоантигенов на фоне ослабленного иммунитета.
Причины
Исходя из гипотетического патогенеза, к очевидным причинам болезни относятся:
- Механические травмы. Повредить слизистую могут сколотые зубы, частички твердой еды, неаккуратное обращение с флоссом, зубочисткой, грубое стоматологическое вмешательство, неправильно установленные ортодонтические конструкции или зубные протезы.

- Химическое или термическое раздражение эпителиальных клеток. Возникает от применения некачественных гигиенических средств для полости рта, которые содержат лаурилсульфат натрия, а также от горячих напитков, еды, крепкого алкоголя.
- Запущенный кариес, плотный зубной налет. Воспалительный процесс инициируют кариесогенные бактерии.
- Снижение иммунного статуса, иммунодефициты, длительная терапия антибиотиками. Причиной болезни становится изменение состава микрофлоры полости рта.
- Рецидив герпетической инфекции на фоне ОРВИ, снижения иммунитета.
- Гиповитаминоз, авитаминоз, железодефицитная анемия. При нехватке витаминов и минералов слизистая становится уязвимой к инфекционным заболеваниям.
- Аутоиммунные патологии — реактивный артрит, системная красная волчанка, склеродермия, псориаз и др.
- Аллергическая реакция. Развивается при сенсибилизации к определенным продуктам, средствам по уходу за зубами и деснами, на фоне бронхиальной астмы.

Стоматит нередко сопровождает хронические инфекционные и неинфекционные болезни — туберкулез, гельминтоз, сифилис, тонзиллит, сахарный диабет, кардиологические и гастроэнтерологические нарушения.
Симптомы
Первые признаки — генерализованная или очаговая гиперемия (покраснение) эпителия. В большинстве случаев воспаление начинается с небольшого гиперемированного пятна округлой формы. Через некоторое время пораженный участок слизистой отекает, начинает болеть, остро реагировать на соленую, кислую, острую еду. Красное пятно быстро превращается в афту, которая выглядит как поверхностный дефект, покрытый характерным налетом. У больного человека появляются неприятный запах изо рта, гиперсаливация (повышенное слюноотделение), иногда поднимается температура. При тяжелом течении болезни афты разрастаются в ширину и глубину, образуя кровоточащие язвы с рваными краями, окруженные плотными инфильтратами. Присоединяется стабильный субфебрилитет, у детей температура может достигать фебрильных значений. Из-за болезненного жжения во рту пациенту становится трудно кушать, пить, разговаривать. В воспалительный процесс могут вовлекаться подчелюстные лимфоузлы. Специфические симптомы зависят от вида заболевания.
Из-за болезненного жжения во рту пациенту становится трудно кушать, пить, разговаривать. В воспалительный процесс могут вовлекаться подчелюстные лимфоузлы. Специфические симптомы зависят от вида заболевания.
Классификация
Классификация включает:
- локализацию дефектов в ротовой полости — на языке (не путать с глосситом), губе, десне, небе, в ретромолярном пространстве;
- степень морфологических изменений эпителия — поверхностный или глубокий стоматит;
- характер течения — острый или хронический;
- форму — основные симптомы, причины.
Контагиозными являются инфекционные виды стоматита — бактериальный, грибковый, вирусный.
Классификация по форме
Основные виды стоматита — катаральный, аллергический, афтозный, язвенный, кандидозный, бактериальный, вирусный.
Kатаральный
Простая форма заболевания, не сопряженная с афтозным или язвенным изменением эпителия. Ключевые симптомы — диффузная гиперемия, болезненная реакция на раздражители (соль, кислоту, специи). Причинами воспаления становятся травмы, ожоги, плохая гигиена, проблемы с зубами, некачественные или неподходящие дентальные конструкции. У детей воспаление может возникать на фоне гиповитаминоза, иммунодефицита, аутоиммунных процессов.
Причинами воспаления становятся травмы, ожоги, плохая гигиена, проблемы с зубами, некачественные или неподходящие дентальные конструкции. У детей воспаление может возникать на фоне гиповитаминоза, иммунодефицита, аутоиммунных процессов.
Аллергический
У взрослых аллергический стоматит часто связан со стоматологическим лечением — гиперчувствительностью к местным анестетикам, композитам, зубопротезным материалам. Дети в основном реагируют на новую еду, потенциально аллергенные продукты питания. Признаки аллергической реакции — краснота, зуд, жжение, распространяющиеся по всей слизистой оболочки рта.
Афтозный
Этот вид воспаления обычно развивается на фоне проблем с пищеварением, обменом веществ, а также из-за применения гигиенических средств с лаурилсульфатом натрия. Главный признак — быстрое образование болезненных афт сероватого цвета с ярко-красными краями. Афтозный стоматит склонен к хронизации с рецидивами, которые возникают из-за погрешностей в питании, гормональных сбоев, нарушения состава крови.
Язвенный
Наиболее тяжелое течение. Характеризуется образованием глубоких кровоточащих дефектов эпителия, высокой температурой, сильной болезненностью. Провоцирующие факторы — запущенный катаральный стоматит, язва желудка, травмы слизистой. У детей велика вероятность присоединения вторичной инфекции из-за проникновения в пораженные участки бактерий.
Кандидозный (грибковый)
В клинической практике встречается чаще всего. Причиной болезни становится активная диссеминация в ротовой полости грибков рода Кандида. Развивается на форе смещения баланса микрофлоры, слабой иммунной защиты, сахарного диабета. Отличительные симптомы — плотный белесый налет на слизистой, зуд, крайне неприятный запах изо рта.
Бактериальный
Возбудители инфекционно-воспалительного процесса — патогенные или условно-патогенные бактерии — стрептококки, стафилококки и т. д. Развитие заболевания обусловлено прямым заражением или распространением бактерий из хронических очагов инфекции — кариозной полости, носоглотки, уха, легких. Поражение эпителия выглядит как афтозное воспаление.
Поражение эпителия выглядит как афтозное воспаление.
Вирусный
Провоцируется герпетической инфекцией. Однажды попав в организм, вирус герпеса остается там навсегда. Рецидивы вируса обусловлены частыми заражениями ОРВИ, снижением иммунитета. Герпетический стоматит проявляется специфическими пузырьками на языке, деснах, внутренней поверхности губ.
Возможные осложнения
Последствия пренебрежительного отношения к лечению — воспаление и кровоточивость пародонтальных тканей, грибковая ангина. Если через язву инфекция проникает в системный кровоток, не исключено возникновение сепсиса.
Диагностика
Диагностика, лечение стоматита у взрослых и детей входят в компетенцию стоматолога. Диагноз ставят на основе выраженных внешних признаков, соматических симптомов, результатов анализов. Для определения вида воспаления выполняют соскоб биоматериала со слизистых оболочек с дальнейшим лабораторным исследованием содержимого (тест на микрофлору для определения резистентности к антибиотикам, ПЦР-диагностика на вирусы, бактерии, грибки).
Как отличить стоматит от других заболеваний?
Самостоятельно лучше не экспериментировать. Определение этиологии (в случае инфекции — возбудителя болезни) входит в задачи врача клинической лаборатории.
Терапия
Тактика лечения зависит о формы стоматита, степени морфологических изменений слизистых рта. В комплексное медикаментозное лечение входят:
- стоматологическая гигиена полости рта — чистка зубов, десневых карманов от налета и камня;
- таблетки для сублингвального и перорального приема;
- полоскания;
- обработка ротовой полости средствами местного действия — мазями, гелями, спреями;
- поливитаминные комплексы;
- диетотерапия.
Для ускорения выздоровления назначают УФО-терапию, препараты для укрепления иммунитета.
Эффективные препараты для взрослых
Антисептическую обработку полости рта проводят средствами, не содержащими спирт — Фурацилином, Орасептом, Мирамистином.
Для снятия болевого синдрома делают аппликации с растровом Лидокаина 2%, гелем Лидохлор. В тяжелых клинических случаях применяют гормональные мази с мощным противовоспалительным действием.
В тяжелых клинических случаях применяют гормональные мази с мощным противовоспалительным действием.
При герпетическом стоматите назначают противовирусные препараты. Наиболее эффективными считаются таблетки для сублингвального приема (Эргоферон, Ацикловир, Зовиракс). Если присоединяется вторичная инфекция, проводят курс антибиотикотерапии.
При кандидозном стоматите назначают противогрибковые средства для полости рта. В зависимости от степени поражения слизистой врач подберет местные или системные препараты с фунгицидными свойствами (Флуконазол, Нистатин, Клотримазол, Кандид, Миконаз).
Аллергические воспаления лечат антигистаминами — таблетками, гелями, мазями с противоаллергическим действием.
Во время лечения нужно исключить твердую еду, алкогольные напитки. Также желательно отказаться от курения.
Чем можно полоскать рот?
Эффективны аптечные антисептики, фитотерапия. Для снятия воспаления, скорейшего заживления афт и язвочек полоскать рот можно отварами из дубовой коры, травы зверобоя, цветков календулы.
Лечение лазером
Лазеротерапия — ведущий метод лечения стоматологических болезней. Самый эффективный результат дает облучение афт, язвочек при инфекционном стоматите. Луч направленного действия выпаривает пораженные участки слизистой, при этом окружающие ткани остаются интактными. Процедура безопасна, не причиняет боли, разрешена детям.
Как вылечить стоматит у ребенка?
Лечение отличается сниженными дозировками. Кроме того, маленький ребенок не всегда может хорошо прополоскать рот. В этих случаях белесый налет снимают принудительно — палец, обернутый бинтом, смачивают антисептиком и проводят им по всей полости рта. Для последующей обработки слизистой детям хорошо подходят современные дентальные гели — Холисал, Камистад бэби, Тантум Верде.
Домашнее лечение
Без разрешения стоматолога лучше не применять ни аптечные препараты, ни народные рецепты. Чтобы гарантированно вылечить стоматит, нужно знать этиологию.
Прогноз, профилактика
Выздоровление зависит от оперативного обращения к стоматологу при первых симптомах заболевания, а также от выполнения пациентом всех врачебных рекомендаций. В 99% прогноз благоприятный. Профилактические меры сводятся к защите слизистой от внешних повреждений, соблюдению гигиены ротовой полости.
В 99% прогноз благоприятный. Профилактические меры сводятся к защите слизистой от внешних повреждений, соблюдению гигиены ротовой полости.
Мастит при грудном вскармливании: профилактика, важность правильного лечения и возможные осложнения
- Список журналов
- Джей Клин Мед
- PMC7465810
В качестве библиотеки NLM предоставляет доступ к научной литературе. Включение в базу данных NLM не означает одобрения или согласия с
содержание NLM или Национальных институтов здравоохранения.
Узнайте больше о нашем отказе от ответственности.
J Clin Med. 2020 авг.; 9(8): 2328.
Опубликовано в сети 22 июля 2020 г. doi: 10.3390/jcm9082328
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Мастит — это воспаление молочной железы, которое может быть связано с бактериальной инфекцией. Инфицирование молочных желез при грудном вскармливании – распространенное явление, требующее немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к прекращению грудного вскармливания. Еще одним возможным осложнением является развитие абсцесса. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительно грудное вскармливание до 6-месячного возраста с последующим продолжением грудного вскармливания по мере введения прикорма, с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка Недавние метаанализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Грудное вскармливание полезно и для кормящих женщин. Поэтому важно помочь матери преодолеть такие трудности, как мастит, и продолжать грудное вскармливание.
Инфицирование молочных желез при грудном вскармливании – распространенное явление, требующее немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к прекращению грудного вскармливания. Еще одним возможным осложнением является развитие абсцесса. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительно грудное вскармливание до 6-месячного возраста с последующим продолжением грудного вскармливания по мере введения прикорма, с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка Недавние метаанализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Грудное вскармливание полезно и для кормящих женщин. Поэтому важно помочь матери преодолеть такие трудности, как мастит, и продолжать грудное вскармливание. Выбор правильного лечения и предоставление терапевтических инструкций пациентке имеют решающее значение для излечения, для успешной продолжительности грудного вскармливания и для предотвращения осложнений для матери и ребенка. В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Выбор правильного лечения и предоставление терапевтических инструкций пациентке имеют решающее значение для излечения, для успешной продолжительности грудного вскармливания и для предотвращения осложнений для матери и ребенка. В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Ключевые слова: мастит, грудное вскармливание, лактация, молочная инфекция, кандидоз
Мастит – воспалительное заболевание молочной железы, которое может сопровождаться инфекцией [1]. Воспаление молочных желез при грудном вскармливании требует немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к преждевременному прекращению грудного вскармливания, которое считается нормативным стандартом вскармливания и питания младенцев. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительное грудное вскармливание до 6-месячного возраста. После 6 месяцев жизни рекомендуется продолжение грудного вскармливания по мере введения прикорма с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка [2]. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы.
Без надлежащего лечения воспаление может привести к преждевременному прекращению грудного вскармливания, которое считается нормативным стандартом вскармливания и питания младенцев. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительное грудное вскармливание до 6-месячного возраста. После 6 месяцев жизни рекомендуется продолжение грудного вскармливания по мере введения прикорма с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка [2]. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы. Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит или кандидозная инфекция могут привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Воспаление молочной железы может быть вызвано рядом различных этиологий, инфекционной или нет, но в большинстве случаев воспаление молочной железы выражается в виде твердой, опухшей и красной области молочной железы, сопровождающейся лихорадкой выше 38,5 °C, ознобом и плохим общим гриппоподобное чувство (). Часто наблюдается континуум, а именно: застой грудного молока перерастает в воспаление без инфекции, которое перерастает в инфекционный мастит, который впоследствии может перерасти в абсцесс [4].
Открыть в отдельном окне
Иллюстрация мастита при грудном вскармливании. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Проспективные исследования женщин, опрошенных в соответствии с протоколом Академии медицины грудного вскармливания, показывают, что от 3% до 20% женщин страдают от мастита во время грудного вскармливания. Разница между цифрами обусловлена различиями в определении мастита и различиями в продолжительности периода наблюдения [4].
Разница между цифрами обусловлена различиями в определении мастита и различиями в продолжительности периода наблюдения [4].
Основным провоцирующим фактором мастита является застой молока. Застой молока приводит к закупорке молочного протока в груди или в отверстии молочного протока. Закупорка в устье молочного протока проявляется появлением болезненного белого пятна размером около 1 мм на соске, известного как «пузырь», представляющего собой эпителиальный слой или скопление маслянистого материала [5]. Обычным лечением пузыря является его вскрытие стерильной иглой или протирание кожи тканью, смоченной в теплой воде после нагревания соска в горячей воде [5]. Стероидные мази также могут быть эффективными [6].
Диагноз мастита ставится на основании анамнеза и физического осмотра, диагностические процедуры обычно не требуются и не выполняются. Рекомендации ВОЗ по отправке образца молока в лабораторию включают следующее: в случае отсутствия ответа на лечение антибиотиками в течение двух дней, в случае аллергии на лечение антибиотиками, в случае рецидивирующих инфекций молочной железы, в случае госпитального заражения инфекции, в случаях, требующих госпитализации, или в тяжелых и необычных случаях [1,4].
Грудное молоко не стерильно. Бактерии присутствуют на соске, коже груди и даже молочных протоках, поэтому само присутствие бактерий в молоке не обязательно указывает на мастит [1,4].
Несколько факторов могут вызывать застой молока, приводящий к закупорке протоков и воспалению, включая попытку увеличить время между кормлениями или ограничение продолжительности кормления грудью, пропуск кормления, неправильный захват ребенком соска или неэффективное сосание, у матери или младенца болезни или врожденные дефекты, узкая уздечка языка, перепроизводство молока, быстрое и непостепенное отлучение от груди, давление бюстгальтера на грудь или рана на соске, вызывающая боль и, таким образом, откладывающая следующее кормление [4]. Оптимизация техники грудного вскармливания, вероятно, будет полезна для предотвращения мастита. Мать должна знать о факторах, которые могут вызвать застой молока, и предотвращать их.
3.1. Поддерживающее лечение
Эффективное удаление молока: В случаях застоя молока в более глубоких местах в тканях молочной железы наиболее важным этапом лечения является частое и эффективное удаление молока. Матерей следует поощрять к более частому грудному вскармливанию, начиная с пораженной груди. После кормления сцеживание молока вручную или молокоотсосом может способствовать хорошему опорожнению груди и, таким образом, способствовать заживлению; массаж болезненной области по направлению к соску помогает правильно дренировать грудь [4,5].
Матерей следует поощрять к более частому грудному вскармливанию, начиная с пораженной груди. После кормления сцеживание молока вручную или молокоотсосом может способствовать хорошему опорожнению груди и, таким образом, способствовать заживлению; массаж болезненной области по направлению к соску помогает правильно дренировать грудь [4,5].
В последние годы возросло понимание важности лимфатического массажа при лечении мастита. Чтобы способствовать оттоку жидкости к подмышечным лимфатическим узлам, мать должна массировать поверхность кожи от ареолы к подмышечной впадине [7].
Нет доказательств риска для здорового доношенного ребенка при продолжении грудного вскармливания от матери с маститом [4]. Женщины, которые не могут продолжать грудное вскармливание, должны сцеживать молоко из груди вручную или молокоотсосом, так как внезапное прекращение грудного вскармливания приводит к риску развития абсцесса [4].
Иногда младенцы отказываются от грудного вскармливания из-за снижения выработки молока в воспаленной груди, что характерно для мастита, или из-за изменения вкуса молока. Мастит влияет на биохимический состав молока, в результате чего молоко становится более соленым [8,9]. Женщина, которая не может кормить грудью воспаленную грудь из-за отказа ребенка или по какой-либо другой причине, должна сцеживать или ручное сцеживание молока, так как внезапное прекращение выведения молока может вызвать развитие абсцесса [1,4].
Мастит влияет на биохимический состав молока, в результате чего молоко становится более соленым [8,9]. Женщина, которая не может кормить грудью воспаленную грудь из-за отказа ребенка или по какой-либо другой причине, должна сцеживать или ручное сцеживание молока, так как внезапное прекращение выведения молока может вызвать развитие абсцесса [1,4].
Горячий компресс или горячий душ непосредственно перед грудным вскармливанием или аспирацией может способствовать выделению молока из груди. Холодные компрессы после грудного вскармливания или сцеживания и между кормлениями уменьшат любую возможную боль или отек [4,5].
В дополнение к эффективному удалению молока отдых, питание и питье достаточного количества жидкости являются важными шагами, которые могут помочь процессу заживления [4,5].
3.2. Фармакологическое лечение
Во-первых, важно подчеркнуть, что поддерживающая терапия должна продолжаться одновременно с медикаментозным лечением. Одних лекарств недостаточно.
Анальгетики: боль мешает рефлексу выброса молока, поэтому матери следует рекомендовать принимать анальгетики. Поскольку ибупрофен обладает противовоспалительными свойствами в дополнение к обезболиванию, он имеет преимущество перед парацетамолом. Ибупрофен в дозах до 1,6 г в сутки считается безопасным для грудного вскармливания [4].
Антибиотики: если симптомы не улучшаются в течение 12–24 ч после начала лечения, следует начать антибактериальную терапию [4]. обобщает антибиотики, которые обычно используются при лечении мастита.
Таблица 1
Антибиотики, обычно используемые при лечении мастита. Обратите внимание, что амоксициллин без клавуланата не подходит для лечения из-за высокой степени резистентности.
| Антибиотик | Дозировка | Примечания | |
|---|---|---|---|
| Цефалексин | 50 0 мг × 4 раза/день | Не подходит при аллергии на пенициллин с чувствительностью к цефалоспоринам или при анафилактической реакции на пенициллин ( сильная аллергия). | |
| Амоксициллин-клавуланат | 875 мг × 2 раза/день | ||
| Диклоксациллин | 500 мг 4 раза/день | ||
| Клиндамицин | 300 мг × 4 раза/день | Может быть эффективным в случае метициллин-резистентного золотистого стафилококка. Подходящий вариант при выраженной аллергии на пенициллин. | |
| Триметоприм-сульфаметоксазол | 800–160 мг × 2 раза/день | Может быть эффективным при метициллинорезистентном золотистом стафилококке. Избегайте использования, если ребенку меньше одного месяца или если ребенок желтушный, болен, недоношенный или G6PD быть основным этиологическим фактором бактериального мастита, и поэтому соответствующие типы антибиотиков эффективны против него. В последние годы в США наблюдается рост случаев заражения S. aureus , устойчивый к метициллину (MRSA) при инфекциях молочной железы [4,5,10]. Избегайте использования, если ребенку меньше одного месяца или если ребенок желтушный, болен, недоношенный или G6PD быть основным этиологическим фактором бактериального мастита, и поэтому соответствующие типы антибиотиков эффективны против него. В последние годы в США наблюдается рост случаев заражения S. aureus , устойчивый к метициллину (MRSA) при инфекциях молочной железы [4,5,10].Обычная продолжительность лечения составляет 10–14 дней [4,5,10]. Если в течение 48 часов улучшения не наступает, следует рассмотреть возможность замены антибиотика в ожидании результатов посева [4,5,10]. Важно отметить, что амоксициллин без клавуланата не является подходящим вариантом лечения из-за высокой степени резистентности. Если мастит перерос в абсцесс, для достижения заживления потребуется комбинация дренажа и соответствующей антибактериальной терапии. После дренирования грудное вскармливание на той стороне, на которой находился абсцесс, следует продолжать в позе, исключающей прямой контакт рта ребенка с раной [4]. Рецидив мастита в одном и том же месте молочной железы несколько раз или нестандартное начало воспаления требуют оценки для исключения опухоли или других аномалий [4]. Одним из возможных последствий антибактериальной терапии мастита может быть патологический рост кандиды на соске. Основные симптомы кандидоза сосков включают жгучую, стреляющую, колющую или глубокую боль в связках, возникающую во время или после грудного вскармливания, а также могут ощущаться между сеансами [10]. Хотя кандидозный дерматоз области сосков часто характеризуется глянцево-розовым внешним видом сосков с нежными или чешуйчатыми сосками [11,12,13], соски и грудь также могут иметь хороший вид [4,10]. Новые исследования опровергают дрожжевой возбудитель и вместо этого предполагают бактериальный дисбаланс [6]. Местные противогрибковые препараты рекомендуются в качестве первой линии лечения при грудном вскармливании [4,10,14,15]. Клотримазол или миконазол следует наносить на соску после каждого кормления или каждые 3–4 часа [14,15]. Комбинированная стероидная мазь может рассматриваться в случаях боли и явного воспалительного компонента [14,15,16]. Любые излишки крема можно аккуратно стереть перед следующим кормлением [14]. Мать и ребенок должны лечиться в течение недели или дольше [10,14,15,16,17]. Гель для перорального применения не предназначен для нанесения на кожу и менее эффективен при лечении кандидоза сосков, чем крем [14]. В случаях открытых трещин на сосках, вызванных грибковой инфекцией, и когда местная противогрибковая терапия не помогает, противогрибковое лечение можно сочетать с мупироциновой мазью с антибиотиком [14,16,17]. Взятие посева обычно не требуется, но посев может быть взят, если диагноз неясен, подозревается бактериальная инфекция или если нет улучшения после первоначального лечения [15]. В заключение следует отметить, что неправильное лечение мастита может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение. Концептуализация, обработка данных, исследование, формальный анализ и написание: М.П. и A.D. Все авторы прочитали и согласились с опубликованной версией рукописи. Авторы не получали специального финансирования для этой работы. Авторы заявляют об отсутствии конфликта интересов. 1. Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения. Мастит: причины и лечение. Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения; Женева, Швейцария: 2000. 2. Секция Американской академии педиатрии по грудному вскармливанию. Грудное вскармливание и использование грудного молока. Педиатрия. 2012;129: 827–841. doi: 10.1542/пед.2011-3552. [PubMed] [CrossRef] [Google Scholar] 3. Виктора К.Г., Бал Р., Баррос А.Дж., Франса Г.В., Хортон С., Красевец Дж., Марч С., Санкар М.Дж., Уокер Н., Роллинз Н.С., и др. др. Грудное вскармливание в 21 веке: эпидемиология, механизмы и пожизненный эффект. Ланцет. 2016; 387: 475–490. doi: 10.1016/S0140-6736(15)01024-7. [PubMed] [CrossRef] [Google Scholar] 4. Клинический протокол № 4 Академии медицины грудного вскармливания: Мастит, пересмотрено в марте 2014 г. Грудное вскармливание. Мед. 2014;9: 239–243. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Spencer J.P. Лечение мастита у кормящих женщин. Являюсь. фам. Врач. 2008; 78: 727–731. [PubMed] [Google Scholar] 6. Клинический протокол № 30 Академии медицины грудного вскармливания: массы молочных желез, жалобы на молочные железы и диагностическая визуализация молочных желез у кормящих женщин. 7. Болман М., Саджу Л., Оганесян К., Кондрашова Т., Витт А.М. Возвращение к искусству лечебного массажа груди во время грудного вскармливания. Дж. Хам. Лакт. 2013;29: 328–331. doi: 10.1177/08 8. Fetherston C.M., Lai C.T., Hartmann P.E. Взаимосвязь между симптомами и изменениями физиологии молочной железы при лактационном мастите. Кормить грудью. Мед. 2006; 1: 136–145. doi: 10.1089/bfm.2006.1.136. [PubMed] [CrossRef] [Google Scholar] 9. Ёсида М., Шинохара Х., Сугияма Т., Кумагаи М., Муто Х., Кодама Х. Вкус молока из воспаленных молочных желез кормящих матерей с маститом оценивали с помощью датчик вкуса. Кормить грудью. Мед. 2014;9: 92–97. doi: 10.1089/bfm.2013.0084. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 10. Лоуренс Р.А., Лоуренс Р.М. Глава 16: Медицинские осложнения у матери. В: Лоуренс Р.А., Лоуренс Р.М., редакторы. 11. Клинический протокол № 26 Академии медицины грудного вскармливания: Постоянная боль при грудном вскармливании. Кормить грудью. Мед. 2016;11:46–53. [PubMed] [Google Scholar] 12. Брент Н.Б. Молочница в диаде грудного вскармливания: результаты опроса по диагностике и лечению. клин. Педиатр. 2001; 40: 503–506. дои: 10.1177/000992280104000905. [PubMed] [CrossRef] [Google Scholar] 13. Хименес Э., Арройо Р., Карденас Н., Марин М., Серрано П., Фернандес Л., Родригес Х.М. доказательство? ПЛОС ОДИН. 2017;12:e0181071. doi: 10.1371/journal.pone.0181071. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 14. Молочница и грудное вскармливание. Сеть грудного вскармливания. [(по состоянию на 15 июня 2020 г.)]; 2020 г. Доступно в Интернете: https://www.breastfeedingnetwork.org.uk/thrush-detailed/ 15. Заявление Национальной сети детского питания ЮНИСЕФ о молочнице. 16. Винер С. Диагностика и лечение кандидоза сосков и грудь. J. Акушерское женское здоровье. 2006; 51: 125–128. doi: 10.1016/j.jmwh.2005.11.001. [PubMed] [CrossRef] [Google Scholar] 17. Уокер М. Управление грудным вскармливанием для клиницистов: использование доказательств. 2-е изд. Джонс и Бартлетт Обучение; Берлингтон, Массачусетс, США: 2010. [Google Scholar] Статьи из Journal of Clinical Medicine предоставлены Многопрофильным институтом цифровых публикаций (MDPI) Герпесный стоматит
ЦельНаправлять персонал отделения неотложной помощи (ED) при оценке и лечении герпесного стоматита. История вопроса1,2
Осложнения1
Клинические признаки1,2 Герпесный стоматит
Диагноз
Дифференциальная диагностика1,2
Ведение1,2 Анальгезия
Ацикловир
Было показано, что Дополнительное лечение
Местные противовирусные средства
Антибиотики
Показания к госпитализации1
Сестринское дело
Ссылки
|

 В случае, если ребенка нельзя расположить так, чтобы рот не касался ранки, очень важно взять молоко из груди путем сцеживания или сцеживания вручную. Частое удаление грудного молока после дренирования ускорит заживление [10].
В случае, если ребенка нельзя расположить так, чтобы рот не касался ранки, очень важно взять молоко из груди путем сцеживания или сцеживания вручную. Частое удаление грудного молока после дренирования ускорит заживление [10]. Недавняя литература не поддерживает существование кандидозной инфекции глубоко в молочной железе; поэтому пероральная терапия флуконазолом не имеет значения 90–129 .
Недавняя литература не поддерживает существование кандидозной инфекции глубоко в молочной железе; поэтому пероральная терапия флуконазолом не имеет значения 90–129 . 
 [Google Scholar]
[Google Scholar]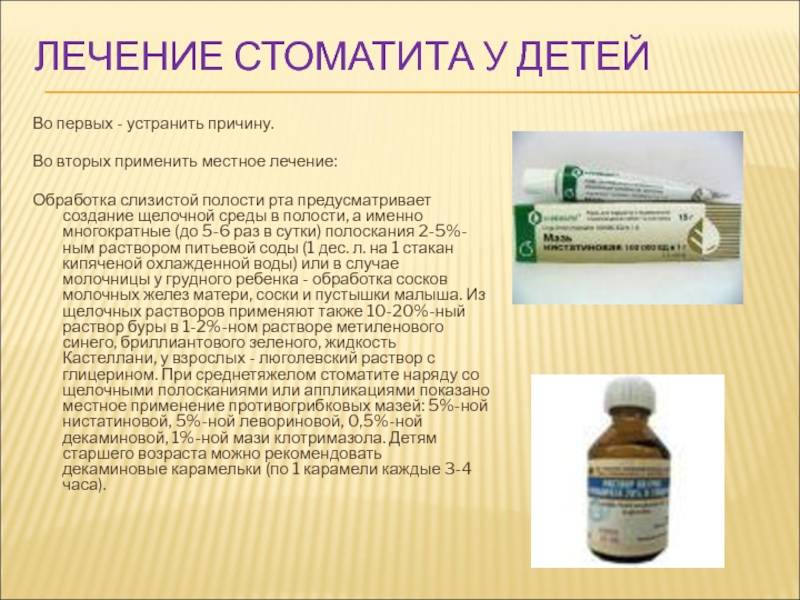 Кормить грудью. Мед. 2019;14:208–214. [PubMed] [Google Scholar]
Кормить грудью. Мед. 2019;14:208–214. [PubMed] [Google Scholar]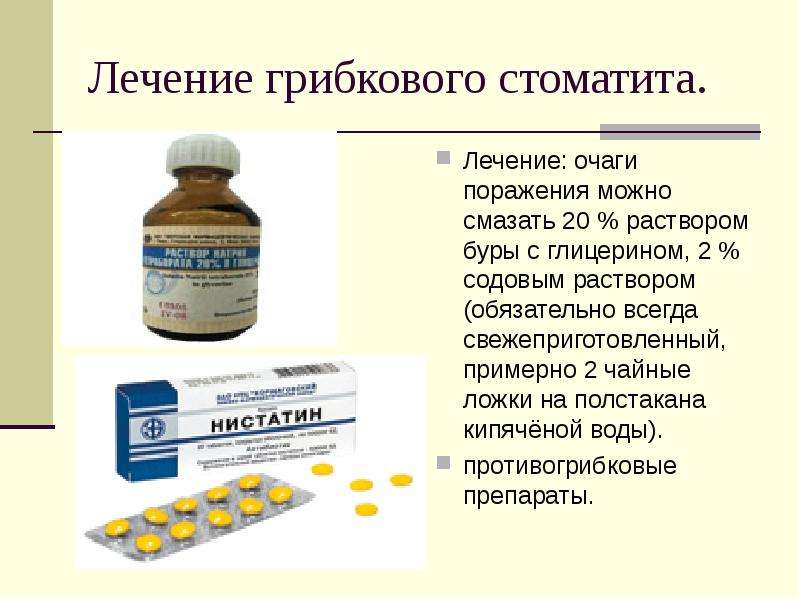 Грудное вскармливание. 6-е изд. Мосби; Филадельфия, Пенсильвания, США: 2005. стр. 559–627. [Google Scholar]
Грудное вскармливание. 6-е изд. Мосби; Филадельфия, Пенсильвания, США: 2005. стр. 559–627. [Google Scholar] [(по состоянию на 15 июня 2020 г.)]; Доступно в Интернете: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2013/10/NIFN_statement_thrush_2014.pdf
[(по состоянию на 15 июня 2020 г.)]; Доступно в Интернете: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2013/10/NIFN_statement_thrush_2014.pdf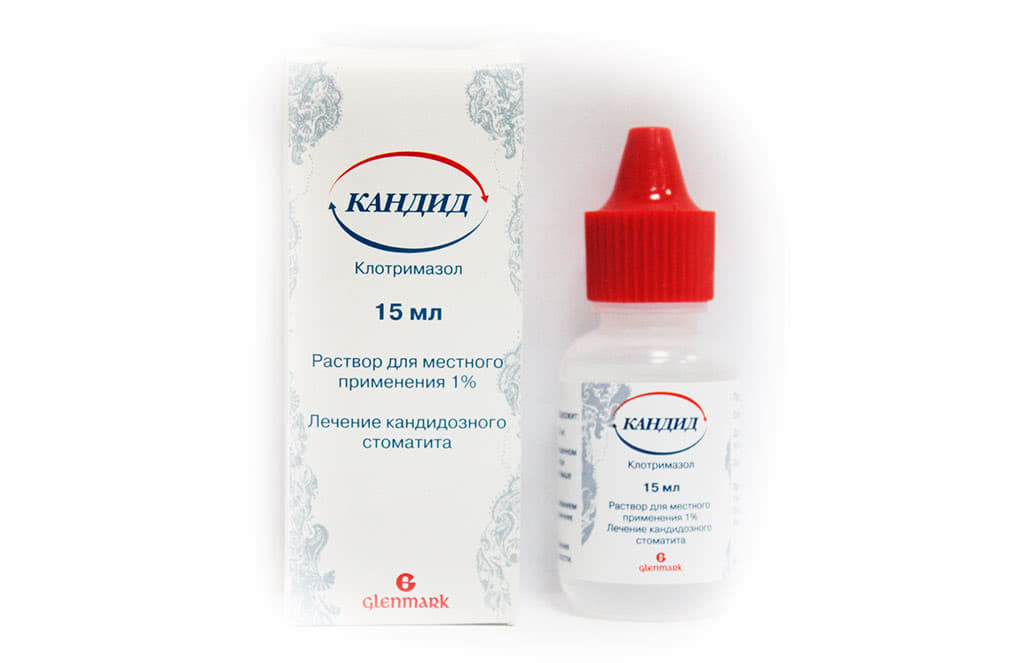 Это не строгие протоколы, и они не заменяют мнение старшего врача . Всегда следует руководствоваться клиническим здравым смыслом. На эти клинические рекомендации никогда не следует полагаться в качестве замены надлежащей оценки в отношении конкретных обстоятельств каждого случая и потребностей каждого пациента. Клиницистам следует также учитывать доступный местный уровень квалификации и местную политику, прежде чем следовать каким-либо рекомендациям.
Это не строгие протоколы, и они не заменяют мнение старшего врача . Всегда следует руководствоваться клиническим здравым смыслом. На эти клинические рекомендации никогда не следует полагаться в качестве замены надлежащей оценки в отношении конкретных обстоятельств каждого случая и потребностей каждого пациента. Клиницистам следует также учитывать доступный местный уровень квалификации и местную политику, прежде чем следовать каким-либо рекомендациям.

 При фарингеальной анестезии детям старше 12 лет можно проглотить.
При фарингеальной анестезии детям старше 12 лет можно проглотить. поражения 4 :
поражения 4 :

