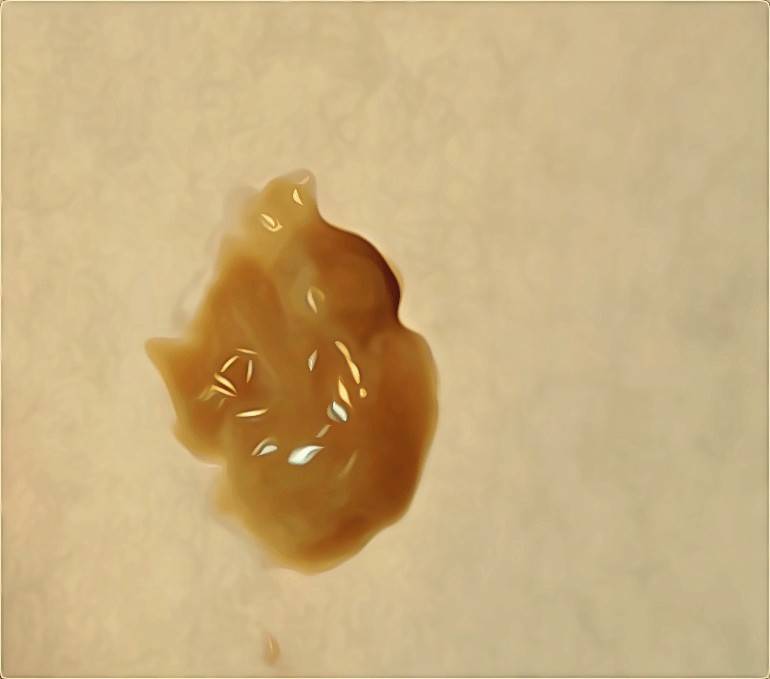
Слизистые выделения прозрачные после родов: сколько идут, норма. Рекомендации врача-акушера.
Выделения после ЭКО — норма и патология
Протокол ЭКО, пункция яичников, подсадка эмбриона остались позади, теперь будущую ЭКО — маму начинает беспокоить вопрос, что является нормой в ее теперешнем состоянии, а когда нужно бить тревогу. Особое волнение у беременных женщин вызывает характер выделений из половых путей после процедуры экстракорпорального оплодотворения. В этой статье мы подробно рассмотрим, какие выделения после ЭКО допустимы, а какие являются патологическими и свидетельствуют о развитии неблагополучия. Патологические должны насторожить будущую маму и требуют консультации врача.
Допустимые выделения после ЭКО
Как никто другой, женщина после ЭКО очень трепетно относится к своему состоянию здоровья, период ожидания у многих происходит на фоне тревог и волнений. Чтобы помочь женщинам чувствовать себя более уверенными, давайте рассмотрим, какие выделения после ЭКО допустимы и не являются показателями неблагополучия после ЭКО.
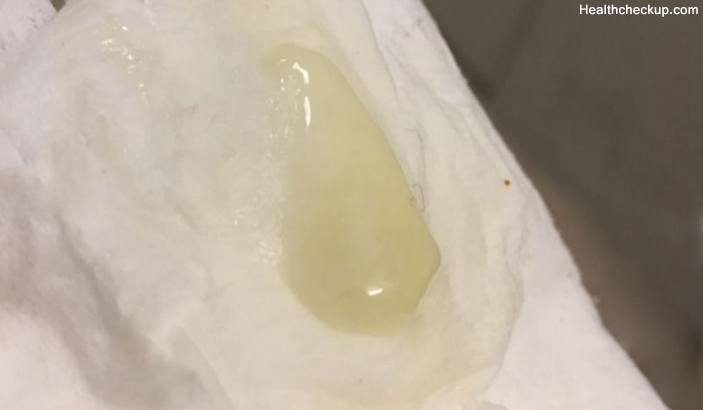
Допустимыми являются физиологические выделения. Они, как правило, прозрачные, без запаха или со слабым кисломолочным запахом, однородные, без крупных сгустков. Их количество индивидуально, но в среднем их объем не превышает чайной ложки. Они имеются независимо от состояния женщины, а при высыхании на нижнем белье оставляют белесоватые пятна. Не сопровождаются зудом, гиперемией, жжением наружных половых органов. Также они, продуцируемые женскими половыми путями, выполняют ряд физиологических функций, а именно предотвращают пересыхание слизистой оболочки, способствуют нормальному поддержанию ее микрофлоры. После экстракорпорального оплодотворения физиологические выделения на фоне приема гормональной терапии изменяют свои свойства: как правило, их становится меньше, препараты прогестерона делают их более густыми, они могут приобретать белесоватый оттенок.
Они, как правило, прозрачные, без запаха или со слабым кисломолочным запахом, однородные, без крупных сгустков. Их количество индивидуально, но в среднем их объем не превышает чайной ложки. Они имеются независимо от состояния женщины, а при высыхании на нижнем белье оставляют белесоватые пятна. Не сопровождаются зудом, гиперемией, жжением наружных половых органов. Также они, продуцируемые женскими половыми путями, выполняют ряд физиологических функций, а именно предотвращают пересыхание слизистой оболочки, способствуют нормальному поддержанию ее микрофлоры. После экстракорпорального оплодотворения физиологические выделения на фоне приема гормональной терапии изменяют свои свойства: как правило, их становится меньше, препараты прогестерона делают их более густыми, они могут приобретать белесоватый оттенок.
К допустимым выделениям после ЭКО относят также те, которые обусловлены непосредственно приемом гормональных препаратов. Очень часто в схему гормональной поддержки после переноса эмбрионов включают препараты прогестерона местного действия в виде влагалищного геля (например, Крайнон). После нахождения во влагалище, он смешивается с физиологическими выделениями и выходит наружу. Выделения при этом становятся желтоватыми, кремовыми или розовато-бежевыми, консистенция их становится неоднородной, с более плотными прожилками, без запаха, по количеству не отличаются от физиологических, их появление совпадает с началом применения геля и после его отмены данного характера выделения также исчезают.
После нахождения во влагалище, он смешивается с физиологическими выделениями и выходит наружу. Выделения при этом становятся желтоватыми, кремовыми или розовато-бежевыми, консистенция их становится неоднородной, с более плотными прожилками, без запаха, по количеству не отличаются от физиологических, их появление совпадает с началом применения геля и после его отмены данного характера выделения также исчезают.
Кроме того, к допустимым выделениям после ЭКО, которые встречаются при нормальном ходе событий, относят также те, которые присутствуют во время имплантации эмбриона: это так называемое имплантационное кровотечение. Оно встречается в 30% всех случаев. Как правило, оно происходит на 6-12 день после переноса (ДПП – день после переноса). Возникает имплантационное кровотечение вследствие повреждения мелких артерий матки при прикреплении эмбриона или эмбрионов к стенке матки. Такие выделения по цвету могут быть от бледно-розового до темно-красного цвета, они не имеют запаха, густой консистенции (мажутся), количество их может быть различным, от нескольких капель до пятна диаметром 2-3 см, характерным признаком является время их начала: 6-12 ДПП. Длиться они могут от нескольких часов до 1-2 суток. Нужно также отметить, что их особенностью является то, что они могут сопровождаться тянущими болями внизу живота.
Длиться они могут от нескольких часов до 1-2 суток. Нужно также отметить, что их особенностью является то, что они могут сопровождаться тянущими болями внизу живота.
Тем не менее, всем будущим ЭКО-мамам необходимо помнить, что при появлении у вас выделений красно-коричневого цвета в любом количестве следует обратиться за консультацией к вашему репродуктологу, так как только врач может определить, что это: проявления имплантации или явления недостаточности прогестероновой поддержки. При необходимости будут назначены дополнительные обследования и коррекция доз гормональной терапии.
Патологические выделения
А теперь остановимся на патологических выделениях, которые при нормальном состоянии не встречаются и должны насторожить будущую маму. При их обнаружении пациентке необходимо срочно обратиться к врачу. К таким относятся: зеленовато-желтого цвета, с неприятным запахом, белые творожистые в сочетании с зудом и жжением наружных половых органов, темно-коричневые, кровянистые выделения, появляющиеся на любом сроке, начиная с 14 ДПП.
У 10-20% всех беременных может возникнуть бактериальный вагиноз, при котором вследствие нарушения соотношения бактериальной микрофлоры (начинает преобладать условно патогенная флора) появляются патологические выделения с неприятным запахом, зеленовато-желтого цвета, водянистой консистенции, достаточно обильные. Они никогда не сопровождаются болями внизу живота и могут возникать на любом сроке беременности, хотя чаще возникают на более поздних сроках гестации. Если будущая мама заметила у себя наличие таких выделений, то обязательно нужно проконсультироваться с врачом, так как при беременности ЭКО выделения при баквагинозе доставляют женщине не только местный дискомфорт, но и могут привести к замершей беременности, а на поздних сроках могут стать причиной инфицирования оболочек плодного пузыря, самого плода с развитием у него в последующем внутриутробной инфекции, преждевременного излития околоплодных вод и другим осложнениям. Поэтому корректирующая терапия необходима.
Нередко при беременности ЭКО выделения могут приобретать творожистый характер. Такие белесоватые выделения, неоднородной, творожистой консистенции, сопровождающиеся зудом, жжением наружных половых органов, с резко выраженным кисломолочным запахом свидетельствуют о развитии влагалищного кандидоза или молочницы. При таких выделениях болей внизу живота женщина не отмечает. Молочница может возникать на любом сроке беременности, у ЭКО беременных возникает также достаточно часто, так как прием высоких доз гормональных препаратов поддержки вызывает изменение влагалищной среды с кислой на щелочную, что и способствует усиленному росту грибков рода Candida. Если женщина отметила у себя появление таких выделений, консультация врача обязательна, так как длительно существующая молочница ухудшает эластичность тканей половых путей, что может привести к разрывам во время родов, а также явиться причиной инфицирования ребенка при прохождении через родовые пути матери.
Такие белесоватые выделения, неоднородной, творожистой консистенции, сопровождающиеся зудом, жжением наружных половых органов, с резко выраженным кисломолочным запахом свидетельствуют о развитии влагалищного кандидоза или молочницы. При таких выделениях болей внизу живота женщина не отмечает. Молочница может возникать на любом сроке беременности, у ЭКО беременных возникает также достаточно часто, так как прием высоких доз гормональных препаратов поддержки вызывает изменение влагалищной среды с кислой на щелочную, что и способствует усиленному росту грибков рода Candida. Если женщина отметила у себя появление таких выделений, консультация врача обязательна, так как длительно существующая молочница ухудшает эластичность тканей половых путей, что может привести к разрывам во время родов, а также явиться причиной инфицирования ребенка при прохождении через родовые пути матери.
И, наконец, самыми опасными при беременности ЭКО на любом сроке после 14 ДПП являются темно-коричневые кровянистые выделения. При их появлении женщине срочно нужно обратиться за медицинской помощью. Они, как правило, не обладают запахом, жидкой консистенции, по количеству могут быть скудными или обильными, сопровождаются болями внизу живота и могут возникать на любом сроке беременности. Их появление свидетельствует о развитии угрозы прерывания беременности и начавшейся отслойке плодного яйца от стенки матки. Угроза прерывания беременности может развиваться чаще всего по таким причинам:
При их появлении женщине срочно нужно обратиться за медицинской помощью. Они, как правило, не обладают запахом, жидкой консистенции, по количеству могут быть скудными или обильными, сопровождаются болями внизу живота и могут возникать на любом сроке беременности. Их появление свидетельствует о развитии угрозы прерывания беременности и начавшейся отслойке плодного яйца от стенки матки. Угроза прерывания беременности может развиваться чаще всего по таким причинам:
- недостаточная гормональная поддержка препаратами прогестерона;
- генетические поломки, которые привели к нежизнеспособности эмбриона уже после его имплантации и замиранию беременности, и отторжению уже замершей беременности.
При выявлении у себя таких выделений, вам нужно срочно проконсультироваться с вашим доктором и выполнить ультразвуковое исследование. Именно в зависимости от результатов ультразвукового исследования будет зависеть и тактика лечения.
Специалисты нашей клиники «Центр ЭКО» в Калининграде готовы оказать вам полный комплекс услуг по проведению всех видов протоколов ЭКО с последующим медицинским сопровождением.
Запишитесь на прием по телефону
+7 (4012) 79-55-39
или
воспользуйтесь формой записи:
Выделения после установки ВМС — выделения после введения внутриматочной спирали
Большинство женщин после установки внутриматочного контрацептива сталкиваются с появлением непривычных выделений. У некоторых пациенток они продолжаются всего несколько дней, у других период восстановления может растянуться до полугода. Сколько длятся выделения после установки ВМС и какие из них можно считать нормой, рассмотрим ниже.
Какие выделения после установки ВМС считаются нормой?
Врачи рекомендуют ставить внутриматочную спираль на 4-8 день от начала менструального цикла. В этот период риск беременности минимален, а шейка матки приоткрыта, что облегчает введение ВМС и делает процедуру менее болезненной.
В первые сутки после установки возможно появление кровянистых выделений, иногда довольно обильных. Переживать по этому поводу не стоит. Чаще усиление кровотечения происходит из-за механического раздражения цервикального канала, который врач расширяет при установке спирали. Причиной может стать и плановое окончание месячных или повреждение мелких сосудов слизистой матки.
Причиной может стать и плановое окончание месячных или повреждение мелких сосудов слизистой матки.
Большинство женщин после установки спирали отмечают появление выделений коричневого цвета. Это нормальная реакция организма и врачи не относят ее к патологиям. Такие выделения могут идти от нескольких дней до полугода с момента введения ВМС, пока спираль полностью не приживется в матке. Вариантом нормы можно считать и малообильные межменструальные кровотечения в первые полгода после установки спирали.
Причины кровянистых выделений после внутриматочной спирали
В норме обильность кровянистых выделений должна снизиться через сутки после введения спирали, а сами они приобрести коричневый оттенок. Изменение цвета обусловлено постепенным заживлением цервикса. Если после установки ВМС выделения как месячные алого цвета и не прекращаются даже спустя несколько дней, нужно обратиться к лечащему врачу для точной диагностики.
Кровотечение может открыться по следующим причинам:
- повреждение полипа в шейке матки при установке ВМС;
- глубокое травмирование цервикса;
- миома матки;
- отказ от приема противозачаточных таблеток.

Если кровянистые выделения при ВМС сопровождаются головокружением, снижением пульса и артериального давления, побледнением кожи, то женщина нуждается в срочной госпитализации. Маточное кровотечение – опасный симптом, который может угрожать жизни пациентки, поэтому его необходимо устранить как можно быстрее.
Возможные осложнения после установки ВМС
Введение контрацептива может привести к побочным эффектам и развитию патологий. Многие из них можно выявить на ранней стадии по изменению характера и обильности выделений после установки внутриматочной спирали.
Воспалительные процессы
Установка ВМС повышает риск травмирования слизистой шеечного канала, что может спровоцировать развитие осложнений. Одним из них считается цервицит или воспаление шейки матки. Основные признаки, указывающие на возникновение заболевания:
- темно-коричневые выделения с примесью крови и неприятным запахом;
- тянущие боли в области живота;
- неприятные ощущения при мочеиспускании;
- жжение и зуд в вагинальном канале.
Со временем цервицит может перерасти в бактериальную инфекцию и привести к развитию других патологических процессов, поэтому приступать к лечению необходимо при первых симптомах заболевания. Если осложнение выявлено на ранней стадии, при терапии используются противовоспалительные и противомикробные препараты. Когда цервицит переходит в хроническую форму, врач назначает комплексное лечение, длительность которого зависит от тяжести заболевания. В этом случае спираль необходимо извлечь до полного избавления от воспаления и восстановления цервикса.
Установка ВМС может привести и к развитию эндометрита. Заболевание характеризуется возникновением воспалительного процесса в полости матки и часто протекает одновременно с цервицитом. Основные симптомы – появление обильных гнойно-слизистых белей, усиление болей внизу живота, нарушение менструального цикла. Эндометрит опасен тем, что при отсутствии лечения может привести к абсцессам, перитониту и даже заражению крови.
Инфекционные заболевания
Появление зеленоватых или желтых выделений с неприятным запахом через несколько дней после установки ВМС свидетельствует о развитии инфекционного процесса. Возбудителями заболевания чаще становятся:
Возбудителями заболевания чаще становятся:
- стафилококки;
- хламидии;
- микоплазмы;
- гарднерелла и пр.
Если инфекция выявлена уже после установки внутриматочного контрацептива, скорее всего при процедуре были нарушены санитарные нормы. Причиной заражения может стать и незащищенный половой акт или несоблюдение правил интимной гигиены. В этом случае врач назначает антибактериальную терапию, которую должен пройти и сексуальный партнер пациентки.
Смещение ВМС
Кровянистые выделения после введения внутриматочной спирали могут быть признаком ее смещения. Дело в том, что матке требуется некоторое время, чтобы привыкнуть к присутствию инородного тела и несоблюдение ограничений в этот период может привести к отторжению ВМС.
В первую неделю после процедуры женщине необходимо:
- исключить половые контакты;
- не поднимать тяжести;
- ограничить физические нагрузки и пр.
В среднем организм адаптируется к установке ВМС от 3 до 6 месяцев и на протяжении всего этого периода сохраняется повышенный риск отторжения контрацептива. Экспульсия изделия часто происходит незаметно для женщины: во время месячных или при дефекации. Поэтому хотя бы раз в месяц нужно самостоятельно проверять, на месте ли спираль, по наличию ее усиков в вагинальном канале.
Экспульсия изделия часто происходит незаметно для женщины: во время месячных или при дефекации. Поэтому хотя бы раз в месяц нужно самостоятельно проверять, на месте ли спираль, по наличию ее усиков в вагинальном канале.
Внематочная беременность
Осложнение наступает в крайне редких случаях и характеризуется появлением коричневатых выделений с кровяными прожилками, а также болями в области живота, которые усиливаются при движении или смене положения тела. Со временем мажущие выделения при внутриматочной спирали могут перейти в обильное маточное кровотечение.
Во время внематочной беременности плод чаще локализуется в одной из маточных труб, что приводит к ее разрыву и внутрибрюшному кровотечению. Поэтому при первых подозрениях на осложнение необходимо срочно обратиться за медицинской помощью.
Перфорация матки
Это серьезное осложнение, которое встречается всего в 0,02% случаев. Прокол маточной стенки чаще происходит из-за нарушения техники установки ВМС. Риск перфорации возрастает, когда процедура проводится сразу после родов/аборта либо при наличии воспалений внутренних половых органов.
Риск перфорации возрастает, когда процедура проводится сразу после родов/аборта либо при наличии воспалений внутренних половых органов.
Помимо появления кровянистых выделений с внутриматочной спиралью на прободение матки указывают следующие признаки:
- общая слабость;
- головокружение;
- снижение артериального давления.
При своевременном выявлении патология не влечет неприятных последствий и не угрожает жизни пациентки. Опасность представляет бессимптомное развитие осложнения, которое может привести к обширным воспалительным процессам, сепсису и летальному исходу.
Прочие осложнения
Использование ВМС может привести и к другим побочным эффектам:
- Увеличение длительности и обильности менструаций – одна из частых жалоб пациенток после установки ВМС. Излишне обильные месячные могут привести к развитию анемии, из-за чего спираль понадобится удалить до окончания срока использования.
- Изменение менструального цикла – при использовании спирали месячные могут наступать на несколько дней позже обычного.
 Это не опасно для здоровья и не считается патологией.
Это не опасно для здоровья и не считается патологией. - Эндометриоз – заболевание характеризуется разрастанием слизистой оболочки матки, из-за чего в выделениях появляются сгустки крови. Данное осложнение – прямое показание для досрочного удаления ВМС, т.к. лечение чаще проводится хирургическим методом.
В целом, если пациентка прошла полное гинекологическое обследование и врач не нашел противопоказаний для установки внутриматочного средства контрацепции, какие-либо осложнения после процедуры встречаются крайне редко. Главное, соблюдать рекомендации гинеколога и проходить регулярные врачебные осмотры.
В случае, когда после установки ВМС выделения не проходят длительное время, изменился их цвет и запах или появилась температура, следует срочно обратиться за медицинской помощью для выявления точной причины.
Автор статьи:
Климович Элина Валерьевна
врач акушер-гинеколог
Стаж работы более 20 лет
Выделения после родов через 2 месяца: характер, норма и патология
Роды – это долгий и сложный процесс, после которого организму необходимо определенное время для восстановления. Прежде всего это касается матки, ведь она должна вернуться к исходному размеру, обновить слизистую оболочку, одним словом, восстановиться и подготовиться к следующему зачатию, поэтому, после того как женщина родила, у нее будут кровянистые выделения. Первые 6 или 8 недель матка очищается, выделяя сукровицу, остатки эпителия, слизь. А какими должны быть выделения после родов через 2 месяца? Ответ на этот вопрос зависит от индивидуальных особенностей организма, состояния здоровья репродуктивных органов женщины и так далее.
Прежде всего это касается матки, ведь она должна вернуться к исходному размеру, обновить слизистую оболочку, одним словом, восстановиться и подготовиться к следующему зачатию, поэтому, после того как женщина родила, у нее будут кровянистые выделения. Первые 6 или 8 недель матка очищается, выделяя сукровицу, остатки эпителия, слизь. А какими должны быть выделения после родов через 2 месяца? Ответ на этот вопрос зависит от индивидуальных особенностей организма, состояния здоровья репродуктивных органов женщины и так далее.
Содержание:
- 1 Что означают кровянистые выделения
- 2 Если выделения появились через три месяца
- 3 Другие выделения после родов
- 3.1 О чем говорит желтый цвет выделений
- 3.2 Белый цвет выделений
- 3.3 Выделения коричневого цвета
- 3.4 Слизистые выделения
- 4 Когда заканчиваются выделения
Что означают кровянистые выделения
Ребенок решил родиться, роды прошли успешно, видимых осложнений нет, но спустя два месяца все еще есть кровянистые выделения? Если при этом нет никаких тревожащих симптомов, таких как температура, боль в животе и общее ухудшение состояния, можно говорить о медленном сокращении матки. То есть, орган еще не вернулся к прежнему размеру, не очистился от сукровицы, слизи, отслоившегося эпителия. Темпы уменьшения, очищения матки у каждой женщины свои, к тому же многое зависит от того, насколько она была увеличена при беременности.
То есть, орган еще не вернулся к прежнему размеру, не очистился от сукровицы, слизи, отслоившегося эпителия. Темпы уменьшения, очищения матки у каждой женщины свои, к тому же многое зависит от того, насколько она была увеличена при беременности.
Кровяные выделения через 2 месяца после родов — это вариант нормы, если они постепенно идут на убыль и не сопровождаются неприятными ощущениями.
Чтобы улучшить сокращение матки, стоит регулярно кормить грудью – этот процесс активизирует выработку окситоцина, стимулирующего гладкую мускулатуру. Кроме того, медики советуют чаще лежать на животе. Впрочем, после родов женщины и так с удовольствием это делают, ведь они были лишены такой возможности много месяцев.
Холодные компрессы в первые недели после родов тоже способствуют сокращению матки, а значит, ее скорейшему приходу в норму. Признаком того, что все вернулось к исходному состоянию, являются прозрачные выделения, которые сразу могут иметь желтоватый цвет.
Если выделения появились через три месяца
В том случае когда после родов прошло больше двух месяцев, и вдруг появились кровянистые выделения, возможны такие варианты: либо это началась менструация, либо возникла патология.
Менструация может прийти через 3 месяца, даже если женщина кормит грудью, об этом стоит помнить всегда. Если кровотечение происходит так же, как и обычно при менструации, заканчивается через несколько дней, вполне возможно, что восстановился месячный цикл.
В том случае когда кровотечение более обильное или длительное, если оно возникает нерегулярно, чаще, чем положено менструации, стоит обратиться к гинекологу. Какие могут возникнуть патологии? Наиболее часто встречаются следующие:
- маточное кровотечение;
- аденомиоз;
- эндометрит;
- расхождение внутренних швов;
- полипы матки;
- воспалительный процесс.
Наиболее серьезными являются воспаление, расхождение внутренних швов и маточное кровотечение – при этих состояниях необходима срочная медицинская помощь. Но для того чтобы ее оказать, нужно установить верный диагноз. То есть, если у женщины периодически возникают кровавые выделения, нехарактерные для менструации, — это повод обратиться к врачу. Тем более нужно беспокоиться, если кровотечение сопровождается повышением температуры – это однозначный симптом воспаления, а такое состояние требует незамедлительного лечения.
Но для того чтобы ее оказать, нужно установить верный диагноз. То есть, если у женщины периодически возникают кровавые выделения, нехарактерные для менструации, — это повод обратиться к врачу. Тем более нужно беспокоиться, если кровотечение сопровождается повышением температуры – это однозначный симптом воспаления, а такое состояние требует незамедлительного лечения.
Другие выделения после родов
Рождение ребенка не всегда проходит так, как хочется, да и послеродовой период может осложняться воспалениями или патологиями. Один из наиболее важных показателей здоровья женщины в первые 3–4 месяца – выделения. Они могут быть различными.
О чем говорит желтый цвет выделений
Даже через несколько месяцев после родов могут возникнуть желтые выделения. В норме их появление связано с окончанием очищения матки, а этот процесс может длиться более или менее долго.
Желтые выделения, если это не патология, должны иметь не сильно выраженный цвет. Они не сопровождаются зудом или болью во влагалище, в животе, не вызывают дискомфорта.
Если желтые выделения имеют слишком яркий цвет или зеленый оттенок, примесь гноя, крови, резкий неприятный запах, это уже признак патологии, то есть, воспалительного процесса. О нем будет говорить и боль внизу живота, зуд во влагалище, чувство дискомфорта при половом контакте. Повышение температуры тела и общее недомогание свидетельствует о бурном развитии воспалительного процесса. В основном, патологические желтые выделения появляются при эндометрите, но могут быть и симптомом половой инфекции.
Белый цвет выделений
Родивший человек не склонен тщательно прислушиваться к своим ощущениям и обращать внимание на какие-то неявные изменения в организме – все занято новорожденным. Но если женщина заметила, что у нее появились белые выделения, слизистые, это может говорить о развитии кандидоза. На этой стадии он не слишком беспокоит, зуд и раздражение возникают позже, когда выделения становятся творожистыми.
Кандидоз или молочница – не опасное, но весьма неприятное заболевание, которое может возникать по самым разным причинам. К счастью, лечится оно легко, иногда достаточно только местных средств, что особенно важно при грудном вскармливании. Главное — не запускать болезнь.
К счастью, лечится оно легко, иногда достаточно только местных средств, что особенно важно при грудном вскармливании. Главное — не запускать болезнь.
Выделения коричневого цвета
Такая окраска всегда говорит о присутствии крови, но не свежей, а уже свернувшейся. Коричневые выделения после родов, которые появились на третий или четвертый месяц, могут свидетельствовать о начале восстановления менструального цикла.
Коричневатый цвет выделений, их небольшое количество и длительность в совокупности с типичными проявлениями менструации говорят о том, что у женщины начались месячные.
Если же такие выделения появились больше месяца назад, и на менструацию они не похожи, возможно, возник гормональный сбой. После родов это вполне естественно, хоть и не нормально. Стоит пройти обследование и сдать анализы на гормоны, нелишним будет и УЗИ.
При неприятном запахе выделений, в том случае если они сопровождаются ноющими болями внизу живота, тоже нужно обратиться к врачу – не исключен эндометрит. Кроме того, коричневые выделения часто свидетельствуют о вагинозе, микротравмах шейки матки или влагалища, полипах.
Кроме того, коричневые выделения часто свидетельствуют о вагинозе, микротравмах шейки матки или влагалища, полипах.
Слизистые выделения
Может происходить и так, что цикл женщины уже восстановился, но в его середине выделения становятся слизистыми, более обильными. Если нет никаких признаков патологии (боль, зуд, дискомфорт, плохой запах, примесь гноя, крови), то это симптом овуляции. Женщина снова готова к оплодотворению, поэтому стоит быть более осторожной, если нет желания родить еще одного ребенка.
Такие выделения могут появиться даже в том случае, когда молодая мама активно кормит грудью, ведь лактация еще не означает полной блокировки овуляции.
Когда заканчиваются выделения
Прошедший родовой период был сложным для организма, ему требуется время на восстановление. Как уж было сказано выше, у каждой женщины выделения прекращаются в разные сроки. Чем лучше сокращается матка, тем быстрее все нормализуется.
Но в среднем обильные выделения, кровянистые (лохии) прекращаются через 6 недель, точнее, становятся мажущими. А через 2 – 2,5 месяца матка должна очиститься полностью.
А через 2 – 2,5 месяца матка должна очиститься полностью.
Но это в среднем. А на практике нормализация всех процессов может проходить намного медленнее, у кого-то и три, четыре месяца либо быстрее – за те же 6 недель.
При самодиагностике нужно учитывать не только наличие и тип выделений, но и то, сопровождаются ли они какими-либо симптомами. Если нет, можно для успокоения сделать УЗИ, посетить гинеколога. В том случае, когда есть что-то тревожащее (боль, повышение температуры, какой-либо дискомфорт), визит к врачу откладывать не нужно.
httpss://www.youtube.com/watch?v=YTTtYQ0Pcjk
Как долго длится послеродовое кровотечение? Чего ожидать в первые дни и недели после родов – для тела
Приобретите коллекцию «Восстановление после родов и послеродовой период» здесь .
Что это?
Независимо от того, были ли у вас вагинальные роды или кесарево сечение, вы можете ожидать обильных выделений из влагалища и кровотечений в дни и недели после родов. Эти выделения, называемые лохиями, представляют собой смесь слизи, крови и слизистой оболочки матки.
Эти выделения, называемые лохиями, представляют собой смесь слизи, крови и слизистой оболочки матки.
Несмотря на то, что этот период часто характеризуют как похожий на менструальный период, на самом деле после родов из вашего тела выделяется гораздо больше кровянистой жидкости, чем в обычный период, и это совершенно нормально.
Сразу после рождения лохии ярко-красные, имеют запах, похожий на запах менструальной крови, и могут быть значительными по объему. Он также может проявляться в виде скоплений или сгустков размером с чернослив или меньше.
Примерно через неделю лохии станут менее тяжелыми, а цвет станет более водянисто-розовым или коричневым. Если вы кормите грудью, вы можете заметить, что во время кормления у вас выделяется больше лохий, так как матка сокращается в ответ на гормональные сдвиги, вызванные кормлением грудью или сцеживанием.
Насколько это распространено?
Все, кто рожает, изгоняют лохии.
Как долго это длится?
Послеродовые лохии у всех немного отличаются. В среднем кровотечение длится немногим более 30 дней, хотя также нормально, если оно длится дольше шести недель. Некоторые женщины испытывают более короткий период лохий при последующих родах.
В среднем кровотечение длится немногим более 30 дней, хотя также нормально, если оно длится дольше шести недель. Некоторые женщины испытывают более короткий период лохий при последующих родах.
Первые несколько дней
Через несколько дней после родов будет значительное количество ярко-красной или коричневато-красной крови, и она может включать небольшие сгустки. Будьте готовы каждые несколько часов пропитывать супервпитывающую прокладку для беременных.
Недели 1–4
Примерно через 7–10 дней после родов выделения меняют цвет на коричневый или коричнево-розовый (называемый серозными лохиями), а консистенция становится более водянистой. Этот тип выделений может длиться несколько недель.
Неделя 5-10
Лохии со временем уменьшатся в объеме и изменятся с желтоватых выделений на беловатые выделения. К тому времени, когда вы посетите свою акушерку или врача через шесть недель после родов, вы только что завершили этот процесс или будете находиться на завершающей стадии. Небольшой процент женщин все еще будет обнаруживать кровянистые выделения во время шестинедельного послеродового визита, а скудное кровотечение может длиться даже до восьми-десяти недель после родов.
Небольшой процент женщин все еще будет обнаруживать кровянистые выделения во время шестинедельного послеродового визита, а скудное кровотечение может длиться даже до восьми-десяти недель после родов.
Что я могу с этим поделать?
Прокладки для беременных – лучший продукт для использования в это время. Да, они выглядят гигантскими, но они улавливают и удерживают гораздо больше объема, чем ночные или плотные макси-прокладки. Прокладки для беременных также мягче — их предоставляют большинство больниц и родильных домов. В компании Bodily мы протестировали и рассмотрели шесть ведущих прокладок, рекомендованных для послеродового периода, и выбрали прокладки для беременных Covidien, поскольку они обладают высокой впитывающей способностью, мягкостью, прочной адгезией и подходящей и необходимой длиной. В то время как больницы предоставляют эти прокладки, большинству людей потребуется больше, чем обычно.
Примечание. Не рекомендуется использовать какие-либо вставляемые коллекторы крови (например, тампоны) из-за возможного риска инфицирования или повреждения швов.
Где я могу найти прокладки для беременных (они же Giant Maxi Pads)?
Наш комплект послеродового восстановления включает в себя 14 прокладок Covidien Maxi Pads, которые являются нашими любимыми, а также другие предметы первой необходимости, такие как 3 упаковки сетчатых трусов, которые на самом деле выглядят как нижнее белье (в отличие от того, что вам дают в больнице) и стул. смягчитель, помогающий при послеродовых запорах. Это пакет дополнительных услуг, которые вам понадобятся в дополнение к тому, что вам дает больница.
Вы также можете найти их в нашей коробке Care For Birth Box, которая представляет собой полный послеродовой набор, включающий все, что вам понадобится в первые несколько недель восстановления после родов и грудного вскармливания.
Когда следует беспокоиться?
В то время как лохии абсолютно нормальны, сильное или патологическое кровотечение не является таковым и может быть признаком послеродового кровотечения. Послеродовое кровотечение — редкое, но потенциально опасное для жизни состояние, при котором после родов возникает обильное кровотечение. Обычно это происходит в течение одного дня после родов, но также может произойти и в течение 12 недель после рождения ребенка. Около 1-5% женщин испытывают послеродовое кровотечение.
Послеродовое кровотечение — редкое, но потенциально опасное для жизни состояние, при котором после родов возникает обильное кровотечение. Обычно это происходит в течение одного дня после родов, но также может произойти и в течение 12 недель после рождения ребенка. Около 1-5% женщин испытывают послеродовое кровотечение.
Послеродовое кровотечение является одной из ведущих причин предотвратимой материнской смертности в Соединенных Штатах, где этот показатель самый высокий среди других стран с высоким уровнем дохода. Этот показатель еще выше для чернокожих женщин: в 3,3 раза больше, чем у белых женщин, и в 2,5 раза у коренных американцев и коренных жителей Аляски.
Признаки послеродового кровотечения включают кровотечение через одну-две макси-прокладки в час, бледность кожи, дрожь и озноб. Если вы или ваш партнер заметили эти симптомы в больнице или в первые 45 дней после родов, вам следует немедленно обратиться за медицинской помощью.
В течение первых 24 часов после рождения:
На что обратить внимание
Выделение больших сгустков крови или пропитывание одной-двух прокладок в час в течение более часа. Такие симптомы, как нечеткость зрения, озноб или чувство слабости или обморока во время кровотечения, являются признаками послеродового кровотечения.
Такие симптомы, как нечеткость зрения, озноб или чувство слабости или обморока во время кровотечения, являются признаками послеродового кровотечения.
Что делать
Немедленно обратитесь за медицинской помощью, если вы испытываете какие-либо из перечисленных выше симптомов. Если возможно, сохраните окровавленные подушечки, которые помогут измерить кровопотерю. Если у вас выделяются большие сгустки, обязательно сообщите об этом своему врачу.
Почему это происходит
Послеродовое кровотечение сразу после родов возникает из-за того, что матка плохо сокращается после родов. Другие причины включают разрывы влагалища, шейки матки или матки, а также небольшие кусочки плаценты или оболочек, которые остаются внутри матки после рождения ребенка.
От 24 часов до 12 недель после родов:
Хотя это встречается реже, возможно послеродовое кровотечение в дни и недели после родов. Это называется вторичным послеродовым кровотечением, и исследования показывают, что оно встречается у 0,23–2% родильниц в странах с высоким уровнем дохода, а пик заболеваемости приходится на одну-две недели после родов.
На что обращать внимание
Основным симптомом является аномальное или сильное кровотечение, которое скорее усиливается, чем уменьшается. Это также может сопровождаться болью в тазу или внизу живота, лихорадочным чувством и болезненностью матки.
Что делать
Немедленно обратитесь за медицинской помощью, если вы испытываете какие-либо из перечисленных выше симптомов. Если возможно, сохраните окровавленные подушечки, которые помогут измерить кровопотерю. Если у вас были большие сгустки, обязательно сообщите об этом своему врачу.
Почему это происходит
Наиболее распространенной причиной на данном этапе является инфекция, задержка плаценты или плодных оболочек или матка, которая не возвращается к своему нормальному размеру.
Не уверены, что у вас нормальное кровотечение? Доверяйте своей интуиции, защищайте себя или назначьте для себя адвоката и всегда проявляйте осторожность и обращайтесь к врачу.
Купите полную коллекцию средств для восстановления после родов здесь.
Компания Bodily не предоставляет медицинские консультации, диагностику или лечение. Ресурсы на нашем веб-сайте предоставляются только в информационных целях. Вы всегда должны консультироваться с врачом относительно любых медицинских диагнозов или вариантов лечения.
Чего ожидать после вагинальных родов?
Что ожидать после вагинальных родов? — Камм Маккензи акушер-гинеколог
- Кровотечение: Кровопотеря во время родов не прекращается сразу после родов. Находясь в больнице, вы, возможно, заметили, что у вас было более сильное вагинальное кровотечение, чем когда-либо прежде. Это будет постепенно снижаться в течение следующих нескольких недель. Ярко-красное кровотечение, возникшее сразу после родов, постепенно становится более темным и, в конечном итоге, зеленым и желтым. Это все нормальная часть послеродового перехода матки. Иногда, через неделю или две после остановки кровотечения, у вас может появиться внезапный прилив ярко-красной крови.
 Это нормальный процесс отхождения струпа плацентарной площадки. Это тоже сойдет на нет в течение нескольких дней. Кровотечение более чем через прокладку в час в течение более трех часов недопустимо, и мы хотели бы, чтобы вы немедленно связались с нами.
Это нормальный процесс отхождения струпа плацентарной площадки. Это тоже сойдет на нет в течение нескольких дней. Кровотечение более чем через прокладку в час в течение более трех часов недопустимо, и мы хотели бы, чтобы вы немедленно связались с нами. - Боль: Самая сильная боль, которую испытывает большинство пациенток после родов, связана со спазмами матки. Это может быть похоже на схватки во время родов. Это также связано с тем, что матка возвращается к своему нормальному, небеременному размеру. Часто спазмы усиливаются после кормления грудью. Лучшим обезболивающим для облегчения дискомфорта при спазмах матки является ибупрофен (600 мг каждые 6 часов или 800 мг каждые 8 часов). Хотя мы не советуем использовать ибупрофен во время беременности, он совершенно безопасен в послеродовой период и во время грудного вскармливания.
- . Ограничения. Как только вы почувствуете, что готовы к этому, не стесняйтесь заниматься спортом и водить машину.
- Разрыв влагалища: У большинства женщин во время вагинальных родов возникает разрыв влагалища, особенно при рождении первого ребенка. Послеродовые медсестры научат вас ухаживать за ягодицами в первые несколько дней после родов. Мы советуем использовать подушечки из гамамелиса, спрей dermoplast и часто очищать область с помощью пери-бутылочки. Поскольку моча очень кислая, она часто будет щипать свежую рану. Хороший способ облегчить эту боль — держать мочу очень разбавленной, хорошо увлажняя ее. Вы также можете осторожно брызнуть водой на промежность во время мочеиспускания. Как правило, лучше промокнуть зад, чем вытираться туалетной бумагой. Швы, которые мы используем для восстановления разрывов влагалища, рассасываются сами по себе; их не нужно удалять.
- Геморрой: Подобно разрыву влагалища, у большинства женщин геморрой развивается во время беременности и родов. Большинство геморроев проходят сами по себе, когда ваше тело восстанавливается после родов.
 Уход за геморроем можно осуществить с помощью прокладок из гамамелиса, дермопластов и других безрецептурных средств от геморроя. Опять же, промывание дна водой после дефекации и промокание насухо облегчит дискомфорт, связанный с геморроем.
Уход за геморроем можно осуществить с помощью прокладок из гамамелиса, дермопластов и других безрецептурных средств от геморроя. Опять же, промывание дна водой после дефекации и промокание насухо облегчит дискомфорт, связанный с геморроем. - Боль в груди: Вскоре после выписки из больницы вы, вероятно, заметите, что ваша грудь болит, становится болезненной и твердой. Это нагрубание, или ваша грудь наполняется молоком. Нагрубание — это нормальный процесс, который дает ребенку молоко. Использование ручного молокоотсоса перед прикладыванием ребенка к груди может помочь уменьшить дискомфорт. Вы также можете вручную сцедить небольшое количество молока, находясь в душе, чтобы уменьшить давление. Количество молока, которое вы производите, в конечном итоге совпадет с количеством молока, которое выпивает ваш ребенок, но вам и вашему новорожденному может потребоваться несколько недель, чтобы достичь этого баланса. Ибупрофен также является хорошим выбором для лечения дискомфорта в груди, вызванного нагрубанием.
 Вы также можете обнаружить, что ваши соски болят во время захвата груди, и это тоже нормально. Нежной коже над соском требуется некоторое время, чтобы стать более жесткой. Небольшое количество ланолина, нанесенное экономно, может быть очень успокаивающим.
Вы также можете обнаружить, что ваши соски болят во время захвата груди, и это тоже нормально. Нежной коже над соском требуется некоторое время, чтобы стать более жесткой. Небольшое количество ланолина, нанесенное экономно, может быть очень успокаивающим.Если вы заметили покраснение или полосатость груди или у вас появилась лихорадка, озноб или гриппоподобные симптомы, у вас может развиться мастит, инфекция ткани молочной железы. Мы хотели бы, чтобы вы позвонили в офис прямо сейчас.
Если вы решите не кормить грудью, важно, чтобы в течение первых нескольких дней после родов ваша грудь была плотно сжата либо с помощью тесного спортивного бюстгальтера, либо с помощью эластичной повязки. Старайтесь не выливать молоко из груди, так как это будет стимулировать выработку большего количества молока и займет больше времени, чтобы высохнуть.
- Усталость: Первые несколько недель и месяцев ухода за новорожденным могут быть одними из самых утомительных в жизни молодой мамы.
 Усталость в послеродовом периоде — нормальное явление. Большинство мам (и пап) будут спать гораздо меньше, чем привыкли. Очень важно, чтобы вы спали, когда спит ребенок. Хотя может показаться, что есть много других вещей, которые вам нужно сделать, отдых очень важен для успешного выздоровления. Если у вас есть ребенок, который не спит несколько раз в течение ночи, постарайтесь по очереди спать со своим партнером, чтобы каждый из вас мог поспать немного непрерывно.
Усталость в послеродовом периоде — нормальное явление. Большинство мам (и пап) будут спать гораздо меньше, чем привыкли. Очень важно, чтобы вы спали, когда спит ребенок. Хотя может показаться, что есть много других вещей, которые вам нужно сделать, отдых очень важен для успешного выздоровления. Если у вас есть ребенок, который не спит несколько раз в течение ночи, постарайтесь по очереди спать со своим партнером, чтобы каждый из вас мог поспать немного непрерывно. - Отек: Отек ног после родов встречается очень часто. Это происходит из-за перераспределения объема жидкости и крови вашего тела из беременного состояния в небеременное состояние. Это может занять две недели или больше. Вы можете помочь уменьшить опухоль, гуляя, приподнимая ноги и выпивая много воды. В редких случаях после родов в ногах может образоваться тромб. Признаки тромба включают повышение температуры, отек и покраснение только одной ноги. Если вы подозреваете, что у вас тромб, немедленно обратитесь в отделение.

Если у вас есть какие-либо вопросы или проблемы, пожалуйста, обращайтесь в офис. После того, как вы вернетесь домой и устроитесь, позвоните в офис, чтобы договориться о послеродовом посещении в течение шести недель после родов.
Новые и
существующие пациенты
Двустороннее сообщение нам в любое время!
могут применяться тарифы на сообщения и данные
Computer Drive Office
3805 Computer Drive
Raleigh, NC 27609
Дополнительная информация
Медицинский центр Дюрант
10880 Durant Road, Suite 224
Raleigh, NC 27614
Дополнительная информация
Доставка по телефону
Wake Med — Главный кампус
послеродовых периодов | Ответить акушер-гинеколог и фертильность
Саманта Рэтклифф, CNM, WHNP-BC
.
Когда обычно возвращается первый послеродовой период?
Первый послеродовой период может быть неуловимым – и это иногда озадачивает женщин после рождения ребенка. Первый послеродовой период, называемый возобновлением менструаций, во многом определяется вскармливанием младенцев. У женщин, кормящих исключительно грудью или кормящих грудью и молокоотсосом, менструация обычно возвращается не ранее, чем через 6-8 месяцев после рождения ребенка.
У этих женщин дневные интервалы между кормлением или сцеживанием обычно не превышают 4 часов, а ночные интервалы обычно не превышают 6 часов. У женщин, которые только сцеживают молоко, сталкивались с периодами перерыва в грудном вскармливании, или кормят смесью или кормят полностью смесью, менструация может возобновиться намного раньше. Среднее время до первой менструации у женщин, не кормящих грудью, составляет 42-45 дней.
Кровотечение прекратилось после родов, но теперь я заметила новое кровотечение, это мои месячные?
Мы рассматриваем период от 6 недель до 6 месяцев (или дольше) для возобновления менструаций после родов. Как определить, является ли кровотечение, которое вы испытываете в 3 недели или 3 месяца, менструацией? Давайте рассмотрим некоторые основы послеродовых кровотечений и несколько советов по сравнению менструаций с другими кровотечениями.
Как определить, является ли кровотечение, которое вы испытываете в 3 недели или 3 месяца, менструацией? Давайте рассмотрим некоторые основы послеродовых кровотечений и несколько советов по сравнению менструаций с другими кровотечениями.
Основы послеродовых кровотечений
Сразу же после рождения ребенка путем вагинального родоразрешения или кесарева сечения немедленно следует ярко-красное (иногда темно-красное) кровотечение. это называется лохии . Лохии могут продолжаться до 6 недель, но их характер быстро меняется. Ярко-красное кровотечение обычно начинает уменьшаться к концу первой недели и иногда сопровождается появлением небольших сгустков. Лохии начинают уменьшаться после первых 1-2 недель. Цвет светлеет от ярко-красного до ржаво-красного и розового. В конце концов это сменится коричнево-коричневыми пятнами, а затем желто-белыми выделениями. Кровотечение уменьшается от умеренного или сильного в первую неделю (т. е. требуется макси-прокладка) до легкого (обычные прокладки) до кровянистых выделений (требуются только прокладки). Другие нормальные изменения, которые женщины могут заметить в характере послеродовых кровотечений, могут включать:
Другие нормальные изменения, которые женщины могут заметить в характере послеродовых кровотечений, могут включать:
• ощущение легкого «прилива» после длительного сидения или лежания, оно не должно сохраняться после того, как вы встанете на некоторое время.
• возможно усиление кровотечения на 6-14 день при отторжении «струпа» плаценты. Это не должно длиться более 1-2 часов.
• Другой нормальный вариант — увеличение кровотечения при слишком большой активности и уменьшение кровотечения во время отдыха.
Кровотечение после того, как лохии закончились, может быть неожиданным, особенно если менструация еще не ожидается! Давайте рассмотрим некоторые контрольные признаки менструации по сравнению с другими послеродовыми кровотечениями:
Первый послеродовой период
- Скорее всего 6 недель после родов или более
- От ярко-красного до темно-красного
- Крещендо/декрещендо (увеличивается, затем уменьшается) или декрещендо (начинается сильное, затем уменьшается) кровотечение
- Сопровождается спазмами или другими симптомами менструации
- Происходит с симптомами, которые вы обычно испытываете перед менструацией, такими как легкая боль в спине, изменения настроения, повышенная болезненность молочных желез, легкие симптомы ПМС
- Может быть тяжелее и длиться дольше, чем менструация, которая была у вас до рождения ребенка
- Предшествовали признаки фертильности примерно за 6–14 дней до этого, такие как увеличение пикового уровня цервикальной жидкости
- Некоторые женщины более остро ощущают овуляционную боль (mittleschmerz) после родов.
 Неизвестно, почему это происходит. Насколько нам известно, около 1/3 женщин овулируют до первой послеродовой менструации.
Неизвестно, почему это происходит. Насколько нам известно, около 1/3 женщин овулируют до первой послеродовой менструации.
Другое кровотечение
- Возникает в течение первых 6 недель после родов
- Капание или кровянистые выделения в течение нескольких дней подряд или время от времени
- Светлая пятнистость только розового или коричневого цвета, которая проходит
- Возникает только при нагрузке
- Сопровождается такими симптомами мочеиспускания, как раздражение или боль при мочеиспускании
- Кровотечение в течение первых 6-12 недель после родов, связанное с болезненностью живота, лихорадкой, ознобом, недомоганием
- Возврат кровотечения после прекращения лохий у женщин, кормящих исключительно грудью, в течение первых 6-8 недель
Каковы другие причины послеродового кровотечения?
Одной из наиболее очевидных причин послеродового кровотечения является то, что организм еще не полностью восстановился после рождения. Обычно это проявляется как кровотечение с увеличением активности в первые 6 недель. Тем не менее, некоторые женщины испытывают так называемое позднее послеродовое кровотечение, подробнее об этом читайте ниже.
Обычно это проявляется как кровотечение с увеличением активности в первые 6 недель. Тем не менее, некоторые женщины испытывают так называемое позднее послеродовое кровотечение, подробнее об этом читайте ниже.
Другими причинами кровотечения или кровянистых выделений в послеродовом периоде могут быть инфекция мочевыводящих путей, аномалии щитовидной железы, инфекция или воспаление слизистой оболочки матки, а также фрагмент плаценты или околоплодных вод, которые еще не вышли наружу. Если вы заметили кровотечение, которое не похоже на менструацию, обратитесь к своему врачу или медсестре-акушерке, чтобы обсудить это подробнее.
Когда обращаться за неотложной помощью
5% женщин испытывают так называемое послеродовое кровотечение, и это может случиться при рождении до 12 недель после родов. Вот признаки, на которые следует обратить внимание, и если вы их испытываете, немедленно обратитесь за медицинской помощью:
- Кровотечение, которое пропитывает 1 прокладку в час и не замедляется
- Сгустки крови больше мяча для гольфа
- Слабость, головокружение, озноб, потливость, тошнота с кровотечением
- Ярко-красное кровотечение, сохраняющееся на 1-й неделе родов или позже
Специальное примечание к чартерам FABM
Если вы составляете карту с помощью FABM и не составляли карту послеродового периода, важно знать, что ваши первые 3-4 послеродовых цикла могут не походить на другие ваши циклы до рождения ребенка .