Скрининг на 10 неделе беременности: УЗИ 1 триместра на 11, 12, 13 неделях — цены в СПб
Пренатальный скрининг трисомий I (10-13 недель) триместра беременности, PRISCA I (PAPP-A, Свободная субъединица бета-ХГЧ)
Код услуги
Артикул: Б550
Материалсыв.
Результаткол.
Срок, рабоч. дни*1-3
Взятие биоматериала оплачивается отдельно
Взятие крови — 100 ₽
Взятие мазка — 150 ₽
Правила подготовки к анализам
Проблема наследственной и врожденной патологии, прежде всего врожденных пороков развития (ВПР), а также хромосомных (ХБ) и моногенных (МГБ) болезней продолжает оставаться актуальной. За последнее десятилетие она приобрела серьезную социально-медицинскую значимость. Во-первых, существенно увеличился удельный вес ВПР в структуре причин перинатальной и младенческой заболеваемости и смертности. Во-вторых, не снижается, а имеет тенденцию к росту показатель детской инвалидизации, в большинстве случаев обусловленной врожденной и наследственой патологией. Предпринимаемые лечебные и реабилитационные меры оказываются недостаточно эффективными. Поэтому не случайно в системе здравоохранения многих стран мира и Российской Федерации профилактика этой патологии, основанная на современных достижениях медицинской генетики, акушерства , гинекологии и перинатологии, стала занимать приоритетное направление.
Поэтому не случайно в системе здравоохранения многих стран мира и Российской Федерации профилактика этой патологии, основанная на современных достижениях медицинской генетики, акушерства , гинекологии и перинатологии, стала занимать приоритетное направление.
В декабре 2000 г. Минздравом РФ издан приказ № 457 «О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей». В соответствии с этим Приказом, перед органами здравоохранения ставится задача по объединению усилий и возможностей акушерско-гинекологической и медико-генетической служб, специалистов в области перинатологии, функциональной и лабораторно-генетической диагностики с целью выявления внутриутробного поражения плода тяжелым заболеванием и предупреждения его рождения путем искусственного прерывания беременности.
Опыт работы показывает, что внедрение комплексной программы проведения пренатально-диагностических мероприятий позволяет кардинально продвинуться в решении проблемы снижения груза наследственных и врожденных болезней в популяции, как следствие этого — изменить показатели перинатальной патологии, младенческой заболеваемости и смертности и детской инвалидности. На основании результатов многих центров показана возможность пренатальной диагностики у плода в 1-2 триместрах беременности: ВПР – в 75-80% случаев, ХБ – в 85-95%, распространенных МГБ – свыше 50 нозологических форм (их список расширяется по мере клонирования генов человека). Такие результаты достигнуты в тех учреждениях, в которых организована совместная работа генетиков, акушеров-гинекологов, специалистов в области лабораторной и функциональной диагностики, в которых внедрена программа пренатально-диагностических мероприятий, включающая: 1) массовое многократное ультразвуковое исследование (УЗИ) беременных, 2) массовый скрининг беременных на сывороточные маркеры с целью формирования «групп риска» по ВПР и ХБ у плода, 3) инвазивная диагностика с генетическим анализом клеток плода.
На основании результатов многих центров показана возможность пренатальной диагностики у плода в 1-2 триместрах беременности: ВПР – в 75-80% случаев, ХБ – в 85-95%, распространенных МГБ – свыше 50 нозологических форм (их список расширяется по мере клонирования генов человека). Такие результаты достигнуты в тех учреждениях, в которых организована совместная работа генетиков, акушеров-гинекологов, специалистов в области лабораторной и функциональной диагностики, в которых внедрена программа пренатально-диагностических мероприятий, включающая: 1) массовое многократное ультразвуковое исследование (УЗИ) беременных, 2) массовый скрининг беременных на сывороточные маркеры с целью формирования «групп риска» по ВПР и ХБ у плода, 3) инвазивная диагностика с генетическим анализом клеток плода.
В настоящее время важную роль в выявлении женщин « групп риска» по рождению детей с врожденной и наследственной патологией имеет определение альфа-фетопротеина, хорионического гонадотропина, эстриола и 17- гидрокспрогестерона (АФП, ХГ,Е3,17-ОП) в сыворотке крови матери.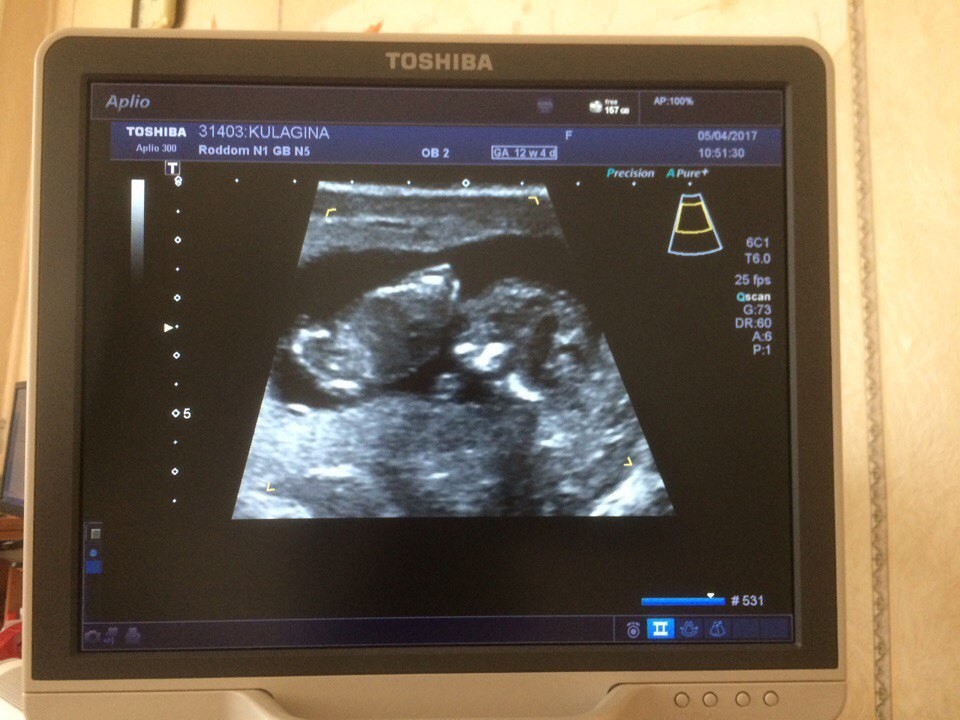
Оптимальными сроками для проведения исследования АФП,ХГ,Е3,17-ОП являются 16-20 недели беременности.
Альфа — фетопротеин представляет собой гликопротеин с молекулярной массой 65 кДа. Синтез АФП у плода начинается с 5 недели беременности в желточном мешке, затем в печени и желудочно — кишечном тракте. В кровь беременной поступает через плаценту и непосредственно из амниотической жидкости. Проникновение АФП в кровоток матери зависит от функции почек и желудочно — кишечного тракта плода, а также от проницаемости плацентарного барьера. Содержание АФП в крови беременной начинает нарастать с 10 недели беременности, максимальная концентрация определяется в 32-34 недели, после чего его содержание снижается.
Хорионический гонадотропин — это гликопротеид с молекулярной массой 37,9 кДа. Состоит из двух субъединиц -альфа и бетта, из которых только бетта- цепь специфична для данного гормона. Образуется в клетках синцитио- и цитотрофобласта. Синтез гормона начинается с момента имплантации зародыша, неуклонно нарастает , достигая максимального содержания в 8-10 недель беременности, после этого быстро снижается и держится на протяжении оставшегося срока на уровне 5000-50000 МЕ/л.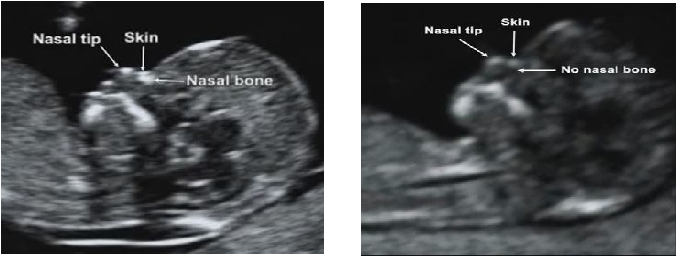
Неконъюгированный эстриол — стероидный гормон, в организме беременной синтезируется комплексом плацента — плод из метаболитов холестерина матери. Определяемый в сыворотке крови беременной эстриол, является результатом синхронной деятельности плаценты и надпочечников плода. При нормально развивающейся беременности продукция эстриола повышается в соответствии с увеличением срока беременности и ростом плода.
Количественное содержание уровней маркеров (АФП,ХГ,Е3) может меняться в различных популяциях и этнических группах населения и зависит от метода определения. Поэтому индивидуальные уровни маркеров у беременных следует оценивать с помощью показателя МоМ (Multiple of Median). Этот показатель представляет собой отношение индивидуального значения маркера к медиане соответствующего нормативного ряда, установленной для определенной популяции.
Нормальными значениями сывороточных маркеров для любого срока беременности принято считать показатели МоМ от 0,5 до 2,0.
- Повышение содержания альфа-фетопротеина в сыворотке крови беременных дает возможность выделить среди них женщин с риском развития открытого порока центральной нервной системы плода (расщелина спинного мозга, анэнцефалия и др.).
- При наличии высокого уровня АФП в сыворотке крови диагноз уточняется с помощью ультразвукового исследования и определения альфа-фетопротеина в амниотической жидкости.
- Установлена взаимосвязь между снижением содержания альфа-фетопротеина в сыворотке крови матери и синдромом Дауна у плода.
- Обнаружение в сыворотке крови беременной низкого уровня альфа-фетопротеина в сочетании с увеличением содержания хорионического гонадотропина и уменьшением уровня эстриола является показанием для проведения амниоцентеза или кордоцентеза, с последующим определением кариотипа плода.
- Используемые сывороточные маркеры не являются специфичными для синдрома Дауна, поэтому не все случаи синдрома Дауна у плода сопровождаются подобными отклонениями уровней маркеров.
 Кроме того, эти изменения могут наблюдаться при других патологических состояниях плода, сопутствующей акушерской патологии у матери и даже у здорового плода. Вероятность выявления синдрома Дауна обычно не превышает 60-70%.
Кроме того, эти изменения могут наблюдаться при других патологических состояниях плода, сопутствующей акушерской патологии у матери и даже у здорового плода. Вероятность выявления синдрома Дауна обычно не превышает 60-70%. - Для выделения беременных высокого риска на рождение ребенка с адрено-генитальным синдромом нами был предложен как скринирующий метод определения 17-гидроксипрогестерона в сыворотке крови матери.
- При повышении концентрации этого маркера в сыворотке крови матери необходимо проведение инвазивной пренатальной диагностики, с последующим исследованием 17-гидроксипрогестерона в амниотической жидкости.
- Для повышения точности в расчетах риска по синдрому Дауна , синдрому Эдвардса и открытых пороков развития ЦНС может быть использована автоматизированная программа PRISCA.
- В программу вносятся собственные номативные параметры содержания сывороточных гормонов крови матери в зависимости от срока беременности, далее вносятся результаты исследований пациентки, ее возраст и вес и дополнительные данные (наличие двойни, курение и др.
 ). На основании проведенного расчета выдается заключение.
). На основании проведенного расчета выдается заключение.
Оценка базовых уровней маркеров позволяет интерпритировать результаты конкретного исследования, выделяя их на нормативные и отклоняющиеся уровни и на этой основе формировать “группы риска” по возможному поражению плода ВПР или хромосомной болезнью, после чего решается вопрос о необходимости проведения инвазивной пренатальной диагностики (амниоцентез, кордоцентез).
УРОВНИ АФП , ХГ и ЭСТРИОЛА В РАЗНЫЕ СРОКИ БЕРЕМЕННОСТИ
| Срок беременности в неделях |
| ||
| АФП, МЕ/мл | ХГ, МЕ/мл | Эстриол, нмоль/ л | |
| 14 | 24.00 | 66.80 | 7.70 |
| 15 | 29.00 | 35.20 | 9.20 |
| 16 | 33.00 | 31.40 | 10.60 |
| 17 | 38.00 | 27.90 | 11.40 |
| 18 | 43.00 | 24. 60 60 | 12.30 |
| 19 | 48.00 | 20.10 | 13.90 |
| 20 | 53.00 | 19.20 | 14.90 |
| 21 | 58.00 | 18.60 | 18.60 |
| 22 | 63.00 | 17.70 | 22.90 |
Читать далее…Скрыть
Стоимость услуги
1,100 ₽
Количество товара Пренатальный скрининг трисомий I (10-13 недель) триместра беременности, PRISCA I (PAPP-A, Свободная субъединица бета-ХГЧ)
Поиск по категориям:
Выбрать категориюКомплексные решения (21)Коронавирус (COVID-19) (6)Грипп (1)Общеклинические анализы крови (10)Группа крови и резус фактор (6)Биохимические анализы крови (52)Система свёртывания крови (9)Исследования мочи (29)Микроскопические исследования (12)Цитологические исследования (11)Исследования кала (9)Исследования спермы (эякулята) (2)Гормональные исследования (30)Гормоны репродукции (17)Пренатальная диагностика (8)PRISCA- программа пренатального скрининга (2)Онкомаркеры (17)Витамины, электролиты и микроэлементы (72)Микробиологические исследования (посевы) (7)Инфекции передающиеся половым путём (ПЦР диагностика) (36)Диагностика гепатитов (22)Серологические маркеры инфекционных заболеваний (78)Иммунологические исследования (11)Маркеры аутоиммунных заболеваний (48)Диагностика вируса герпеса (13)Молекулярная (ДНК/РНК) диагностика методом ПЦР (кровь) (10)Аллергология (462)Антитела к паразитам (12)ДНК/РНК диагностика клеща методом ПЦР (2)Гистологические исследования (2)Генетические исследования (55)Химико-токсикологические исследования (9)Услуги (15)
Полный список анализов
Похожие анализы:
Артикул: Б555
Артикул: Б555
Материал: сыв.
Результат: кол.
Срок, рабоч. дни*: 1-3
1,190 ₽
В корзину
Материал: сыв.
Результат: кол.
Срок, рабоч. дни*: 1-3
Указанный срок не включает день взятия биоматериала.
1,190 ₽
В корзину
Скрининговые обследования при беременности
Метод УЗИ используется на протяжении всей беременности. Согласно приказу Минздрава России №572н от 12 ноября 2012 г., скрининговое ультразвуковое исследование плода должно проводиться трехкратно:
с 11 по 14 недели – первый скрининг
с 18 по 21 недели — второй скрининг
с 30 по 34 недели — третий скрининг
Скрининг (от англ. screening «отбор, сортировка») — это комплексная диагностика беременных женщин. Скрининг включает анализ крови (биохимическое исследование) и УЗИ плода. Результаты скрининга помогают определить, есть ли вероятность рождения ребенка с пороками развития, существует ли угроза здоровью женщины.Если риски есть, то беременной назначается дополнительное обследование.
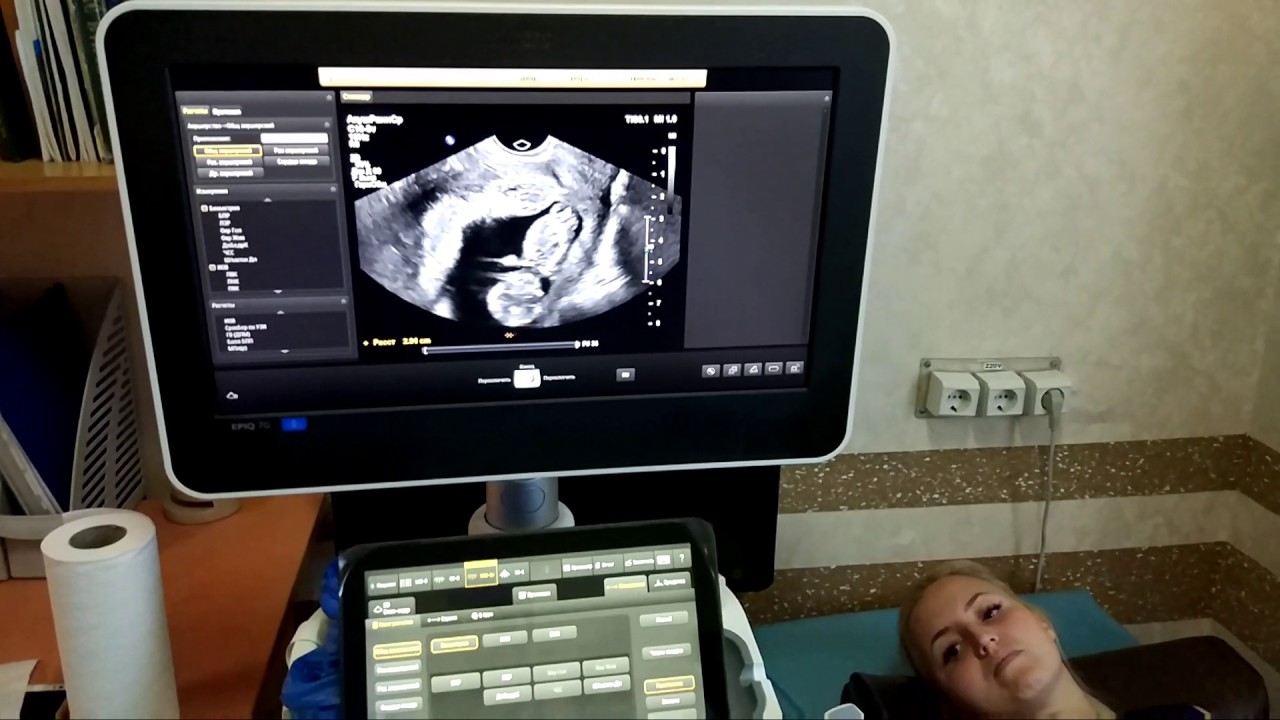
В клинике «Геном-Череповец» для УЗИ беременных используется оборудование класса «Эксперт» от ведущего мирового производителя Samsung. УЗИ аппараты Voluson™ E8 обеспечивают безупречное качество изображения. Работает с оборудованием и интерпретирует результаты исследования специалист высшей категории и внушительным опытом, что сводит вероятность ошибки к нулю.
УЗИ на ранних сроках беременности
Самое первое УЗИ беременности проводится ещё до скрининговых сроков — на 6-10 неделе. При этом используется трансвагинальный датчик.
Цели исследования:
— Подтвердить факт беременности
— Определить число эмбрионов в матке и убедиться, что они нормально развиваются.
— Оценить будущую жизнеспособность плода. Это возможно по показателям сердцебиения (количество ударов в минуту должен составить 180 ± 7 ударов) и двигательной активности.
Показанием для проведения исследования является наличие болей внизу живота или кровянистых выделений из влагалища, а также отягощённый акушерский анамнез — неразвивающиеся или внематочные беременности, самопроизвольные выкидыши.
Особенности скрининга I триместра
На сроке с 11 по 14 недели УЗИ проводится, как правило, трансабдоминально и лишь в определённых случаях — трансвагинально.
Цели исследования:
1) Установить точный срок беременности. Определив размер плода, можно установить дату зачатия и родов.
2) Выявить факт неразвивающейся беременности.
3) Подтвердить или опровергнуть факт многоплодной беременности. Около 10% женщин после процедуры ЭКО получают беременность многоплодную. В этом случае важно определить, нормально ли развиваются малыши, как обстоит дело с плацентой – она одна на всех или у каждого ребёнка «своя». Это позволит выбрать правильную стратегию наблюдения беременности.
4) Определить, где располагается хорион, в каком состоянии находятся желточный мешок и оболочки эмбриона.
5) Определить длину эмбриона. Она измеряется показателем КТР (копчико-теменной размер). Таблица нормальных значений ВТП (толщина воротникового пространства), которая имеет важное значения для диагностирования генетических нарушений плода, разработана для сроков, когда КТР плода составляет минимум 45 мм, а максимум 84 мм.
Показатель ТВП (толщина воротникового пространства), отличный от нормы, указывает на риск развития синдрома Дауна у малыша (трисомия по 21 хромосоме). Трисомия означает, что в кариотипе человека имеется дополнительная хромосома, что приводит к различным отклонениям в развитии. Расширение ТВП бывает более чем при 50 различных пороках развития плода и при внутриутробной гибели плода. Но в некоторых случаях увеличение ТВП происходит по другим причинам. Здоровье малыша при этом может быть в норме.
Для оценки риска развития хромосомных аномалий плода учитываются не только данные УЗИ, но и результаты анализа крови, возраст матери, данные анамнеза. Экспертное УЗИ в I триместре поможет исключить такие тяжелейшие генетические патологии, как синдром Дауна, синдром Эдвардса, синдром Патау, тройной набор хромосом у ребенка, патологии зачатка центральной нервной системы, пуповинная грыжа (омфалоцеле) и другие
В первом триместре на УЗИ важно также определить размер головы, ее окружность, диаметр и расстояние от лба до затылка, наличие носовой косточки у будущего ребенка, пупочных артерий, размеры верхнечелюстной кости, мочевого пузыря, сердца, местонахождение желудка, сердца и других жизненно важных органов, частоту сердцебиения плода. Экспертное УЗИ оборудование даёт возможность специалисту обнаружить даже самые незначительные отклонения от нормы, что позволяет акушеру-гинекологу своевременно принять необходимые меры по улучшению ситуации.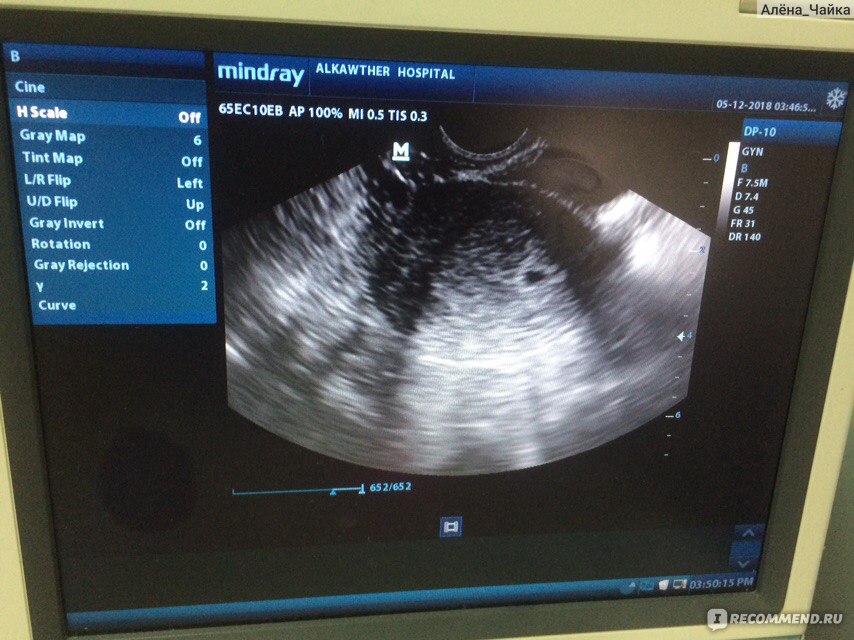
Подозрение на генетические патологии и выявление аномалий развития плода по результатам скрининга I триместра являются поводом для проведения неинвазивного пренатального теста или инвазивной диагностики.
Особенности скрининга II триместра
На сроке 20 — 24 недели врач детально исследует каждую часть тела плода, определяет положение плаценты, оценивает количество околоплодных вод и степень роста плода. Особое внимание уделяется оценке состояния головного мозга, лица, позвоночника, сердца, желудка, кишечника, почек и конечностей.
Особенности скрининга III триместра
На сроке с 30 по 34 недели беременности ультразвуковое исследование проводится для оценки развития плода. Специалист определяет:
— размер головки плода, живота и бедренной кости;
— вес плода;
— количество околоплодных вод;
— положение и состояние плаценты;
— состояние кровотока в плаценте, головке плода, маточных артериях с помощью цветного доплеровского картирования;
Кроме того, специалист пристально изучает движения плода.
В период третьего триместра экспертное УЗИ даст полную информацию о состояния плода, исключит наличие патологий развития и поможет определить наиболее точный срок родов. УЗИ необходимо проводить в срок и внепланово, по назначению врача, чтобы убедиться в состоянии плаценты, пуповины, определить предлежание ребенка и проч.
В скрининговые сроки врач оценивает состояние сердца плода, основных сосудов, регистрирует параметры кровотока в системе мать-плацента-плод. Для этого проводится допплерометрия, эхокардиография.
Исследование сердца плода показано в следующих случаях:
— в анамнезе женщины имеются врожденные аномалии сердца
— пациенткам с сахарным диабетом
— пациенткам, принимающим противоэпилептические препараты
— у плода подозрение на порок сердца
— у плода толщина воротникового пространства превышает норму
— у плода обнаружены какие-либо другие пороки развития при плановых обследованиях
УЗИ беременности предполагает также измерение длины шейки матки. Метод носит название цервикометрия
Метод носит название цервикометрия
Тесты в первом триместре во время беременности
Автор: WebMD Редакторские авторы
Регулярные тесты помогают внимательно следить за вами и вашим ребенком. Вот почему так важно соблюдать все дородовые назначения. Скрининговые тесты могут выявить потенциальные проблемы на ранней стадии.
Эти тесты обычно включают:
Сбор анамнеза и медицинский осмотр. Во время вашего первого или второго дородового визита вы ответите на множество вопросов о своем здоровье и семейном анамнезе. Эта информация помогает врачу узнать, есть ли у вас какие-либо конкретные риски, например, наследственное генетическое заболевание. Вам также предстоит медицинский осмотр. Ваш врач рассчитает дату родов на основе даты последней менструации.
Тазовый осмотр и мазок Папаниколау. Пренатальное обследование в течение первого триместра начинается с гинекологического осмотра и мазка Папаниколау для проверки состояния клеток шейки матки. Это тестирование позволяет выявить рак шейки матки и определенные заболевания, передающиеся половым путем (ЗППП).
Это тестирование позволяет выявить рак шейки матки и определенные заболевания, передающиеся половым путем (ЗППП).
Анализы крови. Во время одного из ваших первых посещений врач или акушерка определят вашу группу крови и резус-фактор, проведут скрининг на анемию, проверку на иммунитет к краснухе (краснухе), а также на гепатит В, сифилис, ВИЧ и другие ЗППП.
В зависимости от расовой, этнической или семейной принадлежности вам могут быть предложены анализы и генетическое консультирование для оценки рисков таких заболеваний, как болезнь Тея-Сакса, кистозный фиброз и серповидноклеточная анемия (если они не были проведены во время визита до зачатия) . Тестирование на некоторые из этих заболеваний также можно провести с помощью слюны.
Вас могут проверить на наличие таких заболеваний, как токсоплазмоз и ветряная оспа (вирус, вызывающий ветрянку. Ваш лечащий врач может также захотеть проверить уровень ХГЧ, гормона, выделяемого плацентой, и прогестерона, гормона, помогающего сохранить беременность
Анализы мочи. На раннем этапе вас также попросят сдать образец мочи, чтобы ваш врач или акушерка могли выявить признаки почечной инфекции и, при необходимости, подтвердить вашу беременность, измерив уровень ХГЧ. (Вместо этого можно использовать анализ крови на ХГЧ для подтверждения беременности.) Образцы мочи будут регулярно собираться для определения уровня глюкозы (признак диабета) и белка, которые могут выявить преэклампсию, вызванное беременностью заболевание, характеризующееся высоким кровяным давлением. Это заболевание чаще возникает после 20 недель, хотя белок может присутствовать на ранней стадии, если есть хроническое заболевание почек.
На раннем этапе вас также попросят сдать образец мочи, чтобы ваш врач или акушерка могли выявить признаки почечной инфекции и, при необходимости, подтвердить вашу беременность, измерив уровень ХГЧ. (Вместо этого можно использовать анализ крови на ХГЧ для подтверждения беременности.) Образцы мочи будут регулярно собираться для определения уровня глюкозы (признак диабета) и белка, которые могут выявить преэклампсию, вызванное беременностью заболевание, характеризующееся высоким кровяным давлением. Это заболевание чаще возникает после 20 недель, хотя белок может присутствовать на ранней стадии, если есть хроническое заболевание почек.
В конце первого триместра вам будет предложено генетическое тестирование. Некоторые люди считают, что эти тесты могут вызвать у них чрезмерный стресс, и они предпочитают убедиться, что ребенок генетически нормален после родов. Другие хотят получить все тесты, которые они могут получить, понимая, что эти тесты иногда не на 100% точны. Поговорите со своим врачом или консультантом по генетике о плюсах и минусах, прежде чем принять решение. Существуют различные варианты генетического тестирования, которые включают только анализы крови или ультразвуковое исследование, не представляющее риска для плода. Если эти неинвазивные тесты не соответствуют норме, вам могут назначить дополнительные тесты.
Существуют различные варианты генетического тестирования, которые включают только анализы крови или ультразвуковое исследование, не представляющее риска для плода. Если эти неинвазивные тесты не соответствуют норме, вам могут назначить дополнительные тесты.
Один генетический тест в первом семестре сочетает анализ крови с ультразвуковым исследованием для выявления синдрома Дауна и трисомии 18. Он может проводиться между 11 и 14 неделями беременности. Результаты анализа крови, определяющего ХГЧ и РАРР-А (ассоциированный с беременностью белок А плазмы) в крови матери, используются с ультразвуковым измерением кожи на задней части шеи плода (так называемая воротниковая прозрачность). Эта процедура может выявить многие случаи синдрома Дауна и других генетических заболеваний. Однако, как и при всех методах скрининга, при положительных результатах используется более инвазивный диагностический метод, такой как CVS.
Неинвазивное пренатальное тестирование (НИПТ). Этот бесклеточный ДНК-тест плода можно проводить уже после 10 недель беременности. В тесте используется образец крови для измерения относительного количества свободной ДНК плода в крови матери. Считается, что тест может выявить 99% всех беременностей с синдромом Дауна. Он также проверяет наличие некоторых других хромосомных аномалий.
В тесте используется образец крови для измерения относительного количества свободной ДНК плода в крови матери. Считается, что тест может выявить 99% всех беременностей с синдромом Дауна. Он также проверяет наличие некоторых других хромосомных аномалий.
Забор проб ворсин хориона (CVS). Если вам 35 лет или больше, у вас есть семейная история определенных заболеваний или положительный результат неинвазивных генетических тестов, вам будет предложен этот инвазивный тест, как правило, между 10 и 12 неделями беременности. CVS может выявить многие генетические дефекты, такие как синдром Дауна, серповидно-клеточная анемия, муковисцидоз, гемофилия и мышечная дистрофия. Процедура включает введение крошечного катетера через шейку матки или введение иглы в брюшную полость для получения образца ткани из плаценты. Процедура сопряжена с 1%-ным риском выкидыша и составляет около 9Точность 8% в исключении определенных хромосомных врожденных дефектов. Но, в отличие от амниоцентеза, он не помогает в выявлении заболеваний нервной трубки, таких как расщепление позвоночника и анэнцефалия, или дефектов брюшной стенки. Дефекты нервной трубки можно выявить с помощью анализа крови между 15-21 неделей беременности.
Дефекты нервной трубки можно выявить с помощью анализа крови между 15-21 неделей беременности.
Обязательно обсудите все варианты тестирования со своим врачом, чтобы вместе вы могли выбрать наиболее подходящий для вас вариант.
Если вы ждете близнецов, это беременность высокого риска. По этой причине ваш врач захочет внимательно наблюдать за вами и вашими детьми. У вас будут все стандартные тесты, но некоторые из них вы будете проходить раньше и чаще.
Ваш врач может порекомендовать вам обратиться к перинатологу, также называемому специалистом в области медицины матери и плода. Эти врачи являются акушерами, которые специализируются на беременностях высокого риска. Они могут работать с вашим постоянным акушером, чтобы контролировать вашу беременность и назначать анализы. Скрининг первого триместра — Testing.com
Источники, использованные в текущем обзоре
(пересмотрено 21 октября 2014 г.). Центры по контролю и профилактике заболеваний. Данные и статистика, встречаемость синдрома Дауна. Доступно в Интернете по адресу https://www.cdc.gov/ncbddd/birthdefects/downsyndrome/data.html. Дата обращения 26.12.2016.
Данные и статистика, встречаемость синдрома Дауна. Доступно в Интернете по адресу https://www.cdc.gov/ncbddd/birthdefects/downsyndrome/data.html. Дата обращения 26.12.2016.
Льюис Р. (3 июля 2015 г.). Комитет говорит, что бесклеточное ДНК-тестирование плода требует осторожности. Медицинские новости Medscape. Доступно на сайте https://www.medscape.com/viewarticle/847440. Дата обращения 26.12.2016.
(сентябрь 2015 г.). Американский колледж акушеров и гинекологов. Мнение Комитета, номер 640. Доступно на сайте https://www.acog.org/Resources-And-Publications/Committee-Opinions/Committee-on-Genetics/Cell-free-DNA-Screening-for-Fetal-Aneuploidy. Дата обращения 26.12.2016.
(8 октября 2015 г.). Скрининг первого триместра. Клиника Майо. Доступно в Интернете по адресу https://www.mayoclinic.com/health/first-trimester-screening/MY00126. Дата обращения 26.12.2016.
(май 2016 г.). Практический бюллетень № 163: Скрининг анеуплоидии плода. Американский колледж акушеров и гинекологов. Доступно в Интернете по адресу https://s3.amazonaws.com/cdn.smfm.org/publications/224/download-491f0e6962960848d2097447ab57a024.pdf. Дата обращения 26.12.2016.
Доступно в Интернете по адресу https://s3.amazonaws.com/cdn.smfm.org/publications/224/download-491f0e6962960848d2097447ab57a024.pdf. Дата обращения 26.12.2016.
Грегг А.Р., Скотко Б.Г., Бекендорф Дж.Л. и др. (28 июля 2016 г.). Неинвазивный пренатальный скрининг на анеуплоидию плода, обновление 2016 г.: Заявление о позиции Американского колледжа медицинской генетики и геномики. Генетика в медицине . Доступно на сайте https://www.nature.com/gim/journal/vaop/ncurrent/full/gim201697a.html. Дата обращения 26.12.2016.
(сентябрь 2016 г.). Американский колледж акушеров и гинекологов. Скрининг на врожденные дефекты. Доступно на сайте https://www.acog.org/~/media/For%20Patients/faq165.pdf?dmc=1&ts=20130213T1410405774. Дата обращения 26.12.2016.
(октябрь 2016 г.). Марш десятицентовиков. Синдром Дауна. Доступно в Интернете по адресу https://www.marchofdimes.com/baby/birthdefects_downsyndrome.html. Дата обращения 26.12.2016.
(пересмотрено 20 октября 2016 г. ). Центры по контролю и профилактике заболеваний. Врожденные дефекты, диагностика. Доступно в Интернете по адресу https://www.cdc.gov/ncbddd/birthdefects/diagnosis.html. Дата обращения 26.12.2016.
). Центры по контролю и профилактике заболеваний. Врожденные дефекты, диагностика. Доступно в Интернете по адресу https://www.cdc.gov/ncbddd/birthdefects/diagnosis.html. Дата обращения 26.12.2016.
(© 1995-2016). Медицинские лаборатории Мэйо. Материнский экран первого триместра. Доступно в Интернете по адресу https://www.mayomedicallaboratories.com/test-catalog/2011/Clinical+and+Interpretive/87857. Дата обращения 26.12.2016.
(© 2016). Основание трисомии 18. Что такое трисомия 18? Доступно в Интернете по адресу https://www.trisomey18.org/site/PageServer?pagename=whatisT18_whatis. Дата обращения 26.12.2016.
(сентябрь 2016 г.) Американский конгресс акушеров-гинекологов. Пренатальные генетические скрининговые тесты. Доступно в Интернете по адресу https://www.acog.org/Patients/FAQs/Prenatal-Genetic-Screening-Tests?IsMobileSet=false. По состоянию на январь 2017 г.
Источники, использованные в предыдущих обзорах
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (© 2007). Справочник по диагностическим и лабораторным тестам Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. стр. 710-713.
(© 2007). Справочник по диагностическим и лабораторным тестам Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. стр. 710-713.
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания FA Davis, Филадельфия, Пенсильвания [18-е издание].
Ньюбергер, Д. (15 августа 2000 г.). Синдром Дауна: пренатальная оценка риска и диагностика. Американский семейный врач [Электронный журнал]. Доступно в Интернете по адресу https://www.aafp.org/afp/20000815/825.html. Проверено 15.04.07.
Цинь, К., и др. др. (2002). Иммунофлуориметрический анализ с временным разрешением для определения белка А плазмы человека, связанного с беременностью, в месте оказания медицинской помощи: использование в скрининге синдрома Дауна в первом триместре. Clinical Chemistry 48:473-483 [Электронный журнал]. Доступно в Интернете по адресу https://www.clinchem.org/cgi/content/full/48/3/473. Проверено 15.04.07.
(январь 2007 г.). Скрининг материнской крови на врожденные дефекты. Марш десятицентовиков [Онлайн информация]. Доступно в Интернете по адресу https://www.marchofdimes.com/printableArticles/14332_1166.asp. Проверено 15.04.07.
Марш десятицентовиков [Онлайн информация]. Доступно в Интернете по адресу https://www.marchofdimes.com/printableArticles/14332_1166.asp. Проверено 15.04.07.
Барклай Л. и Ли Д. (4 января 2007 г.). Новые рекомендации рекомендуют всеобщий пренатальный скрининг на синдром Дауна. Медицинские новости Medscape [он-лайн информация]. Доступно на сайте https://www.medscape.com/viewarticle/550256_print. Проверено 10.04.07
Клири-Голдман, Дж. и Мэлоун, Ф. (26 сентября 2005 г.). Достижения в пренатальной диагностике. Medscape from Appl Radiol 2005;34(9): 8-18 [Информация в режиме онлайн]. Доступно на сайте https://www.medscape.com/viewarticle/513126_print. Проверено 10.04.07.
Коул, Д. С. (© 2005). Успехи в пренатальной диагностике в первом триместре: комбинированный, интегрированный или амниоцентез? Освещение конференции Medscape: Американский колледж акушеров и гинекологов, 53-я ежегодная клиническая встреча [он-лайн информация]. Доступно на сайте https://www.medscape.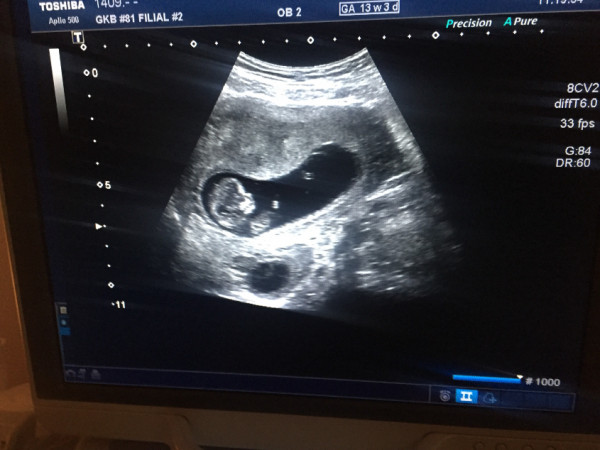 com/viewprogram/4078_pnt. Проверено 10.04.07.
com/viewprogram/4078_pnt. Проверено 10.04.07.
Американский колледж радиологии и Радиологическое общество Северной Америки. Информация о радиологии, акушерское УЗИ (онлайн-информация, по состоянию на июнь 2007 г.). Доступно на сайте https://www.radiologyinfo.org/en/info.cfm?PG=obstetricus.
Мэлоун Ф.Д. и др. Скрининг первого триместра или второго триместра или обоих на синдром Дауна. Медицинский журнал Новой Англии . 2005; 353: 2001-2011 гг.
Пресс-релиз ACOG (2 января 2007 г.). Новые рекомендации по синдрому Дауна призывают к скринингу всех беременных женщин. Доступно в Интернете по адресу https://www.acog.org/from_home/publications/press_releases/nr01-02-07-1.cfm.
Практический бюллетень ACOG. Руководство по клиническому ведению акушеров-гинекологов. Номер 77, январь 2007 г. Скрининг хромосомных аномалий плода. Акушерство и гинекология 2007; 109: 217-227.
(© 2010). Скрининг врожденных дефектов. ACOG [Онлайн информация]. Доступно в Интернете по адресу https://www. acog.org/publications/patient_education/bp165.cfm. По состоянию на июнь 2010 г.
acog.org/publications/patient_education/bp165.cfm. По состоянию на июнь 2010 г.
(ноябрь 2008 г.). Скрининг материнской крови на врожденные дефекты. Марш десятицентовиков [Онлайн информация]. Доступно на сайте https://www.marchofdimes.com/professionals/14332_1166.asp. По состоянию на июнь 2010 г.
Персонал клиники Мэйо. (2 июля 2008 г.). Скрининг первого триместра. MayoClinic.com [Онлайн информация]. Доступно в Интернете по адресу https://www.mayoclinic.com/health/first-trimester-screening/MY00126. По состоянию на июнь 2010 г.
Ekelund, C. et. др. (2008 08 декабря). Влияние новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование. Медскейп из BMJ . 2008;337(2547) [Онлайн информация]. Доступно на сайте https://www.medscape.com/viewarticle/584622. По состоянию на июнь 2010 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2007). Справочник по диагностическим и лабораторным тестам Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури.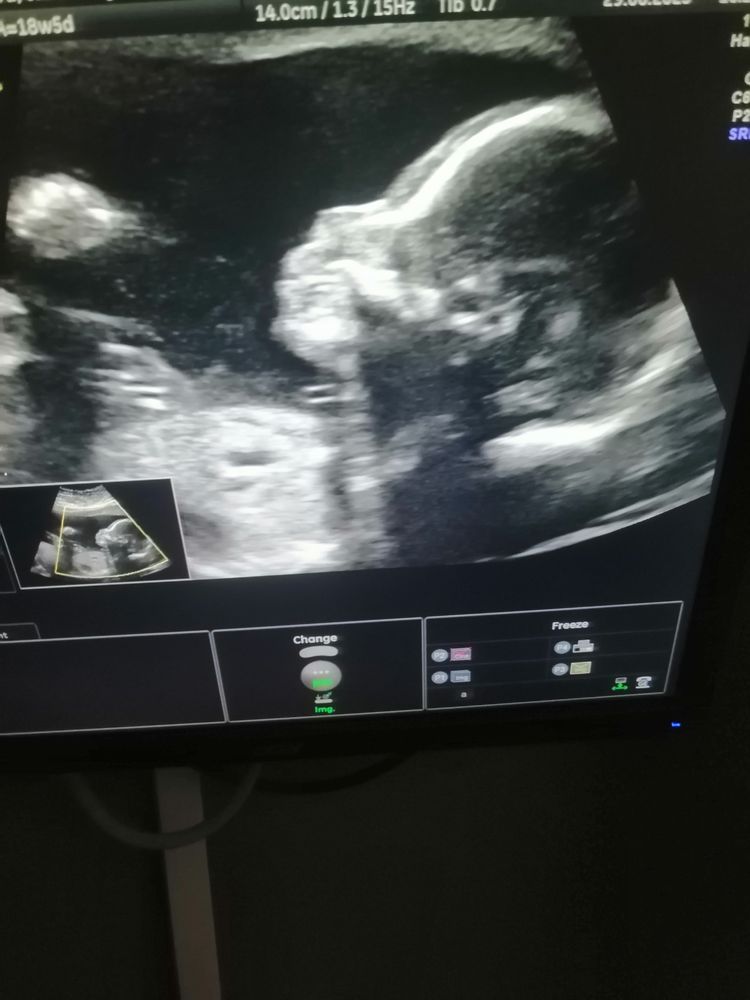 стр. 757-759.
стр. 757-759.
Ву, А. (© 2006). Клиническое руководство Tietz по лабораторным тестам, 4-е издание: Saunders Elsevier, Сент-Луис, Миссури. стр. 252-259, 886-889.
(февраль 2006 г.) Американская ассоциация беременных. Экран первого триместра. Доступно в Интернете по адресу https://www.americanpregnancy.org/prenataltesting/firstscreen.html. По состоянию на сентябрь 2010 г.
Кларк, В. и Дюфур, Д. Р., Редакторы (2006). Современная практика клинической химии, AACC Press, Вашингтон, округ Колумбия, стр. 416-418.
АКОГ. Скрининг врожденных дефектов. Доступно в Интернете по адресу https://www.acog.org/~/media/For%20Patients/faq165.pdf?dmc=1&ts=20130213T1410405774. По состоянию на февраль 2013 г.
CDC. Врожденные дефекты, диагностика. Доступно в Интернете по адресу https://www.cdc.gov/ncbddd/birthdefects/diagnosis.html. По состоянию на февраль 2013 г.
MayoClinic.com. Скрининг первого триместра. Доступно в Интернете по адресу https://www.mayoclinic.
