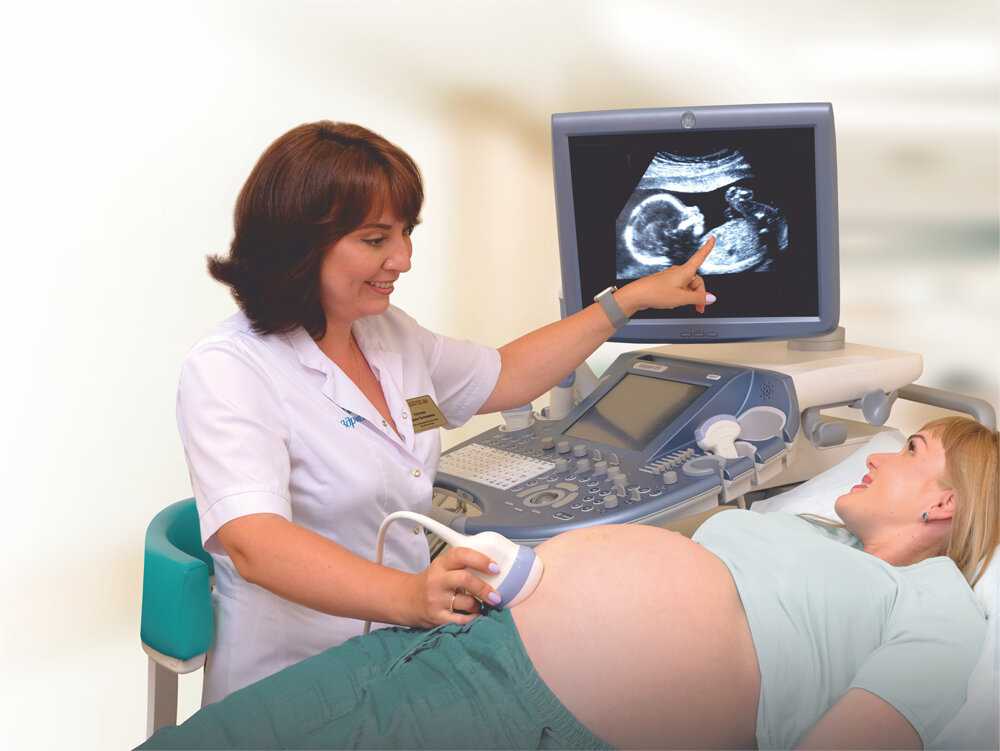
Скрининг для беременных это что такое: Что такое скрининг при беременности
Пренатальный скрининг — гинекологическая клиника
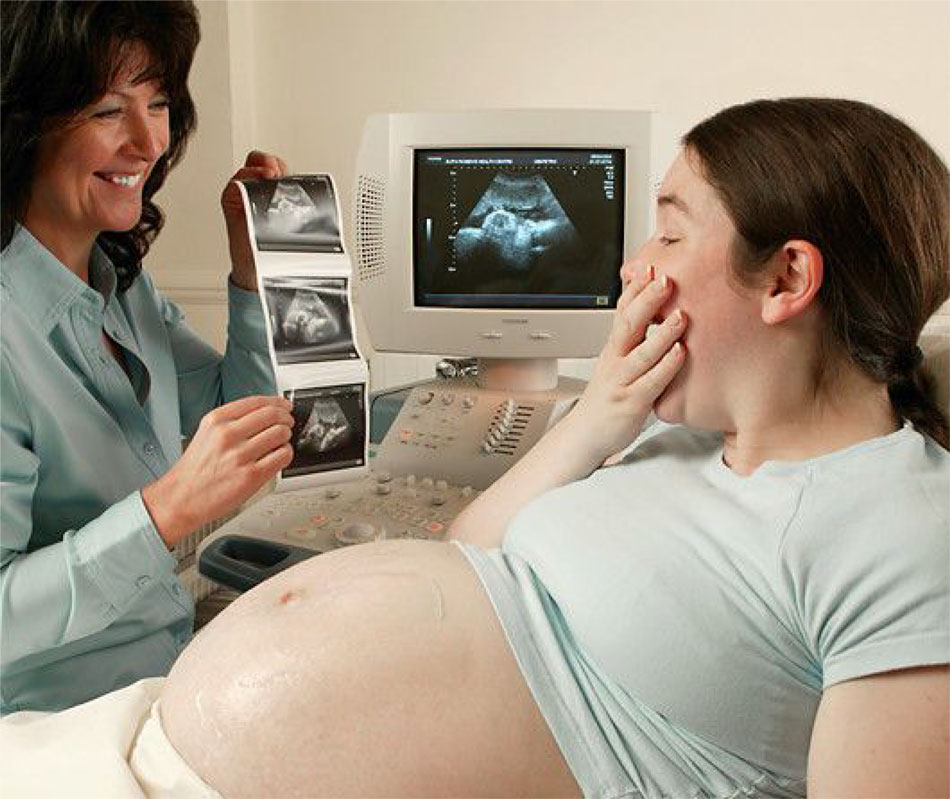
Пренатальный скрининг
Когда мы говорим о Пренатальный скрининг o скрининг мы говорим о тесте, который позволяет нам идентифицировать беременным женщинам с высоким риском заболевания определенным заболеванием, с целью последним, чтобы начать более тщательное расследование или принять прямые превентивные меры.
Среди общей популяции визуально здоровых беременных женщин — те, у которых повышен риск того, что у плода будет хромосомное заболевание, которое можно распознать с помощью диагностического теста. Рекомендуется совместное использование PAPP-A, свободного BHCG, в качестве биохимических тестов, TN (Nuchal Translucency) и возраста матери в качестве скрининга на хромосомные заболевания в первом триместре беременности.
En Женская Барселона мы делаем пренатальный скрининг для обнаружения хромосомных аномалий.
Заболеваемость хромосомные аномалии составляет 4-5% от всех беременность, являясь причиной высокой смертности эмбрионов и плода. Они составляют 1-2% от всех врожденные дефекты. Они бывают двух типов: аутосомные (числовые и структурные изменения) и половые. Их диагностируют с помощью инвазивных методов, таких как амниоцентез или биопсия хориона.
Они составляют 1-2% от всех врожденные дефекты. Они бывают двух типов: аутосомные (числовые и структурные изменения) и половые. Их диагностируют с помощью инвазивных методов, таких как амниоцентез или биопсия хориона.
Индекс
- Пренатальный скрининг
- Комбинированный скрининг первого триместра (тройной скрининг)
- тест
- Кровь
- УЗИ
- Рассчитайте это с учетом риска
- Последние статьи в нашем блоге о беременности
- Познакомьтесь с нашими экспертами по пренатальному скринингу
Комбинированный скрининг первого триместра (тройной скрининг)
Комбинированный скрининг — это скрининговый тест, который проводится в первом триместре беременности у всех беременных женщин с целью выявления беременностей с более высоким риском хромосомного изменения плода.
Это неинвазивный тест (без риска для матери или плода), который проводится на основе образца крови матери и ультразвукового исследования плода и предлагается всем женщинам.
тест
Риск хромосомопатии (изменение хромосом) достигается путем объединения биохимических маркеров, присутствующих в материнской крови и ультразвукового исследования первого триместра. Скрининг предлагает персонализированную статистическую вероятность того, что у плода может быть хромосомный дефект (например, трисомия 21 и другие аномалии).
Кровь
Обычно это проводится между 8 и 10 неделями. При этом экстракте анализируются два биохимических показателя в крови матери: бета-фракция гормона беременности (BHCG) и значение плацентарного белка, связанного с беременностью (PAPP). . -ТО). Для проведения этой экстракции голодание не требуется.
УЗИ
Ультразвук проводится между 11,3 и 13,6 неделями беременности. Это одно из трех ультразвуковых исследований, рекомендованных Испанским обществом гинекологии и акушерства (SEGO), и одно из самых важных на протяжении всей беременности. Во время этого УЗИ будут оцениваться различные аспекты:
- Датирование беременности, измерение длины плода (CRL).

- Раннее анатомическое исследование плода.
- Оценка маркеров хромосомных заболеваний: затылочная полупрозрачность (накопление жидкости на уровне шейки плода и присутствует у всех плодов. Международные исследования показали, что у плодов с синдромом Дауна, как правило, наблюдается большее накопление жидкости на уровне этого пространства) и другие вторичные маркеры, такие как наличие носовой кости, волны венозного протока и трехстворчатой регургитации.
Для правильного расчета результатов скрининга необходимо учитывать другие факторы беременной женщины: расовую принадлежность, вес, возможную двойную беременность, материнские патологии (инсулинозависимый диабет), материнские привычки (курение) или наступила ли беременность. методами вспомогательной репродукции. Включение этих факторов в расчет скрининга позволяет вносить небольшие поправки, улучшающие точность расчета риска.
Рассчитайте это с учетом риска
Обычно компьютерное программное обеспечение рассчитывает индекс риска с использованием всех введенных переменных матери и плода. Расчет рисков трисомии 21 (синдром Дауна), 18 (синдром Эдвардса) и 13 (синдром Патау) будет производиться на основе риска, обусловленного возрастом матери, и модифицироваться в соответствии с отклонениями ультразвуковых данных и введенных биохимических веществ.
Расчет рисков трисомии 21 (синдром Дауна), 18 (синдром Эдвардса) и 13 (синдром Патау) будет производиться на основе риска, обусловленного возрастом матери, и модифицироваться в соответствии с отклонениями ультразвуковых данных и введенных биохимических веществ.
В случае результата с высоким риском будет предложен инвазивный тест, биопсия хориона или амниоцентез, чтобы подтвердить или исключить подозреваемый диагноз.
В настоящее время этот тест считается предпочтительным для всех беременных женщин, так как частота выявления трисомии 21 (синдром Дауна) составляет около 90% с частотой ложноположительных результатов 5% (случаи, которые, согласно тесту, будут иметь высокий риск, когда на самом деле нет хромосомного заболевания).
Последние статьи в нашем блоге о беременности
Познакомьтесь с нашими экспертами по пренатальному скринингу
Специалист по акушерству и гинекологии
Специалист в области акушерского УЗИ и медицины плода.
Записаться на прием
Этот сайт использует куки-файлы для вас, чтобы иметь лучший пользовательский опыт.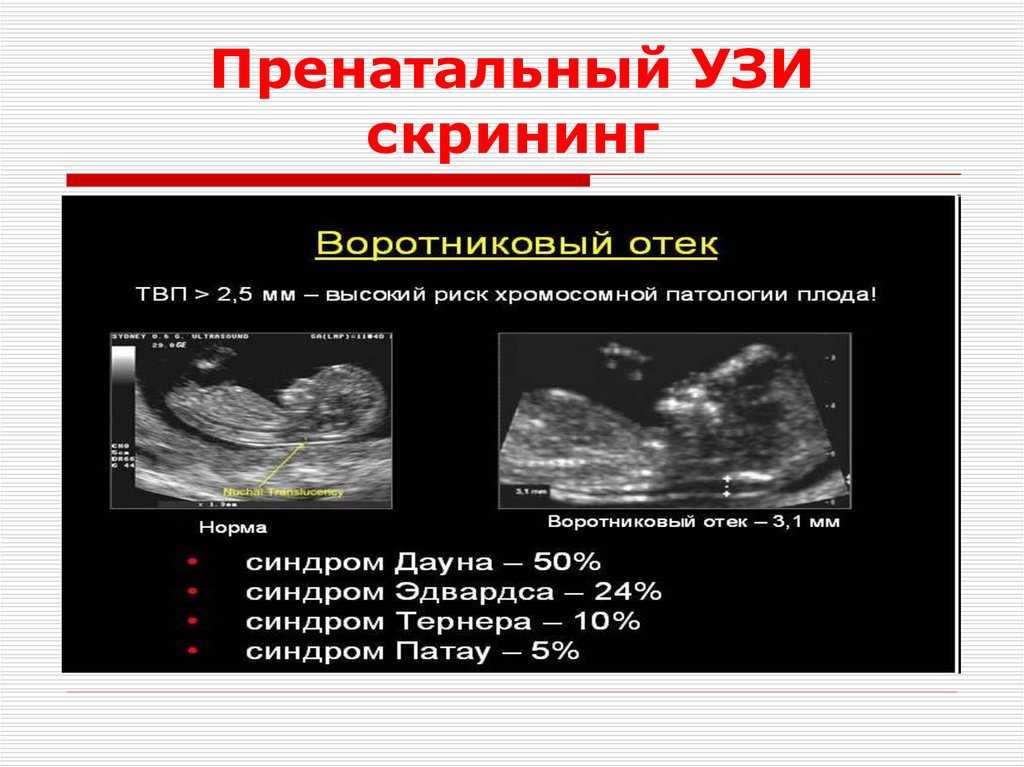 Если вы продолжаете просматривать, вы даете свое согласие на принятие вышеупомянутого печенья и принятие нашего печенье политика, Нажмите на ссылку для получения дополнительной информации.Плагин печенье
Если вы продолжаете просматривать, вы даете свое согласие на принятие вышеупомянутого печенья и принятие нашего печенье политика, Нажмите на ссылку для получения дополнительной информации.Плагин печенье
хорошо
Уведомление о печенье
Первый скрининг при беременности — запись в Жуковском и Раменском
Услуги и цены
Скрининг I по ASTRAIA (с учётом PLGF) 11 нед-13 нед 5 дней многоплодная беременность
10000 ₽
Скрининг I по ASTRAIA (с учётом PLGF) 11 нед-13 нед 5 дней
8500 ₽
Первый скрининг — это важное и волнующее событие для будущих родителей. В этом разделе мы разберемся зачем нужен пренатальный скрининг, какие обследования включает, сроки проведения и особенности подготовки.
Скрининг первого триместра — это одна из трех ступеней углубленного наблюдения за развитием малыша, которая позволяет заметить малейшие отклонения и вовремя сообщить об этом будущим родителям. Задача врача — предоставить полную информацию о состоянии плода, обнаруженных аномалиях развития, заболеваниях, последствиях как для мамы, так и для ребенка. На основании чего женщина принимает решение о пролонгировании или прерывании беременности.
Задача врача — предоставить полную информацию о состоянии плода, обнаруженных аномалиях развития, заболеваниях, последствиях как для мамы, так и для ребенка. На основании чего женщина принимает решение о пролонгировании или прерывании беременности.
Первый скрининг фокусируется в основном на генетических аномалиях и наследственных заболеваниях. Не только хромосомные болезни можно заподозрить при первом большом обследовании, но и врожденные пороки сердца, диафрагмальные, пупочные грыжи.
Первый скрининг проводится на 11-14 недели беременности. Такой временной отрезок не случаен. Во-первых, 11 недель — это минимальный срок, на котором можно заподозрить крупные пороки развития органов. Во-вторых, кости достаточно сформированы, чтобы определить, например, размер и форму черепа, сердце приобретает 4-х камерную структуру, близкую к той, что имеют взрослые.
Первый скрининг включает в себя биохимический анализ крови и УЗИ. Скрининг первого триместра проводится в учреждениях экспертного уровня. Доктора ультразвуковой диагностики в таких лечебных учреждениях дополнительно проходят обучение для работы с врожденными патологиями, имеют большой опыт и, что немаловажно, аппараты УЗИ высокой разрешающей способности.
Доктора ультразвуковой диагностики в таких лечебных учреждениях дополнительно проходят обучение для работы с врожденными патологиями, имеют большой опыт и, что немаловажно, аппараты УЗИ высокой разрешающей способности.
Анализ крови проводится с определением β-ХГЧ и плацентарного протеина А. Поговорим подробнее о каждом показателе.
- β-ХГЧ (хорионический гонадотропин человека) — это гормон, который вырабатывается плацентой после прикрепления зародыша к матке и вызывает перестройку женского организма под нужды ребенка. Достигает своего максимума с 8 по 12 неделю. Повышение этого гормона может свидетельствовать о наличии хромосомной аномалии, такой как синдром Дауна.
- Плацентарный протеин А (РАРР-А или протеин А, ассоциированный с беременностью) — очень важный белок, выделяемый плацентой. Он способствует росту плаценты и строительству сосудов, по которым плод будет получать питание. Уровень белка зависит от срока беременности — чем больше срок, тем больше РАРР-А.
 Снижение уровня плацентарного протеина А характерно для синдрома Эдвардса (трисомии по 18 хромосоме).
Снижение уровня плацентарного протеина А характерно для синдрома Эдвардса (трисомии по 18 хромосоме).
Ультразвуковое исследование.
Плод в 12 недель уже имеет очертания маленького человечка. Следует оговорится, что УЗИ, вопреки распространенному мифу, безопасный метод обследования как для беременной, так и для будущего ребенка. УЗ-скрининг ничем не отличается от обычного УЗИ. Беременная ложится на кушетку, кожа живота смазывается гипоаллергенным гелем и, с помощью датчика, доктор визуализирует плод.
При исследовании врач ультразвуковой диагностики определяет несколько важных показателей: толщина воротникового пространства, теменно-копчиковой размер и размер костей носа.
- Воротниковое пространство — это область между кожей и мягкими тканями плода в области шеи, в которой находится жидкость. Является важным маркером хромосомных нарушений плода, в первую очередь, синдрома Дауна. Также увеличение толщины воротникового пространства может являться сигналом о наличии врожденного порока сердца, дисплазии скелета, пупочной или диафрагмальной грыжи.

- Теменно-копчиковой размер (КПТ) — это длина линии от верхушки головы плода по спине до копчика. Пожалуй, это наиболее точный параметр для определения срока развития плода. При синдроме Эдвардса (трисомии по 18 хромосоме), Синдроме Патау (трисомия по 13 хромосоме), синдроме Тернера отмечается выраженное замедление развития плода. Поэтому КПТ будет меньше средней нормы. При синдроме Дауна (трисомии по 21 хромосоме) размеры плода соответствуют норме и стоит опираться на другие показатели.
- Наличие и длина носовой кости — важный признак нормального развития плода. При синдроме Дауна кости носа короче или не визуализируются у 60-70% плодов с этой патологией. Что вместе с другими показателями повышает вероятность раннего обнаружения этого синдрома.
Отклонение результатов скрининга первого триместра от норм не говорит о стопроцентной патологии и необходимости прерывания беременности, а лишь сигнализирует о возможном риске, который после прохождения обследования рассчитывается индивидуально для каждой пациентки. Отклонения могут обнаруживаться при многоплодной беременности (беременностью двойней), неправильном определении срока гестации, сахарном диабете. Выявление групп риска производится программой. На данный момент в России сертифицированы две программы — PRISCA и ASTRAIA.
Отклонения могут обнаруживаться при многоплодной беременности (беременностью двойней), неправильном определении срока гестации, сахарном диабете. Выявление групп риска производится программой. На данный момент в России сертифицированы две программы — PRISCA и ASTRAIA.
На основании результатов УЗИ, анализа крови, возраста мамы, этнической принадлежности и дополнительных факторов риска (курение, диабет, ЭКО) рассчитывается индивидуальный риск рождения ребенка с определенной хромосомной патологией. Например, соотношение 1:1200 говорит о том, что у 1 из 1200 беременных с аналогичными параметрами рождается ребенок с пороком развития. Если риск высокий (1:100 и выше) или на УЗИ выявлены серьезные аномалии развития, то беременная направляется в медико-генетический центр для консультации врача-генетика и проведения углубленного обследования инвазивными методами, о которых пойдет речь дальше.
Инвазивные методы.
Самым достоверным способом постановки диагноза является кариотипирование — исследование, при котором смотрят количество хромосом и их качество. В первом триместре возможно использование двух инвазивных методов диагностики — амниоцентез и биопсия хориона.
В первом триместре возможно использование двух инвазивных методов диагностики — амниоцентез и биопсия хориона.
- Амниоцентез — это забор небольшого количества околоплодных вод (около 25 мл), которые содержат клетки плода. Как правило, это недолгая процедура, которую по степени болезненности можно сравнить с обычным забором крови. Манипуляция представляет из себя введение тонкой игры, а в случае доступа через влагалище — катетера в полость матки сквозь амниотическую оболочку под контролем УЗИ датчика. Это инвазивная процедура несет минимальные, но риски, связанные с преждевременными родами. При проведении амниоцентеза риск выкидыша составляет 01%-0.25%. После исследования рекомендуется отдых, отсутствие нагрузок в течение 48 часов и в течение 72 часов воздержаться от половых контактов.
- Биопсия ворсин хориона. Для начала стоит сказать о том, что это за структура. Хорион — одна из плодных оболочек вокруг ребенка. И оболочки и плод развивались исходно из одной клетки.
 Их генетический состав идентичен, поэтому, взяв небольшое количество клеток хориона, мы можем оценить кариотип ребенка. Биопсия проводится трансабдоминальным или влагалищным доступом. Под контролем датчика УЗИ вводится игла, которая захватывает часть клеток ворсин. Риск преждевременных родов выше, чем при амниоцентезе, но составляет менее 1%. Далее материал направляется в лабораторию для кариотипирования.
Их генетический состав идентичен, поэтому, взяв небольшое количество клеток хориона, мы можем оценить кариотип ребенка. Биопсия проводится трансабдоминальным или влагалищным доступом. Под контролем датчика УЗИ вводится игла, которая захватывает часть клеток ворсин. Риск преждевременных родов выше, чем при амниоцентезе, но составляет менее 1%. Далее материал направляется в лабораторию для кариотипирования.
Существует еще один тест на выявление хромосомных патологий, который не так распространен в России, как инвазивный скрининг. НИПТ (NIPT или cfDNA) — неинвазивный тест на определение клеток плода, циркулирующих в организме матери, которые в последующем также кариотипируются. На сегодняшний день данный тест не входит в программу ОМС, но производится многими частными лабораториями. Производители теста заявляют о 99% точности результатов в отношении синдрома Дауна и Эдвардса, и 72-92% при диагностике синдрома Патау.
Однако существуют и ограничения:
- количество плодов более 2;
- если имеются признаки замершей одноплодной беременности;
- беременной проводилась трансплантация органов, тканей, в том числе костного мозга до беременности;
- при наличии онкологических заболеваний мамы.

Вариабельность панелей скрининга — ещё одна особенность данного теста. Если при инвазивном исследовании мы смотрим полный кариотип плода, то при НИПТ проводится поиск конкретных мутаций.
Что делать, если обнаружили порок развития плода?
В том случае, когда у плода обнаруживается порок развития, дальнейшую тактику ведения беременности избирает перинатальный консилиум врачей, который состоит из акушера-гинеколога, неонатолога и детского хирурга. Решений может быть несколько: порок признается незначительным и не влияющим на прогноз жизни, возможна хирургическая коррекция сразу после рождения ребенка или внутриутробная хирургическая коррекция ( в крайне редких случаях).
Рекомендации о прерывании беременности выносятся в случае неблагоприятного прогноза для жизни и здоровья ребенка после рождения. Лечащий врач предоставляет полную информацию беременной женщине об обнаруженной аномалии развития, прогнозе жизни новорожденного, методах лечения, связанных с ним рисков здоровья мамы и ребенка, возможных вариантах медицинского вмешательства, их последствиях и результатах. Однако окончательное решение о сохранении или прерывании беременности принимает только женщина!
Однако окончательное решение о сохранении или прерывании беременности принимает только женщина!
Подготовка к первому скринингу.
Специальная подготовка не требуется. Забор крови производится утром, натощак, как и при любой сдаче крови, ограничений в потреблении чистой питьевой воды нет.
Назад к списку статей
Что это такое, варианты, преимущества и риски
Обзор
Что такое пренатальное генетическое тестирование?
Пренатальное генетическое тестирование дает родителям информацию о генетических нарушениях или врожденных аномалиях, которые могут быть у плода. В отличие от некоторых рутинных пренатальных тестов, таких как группа крови, анализ крови или скрининг уровня глюкозы, эти тесты не являются обязательными. Поговорите со своим лечащим врачом и решите, какие анализы вам подходят.
Некоторые люди решают пройти пренатальное генетическое тестирование в дополнение к обычному тестированию на беременность. Пренатальное генетическое тестирование является необязательным. Хромосомы или гены человека вызывают генетические нарушения. Ген — это часть клеток вашего тела, которая хранит инструкции о том, как работает ваше тело. Хромосома содержит ваши гены. Врожденные нарушения присутствуют при рождении, и медицинские работники могут диагностировать некоторые из этих состояний до рождения.
Хромосомы или гены человека вызывают генетические нарушения. Ген — это часть клеток вашего тела, которая хранит инструкции о том, как работает ваше тело. Хромосома содержит ваши гены. Врожденные нарушения присутствуют при рождении, и медицинские работники могут диагностировать некоторые из этих состояний до рождения.
Существует два вида тестов: скрининговые и диагностические.
Какие типы пренатальных скрининговых тестов могут быть доступны?
Скрининговые тесты не диагностируют генетические заболевания, и аномальный результат не означает, что у плода есть заболевание. Это означает, что существует более высокий риск генетического расстройства. Ваш лечащий врач может помочь интерпретировать результаты генетического скрининга и объяснить дальнейшие действия. В некоторых случаях они могут порекомендовать диагностическое тестирование.
Некоторые примеры пренатальных генетических скрининговых тестов:
Скрининг на носительство
Скрининг на носительство — это анализ крови, который специалисты по уходу за беременными могут предложить вам и вашему партнеру. Этот тип тестирования может выявить небольшие изменения в генах, которые повышают риск того, что плод может унаследовать серьезные заболевания. Их часто называют состояниями одного гена. Примеры включают кистозный фиброз, серповидно-клеточную анемию и спинальную мышечную атрофию. Если ваш анализ крови показывает, что вы являетесь носителем генетического риска, ваш партнер также должен пройти обследование. Если оба родителя являются носителями одинакового генетического риска, у плода может быть более тяжелая форма заболевания. Вам нужно пройти скрининговые тесты на носительство только один раз в жизни.
Этот тип тестирования может выявить небольшие изменения в генах, которые повышают риск того, что плод может унаследовать серьезные заболевания. Их часто называют состояниями одного гена. Примеры включают кистозный фиброз, серповидно-клеточную анемию и спинальную мышечную атрофию. Если ваш анализ крови показывает, что вы являетесь носителем генетического риска, ваш партнер также должен пройти обследование. Если оба родителя являются носителями одинакового генетического риска, у плода может быть более тяжелая форма заболевания. Вам нужно пройти скрининговые тесты на носительство только один раз в жизни.
Скрининг на аномальное число хромосом
Хромосомы должны наследоваться парами — по половине пары от каждого родителя. Иногда природа допускает ошибки при оплодотворении, в результате чего отсутствуют или лишние части пары хромосом. Примеры включают синдром Дауна (дополнительная хромосома 21) и синдром Тернера (отсутствие Х-хромосомы). Результаты этих тестов будут разными для каждой беременности. Типы тестов включают:
Типы тестов включают:
- Скрининг бесклеточной ДНК плода: Это широко известно как неинвазивное пренатальное тестирование (НИПТ). Медицинские работники ищут некоторые распространенные формы аномального числа хромосом в небольших фрагментах ДНК плода, обнаруженных в вашей крови. Поскольку ДНК плода присутствует в очень небольшом количестве, медицинские работники не могут проводить тест до 10 недель беременности.
- Скрининг сыворотки: Этот тип анализа также проводится на образце крови. Он не смотрит непосредственно на ДНК плода. Вместо этого эти тесты анализируют различные уровни белка в крови, чтобы определить риск аномального числа хромосом. Примеры этого типа тестов включают последовательный скрининг, четырехкратный скрининг и скрининг сыворотки в первом триместре. Каждый из этих тестов должен проводиться в определенное время во время беременности, поэтому узнайте у своего поставщика медицинских услуг, какие из них могут подойти вам.
 Ваш лечащий врач не может проводить ни один из этих тестов до 11-й недели беременности.
Ваш лечащий врач не может проводить ни один из этих тестов до 11-й недели беременности.
Скрининг физических аномалий
Иногда недостающие или лишние хромосомы вызывают изменения в физическом строении вашего ребенка. Например, хромосомы в норме, но у вашего ребенка физический дефект. Во время беременности УЗИ и анализы крови могут помочь определить риск физических аномалий плода и оценить, могут ли они быть связаны с генетическими аномалиями.
- Затылочная прозрачность : Использует ультразвук для измерения толщины задней части шеи плода. Толстая шейная полупрозрачность дает нам представление о риске аномального числа хромосом и физических аномалиях, таких как аномальное формирование сердца плода. Медицинские работники проводят это УЗИ на сроке беременности от 11 до 14 недель.
- Скрининг на АФП (скрининг материнской сыворотки): Ваш врач возьмет у вас кровь для измерения уровня АФП в крови.
 Высокий уровень может указывать на физические проблемы с животом, лицом или позвоночником плода. Это происходит на сроке от 15 до 22 недель беременности.
Высокий уровень может указывать на физические проблемы с животом, лицом или позвоночником плода. Это происходит на сроке от 15 до 22 недель беременности. - Quad screen : Измеряет уровни четырех веществ в крови и определяет риск развития у плода хромосомных аномалий и дефектов нервной трубки. Этот тест также называется экраном с несколькими маркерами. Это также делается на сроке беременности от 15 до 22 недель.
- Сканирование анатомии плода: Использует ультразвук для оценки физических структур плода, включая развивающийся мозг, скелет, сердце, почки, брюшную полость, лицо, руки и ноги. Это УЗИ обычно делают на сроке беременности от 18 до 20 недель.
Помните, пренатальные осмотры говорят вам о наличии состояния, которое может присутствовать. Он не диагностирует состояние.
Какие виды пренатальных диагностических тестов существуют?
Диагностические пренатальные тесты могут подтвердить, есть ли у плода генетическое заболевание. Эти тесты берут клетки из амниотической жидкости или плаценты и проверяют их на наличие конкретных заболеваний. Диагностическое тестирование проводится только в том случае, если скрининговый тест не соответствует норме или если у вас высокий риск рождения ребенка с генетическим заболеванием.
Эти тесты берут клетки из амниотической жидкости или плаценты и проверяют их на наличие конкретных заболеваний. Диагностическое тестирование проводится только в том случае, если скрининговый тест не соответствует норме или если у вас высокий риск рождения ребенка с генетическим заболеванием.
Наиболее распространенными диагностическими тестами являются амниоцентез и биопсия ворсин хориона (CVS).
- Амниоцентез: Ваш врач вводит иглу через кожу в матку, чтобы взять образец амниотической жидкости из амниотического мешка. Амниоцентез проводится между 16 и 20 неделями беременности.
- CVS: Ваш врач вводит иглу в матку, чтобы взять небольшой образец клеток из плаценты. Медицинский работник определит, безопаснее ли вводить иглу через живот или влагалище. CVS возникает примерно на 11–13 неделе беременности.
Затем поставщик отправляет образцы в лабораторию для анализа. Лаборатория может выполнять несколько типов диагностических тестов, включая флуоресцентную гибридизацию in situ (FISH), стандартное кариотипирование, а также микрочипы или специальные панели. Некоторые результаты диагностических тестов могут быть готовы через 72 часа, в то время как для завершения других может потребоваться более двух недель.
Некоторые результаты диагностических тестов могут быть готовы через 72 часа, в то время как для завершения других может потребоваться более двух недель.
Кто должен проходить генетическое тестирование?
Решение пройти пренатальное генетическое тестирование является личным выбором. Спросите своего поставщика медицинских услуг, что они рекомендуют, если вы не уверены. Результаты дают важную информацию о здоровье плода. Поставщики медицинских услуг предлагают всем беременным семьям генетический скрининг в рамках ухода за беременными.
Вот некоторые из причин, по которым семьи выбирают диагностическое генетическое тестирование во время беременности:
- Неправильный результат генетического скринингового теста.
- Генетические заболевания в семейном или личном анамнезе.
- Беременность старше 35 лет.
- Выкидыш или мертворождение в анамнезе.
Детали теста
Нужно ли проходить генетическое тестирование во время беременности?
Нет, не нужно. Это личный выбор, основанный на ваших собственных убеждениях или истории болезни. Некоторые родители хотят знать, родится ли их ребенок с заболеванием, чтобы планировать уход за ним. К сожалению, некоторые семьи получают разрушительные результаты и вынуждены решать, продолжать ли беременность. Выбор проведения пренатального скрининга или диагностического тестирования полностью зависит от вас и вашего лечащего врача.
Это личный выбор, основанный на ваших собственных убеждениях или истории болезни. Некоторые родители хотят знать, родится ли их ребенок с заболеванием, чтобы планировать уход за ним. К сожалению, некоторые семьи получают разрушительные результаты и вынуждены решать, продолжать ли беременность. Выбор проведения пренатального скрининга или диагностического тестирования полностью зависит от вас и вашего лечащего врача.
Как проводят пренатальное генетическое тестирование?
В большинстве пренатальных генетических обследований используется кровь беременной женщины. Если результаты скринингового теста указывают на высокий риск врожденного заболевания, ваш врач проведет более инвазивные тесты для диагностики конкретных заболеваний. Инвазивные диагностические тесты включают амниоцентез и CVS.
Какие обследования проводятся в первом триместре?
Скрининг сыворотки в первом триместре, бесклеточный скрининг ДНК плода и ультразвуковое исследование NT проводятся на сроке от 11 до 14 недель беременности. Объединение информации из анализов крови с результатами УЗИ показывает, насколько высок риск некоторых распространенных хромосомных заболеваний, таких как синдром Дауна.
Объединение информации из анализов крови с результатами УЗИ показывает, насколько высок риск некоторых распространенных хромосомных заболеваний, таких как синдром Дауна.
Вы можете проходить скрининг на носительство в любой момент беременности, даже на сроке от 6 до 10 недель. Эти тесты проверяют наличие генетических состояний «одного гена», которые вы потенциально можете передать плоду. Скрининг на носительство не выявляет состояния, связанные с аномальным числом хромосом, например, синдром Дауна.
Бесклеточный анализ ДНК плода (неинвазивный пренатальный скрининг или тестирование) проверяет вашу кровь на ДНК плода. Он ищет хромосомные заболевания, такие как синдром Дауна, трисомия 13 и трисомия 18. Ваш врач может провести этот скрининг уже на 10-й неделе беременности или позже во время беременности.
Какие обследования проводятся во втором триместре?
Скрининг второго триместра проводится между 15 и 22 неделями беременности. Скрининговые тесты крови во втором триместре включают скрининг альфа-фетопротеина (АФП) материнской сыворотки и четырехъядерный скрининг. Его называют четырехъядерным скринингом, потому что он измеряет четыре белка: альфа-фетопротеин (АФП), эстриол, хорионический гонадотропин человека (ХГЧ) и ингибин-А. Эти тесты могут помочь вашему лечащему врачу определить, подвержен ли плод повышенному риску генетических или физических аномалий. Ультразвуковое исследование анатомии плода — еще один способ выявления генетических или физических аномалий плода.
Его называют четырехъядерным скринингом, потому что он измеряет четыре белка: альфа-фетопротеин (АФП), эстриол, хорионический гонадотропин человека (ХГЧ) и ингибин-А. Эти тесты могут помочь вашему лечащему врачу определить, подвержен ли плод повышенному риску генетических или физических аномалий. Ультразвуковое исследование анатомии плода — еще один способ выявления генетических или физических аномалий плода.
Может ли генетический скрининг быть ошибочным при синдроме Дауна?
Всегда есть вероятность, что результаты пренатального скрининга неверны. Ваш поставщик медицинских услуг может предоставить подробную информацию о показателях точности любых скрининговых тестов, которые вы получаете во время беременности.
Существуют ли какие-либо риски при генетическом тестировании во время беременности?
Пренатальные обследования не несут никакого риска. Это образец крови. Существует несколько более высокий риск, если вы продвигаетесь вперед с диагностическими тестами, такими как амниоцентез или CVS.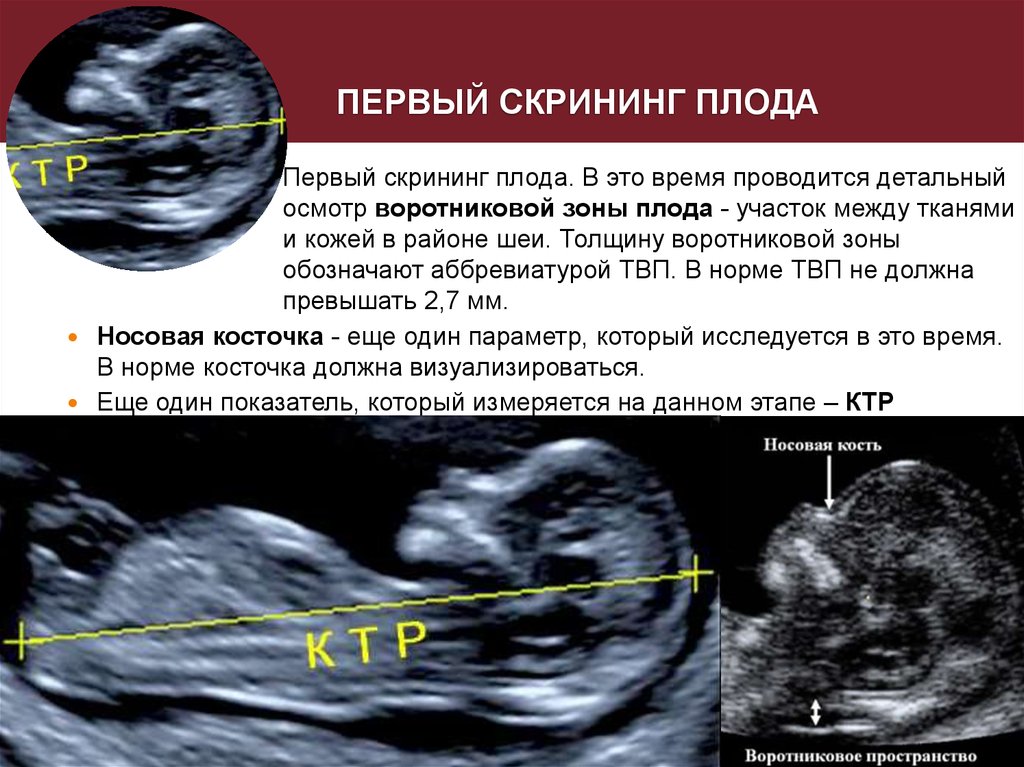 Риски для этих тестов включают инфекцию, кровотечение или выкидыш.
Риски для этих тестов включают инфекцию, кровотечение или выкидыш.
Результаты и последующие действия
Когда я должен получить результаты теста?
Получение результатов генетического скрининга занимает несколько дней. Получение результатов диагностического тестирования может занять несколько дней или даже недель. В большинстве случаев их отправляют в лабораторию для тестирования. Ваш лечащий врач сначала получит результаты вашего теста, а затем поделится ими с вами.
Что означают результаты генетического скрининга?
Генетические скрининговые тесты измеряют только риск. Они не говорят вам наверняка, есть ли у плода генетическое заболевание. Положительный результат означает, что плод подвержен более высокому риску этого заболевания, чем население в целом. Отрицательный результат означает, что риск развития этого заболевания у плода ниже, чем у населения в целом.
Ваш лечащий врач может порекомендовать диагностические тесты, такие как CVS или амниоцентез. Они могут направить вас к генетическому консультанту, который специализируется на беременностях высокого риска и генетических заболеваниях. Не бойтесь говорить со своими поставщиками медицинских услуг о том, что означают результаты вашего теста, а также о рисках и преимуществах диагностического тестирования.
Они могут направить вас к генетическому консультанту, который специализируется на беременностях высокого риска и генетических заболеваниях. Не бойтесь говорить со своими поставщиками медицинских услуг о том, что означают результаты вашего теста, а также о рисках и преимуществах диагностического тестирования.
дополнительные детали
Генетический скрининг вреден для вас?
Нет, они не вредны для вас. Диагностические тесты, такие как амниоцентез или CVS, несут определенный риск. Вот почему диагностические тесты проводятся только тогда, когда поставщики подозревают генетическое заболевание, а не во время обычных пренатальных генетических обследований.
На какой неделе беременности проводится генетическое тестирование?
Зависит от теста. Большинство медицинских работников проводят генетическое тестирование после 10 недель беременности и до 22 недель беременности. В настоящее время ни скрининг, ни диагностические тесты не могут проводиться до 10 недель беременности.
Показывает ли генетический скрининг пол ребенка?
Скрининг бесклеточной ДНК (NIPT) может дать информацию о поле плода в дополнение к информации о рисках генетических заболеваний. УЗИ также может рассказать вам о сексе. Возможность определить пол плода является бонусом, а не основной причиной проведения теста.
Какие вопросы я должен задать своему врачу о генетическом тестировании?
Скрининг на беременность и диагностические тесты являются личным выбором. Скорее всего, у вас возникнут вопросы о том, какие скрининговые тесты вам следует пройти или что означают результаты ваших тестов. Не бойтесь задавать вопросы. Помните, что только вы и ваша семья можете решить, как поступать с положительными результатами обоих типов генетических тестов.
Некоторые общие вопросы, которые можно задать:
- Какие скрининговые тесты вы рекомендуете, исходя из моей истории болезни?
- Если мой скрининговый тест положительный, каковы следующие шаги?
- Опасны ли какие-либо генетические тесты для плода?
- Какова вероятность ложных срабатываний?
Записка из клиники Кливленда
Нет правильного или неправильного ответа, когда речь идет о пренатальном генетическом тестировании. Решение за вами и вашей семьей. Если вы обеспокоены пренатальными тестами или нуждаетесь в разъяснении того, что ищет каждый тест, поговорите со своим лечащим врачом. Они смогут обсудить с вами риски и преимущества всех генетических тестов и помочь вам принять наилучшее решение для вас и вашей семьи. Помните, что большинство детей рождаются здоровыми, но важно, чтобы вы понимали, какие у вас есть варианты и какие генетические тесты вам доступны.
Решение за вами и вашей семьей. Если вы обеспокоены пренатальными тестами или нуждаетесь в разъяснении того, что ищет каждый тест, поговорите со своим лечащим врачом. Они смогут обсудить с вами риски и преимущества всех генетических тестов и помочь вам принять наилучшее решение для вас и вашей семьи. Помните, что большинство детей рождаются здоровыми, но важно, чтобы вы понимали, какие у вас есть варианты и какие генетические тесты вам доступны.
Пренатальное тестирование | Гестационный диабет
На этой странице
Основы
- Резюме
- Начни здесь
Узнать больше
- Связанные вопросы
- Особенности
Смотри, играй и учись
- Картинки
Исследования
- Клинические испытания
- Журнальные статьи
Ресурсы
- Найти эксперта
Для вас
- Раздаточные материалы для пациентов
Пренатальное тестирование предоставляет информацию о здоровье вашего ребенка до его рождения. Некоторые обычные тесты во время беременности также проверяют ваше здоровье. Во время вашего первого пренатального визита ваш лечащий врач проверит вас на ряд вещей, включая проблемы с кровью, признаки инфекций и наличие у вас иммунитета к краснухе (немецкой кори) и ветряной оспе.
Некоторые обычные тесты во время беременности также проверяют ваше здоровье. Во время вашего первого пренатального визита ваш лечащий врач проверит вас на ряд вещей, включая проблемы с кровью, признаки инфекций и наличие у вас иммунитета к краснухе (немецкой кори) и ветряной оспе.
Во время беременности ваш поставщик медицинских услуг может также предложить ряд других тестов. Некоторые тесты предлагаются для всех женщин, например, скрининг на гестационный диабет, синдром Дауна и ВИЧ. Другие тесты могут быть предложены на основе вашего:
- Возраст
- Личный или семейный анамнез
- Этническая принадлежность
- Результаты плановых испытаний
Существует два типа тестов:
- Скрининговые тесты — это тесты, которые проводятся, чтобы определить, есть ли у вас или вашего ребенка определенные проблемы. Они оценивают риск, но не диагностируют проблемы. Если результат вашего скринингового теста ненормальный, это не означает, что есть проблема.
 Это означает, что нужно больше информации. Ваш лечащий врач может объяснить, что означают результаты теста, и возможные дальнейшие действия. Вам может понадобиться диагностическое тестирование.
Это означает, что нужно больше информации. Ваш лечащий врач может объяснить, что означают результаты теста, и возможные дальнейшие действия. Вам может понадобиться диагностическое тестирование. - Диагностические тесты показывают, есть ли у вас или вашего ребенка определенная проблема.
Вы сами решаете, проходить пренатальные тесты или нет. Вы и ваш поставщик медицинских услуг можете обсудить риски и преимущества тестов, а также какую информацию тесты могут дать вам. Тогда вы сможете решить, какие из них подходят именно вам.
Департамент здравоохранения и социальных служб Управление женского здоровья
Пренатальные генетические диагностические тесты
(Американский колледж акушеров и гинекологов)
Пренатальные генетические скрининговые тесты
(Американский колледж акушеров и гинекологов)
Пренатальная панель
(Национальная медицинская библиотека)
Также на Испанский
Пренатальные тесты
(Фонд Немур)
Также на Испанский
Пренатальные тесты
(Фонд March of Dimes Birth Defects)
Также на Испанский
Какие анализы мне могут понадобиться во время беременности?
(Юнис Кеннеди Шрайвер, Национальный институт детского здоровья и развития человека)
Также на Испанский
Пренатальное тестирование: подходит ли оно вам?
(Фонд Мэйо для медицинского образования и исследований)
Также на Испанский
ClinicalTrials.
 gov: амниоцентез
gov: амниоцентез(Национальные институты здоровья)
ClinicalTrials.gov: Сбор проб ворсин хориона
(Национальные институты здоровья)
ClinicalTrials.
 gov: Сбор проб ворсин хориона
gov: Сбор проб ворсин хориона(Национальные институты здоровья)
ClinicalTrials.gov: УЗИ, пренатальное
(Национальные институты здоровья)
Статья: Ценность комплексной геномной оценки в пренатальной диагностике.
 ..
..Статья: Прогнозирование на основе комбинированной модели для неинвазивного пренатального скрининга.
Статья: 45,Х/46,ХХ при амниоцентезе связаны с благоприятным исходом и постнатальным снижением.