Сколько времени применять прогестерон при эко: Гормональная поддержка после ЭКО: что входит?
Что дает прогестероновая поддержка цикла ЭКО?
Прогестероновая поддержка цикла ЭКО после переноса свежего эмбриона или эмбрионов очень важна. Это давно доказано, и никто в этом не сомневается.
Дата публикации:
4 августа 2020
Время на чтение:
3 минуты
В стимулированных циклах нарушена циклическая пульсация ЛГ за счёт применения препаратов антГнРГ или аГнРГ, уменьшена продукция прогестерона яичниками, сокращается продолжительность второй фазы цикла. Многие годы я, как и многие мои коллеги, считала, что прогестероновая поддержка второй фазы цикла ЭКО после переноса свежих эмбрионов является примерно одинаково эффективными режимами, так ли это?
Опыт коллег-иностранцев
Европейские страны на протяжении многих последних лет применяли в основном влагалищные формы прогестерона, в США исторически сложилось применение преимущественно инъекционных масляных форм. На протяжении многих лет эффективность ЭКО в США оказывалась выше, чем в Европе. Предполагалось, что это происходит в основном за счёт большего количества переносимых американцами эмбрионов.
На протяжении многих лет эффективность ЭКО в США оказывалась выше, чем в Европе. Предполагалось, что это происходит в основном за счёт большего количества переносимых американцами эмбрионов.
Исследование вопроса
В сентябре прошлого года в американском журнале Fertility&Sterility (в одном из самых уважаемых и важных для специалистов в области репродукции человека) вышел мета-анализ, включивший 82 статьи и, соответственно, 26726 пациенток. Исследование посвящено изучению эффективности разных режимов прогестероновой поддержки циклов ЭКО.
Согласно данному мета-анализу, прогестероновая поддержка второй фазы цикла в протоколах ЭКО с ПЭ (свежих эмбрионов) повышает вероятность наступления беременности. С 14,7% без гормональной поддержки до:
- 30,7% после приема микронизированного прогестерона («Утрожестана», «Праджисана» или «Ипрожина») внутрь (перорально).
- 36,4% в результате назначения вагинальных форм или дидрогестерона («Дюфастона») внутрь.

- 36,6% после подкожного введения препаратов прогестерона.
- 44,0% в результате введения прогестерона внутримышечно.
7–8% разница в вероятности наступления беременности после ЭКО, это много или мало?
Оценка исследований
На первый взгляд кажется, что 7–8% — это приличная разница, ей никак нельзя пренебречь, и надо использовать все шансы, то есть, поддержка второй фазы цикла внутримышечными инъекциями масляным раствором прогестерона должна присутствовать!
Однако, согласно тому же мета-анализу, назначение прогестерона внутримышечно не обеспечивает никакого преимущества в плане такого важного показателя как take home baby rate (количества родов живыми детьми). Другими словами, беременностей наступает больше, но… потом они все равно теряются, а значит, теряется и весь смысл ежедневных внутримышечных мучений.
Справедливости ради надо сказать, что информации относительно случившихся родов традиционно оказалось гораздо меньше, чем для наступивших беременностей (всего в 10391 из 26726 случаев). Возможно, при получении информации от исходов всех циклов статистика бы изменилась, но это всего лишь только предположение.
Возможно, при получении информации от исходов всех циклов статистика бы изменилась, но это всего лишь только предположение.
Согласно данному мета-анализу, дополнительное назначение препаратов эстрогенов не обеспечивает никаких преимуществ. Поддержку прогестероном оптимально начинать на следующий день после пункции, а длительность терапии дольше 3х недель не обеспечивает большего количества родов живым плодом. Следовательно, поддержку прогестероном можно отменять сразу после первого УЗИ, а это, согласитесь, хорошая новость!
Мнение эксперта
Клименко Мария Петровна
Репродуктолог, акушер-гинеколог, врач ультразвуковой диагностики
Статьи автора
Как правильно готовиться к беременности?
Женское бесплодие: диагностика и лечение
Зачем прививаться от ВПЧ?
Похожие статьи
Диагностика синдрома Дауна
Синдром Дауна (СД)- самая частая генетическая патология, которая возникает случайно в половой клетки одного из родителей (чаще материнской) при их делении.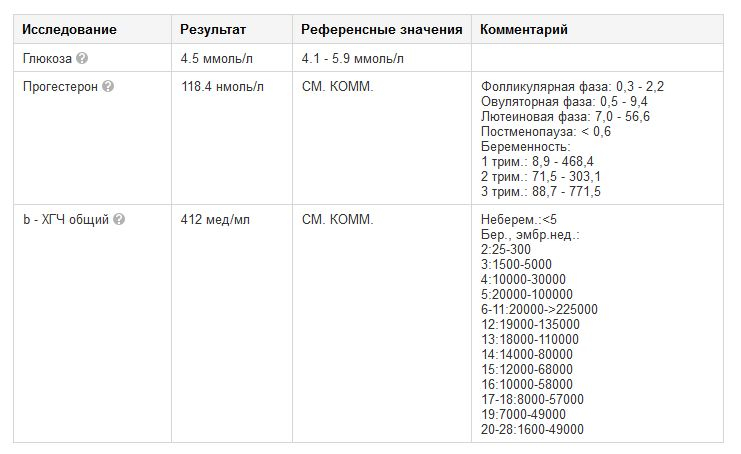
Скрининг или НИПТ?
Когда можно или нужно применять то или иное исследование, а главное какой из этих высокотехнологичных методов более информативен и что выбрать?
УЗ-скрининги во время беременности
А нужно ли это??? Или кому-то нужно, а кому-то не обязательно?…
Показать еще
Свежие статьи
19 сентября 2022
Все самое важное об ЭКО
27 июня 2022
Использование репеллентов у беременных и кормящих женщин, а также маленьких детей
23 июня 2022
Как снизить риски преждевременного рождения ребенка?
9 июня 2022
ЭКО и преждевременные роды
Запись
на прием
Мы будем очень рады ответить вам на любые вопросы
Я согласен на обработку персональных данных, с правилами обработки персональных данных ознакомлен.
Все, что необходимо знать о поддержке эндометрия в протоколе ЭКО
Все, что вам необходимо знать о поддержке эндометрия в ходе протокола ЭКО, мы обязательно расскажем во время лечения, а также дадим почитать специальную памятку для пациентов. В этой же статье представлена более подробная информация для «отличников» или просто для «продвинутых пользователей» ЭКО. Посвящена данная статья последним научным достижениями в области медицины и их внедрению в практику ЭКО в Клинике Нуриевых.
Вопрос 1. Какие препараты применять для поддержки в программе ЭКО
Желтое тело женщины вырабатывает два гормона: эстрадиол и прогестерон. На самом деле таких гормонов больше, но для простоты мы разберем только эти два.
Основной гормон – прогестерон. Исторически так сложилось, что прогестерон использовался в инъекциях, и кололся внутримышечно в «мягкое место» от 3 до 6 раз в сутки. Кто имел опыт «масляных уколов», тот хорошо представляет себе, что происходит с «пятой точкой» через пару недель лечения! Поэтому, когда французская фирма Besins Healthcare предложила прогестерон в виде свечей для влагалища, случался реальный рывок в улучшении качества жизни женщины, не меньший, чем изобретение прокладок или стиральной машины. Женщины, правда, не сразу оценили его по достоинству, да и врачей пришлось убеждать, что вагинальная форма не менее эффективна, чем инъекционная. Но факт остается фактом: 600 мг микронизированного прогестерона («Утрожестан») эквивалентны 6 инъекциям масляного раствора в день.
Кто имел опыт «масляных уколов», тот хорошо представляет себе, что происходит с «пятой точкой» через пару недель лечения! Поэтому, когда французская фирма Besins Healthcare предложила прогестерон в виде свечей для влагалища, случался реальный рывок в улучшении качества жизни женщины, не меньший, чем изобретение прокладок или стиральной машины. Женщины, правда, не сразу оценили его по достоинству, да и врачей пришлось убеждать, что вагинальная форма не менее эффективна, чем инъекционная. Но факт остается фактом: 600 мг микронизированного прогестерона («Утрожестан») эквивалентны 6 инъекциям масляного раствора в день.
Несколько позже на рынок был выведен «Крайнон» – гель в свечах для вагинального употребления. Одна свеча «Крайнона» эквивалентна 800 мг «Утрожестана». Затем появился синтетический препарат «Дюфастон», который предлагается как в свечах, так и в таблетках. В Клинике Нуриевых применяют все три препарата.
Второй необходимый гормон – эстрадиол. Существует в двух формах: таблетки («Прогинова», «Эстрофем») и гель для накожного применения («Дивигель», «Эстрожель»).
Существует в двух формах: таблетки («Прогинова», «Эстрофем») и гель для накожного применения («Дивигель», «Эстрожель»).
Эстрадиол, будучи введенным в организм женщины в достаточной дозе (2-3 таблетки в сутки), в сочетании с прогестероном может удерживать эндометрий в стабильном состоянии достаточно долгий срок. Это приводит к ложному ощущению, что большие дозы двух препаратов – эстрогена и прогестерона – могут предотвратить выкидыш или улучшить исходы ЭКО. К сожалению, никакие высокие дозы препаратов не могут сделать из плохого эмбриона хороший (а наоборот, могут!). Поэтому существуют стандартные дозы стандартных гормонов для женщин вида homo sapiens. Вот эти дозы: прогестерон 600 мг в сутки, эстрадиол по 2мг (таблетка) дважды в день. Все остальное избыточно.
«Как же так?» – спрашивает меня каждая вторая пациентка. «Можно я увеличу дозу, для меня это важно, пусть мои шансы забеременеть будут выше! Кашу маслом не испортишь!». Испортишь. Избыточные дозы гормонов (обоих) в опытах на животных показывали тератогенное действие на плод. На женщинах таких испытаний не проводилось.
Испортишь. Избыточные дозы гормонов (обоих) в опытах на животных показывали тератогенное действие на плод. На женщинах таких испытаний не проводилось.
Препараты поддержки прогестерона со временем приводят к репродуктивным расстройствам у детей, а также с появлением гипоспадии, которая характеризуется неправильным расположением отверстия мочеиспускательного канала. Тяжела форма гипоспадии – крайне неприятное заболевание, которое требует хирургического вмешательства.
Безопасность эстрадиола для здоровья будущего ребенка неясна. Синтетические эстрогены (небезызвестный ДЭС, диэтилстилбестрол) показали тератогенное влияние на ребенка женского пола и были запрещены к применению во время беременности. Современные препараты эстрадиола в принципе отличаются по строению от ДЭС, и «не должны иметь» тератогенного эффекта. Не должны. Не ДОЛЖНЫ. Не должны или не имеют? В точности это никем не доказано. Поэтому препараты эстрадиола после переноса эмбрионов лучше без нужды и назначения врача не употреблять.
Поэтому любые отклонения от стандарта не приветствуются. Передозировка, как и недостаток, нежелательны, поскольку отклоняют нас от оптимума, от дозы, рекомендованной для нашего вида. Так что мы, как правило, назначаем стандартные дозы в стандартных ситуациях, то есть действуем по шаблону. Настолько стандартно, что инструктаж о применении препаратов этой группы входит в обязанности медсестры, а не врача. Врачу есть, где применить свои творческие способности. Где угодно, но не в рутинной работе по поддержке эндометрия.
Вопрос 2. Когда начинать и когда заканчивать поддержку?
Когда начинать. Наука говорит, что мы получаем максимальные результаты, если начинаем поддержку эндометрия в день пункции фолликулов, или на следующий день, или через день, или на третьи сутки. Если раньше или позже – результаты будут хуже. Чем раньше или чем позже, тем хуже.
Когда заканчивать? Это более сложный вопрос. Когда я пришел в ЭКО, типичное время поддержки было до 12 недель беременности. Затем планку опустили до семи недель. Потом до 6 недель.
Когда я пришел в ЭКО, типичное время поддержки было до 12 недель беременности. Затем планку опустили до семи недель. Потом до 6 недель.
Сегодня считается, что отмена всех препаратов поддержки в день, когда ХГЧ (хорионический гонадотропин человека, гормон беременности) положительный, не приводит к прерыванию беременности. То есть, беременность либо есть, либо ее нет. И если ХГЧ положительный (более 100 МЕ/л), то препараты можно смело отменять.
Внимание! Все вышесказанное относится только к стандартному протоколу ЭКО. Криопротоколы, протоколы с яйцеклеткой донора или с суррогатной мамой имеют особенности — поддержка идет минимум до семи недель беременности. Если вы не уверены, обязательно согласуйте назначения/отмену с медсестрой отделения ВРТ или с врачом.
Итак, поддержку начинаем на третьи сутки после пункции, заканчиваем в день ХГЧ теста. Отклонения от этих правил не приветствуются, поскольку частота прогрессирующих беременностей от этого не увеличивается. Зато увеличивается цена протокола и побочные эффекты препаратов. Какие эффекты?
Зато увеличивается цена протокола и побочные эффекты препаратов. Какие эффекты?
Очевидные эффекты это: вздутие кишечника, запоры, одутловатость тканей из-за задержки жидкости, сонливость и заторможенность реакций.
И неочевидные эффекты: обреченная беременность все равно прервется, но на более позднем сроке, нанеся существенный ущерб здоровью женщины. Свыше 80% прервавшихся беременностей имели грубые нарушения хромосомного набора эмбриона. То есть сохранять их было нельзя.
Поэтому поддержку можно отменять раньше, чем это было принято. Более того, поддержку НУЖНО отменять как можно раньше.
Вопрос 3. Что делать, если начались кровянистые мажущие выделения?
Ничего. Наиболее часто кровомазание начинается примерно за 4 дня до ХГЧ-теста. Происходит это потому, что свое, родное желтое тело исчерпало ресурс и стало меньше вырабатывать прогестерон и эстрадиол. Если эмбрион имплантировался и стал вырабатывать ХГЧ, то он стимулирует желтое тело и не позволяет ему расслабиться
Если эмбрион имплантировался и стал вырабатывать ХГЧ, то он стимулирует желтое тело и не позволяет ему расслабиться
Кровянистые выделения до ХГЧ-теста – первый признак отсутствия имплантации, а значит и беременности.
Если выделения скудные, отменять препараты не стоит. Шансы сохранить беременность есть, так как отслоились только нижние слои эндометрия, ближе к шейке матки (эмбрион же переносится ближе к дну матки). Если пришла полноценная менструация, шансов нет — надо отменять поддержку без уточнения ХГЧ.
Конечно, психологически очень трудно смириться с тем, что протокол ЭКО закончился неудачей. Слишком много усилий было положено. Конечно, вмешательство большими дозами препаратов (эстрогенами, например) может приостановить начавшееся кровотечение. Но не сохранить беременность! Потому что нежизнеспособный эмбрион вызывает кровотечение, а не наоборот.
Нужно ли звонить врачу если начало кровить? Конечно. И можно, и нужно. На этот случай, как правило, врач дает свой мобильный номер в начале лечения. Однако мы столкнулись с проблемой: врач имеет в день свыше 100 (!) входящих звонков на мобильный. Большинство из них происходит в часы приема других пациентов или в операционное время. Прибавим сюда сон врача и немного личной жизни – дозвониться бывает непросто. Как компромиссный вариант нами был введен телефон для экстренной связи, выдаваемый во время процедур в Чистой зоне, на котором всегда дежурит медсестра. Она или соединит с врачом, или заменит «родного» доктора на «чужого», но все равно компетентного, если свой врач вдруг не может ответить на звонок. Хотя мы стараемся в беде «своих» не бросать. Особенно после ЭКО. Особенно при кровотечении.
И можно, и нужно. На этот случай, как правило, врач дает свой мобильный номер в начале лечения. Однако мы столкнулись с проблемой: врач имеет в день свыше 100 (!) входящих звонков на мобильный. Большинство из них происходит в часы приема других пациентов или в операционное время. Прибавим сюда сон врача и немного личной жизни – дозвониться бывает непросто. Как компромиссный вариант нами был введен телефон для экстренной связи, выдаваемый во время процедур в Чистой зоне, на котором всегда дежурит медсестра. Она или соединит с врачом, или заменит «родного» доктора на «чужого», но все равно компетентного, если свой врач вдруг не может ответить на звонок. Хотя мы стараемся в беде «своих» не бросать. Особенно после ЭКО. Особенно при кровотечении.
Вопрос 4. Какие гормоны нужно мониторить?
Никакие. Потому что норм не существует. Никакие уровни гормонов не являются поводом изменить текущие дозы. Почему?
Потому что препараты прогестерона, внедренные вагинально, создают высокие концентрации именно в матке и эндометрии. А там уровень гормонов измерить затруднительно.
А там уровень гормонов измерить затруднительно.
Если концентрация прогестерона в матке значительно выше, чем в периферической крови, то зачем измерять именно прогестерон именно в крови? Исследование уровня прогестерона в крови – бесполезный перевод денег, поскольку на основании уровня прогестерона в крови нельзя сделать никакие выводы, никакие прогнозы, и уж тем более, нельзя корректировать назначения.
По прогестерону всё.
Эстрадиол. Этот гормон даже в небольших дозах может удерживать эндометрий. Чувствительность тканей женщин к этому гормону бывает разной. Поэтому норма эстрадиола очень размыта и вариабельна. Как и с прогестероном, лабораторно определенный уровень эстрадиола не является обоснованием для корректировки дозы.
Так зачем же измеряют эстрадиол до и после переноса эмбрионов? Это делается для определения риска развития синдрома гиперстимуляции яичников. Но это совсем другая история. И тема для другой статьи.
Но это совсем другая история. И тема для другой статьи.
Вопрос 5. Что еще улучшает исходы? «Аспирин», «Клексан», «Фраксипарин», витамин Е, пиявки? Что-нибудь еще?
Ничего. Ни один из зарегистрированных в мире препаратов не показал сколь-либо значимого эффекта в увеличении частоты наступления беременности. Сказки про «густую кровь» придуманы фармкомпаниями, выпускающими «препараты против густой крови». Эти заблуждения, равно как и истории про чудесное спасение ЭКОшной беременности поддерживаются искусственно, ибо «если звезды зажигают – значит это кому-нибудь нужно».
От себя замечу, что врач-репродуктолог испытывает легкую обиду, когда слышит, что какая-либо женщина, в порядке самолечения применившая сильнодействующие лекарства во время протокола ЭКО и получившая беременность, славит этот препарат, посоветовавшую его соседку и Провидение. Легкую обиду, потому что женщина беременеет от того и только от того, что ей были перенесены эмбрионы и была проделана гигантская подготовительная работа перед этим.
Вопрос 6. Половая жизнь, постельный режим, стационар, диета.
Половая жизнь не увеличивает и не уменьшает результативность ЭКО. Живите на здоровье! При этом надо помнить следующее.
• презервативы весьма токсичны, поскольку содержат спермициды – вещества, убивающие все живое. Не используйте их во время программы ЭКО.
• кисты яичника, образующиеся во время стимуляции/пункции могут быть механически травмированы, вызвав, как минимум, боль, а то и кровотечение. Будьте осторожны! Если, конечно, сможете.
Постельный режим не улучшает исходов. Будьте активными. Только избегайте спортивных нагрузок. ЭКО для степ-аэробики или дзюдо – не лучшее время (помним про кисты яичника).
Стационарное лечение, вопреки общепринятому мнению, не улучшает, а наоборот ухудшает исходы. Это статистически доказано на большой выборке, но в точности объяснить почему это так – не может никто. Я тоже поостерегусь высказывать свои версии. Но я очень не люблю госпитализировать женщин для сохранения беременности на ранних сроках, потому что теряю контроль за назначениями. Впрочем, ложиться или не ложиться в больницу – это ваш выбор.
Я тоже поостерегусь высказывать свои версии. Но я очень не люблю госпитализировать женщин для сохранения беременности на ранних сроках, потому что теряю контроль за назначениями. Впрочем, ложиться или не ложиться в больницу – это ваш выбор.
Диета. Шашлыки, пельмени, жареные грибы и прочая вкусная, но нездоровая пища, может быть плохо принята кишечником, который и так «терпит» избыток стероидных гормонов. Так что лучше не экспериментировать. К тому же вес набирается на фоне гормонов значительно быстрее. Замечу, что прибавка происходит не только из-за гормонов, а еще и из-за избытка пищи и одновременного снижения двигательной активности после переноса эмбрионов. Но никаких запретов нет!
Вопрос 7 (который мне никогда не задают). Все ли препараты, назначаемые в качестве поддержки, безопасны для меня и моего малыша?
В первом триместре лучше обходиться без препаратов вообще. Основываясь на многолетней практике, могу сказать, что токсическое влияние в этот период может иметь любой препарат. В точности прогнозировать, что именно приведет к негативному исходу сложно, поскольку контролируемые клинические исследования на беременных невозможны и запрещены по этическим соображениям.
В точности прогнозировать, что именно приведет к негативному исходу сложно, поскольку контролируемые клинические исследования на беременных невозможны и запрещены по этическим соображениям.
Никто не будет давать женщине лекарство, чтобы проверить: есть ли риск для ребенка или нет. У нас нет контролируемых исследований, а есть только сообщения о возможных побочных эффектах. Сообщения не точны, потому что побочные эффекты могут быть нечастыми и отсроченными по времени. Препарат может повлиять на здоровье ребенка, но вы об этом узнаете через 18 лет, если он сдаст сперму на анализ, или через 30 лет, когда он столкнется с бесплодием.
Единственный выход из этой ситуации: принимать только те препараты, которые назначил вам врач. И никакой самодеятельности! Мы в Клинике Нуриевых относимся к женщинам настолько бережно, что под подозрением у нас любой лишний препарат. Какие же это препараты?
Фолиевая кислота. Препарат, прием которого ассоциируется с успешной беременностью, при передозировке содержит существенные риски для ребенка. Прием фолиевой кислоты в распространенной дозировке 5 миллиграмм в сутки и выше может привести к развитию аутизма. С другой стороны, дефицит фолиевой кислоты способен вызвать дефект развития нервной трубки у плода. Поэтому Всемирная организация здравоохранения рекомендует дозировку 400 микрограмм, что равно 0,4 миллиграмма. Российские препараты в этой дозировке практически отсутствуют. Альтернативой могут быть препараты, содержащие 1 миллиграмм, но их нельзя принимать по 5 таблеток в сутки. В Клинике Нуриевых мы предлагаем дозировку от 0,4 до 1 миллиграмма. Но это всего 1 таблетка в сутки! Принимая эту дозировку, важно помнить, что поливитаминные комплексы тоже содержат фолиевую кислоту. А значит принимая их без согласования с врачом, мы опять рискуем получить передозировку.
Препарат, прием которого ассоциируется с успешной беременностью, при передозировке содержит существенные риски для ребенка. Прием фолиевой кислоты в распространенной дозировке 5 миллиграмм в сутки и выше может привести к развитию аутизма. С другой стороны, дефицит фолиевой кислоты способен вызвать дефект развития нервной трубки у плода. Поэтому Всемирная организация здравоохранения рекомендует дозировку 400 микрограмм, что равно 0,4 миллиграмма. Российские препараты в этой дозировке практически отсутствуют. Альтернативой могут быть препараты, содержащие 1 миллиграмм, но их нельзя принимать по 5 таблеток в сутки. В Клинике Нуриевых мы предлагаем дозировку от 0,4 до 1 миллиграмма. Но это всего 1 таблетка в сутки! Принимая эту дозировку, важно помнить, что поливитаминные комплексы тоже содержат фолиевую кислоту. А значит принимая их без согласования с врачом, мы опять рискуем получить передозировку.
Аспирин и парацетамол. Это нестероидные противовоспалительные препараты, которые увеличивают риск прерывания беременности в первом триместре. В их отношении тоже важно помнить о дозировке. Одно дело, если вы выпили 1 таблетку аспирина, и совсем другое дело – если 20. Почему женщины нередко превышают допустимую дозировку? Главным образом потому, что считают эти препараты безвредными, а в любой боли видят угрозу беременности. Например, возникает тянущая боль внизу живота. Это растет эндометрий, а матка увеличивается медленнее и не успевает за эндометрием. Процесс абсолютно естественный, но женщина принимает аспирин, думая, что обеспечивает безопасность своей беременности. Эффект полностью противоположный.
В их отношении тоже важно помнить о дозировке. Одно дело, если вы выпили 1 таблетку аспирина, и совсем другое дело – если 20. Почему женщины нередко превышают допустимую дозировку? Главным образом потому, что считают эти препараты безвредными, а в любой боли видят угрозу беременности. Например, возникает тянущая боль внизу живота. Это растет эндометрий, а матка увеличивается медленнее и не успевает за эндометрием. Процесс абсолютно естественный, но женщина принимает аспирин, думая, что обеспечивает безопасность своей беременности. Эффект полностью противоположный.
Что еще небезопасно, но практикуется многими женщинами? Небезопасно продлевать поддержку после ХГЧ, как это делают беременные втайне от врачей и в надежде, что пролонгирование приема препаратов приведет к сохранению беременности. Это очень опасно. Слабые и болезненные эмбрионы с генетическими отклонениями от этой поддержки не станут развиваться. Будет замершая беременность, которая прервется позже, нанеся больший ущерб организму женщины. Одно дело выкидыш на сроке 6-7 недель, и совсем другое – на сроке 8-9 недель, когда уже нельзя обойтись без хирургического вмешательства.
Одно дело выкидыш на сроке 6-7 недель, и совсем другое – на сроке 8-9 недель, когда уже нельзя обойтись без хирургического вмешательства.
Вопрос 8. Как поддержка зависит от вида протокола ЭКО?
Очень сильно зависит. Все вышесказанное про эстрадиол и прогестерон было сказано про стандартный длинный протокол. Длинный протокол (так исторически сложилось), был первым надежным протоколом лечения с хорошими результатами. В длинном протоколе больше всего подавлялись родные гормоны, и поэтому требовалась хорошая (большая!) поддержка эндометрия.
В настоящий момент чаще всего применяют короткий протокол (мы его называем «Протокол с антагонистами»). Для протокола с антагонистами применение эстрогенов в поддержке не является обязательным. Совсем даже наоборот: женщины, принимавшие и не принимавшие эстрогены, имели одинаковые шансы забеременеть и выносить беременность. Это одна из веских причин, почему длинный протокол интенсивно вытесняется из клинической практики протоколом с антагонистами.
Вопрос 9. В каких случаях применяются препараты ХГЧ?
Чуть не забыл. Хорионический гонадотропин человека, («Прегнил», «Овитрель») стимулирует желтые тела яичников, и поэтому используется для стимуляции эндометрия. Однако, вероятность получения синдрома гиперстимуляции с ним на порядок больше, а прирост беременностей незначителен. Поэтому, мы применяем эти препараты, если в яичниках выросло во время стимуляции не более, чем пять фолликулов (на оба яичника).
Вопрос 10. Что еще мне надо знать?
Это очень хороший вопрос, задавайте его врачам почаще! Качество препаратов, применяемых для поддержки, подвергается тщательному статистическому анализу сотрудниками Отделения ВРТ Клиники Нуриевых. Если серия препаратов некачественная (к сожалению, такое встречается), то эти препараты изымаются из обращения в кратчайшие сроки. Поэтому лекарство, которое мы вам выдаем, практически всегда работает без сбоев. Пока вы его не вынесли за пределы клиники. Если инъекционные препараты мы контролируем на всех этапах, вплоть до укола, то с препаратами для поддержки все обстоит наоборот. Большую часть времени его используете и контролируете вы. Комнатная температура летом нередко превышает 25 градусов, что критично для «Крайнона», «Утрожестана» и «Прогиновы». Не забывайте об этом. Может быть, многочисленные мифы о слабой поддержке появились не в последнюю очередь благодаря тому, что у нас летом жарко, а зимой холодно?
Пока вы его не вынесли за пределы клиники. Если инъекционные препараты мы контролируем на всех этапах, вплоть до укола, то с препаратами для поддержки все обстоит наоборот. Большую часть времени его используете и контролируете вы. Комнатная температура летом нередко превышает 25 градусов, что критично для «Крайнона», «Утрожестана» и «Прогиновы». Не забывайте об этом. Может быть, многочисленные мифы о слабой поддержке появились не в последнюю очередь благодаря тому, что у нас летом жарко, а зимой холодно?
Заключение
Очень часто в медицине применяется подход избыточности назначений.
– Деньги? – Не важно!
– Риски? – Не знаем!
– Побочные эффекты? – Потерпим!
Если бы дело было только в этих вопросах, наверное, не стоило уделять столько времени этой теме. Однако, избыточное внимание поддержке эндометрия заслоняет истинную проблему ЭКО: в большинстве неудач виновата не плохая подготовка эндометрия и его поддержка, а качество эмбриона
Задайте следующие вопросы врачу в день переноса эмбрионов:
– какой удельный вес хороших эмбрионов у меня был в текущем протоколе?
– соответствовало ли развитие моих эмбрионов оптимуму для моей возрастной группы?
– можно ли было провести стимуляцию лучше?
– что можно было бы сделать, чтобы увеличить количество качественных эмбрионов на следующий протокол, если в этом забеременеть не получится?
Вот, пожалуй, и все по этой теме.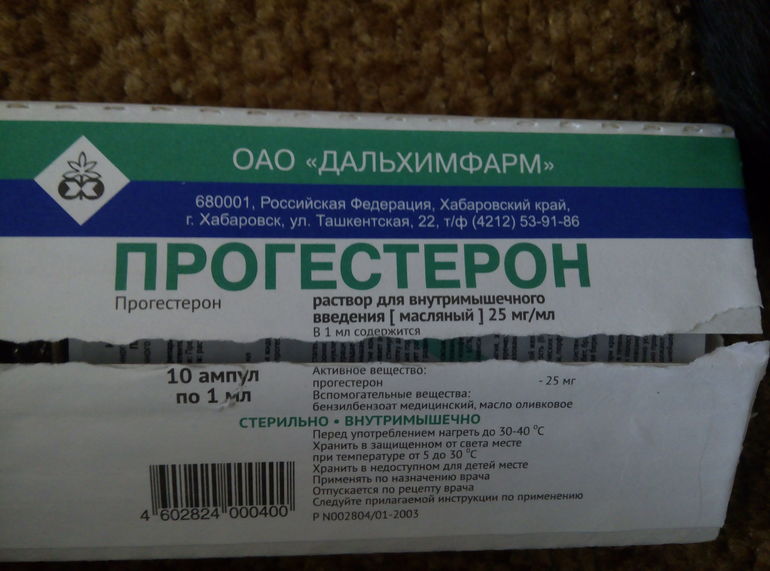 До встречи на переносах!
До встречи на переносах!
Пожалуйста, не вздумайте бесконтрольно принимать гормональные лекарства. Данная статья была написана не для самолечения, а для самообразования.
Перенос эмбрионов при ЭКО — подготовка к процедуре
День переноса эмбрионов при ЭКО является очень ответственным моментом, и многие женщины задаются вопросом, как вести себя после этого. Следует отметить, что нет никаких особых признаков наступления беременности в первые две недели, большинство ощущений в день переноса эмбрионов и после него у женщины являются субъективными. Завершилась ли процедура успехом, можно узнать лишь на 14-тый день, сдав анализ на ХГЧ. В первые недели следует строго придерживаться рекомендаций врачей, принимать назначенные гормональные препараты, исключить чрезмерные физические нагрузки, правильно питаться и не нервничать.
Подсадка эмбрионов при ЭКО и подготовка к ней
Подсадка эмбрионов при ЭКО осуществляется, как правило, через 2-5 дней после получения яйцеклеток и оплодотворения. Время проведения процедуры зависит от количества и состояния зародышей, возраста пациентки, степени готовности эндометрия к имплантации, числа попыток экстракорпорального оплодотворения. Перенос эмбрионов на 5 день проводят при наличии большого числа яйцеклеток, при повторных попытках ЭКО, женщинам, возраст которых больше 35 лет. Более ранний перенос рекомендован, если удалось получить 1-3 зародыша, при первом ЭКО у молодых женщин. В основном делают перенос 3 эмбрионов, хотя сейчас идет тенденция к уменьшению их количества до одного или двух, чтобы избежать многоплодной беременности.
Время проведения процедуры зависит от количества и состояния зародышей, возраста пациентки, степени готовности эндометрия к имплантации, числа попыток экстракорпорального оплодотворения. Перенос эмбрионов на 5 день проводят при наличии большого числа яйцеклеток, при повторных попытках ЭКО, женщинам, возраст которых больше 35 лет. Более ранний перенос рекомендован, если удалось получить 1-3 зародыша, при первом ЭКО у молодых женщин. В основном делают перенос 3 эмбрионов, хотя сейчас идет тенденция к уменьшению их количества до одного или двух, чтобы избежать многоплодной беременности.
При необходимости женщине назначают гормональные препараты перед процедурой, чтобы подготовить матку к принятию зародыша. В день переноса эмбрионов сдают анализы на эстрадиол и прогестерон, делают УЗИ и определяют толщину эндометрия. Это необходимо, чтобы спланировать дальнейшую тактику поддержки беременности. Непосредственно перед тем, как сделать перенос эмбрионов, женщине рекомендуют выпить много воды, чтобы наполнить мочевой пузырь.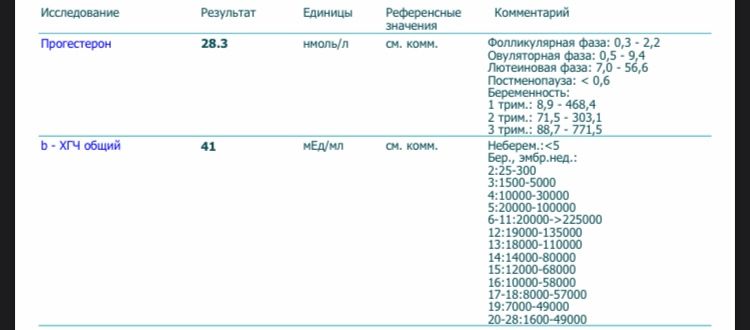 Саму манипуляцию проводят в гинекологическом кресле, в стерильных условиях операционной. Ощущения при переносе эмбрионов вполне терпимые. Длится вся процедура 5-7 минут, она почти безболезненна. После пересадки эмбрионов женщина некоторое время находится в лежачем положении, затем может возвращаться домой и вести нормальный образ жизни, ограничив лишь значительные физические нагрузки.
Саму манипуляцию проводят в гинекологическом кресле, в стерильных условиях операционной. Ощущения при переносе эмбрионов вполне терпимые. Длится вся процедура 5-7 минут, она почти безболезненна. После пересадки эмбрионов женщина некоторое время находится в лежачем положении, затем может возвращаться домой и вести нормальный образ жизни, ограничив лишь значительные физические нагрузки.
Перенос эмбрионов и его гормональная поддержка
Перенос эмбрионов, какой день не был бы выбран для процедуры, требует гормональной поддержки. Чтобы увеличить вероятность беременности, назначают препараты прогестерона. Этот гормон изменяет секреторную функцию эндометрия, делает внутренний слой матки наиболее восприимчивым для дальнейшей имплантации эмбриона. Также он уменьшает сократительную способность стенок, способствует плотному замыканию цервикального канала, что значительно сокращает вероятность выкидыша. Назначают прогестерон не зависимо от того, был осуществлен перенос 3 эмбрионов или одного.
В норме прогестерон синтезируется желтым телом яичников, которое формируется под воздействием лютеинизирующего гормона гипофиза. Также функцию стимуляции его выработки выполняет ХГЧ (хорионический гонадотропин), а со второго триместра гормон вырабатывается в плаценте. Когда перенос эмбрионов беременность вызвал, препараты прогестерона следует пить приблизительно до 14-15 недели. В некоторых ситуациях прием продлевают до двадцатой недели, пока функцию его синтеза не возьмет полностью на себя плацента. Отмену нужно проводить постепенно, под строгим наблюдением врача.
Сейчас гормональные препараты, когда делается подсадка при ЭКО, назначают, чаще всего, в виде таблеток, вагинальных свечей или кремов. Инъекции применяют реже, так как они могут вызывать больше осложнений, требуют посторонней помощи при введении. Самой удобной формой прогестерона является пероральная, но при ее назначении больше нагрузка на печень. Вагинальные свечи и кремы вводить не так удобно, зато действует прогестерон при таком применении быстрее и оказывает меньше токсического влияния на печень.
Одним из самых распространенных пероральных препаратов, который применяют как перед переносом эмбрионов, так и после него, является дюфастон, синтетический аналог прогестерона. Назначают его в дозе 30-60 мг, он не оказывает негативного влияния на плод и в терапевтических дозах не опасен для здоровья матери. Вагинальные капсулы утрожестан назначают тоже довольно часто. Они содержат прогестерон, полученный из натурального растительного сырья. Применяют их трижды в день, суточная доза составляет 600 мг. При необходимости ее можно увеличить до 800 мг, присоединив к курсу терапии инъекции 2,5% масляного раствора прогестерона, дважды в сутки, в дозе 100 мг на прием. Свечи следует вводить глубоко во влагалище, чтобы предотвратить их вытекание. Увеличение дозы может понадобиться, если после того, как сделан перенос эмбрионов, тянет живот, появляются выделения, или уровень прогестерона в крови слишком низкий.
Препарат крайнон выпускается в виде геля, вводится во влагалище с помощью специального аппликатора. Содержит в одной дозе 90 мг прогестерона, назначают его приблизительно на месяц, после того, как перенос эмбрионов беременность вызвал. Лютеина, еще один препарат с прогестероном, который назначают, чтобы подсадка при ЭКО была успешной. Выпускается в форме сублингвальных или вагинальных таблеток. Вагинальные таблетки вводятся дважды в день, сублингвальные – 3-4 раза.
Содержит в одной дозе 90 мг прогестерона, назначают его приблизительно на месяц, после того, как перенос эмбрионов беременность вызвал. Лютеина, еще один препарат с прогестероном, который назначают, чтобы подсадка при ЭКО была успешной. Выпускается в форме сублингвальных или вагинальных таблеток. Вагинальные таблетки вводятся дважды в день, сублингвальные – 3-4 раза.
Подсадка эмбрионов, общие рекомендации
Многие женщины спрашивают, как вести себя, чтобы пересадка эмбрионов беременность вызвала. Сразу после процедуры рекомендуют минут десять оставаться в том же положении, в котором она проводилась. Затем женщина может еще час отдохнуть на кушетке. Некоторый исследователи утверждают, что в первые сутки нужен постельный режим, но согласно последним данным это не особо влияет на имплантацию зародышей и не повышает шанс сохранить беременность. Слишком большие физические нагрузки следует ограничить, даже если ощущения при переносе эмбриона вполне нормальные. Не стоит ходить в спортзал, делать дома генеральную уборку или ехать на автомобиле за город. Также стоит хорошо питаться, исключить продукты, вызывающие усиление перистальтики, не рекомендуют пить много черного чая и кофе. В день нужно употреблять около двух литров жидкости. Конечно же нельзя пить алкоголь и курить.
Также стоит хорошо питаться, исключить продукты, вызывающие усиление перистальтики, не рекомендуют пить много черного чая и кофе. В день нужно употреблять около двух литров жидкости. Конечно же нельзя пить алкоголь и курить.
Ощущения в день переноса эмбрионов могут быть связаны с самой процедурой или с волнением, которое она вызвала. Ведь женщина так долго ждет ребенка и очень хочет, чтобы попытка увенчалась успехом. По большому счету в первые две недели нет никаких достоверных признаков беременности, все изменения в организме, которые чувствуют пациентки, связаны с последствием стимуляции яичников и приемом гормональных препаратов. У них может появляться сонливость, головокружение, напряжение груди, тошнота. Все эти симптомы не говорят ни о наступлении беременности, ни о том, что она под угрозой срыва или подсадка эмбрионов не завершилась их имплантацией.
В первые дни врачи рекомендуют измерять базальную температуру. Она может с большей вероятностью указать на угрозу срыва беременности, или на успешное завершение процедуры ЭКО, а также на гормональную недостаточность. Когда проведен перенос эмбриона, температура базальная остается на уровне 37 градусов или поднимается на несколько десятых. Если на протяжении трех дней температура снижается, следует проконсультироваться с репродуктологом. Такое состояние может потребовать коррекции гормональной поддерживающей терапии.
Когда проведен перенос эмбриона, температура базальная остается на уровне 37 градусов или поднимается на несколько десятых. Если на протяжении трех дней температура снижается, следует проконсультироваться с репродуктологом. Такое состояние может потребовать коррекции гормональной поддерживающей терапии.
Что должно насторожить женщину в первые две недели? Иногда, после того как осуществлен перенос эмбрионов выделения появляются. Если они не слишком интенсивные, пугаться не стоит, но сообщить о них врачу нужно. Такое явление часто возникает при гормональной недостаточности и требует коррекции доз прогестерона. Выделения в день переноса эмбрионов могут свидетельствовать о плохой очистке цервикального канала от слизи перед процедурой, его повреждении или травме слизистой оболочки матки. Но опять же, все это еще не является свидетельством неудачной попытки, хотя и требует наблюдения.
Если после того, как сделан перенос эмбрионов, тянет живот, появилось его вздутие, боли в области яичников или матки, головная боль, потемнение в глазах, непонятные нарушения зрения, следует немедленно идти к врачу. Возникают ощущения в день переноса эмбрионов или чуть позже. Такие симптомы могут свидетельствовать о синдроме гиперстимуляции яичников. Осложнение наблюдается довольно редко и хорошо поддается терапии, особенно на начальных этапах. Возможно, придется немного изменить дозы препаратов и программу поддержки беременности. Но окончиться она может вполне благополучно.
Возникают ощущения в день переноса эмбрионов или чуть позже. Такие симптомы могут свидетельствовать о синдроме гиперстимуляции яичников. Осложнение наблюдается довольно редко и хорошо поддается терапии, особенно на начальных этапах. Возможно, придется немного изменить дозы препаратов и программу поддержки беременности. Но окончиться она может вполне благополучно.
Перенос эмбрионов и диагностика беременности
Когда сделан перенос эмбрионов, какой день является самым оптимальным для диагностики беременности? Некоторые женщины хотят узнать побыстрее, окончилась ли их попытка ЭКО успехом, и начинают делать тесты уже с первых дней. На самом деле они не слишком информативные. Если тест четко положительный – беременность наступила, если второй полоски нет, это еще не свидетельствует о том, что подсадка эмбрионов не завершилась их имплантацией в матке. Врачи рекомендуют сдавать кровь на ХГЧ на 14 день после процедуры. также после того, как был сделан перенос эмбрионов, на 5 день, делают анализ на количество прогестерона в крови. Он помогает правильно корректировать дозы гормона для поддержки беременности.
Он помогает правильно корректировать дозы гормона для поддержки беременности.
Уровень хорионического гонадотропина на 14 день переноса эмбрионов должен составлять 29-170 МО. Затем каждые 2-3 дня он удваивается приблизительно до 6-7 недель. Дальше рост ХГЧ замедляется, удвоение количества ХГЧ происходит каждые 4 дня. Приблизительно с 9-10 недель уровень ХГЧ немного снижается. Одного анализа на ХГЧ недостаточно, чтобы достоверно диагностировать беременность. Приблизительно на 21-22 день после того, как была сделана подсадка эмбрионов, делают УЗИ. Раньше исследование проводить не целесообразно, так как увидеть плодное яйцо не удастся. Зато на третьей неделе уже можно четко сказать, развивается эмбрион в матке или нет, обнаружить трубную и многоплодную беременность.
Как долго нужно принимать прогестерон после ЭКО? • FertiAlly.com
Перейти к содержимому
НОВИНКА: БЕСПЛАТНАЯ ПОДАРКА ЭКО
ПОЛУЧИТЕ БЕСПЛАТНО ЦИКЛ ЭКО ДОНОРСКИХ ЯЙЦ — ПОДАТЬ ЗАЯВКУ СЕЙЧАС >
5 экспертов по фертильности ответили на этот вопрос
Ответ от: Рауль Оливарес, MD
Рауль Оливарес, доктор медицины
Гинеколог, медицинский директор и владелец
Barcelona IVF
Как долго нужно принимать прогестерон, до сих пор остается спорным вопросом. В большинстве циклов лечения рекомендуется продолжать его до достижения пациенткой 8-й недели беременности. Нередко продолжают терапию прогестероном до тех пор, пока срок беременности не достигнет 12,9.0020-я -я неделя, потому что в это время плацента берет верх над яичниками, и тогда ее остановить будет совершенно безопасно.
В большинстве циклов лечения рекомендуется продолжать его до достижения пациенткой 8-й недели беременности. Нередко продолжают терапию прогестероном до тех пор, пока срок беременности не достигнет 12,9.0020-я -я неделя, потому что в это время плацента берет верх над яичниками, и тогда ее остановить будет совершенно безопасно.
Однако есть клиники, которые советуют прекратить прием прогестерона, как только пациентка забеременеет, поскольку они считают, что яичники могут вырабатывать достаточное количество прогестерона для поддержания беременности. Однако это не очень распространенная позиция, и, как я уже говорил в начале, в большинстве случаев рекомендуется продолжать, по крайней мере, до 8-й недели беременности.
Ответ от: Сантьяго Эдуардо Новоа, MD
Прогестерон — это то, что мы называем гормоном беременности, поэтому он подготовит эндометрий к имплантации эмбриона. В этом важность прогестерона: проверка прогестерона и добавка прогестерона во время цикла.
Ответ от: Harry Karpouzis, MD, MRCOG, DIUE
Прогестерон является очень важным гормоном в ЭКО. При спонтанном зачатии после оплодотворения и после имплантации фолликула после овуляции образуется киста, называемая желтым телом, вырабатывающим прогестерон.
Хотя при ЭКО во время забора яйцеклеток все фолликулы высасываются, чтобы мы могли получить яйцеклетки, нет ничего, что могло бы поддержать беременность. Вот почему нам нужно давать дополнительный прогестерон извне.
Прогестерон можно вводить разными способами: перорально, вагинально, подкожно, внутримышечно. Женщине обязательно нужно принимать прогестерон в больших дозах около 12 дней – до того момента, пока она не сделает тест на беременность, чтобы узнать, беременна она или нет. После этого, если женщина беременна, нам нужно продолжать прием прогестерона во время беременности. Дозы можно снижать постепенно, но не резко, а продолжительность приема прогестерона может составлять до 12 недель.
Ответ от: Мэтью Прайор, доктор философии, MBBS
Мэтью Прайор, доктор философии, MBBS
Гинеколог, консультант по репродуктивной медицине, основатель The Big Fertility Project
Это снова спорный вопрос, и прогестерон — это гормон, который обычно вырабатывается яичником после того, как он выпустил яйцеклетку. Теперь, с циклом ЭКО, естественный цикл был изменен, поэтому со свежим циклом ЭКО, когда у вас была коллекция яйцеклеток, ваши яичники все еще намного больше, чем обычно, и будут в некоторой степени вырабатывать прогестерон, однако это думал, что этого прогестерона может быть немного недостаточно, и поэтому рекомендуется принимать дополнительные добавки. В нашей клинике мы обычно делаем это в течение примерно двух недель или до теста на беременность.
Теперь, с замороженным циклом лечения ЭКО, все немного по-другому, потому что есть много разных способов, которыми вы можете это сделать: вы можете сделать это в естественном цикле, медикаментозном цикле, и в разных клиниках будут разные способы сделать это. но в некоторых лечебных циклах он вообще подавляет выработку прогестерона яичниками. Поэтому абсолютно необходимо принимать добавки с прогестероном, и в этих обстоятельствах я назначаю их на срок до 12 недель беременности до первого сканирования. Итак, это причина, по которой вы принимаете прогестерон, потому что организм не вырабатывает его в свежем цикле, это, вероятно, немного менее важно, чем в замороженном цикле, и продолжительность различается, и разные клиники также имеют немного разные протоколы. Это всегда стоит обсудить с вашим лечащим врачом.
но в некоторых лечебных циклах он вообще подавляет выработку прогестерона яичниками. Поэтому абсолютно необходимо принимать добавки с прогестероном, и в этих обстоятельствах я назначаю их на срок до 12 недель беременности до первого сканирования. Итак, это причина, по которой вы принимаете прогестерон, потому что организм не вырабатывает его в свежем цикле, это, вероятно, немного менее важно, чем в замороженном цикле, и продолжительность различается, и разные клиники также имеют немного разные протоколы. Это всегда стоит обсудить с вашим лечащим врачом.
Ответ от: Кристин Кемпе, MD
Когда мы говорим о лекарствах после переноса эмбриона для лучшего ответа, мы обычно используем прогестерон. У нас есть несколько типов прогестерона, такие как внутримышечная инъекция, пероральный или вагинальный вариант. Для большего комфорта пациенток здесь, в Латвии, мы обычно используем больше вагинального прогестерона. Эта поддержка необходима во время лютеиновой фазы процедуры ВРТ. У нас не так много прогестерона из желтого тела, как в естественном менструальном цикле.
У нас не так много прогестерона из желтого тела, как в естественном менструальном цикле.
Об этом вопросе:
Прогестерон подготавливает слизистую оболочку эндометрия к имплантации эмбриона. Когда вы проходите лечение ЭКО, специалисты по фертильности назначают прогестерон, начиная с момента извлечения яйцеклетки, и после того, как вы забеременеете, рекомендуется продолжить. Как долго нужно принимать прогестерон после цикла ЭКО? Какой уровень прогестерона должен быть у вас после переноса ЭКО? Может ли быть слишком много прогестерона?
Найти похожие вопросы:
Связанные вопросы
Гарантирует ли триггерный выстрел овуляцию?
Галина Стрелко, к.м.н.
Гинеколог
Смотреть ответы »
Успешно ли ЭКО при необъяснимом бесплодии?
Джейн Стюарт, доктор медицины
Гинеколог
Смотреть ответы »
Насколько успешна ВМИ при необъяснимом бесплодии?
Патрисио Каламера, доктор медицины, магистр наук, акушер-гинеколог
Гинеколог
+ еще 1 ответ
Смотреть ответы »
Может ли быть бесплодие без причины?
Джейн Стюарт, доктор медицины
Гинеколог
Смотреть ответы »
Что естественно помогает при необъяснимом бесплодии?
Джейн Стюарт, доктор медицины
Гинеколог
Смотреть ответы »
В 50 лет слишком много для рождения ребенка?
Джеймс Никопуллос, доктор медицины
Гинеколог
Смотреть ответы »
Журнал «Дорога плодородия»
Единственный журнал для пациентов, посвященный лечению ЭКО.
15 статей и 68 страниц журнала «Все об ЭКО»
Скачать бесплатно >
Оптимальная продолжительность приема прогестерона у беременных женщин после ЭКО/ИКСИ: метаанализ
- Список журналов
- Репрод Биол Эндокринол
- т.10; 2012
- PMC3551800
Репрод Биол Эндокринол. 2012 г.; 10: 107.
Опубликовано онлайн 2012 декабрь 13. DOI: 10.1186/1477-7827-10-107
, 1 , 2 , 1 , 3 и 1 9003 и 1
и 1
и 1 9003 и 1 9003 информация Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
- Supplementary Materials
Исходная информация
Добавка прогестерона после экстракорпорального оплодотворения/интрацитоплазматической инъекции сперматозоидов (ЭКО/ИКСИ) может улучшить показатели клинической беременности и живорождения, но оптимальная продолжительность лечения остается спорной. Цель этого метаанализа заключалась в изучении влияния раннего прекращения приема прогестерона на исходы беременности у женщин, перенесших ЭКО/ИКСИ.
Цель этого метаанализа заключалась в изучении влияния раннего прекращения приема прогестерона на исходы беременности у женщин, перенесших ЭКО/ИКСИ.
Методы
Мы провели поиск в MEDLINE, EMBASE, Кокрановском центральном регистре контролируемых исследований (CENTRAL), базе данных китайской литературы по биомедицине (CBM) и базе данных Wanfang. Окончательный поиск был проведен в июле 2012 года. Были включены все доступные рандомизированные исследования, в которых сравнивали эффекты ранней отмены прогестерона с продолжением приема прогестерона на ранних сроках беременности после ЭКО/ИКСИ. Основными показателями исхода были частота живорождения, частота выкидышей и частота продолжающихся беременностей. Для расчета отношения рисков (RR) были выбраны модели с фиксированными или случайными эффектами.
Результаты
В окончательный анализ были включены шесть подходящих исследований с 1201 рандомизированным участником. Статистически значимых различий между пациентками, перенесшими раннее прекращение приема прогестерона, и теми, кто продолжал получать прогестерон для поддержки лютеиновой фазы, не было выявлено с точки зрения частоты живорождения (ОР: 0,95, 95% ДИ: 0,86–1,05), частоты выкидышей (ОР: 1,01, 95% ДИ: 0,74–1,38) или частота продолжающейся беременности (ОР: 0,97, 95% ДИ: 0,90–1,05). Эти результаты не изменились после анализа чувствительности.
Эти результаты не изменились после анализа чувствительности.
Выводы
Имеющиеся в настоящее время данные свидетельствуют о том, что добавление прогестерона после первого положительного теста на ХГЧ после ЭКО/ИКСИ, как правило, может быть ненужным, хотя для подкрепления этого вывода необходимы крупномасштабные рандомизированные контролируемые испытания.
Ключевые слова: Прогестерон, Поддержка лютеиновой фазы, ЭКО/ИКСИ, Исход беременности, Мета-анализ
Ежегодно во всем мире около миллиона пар получают лечение методом экстракорпорального оплодотворения (ЭКО) [1]. Как часть этого лечения обычно применяется поддержка лютеиновой фазы (LPS). Использование протоколов агонистов или антагонистов гонадотропин-рилизинг-гормона (ГнРГ) в циклах стимулированного ЭКО/интрацитоплазматической инъекции сперматозоида (ИКСИ) вызывает нарушение лютеиновой фазы, что приводит к неадекватному развитию эндометрия и асинхронности между рецептивностью эндометрия и переносом эмбриона. Наиболее вероятной причиной этого состояния является развитие множественных фолликулов при стимуляции яичников, что приводит к сверхфизиологическим концентрациям стероидов и последующему ингибированию секреции лютеинизирующего гормона (ЛГ) гипофизом посредством отрицательной обратной связи на уровне гипоталамо-гипофизарной оси [2]. ]. Несмотря на быстрое восстановление гипофиза в протоколах с антагонистами ГнРГ, лютеолиз также преждевременно индуцируется после совместного лечения антагонистами ГнРГ, что приводит к значительному сокращению продолжительности лютеиновой фазы и ухудшению репродуктивных исходов. По этой причине ЛПС остается обязательным в протоколах антагонистов ГнРГ, используемых для ЭКО [3-5]. Большое количество исследований показало, что ЛПС улучшает клиническую частоту наступления беременности и, следовательно, коэффициент живорождения, но идеальный метод ЛПС остается неясным [6]. Хотя добавление лютеинового хорионического гонадотропина человека (ХГЧ) оказалось эффективным способом преодоления дефектов лютеиновой фазы, это лечение часто связано с повышенным риском синдрома гиперстимуляции яичников (СГЯ) [7], поэтому в настоящее время наиболее широко используемая форма ЛПС – это прогестерон (Р).
Наиболее вероятной причиной этого состояния является развитие множественных фолликулов при стимуляции яичников, что приводит к сверхфизиологическим концентрациям стероидов и последующему ингибированию секреции лютеинизирующего гормона (ЛГ) гипофизом посредством отрицательной обратной связи на уровне гипоталамо-гипофизарной оси [2]. ]. Несмотря на быстрое восстановление гипофиза в протоколах с антагонистами ГнРГ, лютеолиз также преждевременно индуцируется после совместного лечения антагонистами ГнРГ, что приводит к значительному сокращению продолжительности лютеиновой фазы и ухудшению репродуктивных исходов. По этой причине ЛПС остается обязательным в протоколах антагонистов ГнРГ, используемых для ЭКО [3-5]. Большое количество исследований показало, что ЛПС улучшает клиническую частоту наступления беременности и, следовательно, коэффициент живорождения, но идеальный метод ЛПС остается неясным [6]. Хотя добавление лютеинового хорионического гонадотропина человека (ХГЧ) оказалось эффективным способом преодоления дефектов лютеиновой фазы, это лечение часто связано с повышенным риском синдрома гиперстимуляции яичников (СГЯ) [7], поэтому в настоящее время наиболее широко используемая форма ЛПС – это прогестерон (Р).
Использование добавок фосфора после извлечения ооцитов (OR) почти универсально, но оптимальная продолжительность введения фосфора остается спорной. Недавнее крупное исследование 84 центров ЭКО в 35 странах, охватывающее 51 155 циклов, показало, что Р продолжалась до 10–12 недель беременности в 67% циклов, тогда как ее отменяли в 22% и 12% случаев, когда распознавалась пульсация сердца плода. или когда тест на β-ХГЧ был положительным, соответственно [8]. В существующей литературе добавление фосфора по-разному прекращается в день или в день положительного теста на β-ХГЧ [9].-12] либо продлевается до дня первого УЗИ (5-7 нед) [13], до 89020-й -й недели [14-16], либо до 129020-й -й недели беременности [17-16]. 21]. До недавнего времени имеющихся данных было недостаточно для определения оптимальной продолжительности терапии, и пролонгированные P-протоколы были правилом, при этом большинство клиницистов следовали принципу «лучше перестраховаться, чем потом сожалеть» [8]. Однако растущий объем данных ставит под сомнение эту концепцию и усиливает обеспокоенность тем, что добавление фосфора на ранних сроках беременности после ЭКО/ИКСИ может быть ненужным [10–14, 22, 23].
Однако растущий объем данных ставит под сомнение эту концепцию и усиливает обеспокоенность тем, что добавление фосфора на ранних сроках беременности после ЭКО/ИКСИ может быть ненужным [10–14, 22, 23].
В настоящее время для вспомогательной репродукции используются четыре препарата P, включая вагинальные, внутримышечные (в/м), пероральные и ректальные препараты. Вагинальный П применялся для ЛПС в качестве монотерапии в 64% циклов и еще в 16% циклов в комбинации с внутримышечным введением. (15%) или пероральный P (1%). Как отдельные агенты, i.m. П использовали в 13% циклов, пероральный П еще в 2% и ХГЧ в 5% [8]. Вагинальный P может привести к таким же показателям беременности, как и i.m. П и более комфортна и переносима пациентами [24,25], но дороже. И наоборот, я. P часто ассоциируется с рядом побочных эффектов, включая болезненные инъекции, тяжелые воспалительные реакции и стерильные абсцессы [26]. Продолжительное и повторное в.м. инъекции P в масле также могут приводить к отсроченным формам реакций гиперчувствительности с лейкоцитозом, выраженной эозинофилией и нарушением легочной активности [27,28]. При пероральном введении P имеет эффект первого прохождения, при котором высокая концентрация направляется в портальную циркуляцию, что, в свою очередь, приводит к продукции многих метаболитов P в печени, некоторые из которых могут быть тератогенными. Несмотря на доступную литературу о тератогенных эффектах пренатального перорального применения фосфора [29].,30], этот агент до сих пор регулярно используется многими практикующими врачами. Таким образом, принимая во внимание бремя лечения ЛПС, побочные реакции на P и обновленные результаты, свидетельствующие о том, что добавление P на ранних сроках беременности после ЭКО/ИКСИ может быть ненужным, мы задались вопросом, следует ли применять добавки P на ранних сроках беременности у пациенток с ЭКО/ИКСИ. быть прекращено.
При пероральном введении P имеет эффект первого прохождения, при котором высокая концентрация направляется в портальную циркуляцию, что, в свою очередь, приводит к продукции многих метаболитов P в печени, некоторые из которых могут быть тератогенными. Несмотря на доступную литературу о тератогенных эффектах пренатального перорального применения фосфора [29].,30], этот агент до сих пор регулярно используется многими практикующими врачами. Таким образом, принимая во внимание бремя лечения ЛПС, побочные реакции на P и обновленные результаты, свидетельствующие о том, что добавление P на ранних сроках беременности после ЭКО/ИКСИ может быть ненужным, мы задались вопросом, следует ли применять добавки P на ранних сроках беременности у пациенток с ЭКО/ИКСИ. быть прекращено.
Целью данного исследования было проведение мета-анализа всех доступных рандомизированных контролируемых исследований (РКИ), сравнивающих раннее прекращение ПП с продолжением ПП после вспомогательного зачатия в циклах ЭКО/ИКСИ, чтобы изучить потенциальные различия в частоте живорождения, выкидыша и продолжающейся беременности ставки. Этот обзор был выполнен в соответствии с предпочтительными элементами отчетности для принципов систематических обзоров и метаанализов (PRISMA) [31].
Этот обзор был выполнен в соответствии с предпочтительными элементами отчетности для принципов систематических обзоров и метаанализов (PRISMA) [31].
Типы исследований
Критерии включения подходящих исследований были определены априори на этапе разработки этого систематического обзора. Были включены рандомизированные контролируемые испытания, в которых изучалась продолжительность приема фосфора для поддержки лютеиновой фазы в циклах ЭКО/ИКСИ. Испытания с использованием циклов донорских ооцитов или замороженных переносов были исключены. Никаких ограничений на язык, дату или статус публикации не накладывалось.
Типы участников
Были включены женщины, перенесшие ЭКО/ИКСИ, у которых оценивали влияние продолжительности приема фосфора на исходы беременности.
Типы вмешательств
Оценивались вмешательства: раннее прекращение в сравнении с продолжением P в первом триместре у беременных женщин после ЭКО/ИКСИ.
Типы показателей результатов
Первичным результатом, выбранным для метаанализа, была частота живорождения (LBR, т. е. ребенок, родившийся живым после 24 недель беременности). Вторичные исходы включали частоту сохраняющихся беременностей (OPR, беременность после 12 недель гестации, что подтверждается сердечной активностью плода на УЗИ) и частоту выкидышей (MR, невозможность живорождения после положительного теста на β-ХГЧ).
е. ребенок, родившийся живым после 24 недель беременности). Вторичные исходы включали частоту сохраняющихся беременностей (OPR, беременность после 12 недель гестации, что подтверждается сердечной активностью плода на УЗИ) и частоту выкидышей (MR, невозможность живорождения после положительного теста на β-ХГЧ).
Поиск литературы и сбор данных
Мы провели исчерпывающий электронный поиск в следующих базах данных: MEDLINE (с 1946 г. по июль 2012 г.), EMBASE (с 1974 г. по июль 2012 г.), Кокрановский центральный регистр контролируемых исследований (CENTRAL), Китайская биомедицинская (CBM) база данных литературы (с 1978 г. по июль 2012 г.) и база данных Wanfang (с 1998 г. по июль 2012 г.). Поиск объединил термины и дескрипторы, связанные с ЭКО, ИКСИ, поддержкой лютеиновой фазы и прогестероном. Чтобы соответствовать синтаксису, используемому в каждой базе данных, стратегия поиска была изменена с помощью ряда терминов, наводящих на размышления о РКИ, как указано в Кокрановском справочнике по систематическому обзору вмешательств [32] (дополнительный файл 1). На язык не накладывалось никаких ограничений. Мы также внимательно просмотрели ссылки на релевантные публикации и добавили соответствующие публикации в поиск. Когда возникали вопросы, связанные с дизайном или результатами испытаний, мы связывались с соответствующими авторами, чтобы подтвердить информацию, которую мы извлекли из их испытаний, или прояснить любые неясности.
На язык не накладывалось никаких ограничений. Мы также внимательно просмотрели ссылки на релевантные публикации и добавили соответствующие публикации в поиск. Когда возникали вопросы, связанные с дизайном или результатами испытаний, мы связывались с соответствующими авторами, чтобы подтвердить информацию, которую мы извлекли из их испытаний, или прояснить любые неясности.
Оценка риска систематической ошибки во включенных исследованиях
Риск систематической ошибки во включенных исследованиях оценивался независимо двумя рецензентами (Си-Ру Лю и Хуа-Цяо Му) в соответствии с рекомендациями, рекомендованными в Кокрановском справочнике по систематическим исследованиям. Обзор вмешательства [32]. Для каждого исследования мы оценили риск систематической ошибки, связанной с созданием последовательностей, распределением, ослеплением участников и персонала, ослеплением оценки результатов, неполными данными об исходах, выборочной отчетностью и другими источниками систематической ошибки. Оценка «Да» означала низкий риск систематической ошибки, оценка «Нет» — высокий риск систематической ошибки, а «Неясно» — неясный риск систематической ошибки. Разногласия обсуждались и разрешались на основе консенсуса с третьим рецензентом (Ци Ши).
Оценка «Да» означала низкий риск систематической ошибки, оценка «Нет» — высокий риск систематической ошибки, а «Неясно» — неясный риск систематической ошибки. Разногласия обсуждались и разрешались на основе консенсуса с третьим рецензентом (Ци Ши).
Извлечение и синтез данных
Извлечение данных было выполнено независимо двумя рецензентами (Си-Ру Лю и Хуа-Цяо Му). Расхождения были устранены путем обсуждения с третьим рецензентом (Qi Shi). Мы извлекли следующую информацию из каждого подходящего исследования: первый автор, год публикации, страна происхождения, размер выборки и ряд характеристик пациента, включая используемый протокол ЭКО. , точную дозу P, способ введения, время начала и продолжительность поддержки лютеиновой фазы P, а также результаты ЭКО/ИКСИ.
Необработанные данные были извлечены из подходящих исследований для каждого определенного исхода и объединены с помощью программного обеспечения Review Manager 5.1. Дихотомические результаты каждого исследования выражали как относительный риск (ОР) с 95% доверительным интервалом (ДИ). Эти результаты были объединены для метаанализа с использованием модели фиксированных эффектов при отсутствии статистически значимой неоднородности или модели случайных эффектов при наличии статистически значимой неоднородности. Неоднородность между исследованиями оценивалась с использованием x 2 (кокрановский Q) и значение I 2 . Анализ чувствительности был проведен для тех исследований, которые ответили на интересующий исследовательский вопрос, но использовали квази-рандомизированный подход к распределению пациентов. Анализы подгрупп планировались априори на основе: (1) времени рандомизации, (2) времени начала приема П, (3) аналога ГнРГ, используемого для ингибирования всплеска ЛГ, и (4) типа и дозы введения П. .
Эти результаты были объединены для метаанализа с использованием модели фиксированных эффектов при отсутствии статистически значимой неоднородности или модели случайных эффектов при наличии статистически значимой неоднородности. Неоднородность между исследованиями оценивалась с использованием x 2 (кокрановский Q) и значение I 2 . Анализ чувствительности был проведен для тех исследований, которые ответили на интересующий исследовательский вопрос, но использовали квази-рандомизированный подход к распределению пациентов. Анализы подгрупп планировались априори на основе: (1) времени рандомизации, (2) времени начала приема П, (3) аналога ГнРГ, используемого для ингибирования всплеска ЛГ, и (4) типа и дозы введения П. .
Результаты поиска литературы
В ходе первоначального электронного поиска было получено в общей сложности 1185 испытаний, 351 из которых были дубликатами, которые впоследствии были удалены. Еще 821 человек был исключен после проверки заголовка/аннотации.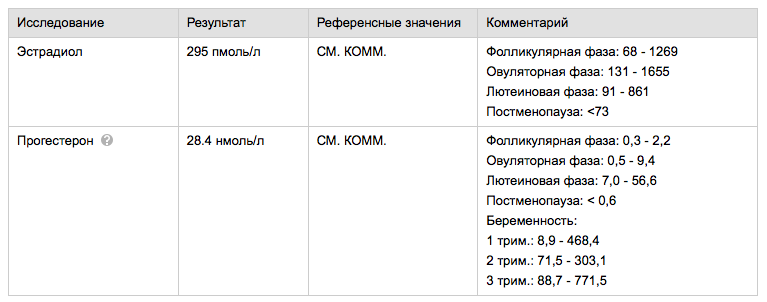 Оставшиеся 13 испытаний были отобраны для дальнейшего полнотекстового анализа. Семь из этих испытаний были исключены. Два были ретроспективными когортными исследованиями [10,22], и в одном не удалось провести рандомизацию [33]; одно было тем же самым исследованием, представленным в виде тезисов на более ранней встрече [34]; одно испытание явно не описывало генерацию последовательности или сокрытие распределения [35]; и два испытания не соответствовали другим критериям включения [18,36]. Остальные шесть РКИ с общим числом участников 1201 были включены в этот метаанализ. Подробные процедуры поиска представлены на блок-схеме (рисунок ).
Оставшиеся 13 испытаний были отобраны для дальнейшего полнотекстового анализа. Семь из этих испытаний были исключены. Два были ретроспективными когортными исследованиями [10,22], и в одном не удалось провести рандомизацию [33]; одно было тем же самым исследованием, представленным в виде тезисов на более ранней встрече [34]; одно испытание явно не описывало генерацию последовательности или сокрытие распределения [35]; и два испытания не соответствовали другим критериям включения [18,36]. Остальные шесть РКИ с общим числом участников 1201 были включены в этот метаанализ. Подробные процедуры поиска представлены на блок-схеме (рисунок ).
Открыть в отдельном окне
Блок-схема систематического обзора и метаанализа.
Методологическое качество включенных исследований
В четырех из шести испытаний использовалась адекватная модель рандомизации [11,13,14,23], а в четырех – адекватный способ сокрытия распределения [12-14,23], все из которых использование запечатанных и непрозрачных конвертов. В одном испытании [17] для распределения использовались нечетные и четные годы рождения пациентов, и оно было классифицировано как квазирандомизированное испытание. Только одно из исследований было двухцентровым [11]; остальные пять были одноцентровыми. Ни в одном из исследований персонал, участники или оценщики результатов не ослеплялись, или, по крайней мере, ослепление не упоминалось. Из-за небольшого количества включенных исследований было невозможно провести содержательную оценку предвзятости публикаций с использованием графика воронки. См. диаграмму риска смещения (рисунок ) и сводку риска смещения (рисунок ) для общего обзора.
В одном испытании [17] для распределения использовались нечетные и четные годы рождения пациентов, и оно было классифицировано как квазирандомизированное испытание. Только одно из исследований было двухцентровым [11]; остальные пять были одноцентровыми. Ни в одном из исследований персонал, участники или оценщики результатов не ослеплялись, или, по крайней мере, ослепление не упоминалось. Из-за небольшого количества включенных исследований было невозможно провести содержательную оценку предвзятости публикаций с использованием графика воронки. См. диаграмму риска смещения (рисунок ) и сводку риска смещения (рисунок ) для общего обзора.
Открыть в отдельном окне
Риск систематической ошибки во включенных исследованиях.
Открыть в отдельном окне
Резюме риска систематической ошибки во включенных исследованиях.
Характеристики включенных исследований
Шесть выбранных исследований [11-14,17,23] были проведены в Испании, Бельгии, Миннесоте (США), Египте, Дании и Германии соответственно, и в них приняли участие 1201 участник, которые первоначально изучались между 1989 и 2010 гг. В два исследования были включены пациентки с клинической беременностью (на 5-7 неделе гестации) [13,14], а в трех исследованиях пациентки с положительным тестом на β-ХГЧ (на 11-16 неделе беременности). -й -й день после переноса эмбрионов (ET)) были включены [11,17,23]. В финальное исследование пациенты включались в начале цикла ЭКО [12]. Тип и доза добавок фосфора, время приема и продолжительность приема добавок фосфора различались в разных исследованиях. Кроме того, в разных исследованиях различались протоколы контролируемой гиперстимуляции яичников (КГЯ) и основные клинические характеристики пациенток. Эти данные представлены в таблице .
В два исследования были включены пациентки с клинической беременностью (на 5-7 неделе гестации) [13,14], а в трех исследованиях пациентки с положительным тестом на β-ХГЧ (на 11-16 неделе беременности). -й -й день после переноса эмбрионов (ET)) были включены [11,17,23]. В финальное исследование пациенты включались в начале цикла ЭКО [12]. Тип и доза добавок фосфора, время приема и продолжительность приема добавок фосфора различались в разных исследованиях. Кроме того, в разных исследованиях различались протоколы контролируемой гиперстимуляции яичников (КГЯ) и основные клинические характеристики пациенток. Эти данные представлены в таблице .
Таблица 1
Характеристики исследований, включенных в этот обзор
| Study Author, year | Timing of randomisation | ART | COH protocols | Total | Initiation of P | Dose & route of administration | № | Группа ранней обработки | № | Группа продолжения | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Kohls, 2012 | Clinical pregnancy | IVF/ICSI | GnRH-anta | 220 | OR | vaginal P 200mg bid | 110 | week 5 | 110 | Неделя 8 | |||
| Kyrou, 2011 | положительный тест HCG | IVF/ics | IVF/ics | IVF/ics 916 | IVF/йс | IVF/йс | . 0317 0317 | ET | vaginal P 200mg tid | 100 | the 16 th day post-ET | 100 | week 7 |
| Goudge, 2010 | COH | IVF | GnRH-a/GnRH-anta | 101 | ET/OR | IM P50mg qd | 53 | the 11 th day post-ET | 48 | week 6 | |||
| Aboulghar, 2008 | Clinical pregnancy | ICSI | GnRH-a | 257 | Unstated | IM or vaginal P | 125 | week 6-7 | 132 | week 9-10 | |||
| Andersen, 2002 | Positive hCG test | IVF/ICSI | GnRH-a | 303 | ET | vaginal P 200mg tid | 150 | the 14 th day post-ET | 153 | week 7 | |||
| Prietl, 1992 | Positive hCG test | IVF | CC/hMG/GnRH-a | 120 | Unstated | PC500mg/EV10mg tiw | 65 | the 12 th day post-ET | 55 | week 12 |
Открыть в отдельном окне
Коэффициент живорождения
В двух отвечающих критериям исследованиях были представлены данные о коэффициентах живорождения [11,12]. В исследовании, опубликованном Goudge et al. [12], количество пациентов, набранных в начале цикла ЭКО, было преобразовано в количество пациентов с положительным тестом на β-ХГЧ в соответствии с зарегистрированной биохимической частотой наступления беременности. В группе ранней Пцессии (в которой П был остановлен 11 900 20 го или 14 день после ET) и 150 в группе продолжения P (в которой P продолжали до 6 или 7 недели беременности). Всего было 293 пациента, которые родили живых детей из 369 участников. Вероятность живорождения не отличалась между группой раннего прекращения лечения (77,3%, 143/185) и группой продолжения лечения (81,5%, 150/184) (P = 0,33; ОР: 0,95, 95% ДИ: 0,86– 1.05). В этом сравнении не было статистической неоднородности (χ 2 = 0,05, df = 1, P = 0,82; I 2 = 0%) (рисунок ).
В исследовании, опубликованном Goudge et al. [12], количество пациентов, набранных в начале цикла ЭКО, было преобразовано в количество пациентов с положительным тестом на β-ХГЧ в соответствии с зарегистрированной биохимической частотой наступления беременности. В группе ранней Пцессии (в которой П был остановлен 11 900 20 го или 14 день после ET) и 150 в группе продолжения P (в которой P продолжали до 6 или 7 недели беременности). Всего было 293 пациента, которые родили живых детей из 369 участников. Вероятность живорождения не отличалась между группой раннего прекращения лечения (77,3%, 143/185) и группой продолжения лечения (81,5%, 150/184) (P = 0,33; ОР: 0,95, 95% ДИ: 0,86– 1.05). В этом сравнении не было статистической неоднородности (χ 2 = 0,05, df = 1, P = 0,82; I 2 = 0%) (рисунок ).
Открыть в отдельном окне
Частота живорождений у женщин, перенесших раннюю терапию, по сравнению с продолжением терапии после ЭКО/ИКСИ.
Частота выкидышей
Данные МРТ были доступны из шести исследований, включавших 136 событий из 1166 участников; после конвертации данных этот показатель соответствовал 69/585 в группе ранней отмены П и 67/581 в группе продолжения П [11-14,17,23]. Между исследованиями не наблюдалось статистической гетерогенности (χ 2 = 2,96, df = 5, P = 0,71; I 2 = 0%). Не было никаких существенных различий в количестве выкидышей между пациентками, которым было проведено раннее прекращение беременности, и теми, кто получил продолжение терапии (P = 0,96; RR: 1,01, 95% ДИ: 0,74–1,38) (рис. ).
Открыть в отдельном окне
Частота выкидышей у женщин, перенесших раннюю терапию, по сравнению с продолжением терапии после ЭКО/ИКСИ.
Частота сохраняющихся беременностей
Данные OPR были доступны из шести исследований с 1017 событиями среди 1166 участников (503/585 в группе ранней терапии и 514/581 в группе продолжения терапии) [11-14,17,23] .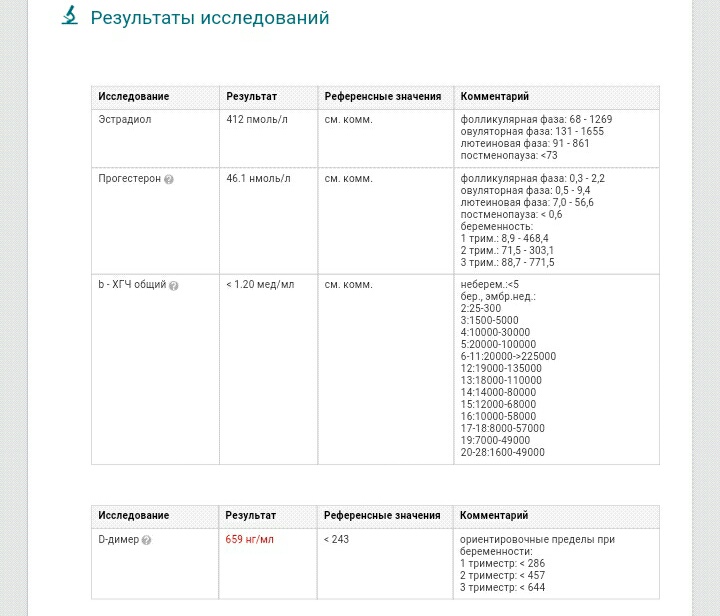 Метаанализ всех шести испытаний дал ОР 0,9.7 (P = 0,49; 95% ДИ: 0,90–1,05), что указывает на отсутствие статистически значимой разницы между группами раннего прекращения P и группами продолжения P (рис. ).
Метаанализ всех шести испытаний дал ОР 0,9.7 (P = 0,49; 95% ДИ: 0,90–1,05), что указывает на отсутствие статистически значимой разницы между группами раннего прекращения P и группами продолжения P (рис. ).
Открыть в отдельном окне
Частота сохраняющихся беременностей среди женщин, перенесших раннюю терапию, по сравнению с продолжением терапии после ЭКО/ИКСИ.
Поскольку OPR был неоднородным (χ 2 = 18,75, df = 5, P = 0,002; I 2 = 73%) среди включенных исследований, была использована модель случайных эффектов. Не наблюдалось различий между результатами, полученными с использованием модели с фиксированными эффектами (P = 0,28; RR: 0,9).8; 95% ДИ: 0,94–1,02) и полученные с помощью модели случайных эффектов (P = 0,49; RR: 0,97; 95% ДИ: 0,90–1,05), хотя вес каждого исследования был изменен. Затем, в соответствии со сроками рандомизации, мы провели анализ подгрупп и отдельно объединили четыре исследования [11,12,17,23], в которых P был исключен в день положительного теста на β-ХГЧ, и два исследования [13,14]. ], в котором P был исключен в день подтверждения клинической беременности (5 th – 7 th недель гестации). Этот стратифицированный анализ не выявил существенных различий между группами, в которых прием препарата был прекращен в день положительного теста на β-ХГЧ (P = 0,29).; ОР: 0,91; 95% ДИ: 0,76–1,09) или в день подтверждения клинической беременности (P = 0,55; ОР: 1,01; 95% ДИ: 0,97–1,06). Неоднородность была выявлена в подгруппе исследований, рандомизировавших пациентов в день положительного теста на β-ХГЧ (χ 2 = 15,15, df = 3, P = 0,002; I 2 = 80%). Исследование, о котором сообщил Prietl [17], могло быть источником неоднородности, поскольку в нем использовался другой протокол поддержки лютеиновой фазы (17α-гидроксипрогестерона капроат (100 мг) и эстрадиола валерат (10 мг) два раза в неделю) и продемонстрирован высокий риск систематической ошибки, основанной на о методах генерации последовательностей и распределения пациентов. В анализе чувствительности мы пересчитали объединенные результаты, исключив это исследование.
], в котором P был исключен в день подтверждения клинической беременности (5 th – 7 th недель гестации). Этот стратифицированный анализ не выявил существенных различий между группами, в которых прием препарата был прекращен в день положительного теста на β-ХГЧ (P = 0,29).; ОР: 0,91; 95% ДИ: 0,76–1,09) или в день подтверждения клинической беременности (P = 0,55; ОР: 1,01; 95% ДИ: 0,97–1,06). Неоднородность была выявлена в подгруппе исследований, рандомизировавших пациентов в день положительного теста на β-ХГЧ (χ 2 = 15,15, df = 3, P = 0,002; I 2 = 80%). Исследование, о котором сообщил Prietl [17], могло быть источником неоднородности, поскольку в нем использовался другой протокол поддержки лютеиновой фазы (17α-гидроксипрогестерона капроат (100 мг) и эстрадиола валерат (10 мг) два раза в неделю) и продемонстрирован высокий риск систематической ошибки, основанной на о методах генерации последовательностей и распределения пациентов. В анализе чувствительности мы пересчитали объединенные результаты, исключив это исследование. Однако результаты до (P = 0,49; ОР: 0,97; 95% ДИ: 0,90–1,05) и после анализа чувствительности (P = 0,74; RR: 1,01; 95% ДИ: 0,96–1,06) существенно не различались.
Однако результаты до (P = 0,49; ОР: 0,97; 95% ДИ: 0,90–1,05) и после анализа чувствительности (P = 0,74; RR: 1,01; 95% ДИ: 0,96–1,06) существенно не различались.
Хотя нет убедительных доказательств в поддержку продолжения ЛПС до 10 –12 недель беременности, эта практика используется в большинстве циклов ЭКО во всем мире [8]. В этом обзоре сравнивали эффекты раннего прекращения с продолжением приема добавок фосфора для поддержки лютеиновой фазы у беременных женщин после ЭКО/ИКСИ, уделяя особое внимание частоте живорождений, продолжающейся беременности и выкидышей. Объединенные результаты не показали существенных различий в LBR между группами, в которых добавление P было прекращено в день положительного теста на β-hCG или в которых добавление P было продолжено до 6–9 дней.0020-й по 7 -й -й недели беременности. Точно так же продолжительность введения P не влияла на частоту выкидышей и продолжающихся беременностей. Поскольку в исследованиях, проанализированных на ОПР, наблюдалась статистическая неоднородность, мы провели анализ подгрупп и анализ чувствительности. Результаты анализа подгрупп соответствовали вышеуказанным результатам. Результаты также были стабильными после анализа чувствительности, который исключил одно исследование [17], в котором для распределения пациентов использовались нечетные или четные годы рождения пациентов. Основываясь на этом анализе, мы не находим убедительных доказательств в поддержку рутинного использования добавок фосфора на ранних сроках беременности у женщин, перенесших ЭКО/ИКСИ. Возможно, установление беременности и спасение желтого тела с помощью трофобластического ХГЧ может компенсировать возможный дефект лютеиновой фазы, вызванный стимулированными циклами ЭКО.
Результаты анализа подгрупп соответствовали вышеуказанным результатам. Результаты также были стабильными после анализа чувствительности, который исключил одно исследование [17], в котором для распределения пациентов использовались нечетные или четные годы рождения пациентов. Основываясь на этом анализе, мы не находим убедительных доказательств в поддержку рутинного использования добавок фосфора на ранних сроках беременности у женщин, перенесших ЭКО/ИКСИ. Возможно, установление беременности и спасение желтого тела с помощью трофобластического ХГЧ может компенсировать возможный дефект лютеиновой фазы, вызванный стимулированными циклами ЭКО.
В большинстве исследований, включенных в этот обзор, описаны методы генерации последовательностей и сокрытия распределения. Однако ни в одном из исследований ослепление не упоминалось. Если участники исследования, персонал или эксперты не будут осведомлены о назначенном вмешательстве, это может снизить влияние субъективных психологических факторов на исходы беременности, что является важным аспектом РКИ. Однако из-за характера текущих исследований ЛПС абсолютный двойной слепой метод часто нецелесообразен, так как невозможно ослепить участников. Ни в одном из исследований прямо не упоминается ослепление персонала или экспертов по оценке результатов. Тем не менее маловероятно, что на такие исходы беременности, как живорождение, выкидыш или продолжающаяся беременность, может повлиять систематическая ошибка выявления. В будущих исследованиях следует внедрить надлежащие протоколы ослепления с использованием дизайна с двумя манекенами и создать контрольную группу плацебо.
Однако из-за характера текущих исследований ЛПС абсолютный двойной слепой метод часто нецелесообразен, так как невозможно ослепить участников. Ни в одном из исследований прямо не упоминается ослепление персонала или экспертов по оценке результатов. Тем не менее маловероятно, что на такие исходы беременности, как живорождение, выкидыш или продолжающаяся беременность, может повлиять систематическая ошибка выявления. В будущих исследованиях следует внедрить надлежащие протоколы ослепления с использованием дизайна с двумя манекенами и создать контрольную группу плацебо.
Из-за небольшого количества исследований, которые соответствовали критериям включения, и различных клинических характеристик участников было невозможно провести содержательный анализ подгрупп, основанный на начале приема добавок P, аналога GnRH, используемого для подавления всплеска лютеинизирующего гормона, или тип или доза введения Р. Эти анализы могут стать практическими по мере накопления дальнейших исследований. Мы смогли проанализировать исследования только в зависимости от времени рандомизации, потенциального источника клинической неоднородности; здесь мы объединили данные исследований с похожим дизайном регистрации. Однако следует отметить, что вышеупомянутые параметры варьируются в зависимости от включенных исследований, и мы не знаем, могут ли эти клинические переменные быть связаны с влиянием добавок фосфора на исходы беременности. Например, в этих исследованиях прием добавок фосфора начинался в разные моменты времени. Согласно недавним сообщениям, не было значительных различий между началом в день операционной или в день ЭТ в отношении клинической беременности, продолжающейся беременности или показателей живорождения [36,37]. Одно исследование показало, что отсрочка введения ЛПС до шести дней после операции может снизить частоту наступления беременности [38]. Поскольку введение P было начато в день OR или ET в большинстве подходящих исследований в нашем анализе, маловероятно, что эти расхождения повлияли на наши результаты.
Мы смогли проанализировать исследования только в зависимости от времени рандомизации, потенциального источника клинической неоднородности; здесь мы объединили данные исследований с похожим дизайном регистрации. Однако следует отметить, что вышеупомянутые параметры варьируются в зависимости от включенных исследований, и мы не знаем, могут ли эти клинические переменные быть связаны с влиянием добавок фосфора на исходы беременности. Например, в этих исследованиях прием добавок фосфора начинался в разные моменты времени. Согласно недавним сообщениям, не было значительных различий между началом в день операционной или в день ЭТ в отношении клинической беременности, продолжающейся беременности или показателей живорождения [36,37]. Одно исследование показало, что отсрочка введения ЛПС до шести дней после операции может снизить частоту наступления беременности [38]. Поскольку введение P было начато в день OR или ET в большинстве подходящих исследований в нашем анализе, маловероятно, что эти расхождения повлияли на наши результаты. Одним словом, наши результаты требуют подтверждения в дальнейших исследованиях, в которых исходные данные разных групп максимально сопоставимы.
Одним словом, наши результаты требуют подтверждения в дальнейших исследованиях, в которых исходные данные разных групп максимально сопоставимы.
Следует отметить два важных ограничения нашего мета-анализа: (1) в этот обзор было включено только шесть исследований, а количество проанализированных пациентов намного меньше размера выборки, необходимого для исключения клинически значимого различия. Для исследования не меньшей эффективности, показывающего разницу в -4% или более по сравнению с коэффициентом живорождения 80%, потребуется размер выборки из 3140 женщин с положительным тестом на беременность после ЭКО [39]. (2) Внешняя валидность исследования может быть ограничена, поскольку существующие исследования исключали пациентов с ранним кровотечением, пожилым возрастом или синдромом поликистозных яичников, а также пациентов с неадекватным повышением ХГЧ или эндометриозом, у которых лютеиновая фаза может вести себя по-разному. Будущие испытания должны включать таких пациентов, чтобы лучше стратифицировать исходы для этих групп пациентов.
В заключение, исходя из имеющихся в настоящее время данных, добавление прогестерона может быть ненужным после первого положительного теста на β-ХГЧ после ЭКО/ИКСИ. Однако, учитывая большое количество циклов ЭКО, проводимых во всем мире, а также побочные эффекты и стоимость лечения прогестероном, срочно необходимы дополнительные хорошо спланированные РКИ для изучения оптимальной продолжительности введения прогестерона на ранних сроках беременности у женщин, подвергающихся ЭКО/ИКСИ.
ХГЧ: контролируемая гиперстимуляция яичников; ЭТ: перенос эмбрионов; GnRH: гонадотропин-высвобождающий гормон; ХГЧ: хорионический гонадотропин человека; ЭКО: экстракорпоральное оплодотворение; ИКСИ: интрацитоплазматическая инъекция спермы; в/м: внутримышечно; LBR: коэффициент рождаемости; ЛГ: лютеинизирующий гормон; LPS: поддержка лютеиновой фазы; MR: Частота выкидышей; ИЛИ: Извлечение ооцитов; OPR: Частота продолжающихся беременностей; П: прогестерон; РКИ: рандомизированные контролируемые испытания./049/049.jpg)
Авторы заявляют, что у них нет конкурирующих интересов.
Хун-Бо Ци отвечал за разработку и координацию исследования. Все авторы несли ответственность за сбор данных, анализ данных и интерпретацию данных. Си-Ру Лю, Хуа-Цяо Му и Ци Ши отвечали за статистический анализ и написание рукописи. Сяо-Цю Сяо отвечал за рецензирование рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
Доп.файл 1:
Стратегия поиска в базах данных MEDLINE, EMBASE и CENTRAL.
Щелкните здесь, чтобы перейти к файлу (27K, pdf)
Авторы благодарят экспертов интернет-магазина ELSEVIER за доработку английского текста.
- Zegers-Hochschild F, Adamson GD, de Mouzon J, Ishihara O, Mansour R, Nygren K, Sullivan E, Vanderpoel S. Пересмотренный глоссарий Международного комитета по мониторингу вспомогательных репродуктивных технологий (ICMART) и Всемирной организации здравоохранения (ВОЗ) терминологии ВРТ.
 Фертил Стерил. 2009 г.;92:1520–1524. doi: 10.1016/j.fertnstert.2009.09.009. [PubMed] [CrossRef] [Google Scholar]
Фертил Стерил. 2009 г.;92:1520–1524. doi: 10.1016/j.fertnstert.2009.09.009. [PubMed] [CrossRef] [Google Scholar] - Хумайдан П., Папаниколау Э.Г., Киру Д., Альсбьерг Б., Полизос Н.П., Деврой П., Фатеми Х.М. Лютеиновая фаза после запуска овуляции агонистом ГнРГ: настоящее и перспективы на будущее. Репрод Биомед Онлайн. 2012; 24:134–141. doi: 10.1016/j.rbmo.2011.11.001. [PubMed] [CrossRef] [Google Scholar]
- Beckers NG, Macklon NS, Eijkemans MJ, Ludwig M, Felberbaum RE, Diedrich K, Bustion S, Loumaye E, Fauser BC. Характеристики лютеиновой фазы без добавок после введения рекомбинантного хорионического гонадотропина человека, рекомбинантного лютеинизирующего гормона или агониста гонадотропин-рилизинг-гормона (ГнРГ) для индукции окончательного созревания ооцитов у пациенток с экстракорпоральным оплодотворением после стимуляции яичников рекомбинантным фолликулостимулирующим гормоном и антагонистом ГнРГ. J Clin Endocrinol Metab. 2003; 88: 4186–4192. doi: 10.1210/jc.2002-021953.
 [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar] - Dal Prato L, Borini A. Использование антагонистов в протоколах стимуляции яичников. Репрод Биомед Онлайн. 2005; 10: 330–338. doi: 10.1016/S1472-6483(10)61792-0. [PubMed] [CrossRef] [Google Scholar]
- Tarlatzis BC, Fauser BC, Kolibianakis EM, Diedrich K, Rombauts L, Devroey P. Антагонисты GnRH в стимуляции яичников для ЭКО. Обновление воспроизведения гула. 2006; 12: 333–340. doi: 10.1093/humupd/dml001. [PubMed] [CrossRef] [Академия Google]
- van der Linden M, Buckingham K, Farquhar C, Kremer JA, Metwally M. Поддержка лютеиновой фазы для циклов вспомогательной репродукции. Кокрановская база данных систематических обзоров (онлайн) 2011;10:CD009154. [PubMed] [Google Scholar]
- Солиман С., Дайя С., Коллинз Дж., Хьюз Э.Г. Роль поддержки лютеиновой фазы в лечении бесплодия: метаанализ рандомизированных исследований. Фертил Стерил. 1994; 61: 1068–1076. [PubMed] [Google Scholar]
- Вайсбух Э., Леонг М., Шохам З. Поддержка прогестероном при ЭКО: применяется ли доказательная медицина в клинической практике? Всемирный веб-опрос.
 Репрод Биомед Онлайн. 2012;25:139–145. doi: 10.1016/j.rbmo.2012.04.005. [PubMed] [CrossRef] [Google Scholar]
Репрод Биомед Онлайн. 2012;25:139–145. doi: 10.1016/j.rbmo.2012.04.005. [PubMed] [CrossRef] [Google Scholar] - Mochtar MH, Hogerzeil HV, Mol BW. Прогестерон отдельно по сравнению с прогестероном в сочетании с ХГЧ в качестве поддержки лютеина в циклах ЭКО, индуцированных GnRHa/HMG: рандомизированное клиническое исследование. Хум Репрод. 1996; 11: 1602–1605. doi: 10.1093/oxfordjournals.humrep.a019453. [PubMed] [CrossRef] [Google Scholar]
- Schmidt KL, Ziebe S, Popovic B, Lindhard A, Loft A, Andersen AN. Добавление прогестерона на ранних сроках беременности после экстракорпорального оплодотворения не влияет на частоту родов. Фертил Стерил. 2001; 75: 337–341. дои: 10.1016/S0015-0282(00)01709-ИКС. [PubMed] [CrossRef] [Google Scholar]
- Андерсен А.Н., Попович-Тодорович Б., Шмидт К.Т., Лофт А., Линдхард А., Хойгаард А., Зибе С., Халд Ф., Хауге Б., Тофт Б. Добавка прогестерона на ранних сроках беременности после ЭКО или ИКСИ не влияют на частоту родов: рандомизированное контролируемое исследование.
 Хум Репрод. 2002; 17: 357–361. doi: 10.1093/humrep/17.2.357. [PubMed] [CrossRef] [Google Scholar]
Хум Репрод. 2002; 17: 357–361. doi: 10.1093/humrep/17.2.357. [PubMed] [CrossRef] [Google Scholar] - Goudge CS, Nagel TC, Damario MA. Продолжительность поддержки прогестероном в масле после экстракорпорального оплодотворения и переноса эмбрионов: рандомизированное контролируемое исследование. Фертил Стерил. 2010;94: 946–951. doi: 10.1016/j.fertnstert.2009.05.003. [PubMed] [CrossRef] [Google Scholar]
- Абулгар М.А., Амин Ю.М., Аль-Инани Х.Г., Абулгар М.М., Мурад Л.М., Серур Г.И., Мансур Р.Т. Проспективное рандомизированное исследование, сравнивающее поддержку лютеиновой фазы у пациентов с ИКСИ до первого УЗИ по сравнению с дополнительными тремя неделями. Хум Репрод. 2008; 23: 857–862. doi: 10.1093/humrep/den012. [PubMed] [CrossRef] [Google Scholar]
- Kohls G, Ruiz F, Martinez M, Hauzman E, de la Fuente G, Pellicer A, Garcia-Velasco JA. Раннее прекращение приема прогестерона после экстракорпорального оплодотворения/интрацитоплазматической инъекции спермы: рандомизированное контролируемое исследование.
 Фертил Стерил. 2012;98:858–862. doi: 10.1016/j.fertnstert.2012.05.046. [PubMed] [CrossRef] [Google Scholar]
Фертил Стерил. 2012;98:858–862. doi: 10.1016/j.fertnstert.2012.05.046. [PubMed] [CrossRef] [Google Scholar] - Polson DW, Rogers PA, Krapez JA, Leeton JF. Вагинальный прогестерон в качестве поддержки лютеиновой фазы в программе ЭКО/ПОДАРОК. Eur J Obstet Gynecol Reprod Biol. 1992; 46:35–38. doi: 10.1016/0028-2243(92)-5. [PubMed] [CrossRef] [Google Scholar]
- Miles RA, Paulson RJ, Lobo RA, Press MF, Dahmoush L, Sauer MV. Фармакокинетика и уровни прогестерона в тканях эндометрия после введения внутримышечно и вагинально: сравнительное исследование. Фертил Стерил. 1994;62:485–490. [PubMed] [Google Scholar]
- Prietl G, Diedrich K, van der Ven HH, Luckhaus J, Krebs D. Влияние 17-альфа-гидроксипрогестерона капроата / эстрадиола валерата на развитие и исход ранних беременностей после экстракорпорального оплодотворения и перенос эмбрионов: проспективное и рандомизированное контролируемое исследование. Хум Репрод. 1992; 7:1–5. doi: 10.1093/humrep/7.suppl_1.1. [PubMed] [CrossRef] [Google Scholar]
- Людвиг М.
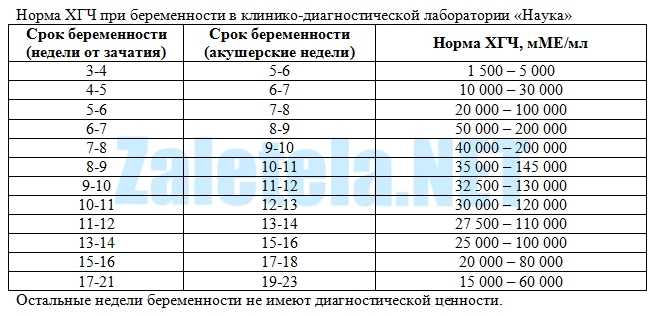 , Дидрих К. Оценка оптимального протокола поддержки лютеиновой фазы при ЭКО. Acta Obstet Gynecol Scand. 2001; 80: 452–466. doi: 10.1034/j.1600-0412.2001.080005452.x. [PubMed] [CrossRef] [Академия Google]
, Дидрих К. Оценка оптимального протокола поддержки лютеиновой фазы при ЭКО. Acta Obstet Gynecol Scand. 2001; 80: 452–466. doi: 10.1034/j.1600-0412.2001.080005452.x. [PubMed] [CrossRef] [Академия Google] - Смитц Дж., Эрар П., Камю М., Деврой П., Турне Х., Висанто А., Ван Стейртегем А.С. Секреторная способность гипофиза к гонадотропинам во время лютеиновой фазы при суперовуляции с использованием агонистов ГнРГ и ЧМГ в протоколе десенсибилизации или обострения. Хум Репрод. 1992; 7: 1225–1229. [PubMed] [Google Scholar]
- Van Steirteghem AC, Smitz J, Camus M, Van Waesberghe L, Deschacht J, Khan I, Staessen C, Wisanto A, Bourgain C, Devroey P. Лютеиновая фаза после экстракорпорального оплодотворения и сопутствующие процедуры. Хум Репрод. 1988;3:161–164. [PubMed] [Google Scholar]
- Schoolcraft WB, Hesla JS, Gee MJ. Опыт применения прогестеронового геля для поддержки лютеиновой системы в очень успешной программе ЭКО. Хум Репрод. 2000;15:1284–1288. doi: 10.1093/humrep/15.
 6.1284. [PubMed] [CrossRef] [Google Scholar]
6.1284. [PubMed] [CrossRef] [Google Scholar] - Proctor A, Hurst BS, Marshburn PB, Matthews ML. Влияние добавок прогестерона на ранних сроках беременности на исход беременности после экстракорпорального оплодотворения. Фертил Стерил. 2006; 85: 1550–1552. doi: 10.1016/j.fertnstert.2005.10.060. [PubMed] [CrossRef] [Академия Google]
- Kyrou D, Fatemi HM, Zepiridis L, Riva A, Papanikolaou EG, Tarlatzis BC, Devroey P. Влияет ли прекращение приема прогестерона на ранних сроках беременности у пациенток, получавших антагонист рекФСГ/ГнРГ, на частоту продолжающихся беременностей? Рандомизированное контролируемое исследование. Хум Репрод. 2011;26:1020–1024. doi: 10.1093/humrep/der012. [PubMed] [CrossRef] [Google Scholar]
- Полизос Н.П., Мессини К.И., Папаниколау Э.Г., Маури Д., Циорас С., Бадави А., Мессини И.Е. Вагинальный гель прогестерона для поддержки лютеиновой фазы в циклах ЭКО/ИКСИ: метаанализ. Фертил Стерил. 2010;94: 2083–2087. doi: 10.1016/j.fertnstert.2009.12.058.
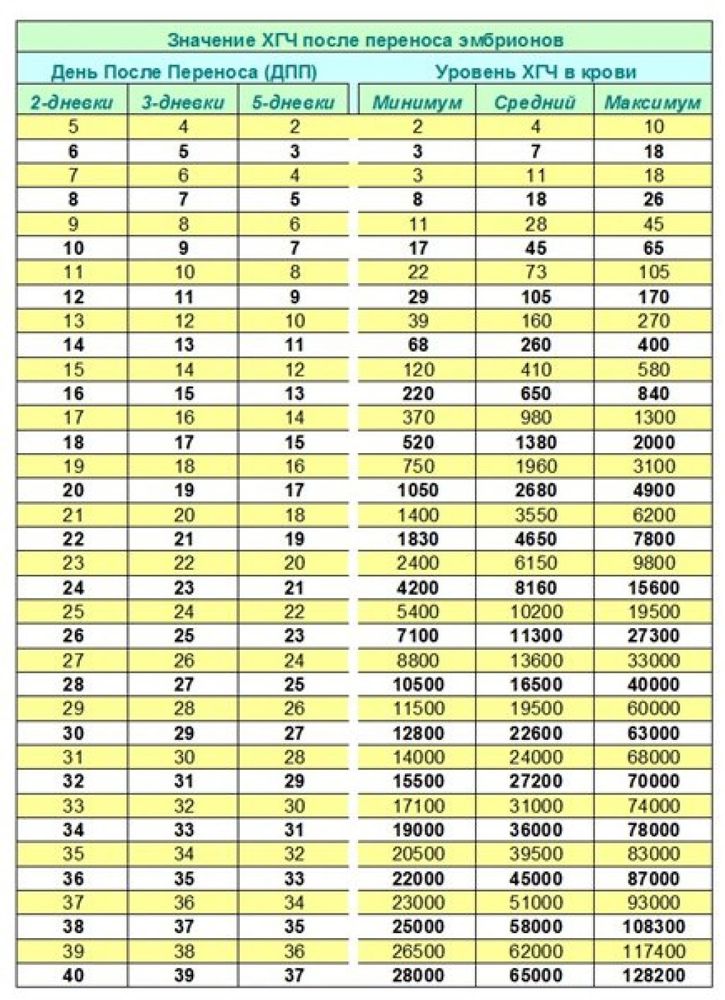 [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar] - Дуди К., Буш М., Коллинз М. Добавки прогестерона для поддержки лютеиновой кислоты: эффективность и опыт пациентов с вагинальными вставками (эндометрин (зарегистрированная торговая марка)) по сравнению с внутримышечной инъекцией. Фертил Стерил. 2012;97:С18. [Google Scholar]
- Propst AM, Hill JA, Ginsburg ES, Hurwitz S, Politch J, Yanushpolsky EH. Рандомизированное исследование, сравнивающее Crinone 8% и внутримышечное введение прогестерона в циклах экстракорпорального оплодотворения и переноса эмбрионов. Фертил Стерил. 2001; 76: 1144–1149.. doi: 10.1016/S0015-0282(01)02872-2. [PubMed] [CrossRef] [Google Scholar]
- Phy JL, Weiss WT, Weiler CR, Damario MA. Повышенная чувствительность к прогестерону в масле после экстракорпорального оплодотворения и переноса эмбрионов. Фертил Стерил. 2003; 80: 1272–1275. doi: 10.1016/S0015-0282(03)01170-1. [PubMed] [CrossRef] [Google Scholar]
- Вейсман Б., Влахос И., Ошва Л. Пневмонит и эозинофилия после экстракорпорального оплодотворения.
 Энн Эмерг Мед. 2006; 47: 472–475. doi: 10.1016/j.annemergmed.2005.12.023. [PubMed] [CrossRef] [Академия Google]
Энн Эмерг Мед. 2006; 47: 472–475. doi: 10.1016/j.annemergmed.2005.12.023. [PubMed] [CrossRef] [Академия Google] - Кармайкл С.Л., Шоу Г.М., Лоран С., Кроуэн М.С., Олни Р.С., Ламмер Э.Дж. Потребление прогестина матерью и риск гипоспадии. Arch Pediatr Adolesc Med. 2005; 159: 957–962. doi: 10.1001/archpedi.159.10.957. [PubMed] [CrossRef] [Google Scholar]
- Silver RI. Эндокринные нарушения у мальчиков с гипоспадией. Adv Exp Med Biol. 2004; 545:45–72. doi: 10.1007/978-1-4419-8995-6_4. [PubMed] [CrossRef] [Google Scholar]
- Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gotzsche PC, Ioannidis JP, Clarke M, Devereaux PJ, Kleijnen J, Moher D. Заявление PRISMA для отчетности по систематическим обзорам и мета-анализ исследований, оценивающих медицинские вмешательства: объяснение и разработка. БМЖ. 2009 г.;339:b2700. doi: 10.1136/bmj.b2700. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Higgins JPT, Green S. Cochrane Handbook for Systematic Reviews of Interventions Version 5.
 1.0 [обновлено в марте 2011 г.] 2011 г. (The Cochrane Collaboration). [http://www.cochrane-handbook.org]
1.0 [обновлено в марте 2011 г.] 2011 г. (The Cochrane Collaboration). [http://www.cochrane-handbook.org] - Stovall DW, Van Voorhis BJ, Sparks AE, Adams LM, Syrop CH. Селективное раннее устранение лютеиновой поддержки в циклах вспомогательной репродукции с использованием агониста гонадотропин-рилизинг-гормона во время стимуляции яичников. Фертил Стерил. 1998;70:1056–1062. doi: 10.1016/S0015-0282(98)00356-2. [PubMed] [CrossRef] [Google Scholar]
- Kohls G, Ruiz FJ, De La Fuente G, Toribio M, Martinez M, Pellicer A, Garcia-Velasco JA. Раннее прекращение приема прогестерона после экстракорпорального оплодотворения. Хум Репрод. 2010;25:i249. [Google Scholar]
- ZHAO X, CHEN Z, Hong Y. Оценка лютеиновой поддержки после ЭКО-ЭТ. Журнал репродукции и контрацепции (китайский) 2005; 25: 410–413. [Google Scholar]
- Мохтар М.Х., Ван Вели М., Ван дер Вин Ф. Выбор времени поддержки лютеиновой фазы в циклах ЭКО/переноса эмбрионов с подавлением агонистов ГнРГ. Хум Репрод.
 2006;21:905–908. [PubMed] [Google Scholar]
2006;21:905–908. [PubMed] [Google Scholar] - Baruffi R, Mauri AL, Petersen CG, Felipe V, Franco JG Jr. Влияние вагинального введения прогестерона, начиная со дня забора ооцитов, на частоту наступления беременности. J Assist Reprod Genet. 2003; 20: 517–520. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Williams SC, Oehninger S, Gibbons WE, Van Cleave WC, Muasher SJ. Отсрочка начала приема прогестерона приводит к снижению частоты наступления беременности после экстракорпорального оплодотворения: рандомизированное проспективное исследование. Фертил Стерил. 2001;76:1140–1143. дои: 10.1016/S0015-0282(01)02914-4. [PubMed] [CrossRef] [Google Scholar]
- Griesinger G. Комментарий редакции: не пора ли отказаться от добавок прогестерона на ранних сроках беременности после ЭКО? Хум Репрод. 2011;26:1017–1019. doi: 10.1093/humrep/der013. [PubMed] [CrossRef] [Google Scholar]
Статьи по репродуктивной биологии и эндокринологии: RB&E предоставлены здесь с разрешения BioMed Central
Редакционный комментарий: Не пора ли отказаться от приема прогестерона на ранних сроках беременности после ЭКО? | Репродукция человека
Журнальная статья
Георг Гризингер
Георг Гризингер
*
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Репродукция человека , том 26, выпуск 5, май 2011 г. , страницы 1017–1019, https://doi.org/10.1093/humrep/der013
, страницы 1017–1019, https://doi.org/10.1093/humrep/der013
Опубликовано:
04 февраля 2011 г.
История статьи
Получен:
07 января 2011 г.
Полученная ревизия:
07 января 2011
Принято:
10 января 2011
Опубликовано:
04 февраль 2011
Фильтр поиска панели навигации
Репродукция человекаЭтот выпускЖурналы ESHREРепродуктивная медицинаКнигиЖурналыOxford Academic
Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации
Репродукция человекаЭтот выпускЖурналы ESHREРепродуктивная медицинаКнигиЖурналыOxford Academic
Термин поиска на микросайте
Расширенный поиск
По оценкам, каждый год во всем мире миллион пар проходят ЭКО (ICMART, 2009). Большинство женщин, забеременевших после ЭКО, получают прогестерон в течение первого триместра. Исследование, проведенное Kyrou и др. , опубликованный в настоящем выпуске журнала Human Reproduction , ставит под сомнение эту концепцию циклов лечения антагонистами ГнРГ и тем самым усиливает растущую обеспокоенность тем, что добавление прогестерона на ранних сроках беременности после ЭКО может в целом оказаться ненужным.
Большинство женщин, забеременевших после ЭКО, получают прогестерон в течение первого триместра. Исследование, проведенное Kyrou и др. , опубликованный в настоящем выпуске журнала Human Reproduction , ставит под сомнение эту концепцию циклов лечения антагонистами ГнРГ и тем самым усиливает растущую обеспокоенность тем, что добавление прогестерона на ранних сроках беременности после ЭКО может в целом оказаться ненужным.
Научные данные о том, что добавки прогестерона были введены в практику на ранних сроках беременности, к сожалению, слабы и основаны только на одном рандомизированном исследовании (Prietl et al ., 19).92) на 120 предметов. У пациенток с ЭКО, которые получали комбинацию внутримышечных добавок эстрогена и прогестерона до 12 недель беременности, частота сохраняющихся беременностей составила 89% по сравнению с только 59% в группе без добавок. Хотя эти данные могут не пройти тщательной переоценки, они легли в основу стандарта лечения, а именно продолжения введения прогестерона на ранних сроках беременности после ЭКО. Соответственно, Crinone ® , вагинальный препарат прогестерона, лицензированный Европейским медицинским агентством (EMEA) для поддержки лютеиновой фазы, имеет на этикетке указание на продолжение приема «в течение 30 дней, если есть лабораторные доказательства беременности». Этикетка Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для того же продукта гласит: «В случае наступления беременности лечение может быть продолжено до достижения автономии плаценты, до 10–12 недель». То же самое и в дозировке Утрожестана 9.0020 ® , который предполагается вводить до 12 недель беременности. Другой вагинальный препарат прогестерона для ЭКО, Эндометрин ® , должен начинаться «на следующий день после забора ооцитов и продолжаться до 10 недель общей продолжительности» в соответствии с маркировкой FDA.
Соответственно, Crinone ® , вагинальный препарат прогестерона, лицензированный Европейским медицинским агентством (EMEA) для поддержки лютеиновой фазы, имеет на этикетке указание на продолжение приема «в течение 30 дней, если есть лабораторные доказательства беременности». Этикетка Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для того же продукта гласит: «В случае наступления беременности лечение может быть продолжено до достижения автономии плаценты, до 10–12 недель». То же самое и в дозировке Утрожестана 9.0020 ® , который предполагается вводить до 12 недель беременности. Другой вагинальный препарат прогестерона для ЭКО, Эндометрин ® , должен начинаться «на следующий день после забора ооцитов и продолжаться до 10 недель общей продолжительности» в соответствии с маркировкой FDA.
В этих условиях клиницисты теперь должны иметь высокий уровень уверенности в том, что они не причинят вреда при регулярном прекращении приема прогестерона на ранних сроках беременности у своих пациенток. Другими словами, для этой цели требуется окончательное «испытание не меньшей эффективности» (EMEA, 2006). В отличие от испытания превосходства, нулевая гипотеза испытания не меньшей эффективности состоит в том, что разница по крайней мере Δ 9Между двумя обработками существует 0224 x . Испытание нацелено на опровержение этого в пользу альтернативы, что разницы не существует.
Другими словами, для этой цели требуется окончательное «испытание не меньшей эффективности» (EMEA, 2006). В отличие от испытания превосходства, нулевая гипотеза испытания не меньшей эффективности состоит в том, что разница по крайней мере Δ 9Между двумя обработками существует 0224 x . Испытание нацелено на опровержение этого в пользу альтернативы, что разницы не существует.
Таким образом, задача теперь состоит в том, чтобы доказать, что прекращение приема прогестерона при положительном тесте на беременность не уступает продолжению приема прогестерона с точки зрения достижения живорождения. Но что означает «доказательство не меньшей эффективности» в клинических и статистических терминах?
Для демонстрации не меньшей эффективности рекомендуемый подход заключается в предварительном указании предела не меньшей эффективности в протоколе (который составлял -7% разницы в коэффициенте живорождения в исследовании Kyrou и др. , 2011). После завершения исследования строится односторонний 97,5% интервал истинной разницы между двумя видами лечения. Этот интервал должен полностью лежать на положительной стороне границы не меньшей эффективности с особым примечанием о нижней границе доверительного интервала, который представляет собой степень неполноценности эталона, которая может быть исключена (с приемлемо низкой вероятностью ошибки) на основании по представленным данным.
Этот интервал должен полностью лежать на положительной стороне границы не меньшей эффективности с особым примечанием о нижней границе доверительного интервала, который представляет собой степень неполноценности эталона, которая может быть исключена (с приемлемо низкой вероятностью ошибки) на основании по представленным данным.
Однако можно предположить, что даже значительно меньший Δ x (например, от -2 до -3%) оправдали бы использование прогестерона в глазах большинства клиницистов, учитывая усилия по созданию этих беременностей с помощью ЭКО и учитывая, что вагинальный прогестерон сравнительно дешев, безопасен и прост в применении. . Кроме того, исследование не меньшей эффективности по показателям живорождения требует большого числа участников, чтобы показать, что прекращение приема прогестерона на ранних сроках беременности действительно не хуже, чем препарат сравнения, более чем на предварительно указанную небольшую величину. На рисунке 1 показаны необходимые размеры выборки для выявления различий в марже не меньшей эффективности от −2 до −10 %. Можно видеть, что для того, чтобы отклонить нулевую гипотезу о, например, разнице в -4% или более от уровня живорождения 80%, размер выборки из 3140 женщин с положительным тестом на беременность после ЭКО был бы требуется.
Можно видеть, что для того, чтобы отклонить нулевую гипотезу о, например, разнице в -4% или более от уровня живорождения 80%, размер выборки из 3140 женщин с положительным тестом на беременность после ЭКО был бы требуется.
Рисунок 1
Открыть в новой вкладкеСкачать слайд
Анализ мощности для исследований не меньшей эффективности, предназначенных для выявления границ не меньшей эффективности от -2 до -10% (при условии, что контрольная группа, получавшая прогестерон на ранних сроках беременности, достигает 80% живорождаемость, односторонний z -критерий, α = 0,025, β = 0,20).
Ряд ретроспективных исследований показал, что добавки прогестерона на ранних сроках беременности могут не потребоваться (Stovall и др. ., 1998; Stelling и др. ., 1999; Schmidt и др. ., 2001; Proctor и др. , 2006). Тем не менее, только одно рандомизированное исследование пациенток с ЭКО после стимуляции яичников по длинному протоколу агонистов ГнРГ (Nyboe-Andersen et al. ., 2002), а также настоящее исследование пациенток, получавших антагонисты ГнРГ (Kyrou et al. и др. , 2011). В обоих исследованиях вагинальное введение прогестерона 3 раза по 200 мг/день либо прекращали при положительном тесте на беременность, либо продолжали в течение 3–5 недель. На рисунке 2 показаны абсолютные различия в коэффициенте живорождения или продолжающейся беременности с 9 детьми.5% доверительные интервалы для двух испытаний. Можно видеть, что нижняя граница доверительного интервала разницы составляет -3% для исследования у пациентов, получавших лечение антагонистами ГнРГ, однако оно составляет -13% для исследования у пациентов, длительно получавших лечение агонистами ГнРГ.
., 2002), а также настоящее исследование пациенток, получавших антагонисты ГнРГ (Kyrou et al. и др. , 2011). В обоих исследованиях вагинальное введение прогестерона 3 раза по 200 мг/день либо прекращали при положительном тесте на беременность, либо продолжали в течение 3–5 недель. На рисунке 2 показаны абсолютные различия в коэффициенте живорождения или продолжающейся беременности с 9 детьми.5% доверительные интервалы для двух испытаний. Можно видеть, что нижняя граница доверительного интервала разницы составляет -3% для исследования у пациентов, получавших лечение антагонистами ГнРГ, однако оно составляет -13% для исследования у пациентов, длительно получавших лечение агонистами ГнРГ.
Рисунок 2
Открыть в новой вкладкеСкачать слайд
Графическое представление абсолютных различий и 95% доверительных интервалов для продолжающейся беременности (Kyrou et al ., 2011) или показателей живорождения (Nyboe-Anderesen et al ., 2002) в двух рандомизированных контролируемых испытаниях, в которых изучалась отмена вагинального прогестерона во время положительного теста на ХГЧ после переноса эмбрионов ЭКО. Р4, прогестерон.
Р4, прогестерон.
Итак, пора ли отказаться от добавок прогестерона на ранних сроках беременности при ЭКО? Ответ: пока нет. Во-первых, необходимы исследования с большим размером выборки, чтобы четко установить не меньшую эффективность как для протоколов с агонистами ГнРГ, так и для протоколов с антагонистами ГнРГ. В этом контексте клиницисты должны принять решение о минимально важном размере эффекта (Δ x ), или другими словами: «сколько женщин мы готовы без необходимости лечить прогестероном, чтобы спасти одну беременность от прерывания?» подъем, раннее кровотечение или эндометриоз (эти категории пациентов были исключены из исследований Kyrou и соавт. или Andersen и соавт. соответственно) и стратифицировать результаты для этих групп пациентов. В-третьих, в последующих исследованиях следует сформировать контрольную группу плацебо (или следует контролировать соблюдение пациентом распределения). Наконец, другие пути введения, дозы и составы прогестерона используются для добавок на ранних сроках беременности, и следует проявлять осторожность, чтобы не экстраполировать результаты исследований с вагинальным введением прогестерона.
Однако Nyboe-Andersen et al. и Kyrou и др. должны быть высоко оценены за проведение этих исследований, которые в конечном итоге могут ознаменовать начало конца применения прогестерона на ранних сроках беременности при ЭКО. Принимая во внимание огромное количество циклов ЭКО, проводимых во всем мире, а также связанный с этим дискомфорт и стоимость лечения прогестероном, срочно необходимы дальнейшие исследования. Данные, которые у нас есть к настоящему времени, обеспечивают прочную основу для планирования будущих испытаний и облегчат набор пациентов в такие испытания.
Комитет EMEA по лекарственным средствам для использования человека (CHMP)
Руководство по выбору неполноценного края
,
2006
De Mouzon
J
,
J
,
.
,
Nygren
кг
,
Sullivan
E
,
Zegers-Hochschild
F
,
Mansour
R
. 0003
0003
,
Исихара
O
,
Адамсон
D
.
Международный комитет по мониторингу вспомогательных репродуктивных технологий (ICMART)
Всемирный совместный доклад о вспомогательных репродуктивных технологиях, 2002 г.
24
(стр.
2310
—
2320
)
Kyrou
D
,
Fatemi
HM
,
Zepiridis
L
,
,
Papanikolaou
EG
,
Tarlatzis
BC
,
Devroey
Р
.
Является ли прекращение приема прогестерона на ранних сроках беременности у пациенток, получавших антагонист рекФСГ/ГнРГ, не менее эффективным, чем его продолжение в отношении исходов беременности? Рандомизированное контролируемое исследование
,
Hum Reprod
,
2011
Nyboe-Andersen
A
,
Popovic-Todorovic
B
,
Schmidt
KT
,
,
Lindhard
A
,
Højgaard
A
,
Ziebe
S
,
,
Hauge
B
,
. 0003
0003
.
Прием прогестерона на ранних сроках беременности после ЭКО или ИКСИ не влияет на частоту родов: рандомизированное контролируемое исследование
17
(стр.
357
—
361
)
PRIETL
G
,
DEDRICH
K
,
VAN DER DER DER
H
,
DER DER.0003
,
Лукхаус
J
,
Кребс
D
.
Влияние 17α-гидроксипрогестерона капроата/эстрадиола валерата на развитие и исход ранних беременностей после экстракорпорального оплодотворения и переноса эмбрионов: проспективное и рандомизированное контролируемое исследование .
7
Доп. 1
(pg.
1
—
5
)
Proctor
A
,
Hurst
BS
,
Marshburn
PB
,
Matthews
ML
.
Влияние добавок прогестерона на ранних сроках беременности на исход беременности после экстракорпорального оплодотворения
85
(pg.
1550
—
1552
)
Schmidt
KLT
,
Ziebe
S
,
Popovic
B
,
Lindhard
А
,
,
Андерсен
АН
.
Прием прогестерона на ранних сроках беременности после экстракорпорального оплодотворения не влияет на частоту родов
,
Fertil Steril
,
2001
, vol.
75
(pg.
337
—
341
)
Stelling
JR
,
Barrett
CB
,
Penzias
AS
,
Alper
MM
,
Berger
MJ
,
Oskowitz
SP
,
Karnis
MF
,
Серый
MR
,
Рейндоллар 2
4
Поддержка прогестерона на ранних сроках ЭКО/подарочной беременности может не потребоваться [аннотация]
Стовалл
D
,
Ван Воорхис
B
,
Спаркс
A
,
Адамс
L
,
Сироп
C
.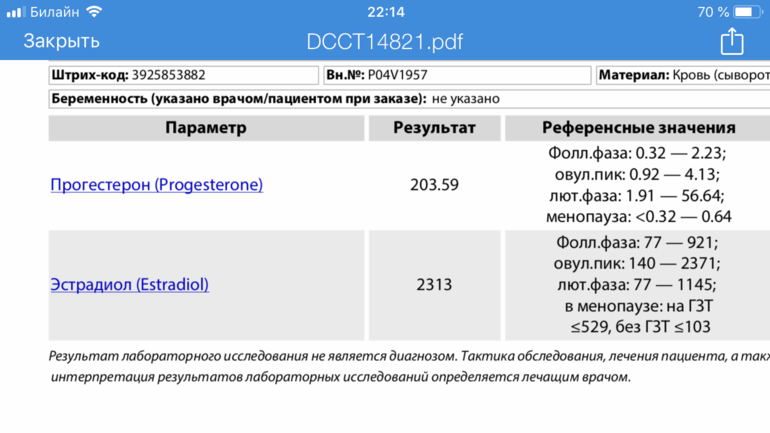
Селективное раннее устранение лютеиновой поддержки в циклах вспомогательной репродукции с использованием агониста гонадотропин-рилизинг-гормона при стимуляции яичников
70
(стр.
1056
—
1062
)
© The Author 2011. Опубликовано Oxford University Press от имени Европейского общества репродукции человека и эмбриологии. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
© Автор, 2011 г. Опубликовано Oxford University Press от имени Европейского общества репродукции человека и эмбриологии. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Секция выпуска:
Ранняя беременность
Скачать все слайды
Реклама
Цитаты
Просмотры
20 202
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылки на статьи по номеру
Самые читаемые
Самые цитируемые
Стандарты исследования спермы: публикация воспроизводимых и надежных данных на основе высококачественной методологии
Рождение ребенка с мозаицизмом в результате переноса известного мозаичного эмбриона: история болезни
Возрастные исходы естественной фертильности у женщин старше 35 лет: систематический обзор и метаанализ данных отдельных участников
Измерение глобального бремени синдрома поликистозных яичников в 194 странах: Исследование глобального бремени болезней, 2017 г.

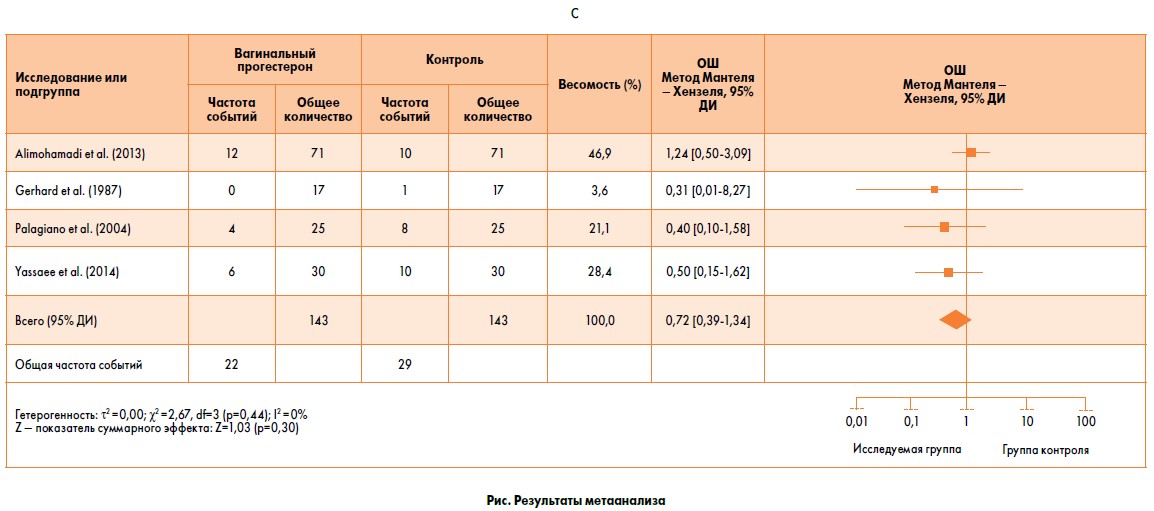 , страницы 1017–1019, https://doi. org/10.1093/humrep/der013
, страницы 1017–1019, https://doi. org/10.1093/humrep/der013