Пневмонии у беременных лечение: Министерство здравоохранения Республики Алтай
Эффективность двух протоколов антибактериальной терапии в лечении пневмонии у беременных | #10/19
В последние годы наблюдается увеличение числа беременных с острой респираторной вирусной инфекцией (ОРВИ) и пневмонией и развитием печеночно-клеточной недостаточности [1–4]. Результаты ретроспективного анализа историй наблюдения за беременными и родами у женщин с пневмонией, закончившейся материнской смертностью, показали, что врачи часто допускают ошибки при диагностике и лечении внебольничной пневмонии (ВП), в частности, нарушение принципов антибактериальной терапии. Отмечалось несвоевременное и беспорядочное назначение антимикробных препаратов (АМП) с акцентом на торговые названия. Общеизвестно, что применение лекарственных средств, в том числе и АМП, у беременных связано с наличием потенциального риска неблагоприятного воздействия на плод и новорожденного [5–10].
Антибиотики, применяемые у беременных, имеют разную степень проникновения через плацентарный барьер, что диктует необходимость в каждом конкретном случае взвешивать пользу и потенциальный риск как для матери, так и для плода. Ни один из известных антибиотиков не является абсолютно безопасным для применения в период беременности. На сегодняшний день остаются актуальными разработка и внедрение протоколов антибактериальной терапии бактериальных инфекций в период беременности, которые предусматриват подбор препарата, пути введения, сокращение сроков назначения и влияние на состояние внутриутробного плода и новорожденного.
Ни один из известных антибиотиков не является абсолютно безопасным для применения в период беременности. На сегодняшний день остаются актуальными разработка и внедрение протоколов антибактериальной терапии бактериальных инфекций в период беременности, которые предусматриват подбор препарата, пути введения, сокращение сроков назначения и влияние на состояние внутриутробного плода и новорожденного.
Целью данного исследования было провести сравнительной анализ эффективности двух протоколов антибактериальной терапии в лечении внебольничной пневмонии у беременных.
Материал и методы
Учитывая вышеизложенное, нами была принята попытка дифференцированного изучения эффективности двух протоколов антибактериальной терапии в лечении ВП у беременных. В исследование были включены 98 беременных с тяжелой ВП. Первую группу составили 45 беременных с ВП, которым проводилась комбинированная терапия: цефтриаксон 1,0 г 2 раза в сутки и эритромицин 0,2 г 4 раза в сутки. Вторую группу составили беременные, которым назначали бензилпенициллина натриевую соль по 5 млн ЕД внутривенно 3 раза в сутки. По ходу лечения проводился ежедневный мониторинг состояния матери и внутриутробного плода в условиях реанимационного отделения.
По ходу лечения проводился ежедневный мониторинг состояния матери и внутриутробного плода в условиях реанимационного отделения.
Результаты
Нами была предпринята попытка изучения эффективности различных групп антибиотиков и режимов использования. Мы уделяли особое внимание выбору антибиотиков при лечении пневмонии, придерживаясь принципа ограничения назначения медикаментозных препаратов у беременных. До выбора конкретных антибиотиков важно определиться с целью. Основная цель лечения ВП у беременных это нивелирование интоксикации, что достигается непосредственным воздействием на возбудителей бактериальной инфекции (АМП) и проведением гемодилюции. При этом основной приоритет мы отдавали оральной гидратации.
Антибактериальная терапия ВП у беременных в нашем исследовании назначалась эмпирически с учетом наиболее вероятных возбудителей, особенностей клинического течения и степени тяжести заболевания, срока беременности, сопутствующих заболеваний.
Препаратами выбора явились: бензилпенициллина натриевая соль, комбинированное назначение цефтриаксона и эритромицина. Основанием для выбора бензилпенициллина натриевой соли, несмотря на распространенное мнение о сформировавшейся резистентности возбудителей ВП, явилось его относительная безопасность. Пенициллины одна из самых известных групп («натуральных») антибиотиков, используемых с 40-х годов прошлого столетия, и информация по безопасности применения у беременных накапливалась более 50 лет [11].
Основанием для выбора бензилпенициллина натриевой соли, несмотря на распространенное мнение о сформировавшейся резистентности возбудителей ВП, явилось его относительная безопасность. Пенициллины одна из самых известных групп («натуральных») антибиотиков, используемых с 40-х годов прошлого столетия, и информация по безопасности применения у беременных накапливалась более 50 лет [11].
В литературе высказываются мнения о возможности преодоления резистентности путем изменения режима применения тех же самых антибиотиков. Понятие чувствительности Streptococcus pneumoniae регулярно пересматривается Институтом клинических и лабораторных стандартов США (The Clinical and Laboratory Standards Institute (CLSI)). В настоящее время накопились данные о высокой эффективности пенициллина при пневмонии, вызванной пневмококками, определены критерии чувствительности для разных путей и режимов введения пенициллина [12].
Результаты проведенного дифференцированного анализа эффективности различных режимов антибактериальной терапии свидетельствует о том, что сроки исчезновения клинических симптомов интоксикации составили от 24 до 72 часов, и во второй группе 36,4 ± 3,7 часа (р < 0,05).
Лихорадка держалась от 2 до 5 суток: в среднем в первой группе 2,7 ± 0,2 дня и во второй группе составила 3,0 ± 0,5 дня. Хрипы выслушивались в среднем до 9,8 ± 0,8 дня у пациенток в первой группе и до 8,7 ± 0,9 дня во второй группе. Кашель регистрировался в течение двух недель в обеих группах обследованных. Лейкоцитоз регистрировался в течение недели, и в среднем в первой группе беременных в течение 5,4 ± 0,7 дня, а во второй группе 6,2 ± 1,2 дня. Что касается уровня прокальцитонина как маркеров активности бактериальной инфекции, то в первой группе он составил 3,7 ± 0,3 нг/мл, а во второй 3,3 ± 0,2 нг/мл, и достоверной разницы по группам обследованных не отмечено. Что касается инфильтрации легочной ткани на повторных рентгенограммах, то она сохранялась в течение от 5 дней до двух недель: в среднем в первой группе пациенток 12,4 ± 2,5 дня, а во второй группе — 10,7 ± 1,9 дня. Результаты анализа раннего неонатального периода позволили выявить осложненное течение периода адаптации у новорожденных (табл. 2).
2).
Как следует из данных таблицы, течение периода новорожденности детей, родившихся у женщин с тяжелым течением пневмонии, было отягощенным. Вместе с тем в группе детей, родившихся у женщин, получавших болюсную терапию бензилпенициллина натриевой солью, достоверно реже регистрировались нарушения — 47,2% против 25,7% (p < 0,05).
Такое патологическое проявление, как синдром гипервозбудимости у новорожденных, почти в три раза чаще наблюдалось у матерей, получавших комбинированную антибактериальную терапию (8,9% против 22,6%; р < 0,05%). Если в частоте врожденной пневмонии существенной разницы по группам не наблюдалось, то в частоте неонатальной пневмонии отмечалась достоверная разница 2,2% против 5,7% в группе женщин, получивших комбинированную терапию антибиотиками, что в совокупности обусловило высокие показатели перинатальной, а именно ранней неонатальной смертности (р < 0,05).
Выводы
Результаты дифференцированного изучения эффективности различных протоколов антибактериальной терапии пневмонии у беременных позволили сформулировать ряд особенностей использования АМП:
- Учитывая различную степень проникновения антибиотиков через плацентарный барьер и в кровоток плода, необходимо в каждом конкретном случае взвешивать потенциальный риск как для матери, так и для плода.

- Терапию АМП целесообразно начинать с монотерапии и при необходимости подключать второй антибиотик.
- Заключение об эффективности или неэффективности АМП следует делать в среднем через 48–72 часа.
- Эффективность антибиотика, возможно в определенной степени, зависит от режима применения и увеличения дозы, для создания высоких концентраций препарата в очаге инфекции.
Авторы выражают благодарность Городскому перинатальному центру № 1 г. Ташкент и Областному перинатальному центру г. Бухара за возможность проведения данного научного исследования.
Литература
- Белокриницкая Т. Е., Тарбаева Д. А., Трубицына А. Ю. Тяжелые формы гриппа у беременных: факторы риска, особенности клинического течения, профилактика // Врач. 2013. № 2. С. 32–36.
- Бова А. А., Крыжановский В. Л. Этиология пневмоний. Медицинские новости. 2000. № 7. С. 31–36.
- Жаркин Н. А., Подобед Н.
 Д. Грипп и вызванная им пневмония у беременных: уроки пандемии // Журнал практического врача акушера-гинеколога. М., 2010. № 1 (18). С. 11–15.
Д. Грипп и вызванная им пневмония у беременных: уроки пандемии // Журнал практического врача акушера-гинеколога. М., 2010. № 1 (18). С. 11–15. - Пересада О. А., Барсуков А. Н. Современные подходы к лечению гриппа и пневмонии у беременных // Медицинские новости. 2011. № 2. С. 19–26.
- Романовская А. В. Роль маркеров острой воспалительной реакции для ранней диагностики бактериальных осложнений при гриппе у беременных // Вопросы гинекологии, акушерства и перинатологии. 2014. Т. 13, № 3. С. 27–31.
- Михайлова Е. В., Романовская А. В., Малеев В. В., Хворостухина Н. Ф. Состояние здоровья детей, рожденных от матерей, перенесших грипп h2N1 в различных формах тяжести // Вопросы практической педиатрии. 2017. Т. 12, № 2. С. 7–10.
- Goodnight W. H., Soper D. E. Pneumonia in pregnancy // Crit Care Med. 2005, Oct; 33 (10 Suppl): S390–397.
- Tevdorashvili G., Tevdorashvili D., Andghuladze M., Tevdorashvili M. Prevention and treatment strategy in pregnant women with group B streptococcal infection // Georgian Med News.
 2015, Apr; (241): 15–23.
2015, Apr; (241): 15–23. - Laibl V. R., Sheffield J. S. Influenza and pneumonia in pregnancy // Clin Perinatol. 2005 Sep; 32 (3): 727–738.
- Salmon B., Bruick-Sorge C. Pneumonia in pregnant women // AWHONN Lifelines. 2003, Feb-Mar; 7 (1): 48–52.
- Hutter A., Parks Y. The transmission of Penicillin through the placenta: a preliminary report // Am Y Obstet Gynecol. 1945, 663–665.
- Cherarard R. ex al. Antimicrobial resistant streptococcus pneumonia prevalence, mechanisms, and clinical implications // American journal of therapeutic. 2017. T. 24, № 3, с. 361–369.
Н. С. Надирханова*, кандидат медицинских наук
М. М. Асатова**, доктор медицинских наук, профессор
Д. Ж. Аниёзова**, 1
* РСНПМЦАиГ, Ташкент, Узбекистан
** ТИУВ, Ташкент, Узбекистан
1 Контактная информация: adilfuza@yandex. ru
ru
DOI: 10.26295/OS.2019.71.91.013
Эффективность двух протоколов антибактериальной терапии в лечении пневмонии у беременных/ Н. С. Надирханова, М. М. Асатова, Д. Ж. Аниёзова
Для цитирования: Лечащий врач № 10/2019; Номера страниц в выпуске: 65-67
Теги: пенициллин, цефтриаксон, эритромицин, инфекция, дыхательные пути.
Лечение кислородом для беременных и готовящихся к беременности пациенток
Лечение кислородом для беременных и готовящихся к беременности пациенток
Рождение полноценного здорового ребенка является основным желанием будущих родителей. Однако в условиях городской жизни возникают различные угрозы для вынашивания здоровой беременности. Плохая экология, чаще всего не совсем здоровое питание, поздний возраст родителей с уже сопутствующими хроническими заболеваниями. В результате у большинства мамочек наблюдается та или иная патология беременности, среди которых: снижение иммунитета матери, гипоксия плода, угроза невынашивания, задержка внутриутробного развития, гестоз, преждевременные роды, малый вес ребенка при родах. Метод ГБО прекрасно подходит в качестве реабилитации после замершей беременности на ранних сроках. Наиболее сложным контингентом пациентов являются беременные с хроническими заболеваниями, не связанными с женским здоровьем, например, с сахарным диабетом.
Метод ГБО прекрасно подходит в качестве реабилитации после замершей беременности на ранних сроках. Наиболее сложным контингентом пациентов являются беременные с хроническими заболеваниями, не связанными с женским здоровьем, например, с сахарным диабетом.
В данных случаях помимо медикаментозного лечения крайне показано лечение кислородом под повышенным давлением в барокамере (метод гипербарической оксигенации). В результате лечения снижается или полностью уходит кислородное голодание всех тканей и органов, происходит их активное заживление и восстановление.
Как проводится процедура и насколько она комфортна? Процесс лечения проходит в комфортной обстановке, совершенно безболезненный и не доставляет никаких неудобств пациенту. Женщину в хлопчатобумажной одежде помещают в камеру, куда подается кислород под определенным давлением. Давление рассчитывается индивидуально, исходя из патологии, возраста и индивидуальных особенностей.
Во время набора давления, а также при его снижении возможна небольшая заложенность в ушах. Длительность процедуры составляет около часа и чаще всего пациенты сладко спят.
Длительность процедуры составляет около часа и чаще всего пациенты сладко спят.
Специально проведенные медицинские исследования показали, что лечение методом ГБО способствует улучшению состояния плода при внутриутробной гипоксии и маловесности плода, нормализации маточно-плацентарного кровотока, улучшению состояния плаценты на ранних сроках фетоплацентарной недостаточности, корректируется уровень гормонов, отвечающих за нормальное течение беременности, улучшается состояние беременных женщин с поздними гестозами, анемией, уменьшается количество осложнений во время родов со стороны матери и плода. Кроме того, после курса лечения улучшалось общее состояние: исчезали одышка и отеки, улучшался сон, нормализовались показатели крови. Отмечено увеличение размеров плода в среднем на 2-3 гестационные недели. ГБО снижает число перинатальных осложнений, преждевременных родов и перинатальной заболеваемости. У детей, рожденных от матерей, которые получали лечение ГБО, отмечалось более крепкое здоровье и реже наблюдались «проблемы» с неврологией.
Метод ГБО прекрасно стабилизирует состояние беременных с диагнозом сахарный диабет. Известно, что сахарный диабет оказывает крайне неблагоприятное действие на течение беременности, формирующийся плод и новорожденного. Беременность, в свою очередь, отягощает данное заболевание и вызывает его прогрессирование. При диабете довольно часто наступает внутриутробная гибель плода, преждевременное прерывание беременности и тяжелый токсикоз. Исследования показали, что после 5-6 сеансов в барокамере видна положительная динамика, стабилизируется уровень гипергликемии, нормализуются показатели крови, улучшается микроциркуляция.
Помимо помощи беременным женщинам, гипербарическая оксигенация помогает и женщинам с воспалительными заболеваниями яичников и маточных труб, а также хроническим эндометриозом. Применение ГБО в комплексе с терапией снижает риск развития спаечного процесса и трубного фактора бесплодия. Немаловажно и то, что действие ГБО не заканчивается после проведенного курса лечения. В организме образуется депо кислорода и на протяжении 4-6 месяцев ощущается прилив сил и бодрости. Даже здоровым жителям столицы полезно 1-2 раза в год пройти курс профилактического лечения в барокамере из-за высокой загазованности города.
В организме образуется депо кислорода и на протяжении 4-6 месяцев ощущается прилив сил и бодрости. Даже здоровым жителям столицы полезно 1-2 раза в год пройти курс профилактического лечения в барокамере из-за высокой загазованности города.
Особенно приятно, что каждый столичный житель может пройти процедуру гипербарической оксигенации в нашей больнице по полису ОМС.
Четвертая беременная с COVID-19 скончалась в Ташкенте – Газета.uz
Министерство здравоохранения Узбекистана сообщило о смерти в Ташкенте 34-летней беременной женщины, у которой был подтвержден коронавирус. В три предыдущих дня также сообщалось о смерти беременных с диагнозом COVID-19.
Жительница Учтепинского района Ш. М. с 16 по 21 июля находилась на лечении в городском родильном комплексе №9 с диагнозом «двусторонняя пневмония, анемия и дыхательная недостаточность». Она была на 27-й неделе беременности, роды должны были быть пятыми по счету.
После подтверждения коронавируса женщину перевели в городской родильный комплекс №3. Пациентке диагностировали крайне тяжелое течение COVID-19 и двустороннюю пневмонию. Несмотря на реанимационные процедуры, Ш. М. скончалась от острой дыхательной и сердечно-сосудистой пневмонии.
Пациентке диагностировали крайне тяжелое течение COVID-19 и двустороннюю пневмонию. Несмотря на реанимационные процедуры, Ш. М. скончалась от острой дыхательной и сердечно-сосудистой пневмонии.
Днем ранее сообщено о смерти 35-летней жительницы Чиланзарского района З. Х., у которой была третья беременность. Она с 15 по 20 июля находилась на стационарном лечении в городском родильном комплексе №7 с диагнозом «двусторонняя пневмония и анемия».
После подтверждения COVID-19 женщину перевели в родильный комплекс №3. Был поставлен диагноз «крайне тяжелое течение COVID-19, двусторонняя пневмония». Она также скончалась от острой дыхательной и сердечно-сосудистой пневмонии.
26 июля Минздрав сообщил о смерти 32-летней жительницы Сергелийского района Д. И. Она была на 30-й неделе беременности, роды были бы четвертыми. Со 2 июля у нее наблюдались слабость, температура до 38 градусов и кашель. 6 июля женщина обратились в частную клинику и затем несколько дней находилась на домашнем лечении.
С 9 июля пациентка находилась на стационарном лечении в городском родильном комплексе №7 с диагнозом «двусторонняя пневмония, анемия». После подтверждения коронавируса 17 июля женщину перевели в крайне тяжелом состоянии в родильный комплекс №3. Ей диагностировали тяжелое течение COVID-19 и двустороннюю пневмонию. Она умерла от острого респираторного дистресс-синдрома, острой дыхательной и сердечно-сосудистой недостаточности, отека легких и полиорганной недостаточности.
25 июля сообщено о смерти 34-летней жительницы Алмазарского района Б. М. Пациентка была на 24-й недели третьей беременности, имела отягощенный акушерский анамнез и сопутствующие заболевания, отмечает Минздрав.
5 июля у нее подтвердили COVID-19, до 6 июля она находилась на лечении в клинике НИИ эпидемиологии, микробиологии и инфекционных заболеваний. Затем женщину перевели в городской родильный комплекс №3, где ей диагностировали крайне тяжелое течение COVID-19, двустороннюю пневмонию, острую дыхательную и сердечную недостаточность. Она скончалась от острой дыхательной и сердечно-сосудистой недостаточности.
Она скончалась от острой дыхательной и сердечно-сосудистой недостаточности.
1 мая и 7 июня Минздрав сообщал об успешных родах у женщин с диагностированным коронавирусом.
Клинические рекомендации (протоколы лечения) МЗ РФ
Файл (PDF, 44Kb) 03.03.2017
Файл (PDF, 366Kb) 20.02.2017
 02.2017)
02.2017)Файл (PDF, 1Mb) 15.02.2017
Файл (PDF, 700Kb) 15.02.2017
Файл (PDF, 27Kb) 16.12.2016
Файл (PDF, 523Kb) 28.10.2016
Файл (PDF, 1Mb) 27. 10.2016
10.2016
Файл (PDF, 44Kb) 08.08.2016
Файл (PDF, 3Mb) 08.08.2016
Файл (PDF, 5Mb) 08.08.2016
 05.2016)
05.2016)Файл (PDF, 961Kb) 08.08.2016
Файл (PDF, 45Kb) 01.02.2016
Файл (PDF, 3Mb) 27.10.2015
Файл (PDF, 900Kb) 18. 10.2015
10.2015
Файл (PDF, 3Mb) 18.10.2015
Файл (PDF, 3Mb) 18.10.2015
Файл (PDF, 2Mb) 18.10.2015
 05.2014)
05.2014)Файл (PDF, 1Mb) 18.10.2015
Файл (PDF, 3Mb) 18.10.2015
причины, симптомы и его лечения
Обычно, принято считать, что небольшой кашель и незначительный насморк можно вылечить самостоятельно. Но, как часто бывает, простуда может перерасти в такое серьезное заболевание, как пневмония. Будущая мама должна быть бдительной и при первых проявлениях насморка и кашля — немедленно отправиться к своему лечащему врачу. Женщина должна понимать, что пневмония при беременности может повлиять на полноценное развитие плода.
Женщины, которые курят во время беременности, могут не только навредить своему будущему малышу, но и спровоцировать этот недуг. Вы можете заразиться воздушно-капельным путем, находясь в контакте с зараженным человеком. Во время пневмонии поражаются легкие.
Во время пневмонии поражаются легкие.
Основные причины заболевания
Пневмонией обычно болеют в холодное время года. Вы можете заболеть данным заболеванием после сильного переохлаждения. Также, осложнения гриппа или ОРЗ могут стать причиной возникновения пневмонии.
Совет! Для того чтобы облегчить кашель и отхождение мокроты — необходимо пить больше жидкости, в комнате, где находится больная – температура воздуха не должна превышать двадцати двух градусов, влажность должна быть 60-70%. Помещение необходимо проветривать каждый час и, если нет повышения температуры тела, можно отправиться на прогулку.
Симптомы пневмонии
Если у беременной женщины появились признаки пневмонии, необходимо пройти диагностику. Обычно симптомами заболевания бывают:
- Сильный озноб;
- Высокая температура тела;
- Сильная одышка;
- Общая слабость в теле;
- Головная боль;
- Сильный приступообразный кашель.
Также, можно просто заболеть острым респираторным заболеванием, которое сопровождается: насморком, сильным кашлем, высокой температурой – эти симптомы могут спровоцировать возникновение этого заболевания.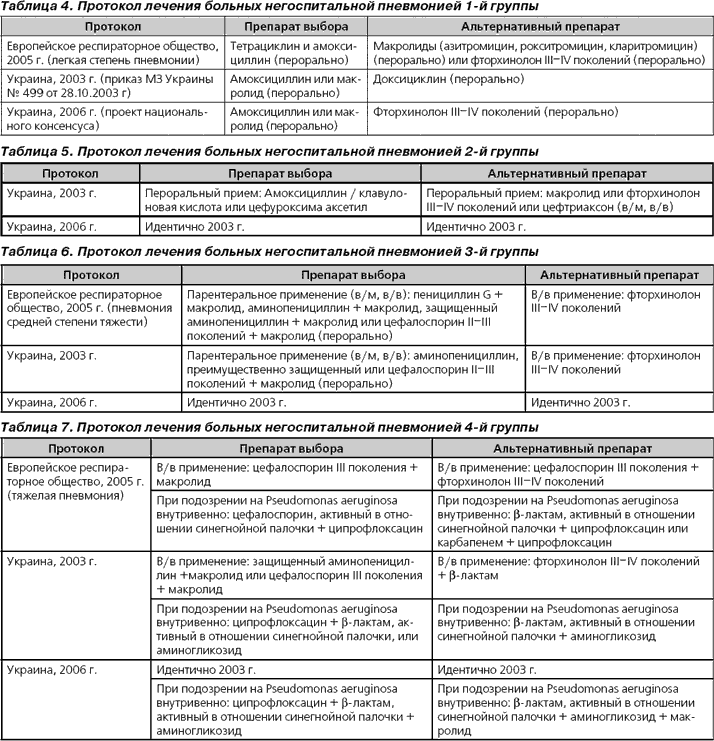
Совет! Если у вас появились вышеперечисленные симптомы, необходимо срочно обратиться к своему лечащему врачу.
Диагностика пневмонии
Диагностику этого серьезнейшего заболевания должен проводить врач. На сегодняшний день, существуют следующие методы диагностики:
- Клинический анализ крови;
- При пневмонии назначают рентген легких, для того чтобы обнаружить интерстициальную инфильтрацию;
- Аускультация – врач прослушает стетоскопом ваши легкие.
После того, как поставлен диагноз, лечащий врач расскажет как лечить это заболевание, назначив лечебные процедуры и щадящие лекарственные препараты. Самостоятельно пытаться лечить пневмонию ни в коем случае нельзя, последствия могут быть очень серьезными.
Совет! Рентген не рекомендуется делать во время беременности, поэтому стоит обратиться к квалифицированному специалисту, который сможет поставить диагноз без проведения этой процедуры.
Особенности протекания заболевания у беременных
Если случилось так, что вы обнаружили беременность после пневмонии, необходимо проконсультироваться с врачом. Он назначит вам все необходимые анализы, которые подтвердят то, что у вас нет видимых осложнений после этого заболевания.
Он назначит вам все необходимые анализы, которые подтвердят то, что у вас нет видимых осложнений после этого заболевания.
Пневмония в период вынашивания малыша протекает гораздо тяжелее из-за значительного роста матки. Вам необходимо обратиться к специалисту для того, чтобы начать лечение заболевания на ранних сроках его развития. Врач прослушает ваши легкие и, если в них есть сильные хрипы, после анализа крови поставит окончательный диагноз.
Многие специалисты утверждают, что пневмония лечится и никак не влияет на продолжительность течения беременности. При правильном и своевременном лечении вы сможете избежать негативных последствий заболевания.
Совет! Для того чтобы не повредить своему будущему малышу, стоит принимать щадящие средства, также, прекрасно помогут методы народной медицины.
Лечение пневмонии
Своевременная диагностика и лечение позволят будущему малышу нормально развиваться и не получить никаких осложнений и патологий. Вы должны знать, что лечение пневмонии при беременности должно быть комплексным.
Вы должны знать, что лечение пневмонии при беременности должно быть комплексным.
Врач, обычно, назначает легкие антибиотики, которые помогут убить инфекцию в организме беременной женщины и избежать патологии плода. Лекарство назначают в зависимости от течения заболевания, определенных симптомов и срока беременности. Также, вам назначат муколитические и противогрибковые препараты. Очень полезной процедурой является кислородотерапия.
Совет! Если вы сомневаетесь в назначениях вашего врача — необходимо посетить еще нескольких специалистов для уточнения диагноза.
Народные методы лечения пневмонии
Существует очень много народных рецептов лечения пневмонии. Прекрасным и эффективным средством является отвар изюма. Для того чтобы приготовить отвар, необходимо взять полстакана изюма, пропустить его через мясорубку и залить стаканом кипятка. Томить на слабом огне в течение десяти минут. Далее, отвар необходимо процедить и пить трижды в день перед едой.
Еще одним эффективным средством в борьбе с данным недугом является сок алоэ. Берётся один стакан алоэ, сорок граммов березовых почек (сухих) и шестьдесят граммов листьев синеголовника (измельченные). К данным компонентам добавляют один килограмм меда, средство готовится на водяной бане в течение пятнадцати минут.
Принимать по одной столовой ложке три раза в день. Для того чтобы избавиться от мокроты, необходимо кушать ежедневно горсть лесных орехов. Ингаляция чесноком, сок подорожника, медовые компрессы прекрасно помогут вам в короткие сроки избавиться от пневмонии.
Совет! Для того чтобы лечение было эффективным, все процедуры необходимо проводить в определенное время ежедневно, и не менее одного месяца, — до полного выздоровления.
Режим питания при пневмонии
Во время заболевания категорически нельзя курить. Нужно употреблять достаточное количество жидкости, чая, компота или сока. В суточный рацион должны входить витамины А, С, В, достаточное количество углеводов и белков.
Большую пользу женщине принесет дыхательная гимнастика, она также поможет подготовиться к предстоящим родам. В свободное время можно надувать воздушные шары, они подарят улыбку и скорейшее выздоровление.
Совет! Перед тем, как выполнять дыхательную гимнастику — необходимо проконсультироваться со своим лечащим врачом.
Профилактика пневмонии
Для того чтобы риск заболевания пневмонией при беременности свести к минимуму — необходимо бросить курить Часто заболевание может возникнуть после ОРВИ или гриппа.
Беременная женщина должна следить за своим иммунитетом, правильно питаться, отдыхать достаточное количество времени, дышать свежим воздухом и проветривать свою квартиру регулярно. Можно, также, провести вакцинацию, которая выработает иммунитет против этого заболевания.
Осложнение беременности
Пневмония достаточно опасное заболевание, которое может привести к необратимым последствиям. Необходимо знать, что заболевание, возникшее на ранних сроках беременности, может привести к выкидышу, а на поздних — к преждевременным родам. Поэтому, чтобы избежать данных негативных последствий, необходимо обратиться к своему лечащему врачу при первых симптомах заболевания.
Поэтому, чтобы избежать данных негативных последствий, необходимо обратиться к своему лечащему врачу при первых симптомах заболевания.
Совет! Обычно, врачи не прерывают беременность при пневмонии и до последнего пытаются сохранить беременность.
Прогноз
В том случае, если вы своевременно обратитесь к врачу, то негативные последствия заболевания будут минимальными. Прекрасным методом лечения стали проверенные народные средства, которые без особого вреда помогут бороться с данным недугом. Мать и ее будущий малыш будут вполне здоровы.
Совет! Если вы запустите заболевание и позволите ему прогрессировать, то может случиться выкидыш или преждевременные роды, в зависимости от срока. Также, исследование подтвердило, что ребенок может родиться с патологией сердца.
Необходимо запомнить: для того, чтобы начать лечение — врач должен поставить точный диагноз, взять анализ крови и прослушать легкие стетоскопом (рентгеновский снимок делают при тяжелой форме заболевания). После того, как диагноз будет поставлен, врач назначит вам щадящее лечение.
После того, как диагноз будет поставлен, врач назначит вам щадящее лечение.
Пневмония излечима, и, при своевременном обращении к специалисту, не принесет никакого вреда будущей маме и ее малышу. Старайтесь много гулять, правильно питаться и навсегда избавиться от вредных привычек. Большое количество жидкости позволит мокроте отходить быстрее и естественным путем, не принося вам никакой боли.
Истории беременных жительниц Татарстана с Covid-19, которых вылечили в РКБ
5% поражения легких на 25-й неделе беременности
37-летняя Ирина (имя изменено. — Ред.) живет в Нижнекамске. Женщина была на 25-й неделе беременности, когда у нее проявились первые симптомы болезни.
«У меня началось першение в горле. Я сначала не поняла, что это такое. Когда вечером заглянула в горло свое, увидела, что у меня ангина. Ангина — вроде не так серьезно. Я сразу начала обрабатывать горло люголем, полоскать фурацилином. Полоскала два дня. Все прошло, все сняла», — отметила Ирина.
Однако болезнь не отступила, и вскоре беременная женщина почувствовала сухость во рту. Из-за этого возникли проблемы с дыханием — ей будто не хватало воздуха. Ирина думала, что просто пересушила горло лекарствами и ничего серьезного в сухости нет.
Вскоре у нее пропал аппетит, появилась вялость, встать с кровати Ирина не могла.
«Потом началось отхаркивание, начала выходить мокрота. Температуры не было, она поднималась до 37 и спадала», — рассказала женщина.
А на следующий день ночью температура поднялась до 38,5 градуса. Муж дал ей таблетку парацетамола, после чего температура спала.
«В обед кое-как встала, выпила чаю, пошла в сторону кровати, и мне стало плохо. Я стала задыхаться. Было ощущение, что я уже не дышу. Ладно, муж был рядом, сильно-сильно постучал мне по спине. Вроде я пришла в себя, легла. Муж испугался, вызвал „Скорую“», — рассказала женщина.
Скорая медицинская помощь приехала и сразу же увезла Ирину во Временный инфекционный госпиталь Нижнекамска. В госпитале Ирине сделали компьютерную томографию, врачи поставили двухстороннюю пневмонию с 5-процентным поражением легких. Вечером женщине сделали УЗИ, проверили, все ли хорошо с ребенком. Все данные о состоянии пациентки передавали в Республиканскую клиническую больницу Татарстана.
В госпитале Ирине сделали компьютерную томографию, врачи поставили двухстороннюю пневмонию с 5-процентным поражением легких. Вечером женщине сделали УЗИ, проверили, все ли хорошо с ребенком. Все данные о состоянии пациентки передавали в Республиканскую клиническую больницу Татарстана.
Трехчасовая дорога «Скорой» на кислороде
На следующее утро Ирину уже перевели в реанимацию. Ей несколько раз проводили УЗИ, на связи с нижнекамскими врачами были казанские медики.
«Вечером меня повезли в Казань. Три часа добирались. Кое-как доехали. Потому что кислород… вроде в „Скорой“ много баллонов кислорода, но я так поняла, что „Скорая“ даже останавливалась по дороге. Один раз остановились: заносили кислорода баллоны», — рассказала Ирина.
Самостоятельно дышать она уже не могла. Ирина призналась, что эта дорога была самой трудной в ее жизни.
Женщину перевезли в Перинатальный центр РКБ, сразу в реанимацию.
«Пациентку доставили к нам на реанимобиле в РКБ достаточно в тяжелом состоянии, потому что эта болезнь, к сожалению, иногда приобретает очень тяжелую форму. Иногда пациент болеет бессимптомно, иногда легко, а иногда в достаточно тяжелой форме», — рассказала заместитель главного врача Республиканской клинической больницы по акушерству и гинекологии Светлана Губайдуллина.
Иногда пациент болеет бессимптомно, иногда легко, а иногда в достаточно тяжелой форме», — рассказала заместитель главного врача Республиканской клинической больницы по акушерству и гинекологии Светлана Губайдуллина.
По приезде женщину сразу же подключили к кислородной поддержке.
«Я думала, умру, на самом деле. Это было так страшно. Оказывается, когда не дышишь — это вообще… Я никогда не надевала памперсы, мне было до такой степени стыдно, мне пришлось надеть памперс, потому что от этого кашля, когда задыхаешься, до туалета вообще не дойдешь без кислорода», — поделилась страшными воспоминаниями пациентка.
Женщина была поражена, с каким вниманием врачи и медсестры Перинатального центра РКБ ухаживали за ней в реанимации.
«Любой поворот на бок, любой поворот на спину давались очень тяжело. Во-первых, начинался кашель, даже с кислородной маской. Вроде пыталась себя успокоить, настроить, что все нормально будет. Медсестры сразу же подбегают, смотрят, проверяют сатурацию, давление, все хорошо. Врачи по несколько раз заходят, проверяют. Я была поражена», — сказала женщина.
Врачи по несколько раз заходят, проверяют. Я была поражена», — сказала женщина.
Больше всего боялась потерять ребенка
Ирина признается, что когда болезнь перешла в острую стадию, больше всего она боялась потерять ребенка. Эта беременность для женщины третья, старший ребенок Ирины скончался после продолжительной болезни. Ребенка, которого носит, Ирина называет долгожданным.
«Ребенка постоянно контролировали. УЗИ смотрели. Врачи смотрели, слушали, он шевелился. Даже сейчас на УЗИ посмотрели, сказали, что мой малыш развивается очень хорошо. За него сейчас я уже спокойна», — сказала Ирина.
Светлана Губайдуллина отметила, что вопрос новой коронавирусной инфекции во время беременности — проблема очень серьезная.
«Наша задача — сохранить ребенка, чтобы он родился здоровым. К счастью, нам это удается. Мы научились лечить коронавирусную инфекцию у беременных, хотя сначала было очень сложно, потому что коронавирусная инфекция очень коварная, они симулирует многие состояния акушерские, маскируется под них: под тяжелые кистозы, под сепсисы, под различные состояния, как бы ухудшающие состояние плода», — объяснила она.
Через инфекционное отделение Перинатального центра РКБ прошли более 80 рожениц с новой коронавирусной инфекцией.
«Блок-схема работы „красной“ зоны Перинатального центра РКБ: есть изолятор, в котором находятся и реанимационные пациенты, и просто беременные женщины с Covid-19. Поэтому все женщины с Covid-19, поступают в „красную“ зону. В случае необходимости там будут работать и акушеры-гинекологи, и акушерки, если женщина в роды вошла», — объяснил заведующий отделением реанимации Перинатального центра РКБ Алексей Евстратов.
Беременная пациентка с Covid-19: пока не заболела, не верила в вирус
В палате вместе с Ириной лежит Алсу (имя изменено. — Ред.). Ее история похожа на то, что случилось с Ириной. На 27-й неделе беременности женщине поплохело.
«Симптомы были такие: была просто слабость, больше таких проявлений не было. Я ходила на работу, думала — обычная простуда. А потом почувствовала, что мне не хватает воздуха. И в четыре часа утра я вызвала „Скорую“», — рассказала Алсу.
Женщина из Казани, ее привезли в Перинатальный центр РКБ. Коронавирусная инфекция подтвердилась. Алсу призналась, что пока не заболела, сама не верила в существование коронавируса.
«Когда я поступила в реанимацию, ко мне очень много врачей подошли разного профиля. В первую очередь мне сказали: „Надо спасать маму“. Потому что такая тяжелая болезнь», — отметила она.
Женщине было очень тяжело дышать, не хватало воздуха, ее сразу подключили к кислороду. Алсу уверена, что благодаря кислородной маске ей с каждым днем становилось все лучше и лучше.
«Я — мама уже, у меня дочка есть. Очень переживала за малыша, чтобы ребенок не пострадал из-за этой болезни», — поделилась женщина в разговоре с корреспондентом агентства.
Интересно, что после заболевания Алсу ни муж, ни ее старшая дочка, никто из родственников не подхватили заразу.
После лечения состояние Алсу улучшилось.
«Сейчас я себя чувствую замечательно. Ребенка обследовали, все нормально. Домой хотим. Дочку я рожала в РКБ и сына обязательно рожу в РКБ», — отметила женщина.
Дочку я рожала в РКБ и сына обязательно рожу в РКБ», — отметила женщина.
«В реанимации нам понравилось»
Малыш Ирины должен появиться на свет к концу января, у Алсу чуть раньше. По словам Светланы Губайдуллиной, сейчас малышам уже ничего угрожает. Мамы продолжат медицинское наблюдение в своих женских консультациях.
«Беременные все-таки, как оказалось по нашим наблюдениям и исследованиям, защищены своим гормональным фоном от такого состояния, как цитокиновый шторм. Он самый опасный для пациентов. Потому что гормон плаценты блокирует эти рецепторы, цитокиновые. Поэтому чем беременность больше сроком, тем процесс протекает легче. Чем беременность меньшего срока, тем процесс протекает тяжелее, потому что плацента поменьше, а чем больше — тем больше выделяет гормонов. Чем ближе к сроку родов, тем больше плацента теряет свои функции, и если пациентка заболевает в это время, тоже процесс более тяжелый», — объяснила заместитель главного врача Республиканской клинической больницы по акушерству и гинекологии.
Интересно, что во время беседы с журналистами обе пациентки встретились со своими спасителями лицом к лицу в первый раз, потому что, когда они находились в «красной» зоне Перинатального центра, их диагностировали удаленно, а специалисты на местах следовали всем указаниям.
«Интенсивная терапия пациентов с Covid-19 весьма специфична. Работает мультидисциплинарная бригада в составе анестезиолога-реаниматолога, акушера-гинеколога в данной ситуации, пульмонолога, в случае необходимости эндокринолога, нефролога и других. Получается, вся бригада работает в режиме онлайн, принимая решения совместно. В „красной“ зоне может работать один врач — анестезиолог-реаниматолог», — объяснил заведующий отделением реанимации Перинатального центра РКБ Алексей Евстратов.
Пациентки благодарят врачей за то, что помогли им справиться с болезнью, сохранив долгожданных детей.
«До сих пор благодарна врачам, что они меня вытянули. Когда я первую ночь без кислорода спала, я была очень рада. Поставить памятник врачам и медсестрам за такой уход надо», — отметила Ирина.
Поставить памятник врачам и медсестрам за такой уход надо», — отметила Ирина.
Ирина и Алсу уже готовы к выписке, обе с нетерпением ждут встречи с близкими, со своими старшими детьми и мужьями.
В РКБ отметили, что каждая пациентка, которая победила коронавирус, а тем более с сохранением беременности, — большое счастье для всей мультидисциплинарной бригады.
Лечение осложнения пневмонии в Тюмени, АРО №5
Отделение анестезиологии и реанимации №5Пневмония – тяжелое инфекционное заболевание лёгких. Обычно оно поражает людей с ослабленной иммунной системой (например, больных сахарным диабетом, алкоголизмом, ВИЧ-инфицированных) или развивается в результате заражения высокопатогенным штаммом вируса гриппа. Также пневмония может возникнуть в результате длительного горизонтального лежания у хронически больных пациентов. Пневмонией может осложниться острая вирусная инфекция, перенесенная на ногах.
Причины пневмонии
Часто причиной является бактериальная флора, в особенности стрептококки, или вирусы. Бактериальная пневмония может развиться после инфекции верхних дыхательных путей, например простуды или гриппа. Примерно в 50% случаев возбудителем пневмонии является вирус.
Бактериальная пневмония может развиться после инфекции верхних дыхательных путей, например простуды или гриппа. Примерно в 50% случаев возбудителем пневмонии является вирус.
В некоторых случаях возбудителями являются микоплазмы — микроорганизмы со свойствами как вирусов, так и бактерий.
Другими возбудителями пневмонии могут быть грибы и паразиты, но это случается гораздо реже.
Симптомы пневмонии
Симптомы пневмонии могут быть схожи с симптомами простуды или гриппа. Симптомы бактериальной пневмонии могут появляться как остро, так и постепенно. Они включают: лихорадку, дрожь, острую боль в груди, сильное потоотделение, кашель с густой, рыжеватой или зеленоватой мокротой, учащенный пульс и ускоренное дыхание, цианотичность губ и ногтей. Чувство нехватки воздуха – частый симптом пневмонии.
Для вирусной пневмонии характерны: жар, сухой кашель, головная боль, мышечная боль, слабость, переутомление и сильная одышка.
Симптомы пневмонии, вызываемой микоплазмами, часто схожи с симптомами бактериальной и вирусной пневмонии, но выражены обычно слабее.
Осложнения пневмонии
Пневмония может осложниться воспалением плевры (плевритом), отеком легких, абсцессом легкого (полость в легком, заполненная гноем), нарушениями дыхания.
Что можете сделать вы
При наличии похожих на пневмонию симптомов немедленно проконсультируйтесь с врачом. До этого можно принять жаропонижающее средство, лекарства против кашля.
Немедленно обратитесь к врачу или вызовите его на дом в следующих случаях:
- непрекращающийся кашель, боль в груди, жар;
- резкое ухудшение общего состояния после простуды или гриппа;
- озноб, затрудненное дыхание.
При подозрении на пневмонию у лиц старше 65 лет, у людей с хроническими заболеваниями или с ослабленным иммунитетом, детей и беременных следует немедленно вызвать врача, который, скорее всего, предложит госпитализацию.
Что может сделать врач
Для подтверждения диагноза проводят рентгенографию грудной клетки. Возбудителя определяют с помощью специального анализа крови и мокроты. При выявлении бактериальной или грибковой инфекции назначают антибактериальную терапию и противогрибковые препараты. При вирусной природе – противовирусные препараты.
При выявлении бактериальной или грибковой инфекции назначают антибактериальную терапию и противогрибковые препараты. При вирусной природе – противовирусные препараты.
В тяжелых случаях пациента госпитализируют в отделение реанимации. При тяжелой дыхательной недостаточности проводят кислородную терапию или искусственную вентиляцию легких специальными дыхательными аппаратами.
Пневмонию также требует проведения инфузионно-трансфузионной терапии (иногда переливания компонентов крови), искусственного питания, иногда – заместительной почечной терапии.
Услуги и цены отделения
Пневмония и беременность: обзор, осложнения и лечение
Пневмония — это тяжелое состояние, которое возникает в результате инфекции легких. Пневмония, возникающая во время беременности, называется материнской пневмонией.
У многих людей пневмония начинается с простуды или гриппа, которые затем распространяются на легкие. Пневмония может быть опасной для жизни, если ее не лечить, а беременные женщины более уязвимы для осложнений.
Научитесь распознавать симптомы и помочь предотвратить материнскую пневмонию.Любой, кто подозревает, что у него может быть материнская пневмония, должен обратиться к врачу, как только появятся симптомы.
Важно знать симптомы пневмонии во время беременности и немедленно обращаться за медицинской помощью. Общие симптомы включают:
- симптомы простуды и гриппа, такие как боль в горле, головная боль и ломота в теле
- затрудненное дыхание или учащенное дыхание
- крайняя усталость
- лихорадка или озноб
- боль в груди
- усиливающийся кашель
Пневмония — тяжелое заболевание, которое может вызвать опасные осложнения как для женщины, так и для ребенка, если ее не лечить.
Материнская пневмония может вызвать снижение уровня кислорода в организме, поскольку легкие не могут улавливать и направлять достаточное количество кислорода к остальному телу. Это означает, что пониженный уровень кислорода может попасть в матку, чтобы поддержать ребенка.
Первоначальная инфекция также может передаваться из легких в другие части тела, например, в кровоток.
В тяжелых случаях пневмония во время беременности может вызвать:
- преждевременные роды
- низкую массу тела при рождении
Многие женщины опасаются, что чрезмерный кашель может быть опасен для ребенка.Однако ребенок окружен околоплодными водами, которые действуют как амортизатор и защищают его от кашля, вибрации, шума, давления и незначительных ударов.
Поделиться на PinterestБеременные женщины, которые проводят длительные периоды времени в больницах, могут подвергаться повышенному риску пневмонии.
Беременность увеличивает риск развития пневмонии у женщины, потому что организм тратит много энергии на поддержку ребенка в утробе матери, подавляя иммунную систему.
Растущий ребенок и матка также уменьшают емкость легких женщины, что оказывает большее давление на функцию легких.
Пневмония чаще всего возникает в результате бактериальной инфекции, которая распространяется в легкие. Бактерии, которые обычно вызывают пневмонию, включают:
Бактерии, которые обычно вызывают пневмонию, включают:
- Haemophilus influenza
- Mycoplasma pneumonia
- Streptococcus pneumonia
Вирусные инфекции и осложнения, которые также вызывают пневмонию, включают:
Женщины имеют более высокий риск заражения пневмонией во время беременности, если они:
- курят табак
- страдают анемией
- имеют астму
- имеют хроническое заболевание
- имеют работу, связанную с маленькими детьми
- проводят длительное время в больницах или домах престарелых
- имеют ослабленная иммунная система
Лечение материнской пневмонии будет зависеть от того, вирус или бактерия вызвали инфекцию.
Большинство методов лечения вирусной пневмонии считаются безопасными для использования во время беременности, а заболевание пневмонией на ранней стадии означает, что противовирусные препараты обычно устраняют болезнь. Врач также может порекомендовать респираторную терапию.
Врач также может порекомендовать респираторную терапию.
Если у человека бактериальная пневмония, врач может назначить антибиотики.
Обезболивающие, отпускаемые без рецепта, такие как парацетамол, также могут помочь снизить температуру и уменьшить боль. Очень важно сначала поговорить с врачом о том, какие безрецептурные лекарства безопасны для использования во время беременности.
Продолжительный отдых и поддержание водного баланса также помогут ускорить выздоровление.
Как только беременная женщина испытывает симптомы пневмонии, ей следует обратиться к врачу. Это снизит риск осложнений.
Помимо выяснения каких-либо симптомов, врач может:
- прослушать легкие с помощью стетоскопа
- сделать рентгеновский снимок легких
- взять образец мокроты
Пневмония может потребовать лечения в больнице если он тяжелый.Если беременная женщина испытывает следующие симптомы, ей следует немедленно позвонить в службу 911 или на местный номер службы экстренной помощи:
- боль в груди
- затрудненное дыхание
- высокая температура (100,3 ° F или выше) сильная рвота, которая длится более 12 часов
Беременным женщинам следует обратиться к своему врачу, если у них есть другие симптомы, в том числе:
- слабость или головокружение
- кашель, боль в горле, заложенность, боли в ушах
- субфебрильная температура или озноб
- боли в теле
- чувство спутанности сознания
- ребенок двигается меньше обычного
- боль или спазмы в области таза
- вагинальное кровотечение или потеря жидкости
Поделиться на Pinterest Употребление разнообразных питательных продуктов может помочь минимизировать риск развития пневмонии во время беременности.
Существует несколько способов минимизировать риск заражения пневмонией, в том числе:
- частое мытье рук
- достаточный отдых
- разнообразное и питательное питание
- регулярные физические упражнения
- избегание контактов с больными людьми
- отказ от курения
Беременным женщинам также рекомендуется сделать вакцину против гриппа. Рекомендуется сделать вакцину до начала сезона гриппа в октябре.
Вакцина против гриппа также может защитить ребенка от гриппа после рождения. Эта защита может длиться до 6 месяцев.
Любой, у кого во время беременности простуда или грипп, должен как можно скорее сообщить об этом своему врачу. Консультации врача помогут предотвратить развитие пневмонии.
Беременные женщины более подвержены пневмонии, чем население в целом. Однако предотвратить осложнения можно, если вылечить болезнь на ранней стадии.
Хотя риск опасных для жизни осложнений у беременных женщин с пневмонией выше по сравнению с небеременными, он все же остается низким.
Эти риски значительно снизились в последние годы благодаря:
- быстрой диагностике
- антимикробной терапии (которая убивает или предотвращает рост таких микроорганизмов, как бактерии, грибы или простейшие)
- интенсивная терапия
- вакцинация
Большинство женщин, получивших лечение в кратчайшие сроки, не испытывают осложнений и имеют здоровую беременность и новорожденного.
Пневмония и беременность: обзор, осложнения и лечение
Пневмония — это тяжелое состояние, которое возникает в результате легочной инфекции. Пневмония, возникающая во время беременности, называется материнской пневмонией.
У многих людей пневмония начинается с простуды или гриппа, которые затем распространяются на легкие. Пневмония может быть опасной для жизни, если ее не лечить, а беременные женщины более уязвимы для осложнений.
Научитесь распознавать симптомы и помочь предотвратить материнскую пневмонию.Любой, кто подозревает, что у него может быть материнская пневмония, должен обратиться к врачу, как только появятся симптомы.
Важно знать симптомы пневмонии во время беременности и немедленно обращаться за медицинской помощью. Общие симптомы включают:
- симптомы простуды и гриппа, такие как боль в горле, головная боль и ломота в теле
- затрудненное дыхание или учащенное дыхание
- крайняя усталость
- лихорадка или озноб
- боль в груди
- усиливающийся кашель
Пневмония — тяжелое заболевание, которое может вызвать опасные осложнения как для женщины, так и для ребенка, если ее не лечить.
Материнская пневмония может вызвать снижение уровня кислорода в организме, поскольку легкие не могут улавливать и направлять достаточное количество кислорода к остальному телу. Это означает, что пониженный уровень кислорода может попасть в матку, чтобы поддержать ребенка.
Первоначальная инфекция также может передаваться из легких в другие части тела, например, в кровоток.
В тяжелых случаях пневмония во время беременности может вызвать:
- преждевременные роды
- низкую массу тела при рождении
Многие женщины опасаются, что чрезмерный кашель может быть опасен для ребенка. Однако ребенок окружен околоплодными водами, которые действуют как амортизатор и защищают его от кашля, вибрации, шума, давления и незначительных ударов.
Однако ребенок окружен околоплодными водами, которые действуют как амортизатор и защищают его от кашля, вибрации, шума, давления и незначительных ударов.
Поделиться на PinterestБеременные женщины, которые проводят длительные периоды времени в больницах, могут подвергаться повышенному риску пневмонии.
Беременность увеличивает риск развития пневмонии у женщины, потому что организм тратит много энергии на поддержку ребенка в утробе матери, подавляя иммунную систему.
Растущий ребенок и матка также уменьшают емкость легких женщины, что оказывает большее давление на функцию легких.
Пневмония чаще всего возникает в результате бактериальной инфекции, которая распространяется в легкие. Бактерии, которые обычно вызывают пневмонию, включают:
- Haemophilus influenza
- Mycoplasma pneumonia
- Streptococcus pneumonia
Вирусные инфекции и осложнения, которые также вызывают пневмонию, включают:
Женщины имеют более высокий риск заражения пневмонией во время беременности, если они:
- курят табак
- страдают анемией
- имеют астму
- имеют хроническое заболевание
- имеют работу, связанную с маленькими детьми
- проводят длительное время в больницах или домах престарелых
- имеют ослабленная иммунная система
Лечение материнской пневмонии будет зависеть от того, вирус или бактерия вызвали инфекцию.
Большинство методов лечения вирусной пневмонии считаются безопасными для использования во время беременности, а заболевание пневмонией на ранней стадии означает, что противовирусные препараты обычно устраняют болезнь. Врач также может порекомендовать респираторную терапию.
Если у человека бактериальная пневмония, врач может назначить антибиотики.
Обезболивающие, отпускаемые без рецепта, такие как парацетамол, также могут помочь снизить температуру и уменьшить боль. Очень важно сначала поговорить с врачом о том, какие безрецептурные лекарства безопасны для использования во время беременности.
Продолжительный отдых и поддержание водного баланса также помогут ускорить выздоровление.
Как только беременная женщина испытывает симптомы пневмонии, ей следует обратиться к врачу. Это снизит риск осложнений.
Помимо выяснения каких-либо симптомов, врач может:
- прослушать легкие с помощью стетоскопа
- сделать рентгеновский снимок легких
- взять образец мокроты
Пневмония может потребовать лечения в больнице если он тяжелый. Если беременная женщина испытывает следующие симптомы, ей следует немедленно позвонить в службу 911 или на местный номер службы экстренной помощи:
Если беременная женщина испытывает следующие симптомы, ей следует немедленно позвонить в службу 911 или на местный номер службы экстренной помощи:
- боль в груди
- затрудненное дыхание
- высокая температура (100,3 ° F или выше) сильная рвота, которая длится более 12 часов
Беременным женщинам следует обратиться к своему врачу, если у них есть другие симптомы, в том числе:
- слабость или головокружение
- кашель, боль в горле, заложенность, боли в ушах
- субфебрильная температура или озноб
- боли в теле
- чувство спутанности сознания
- ребенок двигается меньше обычного
- боль или спазмы в области таза
- вагинальное кровотечение или потеря жидкости
Поделиться на Pinterest Употребление разнообразных питательных продуктов может помочь минимизировать риск развития пневмонии во время беременности.
Существует несколько способов минимизировать риск заражения пневмонией, в том числе:
- частое мытье рук
- достаточный отдых
- разнообразное и питательное питание
- регулярные физические упражнения
- избегание контактов с больными людьми
- отказ от курения
Беременным женщинам также рекомендуется сделать вакцину против гриппа. Рекомендуется сделать вакцину до начала сезона гриппа в октябре.
Рекомендуется сделать вакцину до начала сезона гриппа в октябре.
Вакцина против гриппа также может защитить ребенка от гриппа после рождения. Эта защита может длиться до 6 месяцев.
Любой, у кого во время беременности простуда или грипп, должен как можно скорее сообщить об этом своему врачу. Консультации врача помогут предотвратить развитие пневмонии.
Беременные женщины более подвержены пневмонии, чем население в целом. Однако предотвратить осложнения можно, если вылечить болезнь на ранней стадии.
Хотя риск опасных для жизни осложнений у беременных женщин с пневмонией выше по сравнению с небеременными, он все же остается низким.
Эти риски значительно снизились в последние годы благодаря:
- быстрой диагностике
- антимикробной терапии (которая убивает или предотвращает рост таких микроорганизмов, как бактерии, грибы или простейшие)
- интенсивная терапия
- вакцинация
Большинство женщин, получивших лечение в кратчайшие сроки, не испытывают осложнений и имеют здоровую беременность и новорожденного.
Пневмония и беременность: обзор, осложнения и лечение
Пневмония — это тяжелое состояние, которое возникает в результате легочной инфекции. Пневмония, возникающая во время беременности, называется материнской пневмонией.
У многих людей пневмония начинается с простуды или гриппа, которые затем распространяются на легкие. Пневмония может быть опасной для жизни, если ее не лечить, а беременные женщины более уязвимы для осложнений.
Научитесь распознавать симптомы и помочь предотвратить материнскую пневмонию.Любой, кто подозревает, что у него может быть материнская пневмония, должен обратиться к врачу, как только появятся симптомы.
Важно знать симптомы пневмонии во время беременности и немедленно обращаться за медицинской помощью. Общие симптомы включают:
- симптомы простуды и гриппа, такие как боль в горле, головная боль и ломота в теле
- затрудненное дыхание или учащенное дыхание
- крайняя усталость
- лихорадка или озноб
- боль в груди
- усиливающийся кашель
Пневмония — тяжелое заболевание, которое может вызвать опасные осложнения как для женщины, так и для ребенка, если ее не лечить.
Материнская пневмония может вызвать снижение уровня кислорода в организме, поскольку легкие не могут улавливать и направлять достаточное количество кислорода к остальному телу. Это означает, что пониженный уровень кислорода может попасть в матку, чтобы поддержать ребенка.
Первоначальная инфекция также может передаваться из легких в другие части тела, например, в кровоток.
В тяжелых случаях пневмония во время беременности может вызвать:
- преждевременные роды
- низкую массу тела при рождении
Многие женщины опасаются, что чрезмерный кашель может быть опасен для ребенка.Однако ребенок окружен околоплодными водами, которые действуют как амортизатор и защищают его от кашля, вибрации, шума, давления и незначительных ударов.
Поделиться на PinterestБеременные женщины, которые проводят длительные периоды времени в больницах, могут подвергаться повышенному риску пневмонии.
Беременность увеличивает риск развития пневмонии у женщины, потому что организм тратит много энергии на поддержку ребенка в утробе матери, подавляя иммунную систему.
Растущий ребенок и матка также уменьшают емкость легких женщины, что оказывает большее давление на функцию легких.
Пневмония чаще всего возникает в результате бактериальной инфекции, которая распространяется в легкие. Бактерии, которые обычно вызывают пневмонию, включают:
- Haemophilus influenza
- Mycoplasma pneumonia
- Streptococcus pneumonia
Вирусные инфекции и осложнения, которые также вызывают пневмонию, включают:
Женщины имеют более высокий риск заражения пневмонией во время беременности, если они:
- курят табак
- страдают анемией
- имеют астму
- имеют хроническое заболевание
- имеют работу, связанную с маленькими детьми
- проводят длительное время в больницах или домах престарелых
- имеют ослабленная иммунная система
Лечение материнской пневмонии будет зависеть от того, вирус или бактерия вызвали инфекцию.
Большинство методов лечения вирусной пневмонии считаются безопасными для использования во время беременности, а заболевание пневмонией на ранней стадии означает, что противовирусные препараты обычно устраняют болезнь. Врач также может порекомендовать респираторную терапию.
Если у человека бактериальная пневмония, врач может назначить антибиотики.
Обезболивающие, отпускаемые без рецепта, такие как парацетамол, также могут помочь снизить температуру и уменьшить боль. Очень важно сначала поговорить с врачом о том, какие безрецептурные лекарства безопасны для использования во время беременности.
Продолжительный отдых и поддержание водного баланса также помогут ускорить выздоровление.
Как только беременная женщина испытывает симптомы пневмонии, ей следует обратиться к врачу. Это снизит риск осложнений.
Помимо выяснения каких-либо симптомов, врач может:
- прослушать легкие с помощью стетоскопа
- сделать рентгеновский снимок легких
- взять образец мокроты
Пневмония может потребовать лечения в больнице если он тяжелый. Если беременная женщина испытывает следующие симптомы, ей следует немедленно позвонить в службу 911 или на местный номер службы экстренной помощи:
Если беременная женщина испытывает следующие симптомы, ей следует немедленно позвонить в службу 911 или на местный номер службы экстренной помощи:
- боль в груди
- затрудненное дыхание
- высокая температура (100,3 ° F или выше) сильная рвота, которая длится более 12 часов
Беременным женщинам следует обратиться к своему врачу, если у них есть другие симптомы, в том числе:
- слабость или головокружение
- кашель, боль в горле, заложенность, боли в ушах
- субфебрильная температура или озноб
- боли в теле
- чувство спутанности сознания
- ребенок двигается меньше обычного
- боль или спазмы в области таза
- вагинальное кровотечение или потеря жидкости
Поделиться на Pinterest Употребление разнообразных питательных продуктов может помочь минимизировать риск развития пневмонии во время беременности.
Существует несколько способов минимизировать риск заражения пневмонией, в том числе:
- частое мытье рук
- достаточный отдых
- разнообразное и питательное питание
- регулярные физические упражнения
- избегание контактов с больными людьми
- отказ от курения
Беременным женщинам также рекомендуется сделать вакцину против гриппа. Рекомендуется сделать вакцину до начала сезона гриппа в октябре.
Рекомендуется сделать вакцину до начала сезона гриппа в октябре.
Вакцина против гриппа также может защитить ребенка от гриппа после рождения. Эта защита может длиться до 6 месяцев.
Любой, у кого во время беременности простуда или грипп, должен как можно скорее сообщить об этом своему врачу. Консультации врача помогут предотвратить развитие пневмонии.
Беременные женщины более подвержены пневмонии, чем население в целом. Однако предотвратить осложнения можно, если вылечить болезнь на ранней стадии.
Хотя риск опасных для жизни осложнений у беременных женщин с пневмонией выше по сравнению с небеременными, он все же остается низким.
Эти риски значительно снизились в последние годы благодаря:
- быстрой диагностике
- антимикробной терапии (которая убивает или предотвращает рост таких микроорганизмов, как бактерии, грибы или простейшие)
- интенсивная терапия
- вакцинация
Большинство женщин, получивших лечение в кратчайшие сроки, не испытывают осложнений и имеют здоровую беременность и новорожденного.
Пневмония и беременность: обзор, осложнения и лечение
Пневмония — это тяжелое состояние, которое возникает в результате легочной инфекции. Пневмония, возникающая во время беременности, называется материнской пневмонией.
У многих людей пневмония начинается с простуды или гриппа, которые затем распространяются на легкие. Пневмония может быть опасной для жизни, если ее не лечить, а беременные женщины более уязвимы для осложнений.
Научитесь распознавать симптомы и помочь предотвратить материнскую пневмонию.Любой, кто подозревает, что у него может быть материнская пневмония, должен обратиться к врачу, как только появятся симптомы.
Важно знать симптомы пневмонии во время беременности и немедленно обращаться за медицинской помощью. Общие симптомы включают:
- симптомы простуды и гриппа, такие как боль в горле, головная боль и ломота в теле
- затрудненное дыхание или учащенное дыхание
- крайняя усталость
- лихорадка или озноб
- боль в груди
- усиливающийся кашель
Пневмония — тяжелое заболевание, которое может вызвать опасные осложнения как для женщины, так и для ребенка, если ее не лечить.
Материнская пневмония может вызвать снижение уровня кислорода в организме, поскольку легкие не могут улавливать и направлять достаточное количество кислорода к остальному телу. Это означает, что пониженный уровень кислорода может попасть в матку, чтобы поддержать ребенка.
Первоначальная инфекция также может передаваться из легких в другие части тела, например, в кровоток.
В тяжелых случаях пневмония во время беременности может вызвать:
- преждевременные роды
- низкую массу тела при рождении
Многие женщины опасаются, что чрезмерный кашель может быть опасен для ребенка.Однако ребенок окружен околоплодными водами, которые действуют как амортизатор и защищают его от кашля, вибрации, шума, давления и незначительных ударов.
Поделиться на PinterestБеременные женщины, которые проводят длительные периоды времени в больницах, могут подвергаться повышенному риску пневмонии.
Беременность увеличивает риск развития пневмонии у женщины, потому что организм тратит много энергии на поддержку ребенка в утробе матери, подавляя иммунную систему.
Растущий ребенок и матка также уменьшают емкость легких женщины, что оказывает большее давление на функцию легких.
Пневмония чаще всего возникает в результате бактериальной инфекции, которая распространяется в легкие. Бактерии, которые обычно вызывают пневмонию, включают:
- Haemophilus influenza
- Mycoplasma pneumonia
- Streptococcus pneumonia
Вирусные инфекции и осложнения, которые также вызывают пневмонию, включают:
Женщины имеют более высокий риск заражения пневмонией во время беременности, если они:
- курят табак
- страдают анемией
- имеют астму
- имеют хроническое заболевание
- имеют работу, связанную с маленькими детьми
- проводят длительное время в больницах или домах престарелых
- имеют ослабленная иммунная система
Лечение материнской пневмонии будет зависеть от того, вирус или бактерия вызвали инфекцию.
Большинство методов лечения вирусной пневмонии считаются безопасными для использования во время беременности, а заболевание пневмонией на ранней стадии означает, что противовирусные препараты обычно устраняют болезнь. Врач также может порекомендовать респираторную терапию.
Если у человека бактериальная пневмония, врач может назначить антибиотики.
Обезболивающие, отпускаемые без рецепта, такие как парацетамол, также могут помочь снизить температуру и уменьшить боль. Очень важно сначала поговорить с врачом о том, какие безрецептурные лекарства безопасны для использования во время беременности.
Продолжительный отдых и поддержание водного баланса также помогут ускорить выздоровление.
Как только беременная женщина испытывает симптомы пневмонии, ей следует обратиться к врачу. Это снизит риск осложнений.
Помимо выяснения каких-либо симптомов, врач может:
- прослушать легкие с помощью стетоскопа
- сделать рентгеновский снимок легких
- взять образец мокроты
Пневмония может потребовать лечения в больнице если он тяжелый.Если беременная женщина испытывает следующие симптомы, ей следует немедленно позвонить в службу 911 или на местный номер службы экстренной помощи:
- боль в груди
- затрудненное дыхание
- высокая температура (100,3 ° F или выше) сильная рвота, которая длится более 12 часов
Беременным женщинам следует обратиться к своему врачу, если у них есть другие симптомы, в том числе:
- слабость или головокружение
- кашель, боль в горле, заложенность, боли в ушах
- субфебрильная температура или озноб
- боли в теле
- чувство спутанности сознания
- ребенок двигается меньше обычного
- боль или спазмы в области таза
- вагинальное кровотечение или потеря жидкости
Поделиться на Pinterest Употребление разнообразных питательных продуктов может помочь минимизировать риск развития пневмонии во время беременности.
Существует несколько способов минимизировать риск заражения пневмонией, в том числе:
- частое мытье рук
- достаточный отдых
- разнообразное и питательное питание
- регулярные физические упражнения
- избегание контактов с больными людьми
- отказ от курения
Беременным женщинам также рекомендуется сделать вакцину против гриппа. Рекомендуется сделать вакцину до начала сезона гриппа в октябре.
Вакцина против гриппа также может защитить ребенка от гриппа после рождения. Эта защита может длиться до 6 месяцев.
Любой, у кого во время беременности простуда или грипп, должен как можно скорее сообщить об этом своему врачу. Консультации врача помогут предотвратить развитие пневмонии.
Беременные женщины более подвержены пневмонии, чем население в целом. Однако предотвратить осложнения можно, если вылечить болезнь на ранней стадии.
Хотя риск опасных для жизни осложнений у беременных женщин с пневмонией выше по сравнению с небеременными, он все же остается низким.
Эти риски значительно снизились в последние годы благодаря:
- быстрой диагностике
- антимикробной терапии (которая убивает или предотвращает рост таких микроорганизмов, как бактерии, грибы или простейшие)
- интенсивная терапия
- вакцинация
Большинство женщин, получивших лечение в кратчайшие сроки, не испытывают осложнений и имеют здоровую беременность и новорожденного.
Пневмония и беременность: обзор, осложнения и лечение
Пневмония — это тяжелое состояние, которое возникает в результате легочной инфекции. Пневмония, возникающая во время беременности, называется материнской пневмонией.
У многих людей пневмония начинается с простуды или гриппа, которые затем распространяются на легкие. Пневмония может быть опасной для жизни, если ее не лечить, а беременные женщины более уязвимы для осложнений.
Научитесь распознавать симптомы и помочь предотвратить материнскую пневмонию.Любой, кто подозревает, что у него может быть материнская пневмония, должен обратиться к врачу, как только появятся симптомы.
Важно знать симптомы пневмонии во время беременности и немедленно обращаться за медицинской помощью. Общие симптомы включают:
- симптомы простуды и гриппа, такие как боль в горле, головная боль и ломота в теле
- затрудненное дыхание или учащенное дыхание
- крайняя усталость
- лихорадка или озноб
- боль в груди
- усиливающийся кашель
Пневмония — тяжелое заболевание, которое может вызвать опасные осложнения как для женщины, так и для ребенка, если ее не лечить.
Материнская пневмония может вызвать снижение уровня кислорода в организме, поскольку легкие не могут улавливать и направлять достаточное количество кислорода к остальному телу. Это означает, что пониженный уровень кислорода может попасть в матку, чтобы поддержать ребенка.
Первоначальная инфекция также может передаваться из легких в другие части тела, например, в кровоток.
В тяжелых случаях пневмония во время беременности может вызвать:
- преждевременные роды
- низкую массу тела при рождении
Многие женщины опасаются, что чрезмерный кашель может быть опасен для ребенка.Однако ребенок окружен околоплодными водами, которые действуют как амортизатор и защищают его от кашля, вибрации, шума, давления и незначительных ударов.
Поделиться на PinterestБеременные женщины, которые проводят длительные периоды времени в больницах, могут подвергаться повышенному риску пневмонии.
Беременность увеличивает риск развития пневмонии у женщины, потому что организм тратит много энергии на поддержку ребенка в утробе матери, подавляя иммунную систему.
Растущий ребенок и матка также уменьшают емкость легких женщины, что оказывает большее давление на функцию легких.
Пневмония чаще всего возникает в результате бактериальной инфекции, которая распространяется в легкие. Бактерии, которые обычно вызывают пневмонию, включают:
- Haemophilus influenza
- Mycoplasma pneumonia
- Streptococcus pneumonia
Вирусные инфекции и осложнения, которые также вызывают пневмонию, включают:
Женщины имеют более высокий риск заражения пневмонией во время беременности, если они:
- курят табак
- страдают анемией
- имеют астму
- имеют хроническое заболевание
- имеют работу, связанную с маленькими детьми
- проводят длительное время в больницах или домах престарелых
- имеют ослабленная иммунная система
Лечение материнской пневмонии будет зависеть от того, вирус или бактерия вызвали инфекцию.
Большинство методов лечения вирусной пневмонии считаются безопасными для использования во время беременности, а заболевание пневмонией на ранней стадии означает, что противовирусные препараты обычно устраняют болезнь. Врач также может порекомендовать респираторную терапию.
Если у человека бактериальная пневмония, врач может назначить антибиотики.
Обезболивающие, отпускаемые без рецепта, такие как парацетамол, также могут помочь снизить температуру и уменьшить боль. Очень важно сначала поговорить с врачом о том, какие безрецептурные лекарства безопасны для использования во время беременности.
Продолжительный отдых и поддержание водного баланса также помогут ускорить выздоровление.
Как только беременная женщина испытывает симптомы пневмонии, ей следует обратиться к врачу. Это снизит риск осложнений.
Помимо выяснения каких-либо симптомов, врач может:
- прослушать легкие с помощью стетоскопа
- сделать рентгеновский снимок легких
- взять образец мокроты
Пневмония может потребовать лечения в больнице если он тяжелый.Если беременная женщина испытывает следующие симптомы, ей следует немедленно позвонить в службу 911 или на местный номер службы экстренной помощи:
- боль в груди
- затрудненное дыхание
- высокая температура (100,3 ° F или выше) сильная рвота, которая длится более 12 часов
Беременным женщинам следует обратиться к своему врачу, если у них есть другие симптомы, в том числе:
- слабость или головокружение
- кашель, боль в горле, заложенность, боли в ушах
- субфебрильная температура или озноб
- боли в теле
- чувство спутанности сознания
- ребенок двигается меньше обычного
- боль или спазмы в области таза
- вагинальное кровотечение или потеря жидкости
Поделиться на Pinterest Употребление разнообразных питательных продуктов может помочь минимизировать риск развития пневмонии во время беременности.
Существует несколько способов минимизировать риск заражения пневмонией, в том числе:
- частое мытье рук
- достаточный отдых
- разнообразное и питательное питание
- регулярные физические упражнения
- избегание контактов с больными людьми
- отказ от курения
Беременным женщинам также рекомендуется сделать вакцину против гриппа. Рекомендуется сделать вакцину до начала сезона гриппа в октябре.
Вакцина против гриппа также может защитить ребенка от гриппа после рождения. Эта защита может длиться до 6 месяцев.
Любой, у кого во время беременности простуда или грипп, должен как можно скорее сообщить об этом своему врачу. Консультации врача помогут предотвратить развитие пневмонии.
Беременные женщины более подвержены пневмонии, чем население в целом. Однако предотвратить осложнения можно, если вылечить болезнь на ранней стадии.
Хотя риск опасных для жизни осложнений у беременных женщин с пневмонией выше по сравнению с небеременными, он все же остается низким.
Эти риски значительно снизились в последние годы благодаря:
- быстрой диагностике
- антимикробной терапии (которая убивает или предотвращает рост таких микроорганизмов, как бактерии, грибы или простейшие)
- интенсивная терапия
- вакцинация
Большинство женщин, получивших лечение в кратчайшие сроки, не испытывают осложнений и имеют здоровую беременность и новорожденного.
Пневмония и беременность | Thorax
Внебольничная пневмония (ВП) признана распространенной проблемой, вызывающей значительную заболеваемость и смертность. Бремя болезней ложится, в основном, на людей самого старшего возраста, а ВП у молодых людей встречается редко. Тем не менее пневмония у молодых людей может быть тяжелой и смертельной.1 У беременных пневмония является наиболее частой причиной неакушерских инфекций со смертельным исходом.
Обеспокоенность тем, что пневмония, возникающая у беременной пациентки, может быть более частой, проявлять атипичные черты, протекать более тяжелым течением или ее труднее лечить, чем у небеременной пациентки, не является необычным.В основе этих опасений лежат признанные физиологические и иммунологические изменения, происходящие во время беременности, которые могут поставить под угрозу способность матери реагировать на инфекцию. К этому добавляются заботы о здоровье плода.
Изменения при беременности
Об изменениях клеточного иммунитета широко сообщалось, и они направлены в первую очередь на защиту плода от матери. Эти изменения включают снижение пролиферативного ответа лимфоцитов, особенно во втором и третьем триместрах, снижение активности естественных клеток-киллеров, изменения в популяциях Т-клеток с уменьшением количества циркулирующих хелперных Т-клеток, снижение цитотоксической активности лимфоцитов и выработку трофобластом веществ. это может блокировать материнское распознавание основных антигенов гистосовместимости плода.3-7
Кроме того, преобладающие во время беременности гормоны, в том числе прогестерон, хорионический гонадотропин человека, альфа-фетопротеин и кортизол, могут подавлять клеточную иммунную функцию.6 Эти изменения теоретически могут увеличить риск заражения, особенно вирусными и грибковыми патогенами.
Анатомически увеличивающаяся матка вызывает подъем диафрагмы до 4 см и расширение грудной клетки. Сообщалось об увеличении поперечного диаметра грудной клетки на 2,1 см и окружности грудной клетки на 5–7 см.8 Эти изменения могут снизить способность матери выводить выделения. Снижение функциональной остаточной емкости, увеличение потребления кислорода и увеличение количества воды в легких, происходящие во время беременности, повышают уязвимость легких к травмам в результате инфекции. Акушерские и анестезиологические вмешательства, включая интубацию трахеи, создают дополнительные риски, не в последнюю очередь из-за аспирационной пневмонии.
Заболеваемость
Трудно получить точную оценку заболеваемости пневмонией во время беременности.Немногочисленные исследования пневмонии во время беременности в основном ретроспективны и включают несколько случаев (таблица 1). На основании этих исследований очевидны заметные различия в заболеваемости с годами. До 1965 года сообщалось об очень высокой заболеваемости — от 6,3 на 1000 родов до 8,5 на 1000 родов10.
11 В 1970-х и начале 1980-х годов этот показатель снизился до 0,44–0,78 на 1000 родов, предположительно из-за введения антибиотиков и улучшения акушерской помощи.
13 Совсем недавно заболеваемость 1.Сообщалось о 2–2,7 на 1000 родов.14-16 Было высказано предположение, что это увеличение заболеваемости является отражением более высокой доли беременных женщин с хроническими заболеваниями.14 Однако пациенты в этих когортах исследования не могут быть напрямую сопоставлены и различные пропорции документально подтвержденного употребления запрещенных наркотиков (14–52%) и серопозитивности к ВИЧ (4–27%) могут быть не просто результатом временных тенденций13-15
Таблица 1
Заболеваемость и смертность от пневмонии у беременных
В городской больнице Ноттингема, большой клинической больнице в районе Трент в Великобритании, было зарегистрировано только шесть случаев пневмонии у беременных женщин за 5 лет с 1995 по 2000 год, согласно компьютерным записям.В то время было около 27 800 родов, что составляет 0,2 на 1000 родов.
Возможно, что более важно, показатели заболеваемости пневмонией во время беременности, о которых сообщалось в недавних исследованиях, существенно не отличаются от предполагаемой заболеваемости ВП у молодых небеременных взрослых. По данным популяционного исследования, проведенного в Финляндии, возрастная заболеваемость ВП в год среди лиц в возрасте 15–59 лет составляет 6 случаев на 1000 населения. Заболеваемость была выше у мужчин, чем у женщин.17 Аналогичным образом, Foy и др. оценили заболеваемость в год для субъектов в возрасте 15–59 лет как 5–8 на 1000 населения, в то время как Woodhead и др. сообщили об оценке 5 на 1000 для субъектов в возрасте 15–79 лет18.
19
Смертность
Пневмония была названа третьей по частоте причиной косвенной акушерской смерти в Северной Америке20. Однако в Докладе о конфиденциальных исследованиях материнской смертности в Великобритании за 1994–2006 годы из 134 косвенных смертей, то есть смертей в результате предыдущих существующее заболевание или заболевание, развившееся во время беременности и вызванное не прямыми акушерскими причинами, а усугубленное физиологическими последствиями беременности, что эквивалентно 6 баллам.В 1 из 100 000 беременностей только шесть были вызваны пневмонией. Было известно, что у трех пациентов был муковисцидоз, у одного была пневмония, вызванная ветряной оспой, один находился на поддерживающей программе метадоном и один развился через 3 дня после родов у здоровой матери. Кроме того, было три случая смерти из-за пневмококкового сепсиса, но ни у одного из этих пациентов не было признаков пневмонии. Таким образом, даже с учетом пациентов с муковисцидозом, материнская смертность от пневмонии в Великобритании встречается редко. Это отражено в сообщенных данных о материнской смертности 0–4% в недавних исследованиях, что приблизительно соответствует уровню смертности от ВП у госпитализированных небеременных взрослых.Нет данных для прямого сравнения. Однако, согласно больничным исследованиям ВП, общая смертность среди взрослых находится в районе 10–15%, причем основная тяжесть заболевания лежит на пожилых людях.21 В многоцентровом исследовании BTS среди госпитализированных взрослых в возрасте от 16 до 16 лет сообщалось о смертности в 5,7%. 74 года по сравнению с 0–1% у амбулаторных молодых людей с ВП22.
23
Исход плода
Имеются убедительные доказательства того, что материнская пневмония влияет на исход плода.Матери с пневмонией значительно чаще рожают до 34 недель беременности, при этом преждевременные роды происходят в 43% случаев24. Причиной этого может быть выработка простагландина или воспалительная реакция хозяина на инфекцию. Кроме того, младенцы, рожденные от матерей с пневмонией, весят значительно меньше.24 Одно исследование показало разницу в 150 г в весе при рождении детей, рожденных от матерей с пневмонией, по сравнению с контрольной группой16. или меньше) был выше в случаях, чем в контроле (16% против 8%).Нет убедительных доказательств каких-либо различий в перинатальной смертности, основанных на исследованиях, проведенных за последние два десятилетия.
Факторы риска
Не было выявлено значительных различий в возрасте и рождении матери между женщинами, у которых была пневмония во время беременности, и женщинами, у которых она не была16. этот период. Средний гестационный возраст при поступлении по поводу пневмонии составляет от 24 до 31 недели.13
16
Бенедетти и др.
12 отметили, что 19 из 37 беременных пациенток с пневмонией (47%) имели гемоглобин 10 г / дл или менее и, следовательно, подчеркнули возможность анемии как фактора риска пневмонии.
15 человек, которые обнаружили, что восемь из 71 пациента в своей серии (11%) имели анемию при поступлении. С другой стороны, у четверти пациентов (n = 17) в анамнезе была астма. Совсем недавно в исследовании случай-контроль с участием 59 женщин и 118 контрольных женщин было обнаружено, что как анемия, измеренная как гематокрит 30% или меньше при поступлении, так и астма в анамнезе, независимо друг от друга связаны с пятикратным повышением риска развития пневмония по многомерному анализу.24
В том же исследовании также было обнаружено, что женщины с пневмонией чаще получали бетаметазон для повышения зрелости легких плода. Предположение о том, что дородовые кортикостероиды, назначаемые для снижения заболеваемости и смертности у недоношенных новорожденных, могут быть фактором риска развития материнской пневмонии, подтверждается другим исследованием случай-контроль, в котором участвовали 37 случаев и 74 контрольной группы.25 Это показало, что использование дородовых кортикостероидов связано с с более высоким уровнем инфекционных заболеваний (64.8% случаев ( против 17,5% контрольной группы), при этом серьезные бактериальные инфекции встречались в девяти (24,3%) случаях, включая четыре пневмонии у ранее здоровых субъектов.
Токолитические агенты, применяемые для стимуляции родов, были связаны с развитием пневмонии.24 Они также увеличивают риск респираторной недостаточности из-за пневмонии из-за развития отека легких.26 Поэтому рекомендуется не применять их у беременных пациенток с пневмония.27
Курение является признанным фактором риска развития пневмонии и инвазивной пневмококковой инфекции у небеременных взрослых.28 год
29 Была показана зависимость «доза-ответ»; Сообщается, что 20–32% женщин с пневмонией во время беременности курят13.
15 Хотя это не было официально изучено, было бы разумно ожидать, что курение несет, по крайней мере, такой же риск развития пневмонии у беременных матерей, как и у других взрослых.
Установленные факторы риска пневмонии во время беременности включают анемию, астму, прием дородовых кортикостероидов для повышения зрелости легких плода и использование токолитических агентов для стимуляции родов.
Диагностика
Диагноз пневмонии у здорового взрослого человека без ранее существовавшего кардиореспираторного заболевания обычно прост. Симптомы одышки, лихорадки и кашля, если они присутствуют, помогают указать правильный диагноз. Однако первоначальный неправильный диагноз у беременных не редкость. Йост и др.
16 обнаружили, что 14 из 133 случаев (10,5%) имели неправильный первоначальный диагноз. Среди них были два пациента, у которых предполагался пиелонефрит, и двое других, перенесших операцию по поводу подозрения на аппендицит.Аналогичным образом, в серии из 25 случаев, изученных Madinger и соавт. , 13 пяти (20%) изначально были поставлены неправильные диагнозы (один изначально лечился от подозреваемого пиелонефрита, у двух была операция по поводу подозрения на аппендицит, а у двух предполагались преждевременные роды с предрасполагающая причина не выявлена).
Трудности диагностики во время беременности отражают сложность различения симптомов, связанных с физиологическими изменениями, и более мрачных симптомов болезни. Сами пациенты могут связывать симптомы пневмонии с беременностью и, следовательно, откладывать консультацию.Одышка — частый симптом во время беременности. Она наблюдается у 50% женщин на сроке беременности 19 недель и у 76% женщин на сроке 31 недели30. Характерно, что физиологическая одышка обычно начинается на ранних сроках беременности и улучшается или выходит на плато по мере приближения срока. Он не мешает повседневной деятельности и редко возникает в состоянии покоя. Дискомфорт в груди может также возникать на поздних сроках беременности, возможно, из-за механического воздействия матки на диафрагму. 31 Это может быть трудно отличить от других причин дискомфорта в груди.
У пациентов с одышкой, которая не соответствует ожидаемым симптомам, связанным с беременностью, следует рассмотреть возможность пневмонии. Другие возможные причины включают астму, тромбоэмболию легочной артерии, эмболию околоплодными водами, воздушную эмболию и аспирационный пневмонит. Кашель обычно не является признаком беременности и должен вызывать клиническое подозрение на его первопричину. Следует искать клинические признаки, хотя во время беременности иногда может быть слышна крепитация у основания легких, предположительно из-за ателектаза из-за поднятой диафрагмы, сдавливающей нижние области легких.32 Даже у пациентов с симптомами, соответствующими инфекции нижних дыхательных путей и односторонними симптомами грудной клетки, рентгенологически подтвержденная пневмония подтверждается только в 39% случаев.19 В конечном итоге точный диагноз пневмонии может быть поставлен только с помощью рентгенограммы грудной клетки.
РАДИОЛОГИЯ ГРУДИ
По оценкам, дозы облучения матери по стандартной ведомственной задне-передней рентгенограмме грудной клетки, выполненной с использованием сетки для уменьшения рассеяния и пикового напряжения для луча 90–120 кВ, составляют 5–30 мрад.Поглощенная доза для матки и плода в 100 раз меньше (около 300 мкрад) 33. Боковая рентгенограмма грудной клетки дает большее облучение (доза для матери 150–250 мрад) и обычно не требуется. Дифференциальный диагноз альвеолярного затенения со специфической ссылкой на беременность включает некардиогенный отек легких при преэклампсии и эклампсии, отек легких, вторичный по отношению к токолитическим агентам, аспирационный пневмонит и, в редких случаях, хориокарциному с легочными метастазами, которые могут проявляться как небольшие или большие, плохо определенные очаги, имитирующие пневмонию.34
Возбудители
Детальных исследований, посвященных конкретно микробным агентам, вызывающим пневмонию во время беременности, не проводилось. Доступные данные получены в основном из наблюдательных (часто ретроспективных) исследований, в которых использовались только рутинные микробиологические исследования. Посевы мокроты и крови были основными столпами диагностики, в то время как серологические тесты использовались непоследовательно. Принимая эти ограничения, диапазон патогенов, выявленных в четырех недавних исследованиях, отражает опыт исследований госпитализированных небеременных взрослых с ВП (таблица 2).
Таблица 2
Возбудители пневмонии во время беременности: из четырех исследований (n = 161) 12–15
БАКТЕРИАЛЬНЫЕ И АТИПИЧНЫЕ ПАТОГЕНЫ
Streptococcus pneumoniae является наиболее часто встречающимся организмом, за которым следует Haemophilus influenzae . Задокументировано заражение Legionella sp, но оно встречается редко. Основываясь на нескольких зарегистрированных случаях, в целом считается, что нет увеличения риска инфицирования во время беременности и, возможно, нет разницы в тяжести заболевания.Лечение эритромицином оказалось успешным35.
Можно ожидать, что Mycoplasma pneumoniae будет более распространенной, особенно в этой возрастной группе. Неполное серологическое тестирование и сезонность могут объяснить относительно низкую частоту, о которой сообщалось в этих исследованиях. Заражение человека вирусом Coxiella burnetii (Ку-лихорадка) происходит в основном из-за аэрозолей, которые образуются у сельскохозяйственных животных при рождении или прерывании беременности по мере размножения бактерий и достижения высоких концентраций в плаценте млекопитающих.Случаи заболевания чаще всего проявляются респираторными симптомами.36 Возможна передача инфекции от человека человеку путем аэрозолизации C burnetii во время родов плода и плаценты.37
C burnetii был выделен из плаценты бессимптомных женщин, и сообщалось, что этот организм вызывает аборты и мертворождения. Самая большая зарегистрированная серия пациентов с Ку-лихорадкой поступает из Франции. Из 1383 инфекций, выявленных за 13-летний период, 15 пациенток страдали лихорадкой Ку во время беременности.38 Эти пациенты сообщили о значительно большем количестве контактов с сельскохозяйственными или новорожденными животными, чем другие пациенты с острой Ку-лихорадкой. Исход плода был плохим; у 10 плод был абортирован, у трех ребенок родился преждевременно и только у двух беременность протекала нормально. Следовательно, хотя Ку-лихорадка во время беременности встречается редко, существуют важные вопросы, касающиеся передачи инфекции и исхода для плода.
В целом, клинические проявления этих инфекций во время беременности не обнаруживают признаков, отличных от инфекции у небеременных взрослых.В настоящее время признано, что при ВБП у взрослых клинические признаки не могут быть использованы для уверенной дифференциации вероятных респираторных патогенов, и нет никаких указаний на то, что это положение отличается во время беременности.
ВИРУСЫ
Вирус гриппа
Существует три антигенно различных типа миксовирусов гриппа, вызывающих заболевание человека: типы A, B и C. Тип A обычно связан с эпидемическим заболеванием и исторически был причастен к возникновению тяжелых заболеваний у беременных.В эпидемии 1918 года материнская смертность составляла 30-50%, тогда как во время эпидемии азиатского гриппа в 1957-8 годах половина всех умерших женщин детородного возраста были беременными, что составляло 10% всех смертей от гриппа39.
40 Смертность была самой высокой у женщин в третьем триместре.39 Патологоанатомические исследования показали, что беременные женщины чаще всего умирают от молниеносной первичной вирусной пневмонии, тогда как небеременные пациенты умирают от вторичной бактериальной инфекции.41 Важно отметить, что с 1958 года эпидемии гриппа не были связаны с повышенная заболеваемость или смертность беременных.
Вирус гриппа A может проходить через плаценту.40 Вопрос о том, может ли грипп вызывать врожденные пороки развития, является предметом обсуждения. Описаны пороки кровообращения и пороки развития центральной нервной системы. Однако обзор литературы не выявил убедительных доказательств определенной связи с беременностью42.
Вирус ветряной оспы
Ветряная оспа — необычное заболевание у взрослых, ежегодная заболеваемость у людей в возрасте 15 лет и старше в Англии и Уэльсе составляет 82–183 на 100 000 человек.43 Тенденции увеличения доли случаев заболевания среди взрослых за последние два десятилетия были зарегистрированы в Великобритании и США, хотя они не были подтверждены в Шотландии.43–45 Заболеваемость беременными оценивается в 5–10 случаев на человека. 10000 беременностей.46
47 В тропиках ветряная оспа чаще встречается, 20–50% случаев приходится на молодых людей 48.
49
Неясно, возникает ли пневмония при ветряной оспе чаще и протекает ли более быстро у беременных женщин. Парьяни и др.
50 сообщили о пневмонии у четырех (9%) из 43 беременных женщин с ветряной оспой, в то время как Baren et al
51 наблюдал один случай пневмонии у 28 беременных (3.6%). Эти данные аналогичны частоте пневмонии у небеременных взрослых, составляющей 5–14%
Нет различий в клинических проявлениях пневмонии при ветряной оспе у беременных и небеременных взрослых. Смертность от пневмонии от ветряной оспы составляет примерно 11% у небеременных взрослых и колеблется от 2% до 35% у беременных женщин, при этом в проспективных сериях представлены более низкие показатели смертности.53 Недавний обзор этого субъекта показал, что данные о тяжести ветряной оспы у беременных беременность противоречивы: некоторые данные указывают на отсутствие различий с небеременными взрослыми, в то время как другие данные предполагают, что беременные женщины с пневмонией ветряной оспы имеют более высокую смертность.53 Третий триместр, по-видимому, является временем самой высокой заболеваемости и наиболее тяжелым заболеванием. 54-56 Это может быть связано с заметными изменениями в клеточном иммунитете в это время.
Воздействие инфекции ветряной оспы у матери на плод сложное и связано со сроками заражения. Внутриутробное инфицирование может произойти в 8,7–26% случаев55.
57 Неясно, существует ли повышенный риск внутриутробной гибели плода. Полезный обзор по этому вопросу был подготовлен Консультативной группой Великобритании по ветряной оспе.53
Другие вирусы
Имеются сообщения о случаях пневмонии в результате рубеолы, инфекционного мононуклеоза и хантавирусной инфекции у беременных женщин. 58–61 В этих отчетах описываются пациенты с тяжелым заболеванием и осложнениями, что, возможно, отражает предвзятость публикации. Истинная частота и тяжесть этих инфекций во время беременности неизвестны.
ГРИБЫ
Грибковая инфекция, особенно кокцидиоидомикоз, редко может осложнять беременность. Изменения иммунитета, опосредованного материнскими клетками, могут способствовать этому, хотя убедительных доказательств этому нет.
По оценкам, заболеваемость кокцидиоидомикозом в исторических отчетах достигает 1 на 1000 беременностей.62 Совсем недавно Wack et al
63 выявили только 10 случаев кокцидиоидомикоза из 47 120 беременностей в период с 1979 по 1985 год. По-видимому, повышенный риск распространения, связанный с высокой смертностью, возникает, если инфекция приобретена во время третьего триместра62.
63
Криптококковая инфекция обычно проявляется в виде менингита и изолированной пневмонии у иммунокомпетентных взрослых является редким явлением.Недавно зарегистрировано пять случаев изолированной криптококковой пневмонии у беременных женщин64.
65 Клинические проявления пневмонии варьировались от коварного кашля и усиливающейся одышки до внезапной сильной плевритической боли в груди. О смертельных случаях не сообщалось.
Также имеется ряд сообщений о случаях бластомикоза во время беременности.66-69 Это редкие события, и влияние беременности на них, и наоборот, неясно.62
Воздействие ВИЧ-инфекции
Бактериальные инфекции — наиболее частые респираторные осложнения у пациентов с ВИЧ-инфекцией.70 В когорте, изученной в исследовании легочных осложнений ВИЧ-инфекции, заболеваемость бактериальной пневмонией составляла 5,5 на 100 человеко-лет по сравнению с 5,1 на 100 человеко-лет для Pneumocystis carinii пневмонии (PCP) .71 Другие сообщили о бактериальной пневмонии. заболеваемость пневмонией составляет до 12,5 на 100 человеко-лет, что значительно выше, чем у ВИЧ-отрицательных пациентов72.
73 Количество CD4 + лимфоцитов тесно связано с возникновением как PCP, так и бактериальной пневмонии, причем инфекция становится все более вероятной при количестве CD4 + лимфоцитов ниже 500 / мм 3 .73 Уровень бактериемии около 30% не является редкостью у ВИЧ-положительных пациентов71.
74 В целом, S pneumoniae является наиболее часто встречающимся организмом, хотя недавняя серия исследований показала, что P aeruginosa является более распространенным.
Распространенность ВИЧ-инфекции среди матерей, живущих в Лондоне, выросла более чем в пять раз в период с 1988 по 1996 год, с 0,032% до 0,19%. В других регионах Великобритании и Шотландии распространенность невысока и оставалась относительно стабильной в течение того же периода времени (данные за 1996 год 0.016% и 0,025% соответственно) .75 Большинство матерей (58%), вероятно, инфицированы гетеросексуальным путем за границей. Недавнее швейцарское когортное исследование, сравнивающее ВИЧ-инфицированных беременных и небеременных женщин, выявило тенденцию к более высокому уровню любых СПИД-определяющих событий у беременных женщин (соотношение частот 1,92, 95% доверительный интервал от 0,80 до 4,64). Рецидивирующая бактериальная пневмония была единственным событием, определяющим СПИД, которое значительно чаще встречалось у беременных женщин (соотношение частот 7,98, 95% доверительный интервал от 1,73 до 36,8).76
Сообщения о случаях PCP, осложняющего беременность, описывают материнскую смерть как наиболее частый исход.77-79 В исследовании с участием 20 женщин, умерших от СПИДа в течение или в течение 1 года после завершения беременности, наблюдаемый средний интервал между диагнозом СПИДа и смертью в беременных женщин с PCP было 59 дней.79 Однако, как и в других странах, существует мало исследований, непосредственно сравнивающих респираторные инфекции у ВИЧ-инфицированных беременных и небеременных женщин. Судя по опубликованной в настоящее время литературе, клиническая картина заболевания, вероятно, не изменилась.80 Неясно, протекает ли осложнение беременности PCP более тяжелым течением, как и влияние высокоактивной антиретровирусной терапии на PCP во время беременности.
Существует обширная литература о влиянии беременности на ВИЧ-инфекцию и ВИЧ-инфекции на исход для плода, которая выходит за рамки настоящего обзора. Рекомендации по лечению ВИЧ-инфекции у беременных женщин опубликованы в других источниках и регулярно обновляются (www.hivatis.org) 81.
Аспирационная пневмония и анаэробные инфекции
Беременная женщина подвержена риску аспирации из-за множества предрасполагающих факторов, включая вызванное прогестероном расслабление желудочно-пищеводного сфинктера, задержку опорожнения желудка и повышение внутрижелудочного давления из-за сжатия брюшной полости маткой.Анестезиологические процедуры увеличивают риск. Считается, что у женщин, родивших путем кесарева сечения, риск аспирации выше, чем у женщин, родивших естественным путем.
При аспирации могут проявляться признаки обструкции дыхательных путей из-за вдыхания инородного тела или химического пневмонита, вызывающего отек легких, гипоксию и, иногда, дыхательную недостаточность. Риск пневмонита значительно увеличивается, если аспирируемая жидкость имеет pH менее 2,4. Загрязнение нижних дыхательных путей может вызвать анаэробную бактериальную пневмонию, некротизирующую пневмонию, абсцесс легкого или эмпиему.Нет конкретных исследований, посвященных микробным агентам, вызывающим аспирационную пневмонию у беременных женщин. В то же время нет никаких оснований предполагать какое-либо отличие от ситуации у небеременных взрослых. Анаэробы, такие как грамположительные кокки Peptostreptococcus и Peptococcus sp и грамотрицательные палочки Fusobacteroides и Bacteroides sp, преобладают в двух третях случаев83. устойчив к пенициллину.Если после длительного пребывания в больнице возникает аспирационная пневмония, большее значение приобретают грамотрицательные кишечные палочки (включая Pseudomonas aeruginosa ), что отражает колонизацию ротоглотки этими бактериями.84
Лечение
Противомикробные препараты не лицензированы для использования во время беременности. Осведомленная оценка рисков инфицирования по сравнению с рисками неблагоприятного воздействия лекарств на плод или мать имеет важное значение до начала применения любого противомикробного агента.Это особенно актуально в тех случаях, когда варианты лечения ограничены, вероятность побочных эффектов лекарственного средства не определена, а инфекция потенциально тяжелая без соответствующего лечения. Имеющиеся данные по противомикробным препаратам при беременности обобщены в таблице 3. Сообщения о тератогенности необходимо сравнивать с фоновой частотой серьезных пороков развития в общей популяции, составляющей 2–3%.
Таблица 3
Безопасность во время беременности отдельных противомикробных препаратов, обычно используемых для лечения пневмоний
АНТИБАКТЕРИАЛЬНЫЕ СРЕДСТВА
Ожидается, что в 2001 г. появятся обновленные рекомендации Британского торакального общества по ведению ВП у взрослых.Пенициллины, макролиды (в том числе более новые) и цефалоспорины, вероятно, будут основными рекомендованными антибактериальными средствами. Эти антибиотики имеют хорошие показатели безопасности при беременности. Поэтому отказ от хинолонов, тетрациклинов, хлорамфеникола и сульфасоединений, которые противопоказаны при беременности, в большинстве случаев не должен создавать проблемы.
Недавний контакт с сельскохозяйственными или новорожденными животными в анамнезе должен указывать на возможность пневмонии, вызванной Q-лихорадкой, при которой макролиды являются разумной альтернативой тетрациклинам у беременных пациенток.Если требуется прикрытие от анаэробной инфекции, особенно Bacteroides sp, что может иметь место при подозрении на аспирационную пневмонию, то коамоксиклав является полезной альтернативой метронидазолу. Большинство грамотрицательных инфекций можно лечить цефалоспоринами. Аминогликозиды можно использовать, если есть веские показания, учитывая риск токсического воздействия на слуховой нерв плода. Пневмококковая вакцина не рекомендуется беременным женщинам или кормящим грудью.85
ПРОТИВОВИРУСНЫЕ СРЕДСТВА
Хотя амантадин использовался для лечения гриппа в прошлом, новые ингибиторы нейраминидазы, вероятно, будут предпочтительнее.86 Однако, поскольку эффективность и безопасность еще не установлены, рутинное использование этих агентов для лечения гриппа во время беременности невозможно. рекомендуемые.
Вакцина против гриппа не рекомендуется беременным женщинам, которые в противном случае не могли бы пройти иммунизацию в соответствии с рекомендациями Министерства здравоохранения.87 Низкий риск материнской заболеваемости и смертности, а также неопределенное (хотя, вероятно, минимальное) воздействие вакцины на плод подтверждают эту рекомендацию. Если иммунизация оправдана, по возможности следует избегать первого триместра.
Рекомендации по лечению пневмонии при ветряной оспе во время беременности были подготовлены Консультативной группой Великобритании по ветряной оспе53. Предпочтительным вариантом является внутривенное введение ацикловира. Хотя этот препарат в настоящее время не одобрен для использования во время беременности, риски, связанные с отказом от лечения, вероятно, перевешивают риски, связанные с неблагоприятным воздействием препарата на плод или мать.
ПРОТИВОУГОННЫЕ СРЕДСТВА
Американское общество инфекционных болезней недавно выпустило практические рекомендации по ведению различных грибковых инфекций. 88-90 Однако, учитывая небольшое количество зарегистрированных случаев, оптимальное лечение этих состояний во время беременности неизвестно. Амфотерицин B успешно применялся для лечения кокцидиоидомикоза во время беременности. Действительно, ввиду риска диссеминированной инфекции лечение амфотерицином B следует рассматривать у всех женщин с диагнозом кокцидиоидомикоз в третьем триместре беременности или сразу в послеродовом периоде.89
Заключение
Наши текущие знания о пневмонии во время беременности в значительной степени основаны на небольших когортных исследованиях, которые в основном ретроспективны по дизайну, и на отдельных отчетах о случаях заболевания. Это отражает относительную редкость состояния. Было бы желательно провести большое проспективное исследование микробной этиологии с подробными тестами, но его сложно организовать. В некоторых исследованиях сравнивали беременных женщин с пневмонией и беременных без пневмонии, чтобы установить факторы риска, связанные с развитием пневмонии и влиянием пневмонии на беременность.Однако исследований, напрямую сравнивающих пневмонию у беременных и небеременных женщин, не проводилось. Следовательно, нет информации о том, отличается ли пневмония у беременных женщин и небеременных взрослых. Текущие данные свидетельствуют об отсутствии существенных различий. Конечно, нет убедительных доказательств того, что задокументированные изменения в иммунной системе приводят к клинически значимой иммуносупрессии с повышенной восприимчивостью к инфекции дыхательных путей. Таким образом, стратегии лечения, разработанные для небеременных взрослых, могут широко применяться и к беременным женщинам с изменениями, которые учитывают токсичность для плода.
Пневмония у беременных: реаниматология
Цель:
Исторически пневмония во время беременности была связана с повышенной заболеваемостью и смертностью по сравнению с небеременными женщинами. Целью данной статьи является обзор современной литературы, описывающей пневмонию у беременных. В этом обзоре будут определены факторы риска для матери, потенциальные осложнения и пренатальные исходы, связанные с пневмонией, а также описаны современные методы лечения различных причин пневмонии во время беременности.
Результатов:
Сопутствующие материнские заболевания, включая астму и анемию, повышают риск заражения пневмонией во время беременности. Неонатальные последствия пневмонии во время беременности включают низкий вес при рождении и повышенный риск преждевременных родов, а серьезные материнские осложнения включают дыхательную недостаточность. Внебольничная пневмония является наиболее частой формой пневмонии во время беременности, при этом наиболее идентифицированные бактериальные организмы составляют Streptococcus pneumoniae , Haemophilus influenzae и Mycoplasma pneumoniae .Бета-лактамные и макролидные антибиотики считаются безопасными при беременности и эффективны при большинстве внебольничных пневмоний во время беременности. Вирусные респираторные инфекции, включая ветряную оспу, грипп и тяжелый острый респираторный синдром, могут быть связаны с материнской пневмонией. Современные противовирусные и респираторные методы лечения могут снизить материнскую заболеваемость и смертность от вирусной пневмонии. Вакцинация против гриппа может снизить частоту госпитализаций беременных женщин с респираторными заболеваниями в сезон гриппа. Pneumocystis пневмония продолжает нести значительный материнский риск для населения с ослабленным иммунитетом. Профилактика и лечение пневмонии Pneumocystis с помощью триметоприма / сульфаметоксазола эффективно снижает этот риск.
Выводы:
Своевременная диагностика и лечение с использованием современной противомикробной терапии и лечение респираторных заболеваний в отделении интенсивной терапии снизили материнскую заболеваемость и смертность от пневмонии во время беременности.Профилактика с помощью вакцинации среди групп риска может снизить распространенность и тяжесть пневмонии у беременных.
.
