Недостаток кальция у новорожденного симптомы: Нормы кальция у новорожденных малышей и грудничков
Остеопения недоношенных: причины, симптомы и лечение
Содержимое
- 1 Остеопения недоношенных: причины, симптомы и методы профилактики
- 1.1 Проблема остеопении у недоношенных
- 1.1.1 Что такое остеопения?
- 1.2 Почему остеопения так часто встречается у недоношенных?
- 1.3 Факторы, способствующие развитию остеопении у недоношенных
- 1.4 Основные симптомы остеопении недоношенных
- 1.5 Диагностика остеопении недоношенных
- 1.5.1 УЗИ скелета
- 1.5.2 Денситометрия
- 1.5.3 Магнитно-резонансная томография
- 1.6 Лечение остеопении у недоношенных: как это происходит?
- 1.7 Альтернативные методы лечения остеопении
- 1.7.1 Активный образ жизни
- 1.7.2 Диета
- 1.7.3 Терапевтический массаж
- 1.7.4 Травы и добавки
- 1.7.5 Физиотерапия
- 1.8 Препараты для лечения остеопении недоношенных
- 1.9 Правильное питание при остеопении недоношенных
- 1.9.1 Значение питания в лечении остеопении
- 1.
 9.2 Особенности питания при остеопении
9.2 Особенности питания при остеопении - 1.9.3 Примерный рацион питания
- 1.10 Физические упражнения для укрепления костей у недоношенных
- 1.11 Профилактика остеопении у недоношенных
- 1.12 Видео по теме:
- 1.13 Вопрос-ответ:
- 1.13.0.1 Какие причины могут вызывать остеопению у недоношенных детей?
- 1.13.0.2 Какие симптомы могут свидетельствовать о проблемах с костями у недоношенных детей?
- 1.13.0.3 Какую диагностику могут провести для выявления остеопении у недоношенных детей?
- 1.13.0.4 Какие методы лечения используются при остеопении у недоношенных детей?
- 1.13.0.5 Можно ли предотвратить возникновение остеопении у недоношенных детей?
- 1.13.0.6 Какие осложнения могут возникнуть при недоношенности и остеопении у ребенка?
- 1.1 Проблема остеопении у недоношенных
Статья о проблеме остеопении у недоношенных детей: причины, последствия и методы профилактики. Узнайте, как правильно заботиться о здоровье вашего малыша и предотвратить развитие этого заболевания.
Остеопения – заболевание костей, которое характеризуется потерей их плотности и массы. Недоношенные дети – одна из групп риска, которая подвержена развитию остеопении. Это связано с недостаточной массой кости, формируемой в утробе.
Причины возникновения остеопении у недоношенных детей настолько разнообразны, что иногда очень сложно точно определить её лечение. Среди самых распространенных причин – нарушения питания матери во время беременности, прием лекарственных препаратов или слабой активности плода.
Симптомы остеопении недоношенных включают в себя боли в костях и мышцах, ограничение движений и уменьшение роста. В связи с этим очень важно диагностировать заболевание как можно раньше и приступить к эффективному лечению. Оно может быть лекарственным, диетическим или физиотерапевтическим в зависимости от степени тяжести.
Помните, что остеопения недоношенных – грозное заболевание, которое необходимо лечить как можно раньше. Только комплексное лечение, включающее не только лекарства, но и решение проблемных вопросов с питанием и уходом за ребенком, поможет сохранить его здоровье и качество жизни.
Проблема остеопении у недоношенных
Что такое остеопения?
Остеопения — это заболевание опорно-двигательной системы, которое характеризуется снижением плотности и качества костной ткани. Это приводит к ухудшению структуры костей, делая их хрупкими и более подверженными к переломам.
Причиной остеопении у недоношенных детей является частое отсутствие контакта с костями материнского организма во время нормального развития плода. Это затрудняет нормальное формирование костей и приводит к нехватке минералов, необходимых для их роста и развития.
Представляет серьезную проблему, поскольку может привести к многим нарушениямопорно детей и затруднить их нормальное развитие
Почему остеопения так часто встречается у недоношенных?
Недоношенность является одной из наиболее распространенных причин остеопении. Это связано с тем, что кости формируются и растут в основном во время беременности, а в последние недели беременности недоношенному ребенку может не хватить времени для правильного развития костной ткани. Поэтому у недоношенных детей кости обычно более слабые и хрупкие, что может стать причиной остеопении в дальнейшем.
Поэтому у недоношенных детей кости обычно более слабые и хрупкие, что может стать причиной остеопении в дальнейшем.
Также недоношенные дети, часто рожденные маленькими и с низким весом, сталкиваются с другими факторами риска, связанными с остеопенией. К ним относятся недостаток кальция и витамина D, недостаточное питание, а также неполноценная физическая активность, что приводит к уменьшению массы и качества костной ткани.
Остеопения у недоношенных детей может прогрессировать и вызывать серьезные последствия, такие как костные переломы и деформации скелета. Поэтому важно диагностировать и лечить остеопению у детей, рожденных недоношенными, с помощью комплексного подхода, который включает диету, упражнения и лекарственную терапию.
Факторы, способствующие развитию остеопении у недоношенных
Остеопения у недоношенных может возникать по разным причинам. Одной из основных причин является недостаток кальция, который нужен для формирования костей. Недоношенные дети, как правило, рождаются с недостаточным запасом кальция, поэтому для их организма особенно важно получать этот элемент.
Другими факторами, способствующими развитию остеопении, являются недостаточное количество витамина D, несбалансированное питание, нарушение обмена кальция в организме и гормональные нарушения.
- Недостаток кальция. Детям недоношенным и низкого веса для их возраста обычно нужно больше кальция для роста и развития костей.
- Преждевременное рождение и низкий вес при рождении. Это два главных фактора развития остеопении.
- Недостаток витамина D. Витамин D играет важную роль в процессах образования и укрепления костной ткани.
- Нарушение обмена кальция в организме. Остеопения может быть связана с рядом генетических заболеваний, которые нарушают обмен кальция в организме.
- Несбалансированное питание. Недоношенные дети могут получать недостаточное количество питательных веществ для правильного роста и развития.
- Гормональные нарушения. В некоторых случаях остеопения может быть вызвана гормональным дисбалансом в организме.

Основные симптомы остеопении недоношенных
Недостаточный рост и вес являются первыми симптомами, указывающим на возможную остеопению. У недоношенных детей меньше размеры и вес, чем у детей, рожденных в срок.
Повышенная риск фрактур также является симптомом остеопении у недоношенных детей. Малейший удар может привести к серьезной травме костей.
Изменения в скелете – еще один признак остеопении недоношенных. Кости могут стать очень тонкими и хрупкими из-за недостатка минералов. Это может привести к деформациям скелета и уменьшению размеров.
Неспособность двигаться – это еще один симптом остеопении. Из-за тонких и хрупких костей недоношенные дети могут испытывать боли при движении, ограничение в движении и замедленное мышление.
Деформация костей – заболевание может привести к сильной деформации костей, особенно в нижней части тела. Это может привести к трудностям в передвижении и уменьшению активности ребенка.
- Недостаточный рост и вес
- Повышенная риск фрактур
- Изменения в скелете
- Неспособность двигаться
- Деформация костей
Диагностика остеопении недоношенных
УЗИ скелета
Обычно, для выявления остеопении недоношенных у новорожденного используются неинвазивные методы диагностики. Одним из них является УЗИ скелета. Этот метод основан на исследовании скелетной системы, при помощи ультразвуковых волн.
УЗИ позволяет видеть нарушения в развитии скелета плода, возможно, некоторые ортопедические нарушения у новорожденного, такие, как различные деформации или искривления конечностей.
Денситометрия
Дополнительно используется денситометрия — это метод измерения плотности костной ткани. Это делается путем изучения рентгеновских лучей, проходящих через кость.
Исследование проводится на специальном аппарате, который позволяет получать данные о плотности костной ткани. Результаты денситометрии используются для выявления остеопении у ребенка.
Магнитно-резонансная томография
Наконец, для более точной диагностики остеопении недоношенных также используется метод МРТ. Этот метод диагностики позволяет получить изображения внутренних органов и тканей, используя сильные магнитные поля и радиоволны.
Данное исследование часто используется вместе с другими методами исследования, чтобы получить наиболее полную картину заболевания.
Методы диагностики остеопении недоношенных позволяют врачам точно определить наличие болезни у ребенка и подобрать оптимальный план лечения.
Лечение остеопении у недоношенных: как это происходит?
Лечение остеопении у недоношенных детей начинается с выявления причин заболевания. Если гипокальциемия является основной причиной, то назначаются препараты кальция и витамина D, которые помогают увеличить уровень кальция в костях. Важно отметить, что дозировка этих препаратов должна быть строго контролируема, чтобы избежать гиперкальциемии – избыточного содержания кальция в крови.
В случаях, когда остеопения у недоношенного ребенка является тяжелой формой, может потребоваться хирургическое вмешательство. Операция может проводиться для имплантации специальных внутренних фиксаторов, которые помогают укрепить кость и способствуют ее заживлению.
Однако основу лечения остеопении у недоношенных детей составляет правильно подобранное питание. В детской диете обязательно должны присутствовать продукты, богатые кальцием и витамином D. Это могут быть молочные продукты, рыба, зеленые овощи и фрукты.
Кроме того, специалисты рекомендуют обратить внимание на режим и качество сна, так как именно во время сна кости активно растут и восстанавливаются. Для детей до 3-х лет режим сна должен быть не менее 14 часов в сутки, а для детей старше 4-х лет – не менее 10 часов в сутки.
Альтернативные методы лечения остеопении
Активный образ жизни
Один из наиболее эффективных способов борьбы с остеопенией — это активный образ жизни и регулярные физические упражнения. Они могут помочь укрепить кости и уменьшить риск развития остеопороза. Рекомендуется выполнять упражнения на протяжении не менее 30 минут в день не менее 3-4 раз в неделю.
Они могут помочь укрепить кости и уменьшить риск развития остеопороза. Рекомендуется выполнять упражнения на протяжении не менее 30 минут в день не менее 3-4 раз в неделю.
Диета
Важно следить за своей диетой и потреблением кальция и витамина D, которые являются ключевыми элементами для здоровья костей. Рекомендуется увеличить потребление молочных продуктов, орехов и зеленых овощей.
Терапевтический массаж
Терапевтический массаж может помочь увеличить кровоток, улучшить метаболические процессы и уменьшить мышечные боли. Это полезно для тех, кто страдает от остеопении.
Травы и добавки
Некоторые травы и добавки, такие как селен, магний, фосфор и витамин К, могут помочь укрепить кости. Однако, нужно быть осторожным при их применении и лучше всего проконсультироваться со специалистом перед началом приема.
Физиотерапия
Физиотерапия — это комплекс упражнений, которые проводят под наблюдением специалиста. Она может помочь увеличить костную массу, укрепить мышцы и улучшить координацию движений.
Препараты для лечения остеопении недоношенных
Остеопения — это заболевание, характеризующееся уменьшением плотности костной ткани. Для лечения остеопении недоношенных могут использоваться различные препараты, которые направлены на поддержание и укрепление костной ткани.
1. Витамин Д — участвует в процессе кальциевого обмена, способствуя его усвоению. Часто витамин Д назначается в сочетании с кальцием, чтобы обеспечить полноценное синтезирование крепкой костной ткани.
2. Кальцийный препарат — нормализует уровень кальция в организме и усиливает плотность костей. Рекомендуется использовать только после консультации врача, так как неконтролируемое употребление может привести к излишку кальция и гиперкальциемии.
3. Биофосфонаты — группа препаратов, основной задачей которых является замедление уничтожения костной ткани. Биофосфонаты повышают ее плотность и укрепляют кости, способствуют нормализации кальциевого обмена.
4. Паратиреоидный гормон — рекомбинантный белок, используемый для лечения остеопении. Ускоряет процесс образования новой костной ткани, снижает вероятность переломов.
Все лекарства должны приниматься только после назначения врача и под его контролем. Также важно соблюдать рекомендации по дозировке и продолжительности приема, чтобы не нанести вред здоровью.
Правильное питание при остеопении недоношенных
Значение питания в лечении остеопении
Питание играет важную роль в профилактике и лечении остеопении у недоношенных детей. От правильного питания зависит не только здоровье костной ткани, но и восстановление иммунитета. При остеопении особенно важно питание, богатое витаминами, минералами и протеинами.
Особенности питания при остеопении
Для детей с остеопенией необходимо подобрать питание, богатое кальцием, фосфором и витамином D. Нужно избегать продуктов, ухудшающих усвоение этих веществ, таких как сладости, газированные напитки и крепкий кофе. Необходимо включать в рацион такие продукты, как молоко, йогурт, сыр, рыба и зеленые овощи.
Необходимо включать в рацион такие продукты, как молоко, йогурт, сыр, рыба и зеленые овощи.
Примерный рацион питания
Вот небольшой пример того, как может выглядеть рацион питания при остеопении у недоношенного ребенка:
- Завтрак: каша на молоке с фруктами, омлет из яиц, чай с молоком.
- Перекус: яблоко, йогурт.
- Обед: крем-суп овощной, вареная рыба, рис, зеленый салат, компот.
- Перекус: бутерброд с сыром, чай с молоком.
- Ужин: тушеные овощи, гречка, котлета из индейки, чай с молоком.
Физические упражнения для укрепления костей у недоношенных
У недоношенных детей, особенно у тех, кто родился с массой тела менее 1500 грамм, риск развития остеопении выше, чем у полноценно рожденных детей. Лечение, включая упражнения, должно начинаться с самых ранних стадий развития, чтобы снизить риск серьезных осложнений.
Для укрепления костей ног могут использоваться упражнения с использованием лесенок и мячиков, которые связаны со всем телом и требуют большего участия мышц. Укрепление мышц брюшного пресса также необходимо для улучшения костной плотности. Многие упражнения могут быть выполнены в домашних условиях.
Укрепление мышц брюшного пресса также необходимо для улучшения костной плотности. Многие упражнения могут быть выполнены в домашних условиях.
Значительное улучшение костной массы недоношенных детей можно достигнуть, если упражнения выполнять на регулярной основе, под наблюдением врачей и физиотерапевтов. Дополнительные витамины и минералы, такие как витамин D и кальций, также могут помочь лечить остеопению.
- Физические упражнения рекомендуются как часть комплексной терапии остеопении у недоношенных детей.
- Упражнения должны начинаться с самых ранних стадий развития.
- Комплекс упражнений должен включать упражнения на руки, ноги, спину и живот.
- Упражнения с использованием лесенок и мячиков, которые связаны со всем телом, могут помочь укрепить кости недоношенных детей.
- Регулярность выполнения упражнений смогут достигнуть значительное улучшение костной массы.
Профилактика остеопении у недоношенных
Недоношенные дети становятся особенно уязвимы для различных заболеваний, включая остеопению. Чтобы предотвратить развитие этого заболевания, следует уделить внимание профилактике, начиная с момента рождения ребенка.
Чтобы предотвратить развитие этого заболевания, следует уделить внимание профилактике, начиная с момента рождения ребенка.
Правильное питание: Хорошее питание является основой здоровья недоношенного ребенка. Материнское молоко является лучшим источником питания для них, и его следует использовать, если это возможно. Если же такой возможности нет, то следует использовать специальные смеси, которые разработаны специально для недоношенных детей.
Физическая активность: Физическая активность является важным фактором для укрепления костей недоношенных детей и стимулирует рост костного материала. Однако следует помнить, что избыточная активность может привести к травмам и повреждениям.
Поддержание оптимального веса: Оптимальный вес является важным фактором для укрепления костей. Следует следить за тем, чтобы вес ребенка соответствовал его возрасту и росту.
Регулярные медицинские осмотры: Регулярные медицинские осмотры помогут выявить возможные нарушения в развитии ребенка и своевременно начать лечение, если таковое потребуется.
Видео по теме:
Вопрос-ответ:
Какие причины могут вызывать остеопению у недоношенных детей?
Самыми распространенными причинами являются недостаток кальция и витамина D в организме, несбалансированное питание, раннее отлучение пуповины, низкий вес при рождении и другие факторы риска. Кроме того, остеопения может возникнуть в результате нарушений обмена веществ, приема некоторых лекарств и даже генетических мутаций.
Какие симптомы могут свидетельствовать о проблемах с костями у недоношенных детей?
Среди наиболее характерных симптомов — болезненность и чувство тяжести в костях, склонность к переломам и увеличению риск развития рахита. В отдельных случаях могут наблюдаться задержка роста и деформации скелета.
Какую диагностику могут провести для выявления остеопении у недоношенных детей?
Основными методами диагностики являются измерение уровня кальция и фосфора в крови, общий анализ мочи, рентгеновские и УЗИ исследования скелета, а также оценка плотности костной ткани методом денситометрии.
Какие методы лечения используются при остеопении у недоношенных детей?
Лечение может включать в себя применение дополнительных доз витамина D и кальция, режима дня и питания, физических упражнений для укрепления костей. В некоторых случаях может быть назначена терапия гормональными препаратами. Важно также обеспечить ребенка необходимыми микроэлементами и витаминами, например, через использование лекарственных добавок.
Можно ли предотвратить возникновение остеопении у недоношенных детей?
К сожалению, предотвратить развитие остеопении у недоношенных детей в полной мере не всегда удается. Однако регулярные медицинские осмотры, соблюдение режима питания и дня, дополнительное применение витаминов и минералов могут уменьшить риск развития проблем со скелетом.
Какие осложнения могут возникнуть при недоношенности и остеопении у ребенка?
Возможными осложнениями могут являться деформации скелета, рахит, задержка роста, повышенный риск переломов костей. Это может привести к ухудшению качества жизни ребенка, а также потребовать дополнительного лечения, включая хирургическое вмешательство.
Дефицит витамина Д в организме малыша или что такое спазмофилия
На улице настоящая весна с ярким солнышком, которое днем согревает и балует своим теплом, поднимая настроение.
Молодые мамы со своими детками уже подолгу гуляют на свежем воздухе, восполняя дефицит зимнего витамина Д.
И всё это отлично, но, к сожалению, бывают ситуации, когда весенние солнечные дни могут спровоцировать, так называемую, спазмофилию у детей. Она является крайним вариантом проявления рахита в организме малышей первых двух лет жизни.
Спазмофилия в этом случае возникает из-за нарушения кальциево-фосфорного обмена, из-за чего «падает» кальций в крови. В крови очень быстро увеличивается количество активного метаболита витамина Д в результате длительного пребывания на солнце, когда большой процент кожи ребенка получает много ультрафиолета.
Бывают и другие причины возникновения гипокальциемии, с ними проводит дифференциальный диагноз врач-педиатр, врач-невролог- те специалисты, к которым обращаются пациенты с проявлениями спазмофилии.
Спазмофилия— патологическое состояние организма ребенка, которое характеризуется повышением нервно-мышечной возбудимости и склонностью к клоническим судорогам. Эта болезнь появляется у детей от 3 месяцев до 2 лет. Среди больных, по статистике, больше мальчиков, чем девочек. Выделяют латентную спазмофилию и явную. Приступ тетании- явная спазмофилия. Скрытая форма может проявляться моторным беспокойством, тревожным сном, пугливостью, потливостью сверх нормы.
Профилактика рахита у детей первого года жизни- это целый комплекс мероприятий, направленных на предотвращение появления и развития недостатка витамина Д в организме малыша с первых месяцев жизни. Проводится такая профилактика врачом-педиатром, наблюдающим Вашего малыша. Для контроля качества проведения данной профилактики используется анализ мочи по Сулковичу- качественная проба анализа мочи на выведение кальция с мочой. Более точный показатель- это уровень витамина Д в организме- 25(OH)D — основной метаболит витамина D, присутствующий в крови. Он образуется преимущественно в печени, при первой ступени гидроксилирования витамина D, обладает умеренной биологической активностью. 25(OH)D в крови переносится в комплексе с транспортным белком, может депонироваться в жировой ткани. Небольшая часть 25(OH)D подвергается гидроксилированию в почках с образованием более активного метаболита — 1,25(OH)D. Паратгормон повышает образование в почках 1,25(OH)D при снижении альтернативного, биологически неактивного продукта гидроксилирования — 24,25(OH)D.
Он образуется преимущественно в печени, при первой ступени гидроксилирования витамина D, обладает умеренной биологической активностью. 25(OH)D в крови переносится в комплексе с транспортным белком, может депонироваться в жировой ткани. Небольшая часть 25(OH)D подвергается гидроксилированию в почках с образованием более активного метаболита — 1,25(OH)D. Паратгормон повышает образование в почках 1,25(OH)D при снижении альтернативного, биологически неактивного продукта гидроксилирования — 24,25(OH)D.
Две основных формы 25(OH)D — холекальциферол (витамин D3) и эргокальциферол (витамин D2). D3 образуется, главным образом, в коже под действием ультрафиолетовых лучей, в то время как источником D2 служит только пища. Важно, что концентрация 25(OH)D отражает вклад двух этих компонентов, обе формы витамина D в данном исследовании измеряются эквимолярно. Уровень 25(OH)D считается лучшим индикатором статуса витамина D в организме. Основная роль витамина D в организме связана с регуляцией кальциевого обмена.
Недостаток витамина D проявляется рахитом у детей и остеомаляцией (снижением минерализации костей) у взрослых, проявления дефицита витамина D сходны с проявлениями гиперпаратиреоидизма, который может развиваться вторично. Комплекс лабораторных исследований при подозрении на дефицит витамина D должен включать определение кальция и фосфора крови (при выраженном дефиците ожидается снижение этих показателей), паратгормона и 25(OH)D.Дополнительно возможно определение мочевины, креатинина, магния для исключения состояний, связанных с патологией почек и дефицитом магния.
Врач-педиатр порекомендует Вам необходимый спектр исследований для Вашего малыша, чтобы уточнить стадию дефицита витамина Д в организме и назначит необходимый комплекс мер для лечения.
Дефицит кальция: симптомы, причины и лечение
Дефицит кальция: симптомы, причины и лечение
Перейти к
- Основное содержание
- Поиск
- Счет
Логотип InsiderСлово «Инсайдер».
ОтзывыСлово Отзывы
Значок аккаунтаЗначок в форме головы и плеч человека. Часто указывает на профиль пользователя.
Значок аккаунтаЗначок в форме головы и плеч человека. Часто указывает на профиль пользователя.
Наверх
Белый круг с черной рамкой вокруг шеврона, направленного вверх. Это
означает «нажмите здесь, чтобы вернуться к началу страницы».
Отзывы
Здоровье
Значок «Сохранить статью» Значок «Закладка» Значок «Поделиться» Изогнутая стрелка, указывающая вправо.
Читать в приложении
Эта статья была с медицинской рецензией Самантой Кассетти, MS, RD, экспертом по питанию и здоровому образу жизни с частной практикой из Нью-Йорка.
Медицинский обзор
Проверено галочкой Значок галочки. Это означает, что соответствующий контент был проверен и проверен экспертом
. Наши истории проверяются медицинскими работниками, чтобы вы могли получать самую точную и полезную информацию о своем здоровье и благополучии. Для получения дополнительной информации посетите нашу медицинскую комиссию.
Йогурт является отличным источником кальция.
Изображения АТУ / Getty Images
- Дефицит кальция приводит к таким симптомам, как мышечные спазмы, судороги, нерегулярное сердцебиение и переломы костей.

- Люди с повышенным риском дефицита кальция включают вегетарианцев, веганов, женщин в постменопаузе и людей с аллергией или непереносимостью молочных продуктов.
- Дефицит кальция можно лечить с помощью добавок или увеличения потребления продуктов, богатых кальцием, таких как миндаль или йогурт.
Кальций является важным минералом, содержащимся в таких продуктах, как молочные продукты и, в меньшей степени, в морепродуктах и листовой зелени. Когда человек не получает достаточного количества кальция с пищей или с добавками, может возникнуть его дефицит, что приведет к таким симптомам, как мышечные боли или ломкость костей.
Вот что вам нужно знать о выявлении, диагностике и лечении дефицита кальция.
Что делает кальций?
Кальций является важным минералом, а это означает, что организм не может вырабатывать его самостоятельно.
Кальций помогает:
- Поддерживать нормальную свертываемость крови
- Сокращать мышцы, включая сердцебиение
- Укреплять кости и зубы
Более 40% населения США не получает достаточного количества кальция с пищей. А в 2011 году 3,5 миллиарда человек во всем мире подвергались риску дефицита кальция.
А в 2011 году 3,5 миллиарда человек во всем мире подвергались риску дефицита кальция.
Около 99% кальция в организме хранится в зубах и костях. «Другой процент содержится в крови и жидкостях, в наших клетках и тканях», — говорит Келли Рашид, доктор медицинских наук, CSO, диетолог со своей частной практикой в Форт-Лодердейле, Флорида. «В жидкости он действует как электролит и играет важную роль в сердечном ритме и сокращении мышц».
Признаки и симптомы дефицита кальция
Симптомы дефицита кальция становятся более очевидными с течением времени, но есть и некоторые начальные признаки. По словам Бансари Ачарии, зарегистрированного диетолога-нутрициолога в Детройте, штат Мичиган, дефицит кальция может вызывать такие симптомы, как: итальянский, и профессор диетологии Гавайского университета в Маноа, длительный дефицит кальция может вызвать:
- Нерегулярное сердцебиение
- Остеопения
- Остеопороз
- Повышенный риск переломов костей
- Гипокальциемия
«Когда мы не получаем достаточного количества кальция из нашего рациона , наши кости исправляют дефицит, высвобождая кальций обратно в нашу кровь и жидкости организма», — говорит Рашид. «Когда это происходит регулярно, со временем это может способствовать снижению костной массы, остеопении и остеопорозу. Все эти состояния увеличивают риск переломов».
«Когда это происходит регулярно, со временем это может способствовать снижению костной массы, остеопении и остеопорозу. Все эти состояния увеличивают риск переломов».
Причины дефицита кальция
Существует несколько способов возникновения дефицита кальция, но наиболее распространенным является диета с низким содержанием кальция. Рекомендуемая суточная доза кальция зависит от пола и возраста:
- Младенцы 0–6 месяцев: 200 мг
- Младенцы 7–12 месяцев: 260 мг
- Дети 1–3 года: 700 мг
- Дети 4–8 лет : 1000 мг
- Подростки 9-18 лет: 1300 мг
- Взрослые 19-50 лет: 1000 мг
- Мужчины 50-70 лет: 1000 мг
- Женщины старше 50 лет: 1200 мг
- Взрослые старше 71 года: 1200 мг
Хотя кальций содержится в различных продуктах, существует множество причин, по которым его может не хватать. Следующие люди подвержены повышенному риску дефицита кальция:
Следующие люди подвержены повышенному риску дефицита кальция:
- Вегетарианцы и веганы могут потреблять меньше кальция из своего рациона, особенно веганы, поскольку они избегают молочных продуктов.
- Люди с непереносимостью лактозы не переносят молочные продукты — большой источник кальция. Поэтому они избегают этого.
- Женщины в постменопаузе, так как снижение выработки эстрогена может снизить всасывание кальция.
Дефицит кальция также может возникать у новорожденных, хотя симптомы и причины другие. Это называется неонатальной гипокальциемией.
Неонатальная гипокальциемия
Неонатальная гипокальциемия возникает, когда у ребенка недостаточно кальция в крови. Симптомы обычно появляются в период от одного дня до нескольких недель после рождения. Хотя не у всех детей с неонатальной гипокальциемией проявляются симптомы, признаки, на которые следует обратить внимание, включают:
- мышечные мерышки
- Тремор
- Приступы
- Плохое кормление
- Lethargy
Это редкое состояние возникает из -за низкого уровня гормона паращитовидной железы или низкого уровня магния в детском возрасте.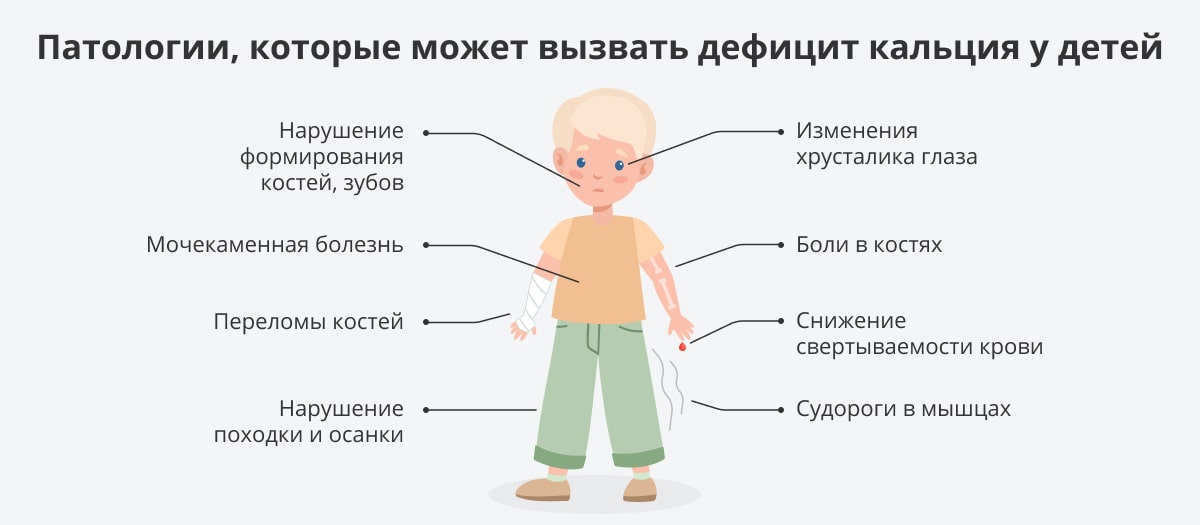 Это чаще встречается у детей с низкой массой тела при рождении или недоношенных.
Это чаще встречается у детей с низкой массой тела при рождении или недоношенных.
Диагностика дефицита кальция
«Если вы испытываете такие симптомы, как мышечные боли, боли, покалывание в руках или ногах или изменения психического состояния, вам следует как можно скорее обратиться к врачу», — говорит Ачарья, отмечая, что это даже более важно нанести им визит, если в вашей семье есть история остеопороза.
Еще одна причина обратиться к врачу, если вы начали уменьшаться в размерах. «Если вы заметили, что ваш рост снижается при ежегодном обследовании, это может быть признаком потери костной массы из-за длительного недостаточного потребления кальция», — говорит Рашид.
Дефицит кальция трудно проверить, так как ваши кости вымывают кальций в кровоток во время дефицита. Таким образом, уровень кальция в крови может быть нормальным, несмотря на его дефицит. Поэтому плотность костей лучше измерять с помощью сканирования костей, которое представляет собой визуализирующий тест, который может обнаружить проблемы со скелетом, которые не может выявить обычный рентген.
Лечение дефицита кальция
Если у вас диагностирован дефицит кальция, ваш врач может помочь составить план лечения.
«Лечение зависит от того, насколько тяжело состояние и как долго оно существует, — говорит Банна. — Вливание кальция может быть оправдано при тяжелом и остром дефиците, в то время как кальций и витамин D могут быть оправданы в других случаях в виде добавок».
Чтобы увеличить потребление, включите в свой рацион продукты, богатые кальцием, например:
- Йогурт
- Молоко
- Сыр
- Овсянка
- Миндаль
- Витаминизированный апельсиновый сок
Наряду с увеличением потребления кальция , убедитесь, что вы потребляете достаточное количество витамина D, так как он помогает вашему телу усваивать и использовать кальций.
Ваш врач может также порекомендовать лечить это состояние с помощью рецептурных добавок кальция, говорит Ачарья. Но потребление большего количества кальция, чем ваш верхний предел потребления, может вызвать запор, проблемы с усвоением цинка и камни в почках.
Но потребление большего количества кальция, чем ваш верхний предел потребления, может вызвать запор, проблемы с усвоением цинка и камни в почках.
Верхний предел потребления зависит от пола и возраста:
- Младенцы 0–6 месяцев: 1000 мг
- Младенцы 7–12 месяцев: 1500 мг
- Дети 1–8 лет: 2500 мг
- Взрослые от 19 до 50 лет: 2500 мг
- Взрослые старше 50 лет: 2000 мг
9004 1 Подростки 9-18 лет : 3000 мг
Инсайдерская информация
положить их на повышенный риск. Веганы и те, у кого непереносимость лактозы, подвержены большему риску ее развития.
Если вы испытываете мышечные спазмы или частые переломы костей, обратитесь к своему врачу, так как он может определить, есть ли у вас дефицит кальция, с помощью анализа крови и помочь вам разработать план повышения его уровня.
- Как распознать симптомы дефицита йода и эффективно лечить его
- Полезна ли острая пища? 5 доказанных преимуществ для здоровья от регулярного употребления острой пищи0193
- Диетологи говорят, что нет научных доказательств того, что глутамат натрия вреден для вас и что он содержится во всем, от томатов до лапши быстрого приготовления
- Насыщенные и ненасыщенные жиры: почему диетологи говорят, что ненасыщенные жиры полезнее
Сара Филдинг
Сара Филдинг — писатель-фрилансер, освещающий ряд тем, уделяя особое внимание психическому здоровью и проблемам женщин. Она также является соучредителем Empire Coven, места для освещения новаторских женщин Нью-Йорка.
Она также является соучредителем Empire Coven, места для освещения новаторских женщин Нью-Йорка.
ПодробнееПодробнее
Здоровье
Минералы
Кальций
Подробнее…
Младенец с персистирующей лихорадкой и беспокойством
Элизабет Бургами, доктор медицины
Чарльз Голден, доктор медицины
- Ашвини Лакшманан, доктор медицины
Консультант педиатровКонсультант педиатров Том 10 № 3
Том 10
Выпуск 3
В отделение неотложной помощи направлен 4-недельный мальчик с тактильной лихорадкой в течение последних 24 часов и возбуждением в течение 2 недель.
4-недельный мальчик с тактильной лихорадкой в течение последних 24 часов и беспокойством в течение 2 недель доставлен в отделение неотложной помощи. Его родители сообщают, что он постоянно плачет, пока в конце концов не засыпает. Его потребление смеси, выделение мочи и стула были нормальными. Однако при дальнейших расспросах мать непоследовательна в своем объяснении того, как она смешивает смесь.
ИСТОРИЯ ИСТОРИИ
Младенец родился на 38 неделе беременности от 25-летней беременной 1, пара 0 после нормальных спонтанных родов через естественные родовые пути. Оценка по шкале Апгар составила 9 баллов как на 1-й, так и на 5-й минуте. Беременность и пренатальный анамнез были нормальными. Масса тела при рождении 3500 г, рост 48 см, окружность головы 35 см (все в 50-м процентиле). В 1 неделю жизни его вес составлял 3400 г; результаты экспертизы в остальном ничем не примечательны.
ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Младенец очень беспокойный, но утешительный. Его температура 38,8°C (102°F), артериальное давление 55/30 мм рт.ст.; другие жизненные показатели в норме. Очаговых признаков инфекции нет. Обзор систем дает нормальные результаты.
Его температура 38,8°C (102°F), артериальное давление 55/30 мм рт.ст.; другие жизненные показатели в норме. Очаговых признаков инфекции нет. Обзор систем дает нормальные результаты.
ЛАБОРАТОРНЫЕ РЕЗУЛЬТАТЫ
Химическая панель, полученная из-за возможности неправильной концентрации формулы, является нормальной, за исключением общего уровня кальция 5 мг/дл.
Какие дополнительные лабораторные показатели вы бы получили до введения кальция?
A. Ионизированный кальций.
B. Паратгормон (ПТГ).
С. Магний.
D. 1,25-дигидроксивитамин D.
(Ответ и обсуждение на следующей странице.)
Ответ: Должны быть получены все лабораторные значения.
Для установления причины гипокальциемии необходимо вспомнить механизм гомеостаза кальция в организме. Датчик кальция на паращитовидной железе улавливает изменения уровня ионизированного кальция.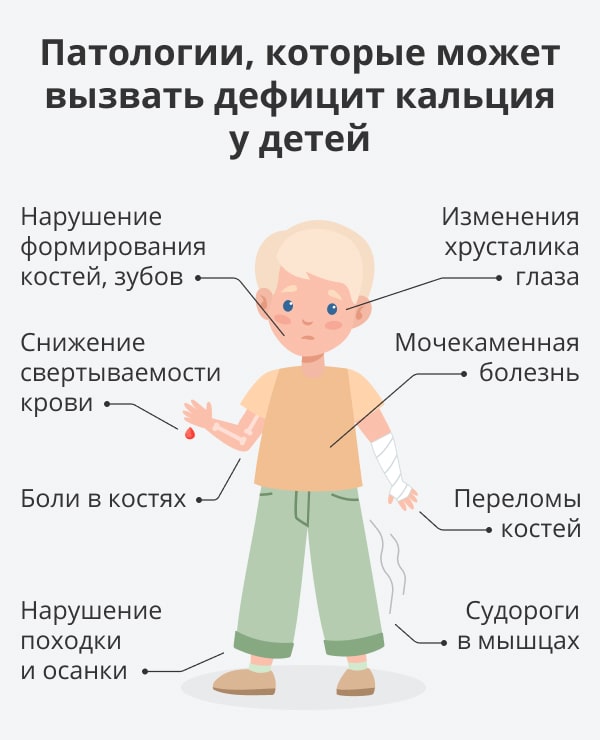 Низкий уровень ионизированного кальция вызывает высвобождение ПТГ из главных клеток паращитовидной железы. ПТГ имеет несколько участков действия. Он действует непосредственно на дистальные отделы почечных канальцев, увеличивая реабсорбцию кальция (и секрецию фосфора) и мобилизуя кальций и фосфор из костей. Он также стимулирует ферментативную активность а1-гидроксилазы в почках, что увеличивает превращение 25-гидроксивитамина D в 1,25-дигидроксивитамин D. Последний способствует всасыванию кальция и фосфора из желудочно-кишечного тракта и реабсорбции из почечных канальцев.
Низкий уровень ионизированного кальция вызывает высвобождение ПТГ из главных клеток паращитовидной железы. ПТГ имеет несколько участков действия. Он действует непосредственно на дистальные отделы почечных канальцев, увеличивая реабсорбцию кальция (и секрецию фосфора) и мобилизуя кальций и фосфор из костей. Он также стимулирует ферментативную активность а1-гидроксилазы в почках, что увеличивает превращение 25-гидроксивитамина D в 1,25-дигидроксивитамин D. Последний способствует всасыванию кальция и фосфора из желудочно-кишечного тракта и реабсорбции из почечных канальцев.
Таким образом, измерение ионизированного кальция является важным следующим шагом в лечении гипокальциемии. Тем не менее, уровни паратгормона, магния и 1,25-дигидроксивитамина D также должны быть получены, потому что после назначения терапии кальцием эти уровни могут измениться.
Практическая жемчужина 1: У пациента со стабильной гипокальциемией важно получить уровни ионизированного кальция, магния, паратгормона и витамина D перед введением экзогенного кальция
Неонатальная гипокальциемия. Неонатальная гипокальциемия обычно проявляется в течение 72 часов после рождения и часто носит транзиторный характер. Низкий уровень кальция может быть вторичным по отношению к материнским факторам (дефицит витамина D, гестационный диабет, гиперпаратиреоз) или неонатальным факторам (недоношенность, низкая масса тела при рождении, задержка внутриутробного развития, асфиксия при рождении). Неонатальные факторы теоретически вызывают гипокальциемию за счет притупления секреции ПТГ и повышения уровня кальцитонина; однако другим механизмом является замедленное созревание путей поступления витамина D. Транзиторная неонатальная гипокальциемия также может быть вызвана сепсисом, респираторным дистресс-синдромом, гипомагниемией, гипербилирубинемией, почечной недостаточностью и алкалозом.
Неонатальная гипокальциемия обычно проявляется в течение 72 часов после рождения и часто носит транзиторный характер. Низкий уровень кальция может быть вторичным по отношению к материнским факторам (дефицит витамина D, гестационный диабет, гиперпаратиреоз) или неонатальным факторам (недоношенность, низкая масса тела при рождении, задержка внутриутробного развития, асфиксия при рождении). Неонатальные факторы теоретически вызывают гипокальциемию за счет притупления секреции ПТГ и повышения уровня кальцитонина; однако другим механизмом является замедленное созревание путей поступления витамина D. Транзиторная неонатальная гипокальциемия также может быть вызвана сепсисом, респираторным дистресс-синдромом, гипомагниемией, гипербилирубинемией, почечной недостаточностью и алкалозом.
Практическая жемчужина 2: Транзиторная гипокальциемия у новорожденного может быть вторичной по отношению к ряду факторов, включая инфекцию.
Другие, менее распространенные причины гипокальциемии
Гипокальциемия вследствие употребления коровьего молока. У младенцев, которых кормят коровьим молоком вместо смеси, также может наблюдаться гипокальциемия. Высокое содержание фосфатов в некоторых видах молока, например в коровьем, может содержать в 7 раз больше фосфатов, чем в грудном молоке. Гиперфосфатемия вызывает осаждение кальция и гиперкальциурию, что приводит к гипокальциемии. Кроме того, почки младенцев менее эффективны при гидроксилировании 25-гидроксивитамина D до 1,25-дигидроксивитамина D, что приводит к меньшей резорбции кальция из костей.
У младенцев, которых кормят коровьим молоком вместо смеси, также может наблюдаться гипокальциемия. Высокое содержание фосфатов в некоторых видах молока, например в коровьем, может содержать в 7 раз больше фосфатов, чем в грудном молоке. Гиперфосфатемия вызывает осаждение кальция и гиперкальциурию, что приводит к гипокальциемии. Кроме того, почки младенцев менее эффективны при гидроксилировании 25-гидроксивитамина D до 1,25-дигидроксивитамина D, что приводит к меньшей резорбции кальция из костей.
Наследственная остеодистрофия Олбрайта. Гипокальциемия также может быть вторичной по отношению к наследственной остеодистрофии Олбрайта, которая характеризуется псевдогипопаратиреозом или нечувствительностью органов-мишеней к ПТГ у детей с нормальной секрецией желез. Такие дети обычно страдают ожирением, круглым лицом, низким ростом, короткими четвертыми пястными костями, задержкой развития и фиброзными костными изменениями.
Дефицит или псевдодефицит витамина D. У ребенка с хронически низким уровнем кальция необходимо оценить потребление и метаболизм витамина D. Хроническая гипокальциемия может быть результатом рахита, обусловленного дефицитом витамина D, вызванного недостаточным потреблением витамина D или низким воздействием УФ-излучения, или рахита, зависимого от витамина D (тип I), при котором 25-гидроксивитамин D не может быть преобразован в 1,25-дигидроксивитамин. D. Витамин D-зависимый рахит II типа характеризуется нечувствительностью органов-мишеней к витамину D. Пациенты с семейным гипофосфатемическим рахитом, вызванным дефектом проксимальной канальцевой реабсорбции фосфора из почек, обычно имеют нормальный уровень кальция.
У ребенка с хронически низким уровнем кальция необходимо оценить потребление и метаболизм витамина D. Хроническая гипокальциемия может быть результатом рахита, обусловленного дефицитом витамина D, вызванного недостаточным потреблением витамина D или низким воздействием УФ-излучения, или рахита, зависимого от витамина D (тип I), при котором 25-гидроксивитамин D не может быть преобразован в 1,25-дигидроксивитамин. D. Витамин D-зависимый рахит II типа характеризуется нечувствительностью органов-мишеней к витамину D. Пациенты с семейным гипофосфатемическим рахитом, вызванным дефектом проксимальной канальцевой реабсорбции фосфора из почек, обычно имеют нормальный уровень кальция.
Сопутствующий гипопаратиреоз. Гипопаратиреоз у ребенка с гипокальциемией может сигнализировать о синдроме Ди Джорджи (отсутствие или порок развития паращитовидных желез). Этот синдром включает совокупность симптомов, включая аномалии сердца (дефект межжелудочковой перегородки, правая дуга аорты, тетрада Фалло), аномальные черты лица (микрогнатия, выдающийся нос, узкие глазные щели, расщелина неба), гипоплазию тимуса и гипокальциемию.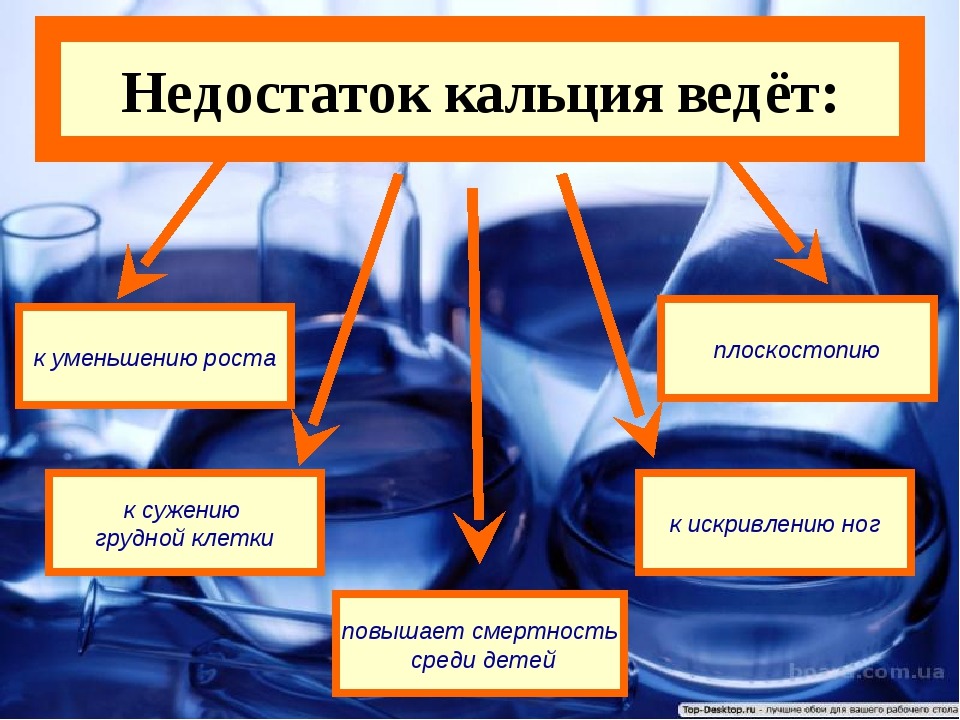
Практическая жемчужина 3: Гипопаратиреоз у новорожденного с гипокальциемией требует дальнейшего обследования для подозрения на синдром Ди Джорджи.
Результат в этом случае. Уровень ионизированного кальция у младенца составлял 2,3 мг/дл. Уровни ПТГ и 1,25-дигидроксивитамина D были нормальными. Уровни магния также были в норме, как и уровни фосфора на обычной смеси, что в меньшей степени наводило на мысль о дефиците витамина D. Ему давали глюконат кальция 100 мг/кг внутривенно в отделении неотложной помощи и низкие дозы кальция перорально (приблизительно 20 мг/кг/день) во время госпитализации. Его уровень кальция быстро нормализовался, его раздражительность прошла, и у него снизилась температура. Обнаружение situs inversus totalis на рентгенограмме грудной клетки вызвало тестирование флуоресцентной гибридизации in situ на наличие делеции 22q11; результаты были отрицательными. Результаты серии исследований верхних отделов желудочно-кишечного тракта были нормальными.

 9.2 Особенности питания при остеопении
9.2 Особенности питания при остеопении