Недостаток кальция при беременности признаки и ощущения: Defitsit kal’tsiya vo vremya beremennosti — Sokolova
Как избавиться от судорог ног при беременности
С такой проблемой сталкиваются многие люди, а особенно часто беременные женщины. Иногда даже днём.
Судороги беспокоят их во втором и третьем триместре. В основном они возникают в икрах, но порой распространяются и на стопу. Изредка болит вся нога.
Судороги продолжаются от пары секунд до нескольких минут, а чувствительность в мышцах сохраняется почти сутки.
Ольга Андреевна Марданова
Врач-пульмонолог, врач-терапевт
Задать вопрос
Проводит диагностику заболеваний органов дыхания с использованием данных объективного обследования, а также дополнительных методов исследования, включая специфические анализы крови, исследование функции внещнего дыхания, пульсоксиметрии, измерение уровня NO в выдыхаемом воздухе, рентгенографии и компьютерной томографии органов грудной клетки
Это опасно, если сводит икры ног при беременности?
Нет. Судороги вызывают болевые ощущения и мешают нормально высыпаться, но здоровью матери и ребёнка они не угрожают.
Впрочем, это не означает, что их нужно игнорировать. Иногда этот симптом указывает на более серьёзную патологию, которую необходимо лечить.
К счастью, медицинская помощь требуется лишь в редчайших случаях.
Обычно судороги неприятны, но быстро проходят.
В таком случае нужно устранить причину этой проблемы и поэтому дальше мы поговорим о том, почему возникают судороги.
Основные причины появления судорог ног у беременных
К сожалению, быстро определить исток проблемы довольно сложно. Дело в том, что ноги при беременности сводит по разным причинам, так что возможно потребуются некоторые анализы для получения диагноза.
По нервам в мышечную систему приходит сигнал, в ответ на который начинается химическая реакция.
Мышечные волокна реорганизуются. Именно это мы называем сокращением мышц.
Когда сигнал от головного мозга пропадает, то мышечные волокна возвращаются в изначальное состояние, то есть расслабляются.
В силу различных причин иногда мышцы сокращаются слишком сильно и задерживаются в таком положении на некоторое время. Судороги могут возникнуть у любого человека. Будущие мамы больше подвержены этой проблеме из-за многочисленных изменений в своём организме.
Судороги могут возникнуть у любого человека. Будущие мамы больше подвержены этой проблеме из-за многочисленных изменений в своём организме.
Довольно часто они страдают от недостатка минералов.
Дефицит микроэлементов
Мы уже упоминали о химической реакции в мышцах, которая происходит перед их сокращением. Важную роль в этом процессе играют микроэлементы.
Судороги появляются, когда не хватает:
Недостаток этих микроэлементов во многом связан с беременностью. Будущая мама должна потреблять гораздо больше таких веществ, ведь она снабжает ими своего ребёнка.
Во время рвоты женщина теряет много микроэлементов — как из еды, так и из пищеварительных ферментов.
Также беременные часто не употребляют некоторые продукты. Поэтому важные микроэлементы не поступают в организм в необходимом количестве.
Теперь поговорим о каждом из них отдельно
Нехватка этого вещества вызывает множество проблем: бессонница, раздражительность, кровоточивость дёсен, повышенное артериальное давление.
Много кальция содержится в молочных продуктах, а ещё в овощах: в капусте, репе, брокколи, спарже.
Для людей вреден как недостаток, так и переизбыток этого элемента. Большая концентрация вызывает сонливость, жажду и низкое артериальное давление. Из-за недостатка магния немеют руки. Людей беспокоит ощущение тревоги. Самое важное — дефицит магния усиливает мышечную возбудимость, то есть провоцирует судороги, боли в пояснице, а порой и выкидыши.
Беременные должны потреблять до трёх раз больше магния, чем обычно. Из-за самой беременности и увеличенных нервно-психических нагрузок.
Магния много в семенах подсолнечника. Также им богат зелёный лук, шпинат, орехи и морковь.
Будущие мамы часто теряют много калия из-за рвоты и поноса. В результате появляются проблемы: сухость кожи, жажда, запоры, депрессии, высокий уровень холестерина, сильная утомляемость мышц и судороги.
Пополнить запас этого минерала помогут абрикосы, бананы и картофель. Ещё его много в молоке и бобах.
Он не вызывает судороги сам по себе. Однако этот витамин помогает усваивать другие микроэлементы, например, магний. Без B6 минералы не задерживаются внутри клеток и быстро выводятся из организма. То есть польза от них уменьшается.
Ещё нехватка этого витамина вызывает анемию, тошноту, депрессию и выпадение волос.
B6 содержится в мясе: курица, говядина, свинина. Также им богат лосось и тунец. К сожалению, до 70% витамина в мясе теряется во время приготовления пищи.
Его нехватка нередко связана с курением и употреблением алкоголя.
Как видите, неправильная диета во время беременности легко может вызвать судороги, а потому оптимальный рацион способен решить эту проблему.
Микроэлементы содержатся не только в пище.
Можете использовать минеральные комплексы. Но сначала проконсультируйтесь с врачом по поводу того, что и в каких дозах вам можно принимать.
А мы переходим к следующей причине судорог.
Анемия
Беременным нужно не только много калия и кальция. Также возрастает потребность в железе. Малыш потребляет большое количество этого микроэлемента — к рождению в его теле накапливается до 300 мг железа.
Также возрастает потребность в железе. Малыш потребляет большое количество этого микроэлемента — к рождению в его теле накапливается до 300 мг железа.
А вот самой женщине его может не хватать.
Железо помогает крови переносить к органам необходимое количество кислорода.
Его недостаток вызывает симптомы:
Из-за нехватки микроэлементов ноги сводит в любое время суток. Так что эта проблема беспокоит женщин не только ночью.
Судороги — не единственная опасность анемии. Из-за недостатка кислорода люди падают в обморок и чувствуют головокружение, что может создать угрозу для жизни.
Для борьбы с анемией употребляйте продукты, которые содержат много железа:
При тяжёлых формах дефицита железа необходимы специальные препараты. Придётся обратиться к врачу.
Следующая причина судорог больше связана с образом жизни, а не с рационом.
Застой кровообращения
Из-за плохой циркуляции крови у некоторых людей сводит ноги.
Порой кровообращение нарушается в связи со статичным положением тела. То есть от долгой неподвижности.
Когда человек лежит или сидит без движений несколько часов подряд, то кровь в сосудах движется медленнее. Работающие мышцы ног помогают перекачивать кровь. В одиночку вены плохо с этим справляются.
Резкие движения после неподвижности увеличивают нагрузку на стенки сосудов, могут вызвать болевые ощущения и судороги.
Схожая проблема возникает при варикозе. При этой патологии также нарушается кровообращение.
Варикозное расширение вен
Вздутые сосуды портят жизнь миллионам людей, а женщин атакуют примерно в два раза чаще мужчин. Болезнь известна своими внешними признаками — перекрученными толстыми венами. Есть у неё и другие симптомы.
Одно из проявлений варикоза — иногда у пациентов сводит ногу.
Чаще всего такая проблема возникает ближе к вечеру или ночью, когда люди мало двигаются.
Ухудшенное кровообращение при вздутых венах связано не только с долгой неподвижностью. Сосуды расширяются слишком сильно. Часть крови скапливается и давит на венозные стенки.
Сосуды расширяются слишком сильно. Часть крови скапливается и давит на венозные стенки.
В результате кровообращение нарушается, что ухудшает питание тканей и мышц рядом с больными венами. Также повышается риск тромбоза. Если сгустки крови вырастают на стенках сосудов, то они могут перекрыть кровоток на этом участке. Тогда помимо судорог пациенту угрожают и другие неприятные симптомы.
Варикоз — серьёзное заболевание, которое не исчезнет само по себе. Необходима помощь врача.
Обратитесь к флебологу, если вместе с судорогами вас беспокоит:
Это первые признаки вздутых вен. Сходить к доктору нужно не только при такой патологии. Помощь специалиста потребуется и при уменьшении уровня сахара.
Снижение глюкозы в крови
Для получения энергии из пищи организму необходима глюкоза.
Когда её мало, возникают симптомы:
И это лишь начало. Постепенно проблема усугубляется, и могут появиться судороги в ногах. Некоторые пациенты теряют сознание. Или даже впадают в кому.
Или даже впадают в кому.
Для беременных опасность недостатка энергии особенно важна, ведь они должны обеспечивать всем необходимым и своё тело, и ребёнка.
Судороги из-за недостатка глюкозы обычно появляются ночью. Или рано утром. В это время организм уже потратил запасы сахара за прошлый день и теперь привлекает внимание пациента характерными симптомами.
А вот следующая причина судорог возникает по вине малыша.
Синдром нижней полой вены
Чем больше плод, тем сильнее он давит на ткани и сосуды рядом с ним. Между тем, около матки проходит полая вена — важный путь, по которому кровь перемещается из ног к сердцу.
Порой растущий малыш сдавливает этот сосуд. Просвет вены уменьшается и кровь с трудом течёт по нему. На нижних участках должно скопиться достаточно крови, чтобы создать сильное давление и протолкнуть её вверх. В результате нагрузка на венозные стенки повышается.
Они расширяются. Начинается застой крови, что выражается в отёках, а иногда и в судорогах. Эти симптомы появляются, когда беременные лежат на спине или на правом боку.
Эти симптомы появляются, когда беременные лежат на спине или на правом боку.
Проблема решается легко. Если ногу сводит судорогой из-за давления на полую вену, то нужно лечь на левый бок. Тогда нагрузка на сосуды уменьшится.
Переохлаждение
При уменьшении температуры вены сужаются. В результате в икрах могут возникнуть судороги.
Из-за переохлаждения кровообращение замедляется, и мышцы вскоре реагируют на недостаток кислорода и других необходимых веществ.
Эта проблема нередко возникает во время плавания. Иногда люди купаются в слишком холодной воде, и от сильного перепада температур у них сводит ноги. В такой ситуации нужно поскорее выйти на берег. Иначе человек может утонуть.
А вот следующая причина судорог появляется уже от недостатка жидкости.
Обезвоживание
Да, многие женщины жалуются на отёки во время беременности. Но скопление жидкости в тканях — это естественная реакция, с которой не обязательно бороться радикальными средствами.
Некоторые используют мочегонные препараты.
К сожалению, вместе с отёками из организма пропадают и растворённые в воде микроэлементы. То есть одна причина судорог сменяет другую.
Если сводит ноги, то восстановите баланс жидкости в организме. Когда её слишком много появляются отёки, слишком мало — нарушается обмен веществ. Так что ищите золотую середину.
Итак, мы перечислили основные причины судорог и как с ними бороться. Теперь поговорим о первой помощи для ног с напряжёнными мышцами.
Что делать, если при беременности сводит ноги?
Вот шесть простых советов, которые помогут, если свело ногу во сне при беременности.
- Медленно положите ногу на подушку или другую возвышенность. Потяните на себя больной палец или всю стопу.
- Разогрейте икроножную мышцу лёгким массажем, который уменьшит напряжение.
- Уколите мышцу иголкой или булавкой. Это снизит болевые ощущения.
- Примите тёплый душ или положите на ногу грелку.
- Нагрейте гетры или гольфы на батарее, а потом наденьте их, чтобы мышцы поскорее расслабились.

- Медленно пройдитесь по полу босиком. От этого улучшится кровообращение, а болевые ощущения уменьшатся.
Если судороги мучают вас постоянно, то сходите к врачу на осмотр. Нужно выяснить причину проблемы. В зависимости от природы симптома доктор выберет подходящее лечение.
Питание и нутритивная поддержка во время беременности | Кравцова Е.И., Куценко И.И., Боровиков И.О., Батмен С.К.
Введение
Хорошо сбалансированное питание играет важную роль в поддержании здоровья на протяжении всего жизненного цикла и влияет на функционирование всех систем организма женщины. Повышенные потребности в питании и энергии во время беременности обусловлены возникающими физиологическими изменениями в организме матери и потребностями формирующегося и растущего плода. Нормальное протекание беременности и адекватное формирование плода невозможны в условиях недостатка питательных веществ, витаминов и микроэлементов [1]. Нутритивный дефицит в организме беременной приводит к осложнениям гестационного процесса и ухудшению здоровья новорожденных, а также объясняет развитие широкого спектра хронических заболеваний у потомства. В соответствии с моделью, выдвинутой D. Barker в 1989 г., вариации в снабжении ребенка питательными веществами изменяют экспрессию генов и программируют аномальное функционирование нескольких ключевых систем, включая иммунную систему, антиоксидантную защиту и воспалительные реакции, формируя предрасположенность к развитию таких соматических заболеваний, как ожирение, артериальная гипертензия, сахарный диабет 2 типа, ишемическая болезнь сердца [2].
В соответствии с моделью, выдвинутой D. Barker в 1989 г., вариации в снабжении ребенка питательными веществами изменяют экспрессию генов и программируют аномальное функционирование нескольких ключевых систем, включая иммунную систему, антиоксидантную защиту и воспалительные реакции, формируя предрасположенность к развитию таких соматических заболеваний, как ожирение, артериальная гипертензия, сахарный диабет 2 типа, ишемическая болезнь сердца [2].
Нутритивный баланс при беременности. Роль макронутриентов
Масштабные эпидемиологические исследования, проведенные в России ФГБУН «ФИЦ питания и биотехнологии» совместно с Научным центром здоровья детей РАМН, показали определенные нарушения питания населения, в т. ч. среди беременных и кормящих женщин [3].
К факторам, нарушающим нутритивный баланс во время беременности, относят недоедание, в т. ч. анорексию и булимию, ожирение, паритет родов, многоплодие, психологические, социальные, культурные и религиозные факторы, влияющие на режимы и качество питания, соматические заболевания, пищевые аллергии и непереносимость продуктов, патологическую прибавку веса во время беременности [4]. Дополнительными причинами неадекватной обеспеченности витаминами и минеральными веществами являются сниженная пищевая ценность продуктов вследствие использования интенсивных технологий производства, а также несбалансированные рационы питания [4].
Дополнительными причинами неадекватной обеспеченности витаминами и минеральными веществами являются сниженная пищевая ценность продуктов вследствие использования интенсивных технологий производства, а также несбалансированные рационы питания [4].
Неблагоприятные исходы беременности чаще встречаются у женщин, которые имеют в начале беременности дефицит массы тела или ожирение, по сравнению с беременными, чей вес находится в пределах нормы: индекс массы тела (ИМТ) = 18,5–24,9 кг/м2 [5].
Физиологические потребности в энергии для взрослых женщин составляют от 1800 до 3050 ккал/сут. При беременности и грудном вскармливании потребности в энергии увеличиваются в среднем на 15 и 25% соответственно (табл. 1) [6].
Потребность в белке — эволюционно сложившаяся доминанта в питании человека, обеспечивающая оптимальный физиологический уровень поступления незаменимых аминокислот. Дефицит белка в пище во время беременности сопровождается снижением иммунитета у матери и плода, ухудшением ферментативных, гормональных и транспортных функций в организме беременной. Это приводит к увеличению ранних и поздних репродуктивных потерь, развитию критических степеней плацентарной недостаточности и преэклампсии [7–9]. В клиническом протоколе Междисциплинарной ассоциации специалистов репродуктивной медицины (МАРС) от 28 июня 2016 г. указано, что в период прегравидарной подготовки белковый компонент рациона питания женщины должен составлять не менее 120 г/сут [10]. При этом рекомендуемая при беременности диета должна содержать как минимум 50% белка животного происхождения [11, 12].
Это приводит к увеличению ранних и поздних репродуктивных потерь, развитию критических степеней плацентарной недостаточности и преэклампсии [7–9]. В клиническом протоколе Междисциплинарной ассоциации специалистов репродуктивной медицины (МАРС) от 28 июня 2016 г. указано, что в период прегравидарной подготовки белковый компонент рациона питания женщины должен составлять не менее 120 г/сут [10]. При этом рекомендуемая при беременности диета должна содержать как минимум 50% белка животного происхождения [11, 12].
Физиологическая потребность в жирах для женского организма составляет в среднем 80 г/сут и при беременности увеличивается на 15–17%. Особое значение для организма женщины, особенно на этапе прегравидарной подготовки, во время беременности и кормления грудью, имеют полиненасыщенные жирные кислоты (ПНЖК). Линолевая, арахидоновая, гамма-линоленовая и эйкозадиеновая кислоты входят в структурные элементы клеточных мембран. Образующиеся из них биорегуляторы — эйкозаноиды, и их адекватные взаимоотношения служат одной из основ физиологически протекающей беременности. Физиологическая потребность в ПНЖК для женского организма составляет до 10% от калорийности суточного рациона [11, 12].
Физиологическая потребность в ПНЖК для женского организма составляет до 10% от калорийности суточного рациона [11, 12].
Физиологически энергетическая суточная потребность женского организма должна восполняться углеводами на 50% от суточного рациона. Как избыток, так и недостаток углеводов в пищевом рационе беременной приводят к осложнениям гестационного процесса. К неусвояемым углеводам относятся пищевые волокна, которые практически не перевариваются в толстом кишечнике и при этом благоприятно влияют на пищеварение, микробиоту, усвояемость пищи и своевременную эвакуацию содержимого кишечника. Физиологическая потребность у беременных в пищевых волокнах составляет 20 г/сут [11, 12].
Нутритивный баланс при беременности. Роль микронутриентов
Витамины и минералы необходимы как для здорового развития эмбриона, так и для поддержания нормального функционирования всех систем организма будущей матери. Общеизвестно, что рекомендуемое в РФ потребление витаминов и микроэлементов законодательно закреплено нормами Росздравнадзора (табл. 1). Дефицитарность микронутриентов в организме женщины и неудовлетворение повышенной потребности в витаминах и микроэлементах во время беременности повышают риск пороков развития и вносят значимый вклад в этиологию многочисленных патологий беременности. Существует также неверное суждение о том, что витаминотерапия увеличивает риск рождения крупного плода, однако именно дефицит некоторых витаминов и микроэлементов является причиной инсулинорезистентности, метаболического синдрома, гестационного сахарного диабета, что и приводит к макросомии [13].
1). Дефицитарность микронутриентов в организме женщины и неудовлетворение повышенной потребности в витаминах и микроэлементах во время беременности повышают риск пороков развития и вносят значимый вклад в этиологию многочисленных патологий беременности. Существует также неверное суждение о том, что витаминотерапия увеличивает риск рождения крупного плода, однако именно дефицит некоторых витаминов и микроэлементов является причиной инсулинорезистентности, метаболического синдрома, гестационного сахарного диабета, что и приводит к макросомии [13].
Витамин С обеспечивает нормальное структурирование и функционирование соединительной и костной ткани, участвует в остеогенезе как катализатор процесса гидроксилирования в молекуле коллагена. Является восстановителем и коферментом многих метаболических процессов, участвует в антиоксидативных процессах человеческого организма, синтезе карнитина, образовании норадреналина из дофамина и серотонина из триптофана. Аскорбиновая кислота необходима для синтеза кортикостероидов, холецистокинина и окситоцина, обеспечивает всасывание железа и переход фолиевой кислоты в тетрагидрофолиевую, участвует в функционировании неспецифической системы иммунитета, обеспечивая синтетические процессы, способствующие образованию плазматического белка системы комплемента. Дефицит витамина C, как и его переизбыток, приводит к серьезным осложнениям для здоровья матери и плода вплоть до прерывания беременности [14].
Дефицит витамина C, как и его переизбыток, приводит к серьезным осложнениям для здоровья матери и плода вплоть до прерывания беременности [14].
Недостаточность витаминов группы B имеет 70–80% населения России, что обусловливает целесообразность приема препаратов данной группы на прегравидарном этапе, в процессе гестации и во время кормления [15].
Витамин В1(тиамин) принимает участие в обмене эстрогенов, способствует адекватному функционированию центральной и периферической нервной системы, контролируя синтез ацетилхолина, регулирует водно-солевой обмен и работу ЖКТ. В составе тиаминпирофосфата участвует в метаболизме углеводов. Во время беременности на основании интенсификации роста тканей материнского организма и плода увеличивается потребность в его потреблении [16].
Витамин В2 является катализатором процессов клеточного дыхания, усиливая окислительно-восстановительные процессы в организме, обеспечивает один из этапов синтеза ДНК, регенеративных процессов и ограничивает влияние тератогенных факторов в период беременности [16].
Витамин В6 в качестве кофермента участвует в метаболических превращениях аминокислот, играет важную роль в белковом обмене и синтезе нейромедиаторов (в частности, триптофана). Является модулятором рецепторных воздействий стероидных гормонов [17].
Фолиевая кислота — важнейший микронутриент в организме человека. По данным когортных исследований, дефицит фолиевой кислоты выявляется у 40–60% жителей России [15]. Дефицит фолатов приводит к нарушению синтеза нуклеиновых кислот и белковых структур и, как следствие, существенно повышает риск возникновения группы врожденных пороков нервной трубки, включающей анэнцефалию, цефалоцеле и spina bifida. Прием 400 мкг фолиевой кислоты на этапе прегравидарной подготовки и в течение всего процесса гестации регламентирован ВОЗ для профилактики дефектов развития нервной трубки и фолиеводефицитной анемии [18]. Даже при незначительном дефиците фолатов развивается гипергомоцистеинемия, для которой характерны сосудистые и тромботические осложнения, эндотелиопатия. На этом фоне формируется плацентарная недостаточность, приводящая к репродуктивным потерям, преждевременным родам и гипотрофии плода [19]. При этом, помимо сниженного потребления, фолатная недостаточность может быть обусловлена генетическими причинами. Ген MTHFR кодирует аминокислотную последовательность фермента метилентетрагидрофолатредуктазы (МТГФР), играющего ключевую роль в метаболизме фолиевой кислоты. МТГФР катализирует восстановление 5,10-метилентетрагидрофолата в 5-метилтетрагидрофолат, который является активной формой фолиевой кислоты, необходимой для образования из гомоцистеина метионина и далее — S-аденозилметионина, за счет которого осуществляется метилирование ДНК. Но так как распространенность гомозиготной формы, ассоциированной с наибольшим риском тромбообразования и гипергомоцистеинемии, в европейских популяциях составляет 5–8%, фолиевая кислота в суточной дозе 400 мкг у большинства женщин адекватно восполняет имеющийся дефицит и корригирует гипергомоцистеинемию [20].
На этом фоне формируется плацентарная недостаточность, приводящая к репродуктивным потерям, преждевременным родам и гипотрофии плода [19]. При этом, помимо сниженного потребления, фолатная недостаточность может быть обусловлена генетическими причинами. Ген MTHFR кодирует аминокислотную последовательность фермента метилентетрагидрофолатредуктазы (МТГФР), играющего ключевую роль в метаболизме фолиевой кислоты. МТГФР катализирует восстановление 5,10-метилентетрагидрофолата в 5-метилтетрагидрофолат, который является активной формой фолиевой кислоты, необходимой для образования из гомоцистеина метионина и далее — S-аденозилметионина, за счет которого осуществляется метилирование ДНК. Но так как распространенность гомозиготной формы, ассоциированной с наибольшим риском тромбообразования и гипергомоцистеинемии, в европейских популяциях составляет 5–8%, фолиевая кислота в суточной дозе 400 мкг у большинства женщин адекватно восполняет имеющийся дефицит и корригирует гипергомоцистеинемию [20].
Витамин В12 известен как кофактор в реакциях передачи одноуглеродных групп, участвует в образовании всех эпителиальных клеток, клеток нервной системы и гемопоэза, синтезе миелина, рециркулирует гомоцистеин до метионина, предупреждая гипергомоцистеинемию в условиях дефицита фолиевой кислоты и активности гена МТГФР. Уменьшает риск развития врожденных пороков, нарушений роста плода, осложнений беременности [21].
Биотин или витамин В7 производится сапрофитной микробиотой кишечника, но для удовлетворения суточной потребности должен поступать в организм в средней дозе 60 мкг, во время беременности и в период кормления грудью суточная потребность возрастает на 30%. Еще больше возрастает потребность в витамине В7 после антибактериальной терапии, подавляющей рост кишечной микрофлоры. В организме биотин участвует в адекватном функционировании нервной системы, способствует нормальной работе ЖКТ, принимает участие в утилизации глюкозы тканями организма и в глюконеогенезе. Доказано, что при дефиците биотина повышается уровень глюкозы и холестерина, что во время беременности способствует развитию гестационного диабета [22].
Доказано, что при дефиците биотина повышается уровень глюкозы и холестерина, что во время беременности способствует развитию гестационного диабета [22].
Витамин РР принимает участие в обменных процессах, играет роль в метаболизме половых стероидов и может подавлять сократительную функцию беременной матки [23].
Для полноценного насыщения организма витаминами группы В надо учитывать наличие вторичного эндогенного дефицита, т. к. большинство витаминов этой группы в организме подвергаются метаболизму с превращением в активно действующие формы-коферменты. Фолиевая кислота метаболизируется при помощи соответствующих редуктаз в тетрагидрофолиевую кислоту, коферментами редуктаз которых являются производные никотиновой кислоты. Обязательным условием для устранения недостатка пиридоксина служит наличие достаточного количества витамина В2, в свою очередь, для оптимальной обеспеченности витамином РР нужно достичь адекватной обеспеченности витаминами В2 и В6 [22]. Поэтому наиболее предпочтительными для восполнения эндогенного дефицита являются препараты, содержащие весь комплекс витаминов группы В.
Поэтому наиболее предпочтительными для восполнения эндогенного дефицита являются препараты, содержащие весь комплекс витаминов группы В.
Витамин D регулирует кальциевый и фосфорный обмен и принимает участие в процессах остеогенеза, профилактируя развитие рахита у плода и новорожденного. В организме витамин D играет роль иммуномодулятора, формируя иммунологическую толерантность при оплодотворении, регулирует ключевые целевые гены, связанные с правильной имплантацией. Также витамин D поддерживает гестацию посредством влияния на метаболизм кальция в миометрии [24].
Низкое содержание в крови витамина D распространено среди женщин репродуктивного возраста и беременных в связи с вегетарианством, сокращением времени пребывания на солнце и алиментарным дефицитом, при этом выраженная связь между низким содержанием холекальциферола в организме беременных и увеличением количества осложнений во время беременности доказана большим количеством исследований. Дефицит витамина D во время беременности связывают с развитием преэклампсии, гестационного диабета и задержки роста плода [25, 26].
Дефицит витамина D во время беременности связывают с развитием преэклампсии, гестационного диабета и задержки роста плода [25, 26].
Витамин Е обладает антиоксидантными свойствами, поддерживая стабильность эритроцитов и предотвращая их гемолиз, участвует в функционировании яичников, нервной и мышечной ткани, в синтезе коллагена и эластина, обладает иммуномодулирующим действием [17, 22]. Токоферол выполняет в организме функции антиоксиданта и антигипоксанта, стабилизируя митохондриальные мембраны клеток, увеличивая сопряженность окислительного фосфорилирования, образование АТФ и креатинфосфата, контролирует биосинтез убихинона, тем самым повышает устойчивость клеток к гипоксии [27]. Витамин Е способствует васкуляризации плаценты за счет стимулирующего влияния на синтез ангиогенных факторов, таких как фактор роста эндотелия сосудов (VEGF) [28]. Благодаря этим свойствам токоферол всесторонне поддерживает нормальное течение беременности, а недостаток его приводит к ранним репродуктивным потерям и осложнениям гестации. Дефицит витамина Е, недополучаемого во время грудного вскармливания от матерей с дефицитарным состоянием, особенно опасен для недоношенных детей, т. к. может индуцировать развитие гемолитической анемии и нарушение функционирования зрительного аппарата [17].
Дефицит витамина Е, недополучаемого во время грудного вскармливания от матерей с дефицитарным состоянием, особенно опасен для недоношенных детей, т. к. может индуцировать развитие гемолитической анемии и нарушение функционирования зрительного аппарата [17].
По данным ВОЗ, Международного совета по контролю йододефицитных заболеваний и Детского фонда Организации Объединенных Наций, около 1/3 населения из 130 стран мира, в т. ч. и ряд российских регионов, живут в условиях йодного дефицита [29]. Использование йодированной соли является самым распространенным способом решения проблемы нехватки йода. Беременность вследствие усиленной потери йода с мочой и перехода йода к плоду служит провоцирующим фактором для йододефицитных состояний. Беременность в условиях йододефицита чревата ранними и поздними репродуктивными потерями, формированием врожденных аномалий у плода и йододефицитных состояний плода, нарушающих функциональное формирование мозга новорожденного, вплоть до развития умственной отсталости и кретинизма и врожденных заболеваний щитовидной железы. При этом легкий материнский дефицит данного микронутриента коррелирует с гораздо более выраженным йододефицитом у новорожденного [30]. По этой причине в клиническом протоколе «Прегравидарная подготовка» МАРС [31] всем женщинам, планирующим беременность, рекомендовано получать не менее 150 мкг йода в сутки. Дополнительный прием препаратов йода в периконцепционный период снижает показатели неонатальной и младенческой смертности, оптимизирует психосоматическое развитие детей.
При этом легкий материнский дефицит данного микронутриента коррелирует с гораздо более выраженным йододефицитом у новорожденного [30]. По этой причине в клиническом протоколе «Прегравидарная подготовка» МАРС [31] всем женщинам, планирующим беременность, рекомендовано получать не менее 150 мкг йода в сутки. Дополнительный прием препаратов йода в периконцепционный период снижает показатели неонатальной и младенческой смертности, оптимизирует психосоматическое развитие детей.
Гестационный дефицит потребления кальция в настоящее время рассматривается не только с позиций угрозы нарушений минерального обмена, костного метаболизма, формирования остеопенического синдрома у матери и плода, но и как один из ведущих факторов риска развития артериальной гипертензии и преэклампсии у беременных [32]. Механизмы развития артериальной гипертензии при недостаточном потреблении кальция заключаются в стимуляции секреции паратгормона или ренина. В результате увеличивается количество внутриклеточного кальция в гладкомышечной оболочке сосудов и возникает вазоконстрикция. Адекватное обеспечение кальцием обусловливает снижение секреции паратгормона и уровня внутриклеточного кальция, уменьшая сократимость гладких мышц сосудов, матки, способствует нормализации артериального давления, снижает риск развития преэклампсии и угрозы прерывания беременности [33].
Адекватное обеспечение кальцием обусловливает снижение секреции паратгормона и уровня внутриклеточного кальция, уменьшая сократимость гладких мышц сосудов, матки, способствует нормализации артериального давления, снижает риск развития преэклампсии и угрозы прерывания беременности [33].
Основной функцией ионов железа в составе молекул гемоглобина, миоглобина, системы цитохрома и некоторых окислительных ферментов является транспорт кислорода и участие в процессах тканевого дыхания. Системы гемопротеида цитохрома Р450, в состав которых входит железо, необходимы для функционирования иммунной системы и синтеза стероидных гормонов [34]. Достаточного количества железа с пищей не получают 20–40% населения России [15]. Вне беременности у женщины недостаточное поступление, нарушение всасывания или усиленное выделение железа из организма формирует железодефицитные состояния. Повышенные потребности в железе во время беременности приводят к тому, что к финалу беременности почти у всех женщин имеется латентный или явный дефицит железа [35]. Латентный дефицит железа и железодефицитная анемия приводят к многочисленным осложнениям беременности и к патологии у новорожденного. У беременных с дефицитом железа имеется высокий риск невынашивания, возможны преждевременная отслойка плаценты и задержка внутриутробного развития плода. Новорожденные, выношенные в условиях дефицита железа, имеют склонность к развитию анемии, задержке роста и психомоторного развития, а также к повышенной восприимчивости к инфекциям [36]. ВОЗ рекомендует всем беременным в течение последних двух триместров беременности и кормящим женщинам в первые полгода лактации дополнительно к пищевому рациону получать препараты железа. Результаты Кокрейновского обзора 2015 г. [37], включающие данные 17 рандомизированных контролируемых исследований (РКИ), установили, что применение витаминных комплексов, имеющих в составе фолаты и железо, снижают риски беременных по рождению детей с дефицитом веса на 12%, отставание от гестационного возраста на 10% и уменьшение риска мертворождения на 9%.
Латентный дефицит железа и железодефицитная анемия приводят к многочисленным осложнениям беременности и к патологии у новорожденного. У беременных с дефицитом железа имеется высокий риск невынашивания, возможны преждевременная отслойка плаценты и задержка внутриутробного развития плода. Новорожденные, выношенные в условиях дефицита железа, имеют склонность к развитию анемии, задержке роста и психомоторного развития, а также к повышенной восприимчивости к инфекциям [36]. ВОЗ рекомендует всем беременным в течение последних двух триместров беременности и кормящим женщинам в первые полгода лактации дополнительно к пищевому рациону получать препараты железа. Результаты Кокрейновского обзора 2015 г. [37], включающие данные 17 рандомизированных контролируемых исследований (РКИ), установили, что применение витаминных комплексов, имеющих в составе фолаты и железо, снижают риски беременных по рождению детей с дефицитом веса на 12%, отставание от гестационного возраста на 10% и уменьшение риска мертворождения на 9%.
Применение пробиотиков во время беременности
Опыт изучения применения пробиотиков при заболеваниях и в профилактических целях продемонстрировал эффективность данных препаратов в целом ряде РКИ и метаанализов. В настоящее время целесообразность применения пробиотиков во время беременности можно считать практически доказанной, т. к. по данной проблематике опубликовано значительное количество подтверждающих публикаций [38–41]. Так, в систематическом обзоре канадских авторов обсуждается целесообразность применения пробиотиков на различных сроках беременности для предупреждения диспепсических явлений и констипации [38, 39]. Как известно, положительные эффекты пробиотиков реализуются через три основных механизма. Во-первых, происходит вытеснение или ингибирование роста патогенных микроорганизмов путем непосредственного действия напрямую или через микроорганизмы-комменсалы микробиоты кишечника. Во-вторых, некоторые пробиотики усиливают барьерную функцию эпителия путем модуляции сигнальных механизмов, что усиливает секрецию слизи или повышает функционирование плотных контактов, представляющих собой запирающие межклеточные контакты, задействованные в сигнальных путях, регулирующих пролиферацию, поляризацию и дифференцировку эпителиальных клеток [40]. В-третьих, большинство пробиотических микроорганизмов модулируют иммунные ответы, при этом осуществляя специфические для определенного штамма местные и системные эффекты. В том числе как возможный механизм взаимодействия изучается связь между пробиотическими бактериями и эпителиальными и иммунными клетками кишечника, контакт через молекулярные структуры, известные как микроорганизм-ассоциированные молекулярные паттерны, которые могут быть распознаны специфическими паттерн-распознающими рецепторами, такими как трансмембранные toll-подобные рецепторы [41]. L. rhamnosus HN001TM, принимаемая во время беременности, естественного вскармливания и в период младенчества, снижает частоту возникновения аллергии у детей. Кумулятивная частота положительных кожных проб у детей к 6 году жизни снижается на 31% (p=0,03) [42]. Также прием L. rhamnosus HN001TM во время беременности, кормления грудью и в период младенчества снижает частоту развития экземы у детей. Кумулятивная частота возникновения экземы в течение 6 лет снижается на 44% (p=0,001) [42–44].
В-третьих, большинство пробиотических микроорганизмов модулируют иммунные ответы, при этом осуществляя специфические для определенного штамма местные и системные эффекты. В том числе как возможный механизм взаимодействия изучается связь между пробиотическими бактериями и эпителиальными и иммунными клетками кишечника, контакт через молекулярные структуры, известные как микроорганизм-ассоциированные молекулярные паттерны, которые могут быть распознаны специфическими паттерн-распознающими рецепторами, такими как трансмембранные toll-подобные рецепторы [41]. L. rhamnosus HN001TM, принимаемая во время беременности, естественного вскармливания и в период младенчества, снижает частоту возникновения аллергии у детей. Кумулятивная частота положительных кожных проб у детей к 6 году жизни снижается на 31% (p=0,03) [42]. Также прием L. rhamnosus HN001TM во время беременности, кормления грудью и в период младенчества снижает частоту развития экземы у детей. Кумулятивная частота возникновения экземы в течение 6 лет снижается на 44% (p=0,001) [42–44].
L. rhamnosus HN001TM, принимаемая во время беременности, снижает частоту развития гестационного диабета с 22,9% до 7,1% (p=0,009) у женщин в возрасте 35 лет и старше и с 87,5% до 0 (p=0,004) у женщин с гестационным диабетом в анамнезе [43]. Метаанализ исследований, связанных с включением пробиотиков в рацион беременной женщины, позволяет с уверенностью утверждать, что пробиотики не представляют угрозы для здоровья беременной женщины, плода и новорожденного ребенка [44]. В то же время представленные в ряде работ положительные эффекты пробиотиков в отношении иммунитета, предупреждения ожирения и благоприятное комплексное воздействие на другие органы и системы организма позволяют рекомендовать включение пробиотиков в рацион беременной женщины [45]. Добавление инулина, являющегося пребиотиком, усиливает рост, устойчивость и метаболическую активность Lactobacillus acidophilus, L. rhamnosus и B. lactis в толстой кишке [46].
Известно, что лактобактерии обеспечивают защитную функцию кишечника и влагалища, конкурентно вытесняя патогенную микрофлору за счет высокой скорости размножения и наличия генов системы «токсин — антитоксин», что обусловливает их дополнительную устойчивость к стрессорным воздействиям внешней среды. Прямая антимикробная активность лактобактерий связана с продукцией молочной кислоты, перекиси водорода и антибиотикоподобных веществ, таких как лизоцим и бактериоцины. Параллельно лактобактерии обладают способностью к синтезу метаболитов, улучшающих трофику эпителия урогенитального тракта и активизирующих процессы регенерации. Все это в целом профилактирует дисбиотические состояния кишечника и гениталий и связанные с ними осложнения беременности, родов и послеродового периода [47–50].
Прямая антимикробная активность лактобактерий связана с продукцией молочной кислоты, перекиси водорода и антибиотикоподобных веществ, таких как лизоцим и бактериоцины. Параллельно лактобактерии обладают способностью к синтезу метаболитов, улучшающих трофику эпителия урогенитального тракта и активизирующих процессы регенерации. Все это в целом профилактирует дисбиотические состояния кишечника и гениталий и связанные с ними осложнения беременности, родов и послеродового периода [47–50].
Следует учитывать, что женщины в детородном возрасте, беременные и осуществляющие грудное вскармливание часто имеют поливитаминную дефицитарность, которая требует восполнения не 1–2 микронутриентов, а комплексной донации витаминов, про- и пребиотиков с целью более полноценного восполнения нужд организма. Физиологичность сочетания нескольких микронутриентов в составе витаминных комплексов обусловлена тем, что обычно в пище витамины присутствуют одновременно и осуществляют межвитаминные функциональные связи. Прием одной дозы комплекса в сутки, обеспечивающей весь комплекс витаминной и пробиотической поддержки, способствует хорошей комплаентности, а их сочетание повышает эффективность усвоения по сравнению с раздельным приемом и поступлением витаминов в организм. Однако в некоторых случаях неудобства или неприятные ощущения, связанные с применением стандартных форм витаминных комплексов (таблетки или капсулы), могут привести к отказу от их приема. Многие пациенты выражают необходимость замены приема таблетки или капсулы на более удобные для применения формы.
Прием одной дозы комплекса в сутки, обеспечивающей весь комплекс витаминной и пробиотической поддержки, способствует хорошей комплаентности, а их сочетание повышает эффективность усвоения по сравнению с раздельным приемом и поступлением витаминов в организм. Однако в некоторых случаях неудобства или неприятные ощущения, связанные с применением стандартных форм витаминных комплексов (таблетки или капсулы), могут привести к отказу от их приема. Многие пациенты выражают необходимость замены приема таблетки или капсулы на более удобные для применения формы.
Витаминно-минеральный комплекс БиоТоффи Пренаталь имеет форму шоколадного жевательного батончика, что обеспечивает оптимальную комплаентность. Он содержит инулин (природную клетчатку из корня цикория) и полный спектр нутриентов для удовлетворения повышенных пищевых потребностей беременных при суточном однократном приеме. Также стоит отметить, что липидная фракция масла какао обеспечивает надежную защиту для пробиотических микроорганизмов, позволяя сохранить их жизнеспособность и стабильность при хранении продукта и повысить устойчивость к агрессивной среде ЖКТ [51–54]. БиоТоффи Пренаталь обладает приятным вкусом, что может быть по достоинству оценено беременными женщинами. Дополнительными преимуществами являются сбалансированный состав витаминов, минералов и пробиотика, использование в производстве натуральных какао-бобов и отсутствие сахара, красителей, консервантов и ГМО, что оказывает благоприятное действие на формирования здорового плода и минимизирует риски осложнений беременности. Все это позволяет рассматривать БиоТоффи Пренаталь как средство выбора при необходимости рекомендации поливитаминных комплексов для беременных.
БиоТоффи Пренаталь обладает приятным вкусом, что может быть по достоинству оценено беременными женщинами. Дополнительными преимуществами являются сбалансированный состав витаминов, минералов и пробиотика, использование в производстве натуральных какао-бобов и отсутствие сахара, красителей, консервантов и ГМО, что оказывает благоприятное действие на формирования здорового плода и минимизирует риски осложнений беременности. Все это позволяет рассматривать БиоТоффи Пренаталь как средство выбора при необходимости рекомендации поливитаминных комплексов для беременных.
Заключение
Таким образом, существует крайняя необходимость в комплексной профилактике витаминной недостаточности у российских женщин на прегравидарном этапе, у беременных и кормящих женщин. Сочетанное с микронутриентной поддержкой пренатальное применение пребиотиков значительно снижает частоту возникновения дисбиоза, улучшает материнский метаболизм глюкозы, снижает риск осложнений во время беременности, частоту преждевременных родов, увеличивает колонизацию кишечника матери и плода полезной микрофлорой и снижает риски заболеваний у ребенка в будущем.
Благодарность
Редакция благодарит компанию ООО «Бауш Хелс» за предоставленную информацию о продукте БиоТоффи Пренаталь.
Acknowledgement
Editorial Board is grateful to LLC “Bausch Health” for the information on BioToffee Prenatal.
Сведения об авторах:
Кравцова Елена Иосифовна — к.м.н., доцент кафедры акушерства, гинекологии и перинатологии ФГБОУ ВО КубГМУ Минздрава России, 350063, Россия, г. Краснодар, ул. Седина, д. 4; ORCID iD 0000-0001-8987-7375.
Куценко Ирина Игоревна — д.м.н., профессор, заведующая кафедрой акушерства, гинекологии и перинатологии ФГБОУ ВО КубГМУ Минздрава России, 350063, Россия, г. Краснодар, ул. Седина, д. 4; ORCID iD 0000-0003-0938-8286.
Боровиков Игорь Олегович — д.м.н., доцент, доцент кафедры акушерства, гинекологии и перинатологии ФГБОУ ВО КубГМУ Минздрава России, 350063, Россия, г. Краснодар, ул. Седина, д. 4; ORCID iD 0000-0001-8576-1359.
Краснодар, ул. Седина, д. 4; ORCID iD 0000-0001-8576-1359.
Батмен Саида Казбековна — к.м.н., доцент кафедры акушерства, гинекологии и перинатологии ФГБОУ ВО КубГМУ Минздрава России, 350063, Россия, г. Краснодар, ул. Седина, д. 4; ORCID iD 0000-0002-1790-444X.
Контактная информация: Кравцова Елена Иосифовна, e-mail: [email protected]. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 06.05.2020, поступила после рецензирования 24.05.2020, принята в печать 10.06.2020.
About the authors:
Elena I. Kravtsova — Cand. of Sci. (Med.), Associate Professor of the Department of Obstetrics, Gynecology, and Perinatology, Kuban State Medical University, 4, Sedina str., Krasnodar, 350063, Russian Federation; ORCID iD 0000-0001-8987-7375.
Irina I. Kutsenko — Doct. of Sci. (Med.), Professor, Head of the Department of Obstetrics, Gynecology, and Perinatology, Kuban State Medical University, 4, Sedina str., Krasnodar, 350063, Russian Federation; ORCID iD 0000-0003-0938-8286.
Kutsenko — Doct. of Sci. (Med.), Professor, Head of the Department of Obstetrics, Gynecology, and Perinatology, Kuban State Medical University, 4, Sedina str., Krasnodar, 350063, Russian Federation; ORCID iD 0000-0003-0938-8286.
Igor’ O. Borovikov — Doct. of Sci. (Med.), Associate Professor, Associate Professor of the Department of Obstetrics, Gynecology, and Perinatology, Kuban State Medical University, 4, Sedina str., Krasnodar, 350063, Russian Federation; ORCID iD 0000-0001-8576-1359.
Saida K. Batmen — Cand. of Sci. (Med.), Associate Professor of the Department of Obstetrics, Gynecology, and Perinatology, Kuban State Medical University, 4, Sedina str., Krasnodar, 350063, Russian Federation; ORCID iD 0000-0002-1790-444X.
Contact information: Elena I. Kravtsova, e-mail: [email protected]. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 06.05.2020, revised 24.05.2020, accepted 10.06.2020.
Received 06.05.2020, revised 24.05.2020, accepted 10.06.2020.
Симптомы и способы их предотвращения
Кальций — это тип минерала, который помогает поддерживать здоровье зубов и костей. Для беременных кальций играет большую роль в развитии плода, а также для общего состояния здоровья во время беременности. В этой статье вы узнаете, почему следует избегать дефицита кальция во время беременности.
Польза кальция для беременных
Польза кальция для беременных включает:
- Формирование органов плода, включая нервную систему, кости, мышцы и зубы.
- Образование клеток, регулирующих работу сердца и тромбов в организме ребенка.
- Поддержание физической формы и здоровья беременных.
- Защита костей и свойства свертывания крови для беременных.
- Предоставление строительного блока для IQ ребенка.
Почему кальций важен для беременных
Кальций напрямую всасывается через плаценту плодом для роста и развития, поэтому беременным женщинам рекомендуется потреблять больше кальция.
Рост плода в значительной степени зависит от кальция, поэтому важно получать обильное потребление кальция. Недостаток кальция может вызвать проблемы со здоровьем костей как у ребенка, так и у матери в будущем.
Уже в 6 месяцев межклеточные отношения у плода развиваются. В это время плоду требуется больше кальция. Потребление кальция беременной женщиной влияет на развитие мозга и интеллект ребенка при рождении.
Какова идеальная норма потребления кальция для беременных?
Потребность беременных и кормящих женщин в кальции на 200 мг больше, чем у обычных людей. Согласно рейтингу адекватности питания 2013 г., дозировка, которую должны получать беременные, следующая:
- Для беременных в возрасте до 30 лет прием должен составлять не менее 1300 мг/сут.
- Для беременных в возрасте старше 30 лет доза должна быть не менее 1200 мг/сут.
Почему отличается? Чем моложе беременная женщина, тем больше кальция необходимо для роста костей.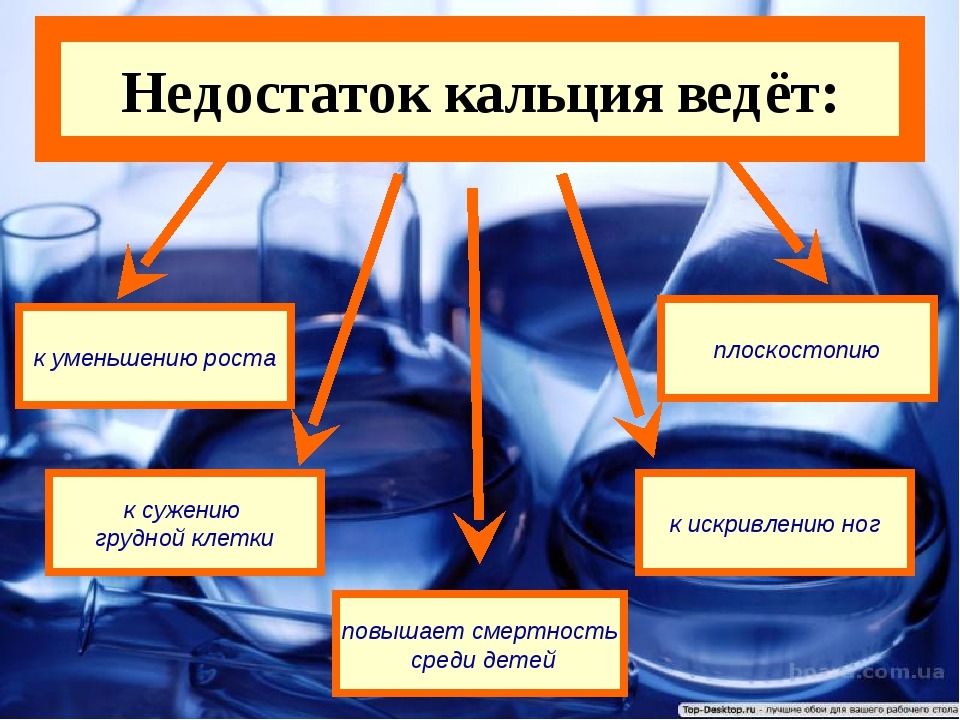 Помните, что во время беременности потребление кальция делится между вами и вашим ребенком.
Помните, что во время беременности потребление кальция делится между вами и вашим ребенком.
Как удовлетворить ваши потребности в кальции
Есть два простых способа удовлетворить ваши ежедневные потребности в кальции. Во-первых, есть продукты, богатые кальцием, а во-вторых, принимать добавки с кальцием.
Некоторые продукты, богатые кальцием:
- Молоко
- Йогурт
- Сыр
- Белый хлеб
- Мороженое
- Брокколи
- Рыба
- Шпинат
- Тофу
- Гайки
- Авокадо
Если вы не можете потреблять продукты с высоким содержанием кальция в больших количествах, подумайте о том, чтобы вместо этого принимать добавки с кальцием. Проконсультируйтесь с врачом о подходящей суточной дозе.
Последствия дефицита кальция при беременности
Во время беременности необходимо обеспечить эффективное усвоение кальция. Некоторые факторы, которые могут препятствовать всасыванию, включают чрезмерное потребление кофеина, отсутствие физических упражнений или наличие вредных веществ в организме.
Некоторые факторы, которые могут препятствовать всасыванию, включают чрезмерное потребление кофеина, отсутствие физических упражнений или наличие вредных веществ в организме.
Дефицит кальция во время беременности может привести к следующим проблемам со здоровьем:
Гипертония
Гипертония, возникающая во время беременности, классифицируется как хроническая гипертензия. На это состояние указывает артериальное давление на уровне 140/9 или выше.0 мм рт. ст. и может вызывать утомляемость, сильные головные боли, выкидыши и преждевременные роды.
Преэклампсия
Преэклампсия также известна как отравление беременных. Это заболевание представляет собой нарушение артериального давления, которое препятствует нормальному функционированию таких органов, как печень или почки.
Некоторые из симптомов включают белок в моче, боль в костях, одышку и высокое кровяное давление. Преэклампсия может привести к выкидышу и аномальному развитию плода из-за плохого притока крови к плоду.
Боль в костях
90% кальция в организме человека находится в костях и зубах. В случае дефицита кальция беременные женщины будут испытывать судороги, напряжение мышц и суставов, а также боль в таких областях, как поясница и таз. Беременные женщины также легче получают боль в спине. Укрепление костей за счет увеличения потребления кальция поможет предотвратить остеопороз в будущем.
Зубная боль и кровоточивость десен
Беременные женщины часто испытывают стоматит, зубную боль и кровоточивость десен. Чтобы избежать этих заболеваний, мамы должны поддерживать здоровье своих зубов и десен, обеспечивая адекватное потребление кальция.
Мамы также могут использовать зубную пасту с полной защитой от кальция. Пожалуйста, убедитесь, что зубная паста не содержит вредных веществ, чтобы она не мешала усвоению кальция.
Если вы ищете хорошую зубную пасту, попробуйте Mama’s Choice Зубная паста без фтора , специально разработанная для беременных и кормящих женщин. Эта натуральная и халяльная зубная паста обогащена кальцием, экстрактом мисвака, мятой, аллантоином и хлорофиллом.
Эта натуральная и халяльная зубная паста обогащена кальцием, экстрактом мисвака, мятой, аллантоином и хлорофиллом.
Mama’s Choice Team
Актуальные статьи
Гипопаратиреоз — NHS
Гипопаратиреоз — это редкое заболевание, при котором паращитовидные железы, расположенные на шее рядом с щитовидной железой, вырабатывают слишком мало паратиреоидного гормона.
Это вызывает падение уровня кальция в крови (гипокальциемия) и повышение уровня фосфора в крови (гиперфосфатемия), что может вызвать широкий спектр симптомов, включая мышечные спазмы, боль и подергивание.
Лечение гипопаратиреоза включает прием пищевых добавок, обычно пожизненный, для восстановления уровня кальция и фосфора.
Симптомы гипопаратиреоза
Симптомы гипопаратиреоза могут включать:
- ощущение покалывания (парестезия) в кончиках пальцев рук, ног и губ
- подергивание мышц лица
- мышечные боли или судороги, особенно в ногах, ступнях или животе
- усталость
- изменения настроения, такие как чувство раздражительности, беспокойства или депрессия
- сухая, грубая кожа
- жесткие волосы, которые легко ломаются и могут выпадать
- ногти, которые легко ломаются
Диагностика гипопаратиреоза
Гипопаратиреоз диагностируется после того, как анализ крови показал:
- низкий уровень паратиреоидного гормона
- низкий уровень кальция
- высокий уровень фосфора
Лечение гипопаратиреоза
Лечение гипопаратиреоза направлено на облегчение симптомов и возвращение к норме уровня кальция и других минералов в крови.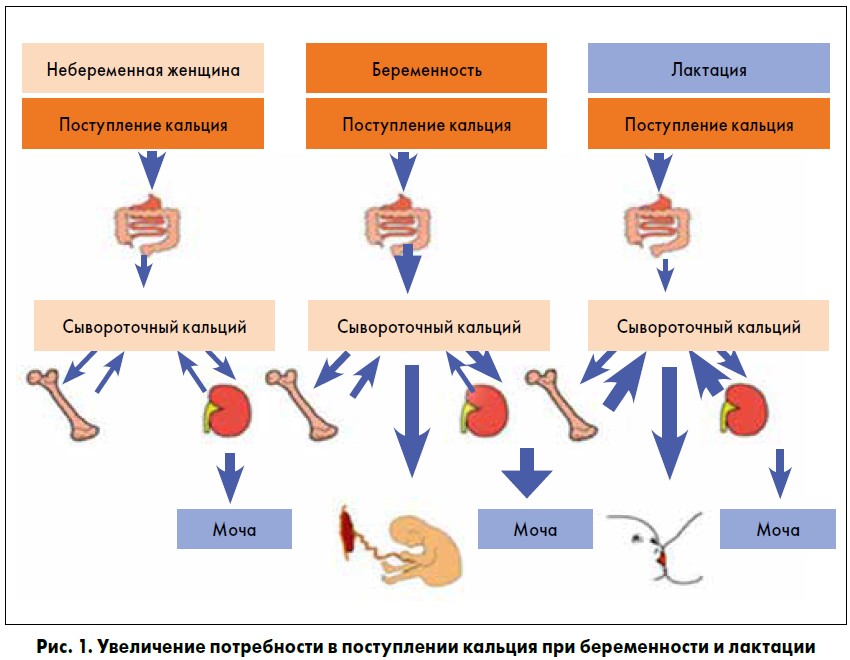
Нормальный диапазон содержания кальция составляет от 2,2 до 2,6 миллимолей на литр (ммоль/л). Вам будет рекомендовано поддерживать уровень кальция в несколько более низком диапазоне, например, от 1,8 до 2,25 ммоль/л. Ваш рекомендуемый диапазон будет зависеть от ваших обстоятельств.
Добавки карбоната кальция и витамина D — обычно кальцитриол (Rocaltrol) или альфакальцидол (One-Alpha) — можно принимать для восстановления содержания кальция в крови до этих уровней. Их обычно приходится принимать пожизненно.
Вам также необходимо регулярно сдавать анализы крови для контроля уровня паратиреоидного гормона, кальция и фосфора.
Если уровень кальция в крови падает до опасно низкого уровня или у вас продолжаются мышечные спазмы, вам может потребоваться введение кальция через капельницу прямо в вену.
Рекомендации по питанию
Также рекомендуется соблюдать диету с высоким содержанием кальция и низким содержанием фосфора.
Хорошие источники кальция включают:
- молоко, сыр и другие молочные продукты
- листовые зеленые овощи, такие как брокколи, капуста и бамия, но не шпинат
- соевые бобы
- тофу
- орехи
- хлеб и все, что приготовлено из обогащенной муки
- рыба с костями, такая как сардины и сардины
Phosphorus is found in:
- red meat
- dairy
- fish
- poultry
- bread
- rice
- oats
Causes of hypoparathyroidism
Наиболее частой причиной гипопаратиреоза является удаление или случайное повреждение паращитовидных желез во время операции на шее.
