Нарушение голоса у детей: Нарушение голоса | 1ДМЦ
Нарушения голоса у детей — виды, причины, лечение нарушений голоса
Нарушения голоса у детей — виды, причины, лечение нарушений голоса
Логопедический центр
Диагнозы
Диагнозы речевых нарушений у детей
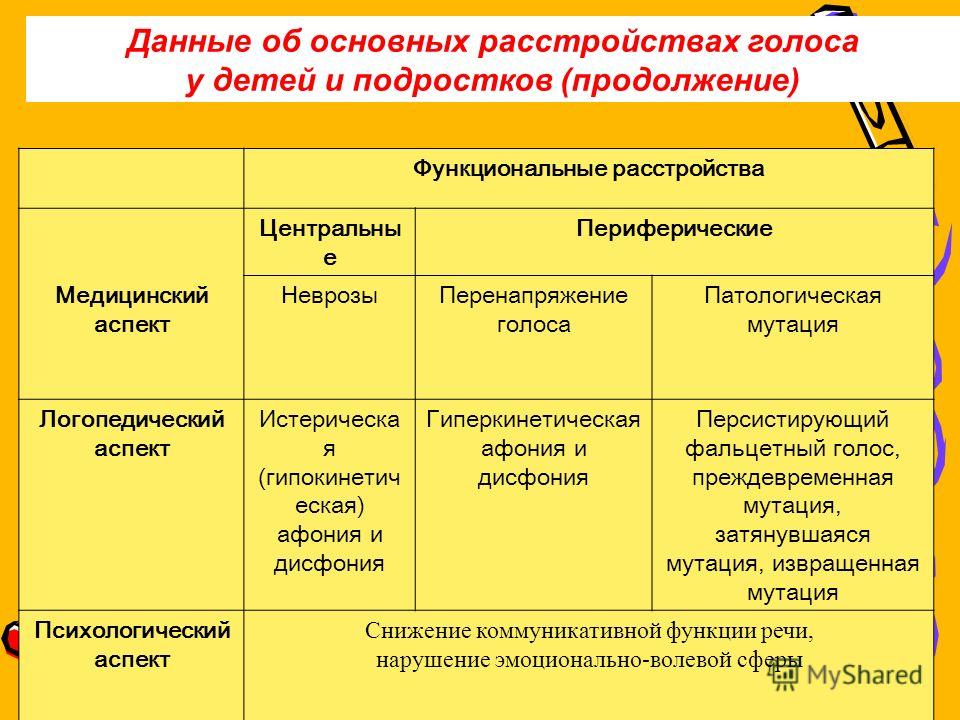
Нарушение голоса
Нарушения голоса – это выраженное расстройство фонации, а также ее частичное или полное отсутствие, которое вызывается разными патологическими дефектами органов голосового аппарата. Медицина использует два термина, обозначающие нарушения голоса. Афония – то есть, абсолютная потеря голоса у детей и взрослых, а также дисфония – нарушение голоса у детей и взрослых, проявляющееся в ухудшении его качества, окраски и тембра звучания. Но данными терминами обозначается только степень выраженности расстройства. Нарушения голоса возникают практически у каждого человека в любом возрасте. В последние десятилетия это расстройство стало встречаться намного чаще, что обуславливается широким спектром реаниматологических процедур. Современным врачам для спасения жизни приходится проводить различные операции, которые зачастую приводят к нарушению голоса. Также причинами патологии могут быть различные заболевания, чрезмерные нагрузки на голосовые связки и хронические дефекты органов голосового аппарата. Кроме того, нарушениями голоса страдают люди голосоречевых профессий. Коррекцией голоса занимается специальная система воздействия, являющаяся ответвлением логопедии. Она называется фонопедия.
Современным врачам для спасения жизни приходится проводить различные операции, которые зачастую приводят к нарушению голоса. Также причинами патологии могут быть различные заболевания, чрезмерные нагрузки на голосовые связки и хронические дефекты органов голосового аппарата. Кроме того, нарушениями голоса страдают люди голосоречевых профессий. Коррекцией голоса занимается специальная система воздействия, являющаяся ответвлением логопедии. Она называется фонопедия.
- Симптомы
- Специалисты
- Виды
- Механизм
- Причины развития
- Диагностика
- Прогноз
- Профилактика
Симптомы
Нарушение голоса (АФОНИЯ, ДИСФОНИЯ, МУТАЦИЯ, РИНОФОНИЯ, ФОНАСТЕНИЯ)
Симптомы функциональных нарушений голоса:
Функциональное нарушение голоса — фонастения, является профессиональным «заболеванием» лиц голосоречевых профессий. К ее проявлениям относятся невозможность произвольно регулировать звучание голоса, (усиливать или ослаблять), прерывание (осечки) и быстрая утомляемость голоса, охриплость. В остром периоде фонастении голос может пропадать совсем. В большинстве случаев фонастения не требует лечения; голос восстанавливается самостоятельно после периода отдыха.
К ее проявлениям относятся невозможность произвольно регулировать звучание голоса, (усиливать или ослаблять), прерывание (осечки) и быстрая утомляемость голоса, охриплость. В остром периоде фонастении голос может пропадать совсем. В большинстве случаев фонастения не требует лечения; голос восстанавливается самостоятельно после периода отдыха.
При гипотонусной дисфонии развивается несмыкание голосовых складок, что проявляется осиплостью голоса, голосовым утомлением, болями в мышцах шеи и затылка; в тяжелых случаях возможна только шепотная речь. При гипертонусной дисфонии, обусловленной спазмом гортанных мышц, голос искажается, становится глухим, грубым; при афонии – не возникает совсем.
Патологическая мутация может выражаться в сохранении высокого звучания голоса после истечения подросткового периода, неустойчивости голоса (чередовании низких и высоких тонов), дисфоничном звучании и т. д.
Симптомы органических нарушений голоса читайте далее.
1
Нарушения голоса при хронических ларингитах обусловлены поражением нервно-мышечного аппарата гортани и несмыканием голосовых складок. Дефект выражается утратой нормального звучания, сильной утомляемостью, иногда — невозможностью выполнения голосовой нагрузки. Наблюдаются неприятные ощущения в горле – царапанье, першение, саднение, ощущение «комка», боль.
Дефект выражается утратой нормального звучания, сильной утомляемостью, иногда — невозможностью выполнения голосовой нагрузки. Наблюдаются неприятные ощущения в горле – царапанье, першение, саднение, ощущение «комка», боль.
2
В случае параличей и парезов гортани голос может отсутствовать совсем или иметь хриплое звучание. Нарушение голоса сопровождается сильным речевым утомлением, рефлекторным кашлем, поперхиванием, расстройством дыхания. Дискоординация фонации и дыхания значительно утяжеляет дефект.
3
Нарушения голоса, связанные с опухолями гортани развиваются постепенно, по мере роста образований. После любого оперативного вмешательства на гортани возникают голосовые нарушения. При удалении гортани человек полностью лишается голоса; при этом резко нарушается функция дыхания, поскольку происходит разобщение трахеи и глотки.
4
При центральных парезах и параличах гортани, наблюдаемых при дизартрии и анартрии, голос становится слабым, тихим, прерывистым, глухим, монотонным, нередко – с назальным оттенком.
5
Органические нарушения голоса, возникшие у ребенка раннего возраста, сопровождаются отставанием в речевом развитии, задержкой накопления словаря и развития грамматических структур, нарушением звукопроизношения, трудностями коммуникации и ограничением социальных контактов. Нарушения голоса, развившиеся во взрослом возрасте, могут обусловливать профессиональную непригодность.
ЗАПИСАТЬСЯ
Специалисты
- Логопед
- Психолог
- Фониатр
- Отоларинголог
- Невролог
Виды нарушений голоса
Классификация нарушений голоса осуществляется по степени проявления патологии. Нарушения делятся на:
- Дисфонию.
 При таком расстройстве уменьшена сила голоса, его тембр и интонация. Голос становится низким и хриплым.
При таком расстройстве уменьшена сила голоса, его тембр и интонация. Голос становится низким и хриплым. - Афонию. При такой патологии голос пропадает полностью, и дети или взрослые могут говорить только шепотом.
Также нарушения речевого голоса делятся по механизму развития на функциональные и органические. Кроме того, виды речевых нарушений голоса у детей и взрослых определяются, исходя из места локализации поражения голосового аппарата. В данном случае они бывают:
- периферическими: патология локализована в периферической части голосообразующего аппарата;
- центральными: патология локализована в средней части голосообразующего аппарата.
Нарушение голоса: причины
К нарушению голоса у детей и взрослых может привести огромное количество функциональных и патологических факторов. Среди главных причин можно выделить:
- параличи органов голосового аппарата;
- патологии, проходящие в тканях или коре головного мозга;
- церебральный паралич у детей;
- воспаление голосовых связок или гортани;
- ожоги и травмы верхних дыхательных путей;
- развитие опухолевых процессов в гортани;
- послеоперационные рубцы в гортани;
- удаленная хирургическим путем верхняя часть дыхательного горла;
- травмы психологического характера;
- эндокринные патологии;
- наличие вредных привычек – употребление алкоголя, курение;
- операции, в ходе которых были удалены голосовые связки или гортань.

Прогноз на лечение речевых нарушений у детей и взрослых
Существует множество патологий, вызывающих расстройство речевого голоса. Итоги лечения речевых нарушений зависит от различных факторов, в том числе и тех, которые вызвали расстройство голоса детей или взрослых. При выраженных нарушениях патологического характера зачастую не удается полностью восстановить функцию голосового аппарата, хотя улучшить звучание голоса у детей и взрослых можно. Если нарушения функциональные, их можно устранить полностью. Хотя случается и такое, что пациенты, которые не выполняют рекомендации логопеда, страдают от рецидивов речевых и голосовых нарушений. Именно поэтому желание самого пациента избавиться от нарушений речи и голоса – основной фактор, определяющий успех лечения.
Согласие на обработку персональных данных (подробнее)
Защита от автоматического заполнения
Заполните форму и мы свяжемся с Вами в ближайшее время
ДИАГНОСТИКА
Невролог
|
Логопед
|
КОРРЕКЦИЯ
Содержание лечебной работы при различных нарушениях голоса зависит от причин и характера расстройства фонации. Логопедическую работу по восстановлению нарушений голоса следует начинать как можно раньше, чтобы предупредить фиксацию патологической голосоподачи, добиться лучших результатов, предотвратить развитие невротических реакций на дефект. Направления коррекционной работы включают психотерапию, коррекцию дыхания, развитие координации фонации и артикуляции, автоматизацию достигнутых навыков и введение голоса в свободное речевое общение. На логопедических занятиях используется дыхательная и артикуляционная гимнастика, фонопедические упражнения. У больных после удаления гортани проводится работа над формированием пищеводного голоса. Восстановленным считается громкий голос при правильном речевом дыхании, отсутствии утомляемости и неприятных ощущений.
Направления коррекционной работы включают психотерапию, коррекцию дыхания, развитие координации фонации и артикуляции, автоматизацию достигнутых навыков и введение голоса в свободное речевое общение. На логопедических занятиях используется дыхательная и артикуляционная гимнастика, фонопедические упражнения. У больных после удаления гортани проводится работа над формированием пищеводного голоса. Восстановленным считается громкий голос при правильном речевом дыхании, отсутствии утомляемости и неприятных ощущений.
При функциональных нарушениях голоса решающее значение придается общеукрепляющему лечению, массажу передней поверхности шеи, ЛФК, физиотерапии, соблюдению голосового режима.
При органических нарушениях голоса проводится общая и местная медикаментозная терапия (эндоларингеальное введение лекарственных препаратов, ингаляции), по показаниям – хирургическое лечение ЛОР-патологии (удалении избыточной ткани голосовых складок, резекция гортани, ларингэктомия и др. ).
).
Профилактика нарушений речи и голоса
Профилактика нарушения функции голоса заключается в следовании некоторым рекомендациям. А именно:
- Следует полностью отказаться от вредных привычек.
- Нельзя громко петь и разговаривать, особенно на морозе.
- Любые простудные заболевания, которые могут вызвать нарушения у детей или взрослых, следует лечить своевременно.
- Важно соблюдать голосовой режим при простуде – разговаривайте тихо или шепотом.
- Представителям голосоречевых профессий следует освоить технику диафрагмального дыхания и правильной подачи голоса.
- При обнаружении симптоматики нарушений голоса следует сразу же обращаться к врачу.
Патологические или функциональные причины вызвали у Вас нарушение функции голоса?
Не нервничайте, посоветуйтесь со специалистами, которые составят план лечения и помогут Вам стабилизировать ситуацию или полностью устранить расстройство. В центре «НЕАПЛ» работают логопеды, которые также могут помочь в коррекции голосовых нарушений.
В центре «НЕАПЛ» работают логопеды, которые также могут помочь в коррекции голосовых нарушений.
У Вашего ребенка проявляется симптоматика расстройства голоса?
Не отчаивайтесь! Обязательно покажите ребенка врачу, чтобы он смог установить диагноз и выявить факторы, спровоцировавшие расстройство. После диагностики специалист назначит адекватное лечение, которое поможет справиться с проблемой. Лечить расстройства голоса у детей нужно своевременно, поэтому не затягивайте с визитом к доктору!
Также Вы можете записаться в центр «НЕАПЛ»: наши специалисты помогут скорректировать расстройства голоса у детей.
Согласие на обработку персональных данных (подробнее)
Защита от автоматического заполнения
Заполните форму и мы свяжемся с Вами в ближайшее время
Подпишитесь на нашу расcылку
Будьте в курсе последних новостей и акций
Стандары обследования детей с нарушениями голосовой функции
- Главная
- Пресс-центр
- Публикации
- Стандары обследования детей с нарушениями голосовой функции
Ю.
Е. Степанова, М.В. Дроздова, С.М. Мегрелешвили
ФГУ «Санкт-Петербургский НИИ уха, горла и речи Росздрава»
( Директор – Засл. врач РФ, проф. Ю.К. Янов)
В последние годы наблюдается рост числа детей с дисфониями, причины которых достаточно разнообразны [6, 10, 11]. Большинство авторов связывают возникновение дисфоний с перенапряжением голоса [2, 5, 7].
Голосовой аппарат представляет комплекс органов и систем, принимающих участие в процессе голосообразования. Его деятельность подчинена регулирующему влиянию центральной нервной системы. Состояние слуха, эндокринной системы и желудочно-кишечного тракта также отражается на голосовой функции. Следовательно, патологический процесс, возникший как в самом голосовом аппарате, так и вне его, может привести к нарушению механизма голосообразования и развитию функциональных или органических изменений гортани [2, 3, 4, 12, 13].
Миндалины и аденоиды — это часть резонаторного отдела голосового аппарата. Острые и хронические воспаления, гипертрофия лимфаденоидной ткани, девиации носовой перегородки также могут влиять на голосовую функцию [5, 4. 8]. Известно, что носовое, внешнее и фонационное дыхание отражают состояние резонаторного аппарата. Верхние резонаторы находятся в тесной анатомо-функциональной связи со слуховым анализатором, а нижние обеспечивают фонационное дыхание.
8]. Известно, что носовое, внешнее и фонационное дыхание отражают состояние резонаторного аппарата. Верхние резонаторы находятся в тесной анатомо-функциональной связи со слуховым анализатором, а нижние обеспечивают фонационное дыхание.
Голос является индикатором психоэмоционального состояния человека, а любые его расстройства отрицательно сказываются на формировании личности ребенка [9, 10]. В современных условиях к увеличению эмоционального напряжения детей приводят перегруженность школьной программы и уменьшение времени отдыха [1].
Несмотря на ранее изученные аспекты нарушений голоса у детей, до сих пор нет полного представления об их этиологии и патогенезе, знание которых необходимо для определения объема обследования и выбора адекватных методов лечения этих пациентов.
Цель исследования: Разработать стандарты клинического обследования детей с нарушениями голосовой функции на основе изученных звеньев этиологии, патогенеза и клинических проявлений дисфоний.
Задачи исследования:
- Изучить структуру заболеваемости голосового аппарата у детей мегаполиса.

- Провести сравнительный анализ психоневрологического статуса детей с дисфониями.
- Проанализировать функциональное состояние резонаторного отдела голосового аппарата.
- Оценить состояние периферического отдела слухового анализатора у детей с дисфониями.
Клинические исследования были проведены у 600 детей в возрасте от 5 до 16 лет, которые обратились в период с 1996 по 2004 год в Санкт-Петербургский НИИ ЛОР. Нарушения голосовой функции выявлены у 563 пациентов — 272 (48%) мальчиков и 291 (52%) девочки. Максимальное количество дисфоний встретилось у детей обоего пола в возрасте 8-10 лет, а минимальное — 15-16 лет.
Как известно, диагностика заболеваний гортани у детей представляет определенные сложности для врача. Наиболее часто, это обусловлено повышенным глоточным рефлексом, гипертрофией небных миндалин, а также беспокойством ребенка во время проведения исследования. Эти трудности позволяют преодолеть применение жесткого или гибкого эндоскопа в сочетании с видеоэндоскопической и видеоэндостробоскопической техникой. Поэтому нами было проведено видеоэндостробоскопическое исследование гортани у 100 % детей с дисфониями.
Поэтому нами было проведено видеоэндостробоскопическое исследование гортани у 100 % детей с дисфониями.
При изучении заболеваемости голосового аппарата выявлено 12 нозологических форм. Так 266 (47%) детей страдали узелками голосовых складок, 89 (16%) — мутационной дисфонией. Примерно одинаковым оказалось количество пациентов с врожденными пороками развития гортани — 56 (10%) и хроническим ларингитом — 51 (9%). Функциональную дисфонию диагностировали у 39 (7%), афонию — у 16 (3%) детей. На долю острого ларингита, полипов, кист, папилломатоза, рубцового стеноза и парезов голосовых складок приходилось от 0,5% до 2%.
Всех пациентов с дисфониями распределили на 4 подгруппы: врожденные пороки развития гортани (ВПР), хронический ларингит (ХЛ), функциональная дисфония (ФД), узелки голосовых складок (УГС).
Причины развития дисфоний у детей (по данным анамнеза) были следующими. Крик, громкий плач детей с соматической и неврологической патологией на первом году жизни были самыми частыми причинами развития ХЛ (35%), УГС (21%), полипов (100%) и кист голосовых складок (100%). На фоне ОРВИ возникли афония (43%), ФД (30%), УГС (20%), ХЛ (13%). Стрессовой (конфликтной) ситуации принадлежала ведущая роль в 57% случаев афонии. Неадекватная голосовая нагрузка в школе или при занятиях хором (вокалом) стала пусковым моментом для ФД (40%), УГС (26%), ХЛ (17%).
На фоне ОРВИ возникли афония (43%), ФД (30%), УГС (20%), ХЛ (13%). Стрессовой (конфликтной) ситуации принадлежала ведущая роль в 57% случаев афонии. Неадекватная голосовая нагрузка в школе или при занятиях хором (вокалом) стала пусковым моментом для ФД (40%), УГС (26%), ХЛ (17%).
Известно, что формирование пороков развития гортани вызвано воздействием тератогенных факторов на различных этапах органогенеза, выявить которые у обследованных нами детей не представлялось возможным. К парезам голосовых складок и рубцовому стенозу гортани в 100% случаев привели медицинская и бытовая травма. Не удалось установить причину дисфоний в 15% — 33% наблюдений в каждой подгруппе.
Сопутствующие заболевания у детей с нарушениями голосовой функции были выявлены у 304 (100%) пациентов. Наибольшее количество изменений диагностировали в подгруппе с УГС – в 121 (40%) случае, несколько меньше — у 54 (18%) детей с ВПР и у 43 (14%) детей с ХЛ. При остальных нозологических формах соматической патологией страдали менее 10% обследованных.
По данным анамнеза чаще всего встречались заболевания нервной системы — у 67% детей. Аллергические заболевания выявили у 17% пациентов, расстройства эндокринной системы — у 8%, гастродуоденальной — у 6% и дыхательной — у 2% человек.
Учитывая высокий процент детей с патологией нервной системы, мы сочли необходимым провести ее углубленное исследование. Психоневрологическое состояние было изучено у 218 (100%) детей с дисфониями, из которых у 205 (94%) диагностированы различные заболевания. Исследование включало сбор анамнеза, неврологическое, электроэнцефалографическое, реоэнцефалографическое, дермографическое и клинико-психологическое обследование.
Следует отметить, что все родители жаловались на повышенную эмоциональную лабильность детей. Беременность у 143 (70%) матерей и роды у 70 (34%) матерей протекали патологически. В период новорожденности 50 (24%) детей страдали внутриутробной гипоксией, внутриутробной гипотрофией и энцефалопатией.
Выявленные нарушения объединили в три группы: поведенческие и эмоциональные расстройства (ПЭР), расстройства вегетативной нервной системы (РВНС), заболевания центральной нервной системы (ЗЦНС). Чаще всего у пациентов с дисфониями диагностировали ПЭР – 125 (61%) случаев, а РВНС – в 66 (32%) случаях, ЗЦНС – в 14 (7%) случаях.
Чаще всего у пациентов с дисфониями диагностировали ПЭР – 125 (61%) случаев, а РВНС – в 66 (32%) случаях, ЗЦНС – в 14 (7%) случаях.
Вегетативные нарушения характерны не только для РВНС. Так у 187 (91%) детей с ПЭР и ЗЦНС также выявили вегетативные изменения. В тоже время большинство пациентов из группы с РВНС страдали расстройством поведения и эмоций.
Психоневрологические изменения у детей с дисфониями проявились синдромами невропатии, страха или гипердинамическим синдромом. Эти состояния сопровождались громкой речью и криком, повышенной возбудимостью и выраженной неустойчивостью вегетативных функций, двигательным беспокойством, неусидчивостью, импульсивностью поступков, раздражительностью.
Изучение распространенности психоневрологических расстройств в подгруппах показало, что в каждой из них присутствовали ПЭР, ВСД, ЗЦНС. Однако их процентное соотношение было различным (рис.1).
1 фото
1
/ 1
Максимальное количество ПЭР диагностировали у пациентов с ХЛ и ФД. Напротив, вегетативные расстройства, чаще всего встретились в подгруппе с ВПР и УГС, а ЗЦНС – в подгруппе с ХЛ и УГС.
Напротив, вегетативные расстройства, чаще всего встретились в подгруппе с ВПР и УГС, а ЗЦНС – в подгруппе с ХЛ и УГС.
Таким образом, подавляющее большинство детей с голосовыми расстройствами (94%) имели психоневрологические и нейровегетативные нарушения, обусловленные антенатальной и перинатальной патологией.
Функциональное состояние периферического отдела слухового анализатора
В исследовании приняли участие 117 пациентов с нарушениями голосовой функции и 20 здоровых детей. Никто из детей или их родителей не жаловался на снижение слуха и ранее не проходил аудиологическое обследование. В анамнезе у 12 (10%) пациентов выявили острый средний отит. Состояние слуха оценивали по результатам акуметрии, видеоотоскопии, тональной пороговой аудиометрии и импедансометрии
Клиническое обследование 82 (70%) детей с дисфонией показало, что 8 (7%) пациентов страдали адгезивным средним отитом одного уха и тубарным отитом противоположного; у 15 (13%) человек выявлены только адгезивные изменения: в 12 случаях — двусторонние, а в 3 – односторонние. Тубарный отит был диагностирован у 59 (50%) детей. Из них в 47 наблюдениях процесс оказался двусторонним, а в 12 — односторонним.
Тубарный отит был диагностирован у 59 (50%) детей. Из них в 47 наблюдениях процесс оказался двусторонним, а в 12 — односторонним.
При проведении акуметрии ни у кого из пациентов нарушений слуха не выявлено. Анализ данных аудиометрии и импедансометрии 117 пациентов с дисфонией обнаружил, что у 35 человек с двух сторон и у 15 с одной стороны слух оказался нормальным. Аналогичные показатели оценили у 59 детей с тубарным отитом и у 8 детей с сочетанной патологией на стороне тубарных явлений (114 ушей). В 75 (66%) ушах пороги воздушной проводимости соответствовали 0-10 дБ, а в 39 (34%) были повышены до 20 дБ. Во всех наблюдениях регистрировали тимпанограмму типа С. Степень проходимости слуховых труб определяли по классификации Крук М. Б. [1987]. В 47 (41%) ушах была выражена гипофункция слуховой трубы (1 степень), в 51 (45%) – умеренное нарушение (2 степень), а в 16 (14%) — дисфункция слуховой трубы средней тяжести (3 степень). Тяжелые нарушения (4 степень) отсутствовали.
Исходя из полученных результатов, представлялось целесообразным оценить процентное соотношение степеней проходимости слуховых труб (рис. 2).
2).
Как следует из результатов проведенного исследования, максимальный процент пациентов с дисфункцией слуховых труб 1 степени диагностировали в подгруппе с ФД, а 3 степени — с ХЛ и УГС.
Адгезивные явления выявили в 35 ушах: в 12 (34%) ушах пороги воздушной проводимости соответствовали 0-10 дБ, а в 23 (66%) ушах — повышены до 20 дБ. У всех детей регистрировали тимпанограмму типа Аs.
При изучении распространенности заболеваний среднего уха в подгруппах оценивали количество пациентов без патологии слуха, с тубарным и адгезивным средним отитами (рис.3).
1 фото
1
/ 1
Тубарные отиты чаще всего диагностировали у пациентов с ХЛ, а адгезивные — с УГС. Наибольшее количество нормально слышащих пациентов встретилось в подгруппе с ФД, а наименьшее — с ХЛ.
Таким образом, согласно результатам клинического и аудиологического исследования, только 35 (30%) детей с дисфониями имели нормальный слух.
Результаты исследования носового дыхания
Для изучения носового дыхания были использованы видеоэндоскопия полости носа и носоглотки (гибкий эндоскоп), передняя активная риноманометрия, рентгенография околоносовых пазух (по показаниям).
При проведении видеоэндоскопического исследования 117 (100%) детей с нарушением голоса только у 25 (21%) пациентов не выявлена патология верхнего резонатора, что соответствовало 7% в подгруппе с ВПР, 2% — с ХЛ, 8% — с ФД и 4% — с УГС. В 52 (44%) случаях диагностировали аденоиды 2-3 степени и хронический аденоидит, в 57 (49%) — искривление носовой перегородки, у 4 (3%) — хронический синусит (гаймороэтмоидит), а у 34 (29%) детей выявили вазомоторную риносинусопатию или круглогодичный аллергический ринит (в равных долях). Перечисленные нозологические формы встречались как изолированно, так и вместе. Сочетанная патология присутствовала у 42 (36%) детей. Процентное соотношение выявленных заболеваний в подгруппах представлено на рис. 4.
1 фото
1
/ 1
Самый низкий процент патологических изменений характерен для детей с ФД. Чаще всего аденоидными вегетациями страдали дети с ВПР и ХЛ, а искривлением носовой перегородки – с УГС. Количество детей с вазомоторным и аллергическим ринитом в подгруппах с ВПР, ХЛ, ФД оказалось, примерно, одинаковым. Хронический риносинусит диагностировали только у детей с УГС. Таким образом, наименьшее количество здоровых детей и максимальный процент заболеваний полости носа и носоглотки выявлены в подгруппах у детей с ХЛ и УГС.
Хронический риносинусит диагностировали только у детей с УГС. Таким образом, наименьшее количество здоровых детей и максимальный процент заболеваний полости носа и носоглотки выявлены в подгруппах у детей с ХЛ и УГС.
Среди 57 пациентов с деформацией носовой перегородки у 15 (26%) обследованных процесс локализовался с двух сторон, а у 42 (74%) — с одной. Самой распространенной патологией у 21 (37%) детей оказались шипы носовой перегородки. C – образную девиацию носовой перегородки диагностировали в 16 (28%) случаях, S – образную девиацию – в 14 (25%). Деформация костного отдела перегородки была выражена у 2 (3%) детей, а гребень — у 4 (7%).
Состояние лимфоидной ткани носоглотки оценивали по размерам глоточной и трубных миндалин, изменению их положения во время дыхания и глотания, а также выраженности воспалительного процесса. При эндоскопическом исследовании носоглотки 52 (100%) детей определили три варианта расположения глоточной и трубных миндалин. Первый вариант был выявлен у 13 (25%) детей. Во время дыхания аденоидные вегетации 1 степени и трубная миндалина без признаков гипертрофии лимфоидной ткани находились на расстоянии друг от друга, но во время глотания они сближались и достаточно плотно соприкасались. Второй вариант характерен для 19 (37%) детей. Аденоидные вегетации 2 степени оказывали умеренное давление на трубные миндалины как во время дыхания, так и при глотании. Гипертрофия лимфоидной ткани трубной миндалины выражена умеренно, устья слуховых труб обозримы. Третий вариант встретился у 20 (38%) детей: аденоидные вегетации 3 степени оказывали давление на гипертрофированные трубные миндалины при дыхании и глотании, устья слуховых труб полностью закрыты резко отечной тубарной миндалиной.
Во время дыхания аденоидные вегетации 1 степени и трубная миндалина без признаков гипертрофии лимфоидной ткани находились на расстоянии друг от друга, но во время глотания они сближались и достаточно плотно соприкасались. Второй вариант характерен для 19 (37%) детей. Аденоидные вегетации 2 степени оказывали умеренное давление на трубные миндалины как во время дыхания, так и при глотании. Гипертрофия лимфоидной ткани трубной миндалины выражена умеренно, устья слуховых труб обозримы. Третий вариант встретился у 20 (38%) детей: аденоидные вегетации 3 степени оказывали давление на гипертрофированные трубные миндалины при дыхании и глотании, устья слуховых труб полностью закрыты резко отечной тубарной миндалиной.
Передняя активная риноманометрия была проведена 77 пациентам с нарушениями голоса и 32 здоровым детям контрольной группы. У всех детей определяли СОП — суммарный объемный поток и СС — суммарное сопротивление (табл.1).
Таблица 1 — Показатели передней активной риноманометрии
| Показатели | Подгруппы | Контрольная группа | |||
|---|---|---|---|---|---|
| ВПР | ХЛ | ФД | УГС | ||
| СОП (см3/с) | 470±93 | 364±102* | 451±240 | 355±73** | 590±91 |
| СС (Па/см3/с) | 0,4±0,12 | 0,63±0,27* | 0,48±0,3 | 0,62±0,16** | 0,31±0,04 |
Примечание. Статистически значимые различия между контрольной группой и подгруппами: *p<0,05, ** p<0,001
Статистически значимые различия между контрольной группой и подгруппами: *p<0,05, ** p<0,001
Как следует из в табл. 1, носовое дыхание у детей с ВПР и ФД оказалось нормальным. Напротив, у детей с ХЛ и УГС показатели СОП и СС существенно отличались от контрольных значений, что свидетельствовало о выраженном нарушении носового дыхания, обусловленном высоким процентом патологических изменений в полости носа и носоглотке.
Заключение
Основываясь на результатах проведенного исследования стандарты обследования детей с дисфониями должны включать:
- подробный сбор анамнеза жизни и болезни ребенка;
- видеоэндоскопическое исследование гортани и носоглотки;
- оценку психоневрологического статуса детей;
- исследование носового дыхания;
- исследование периферического отдела слухового анализатора.
Только комплексное обследование детей с дисфониями позволит правильно определить объем дальнейших мероприятий по реабилитации голосовой функции ребенка.
Литература
- Авдеева С. Н. Патогенетическая взаимосвязь развития дисфонии с наличием хронических заболеваний верхних дыхательных путей у населения промышленного мегаполиса / С. Н. Авдеева // Россий. Оторинолар. – 2002. — №1(1). – С. 4 — 5.
- Василенко Ю. С. Нарушения голоса у детей и подростков / Ю. С. Василенко, С. Е. Уланов // Вестн. оториноларин. – 1985. — №1. — С. 13 — 16.
- Василенко Ю. С. Виброметрия голосового аппарата здоровых лиц и при заболеваниях полости носа и околоносовых пазух / Ю. С. Василенко, О. П. Токарев, Т. Н. Агапова // Вестн. оторинолар. — 1997. — №6. — С. 26 — 29.
- Василенко Ю. С. Голос. Фониатрические аспекты / Ю. С. Василенко. – М. : Энергоиздат, 2002. – 480 с.
- Вильсон Д. К. Нарушения голоса у детей / Д. К. Вильсон. — М. : Медицина, 1990. — 447 с.
- Михайлова Г. Д. Причины и некоторые аспекты лечения дисфоний у детей по данным массового осмотра / Г. Д. Михайлова // Вестн. Оторинолар. — 1987. — №2. — С. 66 — 70.

- Уланов С. Е. Мероприятия по профилактике заболеваний гортани и нарушений голоса / С. Е. Уланов // Вопросы практической фониатрии : Материалы междунар. cимпоз. — М., 1997. — С. 178 — 181.
- Юнусов А. С. Особенности риноманометрии у детей при искривлении перегородки носа в области всасывающей части носового клапана / А. С. Юнусов // Вестн. Оторинолар. — 2001. — №2. – С. 15 – 16.
- Andrews M. L. Voice therapy for children / M. L Andrews. – New York : Long man. – 1986. – 365 p.
- Dejonckere P. Social Environmental factors: their importance of pediatric otorhinolaringology / P. H. Dejonckere // 7th international congress of pediatric otorhinolaryngology : Abstracts.- Helsincki, 1998. — P. 126.
- Dejonckere P. H. Voice problem in children: pathogenesis and diagnosis / P. H. Dejonckere // Int. J. Pediatric Otorhinolaringol. – 1999. — Vol. 49 (Suppl.), №1 — P. 311 — 315.
- Hersan R. Controversy in pediatric dysphonia / R. Hersan // 2nd World Voice Congress and 5th International symposium Phonosurgery.
 — San Paulo, 1999. — P. 49.
— San Paulo, 1999. — P. 49. - Vicari C. Otolaryngological manifestations of gastroesophageal reflux disease / C. Vicari, N. Capella, A. Gentil // 2nd World Voice Congress and 5th International symposium Phonosurgery. — San Paulo, 1999. — P. 67.
Нарушения голоса | Причины, симптомы и лечение
Что такое нарушения голоса?
Голос – это звук, производимый вибрацией голосовых связок (или голосовых связок) в гортани (голосовом ящике).
Нарушение голоса возникает, когда голосовые связки вибрируют недостаточно хорошо, чтобы воспроизводить чистый звук.
Причины нарушения голоса
Наиболее распространенное нарушение голоса у детей является результатом «фонотравмы» или неправильного использования голоса, например крика или громкого «игрового» звука, прочищения горла и сильного кашля. Такое голосовое поведение приводит к тому, что голосовые связки плотно смыкаются друг с другом, вызывая синяки, похожие на волдыри. Эти ушибленные области могут затвердеть в мозолистые шишки, называемые голосовыми узелками.
Эти ушибленные области могут затвердеть в мозолистые шишки, называемые голосовыми узелками.
Другие типы и причины нарушений голоса могут включать:
- Паралич голосовых складок (одна или обе голосовые связки не двигаются)
- Кисты голосовых складок (мешок, заполненный жидкостью)
- Папилломы (бородавчатые разрастания)
- Перепонка гортани (полоска ткани между голосовыми складками)
- Дисфония мышечного напряжения (чрезмерное напряжение мышц), приводящая к напряжению голоса
- Подсвязочный стеноз (сужение дыхательных путей)
Признаки и симптомы нарушения голоса
- Охриплость
- Дыхание
- Раздраженность
- Штамм
- Громкость слишком громкая или слишком тихая
- Тон слишком высокий или низкий для возраста
- Недавняя потеря голоса (например, после инфекции верхних дыхательных путей), которая не разрешилась
Лечение нарушений голоса
Некоторые нарушения голоса можно лечить с помощью голосовой терапии. Другие нарушения голоса лечат медикаментозно или хирургическим путем. Обычно голосовую терапию назначают после операции, а иногда до и после операции. Голосовая терапия состоит из изучения новых привычек и моделей воспроизведения голоса и устранения старых.
Другие нарушения голоса лечат медикаментозно или хирургическим путем. Обычно голосовую терапию назначают после операции, а иногда до и после операции. Голосовая терапия состоит из изучения новых привычек и моделей воспроизведения голоса и устранения старых.
Голосовая терапия может включать:
- Выявление и устранение вредных голосовых паттернов (например, вопли, крики и громкие звуки игры)
- Улучшение здоровья голоса за счет увеличения потребления воды и отказа от кофеина
- Использование специальных голосовых упражнений, предназначенных для балансировки, усиления или улучшения вибрации голосовых связок. Они помогают голосу звучать лучше.
- Обучение использованию новой голосовой системы в повседневной речи
Помощь вашему ребенку
Цель голосовой терапии — научить вашего ребенка новому улучшенному способу воспроизведения голоса. Чтобы это стало легче, ребенок должен ежедневно заниматься голосовыми упражнениями. Члены семьи также должны обратить внимание на использование собственного голоса. Моделирование вашего собственного хорошего голосового поведения и поощрение хороших голосовых привычек поможет вашему ребенку улучшить свой голос.
Члены семьи также должны обратить внимание на использование собственного голоса. Моделирование вашего собственного хорошего голосового поведения и поощрение хороших голосовых привычек поможет вашему ребенку улучшить свой голос.
- Не кричите и не кричите. Моделируйте использование нежного, более мягкого голоса. Подойдите к слушателю, затем поговорите.
- По очереди разговаривайте с ребенком и другими членами семьи. Разговор в одно и то же время может привести к увеличению громкости.
- Пейте много воды и избегайте безалкогольных напитков или кофе. Голосовые связки воспроизводят звук более эффективно с меньшими усилиями, если они хорошо увлажнены.
- Поощряйте «голосовой сон». Например, поиграйте в игру без слов. Это поможет вашему ребенку дать своему голосу отдохнуть.
- Вознаграждайте своего ребенка, когда он использует «лучший» голос или практикует хорошее голосовое здоровье. Сосредоточьтесь на положительном, рассказывая ребенку о его хороших голосовых привычках.

Ресурсы веб-сайта
- Американская ассоциация речи, языка и слуха
- Национальный институт глухоты и других коммуникативных расстройств
Последнее обновление 06/2019
Свяжитесь с Центром детских нарушений голоса
Педиатрические расстройства голоса | Children’s Minnesota
У детей могут возникнуть проблемы с голосом. Наиболее распространенным симптомом проблемы с голосовыми связками является охриплость или одышка. Педиатрический голосовой центр был создан, чтобы помочь детям и их семьям оценивать, диагностировать и лечить проблемы с нарушениями голоса у детей.
Какие проблемы с голосом у детей?
Голос и речь не одно и то же. Проблемы с голосом — это трудности со звукопроизношением, а не с формированием слов. Большинство этих проблем возникают в гортани («голосовой ящик») и характеризуются хриплым голосом у детей или тихим голосом.
Причины проблем с голосом у детей включают:
- Голосовые узелки или полипы
- Паралич голосовых связок
- Опухоли гортани
- Кислотная рефлюксная болезнь
- Папилломы
- Неврологическое заболевание
- Сосудистые мальформации
- Перепонки голосовых связок
- Рубцевание гортани или голосовых связок в результате болезни или предшествующей операции
Как диагностируются проблемы с голосом у детей?
В большинстве случаев оценка и лечение нарушений голоса у детей будет включать видеостробоскопическое исследование гортани. В этом специальном тесте используется тонкий гибкий ларингеальный эндоскоп, который вводится через нос ребенка в заднюю часть горла, обнажая голосовые связки.* Преимущество ларингеального видеостробоскопа (LVS) в том, что он позволяет медицинским работникам голосовой аппарат ребенка во время движения. Он испускает быстро мигающий свет, который замедляет видимое движение каждой голосовой связки, выявляя определенные проблемы, такие как рубцы, небольшие опухоли и неполное закрытие голосовых связок.
В этом специальном тесте используется тонкий гибкий ларингеальный эндоскоп, который вводится через нос ребенка в заднюю часть горла, обнажая голосовые связки.* Преимущество ларингеального видеостробоскопа (LVS) в том, что он позволяет медицинским работникам голосовой аппарат ребенка во время движения. Он испускает быстро мигающий свет, который замедляет видимое движение каждой голосовой связки, выявляя определенные проблемы, такие как рубцы, небольшие опухоли и неполное закрытие голосовых связок.
Эту 5-10-минутную процедуру можно провести в офисе без лекарств и уколов. Затем врачи и логопеды оценят видеозапись и дадут соответствующие рекомендации.
* В голосовых центрах для взрослых используются жесткие эндоскопы, которые большинство детей не переносят.
Что я и мой ребенок могу ожидать от нашего визита?
Сначала вы и ваш ребенок встретитесь с одним из врачей в нашем офисе. Врач задаст вам ряд вопросов о голосе вашего ребенка и обсудит ваши опасения.
Обследование в нашем офисе, скорее всего, будет включать введение тонкого гибкого оптоволоконного эндоскопа в нос вашего ребенка и в заднюю часть горла. Это может быть немного неудобно, но это не больно. Большинство детей очень хорошо переносят эту процедуру. У детей старше 4 лет обследования с использованием LVS имеют 90% успешных результатов с первого раза в отношении переносимости и высокого качества диагностической информации.
Вот этапы обследования:
- Вашему ребенку могут быть закапаны капли в нос, чтобы снять заложенность носа или вызвать онемение.
- Ребенок может сидеть один или на коленях у родителей.
- Прицел (размером примерно со спагетти) вводят через одну сторону носа в горло. Этот объем будет освещать гортань.
- Когда голосовые связки ребенка видны на мониторе телевизора, его или ее попросят произнести определенные слова и звуки (чаще всего «ееееее»).
- Область будет удалена. Послеоперационной боли нет.


 В диагностике опухолевых поражений незаменимы рентгенография и КТ гортани. Для получения сведений о функции мышц гортани проводится электромиография. С помощью электроглоттографии оцениваются изменения голосового аппарата в динамике.
В диагностике опухолевых поражений незаменимы рентгенография и КТ гортани. Для получения сведений о функции мышц гортани проводится электромиография. С помощью электроглоттографии оцениваются изменения голосового аппарата в динамике.