Молочница у годовалой девочки: Лечение молочницы у девочек в Житомире
симптомы и как лечить кандидоз
Что такое молочница?
Всем известно, что провоцирует развитие молочницы грибы рода Candida. И живут они не только во влагалище, но и на других слизистых оболочках тела, в частности, ротовой полости и кишечника. <<Спровоцировать их бурный рост может любая стрессовая для организма девочки ситуация, — рассказывает Ирина Лузина, врач-гинеколог клиники <<Премиум Эстетикс>>. — К ним относятся снижение иммунитета, в том числе на фоне каких-то других заболеваний, в частности ОРВИ, обострения аллергии. Кандидоз нередко развивается при нарушении режима дня, смене часовых поясов, приеме лекарственных препаратов и изменениях гормонального фона>>. Кстати, многие врачи считают молочницу индикатором состояния иммунной системы. И с этим нельзя не согласиться. Снижение иммунитета нередко усиливает размножение условно патогенной флоры на слизистых тела и на коже. Именно поэтому, многие врачи-гинекологи относят молочницу к системным заболеваниям. Ведь ее причинами могут стать серьезные нарушения в организме. И в данном случае задача доктора не просто вылечить симптомы кандидоза, а разобраться в том, что послужило пусковым механизмом к развитию этого заболевания.
Ведь ее причинами могут стать серьезные нарушения в организме. И в данном случае задача доктора не просто вылечить симптомы кандидоза, а разобраться в том, что послужило пусковым механизмом к развитию этого заболевания.
На фото: Ирина Лузина, врач-гинеколог клиники <<Премиум Эстетикс>>.
Причины развития молочницы у девочек
Груднички, как правило сталкиваются с кандидозом ротовой полости. Часто молочница встречается у недоношенных детей, в период прорезывания зубов или затяжных заболеваний. Проявляется она в виде творожистого налета на слизистой рта, деснах и языке. Малыши в этом случае нередко плохо спят, часто срыгивают и имеют неустойчивый стул.
Молочница у девочек 3-5 лет достаточно часто развивается именно в области половых органов. И в данном случае причиной нередко становится нарушение интимной гигиены. Проявляется кандидоз воспалением наружных половых органов, появлением хлопьевидных выделений, зудом и жжением.
Молочница у девочки 11 лет может быть связана, в том числе, и с гормональными перестройками, которые приходятся на подростковый период. В период с 11-14 лет начинается менструация, которая может стать причиной ослабления иммунитета и спровоцировать развитие кандидоза.
Бывает ли молочница у девочек 15 лет? Конечно! И в данном случае ко всему выше перечисленному можно прибавить ношение синтетического кружевного белья, использование ароматических прокладок и начало половой жизни. <<В последнем случае следует подойти к диагностике и лечению молочницы особенно внимательно, — рассказывает Ирина Лузина. — Ведь в данном случае молочница может сочетаться с заболеваниями, передающимися половым путем. Кстати кандидоз нередко развивается на фоне других урогенитальных инфекций, например, хламидиоза, уреаплазмоза, трихоманиаза. Возбудители этих заболеваний провоцирует воспаление во влагалище, в результате чего нарушается рН в этой области, а также соотношение нормальной и патогенной микрофлоры>>.
Диагностика и лечение молочницы у девочек
Ничего нового в диагностике молочницы не придумали — берут мазок из области, пораженной кандидозом, и делается посев. Такой тест позволяет определить какой тип грибов рода Candida стал причиной молочницы и прицельно определить препарат, к которому будет чувствительна именно эта разновидность грибов. Результаты посевов приходится ждать 1-2 дня. Если симптомы молочницы не ярко выражены, вполне можно подождать результатов анализов и только после начать прием препаратов (если это опять же необходимо по показаниям). Если же проявления кандидоза существенны, назначают местное лечение. Это могут быть местные препараты (свечи, растворы), а также системные, которые воздействуют на рН, изменяя ее в кислую сторону. Это позволяет избежать перегрузки не нужными фармпрепаратами и потери чувствительности патологической микрофлоры к лекарственным средствам.
<<Очень важно найти первопричину, которая спровоцировала развитие кандидоза у девочки, — дополняет Ирина Лузина. — Не случайно на приеме доктор будет спрашивать об особенности образа жизни ребенка в последнее время, о заболеваниях, которые он перенес, каких-либо возможных стрессовых факторах, которые могли на него повлиять. Также важно исключить другие урогенитальные или кожные инфекции, симптомы которых очень похожи на молочницу. Поэтому не отказывайтесь от дополнительных исследований, которые назначит врач>>.
— Не случайно на приеме доктор будет спрашивать об особенности образа жизни ребенка в последнее время, о заболеваниях, которые он перенес, каких-либо возможных стрессовых факторах, которые могли на него повлиять. Также важно исключить другие урогенитальные или кожные инфекции, симптомы которых очень похожи на молочницу. Поэтому не отказывайтесь от дополнительных исследований, которые назначит врач>>.
Профилактика развития молочницы у девочек
Можно ли избавиться от молочницы раз и навсегда? Таким вопросом задаются многие женщины, а уж если речь касается ребенка, то, конечно, хочется избежать повторений. Но, увы, грибы Candida входят в состав нормальной микрофлоры, а причин их бесконтрольного размножения предостаточно. Многие сейчас активно путешествуют, меняют стиль питания, да и простужаемся мы регулярно. Нет никакой гарантии, что кандидоз больше никогда не вернется. <<Другое дело, если девочка часто сталкивается с молочницей, врача это, безусловно, должно насторожить, — дополняет Ирина Лузина. — В этом случае особенно важно рассматривать проблему не только на уровне влагалища. Нужно исследовать микробиоту кишечника, направить к гастроэнтерологу, расспросить о том, какой образ жизни ведет ребенок, как питается, занимается ли спортом, сколько спит. Все это очень важно для разработки индивидуального плана лечения>>. Безусловно, вы можете минимизировать появление в жизни вашего ребенка факторов, провоцирующих эту неприятность. Все, что поддерживает иммунный статус девочки — как общий, так и местный — будет вам в помощь. Сюда входят классические рекомендации по здоровому образу жизни, умение справляться со стрессовыми ситуациями, правильный интимный уход с использованием специальных средств для интимной гигиены, использование презерватива (как минимум в первое время) с новым половым партнером. При появлении у вашей девочки симптомов, схожих с молочницей, сразу же обращайтесь к врачу. Не занимайтесь самолечением.
— В этом случае особенно важно рассматривать проблему не только на уровне влагалища. Нужно исследовать микробиоту кишечника, направить к гастроэнтерологу, расспросить о том, какой образ жизни ведет ребенок, как питается, занимается ли спортом, сколько спит. Все это очень важно для разработки индивидуального плана лечения>>. Безусловно, вы можете минимизировать появление в жизни вашего ребенка факторов, провоцирующих эту неприятность. Все, что поддерживает иммунный статус девочки — как общий, так и местный — будет вам в помощь. Сюда входят классические рекомендации по здоровому образу жизни, умение справляться со стрессовыми ситуациями, правильный интимный уход с использованием специальных средств для интимной гигиены, использование презерватива (как минимум в первое время) с новым половым партнером. При появлении у вашей девочки симптомов, схожих с молочницей, сразу же обращайтесь к врачу. Не занимайтесь самолечением.
Читайте также:
- Почему идут кровянистые выделения после месячных
- Маточные кровотечения: причины и первая помощь
- Можно ли делать операцию во время месячных?
Кандидный вульвовагинит в практике детского гинеколога | Уварова Е.
 В.
В.
Заболевание, вызванное грибами рода Candida, является одним из наиболее распространенных поражений нижнего отдела полового тракта у девочек. По мнению корифеев отечественной детской гинекологии, грибы рода Candida обнаруживаются более чем в половине случаев при хронических рецидивирующих вульвовагинитах у девочек дошкольного возраста и у 24–25% подростков с воспалительными заболеваниями половых органов (М.Н. Кузнецова, 1998; Ю.А. Гуркин, 2000).
Факторы риска кандидоза
Анализ заболеваемости по возрастам показал, что максимальная доля кандидных вульвовагинитов приходится на период новорожденности, на возраст 3, 7 лет и подростковый период. Первый подъем объясняется возможностью вертикальной внутриутробной передачи инфекции от матери, нередким использованием в лечении новорожденных антибиотиков без прикрытия антимикотическими препаратами, повышенным риском инфицирования внутрибольничными штаммами Candida. Второй подъем обусловлен уменьшением внимания родителей к туалету наружных гениталий у детей, а также наиболее выраженной аллергизацией детей 2–3 лет. Третий подъем связан с недостаточными гигиеническими навыками девочек, увеличением количества простудных заболеваний и энтеробиоза в возрасте 7 лет [Шушунова, В.Г. Баласанян, 2001]. Следует, однако, отметить, что по сравнению с другими возрастными периодами кандидный вульвовагинит у девочек до менархе встречается крайне редко. В пубертатном периоде жизни некоторое увеличение частоты генитального кандидоза, как правило, обусловлено неадекватностью гормональных соотношений на протяжении менструального цикла. Дефицит эстрогенной насыщенности влагалищного эпителия приводит к недостаточному развитию лактобактерий, являющихся основным конкурентом грибов во влагалищном биотопе. Резкое увеличение заболеваемости наблюдается у женщин, начинающих сексуальные отношения.
Третий подъем связан с недостаточными гигиеническими навыками девочек, увеличением количества простудных заболеваний и энтеробиоза в возрасте 7 лет [Шушунова, В.Г. Баласанян, 2001]. Следует, однако, отметить, что по сравнению с другими возрастными периодами кандидный вульвовагинит у девочек до менархе встречается крайне редко. В пубертатном периоде жизни некоторое увеличение частоты генитального кандидоза, как правило, обусловлено неадекватностью гормональных соотношений на протяжении менструального цикла. Дефицит эстрогенной насыщенности влагалищного эпителия приводит к недостаточному развитию лактобактерий, являющихся основным конкурентом грибов во влагалищном биотопе. Резкое увеличение заболеваемости наблюдается у женщин, начинающих сексуальные отношения.
Повышенный риск кандидных инфекций у детей может быть связан со снижением сопротивляемости организма на фоне гиповитаминоза, дисбаланса микрофлоры влагалища, иммунодефицита. В ряду заболеваний, сопровождающихся иммуносупрессией различной степени выраженности у детей, особое место занимают острые и рецидивирующие заболевания ротоглотки, системные инфекционные болезни, эндокринная патология (гипогонадизм, гипотиреоз, сахарный диабет, гипофункция надпочечников), нарушение местного и общего кровообращения, нейтропения и агранулоцитоз, дисбактериоз кишечника, гиповитаминозы и дефицит микроэлементов, цинка, железа и магния. Кандидный вульвовагинит у детей нередко оказывается проявлением колонизации грибами рода Candida полости рта, кишечника и окружающих кожных покровов, которые, в свою очередь, обусловлены особенностями диеты, гигиенических бытовых условий, пребыванием девочек в стационарах, зараженных госпитальными штаммами дрожжевых грибов и пр. Возникновению генитального кандидоза нередко способствует длительное и зачастую бесконтрольное применение антибиотиков, кортикостероидных препаратов и цитостатиков. Как известно, прием большинства антибиотиков без прикрытия антимикотическими препаратами приводит к снижению колонизационной резистентности влагалища и тем самым облегчает адгезию грибов к поверхностному эпителию и их последующее размножение. Кроме того, антибиотики, кортикостероиды и цитостатики обусловливают снижение содержания секреторного иммуноглобулина, обеспечивающего местную и общую сопротивляемость организма ребенка к инфекции. К кандидозу предрасполагают не только пероральные антибиотики, но и местные препараты, содержащие йод, а также клиндамицин, метронидазол.
Кандидный вульвовагинит у детей нередко оказывается проявлением колонизации грибами рода Candida полости рта, кишечника и окружающих кожных покровов, которые, в свою очередь, обусловлены особенностями диеты, гигиенических бытовых условий, пребыванием девочек в стационарах, зараженных госпитальными штаммами дрожжевых грибов и пр. Возникновению генитального кандидоза нередко способствует длительное и зачастую бесконтрольное применение антибиотиков, кортикостероидных препаратов и цитостатиков. Как известно, прием большинства антибиотиков без прикрытия антимикотическими препаратами приводит к снижению колонизационной резистентности влагалища и тем самым облегчает адгезию грибов к поверхностному эпителию и их последующее размножение. Кроме того, антибиотики, кортикостероиды и цитостатики обусловливают снижение содержания секреторного иммуноглобулина, обеспечивающего местную и общую сопротивляемость организма ребенка к инфекции. К кандидозу предрасполагают не только пероральные антибиотики, но и местные препараты, содержащие йод, а также клиндамицин, метронидазол.
Значение полового пути передачи грибов невелико, хотя и не отрицается инфицирование от партнера с острой стадией генитального кандидоза.
Доказанным фактором риска развития вагинального кандидоза является физиологическое изменение гормонального фона у женщин юного и детородного возраста во время беременности и при приеме комбинированных оральных контрацептивов, особенно первого поколения с высоким содержанием эстрогенов. Отсутствие цикличности секреции половых стероидов как при беременности, так и на фоне приема комбинированных оральных контрацептивов, приводит к тому, что прогестерон тормозит процесс бласттрансформации лимфоцитов на антигены Candida, а эстрогены подавляют функцию нейтрофилов. Наряду с этим, клетки грибов, имеющие рецепторы половых гормонов, реагируют на изменение гормональной среды повышением своей адгезивной способности.
Имеются сведения о развитии вагинального кандидоза у сексуально активных подростков, применявших современные барьерные методы контрацепции (спермициды и презервативы, содержащие ноноксинол–9) и практикующих оральный секс (Nyirjesy P. и соавт., 1995).
и соавт., 1995).
Возбудитель
Грибы рода Candida относятся к условно–патогенным аэробным микроорганизмам, лишенным половой стадии жизненного цикла и растущим преимущественно в дрожжевой фазе, т.е. размножающимся почкованием. Благодаря этому свойству виды Candida получили свое название – дрожжевые грибы. Применение термина «дрожжеподобные» с современной точки зрения не соответствует истинной биологии развития грибов рода Candida. Клетки гриба, окруженные четко выраженной многослойной оболочкой, могут иметь округлую, эллипсоидную, овальную или цилиндрическую форму в дрожжевой стадии развития и гифоподобную форму в мицелиальной или тканевой стадии развития Candida. Истинного мицелия дрожжевые грибы не образуют, но за счет соприкосновения удлиненных клеток формируется псевдомицелий и митоспоры (бесполые споры) грибного сообщества.
В слабокислой среде влагалища при нормальной температуре тела человека грибы рода Candida получают наиболее благоприятные условия для роста и размножения. В мицелиальной фазе Candida прикрепляются к влагалищному эпителию. Псевдомицелий обладает способностью проникать вглубь до 4–6 слоев эпителия, что позволяет грибам противостоять естественным факторам защиты макроорганизма и выживать на фоне неспецифической санации влагалища. Повышение температуры тела до 40–42°C способствует замедлению роста, но не гибели клеток грибов. Остановка роста возможна при нагреве культуры гриба до 50°C, а полное разрушение клеток – только в процессе кипячения.
В мицелиальной фазе Candida прикрепляются к влагалищному эпителию. Псевдомицелий обладает способностью проникать вглубь до 4–6 слоев эпителия, что позволяет грибам противостоять естественным факторам защиты макроорганизма и выживать на фоне неспецифической санации влагалища. Повышение температуры тела до 40–42°C способствует замедлению роста, но не гибели клеток грибов. Остановка роста возможна при нагреве культуры гриба до 50°C, а полное разрушение клеток – только в процессе кипячения.
Среди 150 известных видов Candida только 20 штаммов относятся к истинным возбудителям вагинального кандидоза, а лидерами среди возбудителей являются всего 4 вида – Candida albicans, Candida tropicalis, Candida parapsilosis и Candida glabrata.
Грибы рода Candida являются комменсалами многих теплокровных животных, так как входят в состав постоянной микрофлоры пищеварительного тракта, особенно толстой кишки. Candida albicans, Candida tropicalis и Candida parapsilosis можно найти на коже здорового человека вокруг естественных отверстий, в ротовой полости, на коже рук.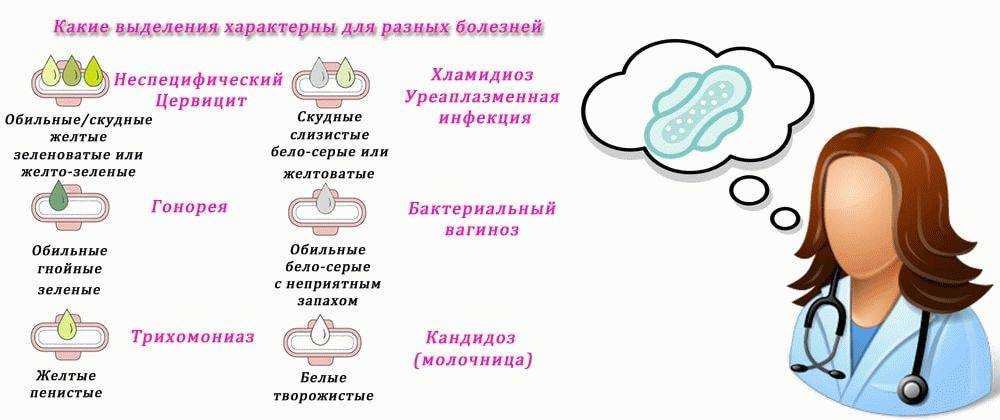 У 10–30% здоровых женщин обнаруживается «немое» носительство Candida albicans и Candida glabrata во влагалище.
У 10–30% здоровых женщин обнаруживается «немое» носительство Candida albicans и Candida glabrata во влагалище.
Вместе с тем, по данным ряда иностранных авторов (Cox R. A., 1997; Farrington P.E., 1997; Koumantakis E.E.,1997; Vexiau–Robert D.,1996), Candida оказалась на втором месте среди возбудителей вульвовагинита у детей. По данным А.Ю. Сергеева с соавторами (2001), Candida albicans выделяется не менее чем в 80% случаев генитального кандидоза и по патогенности превосходит остальные виды дрожжевых грибов. Другие виды грибов вида Candida выделяются в 15–30% случаев кандидозных вульвовагинитов. Candida glabrata является вторым после Candida albicans возбудителем вагинального кандидоза, особенно у больных, не поддающихся традиционно используемому лечению препаратами имидазолового ряда и, как следствие, имеющих хроническое, рецидивирующее течение заболевания. Условное третье место в этиологии вагинального кандидоза микологи отводят Candida tropicalis, реже – Candida krusei и Candida parapsilosis. Отмечено, что Candida parapsilosis чаще всего заселяет кожу пальцев рук, особенно ложе под свободным краем ногтей. Такое свойство грибов обусловило повышенную опасность передачи возбудителя через руки медицинского персонала на инструменты, шприцы, капельницы и растворы для парентерального питания, искусственные эндопротезы и пр.
Отмечено, что Candida parapsilosis чаще всего заселяет кожу пальцев рук, особенно ложе под свободным краем ногтей. Такое свойство грибов обусловило повышенную опасность передачи возбудителя через руки медицинского персонала на инструменты, шприцы, капельницы и растворы для парентерального питания, искусственные эндопротезы и пр.
Ускоренное распространение вагинального кандидоза, вызванного дрожжевыми грибами, отличными от Candida albicans, привело к появлению термина не–albicans кандидоза (НАК). Некоторые исследователи склонны относить НАК к осложненному грибковому поражению гениталий, объясняя подобную трактовку частой ассоциацией НАК с хроническим рецидивирующим течением заболевания, трудно излечиваемого традиционными антимикотическими препаратами. Имеется ряд клинико–эпидемиологических и лабораторных характеристик, позволяющих клиницисту диагностировать НАК. Подобный диагноз можно предположить у больных с рецидивами кандидного вульвовагинита после неоднократного применения азольных антимикотиков, у пациенток, предъявляющих жалобы на зуд при незначительных или малозаметных выделениях из половых путей, у девочек и девушек с проявлениями бактериального вагиноза, при обнаружении сопутствующей инфекции, передаваемой половым путем, а также при отсутствии псевдомицелия гриба при микроскопии вагинального мазка.
Клиническая картина
Соответственно течению заболевания у детей выделяют кандидоносительство, острую, хроническую, рецидивирующую и персистирующую (осложненную) форму кандидного вульвовагинита, а также вторичный кандидоз вульвы и влагалища на фоне негрибкового поражения половых органов (красный плоский лишай, пемфигоз, болезнь Бехчета, склероатрофический лихен и пр.).
Кандидоносительство диагностируется только при отсутствии нарастания числа колоний грибов в 5–6 бактериологических посевах отделяемого влагалища, последовательно проведенных с интервалом в неделю. Острая форма существует не более 2 месяцев. Под рецидивирующей формой следует понимать наличие 4 и более эпизодов ярких клинических проявлений заболевания за один год, чередующихся с латентными периодами кандидоносительства. При персистирующей форме симптомы заболевания сохраняются постоянно, несколько стихая после санации влагалища или проведенного антимикотического лечения.
Основными симптомами заболевания у детей является выраженный зуд в области промежности и жжение при мочеиспускании. Зуд может быть постоянным или усиливающимся при нахождении в теплой постели, после горячей ванны, после длительной ходьбы, при использовании синтетического нижнего белья, гигиенических прокладок. В области вульвы и половых губ зуд, как правило, наиболее интенсивен и сопровождается расчесами. Болезненность и жжение у маленьких девочек может вызвать страх перед мочеиспусканием, а в редких случаях привести к развитию клинических проявлений острой задержки мочи. Сильный постоянный зуд нередко ведет к нарушению сна и повышенной раздражительности девочки, вплоть до появления выраженных невротических реакций. У сексуально активных подростков болезненность и чувство жжения вульвы и во влагалище приводят к появлению страха перед половым сношением, что также способствует формированию невротических расстройств и патологических установок на секс.
Зуд может быть постоянным или усиливающимся при нахождении в теплой постели, после горячей ванны, после длительной ходьбы, при использовании синтетического нижнего белья, гигиенических прокладок. В области вульвы и половых губ зуд, как правило, наиболее интенсивен и сопровождается расчесами. Болезненность и жжение у маленьких девочек может вызвать страх перед мочеиспусканием, а в редких случаях привести к развитию клинических проявлений острой задержки мочи. Сильный постоянный зуд нередко ведет к нарушению сна и повышенной раздражительности девочки, вплоть до появления выраженных невротических реакций. У сексуально активных подростков болезненность и чувство жжения вульвы и во влагалище приводят к появлению страха перед половым сношением, что также способствует формированию невротических расстройств и патологических установок на секс.
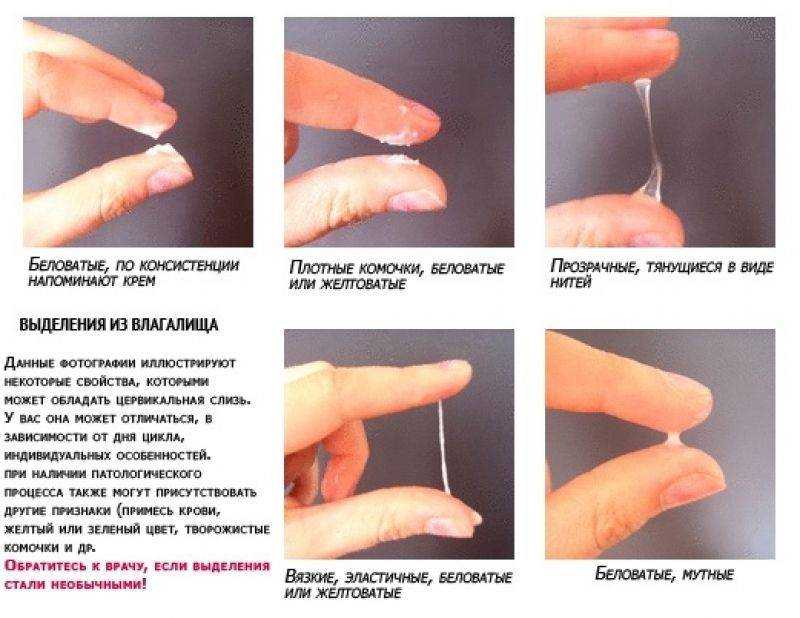
При осмотре больной с острым кандидным вульвовагинитом отмечается выраженная гиперемия и отечность наружных половых органов, вульварного кольца и стенок влагалища.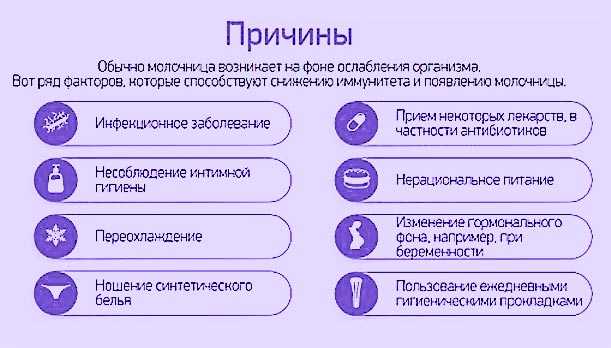 Необильное сливкообразное или творожистое отделяемое влагалища имеет нерезкий кисловатый запах. Реже выделения приобретают водянистую консистенцию с примесью творожистых крошек. Для детей более характерна псевдомембранозная форма заболевания, называемая в быту «молочница». Между малыми половыми губами, в преддверии и на стенках влагалища определяются островки тонкого серовато–белесого налета, который, в отличие от дифтерийного поражения слизистых оболочек, легко снимается, обнажая кровоточащие участки яркой гиперемии. Мацерация, крупные красные эрозивные очаги поражения кожи с белесоватым отслаивающимся эпидермисом по периферии (кандидное интертриго), расчесы и отек иногда распространяются на кожу промежности в области паховых складок и внутренних поверхностей бедер. Зона поражения имеет лиловый оттенок, лаковый блеск, сливные эрозии не сопровождаются обильным мокнутием, четко очерчены от окружающей непораженной ткани, по периферии очагов можно обнаружить мелкие пузырьки, пустулы или эритематозно–сквамозные элементы.
Необильное сливкообразное или творожистое отделяемое влагалища имеет нерезкий кисловатый запах. Реже выделения приобретают водянистую консистенцию с примесью творожистых крошек. Для детей более характерна псевдомембранозная форма заболевания, называемая в быту «молочница». Между малыми половыми губами, в преддверии и на стенках влагалища определяются островки тонкого серовато–белесого налета, который, в отличие от дифтерийного поражения слизистых оболочек, легко снимается, обнажая кровоточащие участки яркой гиперемии. Мацерация, крупные красные эрозивные очаги поражения кожи с белесоватым отслаивающимся эпидермисом по периферии (кандидное интертриго), расчесы и отек иногда распространяются на кожу промежности в области паховых складок и внутренних поверхностей бедер. Зона поражения имеет лиловый оттенок, лаковый блеск, сливные эрозии не сопровождаются обильным мокнутием, четко очерчены от окружающей непораженной ткани, по периферии очагов можно обнаружить мелкие пузырьки, пустулы или эритематозно–сквамозные элементы.
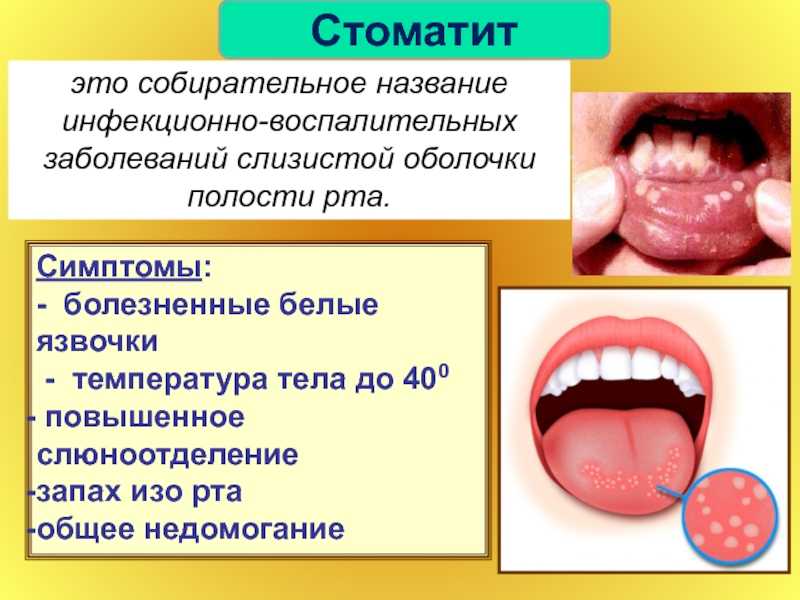
Хронические стадии кандидоза отличаются меньшей распространенностью поражений, менее интенсивной гиперемией и отечностью, немногочисленными пленками налета. У менструирующих нелеченных девочек симптомы кандидного вульвовагинита возобновляются перед очередной менструацией и несколько стихают в менструальные дни. Для хронических форм характерно наличие инфильтрации и трещин в области клитора, половых губ, промежности, перианальной области. Появляется блеск и лихенизация (грубые складки) кожи половых губ и вокруг входа во влагалище. Изменения наружных половых органов могут напоминать крауроз, так как кожа и слизистые оболочки приобретают бурую окраску, становятся дряблыми и атрофичными, большие и малые половые губы сглаживаются и сморщиваются, а преддверие влагалища сужается. При эритематозной (атрофической) разновидности хронического кандидоза гениталий выделения из влагалища и налет отсутствуют, а на слизистой оболочке преддверия и стенок влагалища определяются пятна утонченного гиперемированного или слегка синюшного эпителия. Наряду с поражением половых органов может обнаруживаться кандидный стоматит, кандидоз кишечника, кандидная ангина.
Наряду с поражением половых органов может обнаруживаться кандидный стоматит, кандидоз кишечника, кандидная ангина.
Лабораторная диагностика
Лабораторная диагностика кандидного вульвовагинита требует проведения прямой микроскопии свежего материала, взятого преимущественно с передней стенки влагалища. Для микроскопии используют как неокрашенные нативные препараты, приготовленные в капле физиологического раствора, так и мазки, окрашенные по Граму, Романовскому или метиленовым синим. Обращают внимание на наличие псевдомицелия и дрожжевых клеток, количество лейкоцитов, состав ассоциантов. Следует, однако, помнить, что обнаружение вегетирующих форм (почкующихся клеток и псевдомицелия) позволяет определить количество грибов, но не дает информации о патогенных свойствах и активности инфекционного процесса. С другой стороны, отсутствие псевдомицелия не всегда является критерием исключения кандидоза, так как последний мог быть вызван другими видами Candida. Положительные результаты микроскопии соответствуют превышению содержания колониеобразующих единиц (КОЕ) грибов более 103 в 1 мл материала. Отсутствие клинических проявлений при выделении более 104 КОЕ/мл грибов должно расцениваться, как бессимптомное кандидоносительство. При наличии клинической картины, подкрепленной положительной микроскопией мазка, кандидное поражение гениталий не вызывает сомнений. Культуральный метод диагностики (как и метод ПЦР) не относится к высокоспецифичным и стандартным методам диагностики кандидного вульвовагинита. Однако только с помощью этих методов реальны идентификация рода и вида грибов и адекватный последующий выбор системного антимикотического лечебного воздействия.
Положительные результаты микроскопии соответствуют превышению содержания колониеобразующих единиц (КОЕ) грибов более 103 в 1 мл материала. Отсутствие клинических проявлений при выделении более 104 КОЕ/мл грибов должно расцениваться, как бессимптомное кандидоносительство. При наличии клинической картины, подкрепленной положительной микроскопией мазка, кандидное поражение гениталий не вызывает сомнений. Культуральный метод диагностики (как и метод ПЦР) не относится к высокоспецифичным и стандартным методам диагностики кандидного вульвовагинита. Однако только с помощью этих методов реальны идентификация рода и вида грибов и адекватный последующий выбор системного антимикотического лечебного воздействия.
Лечение
Для лечения детей с кандидным вульвовагинитом применяется принцип обязательной ликвидации (эрадикации) возбудителя. Следует помнить, что в первую очередь необходимо создать условия, губительные для жизни клетки гриба рода Candida, и лишь затем устранить расстройства вагинального микроценоза и заниматься коррекцией фоновых состояний и заболеваний. Более того, учитывая легкую колонизацию Candida, важно понимать, что полное уничтожение клеток грибов in vivo невозможно. Ожидаемым результатом лечения является удаление возбудителя в целях устранения основных клинических проявлений, либо в целях блокады размножения грибов на время действия одного из факторов, предрасполагающих к развитию кандидного поражения слизистых оболочек (профилактика).
Более того, учитывая легкую колонизацию Candida, важно понимать, что полное уничтожение клеток грибов in vivo невозможно. Ожидаемым результатом лечения является удаление возбудителя в целях устранения основных клинических проявлений, либо в целях блокады размножения грибов на время действия одного из факторов, предрасполагающих к развитию кандидного поражения слизистых оболочек (профилактика).
Для предотвращения колонизации слизистых оболочек полости рта, кишечника и влагалища используются так называемые местные формы. Обычно используют пероральные полиеновые антибиотики (нистатин, амфотерицин В, натамицин, леворин). Эти препараты не обладают системным действием, а лишь санируют кишечную трубку, поскольку их абсорбция в кишечнике минимальна. Для защиты от кишечной гиперколонизации грибами рода Candida хороший эффект обеспечивается пероральным приемом препаратов имидазолового ряда (клотримазол, кетоконазол, миконазол). Интересно отметить, что использование эубиотиков для коррекции кишечного дисбиоза при вагинальном кандидозе не получило явного научного подтверждения, хотя до сих пор активно рекомендуется педиатрами и детскими гинекологами. Превентивная санация влагалища возможна с помощью вагинальных таблеток, свечей, гелей, растворов и мазей, содержащих любые противогрибковые вещества. Вместе с тем следует учесть, что у больных с длительно действующими и выраженными предрасполагающими факторами кандидоза полиеновые антибиотики и местные формы мало эффективны. Лучшими средствами профилактики для таких больных являются противогрибковые препараты триазолового ряда, в частности, итраконазол и флуконазол (Микосист и др.).
Превентивная санация влагалища возможна с помощью вагинальных таблеток, свечей, гелей, растворов и мазей, содержащих любые противогрибковые вещества. Вместе с тем следует учесть, что у больных с длительно действующими и выраженными предрасполагающими факторами кандидоза полиеновые антибиотики и местные формы мало эффективны. Лучшими средствами профилактики для таких больных являются противогрибковые препараты триазолового ряда, в частности, итраконазол и флуконазол (Микосист и др.).
Механизм действия Микосиста обусловлен ингибированием синтеза эргостерола, входящего в ссостав клеточной мембраны грибов. Препарат оказывает высоко специфичное действие на грибковые ферменты, зависимые от цитохрома Р450. Лечение Микосистом можно начинать до получения результатов посева и других лабораторных исследований, в дальнейшем необходима коррекция дозы. Микосист у лиц детского и подроссткового возраста назначают в дозе, не превышающей суточную дозу для взрослых.
Результаты многочисленных исследований свидетельствуют о высокой эффективности (до 99%) однократного приема флуконазола у больных с неизмененным иммунитетом.
Большинство случаев острого и выраженного грибкового вульвовагинита у детей и подростков поддается лечению местными антимикотическими средствами и антисептиками. Преимуществом локально применяемых средств являются системная безопасность, высокие концентрации препаратов в очаге поражения, быстрое исчезновение мучительных симптомов заболевания, меньшая вероятность развития резистентности Candida. Местные препараты более разнообразны по составу, чем системные антимикотики, так как многие из них из–за системной токсичности годятся только для локального применения. По источнику получения все противогрибковые препараты распределяются на продукты жизнедеятельности микроорганизмов и синтезированные химические вещества.
Для местного лечения кандидного вульвовагинита у девочек можно использовать суппозитории с полиеновыми антибиотиками (нистатином, леворином, натамицином) и препараты азолового ряда (клотримазол и пр. ), которые детский гинеколог или обученная им медицинская сестра ежедневно вводят во влагалище.
), которые детский гинеколог или обученная им медицинская сестра ежедневно вводят во влагалище.
Перед первым введением свечей или вагинальных таблеток желательно орошение влагалища через катетер раствором питьевой соды и борной кислоты, антисептиками с фунгистатическим действием (раствор октенисепта, 2% раствор тетрабората натрия, раствор мирамистина, водные растворы анилиновых красителей). Длительное применение местных антисептиков чаще всего оказывается низкоэффективным, так как эффект применения заканчивается вскоре после их отмены.
Продолжительность лечения должна составлять 6 дней для натамицина и клотримазола и, как минимум, 10 дней для нистатина, леворина и миконазола, что не всегда приемлемо для амбулаторного ведения маленьких девочек. Поэтому в настоящее время все чаще для локального лечения кандидного вульвовагинита у детей используются суппозитории с эконазолом, которые вводят глубоко во влагалище по 1 свече на ночь в течение 3 дней. Гино–травоген и гино–трозид, несмотря на пролонгированное (до 1 недели) их действие после однократного введения 1 свечи, оказались менее популярными у детских гинекологов, что, возможно, обусловлено настороженностью по отношению к отмеченным в аннотации аллергическим реакциям и высокой стоимостью препаратов. Применение кетоконазола (низорала) у детей ограничено из–за выраженных его побочных эффектов. У больных с вульвовагинитами и выраженным поражением кожи наружных половых органов антибиотики–антимикотики можно вводить не только глубоко во влагалище, но и наносить в виде гелей и мазей на вульву, область наружного отверстия уретры и промежность.
Применение кетоконазола (низорала) у детей ограничено из–за выраженных его побочных эффектов. У больных с вульвовагинитами и выраженным поражением кожи наружных половых органов антибиотики–антимикотики можно вводить не только глубоко во влагалище, но и наносить в виде гелей и мазей на вульву, область наружного отверстия уретры и промежность.
При наличии ассоциации патогенных грибов рода Candida с другими урогенитальными инфекциями целесообразно применение комбинированных препаратов, одновременно содержащих антимикотик и другие противомикробные средства. В практике детского гинеколога имеет смысл более широко применять для устранения смешанной инфекции нижних половых путей макмирор–комплекс (нитрофурантел и нистатин), тержинан (тернидазол с неомицином, нистатином и преднизолоном), полижинакс (неомицин, нистатин и полимиксин), клион–Д (метронидазол и миконазола нитрат). Использование комбинированных местных препаратов в ряде случаев позволяет избежать назначения пероральных антибиотиков, способствующих усугублению вагинального кандидоза.
Важно учесть, что большинство производных азолов для местного применения не рекомендуется использовать у юных женщин, желающих сохранить беременность. При необходимости разрешается их применение в первом триместре гестационного процесса. Кроме того, следует помнить, что назначение имидазольных производных совместно с антибиотиками полиенового ряда обусловливает взаимное ослабление эффектов.
У девочек с хроническим, рецидивирующим, осложненным или персистирующим течением поверхностного кандидоза, в том числе и кандидного вульвовагинита, более целесообразно сочетанное применение системных и местных форм антимикотиков одного ряда, либо параллельный прием местных антисептиков и фунгистатиков с системными противогрибковыми препаратами. Преимуществом последних является удобство назначения, минимизация продолжительности лечения, а также возможность высокоэффективного воздействия на возбудитель при любой локализации.
В ряду системных антимикотиков особое место занимают триазольные соединения, из которых в России наиболее распространен флуконазол (Микосист и др. ). Флуконазол считается препаратом выбора благодаря его высокой селективной активности против Candida albicans, особенностям фармакокинетики и удобству применения. Поскольку триазольные соединения хорошо всасываются, следует отдавать предпочтение пероральному введению препарата. Парентеральное введение допустимо при невозможности принятия лекарства через рот. При неосложненном вульвовагините кандидной этиологии достаточно употребить препарат однократно, а у больных с торпидным или тяжелым течением заболевания продолжительность лечения зависит от видовой принадлежности гриба в семействе Candida и от глубины поражения. Детская доза препарата при кандидозе кожи и влагалища составляет 2 мг/кг массы тела ребенка, тогда как у детей старше 12 лет должна применяться стандартная суточная доза, равная 50 или 150 мг флуконазола. Общей рекомендацией по лечению осложненных форм генитального кандидоза является увеличение продолжительности приема препарата в стандартных дозах до 10–14 дней.
). Флуконазол считается препаратом выбора благодаря его высокой селективной активности против Candida albicans, особенностям фармакокинетики и удобству применения. Поскольку триазольные соединения хорошо всасываются, следует отдавать предпочтение пероральному введению препарата. Парентеральное введение допустимо при невозможности принятия лекарства через рот. При неосложненном вульвовагините кандидной этиологии достаточно употребить препарат однократно, а у больных с торпидным или тяжелым течением заболевания продолжительность лечения зависит от видовой принадлежности гриба в семействе Candida и от глубины поражения. Детская доза препарата при кандидозе кожи и влагалища составляет 2 мг/кг массы тела ребенка, тогда как у детей старше 12 лет должна применяться стандартная суточная доза, равная 50 или 150 мг флуконазола. Общей рекомендацией по лечению осложненных форм генитального кандидоза является увеличение продолжительности приема препарата в стандартных дозах до 10–14 дней.
Следует помнить, что самой распространенной причиной неудачного лечения кандидного вульвовагинита является невыполнение рекомендаций врача и предшествовавшее обращению к врачу бессистемное самолечение местными антисепиками и антимикотиками. Положение осложнилось проникновением на фармакопейный рынок России некачественных дженериков, а иногда и вовсе поддельных препаратов. Наряду с этим, нередкой ошибкой врачебного этапа ведения больных детей становится игнорирование бактериологического исследования посева содержимого влагалища в целях видовой идентификации возбудителя и определения чувствительности его к основным противомикотическим препаратам. Борьба с рецидивами вульвовагинитов грибковой этиологии должна включать обязательную коррекцию фоновых и предрасполагающих состояний. В этой связи представляет интерес использование иммуномодулятора Гепон, обладающего интерферон–индуцирующей активностью и способностью быстро устранять самые характерные клинические проявления кандидного вульвовагинита (зуд, болезненность, покраснение воспаленной ткани значительно уменьшались уже ко 2 суткам применения препарата). Предположительно гепон угнетает выработку клетками грибов протеиназ, являющихся одним из ведущих компонентов воспаления. Согласно данным Перламутрова Ю.Н. и его коллег (2001), Тищенко А.Л. с соавторами (2001), трехкратное орошение 5 мл 0,04% раствора гепона (разовая доза 2 мг) слизистых оболочек влагалища и кожи промежности с интервалом в 2–3 дня не только оказывало выраженное клиническое противовоспалительное действие, но и позволило достичь клинико–этиологического излечения у 84% больных генитальным кандидозом.
Предположительно гепон угнетает выработку клетками грибов протеиназ, являющихся одним из ведущих компонентов воспаления. Согласно данным Перламутрова Ю.Н. и его коллег (2001), Тищенко А.Л. с соавторами (2001), трехкратное орошение 5 мл 0,04% раствора гепона (разовая доза 2 мг) слизистых оболочек влагалища и кожи промежности с интервалом в 2–3 дня не только оказывало выраженное клиническое противовоспалительное действие, но и позволило достичь клинико–этиологического излечения у 84% больных генитальным кандидозом.
Эффективность лечения кандидного вульвовагинита устанавливают через каждые 10 дней лечебного воздействия, а также через 40 дней и 3–4 месяца после окончания антимикотического этиотропного лечения с учетом клинико–лабораторной характеристики количественного и видового состава влагалищного биотопа и выраженности колонизации его грибами рода Candida.
Молочница у новорожденных Информация | Гора Синай
Кандидоз полости рта у новорожденных; Оральная молочница – у новорожденных; Грибковая инфекция – ротовая полость – новорожденный; Candida — оральный — новорожденный
Молочница — это дрожжевая инфекция языка и рта. Эта распространенная инфекция может передаваться от матери к ребенку во время грудного вскармливания.
Эта распространенная инфекция может передаваться от матери к ребенку во время грудного вскармливания.
Причины
Некоторые микробы обычно живут в нашем организме. Хотя большинство микробов безвредны, некоторые из них могут вызвать инфекцию.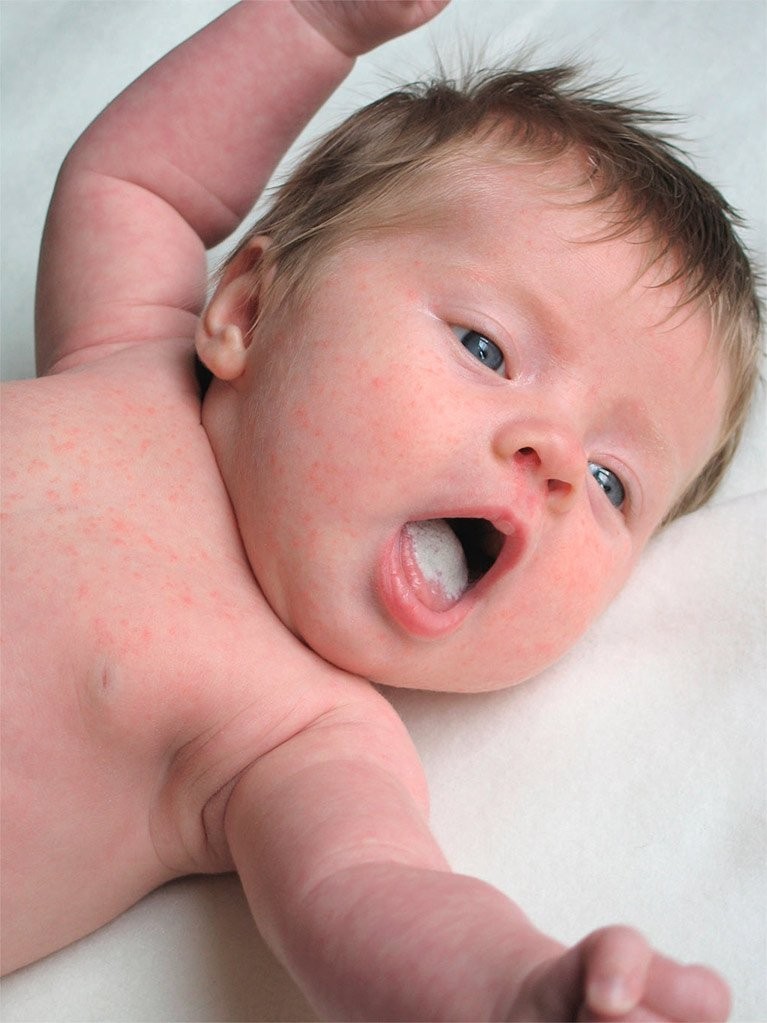
Молочница возникает, когда во рту ребенка растет слишком много дрожжей, называемых Candida albicans . Микробы, называемые бактериями и грибками, естественным образом растут в нашем организме. Наша иммунная система помогает контролировать эти микробы. Но у младенцев нет полностью сформированной иммунной системы. Это облегчает рост слишком большого количества дрожжей (типа грибка).
Молочница часто возникает, когда мать или ребенок принимают антибиотики. Антибиотики лечат инфекции от бактерий. Они также могут убивать «хорошие» бактерии, что способствует росту дрожжей.
Дрожжи процветают в теплых и влажных местах. Рот ребенка и соски матери — идеальное место для дрожжевой инфекции.
Младенцы также могут одновременно заразиться дрожжевой инфекцией в области подгузника. Дрожжи попадают в стул ребенка и могут вызвать опрелости.
Симптомы
Симптомы молочницы у ребенка включают:
- Белые бархатистые язвы во рту и на языке
- Протирание язвочек может вызвать кровотечение
- Покраснение во рту как очень беспокойный
- Отказ от груди из-за болезненности
Некоторые дети могут вообще ничего не чувствовать.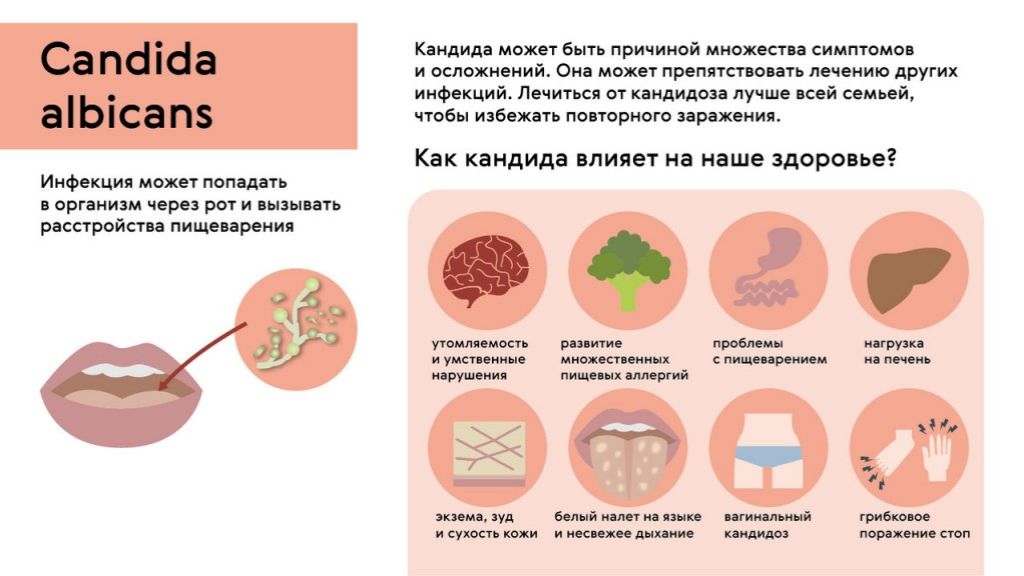
Симптомы молочницы у матери включают:
- Темно-розовые, потрескавшиеся и воспаленные соски
- Нежность и боль во время и после кормления грудью
Обследования и тесты
Ваш поставщик медицинских услуг часто может диагностировать молочницу, осматривая рот и язык вашего ребенка. Язвы легко распознать.
Лечение
Вашему ребенку может не потребоваться лечение. Молочница часто проходит сама по себе в течение нескольких дней.
Ваш лечащий врач может прописать противогрибковые препараты для лечения молочницы. Вы наносите это лекарство на рот и язык вашего ребенка.
Если у вас грибковая инфекция на сосках, врач может порекомендовать противогрибковый крем, отпускаемый без рецепта или по рецепту. Вы наносите это на соски, чтобы вылечить инфекцию.
Если вы и ваш ребенок заражены инфекцией, вы оба должны лечиться одновременно. В противном случае вы можете передать инфекцию туда и обратно.
Перспективы (Прогноз)
Молочница у детей очень распространена и легко поддается лечению. Сообщите своему врачу, если молочница продолжает возвращаться. Это может быть признаком другой проблемы со здоровьем.
Когда обращаться к медицинскому работнику
Обратитесь к врачу, если:
- У вашего ребенка симптомы молочницы
- Ваш ребенок отказывается от еды
- У вас есть симптомы молочницы на сосках
Профилактика
Возможно, вы не сможете предотвратить молочницу, но эти шаги могут помочь:
- Если вы кормите ребенка из бутылочки, очистите и стерилизуйте все принадлежности, включая соски.

- Чистите и стерилизуйте пустышки и другие игрушки, которые ребенок кладет в рот.
- Чаще меняйте подгузники, чтобы предотвратить появление дрожжевых грибков, вызывающих опрелости.
- Обязательно обрабатывайте соски, если у вас молочница.
Балест А.Л., Райли М.М., О’Доннелл Б., Зарит Дж.С. Неонатология. В: Zitelli BJ, McIntire SC, Nowalk AJ, Garrison J, ред. Атлас детской физической диагностики Зителли и Дэвиса. 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2023: глава 2.
Харрисон Г.Дж. Подход к инфекциям у плода и новорожденного. В: Cherry JD, Harrison GJ, Kaplan SL, Steinbach WJ, Hotez PJ, eds. Учебник Фейгина и Черри по детским инфекционным заболеваниям. 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2019: глава 66.
Последняя проверка: 12 декабря 2021 г.
Рецензию сделал: Нил К. Канеширо, доктор медицинских наук, профессор клинической педиатрии Медицинской школы Вашингтонского университета, Сиэтл, Вашингтон.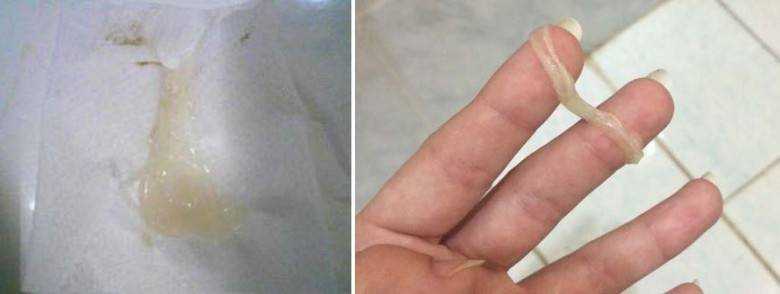 Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Молочница у младенцев: причины, симптомы, лечение, профилактика
Ваш ребенок слишком беспокоен во время кормления? Когда этот маленький розовый рот широко открывается, чтобы издать очередной крик, вы заметили белые пятна, которых не было вчера?
Сделайте глубокий вдох. Ваш ребенок имеет полное право кричать. Вероятно, это инфекция, вызванная типом дрожжей под названием Candida albicans , и во рту она более известна как молочница. Это самая распространенная грибковая инфекция полости рта у младенцев. И хотя это не серьезно, это может быть довольно неудобно.
Связанный: определение разницы между остатками молока и молочницей полости рта
Candida albicanis — это белый дрожжеподобный грибок. дрожжи Кандида может вполне счастливо жить в любом месте вашего тела, не вызывая проблем, но иногда она выходит из-под контроля.
Это разрастание Candida , известное как молочница. Когда есть чрезмерный рост, вы заметите предательские белые пятна во рту вашего ребенка, вокруг его подгузника и, возможно, на ваших сосках.
Возможно, вы уже знакомы с этим грибком, если у вас когда-либо была вагинальная дрожжевая инфекция. Да, тот самый виновник жжения и зуда, который сводил тебя с ума, начал войну с ребенком. Но не волнуйтесь — это война, которую обычно легко выиграть.
Молочница часто появляется во рту ребенка в течение первых нескольких недель или месяцев жизни. Исследователи не уверены, почему, но это могло произойти из-за того, что новорожденный имеет более слабую иммунную систему и еще не может хорошо бороться с инфекциями.
Это объясняет, почему кандидозный стоматит часто следует за курсом антибиотиков (как раз тогда, когда вы думали, что наконец-то сможете наверстать упущенное во сне, потому что ваш ребенок нездоров). Антибиотики снижают уровень полезных бактерий в нашем организме, а это означает, что грибкам легче расти. Оральная молочница также может возникнуть после использования стероидных препаратов.
Оральная молочница также может возникнуть после использования стероидных препаратов.
Вот еще одна возможная причина: если вам пришлось столкнуться с вагинальной дрожжевой инфекцией, когда вы ждали ребенка (редко обсуждаемый, но распространенный побочный эффект беременности, который можно списать на гормональные изменения), ваш ребенок мог подцепил Candida в родовых путях.
Достаточно заглянуть в ротик ребенка, чтобы заметить симптомы. Заметили какие-нибудь белые пятна или язвочки на ее языке, деснах и/или во рту? У нее потрескались уголки рта? Это молочница.
Прежде чем перейти к разделу о лечении, имейте в виду, что язык вашего ребенка может быть белым из-за остатков молока. Но этот молочный оттенок должен исчезнуть в течение часа после кормления. Тем не менее, если вы не уверены, попробуйте этот быстрый и простой тест: оберните кусок марли вокруг пальца и попытайтесь аккуратно стереть следы. Ушел? Отдыхай спокойно. Все еще там? Язык вашего ребенка красный и болит под пластырем? Легко ли кровоточит? Сейчас самое время лечить молочницу.
Мы уже упоминали, что дрозда можно найти и в других местах. Теплая, влажная область под подгузником вашего ребенка является идеальной питательной средой для дрожжевых инфекций. Если вы заметили упорную сыпь с красными точками, подумайте о молочнице.
А вот как узнать, есть ли у вас молочница на сосках: Соски горят и болят? Кожа чешется и шелушится? Добавьте к этим симптомам острые стреляющие боли, которые вы чувствуете в груди во время или после кормления, и у вас может быть молочница.
Теперь, когда у вас есть диагноз, вам нужно лечить виновника. Вот краткое изложение вариантов лечения молочницы полости рта.
Медицинское лечение
При стоматите врач может назначить противогрибковые препараты (капли или гель), содержащие нистатин, которые необходимо наносить на язык и рот несколько раз в день в течение 10 дней. Самый простой способ сделать это — использовать губку-аппликатор для нанесения краски на раствор.
Безрецептурное лечение
Если молочница поражает область под подгузником или кожу головы вашего ребенка, вы можете использовать противогрибковые препараты, отпускаемые без рецепта. Тем не менее, сначала проконсультируйтесь с вашим лечащим врачом.
Тем не менее, сначала проконсультируйтесь с вашим лечащим врачом.
А если ваш ребенок старше, ваш врач может предложить добавить в его рацион лактобациллы (пробиотические бактерии). Лактобациллы действуют как «хорошие» бактерии, помогая избавиться от грибка . Вы можете приобрести пробиотики в качестве пищевой добавки, но убедитесь, что вы выбрали известный бренд, подходящий для детей.
Домашние средства
Эти домашние средства от молочницы часто рекламируются как чудодейственные средства, хотя ко многим из них нужно подходить с осторожностью. На самом деле, вы можете рассматривать их как дополнительные, а не основные методы лечения.
- Пищевая сода. Добавьте около половины чайной ложки пищевой соды в чашку кипяченой охлажденной воды. Используйте чистую ватную палочку, чтобы вытереть раствор во рту вашего ребенка.
- Масло чайного дерева. Используйте 1 или 2 капли масла чайного дерева на полстакана кипяченой охлажденной воды.
 Наносить чистой ватной палочкой.
Наносить чистой ватной палочкой. - Кокосовое масло первого отжима. Одно исследование показало, что кокосовое масло следует использовать для лечения грибковых инфекций, особенно сейчас, когда появляются лекарственно-устойчивые виды Candida .
- Экстракт семян грейпфрута (GSE). Вы можете держаться подальше от этого, несмотря на утверждения, что GSE является панацеей от инфекций. Это потому, что довольно сложно отследить, как производится продукт. Одно более раннее исследование обнаружило хлорид бензалкония (раздражающее вещество) и триклозан (запрещенный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов в антибактериальном мыле) в одном экстракте, хотя эти химические вещества не появляются в экстракте самих семян.
Важный вывод: проконсультируйтесь со своим педиатром, прежде чем использовать любое альтернативное лечение молочницы у вашего ребенка, особенно молочницы во рту. Помните, что ваш малыш неизбежно съест небольшое количество того, что попадет на язык.
Помните, что ваш малыш неизбежно съест небольшое количество того, что попадет на язык.
Кандида действительно заразна. Это потому, что это диморфный гриб, а это означает, что он может переключаться между дрожжами и плесенью в зависимости от температуры. Подлый! Эта удивительная способность помогает Candida , чтобы очень легко распространяться, выживать и вызывать болезни.
Убедитесь, что и вы, и ребенок получили лечение, чтобы Candida не попал изо рта вашего ребенка на сосок и обратно в рот.
Вот список общих советов по профилактике, которые помогут вашему ребенку :
- Выделите время, чтобы вымыть ребенку руки, игрушки и пустышки.
- Стирать полотенца, одежду и бюстгальтеры, которые могли контактировать с Candida . Лучше всего использовать цикл стирки в горячей воде.
- Если вы сцеживаете молоко, храните его в холодильнике непосредственно перед использованием, чтобы предотвратить рост дрожжей.
- Не пропускайте стерилизацию молокоотсоса и его частей, даже если вы готовы лечь в постель.
Вот список общих советов по профилактике, которые помогут вам :
- Убедитесь, что ваша грудь сухая после каждого кормления.
- Избегайте использования одноразовых прокладок для кормления с пластиковой основой и не забывайте менять прокладки для кормления, когда они намокают.
- Подумайте о снижении потребления сахара. Исследование 2017 года предполагает, что более высокие концентрации глюкозы могут способствовать росту Candida . (Однако, поскольку это не было доказано, мы не скажем, если вы решите пропустить этот совет, особенно когда ваш ребенок плачет и вам нужен утешительный шоколад. Возможно, просто выберите вариант с низким содержанием сахара, темный шоколад. )
Хотя молочница не представляет серьезной опасности, она, безусловно, неприятна как для вашего ребенка, так и для вас. Эти стреляющие боли могут лишить грудного вскармливания всей радости.