Красная волчанка у детей: Системная красная волчанка у детей
Системная красная волчанка у детей
Появление начальных признаков системной красной волчанки у девочек зачастую совпадают по времени с наступлением первых месячных, у мальчиков манифестация симптомов происходит несколько позже.
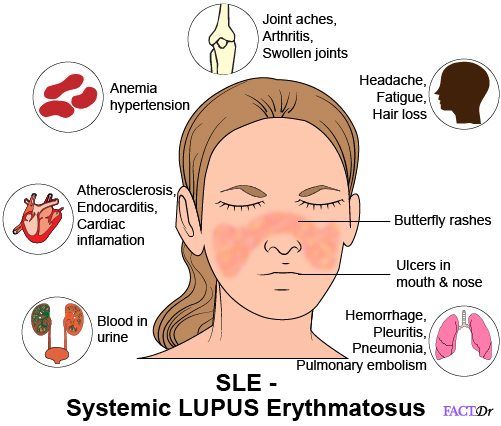
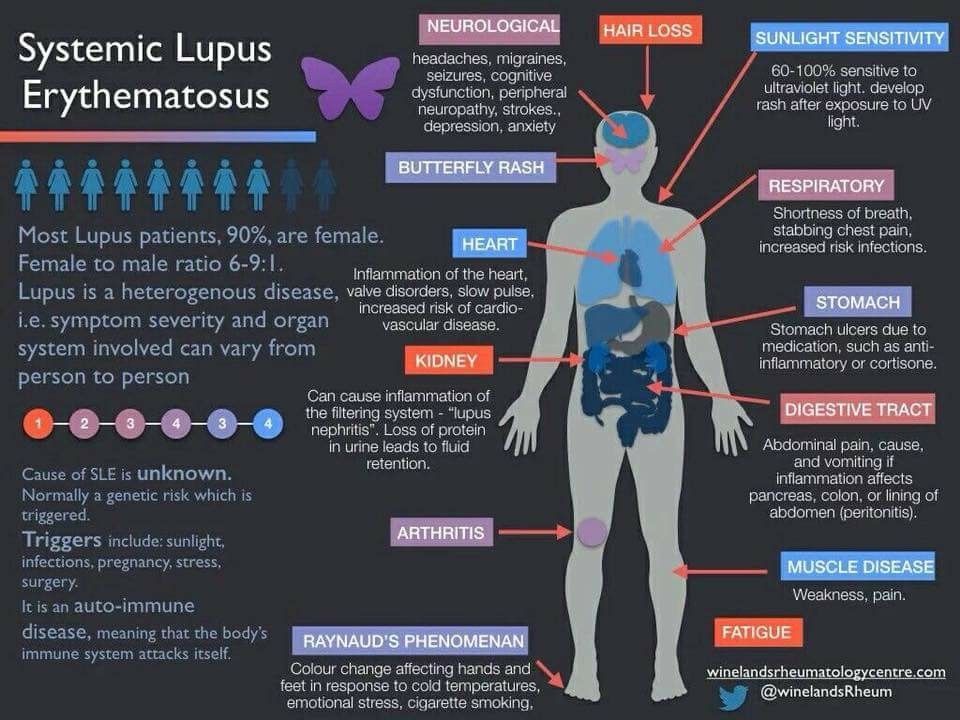
Поскольку СКВ затрагивает многие системы организма, клиническая картина заболевания очень разнообразна и вариабельна. На коже красная волчанка проявляется различными высыпаниями и покраснениями, такими, как характерная «волчаночная бабочка» на лице – аллергический симптом, при котором под воздействием солнечных лучей нос и верхняя часть щек интенсивно краснеют, напоминая очертаниями крылья насекомого.
Другими признаками СКВ могут стать:
- повышенная сухость кожи;
- ломкость и расслаивание ногтевых пластин;
- выпадение волос;
- себорея на лице, теле, коже головы;
- различные сосудистые кровоизлияния;
- проявление венозной сетки на нижних конечностях;
- изъязвление красной каймы губ, из-за чего рот приобретает резко очерченный контур;
- эрозии и ранки на поверхности слизистых тканей в полости рта.

Со стороны опорно-двигательной системы типичными симптомами красной волчанки являются:
- симметричное воспаление мелких суставов на кистях рук, в колене, других суставах ног;
- болезненность в суставах при движении;
- утренняя скованность;
- различные суставные деформации.
При вовлечении в патологический процесс органов дыхательной системы признаками могут стать:
- плевриты;
- легочная гипертензия;
- кашель;
- нарастающая одышка;
- появление примесей крови в мокроте;
- боли в грудине при глубоком вдохе, покашливании.
Почти всегда на фоне СКВ у детей повышается температура тела, они чувствуют слабость, выраженное недомогание, жалуются на повышенную утомляемость и рассеянность внимания.
В дальнейшем по мере развития патологии затрагивается также сердечно-сосудистая система, что проявляется в виде эндокардитов, миокардитов, перикардитов и других поражений структур сердца. Основными признаками становятся:
Основными признаками становятся:
- учащенное сердцебиение;
- аритмия;
- повышение артериального давления;
- давящие боли в области сердца;
- отечность нижних конечностей и лица.
Характерным симптомом СКВ является волчаночный нефрит – разновидность гломерулонефрита, при котором ребенка беспокоят припухлость кожи вокруг глаз, боль при мочеиспускании, задержка мочи и т.д. На фоне поражения почек может развиться пиелонефрит.
Со стороны центральной нервной системы симптомами красной волчанки могут послужить:
- судорожный синдром;
- частые головные боли;
- головокружение;
- нарушения координации;
- тремор конечностей.
Всегда сохраняется вероятность инсультов и выраженных расстройств психики: чем обширнее аутоиммунный воспалительный процесс, тем выше риски тяжелых симптомов.
У некоторых детей на первый план выходят признаки поражения желудочно-кишечного тракта, к которым относятся:
- снижение аппетита;
- тошнота;
- диспепсические явления;
- боль, дискомфорт в животе;
- изжога.

Иногда на фоне воспалительного процесса развивается так называемый инфаркт кишечника, который характеризуется клиникой острого живота.
полное описание, симптомы и причины
При красной волчанке в большей степени повреждаются клетки кожи, суставов, крови, сосудов, почек, сердца и мозга. Термин «волчанка» связан с появлением на щеках элементов, похожих на белые пятна на морде волка. Высыпания красного цвета, что также отразилось в названии патологии. Процесс затрагивает многие ткани, поэтому называется системным. Им страдают 1 из 2500 людей, чаще девушки и молодые женщины. Наиболее часто заболевают в возрасте 14-25 лет.
Системная красная волчанка у детей до 18 лет возникает в 1 из 6-7 случаев и характеризуется более агрессивным течением. Нарушения связаны с гормональным дисбалансом в период полового созревания и детородный период и крайне редко встречается у пациентов дошкольного возраста.
Почему развивается аутоиммунное заболевание?
Патогенез системной красной волчанки связан с влиянием внешних факторов у предрасположенных юношей и девушек на иммунитет. Причины системной красной волчанки связаны с генетическими особенностями, и с влиянием среды.
Причины системной красной волчанки связаны с генетическими особенностями, и с влиянием среды.
Организм перестает распознавать родные клетки как безопасные, воспринимает их как чужие и производит специальные молекулы для уничтожения. Предрасположенность к развитию СКВ передается по наследству от родителей к детям, повышая риск заболеть. Об этом свидетельствует более высокая частота болезни среди близнецов. Также выявлены гены, носительство которых повышает риск заболеть. Обнаружено, что у ближайших родственников больных системной красной волчанкой могут обнаруживаться положительные антитела, как при волчанке. Однако, вероятность заболевания не 100%: среди близнецов риск заболеть не выше 50% в случае, если один из них страдает СКВ.
Начало патологического процесса провоцируют изменение гормонального фона в пубертатный период, во время беременности и родов, сильные эмоциональные переживания, инсоляция, воздействие вирусов и некоторых медикаментов.
Известно, что женские половые гормоны – эстрогены, стимулируют производство аутоантител – белков, направленных против собственных клеток.
Ультрафиолетовое излучение способно изменять свойства ДНК клеток кожи и вызывать аутоиммунные реакции у предрасположенных людей. В результате развивается сильнейшая реакция организма, направленная против компонентов ядра клетки. Производимые белки – аутоантитела в виде комплексов с антигенами откладываются в стенках сосудов и вызывают повреждение и нарушение кровотока.
Такое воздействие проявляется воспалительным процессом в органах и нарушением их работы.
Каковы основные проявления?
Симптомы системной красной волчанки появляются внезапно и ярко или медленно, в течение месяцев. Первые общие жалобы — утомляемость, похудание, усиленное выпадение волос, снижение аппетита, лихорадка, раздражительность. Со временем у детей определяются нарушения состояния и работы органов.
У 8 из 10 детей на коже возникает сыпь, чувствительная к воздействию солнца. У каждого второго пациента в самом начале болезни на скулах и переносице отмечается симметричное покраснение в форме бабочки.
Краснота может распространяться на кожу лба, ушей, подбородка, зону декольте. Покраснение может быть от нежно-розового до ярко-красных плотных элементов, но всегда усиливается при воздействии ультрафиолетового излучения. Одним из вариантов сыпи являются плотные красноватые чешуйчатые элементы, с яркими красными краями и светлые в центре, оставляющие после себя рубцы.
На коже рук и ног может возникать точечная сыпь, не исчезающая при надавливании — кровоизлияния. Это связано как с нарушением свертывания крови, снижением числа тромбоцитов, так и с воспалением стенок сосудов. Характерным признаком становятся носовые кровотечения носовые или обильные менструации у девочек.
Алопеция – истончение и выпадение волос, что приводит к гнездному и диффузному облысению, очень типично для СКВ. Может наблюдаться выпадение волос и ресниц.
У 1 из 3 детей встречается поражение слизистых оболочек: красные отечные пятна, иногда с ранкой посередине, в полости рта: на щеках, деснах, небе. Воспаление губ – хейлит – выглядит как отек, покраснение, трещины губ, иногда с ранками-язвочками, наличие яркого ободка каймы.
Воспаление губ – хейлит – выглядит как отек, покраснение, трещины губ, иногда с ранками-язвочками, наличие яркого ободка каймы.
Васкулит – воспаление стенок сосудов приводит к нарушению кровотока, кровотечениям и тромбозам.
Васкулит сосудов кожи определяется как сетчатая синеватая сеть на голенях и бедрах, усиливающаяся на холоде и при волнении – ливедо. О нарушении кровотока в мелких сосудах, их спазмировании свидетельствует синдром Рейно: изменение цвета кончиков пальцев при воздействии холода, от красного до синеватого, часто в сочетании с болью.
К другим симптомам патологии относят отек и болезненность суставов. Чаще беспокоят мелкие суставы кистей и стоп, реже – коленные, локтевые, плечевые сочленения. В большинстве случаев артрит не приводит к разрушению хряща или кости, образующих сустав, и проходит бесследно в самом начале лечения.
Боль в мышцах в покое и при нажатии встречается у 30-40% больных детей.
У каждого второго пациента возникает воспаление оболочек, покрывающих внутренние органы – серозит. Воспаление оболочки, покрывающей легкие, называется плевритом и приводит к боли в груди при дыхании, сухому кашлю.
Повреждение сердца при СКВ сопровождается болью в груди, одышкой, нарушением ритма и затрагивает любой из трех слоев: перикард, миокард, эндокард.
Наиболее опасным и трудным для диагностики является повреждение легких.
Острый волчаночный пневмонит наблюдается при высокой активности болезни, проявляется сухим кашлем и затруднением дыхания. Легочное кровотечение и тромбоэмболия легочных артерий встречаются крайне редко, развиваются быстро, начинаются с сухого кашля и за считанные часы могут привести к летальному исходу.
Для подростков характерны изменения со стороны центральной нервной системы: от головной боли, нарушений поведения и настроения, до инсультов. Первым симптомом болезни может стать депрессия. Острые психотические состояния сопровождаются слуховыми и зрительными галлюцинациями.
Первым симптомом болезни может стать депрессия. Острые психотические состояния сопровождаются слуховыми и зрительными галлюцинациями.
Нарушение работы почек проявляется отеками стоп, лодыжек, мягких тканей вокруг глаз, артериальной гипертензией, изменениями в анализах мочи. Начальные проявления незаметны и выявляются только при обследовании: увеличение уровня белка и эритроцитов в моче.
Как диагностируют СКВ?
Для постановки диагноза системной красной волчанки врачу необходимо подробно изучить историю болезни, осмотреть пациента, провести анализ и оценку имеющихся признаков и исключить похожие болезни. Доктор учитывает как клинические, например, сыпь или отеки, так и лабораторные параметры.
К симптомам, которые оценивают, относятся:
- Лихорадка выше 38С
- Изменение числа клеток крови. Для этой болезни характерно уменьшение количества, тромбоцитов, эритроцитов. Разрушение красных кровяных клеток – эритроцитов — называется гемолизом и приводит к анемии.
 Это состояние опасно уменьшением способности крови доставлять кислород к клеткам. Снижение количества лейкоцитов называется лейкопенией и чревато развитием тяжелых инфекций. Уменьшение числа кровяных пластинок, тромбоцитов, называют тромбоцитопенией. Тромбоциты участвуют в свертывании крови. При падении уровня тромбоцитов у пациентов на коже возникают синяки и кровоизлияния. Опасными осложнениями являются кровотечения из желудка, кишечника, инсульты, инфаркты сердца, легких и почек.
Это состояние опасно уменьшением способности крови доставлять кислород к клеткам. Снижение количества лейкоцитов называется лейкопенией и чревато развитием тяжелых инфекций. Уменьшение числа кровяных пластинок, тромбоцитов, называют тромбоцитопенией. Тромбоциты участвуют в свертывании крови. При падении уровня тромбоцитов у пациентов на коже возникают синяки и кровоизлияния. Опасными осложнениями являются кровотечения из желудка, кишечника, инсульты, инфаркты сердца, легких и почек. - Судороги, депрессия, острое психотическое состояние
- Сыпь на скулах и спинке носа, по виду напоминающая крылья бабочки.
- Чрезмерная чувствительность кожи к солнцу (фотосенсибилизация)
- Округлая плотная сыпь с чешуйками на поверхности, которая возвышается над кожей (дискоидная). Элементы образуются на лице, коже под волосами, груди, сопровождается облысением и заживлением с образованием рубчиков.
- Язвы в полости рта и носа.
- Облысение, выпадение волос и ресниц
- Поражения суставов (артрит)
- Воспаление оболочек легких или сердца (плеврит, перикардит)
- Поражение почек (нефрит)
- Иммунологические нарушения.
Положительные тесты на антитела указывают на то, что иммунитет создает специальные белки против структур собственных клеток. О течении аутоиммунного процесса свидетельствует наличие антифосфолипидных антител, антител к двуспиральной ДНК, к Sm-антигену, антинуклеарного фактора. Антинуклеарный фактор – группа белков, которые направлены против ядра клетки. Положительный антинуклеарный фактор встречается у большей части пациентов, однако, положителен и при других болезнях, и даже у 5-10% здоровых людей. Снижение уровня С3 и С4 белков комплемента говорит об их расходовании из-за аутоиммунного процесса.
Когда врачу неясен диагноз или нужно определить тип и степень поражения органа, применяют биопсию. Это метод взятия небольшого кусочка тканей и изучения его под микроскопом. Обычно исследуют участок кожи или почки. Биопсия помогает определиться с характером поражения и наиболее эффективным методом лечения.
Это метод взятия небольшого кусочка тканей и изучения его под микроскопом. Обычно исследуют участок кожи или почки. Биопсия помогает определиться с характером поражения и наиболее эффективным методом лечения.
Исследования, которые направлены на оценку состояния внутренних органов, включают биохимический анализ крови, УЗИ внутренних органов, компьютерную и магнитно-резонансную томографии. Поскольку мишенью иммунитета становится любой орган, объем обследований бывает достаточно большим.
Активность болезни определяет дальнейшую тактику лечения.
- Высокая активность: выраженная лихорадка, повреждение внутренних органов (нефрит с нарушением функции, перикардит, плеврит, поражение нервной системы), СОЭ более 45 мм/ч, высокий титр антител
- «Волчаночный криз» – недостаточность функции какого-либо органа на фоне высокой активности процесса
- Умеренная активность: лихорадка невысокая, поражение суставов, кожи или почек без нарушения функции, СОЭ 25-44 мм/ч, антитела в умеренном титре.

- Низкая активность: общее состояние не нарушено, неяркие проявления кожного и суставного синдромов, изменения в работе внутренних органов определяются только инструментально, лабораторные показатели мало изменены.
Как лечат заболевание?
На сегодняшний день целью лечения системной красной волчанки является прекращение воспаления и предотвращения осложнений, в том числе необратимых.
Поскольку невозможно повлиять на причину системной красной волчанки, терапия направлена на то, чтобы остановить воспалительный процесс.
Существует несколько групп лекарств, которые используют, чтобы помочь ребенку. В начале болезнь обычно очень активна и требуется назначение сразу нескольких медикаментов в высоких дозах, чтобы остановить повреждение В дальнейшем, при условии успешного лечения, число препаратов и дозы уменьшаются.
Нестероидные противовоспалительные препараты, такие как ибупрофен, мелоксикам, нимесулид, применяют при боли в суставах.
Противомалярийные препараты, гидроксихлорохин и хлорохин, показаны всем пациентам с системной красной волчанкой и особенно эффективны при поражении кожи и низкой активности болезни. Гидроксихлорохин уменьшает число рецидивов и защищает внутренние органы от повреждений в дальнейшем.
Кортикостероиды, такие как преднизолон или метилпреднизолон, — основные медикаменты для лечения СКВ, их используют, чтобы остановить патологический процесс и подавить воспаление. Доза препарата зависит от агрессивности течения системной красной волчанки и повреждения жизненно важных органов. В первые недели или месяцы обычно необходим ежедневный прием больших доз глюкокортикоидов, в дальнейшем число таблеток уменьшают. Длительность применения и скорость снижения дозы зависят от тяжести течения болезни и поражения жизненно важных органов. Высокие дозы преднизолона или метилпреднизолона используют для лечения тяжелой гемолитической анемии, поражения центральной нервной системы и почек. Общее самочувствие и состояние улучшается уже через несколько дней лечения. После того как патологический процесс взят под контроль, начинают постепенное снижение дозы глюкокортикоидов – до минимальной, которая останавливает воспаление. Чрезвычайно важно, чтобы снижение дозы происходило под строгим контролем врача в связи с высоким риском обострения и развития осложнений. При легком течении болезни для поддержания ремиссии достаточно противомалярийных препаратов и глюкокортикоидов в низких дозах. Когда болезнь протекает в тяжелой форме, назначают иммунодепрессанты.
Общее самочувствие и состояние улучшается уже через несколько дней лечения. После того как патологический процесс взят под контроль, начинают постепенное снижение дозы глюкокортикоидов – до минимальной, которая останавливает воспаление. Чрезвычайно важно, чтобы снижение дозы происходило под строгим контролем врача в связи с высоким риском обострения и развития осложнений. При легком течении болезни для поддержания ремиссии достаточно противомалярийных препаратов и глюкокортикоидов в низких дозах. Когда болезнь протекает в тяжелой форме, назначают иммунодепрессанты.
К иммуносупрессантам относят метотрексат, микофенолата мофетил и циклофосфамид. Их эффект связан с подавлением патологической иммунной реакции и, соответственно, воспаления. Выбор препарата определяется тем, какие органы поражены и насколько агрессивно протекает болезнь. Микофенолата мофетил применяют при поражении почек, метотрексат – при воспалении суставов и кожи.
Для усиления эффекта терапии применяют плазмаферез в сочетании с терапией циклофосфамидом или внутривенным введением высоких доз глюкокортикоидов. Суть этого метод лечения заключается в очистке крови от аутоантител – белков, вызывающих воспаление.
Суть этого метод лечения заключается в очистке крови от аутоантител – белков, вызывающих воспаление.
Генно-инженерные биологические препараты назначает в случаях тяжелого течения болезни, когда другие методы неэффективны либо не могут быть применены. Эти лекарства блокируют действие только одной молекулы или клетки, играющей важнейшее значение в механизме болезни. Лекарствами, которые направлены против В-лимфоцитов, являются ритуксимаб и белимумаб. Их вводят только в специализированном стационаре.
Поскольку при системной красной волчанке возникает нарушение кровотока в сосудах, врач назначает лекарства, разжижающие кровь или улучшающие движение крови по мелким сосудам.
Прогноз
В детском возрасте исход определяется нарушением функции жизненноважных органов, последовательностью выполнения врачебных рекомендаций. У мальчиков, как правило, течение агрессивнее, и прогноз хуже.
Результат лечения значительно улучшается, если препараты назначены рано и в достаточной дозе, а терапия проводится последовательно, без необоснованных отмен и перерывов.
При ранней диагностике и длительном лечении 5-летняя выживаемость составляет 95-100%.
Болезнь может оставаться активной в течение длительного периода или обостряться под влиянием провоцирующих факторов, в периоды гормональной перестройки.
Патологический процесс с поражением только кожи или низкой активностью можно длительно контролировать без прогрессирования.
Профилактика
Предотвратить начало болезни невозможно. К мерам общей профилактики относят ограничение пребывания под открытыми солнечными лучами, отказ от использования иммуностимуляторов, раннее выявление и лечение инфекций. Заболевший ребенок должен соблюдать рекомендации, чтобы не спровоцировать обострение и прогрессирование болезни. Важными факторами профилактики обострения являются длительное непрерывное индивидуально подобранное лечение, защита от ультрафиолетового излучения, физических и психоэмоциональных перегрузок, инфекций.
Для сохранения высокого качества жизни и достижения лучшего результата при появлении у ребенка симптомов красной волчанки необходима немедленная консультация ревматолога.
Литература
1. Harry O, Yasin S, Brunner H. J Pediatr. Childhood Onset Systemic Lupus Erythematosus: A Review and Update. 2018 May;196:22-30.e2. doi: 10.1016/j.jpeds.2018.01.045.
2. Noortje Groot, Nienke de Graeff, Tadej Avcin et all. European evidence-based recommendations for diagnosis and treatment of childhood-onset systemic lupus erythematosus: the SHARE initiative. Ann Rheum Dis. 2017 Nov;76(11):1788-1796. doi: 10.1136/annrheumdis-2016-210960. Epub 2017 Jun 19.
3. A Charras, E Smith, C M Hedrich. Systemic Lupus Erythematosus in Children and Young People. Curr Rheumatol Rep. 2021 Feb 10;23(3):20. doi: 10.1007/s11926-021-00985-0.
4. Eve Mary Dorothy Smith, Hanna Lythgoe, Angela Midgley, Michael William Beresford, Christian Michael Hedrich. Juvenile-onset systemic lupus erythematosus: Update on clinical presentation, pathophysiology and treatment options. Clin Immunol. 2019 Dec;209:108274. doi: 10.1016/j.clim.2019.108274. Epub 2019 Oct 31.
Juvenile-onset systemic lupus erythematosus: Update on clinical presentation, pathophysiology and treatment options. Clin Immunol. 2019 Dec;209:108274. doi: 10.1016/j.clim.2019.108274. Epub 2019 Oct 31.
Причины, симптомы, диагностика и лечение
Обзор
Что такое волчанка (системная красная волчанка)?
Волчанка (системная красная волчанка) — пожизненное аутоиммунное заболевание, вызывающее боль в суставах, лихорадку, сыпь и поражение органов. Когда у вас аутоиммунное заболевание, ваша иммунная система, которая должна защищать вас от таких угроз, как инфекции, атакует организм. Это может привести к широкому спектру симптомов и даже повреждению таких органов, как сердце, легкие, мозг, почки и кожа. Со временем это повреждение может привести к серьезным осложнениям.
В целом волчанка поражает детей так же, как взрослых; однако волчанка может быть более тяжелой, вовлекать больше органов и иметь более аномальные результаты лабораторных анализов у детей, чем у взрослых. Важно контролировать симптомы волчанки у ребенка с течением времени, чтобы обеспечить наилучшее качество жизни.
Важно контролировать симптомы волчанки у ребенка с течением времени, чтобы обеспечить наилучшее качество жизни.
Бывает ли волчанка (системная красная волчанка) у детей?
Системная красная волчанка может возникнуть у детей. В большинстве случаев волчанка начинается в подростковом возрасте (средний возраст — 12 лет). Она редко наблюдается у детей в возрасте до 5 лет. Неонатальная волчанка может возникнуть у ребенка, но она не имеет отношения к системной красной волчанке. Это не очень распространено.
Неонатальная волчанка — это заболевание, при котором ребенок получает от матери определенные антитела, называемые Ro/SSA и/или La/SSB, которые обычно наблюдаются при синдроме Шегрена. У ребенка обычно появляется сыпь, но у него также могут быть проблемы с сердцем, печенью или низкие показатели крови. Вовлечение головного мозга наблюдается в редких случаях. Это заболевание не имеет отношения к системной красной волчанке и лечится совсем по-другому.
Волчанка гораздо чаще встречается у женщин (девять из 10 диагностированных случаев — женщины).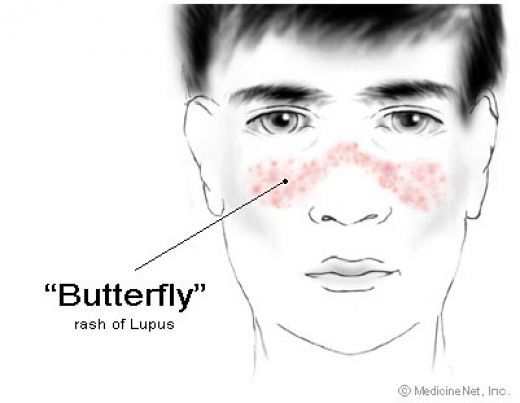 Это может быть вызвано повышением уровня гормонов (в частности, эстрогена), которое происходит в репродуктивном возрасте женщины. Волчанка также чаще встречается у некоторых этнических групп. В частности, у афроамериканок, латиноамериканок, азиаток и коренных американцев чаще всего диагностируют волчанку.
Это может быть вызвано повышением уровня гормонов (в частности, эстрогена), которое происходит в репродуктивном возрасте женщины. Волчанка также чаще встречается у некоторых этнических групп. В частности, у афроамериканок, латиноамериканок, азиаток и коренных американцев чаще всего диагностируют волчанку.
В каком возрасте у детей обычно начинается волчанка (системная красная волчанка)?
В большинстве случаев у детей с волчанкой заболевание развивается в подростковом возрасте. Чаще всего это происходит, когда ребенок проходит период полового созревания (в среднем около 12 лет). Это может быть связано с возможной связью между волчанкой и репродуктивными гормонами, которые в это время увеличиваются в организме.
Симптомы и причины
Что вызывает волчанку (системную красную волчанку) у детей?
Точные причины волчанки неизвестны. Как правило, у людей есть генетические факторы, из-за которых иммунная система становится сверхактивной. Однако не у всех с генетической предрасположенностью развивается волчанка. В вашем генетическом коде могут быть признаки того, что такое заболевание, как волчанка, когда-нибудь появится в вашей жизни, но никогда не проявится.
В вашем генетическом коде могут быть признаки того, что такое заболевание, как волчанка, когда-нибудь появится в вашей жизни, но никогда не проявится.
Волчанка также может быть вызвана рядом других факторов, в том числе:
- Инфекция.
- Воздействие солнца.
- Реакция на лекарство.
- Воздействие сигаретного дыма.
- Изменение гормонов в период полового созревания.
Каковы признаки и симптомы волчанки (системной красной волчанки) у детей?
Существует множество различных симптомов волчанки. Дети с волчанкой могут испытывать такие симптомы, как:
- Красная сыпь на щеках и переносице. Это происходит примерно в одной трети диагностированных случаев волчанки.
- Дискоидная сыпь (дискоидная волчанка) с приподнятыми пятнами. На коже также могут быть рубцы от предыдущих вспышек.
- Кожная сыпь из-за пребывания на солнце.
- Артрит двух или более суставов, часто пальцев рук и ног.

- Скопление жидкости вокруг сердца или легких.
- Проблемы с почками.
- Судороги.
- Низкий уровень эритроцитов (анемия), тромбоцитов или лейкоцитов.
Дети с волчанкой также будут иметь аномальные результаты антител и высокие показания антинуклеарных антител (ANA), что может быть признаком аутоиммунного заболевания.
Диагностика и тесты
Как диагностируется волчанка (системная красная волчанка) у детей?
Если у вашего ребенка появились какие-либо симптомы волчанки, обратитесь к своему лечащему врачу. Иногда бывает сложно диагностировать волчанку, потому что многие симптомы могут совпадать с симптомами других заболеваний. Эти симптомы могут возникать в течение длительного периода времени или все сразу. Если у ребенка было четыре или более признаков и симптомов волчанки, это может привести к постановке диагноза.
Другие факторы, которые медицинский работник может учитывать при диагностике волчанки у вашего ребенка, могут включать:
- Семейный анамнез волчанки или других аутоиммунных заболеваний.

- Возраст, в котором у ребенка появились признаки и симптомы волчанки.
- Как долго присутствуют симптомы.
- Что медицинский работник обнаружил во время медицинского осмотра.
Управление и лечение
Как лечится волчанка (системная красная волчанка) у детей?
В настоящее время лекарства от волчанки не существует. Ваш поставщик медицинских услуг сосредоточится на лечении симптомов и состояния с течением времени. Основная цель лечения — облегчить симптомы волчанки у вашего ребенка и предотвратить атаку его иммунной системы на жизненно важные органы. Со временем волчанка может привести к необратимому повреждению таких органов, как почки, сердце, легкие и мозг.
При лечении детей обычно работает группа специалистов, которые вместе работают над планом лечения. Эти специалисты могут включать детского ревматолога, медсестер, консультантов, физиотерапевтов и других медицинских специалистов. Каждый из этих опекунов будет работать, чтобы управлять физическим и психологическим здоровьем ребенка.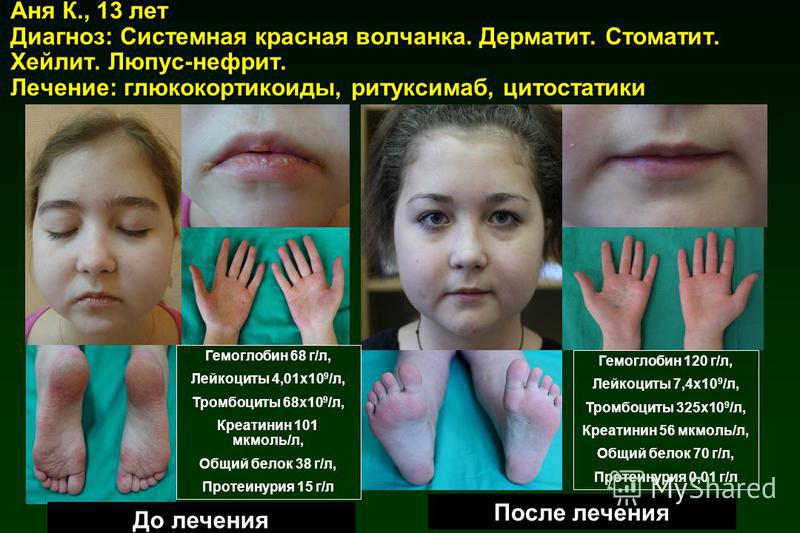
Консультирование может быть необходимой частью плана лечения вашего ребенка. Это может помочь вашему ребенку или подростку справиться с тем фактом, что у него волчанка, и научить его управлять болезнью в долгосрочной перспективе. К сожалению, волчанка — это пожизненное заболевание, которое требует постоянного лечения и регулярных визитов к врачу.
Тип лекарства, которое лечащий врач порекомендует вашему ребенку, часто зависит от тяжести и типов симптомов, которые испытывает ваш ребенок. Лекарства, которые используются для лечения волчанки у детей, могут включать:
- Кортикостероиды (преднизолон) для лечения воспаления.
- Гидроксихлорохин (Плаквенил®), противомалярийный препарат, используемый для купирования обострений болезни.
- Иммунодепрессанты, такие как азатиоприн (Imuran®), микофенолата мофетил (Cellcept®), метотрексат, циклофосфамид (Cytoxan®), ритуксимаб (Rituxan®) и белимумаб (Benlysta®).
- Обезболивающие, такие как ибупрофен или напроксен.

- Добавки кальция и витамина D для предотвращения остеопороза (возможный побочный эффект длительного применения кортикостероидов).
Что происходит после лечения волчанки (системной красной волчанки) у детей?
Основной целью лечения волчанки является достижение стадии ремиссии (отсутствие активных симптомов). Когда заболевание находится в стадии ремиссии, симптомы у вашего ребенка могут исчезнуть или стать менее заметными. Достижение ремиссии волчанки также может помочь предотвратить повреждение органов и улучшить общее качество жизни вашего ребенка. Иногда у волчанки могут быть обострения — внезапное ухудшение симптомов, — поэтому важно, чтобы ваш ребенок строго следовал плану лечения и регулярно посещал врача.
Преднизолон является одним из самых быстродействующих и наиболее эффективных препаратов для лечения активного воспаления при волчанке. Однако длительное применение может привести к серьезным побочным эффектам. К ним относятся подавленная иммунная система, увеличение веса, растяжки, высокое кровяное давление, тонкие кости (остеопороз), депрессия, повышенный уровень сахара в крови (диабет), глаукома и катаракта. Эти условия могут иметь большое влияние на внешний вид вашего ребенка, психологическое благополучие и нормальный рост и развитие. Из-за этих факторов важно, чтобы ваш ребенок регулярно посещал своего лечащего врача, чтобы отслеживать эти побочные эффекты.
Эти условия могут иметь большое влияние на внешний вид вашего ребенка, психологическое благополучие и нормальный рост и развитие. Из-за этих факторов важно, чтобы ваш ребенок регулярно посещал своего лечащего врача, чтобы отслеживать эти побочные эффекты.
Гидроксихлорохин в очень редких случаях может вызвать необратимое повреждение сетчатки. Все дети, принимающие это лекарство, должны регулярно проходить осмотры у окулиста.
Другие лекарства, такие как азатиоприн, микофенолата мофетил и циклофосфамид, могут снижать количество лейкоцитов или вызывать воспаление печени. Регулярные анализы крови будут использоваться для наблюдения за этим побочным эффектом.
Ритуксимаб и белимумаб снижают активность определенных иммунных клеток, называемых В-клетками, которые являются частью нормальной иммунной системы организма для борьбы с проникающими организмами. Хотя эти препараты успокаивают сверхактивную иммунную систему, которая наблюдается при системной красной волчанке, они могут увеличить риск инфекции. Лечащий врач вашего ребенка будет внимательно следить за приемом этих препаратов.
Лечащий врач вашего ребенка будет внимательно следить за приемом этих препаратов.
Профилактика
Можно ли предотвратить волчанку (системную красную волчанку) у детей?
Поскольку причины волчанки до конца не изучены, предотвратить ее невозможно. Вы можете управлять болезнью и избегать вещей, которые вызывают обострения у вашего ребенка.
Несколько способов избежать обострений волчанки у вашего ребенка могут включать:
- Избегание пребывания на солнце. Использование солнцезащитного крема и защитной одежды, когда ваш ребенок выходит на улицу, может помочь защитить кожу.
- Достаточный сон (от семи до девяти часов каждую ночь).
- Прием всех назначенных лекарств.
Перспективы/прогноз
Каковы долгосрочные перспективы для детей с волчанкой (системной красной волчанкой)?
Дети, получающие надлежащее лечение системной красной волчанки, обычно чувствуют себя очень хорошо. Регулярное лечение симптомов у ребенка может значительно улучшить качество его жизни.
Дети с волчанкой могут иметь повышенный риск раннего атеросклероза (закупорки артерий) и сердечных заболеваний, когда они становятся взрослыми.
Другие проблемы, которые могут повлиять на лечение и результаты, могут включать:
- Отказ от приема лекарств или несоблюдение плана лечения.
- Проблемы с нервной системой.
- Развитие инфекций.
- Развитие болезни почек.
- Проблемы с доступом к системе здравоохранения для получения надлежащего ухода.
Жить с
Может ли мой ребенок жить нормальной жизнью с волчанкой (системной красной волчанкой)?
Дети с волчанкой должны вести как можно более нормальный образ жизни. Они должны посещать школу, заниматься спортом, участвовать во внеклассных мероприятиях и быть в кругу друзей и семьи. Особых ограничений физической активности для ребенка с волчанкой нет. Можно проводить мероприятия на свежем воздухе, но важно защитить кожу вашего ребенка солнцезащитным кремом и закрывающей кожу одеждой.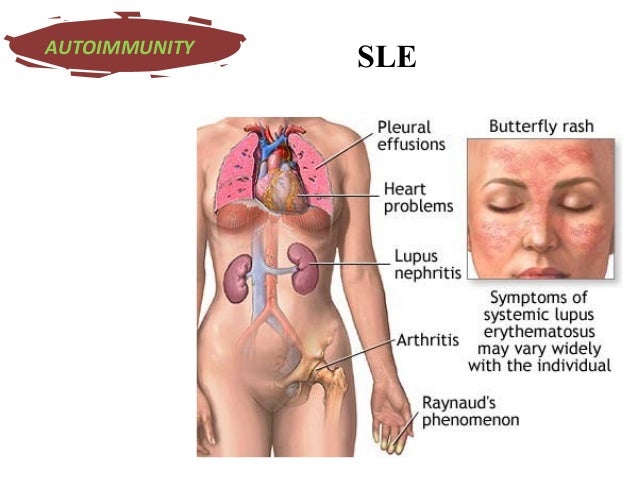 Упражнения не вредят ребенку с волчанкой — напротив, они повышают мышечную силу и выносливость.
Упражнения не вредят ребенку с волчанкой — напротив, они повышают мышечную силу и выносливость.
Не существует специальной диеты, которая помогла бы детям с волчанкой. Всегда рекомендуется поддерживать хорошо сбалансированную и здоровую диету.
Существует ли группа поддержки при волчанке (системной красной волчанке)?
Фонд волчанки — это национальная некоммерческая организация, деятельность которой направлена на удовлетворение потребностей взрослых и детей, живущих с системной красной волчанкой в США. В США есть множество местных отделений Фонда волчанки. организованы для обучения и объединения пациентов/семей.
Дополнительную информацию о Фонде Lupus можно найти на сайте https://www.lupus.org.
Записка из Кливлендской клиники
Волчанка может быть опасным заболеванием. Это может быть трудно диагностировать, а симптомы могут нарушить повседневную жизнь. Если у вашего ребенка диагностировали волчанку, поговорите со своим лечащим врачом о способах улучшения качества его жизни. Консультирование часто может быть важной частью плана лечения ребенка, поскольку волчанка — это пожизненное заболевание. Тесное сотрудничество с врачом вашего ребенка часто может помочь сделать жизнь вашего ребенка максимально нормальной.
Консультирование часто может быть важной частью плана лечения ребенка, поскольку волчанка — это пожизненное заболевание. Тесное сотрудничество с врачом вашего ребенка часто может помочь сделать жизнь вашего ребенка максимально нормальной.
Детская волчанка. Состояния и лечение
Основные сведения о волчанке у детей
- Волчанка — это заболевание, вызывающее эпизоды воспаления и повреждения многих частей тела, включая кожу и органы.
- Это вызвано как генами, так и факторами окружающей среды.
- Симптомы включают сыпь, лихорадку, воспаление суставов и боль, а также чувствительность к солнцу.
- Волчанка может варьироваться от легкого заболевания до опасного для жизни заболевания.
- Нет известного лекарства от волчанки, но лекарства и изменение образа жизни могут помочь вам справиться с симптомами болезни.
Системная красная волчанка (СКВ или волчанка) — это заболевание, при котором иммунная система организма атакует собственные клетки и ткани.
 Это вызывает эпизоды воспаления в различных частях тела. Это может повлиять на ваши суставы, сухожилия и кожу. Это может повлиять на кровеносные сосуды. И это может повлиять на такие органы, как почки, сердце, легкие и мозг. Это может вызвать сыпь, усталость, боль и лихорадку. Сердце, легкие, почки и головной мозг являются наиболее пораженными органами. Тяжелая волчанка может вызвать повреждение органов и другие серьезные проблемы.
Это вызывает эпизоды воспаления в различных частях тела. Это может повлиять на ваши суставы, сухожилия и кожу. Это может повлиять на кровеносные сосуды. И это может повлиять на такие органы, как почки, сердце, легкие и мозг. Это может вызвать сыпь, усталость, боль и лихорадку. Сердце, легкие, почки и головной мозг являются наиболее пораженными органами. Тяжелая волчанка может вызвать повреждение органов и другие серьезные проблемы.Волчанка — длительное (хроническое) заболевание. На каждого человека это влияет по-разному. Последствия болезни варьируются от легких до тяжелых. Симптомы волчанки могут появляться и исчезать. Иногда их называют обострениями, периодами ремиссии и рецидивами. Волчанка неизлечима, но лекарства могут помочь справиться с симптомами. Вы можете помочь справиться с волчанкой, ведя здоровый образ жизни и работая с лечащим врачом вашего ребенка. У детей волчанка имеет тенденцию ухудшаться быстрее, чем у взрослых. Дети могут пострадать по-разному, от легких до опасных для жизни симптомов.

Ваше тело защищает себя с помощью иммунной системы. Иммунная система вырабатывает белки, называемые антителами. Они защищают от бактерий, вирусов и раковых клеток. У некоторых людей иммунная система вырабатывает антитела, которые атакуют собственные клетки организма. Это приводит к воспалению и повреждению тканей в организме.
Эксперты считают, что волчанка может быть вызвана сочетанием генов и других факторов. Другие факторы могут включать воздействие вируса Эпштейна-Барр (EBV), который вызывает мононуклеоз. Другие факторы, такие как солнечный свет, стресс или гормоны, могут быть частью причины волчанки.
Волчанка чаще всего возникает у молодых женщин в позднем подростковом возрасте и у взрослых женщин моложе 45 лет. Женский гормон эстроген связан с волчанкой. Волчанка также поражает больше афроамериканцев, американцев азиатского происхождения, выходцев из Латинской Америки и американских индейцев, чем белых.
 Волчанка у детей чаще всего возникает в возрасте 15 лет и старше.
Волчанка у детей чаще всего возникает в возрасте 15 лет и старше.Симптомы волчанки могут проявляться во многих частях тела. Симптомы могут проявляться немного по-разному у каждого человека. Они могут приходить и уходить. Некоторые из общих симптомов волчанки:
- Анемия
- сыпь в форме бабочки на носу и щеках лица (маларная сыпь)
- усталость (усталость)
- Лихо покраснение пальцев, вызванное холодом, стрессом или болезнью (феномен Рейно)
- Сыпь на голове, руках, груди или спине
- Сыпь, вызванная солнечным светом
- Язвы во рту или носу
- Опухание желез
- Опухшие или болезненные суставы (артрит)
- Потеря веса
Симптомы волчанки могут выглядеть как другие проблемы со здоровьем. Обязательно обратитесь к лечащему врачу вашего ребенка для постановки диагноза.
Волчанку может быть трудно диагностировать, поскольку многие симптомы могут быть вызваны другими причинами.
 Симптомы также развиваются медленно с течением времени.
Симптомы также развиваются медленно с течением времени.Для диагностики волчанки лечащий врач вашего ребенка спросит об истории его болезни и ваших симптомах. Лечащий врач вашего ребенка может заподозрить у него волчанку, если у него есть четыре или более симптомов без конкретной причины. Вашему ребенку могут пройти тесты, которые помогут подтвердить диагноз. У них могут быть анализы крови, такие как:
- Анализы крови на антитела. Эти тесты проводятся для поиска определенных видов антител в крови. Основным тестом на волчанку является тест на антинуклеарные антитела (АНА). Большинство людей с волчанкой будут иметь положительный результат теста ANA. Другие тесты проверяют наличие других видов антител.
- Общий анализ крови (CBC). Этот тест проверяет низкое количество эритроцитов, лейкоцитов и тромбоцитов.
- Проверка комплемента. Этот тест проводится для измерения уровня комплемента. Это группа белков в крови, которые помогают разрушать чужеродные вещества.
 Низкий уровень комплемента в крови часто связан с волчанкой.
Низкий уровень комплемента в крови часто связан с волчанкой. - Скорость оседания эритроцитов (СОЭ или скорость седации). Этот тест показывает, как быстро эритроциты падают на дно пробирки. Когда присутствуют отек и воспаление, белки крови слипаются и становятся тяжелее, чем обычно. Они быстрее падают и оседают на дне пробирки. Чем быстрее падают клетки крови, тем сильнее воспаление.
- С-реактивный белок (СРБ). Этот белок появляется, когда в организме обнаруживается воспаление. СОЭ и СРБ показывают одинаковое количество воспаления. Но в некоторых случаях один будет высоким, а другой нет. Этот тест можно повторить, чтобы проверить вашу реакцию на лекарство.
Вы также можете сдать другие анализы, такие как:
- Анализы мочи. Они ищут кровь или белок в моче. Тест может оценить вашу функцию почек.
- Биопсия. Биопсия – это взятие крошечных кусочков ткани из организма для исследования под микроскопом.
 Для поиска признаков волчанки может быть сделана биопсия кожи и почек. Тест ищет повреждения этих органов.
Для поиска признаков волчанки может быть сделана биопсия кожи и почек. Тест ищет повреждения этих органов.
- Рентген. В этом тесте используется небольшое количество радиации для создания изображений органов, костей и других тканей.
Не существует известного лекарства от волчанки, но лечение может помочь справиться с ней. Вы можете работать с ревматологом. Этот поставщик медицинских услуг специализируется на волчанке, артрите и других сопутствующих заболеваниях. Вы также можете работать с другими поставщиками медицинских услуг. К ним относятся специалисты по заболеваниям почек, заболеваниям крови, иммунным нарушениям и проблемам с сердцем. Вы также можете встретиться с социальным работником, чтобы помочь вам составить план лечения. Цели лечения включают лечение симптомов, предотвращение обострений волчанки и помощь в уменьшении ущерба для организма.
Лечащий врач вашего ребенка может дать вам лекарство для облегчения симптомов.
 Лекарства не могут вылечить волчанку, но они могут помочь предотвратить повреждение органов или подавить болезнь. Лечащий врач вашего ребенка назначит вам одно или несколько лекарств, которые помогут вам почувствовать себя лучше. Обязательно принимайте их по назначению. Вам могут быть назначены такие лекарства, как:
Лекарства не могут вылечить волчанку, но они могут помочь предотвратить повреждение органов или подавить болезнь. Лечащий врач вашего ребенка назначит вам одно или несколько лекарств, которые помогут вам почувствовать себя лучше. Обязательно принимайте их по назначению. Вам могут быть назначены такие лекарства, как:- Нестероидные противовоспалительные препараты (НПВП). Их можно использовать для снятия отека, боли и лихорадки.
- Противомалярийный препарат. Лекарство, используемое для профилактики и лечения малярии, может облегчить некоторые симптомы волчанки. Он может лечить усталость, сыпь, боль в суставах и язвы во рту. Лекарство также может помочь предотвратить образование тромбов.
- Кортикостероидные препараты. Они могут помочь людям, когда волчанка поражает почки, легкие, сердце или нервную систему.
- Лекарства, подавляющие иммунную систему. Они могут помочь в лечении тяжелых симптомов волчанки, поразившей органы.

- Другие лекарства. Вариантом может быть лекарство, называемое биологическим. Клинические испытания также проводятся для проверки других лекарств, которые могут помочь людям с волчанкой.
Поговорите с лечащим врачом вашего ребенка о рисках, преимуществах и возможных побочных эффектах всех лекарств.
С волчанкой также можно справиться, если вести здоровый образ жизни. Вот несколько здоровых привычек для вашего ребенка:
- Высыпайтесь. Старайтесь спать от 8 до 10 часов в сутки. Дневной сон и перерывы.
- Соблюдайте здоровую диету.
- Поддерживайте здоровый вес.
- Занимайтесь спортом хотя бы несколько раз в неделю.
- Узнайте, как уменьшить или справиться со стрессом.
- Держитесь подальше от солнца, насколько это возможно. Носите одежду, закрывающую кожу. Используйте солнцезащитный крем с SPF 15 или выше.
- Немедленно лечите инфекции.
- Не курить.
Вместе с лечащим врачом вашего ребенка контролируйте волчанку.
 Проходите регулярные осмотры и анализы.
Проходите регулярные осмотры и анализы.Дети с волчанкой не должны получать вакцины с живыми вирусами. Сюда входят вакцины против ветряной оспы, кори-паротита-краснухи (MMR) и пероральные вакцины против полиомиелита. Поговорите с лечащим врачом вашего ребенка обо всех вакцинах.
Волчанка может варьироваться от легкого заболевания до опасного для жизни заболевания, которое повреждает органы. Это может повлиять на вашу способность работать. Возможные осложнения могут включать:
- Отек ног и лодыжек (отек)
- Воспаление ткани вокруг легких, вызывающее боль в груди при дыхании (плеврит)
- Воспаление слизистой оболочки сердца (перикардит)
- Жидкость вокруг легкие, сердце или другие органы
- Судороги
- Почечная недостаточность
- Выкидыш
Если вы женщина или молодой человек детородного возраста, поговорите со своим лечащим врачом о рисках беременности и волчанки. Симптомы волчанки могут обостриться во время беременности.
 Беременность с волчанкой связана с высоким риском, поэтому вам потребуется дополнительная помощь со стороны вашей медицинской бригады. Возможно, вам придется чаще посещать своего поставщика медицинских услуг.
Беременность с волчанкой связана с высоким риском, поэтому вам потребуется дополнительная помощь со стороны вашей медицинской бригады. Возможно, вам придется чаще посещать своего поставщика медицинских услуг.Волчанка может изменить жизнь. Симптомы волчанки часто приходят и уходят со временем. Важно знать предупреждающие признаки того, что произойдет рецидив или обострение. У каждого человека могут быть разные предупреждающие знаки. Они могут включать усталость, боль, сыпь или лихорадку. Знание ваших предупреждающих знаков может помочь вам работать с лечащим врачом вашего ребенка, чтобы скорректировать лекарство. Также важно спать от 8 до 10 часов каждую ночь, своевременно получать вакцины, если это рекомендовано, и вести здоровый образ жизни.
Если симптомы вашего ребенка ухудшаются или у него появляются новые симптомы, сообщите об этом медицинскому работнику вашего ребенка.
Лечение ревматологии в Детской национальной больнице
Специалисты-педиатры Детской национальной больницы в Вашингтоне, округ Колумбия, обладают опытом диагностики, лечения и лечения аутоиммунных и воспалительных заболеваний мышц, тканей и суставов растущего ребенка. Узнайте больше о процедурах, которые мы предлагаем.
Узнайте больше о процедурах, которые мы предлагаем.
Узнать о лечении
Помогите детям и сделайте мир лучше
Инвестируйте в будущие лекарства от некоторых из самых разрушительных болезней в жизни. Пожертвуйте сегодня, чтобы помочь большему количеству детей стать сильнее.
Пожертвовать
Детская команда
Департаменты
Детская команда
Детская команда
Провайдеры
Това Ронис
Ревматолог
Хемалатха Шринивасалу
Директор программы стипендий по детской ревматологии
Ревматолог
Сангита Суле
Заведующий отделением ревматологии
Отделы
Отделы
Ревматология
Отделение ревматологии стремится улучшить здоровье и качество жизни детей с ревматическими заболеваниями и нарушениями опорно-двигательного аппарата посредством комплексного, ориентированного на пациента ухода, включая тестирование, лечение и программы обучения пациентов и их семей.