Корь во время беременности: ЧЕМ ОПАСНА КОРЬ У БЕРЕМЕННЫХ?
ЧЕМ ОПАСНА КОРЬ У БЕРЕМЕННЫХ?
Новости
ЧЕМ ОПАСНА КОРЬ У БЕРЕМЕННЫХ?
1.Корь у беременных женщин может спровоцировать самопроизвольный аборт, внутриутробную гибель плода, пороки развития жизненно-важных систем организма ребенка, такие как поражение центральной нервной системы, дыхательной и сердечно-сосудистой системы. Возможны и преждевременные роды.
2.Если заболевание корью будущей матери состоялось незадолго до родов, то ребенок может родиться с врожденной коревой инфекцией, требующей сложного лечения. Новорожденный ребенок может не перенести болезнь.
3.Корь при беременности, особенно на ранних сроках, может быть показанием для медицинского прерывания беременности. В то же время, корь при беременности — не безусловный показатель к прерыванию беременности. К этим мерам прибегают после досконального обследования и оценки степени риска возможных последствий для плода и матери.
4.Заражение корью происходит воздушно-капельным путем. Опасен для окружающих больной корью человек уже в конце инкубационного периода, до появления типичной для кори картины болезни. В этот период болезни ни сам заболевший, и зачастую медицинские работники, не подозревают корь, что приводит к распространению инфекции.
Опасен для окружающих больной корью человек уже в конце инкубационного периода, до появления типичной для кори картины болезни. В этот период болезни ни сам заболевший, и зачастую медицинские работники, не подозревают корь, что приводит к распространению инфекции.
5.Через 10-14 дней у инфицированного корью появляются такие симптомы болезни, как повышение температуры, кашель, насморк, светочувствительность глаз, на твердом и мягком небе выявляется — энантема. На 3-4 день болезни возникает яркая пятнисто-папулезная сыпь (иногда сливная) на лице, за ушами, распространяясь в течение 3-х дней по всей поверхности тела. В такой же последовательности сыпь угасает.
Заболевшая корью беременная женщина обязательно госпитализируется (не только в случае типичной картины болезни, но и при подозрении на заболевание). Госпитализация необходима в связи с возможностью тяжелого и осложненного течения кори у будущей матери, так и опасных последствий для плода. Кроме того, госпитализация необходима для предупреждения распространения инфекции среди не болевших корью лиц и неиммунных к кори.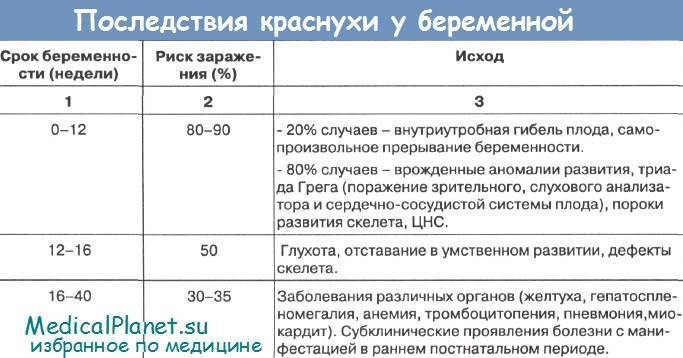
Переболев, человек получает защитный противокоревой иммунитет на всю жизнь. Если женщина не болела ранее, и не прививалась, до планирования потомства, то ей необходимо перед зачатием пройти вакцинацию живой коревой вакциной. В период беременности прививку не проводят – есть риск негативного влияния вакцины на плод, так как препарат создаётся при помощи активного вируса.
Будущим мамам нужно знать, что своевременная профилактика — иммунизация до наступления беременности эффективно защищает против вируса.
Если во время беременности имел место контакт с больным человеком и высокий риск заражение вирусом – не стоит впадать в панику. Необходимо срочно обратиться в медицинское учреждение. Хороший эффект даёт пассивная иммунизация, при которой проводят введение иммуноглобулина в течение 5-6 дней после заражения. Пассивную иммунизацию иммуноглобулином проводят новорождённому ребёнку, если мать заразилась до родов за неделю или через неделю после.
В период планирования рождения ребенка, наряду, с общим обследованием организма, можно провести анализ крови на антитела к вирусу кори. При отрицательном результате – вакцинироваться. Зачатие в этом случае следует отложить на срок от 1,5 до 3-х месяцев.
При отрицательном результате – вакцинироваться. Зачатие в этом случае следует отложить на срок от 1,5 до 3-х месяцев.
Старшие дети в семье и другие родственники должны своевременно проходить все плановые вакцинации, чтобы не явиться источником заражения будущей матери.
Почему корь губительна для плода и особо опасна для беременных?
В Роспотребнадзоре напомнили о важности проверки иммунного статуса к кори. Особенно это касается будущих мам и тех, кто планирует завести ребенка. Насколько опасна корь во время беременности, телеканал «МИР 24» спросил гинеколога-эндокринолога, доктора медицинских наук, профессора, руководителя медицинской клиники Ирину Филатову.
Известно, что детская корь в запущенных случаях может привести к летальному исходу даже у взрослых. Как реагирует организм беременной женщины на вирус?
— Корь – это вирусное заболевание. Если человек не болел, не делал прививку, то он может заболеть в любом возрасте, – в детском или во взрослом. Во время беременности это заболевание представляет угрозу для матери и прежде всего для плода. Если беременная заболевает на ранних сроках, то возможна замершая беременность, потому что вирус проникает непосредственно через материнскую кровь, еще не работает плацента. Если это второй-третий триместр, то могут поражаться растущие органы плода: центральная нервная система, головной мозг. Начинает развиваться фетоплацентарная недостаточность. Последствия бывают, конечно, не очень хорошими, вплоть до антенатальной, то есть внутриутробной гибели плода. Сейчас, к большому сожалению, участились случаи врожденной кори. Это страшно.
Если человек не болел, не делал прививку, то он может заболеть в любом возрасте, – в детском или во взрослом. Во время беременности это заболевание представляет угрозу для матери и прежде всего для плода. Если беременная заболевает на ранних сроках, то возможна замершая беременность, потому что вирус проникает непосредственно через материнскую кровь, еще не работает плацента. Если это второй-третий триместр, то могут поражаться растущие органы плода: центральная нервная система, головной мозг. Начинает развиваться фетоплацентарная недостаточность. Последствия бывают, конечно, не очень хорошими, вплоть до антенатальной, то есть внутриутробной гибели плода. Сейчас, к большому сожалению, участились случаи врожденной кори. Это страшно.
Вирус кори очень агрессивный, его инкубационный период составляет 7-14 дней, из которых последние два дня человек уже становится контагиозным, то есть заразным. Во время беременности женщине нужно себя охранять, стараться не бывать в людных местах, ведь вирус передается воздушно-капельным путем.
Правда ли, что женщина в положении переносит корь тяжелее, чем любой другой взрослый?
— Да, правда. Младенцы и беременные женщины тяжелее переносят корь, да и вообще любое заболевание, потому что иммунитет работает за двоих.
Если будущая мама заболела, должна ли она обязательно быть госпитализирована?
— Нет, не обязательно, в зависимости от симптомов. Если они действительно серьезные – долго держится высокая температура, есть агрессивные высыпания, если появляется налет по типу манной каши, особенно на коренных зубах, то женщину нужно госпитализировать с инфекционное отделение, чтобы она была под контролем.
Вирус всегда передается плоду?
— Да, всегда. Плод питается от крови матери, а любой вирус живет в крови.
Вы начали говорить, что вирус вызывает разные пороки развития плода. Можете рассказать подробнее?
— Если женщина заболела в первом триместре, когда только идет формирование органов, то естественно, у плода будут пороки, не совместимые с жизнью. Возникает угроза выкидыша или замершая беременность, и говорить о пролонгировании беременности нельзя. Даже если мать дохаживает беременность, как правило, такие дети все равно умирают в первые дни жизни. Если женщина заболела во втором и третьем триместре, когда органы в принципе сформированы, но еще растут, и особенно растет центральная нервная система, то, конечно, будут пороки развития.
Возникает угроза выкидыша или замершая беременность, и говорить о пролонгировании беременности нельзя. Даже если мать дохаживает беременность, как правило, такие дети все равно умирают в первые дни жизни. Если женщина заболела во втором и третьем триместре, когда органы в принципе сформированы, но еще растут, и особенно растет центральная нервная система, то, конечно, будут пороки развития.
А на каких сроках беременности у плода появляется врожденная корь?
— Если женщина заболела практически перед родами, и ребенок рождается в инкубационный период, то через два-три дня у младенца появляются высыпания. Тогда делается ПЦР-реакция. Но от кори нет лекарства, мы просто лечим симптомы – кашель, температуру.
А что делать беременной, если у нее обнаружили корь?
— Лечиться. Смотря в каком триместре это произошло.
Лечение у беременных отличается от стандартного?
— Беременная более уязвима во всех отношениях. Важно не допустить таких грозных осложнений, как пневмония, энцефалопатия, вирусный гепатит.
Важно не допустить таких грозных осложнений, как пневмония, энцефалопатия, вирусный гепатит.
Как быть и что делать, если у беременной обнаружили корь?
— Во-первых, она должна находиться под пристальным наблюдением двух врачей, – акушера-гинеколога и инфекциониста. Второе – нужно смотреть по симптомам, что ей нужно в этот момент. Либо мы сбиваем температуру, возможно, даем муколитики, потому что появляется кашель, следим за высыпаниями, которые изначально появляются на лице и шее, а потом только на теле. И ждем, когда начнет потихонечку выздоравливать. Естественно, нужно ограничить общение, безусловно, изолироваться. Витамины и покой.
Какие меры профилактики можно и нужно совершать, чтобы снизить риски заражения этой инфекцией?
— Беременным все-таки нужно вспомнить, что они – будущие мамы, что они ждут появления на свет своего малыша. Поэтому они меньше должны бывать в местах скопления людей. А лучше бы ходили загорать где-то на солнышке, потому что вирус не выдерживает ультрафиолета и сухих мест. Но на предметах он может сохраняться до двух суток.
Но на предметах он может сохраняться до двух суток.
А как насчет вакцинации?
— Несколько десятков лет назад вакцинация от кори была обязательной, детей прививали в роддомах. Сейчас то поколение, в котором многие мамы отказывались от вакцинации. Они сами не вакцинировались и детей не вакцинировали, но они как раз тяжелее переносят корь, как и беременные. Еще одно последствие – появление врожденной кори. Раньше такого не было.
Поэтому, я думаю, что перед тем, как беременеть, женщине нужно сделать прививку от кори, чтобы не заболеть во время беременности, обезопасить себя и будущего ребенка.
Автор :
Дарья Малеева
География :
РОССИЯ
Персоны :
ИРИНА ФИЛАТОВА
Краснуха (краснуха) у беременных
Что такое краснуха?
Краснуха, широко известная как краснуха, представляет собой инфекцию, поражающую кожу и лимфатические узлы. Это вызвано вирусом. Краснуха опасна для беременных женщин из-за воздействия, которое она может оказать на еще не родившегося ребенка.
Это вызвано вирусом. Краснуха опасна для беременных женщин из-за воздействия, которое она может оказать на еще не родившегося ребенка.
Каковы симптомы краснухи?
Когда дети болеют краснухой, это обычно протекает в легкой форме. Иногда у них вообще нет симптомов, но они все же могут заразить других.
Симптомы могут включать:
- Субфебрильная температура и легкие боли, иногда покраснение глаз.
- Сыпь в виде розовых или светло-красных пятен, которые начинаются на лице и распространяются на остальную часть тела.
- Шейные железы могут опухать и вызывать болезненность, особенно за ушами.
Болезнь длится около 3 дней и обычно проходит сама по себе без каких-либо осложнений. У подростков и взрослых краснуха может быть более серьезным заболеванием. Боль в суставах является распространенным явлением.
Как распространяется краснуха?
Вирус краснухи передается от человека к человеку воздушно-капельным путем из носа или горла больного краснухой. Эти капли могут попасть в нос или рот человека, находящегося рядом, особенно когда инфицированный человек кашляет или чихает.
Эти капли могут попасть в нос или рот человека, находящегося рядом, особенно когда инфицированный человек кашляет или чихает.
Краснуха наиболее заразна за несколько дней до и после появления сыпи.
Как насчет беременных женщин и краснухи?
Краснуха у беременных в настоящее время очень редко встречается в Канаде, потому что большинство женщин вакцинированы против нее.
- Если беременная женщина заболевает краснухой в течение первых 20 недель беременности, она обычно передает заболевание своему будущему ребенку. У ребенка будет врожденная краснуха. Дети с врожденной краснухой заразны более года.
- Если плод заразится краснухой в течение первых 12 недель беременности, ребенок, скорее всего, родится со многими пожизненными проблемами. Наиболее распространенными являются проблемы со зрением, проблемы со слухом и поражение сердца.
- Если плод заболевает краснухой в период между 12 и 20 неделями беременности, проблемы обычно менее выражены.

- Редко возникают проблемы, если плод заражается краснухой после 20 недель беременности.
Инфекция краснухи не лечится.
Что вы можете сделать, чтобы предотвратить краснуху во время беременности?
Если вы переболели краснухой или были вакцинированы, вы, скорее всего, защищены.
- Если вы не уверены, сделали ли вы прививку от краснухи, перед беременностью вам следует сдать анализ крови. Тест покажет, защищены ли вы от краснухи.
- Если анализ крови показывает, что вы не защищены от краснухи, вам следует немедленно получить вакцину MMR. Вакцину следует вводить как минимум за 4 недели до наступления беременности. Вы не можете получить эту вакцину, когда вы беременны.
- Если вы уже беременны и не знаете, защищены ли вы от краснухи, попросите своего врача проверить вас. Если это не так, избегайте тесного контакта с людьми, больными краснухой, и с теми, у кого сыпь появилась менее недели назад, если только врач не сказал им, что сыпь не связана с краснухой.

- Если у вас нет иммунитета, вам следует сделать прививку как можно скорее после рождения ребенка, до выписки из больницы.
Дополнительная информация от CPS
Рассмотрено следующими комитетами CPS
- Комитет по инфекционным заболеваниям и иммунизации
Последнее обновление: октябрь 2021 г.
Краснуха – симптомы и причины
Обзор
Краснуха – это заразная вирусная инфекция, наиболее известная своей отличительной красной сыпью. Ее также называют краснухой или трехдневной корью. Эта инфекция может вызывать легкие симптомы или не вызывать их вовсе у большинства людей. Однако это может вызвать серьезные проблемы у нерожденных детей, чьи матери заразились во время беременности.
Краснуха — это не то же самое, что корь, но эти две болезни имеют некоторые общие признаки и симптомы, такие как красная сыпь. Краснуху вызывает другой вирус, чем корь, и краснуха не так заразна и не так серьезна, как корь.
Вакцина против кори, эпидемического паротита и краснухи (MMR) безопасна и высокоэффективна для профилактики краснухи. Вакцина обеспечивает пожизненную защиту от краснухи.
Во многих странах краснуха встречается редко или вообще отсутствует. Однако, поскольку вакцина используется не везде, вирус по-прежнему вызывает серьезные проблемы у детей, матери которых заразились во время беременности.
Краснуха
Краснуха вызывает мелкую розовую сыпь, которая появляется на лице, туловище (показана на
изображение), а затем руки и ноги.
Товары и услуги
Симптомы
Признаки и симптомы краснухи часто трудно заметить, особенно у детей. Признаки и симптомы обычно появляются через две-три недели после контакта с вирусом. Обычно они длятся от 1 до 5 дней и могут включать:
- Легкая лихорадка 102 F (38,9 C) или ниже
- Головная боль
- Заложенность или насморк
- Красные, зудящие глаза
- Увеличенные болезненные лимфатические узлы у основания черепа, задней части шеи и за ушами
- Мелкая розовая сыпь, которая начинается на лице и быстро распространяется на туловище, а затем на руки и ноги, прежде чем исчезнуть в том же порядке
- Боли в суставах, особенно у молодых женщин
Когда обратиться к врачу
Свяжитесь со своим лечащим врачом, если вы считаете, что вы или ваш ребенок могли заразиться краснухой, или если вы заметили признаки или симптомы, которые могут быть краснухой.
Если вы планируете забеременеть, проверьте свою карту прививок, чтобы убедиться, что вы получили вакцину против кори, эпидемического паротита и краснухи (MMR). Если вы беременны и у вас развивается краснуха, особенно в первом триместре, вирус может вызвать смерть или серьезные врожденные дефекты у развивающегося плода. Краснуха во время беременности является наиболее частой причиной врожденной глухоты. Лучше всего защититься от краснухи до беременности.
Если вы беременны, вам, скорее всего, придется пройти плановое обследование на наличие иммунитета к краснухе. Но если вы никогда не получали вакцину и думаете, что могли заразиться краснухой, немедленно обратитесь к своему лечащему врачу. Анализ крови может подтвердить, что у вас уже есть иммунитет.
Причины
Краснуха вызывается вирусом, который передается от человека к человеку. Он может распространяться, когда инфицированный человек кашляет или чихает. Он также может распространяться при прямом контакте с инфицированной слизью из носа и горла. Он также может передаваться от беременных женщин их нерожденным детям через кровоток.
Он также может передаваться от беременных женщин их нерожденным детям через кровоток.
Человек, инфицированный вирусом, вызывающим краснуху, заразен примерно за неделю до появления сыпи и примерно через неделю после исчезновения сыпи. Инфицированный человек может распространять болезнь до того, как человек осознает, что у него она есть.
Краснуха редко встречается во многих странах, поскольку большинство детей прививаются против этой инфекции в раннем возрасте. В некоторых частях мира вирус все еще активен. Это следует учитывать перед поездкой за границу, особенно если вы беременны.
После того, как вы заболели, вы обычно приобретаете постоянный иммунитет.
Осложнения
Краснуха — легкая инфекция. У некоторых женщин, переболевших краснухой, возникает артрит пальцев, запястий и коленей, который обычно длится около месяца. В редких случаях краснуха может вызвать ушную инфекцию или воспаление головного мозга.
Однако, если вы беременны во время заражения краснухой, последствия для вашего будущего ребенка могут быть тяжелыми, а в некоторых случаях и смертельными. до 9Синдром врожденной краснухи развивается у 0% детей, рожденных от матерей, болевших краснухой в течение первых 12 недель беременности. Этот синдром может вызвать одну или несколько проблем, включая:
до 9Синдром врожденной краснухи развивается у 0% детей, рожденных от матерей, болевших краснухой в течение первых 12 недель беременности. Этот синдром может вызвать одну или несколько проблем, включая:
- Задержку роста
- Катаракта
- Глухота
- Проблемы с развитием сердца (врожденные пороки сердца)
- Проблемы с развитием других органов
- Проблемы с умственным развитием и обучением
Наибольший риск для плода возникает в течение первого триместра, но воздействие на более поздних сроках беременности также опасно.
Профилактика
Вакцина против краснухи обычно вводится в виде комбинированной вакцины против кори, эпидемического паротита и краснухи (КПК). Эта вакцина может также включать вакцину против ветряной оспы (ветряной оспы) — вакцину MMRV. Медицинские работники рекомендуют прививать детей вакциной MMR в возрасте от 12 до 15 месяцев и повторно в возрасте от 4 до 6 лет перед поступлением в школу.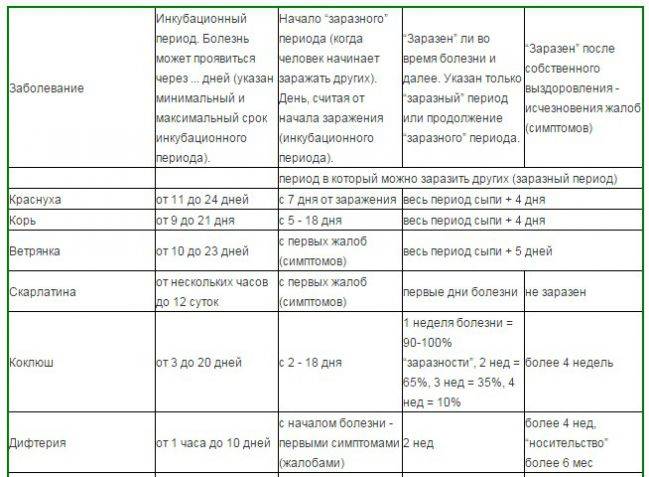
Вакцина MMR предотвращает краснуху и защищает от нее на всю жизнь. Получение вакцины может предотвратить краснуху во время будущих беременностей.
Дети, рожденные женщинами, получившими вакцину или уже имеющими иммунитет, обычно защищены от краснухи в течение 6–8 месяцев после рождения. Если ребенку требуется защита от краснухи до достижения им 12-месячного возраста — например, для поездки за границу — вакцину можно сделать уже в возрасте 6 месяцев. Но дети, которые вакцинированы рано, все равно должны быть вакцинированы позже в рекомендуемом возрасте.
Предоставление вакцины MMR в виде комбинации рекомендуемых вакцин может предотвратить задержку защиты от кори, эпидемического паротита и краснухи — и с меньшим количеством прививок. Комбинированная вакцина так же безопасна и эффективна, как и вакцины, вводимые по отдельности.
Нет доказанной связи между вакциной MMR и аутизмом
Широко распространены опасения по поводу возможной связи между вакциной MMR и аутизмом.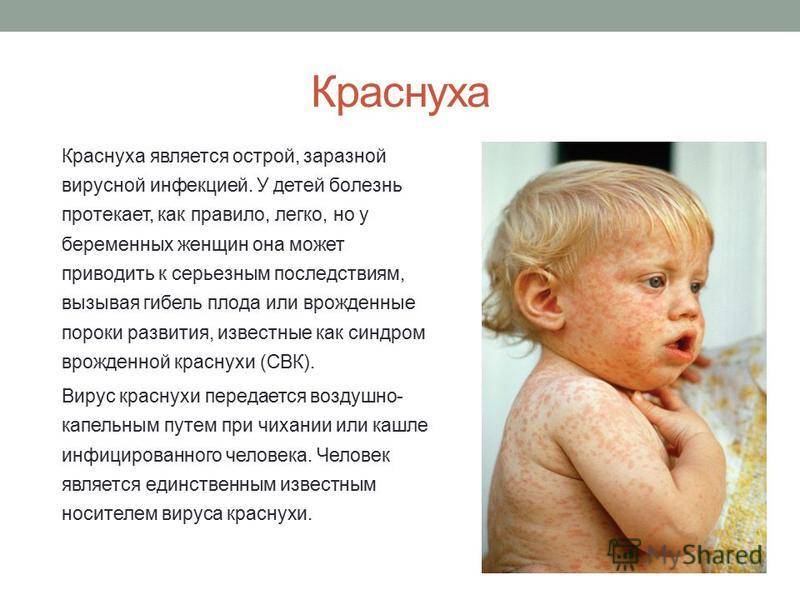 Однако в обширных отчетах Американской академии педиатрии, Национальной академии медицины и Центров по контролю и профилактике заболеваний делается вывод об отсутствии научно доказанной связи между вакциной MMR и аутизмом.
Однако в обширных отчетах Американской академии педиатрии, Национальной академии медицины и Центров по контролю и профилактике заболеваний делается вывод об отсутствии научно доказанной связи между вакциной MMR и аутизмом.
Эти организации отмечают, что аутизм часто выявляют у малышей в возрасте от 18 до 30 месяцев, то есть примерно в то время, когда у детей появляются первые 9 лет.Вакцина 0179 MMR . Но это совпадение во времени не следует принимать за причинно-следственную связь.
Вам нужна вакцина MMR?
Вам не нужна вакцина, если вы:
- Получили две дозы вакцины MMR после достижения 12-месячного возраста.
- Сделайте анализ крови, который покажет, что вы невосприимчивы к кори, эпидемическому паротиту и краснухе.
- Родились до 1957 года. Люди, родившиеся до 1957 года, скорее всего, болели корью, свинкой и краснухой в детстве и имеют иммунитет.
 Однако без анализа крови, показывающего иммунитет, 9Рекомендуется вакцина 0179 MMR .
Однако без анализа крови, показывающего иммунитет, 9Рекомендуется вакцина 0179 MMR .
Получите вакцину, если вы не получили две дозы вакцины MMR в возрасте старше 12 месяцев или анализ крови, чтобы показать, что вы невосприимчивы к кори, эпидемическому паротиту и краснухе.
Обеспечение иммунитета особенно важно, если вы:
- Небеременная женщина детородного возраста
- Посещать колледж, ремесленное училище или высшее учебное заведение
- Работа в больнице, медицинском учреждении, детском саду или школе
- Планируйте поездку за границу или круиз
Вакцина , а не рекомендуется для:
- Беременных женщин или женщин, которые планируют забеременеть в течение следующих четырех недель
- Люди, у которых была опасная для жизни аллергическая реакция на желатин, антибиотик неомицин или предыдущую дозу вакцины MMR
Если у вас рак, заболевание крови или другое заболевание, или вы принимаете лекарства, влияющие на вашу иммунную систему, поговорите со своим лечащим врачом, прежде чем получать 9Вакцина 0179 MMR .
Побочные эффекты вакцины
Большинство людей не испытывают побочных эффектов вакцины.
У некоторых людей незначительные побочные эффекты могут проявиться примерно через две недели после вакцинации, но обычно они возникают реже после второй инъекции. Они могут включать:
- Боль в руке в месте инъекции
- Лихорадка
- Легкая сыпь или покраснение в месте инъекции
Очень немногие люди испытывают:
- Временную боль или скованность в суставах, особенно у подростков и взрослых женщин, ранее не имевших иммунитета к краснухе
- Отек желез на щеках или шее
- Судороги, сопровождающиеся лихорадкой
- Низкий уровень клеток в крови, способствующих свертыванию крови (тромбоцитов), что может вызвать необычное кровотечение или кровоподтеки
- Сыпь по всему телу
- Серьезная аллергическая реакция, очень редко
После постановки диагноза
Если вы подверглись воздействию вируса и заболели краснухой, вы можете помочь обезопасить друзей, членов семьи и коллег, сообщив им о своем диагнозе.
