Корь и беременность: Беременность и корь | КМЦ г. Читы
Прививка от кори и беременность
С января по август 2017 года корью в нашей стране заболели 239 человек. Год назад было почти в 2 раза меньше. С чем это связано? И кто в группе риска?
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Насколько корь опасна для жизни и здоровья
- Если риски и возможные последствия прививки от кори
- Диагностика иммунитета к кори перед беременностью
- Корь в Европе
- Возможна ли эпидемия кори
Благодаря массовой иммунизации корь удалось практически победить. По оценкам ВОЗ, в 2000—2015 гг.
прививка против кори позволила предотвратить 20,3 млн (!) случаев смерти. В то же время и сегодня
В то же время и сегодня
происходят вспышки заболевания. Во многом — из-за отказа некоторых людей
от вакцинации.
Прививки и ревакцинация от кори
Считаю, что прививки от дифтерии и столбняка необходимы — это опасные заболевания. А корь
не опасна — чуть тяжелее обычной простуды. Ведь так?
Корь – очень опасное заболевание! Особенно – для детей. К тому же это еще и крайне
заразное заболевание. Передается через прямой контакт, а также по воздуху. В группе риска –
именно непривитые. Через 10−12 дней после заражения резко поднимается температура, появляется насморк, кашель,
покраснение глаз, слезотечение, а также мелкие белые пятна на слизистой рта. Примерно через 3 дня сыпь
распространяется по всему телу. Корь тяжело переносится, но главная опасность – высокий риск
осложнений. Среди них — слепота, энцефалит, пневмония, тяжелая диарея… Отсюда – и высокая
смертность.
Единственный способ защитить своего ребенка от кори и ее последствий
– сделать прививку. В год ребенку делают вакцинацию, в шесть лет – ревакцинацию. То есть
для защиты от кори нужны две прививки.
Я противница вакцинации. Особенно – от кори. Слышала, что после прививки у ребенка
может развиться аутизм и рассеянный склероз. А дыма без огня не бывает.
Это миф! Ученые провели множество исследований, в том числе в Англии, Америке, Европе. Никакой связи между
вакцинацией от кори и появлением этих заболеваний не выявлено. Побочные эффекты после прививки
возможны, как и после любой вакцинации – слабость, повышение температуры тела, аллергические реакции…
Но они не сравнимы с тем риском, которому вы подвергаете своего ребенка, отказываясь от прививок.
Корь и беременность
Мне 34 года и я планирую беременность. Одну прививку от кори в детстве мне сделали.
 А была ли
А была ли
ревакцинация, не знаю: медкарта потеряна. Вдруг я заболею корью во время беременности? А если
заболею, опасно ли это для ребенка?
Беременные женщины – в группе риска по развитию тяжелых осложнений. Если они заразятся корью, нельзя
исключить самопроизвольный аборт или преждевременные роды. Если же мать имеет иммунитет против кори,
новорожденный защищен от инфекции материнскими антителами, прошедшими в кровь через плаценту, вплоть до 6−7
месячного возраста после рождения.
Перед тем, как планировать беременность, сдайте кровь на наличие антител к кори.
Если антитела есть, можно беременеть и рожать. Если нет – нужно сделать прививку.
Возможна ли эпидемия кори в России
Собираюсь поехать с дочкой в Италию. Но слышала, что в Европе бушует корь. Что если мы тоже
заразимся?
Действительно, в Европе сложилась неблагоприятная обстановка по кори. К врачам обратились более 4 тыс.
К врачам обратились более 4 тыс.
человек – в Австрии, Италии, Румынии, Болгарии, Бельгии, Чехии, Венгрии, Франции, Германии, Швеции, Испании,
Португалии, Исландии, Швейцарии. За год в Европе умерло 35 человек. Больше всего в Румынии – 31 человек.
Но если вы привиты, можно ехать: корь вам не страшна.
Каждый день только и слышишь: то тут, то там произошла вспышка кори. Там и до эпидемии
недолго?
Никакой эпидемии нет. За 2011−2015 гг. вакцинацией в России охвачено 97% детей. Поэтому дети в нашей
стране защищены от кори. Взрослое население (18−35 лет) – тоже, прививки против кори имеют 97−99%.
Но вспышки действительно время от времени происходят. Во-первых, есть регионы, где вакцинировано менее 95%
населения. А это недостаточно. Во-вторых, у нас много завозных случаев кори: поехали непривитые люди в
Европу, заразились и заразили непривитых здесь. В-третьих, есть группы людей (религиозные, маргинальные),
которые сознательно отказываются от прививок. Например, осложняют эпидситуацию кочующие цыгане. Показательна
Например, осложняют эпидситуацию кочующие цыгане. Показательна
ситуация, которая произошла в 2013 г. в Тульской области, когда на свадьбу прибыли цыгане из 15
областей нашей страны. Так вот, через 6 дней после свадьбы один человек заболел корью, потом – еще 15. Затем
корь «расползлась» по стране: заболели 11 цыган в Нижегородской области, 42 – в Ярославской…
Все они были непривиты. Поэтому, повторю, единственная защита от кори – это вакцинация. Привитые люди
болеют корью крайне редко: один случай из 1,3 млн. В основном – из-за нарушений условий хранения
вакцины. Но такие случаи исключительно редки.
Если у Вас остались вопросы, Вы можете задать их
врачу-инфекционисту или другим специалистам онлайн в
приложении Доктис.
Автор статьи: Нина Тимофеевна Тихонова
Осторожно, корь! | ГАУЗ ТО «Городская поликлиника №3»
Корь – это острое инфекционное вирусное заболевание с воздушно-капельным путем передачи. Вирус кори при попадании в организм человека поражает верхние дыхательные пути и конъюнктиву глаза. Клиническая картина кори характеризуется острым началом, подъемом температуры до 38оС и выше, появлением кашля и/или насморка, конъюнктивита, общей интоксикации организма, через 3-4 дня наступает поэтапное высыпание пятнисто-папулезной сливной сыпи (1день – лицо, шея; 2 день – туловище; 3 день – ноги, руки) и пигментация. Заболевание корью может протекать с различной степенью тяжести от легких до тяжелых форм, возможно атипичное и стертое течение кори. Тяжесть течения инфекции зависит от иммунного статуса человека и наличия сопутствующих заболеваний. У некоторых больных могут развиваться тяжелые осложнения в виде бронхита, пневмонии, поражений роговицы глаза в форме кератоконъюктивита. Тяжелейшим осложнением кори является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдался в 20% случаев).
Вирус кори при попадании в организм человека поражает верхние дыхательные пути и конъюнктиву глаза. Клиническая картина кори характеризуется острым началом, подъемом температуры до 38оС и выше, появлением кашля и/или насморка, конъюнктивита, общей интоксикации организма, через 3-4 дня наступает поэтапное высыпание пятнисто-папулезной сливной сыпи (1день – лицо, шея; 2 день – туловище; 3 день – ноги, руки) и пигментация. Заболевание корью может протекать с различной степенью тяжести от легких до тяжелых форм, возможно атипичное и стертое течение кори. Тяжесть течения инфекции зависит от иммунного статуса человека и наличия сопутствующих заболеваний. У некоторых больных могут развиваться тяжелые осложнения в виде бронхита, пневмонии, поражений роговицы глаза в форме кератоконъюктивита. Тяжелейшим осложнением кори является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдался в 20% случаев). Тяжелые формы заболевания развиваются у лиц с различными иммунодефицитными состояниями. Чаще тяжелая клиника кори и осложнения отмечаются у взрослых и не привитых против кори детей.
Тяжелые формы заболевания развиваются у лиц с различными иммунодефицитными состояниями. Чаще тяжелая клиника кори и осложнения отмечаются у взрослых и не привитых против кори детей.
Заболевание опасно для беременных. Если беременная женщина заболела корью, то вероятность выкидыша и патологий плода составляет около20%. Корь, даже не осложненная, резко ослабляет организм, приводя к анергии – отсутствию сопротивляемости организма на негативное влияние внешней среды.
Источником инфекции при кори является больной человек, который выделяет вирус в воздух в течение 5 дней до появления и 5 дней после появления сыпи. Наиболее опасны больные в начальном периоде заболевания. Вирус кори выделяется больным человеком при кашле, чихании, плаче, что способствует быстрому распространению инфекции. Вирус кори может переноситься потоками воздуха, поэтому можно заразиться не только при тесном общении, но и при нахождении в одном помещении с больным человеком на довольно большом расстоянии друг от друга. Вирус отличается высокой контагиозностью (заразительностью), поэтому способен заразить человека даже малой дозой. Восприимчивость к кори считается всеобщей. Заболеваемость среди неиммунных людей составляет 98-100%. Раньше корь относили к детским инфекциям, так как в допрививочный период корью переболевало практически все детское население, у детей формировался пожизненный иммунитет и взрослые не боли. В современный период корью болеют неиммунные дети и взрослые.
Вирус отличается высокой контагиозностью (заразительностью), поэтому способен заразить человека даже малой дозой. Восприимчивость к кори считается всеобщей. Заболеваемость среди неиммунных людей составляет 98-100%. Раньше корь относили к детским инфекциям, так как в допрививочный период корью переболевало практически все детское население, у детей формировался пожизненный иммунитет и взрослые не боли. В современный период корью болеют неиммунные дети и взрослые.
ПРОФИЛАКТИКА КОРИ
Единственным эффективным методом профилактики кори является иммунизация. В нашей стране прививки против кори в рамках плановой иммунизации начаты с 1968 года. Многолетний опыт массовой иммунизации детей против кори показал ее высокую эффективность в снижении заболеваемости. Если в допрививочный период в стране среднемноголетний уровень заболеваемости составлял 933,6 на 100 тыс. населения, то в 2000 г. — 3,15 на 100 тыс. населения. Достигнутые успехи в снижении заболеваемости корью позволили Российской Федерации принять участие в реализации глобальной цели, поставленной Всемирной организацией здравоохранения перед мировым сообществом – ликвидация кори. Главной задачей в реализации поставленной цели является – максимальный охват прививками против кори детей и неиммунных взрослых.
Главной задачей в реализации поставленной цели является – максимальный охват прививками против кори детей и неиммунных взрослых.
Плановые прививки против кори в нашей стране проводятся контингентам, включенным в национальный календарь прививок. Последний действующий календарь утвержден приказом Министерства здравоохранения и социального развития Российской Федерации от 31.01.2011 № 51-н. Первую прививку против кори(вакцинация) дети получают в 12 месяцев (в 1 год), ревакцинацию в 6 лет; дети в возрасте 15-17 лет, взрослые до 35 лет не привитые ранее, не имеющие сведений о прививках и не болевших ранее корью, подлежат двукратной иммунизации с интервалом не менее 3-х месяцев между прививками, лица, привитые ранее однократно, подлежат также дополнительной однократной иммунизации. Прививки для населения проводится бесплатно в амбулаторно- поликлинических учреждениях по месту жительства, учебы, работы.
Вакцины для плановой иммунизации закупаются за счет средств федерального бюджета и поставляются в субъекты Российской Федерации.
Иммунизация детей (вакцинация и ревакцинация) в плановом порядке в настоящее время проводится отечественной паротитно-коревой вакциной, которая формирует иммунитет от двух инфекций: кори и эпидемического паротита. Вакцина мало реактогенна. У большинства детей вакцинальный процесс протекает бессимптомно. У части детей с 4 по 18 сутки после введения вакцины могут наблюдаться температурные реакции и катаральные явления со стороны носоглотки (легкая гиперемия зева, ринит), продолжающиеся 1-3 суток. В очень редких случаях в эти же сроки возникает кратковременное (2-3 суток) незначительное увеличение околоушных желез, общее состояние при этом не нарушается. В единичных случаях наблюдается легкое недомогание и кореподобная сыпь. Местные реакции, как правило, отсутствуют. В единичных случаях развивается незначительная гиперемия кожи и слабо выраженный отек, которые проходят через 1-3 суток без лечения. К осложнениям, которые развиваются крайне редко, относятся и аллергические реакции, возникающие в первые 24-48 часов у детей с измененной реактивностью.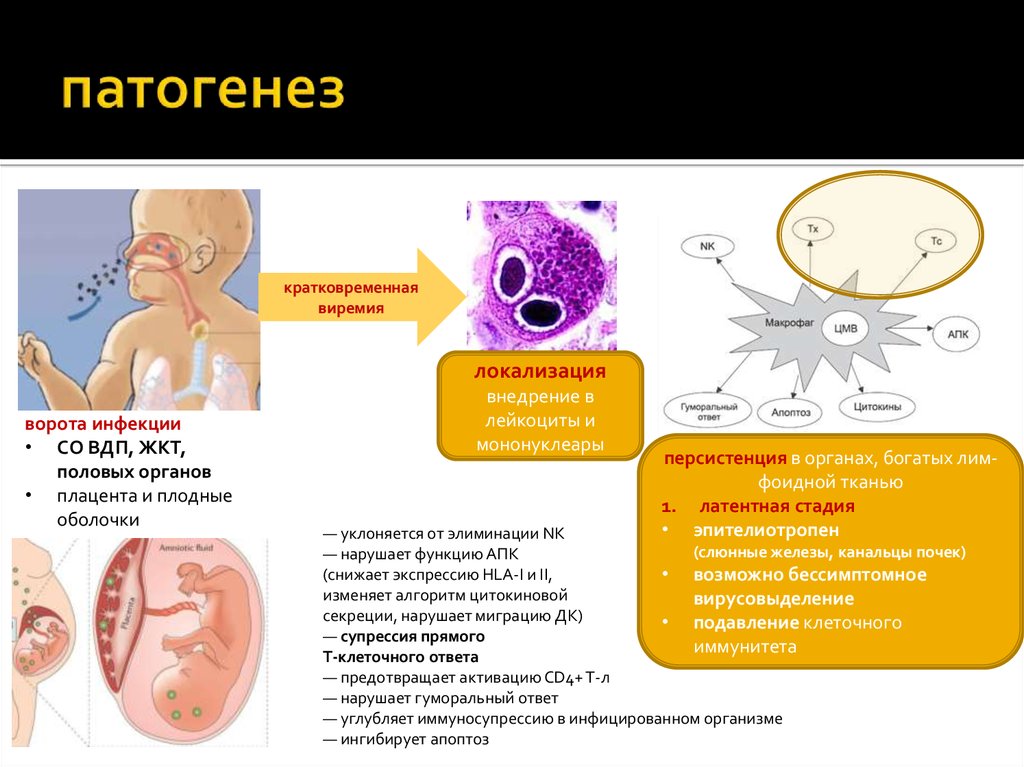
Противопоказанием к введению вакцины являются:
- тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат) и на куриные яйца;
- первичные иммунодефицитные состояния, злокачественные заболевания крови и новообразования;
- сильная реакция (подъем температуры выше 40°С, отек, гиперемия более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущее введение вакцины;
- беременность.
- ВИЧ-инфицирование не является противопоказанием к вакцинации.
Предупреждения
Прививки проводятся:
- после острых инфекционных и неинфекционных заболеваний, обострении хронических заболеваний – по окончании острых проявлений заболевания;
- при нетяжелых формах ОРВИ, острых кишечных заболеваниях и др. – сразу после нормализации клинического состояния;
- после проведения иммуносупрессивной терапии прививку проводят через 3-6 мес после окончания лечения;
Вакцинация может быть проведена одновременно (в один день) с другими календарными прививками (против полиомиелита, гепатита В, коклюша, дифтерии, столбняка) или не ранее, чем через 1 месяц после предшествующей прививки.
Иммунизация взрослых в плановом порядке проводится отечественной коревой вакциной. Эта же вакцина используется для иммунизации населения по эпидпоказаниям. По своим характеристикам она сходна с вышеописанной паротитно-коревой вакциной.
Для обеспечения надежной защиты от кори и ее распространения среди населения необходим высокий уровень охвата прививками против кори детей и неиммунных взрослых (не болевших корью, не привитых ранее, или привитых однократно, т.к. одна доза вакцины не позволяет сформировать длительный иммунитет). В Российской Федерации установлен минимальный охват прививками населения на территории муниципального образования для обеспечения популяционного иммунитета к кори достаточного для предупреждения распространения инфекции: охват детей должны быть плановой вакцинацией и ревакцинацией – не менее 95%, взрослых в возрасте 18-35 лет – не менее 90%.
Иммунизация по эпидпоказаниям проводится в эпидочагах кори всем контактным не привитым ранее, не болевшим согласно медицинской документации, взрослым привитым однократно. Для лиц имевшим непосредственный контакт с больным корью прививки должны быть проведены в течение 72 часов, иммунизация в более поздние сроки может привести в отдельных случаях к заболеванию привитого по эпидпоказаниям.
Для лиц имевшим непосредственный контакт с больным корью прививки должны быть проведены в течение 72 часов, иммунизация в более поздние сроки может привести в отдельных случаях к заболеванию привитого по эпидпоказаниям.
Многие взрослые указывают на факт переболевания корью в детстве и отказываются от проведения прививок, вместе с тем обязательная лабораторная диагностика кори введена в Российской Федерации с 2003 года, поэтому лица якобы болевшие корью ранее могли переболеть другим заболеванием, протекающим с экзантемными высыпаниями и сходной клинической картиной (краснуха, мононуклеоз, энтеровирусная инфекция и другие). При отсутствии достоверных данных для установления факта перенесенной ранее кори можно провести серологические исследования сыворотки крови методом иммуноферментного анализа (ИФА) на определении антител класса G, данные антитела формируются у человека после встречи с вирусов кори, как после перенесенного заболевания, так и после иммунизации. При отсутствии у человека антител класса G к кори или их титр недостаточен для защиты от заболевания необходимо сделать прививку.
Наличие в популяции людей неиммунных к кори, в том числе не привитых, создает риск для сохранения циркуляции вируса, для формирования эпидемических очагов с вовлечением не привитых лиц. Не привитые дети и взрослые – мишени для вируса кори.
Для чего важно прививаться и быть защищенными молодым женщинам детородного возраста, планирующих иметь детей? Во-первых, как было вышесказано, заболевание опасно для беременных, вероятность выкидыша и патологий плода составляет около 20%. Во-вторых, новорожденный малыш рожденный от неиммунной к кори матери, не получит защитных коревых антител, в результате он будет подвергаться максимальному риску заболевания инфекцией до 12 мес.жизни пока не получит прививку в 1 год. О том, что многие молодые женщины не привиты против кори или неиммунны свидетельствует факт высокого уровня заболеваемости корью детей до 1 года. Так, только в октябре т.г. в крае заболели корью 10 маленьких детей. Для профилактики кори у маленьких детей при контакте с больными корью и у лиц с противопоказаниями к прививкам вводится иммуноглобулин содержащий готовые антитела.
Могут ли болеть корью привитые люди? В единичных случаях могут, это связанно с индивидуальными особенностями формирования постпрививочного иммунитета, у людей возможны иммунодефицитные состояния, которые влияют и на работу иммунокомпетентных органов. У некоторых людей может отсутствовать выработка антител на введенную вакцину, у некоторых уровень вырабатываемых антител не достаточен для эффективной защиты организма при встрече с вирусом, у некоторых идет угасание иммунитета со временем (по истечении 8-10 лет после прививки). Замечено, что корью могут заболеть взрослые, у которых с момента получения коревых прививок в детском возрасте прошло более 10 лет, что говорит об угасании иммунитета. Корью в редких случаях могут заболеть привитые по контакту в эпидочагах, если прививка проведена позднее 72 часов с момента контакта с больным и это контакт был достаточно тесным.
Для проведения плановой вакцинации взрослого населения можно обратиться в по адресу г.Тюмень, ул. Ленина 23, каб. 205 с 8.00-20.00 понедельник-пятница,в субботу каб.205 с 9.00-14.00 или к своему лечащему врачу,
Ленина 23, каб. 205 с 8.00-20.00 понедельник-пятница,в субботу каб.205 с 9.00-14.00 или к своему лечащему врачу,
г.Тюмень, ул. Садовая 135а, каб. 29 с 8.00-20.00 понедельник-пятница, в субботу каб. 29 с 9.00-14.00 или к своему лечащему врачу.
Для проведения вакцинации детского населения: к учасковому педиатору.
Что нужно знать женщинам о кори и беременности | Ваша беременность имеет значение
×
Что мы можем вам помочь найти?
Уточните поиск:
Найти доктора
Условия поиска и процедуры
Найти местоположение
Встреча
Назначение нового пациента
или позвоните по номеру 214-645-8300
МедБлог
Ваша беременность имеет значение
2 июля 2019 г.
Ваша беременность имеет значение
Робин Хорсагер-Бёрер, доктор медицины
Акушерство и гинекология
В середине 2019 года было подтверждено более 1000 случаев кори в 28 штатах.
В 2000 г. правительство установило, что корь в США ликвидирована. Но в 2019 г., мы наблюдаем всплеск болезни, которая подвергает риску беременных женщин, младенцев и другие уязвимые группы населения по всей стране.
По состоянию на 13 июня 2019 г. в 28 штатах было подтверждено более 1000 случаев кори — на шесть штатов больше, чем на предыдущей неделе. В 2019 году в Техасе уже было зарегистрировано больше случаев (на сегодняшний день подтверждено 15), чем за весь 2018 год (всего девять).
в 28 штатах было подтверждено более 1000 случаев кори — на шесть штатов больше, чем на предыдущей неделе. В 2019 году в Техасе уже было зарегистрировано больше случаев (на сегодняшний день подтверждено 15), чем за весь 2018 год (всего девять).
Рост заболеваемости корью можно объяснить многими факторами, в том числе:
- Путешествиями между США и районами с высоким уровнем заболеваемости корью.
- Нерешительность в отношении вакцинации — более 90 процентов населения должно быть вакцинировано для достижения «коллективного иммунитета» или защиты людей, которые не могут быть вакцинированы по медицинским показаниям.
- Отсутствие информации о бустерах вакцин от поставщиков для пациентов.
- Высококонтагиозная природа кори – она может оставаться в воздухе в течение двух часов после того, как зараженный человек покинет территорию, и вирус легко распространяется через дыхание, разговор, чихание или кашель. Инфекция требует очень небольшого контакта с вирусом.

Девять из 10 человек, которые ранее не болели корью или не были вакцинированы, заболевают при контакте с ней. Даже те, кто был вакцинирован, могут заболеть корью, хотя симптомы могут быть менее серьезными.
Хотя корь у беременных женщин не вызывает врожденных дефектов у развивающегося плода, исследования показывают, что воздействие вируса может увеличить риск выкидыша и преждевременных родов. Однако вакцина против кори вводится в рамках вакцинации против кори, эпидемического паротита и краснухи (MMR) и не может вводиться во время беременности.
Недавний рост числа подтвержденных случаев кори побудил Американский конгресс акушеров-гинекологов (ACOG) и исследователей из Вашингтонского университета обновить рекомендации по профилактике кори для беременных женщин и женщин репродуктивного возраста с высоким риском заражения.
| Случаи кори, зарегистрированные к | США | Состояние первичной вспышки |
|---|---|---|
| 2014 | 667 | 338 случаев в Огайо |
| 2015 | 188 | 147, Калифорния |
| 2016 | 86 | (без вспышек) |
| 2017 | 120 | 75, Миннесота |
| 2018 | 372 | 82, Нью-Йорк |
| 2019 (по состоянию на 27 июня) | 1095 | 275, Нью-Йорк |
| Источник: CDC |
Корь распространяется воздушно-капельным путем, который может сохраняться до 2 часов.
Обновления женского здоровья для риска кори
Пересмотренные рекомендации включают три основных момента для женщин:
Если вы планируете забеременеть , сейчас самое подходящее время проверить вашу карту прививок.
- Если вы относитесь к группе среднего риска и получили одну дозу вакцины против кори, эпидемического паротита и краснухи (MMR), вы сделали все возможное, чтобы защитить себя.
- Если вы относитесь к группе высокого риска , вам необходимо сделать две прививки MMR. Вашингтонский университет рекомендует этот подход для определенных лиц, включая медицинских работников, студентов колледжей и международных путешественников.
- Если вы не можете найти свои записи и не уверены, анализ крови IgG ELISA может помочь определить, получали ли вы вакцину против кори или переболели ли вы корью в детстве.
- В течение примерно четырех недель после получения вакцины MMR принимайте дополнительные меры предосторожности, чтобы избежать беременности.

Если вы беременны и заразились корью , немедленно обратитесь к врачу. Возможно, вы сможете получить лечение, чтобы снизить вероятность заражения.
После беременности рассмотрите возможность получения вакцины MMR, если у вас нет иммунитета. Это безопасно для кормящих женщин и младенцев.
Даже если у вас нет желания забеременеть, получение вакцины MMR может помочь защитить ваше здоровье и здоровье других членов сообщества, подверженных риску заражения, включая беременных женщин, младенцев и людей с ослабленной иммунной системой.
Связанное чтение: Помимо здоровых детей: Почему мы обсуждаем вакцины, здоровье матери во время беременности
Несколько заключительных мыслей
Больные корью считаются заразными уже за четыре дня до появления характерной коревой сыпи. Ранние симптомы включают лихорадку, кашель, общую слабость и утомляемость. Затем следует красная неровная сыпь, как правило, после 14 дней воздействия.
Мы рекомендуем пациенткам подумать о вакцинации себя до беременности и обсудить вакцинацию с членами семьи и друзьями, которые будут находиться рядом с ребенком.
Мы заботимся о здоровье женщин и младенцев. Если вы обеспокоены тем, что заразились, немедленно позвоните своему врачу. Если вы не уверены в своей истории прививок или знаете, что вам нужна вакцина MMR, позвоните по телефону 214-645-8300 или запишитесь на прием онлайн.
Ваша беременность имеет значение
- Робин Хорсагер-Бёрер, доктор медицины
20 декабря 2022 г.
Ваша беременность имеет значение
- Робин Хорсагер-Бёрер, доктор медицины
13 декабря 2022 г.
Педиатрия;
Ваша беременность имеет значение
- Джессика Морс, доктор медицины
6 декабря 2022 г.
Ваша беременность имеет значение
- Шивани Патель, доктор медицины
22 ноября 2022 г.
Ваша беременность имеет значение
- Робин Хорсагер-Бёрер, доктор медицины
15 ноября 2022 г.
Ваша беременность имеет значение
- Робин Хорсагер-Бёрер, доктор медицины
7 ноября 2022 г.
Душевное здоровье;
Ваша беременность имеет значение
- Робин Хорсагер-Бёрер, доктор медицины
11 октября 2022 г.
Профилактика;
Ваша беременность имеет значение
- Робин Хорсагер-Бёрер, доктор медицины
4 октября 2022 г.
Душевное здоровье;
Ваша беременность имеет значение
- Мейтра Доти, доктор медицины
27 сентября 2022 г.
Еще статьи
Краснуха и беременность | March of Dimes
Краснуха — это инфекция, вызывающая легкие симптомы гриппа и сыпь.
Вакцины, которые обычно вводят в детстве, предотвращают заражение
До половины людей, инфицированных краснухой, не имеют никаких симптомов, но тем не менее могут заразить других.
Вы можете заразиться краснухой от инфицированного человека, который кашляет или чихает, или при совместном приеме пищи или напитков с инфицированным человеком.
Краснуха может вызвать серьезные проблемы у вашего ребенка, если вы заразитесь во время беременности, особенно в первые три месяца беременности.
Краснуха, также называемая краснухой, представляет собой инфекцию, вызывающую легкие гриппоподобные симптомы и сыпь. До половины людей, инфицированных краснухой, не имеют никаких симптомов и могут даже не знать, что они инфицированы, но тем не менее заражают других людей.
Если вы заразитесь во время беременности, краснуха может вызвать серьезные проблемы у вашего ребенка. Инфекция наносит наиболее серьезный ущерб, когда беременная заражается на ранних сроках беременности, особенно в первые 12 недель (3 месяца).
Краснуха почти ликвидирована в Соединенных Штатах благодаря плановой вакцинации детей. Вакцинация защищает человека от краснухи на всю жизнь. Но люди, которые никогда не были привиты в детстве, могут заразиться. Вы можете быть вакцинированы во взрослом возрасте, когда вы не беременны.
В период с 2005 по 2011 год в этой стране было зарегистрировано 67 случаев краснухи. Это больше, чем в предыдущий период — с 2001 по 2004 год, — когда было зарегистрировано всего 5 случаев. Вакцинация – лучший способ предотвратить инфекцию. Сегодня сообщается, что менее 10 человек в Соединенных Штатах болеют краснухой, и это обычно связано с поездками и отсутствием вакцинации.
Краснуха распространена во многих других странах. Путешественники могут привезти его в Соединенные Штаты, или вы можете получить его, путешествуя за пределами страны.
Важно сделать прививку от краснухи. Поговорите со своим врачом, чтобы убедиться, что вы защищены от него. Анализ крови может дать вам информацию о вашем иммунитете к краснухе
Каковы признаки и симптомы краснухи?
Краснуха обычно протекает легко, с гриппоподобными симптомами, за которыми следует розовая или светло-красная сыпь. Сыпь обычно начинается на лице, затем распространяется на остальную часть тела. Сыпь держится около 3 дней. Другие симптомы включают:
- Субфебрильная лихорадка (102 F/38,9 C или ниже)
- Головная боль
- Потеря аппетита
- Насморк
- Боль в горле
- Кашель
- Красные глаза или розовый глаз (конъюнктивит)
- Увеличение желез на шее или за ушами
- Мышечные боли или боли в суставах
До 7 из 10 (70 процентов) подростков и взрослых женщин, заболевших краснухой, заболевают артритом. Артрит – это отек и боль в суставах. Женщины, инфицированные краснухой, могут ощущать артрит пальцев, запястий и коленей. Это осложнение редко встречается у мужчин или детей, заболевших краснухой. В редких случаях краснуха может вызвать серьезные проблемы, включая инфекции головного мозга и кровотечения.
Это осложнение редко встречается у мужчин или детей, заболевших краснухой. В редких случаях краснуха может вызвать серьезные проблемы, включая инфекции головного мозга и кровотечения.
У некоторых людей симптомы отсутствуют, поэтому вы можете не знать, что у вас или у них краснуха.
Что вызывает краснуху?
Краснуху вызывает вирус (крошечный организм, который может вызвать у вас заболевание). Это не вызвано тем же вирусом, который вызывает корь. Это очень заразно. Он распространяется по воздуху, когда инфицированный человек кашляет или чихает, или при совместном потреблении пищи или напитков с инфицированным человеком. Он также может передаваться ребенку от инфицированной беременной женщины.
Больной краснухой может заразить других людей за 1 неделю до появления сыпи. Инфицированные люди могут продолжать распространять болезнь до 7 дней после появления сыпи.
Люди, инфицированные краснухой, должны сообщить своим друзьям, семье и людям, с которыми они работают, если они заболели краснухой. Если у вашего ребенка краснуха, важно сообщить об этом в школу или воспитателю детского сада. Рассказывая об этом другим, вы помогаете предотвратить распространение краснухи еще большему количеству людей.
Если у вашего ребенка краснуха, важно сообщить об этом в школу или воспитателю детского сада. Рассказывая об этом другим, вы помогаете предотвратить распространение краснухи еще большему количеству людей.
Какие проблемы может вызвать краснуха во время беременности?
Краснуха может быть опасна для ребенка, особенно в первые 3 месяца. Наличие краснухи во время беременности увеличивает риск:
- Синдром врожденной краснухи (СВК) – Это состояние, которое возникает, когда беременная женщина передает краснуху своему ребенку во время беременности. Это может привести к тому, что ваш ребенок родится с одним или несколькими врожденными дефектами, включая проблемы с сердцем, проблемы со зрением, глухоту, умственную отсталость, низкий вес при рождении, проблемы с костным мозгом, а также повреждение печени и селезенки. Лекарства от ХРС нет. Однако, по данным Центров по контролю и профилактике заболеваний (CDC), с 2005 по 2018 год только у 15 детей в США был диагностирован СВК.

- Выкидыш — это когда ребенок умирает до 20 недель беременности.
- Мертворождение — это когда ребенок умирает после 20 недель беременности.
- Преждевременные – роды до 37 недель беременности
Можно ли передать краснуху ребенку во время беременности?
Да. Лучший способ защитить вашего ребенка — убедиться, что вы невосприимчивы к краснухе. Иммунный означает защищенный от инфекции. Если у вас иммунитет к инфекции, это означает, что вы не можете заразиться.
Вероятно, у вас есть иммунитет к краснухе, потому что вы были привиты в детстве или переболели в детстве. Анализ крови может определить, есть ли у вас иммунитет к краснухе. Если вы думаете о беременности и не уверены, есть ли у вас иммунитет, поговорите со своим врачом о сдаче анализа крови. Если вы не родились в Соединенных Штатах или приехали сюда взрослыми, вам может быть отказано в прививке от краснухи. Попросите своего поставщика медицинских услуг сделать анализ крови, чтобы убедиться, что вы невосприимчивы к краснухе.
Если у вас нет иммунитета к краснухе, вот что вы можете сделать, чтобы защитить своего ребенка:
До беременности. Получите вакцину против кори, эпидемического паротита и краснухи (MMR). Подождите 1 месяц, прежде чем пытаться забеременеть после прививки.
Во время беременности. Во время дородового визита вы можете пройти тестирование, чтобы убедиться, что у вас иммунитет к краснухе. Если у вас нет иммунитета, вакцина MMR не рекомендуется во время беременности. Но есть вещи, которые вы можете сделать, чтобы предотвратить заражение краснухой:
- Держитесь подальше от всех, у кого есть инфекция.
- Немедленно сообщите своему поставщику медицинских услуг, если вы были в контакте с кем-то, кто болен и может быть болен краснухой.
После беременности. Сделайте прививку MMR после родов. Безопасно получать вакцину MMR во время кормления грудью. Защищенность от инфекции означает, что вы не можете передать ее своему ребенку до тех пор, пока ему не сделают собственную прививку MMR в возрасте примерно 12 месяцев. Это также предотвратит передачу краснухи вашему ребенку во время будущей беременности.
Это также предотвратит передачу краснухи вашему ребенку во время будущей беременности.
Какова вероятность передачи краснухи вашему ребенку во время беременности?
Чем раньше вы заразитесь во время беременности, тем выше вероятность передачи краснухи вашему ребенку. Например:
- Если вы заболели краснухой в первые 12 недель беременности, вероятность заражения вашего ребенка составляет от 8 до 9 из 10 (85 процентов). Это очень высокий шанс.
- Если вы заразитесь краснухой на сроке от 13 до 16 недель беременности, вероятность заражения вашего ребенка составляет 1 из 2 (50 процентов).
- Если вы заразитесь краснухой в конце второго триместра или позже, вероятность заражения вашего ребенка составляет 1 из 4 (25 процентов).
Если вы заболели краснухой во время беременности, лечащий врач вашего ребенка будет тщательно следить за вашим ребенком после рождения, чтобы выявить любые проблемы на ранней стадии.
Как лечится краснуха?
Специального лекарства для лечения краснухи не существует.
