Как улучшить перистальтику кишечника у грудничка: методы и способы лечения запоров у грудничков и младенцев
методы и способы лечения запоров у грудничков и младенцев
Запор у младенцев — явление довольно частое, и многие мамы, особенно неопытные, совершенно теряются, не зная, как помочь своему малышу и что предпринять. В ход идут все средства: от клизм и слабительных до бабушкиных рекомендаций или советов соседки. Но организм ребенка настолько хрупок, что радикальные меры могут не просто оказаться бесполезными, но и вовсе нанести значительный вред здоровью. Особенно это касается лекарств, применяемых без рекомендации педиатра. Как же правильно и безопасно бороться с запором и в каких случаях мама может помочь ребенку сама?
С точки зрения врача-педиатра, запор у ребенка — это отсутствие дефекации в течение последних нескольких дней либо затруднения при опорожнении кишечника. Причинами запора у совсем маленьких детей могут стать самые разные факторы — от генетических заболеваний до погрешностей в питании.
- Аномалии пищеварительной системы.
 Встречаются крайне редко, тем не менее именно из-за них у ребенка периодически могут возникать запоры. К таким заболеваниям относятся долихосигма и болезнь Гиршпрунга. Долихосигма — это врожденный дефект, выражающийся в удлинении сигмовидной кишки, в которой должны скапливаться каловые массы перед дефекацией. Опорожнение кишечника при долихосигме замедляется из-за возникновения в сигмовидной кишке избыточного давления, а также из-за ее перегибов. Болезнь Гиршпрунга вызывается нарушением иннервации кишечника: некоторые его участки из-за такого сбоя постоянно пребывают в состоянии спазма и практически не работают. Лечение этих заболеваний чаще всего хирургическое.
Встречаются крайне редко, тем не менее именно из-за них у ребенка периодически могут возникать запоры. К таким заболеваниям относятся долихосигма и болезнь Гиршпрунга. Долихосигма — это врожденный дефект, выражающийся в удлинении сигмовидной кишки, в которой должны скапливаться каловые массы перед дефекацией. Опорожнение кишечника при долихосигме замедляется из-за возникновения в сигмовидной кишке избыточного давления, а также из-за ее перегибов. Болезнь Гиршпрунга вызывается нарушением иннервации кишечника: некоторые его участки из-за такого сбоя постоянно пребывают в состоянии спазма и практически не работают. Лечение этих заболеваний чаще всего хирургическое. - Рахит и гипотериоз. При рахите нехватка витамина D ведет к ослаблению иммунной защиты организма, падению общего мышечного тонуса и, как следствие, к запорам. Ребенок с врожденными патологиями щитовидной железы также может страдать запорами с первых дней жизни.
- Психогенные причины: частые стрессы или слишком большое количество отвлекающих факторов для совсем маленького ребенка — серьезная причина возникновения запоров.

- Недостаточная двигательная активность. Сбой в функционировании желудочно-кишечного тракта также может быть вызван недостатком движения. Малыш еще не способен самостоятельно ходить или играть, большую часть времени он лежит, а значит, именно мама обязана обеспечить ему необходимый уровень активности.
- Дисбиоз — одна из самых распространенных причин возникновения запоров у детей. Дисбиоз может развиваться у малышей из-за позднего прикладывания к груди, у детей на искусственном вскармливании, из-за неправильного или неполноценного питания или непереносимости лактозы. Также появление дисбиоза возможно на фоне хронических заболеваний кишечника и желудка, язвенной болезни, аллергических или острых инфекционных заболеваний. Часто он является следствием активного приема антибиотиков и других лекарств.
Однако без помощи педиатра довольно сложно выяснить, на самом ли деле ребенок страдает от запора. Ведь вполне вероятно, что уменьшение или отсутствие регулярного стула — только физиологическая особенность малыша./46/46.jpg) Более того, без помощи педиатра пытаться ставить диагноз попросту опасно, ведь необдуманные действия мамы нередко приводят к негативным последствиям.
Более того, без помощи педиатра пытаться ставить диагноз попросту опасно, ведь необдуманные действия мамы нередко приводят к негативным последствиям.
У малышей частота стула тесно связана с возрастом, при этом у тех, кто питается материнским молоком, она может быть выше, чем у искусственников (см. табл. 1). К четырем месяцам у большинства детей дефекация происходит в среднем около двух раз в день независимо от вида пищи.
Таблица 1. Частота дефекаций у здоровых детей в зависимости от типа питания[1]
Возраст в месяцах | Число дефекаций в сутки | |
|---|---|---|
Дети на грудном вскармливании | Дети на искусственном вскармливании | |
0–3 | 2,9 | 2 |
6–12 | 1,8 | 1,8 |
12–36 | 1,4 | 1,4 |
На что еще, кроме количества дефекаций, нужно обратить внимание бдительной маме? Самое главное — это, конечно, общее состояние ребенка. Важна и консистенция каловых масс: маме необходимо следить за плотностью, цветом, составом и запахом кала ребенка, а также за поведение малыша в процессе опорожнения кишечника.
Важна и консистенция каловых масс: маме необходимо следить за плотностью, цветом, составом и запахом кала ребенка, а также за поведение малыша в процессе опорожнения кишечника.
Нормальный кал у грудного ребенка желтого цвета, без неприятного запаха, отличается полужидкой консистенцией, иногда содержит частички непереваренного материнского молока. У малышей-искусственников кал бывает более плотным, иногда с характерным запахом.
Симптомы, которые указывают на возникновение запора, как правило, легко выявить:
- животик малыша постоянно вздут, но газы при этом отсутствуют;
- ребенок становится беспокойным, плохо спит, часто кричит, плачет, у него пропадает аппетит;
- при попытке дефекации малыш тужится, но это не приводит к результату, при этом у ребенка на лице возникает выражение напряжения или боли, он начинает плакать, совершает беспокойные движения;
- малыш часто подтягивает колени к груди и краснеет;
- иногда появляется рвота;
- при гигиенических процедурах ребенок проявляет явное беспокойство — это может быть вызвано трещинами в прямой кишке из-за запора;
- стул при дефекации плотный и сухой в виде мелких катышков, имеет запах гнили.

При подозрении на запор родителям следует немедленно обратиться к педиатру. Проблема в том, что длительный запор не просто вызывает у малыша дискомфорт, он опасен для здоровья. Хронический запор способен вызвать грыжу, повреждения прямой кишки, сопровождающиеся инфекциями и кровотечениями, а также общую интоксикацию организма.
Как лечить запор у ребенка: методы опытных мам
Самое главное в лечении запора — установить его причину и по возможности устранить ее. Но каждая мама должна знать, что самостоятельное лечение запора может быть очень опасным для малыша, поскольку неизвестно, чем именно вызвана проблема. Если запор длится уже несколько дней, то обязательно нужно показать ребенка врачу — отравление и обезвоживание организма также чревато серьезными осложнениями. При необходимости врач назначит нужное медикаментозное лечение.
Клизмы и слабительные следует применять только в качестве особой меры! Они способны вымывать из детского организма необходимые ему витамины, белки, микроэлементы и отрицательно воздействовать на полезную микрофлору. Кроме того, эти средства снижают мышечный тонус кишечника, нарушают его естественный рефлекс дефекации. Не стоит использовать и народные средства — маленьким детям они чаще всего противопоказаны, к тому же далеко не все из этих средств имеют реальный терапевтический эффект. Однако еще до визита к педиатру мама может использовать безвредные и мягкие способы, чтобы облегчить состояние малыша.
Кроме того, эти средства снижают мышечный тонус кишечника, нарушают его естественный рефлекс дефекации. Не стоит использовать и народные средства — маленьким детям они чаще всего противопоказаны, к тому же далеко не все из этих средств имеют реальный терапевтический эффект. Однако еще до визита к педиатру мама может использовать безвредные и мягкие способы, чтобы облегчить состояние малыша.
- Массаж животика. Он проводится для снятия спазма, активизации перистальтики кишечника и повышения его тонуса. Выполняется массаж живота мягкими круговыми движениями по часовой стрелке — поглаживать следует с легким нажимом. Для дополнительного эффекта можно положить малышу на животик теплое полотенце или пеленку. Хороший эффект иногда дает упражнение, которое большинству мам знакомо под названием «велосипед»: оно представляет собой поочередное подгибание ножек малыша к животу.
- Тепло материнского тела или ванна с теплой водой. Если речь идет о втором способе, то маме рекомендуется принимать ванну вместе с ребенком для дополнительного тактильного контакта.
 Некоторые мамы просто кладут себе на живот малыша и слегка прижимают его — это очень хорошо снимает стресс у младенца.
Некоторые мамы просто кладут себе на живот малыша и слегка прижимают его — это очень хорошо снимает стресс у младенца. - Механическая стимуляция кишечника через раздражение заднего прохода. Делать ее нужно очень осторожно, можно использовать ватную палочку, густо смазанную детским гипоаллергенным кремом, или специальную газоотводную трубочку. Палочку осторожно вводят в анальное отверстие малыша (но не слишком глубоко) и несколько раз аккуратно проворачивают. Злоупотреблять этим методом не рекомендуется, поскольку есть риск повредить слизистую.
- Глицериновые свечи. Они должны быть специально предназначены для новорожденных или для детей первых месяцев жизни. Свечи эффективно размягчают кал и способствует быстрой дефекации, но использовать их желательно только по назначению врача.
- Диета. Ребенку на грудном вскармливании рекомендуется давать материнское молоко. При этом мама должна изменить свой рацион, добавив в него большое количество жидкости, а также фрукты и овощи, которые обладают слабительным эффектом и содержат повышенное количество клетчатки.
 Чрезвычайно полезны нежирные кисломолочные продукты, в том числе натуральные йогурты. Следует исключить некоторые крупы, кофе, чай, выпечку, жирные рыбу и мясо. Дети на искусственном питании должны получать много жидкости между приемами пищи. При необходимости можно сменить смесь на питание, содержащее большее количество лактобактерий. Если ребенок уже получает прикорм, то желательно давать натуральные пюре или соки: помочь при запоре может пюре или компот из чернослива.
Чрезвычайно полезны нежирные кисломолочные продукты, в том числе натуральные йогурты. Следует исключить некоторые крупы, кофе, чай, выпечку, жирные рыбу и мясо. Дети на искусственном питании должны получать много жидкости между приемами пищи. При необходимости можно сменить смесь на питание, содержащее большее количество лактобактерий. Если ребенок уже получает прикорм, то желательно давать натуральные пюре или соки: помочь при запоре может пюре или компот из чернослива. - Прием комплексных препаратов, содержащих бифидо- и лактопробиотики для нормализации работы кишечника.
Но, как и во всех других случаях, предупредить запор легче, чем его лечить. Тем более профилактику можно без ограничений порекомендовать всем без исключения мамам.
Профилактика запоров
Родителям не стоит ждать первых проявлений запора, профилактические меры следует сделать регулярными. Очень полезно перед кормлением укладывать малыша на некоторое время на живот, а после еды пару минут подержать его вертикально, «столбиком».
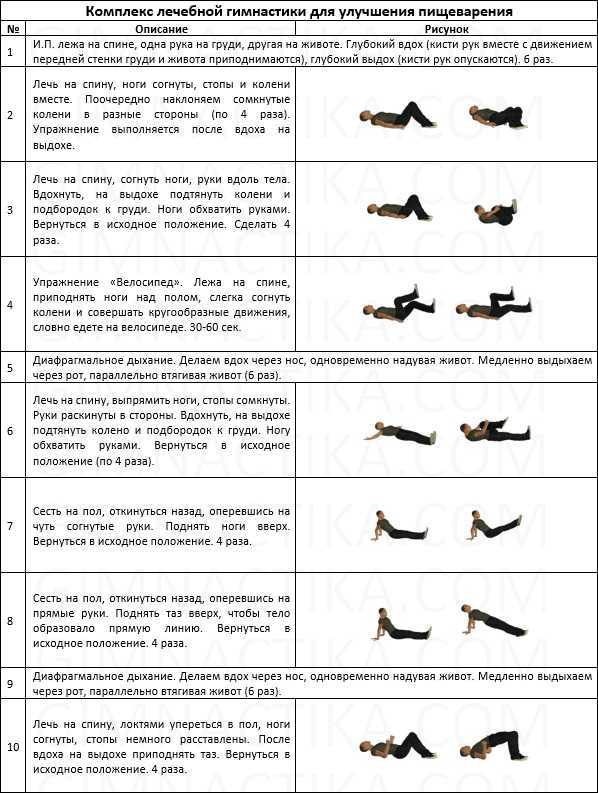
Массаж живота и гимнастика тоже должны стать постоянными, ведь, как мы уже говорили, недостаток физической активности — одна из причин возникновения запоров. Как правило, комплекс упражнений могут подсказать в детской поликлинике у педиатра или патронажной сестры.
На заметку
Одной из причин запоров может быть перегрев, поэтому рекомендуется не укутывать малыша, чем российские мамы часто грешат даже в теплую погоду.
Очень важно правильно кормить ребенка и обеспечивать его оптимальным количеством жидкости. Особенно это касается малышей на искусственном вскармливании, которые не получают необходимого им материнского молока, способствующего правильному функционированию и защите желудочно-кишечного тракта. Кормящая мама также должна питаться правильно, ведь все, что она съела, опосредованно, через молоко, попадет и в желудок ребенка.
При обнаружении у своего малыша признаков запора, не стоит сразу же паниковать. Тем не менее знать о том, как эффективно и безопасно помочь ребенку и облегчить его состояние, а также уметь применять эти знания на практике должна каждая мама. Именно от родителей зависит, насколько быстро ребенок придет в норму и не возникнет ли рецидив в будущем. Изменение образа жизни: повышение двигательной активности, коррекция питания ребенка, проведение поддерживающей терапии — может стать хорошим подспорьем для профилактики запоров у малышей.
Именно от родителей зависит, насколько быстро ребенок придет в норму и не возникнет ли рецидив в будущем. Изменение образа жизни: повышение двигательной активности, коррекция питания ребенка, проведение поддерживающей терапии — может стать хорошим подспорьем для профилактики запоров у малышей.
Запор у ребенка, как лечить, рекомендации родителям. — Дети — tsn.ua
У многих новорожденных детей время от времени возникают запоры. Иногда они проходят сами, но бывает, что маме надо принять конкретные меры, чтобы нормализовать перистальтику кишечника ребенка. Тем более что при запоре дети становятся беспокойными: плачут, плохо спят и едят, капризничают. Что именно поможет наладить процесс опорожнения ребенка? Когда нужно волноваться, а когда – нет? Об этом рассказала заведующая амбулатории №19 муниципального предприятия «Житомирский центр первичной медицинской помощи» Галина Перчик.
Какова норма стула у новорожденного?
Для детей до 4 месяцев жизни норма стула – в среднем до 7 раз в сутки, кашицеобразный стул желтого или горчичного цвета. А когда частота дефекаций уменьшается до одного раза в 36 часов (полтора суток), надо пристальнее наблюдать за самочувствием ребенка и применить некоторые методы для улучшения ситуации. По новым европейским протоколам, при нормальном состоянии ребенка (не плачет, играет, ест, не срыгивает) неопорожнение до 3 дней считается нормальным. То есть это говорит о том, что незрелый желудочно-кишечный тракт имеет функциональные нарушения. Но если стула нет более трех суток подряд и ребенок ведет себя неспокойно — это уже тот крайний случай, когда надо помочь ребенку справить нужду, применив конкретные механические действия. Но в 99% случаев проблемы со стулом можно решить, если придерживаться правильного питания матери и ребенка, применять физические упражнения для младенца, следить за употреблением достаточного количества жидкости и придержиться других несложных правил.
А когда частота дефекаций уменьшается до одного раза в 36 часов (полтора суток), надо пристальнее наблюдать за самочувствием ребенка и применить некоторые методы для улучшения ситуации. По новым европейским протоколам, при нормальном состоянии ребенка (не плачет, играет, ест, не срыгивает) неопорожнение до 3 дней считается нормальным. То есть это говорит о том, что незрелый желудочно-кишечный тракт имеет функциональные нарушения. Но если стула нет более трех суток подряд и ребенок ведет себя неспокойно — это уже тот крайний случай, когда надо помочь ребенку справить нужду, применив конкретные механические действия. Но в 99% случаев проблемы со стулом можно решить, если придерживаться правильного питания матери и ребенка, применять физические упражнения для младенца, следить за употреблением достаточного количества жидкости и придержиться других несложных правил.
Надо помнить, что все органы новорожденного ребенка постепенно адаптируются к самостоятельной жизни, в том числе и желудочно-кишечный тракт. Поэтому могут быть разные сбои в его работе.
Поэтому могут быть разные сбои в его работе.
Если мама кормит грудью…
Если грудные дети питаются молоком матери, их здоровье и самочувствие очень зависят от режима питания мамы и тех продуктов, которые она потребляет. Очень важно, сколько мама (а значит, и ребенок через ее молоко) потребляет жидкости. Желаемое количество – от 1,5 до 3 литров в день.
Также читайте
Важны также эмоции мамы: если она спокойна, уравновешена, в хорошем настроении, то и ребенок будет чувствовать себя спокойно, а если мать нервничает и переживает стрессы, у нее может уменьшиться количество молока. Это может способствовать развитию запора у ребенка, кроме того, ребенок может просто недоедать.
Если после 6 месяцев начинается прикорм и доля грудного молока уменьшается в рационе, количество испражнений уменьшается до 2–3 раз в сутки, а стул становится более оформленным.
Что делать при запоре?
Если вы заметили, что ребенок стал не так часто испражняться, кал становится твердым, дефекация причиняет малышу дискомфорт (плачет, становится беспокойным) — надо обратить внимание на некоторые важные моменты.
Здоров’я дитини
Сначала нормализовать рацион питания матери. Если мама потребляет только белки и жиры, это может вызвать запор у ребенка. В ее рацион нужно включить больше растительных компонентов, то есть продуктов, которые богаты клетчаткой: яблоки, курагу, тыкву, хлеб из муки грубого помола и другие. Но фрукты и овощи желательно вареные или печеные, потому что после сырых у ребенка увеличивается газообмен. Употреблять больше таких круп, как овсянка и гречка — они имеют большее количество клетчатки. Кроме того, нужно включить в рацион кисломолочные продукты: йогурты и кефиры. Врачи рекомендуют готовить их самим, потому что те, которые продаются в магазинах, бывают чрезмерно перенасыщены консервантами. А консерванты останавливают перистальтику, и запор может, наоборот, усилиться. Маме надо исключить из рациона жирные сорта мяса: баранину и свинину. А еще отказаться от сладостей, от которых, кроме запоров, могут быть и аллергические реакции у ребенка, потому что организм еще не адаптирован.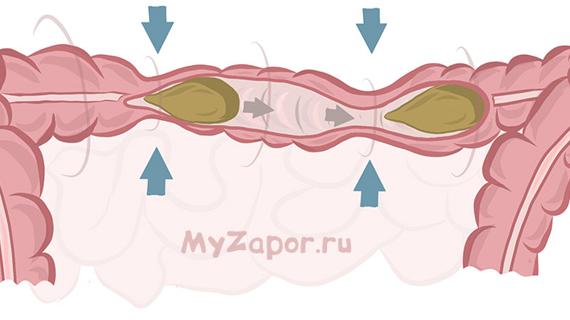 И обязательно следить за тем, сколько она употребляет жидкости (оптимально – 2-3 литра в день). Некоторые мамы употребляют укропную водичку, заваривают семена фенхеля и разнообразные чаи, которые через молоко получают дети. Это можно делать, но поить этими напитками самих младенцев не стоит.
И обязательно следить за тем, сколько она употребляет жидкости (оптимально – 2-3 литра в день). Некоторые мамы употребляют укропную водичку, заваривают семена фенхеля и разнообразные чаи, которые через молоко получают дети. Это можно делать, но поить этими напитками самих младенцев не стоит.
Если мама не кормит грудью, а после адаптированной смеси у ребенка запор, надо эту смесь поменять на другую. Бывает, что в организме ребенка малое количество условно-патогенных бактерий, и поэтому ему нужны смеси с увеличенным содержанием пробиотиков.
Еще один важный момент: для нормальной работы желудочно-кишечного тракта ребенок обязательно должен двигаться. Надо делать ему массаж, переворачивать на животик, делать ножками так называемое «колесо» и другие упражнения. Это очень хорошо стимулирует перистальтику. В момент массажа у ребенка с матерью налаживается хороший психоэмоциональный контакт, что тоже очень положительно влияет.
Не надо забывать и о наследственности. Если у отца, мамы или у других родственников младенца была или есть проблема с запором, тогда, скорее всего, у ребенка тоже будут такие проблемы. Это означает, что матери еще более пристально надо наблюдать за его испражнениями и четко придерживаться всех перечисленных правил.
Это означает, что матери еще более пристально надо наблюдать за его испражнениями и четко придерживаться всех перечисленных правил.
Если и это не помогает?
Проблема запора может быть связана с гипертонусом сфинктера ребенка, который закрывает анальный проход. Его надо немножко расслабить, а это достигается массажами животика, ножек и местным раздражением ануса (к нему надо очень аккуратно прикоснуться).
Также читайте
Можно использовать глицериновые свечи, которые считаются самыми безопасными. Но их применять нужно только в экстренных случаях. В самых тяжелых ситуациях, когда ребенок не может самостоятельно справлять нужду более 3 дней и вы попробовали все, что могли, но улучшения не произошло, остаются микроклизмы. Небольшую спринцовку наполняют водой или настоем ромашки – примерно 20-30 мл. Причем вода должна быть именно комнатной температуры, так как теплая вода будет просто всасываться через слизистую кишечника и результата не будет. А если у ребенка постоянные затяжные запоры и постоянно надо делать клизмы, это говорит о том, что, возможно, существует какая-то органическая патология. Надо обязательно проконсультироваться со смежными специалистами, а именно — хирургом и гастроэнтерологом, и найти причину.
Надо обязательно проконсультироваться со смежными специалистами, а именно — хирургом и гастроэнтерологом, и найти причину.
Юлия Мельничук
Нарушения моторики желудочно-кишечного тракта у детей: проблемы и клинические данные
1. Рассел М.Б., Рассел К.А., Нибур Э. Эпидемиологическое исследование болезни Гиршпрунга и дополнительных аномалий. Акта Педиатр. 1994; 83: 68–71. [PubMed] [Google Scholar]
2. Camilleri M, Hasler WL, Parkman HP, Quigley EM, Soffer E. Измерение моторики желудочно-кишечного тракта в лаборатории желудочно-кишечного тракта. Гастроэнтерология. 1998; 115:747–762. [PubMed] [Google Scholar]
3. Di Lorenzo C, Hillemeier C, Hyman P, Loening-Baucke V, Nurko S, et al. Манометрические исследования у детей: минимальные стандарты процедур. Нейрогастроэнтерол Мотил. 2002; 14:411–420. [PubMed] [Академия Google]
4. Каул А., Рудольф К.Д. Гастроинтестинальная манометрия у детей. Дж. Клин Гастроэнтерол. 1998; 27: 187–191. [PubMed] [Google Scholar]
5. Нурко С.С. Гастроинтестинальная манометрия: методика и показания. В: Walker WA, et al., редакторы. Детские желудочно-кишечные заболевания. Филадельфия, Пенсильвания: BC Decker Inc.; 2000. стр. 1485–1510. [Google Scholar]
Нурко С.С. Гастроинтестинальная манометрия: методика и показания. В: Walker WA, et al., редакторы. Детские желудочно-кишечные заболевания. Филадельфия, Пенсильвания: BC Decker Inc.; 2000. стр. 1485–1510. [Google Scholar]
6. Chen JD, Lin X, Zhang M, Torres-Pinedo RB, Orr WC. Миоэлектрическая активность желудка у здоровых детей и детей с функциональной диспепсией. Dig Dis Sci. 1998;43:2384–2391. [PubMed] [Google Scholar]
7. Berseth CL. Гестационная эволюция моторики тонкой кишки у недоношенных и доношенных детей. J Педиатр. 1989; 115: 646–651. [PubMed] [Google Scholar]
8. Montgomery RK, Mulberg AE, Grand RJ. Развитие желудочно-кишечного тракта человека: двадцать лет прогресса. Гастроэнтерология. 1999; 116: 702–731. [PubMed] [Google Scholar]
9. Омари Т.И., Беннинга М.А., Барнетт С.П., Хаслам Р.Р., Дэвидсон Г.П., Дент Дж. Характеристика моторной функции тела пищевода и нижнего пищеводного сфинктера у очень недоношенных новорожденных. J Педиатр. 1999;135:517–521.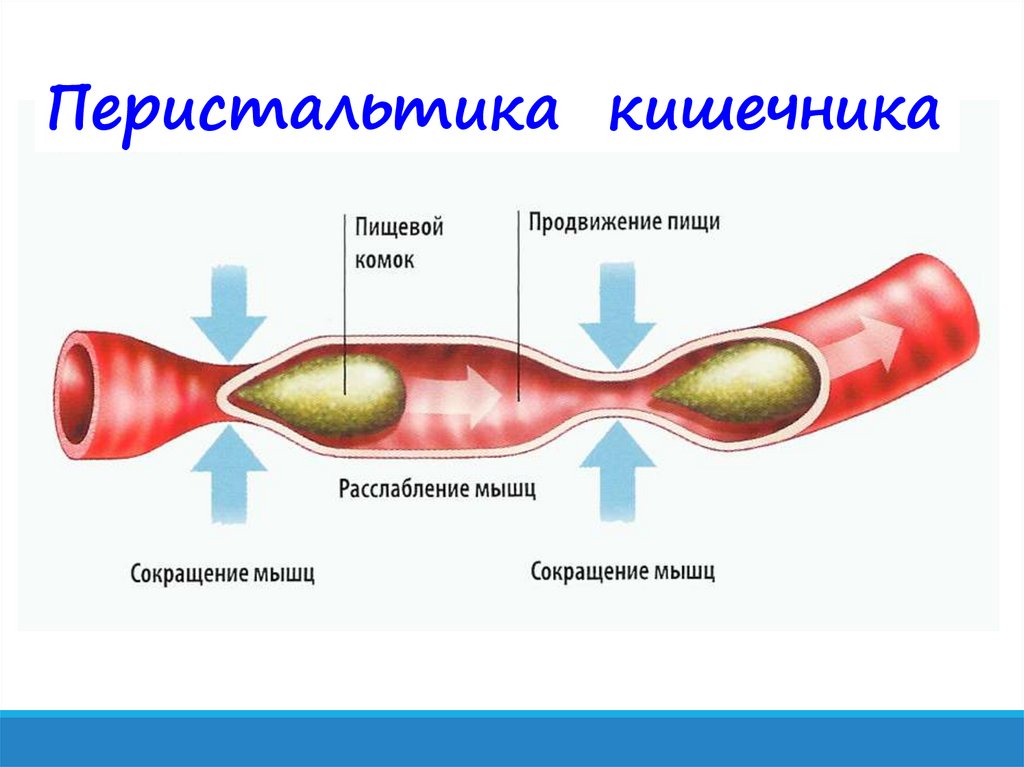 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
10. Staiano A, Boccia G, Salvia G, Zappulli D, Clouse RE. Развитие перистальтики пищевода у недоношенных и доношенных новорожденных. Гастроэнтерология. 2007; 132:1718–1725. [PubMed] [Google Scholar]
11. Jadcherla SR, Duong HQ, Hofmann C, Hoffmann R, Shaker R. Характеристики верхнего пищеводного сфинктера и тела пищевода во время созревания у здоровых новорожденных людей по сравнению со взрослыми. Нейрогастроэнтерол Мотил. 2005; 17: 663–670. [PubMed] [Академия Google]
12. Ди Лоренцо С., Флорес А.Ф., Хайман П.Е. Возрастные изменения моторики толстой кишки. J Педиатр. 1995; 127: 593–596. [PubMed] [Google Scholar]
13. Омари Т., Бейкуэлл М., Фрейзер Р., Малберт С., Дэвидсон Г., Дент Дж. Внутрипросветная микроманометрия: оценка динамических характеристик микроэкструзионных и рукавных датчиков. Нейрогастроэнтерол Мотил. 1996; 8: 241–245. [PubMed] [Google Scholar]
14. Hassan BB, Butler R, Davidson GP, Benninga M, Haslam R, et al. Паттерны антропилорической моторики у здоровых недоношенных детей, получающих питание. Arch Dis Child Fetal Neonatal Ed. 2002;87:F95–F99. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Паттерны антропилорической моторики у здоровых недоношенных детей, получающих питание. Arch Dis Child Fetal Neonatal Ed. 2002;87:F95–F99. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Fung KP, Math MV, Ho CO, Yap KM. Мидазолам как седативное средство при манометрии пищевода: исследование влияния на моторику пищевода. J Pediatr Gastroenterol Nutr. 1992; 15:85–88. [PubMed] [Google Scholar]
16. Di Lorenzo C, Flores AF, Reddy SN, Snape WJ, Jr, Bazzocchi G, Hyman PE. Манометрия толстой кишки у детей с хронической псевдонепроходимостью кишечника. Кишка. 1993; 34: 803–807. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Нурко С.С. Другие нарушения моторики пищевода. В: Walker WA, et al., редакторы. Детские желудочно-кишечные заболевания. 3-е изд. Филадельфия, Пенсильвания: BC Decker Inc.; 2000. С. 317–350. [Google Scholar]
18. Эрдеве О., Кологлу М., Сайгили Б., Атасай Б., Арсан С. Первичная перстнеглоточная ахалазия у новорожденного, пролеченная баллонной дилатацией: клинический случай и обзор литературы. Int J Pediatr Оториноларингол. 2007; 71: 165–168. [PubMed] [Google Scholar]
Int J Pediatr Оториноларингол. 2007; 71: 165–168. [PubMed] [Google Scholar]
19. Muraji T, Takamizawa S, Satoh S, Nishijima E, Tsugawa C, et al. Врожденная перстнеглоточная ахалазия: диагностика и хирургическое лечение. J Pediatr Surg. 2002;37:E12. [PubMed] [Академия Google]
20. Патнэм П.Е., Оренштейн С.Р., Панг Д., Поллак И.Ф., Пруджански Р., Кокошис С.А. Крикофарингеальная дисфункция, связанная с мальформацией Киари. Педиатрия. 1992; 89 (5 пт. 1): 871–876. [PubMed] [Google Scholar]
21. De Caluwe D, Nassogne MC, Reding R, de Ville de Goyet J, Clapuyt P, Otte JB. Крикофарингеальная ахалазия: клинические случаи и обзор литературы. Eur J Pediatr Surg. 1999; 9: 109–112. [PubMed] [Google Scholar]
22. Сьюэлл Р.К., Бауман Н.М. Врожденная перстнеглоточная ахалазия: лечение ботулотоксином перед миотомией. Arch Otolaryngol Head Neck Surg. 2005; 131:451–453. [PubMed] [Академия Google]
23. Подас Т., Иден Дж., Мэйберри М., Мэйберри Дж. Ахалазия: критический обзор эпидемиологических исследований. Am J Гастроэнтерол. 1998;93:2345–2347. [PubMed] [Google Scholar]
Am J Гастроэнтерол. 1998;93:2345–2347. [PubMed] [Google Scholar]
24. Hussain SZ, Thomas R, Tolia V. Обзор ахалазии у 33 детей. Dig Dis Sci. 2002; 47: 2538–2543. [PubMed] [Google Scholar]
25. Коэн С. Моторные расстройства пищевода. N Engl J Med. 1979; 301: 184–192. [PubMed] [Google Scholar]
26. Katz PO, Richter JE, Cowan R, Castell DO. Полное расслабление нижнего пищеводного сфинктера при ахалазии. Гастроэнтерология. 1986;90:978–983. [PubMed] [Google Scholar]
27. Товар Дж. А., Прието Г., Молина М., Арана Дж. Функция пищевода при ахалазии: предоперационные и послеоперационные манометрические исследования. J Pediatr Surg. 1998; 33: 834–838. [PubMed] [Google Scholar]
28. Vaezi MF, Richter JE. Современные методы лечения ахалазии: сравнение и эффективность. Дж. Клин Гастроэнтерол. 1998; 27:21–35. [PubMed] [Google Scholar]
29. Vantrappen G, Janssens J, Hellemans J, Coremans G. Ахалазия, диффузный спазм пищевода и связанные с ним нарушения моторики. Гастроэнтерология. 1979;76:450–457. [PubMed] [Google Scholar]
Гастроэнтерология. 1979;76:450–457. [PubMed] [Google Scholar]
30. Максимак М., Перлмуттер Д.Х., Винтер Х.С. Применение нифедипина для лечения ахалазии у детей. J Pediatr Gastroenterol Nutr. 1986; 5: 883–886. [PubMed] [Google Scholar]
31. Hurwitz M, Bahar RJ, Ament ME, Tolia V, Molleston J, et al. Оценка применения ботулотоксина у детей с ахалазией. J Pediatr Gastroenterol Nutr. 2000; 30: 509–514. [PubMed] [Google Scholar]
32. Нурко С. Ботулинический токсин при ахалазии: наблюдаем ли мы рождение новой эры? J Pediatr Gastroenterol Nutr. 1997;24:447–449. [PubMed] [Google Scholar]
33. Garzi A, Valla JS, Molinaro F, Amato G, Messina M. Минимально инвазивная хирургия ахалазии: объединенный опыт двух европейских центров. J Pediatr Gastroenterol Nutr. 2007; 44: 587–591. [PubMed] [Google Scholar]
34. Holcomb GW, 3rd, Richards WO, Riedel BD. Лапароскопическая эзофагомиотомия при ахалазии у детей. J Pediatr Surg. 1996; 31: 716–718. [PubMed] [Google Scholar]
35. Mehra M, Bahar RJ, Ament ME, Waldhausen J, Gershman G, et al. Лапароскопическая и торакоскопическая эзофагомиотомия у детей с ахалазией. J Pediatr Gastroenterol Nutr. 2001; 33: 466–471. [PubMed] [Академия Google]
Mehra M, Bahar RJ, Ament ME, Waldhausen J, Gershman G, et al. Лапароскопическая и торакоскопическая эзофагомиотомия у детей с ахалазией. J Pediatr Gastroenterol Nutr. 2001; 33: 466–471. [PubMed] [Академия Google]
36. Paidas C, Cowgill SM, Boyle R, Al-Saadi S, Villadolid D, et al. Лапароскопическая миотомия по Геллеру с передней фундопликацией улучшает симптомы ахалазии у детей. J Am Coll Surg. 2007; 204: 977–983. обсуждение 983-986. [PubMed] [Google Scholar]
37. О, JJ, Kim CH. Гастропарез после предполагаемого вирусного заболевания: клинико-лабораторные особенности и естественное течение. Мэйо Клин Proc. 1990; 65: 636–642. [PubMed] [Google Scholar]
38. Sigurdsson L, Flores A, Putnam PE, Hyman PE, Di Lorenzo C. Поствирусный гастропарез: представление, лечение и исход. J Педиатр. 1997;131:751–754. [PubMed] [Google Scholar]
39. Chitkara DK, Camilleri M, Zinsmeister AR, Burton D, El-Youssef M, et al. Сенсорно-моторная дисфункция желудка у подростков с функциональной диспепсией. J Педиатр. 2005; 146: 500–505. [PubMed] [Google Scholar]
J Педиатр. 2005; 146: 500–505. [PubMed] [Google Scholar]
40. Friesen CA, Lin Z, Hyman PE, Andre L, Welchert E, et al. Электрогастрография при детской функциональной диспепсии: связь с опорожнением желудка и тяжестью симптомов. J Pediatr Gastroenterol Nutr. 2006; 42: 265–269. [PubMed] [Академия Google]
41. Рид Б., Ди Лоренцо К., Трэвис Л., Флорес А.Ф., Гриль Б.Б., Хайман П.Е. Диабетический гастропарез вследствие постпрандиальной гипомоторики антрального отдела в детском возрасте. Педиатрия. 1992; 90 (1 пт. 1): 43–46. [PubMed] [Google Scholar]
42. Читкара Д.К., Нурко С., Шоффнер Дж.М., Буйе Т., Флорес А. Нарушения моторики желудочно-кишечного тракта связаны с заболеваниями окислительного фосфорилирования у детей. Am J Гастроэнтерол. 2003; 98: 871–877. [PubMed] [Google Scholar]
43. Maes BD, Ghoos YF, Geypens BJ, Hiele MI, Rutgeerts PJ. Взаимосвязь между скоростью опорожнения желудка и потреблением энергии у детей по сравнению со взрослыми. Кишка. 1995;36:183–188. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Eradi B, Wright J, Gibbons NJ, Blackshaw PE, Perkins AC, et al. Валидность дыхательного теста с октановой кислотой 13C для измерения времени опорожнения желудка твердой пищи у детей. J Pediatr Surg. 2006;41:2062–2065. [PubMed] [Google Scholar]
45. Омари Т.И., Беннинга М.А., Сансом Л., Батлер Р.Н., Дент Дж., Дэвидсон Г.П. Влияние баклофена на моторику пищевода и гастроэзофагеальный рефлюкс у детей с гастроэзофагеальной рефлюксной болезнью: рандомизированное контролируемое исследование. J Педиатр. 2006;149: 468–474. [PubMed] [Google Scholar]
46. Чен Д.Д., Лин З., Пан Дж., МакКаллум Р.В. Аномальная миоэлектрическая активность желудка и замедленное опорожнение желудка у пациентов с симптомами, напоминающими гастропарез. Dig Dis Sci. 1996; 41: 1538–1545. [PubMed] [Google Scholar]
47. Карри Дж.И., Ландер Т.Д., Стрингер М.Д. Обзорная статья: эритромицин как прокинетик у младенцев и детей. Алимент Фармакол Тер. 2001; 15: 595–603. [PubMed] [Google Scholar]
2001; 15: 595–603. [PubMed] [Google Scholar]
48. Vandenplas Y, Benatar A, Cools F, Arana A, Hegar B, Hauser B. Эффективность и переносимость цизаприда у детей. Педиатрические препараты. 2001;3:559–573. [PubMed] [Google Scholar]
49. Читкара Д.К., Ди Лоренцо С. От скамейки к стороне «кроватки»: значение научных достижений в детской нейрогастроэнтерологии и моторике. Нейрогастроэнтерол Мотил. 2006; 18: 251–262. [PubMed] [Google Scholar]
50. Rudolph CD, Hyman PE, Altschuler SM, Christensen J, Colletti RB, et al. Диагностика и лечение хронической псевдонепроходимости кишечника у детей: отчет консенсусного семинара. J Pediatr Gastroenterol Nutr. 1997; 24:102–112. [PubMed] [Академия Google]
51. Фор С., Гуле О., Атегбо С., Бретон А., Туниан П. и др. Синдром хронической кишечной псевдообструкции: клиника, исход и прогноз у 105 детей. Франкоязычная группа детской гастроэнтерологии. Dig Dis Sci. 1999; 44: 953–959. [PubMed] [Google Scholar]
52. Коннор Ф. Л., Ди Лоренцо С. Хроническая псевдонепроходимость кишечника: оценка и лечение. Гастроэнтерология. 2006; 130 (2 приложение 1): S29–S36. [PubMed] [Google Scholar]
Л., Ди Лоренцо С. Хроническая псевдонепроходимость кишечника: оценка и лечение. Гастроэнтерология. 2006; 130 (2 приложение 1): S29–S36. [PubMed] [Google Scholar]
53. Mousa H, Hyman PE, Cocjin J, Flores AF, Di Lorenzo C. Отдаленные результаты врожденной псевдонепроходимости кишечника. Dig Dis Sci. 2002;47:2298–2305. [PubMed] [Google Scholar]
54. Cucchiara S, Borrelli O, Salvia G, Iula VD, Fecarotta S, et al. Нормальная моторика желудочно-кишечного тракта исключает хроническую псевдонепроходимость кишечника у детей. Dig Dis Sci. 2000; 45: 258–264. [PubMed] [Google Scholar]
55. Hyman PE, McDiarmid SV, Napolitano J, Abrams CE, Tomomasa T. Антродуоденальная моторика у детей с хронической псевдонепроходимостью кишечника. J Педиатр. 1988; 112: 899–905. [PubMed] [Google Scholar]
56. Schwankovsky L, Mousa H, Rowhani A, Di Lorenzo C, Hyman PE. Исходы качества жизни при врожденной хронической псевдонепроходимости кишечника. Dig Dis Sci. 2002;47:1965–1968. [PubMed] [Google Scholar]
57. Pandolfino JE, Howden CW, Kahrilas PJ. Препараты, влияющие на моторику, и лечение нарушений моторики желудочно-кишечного тракта. Гастроэнтерология. 2000;118(2 приложение 1):S32–S47. [PubMed] [Google Scholar]
Pandolfino JE, Howden CW, Kahrilas PJ. Препараты, влияющие на моторику, и лечение нарушений моторики желудочно-кишечного тракта. Гастроэнтерология. 2000;118(2 приложение 1):S32–S47. [PubMed] [Google Scholar]
58. Khelif K, Scaillon M, Govaerts MJ, Vanderwinden JM, De Laet MH. Двусторонняя торакоскопическая спланхникэктомия при хронической псевдонепроходимости кишечника: отчет о двух педиатрических случаях. Кишка. 2006; 55: 293–294. [Бесплатная статья PMC] [PubMed] [Google Scholar]
59. Loinaz C, Rodríguez MM, Kato T, Mittal N, Romaguera RL, et al. Кишечная и мультивисцеральная трансплантация у детей с выраженными нарушениями моторики желудочно-кишечного тракта. J Pediatr Surg. 2005;40:1598–1604. [PubMed] [Google Scholar]
60. Бейкер С.С., Липтак Г.С., Коллетти Р.Б., Кроффи Дж.М., Ди Лоренцо С. и соавт. Запор у младенцев и детей: оценка и лечение. Заявление о медицинской позиции Североамериканского общества детской гастроэнтерологии и питания. J Pediatr Gastroenterol Nutr. 1999;29:612–626. [PubMed] [Google Scholar]
1999;29:612–626. [PubMed] [Google Scholar]
61. Нурко С. Успехи в лечении запоров у детей. Curr Gastroenterol Rep. 2000; 2:234–240. [PubMed] [Google Scholar]
62. Нурко С., Гарсия-Аранда Дж. А., Ворона Л. Б., Злочисты О. Цизаприд для лечения запоров у детей: двойное слепое исследование. J Педиатр. 2000; 136:35–40. [PubMed] [Google Scholar]
63. Нурко С.С. Лечение болезни Гиршпрунга. В: Wolfe MM, Cohen S, Davis G, et al., редакторы. Терапия заболеваний органов пищеварения. В. Б. Сондерс; 2000. С. 609.–616. [Google Scholar]
64. Рудольф С., Бенарох Л. Болезнь Гиршпрунга. Pediatr Rev. 1995; 16: 5–11. [PubMed] [Google Scholar]
65. Брукс А.С., Оостра Б.А., Хофстра Р.М. Изучение генетики болезни Гиршпрунга: выявление олигогенного расстройства. Клин Жене. 2005; 67: 6–14. [PubMed] [Google Scholar]
66. Эмир Х., Акман М., Саримурат Н., Килич Н., Эрдоган Э., Сойлет Ю. Аноректальная манометрия в неонатальном периоде: ее специфичность в диагностике болезни Гиршпрунга. Eur J Pediatr Surg. 1999;9:101–103. [PubMed] [Google Scholar]
Eur J Pediatr Surg. 1999;9:101–103. [PubMed] [Google Scholar]
67. Reid JR, Buonomo C, Moreira C, Kozakevich H, Nurko SJ. Бариевая клизма при запорах: сравнение с ректальной манометрией и биопсией для исключения болезни Гиршпрунга после неонатального периода. Педиатр Радиол. 2000;30:681–684. [PubMed] [Google Scholar]
68. де Лорейн Ф., Кремер Л.С., Рейтсма Дж.Б., Беннинга М.А. Диагностические тесты при болезни Гиршпрунга: систематический обзор. J Pediatr Gastroenterol Nutr. 2006; 42: 496–505. [PubMed] [Академия Google]
69. Джорджсон К.Е., Робертсон Д.Дж. Лапароскопические подходы для окончательной хирургии болезни Гиршпрунга. Семин Педиатр Хирург. 2004; 13: 256–262. [PubMed] [Google Scholar]
70. Мур С.В., Миллар А.Дж., Сайвес С. Долгосрочная клиническая, манометрическая и гистологическая оценка симптомов обструкции у послеоперационного пациента Гиршпрунга. J Pediatr Surg. 1994; 29:106–111. [PubMed] [Google Scholar]
71. Нурко С.С. Осложнения после операций на желудочно-кишечном тракте: медицинский взгляд. В: Walker WA, et al., редакторы. Детские желудочно-кишечные заболевания. Филадельфия, Пенсильвания: BC Decker Inc.; 2000. стр. 1843–1876. [Академия Google]
В: Walker WA, et al., редакторы. Детские желудочно-кишечные заболевания. Филадельфия, Пенсильвания: BC Decker Inc.; 2000. стр. 1843–1876. [Академия Google]
72. Лангер Дж.К. Стойкие обструктивные симптомы после операции по поводу болезни Гиршпрунга: разработка диагностического и лечебного алгоритма. J Pediatr Surg. 2004; 39: 1458–1462. [PubMed] [Google Scholar]
73. Minkes RK, Langer JC. Проспективное исследование ботулинического токсина при гипертонусе внутреннего анального сфинктера у детей с болезнью Гиршпрунга. J Pediatr Surg. 2000; 35: 1733–1736. [PubMed] [Google Scholar]
74. Вильдхабер Б.Е., Пакаринен М., Ринтала Р.Дж., Коран А.Г., Тейтельбаум Д.Х. Задняя миотомия/миэктомия при стойких проблемах со стулом при болезни Гиршпрунга. J Pediatr Surg. 2004;39: 920–926. обсуждение 920-926. [PubMed] [Google Scholar]
75. Миллар А.Дж., Стейнберг Р.М., Раад Дж., Роде Х. Анальная ахалазия после операций по удалению по поводу болезни Гиршпрунга — предварительный опыт местного применения оксида азота. Eur J Pediatr Surg. 2002; 12: 207–211. [PubMed] [Google Scholar]
Eur J Pediatr Surg. 2002; 12: 207–211. [PubMed] [Google Scholar]
76. Tiryaki T, Demirbağ S, Atayurt H, Cetinkurşun S. Местное лечение оксидом азота после операций по удалению при болезни Гиршпрунга. J Pediatr Gastroenterol Nutr. 2005;40:390–392. [PubMed] [Академия Google]
77. Ягмурлу А., Хармон К.М., Джорджсон К.Е. Установка лапароскопической цекостомической кнопки для лечения недержания кала у детей с болезнью Гиршпрунга и аноректальными аномалиями. Surg Endosc. 2006; 20: 624–627. [PubMed] [Google Scholar]
78. Ciamarra P, Nurko S, Barksdale E, Fishman S, Di Lorenzo C. Ахалазия внутреннего анального сфинктера у детей: клинические характеристики и лечение токсином Clostridium botulinum. J Pediatr Gastroenterol Nutr. 2003; 37: 315–319. [PubMed] [Академия Google]
79. De Caluwe D, Yoneda A, Akl U, Puri P. Ахалазия внутреннего анального сфинктера: результат после миэктомии внутреннего сфинктера. J Pediatr Surg. 2001; 36: 736–738. [PubMed] [Google Scholar]
80. Lee JI, Park H, Kamm MA, Talbot IC. Снижение плотности интерстициальных клеток Кахаля и нейрональных клеток у пациентов с медленно-транзитным запором и приобретенным мегаколоном. J Гастроэнтерол Гепатол. 2005;20:1292–1298. [PubMed] [Google Scholar]
Lee JI, Park H, Kamm MA, Talbot IC. Снижение плотности интерстициальных клеток Кахаля и нейрональных клеток у пациентов с медленно-транзитным запором и приобретенным мегаколоном. J Гастроэнтерол Гепатол. 2005;20:1292–1298. [PubMed] [Google Scholar]
81. Мэлоун П.С., Карри Дж.И., Осборн А. Процедура антеградной клизмы для удержания мочи, зачем, когда и как? Мир Дж. Урол. 1998;16:274–278. [PubMed] [Google Scholar]
82. Chait PG, Shandling B, Richards HM, Connolly BL. Недержание кала у детей: лечение установкой чрескожной цекостомической трубки — проспективное исследование. Радиология. 1997; 203: 621–624. [PubMed] [Google Scholar]
83. Webb HW, Barraza MA, Stevens PS, Crump JM, Erhard M. Дисфункция кишечника при расщелине позвоночника — американский опыт процедуры ACE. Eur J Pediatr Surg. 1998; 8 (прил. 1): 37–38. [PubMed] [Google Scholar]
84. Van Ginkel R, Voskuijl WP, Benninga MA, Taminiau JA, Boeckxstaens GE. Изменения ректальной чувствительности и моторики при синдроме раздраженного кишечника у детей. Гастроэнтерология. 2001; 120:31–38. [PubMed] [Академия Google]
Гастроэнтерология. 2001; 120:31–38. [PubMed] [Академия Google]
Нарушения перистальтики кишечника у детей — PMC
World J Gastroenterol. 2015 г., 7 сентября; 21(33): 9683–9687.
Опубликовано в Интернете 7 сентября 2015 г. doi: 10.3748/wjg.v21.i33.9683
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности помощи в целом, но и на качество жизни пострадавшего пациента. Кроме того, некоторые из этих условий могут также иметь последствия для взрослой жизни. Нарушения моторики кишечника у детей часто проявляются в виде хронических запоров у детей раннего возраста. Большинство из этих состояний являются функциональными, что означает, что запоры не имеют органической этиологии, но в 5% случаев можно идентифицировать основное, явно органическое расстройство. Пациенты с органическими причинами нарушений перистальтики кишечника обычно поступают в раннем детстве или даже сразу после рождения. Наиболее яркой клинической особенностью детей с выраженными нарушениями моторики кишечника является задержка пассажа мекония в период новорожденности. Этот признак указывает на наличие болезни Гиршпрунга (БГ), которая является наиболее частым врожденным нарушением перистальтики кишечника. HD является редким, но важным врожденным заболеванием и наиболее значимой формой нарушений перистальтики кишечника у детей. Этиология и патогенез БГ широко изучались в течение последних нескольких десятилетий. Было доказано, что дефект миграции клеток, происходящих из нервного гребня, является основной причиной HD, что приводит к аганглионарному дистальному концу кишечника. Многочисленные фундаментальные научные и клинические исследования были проведены для улучшения диагностики и лечения БГ. Резекция аганглионарного отдела кишечника остается золотым стандартом лечения ГБ. Самые последние исследования показывают, по крайней мере, экспериментально, возможность терапии БГ на основе стволовых клеток. В этой редакционной статье также рассматриваются редкие причины нарушений перистальтики кишечника у детей, такие как гипоганглиоз, дисганглиоз, хроническая псевдонепроходимость кишечника и ганглионевроматоз при множественной эндокринной метаплазии.
Этот признак указывает на наличие болезни Гиршпрунга (БГ), которая является наиболее частым врожденным нарушением перистальтики кишечника. HD является редким, но важным врожденным заболеванием и наиболее значимой формой нарушений перистальтики кишечника у детей. Этиология и патогенез БГ широко изучались в течение последних нескольких десятилетий. Было доказано, что дефект миграции клеток, происходящих из нервного гребня, является основной причиной HD, что приводит к аганглионарному дистальному концу кишечника. Многочисленные фундаментальные научные и клинические исследования были проведены для улучшения диагностики и лечения БГ. Резекция аганглионарного отдела кишечника остается золотым стандартом лечения ГБ. Самые последние исследования показывают, по крайней мере, экспериментально, возможность терапии БГ на основе стволовых клеток. В этой редакционной статье также рассматриваются редкие причины нарушений перистальтики кишечника у детей, такие как гипоганглиоз, дисганглиоз, хроническая псевдонепроходимость кишечника и ганглионевроматоз при множественной эндокринной метаплазии. Сопутствующая органическая патология при нарушениях перистальтики кишечника у детей встречается редко, но должна быть выявлена как можно раньше.
Сопутствующая органическая патология при нарушениях перистальтики кишечника у детей встречается редко, но должна быть выявлена как можно раньше.
Ключевые слова: Нарушение перистальтики кишечника, Дети, Болезнь Гиршпрунга, Хронические запоры, Задержка отхождения мекония, Ректальная биопсия, Лечение стволовыми клетками, Множественная эндокринная метаплазия Несмотря на то, что большинство этих пациентов страдают функциональными нарушениями, очень важно распознавать случаи с тяжелыми органическими причинами. Пациенты детского возраста с нарушениями моторики кишечника нуждаются в стандартизированном диагностическом и, при необходимости, лечебном подходе. Функциональный запор является наиболее частым состоянием у детей раннего и дошкольного возраста, которое требует демистификации, диеты и сопутствующей слабительной терапии. Функциональный запор имеет очень хороший прогноз. Органические причины нарушений моторики кишечника встречаются редко и поэтому требуют тщательной диагностики и адекватного хирургического лечения. Болезнь Гиршпрунга является наиболее значимой органической причиной нарушений перистальтики кишечника у детей.
Болезнь Гиршпрунга является наиболее значимой органической причиной нарушений перистальтики кишечника у детей.
Расстройство дефекации является одной из наиболее частых жалоб у детей. На хронические запоры приходится 3-5% обращений к педиатрам и 10-25% обращений к детским гастроэнтерологам [1,2]. Тем не менее менее 5% больных детей имеют органическую причину этого состояния.
Возможные врожденные аномалии двигательной функции кишечника необходимо выявлять как можно раньше.
Наиболее частым врожденным заболеванием, проявляющимся моторной дисфункцией кишечника, является болезнь Гиршпрунга (БГ). Его частота колеблется от 1:5000 до 1:10000 живорождений. Болезнь Гиршпрунга характеризуется врожденным отсутствием ганглиозных клеток, начиная дистально от внутренней круговой мышцы и в различной степени по направлению к проксимальному отделу кишечника. Наиболее частая локализация врожденного аганглиоза ограничивается ректосигмоидным отделом толстой кишки [3].
Гипоганглиоз представляет собой аномалию, которая обычно наблюдается в сочетании с БХ в переходной зоне, проксимальной к аганглиозу. Изолированный гипоганглиоз крайне редко встречается примерно в 100 случаях [4,5].
Изолированный гипоганглиоз крайне редко встречается примерно в 100 случаях [4,5].
Дисганглиоз энтеральной нервной системы (ЭНС) ранее описывался как кишечная нейрональная дисплазия (ИНД). Эта сущность может не существовать как клиническое состояние, потому что, несмотря на описанные гистопатологические изменения, почти у всех пораженных пациентов со временем и консервативным лечением наступает улучшение. В настоящее время предполагается, что так называемый IND является нормальным возрастным вариантом[6].
Ганглионевроматоз обычно проявляется нарушением перистальтики кишечника и является важным и главным образом основным признаком синдрома множественной эндокринной неоплазии (МЭН) типа 2В [7].
Хроническая псевдонепроходимость кишечника — редкое, но тяжелое состояние, характеризующееся повторяющимися эпизодами или постоянными симптомами кишечной непроходимости без фиксированного обструктивного поражения кишечника. Это заболевание часто проявляется рентгенологическими признаками кишечной непроходимости [8].
Функциональные запоры обсуждались на нескольких консенсусных конференциях по функциональным желудочно-кишечным расстройствам (ФЖИР) и были пересмотрены в 2006 г., что привело к разработке критериев для детей и подростков ROME III. Функциональный запор обычно проявляется снижением частоты дефекаций в неделю. По крайней мере, два из следующих критериев должны присутствовать в течение более двух месяцев, чтобы считаться функциональным запором: (1) две или меньше дефекаций в неделю; (2) по крайней мере один эпизод недержания кала в неделю; (3) ретенционная поза или чрезмерная произвольная задержка стула; (4) болезненные или твердые испражнения; (5) наличие большой фекальной массы в прямой кишке; и (6) стул большого диаметра, который может загораживать туалет[9].].
Наиболее ярким симптомом тяжелого нарушения перистальтики кишечника является задержка отхождения мекония. Здоровые новорожденные обычно выделяют меконий в первые часы после рождения, самое позднее через 24–48 ч после рождения. Задержка отхождения мекония в сочетании с проблемами дефекации в младенчестве клинически очень наводит на мысль о болезни Гиршпрунга [10].
Задержка отхождения мекония в сочетании с проблемами дефекации в младенчестве клинически очень наводит на мысль о болезни Гиршпрунга [10].
Пациенты, страдающие гипоганглиозом или ганглионевроматозом, обычно имеют тяжелые хронические запоры и продолжающиеся проблемы с дефекацией или эпизодическую кишечную непроходимость, имитирующую БГ [11].
У пациентов с ганглионевроматозом при МЭН2b могут выявляться проблемы с кишечником, характеризующиеся запорами, кишечной непроходимостью или диареей за 7 лет до постановки окончательного диагноза (собственные неопубликованные данные).
Клиническая картина хронической псевдонепроходимости кишечника (CIPO) включает симптомы и признаки выраженного нарушения моторики кишечника, которые часто приводят к рвоте и повторяющейся непроходимости кишечника.
Нарушения перистальтики кишечника у детей следует диагностировать с помощью стандартизированного подхода, включающего сбор анамнеза пациента и проведение клинических исследований, визуализации и биопсии [12,13].
Координированная моторика кишечника (перистальтика) является результатом взаимодействия ЭНС, интерстициальных клеток Кахаля (ИКК) и гладкой мускулатуры кишечника [14,15].
Функциональные, радиологические и гистологические исследования применяются при нарушениях моторики у детей для диагностики потенциально основного заболевания[16,17].
Первым шагом обычно является рентгенографическое исследование, т. е. ., контрастная клизма для выявления подозрения на узкий ректосигмоидный сегмент при болезни Гиршпрунга. Контрастная клизма имеет чувствительность 76% и специфичность 97% для диагностики БГ [18]. Кроме того, контрастная клизма обычно не дает окончательного результата при попытке четко оценить длину переходной зоны при БХ [19].
Аноректальная манометрия (ARM) может быть выполнена в каждой возрастной группе для оценки ректоанального тормозного рефлекса. Отсутствие ректоанального тормозного рефлекса свидетельствует о БГ. Чувствительность и специфичность ARM составляет 91% и 94% [18].
Биопсия прямой кишки является золотым стандартом для окончательной диагностики тяжелых нарушений моторики, особенно болезни Гиршпрунга [20]. Обычными методами окрашивания являются гематоксилин-эозин (HE) и ацетилхолин-эстеразная гистохимия (AChE). Недавние исследования показали, что несколько новых иммуногистохимических маркеров, , т.е. ., кальретинин, периферин и S-100 полезны для диагностики ректальных биопсий [21,22]. В частности, кальретинин позволяет окрашивать образцы, фиксированные формальдегидом, что позволяет определить патологию на соответствующем образце.
Типичными и, следовательно, патогномоничными находками в образце являются отсутствие ганглиозных клеток и наличие гипертрофированных АХЭ-позитивных волокон в подслизистом и слизистом слоях ректальных биоптатов у пациентов с БХ (рис. ) [6]. Серийные биопсии необходимы для определения длины аганглионарного сегмента кишечника. Ректосигмовидная болезнь — наиболее частая форма ГБ (до 90%). Редко пациенты страдают тотальным аганглиозом толстой кишки или даже тотальным кишечным аганглиозом. В настоящее время генетические исследования не играют важной роли в клиническом ведении БХ, но указывают на дальнейшие ценные исследования.
В настоящее время генетические исследования не играют важной роли в клиническом ведении БХ, но указывают на дальнейшие ценные исследования.
Открыть в отдельном окне
Ацетилхолин-эстераза-гистохимия-окрашивание ректальной биопсии у пациента с болезнью Гиршпрунга. Обратите внимание на отсутствие ганглиозных клеток и наличие гипертрофированных холинергических волокон в слое слизистой оболочки (исходное увеличение × 40).
Гипоганглиоз — это заболевание, которое нелегко диагностировать даже при ректальной биопсии. Необходимо использование полнослойной биопсии и тщательная интерпретация опытным детским патологом [6]. Тяжелые случаи гипоганглиоза, которые могут потребовать сегментарной резекции, должны оцениваться с помощью серийных биопсий.
Гистологическим признаком ганглионевроматоза является гиперпластическое подслизистое и мышечно-кишечное сплетение, содержащее повышенное количество ганглиозных клеток, глиальных клеток и нервных волокон (рис. ) [23]. Диагноз МЭН типа 2b должен быть оценен с помощью генетического исследования, и анализ должен показать специфические мутации кодона 9. 18 в экзоне 16 RET (95% пациентов с MEN2B) [24].
18 в экзоне 16 RET (95% пациентов с MEN2B) [24].
Открыть в отдельном окне
Ацетилхолин-эстераза-гистохимия-окрашивание ректальной биопсии у пациента с ганглионевроматозом при МЭН2b. Обратите внимание на наличие гиперплазированных подслизистых ганглиев и гипертрофированных холинергических волокон (исходное увеличение × 20).
Клинические симптомы и типичные рентгенологические признаки обычно позволяют поставить диагноз CIPO. Предыдущие гистологические исследования выявили отчетливые аномалии в энтеральной нервной системе, гладких мышцах кишечника (висцеральная невропатия) и ИКК, которые также могут быть вторичным феноменом [1].
Лечение хронического функционального запора является консервативным и почти во всех случаях успешным. Основными компонентами лечения являются демистификация, приучение к туалету, диета и осторожное использование слабительных [9].
Методом выбора при ГБ является резекция аганглионарного сегмента кишки с сохранением мышц анального сфинктера. Недавно внедренные менее инвазивные трансанальные хирургические процедуры могут привести к лучшим послеоперационным результатам и улучшению долгосрочных результатов [25].
Недавно внедренные менее инвазивные трансанальные хирургические процедуры могут привести к лучшим послеоперационным результатам и улучшению долгосрочных результатов [25].
Тяжелые случаи гипоганглиоза также требуют хирургического лечения, сравнимого с лечением ГБ.
Диагноз ганглионевроматоза в ректальной или другой кишечной биопсии требует дополнительных исследований, чтобы исключить MEN2B. Доказанные случаи MEN2B требуют промежуточной тиреоидэктомии. Кишечные симптомы MEN2B следует лечить консервативно как можно дольше. Резекция кишечника и/или наложение стомы показаны очень редко [24].
Лечение CIPO преимущественно консервативное, но может потребоваться хирургическое вмешательство. Выполняемые хирургические процедуры могут включать создание катетеризуемой стомы для антеградного орошения кишечника или другие энтеростомы. Кроме того, в тяжелых случаях требуется парентеральное питание или даже трансплантация тонкой кишки [26].
Функциональный запор при соответствующем лечении имеет хороший прогноз, но следует учитывать, что до 20% пациентов с хроническим запором продолжают иметь симптомы до зрелого возраста [27].
Классическая форма ректосигмоидного ГБ поддается прямой хирургической коррекции. Интра- и/или послеоперационные осложнения встречаются редко. Тем не менее, отдаленные результаты хирургического лечения БГ ухудшаются у 20-25% пациентов, все еще страдающих хроническими запорами и/или энтероколитами, даже после полной резекции аганглионарной кишки, включая переходную зону. За этот феномен могут быть ответственны несколько условий, таких как уменьшение количества ICC в ганглиозном кишечнике [28].
CIPO — это хроническое заболевание, серьезно влияющее на качество жизни. Основное злокачественное заболевание в основном определяет исход MEN2b. Желудочно-кишечные симптомы обычно улучшаются со временем.
Нарушения перистальтики кишечника у детей требуют тщательных и тщательных диагностических мероприятий для исключения значительного основного органического заболевания. Были достигнуты многочисленные успехи в диагностических методах и вариантах хирургического лечения, что привело к лучшему исходу для пострадавших детей. Тем не менее, необходимы дальнейшие исследования в области генетики для длительного лечения и перехода этих заболеваний.
Тем не менее, необходимы дальнейшие исследования в области генетики для длительного лечения и перехода этих заболеваний.
Заявление о конфликте интересов: Конфликта интересов у Gfrerer S и Rolle U нет. рецензенты. Он распространяется в соответствии с некоммерческой лицензией Creative Commons Attribution (CC BY-NC 4.0), которая позволяет другим распространять, микшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях при условии, что оригинальная работа правильно цитируется и используется в некоммерческих целях. См.: http://creativecommons.org/licenses/by-nc/4.0/
Рецензирование началось: 29 января 2015 г.
Первое решение: 27 апреля 2015 г.
Статья в печати: 3 июля 2015 г.
P- Рецензент: Han-Geurts IJM, Kwon S, Lourencao PLTD, Ueno T S — Редактор: Yu J L- Редактор: A E- Редактор: Zhang DN
1. van den Berg MM, Di Lorenzo C, Mousa HM, Benninga MA, Boeckxstaens GE, Luquette M. Морфологические изменения энтеральной нервной системы, интерстициальные клетки кахала и гладкой мускулатуры у детей с нарушениями моторики толстой кишки. J Pediatr Gastroenterol Nutr. 2009 г.;48:22–29. [PubMed] [Google Scholar]
Морфологические изменения энтеральной нервной системы, интерстициальные клетки кахала и гладкой мускулатуры у детей с нарушениями моторики толстой кишки. J Pediatr Gastroenterol Nutr. 2009 г.;48:22–29. [PubMed] [Google Scholar]
2. Петерс Б., Беннинга М.А., Хеннекам Р.С. запор в детском возрасте; обзор генетических исследований и связанных с ними синдромов. Best Pract Res Clin Gastroenterol. 2011; 25:73–88. [PubMed] [Google Scholar]
3. Wetherill C, Sutcliffe J. Болезнь Гиршпрунга и аноректальная мальформация. Ранний Хам Дев. 2014;90:927–932. [PubMed] [Google Scholar]
4. Пури П., Ролле У. Вариант болезни Гиршпрунга. Семин Педиатр Хирург. 2004; 13: 293–299. [PubMed] [Академия Google]
5. Дингеманн Дж., Пури П. Изолированный гипоганглиоз: систематический обзор редкого дефекта иннервации кишечника. Pediatr Surg Int. 2010;26:1111–1115. [PubMed] [Google Scholar]
6. Schäppi MG, Staiano A, Milla PJ, Smith VV, Dias JA, Heuschkel R, Husby S, Mearin ML, Papadopoulou A, Ruemmele FM, et al. Практическое руководство по диагностике первичных поражений энтеральной нервной системы. J Pediatr Gastroenterol Nutr. 2013; 57: 677–686. [PubMed] [Google Scholar]
Практическое руководство по диагностике первичных поражений энтеральной нервной системы. J Pediatr Gastroenterol Nutr. 2013; 57: 677–686. [PubMed] [Google Scholar]
7. Lee NC, Norton JA. Множественная эндокринная неоплазия типа 2В — генетическая основа и клиническое проявление. Сур Онкол. 2000;9: 111–118. [PubMed] [Google Scholar]
8. Амбарцумян Л., Родригес Л. Нарушения моторики желудочно-кишечного тракта у детей. Гастроэнтерол Гепатол (Нью-Йорк) 2014; 10:16–26. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Раскин А., Ди Лоренцо С., Форбс Д., Гиральдес Э., Хайамс Дж. С., Стайано А., Уокер Л. С. Детские функциональные желудочно-кишечные расстройства: детский/подростковый. Гастроэнтерология. 2006; 130:1527–1537. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Keckler SJ, St Peter SD, Spilde TL, Tsao K, Ostlie DJ, Holcomb GW, Snyder CL. Современное значение синдрома мекониевой пробки. J Pediatr Surg. 2008;43:896–898. [PMC free article] [PubMed] [Google Scholar]
11. Friedmacher F, Puri P. Классификация и диагностические критерии вариантов болезни Гиршпрунга. Pediatr Surg Int. 2013; 29: 855–872. [PubMed] [Google Scholar]
Friedmacher F, Puri P. Классификация и диагностические критерии вариантов болезни Гиршпрунга. Pediatr Surg Int. 2013; 29: 855–872. [PubMed] [Google Scholar]
12. Rolle U, Till H. [Стратегии лечения хронических запоров у детей: педиатрические гастроэнтерологические и хирургические аспекты] Патология. 2007; 28: 155–160. [PubMed] [Google Scholar]
13. Di Lorenzo C, Youssef NN. Диагностика и лечение нарушений моторики кишечника. Семин Педиатр Хирург. 2010;19: 50–58. [PubMed] [Google Scholar]
14. Gfrerer S, Rolle U. Интерстициальные клетки Кахаля в нормальном кишечнике человека и при болезни Гиршпрунга. Pediatr Surg Int. 2013;29:889–897. [PubMed] [Google Scholar]
15. Мазе Б. Желудочно-кишечная перистальтика и ее энтеральные факторы при механочувствительности: прошлое и настоящее. Арка Пфлюгера. 2015; 467:191–200. [PubMed] [Google Scholar]
16. Sutcliffe JR, King S, Hutson JM, Southwell B. Что нового в радиологии и патологии двигательных нарушений у детей? Семин Педиатр Хирург. 2010;19: 81–85. [PubMed] [Google Scholar]
2010;19: 81–85. [PubMed] [Google Scholar]
17. Рагунатх Н., Глассман М.С., Халата М.С., Березин С.Х., Стюарт Дж.М., Медоу М.С. Нарушения аноректальной моторики у детей с энкопрезом и хроническими запорами. J Педиатр. 2011; 158: 293–296. [PubMed] [Google Scholar]
18. де Лорейн Ф., Кремер Л.С., Рейтсма Дж.Б., Беннинга М.А. Диагностические тесты при болезни Гиршпрунга: систематический обзор. J Pediatr Gastroenterol Nutr. 2006; 42: 496–505. [PubMed] [Google Scholar]
19. Muller CO, Mignot C, Belarbi N, Berrebi D, Bonnard A. Коррелирует ли рентгенографическая переходная зона с уровнем аганглиоза в образце при болезни Гиршпрунга? Pediatr Surg Int. 2012;28:597–601. [PubMed] [Google Scholar]
20. de Arruda Lourenção PL, Takegawa BK, Ortolan EV, Terra SA, Rodrigues MA. Полезная панель для диагностики болезни Гиршпрунга в ректальных биопсиях: иммуноокрашивание кальретинином и гистохимия с ацетилхолинэстеразой. Энн Диагн Патол. 2013; 17: 352–356. [PubMed] [Google Scholar]
21. Holland SK, Hessler RB, Reid-Nicholson MD, Ramalingam P, Lee JR. Использование периферина и иммуногистохимии S-100 в диагностике болезни Гиршпрунга. Мод Патол. 2010; 23:1173–1179. [PubMed] [Google Scholar]
Holland SK, Hessler RB, Reid-Nicholson MD, Ramalingam P, Lee JR. Использование периферина и иммуногистохимии S-100 в диагностике болезни Гиршпрунга. Мод Патол. 2010; 23:1173–1179. [PubMed] [Google Scholar]
22. Montedonico S, Piotrowska AP, Rolle U, Puri P. Гистохимическое окрашивание ректальных аспирационных биопсий как первое исследование у пациентов с хроническими запорами. Pediatr Surg Int. 2008; 24:785–792. [PubMed] [Google Scholar]
23. Feichter S, Meier-Ruge WA, Bruder E. Гистопатология нарушений моторики желудочно-кишечного тракта у детей. Семин Педиатр Хирург. 2009;18:206–211. [PubMed] [Google Scholar]
24. Стен Г.В. Синдромы множественной эндокринной неоплазии (МЭН). Семин Педиатр Хирург. 2014;23:96–101. [PubMed] [Google Scholar]
25. Левитт М.А., Хамрик М.С., Эради Б., Бишофф А., Холл Дж., Пенья А. Трансанальный, полнослойный, Свенсоноподобный подход при болезни Гиршпрунга. J Pediatr Surg. 2013;48:2289–2295. [PubMed] [Google Scholar]
26.

 Встречаются крайне редко, тем не менее именно из-за них у ребенка периодически могут возникать запоры. К таким заболеваниям относятся долихосигма и болезнь Гиршпрунга. Долихосигма — это врожденный дефект, выражающийся в удлинении сигмовидной кишки, в которой должны скапливаться каловые массы перед дефекацией. Опорожнение кишечника при долихосигме замедляется из-за возникновения в сигмовидной кишке избыточного давления, а также из-за ее перегибов. Болезнь Гиршпрунга вызывается нарушением иннервации кишечника: некоторые его участки из-за такого сбоя постоянно пребывают в состоянии спазма и практически не работают. Лечение этих заболеваний чаще всего хирургическое.
Встречаются крайне редко, тем не менее именно из-за них у ребенка периодически могут возникать запоры. К таким заболеваниям относятся долихосигма и болезнь Гиршпрунга. Долихосигма — это врожденный дефект, выражающийся в удлинении сигмовидной кишки, в которой должны скапливаться каловые массы перед дефекацией. Опорожнение кишечника при долихосигме замедляется из-за возникновения в сигмовидной кишке избыточного давления, а также из-за ее перегибов. Болезнь Гиршпрунга вызывается нарушением иннервации кишечника: некоторые его участки из-за такого сбоя постоянно пребывают в состоянии спазма и практически не работают. Лечение этих заболеваний чаще всего хирургическое.