Как лечить ангину при беременности 3 триместр: Лечение ангины при беременности | Симптомы, лечение ангины у беременных в Ижевске
Лечение ангины при беременности | Симптомы, лечение ангины у беременных в Ижевске
Ангина, или острый тонзиллит — инфекционное заболевание, при котором воспаляются небные миндалины. Причиной болезни служат бактерии (стрептококки и стафилококки).
Лечение ангины при беременности необходимо начинать на ранней стадии, при появлении первых симптомов, так как иммунная система беременной женщины ослаблена и неспособна бороться с инфекцией.
Чем опасна болезнь
Если не лечить ангину при беременности, она может спровоцировать серьезные осложнения, представляющие опасность для будущей матери и ребенка.
У женщины возможно развитие абсцесса гортани, сердечной и почечной недостаточности, менингита, гломерулонефрита, пиелонефрита, миокардита, септической интоксикации организма, что совместно с высокой температурой может спровоцировать:
- возникновение или обострение токсикоза;
- угрозу выкидыша;
- преждевременные роды вследствие отслоения плаценты;
- гипоксию (дефицит кислорода) плода;
- поражение органов и отклонение в развитии;
- внутриутробную гибель плода.

Особенно опасны инфекции в первом триместре, когда закладываются все органы, и в последнем.
Симптомы для обращения к терапевту
Первый симптом ангины — покраснение, першение и болезненность в горле.
Со временем у беременных проявляются и другие признаки:
- головная боль;
- насморк;
- затруднения при глотании;
- увеличение лимфоузлов, расположенных на шее;
- подъем температуры тела;
- потеря аппетита;
- мышечные и суставные боли;
- озноб, ломота в теле;
- общая слабость.
Диагностирование ангины
Чтобы поставить диагноз, терапевт:
- выслушивает жалобы женщины;
- осматривает горло;
- проводит пальпацию лимфатических узлов;
- прослушивает грудную клетку.
Чтобы определить возбудителя болезни, врач берет мазок с миндалин и направляет его в лабораторию на исследование. Определить степень распространенности инфекции поможет анализ крови.
Определить степень распространенности инфекции поможет анализ крови.
Методы лечения ангины у беременных
Лечение ангины при беременности должен проводить врач. Ни в коем случае нельзя заниматься самолечением, что может нарушить внутриутробное развитие и нанести непоправимый вред ребенку. Лечится ангина антибактериальными препаратами, а они запрещены при беременности. Поэтому только специалист, учитывая срок беременности и результаты бактериологического анализа, сможет подобрать медикаменты, которые справятся с инфекцией и будут безопасными для плода.
Помимо препаратов, направленных на уничтожение патогенных микроорганизмов, терапевт назначит лекарства, которые избавят от неприятной симптоматики и облегчат общее состояние больной. При необходимости он посоветует местные средства (полоскания, спреи). Следует знать, что беременным женщинам противопоказано использование тепловых процедур (ингаляций, согревающих компрессов, горячих ножных ванночек), оказывающих тонизирующее действие на матку.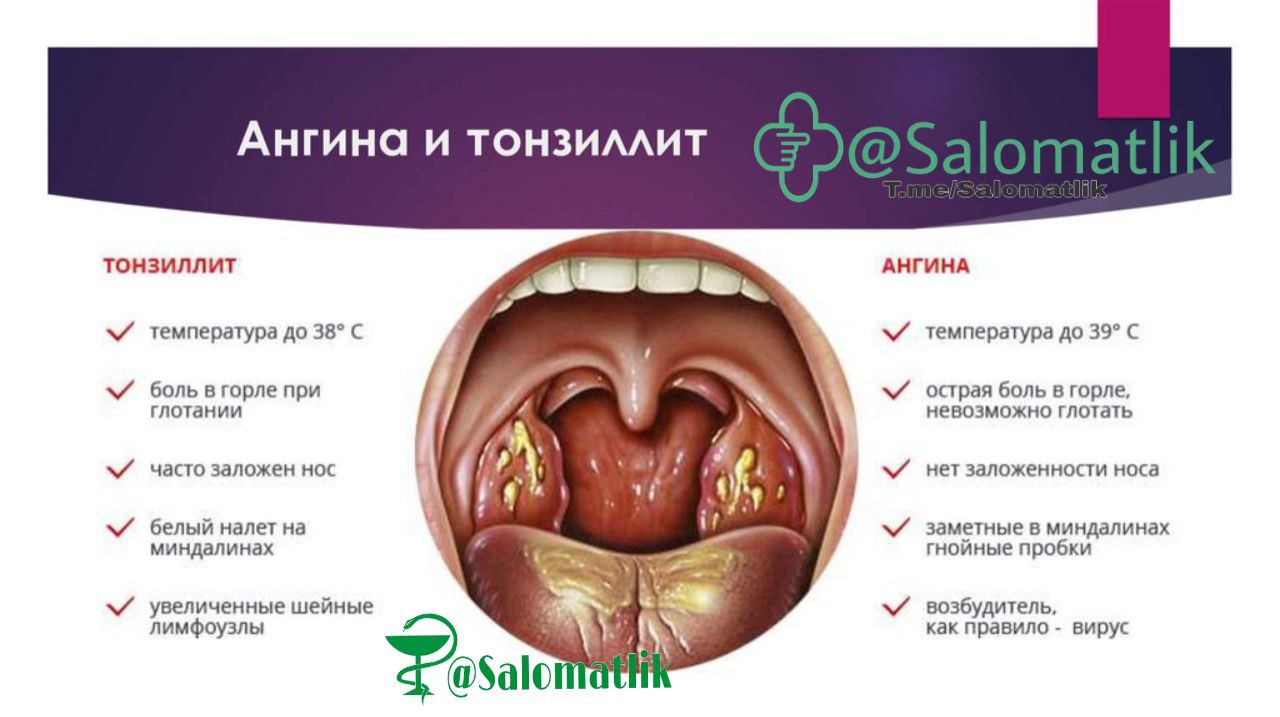
Больной необходимо соблюдать постельный режим, пить побольше жидкости, чтобы вымыть из организма токсины. В ее комнате нужно регулярно проводить влажную уборку и делать проветривание.
Преимущества лечения в клинике Елены Малышевой
В медицинском центре Елены Малышевой практикуют опытные высококвалифицированные специалисты. Они уделяют внимание каждому пациенту, но особенную заботу проявляют по отношению к беременным женщинам. Все процедуры, которые назначают врачи, проводятся в комфортных условиях.
Не игнорируйте первые признаки болезни, приходите в клинику, что поможет сохранить ваше здоровье и родить здорового малыша.
Записаться на прием к терапевту можно, позвонив по телефону, указанному на сайте, либо заполнив онлайн-форму. Наш администратор перезвонит, и подберет удобное для вас время посещения.
опасность тонзиллита в 1, 2 и 3 триместрах — Главная. Инфекционная клиническая больница № 4 г.
 Уфа
Уфа
Как безопасно избавиться от болезни, не навредив плоду? Можно ли пить антибиотики при беременности и есть ли противопоказания?
Ангина и беременность
В период беременности, у женщин ослабевает иммунитет. За счет этого часто развиваются заболевания дыхательных путей, особенно – ангина.
Болезнь делится на несколько разновидностей, характеризуется болью в горле, гипертермией и еще рядом симптомов. Чтобы благополучно ее вылечить, следует ознакомиться с методами терапии.
Определение
Ангиной называют инфекционную патологию, обуславливающуюся воспалением лимфатического глоточного кольца, чаще – небных миндалин. Пик заболеваемости наблюдается осенью и весной.
Виды ангины
Разновидности тонзиллита отличаются между собой типом возбудителя, симптоматикой. Метод терапии зависит от вида заболевания.
Гнойная
Данная форма считается тяжелой, сопровождается наличием гнойного налета на гландах. Возбудителями выступают бактерии (стафилококки, стрептококки, пневмококки) и вирусы, попавшие в организм.
При оказании своевременной медицинской помощи, болезнь отступает за 1 неделю. Если не лечиться, возникает риск осложнений – паратонзиллярный абсцесс, менингит, сепсис.
Лечится заболевание антибиотиками, симптоматическими средствами.
Вирусная
Такой вид болезни провоцируется вирусами – ротавирусами, риновирусами, аденовирусами, вирусами Коксаки. Вначале патогенные агенты локализуются в задней части горла, позже – переходят на гланды. Лечение происходит с помощью противовирусных средств, антибиотики бессильны. Отмечается наиболее высокая температура, в отличие от других видов тонзиллита.
Инфекционная
Данный тип ангины вызывается стрептококками, стафилококками, грибками или вирусами, вызвавшими воспаление гланд. Протекает ярко и остро, с выраженной клинической картиной. Симптомы проявляются на 1-4 день с момента заражения патогенными агентами. Терапия зависит от конкретного возбудителя, лечение показано комплексное.
В сочетании с тонзиллитом
Иногда встречается ангина в совокупности с хроническим тонзиллитом. Болезнь развивается вследствие не оказания медицинской помощи на острой фазе, в виде осложнения выступает тонзиллит. Болезнь чревата возникновением рубца на месте гнойной пробки.
Болезнь развивается вследствие не оказания медицинской помощи на острой фазе, в виде осложнения выступает тонзиллит. Болезнь чревата возникновением рубца на месте гнойной пробки.
Ткань миндалины полностью замещается соединительной, они перестают выполнять защитную функцию. Инфекция, поселившаяся в гландах, постоянно провоцирует образование гноя, который не только эвакуируется наружу, но и разносится кровью по организму.
На фоне этого нередко возникает воспаление сердца, суставов, почек, мозга.
Ангина и беременность: риски на разных сроках вынашивания
В зависимости от срока, возникают соответствующие последствия тонзиллита. Некоторые из них несут непоправимый характер.
1 триместр
Если воспаление миндалин возникло на 2-4 неделе беременности, возникает опасность. Женщина на таком сроке еще не знает о своем положении, и лечит ангину антибиотиками или противовирусными средствами, которые негативно влияют на эмбрион. Если бороться с тонзиллитом таким путем, до 4 недель возникает выкидыш, либо разовьются врожденные пороки.
Ангина на 4-12 неделе также опасна. Женщина уже знает о своем положении, препараты ей назначают соответствующие, но возбудители болезни все равно влияют на плод. Они могут нарушить его нормальное развитие и повлечь за собой несовместимые пороки внутренних органов. Чем меньше срок, тем больше рисков выкидыша.
При тонзиллите появляется гипертермия и общая интоксикация – еще одни губительные факторы для будущего ребенка. Повышение температуры более 37.5 градусов, чревато самопроизвольным выкидышем на сроке до 12 недель. Прерывание беременности происходит на пике болезни или через несколько недель после излечения.
2 триместр
На 2 триместре вылечить ангину проще, чем вначале беременности. К такому сроку у ребенка уже сформированы органы, подбирать лекарства проще. Последствия встречаются реже, чем на ранних периодах формирования плода. Негативные явления возникают у матери в первую очередь.
У беременной может появиться:
- миокардит;
- сердечная недостаточность;
- пиелонефрит.

3 триместр
На последней фазе беременности, при отсутствии лечения тонзиллита, нередко возникает:
- септическое отравление;
- сильный токсикоз;
- преждевременные роды;
- отслоение плаценты.
По отношению к плоду возникают отклонения в развитии, проблемы со здоровьем.
Лечение ангины при беременности
Лечат тонзиллит с помощью комплексной терапии:
- Показан курс антибиотиков, противовирусных либо противогрибковых средств. При беременности разрешен малый перечь таких препаратов, они не влияют на плод. Принимают средства краткими курсами в 5-7 дней, в зависимости от результата.
- Полоскание глотки травами, антисептическими растворами.
- Обильное теплое питье поможет вывести токсины из организма.
- Нетрадиционные методы дополнят эффект от аптечных препаратов.
Где проходит лечение
Борьба с тонзиллитом проходит обычно в домашних условиях. Если у беременной дольше 5-7 дней держится температура, присутствуют нетерпимые симптомы, из-за боли в горле невозможно есть – показана госпитализация.
Использование антибиотиков от тонзиллита при беременности должны соответствовать таким условиям:
- быть результативными против стафилококков, стрептококков;
- не оказывать тератогенного действия на ребенка.
Беременным не назначают антибиотики, по исследованиям которым было выявлено негативное влияние на плод в виде аномалий.
Поддерживающая терапия витаминами
При тонзиллите положено укрепление ослабившихся защитных функций организма витаминами. Это необходимо, чтобы иммунитет смог побороть инфекционные, вирусные или грибковые агенты, окончательно выздороветь. Назначают витамин С. В чистом виде, микроэлемент опасен для беременных, но в виде продуктов питания – вполне подходит. Рекомендуется налегать на фрукты:
- апельсины;
- клубнику;
- ананас;
- лимоны.
Овощи:
- болгарский перец;
- перец чили;
- брокколи;
- брюссельская капуста.
Курс лечения
При грамотной терапии, выздоровление наступает в течение 7-10 дней. Если игнорировать лечебные меры, появляются осложнения, которые требуют более длительного лечения – от 1 месяца до полугода. Хроническая стадия тонзиллита устраняется за 14-21 день.
Если игнорировать лечебные меры, появляются осложнения, которые требуют более длительного лечения – от 1 месяца до полугода. Хроническая стадия тонзиллита устраняется за 14-21 день.
Последствия для плода
Наиболее опасен тонзиллит на 1 триместре, а именно:
- при фолликулярной форме, есть риск проникновения бактерий в кровоток, развивается септическое отравление;
- внутриутробные отклонения в развитии ребенка и формировании его органов;
- замирание плода.
На поздних сроках, женский организм истощен, могут возникать такие проблемы:
- миокардит;
- абсцесс горла;
- менингит;
- септическая интоксикация;
- воспалением лимфатических узлов;
- полиартритом инфекционной природы.
Также есть риск слабой родовой деятельности.
Можно ли лечить ангину при беременности в домашних условиях
Бороться с воспалением миндалин в домашних условиях можно, но под контролем доктора. Женщина должна принимать препараты в соответствии с указаниями доктора, по графику.
Лечение тонзиллита при беременности в домашних условиях
Дома можно выполнять такие лечебные мероприятия:
- укреплять организм витаминами С в качестве фруктов, овощей;
- пить много жидкости;
- орошать горло щелочными растворами и травяными отварами;
- при чувстве слабости, соблюдать постельный режим;
- если повысилась температура, смочить в воде полотенце, приложить ко лбу, обтирать тело водой с уксусом.
Также рекомендуются следующие действия:
- Устранить боль можно новокаиновым компрессом, его накладывают наружно на горло. Для приготовления используют 100 миллилитров спирта, ампулу новокаина (1,5-2 кубика), 2,5 г ментола и 2 грамма «Меновазина». Полученной смесью пропитывают льняную ткань либо бинтик. Кладут аппликацию на горло, прикрывают пищевой пленкой и шарфиком. Держать 10-15 минут. После снятия, укутать шею теплым платком из натурального материала.
- Гнойный налет с гланд устраняют с помощью антисептических растворов.
 Орошать ротоглотку необходимо ежечасно, по 3-4 полоскания. Если скопления гноя не удаляются домашними методами, прибегают к вакуумному аспиратору. Этим прибором вычищают налет в кабинете врача.
Орошать ротоглотку необходимо ежечасно, по 3-4 полоскания. Если скопления гноя не удаляются домашними методами, прибегают к вакуумному аспиратору. Этим прибором вычищают налет в кабинете врача. - Миндалины мажут антибактериальными препаратами – аэрозоль «Люголь».
- Препараты точечного использования – спрей «Биопарокс». Он содержит в себе антибактериальные компоненты широкого спектра действия – фузафунгин.
Если состояние ухудшилось, вызвать скорую помощь.
Чем полоскать
С помощью орошений горла удастся снизить активность болезнетворных агентов, и вымоют гнойный налет. Рекомендуется проводить процедуры на основе таких растворов:
- «Фурацилин» – 2 таблетки растворить в стакане кипятка;
- «Хлоргексин» – раствор с концентрацией 0,05%;
- «Мирамистин» – раствор продается готовым к применению, им можно еще протирать гланды;
- спиртовой раствор «Хлорофиллипт» – разводить в соотношении 1:10.
Разрешается полоскать горло после еды неограниченное количество раз в день, каждый час. По мере улучшения состояния, частоту орошений снижают.
Что пить
При тонзиллите рекомендуют пить:
- отвар из плодов шиповника;
- простую воду;
- слабый чай;
- морсы;
- натуральные соки.
Все напитки должны быть теплыми.
Безопасные антибактериальные препараты при беременности:
- пенициллин – «Амоксициллин», «Оксациллин», «Ампициллин»;
- цефалоспорины – «Цефатоксим», «Цефазолин»;
- макролиды – «Азитромицин», «Эритромицин».
Такие антибиотики назначают и в период лактации. Они также подходят новорожденным.
Риски для беременности и осложнения для ребенка
Патологии сердца, суставов и почек возникают из-за того, что организм беременной женщины слишком активно борется с патогенными агентами, вызвавшими тонзиллит. Иммунитет, стремясь погасить возбудитель, тратит большие силы. После выздоровления, защитные функции находятся на крайне низком уровне, поэтому препятствовать осложнениям не может.
Бороться с тонзиллитом при беременности можно вполне успешно и без массы аптечных препаратов. При грамотном использовании нетрадиционных и щадящих средств, удается получить достойный результат без негативного воздействия на плод.
Воспаление миндалин на ранних сроках – это не повод для искусственного аборта. При благополучном лечении, в большинстве случаев, патологи проходит бесследно, ребенок рождается здоровый.
Источник: https://bestmama.guru/zabolevaniya/angina-pri-beremennosti.html
Чем опасен тонзиллит при беременности: рассмотрим подробно
У беременной болит горло фото
В период вынашивания ребенка крайне важно, чтобы мама была здорова. Сама по себе беременность является огромной нагрузкой для женщины – в этот период все системы ее организма работают «за двоих», поэтому и иммунная система ослабевает, в результате чего беременная легко заболевает.
Одним из самых часто встречающихся заболеваний во время вынашивания ребенка является воспаление миндалин или тонзиллит. Чем опасен тонзиллит при беременности, как болезнь может отразиться на развитии плода и стоит ли лечить обострение хронической формы заболевания – обо всем этом подробно в данной статье.
Чем опасен тонзиллит при беременности, как болезнь может отразиться на развитии плода и стоит ли лечить обострение хронической формы заболевания – обо всем этом подробно в данной статье.
Тонзиллит или все же ангина?
На начальном этапе развития заболевания ангина и тонзиллит очень похожи клиническими симптомами, но отличия все же есть, это наглядно представлено в таблице.
| Клинический симптом | Ангина | Тонзиллит |
| Боль в горле | Сразу сильная, со временем только прогрессирует, заставляет больного отказываться от еды и питья | Умеренная сначала, по мере прогрессирования заболевания нарастает, однако от еды и питья больной в большинстве случаев не отказывается |
| Покраснение миндалин и глотки | Миндалины и глотка резко гиперемированы, отечны, в лакунах миндалин могут скапливаться гнойные белые или желтые пробки | Покраснение ограничивается в основном только миндалинами, на поверхности их хорошо заметен сосудистый рисунок, сами миндалины увеличены и рыхлые по виду |
| Температура тела | Повышается резко до 39,0-39,5 градусов (см. При ангине какая температура: все о серьезном симптоме), плохо сбивается жаропонижающими препаратами, особенно, если на поверхности миндалин есть гнойные пробки При ангине какая температура: все о серьезном симптоме), плохо сбивается жаропонижающими препаратами, особенно, если на поверхности миндалин есть гнойные пробки | Может оставаться в пределах нормы или повышаться до субфебрильных отметок |
| Признаки интоксикации (слабость, ломота в мышцах, вялость, тошнота) | Выражены ярко, больной вялый, жалуется на озноб, тошноту, слабость, потемнение в глазах | Общее состояние практически не нарушено, больной жалуется только на боль в горле при глотании и разговоре |
Важно! при появлении даже незначительной боли в горле будущая мама должна обязательно обратиться к врачу, так как прогрессирование заболевания, особенно на ранних сроках беременности, может привести к формированию аномалий развития у плода.
Ангина во время беременности: есть ли повод для беспокойства?
Любой гинеколог подтвердит женщине, планирующей ребенка, что болеть даже ОРВИ во время беременности крайне нежелательно, но от вирусов и микробов, увы, никто не застрахован, а будущая мама и подавно. При возникновении ангины женщину в положении, конечно, волнует вопрос – как ангина может отразиться на беременности? Рассмотрим отдельно каждый триместр.
При возникновении ангины женщину в положении, конечно, волнует вопрос – как ангина может отразиться на беременности? Рассмотрим отдельно каждый триместр.
Ангина в первом триместре беременности
Первый триместр беременности является самым опасным с точки зрения здоровья будущего ребенка. Именно в первые 12 недель закладываются все органы и системы плода, а прием лекарств, чтобы вылечить заболевание, может негативно отразиться на этом тонком процессе.
Конечно, если ангина все же возникла, то будущей маме подбирается наиболее лояльная схема лечения. Опытный врач назначит лекарство, которое губительно воздействует на возбудителя инфекции, но при этом несет минимальные риски для будущего малыша.
Внимание! Не нужно опасаться принимать лекарственные препараты для лечения ангины, так как осложнения данного заболевания представляют для организма матери и плода, куда большую опасность. Разумеется, речь не идет о самолечении, все препараты должен подбирать только лечащий врач согласно сроку беременности.
Ангина во втором триместре
Врач прослушивает живот беременной
К началу второго триместра все органы плода уже сформированы и далее усовершенствуются и растут. Случившаяся ангина у будущей мамы на этом сроке менее опасна для ребенка, чем в первом триместре, так как воздействие лекарственных препаратов, которые будет принимать женщина, уже не является таким губительным для формирующихся внутренних органов плода, а значит, риск развития врожденных аномалий значительно ниже.
Как ангина может отразиться на беременность во втором триместре специалист подробно рассказывает на видео в статье, однако если будущая мама добросовестно выполняет все рекомендации врача и соблюдает прописанный ей режим, то риск развития осложнений минимален.
Ангина в третьем триместре
Как ангина отражается на беременность в третьем триместре? Все зависит от срока беременности и общего состояния будущей мамы. Перенесенные инфекционные заболевания на последних неделях вынашивания опасны тем, что увеличивают риск начала преждевременных родов и инфицирования ребенка в процессе родоразрешения.
В связи с этим при диагностировании ангины на поздних сроках беременности будущую маму обязательно госпитализируют в обсервационное отделение родильного дома, где она будет находиться под постоянным наблюдением и контролем врачей.
Важно! если лечащий врач настаивает на госпитализации, то не стоит отказываться. Помните, что самое главное сейчас – это доносить ребенка до положенного срока и родить его здоровым, а сделать это можно только при условии, что сама мать на момент родов не будет больна.
Опасна ли ангина при беременности? На первый взгляд, кажется, что большую опасность представляют лекарства, которые женщина принимает, чтобы вылечить заболевание (см. Эффективные и безопасные средства при беременности от горла), поэтому многие будущие мамы отказываются от медикаментозной терапии в пользу полосканий и народной медицины.
Такими действиями женщина подвергает жизнь ребенка и свое здоровье неоправданному риску, ведь чем опасна ангина при беременности, так это своими осложнениями, самыми частыми из которых являются:
- порок сердца;
- пиелонефрит;
- гломерулонефрит;
- развитие почечной недостаточности;
- поражение органов эндокринной системы.

Важно! ангина представляет собой инфекционное заболевание, которое можно вылечить только правильно подобранным антибиотиком, лечение травами и различными полосканиями можно проводить только в комплексе с антибактериальными препаратами, но не вместо лекарственной терапии.
Последствия ангины, перенесенной во время беременности
Как отражается ангина на беременности и дальнейшем ее течении?
Этот вопрос, конечно, волнует каждую будущую маму, которой пришлось столкнуться с данным заболеванием в процессе вынашивания ребенка. В случае если женщина сразу обратилась к врачу, соблюдала постельный режим и регулярно принимала назначенные врачом препараты, то никаких серьезных последствий не будет.
После перенесенной ангины будущая мама до самых родов будет под повышенным контролем врача-гинеколога.
Регулярно беременной нужно будет сдавать анализы мочи, чтобы оценить работу почек, а также не менее 2 раз после заболевания до родов необходимо пройти электрокардиограмму.
Такие исследования позволят врачу вовремя диагностировать малейшие нарушениями в работе сердца и почек (см. Почему болят почки после ангины: последствия болезни), которые могут быть последствиями перенесенной ангины.
Опасна ли ангина при беременности?
Опасность для матери и плода представляет скорее не само заболевание, а осложнения, которые могут возникнуть позже, однако не стоит волноваться – негативные последствия дают о себе знать только в нескольких случаях:
- Диагноз был поставлен неверно и болезнь изначально лечили неправильно – как уже было сказано ранее, ангина чрезвычайно схожа с острым тонзиллитом или фарингитом клиническими симптомами, поэтому крайне важно обратиться к терапевту и пройти обследование, которое поможет выявить возбудителя. Диагноз ангина нельзя поставить только на основании жалоб женщины и осмотра ее горла, для подтверждения заболевания у будущей мамы из глотки берут мазки, которые сеют на питательную среду. На этой среде за несколько часов вырастают колонии микроорганизмов и их изучают под микроскопом.
 Чаще всего развитие ангины провоцируют стрептококки и стафилококки, и убить их можно только антибактериальными препаратами, к которым микроорганизмы чувствительны. Назначение противовирусных препаратов при ангине не только бессмысленно, но и приводит к потере времени, в результате чего у будущей мамы развиваются серьезные осложнения.
Чаще всего развитие ангины провоцируют стрептококки и стафилококки, и убить их можно только антибактериальными препаратами, к которым микроорганизмы чувствительны. Назначение противовирусных препаратов при ангине не только бессмысленно, но и приводит к потере времени, в результате чего у будущей мамы развиваются серьезные осложнения. - Лечение проводится неправильно или в неполной мере – многие будущие мамы, боясь причинить вред ребенку лекарственными препаратами, лечатся от ангины выборочно – антибиотики они принимать отказываются, а ограничиваются лишь полосканиями и рассасывание таблеток от горла. Помните, что ангина – это не фарингит и вылечить заболевание без применения антибактериальных препаратов не удастся.
- Прием таблеток, противопоказанных будущим мамам – даже если у вас ранее была ангина, и вы точно знаете, какими препаратами она лечится, не занимайтесь самолечением! То, что подходит обычной не беременной женщине для лечения ангины может быть токсичным для плода и вызывать у него аномалии развитии и даже внутриутробную гибель.
 Большинство лекарственных препаратов легко проникают через плаценты и губительно влияют на сердце, почки и мозговые оболочки плода, поэтому антибиотик можно принимать только тот, который рекомендовал врач!
Большинство лекарственных препаратов легко проникают через плаценты и губительно влияют на сердце, почки и мозговые оболочки плода, поэтому антибиотик можно принимать только тот, который рекомендовал врач!
Хронический тонзиллит во время беременности
Не зря врачи рекомендуют женщинам планировать беременность заранее. На этапе планирования супружеская пара проходит ряд исследований, сдает анализы, лечит хронические заболевания и принимает витаминные комплексы. Эти действия позволяют максимально оградить будущего ребенка от возможных осложнений во время беременности.
Зачастую женщины обращаются в женскую консультацию уже по факту наступления беременности и только при постановке на учет начинают сдавать анализы и проходить необходимые обследования.
Важно понимать, что беременность для женского организма является своеобразным катализатором для обострения хронических инфекций, поэтому если на этапе планирования и подготовки к зачатию не были приняты профилактические меры, то заболевание обязательно даст о себе знать.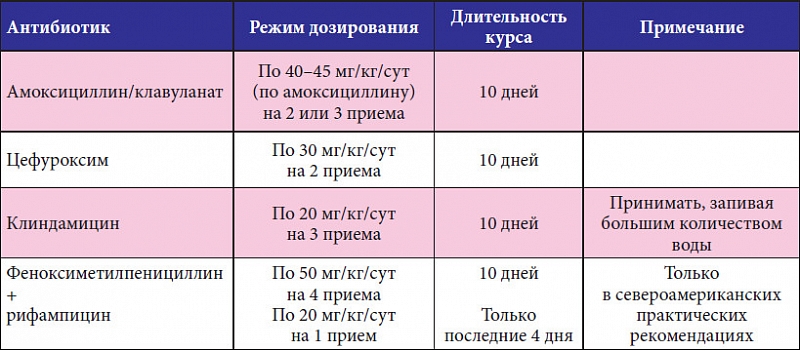
Обострение тонзиллита при беременности представляет угрозу для дальнейшего ее течения, ведь наличие хронического очага инфекции в организме провоцирует ряд осложнений:
- снижает иммунитет будущей мамы, в результате чего ее организм не может сопротивляться вирусам и инфекциям;
- ухудшает общее самочувствие беременной, так как ее постоянно беспокоит боль в горле, недомогание, слабость;
- болезнетворные микроорганизмы активно размножаются, а продукты их жизнедеятельности и токсины с током крови попадают через плаценту к плоду.
Внимание! Обострение хронического тонзиллита при беременности увеличивает риск преждевременных родов и рождения ребенка с низким весом и ослабленным иммунитетом.
Профилактика обострений тонзиллита при беременности
Снизить риск обострений хронической формы тонзиллита поможет соблюдение будущей мамой простых правил:
- избегать мест скопления большого количества людей, таким образом, риск инфицирования вирусами сводится к минимуму;
- не переохлаждаться, в том числе не употреблять холодные напитки;
- сбалансировано питаться и больше бывать на свежем воздухе;
- не контактировать с больными людьми;
- после возвращения с прогулки или людных мест полоскать горло слабым солевым раствором – его можно приготовить своими руками (инструкция приготовления – на 1 л кипяченой воды 1 чайную ложку соли) или приобрести уже готовый в аптеке (для будущих мам подходит спрей Аквалор, цена его может отличаться в зависимости от производителя).
Помните о том, что здоровье еще не родившегося малыша полностью зависит от сознательности его матери, поэтому не занимайтесь самолечением и вовремя обращайтесь к врачу.
Источник: https://gorlor.com/lechenie/beremennyh/chem-opasen-tonzillit-pri-beremennosti-369
Как лечить ангину при беременности в 1, 2 и 3 триместрах — Ухогорлор
При первых симптомах заболевания нужно немедленно обратится к ЛОР врачу и при постановке диагноза «Острый тонзиллит» лечение нужно начинать немедленно под наблюдением врача.
Интоксикация организма и лихорадка может привести к гипоксии плода и даже стать причиной выкидыша.
Основные симптомы
Ангина начинается внезапно с резкой формы. При возникновении ниже перечисленных симптомов беременной женщине нужно немедленно обратиться к врачу:
- Покраснение и отечность миндалин;
- Боль в горле, усиливающаяся во время глотания;
- Боль при разговоре;
- Повышение температуры тела до 38-40 градусов;
- Сильная головная боль;
- Увеличенные шейный лимфоузлы, который болят при пальпации с отдающей болью в уши;
- Спустя 2-3 дня на миндалинах появляются гнойные пробки или белый творожистый налет;
- Налет на языке, неприятный запах изо рта;
- Потеря аппетита, тошнота и рвота.

Лечение ангины во время беременности
Запомните! При вынашивании ребенка самолечение не допустимо!
При появлении первых симптомов женщина должна вызвать врача и лечь в постель.
Лечебные мероприятия состоят из нескольких пунктов;
- Диета;
- Жаропонижающие препараты;
- Антибактериальная терапия;
- Местные антисептические препараты.
Диета
Из-за болей в горле, женщине будет сложно кушать твердую пищу, поэтому необходимо ограничится бульонами, кисломолочными продуктами, а через 2-3 дня стараться переходить на обычную пищу. Еду лучше готовить на пару или запекать. В рационе будущей мамы должны присутствовать жидкие каши, овощные супы, мясо приготовленное на пару.
Жаропонижающие препараты
При повышении температуры свыше 38° женщине нужно принимать жаропонижающие на основе действующего вещества Ибупрофен или Парацетомол.
Внимание! Ни в коего случае не принимайте анальгин! Данный препарат давно запрещен во многих странах мира. Анальгин опасен, он не только может вызывать аллергию, нарушить функции головного мозга, но и оказывать ряд других отрицательных действий на здоровье человека.
Анальгин опасен, он не только может вызывать аллергию, нарушить функции головного мозга, но и оказывать ряд других отрицательных действий на здоровье человека.
Сбивать температуру можно каждые 6 часов. Если температура поднимается значительно раньше, тогда можно чередовать с другим действующим веществом каждые 4 часа.
Примерная схема приема жаропонижающих при сильной лихорадке:
- 8.00 — Ибупрофен;
- 12.00 — Парацетомол;
- 16.00 — Ибупрофен;
- 20.00 — Парацетомол;
- 24.00 — Ибупрофен;
- 4.00 — Парацетомол.
Антибактериальная терапия
Список разрешенных антибиотиков во время беременности невелик. В первом триместре беременности перечень препаратов, которые можно принимать, можно сосчитать на пальцах одной руки.
Препараты пенициллиновой группы входят в список разрешенных. Среди них: Амоксициллин, Ампициллин, Амоксиклав. Также возможен прием антибиотиков из группы цефалоспорины четырех поколений: Цефотаксим, Цефаклор.
Лечение антибиотиками всегда представляет некую опасность для здоровья женщины и ее плода. Ни в коем случает не занимайтесь самолечением.
Курс антибактериальной терапии может назначить только опытный врач после проведения лабораторного исследования крови. При вирусном тонзиллите лечение не нуждается в приеме антибиотиков.
Достаточно принимать жаропонижающие и проводить местное лечение. В случае бактериального тонзиллита без антибиотика не обойтись. Врач должен подобрать щадящий препарат.
Антисептические препараты
Для снятие симптомов и снижения риска осложнений необходимо принимать местные препараты в виде спреев, растворов для полоскания или таблеток для рассасывания.
Список самых эффективных лекарственных препаратов
- Мирамистин — препарат полностью разрешен в период беременности. Удобная насадка на флаконе помогает препарату попадать вглубь глотки. Обрабатывать таким образом горло можно несколько раз в сутки.
- Фурацилин — действие раствора направлено на борьбу с стрептококками, стафилококками.
Выпускается в виде таблеток и готовых растворов.
В случае использования таблеток, необходимо растворить 2 шт. в стакане кипятка, остудить и полоскать горло каждые 2 часа.
- Хлорофиллипт — натуральный препарат, который борется с микробами и обладает противовоспалительным действием. Выпускается в виде таблеток для рассасывания, растворов для полоскания горла и масла для обработки миндалин.
- Ингалипт — содержит в составе масло эвкалипта и мяты. Снимает боль и воспаление. Выпускается в виде спрея.
- Хлоргексидин — очищает миндалины, удаляя гной и налет с них. Выпускается в виде раствора для полоскания. Лучше всего использовать раствор, которые не нужно разводить с водой, а именно с концентрацией 0,05%.
Раствор 0,2% необходимо развести водой в соотношении 1:4, а раствор 0,5% — в соотношении 1:10.
Опасность ангины при беременности
Врачи считают что если начать лечение при первой малейшей боли в горле, то возможно вообще избежать ангину.
Активная борьба с бактериями во время беременности может повлечь за собой заболевания сердца, суставов или почек.
Запомните! Чтобы избежать осложнений обязательно соблюдайте постельный режим и выполняйте все назначения врача.
1 триместр
Заболеть ангиной в первом триместре вероятнее всего, так как происходит гормональная перестройка всего организма.
В этот период женщина становится на учет, то есть ходит в поликлинику где есть большая вероятность подхватить вирус. При этом чаще всего беременная работает, что вызывает дополнительный стресс.
Возбудитель заболевания имеет непрямое влияние на плод. Опасны токсины, которые выделяются в крови при наличии воспалительного процесса. В связи с болезнью развивается гипоксия — нехватка кислорода и питательных веществ.
При заболевании в первые дни беременности есть большая вероятность гибели оплодотворенной яйцеклетки.
Если заболеть немного позже, тогда происходит нарушение формирования плаценты, а также развивается плацентарная недостаточность.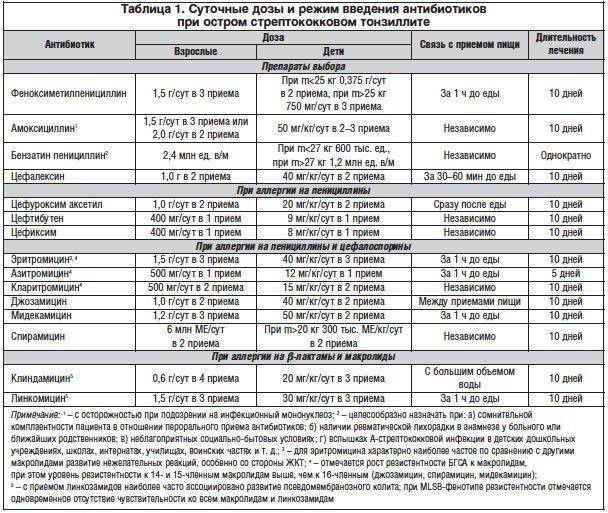 Это может повлечь за собой осложнения при беременности, задержку развития плода, преждевременные роды или, наоборот, выкидыш.
Это может повлечь за собой осложнения при беременности, задержку развития плода, преждевременные роды или, наоборот, выкидыш.
При протекании ангины в период закладывания важных органов малыша может сформироваться какая-либо патология или нарушение.
Первый триместр — самый опасный для болезней. В этот период происходит закладка всех жизненно важных органов и функций. Беременная женщина должна быть здоровой, не переутомляться, правильно питаться, устранить все стрессы и беспокойства.
2 триместр
Самым частым осложнением ангины во 2 триместре является плацентарная недостаточность. Ребенок медленнее растет и развивается из-за недостатка кислорода и питательных веществ.
Под действием токсинов страдает печень ребенка, увеличивается в размерах селезенка. Токсины поражают глаза ребенка, которые только начинают формироваться. В дальнейшем это может привести к слепоте.
Часто развивается многоводие, также возможно прерывание беременности.
3 триместр
3 триместр самый безопасный для заболевания ангиной. Все органы ребенка сформированы, ребенок готовится появится на свет. Он не слишком беззащитен перед токсинами.
Все органы ребенка сформированы, ребенок готовится появится на свет. Он не слишком беззащитен перед токсинами.
Однако при ангине в 3 триместре могут начаться преждевременные роды.
Профилактика ангины при беременности
Источник: https://uhogorlor.ru/angina-pri-beremennosti/
Ангина при беременности на 1, 2 и 3 триместре: чем лечить, что можно
Ангина при беременности довольно частое явление, так как организм испытывает большие нагрузки, в результате чего снижается иммунитет.
Ангиной называют острое или хроническое инфекционное воспаление горла, которое без должного лечения приводит к развитию других серьезных заболеваний.
При беременности трудность заключается в том, что многие лекарства остаются под запретом, а негативное воздействие на развитие ребенка велико.
Особенности заболевания у беременных
В любой триместр беременности может развиваться любая из форм ангины: как катаральная, так и бактериальная или гнойная. Возбудители (стафилококки, аденовирусы, стрептококки) легко передаются контактно-бытовым и воздушно-капельным способом.
Возбудители (стафилококки, аденовирусы, стрептококки) легко передаются контактно-бытовым и воздушно-капельным способом.
Отличить ангину от других простудных заболеваний можно по следующим признакам:
- высокий подъем температуры;
- сильная боль, сухость и першение в горле;
- сухой кашель;
- увеличение подчелюстных или околоушных лимфатических узлов;
- ухудшение сна, снижение аппетита, сонливость, апатия.
При осмотре терапевт или инфекционист отмечает красное, воспаленное горло, миндалины увеличиваются в размерах, на них легко заметить налет белого или желтоватого оттенка. При гнойной форме ангины дополнительно можно обнаружить гнойные очаги.
Во время лечения ангины при беременности нужно строго следовать всем рекомендациям врача. Не стоит самостоятельно пить лекарства и изменять их дозировку. Только терапевт и инфекционист, учитывая неделю беременности, подбирают безопасные препараты и рассчитывают дозировку.
Не стоит самостоятельно пить лекарства и изменять их дозировку. Только терапевт и инфекционист, учитывая неделю беременности, подбирают безопасные препараты и рассчитывают дозировку.
Лечебная терапия тонзиллита не обходится без антибиотиков, обеззараживающих составов для обработки, орошения и полоскания ротоглотки, фитотерапии.
Первый триместр
Первые месяцы беременности характеризуются закладкой важных органов плода, и любые инфекционно-воспалительные процессы в организме женщины могут нарушить этот процесс. Беременность протекает с осложнениями и постоянными угрозами выкидыша.
Ангина при беременности в течение первого триместра приводит к недостатку поступления кислорода, развивается гипоксия плода. Возрастает вероятность выкидыша.
Подъем температуры тела выше 38,3 градуса приводит к нарушениям в развитии и функционировании внутренних органов ребенка. Могут начаться роды раньше срока из-за преждевременной отслойки плаценты.
При обнаружении первых симптомов болезни нужно обратиться за помощью к специалисту.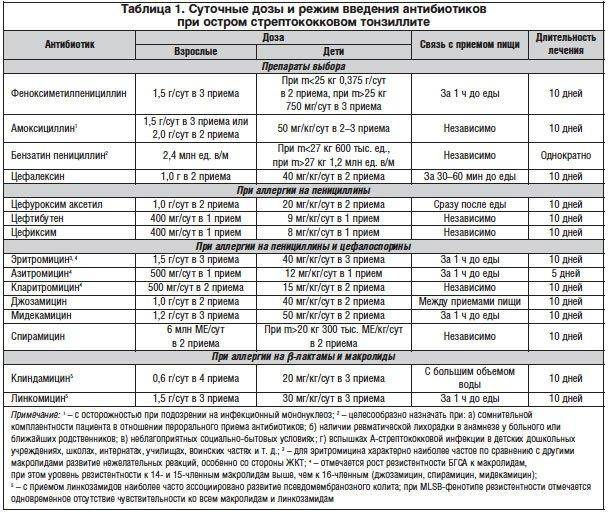 Ангину на ранних сроках беременности нежелательно лечить антибиотиками. Врач подберет наиболее безопасную терапию, но только в том случае, если ангина не сопровождается осложнениями.
Ангину на ранних сроках беременности нежелательно лечить антибиотиками. Врач подберет наиболее безопасную терапию, но только в том случае, если ангина не сопровождается осложнениями.
Второй и третий триместр
В случае возникновения ангины при беременности во второй и третий триместр угроза для будущего ребенка сохраняется, хотя не в такой сильной степени:
- По-прежнему сохраняется риск развития недостатка кислорода из-за нарушения распределения кровоснабжения.
- Токсины вызывают отравление плода.
- Уменьшается количество питательных компонентов, которые доставляются к плоду, и происходит отставание в его росте и развитии.
Лечение ангины у беременных во 2 и 3 триместре проводится антибиотиками пенициллинового или цефалоспоринового ряда.
Чтобы подобрать правильный метод лечения, предварительно проводят диагностику. Врач осматривает горло пациентки, определяет на ощупь состояние лимфатических узлов, прослушивает грудную клетку и выслушивает основные жалобы.
Обязательно потребуются результаты лабораторных исследований. Берется мазок с поверхности миндалин для определения возбудителя и его чувствительности к той или иной группе антибиотиков.
Анализ крови поможет определить степень распространенности инфекции.
Лечение ангины часто проводится антибактериальными средствами.
Наименее безопасными и действенными антибиотиками при ангине для беременных считаются: «Ампициллин», «Амоксициллин», «Азитромицин», «Эритромицин».
Назначают спреи, таблетки и пастилки для медленного рассасывания («Антиангин», «Лизобакт», «Гексализ»). Они обеззараживают слизистую поверхность и устраняют воспаление.
Разрешенным и проверенным методом лечения является полоскание ротовой полости травами (делают отвары на основе шалфея, ромашки, календулы). Обеззараживает поверхности, уменьшает воспаление, снимает боль раствор «Фурацилина».
Антибактериальная терапия
Выбирая антибиотики от ангины во время беременности, следует учитывать их эффективность против возбудителя инфекции, а также тяжесть течения заболевания.
Медикаменты не должны оказывать отрицательного воздействия на плод.
Разрешенными препаратами, которые обычно назначают при воспалении миндалин, считаются: «Амоксиклав», «Азитромицин», «Аугментин», «Вильпрафен», «Ровамицин», «Флемоксин», «Зиннат», «Сумамед». На развитие ребенка действующие компоненты этих лекарств негативного влияния не оказывают.
Лечение ангины антибиотиками цефалоспоринового и пенициллинового ряда проводится только в условиях стационара.
Питание и уход
В острую фазу протекания ангины рекомендовано лежать в постели и пить много жидкости. В рационе питания должны быть витаминизированные продукты. Дополнительно следует принимать поливитамины. Они помогут повысить сопротивляемость организма ангине. Питание должно быть дробным, пищу лучше употреблять в измельченном виде, чтобы лишний раз не травмировать воспаленное горло.
Лучше отказаться от острых, кислых, соленых, жирных и сладких блюд, так как они еще больше усиливают раздражение воспаленного горла и способствуют распространению инфекционного процесса. Нельзя употреблять слишком горячую пищу.
Местная терапия
Таблетки и пастилки для рассасывания («Лизобакт», «Фарингосепт», «Имудон») помогают уменьшить боль, уничтожить бактерии и предотвратить их дальнейшее распространение.
Помогают снять налет, продезинфицировать поверхность и уменьшить площадь воспаления растворы для обработки миндалин.
Бинт наматывают на палец, смачивают в растворе и обрабатывают горло. Хорошими и разрешенными антисептиками являются: «Стоматидин», «Хлорофиллипт», «Люголь».
Спрей местного воздействия позволяет равномерно распределяться составу и эффективно бороться с возбудителем болезни: «Мирамистин», «Стопангин», «Ингалипт».
Много чем можно полоскать горло беременным женщинам при ангине:
- Ускорить выздоровление, снять воспаление и снизить болевой синдром помогает раствор «Фурацилина».
 Для его приготовления достаточно растворить в воде одну таблетку препарата.
Для его приготовления достаточно растворить в воде одну таблетку препарата. - Раствор для полоскания «Стопангин» не требуется разбавлять перед применением. На одну процедуру достаточно 13 мл.
- Помогает полоскание «Мирамистином». На одно полоскание берут 12 мл раствора.
- Назначают препарат «Ротокан». Потребуется 5 мл состава растворить в 180 мл воды.
- Эффективным считается содовый раствор.
Помогает регулярное полоскание горла отварами из аптечных трав (эффективными считаются календула, ромашка, эвкалипт, шалфей).
Температура при ангине и беременность
Жар в теле во время беременности при ангине из-за подъема температуры может стать причиной физических и умственных отклонений в развитии ребенка.
При повышенной температуре кровь начинает сгущаться и медленнее циркулирует в организме. Количество кислорода и питательных компонентов, поступающих к плоду через плаценту, значительно снижается. Развивается гипоксия. Поэтому сбивать температуру не просто можно, а необходимо.
Принять жаропонижающее средство следует в случае высокого подъема температуры на протяжении длительного времени.
Для снижения температуры полезно пить много жидкости (подходит компот, малиновый, имбирный, лимонный чай с медом).
Ко лбу можно приложить полотенце, смоченное в прохладной воде.Быстро и безопасно снизить температуру помогает травяной чай из душицы, подорожника и мать-и-мачехи. Каждую траву берут в количестве 30 г. Смесь заливают кипятком и оставляют настаиваться в течение 40 минут. Пить готовый отвар рекомендовано трижды в день по 90 мл.
В случае повышения температуры тела до 39 градусов обязательно нужно принять жаропонижающее средство («Нурофен», «Ибупрофен», «Парацетамол», «Панадол»). Крайне нежелательно их применение на последних месяцах беременности. Нельзя сбивать температуру «Аспирином».
Как вылечить ангину во время беременности, должны решать специалисты. Терапевт, учитывая рекомендации гинеколога об особенностях течения беременности, должен выписать соответствующие лекарства.
Если лечение было начато вовремя, то от болезни удастся избавиться за 7-9 дней.
Нельзя прикладывать компрессы к области шеи, противопоказаны горячие ванны для ног, прогревания и другие тепловые процедуры.
Чем опасна ангина при беременности
Если с запозданием начать лечение ангины на любом сроке беременности или неправильно подобрать лекарственную терапию, повышается риск появления осложнений.
Опасность угрожает не только самой женщине, но и плоду, особенно в первом и во втором триместре беременности.
Проникновение воспалительного процесса в соседние органы становится провоцирующим фактором развития менингита, пневмонии, пиелонефрита, тяжелых сердечных заболеваний и даже может привести к заражению крови. В этом случае необходимо лечение в стационаре под постоянным контролем врачей.
В случае присоединения вторичной инфекции нарушается кровообращение, уменьшается поступление крови к плаценте, развивается гипоксия, происходит интоксикация плода, отставание в его росте и развитии, преждевременная отслойка плаценты.
Профилактика
Чтобы предотвратить развитие ангины во время беременности, женщине следует соблюдать ряд рекомендаций:
- следует ограничить посещение мест большого скопления людей;
- стоит избегать контакта с людьми, которые болеют простудными инфекциями;
- при посещении поликлиники рекомендовано надевать марлевую повязку;
- в сезон простуд надо начать прием витаминов;
- помещение нужно регулярно проветривать и делать влажную уборку.
Болезнь легче предупредить, чем потом бороться с неприятными симптомами и возможными последствиями. Можно обговорить этот вопрос с лечащим гинекологом и терапевтам, они помогут подобрать подходящие средства для защиты от инфекций.
Юлия Калашник
Источник: https://VipLor.ru/gorlo/tonzillit/angina-pri-beremennosti
Лечение ангины при беременности
Часто при беременности в первом-третьем триместре девушки страдают ангиной. К сожалению, никто не застрахован от неприятного заболевания. Но в этот чудесный период жизни к лечению нужно подойти очень ответственно.
Но в этот чудесный период жизни к лечению нужно подойти очень ответственно.
Гнойная ангина при беременности сильно досаждает будущей мамочке. Помимо токсикоза девушка получает боль в горле, першение, упадок сил и температуру. Очень неприятный букет симптомов.
Крайне нежелательно самостоятельно решать, как можно лечить ангину, которой вы заболели при беременности. Это опасная патология, поскольку отсутствие адекватной терапии может сильно навредить малышу.
Немного о заболевании
Данное заболевание практически невозможно спутать с другими, потому что у него очень выраженные симптомы. Среди них:
Нужно как можно быстрее решить, чем лечить ангину, которая появилась при беременности. Первый триместр очень важен для ребенка, поскольку именно в этот период формируются все основные системы и органы, а ангина является очень опасным заболеванием. Более того, на фоне высокой температуры может развиться кислородное голодание, которое способно вызвать самопроизвольный аборт и внутриутробную гибель крохи.
Более того, на фоне высокой температуры может развиться кислородное голодание, которое способно вызвать самопроизвольный аборт и внутриутробную гибель крохи.
Прежде чем начинать терапию нужно провести обследование у врача. Он поставит точный диагноз и назначит необходимые лекарства. Обычно специалист осматривает полость рта, окружающие лимфоузлы. Если этого бывает недостаточно, то назначает анализ крови и мазок из зева. Эти анализы определяют чувствительность микрофлоры на лекарства и позволяют исключить развитие дифтерии.
Как лечить опасную болезнь
Только врач должен решать, как нужно лечить ангину при беременности во время 1 триместра. Самолечение может привести к непоправимым последствиям. В этот период разрешено применять несколько антибиотиков:
Чтобы избавиться от слизи, которая накапливается в больном горле, нужно обязательно полоскать его с помощью «Мирамистина», «Хлрофиллипта», «Фурацилина». Проводить орошение горла можно «Биопароксом».
Проводить орошение горла можно «Биопароксом».
Если температура очень высокая, врач обычно назначает медикаменты на основе парацетамола. Следует знать, что лечиться аспирином категорически запрещено, поскольку он может вызвать аномалии развития плода. Также запрещены антибиотики из разряда левомицетина, тетрациклинов и фторхинолонов, потому что они обладают токсическим действием на организм малыша. Если ангина появилась при беременности в последнем третьем триместре, лечение аналогичное.
Во втором триместре терапия также должна быть комплексной. Можно применять Мирамистин, 0,1% раствор Хлоргексидина. Эти препараты безвредны для плода, потому что не всасываются в кровь и не проникают сквозь плаценту. При острой ангине для орошения часто используется раствор Люголя. У него безопасный состав, включающий йод, глицерин, йодид калия.
Беременным редко назначают леденцы для рассасывания. Если вы привыкли проводить лечение ими, то во время ангины, поразившей при беременности во время второго триместра, можно пробрести Лизобакт или Ларипронт, которые созданы на основе природного фермента лизоцима.
Также следует уделит внимание своему питанию. Не стоит кушать через силу. Желательно употреблять диетическую пищу комнатной температуры, чтобы не допустить повреждения гнойных фолликулов, что может стать причиной дальнейшего распространения инфекций. Запрещено пить очень горячие напитки. Молоко, чай или какао должны быть комнатной температуры.
Рецепты для полосканий
На ранних или поздних сроках вынашивания беременности вылечить ангину можно с помощью перекиси водорода. Для этого нужно развести 2 ст. л. перекиси в стакане воды и несколько раз за день полоскать горло. Также справиться с проблемой поможет солево-содовый раствор. Следует растворить в стакане воды по 1 ч. л. соды и соли. Первые несколько дней полоскать горло желательно каждый час. Раствор защитит слизистую оболочку от вредоносных бактерий, уберет образовавшуюся слизь, а щелочная среда устранит из ротовой полости всех вредителей. Если нет аллергии на йод, можно добавить пару капель этого лекарственного препарата в раствор.
При беременности помочь в лечении ангины может аптечная ромашка. Следует заварить 1 ст. л. сухого сырья в стакане кипятка, затем остудить. Ромашка славится противовоспалительным и смягчающим действием.
Для полосканий хорошо подходят сухие растения. Нужно взять по 1 ч. л. сухих листьев эвкалипта, цветов ромашки и липы, залить кипятком, оставить на 25 минут. Перед полосканием средство следует процедить. Облегчить симптомы могут семена льна. Нужно взять 1 ст. л. ингредиента, залить стаканом кипятка, после чего настоять полчаса и процедить.
Если во время беременности вы заболели ангиной, допускается использовать таблетки фурацилина, которые безвредны для будущих мам. Чтобы приготовить раствор, нужно покипятить и остудить литр воды, после чего растворить в нем 5 измельченных таблеток фурацилина. Горло следует полоскать несколько раз за день. В раствор можно добавить 1 ч. л. перекиси водорода. Также поможет раствор из эфирного масла чайного дерева. Нужно добавить пару капель средства на стакан воды.
Источник: Pharmindex.ru для газеты «Аптека»
Ангина при беременности на 1, 2 и 3 триместре: чем лечить, что можно
Как безопасно избавиться от болезни, не навредив плоду? Можно ли пить антибиотики при беременности и есть ли противопоказания?
Ангина и беременность
В период беременности, у женщин ослабевает иммунитет. За счет этого часто развиваются заболевания дыхательных путей, особенно – ангина.
Болезнь делится на несколько разновидностей, характеризуется болью в горле, гипертермией и еще рядом симптомов. Чтобы благополучно ее вылечить, следует ознакомиться с методами терапии.
Определение
Ангиной называют инфекционную патологию, обуславливающуюся воспалением лимфатического глоточного кольца, чаще – небных миндалин. Пик заболеваемости наблюдается осенью и весной.
Виды ангины
Разновидности тонзиллита отличаются между собой типом возбудителя, симптоматикой. Метод терапии зависит от вида заболевания.
Гнойная
Данная форма считается тяжелой, сопровождается наличием гнойного налета на гландах. Возбудителями выступают бактерии (стафилококки, стрептококки, пневмококки) и вирусы, попавшие в организм.
При оказании своевременной медицинской помощи, болезнь отступает за 1 неделю. Если не лечиться, возникает риск осложнений – паратонзиллярный абсцесс, менингит, сепсис.
Лечится заболевание антибиотиками, симптоматическими средствами.
Вирусная
Такой вид болезни провоцируется вирусами – ротавирусами, риновирусами, аденовирусами, вирусами Коксаки. Вначале патогенные агенты локализуются в задней части горла, позже – переходят на гланды. Лечение происходит с помощью противовирусных средств, антибиотики бессильны. Отмечается наиболее высокая температура, в отличие от других видов тонзиллита.
Инфекционная
Данный тип ангины вызывается стрептококками, стафилококками, грибками или вирусами, вызвавшими воспаление гланд. Протекает ярко и остро, с выраженной клинической картиной. Симптомы проявляются на 1-4 день с момента заражения патогенными агентами. Терапия зависит от конкретного возбудителя, лечение показано комплексное.
В сочетании с тонзиллитом
Иногда встречается ангина в совокупности с хроническим тонзиллитом. Болезнь развивается вследствие не оказания медицинской помощи на острой фазе, в виде осложнения выступает тонзиллит. Болезнь чревата возникновением рубца на месте гнойной пробки.
Ткань миндалины полностью замещается соединительной, они перестают выполнять защитную функцию. Инфекция, поселившаяся в гландах, постоянно провоцирует образование гноя, который не только эвакуируется наружу, но и разносится кровью по организму.
На фоне этого нередко возникает воспаление сердца, суставов, почек, мозга.
Ангина и беременность: риски на разных сроках вынашивания
В зависимости от срока, возникают соответствующие последствия тонзиллита. Некоторые из них несут непоправимый характер.
1 триместр
Если воспаление миндалин возникло на 2-4 неделе беременности, возникает опасность. Женщина на таком сроке еще не знает о своем положении, и лечит ангину антибиотиками или противовирусными средствами, которые негативно влияют на эмбрион. Если бороться с тонзиллитом таким путем, до 4 недель возникает выкидыш, либо разовьются врожденные пороки.
Ангина на 4-12 неделе также опасна. Женщина уже знает о своем положении, препараты ей назначают соответствующие, но возбудители болезни все равно влияют на плод. Они могут нарушить его нормальное развитие и повлечь за собой несовместимые пороки внутренних органов. Чем меньше срок, тем больше рисков выкидыша.
При тонзиллите появляется гипертермия и общая интоксикация – еще одни губительные факторы для будущего ребенка. Повышение температуры более 37.5 градусов, чревато самопроизвольным выкидышем на сроке до 12 недель. Прерывание беременности происходит на пике болезни или через несколько недель после излечения.
2 триместр
На 2 триместре вылечить ангину проще, чем вначале беременности. К такому сроку у ребенка уже сформированы органы, подбирать лекарства проще. Последствия встречаются реже, чем на ранних периодах формирования плода. Негативные явления возникают у матери в первую очередь.
У беременной может появиться:
- миокардит;
- сердечная недостаточность;
- пиелонефрит.
3 триместр
На последней фазе беременности, при отсутствии лечения тонзиллита, нередко возникает:
- септическое отравление;
- сильный токсикоз;
- преждевременные роды;
- отслоение плаценты.
По отношению к плоду возникают отклонения в развитии, проблемы со здоровьем.
Лечение ангины при беременности
Лечат тонзиллит с помощью комплексной терапии:
- Показан курс антибиотиков, противовирусных либо противогрибковых средств. При беременности разрешен малый перечь таких препаратов, они не влияют на плод. Принимают средства краткими курсами в 5-7 дней, в зависимости от результата.
- Полоскание глотки травами, антисептическими растворами.
- Обильное теплое питье поможет вывести токсины из организма.
- Нетрадиционные методы дополнят эффект от аптечных препаратов.
Где проходит лечение
Борьба с тонзиллитом проходит обычно в домашних условиях. Если у беременной дольше 5-7 дней держится температура, присутствуют нетерпимые симптомы, из-за боли в горле невозможно есть – показана госпитализация.
Использование антибиотиков от тонзиллита при беременности должны соответствовать таким условиям:
- быть результативными против стафилококков, стрептококков;
- не оказывать тератогенного действия на ребенка.
Беременным не назначают антибиотики, по исследованиям которым было выявлено негативное влияние на плод в виде аномалий.
Поддерживающая терапия витаминами
При тонзиллите положено укрепление ослабившихся защитных функций организма витаминами. Это необходимо, чтобы иммунитет смог побороть инфекционные, вирусные или грибковые агенты, окончательно выздороветь. Назначают витамин С. В чистом виде, микроэлемент опасен для беременных, но в виде продуктов питания – вполне подходит. Рекомендуется налегать на фрукты:
- апельсины;
- клубнику;
- ананас;
- лимоны.
Овощи:
- болгарский перец;
- перец чили;
- брокколи;
- брюссельская капуста.
Курс лечения
При грамотной терапии, выздоровление наступает в течение 7-10 дней. Если игнорировать лечебные меры, появляются осложнения, которые требуют более длительного лечения – от 1 месяца до полугода. Хроническая стадия тонзиллита устраняется за 14-21 день.
Последствия для плода
Наиболее опасен тонзиллит на 1 триместре, а именно:
- при фолликулярной форме, есть риск проникновения бактерий в кровоток, развивается септическое отравление;
- внутриутробные отклонения в развитии ребенка и формировании его органов;
- замирание плода.
На поздних сроках, женский организм истощен, могут возникать такие проблемы:
- миокардит;
- абсцесс горла;
- менингит;
- септическая интоксикация;
- воспалением лимфатических узлов;
- полиартритом инфекционной природы.
Также есть риск слабой родовой деятельности.
Можно ли лечить ангину при беременности в домашних условиях
Бороться с воспалением миндалин в домашних условиях можно, но под контролем доктора. Женщина должна принимать препараты в соответствии с указаниями доктора, по графику.
Лечение тонзиллита при беременности в домашних условиях
Дома можно выполнять такие лечебные мероприятия:
- укреплять организм витаминами С в качестве фруктов, овощей;
- пить много жидкости;
- орошать горло щелочными растворами и травяными отварами;
- при чувстве слабости, соблюдать постельный режим;
- если повысилась температура, смочить в воде полотенце, приложить ко лбу, обтирать тело водой с уксусом.
Также рекомендуются следующие действия:
- Устранить боль можно новокаиновым компрессом, его накладывают наружно на горло. Для приготовления используют 100 миллилитров спирта, ампулу новокаина (1,5-2 кубика), 2,5 г ментола и 2 грамма «Меновазина». Полученной смесью пропитывают льняную ткань либо бинтик. Кладут аппликацию на горло, прикрывают пищевой пленкой и шарфиком. Держать 10-15 минут. После снятия, укутать шею теплым платком из натурального материала.
- Гнойный налет с гланд устраняют с помощью антисептических растворов. Орошать ротоглотку необходимо ежечасно, по 3-4 полоскания. Если скопления гноя не удаляются домашними методами, прибегают к вакуумному аспиратору. Этим прибором вычищают налет в кабинете врача.
- Миндалины мажут антибактериальными препаратами – аэрозоль «Люголь».
- Препараты точечного использования – спрей «Биопарокс». Он содержит в себе антибактериальные компоненты широкого спектра действия – фузафунгин.
Если состояние ухудшилось, вызвать скорую помощь.
Чем полоскать
С помощью орошений горла удастся снизить активность болезнетворных агентов, и вымоют гнойный налет. Рекомендуется проводить процедуры на основе таких растворов:
- «Фурацилин» – 2 таблетки растворить в стакане кипятка;
- «Хлоргексин» – раствор с концентрацией 0,05%;
- «Мирамистин» – раствор продается готовым к применению, им можно еще протирать гланды;
- спиртовой раствор «Хлорофиллипт» – разводить в соотношении 1:10.
Разрешается полоскать горло после еды неограниченное количество раз в день, каждый час. По мере улучшения состояния, частоту орошений снижают.
Что пить
При тонзиллите рекомендуют пить:
- отвар из плодов шиповника;
- простую воду;
- слабый чай;
- морсы;
- натуральные соки.
Все напитки должны быть теплыми.
Безопасные антибактериальные препараты при беременности:
- пенициллин – «Амоксициллин», «Оксациллин», «Ампициллин»;
- цефалоспорины – «Цефатоксим», «Цефазолин»;
- макролиды – «Азитромицин», «Эритромицин».
Такие антибиотики назначают и в период лактации. Они также подходят новорожденным.
Риски для беременности и осложнения для ребенка
Патологии сердца, суставов и почек возникают из-за того, что организм беременной женщины слишком активно борется с патогенными агентами, вызвавшими тонзиллит. Иммунитет, стремясь погасить возбудитель, тратит большие силы. После выздоровления, защитные функции находятся на крайне низком уровне, поэтому препятствовать осложнениям не может.
Бороться с тонзиллитом при беременности можно вполне успешно и без массы аптечных препаратов. При грамотном использовании нетрадиционных и щадящих средств, удается получить достойный результат без негативного воздействия на плод.
Воспаление миндалин на ранних сроках – это не повод для искусственного аборта. При благополучном лечении, в большинстве случаев, патологи проходит бесследно, ребенок рождается здоровый.
Ангина при беременности в третьем триместре: чем и как лечить на разной неделе
Тонзиллит, который является распространенным воспалением горла и миндалин, может быть вирусным, грибковым или бактериальным.
Лечение патологии должно быть начато вовремя, так как оно может иметь опасные последствия для почек, легких и других систем организма.
стенокардия во время беременности в третьем триместре больше не наносит серьезного удара развивающемуся плоду, но игнорирование симптомов заболевания может иметь неблагоприятные последствия для младенца, включая гипоксию и смерть.
На 30-ой неделе, до 34-35, развитие всех органов и систем плода завершено, он почти готов к жизни вне утробы. Но сильное течение тонзиллита у матери может быть вредным для малыша, особенно при резком повышении температуры и длительной гипертермии.
Если инфекция возникла в возрасте 36-37 недель, то острая форма патологии часто провоцирует преждевременные роды, особенно в сочетании с беременностью (поздний токсикоз).
После 38-39 недель инвалидная стенокардия может вызвать плохие роды и осложнения во время родов.
Многие женщины считают, что в третьем триместре инфекция больше не опасна для плода, и игнорируют симптомы болезни или лечатся дома без консультации с врачом, вызывая тем самым осложнения.
Перед рождением ребенка организм тратит всю свою энергию на рождение плода, нагрузка на систему удваивается и иммунитет сильно ослабляется, так что стенокардия может быть тяжелой.
По этой причине важно лечить инфекционные заболевания на каждой стадии беременности.
Болезнь следует лечить
Виды ангины и их симптомы
Во время инфекции организм тратит энергию на усиление снабжения плода питательными веществами и витаминами через плаценту, поэтому у многих беременных женщин изначально нет жара. Патогенными микроорганизмами являются группа A Стрептококки, стафилококки, пневмококки, грибки и гемофильная палочка. Инфекция происходит по воздушно-капельным и внутренним каналам.
Симптомы патологии похожи на ОРВ и грипп — женщина чувствует перфорацию в горле, общую слабость, ссадины в мышцах.
По мере прогрессирования симптомов они становятся более выраженными и зависят от типа стенокардии:
- катаральный — эта форма считается самой мягкой. Миндалины поражены поверхностно, температура немного повышается, и общее самочувствие не должно нарушаться. Если его не лечить, болезнь прогрессирует сама по себе или переходит в следующую стадию;
- фолликулярная — воспаление поражает фолликулы миндалин. Горло опухло, через слизистую оболочку появляются гнойные включения. Содержимое высвобождается из фолликулов и накапливается на поверхности миндалин. Температура достигает 38-39оС;
- лакунар — имеет сильный поток, столбик термометра поднимается до 39-40оС. В лакунах накапливается миндальный гной, они выглядят как широкие белые и желтые борозды. Патологическая бляшка также распространяется по поверхности гортани;
- язвенно-некротическая форма стенокардии является наиболее тяжелой формой стенокардии. Миндалины покрыты темно-зеленым налетом, после чего на слизистой оболочке остаются кровоточащие язвы. Состояние сильно ухудшается, усугубляется рвотой, высокой температурой, потерей сознания.
Внимание! Пульверизованная стенокардия наиболее опасна для будущей матери и ребенка, так как бактериальные патогены могут попасть в плод через весь кровоток и вызвать инфекцию. Терапия должна начинаться в начальной катаральной стадии, когда можно избежать применения антибиотиков и предотвратить тяжелые последствия.
Как лечить ангину беременной женщине в 3 триместре
При развитии плода важно избегать самолечения, которое имеет побочные эффекты и может нанести больше вреда, чем тонзиллит.
На ранних стадиях беременности показаны следующие терапевтические мероприятия:
- постельный режим отдыха не менее 2-3 дней в изоляции от остальных членов семьи;
- обильное теплое питье — не менее 2 литров компотов, ягодных укусов, зеленого чая и молока, минеральной воды следует употреблять в день;
- местное лечение с помощью спреев с дезинфицирующим и обезболивающим действием, леденцов для впитывания, растворов типа лугол;
- — промывание гортани антисептическими формулами и травяными отварами;
- — прием витаминов и иммуномодуляторов;
- — не употреблять в пищу продукты, раздражающие горло (слишком горячая или холодная, острая, кислотная, соленая, грубая пища).
Основным лечением стенокардии является полоскание горла — процедуру следует проводить каждые 2 часа по разным формулам. Можно приготовить обычный солевой раствор или сделать бульон из трав, обладающих противовоспалительными и антисептическими свойствами, таких как ромашка, мать и мачеха, календула, подорожник, мята.
Промывка помогает смыть патогенную флору с поверхности миндаля и ускорить восстановление. Рекомендуется смазывать эпителий гортани раствором Луголя — это снижает температуру и уменьшает воспаление.
https://www.youtube.com/watch?v=oCbWI6—HGM
Ингаляции с травами, солевым раствором безвредны для беременной женщины, но их можно проводить без высокой температуры. По назначению врача, горло является UVB, что позволяет остановить рост микроорганизмов и исцелить слизистую оболочку.
Лекарства от ангины
Тонзиллит — это патология, которая может быть излечена только на ранней стадии без лекарств. Сложный курс требует назначения лекарств, но не все лекарства могут быть использованы.
Список препаратов, разрешенных к применению во время беременности:
- Антипиретики — Парацетамол и Ибуфен. Они безвредны для плода и эффективно устраняют гипертермия, в отличие от аспирина, который опасен при нарушениях кровообращения;
- местные средства — мирамистин, хлорофиллип, хлоргексидин. Антисептики обрабатывают шею несколько раз в день;
- спреи с дезинфицирующими и обезболивающими свойствами — Гексорал, Ингалипт, Каметон, Пропосол. Они не оказывают системного эффекта, действуют непосредственно в зоне воспаления и безопасны для малыша;
- леденцы и леденцы для всасывания — Стрептококки, Лизобакт, Фарингосепт, Доктор Мама. Местные средства оказывают обезболивающее, противовоспалительное и очищающее действие на боль в горле;
- антигистамины — Супрастин, Зиртек. Применяется в случае сильной отечности гортани и аллергической предрасположенности пациента.
Заключение эксперта Боровикова Ольги Самоадминистрирование антибиотиков беременным женщинам запрещено, так как они негативно влияют на плод. Особенно опасны тетрациклин и левомицетин, после их применения у ребенка развиваются дисфункции слуха, почек и печени.
Антибиотики
Если женщина на ранних стадиях стенокардии обратилась к врачу, все равно можно избежать антибактериального лечения.
Они обязательны в следующих случаях:
- тяжелое течение патологии лакунарной или язвенно-некротической формы;
- высокая температура;
- облачное сознание, рвота, конвульсивный синдром;
- длительная гипертермия, опасное развитие гипоксии плода;
- острая боль в горле с невозможностью глотать пищу и жидкость.
мониторингБезопаснейшими препаратами являются амоксициллин, амоксиклав, аугментин, оксациллин (пенициллины), цефазолин, цефотаксим, цефтриаксон (цефалоспорины), сумамед, азитромицин, макропен (макролиды). Они не оказывают негативного влияния на плод и разрешены к применению во время беременности. Дозировка рассчитывается врачом в зависимости от тяжести симптомов и чувствительности патогена к антибиотикам.
Нео-Ангин
Препарат содержится в таблетках без сахара и в абсорбирующем желе. Неоангин содержит противовоспалительные, противогрибковые и обезболивающие компоненты, наиболее важными из которых являются левоментол и амилметакрезол. Продукт обладает хорошей переносимостью, приятным вкусом и быстрым всасыванием.
Беременные женщины получают по одной таблетке каждые 2-3 часа, до шести таблеток в день. Нео-ангин устраняет острую боль в горле, предотвращает дальнейшее размножение бактерий и грибков, останавливает воспаление.
Наибольший эффект препарат оказывает на ранних стадиях тонзиллита, когда нет необходимости назначать антибиотики широкого спектра действия.
Анти-Ангин
Препарат продается в виде спрея для местной обработки гортани и в таблетированной форме для всасывания. Аэрозоль содержит хлоргексидин и тетракаин, в то время как таблетка также содержит витамин С. Его можно использовать в третьем триместре беременности, он безопасен для будущей мамы и малыша.
Эффект антиангиогенности объясняется свойствами его компонентов:
- хлоргексидин — действует против штаммов бактерий и грибов, наиболее часто вызывающих тонзиллит;
- тетракаин — эффективно устраняет боль и раздражение гортани;
- витамин С — стимулирует неспецифическую иммунную реакцию организма и повышает сопротивляемость слизистой оболочки инфекциям.
Сорбционные таблетки берутся по отдельности каждые 2-3 часа, не более 6 таблеток в день. Распылять 5-6 раз в день, 1-2 дозы в день на пораженный участок миндаля. Курс лечения определяется врачом, но не должен превышать 5 дней подряд.
Доверьтесь врачу
Что делать в домашних условиях
Одновременно с лечением, назначенным врачом, вы можете запросить рецепты народной медицины на дому. Они безопасны для плода и помогают организму ускорить восстановление и повысить сопротивляемость инфекции.
Дома используются следующие методы:
- сжимает — помогает успокоить горло при помощи компресса из сырой картошки (натирает овощи и марлю, оставляет на шее на ночь). Не менее эффективным является прохладный отвлекающий компресс из творога — его нужно раздавить, положить на ткань и оставить на шее на полчаса;
- ополаскивание горла — народные средства включают разбавленную соковую свеклу и морковь, лимонный сироп или яблочный уксус, смешанный с водой, отвары с целебными травами;
- ингаляции — паровые процедуры выполняются при отсутствии температуры. Можно приготовить раствор соли и соды, высушенную паром траву эвкалипта, ромашки или мяты. Вдыхание производится в течение 8-10 минут, после чего в течение четверти часа невозможно переохлаждать, есть и пить.
Для внутреннего напитка можно приготовить напиток из свежей смородины, листьев вишни и картофеля. Знаменитый лечебный ингредиент мёда используется при отсутствии аллергической предрасположенности. Продукт пчеловодства добавляется в чай, чтобы сделать его водой для полоскания горла. Можно сосать кусок прополиса в рот, это хорошо, снимает боль и останавливает воспаление.
Ослабляет организм
Чем опасна ангина при беременности в третьем триместре
Несмотря на то, что после 33-35 недель у малыша уже сформировались органы, стенокардия все еще представляет опасность не только для малыша, но и для матери. Организм женщины ослаблен повышенной нагрузкой на системы, а также снижена ее защита.
В результате сильного течения тонзиллита беременная женщина может пострадать от опасных последствий:
- менингит;
- пневмония;
- ревматизм;
- миокардит;
- почечная инфекция;
- полиартрит;
- общее опьянение.
Такие осложнения вызваны выраженной интоксикацией внутренних органов продуктами распада патогена.
Чтобы избежать их, нельзя игнорировать симптомы болезни и лечить себя долгое время. Бактериальная стенокардия требует применения антибиотиков, без которых патология переходит на плод.
Последствия для ребенка
Тонзиллит угрожает не только самой женщине, но и здоровью ребенка. При отсутствии лечения основным осложнением при преждевременных родах считается тонзиллит. Это может быть спровоцировано отслойкой плаценты, тяжелым поздним токсикозом (гестозом), повышенной сократительной активностью матки.
Вспомните эксперта Боровикова ОльгуПри высокой температуре у женщины, у которой плод страдает от недостатка кислорода. Если гипертермия не устраняется, стойкая гипоксия приводит к гибели частиц мозга и плода. Вот почему так важно немедленно обратиться к врачу в случае стенокардии и
я 31 недель беременна, на второй день у меня болит горло, лихорадка поднялась. По совету врача я полоскаю горло раствором мирамистина, смотрю, как отдыхают в постели, пьют много жидкости, вдыхают травы. Надеюсь, антибиотики не попадут по рецепту, боюсь, как бы они не навредили ребенку.
Елена, 32 года. Когда у его старшего сына в возрасте 7 месяцев случилась стенокардия, ему прописали суспензию Аугментина. Так что теперь, когда у меня острая боль в горле и жар поднялся до 39oC, я начал пить этот препарат, я думаю, что он безопасен, когда его прописывают маленьким детям. Я не могу сейчас пойти к врачу, пить чай с медом в одно и то же время и прополоскать горло солевым раствором — все это из копилки народной медицины.
Заключение
Лучшим способом предотвращения стенокардии во время беременности является повышение общего иммунитета. Чтобы избежать инфекций, будущая мать должна много выходить на свежий воздух , есть пищу, богатую витаминами и минералами, и полностью расслабляться. Если инфекции не удалось избежать, важно своевременно обратиться к врачу, чтобы избежать осложнений для себя и ребенка.
Список литературы:
Soldaten I.B. (1994). ‘Лекции по оториноларингологии’. М.: Медицина.
Опубликовано профессором Л.Е. Зиганшиной (2014). ‘Большой справочник лекарств’. ‘GOTAR Media’.
Плужников М.С., Лавренова Г.В. и др. (2014). ‘Хронический тонзиллит’.
Кошелев В.Н. (1982). ‘Лазерная терапия хронического тонзиллита’.
- 33 неделя беременности — развитие ребенка
- 9 месяц беременности — описание периода
- 30 неделя беременности — как выглядит женщина
- признаки родов на 42-й неделе беременности. Неделя беременности
- 32 неделя беременности — что происходит
- 36 неделя беременности — что происходит
Информация, опубликованная на сайте Sberemennost. предназначена только для чтения и является справочной. Посетители сайта не должны использовать его в качестве медицинского совета!
Как лечат ангину при беременности
Ангина во время беременности является опасным осложнением, которое может произойти у матери или плода. Чтобы избежать их, необходимо консультироваться с врачом с первых часов заболевания и внимательно следовать его рекомендациям.
Единственное, что вы можете сделать перед консультацией с врачом, это каждый час полоскать горло бульоном нейтральных трав, таких как ромашка или раствор газировки с солью.
Адекватный медицинский рецепт значительно снижает вероятные последствия для ребенка.
Ангина особенно опасна в начале
Ангина — острое инфекционное (ложное — заразное) заболевание небных миндалин, обычно вызываемое стрептококками и стафилококками.
Небесные миндалины образуют защитное лимфатическое кольцо, которое охраняется телом. Любая инфекция, которая пытается проникнуть в тело через нос или рот, встречает сопротивление со стороны иммунной системы.
Полем боя в данном случае является горло, которое сильно воспалено.
Пектрис ангины во время беременности, как и в любой другой период, острый и хронический. Острая форма развивается после респираторной инфекции или переохлаждения, что снижает защитные силы организма. Хроническая форма исчезает и обострения имеют те же симптомы, что и острая форма.
Симптомы следующие:
- острая реакция с резким повышением температуры тела до 39 градусов и более;
- острая интоксикация — озноб, головная боль, слабость, ссадины на теле, потливость, отсутствие аппетита;
- боль в горле, вызванная увеличением и опуханием миндалины, когда невозможно проглотить твердую пищу;
- увеличение и болезненные лимфатические узлы под ушами и в нижней челюсти
Пекторис ангины особенно опасен на ранней стадии, так как организм не только начинает бороться с болезнетворными микроорганизмами, но и вовлекает в этот процесс собственные внутренние органы — сердце, почки, суставы — через механизм аутоиммунной защиты. Вырабатывается слишком много антител, которые могут повредить плод как в первом триместре, так и в другие периоды.
Инфекция имеет возможность проникновения в каждый внутренний орган через сеть лимфатических сосудов, которая более разветвлена, чем кровоток.
Симптомы ангины могут быть проявлением совершенно разных заболеваний: Дифтерия, инфекционный монон Самостоятельное лечение от вирусов не только не имеет смысла, но и наносит очевидный ущерб: организм должен не только бороться с возбудителем воспаления, но и нейтрализовать препарат, который тщетно обременяет организм будущей матери.
Первый триместр — наиболее уязвимое время беременности для плода, когда он отключает внутренние органы. Малейшая неисправность в это время приводит к нарушениям развития, которые не могут быть исправлены в будущем.
Второй триместр — это время, когда формируются основные органы плода и он лучше защищен. Однако, когда женщина становится более восприимчивой, могут развиться болезни сердца и почек с тяжелыми дисфункциями этих органов, которые могут длиться всю жизнь.
В третьем триместре болезнь опасна как для плода, так и для женщины, возможны такие осложнения:
- преждевременные роды;
- заторможенность плода;
- плацентарная отслоение;
- поздний токсикоз.
Правильное лечение, назначенное врачом, почти всегда позволяет избежать неблагоприятных последствий, особенно на ранней стадии.
Лечение дополняет постельный режим и теплое питье
На ранней стадии особое внимание уделяется созданию оптимальных условий для развития плода и профилактики инфекции. До тех пор, пока поддерживается температура, режим хранения должен поддерживаться, что снижает вероятность повреждения сердца.
Нужно выпить много теплой жидкости, чтобы организм мог быстро избавиться от бактериальных фрагментов, метаболических патологий и токсинов. Чая, минеральной воды, домашнего компота достаточно.
Важно пить ровно в тепле, при комнатной температуре.
Ешь, когда хочешь. Если аппетит вообще отсутствует, то не стоит питаться силой: Организм тратит энергию на борьбу с инфекцией и не оставляет никаких запасов пищи. Один или два дня на полуголодной диете не могут повредить плоды, у организма есть резервы на этот случай.
Первый триместр слишком важен для борьбы с телом. Питание простое и мягкое: бульон, мясо тёртое, творог, картофельное пюре, яйцо пропитано. Тебе нужно что-то, что легко проглотить. Глотание пищи через боль не только неприятно, но и вредно: вы можете механически повредить воспаленную ткань.
Желательно, чтобы горло было прополоскано в течение часа, регулярное полоскание удаляет болезнетворные микроорганизмы с поверхности миндалин. Орошение не может противостоять проникновению возбудителя во внутренние органы и сокращает продолжительность болезни, но хорошо улучшает общее состояние. Очень полезно полоскать горло после каждого приема пищи.
Подходит для промывки:
- 200 мл или стакан теплой воды;
- 1 частичная чайная ложка соли;
- 1 частичная чайная ложка соды;
- несколько капель йода (2-4, не более) при отсутствии заболевания щитовидной железы.
Травяные отвары можно использовать с разрешения врача. Многие лекарственные растения — череда, полынь, чабрец, шалфей — во время беременности противопоказаны из-за своих свойств. Перед тем, как варить растение, необходимо проконсультироваться с врачом.
Антипиретики также рекомендуются вашим врачом. Наиболее безопасным для матери и плода является парацетамол, в отношении которого были проведены полные клинические исследования. Парацетамол доступен под различными торговыми марками фармацевтических компаний во многих странах мира.
Применение антибактериальных препаратов, особенно во втором триместре, является обязательным без возможности осложнений. Испытанные и проверенные антибиотики используются, желательно те, которые беременная женщина использовала ранее. Это предотвращает аллергическую реакцию.
Какой антибиотик используется — дело рук врача.
После назначения антибиотиков вы почувствуете себя лучше через 1-2 дня. Самой распространенной и опасной ошибкой за это время является прекращение приема лекарств без разрешения. Снижение температуры и ослабление боли не означает, что болезнь закончилась. Инфекционные агенты и антитела против них продолжают циркулировать в организме и выполняют свою разрушительную работу.
Подавляющее число воспалений почек и ревматических заболеваний является результатом нелеченной стенокардии.
Антигистамины вводятся одновременно с антибактериальными препаратами для снижения вероятности появления аутоиммунного
Есть много мифов о лечении. В частности, широко распространено мнение, что каждая инфекция лечится ‘три раза в день’ антибиотиком. На самом деле, это далеко не так. Бактерии настолько приспособились к антибиотикам, что многие виды просто перестали реагировать на лекарства. Именно врач, а не фармацевт, должен назначать лечение.
- Вы не можете воспринимать рекламу наркотиков всерьёз: Никто не отвечает за самолечение.
- Лучшая профилактика — хорошее питание, свежий воздух и достаточный отдых.
Полноценная диета — это диета, в которой полный набор питательных веществ доступен в достаточном количестве.
Питание важно не только для развития плода, но и для иммунитета: при недостатке животного белка иммунная реакция может быть неэффективной.
Прогулки в воздухе и на солнце укрепляют иммунную систему, насыщая ее кислородом. Во время сна восстанавливается нервная система, что приносит пользу женщине и будущему ребенку.
Пекторис ангины у беременных женщин может закончиться восстановлением и не оставить никаких последствий, если лечение начинается врачом с первых часов.
Не стоит экспериментировать с самолечением
Лечение назначает только врач, учитывая индивидуальные особенности организма и продолжительность беременности.
Ангина — инфекционное заболевание, поэтому заболевание невозможно без источника инфекции. Либо необходим контакт с пациентом, либо организм должен активировать очаг хронической инфекции.
Хронические инфекции могут возникать, например, в кариозных зубах, увеличенных и рыхлых миндалинах. Женщина детородного возраста всегда должна бороться с очагом инфекции, особенно если она планирует забеременеть.
Желательно избегать контакта с больными людьми, постоянно мыть руки и использовать отдельную посуду и нижнее белье.
Хронический тонзиллит во время беременности
Ангина при беременности на 1, 2 и 3 триместре: чем лечить, что можно
Пекторис ангины во время беременности довольно распространен, так как организм подвергается сильным нагрузкам, что приводит к снижению иммунитета.
Пектрис ангины описывается как острое или хроническое инфекционное воспаление горла, которое без должного лечения приводит к развитию других серьезных заболеваний.
Во время беременности сложность заключается в том, что многие лекарства остаются запрещенными, а отрицательное влияние на развитие ребенка велико.
Особенности заболевания у беременных
В течение каждого триместра беременности может развиться любая форма стенокардии: катаральная, бактериальная или гнойная. Патогены (стафилококки, аденовирусы, стрептококки) легко передаются при контакте и по воздуху.
Пекторы ангины можно отличить от других простудных заболеваний по следующим характеристикам:
- высокая температура;
- сильная боль, сухость и потливость в горле;
- сухой кашель;
- увеличение подчелюстных или околоушных лимфатических узлов;
- ухудшение сна, снижение аппетита, сонливости, апатии.
При обследовании терапевт или специалист по инфекционным заболеваниям отмечает красным цветом воспаленное горло, миндалины увеличиваются, а белые или желтоватые бляшки хорошо видны. При наличии гнойной формы стенокардии также могут быть обнаружены гнойные карманы.
При лечении стенокардии во время беременности необходимо строго следовать всем рекомендациям врача . Вы не должны пить лекарства сами и менять дозировку. Только терапевт и специалист по инфекционным заболеваниям выбирает безопасные лекарства и рассчитывает дозировку с учетом недели беременности.
Лечение тонзиллита не проводится без антибиотиков, дезинфицирующих средств для лечения, промывки и орошения ротоглотки, фитотерапии.
Первый триместр
Первые месяцы беременности характеризуются перемещением важных органов плода, и все инфекции и воспалительные процессы в организме женщины могут нарушить этот процесс. Беременность продолжается с осложнениями и постоянным риском выкидыша.
Пектрис ангины при беременности в первом триместре приводит к недостатку кислорода, развивается гипоксия плода. Вероятность выкидыша увеличивается.
При обнаружении первых симптомов следует обратиться за специализированной медицинской помощью. Не рекомендуется лечить стенокардию антибиотиками на ранних стадиях беременности. Ваш врач выберет наиболее безопасную терапию, но только в том случае, если нет осложнений со стенокардией.
Второй и третий триместр
Если стенокардия возникает во время беременности во втором и третьем триместре, то угроза для будущего ребенка остается, хотя и не в такой степени:
- По-прежнему существует риск дефицита кислорода из-за плохого распределения кровоснабжения.
- Токсины вызывают отравление плода.
- Количество питательных веществ, поступающих в организм плода, снижается, а рост и развитие задерживаются.
Лечение стенокардии у беременных во 2-м и 3-м триместрах проводится антибиотиками пенициллина или цефалоспорина.
Для нахождения правильного метода лечения производится предварительный диагноз. Врач осматривает горло пациента, определяет состояние осязаемых лимфатических узлов, прислушивается к грудной клетке и выслушивает основные жалобы.
лабораторные результаты обязательны. Мазок миндаля берется для определения патогена и его чувствительности к группе антибиотиков.
анализы крови помогают определить степень заражения.
Пекторис ангины часто лечится антибактериальными средствами.
Наименее безопасными и эффективными антибиотиками при стенокардии беременности считаются: ‘Ампициллин’, ‘Амоксициллин’, ‘Азитромицин’, ‘Эйтромицин’.
Прописываются медленно поглощающие спреи, таблетки и леденцы (‘антиангин’, ‘лизобакт’, ‘гексализ’). Они дезинфицируют слизистую оболочку и устраняют воспаление.
Разрешенным и проверенным методом лечения является ополаскивание рта травами (приготовление бульонов на основе шалфея, ромашки, календулы). Дезинфицирует поверхности, уменьшает воспаление, снимает болевой раствор ‘фурацилин’.
Антибактериальная терапия
При выборе антибиотиков против стенокардии во время беременности следует учитывать их эффективность против возбудителя и тяжесть заболевания.
Лекарства не должны негативно влиять на плод.
Разрешенные препараты, обычно прописанные при тонзиллите, считаются разрешенными: ‘Амоксиклав, азитромицин, аугментин, вилпрафен, рвамицин, флемоксин, stannous, sumamed. Активные ингредиенты этих препаратов не оказывают отрицательного влияния на развитие детей.
Лечение стенокардии антибиотиками цефалоспоринового и пенициллинового ряда выполняется только в стационарных условиях.
Питание и уход
Рекомендуется лежать в постели и пить много жидкости во время острой фазы стенокардии. Диета должна включать витаминизированные продукты. Мультивитамины также должны быть приняты. Это помогает повысить сопротивляемость организма стенокардии. Пища должна быть фракционирована, лучше питаться в измельченном виде, чтобы не повредить воспаленное горло снова.
Лучше не употреблять в пищу острую, кислую, соленую, жирную и сладкую пищу, так как они еще больше усиливают раздражение воспаленного горла и способствуют распространению инфекции. Не стоит есть слишком острую пищу.
Местная терапия
Таблетки и леденцы для отсасывания (‘Лизобакт’, ‘Фарингосепт’, ‘Имудон’) помогают облегчить боль, уничтожить бактерии и предотвратить их дальнейшее распространение.
Помогает удалить налет, дезинфицировать поверхность и уменьшить площадь воспаления с помощью растворов для обработки миндалем.
бинты обертываются вокруг пальца, увлажняются в растворе и обрабатывается горло. Хорошие и проверенные антисептики: ‘Стоматидин’, хлорофилловая губа, ‘Лугол’.
Спрей с локальным действием позволяет равномерно распределить состав и эффективно контролировать патоген: ‘Мирамистин’, ‘Стопангин’, ‘Ингалипт’.
Много вещей для полоскания горла беременных со стенокардией:
- Ускорение выздоровления, снятие воспаления и уменьшение болевого синдрома способствует растворению ‘фурацилина’. Для его производства достаточно растворить одну таблетку препарата в воде.
- Раствор для промывки ‘Стопангин’ не нужно разбавлять перед использованием. Для одной процедуры достаточно 13 мл.
- Помогает промыть Мирамист. Возьмите 12 мл раствора для одного полоскания.
- Назначьте Ротокана. Возьмите 5 мл состава и растворите в 180 мл воды.
- Содовый раствор считается эффективным.
Регулярно полоскание горла травяными отварами (эффективными считаются календула, ромашка, эвкалипт, шалфей).
Температура при ангине и беременность
Лихорадка в организме во время беременности со стенокардией из-за повышения температуры может вызвать физические и психологические нарушения в развитии ребенка.
При жаре кровь начинает конденсироваться и медленнее циркулировать в организме. Количество кислорода и питательных веществ, поступающих в плод через плаценту, значительно снижается. Гипоксия развивается. Поэтому понизить температуру нелегко, но это необходимо.
При высокой температуре жаропонижающее средство следует принимать в течение более длительного периода времени.
Для снижения температуры рекомендуется пить много жидкости (подходящий компот, малина, имбирь, лимонный чай с медом).
Полотенце, пропитанное прохладной водой, может быть прикреплено к лобу. Быстрому и безопасному понижению температуры способствует травяной чай, приготовленный из душицы, подорожника, а также мамы и мачехи. Каждая трава берётся в количестве 30 г. Залить смесь кипятком и оставить стоять на 40 минут. Готовый отвар рекомендуется пить три раза в день по 90 мл.
При повышении температуры тела до 39 градусов необходимо принимать средство для снижения температуры ( Нурофен, Ибупрофен, Парацетамол, Панадол). Их использование в последние месяцы беременности крайне нежелательно. Вы не можете понизить температуру ‘Аспирина’.
Как можно вылечить стенокардию во время беременности, должны решать специалисты. Терапевт должен назначить подходящие лекарства с учетом рекомендаций гинеколога по особенностям течения беременности.
Если вовремя начать лечение, можно избавиться от болезни за 7-9 дней.
сжимает в области шеи, противопоказаны горячие ванны для ног, согревание и другие термические процедуры невозможны.
Чем опасна ангина при беременности
Если начать лечение стенокардии на любой стадии беременности поздно или с помощью неправильных препаратов, риск осложнений возрастает.
В опасности находится не только сама женщина, но и плод, особенно в первом и втором триместре беременности.
Проникновение воспалительного процесса в соседние органы становится провоцирующим фактором при менингите, пневмонии, пиелонефрите, тяжелых сердечных заболеваниях и может даже привести к заражению крови. В этом случае необходимо лечение в стационаре под постоянным медицинским наблюдением.
При вторичной инфекции нарушается кровообращение, уменьшается приток крови к плаценте, развивается гипоксия, интоксикация плода, замедляется рост и развитие плода, плацента преждевременно отделяется.
Профилактика
Для предотвращения развития стенокардии во время беременности женщина должна следовать ряду рекомендаций:
- следует ограничить посещениями зон с сильной перегрузкой;
- следует избегать контакта с холодными пациентами;
- рекомендуется носить марлевую повязку при посещении клиники;
- в холодное время года следует начинать принимать витамины;
- помещение следует регулярно проветривать и влажно убирать.
Болезнь легче предотвратить, чем бороться с неприятными симптомами и возможными последствиями. Вы можете обсудить этот вопрос со своим гинекологом и терапевтами, и они помогут Вам найти подходящие средства защиты от инфекции.
Автор статьи: Юлия Калашник
Ангина: как лечить в домашних условиях во время беременности
Время чтения 8 минут
Ожидание появления ребенка на свет – одно из главных периодов в жизни женщины, но протекание этого периода может омрачить такое заболевание, как ангина. Ангина: как лечить в домашних условиях во время беременности. В данной статье вы найдете ответы на множество вопросов, а главное, узнаете, каким должно быть лечение ангины во время беременности. Так же вы сможете отметить для себя способы профилактики этого заболевания и ознакомитесь с возможными последствиями ангины во время беременности.
<<Оглавление>>
Беременность, к сожалению, приносит не всем женщинам исключительно только положительные эмоции. Увы, многие сталкиваются с инфекционными заболеваниями в течение долгих девяти месяцев. Так как иммунитет беременной и так снижен и подвержен различным заболеваниям, то вредоносным бактериям и вирусам не составит труда проникнуть в организм. Ангина во время беременности – частое и достаточно опасное явление. Чтобы не причинить вред ни себе, ни плоду, необходимо знать, каким образом лечить ангину во время беременности.
Ангина является опасным инфекционным недугом, который характеризуется воспалением миндалин. Заболев, человек постоянно ощущает сильную боль в горле. Если вы почувствовали, что в горле начинает першить, то это еще не стопроцентный признак наступившей ангины. У этого заболевания есть несколько особенностей и поэтому, чтобы диагностировать ангину, лучше проконсультироваться с врачом, чтобы выяснить, как правильно ее лечить.
Виды ангины
Поскольку ангина – это распространенное инфекционное заболевание, то лечение необходимо начинать сразу после постановки диагноза. Помочь в борьбе с недугом может оказать применение, разрешенных в период беременности, лекарственных препаратов. Безусловно, есть риск применения некоторых препаратов, но если подумать о последствиях, которые может принести ангина во время беременности, то сначала нужно позаботиться о том, чтобы избавиться от инфекции. Кстати, протекание ангины у женщин во время беременности ничем не отличается от хода этой болезни у остальных людей. Характеризуется она только сильным снижением иммунитета беременной, что приведет к долгому выздоровлению.
Существует несколько различных форм ангины. И, исходя из особенностей каждой формы, назначается разное лечение ангины во время беременности.
Формы ангины:
- Катаральная ангина. Считается самой легкой формой заболевания. Особенности протекания: появляется незначительное воспаление и отекание миндалин, сопровождающееся болью в горле, першением, поднятием температуры до 37 ° С и выше. Лечить такой вид ангины беременной женщине рекомендуется при помощи полоскания горла тёплым раствором соды или фурацилином. Так же можно применять для полоскания настои трав.
- Фолликулярная ангина. Характеризуется тяжелым протеканием заболевания, воспалением и увеличением в размере миндалин. Могут появиться гнойные пробки и повыситься температура тела.
- Лакунарная ангина. Является острой формой заболевания. Для нее характерно наличие, быстро распространяющегося по всему организму, воспалительного процесса. Так же при острой форме может значительно увеличиться слюноотделение, повыситься температура, появиться сильная боль в горле. На покрасневших миндалинах появляется белый и желтоватый налет, не исключено и появление рвоты.
- Герпетическая ангина. Является самым опасным видом ангины. Для нее характерно появление на задней стенке гортани обильных, быстро распространяющихся по всему рту, высыпаний. Так же можно заметить и мелкую сыпь на небе, глотке и миндалинах. Наблюдается скачек температуры тела, появляется тошнота и рвота. Отмечаются неприятные ощущения во всем теле, и даже боль.
Иммунитет беременной женщины значительно снижается, но течение ангины может быть непредсказуемым. Возможно, организм отреагирует на проникновение заболевания высокой температурой тела, которая может быть выше 40 градусов. Неважно, симптомы какой формы заболевания обнаружит у себя женщина, ей необходимо незамедлительно обратиться к специалисту для того, чтобы начать лечиться как можно скорее.
Опасность заболевания для беременной
Чем же опасна ангина во время беременности? Наиболее опасной для беременной женщины является фолликулярная ангина, тем более, если она появляется в организме в 1 триместре беременности. Зараженные бактерии быстро попадают в кровь и разносятся по организму. Наступает интоксикация, которая может привести к следующим осложнениям:
- появление сильного токсикоза
- угроза выкидыша
- отклонения во внутриутробном развитии плода
- замершая беременность
Последствия ангины во время беременности несут в себе опасность не только в начале беременности. Ангина во время беременности во 2 и 3 триместрах так же чревата неприятными последствиями.
Иммунитет беременной женщины не может самостоятельно бороться с ангиной, поэтому возможно наступление следующих осложнений:
- развитие сердечной недостаточности
- слабая родовая деятельность
- сепсис
- увеличение лимфоузлов
- воспаление почек
- появление абсцесса гортани
как лечить ангину в домашних условиях
К лечению ангины необходимо подходить комплексно. Использовать для лечения ангины во время беременности нужно как антибиотики, так и жаропонижающие препараты, и препараты местного воздействия (всяческие леденцы, снимающие боль в горле, спреи и таблетки). В наше время существует множество средств, которые разработаны специально для лечения беременных женщин и не причиняющих вред плоду. Поэтому лечить ангину будущим мамам можно и нужно.
Кстати, лечение ангины в 1 триместре беременности при помощи народных средств не желательно. К примеру, нельзя парить ноги, так как горячая вода не только не облегчит состояние, но и может спровоцировать тонус матки.
Каким должно быть лечение ангины при беременности?
- Частое полоскание горла растворами, имеющими антисептическое действие (содой, фурацилином, солью), отварами трав (ромашкой и шалфеем). Данные препараты безвредны, и их можно применять для лечения ангины во время беременности.
- Ингаляции отварами трав (ромашка, шалфей, мята, сосновые почки). Можно добавлять небольшую долю эфирных масел шиповника или эвкалипта. Делать ингаляции во время беременности нужно с особой осторожностью.
- Применение антибиотиков. К сожалению, лечение ангины во время беременности сложно проводить без антибиотиков. Поэтому доверьтесь своему врачу в выборе, подходящих Вам лекарственных средств. Беременным разрешено применять следующие лекарства: «Сумамед», «Пенициллин», «Эритромицин», «Гентамицин» и др.
- Питание и питьевой режим. Для победы организма над болезнью необходимо, чтобы питание было сбалансированным. Нужно отказаться от вредной пищи (кислого, острого, соленого) и употреблять как можно больше витаминов. Если у вас нет излишней отечности, то не ограничивайте потребление жидкости во время болезни. Она поможет организму избавиться от продуктов распада и восстановит водный баланс в организме женщины. Пить можно травяные чаи, например, ромашковый, мятный, молоко с добавлением небольшого количества мёда. Запрещается в период болезни ангиной, есть лимон и применять его для приготовления напитков.
Борьбу с обнаруженным заболеванием нужно начинать раньше, насколько это возможно. Если вы наблюдаете у себя повышение температуры тела до 38 градусов, то ее необходимо сбить, так как такая температура может навредить плоду. Для того, чтобы сбить температуру, воспользуйтесь такими препаратами, как «Панадол» и «Парацетамол», они разрешены беременным женщинам. Нельзя принимать «Аспирин», так как его применение способно спровоцировать отслойку плаценты и кровотечение.
Также ангину во время беременности можно лечить при помощи спреев Гивалекс и Стопангин, рассасывающими таблетками Стрепсилс, Декатилен. Можно также применять гомеопатию. Также при ангине хорошо может помочь «Тонзиллотрен».
Если вы только вызвали врача на дом и еще не знаете, как лечить заболевание, то соблюдайте следующие правила:
- Нельзя без назначения врача самостоятельно принимать лекарства.
- Для того, чтобы организму было проще бороться с недугом, рекомендуется соблюдение постельного режима.
- Не отказывайтесь полностью от еды, это будет вредить ребенку. Старайтесь есть маленькими порциями, но часто. В пище должно быть преобладание белка. Ешьте много свежих овощей и фруктов. Не забывайте и о применении витаминных комплексов.
- Соблюдайте питьевой режим. Пейте только тёплую жидкость. Так как при ангине часто повышается температура, то необходимо пить много и часто. Желательно за день выпивать несколько стаканов жидкости, в идеале по стакану тёплого чая или отвара каждый час. Обедать полезно куриным бульоном.
- Для того, чтобы снизить высокую температуру, можно обойтись и без лекарственных средств. В этом вопросе могут прийти на помощь обтирание теплой водой. Во время беременности нежелательно мыться под прохладной водой, так как ее воздействие может спровоцировать спазм сосудов. Нельзя обтираться уксусом и спиртовыми настойками. Помните о том, что повышенная температура может привести к врождённым порокам у ребёнка.
- Помните, что категорически нельзя принимать Аспирин, так как это может привести к нежелательным осложнениям.
Полоскание горла при ангине
Благоприятно ли на организм воздействует полоскание горла при ангине? По мнению врачей, полоскания помогают избавиться от очага инфекции и способствуют быстрому выздоровлению. Процедуры полоскания необходимо проводить несколько раз в день, обычно это 4 или 6 раз в первые дни заболевания. Раствор должен быть тёплым, примерно между 36 и 40 градусами.
Как приготовить раствор для полоскания?
- Возьмите цветы ромашки, липы и листья эвкалипта. Залейте травы кипятком. Настаиваете 20-25 минут, процедите. Раствор готов к использованию.
- Для полоскания можно применять прополис. Приготовьте марлевые тампоны, смочите их в настойке прополиса и смазывайте полученным тампоном гланды.
- Полоскание солевым раствором. 1 чайную ложку морской соли растворите в стакане воды. Полученным раствором полощите горло несколько раз в день.
- Если у женщины во время беременности появляется гнойная ангина, то лечение можно начать с применения раствора перекиси водорода. Чтобы приготовить такой раствор, надо смешать в стакане воды 2 столовые ложки перекиси (3%). Процедуру полоскания горла нужно проводить часто.
- Еще одним эффективным средством в борьбе с гнойной ангиной во время беременности является применение соли и содового раствора. В стакане воды нужно растворить соль и соду (по 1 чайной ложке). Полоскать ротовую полость таким раствором рекомендуется каждый час в первые несколько дней заболевания. Раствор с солью и содой значительно снижает количество бактерий и способен убрать слизь, а также он может защитить слизистую оболочку от бактерий. В полости рта образуется щелочная среда, которая не позволяет вредителям надолго оставаться в организме. Для того, чтобы усилить эффективность раствора, можно добавить в него пару капель йода. Йод рекомендуется добавлять только в случае отсутствия на него аллергической реакции.
- Абсолютно безвредным при лечении ангины во время беременности будет применение фурацилина. Действие фурацилина схоже с действием антибиотиков. Для того, чтобы приготовить раствор фурацилина, необходимо:
Последовательность действий:
- Измельчить в порошек 5 таблеток.
- Вскипятить 1 литр воды и дать остыть до +36-38 градусов.
- Размешайте измельченные таблетки в воде и отлейте для полоскания 250 мл.
- В раствор можно так же влить 1 чайную ложку перекиси водорода.
Профилактика ангины во время беременности
- Первое, что нужно сделать беременной женщине для того, чтобы избежать заражения ангиной — это оградить себя от взаимодействия с больными.
- Необходимо пользоваться защитной маской, если вы не уверены, есть ли в вашем окружении больные люди. Не нужно стесняться применять маску, ведь речь идёт о вашем здоровье и о состоянии здоровья вашего будущего малыша. Особенно актуально ее применение во время эпидемий.
- Каждый раз, выходя из дома, обрабатывайте носовые проходы «Оксолиновой мазью». Так же можно местно использовать гель «Виферон». Эти препараты разрешено применять в целях лечения ангины во время беременности.
- Уделите особое внимание такому вопросу, как профилактика заболеваний ротовой полости — шанс на здоровое протекание беременности. Перед зачатием рекомендуется пролечить фарингит, хронический тонзиллит и необходимо избавиться от кариеса.
- Помните, что очень важно укреплять иммунитет во время беременности. Употребляйте в пищу много сезонных овощей и фруктов, находитесь дольше на улице, выполняйте физические упражнения, гимнастику, принимайте витаминно-минеральные комплексы, предназначенные для беременных, и оставьте имеющиеся вредные привычки.
Лечение ангины во время беременности должно быть комплексным и своевременным, чтобы избежать осложнений. Обязательной есть консультация у специалиста. Ни в коем случае нельзя заниматься самолечением!
Ангина при беременности — причины, симптомы, диагностика и лечение
Ангина при беременности — это острое инфекционное воспаление небных, язычной миндалин, лимфоаденоидных тканей на задней стенке глотки и в гортани, возникшее в гестационном периоде. Проявляется гипертермией, выраженным интоксикационным синдромом, болями в горле, увеличением и болезненностью подчелюстных, реже шейных лимфоузлов. Диагностируется с помощью фарингоскопии, бакпосева мазка из ротоглотки. Для лечения применяют цефалоспорины, макролиды, β-лактамные пенициллины, НПВС, антисептические растворы. При тяжелом гнойно-деструктивном процессе возможно вскрытие абсцессов и проведение абсцесстонзиллэктомии.
Общие сведения
Ангина (острый тонзиллит) — третье по распространенности инфекционное заболевание верхних дыхательных путей (после гриппа и ОРВИ), диагностируемое при беременности. Поскольку возбудитель поражает ткани не только миндалин, но и глотки, в последнее время для описания заболевания начали использовать термин острый тонзиллофарингит. Так как у 82% пациентов выделяется β-гемолитический стрептококк группы А, ранее ангиной называли только стрептококковый острый тонзиллит. В настоящее время понимание этиологии заболевания расширено. Ангина чаще наблюдается у беременных в возрасте до 30-35 лет во второй половине гестации. Более тяжелое течение воспаления отмечается в 3-м триместре беременности. Пик заболеваемости бактериальными формами острого тонзиллита приходится на раннюю весну, вирусными — на осенне-зимний период.
Ангина при беременности
Причины
Острый тонзиллит у беременных принадлежит к категории антропонозных инфекций с преимущественно воздушно-капельным механизмом передачи. Развивается в результате инфицирования лимфоидных образований глоточного кольца патогенной и условно-патогенной микрофлорой. Быстрому возникновению воспалительного процесса и более глубокой деструкции тканей способствует естественное снижение иммунитета при гестации, которое предотвращает отторжение генетически чужеродного плода. Возбудителями ангины во время беременности являются те же инфекционные агенты, что и вне гестационного периода:
- Бактерии. Более чем у 80% пациенток острый тонзиллит при беременности вызван β-гемолитическим стрептококком группы А. Реже возбудителями заболевания становятся стрептококки других групп, стафилококки, пневмококки, менингококки, гонококки, клебсиеллы, брюшнотифозные и гемофильные палочки, анаэробы, спирохета Венсана в ассоциации с веретенообразной палочкой.
- Вирусы. В последние годы увеличивается распространенность ангин вирусного происхождения. Воспаление миндалин у беременных может быть осложнением аденовирусной, энтеровирусной, герпетической ОРВИ. У части пациенток с низким иммунитетом на фоне первичного вирусного поражения лимфоидной ткани происходит вторичная колонизация эпителия бактериальной флорой.
В спорадических случаях ангина возникает вследствие заражения хламидиями и микоплазмами. У части женщин из отделяемого миндалин высеиваются ассоциации кокков с кандидами. Предрасполагающими факторами к заболеванию острым тонзиллитом становятся переохлаждение, недостаточное питание, пребывание беременных в пыльных и загрязненных помещениях с большим числом сотрудников или посетителей, наличие кариеса и хронических заболеваний десен.
Патогенез
Источником заражения обычно являются бактерионосители, больные острым тонзиллофарингитом, иногда — реконвалесценты. Возбудитель заболевания чаще передается воздушно-капельным путем, реже — контактно-бытовым через загрязненную посуду или алиментарным с водой и продуктами питания. Пусковым моментом развития ангины при беременности является попадание микроорганизма на эпителий ротоглоточного лимфоидного кольца. Благодаря наличию М-протеина, подавляющего местный иммунитет, липотейхоевой кислоты, обладающей сродством к эпителию миндалин, и других факторов патогенности, инфекционные агенты фиксируются к слизистой и начинают активно размножаться, выделяя экзо- и эндотоксины.
В ответ на повреждающее действие бактерий, вирусов, грибов возникает локальная воспалительная реакция: за счет повышения проницаемости капилляров лимфоидная ткань отекает и инфильтрируется нейтрофилами. В последующем под действием протеаз макрофагов лимфоидные фолликулы расплавляются, образуется гной. В тяжелых случаях деструкции подвергается не только эпителиальный слой, но и строма миндалин. Отторжение некротизированных участков сопровождается формированием кровоточащих дефектов, которые впоследствии эпителизируются. В результате распространения инфекции по лимфатическим путям поражаются регионарные лимфоузлы, а попадание микроорганизмов из септического очага в системный кровоток способствует их распространению по организму, развитию общей интоксикации и полиорганной реакции.
Классификация
Систематизация клинических форм ангины при гестации основана на особенностях течения и характере морфологических изменений в лимфоидной ткани. В целом классификация отображает этапность развития инфекционно-воспалительного процесса, хотя частично учитывает и этиологический фактор. Специалисты в сфере оториноларингологии, акушерства и гинекологии различают следующие варианты острого тонзиллита, диагностируемого при беременности:
- Катаральная ангина. Сравнительно нечастый вариант тонзиллярного воспаления с преимущественно локальными симптомами, умеренной интоксикацией, отсутствием гноя. При достаточной реактивности и своевременной терапии катаральная ангина может не переходить в гнойные формы. Частое имеет вирусное происхождение.
- Гнойная ангина. В зависимости от распространенности воспаления бывает фолликулярной с точечными гнойничками, лакунарной с очагами налетов, фибринозной с вовлечением в воспаление всей миндалины и переходом на прилежащие ткани. Обычно при беременности выявляется одна из гнойных форм острого тонзиллита.
Относительно редко на этапе гестации возникают флегмонозная ангина с гнойным расплавлением части миндалины и язвенно-некротический фузоспирохетоз Симановского-Плаута-Венсана. С учетом специфичности клинической картины в качестве отдельного варианта заболевания выделяют острый тонзиллофарингит герпетического происхождения, при котором на слизистой миндалин и ротоглотки образуются пузырьки с красноватым содержимым.
Симптомы ангины при беременности
Обычно заболевание развивается остро на протяжении от нескольких часов до 2 суток с момента заражения. На начальных этапах тонзиллофарингита температура тела беременной повышается до 38-40 °С, возникают озноб, головная, мышечная и суставная боль, ломота в пояснице, при тяжелом течении — ухудшение аппетита, тошнота, рвота, боль в брюшной полости. Женщина ощущает выраженную слабость, разбитость. На фоне интоксикации появляется боль в горле, которая усиливается при глотании, разговоре, может иррадиировать в ухо. В дальнейшем подчелюстные лимфоузлы уплотняются, увеличиваются до 1-2 см в диаметре, становятся болезненными. Изо рта ощущается неприятный запах, голос звучит хрипло.
Осложнения
В остром периоде, как и вне гестации, ангина у беременной может осложняться острым ларингитом, острым шейным лимфаденитом, средним отитом, паратонзиллитом, образованием окологлоточного абсцесса. При контактном распространении возбудителя возможно возникновение медиастинита, менингита. Массивная диссеминация микроорганизмов на фоне сниженного иммунитета приводит к развитию сепсиса и инфекционно-токсического шока. Спустя 2-4 недели после стрептококковой ангины у женщины могут проявиться симптомы острого гломерулонефрита, острой ревматической лихорадки, ревмокардита, обусловленных аутоиммунной реакцией организма.
Специфическими осложнениями ранних сроков беременности являются усиление токсикоза, при выраженной интоксикации и гипертермии — самопроизвольный выкидыш. Во 2-3 триместрах возможны нарушение плацентарного кровотока и гипоксия плода, отслойка плаценты, преждевременные роды. Ряд инфекционных агентов, вызывающих ангину, способны проникать через фетоплацентарный барьер, вызывая внутриутробное инфицирование ребенка. Значительное поражение тканей плода может привести к аномалиям развития, замиранию беременности, повышению показателей перинатальной смертности. У пациенток, перенесших острый тонзиллит, чаще наблюдается слабость родовой деятельности.
Диагностика
В большинстве случаев постановка диагноза ангины при беременности не представляет особых трудностей. Об инфекционном поражении миндалин обычно свидетельствуют их гиперемия, отечность, выявление белых фолликулов диаметром 2-3 мм, желтовато-белого отделяемого. При некротической форме наблюдаются глубокие дефекты лимфоидной ткани размерами до 2 см с бугристым дном, образовавшиеся после отторжения темно-серых некротизированных участков. Для редко диагностируемой герпетической ангины характерно появление на слизистой оболочке ротоглотки красноватых пузырьков. Рекомендованными методами обследования являются:
- Осмотр глотки. Фарингоскопия, проводимая оториноларинголом с использованием специальных инструментов, позволяет более точно определить состояние слизистой зева. В ходе исследования оцениваются характер и распространенность патологических изменений лимфоидной ткани.
- Посев мазка из глотки на микрофлору. Определение возбудителя облегчает дифференциальную диагностику ангины с другими инфекционными процессами. В ходе микробиологического исследования устанавливается чувствительность микроорганизма к антибактериальным препаратам.
- Исследование крови. Показатели общего анализа крови соответствуют признакам острого инфекционного процесса. Обычно определяются увеличение количества лейкоцитов, преимущественно за счет нейтрофилов, сдвиг лейкоцитарной формулы влево, умеренное повышение СОЭ. В качестве дополнительных методов выявления инфекционного агента в сложных клинических случаях рекомендованы РИФ, ИФА, ПЦР-диагностика.
Ангину при гестации дифференцируют с гриппом, ОРВИ, дифтерией, скарлатиной, поражением лимфоидных образований, слизистой глотки и лимфатических узлов при инфекционном мононуклеозе, листериозе, сифилисе, туберкулезе, туляремии, брюшном тифе, неоплазиях, гематологических заболеваниях. По показаниям беременную, кроме акушера-гинеколога и ЛОР-специалиста, консультируют инфекционист, венеролог, фтизиатр, гематолог, онколог, онкогематолог.
Лечение ангины при беременности
При катаральном, фолликулярном, лакунарном, фибринозном воспалении и отсутствии акушерских осложнений рекомендовано амбулаторное ведение пациентки. Госпитализация показана при тяжелом флегмонозном или атипичном течении острого тонзиллита, язвенно-некротической форме заболевания, признаках внутриутробного поражения плода, угрозе прерывания беременности. В период гипертермии и первые дни реконвалесценции женщине показаны постельный режим, употребление большого количества теплой жидкости (воды, некрепкого чая, отвара шиповника, компотов из свежих ягод и сухофруктов).
Основой медикаментозного лечения бактериальной ангины является этиотропная системная антибиотикотерапия с учетом чувствительности возбудителя и возможного влияния препарата на плод, дополненная симптоматическими средствами. Беременным с острым тонзиллитом могут назначаться следующие группы препаратов:
- Антибактериальные средства. Большинство антибиотиков, рекомендованных для лечения ангины, при беременности запрещены из-за их фетотоксичности. В период гестации и кормления грудью допускается использование некоторых цефалоспоринов, природных и полусинтетических макролидов, β-лактамных пенициллинов широкого спектра действия. При вирусных ангинах антибиотики не применяются.
- Жаропонижающие препараты. Назначаются ограниченно при повышении температуры до 39°С и более. Препаратами выбора при беременности являются антипиретики из группы анилидов, применение которых допустимо на всех сроках. В 1-2 триместрах возможно использование производных фенилуксусной и пропионовой кислот. Кроме снижения температуры, НПВС оказывают умеренный обезболивающий эффект.
- Дезинфицирующие растворы. Для санации зева рекомендованы регулярные полоскания горла нитрофурановыми, фенольными, катионными антисептиками местного действия. Часть аптечных антисептических препаратов эффективны не только в отношении бактерий, но и вирусов, грибов. Альтернативой фармакологическим растворам могут стать отвары лекарственных трав (эвкалипта, ромашки, шалфея).
Для уменьшения боли в горле беременным показаны паровые и аппаратные ингаляции. Возможно выполнение специальных ЛОР-процедур — обработки задней стенки глотки и миндалин лекарственными препаратами, физиотерапевтического лечения на аппарате Тонзиллор. При гнойном расплавлении лимфоидной ткани и абсцедировании проводится вскрытие паратонзиллярного абсцесса, абсцесстонзиллэктомия.
Прогноз и профилактика
На фоне адекватной антибиотикотерапии симптоматика заболевания полностью купируется в течение 7-10 суток, катаральная ангина излечивается за 3-5 суток. Более серьезным является прогноз деструктивных форм ангины. Профилактические мероприятия при беременности направлены на ограничение контактов с возможными носителями возбудителя — ограничение времени пребывания в общественных местах, особенно в период межсезонья, ношение медицинской маски при контактах с людьми во время эпидемий ОРВИ, посещение стоматолога и оториноларинголога для своевременной санации очагов инфекции в полости рта.
Неспецифическую роль в предупреждении заболевания играет укрепление иммунитета, снижение уровня физических нагрузок и психологических стрессов. Для профилактики поздних осложнений ангины, способных ухудшить течение беременности, рекомендуется активное медицинское наблюдение в течение первого месяца после перенесенной инфекции с назначением общих анализов крови и мочи, проведением ЭКГ на 1 и 3 неделях.
Ангина в 3 триместре беременности: лечение, последствия
Ангина – это инфекционное заболевание миндалин, которое чаще всего вызывают стрептококки, передающиеся воздушно-капельным путём. Что делать, если вы заразились ангиной в 3 триместре беременности? Конечно, лечиться. Как – об этом мы расскажем далее.
Ангина при беременности в 3 триместре сопровождается сильными болями в горле, а также ломотой в суставах, высокой температурой, отсутствием аппетита и общим недомоганием. Заболевание характеризуется возникновением белого налёта на миндалинах и покраснением горла. В зависимости от вида ангины её признаки могут отличаться. В целом, заболевание может быть нескольких типов: лакунарным, катаральным, а также фолликулярным.
Если ангина возникла на последних месяцах вынашивания малыша, будущая мама должна сразу же обратиться к врачу. Доктор проведёт обследование, установит правильный диагноз и назначит лечение, максимально безопасное для беременной и её ребёнка.
Как лечить ангину при беременности в 3 триместре
Лечение ангины при беременности в 3 триместре осуществляется комплексными методами, которые выбирает врач. При лечении могут использоваться:
- Антибиотики. Несмотря на то, что они противопоказаны беременным, заболевание устранить другим способом не получится. Поэтому врач должен подобрать препарат, наиболее безопасный для беременной.
- Полоскания и ингаляции. Для этих целей могут назначаться различные травяные отвары, антисептические растворы и пр.
- Правильное питание. Молодая мама нуждается в сбалансированном рационе по определению: это нужно для правильного роста и развития малыша. В период инфекционного заболевания ей также могут порекомендовать исключить из питания острое и кислое, то есть продукты, раздражающие слизистую.
- Обильное питьё. В период болезни нужно употреблять чай с молоком и мёдом, обычную воду. Морсы и вода или чай с лимоном противопоказаны.
О том, как вылечить ангину при беременности в 3 триместре расскажет врач. Обратиться к нему при возникновении заболевания нужно обязательно, так как организм беременной ослаблен, и самостоятельно с ангиной он справиться не сможет.
Последствия ангины при беременности в 3 триместре
Что будет, если не лечить ангину? Особенно опасна в этот период фолликулярная форма заболевания, которая может спровоцировать септическое отравление. Ангина, в этом случае, может вызывать сильный токсикоз, выкидыш, отслойку плаценты. Также заболевание отрицательно скажется на развитии плода: дети, мамы которых перенесли ангину и не лечили её во время беременности, рождаются с различными отклонениями и проблемами со здоровьем.
Кроме того, ангина может стать причиной замирания плода.
Лечить ангину при беременности нужно обязательно, причём, строго под наблюдением врача. Самолечение или отсутствие лечения вовсе могут привести к весьма негативным последствиям. Берегите своё здоровье и старайтесь укреплять иммунитет. В этом случае, на протяжении всей беременности вы не заболеете.
Теги по теме:
беременностьздоровье
Оцените материал:
спасибо, ваш голос принят
Причины и когда обращаться за помощью
Беременность может вызывать дискомфорт и боль во многих частях тела. Когда эти ощущения возникают в груди, причиной часто является давление растущего плода, кислотный рефлюкс или другие относительно безвредные проблемы.
В редких случаях эта боль в груди может быть результатом сердечно-сосудистых заболеваний или осложнений беременности.
Продолжайте читать, чтобы получить дополнительную информацию о причинах боли в груди во время беременности и о том, когда следует обратиться к врачу.
Многие женщины испытывают боль или дискомфорт во время беременности, и некоторые из этих ощущений могут отражать симптомы сердечных заболеваний.К этим проблемам относятся:
Они могут вызывать беспокойство, но часто не являются следствием серьезных проблем со здоровьем.
Некоторые относительно безвредные проблемы, которые могут вызвать боль в груди во время беременности, описаны ниже.
Изжога
Когда человек ест, открывается клапан между пищеводом и желудком, пропуская пищу в желудок. Этот клапан называется сфинктером пищевода.
Когда человек не ест, сфинктер пищевода обычно закрывается, чтобы не дать частично переваренной пище и желудочной кислоте подняться обратно в пищевод.Если это происходит, проблема называется кислотным рефлюксом.
Во время беременности повышенный уровень гормона прогестерона вызывает расслабление сфинктера пищевода, повышая риск кислотного рефлюкса.
Кислотный рефлюкс может вызвать изжогу, жжение в горле или во рту, которое часто возникает после еды, особенно когда человек лежит после еды.
Следующие стратегии могут помочь предотвратить изжогу:
- избегать острой или жирной пищи
- есть небольшими порциями
- оставаться в вертикальном положении дольше после еды
Врач или фармацевт могут порекомендовать прием антацидов при стойкой изжоге во время беременности.Этот вид лекарств нейтрализует желудочную кислоту, снимая боль.
Растущая матка и плод
По мере роста плода и матки увеличивается давление на окружающие органы, включая легкие и желудок.
Это давление может вызвать дискомфорт и боль в груди, обычно во втором и третьем триместрах. Повышение давления в грудной полости также может вызвать:
- женщина быстрее чувствует сытость во время еды
- учащенное сердцебиение
- кислотный рефлюкс
- одышка
Беременная женщина, у которой наблюдаются вышеперечисленные симптомы, должна видеть врач, чтобы убедиться в причине.
Причиной боли в груди во время беременности может быть серьезное заболевание, такое как преэклампсия, сердечный приступ или другое сердечное заболевание.
Преэклампсия
Боль в груди и плече во время беременности может указывать на серьезное осложнение, называемое преэклампсией. Иногда это может быть фатальным для матери и плода.
Общие признаки и симптомы преэклампсии включают:
Преэклампсия обычно проходит после рождения ребенка. Однако у некоторых женщин преэклампсия продолжается после беременности или начинается после родов.
Женщины с преэклампсией также могут испытывать связанные с этим осложнения, такие как эклампсия или синдром, который включает разрыв красных кровяных телец, низкое количество тромбоцитов и повышение ферментов печени — обычно называемый синдромом HELLP.
Женщина может не знать, что у нее преэклампсия или связанные с ней осложнения. Регулярные медицинские осмотры и анализы помогают врачам выявлять эти проблемы.
Болезнь сердца или сердечный приступ
Относительно редкой причиной боли в груди во время беременности является сердечный приступ.
Во время беременности объем крови в организме увеличивается, чтобы вместить растущий плод. Чтобы эффективно перекачивать дополнительную кровь, частота сердечных сокращений женщины увеличивается, и это дополнительное напряжение приводит к более высокому риску сердечного приступа.
В исследовании 2018 года изучалась частота сердечных приступов среди женщин в Соединенных Штатах, которые оставались в больнице из-за осложнений беременности или в последующий период адаптации. Сердечные приступы произошли у 8,1 из 100 000 этих женщин.
Женщины с сердечными заболеваниями или другими ранее существовавшими сердечными заболеваниями имеют повышенный риск сердечного приступа во время беременности.
Следующие симптомы могут указывать на болезнь сердца:
- боль в груди
- учащенное сердцебиение
- хронический кашель
- сильное затруднение дыхания
- крайняя усталость
- сильное опухание или увеличение веса
- обморок
беременная женщина при появлении любого из вышеперечисленных симптомов следует немедленно обратиться к врачу.
Во многих случаях боль и дискомфорт в груди возникают в результате относительно безвредных проблем. Однако женщине следует обратиться к врачу, если у нее есть какие-либо опасения по поводу своего здоровья или здоровья плода.
Важно посещать каждый прием к врачу или акушерке и проходить все рекомендованные анализы. Они могут указать, развились ли какие-либо осложнения, и гарантировать здоровье матери и ребенка.
Женщины, у которых наблюдаются какие-либо симптомы сердечных заболеваний или преэклампсии во время или после беременности, должны получить немедленную медицинскую помощь.
Также важно, чтобы беременные женщины знали о симптомах сердечного приступа. По данным Американской кардиологической ассоциации (AHA), к ним относятся:
- боль или дискомфорт в груди
- боль, давление или ощущение сдавливания в центре грудной клетки, которое длится более нескольких минут или проходит и возвращается.
- одышка, которая может сопровождаться дискомфортом в груди
- холодный пот
- головокружение
- тошнота
- дискомфорт или боль в челюсти, шее, животе, спине или в одной или обеих руках
Беременная женщина кто испытывает любой из этих симптомов и считает, что причиной может быть сердечный приступ, следует немедленно позвонить в службу 911 или иным образом обратиться за неотложной медицинской помощью.
Боль в груди может быть безобидным симптомом беременности. Причиной часто является изжога или давление, поскольку растущая матка давит на органы в грудной полости.
Однако боль в груди во время беременности может указывать на более серьезное заболевание, такое как сердечный приступ или преэклампсия. Они требуют немедленной медицинской помощи.
Беременность может быть тяжелым временем для физических упражнений. Любой, кто беспокоится о своем здоровье или здоровье ребенка, должен проконсультироваться с врачом.
Причины и время обращения за помощью
Беременность может вызывать дискомфорт и боль во многих частях тела.Когда эти ощущения возникают в груди, причиной часто является давление растущего плода, кислотный рефлюкс или другие относительно безвредные проблемы.
В редких случаях эта боль в груди может быть результатом сердечно-сосудистых заболеваний или осложнений беременности.
Продолжайте читать, чтобы получить дополнительную информацию о причинах боли в груди во время беременности и о том, когда следует обратиться к врачу.
Многие женщины испытывают боль или дискомфорт во время беременности, и некоторые из этих ощущений могут отражать симптомы сердечных заболеваний.К этим проблемам относятся:
Они могут вызывать беспокойство, но часто не являются следствием серьезных проблем со здоровьем.
Некоторые относительно безвредные проблемы, которые могут вызвать боль в груди во время беременности, описаны ниже.
Изжога
Когда человек ест, открывается клапан между пищеводом и желудком, пропуская пищу в желудок. Этот клапан называется сфинктером пищевода.
Когда человек не ест, сфинктер пищевода обычно закрывается, чтобы не дать частично переваренной пище и желудочной кислоте подняться обратно в пищевод.Если это происходит, проблема называется кислотным рефлюксом.
Во время беременности повышенный уровень гормона прогестерона вызывает расслабление сфинктера пищевода, повышая риск кислотного рефлюкса.
Кислотный рефлюкс может вызвать изжогу, жжение в горле или во рту, которое часто возникает после еды, особенно когда человек лежит после еды.
Следующие стратегии могут помочь предотвратить изжогу:
- избегать острой или жирной пищи
- есть небольшими порциями
- оставаться в вертикальном положении дольше после еды
Врач или фармацевт могут порекомендовать прием антацидов при стойкой изжоге во время беременности.Этот вид лекарств нейтрализует желудочную кислоту, снимая боль.
Растущая матка и плод
По мере роста плода и матки увеличивается давление на окружающие органы, включая легкие и желудок.
Это давление может вызвать дискомфорт и боль в груди, обычно во втором и третьем триместрах. Повышение давления в грудной полости также может вызвать:
- женщина быстрее чувствует сытость во время еды
- учащенное сердцебиение
- кислотный рефлюкс
- одышка
Беременная женщина, у которой наблюдаются вышеперечисленные симптомы, должна видеть врач, чтобы убедиться в причине.
Причиной боли в груди во время беременности может быть серьезное заболевание, такое как преэклампсия, сердечный приступ или другое сердечное заболевание.
Преэклампсия
Боль в груди и плече во время беременности может указывать на серьезное осложнение, называемое преэклампсией. Иногда это может быть фатальным для матери и плода.
Общие признаки и симптомы преэклампсии включают:
Преэклампсия обычно проходит после рождения ребенка. Однако у некоторых женщин преэклампсия продолжается после беременности или начинается после родов.
Женщины с преэклампсией также могут испытывать связанные с этим осложнения, такие как эклампсия или синдром, который включает разрыв красных кровяных телец, низкое количество тромбоцитов и повышение ферментов печени — обычно называемый синдромом HELLP.
Женщина может не знать, что у нее преэклампсия или связанные с ней осложнения. Регулярные медицинские осмотры и анализы помогают врачам выявлять эти проблемы.
Болезнь сердца или сердечный приступ
Относительно редкой причиной боли в груди во время беременности является сердечный приступ.
Во время беременности объем крови в организме увеличивается, чтобы вместить растущий плод. Чтобы эффективно перекачивать дополнительную кровь, частота сердечных сокращений женщины увеличивается, и это дополнительное напряжение приводит к более высокому риску сердечного приступа.
В исследовании 2018 года изучалась частота сердечных приступов среди женщин в Соединенных Штатах, которые оставались в больнице из-за осложнений беременности или в последующий период адаптации. Сердечные приступы произошли у 8,1 из 100 000 этих женщин.
Женщины с сердечными заболеваниями или другими ранее существовавшими сердечными заболеваниями имеют повышенный риск сердечного приступа во время беременности.
Следующие симптомы могут указывать на болезнь сердца:
- боль в груди
- учащенное сердцебиение
- хронический кашель
- сильное затруднение дыхания
- крайняя усталость
- сильное опухание или увеличение веса
- обморок
беременная женщина при появлении любого из вышеперечисленных симптомов следует немедленно обратиться к врачу.
Во многих случаях боль и дискомфорт в груди возникают в результате относительно безвредных проблем. Однако женщине следует обратиться к врачу, если у нее есть какие-либо опасения по поводу своего здоровья или здоровья плода.
Важно посещать каждый прием к врачу или акушерке и проходить все рекомендованные анализы. Они могут указать, развились ли какие-либо осложнения, и гарантировать здоровье матери и ребенка.
Женщины, у которых наблюдаются какие-либо симптомы сердечных заболеваний или преэклампсии во время или после беременности, должны получить немедленную медицинскую помощь.
Также важно, чтобы беременные женщины знали о симптомах сердечного приступа. По данным Американской кардиологической ассоциации (AHA), к ним относятся:
- боль или дискомфорт в груди
- боль, давление или ощущение сдавливания в центре грудной клетки, которое длится более нескольких минут или проходит и возвращается.
- одышка, которая может сопровождаться дискомфортом в груди
- холодный пот
- головокружение
- тошнота
- дискомфорт или боль в челюсти, шее, животе, спине или в одной или обеих руках
Беременная женщина кто испытывает любой из этих симптомов и считает, что причиной может быть сердечный приступ, следует немедленно позвонить в службу 911 или иным образом обратиться за неотложной медицинской помощью.
Боль в груди может быть безобидным симптомом беременности. Причиной часто является изжога или давление, поскольку растущая матка давит на органы в грудной полости.
Однако боль в груди во время беременности может указывать на более серьезное заболевание, такое как сердечный приступ или преэклампсия. Они требуют немедленной медицинской помощи.
Беременность может быть тяжелым временем для физических упражнений. Любой, кто беспокоится о своем здоровье или здоровье ребенка, должен проконсультироваться с врачом.
Причины и время обращения за помощью
Беременность может вызывать дискомфорт и боль во многих частях тела.Когда эти ощущения возникают в груди, причиной часто является давление растущего плода, кислотный рефлюкс или другие относительно безвредные проблемы.
В редких случаях эта боль в груди может быть результатом сердечно-сосудистых заболеваний или осложнений беременности.
Продолжайте читать, чтобы получить дополнительную информацию о причинах боли в груди во время беременности и о том, когда следует обратиться к врачу.
Многие женщины испытывают боль или дискомфорт во время беременности, и некоторые из этих ощущений могут отражать симптомы сердечных заболеваний.К этим проблемам относятся:
Они могут вызывать беспокойство, но часто не являются следствием серьезных проблем со здоровьем.
Некоторые относительно безвредные проблемы, которые могут вызвать боль в груди во время беременности, описаны ниже.
Изжога
Когда человек ест, открывается клапан между пищеводом и желудком, пропуская пищу в желудок. Этот клапан называется сфинктером пищевода.
Когда человек не ест, сфинктер пищевода обычно закрывается, чтобы не дать частично переваренной пище и желудочной кислоте подняться обратно в пищевод.Если это происходит, проблема называется кислотным рефлюксом.
Во время беременности повышенный уровень гормона прогестерона вызывает расслабление сфинктера пищевода, повышая риск кислотного рефлюкса.
Кислотный рефлюкс может вызвать изжогу, жжение в горле или во рту, которое часто возникает после еды, особенно когда человек лежит после еды.
Следующие стратегии могут помочь предотвратить изжогу:
- избегать острой или жирной пищи
- есть небольшими порциями
- оставаться в вертикальном положении дольше после еды
Врач или фармацевт могут порекомендовать прием антацидов при стойкой изжоге во время беременности.Этот вид лекарств нейтрализует желудочную кислоту, снимая боль.
Растущая матка и плод
По мере роста плода и матки увеличивается давление на окружающие органы, включая легкие и желудок.
Это давление может вызвать дискомфорт и боль в груди, обычно во втором и третьем триместрах. Повышение давления в грудной полости также может вызвать:
- женщина быстрее чувствует сытость во время еды
- учащенное сердцебиение
- кислотный рефлюкс
- одышка
Беременная женщина, у которой наблюдаются вышеперечисленные симптомы, должна видеть врач, чтобы убедиться в причине.
Причиной боли в груди во время беременности может быть серьезное заболевание, такое как преэклампсия, сердечный приступ или другое сердечное заболевание.
Преэклампсия
Боль в груди и плече во время беременности может указывать на серьезное осложнение, называемое преэклампсией. Иногда это может быть фатальным для матери и плода.
Общие признаки и симптомы преэклампсии включают:
Преэклампсия обычно проходит после рождения ребенка. Однако у некоторых женщин преэклампсия продолжается после беременности или начинается после родов.
Женщины с преэклампсией также могут испытывать связанные с этим осложнения, такие как эклампсия или синдром, который включает разрыв красных кровяных телец, низкое количество тромбоцитов и повышение ферментов печени — обычно называемый синдромом HELLP.
Женщина может не знать, что у нее преэклампсия или связанные с ней осложнения. Регулярные медицинские осмотры и анализы помогают врачам выявлять эти проблемы.
Болезнь сердца или сердечный приступ
Относительно редкой причиной боли в груди во время беременности является сердечный приступ.
Во время беременности объем крови в организме увеличивается, чтобы вместить растущий плод. Чтобы эффективно перекачивать дополнительную кровь, частота сердечных сокращений женщины увеличивается, и это дополнительное напряжение приводит к более высокому риску сердечного приступа.
В исследовании 2018 года изучалась частота сердечных приступов среди женщин в Соединенных Штатах, которые оставались в больнице из-за осложнений беременности или в последующий период адаптации. Сердечные приступы произошли у 8,1 из 100 000 этих женщин.
Женщины с сердечными заболеваниями или другими ранее существовавшими сердечными заболеваниями имеют повышенный риск сердечного приступа во время беременности.
Следующие симптомы могут указывать на болезнь сердца:
- боль в груди
- учащенное сердцебиение
- хронический кашель
- сильное затруднение дыхания
- крайняя усталость
- сильное опухание или увеличение веса
- обморок
беременная женщина при появлении любого из вышеперечисленных симптомов следует немедленно обратиться к врачу.
Во многих случаях боль и дискомфорт в груди возникают в результате относительно безвредных проблем. Однако женщине следует обратиться к врачу, если у нее есть какие-либо опасения по поводу своего здоровья или здоровья плода.
Важно посещать каждый прием к врачу или акушерке и проходить все рекомендованные анализы. Они могут указать, развились ли какие-либо осложнения, и гарантировать здоровье матери и ребенка.
Женщины, у которых наблюдаются какие-либо симптомы сердечных заболеваний или преэклампсии во время или после беременности, должны получить немедленную медицинскую помощь.
Также важно, чтобы беременные женщины знали о симптомах сердечного приступа. По данным Американской кардиологической ассоциации (AHA), к ним относятся:
- боль или дискомфорт в груди
- боль, давление или ощущение сдавливания в центре грудной клетки, которое длится более нескольких минут или проходит и возвращается.
- одышка, которая может сопровождаться дискомфортом в груди
- холодный пот
- головокружение
- тошнота
- дискомфорт или боль в челюсти, шее, животе, спине или в одной или обеих руках
Беременная женщина кто испытывает любой из этих симптомов и считает, что причиной может быть сердечный приступ, следует немедленно позвонить в службу 911 или иным образом обратиться за неотложной медицинской помощью.
Боль в груди может быть безобидным симптомом беременности. Причиной часто является изжога или давление, поскольку растущая матка давит на органы в грудной полости.
Однако боль в груди во время беременности может указывать на более серьезное заболевание, такое как сердечный приступ или преэклампсия. Они требуют немедленной медицинской помощи.
Беременность может быть тяжелым временем для физических упражнений. Любой, кто беспокоится о своем здоровье или здоровье ребенка, должен проконсультироваться с врачом.
Причины и время обращения за помощью
Беременность может вызывать дискомфорт и боль во многих частях тела.Когда эти ощущения возникают в груди, причиной часто является давление растущего плода, кислотный рефлюкс или другие относительно безвредные проблемы.
В редких случаях эта боль в груди может быть результатом сердечно-сосудистых заболеваний или осложнений беременности.
Продолжайте читать, чтобы получить дополнительную информацию о причинах боли в груди во время беременности и о том, когда следует обратиться к врачу.
Многие женщины испытывают боль или дискомфорт во время беременности, и некоторые из этих ощущений могут отражать симптомы сердечных заболеваний.К этим проблемам относятся:
Они могут вызывать беспокойство, но часто не являются следствием серьезных проблем со здоровьем.
Некоторые относительно безвредные проблемы, которые могут вызвать боль в груди во время беременности, описаны ниже.
Изжога
Когда человек ест, открывается клапан между пищеводом и желудком, пропуская пищу в желудок. Этот клапан называется сфинктером пищевода.
Когда человек не ест, сфинктер пищевода обычно закрывается, чтобы не дать частично переваренной пище и желудочной кислоте подняться обратно в пищевод.Если это происходит, проблема называется кислотным рефлюксом.
Во время беременности повышенный уровень гормона прогестерона вызывает расслабление сфинктера пищевода, повышая риск кислотного рефлюкса.
Кислотный рефлюкс может вызвать изжогу, жжение в горле или во рту, которое часто возникает после еды, особенно когда человек лежит после еды.
Следующие стратегии могут помочь предотвратить изжогу:
- избегать острой или жирной пищи
- есть небольшими порциями
- оставаться в вертикальном положении дольше после еды
Врач или фармацевт могут порекомендовать прием антацидов при стойкой изжоге во время беременности.Этот вид лекарств нейтрализует желудочную кислоту, снимая боль.
Растущая матка и плод
По мере роста плода и матки увеличивается давление на окружающие органы, включая легкие и желудок.
Это давление может вызвать дискомфорт и боль в груди, обычно во втором и третьем триместрах. Повышение давления в грудной полости также может вызвать:
- женщина быстрее чувствует сытость во время еды
- учащенное сердцебиение
- кислотный рефлюкс
- одышка
Беременная женщина, у которой наблюдаются вышеперечисленные симптомы, должна видеть врач, чтобы убедиться в причине.
Причиной боли в груди во время беременности может быть серьезное заболевание, такое как преэклампсия, сердечный приступ или другое сердечное заболевание.
Преэклампсия
Боль в груди и плече во время беременности может указывать на серьезное осложнение, называемое преэклампсией. Иногда это может быть фатальным для матери и плода.
Общие признаки и симптомы преэклампсии включают:
Преэклампсия обычно проходит после рождения ребенка. Однако у некоторых женщин преэклампсия продолжается после беременности или начинается после родов.
Женщины с преэклампсией также могут испытывать связанные с этим осложнения, такие как эклампсия или синдром, который включает разрыв красных кровяных телец, низкое количество тромбоцитов и повышение ферментов печени — обычно называемый синдромом HELLP.
Женщина может не знать, что у нее преэклампсия или связанные с ней осложнения. Регулярные медицинские осмотры и анализы помогают врачам выявлять эти проблемы.
Болезнь сердца или сердечный приступ
Относительно редкой причиной боли в груди во время беременности является сердечный приступ.
Во время беременности объем крови в организме увеличивается, чтобы вместить растущий плод. Чтобы эффективно перекачивать дополнительную кровь, частота сердечных сокращений женщины увеличивается, и это дополнительное напряжение приводит к более высокому риску сердечного приступа.
В исследовании 2018 года изучалась частота сердечных приступов среди женщин в Соединенных Штатах, которые оставались в больнице из-за осложнений беременности или в последующий период адаптации. Сердечные приступы произошли у 8,1 из 100 000 этих женщин.
Женщины с сердечными заболеваниями или другими ранее существовавшими сердечными заболеваниями имеют повышенный риск сердечного приступа во время беременности.
Следующие симптомы могут указывать на болезнь сердца:
- боль в груди
- учащенное сердцебиение
- хронический кашель
- сильное затруднение дыхания
- крайняя усталость
- сильное опухание или увеличение веса
- обморок
беременная женщина при появлении любого из вышеперечисленных симптомов следует немедленно обратиться к врачу.
Во многих случаях боль и дискомфорт в груди возникают в результате относительно безвредных проблем. Однако женщине следует обратиться к врачу, если у нее есть какие-либо опасения по поводу своего здоровья или здоровья плода.
Важно посещать каждый прием к врачу или акушерке и проходить все рекомендованные анализы. Они могут указать, развились ли какие-либо осложнения, и гарантировать здоровье матери и ребенка.
Женщины, у которых наблюдаются какие-либо симптомы сердечных заболеваний или преэклампсии во время или после беременности, должны получить немедленную медицинскую помощь.
Также важно, чтобы беременные женщины знали о симптомах сердечного приступа. По данным Американской кардиологической ассоциации (AHA), к ним относятся:
- боль или дискомфорт в груди
- боль, давление или ощущение сдавливания в центре грудной клетки, которое длится более нескольких минут или проходит и возвращается.
- одышка, которая может сопровождаться дискомфортом в груди
- холодный пот
- головокружение
- тошнота
- дискомфорт или боль в челюсти, шее, животе, спине или в одной или обеих руках
Беременная женщина кто испытывает любой из этих симптомов и считает, что причиной может быть сердечный приступ, следует немедленно позвонить в службу 911 или иным образом обратиться за неотложной медицинской помощью.
Боль в груди может быть безобидным симптомом беременности. Причиной часто является изжога или давление, поскольку растущая матка давит на органы в грудной полости.
Однако боль в груди во время беременности может указывать на более серьезное заболевание, такое как сердечный приступ или преэклампсия. Они требуют немедленной медицинской помощи.
Беременность может быть тяжелым временем для физических упражнений. Любой, кто беспокоится о своем здоровье или здоровье ребенка, должен проконсультироваться с врачом.
Почему у вас может быть боль в груди во время беременности
Несмотря на боли в ногах и спине, подавляющее большинство беременных женщин будут тяжело переносить свой день, принимая, что дискомфорт является нормальным явлением, когда вы носите внутри себя человека .Но когда возникает боль в груди, она, тем не менее, может нервировать. Поэтому мы поговорили с экспертами, чтобы выяснить, что его вызывает и является ли это чем-то опасным. (Внимание, спойлер: в подавляющем большинстве случаев это нормально, хотя в редких случаях это может вызвать проблемы.) Вот что вам нужно знать о боли в груди во время беременности.
Является ли боль в груди симптомом беременности?
Хотите верьте, хотите нет, но да — боль в груди во время беременности обычна для большинства женщин, хотя обычно она «периодическая и легкая», — объясняет Шерри А.Росс, доктор медицины, акушер-гинеколог в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния. Фактически, по ее словам, «беременность — наиболее частая причина неспецифической боли в груди, особенно во втором и третьем триместре».
Это потому, что ваше тело меняется, и ваши гормоны меняются, и вы почувствуете это в областях своего тела, о которых вы не ожидали, — говорит Росс, который также является автором She-ology и She-ology. She-quel . Так что в некотором смысле вы можете считать боль в груди симптомом беременности.Однако обратите внимание, что сильная боль в груди во время беременности — это , а не нормальное явление и требует немедленной медицинской помощи (см. Ниже).
Причины боли в груди во время беременности (и способы ее лечения)
Причина боли в груди во время беременности может зависеть от того, когда она возникает.
Боль в груди на ранних сроках беременности часто связана с изжогой. Это связано с тем, что желудку труднее опорожнять его содержимое в кишечник, в результате чего кислота остается в желудке на более длительные периоды времени.Для лечения изжоги Росс рекомендует принимать антациды, такие как Tums, и избегать виновников изжоги, таких как острая пища и цитрусовые.
Видео по теме
Боль в груди на средних или поздних сроках беременности обычно возникает из-за изменений, связанных с беременностью. «Растущий ребенок заставляет матку оказывать дополнительное давление на кишечник, легкие и желудок, которые затем толкаются вверх и попадают в грудную полость», — говорит Росс. Боль под печенью и в области живота также может отдавать в грудную клетку, вызывая периодическую боль.Эта боль обычно сопровождается снижением аппетита (из-за давления на живот) и одышкой (из-за давления на легкие).
Кроме того, боль в груди во время беременности может возникать из-за того, что мышцы между ребрами растягиваются и расширяются, чтобы приспособиться к растущей матке и грудной полости. Этот тип боли может ощущаться более мускулистой и распространяться по области груди.
Независимо от того, вызван ли ваш дискомфорт растущим ребенком или растягивающимися мышцами, в каждом из этих случаев боль в груди утихнет сама по себе по мере роста матки и того, что ребенок начнет менять положение.А пока грелка и сокращение физической активности могут облегчить боль.
Вы также можете почувствовать некоторый дискомфорт в груди во время беременности, когда лежите на спине. В этом случае может возникнуть одышка, потливость и головокружение. Причина? «Ваша матка сдавливает полую вену и аорту», - говорит Дж. Томас Руис, доктор медицины, ведущий гинеколог в Медицинском центре MemorialCare Orange Coast в Фаунтин-Вэлли, Калифорния. Для облегчения спите на левом боку.
Гораздо реже боль в груди во время беременности может быть связана с определенными заболеваниями, такими как высокое кровяное давление (также известное как гестационная гипертензия), преэклампсия) или потенциальный сердечный приступ.В этом случае ваш врач будет внимательно следить за вашим артериальным давлением, анализом крови и состоянием плода. Они могут предложить постельный режим и (если это проблема с сердцем) контролировать ваше сердце. В тяжелых случаях врач может порекомендовать рожать ребенка раньше срока.
Понятно, что боль в груди во время беременности или даже затрудненное дыхание — это моментальный повод для беспокойства. Но правда в том, что это не всегда так — до 70 процентов беременных женщин испытывают затруднения с дыханием просто из-за физических изменений, которые они испытывают по мере роста ребенка.«Это затрудняет диагностику неотложных состояний, таких как тромбоэмболия легочной артерии или сердечный приступ», — говорит Руис.
Доверяйте своей интуиции. В большинстве случаев боль в груди во время беременности имеет доброкачественный характер, но если что-то не так, позвоните своему врачу, особенно если вы испытываете боль без предупреждения или если она очень сильная. Внезапная резкая боль в груди при дыхании, сопровождающаяся одышкой и тошнотой, может быть признаком сгустка крови в легком. Боль в груди, которая иррадирует в левую руку или челюсть, потливость, головокружение, визуальные изменения и / или тошнота могут быть признаком сердечного приступа.Немедленно обратитесь к врачу.
Г. Томас Руис, доктор медицинских наук, ведущий акушер-гинеколог в Медицинском центре MemorialCare Orange Coast в Фаунтин-Вэлли, Калифорния. Он получил медицинскую степень в Медицинской школе Калифорнийского университета в Ирвине и занимается медицинской практикой в округе Ориндж с 1993 года.
Обратите внимание: Bump, а также материалы и информация, которые он содержит, не предназначены и не являются медицинскими или другими рекомендациями или диагнозом для здоровья и не должны использоваться как таковые.Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Plus, еще из The Bump:
Как справиться с болями в теле во время беременности
Что происходит с младенцем, когда вы спите на спине на поздних сроках беременности
Почему у вас одышка во время беременности
Боль в груди во время беременности — причины и лечение
Последнее обновление
9-месячный путь беременности, несомненно, самый красивый опыт для женщины.Во время беременности в организме также происходят постоянные изменения, которые приводят к дискомфорту, болям в теле и головокружению. Одна из самых частых проблем, с которой сталкиваются беременные, — боль в груди. Продолжайте читать, чтобы понять причины боли в груди во время беременности и средства, которые могут помочь облегчить боль.
Нормально ли испытывать боль в груди во время беременности?
Боль в груди во время беременности — не редкость. Боль в груди на ранних сроках беременности — это отражение быстрых изменений, происходящих в организме.Изменения в образе жизни, помимо изменений тела, также могут вызвать боль в груди во время ожидания.
Причины боли в груди во время беременности
Вы можете испытывать боль в груди по любой из следующих причин:
1. Расстройство желудка
Самая частая причина боли в груди — несварение желудка. Несварение вызывает повреждение пищевода путем прямого повреждения или рефлюкса пищевода, что приводит к спазму пищевода и, в свою очередь, к боли в груди.
2. Изжога
Изжога при беременности возникает из-за гормона прогестерона.Этот гормон позволяет сфинктеру пищевода расслабиться и повысить уровень кислотности желудка, что приводит к сильной изжоге и боли в груди.
3. Мышечное напряжение
Растущий ребенок (а также живот и грудная клетка) сильно нагружает мышцы и связки в области груди, вызывая боль.
4. Психический стресс
Помимо мышечного напряжения, эмоциональный стресс является одним из факторов, вызывающих это состояние.
5. Изменение размера груди
По мере того, как грудь меняет размер и форму, они создают нагрузку на мышцы и суставы грудной стенки.Это приводит к боли и одышке.
6. Астма / проблемы с дыханием
Астма приводит к одышке и боли в груди во время беременности.
7. Тромбоз глубоких вен (ТГВ)
ТГВ относится к образованию сгустка крови в вене или артерии и обычно происходит в ноге или тазу. Сгусток крови имеет тенденцию перемещаться вверх по вашему телу в легкие, что приводит к тромбоэмболии легочной артерии, которая является опасным для жизни состоянием и может вызвать сильную боль в груди у беременных женщин, а иногда и привести к смерти.Курильщики, женщины старше 35 лет, женщины с ожирением или женщины с заболеваниями сердца или легких в анамнезе подвергаются большему риску.
8. Врожденный порок сердца
Если вы испытываете боль в левой груди во время беременности или сильный дискомфорт, это может быть симптомом сердечного приступа. Другие симптомы включают онемение конечностей, холодный пот на коже и головокружение. Если вы столкнулись с этими симптомами, обратитесь к врачу.
9. Ишемическая болезнь сердца
Наращивание бляшек (отложение жира) в артериях ограничивает приток крови к сердцу и приводит к боли в груди.Это также подвергает вас риску сердечного приступа.
10. Расслоение аорты
В результате разрыва стенки аорты скопление крови между слоями аорты может привести к разрыву аорты, вызывающему сильную боль в груди во время беременности. Беременность увеличивает риск этого состояния.
11. Послеродовая кардиомиопатия
Это состояние здоровья характеризуется слабостью и поражением сердечных мышц. Один из его симптомов — боль в груди.Он начинается в последний месяц беременности и может продолжаться до пяти месяцев после родов.
12. Камни в желчном пузыре
Если вы в последнее время испытываете боль в груди и правой верхней части живота, это может быть связано с камнями в желчном пузыре. Повышенная выработка гормона эстрогена во время беременности делает беременных женщин восприимчивыми к этому состоянию.
Лечение боли в груди во время беременности
Теперь, когда вы знаете основные причины боли в груди во время беременности, вот несколько советов по ее облегчению:
- Сохраняйте правильную осанку сидя или стоя, чтобы кислород свободно поступал в легкие.
- Используйте подушку в положении лежа, чтобы грудь была выше нижней части тела.
- Придерживайтесь диеты, богатой магнием, кальцием, витаминами и железом.
- Избегайте жирной или острой пищи и ограничьте потребление алкоголя и кофеина.
- Ешьте небольшими порциями через короткие промежутки времени и не ложитесь сразу после еды.
- Спите на левом боку, чтобы не допустить попадания в матку и не давить на кровеносные сосуды и грудную клетку.
- Практикуйте медитацию и йогу, чтобы снять стресс.
Домашние средства от боли в груди
Хотя безрецептурные лекарства всегда доступны, всегда лучше попробовать домашние средства, чтобы быть в безопасности. Вот несколько:
- Выпивайте ложку меда вместе со стаканом теплого молока каждый день.
- Выпейте ромашковый или имбирный чай.
- Употребление миндаля помогает улучшить пищеварение.
- Регулярно пейте кокосовую воду из-за ее естественных свойств нейтрализации кислоты.
Когда обращаться за помощью
Важно знать, когда следует обращаться за помощью.Если вы заметили эти красные флажки, как можно скорее обратитесь за медицинской помощью.
- Сильная боль в груди в положении лежа в ночное время
- Колющая, невыносимая боль в левой половине сердца
- Боль в груди с онемением рук, головокружение, одышка, холодное потоотделение, непрерывная рвота и затрудненное дыхание
- Боль в груди при глубоком дыхании, чихании или кашле
- Сильное жжение в верхней части грудной клетки, которое усиливается при наклоне.
- Отек одной или обеих ног, сопровождающийся острой болью в груди, а также внезапной болью в ногах, особенно в икрах.
- Острая боль в средней части грудной клетки, которая длится каждый раз несколько минут, а затем проходит. Это также может быть признаком сердечного приступа
Хотя в любой день профилактика лучше лечения, при проблемах со здоровьем во время беременности лучше обратиться к квалифицированному медицинскому работнику. Независимо от степени боли в груди всегда рекомендуется проконсультироваться с врачом.
Также читайте: Боль в желудке во время беременности
Ишемическая болезнь сердца и беременность
Ишемическая болезнь сердца (ИБС) — это когда ваши артерии сужаются из-за накопления внутри них жировых отложений.Это ограничивает кровоток и может привести к боли в груди, называемой стенокардией, или сердечному приступу.
Во время беременности вашему сердцу нужно больше работать, поэтому, если у вас болезнь сердца, важно получить правильный уход и поддержку.
У некоторых женщин впервые во время беременности возникают проблемы с сердцем.
Несрочный совет: позвоните своей акушерке или терапевту, если у вас есть:
- Боль в груди или одышка в положении лежа
Это может быть признаком сердечного заболевания и требует проверки.
Если вы не можете связаться с акушеркой, позвоните в родильный дом.
Планирование беременности
Если у вас болезнь сердца, лучший способ обеспечить здоровую беременность — это посетить терапевта или кардиолога (кардиолога), прежде чем начинать попытки зачать ребенка. Это называется консультированием до беременности или консультированием до зачатия.
Ваш специалист может обсудить с вами:
- , как состояние вашего сердца может повлиять на вашу беременность
- как беременность может повлиять на состояние вашего сердца
- ваше лекарство, включая план прекращения приема лекарства или перехода на другое, чтобы свести к минимуму риски для вас и вашего ребенка
Если невозможно прекратить прием определенных лекарств, ваш врач может обсудить вероятность каких-либо проблем, связанных с этим лечением во время вашей беременности.
Не прекращайте прием каких-либо лекарств, не посоветовавшись предварительно с врачом или кардиологом.
Аспирин
Если вы принимаете аспирин в связи с вашим заболеванием, безопасно продолжать прием во время беременности.
Стент
Если вам вставили стент, чтобы предотвратить сужение или закупорку артерий, вам необходимо обсудить со своим кардиологом:
- , как беременность может повлиять на стент
- лучший способ лечения стент во время беременности, чтобы убедиться, что он не заблокирован
Подготовка к беременности
Вы можете подготовиться к беременности:
- похудеть, если у вас избыточный вес
- не курить
- сохранить кровь хорошо контролируемое давление
Узнайте больше о ишемической болезни сердца.
Каковы проблемы ИБС при беременности?
Основным риском для женщин с ИБС является сердечный приступ во время беременности. Сердечные заболевания во время беременности встречаются редко, но они являются основной причиной смерти женщин во время беременности.
Вероятность нанесения какого-либо вреда вашему ребенку неизвестна, хотя некоторые лекарства, которые вы принимаете от ИБС или связанных состояний, таких как диабет или высокое кровяное давление, могут повлиять на вашего ребенка.
Женщины, которые имеют более высокий шанс развития ИБС, — это те, кто:
- Курит
- имеют избыточный вес
- имеют семейный анамнез ранней ИБС — если вашему отцу или брату был поставлен диагноз ИБС до 55 лет, или у вас мать или сестра были диагностированы в возрасте до 65 лет
- страдают диабетом
- имеют высокое кровяное давление
- старше — чем вы старше, тем выше вероятность развития сердечных заболеваний
Чем больше у вас этих вещей, тем более вероятно, что у вас разовьется болезнь сердца.
Ваш уход во время беременности
Во время беременности вы должны находиться под наблюдением акушера-консультанта и кардиолога в родильном отделении больницы.
Вы можете рассчитывать на более частые дородовые осмотры, особенно если ваш ИБС связан с другими заболеваниями, такими как диабет или высокое кровяное давление.
Убедитесь, что вы посещаете все свои встречи, или перенесите их, если вам нужно отменить.
Во время беременности вам следует:
Важный:
Обновление коронавируса (COVID-19)
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы COVID-19 или вы нездоровы из-за чего-то другого, кроме COVID-19, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнайте больше о беременности и COVID-19
Роды и роды
Обсудите возможные варианты родов с вашей медицинской бригадой. Сюда должен входить кардиолог, имеющий опыт оказания поддержки беременным женщинам с сердечными заболеваниями.
Вам могут посоветовать рожать в больнице.
Узнайте больше о признаках родов и обезболивании.
