Хронический цистит и беременность: Инфекции при беременности — цены на диагностику и наблюдение за беременностью в клинике «Мать и дитя» в Москве
Цистит подкрадывается незаметно: врачи рассказали, чем может быть опасен цистит во время беременности
Беременность — прекрасное время в жизни женщины. Если, конечно, оно протекает без осложнений, однако, как показывает статистика, от этого не застрахован никто. Например, цистит — одно из самых коварных заболеваний, которое может подстерегать беременную практически на каждом шагу. Вместе с этим заболевание, о котором хоть раз в жизни слышал каждый, приносит массу неудобств. Необходимость часто посещать туалет отнимает много времени, снижает работоспособность. Со временем становится причиной нервных расстройств – женщина не может ни о чем думать, кроме как о том, когда ей снова придется бежать в туалет. Как бороться с циститом, если вы находитесь в «интересном положении», рассказывает специалист клиники «Геном-Астана» — терапевт Асель Абдыкаримова.
Абдыкаримова Асель Галимовна, врач-терапевт высшей категории, стаж более 18лет.
Что такое цистит?
Цистит — это восполнение внутренней оболочки мочевого пузыря, причиной которого, чаще всего, является бактериальная инфекция. Это неизменный лидер урологических проблем у будущих мам.
В чем причины цистита у беременных?
Во-первых, здесь нужно отметить, что цистит при беременности может быть как острым, так и хроническим – как результат заболевания, не вылеченного ранее. При беременности острый цистит может возникать в результате колебаний гормонального фона: повышенная выработка прогестерона влияет на состояние гладких мышечных волокон не только матки, но и мочевого пузыря. Снижается его тонус, что способствует инфицированию. Кроме того при беременности снижается иммунитет, происходит изменение мочевыводящей системы, механическое сдавливания мочеточников маткой, меняется состав мочи. Эти факторы способствуют рецидиву цистита у беременных. А если женщина имела хронический цистит до беременности, то весьма высока вероятность его рецидива при беременности. Поскольку цистит в первом триместре беременности не редко сопровождается угрозой прерывания, крайне важно вовремя начать лечение. В противном случае, у женщин может развиться пиелонефрит, инфицирование родовых путей, а также появиться риск преждевременных родов. Цистит во время беременности нельзя путать с учащенным мочеиспусканием, которое нередко свидетельствует наступившей беременности. Дело в том, что после зачатия в половых органах женщины усиливается кровоток, и матка в ответ на имплантацию эмбриона становится более возбудимой. Поскольку инервация матки мочевого пузыря связаны, то даже небольшое количество мочи вызывает позыв к мочеиспусканию. При этом беременная женщина не испытывает дискомфорт или болей при мочеиспускании.
Поскольку цистит в первом триместре беременности не редко сопровождается угрозой прерывания, крайне важно вовремя начать лечение. В противном случае, у женщин может развиться пиелонефрит, инфицирование родовых путей, а также появиться риск преждевременных родов. Цистит во время беременности нельзя путать с учащенным мочеиспусканием, которое нередко свидетельствует наступившей беременности. Дело в том, что после зачатия в половых органах женщины усиливается кровоток, и матка в ответ на имплантацию эмбриона становится более возбудимой. Поскольку инервация матки мочевого пузыря связаны, то даже небольшое количество мочи вызывает позыв к мочеиспусканию. При этом беременная женщина не испытывает дискомфорт или болей при мочеиспускании.
Какие же симптомы у цистита?
Основными симптомами являются: учащение позывов к мочеиспусканию с выделением небольшого количества мочи, жжение болевых ощущений при мочеиспускании, ложные позывы, ощущение не полного опорожнения мочевого пузыря, болевые ощущения внизу живота, мутная моча, иногда с примесью крови и даже гноя. Повышение температуры тела, симптомы интоксикации.
Повышение температуры тела, симптомы интоксикации.
А как должно проходить лечение цистита у беременных женщин?
Самое важное, о чем должна знать каждая женщина, лечением цистита — как, впрочем, и других недугов – должен заниматься только врач! Не стоит полагаться на народные методы, ведь такого рода терапия всегда подразумевает самодиагностику и самолечение без каких-либо четких критериев устранения проблемы. Лечить цистит во время беременности необходимо антибиотиками, которые не окажут негативного влияния ни на мать, ни на плод. Антибактериальные препараты назначаются лишь при обнаружении гематурии (кровь в моче), бактериурии (бактерии в моче), лекоцитурии (лейкоциты в моче). Здесь нужно отметить, что одним из наиболее важных анализов является посев мочи на микрофлору и чувствительность к антибиотикам. Т.е. очень важно знать, какие бактерии обитают в моче и какие антибиотики на них действуют. Данный анализ желательно сдавать до беременности или при постановлении на учёт по беременности.
А можно ли избежать болезни и что нужно делать для профилактики?
В период планирования беременности очень важно устранить все хронические очаги инфекции в организме. Также необходимо до беременности пролечить все половые инфекции (при их наличии). Во время беременности нужно следить за регулярностью стула (запоры предрасполагают к циститу за счёт нарушения кровообращения в малом тазу), исключить переохлаждения, стрессы и переутомления. Берегите себя и будьте здоровы!
Цистит у беременных. Что такое Цистит у беременных?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цистит у беременных — это острое или хроническое воспаление внутренней оболочки мочевого пузыря, возникшее или обострившееся во время гестации.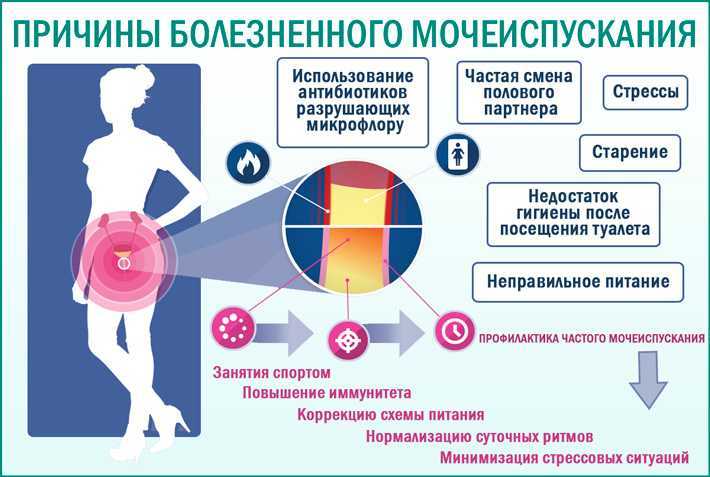 Проявляется частым болезненным мочеиспусканием, тяжестью или болью над лобком, помутнением мочи, в тяжелых случаях — субфебрилитетом, слабостью, другими признаками общей интоксикации. Диагностируется на основании данных общего анализа и бактериального исследования мочи, УЗИ, цистоскопии. Для лечения применяют пенициллиновые, цефалоспориновые, нитрофурановые антибиотики, препараты из группы производных фосфоновой кислоты, уроантисептики.
Проявляется частым болезненным мочеиспусканием, тяжестью или болью над лобком, помутнением мочи, в тяжелых случаях — субфебрилитетом, слабостью, другими признаками общей интоксикации. Диагностируется на основании данных общего анализа и бактериального исследования мочи, УЗИ, цистоскопии. Для лечения применяют пенициллиновые, цефалоспориновые, нитрофурановые антибиотики, препараты из группы производных фосфоновой кислоты, уроантисептики.
МКБ-10
N30 Цистит
- Причины
- Предрасполагающие факторы
- Патогенез
- Классификация
- Симптомы цистита у беременных
- Осложнения
- Диагностика
- Лечение цистита у беременных
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Цистит является одним из наиболее распространенных урологических заболеваний у больных женского пола. 20-25% женщин перенесли его в той или иной форме хотя бы раз в жизни, а 10% страдают рецидивирующим воспалением мочевого пузыря. Острый инфекционно-воспалительный процесс или обострение заболевания при хроническом течении диагностируется у 0,3-1,3% беременных, при этом частота расстройства напрямую коррелирует с распространенностью бессимптомной бактериурии.
Острый инфекционно-воспалительный процесс или обострение заболевания при хроническом течении диагностируется у 0,3-1,3% беременных, при этом частота расстройства напрямую коррелирует с распространенностью бессимптомной бактериурии.
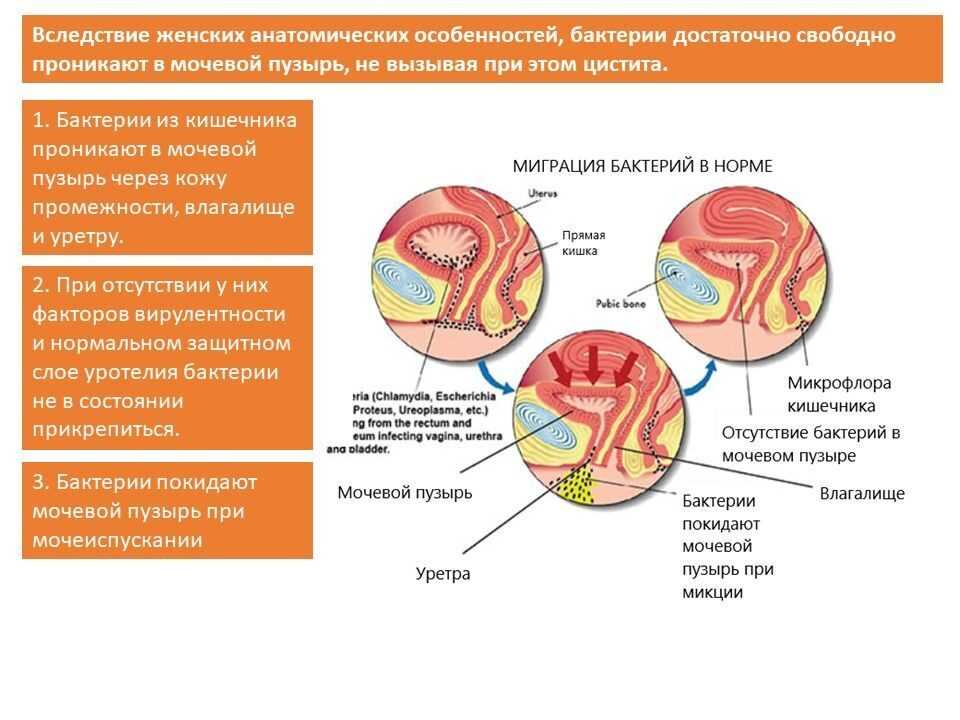
Болезнь чаще поражает сексуально активных женщин репродуктивного возраста с низким социально-экономическим статусом, аномалиями развития мочевыводящих органов, сахарным диабетом, рекуррентными инфекциями урологического тракта в анамнезе. Своевременное выявление и лечение бессимптомной бактериурии позволяет существенно уменьшить распространенность патологии.
Цистит у беременных
Причины
Этиология цистита в период беременности может быть инфекционной и неинфекционной. Основные причины не отличаются от таковых вне гестации:
 У части беременных воспалительный процесс в слизистой пузыря становится следствием распространения инфекций, передающихся половым путем, — гонореи, сифилиса, хламидиоза, уреаплазмоза.
У части беременных воспалительный процесс в слизистой пузыря становится следствием распространения инфекций, передающихся половым путем, — гонореи, сифилиса, хламидиоза, уреаплазмоза.Предрасполагающие факторы
Кроме обычных провоцирующих факторов, способствующих развитию цистита у небеременных женщин, — сравнительно короткой уретры, переохлаждений, гиповитаминоза, дисбактериоза, бактериального вагиноза, воспалительных болезней женских половых органов (кольпита, эндоцервицита), ослабления иммунитета после простудных заболеваний, предпосылками к возникновению патологии при гестации становятся характерные физиологические изменения в мочевыводящей системе:
- Гипотония мочевого пузыря.
 Под действием прогестерона, уровень которого повышается у беременных, тонус мышечной стенки органа прогрессивно снижается. В 3-м триместре объем мочи, содержащейся в полости пузыря без появления дискомфорта у пациентки, увеличивается вдвое. В результате формирования везикоуретеральных рефлюксов нарушается уродинамика, замедляется отвод инфицированной мочи, что способствует распространению инфекции.
Под действием прогестерона, уровень которого повышается у беременных, тонус мышечной стенки органа прогрессивно снижается. В 3-м триместре объем мочи, содержащейся в полости пузыря без появления дискомфорта у пациентки, увеличивается вдвое. В результате формирования везикоуретеральных рефлюксов нарушается уродинамика, замедляется отвод инфицированной мочи, что способствует распространению инфекции. - Изменение химического состава мочи. Определенную роль в развитии циститов играют характерные для беременных повышение pH мочи, глюкозурия, аминоацидурия. В такой химической среде лучше реплицируются уропатогенные микроорганизмы, что приводит сначала к бессимптомной бактериурии, а в последующем – к колонизации слизистых оболочек органов мочевыводящей системы с восходящим или нисходящим распространением инфекции.
Возникновению цистита при гестации и после родов также способствуют изменения в иммунной системе, направленные на сохранение беременности, ослабление сфинктера уретры, облегчающее проникновение инфекционных агентов в мочевыделительный тракт, нарушение естественной уродинамики вследствие давления беременной матки на мочеточники, почки и мочевой пузырь, катетеризация после родоразрешения.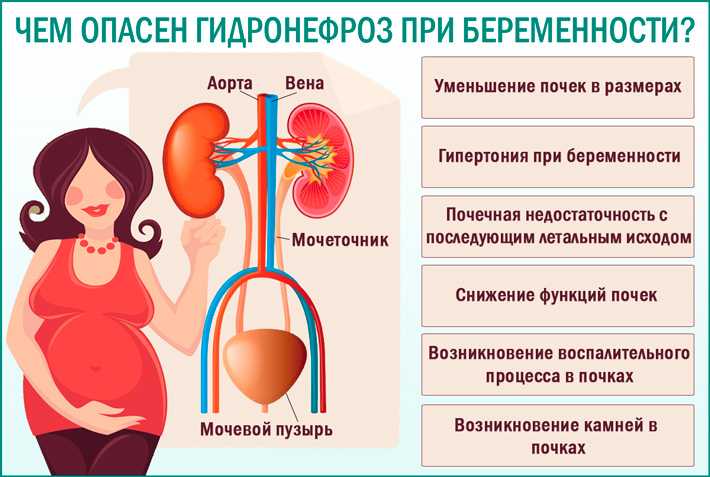
Патогенез
Хотя болезнетворные микроорганизмы могут попадать в слизистую пузыря гематогенно или лимфогенно, ведущими путями распространения инфекции являются восходящий (из уретры) и нисходящий (из мочеточников и почек при гестационном пиелонефрите, уретерите и других инфекционно-воспалительных процессах). Патогенная и условно-патогенная флора, которая обитает в периуретральной области или содержится в моче, при наличии предпосылок (застоя мочи, снижения локального и общего иммунитета, механического, химического, лучевого повреждения слизистых) колонизирует эпителий.
Повреждающие факторы микроорганизмов потенцируют выделение цитокинов и других медиаторов воспаления, активизацию макрофагов и лимфоцитов, нарушения микроциркуляции. Развивается воспалительная реакция с альтерацией, экссудацией и последующим репаративным восстановлением тканей.
Классификация
Выбор врачебной тактики при воспалительном поражении пузыря зависит от формы патологии. Систематизация циститов, возникающих у беременных, проводится на основании тех же критериев, что и вне периода гестации. С учётом особенностей течения воспаление может быть острым (с яркой клинической картиной) и хроническим (протекающим латентно с периодическими рецидивами).
Систематизация циститов, возникающих у беременных, проводится на основании тех же критериев, что и вне периода гестации. С учётом особенностей течения воспаление может быть острым (с яркой клинической картиной) и хроническим (протекающим латентно с периодическими рецидивами).
Некоторые специалисты в сфере акушерства и гинекологии относят острый воспалительный процесс, поражающий мочевой пузырь при беременности, родах и в послеродовом периоде, к вторичным циститам внепузырного происхождения. Кроме того, различают следующие формы заболевания:
- По этиологии: инфекционные и неинфекционные. У большинства беременных цистит вызван действием инфекционного агента. Намного реже воспаление имеет химическую, аллергическую, обменную, паразитарную, нейрогенную, ятрогенную природу.
- По происхождению: первичные и вторичные. О первичном процессе говорят в тех случаях, когда воспаление начинается в пузыре. Вторичные циститы провоцируются другими пузырными и внепузырными причинами (камнями, инородными телами, стриктурой уретры).

- По локализации: диффузные (с вовлечением в воспаление всей слизистой оболочки), шеечные (локализованные в шейке мочевого пузыря), тригониты (с поражением мочепузырного треугольника в области дна). У беременных обычно диагностируются диффузные циститы.
- По типу морфологических изменений. В зависимости от агрессивности возбудителя и реактивности организма возможно развитие катарального, фибринозно-язвенного, язвенного, геморрагического, гангренозного, интерстициального и других видов воспалений.
Симптомы цистита у беременных
Наиболее ярко клинические проявления выражены при остром процессе, возникшем внезапно спустя короткое время после действия провоцирующего фактора (переохлаждения, перенесенного ОРЗ и пр.). Беременная жалуется на частые мочеиспускания с императивными позывами, вызывающие дискомфорт или боль. Интенсивность ощущений зависит от распространенности воспаления, степени морфологических изменений и варьируется от тяжести внизу живота до слабой, умеренной или сильной боли в конце либо в течение всего акта мочеиспускания, болей в надлобковой области, усиливающихся при пальпации.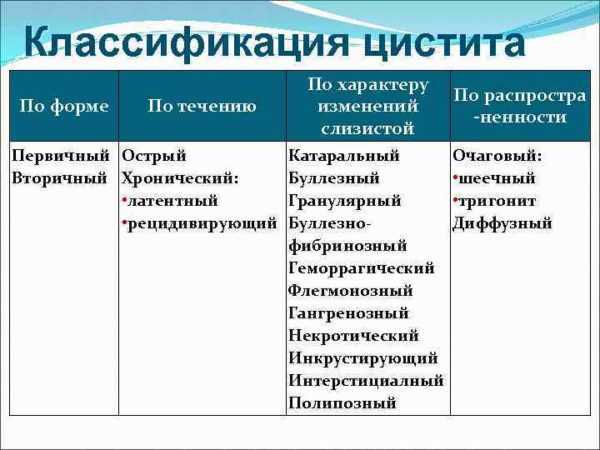
Обычно беременная отмечает помутнение мочи, возможно появление примеси крови. При тяжелом течении цистита повышается температура тела, уменьшается количество мочи, нарастают признаки интоксикации: слабость, быстрая утомляемость, потливость. В легких случаях симптомы самостоятельно исчезают через 2-3 дня, однако чаще заболевание длится от 6-8 до 10-15 дней и требует назначения медикаментозной терапии. Для острых послеродовых циститов характерна задержка мочи с болезненностью в конце мочеиспускания и помутнением первой порции.
Уродинамические нарушения при беременности часто обостряют течение хронического бессимптомного цистита, единственными проявлениями которого становятся бактериурия и лейкоцитурия, определяемые лабораторно. О начале рецидива свидетельствует характерное для острого процесса учащенное мочеиспускание, помутнение мочи, дизурические явления. Болезненные ощущения обычно выражены слабо или умеренно. Общеинтоксикационные явления наблюдаются крайне редко.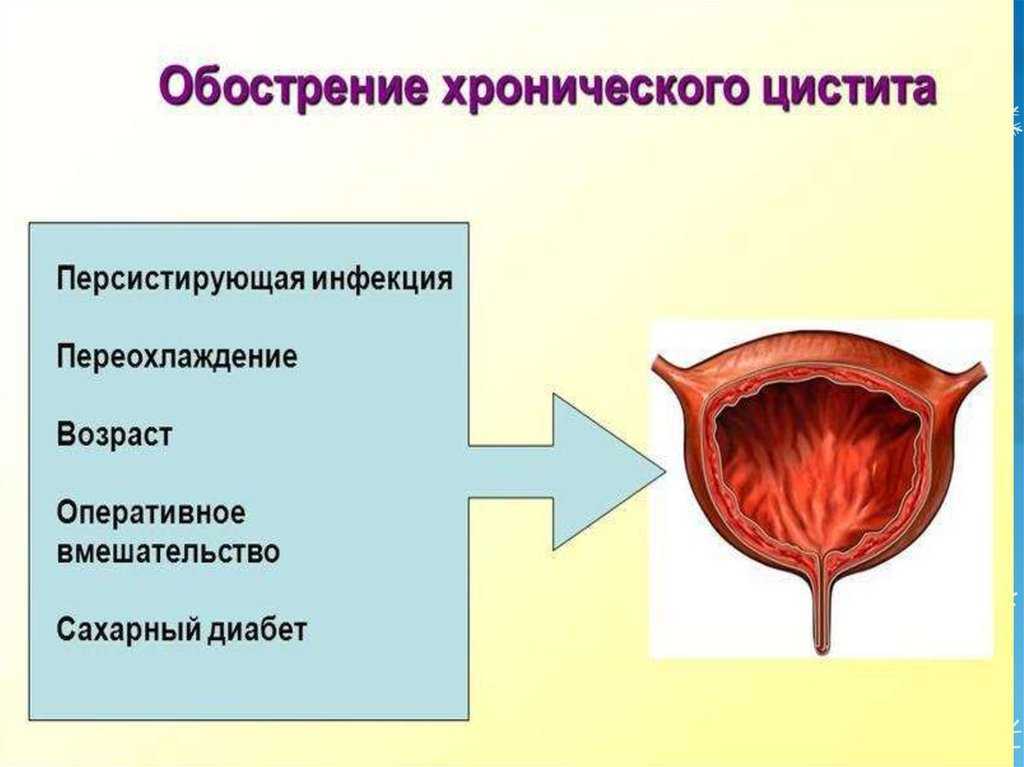 У некоторых беременных хронический цистит протекает непрерывно с наличием постоянных незначительных жалоб.
У некоторых беременных хронический цистит протекает непрерывно с наличием постоянных незначительных жалоб.
Осложнения
При отсутствии адекватной терапии на ранних сроках цистит в период беременности может осложниться самопроизвольным абортом, на поздних — преждевременными родами. Частые болезненные мочеиспускания нарушают ночной сон, становятся причиной астенических и эмоциональных расстройств у беременной. Восходящее распространение инфекции способствует развитию воспаления мочеточников (уретерита) и острого гестационного пиелонефрита. Вовлечение в патологический процесс почек повышает вероятность возникновения гестозов, внутриутробного инфицирования плода, фетоплацентарной недостаточности, инфекционно-септических состояний у беременной.
Диагностика
При первичном остром или рецидивирующем течении диагностический поиск обычно не представляет затруднений. Типичная клиническая картина, подтвержденная данными исследований, позволяет быстро диагностировать цистит у беременной и назначить адекватную терапию. Более тщательное обследование необходимо при затяжных и хронических процессах. Наиболее информативными методами являются:
Более тщательное обследование необходимо при затяжных и хронических процессах. Наиболее информативными методами являются:
- Общий анализ мочи. При исследовании обнаруживаются лейкоциты, бактерии, белок в умеренном количестве, в ряде случаев — эритроциты. Повышено содержание клеток эпителия. По показаниям методику дополняют анализом по Нечипоренко и пробой Зимницкого.
- Бактериологическое исследование. Диагностический посев на питательные среды позволяет идентифицировать возбудителя и определить его содержание в 1 мл мочи. Преимуществом метода является выявление чувствительности микроорганизма к антибиотикам.
- УЗИ мочевого пузыря. При эхографическом исследовании у беременных с циститом стенки пузыря утолщены, содержимое негомогенное. Благодаря безопасности и неинвазивности методика может использоваться для скрининговой диагностики. Для поиска возможных предпосылок к развитию патологии рекомендуется выполнить УЗИ почек и органов малого таза.
- Цистоскопия.
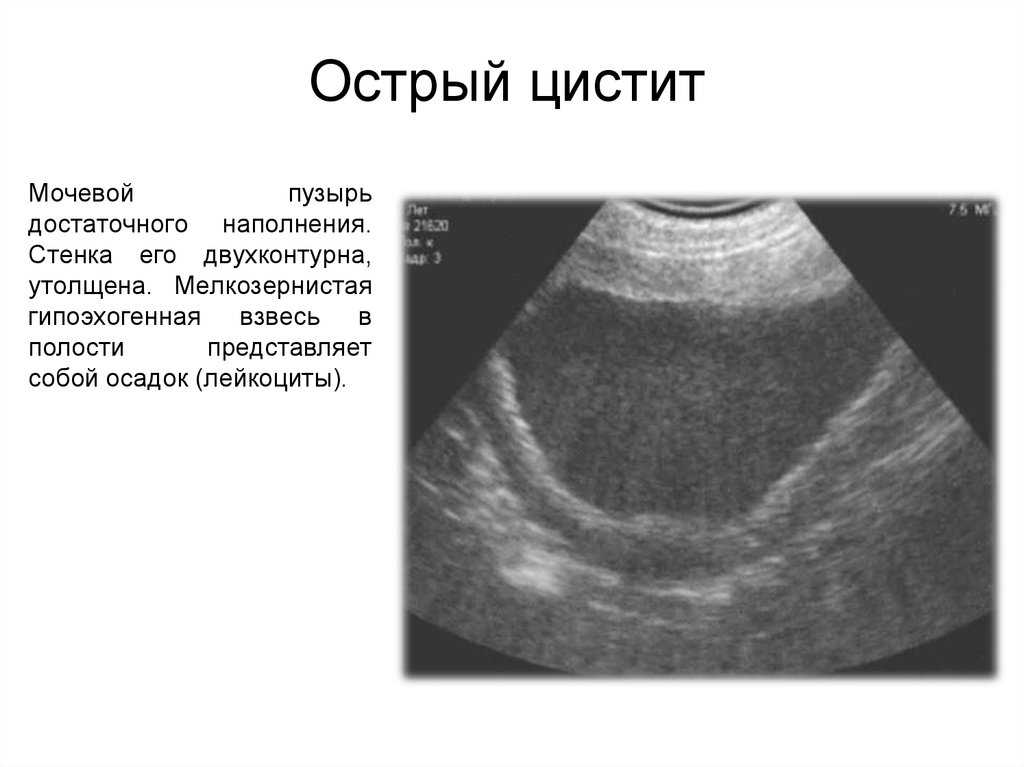 Обследование применяют ограниченно при хроническом процессе. Признаками цистита служат отек, гиперемия, кровоточивость, изъязвления слизистой, неровность ее поверхности. При обострении метод не рекомендован из-за риска распространения инфекции.
Обследование применяют ограниченно при хроническом процессе. Признаками цистита служат отек, гиперемия, кровоточивость, изъязвления слизистой, неровность ее поверхности. При обострении метод не рекомендован из-за риска распространения инфекции. - Дополнительные анализы. Косвенным подтверждением цистита являются воспалительные изменения в общем анализе крови — незначительное увеличение количества лейкоцитов с умеренным сдвигом лейкоцитарной формулы влево и повышением СОЭ. Необходимо исследовать микрофлору влагалища на дисбактериоз, определить уровень глюкозы в сыворотке крови, Возбудители генитальных инфекций также могут быть идентифицированы при ПЦР-анализе, выявляющем фрагменты ДНК микробного агента.
Цистит дифференцируют с пиелонефритом, мочекаменной болезнью, уретритом, цисталгией, генитальными инфекциями — вульвовагинитом, кольпитом, цервицитом при урогенитальном кандидозе, микоплазмозе, хламидиозе, генитальном герпесе, других ИППП. Диагностика и лечение осуществляются акушером-гинекологом и врачом-урологом.
Лечение цистита у беременных
Воспаление слизистого слоя мочевого пузыря является основанием для проведения антибактериальной терапии препаратами, к которым чувствителен возбудитель заболевания. Длительность курса активного медикаментозного лечения цистита, согласно рекомендаций урологов, составляет 3-7 дней. При наличии бессимптомной бактериурии противобактериальные средства принимаются в течение 3-5 дней. Беременной назначают антибиотики с уросептическим эффектом без токсического воздействия на плод:
- Полусинтетические пенициллины. Препараты широкого спектра действия, устойчивые к кислой среде, оказывают бактерицидный эффект на большинство грамположительных и грамотрицательных микроорганизмов, включая кишечную палочку — наиболее частого возбудителя цистита. Еще более эффективны комбинации пенициллинов с клавулановой кислотой, ингибирующей β-лактамазы.
- Цефалоспорины. Бактерицидный эффект полусинтетических цефалоспориновых антибиотиков обусловлен нарушением синтеза бактериальной стенки большинства инфекционных агентов, вызывающих цистит.
 Препараты 2-го поколения устойчивы к действию β-лактамаз, вызывающих резистентность микробной флоры, что повышает терапевтическую эффективность лекарственных средств.
Препараты 2-го поколения устойчивы к действию β-лактамаз, вызывающих резистентность микробной флоры, что повышает терапевтическую эффективность лекарственных средств. - Нитрофураны. Благодаря ингибированию синтеза РНК, ДНК, протеинов, нарушению формирования клеточных мембран, торможению аэробного метаболизма антибиотики этой группы оказывают бактериостатическое и бактерицидное действие на широкий спектр микробных агентов, вызывающих инфекции мочевыводящих путей. К нитрофуранам редко формируется резистентность микроорганизмов.
- Производные фосфоновой кислоты. За счет угнетения начального этапа формирования пептидогликанов бактериальной клеточной мембраны тормозят размножение возбудителей цистита. Нарушают адгезию инфекционных эффектов к эпителию мочевого пузыря. Обладают широким спектром действия, не оказывают мутагенного или генотоксического воздействия.
Альтернативой общей противобактериальной терапии полусинтетическими и синтетическими антибиотиками являются инстилляции растворов с антимикробным действием непосредственно в мочевой пузырь. Местное лечение комбинируют с приемом отваров мочегонных трав и уроантисептиков, оказывающих комплексное противовоспалительное, антиоксидантное, спазмолитическое, обезболивающее, антибактериальное, диуретическое действие. Беременным, перенесшим цистит, рекомендованы естественные роды. Кесарево сечение выполняется только по акушерским показаниям.
Местное лечение комбинируют с приемом отваров мочегонных трав и уроантисептиков, оказывающих комплексное противовоспалительное, антиоксидантное, спазмолитическое, обезболивающее, антибактериальное, диуретическое действие. Беременным, перенесшим цистит, рекомендованы естественные роды. Кесарево сечение выполняется только по акушерским показаниям.
Прогноз и профилактика
При своевременной диагностике и адекватной схеме лечения прогноз для беременной и плода благоприятный. Пациенткам, страдающим хроническим циститом, при планировании беременности показана заблаговременная санация урогенитального тракта, лечение бактериального вагиноза и генитальных инфекций.
Для профилактики развития или обострения воспалительного процесса в период гестации рекомендуется ранняя постановка на учет в женской консультации с регулярным исследованием мочи, исключение переохлаждений, потребление достаточного количества жидкости (при отсутствии противопоказаний), регулярное опорожнение мочевого пузыря, отказ от алкоголя, острого, кислого, соленого, пряного, жареного, маринованного.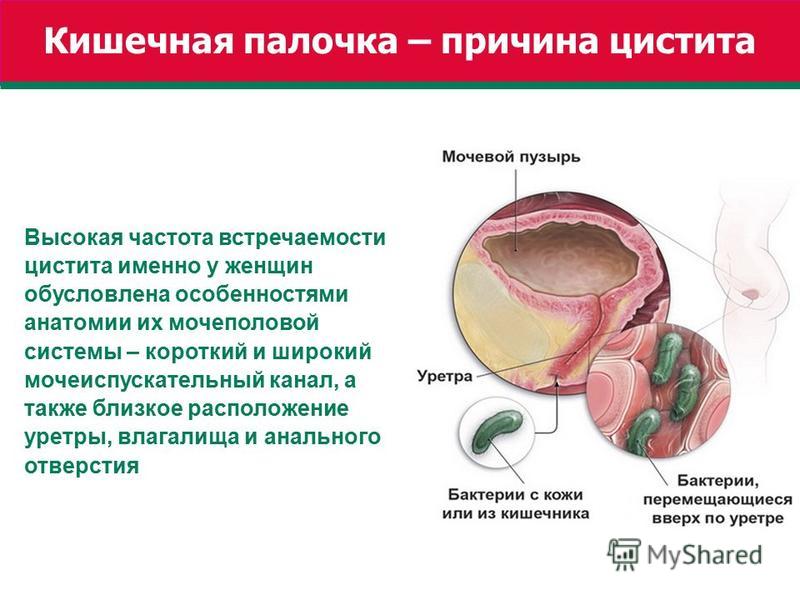 При проведении послеродовой катетеризации важно строго соблюдать требования асептики.
При проведении послеродовой катетеризации важно строго соблюдать требования асептики.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении цистита у беременных.
Источники
- Инфекции мочевых путей у беременных: современные рекомендации по диагностике и лечению/ Архипов Е.В., Сигитова О.Н.// Вестник современной клинической медицины. – 2016 – Т.9, вып. 6.
- Актуальные вопросы диагностики и лечения бессимптомной бактериурии и острых циститов у беременных/ Локшин К.Л.// Эффективная фармакотерапия. – 2014 — №32.
- Инфекции мочевыводящих путей у беременных: современные подходы к диагностике и лечению/ Пересада О.А.// Медицинские новости. – 2012.
- Инфекция мочевыводящих путей во время беременности/ Каптильный В.А.// Архив акушерства и гинекологии им. В.Ф. Снегирева. – 2015.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Интерстициальный цистит и беременность: что нужно знать
Симптомы интерстициального цистита могут ухудшиться во время беременности, но у некоторых людей они могут остаться прежними или улучшиться.
Интерстициальный цистит (ИЦ) или синдром болезненного мочевого пузыря (СБМП) — это хроническое заболевание мочевого пузыря, которое вызывает повышенную потребность в мочеиспускании и боль в мочевом пузыре и области таза.
Во время беременности у людей с ИЦ симптомы могут измениться или остаться прежними.
В этой статье рассматривается, как ИЦ может влиять на фертильность и беременность, а также безопасные варианты лечения ИЦ во время беременности.
По данным Американского урогинекологического общества (AUGS), у многих людей с интерстициальным циститом во время беременности может наблюдаться улучшение симптомов.
Хотя для этого нет четкой причины, эксперты полагают, что это может быть связано с гормональными изменениями.
Некоторые люди могут обнаружить, что их симптомы ИЦ остаются неизменными во время беременности, но причина этого также неизвестна.
Симптомы ИЦ во время беременности могут наблюдаться у 7% людей, в то время как остальные случаи ИЦ обычно встречаются:
- до беременности
- после первой беременности
- в течение первых 6 месяцев после родов
ИЦ может привести к более высокому риску некоторых осложнений беременности, включая преэклампсию и преждевременные роды.
Согласно результатам опроса 2021 г., у женщин с ИЦ может быть более высокая частота выкидышей, чем у женщин без ИЦ.
78% респондентов с диагнозом ИЦ сообщили, что они испытывали значительный стресс.
Острый стресс может ухудшить симптомы интерстициального цистита и воспаление мочевого пузыря. Стресс может стимулировать иммунные клетки в мочевом пузыре и матке и может привести к выкидышу.
Симптомы ИЦ включают:
- сильную тазовую боль, длящуюся не менее 6 недель
- частые и неотложные позывы к мочеиспусканию
- болезненное мочеиспускание
- частые позывы к мочеиспусканию в ночное время
- болезненный половой акт
Люди могут испытывать приступы ИЦ, которые представляют собой внезапное ухудшение симптомов до их разрешения.
Во время беременности симптомы ИЦ могут оставаться прежними, ухудшаться или улучшаться.
Беременность может усилить потребность в мочеиспускании и повысить риск инфекций мочевыводящих путей и запоров, что у некоторых людей может усугубить симптомы интерстициального цистита.
Хотя симптомы ИЦ могут возникать во время беременности, у большинства людей с ИЦ они возникают до или после беременности или в течение 6 месяцев после родов.
Лечение ИЦ может включать гиалуроновую кислоту и хондроитинсульфат, которые представляют собой гликозаминогликаны. Медицинские работники будут вводить их через катетер прямо в мочевой пузырь.
Исследования показывают, что гиалуроновая кислота с высокой молекулярной массой может быть наиболее эффективной в уменьшении симптомов интерстициального цистита.
Во время беременности можно использовать гиалуроновую кислоту. Однако существует очень низкий риск врожденных аномалий у плода, составляющий 2–4%.
Лечение гиалуроновой кислотой может вызвать постепенное, но значительное улучшение симптомов. Люди могут получать несколько доз во время и после беременности.
Немедикаментозное лечение
Домашние средства для лечения интерстициального цистита могут включать:
- обильное питье
- запись любых продуктов и напитков, которые могут вызвать обострение, чтобы избежать их
- снижение стресса и применение методов релаксации, таких как медитация или массаж
- ношение свободной, удобной одежды
- отказ от курения
- регулярная физическая активность с низким уровнем воздействия, такая как плавание и ходьба
Люди должны проконсультироваться с врачом, прежде чем принимать какие-либо лекарства, добавки или домашние средства от лечения IC, если они беременны.
Люди могут испытывать симптомы интерстициального цистита после родов.
Согласно тематическому исследованию 2021 года, многие случаи ИЦ возникают после беременности или в течение 6 месяцев после родов.
В исследовании рекомендуется продолжение лечения гиалуроновой кислотой с дозами каждый месяц в течение 12 месяцев.
У некоторых людей IC может повлиять на способность человека забеременеть, если они зачаты в результате полового акта, и IC оказывает негативное влияние на их сексуальную жизнь.
ИЦ может повлиять на сексуальную жизнь человека, если сексуальная активность вызывает боль или обострение ИЦ. Со временем это может привести к отказу от секса, снижению полового влечения или проблемам с психическим здоровьем.
Если IC оказывает негативное влияние на сексуальную жизнь человека, люди могут найти полезными следующие советы:
- Планируйте сексуальные контакты, когда люди чувствуют себя лучше всего, например, после лечения, которое помогает облегчить их симптомы IC.
- Подготовьтесь к близости, используя методы релаксации или терапию холодом или теплом.
- Если сексуальная активность вызывает обострение ИЦ, запланируйте сексуальную активность за 24 часа до запланированного визита к врачу для лечения симптомов.
- Перед сексом с партнером попробуйте какие-либо действия или продукты, например, попробуйте лубрикант или вибратор, чтобы убедиться, что это удобно.
Если люди не чувствуют никаких улучшений, может помочь консультация с врачом.
Существует мало исследований того, влияет ли IC сам по себе на фертильность. По данным Медицинского центра Университета Рочестера, ИЦ не влияет на фертильность и не оказывает негативного влияния на здоровье плода.
Тем не менее, исследователям необходимо дополнительно изучить этот вопрос.
Поддержку IC можно найти на следующих сайтах:
- Сеть по интерстициальному циститу имеет форум и группы поддержки.
- Ассоциация интерстициального цистита имеет группы поддержки в Соединенных Штатах и в Интернете.
В этом разделе приведены ответы на некоторые часто задаваемые вопросы об интерстициальном цистите и беременности.
Может ли беременность вызвать обострение интерстициального цистита?
У некоторых людей беременность может ухудшить симптомы ИЦ. У других симптомы могут остаться прежними или улучшиться.
Как ИЦ может влиять на фертильность?
Существует мало исследований того, влияет ли IC на фертильность, но кажется, что IC не оказывает негативного влияния на фертильность или здоровье плода.
Однако ИЦ может повлиять на сексуальную жизнь человека, если сексуальная активность вызывает боль или обострение ИЦ. Это может привести к тому, что у человека возникнут трудности с зачатием во время полового акта.
Может ли интерстициальный цистит вызвать выкидыш?
В анкете 2021 года, размещенной на веб-сайте IC, спрашивали, были ли у женщин выкидыши. 76% из 19У 3 респонденток с диагнозом ИЦ произошел выкидыш.
78% респондентов сообщили, что испытывают сильный стресс. Острый стресс может ухудшить симптомы интерстициального цистита, стимулируя иммунные клетки в мочевом пузыре и матке, что может привести к выкидышу.
Острый стресс может ухудшить симптомы интерстициального цистита, стимулируя иммунные клетки в мочевом пузыре и матке, что может привести к выкидышу.
IC может привести к более высокому риску некоторых осложнений беременности, включая преэклампсию и преждевременные роды.
У некоторых людей симптомы интерстициального цистита могут ухудшиться во время беременности, но у других симптомы могут остаться прежними или улучшиться.
У большинства людей ИЦ может возникать до или после беременности, а не во время. Люди могут найти медицинское лечение, а домашние средства могут помочь облегчить их симптомы.
Инфекции мочевыводящих путей во время беременности
ДЖОН Э. ДЕЛЗЕЛЛ-МЛАДШИЙ, М.Д., И МАЙКЛ Л. ЛЕФЕВР, М.Д., М.С.П.Х.
Это исправленная версия опубликованной статьи.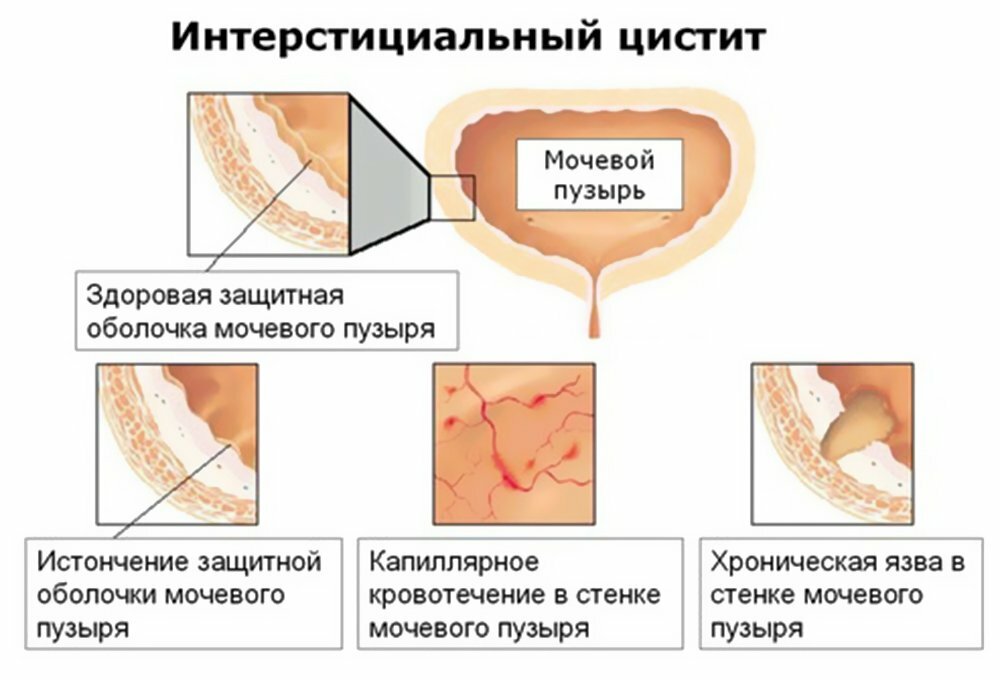
Семейный врач. 2000;61(3):713-720
См. соответствующий информационный материал для пациентов об инфекциях мочевыводящих путей во время беременности, написанный авторами этой статьи .
Инфекции мочевыводящих путей часто встречаются во время беременности, и наиболее частым возбудителем является
.0151 Кишечная палочка . Бессимптомная бактериурия может привести к развитию цистита или пиелонефрита. Все беременные женщины должны проходить скрининг на бактериурию и впоследствии лечиться антибиотиками, такими как нитрофурантоин, сульфизоксазол или цефалексин. Ампициллин больше не следует использовать для лечения бессимптомной бактериурии из-за высокого уровня резистентности. Пиелонефрит может быть опасным для жизни заболеванием с повышенным риском перинатальной и неонатальной заболеваемости. Рецидивирующие инфекции распространены во время беременности и требуют профилактического лечения. Беременные женщины со стрептококковой инфекцией мочевыводящих путей группы В должны лечиться и получать интранатальную профилактическую терапию.
Беременные женщины со стрептококковой инфекцией мочевыводящих путей группы В должны лечиться и получать интранатальную профилактическую терапию.
Инфекции мочевыводящих путей (ИМП) часто встречаются в кабинете семейного врача. На долю ИМП приходится примерно 10 процентов посещений женщинами офисов, и 15 процентов женщин когда-либо в течение своей жизни будут иметь ИМП. У беременных частота ИМП может достигать 8 процентов. 1,2 В этой статье кратко рассмотрены патогенез и бактериология ИМП во время беременности, а также исходы, ориентированные на пациента. Мы рассматриваем диагностику и лечение бессимптомной бактериурии, острого цистита и пиелонефрита, а также уникальные проблемы, связанные со стрептококком группы В и рецидивирующими инфекциями.
Патогенез
Беременные женщины подвергаются повышенному риску ИМП. Начиная с 6-й недели и достигая пика в период с 22-й по 24-ю неделю, примерно у 90% беременных женщин развивается дилатация мочеточника, которая сохраняется до родов (гидронефроз беременных). Увеличение объема мочевого пузыря и снижение тонуса мочевого пузыря, наряду со снижением тонуса мочеточников, способствуют усилению застоя мочи и мочеточниково-пузырного рефлюкса. 1 Кроме того, физиологическое увеличение объема плазмы во время беременности снижает концентрацию мочи. У 70 процентов беременных женщин развивается глюкозурия, которая способствует росту бактерий в моче. Повышение уровня прогестинов и эстрогенов в моче может привести к снижению способности нижних мочевыводящих путей сопротивляться проникновению бактерий. Эта сниженная способность может быть вызвана снижением тонуса мочеточников или, возможно, избирательным ростом некоторых штаммов бактерий. 1,3 Все эти факторы могут способствовать развитию ИМП во время беременности.
Увеличение объема мочевого пузыря и снижение тонуса мочевого пузыря, наряду со снижением тонуса мочеточников, способствуют усилению застоя мочи и мочеточниково-пузырного рефлюкса. 1 Кроме того, физиологическое увеличение объема плазмы во время беременности снижает концентрацию мочи. У 70 процентов беременных женщин развивается глюкозурия, которая способствует росту бактерий в моче. Повышение уровня прогестинов и эстрогенов в моче может привести к снижению способности нижних мочевыводящих путей сопротивляться проникновению бактерий. Эта сниженная способность может быть вызвана снижением тонуса мочеточников или, возможно, избирательным ростом некоторых штаммов бактерий. 1,3 Все эти факторы могут способствовать развитию ИМП во время беременности.
Бактериология
Микроорганизмы, вызывающие ИМП во время беременности, такие же, как и у небеременных пациенток. Escherichia coli вызывает от 80 до 90 процентов инфекций. Также распространены другие грамотрицательные палочки, такие как Proteus mirabilis и Klebsiella pneumoniae . Грамположительные микроорганизмы, такие как стрептококки группы В и Staphylococcus saprophyticus являются менее распространенными причинами ИМП. Стрептококк группы В имеет важное значение для ведения беременности и будет обсуждаться далее. Менее распространенные микроорганизмы, которые могут вызывать ИМП, включают энтерококки, Gardnerella vaginalis и Ureaplasma ureolyticum . 1,4,5
Грамположительные микроорганизмы, такие как стрептококки группы В и Staphylococcus saprophyticus являются менее распространенными причинами ИМП. Стрептококк группы В имеет важное значение для ведения беременности и будет обсуждаться далее. Менее распространенные микроорганизмы, которые могут вызывать ИМП, включают энтерококки, Gardnerella vaginalis и Ureaplasma ureolyticum . 1,4,5
Диагностика и лечение ИМП
ИМП имеют три основных проявления: бессимптомная бактериурия, острый цистит и пиелонефрит. Диагностика и лечение ИМП зависят от клинической картины.
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ
[исправлено] У бессимптомных пациентов может наблюдаться значительная бактериурия. В 1960-х годах Kass 6 отметил последующий повышенный риск развития пиелонефрита у пациентов с бессимптомной бактериурией. Значительная бактериурия исторически определялась как обнаружение более 10 5 колониеобразующих единиц в мл мочи. 7 Недавние исследования женщин с острой дизурией показали наличие значительной бактериурии с меньшим количеством колоний. Это не изучалось у беременных женщин, и обнаружение более 10 5 колониеобразующих единиц на мл мочи остается общепринятым стандартом. Часто встречается бессимптомная бактериурия, ее распространенность составляет 10% во время беременности. 6,8 Таким образом, рекомендуется рутинный скрининг на бактериурию.
7 Недавние исследования женщин с острой дизурией показали наличие значительной бактериурии с меньшим количеством колоний. Это не изучалось у беременных женщин, и обнаружение более 10 5 колониеобразующих единиц на мл мочи остается общепринятым стандартом. Часто встречается бессимптомная бактериурия, ее распространенность составляет 10% во время беременности. 6,8 Таким образом, рекомендуется рутинный скрининг на бактериурию.
Нелеченная бессимптомная бактериурия приводит к развитию симптоматического цистита примерно у 30 процентов пациентов и может привести к развитию пиелонефрита у 50 процентов. 6 Бессимптомная бактериурия связана с повышенным риском задержки внутриутробного развития и рождения детей с низкой массой тела. 9 Относительно высокая распространенность бессимптомной бактериурии во время беременности, серьезные последствия для женщин и для беременности, а также возможность избежать осложнений при лечении оправдывают скрининг беременных женщин на бактериурию.
СКРИНИНГ
Американский колледж акушерства и гинекологии рекомендует проводить посев мочи при первом дородовом посещении. 10 Повторный посев мочи следует получить в течение третьего триместра, поскольку моча пролеченных пациенток может не оставаться стерильной на протяжении всей беременности. 10 Целевая группа профилактических служб США рекомендует проводить посев мочи между 12 и 16 неделями беременности (рекомендация «А»). 11
Путем скрининга и агрессивного лечения беременных женщин с бессимптомной бактериурией можно значительно снизить ежегодную заболеваемость пиелонефритом во время беременности. 8,12 В рандомизированных контролируемых исследованиях было показано, что лечение беременных женщин с бессимптомной бактериурией снижает частоту преждевременных родов и детей с низкой массой тела при рождении. 13
Rouse et al. 14 провели анализ рентабельности скрининга на бактериурию у беременных женщин по сравнению со стационарным лечением пиелонефрита и обнаружили существенное снижение общих затрат при скрининге. Стоимость скрининга на бактериурию для предупреждения развития пиелонефрита у одного больного составила 1605 долларов США, а стоимость лечения одного больного пиелонефритом – 2485 долларов США. Wadland и Plante 15 провели аналогичный анализ в акушерской популяции семейной практики и обнаружили, что скрининг на бессимптомную бактериурию экономически эффективен.
Стоимость скрининга на бактериурию для предупреждения развития пиелонефрита у одного больного составила 1605 долларов США, а стоимость лечения одного больного пиелонефритом – 2485 долларов США. Wadland и Plante 15 провели аналогичный анализ в акушерской популяции семейной практики и обнаружили, что скрининг на бессимптомную бактериурию экономически эффективен.
Решение о том, как проводить скрининг бессимптомных женщин на бактериурию, зависит от баланса между стоимостью скрининга и чувствительностью и специфичностью каждого теста. Золотым стандартом для выявления бактериурии является посев мочи, но этот тест является дорогостоящим и требует от 24 до 48 часов для получения результатов. Точность более быстрых методов скрининга (например, полоска для определения лейкоцитарной эстеразы, полоска для определения нитрита, анализ мочи и окрашивание мочи по Граму) была оценена 90–151 (Таблица 1 16 ). Бахман и партнеры 16 сравнил эти методы скрининга с посевом мочи и обнаружил, что, хотя скрининг на бактериурию с помощью тест-полоски с эстеразой для определения лейкоцитов был более экономически выгодным, только у половины пациентов с бактериурией была выявлена бактериурия по сравнению со скринингом с помощью посева мочи. Повышенное количество ложноотрицательных результатов и относительно низкая прогностическая ценность положительного теста делают более быстрые методы менее полезными; поэтому у беременных женщин следует регулярно проводить посев мочи для скрининга на бактериурию при первом дородовом посещении и в течение третьего триместра. 10,11
Повышенное количество ложноотрицательных результатов и относительно низкая прогностическая ценность положительного теста делают более быстрые методы менее полезными; поэтому у беременных женщин следует регулярно проводить посев мочи для скрининга на бактериурию при первом дородовом посещении и в течение третьего триместра. 10,11
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
ЛЕЧЕНИЕ
Беременных женщин следует лечить при выявлении бактериурии (Таблица 2 17,18 ). При выборе антибиотика следует учитывать наиболее распространенные инфекционные микроорганизмы (например, грамотрицательные желудочно-кишечные микроорганизмы). Антибиотик также должен быть безопасным для матери и плода. Исторически ампициллин был препаратом выбора, но в последние годы E. coli становится все более устойчивой к ампициллину.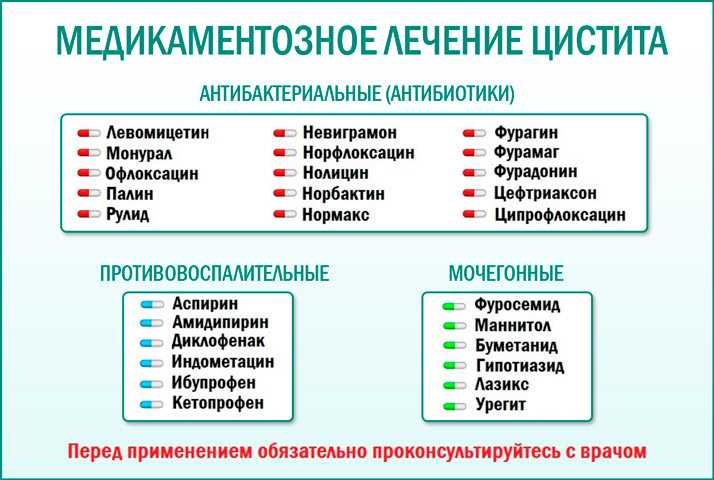 19 Резистентность к ампициллину обнаруживается у 20-30 процентов E. coli , выделенных из мочи в амбулаторных условиях. 20 Нитрофурантоин (макродантин) является хорошим выбором из-за его высокой концентрации в моче. В качестве альтернативы цефалоспорины хорошо переносятся и адекватно воздействуют на важные микроорганизмы. Фосфомицин (монурол) — новый антибиотик, который принимается однократно. Сульфонамиды можно принимать в течение первого и второго триместров, но в третьем триместре применение сульфаниламидов сопряжено с риском развития ядерной желтухи у младенцев, особенно у недоношенных. Другие распространенные антибиотики (например, фторхинолоны и тетрациклины) не следует назначать во время беременности из-за возможного токсического воздействия на плод.
19 Резистентность к ампициллину обнаруживается у 20-30 процентов E. coli , выделенных из мочи в амбулаторных условиях. 20 Нитрофурантоин (макродантин) является хорошим выбором из-за его высокой концентрации в моче. В качестве альтернативы цефалоспорины хорошо переносятся и адекватно воздействуют на важные микроорганизмы. Фосфомицин (монурол) — новый антибиотик, который принимается однократно. Сульфонамиды можно принимать в течение первого и второго триместров, но в третьем триместре применение сульфаниламидов сопряжено с риском развития ядерной желтухи у младенцев, особенно у недоношенных. Другие распространенные антибиотики (например, фторхинолоны и тетрациклины) не следует назначать во время беременности из-за возможного токсического воздействия на плод.
| Antibiotic | Pregnancy category | Dosage |
|---|---|---|
| Cephalexin (Keflex) | B | 250 mg two or four times daily |
| Erythromycin | B | 250–500 мг четыре раза в день |
| Нитрофурантоин (макродантин) | B | 50–100 мг четыре раза в день |
| 9G Сульфинизоксазол)0289 | C* | 1 г четыре раза в день |
| амоксициллин-клавулановая кислота (Augmentin) | B | 250 мг четырех раз в день |
88888, 250 мг.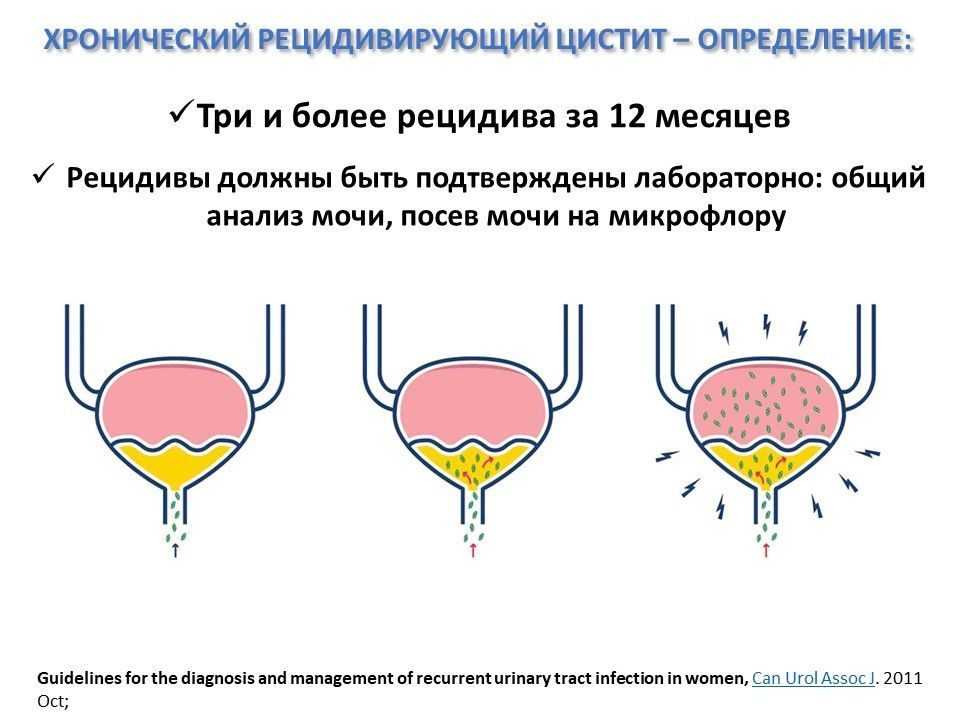 | ||
| Триметоприм-сульфаметоксазол (Бактрим) | C† | 160/180 мг два раза в день |
Семи-десятидневный курс лечения антибиотиками обычно достаточен для эрадикации возбудителей инфекции. Некоторые авторитеты выступают за более короткие курсы лечения — даже однодневную терапию. Остаются противоречивые данные о том, следует ли беременным пациентам лечиться более короткими курсами антибиотиков. Мастертон 21 продемонстрировал уровень излечения 88 процентов при однократной дозе 3 г ампициллина у чувствительных к ампициллину изолятов. Несколько других исследований показали, что однократная доза амоксициллина, цефалексина (Кефлекс) или нитрофурантоина менее эффективна в искоренении бактериурии, с показателями излечения от 50 до 78 процентов. 1,22–24 Фосфомицин эффективен при приеме в виде одного пакетика по 3 г.
Использование других антибиотиков при ИМП не подвергалось обширным исследованиям, и необходимы дальнейшие исследования, чтобы определить, будет ли более короткий курс других антибиотиков столь же эффективным, как и традиционная продолжительность лечения.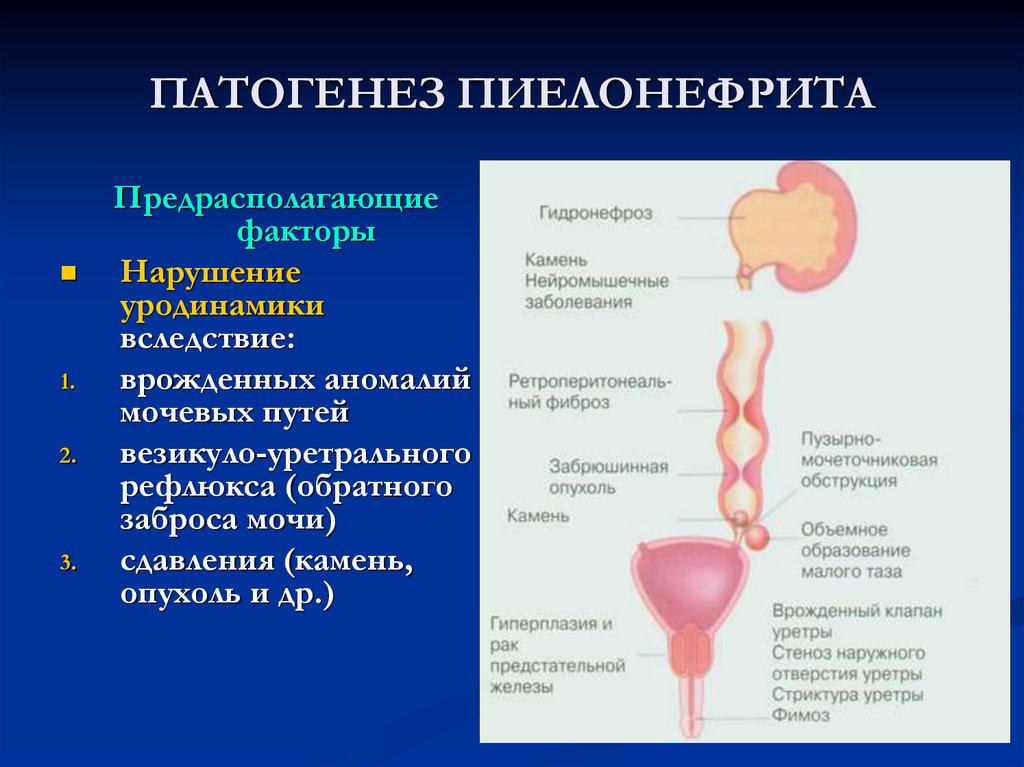 1 После того, как пациенты завершили курс лечения, необходимо получить повторную культуру, чтобы задокументировать успешную эрадикацию бактериурии. 10
1 После того, как пациенты завершили курс лечения, необходимо получить повторную культуру, чтобы задокументировать успешную эрадикацию бактериурии. 10
Острый цистит
Острый цистит отличается от бессимптомной бактериурии наличием таких симптомов, как дизурия, императивные позывы и учащение у пациентов без лихорадки без признаков системного заболевания. До 30 % пациентов с нелеченой бессимптомной бактериурией впоследствии развивают симптоматический цистит. 6 За шестилетний период Harris and Gilstrap 25 обнаружили, что у 1,3% акушерских пациенток, родивших в одной больнице, развился острый цистит без симптомов пиелонефрита.
ЛЕЧЕНИЕ
Как правило, лечение беременных с острым циститом начинают до получения результатов посева. Выбор антибиотика, как и при бессимптомной бактериурии, должен быть сосредоточен на охвате распространенных возбудителей и может быть изменен после идентификации микроорганизма и определения чувствительности. Трехдневный курс лечения у небеременных пациенток с острым циститом имеет показатель излечения, аналогичный курсу лечения от семи до 10 дней, но этот результат не изучался в акушерской популяции. 1 Пациенты, получающие лечение в течение более короткого периода времени, более склонны к рецидиву инфекции. У беременных такая более высокая частота рецидивов при более коротких периодах лечения может иметь серьезные последствия. В Таблице 2 17,18 перечислены пероральные антибиотики, которые являются приемлемыми вариантами лечения. Стрептококки группы B, как правило, чувствительны к пенициллину, но E. coli и другие грамотрицательные палочки обычно имеют высокий уровень устойчивости к этому агенту.
Трехдневный курс лечения у небеременных пациенток с острым циститом имеет показатель излечения, аналогичный курсу лечения от семи до 10 дней, но этот результат не изучался в акушерской популяции. 1 Пациенты, получающие лечение в течение более короткого периода времени, более склонны к рецидиву инфекции. У беременных такая более высокая частота рецидивов при более коротких периодах лечения может иметь серьезные последствия. В Таблице 2 17,18 перечислены пероральные антибиотики, которые являются приемлемыми вариантами лечения. Стрептококки группы B, как правило, чувствительны к пенициллину, но E. coli и другие грамотрицательные палочки обычно имеют высокий уровень устойчивости к этому агенту.
Пиелонефрит
Острый пиелонефрит во время беременности является серьезным системным заболеванием, которое может прогрессировать до материнского сепсиса, преждевременных родов и преждевременных родов. Диагноз ставится, когда наличие бактериурии сопровождается системными симптомами или признаками, такими как лихорадка, озноб, тошнота, рвота и боль в боку. Симптомы инфекции нижних отделов тракта (т. е. частота и дизурия) могут присутствовать или отсутствовать. Пиелонефрит встречается у 2% беременных; до 23 процентов этих женщин имеют рецидив во время той же беременности. 26
Симптомы инфекции нижних отделов тракта (т. е. частота и дизурия) могут присутствовать или отсутствовать. Пиелонефрит встречается у 2% беременных; до 23 процентов этих женщин имеют рецидив во время той же беременности. 26
Раннее агрессивное лечение важно для предотвращения осложнений пиелонефрита. Госпитализация, хотя и показана часто, не всегда необходима. Тем не менее, госпитализация показана пациентам с признаками сепсиса, рвотой, неспособностью поддерживать водный баланс и схватками. Рандомизированное исследование 90 акушерских стационарных пациенток с пиелонефритом сравнило лечение пероральным цефалексином с лечением внутривенным цефалотином (кефлин) и не обнаружило различий между двумя группами в отношении успешности терапии, массы тела ребенка при рождении или преждевременных родов. 27
Дальнейшая поддержка амбулаторной терапии представлена в рандомизированном клиническом исследовании, в котором сравнивали стандартное стационарное внутривенное лечение с амбулаторным лечением внутримышечным введением цефтриаксона (роцефин) плюс пероральный цефалексин. 28 Реакция на антибактериальную терапию в каждой группе была одинаковой, без явных различий в количестве рецидивирующих инфекций или преждевременных родов.
28 Реакция на антибактериальную терапию в каждой группе была одинаковой, без явных различий в количестве рецидивирующих инфекций или преждевременных родов.
Антибиотикотерапия (и внутривенное введение жидкостей, если требуется госпитализация) может быть начата до получения результатов посева мочи и определения чувствительности. Можно использовать несколько схем антибиотикотерапии. Клиническое исследование, в котором сравнивались три схемы парентерального введения, не выявило различий в продолжительности госпитализации, рецидивах пиелонефрита или преждевременных родах. 29 Пациенты в этом исследовании были рандомизированы для получения внутривенного введения цефазолина (Анцеф), внутривенного введения гентамицина плюс ампициллин или внутримышечного введения цефтриаксона.
Парентеральное лечение пиелонефрита следует продолжать до тех пор, пока у пациента не исчезнет лихорадка. Большинство пациентов реагируют на гидратацию и быстрое лечение антибиотиками в течение 24–48 часов. Наиболее распространенной причиной неэффективности первоначального лечения является резистентность возбудителя к антибиотику. Если лихорадка продолжается или другие признаки системного заболевания остаются после соответствующей антибактериальной терапии, следует исследовать возможность структурной или анатомической аномалии. Персистирующая инфекция может быть вызвана мочекаменной болезнью, которая возникает в одной из 1500 беременностей, 30 или реже, врожденные почечные аномалии или паранефральный абсцесс.
Наиболее распространенной причиной неэффективности первоначального лечения является резистентность возбудителя к антибиотику. Если лихорадка продолжается или другие признаки системного заболевания остаются после соответствующей антибактериальной терапии, следует исследовать возможность структурной или анатомической аномалии. Персистирующая инфекция может быть вызвана мочекаменной болезнью, которая возникает в одной из 1500 беременностей, 30 или реже, врожденные почечные аномалии или паранефральный абсцесс.
Диагностические тесты могут включать УЗИ почек или сокращенную внутривенную пиелографию. Показанием для выполнения внутривенной пиелографии является персистирующая инфекция после соответствующей антибактериальной терапии, когда есть предположение о структурной аномалии, не очевидной при УЗИ. 30 Однако даже низкие дозы облучения при внутривенной пиелографии могут быть опасны для плода, и их следует по возможности избегать.
Стрептококковая инфекция группы В
Известно, что вагинальная колонизация стрептококком группы В (СГБ) является причиной неонатального сепсиса и связана с преждевременным излитием плодных оболочек и преждевременными родами. Обнаружено, что СГБ является возбудителем ИМП примерно у 5 процентов пациентов. 31,32 Данные о том, что бактериурия при СГБ увеличивает риск преждевременного разрыва плодных оболочек и преждевременных родов, неоднозначны. 33,34 Рандомизированное контролируемое исследование 35 сравнили лечение бактериурии СГБ пенициллином с лечением плацебо. Результаты показали значительное снижение частоты преждевременного разрыва плодных оболочек и преждевременных родов у женщин, получавших антибиотики. Неясно, эквивалентна ли бактериурия СГБ вагинальной колонизации СГБ, но беременных женщин с бактериурией СГБ следует лечить как носителей СГБ, и они должны получать профилактический антибиотик во время родов. 36
Обнаружено, что СГБ является возбудителем ИМП примерно у 5 процентов пациентов. 31,32 Данные о том, что бактериурия при СГБ увеличивает риск преждевременного разрыва плодных оболочек и преждевременных родов, неоднозначны. 33,34 Рандомизированное контролируемое исследование 35 сравнили лечение бактериурии СГБ пенициллином с лечением плацебо. Результаты показали значительное снижение частоты преждевременного разрыва плодных оболочек и преждевременных родов у женщин, получавших антибиотики. Неясно, эквивалентна ли бактериурия СГБ вагинальной колонизации СГБ, но беременных женщин с бактериурией СГБ следует лечить как носителей СГБ, и они должны получать профилактический антибиотик во время родов. 36
Рецидивы и профилактика
Большинство ИМП вызывается желудочно-кишечными микроорганизмами. Даже при соответствующем лечении у пациента может возникнуть повторное заражение мочевыводящих путей из ректального резервуара. ИМП рецидивируют примерно в 4–5% беременностей, а риск развития пиелонефрита такой же, как и при первичных ИМП.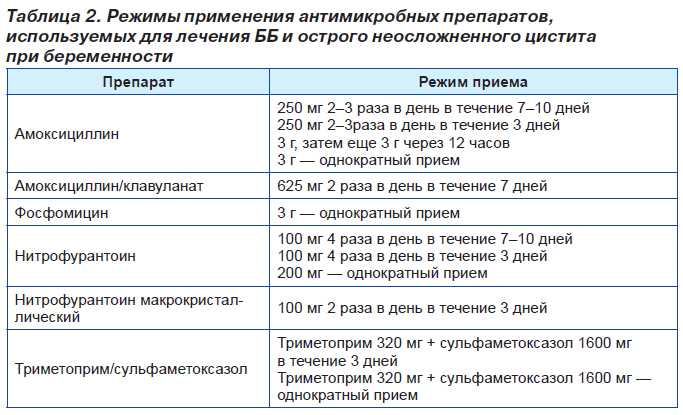 Однократная посткоитальная доза или ежедневная супрессия цефалексином или нитрофурантоином у пациентов с рецидивирующими ИМП является эффективной профилактической терапией. 37 Пациенткам с рецидивирующими инфекциями может потребоваться послеродовое урологическое обследование, так как у них более вероятно наличие структурных аномалий почечной системы. 26,30,38 Пациентки, у которых обнаружены камни в мочевыводящих путях, у которых имеется более одного рецидива ИМП или у которых рецидив ИМП во время супрессивной антибактериальной терапии, должны пройти послеродовое обследование. 30,38
Однократная посткоитальная доза или ежедневная супрессия цефалексином или нитрофурантоином у пациентов с рецидивирующими ИМП является эффективной профилактической терапией. 37 Пациенткам с рецидивирующими инфекциями может потребоваться послеродовое урологическое обследование, так как у них более вероятно наличие структурных аномалий почечной системы. 26,30,38 Пациентки, у которых обнаружены камни в мочевыводящих путях, у которых имеется более одного рецидива ИМП или у которых рецидив ИМП во время супрессивной антибактериальной терапии, должны пройти послеродовое обследование. 30,38
Исходы
Материнские и неонатальные осложнения ИМП во время беременности могут быть разрушительными. У 30% пациентов с нелеченной бессимптомной бактериурией развивается симптоматический цистит, а у 50% — пиелонефрит. 6 Бессимптомная бактериурия также связана с задержкой внутриутробного развития и низкой массой тела при рождении. 9 Schieve и коллеги 39 провели исследование с участием 25 746 беременных женщин и обнаружили, что наличие ИМП было связано с преждевременными родами (начало родов до 37 недель беременности), гипертоническими расстройствами беременности (такими как гипертензия, вызванная беременностью, и преэклампсия), анемия (уровень гематокрита менее 30 процентов) и амнионит 90–151 (табл. 3–9).0152 37 ). Хотя это не доказывает причинно-следственной связи, рандомизированные исследования показали, что лечение антибиотиками снижает частоту преждевременных родов и детей с низкой массой тела при рождении. 13 Также был обнаружен риск развития уросепсиса и хронического пиелонефрита. 40 Кроме того, острый пиелонефрит может быть связан с анемией. 41
3–9).0152 37 ). Хотя это не доказывает причинно-следственной связи, рандомизированные исследования показали, что лечение антибиотиками снижает частоту преждевременных родов и детей с низкой массой тела при рождении. 13 Также был обнаружен риск развития уросепсиса и хронического пиелонефрита. 40 Кроме того, острый пиелонефрит может быть связан с анемией. 41
| Исход | Отношение шансов | 95% confidence interval | ||
|---|---|---|---|---|
| Perinatal | ||||
| Low birth weight (weight less than 2,500 g [5 lb, 8 oz]) | 1.4 | 1.2 to 1.6 | ||
| Недоношенность (менее 37 недель беременности на момент родов) | 1,3 | 1,1–1,4 | ||
| Низкая масса тела при рождении (вес менее 2500 г и срок беременности менее 37 недель на момент родов) | 1. 5 5 | 1.2 to 1.7 | ||
| Maternal | ||||
| Premature labor (less than 37 weeks of gestation at delivery) | 1.6 | 1.4 to 1.8 | ||
| Hypertension/preeclampsia | 1,4 | от 1,2 до 1,7 | ||
| Анемия (уровень гематокрита менее 30%) | 1,6 | от 1,3 до 2,0 | ||
| Амнионит, хориоамнионит0289 | 1,4 | от 1,1 до 1,9 | ||
Неонатальные исходы, связанные с ИМП, включают сепсис и пневмонию (в частности, инфекцию стрептококком группы В). 31,42 ИМП повышает риск рождения детей с низкой массой тела при рождении (вес менее 2500 г [5 фунтов, 8 унций]), недоношенных (менее 37 недель беременности на момент родов) и недоношенных детей с низкой массой тела при рождении новорожденные (вес менее 2500 г и срок гестации менее 37 недель на момент родов) 39 (Таблица 3 37 ).
