Фарингит лечение при гв: Как и чем лечить фарингит при грудном вскармливании
Хронический фарингит — симптомы и лечение в клинике врача ЛОРа Дмитрия Субботы у взрослых и детей в Москве
Что такое хронический фарингит?
Хроническим фарингитом называют воспалительные реакции, проходящие в глотке. Воспалению подвержена слизистая оболочка. Глоткой принято называть полый мышечный мешок, находящийся у позвоночного столба, который начинается у основания черепа и заканчивается у 6-го шейного позвонка и имеет длину 13-15 см. Этот мешок широкий в верхней части и слегка приплюснутый в нижней части. У шейного позвонка глотка переходит в пищевод, наподобие воронки.
Причины возникновения хронического фарингита
Фарингит переходит в хроническую форму из острой формы, при условии долгого воздействия раздражающих факторов, которые влияют на воспаление слизистой оболочки дыхательных путей. Как правило, этими факторами выступают вредные привычки: курение, алкогольные напитки. Также вдыхание газов и пыли может привести к развитию хронического фарингита.
Также вдыхание газов и пыли может привести к развитию хронического фарингита.
К хронической форме фарингита часто могут привести такие заболевания ЛОР-органов как: гайморит, вазомоторный ринит. В результате попадания гноя в глотку, а также секреторных выделений с инфекцией, возникает нарушение дыхания носом, что способствует излишнему раздражению воздушной струей ротоглотки.
Разновидности хронического фарингита
Исходя из патоморфологических факторов, можно выделить некоторые виды хронического фарингита. Различают катаральный фарингит в хронической форме и простой фарингит. Для этого вида присущи уплотнение слизистой оболочки и ее гиперемия. Утолщение оболочки обусловлено постоянными отеками слизистой оболочки и соединительной ткани.
Существует гипертрофический фарингит, при этом виде заболевания наблюдается гипертрофия эпителия. Также отмечено появление гранул и других лимфоидных уплотнений. Слизистая оболочка принимает ярко-красный цвет, выраженный не повсеместно, верхняя оболочка имеет неровности. Наблюдаются увеличение маленьких сосудов на некоторых частях слизистой оболочки. Это вызвано пролиферацией волокнистой и лимфоидной ткани.
Наблюдаются увеличение маленьких сосудов на некоторых частях слизистой оболочки. Это вызвано пролиферацией волокнистой и лимфоидной ткани.
При серьезном воспалительном процессе, можно наблюдать увеличение гранул, которые становятся заметными на поверхности слизистой задней стенки глотки. В этом случае заболевание принимает характер гранулезного фарингита. Боковой фарингит характеризуется появлением лимфоидных образований — валиков в местах воспаления.
Необходимо заметить, что гиперплазия гранул, находящихся на задней стенке глотки и валиков сбоку может сочетаться или существовать отдельным заболеванием. Это может быть симптомом воспалительных процессов глотки, в частности ее слизистой. Довольно часто эти симптомы могут возникать у пациентов, которые переносили тонзилэктомию (удаление нёбных миндалин).
Еще одним видом хронического фарингита можно считать атрофический фарингит. Его отличие от гипертрофического фарингита сильно заметно. Атрофия происходит постепенно. Атрофия, которой подвергается слизистая глотки, переходит в хроническую форму, которую принято называть атрофическим фарингитом. Симптомами атрофического фарингита можно назвать бледность эпителия, который покрывается гнойным секретом, имеющим зеленоватый оттенок, и постепенно высыхает. Эпителий становиться истонченным.
Атрофия, которой подвергается слизистая глотки, переходит в хроническую форму, которую принято называть атрофическим фарингитом. Симптомами атрофического фарингита можно назвать бледность эпителия, который покрывается гнойным секретом, имеющим зеленоватый оттенок, и постепенно высыхает. Эпителий становиться истонченным.
В этих условиях, можно наблюдать своеобразный блеск слизистой (похожий на лаковый), задней стенки глотки. И только спустя некоторое время, когда атрофия продолжается достаточно длительное время, появляются корки высыхающего гноя, имеющего зеленоватый оттенок. Если удалить сухие корочки, то можно заметить высохшую поверхность слизистой оболочки. Этот вид фарингита — процесс, который может проходить не только в глотке, но и переходить на верхнюю часть дыхательных путей, поражая их слизистую оболочку.
Симптомы хронического фарингита
Основным признаком при простой форме хронического фарингита можно назвать концентрацию в немалом объеме слизистых выделений, вязкой консистенции. Выделения выходят наружу путем отхаркивания и при кашле. Такие же симптомы наблюдаются и при гипертрофической форме фарингита. Отхаркивание слизи происходит, как правило, в утреннее время, в некоторых случаях появляется рвота, тошнота.
Выделения выходят наружу путем отхаркивания и при кашле. Такие же симптомы наблюдаются и при гипертрофической форме фарингита. Отхаркивание слизи происходит, как правило, в утреннее время, в некоторых случаях появляется рвота, тошнота.
Атрофическая форма фарингита выражена неприятными ощущениями — это сухость и першение в горле. Также жалобами пациентов могут стать ощущение царапания в горле, появление кашля с отхаркиванием. Слизистая в глотке становится сухой и блестящей. Довольно часто слизистую могут покрывать корки засохшего гноя.
Лечение хронического фарингита
Эффективность моего метода лечения обусловлена одновременным мощным воздействием на всю площадь слизистой оболочки выстилающей дыхательные пути ингаляционной терапией. Универсальность оригинальность моего метода позволяет в большинстве случаев вылечить все формы хронического фарингита даже если он беспокоит Вас длительное время. Для жителей других регионов возможно дистанционное лечение.
Местная противовоспалительная терапия при остром фарингите | Старостина С.
 В.
В.
Острый фарингит (ОФ) – это воспаление слизистой оболочки глотки, вызванное вирусной, бактериальной или микотической инфекцией, а также механическими, термическими и химическими поражениями глотки. Наиболее частыми субъективными симптомами, характерными для ОФ, являются ощущение першения, дискомфорта, трудность при глотании, сухость и боль в глотке, порой иррадиирующая в уши [9, 11].
По этиологическому фактору ОФ принято разделять на вирусные, бактериальные, грибковые, аллергические, травматические (вследствие попадания инородного тела или хирургического вмешательства) и вызванные воздействием раздражающих факторов (горячей жидкости или пара, кислот, щелочей, облучения и др.) [10, 12]. Возбудители ОФ представлены в таблице 1.
Известно, что примерно 70% фарингитов вызывают вирусы, среди которых отмечают рино-, коронавирусы, респираторный синцитиальный вирус, аденовирус, вирусы гриппа и парагриппа. Считается, что среди бактериальных возбудителей ОФ ведущая роль принадлежит β-гемолитическому стрептококку группы А – он вызывает 15–30% случаев заболевания у детей и 5–17% – у взрослых. Относительно редко (<6%, рис. 1) тонзиллофарингит могут вызывать стрептококки групп C и G [17, 20]. В 90% случаев бактериальная флора задней стенки глотки представлена ассоциациями из 2–3 видов микробов [11].
Относительно редко (<6%, рис. 1) тонзиллофарингит могут вызывать стрептококки групп C и G [17, 20]. В 90% случаев бактериальная флора задней стенки глотки представлена ассоциациями из 2–3 видов микробов [11].
Лекарственные препараты, используемые для местного лечения фарингита, можно условно разделить на 6 групп: местные антибиотики и антисептики, местные антимикотики, иммунокорректоры, местноанестезирующие и противовоспалительные препараты, гомеопатические средства [11]. Неосложненный фарингит обычно не требует системного применения антибиотиков [2].
Назначение системной антибактериальной терапии до сих пор считается если не обязательным, то, по крайней мере, оправданным при большинстве ОРЗ. Так, в Европе и РФ врачи назначают антибактериальные средства 70% больных уже при первом их обращении с жалобами на боль в горле (БГ) как основной симптом острого катарального фарингита и тонзиллита. Применение этих препаратов может иметь неблагоприятные последствия в виде развития прямой и перекрестной резистентности бактерий к антибиотикам, что ведет к дальнейшей неэффективности антибиотикотерапии. Верхние дыхательные пути колонизированы широким спектром грамположительной и грамотрицательной флоры, лишенными клеточной стенки аэробами, а также анаэробными микроорганизмами. Такое разнообразие микроорганизмов дает оптимальные возможности для передачи детерминант резистентности, и резервуаром в этом случае является нормальная микрофлора человека. Использование как системных, так и топических антибиотиков в случаях, когда они не показаны, способствует распространению в популяции микроорганизмов, устойчивых к антибиотикам. Данные нежелательные последствия касаются не только системных, но и топических антибиотиков [3, 10].
Верхние дыхательные пути колонизированы широким спектром грамположительной и грамотрицательной флоры, лишенными клеточной стенки аэробами, а также анаэробными микроорганизмами. Такое разнообразие микроорганизмов дает оптимальные возможности для передачи детерминант резистентности, и резервуаром в этом случае является нормальная микрофлора человека. Использование как системных, так и топических антибиотиков в случаях, когда они не показаны, способствует распространению в популяции микроорганизмов, устойчивых к антибиотикам. Данные нежелательные последствия касаются не только системных, но и топических антибиотиков [3, 10].
В России проблема нерационального использования антибиотиков при инфекциях верхних дыхательных путей осложняется возможностью их безрецептурного приобретения пациентами. Польза от применения антибиотиков при фарингите незначительна. Согласно результатам метаанализа, у 90% больных фарингитами симптомы исчезают в течение недели независимо от приема антибактериальных средств [4, 12]. При этом антибиотики могут сокращать продолжительность симптоматики фарингита и тонзиллита менее чем на 1 сут. Более того, вероятность повторного обращения в медицинское учреждение по поводу фарингита у лиц, получавших антибиотики, даже выше, чем у тех, кто их не принимал [10].
При этом антибиотики могут сокращать продолжительность симптоматики фарингита и тонзиллита менее чем на 1 сут. Более того, вероятность повторного обращения в медицинское учреждение по поводу фарингита у лиц, получавших антибиотики, даже выше, чем у тех, кто их не принимал [10].
Таким образом, системная антибактериальная терапия показана только при подтвержденной бактериальной этиологии фарингита. Согласно международным рекомендациям, клинические критерии бактериальной этиологии фарингита следующие [14]:
– воспаление миндалин;
– увеличение шейных лимфатических узлов;
– лихорадка;
– отсутствие кашля.
Если у пациента присутствуют все 4 критерия, то антибактериальная терапия может назначаться эмпирически. Наличие 2-х или 3-х из перечисленных критериев, а также положительный тест на стрептококк группы А являются показаниями к назначению антибиотиков. Пациентам, у которых был отмечен один из указанных критериев или не было ни одного, не требуются постановка теста на стрептококковый антиген и проведение антибактериальной терапии [1, 2, 13].
Для клинической картины ОФ характерны першение, сухость, дискомфорт и БГ при глотании (особенно при пустом глотке), реже – общее недомогание, подъем температуры. При воспалении тубофарингеальных валиков боль обычно иррадиирует в уши. При пальпации могут отмечаться болезненность и увеличение верхних шейных лимфоузлов. При фарингоскопии видны гиперемия задней стенки глотки и небных дужек, отдельные воспаленные лимфоидные гранулы, но при этом отсутствуют характерные для ангины признаки воспаления небных миндалин. ОФ может быть первым проявлением некоторых инфекционных болезней: кори, скарлатины, коревой краснухи. Симптомы фарингита могут присутствовать при так называемом постназальном синдроме [8].
Лечение ОФ направлено на ликвидацию возбудителя заболевания, устранение воспаления и болевого синдрома. В качестве этиотропной терапии применяют группу местных и системных антибиотиков, а также антисептиков. В качестве патогенетической терапии используются противовоспалительные препараты. Симптоматическое лечение предполагает в основном применение местных анестетиков.
Симптоматическое лечение предполагает в основном применение местных анестетиков.
Как известно, воспаление является местной защитно-приспособительной реакцией слизистой оболочки околоносовых пазух, направленной на уничтожение вирусов и бактерий. Основные компоненты воспаления: альтерация с выделением медиаторов; сосудистая реакция с экссудацией; пролиферация.
После фагоцитоза макрофагом бактериального антигена происходит его разрушение с выделением свободных радикалов и повреждением ими тканей. В ответ на это высвобождаются медиаторы воспаления, вызывающие пролиферацию лейкоцитов, активацию Т-лимфоцитов и дальнейшее усиление воспаления. К основным медиаторам воспаления относят гистамин, простагландины, лейкотриены и цитокины. Простагландины и лейкотриены являются конечными продуктами метаболизма фосфолипидов клеточной мембраны. Гиперфункция простагландинов обусловлена активацией фермента циклооксигеназы (ЦОГ). ЦОГ-1 обладает функциональной активностью структурного фермента, экспрессируется в большинстве клеток, регулирует продукцию простагландинов, участвующих в обеспечении нормальной функциональной активности клеток. ЦОГ-2 в норме отсутствует в большинстве тканей, однако ее экспрессия существенно увеличивается на фоне воспаления.
ЦОГ-2 в норме отсутствует в большинстве тканей, однако ее экспрессия существенно увеличивается на фоне воспаления.
Для купирования воспаления принято назначать нестероидные противовоспалительные препараты (НПВП), которые по механизму действия делятся на 2 группы:
1. Активные ингибиторы синтеза простагландинов (ибупрофен, флурбипрофен, диклофенак) – наиболее активны при остром воспалении.
2. Сравнительно слабые ингибиторы синтеза простагландинов (индометацин, пироксикам, фенилбутазон) – малоактивны при остром воспалении, но весьма эффективны при хроническом.
При лечении ОФ предпочтение, несомненно, отдается препаратам 1-й группы. Флурбипрофен, являющийся действующим веществом, в частности, препарата Стрепсилс® Интенсив (ранее Стрепфен), ингибирует фермент ЦОГ и снижает синтез простагландинов из арахидоновой кислоты. Флурбипрофен активен в отношении ЦОГ-1 и ЦОГ-2, что обеспечивает более быстрое наступление противовоспалительного и обезболивающего эффекта, чем у селективных НПВП.
Такие препараты призваны помочь избежать системного действия НПВП, обеспечив непосредственный контакт лекарства со слизистой оболочкой рта и глотки [5]. Препараты, при приеме которых анальгетики доставляются непосредственно к слизистой глотки, имеют ряд преимуществ перед анальгетиками системного действия. Пациент почувствует дополнительное облегчение вследствие эффекта физического обволакивания горла, к тому же требуемая доза активного вещества, принимаемого с местными анальгетиками, ниже, чем при приеме системных анальгетиков, и эффект наступает быстро [15].
Английская компания Reckitt Benckiser Healthcare, успешно создающая препараты для устранения БГ более 50 лет, выпускает флурбипрофен в форме таблеток для рассасывания Стрепсилс® Интенсив, что позволяет минимизировать системное действие НПВП и при этом обеспечить непосредственный контакт лекарственного средства со слизистой оболочкой полости рта и глотки. Стрепсилс® Интенсив выпускается в форме таблеток для рассасывания, содержащих 8,75 мг флурбипрофена, обладающего сильными противовоспалительными и анальгезирующими свойствами за счет местного ингибирования синтеза простагландинов. Результаты исследований четко продемонстрировали, что данная однократная доза препарата является оптимальной для достижения клинической эффективности при сохранении хорошего профиля безопасности [16]. Максимальная концентрация флурбипрофена в плазме крови наблюдается через 30–40 мин после рассасывания таблетки в ротовой полости. Препарат активно метаболизируется путем метилирования и гидроксилирования с последующей элиминацией почками. Основными метаболитами препарата являются 4-окси-флурбипрофен и 3-окси-4-метокси-флурбипрофен. Приблизительно 70% дозы выводится с мочой через 24 ч. Период полувыведения составляет 3–6 ч.
Результаты исследований четко продемонстрировали, что данная однократная доза препарата является оптимальной для достижения клинической эффективности при сохранении хорошего профиля безопасности [16]. Максимальная концентрация флурбипрофена в плазме крови наблюдается через 30–40 мин после рассасывания таблетки в ротовой полости. Препарат активно метаболизируется путем метилирования и гидроксилирования с последующей элиминацией почками. Основными метаболитами препарата являются 4-окси-флурбипрофен и 3-окси-4-метокси-флурбипрофен. Приблизительно 70% дозы выводится с мочой через 24 ч. Период полувыведения составляет 3–6 ч.
Препарат показан в качестве симптоматического средства для уменьшения БГ, в т. ч. и сильной, при инфекционно-воспалительных заболеваниях полости рта и глотки. В клинических испытаниях и масштабных постмаркетинговых исследованиях установлены высокая эффективность препарата, а также его хорошая переносимость и безопасность. Дополнительной особенностью лекарства является возможность сочетанного применения с антибиотиками [11]. Стрепсилс® Интенсив рекомендуется применять взрослым и детям старше 12 лет по 1 таблетке каждые 3–6 ч, но не более 5 таблеток/сут. Таблетки необходимо рассасывать в полости рта до полного растворения. Препарат начинает действовать уже через 2 мин и эффективен не менее 3 ч [13].
Стрепсилс® Интенсив рекомендуется применять взрослым и детям старше 12 лет по 1 таблетке каждые 3–6 ч, но не более 5 таблеток/сут. Таблетки необходимо рассасывать в полости рта до полного растворения. Препарат начинает действовать уже через 2 мин и эффективен не менее 3 ч [13].
Побочные реакции при применении Стрепсилс® Интенсив проявляются в основном снижением вкусовых ощущений и парестезией в виде жжения, покалывания или пощипывания. Возможно раздражение слизистой оболочки ротовой полости.
Существует потенциальный, хотя и незначительный, риск развития побочных реакций, которые присущи препаратам группы НПВП со стороны ЖКТ, органов кровообразования, мочевыделительной системы. Противопоказания к использованию Стрепсилс® Интенсив: повышенная чувствительность к любому из компонентов препарата; язвенная болезнь желудка в фазе обострения; бронхиальная астма и ринит на фоне приема ацетилсалициловой кислоты или остальных НПВП; возраст младше 12 лет; беременность. Период грудного кормления не является противопоказанием по причине низкой концентрации флурбипрофена в грудном молоке при применении препарата. Взаимодействие с другими лекарственными средствами: при совместном применении флурбипрофен может усиливать эффект антикоагулянтов и ослаблять действие диуретиков (фуросемида).
Взаимодействие с другими лекарственными средствами: при совместном применении флурбипрофен может усиливать эффект антикоагулянтов и ослаблять действие диуретиков (фуросемида).
На сегодняшний день эффективность и безопасность применения Стрепсилс® Интенсив у пациентов с БГ были не только продемонстрированы в клинических исследованиях (КИ), но и подтверждены в результате постмаркетинговых исследований. На модели сильной БГ у пациентов с ОФ, являющейся наиболее чувствительным способом оценки эффектов локальных анальгетиков, B.P. Schachtel и соавт. [19] изучали эффективность применения Стрепсилс® Интенсив. Максимальный антиноцицептивный результат отмечался при применении препарата в дозе 5,0–12,5 мг в другом КИ (n=301), проведенном N. Watson и соавт. [15]. Было доказано превосходство флурбипрофена в дозе 8,75 мг по сравнению с плацебо по всем параметрам оценки эффективности фармакотерапии, особенно относительно интенсивности БГ, которая уменьшалась уже через 15 мин после приема препарата, причем анальгетический эффект сохранялся более 2 ч. Многократный прием флурбипрофена снижал или полностью устранял БГ на протяжении всего 4-дневного периода лечения. Переносимость лекарства была хорошей.
Многократный прием флурбипрофена снижал или полностью устранял БГ на протяжении всего 4-дневного периода лечения. Переносимость лекарства была хорошей.
M. Blagden и соавт. (2002) провели КИ с целью изучения эффективности и безопасности Стрепсилс® Интенсив при лечении пациентов с БГ, вызванной тонзиллофарингитами, в условиях общей врачебной практики, т. е. при многократном приеме препарата, в т. ч. в сочетании с антибиотиками и другими средствами. В отличие от плацебо при применении флурбипрофена (8,75 мг) в таблетках для рассасывания выраженность болевого синдрома статистически значимо уменьшалась, причем как в результате однократного приема препарата, так и на протяжении периода исследования. Значительное преимущество флурбипрофена было установлено и у пациентов, дополнительно получавших антибиотики [18].
Высокий профиль безопасности Стрепсилс® Интенсив подтвержден также проведенным в Великобритании исследованием с участием более 7 тыс. пациентов с БГ, что наряду с национальными и международными данными мониторинга его безопасности позволило перевести препарат в группу безрецептурных средств [19]. Наиболее показательны результаты двойных слепых плацебо-контролируемых рандомизированных исследований S.I. Benrimoj и соавт. (2001), а также N. Watson и соавт. (2000): после приема первой дозы уже через 15 мин возникал статистически достоверный болеутоляющий эффект, продолжавшийся не менее 2 ч. Последующий прием препарата позволял достичь выраженного уменьшения симптоматики (боли и отека в горле на 2–3–й день) у большей части больных, а в группе пациентов, получавших плацебо, эти проявления заболевания исчезали в более поздние сроки [15, 16].
Наиболее показательны результаты двойных слепых плацебо-контролируемых рандомизированных исследований S.I. Benrimoj и соавт. (2001), а также N. Watson и соавт. (2000): после приема первой дозы уже через 15 мин возникал статистически достоверный болеутоляющий эффект, продолжавшийся не менее 2 ч. Последующий прием препарата позволял достичь выраженного уменьшения симптоматики (боли и отека в горле на 2–3–й день) у большей части больных, а в группе пациентов, получавших плацебо, эти проявления заболевания исчезали в более поздние сроки [15, 16].
Тенденция в мировой оториноларингологии к использованию топических препаратов для купирования воспалительных заболеваний обусловлена ростом аллергизации населения большинства стран, высоким процентом побочных эффектов системных препаратов и их невысоким эффектом в отношении воспалительных заболеваний глотки [7].
Большой опыт применения Стрепсилс® Интенсив накоплен и в России. Препарат высокоэффективен при острых и хронических инфекционно-воспалительных заболеваниях глотки и по совокупности признаков как минимум не уступает системному анальгетику парацетамолу (500–1000 мг 3–4 р/сут не более 3000 мг/сут), что было подтверждено в исследовании с участием 60 больных в возрасте от 18 до 65 лет [5]. Анальгетический эффект Стрепсилс® Интенсив наступал через 5–15 мин и длился около 3 ч, в то время как парацетамол начинал действовать только через 30–45 мин.
Анальгетический эффект Стрепсилс® Интенсив наступал через 5–15 мин и длился около 3 ч, в то время как парацетамол начинал действовать только через 30–45 мин.
Такие нежелательные явления, как изменения вкусовых ощущений, ощущения легкого покалывания, не требующие отмены препарата, были зарегистрированы лишь у 7 пациентов. Никаких серьезных побочных эффектов не отмечалось. Учитывая высокую действенность и безопасность Стрепсилс® Интенсив, А.А. Сединкин рекомендует его применение для устранения как сильной БГ, так и фарингеального дискомфорта и парестезий у пациентов с острым и хроническим фарингитом и тонзиллитом [5].
Р.М. Балабанова, О.В. Степанец (2004) при сравнении групп пациентов, получавших Стрепсилс® Интенсив или парацетамол, отметили, что выраженность БГ и гиперемия зева на 4-й день исследования, а также затруднения при глотании на 3-й и 4-й дни исследования были достоверно больше среди пациентов, получавших парацетамол, что свидетельствует о меньшей его эффективности в отношении локального воспалительного процесса в ротоглотке. По окончании курса лечения наступило полное выздоровление 18 (60%) пациентов, получавших Стрепсилс® Интенсив, в 6 случаях (20% пациентов) состояние было расценено как неполное выздоровление, что, однако, не потребовало назначения дополнительной терапии. У 2 человек с ОРВИ на фоне приема Стрепсилс® Интенсив были купированы симптомы ОФ, однако сохранялись катаральные явления, что потребовало назначения симптоматической терапии. Антибактериальная терапия потребовалась 4 (13%) пациентам. В группе парацетамола выздоровление было достигнуто лишь у 43% больных, а неполное купирование симптоматики – у 47% [6].
По окончании курса лечения наступило полное выздоровление 18 (60%) пациентов, получавших Стрепсилс® Интенсив, в 6 случаях (20% пациентов) состояние было расценено как неполное выздоровление, что, однако, не потребовало назначения дополнительной терапии. У 2 человек с ОРВИ на фоне приема Стрепсилс® Интенсив были купированы симптомы ОФ, однако сохранялись катаральные явления, что потребовало назначения симптоматической терапии. Антибактериальная терапия потребовалась 4 (13%) пациентам. В группе парацетамола выздоровление было достигнуто лишь у 43% больных, а неполное купирование симптоматики – у 47% [6].
Таким образом, Стрепсилс® Интенсив – безрецептурный препарат, применяемый в комплексной терапии ОФ любой этиологии. Препарат оказывает мощное противовоспалительное и обезболивающее действие, на фоне хорошей переносимости демонстрирует высокую клиническую эффективность: терапевтический эффект наступает в течение 15 мин после приема первой дозы и длится не менее 2–3 ч; выраженное уменьшение симптоматики – боли и отека в глотке – достигается уже на 2–3-й день лечения. Таблетки для рассасывания Стрепсилс® Интенсив (8,75 мг) могут быть использованы для лечения ОФ: необходимо рассасывать таблетку в полости рта до полного растворения, равномерно перемещая ее по всей ротовой полости. Взрослым и детям старше 12 лет рекомендуется принимать по 1 таблетке не более 5 раз в течение 24 ч, не более 3 дней подряд. За счет местного применения и действующего вещества (флурбипрофена) снижается вероятность развития побочных эффектов, характерных для неселективных НПВП.
Таблетки для рассасывания Стрепсилс® Интенсив (8,75 мг) могут быть использованы для лечения ОФ: необходимо рассасывать таблетку в полости рта до полного растворения, равномерно перемещая ее по всей ротовой полости. Взрослым и детям старше 12 лет рекомендуется принимать по 1 таблетке не более 5 раз в течение 24 ч, не более 3 дней подряд. За счет местного применения и действующего вещества (флурбипрофена) снижается вероятность развития побочных эффектов, характерных для неселективных НПВП.
Литература
1. Овчинников А.Ю. Острый и хронический фарингит // Вестн. оторинолар. 1991. № 4. С. 8–10.
2. Лопатин А.С. Лечение острого и хронического фарингита // РМЖ. 2001. Т. 9. № 16–17. С. 58–61.
3. Страчунский Л.С., Каманин Е.И., Тарасов А.А. Влияние антибиотикорезистентности на выбор антимикробных препаратов в оториноларингологии // Consilium Medicum. 2002. Т. 3. № 8. С. 352–357.
4. Крюков А.И., Сединкин А.А. Материалы Российской конференции оториноларингологов.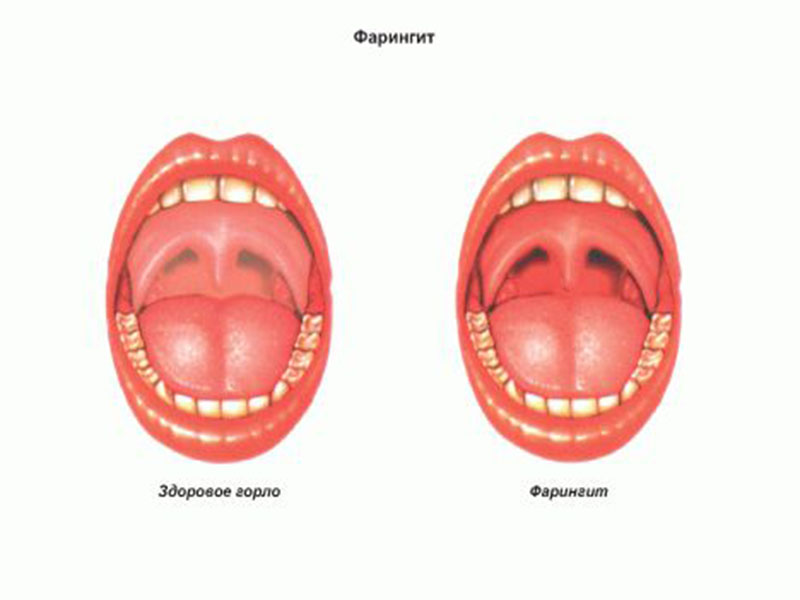 М., 2002. С. 362–363.
М., 2002. С. 362–363.
5. Сединкин А.А., Баландин А.В., Димова А.Д. Результаты открытого проспективного контролируемого рандомизированного сравнительного исследования эффективности и переносимости таблеток для рассасывания флурбипрофен (стрепфен) и парацетамола у больных с болью в горле при острыхинфекционно-воспалительных заболеваниях ВД путей // Вестник оториноларингологии. 2004. № 5. С. 52–54.
6. Балабанова Р.М., Степанец О.В. Исследование эффективности и безопасности Стрепфена (флурбипрофена) при болях в горле в сравнении с парацетамолом // Consilium provisorum. 2004. № 4. С. 40–42.
7. Егорова О.А. Целесообразность применения местных антимикробных препаратов при лечении инфекций верхних дыхательных путей // Фарматека. 2006. № 5. С. 107–109.
8. Плужников М.С., Панова Н.В., Левин М.Я., Лавренова Г.В., Афанасьева И.А. Фарингит (клинико–морфологические аспекты и криохирургия) / под ред. М.С. Плужникова. СПб.: Диалог, 2006. 120 с.
9. Шпынев К. В., Кречиков В.А. Современные подходы к диагностике стрептококкового фарингита // КМАХ. 2007. Т. 9 (1). С. 20–33.
В., Кречиков В.А. Современные подходы к диагностике стрептококкового фарингита // КМАХ. 2007. Т. 9 (1). С. 20–33.
10. Рязанцев С.В. Этиопатогенетическая терапия острых фарингитов. Методические рекомендации. СПб., 2007. 40 с.
11. Лучшева Ю.В., Изотова Г.Н. Местная терапия при фарингите // РМЖ. 2011. Т. 19. № 6. С. 420–426.
12. Dagnelie C.F. Sore Throat in General Practice. A Diagnostic and Therapeutic Study. // Thesis. Rotterdam, 1994.
13. Gwaltney J.M. Pharyngitis // In: Mandell G.L., Bennet J.E., Dolin R., editors. Principles and Practice of Infectious Diseases. 4th Edition. NY: Churchill Livingstone. 1996. Р. 566–569.
14. Cowan D.L. Acute and chronic infection of the pharynx and tonsils / D. L. Cowan, J. Hibbert / Scott–Brown’s Otolaryngology, Sixth edition. Oxford, 1997. Vol. 5. Chapter 4. P. 1–24.
15. Watson N., Nimmo W.S., Christian J.Е.А. Relief lozenge flurbiprofen 8,75mg: randomased, double-blind, placebo-controlled stady of efficacy and safety // Int J Clin Pract. 2000. Vol. 54 (8). Р. 490–496.
2000. Vol. 54 (8). Р. 490–496.
16. Benrimoj S.I., Langford J.H., Christian J. et al. Efficacy and tolerability of the anti-inflammatory throat lozenge Flurbiprofen 8.75 mg in the treatment of sore throat // Clin Drug Invest. 2001. Vol. 21 (3). Р. 183–193.
17. Bisno A.L. et al. Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Infectious Diseases Society of America // Clin Infect Dis. 2002. Vol. 35. Р. 113–125.
18. Blagden M., Christian J., Miller K., Charlesworth A. Multidoseflurbiprofen 8.75 mg lozenges in the treatment of sore throat: a randomised, double-blind, placebo-controlled study in UK general practice centres // Int J Clin Pract. 2002. Vol. 56 (2). Р. 95–100.
19. Schachtel B.P., Homan H.D., Gibb J.A., Christian J. Demonstration of dose response of flur-biprofen lozenges with the sore throat pain model // Clin Pharmacol Ther. 2002 May. Vol. 71. (5). Р. 375–380.
20. Bloomington M.N. Acute pharyngitis // Institute for Clinical Systems Improvement (SCSI). 2005. Р. 33–50.
2005. Р. 33–50.
Боль в горле при ВИЧ Сингапур | Боль в горле при ВИЧ
| Помогите мне с болью в горле при ВИЧ! |
| Постоянная ссылка: https://shimclinic.sg/hiv-sore-throat |
Многие люди знают, что ВИЧ имеет длительный латентный период, в течение которого у него нет симптомов, но могут не знать, что вскоре после начала инфекции есть период симптомов. Через 2–4 недели после заражения у людей могут появиться боль в горле, лихорадка, сыпь, тошнота и другие гриппоподобные симптомы.
Многие люди знают, что ВИЧ может годами оставаться в организме незамеченным. После заражения проходит длительный период времени, в течение которого симптомы отсутствуют; это называется латентным периодом. Однако не все знают, что на самом деле может быть период симптомов до начала латентного периода. Это известно как острая ВИЧ-инфекция, первичная ВИЧ-инфекция или сероконверсионная болезнь. Он начинается через 2–4 недели после заражения и может продолжаться в течение нескольких недель. Хотя не все испытывают симптомы на этом этапе, многие люди испытывают их, хотя они склонны приписывать свои симптомы чему-то другому и не осознают, что на самом деле у них ВИЧ.
Он начинается через 2–4 недели после заражения и может продолжаться в течение нескольких недель. Хотя не все испытывают симптомы на этом этапе, многие люди испытывают их, хотя они склонны приписывать свои симптомы чему-то другому и не осознают, что на самом деле у них ВИЧ.
Одним из симптомов ВИЧ, который легко упустить из виду, является фарингит , медицинское название ангины . Многие люди считают, что их боль в горле вызвана инфекцией, подобной тонзиллиту (часто известному как «ангина», хотя это не всегда связано со стрептококковыми бактериями). Другие могут объяснить свою боль в горле аллергией, раздражением от курения или другой причиной. Симптомы острой ВИЧ-инфекции, в том числе боль в горле , может длиться до нескольких недель.
- Многие люди знают, что ВИЧ имеет длительный латентный период, в течение которого у него нет симптомов, но могут не знать, что вскоре после начала инфекции есть период симптомов.

- Через 2–4 недели после заражения могут появиться различные гриппоподобные симптомы, включая боль в горле.
- Легко ошибочно связать боль в горле с инфекцией, такой как тонзиллит, аллергией или другой причиной.
- Чтобы проверить, действительно ли боль в горле является результатом острой ВИЧ-инфекции, вам необходимо пройти тест на ВИЧ. Если вы не сообщите своему врачу о каких-либо потенциальных контактах с ВИЧ, он или она могут не проводить тест.
- Вы можете предотвратить ВИЧ с помощью схемы лечения, называемой ПКП ВИЧ, но она должна быть начата в течение 72 часов после заражения. Если у вас есть симптомы, уже слишком поздно для ПКП ВИЧ.
Поскольку существует очень много потенциальных причин боли в горле, не всегда легко определить, что причиной является острая ВИЧ-инфекция. Подсказкой может быть увеличенная продолжительность симптомов, но невозможно диагностировать ВИЧ без Тест на ВИЧ . Когда вы идете к своему врачу, чтобы обсудить свои потенциальные симптомы ВИЧ , вы также должны упомянуть о любых контактах, которые у вас могли быть (например, порвавшийся презерватив), чтобы ваш врач знал, что острая ВИЧ-инфекция возможна и что тест на ВИЧ необходимо.
Существует способ предотвратить ВИЧ после того, как вы заразились. Это схема лечения, называемая ПКП ВИЧ. Его необходимо начать в течение 72 часов после заражения, поэтому нельзя ждать, пока пройдет 9 часов.0029 Симптомы ВИЧ , потому что тогда будет слишком поздно. Если вы неожиданно заразились ВИЧ, как можно скорее посетите клинику ЗППП, чтобы обсудить, являетесь ли вы кандидатом на ПКП ВИЧ.
Источники:
Клиника Мэйо. «Симптомы ЗППП: распространенные ЗППП и их симптомы». Клиника Мэйо . Опубликовано 18 марта 2015 г. По состоянию на 20 июля 2016 г. http://www.mayoclinic.org/std-symptoms/art-20047081
Центры по контролю и профилактике заболеваний. «Рекомендации по скринингу, указанные в руководствах по лечению и исходных источниках рекомендаций». Центры по контролю и профилактике заболеваний . Опубликовано 4 июня 2015 г. По состоянию на 20 июля 2016 г. http://www.cdc.gov/std/tg2015/screening-recommendations.htm
Центры по контролю и профилактике заболеваний. «ВИЧ/СПИД». Центры по контролю и профилактике заболеваний . Опубликовано 5 июля 2016 г. По состоянию на 27 июля 2016 г. http://www.cdc.gov/hiv/
«ВИЧ/СПИД». Центры по контролю и профилактике заболеваний . Опубликовано 5 июля 2016 г. По состоянию на 27 июля 2016 г. http://www.cdc.gov/hiv/
Centers for Disease Control and Prevention. «Основы ВИЧ – Тестирование». Центры по контролю и профилактике заболеваний . Опубликовано 12 июля 2016 г. По состоянию на 20 июля 2016 г. http://www.cdc.gov/hiv/basics/testing.html
Министерство здравоохранения и социальных служб США. «Постконтактная профилактика (ПКП)». AIDS.gov . Опубликовано 21 сентября 2015 г. По состоянию на 20 июля 2016 г. https://www.aids.gov/hiv-aids-basics/prevention/reduce-your-risk/post-exposure-prophylaxis/
| Диарея при ВИЧ |
| Симптомы ВИЧ |
| Язвы во рту при ВИЧ |
Сексуальный риск (ВИЧ/ИППП/беременность), и что вы можете делать до и после заражения.
| Хронология | ВИЧ | СТД | Беременность |
|---|---|---|---|
| До воздействия | |||
| Контрацепция (только для женщин) | |||
| ДКП (доконтактная профилактика) – Остановить ВИЧ-инфекцию до контакта | Вакцина от ЗППП: – Вакцина против гепатита – Вакцина против ВПЧ | ||
| Заражение ЗППП/ВИЧ | Без презерватива / Презерватив порвался / Накладка презерватива | ||
| 0-72 часа | ПКП ВИЧ (постконтактная профилактика) – Остановить ВИЧ-инфекцию после воздействия | Тестирование на ЗППП * – Скрининг тест – для выявления бессимптомных инфекций – от предыдущих контактов | Экстренная контрацепция с противозачаточными таблетками (только для женщин) |
| 2 недели | Анализ ДНК ВИЧ | ||
| 1 месяц | Тест на ВИЧ 4-го поколения – SD Bioline HIV Ag/Ab Combo – Забор крови из пальца.  – 20 минут к результатам | ||
| 3 месяца | Тест на ВИЧ 3-го поколения – Антитело OraQuick® к ВИЧ-1/2 – Пероральная жидкость или – Забор крови из пальца. – 20 минут до результатов | Тестирование на ЗППП * – Полное и всестороннее – диагностическое тест – для поиска текущих инфекций | |
| Часы для | Симптомы ВИЧ | Симптомы ЗППП | |
| При заражении | Лечение ВИЧ | Лечение ЗППП | Аборт |
* Мужчины: Не мочиться по крайней мере 4 часа до прибытия.
* Женщины: анализ более точен, когда у вас нет менструации.
Каталожные номера
- ВИЧ-инфекция @ Википедия
Материал, защищенный авторским правом: не для воспроизведения или распространения — Shim Clinic — HIV Sore Throat Singapore
Как распознать и лечить острый ВИЧ-синдром
БАРБАРА ЛИ ПЕРЛМУТТЕР, доктор медицинских наук, ДЖОРДАН Б. ГЛЕЙЗЕР, доктор медицинских наук, И САМВЕЛ О. ОЮГИ, доктор медицинских наук.
ГЛЕЙЗЕР, доктор медицинских наук, И САМВЕЛ О. ОЮГИ, доктор медицинских наук.
Это исправленная версия опубликованной статьи.
Семейный врач. 1999;60(2):535-542
См. соответствующие редакционные статьи на стр. 407 и 411.
См. соответствующий информационный материал для пациентов об остром ВИЧ-синдроме, написанный авторами этой статьи .
Диагноз синдрома острого вируса иммунодефицита человека (ВИЧ) требует высокого индекса подозрения и надлежащего лабораторного тестирования. Пациенты с синдромом могут иметь лихорадку, утомляемость, сыпь, фарингит или другие симптомы. Первичную ВИЧ-инфекцию следует подозревать у любого пациента с возможным контактом с ВИЧ, у которого наблюдается лихорадка неизвестной причины. Диагноз ставится на основании положительного уровня РНК ВИЧ-1 (более 50 000 копий на мл) при отсутствии положительного результата иммуноферментного анализа на антитела (ИФА) и подтверждающего Вестерн-блоттинга на антитела к ВИЧ. Ранняя диагностика позволяет обучать пациентов, а также проводить лечение, которое может замедлить прогрессирование заболевания. Трехкомпонентную антиретровирусную терапию следует начинать немедленно и продолжать в течение неопределенного времени. Соблюдение режима приема лекарств необходимо для получения максимальной пользы и предотвращения развития резистентности к вирусам.
Ранняя диагностика позволяет обучать пациентов, а также проводить лечение, которое может замедлить прогрессирование заболевания. Трехкомпонентную антиретровирусную терапию следует начинать немедленно и продолжать в течение неопределенного времени. Соблюдение режима приема лекарств необходимо для получения максимальной пользы и предотвращения развития резистентности к вирусам.
Весной 1986 г. 24-летний бисексуальный мужчина поступил с жалобами на лихорадку, резкое увеличение шейных лимфоузлов и экссудативный тонзиллит. У него были одышка и кашель с нормальной рентгенограммой грудной клетки. Возбудителей не выявлено. Предполагалось, что у него может быть новое заболевание, называемое «синдром приобретенного иммунодефицита» (СПИД), но тест на антитела к вирусу иммунодефицита человека (ВИЧ) дал отрицательный результат. Его лечили от возможного Pneumocystis carinii 9.0290 пневмония, и его симптомы исчезли в последующие две недели. Три месяца спустя он дал положительный результат на антитела к ВИЧ-1 с помощью иммуноферментного анализа (ELISA), и этот вывод был подтвержден вестерн-блоттингом. Он прогрессировал до СПИДа и умер в течение 10 лет.
Он прогрессировал до СПИДа и умер в течение 10 лет.
Сегодня состояние этого мужчины было бы признано острым ВИЧ-синдромом. В настоящее время известно, что от 50 до 90 процентов пациентов с острым ВИЧ-инфицированием испытывают по крайней мере некоторые симптомы острого ретровирусного синдрома. 1 Наиболее частыми проявлениями синдрома являются лихорадка (от 80 до 90 процентов), утомляемость (от 70 до 90 процентов), сыпь (от 40 до 80 процентов), головная боль (от 32 до 70 процентов) и лимфаденопатия (от 40 до 70 процентов). . Дополнительные данные включают фарингит, миалгию, тошноту, рвоту, диарею и другие симптомы 2 (Таблица 1) . 3 Симптомы обычно развиваются в течение нескольких дней или недель после контакта с ВИЧ и длятся от нескольких дней до нескольких месяцев, но обычно менее 14 дней. 3
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
в оригинальной печатной версии этой публикации.
Дифференциальный диагноз на ранних стадиях острой ВИЧ-инфекции может сбивать с толку. Из-за низкого индекса подозрительности диагноз не ставится у 75% пациентов. 3 Острая ВИЧ-инфекция может напоминать инфекционный мононуклеоз, грипп, тяжелый стрептококковый фарингит, вирусный гепатит, токсоплазмоз или даже вторичный сифилис (Таблица 2) . Например, пациент с симптомами, указывающими на наличие ВИЧ-инфекции, на самом деле может быть ВИЧ-отрицательным молодым человеком, у которого впервые проявляются последствия первичного иммунодефицита, включающего дисфункцию В-клеток и/или Т-клеток. (Дефицит иммуноглобулина А — наиболее распространенное иммунодефицитное состояние — часто проявляется после 21 года. 4 ). тифом, шистосомозом, филяриатозом или кишечной гельминтозной инфекцией, но на самом деле может иметь ВИЧ-инфекцию. Одно исследование показало, что 3 процента таких путешественников были инфицированы ВИЧ.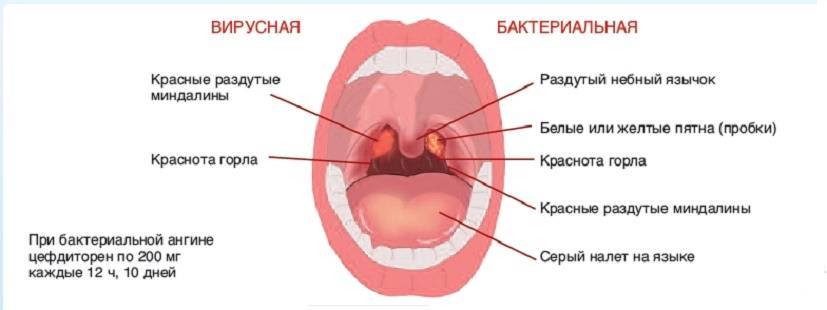 5 В районах, эндемичных по СПИДу и малярии, 23 процента лихорадок в конечном счете связаны с ВИЧ-инфекцией и только 15 процентов с малярией. 6 Возраст также является важным фактором, поскольку у пациентов старше 50 лет острая ВИЧ-инфекция часто диагностируется с опозданием. 7
5 В районах, эндемичных по СПИДу и малярии, 23 процента лихорадок в конечном счете связаны с ВИЧ-инфекцией и только 15 процентов с малярией. 6 Возраст также является важным фактором, поскольку у пациентов старше 50 лет острая ВИЧ-инфекция часто диагностируется с опозданием. 7
| Первичная цитомегаловирусная инфекция |
| Реакция на лекарственные препараты 6 |
| Вирусный гепатит |
| Первичная инфекция, вызванная вирусом простого герпеса |
| Грипп |
| Тяжелый (стрептококковый) фарингит |
| Второй сифилис |
| токсоплазмоз |
| краснуха |
| бруцеллез |
| малярия |
Врачи первичного звена будут первыми, кто столкнется со многими новыми случаями ВИЧ-инфекции. Поскольку человек-источник обычно не выглядит больным во время контакта, вновь поступивший пациент с симптомами не распознает возможность заражения ВИЧ-инфекцией. Однако, если у пациента наблюдаются лихорадка и усталость, заболевание, передающееся половым путем, или симптомокомплекс, наводящий на размышления, следует рассмотреть возможность контакта с ВИЧ или поведение высокого риска.
Поскольку человек-источник обычно не выглядит больным во время контакта, вновь поступивший пациент с симптомами не распознает возможность заражения ВИЧ-инфекцией. Однако, если у пациента наблюдаются лихорадка и усталость, заболевание, передающееся половым путем, или симптомокомплекс, наводящий на размышления, следует рассмотреть возможность контакта с ВИЧ или поведение высокого риска.
Помимо явно рискованного поведения, такого как незащищенный секс (вагинальный, оральный или анальный) и внутривенное употребление запрещенных наркотиков (с использованием общих игл или общей «плиты», в которую погружают несколько шприцев), следует исследовать менее очевидные источники ВИЧ-инфекции. Известно, что молодые спортсмены вводят тестостерон с помощью общего шприца. Общая заостренная пластиковая «соломинка», используемая для вдыхания кокаина, может передавать ВИЧ через слизистую оболочку носа. Пирсинг и татуировки могут увеличить риск заражения ВИЧ. Профессиональное воздействие является возможным, но редким источником заражения ВИЧ среди медицинских работников.
Диагностика острой ВИЧ-инфекции
Кровь, взятая во время острой фазы ВИЧ-инфекции (от нескольких дней до нескольких недель после заражения), может показать лимфопению и тромбоцитопению, но атипичные лимфоциты встречаются редко. Количество CD4 обычно остается нормальным. Тесты на антитела к ВИЧ-1 (ИФА и Вестерн-блоттинг), единственные тесты, официально используемые для диагностики установленной ВИЧ-инфекции, не становятся положительными в течение трех или четырех недель (иногда даже месяцев) после заражения.
С другой стороны, количественный уровень РНК ВИЧ-1 в плазме (вирусная нагрузка) с помощью полимеразной цепной реакции (ПЦР), которая на 95–98 процентов чувствительна к ВИЧ, 8 становится положительной в течение 11 дней после заражения. 9 Во время симптоматической фазы острой ВИЧ-инфекции количество вирусной РНК превышает 50 000 копий на мл. 3 Сообщалось о трех случаях ложноположительных результатов тестов на РНК ВИЧ-1; однако в каждом случае у человека не было симптомов, а вирусная нагрузка составляла менее 2000 копий на мл. 10 Наличие высокого титра РНК ВИЧ-I (более 50 000 копий в мл) при отсутствии антител к ВИЧ позволяет поставить диагноз острой ВИЧ-инфекции. 3,11
10 Наличие высокого титра РНК ВИЧ-I (более 50 000 копий в мл) при отсутствии антител к ВИЧ позволяет поставить диагноз острой ВИЧ-инфекции. 3,11
Тесты на антитела к ВИЧ-1 и тесты на вирусную нагрузку легко доступны в коммерческих лабораториях и должны проводиться всякий раз, когда у пациента проявляются признаки и симптомы острого ВИЧ-синдрома и анамнез, совместимый с ВИЧ-инфекцией. Если количественный анализ вирусной РНК недоступен, можно использовать тест на антиген p24 в сыворотке или плазме для выявления вирусной инфекции до появления антител к ВИЧ.
Если имеется серьезное подозрение на острую ВИЧ-инфекцию, но ПЦР-тест на РНК ВИЧ-1 отрицателен или показывает низкий титр, возможно, первоначальный высокий уровень вирусной РНК уже снизился. Пациенту следует проводить тесты на антитела к ВИЧ-1 через три месяца, шесть месяцев и один год. Если эти тесты остаются отрицательными, следует рассмотреть вопрос о другом диагнозе.
Польза и риски лечения
Несмотря на то, что лечение острой первичной ВИЧ-инфекции может показаться трудным, убедительные отчеты показывают, что назначение сильнодействующей антиретровирусной терапии может привести к быстрому и устойчивому снижению вирусной нагрузки до уровня ниже предела обнаружения в течение три месяца. 12,13 Кроме того, исследования динамики лимфоцитов CD4 и CD8 показывают восстановление нормального соотношения, отражающее восстановление иммунной системы. 14 В одном исследовании ВИЧ-1-специфического клеточно-опосредованного иммунного ответа лечение острой ВИЧ-инфекции привело к восстановлению вирус-специфического иммунитета с контролем виремии у шести из шести исследованных лиц. 15
12,13 Кроме того, исследования динамики лимфоцитов CD4 и CD8 показывают восстановление нормального соотношения, отражающее восстановление иммунной системы. 14 В одном исследовании ВИЧ-1-специфического клеточно-опосредованного иммунного ответа лечение острой ВИЧ-инфекции привело к восстановлению вирус-специфического иммунитета с контролем виремии у шести из шести исследованных лиц. 15
Преимущество раннего начала антиретровирусной терапии заключается в поддержании низкой вирусной нагрузки за счет уменьшения репликации и появления резистентных фенотипов ВИЧ. Это также может предотвратить истощение иммунитета из-за повышенной иммунной стимуляции, возникающей в результате сильной антигенности ВИЧ во время первичной инфекции. 16 Это обеспечивает более благоприятный начальный иммунный ответ на ВИЧ.
В отдельных случаях лечение было прекращено после периода времени без каких-либо побочных эффектов. Например, «берлинского пациента» агрессивно лечили в течение шести месяцев после острой ВИЧ-инфекции; Затем пациент прекратил прием лекарств, но у него не было симптомов с едва обнаруживаемой РНК ВИЧ-1 более одного года. 17 Однако другие пациенты восстановились после прекращения лечения. 18 В настоящее время изучаются результаты прекращения приема антиретровирусных препаратов через некоторое время после раннего начала терапии.
17 Однако другие пациенты восстановились после прекращения лечения. 18 В настоящее время изучаются результаты прекращения приема антиретровирусных препаратов через некоторое время после раннего начала терапии.
Если острую ВИЧ-инфекцию не лечить, признаки и симптомы исчезают вместе с виремией. Человек вступает в длительную стадию скрытой репликации вируса, во время которой вирус может быть не выделен из крови, а уровень РНК ВИЧ-1 может быть низким или не обнаруживаемым. В течение следующих 5-10 лет структура лимфатических узлов разрушается, некоторые клеточные линии CD4 и CD8 постепенно истощаются, и в конечном итоге происходит прогрессирование до симптоматического заболевания (Рисунок 1) . 19 Развиваются некоторые малозаметные эффекты, отражающие раннюю энцефалопатию, 20 , но печень, почки и метаболизм липидов не затрагиваются.
Некоторые исследователи предполагают, что люди, которые не лечатся от острой ВИЧ-инфекции, могут оказаться в более благоприятном положении, когда лекарство наконец будет найдено, 21 , потому что они были избавлены от токсичности сильнодействующих лекарств, избежали разработки лекарств.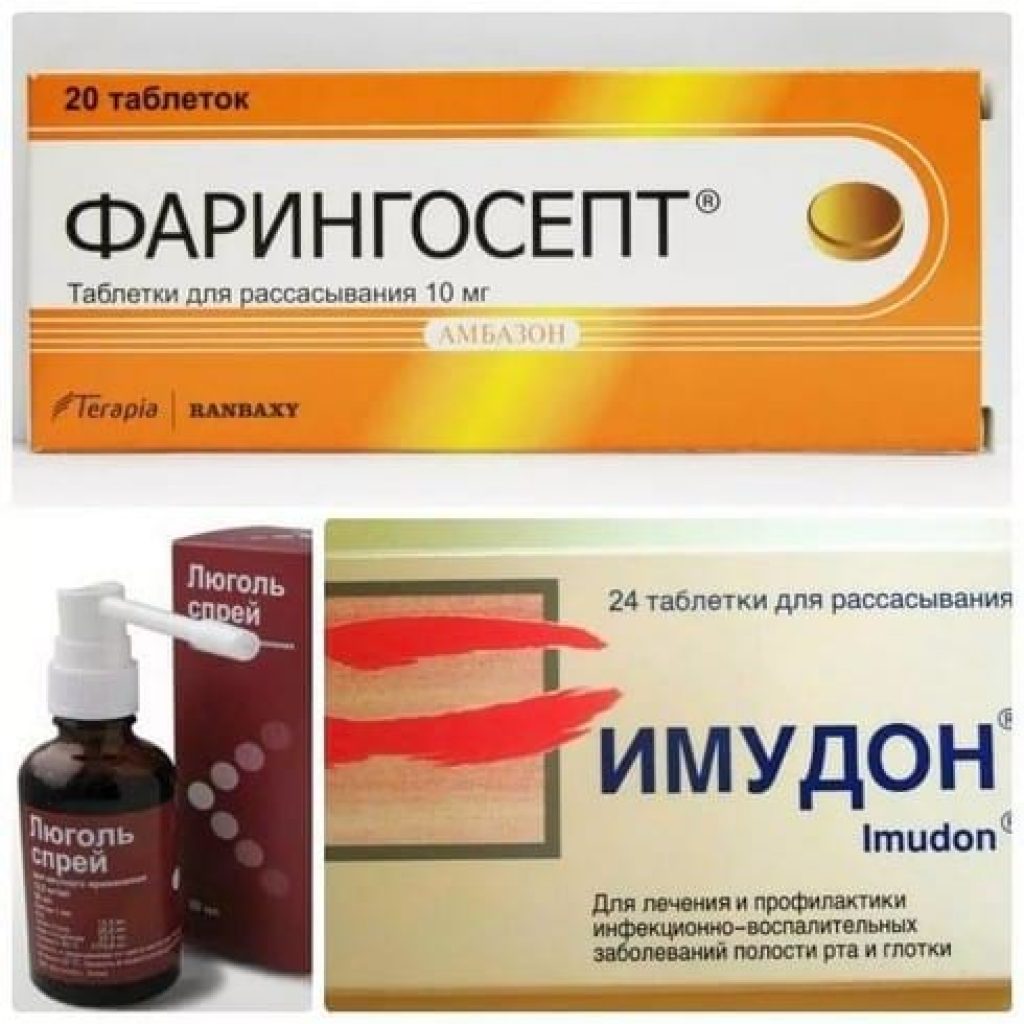 устойчивым ВИЧ и не подвергались стрессу от дорогих, сложных и потенциально токсичных лекарств. Однако потенциальные преимущества раннего лечения, по-видимому, перевешивают как риски, так и негативные последствия такого лечения. 22
устойчивым ВИЧ и не подвергались стрессу от дорогих, сложных и потенциально токсичных лекарств. Однако потенциальные преимущества раннего лечения, по-видимому, перевешивают как риски, так и негативные последствия такого лечения. 22
Лечение острой ВИЧ-инфекции
Пациентов, у которых выявлена острая первичная ВИЧ-инфекция, следует лечить комбинированной антиретровирусной терапией для подавления репликации вируса до уровней ниже предела обнаружения при анализе РНК ВИЧ-1 в плазме. 1,23 Хотя противники этой рекомендации выступают за консервативное лечение, 21 были представлены убедительные аргументы в пользу ранней агрессивной терапии. 22
У пациентов с симптоматическим острым ВИЧ-синдромом прогноз хуже, чем у пациентов с бессимптомной первичной ВИЧ-инфекцией. 24 Раннее начало лечения может сохранить функцию иммунной системы за счет сдерживания высокого уровня репликации ВИЧ (снижение «заданного значения» или концентрации вирусной РНК в плазме) и уменьшения повреждения иммунной системы в этот период. Таким образом, раннее лечение может снизить контрольную точку (таким образом, задержать прогрессирование заболевания), снизить скорость вирусных мутаций и снизить риск передачи ВИЧ. 1 В настоящее время рекомендуется использовать в течение неопределенного периода времени комбинированную антиретровирусную терапию по крайней мере с тремя препаратами, которым пациент никогда не подвергался.
Таким образом, раннее лечение может снизить контрольную точку (таким образом, задержать прогрессирование заболевания), снизить скорость вирусных мутаций и снизить риск передачи ВИЧ. 1 В настоящее время рекомендуется использовать в течение неопределенного периода времени комбинированную антиретровирусную терапию по крайней мере с тремя препаратами, которым пациент никогда не подвергался.
У большинства нелеченых пациентов установленные уровни РНК ВИЧ-1 в плазме стабилизируются на уровне от 1000 до 10000 копий на мл в течение нескольких лет. На поздних стадиях СПИДа уровни РНК ВИЧ-1 превышают 1 миллион копий на мл. В отсутствие лечения явный «непрогрессор» с уровнем РНК ВИЧ-1 менее 400 копий на мл встречается редко. Отсутствие прогрессирования — это состояние, которое, как мы надеемся, достижимо при ранней агрессивной терапии. 1
Комбинации из трех препаратов могут быть такими же, как те, которые используются для лечения установленной ВИЧ-инфекции (Таблица 3) .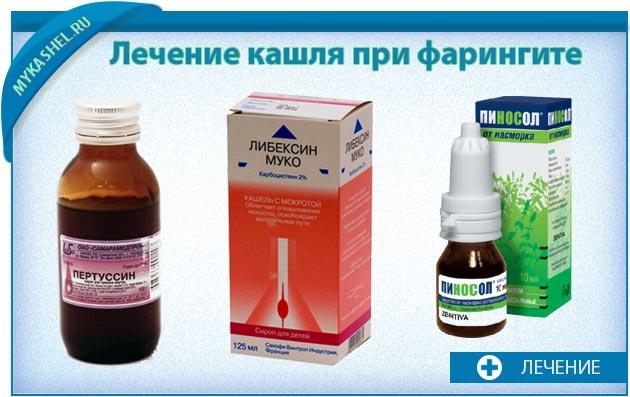 1 Мы используем следующее:
1 Мы используем следующее:
Нуклеозидный ингибитор обратной транскриптазы (НИОТ) с хорошим проникновением в центральную нервную систему, такой как зидовудин (Ретровир; АЗТ), ставудин (Зерит; d4T) или абакавир (Зиаген).
Нетимидиновые НИОТ, такие как диданозин (Videx; ddI), ламивудин (Epivir; 3TC) или зальцитабин (Hivid; ddC).
Ингибитор протеазы, такой как индинавир (Криксиван), нелфинавир (Вирасепт), ритонавир (Норвир), саквинавир (Фортоваза) или ампренавир (Агенераза). Если ингибитор протеазы не переносится или если планируется зарезервировать ингибиторы протеазы для использования в будущем на случай развития резистентности, следует назначить ненуклеозидный ингибитор обратной транскриптазы, такой как невирапин (Вирамун), делавирдин (Рескриптор) или эфавиренз (Сустива; EFV). пытался.
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Поскольку лечение должно продолжаться бесконечно, пока не будут введены новые агенты или не будет найдено лекарство, необходимо рассмотреть несколько важных вопросов. Перед началом применения этого сложного режима пациента следует предупредить о том, что прерывание терапии или снижение дозировки может привести к необратимой вирусной резистентности. Следует приложить все усилия, чтобы выбрать режим, который является длительным и переносимым и которого пациент может придерживаться в течение длительного времени. Первоначальный режим должен быть максимально эффективным из доступных, поэтому он должен быть удобным для пациента с точки зрения как побочных эффектов, так и образа жизни.
Практически все антиретровирусные препараты имеют потенциально серьезные побочные эффекты. 1,23 Заметные эффекты ингибиторов протеазы включают выявление латентного сахарного диабета, развитие гиперлипидемии или липодистрофии (жировые отложения и вздутие живота, известные как «протеазное брюшко»), повышение уровня трансаминаз и реактивацию ранее неактивных вирусный гепатит.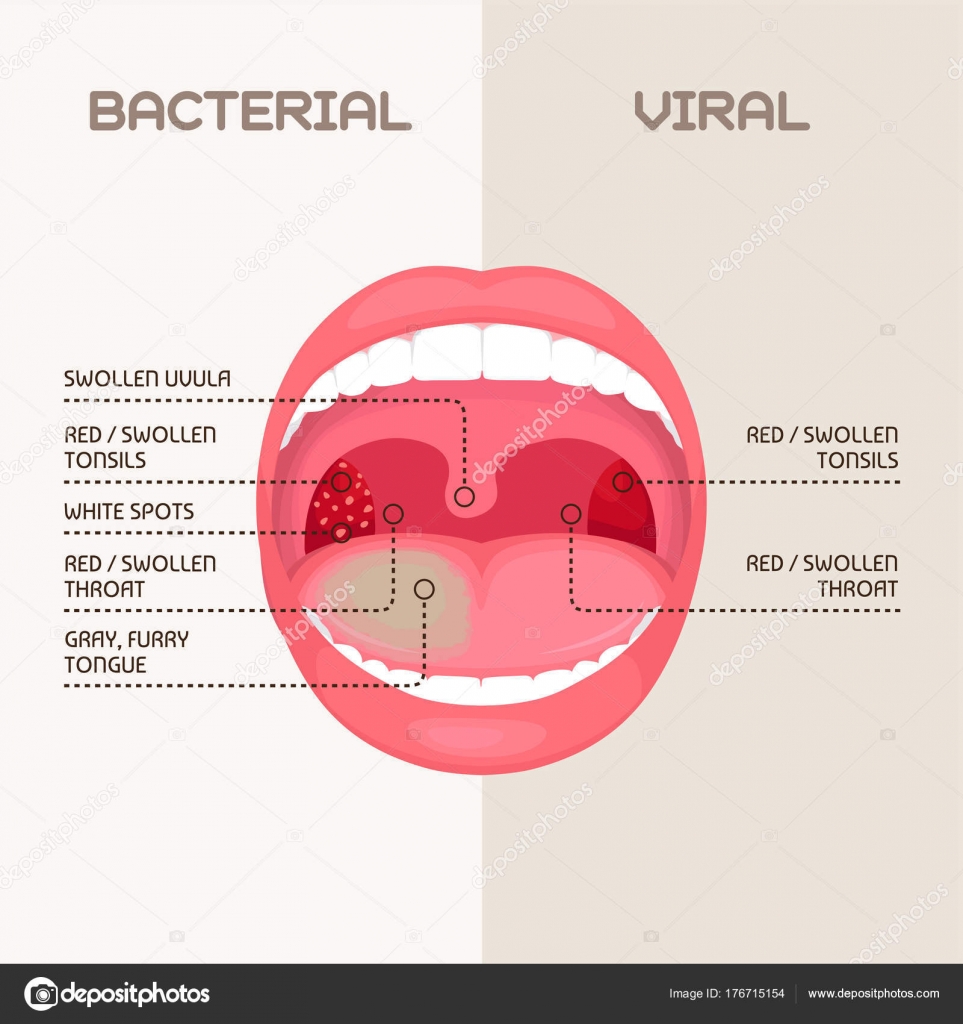 Индинавир может вызывать нефролитиаз, поэтому его не следует применять у пациентов с ранее существовавшим заболеванием почек. Нуклеозиды могут вызывать панкреатит, периферическую невропатию, тошноту и головную боль. Абакавир и ампренавир могут вызывать серьезные реакции гиперчувствительности. Эфавиренц может вызывать дисфорию и ночные кошмары.
Индинавир может вызывать нефролитиаз, поэтому его не следует применять у пациентов с ранее существовавшим заболеванием почек. Нуклеозиды могут вызывать панкреатит, периферическую невропатию, тошноту и головную боль. Абакавир и ампренавир могут вызывать серьезные реакции гиперчувствительности. Эфавиренц может вызывать дисфорию и ночные кошмары.
Если необходимо прекратить лечение, следует прекратить прием всех лекарств, чтобы избежать развития резистентности к вирусу. Абакавир не следует назначать повторно, так как при повторном назначении возникали фатальные реакции гиперчувствительности.
Заключительный комментарий
Действительно ли агрессивное лечение острой ВИЧ-инфекции снижает заболеваемость и смертность? Хотя было проведено несколько контролируемых исследований, имеющиеся данные показывают, что ранняя и продолжительная терапия может привести к стойкому подавлению репликации ВИЧ с восстановлением определенных вирус-специфических иммунных реакций. 15,16 Мы считаем, что лечение дает большую надежду пациентам с острой ВИЧ-инфекцией. Некоторые источники обновленной информации об AID представлены в таблице 4 .
Некоторые источники обновленной информации об AID представлены в таблице 4 .
| Национальные организации | |
| Американский фонд исследований СПИДа | |
| 120 Wall Street, 13th Floor 9000 6 | |
| Нью-Йорк, штат Нью-Йорк 10005 | |
| Телефон: 212-806-1600 | |
| Публикует информационный бюллетень и справочник по лечению СПИДа и ВИЧ Box 6003 | |
| Rockville, MD 20849-6003 | |
| Телефон: 800-458-5231 | |
| Источник информации и направления по вопросам ВИЧ , СПИД и венерические заболевания | |
| Национальный проект по пропаганде лечения СПИДа | |
| 580 Бродвей, Люкс 403 | |
| New York, NY 10012 | |
| Телефон: 212-219-0106 | |
| Лечебно-образовательный ресурс, издает информационный бюллетень | |
| Телефон: 415-487-3000 | |
| Публикует бюллетень об экспериментальных методах лечения СПИДа | |
| Международное общество по борьбе со СПИДом – США | |
1001 B O’Reilly Ave. | |
| Сан-Франциско, Калифорния 94129-0916 | |
| Телефон: 415-561-6720 | |
| Образовательные ресурсы для врачей по лечению ВИЧ-инфекции | |
| Новости письма и журналы | |
| Вопросы лечения GMHC | |
| 119 W. 24th St. | |
| New York, NY 10011 | |
| Телефон: 212-367-1206 | |
| Предоставляет образование, телефон горячей линии и информация по юридическим вопросам, лечению, питанию, детям, аутрич и спикеры | |
| Информационный бюллетень PWA | |
| Телефон: 212-255-0520 | |
Группа здоровья PWA предоставляет информацию об исследованиях и лечении лекарств, а также о проблемах лечения женщин. | |
| Обзор лечения | |
| Телефон: 212-260-8868 | |
| Публикация AIDS Treatment Data Network, содержащая информацию о ведении пациентов, доступе к лечению и поддержке | |
| Национальные телефоны горячей линии | |
| Горячая линия по СПИДу | |
| Телефон: 800-342-AIDS | |
| Горячая линия CDC, на которой можно получить ответы на вопросы, статистику, поддержку, направления и информация о группах | |
| СПИД «Теплый ” Линия | |
| Телефон: 800-933-3413 | |
| Служба телефонных консультаций по вопросам ВИЧ, предоставляемая научным отделом Американской академии семейных врачей | |
| Горячая линия Project Inform | |
| Телефон: 800-822-7422 | |
| Предоставляет информацию о стратегии лечения ВИЧ, руководство по ресурсам и ограниченную адвокацию | |
| Интернет-сайты | |
| Информация о клинических испытаниях СПИДа Услуги | |
http://www. | |
