Экстрасистолы при беременности: Нарушения ритма сердца у беременных | Могутова П.А., Потешкина Н.Г.
причины, симптомы, признаки, типы, диагностика, лечение
Причины
Симптомы
Классификация
Диагностика
Лечение
Прогноз и профилактика
Экстрасистолия – это распространенный вариант аритмии, характеризующийся внеочередным сердечным сокращением. В процессе может участвовать как вся сердечная мышца, так и только предсердия или только желудочки. Встречается у 70% всего населения планеты старше 50 лет и может носить как физиологический, так и патологический характер. Код по МКБ у экстрасистолии звучит как «Другие нарушения сердечного ритма» и обозначается как I 49.0.
Причины и факторы риска
Экстрасистолия имеет множество причин, но чаще она бывает физиологической. При этом нарушение ритма встречается даже у здоровых людей, что может быть связано со следующими факторами:
- употребление большого количества кофе, чая на постоянной основе;
-
длительно текущие стрессовые состояния; -
прием алкоголя даже в небольшом количестве; -
курение; -
употребление любых наркотиков; -
профессиональные занятия спортом; -
период менструации.
Как именно связаны эти причины и появление экстрасистолии у взрослых, пока выяснить не удалось. Поэтому такой вариант называется идиопатическим.
Экстрасистолия сердца органической формы встречается на фоне болезней и поражения миокарда. Она присуща людям с такими диагнозами, как ИБС, перикардит, миокардит, дистрофия сердечной мышцы, кардиомиопатия и прочие поражения сердца.
Токсическая форма развивается при высокой температуре, тиреотоксикозе, а также при приеме лекарств в виде побочного эффекта.
В большинстве случаев такое нарушение ритма, как экстрасистолия, само по себе не ухудшает общее состояние и не сокращает продолжительность жизни. Но только в случае, если у человека нет заболеваний миокарда, – тогда желудочковая экстрасистолия, которая выявляется чаще других, может оказаться фатальной.
Экстрасистолия у детей – это чаще всего физиологическое явление, которое связано с гормональными перестройками, развитием и становлением сердечно-сосудистой системы, бурным ростом в возрасте 8-12 лет. Встречаются у 90% всех детей до 18 лет и не может служить основанием для паники у родителей.
Встречаются у 90% всех детей до 18 лет и не может служить основанием для паники у родителей.
Симптомы
Симптомы при экстрасистолии могут отсутствовать или быть неспецифическими. По ним распознать аритмию без использования диагностики не получится. Чаще всего пациенты с таким диагнозом жалуются на:
- толчки, неожиданно сильные удары сердца;
-
чувство, как будто сердце замерло; -
неожиданные сбои в сердечном ритме.
Точно такие же проявления бывают и при других видах аритмий. Если признаки экстрасистолии появились на фоне стрессовых ситуаций, панических атак, неврозов и иных нарушений функций вегетативной нервной системы, то могут появиться бледность или покраснение кожи, прилив жара, тревожность, паника, усиленная потливость, дрожание в теле, ощущение нехватки воздуха.
Экстрасистолия в современной медицине не является нормой.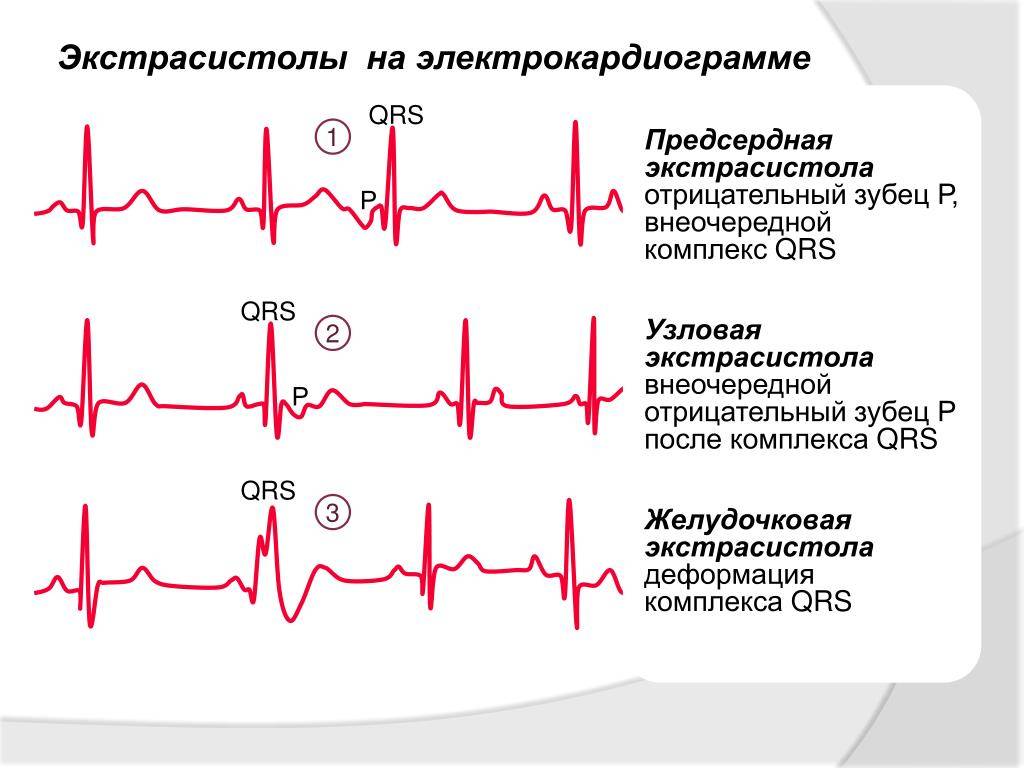 При выявлении этой особенности за человеком устанавливается медицинское наблюдение, которое помогает понять, являются ли экстрасистолы результатом заболевания миокарда или имеют физиологический характер.
При выявлении этой особенности за человеком устанавливается медицинское наблюдение, которое помогает понять, являются ли экстрасистолы результатом заболевания миокарда или имеют физиологический характер.
Классификация
Экстрасистолия делится на типы по локализации очага развития аритмии. Всего принято различать 4 варианта:
- предсердную экстрасистолию;
-
синусовую; -
узловую; -
желудочковую.
Также аритмия делится на несколько видов по количеству следующих друг за другом экстрасистол. Одиночная экстрасистолия – это редкое нарушение ритма, которое возникает только время от времени и не имеет цикличности. Парная проявляется как 2 экстрасистолы подряд, групповая – от 2 до 4.
Также аритмия в виде экстрасистол может наблюдаться после каждого обычного сокращения сердца, после двух нормальных сокращений либо после трех таких нормальных комплексов.
Частая экстрасистолия – повод немедленно обратиться за помощью, чтобы пройти диагностику, определить причину аритмии и начать ее лечить.
Диагностика
Чтобы диагностировать этот вариант аритмии, пациенту рекомендуется обратиться к терапевту или кардиологу. Заподозрить экстрасистолы можно при прощупывании пульса или выслушивании сердца фонендоскопом. Но полную картину можно получить только после прохождения электрокардиографии.
Экстрасистолия на ЭКГ будет выглядеть как появление внеочередной вертикальной линии, которая нарушает цикличность ритма работы сердца. Определить это нарушение на ленте может только врач-кардиолог, терапевт или специалист функциональной диагностики.
Кроме стандартного ЭКГ-исследования, могут применяться суточный мониторинг ЭКГ, а также УЗИ сердца, ЭКГ при нагрузке.
Из анализов для диагностики экстрасистолии обычно назначаются следующие:
- общий анализ крови;
-
биохимия крови; -
сахар крови и мочи; -
исследование уровня калия; -
определение уровня основных гормонов; -
исследование надпочечников и щитовидной железы.
Диагностика сопутствующих патологий сердца органического характера выявляется с помощью МРТ или ЭХО-КГ.
Лечение
Лечение экстрасистолии начинается с устранения причины, которая привела к перебоям в работе сердца. При этом физиологические факторы, которые могут вызвать экстрасистолы, в расчет не берутся. За такими пациентами устанавливается только наблюдение с посещением кардиолога 2 раза в год.
При экстрасистолии из-за вегетативных нарушений нужна консультация невролога или психотерапевта. Рекомендуются к приему натуральные растительные успокоительные средства. Психотропные препараты используются только при доказанной связи между аритмией и тревожностью или же депрессией. Если доказано, что экстрасистолы являются побочным эффектом от используемых препаратов, врачу следует пересмотреть дозировку лекарств или изменить подход к лечению.
Лекарственная терапия назначается в случае множественных экстрасистол, которые мешают пациенту вести привычный образ жизни. Препараты для купирования экстрасистолии подбираются строго индивидуально. Назначение лечения и контроль за ним ведутся с помощью суточного мониторинга ЭКГ.
Препараты для купирования экстрасистолии подбираются строго индивидуально. Назначение лечения и контроль за ним ведутся с помощью суточного мониторинга ЭКГ.
Если медикаментозная терапия не дала никакого эффекта, то пациенту может быть предложена операция, во время которой устраняется очаг аритмии. Она носит название «радиочастотная катетерная абляция». Такой способ является прекрасной альтернативой лекарственной терапии, да и проводится он не на открытом сердце, что значительно снижает риск развития осложнений.
Рекомендации от врачей при экстрасистолии звучат таким образом: пациенту необходимо обязательно регулярно наблюдаться у кардиолога, лечить болезни миокарда, которые вызвали появление экстрасистол, стараться вести здоровый образ жизни.
Прогноз и профилактика
При физиологической экстрасистолии прогноз всегда благоприятный. Если у пациента имеется органическое поражение сердца, все зависит от того, какое это заболевание и на какой стадии его удалось диагностировать. Риск смерти особенно высок у пациентов в первые 6 месяцев после инфаркта миокарда.
Риск смерти особенно высок у пациентов в первые 6 месяцев после инфаркта миокарда.
В качестве профилактических мер рекомендуется исключить любую интоксикацию организма, отказаться от вредных привычек, а также большого количества кофе или чая, нормализовать свой режим труда и отдыха, начать правильно питаться, не подвергать организм стрессам и каждый день заниматься физическими упражнениями в соответствии с возрастом.
Автор статьи:
Березин Андрей Александрович
кардиолог
опыт работы 13 лет
отзывы оставить отзыв
Клиника
м. Улица 1905 года
г. Зеленоград
Услуги
- Название
- Прием (осмотр, консультация) врача-кардиолога первичный2300
- Прием (осмотр, консультация) врача-кардиолога повторный1900
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматолог-ортопедТрихологУрологФлебологХирургЭндокринолог
Другие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домВызов педиатра на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНейрохирургНефрологОнкологОперационный блокОстеопатОтделение педиатрии м.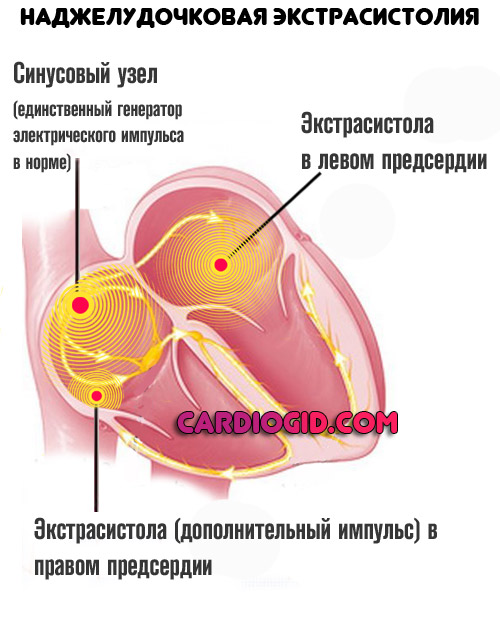 ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Аксенова Анна Сергеевна
кардиолог
отзывы
Записаться на прием
Клиника
м. Таганская
Алимов Дмитрий Геннадьевич
кардиолог
отзывы
Записаться на прием
Клиника
м. Полянка
Полянка
Анциферова Александра Александровна
кардиолог
отзывы
Записаться на прием
Клиника
м. Красные Ворота
Арзамасцев Антон Олегович
терапевт, кардиолог
отзывы
Записаться на прием
Клиника
г. Зеленоград
Баранчикова Марина Викторовна
кардиолог
отзывы
Записаться на прием
Клиника
м. Фрунзенская
Батракова Елена Павловна
кардиолог
отзывы
Записаться на прием
Клиника
м. Полянка
Полянка
Бишменева Ирина Викторовна
врач УЗИ
отзывы
Записаться на прием
Клиника
м. Фрунзенская
Булатова Карина Муаедовна
кардиолог
отзывы
Записаться на прием
Клиника
м. Автозаводская
Ванюшкина Светлана Викторовна
кардиолог
отзывы
Записаться на прием
Клиника
м. Улица 1905 года
Воропаев Артём Дмитриевич
кардиолог
отзывы
Записаться на прием
Клиника
м. Сухаревская
Сухаревская
Бисопролол в лечении сложных нарушений сердечного ритма при беременности uMEDp
Нарушения сердечного ритма при беременности по данным различных авторов встречаются у 20-40% женщин (1). Основные причины аритмий можно условно разделить на экстракардиальные, кардиальные и аритмии, этиология которых не установлена (идиопатические, первичная электрическая болезнь сердца).
Таблица. Уровень АД и показатели холтеровского мониторирования ЭКГ у беременных на фоне лечения бисопрололом
К экстракардиальным факторам относят функциональные и органические поражения центральной нервной системы, дисфункцию вегетативной нервной системы с преобладанием тонуса симпатического отдела или снижением тонуса парасимпатического отдела, эндокринные заболевания, в первую очередь заболевания щитовидной железы, электролитный дисбаланс, механические и электрические травмы, гипо- и гипертермию, чрезмерную физическую нагрузку, интоксикацию алкоголем, никотином, кофе, лекарственными препаратами. Такие лекарственные средства, как симпатомиметики, сердечные гликозиды, диуретики, большинство психотропных средств, некоторые противоаритмические препараты и антибиотики могут вызвать нарушения ритма и проводимости.
Такие лекарственные средства, как симпатомиметики, сердечные гликозиды, диуретики, большинство психотропных средств, некоторые противоаритмические препараты и антибиотики могут вызвать нарушения ритма и проводимости.
Кардиальными факторами, способными вызвать нарушения сердечного ритма, являются ишемическая болезнь сердца, врожденные и приобретенные пороки сердца, в том числе пролапсы клапанов, артериальная гипертония, воспалительные и невоспалительные поражения миокарда, сердечная недостаточность, диагностические манипуляции и операции на сердце и коронарных сосудах, некоторые врожденные заболевания сердечно-сосудистой системы.
Беременность даже у практически здоровых женщин может являться фактором, провоцирующим развитие нарушений сердечного ритма. Этому способствуют гестационные изменения в организме женщины, касающиеся гемодинамических, электрофизиологических и нейрогуморальных параметров. Проаритмогенным эффектом, в частности, обладают гормоны симпатико-адреналовой системы (САС), активность которой в период беременности значительно возрастает, отражая адаптацию организма женщины к новым условиям функционирования системы «мать–плацента–плод» (2, 3). Изменения, приводящие к повышению активности САС, могут происходить на уровне центральной нервной системы, что проявляется уменьшением центральных ингибирующих влияний и снижением чувствительности барорецепторов, повышением импульсной активности симпатических нервов, облегчением ганглионарной передачи импульсов, усилением выделения норадреналина в синоптическую щель и нарушением его метаболизма в этой щели. Наряду с этим меняется и периферическое звено САС – плотность и/или чувствительность адренорецепторов, взаимодействие рецептор-сократительных белков. Опосредованное влияние САС на уровень АД и ЧСС осуществляется через стимуляцию синтеза ренина, вазопрессина, возникновение резистентности к инсулину, нарушение функционального состояния эндотелия и другие механизмы (4,5). Все эти процессы способны приводить к различным нарушениям сердечного ритма, лечение которых в период беременности является сложной и ответственной задачей, т.к. решается вопрос не только улучшения клинического состояния и качества жизни женщины, но и состояния плода и новорожденного.
Изменения, приводящие к повышению активности САС, могут происходить на уровне центральной нервной системы, что проявляется уменьшением центральных ингибирующих влияний и снижением чувствительности барорецепторов, повышением импульсной активности симпатических нервов, облегчением ганглионарной передачи импульсов, усилением выделения норадреналина в синоптическую щель и нарушением его метаболизма в этой щели. Наряду с этим меняется и периферическое звено САС – плотность и/или чувствительность адренорецепторов, взаимодействие рецептор-сократительных белков. Опосредованное влияние САС на уровень АД и ЧСС осуществляется через стимуляцию синтеза ренина, вазопрессина, возникновение резистентности к инсулину, нарушение функционального состояния эндотелия и другие механизмы (4,5). Все эти процессы способны приводить к различным нарушениям сердечного ритма, лечение которых в период беременности является сложной и ответственной задачей, т.к. решается вопрос не только улучшения клинического состояния и качества жизни женщины, но и состояния плода и новорожденного.
Одним из самых частых нарушений сердечного ритма при беременности является экстрасистолия, которая почти у половины пациенток возникает без каких-либо органических изменений со стороны сердечно-сосудистой системы (ССС), желудочно-кишечного тракта, эндокринной системы. В качестве основных причин экстрасистолии в период беременности рассматривают физиологические изменения гемодинамики, эмоциональное возбуждение, прием алкоголя, кофе, крепкого чая, курение, переедание, злоупотребление острой пищей. Большое значение имеет электролитный дисбаланс в сторону гипомагниемии и гипокалиемии, применение лекарственных средств – симпатомиметиков, кофеина, а также нейроциркуляторная дистония и органическое поражение ССС, в частности, перенесенный миокардит, пороки сердца, кардиомиопатии и др.
Стратегия лечения нарушений сердечного ритма определяется основным правилом: следует избегать назначения противоаритмических препаратов, если аритмия не представляет угрозу для жизни пациентки. В случае необходимости применения лекарственных средств подходы к лечению те же, что и у небеременных женщин. Вместе с тем следует учитывать возможное влияние лекарственного препарата на физиологическое течение беременности, родов, состояние плода и новорожденного. В России нет классификации лекарственных средств по критериям безопасности для плода, в связи с чем возможно использовать Американскую классификацию лекарственных и пищевых препаратов Food and Drug Administration (FDA) (6). Согласно этим критериям, выделяют 5 категорий лекарственных средств.
В случае необходимости применения лекарственных средств подходы к лечению те же, что и у небеременных женщин. Вместе с тем следует учитывать возможное влияние лекарственного препарата на физиологическое течение беременности, родов, состояние плода и новорожденного. В России нет классификации лекарственных средств по критериям безопасности для плода, в связи с чем возможно использовать Американскую классификацию лекарственных и пищевых препаратов Food and Drug Administration (FDA) (6). Согласно этим критериям, выделяют 5 категорий лекарственных средств.
- Контролируемые исследования показали отсутствие риска для плода.
- Отсутствие доказательств риска для плода: у животных обнаружен риск для плода, но у людей не выявлен, либо в эксперименте риск отсутствует, но у людей недостаточно исследований.
- Риск для плода не может быть исключен: у животных выявлены побочные эффекты, но у людей недостаточно исследований. Ожидаемый терапевтический эффект препарата может оправдывать его назначение несмотря на потенциальный его риск для плода.

- Наличие убедительных доказательств риска: у людей доказан риск для плода, однако ожидаемые результаты от его применения для будущей матери могут превысить потенциальный риск для плода.
- Применение при беременности не может быть оправданным: опасное для плода средство, когда негативное воздействие на плод превышает потенциальную пользу от этого препарата у будущей матери.
Препаратами выбора для лечения экстрасистолии при беременности являются верапамил и бета-адреноблокаторы.
Бета-адреноблокаторы (БАБ) по классификации E.Vaughan-Williams (1971) относятся ко II классу антиаритмических средств. Принципиальный механизм ингибирующего влияния БАБ на адренореактивные структуры заключается в ослаблении или устранении эффектов, связанных с возбуждением катехоламинами β1-адренорецепторов, которые вызывают учащение сердечного ритма, повышение автоматизма атриовентрикулярного узла и возбудимости миокарда, повышение скорости проведения импульсов, усиление сократительной способности миокарда, уменьшение рефрактерного периода, активацию липолиза. Возбуждение катехоламинами β2-адренорецепторов приводит к расширению артериол, снижению тонуса гладкой мускулатуры бронхов, мочевого пузыря, тонуса матки при беременности, тремору скелетной мускулатуры, ингибированию высвобождения гистамина, лейкотриенов в тучных клетках при аллергических реакциях I типа, гипокалиемии, усилению печеночного гликогенолиза (7). Кардиоселективные БАБ в меньшей степени способствуют повышению тонуса периферических артерий, что очень важно при беременности, когда ОПСС физиологически снижается, в том числе в системе «мать–плацента–плод». Степень кардиоселективности (влияние на β1/β2–рецепторы) у метопролола равна 1:35, у бисопролола – 1:75, в то время как у некардиоселективного пропранолола индекс кардиоселективности составил 1,8:1. Чем позднее назначают при беременности любое лекарственное средство, в том числе БАБ, тем меньше риск его отрицательного влияния на течение беременности и состояние плода. Имеются сообщения о замедлении внутриутробного развития плода у женщин, принимавших во время беременности пропранолол и атенолол в I триместре беременности, в то время как применение этого препарата, как и других БАБ, со II триместра считают безопасным для плода и новорожденного (8).
Возбуждение катехоламинами β2-адренорецепторов приводит к расширению артериол, снижению тонуса гладкой мускулатуры бронхов, мочевого пузыря, тонуса матки при беременности, тремору скелетной мускулатуры, ингибированию высвобождения гистамина, лейкотриенов в тучных клетках при аллергических реакциях I типа, гипокалиемии, усилению печеночного гликогенолиза (7). Кардиоселективные БАБ в меньшей степени способствуют повышению тонуса периферических артерий, что очень важно при беременности, когда ОПСС физиологически снижается, в том числе в системе «мать–плацента–плод». Степень кардиоселективности (влияние на β1/β2–рецепторы) у метопролола равна 1:35, у бисопролола – 1:75, в то время как у некардиоселективного пропранолола индекс кардиоселективности составил 1,8:1. Чем позднее назначают при беременности любое лекарственное средство, в том числе БАБ, тем меньше риск его отрицательного влияния на течение беременности и состояние плода. Имеются сообщения о замедлении внутриутробного развития плода у женщин, принимавших во время беременности пропранолол и атенолол в I триместре беременности, в то время как применение этого препарата, как и других БАБ, со II триместра считают безопасным для плода и новорожденного (8). Данные немногочисленных рандомизированных исследований по использованию БАБ при лечении АГ во время беременности показали их большую клиническую эффективность, безопасность для плода и новорожденного и отсутствие отрицательного влияния на физиологическое течение беременности и роды (9-11).
Данные немногочисленных рандомизированных исследований по использованию БАБ при лечении АГ во время беременности показали их большую клиническую эффективность, безопасность для плода и новорожденного и отсутствие отрицательного влияния на физиологическое течение беременности и роды (9-11).
К кардиоселективным БАБ без внутренней симпатомиметической активности относится бисопролол, который в экспериментальных исследованиях по изучению репродуктивных особенностей животных не оказывал тератогенного действия в дозе в 375 и 77 раз, превышающей МРД, в зависимости от массы и площади поверхности тела соответственно, но была отмечена его фетотоксичность в этих сверхмаксимальных дозах (возрастание числа поздних резорбций плода). Препарат зарекомендовал себя как активное антигипертензивное и антиаритмическое лекарственное средство у больных гипертонической болезнью и аритмиями органического генеза.
Целью исследования стало изучение клинической эффективности и безопасности бисопролола у беременных с частой желудочковой экстрасистолией.
Пациентки и методы исследования
Под наблюдением в специализированном кардиологическом отделении для беременных с заболеваниями сердечно-сосудистой системы ГКБ № 67 находились 32 пациентки во II триместре беременности в возрасте 19-47 лет (средний возраст 27,3±3,8 г.), из них 30 женщин были повторнобеременными и 2 – первобеременными. Все пациентки дали информированное согласие на участие в обследовании и лечении. Комплексное клинико-лабораторное обследование, включало наряду с рутинным, исследование крови на электролиты – калий и натрий, гормоны щитовидной железы Т3, Т4, ТТГ радиоиммунным методом, ЭКГ в динамике, Эхо-КГ с допплерографией в непрерывном и импульсном режимах по стандартной методике на аппарате «Acuson 128 XP/10» (США), 24-часовое холтеровское мониторирование ЭКГ проводили на аппарате «Medilog Prima» в 1-2 сутки пребывания в стационаре и через 3 недели лечения бисопрололом. Все беременные наблюдались акушером. Активность симпатико-адреналовой системы оценивали по величине β-адренорецепции мембран эритроцитов (β-АРМ) авторским методом, основанным на изменении осморезистентности эритроцитов в присутствии бета-адреноблокатора набором реагентов «АРМ-АГАТ» (ООО «Агат-Мед, Москва) (12). В качестве антиаритмического препарата применяли бисопролол (Конкор, «Никомед»), лечение начинали с 2,5 мг под контролем АД, ЧСС, ЭКГ и субъективного состояния, при неэффективности дозы ее повышали вдвое, в последующем при необходимости увеличивали до 10 мг в сутки. Большинство пациенток (28 чел.) получали 5 мг бисопролола и 4 чел. – 10 мг препарата в сутки. Курс лечения в стационаре составил в среднем 3 недели. Эффективность лечения оценивали по субъективным ощущениям и результатам холтеровского мониторирования ЭКГ.
Активность симпатико-адреналовой системы оценивали по величине β-адренорецепции мембран эритроцитов (β-АРМ) авторским методом, основанным на изменении осморезистентности эритроцитов в присутствии бета-адреноблокатора набором реагентов «АРМ-АГАТ» (ООО «Агат-Мед, Москва) (12). В качестве антиаритмического препарата применяли бисопролол (Конкор, «Никомед»), лечение начинали с 2,5 мг под контролем АД, ЧСС, ЭКГ и субъективного состояния, при неэффективности дозы ее повышали вдвое, в последующем при необходимости увеличивали до 10 мг в сутки. Большинство пациенток (28 чел.) получали 5 мг бисопролола и 4 чел. – 10 мг препарата в сутки. Курс лечения в стационаре составил в среднем 3 недели. Эффективность лечения оценивали по субъективным ощущениям и результатам холтеровского мониторирования ЭКГ.
Статистическую обработку результатов исследования проводили с применением пакета программ «Biostatistics, Version 4,03» с использованием стандартных методов вариационной статистики и критерия Стьюдента для оценки различий при парных измерениях показателей. Различие считали достоверным при p
Различие считали достоверным при p
Результаты и обсуждение
При первичном обследовании по данным холтеровского мониторирования ЭКГ у всех обследованных зарегистрирована частая желудочковая экстрасистолия, количество экстрасистол за сутки колебалось от 8 тысяч до 50 тысяч, у части (6 чел.) с куплетами (от 13 до 80 за сутки) и триплетами (у 4 чел., количество триплетов – от 3 до 150 за сутки), у 5 женщин зарегистрированы пробежки желудочковой тахикардии (от 1 до 5 за сутки) с ЧСС от 156 до 229 в минуту. Данные нарушения ритма соответствовали III-IV классу по классификации B.Lawn и N.Wolff (1971). Аритмия у всех пациенток проявлялась выраженными субъективными ощущениями – чувством перебоев и замирания в работе сердца, сердцебиением, иногда сопровождающимся страхом, потливостью, слабостью. Следует отметить, что у большинства обследуемых (26 чел., 81,3%) аритмия появилась в период беременности, у остальных 6 чел. (18,7%) она была до беременности, но с увеличением срока гестации субъективная переносимость аритмии стала хуже.
По данным анамнеза и комплексного клинико-лабораторного обследования у половины пациенток причиной аритмии явились органические или функциональные изменения ССС: корригированный врожденный порок сердца (4 чел.), дилатационная кардиомиопатия (2 чел.), гипертрофическая кардиомиопатия без обструкции выносящего тракта левого желудочка (1 чел.), пролапс митрального клапана с митральной регургитацией II (6 чел.) и III степени (2 чел)., постмиокардитический кардиосклероз (1 чел.). У 16 женщин изменений со стороны ССС, щитовидной железы и биохимических параметров выявлено не было, и эти аритмии были расценены как идиопатические. Как указывалось выше, беременность вызывает выраженные гемодинамические сдвиги в организме женщины вследствие повышения массы тела за счет роста плаценты и увеличивающейся массы плода, усиления обмена веществ, развития физиологической гиперволемии, формирования маточно-плацентарного кровотока. В период гестации развивается физиологическая гипертрофия миокарда – масса миокарда возрастает к концу III триместра на 10-31% и после родов масса миокарда быстро возвращается к исходному уровню. У беременных увеличиваются минутный – на 15-50% и ударный – на 13-29% объемы сердца, скорость кровотока возрастает на 50-83%, ЧСС на 15-20 ударов в минуту превышает ЧСС до беременности, снижается общепериферическое сопротивление сосудов в среднем на 12-34% (13-15). Эти гемодинамические факторы могут выступать в роли проаритмогенных механизмов, способствующих развитию различных нарушений сердечного ритма.
У беременных увеличиваются минутный – на 15-50% и ударный – на 13-29% объемы сердца, скорость кровотока возрастает на 50-83%, ЧСС на 15-20 ударов в минуту превышает ЧСС до беременности, снижается общепериферическое сопротивление сосудов в среднем на 12-34% (13-15). Эти гемодинамические факторы могут выступать в роли проаритмогенных механизмов, способствующих развитию различных нарушений сердечного ритма.
Усиливает проаритмогенный эффект и физиологическая гиперсимпатикотония, выявленная при обследовании у пациенток с аритмией. Анализ величин β-АРМ показал значительные колебания этого показателя у обследованных – от 25 до 85,5 усл. ед. (в среднем 39,1±2,8 усл. ед.). По условиям метода величины β-АРМ, превышающие 20 усл. ед., свидетельствуют о десенситизации адренорецепторов под действием повышенной концентрации эндогенных катехоламинов у лиц с высокой активностью САС (11). Обнаруженные нами высокие величины β-АРМ согласуются с результатами других авторов, показавших, что гестационный период характеризуется высокой функциональной активностью САС (2, 3). Необходимо отметить, что у части пациенток этот показатель значительно превышал средние физиологические нормы, а у 3-х женщин достигал 70-80,5 усл. ед. Такие величины β-АРМ регистрировались в группе пациенток с идиопатической экстрасистолией, что дало основание нам рассматривать выраженную гиперсимпатикотонию в качестве основного проаритмогенного фактора у этой категории больных.
Необходимо отметить, что у части пациенток этот показатель значительно превышал средние физиологические нормы, а у 3-х женщин достигал 70-80,5 усл. ед. Такие величины β-АРМ регистрировались в группе пациенток с идиопатической экстрасистолией, что дало основание нам рассматривать выраженную гиперсимпатикотонию в качестве основного проаритмогенного фактора у этой категории больных.
По результатам лечения, у 26 женщин отмечено значительное улучшение клинического состояния, которое проявилось достоверным снижением количества экстрасистол за сутки по данным холтеровского мониторирования ЭКГ (таблица 1). Важно подчеркнуть, что парные экстрасистолы – дуплеты и триплеты полностью исчезли у 4-х или уменьшились в среднем на 57% у 3-х пациенток по сравнению с исходным уровнем, не было зарегистрировано пробежек желудочковой тахикардии. Значительного снижения систолического (АДс) и диастолического (АДд) артериального давления мы не выявили.
Лечение бисопрололом оказалось неэффективным у 6 пациенток (3 из них – с органической патологией ССС).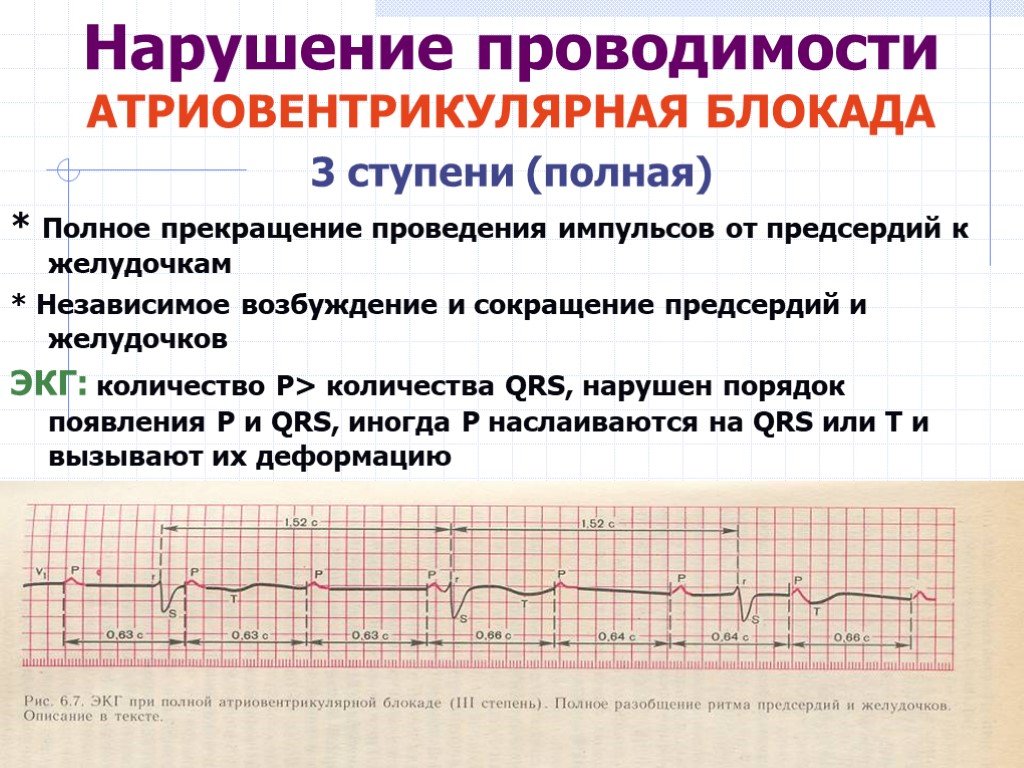 У одной больной имела место гипертрофическая кардиомиопатия, у второй – пролапс митрального клапана с митральной регургитацией III степени, у третьей женщины диагностирована идиопатическая аритмия. Следует подчеркнуть, что анализ показателя адренореактивности выявил значительное его увеличение у всех трех пациенток с идиопатической аритмией – величины β-АРМ у них превышали 70 усл.ед., в то время как в среднем по группе β-АРМ составил 39,1±2,8 усл.ед. Такие высокие показатели β-АРМ свидетельствуют о выраженной десенситизации адренорецепторов, вследствие чего «точки приложения» для БАБ на клеточной мембране отсутствуют. Аналогичные данные по десенситизации адренорецепторов под действием чрезмерно высоких концентраций эндогенных катехоламинов были получены в экпериментальных исследованиях в нашей работе, в которой показано отсутствие гипотензивного эффекта бетаксолола у больных гипертонической болезнью с высокими величинами β-АРМ (16). После стационарного лечения всем 26 пациенткам был рекомендован дальнейший прием бисопролола в индивидуально подобранной клинически эффективной дозе, и они продолжали нами наблюдаться в условиях консультативно-диагностического центра ГКБ № 67.
У одной больной имела место гипертрофическая кардиомиопатия, у второй – пролапс митрального клапана с митральной регургитацией III степени, у третьей женщины диагностирована идиопатическая аритмия. Следует подчеркнуть, что анализ показателя адренореактивности выявил значительное его увеличение у всех трех пациенток с идиопатической аритмией – величины β-АРМ у них превышали 70 усл.ед., в то время как в среднем по группе β-АРМ составил 39,1±2,8 усл.ед. Такие высокие показатели β-АРМ свидетельствуют о выраженной десенситизации адренорецепторов, вследствие чего «точки приложения» для БАБ на клеточной мембране отсутствуют. Аналогичные данные по десенситизации адренорецепторов под действием чрезмерно высоких концентраций эндогенных катехоламинов были получены в экпериментальных исследованиях в нашей работе, в которой показано отсутствие гипотензивного эффекта бетаксолола у больных гипертонической болезнью с высокими величинами β-АРМ (16). После стационарного лечения всем 26 пациенткам был рекомендован дальнейший прием бисопролола в индивидуально подобранной клинически эффективной дозе, и они продолжали нами наблюдаться в условиях консультативно-диагностического центра ГКБ № 67.
Анализ перинатальных исходов был оценен у 13 из 26 наблюдавшихся нами в консультативно-диагностическом центре пациенток и рожавших в специализированном родильном доме ГКБ № 67. Все женщины родили самостоятельно в сроки 39-40 недель беременности доношенным плодом с оценкой по шкале Апгар на 5-й минуте 8-9 баллов. Вес новорожденных был от 2300 г (у женщины с дилатационной кардиомиопатией) до 3200-4300 г у всех остальных женщин. Вместе с тем, исследователи отмечают возможность возникновения симптомов β-адреноблокады в виде дистресса плода, брадикардии, гипогликемии и задержки внутриутробного развития плода у детей, матери которых принимали БАБ (17). В нашем исследовании подобных или каких-либо иных осложнений со стороны плода и новорожденного отмечено не было.
Таким образом, бисопролол у беременных со сложными нарушениями сердечного ритма (III-IV класс по B.Lawn и N.Wolff) является эффективным антиаритмическим препаратом, не влияет на физиологическое течение беременности и родов и не оказывает отрицательного влияния на состояние плода и новорожденного.
Выводы
- Бисопролол является эффективным антиаритмическим препаратом при лечении сложных нарушений сердечного ритма (III-IV класс по B.Lawn и N.Wolff) у беременных с органическими заболеваниями сердечно-сосудистой системы и идиопатической аритмией.
- У пациенток с показателем адренореактивности (β-АРМ) 70 усл. ед. и более бисопролол неэффективен вследствие выраженной десенситизации адренорецепторов в условиях высокой активности симпатико-адреналовой системы.
- Лечение бисопрололом беременных со сложными нарушениями сердечного ритма не влияет на физиологическое течение беременности и родов и не оказывает отрицательного действия на состояние плода и новорожденного.
- Исследование показателя адренореактивности по величине β-АРМ может являться прогностическим критерием индивидуальной чувствительности пациентов к β-адреноблокаторам.
Один зловещий случай фокальной предсердной тахикардии у беременных, две жертвы и благополучный исход: клинический случай | Международный журнал аритмии
- История болезни
- Открытый доступ
- Опубликовано:
- Жоао Граде Сантос
ORCID: orcid.org/0000-0002-0481-5894 1 , - Александра Бриоза 1 ,
- Даниэль Себаити 1 ,
- София Алмейда 1 ,
- Рита Миранда 1 ,
- …
- Элдер Перейра 1
9000 5 Луис Брандао 1 и
Международный журнал аритмии
том 23 , Номер статьи: 28 (2022)
Процитировать эту статью
842 доступа
Сведения о показателях
Abstract
История вопроса
Беременность связана как с впервые возникшими, так и с обострением ранее существовавших аритмий, особенно суправентрикулярной тахикардии, с повышенным риском для матери и плода и с дополнительными опасениями по поводу безопасности доступной медикаментозной терапии и методов катетерной аблации.
В них часто отказывают, что приводит к худшим результатам и приводит к сложным решениям в подходе к беременным женщинам с рефрактерными суправентрикулярными аритмиями.
Представление клинического случая
Мы представляем случай 28-летней беременной женщины на сроке 37 недель с симптоматической, почти непрекращающейся предсердной тахикардией, вызывающей тахикардио-индуцированную кардиомиопатию, рефрактерную к медикаментозной терапии, которая развилась в острой сердечной недостаточности и нуждалась в неотложной помощи. кесарево сечение. В последующем пациенту была проведена катетерная аблация с электроизоляцией эктопических очагов на нижней левой легочной вене с радиочастотой и тотальным подавлением аритмии. Пациент и младенец были выписаны клинически благополучными, во время наблюдения у пациента не было никаких симптомов, без рецидива тахикардии и с полным восстановлением функции левого желудочка.
Выводы
Этот клинический случай подчеркивает трудности в лечении этой особой группы пациентов с поэтапным медицинским подходом, который оказался неэффективным, и клиническим ухудшением, требующим прерывания беременности и катетерной аблации в послеродовом периоде, с благоприятным исходом для матери и плода.
История вопроса
Аритмии являются частым сердечно-сосудистым осложнением во время беременности, и в последние годы их число увеличивается [1]. Женщины с ранее существовавшими аритмиями подвержены высокому риску рецидива или обострения во время беременности, особенно во второй половине второго триместра, третьем триместре и послеродовом периоде [2]. Это может быть связано с рядом факторов, таких как: повышение концентрации катехоламинов в плазме; учащение пульса; временное ремоделирование сердца, связанное с прогестероном, эстрогеном и релаксином; и увеличенный конечно-диастолический объем желудочка, вызванный расширением внутрисосудистого объема [2,3,4]. Лечение таких аритмий представляет собой проблему, учитывая потенциальный тератогенный эффект некоторых широко используемых препаратов и облучения, связанного с катетерной аблацией [3].
История болезни
Пациентка, 28 лет, беременность 37 недель, без соответствующего анамнеза или регулярного приема лекарств, была проконсультирована гинекологом в связи с длительным сердцебиением и предобморочным состоянием, усиливающимся с двадцатой недели беременности.
Требовалась электрокардиограмма в 12 отведениях и 24-часовое холтеровское мониторирование, которые продемонстрировали повторяющуюся, почти непрекращающуюся тахикардию с узкими комплексами QRS, чередующуюся с редкими синусовыми сокращениями, что свидетельствует о предсердной тахикардии (рис. 1 и 2). Средняя частота сердечных сокращений составляла 155 ударов в минуту (уд/мин), максимум 234 уд/мин и минимум 84 уд/мин. Затем была запрошена консультация кардиолога, и пациент был немедленно госпитализирован для начала антиаритмической терапии под тщательным наблюдением.
Рис. 1
Электрокардиограмма в 12 отведениях, демонстрирующая тахикардию с узкими комплексами QRS
Полноразмерное изображение
Рис. 2 редкие синусовые экстрасистолы, наводящие на размышления предсердной тахикардии
Увеличенное изображение
При поступлении пациент был гемодинамически стабилен, физикальное обследование ничем не примечательно, за исключением учащенного и нерегулярного ритма. Трансторакальная эхокардиограмма (дополнительный файл 1: видео S1) продемонстрировала расширенный левый желудочек с диффузным гипокинезом и умеренно сниженной фракцией выброса (35% по Simpson Biplane), и был предположен диагноз кардиомиопатии, вызванной тахикардией.
Трансторакальная эхокардиограмма (дополнительный файл 1: видео S1) продемонстрировала расширенный левый желудочек с диффузным гипокинезом и умеренно сниженной фракцией выброса (35% по Simpson Biplane), и был предположен диагноз кардиомиопатии, вызванной тахикардией.
Введение аденозина при полной атриовентрикулярной блокаде продемонстрировало мономорфные зубцы P и возобновление клинической аритмии. Пациентке был назначен пропранолол в возрастающих дозах и флекаинид, которые оказались неэффективными. Затем вводили дигоксин с некоторым снижением средней частоты сердечных сокращений при сохранении частых симптоматических эпизодов предсердной тахикардии.
У пациентки развилась острая застойная сердечная недостаточность на третий день госпитализации, и после междисциплинарных совещаний было принято решение и выполнено экстренное кесарево сечение. Возникла периоперационная гемодинамическая нестабильность с преходящей необходимостью вазопрессорной терапии. Пациент был госпитализирован в отделение интенсивной терапии с достижением клинической стабильности через 24 часа. В качестве меры предосторожности новорожденного госпитализировали в отделение реанимации новорожденных.
В качестве меры предосторожности новорожденного госпитализировали в отделение реанимации новорожденных.
В связи с плохим ответом на фармакологическое лечение пациенту было проведено электрофизиологическое исследование. Исследование подтвердило фокальную предсердную тахикардию (рис. 3) и с помощью системы трехмерного картирования (система картирования CARTO ©3D) выявило самую раннюю локальную активацию в нижней левой легочной вене (рис. 4 и дополнительный файл 2: видео S2). . Выполнена электрическая изоляция вены с помощью радиочастотной катетерной абляции с тотальным подавлением эктопических очагов (рис. 5). Рецидивов не было даже после инфузии изопреналина.
Рис. 3
Внутрисердечная электрограмма электрофизиологического исследования, демонстрирующая фокальные предсердий тахикардии
Полноразмерное изображение
Рис. 4
Электрофизиологическое исследование, проведенное в фокале, левша, проведенная в левой части. вена (CARTO ©3D Mapping system)
вена (CARTO ©3D Mapping system)
Увеличенное изображение
Рис. 5
Выполнена электрическая изоляция нижней левой легочной вены методом радиочастотной катетерной абляции с тотальным подавлением эктопических очагов (CARTO ©3D Mapping system)
Изображение в полный размер
После клинического улучшения пациент был выписан в бессимптомном состоянии и без рецидива аритмии. Новорожденный развивался клинически хорошо, без осложнений.
При последующем наблюдении через 4 месяца пациент был бессимптомным, без медикаментозной терапии, с нормальным возобновлением повседневной активности. При 24-часовом холтеровском мониторировании рецидива аритмии или наджелудочковых экстрасистол не было, а трансторакальная эхокардиограмма (дополнительный файл 3: видео S3) показала нерасширенный левый желудочек, без регионарных нарушений движения стенки и полное восстановление функции левого желудочка ( 64% у Simpson Biplane).
Обсуждение
Пароксизмальная наджелудочковая тахикардия ранее считалась наиболее частой устойчивой аритмией при беременности. Тем не менее, фибрилляция предсердий и желудочковая тахикардия имеют все большую частоту, вероятно, из-за увеличения возраста матери и сердечно-сосудистых факторов риска [3, 4]. Госпитализация во время беременности по поводу аритмий связана с повышенным риском осложнений как для матери, так и для плода, включая материнскую смертность [4].
Тем не менее, фибрилляция предсердий и желудочковая тахикардия имеют все большую частоту, вероятно, из-за увеличения возраста матери и сердечно-сосудистых факторов риска [3, 4]. Госпитализация во время беременности по поводу аритмий связана с повышенным риском осложнений как для матери, так и для плода, включая материнскую смертность [4].
При лечении предсердных аритмий следует учитывать, что, хотя некоторые препараты считаются безопасными, большинство данных о безопасности применения препаратов во время беременности основано на обсервационных исследованиях и мнении экспертов [3].
Некоторые бета-блокаторы, такие как пропранолол и дигоксин, имеют обширные данные о безопасности и поэтому использовались у нашего пациента, но с плохим клиническим ответом. Флекаинид считается умеренно безопасным при беременности, в то время как другие препараты, такие как пропафенон, имеют неоднозначные данные [3, 4], и поэтому выбор был сделан, хотя и в очередной раз без удовлетворительных результатов. Амиодарон не применяли, так как он противопоказан при беременности [3].
Амиодарон не применяли, так как он противопоказан при беременности [3].
Катетерная аблация успешно выполнялась во время беременности в опытных центрах с использованием минимальной рентгеноскопии или систем электроанатомического картирования и внутрисердечного ультразвука («нулевая рентгеноскопическая абляция») при фармакорезистентных и плохо переносимых аритмиях [4]. Однако, учитывая скудные данные и потенциальный риск для плода и матери, по возможности предпочтительнее отложить аблацию до послеродового периода [4]. После тесной координации с отделением гинекологии и с учетом раннего срока беременности с адекватным развитием плода было выбрано экстренное кесарево сечение, после чего была успешно проведена катетерная абляция с хорошим клиническим исходом.
Заключение
Этот случай демонстрирует злокачественное течение фокальной предсердной тахикардии, усугубленной беременностью и не отвечающей на медикаментозную терапию, с успешной терапией катетерной абляции и клиническим ответом, демонстрируя первостепенную важность мультидисциплинарного и поэтапного подхода к сложной ситуации.
Наличие данных и материалов
Неприменимо.
Ссылки
Вайдья В.Р., Арора С., Патель Н., Бадхека А.О., Патель Н., Агнихотри К., Биллимория З., Турахия М.П., Фридман П.А., Мадхаван М., Капа С., Носеворти П.А., Ча Ю.М., Герш Б., Асирватхам С.Дж., Дешмукх А.Дж. Бремя аритмии при беременности. Тираж. 2017;135(6):619–21. https://doi.org/10.1161/CIRCULATIONAHA.116.026681 ( PMID: 28154000 ).
Артикул
пабмедGoogle Scholar
Уильямс Д.С., Михова К., Содхи С. Аритмии и беременность: лечение уже существующих и вновь возникших аритмий у матери. Кардиол клин. 2021;39(1):67–75. https://doi.org/10.1016/j.ccl.2020.09.013 ( PMID: 33222815 ).
Артикул
пабмедGoogle Scholar
Халперн Д.Г., Вайнберг К.Р., Пиннелас Р.
 , Мехта-Ли С., Эконом К.Е., Валенте А.М. Использование лекарств от сердечно-сосудистых заболеваний во время беременности: современный обзор JACC. J Am Coll Кардиол. 2019;73(4):457–76. https://doi.org/10.1016/j.jacc.2018.10.075 ( PMID: 30704579 ).
, Мехта-Ли С., Эконом К.Е., Валенте А.М. Использование лекарств от сердечно-сосудистых заболеваний во время беременности: современный обзор JACC. J Am Coll Кардиол. 2019;73(4):457–76. https://doi.org/10.1016/j.jacc.2018.10.075 ( PMID: 30704579 ).Артикул
пабмедGoogle Scholar
Тамириса К.П., Элькаям Ю., Бриллер Дж. Э., Мейсон П. К., Пилларисетти Дж., Мерчант Ф. М., Патель Х., Лаккиредди Д. Р., Руссо А. М., Волгман А. С., Васеги М. Аритмии при беременности. JACC Clin Электрофизиол. 2022;8(1):120–35. https://doi.org/10.1016/j.jacep.2021.10.004 ( Epub 22 декабря 2021 г. PMID: 35057977 ).
Артикул
пабмедGoogle Scholar
Ссылки на скачивание
Благодарности
Автор хотел бы отметить вклад Жоао Симоеша, Кристины Будзак и Карлоса Альваренги в сбор и обработку собранных изображений.
Финансирование
Авторы заявляют, что не раскрывают источник финансирования.
Информация об авторе
Авторы и представители
Кардиологическое отделение больницы Гарсия де Орта, Алмада, Португалия
Жоао Граде Сантос, Александра Бриоза, Даниэль Себаити, София Алмейда, Рита Миранда, Луис Брандао и Х. старший Перейра
Авторы
- João Grade Santos
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Alexandra Briosa
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Daniel Sebaiti
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - София Алмейда
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Rita Miranda
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Академия - Luís Brandão
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Hélder Pereira
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar
Вклады
JGS, AB и DS отвечали за сбор данных и составление рукописи; С. А. и Р.М. были электрофизиологами, отвечающими за оценку пациента, электрофизиологическое исследование и последующее наблюдение; LB отвечал за критическую проверку рукописи; HP является главой отдела и дал окончательное одобрение представленной рукописи. Все авторы читают окончательный вариант рукописи.
А. и Р.М. были электрофизиологами, отвечающими за оценку пациента, электрофизиологическое исследование и последующее наблюдение; LB отвечал за критическую проверку рукописи; HP является главой отдела и дал окончательное одобрение представленной рукописи. Все авторы читают окончательный вариант рукописи.
Автор, ответственный за переписку
Жоао Граде Сантуш.
Декларации этики
Этическое одобрение и согласие на участие
Неприменимо.
Согласие на публикацию
Все сгенерированные данные анонимны.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов, о которых следует раскрывать.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральным в отношении юрисдикционных претензий в опубликованных картах и принадлежности организаций» (в формате PDF в конце статьи под ссылками; в формате XML в качестве примечания к статье).
Дополнительная информация
Дополнительный файл 1: Видео S1
. Трансторакальная эхокардиограмма демонстрирует расширенный левый желудочек с диффузным гипокинезом и умеренно сниженной фракцией выброса (35% по Simpson Biplane).
Дополнительный файл 2: Видео S2 . Электрофизиологическое исследование, проведенное при фокальной предсердной тахикардии, выявило область самой ранней локальной активации в нижней левой легочной вене (система CARTO © 3D Mapping).
Дополнительный файл 3: Видео S3 . Трансторакальная эхокардиограмма демонстрирует нерасширенный левый желудочек, без регионарных аномалий движения стенок и нормальную фракцию выброса левого желудочка (64% по Simpson Biplane).
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Перепечатки и разрешения
Об этой статье
Что такое экстрасистолы (сердцебиение)? | CardioSecur
Что такое экстрасистолы?
Как возникают экстрасистолы?
Каковы симптомы экстрасистолии?
Что вызывает экстрасистолию?
Экстрасистолы: какие существуют варианты лечения?
Экстрасистолы — дополнительные сердечные сокращения, возникающие вне физиологического сердечного ритма и способные вызывать неприятные симптомы. Экстрасистолы также называют пропущенными сердечными сокращениями, «сердечной икотой» или учащенным сердцебиением и с медицинской точки зрения считаются формой сердечной аритмии.
В большинстве случаев дополнительные сердечные сокращения практически не ощущаются или ощущаются очень слабо. Именно следующее, регулярное, сердцебиение, которое происходит позже и сильнее, воспринимается как пропущенное сердцебиение. Пострадавший человек может тогда беспокоиться о возможных сердечных заболеваниях.
«Экстрасистолы возникают из-за нарушения сердечного ритма вне синусового узла».
Экстрасистолы могут возникать как у здоровых людей, так и у кардиологических больных и часто остаются незамеченными. Основной причиной является нарушение сердечного ритма, возникающее за пределами синусового узла. Однако при этом не нарушается система электропередачи, по которой электрический импульс для нашего сердцебиения обычно передается от синусового узла к атриовентрикулярному узлу. Скорее дополнительный импульс передается через сердечную мускулатуру.
Большинство экстрасистол безвредны и часто воспринимаются как «пропущенные сердцебиения». Тем не менее, они могут быть признаком болезни сердца, поэтому вам всегда следует обращаться к врачу, если вы испытываете какие-либо из типичных симптомов (см. ниже), чтобы исключить или диагностировать заболевание сердца.
ниже), чтобы исключить или диагностировать заболевание сердца.
В зависимости от точного места возникновения в сердце они классифицируются как наджелудочковые экстрасистолы (СВЭС), которые генерируются выше уровня желудочка, или желудочковые экстрасистолы (ВЭС), которые генерируются в желудочке.
Экстрасистолы могут возникать изолированно, парами или так называемыми «короткими залпами».
Типичными симптомами экстрасистолии, вызывающей нарушение регулярного сердцебиения, являются:
- Ощущение сердцебиения неравномерное и более сильное, чем обычно, или слишком сильное, с ощущением ударов сердца в горле
- Чувство трепета, беспокойства или паники; потливость
- Боль в груди
- Ощущение дыхательной недостаточности
- Расстройство желудка или усиление позывов к мочеиспусканию
- Головная боль или тошнота
Всегда консультируйтесь с врачом или кардиологом, если эти симптомы возникают в связи с ранее существовавшим заболеванием сердца.
К причинам возникновения экстрасистол у здоровых людей относятся:
- Усталость
- Стресс
- Физические и умственные нагрузки
- Дефицит калия или магния
9000 5 Злоупотребление алкоголем, никотином или кофе
Экстрасистолы могут, однако, также быть симптомом заболеваний сердца, таких как:
- Ишемическая болезнь сердца
- Воспаление сердечной мышцы
- Дефекты клапанов сердца
- Сердечная недостаточность
- Гипертиреоз
У здоровых людей обычно нет необходимости лечить экстрасистолы. Часто бывает достаточно просто внести некоторые изменения в образ жизни, например, сократить потребление алкоголя и сигарет, снять стресс, больше заниматься спортом и высыпаться. Кроме того, учащенному сердцебиению иногда можно противодействовать, принимая минеральные добавки, хотя вы всегда должны проконсультироваться с врачом, прежде чем принимать какие-либо пищевые добавки.
В случаях, когда заболевание сердца можно с уверенностью исключить, экстрасистолы также можно лечить гомеопатическими препаратами.

