Чем лечить у новорожденных акне: Акне новорожденных
Лечение акне у детей и подростков
Главная
Услуги и Направления
Дерматология
Лечение акне у детей и подростков
Принято считать, что прыщи возникают в основном у подростков. На самом деле, они встречаются в любом возрасте, начиная с самого рождения.
Если вашего ребенка коснулась эта проблема, не переживайте: современные методы лечения и правильные средства по уходу помогут вернуть чистую и здоровую кожу. Главное, не пускать заболевание на самотек и обратиться к грамотному детскому дерматологу. Врачи ОН КЛИНИК Бейби обладают необходимыми знаниями и опытом.
Цены
Показать всё
Скрыть
Во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по многоканальному номеру телефона 8 495 223 22 22
Как и почему возникает акне
Напомним, что в толще кожи расположены сальные железы. От них идут протоки, по которым кожное сало выходит наружу. Когда эти протоки забиваются кожным салом, возникает комедон.
От них идут протоки, по которым кожное сало выходит наружу. Когда эти протоки забиваются кожным салом, возникает комедон.
- Комедон — скопление кожного сала и ороговевших частичек кожи в протоке железы. Бывают закрытые (в виде белых бугорков) и открытые комедоны (черные точки).
- Папулы — воспалительные узелки красного цвета размером 2–4 мм.
- Пустулы — воспаления размером до 1,5 см, в центре которых находятся полости с гноем.
- Узлы (кистозное акне) — глубокие подкожные уплотнения красного или синюшного цвета. Они болезненны при прикосновении и имеют размер более 5 см.
- Наши детские дерматологи знают, как лечить детскую кожу, не навредив ей.
- Новейшее оборудование позволяет проводить процедуры, которые сокращают период лечения акне.
- Собственная лаборатория: минимальные сроки получения результатов анализов.
- Мы работаем каждый день, включая выходные и праздники.
Если к комедону присоединяются микробы, он воспаляется и становится папулой или пустулой. Иногда единичные воспаления переходят в угревую сыпь и образуют глубокие уплотнения — узлы или кисты.
Папулы и пустулы располагаются на коже единичными элементами. А узлы — это обширные очаги воспаления, в центре которых бугорки с гноем. После таких воспалений на коже могут остаться рубцы.
После таких воспалений на коже могут остаться рубцы.
Прыщи могут возникнуть у ребенка в любом возрасте, и важно не заниматься самолечением. Обратитесь на прием к детскому дерматологу, чтобы разобраться с причиной появления акне. Записать ребенка к дерматологу в Москве в ОН КЛИНИК Бейби можно на удобное для Вас время, даже в выходной.
Виды детского акне
Акне — это хроническое заболевание, при котором на коже появляются высыпания разного характера, вызванные бактериями. Выделяют следующие виды акне:
Акне новорожденных
В первые недели после рождения у каждого пятого ребенка возникает акне. У новорожденных детей оно проявляется в виде закрытых комедонов (мелкие белые шарики) или папул (воспалительные узелки) на щеках и носу.
Акне у новорожденных, как правило, проходит самостоятельно через несколько недель или месяцев и редко требует лечения. Достаточно обычных гигиенических процедур.
Младенческое акне
Младенческое акне встречается довольно редко.Высыпания могут появиться уже с 6 месяцев и продолжаются в течение 2-3 лет, в редких случаях — до 5 лет.
В отличие от акне новорожденных, младенческое акне проявляется уже всеми видами высыпаний: комедонами, папулами, пустулами, реже — кистозными узлами.
Причиной младенческого акне считают гормональный сбой. Это уже не является нормой, в таких случаях необходимо обследование не только у дерматолога, но и у детского эндокринолога.
Юношеское акне
Эти высыпания появляются в возрасте от 8 до 21 года. Встречаются у 90% детей.
Внешний вид очень важен для подростков: в этот период появляется интерес к противоположному полу и формируется самооценка. По этой причине наличие подростковых прыщей переживается особенно тяжело. Вы можете помочь своему ребенку, обратившись к нашим специалистам, которые знают специфику детских и юношеских высыпаний.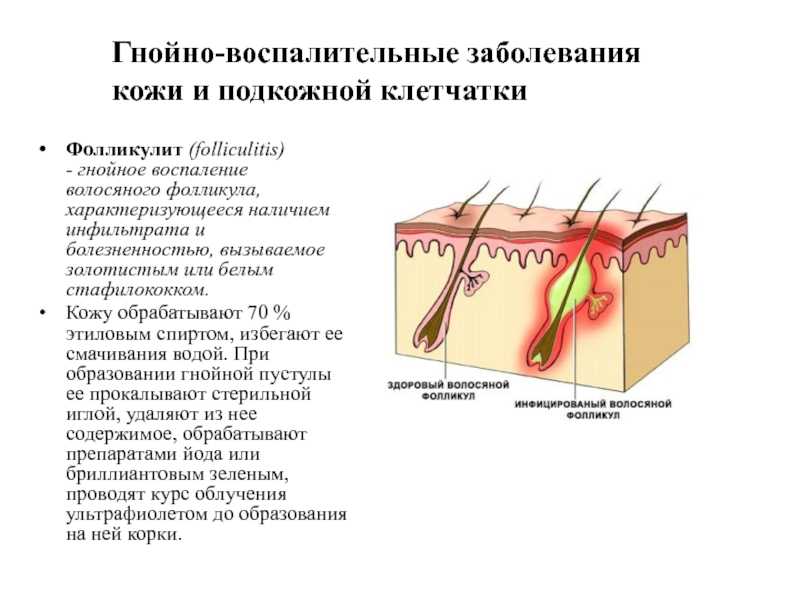 С помощью правильной гигиены и специальных средств проблему подростковых прыщей можно решить.
С помощью правильной гигиены и специальных средств проблему подростковых прыщей можно решить.
Препубертатное акне (возраст с 8 до 12 лет) проявляется в виде комедонов. Воспаления для этого периода не характерны. Пик высыпаний приходится на 11 лет.
Для пубертатного акне (возраст с 12 до 17 лет) характерны комедоны и воспалительные пустулы (подростковые угри). Пик акне среди подростков отмечается у девочек в 14, а у мальчиков в 16 лет.
У большинства подростков акне протекает в легкой форме с небольшим количеством прыщей. Это называется физиологическим акне и проходит самостоятельно по мере установления гормонального фона. При такой форме высыпаний очень важно правильно ухаживать за кожей.
Примерно у пятой части подростков развивается так называемое клиническое акне, которое уже требует активного и длительного лечения.
В некоторых случаях легкое течение акне может принять более тяжелую форму: угревая сыпь переходит на спину и грудь, появляются узловые и кистозные гнойные воспаления, рубцы.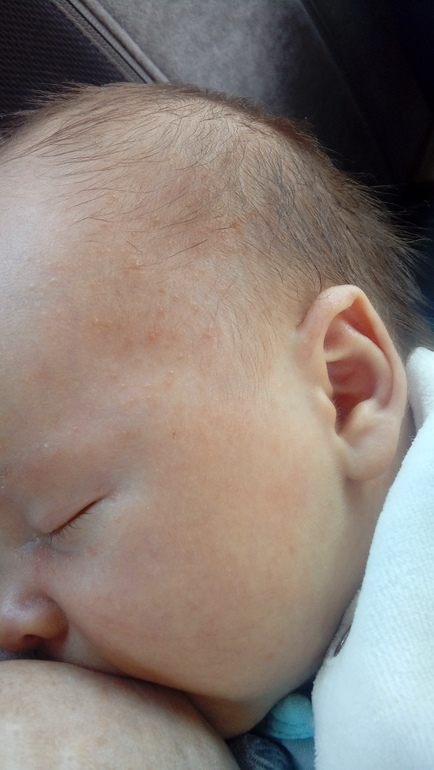
Лечение акне у подростков
Некоторые средства от прыщей имеют побочные действия, поэтому подбирать их самостоятельно не следует. Важно обратиться именно к детскому специалисту и придерживаться его рекомендаций. Наши врачи помогут выяснить причину высыпаний и подберут щадящее и эффективное лечение.
Для лечения легких форм назначаются средства для местного лечения: ретиноиды, азелаиновая или салициловая кислота или комбинированное лечение.
Для лечения более тяжелых форм воспалений назначают курс системных антибиотиков.
На приеме доктор подробно расспросит вас про образ жизни ребенка, есть ли у него сопутствующие заболевания и при необходимости направит на консультацию к смежным специалистам. При необходимости вы сможете пройти специалистов за один день: все детские врачи находятся в одном здании.
Доктор оценивает характер высыпаний и, если нужно, берет соскоб с кожи и направляет на анализы. Вы можете сдать их сразу после приема и быстро получить результат.
Вы можете сдать их сразу после приема и быстро получить результат.
С маленькими детьми врач общается в игровой манере, дает зеркальце, где ребенок может видеть все, о чем говорит доктор. У нас есть игрушки и книжки с картинками на любой вкус.
В общении с подростками врач выбирает доверительный подход, консультация может проходить вместе с мамой или отдельно. Бывает, что ребенок стесняется рассказать о чем-то родителям, но эта информация может помочь в лечении. Врач всегда на стороне пациента, вне зависимости от его возраста. Он учтет пожелания по лечению высыпаний, предложит удобный график для проведения процедур, если они необходимы, подробно расскажет про домашний уход и подберет оптимальные средства для кожи именно вашего ребенка.
Вы можете доверить лицо вашего ребенка нашим врачам: они следят за самыми современными протоколами лечения акне и точно знают, как справиться с проблемой.
Преимущества лечения акне у детей и подростков в ОН КЛИНИК Бейби в Москве:
Акне у детей: диагностика и лечение
Авторы:
J.L. Cantatore-Francis, S.A. Glick, SUNY Downstate Department of Dermatology, Brooklyn, New York
27.03.2015
Акне – довольно распространенное заболевание у детей любого возраста, которое характеризуется появлением угревой сыпи преимущественно на коже лица. У новорожденных и детей грудного возраста заболевание характеризуется недлительным течением, умеренной степенью выраженности, тогда как у детей раннего возраста сыпь обычно выражена и существует длительный период. В патогенезе данного заболевания важную роль играет гиперфункция сальных желез, вызванная влиянием андрогенов в основном из коры надпочечников [1]. Повышенный уровень дегидроэпиандростерона сульфата (ДГЭАС) в сыворотке крови является фактором риска развития тяжелой формы акне [1]. Лечение этого заболевания у детей грудного возраста включает назначение местной терапии, а у детей раннего возраста и подростков при наличии воспалительных элементов сыпи показано сочетание препаратов для местного и системного приема. В препубертатный период необходимо применение местных комедолитиков. При наличии акне, склонного к рубцеванию, необходимо использовать таблетированный изотретиноин (ретиноид для системного применения). Появление акне в любом возрасте является показателем гиперандрогении, причины которой необходимо установить при тщательном обследовании ребенка.
В патогенезе данного заболевания важную роль играет гиперфункция сальных желез, вызванная влиянием андрогенов в основном из коры надпочечников [1]. Повышенный уровень дегидроэпиандростерона сульфата (ДГЭАС) в сыворотке крови является фактором риска развития тяжелой формы акне [1]. Лечение этого заболевания у детей грудного возраста включает назначение местной терапии, а у детей раннего возраста и подростков при наличии воспалительных элементов сыпи показано сочетание препаратов для местного и системного приема. В препубертатный период необходимо применение местных комедолитиков. При наличии акне, склонного к рубцеванию, необходимо использовать таблетированный изотретиноин (ретиноид для системного применения). Появление акне в любом возрасте является показателем гиперандрогении, причины которой необходимо установить при тщательном обследовании ребенка.
Неонатальный цефалический пустулез (акне новорожденных)
Неонатальный цефалический пустулез (НЦП) относится к группе акне новорожденных и отмечается у 20% детей первых дней жизни [2, 3]. Наиболее типичный характер сыпи – папуло-пустулезный эритематоз. Как правило, комедоны отсутствуют. Преимущественная локализация сыпи – на лице, а именно на щеках, подбородке, веках, на лбу, реже – на волосистой части головы, шее и верхней части грудной клетки. Заболевание обычно умеренной степени тяжести и проходит бесследно в сроки от 4 недель до 3 месяцев. Однако иногда сыпь может персистировать до 6-12 мес.
Наиболее типичный характер сыпи – папуло-пустулезный эритематоз. Как правило, комедоны отсутствуют. Преимущественная локализация сыпи – на лице, а именно на щеках, подбородке, веках, на лбу, реже – на волосистой части головы, шее и верхней части грудной клетки. Заболевание обычно умеренной степени тяжести и проходит бесследно в сроки от 4 недель до 3 месяцев. Однако иногда сыпь может персистировать до 6-12 мес.
Патогенез
НЦП развивается в первые недели после рождения вследствие колонизации кожи дрожжеподобными грибами рода Malassezia (в основном Malassezia sympodialis или Malassezia globosa) [4, 5]. Роль рода Malassezia как этиологического фактора заболевания доказана не окончательно, поскольку эти дрожжеподобные грибы являются представителями нормальной микрофлоры у детей. Проведенные исследования доказали наличие Malassezia в мазках из элементов сыпи, однако более чем в 38% образцов грибы не выявлены [5]. Это можно объяснить тем, что НЦП развивается вследствие чрезмерного размножения липофильных дрожжей, что приводит к воспалительной реакции с образованием мономорфных папул и пустул. В качестве провоцирующего фактора может выступать избыточное образование кожного сала, что ведет к закупорке пор и фолликулов [4, 6].
В качестве провоцирующего фактора может выступать избыточное образование кожного сала, что ведет к закупорке пор и фолликулов [4, 6].
Постановка диагноза
Дифференциальный диагноз НЦП необходимо проводить с другими дерматозами, которые встречаются в неонатальный период, такими как инфекционные заболевания вирусной, грибковой, бактериальной этиологии, милии, милиария (потница), гиперплазия сальных желез, транзиторный пустулярный меланоз и токсическая эритема новорожденных, билатеральный комедоновый невус, акнеформная сыпь в результате использования медицинских средств (acne venenata, или контактная сыпь), приемом матерью в период беременности стероидных средств, различных препаратов лития, фенитоина или наличие вирилизирующей лютеомы в период беременности [7, 8]. У новорожденных от матерей, которые в период беременности получали фенитоин, может развиваться фетальный гидантоиновый синдром, который включает акнеформную сыпь в сочетании с признаками дисморфизма [2].
Для постановки диагноза необходимо тщательное изучение анамнеза, включая семейный, проведение осмотра ребенка для оценки признаков врожденной адреналовой гиперплазии (ВАГ) и другой эндокринопатии. В случае предположения наличия гиперандрогенизма в качестве скринингового метода проводят определение ДГЭАС, оценивают функцию надпочечников, определяя уровень свободного или общего тестостерона [2]. При обнаружении любых отклонений показателей от нормы ребенка следует направить на консультацию к детскому эндокринологу (рис. 1).
В случае предположения наличия гиперандрогенизма в качестве скринингового метода проводят определение ДГЭАС, оценивают функцию надпочечников, определяя уровень свободного или общего тестостерона [2]. При обнаружении любых отклонений показателей от нормы ребенка следует направить на консультацию к детскому эндокринологу (рис. 1).
Терапия
Учитывая то, что данное заболевание характеризуется спонтанным и самостоятельным разрешением, в большинстве случаев лечение не требуется. Однако при наличии множественных поражений показано местное применение кремов с кетоконазолом, которые сокращают длительность заболевания [6, 7, 9].
Акне младенцев
Акне младенцев отмечается реже и начинается позже по сравнению с НЦП, как правило, в возрасте от 3-6 до 16 мес [10, 11]. Мальчики более подвержены заболеванию. Вероятность развития тяжелой формы угревой сыпи выше у детей родителей, которые страдали/страдают акне [2, 7]. Акне младенцев характеризуется наличием открытых и закрытых комедонов, папул и пустул. По сравнению с НЦП сыпь более распространенная и чаще содержит воспалительные элементы. Иногда образуются гнойные кисты, которые приводят к рубцеванию. Сыпь локализуется на лице, преимущественно на щеках (рис. 2). В некоторых случаях акне исчезает к 1-2-му году жизни, но, как правило, заболевание длится до 4-5 лет [12]. Тяжелой формой угревой сыпи с выраженным воспалением является acne conglobata (шаровидные угри), при котором узлы, сливаясь, образуют конгломераты. В этих случаях могут возникать абсцессы, а впоследствии – грубые рубцы [12]. Акне младенцев, особенно конглобатная форма, может приводить к развитию тяжелого заболевания в подростковый период [7].
По сравнению с НЦП сыпь более распространенная и чаще содержит воспалительные элементы. Иногда образуются гнойные кисты, которые приводят к рубцеванию. Сыпь локализуется на лице, преимущественно на щеках (рис. 2). В некоторых случаях акне исчезает к 1-2-му году жизни, но, как правило, заболевание длится до 4-5 лет [12]. Тяжелой формой угревой сыпи с выраженным воспалением является acne conglobata (шаровидные угри), при котором узлы, сливаясь, образуют конгломераты. В этих случаях могут возникать абсцессы, а впоследствии – грубые рубцы [12]. Акне младенцев, особенно конглобатная форма, может приводить к развитию тяжелого заболевания в подростковый период [7].
Патогенез
Патогенез заболевания окончательно не изучен. Случаи с наличием акне в семейном анамнезе указывают на важность генетического фактора. У детей также может быть генетическая предрасположенность к повышенной функции сальных желез, склонности фолликулов к кератинизации в результате воспаления [13]. При семейном гиперандрогенизме, сопровождающемся развитием акне и гирсутизма, доказана возможность трансплацентарной стимуляции сальных желез материнскими андрогенами [8, 13]. Известно, что уровень секреции кожного сала возрастает на протяжении неонатального периода, после чего происходит его снижение к 6-12-му месяцу жизни [7]. У мальчиков при рождении и до 6-12 мес повышен уровень лютеинизирующего гормона (ЛГ) и тестостерона. С 1-го года до наступления адренархе практически не происходит продукция андрогенов яичками. В отличие от мальчиков у девочек уровень тестостерона после рождения быстро снижается в течение 2 нед жизни. У новорожденных девочек и мальчиков надпочечники содержат увеличенную ретикулярную зону и область, продуцирующую андрогены, которая уменьшается в размерах в течение года. Кора надпочечников новорожденных вырабатывает ДГЭАС, который стимулирует работу сальных желез. Его уровень снижается до адренархе, а затем снова повышается [1, 12, 14]. Выработка андрогенов половыми железами мальчиков дает дополнительный стимул надпочечникам, что объясняет их преимущественную предрасположенность к развитию акне [8, 12].
Известно, что уровень секреции кожного сала возрастает на протяжении неонатального периода, после чего происходит его снижение к 6-12-му месяцу жизни [7]. У мальчиков при рождении и до 6-12 мес повышен уровень лютеинизирующего гормона (ЛГ) и тестостерона. С 1-го года до наступления адренархе практически не происходит продукция андрогенов яичками. В отличие от мальчиков у девочек уровень тестостерона после рождения быстро снижается в течение 2 нед жизни. У новорожденных девочек и мальчиков надпочечники содержат увеличенную ретикулярную зону и область, продуцирующую андрогены, которая уменьшается в размерах в течение года. Кора надпочечников новорожденных вырабатывает ДГЭАС, который стимулирует работу сальных желез. Его уровень снижается до адренархе, а затем снова повышается [1, 12, 14]. Выработка андрогенов половыми железами мальчиков дает дополнительный стимул надпочечникам, что объясняет их преимущественную предрасположенность к развитию акне [8, 12].
Постановка диагноза
Акне младенцев необходимо дифференцировать с акнеформными высыпаниями, вызванными контактом с различными мазями, кремами и маслами (acne venenata infantum).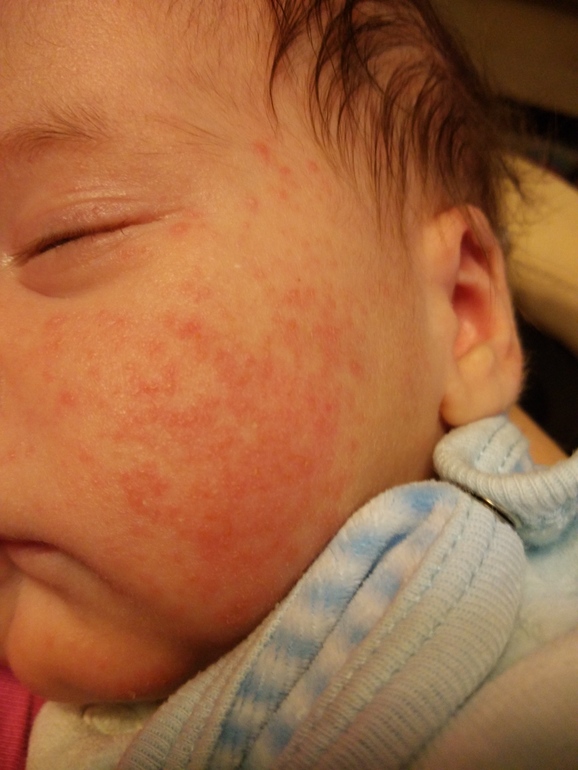 Исключают розацеа (розовые угри), которые характеризуются появлением эритематозных папул и пустул в периорбитальной области, появляющихся при местном, ингаляционном, а также системном применении кортикостероидов [2, 7]. Также следует различать хлоракне – акнеформную сыпь, которая локализируется на лице и является результатом использования хлорированных ароматических гидрокарбонатных соединений [12]. Кроме того, дифференциальный диагноз следует проводить с акне новорожденных. При тяжелом длительном течении акне необходимо исключить гиперандрогенемию. С этой целью проводят осмотр для выявления преждевременного полового созревания, определяют костный возраст, проводят ряд лабораторных анализов, в том числе уровня фолликулостимулирующего гормона (ФСГ), ЛГ, тестостерона, ДГЭАС. При наличии любых отклонений ребенка направляют к эндокринологу (рис. 3).
Исключают розацеа (розовые угри), которые характеризуются появлением эритематозных папул и пустул в периорбитальной области, появляющихся при местном, ингаляционном, а также системном применении кортикостероидов [2, 7]. Также следует различать хлоракне – акнеформную сыпь, которая локализируется на лице и является результатом использования хлорированных ароматических гидрокарбонатных соединений [12]. Кроме того, дифференциальный диагноз следует проводить с акне новорожденных. При тяжелом длительном течении акне необходимо исключить гиперандрогенемию. С этой целью проводят осмотр для выявления преждевременного полового созревания, определяют костный возраст, проводят ряд лабораторных анализов, в том числе уровня фолликулостимулирующего гормона (ФСГ), ЛГ, тестостерона, ДГЭАС. При наличии любых отклонений ребенка направляют к эндокринологу (рис. 3).
Терапия
В легких случаях акне показаны топические ретиноиды, возможна комбинация с бензоилпероксидом и местными антибиотиками (эритромицин, клиндамицин) [1]. Наиболее тяжелыми формами заболевания являются воспалительные поражения с образованием глубоких папул и узлов, которые могут существовать на протяжении нескольких месяцев. В этих случаях назначают таблетированные формы эритромицина в дозе 125-250 мг два раза в день. У пациентов с документированной резистентностью к эритромицину назначают триметоприм/сульфаметоксазол 100 мг дважды в день [7]. Использование таблетированного тетрациклина не показано, поскольку у детей младше 8 лет существует риск нарушения развития костей и зубов.
Наиболее тяжелыми формами заболевания являются воспалительные поражения с образованием глубоких папул и узлов, которые могут существовать на протяжении нескольких месяцев. В этих случаях назначают таблетированные формы эритромицина в дозе 125-250 мг два раза в день. У пациентов с документированной резистентностью к эритромицину назначают триметоприм/сульфаметоксазол 100 мг дважды в день [7]. Использование таблетированного тетрациклина не показано, поскольку у детей младше 8 лет существует риск нарушения развития костей и зубов.
Глубоко лежащие узлы и пузыри являются показанием к назначению инъекций триамцинолона ацетонида в низких дозах. При отсутствии эффекта назначают per os изотретиноин, который одобрен FDA для детей старше 12 лет [10]. По данным литературы, у детей 4-5 лет изотретиноин в дозе 0,36-2 мг/кг массы тела в день на протяжении 4-6 мес способствует значительному улучшению. Препарат хорошо переносится. Риск развития побочных эффектов, таких как экзема, хейлит, нарушение роста волос, изменение настроения, развитие грануляционной ткани, повышение уровня сывороточных трансаминаз и лактатдегидрогеназы, минимален [15, 16]. Единственной проблемой при назначении препарата детям раннего возраста является форма выпуска – желатиновая капсула, при этом действующее вещество инактивируется при воздействии солнца и кислорода [10]. Поэтому капсулы открывают при неярком свете и смешивают с пищевыми продуктами, например маслом или джемом [15]. Необходимо наблюдать за состоянием пациента и контролировать анализ крови, функцию печени, уровень триглицеридов и холестерина.
Единственной проблемой при назначении препарата детям раннего возраста является форма выпуска – желатиновая капсула, при этом действующее вещество инактивируется при воздействии солнца и кислорода [10]. Поэтому капсулы открывают при неярком свете и смешивают с пищевыми продуктами, например маслом или джемом [15]. Необходимо наблюдать за состоянием пациента и контролировать анализ крови, функцию печени, уровень триглицеридов и холестерина.
Длительность терапии акне младенцев составляет от 6 до 11 мес [11]. Родители должны быть информированы о хроническом течении заболевания с вероятностью повторного появления акне в пубертатный период.
Акне раннего детского возраста
В редких случаях акне выявляют в возрасте от 1 до 7 лет. При появлении акне в этом возрасте обязательно необходимо исключить гиперандрогенемию.
Патогенез
Как отмечено выше, выделение андрогенов корой надпочечников происходит в течение первого года жизни и практически прекращается в раннем детском возрасте.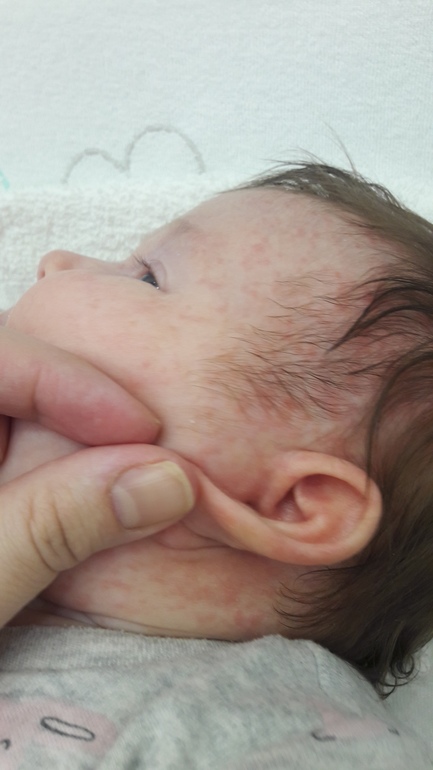 Повторное увеличение секреции гормонов начинается после 7 лет. Поэтому появление акне в возрасте от 1 до 7 лет, как правило, вызвано гиперандрогенизмом.
Повторное увеличение секреции гормонов начинается после 7 лет. Поэтому появление акне в возрасте от 1 до 7 лет, как правило, вызвано гиперандрогенизмом.
Постановка диагноза
Дифференциальный диагноз необходимо проводить с ихтиозом (волосяным лишаем, keratosis pilaris) и милиарией (потницей). Существуют случаи появления акне при применении дактиномицина (цитостатик антибактериальной природы) [2, 17]. Для постановки диагноза необходимо исключить преждевременное адренархе, синдром Кушинга, легкую форму ВАГ, опухоли гонад или надпочечников, истинное преждевременное половое созревание [1]. Определяется костный возраст, который является физиологическим показателем полового развития. Из лабораторных анализов определяют уровень общего и свободного тестостерона, ДГЭАС, ФСГ, ЛГ, пролактина и 17-альфа-гидроксипрогестерона (рис. 4).
Терапия
Лечение то же, что и при акне младенцев. Терапией выбора при легких формах заболевания являются ретиноиды в низких дозах.
Акне препубертатного периода
Появление акне может быть первым признаком полового созревания, которое сопровождается повышенным выделением андрогенов с кожным салом и мочой [18]. Наиболее часто локализацией акне являются лоб, нос и щеки. Риск развития тяжелого акне прямо пропорционален выраженности полового созревания [19, 20] и у девочек характеризуется ранним появлением менархе. Это сопровождается высоким уровнем ДГЭАС, свободного и общего тестостерона. Таким образом, раннее развитие акне, высокий уровень ДГЭАС, свободного и общего тестостерона является фактором риска развития тяжелого или длительно текущего заболевания [1, 15, 21].
Наиболее часто локализацией акне являются лоб, нос и щеки. Риск развития тяжелого акне прямо пропорционален выраженности полового созревания [19, 20] и у девочек характеризуется ранним появлением менархе. Это сопровождается высоким уровнем ДГЭАС, свободного и общего тестостерона. Таким образом, раннее развитие акне, высокий уровень ДГЭАС, свободного и общего тестостерона является фактором риска развития тяжелого или длительно текущего заболевания [1, 15, 21].
Патогенез
Процесс полового развития состоит из двух компонентов – адренархе в результате созревания надпочечников и истинное половое развитие как следствие созревания яичек у мальчиков и яичников у девочек, регулируемое гипофизарно-гипоталамической системой. Адренархе начинается в возрасте 6-7 лет у девочек и 7-8 – у мальчиков, сопровождаясь высоким уровнем ДГЭАС, появлением себореи, вторичных половых признаков и часто развитием акне [2].
Постановка диагноза
При проведении дифференциальной диагностики необходимо учитывать те же моменты, что и при акне раннего возраста. Исключаются побочное действие некоторых препаратов (кортикостероиды, антиконвульсанты, литий, изониазид) и редкие случаи гнойного гидраденита препубертатного возраста [7]. Пациентов с длительно существующим и не поддающимся терапии акне необходимо обследовать на наличие гормональных отклонений. Гирсутизм – избыточный рост волос – является одним из настораживающих признаков гиперандрогенизма [14]. Чрезмерная продукция андрогенов может быть следствием функциональной гиперфункции надпочечников, болезни Кушинга, классической или неклассической формы ВАГ, аденомы либо карциномы [22]. Важно то, что у мальчиков акне может быть единственным симптомом гиперандрогении [23]. У девочек чрезмерное выделение андрогенов яичниками может развиваться в результате доброкачественных или злокачественных опухолей и/или, что более вероятно, синдрома поликистоза яичников, который также сопровождается ожирением и инсулинорезистентностью [7, 24].
Исключаются побочное действие некоторых препаратов (кортикостероиды, антиконвульсанты, литий, изониазид) и редкие случаи гнойного гидраденита препубертатного возраста [7]. Пациентов с длительно существующим и не поддающимся терапии акне необходимо обследовать на наличие гормональных отклонений. Гирсутизм – избыточный рост волос – является одним из настораживающих признаков гиперандрогенизма [14]. Чрезмерная продукция андрогенов может быть следствием функциональной гиперфункции надпочечников, болезни Кушинга, классической или неклассической формы ВАГ, аденомы либо карциномы [22]. Важно то, что у мальчиков акне может быть единственным симптомом гиперандрогении [23]. У девочек чрезмерное выделение андрогенов яичниками может развиваться в результате доброкачественных или злокачественных опухолей и/или, что более вероятно, синдрома поликистоза яичников, который также сопровождается ожирением и инсулинорезистентностью [7, 24].
Скрининговые лабораторные тесты включают определение уровня сывороточного общего и свободного тестостерона, ДГЭАС, ЛГ/ФСГ. Повышение ДГЭАС свидетельствует о надпочечниковой природе заболевания, тогда как увеличение отношения ЛГ/ФСГ более чем в 3 раза – о синдроме поликистоза яичников [14, 23].
Повышение ДГЭАС свидетельствует о надпочечниковой природе заболевания, тогда как увеличение отношения ЛГ/ФСГ более чем в 3 раза – о синдроме поликистоза яичников [14, 23].
Терапия
Лечение акне должно быть индивидуализированным и учитывать форму, локализацию, распространенность и наличие воспалительных элементов [2]. Значительной проблемой лечения детей данной возрастной категории является их низкий комплайенс [1]. Наиболее эффективна комбинированная терапия, которая включает топические комедолитики, такие как ретиноиды, бензоилпероксид, азелаиновая и салициловая кислоты. Применение скрабов для лица и любые механические манипуляции противопоказаны. При наличии воспалительного процесса назначают местные антибиотики в комбинации с бензоилпероксидом. При тяжелом воспалительном заболевании наиболее эффективным является системная антибиотикотерапия тетрациклином (детям старше 8 лет), эритромицином, триметопримом/сульфаметоксазолом, ампициллином или цефалексином [14]. В наиболее тяжелых случаях при высоком риске рубцевания необходимо использовать изотретиноин.
Гормональная терапия назначается только в случаях ВАГ или синдрома поликистоза яичников и включает прием пероральных контрацептивов, глюкокортикостероидов и антиандрогенов. Антиандрогены, например спиронолактон, можно использовать при лечении девочек с резистентным акне. Для таких пациентов важен постоянный контроль гормонального статуса [7, 14].
Выводы
Акне – часто отмечаемое у детей заболевание. Знание особенностей патогенеза данной патологии поможет выявить гормональные отклонения, которые часто сопровождают угревую сыпь. Необходимо тщательно обследовать детей с тяжелой длительно персистирующей формой угревой сыпи, а также детей, у которых акне развивается в нетипичном возрасте (от 1 до 8 лет). Важно то, что ранняя постановка правильного диагноза и своевременная терапия дают возможность предотвратить образование рубцовых дефектов кожи лица, а также психологическое травмирование ребенка.
Литература
1. Lucky A.W. A review of infantile and pediatric acne. Dermatology 1998: 196: 95-97.
Dermatology 1998: 196: 95-97.
2. Marcoux D., McCuaig C.C., Powell J. Prepubertal acne: clinical presentation, evaluation, and treatment. J. Cutan. Med. Surg. 1998; 2: 2-6.
3. Smolinski K.N., Yan A.C. Acne update: 2004. Curr. Opin. Pediatr. 2004; 16: 385-391.
4. Bergman J.N., Eichenfeld L.F. Neonatal acne and cephalic pustulosis: Is Malassezia the whole story? Arch. Dermatol. 2002; 138: 255-257.
5. Bernier V., Weill F.X., Hirigoyen V., et al. Skin colonization by Malassezia species in neonates: a prospective study and relationship with neonatal cephalic pustulosis. Arch. Dermatol. 2002; 138: 215-218.
6. Niamba P., Weill F.X., Sarlangue J., Labreze C., Couprie B., Taieb A. Is common neonatal cephalic pustulosis (neonatal acne) triggered by Malassezia sympodialis? Arch. Dermatol. 1998; 134: 995-998.
7. Herane M.I., Ando I. Acne in infancy and acne genetics. Dermatology 2003; 206: 24-28.
8. Katsambas A.D., Katoulis A.C., Stavropoulos P.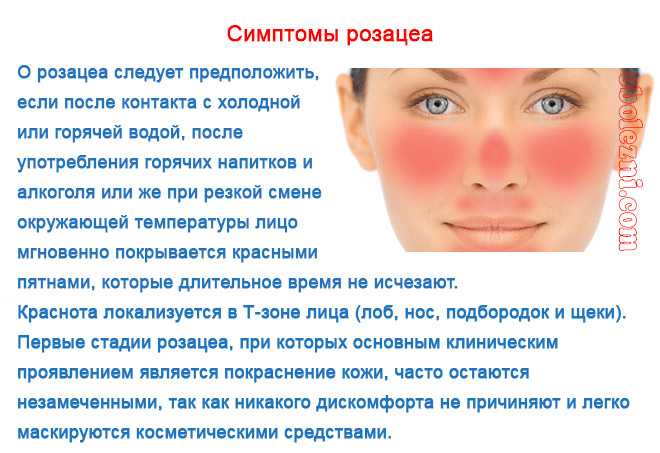 Acne neonatorum: a study of 22 cases. Int. J. Dermatol. 1999; 38: 128-130.
Acne neonatorum: a study of 22 cases. Int. J. Dermatol. 1999; 38: 128-130.
9. Rapelanoro R., Mortureux P., Couprie B., Maleville J., Taieb A. Neonatal Malassezia furfur pustulosis. Arch. Dermatol. 1996; 132: 190-193.
10. Barnes C.J., Eichenfield L.F., Lee J., Cunningham B.B. A practical approach for the use of oral isotretinoin for infantile acne. Pediatr. Dermatol. 2005; 22: 166-169.
11. Cunliffe W.J., Baron S.E., Coulson I.H. A clinical and therapeutic study of 29 patients with infantile acne. Br. J. Dermatol. 2001; 145: 463-466.
12. Jansen T., Burgdorf W.H.C., Plewig G. Pathogenesis and treatment of acne in childhood. Pediatr. Dermatol. 1997;14: 17-21.
13. Bekaert C., Song M., Delvigne A. Acne neonatorum and familial hyperandrogenism. Dermatology 1998; 196: 453-454.
14. Lucky A.W. Hormonal correlates of acne and hirsutism. Am. J. Med. 1995; 98: 89-94.
15. Torrelo A., Pastor A., Zambrano A. Severe acne infantum successfully treated with isotretinoin. Pediatr. Dermatol. 2005; 22: 357-359.
Pediatr. Dermatol. 2005; 22: 357-359.
16. Sarazin F., Dompmartin A., Nivot S., Letessier D., Leroy D. Treatment of an infantile acne with oral isotretinoin. Eur. J. Dermatol. 2004; 14: 71-72.
17. Blatt J., Lee P.A. Sever acne and hyperandrogenemia following dactinomycin. Med. Pediatr. Oncol. 1993; 21: 373-374.
18. Gross V.L., Glick S.A. Adolescent acne: pathogenesis and treatment. Cosmet. Dermatol. 2002; 15: 58-62.
19. Lucky A.W., Biro F.M., Huster G.A., Morrison J.A., Elder N. Acne vulgaris in early adolescent boys. Arch. Dermatol. 1991; 127: 210-216.
20. Lucky A.W., Biro F.M., Huster G.A., Leach A.D., Morrison J.A., Ratterman J. Acne vulgaris in premenarchal girls: an early sign of puberty associated with rising levels of dehydroepiandrosterone. Arch. Dermatol. 1994; 130: 308-314.
21. Stewart M.E., Downing D.T., Cook J.S., Hansen J.R., Strauss J.S. Sebaceous gland activity and serum dehydroepiandrosterone sulfate levels in boys and girls. Arch. Dermatol. 1994; 130: 308-314.
Arch. Dermatol. 1994; 130: 308-314.
22. New M. An update of congenital adrenal hyperplasia. Ann. NY Acad. Sci. 2004; 1038: 14-43.
23. Degitz K., Placzek M., Arnold B., Schmidt H., Plewig G. Congenital adrenal hyperplasia and acne in male patients. Br. J. Dermatol. 2003; 148: 1263-1266.
24. Schroeder. Early diagnosis, presenting complaints, and management of hyperandrogenism in adolescents. Curr. Womens Health Rep. 2001; 1: 124-130.
Перевод с англ. Ольги Татаренко
- Номер:
- № 22/1 ноябрь — Диабетология. Тиреоидология. Метаболические расстройства
15.04.2023
Терапія та сімейна медицинаAcino виступила партнером проєкту «Мобільні госпіталі для перемоги»
Швейцарська фармацевтична компанія Acino стала партнером проєкту із забезпечення прифронтової зони та зруйнованих лікарень в областях надсучасними мобільними госпіталями для надання невідкладної допомоги пораненим. …
…
13.04.2023
Терапія та сімейна медицинаАнтисептичні властивості повідон-йоду крізь призму сучасної реальності
Розвиток і становлення поглядів щодо застосування антисептичних заходів потребували декількох століть, протягом яких спочатку емпірично, а потім доказово були визначені ефективні антисептики: повідон-йод, хлоргексидин, спирт, полігексанід, октенідин, перекис водню, нітрат та сульфадіазин срібла, гіпохлорит натрію. Із зазначених антисептичних засобів лише три препарати потрапили
до переліку життєво необхідних та надзвичайно важливих ліків, який кожні 2 роки оновлює
Всесвітня організація охорони здоров’я: 22-й перегляд цього переліку містить тільки повідон-йод, хлоргексидин та етанол (WHO, 2021)….
13. 04.2023
04.2023
Терапія та сімейна медицинаСечова кислота: фізіологічні функції та патогенетичний потенціал
9-10 березня за сприяння Української асоціації нефрологів і фахівців з трансплантації нирки (м. Київ), ДУ «Інститут нефрології НАМН України» (м. Київ), БО «Національний нирковий фонд України» (м. Київ) в онлайн-форматі відбулася науково-практична конференція «Готуємося до несподіванок. Підтримуємо найбільш вразливих». Захід присвятили Всесвітньому дню нирки, що має на меті привернути увагу світової спільноти до найактуальніших проблем в урології та нефрології, висвітлити нові можливості лікування і профілактики в онконефрології, трансплантології, обговорити між експертами й глядачами сучасні аспекти вакцинації у великої когорти урологічних хворих. Досить цікавою виявилася доповідь доцента кафедри педіатрії Одеського національного медичного університету, кандидата медичних наук Максима Володимировича Федіна щодо основних функцій та патогенетичної ролі сечової кислоти (СК).
…
12.04.2023
Терапія та сімейна медицинаЕфективний та безпечний препарат Тобіфламін у практиці офтальмолога
Тобіфламін – фіксована комбінація тобраміцину 3 мг/мл і дексаметазону 1 мг/мл у формі очних крапель. Тобраміцин є бактерицидним антибіотиком групи аміноглікозидів, ефективним у лікуванні поверхневих інфекцій ока, спричинених грампозитивними стафілококами, стрептококами та грамнегативними бактеріями Escherichia coli, Acinetobacter, Citrobacter, Haemophilus influenzae, Moraxella, Klebsiella. Додатковий вплив дексаметазону 0,1% у складі очних крапель чинить протизапальний ефект, зменшує набряк тканин і місцевий автоімунний процес у кон’юнктиві, що запускається при загибелі бактерій, а також вивільненні їхніх білків, тобто токсинів. Тобіфламін успішно застосовують у дітей віком від 1 року та в дорослих. …
…
Как избавиться от детских прыщей
В Tenet Healthcare мы хотим дать вам советы по здоровому образу жизни, которые помогут вам прожить долгую жизнь без боли.
Угри обычно появляются в период полового созревания, но могут развиваться и у детей. На самом деле, около 20% новорожденных страдают детскими прыщами. Часто он развивается через две-четыре недели после рождения, но некоторые дети рождаются с ним. Детские прыщи могут длиться от нескольких дней или недель до нескольких месяцев, но большинство случаев детских прыщей проходят сами по себе без лечения, поэтому обычно не о чем беспокоиться.
Но, конечно же, мы понимаем, что как родители вы всегда хотите, чтобы ваш ребенок чувствовал себя и выглядел наилучшим образом. Итак, если у вашего ребенка детские прыщи, мы надеемся, что эта статья поможет вам лучше понять это состояние, а также может дать вам больше информации о том, как избавиться от детских прыщей как можно раньше.
Как выглядят детские прыщи?
Подобно тому, как прыщи выглядят у подростков и взрослых, детские прыщи выглядят как крошечные прыщики или красные или белые шишки на лице или теле ребенка, но обычно они чаще встречаются на щеках, носу, коже головы, шее и верхней части спины. Детские прыщи также могут состоять из белых точек, а вокруг красных или белых бугорков может появиться красноватая кожа.
Лучше обратиться к педиатру, как только вы заметите прыщи или волдыри на коже вашего ребенка, чтобы убедиться, что это просто детские прыщи или более серьезное кожное заболевание, такое как милиум, экзема и токсическая эритема. Еще один признак того, что пора обратиться к врачу, — это когда прыщи вашего ребенка вызывают дискомфорт (например, он не может спать по ночам, зудит, плачет весь день и т. д.), воспаляются или если у него появляются угри и гнойные шишки.
Что на самом деле вызывает детские прыщи?
На данный момент причина детских прыщей остается неизвестной.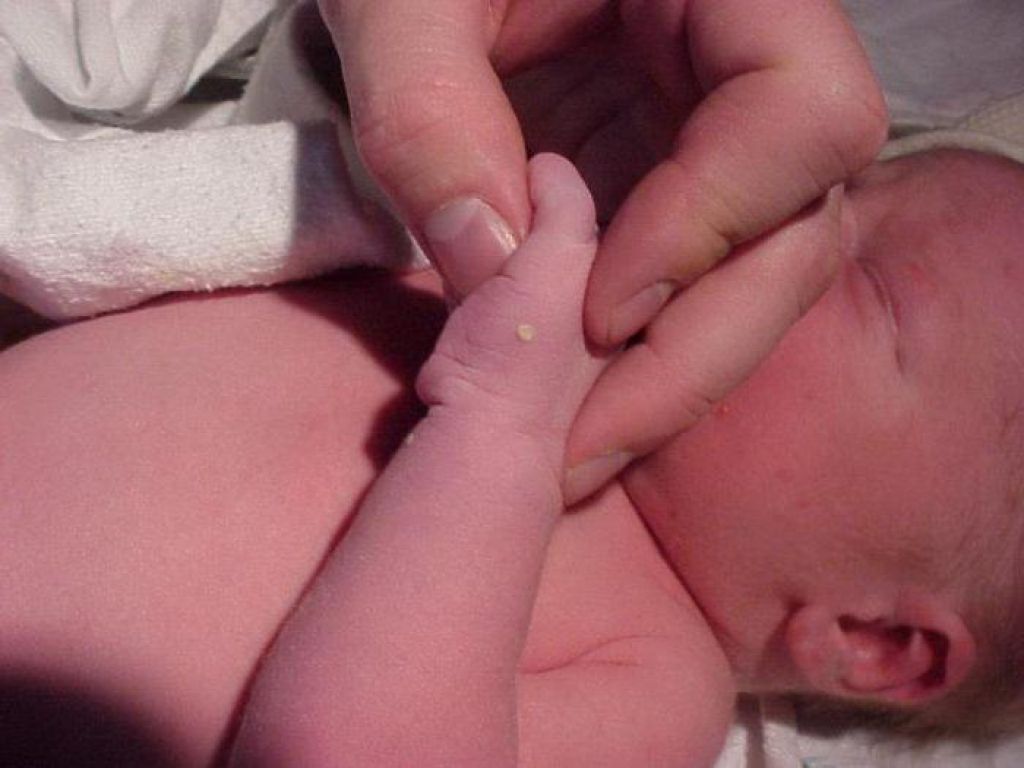 Но эксперты считают, что это может быть связано с материнскими или детскими гормонами или дрожжами, которые могут жить на коже.
Но эксперты считают, что это может быть связано с материнскими или детскими гормонами или дрожжами, которые могут жить на коже.
Как лечить детские прыщи?
Как упоминалось ранее, детские прыщи обычно исчезают даже без лечения. Однако при прыщах у детей, которые сохраняются в течение нескольких месяцев, а не от нескольких дней до нескольких недель, врач может порекомендовать рецептурные кремы или мази, которые помогут очистить кожу вашего ребенка.
Пожалуйста, избегайте безрецептурных (OTC) средств для умывания лица, средств от прыщей или кремов, поскольку кожа ребенка все еще чрезвычайно чувствительна. Применение чего-то слишком сильного для кожи вашего ребенка может привести к раздражению кожи, волдырям, рубцам или даже усугубить прыщи и в конечном итоге перерасти в более серьезное состояние кожи.
Советы, как предотвратить прыщи у детей или не усугубить их
Некоторые из вещей, которые вы можете сделать, чтобы предотвратить детские прыщи или, по крайней мере, не допустить их усугубления:
- Будьте осторожны с кожей ребенка, особенно во время купания.
 Если у вашего ребенка уже есть прыщи, не трите пораженный участок, чтобы не вызвать раздражения и ускорить заживление.
Если у вашего ребенка уже есть прыщи, не трите пораженный участок, чтобы не вызвать раздражения и ускорить заживление. - При мытье кожи ребенка используйте теплую воду.
- При мытье кожи ребенка по возможности используйте мягкое мыло без отдушек или очищающее средство без мыла. Возможно, лучше попросить вашего врача порекомендовать продукт, чтобы узнать, что лучше всего подходит для типа кожи вашего ребенка.
- Избегайте использования средств от прыщей для взрослых, таких как средства с эритромицином или ретиноидами, на коже вашего ребенка, поскольку они могут быть слишком сильными и могут вызвать дальнейшие проблемы с кожей.
- Избегайте использования маслянистых или жирных продуктов, которые могут усугубить угревую сыпь у детей. Также лучше отказаться от лосьона и жирных кремов.
- Прежде всего, пожалуйста, не выдавливайте детские прыщи, так как многие из них только раздражают кожу вашего ребенка, вызывают рубцы и/или только усугубляют ситуацию.

Заключительные мысли
Хотя специального лечения прыщей у детей не существует, все же лучше обратиться за профессиональным советом, чтобы узнать, как с ними обращаться с осторожностью. Кроме того, полезно знать, может ли это быть симптомом более серьезного заболевания, такого как состояние, связанное с эндокринной системой вашего ребенка, опухоль или врожденная гиперплазия надпочечников (ВГКН). Вдобавок ко всему, мы понимаем, как это может беспокоить вас, особенно потому, что вы так любите своего ребенка. Пожалуйста, не стесняйтесь обращаться к одному из наших педиатров и дерматологов, если вам нужен совет или помощь. Как всегда, мы здесь для вас и вашего ребенка.
Источники:
Американская ассоциация дерматологов
KidsHealth
Healthline
Причины, профилактика и лучшие методы лечения
эти маленькие шишки вспыхивают, может быть напряженным временем для родителя. Чтобы облегчить этот стресс, эксперты Mustela составили 11 советов, как избавиться от детских прыщей.
Содержание
- Что такое детские прыщи?
- Как выглядят детские прыщи?
- Как отличить детские прыщи от других кожных заболеваний?
- Что вызывает детские прыщи?
- 11 советов по лечению прыщей у детей
- Часто задаваемые вопросы
Прежде чем мы перейдем к 11 советам по лечению детских прыщей, давайте затронем четыре важных вопроса:
- Что такое детские прыщи?
- Как выглядят детские прыщи?
- Как отличить детские прыщи от других кожных заболеваний?
- Что вызывает прыщи у детей?
Что такое детские прыщи?
Детские прыщи похожи на прыщи, от которых многие страдают в подростковом и двадцатилетнем возрасте. Детские прыщи могут появиться в любом месте на теле вашего новорожденного, но чаще всего их можно увидеть на щеках и спине.
Детские прыщи также известны как неонатальные прыщи. Состояние, которое обычно поддается лечению, встречается примерно у 30 процентов новорожденных.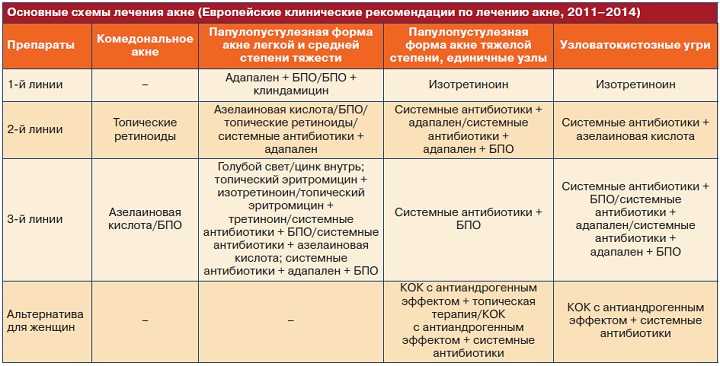 Он отличается от детских угрей тем, что открытые «черные точки» обычно не появляются при детских акне.
Он отличается от детских угрей тем, что открытые «черные точки» обычно не появляются при детских акне.
Это состояние кожи обычно становится заметным в течение двух-четырех недель после рождения ребенка. Тем не менее, у некоторых новорожденных есть прыщи, когда они рождаются. Он также может поражать младенцев в любой момент в течение первых нескольких месяцев их жизни.
Как выглядят детские прыщи?
Детские прыщи похожи на прыщи, с которыми сталкивались многие подростки и взрослые, — твердые красные бугорки, окруженные красной воспаленной кожей. Эти бугорки находятся на коже вашего ребенка и могут образовывать белые пустулы (белые угри), точно так же, как прыщи у подростков и взрослых.
Однако иногда детские прыщи бывает трудно идентифицировать. Может быть трудно отличить акне от аллергической реакции, сыпи или другого кожного заболевания, такого как экзема или дерматит.
В следующем разделе мы поговорим об этих различиях более подробно, чтобы вы могли легко идентифицировать детские прыщи.
Чем детские прыщи отличаются от других кожных заболеваний?
Вот несколько общих рекомендаций, как отличить детские прыщи от других кожных заболеваний, которые часто могут выглядеть очень похоже.
Аллергические реакции
Начнем с сыпи, вызванной аллергическими реакциями. Эти типы высыпаний, как правило, появляются быстро, иногда всего за 10 минут. Часто аллергические реакции принимают форму крапивницы, которая может быть похожа на детские прыщи.
Быстрое появление сыпи, вызванной аллергией, является лучшим показателем того, что это реакция. Если вы недавно начали использовать новый продукт по уходу за кожей вашего ребенка или ввели в его рацион новую пищу, и теперь начинает появляться сыпь, вероятно, виновата аллергическая реакция.
Тепловая сыпь
Тепловая сыпь, как следует из названия, обычно возникает, когда на улице жарко. Тепловая сыпь также появляется в местах на теле вашего ребенка, которые нагреваются больше всего, например, подмышки, ступни, запястья и шея.
На этих участках тела вашего малыша гораздо реже образуются детские прыщи. То же самое относится и к опрелостям. Если у вашего ребенка появилась сыпь в области подгузника, скорее всего, это не детские прыщи.
Экзема
Экзема — это состояние, при котором кожа становится сухой и шелушащейся. Хотя покраснение связано как с экземой, так и с детскими прыщами, экзема, как правило, не вызывает бугорков, в отличие от детских прыщей. Акне приводит к жирной коже, в отличие от сухой, шелушащейся кожи, которую обычно испытывают младенцы с экземой.
Токсическая эритема
Токсическая эритема — еще одно распространенное заболевание кожи, которое может проявляться в виде сыпи, крошечных бугорков или красных пятен. Его можно увидеть на лице, груди или конечностях вашего ребенка в первые несколько дней после его рождения.
Токсическая эритема безвредна и обычно исчезает менее чем через неделю после рождения. Детские прыщи, с другой стороны, могут не исчезнуть сами по себе, если их не лечить.
Если вы заметили на теле вашего ребенка какие-либо узоры, похожие на сыпь, специалисты Mustela рекомендуют как можно скорее обратиться к лечащему врачу вашего малыша.
Милиа
Милиа — это крошечные белые бугорки, которые иногда появляются на лице вашего ребенка. Они возникают, когда мертвые клетки кожи попадают в крошечные карманы кожи и могут появиться в течение нескольких недель после рождения.
Милии не связаны с детскими угрями и не требуют лечения — они часто возникают и проходят сами по себе.
Крышка люльки
И последнее, но не менее важное, это колыбельная крышка. Молочница приводит к появлению небольших, маслянистых, красноватых бугорков, которые обычно образуются на голове и шее ребенка. Основные различия между колыбельным дерматитом и детскими прыщами заключаются в том, что колыбельный дерматит формируется на макушке головы вашего ребенка и может быть твердым или шероховатым.
Колпачок люльки также может вызывать шелушение кожи. Это состояние, проще говоря, детская перхоть. Это должно помочь вам отличить колыбель от детских прыщей.
Это состояние, проще говоря, детская перхоть. Это должно помочь вам отличить колыбель от детских прыщей.
Что вызывает детские прыщи?
Несмотря на то, что детские прыщи встречаются примерно у 30 процентов новорожденных, врачи не уверены на 100 %, что их вызывает. Однако существует несколько правдоподобных теорий о том, откуда появляются детские прыщи.
Гормоны
Некоторые эксперты считают, что детские прыщи являются результатом воздействия материнских гормонов. Воздействие может произойти, пока ваш ребенок находится в утробе матери, или воздействие может произойти во время грудного вскармливания.
Но не позволяйте этому изменить то, как вы кормите новорожденного! Даже если гормоны в вашем грудном молоке вызывают прыщи у вашего ребенка, это не серьезное заболевание и обычно проходит через несколько дней.
Formula Reaction
Подобно тому, как прыщи у вашего малыша могут быть вызваны материнскими гормонами в результате грудного вскармливания, смесь также может играть определенную роль. Любой активный ингредиент в смеси может быть корнем прыщей у вашего ребенка, особенно когда смесь вступает в контакт с кожей вашего малыша.
Любой активный ингредиент в смеси может быть корнем прыщей у вашего ребенка, особенно когда смесь вступает в контакт с кожей вашего малыша.
Кормление иногда непредсказуемо и может стать довольно грязным. И если смесь капнет на чувствительную кожу вашего ребенка, это может вызвать детские прыщи.
Также подумайте о том, срыгивает ли ваш малыш, что, как мы знаем, распространено среди младенцев. Если ваш ребенок постоянно срыгивает смесь — даже если каждый раз по чуть-чуть — это может привести к прорыву.
Кожа вашего ребенка уже в этом возрасте чувствительна. И когда слюна капает им на подбородок, она раз за разом попадает в одно и то же место. Поэтому обратите внимание на то, контактирует ли смесь с кожей вашего ребенка, особенно если он склонен к срыгиванию. Это может быть возможным триггером для прыщей вашего ребенка.
Дрожжи
Другая теория состоит в том, что определенные штаммы дрожжей, живущие на коже вашего младенца, вызывают детские прыщи. В частности, некоторые врачи считают, что причиной могут быть дрожжевые грибки рода Malassezia. Когда дрожжевые грибки колонизируются на поверхности кожи новорожденных, их кожа воспаляется и образуются детские прыщи.
Когда дрожжевые грибки колонизируются на поверхности кожи новорожденных, их кожа воспаляется и образуются детские прыщи.
Пробиотический дисбаланс
Третье возможное объяснение заключается в том, что детские прыщи вызваны дисбалансом пробиотиков в животике вашего ребенка. Пробиотики — это полезные бактерии, которые нужны людям в желудке для правильного переваривания пищи.
Когда младенцы очень маленькие, они все еще пытаются приобрести нужные бактерии и поддерживать их здоровый баланс в животе. Некоторые медицинские работники предполагают, что истинной причиной прыщей у детей является дисбаланс пробиотиков.
Реакция на лекарства
Некоторые лекарства и вирусные заболевания также могут вызывать акнеподобную сыпь на теле вашего ребенка. Если у вашего малыша после болезни или приема нового лекарства появилась сыпь или прыщи, немедленно сообщите об этом своему врачу.
Независимо от того, что вызывает прыщи у вашего ребенка, одни и те же простые процедуры помогут избавиться от них! Давайте рассмотрим 11 лучших советов, как избавиться от прыщей у вашего малыша.
11 советов по лечению детских прыщей
Детские прыщи могут длиться от нескольких дней до нескольких месяцев. Для лечения стойких прыщей у детей педиатр может назначить лечебный крем или мазь, которые помогут облегчить состояние.
Не используйте отпускаемые без рецепта средства от прыщей, средства для умывания или лосьоны, если вы не уверены, что они специально разработаны для нежной кожи вашего малыша — с использованием натуральных, растительных и нежных ингредиентов, которые безопасны. .
Кожа вашего ребенка очень чувствительна в этом раннем возрасте. Использование любой безрецептурной мази может усугубить прыщи или вызвать дополнительное раздражение кожи, потому что некоторые из ее ингредиентов могут оказаться слишком сильными для нежной кожи вашего ребенка.
1) Борьба с прыщами у детей и их профилактика с помощью мягкого очищающего средства
Держать детские прыщи под контролем и даже полностью избавиться от них можно так же просто, как регулярно подмывать ребенка мягким очищающим средством.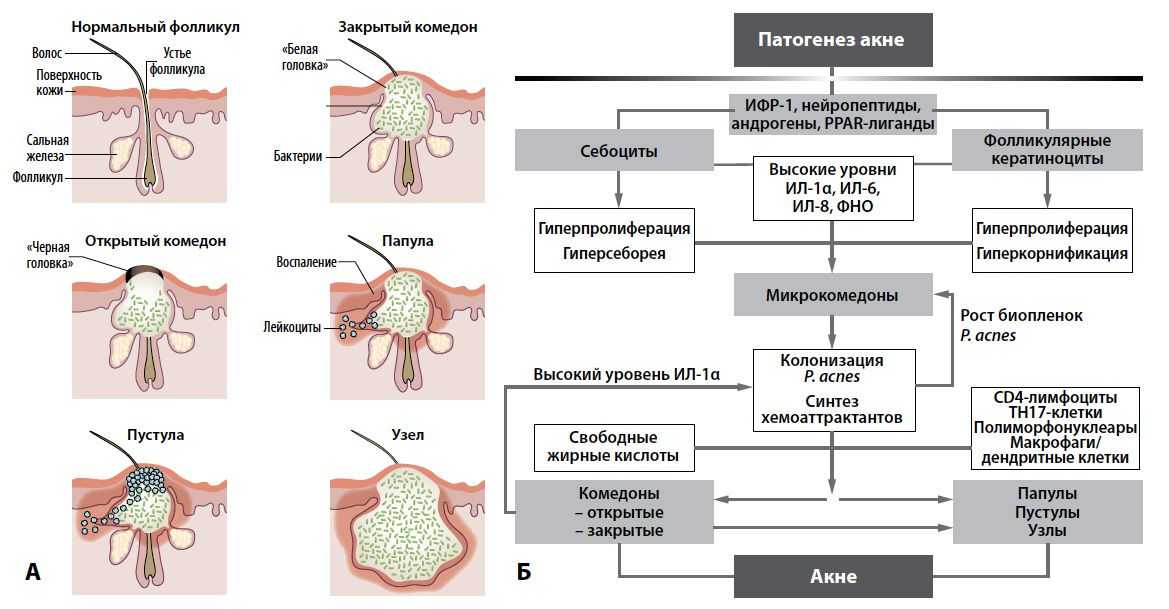 Но вы не хотите очищать их нежную, чувствительную кожу любым моющим средством.
Но вы не хотите очищать их нежную, чувствительную кожу любым моющим средством.
Лучше всего использовать средство, специально разработанное для новорожденных. Мы рекомендуем использовать продукт, содержащий мицеллярную воду, например Gentle No Rinse Cleansing Water от Mustela, чтобы он не высушивал их чувствительную кожу.
Лучше всего то, что очищающая вода Gentle No Rinse Cleansing Water от Mustela не требует смывания и отлично подходит для использования в дороге!
Мицеллярная вода состоит из крошечных молекул очищающего масла, взвешенных в сверхмягкой воде. Он растворяет грязь и примеси, чтобы очистить кожу вашего ребенка, не удаляя ее натуральные масла. А поскольку наша очищающая вода Gentle No Rinse Cleansing Water не содержит парабенов, фталатов или феноксиэтанола, ее можно безопасно использовать для детей любого возраста.
2) Не трите кожу ребенка грубой тканью
Грубая ткань может усугубить прыщи вашего ребенка, еще больше раздражая и без того чувствительную кожу. Вот почему так важно держать новорожденного подальше от грубых тканей. Одевайте ребенка в очень мягкую одежду и не допускайте попадания шерсти и других грубых волокон на его кожу.
Вот почему так важно держать новорожденного подальше от грубых тканей. Одевайте ребенка в очень мягкую одежду и не допускайте попадания шерсти и других грубых волокон на его кожу.
Точно так же не купайте ребенка мочалкой. Шероховатость ткани может разорвать шишки и привести к инфекции. Вместо этого мойте малыша руками, но не забудьте снять все украшения, которые могут уколоться.
3) Промокните ребенка насухо после купания
Полотенца могут быть очень грубыми… особенно на нежной коже вашего ребенка. А если они страдают детскими прыщами, ощущения могут быть еще хуже.
Чтобы банные полотенца не причиняли вред прыщам вашего ребенка, всегда промокайте его кожу насухо, а не трите. Протирание грубой тканью — например, полотенцем или мочалкой — может удалить клетки кожи (отшелушить), что, в большинстве случаев, хорошо. Но для уже раздраженной кожи вашего ребенка это может вызвать больше проблем.
Точно так же тепло, возникающее при вытирании малыша насухо, может вызвать дискомфорт, вызванный прыщами у младенцев. Всегда осторожно промокните кожу ребенка насухо.
Всегда осторожно промокните кожу ребенка насухо.
4) Не пользуйтесь жирными кремами или лосьонами
Акне — будь то детские, подростковые или взрослые — вызваны закупоркой пор. Грязь и жир застревают вокруг волосяного фолликула и создают пробку, которая раздражает окружающую кожу. Визуально это покраснение и припухлость, которые так часто ассоциируются с акне. Поскольку прыщи вызываются скоплением жира и грязи, лучше избегать использования жирных кремов и лосьонов на склонной к акне коже.
Чтобы склонная к акне кожа вашего ребенка была как можно более здоровой, независимо от того, есть ли у него высыпания или нет, мы рекомендуем регулярно очищать область с помощью очищающей воды без ополаскивания Mustela или успокаивающей очищающей воды без ополаскивания Mustela для очень чувствительной кожи.
Эти продукты содержат мицеллярную воду, которая поддерживает чистоту кожи вашего ребенка, поскольку мицеллы (микроскопические молекулы очищающего масла) в воде притягиваются к грязи и жиру, которые могут закупоривать поры. Таким образом, мицеллы способны вытягивать загрязнения, не раздражая чувствительную кожу.
Таким образом, мицеллы способны вытягивать загрязнения, не раздражая чувствительную кожу.
После того, как вы очистите кожу ребенка, нанесите средство для чувствительной кожи, например успокаивающий увлажняющий лосьон для тела Mustela. Этот ежедневный детский лосьон для тела с легкой текстурой специально разработан для новорожденных с очень чувствительной, раздраженной или реактивной кожей.
5) Не ковыряйте шишки
У вас может возникнуть соблазн щелкнуть или ковырять шишки на лице вашего ребенка. Делайте все возможное, чтобы сопротивляться этому желанию. Вскрытие прыщей в долгосрочной перспективе мало что дает и может привести к инфекции и образованию рубцов.
Вы даже можете заставить сальные (вырабатывающие масло) железы вашего ребенка работать на полную мощность и производить еще больше кожного сала. Это дополнительное масло на коже вашего ребенка может вызвать еще один прыщ.
6) Попробуйте средство с грудным молоком
Нет исследований, подтверждающих эти заявления, но многие мамы клянутся силой грудного молока в борьбе с прыщами у ребенка. Грудное молоко обладает высокими антимикробными свойствами, которые могут помочь сохранить здоровье вашего ребенка. Те же антимикробные свойства теоретически могут принести столько же пользы при местном применении (на кожу вашего малыша), как и при приеме внутрь.
Грудное молоко обладает высокими антимикробными свойствами, которые могут помочь сохранить здоровье вашего ребенка. Те же антимикробные свойства теоретически могут принести столько же пользы при местном применении (на кожу вашего малыша), как и при приеме внутрь.
С помощью пальца несколько раз в день наносите небольшое количество грудного молока на воспаленную кожу ребенка. Лучше всего попробовать это во время кормления, когда ваш ребенок счастлив и доволен.
7) Держите раздражающие вещества подальше от кожи вашего ребенка
Мы уже говорили о грубых тканях, таких как полотенца, мочалки и одежда, но есть и другие ткани, которые могут раздражать чувствительную кожу вашего ребенка. Держите ребенка подальше от мебели, покрытой грубой тканью. Не позволяйте малышу кататься по ковру, если он особенно колючий.
Возможно, вам даже придется осмотреть мягкие игрушки вашего ребенка, чтобы убедиться, что они не слишком грубые. А если у вас есть домашние животные, будьте особенно бдительны, чтобы содержать ребенка в чистоте, потому что перхоть может вызвать аллергическую реакцию на склонной к акне коже.
Различные духи также могут раздражать прыщи вашего ребенка. Откажитесь от традиционных духов или освежителей воздуха и используйте вместо них спрей Musti Eau De Soin от Mustela. Этот натуральный спрей с нежным ароматом является универсальным продуктом, который вы можете использовать для себя, своего ребенка или своего белья.
Чтобы окружающая среда вашего ребенка была чистой и свободной от аллергенов, используйте продукты, которые содержат только натуральные ингредиенты.
8) Соблюдайте здоровую диету при грудном вскармливании
Большинство мам предпочитают кормить своих новорожденных исключительно грудным молоком в течение первых нескольких месяцев жизни ребенка, если не дольше. Это, конечно, означает, что единственные питательные вещества, которые получает ребенок, поступают непосредственно из материнского молока.
Это прекрасный выбор, так как исследования показали, что грудное вскармливание имеет ряд важных преимуществ для здоровья младенцев. Однако это означает, что матери, кормящие грудью, должны быть особенно осторожны в отношении того, что они вводят в свой организм. Следуйте нашим советам, чтобы обеспечить максимально здоровую диету для грудного вскармливания!
Однако это означает, что матери, кормящие грудью, должны быть особенно осторожны в отношении того, что они вводят в свой организм. Следуйте нашим советам, чтобы обеспечить максимально здоровую диету для грудного вскармливания!
9) Тщательно одевайте ребенка
У младенцев очень нежная кожа, непереносимая и легко раздражаемая. Это нормально и не о чем беспокоиться. Просто не забудьте одеть своего ребенка в мягкую свободную одежду, чтобы не вызвать вспышки прыщей у ребенка.
Для стирки детской одежды, простыней и одеял лучше всего использовать безопасные для детей гипоаллергенные стиральные порошки. Это защитит кожу вашего малыша от любых раздражающих химических веществ, которые могут содержаться в обычных моющих средствах.
Перед сном попробуйте успокаивающую пижаму Stelatopia Skin Soothing Pyjamas от Mustela, чтобы уменьшить дискомфорт кожи. Эта пижама также уменьшит желание вашего малыша ковыряться в прыщах. Вы почувствуете облегчение, узнав, что одежда вашего малыша выполнена из гипоаллергенного материала, не содержащего парабенов и феноксиэтанола.
10) Не позволяйте ребенку царапать или ковырять
В отличие от вас, ваш ребенок не понимает, что происходит с его кожей. Отек и зуд могут привести к тому, что ваш малыш будет царапать, тереть или ковырять детские прыщи, даже не подозревая об этом.
Если вы видите, что кожа вашего ребенка становится более красной и опухшей, или если вы видите, что ваш малыш трет воспаленные участки, пришло время накрыть его руки детскими варежками или мягкими носками. Это не обязательно должна быть постоянная вещь, и вашему ребенку не нужно носить их все время. Это просто, чтобы дать прыщам время зажить.
11) Будьте терпеливы
Прежде всего, будьте терпеливы. Организму вашего ребенка могут потребоваться недели, чтобы нормализоваться и найти баланс после родового шока. В конце концов, состояние улучшится, и кожа вашего ребенка станет мягкой и гладкой. А еще лучше, ваш ребенок не будет чувствовать себя некомфортно в собственной шкуре. Это способствует лучшему времени объятий, более продолжительному сну и лучшим привычкам кормления.
Если вы когда-нибудь забеспокоитесь о прыщах вашего ребенка, мы рекомендуем проконсультироваться с врачом. По крайней мере, он или она может успокоить вас относительно сыпи у вашего ребенка. Врач может даже решить назначить что-то более мощное, чтобы помочь избавиться от прыщей у вашего ребенка.
Если прыщи вашего ребенка когда-либо выглядят так, как будто они могут быть заражены (из них выделяется непрозрачная жидкость, желтоватая жидкость или кровотечение), немедленно обратитесь к врачу.
Преодоление детских прыщей
Для заботливого родителя более чем естественно быть обеспокоенным и пораженным видом прыщей на нежной коже вашего малыша. Справляйтесь с прыщами у младенцев, используя нежный и любящий подход.
Каждый день не забывайте осторожно мыть лицо ребенка мягким детским мылом и водой, а затем осторожно промокните его насухо. Всегда избегайте всего, что может вызвать раздражение кожи вашего малыша, включая средства по уходу за кожей, одежду, продукты питания или другие предметы в их окружении. И постарайтесь изо всех сил проявить терпение к прыщам вашего ребенка. Следуйте советам в этой статье и помните, что прыщи, скорее всего, нисколько не беспокоят вашего малыша, так что постарайтесь не позволять им беспокоить и вас!
И постарайтесь изо всех сил проявить терпение к прыщам вашего ребенка. Следуйте советам в этой статье и помните, что прыщи, скорее всего, нисколько не беспокоят вашего малыша, так что постарайтесь не позволять им беспокоить и вас!
Часто задаваемые вопросы
1) Как избавиться от детских прыщей?
Большинство детских прыщей не требуют лечения и обычно проходят сами по себе в течение нескольких недель. Но если вы хотите ускорить этот процесс, попробуйте мыть лицо вашего ребенка мягким очищающим средством, таким как очищающая вода без ополаскивания Mustela, один или два раза в день.
Не используйте жесткое мыло и не трите кожу, так как это может вызвать раздражение и усугубить акне.
Также важно поговорить с лечащим врачом вашего ребенка, прежде чем принимать какие-либо лекарства, в том числе отпускаемые без рецепта (OTC), поскольку они могут повлиять на нежную кожу вашего ребенка.
2) Вызываются ли детские прыщи грудным молоком?
Как уже упоминалось выше, научные исследования еще не определили точную причину прыщей у детей.
