Часто хочется писать после родов: Нарушения мочеиспускания после родов
Как восстановить контроль над мочевым пузырем после родов
Трудности с мочеиспусканием знакомы практически каждой женщине после родов, особенно если они не первые. Кто-то жалуется на слишком частые позывы, а кто-то – на их отсутствие. Кому-то мешают вести полноценную жизнь болезненные ощущения, а у кого-то главная проблема – подтекание при смехе, кашле или резких движениях. Все это является следствием растяжения мышц тазового дна. Как решить проблему с тонусом мочевого пузыря?
Эйфория после родов часто сменяется депрессией
Основные проблемы и их решение
1. Отсутствие позывов.
Даже при полном мочевом пузыре после родов многие женщины не чувствуют позывы из-за сниженного давления матки. Мочевой пузырь увеличивается в размерах, отекает и накапливает слишком много жидкости. Если в родах применялись обезболивающие препараты, снизилась чувствительность мочевого пузыря. Этому также способствовали мышечные спазмы и страх перед болью.
Если проблема носит психологический характер, тонус постепенно восстановится, отек исчезнет, мочеиспускание нормализуется.
2. Частые позывы.
Частое мочеиспускание сразу после родов свидетельствует о том, что организм выводит лишнюю жидкость. Если позывов много, а жидкости мало, возможно воспаление мочеиспускательного канала или мочевого пузыря.
Решать проблемы мочеиспускания с помощью инъекций или лазера можно не раньше, чем через 3 месяца после родов
3. Болезненность.
В процессе родов в канале образуются ссадины, возможно наложение швов. При попадании мочи на них начинается жжение. Неприятные ощущения в норме проходят на вторые-третьи сутки. Если этого не случилось, возможен цистит или уретрит.
4. Недержание мочи.
После родов у женщин часто бывает стрессовое недержание мочи, как и после других операций. Слизистая оболочка влагалища, а также мускулатура замыкающего типа мочевыводящего канала растягиваются во время вынашивания ребенка и при родах. Ткани влагалища теряют упругость. Давление на мочевой пузырь и мочеиспускательный канал сокращаются, пузырь не закрывается полностью и выделяет несколько капель мочи при смехе или кашле. Решить проблему можно путем тренировок – выполнения упражнения Кегеля, но, к сожалению, они помогают не всегда.
Решить проблему можно путем тренировок – выполнения упражнения Кегеля, но, к сожалению, они помогают не всегда.
Сегодня уже есть способы решения деликатной послеродовой проблемы
Как ускорить восстановление работы мочевого пузыря после родов: 6 советов
- Очень важно как можно раньше опорожнить мочевой пузырь после родоразрешения, чтобы стимулировать сокращение матки и защитить мочевыделительные органы от инфицирования. Если сделать самостоятельно этого не удается, можно воспользоваться помощью медперсонала и попросить поставить катетер.
- В течение первых месяцев нельзя сокращать объем потребляемой жидкости, особенно в период лактации. Это поможет тренировать мочевой пузырь.
- Чем больше вы ходите, тем лучше работают кишечник и мочевой пузырь.
- Выполняйте упражнения Кегеля регулярно – три раза в день по 8-10 сокращений мышц тазового дна.
- Посоветуйтесь с врачом относительно использования дополнительных средств для повышения эффективности упражнений Кегеля.
 Это могут быть специальные вагинальные шарики. Также можно использовать эластичные повязки.
Это могут быть специальные вагинальные шарики. Также можно использовать эластичные повязки. - Уберите из рациона продукты, которые раздражают мочевой пузырь, – соления, копчености, острые приправы, кофе.
Современные методы лечения болезней мочевого пузыря совместимы с грудным вскармливанием
Стрессовое недержание мочи после родов часто становится причиной послеродовой депрессии. Как бороться с этим явлением? Советы практикующего психолога:
Современное решение
Нормальная работоспособность мочевого пузыря в норме восстанавливается в период от нескольких дней до полутора месяцев после родов. У многих женщин даже по истечении этого срока после родов стрессовое недержание мочи не проходит, поэтому стоит поискать другие способы решения проблемы.
Один из них – использовать синтетический объемообразующий агент – гель «Дэм Плюс». Препарат вводится путем инъекции с целью повышения запирающего давления уретры. Сразу после его имплантации улучшается способность сфинктера противостоять внутрипузырному давлению – факты стрессового недержания мочи прекращаются. Процедура проводится под местным обезболиванием и не имеет побочных эффектов. После введения DAM+ образует в уретре «подушку», восстанавливает тургор и физиологический объем тканей, нормализует свойства сфинктера.
Препарат вводится путем инъекции с целью повышения запирающего давления уретры. Сразу после его имплантации улучшается способность сфинктера противостоять внутрипузырному давлению – факты стрессового недержания мочи прекращаются. Процедура проводится под местным обезболиванием и не имеет побочных эффектов. После введения DAM+ образует в уретре «подушку», восстанавливает тургор и физиологический объем тканей, нормализует свойства сфинктера.
Достаточно одной процедуры введения геля DAM+, чтобы решить эту досадную проблему
Медицина шагнула настолько вперед, что сегодня уже вовсе необязательно мириться с неприятными женскими проблемами. Упражнения Кегеля навсегда останутся классикой лечения ослабленных мышц тазового дна. Но там, где они бессильны, урологи и гинекологи рекомендуют обращаться к новым технологиям и не отказываться от эффективного малоинвазивного лечения.
Рези при мочеиспускании, как лечить, симптомы, показания
Причины резей при мочеиспускании:
Процесс мочеиспускания (деуринация) в норме не причиняет дискомфорта и не вызывает болезненных ощущений. Однако в случае инфицирования уретры, мочевого пузыря, половых органов, почек или мочеточников он может сопровождаться болью. У женщин такая проблема встречается чаще, чем у мужчин, что обусловлено анатомическими особенностями строения женского мочевыводящего канала.
Однако в случае инфицирования уретры, мочевого пузыря, половых органов, почек или мочеточников он может сопровождаться болью. У женщин такая проблема встречается чаще, чем у мужчин, что обусловлено анатомическими особенностями строения женского мочевыводящего канала.
— Цистит – воспалительный процесс, затрагивающий стенки мочевого пузыря. В норме моча стерильна, иммунная система подавляет рост и развитие опасной флоры. При нарушении иммунитета, редком опорожнении мочевого пузыря, переохлаждении, застое крови в органах малого таза могут возникать условия для инфицирования и начала воспалительного процесса. Инфекция может проникать в мочевой пузырь несколькими путями: через почки, из половых путей и кишечника через уретру, с током лимфы и крови. Один из главных признаков цистита – часто возникающие позывы к мочеиспусканию, малые порции мочи, чувство переполненности даже после опорожнения мочевого пузыря.
— Половые инфекции (хламидиоз, трихомониаз, гонорея, кандидоз и пр. ). Это могут быть не только болезни, передающиеся половым путём, но и инфекционные процессы, вызванные патологическим ростом условно-патогенной и патогенной микрофлоры влагалища. В таких случаях к жалобам присоединяются дополнительные симптомы – жжение, отёчность, сухость, болезненность и зуд половых органов, а также вагинальные выделения, имеющие неприятный запах, цвет или консистенцию.
). Это могут быть не только болезни, передающиеся половым путём, но и инфекционные процессы, вызванные патологическим ростом условно-патогенной и патогенной микрофлоры влагалища. В таких случаях к жалобам присоединяются дополнительные симптомы – жжение, отёчность, сухость, болезненность и зуд половых органов, а также вагинальные выделения, имеющие неприятный запах, цвет или консистенцию.
— Гормональные изменения. Боль во влагалище при мочеиспускании – частый спутник климакса. Из-за снижения количества эстрогена слизистая оболочка влагалища становится более сухой, склонной к образованию микротрещин. Из-за этого выделение урины приводит к раздражению слизистой, зуду, жжению и боли при мочеиспускании.
— Камни. В почках, мочеточниках и мочевом пузыре могут образовываться песок, мелкие и крупные камни. Признаки: моча с кровью и сильная боль при мочеиспускании, приступообразные боли в области поясницы и внизу живота, частые позывы к деуринации. Болезненные ощущения усиливаются во время физической активности, при ходьбе, при перемене положения тела.
— Уретрит, заболевание, вызванное воспалительным процессом, который локализуется в уретре. Опасность уретрита заключается в том, что инфекция может распространяться по направлению к почкам и вызвать их поражение, либо вызвать нарушения влагалищной микрофлоры и воспалительные процессы в области органов малого таза. Признаки уретрита – боли при мочеиспускании, сопровождающиеся нехарактерными выделениями из уретры (вплоть до гнойных) и тянущими ощущениями.
— Воспалительные процессы в почках, пиелонефрит. Среди признаков почечных воспалений – ноющая боль в области поясницы, повышение температуры тела, сокращение объёма выделяемой мочи, снижение аппетита, головные боли, диарея, рвота, потливость, боль при мочеиспускании, изменение цвета мочи с жёлтого на бурый, коричневый или красный.
— Нарушение влагалищной микрофлоры. В норме во влагалище должна поддерживаться кислая среда (от 3,8 до 4,4 pH). Однако в случае неправильной интимной гигиены, нарушения гормонального фона вагинальная микрофлора становится более щелочной. Это приводит к образованию микротрещин и расчёсов, вызванных зудом и жжением в области половых губ и влагалища. Попадая на повреждённые участки, моча вызывает их раздражение и боль при мочеиспускании.
Это приводит к образованию микротрещин и расчёсов, вызванных зудом и жжением в области половых губ и влагалища. Попадая на повреждённые участки, моча вызывает их раздражение и боль при мочеиспускании.
— Роды. Во время родов образуются многочисленные разрывы, ссадины и трещины половых органов, в том числе страдает и мочевыводящий канал. Вследствие чего после родов женщина может испытывать резь и боль при мочеиспускании до того момента, пока организм не восстановится.
Лечение резей при мочеиспускании:
1. Необходим полноценный осмотр гинеколога. Врач может выявить инфекции, воспалительные процессы и ряд иных угрожающих здоровью состояний.
Параллельно с первичным осмотром проходит забор биоматериала: общие анализы мочи и крови, мазок на инфекции, соскоб тканей.
При выявлении патологий гинекологического профиля врач уточняет диагноз и назначает соответствующее лечение: антибиотики, противовоспалительные препараты, гормональные средства.
2. Если первичный осмотр не дал однозначного диагноза, требуется УЗИ органов малого таза для выявления патологий, а также консультация уролога для исключения цистита, нефролога – для диагностики состояния почек.
Как правило, пациентке не требуется проходить осмотр у всех специалистов – на первом приёме гинеколог выясняет локализацию болей, периодичность, выраженность, после чего направляет женщину либо на интравагинальное УЗИ и обследование органов малого таза, либо к профильному специалисту, который и назначает лечение.
Клиника «Качество Жизни»
Цены
Цены*
*Цены на сайте носят ознакомительных характер и могут отличаться от цен в клинике. Более точную стоимость уточняйте у администратора по телефону клиники.
Более точную стоимость уточняйте у администратора по телефону клиники.
Недержание мочи у женщин, причины и лечение
Главная
Здоровье
Недержание мочи у женщин
С проблемой недержания мочи сталкивается больше половины женщин во всем мире. Инконтиненция (другое название недержания) встречается и у молодых женщин, например, после родов, и у пациенток пожилого возраста, а у некоторых женщин эта деликатная проблема проявляется еще в юности и не проходит на протяжении долгого времени. В любом случае, это негативно влияет на качество жизни, доставляет немало неудобств, а следовательно, требует особого внимания.
Лечение недержания мочи у женщин во многом зависит от формы заболевания. Установить истинную причину и подобрать эффективный метод лечения может только профессионал. Если вы столкнулись с проблемой недержания, обращайтесь за квалифицированной помощью к специалистам нашей клиники.
Типы недержания и их особенности
Возрастное недержание мочи
Недержание мочи у женщин после 40
С годами патология прогрессирует. Каждая вторая 40-летняя женщина жалуется на проблему недержания при:
Каждая вторая 40-летняя женщина жалуется на проблему недержания при:
- кашле;
- чихании;
- смехе;
- прыжках.
Причинами недержания мочи у женщин после 40 могут быть послеродовые последствия и гинекологические осложнения. Также причиной может быть сокращение синтеза коллагена в организме. Функция коллагена — поддержание эластичности тканей органов тазового дна, сфинктеров уретры. Частые стрессы, неправильное питание, хронический недосып, малоподвижный образ жизни приводят к гиповитаминозу и провоцируют развитие слабости мышц тазового дна. Как результат — внутренние органы смещаются и опускаются.
Недержание мочи у женщин после 50
После 50 лет женский организм начинает работать по-другому — гормональный фон меняется, давление может быть нестабильным.
Причины недержания у женщин после 50 лет:
- Сахарный диабет, болезни щитовидной железы, гиперактивный мочевой пузырь;
- Возрастные изменения гормонального фона;
- Тяжелые роды в анамнезе;
- Хронические воспаления органов малого таза;
- Гипертония и прием медикаментов;
- Поднятие тяжестей, перенапряжение мышц тазового дна, опущение органов.

Недержание мочи у женщин после 60
Недержание мочи у женщин после 60 лет встречается довольно часто. Приходит климакс, репродуктивная система перестает функционировать, как следствие — женские половые гормоны не вырабатываются. Возрастные изменения становятся более заметными, мышцы таза теряют тонус, стенки мочевыводящих путей грубеют и становятся менее эластичными, недостаток женских половых гормонов ведет за собой пониженный тонус мочевого пузыря. Все это может привести к недержанию.
Стрессовая инконтиненция
Наиболее часто встречающаяся форма недержания. Основная причина неконтролируемости мочеиспускания в данном случае – дисфункция сфинктера мочеиспускательного канала. Из-за слабости мышцы повышенное внутрибрюшное давление вызывает неконтролируемое подтекание мочи.
Симптомы:
- подтекание мочи даже при небольшой физической нагрузке, чихании, кашле, во время смеха;
- непреодолимые позывы к мочеиспусканию при этом отсутствуют.

Причины стрессовой инконтиненции:
- Беременность: из-за гормональных изменений и повышенного давления матки на органы малого таза многие женщины страдают от небольших подтеканий мочи (особенно часто данная проблема проявляется на последних сроках).
- Роды: самостоятельные роды особенно крупным плодом часто вызывают повреждение мышц и связок тазового дна, это приводит к дисфункции сфинктера и частому неконтролируемому подтеканию мочи.
- Операции на органах малого таза: спаечный процесс, начинающийся после любых вмешательств, нарушает анатомическое соотношение органов и провоцирует увеличение давления в малом тазу, что может вызывать неконтролируемое мочеиспускание.
- Возрастные изменения: снижение уровня вырабатываемого эстрогена приводит к потере эластичности связок и снижению тонуса мышц, что негативно сказывается на работе сфинктера.
На вероятность возникновения проблем с неконтролируемым мочеиспусканием также влияют такие факторы, как наследственность, неврологические заболевания, ожирение, инфекции мочевыводящих путей.
Стрессовое недержание доставляет массу неприятностей и значительно ухудшает жизнь пациентов. Чтобы решить проблему раз и навсегда, важно не затягивать с походом к врачу, а на приеме у доктора не стесняться и рассказать подробно о симптомах, чтобы специалист смог подобрать наиболее эффективную схему лечения недержания мочи.
Особенности лечения стрессового недержания
При стрессовой форме недержания предпочтительным является именно оперативное лечение. Медикаментозная терапия эффективна лишь в некоторых случаях, при этом используются следующие препараты: адреномиметики (Гутрон), антихолинэстеразные препараты (Убретид), антидепрессанты (Симбалта).
Императивное недержание
Причиной императивных позывов к частому мочеиспусканию является высокая реактивность мочевого пузыря.
В норме позыв к мочеиспусканию появляется, когда в пузыре накапливается определенное количество мочи. При этом женщина может легко сдерживать позывы до ближайшего посещения туалетной комнаты. В случае гиперактивного мочевого пузыря даже минимальное количество мочи вызывает сильные, нестерпимые позывы.
В случае гиперактивного мочевого пузыря даже минимальное количество мочи вызывает сильные, нестерпимые позывы.
На возникновение императивного недержания влияют те же факторы, что и в случае со стрессовой инконтиненцией, кроме того, эти две формы недержания часто сочетаются, доставляя женщине дополнительные неудобства.
К симптомам императивного недержания относятся:
- частые, нестерпимые позывы к мочеиспусканию;
- позывы, как правило, определяются внешними факторами;
- желание помочиться практически всегда возникает внезапно.
Лечение императивного недержания мочи
Для устранения частых императивных позывов к мочеиспусканию предпочтительными являются немедикаментозные, общие методы лечения, в частности лечебная гимнастика. Хирургическое вмешательство в данном случае является неэффективным, а медикаментозное лечение применяется только в случае, если общие методы не дали желаемого результата.
Препараты для лечения недержания мочи у женщин:
- препараты, которые расслабляют стенку мочевого пузыря, минимизируют частоту ее сокращений: Везикар, Дриптан, Спазмекс, Детрузитол.

- лекарственные средства, улучшающие кровообращение мочевого пузыря и одновременно расслабляющие его в фазу наполнения: Омник, Кальдура, Дальфаз.
- замещающая гормональная терапия в случае дефицита эстрогенов у женщин климактерического возраста.
В случае если медикаментозная терапия не достаточно эффективна, для лечения гиперактивного мочевого пузыря также возможно использование препаратов ботулотоксина типа А (например, «Лантокс»).
Во время цистоскопии с помощью эндоскопической иглы в стенку мочевого пузыря вводится раствор препарата «Лантокс», который временно блокирует сокращение мышечных волокон, снижая реактивность мочевого пузыря.
Недержание, вызванное приемом лекарственных препаратов
Иначе ятрогенное недержание. Данный тип заболевания может возникать вследствие приема некоторых лекарственных средств: адреномиметиков, мочегонных препаратов, колхицина, а также некоторых седативных препаратов.
Другие формы недержания мочи
Неконтролируемые позывы к мочеиспусканию и подтекание мочи также может вызывать рассеянный склероз, повреждение головного или спинного мозга и другие органические повреждения.
Диагностика
Выяснение причин недержания и разработка эффективного плана лечения невозможны без комплексного обследования, которое включает следующие этапы:
- консультация специалиста
На приеме у врача пациентке следует как можно подробнее рассказать о проблеме и жалобах. Особое внимание необходимо уделить факторам, провоцирующим недержание, тяжести симптомов и времени их появления, возможным дополнительным жалобам.
Также предлагается заполнить анкету, созданную непосредственно для людей, страдающих недержанием мочи.
- ведение дневника мочеиспусканий
Подробные, регулярные записи об актах мочеиспускания и случаях недержания помогут врачу более точно определить причину заболевания и назначить эффективное лечение.
- PAD-тест
Используется для оценки степени тяжести заболевания. Тест с прокладками помогает более точно определить количество упускаемой мочи, что необходимо для постановки правильного диагноза.
- гинекологический осмотр
Стандартный осмотр внешних половых органов и влагалища с помощью гинекологического зеркала позволяет исключить наличие других заболеваний. Во время осмотра также применяется кашлевая проба, когда врач проверяет, выделяется ли моча из уретры при покашливании.
- анализ мочи
Анализ мочи проводится с целью выявления воспалительных процессов в органах мочеполовой системы, что может также являться причиной недержания малых порций мочи. На наличие инфекций указывают лейкоциты, эритроциты и бактерии в моче.
- уродинамические исследования
Включают ряд тестов, необходимых для определения типа недержания и оценки функционального состояния мочевого пузыря и уретры.
- Визуализация (УЗИ, МРТ)
Ультразвуковое исследование применяется для определения степени смещения мочевого пузыря и уретры при мочеиспускании или кашле, а МРТ позволяет выявить различные отклонения, которые не показывают другие методы визуализации.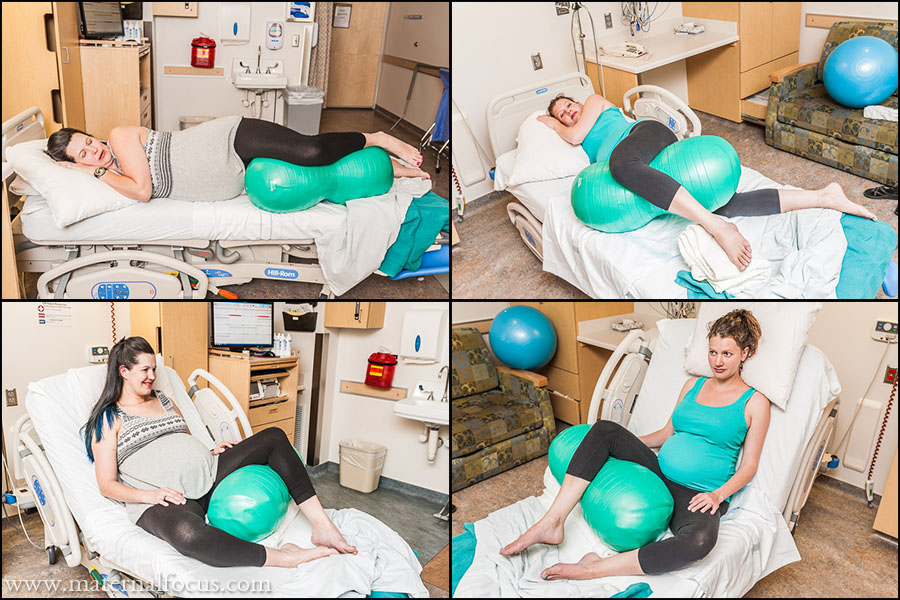
Лечение недержания мочи у женщин
Терапия любого вида недержания мочи начинается с достаточно простых и доступных, но при этом эффективных методов. К ним относятся, в первую очередь, коррекция образа жизни и выполнение специальных упражнений:
- нормализация веса при ожирении (большая масса тела – серьезная нагрузка на весь организм, в частности, увеличивается внутрибрюшное давление, что негативно влияет на нормальное расположение внутренних органов, нарушая мочеиспускание)
- сокращение потребляемых кофеиносодержащих напитков (кофе, чай и некоторые другие напитки провоцируют частые позывы к мочеиспусканию)
- отказ от курения (хронический никотиновый бронхит, от которого страдают многие курильщики, усугубляет проблемы недержания мочи)
- лечение хронических заболеваний дыхательных путей
- создание и поддержание режима мочеиспускания (в основе метода – опорожнение мочевого пузыря в строго определенные часы, независимо от позывов к мочеиспусканию)
- тренировка мышц тазового дна (специальные упражнения позволяют укрепить мышцы сфинктера, чтобы избавиться от непроизвольного мочеиспускания).

К оперативным методам лечения стрессового недержания мочи у женщин относятся:
- Слинговые (петлевые) операции
Современные малоинвазивные TVT и TVT-O операции считаются одним из самых эффективных способов лечения стрессового недержания мочи.
Длительность процедуры составляет в среднем 30 минут. Во время операции под средней частью уретры размещается специальная синтетическая петля, которая удерживает уретру в необходимом положении и предупреждает непроизвольное подтекание мочи.
Главные достоинства методики – малоинвазивность, безопасность и быстрое восстановление. При этом эффект ощущается практически сразу.
Недостаток TVT и TVT-O операций – вероятность возникновения рецидивов. Но, несмотря на этот недостаток, метод считается наиболее эффективным.
- Инъекции объемообразующих препаратов
Инъекции специальных препаратов под контролем цистоскопа вводятся в подслизистую оболочку уретры. Филлеры возмещают недостающие мягкие ткани и тем самым удерживают уретру в правильном положении.
Гимнастика при лечении недержания мочи у женщин
Упражнения Кегеля
Гимнастика кегеля при недержании мочи у женщин показывает особую эффективность. В основе гимнастики – тренировка мышц тазового дна. Чтобы найти «нужные» мышцы необходимо сидя вообразить позыв к мочеиспусканию и попытаться «удержать» воображаемую струю мочи. Именно задействованные в этом процессе мышцы и нужно тренировать.
Гимнастику выполняют трижды в день. Во время тренировки мышцы напрягают и расслабляют, постепенно увеличивая время сокращений от нескольких секунд до 2-3 минут.
Комплекс упражнений с биологической обратной связью
Во время тренировки используется специальный аппарат биологической обратной связи (БОС), который регистрирует тонус мышц. Помимо контроля правильности выполняемых упражнений, аппарат можно использовать также для электростимуляции.
Гимнастка с применением специальных тренажеров
При желании во время тренировки пациентка может использовать специальные тренажеры, которые позволяют максимально эффективно укрепить мышцы тазового дна.
Методы профилактики недержания мочи
Для предупреждения проблем с мочеиспусканием необходимо соблюдать следующие правила:
- Поддерживать нормальный водный баланс организма, для чего требуется выпивать до 2 литров воды в день. Но следует учесть: чрезмерное питье, также как и недостаток жидкости, может негативно сказаться на самочувствии человека.
- Создать и поддерживать индивидуальный режим мочеиспускания: привычка опорожнять мочевой пузырь в определенное время помогает нормализировать мочеиспускание, снизить реактивность мочевого пузыря.
- Делать лечебную гимнастику, укреплять мышцы тазового дна.
- Поддерживать нормальный вес, избавиться от лишних килограммов.
- Снизить потребление кофе, чая, других кофеиносодержащих напитков, а также соленостей.
- Отказаться от курения и других вредных привычек.
- Соблюдать диету и придерживаться активного образа жизни для профилактики запоров.
Недержание мочи – серьезное заболевание, которое может крайне негативно сказываться на жизни пациентки. Без правильного лечения проблемы не пройдут самостоятельно. Не затягивайте с походом к специалисту! Потратьте немного времени на посещение клиники «Философия красоты и здоровья», и мы вместе найдем способ наладить режим мочеиспускания, чтобы ничто не омрачало вашу ежедневную жизнь.
Без правильного лечения проблемы не пройдут самостоятельно. Не затягивайте с походом к специалисту! Потратьте немного времени на посещение клиники «Философия красоты и здоровья», и мы вместе найдем способ наладить режим мочеиспускания, чтобы ничто не омрачало вашу ежедневную жизнь.
Что «нормально» после родов?
Беременность и роды вызывают множество изменений в нашем организме. Процесс восстановления может быть запутанным и даже ошеломляющим, и в нем содержится много дезинформации.
Женщины обращаются в отделение физиотерапии тазового дна InterMed с множеством вопросов об их теле и симптомах после беременности. Наши пациенты хотят знать, являются ли изменения постоянными. Пройдут ли когда-нибудь их симптомы, или им просто нужно жить с ними как с новой нормой? На какое восстановление можно рассчитывать после родов? Как долго это займет?
Путаница часто возникает из-за того, что некоторые симптомы считаются нормальными в течение определенного периода времени, а затем становятся ненормальными, если они продолжаются дольше этого периода.
Наша цель здесь — ответить на вопросы и предоставить информацию о том, что является нормальным и что следует ожидать при трех наиболее распространенных проблемах после беременности, которые приводят к направлению к физиотерапевту: здоровье мочевого пузыря и недержание мочи, боль во время секса и диастаз прямых мышц живота. , промежуток между мышцами живота.
Что считается нормальным состоянием мочевого пузыря после родов?
Недержание мочи или непроизвольное подтекание мочи часто встречается в первые несколько месяцев после родов. В течение первых 3 месяцев подтекание, когда вы кашляете, чихаете, смеетесь или поднимаете ребенка, является нормальным явлением. Также нормально чаще мочиться или иметь сильные внезапные позывы. После первых 3 месяцев нормальный контроль над мочеиспусканием должен вернуться. Некоторые женщины видят, что их симптомы постепенно исчезают, в то время как другие продолжают бороться.
Самыми сильными предикторами послеродового недержания мочи являются:
- Низкая сила тазового дна
- Недержание мочи до беременности
- Новое начало недержания мочи во время беременности
- Размер вашего новорожденного (более 6,6 фунтов)
У женщин, которые сжимают мышцы тазового дна во время беременности и снова через 12 недель после родов, недержание мочи развивается реже, чем у женщин, которые не делают сжиманий. Рекомендации показывают, что женщинам, которые испытывают недержание мочи или другие симптомы через 3 месяца, будет полезно как минимум три сеанса физиотерапии, направленных на реабилитацию тазового дна. Укрепление и координация этих важных мышц приводит к реальным положительным изменениям для женщин.
Рекомендации показывают, что женщинам, которые испытывают недержание мочи или другие симптомы через 3 месяца, будет полезно как минимум три сеанса физиотерапии, направленных на реабилитацию тазового дна. Укрепление и координация этих важных мышц приводит к реальным положительным изменениям для женщин.
Недержание, как правило, поддается лечению с помощью физиотерапии, поскольку оно является симптомом определенных проблем в области тазового дна. По мере решения этих проблем недержание должно прекратиться.
Есть хорошие исследования, подтверждающие пользу обращения за помощью. Исследования показали, что женщины, получающие физиотерапию тазового дна по поводу недержания мочи после родов, продолжали демонстрировать преимущества лечения год спустя. Одно исследование показало, что тренировка тазового дна с биологической обратной связью (способ увидеть, как работают ваши мышцы) привела к улучшению симптомов на 88 процентов.
Никому не суждено протекать после родов. Мы часто слышим истории от пациентов, которые думали, что у них должна была течь, потому что это делала их мать. Если вы обнаружите, что все еще имеете дело с недержанием мочи — даже спустя годы — попросите направление. Мы здесь, чтобы помочь вам.
Если вы обнаружите, что все еще имеете дело с недержанием мочи — даже спустя годы — попросите направление. Мы здесь, чтобы помочь вам.
Секс должен быть болезненным после рождения ребенка?
Во время беременности мышцы тазового дна испытывают давление, поскольку они поддерживают растущего ребенка. Нашим мышцам также приходится работать усерднее, чтобы стабилизировать постуральные изменения по мере того, как ребенок становится больше и тяжелее. Во время родов наши мышцы таза расслабляются и растягиваются, чтобы ребенок мог родиться. Если ребенок крупный или роды затруднены, эти мышцы могут быть повреждены. Это может вызвать боль во время секса. Возвращение к сексу после рождения ребенка может быть немного пугающим. В первые несколько раз небольшой дискомфорт является нормальным, особенно если был разрыв, требующий наложения швов.
Боль во время секса называется диспареунией. По оценкам исследований, 85 процентов женщин испытали боль при первой попытке секса после родов. У большинства боль со временем уменьшается. У каждой пятой женщины боль сохраняется более года.
У большинства боль со временем уменьшается. У каждой пятой женщины боль сохраняется более года.
Дискомфорт при половом акте и проникновении не должен продолжаться. Если диспареуния не проходит, поговорите со своим врачом. Мы рады помочь вам снова обрести комфорт.
Нормально ли чувствовать расщепление мышц живота над пупком?
По мере того, как ребенок становится больше, брюшная стенка и брюшные мышцы растягиваются, чтобы освободить место. После родов мышцы возвращаются в исходное положение, но мягкие ткани между мышцами могут оставаться растянутыми. Эта мягкая ткань, белая линия живота, соединяет левую и правую прямые мышцы живота, часто называемая «шесть кубиков». Когда это происходит, слабая область в центре называется диастазом прямых мышц живота или DRA. Он может проявляться в виде приподнятого гребня в середине живота выше или ниже пупка и становится более заметным при напряжении. DRA не является грыжей, потому что брюшная стенка не повреждена, просто растянута и истончена.
У большинства женщин после родов возникает ДРА. У большинства это исчезнет или значительно уменьшится в течение 8 недель. DRA, превышающий 2 см (приблизительно ширина 2 кончиков пальцев, расположенных рядом друг с другом), не является нормальным и может способствовать ощущению нестабильности или боли в спине. Ваш врач может сделать быстрый тест, чтобы диагностировать это распространенное состояние. Физиотерапия может помочь вам снова стабилизировать мышцы живота. Недостаточно просто усилить — пожалуйста, не делайте скручиваний, так как это может ухудшить DRA. Важно научиться использовать свои мышцы по образцу, который поддерживает стабильность корпуса, а также дает вашему телу наилучшие шансы на выздоровление.
Кейт Бержерон PT, DPT, WCS; Джессика Кларк, MPT; Надя Санчес, PT, DPT; Розмари Вагнер PT, DPT
Что ожидать во время вагинальных родов
Чего ожидать во время вагинальных родов
Медицинский обзор Дебры Салливан, доктора философии, MSN, RN, CNE, COI — Редакция The Healthline от 18 апреля , 2018
Выбор вагинальных родов
Каждые роды уникальны и индивидуальны, как каждая мать и ребенок. Кроме того, у женщин могут быть совершенно разные переживания при каждых новых родах. Рождение ребенка — это событие, которое меняет вашу жизнь и оставит след в вашей жизни на всю оставшуюся жизнь.
Кроме того, у женщин могут быть совершенно разные переживания при каждых новых родах. Рождение ребенка — это событие, которое меняет вашу жизнь и оставит след в вашей жизни на всю оставшуюся жизнь.
Конечно, вы хотите, чтобы это был положительный опыт, и вы знали, чего ожидать. Вот некоторая информация о том, что может произойти во время родов.
План рождения: Должен ли он быть?
По мере приближения последней стадии беременности вам может понадобиться составить план родов. Тщательно подумайте, что для вас важно. Общая цель – здоровая мать и ребенок.
План родов описывает ваши идеальные роды и может нуждаться в корректировке по мере развития фактической ситуации.
Поговорите со своим партнером и решите, кого вы хотите пригласить на роды. Некоторые пары считают, что это личное время, и предпочитают, чтобы посторонние не присутствовали.
План родов может включать другие пункты, такие как обезболивание во время родов, положения при родах и многое другое.
Ранние фазы родов
Амниотический мешок
Амниотический мешок — это заполненная жидкостью оболочка, окружающая вашего ребенка. Этот мешок почти всегда разрывается до рождения ребенка, хотя в некоторых случаях он остается целым до родов. Когда он разрывается, это часто описывается как «отхождение вод».
В большинстве случаев воды отходят до родов или в самом начале родов. Некоторые женщины ощущают отхождение вод как поток жидкости, хотя это может быть и струйка жидкости. Жидкость должна быть прозрачной и без запаха.
При отходе вод обратитесь к своему акушеру-гинекологу (акушеру-гинекологу) или другому поставщику акушерских услуг и следуйте их указаниям.
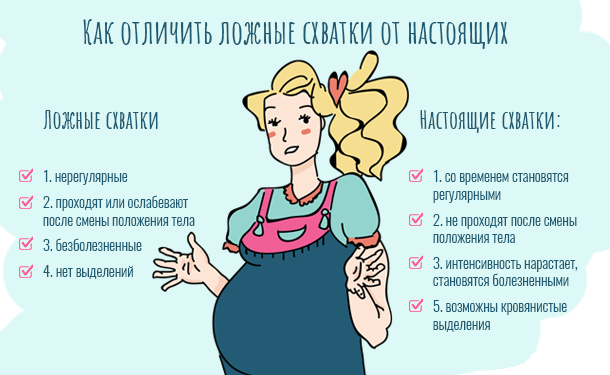
Схватки
Схватки — это сокращение и расслабление матки. Эти движения в конечном итоге помогут вашему ребенку протолкнуться через шейку матки. Схватки могут ощущаться как сильные спазмы или давление, которые начинаются в спине и распространяются вперед.
Схватки не являются надежным индикатором родов. Возможно, вы уже чувствовали схватки Брекстона-Хикса, которые могли начаться еще во втором триместре.
Общее правило заключается в том, что если схватки длятся минуту, с интервалом в пять минут и продолжаются в течение часа, это настоящие роды.
Расширение шейки матки
Шейка — это самая нижняя часть матки, которая открывается во влагалище. Шейка матки представляет собой трубчатую структуру длиной примерно 3–4 сантиметра с проходом, соединяющим полость матки с влагалищем.
Во время родов роль шейки матки должна измениться с поддержания беременности (за счет удержания матки закрытой) на облегчение рождения ребенка (путем раскрытия или раскрытия, достаточного для того, чтобы ребенок мог пройти).
Фундаментальные изменения, происходящие ближе к концу беременности, приводят к размягчению тканей шейки матки и истончению шейки матки, что способствует подготовке шейки матки. Правда, активные роды считаются начавшимися при раскрытии шейки матки на 3 сантиметра и более.
Роды и роды
В конце концов, цервикальный канал должен открыться до тех пор, пока само цервикальное отверстие не достигнет 10 сантиметров в диаметре и ребенок не сможет пройти в родовые пути.
Когда ребенок входит во влагалище, ваша кожа и мышцы растягиваются. Половые губы и промежность (область между влагалищем и прямой кишкой) со временем достигают точки максимального растяжения. В этот момент кожа может чувствовать, что она горит.
Некоторые специалисты по акушерству называют это огненным кольцом из-за ощущения жжения, когда ткани матери растягиваются вокруг головы ребенка. В это время ваш лечащий врач может принять решение о проведении эпизиотомии.
Вы можете почувствовать или не почувствовать эпизиотомию, потому что кожа и мышцы могут потерять чувствительность из-за того, насколько сильно они натянуты.
Рождение
Когда появляется головка ребенка, давление значительно уменьшается, хотя, возможно, вы все равно будете ощущать некоторый дискомфорт.
Медсестра или врач попросят вас на мгновение прекратить тужиться, пока рот и нос ребенка отсасываются для удаления амниотической жидкости и слизи. Важно сделать это до того, как ребенок начнет дышать и плакать.
Обычно врач поворачивает голову ребенка на четверть оборота, чтобы выровнять его тело, которое все еще находится внутри вас. Затем вас попросят снова начать тужиться, чтобы освободить плечи.
Сначала идет верхнее плечо, а затем нижнее плечо.
Затем, с последним толчком, вы родите ребенка!
Рождение плаценты
Плацента и амниотический мешок, которые поддерживали и защищали ребенка в течение девяти месяцев, все еще находятся в матке после родов. Их нужно доставить, и это может произойти спонтанно или может занять до получаса. Ваша акушерка или врач могут помассировать живот ниже пупка, чтобы помочь сжать матку и ослабить плаценту.
Ваша матка теперь размером с большой грейпфрут. Возможно, вам придется тужиться, чтобы помочь родить плаценту. Вы можете почувствовать некоторое давление при выходе плаценты, но не такое сильное, как при рождении ребенка.
Вы можете почувствовать некоторое давление при выходе плаценты, но не такое сильное, как при рождении ребенка.
Ваш лечащий врач осмотрит доставленную плаценту, чтобы убедиться, что она доставлена полностью. В редких случаях часть плаценты не отделяется и может оставаться прикрепленной к стенке матки.
Если это произойдет, ваш врач протянет руку к вашей матке, чтобы удалить оставшиеся кусочки, чтобы предотвратить сильное кровотечение, которое может возникнуть в результате разрыва плаценты. Если вы хотите увидеть плаценту, пожалуйста, спросите. Как правило, они будут рады показать вам.
Боль и другие ощущения во время родов
Если вы выберете естественные роды
Если вы решите родить «естественно» (роды без обезболивающих), вы почувствуете все виды ощущений. Два ощущения, которые вы испытаете больше всего, — это боль и давление. Когда вы начнете тужиться, часть давления уменьшится.
Однако по мере того, как ребенок опускается в родовые пути, вы перейдете от ощущения давления только во время схваток к постоянному и возрастающему давлению. Это будет похоже на сильное позывы к дефекации, когда ребенок давит на те же самые нервы.
Это будет похоже на сильное позывы к дефекации, когда ребенок давит на те же самые нервы.
Если вы выбрали эпидуральную анестезию
Если вам сделали эпидуральную анестезию, ваши ощущения во время родов будут зависеть от эффективности эпидуральной анестезии. Если лекарство должным образом ослабляет нервы, вы можете ничего не почувствовать. Если это умеренно эффективно, вы можете почувствовать некоторое давление.
В легкой форме вы почувствуете давление, которое может быть вам некомфортно. Это зависит от того, насколько хорошо вы переносите ощущения давления. Вы можете не почувствовать растяжения влагалища и, вероятно, не почувствуете эпизиотомию.
Возможный разрыв
Хотя серьезные травмы встречаются нечасто, в процессе раскрытия шейка матки может разорваться и в конечном итоге потребуется ее восстановление.
Ткани влагалища мягкие и гибкие, но если роды происходят быстро или с чрезмерным усилием, эти ткани могут порваться.
В большинстве случаев рваные раны незначительны и легко зашиваются. Иногда они могут быть более серьезными и приводить к долгосрочным проблемам.
Иногда они могут быть более серьезными и приводить к долгосрочным проблемам.
Нормальные роды и родоразрешение часто приводят к повреждению влагалища и/или шейки матки. До 70 процентов женщин, рожающих первого ребенка, имеют эпизиотомию или какой-либо разрыв влагалища, требующий хирургического вмешательства.
К счастью, влагалище и шейка матки имеют обильное кровоснабжение. Вот почему травмы в этих областях быстро заживают и практически не оставляют шрамов, которые могут привести к долгосрочным проблемам.
Перспективы
Нет ничего невозможного в том, чтобы подготовиться к родам, но это известный непредсказуемый процесс. Понимание временной шкалы и рассказы об опыте других матерей могут иметь большое значение для того, чтобы сделать роды менее загадочными.
Многие будущие мамы считают полезным составить план родов со своим партнером и поделиться им со своей медицинской бригадой. Если вы создаете план, будьте готовы передумать, если возникнет необходимость. Помните, что ваша цель — родить здорового ребенка и получить здоровый положительный опыт.
Помните, что ваша цель — родить здорового ребенка и получить здоровый положительный опыт.
Последний медицинский осмотр 18 апреля 2018 г.
- Родительство
- Послеродовой уход
- После родов
Как мы проверяли эту статью:
Healthline проводит строгие рецензирования научных учреждений, рецензированные исследования, рекомендации академических учреждений и опирается на рекомендации и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Кеттл С и др. (2010). Рассасывающиеся нити для устранения эпизиотомии и разрывов при родах.
cochrane.org/CD000006/PREG_absorbable-stitches-for-repair-of-episiotomy-and-tears-at-childbirth - Роды и послеродовой уход. (2016).
mayoclinic.org/healthy-lifestyle/labor-and-delivery/in-depth/stages-of-labor/art-20046545b - Этапы родов.
 (н.д.).
(н.д.).
swedish.org/services/pregnancy-and-childbirth/labor-delivery/what-happens-during-delivery/стадии родов - Когда идти в больницу. (н.д.).
baby.sutterhealth.org/laboranddelivery/labor/ld_when-hosp.html
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
18 апреля 2018 г.
на
Редакционная команда Healthline
Под редакцией
John Bassham
Медицинский инспектор, COI
Debra Sullivan, PhD, MSN, RN, CNE, COI
.0003
Поделиться этой статьей ожидать
Риски эпидуральной анестезии во время родов
Акупрессурные точки для стимуляции родов
Таблица раскрытия шейки матки: этапы родов
8 Это правда? 8 вопросов о родах, которые вам не терпится задать, на которые ответили мамы
Читать дальше
Натуральная и эпидуральная анестезия: чего ожидать сделайте свои роды красивыми, мы расскажем вам, что вам нужно знать, когда дело доходит до выбора между естественными родами или использованием… , мкр
Эпидуральные блокады и комбинированные спинально-эпидуральные блокады обеспечивают облегчение родовой боли.
 Однако эти методы не являются безопасными. Получите факты…
Однако эти методы не являются безопасными. Получите факты…ПОДРОБНЕЕ
Акупрессурные точки для стимуляции родов
Медицинский обзор Дебры Салливан, доктора философии, MSN, RN, CNE, COI
Вы беременны и уже просроченный срок? Помогите вызвать роды естественным путем, нажимая на эти точки акупрессуры на теле.
ПОДРОБНЕЕ
Таблица раскрытия шейки матки: этапы родов
Медицинское заключение Кэролин Кей, доктора медицины.
Готовы родить и приветствовать вашего малыша? Вот посмотрите на этапы родов.
ПОДРОБНЕЕ
Правда ли это? 8 вопросов о родах, которые вы хотите задать, ответы мам
Медицинский обзор Рэйчел Либерто, R.N.
Вам до смерти хотелось узнать, правда ли все, что вы слышали о родах.
 Мамы проболтались раз и навсегда.
Мамы проболтались раз и навсегда.ПОДРОБНЕЕ
Антидепрессанты во время беременности не связаны с учащением неврологических проблем у детей
Когортное исследование применения антидепрессантов во время беременности показало, что частота неврологических расстройств у детей, родившихся у тех, кто принимал антидепрессанты…
ПРОЧИТАТЬ БОЛЬШЕ
Эти журналы для беременных с гидом помогут вам задокументировать все ощущения
Медицинский обзор, проведенный Мередит Уоллис, MS, APRN, CNM, IBCLC
Беременность и послеродовой период полны эмоций (правильно!), Журналы беременности — отличное место для документирования всего этого.
ПОДРОБНЕЕ
Что нужно знать, если у вас беременность с высоким риском
Медицинское заключение Валинды Риггинс Нвадике, доктора медицины, магистра здравоохранения либо беременная родительница, плод, либо и то, и другое.

ПОДРОБНЕЕ
Что такое сиамские близнецы?
Сиамские близнецы — это однояйцевые близнецы, которые рождаются сросшимися и, вероятно, имеют один или несколько общих органов. Мы объясняем, как они развиваются и когда происходит разделение…
ПОДРОБНЕЕ
Как узнать, гей вы, гетеросексуал или нечто среднее?
Медицинское заключение Джанет Брито, доктора философии, LCSW, CST
В обществе, где ожидается, что большинство людей будут натуралами, может быть трудно сделать шаг назад и по-настоящему спросить, являетесь ли вы геем, гетеросексуалом или что-то еще…
ПОДРОБНЕЕ
Послеродовая депрессия: диагностика, симптомы, лечение
Что такое послеродовая депрессия?
Послеродовая депрессия (ППД) — это психическое заболевание, поражающее женщин после родов. Для некоторых женщин нормально чувствовать «детскую хандру» в течение нескольких недель после родов. При послеродовой депрессии чувства грусти, одиночества, бесполезности, беспокойства и беспокойства длятся гораздо дольше, чем несколько недель.
Для некоторых женщин нормально чувствовать «детскую хандру» в течение нескольких недель после родов. При послеродовой депрессии чувства грусти, одиночества, бесполезности, беспокойства и беспокойства длятся гораздо дольше, чем несколько недель.
После рождения ребенка у многих женщин бывают перепады настроения. В одну минуту они чувствуют себя счастливыми, а в следующую минуту начинают плакать. Они могут чувствовать себя немного подавленными, с трудом концентрироваться, терять аппетит или обнаруживать, что плохо спят, даже когда ребенок спит. Эти симптомы обычно начинаются примерно через 3–4 дня после родов и могут длиться несколько дней.
Если вы недавно стали мамой и у вас есть какие-либо из этих симптомов, возможно, у вас детская хандра. Бэби-блюз считается нормальной частью раннего материнства и обычно проходит в течение 10 дней после родов.
Симптомы послеродовой депрессии
Симптомы послеродовой депрессии влияют на качество вашей жизни и включают:
- Частое чувство грусти или подавленности.

- Частый плач или плаксивость.
- Чувство беспокойства, раздражительности или беспокойства.
- Потеря интереса или удовольствия от жизни.
- Потеря аппетита.
- Меньше энергии и мотивации что-то делать.
- Проблемы со сном, в том числе проблемы с засыпанием, проблемы с поддержанием сна или сон больше обычного.
- Чувство бесполезности, безнадежности или вины.
- Необъяснимая потеря или увеличение веса.
- Ощущение, что жизнь не стоит того, чтобы жить.
- Проявляет мало интереса к ребенку.
- Отсутствие чувства привязанности к ребенку.
Несмотря на то, что многие женщины впадают в депрессию сразу после родов, некоторые женщины начинают чувствовать депрессию только через несколько недель или месяцев. Депрессия, возникающая в течение 6 месяцев после родов, может быть послеродовой депрессией.
В редких случаях у женщины может развиться послеродовой психоз. Это очень серьезное заболевание. Сюда входят все симптомы послеродовой депрессии, а также мысли о том, чтобы навредить себе или ребенку.
Сюда входят все симптомы послеродовой депрессии, а также мысли о том, чтобы навредить себе или ребенку.
Что вызывает послеродовую депрессию?
Точная причина неизвестна. Уровень гормонов меняется во время беременности и сразу после родов. Эти гормональные изменения могут вызвать химические изменения в мозге. Это играет роль в возникновении депрессии.
Вероятность возникновения послеродовой депрессии выше, если у вас было одно из следующих состояний:
- Послеродовая депрессия в анамнезе.
- Депрессия, не связанная с беременностью.
- Тяжелый предменструальный синдром (ПМС).
- Сложный или очень напряженный брак или отношения.
- Несколько членов семьи или друзей, с которыми можно поговорить или на которых можно положиться.
- Стрессовые жизненные события во время беременности или после родов (например, тяжелое заболевание во время беременности, преждевременные роды или тяжелые роды).
Как диагностируется послеродовая депрессия?
Запишитесь на прием к врачу, если вы подозреваете, что у вас послеродовая депрессия.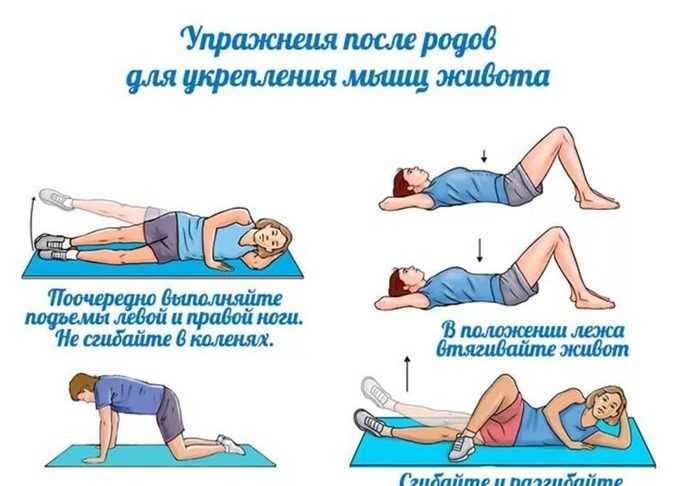 Ваш врач расскажет вам о ваших симптомах и ощущениях. Он или она спросит вас, как долго вы чувствуете себя подавленным. Ваш врач может попросить вас заполнить анкету о вашей депрессии или назначить анализ крови для проверки уровня гормонов.
Ваш врач расскажет вам о ваших симптомах и ощущениях. Он или она спросит вас, как долго вы чувствуете себя подавленным. Ваш врач может попросить вас заполнить анкету о вашей депрессии или назначить анализ крови для проверки уровня гормонов.
Можно ли предотвратить или избежать послеродовой депрессии?
Послеродовую депрессию нельзя предотвратить или избежать. Однако, если у вас в анамнезе депрессия или послеродовая депрессия после рождения других детей, вы можете подготовиться. Подготовка может включать поддержание здоровья ума и тела. Ешьте здоровую пищу во время беременности, занимайтесь спортом и изучайте стратегии снижения стресса. После рождения ребенка держитесь подальше от алкоголя и кофеина. Продолжайте принимать решения о здоровом образе жизни. Если вы опасаетесь, что у вас будет послеродовая депрессия, обратитесь к врачу в начале беременности или сразу после родов.
Кроме того, Американская академия семейных врачей (AAFP) рекомендует проводить скрининг депрессии среди взрослого населения в целом. В том числе беременным и женщинам в послеродовом периоде. Усилия по скринингу должны быть сосредоточены на обеспечении точного диагноза, эффективного лечения и надлежащего последующего наблюдения.
В том числе беременным и женщинам в послеродовом периоде. Усилия по скринингу должны быть сосредоточены на обеспечении точного диагноза, эффективного лечения и надлежащего последующего наблюдения.
Лечение послеродовой депрессии
Послеродовая депрессия лечится так же, как и любая другая депрессия. Могут помочь поддержка, консультирование (разговорная терапия) и отпускаемые по рецепту лекарства (антидепрессанты). Поговорите со своим врачом о том, какое лечение лучше для вас. Если у вас есть мысли причинить вред себе или ребенку, немедленно обратитесь за помощью. Позвоните на горячую линию для самоубийц, другу, члену семьи или 911.
Если вы кормите грудью, поговорите со своим врачом о преимуществах и рисках приема антидепрессантов. Многие антидепрессанты безопасны для младенцев, находящихся на грудном вскармливании. Ваш врач может решить, какое лекарство вы можете использовать во время кормления ребенка.
Самое главное, не думайте, что вы ничего не можете сделать, если страдаете послеродовой депрессией. Помощь доступна, и вы можете стать лучше.
Помощь доступна, и вы можете стать лучше.
Жизнь с послеродовой депрессией
Чувство депрессии не означает, что вы плохой человек. Это не значит, что вы сделали что-то не так или сами навлекли на себя это. Это также не означает, что вы не любите своего ребенка. Если вы недавно родили и чувствуете грусть, грусть, тревогу, раздражительность, усталость или любые другие симптомы послеродовой депрессии, помните, что многие другие женщины пережили то же самое.
Вы не «сходите с ума» и не «сходите с ума». Вы не должны думать, что вам просто нужно страдать от этого. Вот некоторые вещи, которые вы можете сделать, которые другие матери с послеродовой депрессией сочли полезными:
- Найдите кого-нибудь, с кем можно поговорить, и расскажите ему о своих чувствах.
- Свяжитесь с людьми, которые могут помочь вам с уходом за детьми, домашними делами и поручениями. Эта сеть поддержки поможет вам найти время для себя, чтобы вы могли отдохнуть.
- Найдите время, чтобы сделать что-то для себя, даже если это всего 15 минут в день.
 Попробуйте читать, заниматься спортом (ходьба полезна для здоровья и ее легко делать), принимайте ванну или медитируйте.
Попробуйте читать, заниматься спортом (ходьба полезна для здоровья и ее легко делать), принимайте ванну или медитируйте. - Ведите ежедневный дневник. Запишите свои эмоции и чувства. Это способ выплеснуть свои мысли и разочарования. Как только вы почувствуете себя лучше, вы можете вернуться и перечитать свой дневник. Это поможет вам увидеть, насколько вы стали лучше.
- Отмечайте маленькие достижения. Даже если вы можете сделать только одно дело в любой день, помните, что это шаг в правильном направлении. Бывают дни, когда вы ничего не можете сделать. Постарайтесь не злиться на себя, когда это произойдет.
- Чувствовать себя подавленным — это нормально. Роды влекут за собой много изменений, и воспитание детей становится сложной задачей. Когда вы не чувствуете себя собой, эти изменения могут показаться слишком большими, чтобы с ними справиться.
- От тебя не ожидают, что ты будешь супермамой. Будьте честны в том, как много вы можете сделать. Попросите других людей помочь вам, когда вам это нужно.

