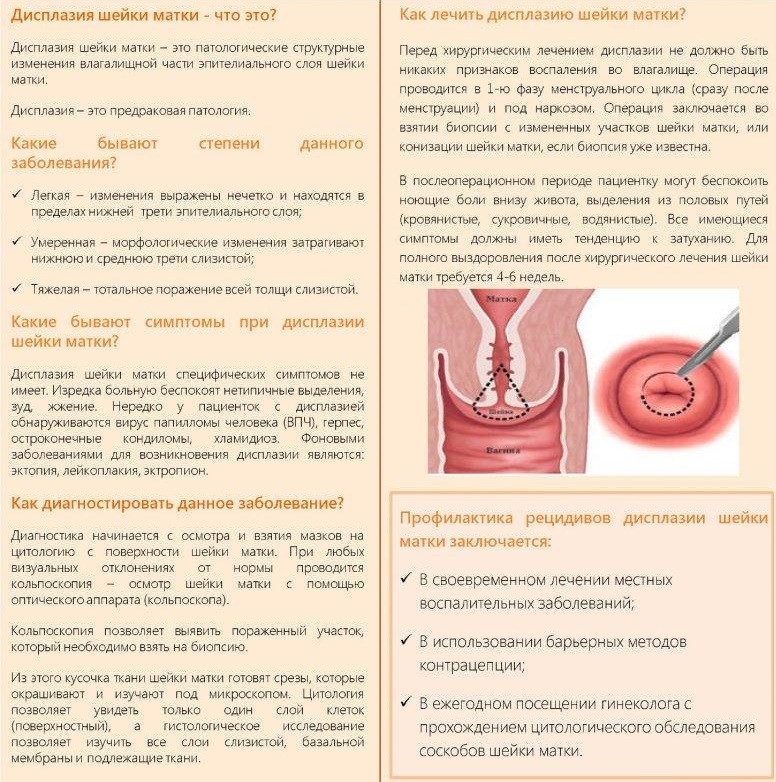
Дисплазия шейки матки у беременных: Дисплазия шейки матки и бесплодие, ЭКО, беременность
Отдаленные результаты цитокинотерапии у беременных с дисплазией шейки матки
Введение
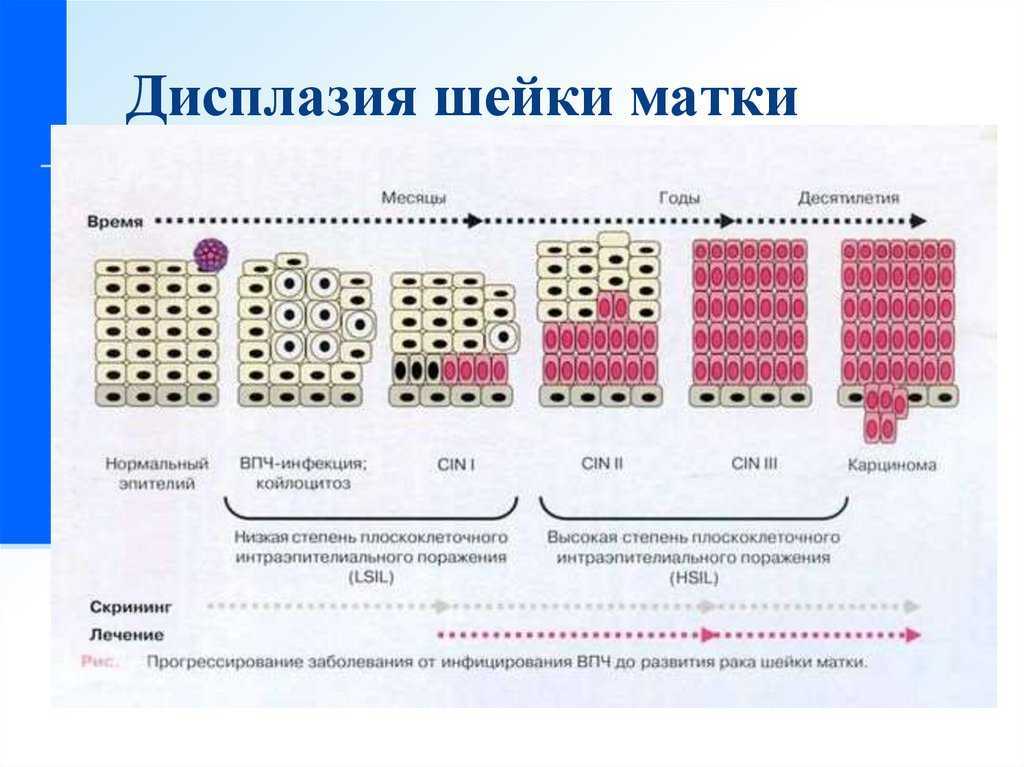
Дисплазия шейки матки — это заболевание, характеризующееся нарушением пролиферации клеток и развитием ядерной атипии на фоне длительной персистенции вируса папилломы человека (ВПЧ) [1, 2]. Во время беременности частота первичного выявления дисплазии шейки матки составляет 13 случаев на 10 000 женщин. Риск прогрессирования тяжелой дисплазии до микроинвазивного рака во время беременности крайне низкий и не превышает 1,1–3,6% [2, 3]. Дисплазия и рак шейки матки являются вирус-ассоциированными заболеваниями. Среди этиопатогенетических факторов, участвующих в развитии данного заболевания, выделяют не только онкогенные ВПЧ, но также иммунологические факторы [3].
Известно, что входными воротами инфекции, вызванной ВПЧ, являются кожа и слизистые оболочки. Вирионы контактируют в первую очередь с рецепторами, локализующимися на эпителиоцитах и кератиноцитах. В последние годы активно изучается роль различных факторов мукозального иммунитета и разрабатываются возможности модулирования их активности [3].
В последние годы активно изучается роль различных факторов мукозального иммунитета и разрабатываются возможности модулирования их активности [3].
Поскольку в большинстве случаев дисплазия шейки матки ассоциирована с вирусной инфекцией, применение препаратов с иммуномодулирующей и противовирусной активностью в ряде случаев может быть эффективным [3, 4].
Цель исследования: изучение отдаленных результатов экзогенной цитокинотерапии у беременных женщин с дисплазией шейки матки.
Материал и методы
В проспективное исследование включено 50 пациенток с дисплазией шейки матки, рандомизированных в 2 группы. Пациентки 1-й группы (n=30) получали терапию препаратом Суперлимф 25 ЕД с вагинальным введением свечей, пациентки 2-й группы (n=20) — с ректальным введением. Продолжительность терапии в обеих группах составила 20 дней. Было прослежено течение беременности, родов и состояние новорожденных у всех пациенток, включенных в исследование.
Активным веществом препарата Суперлимф является белково-пептидный комплекс свиных лейкоцитов, представляющий собой универсальный стимулятор иммунной системы с активностью фактора, угнетающего миграцию макрофагов, интерлейкина-1, интерлейкина-6, фактора некроза опухоли, трансформирующего фактора роста, секретируемых лейкоцитами периферической крови свиньи. Препарат зарегистрирован как иммуномодулятор, обладает противовирусным и противомикробным действием, стимулирует функциональную активность клеток фагоцитарного ряда, активирует фагоцитоз, выработку цитокинов, индуцирует противоопухолевую цитотоксичность макрофагов, регулирует миграцию клеток в очаг воспаления и увеличивает активность естественных киллеров, обладает антиоксидантной активностью, снижает развитие воспалительных реакций, стимулирует регенерацию и эпителизацию раневых дефектов. Препарат разрешен к применению во время беременности [5].
Критерии включения в исследование: наличие гистологически подтвержденной дисплазии шейки матки, отсутствие специфического и неспецифического вагинита, физиологическое течение беременности, информированное согласие на участие в исследовании и отсутствие повышенной чувствительности к белкам свиного происхождения.
Всем пациенткам проводилось цитологическое исследование мазков с шейки матки (при включении в исследование, через 22 дня после начала терапии и через 6 нед. после родов), а также выполнялась кольпоскопия и кольпоскопическая биопсия шейки матки на этапе включения в исследование и через 6 нед. после родов.
Цитологическое исследование проводилось методом жидкостной цитологии NovаPrep. Забор материала с экто- и эндоцервикса проводился с использованием урогенитального зонда типа f (цервикс браш). Гистологическое исследование проводилось на базе отделения патоморфологии ГБУЗ ГКБ № 40 ДЗМ. В условиях малой операционной шейка матки обнажалась при помощи зеркал Куско, проводилась обработка раствором мирамистина с последующей местной анестезией шейки матки 2% раствором лидокаина гидрохлорида (2 мл). Под кольпоскопическим контролем при помощи петлевого электрода радиохирургическим методом (аппарат «Сургитрон») проводилась биопсия шейки матки с наиболее измененных участков эктоцервикса, размер биоптата составлял в диаметре от 6 до 9 мм. Образец полученной ткани фиксировали в 10% растворе нейтрального забуференного формалина и доставляли в патоморфологическую лабораторию. Интерпретация полученных данных проводилась согласно унифицированной гистопатологической номенклатуре Bethesda.
Образец полученной ткани фиксировали в 10% растворе нейтрального забуференного формалина и доставляли в патоморфологическую лабораторию. Интерпретация полученных данных проводилась согласно унифицированной гистопатологической номенклатуре Bethesda.
Расширенная кольпоскопия проводилась на бинокулярном микроскопе (KN-2200 series) с использованием 3% раствора уксусной кислоты и раствора Люголя. Полученные результаты интерпретировались согласно Международной кольпоскопической классификации 2011 г. [6].
Статистическая обработка выполнялась с применением программ SPSS 23.0, Statistica for Windows 10. Для описания количественных данных, имеющих нормальное распределение, использованы среднее арифметическое (М) и стандартное отклонение (SD), которые представлялись в формате М±SD. Для качественных признаков составлялись четырехпольные таблицы сопряженности, значимость различий частот оценивалась с помощью критерия с поправкой Йейтса. Статистически значимыми принимались различия при р≤0,05. Для множественного сравнения групп использовалась поправка Бонферрони.
Для множественного сравнения групп использовалась поправка Бонферрони.
Результаты исследования
Возраст пациенток 1-й группы составил 25–40 лет (в среднем 31,6±1,7 года), 2-й группы — 22–36 лет (в среднем 29,8±1,4 года). На момент включения в исследование в 1-й группе 5 (16,7%) пациенток находились на I триместре (11–12 нед.), 14 (46,7%) — на II (20–28 нед.) и 11 (36,7%) — на III триместре (29–33 нед.). Во 2-й группе на момент включения в исследование 4 (20%) пациентки были на сроке 10–12 нед., 10 (50%) — на сроке 16–28 нед. и 6 (30%) — на сроке 29–34 нед.
Среди экстрагенитальных заболеваний у пациенток 1-й и 2-й групп преобладала патология органов желудочно-кишечного тракта (46,6% и 25% соответственно), наиболее часто выявлялся хронический гастродуоденит (33,3% и 20%). Частота встречаемости заболеваний органов мочевыделительной (13,3% и 10%) и дыхательной (23,3% и 15%) систем в группах достоверно не отличалась.
Наиболее распространенными гинекологическими заболеваниями были эктопия шейки матки (83,3% и 80% соответственно в 1-й и во 2-й группах), кандидозный вагинит (66,7% и 65%), бактериальный вагиноз (40% и 35%) и дисменорея (10% и 10%).
В обеих группах преобладали повторнобеременные повторнородящие (21 (70%) и 12 (60%) соответственно), при этом у 16,7% и 10% из них в анамнезе были артифициальные аборты. Настоящая беременность у всех обследованных наступила спонтанно, особенности ее течения представлены в таблице 1.
Среди осложнений у пациенток 1-й группы в I триместре преобладали рвота беременных легкой степени и угроза прерывания беременности, которые не потребовали госпитализации. Проявления угрозы прерывания беременности были купированы применением препаратов микронизированного прогестерона и препаратов магния. У каждой 3-й беременной развивался кандидозный вагинит. Значимым и наиболее распространенным осложнением II триместра была угроза прерывания беременности.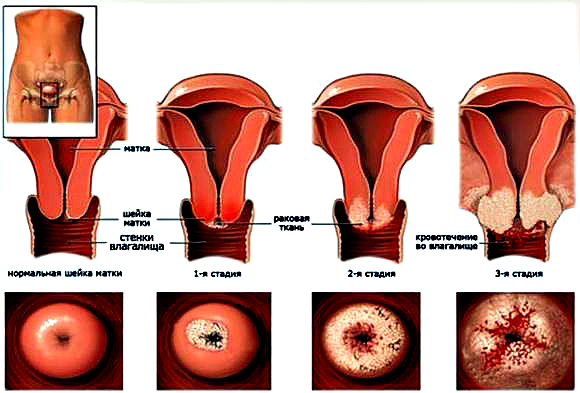 Из этих пациенток 6 (46%) были госпитализированы для проведения внутривенной токолитической и гормональной терапии. Наиболее частым осложнением III триместра стал толстокишечный стаз, диагностированный в каждом 4-м случае. Умеренная преэклампсия диагностирована на сроках после 33–34 нед. и протекала с артериальным давлением до 140/90 мм рт. ст. и следовой протеинурией.
Из этих пациенток 6 (46%) были госпитализированы для проведения внутривенной токолитической и гормональной терапии. Наиболее частым осложнением III триместра стал толстокишечный стаз, диагностированный в каждом 4-м случае. Умеренная преэклампсия диагностирована на сроках после 33–34 нед. и протекала с артериальным давлением до 140/90 мм рт. ст. и следовой протеинурией.
У пациенток 2-й группы (см. табл. 1) в I триместре беременность чаще всего осложнялась рвотой и кандидозным вагинитом, а также острой респираторной вирусной инфекцией (ОРВИ) с повышением температуры тела до 38 °С, а угроза прерывания беременности манифестировала у 20% женщин. Терапия, направленная на пролонгирование беременности, проводилась с применением микронизированного прогестерона и спазмолитических препаратов. Во II триместре наиболее частыми осложнениями стали толстокишечный стаз, ОРВИ и угроза прерывания беременности. В III триместре угроза преждевременных родов, потребовавшая госпитализации в стационар, диагностирована в 15% случаев. Анемический синдром развивался в каждом 5-м наблюдении.
Анемический синдром развивался в каждом 5-м наблюдении.
Роды произошли своевременно у всех пациенток обеих групп. Гестационный срок на момент родов составил: в 1-й группе 38,1±1,2 нед., во 2-й группе 38,4±1,1 нед. В таблице 2 представлены исходы родов у пациенток обеих групп.
Масса новорожденных у пациенток 1-й группы составила 2720–4308 г (3641±394 г), во 2-й группе — 2970–4200 г (3441±324 г). У новорожденных ни в одном случае не было выявлено синдрома дыхательных расстройств и церебральной депрессии. При наблюдении в течение года не выявлено задержки речевого развития, а результаты тестирования по системе BSID-III, проведенного в 12 мес. жизни, находились в интервале от 9 до 11 баллов у всех детей, что соответствует норме.
При цитологическом исследовании (на момент включения и через 48 ч после окончания 20-дневного курса терапии) было обнаружено, что у беременных 1-й группы плоскоклеточное интраэпителиальное поражение низкой степени злокачественности (LSIL) выявлено в трети случаев, а плоскоклеточное интраэпителиальное поражение высокой степени (HSIL) — в 43,3% случаев, у 6,7% женщин выявлялась атипия многослойного плоского эпителия, не позволяющая исключить тяжелое поражение (ASC-H), и у 10% — зафиксированы клетки плоского эпителия с атипией неясного значения (ASCUS).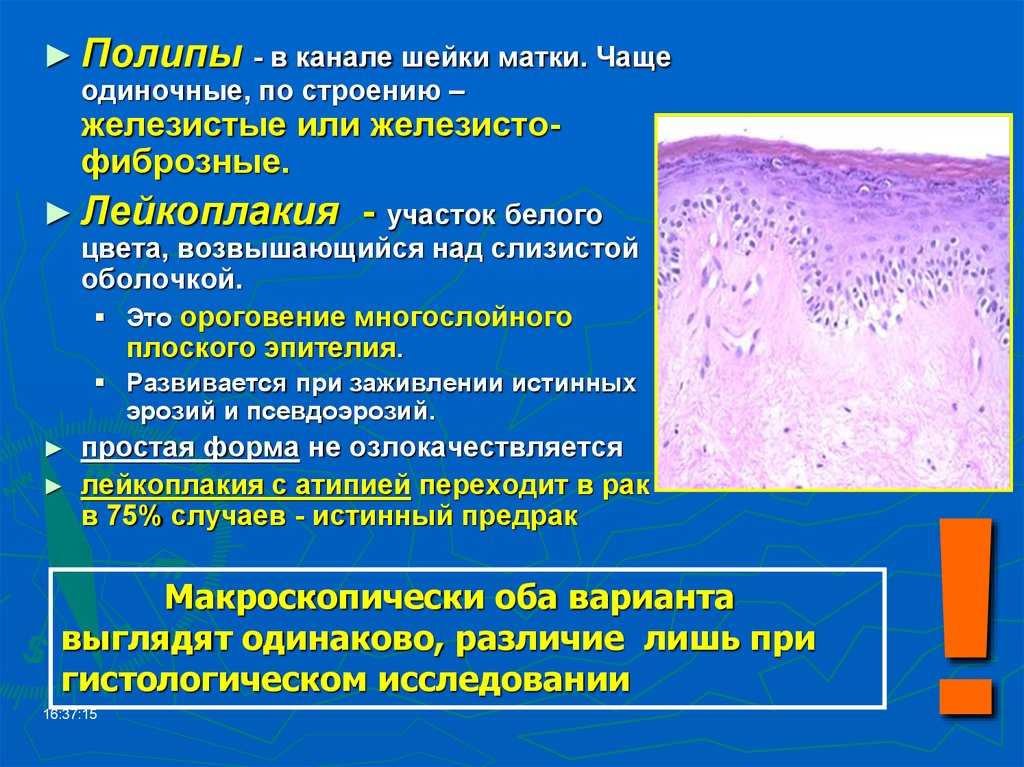 Во 2-й группе LSIL было подтверждено в 25%, HSIL — в 45% случаев, ASC-H — в 10% и ASCUS — в 20% случаев. После окончания курса терапии при цитологическом исследовании из 50 образцов ни в одном случае не было отмечено прогрессирования заболевания.
Во 2-й группе LSIL было подтверждено в 25%, HSIL — в 45% случаев, ASC-H — в 10% и ASCUS — в 20% случаев. После окончания курса терапии при цитологическом исследовании из 50 образцов ни в одном случае не было отмечено прогрессирования заболевания.
У пациенток 1-й группы в 5 (16,7%) случаях были зафиксированы положительные изменения результатов, проявляющиеся в нормализации цитологической картины в 3,3% случаев, регрессе с HSIL до LSIL в 6,7%, с LSIL до ASCUS в 3,3% и с HSIL до ASC-H в 3,3% случаев. Во 2-й группе после 20 дней ректального введения препарата в 15% случаев произошли изменения цитологической картины: у 1 (5%) пациентки отмечена нормализация показателей до NILM (внутриэпителиальных злокачественных изменений не выявлено), еще у 1 (5%) пациентки выявлено уменьшение выраженности изменений с HSIL до LSIL и еще у 1 (5%) — регресс с LSIL до ASCUS.
Через 6 нед. после родов по данным цитологического исследования у 40% пациенток обеих групп была выявлена нормальная цитологическая картина с заключением: NILM.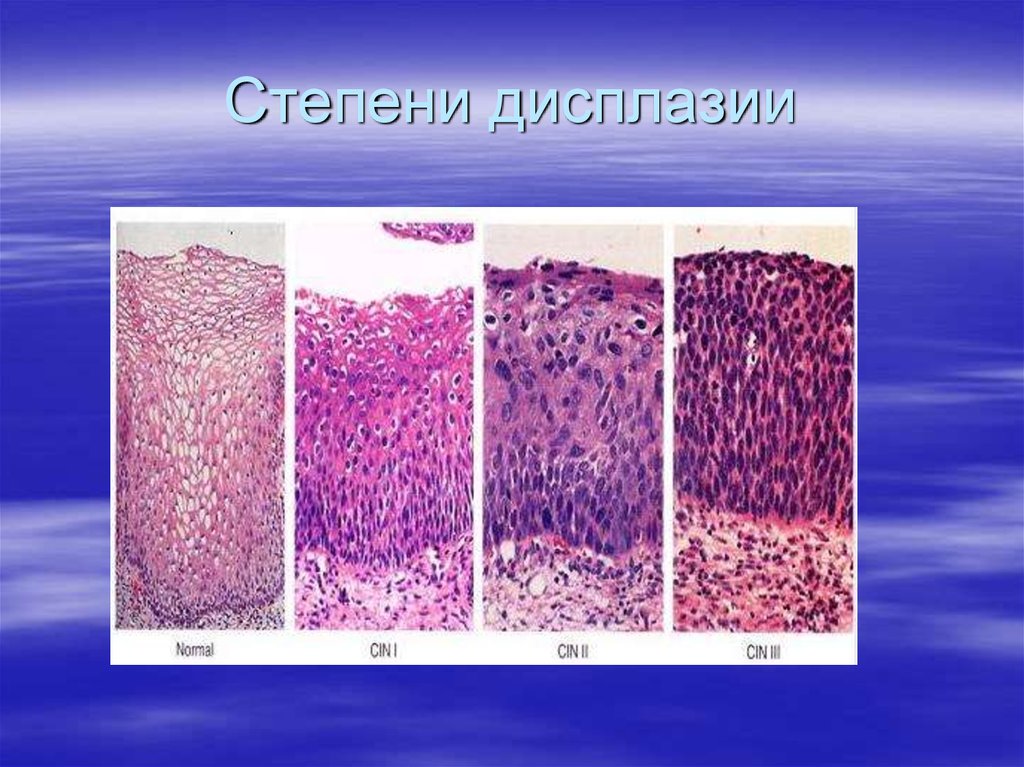
При проведении расширенной кольпоскопии оценивались локализация и площадь поражения, выраженность признаков атипической кольпоскопической картины с градацией ее на 1-ю и 2-ю степень. У всех пациенток 1-й группы была выявлена зона трансформации 1-го типа, что позволяло интерпретировать кольпоскопическое исследование как удовлетворительное. В 100% случаев у беременных с умеренной дисплазией были признаки аномальной кольпоскопической картины: в 86,4% случаев — 1-й степени и в 13,3% — 2-й степени. У беременных со слабовыраженной дисплазией в 93,3% выявлена атипическая кольпоскопическая картина 1-й степени и в 6,7% случаев — 2-й степени. У пациенток с HSIL по сравнению с пациентками с LSIL при кольпоскопии значимо чаще выявлялись грубая мозаика, пунктация и грубый ацетобелый эпителий (АБЭ) (p<0,001).
Во 2-й группе изменения кольпоскопической картины встречались у всех пациенток вне зависимости от степени тяжести дисплазии. У беременных с HSIL значимо чаще выявлялись: плотный АБЭ с ровными и четкими краями, грубые пунктация и мозаика, открытые железы с грубым ободком и резко контрастная йод-негативная зона (ЙНЗ) (p<0,001). При LSIL характерным признаком было наличие тонкого АБЭ с нечеткими и неровными границами, нежной пунктации и мозаики, открытых желез без грубого ободка и слабого неравномерного прокрашивания при нанесении раствора Люголя. Сравнительный анализ остальных показателей значимых различий не выявил.
При LSIL характерным признаком было наличие тонкого АБЭ с нечеткими и неровными границами, нежной пунктации и мозаики, открытых желез без грубого ободка и слабого неравномерного прокрашивания при нанесении раствора Люголя. Сравнительный анализ остальных показателей значимых различий не выявил.
При сравнении между группами через 6 нед. после родов не было выявлено значимых различий в частоте встречаемости патологических признаков (см. рисунок).
При гистологическом исследовании у 50% пациенток обеих групп диагностирована слабовыраженная дисплазия шейки матки. Умеренная дисплазия была представлена: CIN II у 36,7% и 40% пациенток 1-й и 2-й групп и CIN III у 13,3% и 10% соответственно (различия недостоверны). У 80% и 85% пациенток соответственно присутствовали косвенные признаки вирусной инфекции, проявляющиеся койлоцитозом. Сочетание слабовыраженных и умеренных изменений в 1 изучаемом образце биоптата шейки матки встречалось у 10% и 15% пациенток соответственно. Эти случаи в дальнейшем были включены в состав умеренной дисплазии.
Эти случаи в дальнейшем были включены в состав умеренной дисплазии.
Через 6 нед. после родов у 30 пациенток обеих групп по результатам цитологического исследования были выявлены изменения: у 17 (56,7%) — HSIL, у 13 (43,3%) — LSIL. В связи с выявленными изменениями проведены кольпоскопия и прицельная биопсия шейки матки. По результатам гистологического исследования в 1 (3,3%) случае была диагностирована carcinoma in situ (пациентка 1-й группы с исходным HSIL), у 16 (53,3%) пациенток с цитологическим HSIL гистологически подтвержден диагноз умеренной дисплазии CIN II–III и в дальнейшем выполнена конизация шейки матки с выскабливанием цервикального канала. Из 13 пациенток с цитологическим LSIL у 10 была выявлена слабовыраженная дисплазия (LSIL, CIN I), у 3 (23%) отмечены явления цервицита и койлоцитоза.
Обсуждение
Диагноз дисплазии шейки матки устанавливается на основании гистологического исследования, однако показанием к его проведению служит аномальный результат цитологического исследования.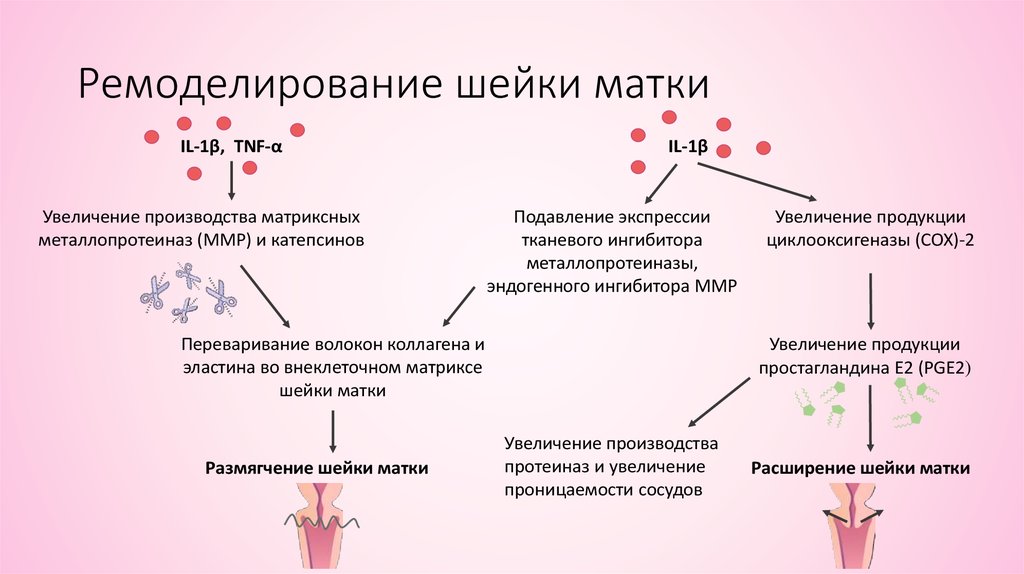 Согласно клиническому протоколу и приказу Минздрава России № 1130н [7] цитологическое исследование мазков с шейки матки рекомендовано проводить в I триместре беременности, если такое исследование не проводилось до наступления беременности или отсутствуют его данные.
Согласно клиническому протоколу и приказу Минздрава России № 1130н [7] цитологическое исследование мазков с шейки матки рекомендовано проводить в I триместре беременности, если такое исследование не проводилось до наступления беременности или отсутствуют его данные.
Цитологическое исследование является скрининговым методом, позволяющим выделить пациенток для дальнейшего обследования. Подтверждающим методом служит кольпоскопическая биопсия шейки матки. Выскабливание цервикального канала во время беременности не проводится, так как это ассоциировано с увеличением риска прерывания беременности. Ограничений по сроку гестации при выполнении цитологического исследования, кольпоскопии и биопсии шейки матки нет.
Проведенное нами наблюдение продемонстрировало высокую чувствительность цитологического исследования, выполненного методом жидкостной цитологии. Совпадение цитологического и гистологического результатов было полным, в ряде случаев в одном биоптате с шейки матки обнаруживались признаки слабовыраженной и умеренной дисплазии. Проведение биопсии не было ассоциировано с развитием угрозы прерывания беременности.
Проведение биопсии не было ассоциировано с развитием угрозы прерывания беременности.
Роды произошли своевременно у всех пациенток вне зависимости от тяжести дисплазии шейки матки. Средние показатели массы новорожденных и оценка по шкале Апгар не имели значимых различий между группами. Не было зафиксировано ни одного случая рождения ребенка в состоянии асфиксии или с оценкой по шкале Апгар ниже 7 баллов на 1-й минуте и 8 баллов на 5-й минуте. Интересные результаты были получены при катамнестическом анализе. Для объективной оценки показателей раннего развития ребенка использовалась шкала Бейли (BSID-III) в пяти областях: когнитивной, языковой, моторной, социально-эмоциональной и адаптивной. Социально-эмоциональная шкала BSID-III является адаптацией диаграммы социально-эмоционального роста Гринспена: скрининговая анкета для младенцев и детей младшего возраста. При наблюдении в течение года не было выявлено задержки речевого развития, а результаты тестирования, проведенного в 12 мес. жизни, показали результаты от 9 до 11 баллов у всех детей, что соответствует норме.
жизни, показали результаты от 9 до 11 баллов у всех детей, что соответствует норме.
Через 6 нед. после родов у 40% пациенток обеих групп была выявлена нормальная цитологическая картина с заключением: NILM. У 60% пациенток выявлены цитологические изменения, в связи с этим была проведена кольпоскопия и прицельная биопсия шейки матки. По результатам гистологического исследования в 1 случае была диагностирована carcinoma in situ, у 53,3% пациенток с цитологическим HSIL гистологически подтвердился диагноз умеренной дисплазии CIN II–III и в дальнейшем выполнена конизация шейки матки. Среди 13 пациенток с цитологическим LSIL у 76,9% выявлена слабовыраженная дисплазия (LSIL, CIN I), у 23% диагноз дисплазии был снят.
Заключение
Проведенное исследование продемонстрировало, что после окончания цитокинотерапии формируется тенденция к улучшению цитологических показателей вне зависимости от способа введения лекарственного препарата. Через 6 нед.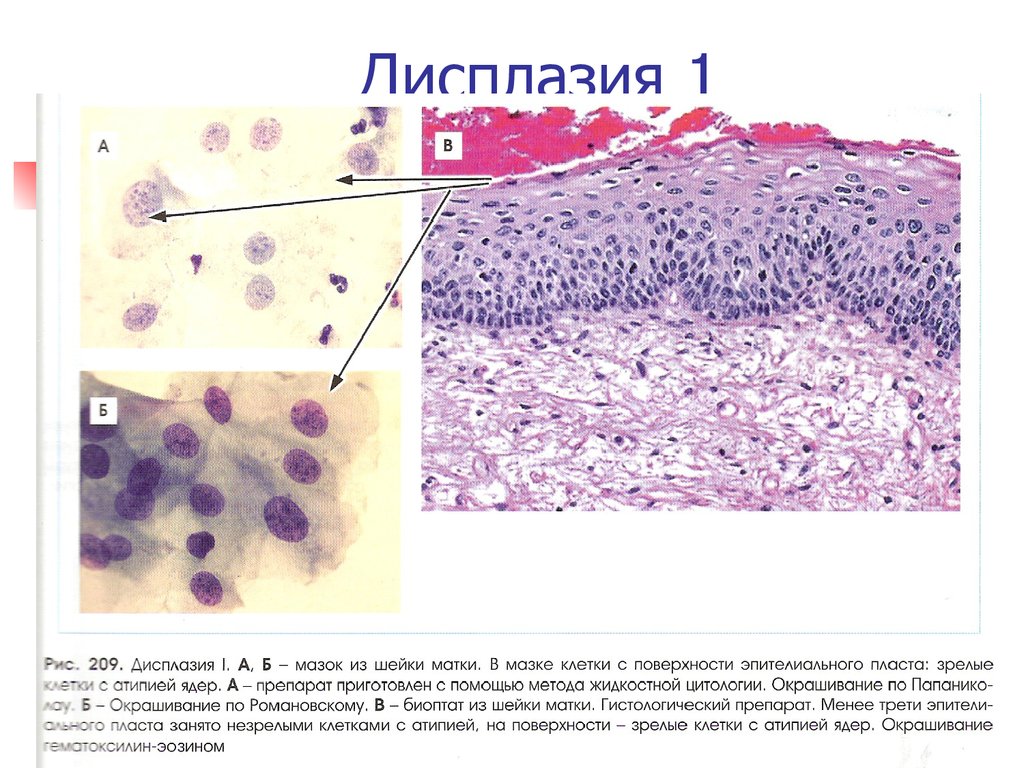 после родов нормализация цитологической картины выявлена в 40% случаев в обеих группах, улучшение цитологических показателей отмечено у 43,3% пациенток 1-й и 2-й групп. Ни в одном случае не было отмечено ухудшения в состоянии многослойного плоского эпителия шейки матки и цилиндрического эпителия цервикального канала.
после родов нормализация цитологической картины выявлена в 40% случаев в обеих группах, улучшение цитологических показателей отмечено у 43,3% пациенток 1-й и 2-й групп. Ни в одном случае не было отмечено ухудшения в состоянии многослойного плоского эпителия шейки матки и цилиндрического эпителия цервикального канала.
Расширенная кольпоскопия, проведенная беременным с дисплазией шейки матки, подтвердила, что вне зависимости от тяжести поражения имеются изменения многослойного плоского эпителия, позволяющие определить очаг поражения для проведения в последующем прицельной биопсии шейки матки.
Сведения об авторах:
Доброхотова Юлия Эдуардовна — д.м.н., профессор, заведующая кафедрой акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0002-7830-2290.
Боровкова Екатерина Игоревна — д.м.н., доцент, профессор кафедры акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0001-7140-262X.
Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0001-7140-262X.
Романовская Валентина Валерьевна — к.м.н., ассистент кафедры акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997,
Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0003-0413-5431.
Степанянц Ирина Викторовна — врач акушер-гинеколог родильного дома ГБУЗ «ГКБ № 40 ДЗМ»; 129301, Россия, г. Москва, ул. Таймырская, д. 6.
Контактная информация: Степанянц Ирина Викторовна, e-mail: [email protected].
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 10.02.2022.
Поступила после рецензирования 10.03.2022.
Принята в печать 04.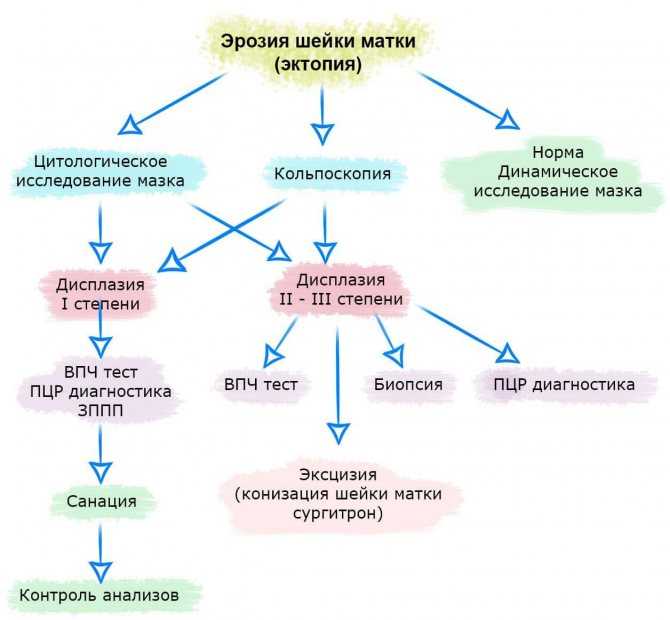 04.2022.
04.2022.
About the authors:
Yuliya E. Dobrokhotova — Dr. Sc. (Med.), Professor, Head of the Department of Obstetrics and Gynecology, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0002-7830-2290.
Ekaterina I. Borovkova — Dr. Sc. (Med.), Associate Professor, professor of the Department of Obstetrics and Gynecology, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0001-7140-262X.
Valentiva V. Romanovskaya — C. Sc. (Med.), assistant of the Department of Obstetrics and Gynecology, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0003-0413-5431.
Irina V. Stepanyants — obstetrician & gynecologist, Maternity Hospital of the City Clinical Hospital No. 40; 6, Taimyrskaya str.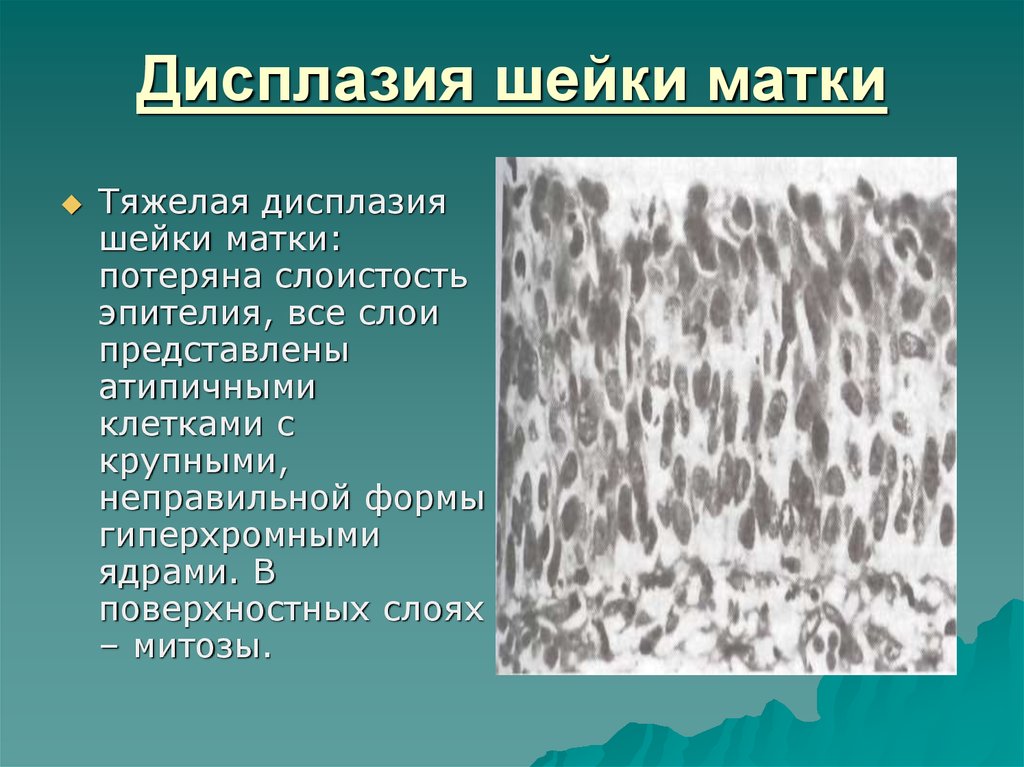 , Moscow, 129336, Russian Federation.
, Moscow, 129336, Russian Federation.
Contact information: Irina V. Stepanyants, e-mail: [email protected].
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 10.02.2022.
Revised 10.03.2022.
Accepted 04.04.2022.
Дисплазия шейки матки при подготовке к беременности
Врачи редко сталкиваются с планированием беременности у абсолютно здоровой женщины: при обследовании у большинства обнаруживаются различные нарушения в состоянии или работе органов половой системы. Одна из наиболее распространенных проблем – дисплазия шейки матки. Это заболевание, при котором изменяется строение клеток шейки матки.
Здоровые клетки шейки матки округлые, среднего размера, с одним ядром. При дисплазии клетки разрастаются, утолщаются, у них нет четкой формы, а ядер становится несколько. На начальной стадии эти изменения женщина никак не может ощутить, и в этом заключается главная опасность: при отсутствии наблюдения и лечения дисплазия может развиться в злокачественную опухоль.
На начальной стадии эти изменения женщина никак не может ощутить, и в этом заключается главная опасность: при отсутствии наблюдения и лечения дисплазия может развиться в злокачественную опухоль.
Как распознать дисплазию шейки матки, что с этим делать и возможна ли беременность после нее?
Причина заболевания
Главная причина болезни – вирус папилломы человека (ВПЧ). У этого вируса более 200 подтипов: большинство из них приводит к появлению генитальных бородавок или кондилом, но некоторые типы ВПЧ способны стимулировать образование злокачественных опухолей.
Инфицирование ВПЧ происходит половым путем. В каких случаях риск заражения особенно велик?
- Раннее начало интимной жизни.
- Роды в возрасте младше 16 лет.
- Многочисленные роды.
- Множество половых партнеров.
- Беременность.
- Интимная близость без презерватива.
- Болезни, которые приводят к снижению иммунитета (сахарный диабет, ВИЧ).

- Прием препаратов, которые подавляют иммунитет.
- Воспаления мочеполовой системы.
- Длительное использование гормональной контрацепции и внутриматочных контрацептивов.
- Курение.
Симптомы дисплазии шейки матки
В большинстве случаев заболевание протекает бессимптомно – выявить его можно только при условии, если женщина регулярно проходит профилактические осмотры (не реже одного раза в год).
Иногда у женщин отмечаются следующие признаки дисплазии шейки матки:
- Обильные белые выделения с неприятным запахом.
- Кровавые прожилки в выделениях после интимной близости.
- Боль, дискомфорт во время полового акта.
- Тянущая боль внизу живота. Этот симптом, как правило, возникает, когда заболевание уже перешло в тяжелую форму.
Инфекция приводит к изменениям в строении клеток слизистой, а слабый иммунитет, гормональная перестройка (которая неминуемо происходит при беременности), травмы шейки матки этому только способствуют.
Последствия
Даже если дисплазия шейки матки была диагностирована во время беременности, пугаться не стоит: женщина сможет родить здорового ребенка, поскольку заболевание не влияет на плод и на исход беременности, не снижает вероятность благополучных родов.
Но если диагноз поставлен на этапе подготовки к беременности, то лучше пройти лечение. Это связано с тем, что заболевание может прогрессировать, а одно из последствий поздней стадии дисплазии – рак шейки матки. Хотя на саму вероятность зачатия эта проблема не влияет.
Диагностика дисплазии шейки матки
Существует несколько методов диагностики заболевания:
- Самый простой и информативный анализ – это Пап-тест (Пап-мазок, мазок Папаниколау). Это мазок с поверхности шейки матки. Полученный материал исследуют в лаборатории под микроскопом (оценивают размер клеток, их состав, число, расположение). Врачи рекомендуют проходить это обследование ежегодно (начиная с 18 лет).
- ПЦР, или полимеразная цепная реакция, позволяет исследовать ДНК штаммов ВПЧ и определить, могут ли они привести к развитию онкологии.
 Тест проводят у женщин в возрасте старше 30 лет в том случае, если Пап-тест показал невыраженные изменения.
Тест проводят у женщин в возрасте старше 30 лет в том случае, если Пап-тест показал невыраженные изменения. - Биопсия назначается, когда Пап-тест показывает наличие атипичных клеток. Гинеколог вводит во влагалище кольпоскоп, который дает возможность рассмотреть измененные слои клеток и взять их фрагмент.
Лечение дисплазии шейки матки
При выборе стратегии лечения врач учитывает историю болезни женщины и степень дисплазии.
Консервативное лечение направлено на замедление развития ВПЧ, устранение воспаления, восстановление нормальной слизистой оболочки шейки матки. Терапия может включать препараты, которые стимулируют иммунитет, противовирусные лекарства, средства для контроля роста клеток, антибиотики (если добавляется бактериальная инфекция), а также свечи для нормализации микрофлоры влагалища. Показан и прием специализированных комплексов. Например, препарат Имастон (подробнее о продукте можно узнать здесь) рекомендован в любых состояниях, которые сопряжены с разрастанием тканей репродуктивных органов, в том числе при папилломавирусной инфекции. Компоненты Имастона (ресвератрол и индол-3-карбинол) восстанавливают контроль за делением клеток и способствуют уничтожению пораженных вирусом клеток. Благодаря натуральному составу у комплекса почти нет противопоказаний, а риск развития побочных эффектов минимален.
Компоненты Имастона (ресвератрол и индол-3-карбинол) восстанавливают контроль за делением клеток и способствуют уничтожению пораженных вирусом клеток. Благодаря натуральному составу у комплекса почти нет противопоказаний, а риск развития побочных эффектов минимален.
Дополнительно врачи нередко рекомендуют ВЛОК – внутривенное лазерное облучение крови. Эта процедура стимулирует работу иммунной системы.
Хирургическое лечение назначают, как правило, рожавшим женщинам. Оно заключается в удалении поврежденных тканей радиоволнами. Существует и лазерная методика, к плюсам которой относят безболезненность и возможность быстро вернуться к полноценной (в том числе сексуальной) жизни.
Профилактика заболевания
С целью профилактики болезни врачи советуют следовать несложным рекомендациям:
- Проходите осмотр гинеколога не реже 1 раза в год.
- Если вы ощущаете боль или дискомфорт внизу живота, не затягивайте с визитом к гинекологу.
- Укрепляйте иммунитет.
 С этим поможет прием витаминно-минеральных комплексов с витаминами A, C, группы B, а также селеном, который называют противораковым элементом. Кроме того, если у вас на теле или на руках часто появляются папилломы, имеет смысл принимать упомянутый выше Имастон, который поможет сдержать перерождение клеток.
С этим поможет прием витаминно-минеральных комплексов с витаминами A, C, группы B, а также селеном, который называют противораковым элементом. Кроме того, если у вас на теле или на руках часто появляются папилломы, имеет смысл принимать упомянутый выше Имастон, который поможет сдержать перерождение клеток. - Обеспечьте себе регулярную физическую нагрузку – достаточно прогулок на свежем воздухе. В день нужно проходить не менее 10 тысяч шагов. Это укрепляет организм, ускоряет восстановление клеток.
- Правильно питайтесь. Придется отказаться от фастфуда, ограничить сладкие и мучные блюда: увеличение веса часто становится причиной гормональных нарушений, которые осложняют лечение дисплазии шейки матки.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
лечение, цены и отзывы в клинике Оксфорд Медикал
Дисплазия шейки матки — это изменения в эпителии шейки матки, характеризующиеся наличием нетипичных клеток. Это бессимптомное опасное заболевание, часто трансформирующееся в рак шейки матки. Чаще других от этого заболевания страдают молодые женщины. Часто дисплазия начинается из-за поражения организма вирусом герпеса или папилломы.
Это бессимптомное опасное заболевание, часто трансформирующееся в рак шейки матки. Чаще других от этого заболевания страдают молодые женщины. Часто дисплазия начинается из-за поражения организма вирусом герпеса или папилломы.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ДИСПЛАЗИИ
Заболевание возникает вследствие гиперплазии клеток плоского эпителия. Происходит нарушение в процессе созревания клеток, что приводит к их атипии — изменению строения клеток.
Толчком к развитию дисплазии шейки матки могут стать:
- паппиломовирусная инфекция;
- отклонения от нормы при взятии цитологических анализов;
- заболевания имунной системы;
- наследственная предрасположенность;
- нездоровый образ жизни;
- рак головки полового члена у сексуального партнера;
- полипы, лейкоплакия, эктопия.
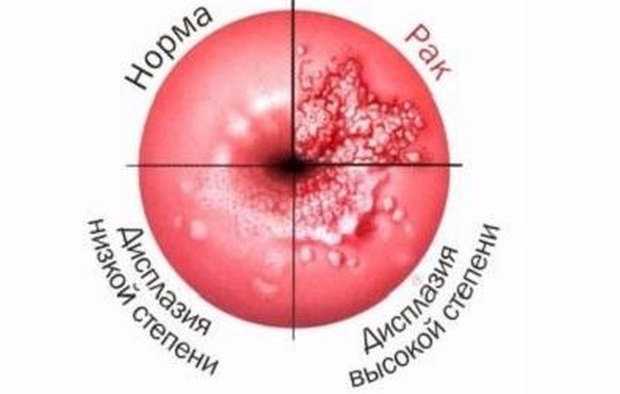
СТЕПЕНИ ДИСПЛАЗИИ ШЕЙКИ МАТКИ
- 1-я степень: легкая — нарушение базального и парабазального слоев клеток.
- 2-я степень: умеренная — нижняя половина эпиталиального пласта подвергается патологическим изменениям.
- 3-я степень: тяжелая — стадия преинвазионного рака, когда поражается весь многослойный плоский эпителий.
Чтобы предотвратить данное заболевание, необходимо:
- своевременно диагностировать и лечить гинекологические заболевания;
- проходить профилактические осмотры у гинеколога;
- ежегодно сдавать ПАП-тест — исследование клеток слизистой оболочки шейки матки.
МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Дисплазия шейки матки диагностируется на основании результатов цитологического исследования биоматериала, видеокольпоскопии и гистологического исследования. Методы, применяемые для лечения болезни, зависят от степени ее развития и возраста пациентки. Дисплазия 1-й степени лечится защитными силами организма в 50-60% случаев. 2-я степень дисплазии лечится удалением при помощи радиоволнового метода, лазером либо прижиганием жидким азотом.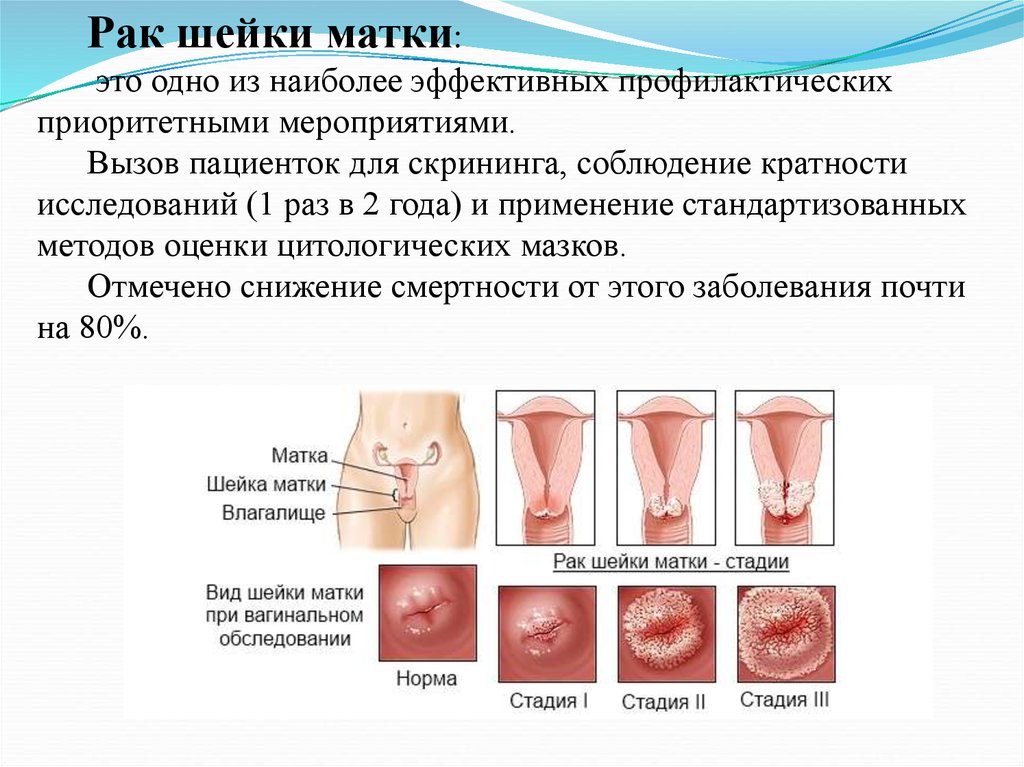
При лазерном или радиоволновом лечении измененный эпителий устраняется с помощью энергии, передаваемой, соответственно, лазерным лучом или радиоволнами высокой частоты. Для лазерного лечения используется современный немецкий лазер Biolitec, а для радиоволнового – аппарат Сургитрон. Как при лазерном, так и при радиоволновом лечении возникает коагулирующий эффект, благодаря которому отсутствует кровотечение и устраняется риск заражения, и развития в дальнейшем воспалительного процесса.
После лазерного или радиоволнового лечения период реабилитации проходит легче и быстрее, чем при использовании альтернативных методик. В результате заживления не образовываются шрамы и рубцы, потому как лазерная, так и радиоволновая терапия показаны всем пациенткам, нуждающимся в лечении.
По завершении лечения тяжелой стадии дисплазии, необходимо диспансерное наблюдение 1 раз в полгода.
Стоимость лечения и операции по устранению дисплазии шейки матки напрямую зависит от стадии заболевания, наличия осложнений и различных гинекологических проблем у пациентки, а также особенностей организма. С ценовой политикой клиники «Оксфорд Медикал» вы можете ознакомиться в разделе «Цены» либо позвонив нам по телефону.
С ценовой политикой клиники «Оксфорд Медикал» вы можете ознакомиться в разделе «Цены» либо позвонив нам по телефону.
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ И БЕРЕМЕННОСТЬ
Дисплазия, в большинстве случаев, не оказывает никакого патологического влияния на процесс вынашивания и рождения ребенка. В то время, как сама беременность может способствовать развитию дисплазии. Связано это с тем, что в организме беременной женщины происходит множество изменений: ослабевает иммунная защита, что необходимо для нормального вынашивания беременности, изменяется гормональный фон.
В совокупности эти факторы могут дать толчок к дальнейшему развитию дисплазии. Потому специалисты гинекологического отделения рекомендуют обследоваться на этапе планирования беременности, чтобы была возможность пройти курс лечения до её наступления, а не после разрешения.
КАК ЛЕЧАТ ДИСПЛАЗИЮ ШЕЙКИ МАТКИ В «ОКСФОРД МЕДИКАЛ»
Лечение в клинике начинается с консультации гинеколога, и обследования: осмотра на кресле, расширенной кольпоскопии, мазка на цитологию, анализа выделений и других обследований, назначаемых в случае необходимости. В случае подтверждения диагноза врач назначает лечение и определяется с методом его проведения.
В случае подтверждения диагноза врач назначает лечение и определяется с методом его проведения.
Мы проводим широкий спектр диагностических и лабораторных исследований в пределах клиники, без необходимости отправлять пациентов в сторонние лаборатории. Врачи-гинекологи анализируют результаты используемых методов терапии, чтобы улучшить методы диагностики и лечения. Чуткость, внимательное отношение к пациенткам и высокий профессионализм гинекологов клиники «Оксфорд-Медикал» убедят вас обратиться к ним не только для решения незначительных проблем. После лечения в нашей клинике, вы наверняка выберете одного из специалистов в качестве своего постоянного врача и медицинского консультанта.
( Рейтинг: 4.63, голосов: 35 )
Связь между дисплазией шейки матки и неблагоприятными исходами беременности
. 2020 июль; 37 (9): 947-954.
doi: 10.1055/s-0039-1692183.
Epub 2019 5 июня.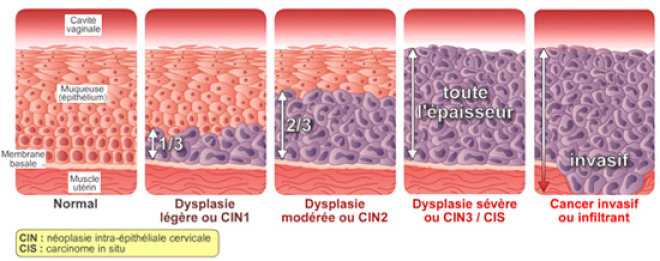
Талия Ланцман
1
, Брэндон-Люк Сигл
1
, Цзюньхуа Ян
1
, Дэниел Дж. Маргул
1
, Джинмари Торн-Спенсер
1
, Эмили С Миллер
2
, Маша Кочергинская
1
3
, Шохре Шахаби
1
Принадлежности
- 1 Отделение гинекологической онкологии, Отделение акушерства и гинекологии, Женская больница Прентиса, Медицинская школа Файнберга, Северо-Западный университет, Чикаго, Иллинойс.
- 2 Отделение медицины матери и плода, отделение акушерства и гинекологии, Медицинская школа Файнберга, Северо-Западный университет, Чикаго, Иллинойс.

- 3 Отдел биостатистики, Департамент профилактической медицины, Медицинская школа Файнберга, Северо-Западный университет, Чикаго, Иллинойс.
PMID:
31167238
DOI:
10.1055/с-0039-1692183
Талия Ланцман и др.
Ам Дж. Перинатол.
2020 июль
. 2020 июль; 37 (9): 947-954.
doi: 10.1055/s-0039-1692183.
Epub 2019 5 июня.
Авторы
Талия Ланцман
1
, Брэндон-Люк Сигл
1
, Цзюньхуа Ян
1
, Дэниел Дж. Маргул
Маргул
1
, Джинмари Торн-Спенсер
1
, Эмили С Миллер
2
, Маша Кочергинская
1
3
, Шохре Шахаби
1
Принадлежности
- 1 Отделение гинекологической онкологии, Отделение акушерства и гинекологии, Женская больница Прентиса, Медицинская школа Файнберга, Северо-Западный университет, Чикаго, Иллинойс.
- 2 Отделение медицины матери и плода, отделение акушерства и гинекологии, Медицинская школа Файнберга, Северо-Западный университет, Чикаго, Иллинойс.
- 3 Отдел биостатистики, Департамент профилактической медицины, Медицинская школа Файнберга, Северо-Западный университет, Чикаго, Иллинойс.

PMID:
31167238
DOI:
10.1055/с-0039-1692183
Абстрактный
Задача:
Целью данного исследования было определить, связана ли дисплазия шейки матки во время беременности с осложнениями беременности, включая преждевременные роды и преэклампсию.
Дизайн исследования:
Был проведен ретроспективный когортный анализ с сопоставлением оценок предрасположенности для сравнения частоты осложнений между беременными женщинами без истории аномального скрининга рака шейки матки и беременными женщинами, направленными для оценки дисплазии шейки матки в клинику кольпоскопии. Комбинированный исход осложнений беременности включал внутриамниотическую инфекцию, преждевременное преждевременное излитие плодных оболочек, преэклампсию, преждевременные роды, низкий вес при рождении, маловодие и внутриутробную гибель плода. Частота осложнений сравнивалась между женщинами с дисплазией шейки матки и без нее с использованием моделей логистической регрессии.
Комбинированный исход осложнений беременности включал внутриамниотическую инфекцию, преждевременное преждевременное излитие плодных оболочек, преэклампсию, преждевременные роды, низкий вес при рождении, маловодие и внутриутробную гибель плода. Частота осложнений сравнивалась между женщинами с дисплазией шейки матки и без нее с использованием моделей логистической регрессии.
Полученные результаты:
Общая когорта включала 2814 женщин, 279 из которых посетили клинику кольпоскопии для оценки дисплазии шейки матки. Когорта с сопоставимой оценкой предрасположенности включала 1459 женщин, 274 из которых посещали клинику кольпоскопии. Частота комбинированных осложнений беременности существенно не отличалась между контрольной группой и группой кольпоскопии в обеих когортах (25,3% и 29,0%, р = 0,20; 26,5% и 29,3%, р = 0,45). Дисплазия не была связана с комбинированными осложнениями беременности в общей и сопоставимой когортах (отношение шансов [ОШ] = 1,09).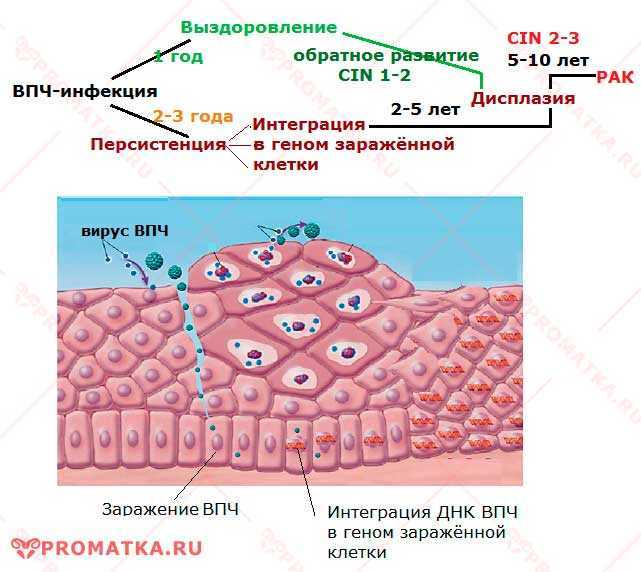 , 95% доверительный интервал [ДИ]: 0,77–1,56) и (ОШ = 1,03, 95% ДИ: 0,72–1,49). Когда дисплазия шейки матки определялась при биопсии или кольпоскопии, дисплазия не была связана с осложнениями в общей и сопоставимой когортах.
, 95% доверительный интервал [ДИ]: 0,77–1,56) и (ОШ = 1,03, 95% ДИ: 0,72–1,49). Когда дисплазия шейки матки определялась при биопсии или кольпоскопии, дисплазия не была связана с осложнениями в общей и сопоставимой когортах.
Вывод:
Установленная биопсией и/или кольпоскопией дисплазия шейки матки во время беременности не была связана с осложнениями беременности.
Thieme Medical Publishers 333 Seventh Avenue, New York, NY 10001, США.
Заявление о конфликте интересов
Не объявлено.
Похожие статьи
Исходы родов после лечения предраковых изменений шейки матки: популяционное исследование связи записей.
Рейли Р.
 , Паранджоти С., Бир Х., Брукс С.Дж., Филдер Х.М., Лайонс Р.А.
, Паранджоти С., Бир Х., Брукс С.Дж., Филдер Х.М., Лайонс Р.А.
Рейли Р. и др.
БЖОГ. 2012 Январь; 119 (2): 236-44. doi: 10.1111/j.1471-0528.2011.03052.x. Epub 2011 27 июля.
БЖОГ. 2012.PMID: 21790951
Перинатальные исходы беременных с цервикальной интраэпителиальной неоплазией.
Хэ И, У ЮМ, Ван Т, Сун Ф, Ван И, Чжу Л.
Хе Ю и др.
Arch Gynecol Obstet. 2013 декабрь; 288(6):1237-42. doi: 10.1007/s00404-013-2889-6. Epub 2013 22 мая.
Arch Gynecol Obstet. 2013.PMID: 23695508
Кольпоскопически направленная биопсия шейки матки во время беременности; незначительные хирургические и акушерские осложнения и высокие показатели стойкости и регрессии.
Керрберг К., Браннстрем М., Страндер Б., Ладфорс Л., Родберг Т.
Керрберг С. и др.
Acta Obstet Gynecol Scand. 2013 июнь; 92 (6): 692-9. дои: 10.1111/аогс.12138. Epub 2013 17 апр.
Acta Obstet Gynecol Scand. 2013.PMID: 235
Акушерские исходы после консервативного лечения интраэпителиальных поражений шейки матки и раннего инвазивного заболевания.
Киргиу М., Афанасиу А., Каллиала IEJ, Параскевайди М., Митра А., Мартин-Хирш П.П., Арбин М., Беннетт П., Параскеваидис Э.
Киргиу М. и соавт.
Cochrane Database Syst Rev. 2 ноября 2017 г.; 11(11):CD012847. дои: 10.1002/14651858.CD012847.
Кокрановская система базы данных, ред. 2017 г.PMID: 29095502
Бесплатная статья ЧВК.Обзор.
Аномальный мазок Папаниколау и рак шейки матки во время беременности.
Ян К.Ю.

Ян КЙ.
Клин Обстет Гинекол. 2012 г., сен; 55 (3): 838-48. doi: 10.1097/GRF.0b013e31825c8be5.
Клин Обстет Гинекол. 2012.PMID: 22828115
Обзор.
Посмотреть все похожие статьи
термины MeSH
1.
Что такое дисплазия шейки матки?
1.1.
Степени дисплазии
2.
Почему возникает дисплазия шейки матки?
3.
Как диагностируется?
4.
Лечение дисплазии
5.
Влияет ли дисплазия на беременность?
6.
Часто задаваемые вопросы пользователей
6.1.
Возможна ли беременность при дисплазии шейки матки?
6.2.
Можно ли предотвратить дисплазию шейки матки?
6.3.
Есть ли лекарство от дисплазии шейки матки?
7.
Рекомендуемые показания
8.
Список литературы
9.
Авторы и участники
- ЦИН I: легкая дисплазия.
 Этот тип дисплазии составляет 70% случаев и обычно проходит без лечения.
Этот тип дисплазии составляет 70% случаев и обычно проходит без лечения. - CIN II: умеренная и выраженная дисплазия.
- CIN III: тяжелая дисплазия и карцинома. Это самая серьезная дисплазия шейки матки, так как она может привести к раку.
- Ранняя беременность и роды.
- Несколько половых партнеров.
- Страдающие такими заболеваниями, как туберкулез или венерические заболевания.
- Ингибиторы иммунной системы.
- Визуальный осмотр с уксусной кислотой (IVVA)
- Врач проводит промывание шейки матки 3% или 5% уксусной кислотой. Если у пациентки дисплазия шейки матки, она изменит цвет и станет белесой. В этом случае результат ИВВА будет положительным. Когда эпителий не меняет цвет, это соответствует отрицательной ИВВА и дисплазии шейки матки у женщины нет.
- Молекулярные тесты
- для выявления наличия генетического материала вируса папилломы человека (ВПЧ).
- Кольпоскопия
- Процедура, при которой исследуется шейка матки, влагалище и цервикальный канал. Кроме того, этот тест позволяет гинекологу взять образец для биопсии.
- Криохирургия : удаление измененных клеток холодом.
- Лазер : подавление аномальных клеток с помощью тепла.

- Электрокоагуляция : удаление поврежденных клеток с помощью электричества.
- Конизация , то есть процедура удаления аномальной ткани матки.
- CIN 1: Относится к аномальным клеткам, поражающим примерно одну треть толщины эпителия.
- ЦИН 2: Относится к аномальным клеткам, поражающим от одной трети до двух третей эпителия.
- CIN 3: Относится к аномальным клеткам, поражающим более двух третей эпителия.
- Возраст старше 55 лет.
 Исследования показали, что инфекции ВПЧ часто сохраняются дольше у людей старше 55 лет. Инфекции часто проходят быстрее у людей в возрасте 25 лет и младше.
Исследования показали, что инфекции ВПЧ часто сохраняются дольше у людей старше 55 лет. Инфекции часто проходят быстрее у людей в возрасте 25 лет и младше. - Курение сигарет. Курение и использование продуктов, содержащих табак, может удвоить риск развития дисплазии шейки матки.
- Имеющие ослабленную иммунную систему. Использование иммунодепрессантов может затруднить вашему организму борьбу с инфекцией ВПЧ. Заражение вирусом иммунодефицита человека (ВИЧ) также затрудняет борьбу организма с инфекцией. Ослабленная иммунная система, наряду с инфекцией ВПЧ, может привести к дисплазии шейки матки.
- Процедура петлевой электрохирургической эксцизии (LEEP) использует небольшую электрически заряженную проволочную петлю для удаления ткани. LEEP также может извлекать образцы тканей для дальнейшего анализа. Около 1-2% людей могут испытывать осложнения после процедуры, такие как отсроченное кровотечение или сужение шейки матки (стеноз).
- Коническая биопсия холодным ножом (конизация) включает в себя удаление вашим лечащим врачом конусообразного кусочка ткани, содержащего аномальные клетки.
 Когда-то это был предпочтительный метод лечения дисплазии шейки матки, но теперь он используется только в более тяжелых случаях. Конизация может предоставить образец ткани для дальнейшего тестирования. Он имеет несколько более высокий риск осложнений, включая стеноз шейки матки и послеоперационное кровотечение.
Когда-то это был предпочтительный метод лечения дисплазии шейки матки, но теперь он используется только в более тяжелых случаях. Конизация может предоставить образец ткани для дальнейшего тестирования. Он имеет несколько более высокий риск осложнений, включая стеноз шейки матки и послеоперационное кровотечение. - Гистерэктомия включает удаление матки. Гистерэктомия может быть вариантом в тех случаях, когда дисплазия шейки матки сохраняется или не улучшается после других процедур.
- Сделать прививку от ВПЧ . Вакцинация – лучший способ предотвратить ВПЧ и дисплазию шейки матки. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило три вакцины, которые предотвращают типы ВПЧ, наиболее тесно связанные с дисплазией шейки матки: Gardasil®, Gardasil 9® и Cervarix®. Центры США по контролю и профилактике заболеваний (CDC) рекомендуют вакцинировать всех в возрасте от 9 до 26 лет. Если вам от 27 до 45 лет, поговорите со своим лечащим врачом о потенциальных преимуществах вакцинации. Хотя она не может вылечить ранее существовавший ВПЧ или дисплазию шейки матки, в некоторых случаях вакцина может предотвратить рецидив инфекции.

- Практикуйте воздержание или безопасный секс. Вы можете предотвратить заражение ВПЧ, избегая сексуальных контактов, включая вагинальный, анальный и оральный секс. Вы также можете снизить риск, практикуя безопасный секс. Используйте презервативы или зубные прокладки во время полового акта. Ограничьте количество сексуальных партнеров.
- Регулярно делайте мазок Папаниколау. Вы должны сдать первый мазок Папаниколау в возрасте 21 года. Если ваши мазки Папаниколау остаются нормальными, текущие рекомендации предполагают повторение мазка Папаниколау каждые три года в возрасте от 21 до 29 лет.. Вы должны проходить тест Папаниколау и ВПЧ каждые пять лет, если вам от 30 до 65 лет. Мазок Папаниколау не может предотвратить дисплазию шейки матки, но он может обнаружить ее на ранней стадии.
- Не курите и не употребляйте табачные изделия. Существует большая вероятность того, что инфекция ВПЧ может привести к дисплазии шейки матки, включая более тяжелые формы дисплазии шейки матки, если вы курите или употребляете табак.

- Нужно ли мне делать прививку от ВПЧ?
- Насколько серьезна моя дисплазия шейки матки?
- Считаю ли я группу высокого риска развития рака шейки матки?
- Что мой диагноз дисплазии шейки матки означает для моей беременности?
- Какие типы тестов я должен пройти, чтобы следить за своим состоянием? Как часто я должен их получать?
- Как варианты лечения дисплазии шейки матки влияют на мои шансы когда-нибудь забеременеть?
3
Возможна ли беременность у женщин с диагнозом дисплазия шейки матки?
Дисплазия шейки матки, также называемая цервикальной интраэпителиальной неоплазией , представляет собой появление клеток аномальной морфологии в шейке матки. Причина дисплазии может быть связана с контактом с вирусом папилломы (ВПЧ). Этот вирус очень изменчив, и только некоторые штаммы склонны вызывать рак, поэтому требуется тщательное наблюдение со стороны специалиста, но нет необходимости для тревоги.
Диагноз ставят с помощью вагинальной цитологии с последующим анализом структуры клеток под микроскопом. При обнаружении какой-либо аномалии следует провести более специализированные дополнительные тесты, такие как кольпоскопия.
При обнаружении какой-либо аномалии следует провести более специализированные дополнительные тесты, такие как кольпоскопия.
Ниже приведен указатель с 9 пунктами, которые мы собираемся расширить в этой статье.
Содержание
Что представляет собой Cervical Dysplasia?
Дисплазия шейки матки представляет собой изменение клеток шейки матки, вызванное вирусом папилломы человека (ВПЧ). Именно эти поражения выявляются методом цитологического скрининга. Различают несколько типов дисплазии шейки матки в зависимости от их тяжести.
Обычно женщины, страдающие дисплазией шейки матки, не проявляют никаких симптомов. Поэтому необходимы плановые гинекологические осмотры, чтобы как можно раньше выявить любые изменения, которые могут возникнуть в клетках шейки матки.
Степени дисплазии
В прошлом дисплазия шейки матки подразделялась на легкую, среднюю и тяжелую. Однако с годами эта классификация изменилась, и был введен термин Цервикальная интраэпителиальная неоплазия (известная как ЦИН).
На основании этого термина и в зависимости от появления аномальных клеток при биопсии шейки матки ЦИН подразделяют на следующие группы:
Почему возникает дисплазия шейки матки?
Как упоминалось выше, аномальные изменения, происходящие в клетках шейки матки, обычно вызываются вирусом папилломы человека. Однако существуют и другие факторы, повышающие риск развития у женщины дисплазии шейки матки, например:
Кроме того, у женщин, подвергшихся воздействию диэтилстильбестрола (ДЭС) во время беременности, со временем также повышается вероятность развития дисплазии шейки матки. Факторы окружающей среды, такие как воздействие табачного дыма, а также дефицит витаминов, также связаны с повышенным риском развития дисплазии шейки матки.
С другой стороны, следует отметить, что определенная генетическая предрасположенность к развитию рака шейки матки наблюдается у 1% женщин.
Как диагностируется?
Основным тестом для выявления возможной дисплазии шейки матки является мазок Папаниколау (PAP). Однако этот диагностический тест обычно сопровождается другими исследованиями, чтобы с полной уверенностью подтвердить наличие у женщины дисплазии шейки матки.
Ниже перечислены некоторые дополнительные методы диагностики дисплазии шейки матки:
В любом случае решение о проведении дополнительных тестов к мазку Папаниколау будет зависеть от самого специалиста и сомнений, которые могут возникнуть по результату, полученному из ПАП.
Нас уже 773!
Присоединяйтесь к нашему сообществу inviTRA
Лечение дисплазии
Легкие дисплазии могут исчезнуть без какого-либо лечения, хотя требуется наблюдение в течение трех-шести месяцев, чтобы убедиться, что пораженная область не расширяется.
Напротив, умеренные и тяжелые дисплазии следует лечить, чтобы предотвратить их перерастание в рак. Как правило, выбирают удаление ткани с аномальными клетками. Для этой цели существуют различные методы:
В наиболее тяжелых случаях дисплазии шейки матки, хотя обычно это не так, необходимо прибегнуть к гистерэктомии . Он предполагает удаление матки, поэтому женщина не сможет забеременеть. В этих случаях у этих женщин есть возможность стать матерями, прибегнув к усыновлению или суррогатному материнству.
Какой бы терапевтический метод ни применялся для решения проблемы, дисплазия требует периодического наблюдения приблизительно каждые три-шесть месяцев.
Влияет ли дисплазия на беременность?
Женщины с дисплазией шейки матки могут забеременеть, даже если у них есть это заболевание.
Гинеколог будет наблюдать за течением беременности, чтобы увидеть, есть ли изменения в дисплазии. Кроме того, если дисплазию лечат до беременности, важно знать, что методика кольпоскопии не имеет противопоказаний при беременности.
Однако лечение для устранения дисплазии может повлечь за собой риск преждевременных родов, а также ремиссию дисплазии после родов.
С другой стороны, не было продемонстрировано, что наличие дисплазии шейки матки у матери оказывает негативное влияние на формирование плода или на достижение нормальной беременности.
В любом случае очень важно проводить плановые гинекологические осмотры для выявления любых минимальных изменений в репродуктивном тракте и, таким образом, как можно скорее решить проблему у беременных женщин.
Часто задаваемые вопросы пользователей
Возможна ли беременность, если у меня дисплазия шейки матки?
Елена Сантьяго Ромеро, доктор медицины (гинеколог).
Эти типы поражений сами по себе не предотвращают беременность, но если обнаруженное изменение имеет высокую степень (H-SIL), рекомендуется удалить поражение (обычно с помощью простой операции, называемой конизацией) до того, как женщина забеременеет .
В других случаях при контролируемых поражениях низкой степени (L-SIL) беременность не противопоказана. Не было доказано, что дисплазия оказывает негативное влияние на развитие плода.
Не было доказано, что дисплазия оказывает негативное влияние на развитие плода.
Важно иметь в виду, что у женщин, ранее перенесших конизацию, повышен риск несостоятельности шейки матки, что может привести к преждевременным родам. В качестве профилактической меры во время беременности следует проводить серийные измерения длины шейки матки.
В случаях, когда длина очень короткая или становится короче во время беременности, показано профилактическое лечение, такое как цервикальный серкляж или пессарии, чтобы попытаться максимально избежать преждевременных родов.
Можно ли предотвратить дисплазию шейки матки?
Марта Барранкеро Гомес B.Sc., M.Sc. (эмбриолог).
Да, риск дисплазии шейки матки можно снизить, если избегать рискованных половых контактов, проходить регулярные гинекологические осмотры, практиковать невынашивание беременности и т. д. снижение вероятности развития дисплазии шейки матки.
Есть ли лекарство от дисплазии шейки матки?
Марта Барранкеро Гомес B. Sc., M.Sc. (эмбриолог).
Sc., M.Sc. (эмбриолог).
Существуют различные терапевтические способы лечения дисплазии шейки матки, поэтому можно сказать, что есть лекарство от этого состояния.
Однако дисплазия шейки матки часто рецидивирует у ранее лечившихся женщин. Возможно, женщина повторно заразилась вирусом ВПЧ или вирус скрывался в другой части ее тела.
Рекомендуемые показания
Как было сказано выше, основной причиной дисплазии шейки матки является вирус папилломы человека. Если вы хотите узнать больше об этом вирусе, мы рекомендуем вам посетить следующую статью: Что такое вирус папилломы человека? — Виды, инфекции и вакцины.
Кроме того, возможным решением для женщины с диагнозом тяжелой дисплазии шейки матки может быть конизация. Если вам интересно узнать больше об этом вмешательстве, вы можете посетить эту ссылку: Конизация шейки матки: осложнения и рекомендации.
Причины, симптомы, диагностика и лечение
Обзор
Что такое дисплазия шейки матки?
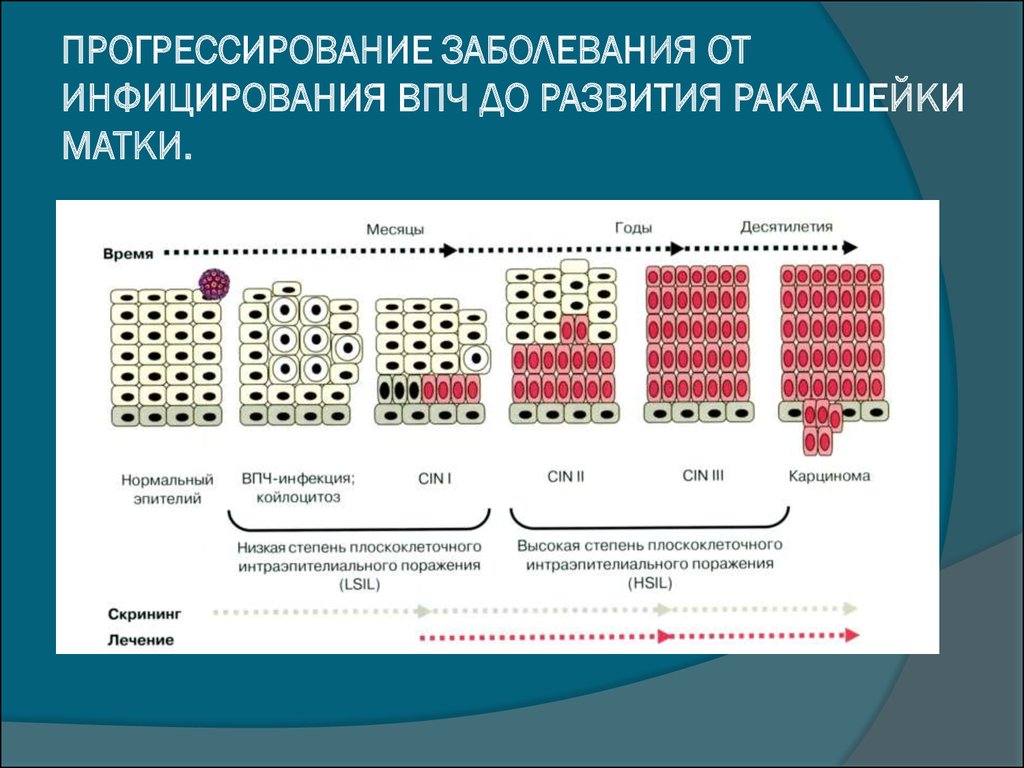
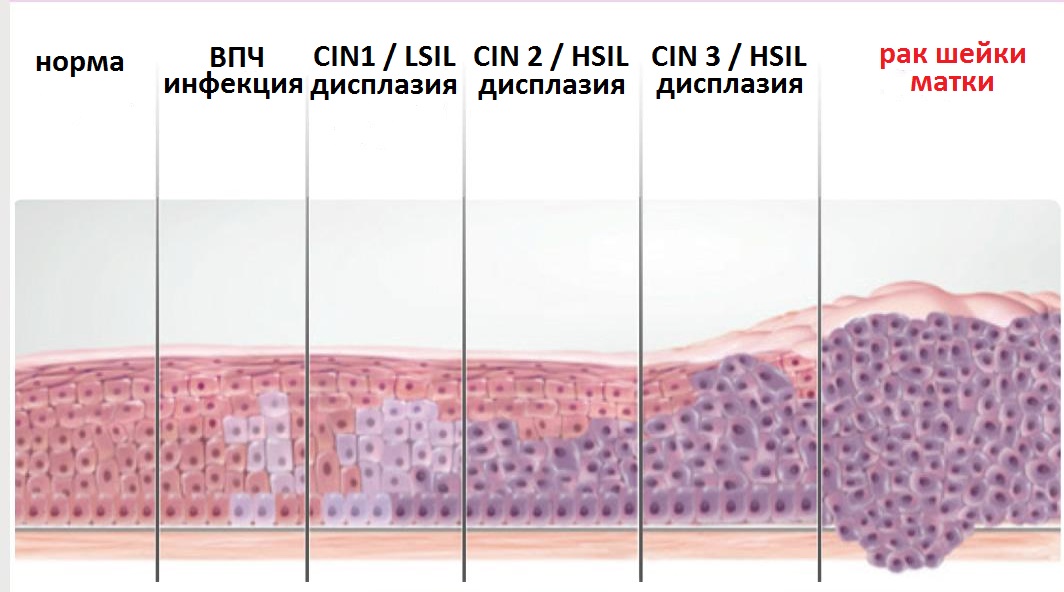
Дисплазия шейки матки — это предраковое состояние, при котором на поверхности шейки матки разрастаются аномальные клетки. Шейка матки — это отверстие в матке, которое прикрепляется к верхней части влагалища. Другое название дисплазии шейки матки — цервикальная интраэпителиальная неоплазия или ЦИН. «Интраэпителиальный» означает, что аномальные клетки присутствуют на поверхности (эпителиальной ткани) шейки матки и не проросли за пределы этого поверхностного слоя. Слово «неоплазия» относится к росту аномальных клеток.
Шейка матки — это отверстие в матке, которое прикрепляется к верхней части влагалища. Другое название дисплазии шейки матки — цервикальная интраэпителиальная неоплазия или ЦИН. «Интраэпителиальный» означает, что аномальные клетки присутствуют на поверхности (эпителиальной ткани) шейки матки и не проросли за пределы этого поверхностного слоя. Слово «неоплазия» относится к росту аномальных клеток.
Насколько серьезна дисплазия шейки матки?
Услышать слово «предраковый» может быть страшно, но важно помнить, что большинство людей с дисплазией шейки матки не заболевают раком. Получение диагноза дисплазии шейки матки означает, что у вас может развиться рак шейки матки, если у вас не будет рекомендованного лечения. Если рак действительно формируется, на его развитие уходят годы, что дает врачу время для поиска и удаления проблемных участков.
Какие существуют классификации дисплазии шейки матки?
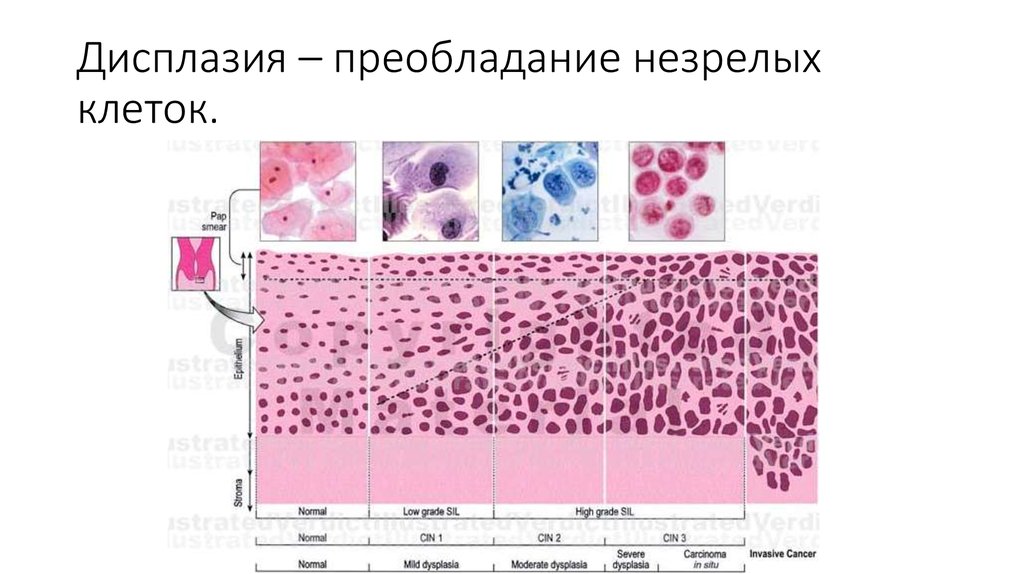
Дисплазия шейки матки когда-то классифицировалась как легкая, умеренная или тяжелая в зависимости от того, насколько вероятно, что аномальные клетки станут раковыми. Более поздняя система классифицирует тяжесть заболевания на основе того, сколько эпителиальной ткани шейки матки содержит аномальные клетки. Цервикальная интраэпителиальная неоплазия (CIN) классифицируется по шкале от одного до трех.
Более поздняя система классифицирует тяжесть заболевания на основе того, сколько эпителиальной ткани шейки матки содержит аномальные клетки. Цервикальная интраэпителиальная неоплазия (CIN) классифицируется по шкале от одного до трех.
Дисплазия шейки матки CIN 1 редко переходит в рак и часто проходит сама по себе. CIN 2 и 3, скорее всего, требуют лечения для предотвращения рака.
На кого это влияет?
Дисплазия шейки матки поражает людей, ведущих активную половую жизнь, репродуктивные органы которых ассоциируются с принадлежностью к женскому полу при рождении (AFAB), включая цисгендерных женщин и трансгендерных мужчин, а также небинарных людей с шейкой матки. У людей с AFAB, инфицированных вирусом папилломы человека (ВПЧ), может развиться дисплазия шейки матки. ВПЧ является наиболее распространенной инфекцией, передающейся половым путем (ИППП) в Соединенных Штатах.
У людей с AFAB, инфицированных вирусом папилломы человека (ВПЧ), может развиться дисплазия шейки матки. ВПЧ является наиболее распространенной инфекцией, передающейся половым путем (ИППП) в Соединенных Штатах.
Насколько распространена дисплазия шейки матки?
Ежегодно от 250 000 до 1 миллиона цисгендерных женщин в США диагностируют дисплазию шейки матки. Заболевание чаще всего встречается у женщин детородного возраста, особенно в возрасте от 25 до 35 лет.
Симптомы и причины
Каковы симптомы дисплазии шейки матки?
Дисплазия шейки матки обычно не вызывает симптомов. Вместо этого ваш лечащий врач может диагностировать у вас дисплазию шейки матки после обнаружения аномальных клеток во время обычного мазка Папаниколау. У некоторых людей могут быть нерегулярные выделения из влагалища или выделения после полового акта.
Что вызывает дисплазию шейки матки?
Вы можете заболеть дисплазией шейки матки, если заразитесь ВПЧ, вирусом, который передается половым путем.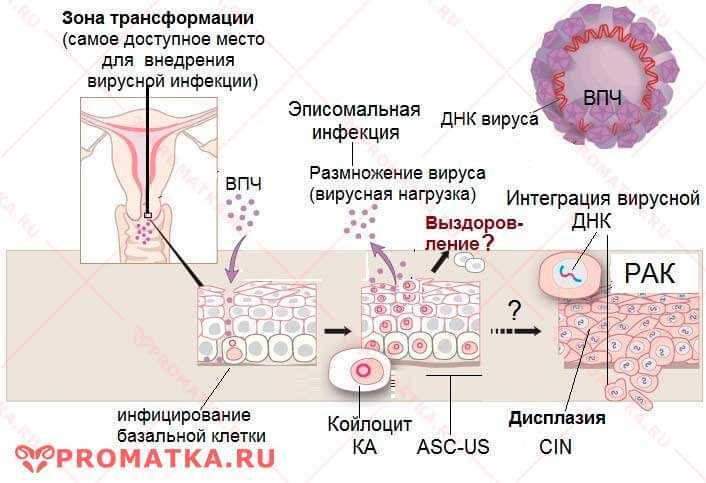 Во многих случаях ваша иммунная система избавится от вируса. Существует более 100 штаммов ВПЧ. Некоторые штаммы, такие как ВПЧ-16 и ВПЧ-18, с большей вероятностью инфицируют репродуктивные пути и вызывают дисплазию шейки матки.
Во многих случаях ваша иммунная система избавится от вируса. Существует более 100 штаммов ВПЧ. Некоторые штаммы, такие как ВПЧ-16 и ВПЧ-18, с большей вероятностью инфицируют репродуктивные пути и вызывают дисплазию шейки матки.
По оценкам ученых, более 75% сексуально активных цисгендерных женщин заражаются ВПЧ в какой-то момент своей жизни. Около 50% случаев заражения ВПЧ происходит в возрасте от 15 до 25 лет. Часто инфекции проходят, не вызывая постоянных проблем. В редких случаях со временем формируются аномальные клетки, что приводит к дисплазии шейки матки.
Может ли быть дисплазия без ВПЧ?
Нет. Для развития дисплазии шейки матки у вас должен быть ВПЧ. Но наличие ВПЧ не обязательно означает, что у вас разовьется дисплазия шейки матки.
Неизвестно, почему у некоторых людей развивается дисплазия шейки матки после заражения ВПЧ, а у других нет. Определенную роль могут играть некоторые штаммы ВПЧ высокого риска и продолжительность инфекции. Факторы риска включают:
Диагностика и тесты
Как диагностируется дисплазия шейки матки?
Ваш лечащий врач, скорее всего, заметит признаки дисплазии шейки матки во время обычного мазка Папаниколау. Если мазок Папаниколау нечеткий или обнаруживает аномальные клетки, следующим шагом может быть кольпоскопия для осмотра шейки матки.
Кольпоскопию можно провести в кабинете вашего лечащего врача. Во время процедуры ваш лечащий врач просматривает освещенный инструмент, называемый кольпоскопом, чтобы проверить наличие аномальных клеток в шейке матки или стенках влагалища.
Ваш поставщик медицинских услуг может выполнить биопсию для взятия образцов тканей, которые будут исследованы в лаборатории. Они также могут заказать анализ ДНК, чтобы увидеть, присутствует ли форма ВПЧ высокого риска.
Управление и лечение
Как лечить дисплазию шейки матки?
Лечение зависит от различных факторов, включая тяжесть дисплазии шейки матки, возраст, состояние здоровья и предпочтения в лечении. Процедуры лечения дисплазии шейки матки могут повлиять на будущие беременности. Поговорите со своим лечащим врачом о доступных вам методах лечения, если вы беременны или планируете забеременеть в будущем.
Мониторинг аномальных клеток
При дисплазии шейки матки низкой степени, классифицируемой как CIN 1, лечение, скорее всего, не потребуется.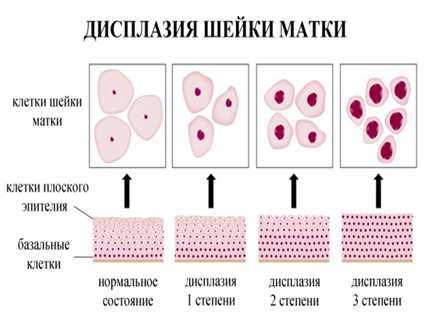 В большинстве этих случаев состояние проходит само по себе. Только около 1% случаев прогрессируют до рака шейки матки. Ваш поставщик медицинских услуг может выбрать консервативный подход, который требует периодического мазка Папаниколау для отслеживания любых изменений в аномальных клетках.
В большинстве этих случаев состояние проходит само по себе. Только около 1% случаев прогрессируют до рака шейки матки. Ваш поставщик медицинских услуг может выбрать консервативный подход, который требует периодического мазка Папаниколау для отслеживания любых изменений в аномальных клетках.
Удаление или уничтожение аномальных клеток
Если у вас более серьезная дисплазия шейки матки (CIN 1 или CIN 2), ваш лечащий врач может удалить аномальные клетки, которые могут стать раковыми, или уничтожить их.
Эти процедуры могут включать:
Можно ли вылечить дисплазию шейки матки?
Да. Удаление или разрушение аномальных клеток приводит к излечению дисплазии шейки матки примерно в 90% всех случаев. Дисплазия шейки матки редко прогрессирует в рак. Когда это действительно прогрессирует, это происходит очень медленно, что дает время для вмешательства вашего лечащего врача.
Профилактика
Как предотвратить дисплазию шейки матки?
Единственный способ предотвратить дисплазию шейки матки — избежать заражения ВПЧ. Если у вас уже есть ВПЧ-инфекция, вы можете снизить риск ее развития в рак шейки матки, регулярно сдавая мазок Папаниколау. Мазок Папаниколау не предотвратит дисплазию шейки матки, но регулярный мазок Папаниколау может диагностировать дисплазию шейки матки, чтобы предотвратить ее прогрессирование в рак.
Если у вас уже есть ВПЧ-инфекция, вы можете снизить риск ее развития в рак шейки матки, регулярно сдавая мазок Папаниколау. Мазок Папаниколау не предотвратит дисплазию шейки матки, но регулярный мазок Папаниколау может диагностировать дисплазию шейки матки, чтобы предотвратить ее прогрессирование в рак.
Перспективы/прогноз
Чего мне ожидать, если у меня такое заболевание?
Перспективы дисплазии шейки матки при ранней диагностике превосходны. Удаление или разрушение аномальных клеток снижает риск рака шейки матки на 95% у цисгендерных женщин с дисплазией высокой степени в первые восемь лет после лечения.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Ваш лечащий врач, вероятно, будет внимательно следить за вашим здоровьем после постановки диагноза дисплазии шейки матки, чтобы гарантировать, что клетки не вырастут снова или не станут раковыми. У вас также могут быть более частые мазки Папаниколау и тесты на ВПЧ.
После лечения ваш лечащий врач может порекомендовать вам сдавать мазок Папаниколау каждые три-шесть месяцев в течение одного-двух лет. После этого вы можете возобновить ежегодные мазки Папаниколау.
Какие вопросы я должен задать своему врачу?
Часто задаваемые вопросы
Что такое дисплазия шейки матки?
Диагноз дисплазии шейки матки означает, что у вас есть аномальные клетки на шейке матки, которые могут стать раком шейки матки. Что произойдет дальше, зависит от того, насколько серьезно ваше состояние, состояние вашего здоровья и другие факторы.
Что произойдет дальше, зависит от того, насколько серьезно ваше состояние, состояние вашего здоровья и другие факторы.
Вы чувствуете дисплазию шейки матки?
Нет. Дисплазия шейки матки не вызывает симптомов, хотя иногда можно заметить кровянистые выделения из влагалища. Аномальные клетки, обнаруженные во время мазка Папаниколау, часто являются первым признаком заболевания.
Вызывается ли дисплазия шейки матки ВПЧ?
Да. Инфекция ВПЧ является наиболее важным фактором риска развития дисплазии шейки матки.
Записка из клиники Кливленда
Узнать, что у вас есть предраковые клетки на шейке матки, страшно, но дисплазия шейки матки не всегда приводит к раку. Ранняя диагностика и лечение могут предотвратить образование рака шейки матки. А пока примите профилактические меры для предотвращения дисплазии шейки матки, защитив себя от ВПЧ. Сделайте прививку от ВПЧ. Практикуйте безопасный секс. И не пропускайте встречу с мазком Папаниколау.