Билирубин у новорожденных что это такое: Когда у малыша пройдет младенческая желтуха?
Желтуха новорожденных | Ida-Tallinna Keskhaigla
Цель данного информационного листа — предоставить родителям информацию о причинах неонатальной желтухи (желтуха новорожденных, гипербилирубинемия) и связанных с ней обследованиях, анализах и вариантах лечения.
Видимый желтый оттенок кожи, или желтуха — наиболее частый признак желтухи в неонатальном периоде (0–28 дни жизни). Физиологическая, или естественная желтуха может возникать в возрасте от 24 часов до 14 дней после рождения.
Причины возникновения
До рождения у плода больше красных кровяных телец (эритроцитов), чем в более поздние периоды жизни, а продолжительность их (эритроцитов) жизни в первые дни несколько короче, чем обычно. После рождения ребенка красные кровяные тельца начинают разрушаться, и в крови образуется желчный пигмент — билирубин. Печени новорожденного приходится выдерживать в 2-3 раза большую чем в предродовой период нагрузку, чтобы вывести из организма билирубин, выделяющийся при распаде эритроцитов. Тот факт, что у некоторых здоровых новорожденных развивается так называемая физиологическая желтуха, а у других нет, в основном связан с разной способностью их печени выводить билирубин.
Печени новорожденного приходится выдерживать в 2-3 раза большую чем в предродовой период нагрузку, чтобы вывести из организма билирубин, выделяющийся при распаде эритроцитов. Тот факт, что у некоторых здоровых новорожденных развивается так называемая физиологическая желтуха, а у других нет, в основном связан с разной способностью их печени выводить билирубин.
Признак физиологической желтухи — пожелтение кожных покровов. Пик желтухи обычно наблюдается у детей на 3-6 день жизни, у недоношенных детей — на 6-10 день жизни. Для предотвращения физиологической желтухи важно достаточное питание новорожденного, предпочтительно грудным молоком, которое ускоряет работу кишечника и, таким образом, ускоряет выведение билирубина из организма.
Нефизиологическая желтуха может быть вызвана преждевременными родами, чрезмерной потерей веса новорожденным в первые дни жизни, воспалением (способствует разрушению красных кровяных телец), гиперемией или полицитемией, а также некоторыми редкими заболеваниями. Если желтуха возникла в течение первого дня жизни, это может быть связано с резус-конфликтом (то есть, резус-несовместимостью) или конфликтом по AB0-группе крови. Желтуха также может быть вызвана грудным молоком, такая желтуха называется желтухой грудного молока.
Если желтуха возникла в течение первого дня жизни, это может быть связано с резус-конфликтом (то есть, резус-несовместимостью) или конфликтом по AB0-группе крови. Желтуха также может быть вызвана грудным молоком, такая желтуха называется желтухой грудного молока.
Желтуха не является естественной, если она:
- возникает до 24-го часа жизни;
- длится у новорожденного более 14 дней;
- длится у недоношенного ребенка более 21 дня;
- протекает волнами;
- наблюдаются темная моча и светлый кал.
Исследования
Фото 1. Чрезкожное определение билирубина
Для раннего обнаружения желтухи и при появлении перечисленных выше симптомов можно провести кожный экспресс-тест. Для этого используется соответствующее устройство, которым измеряют желтизну кожи в верхней части уха ребенка. Измерение желтизны кожи проходит для ребенка безболезненно и быстро. Если результаты измерений билирубина находятся в диапазоне 200-350 мкмоль/л, в дальнейшем проводят дополнительные анализы крови. Измерение уровня билирубина в крови важно для оценки состояния ребенка и принятия решения о лечении.
Для этого используется соответствующее устройство, которым измеряют желтизну кожи в верхней части уха ребенка. Измерение желтизны кожи проходит для ребенка безболезненно и быстро. Если результаты измерений билирубина находятся в диапазоне 200-350 мкмоль/л, в дальнейшем проводят дополнительные анализы крови. Измерение уровня билирубина в крови важно для оценки состояния ребенка и принятия решения о лечении.
Анализ крови определяет уровень билирубина и гемоглобина в крови, которые являются основанием для выбора метода лечения. Кроме того, определяются группа крови как матери, так и ребенка, и наличие антител в крови ребенка. При необходимости проводят дополнительные исследования.
Возможности лечения
Фото 2. Интенсивная фототерапия с верхними и нижними лампами
Первый и эффективный метод лечения — это фототерапия, или светолечение. Под действием синего света в коже образуется такая форма билирубина, которая легко выводится через кишечник и почки и не токсична. В фототерапии используются различные лампы (верхний или нижний свет, оптоволокно или так называемая лампа-кокон и т. д.). В зависимости от типа лампы для фототерапии для защиты глаз ребенка от света используются маски, или бумажные очки. Во время фототерапии ребенка раздевают, поэтому на нем могут быть только подгузник и очки. На ноги можно надеть носочки, а на руки — рукавички. Эффект фототерапии проявляется через кожу. Фототерапия проводится до тех пор, пока уровень билирубина в крови не будет оставаться постоянно низким.
Под действием синего света в коже образуется такая форма билирубина, которая легко выводится через кишечник и почки и не токсична. В фототерапии используются различные лампы (верхний или нижний свет, оптоволокно или так называемая лампа-кокон и т. д.). В зависимости от типа лампы для фототерапии для защиты глаз ребенка от света используются маски, или бумажные очки. Во время фототерапии ребенка раздевают, поэтому на нем могут быть только подгузник и очки. На ноги можно надеть носочки, а на руки — рукавички. Эффект фототерапии проявляется через кожу. Фототерапия проводится до тех пор, пока уровень билирубина в крови не будет оставаться постоянно низким.
Во время лечения фототерапией важно кормить ребенка. Предпочтительным является кормление грудью восемь-десять раз в день. Следует позаботиться о том, чтобы ребенок активно ел, при необходимости будить ребенка, поддерживать его в бодром состоянии во время кормления; если нужно, давать в конце кормления сцеженное молоко, чтобы стимулировать мочеиспускание и дефекацию. При своевременном лечении желтуха обычно проходит без проблем.
При своевременном лечении желтуха обычно проходит без проблем.
Если уровень билирубина у ребенка очень высок или очень быстро повышается, одной фототерапии будет недостаточно. В этом случае для лечения используют обменное переливание крови, которое снижает как количество материнских антител, так и количество билирубина в крови ребенка.
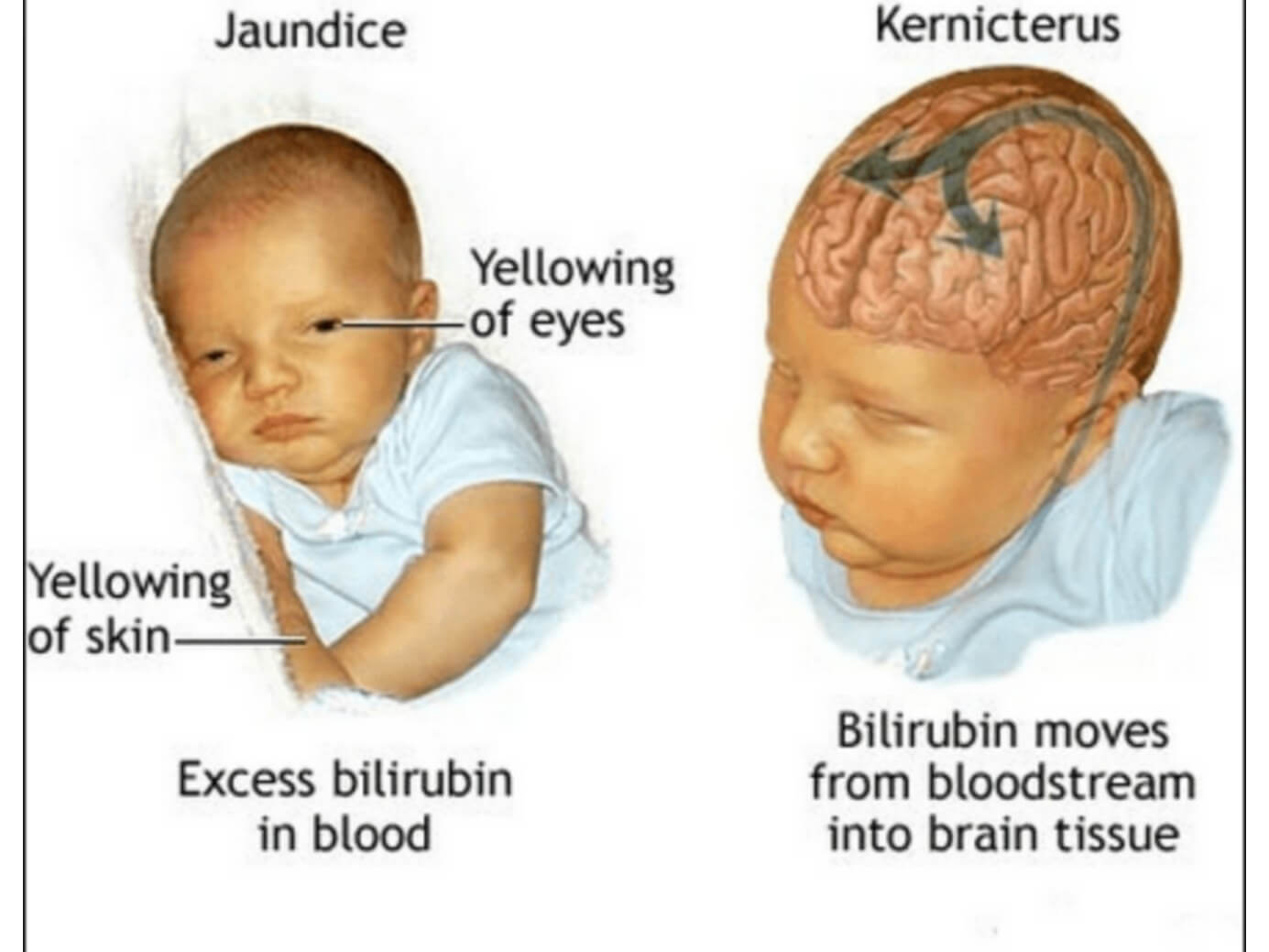
Прогноз выздоровления зависит от уровня билирубина. Без лечения уровень билирубина поднимается выше допустимого уровня, и билирубин начинает накапливаться в тканях. Билирубин токсичен для мозга и может вызвать повреждение мозга, называемое ядерной желтухой, или билирубиновой энцефалопатией.
ITK1018
Информационный материал утвержден комиссией по качеству медицинских услуг Восточно-Таллиннской центральной больницы 10.02.2021 (протокол № 3-21).
диагностика, причины, лечение и последствия
Желтуха у новорожденных: диагностика, причины, лечение и последствия
Физиологическая желтуха встречается чаще, чем у каждого второго новорожденного.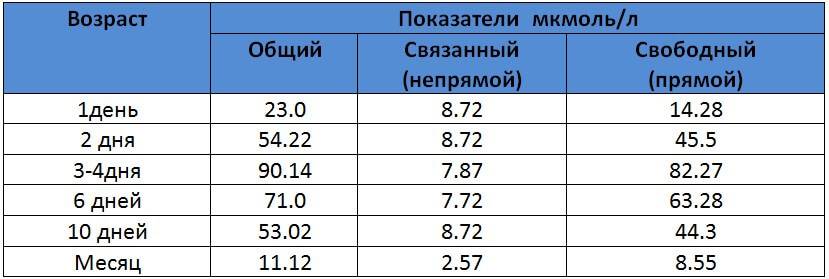 Подсчитано, что до 80 процентов у новорожденных детей желтуха диагностируется вскоре после рождения.
Подсчитано, что до 80 процентов у новорожденных детей желтуха диагностируется вскоре после рождения.
Нужно ли лечить желтуху
Это не болезнь! Желтуха у новорожденных не является заболеванием, поэтому молодым родителям не стоит паниковать, если кожа их новорожденного ребенка после рождения слегка пожелтела. Это означает, что у новорожденного развилась физиологическая желтуха, которая встречается у 60-80 процентов доношенных новорожденных и до 90 процентов у недоношенных детей. Чаще всего это происходит примерно через 24 часа после рождения ребенка.
Причиной желтухи в данном случае является тот факт, что в утробе матери ребенок созревает в условиях низкой концентрации кислорода в матке, а это означает, что плод должен вырабатывать много красных кровяных телец, и поэтому после рождения у новорожденного обязательно будет много эритроцитов, больше, чем у детей старшего возраста и взрослых.
Высокий уровень билирубина у новорожденных, является лучшим индикатором развития физиологической желтухи у новорожденных, это связано с тем, что печень новорожденного еще не подготовлена к улавливанию такого большого количества билирубина и превращению его в форму, которая легко выводится с мочой и фекалиями.
Сколько должен быть билирубин у новорожденного? Норма билирубина в крови у новорожденного не должна быть выше чем 60 мкмоль/л. Если этот уровень превышен, то необходимо начать лечение малыша. В то же время медсестра будет брать кровь ребенка не реже двух раз в день, чтобы проверить тенденцию изменения билирубина у него.
Физиологическая желтуха у новорожденных – симптомы
Обычно нет необходимости проверять уровень билирубина у новорожденного, чтобы увидеть физиологическую желтуху. Самый быстрый способ увидеть это невооруженным глазом – это осмотр глазных яблок ребенка. Склера, белая часть глаза, желтеет при желтухе. В зависимости от тяжести желтухи ребенка и повышения уровня билирубина желтизна глаз и тела в целом будет усиливаться. Максимальная выраженность симптомов желтушности у большинства детей достигается на 4-5 день, а у недоношенных детей желтуха появляется позже, может появиться даже через 2 недели после рождения.
Нужно ли лечить физиологическую желтуху
При обнаружении у ребенка первых признаков физиологической желтухи и исследовании уровня билирубина врач чаще всего принимает решение о проведении фототерапии новорожденного. Благодаря обработке ультрафиолетом билирубин претерпевает структурные изменения в водорастворимые формы и затем может легко выводиться из организма ребенка. Облучение следует проводить как можно дольше в течение дня, вынимая ребенка из-под ламп только на время кормления. Во время фототерапии необходимо восполнять жидкость и контролировать температуру новорожденного.
Благодаря обработке ультрафиолетом билирубин претерпевает структурные изменения в водорастворимые формы и затем может легко выводиться из организма ребенка. Облучение следует проводить как можно дольше в течение дня, вынимая ребенка из-под ламп только на время кормления. Во время фототерапии необходимо восполнять жидкость и контролировать температуру новорожденного.
Если такое действие не приносит ожидаемых результатов, назначается поддерживающее лечение, например медикаментозная терапия или внутривенная регидратация. При лечении тяжелой желтухи может потребоваться переливание обменной крови для удаления избытка билирубина.
Как долго длится физиологическая желтуха у новорожденных
Физиологическая желтуха может сохраняться 10-14 дней после рождения ребенка. У недоношенных детей обычно длится немного дольше. Обычно она проходит без лечения.
Последствия нелеченой желтухи новорожденных
При невылеченной физиологической желтухе уровень билирубина в организме новорожденного очень высок. Билирубин растворяется в жирах нервных клеток. Если его слишком много, он может необратимо повредить нервную систему и организм в целом.
Билирубин растворяется в жирах нервных клеток. Если его слишком много, он может необратимо повредить нервную систему и организм в целом.
Имя
Телефон
Желаемая дата
Выберите направлениеВыберите направлениеЦентр ВРТ «Счастливое материнство» (ЭКО, ИКСИ, ПИКСИ)Компьютерная томографияАкушерство и гинекологияЛазерная косметологияПедиатрияКардиохирургияМРТМРТ голеностопного суставаМРТ головыМРТ коленного суставаМРТ локтевого суставаМРТ позвоночникаМРТ плечевого суставаМРТ молочных железМРТ суставовМРТ тазобедренного суставаУрологУЗИ, в т. ч. эластографияУЗИ молочных железУЗИ кишечникаУЗИ желудкаУЗИ брюшной полостиУЗИ при беременностиУЗИ маткиЭстетическая косметология по телуОртопедия и травматологияПрием хирурга-ортопедаДетская ортопедия и травматологияНефрологияТравмпунктЭндопротезированиеКТГ плодаЭКОУдаление бородавокУдаление родинокЭндовенозная лазерная коагуляция вен (ЭВЛК)Лазериндуцированная термотерапия (ЛИТТ) кисты БейкераЛазериндуцированная термотерапия (ЛИТТ) узлов щитовидной железыЛазериндуцированная термотерапия (ЛИТТ) кисты молочной железыКоллагенотерапияКомплексное обследование организмаГинекологические операцииСпермограммаГенетические анализы. ДНК диагностика.Детский кардиологОнлайн консультации специалистов «Бионики»Трепанобиопсия под контролем УЗИПлазмаферезБезоперационное лечение недержания мочи.Лазерное интимное омоложениеГенетическая экспертиза. Установление отцовства.Инъекционная липосакция Fat ApoptosisАртроскопияКонсультация детского и подросткового гинекологаПластика губМиомэктомия лапароскопическая в гинекологииДетская неврологияОперации в оториноларингологииПластика лица и шеиЭлектрокардиографияХирургическое лечениеЛечение осложнённого кариеса пульпита, периодонтитаЛечение кариеса молочных зубовПрофилактика и гигиенаКонсультация детского врача стоматологаДетская мануальная терапияДетский массажДетская офтальмологияЛФКФизиотерапевтические процедурыПеревязки и манипуляцииПластика интимнаяКоррекция рубцов и шрамовГерниопластика — лечение грыжРинопластика — коррекция формы носаКонсультация травматолога-ортопедаКонсультация гинекологаКонсультация проктологаКонсультация хирургаДетская урологияЛечение ЗПППДиагностика и лечение эректильной дисфункцииЛечение инфекционных и воспалительных заболеванийДиагностика и лечение мужского бесплодияДетская гинекологияКольпоскопияРеоэнцефалографияКонсультация урологаМедицинские справкиМедицинские осмотры иностранных гражданМедицинские осмотрыПрочие манипуляции в имплантологииИмплантация зубовХирургическая подготовка к имплантацииСъемное протезирование зубовВременное протезирование зубовНесъемное протезирование зубовЛечение пародонтита (СОПР)Ортодонтия — исправление прикусаУдаление зубовХирургическое лечение в стоматологииПанорамный снимок зубов (Ортопантомография)Рентген снимок зубовОтбеливание зубовАнестезиологическое пособие в стоматологииЛечение периодонтитаЛечение пульпитаЛечение кариесаКонсультация стоматологаУходовые процедурыКонтурная пластикаЛаеннек-терапияИнъекционные процедурыБиореволюметрия и контурная пластикаБиоревитализацияБотулинотерапияКонсультация косметолога»Желтая карта» – справка ребенку по форме 026/у-2000 для детского сада и школыДетская стоматологияДетская хирургияВакцинацияНаблюдение и лечениеБрахиопластика — коррекция формы рукПрочие манипуляции и пособия в ортопедии и травматологииХирургическое лечение деформаций стопы и кистиЛапароскопия лечебная в гинекологииЛапароскопия диагностическая в гинекологииМанипуляции и пособия в амбулаторной хирургииПрочие урологические операцииПротезирование яичкаРитуальное обрезаниеЦиркумцизия.
ч. эластографияУЗИ молочных железУЗИ кишечникаУЗИ желудкаУЗИ брюшной полостиУЗИ при беременностиУЗИ маткиЭстетическая косметология по телуОртопедия и травматологияПрием хирурга-ортопедаДетская ортопедия и травматологияНефрологияТравмпунктЭндопротезированиеКТГ плодаЭКОУдаление бородавокУдаление родинокЭндовенозная лазерная коагуляция вен (ЭВЛК)Лазериндуцированная термотерапия (ЛИТТ) кисты БейкераЛазериндуцированная термотерапия (ЛИТТ) узлов щитовидной железыЛазериндуцированная термотерапия (ЛИТТ) кисты молочной железыКоллагенотерапияКомплексное обследование организмаГинекологические операцииСпермограммаГенетические анализы. ДНК диагностика.Детский кардиологОнлайн консультации специалистов «Бионики»Трепанобиопсия под контролем УЗИПлазмаферезБезоперационное лечение недержания мочи.Лазерное интимное омоложениеГенетическая экспертиза. Установление отцовства.Инъекционная липосакция Fat ApoptosisАртроскопияКонсультация детского и подросткового гинекологаПластика губМиомэктомия лапароскопическая в гинекологииДетская неврологияОперации в оториноларингологииПластика лица и шеиЭлектрокардиографияХирургическое лечениеЛечение осложнённого кариеса пульпита, периодонтитаЛечение кариеса молочных зубовПрофилактика и гигиенаКонсультация детского врача стоматологаДетская мануальная терапияДетский массажДетская офтальмологияЛФКФизиотерапевтические процедурыПеревязки и манипуляцииПластика интимнаяКоррекция рубцов и шрамовГерниопластика — лечение грыжРинопластика — коррекция формы носаКонсультация травматолога-ортопедаКонсультация гинекологаКонсультация проктологаКонсультация хирургаДетская урологияЛечение ЗПППДиагностика и лечение эректильной дисфункцииЛечение инфекционных и воспалительных заболеванийДиагностика и лечение мужского бесплодияДетская гинекологияКольпоскопияРеоэнцефалографияКонсультация урологаМедицинские справкиМедицинские осмотры иностранных гражданМедицинские осмотрыПрочие манипуляции в имплантологииИмплантация зубовХирургическая подготовка к имплантацииСъемное протезирование зубовВременное протезирование зубовНесъемное протезирование зубовЛечение пародонтита (СОПР)Ортодонтия — исправление прикусаУдаление зубовХирургическое лечение в стоматологииПанорамный снимок зубов (Ортопантомография)Рентген снимок зубовОтбеливание зубовАнестезиологическое пособие в стоматологииЛечение периодонтитаЛечение пульпитаЛечение кариесаКонсультация стоматологаУходовые процедурыКонтурная пластикаЛаеннек-терапияИнъекционные процедурыБиореволюметрия и контурная пластикаБиоревитализацияБотулинотерапияКонсультация косметолога»Желтая карта» – справка ребенку по форме 026/у-2000 для детского сада и школыДетская стоматологияДетская хирургияВакцинацияНаблюдение и лечениеБрахиопластика — коррекция формы рукПрочие манипуляции и пособия в ортопедии и травматологииХирургическое лечение деформаций стопы и кистиЛапароскопия лечебная в гинекологииЛапароскопия диагностическая в гинекологииМанипуляции и пособия в амбулаторной хирургииПрочие урологические операцииПротезирование яичкаРитуальное обрезаниеЦиркумцизия. в т.ч. ритуальное обрезаниеХирургическое лечение варикозного расширения вен семенного канатика (Варикоцеле)Аппендэктомия (лапароскопическая)Лечение грыж, герниопластикаЭндоскопическое лечение желчекаменной болезниАнестезиологическое пособие в хирургииПредоперационный комплекс анализовКлинический анализ кровиВыявление наркотических веществДиагностика заболеваний почекДиагностика урогенитальных инфекцийДиагностика инфекционных заболеванийДиагностика паразитарных заболеванийАнализ на аллергеныДиагностика рисков онкологических заболеванийЗабор биоматериалов на исследованияКонсультация уролога-андролога.Прерывание нежелательной беременности (медикаментозное, вакуум-аспирация)Медикаментозный абортКонсультация акушера-гинекологаВызов врача на домАудиометрияКомпьютерная дентальная томографияХирургияКардиологияМассажПослеоперационное наблюдение и лечениеЛечение острого и хронического болевого синдромаРеабилитация после травм и операцийКруропластика — изменение формы голенейАбдоминопластика — подтяжка животаЛипосакция — удаление жировых отложенийГлютеопластика — пластика ягодицМаммопластика — корреция формы грудиПодтяжка грудиУменьшение грудиОтопластика — корреция формы ушейБлефаропластика — коррекция формы векПрочие операции в травматологииАртроскопия плечевого суставаАртроскопия коленного суставаОперативное лечение гинекологических заболеванийГистерорезектоскопия в гинекологииОперативное лечение заболеваний аноректальной областиЛечение анальных трещинЛечение геморрояУдаление новообразований кожи и подкожно-жировой клетчаткиХирургическое лечение вросшего ногтяХирургическое лечение водянки яичка (Гидроцеле)Лечение варикозной болезниСекторальная мастэктомияБактериологические исследованияБиохимические исследованияОпределение групповой принадлежности кровиГормоныКоагулологические исследованияОбследование беременных (пренатальный скрининг)Интимная пластикаЛабиопластикаПластика влагалища и промежностиГистероскопия в гинекологииЭхогистеросальпингографияЛечение гинекологических заболеваний в т.
в т.ч. ритуальное обрезаниеХирургическое лечение варикозного расширения вен семенного канатика (Варикоцеле)Аппендэктомия (лапароскопическая)Лечение грыж, герниопластикаЭндоскопическое лечение желчекаменной болезниАнестезиологическое пособие в хирургииПредоперационный комплекс анализовКлинический анализ кровиВыявление наркотических веществДиагностика заболеваний почекДиагностика урогенитальных инфекцийДиагностика инфекционных заболеванийДиагностика паразитарных заболеванийАнализ на аллергеныДиагностика рисков онкологических заболеванийЗабор биоматериалов на исследованияКонсультация уролога-андролога.Прерывание нежелательной беременности (медикаментозное, вакуум-аспирация)Медикаментозный абортКонсультация акушера-гинекологаВызов врача на домАудиометрияКомпьютерная дентальная томографияХирургияКардиологияМассажПослеоперационное наблюдение и лечениеЛечение острого и хронического болевого синдромаРеабилитация после травм и операцийКруропластика — изменение формы голенейАбдоминопластика — подтяжка животаЛипосакция — удаление жировых отложенийГлютеопластика — пластика ягодицМаммопластика — корреция формы грудиПодтяжка грудиУменьшение грудиОтопластика — корреция формы ушейБлефаропластика — коррекция формы векПрочие операции в травматологииАртроскопия плечевого суставаАртроскопия коленного суставаОперативное лечение гинекологических заболеванийГистерорезектоскопия в гинекологииОперативное лечение заболеваний аноректальной областиЛечение анальных трещинЛечение геморрояУдаление новообразований кожи и подкожно-жировой клетчаткиХирургическое лечение вросшего ногтяХирургическое лечение водянки яичка (Гидроцеле)Лечение варикозной болезниСекторальная мастэктомияБактериологические исследованияБиохимические исследованияОпределение групповой принадлежности кровиГормоныКоагулологические исследованияОбследование беременных (пренатальный скрининг)Интимная пластикаЛабиопластикаПластика влагалища и промежностиГистероскопия в гинекологииЭхогистеросальпингографияЛечение гинекологических заболеваний в т. ч. ЗППППрофилактика нежелательной беременности (подбор контрацептивов)Школа «Мам и Пап»Комплексная программа диагностики женского здоровьяВедение беременностиЛечение бесплодияПодготовка и планирование беременностиЭндокринологияФизиотерапияТерапияСосудистая хирургия (флебология)РевматологияПульмонологияПсихотерапияПсихологияПсихиатрияПрофпатологияПроктологияОфтальмологияОториноларингология (ЛОР)Ортопедия и травматологияОнкологияНейрохирургияНеврологияНаркологияМануальная терапияЛогопедияКлиническая микологияИнфекционные болезниИглорефлексотерапияДерматовенерологияГемостазиологияГастроэнтерологияАнестезиологияАллергологияКолоноскопия, в т.ч. с анестезиологическим пособиемФГДС, в т.ч. с анестестезиологическим пособиемЭлектроэнцефалографияВелоэргометрияСуточное мониторирование артериального давленияХолтеровское суточное мониторированиеСпирографияЭхокардиографияОртопантомографияРентгенографияРентген позвоночникаРентген суставовРентген стопыРентген коленного суставаРентген рукиМаммографияИрригоскопия кишечникаАндрологРепродуктологРезекция желудкаПолипэктомияМаммологУдаление матки, придатков яичниковУдаление аденомы простаты
ч. ЗППППрофилактика нежелательной беременности (подбор контрацептивов)Школа «Мам и Пап»Комплексная программа диагностики женского здоровьяВедение беременностиЛечение бесплодияПодготовка и планирование беременностиЭндокринологияФизиотерапияТерапияСосудистая хирургия (флебология)РевматологияПульмонологияПсихотерапияПсихологияПсихиатрияПрофпатологияПроктологияОфтальмологияОториноларингология (ЛОР)Ортопедия и травматологияОнкологияНейрохирургияНеврологияНаркологияМануальная терапияЛогопедияКлиническая микологияИнфекционные болезниИглорефлексотерапияДерматовенерологияГемостазиологияГастроэнтерологияАнестезиологияАллергологияКолоноскопия, в т.ч. с анестезиологическим пособиемФГДС, в т.ч. с анестестезиологическим пособиемЭлектроэнцефалографияВелоэргометрияСуточное мониторирование артериального давленияХолтеровское суточное мониторированиеСпирографияЭхокардиографияОртопантомографияРентгенографияРентген позвоночникаРентген суставовРентген стопыРентген коленного суставаРентген рукиМаммографияИрригоскопия кишечникаАндрологРепродуктологРезекция желудкаПолипэктомияМаммологУдаление матки, придатков яичниковУдаление аденомы простаты
Выберите услугуСначала выберите направление
Выберите врачаСначала выберите направление
Ваши комментарии
Имя
Телефон
Эл почта
Комментарий
Новые рекомендации по желтухе новорожденных: что нужно знать родителям
Обычное состояние новорожденных иногда сигнализирует о серьезной проблеме со здоровьем.
Большинство новорожденных желтеют хотя бы немного. Это состояние, известное как желтуха, является очень распространенной и обычно нормальной частью периода новорожденности. Но в некоторых очень редких случаях это может привести или быть признаком более серьезной проблемы. Поэтому родители должны знать об этом.
Что вызывает желтуху?
Желтый цвет желтухи новорожденных вызван высоким уровнем вещества, называемого билирубином, в крови. Билирубин в основном образуется в результате распада эритроцитов. Он обрабатывается в печени, чтобы организму было легче избавиться от него через мочу и стул.
Печени новорожденных нужно некоторое время, чтобы встать и работать, когда дело доходит до избавления от билирубина. У новорожденных также больше эритроцитов, чем у детей старшего возраста и взрослых, и эти совершенно новые эритроциты не сохраняются так долго, как эритроциты, образующиеся по мере взросления младенцев. Именно сочетание этих двух факторов делает желтуху столь распространенной.
Пик желтухи обычно приходится на первые два-пять дней жизни и продолжается от одной до двух недель. У младенцев на грудном вскармливании это может продолжаться дольше; мы не знаем точно, почему это происходит, но не о чем беспокоиться.
Желтуха действительно может защитить младенцев, поскольку билирубин является антиоксидантом, помогающим бороться с инфекцией у новорожденных. Это еще одна причина, по которой родители не должны слишком беспокоиться из-за небольшой желтизны: это не только временно, но и может помочь ребенку, когда он или она покидает безопасную утробу.
В редких случаях желтуха может сигнализировать о проблеме
Однако иногда желтуха может быть признаком другой проблемы, и когда уровень билирубина становится очень высоким, это может повлиять на мозг, иногда необратимо. Это заболевание, называемое ядерной желтухой, встречается очень и очень редко, поражая менее 1% младенцев.
Многие состояния повышают вероятность повышения уровня билирубина, в том числе:
- Обезвоживание или недостаточное количество калорий.
 Чаще всего это происходит, когда дети находятся исключительно на грудном вскармливании, а проблема с грудным вскармливанием остается незамеченной.
Чаще всего это происходит, когда дети находятся исключительно на грудном вскармливании, а проблема с грудным вскармливанием остается незамеченной. - ABO или резус-несовместимость. Если у матери и ребенка разные группы крови, это может привести к большему распаду эритроцитов, чем обычно. Акушеры прекрасно осведомлены об этой проблеме, и всем матерям следует сдавать анализы крови для оценки этого риска.
- Системы, помогающие избавиться от билирубина , могут быть еще не готовы у недоношенных детей.
- Инфекция или закупорка кишечника. Желтуха обычно не является единственным симптомом этого заболевания.
- Кровоподтек или кефалогематома (припухлость или кровоподтек на голове). И то, и другое может произойти во время трудных родов. Это приводит к большему разрушению эритроцитов.
- Болезни печени. Ряд различных проблем с печенью может затруднить избавление организма ребенка от билирубина.

- Заболевания, поражающие важный фермент. Одним из распространенных заболеваний является дефицит глюкозо-6-фосфатдегидрогеназы (Г6ФД), который может вызывать разрушение эритроцитов. Другие заболевания, такие как синдром Жильбера или синдром Криглера-Наджара, приводят к проблемам с ферментом, важным для избавления от билирубина.
- Генетические факторы. Не все эти факторы хорошо изучены. Если у одного ребенка в семье желтуха, будущие дети также могут подвергаться более высокому риску. У детей восточноазиатского происхождения, например, более высокий уровень билирубина.
Что рекомендуют новые рекомендации?
В новых рекомендациях подчеркивается важность профилактики и оценки желтухи. Врачи и родители могут работать вместе по телефону
- . Убедитесь, что группа крови матери и антитела были проверены. Если есть опасения, следует проверить и ребенка.
- Оцените все возможные риски желтухи: не только группу крови матери, но и гестационный возраст, семейный анамнез, наличие кровоподтеков, раннее появление желтухи и другие факторы.

- Используйте устройство для проверки уровня билирубина в возрасте от 24 до 48 часов жизни или раньше, если новорожденный выглядит желтушным или уходит домой раньше.
- Обеспечьте матерям хорошую поддержку при кормлении. Когда дети не получают достаточного количества еды в первые три-пять дней жизни, у них повышается риск развития желтухи.
- Запишитесь на прием к детскому врачу. Лучшее время для этого зависит от уровня билирубина и факторов риска. Родители, важно следовать этим инструкциям!
Как лечить желтуху новорожденных?
Наиболее распространенным методом лечения является фототерапия. Ребенка кладут под специальный свет (или заворачивают в специальное одеяло со светом внутри), что помогает организму избавиться от билирубина. Это безопасно и эффективно. Когда уровни билирубина чрезвычайно высоки и существует вероятность повреждения головного мозга, необходимы такие методы лечения, как обменное переливание крови, при котором кровь берется и вливается новая кровь. Однако это крайне редко .
Однако это крайне редко .
Кормление также является важной частью терапии, поскольку оно помогает организму избавиться от билирубина через кровь и мочу. Частое кормление новорожденного также помогает предотвратить проблемы с желтухой. Младенцы должны мочить по крайней мере шесть подгузников в течение 24 часов, и у них должен быть регулярный стул. Стул должен измениться с нормального черного, дегтеобразного стула новорожденного на более светлый, более рыхлый и «захудалый» стул.
Что еще нужно знать родителям о желтухе новорожденных?
Перед отъездом домой вы должны получить письменную информацию о желтухе, информацию об уровне билирубина у вашего ребенка и других лабораторных анализах, а также четкие инструкции о том, когда ребенка следует показать педиатру.
Важно следить за желтухой вашего ребенка после того, как вы вернетесь домой из больницы. Желтуха может быть труднее увидеть у темнокожих детей. Хороший способ найти его — надавить на кожу ребенка в том месте, где кость находится близко (лоб, нос, грудь или голень — хорошие места для этого). Это ненадолго вытолкнет кровь и сделает кожу бледнее на несколько секунд. Если он выглядит желтым, а не бледным, может быть желтуха.
Это ненадолго вытолкнет кровь и сделает кожу бледнее на несколько секунд. Если он выглядит желтым, а не бледным, может быть желтуха.
Желтуха имеет тенденцию распространяться от лица вниз по мере повышения уровня билирубина. По этой причине врачи гораздо меньше беспокоятся о ребенке, у которого желтое лицо и верхняя часть грудной клетки, чем о ребенке, желтом ниже колен.
Позвоните врачу, если ваш ребенок:
- выглядит более желтым, особенно если он распространяется ниже колен
- плохо питается и/или не мочит как минимум шесть подгузников в течение 24 часов и имеет регулярный стул
- очень сонный, особенно если не просыпается, чтобы покормить
- очень суетливый и его трудно утешить
- выгибает голову или спину или ведет себя странно
- лихорадка или частая рвота.
У
Помните: желтуха — обычное дело, а серьезные проблемы — редкость! Но позвоните своему врачу, если вы беспокоитесь; всегда лучше быть в безопасности, чем сожалеть.
Подпишитесь на меня в Твиттере @drClaire
Гипербилирубинемия у новорожденных: виды, причины, клинические обследования, меры профилактики и лечения: описательный обзор Статья
1.
Олусанья Б.О., Осибанджо Ф.Б., Слашер Т.М.
(2015).
Факторы риска тяжелой неонатальной гипербилирубинемии в странах с низким и средним уровнем дохода: систематический обзор и метаанализ.
PLoS Один,
10
(2):
е0117229.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
2.
Бутани В.К., Зипурски А., Бленкоу Х., Ханна Р., Сгро М., Эббесен Ф.
(2013).
Неонатальная гипербилирубинемия и резус-болезнь новорожденных: оценки заболеваемости и нарушений на 2010 г. на региональном и глобальном уровнях.
Педиатр Рез,
1:
86–100.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
3.
Параметр практики Американской академии педиатрии
(1994).
Лечение гипербилирубинемии у здорового доношенного новорожденного.
Педиатрия,
94:
558–65.
[PubMed] [Google Scholar]
4.
Берк Б.Л., Роббинс Дж. М., Берд Т.М., Хоббс К.А., Несмит С., Тилфорд Дж.М.
М., Берд Т.М., Хоббс К.А., Несмит С., Тилфорд Дж.М.
(2009).
Тенденции госпитализации по поводу неонатальной желтухи и ядерной желтухи в США, 1988–2005 гг.
Педиатрия,
123:
524–32.
[PubMed] [Google Scholar]
5.
Группа по изучению клинических признаков у младенцев раннего возраста
(2008).
Клинические признаки, предсказывающие тяжелое течение заболевания у детей в возрасте до 2 месяцев: многоцентровое исследование.
Ланцет,
371(
9607):
135–42.
[PubMed] [Google Scholar]
6.
Чоу Р.Х., Палмер Р.Х., Эжутачан С. и др.
(2003).
Ведение гипербилирубинемии у новорожденных: измерение эффективности с использованием модели сравнительного анализа.
Педиатрия,
112:
1264–73.
[PubMed] [Google Scholar]
7.
Огунфовора О.Б., Даниэль О.Дж.
(2006).
Неонатальная желтуха и ее лечение: знания, отношение и практика общинных медицинских работников в Нигерии.
Общественное здравоохранение BMC,
6:
19.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
8.
Шнайдер АП.
(1986).
Желтуха грудного молока у новорожденных: реальная сущность.
ДЖАМА,
255(
23):
3270–
74.
[PubMed] [Google Scholar]
9.
Наг Н., Гальдер С., Чаудхури Р., Адхикари С., Мазумдер С.
(2009).
Роль билирубина как антиоксиданта при желтухе новорожденных и влияние спиртового экстракта цедры сладкого лайма на экспериментально индуцированную желтуху у крыс.
Индийская компания J Biochem Biophys,
46:
73–78.
[PubMed] [Google Scholar]
10.
Юсефи М., Рахими Х., Барикбин Б., Тоосси П., Лотфи С., Хедаяти М. и др.
(2011).
Мочевая кислота: новый антиоксидант у больных вульгарной пузырчаткой.
ЖДД,
56(
3):
278–281.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
11.
Барикбин Б., Юсефи М., Рахими Х., Хедаяти М., Разави С.М., Лотфи С.
(2011).
Антиоксидантный статус у больных красным плоским лишаем.
Клин Эксп Дерматол,
36(
8):
851–54.
[PubMed] [Google Scholar]
12.
Палудетто Р., Манси Г., Раймонди Ф., Романо А., Криваро В., Бусси М., Д’Амброзио Г.
(2002).
Умеренная гипербилирубинемия вызывает временное изменение поведения новорожденного.
Педиатрия,
110:
е50.
[PubMed] [Google Scholar]
13.
Бу Нью-Йорк, Исхак С.
(2007).
Прогнозирование тяжелой гипербилирубинемии с помощью чрескожного билирубинометра Bilicheck.
J Педиатр Детское здоровье,
43:
297–302.
[PubMed] [Google Scholar]
14.
Насс Р.Д., Фрэнк Ю.
(2010).
Когнитивные и поведенческие нарушения педиатрических заболеваний.
1-е изд.
Издательство Оксфордского университета.
[Google Scholar]
15.
Гартнер Л.М., Ли К.С.
(1999).
Желтуха у грудного ребенка.
Клин Перинатол,
26:
431–45.
[PubMed] [Google Scholar]
16.
Месич И., Милас В., Медимурек М., Римар З.
(2014).
Неконъюгированная патологическая желтуха у новорожденных.
Колл Антропол,
38(
1):
173–8.
[PubMed] [Академия Google]
17.
Д’Сильва С., Колах Р.Б., Гош К., Мукерджи М.Б.
(2014).
Комбинированные эффекты полиморфизмов генов UGT1A1 и OATP2 как основного фактора риска неконъюгированной гипербилирубинемии у новорожденных в Индии.
Ген,
547(
1):
18–22.
[PubMed] [Google Scholar]
18.
Хуан М.Дж., Куа К.Е., Тен Х.К., Тан К.С., Венг Х.В., Хуан К.С.
(2004).
Факторы риска тяжелой гипербилирубинемии у новорожденных.
Педиатр Рез,
56(
5):
682–9.
[PubMed] [Google Scholar]
19.
Ватко Дж. Ф., Лин З.
(2010).
Изучение генетической архитектуры неонатальной гипербилирубинемии.
Semin Fetal Neonatal Med,
15:
169–175.
[PubMed] [Google Scholar]
20.
Сюй Л.И., Хе Ю.Дж., Чжан В., Дэн С., Ли К., Чжан В.С. и др.
(2007).
Гаплотипы полипептида-1B1, транспортирующие органический анион, у китайских пациентов.
Акта Фармакол Син,
28:
1693–97.
[PubMed] [Google Scholar]
21.
Тирона Р.Г., Лик Б.Ф., Мерино Г. и Ким Р.Б.
(2001).
Полиморфизмы OATP-C: идентификация множественных аллельных вариантов, связанных с измененной транспортной активностью среди европейцев и афроамериканцев.
Джей Биол Хим,
276:
35669–35675.
[PubMed] [Google Scholar]
22.
Санна С., Бусонеро Ф., Маскио А., Макардл П.Ф., Усала Г., Дей М. и др.
(2009).
Общие варианты в локусе SLCO1B3 связаны с уровнями билирубина и неконъюгированной гипербилирубинемией.
Хум Мол Жене,
18:
2711–8.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
23.
Аленкастро де Азеведу Л., Ревербель да Силвейра Т., Карвалью К.Г., Мартинс де Кастро С., Джульяни Р., Матте У.
(2012).
Полиморфизмы UGT1A1, SLCO1B1 и SLCO1B3 в сравнении с неонатальной гипербилирубинемией: есть ли связь?
Педиатр Рез,
72(
2):
169–73.
[PubMed] [Google Scholar]
24.
Мишра С., Агарвал Р., Деорари А.К., Пол В.К.
(2008).
Желтуха у новорожденных.
Индийский Дж. Педиатр,
75(
2):
157–163.
[PubMed] [Google Scholar]
25.
Бойд С.
(2004).
Лечение физиологической и патологической желтухи новорожденных.
Нурс Таймс,
100(
13):
40–43.
[PubMed] [Google Scholar]
26.
Кларксон Дж. Э., Коуэн Дж. О., Хербисон Г.П.
(1984).
Желтуха у доношенных здоровых новорожденных: популяционное исследование.
Ауст Педиатр Дж,
20:
303–8.
[PubMed] [Академия Google]
27.
Деннери П.А., Зайдман Д.С., Стивенсон Д.К.
(2001).
Неонатальная гипербилирубинемия.
НЭЖМ,
344(
8):
581–290.
[PubMed] [Google Scholar]
28.
Майзелс М.Дж., Гиффорд К.
(1983).
Неонатальная желтуха у доношенных детей. Роль грудного вскармливания и других причин.
АЖДК,
137:
561–2.
[PubMed] [Google Scholar]
29.
Алкок Г.С., Лили Х.
(2002).
Инфузия иммуноглобулина при изоиммунной гемолитической желтухе у новорожденных.
ЦДСР,
3:
CD003313.
[PubMed] [Академия Google]
30.
Аткинсон Л.Р., Эскобар Г.Дж., Такьяма Д.И., Ньюман Т.Б.
(2003).
Применение фототерапии у новорожденных с желтухой в крупной организации управляемой медицинской помощи: соблюдают ли клиницисты рекомендации?
Педиатрия,
111:
е555–61.
[PubMed] [Google Scholar]
31.
Хансен Т.В.
(2003).
Последние достижения в фармакотерапии гипербилирубинемии у новорожденных.
Эксперт Опин Фармаколог,
4(
11):
1939–1948 гг.
[PubMed] [Google Scholar]
32.
Уинфилд Ч.Р., Макфол Р.
(1978).
Клиническое исследование продолжительной желтухи у детей, находящихся на грудном и искусственном вскармливании.
Арч Дис Чайлд,
53:
506–7.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
33.
Крамер ЛИ.
(1969).
Развитие кожной желтухи у новорожденных с желтухой.
АЖДК,
118:
454–8.
[PubMed] [Google Scholar]
34.
Шапиро-Мендоса К.
(2006).
Факторы риска неонатальной заболеваемости и смертности среди «здоровых» поздних недоношенных новорожденных.
Семин Перинатол,
30:
54–60.
[PubMed] [Google Scholar]
35.
Деннери Пенсильвания.
(2002).
Фармакологические вмешательства для лечения желтухи новорожденных.
Семин Неонатол,
7:
111–119.
[PubMed] [Академия Google]
36.
Маруо Ю., Нисидзава К., Сато Х., Сава Х., Шимада М.
(2000).
Длительная неконъюгированная гипербилирубинемия, связанная с грудным молоком и мутациями гена билирубин-уридиндифосфат-глюкуронозилтрансферазы.
Педиатрия,
106(
5):
Е59.
[PubMed] [Google Scholar]
37.
Майзелс М.Дж.
(1998).
Желтуха. В:
Taeugah HW, Ballard RA, Avery ME (редакторы).
Болезни Шафферса и Эйвери у новорожденных (
7-е изд.).
Филадельфия:
Компания WB Saunders; стр.
603–
708.
[Академия Google]
38.
Аль-Сваф Ф.Б., Джумаа Р. С., Саид И.С.
С., Саид И.С.
(2009).
Гемолитическая болезнь новорожденных вследствие несовместимости по системе АВО.
Медицинский журнал Тикрит,
15(
2):
70–78.
[Google Scholar]
39.
Стокман Дж.А.
(2001).
Обзор современного состояния резус-болезни: анамнез, текущее клиническое ведение и недавний прогресс.
J Pediatr Hematol Oncol,
23(
8):
554–62.
[PubMed] [Google Scholar]
40.
Боуман Дж.
(2003).
Тридцать пять лет профилактики резус-фактора.
переливание,
43:
1661–6.
[PubMed] [Академия Google]
41.
Ван Камп И.Л., Клумпер Ф.Дж., Оэпкес Д., Меерман Р.Х., Шерджон С.А., Ванденбусше Ф.П. и др.
(2005).
Осложнения внутриутробного внутрисосудистого переливания крови при анемии плода вследствие аллоиммунизации эритроцитов матери.
Am J Obstet Gynecol,
192(
1):
171–7.
[PubMed] [Google Scholar]
42.
Мюррей Н.А., Робертс И.А.
(2007).
Гемолитическая болезнь новорожденных.
ADC Fetal Neonatal Ed,
92:
83–8.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
43.
Йигит С., Гурсой Т. , Канра Т. и др.
, Канра Т. и др.
(2005).
Цельная кровь в сравнении с эритроцитами и плазмой для обменного переливания при гемолитической болезни АВО.
Трансфус Мед,
15:
313–8.
[PubMed] [Академия Google]
44.
Ясин Х., Халаф М., Рашид Н., Дарвич М.
(2005).
Предотвращает ли профилактическая фототерапия гипербилирубинемию у новорожденных с АВО-несовместимостью и положительной пробой Кумбса?
Дж. Перинатол,
25:
590–4.
[PubMed] [Google Scholar]
45.
Каплан М., Наамад М., Кенан А., Руденски Б., Хаммерман С., Времан Х.Дж., Вонг Р.Дж., Стивенсон Д.К.
(2009).
Неспособность предсказать гемолиз и гипербилирубинемию по подклассу IgG у детей с группой крови А или В, рожденных от матерей с группой О.
Педиатрия,
123(
1):
e132–7.
[PubMed] [Академия Google]
46.
Мойз Б., Насир А., Хан С.А., Херани С.А., Кадир М.
(2012).
Неонатальная гипербилирубинемия у младенцев с вариантом G6PD c.563C > T.
БМС Педиатрия,
12:
126–133.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
47.
Марзбан А, Мосавинасаб Н.
(2008).
Корреляция между гемолизом и желтухой у новорожденных с дефицитом глюкозо-6-фосфатдегидрогеназы.
Акта Медика Ираника,
47(
5):
379–83.
[Google Scholar]
48.
Каплан М., Хаммерман С.
(1998).
Тяжелая неонатальная гипербилирубинемия. Потенциальное осложнение дефицита глюкозо-6-фосфатдегидрогеназы.
Клин Перинатол,
25(
3):
575–90.
[PubMed] [Google Scholar]
49.
Бутани В.К., Джонсон Л., Сивьери М.Э.
(1999).
Прогностическая способность часового билирубина сыворотки перед выпиской для последующей значительной гипербилирубинемии у здоровых доношенных и доношенных новорожденных.
Педиатрия,
103(
1):
6–16.
[PubMed] [Google Scholar]
50.
Кэшор В.Дж.
(2000).
Билирубин и желтуха в микропремии.
Клин Перинатол,
27:
171–9.
[PubMed] [Google Scholar]
51.
Джонсон Л., Бутани В.К.
(1998).
Рекомендации по ведению доношенных и недоношенных детей с желтухой.
Клин Перинатол,
25:
555–574.
[PubMed] [Академия Google]
52.
Уотсон Д., Роджерс Дж.А.
(1961).
Исследование шести репрезентативных методов анализа билирубина плазмы.
Джей Клин Патол,
14:
271–8.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
53.
Яманучи И., Ямаути Ю., Игараши И.
(1980).
Чрескожная билирубинометрия: предварительные исследования неинвазивного чрескожного измерителя билирубина в Национальной больнице Окаяма.
Педиатрия,
65:
195–202.
[PubMed] [Google Scholar]
54.
Maisels MJ, Ostrea EM, Touch S, Clune SE, Cepeda E, Kring E и др.
(2004).
Оценка нового чрескожного билирубинометра.
Педиатрия,
113:
1628–35.
[PubMed] [Академия Google]
55.
Гохманн К., Розер М., Ролински Б., Кадов И., Мюллер С., Герлах-Гроу А. и др.
(2006).
Измерение билирубина у новорожденных: сравнение 9 часто используемых методов.
Педиатрия,
117(
4):
1174–83.
[PubMed] [Google Scholar]
56.
Пуппалвар П.В., Госвами К., Дхок А.
(2012).
Обзор на тему «Эволюция методов оценки билирубина».
IOSR-JDMS,
1(
3):
17–18.
[Google Scholar]
57.
Королевская больница принца Альфреда
(2003).
Гемолитическая желтуха, резус-изоиммунизация.
Рекомендации RPA по уходу за новорожденными: Королевская больница принца Альфреда,
Сидней, Австралия.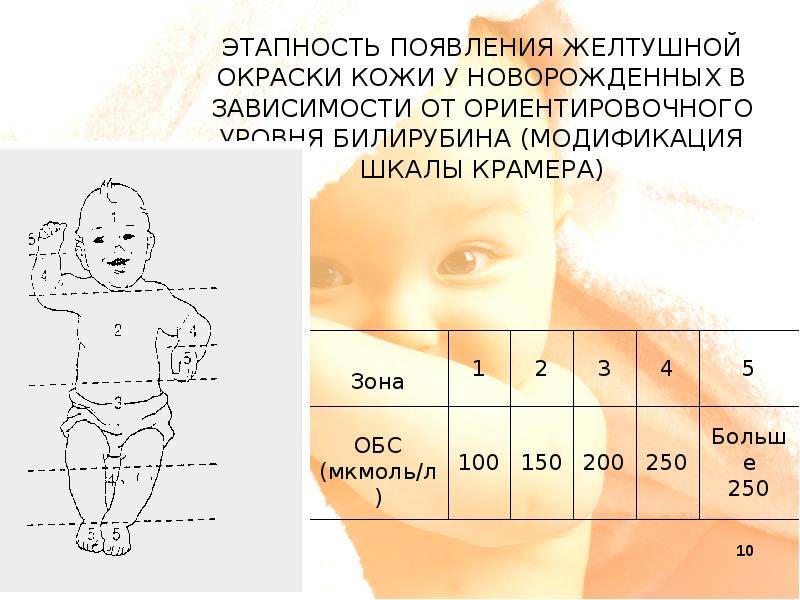
[Академия Google]
58.
Bosschaart N, Kok JH, Newsum AM, Ouwenee DM, Mentink R, van Leeuwen TG, et al.
(2012).
Ограничения и возможности чрескожного измерения билирубина.
Педиатрия,
129:
689–97.
[PubMed] [Google Scholar]
59.
Кришнасами М., Бакри Д.Р.
(2009).
Неинвазивный ручной чрескожный билирубинометр.
Отдел развития медицины, Министерство здравоохранения,
Малайзия.
[Google Академия]
60.
Робертсон А., Казмерчак С., Вос П.
(2002).
Усовершенствованная чрескожная билирубинометрия: сравнение SpectRx Bilicheck и измерителя желтухи Minolta JM-102 для оценки общей сыворотки в нормальной популяции новорожденных.
Джей Перинатоло,
22(
1):
12–14.
[PubMed] [Академия Google]
61.
Американская академия педиатрии
(2004б).
Клиническое практическое руководство: Подкомитет по гипербилирубинемии, Ведение гипербилирубинемии у новорожденных на 35-й и более неделе беременности.
Педиатрия,
114(
1):
297–316.
[PubMed] [Google Scholar]
62.
Ватко Дж. Ф., Майзелс М. Дж.
Дж.
(2003).
Желтуха у детей с низкой массой тела при рождении: патобиология и исход.
Arch Dis Child Fetal Neonatal Ed,
88:
Ф455–8.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
63.
Okwundu CI, Okoromah CAH, Shah PS.
(2012).
Профилактическая фототерапия для предотвращения желтухи у недоношенных или маловесных детей при рождении.
Cochrane Database Syst Rev,
2012 (1):
CD007966.
[PubMed] [Google Scholar]
64.
Майзелс М.Дж., Ватко Дж.Ф., Бутани В.К., Стивенсон Д.К.
(2012).
Подход к лечению гипербилирубинемии у недоношенных детей до 35 недель гестации.
Дж. Перинатол,
32:
660–4.
[PubMed] [Google Scholar]
65.
Фрэнк Дж. Э.
(2005).
Диагностика и лечение дефицита G6PD.
Ам Фам Врач,
72(
7):
1277–1282 гг.
[PubMed] [Google Scholar]
66.
Энгл В.Д., Джексон Г.Л., Сендельбах Д., Мэннинг Д., Фроули В.
(2002).
Оценка чрескожного устройства в оценке неонатальной гипербилирубинемии в преимущественно латиноамериканском населении.
Педиатрия,
110:
61–67.
[PubMed] [Академия Google]
67.
Шумахер Р.
(2002).
Чрескожная билирубинометрия и диагностические тесты: «правильный выбор инструмента».
Педиатрия,
110:
407–408.
[PubMed] [Google Scholar]
68.
Ип С., Гликен С., Кулиг Дж., Обриен Р., Сеге Р., Лау Дж.
(2003).
Лечение неонатальной гипербилирубинемии.
Роквилл, Мэриленд:
Министерство здравоохранения и социальных служб США, Агентство медицинских исследований и качества. Публикация AHRQ 03-E011.
[Google Scholar]
69.
Каппас А., Драммонд Г.С., Мансон Д.П., Маршалл Дж.Р.
(2001).
Sn-мезопорфириновая профилактика тяжелой гипербилирубинемии у новорожденных Свидетелей Иеговы как альтернатива обменному переливанию крови.
Педиатрия,
108:
1374–137.
[PubMed] [Академия Google]
70.
Энневер Дж. Ф.
(1990).
Синий свет, зеленый свет, белый свет, больше света: лечение желтухи новорожденных.
Клин Перинатол,
17:
467–81.
[PubMed] [Google Scholar]
71.
Кремер Р.Дж., Перриман Р.В., Ричардс Д.Х.
(1958).
Влияние света на гипербилирубинемию у детей раннего возраста.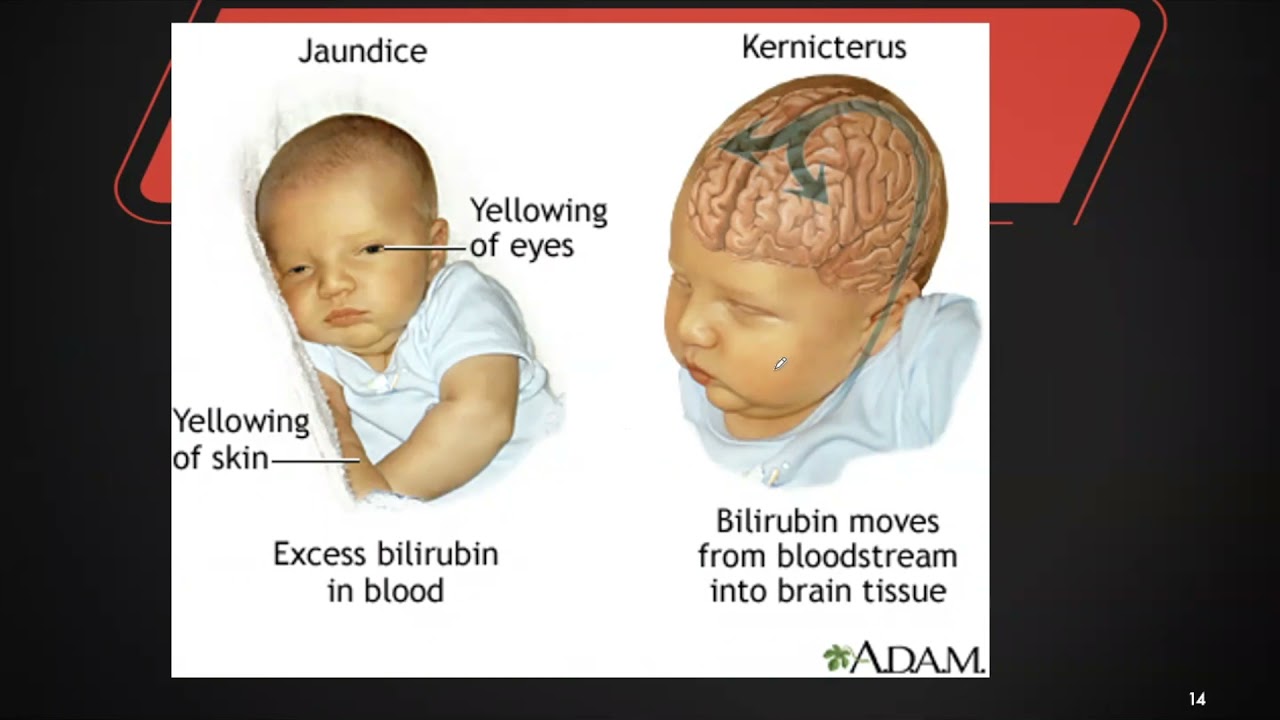
Ланцет,
1:
1094–107.
[PubMed] [Google Scholar]
72.
Браун А.К., Ким М.Х., Ву П.Ю., Брыла Д.А.
(1985).
Эффективность фототерапии в профилактике и лечении гипербилирубинемии новорожденных.
Педиатрия,
75:
393–400
[PubMed] [Google Scholar]
73.
Векки К., Донцелли Г.П., Мильорини М.Г., Сбрана Г.
(1983).
Зеленый свет в фототерапии.
Педиатр Рез,
17:
461–3.
[PubMed] [Google Scholar]
74.
Тан КЛ.
(1989).
Эффективность флуоресцентных ламп дневного света, синих и зеленых ламп при лечении негемолитической гипербилирубинемии.
Джей Педиатр,
114:
132–7.
[PubMed] [Google Scholar]
75.
Тан КЛ.
(1991).
Фототерапия желтухи новорожденных.
Клин Перинатол,
18:
423–39.
[PubMed] [Академия Google]
76.
Амато М., Хоуальд Х., фон Муральт Г.
(1985).
Прерывание грудного вскармливания по сравнению с фототерапией в лечении гипербилирубинемии у доношенных детей.
Гельветика Педиатрика Акта,
40:
127–31.
[PubMed] [Google Scholar]
77.
Кальдера Р., Майнье М., Сендер А. , Броссар Ю., Тортрат Д., Галиай Ж.С., Бадуаль Ж.
, Броссар Ю., Тортрат Д., Галиай Ж.С., Бадуаль Ж.
(1993).
Эффект человеческого альбумина в сочетании с интенсивной фототерапией при лечении желтухи новорожденных.
арх о. Педиатр,
50:
399–402.
[PubMed] [Академия Google]
78.
Майзелс М.Дж.
(2001).
Фототерапия – традиционная и нетрадиционная.
Дж. Перинатол,
21(
приложение 1):
С93–7.
[PubMed] [Google Scholar]
79.
Зайдман Д.С., Мойзе Дж., Эргаз З., Лаор А., Времан Х.Дж., Стивенсон Д.К., Гейл Р.
(2000).
Новое устройство для фототерапии, излучающее синий свет: проспективное рандомизированное контролируемое исследование.
Джей Педиатр,
136(
6):
771–4.
[PubMed] [Google Scholar]
80.
Харрис М., Бернбаум Дж., Полин Дж., Циммерман Р., Полин Р.А.
(2001).
Наблюдение за развитием доношенных и недоношенных детей с выраженной гипербилирубинемией, находящихся на грудном вскармливании.
Педиатрия,
107:
1075–1080.
[PubMed] [Академия Google]
81.
Американская академия педиатрии
(2004а).
Подкомитет по гипербилирубинемии. Ведение гипербилирубинемии у новорожденных в возрасте 35 и более недель гестации.
Педиатрия,
114 (
3):
297–316.
[PubMed] [Google Scholar]
82.
Королевская больница принца Альфреда
(2006).
Чрескожные билирубинометры.
Руководство по уходу RPA Newbon, Королевская больница принца Альфреда,
Сидней, Австралия.
[Google Scholar]
83.
Ся ДЙЙ, Аллен Ф.Х., Геллисс С.С., Драммонд Л.К.
(1952).
Эритробластоз плода, VIII: исследование билирубина в сыворотке в связи с ядерной желтухой.
N Engl J Med,
247:
668–71.
[PubMed] [Академия Google]
84.
Моллисон П.Л., Катбуш М.
(1954).
Гемолитическая болезнь новорожденных. В:
Гэрднер Д., изд.
Последние достижения педиатрии.
Нью-Йорк, штат Нью-Йорк:
П. Блэкистон и сын, стр.:
110.
[Google Академия]
85.
Габилан Дж.
(1998).
Фармакологическое лечение желтухи новорожденных. Новый подход.
Архив педиатрии,
5(
11):
1274–8.
[PubMed] [Google Scholar]
86.
Cuperus FJ, Hafkamp AM, Hulzebos CV, Verkade HJ.
(2009).
Фармакологическая терапия неконъюгированной гипербилирубинемии.
Карр Фарм Дес,
15(
25):
2927–38.
[PubMed] [Google Scholar]
87.
Касем Л.М., Абдельрахим М.А., Нагиб Х.Ф.
(2013).
Изучение эффективности и безопасности силимарина при лечении гипербилирубинемии при желтухе новорожденных.
Медицинские науки,
2(
2):
575–590.
[Google Академия]
88.
Валаес Т., Петмезаки С., Хеншке С., Драммонд Г.С., Каппас А.
(1994).
Контроль желтухи у недоношенных новорожденных с помощью ингибитора продукции билирубина: исследования с оловом-мезопорфирином.
Педиатрия,
93(
1):
1–11.
[PubMed] [Академия Google]
89.
Мари С, Крестейл Т.
(1989).
Индуцируемая фенобарбиталом экспрессия генов в развивающейся печени крыс: связь с функцией гепатоцитов.
Биохимика и Биофизика Акта,
1009(
3):
221–8.
[PubMed] [Google Scholar]
90.
Шанкаран С., Папиле Л.А., Райт Л.Л., Эренкранц Р.А., Меле Л., Лемонс Дж.А. и соавт.
(1997).
Влияние антенатальной терапии фенобарбиталом на неонатальное внутричерепное кровоизлияние у недоношенных детей.
N Engl J Med,
337(
7):
466–471.
[PubMed] [Академия Google]
91.
Шанкаран С., Уолдт Э. , Нельсон Дж., Бедард М., Делани-Блэк В.
, Нельсон Дж., Бедард М., Делани-Блэк В.
(1996).
Антенатальная фенобарбитальная терапия и неонатальные исходы. II: Исход развития нервной системы через 36 месяцев.
Педиатрия,
97(
5):
649–52.
[PubMed] [Google Scholar]
92.
Хансен Т.В., Томмарелло С.
(1998).
Влияние фенобарбитала на метаболизм билирубина в мозге крыс.
Биол Неонат,
73(
2):
106–11.
[PubMed] [Google Scholar]
93.
Кроутер, Калифорния, Henderson-Smart DJ.
(2000).
Фенобарбитал перед преждевременными родами для предотвращения неонатального перивентрикулярного кровотечения.
Cochrane Database Syst Rev,
2000 г.;
2
CD000164.
[PubMed] [Академия Google]
94.
Уайтлоу А.
(2001).
Постнатальный фенобарбитон для профилактики внутрижелудочковых кровоизлияний у недоношенных детей.
Cochrane Database Syst Rev,
2001 г.;
1
CD001691.
[PubMed] [Google Scholar]
95.
Сато К., Хара Т., Кондо Т., Ивао Х., Хонда С., Уэда К.
(1991).
Высокодозная внутривенная терапия гаммаглобулином при неонатальной иммуногемолитической желтухе из-за несовместимости групп крови.
Acta Paediatr Scand,
80:
163–6.
[PubMed] [Google Scholar]
96.
Рубо Дж., Альбрехт К., Лаш П., Лауфкоттер Э., Лейтитис Дж., Марсан Д. и др.
(1992).
Внутривенное введение высоких доз иммуноглобулинов при гипербилирубинемии, вызванной резус-гемолитической болезнью.
Джей Педиатр,
121:
93–7.
[PubMed] [Google Scholar]
97.
Эргаз З., Арад И.
(1993).
Внутривенная иммуноглобулиновая терапия при иммуногемолитической желтухе новорожденных.
J Перинат Мед,
21(
3):
183–7.
[PubMed] [Google Scholar]
98.
Хаммерман С., Каплан М., Времан Х.Дж., Стивенсон Д.К.
(1996).
Внутривенный иммуноглобулин при АВО-изоиммунизации новорожденных: факторы, связанные с клинической эффективностью.
Биол Неонат,
70:
69–74.
[PubMed] [Google Scholar]
99.
Алпай Ф., Саричи С.У., Окутан В., Эрдем Г., Озджан О., Гокчай Э.
(1999).
Высокодозная внутривенная иммуноглобиновая терапия при иммуногемолитической желтухе новорожденных.
Акта Педиатрика,
88:
216–219.
[PubMed] [Google Scholar]
100.
Гириш Г., Чавла Д., Агарвал Р., Пол В.К., Деорари А.К.
(2008).
Эффективность двух режимов дозирования внутривенного иммуноглобулина при резус-гемолитической болезни новорожденных – рандомизированное контролируемое исследование.
индийская педиатрия,
45:
653–9.
[PubMed] [Google Scholar]
101.
Смитс-Винтдженс В.Е., Вальтер Ф.Дж., Рат М.Е., Линденбург И.Т., те Пас А.Б., Крамер К.М., Оепкес Д., Бранд А., Лоприоре Э.
(2011).
Внутривенный иммуноглобулин у новорожденных с резус-гемолитической болезнью: рандомизированное контролируемое исследование.
Педиатрия,
127:
680–6.
[PubMed] [Google Scholar]
102.
Корти А., Эльзааби М., Вагеманс Т., Рош Б., Ожар Ю.
(2014).
Эффективность и безопасность внутривенных иммуноглобулинов при лечении неонатальной гипербилирубинемии из-за несовместимости по системе АВО: метаанализ.
Архив педиатрии,
21(
9):
976–83.
[PubMed] [Google Scholar]
103.
Qato MK, Мэн MD.
(1985).
Профилактика неонатальной гипербилирубинемии у нечеловеческих приматов с помощью Zn-протопорфирина.
Биохим Дж,
226(
1):
51–7.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
104.
Времан Х.Дж., Экстранд Б.С., Стивенсон Д.К.
(1993).
Выбор ингибиторов металлопорфирингемовой оксигеназы на основе активности и фотореактивности.
Педиатр Рез,
33(
2):
195–200.
[PubMed] [Google Scholar]
105.
Каппас А., Драммонд Г.С., Хеншке С., Валеес Т.
(1995).
Прямое сравнение Sn-мезопорфирина, ингибитора продукции билирубина, и фототерапии в борьбе с гипербилирубинемией у доношенных и доношенных новорожденных.
Педиатрия,
95(
4):
468–74.
[PubMed] [Google Scholar]
106.
Валаес Т., Драммонд Г.С., Каппас А.
(1998).
Контроль гипербилирубинемии у новорожденных с дефицитом глюкозо-6-фосфатдегидрогеназы с помощью ингибитора продукции билирубина Sn-мезопорфирина.
Педиатрия,
101
(5):
Е1.
[PubMed] [Google Scholar]
107.
Мартинес Х.С., Гарсия Х.О., Отегай Л.Е., Драммонд Г.С., Каппас А.
(1999).
Контроль тяжелой гипербилирубинемии у доношенных новорожденных с помощью ингибитора продукции билирубина Sn-мезопорфирина.
