Аллергия на лице у новорожденного: Сайт временно не работает.
Пищевая аллергия у грудничка: симптомы и лечение
Опасности пищевой аллергии у малышей, пищевые аллергены, как уберечь малыша от аллергенных продуктов
Пищевая аллергия – один из самых главных врагов хорошего самочувствия малыша, это особенно касается тех деток, которым еще не исполнился год. Ведь именно в этот период закладываются основы здоровья крохи на всю жизнь. А пищевая аллергия у грудничков оказывает очень сильное влияние на формирование и последующее развитие других аллергических заболеваний.
Пищевая аллергия – это состояние повышенной чувствительности организма к пищевым продуктам, развивающееся при участии иммунной системы. К настоящему моменту известно более 160 пищевых аллергенов, вызывающих у детей различные реакции. «Так много! Как же уберечь малыша от всех?», – наверняка подумали Вы. Не удивляйтесь, но в большинстве случаев пищевой аллергии «виноваты» восемь из них. В эту «большую восьмерку» входят: коровье молоко, яйцо, рыба, пшеница, арахис, соя, ракообразные (креветки, крабы, лобстеры и другие), орехи (лесные, миндаль, грецкие). Такие продукты как кофе, какао и шоколад, цитрусовые, клубника, земляника, мед могут являться причиной аллергических реакций, а также усиливать имеющиеся проявления ПА за счет реакций не иммунного характера. Для малышей первого года жизни наиболее аллергенным продуктом является белок коровьего молока. Реакции на него встречаются у 0,5-1,5% детей на грудном вскармливании и у 2-5% детей, получающих детские молочные смеси. Однако к пяти годам у большинства малышей эта аллергия может пройти, что не может не радовать.
Такие продукты как кофе, какао и шоколад, цитрусовые, клубника, земляника, мед могут являться причиной аллергических реакций, а также усиливать имеющиеся проявления ПА за счет реакций не иммунного характера. Для малышей первого года жизни наиболее аллергенным продуктом является белок коровьего молока. Реакции на него встречаются у 0,5-1,5% детей на грудном вскармливании и у 2-5% детей, получающих детские молочные смеси. Однако к пяти годам у большинства малышей эта аллергия может пройти, что не может не радовать.
Чтобы не пропустить проявления пищевой аллергии у малыша, важно знать о самых характерных симптомах, которые бывают у детей раннего возраста. В первую очередь, это различные кожные высыпания – самые распространенные проявления аллергии, так хорошо знакомые большинству мам. Хотя далеко не все случаи сыпи связаны с аллергией. Также у крохи могут быть реакции со стороны органов дыхания (ринит, бронхиальная астма), и даже пищеварительной системы. Да-да, не удивляйтесь, но обильные срыгивания, запоры и колики, тоже могут появиться из-за аллергии.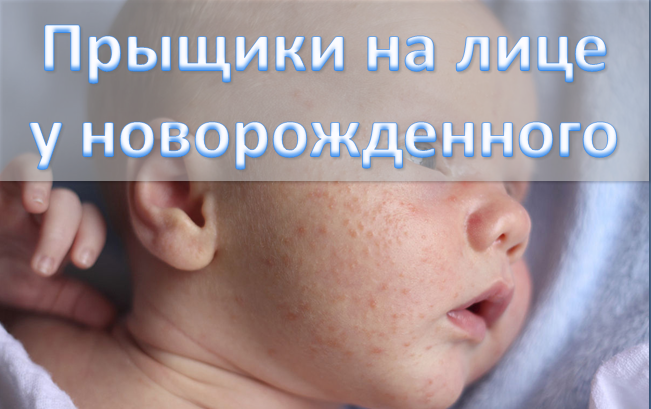
Самые распространенные симптомы пищевой аллергии, наблюдающиеся примерно у 2/3 грудничков, – это различные кожные реакции. Бывает и так, что у одного малыша аллергия на пищевые продукты может проявляться симптомами со стороны сразу нескольких органов, например, кожные высыпания в сочетании с пищеварительными расстройствами или кожные высыпания с симптомами со стороны дыхательной системы.
В случае если Ваш малыш находится на грудном вскармливании, и у него была выявлена пищевая аллергия, ни в коем случае не прекращайте кормить его грудью! Сохраните свое молоко в питании ребенка в максимально возможном объеме, а сами строго строго соблюдайте диету с исключением того продукта (группы продуктов) к которым выявлена аллергия. Но это не значит, что Вы должны питаться однообразно. Рацион кормящей мамы в любом случае должен оставаться максимально полезным, ведь это необходимо для поддержания лактации. Только необходимо помнить о том, что при аллергии на белки коровьего молока из питания матери полностью исключаются все продукты, содержащие БКМ (молоко, кисломолочные продукты, сметана, сыр, творог и т. д.), говядина (а также телятина).
д.), говядина (а также телятина).
Что делать, если у малыша на искусственном или смешанном вскармливании реакция на самый распространенный аллерген – белок коровьего молока? Для питания таких детей разработаны специальные лечебные смеси, молочный белок в них представлен не цельными молекулами, а расщеплены на мелкие фрагменты, вероятность аллергии на которые очень низкая. Примером такой смеси может быть Similac Alimentum. В некоторых случаях (тяжелые проявления аллергии, неэффективность высокогидролизованных смесей) врач может назначить аминокислотную смесь, например Similac EleCare.
Иногда таким малышам назначают смеси, произведенные на основе соевого белка, ведь он довольно сильно отличается от белка коровьего молока. Еще одно преимущество этих смесей – невысокая, по сравнению со смесями, содержащими расщепленный белок, цена, а также приятный вкус. Однако их не следует применять при аллергическом колите, эзофагите, в периоды обострения аллергии, при чувствительности к сое и в возрасте младше шести месяцев.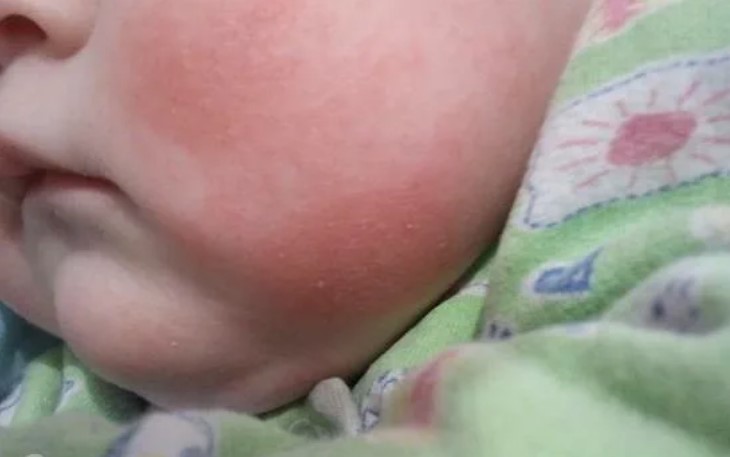 А вот заменять смесь, произведенную на основе коровьего молока, смесью на основе козьего молока в случае наличия у малыша аллергии к белку коровьего молока не рекомендуется! Эти белки во многом похожи, а значит, такая замена может привести к возникновению перекрестной аллергической реакции.
А вот заменять смесь, произведенную на основе коровьего молока, смесью на основе козьего молока в случае наличия у малыша аллергии к белку коровьего молока не рекомендуется! Эти белки во многом похожи, а значит, такая замена может привести к возникновению перекрестной аллергической реакции.
В случае если Вашему ребенку назначили смесь на основе белка сои, подходящим вариантом может быть Similac Изомил. Она произведена на основе изолята соевого белка и содержит все ингредиенты, необходимые для роста и развития малышей, у которых диагностирована аллергия к белкам коровьего молока. У смеси приятный вкус, который поможет с легкостью ввести ее в рацион крохи.
Чтобы красные щечки, сыпь по всему телу и другие неприятные сюрпризы от внезапно появившейся аллергии не коснулись Вашего малыша, заботьтесь о профилактике с самого его рождения. Для этого нужно соблюдать определенные условия:
- Познакомьтесь с основными причинами формирования пищевой аллергии у детей и не забывайте о них.
- Обязательно узнайте, попадает ли Ваш малыш в группу высокого риска развития аллергии. Такое случается, когда существует наследственная предрасположенность и от любого аллергического заболевания страдают ближайшие родственники малыша (мама или папа, старшие братья и сестры). Наибольший риск имеют те дети, у которых сразу и папа, и мама страдают тем или иным аллергическим заболеванием.
- Расширяйте рацион Вашего малыша – вводите продукты прикорма, следуя определенным правилам.
- Устраните контакты с неблагоприятными факторами окружающей среды, прежде всего с табачным дымом.
Кормите малыша грудью! Ведь нет ничего лучше для профилактики аллергии у ребенка, чем естественное вскармливание. Доказано, что его сохранение до шести месяцев жизни существенно уменьшает риск возникновения у малыша аллергических заболеваний. Мало того, состав грудного молока настолько уникален, что оно укрепляет иммунную систему ребенка, защищая его не только от пищевой аллергии, но и от инфекций дыхательного и желудочно-кишечного тракта.
Если по каким-то причинам грудное вскармливание все-таки невозможно или грудного молока недостаточно, то для профилактики пищевой аллергии нужно максимально отсрочить контакт малыша с цельными белками коровьего молока. Поэтому для докорма малыша при смешанном вскармливании и для искусственного вскармливания обычно используют специализированные гипоаллергенные смеси, созданные на основе частично расщепленного молочного белка. Белковые молекулы, расщепленные на крупные фрагменты, вызывают аллергию значительно реже, поэтому такие продукты подходят для вскармливания детей из группы высокого риска. Например, смесь Similac Гипоаллергенный, произведенная на основе частично расщепленного белка. Она не только помогает предотвратить развитие аллергии, но и помогает наладить пищеварение малыша благодаря пребиотикам, а также низкому содержанию лактозы, которое способствует уменьшению газообразования.
Гипоаллергенные смеси нельзя использовать при подозрении или подтвержденной АБКМ.
Материал подготовлен на основании:
1. «Программы оптимизации вскармливания детей первого года жизни в Российской Федерации», М.: Союз педиатров России, 2019.
2. Питание здорового и больного ребенка. Пособие для врачей под редакцией Тутельяна В.А., Коня И.Я., Каганова Б.С. Москва, 2013. — 264 с.
3. Клиническая диетология детского возраста: руководство для врачей. Под редакцией Боровик Т.Э., Ладодо К.С. Москва, 2015. — 720 с.
Сыпи у новорожденных | блог клиники Наше Время
Сыпь локализуется на лице, голове, в ротовой и носовой полостях, а также любом участке тела. При расчесывании возникают ссадины и эрозии, может присоединиться вторичная инфекция.
Сыпь у малыша не появляется сама по себе, чаще всего это признак патологических процессов в организме, хотя иногда бывает и следствием физиологических состояний. Обычно сопровождается дополнительными симптомами — повышением температуры, нарушением сна и аппетита, болью в суставах и мышцах, тошнотой, рвотой, слабостью.
Высыпания могут выглядеть по-разному. Сначала образуются первичные элементы:
- пустулы — маленькие пузырьки с гнойным содержимым
- папулы — выступающие плотные узелки
- буллы — пузыри, возвышающиеся над кожей
- везикулы — маленькие пузырьки до 5 мм, содержащие экссудат
- макулы — плоские красные пятна
- бляшки — слившиеся вместе пузырьки
- петехии — подкожные кровоизлияния, вызванные травмой капилляров
- геморрагии — подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов
Спустя время на пораженных местах могут образоваться вторичные элементы:
- гиперпигментация или депигментация — изменение цвета кожи
- шелушение — образования чешуек отмирающего эпидермиса
- эрозии — поверхностные повреждения, возникающие при вскрытии пузырька или гнойничка
- ссадины — нарушения целостности кожного покрова при расчесывании
- корки — образования на месте лопнувших гнойничков и пузырьков
- лихенификация — уплотнения кожи с усилением её рисунка
Большинство высыпаний безобидные и проходят либо самостоятельно, либо при незначительных вмешательствах.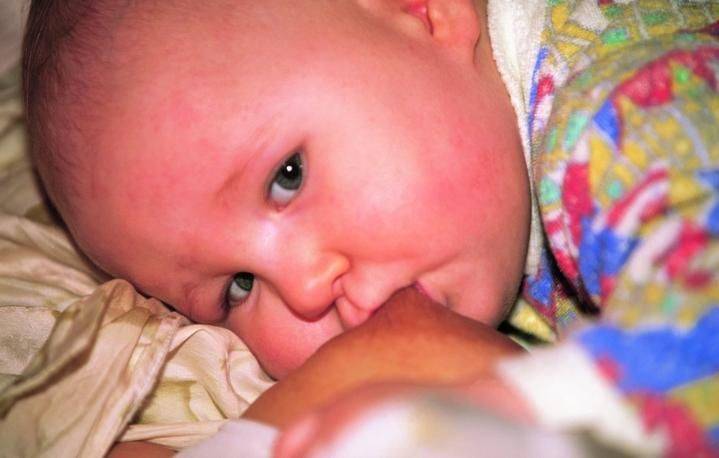 Младенец рождается с тонкой и чувствительной кожей, которой свойственно остро реагировать на любые раздражители. Из-за этого появляются прыщи, шелушения, покраснения. Несмотря на то, что обычно кожные проявления физиологичны и проходят сами, некоторые из них все же требуют обязательного осмотра и последующего наблюдения врачом.
Младенец рождается с тонкой и чувствительной кожей, которой свойственно остро реагировать на любые раздражители. Из-за этого появляются прыщи, шелушения, покраснения. Несмотря на то, что обычно кожные проявления физиологичны и проходят сами, некоторые из них все же требуют обязательного осмотра и последующего наблюдения врачом.
Причины появления
Причинами изменения и поражения кожи являются физиологические состояния, различные заболевания, аллергические реакции и физические раздражители.
Физиологические состояния
При рождении младенец покрыт первородной смазкой, которая защищает кожный покров от патогенных микроорганизмов. В роддоме ее полностью не удаляют, чтобы кожа адаптировалась к окружающей среде. Но позднее на нее начинают действовать внешние условия, вызывающие различные реакции, которые проходят со временем и не опасны для малыша.
Через несколько минут после родов меняется цвет кожи — она становится ярко-розовой или красноватой.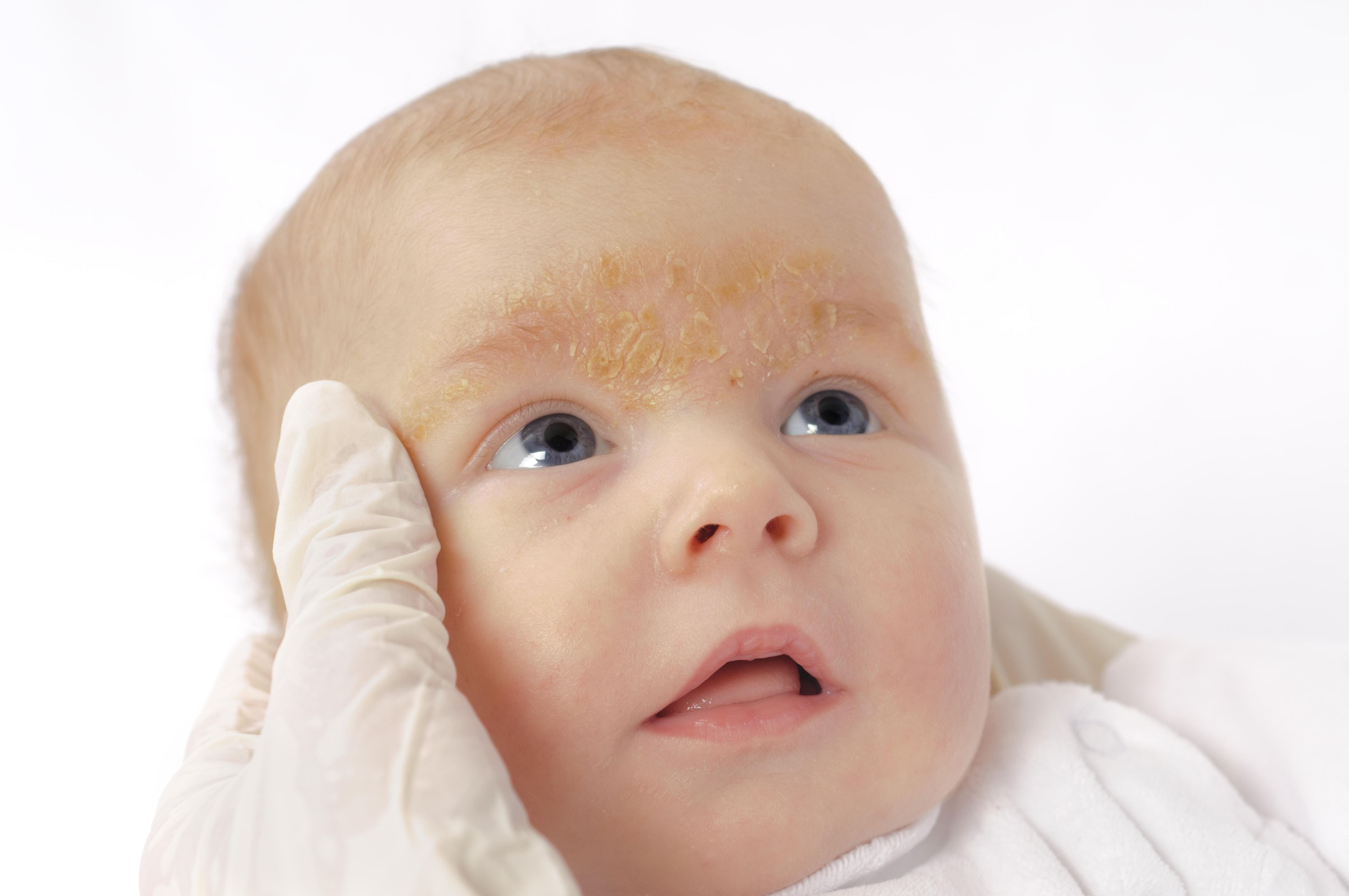 Это связано с тем, что давление воздуха ниже давления водной среды, в которой долгое время находился новорожденный, к коже начинает приливать кровь, меняя ее цвет. Когда сосуды придут в норму, она станет привычного розового цвета. На это требуется около 2-х недель, недоношенным чуть больше — до 3-х недель.
Это связано с тем, что давление воздуха ниже давления водной среды, в которой долгое время находился новорожденный, к коже начинает приливать кровь, меняя ее цвет. Когда сосуды придут в норму, она станет привычного розового цвета. На это требуется около 2-х недель, недоношенным чуть больше — до 3-х недель.
Первое время кожа малыша может выглядеть как мрамор из-за розово-фиолетовых пятен. Так сосуды реагируют на холод, поэтому мраморность обычно заметна при переодевании или пеленании, пока ребенок не защищен одеждой. Если мраморные пятна равномерны и проходят при согревании младенца, то повода для беспокойства нет. Однако если вас что-то настораживает, лучше обратиться к врачу за консультацией, чтобы не пропустить сердечные или легочные заболевания, когда мраморность является симптомом кислородного голодания.
На 2–3 день кожа младенца начинает шелушиться из-за перехода в сухую среду после утробы матери. Степень шелушения бывает разная, у переношенных детей она более выраженная. Проходит это через несколько дней. Если при шелушении возникают трещины, нужно использовать специальные средства — эмоленты. Однако, если кожный покров лопается и сильно слущивается, нужно обратиться к врачу, для исключения ихтиоза, гиперкератоза и других патологий.
Проходит это через несколько дней. Если при шелушении возникают трещины, нужно использовать специальные средства — эмоленты. Однако, если кожный покров лопается и сильно слущивается, нужно обратиться к врачу, для исключения ихтиоза, гиперкератоза и других патологий.
У младенцев может развиться себорейный дерматит, который формируется на местах с сильной выработкой кожного сала. Появляется в виде желтых чешуек на голове и за ушами, реже — в подмышечных и паховых складках. Второе название себорейного дерматита — «молочные корочки». Обычно проходят без лечения, не вызывают зуд и не доставляют дискомфорт, хотя выглядит не эстетично. Чтобы ускорить процесс заживления, можно использовать детское масло и вычесывать чешуйки мягкой детской расческой. Иногда могут потребоваться противогрибковые и противовоспалительные кремы.
По физиологическим причинам могут возникнуть различные высыпания — токсическая эритема, акне новорожденных, милиумы. Это нормальное явление, ведь нежная кожа малыша приспосабливается к новым условиям жизни. Сыпь у младенца появляется из-за повышенного содержание гормонов, активизации работы сальных желез и закупорки фолликулов.
Сыпь у младенца появляется из-за повышенного содержание гормонов, активизации работы сальных желез и закупорки фолликулов.
Физические воздействия (перегрев, холод, трение)
Кожа малыша чувствительна не только к естественной окружающей среде, но и к различным механическим воздействиям и раздражителям. Например, при перегреве может развиться потница, при контакте со слюной — контактный дерматит, а подгузник вызвать пелёночный дерматит.
Инфекции
Инфекции, которые могут стать причинами высыпаний, бывают вирусными, бактериальными или грибковыми. В этом случае обычно присутствуют и другие симптомы — повышение температуры, интоксикация, боль. Как можно скорее обратитесь к врачу, если младенец отказывается от еды, высыпания сопровождаются высокой температурой, выделениями гноя, выраженным отеком или покраснением кожи. Особого внимания требуют геморрагии в виде красно-синих клякс, которые не исчезают при надавливании (проба стаканом).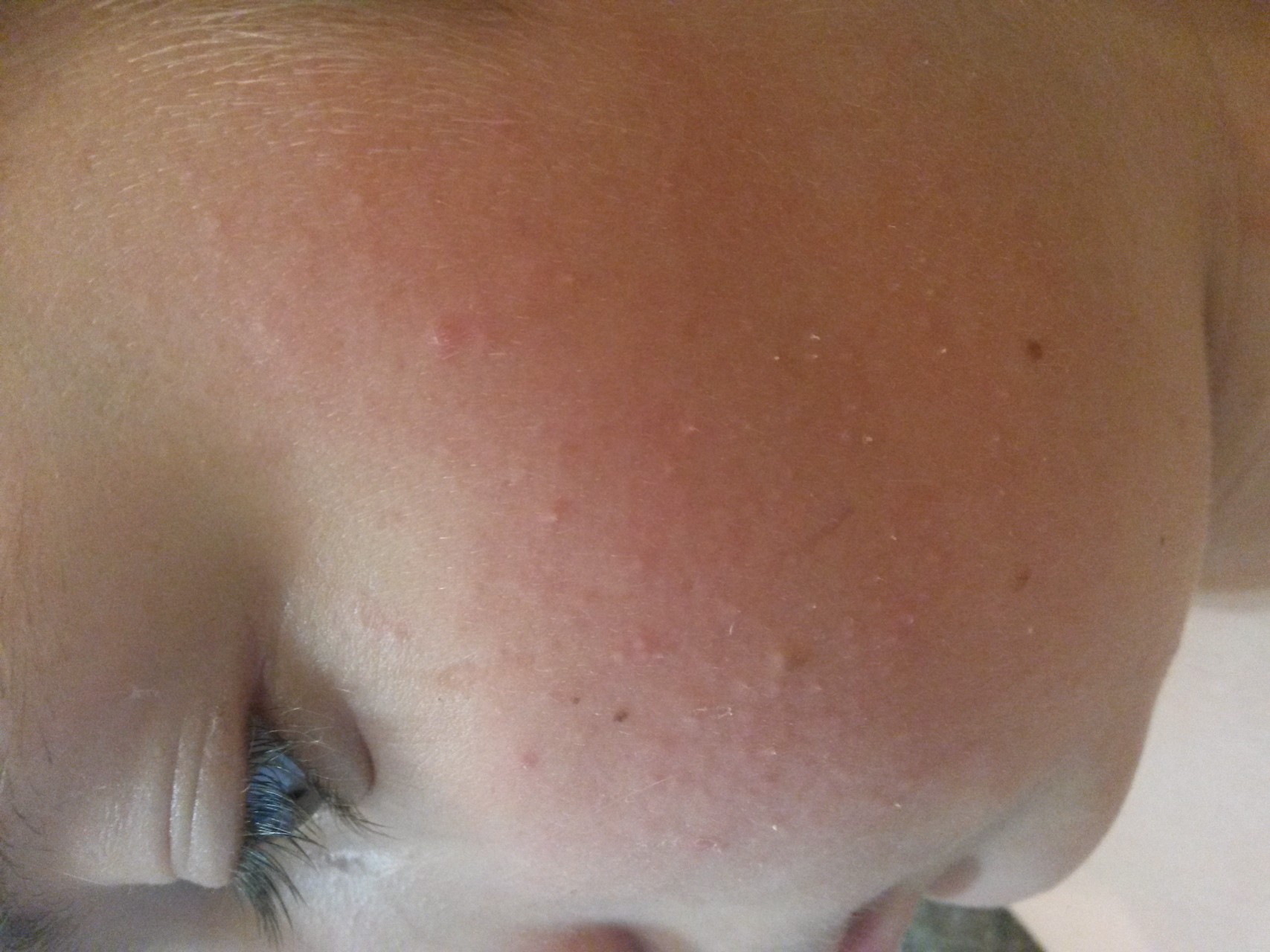
Аллергия
Сыпь у новорожденных может появиться и при контакте с аллергеном. Аллергия бывает пищевая, контактная, лекарственная, холодовая и др. Ее симптомы проявляются высыпаниями, зудом, крапивницей, отеком Квинке, насморком, кашлем, бронхоспазмом и кишечными расстройствами (диареей, запором, метеоризмом, коликами). Анафилаксии опасны для жизни и требуют немедленного вызова скорой помощи.
Также сыпь у новорожденных вызывают аутоиммунные заболевания, сосудистые и другие патологии организма, но это случается крайне редко.
Виды сыпей
Виды сыпи у новорожденных зависят от ее причины и делятся на физиологические и патологические, а последние — на инфекционные, аллергические и механические.
Физиологические
Акне новорожденных (неонатальный пустулез)
На 3-й неделе жизни у 20% новорожденных могут появиться угри, похожие на подростковые. Они возникают под влиянием гормонов и выглядят как гнойнички с красной окантовкой. Сыпь на теле малыша локализуется обычно на лице, иногда распространяется на кожу головы, реже — на воротниковую зону. Это не опасно и проходит самостоятельно за 1–3 месяца.
Сыпь на теле малыша локализуется обычно на лице, иногда распространяется на кожу головы, реже — на воротниковую зону. Это не опасно и проходит самостоятельно за 1–3 месяца.
При акне новорожденных кожу необходимо правильно очищать и увлажнять, иногда может потребоваться применение лечебных кремов. Выдавливать прыщики и прижигать спиртосодержащими растворами категорически нельзя. Если сыпь у малыша обильная и приводит ко вторичному инфицированию, нужно обязательно показаться врачу. Акне может затянуться на месяц и более, тогда его считают младенческим. Если не проходит более полугода, повышается риск развития акне в подростковом возрасте.
Милии
У 50% младенцев появляются маленькие узелки жёлтого или белого цвета размером 1–2 мм, которые называются милии или милиумы. Это кисты сальных желез, не требующие удаления. Распространяются на лицо, голову, грудь и исчезают примерно за месяц.
Токсическая эритема
Это доброкачественная сыпь у новорожденного ребенка, возникающая вследствие влияния внешней среды на нежную кожу. Развивается ко 2–3 дню жизни у 70% малышей в виде мелких красных высыпаний на лице, конечностях, туловище. Сначала проступают мелкие точки, которые позже сливаются в пятна с бугорком 1-2 мм в центре. Токсическая эритема не опасна и проходит в течение недели, иногда 2-3 недель. Если вас что-то настораживает, лучше обратиться к врачу для исключения инфекций.
Развивается ко 2–3 дню жизни у 70% малышей в виде мелких красных высыпаний на лице, конечностях, туловище. Сначала проступают мелкие точки, которые позже сливаются в пятна с бугорком 1-2 мм в центре. Токсическая эритема не опасна и проходит в течение недели, иногда 2-3 недель. Если вас что-то настораживает, лучше обратиться к врачу для исключения инфекций.
Патологические
Вирусные сыпи
Ветряная оспа
Начинается с нескольких пузырьков и распространяется по всему телу, включая волосистую часть головы, а также слизистые оболочки. Сначала появляются красные пятнышки, а после превращаются в пузырьки. Далее они лопаются и образуют корочки, которые вызывают зуд и беспокоят малыша. Высыпания продолжаются 5-10 дней.
Корь
Очень заразное заболевание, характеризуется мелкой малиново-красной сыпью, сначала появляется во рту, затем распространяется на все тело. Пораженная кожа становится шероховатой, позже остаются шелушащиеся пятна в течение 1–2 недель. Развивается на фоне высокой температуры.
Развивается на фоне высокой температуры.
Краснуха
Появляются мелкие розово-красные пятна на голове, а после — по всему телу, которые держатся 2–4 дня, а затем исчезают. Другие симптомы — боль в горле, заложенность носа, высокая температура.
Герпес
Сыпь у новорожденных возникает в виде пузырьков на губах и в ротовой полости, которая проходит за 1-2 недели.
Инфекционный мононуклеоз
При инфекционном мононуклеозе появляются густо расположенные розовые пятна около 10–15 мм. Другие симптомы — высока температура, увеличение лимфоузлов, боль в горле.
Розеола
Сначала повышается температура, после ее нормализации появляются мелкие светло-розовые точки. Проходит самостоятельно и не требует лечения.
Синдром Коксаки
Появляются пузырьковые высыпания на ладошках, ступнях и в полости рта. Дополнительные симптомы — температура, рвота.
Инфекционная эритема (пятая болезнь)
Это распространенная среди новорожденных вирусная инфекция, которая проявляется красной сыпью на щеках и сопровождается повышением температуры. Проходит самостоятельно за нескольких дней и не требует лечения.
Контагиозный моллюск
Появляется в виде скопления пузырьков бело-розового цвета с творожистым содержимым внутри. Обычно локализуется на лице, шее, веках, туловище и конечностях.
Бактериальные сыпи
Скарлатина
При скарлатине появляются многочисленные красные точки в складках кожи, на животе и по бокам туловища, сопровождаются зудом и шелушением. Отличительная особенность — нет высыпаний в носогубном треугольнике. Проходит через 3–7 дней. Дополнительные симптомы — сильная боль в горле, малиновый язык.
Менингит
Грозное заболевание, сопровождающееся сыпью в виде кровоизлияний, обусловленных разрывом капилляров, которые не проходят и не бледнеют при надавливании.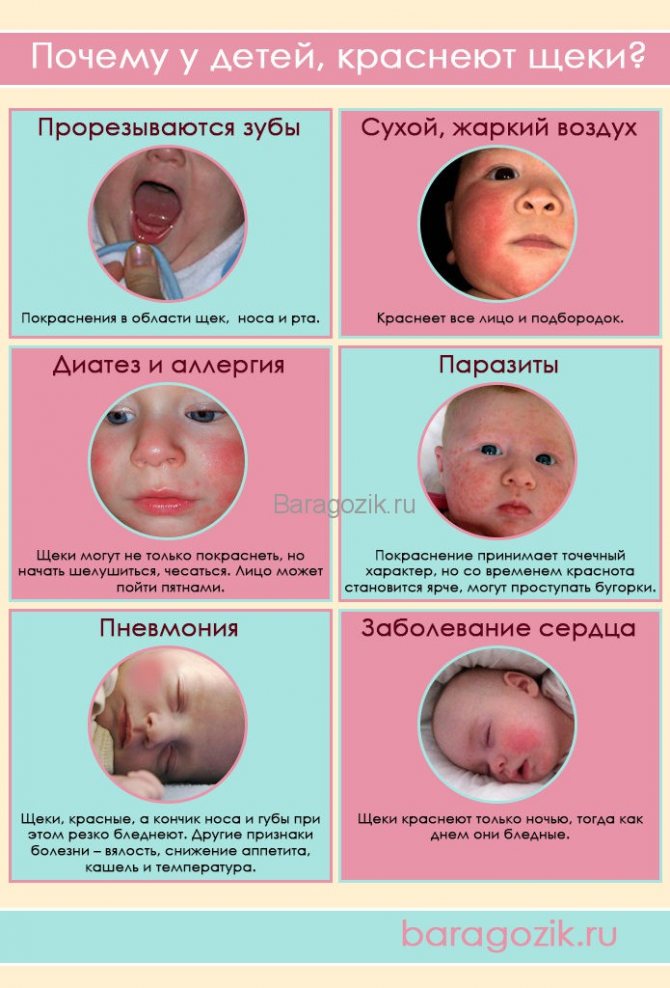 Дополнительные симптомы — головная боль, рвота, боль в конечностях, ригидность затылочных мышц. Болезнь развивается стремительно и может быть смертельно опасна. При подозрении на менингит нужно срочно вызвать скорую помощь.
Дополнительные симптомы — головная боль, рвота, боль в конечностях, ригидность затылочных мышц. Болезнь развивается стремительно и может быть смертельно опасна. При подозрении на менингит нужно срочно вызвать скорую помощь.
Импетиго (стрептодермия)
Сопровождается крупными пузырями с гнойным содержимым. Для лечения назначаются местные или системные антибиотики.
Грибковые сыпи
Вызываются контактом с грибковой инфекцией, делятся на кератомикозы (поражение рогового слоя эпидермиса) и дерматофитии (поражение кожи, волос и ногтей). Обычно появляются в виде красных колец на любой части тела. Передаются от больных животных и людей.
Сыпи, вызванные паразитами
Чесотка
Проявляется в виде попарно расположенных точек между пальцами, в паховых складках, на коленях и локтях. Сопровождаются сильным зудом и беспокоят малыша. Причина — чесоточный клещ. Обычно назначаются специальные кремы, причем пролечиться должны все члены семьи.
Аллергические сыпи
Крапивница
Это острая аллергическая реакция, при которой быстро появляются выступающие красные волдыри, похожие на ожог крапивой. Развивается внезапно при контакте с аллергеном, сопровождается сильным зудом. Имеет острый и хронический характер. Возникает при употреблении пищевых белков, вирусных инфекциях, укусах насекомых и применении лекарств. В тяжелых случаях сопровождается отеком Квинке, который требует вызова скорой помощи.
Атопический дерматит
Это генетически обусловленное заболевание, связанное с дефектом кожного барьера. Важно отметить, что аллергия не является причиной его возникновения, скорее следствием. Только в 30% случаев атопический дерматит сочетается с пищевой аллергией. Сыпь у малыша локализуется на лице, ягодицах, туловище, разгибательных поверхностях конечностей. Проявляется краснотой и шелушением, сопровождается зудом. Обострение провоцируют различные триггеры — стресс, инфекции, пот, продукты-гистаминолибераторы, табачный дым, шерсть животных.
Для лечения применяются специальные крема, восстанавливающие барьерную функцию — эмоленты. Их нужно использовать ежедневно, обильно смазывая кожу. В тяжелых случаях назначаются гормональные мази.
Псевдоаллергические
Псевдоаллергическая реакция внешне похожая на аллергическую, но по сути не является таковой, так как ее развитие не имеет иммунного механизма. Причины — повышенное содержание гистамина в продуктах, способность продуктов стимулировать его выброс из тучных клеток, усиленное всасывание гистамина из-за патологий ЖКТ. К гистаминолибераторам относятся клубнику, шоколад, какао, цитрусовые, сыры, консерванты, красители и усилители вкуса. У новорожденного на грудном вскармливании возникают по причине употребления этих продуктов мамой. Лечение заключается в подборе переносимой дозы, уходе за кожей, иногда назначаются антигистаминные препараты.
Механические сыпи
Потница
Возникает в виде мелких красных пятнышек при перегреве. Также может выглядеть как узелки или пузырьки, появляется в складках кожи, на лице, голове, туловище, конечностях. Возникновению потницы способствует повышение температуры тела, перегрев из-за слишком теплой одежды, использование вещей из плотной ткани. Длится от нескольких часов до нескольких дней, воздушные ванны ускоряют процесс заживления.
Также может выглядеть как узелки или пузырьки, появляется в складках кожи, на лице, голове, туловище, конечностях. Возникновению потницы способствует повышение температуры тела, перегрев из-за слишком теплой одежды, использование вещей из плотной ткани. Длится от нескольких часов до нескольких дней, воздушные ванны ускоряют процесс заживления.
Для профилактики потницы не укутывайте младенца во время прогулок, одевайте по принципу — плюс один слой одежды относительно взрослого. Во время бодрствования периодически раздевайте малыша для принятия воздушных ванн. Если потница уже появилась, выбирайте более свободную одежду, купайте без мыла и оберегайте от перегрева.
Контактный дерматит
Это повреждение кожи из-за длительного воздействия различных раздражителей — слюны, фруктовых и овощных соков, моющих средств. У новорожденных слюна часто вызывает дерматит возле рта и на шее. Проходит при устранении раздражителя, иногда назначаются противовоспалительные кремы.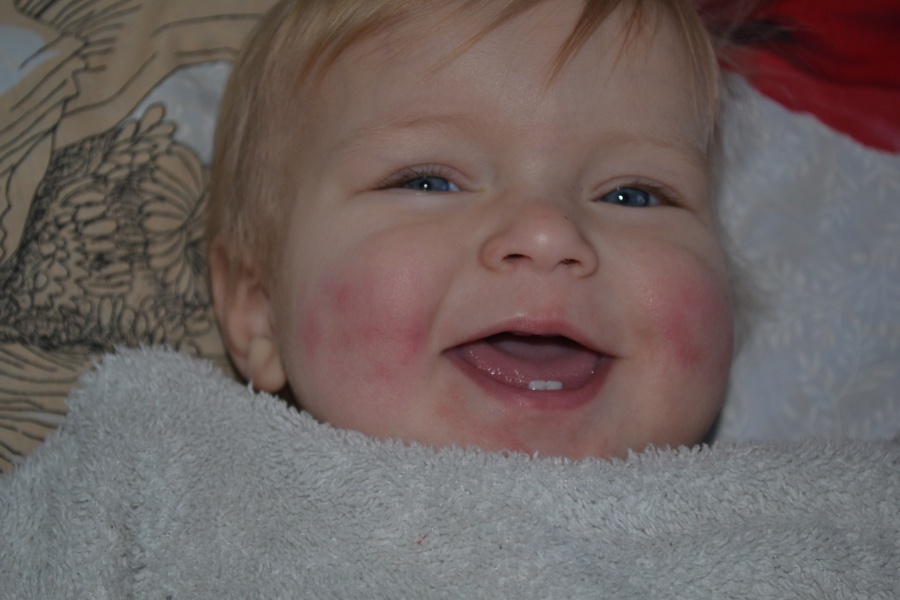
Пеленочный дерматит
Прототип контактного дерматита, появляется только под подгузником. Причиной является как перегрев, так и контакт с мочой, потом и калом. Сыпь у малыша возникает на бедрах, животе, ягодицах в виде красных пятен, бугорков и шелушений.
Лечение проводится по аббревиатуре ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник, обучение. При пелёночном дерматите нужно менять подгузники каждые 2–3 часа, при переодевании устраивать воздушные ванны, тщательно просушивать кожу после купания, а также смазывать кремом под подгузник. Иногда используются местные гормональные средства.
Как отличить сыпь от аллергии
Аллергическая реакция развивается при попадании в организм какого-либо аллергена. Иммунная система бросается на защиту, при этом расширяются сосуды, кожа краснеет и воспаляется, появляются высыпания, могут развиться отеки. Если не было контакта с аллергеном, значит высыпания скорее всего не аллергические.
Также стоит отличать аллергическую сыпь у младенца от инфекционной. При аллергии она возникает внезапно, при инфекции поэтапно — сначала локализуется в одном месте, а затем появляется в другом, имеет четкие границы поражений. Инфекционная сыпь заразна, поэтому если она есть у кого-то из членов семьи, значит это не аллергия. Вирусная или бактериальная инфекции часто сопровождаются повышением температуры, аллергия — нет. При аллергической сыпи практически всегда есть сильный зуд, могут появиться отеки, ринит, конъюнктивит.
Но все же самостоятельно установить причину очень сложно, поэтому стоит обратиться к врачу для постановки правильного диагноза и лечения. Доктор может назначить анализы для подтверждения того или иного заболевания.
Что делать, если у ребенка появилась сыпь
Сыпь у новорожденного ребенка бывает разной этиологии, в некоторых случаях она проходит самостоятельно, а в некоторых требует лечения. Особенно опасно пропустить грозные заболевания, такие как менингит или скарлатину. Так как высыпания часто протекают в смазанных формах, можно легко ошибиться.
Так как высыпания часто протекают в смазанных формах, можно легко ошибиться.
Если не помогают простые способы вроде воздушных ванн, использования одежды из дышащих тканей, частой смены подгузников, применения эмолентов, а тем более, если ухудшается состояние новорожденного — повышается температура, затруднено дыхание, развились отеки, грудничок отказывается от еды, срочно обратитесь за медицинской помощью.
Когда обращаться к врачу
На самом деле любые высыпания лучше показать доктору. И сделать это очно, а не по фотографии или видеосвязи. Врачу нужно не только осмотреть сыпь вживую, но и пощупать, провести определенные тесты, а также самостоятельно оценить состояние ребенка. Если вы оказались в такой ситуации, можете обратиться к нашим специалистам.
Педиатры клиники «Наше время» работают в соответствии с принципами доказательной медицины. С большой заботой относятся к детям, аккуратно и бережно обращаются с малышами и тактичны с родителями. Здесь не назначат лишних анализов, не поставят несуществующих диагнозов, ответят на все вопросы, успокоят и пропишут правильное лечение в случае, когда оно необходимо.
Здесь не назначат лишних анализов, не поставят несуществующих диагнозов, ответят на все вопросы, успокоят и пропишут правильное лечение в случае, когда оно необходимо.
Если хотите, чтобы грудничка осмотрели на дому, обратитесь в нашу выездную службу. Педиатр приедет в день вызова, после осмотра даст необходимые рекомендации и будет наблюдать малыша до его полного выздоровления.
У нас работают специалисты с большим опытом, а также с огромной любовью к своей профессии и маленьким пациентам.
Профилактика
Для профилактики высыпаний необходимо принимать следующие меры:
- заботиться о гигиене малыша и мыть руки перед прикосновением к младенцу
-
следить за чистотой помещения, вовремя увлажнять и проветривать -
использовать для новорожденного свободную одежду из дышащих тканей -
избегать перегрева и переохлаждения ребенка -
чаще менять подгузники и устраивать воздушные ванны -
ограничивать количество контактов других людей с грудничком -
покупать качественные игрушки и средства ухода за малышом -
по возможности приглашать врача на дом, а не приезжать самим в клинику -
избегать контактов с аллергенами -
обеспечить безопасность младенца от насекомых
А самое главное — своевременно проводить вакцинацию и ребёнку, и окружающим, особенно, если по возрасту малышу нельзя ставить прививку. Например, взрослым вакцинироваться от гриппа или ковида.
Например, взрослым вакцинироваться от гриппа или ковида.
Методы лечения
Лечение зависит от причины, которая вызвала поражение кожного покрова. Для начала необходимо обратиться к врачу для постановки точного диагноза. Далее в зависимости от заболевания могут быть назначены антигистаминные препараты, гормональные мази, эмоленты, антибиотики, противогрибковые средства.
А иногда сыпь у новорожденного ребенка не нужно лечить совсем, а просто подождать. Но могут потребоваться дополнительные меры — воздушные ванны, комфортный климат в помещении, одежда из дышащих тканей, качественные подгузники.
Советы родителям
Сыпь у малыша не является самостоятельным заболеванием или его причиной, это всегда симптом. Поэтому очень важно определить, что же вызвало высыпания у грудничка — аллергия, инфекции, укусы насекомых или механические повреждения.
Если сыпь сопровождается температурой, ребенок вялый — срочно к врачу, если появились кровоизлияния — незамедлительно вызывайте скорую! Если высыпания возникли на фоне полного здоровья ребенка, покажитесь педиатру в плановом порядке.
Выводы
Сыпь может проявляться в виде различных элементов — от мелких точек до крупных пузырей и кровоизлияний. Виды сыпи у новорожденных, как и их причины, могут быть совершенно разные:
- физиологические — акне новорожденных, милии, токсическая эритема
- патологические — вирусные, бактериальные, грибковые, аллергические
- механические — потница, контактный дерматит, пелёночный дерматит
Поэтому важно разобраться в том, что именно вызвало ту или иную сыпь у младенца.
Чаще всего сыпь на теле у малыша проходит сама и не нуждается в лечении, например, гормональная сыпь у новорождённого. Однако нужно быть настороже, чтобы не пропустить серьезное заболевание.
Родителям сложно самим разобраться в причинах, поэтому лучше доверить это врачу. Если сыпь не опасна — спокойно ждать, пока пройдет, а если она является причиной какого-то заболевания — вовремя это установить и начать лечение.
Источники
1. Кудрявцева А.В., Атопический дерматит и пищевая аллергия: особенности ведения больных в России и других странах (Европы, США и Японии), Школа атопического дерматита как основа успешного лечения детей, 2018.
2. Кудрявцева А.В., Крапивница у детей: патогенетические механизмы и возможности современной терапии, 2017.
3. Ревякина В.А., Крапивница в практике педиатра, 2007.
4. Клинические рекомендации: Атопический дерматит, 2020.
5. Позднякова О.Н., Решетникова Т.Б., Бычков С.Г., Структура заболеваемости дерматозами новорожденных и детей грудного возраста с отягощенным соматическим анамнезом, 2019.
6. Бокова Т.А., Памперсный (пеленочный) дерматит у новорожденного: современные подходы к профилактике и лечению, 2019.
7. Горланов И.А., Леина Л.М, Милявская И.Р., Кожа новорожденных: дифференциальная диагностика патологических состояний, особенности ухода, 2018.
8. Diagnosis and treatment of seborrheic dermatitis, Gary W Clark et al. Am Fam Physician, 2015.
9. An Overview of the Diagnosis and Management of Seborrheic Dermatitis Federica Dall’Oglio et al. Clin Cosmet Investig Dermatol, 2022.
10. Contact Dermatitis, Graham Litchman et al, 2022.
11. Contact allergy in children with and without atopic dermatitis: An Italian multicentre study, Domenico Bonamonte et al. Contact Dermatitis, 2022.
Сыпь на лице у ребенка: фотографии, причины и методы лечения
У детей большинство лицевых высыпаний безвредны и обычно проходят без лечения. Причины могут включать экзему, акне и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Способность различать различные виды сыпи может помочь родителю или опекуну понять, когда следует обратиться за профессиональной консультацией.
В этой статье мы описываем распространенные высыпания на лице у младенцев, методы лечения и когда обращаться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у детей младшего возраста, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети вырастают из своей экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, она имеет тенденцию появляться на щеках, подбородке, лбу или волосистой части головы. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться на других частях тела. Локти и колени особенно уязвимы, когда дети начинают ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты полагают, что определенную роль могут играть как генетические факторы, так и факторы окружающей среды.
Некоторые триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может помочь ведение дневника симптомов и потенциальных триггеров.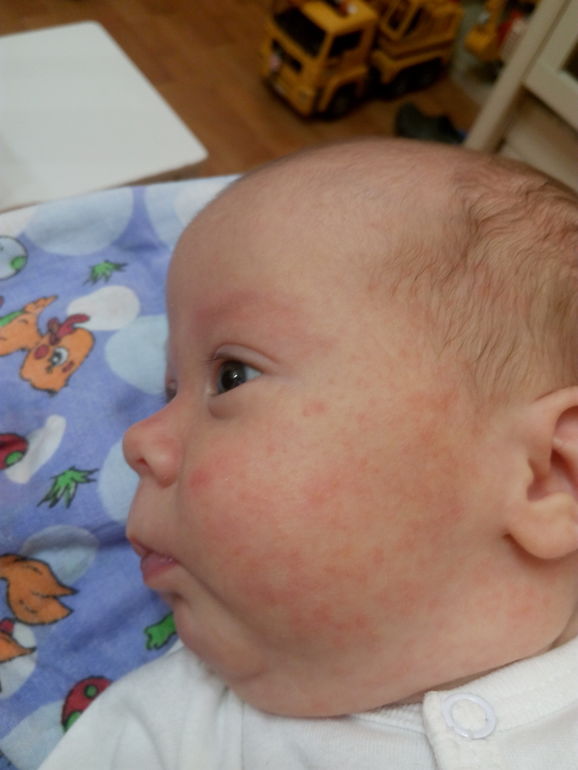 Избегая этих триггеров, можно предотвратить обострение симптомов.
Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные провоцирующие факторы экземы у детей:
- жара и потливость
- сухость кожи
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Средства для лечения экземы включают:
- отпускаемые без рецепта увлажняющие средства
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения. Они также могут посоветовать о триггерах и о том, как их избежать.
Убедитесь, что безрецептурные препараты подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже головы, и люди обычно называют ее колыбельной. Однако колыбельный дерматит также может поражать щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или сальный вид
- белые или желтые шелушащиеся или покрытые коркой пятна
Лечение
Колпачки колыбели обычно безвредны и обычно исчезают между 1 и 1 месячного возраста.
Если ребенок не испытывает никакого дискомфорта, лечение может не потребоваться.
При легких симптомах безрецептурные препараты, такие как противогрибковые кремы и лечебные шампуни, могут облегчить дискомфорт и ускорить заживление. Тем не менее, поговорите с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более тяжелыми симптомами врач может назначить местные стероиды для уменьшения воспаления.
Особо тяжелая форма колыбели может увеличить риск инфицирования. Немедленно обратитесь к врачу, если кожа ребенка:
- горячая
- выделяется жидкость
- издает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных развиваются милиумы, представляющие собой крошечные белые или желтые шишки размером около 1–3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Бугорки могут появляться в большом количестве, и обычно примерно одинаковое количество формируется на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название – жемчуг Эпштейна.
Лечение
Милиа обычно проходит сама по себе в течение нескольких недель, как только открываются поры.
Лечение обычно не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к большему количеству милиумов.
Акне новорожденных или новорожденных вызывает появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые дети рождаются с ними.
Медицинский термин для обозначения прыщей, которые развиваются в возрасте от 6 недель до 6 месяцев в связи с детскими угрями, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
The pimples tend to develop on the baby’s cheeks and nose, but breakouts can also appear on the:
- forehead
- chin
- scalp
- neck
- chest
- upper back
Treatment
Generally, Акне новорожденных не является поводом для беспокойства. Маловероятно, что он вызовет рубцевание и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- аккуратно промыть кожу ребенка теплой водой
- избегайте скрабирования пораженных участков
- избегайте маслянистых или жирных средств по уходу за кожей
- проконсультируйтесь с врачом ребенка, прежде чем использовать лекарства от прыщей или очищающие средства
Детское акне развивается у детей старше 6 недель.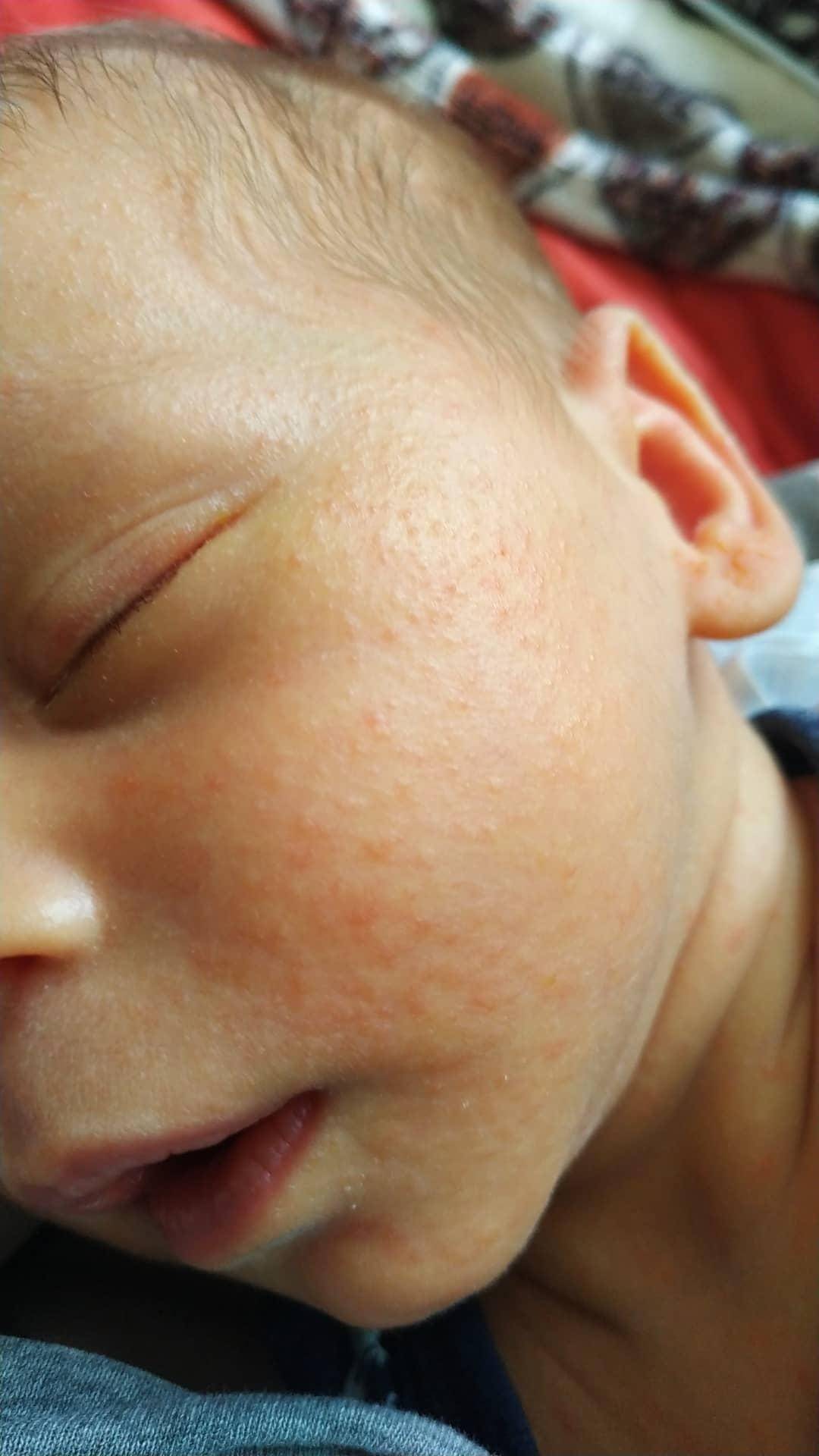 Обычно он появляется в возрасте от 3 до 6 месяцев.
Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем прыщи новорожденных. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед лечением детских акне важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские акне обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может дать рекомендации по лечению акне и предотвращению образования рубцов. Если они подозревают, что акне является результатом основного заболевания, они могут обратиться к специалисту.
Врач может диагностировать причину сыпи.
Синдром пощечины — это вирусная инфекция. Им может заболеть любой, но чаще всего он развивается у детей школьного возраста.
Другие названия синдрома включают пятую болезнь и инфекционную эритему. Возникает в результате заражения парвовирусом В19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках. Сыпь обычно не болезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает через несколько дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно длится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Он может быть зудящим, но обычно не болезненным.
Синдром пощечины также может вызывать следующие симптомы:
- лихорадка 38°C или выше
- головная боль
- насморк
- боль в горле
Сначала дети могут заразить других детей, но обычно он перестает быть заразным, как только появляется сыпь.
Лечение
Симптомы синдрома пощечины обычно легкие, а основная инфекция обычно проходит без лечения.
Лекарства, отпускаемые без рецепта, такие как ацетаминофен и ибупрофен, могут облегчить любой дискомфорт. Тем не менее, поговорите с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Тем не менее, поговорите с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте ребенку аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на лицах младенцев безвредны. Обычно они проходят самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь сильная или у ребенка:
- fluid-filled blisters
- a fever
- a loss of appetite
- red streaks extending from the rash
- tiny red or purple spots that do not fade when someone applies pressure
- swollen lymph nodes
- lethargy
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста. Многие возможные причины включают экзему, акне и инфекцию.
Большинство высыпаний проходит без лечения. Тем не менее, обратитесь к врачу, если сыпь сильная или непрекращающаяся, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Аллергическая реакция у ребенка: лечение и фотографии
Аллергическая реакция у ребенка может возникнуть по разным причинам. Аллергическая реакция возникает, когда организм отрицательно реагирует на обычно безвредное вещество, такое как мыло или определенные продукты питания.
У младенцев чувствительная кожа, поэтому у них чаще, чем у взрослых, появляется сыпь. Даже легкого раздражения кожи ребенка может быть достаточно, чтобы вызвать сыпь.
Выявление причины аллергической реакции или чувствительности может помочь родителям и опекунам предотвратить и вылечить любые будущие реакции.
У младенцев может быть несколько различных типов кожной сыпи, которые могут быть вызваны рядом причин. Некоторые аллергические реакции также могут привести к дополнительным симптомам, таким как тошнота и рвота.
Распространенные типы аллергических реакций у младенцев включают следующие:
Экзема
Поделиться на PinterestРаздражающие ткани, мыло и тепло могут привести к вспышкам экземы у младенцев.
Экзема — одно из наиболее распространенных кожных заболеваний у младенцев. Существуют различные типы экземы, но атопическая экзема является одной из наиболее часто встречающихся у младенцев и маленьких детей.
Сыпь при экземе может состоять из крошечных красных бугорков или выглядеть как шелушащаяся сухая кожа.
Врачи не знают, почему у одних людей развивается экзема, а у других нет, но это может быть связано с сочетанием генетических факторов и факторов окружающей среды.
Общие триггеры вспышек экземы у младенцев включают раздражающие ткани, мыло и тепло.
Экзематозная сыпь у младенцев старшего возраста может выглядеть несколько иначе. По данным Национальной ассоциации экземы, у детей в возрасте до 6 месяцев, как правило, появляются высыпания экземного типа на коже головы, лица и лба.
У детей в возрасте от 6 месяцев до 1 года сыпь часто появляется на коленях и локтях.
Папулезная крапивница
Папулезная крапивница представляет собой локализованную аллергическую реакцию на укус клопа.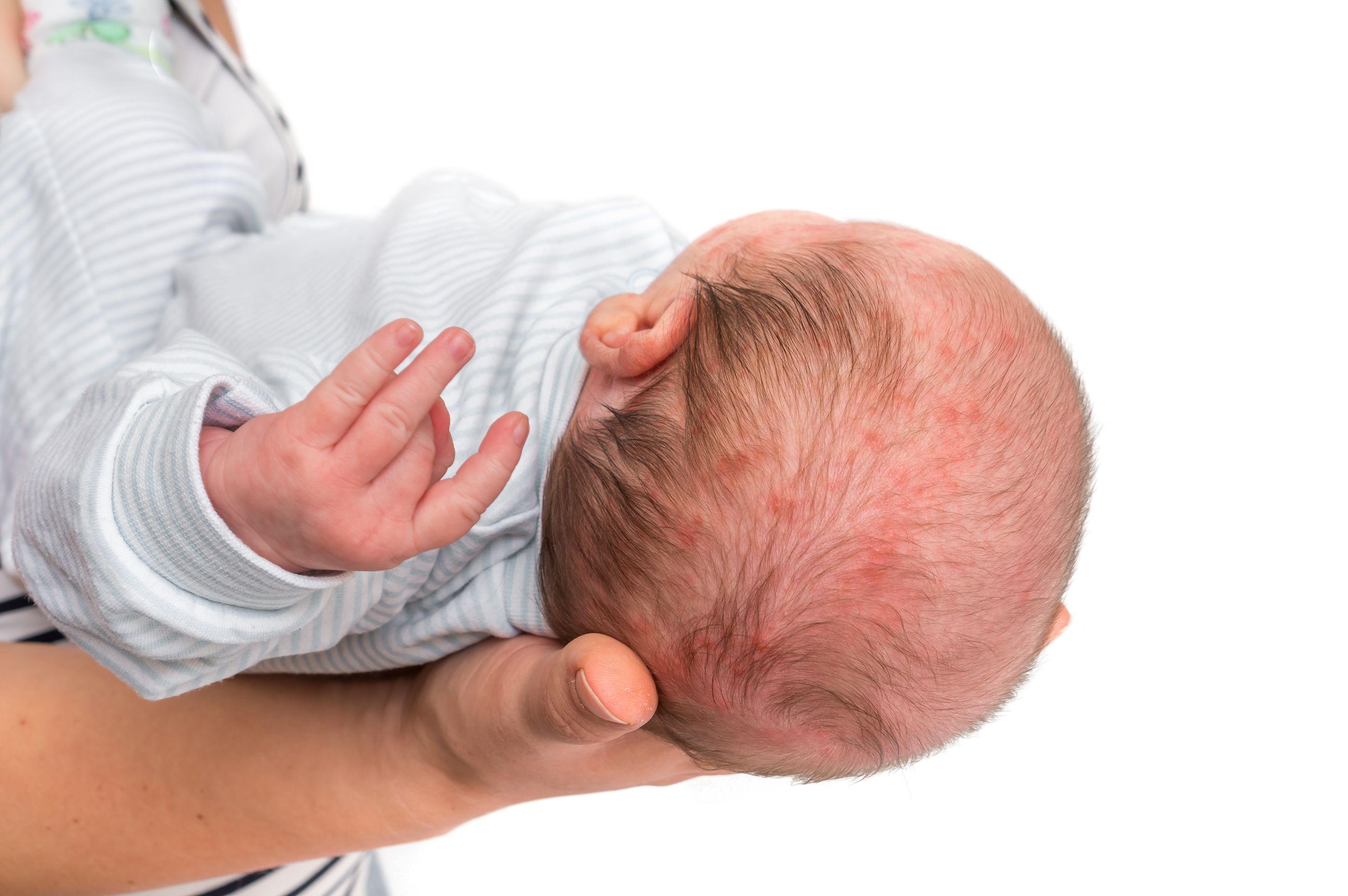 Реакцию могут вызвать укусы различных насекомых, в том числе комаров, клещей и клопов.
Реакцию могут вызвать укусы различных насекомых, в том числе комаров, клещей и клопов.
Хотя папулезная крапивница обычно поражает детей в возрасте 2–6 лет, она также может встречаться у младенцев.
Папулезная крапивница напоминает небольшие скопления красных бугорков или укусов насекомых. Некоторые бугорки могут быть заполнены жидкостью. Папулезная крапивница может длиться несколько дней или даже недель.
Крапивница
Когда у организма аллергия на какое-либо вещество, он выделяет химическое вещество под названием гистамин, которое может привести к развитию крапивницы и других симптомов аллергии.
Крапивница – это зудящие приподнятые пятна на коже. Они могут различаться по размеру и форме, но обычно имеют розовый или красный цвет с тонкой красной каймой.
Крапивница может развиваться на любом участке тела и часто появляется группами.
Поделиться на PinterestУ ребенка может развиться крапивница в результате пищевой аллергии.
По данным Американской академии аллергии, астмы и иммунологии, около 6 процентов детей в возрасте до 2 лет страдают пищевой аллергией.
Признаки пищевой аллергии могут включать кожные реакции и респираторные или кишечные симптомы, такие как:
- крапивница
- зуд
- кашель
- рвота
- диарея
- кровь в стуле 30, 90 у младенцев может быть аллергическая реакция на продукты, прежде чем они начнут их есть. Это связано с тем, что у них может развиться аллергия на продукты, которые ест женщина, кормящая их грудью.
Продукты, на которые у детей чаще всего может быть аллергия:
- молоко и молочные продукты
- арахис
- моллюски
Как только дети начинают есть твердую пищу, у них могут проявляться признаки дополнительной аллергии.
Врачи часто рекомендуют родителям и опекунам вводить ребенку новые продукты по одному. Таким образом, если аллергия все же разовьется, будет легче определить, какая пища вызывает реакцию.
Не все реакции у младенцев требуют лечения. Например, легкая сыпь, скорее всего, исчезнет в течение нескольких часов и за это время может не беспокоить ребенка.

Однако, если симптомы реакции вызывают видимый дискомфорт, может потребоваться лечение.
Лечение может варьироваться в зависимости от типа сыпи или реакции. Как правило, могут помочь следующие процедуры:
- Избегайте триггеров: Мыло, моющие средства и ароматизированные лосьоны часто могут вызывать раздражение кожи ребенка, поэтому лучше избегать использования химических чистящих средств и вместо этого выбирать гипоаллергенные продукты.
- Мытье с чистящим средством без запаха: После использования мягкого мыла без запаха промокните кожу ребенка насухо и не трите слишком сильно, так как это может вызвать раздражение кожи.
- Нанесение увлажняющего крема: Использование гипоаллергенного увлажняющего крема после купания ребенка может помочь предотвратить сухость кожи. Увлажняющие средства также обеспечивают барьер для защиты кожи от раздражителей.
- Использование 1-процентного крема с гидрокортизоном: Крем с гидрокортизоном может лечить кожную сыпь, связанную с экземой или другими аллергическими реакциями.
 Хотя это обычно безопасно для младенцев в течение коротких периодов времени, важно сначала поговорить с врачом.
Хотя это обычно безопасно для младенцев в течение коротких периодов времени, важно сначала поговорить с врачом. - Прихватки для царапания: Рукавицы для царапанья не дают ребенку царапать сыпь ногтями. Чрезмерное расчесывание может повредить кожу и привести к инфекции.
Невозможно предотвратить все аллергические реакции у младенцев, но есть шаги, которые родители и лица, осуществляющие уход, могут предпринять для снижения риска. К ним относятся:
- стирка детской одежды в гипоаллергенном моющем средстве
- с использованием шампуня, лосьонов и мыла без отдушек
- еженедельная стирка детского постельного белья в горячей воде, чтобы уменьшить вероятность появления пылевых клещей
- частая уборка пылесосом
- введение новых продуктов по одному
Если у ребенка возникла аллергическая реакция после грудного вскармливания, это может быть полезно вести пищевой дневник, чтобы попытаться определить основную причину.
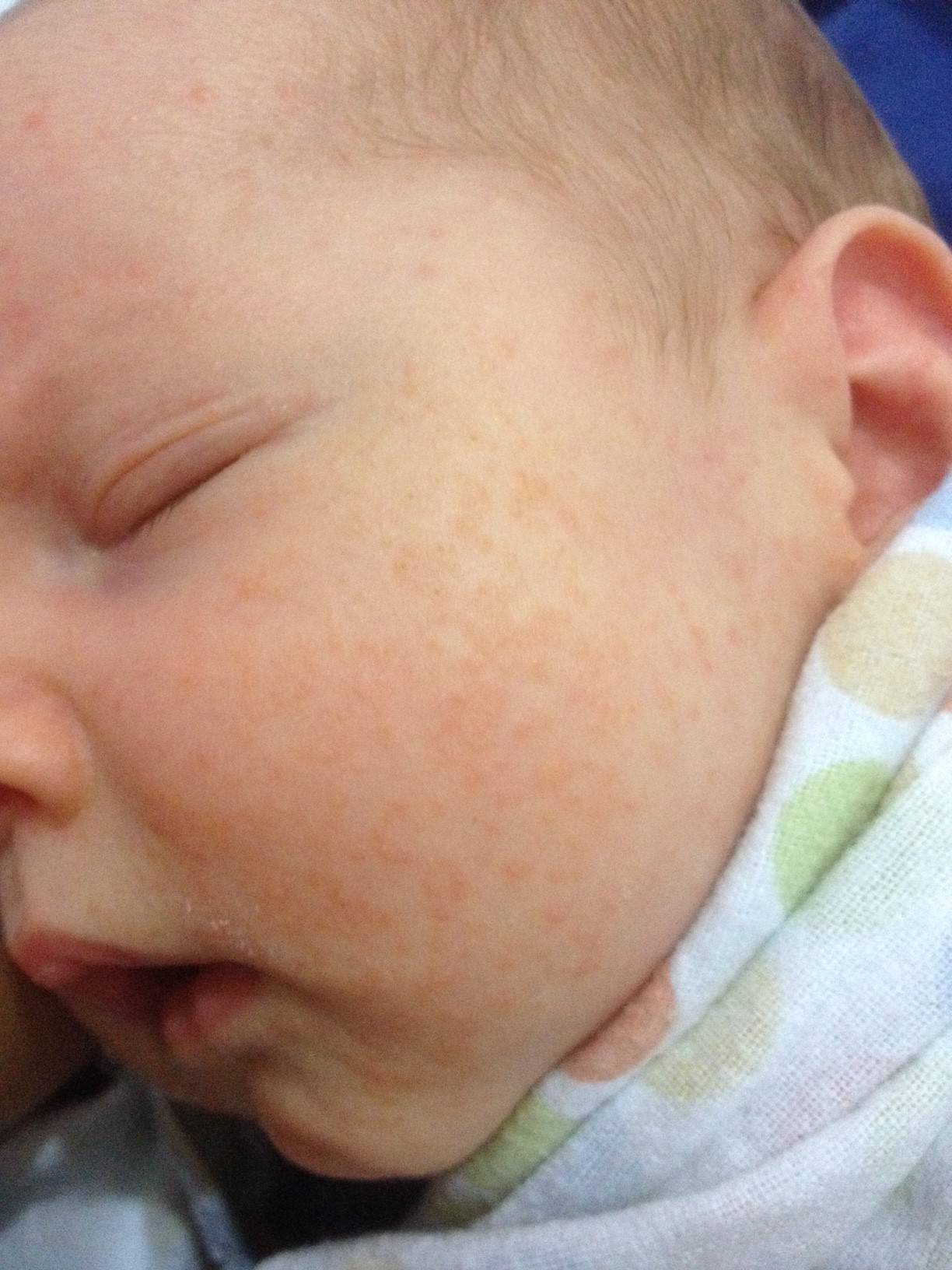 Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.
Молочные продукты являются очень распространенной причиной, особенно до того, как ребенку исполнится 1 год.После выявления аллергена может помочь воздержание от употребления этого продукта во время грудного вскармливания. Тем не менее, лучше проконсультироваться с врачом, прежде чем вносить изменения в диету.
Поделиться на Pinterest Обратитесь за медицинской помощью, если сыпь со временем ухудшается.
Люди часто могут лечить аллергические реакции у младенцев в домашних условиях. Однако в некоторых случаях лучше обратиться к врачу.
Если сыпь распространяется или ухудшается со временем, следует обратиться к врачу. Также важно обратиться за медицинской помощью, если на коже появляются признаки инфекции, такие как образование волдырей, кровотечение или просачивание жидкости.
В некоторых случаях сыпь может указывать на другое заболевание. Если наряду с перечисленными ниже симптомами появляется сыпь, следует обратиться к врачу:
- лихорадка
- вялость
- плохое питание
- кашель
- чрезмерный плач
Младенцы, у которых развиваются аллергические реакции, включая свистящее дыхание, отек губ или языка или затрудненное дыхание, требуют немедленной медицинской помощи.

