Розовая моча у новорожденной девочки: возможные причины и что делать родителям.
возможные причины и что делать родителям.
Родители очень пугаются, если замечают, что моча малыша приобрела какой-то необычный цвет. Есть ли поводы для волнения? Вы знаете, от чего зависит цвет мочи малыша? Он зависит от концентрации в ней воды — чем выше концентрация, тем насыщеннее и темнее будет моча. Её оттенок может варьироваться от соломенного(почти прозрачного), до темно-янтарного, и всё это является нормой.
Но почему иногда моча ребенка окрашивается в розовый цвет? Начнем с самых маленьких.
Розовая моча у новорожденного
В первые дни жизни моча малыша может иметь совершенно нехарактерный, красный оттенок. А объясняется это очень просто: ребёнок получает молозиво, которое практически не содержит воды. Но, при этом, влага-то с поверхности его тела испаряется!
Из-за этого в моче новорожденных накапливается большое количество уратов(солей мочевой кислоты), они и придают моче кирпично-красный цвет.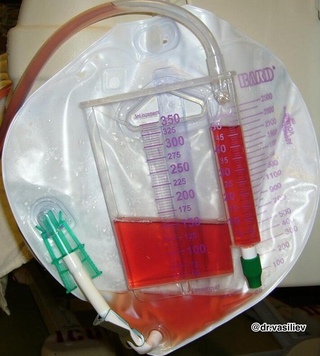
Уже через 2–3 дня моча светлеет и становится розовой. А к 5–10 дню жизни соломенно-желтой или даже бесцветной, данный процесс является абсолютно нормальным. И, несмотря на то, что называется такое состояние достаточно страшно: «мочекислый инфаркт» — пугаться не нужно! Оно не имеет никакого отношения к «настоящему» инфаркту.
У родителей более взрослых детишек может возникнуть другой повод для тревоги: нередко они, меняя подгузник, видят на нем розовые пятна, и, естественно, начинают волноваться. А причина появления пятен может быть самая простая: содержащиеся в моче вещества меняют цвет адсорбера подгузника — того самого материала, который «отвечает» за поглощение влаги.
Впрочем, абсолютно успокаиваться и пускать все «на самотёк» тоже не стоит, ведь причины нехарактерного розового цвета мочи могут быть самыми разными. А точно определить их может только профессиональный врач.
Розовая моча у ребенка — причины
Пожалуй, самыми распространенными причинами изменения цвета мочи у ребенка являются:
- Первая, «лежащая на поверхности» — ребенок поел накануне чернику, ревень, морковь или свеклу.
 Эти продукты как раз и придали моче розовый оттенок. Конечно, это касается детишек старшего возраста.
Эти продукты как раз и придали моче розовый оттенок. Конечно, это касается детишек старшего возраста. - Вторая причина — приём лекарственных препаратов. Например, слабительных на основе фенолфталеина, амидопирина, сантонина, антипирина.
- Третья — плохое самочувствие. Если у малыша высокая температура, рвота и понос, то его моча вполне может изменить свой цвет, объясняется это очень просто — в ней накапливаются аморфные соли.
- Четвертая — самая тревожная. Очень часто появление крови в моче свидетельствует о различных травмах мочевыводящей системы или является первым сигналом о заболеваниях почек, мочеточников, мочевого пузыря или уретры (мочеиспускательного канала).
Причем, некоторые из этих болезней — очень и очень серьезные. Например, гломерулонефрит, мочекаменная болезни, опухоль почек и мочевого пузыря. Запущенная болезнь может привести к самым печальным последствиям, поэтому появление окрашенной в розовый цвет мочи — это веская причина для срочного обращения к врачу.
Моча розового цвета — что делать родителям
Что же делать, если вы заметили, что моча малыша изменила цвет? Если вы абсолютно уверены в том, что ваш ребенок не принимал никаких лекарств и не употреблял в пищу «цветных» продуктов, то первое, что надо сделать — показать малыша врачу. Только специалист может определить причины изменения цвета мочи.
Общий анализ мочи и УЗИ почек грудничка помогут точно установить имеется ли у него заболевание мочевыводящих путей или причина изменения цвета мочи заключается в чем-то другом. Ну, а пока результаты обследования не получены, можно сделать следующее:
- При высокой температуре или обезвоживании организма давайте ребенку достаточное количество жидкости. Это уменьшит концентрацию мочи и вернёт ей нормальный цвет.
- Если розовые пятна обнаружились на подгузниках, попробуйте сменить их марку, или, хотя бы на время откажитесь от них, просто пеленайте малыша «по старинке» в матерчатые пеленки.

- Следите за питанием малыша — временно откажитесь от всех «красящих» продуктов.
Как видите, причины того, что моча малыша стала розового цвета, могут быть самыми разными. И впадать в панику не стоит, надо просто проконсультироваться у профессионала, и всё будет в порядке. Ведь даже если малыш действительно заболел, своевременная диагностика и правильное лечение позволят добиться полного выздоровления.
Девочки! Давайте делать репосты.
Благодаря этому к нам заглядывают специалисты и дают ответы на наши вопросы!
А еще, вы можете задать свой вопрос ниже. Такие как вы или специалисты дадут ответ.
Спасибки 😉
Всем здоровых малышей!
Пс. Мальчиков это тоже касается! Просто девочек тут больше 😉
Понравился материал? Поддержите — сделайте репост! Мы стараемся для вас 😉
Gnomik.ru
©
10 причин крови в подгузниках
Кровь в подгузнике у грудного ребенка — настоящий кошмар для родителей. Однако не стоит сразу впадать в панику, ведь не всегда кровяные выделения свидетельствуют о развитии страшного заболевания. Мы исследовали основные причины появления крови в памперсе и предлагаем вам ознакомиться с ними.
Однако не стоит сразу впадать в панику, ведь не всегда кровяные выделения свидетельствуют о развитии страшного заболевания. Мы исследовали основные причины появления крови в памперсе и предлагаем вам ознакомиться с ними.
1. Гормональные изменения у новорожденных девочек
Новорожденные дети в первые дни жизни испытывают половой криз, который проявляется набуханием молочных желез, появлением угревой сыпи, воспалением половых органов.
В этот период матери замечают кровянистые выделения из влагалища новорожденных девочек. Отделяемое может быть бежевого, розового, коричневого и даже красного цвета.
Пугаться крови в памперсе ребенка не стоит — организм очищается от тех половых гормонов, которые он получил от мамы в период внутриутробного развития.
Сразу же после родов уровень эстрогенов в крови новорожденной девочки резко падает, а пик криза приходится на конец первой недели жизни. Выделения проходят должны за 1-2 дня, а родителям в это время нужно тщательно следить за интимной гигиеной ребенка.
2. Запоры при введении в рацион ребенка твердой пищи
Иногда вкрапления крови в кале грудничка можно увидеть при изменениях режима его питания. Часто у маленьких деток, находящихся на искусственном вскармливании, при вводе твердой пищи возникают запоры.
Из-за того, что ребенок испытывает дискомфорт и напрягается при испражнении плотным калом, у него могут возникнуть микротрещины вокруг ануса. Они часто кровоточат и оставляют следы крови на подгузнике.
3. Пеленочный дерматит
Несоблюдение правил интимной гигиены и длительный контакт кожи ребенка с калом или мочой приводят к пеленочному дерматиту. Вылечить его на ранних стадиях просто, большого дискомфорта покраснение малышу не принесет. А третья стадия пеленочного дерматита сопровождается обширными воспалениями кожи и образованием мокнущих трещинок.
Подробно о стадиях пеленочного дерматита и способах лечения написано в статье «Опрелости у ребенка: причины и лечение».
Кровь в памперсе появляется, если из маленьких ранок начнет сочиться кровь, которая и будет оставлять следы на подгузнике. Пеленочный дерматит доставляет болезненные ощущения, лечится только под наблюдением педиатра. Чтобы предотвратить такое осложнение, нужно правильно выбрать крем под подгузник.
Пеленочный дерматит доставляет болезненные ощущения, лечится только под наблюдением педиатра. Чтобы предотвратить такое осложнение, нужно правильно выбрать крем под подгузник.
4. Трещины на сосках у матери, кормящей грудью
У многих женщин, которые впервые кормят ребенка грудью, возникают трещинки на сосках. Из них выделяется кровь, которая с грудным молоком попадает в желудок ребенка, а затем выводится с калом. В результате можно увидеть кровь на памперсе новорожденного, которая будет в виде коричневых или темных следов.
5. Пищевая аллергия
Часто у новорожденных деток, которые находятся на искусственном вскармливании, проявляется аллергия на коровье молоко (не стоит путать с аллергией на подгузник). Такая реакция вызывает воспаление слизистой кишечника, из-за чего проходящие в ней сосуды становятся хрупкими, начинают кровоточить. Из-за этого родители видят кал с прожилками крови у малышей до года.
Даже грудное вскармливание не может уберечь новорожденного от пищевых аллергий.
Дело в том, что если мать употребляет коровье молоко, на которое наблюдается аллергия у ее малыша, то белок попадет в ее грудное молоко, а потом и к малышу во время кормления.
6. Лактазная недостаточность
Если ребенок плохо набирает вес, плачет во время и после кормления, а в кале есть кровь и слизь, то, возможно, у него наблюдается лактазная недостаточность.
Это дефицит фермента лактазы, который отвечает за усвоение молочного сахара (лактозы). Непереносимость лактозы может возникать независимо от типа вскармливания младенца. Основным симптомом является диарея, причем в кале должны быть видны примеси крови, слизи и кусочков непереваренного молока. Характерный признак – резкий кислый запах испражнений.
Если ребенок начал какать кровью и симптомы указывают на непереносимость лактозы, то нужно подтвердить этот диагноз лабораторно. Для этого определяется содержание углеводов в кале (до 6-ти месяцев у детей количество углеводов в испражнениях не должно превышать 1%), кислотность кала (если pH от 5,5 и ниже, то можно говорить о лактазной недостаточности).
При затруднениях в диагностике проводится биопсия слизистой оболочки тонкого кишечника.
7. Инфекционные заболевания
Существует ряд инфекционных заболеваний, которые вызывают не только дисбактериоз, но и появление кровянистых выделений в кале.
К самым распространенным заболеваниям можно отнести шигеллез (возбудитель – бактерия Shigella) и амебиаз (возбудитель — Entamoeba histolytica). Оба эти заболевания передаются фекально-оральным способом и могут возникать из-за употребления сырой еды или некачественной пищи. Кровянистые выделения появляются из-за прямого повреждающего действия микробов на кишечную стенку (инвазивный тип диареи).
Если ваш ребенок какает слизью с кровью, у него высокая температура, рвота, потеря аппетита, недомогание и постоянный плач, скорее всего у него кишечная инфекция. В этом случае нужно срочно обращаться в больницу и сдавать анализы для того, чтобы назначить правильное лечение.
8. Заворот кишок
Кал с кровью у детей возрастом до 1 года может быть следствием заворота или инвагинации кишечника. Говорить о непроходимости ЖКТ можно, если кал внешне напоминает малиновое желе, ребенок сильно плачет, прижимает ножки к животику, рвет (иногда даже с кровью), при этом температура повышается до 39–40 °С.
Говорить о непроходимости ЖКТ можно, если кал внешне напоминает малиновое желе, ребенок сильно плачет, прижимает ножки к животику, рвет (иногда даже с кровью), при этом температура повышается до 39–40 °С.
Патология развивается из-за недостаточной или слишком активной перистальтики кишечника, резкого изменения характера вскармливания, врожденных аномалий. Под действием этих причин одна кишечная петля проникает в другую, а прохождение каловых масс по пищеварительному тракту останавливается. Такое состояние угрожает жизни и здоровью малыша, требуют экстренной госпитализации.
9. Гематурия
Кровь в моче ребенка свидетельствует о гематурии. Это не заболевание, а симптом, который указывает на то, что в биологической жидкости повышено содержание эритроцитов.
Причин проявления такого тревожного симптома существует множество: это воспалительные патологии (цистит, пиелонефрит), онкологические заболевания (опухоли уретры, мочевого пузыря), иммунологические болезни, сахарный диабет, подагра, различные генетические аномалии. Нередко гематурия наблюдается после перенесения тяжелых травм, при патологии соединительной ткани, гидронефрозе, нарушении свертывании крови и артериальной гипертензии.
Нередко гематурия наблюдается после перенесения тяжелых травм, при патологии соединительной ткани, гидронефрозе, нарушении свертывании крови и артериальной гипертензии.
У новорожденных в первую неделю жизни красные пятна на подгузнике бывают при мочекислом инфаркте – транзиторном состоянии, которое проходит за пару дней и не требует лечения.
Если новорожденный пописал с кровью, то нужно сразу же обращаться к врачу и сдавать анализы для того, чтобы установить причину гематурии.
Для выяснения причины проблемы назначают общий и биохимический анализ крови, проводят анализ мочи и коагулограмма, собирают посев мочи на флору и на чувствительность к антибиотикам. Лечение назначается индивидуально для каждого конкретного случая.
10. Окрашивание мочи из-за приема лекарств и введения пищи с красным пигментом
Иногда моча грудного ребенка может окрашиваться в красный цвет из-за того, что в его прикорм начали вводить пищу, содержащую красный пигмент. К таким продуктам относят свеклу, красный перец, черную смородину, ежевику и т. д. Такой прикорм может на некоторое время изменить цвет мочи, но это не опасно для здоровья.
К таким продуктам относят свеклу, красный перец, черную смородину, ежевику и т. д. Такой прикорм может на некоторое время изменить цвет мочи, но это не опасно для здоровья.
Причиной окрашивания мочи в красный, оранжевый или коричневый цвет, является прием таких препаратов, как хинин, метронидазол, нитрофурантоин, рифампицин и т. д.
Если ребенок какает с кровью, то не нужно заниматься самолечением и полагаться на советы старших родственников. Обращайтесь к врачу, чтобы он осмотрел ребенка и дал направление на обследование, ведь установить точную причину появления крови в моче или кале можно только после сдачи анализов.
О чем расскажет подгузник?
Статья написана для журнала «Мой ребенок»
Одна мама, очень ответственный руководитель очень крупной компании, меняя подгузник своему месячному сыну, сказала мне: «Если бы год назад меня спросили, какой важнейший вопрос вскоре будет занимать главное место в моей голове, я бы ни за что не угадала!» Тоже мне задачка, каждый малыш знает, как разом осчастливить родителей и бабушек, вызвав у них вздох облегчения: «Он покакал! Ай, молодец!» И дальше уже на языке, понятном лишь посвященным: «Сам? А цвет? Много? Без комочков?» Любой человек, растивший младенца, поймет всю важность момента и никогда не станет смеяться. Кроха, у которого в животике наступили покой и умиротворение, обычно пребывает в хорошем настроении, чинно ведет себя у груди, не капризничает. Сам спокойно спит и взрослым дает поспать. Это как минимум. А еще содержимое подгузника может дать наблюдательным родителям много полезной информации о здоровье и благополучии грудного ребенка…
Кроха, у которого в животике наступили покой и умиротворение, обычно пребывает в хорошем настроении, чинно ведет себя у груди, не капризничает. Сам спокойно спит и взрослым дает поспать. Это как минимум. А еще содержимое подгузника может дать наблюдательным родителям много полезной информации о здоровье и благополучии грудного ребенка…
Первые дни
Стул ребенка в первые дни после рождения называют меконием. Это темная масса без запаха, состоящая из переваренных органических частичек, которые плод заглатывал на протяжении внутриутробной жизни. Процесс отхождения мекония задуман природой очень рационально. Незнакомые ощущения в животике пугают новорожденного, он плачет, мама инстинктивно дает ему грудь для успокоения. Вместе с порцией любви и утешения ребенок каждый раз получает порцию молозива, которое обладает заметным слабительным эффектом. Очень скоро процесс вынужденно повторяется. Результат – кишечник ребенка не только эффективно очищается, но и заселяется полезной микрофлорой, а благодаря ценнейшим питательным и иммунным свойствам молозива, быстро стабилизируется вес и активизируется иммунная защита крохи. А еще маленький человек делает открытие: «В этом новом мире меня жалеют и оберегают!»
А еще маленький человек делает открытие: «В этом новом мире меня жалеют и оберегают!»
Весь меконий выходит ко второму-третьему дню жизни. Ребенок, у которого на четвертый или пятый день после рождения по-прежнему выходит меконий, опорожняет грудь неэффективно и недополучает (или совсем не получает) молока. Грудь при этом может быть наполнена и даже переполнена. Молоко есть, а высосать его у крохи не получается. Маме в таком случае нужно срочно проконсультироваться со специалистом по грудному вскармливанию, который определит причину неэффективного сосания и обучит правильно прикладывать ребенка к груди.
Вид мочи новорожденного ребенка часто вызывает тревогу у молодых родителей. В подгузнике иной раз можно увидеть не только пятна темно-желтого цвета, но и красновато-оранжевые вкрапления, похожие на кровь. Это явление совершенно нормально и неопасно. Оно вызвано наличием в моче ребенка безвредных веществ, называемых уратами. По мере того, как молозиво заменяется на молоко, моча становится все более светлой или совсем бесцветной.
Опорожнение мочевого пузыря у новорожденных малышей в первые дни может быть нерегулярным. После самого первого мочеиспускания обычно новорожденный полные сутки, а иногда и больше совершенно не мочится, ведь объем и влажность молозива намного ниже, чем у молока. Затем постепенно мочеиспускание учащается, доходя до 12-22 раз за сутки.
Стул ребенка после прихода молока также становится светлее, объем его увеличивается. Переходный стул появляется с 3-4 дня, одновременно с замещением молозива переходным молоком. При этом кал часто приобретает более жидкую консистенцию, может становиться водянистым, в нем можно заметить непереваренные комочки и слизь.
Различные участки переходного стула могут иметь разнородную окраску (от белого и желтого до различных оттенков зелени). Постепенно появляется кисловатый запах. Такие изменения могут показаться молодым родителям тревожными, но они происходят абсолютно у всех новорожденных и не являются признаком ухудшения здоровья! Медики называют это состояние транзиторный дисбактериоз и признают его нормальным, необходимым переходным периодом развития желудочно-кишечного тракта ребенка. В этот момент в кишечнике происходят совершенно грандиозные события, которые будут влиять на здоровье человека на протяжении всей жизни.
В этот момент в кишечнике происходят совершенно грандиозные события, которые будут влиять на здоровье человека на протяжении всей жизни.
При нормальном течении беременности кишечник ребенка стерилен. Бактериальное заселение его начинается уже во время родов и активно продолжается при первом прикладывании к груди. Первичная бактериальная флора кишечника представлена бифидо- и лакто-бактериями, молочнокислыми стрептококками, кишечными палочками, протеями, грибами. В конце первой недели жизни могут появиться патогенные микробы — энтеробактерии, стафилококки, патогенные протеи, дрожжеподобные грибы. Это похоже на фантастический фильм о колонизации новой планеты, где «хорошие парни» неизменно побеждают плохих. В результате «маленькой победоносной войны», при поддержке иммунных свойств маминого молока, к середине периода новорожденности в кале ребенка уже преобладают полезные и правильные бифидобактерии. С этого момента микрофлора кишечника будет полноценно выполнять свою работу. Защищать слизистую оболочку от инфекций, участвовать в формировании иммунитета, синтезировать одни витамины и облегчать всасывание других, участвовать в конечных этапах пищеварения и в обмене веществ.
Удивительно, как в присутствии компонентов материнского молока полезные для пищеварения бактерии быстро, хитро и жестко расправляются с патогенными конкурентами и начинают процветать. Вот уж поистине, «добро должно быть с кулаками». Диетолог из Калифорнийского университета Брюс Герман считает, что этот феномен является результатом долгой совместной эволюции человека и населяющей его кишечник микрофлоры. Косвенным подтверждением является то, что некоторые из населяющих пищеварительный тракт человека бактерий уникальны и не встречаются больше нигде.
А если проблемы?..
Но что если быстрой победы не получилось, и противостояние между патогенной и полезной микрофлорой превратилось в хронический затяжной конфликт? Тогда, меняя подгузник, мама регулярно видит, что стул у ребенка жидкий, с большим количеством комочков, иногда с зеленью. Такое часто происходит на фоне приема антибиотиков, при раздельном пребывании новорожденного с мамой, длительных (больше двух часов) перерывах в кормлении, после того, как ребенка докармливали и допаивали в роддоме. Сам по себе затянувшийся транзиторный дисбактериоз – не болезнь и в лечении не нуждается (микрофлора малыша постепенно, медленно, но все же нормализуется). Но он может быть сопутствующим признаком различных недомоганий. Стоит вылечить ребенка, например, от аллергии или ОРВИ, и дисбактериоз через некоторое время уходит сам собой вместе с другими симптомами.
Сам по себе затянувшийся транзиторный дисбактериоз – не болезнь и в лечении не нуждается (микрофлора малыша постепенно, медленно, но все же нормализуется). Но он может быть сопутствующим признаком различных недомоганий. Стоит вылечить ребенка, например, от аллергии или ОРВИ, и дисбактериоз через некоторое время уходит сам собой вместе с другими симптомами.
Поэтому передовые педиатры и гастроэнтерологи считают, что если ребенок набирает вес и развивается в пределах нормы, то не стоит «лечить анализы» или целенаправленно с помощью медикаментов бороться с появлением в стуле комочков, небольшого количества слизи и зелени. Нарушенная экология кишечника, если она протекает без сопутствующих серьезных клинических проявлений, может постепенно восстановиться сама, не требуя лечения.
Но если у ребенка появляются такие симптомы, как плохой набор веса, вялость, бледность кожных покровов, температура, летаргия, рвота, понос (более 12 дефекаций в сутки), водянистый стул с примесью большого количества слизи, зелени и крови, появление гнилостного запаха, то лечение в таких случаях необходимо.
Во время острого поноса педиатры рекомендуют обязательно продолжать кормить ребенка грудью. Исследования показывают, что прекращение кормления во время поноса увеличивает продолжительность и серьезность заболевания, а также вдвое увеличивает риск смертности.
При таких серьезных симптомах у ребенка обязательно возьмут анализ кала, но вовсе не на дисбактериоз. Когда дорога каждая минута, медики не будут отвлекаться на это сомнительное и малоинформативное исследование. Скорее всего, врач назначит сделать посев на патогенную кишечную группу.
Растем дальше…
Идеальный стул грудничка к 10-14 дню жизни становится темно-желтого цвета, кашицеобразным, с кисловатым запахом, однородный или слегка зернистый. Цвет и консистенция могут меняться, иногда довольно значительно, в зависимости от диеты мамы. Например, экзотические фрукты, которые ела кормящая мама, могут давать зелень в стуле младенца, а каши и другие крупяные блюда – незначительные вкрапления слизи. Это не значит, что надо срочно исключать какие-то продукты из своей диеты. Не стоит забывать, что грудное молоко – продукт живой и очень изменчивый, соответственно стул младенца, находящегося на грудном вскармливании вовсе не должен всегда выглядеть одинаково.
Это не значит, что надо срочно исключать какие-то продукты из своей диеты. Не стоит забывать, что грудное молоко – продукт живой и очень изменчивый, соответственно стул младенца, находящегося на грудном вскармливании вовсе не должен всегда выглядеть одинаково.
Количество имеет значение. Отслеживание частоты и количества стула ребенка— довольно надежный способ узнать, достаточно ли он получает молока. Если у ребенка в возрасте от 5 до 21 дня в течение суток не случается хотя бы одного существенного стула, возможно, что он недоедает. К концу первой недели жизни кроха, с питанием которого все благополучно, должен какать как минимум два-три раза ежедневно, существенным объемом. Существенный объем это не менее 1-1,5 столовых ложек за сутки. У некоторых детишек этого возраста подгузник приходится менять почти после каждого кормления. Однако небольшое пятно на подгузнике полноценным стулом не считается. Как сказала одна опытная мама: «Надо научиться различать «пук» и «как»».
Окончательно развеять сомнения поможет еженедельный контроль за прибавками в весе и оценка суточного объема мочеиспусканий малыша. Шесть не просто влажных, а насквозь промокших, тяжелых одноразовых подгузников за сутки – это минимум для ребенка старше 5-6 дней. Моча должна быть прозрачной, практически бесцветной или иногда слегка желтоватой.
Шесть не просто влажных, а насквозь промокших, тяжелых одноразовых подгузников за сутки – это минимум для ребенка старше 5-6 дней. Моча должна быть прозрачной, практически бесцветной или иногда слегка желтоватой.
Мама, у которой возникли сомнения, хватает ли крохе молока, может достаточно точно определить, сколько ребенок на самом деле выпивает. Для этого нужно в течение суток собирать в пакет одноразовые подгузники, которые вы снимаете с малыша. Через сутки пакет взвесить, вычесть из общего веса вес сухих подгузников. В остатке вы получите примерный объем суточного выделения мочи. Обычно у здорового грудничка с мочой выходит 46-66% от всего объема молока, которое он потребляет.
Многие дети старше одного месяца вдруг резко меняют ритм опорожнения кишечника, вместо нескольких раз в день дефекация у них начинает происходить раз в день, а то и раз в несколько дней. Это не запор, и никаких специальных мер тут не требуется. Вот что пишет известный канадский педиатр, специалист по грудному вскармливанию Джек Ньюмен: «Некоторые дети умудряются не какать по 15 дней и более. Если ребенок в остальном чувствует себя хорошо и хорошо развивается, и его стул — обычной пастообразной или мягкой консистенции, желтого цвета, это не запор и не повод для беспокойства. Какое-либо лечение не нужно и нежелательно, потому что не надо никакого лечения для того, что нормально». Думаю, для большинства родителей невозмутимо ожидать стула две недели «и более» — это уж слишком передовая идея, но такой спокойный подход знаменитого доктора к проблеме добавляет и нам оптимизма в тревожные дни ожидания.
Если ребенок в остальном чувствует себя хорошо и хорошо развивается, и его стул — обычной пастообразной или мягкой консистенции, желтого цвета, это не запор и не повод для беспокойства. Какое-либо лечение не нужно и нежелательно, потому что не надо никакого лечения для того, что нормально». Думаю, для большинства родителей невозмутимо ожидать стула две недели «и более» — это уж слишком передовая идея, но такой спокойный подход знаменитого доктора к проблеме добавляет и нам оптимизма в тревожные дни ожидания.
Задержка стула у новорожденных детей может также происходить при переходе с искусственного или смешанного вскармливания на питание исключительно грудным молоком. (Например, в первые дни после выписки из роддома, где младенца докармливали молочной смесью).
Если проблемы с дефекацией у ребенка возникают постоянно, при этом наблюдается снижение аппетита и боли в животе, не пытайтесь справиться с проблемой самостоятельно с помощью клизм и слабительных средств, они не решат проблему, а лишь временно снимут симптомы. Нужно обязательно обратиться за консультацией к врачу. Хороший педиатр предложит сделать анализ на гормоны щитовидной железы. Ведь регулярные запоры могут быть одним из проявлений заболеваний, не связанных непосредственно с патологией желудочно-кишечного тракта (таких как гипотиреоз).
Нужно обязательно обратиться за консультацией к врачу. Хороший педиатр предложит сделать анализ на гормоны щитовидной железы. Ведь регулярные запоры могут быть одним из проявлений заболеваний, не связанных непосредственно с патологией желудочно-кишечного тракта (таких как гипотиреоз).
Лактазная недостаточность чаще всего развивается у детишек с нарушенным бактериальным балансом в кишечнике, но может возникать и у совершенно здоровых детей по причине неправильно организованного грудного вскармливания. Стул ребенка становится тогда зеленым, водянистым и пенистым, выходит под большим напором. Если ребенок покакал не в подгузник, а на пеленочку, то можно увидеть, как вокруг кала расплывается мокрое пятно. Малыш часто страдает от колик, вздутия живота и медленно прибавляет в весе. Такое состояние у здоровых детишек обычно является следствием недостаточного поглощения заднего молока, а у малышей с нарушениями кишечной микрофлоры на некоторых участках кишечника углеводы материнского молока могут просто плохо усваиваться.
Что можно сделать, чтобы решить проблему или значительно облегчить состояние крохи?
— Кормить ребенка по требованию, или не реже, чем 10-12 раз в течение 24 часов.
— Не ограничивать искусственно продолжительность кормлений, такое ограничение лишает грудничка возможности высосать заднее молоко.
— Не увеличивать интервалы между прикладываниями к груди, чтобы «скопить» побольше молока к следующему кормлению (скопившееся таким образом молоко окажется главным образом передним, да и на лактации такая тактика скажется отрицательно).
— Прикладывать ребенка достаточно глубоко, чтобы в ротике оказался не только сосок, но и значительная часть ареолы. (Заднее молоко имеет довольно плотную консистенцию, и при поверхностном захвате извлечь его из груди ребенку бывает тяжело).
Стоит ли бить тревогу и принимать срочные меры, если содержимое подгузника сына или дочки далеко от идеального? Что опаснее – вмешаться в естественный ход становления пищеварения, рискуя навсегда разрушить природный баланс или ни во что не вмешиваться, рискуя запустить начавшееся заболевание? Каждая семья в сотрудничестве с педиатром решает этот вопрос по-своему. Но все же лучшая тактика — спокойное ежедневное наблюдение за процессом и принятие решений не на основе эмоций, а в соответствии с современной проверенной информацией.
Но все же лучшая тактика — спокойное ежедневное наблюдение за процессом и принятие решений не на основе эмоций, а в соответствии с современной проверенной информацией.
Автор Татьяна Кондрашова, в оформлении статьи использовано фото Ирины Рюховой с конференции ILCA
Еще о стуле грудничков можно прочитать в статье Марии Сорокиной «Стул ребенка на грудном вскармливании»
Перейти к другим интересным статьям по ГВ для мам
Наши полезные и интересные вебинары для кормящих мам
Розовая моча у новорожденного: заболевание или норма
Первый раз новорожденные мочатся примерно через 12 часов после появления на свет. К моменту рождения система мочевыделения у малыша уже развита и хорошо функционирует. Первое время объем выделяемой мочи совсем небольшой, около 180 мл в сутки. В последующие дни эта цифра увеличивается до 220 мл в сутки.
Первые дни младенец питается материнским молозивом.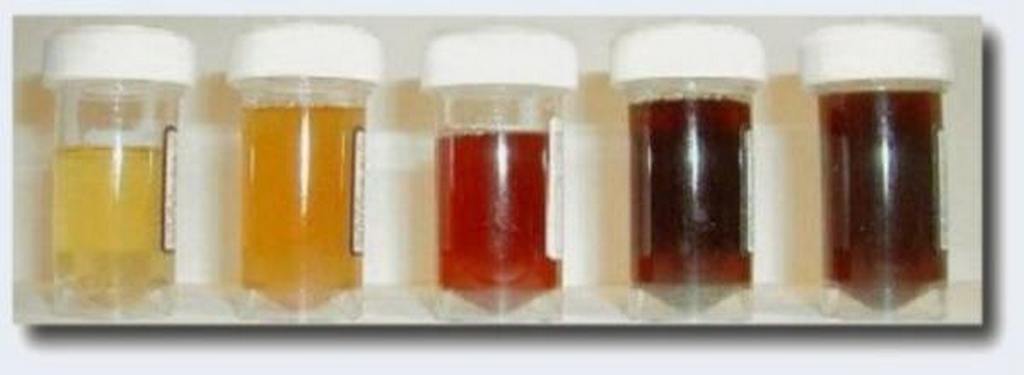 Оно очень концентрированное, крохе для полного насыщения хватает совсем небольшого его количества. Затем к матери приходит грудное молоко, его малыш начинает выпивать все больше и больше. Соответственно, мочиться ребенок начинает чаще.
Оно очень концентрированное, крохе для полного насыщения хватает совсем небольшого его количества. Затем к матери приходит грудное молоко, его малыш начинает выпивать все больше и больше. Соответственно, мочиться ребенок начинает чаще.
Обычно цвет мочи новорожденного варьируется от светло-желтого до темно-желтого. Зависит цвет от количества потребляемой жидкости, т.е грудного молока. Розовая моча у ребенка может наблюдаться первые несколько суток. Это связывают с тем, что малютка пока еще редко мочится, соли мочевой кислоты полностью не выводятся и скапливаются в мочевых каналах.
Постепенно почки малыша начинают работать все активнее, соли начинают вымываться. Кроха начинает мочиться не 3-5 раз за сутки, а до 25 раз. Розового цвета моча становится из-за сильной концентрации в ней уратов. Такая моча с выделяемыми солями называется инфарктной. Как правило, все соли вымываются за первые 10 дней, и моча становится нормального желтого цвета.
Название этого физиологического состояния может вызвать страх у молодых родителей – мочекислый инфаркт. Это по своей сути является отложением солей. С настоящим инфарктом мочекислый не имеет ничего общего и в дальнейшем на функцию почек не оказывает никакого пагубного влияния. Врачебного вмешательства или лечения это состояние не требует.
Это по своей сути является отложением солей. С настоящим инфарктом мочекислый не имеет ничего общего и в дальнейшем на функцию почек не оказывает никакого пагубного влияния. Врачебного вмешательства или лечения это состояние не требует.
Другие причины розовой мочи у младенца
Бывает, что розовые пятна на подгузнике возникают из-за реакции впитывающего материала внутри памперса. В таком случае стоит сменить марку подгузника или некоторое время использовать обычные тканевые пеленки. Если моча оказывается обычного желтоватого цвета, то поводов для беспокойства нет.
Моча розового цвета бывает и от еды кормящей мамы. Это могут быть следующие продукты питания:
- Свекла.
- Черная смородина.
- Черника.
- Вишня.
- Ежевика.
- Ревень.
- Красные пищевые красители.
Эти продукты содержат окрашивающие пигменты, которые могут придавать моче розовый оттенок. Нужно обратить внимание, что на прозрачность это не влияет. Нужно убрать красящую еду из питания и убедиться, что моча опять пожелтела.
Нужно убрать красящую еду из питания и убедиться, что моча опять пожелтела.
Розовая моча у новорожденного может быть после употребления им определенных лекарственных средств. Это могут быть следующие препараты:
- Ибупрофен.
- Рифампицин.
- Группа салицилатов и другие.
Моча розового цвета является симптомом некоторых заболеваний:
- Цистит.
- Пиелонефрит.
- Травмирование выделительной системы.
- Мочекаменная болезнь и другие.
Как поступать в таком случае
Что делать, если у малютки моча розового цвета? Если младенцу еще нет 10 дней, то скорее всего это физиологическое состояние, которое вскоре пройдет само и не требует постороннего вмешательства. Но когда розовая моча появилась позже, то нужно показать новорожденного специалисту для назначения необходимых анализов и УЗИ.
Розоватый и оранжевый цвет мочи и небольшой объем ее выделения может говорить об обезвоживании организма, нужно чаще предлагать малышу грудь или водичку. Если имеются сомнения, то лучше обратиться к врачу для консультации.
Если имеются сомнения, то лучше обратиться к врачу для консультации.
розовая моча у ребенка — 25 рекомендаций на Babyblog.ru
Начиная с 19 недели, у многих беременных, наконец, наступает долгожданное событие — они могут отчетливо чувствовать первые движения ребенка внутри себя! Эти легкие, пока еще почти неразличимые толчки подарят вам огромную гамму эмоций, ведь вы уже физически можете ощутить своего малыша!
Изменения в организме на 19 неделе беременности
На этом сроке ваша фигура уже существенно преобразилась — животик отчетливо просматривается под одеждой, а также увеличилась грудь. Растет также и плацента, а вес матки уже составляет около 320 г, и вы даже можете нащупать ее дно немного выше уровня пупка. В связи с увеличившейся маткой возрастает давление на диафрагму, а также на кишечник. Это может привести к затруднению дыхания и нарушениям работы желудочно-кишечного тракта. Почки также подвергаются усиленной нагрузке, что приводит к накоплению в организме жидкости и появлению отеков.
Состояние плода на 19 неделе беременности
Малыш внутри вас продолжает активно развиваться — на девятнадцатой неделе его рост достигает почти 25 см, а вес — 230 грамм. У него уже образовались зачатки коренных зубов, а также сформировались фаланги пальчиков на ручках и ножках. На подушечках пальчиков уже даже вырисовался индивидуальный узор отпечатка!
Важным достижением вашего ребенка на этом сроке является его умение слышать звуки и реагировать на них. Поэтому можете начинать читать ему сказки и петь колыбельные — звук маминого голоса очень благоприятно сказывается на эмоциональном состоянии малыша. Также в это время из пушковых волос и клеток кожи начинает образовываться родовая смазка, которая частично покрывает тело плода бело-розовым слоем.
Железы внутренней секреции малыша уже начинают включаться в процессы, происходящие в маленьком организме, и активно вырабатывать гормоны. Селезенка подключается к процессу циркуляции крови, помогая в этом костному мозгу и печени.
Селезенка подключается к процессу циркуляции крови, помогая в этом костному мозгу и печени.
Возможные ощущения на 19 неделе беременности
Что касается физических ощущений женщины на девятнадцатой неделе беременности, то они не всегда приятные, кроме, конечно, первых толчков ребенка, к которым можно прислушиваться бесконечно! В остальном же увеличившиеся объемы живота приводят к усилению нагрузок на многие системы органов: кровеносную систему, желудочно-кишечный тракт, мочеиспускательный канал. В это время вы можете чувствовать боли в спине и ногах, тяжесть в желудке, затруднение дыхания. Для облегчения состояния старайтесь правильно питаться, носить удобную, не сковывавшую движения одежду, обувь на невысоком каблуке. Следите за своей осанкой и, по возможности, выполняйте несложные комплексы физических упражнений.
Ваше психическое состояние тоже меняется — вы испытываете сложную гамму чувств и эмоций. Это и радость от предстоящего материнства, и осознание значимости вашей миссии по вынашиванию ребенка, и ощущения безграничного счастья от уже ощутимого тактильного общения с вашим ребенком. В то же время, вас начинают одолевать страхи по поводу предстоящих родов, поэтому старайтесь заполнить свой день приятными впечатлениями.
В то же время, вас начинают одолевать страхи по поводу предстоящих родов, поэтому старайтесь заполнить свой день приятными впечатлениями.
Необходимое медицинское наблюдение
Девятнадцатая неделя вынашивания ребенка характерна возможным риском отслоения плаценты, поэтому, если вы заметили кровотечение — немедленно обратитесь к доктору! Также в этот период у вас могут возникнуть проблемы с артериальным давлением, так что медсестра в женской консультации обязана регулярно измерять его. При визите в женскую консультацию врач, кроме прочего, осмотрит ваши ноги на предмет отеков, и, в случае необходимости, даст соответствующие рекомендации. И, конечно же, никто не отменял регулярную сдачу анализов крови и мочи — это дает возможность следить за уровнем сахара в организме.
Общие рекомендации
Так как ваш малыш активно растет и развивается, то вы обязаны обеспечить ему для этого наличие всех необходимых микроэлементов и витаминов. Обогатите свой рацион свежими фруктами и овощами, а также блюдами, приготовленными с сохранением максимума их полезных свойств.
Старайтесь ежедневно гулять не менее двух часов — это поможет насытить легкие кислородом, который очень нужен вашему малышу! Обеспечьте себе полноценный отдых и собирайте силы, ведь уже очень скоро они вам понадобятся!
Кожа новорожденного ребенка: особенности строения и типичные проблемы
Кожа новорожденного — это тонкая и нежная покровная структура. Роговой слой кожи у новорожденныx еще не совершенен в своем развитии, он продолжает формироваться после рождения. Важно обеспечить правильный уход за кожей младенца, это поможет быстро справиться с опрелостью, сухостью, шелушением, раздражением, младенческим акне и прочими неприятностями.
Проблемы с кожей новорожденного − явление частое, каждый ребенок в той или иной степени с ними столкнется. Обусловлены эти проблемы адаптацией к новой среде. Во время внутриутробного развития ребенок находится в водной среде с постоянной температурой, а после рождения организму необходимо приспособиться к воздушной среде, насыщенной микроорганизмами с более низкой температурой.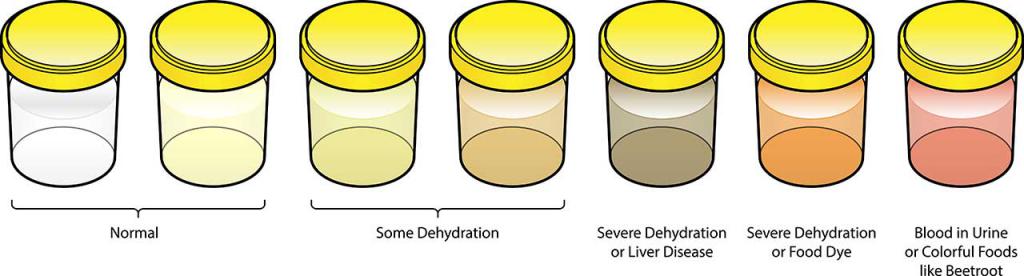
Рассмотрим физиологические особенности кожи детей раннего возраста подробнее.
Особенности строения кожи ребенка
Кожа новорожденных состоит только из 3 слоев: базального, шиповатого и рогового. Остальные слои образуются чуть позднее.
Еще одной физиологической особенностью кожи в грудном возрасте является большое содержание в ней воды и множество сосудов с тонкими проницаемыми стенками. Поэтому детская рыхлая кожа так подвержена аллергическим реакциям.
Именно кожный покров – один из первых органов, который претерпевает структурные изменения. Наиболее важные изменения, которые адаптируют кожный покров к внешней среде, происходят в течение первых 6-8 недель жизни ребенка.
К ним относится:
- увеличение плотности клеток рогового слоя кожи,
- нарастание толщины эпидермиса и усиление барьерной функция кожи новорожденных детей,
- уменьшение риска проникновения патогенных микроорганизмов
- сохранение оптимальной температуры тела,
- а также уменьшение трансэпидермальной потери влаги.

Эти факторы могут влиять на развитие некоторых состояний кожи, но не являются признаками какой-либо болезни.
Какой Pн кожи у новорожденного ребенка?
В первые дни после рождения у кожи новорожденного нейтральный pH — 7. Но уже через 2-3 месяцам он меняется на более кислый — это значительно увеличивает защитные свойства эпидермиса.
Функции кожи новорожденного
Кожа младенца, как и кожа взрослого человека, выполняет несколько функций.
Но есть отличия:
- Защитная функция. Развита очень слабо, поскольку дерма очень нежная, ph нейтральный, а липидный слой недостаточный.
- Всасывающая функция. Находится на превосходном уровне по тем же причинам, которые описаны выше.
- Дыхательная функция. Через кожу в организм грудничка проникает в 10 раз больше кислорода, чем в организм взрослого.
- Выделительная функция. Практически отсутствует.
Развивается только к 3 месяцам, а полноценно потовые железы начинает работать к 3 годам.
- Терморегулирующая функция. Также развита слабо, т. к. потовые железы не развиты.
- Синтетическая функция (например, образование витамина D). Начинает работать только к 3-4 неделе от рождения.
- Осязательная функция. Развита нормально.
Цвет кожи новорожденного ребенка
Какая кожа должна быть у новорожденного ребенка в норме? При рождении в первые часы жизни эпидермис может быть темным — с синюшным или фиолетовым оттенком. Такая особенность объясняется пока еще слабой циркуляцией крови. В дальнейшем гемоглобин в крови поднимается, кожа младенца светлеет и приобретает красный оттенок. Через 2-3 дня краснота проходит, цвет кожи в очередной раз меняется и может приобретать желтый оттенок. Нормальный розовый или белый цвет кожи у грудничка появляется к концу первой недели жизни.
А теперь давайте разберемся с типичными проблемами кожи, с которыми сталкиваются родители.
Эритема на коже новорожденных
Это типичная и самая первая реакция новорожденного на окружающий мир. Выражается локальными покраснениями, которые может сопровождать мелкая сыпь. Является вариантом нормы, проходит в течение 1-2 дней, лечение не требуется.
Уход за кожей пупочной ранкой грудничка
Касается абсолютно всех родителей, поэтому необходимо осуществлять его тщательно и правильно, чтобы избежать такого осложнения как омфалит (воспаление пупка).
Уход за пуповинным отростком и пупочной ранкой необходимо осуществлять ежедневно. Чаще всего остаток пуповины отпадает на 4-5 день, а полное заживление пупка происходит примерно к 10-14 дню. Чтобы процесс заживления происходил быстро, а также не попала инфекция, важно тщательно ухаживать за пупочной ранкой.
Необходимо следить за тем, чтобы пупок малыша оставался сухим и чистым. Ватной палочкой, смоченной в растворе перекиси водорода, аккуратно обрабатываем все складочки пупочного кольца. Для подсушивания пупочного отростка и пупочной ранки, когда он отпадает, используйте 5% раствор марганцовки или раствор бриллиантового зеленого, также допускается использование растворов хлоргексидина или хлорофиллипта.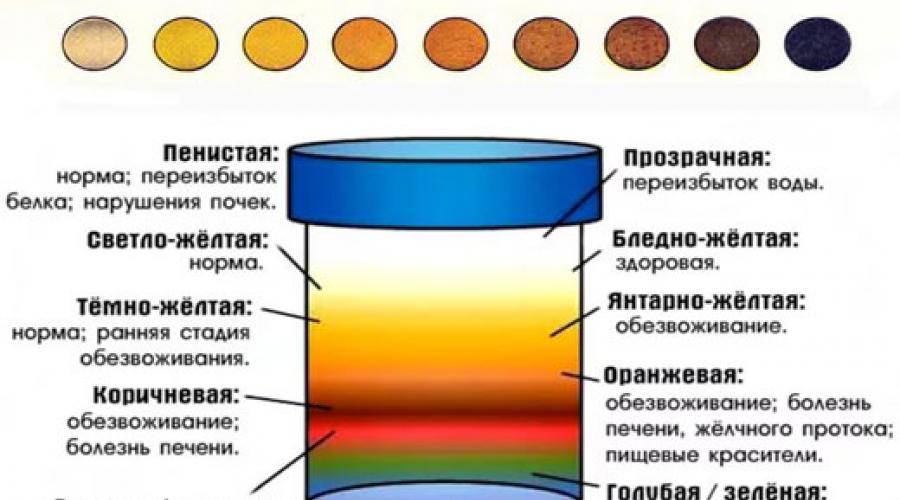
Уход за пупочком необходимо осуществлять 4-5 раз в день. Если появляется отечность или краснота кожи вокруг пупка, то необходимо обратиться к педиатру.
Купание ребенка желательно уже со 2-3 дня жизни, но нужно воздержаться от водных процедур в день, когда отпадает пупочный остаток, а на следующий день можно возобновить купание.
Сухость и шелушение кожи у новорожденного
Шелушение кожи у новорожденного может быть как вариантом нормы, так и следствием неправильного ухода за кожей ребенка. Примерно каждый третий грудничок сталкивается с физиологической сухостью кожи. Давайте разберемся, почему у младенца может облазить кожа и что делать в таком случае?
При рождении кожа ребенка покрыта первородной сыровидной смазкой. Ее функция заключается в защите малыша в утробе матери, помощи при прохождении родовых путей, а также она помогает защитить кожу при переходе из водной среды в воздушную.
В течение первых 1-2 дней жизни первородная смазка полностью впитывается в кожу, однако часто ребеночка после рождения очищают от обильной смазки, а если малыш переношенный (в этом случае он рождается практически без смазки), кожа начинает шелушиться через несколько дней.
Это естественный процесс, такая сухость может сохраняться до месяца. Кожа у новорожденного шелушится и на лице, и на теле. Особенно заметны мелкие серебристые чешуйка на ручках и ножках.
Уход за кожей ребенка в период физиологической сухости
Шелушение кожи у новорожденного невозможно предотвратить, но можно способствовать восстановлению кожного покрова, применяя увлажняющие липидовосполняющие средства. Необходимо только помнить, что текстура таких средств должна быть совсем легкой (молочко, эмульсия, увлажняющий лосьон), они должны быть разрешены к использованию для ухода за нежной кожей малышей.
Одним из таких средств является молочко для сухой и очень сухой кожи младенцев, детей и взрослых Lipikar Lait. Легкая текстура средств, обогащенных маслом Карите, колд-кремом и термальной водой, мгновенно впитывается, не оставляет липкого жирного ощущения на коже.
Корочки на голове грудничка
Это состояние кожи характерно почти для 50% младенцев. Иногда его называют «гнейс», «младенческий чепчик» или «себорейные корочки», поскольку они напоминают себорею. У младенцев это не заболевание, а еще одна из адаптивных реакций. Причиной появления корочек является несовершенная работа сальных и потовых желез под воздействием передающихся материнских гормонов во время внутриутробного развития.
С возрастом гормональный фон ребенка нормализуется, железы начинают работать правильно, и после небольшого периода времени, это состояние кожи проходит. Корочки могут появиться вне зависимости от того, растут уже у малыша волосики или нет. Чаще корочки и сальные чешуйки выражены не сильно и появляются преимущественно в области темени. Иногда корочки бывают крупными, желтовато-бурого цвета, располагаться по всей волосистой части головы и в области бровей, а младенца может беспокоить интенсивный зуд.
Уход за кожей малыша в период гнейса
Ни в коем случае не пытайтесь механически отдирать корочки, высок риск причинения вреда здоровью: можно легко поранить кожу и занести инфекцию. Для того, чтобы убрать корочки, необходимо их сперва размягчить, а потом, во время купания, аккуратно промыть, чтобы они безболезненно удалились.
Допустимо нанести на кожу головы стерильное масло (вазелиновое, оливковое, растительное) и надеть хлопчатобумажную шапочку на 1 час – так корочки размягчаются. После этого шапочку можно снять и мягко, нежно помассировать голову подушечками пальцев. Затем нужно искупать младенца и аккуратно смывать отстающие корочки с кожи. За один раз могут отойти не все корочки, необходимо будет повторять процедуру несколько раз в течение нескольких дней.
Для мягкого деликатного купания можно использовать липидовосстанавливающее смягчающее масло для ванной и душа Lipikar AP+ Oil, оно бережно очищает и успокаивает сухую кожу младенцев, детей и взрослых. Входящее в состав масло Карите восполняет липиды. Масло не раздражает глазки малыша, не щиплет и малышу комфортно.
Акне новорожденных
Также довольно частая проблема кожи у новорожденных, с которой можно столкнуться. Встречается примерно у трети грудничков. По внешнему виду напоминает угри взрослых, выглядит как красные прыщики с белой верхушкой. Могут выскочить на коже лица (щеки, лоб, нос), иногда на ушах, реже на шее и спине. Высыпания не чешутся и не беспокоят ребенка. Причиной их появления являются материнские гормоны, передавшиеся во время внутриутробного развития. По мере нормализации гормонального фона, данная проблема на коже разрешается. Иногда педиатр может назначить подсушивающие средства, если высыпаний очень много.
Потница у грудных детей
Еще одна частая проблема младенцев. Проявляется она множественной сыпью на коже по типу красных «точек» и мелкими гнойничками, локализуется на лице около линии роста волос, шее, на верхней части груди и спины. Появляется вследствие перегрева малыша и недостаточной гигиены (редкие купания), а вызывает ее золотистый стафилококк.
Для того, чтобы потница на коже не возникала, необходимо правильно подбирать одежду, не перегревать младенца и соблюдать гигиену. В помещении рекомендуется поддерживать температуру воздуха 20-22 градуса, а ночью — около 18°С. Надевайте на малыша одежду из натуральных хлопчатобумажных тканей, чтобы кожа “дышала”. При достаточном купании, правильном уходе потница обычно проходит сама. Для профилактики используйте регулярное купание и воздушные ванны.
Для купания рекомендуется использовать гель Lipikar Gel Lavant, он мягко очищает и защищает чувствительную кожу младенцев, детей и взрослых, успокаивает кожу, восстанавливает естественный защитный барьер.
Опрелости кожи новорожденных
Пожалуй, самая частая и доставляющая самые сильные беспокойства родителям проблема. Опрелости кожи проявляются покраснением и появлением эрозий на коже. Чаще всего опрелости возникают в местах естественных складок: паховых, шейных, подмышечных. А если не соблюдать надлежащий уход, то вероятно присоединение инфекции в местах опрелостей.
Причины, как и при потнице – это перегрев кожи, а в области ягодиц и паха – это контакт с мочой и калом. Опрелости в паховой области имеют специальное название – детский пеленочный дерматит.
Чтобы избежать подобные проблемы с кожей у новорожденного, необходимо после каждого туалета подмывать ребенка (если нет возможности — использовать влажные салфетки), а также подольше держать кожу открытой, проводить воздушные ванны, чтобы складочки полноценно высохли.
При появлении покраснений и раздражения рекомендуется использовать заживляющие восстанавливающие средства. Восстанавливающее и заживляющее средство для кожи младенцев, детей и взрослых Cicaplast бальзам B5 имеет насыщенную питательную текстуру с компонентом Пантенол в составе, который успокаивает сухие раздраженные участки кожи, а также в составе [Медь-Цинк-Марганец] — комплекс с признанными антибактериальными свойствами.
Допустимо нанесение бальзама на покрасневшую кожу, после нанесения нужно дать средству полностью впитаться – устройте в это время малышу воздушную ванну, можно добавить легкий поглаживающий массаж малышу, который поможет ему успокоиться и способствует развитию малыша. После этого надевайте свежий подгузник.
Важно помнить, что большинство перечисленных проблем с кожей возникают вследствие адаптации кожи малыша к окружающему миру, а также гормональных скачков и не являются признаком болезни. А значит, со временем, малыш перерастет большинство «детских» проблем, которые беспокоят не только малыша, но и тревожат мам.
Важна правильная гигиена кожи младенцев, регулярный осмотр кожи малыша, увлажнение, если есть склонность к сухости и консультации с неонатологом / педиатром / дерматологом, если на коже возникают нетипичные проявления, которые беспокоят малыша и маму.
Инфекция мочевых путей у новорожденных.
Инфекция мочевыводящих путей у маленьких детей встречается не реже, чем вирусные респираторные заболевания. Рвоту и тошноту, рези в области живота родители часто списывают на колики, нарушение питания или кишечные инфекции. Однако при таких симптомах рекомендуется обращаться к врачу. Если это инфекция мочевыводящих путей, то ее несвоевременная диагностика и лечение приведут к неприятным для грудничка последствиям.
Инфекция мочевыводящих путей возникает при наличии в организме ребенка бактерий, которые начинают с большой скоростью размножаться в мочевых путях.
Наиболее часто эта патология вызвано такими микробами, как:
— кишечная палочка,
— золотистый стафилококк,
— синегнойная палочка,
— клебсиелла
Часто инфекции у младенцев развиваются на фоне пороков развития мочевыводящих путей.
К таковым относятся:
— пузырно-мочеточниковый рефлюкс;
— сужение мочеточников;
— неправильное расположение органов мочевыделительной системы;
— подковообразная почка и другие
Еще одна причина инфекции – это наличие микробного очага в организме. При инфекционно-воспалительной патологии других органов бактериальная флора может попадать в почки и мочевыводящие пути, вызывая там воспаление. Также бактерия может проникнуть в организм ребенка от матери во время грудного вскармливания.
Мочеполовая инфекция у младенцев проявляется такими же симптомами, как и у взрослых. Проблема состоит в том, что новорожденный ребенок не может предъявлять жалобы.
Чтобы выявить симптомы болезни родителям необходимо пристально следить за ребенком.
Вначале появляются такие признаки как плаксивость, беспокойство, плохой сон и снижение аппетита.
У детей до года инфекция мочевыводящих путей может проявляться уменьшением или увеличением от возрастной нормы выделяемой мочи, изменением цвета и насыщенности мочи (моча ребенка может стать ярко-желтой (при увеличении концентрации мочи, что обычно сопровождается уменьшением ее количества), красной или бурой (примесь крови). При появлении бактерий моча не меняет своего цвета, но становится мутной и теряет прозрачность.
Могут появиться отеки из-за особенностей организма малыша, появление неприятного запаха от подгузника.
Появление беспокойства и плача при мочеиспускании, что говорит о наличии боли и рези у грудничка. Часто мамы отмечают, что ребенок натуживается при мочеиспускании. При этом регистрируется прерывистая струя мочи.
Подъем температуры до высоких цифр, если она не проходит после приема жаропонижающих средств и упорно держится несколько дней – это повод заподозрить инфекцию.
Инфекция мочеполовой системы у грудничка выявляется путем проведения лабораторного исследования мочи, бакпосева мочи, анализа крови, б/х анализа крови.
При воспалении в анализах крови, мочи обнаруживается увеличение количества лейкоцитов. При бакпосеве можно выявить, какая именно бактерия стала причиной инфекции, и определить индивидуальную чувствительность микроба к антибиотику.
Как отмечалось выше, причиной инфекции у грудничков может быть врожденная аномалия развития мочеполовых органов.
При наличии подозрений на данную патологию следует выполняются следующие обследования:
— ультразвуковое исследование органов мочевыделительной системы;
— микционная цистография;
— ретроградная рентгенография почек;
— КТ или МРТ почек.
Основа для лечения инфекции мочевыводящих путей – это антибактериальная терапия. Назначается антибиотик широкого спектра действия либо препарат с учетом чувствительности. Антибиотик принимается внутрь либо вводится внутривенно.
Важно, что при выявлении инфекции младенец должен быть госпитализирован на все время лечения.
Кроме антибиотиков применяются противовоспалительные препараты и жаропонижающие. Причем многие лекарственные средства выпускаются в удобной форме применения, к примеру, в свечах.
Часто назначаются растительные уросептики, которые не имеют токсического эффекта и способствуют выздоровлению ребенка. Ни в коем случае нельзя самостоятельно начинать лечение или отменять лекарства без назначений врача. Это приведет к тому, что болезнь перейдет в латентную стадию и будет периодически обостряться, снова и снова вызывая неприятные симптомы. Кроме этого, многие лекарства противопоказаны для детей и бесконтрольное их употребление принесет ребенку непоправимый вред.
Инфекция у грудничков с пороками развития будет постоянно рецидивировать, несмотря на качественно проведенное лечение. Поэтому единственный выход – это провести оперативную коррекцию порока. Следует отметить, что операция возможна лишь после того, как острый воспалительный процесс будет устранен.
Профилактика инфекций мочеполовой системы у грудничков.
Для того чтобы исключить болезнь у ребенка, следует выполнять следующие пункты:
-тщательно следить за гигиеной мочеполовых органов ребенка.
— избегать переохлаждения малыша;
— следить за рациональностью питания.
Ежегодно в отделении недоношенных и патологии новорожденных проходят лечение около 1400 детей. Из них с инфекцией мочевых путей 65-70, с различными врожденными пороками почек и мочевой системы 28-30 детей. Всем детям проводится комплекс обследований и лечение согласно разработанным стандартам. Все дети выписываются с улучшением и выздоровлением и в дальнейшем наблюдаются нефрологами и урологами в областной детской поликлинике.
Инфекция мочеполовой системы – не такой уж страшный диагноз. При наличии полного обследования и качественной, адекватно подобранной терапии ребенок выздоровеет без каких-либо остаточных явлений.
Первые дни ребенка: дефекация и мочеиспускание
Мочеиспускание
Ваш ребенок может мочиться от одного до трех часов или от четырех до шести раз в день. Если она болеет, у нее жар или в очень жаркую погоду, ее обычный диурез может снизиться вдвое и остаться нормальным. Мочеиспускание никогда не должно быть болезненным. Если вы заметили какие-либо признаки дистресса во время мочеиспускания, сообщите об этом своему педиатру, так как это может быть признаком инфекции или других проблем с мочевыводящими путями.
У здорового ребенка моча от светло-желтого до темно-желтого цвета. (Чем темнее цвет, тем более концентрированная моча; моча будет более концентрированной, если ваш ребенок не пьет много жидкости.) Иногда вы видите розовое пятно на подгузнике, которое вы можете принять за кровь. Фактически, это пятно обычно является признаком высококонцентрированной мочи, которая имеет розоватый цвет. Пока ребенок мочится не менее четырех подгузников в день, вероятно, нет причин для беспокойства, но если розоватое пятно не исчезнет, проконсультируйтесь с педиатром.
Наличие крови в моче или кровавого пятна на подгузнике никогда не является нормальным явлением, и об этом следует уведомить вашего педиатра. Это может быть не из-за чего-то более серьезного, чем небольшая рана, вызванная опрелостями, но это также может быть признаком более серьезной проблемы. Если это кровотечение сопровождается другими симптомами, такими как боль в животе или кровотечение в других областях, немедленно обратитесь за медицинской помощью для вашего ребенка.
Опорожнение кишечника
Начиная с первого дня жизни и в течение нескольких дней у вашего ребенка будут первые испражнения, которые часто называют меконием.Это густое черное или темно-зеленое вещество наполняло ее кишечник до рождения, и после выхода мекония стул станет желто-зеленым.
Если ваш ребенок находится на грудном вскармливании, его стул вскоре должен напоминать светлую горчицу с частицами, похожими на семена. Пока она не начнет есть твердую пищу, консистенция стула может варьироваться от очень мягкого до жидкого и жидкого. Если она находится на искусственном вскармливании, ее стул обычно будет коричневого или желтого цвета. Они будут тверже, чем у ребенка на грудном вскармливании, но не тверже, чем арахисовое масло.
Независимо от того, находится ли ваш ребенок на грудном вскармливании или из бутылочки, твердый или очень сухой стул может быть признаком того, что он не получает достаточно жидкости или что он теряет слишком много жидкости из-за болезни, лихорадки или жары. После того, как у нее начался прием твердой пищи, твердый стул может указывать на то, что она ест слишком много продуктов, вызывающих запор, таких как хлопья или коровье молоко, прежде чем ее организм сможет с ними справиться. (Цельное коровье молоко не рекомендуется детям младше 12 месяцев.)
Вот еще несколько важных моментов, которые следует учитывать при дефекации:
- Случайные изменения цвета и консистенции стула — это нормально.Например, если процесс пищеварения замедляется из-за того, что ребенок ел в этот день особенно много злаков или продуктов, для переваривания которых требуется больше усилий, стул может стать зеленым; или если ребенку дают дополнительное железо, стул может стать темно-коричневым. При незначительном раздражении заднего прохода на внешней стороне стула могут появиться полосы крови. Однако, если в стуле много крови, слизи или воды, немедленно обратитесь к педиатру. Эти симптомы могут указывать на кишечное заболевание, требующее внимания врача.
- Поскольку стул у младенца обычно мягкий и немного жидкий, не всегда легко определить, есть ли у маленького ребенка диарея легкой степени. Контрольными признаками являются внезапное увеличение частоты (до более чем одного испражнения за одно кормление) и необычно высокое содержание жидкости в стуле. Диарея может быть признаком кишечной инфекции или быть вызвана изменением рациона ребенка. Если ребенок кормит грудью, у него может даже развиться диарея из-за изменения рациона матери.
- Основная проблема, связанная с диареей, — это возможность развития обезвоживания.Если также присутствует лихорадка и вашему младенцу меньше двух месяцев, позвоните своему педиатру. Если вашему ребенку больше двух месяцев и температура держится более суток, проверьте его диурез и ректальную температуру; затем сообщите о результатах своему врачу, чтобы он определил, что нужно делать. Убедитесь, что ваш ребенок продолжает часто кормить. Как и все остальное, если она просто выглядит больной, сообщите об этом своему врачу.
Частота испражнения сильно варьируется от ребенка к ребенку.У многих стул появляется вскоре после каждого кормления. Это результат гастроколического рефлекса, который заставляет пищеварительную систему активизироваться всякий раз, когда желудок наполняется пищей.
К возрасту от трех до шести недель у некоторых детей, находящихся на грудном вскармливании, дефекация происходит только раз в неделю, и они все еще остаются нормальными. Это происходит потому, что при грудном молоке остается очень мало твердых отходов, которые необходимо вывести из пищеварительной системы ребенка. Таким образом, нечастый стул не является признаком запора и не должен считаться проблемой, если стул мягкий (не тверже, чем арахисовое масло), а в остальном ваш ребенок нормальный, постоянно набирает вес и регулярно кормит грудью.
Если ваш ребенок находится на искусственном вскармливании, он должен опорожняться не менее одного раза в день. Если у нее меньше этого количества и кажется, что она напрягается из-за твердого стула, у нее может быть запор. Посоветуйтесь со своим педиатром, как решить эту проблему.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Появление кристаллов уратов в подгузнике ребенка
Если вы заметили красновато-оранжевое пятно на подгузнике вашего ребенка, вы можете паниковать, думая, что это кровь. Хотя важно убедиться, что это не кровь, пятно кристаллов уратов кирпичного цвета — очень частая причина этой пугающей находки у новорожденных. Что такое кристаллы уратов и почему они возникают? Когда они могут быть поводом для беспокойства?
Кристаллы уратов в подгузнике
Нередко можно найти кристаллы уратов оранжевого или красного цвета, цвета кирпичной пыли, в подгузниках новорожденных и даже тканевых подгузниках.К сожалению, этот вид легко можно принять за кровь, что заставит родителей встревожиться и встревожиться.
Хотя они могут показаться страшными, эти кристаллы очень распространены. Фактически, одно более старое исследование обнаружило кристаллы уратов в моче 64% новорожденных. Конечно, они не так часто видны на подгузнике.
Хотя они являются частой причиной беспокойства родителей и чаще всего являются нормальным явлением, о кристаллах уратов не говорят в той степени, в которой многие другие находки у новорожденного ребенка.Кристаллы уратов особенно распространены в первые несколько дней жизни ребенка, когда он может все еще терять вес во время грудного вскармливания (похудание является нормальным и ожидаемым в это время). Кристаллы уратов также могут быть обнаружены у детей, которые также набирают вес.
Причины появления кристаллов уратов
Кристаллы уратов чаще всего встречаются у младенцев, находящихся на грудном вскармливании. В течение первых нескольких дней жизни грудное молоко содержит молозиво — чудесную жидкость, богатую иммунными факторами и питательными веществами, благодаря которым грудное вскармливание так полезно для повышения иммунной функции новорожденного.
Кристаллы уратов состоят из мочевой кислоты, конечного продукта нормального обмена веществ. Младенцы рождаются с высоким уровнем мочевой кислоты в крови из-за того количества, которое они попадают через плаценту, и быстро выводятся с мочой и калом.
Если в это время ребенок мало мочится, эти кристаллы уратов будут особенно концентрированными, и их будет легко увидеть. Однако это не означает, что у вашего ребенка обезвоживание. Вместо этого вы можете убедиться, что ваш ребенок правильно пьёт и достаточно мочится, задав несколько простых вопросов.Взаимодействие с другими людьми
Обеспечение увлажнения вашего ребенка
Если вы кормите ребенка грудью, в первые пять дней жизни следует ожидать, что количество намокших подгузников и испражнений должно соответствовать дню жизни вашего ребенка. Для поступления молока может потребоваться до четырех дней (а иногда и больше), и как только это произойдет, количество подгузников у вашего ребенка, вероятно, увеличится.
- На второй день : как минимум два влажных подгузника и два испражнения, которые, вероятно, все еще густые, смолистые и черные (меконий)
- На третий день : не менее трех влажных подгузников и трех дефекаций, при этом испражнения становятся слабее и имеют цвет от зеленоватого до желтого (переходный стул)
- На пятый день : минимум пять влажных подгузников и пять желтых, мягких и водянистых испражнений на четвертый день
Если у вашего ребенка меньше влажных подгузников, чем ожидалось, немедленно осмотрите ребенка, чтобы проверить его вес и убедиться, что он хорошо питается.Взаимодействие с другими людьми
При грудном вскармливании консультант по грудному вскармливанию может помочь оценить количество молока и убедиться, что ваш ребенок хорошо сосет и сосет грудь. Если вашего ребенка кормят детской смесью, вам следует убедиться, что вы готовите ее правильно и что он ест достаточно каждый день.
Итог
В большинстве случаев кристаллы уратов в пеленках ребенка в первые три дня жизни являются нормальным явлением для грудного ребенка. В течение этого времени кристаллы безвредны, а проблема возникает только потому, что они могут заставить родителей опасаться, что есть проблема, или проходить ненужные анализы, ищущие кровь в моче новорожденного.Взаимодействие с другими людьми
Кристаллы уратов, сохраняющиеся дольше трех дней, могут быть признаком обезвоживания или показателем того, что ребенок не получает достаточно молока. Поговорите со своим врачом или консультантом по грудному вскармливанию, чтобы разобраться в этом.
Редко , кристаллов уратов, особенно те, которые присутствуют у ребенка после первой недели жизни, могут указывать на серьезное состояние, такое как дисфункция почек или другие метаболические нарушения, которые приводят к гиперурикемии.
Мокрые подгузники и диурез у новорожденного
У многих молодых мам возникают вопросы о мочеиспускании их ребенка.Вам может быть интересно, сколько влажных подгузников должно быть у вашего ребенка каждый день, какого цвета должна быть моча ребенка и что вы должны проверять при каждой смене подгузников. Здесь вы найдете информацию и рекомендации о том, что нормально, а что нет.
Мокрые подгузники в первую неделю жизни
Кормящие мамы часто больше озабочены влажными подгузниками, чем мамы, кормящие из бутылочки. Когда вы даете ему бутылочку, легче сказать, что ребенок ест достаточно. Однако, когда вы кормите грудью, это может быть немного сложнее, особенно в первые несколько дней, когда у вас увеличивается количество грудного молока.Взаимодействие с другими людьми
Подсчет влажных подгузников — отличный способ помочь вам чувствовать себя более уверенно в том, что ваш ребенок получает то, что ему нужно. Вот сколько влажных подгузников следует ожидать в течение первой недели для детей, которые кормят грудью, и тех, кто берет бутылочку.
Младенцы на грудном вскармливании
Количество влажных (моча) подгузников у ребенка, находящегося на грудном вскармливании, меняется каждый день в течение первой недели жизни. В течение первых нескольких дней ваш новорожденный может не получать много грудного молока, поэтому у него не будет много мокрых подгузников.Затем, по прошествии нескольких дней, когда у вас будет увеличиваться количество грудного молока, у вашего ребенка будет выделяться больше мочи и будет больше влажных подгузников.
Вот чего ожидать:
- День 1 : У новорожденного ребенка впервые мочится в течение 12–24 часов после рождения. В первые часы и дни жизни у ребенка, вскармливаемого исключительно грудью, может быть не так много мокрых подгузников.
- День 2 : Вам следует искать не менее двух влажных подгузников в день, пока ваши груди не начнут наполняться молоком к третьему или четвертому дню после родов; по мере увеличения количества молока увеличиваются и влажные подгузники.
- 3–5 дни : у вашего ребенка должно быть не менее трех-пяти влажных подгузников.
- День 6 и : Ваш ребенок должен получать не менее шести-восьми влажных подгузников каждые 24 часа, но может и больше; у некоторых младенцев при каждом кормлении есть мокрый подгузник.
Младенцы, находящиеся на искусственном вскармливании
Даже если вы кормите ребенка из бутылочки, ваш ребенок может не принимать много смеси или сцеживать грудное молоко в течение первых или двух дней после рождения. Количество мочи, выделяемой новорожденным, напрямую зависит от количества потребляемой жидкости.
Если ваш ребенок любит есть и с самого начала принимает 2 унции смеси каждые три часа, вы увидите больше мокрых подгузников. Но если ваш новорожденный сонный или не пьет много жидкости в течение первого дня или около того, у него будет меньше мокрых подгузников.
Вот общее руководство:
- День 1 : Ваш ребенок должен получить первую влажную подгузник к тому времени, когда ему исполнится 12–24 часа.
- День 2 : Вам следует искать не менее двух влажных подгузников в день.
- Дни 3–5 : У ребенка должно быть не менее трех-пяти влажных подгузников.
- День 6 и : Вы должны ожидать не менее шести-восьми влажных подгузников в день.
Мочеиспускание после первой недели
Независимо от того, кормите ли вы из бутылочки или кормите грудью, ваш новорожденный должен привыкнуть к режиму кормления и хорошо питаться ко второй неделе жизни. Вы должны видеть не менее шести-восьми мокрых подгузников каждый день, но у вашего ребенка может быть до 10 или больше.
Маленький мочевой пузырь новорожденного вмещает около одной столовой ложки (15 мл) мочи, поэтому они могут опорожнять его очень часто. Некоторые новорожденные могут писать до 20 раз за 24 часа, и это нормально. Если ваш ребенок спит, вам не нужно будить его, чтобы сменить подгузник. Смена до или после каждого кормления, примерно каждые два-три часа, нормально.
Как проверить подгузник на влажность
Поскольку новорожденные выделяют лишь небольшое количество мочи, а одноразовые подгузники очень абсорбируют, может быть трудно определить, мокрые ли подгузники и достаточно ли мочится ваш ребенок.Итак, вот несколько способов убедиться, что ваш ребенок мочит подгузник:
- После того, как вы переодели ребенка, разделите подгузник, чтобы проверить подкладку или гелевый материал на влажность. Можно потрогать подгузник и понюхать его, чтобы проверить мочу.
- Поместите одну салфетку в подгузник ребенка, чтобы она впитывала мочу и ее было легче видеть.
- Налейте 1 унцию (2 столовые ложки 30 миллилитров) воды в чистый сухой подгузник. Это даст вам лучшее представление о том, как выглядит и на ощупь влажный подгузник.
- Попробуйте тканевые подгузники. Возможно, вам будет легче увидеть и почувствовать влажность в тканевом подгузнике, чем в одноразовом подгузнике.
- Попробуйте одноразовые подгузники с индикатором влажности, который представляет собой линию или рисунок, меняющий цвет при наличии мочи.
Цвет мочи новорожденного
Моча вашего ребенка должна быть бесцветной или светло-желтой. Однако, если вы кормите грудью, вы можете время от времени замечать небольшие изменения цвета. Определенные продукты, пищевые красители, травы и витаминные добавки, которые вы добавляете в свой повседневный рацион, могут изменить цвет вашего грудного молока, а также добавить зеленый, розовый или оранжевый оттенок мочи новорожденного.
Концентрированная моча
Концентрированная моча имеет темно-желтый цвет и может иметь сильный запах. После того, как вы получите молоко, можно использовать подгузник с концентрированной мочой. Однако, если у вашего ребенка много подгузников с очень темно-желтой мочой, обратитесь к врачу.
Моча от кирпичной пыли
Очень концентрированная моча в течение первых нескольких дней жизни может содержать кристаллы уратов (кристаллы мочевой кислоты). Эти кристаллы уратов могут вызвать розовое, красное или оранжевое порошкообразное пятно на подгузнике вашего ребенка, которое называется кирпичной пылью.Это может быть страшно, но кирпичная пыль — это нормальное явление для многих новорожденных. Концентрированная моча и кирпичная пыль должны уйти к пятому или шестому дню, когда вы производите больше грудного молока.
Кровь в подгузнике
И у мальчиков, и у девочек в подгузниках может быть немного крови, но по разным причинам. Вот две несерьезные причины, по которым вы можете заметить кровь:
- Псевдоменструация : У маленьких девочек могут быть кровянистые выделения из влагалища в течение первых нескольких дней жизни.Это называется псевдоменструацией или ложной менструацией. Это из-за гормонов в организме вашего ребенка, и это не вредно.
- Обрезание : У мальчиков после обрезания может быть небольшое количество крови в подгузниках. Кровотечение после обрезания обычно длится несколько часов, но вы можете заметить небольшие пятна крови на подгузнике в течение суток. После обрезания у вашего ребенка должен быть влажный подгузник в течение 12 часов.
Когда звонить детскому врачу
Когда ваш ребенок получает достаточно жидкости, у него будет не менее шести-восьми влажных подгузников в день.Но если ваш ребенок не получает достаточно, он может обезвоживаться. Обезвоживание у новорожденных и грудных детей опасно.
Врач проверит здоровье вашего ребенка и поговорит с вами о том, сколько и как часто ваш ребенок ест.
Сообщите врачу, если:
- У ребенка меньше шести мокрых подгузников каждый день после пятого дня.
- У ребенка выделяется лишь небольшое количество очень темно-желтой концентрированной мочи с запахом после четвертого дня.
- Ребенок необычно сонный, его трудно разбудить.
- У ребенка сухость во рту и губах.
- Мягкое пятно на макушке ребенка опускается в его голову.
- Ваш ребенок плохо ест.
- Вы видите пятна кирпичной пыли на подгузнике вашего новорожденного после четвертого дня жизни.
Когда новорожденный не мочится
У вашего ребенка должно быть как минимум два влажных подгузника в течение первых нескольких дней, когда вы делаете только молозиво. Но к тому времени, когда вашему ребенку исполнится шесть дней, у него должно быть не менее шести влажных подгузников в день.Если ваш ребенок вырабатывает недостаточное количество мочи или у него совсем нет мочи, немедленно обратитесь к врачу.
Кровь в моче новорожденного
В то время как небольшое количество крови в подгузнике вашего ребенка в результате обрезания или псевдоменструации — это нормально, кровь в моче вашего ребенка — нет. Если вы видите кровь в моче вашего малыша или ваш ребенок плачет и показывает признаки болезненного мочеиспускания, немедленно обратитесь к врачу вашего ребенка.
Признаки инфекции мочевыводящих путей
Попадание бактерий в мочевыводящие пути ребенка может вызвать инфекцию.Инфекция мочевыводящих путей (ИМП) может изменить количество, цвет или запах мочи вашего ребенка.
Вот несколько способов предотвратить ИМП:
- Часто меняйте подгузник ребенку, особенно после дефекации.
- Очистите область подгузников вашего ребенка спереди назад.
- Убедитесь, что ваш ребенок получает достаточно грудного молока или смеси.
- Мойте руки до и после смены ребенка.
Заметить ИМП у младенцев бывает сложно, но симптомы, на которые следует обратить внимание, включают:
- Кровь в моче
- Лихорадка
- Частое мочеиспускание
- Боль при мочеиспускании
- Моча с запахом
Если вы видите эти признаки ИМП, вам следует обратиться к врачу вашего ребенка для лечения.
Слово от Verywell
Младенцы все разные. Одни кормят грудью, другие берут бутылку. Некоторые бодрствуют и хорошо едят с первого кормления, а другие сонливы в течение нескольких часов или дней. Это некоторые из причин, по которым мочеиспускание новорожденного остается нормальным.
Понимание рекомендаций и наблюдение за влажными подгузниками вашего ребенка поможет вам чувствовать себя более уверенно в том, что ваш ребенок вырабатывает достаточно мочи и получает достаточно жидкости.Конечно, если у вас есть какие-либо вопросы о количестве, цвете или частоте мочеиспускания вашего ребенка, вам следует позвонить врачу. Персонал в кабинете вашего врача всегда готов помочь.
Гематурия (кровь в моче) — HealthyChildren.org
Автор: Дарси Вайдеманн, MD, FAAP &
Nazia Kulsum-Mecci MD
У детей нередко иногда появляется кровь в моче (моча). Иногда это может изменить цвет мочи.Кровь в моче ребенка может иметь разные причины, многие из которых проходят сами по себе или легко поддаются лечению.
Что такое гематурия?
Кровь в моче называется
Гематурия .
Микроскопическая гематурия — это когда моча в туалете или чашке выглядит нормально, но кровь можно увидеть, глядя на мочу в микроскоп.
Макрогематурия — это когда кровь видна в туалете или в чашке. Моча может выглядеть розовой, красной или цвета чая или колы.
Кровь в моче может поступать из любого места мочевыводящих путей. Кровь может поступать из почек, мочеточников (трубок, соединяющих почки с мочевым пузырем), мочевого пузыря (где хранится моча) или уретры (трубки, идущей от мочевого пузыря к внешней части тела). У многих здоровых детей микроскопическая гематурия проходит через несколько недель.
Что вызывает гематурию?
Причины гематурии у детей включают:
Энергичные упражнения
Инфекции мочевыводящих путей
Высокий уровень кальция в моче (так называемая гиперкальциурия)
Камни в почках
Травма или травма
Структурные проблемы или закупорка мочевыводящих путей
2 Генетические состояния
Воспалительная болезнь почек (гломерулонефрит)
Рак (очень редко)
Какие анализы можно сделать?
Некоторые или все нижеприведенные анализы могут быть выполнены в случае гематурии, в зависимости от того, какие симптомы есть у вашего ребенка:
Щуп для измерения мочи .Обычно это делается в кабинете вашего врача. Это может быть тест на гематурию. Иногда результаты анализов могут быть неверными, поэтому наличие реальных эритроцитов в моче необходимо подтвердить, посмотрев на мочу под микроскопом.
УЗИ почек и мочевого пузыря . Это позволяет выявить кисты, камни в почках, опухоли и многие другие причины гематурии.
Посев мочи . Этот тест предназначен для выявления инфекции мочевыводящих путей.
Креатинин сыворотки . Этот анализ крови проверяет, насколько хорошо работают почки.
Общий анализ крови . Этот анализ крови проверяет наличие
анемия (недостаток эритроцитов) и признаки
инфекция (повышенное количество лейкоцитов).Белки комплемента . Этот анализ крови помогает диагностировать некоторые причины заболевания почек, называемого гломерулонефритом (воспаление почек).
Кальций в моче . Этот тест проверяет высокий уровень кальция в моче. Высокий уровень кальция в моче может привести к
камни в почках или кровь в моче даже при отсутствии камней.Белок в моче . Этот тест иногда помогает отличить гематурию, вызванную самой почкой, или трубкой мочевыводящих путей (мочеточники, мочевой пузырь, уретра). Постоянный белок в моче наряду с гематурией иногда указывает на проблемы с почками.
Биопсия почки . Этот тест необходим, когда врач подозревает, что могут быть повреждены фильтры почек. В больнице проводят биопсию почки. Ребенка сначала помещают в
спать с лекарствами. Затем с помощью иглы берется небольшой образец ткани почек. Большинству детей с кровью в моче этот анализ не требуется.Цистоскопия . Этот тест предназначен для выявления кровотечения из мочеточника, мочевого пузыря или уретры.Детям редко требуется цистоскопия. Для этого теста врач (a
детский уролог) вставляет узкую трубку с крошечной камерой на конце, чтобы посмотреть на мочевой пузырь и уретру в поисках причины гематурии.
Какие существуют варианты лечения?
Лечение зависит от причины гематурии. Часто лечение не требуется. Инфекции лечат антибиотиками. Если в моче высокий уровень кальция, могут быть рекомендованы изменения диеты, например, низкий уровень кальция в моче.
соль в еде и пить больше воды.Иногда также могут быть прописаны лекарства, помогающие снизить уровень кальция в моче.
У пациентов с гломерулонефритом лечение включает такие лекарства, как стероиды или другие более сильные лекарства, которые уменьшают воспаление в почках. Некоторым детям также назначают лекарства для контроля высокого кровяного давления.
Камни в почках не всегда требуют лечения, но могут потребоваться их удаление, если они вызывают боль или инфекции. Если у вашего ребенка образуются камни в почках, ему может потребоваться дополнительный анализ мочи и / или крови, чтобы предотвратить образование камней в будущем.
Примерно в 1 из 4 случаев врачи не могут найти причину гематурии. Если все анализы в норме и кровь остается в моче, рекомендуется проводить ежегодные осмотры, чтобы убедиться, что у пациента не развивается заболевание почек.
Когда мне следует обращаться к врачу?
Если у вашего ребенка по-прежнему присутствует кровь в моче и / или есть симптомы мочеиспускания (например, очень частое мочеиспускание, боль при мочеиспускании или боль в животе, спине или боку)
Если есть лихорадка, боль в спине или спине
Если у вашего ребенка опухает и кажется, что он меньше мочится
Если ваш ребенок необычно раздражителен, у него частые
головные боли или снижение энергииЕсли есть другие симптомы, такие как боль в суставах или сыпь
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Почему на подгузнике или подгузнике моего ребенка красное пятно?
У некоторых новорожденных девочек может быть немного крови в подгузнике — это называется псевдоменструацией — из-за некоторых гормональных изменений. Это не повод для беспокойства, и это длится недолго, но поговорите со своей акушеркой или врачом, если вы беспокоитесь.
Пятно под кирпич в подгузниках
Иногда у новорожденных во время пеленания на пеленках остается оранжевый или розовый налет.
Скорее всего, это кристаллы уратов, иногда врачи называют это «кирпичным пятном». Обнаружить это в подгузнике вашего ребенка может быть очень неприятно, так как он может выглядеть как кровь.
Они чаще всего встречаются у новорожденных, особенно если ребенок находится на грудном вскармливании, а у вас еще нет молока. Они более вероятны, когда ребенок обезвожен, так как моча становится очень концентрированной. Мы не ожидаем увидеть кристаллы уратов в подгузниках ребенка примерно через 3-4 дня после того, как молоко начало переходить от молозива к следующему этапу выведения молока.
Если вы обнаружите кристаллы уратов, обратитесь к врачу вашего ребенка или акушерке. Ваш врач или акушерка могут искать признаки обезвоживания, такие как уменьшение слюны, сухость губ, сухость подгузника в течение нескольких часов и вялость. Они могут спросить вас, как происходит кормление и прибавка в весе вашего ребенка, и проверить, правильно ли ваш ребенок сосет грудь, опорожняется и стимулирует выработку молока.
Если у вашего ребенка нет обезвоживания, кристаллы уратов в самые первые дни не повод для беспокойства.
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ
Эта статья предназначена только для информации и не должна использоваться для диагностики или лечения заболеваний. Essential Parent проявил всю разумную осторожность при сборе информации от ведущих экспертов и организаций, но не дает никаких гарантий относительно ее точности. Проконсультируйтесь с врачом или другим медицинским работником для диагностики и лечения заболеваний. Для подробностей нажмите здесь.
Что нужно знать
Это редко, но это реально: детские подгузники могут стать розовыми за ночь.И подушечки для кормления тоже. Но прежде чем запаниковать, нет, это не из-за крови. Если вы полностью исключили употребление красной пищи в качестве причины, возможно, это синдром красных подгузников.
Никогда не слышали о синдроме красных подгузников? Это вызвано бактериями под названием Serratia marcescens . Когда S. marcescens попадает в желудочно-кишечный тракт младенца, в результате получается розовато-красноватый подгузник, который, вероятно, полностью вас напугает. Еще более странно: розовый цвет может не проявиться на ваших подгузниках, одежде или подушечках для кормления до следующего дня.Однако, если это единственный симптом, и он не связан с какой-либо инфекцией, новое исследование показывает, что в антибиотиках, вероятно, нет необходимости, и вы можете продолжать грудное вскармливание.
В исследовании, опубликованном в журнале Breastfeeding Medicine , был рассмотрен один конкретный случай 11-недельного ребенка, а также шесть других существующих сообщений о синдроме красных подгузников в медицинской литературе. Ребенка лечили от суетливости, но у него также проявлялись странные симптомы. Любая одежда, на которую она срыгнула, или тканевые подгузники, которые она испачкала, стали розовыми после стирки.Кроме того, мать сообщила, что одноразовые подгузники и прокладки для кормления стали розовыми через день после использования. И ребенку, и маме был проведен 10-дневный курс антибиотиков под названием триметоприм – сульфаметоксазол, в течение которого мать прекратила кормление грудью. Суетливость уменьшилась, покраснение прекратилось. Потом мать возобновила кормление грудью — и все началось снова.
Фото: Мэри Энн Либерт, Inc.
Имея это в виду, исследователи рассмотрели шесть других пар мать / ребенок из существующих отчетов.Симптомы и лечение значительно различались. В то время как все матери, кроме одной, сообщили о розовом грудном молоке, только у трех младенцев были розовые подгузники. Только трое младенцев получали антибиотики. Однако есть хорошие новости для всех: ни один из вовлеченных младенцев не заболел инфекциями, связанными с S. marcescens , включая инфекцию кровотока, конъюнктивит, пневмонию, инфекционный менингит мочевыводящих путей и, что еще хуже, сепсис. На самом деле, если не считать беспокойства у некоторых младенцев, не было вообще никаких действительно неблагоприятных последствий.
«Все младенцы, как сообщалось, при последнем наблюдении росли и развивались нормально, включая детей с признаками продолжающейся колонизации», — говорится в исследовании.
Отметив, что отсутствие контрольной группы ограничило их исследование, авторы все же смогли сделать вывод. Все младенцы и матери с синдромом красных пеленок должны быть обследованы на предмет наличия системных заболеваний или инфекций. Если инфекции нет, антибиотики не нужны, так как у каждого ребенка клинический исход был хороший. И грудное вскармливание по-прежнему поощряется, если кормящие мамы знают, как правильно чистить свои части помпы.
Необычная причина розового подгузника у младенца
Девятимесячный младенец белого цвета, мальчик мужского пола, поступивший на оценку периодического окрашивания розового подгузника с четырехмесячного возраста, что чаще наблюдается в первых утренних подгузниках. Было замечено, что он время от времени напрягался во время мочеиспускания. Кроме того, он не был нормально развит (потеря роста (FTT)), и за последние 5 месяцев его вес упал с 64 -го до 8 -го процентиля, а длина — с 49 -го до 37 . th процентиль.В анамнезе не было лихорадки, хронической диареи, инфекций мочевыводящих путей или мочевых камней. Он был плодом доношенной беременности и имел нормальное развитие. Он был первым ребенком от неродных родителей, и семейный анамнез ничем не примечателен. При физикальном обследовании никаких дисморфических особенностей не наблюдалось, артериальное давление было нормальным. Остаток физического осмотра был в пределах нормы.
Первоначальный анализ мочи и все лабораторные исследования, включая общий анализ крови, функцию почек, функцию печени, функцию щитовидной железы, уровни магния в сыворотке, панель глютеновой болезни, газы венозной крови, паратиреоидный гормон и 25 ОН витамин D были в пределах нормальных норм.Мочевая кислота в сыворотке крови составляла 0,1 мг / дл (нормальный диапазон 1,4–6,7 мг / дл). Случайные исследования мочи показали нормальное соотношение цитрата, оксалата и кальция к креатинину в моче. Фракционная экскреция магния и канальцевая реабсорбция фосфата были нормальными. Признаков генерализованной аминоацидурии не было. УЗИ почек и мочевого пузыря не выявило аномалий, а рентгенограмма запястья не показала рахита. При микроскопическом исследовании мочи первой утренней мочи обнаружены многочисленные кристаллы ().
Комментарий
Кристаллы в моче этого пациента не походили на кристаллы мочевой кислоты или цистеина и фактически не походили на какие-либо обычно встречающиеся кристаллы в моче.Обзор литературы показал, что кристаллы очень похожи на 2,8-DHA, наблюдаемые у большинства пациентов с нелеченым дефицитом APRT. Дефицит APRT (OMIM: 614723) — это редкое наследственное нарушение пуринового обмена, которое приводит к чрезмерному выделению с мочой крайне нерастворимых кристаллов 2,8-DHA, что вызывает камни в почках, хроническое заболевание почек и даже терминальную стадию почечной недостаточности [3]. . Диагноз подтверждается снижением активности APRT в лизатах эритроцитов. Уровень мочевой кислоты в сыворотке в норме [4]. Хотя кристаллы пробанда напоминали 2,8-DHA, его активность фермента APRT в лизате эритроцитов была нормальной и составляла 36 нмоль / час / мг гемоглобина (референсный диапазон 17–32 нмоль / час / мг гемоглобина), за исключением этого диагноза.
Результаты повышенной экскреции с мочой ксантина и гипоксантина при 203 ммоль / моль креатинина (Cr) (эталон <53 ммоль / моль Cr) и 414 ммоль / моль Cr (эталон <49 ммоль / моль Cr), соответственно, чрезвычайно низкий фракционный экскреция мочевой кислоты на уровне 0,25% (в норме 7,28 ± 2,9%) и гипоурикемия у нашего пациента сильно свидетельствовали о ксантинурии. Уровень сульфоцистеина в моче был нормальным и составлял 7 мкмоль / г Cr (референсный диапазон <80 мкмоль / г Cr), что исключало дефицит кофактора молибдена как причину ксантинурии.Генетическое тестирование пробанда выявило одну ранее описанную гетерозиготную мутацию, T910M, в экзоне 25 гена ксантиндегидрогеназы (XDH) (c.2729C> T) и второй, ранее не идентифицированный, гетерозиготный вариант, R830C, в экзоне 23 ген XDH (c.2488C> T). [5, 6]. Бессимптомная мать пробанда была гетерозиготной по мутации T910M, а его бессимптомный отец был гетерозиготным по варианту R830C.
Дальнейшее ведение нашего пациента включало диету с низким содержанием пуринов в дополнение к поддержанию гидратации, особенно перед лицом острого заболевания.Через полтора года после первичного обращения масса тела увеличилась до 27 -го процентиля, а рост — до 61 -го процентиля. У ребенка в основном протекает бессимптомно, но все же отмечаются кристаллы в первой утренней моче во время эпизодов острого заболевания. При микроскопическом исследовании первых образцов утренней мочи несколько раз не обнаруживались кристаллы в периоды, свободные от болезней. Однако отношения ксантина и гипоксантина к креатинину в моче (ммоль / моль) остаются повышенными и составляют 731 и 248 соответственно.Повторное УЗИ почек — это нормально.
Наследственная ксантинурия — аутосомно-рецессивное нарушение метаболизма пуринов, чаще всего проявляющееся мочекаменной болезнью и, в редких случаях, почечной недостаточностью из-за кристаллической нефропатии [7]. Заболевание вызвано мутациями гена XDH , расположенного на хромосоме 2p23, вызывающих дефицит фермента XDH, ответственного за деградацию гипоксантина и ксантина до мочевой кислоты [8]. Дефицит XDH приводит к заметному снижению выработки мочевой кислоты и повышению уровней ксантина и гипоксантина в плазме и моче ().Высокий почечный клиренс и крайняя нерастворимость при любом физиологическом pH могут вызывать осаждение кристаллов ксантина в почечных канальцах, что приводит к кристаллурии, гематурии, уролитиазу и, в тяжелых случаях, почечной недостаточности [7]. Младенцы могут дополнительно иметь FTT и инфекцию мочевыводящих путей. Почечные проявления могут проявляться в любом возрасте, более 50 процентов из них возникают у детей младше 10 лет. У пожилых пациентов накопление ксантина во внепочечных тканях может вызвать язву двенадцатиперстной кишки, миопатию или артропатию.Сообщается, что около 20 процентов пациентов не имеют симптомов [7]. Заболеваемость, по-видимому, выше в средиземноморском и ближневосточном населении [9, 10].
Мультфильм о пути метаболизма пуринов. ДНК: дезоксирибонуклеиновая кислота; РНК: рибонуклеиновая кислота; XDH: ксантиндегидрогеназа.
Ксантинурия подразделяется на два типа в зависимости от недостаточности ферментов. При типе I (OMIM 278300) наблюдается изолированный дефицит XDH, тогда как при типе II (OMIM: 603592) имеется дополнительный дефицит фермента альдегидоксидазы (AOX), ответственного за метаболизм аллопуринола [11].Диагноз ставится на основании выявления кристаллов, высоких уровней ксантина и гипоксантина в моче, низкого уровня мочевой кислоты в сыворотке и низкого содержания FeUA. Также доступно генетическое тестирование. На сегодняшний день в базе данных мутаций генов человека (HGMD®) [12] зарегистрировано семь мутаций, вызывающих ксантинурию типа 1. Четыре из них являются бессмысленными или миссенс-мутациями, две — небольшими делециями и одна представляет собой небольшую вставку [5, 8, 10, 13–15].
Ксантинурия также может быть связана с дефицитом кофактора молибдена (OMIM: 252150), где сульфитоксидаза (SO) также неактивна в дополнение к XDH и AOX и характеризуется тяжелым неврологическим поражением.Кофактор молибдена необходим для функционирования SO, XDH и AOX. Диагноз ставится на основании гипоурикемии, повышенного уровня ксантина в моче и S-сульфоцистеина [16].
Наследственная ксантинурия лечится с помощью большого количества жидкости и диеты с низким содержанием пуринов. Подщелачивание мочи неэффективно, поскольку ксантин нерастворим при любом физиологическом pH. Ответ на лечение можно контролировать с помощью микроскопии мочи на предмет кристаллурии и периодического мониторинга экскреции ксантина и гипоксантина с мочой.
