Желудочное кровотечение у новорожденных: Фармакологические вмешательства для профилактики и лечения кровотечений из верхних отделов желудочно-кишечного тракта у новорожденных
Фармакологические вмешательства для профилактики и лечения кровотечений из верхних отделов желудочно-кишечного тракта у новорожденных
Вопрос обзора
Оценить, как различные лекарства для снижения кислотности желудка (ингибиторы протонного насоса, антагонисты Н2-гистаминовых рецепторов, антациды) или для защиты слизистой оболочки желудка (соли сукральфата или висмута), применяемые у недоношенных и доношенных младенцев, помогают предотвращать или лечить кровотечения из верхних отделов желудочно-кишечного тракта, уменьшить страдания от других заболеваний и смертность.
Актуальность
Кровотечения из верхних отделов желудочно-кишечного тракта распространены у больных новорожденных, поступающих в отделение интенсивной терапии новорожденных. Это может быть связано с рефлюксом молока (гастроэзофагеальный рефлюкс) или аллергией на молочные белки. Общие симптомы включают рвоту содержимым, которое может быть окрашено кровью или похожим на «кофейную гущу»; и черный, дегтеобразный стул. Если такие состояния возникают в целом у здоровых новорожденных, они, как правило, легкие и разрешаются самостоятельно. Однако, кровотечения из верхних отделов желудочно-кишечного тракта могут быть тяжелыми, особенно если они связаны с другими сопутствующими состояниями.
Если такие состояния возникают в целом у здоровых новорожденных, они, как правило, легкие и разрешаются самостоятельно. Однако, кровотечения из верхних отделов желудочно-кишечного тракта могут быть тяжелыми, особенно если они связаны с другими сопутствующими состояниями.
Характеристика исследований
Мы включили в обзор 27 рандомизированных контролируемых испытаний (РКИ). Поиск актуален на 12 июля 2018 года.
Основные результаты
Мы обнаружили 11 клинических испытаний с участием 818 новорожденных. Не было испытаний с низким риском смещения.
Четыре испытания включали 329 младенцев в отделениях интенсивной терапии новорожденных, и в них применяли антагонист Н2-гистаминовых рецепторов для профилактики кровотечений из верхних отделов желудочно-кишечного тракта . Эти четыре испытания продемонстрировали снижение частоты случаев кровотечений из верхних отделов желудочно-кишечного тракта при применении антагонистов h3-гистаминовых рецепторов, но изменений в смертности не было. Такие исходы, как серьезные проблемы со стороны желудочно-кишечного тракта (например, некротизирующий энтероколит) и инфекции, не были зарегистрированы.
Такие исходы, как серьезные проблемы со стороны желудочно-кишечного тракта (например, некротизирующий энтероколит) и инфекции, не были зарегистрированы.
В семи испытаниях с участием 489 младенцев были включены новорожденные с кровотечениями из верхних отделов желудочно-кишечного тракта, и в качестве терапии применяли либо антагонист Н2-гистаминовых рецепторов, либо ингибитор протонной помпы. Использование антагониста Н2-гистаминовых рецепторов или ингибитора протонной помпы в контексте лечения было связано с уменьшением длительности кровотечений из верхних отделов желудочно-кишечного тракта, а также продолжающихся кровотечений из верхних отделов желудочно-кишечного тракта; однако оно не повлияло на смертность или потребность в переливании крови. Данные о долгосрочном периоде наблюдения не были представлены.
Хотя есть доказательства умеренного качества, что применение ингибитора кислоты желудочного сока снижает частоту и длительность кровотечений из верхних отделов желудочно-кишечного тракта у новорожденных, данных о безопасности их применения в этой популяции недостаточно. В связи с этим при принятии решения о применении ингибитора кислоты желудочного сока у больных новорожденных следует проявлять осторожность до тех пор, пока не будут проведены дополнительные исследования.
В связи с этим при принятии решения о применении ингибитора кислоты желудочного сока у больных новорожденных следует проявлять осторожность до тех пор, пока не будут проведены дополнительные исследования.
Качество доказательств
Мы оценили качество доказательств касательно профилактики кровотечений из верхних отделов желудочно-кишечного тракта как низкое и умеренное. Мы оценили качество доказательств касательно лечения кровотечений из верхних отделов желудочно-кишечного тракта как низкое и очень низкое.
Заметки по переводу:
Перевод: Уварова Карина Геннадьевна. Редактирование: Юдина Екатерина Викторовна. Координация проекта по переводу на русский язык: Cochrane Russia — Кокрейн Россия на базе Казанского федерального университета. По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]; [email protected]
Геморрагическая болезнь новорожденных. Что такое Геморрагическая болезнь новорожденных?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Геморрагическая болезнь новорожденных – патология, возникающая при дефиците факторов свертывания крови на фоне эндогенной или экзогенной недостаточности витамина К. Проявляется рвотой с примесью крови, кровавым дегтеобразным стулом, кожными геморрагиями, гематомами и внутренними кровоизлияниями. Редко сопровождается геморрагическим шоком, развитием желтухи и образованием эрозий слизистых оболочек ЖКТ. Диагностика базируется на определении количества тромбоцитов, исследовании коагулограммы, проведении УЗД и нейросонографии. Лечение заключается в заместительной терапии синтетическими аналогами витамина К, остановке внутренних кровотечений и коррекции гиповолемии.
- Причины геморрагической болезни новорожденных
- Классификация геморрагической болезни новорожденных
- Симптомы геморрагической болезни новорожденных
- Диагностика геморрагической болезни новорожденных
- Лечение геморрагической болезни новорожденных
- Прогноз и профилактика геморрагической болезни новорожденных
- Цены на лечение
Общие сведения
Геморрагическая болезнь новорожденных – геморрагический диатез, характеризующийся дефицитом II (протромбина), VII (проконвертина), IX (антигемофильного глобулина В) и X (фактора Стюарта-Пауэра) факторов свертывания при недостаточности витамина К в организме ребенка.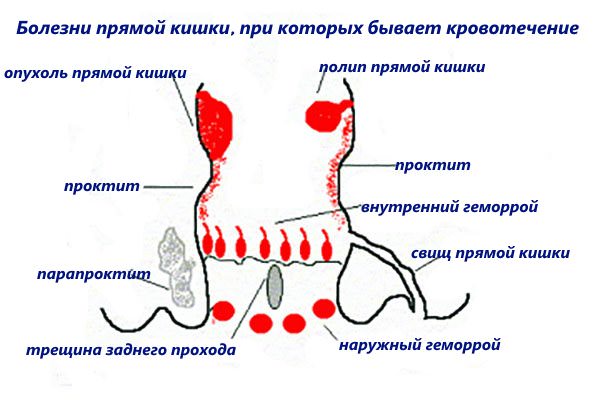 Впервые патология описана в 1894 году Ч. Товнсендом, однако введенный термин изначально использовался для всех врожденных геморрагических состояний. Распространенность – 0,3-0,5% среди всех новорожденных. После введения обязательный профилактики аналогами витамина К при рождении заболеваемость снизилась до 0,02%. Порядка 3-6% случаев геморрагической болезни новорожденных являются следствием приема матерью фармакотерапевтических средств в период беременности.
Впервые патология описана в 1894 году Ч. Товнсендом, однако введенный термин изначально использовался для всех врожденных геморрагических состояний. Распространенность – 0,3-0,5% среди всех новорожденных. После введения обязательный профилактики аналогами витамина К при рождении заболеваемость снизилась до 0,02%. Порядка 3-6% случаев геморрагической болезни новорожденных являются следствием приема матерью фармакотерапевтических средств в период беременности.
Геморрагическая болезнь новорожденных
Причины геморрагической болезни новорожденных
Причина геморрагической болезни новорожденных – недостаточность синтеза II, VII, IX и X факторов свертывания крови. Образование этих факторов проходит в тканях печени путем γ-карбоксилирования глутаминовой кислоты под воздействием витамина К. При эндогенной или экзогенной недостаточности витамина К вырабатываются функционально незрелые факторы, имеющие более сильный отрицательный заряд на своей поверхности.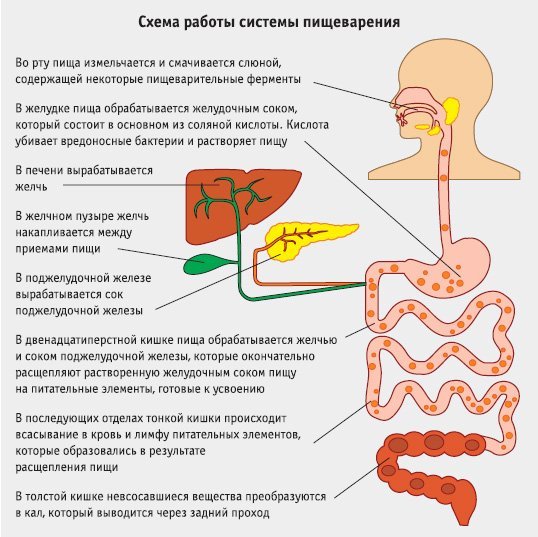 Подобные факторы не могут связываться с Ca++, а затем и с фосфатидилхолином. В результате не образуется фибрин, и не формируется красный тромб.
Подобные факторы не могут связываться с Ca++, а затем и с фосфатидилхолином. В результате не образуется фибрин, и не формируется красный тромб.
Первичный, или экзогенный, дефицит витамина К обусловлен недостаточностью его поступления в организм при вынашивании ребенка. Провоцирующими факторами геморрагической болезни новорожденных выступают нарушения со стороны матери: употребление антиконвульсивных средств (карбамазепина, конвулекса), антикоагулянтов и антибактериальных препаратов широкого спектра действия (цефалоспоринов, тетрациклинов, сульфаниламидов), преждевременные роды, заболевания печени, энтеропатии, эклампсия, дисбактериоз, нерациональное питание.
Вторичный, или эндогенный, дефицит вызван недостаточным синтезом полипептидных предшественников плазменных факторов свертывания (ПППФ) в тканях печени ребенка. Данная форма заболевания, как правило, провоцируется нарушениями со стороны новорожденного: заболеваниями печени (гепатитом), пороками развития (аномалиями строения желчевыводящих путей), функциональной незрелостью паренхимы печени, синдромом мальабсорбции, антибиотикотерапией, отсутствием профилактического введения викасола (аналога витамина К) после родов, искусственным или продолжительным парентеральным вскармливанием. Первые несколько дней жизни ребенка его ЖКТ находится в стерильном состоянии – микрофлора, способствующая усвоению витамина К, еще не успевает сформироваться, что также усугубляет вторичный эндогенный дефицит данного соединения.
Первые несколько дней жизни ребенка его ЖКТ находится в стерильном состоянии – микрофлора, способствующая усвоению витамина К, еще не успевает сформироваться, что также усугубляет вторичный эндогенный дефицит данного соединения.
Классификация геморрагической болезни новорожденных
С учетом периода возникновения первых симптомов геморрагическая болезнь новорожденных имеет следующие формы:
Симптомы геморрагической болезни новорожденных
Симптомы геморрагической болезни новорожденных зависят от времени развития заболевания. Ранняя форма дает развернутую симптоматику в первые 24 часа жизни ребенка. Первичным проявлением становится рвота с примесью крови по типу «кофейной гущи» (гематемезис). Могут возникать внутренние кровотечения (чаще – в паренхиму печени, надпочечников, селезенки и легких). В отдельных случаях данная патология возникает еще до родов и проявляется кровоизлияниями в ткани головного мозга, петехиями и экхимозами на коже с момента рождения.
Ранняя форма дает развернутую симптоматику в первые 24 часа жизни ребенка. Первичным проявлением становится рвота с примесью крови по типу «кофейной гущи» (гематемезис). Могут возникать внутренние кровотечения (чаще – в паренхиму печени, надпочечников, селезенки и легких). В отдельных случаях данная патология возникает еще до родов и проявляется кровоизлияниями в ткани головного мозга, петехиями и экхимозами на коже с момента рождения.
Классическая форма чаще всего манифестирует на 4-е сутки. Ее клиническая картина включает гематемезис, мелену, петехии и экхимозы по всему телу. Первым симптомом обычно становится черный дегтеобразный стул. Часто наблюдаются кровотечения из пупочной ранки и кефалогематомы. При использовании акушерских инструментов при родах и тяжелых асфиксиях на фоне дефицита витамина К могут образовываться подкожные гематомы, подапоневротические и внутричерепные кровоизлияния. При выраженном желудочно-кишечном кровотечении выявляется повышение билирубина (преимущественно за счет непрямой фракции) как следствие массивного гемолиза эритроцитов в пищеварительном тракте под воздействием желудочного сока. Это состояние сопровождается длительной желтухой, эрозиями слизистых оболочек двенадцатиперстной кишки и пилоруса. Последние два осложнения могут усугублять кровопотерю и формировать «порочный круг».
Это состояние сопровождается длительной желтухой, эрозиями слизистых оболочек двенадцатиперстной кишки и пилоруса. Последние два осложнения могут усугублять кровопотерю и формировать «порочный круг».
Поздняя форма имеет клинику, аналогичную классической, но обычно возникает на 7-14 день жизни и чаще протекает с осложнениями. Примерно у 15% детей с данной формой существует риск развития геморрагического шока, проявляющегося общей слабостью, бледностью кожных покровов, падением АД и снижением температуры тела.
Диагностика геморрагической болезни новорожденных
Диагностика геморрагической болезни новорожденных заключается в выяснении факторов риска, проведении объективного обследования, изучении результатов лабораторных и инструментальных методов исследования. При сборе анамнеза неонатологу или педиатру удается обнаружить предрасполагающие факторы: прием матерью медикаментов, нарушение диеты, сопутствующие заболевания и т. д. Также при опросе важно установить первые симптомы заболевания ребенка и их выраженность в момент возникновения.
Физикальное обследование дает возможность определить диффузные геморрагии на коже (редко – локально, на ягодицах), желтуху при гипербилирубинемии, нарушение общего состояния и симптомы гиповолемии при геморрагическом шоке. Лабораторные анализы направлены на оценку системы гемостаза. Проводится определение уровня тромбоцитов, тромбинового времени и количества фибриногена. Определяется время ретракции кровяного сгустка (показатели в пределах нормы), активированное частичное тромбопластиновое время (АЧТВ), время свертываемости крови по Бюркеру и время рекальцификации плазмы (результаты указывают на дефицит факторов свертывания). В ОАК возможны признаки анемии. УЗИ и нейросонография могут выявлять кровоизлияния в надкостницу костей черепа, ткани ЦНС и другие органы.
Заболевание дифференцируют с синдромом «заглатывания крови матери», ДВС, идиопатической тромбоцитопенической пурпурой, гемофилиями А и В, болезнью Виллебранда. В ходе дифференциальной диагностики проводят тест Апта, оценку количества тромбоцитов, коагулограмму и определение дефицита факторов свертывания.
Лечение геморрагической болезни новорожденных
Этиотропное лечение геморрагической болезни новорожденных предполагает заместительную терапию аналогами витамина К. В педиатрии используют синтетические препараты витамина К (викасол). Длительность введения – от 2 до 4 дней в зависимости от результатов контрольных тестов. При наличии гематемезиса проводят промывание желудка физиологическим раствором, вводят аминокапроновую кислоту через зонд. При подтвержденном желудочно-кишечном кровотечении показана энтеральная смесь, содержащая тромбин, адроксон и аминокапроновую кислоту. Лечение геморрагического шока подразумевает восстановление ОЦК при помощи инфузионной терапии с использованием 10% раствора глюкозы, 0,9% NaCl, свежезамороженной плазмы и протромбинового комплекса (РР5В).
Прогноз и профилактика геморрагической болезни новорожденных
При неосложненной геморрагической болезни новорожденных прогноз благоприятный. При развитии кровоизлияний в ткани головного мозга у 30% детей наблюдаются тяжелые повреждения ЦНС.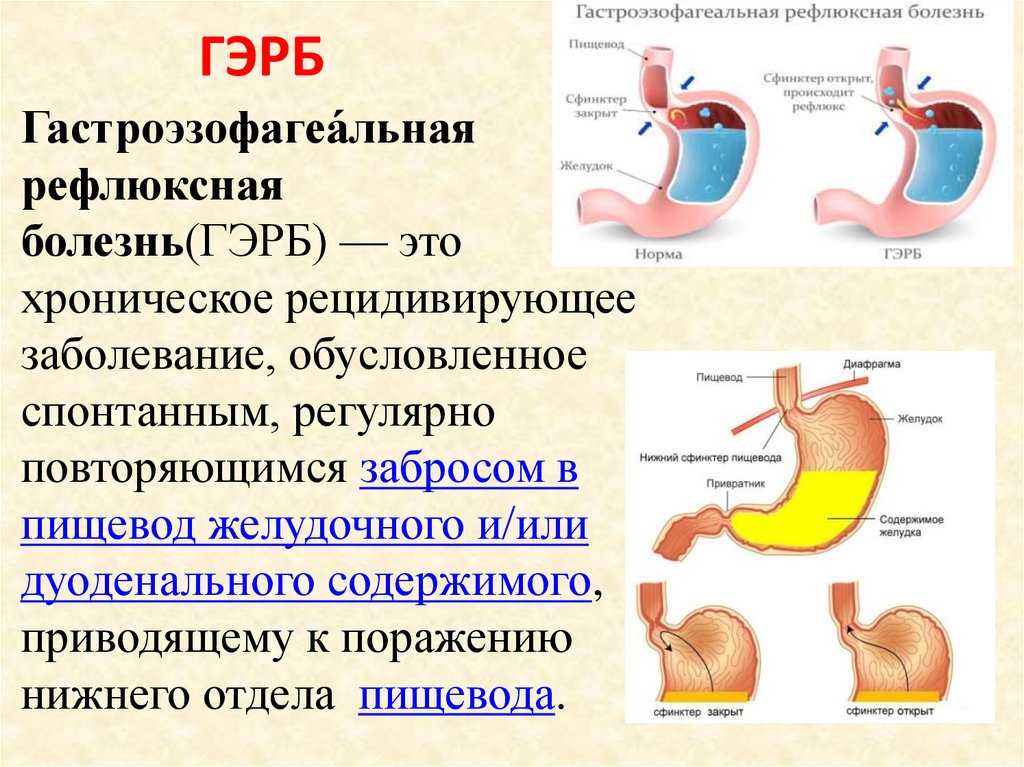 В отдельных случаях возможен летальный исход. Рецидивов не возникает. Формирование других нарушений гемостаза после выздоровления не характерно.
В отдельных случаях возможен летальный исход. Рецидивов не возникает. Формирование других нарушений гемостаза после выздоровления не характерно.
Профилактика проводится всем детям, относящимся к группе риска. В группу риска входят недоношенные пациенты со сроком гестации от 22 до 37 недель, дети с родовой травмой новорожденных, больные, находящиеся на искусственном или парентеральном вскармливании, новорожденные, получающие антибактериальные средства, и малыши, рожденные от матери с факторами риска. Профилактические меры заключаются в одноразовом введении викасола, раннем и полноценном грудном вскармливании. На данный момент аналоги витамина К рекомендовано вводить при рождении абсолютно всем детям. Со стороны матери следует максимально ограничить прием провоцирующих медикаментов, проводить адекватное лечение сопутствующих заболеваний во время беременности, регулярно посещать женскую консультацию и проходить соответствующие обследования (УЗИ, ОАК, ОАМ и другие).
Вы можете поделиться своей историей болезни, что Вам помогло при лечении геморрагической болезни новорожденных.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
7 распространенных причин желудочно-кишечных кровотечений у детей, а также информация о лечении | Диета и питание | Пищеварительный | Педиатрия
Брэдли Барт, доктор медицины, магистр здравоохранения
Заведующий отделением детской гастроэнтерологии
Педиатрия
О желудочно-кишечных симптомах может быть неловко говорить, но желудочно-кишечные кровотечения у детей необходимо оценивать, чтобы врачи могли найти их причину, а затем лечить.
Воспитание — это путешествие, во время которого вы сталкиваетесь с вещами, к которым вы не были готовы, особенно когда ваш ребенок болен. Одной из самых страшных ситуаций для родителей является появление крови в стуле или рвотных массах ребенка, что известно как желудочно-кишечное (ЖКТ) кровотечение.
Около шести из 100 детей-гастроэнтерологов испытывают желудочно-кишечные кровотечения, и причины могут варьироваться от в целом безобидных ситуаций, таких как проглатывание крови после кровотечения из носа, до более серьезных состояний, таких как язвы в желудочно-кишечном тракте.
Признаки включают следы крови в стуле, которые выглядят бледными, и рвота кровью, которая может быть ярко-красной или иметь вид кофейной гущи. При отсутствии лечения желудочно-кишечное кровотечение может привести к шоку, анемии и даже смерти в наиболее тяжелых случаях.
Быстрая диагностика имеет ключевое значение, поэтому группа педиатрических гастроэнтерологов UT Southwestern и Children’s Health создает новую совместную базу данных с другими медицинскими центрами, чтобы повысить точность диагностики и помочь большему количеству детей быстрее чувствовать себя лучше.
Прежде всего, поговорите с вашим ребенком и его врачом о симптомах, чтобы точно определить, где началось кровотечение и почему.
Каковы симптомы желудочно-кишечного кровотечения?
Нижний отдел желудочно-кишечного тракта состоит из заднего прохода, прямой и толстой кишки. Верхний тракт включает пищевод, желудок и двенадцатиперстную кишку. Хотя симптомы кровотечения в любом месте могут быть одинаковыми, кровотечения из верхних отделов желудочно-кишечного тракта, как правило, более тяжелые.
Запишитесь на прием к врачу, если у вашего ребенка есть какие-либо из следующих симптомов:
- Спазмы в животе
- Ярко-красная рвота
- Темно-коричневая или черная рвота, похожая на кофейную гущу
- Диарея
- Фати gue
- Бледность, которая может свидетельствовать о железодефицитной анемии
- Одышка
- Стул красного, черного, темно-коричневого или дегтеобразного цвета
Если у ребенка наблюдается какой-либо из вышеперечисленных симптомов в сочетании с одним или несколькими из следующих более серьезные симптомы, немедленно обратитесь к врачу:
- Безутешность
- Кровотечение изо рта или ануса, которое не останавливается
- Лихорадка выше 100,4 градусов по Фаренгейту
- Симптомы обезвоживания, такие как сухость во часов или использование менее шести мокрых подгузников в день)
- Головокружение или предобморочное состояние
- Отсутствие реакции или сильная вялость
7 частые причины желудочно-кишечных кровотечений у детей
Основываясь на симптомах ребенка, физическом осмотре и дополнительной информации от родителей, мы часто можем диагностировать основную проблему без особого дополнительного тестирования. Например, мы спросим о:
Например, мы спросим о:
- Привычках кишечника
- Отвращении к еде (они внезапно избегают или «не любят» определенную пищу)
- Частота симптомов
- Что заставляет их чувствовать себя лучше
Информация, которую мы обычно указывает на одно из семи распространенных состояний, которые могут вызвать желудочно-кишечное кровотечение у детей.
1. Запор
Наиболее частой причиной кровотечения из нижних отделов желудочно-кишечного тракта у детей, запора или отхождения твердого стула может быть разрыв анальной ткани (трещины). В краткосрочной перспективе облегчение могут принести слабительные или размягчители стула. В долгосрочной перспективе может помочь увеличение количества клетчатки в рационе и улучшение гидратации.
У некоторых детей, которые долгое время боролись с болью и вздутием живота при запорах, появляется беспокойство при походе в туалет. Если это так, врач вашего ребенка может предложить психологическую помощь или игровую терапию, чтобы помочь ему преодолеть свои страхи.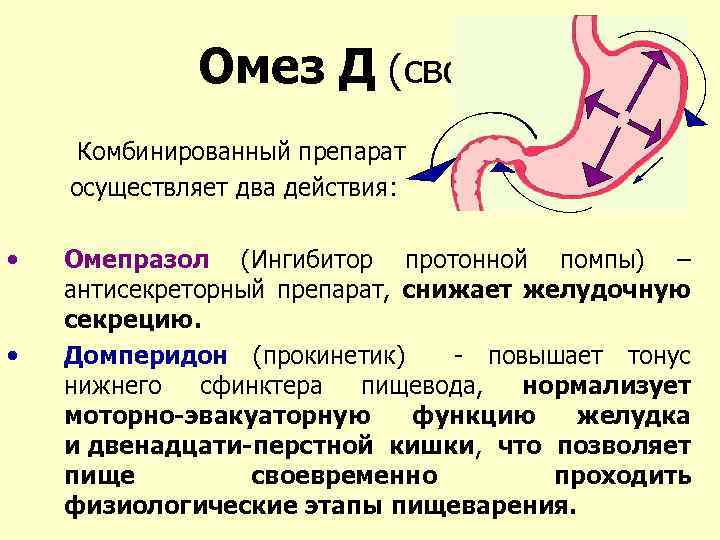
2. Язвы
Эти язвы на слизистой оболочке желудочно-кишечного тракта являются наиболее частой причиной кровотечений из верхних отделов желудочно-кишечного тракта у детей. Они могут образовываться из-за таких инфекций, как H. pylori , микроорганизм, который, как считается, распространяется через контакт между людьми и зараженную пищу и воду.
Длительный прием противовоспалительных средств, таких как аспирин или ибупрофен, также может вызвать язву, повреждая защитную слизистую оболочку желудка.
Наряду с симптомами желудочно-кишечного кровотечения язвы могут вызывать боль в груди, икоту или отрыжку, а также ощущение жжения в центре живота. Лечение может включать лекарства для лечения основной инфекции или антацидные препараты для нейтрализации желудочной кислоты.
3. Дивертикул Меккеля
Дивертикул Меккеля — удивительно распространенная проблема. Это мешок или оставшаяся ткань в кишечнике, которая не всасывается должным образом, поскольку пищеварительная система ребенка развивалась во время беременности. В мешочке может быть ткань желудка, которая вырабатывает кислоту, что приводит к таким симптомам, как безболезненное ректальное кровотечение. Детям обычно диагностируют в возрасте до 10 лет. Лечение включает небольшую операцию по удалению пораженной ткани.
В мешочке может быть ткань желудка, которая вырабатывает кислоту, что приводит к таким симптомам, как безболезненное ректальное кровотечение. Детям обычно диагностируют в возрасте до 10 лет. Лечение включает небольшую операцию по удалению пораженной ткани.
4. Пищевая аллергия
Младенцы могут страдать колитом, воспалительной реакцией в кишечнике, вызванной белками в смеси или грудном молоке. Наиболее распространенными нарушителями являются белок коровьего молока и соя. Эти белки могут присутствовать как в смеси, так и в грудном молоке через рацион матери. Другие продукты, включая орехи, пшеницу, рыбу и яйца, также могут вызывать желудочно-кишечные симптомы.
Помимо желудочно-кишечного кровотечения, симптомы могут включать тошноту, рвоту, диарею и отвращение к еде. Подходы к лечению варьируются от составления плана, позволяющего избегать триггерных продуктов, до лекарств или других методов лечения, позволяющих контролировать симптомы и восстанавливать поврежденные ткани ЖКТ.
5. Гастрит
Гастрит возникает, когда слизистая оболочка желудка вашего ребенка воспаляется или раздражается. Это может быть вызвано хроническим стрессом, обильной рвотой, инфекциями, аутоиммунными заболеваниями, такими как диабет или заболевания щитовидной железы, или приемом некоторых лекарств, таких как противовоспалительные препараты или стероиды. У малышей может развиться гастрит из-за проглатывания токсичных непищевых предметов, таких как батарейки.
Симптомы могут включать боль в животе, вздутие живота, расстройство желудка, желудочно-кишечное кровотечение и потерю аппетита. Лечение обычно включает прием лекарств для снижения кислотности желудка, лечения инфекций и лечения основных заболеваний.
6. Воспалительные заболевания кишечника
У детей школьного возраста и подростков могут быть желудочно-кишечные кровотечения из-за воспалительных заболеваний кишечника. Существует два типа ВЗК:
- Язвенный колит поражает внутреннюю оболочку толстой и прямой кишки.
 Может быть поражена любая часть толстой и прямой кишки, хотя только у одной трети пациентов это заболевание поражает всю толстую кишку.
Может быть поражена любая часть толстой и прямой кишки, хотя только у одной трети пациентов это заболевание поражает всю толстую кишку. - Болезнь Крона обычно поражает конец тонкой кишки и начало толстой кишки (также называемую слепой кишкой), но ее можно обнаружить в любом месте желудочно-кишечного тракта. В некоторых случаях она может распространяться на всю толщину стенки кишки.
Оба могут вызывать кровавый понос, боль в животе, необъяснимую потерю веса, усталость и проблемы с питанием. Они также могут быть связаны с болью в суставах. Лечение может включать диетические изменения, противовоспалительные препараты или хирургическое вмешательство в тяжелых случаях.
7. Полипы
У детей также могут образовываться небольшие скопления клеток на слизистой оболочке толстой кишки, называемые полипами. Эти образования могут быть генетическими и обычно не являются серьезными, хотя они могут привести к железодефицитной анемии или желудочно-кишечному кровотечению. К счастью, в отличие от взрослых, рак толстой кишки у детей встречается крайне редко. Проблемные полипы можно удалить без хирургического вмешательства с помощью простой процедуры колоноскопии.
К счастью, в отличие от взрослых, рак толстой кишки у детей встречается крайне редко. Проблемные полипы можно удалить без хирургического вмешательства с помощью простой процедуры колоноскопии.
Связанное чтение: Что вызывает проблемы с желудочно-кишечным трактом у подростков и как заставить их рассказать об этом
Расширенная диагностика желудочно-кишечных кровотечений у детей
Для диагностики более редких или сложных состояний, таких как структурные проблемы, могут потребоваться расширенные обследования. в самом ЖКТ.
В этих случаях мы используем рентген, УЗИ, компьютерную томографию или МРТ, чтобы сделать снимки и выяснить, что происходит внутри пищеварительного тракта ребенка. Если нам нужно улучшить зрение, мы можем выполнить одну из этих минимально инвазивных процедур для дальнейшего исследования:
- Эндоскопия верхних отделов: Врач вводит тонкую гибкую трубку со светом и камерой на конце в пищевод, желудок и начало тонкой кишки для поиска аномалий.

- Колоноскопия: Врач вводит тонкую гибкую трубку с присоединенной камерой в прямую кишку ребенка, чтобы осмотреть толстую кишку.
- Баллонная энтероскопия: В этой процедуре с помощью тонкого баллона осторожно расширяют и сдувают участки желудочно-кишечного тракта ребенка через тонкую эндоскопическую трубку для более глубокого осмотра ограниченных в ином случае частей кишечника. Американское общество желудочно-кишечной эндоскопии сравнивает эту процедуру с натягиванием занавески на стержень.
- Капсульная эндоскопия: Ребенок проглатывает беспроводную видеокамеру размером с таблетку, которая делает снимки слизистой оболочки желудочно-кишечного тракта ребенка, концентрируясь на тонкой кишке, когда она проходит через его тело.
Используя данные этих обследований, а также тенденции в нашей базе данных детских желудочно-кишечных кровотечений, мы можем быстрее и точнее определить причину симптомов пациента. Здоровье желудочно-кишечного тракта может повлиять на настроение, самооценку и здоровье детей в долгосрочной перспективе. Чем быстрее мы доберемся до источника проблемы, тем быстрее они смогут снова почувствовать себя собой.
Чем быстрее мы доберемся до источника проблемы, тем быстрее они смогут снова почувствовать себя собой.
Если вашему ребенку необходимо посетить гастроэнтеролога, позвоните по телефону 214-645-8300 или запишитесь на прием онлайн.
Причины, лечение и ожидаемые последствия
Всеукраинская детская больница
Обзор
Причины
Лечение
Что ожидать
Что такое желудочно-кишечное кровотечение?
Кровотечение из верхних отделов желудочно-кишечного тракта
Кровотечение из верхних отделов желудочно-кишечного тракта возникает, когда раздражение и язвы слизистой оболочки пищевода, желудка или двенадцатиперстной кишки приводят к кровотечению. Когда это происходит, ребенка рвет ярко-красной кровью или темными пятнами или сгустками, которые выглядят как «кофейная гуща». Иногда кровотечение из верхних отделов желудочно-кишечного тракта проявляется черным липким стулом («мелена»).
Иногда кровотечение из верхних отделов желудочно-кишечного тракта проявляется черным липким стулом («мелена»).
Кровотечения из нижних отделов ЖКТ
Кровотечения из нижних отделов ЖКТ чаще всего происходят из толстой кишки (ободочной кишки) и прямой кишки. Наиболее частые причины прохождения ярко-красной крови через прямую кишку как:
- Местное раздражение при порезах (трещинах) или геморрое
- Полипы
- Инфекции (например, такие бактерии, как Shigella, Salmonella или E. coli)
- Воспаление (колит, болезнь Крона)
Кровотечение может состоять из полос или более крупных сгустков. Он может смешиваться со стулом или проявляться в виде покрытия вне дефекации.
Насколько распространены желудочно-кишечные кровотечения?
Педиатры и детские гастроэнтерологи сталкиваются с этой проблемой достаточно регулярно. Подсчитано, что желудочно-кишечные кровотечения составляют 1% всех педиатрических госпитализаций.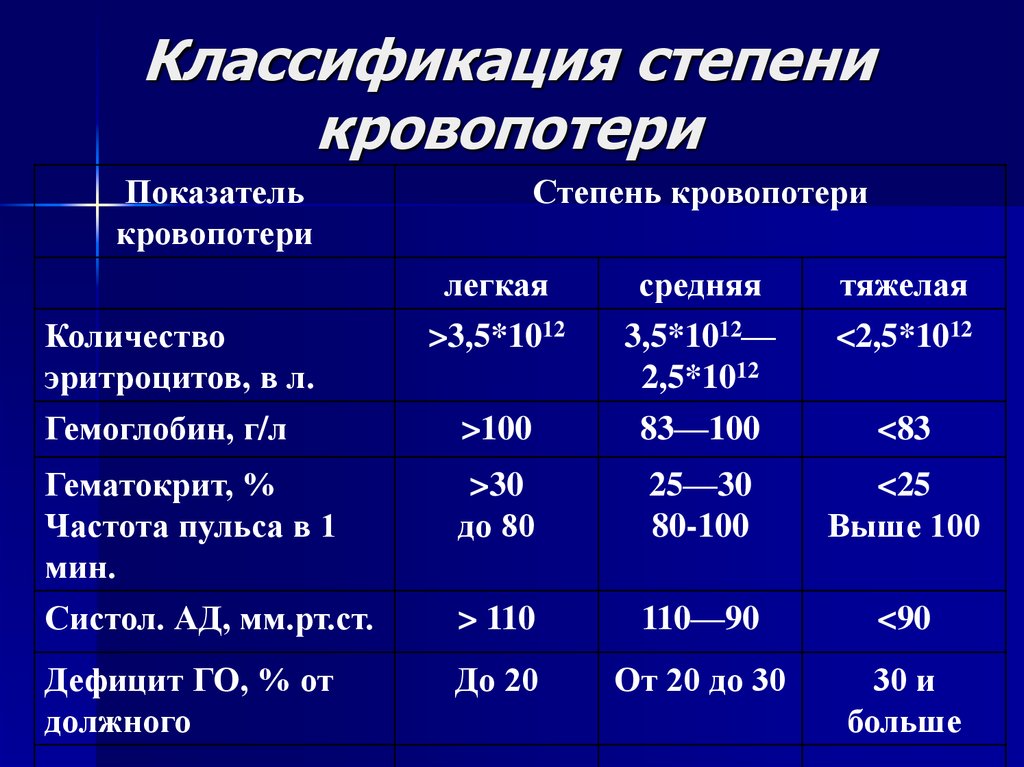
Почему возникает желудочно-кишечное кровотечение?
При кровотечении из верхних отделов ЖКТ желудочная кислота может раздражать слизистую оболочку пищевода до такой степени, что вызывает кровотечение. В других случаях позывы на рвоту и рвота могут вызвать разрыв слизистой оболочки нижнего отдела пищевода (разрыв Мэллори-Вейса) или аномальные вены (варикозное расширение вен) при наличии проблемы с печенью.
Язвы в желудке и двенадцатиперстной кишке могут быть вызваны раздражением от некоторых лекарств, таких как аспирин, или от инфекции, особенно от бактерий H.pylori.
Необычными источниками являются полипы и аномальные кровеносные сосуды.
При кровотечении из нижних отделов желудочно-кишечного тракта напряжение и прохождение твердого или широкого стула могут повредить слизистую оболочку прямой кишки и привести к кровотечению. В случае колита язвы достаточно глубоки, чтобы разорвать кровеносные сосуды, так как слизистая оболочка воспалена и нежная. Полипы представляют собой пальцевидные разрастания слизистой оболочки кишечника и кровоточат при трении стула о них.
Полипы представляют собой пальцевидные разрастания слизистой оболочки кишечника и кровоточат при трении стула о них.
Как лечить желудочно-кишечное кровотечение?
При кровотечении из верхних отделов ЖКТ эндоскопия является лучшим способом определения причины кровотечения из верхних отделов ЖКТ и рекомендуется, если кровотечение было серьезным. В этом тесте гибкая оптоволоконная трубка с видеосистемой позволяет непосредственно заглянуть в пищевод, желудок и двенадцатиперстную кишку. Если наблюдается активное кровотечение, его можно остановить с помощью инъекций лекарств в источник.
Чаще кровотечение из верхних отделов ЖКТ лечится лекарствами, снижающими кислотность желудка, такими как Zantac, Pepcid, Prevacid, Prilosec и т. д., в то время как слизистая оболочка заживает.
Лечение кровотечения из нижних отделов ЖКТ зависит от причины и локализации кровотечения. Колоноскопия является лучшим способом определить причину кровотечения из нижних отделов ЖКТ и будет рекомендована, если кровотечение предполагает полип или подозрение на колит. В этом тесте гибкая оптоволоконная трубка с видеосистемой позволяет заглянуть прямо в прямую кишку и может продвигаться по толстой кишке. Полипы могут быть удалены во время колоноскопии специальными петлями, а биопсия взята для диагностики или посева.
В этом тесте гибкая оптоволоконная трубка с видеосистемой позволяет заглянуть прямо в прямую кишку и может продвигаться по толстой кишке. Полипы могут быть удалены во время колоноскопии специальными петлями, а биопсия взята для диагностики или посева.
Местные трещины и геморрой лечат с помощью модификации диеты, размягчителей стула и кремов и мазей для местного применения.
Что мне ожидать?
Большинство детей с кровотечением из верхних отделов ЖКТ выздоравливают очень хорошо. Те, у кого есть определенные проблемы с печенью или свертываемостью крови, могут страдать от более серьезных и повторяющихся кровотечений. В более тяжелых случаях могут быть показаны переливание крови или хирургическое вмешательство. Ведение в больнице детскими специалистами поможет обеспечить оптимальный уход.
При кровотечении из нижних отделов желудочно-кишечного тракта полипы у детей в основном доброкачественные и обычно не рецидивируют. В некоторых случаях может потребоваться повторная колоноскопия.
