Зеленые сопли при гв: Зеленые сопли у мамы — 60 ответов
Чем лечить насморк кормящей маме и какие средства можно использовать
Насморк у кормящей мамы — частое явление, в большинстве случаев связанное с ОРВИ или простудой. Главное при нем — вовремя обратить внимание на другие симптомы и правильно распознать причину болезни. В этом случае лечение будет значительно проще и быстрее. Кормление грудью при заложенности носа естественно и вполне нормально, и только в особых случаях его следует прерывать.
Насморк не опасен для кормящей мамы, но опасны последствия и осложнения вовремя нераспознанной и невылеченной болезни, из-за которой возник этот симптом. Для малыша при этом есть опасность инфицирования, а также опасность получения вместе с молоком веществ, которые содержатся в составе лекарств (в том числе некоторых назальных капель и спреев).
Консультация у отоларинголога является первым этапом при лечении ринита.
Только лор-врач может назначить правильное лечение и эффективные препараты, которые не нанесут вреда мамочке и младенцу.
Причины возникновения насморка у кормящих мам
Процесс лечения ринита у кормящей мамы зависит от того, что именно его вызвало:
- ОРВИ и бактериальная инфекция;
- аллергия;
- нарушение санитарных условий и сухость воздуха в помещении;
- травма носа;
- сразу после родов — насморк беременных, который сохранился ещё с периода гестации.
Сенная лихорадка — частая причина аллергического насморка у кормящих мам.
Самостоятельно определить причину не всегда возможно, если не было очевидных травм, контактов с людьми, больными ОРВИ или переохлаждений. Иногда приходится проходить аллергические исследования на коже или сдавать анализ крови.
Если у матери помимо насморка появляются кашель, повышенная температура тела, общее недомогание, боли в голове и мышцах — это признаки ОРВИ.
Однако если заложен нос, затруднено дыхание, а визит к доктору невозможно совершить в ближайшее время, можно использовать растворы для промывания носа или безопасные народные средства.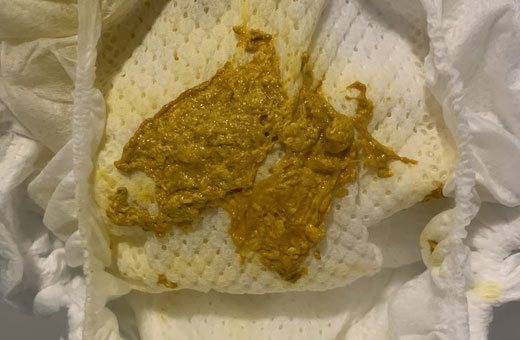 Они снимут заложенность, увлажнят носоглотку и позволят чувствовать себя комфортно.
Они снимут заложенность, увлажнят носоглотку и позволят чувствовать себя комфортно.
Домашние средства от заложенности носа и чихания для женщин в период лактации
Любое домашнее средство от насморка не устраняет причину, а немного прочищает носовые ходы и на время снимает отечность. Другими словами, домашнее лечение простуды — это всегда борьба с симптомами болезни. Полностью же избавиться от отека в носу можно, лишь определив и устранив причину его.
Отвар ромашки используют для закапывания в нос. Ингаляции с ним при насморке делать бесполезно.
При этом выбирая средства, необходимо обратить внимание на их безопасность для ребенка.
Наиболее распространенные народные методы лечения насморка при кормлении грудью:
- промывание носа водой с солью;
- закапывание соком алоэ или каланхоэ;
- закапывание настойкой ромашки.
Для промывания водой с солью достаточно приготовить раствор, смешав ингредиенты в пропорции 1 чайная ложка соли на литр воды. Процедура промывания очень проста. Голова поворачивается одним боком вниз, верхняя ноздря обильно закапывается с помощью спринцовки или небольшого чайника, пока раствор не потечет из другой ноздри, затем производится высмаркивание. То же повторяется для второй ноздри. При необходимости процедура повторяется до 5-6 раз в день.
Процедура промывания очень проста. Голова поворачивается одним боком вниз, верхняя ноздря обильно закапывается с помощью спринцовки или небольшого чайника, пока раствор не потечет из другой ноздри, затем производится высмаркивание. То же повторяется для второй ноздри. При необходимости процедура повторяется до 5-6 раз в день.
Сок алоэ и каланхоэ обладает увлажняющим и антисептическим действием. Если дома растет какое-либо из этих растений, нужно отломить нижний листок и отжать из него весь сок. Полученную жидкость нужно разбавить водой в пропорции 1 часть сока на 5 частей воды и капать смесь по 3-4 капли в одну ноздрю не более 3 раз в день.
На заметку
Сок алоэ и каланхоэ обладает полезными свойствами лишь в течение суток после отжима. Капать их следует, только если при насморке выделяются зеленые сопли.
Настой ромашки имеет похожие свойства. Чтобы приготовить такой настой, достаточно ложку высушенных соцветий залить стаканом кипятка, накрыть крышкой, дать настояться полчаса. Капать нужно по 3-5 капель до 4 раз в день. Используется он, как правило, при насморке, обусловленном бактериальной инфекцией.
Капать нужно по 3-5 капель до 4 раз в день. Используется он, как правило, при насморке, обусловленном бактериальной инфекцией.
Аналогично ромашке используются: череда, чабрец, мать-и-мачеха.
Цветы чабреца — компонент многих рецептов от насморка.
При аллергическом рините нужно в первую очередь выяснить, на что возникла аллергия и устранить аллерген. Если сделать это не получается, нужно сходить к врачу для сдачи кожных проб — они позволят определить, к какому веществу у матери имеется чувствительность.
На заметку
Если насморк вызван аллергическим ринитом, нельзя использовать препараты и делать ингаляции с эфирными маслами и отварами трав. Это может усилить симптомы болезни.
Большинство антигистаминных средств противопоказаны при кормлении грудью.
Антигистаминные препараты в большинстве своем противопоказаны при лактации, и потому единственный способ избавиться от аллергического ринита в этот период — устранить аллерген. Самостоятельный прием таких средств, как Диазолин, Тавегил, Супрастин может быть опасным для ребенка. Иногда врачи назначают при аллергическом насморке такие средства, как Назаваль, Альцедин, Назонекс, Беконазе, но они дают только временный эффект, то есть купируют симптомы, а на причины болезни не действуют.
Иногда врачи назначают при аллергическом насморке такие средства, как Назаваль, Альцедин, Назонекс, Беконазе, но они дают только временный эффект, то есть купируют симптомы, а на причины болезни не действуют.
Когда заложен нос, сон становится более тревожным и некомфортным, так как в лежачем положении носоглотка сильнее отекает. Поэтому на время сна стоит приподнимать изголовье кровати на 20-30°. Это поможет уменьшить приток крови к голове и отечность.
Назальные фармакологические препараты, которые безопасны для кормящих женщин
В любой аптеке есть фармакологические препараты, с помощью которых можно лечить ринит у кормящей матери:
- спреи и капли на основе морской воды;
- капли и спреи с эфирными маслами;
- сосудосуживающие капли и спреи.
Аквалор — серия средств от насморка
Препараты на основе морской воды, такие как Аквамарис, Салин, Аквалор, абсолютно безопасны, они помогают хорошо промыть нос и освободить его от слизи.
Гомеопатические капли Эуфорбиум или ЭДАС-131 бесполезны при лечении ринита и оказывают только эффект плацебо.
Пиносол — средство от аллергического насморка
Препараты с эфирными маслами, такие как Пиносол, содержат экстракты эвкалипта, мяты, сосны. Они смягчают слизистую и снимают отек, но иногда могут вызывать аллергические реакции, и потому их лучше заменить простой соленой водой — она увлажняет нос не менее эффективно.
Прежде чем лечить насморк кормящей маме сосудосуживающими каплями и спреями, рекомендуется ознакомиться с побочными эффектами. Хотя таких ограничений, как для беременных, нет, Називин, Тизин, Галазолин и им подобные препараты противопоказаны при кормлении грудью, а врачи назначают их матери только при слишком тяжелом протекании болезни. Если чихание и заложенность носа можно перетерпеть, а народные средства позволяют немного ослабить его симптомы, то применять назальные капли не стоит.
На заметку
Ни в коем случае нельзя начинать самостоятельное лечение ринита у кормящей мамы каплями и спреями, в состав которых входят антибиотики. Они могут привести к аллергии и трудностям дальнейшего лечения.
Можно ли продолжать кормить грудью при насморке
Соблюдая необходимые правила безопасности, кормить грудного ребенка может даже мать с ОРЗ.
Да, кормить при насморке можно, причем это не нанесет вреда малышу. Главное здесь — исключить возможность заражения ребенка при кормлении от матери, зараженной ОРВИ. Как минимум, мать должна проводить все процедуры с ребенком в марлевой повязке, по возможности не находиться в одной с ним комнате длительное время.
При правильном подходе несколько дней на молочной смеси никак не нарушат режим грудного вскармливания
Но если лечить симптомы кормящей маме приходится с помощью антибиотиков, или назначаются другие препараты, которые опасны для организма ребенка, то грудное вскармливание приостанавливается до выздоровления. При этом маме нужно сцеживать молоко 2-4 раза в день, чтобы его выработка не прекратилась, но ребенку давать искусственную молочную смесь. Более точные предписания в каждом конкретном случае дает доктор.
Если мать не принимает лекарств, противопоказанных при лактации, прекращать грудное вскармливание при насморке не стоит.
Защита грудного ребенка при заложенности носа и чихании у кормящей мамы
Рассмотрим меры по защите младенца. Чтобы он не заразился (если речь идет об инфекции), нужно:
- кормить в маске;
- позаботится о влажности воздуха на уровне 65-75%;
- проветривать помещение и поддерживать температуру в нем около 21-23°C;
- часто менять одежду.
При ОРВИ кормящие женщины должны использовать марлевые повязки.
Соблюдая эти правила, можно вылечить ринит у кормящей матери, не заразив ребенка.
Профилактика насморка в период лактации
В силах кормящей мамы уберечь себя и малыша от болезней. Для этого нужно:
- оберегать себя от переохлаждений;
- не посещать общественных мест в период эпидемий, не общаться с людьми с признаками ОРЗ;
- поддерживать температуру 21-23°C и влажность воздуха 60-75%;
- избегать контактов с аллергенами;
- проветривать помещения.

Если же уберечься не удалось, лечение насморка следует начать с посещения врача. Он поможет решить проблему максимально быстро и безопасно.
Доктор рассказывает про ОРВИ и простуду у беременных
Читайте также:
Какие капли от насморка можно принимать при лактации?
Большинство привычных капель в нос при лактации запрещены. Однако среди многообразия такие средств есть такие, которые по показаниям врача можно п …
Помогают ли от прыщей капли от насморка?
Капли от насморка помогают снять покраснение и шишку на месте выдавленного прыща. Избавить человека от прыщей насовсем они не могут.
[caption i …Подскажите самые хорошие капли от насморка для ребенка
Однозначно сказать, какие детские капли от насморка лучше, нельзя — все ведь зависит от типа и причины насморка, индивидуальных особенностей ребен .
 ..
..
Зеленые сопли у грудного ребенка: причина появления, как лечить
Главная » Здоровье новорожденного
Любая болезнь, даже если это обычные сопли и грудничка – это достаточно серьезный повод для волнения у многих молодых родителей. Если же мы говорим о новорожденном, причины для волнения у родителей, конечно есть, так как у таких малышей даже самое рядовое заболевание может привести к серьезным осложнениям. Если у грудного ребенка зеленые сопли, то это уже признак заболевания.
Зеленые сопли у грудного ребенка
Если у малыша появляются сопли (бесцветные), родители должны понимать, что их причиной может стать вирус, поэтому нужно скорее показать новорожденного врачу. Насморк у новорожденных малышей отличается от взрослого насморка, потому что младенческие носовые ходы намного уже, и, возможный отек слизистой оболочки носика у крошек может возникнуть намного быстрее.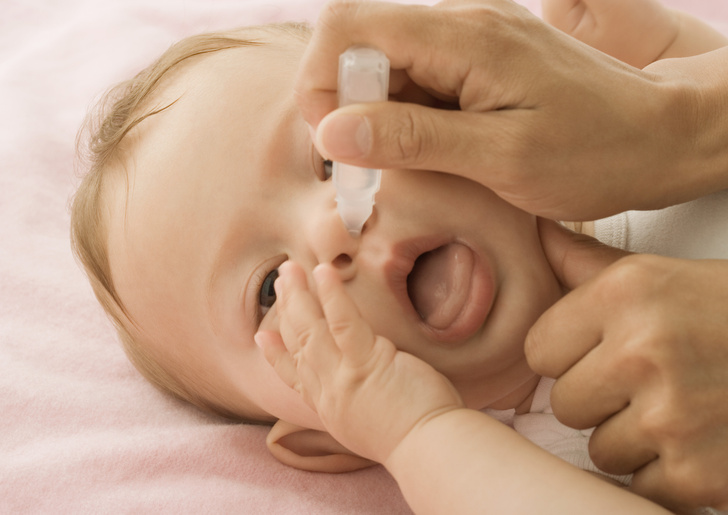 (См статью: Насморк у грудного ребенка)
(См статью: Насморк у грудного ребенка)
Если же носик забит, дышать крохе трудно, сопли густые и зеленые – это признаки того, что к вирусу добавилась и бактериальная инфекция. Конечно, первый совет, который нужно дать родителям в такой ситуации, – звонить в поликлинику и спешить показать ребенка врачу. Пока же врач в пути, стоит подумать, что можно сделать, чтобы помочь новорожденному и сделать так, чтобы сопли беспокоили его как можно меньше.
Обязательно нужно и важно:
- Увлажнять и не допускать пересушивания воздуха в помещении, где находится ребенок. Влажный воздух – гарантия того, что слизь в носу меньше сохнет, и малышу легче дышать;
- Очищать носик крошки от слизи. Насморк у малышей – это очень мучительно, так как с забитым носом невозможно сосать молоко, поэтому слизь из носа обязательно нужно удалять. В доме, где есть малыш, обязательно должен быть аспиратор, лучше всего – по возрасту (тот, который предназначен для грудничков) и со сменными насадками.
 (См статью: Как почистить носик новорожденному ребенку аквамарисом, грушей, аспиратором). Одним из лучших механических назальных аспираторов считается аспиратор NoseFrida шведского производства. Он подходит для новорожденных, легко и быстро очищает нос от слизи, а сменные защитные фильтры исключают риск заражения и обеспечивают высокую гигиеничность;
(См статью: Как почистить носик новорожденному ребенку аквамарисом, грушей, аспиратором). Одним из лучших механических назальных аспираторов считается аспиратор NoseFrida шведского производства. Он подходит для новорожденных, легко и быстро очищает нос от слизи, а сменные защитные фильтры исключают риск заражения и обеспечивают высокую гигиеничность;
- Очень полезно увлажнять носик младенца при помощи физраствора (раствора морской или поваренной соли), особенно, если сопли загустели и плохо отделяются. Его можно приобрести в аптеке, можно получить самим, добавив к горячей кипяченой воде немного соли. Передозировки от такого раствора добиться невозможно, для того, чтобы было удобнее закапать носик младенца, воспользуйтесь пипеткой или аспиратором в виде груши (нужно набрать полный аспиратор физраствора для лучшего напора, и добавить буквально пару капель в одну ноздрю, потом в другую). (См статью: Как правильно закапывать капли в нос новорожденному)
Очень важно при появлении насморка или, того хуже, зеленых соплей у грудничка, понимать, чего делать родителям не нужно.
Не нужно и даже опасно:
- Пытаться назначить крошке лечение самостоятельно;
- Пытаться закапать в нос грудное молоко, как иногда советуют. Советчики ориентируются примерно на следующее: грудное молоко полно разными полезными веществами, которые обязательно расправятся с насморком. Стоит помнить, что любое молоко – лучшая среда для бактерий, которые обязательно скажут вам «спасибо» за такой праздник жизни;
- Сильно натапливать или обогревать комнату при первых признаках насморка. Сухой и горячий воздух приводит вот к чему: слизистая носа пересыхают еще больше, сопли высыхают и справиться с ними становится тяжелее;
- Пытаться закапать малышу препараты, которые назначают не при ОРЗ, а при аллергии. Это опасно, так как может вызвать у крохи отек слизистой;
- Капать малышу лекарства не по возрасту или давать антибиотики.
Врачебная помощь и хороший уход быстро вылечат насморк у вашего малыша.
Зеленые сопли: нужно ли принимать антибиотики? – Доктор Комаровский
Хотите первыми читать наши материалы? Подписывайтесь на наш телеграм-канал или группу ВКонтакте.
Мы в Дзен — присоединяйтесь!
Наш Блог в — Пульс Mail.ru
Поделиться с друзьями
Желтый, зеленый, коричневый и другие
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если у вас когда-либо был насморк или вы чихали без салфетки, вы, вероятно, сблизились со своими соплями. Вы могли заметить, что время от времени он меняет цвет или текстуру. Выделения из носа могут быть прозрачными, зелеными, черными и иметь множество других промежуточных цветов.
Слизь предназначена для защиты носа и пазух от пыли, бактерий и других опасностей окружающей среды.
Почему слизь может изменить цвет? Обычно это как-то связано с тем, что происходит внутри или снаружи вашего тела. Вы можете быть здоровым или иметь простуду, аллергию или другое основное заболевание.
Вот ваш путеводитель по различным состояниям, которые могут повлиять на цвет ваших соплей, советы по облегчению и когда обратиться к врачу.
| прозрачный | белый | зеленый или желтый | красный или розовый | коричневый или оранжевый | black | |
| “normal” or healthy | ✓ | |||||
| allergic sinusitis | ✓ | |||||
| common cold | ✓ | ✓ | ||||
| Грибковая инфекция | ✓ | |||||
| Травма или раздражение | icp0018 | |||||
| nonallergic or pregnancy rhinitis | ✓ | ✓ | ||||
| sinusitis | ✓ | ✓ | ||||
| smoking/drug use | ✓ |
Прозрачные сопли считаются «нормальными» или здоровыми. Ваше тело производит около 1,5 литров этих выделений каждый день, хотя вы, вероятно, проглатываете большую их часть.
Ваше тело производит около 1,5 литров этих выделений каждый день, хотя вы, вероятно, проглатываете большую их часть.
Этот тип слизи состоит из воды с белками, антителами и солями. Как только он достигает желудка, он растворяется. Ваше тело продолжает делать это круглосуточно, чтобы помочь выровнять и защитить нос и носовые пазухи.
Аллергический ринит или «сенная лихорадка» также могут вызывать прозрачные жидкие выделения из носа. Хотя вы можете чувствовать себя очень плохо, аллергия не вызывается вирусом. Симптомы — это реакция организма на такие раздражители, как пыльца, кошачья или собачья шерсть и пылевые клещи.
Другие симптомы могут включать:
- Постназальная капелька
- , водянистые глаза
- . Чухание
- Кашля
- Зуд 9013 402.come Discole Discoled Skinding 9013. Discole Discoled Skinding 9013 4010. Discole Discoled Skinds holding
- боль в горле
- заложенность носа
- кашель
- чихание
- субфебрилитет или лихорадка выше 98,6°F (37°C), но ниже 108,4°F (300,4°F)
- легкие боли в теле
- легкая головная боль
- нанесение вазелина или другой мази на носовые проходы три раза в день
- использование солевого спрея для носа, чтобы увлажнить ткани носа
- подрезание ногтей, чтобы предотвратить ковыряние в носу на воздух с увлажнителем
- сморкаться мягче
- затрудненное дыхание
- кровотечение в течение более 30 минут
- выделение более 1 столовой ложки крови
- Мицетомный грибковый синусит. Этот тип возникает в результате проникновения скоплений спор в полости носовых пазух. Лечение включает соскоб инфицированных пазух.
- Аллергический грибковый синусит. Этот тип чаще встречается у людей с аллергическим ринитом в анамнезе. Инфекция должна быть удалена хирургическим путем.

- Хронический вялотекущий синусит. Этот тип в основном встречается за пределами Соединенных Штатов в таких регионах, как Судан и Индия. Другие симптомы включают головную боль, отек лица и нарушения зрения.
- Фульминантный синусит. Этот тип может вызвать повреждение носовых пазух и костной области, содержащей глазные яблоки и мозг.
- тошноту
- рвоту
- ригидность затылочных мышц
- чувствительность к свету или звуку
- позиционные головные боли; например, вы можете чувствовать больше боли, когда сидите, а не лежите
- желтые сопли, сопровождающиеся лихорадкой, которая длится три или четыре дня подряд
- головная боль, которая может быть сосредоточена вокруг глаз или за глазами и усиливается при наклоне
- отек вокруг ваши глаза или темные круги
- отек или покраснение вокруг глаз в течение всего дня
- сильная головная боль
- чувствительность к свету
- боль в задней части шеи
- повышенная раздражительность
- постоянная рвота
- Старайтесь избегать таких раздражителей, как амброзия, трава и деревья в дни с высоким содержанием пыльцы. Если вы не можете полностью избегать пребывания на улице, избегайте пребывания на улице с 5 до 10 часов утра.
- Держите окна закрытыми и используйте кондиционер и/или очиститель воздуха.
- Не вывешивайте белье сушиться на улице. Плесень и пыльца могут прилипнуть к вашей одежде, полотенцам и простыням.
- Соблюдайте меры предосторожности при работе во дворе. Пылезащитная маска может защитить вас от раздражителей, когда вы косите, сгребаете или работаете в саду.
 Возьми один здесь.
Возьми один здесь. - Поговорите со своим врачом о лекарствах от аллергии. Вы можете принимать как рецептурные, так и безрецептурные (OTC) антигистаминные или противоотечные средства.
- Аккуратно сморкайтесь так часто, как это необходимо. Нюхать и глотать слизь из носа — еще один вариант в краткосрочной перспективе.
- Пейте много воды — не менее восьми стаканов по 8 унций в день — чтобы разжижать слизь и облегчить ее отхаркивание.
- Используйте увлажнитель, чтобы увлажнить воздух, которым вы дышите. Покупайте увлажнители прямо сейчас.
- Распылите физиологический раствор в носовые ходы. Это раствор соленой воды, который не содержит лекарств, поэтому вы можете использовать его столько раз, сколько считаете нужным.
- Если заложенность носа сильная, рассмотрите возможность использования противоотечного средства или безрецептурного назального стероида, такого как Флоназа, в течение трех дней.

- Используйте грушу-шприц для удаления излишков соплей у младенцев и маленьких детей. Купите один здесь.
- Смешайте раствор морской воды с дистиллированной или стерилизованной водой.
- Наклоните голову набок над раковиной. Поместите носик в верхнюю ноздрю.
- Вдохните через рот и влейте раствор в верхнюю ноздрю. Он будет стекать через нижнюю ноздрю.
- Выдуйте оставшуюся слизь.
- Повторите этот процесс с другой стороны.
- После использования промойте кастрюлю дистиллированной или стерилизованной водой и дайте высохнуть на воздухе.
- Бронхитом. Обычно это начинается с сухого кашля и, в конце концов, с выделением прозрачной или белой мокроты. Со временем вы можете начать отхаркивать желтую и зеленую мокроту. Это признак того, что болезнь может прогрессировать во вторичную бактериальную инфекцию. Кашель может длиться до 90 дней.
- Пневмония. Обычно это осложнение другого респираторного заболевания. При пневмонии вы можете отхаркивать мокроту желтого, зеленого или иногда кровянистого цвета. Ваши симптомы будут варьироваться в зависимости от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами всех типов пневмонии.
- Синусит. Это также известно как синусовая инфекция.
 Вирус, аллергия или даже бактерии могут вызвать это состояние. Когда его вызывают бактерии, вы можете заметить желтую или зеленую мокроту, заложенность носа, постназальный синдром и давление в пазухах.
Вирус, аллергия или даже бактерии могут вызвать это состояние. Когда его вызывают бактерии, вы можете заметить желтую или зеленую мокроту, заложенность носа, постназальный синдром и давление в пазухах. - Муковисцидоз. Это хроническое заболевание легких, при котором в легких накапливается слизь. Это заболевание часто поражает детей и молодых людей. Это может вызвать различные цвета мокроты, от желтого до зеленого и коричневого.
- Бактериальной пневмонией. Эта форма пневмонии может выделять мокроту зелено-коричневого или цвета ржавчины.
- Бактериальный бронхит. По мере прогрессирования этого состояния может выделяться ржаво-коричневая мокрота. Также возможен хронический бронхит.
 Вы можете быть более подвержены риску развития хронического бронхита, если курите или часто подвергаетесь воздействию дыма и других раздражителей.
Вы можете быть более подвержены риску развития хронического бронхита, если курите или часто подвергаетесь воздействию дыма и других раздражителей. - Муковисцидоз. Это хроническое заболевание легких может вызывать мокроту цвета ржавчины.
- Пневмокониоз. Вдыхание различной пыли, такой как уголь, асбест и силикоз, может вызвать это хроническое заболевание легких. Это может вызвать коричневую мокроту.
- Абсцесс легкого. Это полость внутри легких, заполненная гноем. Обычно он окружен инфицированными и воспаленными тканями. Наряду с кашлем, ночной потливостью и потерей аппетита у вас может возникнуть кашель с выделением мокроты коричневого цвета или с прожилками крови. Эта мокрота также имеет неприятный запах.
- Вирусным бронхитом. Это состояние может начинаться с белой мокроты, что указывает на вирусную инфекцию.
 Однако это может привести к вторичной бактериальной инфекции, при которой выделяется зеленая или желтая мокрота.
Однако это может привести к вторичной бактериальной инфекции, при которой выделяется зеленая или желтая мокрота. - ГЭРБ. Это хроническое заболевание влияет на вашу пищеварительную систему. Это может вызвать отхаркивание густой белой мокроты.
- ХОБЛ. Это состояние приводит к сужению дыхательных путей и образованию избыточного количества слизи в легких. Комбинация затрудняет получение кислорода вашим телом. При этом состоянии у вас может появиться белая мокрота.
- Застойная сердечная недостаточность. Это происходит, когда ваше сердце не может эффективно перекачивать кровь к остальным частям тела. Жидкость накапливается в разных областях, что приводит к отеку. Жидкость скапливается в легких и может привести к увеличению количества белой мокроты. Вы также можете испытывать одышку.
- Курением. Курение сигарет или некоторых наркотиков, таких как крэк, может привести к черной мокроте.
- Пневмокониоз. В частности, один тип, болезнь черных легких, может вызывать черную мокроту. В основном это поражает рабочих угольной промышленности или всех, кто часто подвергается воздействию угольной пыли. Откашливание черной мокроты также может сопровождаться одышкой.
- Грибковая инфекция. Черные дрожжи под названием Exophiala dermatitidis вызывает эту инфекцию. Это редкое состояние, которое может вызвать черную мокроту. Чаще поражает людей с муковисцидозом.
- Аллергическим ринитом. Это также называется назальной аллергией или иногда сенной лихорадкой. Это заставляет ваше тело производить больше носовой слизи после воздействия аллергенов, таких как пыльца, травы и сорняки. Эта слизь создает постназальный синдром и может вызвать отхаркивание прозрачной мокроты.
- Вирусный бронхит. Это воспаление бронхов в легких. Начинается с прозрачной или белой мокроты и кашля. В некоторых случаях, если это связано с вторичной бактериальной инфекцией, вы можете обнаружить, что мокрота приобретает желтый или зеленый цвет.
- Вирусная пневмония.
 Эта форма пневмонии вызывается инфекцией в легких. Ранние симптомы включают лихорадку, сухой кашель, мышечную боль и другие гриппоподобные симптомы. Вы также можете увидеть увеличение прозрачной мокроты.
Эта форма пневмонии вызывается инфекцией в легких. Ранние симптомы включают лихорадку, сухой кашель, мышечную боль и другие гриппоподобные симптомы. Вы также можете увидеть увеличение прозрачной мокроты. - Пневмония. Эта инфекция легких может вызывать красную мокроту по мере ее прогрессирования. Это может также вызвать озноб, лихорадку, кашель и боль в груди.
- Туберкулез. Эта бактериальная инфекция может передаваться от одного человека к другому в тесном контакте. Основные симптомы включают кашель в течение более 3 недель, кашель с кровью и красной мокротой, лихорадку и ночные поты.
- Застойная сердечная недостаточность (ЗСН). Это происходит, когда ваше сердце не может эффективно перекачивать кровь по телу.
 В дополнение к розовой или красноватой мокроте вы также можете испытывать одышку.
В дополнение к розовой или красноватой мокроте вы также можете испытывать одышку. - Легочная эмболия. Это происходит, когда легочная артерия в легких блокируется. Эта блокировка часто возникает из-за сгустка крови, который перемещается откуда-то еще в теле, например, из ноги. Это часто вызывает кровянистую мокроту или прожилки крови. Это состояние опасно для жизни и может также вызвать одышку и боль в груди.
- Рак легких. Это состояние вызывает множество респираторных симптомов, в том числе кашель с красной мокротой или даже кровью.
- Использование увлажнителя воздуха в вашем доме. Сохранение влажности воздуха может помочь разжижить мокроту и облегчить ее отхаркивание.
- Полоскание соленой водой. Смешайте чашку теплой воды с 1/2–3/4 чайной ложки соли и прополощите горло, чтобы избавиться от слизи от аллергии или синусовой инфекции, поражающей горло.
- Использование эвкалиптового масла. Это эфирное масло разжижает слизь в груди и содержится в таких продуктах, как Vicks VapoRub.
- Прием безрецептурных отхаркивающих средств. Лекарства, такие как гвайфенезин (муцинекс), разжижают слизь, поэтому она течет более свободно, и вам легче ее отхаркивать.

5550.come 9013. неаллергический ринит. Исследователи объясняют, что это состояние вызвано гормональными изменениями и может развиться в любой момент беременности. Это чаще встречается между 13 и 21 неделями. Это состояние обычно проходит в течение нескольких недель после родов.
Это чаще встречается между 13 и 21 неделями. Это состояние обычно проходит в течение нескольких недель после родов.
Если вы чувствуете заложенность носа или душно, вы можете заметить, что ваши сопли белые. Вы также можете испытывать отек или воспаление в носу и медленное выделение слизи из носа.
Из-за духоты ваши сопли теряют содержание воды. Он становится густым и даже мутным — оба признака того, что у вас может быть простуда или инфекция.
Простуда может вызвать общее недомогание. Ваши симптомы обычно развиваются через один-три дня после контакта с вирусом. Особенно подвержены простудным заболеваниям дети. С другой стороны, взрослые могут болеть от двух до трех простуд в год.
Другие симптомы включают:
Желтая слизь является признаком того, что какой-либо вирус или инфекция, которая у вас есть, проникают в организм. Хорошие новости? Ваше тело сопротивляется. Желтый цвет исходит от клеток — например, лейкоцитов — которые спешат убить микробы-нарушители. Как только клетки выполнили свою работу, они попадают в ваши сопли и придают им темно-желтоватый оттенок.
Хорошие новости? Ваше тело сопротивляется. Желтый цвет исходит от клеток — например, лейкоцитов — которые спешат убить микробы-нарушители. Как только клетки выполнили свою работу, они попадают в ваши сопли и придают им темно-желтоватый оттенок.
Ваша болезнь может длиться от 10 до 14 дней, но следите за выделениями из носа.
Если ваша иммунная система активизируется для борьбы с инфекцией, ваши сопли могут стать зелеными и стать особенно густыми. Цвет исходит от мертвых лейкоцитов и других отходов жизнедеятельности.
Но зеленые сопли не всегда повод бежать к врачу. Фактически, некоторые инфекции носовых пазух могут быть вирусными, а не бактериальными.
Тем не менее, если вы болеете простудой или инфекцией в течение 12 дней или более, возможно, самое время записаться на прием. У вас может быть бактериальная инфекция носовых пазух или другая бактериальная инфекция, требующая лечения. Ищите другие признаки того, что вам не становится лучше, например лихорадка, головная боль или тошнота.
Кровь в ваших соплях окрашивает их в розовый или красный цвет. Кровь может немного течь, если вы много сморкались или если у вас был какой-то удар по носу.
Для предотвращения носовых кровотечений рекомендуется:
У беременных также могут появляться кровавые сопли. Это может быть связано с увеличением объема крови, гормонами или опухшими носовыми ходами.
Если у вашего ребенка кровотечение, позвоните педиатру. Это особенно важно, если вашему малышу меньше 2 лет.
Если ваша кровь образовалась в результате острой травмы, такой как автомобильная авария, обратитесь за медицинской помощью, чтобы исключить более серьезные проблемы.
Вам также следует обратиться к врачу, если у вас:
Коричневые сопли могут быть результатом выхода старой крови из организма. Или вы могли вдохнуть что-то красное или коричневое, что обесцветило вашу слизь. Возможно, это грязь, нюхательный табак или паприка.
Или вы могли вдохнуть что-то красное или коричневое, что обесцветило вашу слизь. Возможно, это грязь, нюхательный табак или паприка.
Чаще всего серо-черные сопли бывают у курящих людей или в домохозяйствах с курильщиками. Из-за сильного загрязнения воздуха ваши сопли могут стать черными. У людей, употребляющих наркотики, также могут быть черные сопли.
Черная носовая слизь также может быть признаком серьезной грибковой инфекции. Хотя это и не является обычным явлением, люди с ослабленной иммунной системой могут быть восприимчивы к этому типу болезни.
Различают четыре типа грибковых поражений придаточных пазух носа:
Какой бы ни была возможная причина, рекомендуется обратиться к врачу для более формального диагноза.
Фактическая текстура ваших соплей во многом зависит от содержания в них влаги. Слизь из носа, которая свободно течет, содержит больше воды, чем твердые сопли. В некоторых случаях употребление большего количества воды может помочь разжижить слизь. Изменения текстуры могут происходить на протяжении всего заболевания.
Водянистые выделения из носа могут быть предупреждающим признаком утечки спинномозговой жидкости (ЦСЖ). Утечка происходит, когда в мембранах, окружающих ваш мозг, есть разрыв, вероятно, из-за травмы или определенных заболеваний, таких как гидроцефалия.
Другие симптомы ликвореи включают:
Если вы подозреваете, что у вас утечка спинномозговой жидкости, обратитесь за медицинской помощью.
Может быть трудно отличить простуду или другую вирусную инфекцию от бактериальной инфекции. Цвет не всегда является лучшим показателем того, следует ли вам обратиться к врачу. Вместо этого обратите внимание на продолжительность болезни и ухудшение других симптомов.
Большинство простудных заболеваний длятся от 5 до 10 дней. Обычно они достигают пика тяжести между третьим и пятым днями. Бактериальная инфекция может ухудшиться по мере ее прогрессирования и продолжаться по истечении этого периода времени.
Другие признаки, при которых необходимо записаться на прием:
В редких случаях инфекция может распространиться на глаза или мозг. Немедленно обратитесь за медицинской помощью, если заметите любой из следующих симптомов:
Немедленно обратитесь за медицинской помощью, если заметите любой из следующих симптомов:
Думаете, ваши сопли могут быть результатом аллергии? Есть несколько способов избавиться от заложенности носа:
При заложенности носа от простуды и других состояний:
В качестве альтернативы вы можете попробовать использовать нети-пот для полоскания мусора или слизи из носа. Если вы это сделаете, обязательно используйте нети-пот перед применением любого назального спрея, такого как Флоназе. Вы можете найти нети-поты онлайн здесь.
Для использования нети-пота:
Сопли вырабатываются вашими носовыми пазухами в качестве защиты от внешнего мира и его многочисленных вирусов и других опасностей. Большинство причин заложенности носа связаны с вирусами и аллергиями, а не с бактериальными или грибковыми инфекциями.
Большинство причин заложенности носа связаны с вирусами и аллергиями, а не с бактериальными или грибковыми инфекциями.
Если у вас нет основного заболевания, вы можете попробовать меры домашнего комфорта, чтобы избавиться от заложенности носа. Если вы заметили предупреждающие признаки бактериальной инфекции или у вас есть другие опасения по поводу вашего здоровья, обратитесь к врачу.
Прочитайте эту статью на испанском языке.
Желтая, коричневая или зеленая мокрота: что это означает
Мокрота — это тип слизи, образующейся в груди. Обычно вы не производите заметного количества мокроты, если только вы не простудились или не имеете какой-либо другой основной медицинской проблемы. Когда вы откашливаете мокроту, это называется мокротой. Вы можете заметить мокроту разного цвета и задаться вопросом, что означают эти цвета.
Вот ваш путеводитель по различным состояниям, при которых выделяется мокрота, почему она может быть разного цвета и когда вам следует обратиться к врачу.
| green or yellow | brown | white | black | clear | red or pink | ||||||||||
| allergic rhinitis | ✓ | ||||||||||||||
| Бронхит | ✓ | ✓ | ✓ | ✓ | Iла0017 chronic obstructive pulmonary disease (COPD) | ✓ | |||||||||
| congestive heart failure | ✓ | ✓ | |||||||||||||
| муковисцидоз | ✓ | ✓ | 9 60 18 9 90 018 | ||||||||||||
| fungal infection | ✓ | ||||||||||||||
| gastroesophageal reflux disease (GERD) | ✓ | ||||||||||||||
| Абсцесс легкого | ✓ | ✓ | ✓ | 917 | ✓ | 917 | ✓ | 917 | ✓ | . | |||||
| lung cancer | ✓ | ||||||||||||||
| pneumonia | ✓ | ✓ | ✓ | ✓ | |||||||||||
| pneumoconiosis | ✓ | ||||||||||||||
| sinusitis | ✓ | ||||||||||||||
| smoking | ✓ | ||||||||||||||
| туберкулез | ✓ |
Если вы видите зеленую или желтую мокроту, это обычно признак того, что ваш организм борется с инфекцией. Цвет исходит от лейкоцитов. Сначала вы можете заметить желтую мокроту, которая затем превращается в зеленую мокроту. Изменение происходит с тяжестью и продолжительностью потенциальной болезни.
Цвет исходит от лейкоцитов. Сначала вы можете заметить желтую мокроту, которая затем превращается в зеленую мокроту. Изменение происходит с тяжестью и продолжительностью потенциальной болезни.
Зеленая или желтая мокрота обычно вызывается:
Вам также может показаться, что этот цвет выглядит «ржавым». Коричневый цвет часто означает старую кровь. Вы можете увидеть этот цвет после того, как ваша мокрота станет красной или розовой.
Коричневая мокрота обычно вызывается:
Вы можете испытывать белую мокроту при некоторых состояниях здоровья.
Белая мокрота обычно вызывается:
Немедленно обратитесь за медицинской помощью, если вам трудно дышать.
Черная мокрота также называется меланоптизом. Если вы видите черную мокроту, это может означать, что вы вдохнули большое количество чего-то черного, например, угольной пыли. Это также может означать, что у вас грибковая инфекция, требующая медицинской помощи.
Если вы видите черную мокроту, это может означать, что вы вдохнули большое количество чего-то черного, например, угольной пыли. Это также может означать, что у вас грибковая инфекция, требующая медицинской помощи.
Черная мокрота обычно вызывается:
Ваше тело ежедневно производит прозрачную слизь и мокроту. Эта мокрота в основном наполнена водой, белком, антителами и некоторыми растворенными солями, которые помогают смазывать и увлажнять вашу дыхательную систему.
Эта мокрота в основном наполнена водой, белком, антителами и некоторыми растворенными солями, которые помогают смазывать и увлажнять вашу дыхательную систему.
Увеличение количества прозрачной мокроты может означать, что ваш организм пытается вывести раздражитель, такой как пыльца, или какой-то тип вируса.
Прозрачная мокрота обычно вызывается:
Кровь, вероятно, является причиной любого оттенка красной мокроты. Розовый считается еще одним оттенком красного, поэтому он также может указывать на то, что в вашей мокроте есть кровь, но ее меньше.
Красная или розовая мокрота обычно вызывается:
Обратитесь к врачу, если у вас выделяется больше мокроты, чем обычно, у вас сильные приступы кашля или вы заметили другие симптомы, такие как потеря веса или усталость.
Консистенция мокроты может меняться по многим причинам. Шкала варьирует от слизистой (пенистой) и слизисто-гнойной до гнойной (густой и липкой). По мере прогрессирования инфекции мокрота может становиться гуще и темнее.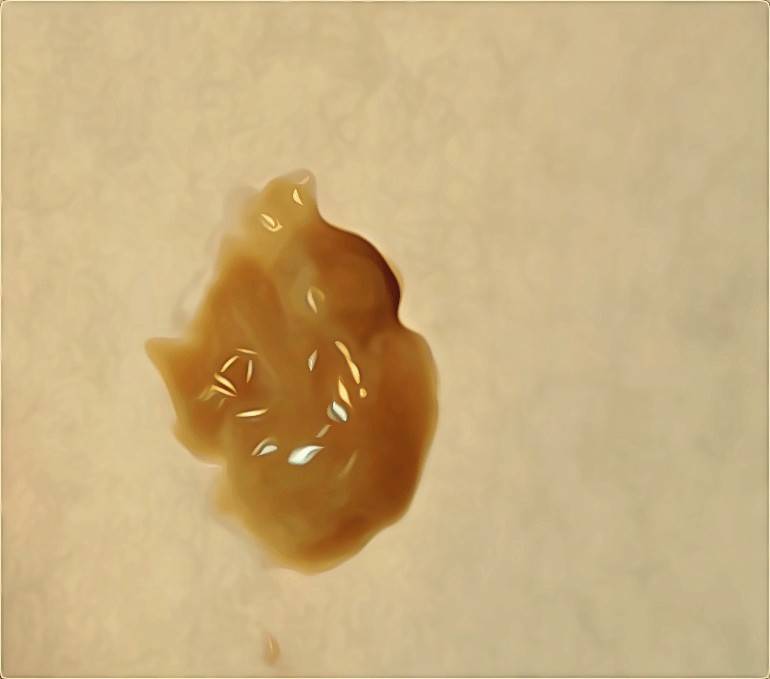 Он также может быть гуще по утрам или если вы обезвожены.
Он также может быть гуще по утрам или если вы обезвожены.
Прозрачная мокрота, связанная с аллергией, как правило, не такая густая или липкая, как зеленая мокрота, которую вы видите при бактериальном бронхите, или черная мокрота при грибковой инфекции.
Не ограничиваясь цветами: Ваша мокрота пенится? Другое слово для этой текстуры — «мукоид». Белая и пенистая мокрота может быть еще одним признаком ХОБЛ. Также может возникнуть вторичная бактериальная инфекция, которая может изменить цвет мокроты на желтый или зеленый.
Он и розовый, и пенистый? Эта комбинация может означать, что у вас застойная сердечная недостаточность на поздней стадии. Если у вас есть это состояние наряду с сильной одышкой, потливостью и болью в груди, немедленно позвоните в местные службы экстренной помощи.
Хотя мокрота является нормальной частью дыхательной системы, это ненормально, если она влияет на вашу повседневную жизнь. Возможно, пришло время позвонить своему врачу, если вы заметили его в дыхательных путях, горле или если вы начинаете кашлять.
Если ваша мокрота прозрачная, желтая или зеленая, вы можете подождать несколько дней или даже недель, прежде чем записаться на прием. По-прежнему следите за своими другими симптомами, чтобы увидеть, как прогрессирует ваша болезнь.
Если вы видите мокроту любого оттенка красного, коричневого или черного цвета или пенистую мокроту, немедленно запишитесь на прием. Это может быть признаком более серьезного основного заболевания.
Самостоятельно диагностировать тип заболевания легких может быть сложно. Врач может выполнить различные тесты, включая рентген и анализ мокроты, чтобы определить причину.
Если вы не уверены, что вызывает изменение цвета, или испытываете другие необычные симптомы, обратитесь к врачу.
Узнать больше: Посев мокроты »
Бывают случаи, когда наличие мокроты является поводом для немедленного обращения к врачу. Некоторые состояния, вызывающие мокроту, лучше всего реагируют на антибиотики, другие лекарства и дыхательные процедуры. В некоторых случаях может потребоваться хирургическое вмешательство.
В некоторых случаях может потребоваться хирургическое вмешательство.
Некоторые из состояний в этом списке являются вирусными. Это означает, что они не реагируют на антибиотики. Вместо этого вам просто нужно хорошо питаться, пить воду и отдыхать, чтобы вылечиться.
Вы также можете попробовать такие меры, как:
