Выделения после родов прозрачные: сколько длятся, какие бывают, норма и продолжительность
Выделения после родов: сколько длятся, какие могут быть
Всех новоиспеченных матерей и, безусловно, врачей, их наблюдающих, волнуют выделения после рождения ребенка. Сколько после родов идут выделения – вопрос отнюдь не праздный, а весьма актуальный. Ответить на вопрос о том, все ли «спокойно в Датском королевстве», позволяет оценка послеродовых выделений и их запах.
Немного о послеродовом периоде
Понятно, что послеродовый период наступает сразу после окончания родов, то есть рождения последа (плаценты), а не ребенка. А сколько он продолжается, знают немногие. Различают 2 этапа после родов:
- ранний послеродовый, который длится 2 часа,
- поздний послеродовый период, длительностью 6 – 8 недель.
Что же происходит в послеродовом периоде? Как только послед отделился от стенки матки, он выделяется наружу или рождается. На его месте в слизистой матке образовалась раневая поверхность, где имеется зияющие кровеносные маточные сосуды, из которых истекает кровь. Матка сразу же начинает сокращаться, и в процессе этих сокращений стенки матки напрягаются, тем самым сжимая разорванные сосуды.
Матка сразу же начинает сокращаться, и в процессе этих сокращений стенки матки напрягаются, тем самым сжимая разорванные сосуды.
В течение первых двух часов выделения ярко-кровянистые, умеренные. Нормальная кровопотеря в раннем послеродовом периоде составляет не более 0,4 л или 0,5% от веса родильницы.
В случае усиления кровянистых выделений после родов необходимо исключить в первую очередь гипотоническое кровотечение, а затем незамеченный и не ушитый разрыв промежности, влагалищных стенок или шейки матки.
Если сразу после рождения детского места матка весит около 1 кг, то к завершению послеродового периода она возвращается к своим обычным размерам и массе, 60 – 70 граммам. Для достижения этого матка продолжает сокращаться, но не так сильно и болезненно, как во время схваток. Женщина может лишь ощущать небольшие спазмы внизу живота, которые усиливаются в момент прикладывания малыша к груди (так как стимуляция сосков провоцирует выделение гормона, активизирующего сокращения матки – окситоцина).
За оговоренные 6 – 8 недель матке необходимо вернуться к нормальным размерам, а раневой поверхности зажить – весь этот процесс называется послеродовой инволюцией матки. В течение первых суток после родов край матки пальпируется на уровне пупка. К четвертому дню дно ее располагается посередине расстояния от пупочной ямки до лона. На 8 – 9 день дно матки выступает из-за лона примерно на 1 – 2 см, таким образом, в день матка уменьшается на 1 см.
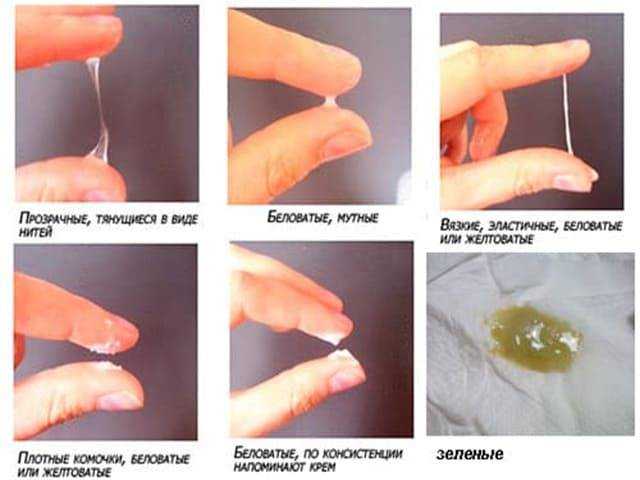
Послеродовые выделения носят название «лохии», и в зависимости от их цвета, запаха и количества судят о том, как протекает послеродовый период. Лохии являются физиологическим секретом родовой раны, в состав которых входит децидуальная оболочка, красные и белые кровянистые тельца, лимфа, плазма и слизь. В конечном итоге, через месяц послеродовые выделения в норме отсутствуют.
- По истечению первых двух часов после родов выделения становятся темно-красными или коричневатыми и умеренными. Такие выделения длятся от 5 до 7 дней.

- Первые 3 суток их общий объем равен 300 мл, что требует смены подкладной пеленки каждые 2 часа. В выделениях могут быть сгустки крови, и в этом нет ничего страшного.
- Начиная с 6-7 дня (неделя после родов) выделения меняют цвет и становятся желтоватыми или белесыми. Цвет определяется содержанием в выделениях большого количества лейкоцитов, которые участвуют в заживлении послеродовой раны.
- С 9 – 10 дня выделения выглядят как водянистые, имеют светлый оттенок и большое количество слизи, объем их постепенно уменьшается. Сначала это скудные выделения, а затем становятся практически незаметными, а исчезают к 3 – 4 неделе.
Субинволюция матки
О физиологическом течении послеродового периода судят по тому, как протекает сокращение матки, отделяется слизистая оболочка и из полости матки выходят кровяные сгустки.
Обратное развитие матки – инволюция играет важную роль в физиологии родильницы – восстановление менструальной и репродуктивной функций. Когда же сократительная способность матки ослаблена, то возникает угроза возникновения послеродовых гнойно-септических осложнений.
Когда же сократительная способность матки ослаблена, то возникает угроза возникновения послеродовых гнойно-септических осложнений.
Чтобы оценить процесс послеродовой инволюции матки родильницу приглашают на прием через 10 дней после выписки, где проводится общий и гинекологический осмотр.
Субинволюция матки — замедленный возврат к прежним параметрам. Если во время гинекологического осмотра врач пальпирует мягкую, рыхлую матку, которая имеет значительные размеры (около 10 – 12 недель), не сокращается под рукой, говорят о субинволюции.
Для подтверждения диагноза послеродовой субинволюции в обязательном порядке проводится УЗИ малого таза, которое позволит определить причины, препятствующие нормальному сокращению матки (остатки плаценты или плодных оболочек).
Предрасполагающими факторами субинволюции матки могут быть:
- гестоз
- многоплодная беременность
- многоводие
- роды затяжные или стремительные
- миома матки
Вопрос о госпитализации женщины решается в индивидуальном порядке. Если отсутствуют жалобы, общее состояние удовлетворительное, а в матке нет остатков последа или оболочек, родильнице назначаются утеротонические препараты (настойка водяного перца, окситоцин или метилэргометрин).
Если отсутствуют жалобы, общее состояние удовлетворительное, а в матке нет остатков последа или оболочек, родильнице назначаются утеротонические препараты (настойка водяного перца, окситоцин или метилэргометрин).
В случае обнаружения инородного содержимого в матке проводится его эвакуация вакуум-отсосом, а в некоторых ситуациях и диффузное промывание матки растворами антисептиков и/или антибиотиков. С профилактической целью назначаются антибиотики коротким циклом (длительностью 2 – 3 дня).
Лохиометра
Лохиометра также относится к послеродовым осложнениям и характеризуется задержкой лохий в матке. Как правило, лохиометра развивается на 7 – 9 день после родов. Причины возникновения данного осложнения различны:
- Это может быть как механическая закупорка шеечного канала
- Так и недостаточная маточная сократительная активность
- Механическое препятствие в цервикальном канале могут создать кровяные сгустки, остатки децидуальной оболочки и/или плодных оболочек
- Либо чрезмерный перегиб матки кпереди
При перерастяжении плодовместилища во время беременности (большие размеры плода, многоводие или многоплодие) или в процессе родов (дискоординация родовой деятельности, затяжные либо стремительные роды, кесарево сечение, спазмирование шейки) сократительная способность матки ослабевает. При своевременно диагностированной лохиометре общее состояние родильницы остается удовлетворительным, температура и пульс в норме, единственным признаком является отсутствие лохий или их количество ничтожно мало.
При своевременно диагностированной лохиометре общее состояние родильницы остается удовлетворительным, температура и пульс в норме, единственным признаком является отсутствие лохий или их количество ничтожно мало.
При пальпации матки отмечается увеличение ее размеров по сравнению с предыдущими сутками и болезненность. Пропущенная лохиометра приводит к развитию эндометрита. Врачебная тактика заключается в создании оттока лохий из матки. Сначала назначается консервативная терапия:
- но-шпа или папаверин парентерально
- затем утеротоники (окситоцин) и холод на низ живота
Если диагностируется перегиб матки, проводится бимануальная пальпация для возврата ее в исходное положение.
При закупорке цервикального канала врач пальцем осторожно его расширяет (в некоторых случаях могут понадобиться расширители Гегара) и освобождает его.
Выскабливание — если после оказанных мероприятий на протяжении 2 – 3 дней лохиометра не устраняется, прибегают к инструментальному опорожнению полости матки (выскабливание) или к вакуум-аспирации. С профилактической целью назначаются антибиотики.
С профилактической целью назначаются антибиотики.
Послеродовый эндометрит
Другим, но более опасным осложнением послеродового периода является воспаление матки или эндометрит. Как известно, у всех беременных ослабляется иммунологическая защита, что необходимо на предупреждение отторжения плодного яйца как инородного тела. Защитные силы организма восстанавливаются на 5 – 6 день после родов, закончившихся естественным путем, и на 10 сутки после абдоминального родоразрешения. Поэтому все родильницы угрожаемы по развитию воспалительных заболеваний органов репродуктивной системы.
Но выделяют ряд факторов, которые предрасполагают к возникновению послеродового эндометрита:
Во время беременности | Во время родов | Общие |
|
|
|
Симптомы острого эндометрита
- Эндометрит начинается остро, как правило, с 3 – 4 суток.
- Родильница отмечает, что выделения стали бурыми или цвета мясных помоев.
- Затем лохии приобретают гнойный характер и становятся зеленоватого оттенка.
- Характерен также и неприятный запах при выделениях после родов (тухлое мясо).
- Страдает и общее состояние пациентки. Повышается температура до фебрильных цифр (38 – 39 градусов), учащается сердцебиение, появляется выраженная слабость, недомогание.
- В анализе периферической крови воспалительные явления (возрастание СОЭ, лейкоцитов).
Подострый эндометрит чаще диагностируется позднее, уже после выписки из роддома
- Женщина может лишь отметить, что выделения продолжают оставаться кровянистыми до 10-12 дня.
- Температура может повышаться как незначительно, так и до фебрильных цифр.
- Выделения после родов становятся гнойными и приобретают неприятный запах при игнорировании женщиной предыдущих признаков лишь через 3 – 5 дней.
- В любом случае, послеродовый эндометрит является показанием для госпитализации.

В стационаре женщине обязательно проводится гистероскопия для исключения или выявления остатков плацентарной ткани, плодных оболочек и сгустков крови и последующего удаления их из матки вакуум-аспирацией либо выскабливанием. Назначается диффузное промывание маточной полости антисептическими растворами и антибиотиками (минимальное количество 3). Затем показано парентеральное введение антибиотиков.
Ребенок подрос, а что у мамы?
Как уже говорилось, в норме лохии после рождения ребенка прекращаются к концу 3 – 4 недели. Если женщина не кормит грудью, то у нее восстанавливается менструальный цикл, что можно заметить по характеру выделений. Сначала были слизистые, умеренные, потом (примерно через месяц или 2 после родов) бели стали обильными и похожими на белок сырого яйца на протяжении 2 – 3 дней, что свидетельствует об овуляции.
Поэтому важно решить все вопросы о послеродовой контрацепции заранее с врачом. Если же мама кормящая, то к моменту исполнения ребенку месяца выделения у нее становятся умеренно слизистыми, без неприятного запаха, и не меняют свой характер на протяжении всего этапа грудного вскармливания.
Но в ситуации, когда появились после родов желтые выделения (после окончания лохий), маме необходимо насторожиться. Особенно, если такие бели имеют ярко выраженную желтую окраску, у них неприятный запах, а саму женщину беспокоят зуд и дискомфорт в районе наружных половых органов или во влагалище. Конечно, необходимо как можно скорее посетить врача, а не откладывать визит к нему «на потом».
Только врач сможет определить причину патологических белей, возьмет мазок на микрофлору влагалища и порекомендует соответствующее лечение (см. лейкоциты в мазке). В лучшем случае, если желтые выделения окажутся признаком кольпита (половые пути родившей женщины весьма уязвимы в отношении инфекции, а сам организм ослаблен беременностью, родами и уходом за ребенком). Если помимо желтых выделений и перечисленных выше признаков женщину беспокоит еще и субфебрильная температура, а также боли внизу живота, то медлить тем более нельзя, так как возможно, что идет воспалительный процесс в матке или в придатках.
Гигиена послеродового периода
Для того чтобы матка сокращалась и вернулась к своим нормальным «добеременным» размерам, необходимо соблюдать после родов несложные правила:
- спать желательно на животе, что создает давление на матку и способствует ее сокращению, а также располагает матку и шейку по одной оси, в результате чего отток лохий улучшается
- посещать туалет по первому зову своего организма, а не откладывать сие мероприятие (наполненный мочевой пузырь и прямая кишка препятствуют сокращениям матки)
- регулярная смена прокладки (не позднее двух часов, так как лохии являются прекрасной средой для размножения бактерий, что создает риск инфицирования половых путей)
- категорический запрет на тампоны в послеродовом периоде
- подмываться не реже двух раз за день кипяченой водой, можно слабым раствором марганцовки
- придерживаться свободного вскармливания, когда ребенка прикладывают к груди по требованию (стимуляция сосков способствует синтезу окситоцина)
Автор: Созинова Анна Владимировна врач акушер-гинеколог
причины, цвет, когда идти к врачу?
Выделения из сосков молочных желез могут быть как в норме, так и при патологии. Часто выход отделяемого связан с заболеваниями молочной железы инфекционно-воспалительного, застойного, онкологического или другого рода. Возможны и другие причины этого явления: прием некоторых препаратов, часто — гормональный дисбаланс.
Часто выход отделяемого связан с заболеваниями молочной железы инфекционно-воспалительного, застойного, онкологического или другого рода. Возможны и другие причины этого явления: прием некоторых препаратов, часто — гормональный дисбаланс.
Диагностикой и лечением причины выделений занимается специалист, врач-маммолог. За медицинской помощью следует обращаться к нему.
СОДЕРЖАНИЕ СТАТЬИ
- 1. Причины
- 2. Сопутствующие симптомы
- 3. Когда нужно обращаться к врачу
- 4. Обследования
- 5. Методы лечения
Причины
Выделения из сосков могут быть нормальным событием: при беременности, кормлении грудью и некоторое время после завершения кормления. Но часто явление имеет патологическую природу. Понять причину расстройства удается только после тщательной диагностики. Предположить происхождение можно по косвенным признакам, в том числе по характеру и цвету отделяемого.
Молочного оттенка
Выделения из сосков, напоминающие молоко, часто встречаются при нарушениях функции гипофиза. Эта железа отвечает за выработку пролактина, гормона, обеспечивающего нормальную работу организма и лактацию в период естественного вскармливания. Причиной нарушения могут быть:
Эта железа отвечает за выработку пролактина, гормона, обеспечивающего нормальную работу организма и лактацию в период естественного вскармливания. Причиной нарушения могут быть:
- Опухоли гипофиза (основная часть из которых — аденомы). Нередко встречаются пролактиномы — частный случай аденом. Они вырабатывают пролактин.
- Иные образование хиазмально-селлярной области, региона турецкого седла.
- Травмы.
- Воспалительные процессы гипофиза и окружающих тканей.
Выделения из сосков молочного характера встречаются и при гормональной перестройке накануне менопаузы. Среди возможных и распространенных причин стоит указать гормональную терапию, которую часто прописывают при заболеваниях репродуктивной системы и не только.
Таким же образом проявляются кисты молочной железы.
Прозрачные или розоватые
Прозрачные или розовые выделения указывают на явно патологическую природу процесса. В числе причин:
- Внутрипротоковая папиллома.
 Доброкачественное новообразование, развивается с одной стороны.
Доброкачественное новообразование, развивается с одной стороны. - Патологическое расширение протока молочной железы (дуктэктазия).
- Доброкачественные или злокачественные опухоли. Проявляются разными выделениями из сосков, в т.ч. розовыми, прозрачными, как правило также бывают односторонними.
На фоне беременности или после нее розовое отделяемое может быть вариантом нормы, однако это происходит из обеих молочных желез.
Кровянистое, коричневатое отделяемое
Кровянистые выделения из сосков, отделяемое бурого цвета, встречается при сложных патологических процессах:
- Внутрипротоковой папилломе. Изменения наблюдаются с одной стороны.
- Расширение протока. Наблюдается с одной или обеих сторон.
- Рак молочной железы. Хотя такой цвет и выделения с примесью крови при злокачественной онкологии встречается нечасто.
Хотя риск злокачественного процесса сравнительно мал, такой симптом как кровавянистое отделяемое сам по себе тревожен. Следует обратиться к врачу.
Следует обратиться к врачу.
Зеленоватое отделяемое
Не всегда гной, возможны разные варианты. Выделения зеленого цвета из сосков типичны для:
- Кистозного поражения молочной железы.
- Инфекционного процесса. Воспалительной реакции. В такой ситуации возможны еще и кровянистые выделения.
Зеленые выделения из груди чаще сопровождаются сопутствующей симптоматикой. Особенно при инфекционно-воспалительных процессах.
Желтое отделяемое
Желтые выделения из сосков встречаются при гнойных процессах разного рода:
- Маститах, воспалении. Заболевание дает выраженные боли, лихорадку и нарушения общего самочувствия.
- Абсцессе молочной железы.
В подобных случаях лечение требуется немедленно.
Выделения из сосков — признак тревожный. Пропускать его нельзя. Несмотря на то, что выделения из сосков бывают нормальным, физиологическим явлением, следует перестраховаться. Стоит обратиться к врачу и пройти необходимые обследования.
Сопутствующие симптомы
Клиническая картина на фоне выделений из сосков у женщин варьируется от полного нуля до заметных проявлений. Чаще прочих обнаруживаются такие симптомы:
- Боли. Умеренные, но могут быть выраженными. При крупных кистах, доброкачественных опухолях большого размера грудь болит из-за компрессии, сдавливания тканей. Рак сопровождается прорастанием тканей. Область молочных желез не всегда болит сильно, в этом коварство патологии. Абсцесс, мастит сопровождаются мучительным дискомфортом. Грудь болит, дергает, неприятные ощущения могут быть простреливающими.
- Чувство распирания, инородного тела в груди с одной или обеих сторон.
- Повышение температуры тела. Лихорадка на фоне кровянистых или гнойных выделений может быть признаком острого воспалительного, воспалительно-инфекционного процесса.
- Слабость, ощущение разбитости. Проявления общей интоксикации организма. Визитная карточка инфекционного процесса.
При обследовании женщины врач оценивает признаки в комплексе. Так, кровянистые выделения из груди — неспецифическое проявление. Специалист системно учитывает и клинические проявления, и лабораторные тесты, и результаты инструментальных исследований.
Так, кровянистые выделения из груди — неспецифическое проявление. Специалист системно учитывает и клинические проявления, и лабораторные тесты, и результаты инструментальных исследований.
Когда нужно обращаться к врачу
Поводом для беспокойства должно стать наличие одного или сразу нескольких подозрительных признаков:
- Постоянный характер симптома. Кровяные или иные выделения происходят самопроизвольно, либо для начала достаточного небольшого физического воздействия.
- Регулярное возникновение симптома на пике цикла. Подобное может длиться годами, постоянно усугубляясь.
- Одностороннее поражение. Кровянистое или другое отделяемое с одной стороныуказывает на патологическое происхождение признака. При двустороннем характере выделения из сосков могут быть нормой или признаком иных патологий, не связанных непосредственно с поражением молочных желез.
- Возраст 40+. Женщины старшей возрастной категории чаще подвергаются развитию опасных патологий.
- Кровавые выделения из груди, гной, зеленоватое или желтое отделяемое.

- Наличие заметного уплотнения в груди. Если выделения из груди сопровождаются уплотнением, велика вероятность кисты или опухоли. Чтобы понять, что развилось у женщины и почему, нужна качественная диагностика.
- Покраснение кожи молочных желез. Часто бывает признаком воспаления.
При развитии подозрительных симптомов нужно записываться к врачу. Если наблюдаются проявления острого воспаления с покраснением, кровянистыми или гнойными выделениями из соска, помощь нужна в течение 1-2 дней с момента обнаружения проявлений.
Обследования
Исследование начинаются с приема маммолога. Специалист опрашивает пациентку на предмет жалоб, давности их развития. Уточняет, бывали ли признаки раньше. После чего проводит физикальное обследование, пальпирует молочные железы.
В первую очередь исключают патологии самой груди. Получить информацию помогают инструментальные исследования:
- УЗИ молочных желез.
- MP-маммография или цифровая маммография.

- Дуктография.
Часто инструментальных исследований оказывается недостаточно. Дополнительно прибегают к лабораторным методам:
- Анализам крови (общая кровь, биохимия).
- Анализам на гормоны. Исследуют уровни половых гормонов, пролактина и не только.
- Биопсии тканей молочной железы. Особенно часто ее практикуют при опухолях неясного происхождения и характера. При прочих равных новообразования одинаковые на вид бывают как доброкачественными, так и злокачественными. Вывод можно сделать только после гистологического исследования. Небольшой образец ткани отправляют в лабораторию, где выносят окончательный вердикт о том, что имеет место: норма или патология.
- Исследование мазка отделяемого из груди. Чтобы понять, нормальное или патологическое отделяемое.
Выяснив, почему наблюдаются кровяные или другие выделения, можно приступать к лечению.
Методы лечения
Подход к терапии зависит от характера патологического процесса. В ряде случаев есть шансы обойтись консервативным лечением. Применяют медикаменты необходимых групп.
В ряде случаев есть шансы обойтись консервативным лечением. Применяют медикаменты необходимых групп.
В сложных случаях прибегают к хирургическому вмешательству. Почему может потребоваться оперативное лечение:
- Абсцесс.
- Доброкачественная опухоль, которая мешает нормальной жизни, снижает ее качество.
- Рак. В такой ситуации проводится удаление части груди или всей молочной железы со стороны поражения, регионарных лимфоузлов.
В зависимости от характера и распространенности, стадии злокачественного процесса, дополнительное лечение включает в себя химио— и лучевую терапию. Лечение имеет множество побочных эффектов, но более чем оправдано.
Кровавые выделения, гнойное или другое отделяемое само по себе должно стать поводом обратиться к врачу. Он поможет понять, норма это или нет. Наша клиника предлагает полное обследование молочных желез. Чтобы записаться на прием к врачу, пройти обследования, обратитесь по телефону.
6 фактов о вашей вагине после родов, о которых вам никто не расскажет
Вы собираетесь сделать — или уже сделали — казалось бы невозможное и родить маленького человека. Но даже если вы читали книги по воспитанию детей и слушали советы каждого человека на планете (желательные или нет), мы собираемся пойти дальше и поспорить, что есть несколько важных, гм, изменений, о которых вас никто не предупредил. Вот что вам нужно знать о том, что происходит внизу после выталкивания ребенка.
Но даже если вы читали книги по воспитанию детей и слушали советы каждого человека на планете (желательные или нет), мы собираемся пойти дальше и поспорить, что есть несколько важных, гм, изменений, о которых вас никто не предупредил. Вот что вам нужно знать о том, что происходит внизу после выталкивания ребенка.
Ваши дни батута могут быть закончены.
Возможно, вам придется стоять, когда чихаете, или надевать прокладки для упражнений. Извините, дамы, но это реальные рассказы о стрессовом недержании мочи после рождения ребенка, состоянии, которое вызывает подтекание мочи во время действий, оказывающих давление на ваш пресс. Тем не менее, совершенно неприемлемо страдать от мокрых трусиков всю оставшуюся жизнь. Поэтому доктор Алисса Двек, доктор медицинских наук, гинеколог из Вестчестера, штат Нью-Йорк, и автор книги V is For Vagina , рекомендует упражнения Кегеля для укрепления мышц тазового дна, снижения веса ребенка и предоставления вашему телу времени для восстановления после родов. Даже если это не сработает, у вас есть варианты: Двек говорит, что есть различные операции или лекарства, которые тоже могут помочь.
Даже если это не сработает, у вас есть варианты: Двек говорит, что есть различные операции или лекарства, которые тоже могут помочь.
Тренировки оживят вашу сексуальную жизнь.
Беременность и роды создают большую нагрузку на мышцы тазового дна (МТД). Эти щенки делают всю работу, когда речь идет о контроле мочевого пузыря, родах и хорошей сексуальной жизни; поэтому очень важно, чтобы они были в отличной форме (сильный PFM = сильные оргазмы). Чтобы получить их там, попросите у своего врача серию утвержденных упражнений и рассмотрите возможность использования Elvie, если вы получите зеленый свет от доктора. Это округлое сенсорное устройство, которое вы вставляете во влагалище, а затем сжимаете и расслабляете мышцы вокруг него в течение 5-минутной тренировки. И поскольку мы настолько технически подкованы (или зависимы) в эти дни, конечно, он подключается к вашему iPhone, чтобы обеспечить биологическую обратную связь в реальном времени.
Там внизу будет пустыня.
Как бы вы ни были возбуждены, ваш ваджайджай может быть сухим после родов. То же самое происходит, если ваш врач дает разрешение на свидание с мужем (что обычно происходит не ранее, чем через шесть недель после родов). Уровень гормонов может еще не вернуться к своему нормальному состоянию, особенно если вы кормите грудью, говорит доктор Двек. Когда вы будете готовы вернуться в спальню, она рекомендует использовать много смазки или крема с эстрогеном, которые вы можете получить по рецепту от своего акушера.
Вы можете не узнать себя.
Не пугайтесь, если ваше влагалище другого цвета — это совершенно нормально. После родов пигментация внизу обычно темнеет, особенно вокруг половых губ и промежности (кожа между влагалищем и анусом). «В этом нет ничего опасного, обычно это вызвано гормональным изменением», — говорит доктор Двек. Как только уровень гормонов стабилизируется, он может вернуться к своему прежнему оттенку. Но даже если это не так, ничего страшного.
Странные запахи — это нормально.
Сразу после и даже через шесть-восемь недель после родов будут лохии, и их будет много. Это материал (в основном кровь), который выделяется из вашей матки, и он может иметь слабый запах. Тем не менее, если появляется сильный неприятный запах, доктор Двек предлагает запланировать визит к акушеру, чтобы исключить инфекцию.
Само исправится.
То, что может сделать и вынести вагина, почти сверхъестественно. «Это невероятный орган, который очень прощает», — объясняет доктор Двек. «Он хорошо кровоснабжается, и все заживает хорошо и быстро, лучше, чем где-либо еще в организме». Нет, скорее всего, все будет не так, как раньше, но вы можете чувствовать себя комфортно с новый нормальный.
Что нужно знать о кровотечении после родов
Если и есть плюс беременности (вы знаете, помимо рождения ребенка), так это отсутствие месячных в течение девяти+ месяцев. Но как только ребенок родится, вы испытаете так называемые послеродовые лохии. По сути, это нормальное кровотечение, которое длится несколько недель после родов.
Но как только ребенок родится, вы испытаете так называемые послеродовые лохии. По сути, это нормальное кровотечение, которое длится несколько недель после родов.
Кровотечение после родов — это последнее, с чем вам хочется иметь дело, пока вы жонглируете бессонными ночами, устанавливаете график кормления и занимаетесь бесконечными сменами подгузников. Но послеродовые лохии на самом деле полезны; это способ вашего тела очиститься от любого плацентарного материала, оставшегося после рождения ребенка. Готовы узнать подробности о лохиях? От стадий лохий до цвета и запаха — вот все, что вам нужно знать об этой совершенно нормальной части послеродового процесса.
В этой статье:
Что такое лохии?
Лохии стадии
Как долго длится кровотечение после рождения?
Как выглядят патологические выделения из лохий?
Как справиться с послеродовым кровотечением
Что такое лохии?
Лохии — это медицинский термин, обозначающий послеродовое кровотечение, — говорит Хизер Лопес, доктор медицинских наук, акушер-гинеколог из BJC Medical Group в Баптистском медицинском центре штата Миссури. Хотя это хорошее базовое объяснение, ваше тело на самом деле теряет не только кровь. «Лохии — это жидкость, состоящая из крови, оставшихся плацентарных клеток, отторжений слизистой оболочки эндометрия, а также слизи», — говорит Лопес. «Лохии в основном происходят из места, где плацента отделилась от стенки матки во время родов».
Хотя это хорошее базовое объяснение, ваше тело на самом деле теряет не только кровь. «Лохии — это жидкость, состоящая из крови, оставшихся плацентарных клеток, отторжений слизистой оболочки эндометрия, а также слизи», — говорит Лопес. «Лохии в основном происходят из места, где плацента отделилась от стенки матки во время родов».
Вы можете ожидать, что лохии будут немного тяжелее, чем ваши обычные месячные; наверное и дольше прослужит. «Я всегда говорю своим пациентам, что лохии — это естественный способ вернуть вас после отсутствия менструации в течение 40 недель беременности», — говорит Хизер Бартос, доктор медицинских наук, акушер-гинеколог и медицинский директор Be. Женское здоровье и благополучие во Фриско, штат Техас. И хорошая новость заключается в том, что любые лохии, которые вы испытываете, постепенно станут светлее, как по течению, так и по цвету. Это нормальное развитие, указывающее на то, что вы проходите различные стадии лохий.
Этапы лохий
Лохии являются нормой для послеродового курса, и хотя это не идеальное дополнение к опыту четвертого триместра, любое сильное кровотечение обычно стихает через несколько дней. Вот три стадии лохий, о которых следует знать:
Вот три стадии лохий, о которых следует знать:
Lochia rubra
Сразу после рождения ребенка вы можете ожидать сильное, темно-красное или ярко-красное кровотечение, которое может содержать небольшие сгустки. Это первая стадия лохий, называемая лохиями красными (rubra означает красный цвет). Эти прокладки, предоставленные больницей, могут показаться огромными и здоровенными, но вы будете благодарны за них на этой ранней стадии лохий. Также нормально испытывать сильные спазмы матки в течение этих первых нескольких дней. По словам Лопес, лохии красные обычно сохраняются в течение первых трех-четырех дней после рождения, а затем наступает вторая стадия: серозные лохии.
Серозные лохии
Во время второй стадии лохий у вас все еще будет кровотечение, но, вероятно, вы почувствуете, что с ним намного легче справиться. Достаточно сказать, что стадия серозных лохий значительно менее агрессивна. «В это время кровотечение обычно становится светлее, и вы заметите, что цвет вашего кровотечения может измениться со светло-красного на водянистый розово-коричневатый», — говорит Лопес. У большинства молодых мам серозные лохии сохраняются немного дольше, чем лохии красные; вы можете ожидать эту стадию примерно с четвертого по десятый день после родов.
У большинства молодых мам серозные лохии сохраняются немного дольше, чем лохии красные; вы можете ожидать эту стадию примерно с четвертого по десятый день после родов.
Lochia alba
Наконец, легкое кровотечение на стадии серозных лохий перейдет в выделения; цвет лохий теперь будет более желтоватым, но иногда его можно смешать с небольшим количеством пятен. Это последняя стадия лохий, называемая лохиями белыми, и она может длиться до шести недель после родов.
Как долго длится кровотечение после рождения?
Конечно, вы, вероятно, хотите двигаться дальше и наслаждаться первыми днями с ребенком без неудобств послеродовых лохий — так как долго длится кровотечение после рождения? Как и все, что связано с беременностью, родами и послеродовым периодом, лохии после рождения будут варьироваться от человека к человеку. И вы можете испытать это независимо от того, как вы рожаете: есть лохии после вагинальных родов и лохии после кесарева сечения. «Кровотечение как после вагинальных родов, так и после кесарева сечения может длиться иногда до пяти или шести недель. Если через шесть недель у вас все еще идет кровотечение, вам следует обсудить это со своим врачом», — говорит Лопес. Будьте уверены, что по большей части лохии должны значительно уменьшиться к этой шестинедельной отметке.
Если через шесть недель у вас все еще идет кровотечение, вам следует обсудить это со своим врачом», — говорит Лопес. Будьте уверены, что по большей части лохии должны значительно уменьшиться к этой шестинедельной отметке.
Лохии после вагинальных родов
Лохии после вагинальных родов, вероятно, будут более сильными, чем кровотечение после кесарева сечения. Если вы порвали во время родов или перенесли эпизиотомию, у вас также может быть кровотечение из этого места, что усугубит травму.
Лохии после кесарева сечения
Если у вас кесарево сечение, вы можете быть удивлены, узнав, что у вас все еще будут лохии и послеродовые выделения. Положительным моментом является то, что кровотечение может быть немного менее сильным для вас, чем для тех мам, у которых были вагинальные роды. Тем не менее, плацента была отделена от матки, обнажая открытые кровеносные сосуды, так что да, некоторое кровотечение произойдет.
К шестой неделе кровотечение, скорее всего, прекратится, но лохии обычно останавливаются, краснеют, а затем снова исчезают, особенно на ранних стадиях. Часто это просто побочный эффект попытки сделать слишком много слишком быстро после родов. По данным клиники Кливленда, кормящие мамы также могут заметить увеличение лохий во время кормления грудью; всплеск гормона окситоцина вызывает сокращения, которые могут привести к еще большему выделению матки.
Часто это просто побочный эффект попытки сделать слишком много слишком быстро после родов. По данным клиники Кливленда, кормящие мамы также могут заметить увеличение лохий во время кормления грудью; всплеск гормона окситоцина вызывает сокращения, которые могут привести к еще большему выделению матки.
Там редкое осложнение послеродового кровотечения, о котором следует знать, называемое субинволюцией. Это характеризуется интенсивным вагинальным кровотечением примерно через две-три недели после родов, когда вы думаете, что ваши лохии почти закончились. «В этом случае струп, расположенный в месте прикрепления плаценты к стенке матки, преждевременно отпадает, и у вас теперь кровотечение открытого типа», — говорит Бартос. Если у вас вдруг снова начнется очень сильное кровотечение, немедленно позвоните своему врачу или акушерке. «Вас могут госпитализировать для получения питоцина или другого лекарства, помогающего зажать матку», — объясняет Бартос. «Это помогает сдавить место, где отпала корка, чтобы остановить кровотечение».
Как выглядят аномальные выделения лохий?
К настоящему времени вы знаете, что лохии могут немного отличаться для каждой новой мамы. Конечно, вам все еще может быть интересно, какие ситуации могут вызывать беспокойство, когда речь идет о послеродовом кровотечении. Признаки патологических выделений лохий могут включать:
- Зловонные лохии. Нормальный запах лохий; он приобретает немного затхлый запах, похожий на запах менструальной крови. Но если лохии имеют неприятный запах, это может указывать на инфекцию. Может быть трудно отличить один запах от другого, но если вы заметили внезапное изменение запаха выделений, это требует обращения к врачу, говорит Бартос.
- Лохии с лихорадкой и/или болезненностью. Любую лихорадку, возникающую после рождения ребенка, следует обсудить с врачом, так как она может указывать на начало инфекции, говорит Бартос.
- Лохии, которые внезапно становятся очень тяжелыми.
 Как упоминалось ранее, внезапное изменение потока вашего кровотечения после родов обычно просто означает, что вы были слишком активны слишком рано. Попробуйте отдохнуть (легче сказать, чем сделать, мы знаем). В любом случае, разумно следить за внезапным началом сильного кровотечения, поскольку оно также может быть признаком субинволюции или опасного кровотечения; если вы смачиваете прокладку каждый час или два или выделяете большие сгустки, вам следует немедленно обратиться за помощью.
Как упоминалось ранее, внезапное изменение потока вашего кровотечения после родов обычно просто означает, что вы были слишком активны слишком рано. Попробуйте отдохнуть (легче сказать, чем сделать, мы знаем). В любом случае, разумно следить за внезапным началом сильного кровотечения, поскольку оно также может быть признаком субинволюции или опасного кровотечения; если вы смачиваете прокладку каждый час или два или выделяете большие сгустки, вам следует немедленно обратиться за помощью.
Как справиться с послеродовым кровотечением
Кровотечение после родов может быть неприятным, но это совершенно нормально. И прежде чем вы это осознаете, первые несколько физически бурных послеродовых недель пройдут, и вы снова начнете чувствовать себя самим собой. В то же время, если вы будете готовы чувствовать себя максимально комфортно, это может помочь вам справиться с лохиями. «Убедитесь, что в вашем распоряжении достаточно прокладок; попробуйте ночные прокладки и убедитесь, что у вас дома есть одноразовое нижнее белье, такое как бабушкины трусики», — говорит Бартос. Вы сможете перейти на легкие или мини-подушки в течение нескольких дней. Только не используйте тампоны при лохиях; По данным клиники Кливленда, ничего не должно попадать во влагалище в течение как минимум шести недель после рождения.
Вы сможете перейти на легкие или мини-подушки в течение нескольких дней. Только не используйте тампоны при лохиях; По данным клиники Кливленда, ничего не должно попадать во влагалище в течение как минимум шести недель после рождения.
Лучшее, что вы можете сделать, это попытаться успокоиться. Да, теперь у вас есть крошечный, беспомощный человек, о котором нужно заботиться (и это может помешать вам поднять ноги), но вам также нужно уделить первостепенное внимание своему выздоровлению. Роды тяжело сказываются на вашем теле. Примите помощь (а еще лучше, заранее попросите ее!), чтобы вы могли отдохнуть и расслабиться по мере необходимости. Послеродовая лохия неизбежна, но если вы позволите себе замедлиться, это может помочь вам получить некоторое облегчение.
Об экспертах:
Хизер Бартос, MD, акушер-гинеколог и медицинский директор Be. Женское здоровье и благополучие во Фриско, штат Техас. Ветеран военно-морского флота, она провела 12 лет, служа женщинам и супругам в вооруженных силах, и была адъюнкт-профессором Университета медицинских наук силовых структур в Бетесде, штат Мэриленд.
