В кале положительная реакция на белок: Ваш браузер устарел
Копрограмма, общий анализ кала, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Подтверждаю
Подробнее
- ИНВИТРО
- Библиотека
- Лабораторная диагностика
- Копрограмма: что это за исследование?
Геморрой
Грибок
Диарея
Гастрит
Гепатит
4920
08 Октября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Копрограмма, общий анализ кала: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Копрограмма – это лабораторное исследование кала, с помощью которого оцениваются его различные характеристики и выявляются некоторые заболевания желудочно-кишечного тракта (ЖКТ), включая воспалительные процессы и дисбактериоз микрофлоры кишечника.
При отсутствии патологий ЖКТ вся пища, которую употребляет человек, проходя через желудочно-кишечный тракт, подвергается интенсивному воздействию желудочного сока, желчи, пищеварительных ферментов и т. д. В результате пищевые продукты расщепляются на простейшие вещества, которые всасываются через слизистую оболочку кишечника в кровь и лимфу. В толстый кишечник попадают непереваренные пищевые остатки, где из них частично всасывается вода. В норме в прямую кишку попадают каловые массы, примерно на 70% состоящие из воды и на 30% из сухих пищевых остатков.
д. В результате пищевые продукты расщепляются на простейшие вещества, которые всасываются через слизистую оболочку кишечника в кровь и лимфу. В толстый кишечник попадают непереваренные пищевые остатки, где из них частично всасывается вода. В норме в прямую кишку попадают каловые массы, примерно на 70% состоящие из воды и на 30% из сухих пищевых остатков.
Если нарушается какая-либо функция органов желудочно-кишечного тракта, начинаются сбои в процессе всасывания пищевых продуктов, что отражается на характеристиках кала.
Таким образом, общий анализ кала назначают для диагностики заболеваний органов желудочно-кишечного тракта (патологии печени, желудка, поджелудочной железы, двенадцатиперстной, тонкой и толстой кишки, желчного пузыря и желчевыводящих путей), при подозрении на кишечные инфекции, для оценки результатов терапии заболеваний ЖКТ, в ходе диагностики злокачественных новообразований и генетических патологий, а также для установления непереносимости различных продуктов.
Подготовка к процедуре
Подготовка к копрограмме требует соблюдения некоторых рекомендаций, которые позволяют получить корректный результат исследования.
- Исключить прием слабительных, ферментативных препаратов, сорбентов, введение ректальных свечей, масел.
- По возможности сдавать общий анализ кала не ранее, чем через семь дней после окончания приема антибиотиков.
- Ограничить прием лекарственных препаратов и продуктов, способных изменить цвет кала за трое суток до сдачи анализа.
-
Накануне исследования не проводить диагностические процедуры, оказывающие раздражающее действие на анальное отверстие и прямую кишку (клизмы, ректороманоскопию, колоноскопию). - После рентгенологического исследования желудка и кишечника анализ кала следует сдавать не ранее, чем через двое суток.
- При необходимости выявления скрытых кровотечений желудочно-кишечного тракта необходима 4-5-дневная диета с исключением мяса, рыбы, яиц и зеленых овощей, а также препаратов железа, магния и висмута.

Сбор кала в специальный контейнер
Специальный контейнер для сбора кала вы можете взять в любом медицинском офисе ИНВИТРО или купить в аптеке. Его использование позволит предотвратить загрязнение собираемого биоматериала.
Забор кала можно выполнить самостоятельно в домашних условиях после самостоятельного акта дефекации (а не после клизмы). Для этого лучше использовать медицинское судно или горшок, предварительно тщательно вымытые, или одноразовую пеленку.
Непосредственно после акта дефекации следует набрать шпателем каловые массы в контейнер, заполнив его примерно на 30%. Важно, чтобы в собираемый биоматериал не попали следы мочи, менструальных выделений или воды из унитаза.
Полученный биоматериал нужно доставить в лабораторию в день сбора, хранить контейнер можно в холодильнике при температуре от +4 до +8°С не более 6-8 часов.
Контейнер для сбора биоматериала
Копрограмма (Koprogramma, Stool)
Синонимы: Общий анализ кала.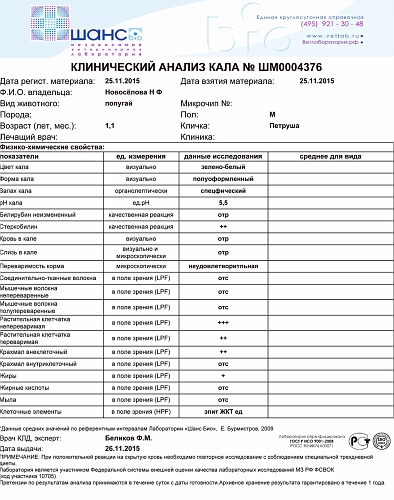 Stool analysis, Fecal analysis.
Stool analysis, Fecal analysis.
Краткая характеристика исследования «Копрограмма»
Кал – конечный продукт, образующийся в результате сло…
До 4 рабочих дней
Доступно с выездом на дом
725 руб
В корзину
Срок исполнения
До 4 рабочих дней (не включая день взятия биоматериала).
Что может повлиять на результаты
- Несоблюдение рекомендаций по питанию, применение клизмы, выполнение незадолго до сдачи анализа рентгеноскопического или эндоскопического исследования.
- Нарушение правил сбора кала, включающее использование нестерильного контейнера для сбора биоматериала или сбор непосредственно из унитаза, в результате чего в него попали чужеродные микроорганизмы из мочи, выделений половых органов, воды из унитаза и т.
 д.
д. - Несоблюдение условий хранения и транспортировки кала (биоматериал доставлен в лабораторию позже максимально установленного времени с момента сбора).
Если результат копрограммы кажется вам некорректным, анализ лучше сдать еще раз, придерживаясь всех рекомендаций по подготовке и правилам сбора.
Копрограмма, общий анализ кала
Сдать копрограмму вы можете в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные значения
|
Показатель |
Значение |
|
Макроскопическое исследование | |
|
Консистенция |
Плотная |
|
Форма |
Оформленный |
|
Цвет |
Коричневый |
|
Запах |
каловый, нерезкий |
|
pH |
6 – 8 |
|
Слизь |
Отсутствует |
|
Кровь |
Отсутствует |
|
Остатки непереваренной пищи |
Отсутствуют |
|
Химическое исследование | |
|
Реакция на скрытую кровь |
Отрицательная |
|
Реакция на белок |
Отрицательная |
|
Реакция на стеркобилин |
Положительная |
|
Реакция на билирубин |
Отрицательная |
|
Микроскопическое исследование | |
|
Мышечные волокна с исчерченностью |
Отсутствуют |
|
Мышечные волокна без исчерченности |
ед.  в препарате в препарате
|
|
Соединительная ткань |
Отсутствует |
|
Жир нейтральный |
Отсутствует |
|
Жирные кислоты |
Отсутствует |
|
Соли жирных кислот |
незначительное количество |
|
Растительная клетчатка переваренная |
ед. в препарате |
|
Растительная клетчатка непереваренная |
ед. в препарате |
|
Крахмал внутриклеточный |
Отсутствует |
|
Крахмал внеклеточный |
Отсутствует |
|
Йодофильная флора нормальная |
ед. в препарате |
|
Йодофильная флора патологическая |
Отсутствует |
|
Кристаллы |
Отсутствуют |
|
Слизь |
Отсутствует |
|
Эпителий цилиндрический |
Отсутствует |
|
Эпителий плоский |
Отсутствует |
|
Лейкоциты |
Отсутствуют |
|
Эритроциты |
Отсутствуют |
|
Простейшие |
Отсутствуют |
|
Яйца глистов |
Отсутствуют |
|
Дрожжевые грибы |
Отсутствуют |
Расшифровка показателей
Консистенция
Жидкие каловые массы могут говорить об излишне активной перистальтике кишечника, колите, наличии протозойной инвазии.
Слишком тугие каловые массы свидетельствует об избыточном всасывании жидкости в кишечнике, запорах, обезвоживании организма.
Пенистый кал возникает при недостаточности функции поджелудочной железы или нарушении секреторной функции желудка.
Кашицеобразный кал может говорить о диспепсии, колите или ускоренной эвакуации каловых масс из толстого отдела кишечника.
Форма
Горохообразный кал бывает при геморрое, трещинах ануса, язвах, голоданиях, микседеме (слизистом отеке).
Кал в виде тонкой ленты отмечается при стенозе тонкого отдела кишечника, а также при наличии в нем новообразований.
Цвет
Черный цвет (цвет дегтя) каловым массам может придавать употребление в пищу некоторых продуктов (смородины, аронии, вишни), прием препаратов с висмутом или железом, а также кровотечение в желудке или двенадцатиперстной кишке, цирроз печени.
Красный оттенок появляется при кровотечении в толстом отделе кишечника.
Светло-коричневый цвет кала возникает при печеночной недостаточности или закупорке желчных протоков.
Светло-желтый цвет кала бывает при патологиях поджелудочной железы и вследствие чрезмерного употребления молочных продуктов.
Темно-коричневый цвет говорит об избытке мяса в рационе питания, а также о повышении секреторной функции в толстом отделе кишечника.
Зеленый кал – признак брюшного тифа.
Запах
Гнилостный запах возникает из-за образования в кишечнике сероводорода и говорит о наличии язвенного колита или о распаде тканей, туберкулезе, гнилостной диспепсии.
Кислый запах говорит об усилении процессов брожения.
Зловонный запах свидетельствует о нарушении в работе поджелудочной железы, недостатке желчи, поступающей в кишечник.
Кислотность
Повышение pH наблюдается у грудных детей на искусственном вскармливании, у взрослых — при гнилостной диспепсии, а также при высокой активности кишечной микрофлоры.
Снижение pH происходит в случае нарушения процесса всасывания в тонком отделе кишечника, при чрезмерном употреблении в пищу углеводов, при усилении процессов брожения.
Слизь
Слизь может находиться как на поверхности кала, так и внутри него, обнаруживается при язвенном колите и запорах.
Кровь
Кровь в кале определяется при кровотечениях в ЖКТ, вызванных новообразованиями, полипами, язвами, геморроем, воспалительными процессами.
Избыточное количество бактерий и грибов может стать причиной ложноположительного ответа.
Остатки непереваренной пищи
Непереваренная пища в кале (лиенторея) свидетельствует о нарушении функции поджелудочной железы, хроническом гастрите, ускоренной перистальтике.
Непереваренные пищевые волокна в анализе кала
Белок
Наличие в кале белка говорит о патологиях двенадцатиперстной кишки или желудка, колите, энтерите, геморрое и некоторых других заболеваниях ЖКТ.
Стеркобилин
Отсутствие или значительное уменьшение стеркобилина в кале (реакция на стеркобилин отрицательная) указывает на закупорку желчного протока или резкое снижение функциональной активности печени.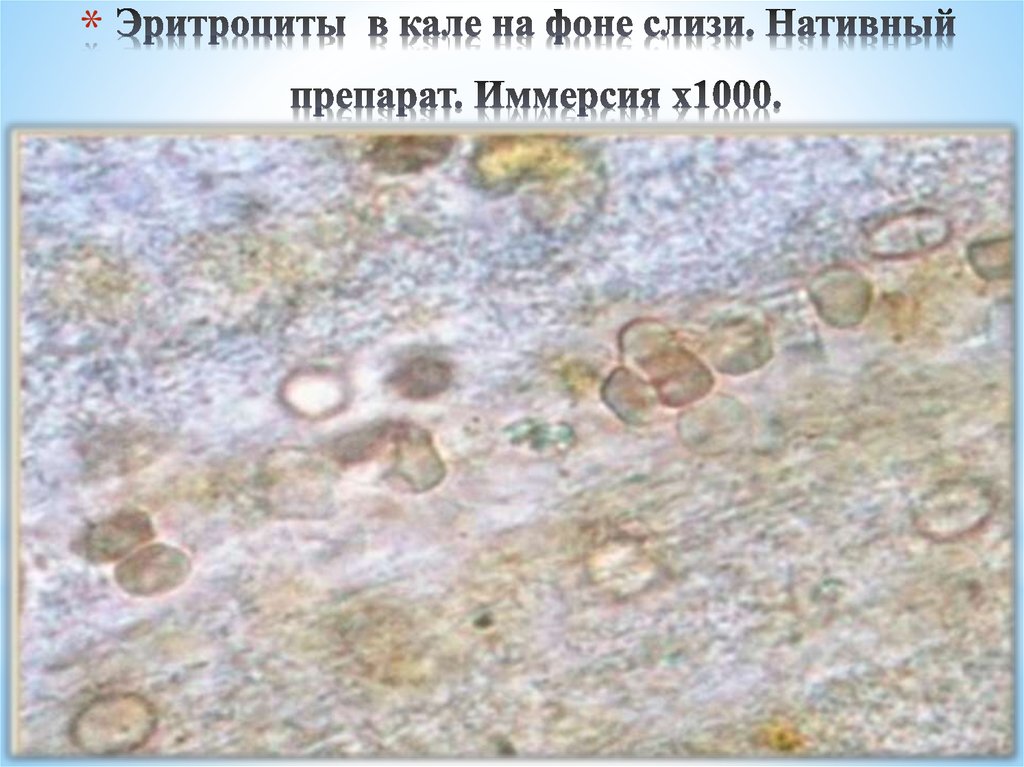 Увеличение количества стеркобилина в каловых массах наблюдается при усиленном желчеотделении, гемолитической желтухе.
Увеличение количества стеркобилина в каловых массах наблюдается при усиленном желчеотделении, гемолитической желтухе.
Билирубин
Обнаружение в кале взрослого человека билирубина указывает на нарушение процесса его восстановления в кишечнике под действием микрофлоры. Это говорит о дисбактериозе кишечника, об усилении перистальтики или о приеме антибактериальных препаратов во время подготовки к сдаче анализа или незадолго до этого.
Соединительная ткань и мышечные волокна
Являются недопереваренными остатками мяса и встречаются при недостатке ферментов поджелудочной железы.
Жир
Жир в кале – один из признаков недостаточной функции поджелудочной железы или нарушения отделения желчи.
Избыточное количество жира в кале (стеаторея)
Растительная клетчатка
Большое количество переваренной растительной клетчатки в кале свидетельствует о быстром прохождении пищи через желудок из-за снижения его секреторной функции, отсутствия в нем соляной кислоты, а также об избыточном количестве бактерий в толстом кишечнике и их проникновении в отделы тонкого кишечника. Непереваренная клетчатка диагностического значения не имеет, так как в ЖКТ нет ферментов для ее расщепления.
Непереваренная клетчатка диагностического значения не имеет, так как в ЖКТ нет ферментов для ее расщепления.
Крахмал
Повышенное содержание крахмала в кале, появляющееся при недостатке процессов переваривания в желудке, тонкой кишке и нарушении функции поджелудочной железы, называется амилореей. Кроме того, много крахмала может обнаруживаться во время диареи.
Внутриклеточные гранулы крахмала в анализе кала
Йодофильная флора (патологическая)
Присутствие патологической микрофлоры (стафилококков, энтерококков, кишечной палочки и пр.) свидетельствует об уменьшении количества полезных бактерий в кишечнике и, соответственно, о дисбактериозе. При потреблении большого количества углеводов начинают усиленно размножаться клостридии, вызывая бродильный дисбиоз.
Кристаллы
Кристаллы оксалата кальция в кале говорят о недостаточности функции желудка, глистных инвазиях, аллергии.
Кристаллы триппельфосфатов свидетельствуют об усиленном гниении белков в толстой кишке.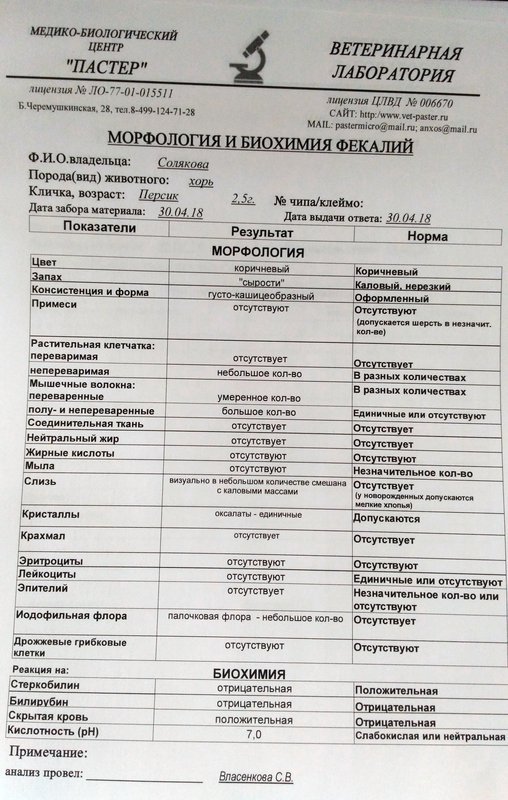
Эпителий
Значительное количество цилиндрического эпителия в кале обнаруживается при острых и хронических колитах. Наличие клеток плоского эпителия диагностического значения не имеет.
Лейкоциты
Лейкоциты в каловых массах появляются при колитах и энтеритах кишечника, дизентерии, туберкулезе кишечника.
Эритроциты
Эритроциты появляются в каловых массах при геморрое, трещинах прямой кишки, язвенных процессах в толстом отделе кишечника, при распаде опухолей.
Простейшие
Непатогенные простейшие присутствуют у здоровых людей. Патогенных можно обнаружить в каловых массах, доставленных в лабораторию не позднее двух часов после сбора биоматериала. Их наличие говорит об инвазии.
Яйца глистов
Яйца гельминтов в кале указывают на глистную инвазию.
Личинки круглых червей рода Strongyloides в кале
Дрожжевые грибы
Могут присутствовать в кале при проведении терапии кортикостероидами или антибактериальными препаратами. Наличие грибка Candida albicans говорит о поражении кишечника.
Наличие грибка Candida albicans говорит о поражении кишечника.
Источники
- Номенклатура медицинских услуг (новая редакция). Утверждена приказом Министерства здравоохранения и социального развития Российской Федерации от 13 октября 2017 года № 804н. Действует с 01.01.2018. В редакции Приказа Минздрава России от 5 марта 2020 года N 148н (в т.ч. с изменениями вст. в силу 18.04.2020).
- Шакова Х.Х. Оценка достоверности копрологического исследования в зависимости от времени хранения материала. Успехи современного естествознания, журнал. 2003. № 8. С. 131-131.
- Клинические рекомендации «Гастрит и дуоденит». Разраб.: Российская Гастроэнтерологическая Ассоциация, Ассоциация «Эндоскопическое общество «РЭндО»». – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рекомендации
Анализ на ПСА (простатический специфический антиген)
1420
13 Мая
Вирус папилломы человека
16187
04 Мая
Щелочная фосфатаза
39518
16 Апреля
Показать еще
Похожие статьи
Аллергия
Крапивница
Рвота
Диарея
Анафилактический шок
Латексная аллергия или аллергический «СПИД»
В 1927 году была впервые описана, но осталась фактически незамеченной, аллергическая реакция на латекс. Лишь спустя полвека эта аллергия стала объектом пристального внимания, изучения и практической разработки методов диагностики, профилактики и лечения.
Лишь спустя полвека эта аллергия стала объектом пристального внимания, изучения и практической разработки методов диагностики, профилактики и лечения.
Подробнее
Гепатит
Желтуха
АлАТ (АЛТ, Аланинаминотрансфераза, аланинтрансаминаза, SGPT, Alanine aminotransferase)
АлАТ (АЛТ, Аланинаминотрансфераза, аланинтрансаминаза): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Подробнее
ВИЧ
Гепатит
Cифилис
Пиелонефрит
Цистит
Анализы перед плановой госпитализацией
Анализы перед плановой госпитализацией: показания к назначению, правила подготовки к сдаче анализов, расшифровка результатов и показатели нормы.
Подробнее
Гастрит
Язва
13С-уреазный дыхательный тест (13С-УДТ, 13C-Urea Breath test, UBT). Выявление инфекции Helicobacter pylori
13С-уреазный дыхательный тест: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Подробнее
ВИЧ
Артрит
Аллергия
Сифилис
Коронавирус
COVID-19
Гепатит
Герпес
Иммуноферментный анализ
Иммуноферментный анализ: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов.
Подробнее
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на
обработку персональных данных
Подписаться
Оценка результата анализа — КАЛ (Копрология) —
Содержание
Копрограмма: что это за исследование?
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Копрограмма, общий анализ кала: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Копрограмма – это лабораторное исследование кала, с помощью которого оцениваются его различные характеристики и выявляются некоторые заболевания желудочно-кишечного тракта (ЖКТ), включая воспалительные процессы и дисбактериоз микрофлоры кишечника.
При отсутствии патологий ЖКТ вся пища, которую употребляет человек, проходя через желудочно-кишечный тракт, подвергается интенсивному воздействию желудочного сока, желчи, пищеварительных ферментов и т.д. В результате пищевые продукты расщепляются на простейшие вещества, которые всасываются через слизистую оболочку кишечника в кровь и лимфу. В толстый кишечник попадают непереваренные пищевые остатки, где из них частично всасывается вода. В норме в прямую кишку попадают каловые массы, примерно на 70% состоящие из воды и на 30% из сухих пищевых остатков.
В толстый кишечник попадают непереваренные пищевые остатки, где из них частично всасывается вода. В норме в прямую кишку попадают каловые массы, примерно на 70% состоящие из воды и на 30% из сухих пищевых остатков.
Если нарушается какая-либо функция органов желудочно-кишечного тракта, начинаются сбои в процессе всасывания пищевых продуктов, что отражается на характеристиках кала.
Таким образом, общий анализ кала назначают для диагностики заболеваний органов желудочно-кишечного тракта (патологии печени, желудка, поджелудочной железы, двенадцатиперстной, тонкой и толстой кишки, желчного пузыря и желчевыводящих путей), при подозрении на кишечные инфекции, для оценки результатов терапии заболеваний ЖКТ, в ходе диагностики злокачественных новообразований и генетических патологий, а также для установления непереносимости различных продуктов.
Подготовка к процедуре
Подготовка к копрограмме требует соблюдения некоторых рекомендаций, которые позволяют получить корректный результат исследования.
- Исключить прием слабительных, ферментативных препаратов, сорбентов, введение ректальных свечей, масел.
- По возможности сдавать общий анализ кала не ранее, чем через семь дней после окончания приема антибиотиков.
- Ограничить прием лекарственных препаратов и продуктов, способных изменить цвет кала за трое суток до сдачи анализа.
-
Накануне исследования не проводить диагностические процедуры, оказывающие раздражающее действие на анальное отверстие и прямую кишку (клизмы, ректороманоскопию, колоноскопию). - После рентгенологического исследования желудка и кишечника анализ кала следует сдавать не ранее, чем через двое суток.
- При необходимости выявления скрытых кровотечений желудочно-кишечного тракта необходима 4-5-дневная диета с исключением мяса, рыбы, яиц и зеленых овощей, а также препаратов железа, магния и висмута.
Сбор кала в специальный контейнер
Специальный контейнер для сбора кала вы можете взять в любом медицинском офисе ИНВИТРО или купить в аптеке. Его использование позволит предотвратить загрязнение собираемого биоматериала.
Его использование позволит предотвратить загрязнение собираемого биоматериала.
Забор кала можно выполнить самостоятельно в домашних условиях после самостоятельного акта дефекации (а не после клизмы). Для этого лучше использовать медицинское судно или горшок, предварительно тщательно вымытые, или одноразовую пеленку.
Непосредственно после акта дефекации следует набрать шпателем каловые массы в контейнер, заполнив его примерно на 30%. Важно, чтобы в собираемый биоматериал не попали следы мочи, менструальных выделений или воды из унитаза.
Полученный биоматериал нужно доставить в лабораторию в день сбора, хранить контейнер можно в холодильнике при температуре от +4 до +8°С не более 6-8 часов.
Контейнер для сбора биоматериала
Срок исполнения
До 4 рабочих дней (не включая день взятия биоматериала).
Что может повлиять на результаты
- Несоблюдение рекомендаций по питанию, применение клизмы, выполнение незадолго до сдачи анализа рентгеноскопического или эндоскопического исследования.

- Нарушение правил сбора кала, включающее использование нестерильного контейнера для сбора биоматериала или сбор непосредственно из унитаза, в результате чего в него попали чужеродные микроорганизмы из мочи, выделений половых органов, воды из унитаза и т. д.
- Несоблюдение условий хранения и транспортировки кала (биоматериал доставлен в лабораторию позже максимально установленного времени с момента сбора).
Если результат копрограммы кажется вам некорректным, анализ лучше сдать еще раз, придерживаясь всех рекомендаций по подготовке и правилам сбора.
Копрограмма, общий анализ кала
Сдать копрограмму вы можете в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные значения
|
Показатель |
Значение |
|
Макроскопическое исследование | |
|
Консистенция |
Плотная |
|
Форма |
Оформленный |
|
Цвет |
Коричневый |
|
Запах |
каловый, нерезкий |
|
pH |
6 – 8 |
|
Слизь |
Отсутствует |
|
Кровь |
Отсутствует |
|
Остатки непереваренной пищи |
Отсутствуют |
|
Химическое исследование | |
|
Реакция на скрытую кровь |
Отрицательная |
|
Реакция на белок |
Отрицательная |
|
Реакция на стеркобилин |
Положительная |
|
Реакция на билирубин |
Отрицательная |
|
Микроскопическое исследование | |
|
Мышечные волокна с исчерченностью |
Отсутствуют |
|
Мышечные волокна без исчерченности |
ед.  в препарате в препарате
|
|
Соединительная ткань |
Отсутствует |
|
Жир нейтральный |
Отсутствует |
|
Жирные кислоты |
Отсутствует |
|
Соли жирных кислот |
незначительное количество |
|
Растительная клетчатка переваренная |
ед. в препарате |
|
Растительная клетчатка непереваренная |
ед. в препарате |
|
Крахмал внутриклеточный |
Отсутствует |
|
Крахмал внеклеточный |
Отсутствует |
|
Йодофильная флора нормальная |
ед. в препарате |
|
Йодофильная флора патологическая |
Отсутствует |
|
Кристаллы |
Отсутствуют |
|
Слизь |
Отсутствует |
|
Эпителий цилиндрический |
Отсутствует |
|
Эпителий плоский |
Отсутствует |
|
Лейкоциты |
Отсутствуют |
|
Эритроциты |
Отсутствуют |
|
Простейшие |
Отсутствуют |
|
Яйца глистов |
Отсутствуют |
|
Дрожжевые грибы |
Отсутствуют |
Расшифровка показателей
Консистенция
Жидкие каловые массы могут говорить об излишне активной перистальтике кишечника, колите, наличии протозойной инвазии.
Слишком тугие каловые массы свидетельствует об избыточном всасывании жидкости в кишечнике, запорах, обезвоживании организма.
Пенистый кал возникает при недостаточности функции поджелудочной железы или нарушении секреторной функции желудка.
Кашицеобразный кал может говорить о диспепсии, колите или ускоренной эвакуации каловых масс из толстого отдела кишечника.
Форма
Горохообразный кал бывает при геморрое, трещинах ануса, язвах, голоданиях, микседеме (слизистом отеке).
Кал в виде тонкой ленты отмечается при стенозе тонкого отдела кишечника, а также при наличии в нем новообразований.
Цвет
Черный цвет (цвет дегтя) каловым массам может придавать употребление в пищу некоторых продуктов (смородины, аронии, вишни), прием препаратов с висмутом или железом, а также кровотечение в желудке или двенадцатиперстной кишке, цирроз печени.
Красный оттенок появляется при кровотечении в толстом отделе кишечника.
Светло-коричневый цвет кала возникает при печеночной недостаточности или закупорке желчных протоков.
Светло-желтый цвет кала бывает при патологиях поджелудочной железы и вследствие чрезмерного употребления молочных продуктов.
Темно-коричневый цвет говорит об избытке мяса в рационе питания, а также о повышении секреторной функции в толстом отделе кишечника.
Зеленый кал – признак брюшного тифа.
Запах
Гнилостный запах возникает из-за образования в кишечнике сероводорода и говорит о наличии язвенного колита или о распаде тканей, туберкулезе, гнилостной диспепсии.
Кислый запах говорит об усилении процессов брожения.
Зловонный запах свидетельствует о нарушении в работе поджелудочной железы, недостатке желчи, поступающей в кишечник.
Кислотность
Повышение pH наблюдается у грудных детей на искусственном вскармливании, у взрослых — при гнилостной диспепсии, а также при высокой активности кишечной микрофлоры.
Снижение pH происходит в случае нарушения процесса всасывания в тонком отделе кишечника, при чрезмерном употреблении в пищу углеводов, при усилении процессов брожения.
Слизь
Слизь может находиться как на поверхности кала, так и внутри него, обнаруживается при язвенном колите и запорах.
Кровь
Кровь в кале определяется при кровотечениях в ЖКТ, вызванных новообразованиями, полипами, язвами, геморроем, воспалительными процессами.
Избыточное количество бактерий и грибов может стать причиной ложноположительного ответа.
Остатки непереваренной пищи
Непереваренная пища в кале (лиенторея) свидетельствует о нарушении функции поджелудочной железы, хроническом гастрите, ускоренной перистальтике.
Непереваренные пищевые волокна в анализе кала
Белок
Наличие в кале белка говорит о патологиях двенадцатиперстной кишки или желудка, колите, энтерите, геморрое и некоторых других заболеваниях ЖКТ.
Стеркобилин
Отсутствие или значительное уменьшение стеркобилина в кале (реакция на стеркобилин отрицательная) указывает на закупорку желчного протока или резкое снижение функциональной активности печени. Увеличение количества стеркобилина в каловых массах наблюдается при усиленном желчеотделении, гемолитической желтухе.
Увеличение количества стеркобилина в каловых массах наблюдается при усиленном желчеотделении, гемолитической желтухе.
Билирубин
Обнаружение в кале взрослого человека билирубина указывает на нарушение процесса его восстановления в кишечнике под действием микрофлоры. Это говорит о дисбактериозе кишечника, об усилении перистальтики или о приеме антибактериальных препаратов во время подготовки к сдаче анализа или незадолго до этого.
Соединительная ткань и мышечные волокна
Являются недопереваренными остатками мяса и встречаются при недостатке ферментов поджелудочной железы.
Жир
Жир в кале – один из признаков недостаточной функции поджелудочной железы или нарушения отделения желчи.
Избыточное количество жира в кале (стеаторея)
Растительная клетчатка
Большое количество переваренной растительной клетчатки в кале свидетельствует о быстром прохождении пищи через желудок из-за снижения его секреторной функции, отсутствия в нем соляной кислоты, а также об избыточном количестве бактерий в толстом кишечнике и их проникновении в отделы тонкого кишечника. Непереваренная клетчатка диагностического значения не имеет, так как в ЖКТ нет ферментов для ее расщепления.
Непереваренная клетчатка диагностического значения не имеет, так как в ЖКТ нет ферментов для ее расщепления.
Крахмал
Повышенное содержание крахмала в кале, появляющееся при недостатке процессов переваривания в желудке, тонкой кишке и нарушении функции поджелудочной железы, называется амилореей. Кроме того, много крахмала может обнаруживаться во время диареи.
Внутриклеточные гранулы крахмала в анализе кала
Йодофильная флора (патологическая)
Присутствие патологической микрофлоры (стафилококков, энтерококков, кишечной палочки и пр.) свидетельствует об уменьшении количества полезных бактерий в кишечнике и, соответственно, о дисбактериозе. При потреблении большого количества углеводов начинают усиленно размножаться клостридии, вызывая бродильный дисбиоз.
Кристаллы
Кристаллы оксалата кальция в кале говорят о недостаточности функции желудка, глистных инвазиях, аллергии.
Кристаллы триппельфосфатов свидетельствуют об усиленном гниении белков в толстой кишке.
Эпителий
Значительное количество цилиндрического эпителия в кале обнаруживается при острых и хронических колитах. Наличие клеток плоского эпителия диагностического значения не имеет.
Лейкоциты
Лейкоциты в каловых массах появляются при колитах и энтеритах кишечника, дизентерии, туберкулезе кишечника.
Эритроциты
Эритроциты появляются в каловых массах при геморрое, трещинах прямой кишки, язвенных процессах в толстом отделе кишечника, при распаде опухолей.
Простейшие
Непатогенные простейшие присутствуют у здоровых людей. Патогенных можно обнаружить в каловых массах, доставленных в лабораторию не позднее двух часов после сбора биоматериала. Их наличие говорит об инвазии.
Яйца глистов
Яйца гельминтов в кале указывают на глистную инвазию.
Личинки круглых червей рода Strongyloides в кале
Дрожжевые грибы
Могут присутствовать в кале при проведении терапии кортикостероидами или антибактериальными препаратами. Наличие грибка Candida albicans говорит о поражении кишечника.
Наличие грибка Candida albicans говорит о поражении кишечника.
Источники
- Номенклатура медицинских услуг (новая редакция). Утверждена приказом Министерства здравоохранения и социального развития Российской Федерации от 13 октября 2017 года № 804н. Действует с 01.01.2018. В редакции Приказа Минздрава России от 5 марта 2020 года N 148н (в т.ч. с изменениями вст. в силу 18.04.2020).
- Шакова Х.Х. Оценка достоверности копрологического исследования в зависимости от времени хранения материала. Успехи современного естествознания, журнал. 2003. № 8. С. 131-131.
- Бугеро Н.В., Немова И.С., Потатуркина-Нестерова И.И. Факторы персистенции простейших фекальной флоры при дисбиозе кишечника. Вестник новых медицинских технологий, журнал. Т. XVIII. № 3. С. 28-31.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Копрограмма
Копрограмма – это исследование кала (фекалий, экскрементов, стула), анализ его физических, химических свойств, а также разнообразных компонентов и включений различного происхождения. Она является частью диагностического исследования органов пищеварения и функции желудочно-кишечного тракта.
Синонимы русские
Общий анализ кала.
Синонимы английские
Koprogramma, Stool analysis.
Метод исследования
Микроскопия.
Какой биоматериал можно использовать для исследования?
Кал.
Как правильно подготовиться к исследованию?
Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонны, пилокарпина и др.) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сдачи кала.
Общая информация об исследовании
Копрограмма – это исследование кала (фекалий, экскрементов, стула), анализ его физических, химических свойств, а также разнообразных компонентов и включений различного происхождения. Она является частью диагностического исследования органов пищеварения и функции желудочно-кишечного тракта.
Кал – конечный продукт переваривания пищи в желудочно-кишечном тракте под воздействием пищеварительных ферментов, желчи, желудочного сока и жизнедеятельности кишечных бактерий.
По составу кал представляет собой воду, содержание которой в норме составляет 70-80 %, и сухой остаток. В свою очередь, сухой остаток на 50 % состоит из живых бактерий и на 50 % – из остатков переваренной пищи. Даже в пределах нормы состав кала в значительной степени непостоянен. Во многом он зависит от питания и употребления жидкости. Еще в большей степени состав кала варьируется при различных заболеваниях. Количество тех или иных компонентов в стуле изменяется при патологии или нарушении функции органов пищеварения, хотя отклонения в работе других систем организма также могут существенно влиять на деятельность желудочно-кишечного тракта, а значит, и на состав кала. Характер изменений при различных видах заболеваний чрезвычайно разнообразен. Можно выделить следующие группы нарушений состава фекалий:
Характер изменений при различных видах заболеваний чрезвычайно разнообразен. Можно выделить следующие группы нарушений состава фекалий:
- изменение количества компонентов, которые в норме содержатся в стуле,
- нерасщепленные и/или неусвоенные остатки пищи,
- биологические элементы и вещества, выделяемые из организма в просвет кишечника,
- различные вещества, которые образуются в просвете кишечника из продуктов обмена веществ, тканей и клеток тела,
- микроорганизмы,
- инородные включения биологического и другого происхождения.
Для чего используется исследование?
- Для диагностики различных заболеваний органов желудочно-кишечного тракта: патологии печени, желудка, поджелудочной железы, двенадцатиперстной, тонкой и толстой кишки, желчного пузыря и желчевыводящих путей.
- Для оценки результатов лечения заболеваний желудочно-кишечного тракта, требующих длительного врачебного наблюдения.
Когда назначается исследование?
- При симптомах какого-либо заболевания органов пищеварения: при болях в различных отделах живота, тошноте, рвоте, диарее или запоре, изменении окраски фекалий, крови в кале, ухудшении аппетита, потере массы тела, несмотря на удовлетворительное питание, ухудшении состояния кожи, волос и ногтей, желтушности кожи и/или белков глаз, повышенном газообразовании.

- Когда характер заболевания требует отслеживания результатов его лечения в процессе проводимой терапии.
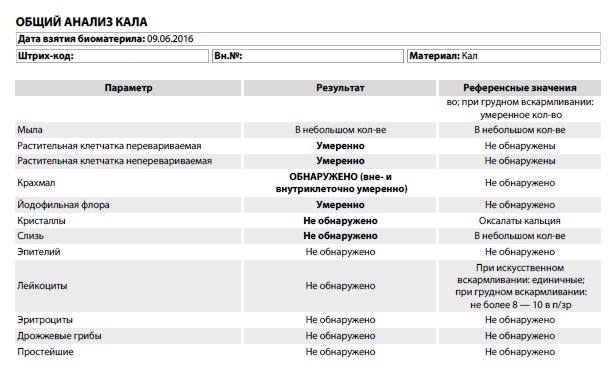
Что означают результаты?
Референсные значения
|
Показатель |
Референсные значения |
|
Консистенция |
Плотная, оформленная, твердая, мягкая |
|
Форма |
Оформленный, цилиндрический |
|
Запах |
Каловый, кисловатый |
|
Цвет |
Светло-коричневый, коричневый, темно-коричневый, желтый, желто-зеленый, оливковый |
|
Реакция |
Нейтральная, слабокислотная |
|
Кровь |
Нет |
|
Слизь |
Отсутствует, небольшое количество |
|
Остатки непереваренной пищи |
Отсутствуют |
|
Мышечные волокна измененные |
Большое, умеренное, небольшое количество, отсутствуют |
|
Мышечные волокна неизмененные |
Отсутствуют |
|
Детрит |
Отсутствует, небольшое, умеренное, большое количество |
|
Растительная клетчатка переваримая |
Отсутствует, небольшое количество |
|
Жир нейтральный |
Отсутствует |
|
Жирные кислоты |
Отсутствуют, небольшое количество |
|
Мыла |
Отсутствуют, небольшое количество |
|
Крахмал внутриклеточный |
Отсутствует |
|
Крахмал внеклеточный |
Отсутствуют |
|
Лейкоциты |
Единичные в препарате |
|
Эритроциты |
0 — 1 |
|
Кристаллы |
Нет, холестерин, активуголь |
|
Йодофильная флора |
Отсутствует |
|
Клостридии |
Отсутствуют, небольшое количество |
|
Клетки кишечного эпителия |
Единичные в полях зрения или отсутствуют |
|
Дрожжеподобные грибы |
Отсутствуют |
Консистенция/форма
Консистенция стула определяется процентным содержанием в нем воды. Нормальным принято считать содержание воды в кале 75 %. В этом случае стул имеет умеренно плотную консистенцию и цилиндрическую форму, т. е. кал оформленный. Употребление повышенного объема растительной пищи, содержащей много клетчатки, приводит к усилению перистальтики кишечника, при этом кал становится кашицеобразным. Более жидкая консистенция, водянистая, связана с повышением содержания воды до 85 % и более.
Нормальным принято считать содержание воды в кале 75 %. В этом случае стул имеет умеренно плотную консистенцию и цилиндрическую форму, т. е. кал оформленный. Употребление повышенного объема растительной пищи, содержащей много клетчатки, приводит к усилению перистальтики кишечника, при этом кал становится кашицеобразным. Более жидкая консистенция, водянистая, связана с повышением содержания воды до 85 % и более.
Жидкий кашицеобразный кал называется диареей. Во многих случаях разжижение кала сопровождается увеличением его количества и частоты дефекаций в течение суток. По механизму развития диарею делят на вызываемую веществами, нарушающими всасывание воды из кишечника (осмотическую), возникающую в результате повышенной секреции жидкости из стенки кишечника (секреторную), являющуюся результатом усиления перистальтики кишечника (моторную) и смешанную.
Осмотическая диарея часто возникает в результате нарушения расщепления и усвоения элементов пищи (жиров, белков, углеводов). Изредка это может происходить при употреблении некоторых неусвояемых осмотически активных веществ (сульфата магния, соленой воды). Секреторная диарея является признаком воспаления кишечной стенки инфекционного и другого происхождения. Моторная диарея может вызываться некоторыми лекарственными веществами и нарушением функции нервной системы. Часто развитие того или иного заболевания связано с вовлечением как минимум двух механизмов возникновения диареи, такую диарею называют смешанной.
Изредка это может происходить при употреблении некоторых неусвояемых осмотически активных веществ (сульфата магния, соленой воды). Секреторная диарея является признаком воспаления кишечной стенки инфекционного и другого происхождения. Моторная диарея может вызываться некоторыми лекарственными веществами и нарушением функции нервной системы. Часто развитие того или иного заболевания связано с вовлечением как минимум двух механизмов возникновения диареи, такую диарею называют смешанной.
Твердый стул возникает при замедлении продвижения каловых масс по толстому кишечнику, что сопровождается их избыточным обезвоживанием (содержание воды в кале менее 50-60 %).
Запах
Обычный нерезкий запах кала связан с образованием летучих веществ, которые синтезируются в результате бактериальной ферментации белковых элементов пищи (индола, скатола, фенола, крезолов и др). Усиление этого запаха происходит при избыточном употреблении белковых продуктов или при недостаточном употреблении растительной пищи.
Резкий зловонный запах кала обусловлен усилением гнилостных процессов в кишечнике. Кислый запах возникает при усиленном брожении пищи, что может быть связано с ухудшением ферментативного расщепления углеводов или их усвоения, а также с инфекционными процессами.
Цвет
Нормальный цвет кала обусловлен присутствием в нем стеркобилина, конечного продукта обмена билирубина, который выделяется в кишечник с желчью. В свою очередь, билирубин является продуктом распада гемоглобина – основного функционального вещества красных клеток крови (гемоглобина). Таким образом, присутствие стеркобилина в кале – результат, с одной стороны, функционирования печени, а с другой – постоянного процесса обновления клеточного состава крови. Цвет кала в норме изменяется в зависимости от состава пищи. Более темный кал связан с употреблением мясной пищи, молочно-растительное питание приводит к осветлению стула.
Обесцвеченый кал (ахоличный) – признак отсутствия стеркобилина в стуле, к которому может приводить то, что желчь не попадает в кишечник из-за блокады желчевыводящих путей или резкого нарушения желчевыделительной функции печени.
Очень темный кал иногда является признаком повышения концентрации стеркобилина в стуле. В некоторых случаях это наблюдается при чрезмерном распаде эритроцитов, что вызывает усиленное выведение продуктов метаболизма гемоглобина.
Красный цвет кала может быть обусловлен кровотечением из нижних отделов кишечника.
Черный цвет – признак кровотечения из верхних отделов желудочно-кишечного тракта. В этом случае черная окраска стула – следствие окисления гемоглобина крови соляной кислотой желудочного сока.
Реакция
Реакция отражает кислотно-щелочные свойства стула. Кислая или щелочная реакция в кале обусловлена активизацией деятельности тех или других типов бактерий, что происходит при нарушении ферментации пищи. В норме реакция является нейтральной или слабощелочной. Щелочные свойства усиливаются при ухудшении ферментативного расщепления белков, что ускоряет их бактериальное разложение и приводит к образованию аммиака, имеющего щелочную реакцию.
Кислая реакция вызвана активизацией бактериального разложения углеводов в кишечнике (брожения).
Кровь
Кровь в кале появляется при кровотечении в желудочно-кишечном тракте.
Слизь
Слизь является продуктом выделения клеток, выстилающих внутреннюю поверхность кишечника (кишечного эпителия). Функция слизи заключается в защите клеток кишечника от повреждения. В норме в кале может присутствовать немного слизи. При воспалительных процессах в кишечнике усиливается продукция слизи и, соответственно, увеличивается ее количество в кале.
Детрит
Детрит – это мелкие частицы переваренной пищи и разрушенных бактериальных клеток. Бактериальные клетки могут быть разрушены в результате воспаления.
Остатки непереваренной пищи
Остатки пищи в стуле могут появляться при недостаточной продукции желудочного сока и/или пищеварительных ферментов, а также при ускорении перистальтики кишечника.
Мышечные волокна измененные
Измененные мышечные волокна – продукт переваривания мясной пищи. Увеличение содержания в кале слабоизмененных мышечных волокон происходит при ухудшении условий расщепления белка. Это может быть вызвано недостаточной продукцией желудочного сока, пищеварительных ферментов.
Увеличение содержания в кале слабоизмененных мышечных волокон происходит при ухудшении условий расщепления белка. Это может быть вызвано недостаточной продукцией желудочного сока, пищеварительных ферментов.
Мышечные волокна неизмененные
Неизмененные мышечные волокна – это элементы непереваренной мясной пищи. Их наличие в стуле является признаком нарушения расщепления белка (из-за нарушения секреторной функции желудка, поджелудочной железы или кишечника) либо ускоренного продвижения пищи по желудочно-кишечному тракту.
Растительная клетчатка переваримая
Переваримая растительная клетчатка – клетки мякоти плодов и другой растительной пищи. Она появляется в кале при нарушениях условий пищеварения: секреторной недостаточности желудка, усилении гнилостных процессов в кишечнике, недостаточном выделении желчи, нарушении пищеварения в тонком кишечнике.
Жир нейтральный
Нейтральный жир – это жировые компоненты пищи, которые не подверглись расщеплению и усвоению и поэтому выводятся из кишечника в неизменном виде. Для нормального расщепления жира необходимы ферменты поджелудочной железы и достаточное количество желчи, функция которой заключается в разделении жировой массы на мелкокапельный раствор (эмульсию) и многократном увеличении площади соприкосновения жировых частиц с молекулами специфических ферментов – липаз. Таким образом, появление нейтрального жира в кале является признаком недостаточности функции поджелудочной железы, печени или нарушения выделения желчи в просвет кишечника.
Для нормального расщепления жира необходимы ферменты поджелудочной железы и достаточное количество желчи, функция которой заключается в разделении жировой массы на мелкокапельный раствор (эмульсию) и многократном увеличении площади соприкосновения жировых частиц с молекулами специфических ферментов – липаз. Таким образом, появление нейтрального жира в кале является признаком недостаточности функции поджелудочной железы, печени или нарушения выделения желчи в просвет кишечника.
У детей небольшое количество жира в кале может являться нормой. Это связано с тем, что органы пищеварения у них еще недостаточно развиты и поэтому не всегда справляются с нагрузкой по усвоению взрослой пищи.
Жирные кислоты
Жирные кислоты – продукты расщепления жиров пищеварительными ферментами – липазами. Появление жирных кислот в стуле является признаком нарушения их усвоения в кишечнике. Это может быть вызвано нарушением всасывательной функции кишечной стенки (в результате воспалительного процесса) и/или усилением перистальтики.
Мыла
Мыла – это видоизмененные остатки неусвоенных жиров. В норме в процессе пищеварения усваивается 90-98 % жиров, оставшаяся часть может связываться с солями кальция и магния, которые содержатся в питьевой воде, и образовывать нерастворимые частицы. Повышение количества мыл в стуле является признаком нарушения расщепления жиров в результате недостатка пищеварительных ферментов и желчи.
Крахмал внутриклеточный
Внутриклеточный крахмал – это крахмал, заключенный внутри оболочек растительных клеток. Он не должен определяться в кале, так как при нормальном пищеварении тонкие клеточные оболочки разрушаются пищеварительными ферментами, после чего их содержимое расщепляется и усваивается. Появление внутриклеточного крахмала в кале – признак нарушения пищеварения в желудке в результате уменьшения секреции желудочного сока, нарушения пищеварения в кишечнике в случае усиления гнилостных или бродильных процессов.
Крахмал внеклеточный
Внеклеточный крахмал – непереваренные зерна крахмала из разрушенных растительных клеток. В норме крахмал полностью расщепляется пищеварительными ферментами и усваивается за время прохождения пищи по желудочно-кишечному тракту, так что в кале не присутствует. Появление его в стуле указывает на недостаточную активность специфических ферментов, которые ответственны за его расщепление (амилаза) или слишком быстрое продвижение пищи по кишечнику.
В норме крахмал полностью расщепляется пищеварительными ферментами и усваивается за время прохождения пищи по желудочно-кишечному тракту, так что в кале не присутствует. Появление его в стуле указывает на недостаточную активность специфических ферментов, которые ответственны за его расщепление (амилаза) или слишком быстрое продвижение пищи по кишечнику.
Лейкоциты
Лейкоциты – это клетки крови, которые защищают организм от инфекций. Они накапливаются в тканях тела и его полостях, там, где возникает воспалительный процесс. Большое количество лейкоцитов в кале свидетельствует о воспалении в различных отделах кишечника, вызванном развитием инфекции или другими причинами.
Эритроциты
Эритроциты – красные клетки крови. Число эритроцитов в кале может повышаться в результате кровотечения из стенки толстого кишечника или прямой кишки.
Кристаллы
Кристаллы образуются из различных химических веществ, которые появляются в кале в результате нарушения пищеварения или различных заболеваний. К ним относятся:
К ним относятся:
- трипельфосфаты – образуются в кишечнике в резкощелочной среде, которая может являться результатом активности гнилостных бактерий,
- гематоидин – продукт превращения гемоглобина, признак выделения крови из стенки тонкого кишечника,
- кристаллы Шарко – Лейдена – продукт кристаллизации белка эозинофилов – клеток крови, которые принимают активное участие в различных аллергических процессах, являются признаком аллергического процесса в кишечнике, который могут вызывать кишечные гельминты.
Йодофильная флора
Йодофильной флорой называется совокупность различных видов бактерий, которые вызывают бродильные процессы в кишечнике. При лабораторном исследовании они могут окрашиваться раствором йода. Появление йодофильной флоры в стуле является признаком бродильной диспепсии.
Клостридии
Клостридии – разновидность бактерий, которые могут вызывать в кишечнике гниение. Увеличение числа клостридий в стуле указывает на усиление гниения в кишечнике белковых веществ вследствие недостаточной ферментации пищи в желудке или кишечнике.
Эпителий
Эпителий – это клетки внутренней оболочки кишечной стенки. Появление большого числа эпителиальных клеток в стуле является признаком воспалительного процесса кишечной стенки.
Дрожжеподобные грибы
Дрожжеподобные грибы – разновидность инфекции, которая развивается в кишечнике при недостаточной активности нормальных кишечных бактерий, препятствующих ее возникновению. Их активное размножение в кишечнике может быть результатом гибели нормальных кишечных бактерий из-за лечения антибиотиками или некоторыми другими лекарственными средствами. Кроме того, появление грибковой инфекции в кишечнике иногда является признаком резкого снижения иммунитета.
Скачать пример результата
Также рекомендуется
Кто назначает исследование?
Врач общей практики, терапевт, гастроэнтеролог, хирург, педиатр, неонатолог, инфекционист.
Литература
- Chernecky CC, Berger BJ (2008 г.). Laboratory Tests and Diagnostic Procedures, 5-ое издание.
 St. Louis: Saunders.
St. Louis: Saunders. - Fischbach FT, Dunning MB III, eds. (2009 г.). Manual of Laboratory and Diagnostic Tests, 5-ое издание. Philadelphia: Lippincott Williams and Wilkins.
- Pagana KD, Pagana TJ (2010 г.). Mosby’s Manual of Diagnostic and Laboratory Tests, 4-ое издание. St. Louis: Mosby Elsevier.
Маркеры поражения желудочно-кишечного тракта | Медицинский центр ЛМД
Кальпротектин.
Кальпротектин представляет собой небольшой связывающий кальций белок, состоящий из двух тяжелых и двух легких полипептидных цепей, с молекулярным весом 36 kDa. Белок содержит в своем составе ионы кальция и цинка и обладает бактериостатическим и фунгицидным действием in vitro. Он присутствует в больших количествах в нейтрофилах, в которых составляет до 60% цитозольной фракции, а также в цитоплазме моноцитов и макрофагов. Кальпротектин является продуктом нейтрофильных гранулоцитов, обнаружение которых в кале указывает на воспаление в стенке кишки. Кальпротектин явялется стабильныи и медленно разлагающимся под действием протеаз микроорганизмов, что позволяет исследовать его концентрацию в стуле. Благодаря этому его относят к биомаркерам «фекального воспаления». Кальпротектин стабилен в кале свыше 7 дней при комнатной температуре и равномерно распределен в нем. При активном воспалительном заболевании кишечника наблюдается повышенная миграция лейкоцитов из сосудов в воспаленную слизистую кишки. Исследования выявили высокий уровень корреляции фекального кальпротектина с экскрецией меченых индием-111 лейкоцитов и с показателями интестинальной проницаемости. Наличие кальпротектина в кале отражает количество распавшихся лейкоцитов, таким образом, его концентрация в стуле прямо пропорциональна миграции нейтрофилов в желудочно-кишечный тракт. Хотя кальпротектин является чувствительным маркером воспаления в кишечнике, но это недостаточно специфичный маркер для подтверждения какого-либо диагноза.
Благодаря этому его относят к биомаркерам «фекального воспаления». Кальпротектин стабилен в кале свыше 7 дней при комнатной температуре и равномерно распределен в нем. При активном воспалительном заболевании кишечника наблюдается повышенная миграция лейкоцитов из сосудов в воспаленную слизистую кишки. Исследования выявили высокий уровень корреляции фекального кальпротектина с экскрецией меченых индием-111 лейкоцитов и с показателями интестинальной проницаемости. Наличие кальпротектина в кале отражает количество распавшихся лейкоцитов, таким образом, его концентрация в стуле прямо пропорциональна миграции нейтрофилов в желудочно-кишечный тракт. Хотя кальпротектин является чувствительным маркером воспаления в кишечнике, но это недостаточно специфичный маркер для подтверждения какого-либо диагноза.
Выявление фекального кальпротектина позволяет дифференцировать больных с синдромом раздраженной толстой кишки от органических причин поражения желудочно-кишечного тракта (ЖКТ). Умеренно повышенные значения кальпротектина отмечаются при поражении слизистой (целиакии, лактозной недостаточности, аутоиммунного гастрита), значительно повышенные концентрации отмечаются при воспалительных заболеваниях кишечника (болезнь Крона, язвенный колит), бактериальных инфекциях ЖКТ, дивертикулах и онкологических заболеваниях, постоянном приеме нестероидных противовоспалительных средств (НПВС). Концентрация фекального кальпротектина выше у новорожденных и детей до 1 года превышает 500 мкг/гр, поэтому определение кальпротектина следует использовать с осторожностью у детей моложе 4 лет. Повышенные концентрации фекального кальпротектина отмечаются более чем у 95% больных с воспалительными заболеваниями кишечника. Концентрация фекального кальпротектина в стуле коррелирует с гистологической и эндоскопической активностью заболевания.
Концентрация фекального кальпротектина выше у новорожденных и детей до 1 года превышает 500 мкг/гр, поэтому определение кальпротектина следует использовать с осторожностью у детей моложе 4 лет. Повышенные концентрации фекального кальпротектина отмечаются более чем у 95% больных с воспалительными заболеваниями кишечника. Концентрация фекального кальпротектина в стуле коррелирует с гистологической и эндоскопической активностью заболевания.
Фекальный кальпротектин является простым, неинвазивным и чувствительным маркером активности заболевания и ответа на терапию у тех пациентов, у которых имеется подтвержденный диагноз воспалительных заболеваний кишки. Преимуществом исследования фекального кальпротектина при болезни Крона является то, что повышенные концентрации могут отражать сегментарные поражение тонкой кишки, которая недоступна для эндоскопического и гистологического исследования. Сохраняющиеся повышенные уровни фекального кальпротектина могут указывать на неэффективность терапии, кроме того повышение содержания кальпротектина отмечается при приближающемся обострении заболевания.
В связи с низкой специфичностью, фекальный кальпротектин не может заменить инструментальные методы диагностики болезни Крона. Гистологическое исследование является «золотым стандартом» диагностики и комбинация эндоскопических и визуализационных методов позволяет уточнить объем и распределение поражения кишки. В определенной степени исследование фекального кальпротектина в сочетании с реацией стула на скрытую кровь и специфическими жалобами позволяет отобрать пациентов для проведения колоноскопии. Преимуществом исследования фекального кальпротектина при болезни Крона является то, что повышенные концентрации могут отражать сегментарные поражение тонкой кишки, которая недоступна для эндоскопического и гистологического исследования. Поскольку концентрация фекального кальпротектина в стуле непосредственно коррелирует с гистологической и эндоскопической активностью заболевания, стойко повышенные уровни фекального кальпротектина могут указывать на неэффективность терапии. Кроме того повышение содержания кальпротектина в динамике отмечается при приближающемся обострении заболевания.
Анализ кала на скрытую кровь.
Иммунохимический метод определения скрытой крови в стуле (fecal occult blood test — FOBT) оказался крупным открытием и серьезно повлиял на врачебную практику. Его использование уже сегодня изменило выявление (скриниг) одной из самых частых опухолей в развитых странах – рака толстой и прямой кишки. Данное исследование позволяет не только заподозрить опухоль, но еще и ее предшествующие предраковые состояния. К ним в первую очередь относятся аденоматозные полипы на «ножке». Эффект внедрения оказался настолько велик, что Европейским Союзом рекомендовано внедрение иммунохимического метода FOBT вместо всех ранее используемых методов определения скрытой крови в кале.
Белок (глобин), который определяется иммунохимически в кале, при поступлении из желудка переваривается в тонкой кишке. Поэтому скрытые кровотечения в желудке и 12-перстной кишке не выявляются этим методом. Метод не требует подготовки и исключения животных продуктов питания на время исследования по той же причине. Ряд исследователей не находят влияния и лекарственных препаратов на результаты метода FOBT, что позволяет не прерывать проводимого лечения.
Ряд исследователей не находят влияния и лекарственных препаратов на результаты метода FOBT, что позволяет не прерывать проводимого лечения.
Показнием для назначения анализа кала на скрытую кровь являются:
— подозрение на колоректальный рак. Среди особых показаний для регулярного скринига находятся лица с операциями на толстой кишке, лица с семейным анамнезом рака или рецидивирующего аденоматоза толстой кишки, лица пожилого возраста, страдающие сахарным диабетом, получающие НПВС или биологическую терапию, лица с воспалительными заболеваниями кишечника и псориазом. Ценность метода в том, что он позволяет выявить кровотечения только в толстой и прямой кишке то есть обладает избирательностью, в связи с чем метод FOBT показан в качестве основного скринингового метода выявления колоректального рака.
-воспалительные заболевания кишечника. Пациенты с воспалительными заболеваниями кишечника, манифестирующие в раннем возрасте и протекающие более 10 лет, из-за повышенной угрозы колоректального рака подлежат скринингу FOBT раз в два года. В случае положительного заключения FOB пациентам показана колоноскопия.
В случае положительного заключения FOB пациентам показана колоноскопия.
-внезапное появление аутоимунного заболевания с недостаточной реакцией на терапию для исключения паранеопластического синдрома, связанного с колоректальным раком.
-перед назначением аспирина или нестероидных противовоспалительных средств целесообразно провести FOBT и повторять его в первые годы приема для исключения патологических скрытых изменений, проявляющихся при назначении данных препаратов. При негативных результатах в связи с высокой специфичности теста можно ограничиться разовым определением. А при положительных результатах и необходимости проведения дальнейшей терапии аспирином проводить тест ежегодно или не реже раза в два года.
— необъяснимая железодефицитная анемия. Возможность скрытых кровопотерь из толстой кишки должна быть исключена в случаях необъяснимой железодефицитной анемии, как например, при целиакии, воспалительных забоелваний кишечника и колоректальном раке.
Точность исследования можно повысить, если одновременно с FOBT провести определение кальпротектина в кале. Кальпротектин повышается при воспалении в толстой кишке, в том числе, почти всегда при новообразовании. Но специфичность кальпротектинового теста для диагностики рака кишечника ниже из-за множества причин для развития воспаления.Поэтому комплексное исследование кальпротектина и FOBT повышает как чувствительность (за счет эффекта кальпротектина) , так и специфичность (за счет FOBT) скринига колоректального рака из одного образца. При получении одного и особенно двух положительных результатов тестах показано проведение неотложной колоноскопии.
Концетрация альфа 1-антитрипсин в стуле.
Альфа-1 антитрипсин (А1АТ) является острофазным сывороточным белком, концентрация которого в крови составляет 1-2 г/л. Основной функцией А1АТ является ингибирование сериновых протеаз, протеолитических ферментов, вырабатываемых пищеварительным трактом, а также клетками иммунной системы. Благодаря этой уникальной функции молекулы А1АТ очень стабильны к деградации протеолитическими ферментами, поэтому могут длительное время сохраняться в содержимом кишки, в то время как другие сывороточные белки подлежат быстрому протеолизу.
Благодаря этой уникальной функции молекулы А1АТ очень стабильны к деградации протеолитическими ферментами, поэтому могут длительное время сохраняться в содержимом кишки, в то время как другие сывороточные белки подлежат быстрому протеолизу.
Остаточная концентрация А1АТ в стуле является показателем проникновения плазмы в просвет кишечника при ряде патологических состояний, объединяющихся симптомокомплексом «протеин-теряющей энтеропатии». Протеин-теряющая энтеропатия связана с энтеритом, в том числе аллергическим энтеритом, целиакией, карциномой, псевдомембранозным колитом, амилоидозом, язвенным колитом, лимфатической обструкцией, язвенным повреждением слизистой и увеличенной проницаемостью слизистой кишечника. Показнием для проведения теста являются хроническая диарея, абдоминальная боль, прогрессирующая потеря веса, гипоальбуминемия с отечным синдромом, гипонатриемия, анемический синдром, гиповитаминоз.
Определение антигена Helicobacter pylori в стуле.
Выявление антигена H. pylori в кале (HpSA-тест) с использованием моноклональных антител представляет собой высокочувствительный (92%) и специфичный (98%) неинвазивный метод диагностики хеликобактериоза, который, согласно клиническим рекомендациям Маастрихт V/Флорентийского консенсуса по диагностике и лечению хеликобактерной инфекции, может применяться как при первичной диагностике инфекции H. pylori, так и для контроля лечения (не ранее, чем через 4-6 недель после окончания курса антихеликобактерной терапии), а также прогнозирования эффективности антихеликобактерной терапии. Отрицательный результат HpSA-теста свидетельствует об отсутствии антигена H. pylori в кале, однако, при наличии у пациентов симптомов язвенной болезни желудка и двенадцатиперстной кишки, гастрита, дуоденита, рекомендуется повторное проведение исследования, а также использование альтернативных методов диагностики инфекции H. pylori. Факторы, снижающие чувствительность HpSA-теста: кровотечение из верхних отделов желудочно-кишечного тракта, прием ингибиторов протонной помпы и антибактериальных препаратов, состояния атрофии и метаплазии желудочного эпителия.
pylori в кале (HpSA-тест) с использованием моноклональных антител представляет собой высокочувствительный (92%) и специфичный (98%) неинвазивный метод диагностики хеликобактериоза, который, согласно клиническим рекомендациям Маастрихт V/Флорентийского консенсуса по диагностике и лечению хеликобактерной инфекции, может применяться как при первичной диагностике инфекции H. pylori, так и для контроля лечения (не ранее, чем через 4-6 недель после окончания курса антихеликобактерной терапии), а также прогнозирования эффективности антихеликобактерной терапии. Отрицательный результат HpSA-теста свидетельствует об отсутствии антигена H. pylori в кале, однако, при наличии у пациентов симптомов язвенной болезни желудка и двенадцатиперстной кишки, гастрита, дуоденита, рекомендуется повторное проведение исследования, а также использование альтернативных методов диагностики инфекции H. pylori. Факторы, снижающие чувствительность HpSA-теста: кровотечение из верхних отделов желудочно-кишечного тракта, прием ингибиторов протонной помпы и антибактериальных препаратов, состояния атрофии и метаплазии желудочного эпителия. Инфекция Helicobacter pylori напрямую ассоциирована с развитием хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, MALT-лимфомы, аденокарциномы желудка кишечного типа, а также играет определенную роль в развитии ряда экстрагастродуоденальных заболеваний (железодефицитная анемия неуточненной этиологии, идиопатическая тромбоцитопеническая пурпура, дефицит витамина В12, нарушение всасывания лекарственных препаратов (тироксин, леводопа)).
Инфекция Helicobacter pylori напрямую ассоциирована с развитием хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, MALT-лимфомы, аденокарциномы желудка кишечного типа, а также играет определенную роль в развитии ряда экстрагастродуоденальных заболеваний (железодефицитная анемия неуточненной этиологии, идиопатическая тромбоцитопеническая пурпура, дефицит витамина В12, нарушение всасывания лекарственных препаратов (тироксин, леводопа)).
Определение антигена Giardia lamblia в стуле.
Тест определения антигена Giardia lamblia в кале представляет собой высокочувствительный и специфичный маркер для диагностики жиардиаза, особенно в случаях паразитирования лямблий в средних и дистальных отделах тонкой кишки. Лямблиоз (жиардиаз) – кишечная инвазия с преимущественным поражением тонкой кишки, вызываемая у человека одноклеточным паразитом, лямблией кишечной Lamblia intestinalis (синонимы: Giardia intestinalis, Giardia duodenalis, Giardia lamblia). Паразитируя в кишечнике, лямблии нарушают структуру и функцию тонкой кишки, приводя к рецидивирующим или упорным клиническим проявлениям, как правило, сочетающим болевые, диспепсические и астено-невротические симптомы. Признаки сходны с таковыми при других вариантах патологии гастродуоденальной зоны, кишечника, желчевыводящих путей, что делает клиническую диагностику практически невозможной, что, в свою очередь, требует обязательного лабораторного подтверждения диагноза.
Паразитируя в кишечнике, лямблии нарушают структуру и функцию тонкой кишки, приводя к рецидивирующим или упорным клиническим проявлениям, как правило, сочетающим болевые, диспепсические и астено-невротические симптомы. Признаки сходны с таковыми при других вариантах патологии гастродуоденальной зоны, кишечника, желчевыводящих путей, что делает клиническую диагностику практически невозможной, что, в свою очередь, требует обязательного лабораторного подтверждения диагноза.
Исследование панкреатической эластазы в кале.
Панкреатическая эластаза I — протеолитический фермент, синтезируемый исключительно ацинарными клетками поджелудочной железы и экскретируемый в просвет двенадцатиперстной кишки вместе с другими ферментами. Панкреатическая эластаза-1 определяется как наиболее чувствительный и специфичный биомаркер в диагностике экзокринной панкреатической недостаточности. Низкие значения концентрации панкреатической эластазы-1 в стуле (<100 мкг/г) свидетельствуют о наличии тяжелой степени экзокринной недостаточности поджелудочной железы, которая может быть обусловлена различными заболеваниями желудочно-кишечного тракта: хроническими панкреатитами, муковисцидозом, карциномой пожелудочной железы, сахарным диабетом 1 типа, холелитиазом, аутоиммунным панкреатитом, целиакией, синдромом раздраженного кишечника, синдромом короткой тонкой кишки, воспалительными заболеваниями кишечника, а также синдромами Швахмана-Даймонда и Золлингера-Эллисона. Результаты определения панкреатической эластазы I не зависят от приема пациентами панкреатических ферментов и ингибиторов протеолиза. Фермент не подвержен воздействиям при прохождении через кишечник, выделяется с калом в неизмененном виде и поэтому может достоверно отражать реальную экзокринную способность поджелудочной железы. Для более детальной оценки экзокринной функции поджелудочной железы рекомендуется сочетанное определение панкреатической эластазы-1, химотрипсина и кислотного стеатокрита в стуле.
Результаты определения панкреатической эластазы I не зависят от приема пациентами панкреатических ферментов и ингибиторов протеолиза. Фермент не подвержен воздействиям при прохождении через кишечник, выделяется с калом в неизмененном виде и поэтому может достоверно отражать реальную экзокринную способность поджелудочной железы. Для более детальной оценки экзокринной функции поджелудочной железы рекомендуется сочетанное определение панкреатической эластазы-1, химотрипсина и кислотного стеатокрита в стуле.
Исследование активности химотрипсина в стуле.
Химотрипсин представляет собой специфический протеолитический фермент, продуцируемый в виде белка-предшественника поджелудочной железой и секретируемый в тонкий кишечник, где он активируется трипсином. По изменению уровня активности химотрипсина в стуле можно судить о нарушениях секреции панкреатических ферментов при внешнесекреторной недостаточности поджелудочной железы, в частности, при хроническом панкреатите, а также оценивать эффективность заместительной ферментной терапии. Результаты теста коррелируют с результатами тестов прямой оценки секреции поджелудочной железы после гуморальной стимуляции холецистокинином-секретином. Для более детальной оценки экзокринной функции поджелудочной железы рекомендуется сочетанное определение химотрипсина, панкреатической эластазы-1 и кислотного стеатокрита в стуле.
Результаты теста коррелируют с результатами тестов прямой оценки секреции поджелудочной железы после гуморальной стимуляции холецистокинином-секретином. Для более детальной оценки экзокринной функции поджелудочной железы рекомендуется сочетанное определение химотрипсина, панкреатической эластазы-1 и кислотного стеатокрита в стуле.
Оценка стеатокрита для исследование содержания жира в стуле.
Нормальные значения кислотного стеатокрита (0-10%) в большинстве случаев свидетельствуют о нормальном переваривании жиров в стенке кишечника и отсутствии нарушений экзокринной функции поджелудочной железы. При этом для более детальной оценки экзокринной функции поджелудочной железы рекомендуется сочетанное определение кислотного стеатокрита, панкреатической эластазы-1 и химотрипсина в стуле. У детей в первые 6 месяцев и недоношенных детей отмечается «физиологическая стеаторея»: значения кислотного стеатокрита могут достигать до 80-100% без каких-либо различий между режимами кормления. Кислотный стеатокрит – гравиметрический метод оценки процентного содержания жира в отдельном образце кала. Определение кислотного стеатокрита является более чувствительным и специфичным скрининговым тестом на стеаторею по сравнению с традиционным микроскопическим исследованием стула, а также сопоставимо с результатами определения содержания жира в 3-дневном стуле. Значения кислотного стеатокрита более 10% свидетельствуют о наличии стеатореи, которая может быть обусловлена экзокринной недостаточностью поджелудочной железы (хронический панкреатит, муковисцидоз, карцинома пожелудочной железы, сахарный диабет 1 типа, холелитиаз, аутоиммунный панкреатит), нарушениями всасывания жиров при повреждении слизистой тонкого кишечника (целиакия, язвенный колит, болезнь Крона, синдром короткой тонкой кишки, аутоиммунная энтеропатия), а также при избыточном употреблении в пищу жирной пищи.
Кислотный стеатокрит – гравиметрический метод оценки процентного содержания жира в отдельном образце кала. Определение кислотного стеатокрита является более чувствительным и специфичным скрининговым тестом на стеаторею по сравнению с традиционным микроскопическим исследованием стула, а также сопоставимо с результатами определения содержания жира в 3-дневном стуле. Значения кислотного стеатокрита более 10% свидетельствуют о наличии стеатореи, которая может быть обусловлена экзокринной недостаточностью поджелудочной железы (хронический панкреатит, муковисцидоз, карцинома пожелудочной железы, сахарный диабет 1 типа, холелитиаз, аутоиммунный панкреатит), нарушениями всасывания жиров при повреждении слизистой тонкого кишечника (целиакия, язвенный колит, болезнь Крона, синдром короткой тонкой кишки, аутоиммунная энтеропатия), а также при избыточном употреблении в пищу жирной пищи.
Исследование углеводов в стуле и рН стула.
Реакция (рН) отражает кислотно-щелочные свойства стула. В норме реакция является нейтральной или слабощелочной (6,8-7,5). Кислая или щелочная реакция в кале обусловлена активизацией деятельности тех или других типов бактерий, что происходит при нарушении ферментации пищи. Кислая реакция (pH 5,5–6,7) отмечается при нарушении всасывания в тонкой кишке жирных кислот; резко-кислая реакция (pH менее 5,5) имеет место при бродильной диспепсии, при которой в результате активации бродильной флоры (нормальной и патологической) образуются углекислый газ и органические кислоты. Щелочная реакция (pH 8,0–8,5) наблюдается при гниении белков пищи (не переваренных в желудке и тонкой кишке) и воспалительном экссудате в результате активации гнилостной флоры и образовании аммиака и других щелочных компонентов в толстой кишке, резкощелочная реакция (pH более 8,5) – при гнилостной диспепсии (колите).
В норме реакция является нейтральной или слабощелочной (6,8-7,5). Кислая или щелочная реакция в кале обусловлена активизацией деятельности тех или других типов бактерий, что происходит при нарушении ферментации пищи. Кислая реакция (pH 5,5–6,7) отмечается при нарушении всасывания в тонкой кишке жирных кислот; резко-кислая реакция (pH менее 5,5) имеет место при бродильной диспепсии, при которой в результате активации бродильной флоры (нормальной и патологической) образуются углекислый газ и органические кислоты. Щелочная реакция (pH 8,0–8,5) наблюдается при гниении белков пищи (не переваренных в желудке и тонкой кишке) и воспалительном экссудате в результате активации гнилостной флоры и образовании аммиака и других щелочных компонентов в толстой кишке, резкощелочная реакция (pH более 8,5) – при гнилостной диспепсии (колите).
Исследование углеводов в стуле предназначено для определения суммарного содержания простых сахаров (моно- и дисахаридов) в кале. Наличие углеводов в кале может быть обусловлено, как недостатком соответствующего фермента в просвете тонкого кишечника, так и нарушением всасывания моносахаров через стенку кишечника в кровь. Тест используется, в первую очередь, для выявления лактазной недостаточности у детей первого года жизни, находящихся на грудном вскармливании или получающих искусственные молочные смеси, содержащие лактозу, а также при наличии хронической диареи, нарушений пищеварения, недостаточной массы тела и выявленном ранее синдроме мальабсорбции у взрослых.
Тест используется, в первую очередь, для выявления лактазной недостаточности у детей первого года жизни, находящихся на грудном вскармливании или получающих искусственные молочные смеси, содержащие лактозу, а также при наличии хронической диареи, нарушений пищеварения, недостаточной массы тела и выявленном ранее синдроме мальабсорбции у взрослых.
Определение эозинофильного нейротоксина (EDN) для диагностики пищевой аллергии в стуле.
Эозинофильный нейротоксин (эозинофильный протеин X, EDN, EPX, RNASE2) — катионный гликопротеин, входящий в состав вторичных эозинофильных гранул, обладающий цитотоксическим и нейротоксическим действием, а также противовирусной и противопаразитарной активностью. EDN секретируется в основных местах скопления эозинофилов, включая кожу, легкие, мочеполовую систему, а также желудочно-кишечный тракт. Увеличение содержания фекального EDN может служить маркером текущего клинического или субклинического хронического воспаления гастроинтестинальной области и повышения проницаемости кишечника, а также для определения элиминационной диеты при пищевой непереносимости. Выявление повышенных значений фекального эозинофильного нейротоксина (EDN) свидетельствуют о наличии эозинофильной инфильтрации в стенке кишечника, обусловленной различными заболеваниями ЖКТ, включая воспалительные заболевания кишечника, паразитарные инвазии, рак толстого кишечника, а также при не-IgE-опосредованных аллергических реакциях, в частности, к белкам коровьего молока, и при других видах пищевой непереносимости. Кроме того, увеличение содержания EDN в стуле служит неблагоприятным прогностическим фактором наличия коллагенозного колита у пациентов с хронической диареей без примесей крови, что требует проведения фиброколоноскопии. Для уточнения характера воспалительного процесса в кишечнике рекомендуется сочетанное определение содержания эозинофильного нейротоксина в стуле и фекального кальпротектина.
Выявление повышенных значений фекального эозинофильного нейротоксина (EDN) свидетельствуют о наличии эозинофильной инфильтрации в стенке кишечника, обусловленной различными заболеваниями ЖКТ, включая воспалительные заболевания кишечника, паразитарные инвазии, рак толстого кишечника, а также при не-IgE-опосредованных аллергических реакциях, в частности, к белкам коровьего молока, и при других видах пищевой непереносимости. Кроме того, увеличение содержания EDN в стуле служит неблагоприятным прогностическим фактором наличия коллагенозного колита у пациентов с хронической диареей без примесей крови, что требует проведения фиброколоноскопии. Для уточнения характера воспалительного процесса в кишечнике рекомендуется сочетанное определение содержания эозинофильного нейротоксина в стуле и фекального кальпротектина.
Токсин A/B Cl.difficile в стуле.
Выявление токсина Clostridium difficile указывает на инфекцию споро-образующей бактерией, которая вызывает поражение толстого кишечника, также называемое псевдомембранозным колитом. Инфекция C.difficile, часто вызываемая длительным назначением антибиотиков широкого спектра, может протекать скрыто с гриппоподобной картиной. Нередко колонизация микроорганизмом возникает в условиях стационара, а инфекция носит черты внутрибольничного и нозокомиального состояния. Продуция токсинов А и В приводит к типичной симптоматике, включая вздутие, газообразование, диаррею и боль в животе. Дифференциальный диагноз следует проводить с обострениями воспалительных заболеваний кишечника, которые дают сходную клиническую симптоматику. Тяжесть колита значительно варьирует, нередко отмечаются рецидивы клостридиального колита, даже несмотря на успешную терапию заболевания.
Инфекция C.difficile, часто вызываемая длительным назначением антибиотиков широкого спектра, может протекать скрыто с гриппоподобной картиной. Нередко колонизация микроорганизмом возникает в условиях стационара, а инфекция носит черты внутрибольничного и нозокомиального состояния. Продуция токсинов А и В приводит к типичной симптоматике, включая вздутие, газообразование, диаррею и боль в животе. Дифференциальный диагноз следует проводить с обострениями воспалительных заболеваний кишечника, которые дают сходную клиническую симптоматику. Тяжесть колита значительно варьирует, нередко отмечаются рецидивы клостридиального колита, даже несмотря на успешную терапию заболевания.
Анализ копрограмма реакция на белок +
Добрый вечер! По данному анализу педиатр ставит нам амебиаз, говорит очень редкое заболевание и незнает чем его лечат в столь раннем возрасте((( Помогите нам пожалуйста… Копрограмма: макроскопическое исследование
Консистенция КАШИЦЕОБРАЗНАЯ
Форма НЕОФОРМЛЕННЫЙ
Запах ОБЫЧНЫЙ КАЛОВЫЙ
Цвет ЖЕЛТО-ЗЕЛЁНЫЙ
pH 5. 0 ед. pH см.комм. У детей до 7 месяцев на грудном вскармливании pH 4,8-5,8, при искусственном
0 ед. pH см.комм. У детей до 7 месяцев на грудном вскармливании pH 4,8-5,8, при искусственном
вскармливании 6,8-7,5.
Слизь не обнар см.комм. У детей до 7 месяцев может присутствовать
слизь в небольшом количестве.
Кровь не обнар отсутствует
Остатки неперевар.пищи не обнар отсутствуют Химическое исследование
Реакция на скрытую кровь отрицат. отрицат.
Реакция на белок отрицат. отрицат.
Реакция на стеркобилин положит. см.комм. На грудном вскармливании реакция на
стеркобилин до 5 месяцев
отрицательная, после 5 месяцев определяется
параллельно с билирубином. При
искусственном вскармливании реакция на
стеркобилин — отрицательная, положительная
с началом прикорма.
Реакция на билирубин отрицат. см.комм. До 7 месяцев определяется положительная
реакция на билирубин.
Микроскопическое исследование
Мыш. волокна с исчерченн. не обнар отсутствуют
М. волокна без исчерченн. не обнар ед. в преп.
Соединительная ткань не обнар отсутствует
Жир нейтральный не обнар отсутствует
Жирные кислоты см.комм ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Соли жирных кислот см.комм В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Раст. клетчатка неперев.см.комм В НЕБОЛЬШОМ КОЛИЧЕСТВЕ Раст. клетчатка
перевар.
см.комм В БОЛЬШОМ КОЛИЧЕСТВЕ
Крахмал внутриклеточный не обнар отсутствует
Крахмал внеклеточный не обнар отсутствует
Иодофильная флора норм. не обнар ед. в преп.
Иодофильная флора патол. не обнар отсутствует
Кристаллы см.комм ОКСАЛАТЫ — ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Слизь см.комм В НЕБОЛЬШОМ КОЛИЧЕСТВЕ
Эпителий цилиндрический см.комм в п/зр. ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Эпителий плоский см. комм в п/зр. ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
комм в п/зр. ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Лейкоциты см.комм в п/зр. ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Эритроциты не обнар в п/зр. отсутствуют
Простейшие см.комм ОБНАРУЖЕНЫ ЦИСТЫ ENTAMOEBA COLI
Яйца гельминтов не обнар отсутствуют
Дрожжевые грибы см.комм ЕДИНИЧНЫЕ В ПОЛЕ ЗРЕНИЯ
Копрограмма | Ветеринарный центр доктора Н.В.Митрохиной
Материал на исследование собирают в чистую сухую, одноразовую пластиковую посуду, и хранят до отправки в лабораторию в холодильнике. Следует избегать контаминации материала наполнителем из кошачьих туалетов, а так же землей и другими посторонними примесями. На результаты могут повлиять прием слабительных средств, в том числе вазелинового масла, активированного угля, клизмы, употребление мяса и железосодержащих лекарств.
Диарейный синдром по частоте встречаемости занимает третье место среди состояний, с которыми пациенты обращаются в ветеринарные клиники. Хотя у большинства животных происходит самоизлечение, существуют и тяжелые формы, которые характеризуются частым стулом жидкой консистенцией, с потерями жидкости, что может приводить к водно-электролитному дисбалансу и сопровождаться тяжелыми нарушениями гемодинамики (сердечно-сосудистый коллапс).
Общий анализ кала включает в себя макроскопическую оценку цвета, формы, запаха фекалий, наличие непереваренных остатков пищи или посторонних включений.
Цвет кала обусловлен стеркобилином, который образуется из уробилиногена. Уробилиноген образуется из билирубина в кишечнике в результате деятельности бактерий. При холестатических заболеваниях печени, когда билирубин в составе желчи не поступает в тонкий кишечник, наблюдается ахоличный или бесцветный, серый кал. Черный и дегтеобразный кал наблюдается при сильных кровотечениях из верхних отделов ЖКТ, наличие неизмененой крови указывает на кровотечение в толстой кишке.
Консистенция кала зависит от содержания в нем воды. В норме кал имеет оформленную консистенцию и цилиндрическую форму. Жидкий неоформленный кал содержит более 85 % воды, является следствием диареи. Усиление выведения воды и развитие диареи может быть связанно либо с нарушением всасывания осмотически активных соединений (белки, углеводы), что приводит к задержке воды в просвете кишечника; либо повышением секреторной активности слизистой оболочки кишечника вследствие воспалительных заболеваний и усилением перистальтики. Ускорение эвакуации и появление неоформленного кала также может быть обусловлено употреблением большого количества растительной пищи.
Ускорение эвакуации и появление неоформленного кала также может быть обусловлено употреблением большого количества растительной пищи.
Запах. Зловонный резкий запах кала говорит о патологическом размножении бактерий. Кислый запах чаще всего связан с процессами бактериального брожения вследствие нарушения рациона.
Скрытая кровь.
При интерпретации результатов теста на скрытую кровь важно учитывать, что у плотоядных животных очень часто бывают ложноположительные результаты. Это, как правило, обусловлено употреблением мясных продуктов. Поэтому за три дня до анализа рекомендуется исключить из рациона мясо, печень, любые продукты и лекарства, содержащие железо, стул должен собираться в отсутствии слабительных средств.
Наличие крови в кале может объясняться кровотечением в каком-либо отделе ЖКТ в том числе в полости рта, о язвенных и воспалительных процессах, новообразовании ЖКТ, сильной диарее с нарушением целостности слизистой оболочки, колите.
Билирубин. Появление в кале билирубина свидетельствует о нарушении деятельности нормальной микрофлоры кишечника или резком усилении перистальтики.
рН кала зависит от жизнедеятельности микрофлоры кишечника и рациона животного. В норме у плотоядных животных реакция кала слабокислая или нейтральная (рН 5,5-7,0). При усилении процессов бактериального разложения белков (гниения) усиливается образование аммика и рН каловых масс смещается в щелочную реакцию. При усилении брожения выделяется СО2 и органические кислоты при этом рН сдвигается в кислую сторону. При различных воспалительных процессах и нарушении ферментативной деятельности поджелудочной железы или тонкого кишечника развивается гнилостная микрофлора кишечника, что также ведет к защелачиванию кала. Усиление перистальтики и употребление некоторого рода растительной клетчатки способствует развитию бродильной микрофлоры и кислой реакции.
Микроскопическое исследование кала включает определение содержания мышечных волокон, клетчатки, крахмала, жирных кислот, лейкоцитов, эритроцитов, клеток эпителия, наличие слизи, яиц гельминтов и ооцист простейших.
Мышечные волокна. В нормальных условиях поступающие в составе мясной пищи мышечные и соединительно тканные волокна полностью расщепляются на составляющие их белки а затем аминокислоты и быстро всасываются в кишечнике. В кале в норме могут наблюдаться частично переваренные трипсином поджелудочной железы мышечные волокна. Концы этих волокон закруглены, поперечные полоски могут еще сохраняться или отсутствуют при более продолжительном переваривании. Наличие большого количества неизмененных мышечных волокон может указывать на нарушение пищеварения. При нарушении процессов пищеварения в кале могут обнаруживаться мышечные волокна различной степени переваренности. Непереваренные мышечные волокна обнаруживают при нарушении пищеварительной функции желудка (язвенной болезни, гастрите, опухолевых заболеваниях, ускоренной эвакуации, нарушении кислотности желудочного сока и секреции желудочного сока), а так же при различных энтеропатиях. Переваренные мышечные волокна, которые уже утратили свою поперечно — полосатую структуру, появляются при усилении перистальтики и экзокринной недостаточности поджелудочной железы.
Непереваренная клетчатка. В норме у животных в кале обнаруживается некоторое количество непереваренной клетчатки. Ее наличие сильно зависит от рациона, так при употреблении растительной пищи ее содержание значительно увеличивается. Обнаружение в кале большого количества переваренной клетчатки и крахмала характерно для заболеваний тонкой кишки, сопровождающихся ускоренной эвакуацией, нарушением ферментативной секреции поджелудочной железы.
Жирные кислоты и нейтральный жир. Обнаружение в кале жирных кислот и нейтрального жира (стеаторея) наблюдается при синдроме мальабсорбции, когда нарушается всасывание жирных кислот в кишечнике, недостаточности экзокринной секреции поджелудочной железы (снижение активности липазы), нарушении поступления в кишечник желчи, участвующей в эммульгации жиров.
Клетки. Обнаружение в кале больших пластов кишечного эпителия, лейкоцитов и эритроцитов говорит о воспалительном процессе в ЖКТ и нарушении целостности слизистой оболочки. Появление в кале неизмененных эритроцитов указывает на кровотечение в дистальных отделах толстой кишки, если кровотечение происходит в более проксимальных отделах ЖКТ, то по мере прохождения по кишечнику эритроциты разрушаются и не обнаруживаются при микроскопии.
Появление в кале неизмененных эритроцитов указывает на кровотечение в дистальных отделах толстой кишки, если кровотечение происходит в более проксимальных отделах ЖКТ, то по мере прохождения по кишечнику эритроциты разрушаются и не обнаруживаются при микроскопии.
Яйца гельминтов. Исследование на наличие яиц гельминтов проводят посредством микроскопии нативного мазка и после концентрации по методу Фюллеборна. Для более точной диагностики паразитарного заболевания рекомендуется проводить многократные исследования кала (не менее 3 –х раз), если подозрение на паразитарное заболевание сохраняется при отрицательных результатах анализа, проводят терапевтическую дегельминтизацию, так как некоторые виды гельминтов откладывают незначительное количество яиц с некоторой периодичностью. При необходимости общий анализ кала дополняют бактериологическим исследованием фекалий.
Стоит отметить, что описанные выше тесты не позволяют с высокой долей вероятности дифференцировать недостаточность экзокринной функции поджелудочной железы и первичное заболевание кишечного тракта. Оценка функции поджелудочной железы и кишечника сложная задача и многие ранее применявшиеся тесты постепенно теряют свою диагностическую надежность.
Оценка функции поджелудочной железы и кишечника сложная задача и многие ранее применявшиеся тесты постепенно теряют свою диагностическую надежность.
Копрограмма
Копрограмма позволяет оценить функциональную деятельность желудка, кишечника, печени и поджелудочной железы, выявить наличие воспалительных процессов и дисбактериоза. Этот анализ дает возможность изучить эффективность пищеварительных процессов организма, оценить скорость прохождения пищи по желудочно-кишечному тракту.
Химический анализ кала в рамках копрограммы включает определение содержания крови, билирубина, стеркобилина, реакции рН.
Реакция рН кала преимущественно зависит от жизнедеятельности микрофлоры кишечника. При преобладании белковой пищи и активации бактерий, расщепляющих белок, образуется много аммиака, придающего калу щелочную реакцию. При углеводной диете и активации бродильной микрофлоры усиливается образование СО2 и органических кислот, дающих кислую реакцию.
Наличие крови в кале свидетельствует о патологических процессах в желудочно-кишечном тракте, сопровождающихся изъязвлением слизистой или распадом опухоли.
Стеркобилин – основной пигмент кала, который придает ему определенную окраску. Отсутствие или резкое уменьшение количества стеркобилина в кале (ахоличный кал) чаще всего свидетельствует об обтурации общего желчного протока камнем, сдавлении его опухолью или резком снижении функции печени (например, при остром вирусном гепатите). Увеличение количества стеркобилина в кале возникает при массивном гемолизе эритроцитов (гемолитическая желтуха) или усиленном желчеотделении. Выявление в кале взрослого человека неизмененного билирубина указывает на нарушение процесса восстановления билирубина в кишечнике под действием микробной флоры. Наиболее частыми причинами этого нарушения являются: подавление жизнедеятельности бактерий кишечника под влиянием больших доз антибиотиков (дисбактериоз кишечника), резкое усиление перистальтики кишечника.
При микроскопическом исследовании в кале можно выявить детрит, остатки пищевых веществ, элементы слизистой оболочки кишечника, клеточные элементы: лейкоциты, эритроциты, макрофаги, опухолевые клетки, кристаллы, яйца гельминтов, паразитирующие в кишечнике простейшие, микроорганизмы. Данные микроскопического исследования могут дать представление о состоянии переваривающей способности кишечника, о состоянии слизистой оболочки (главным образом толстого кишечника).
Детрит составляет основной фон при микроскопии нормального кала, представляет собой остатки пищевых веществ, микроорганизмов, распавшихся клеточных элементов. Он имеет вид аморфных образований мелких размеров, преимущественно зернистой формы.
Слизь в нормальном кале может быть в виде тонкого, малозаметного блестящего налета. При воспалительных процессах обнаруживается в виде тяжей, клочков и плотных, лентовидной формы образований.
Мышечные волокна (остатки белковой пищи) – различают неизмененные и измененные (непереваренные, слабопереваренные, переваренные). Неизмененные (или непереваренные) волокна желтого цвета, цилиндрической формы с обрезанными концами, имеют поперечную, реже продольную исчерченность. По мере переваривания мышечные волокна теряют исчерченность, поверхность становится гладкой, форма округляется.
Неизмененные (или непереваренные) волокна желтого цвета, цилиндрической формы с обрезанными концами, имеют поперечную, реже продольную исчерченность. По мере переваривания мышечные волокна теряют исчерченность, поверхность становится гладкой, форма округляется.
В нормальном кале немного переваренных мышечных волокон. Большое количество (креаторея) мышечных волокон, особенно непереваренных и слабопереваренных, находят при недостаточности поджелудочной железы, пониженной секреторной функции желудка, ускоренной перистальтике.
Соединительнотканные волокна имеют вид сероватых, преломляющих свет волокон, иногда похожих на тяжи слизи. В нормальном кале не обнаруживаются. Появление их указывает на недостаточность протеолитических ферментов желудка.
Растительная клетчатка и крахмал являются остатками углеводного компонента пищи. Различают два вида клетчатки: перевариваемую и неперевариваемую.
Неперевариваемая клетчатка является опорной клетчаткой (кожица овощей, фруктов, сосуды и волоски растений и т. п.), в кишечнике не расщепляется и полностью выделяется с калом. При микроскопии нативных неокрашенных препаратов она имеет разнообразные резкие очертания, правильный рисунок в виде толстых двухконтурных целлюлозных оболочек коричневой, желтой и серой окраски.
п.), в кишечнике не расщепляется и полностью выделяется с калом. При микроскопии нативных неокрашенных препаратов она имеет разнообразные резкие очертания, правильный рисунок в виде толстых двухконтурных целлюлозных оболочек коричневой, желтой и серой окраски.
Перевариваемая клетчатка состоит из округлых больших клеток, имеющих тонкую оболочку и ячеистое строение. При микроскопии перевариваемая клетчатка отличается от неперевариваемой нежными контурами, наличием зерен крахмала или красящих пигментов. В нормальном кале не обнаруживается. Обнаруживается в кале при ускоренной эвакуации.
Крахмал при нормальном пищеварении отсутствует, так как амилолитические ферменты пищеварительного тракта и ферменты бактерий слепой кишки расщепляют крахмал полностью. Присутствие крахмала всегда указывает на недостаточность пищеварения, что бывает при заболеваниях тонкого кишечника и связанной с ними ускоренной эвакуации, при недостаточности поджелудочной железы.
Жир и продукты его расщепления, поступившие с пищей в умеренном количестве, в норме усваиваются почти полностью. Обнаружение значительного количества нейтрального жира и продуктов его расщепления свидетельствует о нарушении переваривания и всасывании жира. Нейтральный жир в нативных препаратах кала имеет вид бесцветных капель.
Обнаружение значительного количества нейтрального жира и продуктов его расщепления свидетельствует о нарушении переваривания и всасывании жира. Нейтральный жир в нативных препаратах кала имеет вид бесцветных капель.
Жирные кислоты и мыла встречаются в виде глыбок, капель и кристаллов. Кристаллы имеют форму тонких игл, заостренных с двух концов. Часто складываются в небольшие пучки, иногда расположены радиально, окружая венчиком глыбки жирных киcлот. Обнаружение в нативном препарате бесцветных капель, глыбок и игольчатых кристаллов позволяет предположить стеаторею.
Клеточные элементы (кишечный эпителий, клетки крови, макрофаги, клетки опухолей) обнаруживаются в кале, содержащем слизь.
Единичные клетки кишечного эпителия можно встретить и в нормальном кале как следствие физиологического слущивания. Появление этих клеток большими группами, пластами отражает наличие воспаления слизистой оболочки толстого кишечника.
Лейкоциты, располагающиеся в слизи в значительном количестве (скопление), свидетельствуют о воспалительном процессе в толстом кишечнике. Лейкоциты в слизи, идущей из тонкого кишечника, успевают разрушиться.
Лейкоциты в слизи, идущей из тонкого кишечника, успевают разрушиться.
Эритроциты неизмененные встречаются в кале при кровотечениях из толстого кишечника и прямой кишки. При кровотечении из более высоко лежащих отделов кишечника эритроциты либо совсем разрушаются, либо приобретают характер теней, и распознать их очень трудно.
Макрофаги встречаются при некоторых воспалительных процессах, особенно при бактериальной дизентерии.
Клетки злокачественных опухолей могут попасть в кал при расположении опухоли в прямой кишке. Диагностическое значение имеет нахождение не одиночных клеток, а обрывков ткани, групп клеток, отличающихся характерной атипией.
Кристаллические образования. Кристаллы трипельфосфатов встречаются в резко щелочном кале при усилении гнилостных процессов. Оксалаты кальция обнаруживаются при употреблении в пищу большого количества овощей или при снижении кислотности желудочного сока. Кристаллы Шарко-Лейдена в виде вытянутого ромба часто обнаруживаются в слизи в сочетании с эозинофилами, указывают на аллергическое воспаление кишечника, амебиаз, балантидиаз, глистную инвазию. Кристаллы гематоидина выявляются после кишечного кровотечения при язвенных колитах.
Кристаллы гематоидина выявляются после кишечного кровотечения при язвенных колитах.
Копрограмма с идентификацией гельминтов для собак в ветеринарной клинике SQ-lap
Копрограмма— вид лабораторного исследования кала, позволяющий оценить некоторые аспекты работы органов пищеварительной системы.
Что такое кал?
Исследуемый материал представляет собой продукт, получаемый в результате продвижения пищевых масс (и переваривания/всасывания жидкости) по желудочно-кишечному тракту. Кал — содержимое толстого кишечника, выделяющееся при дефекации. У здорового животного кал содержит 75-80% воды и 20-25% плотного остатка. Плотная часть состоит на 1/3 из остатков принятой пищи, на 1/3 — из остатков отделяемого желудочно-кишечного тракта, на 1/3 — из микробов, около 30% которых мертвы.
Для чего необходимо делать копрограмму?
Наряду с другими лабораторными исследованиями у животных, в нашей ветеринарной клинике проводится анализ кала. Данный вид исследования вместе с биохимичеческим анализом крови, необходим для выявления патологий желудочно-кишечного тракта и печени. С его помощью обнаруживаются заболевания воспалительного характера, инвазионные (гельминтозы) болезни, простейшие микроорганизмы, нарушения всасывания в кишечнике, нарушение поступления желчи в двенадцатиперстную кишку, нарушение работы поджелудочной железы. Также анализ кала входить в перечень стандартных исследований, проводимых при ежегодной диспансеризации животных.
Данный вид исследования вместе с биохимичеческим анализом крови, необходим для выявления патологий желудочно-кишечного тракта и печени. С его помощью обнаруживаются заболевания воспалительного характера, инвазионные (гельминтозы) болезни, простейшие микроорганизмы, нарушения всасывания в кишечнике, нарушение поступления желчи в двенадцатиперстную кишку, нарушение работы поджелудочной железы. Также анализ кала входить в перечень стандартных исследований, проводимых при ежегодной диспансеризации животных.
Как подготовить животное к сдаче анализа?
Анализ кала в большинстве случаев проводят без специальной подготовки, однако рекомендуется за 2-3 дня до исследования избегать приема лекарственных препаратов, меняющих характер кала и вызывающих функциональные нарушения ЖКТ (препараты железа, висмута, слабительные средства). Время от дефекации до исследования должно составлять не более 12 часов (при хранении в холодильнике), а в некоторых случаях — не более 20-30 минут (при диагностике паразитарных заболеваний).
Какие исследования включает в себя копрограмма?
Анализ включает макроскопическое, микроскопическое и простое химическое исследования. Микробиологическое исследование кала производят при подозрении на инфекционное кишечное заболевание.
1. Макроскопическое исследование
• Консистенция и форма кала: кал здорового животного имеет плотную консистенцию и цилиндрическую форму. Простой осмотр каловых масс позволяет обнаружить взрослых гельминтов, членики ленточных гельминтов, определить характер кормления животного, наличие нежелательных компонентов (острые кости, палки, веревки, полиэтилен и т.д.). Консистенция зависит от количества воды, клетчатки, слизи и жира. Плотный, оформленный кал выделяется у здоровых животных. Мазевидная консистенция обусловлена нарушением секреции поджелудочной железы (острый панкреатит, некроз поджелудочной железы, муковисцидоз). Твердым кал становится при снижении скорости продвижения химуса по кишечнику. Жидкие фекалии сопровождают недостаточное переваривание в тонкой кишке при энтерите, ускоренной эвакуации, колите с изъязвлениями. Кашицеобразным кал становится при бродильной диспепсии, колите, хроническом энтероколите. Пенистый характер приобретается в результате бродильного колита, дисбиоза, дисбактериоза. Лентовидную, карандашеобразную форму кал приобретает при наличии геморроидальных узлов, спазме ректального сфинктера, трещине ануса, опухоли прямой кишки.
Кашицеобразным кал становится при бродильной диспепсии, колите, хроническом энтероколите. Пенистый характер приобретается в результате бродильного колита, дисбиоза, дисбактериоза. Лентовидную, карандашеобразную форму кал приобретает при наличии геморроидальных узлов, спазме ректального сфинктера, трещине ануса, опухоли прямой кишки.
• Запах обусловлен, в основном, продуктами распада белков. Гнилостный запах появляется при недостаточности желудочного пищеварения, гнилостной диспепсии, язвенном колите. Зловонный (запах прогорклого масла)- при нарушении секреции липазы поджелудочной железой, отсутствии поступления желчи. Кислый запах обусловлен бродильными процессами в толстой кишке, нарушением всасывания жирных кислот в тонкой кишке.
•Цвет — при смешанном режиме питания — коричневый, при мясной диете — бо¬лее темный, при бродильной диспепсии — желтый кал, при гнилостной — темно-коричневый. Цвет кала в норме коричневый, в норме становится желтым при молочной диете, темно-коричневым при мясной. Черный цвет фекалии приобретают при кровотечении в переднем отделе ЖКТ (желудок, двенадцатиперстной и тонкой кишке). Темно-коричневый наблюдается при недостаточности желудочного пищеварения, гнилостной диспепсии, колите с запором, колите с изъязвлениями, повышенной секреторной функции толстой кишки. Светло-коричневым кал становится ускоренной эвакуации из толстой кишки. Красноватый цвет обусловлен наличием кровотечения в задних отделах ЖКТ. Желтый цвет наблюдается при недостаточности переваривания в тонкой кишке и бродильной диспепсии. Серый цвет обусловлен недостаточностью поджелудочной железы. Белым кал становится при интрагепатальном застое или полной обтурации общего желчного протока.
Черный цвет фекалии приобретают при кровотечении в переднем отделе ЖКТ (желудок, двенадцатиперстной и тонкой кишке). Темно-коричневый наблюдается при недостаточности желудочного пищеварения, гнилостной диспепсии, колите с запором, колите с изъязвлениями, повышенной секреторной функции толстой кишки. Светло-коричневым кал становится ускоренной эвакуации из толстой кишки. Красноватый цвет обусловлен наличием кровотечения в задних отделах ЖКТ. Желтый цвет наблюдается при недостаточности переваривания в тонкой кишке и бродильной диспепсии. Серый цвет обусловлен недостаточностью поджелудочной железы. Белым кал становится при интрагепатальном застое или полной обтурации общего желчного протока.
•Реакция кала – слабощелочная, реже нейтральная или слабокислая (РН 5,5 — 7,0). Выраженная щелочная реакция — при гнилостной диспепсии, вследствие усиле¬ния процессов гниения белков. Кислая реакция обусловлена наличием в кале свободных органических кислот, возникающих вследствие брожения углеводов и расцепления жиров микробами масляно-кислого брожения при бродильной диспепсии. Усиление процессов бактериального разложения белков (гниения) сопровождается образованием аммиака, придающего каловым массам щелочную реакцию, а усиление процессов брожения — выделением СО2, органических кислот и сдвигом рН в кислую сторону.
Усиление процессов бактериального разложения белков (гниения) сопровождается образованием аммиака, придающего каловым массам щелочную реакцию, а усиление процессов брожения — выделением СО2, органических кислот и сдвигом рН в кислую сторону.
Недостаточное переваривание белков в тонком кишечнике или недостаточности поджелудочной железы, а также выделение в просвет кишки воспалительного экссудата (колиты) активизируют гнилостную флору кишечника, и реакция кала становится резко щелочной.
Недостаточное переваривание и усиление перистальтики кишечника при энтеритах способствуют активизации бродильной микрофлоры, и реакция кала становится кислой.
Слизь в кале. У здоровых животных каловые массы всегда покрыты тонким слоем слизи с единичными клетками цилиндрического эпителия. Появление слизи в виде хлопьев со значительным количеством кишечного эпителия, лейкоцитов и эритроцитов свидетельствует о воспалительном про¬цессе в кишечнике.
2. Микроскопическое и бактериоскопическое исследование
•Яйца гельминтов, простейшие или их цист обнаруживают с помощью флотационного метода. Также можно обнаружить артефакты (попадают в кал извне, например блохи, клещи и т.д.). Исследование кала на паразитов позволяет выявить гельминтозы (токсокароз, токсаскароз, различные виды цепней), а также лямблиоз (лямблии — мелкие простейшие, обитающие в толстом кишечнике и вызывающие его воспаление). Данное исследование позволяет эффективно подбирать антигельминтики (препараты от глистов) и составлять схему лечебной дегельминтизации, а также проводить контроль эффективности лечения при гельминтозах и лямблиозе.
Также можно обнаружить артефакты (попадают в кал извне, например блохи, клещи и т.д.). Исследование кала на паразитов позволяет выявить гельминтозы (токсокароз, токсаскароз, различные виды цепней), а также лямблиоз (лямблии — мелкие простейшие, обитающие в толстом кишечнике и вызывающие его воспаление). Данное исследование позволяет эффективно подбирать антигельминтики (препараты от глистов) и составлять схему лечебной дегельминтизации, а также проводить контроль эффективности лечения при гельминтозах и лямблиозе.
•Мышечные волокна — принято делить на: измененные и не измененные. Характер¬ной особенностью измененых мышечных волокон является отсутствие поперечной исчерченности. В норме выявляются лишь измененные мышеч¬ные волокна в небольшом количестве. Обнаружение в кале не измененных мышечных волокон свидетельствует: о недостаточности функции желудка и поджелудочной железы, о недостаточности переваривания в тонкое кишке и ускоренной эвакуации.
•Растительная клетчатка — различают переваренную и не переваренную клетчатку. Переваренная клетчатка — это та часть клетчатки, которая под влиянием микрофлоры илеоцекального отдела кишечника расщепляется. В норме она, как правило, не обнаруживается. Количество не переваренной клетчатки в кале зависит от количества поступающей в пищеварительный тракт пищи, богатой не перевариваемой клетчаткой. Много перевариваемой клетчатки при бродильной и гнилостной диспепсии.
Переваренная клетчатка — это та часть клетчатки, которая под влиянием микрофлоры илеоцекального отдела кишечника расщепляется. В норме она, как правило, не обнаруживается. Количество не переваренной клетчатки в кале зависит от количества поступающей в пищеварительный тракт пищи, богатой не перевариваемой клетчаткой. Много перевариваемой клетчатки при бродильной и гнилостной диспепсии.
•Жир в кале. Поступающие с пищей жиры, как животного, так и растительного происхождения усваиваются почти полностью в условиях нормального пище¬варения. В кале здорового животного жир выявляется в небольшом количестве в виде жирных кислот, их кристаллов и мыл. Появление в кале нейтрального жира или обильного количества жирных кислот, их кристаллов и мыл указы-вают на недостаточную функцию поджелудочной железы, печени, обтурацию желчевыводящих путей или быструю эвакуацию пищевых масс из кишечника, недостаточное переваривание в тонкой кишке. Значительное количество мыл и жирных кислот обнаруживается при бродильной диспепсии.
•Крахмал — в норме крахмал в кале отсутствует. При патологии пище-варения обнаруживается в переваренной клетчатке в виде внутриклеточных или внеклеточных зерен. В значительном количестве крахмал появляется при недостаточности переваривания углеводов вследствие болезни поджелудочной железы: особенно большое диагностическое значение при этом имеет внеклеточный крахмал. Очень много крахмала при бродильной диспепсии.
•Соединительная ткань — в кале здоровых животных в условиях полноценного пищеварения соединительной ткани нет. Появление её связано с недостаточностью желудочного пищеварения, т.е. отсутствием в желудочном соке соляной кислоты.
Основные синдромы заболевания ЖКТ и интерпретация копрограммы
|
Синдром |
Признаки |
Лечение |
|
Желудочная недостаточность |
Мышечные волокна, зерна крахмала. |
Абомин, пепсидил |
|
Недостаточность желчеотделения |
Нерасщепленный жир, кристаллы жирных кислот.
|
Фестал, дигестал, желчегонные |
|
Панкреатическая недостаточность |
Обильный стул, большое количество нейтрального жира |
Панкреатин, панзинорм, холензим. |
|
Энтеритный синдром |
Мышечные волокна, крахмал, не переваренная клетчатка, слизь, йодофильная флора. |
Панзинорм, мезим-форте, панкурмен. |
3. Химическое исследование кала
•Реакция на скрытую кровь (р-ция Грегерсена). Определение скрытой крови в кале имеет важное диагностическое значение, особенно при так «скрытых» желудочно-кишечных кровотечениях, когда макроскопически кровь в каловых массах не определяется.
•Реакция на желчные пигменты (билирубин, стеркобилин). Стеркобилин является конечным продуктом восстановления билирубина, выделяющегося в кишечник из общего желчного протока, придает калу животных характерную коричневую окраску. Стеркобилин присутствует в норме (выделяется в зависимости от массы животного 20 – 350 мг/в сутки). Отсутствие или резкое уменьшение количества стеркобилина в кале (ахоличный кал) чаще всего свидетельствует об обтурации общего желчного протока камнем, сдавливании его опухолью или резком снижении функции печени (например при остром вирусном гепатите). Увеличение количества стеркобилина в кале возникает при массивном гемолизе эритроцитов или усиленном желчеотделении. Выявление в кале кошек и собак не измененного билирубина указывает на нарушение процесса восстановления билирубина в кишечнике под действием микробной флоры. Наиболее частыми причинами этого нарушения являются: подавление жизнедеятельности бактерий кишечника под влиянием больших доз антибиотиков (дисбактериоз кишечника), резкое усиление перистальтики кишечника.
•Реакция Трибуле — определение растворимого белка. В ходе пищеварения белки подвергаются расщеплению и всасыванию. Поэтому в кале здоровых людей растворимый белок, как правило, не встречается. Он появляется при воспалительных процессах или изъязвлениях в области тонкого и толстого кишечника.
Маркеры воспаления в кале младенцев с аллергией на коровье молоко
Появляется все больше свидетельств того, что воздействие коровьего молока вызывает воспаление в кишечнике младенцев с аллергией на коровье молоко независимо от симптомов. Чтобы продемонстрировать воспаление и повышенную утечку белка из кишечника во время теста на элиминацию коровьего молока в образцах фекалий младенцев с различными симптомами, указывающими на аллергию на коровье молоко, мы измерили концентрации альфа-1-антитрипсина (AT), катионного белка эозинофилов (ECP). ), иммуноглобулин (Ig) A и специфические IgA антитела к коровьему молоку в образцах фекалий 208 младенцев со средним возрастом 7 месяцев. Образцы до заражения собирали после среднего 3-недельного периода элиминации, а образцы после контрольного заражения получали через 4 дня после начала контрольного заражения. Уровни общего IgA до заражения (p = 0,02) и AT после заражения (p = 0,001) в кале были выше у младенцев с положительным заражением. Из этих младенцев уровни ТЭК до и после заражения были выше у тех, кто реагировал через 24 часа, чем у тех, кто реагировал в течение 1 часа (p = 0,006 и p = 0,045). Уровни ТЭК перед введением препарата были выше у пациентов с кишечными симптомами (p = 0.008), а уровни общего IgA до и после заражения были выше у пациентов с опосредованной IgE реакцией на коровье молоко (p = 0,04 и p = 0,008). Независимо от результата заражения общий IgA увеличивался во время контрольного заражения (p
Образцы до заражения собирали после среднего 3-недельного периода элиминации, а образцы после контрольного заражения получали через 4 дня после начала контрольного заражения. Уровни общего IgA до заражения (p = 0,02) и AT после заражения (p = 0,001) в кале были выше у младенцев с положительным заражением. Из этих младенцев уровни ТЭК до и после заражения были выше у тех, кто реагировал через 24 часа, чем у тех, кто реагировал в течение 1 часа (p = 0,006 и p = 0,045). Уровни ТЭК перед введением препарата были выше у пациентов с кишечными симптомами (p = 0.008), а уровни общего IgA до и после заражения были выше у пациентов с опосредованной IgE реакцией на коровье молоко (p = 0,04 и p = 0,008). Независимо от результата заражения общий IgA увеличивался во время контрольного заражения (p
Непереносимость белков — StatPearls — Книжная полка NCBI
Непрерывное обучение
Непереносимость белков — это нарушение, возникающее в результате неблагоприятного воздействия пищевых белков. Это вызвано различными механизмами и обычно связано с симптомами, затрагивающими желудочно-кишечный тракт. В этом упражнении рассматривается оценка и лечение непереносимости белков и подчеркивается роль межпрофессиональной группы в уходе за пациентами с этим заболеванием.
Это вызвано различными механизмами и обычно связано с симптомами, затрагивающими желудочно-кишечный тракт. В этом упражнении рассматривается оценка и лечение непереносимости белков и подчеркивается роль межпрофессиональной группы в уходе за пациентами с этим заболеванием.
Цели:
Объясните патофизиологию непереносимости белков.
Опишите соответствующую оценку непереносимости белка.
Просмотрите общие варианты ведения пациентов с непереносимостью белка.
Обобщите стратегии межпрофессиональной группы по улучшению координации помощи и коммуникации для улучшения ухода за пациентами с непереносимостью белков и улучшения результатов.
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Введение
Непереносимость белков — это нарушение, возникающее в результате неблагоприятного воздействия приема пищевых белков. Он развивается через иммунологические, неиммунологические, метаболические, генетические и фармакологические механизмы. Часто это связано с желудочно-кишечными симптомами. При раннем выявлении состояния и вмешательстве заболевание в основном поддается лечению и имеет благоприятный прогноз.
Часто это связано с желудочно-кишечными симптомами. При раннем выявлении состояния и вмешательстве заболевание в основном поддается лечению и имеет благоприятный прогноз.
Этиология
Непереносимость белков вызвана неспособностью переваривать или эффективно расщеплять аминокислоты. Когда пищевые белки плохо перевариваются, они могут действовать как антигены, что приводит к аллергии на пищевые белки. Чаще всего белки коровьего молока являются причиной пищевой непереносимости в младенчестве.[1] Синдром энтероколита, вызванного пищевыми белками, также часто связывают с непереносимостью белков коровьего молока. У пострадавших наблюдаются диарея, отек и гипоальбуминемия. С возрастом и введением различных продуктов непереносимость яичного белка, аллергия на сою и арахис становятся все более распространенными [2].
Непереносимость белков можно увидеть в следующих условиях:
Иммунологическая непереносимость пищевых белков: может быть опосредована IgE или не опосредована IgE.
IgE-опосредованные состояния включают:
Не-IgE-опосредованные состояния включают:
Энтероколит, индуцированный пищевыми белками
Энтеропатия, индуцированная пищевыми белками
Аллергический проктоколит, индуцированный пищевыми белками
Аутоиммунная реакция : Аутоиммунная реакция на белки глютена встречается при глютеновой болезни, непереносимости глютена, аллергии на пшеницу, атаксии глютена и герпетиформном дерматите. [3]
Дефицит фермента: дефицит энтерокиназы (энтеропептидазы)
Метаболические нарушения:
Генетическое / наследственное нарушение: нарушение цикла мочевины, непереносимость лизинурического белка
Фармакологическое состояние: хроническое использование лекарств для подавления продукции желудочной кислоты [4]
биогенные амины:
Не определено: синдром раздраженного кишечника
Эпидемиология
Пищевая непереносимость наблюдалась от 15% до 20% населения.[5] Аллергия к коровьему молоку (CMA), реакция на белки коровьего молока, является наиболее распространенной пищевой аллергией в раннем возрасте с предполагаемым диапазоном распространенности от 0,5% до 3% в возрасте 1 года [1] [2]. ] [6] Однако, исходя из естественного течения CMA, разрешение является обычным, и его распространенность, как ожидается, будет ниже у взрослых.
] [6] Однако, исходя из естественного течения CMA, разрешение является обычным, и его распространенность, как ожидается, будет ниже у взрослых.
В австралийском исследовании было обнаружено, что один из 10 000 младенцев в возрасте до 2 лет страдает синдромом энтероколита, вызванным пищевыми белками (FPIES). Выявлено, что FPIES встречается преимущественно у младенцев и связан с обычными пищевыми триггерами (белки в коровьем молоке, сое, рисе, овсе и яйцах), но эпидемиологические данные все еще отсутствуют.[7]
Целиакия считается серьезной проблемой общественного здравоохранения, и о ней сообщают во всем мире. Это наиболее распространено в Западной Европе и Соединенных Штатах, но не диагностируется у большинства пораженных людей. Мета-анализ, проведенный в 2018 году, выявил 1,4% распространенности целиакии на основе серологических тестов и 0,7% на основе биопсии. [8]
Хотя предрасположенность к сексу не известна, FPIES и эозинофильный гастроэнтерит имеют небольшое преобладание среди мужчин, тогда как женщины несколько чаще страдают целиакией.
Патофизиология
Макромолекулы пищевых белков состоят из аминокислотных последовательностей, соединенных пептидными связями. Эти связи должны быть гидролизованы и подвергнуты ферментативному действию, прежде чем свободные аминокислоты смогут абсорбироваться. Процесс переваривания белков запускается в желудке пепсинами с помощью соляной (HCl) кислоты. Этот частично переваренный белок затем достигает двенадцатиперстной кишки, где высокий pH останавливает пептическую активность, а ферменты поджелудочной железы (трипсин, химотрипсин, карбоксипептидазы) берут на себя процесс пищеварения.Небольшие цепочки аминокислот, образующиеся в просвете, теперь подвергаются мембранному перевариванию на щеточной границе энтероцитов. Мембранные экзопептидазы гидролизуют аминокислотные цепи с образованием отдельных аминокислот, которые абсорбируются энтероцитами и в кровоток для использования в организме.
Непереносимость белков может возникнуть из-за каких-либо нарушений пищеварения или метаболизма. Когда пищевые белки не полностью денатурируются желудочной кислотой, они вызывают сенсибилизацию белков в кишечнике, что приводит к пищевой аллергии.Гипоацидные состояния, наблюдаемые у пациентов, длительно лечившихся от диспепсических расстройств, часто приводят к развитию аллергии на пищевые белки. [4]
Когда пищевые белки не полностью денатурируются желудочной кислотой, они вызывают сенсибилизацию белков в кишечнике, что приводит к пищевой аллергии.Гипоацидные состояния, наблюдаемые у пациентов, длительно лечившихся от диспепсических расстройств, часто приводят к развитию аллергии на пищевые белки. [4]
История и физика
Клинические признаки непереносимости пищевого белка затрагивают целый спектр систем органов и варьируются в зависимости от различных заболеваний. Однако у пациентов чаще всего наблюдаются желудочно-кишечные проявления. При неиммунологической непереносимости пищевых белков количество потребляемой пищи, как правило, более напрямую связано с тяжестью симптомов.Избыток кишечных газов, вздутие живота, боль в животе и диарея являются обычными симптомами. В то время как при иммунологической аллергии на пищевой белок даже следовые количества сенсибилизированного пищевого белка могут вызвать взрывную реакцию и могут затронуть кожу и кровеносные сосуды. IgE-опосредованные реакции возникают в течение от нескольких минут до часа после приема пищевого белка, а симптомы варьируются от кожной сыпи, крапивницы, ангионевротического отека, свистящего дыхания до анафилаксии, тогда как реакции, не опосредованные IgE, могут возникать в течение нескольких часов или дней.
Типичное проявление у младенцев можно увидеть в младенчестве младше 6 месяцев, у которого развивается диарея и со временем рвота после кормления молочными смесями в течение нескольких недель. Синдром пищевого проктоколита — распространенное состояние, при котором здоровые младенцы страдают диареей, но не теряют в весе. Принимая во внимание, что в случае FPIES, младенец может обезвоживаться и терять вес.
Вот некоторые из симптомов и физических проявлений, которые наблюдаются при различных нарушениях непереносимости белка:
Синдром оральной аллергии: реакция в основном возникает из-за перекрестной реактивности между пыльцой и растительной пищей (фруктами и овощами), а также симптомы локализуются на слизистой оболочке полости рта.[9] Симптомы включают зуд и жжение в губах, языке, нёбе и горле. Может возникнуть ангионевротический отек и рвота.
Немедленная гиперчувствительность желудочно-кишечного тракта: у пациентов развиваются тошнота, боль в животе и рвота в течение 1-2 часов после приема сенсибилизированного пищевого белка, часто сопровождаемого диареей. Пострадавшие люди испытывают периодические боли в животе, плохой аппетит и плохую прибавку в весе.
Пострадавшие люди испытывают периодические боли в животе, плохой аппетит и плохую прибавку в весе.
Эозинофильный эзофагит (EoE): пациенты испытывают затруднения при глотании, затруднение твердой пищи, боли в животе, срыгивание или рвоту и снижение аппетита.У детей младшего возраста могут быть проблемы с кормлением и плохой набор веса. Симптомы часто совпадают, и их часто путают с гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Тем не менее, пациенты с EoE часто имеют в анамнезе также другие аутоиммунные и аллергические состояния [10].
Эозинофильный гастрит: они обычно проявляются такими признаками гастрита, как боль в животе, постпрандиальная рвота, раннее насыщение, анорексия и задержка развития. Заболевание очень легко поддается лечению детей с ограничением диеты.Примерно у 50% этих пациентов также есть атопические признаки.
Эозинофильный гастроэнтерит: это необычное заболевание с хроническим рецидивирующим течением, характеризующееся инфильтрацией эозинофилов в слизистой оболочке желудочно-кишечного тракта. Представление может отличаться. У педиатрических пациентов может наблюдаться задержка развития, задержка роста, задержка полового созревания или аменорея. Часто взрослые жалуются на боль в животе, дисфагию или диарею. Они также могут иметь признаки энтеропатии с потерей белка, желудочно-кишечного кровотечения или мальабсорбции.[11]
Представление может отличаться. У педиатрических пациентов может наблюдаться задержка развития, задержка роста, задержка полового созревания или аменорея. Часто взрослые жалуются на боль в животе, дисфагию или диарею. Они также могут иметь признаки энтеропатии с потерей белка, желудочно-кишечного кровотечения или мальабсорбции.[11]
Синдром энтероколита, вызванного пищевыми белками (FPIES): у пациентов может появиться рвота через один-три часа после кормления. У них также может быть вздутие живота, кровавая диарея, анемия и потеря веса, и они обычно провоцируются коровьим молоком или смесями на основе соевого белка. При физикальном осмотре могут быть очевидны признаки обезвоживания. Отсутствуют респираторные симптомы или классические кожные аллергические реакции, опосредованные IgE.
Энтеропатия, индуцированная пищевым белком: пациенты с энтеропатией, вызванной пищевым белком, страдают стеатореей и не могут развиваться в первые несколько месяцев жизни.
Аллергический проктоколит, вызванный пищевыми белками: обычно встречается у здоровых младенцев, находящихся на грудном вскармливании. У них появляются симптомы стула с прожилками крови в первые несколько месяцев жизни.
У них появляются симптомы стула с прожилками крови в первые несколько месяцев жизни.
Целиакия: пациенты с глютеновой болезнью обычно проявляют диарею, неприятный запах стула, стеаторею, урчание в животе, метеоризм и потерю веса. Больные жалуются на слабость и утомляемость, обычно связанные с неправильным питанием. Признаки анемии могут быть очевидны. Может отмечаться герпетиформный дерматит, зудящая папуловезикулярная сыпь, затрагивающая разгибательные поверхности конечностей, туловища и ягодиц.
Дефицит энтерокиназы: У младенцев с дефицитом этого фермента диарея развивается с рождения, и они не могут развиваться. При хронической мальабсорбции белка у них склонны к развитию гипопротеинемического отека. Пероральное введение экстракта поджелудочной железы приводит к быстрому контролю симптомов и помогает ускорить рост. [12]
Врожденные нарушения обмена веществ: эти нарушения приводят к накоплению метаболитов выше дефектного фермента (аминокислот и / или аммиака), вызывая интоксикацию. Симптомы различаются в зависимости от пораженных ферментов.
Симптомы различаются в зависимости от пораженных ферментов.
Токсические реакции на биогенные амины: Проглатывание некоторых биогенных аминов способствует токсическим реакциям. Пациенты могут испытывать головную боль, учащенное сердцебиение, рвоту, диарею и аллергию. Было обнаружено, что употребление выдержанного сыра, содержащего тирамин, в сочетании с использованием ингибиторов моноаминоксидазы (ИМАО) вызывает головные боли и гипертонический криз. [13] Гистамин более токсичен и может вызывать такие эффекты, как гипотония, раздражение кожи, головная боль, сердцебиение, приступы астмы и т. Д.Эта симптоматика известна как «отравление скомбидными рыбами», которое наблюдается после употребления в пищу рыбы из семейств Scombridae и Scomberesocidae семейств (тунец, макрель, бонито, голубая рыба и т. Д.), Содержащих высокий уровень гистамина. [14]
Дерматологические проявления:
Непереносимость белков часто связана с дерматологическими атопическими состояниями. Исследование, проведенное в Италии, показало, что 71% детей с сопутствующей аллергией на коровье молоко страдают сопутствующим атопическим дерматитом.[15] Другие дерматологические симптомы включают крапивницу, сыпь и ангионевротический отек.
Исследование, проведенное в Италии, показало, что 71% детей с сопутствующей аллергией на коровье молоко страдают сопутствующим атопическим дерматитом.[15] Другие дерматологические симптомы включают крапивницу, сыпь и ангионевротический отек.
Оценка
Не существует какого-либо специального теста для диагностики непереносимости пищевого белка. Состояние оценивается в первую очередь на основе подробного анамнеза и физического осмотра. Клиницистам необходимо распознавать и дифференцировать иммунологическую непереносимость пищевого белка от неиммунологической для предотвращения и лечения симптомов. При IgE-опосредованной пищевой аллергии обычно очевидны положительные реакции кожных прик-тестов на пищевые белки наряду с обнаружением пищевых антител IgE.Однако большая часть непереносимости пищевых белков не опосредована IgE.
При подозрении на непереносимость пищевого белка в диагностике могут помочь следующие меры и тесты:
Дневник питания: важно вести дневник питания, поскольку он помогает врачам картировать симптомы и выяснять взаимосвязь между едой и пищей.
 симптомы пациента.
симптомы пациента.Кожный укол: этот тест предназначен для выявления IgE-опосредованной аллергии на пищевой белок. Хотя положительный результат теста может указывать на присутствие антител IgE, он имеет низкую прогностическую ценность, тогда как отрицательный результат теста имеет высокую прогностическую точность.
Тест с атопическим пластырем: Тест используется для выявления отсроченной непереносимости пищевых белков (клеточно-опосредованные реакции).
Анализ сывороточного специфического IgE: он также проводится для скрининга антиген-специфических IgE в сыворотке крови пациента.
Прекращение диеты: При подозрении на непереносимость пищевых белков или аллергию пациенту следует придерживаться диеты, не содержащей подозреваемого белка, в течение 2–4 недель. Если симптомы улучшатся, в качестве диагностического теста может быть проведен тест на пероральную пищу.
Проба с пищей для перорального приема: это стандартный тест, проводимый под медицинским наблюдением для диагностики или исключения пищевой аллергии.
 Диагноз непереносимости пищевого белка может быть поставлен, когда симптомы исчезают после исключения из рациона соответствующей пищи, а затем симптомы повторяются после введения той же самой пищи. Реакции и симптомы должны воспроизводиться с помощью повторных тестов на исключение диеты и провокационного приема пищи. Некоторые реакции со стороны желудочно-кишечного тракта могут проявляться с отсроченным началом, в результате чего симптомы проявляются через несколько часов или дней после приема внутрь.
Диагноз непереносимости пищевого белка может быть поставлен, когда симптомы исчезают после исключения из рациона соответствующей пищи, а затем симптомы повторяются после введения той же самой пищи. Реакции и симптомы должны воспроизводиться с помощью повторных тестов на исключение диеты и провокационного приема пищи. Некоторые реакции со стороны желудочно-кишечного тракта могут проявляться с отсроченным началом, в результате чего симптомы проявляются через несколько часов или дней после приема внутрь.Радиоаллергосорбентный тест (RAST): Этот тест выявляет аллерген-специфические антитела Ig-E с помощью радиоиммуноанализа. Это полезно для определения причин аллергии и часто бывает положительным при немедленной гиперчувствительности ЖКТ.
Дифференциальное количество лейкоцитов: этот тест подтверждает диагноз аллергического эозинофильного гастрита, аллергического эозинофильного гастроэнтерита и других аллергических состояний, когда наблюдается периферическая эозинофилия.

Анализ кала: Анализы кала могут показать скрытую кровь или лейкоциты кала и указать на наличие воспаления.
Биопсия: при аллергическом эозинофильном эзофагите, гастрите и гастроэнтерите биопсия показывает эозинофильную инфильтрацию слизистой и подслизистой оболочки. Биопсия тощей кишки при синдроме энтероколита и целиакии показывает атрофию ворсинок и инфильтрацию кишечника лимфоцитами.
Лечение / управление
Единственным окончательным средством лечения непереносимости пищевого белка является строгое исключение из рациона вредного пищевого белка. Пациентам следует посоветовать следить за составом пищевых продуктов промышленного производства и соблюдать элиминационную диету.Пациенты, соблюдающие длительную элиминационную диету, также должны иметь доступ к консультациям по правильному питанию, в идеале у диетолога или диетолога, а также к регулярному наблюдению за ростом, особенно у детей.
У младенцев, находящихся на грудном вскармливании, следует рекомендовать матерям избегать коровьего молока и молочных продуктов. Обильно гидролизованная смесь с подтвержденной гипоаллергенностью должна быть рекомендована в качестве выбора для лечения аллергии на коровье молоко, особенно у младенцев и детей раннего возраста, не находящихся на грудном вскармливании. Пациентам с более тяжелыми симптомами также можно рекомендовать аминокислотные формулы.[16]
Обильно гидролизованная смесь с подтвержденной гипоаллергенностью должна быть рекомендована в качестве выбора для лечения аллергии на коровье молоко, особенно у младенцев и детей раннего возраста, не находящихся на грудном вскармливании. Пациентам с более тяжелыми симптомами также можно рекомендовать аминокислотные формулы.[16]
Стероиды являются основным средством лечения IgE-опосредованной иммунологической непереносимости пищевых белков, включая эозинофильные желудочно-кишечные расстройства. [17]
Младенцы с острым FPIES с легкими симптомами (без летаргии, бледности или вялости) могут лечиться дома с помощью пероральной регидратации. Но при тяжелых симптомах их необходимо лечить в медицинском учреждении с помощью внутривенного введения жидкостей. Внутримышечный адреналин и антигистаминные препараты не играют никакой роли в управлении реакциями FPIES.
При подозрении на острую аллергическую реакцию или анафилаксию следует немедленно избегать употребления продуктов питания, которые могут вызвать раздражение, и оказывать неотложную медицинскую помощь. Им могут выписать рецепт на устройство для автоматической инъекции адреналина и проинструктировать по их правильному использованию.
Им могут выписать рецепт на устройство для автоматической инъекции адреналина и проинструктировать по их правильному использованию.
Дифференциальный диагноз
Некоторые общие дифференциальные диагнозы непереносимости пищевого белка обсуждаются ниже:
Кишечные инфекции: Кишечные инфекции могут также проявляться с такими же симптомами, как непереносимость белка, или предрасполагать к ней. Пациенты с кишечными инфекциями часто имеют признаки инфекции, и их можно лечить противомикробными препаратами.
Целиакия: Целиакия — широко многофакторное заболевание с сильным наследственным компонентом и ассоциацией HLA (DQ2 и DQ8). Они могут проявляться аутоиммунной реакцией на белок глютена в пищевых продуктах. Тестирование сывороточных антител против тканевой трансглутаминазы IgA (anti-tTG IgA) может помочь в диагностике целиакии или исключить ее как причину непереносимости белка.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): у педиатрических пациентов наблюдаются такие симптомы, как нарушение сна, рвота, плохой аппетит, замедленный рост, хрипы и стридор.
 Взрослые испытывают изжогу, рвоту и срыгивание. ГЭРБ можно лечить с помощью фармакотерапии и хирургических вмешательств или без них. Они не имеют отношения к конкретному пищевому белку.
Взрослые испытывают изжогу, рвоту и срыгивание. ГЭРБ можно лечить с помощью фармакотерапии и хирургических вмешательств или без них. Они не имеют отношения к конкретному пищевому белку.Воспалительное заболевание кишечника (ВЗК): они включают болезнь Крона и язвенный колит, которые могут проявляться общими симптомами со стороны ЖКТ, такими как диарея, ректальное кровотечение и боль в животе. Однако важно исключить ВЗК, поскольку они являются системными хроническими заболеваниями и требуют тщательного лечения.
Прогноз
Прогноз при непереносимости многих белков хороший, если соблюдается строгая диета. Многие исследования показали, что прогноз непереносимости белка коровьего молока благоприятный, при этом у большинства пациентов аллергия перерастает в детстве и раннем подростковом возрасте [2]. Однако было обнаружено, что у некоторых детей с IgE-опосредованной непереносимостью белков развиваются аллергический риноконъюнктивит и астма.
Осложнения
Белок является важным питательным веществом для здоровья и развития нашего организма. Общие осложнения непереносимости белка, ведущие к дефициту белка, включают потерю мышечной массы, задержку роста, задержку развития и ослабленную иммунную систему. У больных могут быть такие симптомы, как отек ног, лица и других частей тела, сухие и ломкие волосы, усталость и частые инфекции.
Общие осложнения непереносимости белка, ведущие к дефициту белка, включают потерю мышечной массы, задержку роста, задержку развития и ослабленную иммунную систему. У больных могут быть такие симптомы, как отек ног, лица и других частей тела, сухие и ломкие волосы, усталость и частые инфекции.
У взрослых аллергические реакции на белки коровьего молока часто осложняются непереносимостью лактозы, которая усиливается с возрастом. IgE-опосредованные аллергические состояния могут вызывать анафилактические реакции и ангионевротический отек, которые могут быть опасными для жизни без лечения.Диарея и рвота, связанные с FPIES и эозинофильным гастроэнтеритом, могут привести к осложнениям, включая тяжелое обезвоживание и гиповолемический шок.
Сдерживание и обучение пациентов
Здоровым младенцам рекомендуется обеспечить исключительно грудное вскармливание до 6 месяцев младенчества и постепенное введение твердой пищи через 6 месяцев, чтобы, возможно, предотвратить пищевую аллергию или непереносимость. Младенцы с аллергией на коровье молоко должны избегать молочных смесей и должны находиться на грудном вскармливании.Кормящим мамам желательно избегать в рационе молочных продуктов. Если пораженный ребенок не кормит грудью, может быть назначена смесь с сильным гидролизом. Медицинские работники должны информировать пациентов о важности отказа от диеты при подозрении на непереносимость белка или аллергию. Пациентам следует обращать внимание на подозрительный ингредиент в пищевых продуктах промышленного производства. Пациенты, соблюдающие элиминационную диету, также должны получить рекомендации диетолога или диетолога. Пациентам, имеющим в анамнезе острые реакции гиперчувствительности на пищевые белки, следует назначать ручки для инъекций адреналина.
Младенцы с аллергией на коровье молоко должны избегать молочных смесей и должны находиться на грудном вскармливании.Кормящим мамам желательно избегать в рационе молочных продуктов. Если пораженный ребенок не кормит грудью, может быть назначена смесь с сильным гидролизом. Медицинские работники должны информировать пациентов о важности отказа от диеты при подозрении на непереносимость белка или аллергию. Пациентам следует обращать внимание на подозрительный ингредиент в пищевых продуктах промышленного производства. Пациенты, соблюдающие элиминационную диету, также должны получить рекомендации диетолога или диетолога. Пациентам, имеющим в анамнезе острые реакции гиперчувствительности на пищевые белки, следует назначать ручки для инъекций адреналина.
Улучшение результатов команды здравоохранения
Непереносимость белков — это расстройство, которое требует межпрофессионального командного подхода как для диагностики, так и для лечения. От сбора анамнеза, проведения исследований до постановки правильного диагноза от медицинских работников требуются хорошие коммуникативные и диагностические навыки. Послушание пациента не менее важно при лечении этого состояния. Поскольку отказ от диеты остается основным методом лечения непереносимости белка, необходимо регулярно консультироваться с диетологом или диетологом.Управление индивидуально для каждого пациента. У пациентов, у которых развиваются острые реакции (например, реакции гиперчувствительности при состояниях, опосредованных IgE, тяжелое обезвоживание или шок при FPIES), медсестры и парамедики играют жизненно важную роль в межпрофессиональной группе, поскольку они будут контролировать жизненно важные показатели пациента, вводить жидкости и лекарства. и помогать в обучении пациента и его семьи.
Послушание пациента не менее важно при лечении этого состояния. Поскольку отказ от диеты остается основным методом лечения непереносимости белка, необходимо регулярно консультироваться с диетологом или диетологом.Управление индивидуально для каждого пациента. У пациентов, у которых развиваются острые реакции (например, реакции гиперчувствительности при состояниях, опосредованных IgE, тяжелое обезвоживание или шок при FPIES), медсестры и парамедики играют жизненно важную роль в межпрофессиональной группе, поскольку они будут контролировать жизненно важные показатели пациента, вводить жидкости и лекарства. и помогать в обучении пациента и его семьи.
Аллергологи также играют важную роль в диагностике непереносимости белков, поскольку заболевание часто связывают с сенсибилизацией к пищевым белкам.Часто родители или опекуны педиатрических пациентов или сами взрослые пациенты с хронической или тяжелой непереносимостью белка испытывают значительное бремя, беспокойство, беспокойство и стресс, о которых следует при необходимости позаботиться с помощью консультантов, психологов или психиатров.
Прогноз при непереносимости белков благоприятный. Правильная идентификация причиняющего вред агента и его предотвращение помогает контролировать расстройство. Недавние данные свидетельствуют о том, что сенсибилизацию к коровьему молоку, ведущую к непереносимости и аллергии, можно в первую очередь предотвратить, избегая добавления смесей на основе коровьего молока по крайней мере в течение первых 3 дней жизни.[18] [Уровень 1] Исследование, проведенное в 2019 году, также успешно продемонстрировало гипоаллергенность новой высокогидролизованной смеси на основе сыворотки, содержащей два олигосахарида грудного молока. [19] [Уровень1] Различные текущие исследования добавили новые аспекты в профилактику и лечение непереносимости пищевого белка.
Ссылки
- 1.
- Flom JD, Sicherer SH. Эпидемиология аллергии на коровье молоко. Питательные вещества. 10 мая 2019 г .; 11 (5) [Бесплатная статья PMC: PMC6566637] [PubMed: 31083388]
- 2.
- Savage J, Johns CB.
 Пищевая аллергия: эпидемиология и естествознание. Immunol Allergy Clin North Am. 2015 Февраль; 35 (1): 45-59. [Бесплатная статья PMC: PMC4254585] [PubMed: 25459576]
Пищевая аллергия: эпидемиология и естествознание. Immunol Allergy Clin North Am. 2015 Февраль; 35 (1): 45-59. [Бесплатная статья PMC: PMC4254585] [PubMed: 25459576] - 3.
- Akhondi H, Ross AB. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 6 июля 2021 г. Глютен и связанные с ним медицинские проблемы. [PubMed: 30860740]
- 4.
- Унтерсмайр Э. Влияние желудочного пищеварения на развитие пищевой аллергии. Преподобный Фр. Аллергол (2009).2015 ноя; 55 (7): 444-447. [Бесплатная статья PMC: PMC5467726] [PubMed: 28616101]
- 5.
- Lomer MC. Обзорная статья: этиология, диагностика, механизмы и клинические доказательства пищевой непереносимости. Алимент Pharmacol Ther. 2015 февраль; 41 (3): 262-75. [PubMed: 25471897]
- 6.
- Rona RJ, Keil T., Summers C, Gislason D, Zuidmeer L, Sodergren E, Sigurdardottir ST, Lindner T, Goldhahn K, Dahlstrom J, McBride D, Madsen C. Распространенность пищевая аллергия: метаанализ. J Allergy Clin Immunol.
 2007 сентябрь; 120 (3): 638-46. [PubMed: 17628647]
2007 сентябрь; 120 (3): 638-46. [PubMed: 17628647] - 7.
- Mehr S, Frith K, Campbell DE. Эпидемиология синдрома энтероколита, вызванного пищевыми белками. Curr Opin Allergy Clin Immunol. 2014 июн; 14 (3): 208-16. [Бесплатная статья PMC: PMC4011623] [PubMed: 24686277]
- 8.
- Singh P, Arora A, Strand TA, Leffler DA, Catassi C, Green PH, Kelly CP, Ahuja V, Makharia GK. Глобальная распространенность целиакии: систематический обзор и метаанализ. Clin Gastroenterol Hepatol. 2018 июн; 16 (6): 823-836.e2. [PubMed: 29551598]
- 9.
- Ивкович-Юрекович И. [Синдром оральной аллергии]. Acta Med Croatica. 2014 июн; 68 (3): 283-7. [PubMed: 26016219]
- 10.
- Руссель Дж. М., Пандит С. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 14 августа 2020 г. Эозинофильный эзофагит. [PubMed: 2
29]
- 11.
- Ingle SB, петля Ingle CR. Эозинофильный гастроэнтерит: необычный тип гастроэнтерита. Мир Дж. Гастроэнтерол. 2013 21 августа; 19 (31): 5061-6.
 [Бесплатная статья PMC: PMC3746377] [PubMed: 23964139]
[Бесплатная статья PMC: PMC3746377] [PubMed: 23964139] - 12.
- Tarlow MJ, Hadorn B, Arthurton MW, Lloyd JK. Дефицит кишечной энтерокиназы. Недавно обнаруженное нарушение переваривания белков. Arch Dis Child. 1970 Октябрь; 45 (243): 651-5. [Бесплатная статья PMC: PMC1647492] [PubMed: 5477679]
- 13.
- Сатьянараяна Рао Т.С., Ерагани В.К. Гипертонический криз и сыр. Индийская психиатрия J. 2009 Янв; 51 (1): 65-6. [Бесплатная статья PMC: PMC2738414] [PubMed: 19742203]
- 14.
- Табанелли Г. Биогенные амины и качество пищевых продуктов: новые вызовы и проблемы общественного здравоохранения. Еда. 01 июля 2020; 9 (7) [Бесплатная статья PMC: PMC7404793] [PubMed: 32630178]
- 15.
- Джаннетти А., Сиприани Ф., Индио В., Галуччи М., Каффарелли С., Риччи Г. Влияние атопического дерматита на коровьего Аллергия на молоко у детей. Медицина (Каунас). 10 августа 2019 г .; 55 (8) [Бесплатная статья PMC: PMC6723735] [PubMed: 31405131]
- 16.
- Muraro A, Werfel T, Hoffmann-Sommergruber K, Roberts G, Beyer K, Bindslev-Jensen C, Cardona V , Dubois A, duToit G, Eigenmann P, Fernandez Rivas M, Halken S, Hickstein L, Høst A, Knol E, Lack G, Marchisotto MJ, Niggemann B, Nwaru BI, Papadopoulos NG, Poulsen LK, Santos AF, Skypala I, Шопфер А.
 , Ван Ри Р., Вентер С., Ворм М., Влиг-Бурстра Б., Панесар С., де Сильва Д., Соарес-Вайзер К., Шейх А., Баллмер-Вебер Б.К., Нильссон С., де Йонг Н.В., Акдис, Калифорния., Группа рекомендаций EAACI по пищевой аллергии и анафилаксии. Рекомендации EAACI по пищевой аллергии и анафилаксии: диагностика и лечение пищевой аллергии. Аллергия. 2014 август; 69 (8): 1008-25. [PubMed: 24
, Ван Ри Р., Вентер С., Ворм М., Влиг-Бурстра Б., Панесар С., де Сильва Д., Соарес-Вайзер К., Шейх А., Баллмер-Вебер Б.К., Нильссон С., де Йонг Н.В., Акдис, Калифорния., Группа рекомендаций EAACI по пищевой аллергии и анафилаксии. Рекомендации EAACI по пищевой аллергии и анафилаксии: диагностика и лечение пищевой аллергии. Аллергия. 2014 август; 69 (8): 1008-25. [PubMed: 246]
- 17.
- Гонсалвес Н. Эозинофильные желудочно-кишечные расстройства. Clin Rev Allergy Immunol. 2019 Октябрь; 57 (2): 272-285. [PubMed: 30
9]
- 18.
- Урасима М., Мезава Х., Окуяма М., Урасима Т., Хирано Д., Гочо Н., Тачимото Х. Первичная профилактика сенсибилизации коровьего молока и пищевой аллергии путем отказа от добавления смеси коровьего молока при рождении : Рандомизированное клиническое испытание.JAMA Pediatr. 2019 декабря 01; 173 (12): 1137-1145. [Бесплатная статья PMC: PMC6806425] [PubMed: 31633778]
- 19.
- Новак-Вегшин А., Черкис Л., Рейес К., Коллинз Б.
 , Хайне Р.Г. Подтверждена гипоаллергенность новой детально гидролизованной смеси для младенцев на основе сыворотки, содержащей два олигосахарида человеческого молока. Питательные вещества. 26 июня 2019; 11 (7) [Бесплатная статья PMC: PMC6682865] [PubMed: 31248026]
, Хайне Р.Г. Подтверждена гипоаллергенность новой детально гидролизованной смеси для младенцев на основе сыворотки, содержащей два олигосахарида человеческого молока. Питательные вещества. 26 июня 2019; 11 (7) [Бесплатная статья PMC: PMC6682865] [PubMed: 31248026]
Непереносимость белков — StatPearls — Книжная полка NCBI
Продолжение образовательной деятельности
Непереносимость белков — это нарушение, которое является результатом побочного эффекта приема пищевых белков.Это вызвано различными механизмами и обычно связано с симптомами, затрагивающими желудочно-кишечный тракт. В этом упражнении рассматривается оценка и лечение непереносимости белков и подчеркивается роль межпрофессиональной группы в уходе за пациентами с этим заболеванием.
Цели:
Объясните патофизиологию непереносимости белков.
Опишите соответствующую оценку непереносимости белка.
Просмотрите общие варианты ведения пациентов с непереносимостью белка.

Обобщите стратегии межпрофессиональной группы по улучшению координации помощи и коммуникации для улучшения ухода за пациентами с непереносимостью белков и улучшения результатов.
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Введение
Непереносимость белков — это нарушение, возникающее в результате неблагоприятного воздействия приема пищевых белков. Он развивается через иммунологические, неиммунологические, метаболические, генетические и фармакологические механизмы.Часто это связано с желудочно-кишечными симптомами. При раннем выявлении состояния и вмешательстве заболевание в основном поддается лечению и имеет благоприятный прогноз.
Этиология
Непереносимость белков вызвана неспособностью переваривать или эффективно расщеплять аминокислоты. Когда пищевые белки плохо перевариваются, они могут действовать как антигены, что приводит к аллергии на пищевые белки. Чаще всего белки коровьего молока являются причиной пищевой непереносимости в младенчестве. [1] Синдром энтероколита, вызванного пищевыми белками, также часто связывают с непереносимостью белков коровьего молока. У пострадавших наблюдаются диарея, отек и гипоальбуминемия. С возрастом и введением различных продуктов непереносимость яичного белка, аллергия на сою и арахис становятся все более распространенными [2].
[1] Синдром энтероколита, вызванного пищевыми белками, также часто связывают с непереносимостью белков коровьего молока. У пострадавших наблюдаются диарея, отек и гипоальбуминемия. С возрастом и введением различных продуктов непереносимость яичного белка, аллергия на сою и арахис становятся все более распространенными [2].
Непереносимость белков можно увидеть в следующих условиях:
Иммунологическая непереносимость пищевых белков: может быть опосредована IgE или не опосредована IgE.
IgE-опосредованные состояния включают:
Не-IgE-опосредованные состояния включают:
Энтероколит, индуцированный пищевыми белками
Энтеропатия, индуцированная пищевыми белками
Аллергический проктоколит, индуцированный пищевыми белками
Аутоиммунная реакция : Аутоиммунная реакция на белки глютена встречается при глютеновой болезни, непереносимости глютена, аллергии на пшеницу, атаксии глютена и герпетиформном дерматите. [3]
Дефицит фермента: дефицит энтерокиназы (энтеропептидазы)
Метаболические нарушения:
Генетическое / наследственное нарушение: нарушение цикла мочевины, непереносимость лизинурического белка
Фармакологическое состояние: хроническое использование лекарств для подавления продукции желудочной кислоты [4]
биогенные амины:
Не определено: синдром раздраженного кишечника
Эпидемиология
Пищевая непереносимость наблюдалась от 15% до 20% населения. [5] Аллергия к коровьему молоку (CMA), реакция на белки коровьего молока, является наиболее распространенной пищевой аллергией в раннем возрасте с предполагаемым диапазоном распространенности от 0,5% до 3% в возрасте 1 года [1] [2]. ] [6] Однако, исходя из естественного течения CMA, разрешение является обычным, и его распространенность, как ожидается, будет ниже у взрослых.
[5] Аллергия к коровьему молоку (CMA), реакция на белки коровьего молока, является наиболее распространенной пищевой аллергией в раннем возрасте с предполагаемым диапазоном распространенности от 0,5% до 3% в возрасте 1 года [1] [2]. ] [6] Однако, исходя из естественного течения CMA, разрешение является обычным, и его распространенность, как ожидается, будет ниже у взрослых.
В австралийском исследовании было обнаружено, что один из 10 000 младенцев в возрасте до 2 лет страдает синдромом энтероколита, вызванным пищевыми белками (FPIES). Выявлено, что FPIES встречается преимущественно у младенцев и связан с обычными пищевыми триггерами (белки в коровьем молоке, сое, рисе, овсе и яйцах), но эпидемиологические данные все еще отсутствуют.[7]
Целиакия считается серьезной проблемой общественного здравоохранения, и о ней сообщают во всем мире. Это наиболее распространено в Западной Европе и Соединенных Штатах, но не диагностируется у большинства пораженных людей. Мета-анализ, проведенный в 2018 году, выявил 1,4% распространенности целиакии на основе серологических тестов и 0,7% на основе биопсии. [8]
[8]
Хотя предрасположенность к сексу не известна, FPIES и эозинофильный гастроэнтерит имеют небольшое преобладание среди мужчин, тогда как женщины несколько чаще страдают целиакией.
Патофизиология
Макромолекулы пищевых белков состоят из аминокислотных последовательностей, соединенных пептидными связями. Эти связи должны быть гидролизованы и подвергнуты ферментативному действию, прежде чем свободные аминокислоты смогут абсорбироваться. Процесс переваривания белков запускается в желудке пепсинами с помощью соляной (HCl) кислоты. Этот частично переваренный белок затем достигает двенадцатиперстной кишки, где высокий pH останавливает пептическую активность, а ферменты поджелудочной железы (трипсин, химотрипсин, карбоксипептидазы) берут на себя процесс пищеварения.Небольшие цепочки аминокислот, образующиеся в просвете, теперь подвергаются мембранному перевариванию на щеточной границе энтероцитов. Мембранные экзопептидазы гидролизуют аминокислотные цепи с образованием отдельных аминокислот, которые абсорбируются энтероцитами и в кровоток для использования в организме.
Непереносимость белков может возникнуть из-за каких-либо нарушений пищеварения или метаболизма. Когда пищевые белки не полностью денатурируются желудочной кислотой, они вызывают сенсибилизацию белков в кишечнике, что приводит к пищевой аллергии.Гипоацидные состояния, наблюдаемые у пациентов, длительно лечившихся от диспепсических расстройств, часто приводят к развитию аллергии на пищевые белки. [4]
История и физика
Клинические признаки непереносимости пищевого белка затрагивают целый спектр систем органов и варьируются в зависимости от различных заболеваний. Однако у пациентов чаще всего наблюдаются желудочно-кишечные проявления. При неиммунологической непереносимости пищевых белков количество потребляемой пищи, как правило, более напрямую связано с тяжестью симптомов.Избыток кишечных газов, вздутие живота, боль в животе и диарея являются обычными симптомами. В то время как при иммунологической аллергии на пищевой белок даже следовые количества сенсибилизированного пищевого белка могут вызвать взрывную реакцию и могут затронуть кожу и кровеносные сосуды. IgE-опосредованные реакции возникают в течение от нескольких минут до часа после приема пищевого белка, а симптомы варьируются от кожной сыпи, крапивницы, ангионевротического отека, свистящего дыхания до анафилаксии, тогда как реакции, не опосредованные IgE, могут возникать в течение нескольких часов или дней.
IgE-опосредованные реакции возникают в течение от нескольких минут до часа после приема пищевого белка, а симптомы варьируются от кожной сыпи, крапивницы, ангионевротического отека, свистящего дыхания до анафилаксии, тогда как реакции, не опосредованные IgE, могут возникать в течение нескольких часов или дней.
Типичное проявление у младенцев можно увидеть в младенчестве младше 6 месяцев, у которого развивается диарея и со временем рвота после кормления молочными смесями в течение нескольких недель. Синдром пищевого проктоколита — распространенное состояние, при котором здоровые младенцы страдают диареей, но не теряют в весе. Принимая во внимание, что в случае FPIES, младенец может обезвоживаться и терять вес.
Вот некоторые из симптомов и физических проявлений, которые наблюдаются при различных нарушениях непереносимости белка:
Синдром оральной аллергии: реакция в основном возникает из-за перекрестной реактивности между пыльцой и растительной пищей (фруктами и овощами), а также симптомы локализуются на слизистой оболочке полости рта. [9] Симптомы включают зуд и жжение в губах, языке, нёбе и горле. Может возникнуть ангионевротический отек и рвота.
[9] Симптомы включают зуд и жжение в губах, языке, нёбе и горле. Может возникнуть ангионевротический отек и рвота.
Немедленная гиперчувствительность желудочно-кишечного тракта: у пациентов развиваются тошнота, боль в животе и рвота в течение 1-2 часов после приема сенсибилизированного пищевого белка, часто сопровождаемого диареей. Пострадавшие люди испытывают периодические боли в животе, плохой аппетит и плохую прибавку в весе.
Эозинофильный эзофагит (EoE): пациенты испытывают затруднения при глотании, затруднение твердой пищи, боли в животе, срыгивание или рвоту и снижение аппетита.У детей младшего возраста могут быть проблемы с кормлением и плохой набор веса. Симптомы часто совпадают, и их часто путают с гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Тем не менее, пациенты с EoE часто имеют в анамнезе также другие аутоиммунные и аллергические состояния [10].
Эозинофильный гастрит: они обычно проявляются такими признаками гастрита, как боль в животе, постпрандиальная рвота, раннее насыщение, анорексия и задержка развития. Заболевание очень легко поддается лечению детей с ограничением диеты.Примерно у 50% этих пациентов также есть атопические признаки.
Заболевание очень легко поддается лечению детей с ограничением диеты.Примерно у 50% этих пациентов также есть атопические признаки.
Эозинофильный гастроэнтерит: это необычное заболевание с хроническим рецидивирующим течением, характеризующееся инфильтрацией эозинофилов в слизистой оболочке желудочно-кишечного тракта. Представление может отличаться. У педиатрических пациентов может наблюдаться задержка развития, задержка роста, задержка полового созревания или аменорея. Часто взрослые жалуются на боль в животе, дисфагию или диарею. Они также могут иметь признаки энтеропатии с потерей белка, желудочно-кишечного кровотечения или мальабсорбции.[11]
Синдром энтероколита, вызванного пищевыми белками (FPIES): у пациентов может появиться рвота через один-три часа после кормления. У них также может быть вздутие живота, кровавая диарея, анемия и потеря веса, и они обычно провоцируются коровьим молоком или смесями на основе соевого белка. При физикальном осмотре могут быть очевидны признаки обезвоживания. Отсутствуют респираторные симптомы или классические кожные аллергические реакции, опосредованные IgE.
Отсутствуют респираторные симптомы или классические кожные аллергические реакции, опосредованные IgE.
Энтеропатия, индуцированная пищевым белком: пациенты с энтеропатией, вызванной пищевым белком, страдают стеатореей и не могут развиваться в первые несколько месяцев жизни.
Аллергический проктоколит, вызванный пищевыми белками: обычно встречается у здоровых младенцев, находящихся на грудном вскармливании. У них появляются симптомы стула с прожилками крови в первые несколько месяцев жизни.
Целиакия: пациенты с глютеновой болезнью обычно проявляют диарею, неприятный запах стула, стеаторею, урчание в животе, метеоризм и потерю веса. Больные жалуются на слабость и утомляемость, обычно связанные с неправильным питанием. Признаки анемии могут быть очевидны. Может отмечаться герпетиформный дерматит, зудящая папуловезикулярная сыпь, затрагивающая разгибательные поверхности конечностей, туловища и ягодиц.
Дефицит энтерокиназы: У младенцев с дефицитом этого фермента диарея развивается с рождения, и они не могут развиваться. При хронической мальабсорбции белка у них склонны к развитию гипопротеинемического отека. Пероральное введение экстракта поджелудочной железы приводит к быстрому контролю симптомов и помогает ускорить рост. [12]
При хронической мальабсорбции белка у них склонны к развитию гипопротеинемического отека. Пероральное введение экстракта поджелудочной железы приводит к быстрому контролю симптомов и помогает ускорить рост. [12]
Врожденные нарушения обмена веществ: эти нарушения приводят к накоплению метаболитов выше дефектного фермента (аминокислот и / или аммиака), вызывая интоксикацию.Симптомы различаются в зависимости от пораженных ферментов.
Токсические реакции на биогенные амины: Проглатывание некоторых биогенных аминов способствует токсическим реакциям. Пациенты могут испытывать головную боль, учащенное сердцебиение, рвоту, диарею и аллергию. Было обнаружено, что употребление выдержанного сыра, содержащего тирамин, в сочетании с использованием ингибиторов моноаминоксидазы (ИМАО) вызывает головные боли и гипертонический криз. [13] Гистамин более токсичен и может вызывать такие эффекты, как гипотония, раздражение кожи, головная боль, сердцебиение, приступы астмы и т. Д.Эта симптоматика известна как «отравление скомбидными рыбами», которое наблюдается после употребления в пищу рыбы из семейств Scombridae и Scomberesocidae семейств (тунец, макрель, бонито, голубая рыба и т. Д.), Содержащих высокий уровень гистамина. [14]
Д.), Содержащих высокий уровень гистамина. [14]
Дерматологические проявления:
Непереносимость белков часто связана с дерматологическими атопическими состояниями. Исследование, проведенное в Италии, показало, что 71% детей с сопутствующей аллергией на коровье молоко страдают сопутствующим атопическим дерматитом.[15] Другие дерматологические симптомы включают крапивницу, сыпь и ангионевротический отек.
Оценка
Не существует какого-либо специального теста для диагностики непереносимости пищевого белка. Состояние оценивается в первую очередь на основе подробного анамнеза и физического осмотра. Клиницистам необходимо распознавать и дифференцировать иммунологическую непереносимость пищевого белка от неиммунологической для предотвращения и лечения симптомов. При IgE-опосредованной пищевой аллергии обычно очевидны положительные реакции кожных прик-тестов на пищевые белки наряду с обнаружением пищевых антител IgE.Однако большая часть непереносимости пищевых белков не опосредована IgE.
При подозрении на непереносимость пищевого белка в диагностике могут помочь следующие меры и тесты:
Дневник питания: важно вести дневник питания, поскольку он помогает врачам картировать симптомы и выяснять взаимосвязь между едой и пищей. симптомы пациента.
Кожный укол: этот тест предназначен для выявления IgE-опосредованной аллергии на пищевой белок. Хотя положительный результат теста может указывать на присутствие антител IgE, он имеет низкую прогностическую ценность, тогда как отрицательный результат теста имеет высокую прогностическую точность.
Тест с атопическим пластырем: Тест используется для выявления отсроченной непереносимости пищевых белков (клеточно-опосредованные реакции).
Анализ сывороточного специфического IgE: он также проводится для скрининга антиген-специфических IgE в сыворотке крови пациента.
Прекращение диеты: При подозрении на непереносимость пищевых белков или аллергию пациенту следует придерживаться диеты, не содержащей подозреваемого белка, в течение 2–4 недель.
 Если симптомы улучшатся, в качестве диагностического теста может быть проведен тест на пероральную пищу.
Если симптомы улучшатся, в качестве диагностического теста может быть проведен тест на пероральную пищу.Проба с пищей для перорального приема: это стандартный тест, проводимый под медицинским наблюдением для диагностики или исключения пищевой аллергии. Диагноз непереносимости пищевого белка может быть поставлен, когда симптомы исчезают после исключения из рациона соответствующей пищи, а затем симптомы повторяются после введения той же самой пищи. Реакции и симптомы должны воспроизводиться с помощью повторных тестов на исключение диеты и провокационного приема пищи. Некоторые реакции со стороны желудочно-кишечного тракта могут проявляться с отсроченным началом, в результате чего симптомы проявляются через несколько часов или дней после приема внутрь.
Радиоаллергосорбентный тест (RAST): Этот тест выявляет аллерген-специфические антитела Ig-E с помощью радиоиммуноанализа. Это полезно для определения причин аллергии и часто бывает положительным при немедленной гиперчувствительности ЖКТ.

Дифференциальное количество лейкоцитов: этот тест подтверждает диагноз аллергического эозинофильного гастрита, аллергического эозинофильного гастроэнтерита и других аллергических состояний, когда наблюдается периферическая эозинофилия.
Анализ кала: Анализы кала могут показать скрытую кровь или лейкоциты кала и указать на наличие воспаления.
Биопсия: при аллергическом эозинофильном эзофагите, гастрите и гастроэнтерите биопсия показывает эозинофильную инфильтрацию слизистой и подслизистой оболочки. Биопсия тощей кишки при синдроме энтероколита и целиакии показывает атрофию ворсинок и инфильтрацию кишечника лимфоцитами.
Лечение / управление
Единственным окончательным средством лечения непереносимости пищевого белка является строгое исключение из рациона вредного пищевого белка. Пациентам следует посоветовать следить за составом пищевых продуктов промышленного производства и соблюдать элиминационную диету.Пациенты, соблюдающие длительную элиминационную диету, также должны иметь доступ к консультациям по правильному питанию, в идеале у диетолога или диетолога, а также к регулярному наблюдению за ростом, особенно у детей.
У младенцев, находящихся на грудном вскармливании, следует рекомендовать матерям избегать коровьего молока и молочных продуктов. Обильно гидролизованная смесь с подтвержденной гипоаллергенностью должна быть рекомендована в качестве выбора для лечения аллергии на коровье молоко, особенно у младенцев и детей раннего возраста, не находящихся на грудном вскармливании. Пациентам с более тяжелыми симптомами также можно рекомендовать аминокислотные формулы.[16]
Стероиды являются основным средством лечения IgE-опосредованной иммунологической непереносимости пищевых белков, включая эозинофильные желудочно-кишечные расстройства. [17]
Младенцы с острым FPIES с легкими симптомами (без летаргии, бледности или вялости) могут лечиться дома с помощью пероральной регидратации. Но при тяжелых симптомах их необходимо лечить в медицинском учреждении с помощью внутривенного введения жидкостей. Внутримышечный адреналин и антигистаминные препараты не играют никакой роли в управлении реакциями FPIES.
При подозрении на острую аллергическую реакцию или анафилаксию следует немедленно избегать употребления продуктов питания, которые могут вызвать раздражение, и оказывать неотложную медицинскую помощь.Им могут выписать рецепт на устройство для автоматической инъекции адреналина и проинструктировать по их правильному использованию.
Дифференциальный диагноз
Некоторые общие дифференциальные диагнозы непереносимости пищевого белка обсуждаются ниже:
Кишечные инфекции: Кишечные инфекции могут также проявляться с такими же симптомами, как непереносимость белка, или предрасполагать к ней. Пациенты с кишечными инфекциями часто имеют признаки инфекции, и их можно лечить противомикробными препаратами.
Целиакия: Целиакия — широко многофакторное заболевание с сильным наследственным компонентом и ассоциацией HLA (DQ2 и DQ8). Они могут проявляться аутоиммунной реакцией на белок глютена в пищевых продуктах. Тестирование сывороточных антител против тканевой трансглутаминазы IgA (anti-tTG IgA) может помочь в диагностике целиакии или исключить ее как причину непереносимости белка.

Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): у педиатрических пациентов наблюдаются такие симптомы, как нарушение сна, рвота, плохой аппетит, замедленный рост, хрипы и стридор.Взрослые испытывают изжогу, рвоту и срыгивание. ГЭРБ можно лечить с помощью фармакотерапии и хирургических вмешательств или без них. Они не имеют отношения к конкретному пищевому белку.
Воспалительное заболевание кишечника (ВЗК): они включают болезнь Крона и язвенный колит, которые могут проявляться общими симптомами со стороны ЖКТ, такими как диарея, ректальное кровотечение и боль в животе. Однако важно исключить ВЗК, поскольку они являются системными хроническими заболеваниями и требуют тщательного лечения.
Прогноз
Прогноз при непереносимости многих белков хороший, если соблюдается строгая диета. Многие исследования показали, что прогноз непереносимости белка коровьего молока благоприятный, при этом у большинства пациентов аллергия перерастает в детстве и раннем подростковом возрасте [2]. Однако было обнаружено, что у некоторых детей с IgE-опосредованной непереносимостью белков развиваются аллергический риноконъюнктивит и астма.
Однако было обнаружено, что у некоторых детей с IgE-опосредованной непереносимостью белков развиваются аллергический риноконъюнктивит и астма.
Осложнения
Белок является важным питательным веществом для здоровья и развития нашего организма.Общие осложнения непереносимости белка, ведущие к дефициту белка, включают потерю мышечной массы, задержку роста, задержку развития и ослабленную иммунную систему. У больных могут быть такие симптомы, как отек ног, лица и других частей тела, сухие и ломкие волосы, усталость и частые инфекции.
У взрослых аллергические реакции на белки коровьего молока часто осложняются непереносимостью лактозы, которая усиливается с возрастом. IgE-опосредованные аллергические состояния могут вызывать анафилактические реакции и ангионевротический отек, которые могут быть опасными для жизни без лечения.Диарея и рвота, связанные с FPIES и эозинофильным гастроэнтеритом, могут привести к осложнениям, включая тяжелое обезвоживание и гиповолемический шок.
Сдерживание и обучение пациентов
Здоровым младенцам рекомендуется обеспечить исключительно грудное вскармливание до 6 месяцев младенчества и постепенное введение твердой пищи через 6 месяцев, чтобы, возможно, предотвратить пищевую аллергию или непереносимость. Младенцы с аллергией на коровье молоко должны избегать молочных смесей и должны находиться на грудном вскармливании.Кормящим мамам желательно избегать в рационе молочных продуктов. Если пораженный ребенок не кормит грудью, может быть назначена смесь с сильным гидролизом. Медицинские работники должны информировать пациентов о важности отказа от диеты при подозрении на непереносимость белка или аллергию. Пациентам следует обращать внимание на подозрительный ингредиент в пищевых продуктах промышленного производства. Пациенты, соблюдающие элиминационную диету, также должны получить рекомендации диетолога или диетолога. Пациентам, имеющим в анамнезе острые реакции гиперчувствительности на пищевые белки, следует назначать ручки для инъекций адреналина.
Улучшение результатов команды здравоохранения
Непереносимость белков — это расстройство, которое требует межпрофессионального командного подхода как для диагностики, так и для лечения. От сбора анамнеза, проведения исследований до постановки правильного диагноза от медицинских работников требуются хорошие коммуникативные и диагностические навыки. Послушание пациента не менее важно при лечении этого состояния. Поскольку отказ от диеты остается основным методом лечения непереносимости белка, необходимо регулярно консультироваться с диетологом или диетологом.Управление индивидуально для каждого пациента. У пациентов, у которых развиваются острые реакции (например, реакции гиперчувствительности при состояниях, опосредованных IgE, тяжелое обезвоживание или шок при FPIES), медсестры и парамедики играют жизненно важную роль в межпрофессиональной группе, поскольку они будут контролировать жизненно важные показатели пациента, вводить жидкости и лекарства. и помогать в обучении пациента и его семьи.
Аллергологи также играют важную роль в диагностике непереносимости белков, поскольку заболевание часто связывают с сенсибилизацией к пищевым белкам.Часто родители или опекуны педиатрических пациентов или сами взрослые пациенты с хронической или тяжелой непереносимостью белка испытывают значительное бремя, беспокойство, беспокойство и стресс, о которых следует при необходимости позаботиться с помощью консультантов, психологов или психиатров.
Прогноз при непереносимости белков благоприятный. Правильная идентификация причиняющего вред агента и его предотвращение помогает контролировать расстройство. Недавние данные свидетельствуют о том, что сенсибилизацию к коровьему молоку, ведущую к непереносимости и аллергии, можно в первую очередь предотвратить, избегая добавления смесей на основе коровьего молока по крайней мере в течение первых 3 дней жизни.[18] [Уровень 1] Исследование, проведенное в 2019 году, также успешно продемонстрировало гипоаллергенность новой высокогидролизованной смеси на основе сыворотки, содержащей два олигосахарида грудного молока. [19] [Уровень1] Различные текущие исследования добавили новые аспекты в профилактику и лечение непереносимости пищевого белка.
[19] [Уровень1] Различные текущие исследования добавили новые аспекты в профилактику и лечение непереносимости пищевого белка.
Ссылки
- 1.
- Flom JD, Sicherer SH. Эпидемиология аллергии на коровье молоко. Питательные вещества. 10 мая 2019 г .; 11 (5) [Бесплатная статья PMC: PMC6566637] [PubMed: 31083388]
- 2.
- Savage J, Johns CB. Пищевая аллергия: эпидемиология и естествознание. Immunol Allergy Clin North Am. 2015 Февраль; 35 (1): 45-59. [Бесплатная статья PMC: PMC4254585] [PubMed: 25459576]
- 3.
- Akhondi H, Ross AB. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 6 июля 2021 г. Глютен и связанные с ним медицинские проблемы. [PubMed: 30860740]
- 4.
- Унтерсмайр Э. Влияние желудочного пищеварения на развитие пищевой аллергии. Преподобный Фр. Аллергол (2009).2015 ноя; 55 (7): 444-447. [Бесплатная статья PMC: PMC5467726] [PubMed: 28616101]
- 5.
- Lomer MC. Обзорная статья: этиология, диагностика, механизмы и клинические доказательства пищевой непереносимости.
 Алимент Pharmacol Ther. 2015 февраль; 41 (3): 262-75. [PubMed: 25471897]
Алимент Pharmacol Ther. 2015 февраль; 41 (3): 262-75. [PubMed: 25471897] - 6.
- Rona RJ, Keil T., Summers C, Gislason D, Zuidmeer L, Sodergren E, Sigurdardottir ST, Lindner T, Goldhahn K, Dahlstrom J, McBride D, Madsen C. Распространенность пищевая аллергия: метаанализ. J Allergy Clin Immunol.2007 сентябрь; 120 (3): 638-46. [PubMed: 17628647]
- 7.
- Mehr S, Frith K, Campbell DE. Эпидемиология синдрома энтероколита, вызванного пищевыми белками. Curr Opin Allergy Clin Immunol. 2014 июн; 14 (3): 208-16. [Бесплатная статья PMC: PMC4011623] [PubMed: 24686277]
- 8.
- Singh P, Arora A, Strand TA, Leffler DA, Catassi C, Green PH, Kelly CP, Ahuja V, Makharia GK. Глобальная распространенность целиакии: систематический обзор и метаанализ. Clin Gastroenterol Hepatol. 2018 июн; 16 (6): 823-836.e2. [PubMed: 29551598]
- 9.
- Ивкович-Юрекович И. [Синдром оральной аллергии]. Acta Med Croatica. 2014 июн; 68 (3): 283-7. [PubMed: 26016219]
- 10.

- Руссель Дж. М., Пандит С. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 14 августа 2020 г. Эозинофильный эзофагит. [PubMed: 2
29]
- 11.
- Ingle SB, петля Ingle CR. Эозинофильный гастроэнтерит: необычный тип гастроэнтерита. Мир Дж. Гастроэнтерол. 2013 21 августа; 19 (31): 5061-6.[Бесплатная статья PMC: PMC3746377] [PubMed: 23964139]
- 12.
- Tarlow MJ, Hadorn B, Arthurton MW, Lloyd JK. Дефицит кишечной энтерокиназы. Недавно обнаруженное нарушение переваривания белков. Arch Dis Child. 1970 Октябрь; 45 (243): 651-5. [Бесплатная статья PMC: PMC1647492] [PubMed: 5477679]
- 13.
- Сатьянараяна Рао Т.С., Ерагани В.К. Гипертонический криз и сыр. Индийская психиатрия J. 2009 Янв; 51 (1): 65-6. [Бесплатная статья PMC: PMC2738414] [PubMed: 19742203]
- 14.
- Табанелли Г. Биогенные амины и качество пищевых продуктов: новые вызовы и проблемы общественного здравоохранения. Еда. 01 июля 2020; 9 (7) [Бесплатная статья PMC: PMC7404793] [PubMed: 32630178]
- 15.

- Джаннетти А., Сиприани Ф., Индио В., Галуччи М., Каффарелли С., Риччи Г. Влияние атопического дерматита на коровьего Аллергия на молоко у детей. Медицина (Каунас). 10 августа 2019 г .; 55 (8) [Бесплатная статья PMC: PMC6723735] [PubMed: 31405131]
- 16.
- Muraro A, Werfel T, Hoffmann-Sommergruber K, Roberts G, Beyer K, Bindslev-Jensen C, Cardona V , Dubois A, duToit G, Eigenmann P, Fernandez Rivas M, Halken S, Hickstein L, Høst A, Knol E, Lack G, Marchisotto MJ, Niggemann B, Nwaru BI, Papadopoulos NG, Poulsen LK, Santos AF, Skypala I, Шопфер А., Ван Ри Р., Вентер С., Ворм М., Влиг-Бурстра Б., Панесар С., де Сильва Д., Соарес-Вайзер К., Шейх А., Баллмер-Вебер Б.К., Нильссон С., де Йонг Н.В., Акдис, Калифорния., Группа рекомендаций EAACI по пищевой аллергии и анафилаксии. Рекомендации EAACI по пищевой аллергии и анафилаксии: диагностика и лечение пищевой аллергии. Аллергия. 2014 август; 69 (8): 1008-25. [PubMed: 24
6]
- 17.
- Гонсалвес Н. Эозинофильные желудочно-кишечные расстройства.
 Clin Rev Allergy Immunol. 2019 Октябрь; 57 (2): 272-285. [PubMed: 30
Clin Rev Allergy Immunol. 2019 Октябрь; 57 (2): 272-285. [PubMed: 309]
- 18.
- Урасима М., Мезава Х., Окуяма М., Урасима Т., Хирано Д., Гочо Н., Тачимото Х. Первичная профилактика сенсибилизации коровьего молока и пищевой аллергии путем отказа от добавления смеси коровьего молока при рождении : Рандомизированное клиническое испытание.JAMA Pediatr. 2019 декабря 01; 173 (12): 1137-1145. [Бесплатная статья PMC: PMC6806425] [PubMed: 31633778]
- 19.
- Новак-Вегшин А., Черкис Л., Рейес К., Коллинз Б., Хайне Р.Г. Подтверждена гипоаллергенность новой детально гидролизованной смеси для младенцев на основе сыворотки, содержащей два олигосахарида человеческого молока. Питательные вещества. 26 июня 2019; 11 (7) [Бесплатная статья PMC: PMC6682865] [PubMed: 31248026]
Непереносимость белков — StatPearls — Книжная полка NCBI
Продолжение образовательной деятельности
Непереносимость белков — это нарушение, которое является результатом побочного эффекта приема пищевых белков. Это вызвано различными механизмами и обычно связано с симптомами, затрагивающими желудочно-кишечный тракт. В этом упражнении рассматривается оценка и лечение непереносимости белков и подчеркивается роль межпрофессиональной группы в уходе за пациентами с этим заболеванием.
Это вызвано различными механизмами и обычно связано с симптомами, затрагивающими желудочно-кишечный тракт. В этом упражнении рассматривается оценка и лечение непереносимости белков и подчеркивается роль межпрофессиональной группы в уходе за пациентами с этим заболеванием.
Цели:
Объясните патофизиологию непереносимости белков.
Опишите соответствующую оценку непереносимости белка.
Просмотрите общие варианты ведения пациентов с непереносимостью белка.
Обобщите стратегии межпрофессиональной группы по улучшению координации помощи и коммуникации для улучшения ухода за пациентами с непереносимостью белков и улучшения результатов.
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Введение
Непереносимость белков — это нарушение, возникающее в результате неблагоприятного воздействия приема пищевых белков. Он развивается через иммунологические, неиммунологические, метаболические, генетические и фармакологические механизмы. Часто это связано с желудочно-кишечными симптомами. При раннем выявлении состояния и вмешательстве заболевание в основном поддается лечению и имеет благоприятный прогноз.
Часто это связано с желудочно-кишечными симптомами. При раннем выявлении состояния и вмешательстве заболевание в основном поддается лечению и имеет благоприятный прогноз.
Этиология
Непереносимость белков вызвана неспособностью переваривать или эффективно расщеплять аминокислоты. Когда пищевые белки плохо перевариваются, они могут действовать как антигены, что приводит к аллергии на пищевые белки. Чаще всего белки коровьего молока являются причиной пищевой непереносимости в младенчестве.[1] Синдром энтероколита, вызванного пищевыми белками, также часто связывают с непереносимостью белков коровьего молока. У пострадавших наблюдаются диарея, отек и гипоальбуминемия. С возрастом и введением различных продуктов непереносимость яичного белка, аллергия на сою и арахис становятся все более распространенными [2].
Непереносимость белков можно увидеть в следующих условиях:
Иммунологическая непереносимость пищевых белков: может быть опосредована IgE или не опосредована IgE.
IgE-опосредованные состояния включают:
Не-IgE-опосредованные состояния включают:
Энтероколит, индуцированный пищевыми белками
Энтеропатия, индуцированная пищевыми белками
Аллергический проктоколит, индуцированный пищевыми белками
Аутоиммунная реакция : Аутоиммунная реакция на белки глютена встречается при глютеновой болезни, непереносимости глютена, аллергии на пшеницу, атаксии глютена и герпетиформном дерматите. [3]
Дефицит фермента: дефицит энтерокиназы (энтеропептидазы)
Метаболические нарушения:
Генетическое / наследственное нарушение: нарушение цикла мочевины, непереносимость лизинурического белка
Фармакологическое состояние: хроническое использование лекарств для подавления продукции желудочной кислоты [4]
биогенные амины:
Не определено: синдром раздраженного кишечника
Эпидемиология
Пищевая непереносимость наблюдалась от 15% до 20% населения.[5] Аллергия к коровьему молоку (CMA), реакция на белки коровьего молока, является наиболее распространенной пищевой аллергией в раннем возрасте с предполагаемым диапазоном распространенности от 0,5% до 3% в возрасте 1 года [1] [2]. ] [6] Однако, исходя из естественного течения CMA, разрешение является обычным, и его распространенность, как ожидается, будет ниже у взрослых.
] [6] Однако, исходя из естественного течения CMA, разрешение является обычным, и его распространенность, как ожидается, будет ниже у взрослых.
В австралийском исследовании было обнаружено, что один из 10 000 младенцев в возрасте до 2 лет страдает синдромом энтероколита, вызванным пищевыми белками (FPIES). Выявлено, что FPIES встречается преимущественно у младенцев и связан с обычными пищевыми триггерами (белки в коровьем молоке, сое, рисе, овсе и яйцах), но эпидемиологические данные все еще отсутствуют.[7]
Целиакия считается серьезной проблемой общественного здравоохранения, и о ней сообщают во всем мире. Это наиболее распространено в Западной Европе и Соединенных Штатах, но не диагностируется у большинства пораженных людей. Мета-анализ, проведенный в 2018 году, выявил 1,4% распространенности целиакии на основе серологических тестов и 0,7% на основе биопсии. [8]
Хотя предрасположенность к сексу не известна, FPIES и эозинофильный гастроэнтерит имеют небольшое преобладание среди мужчин, тогда как женщины несколько чаще страдают целиакией.
Патофизиология
Макромолекулы пищевых белков состоят из аминокислотных последовательностей, соединенных пептидными связями. Эти связи должны быть гидролизованы и подвергнуты ферментативному действию, прежде чем свободные аминокислоты смогут абсорбироваться. Процесс переваривания белков запускается в желудке пепсинами с помощью соляной (HCl) кислоты. Этот частично переваренный белок затем достигает двенадцатиперстной кишки, где высокий pH останавливает пептическую активность, а ферменты поджелудочной железы (трипсин, химотрипсин, карбоксипептидазы) берут на себя процесс пищеварения.Небольшие цепочки аминокислот, образующиеся в просвете, теперь подвергаются мембранному перевариванию на щеточной границе энтероцитов. Мембранные экзопептидазы гидролизуют аминокислотные цепи с образованием отдельных аминокислот, которые абсорбируются энтероцитами и в кровоток для использования в организме.
Непереносимость белков может возникнуть из-за каких-либо нарушений пищеварения или метаболизма. Когда пищевые белки не полностью денатурируются желудочной кислотой, они вызывают сенсибилизацию белков в кишечнике, что приводит к пищевой аллергии.Гипоацидные состояния, наблюдаемые у пациентов, длительно лечившихся от диспепсических расстройств, часто приводят к развитию аллергии на пищевые белки. [4]
Когда пищевые белки не полностью денатурируются желудочной кислотой, они вызывают сенсибилизацию белков в кишечнике, что приводит к пищевой аллергии.Гипоацидные состояния, наблюдаемые у пациентов, длительно лечившихся от диспепсических расстройств, часто приводят к развитию аллергии на пищевые белки. [4]
История и физика
Клинические признаки непереносимости пищевого белка затрагивают целый спектр систем органов и варьируются в зависимости от различных заболеваний. Однако у пациентов чаще всего наблюдаются желудочно-кишечные проявления. При неиммунологической непереносимости пищевых белков количество потребляемой пищи, как правило, более напрямую связано с тяжестью симптомов.Избыток кишечных газов, вздутие живота, боль в животе и диарея являются обычными симптомами. В то время как при иммунологической аллергии на пищевой белок даже следовые количества сенсибилизированного пищевого белка могут вызвать взрывную реакцию и могут затронуть кожу и кровеносные сосуды. IgE-опосредованные реакции возникают в течение от нескольких минут до часа после приема пищевого белка, а симптомы варьируются от кожной сыпи, крапивницы, ангионевротического отека, свистящего дыхания до анафилаксии, тогда как реакции, не опосредованные IgE, могут возникать в течение нескольких часов или дней.
Типичное проявление у младенцев можно увидеть в младенчестве младше 6 месяцев, у которого развивается диарея и со временем рвота после кормления молочными смесями в течение нескольких недель. Синдром пищевого проктоколита — распространенное состояние, при котором здоровые младенцы страдают диареей, но не теряют в весе. Принимая во внимание, что в случае FPIES, младенец может обезвоживаться и терять вес.
Вот некоторые из симптомов и физических проявлений, которые наблюдаются при различных нарушениях непереносимости белка:
Синдром оральной аллергии: реакция в основном возникает из-за перекрестной реактивности между пыльцой и растительной пищей (фруктами и овощами), а также симптомы локализуются на слизистой оболочке полости рта.[9] Симптомы включают зуд и жжение в губах, языке, нёбе и горле. Может возникнуть ангионевротический отек и рвота.
Немедленная гиперчувствительность желудочно-кишечного тракта: у пациентов развиваются тошнота, боль в животе и рвота в течение 1-2 часов после приема сенсибилизированного пищевого белка, часто сопровождаемого диареей. Пострадавшие люди испытывают периодические боли в животе, плохой аппетит и плохую прибавку в весе.
Пострадавшие люди испытывают периодические боли в животе, плохой аппетит и плохую прибавку в весе.
Эозинофильный эзофагит (EoE): пациенты испытывают затруднения при глотании, затруднение твердой пищи, боли в животе, срыгивание или рвоту и снижение аппетита.У детей младшего возраста могут быть проблемы с кормлением и плохой набор веса. Симптомы часто совпадают, и их часто путают с гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Тем не менее, пациенты с EoE часто имеют в анамнезе также другие аутоиммунные и аллергические состояния [10].
Эозинофильный гастрит: они обычно проявляются такими признаками гастрита, как боль в животе, постпрандиальная рвота, раннее насыщение, анорексия и задержка развития. Заболевание очень легко поддается лечению детей с ограничением диеты.Примерно у 50% этих пациентов также есть атопические признаки.
Эозинофильный гастроэнтерит: это необычное заболевание с хроническим рецидивирующим течением, характеризующееся инфильтрацией эозинофилов в слизистой оболочке желудочно-кишечного тракта. Представление может отличаться. У педиатрических пациентов может наблюдаться задержка развития, задержка роста, задержка полового созревания или аменорея. Часто взрослые жалуются на боль в животе, дисфагию или диарею. Они также могут иметь признаки энтеропатии с потерей белка, желудочно-кишечного кровотечения или мальабсорбции.[11]
Представление может отличаться. У педиатрических пациентов может наблюдаться задержка развития, задержка роста, задержка полового созревания или аменорея. Часто взрослые жалуются на боль в животе, дисфагию или диарею. Они также могут иметь признаки энтеропатии с потерей белка, желудочно-кишечного кровотечения или мальабсорбции.[11]
Синдром энтероколита, вызванного пищевыми белками (FPIES): у пациентов может появиться рвота через один-три часа после кормления. У них также может быть вздутие живота, кровавая диарея, анемия и потеря веса, и они обычно провоцируются коровьим молоком или смесями на основе соевого белка. При физикальном осмотре могут быть очевидны признаки обезвоживания. Отсутствуют респираторные симптомы или классические кожные аллергические реакции, опосредованные IgE.
Энтеропатия, индуцированная пищевым белком: пациенты с энтеропатией, вызванной пищевым белком, страдают стеатореей и не могут развиваться в первые несколько месяцев жизни.
Аллергический проктоколит, вызванный пищевыми белками: обычно встречается у здоровых младенцев, находящихся на грудном вскармливании. У них появляются симптомы стула с прожилками крови в первые несколько месяцев жизни.
У них появляются симптомы стула с прожилками крови в первые несколько месяцев жизни.
Целиакия: пациенты с глютеновой болезнью обычно проявляют диарею, неприятный запах стула, стеаторею, урчание в животе, метеоризм и потерю веса. Больные жалуются на слабость и утомляемость, обычно связанные с неправильным питанием. Признаки анемии могут быть очевидны. Может отмечаться герпетиформный дерматит, зудящая папуловезикулярная сыпь, затрагивающая разгибательные поверхности конечностей, туловища и ягодиц.
Дефицит энтерокиназы: У младенцев с дефицитом этого фермента диарея развивается с рождения, и они не могут развиваться. При хронической мальабсорбции белка у них склонны к развитию гипопротеинемического отека. Пероральное введение экстракта поджелудочной железы приводит к быстрому контролю симптомов и помогает ускорить рост. [12]
Врожденные нарушения обмена веществ: эти нарушения приводят к накоплению метаболитов выше дефектного фермента (аминокислот и / или аммиака), вызывая интоксикацию. Симптомы различаются в зависимости от пораженных ферментов.
Симптомы различаются в зависимости от пораженных ферментов.
Токсические реакции на биогенные амины: Проглатывание некоторых биогенных аминов способствует токсическим реакциям. Пациенты могут испытывать головную боль, учащенное сердцебиение, рвоту, диарею и аллергию. Было обнаружено, что употребление выдержанного сыра, содержащего тирамин, в сочетании с использованием ингибиторов моноаминоксидазы (ИМАО) вызывает головные боли и гипертонический криз. [13] Гистамин более токсичен и может вызывать такие эффекты, как гипотония, раздражение кожи, головная боль, сердцебиение, приступы астмы и т. Д.Эта симптоматика известна как «отравление скомбидными рыбами», которое наблюдается после употребления в пищу рыбы из семейств Scombridae и Scomberesocidae семейств (тунец, макрель, бонито, голубая рыба и т. Д.), Содержащих высокий уровень гистамина. [14]
Дерматологические проявления:
Непереносимость белков часто связана с дерматологическими атопическими состояниями. Исследование, проведенное в Италии, показало, что 71% детей с сопутствующей аллергией на коровье молоко страдают сопутствующим атопическим дерматитом.[15] Другие дерматологические симптомы включают крапивницу, сыпь и ангионевротический отек.
Исследование, проведенное в Италии, показало, что 71% детей с сопутствующей аллергией на коровье молоко страдают сопутствующим атопическим дерматитом.[15] Другие дерматологические симптомы включают крапивницу, сыпь и ангионевротический отек.
Оценка
Не существует какого-либо специального теста для диагностики непереносимости пищевого белка. Состояние оценивается в первую очередь на основе подробного анамнеза и физического осмотра. Клиницистам необходимо распознавать и дифференцировать иммунологическую непереносимость пищевого белка от неиммунологической для предотвращения и лечения симптомов. При IgE-опосредованной пищевой аллергии обычно очевидны положительные реакции кожных прик-тестов на пищевые белки наряду с обнаружением пищевых антител IgE.Однако большая часть непереносимости пищевых белков не опосредована IgE.
При подозрении на непереносимость пищевого белка в диагностике могут помочь следующие меры и тесты:
Дневник питания: важно вести дневник питания, поскольку он помогает врачам картировать симптомы и выяснять взаимосвязь между едой и пищей.
 симптомы пациента.
симптомы пациента.Кожный укол: этот тест предназначен для выявления IgE-опосредованной аллергии на пищевой белок. Хотя положительный результат теста может указывать на присутствие антител IgE, он имеет низкую прогностическую ценность, тогда как отрицательный результат теста имеет высокую прогностическую точность.
Тест с атопическим пластырем: Тест используется для выявления отсроченной непереносимости пищевых белков (клеточно-опосредованные реакции).
Анализ сывороточного специфического IgE: он также проводится для скрининга антиген-специфических IgE в сыворотке крови пациента.
Прекращение диеты: При подозрении на непереносимость пищевых белков или аллергию пациенту следует придерживаться диеты, не содержащей подозреваемого белка, в течение 2–4 недель. Если симптомы улучшатся, в качестве диагностического теста может быть проведен тест на пероральную пищу.
Проба с пищей для перорального приема: это стандартный тест, проводимый под медицинским наблюдением для диагностики или исключения пищевой аллергии.
 Диагноз непереносимости пищевого белка может быть поставлен, когда симптомы исчезают после исключения из рациона соответствующей пищи, а затем симптомы повторяются после введения той же самой пищи. Реакции и симптомы должны воспроизводиться с помощью повторных тестов на исключение диеты и провокационного приема пищи. Некоторые реакции со стороны желудочно-кишечного тракта могут проявляться с отсроченным началом, в результате чего симптомы проявляются через несколько часов или дней после приема внутрь.
Диагноз непереносимости пищевого белка может быть поставлен, когда симптомы исчезают после исключения из рациона соответствующей пищи, а затем симптомы повторяются после введения той же самой пищи. Реакции и симптомы должны воспроизводиться с помощью повторных тестов на исключение диеты и провокационного приема пищи. Некоторые реакции со стороны желудочно-кишечного тракта могут проявляться с отсроченным началом, в результате чего симптомы проявляются через несколько часов или дней после приема внутрь.Радиоаллергосорбентный тест (RAST): Этот тест выявляет аллерген-специфические антитела Ig-E с помощью радиоиммуноанализа. Это полезно для определения причин аллергии и часто бывает положительным при немедленной гиперчувствительности ЖКТ.
Дифференциальное количество лейкоцитов: этот тест подтверждает диагноз аллергического эозинофильного гастрита, аллергического эозинофильного гастроэнтерита и других аллергических состояний, когда наблюдается периферическая эозинофилия.

Анализ кала: Анализы кала могут показать скрытую кровь или лейкоциты кала и указать на наличие воспаления.
Биопсия: при аллергическом эозинофильном эзофагите, гастрите и гастроэнтерите биопсия показывает эозинофильную инфильтрацию слизистой и подслизистой оболочки. Биопсия тощей кишки при синдроме энтероколита и целиакии показывает атрофию ворсинок и инфильтрацию кишечника лимфоцитами.
Лечение / управление
Единственным окончательным средством лечения непереносимости пищевого белка является строгое исключение из рациона вредного пищевого белка. Пациентам следует посоветовать следить за составом пищевых продуктов промышленного производства и соблюдать элиминационную диету.Пациенты, соблюдающие длительную элиминационную диету, также должны иметь доступ к консультациям по правильному питанию, в идеале у диетолога или диетолога, а также к регулярному наблюдению за ростом, особенно у детей.
У младенцев, находящихся на грудном вскармливании, следует рекомендовать матерям избегать коровьего молока и молочных продуктов. Обильно гидролизованная смесь с подтвержденной гипоаллергенностью должна быть рекомендована в качестве выбора для лечения аллергии на коровье молоко, особенно у младенцев и детей раннего возраста, не находящихся на грудном вскармливании. Пациентам с более тяжелыми симптомами также можно рекомендовать аминокислотные формулы.[16]
Обильно гидролизованная смесь с подтвержденной гипоаллергенностью должна быть рекомендована в качестве выбора для лечения аллергии на коровье молоко, особенно у младенцев и детей раннего возраста, не находящихся на грудном вскармливании. Пациентам с более тяжелыми симптомами также можно рекомендовать аминокислотные формулы.[16]
Стероиды являются основным средством лечения IgE-опосредованной иммунологической непереносимости пищевых белков, включая эозинофильные желудочно-кишечные расстройства. [17]
Младенцы с острым FPIES с легкими симптомами (без летаргии, бледности или вялости) могут лечиться дома с помощью пероральной регидратации. Но при тяжелых симптомах их необходимо лечить в медицинском учреждении с помощью внутривенного введения жидкостей. Внутримышечный адреналин и антигистаминные препараты не играют никакой роли в управлении реакциями FPIES.
При подозрении на острую аллергическую реакцию или анафилаксию следует немедленно избегать употребления продуктов питания, которые могут вызвать раздражение, и оказывать неотложную медицинскую помощь. Им могут выписать рецепт на устройство для автоматической инъекции адреналина и проинструктировать по их правильному использованию.
Им могут выписать рецепт на устройство для автоматической инъекции адреналина и проинструктировать по их правильному использованию.
Дифференциальный диагноз
Некоторые общие дифференциальные диагнозы непереносимости пищевого белка обсуждаются ниже:
Кишечные инфекции: Кишечные инфекции могут также проявляться с такими же симптомами, как непереносимость белка, или предрасполагать к ней. Пациенты с кишечными инфекциями часто имеют признаки инфекции, и их можно лечить противомикробными препаратами.
Целиакия: Целиакия — широко многофакторное заболевание с сильным наследственным компонентом и ассоциацией HLA (DQ2 и DQ8). Они могут проявляться аутоиммунной реакцией на белок глютена в пищевых продуктах. Тестирование сывороточных антител против тканевой трансглутаминазы IgA (anti-tTG IgA) может помочь в диагностике целиакии или исключить ее как причину непереносимости белка.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): у педиатрических пациентов наблюдаются такие симптомы, как нарушение сна, рвота, плохой аппетит, замедленный рост, хрипы и стридор.
 Взрослые испытывают изжогу, рвоту и срыгивание. ГЭРБ можно лечить с помощью фармакотерапии и хирургических вмешательств или без них. Они не имеют отношения к конкретному пищевому белку.
Взрослые испытывают изжогу, рвоту и срыгивание. ГЭРБ можно лечить с помощью фармакотерапии и хирургических вмешательств или без них. Они не имеют отношения к конкретному пищевому белку.Воспалительное заболевание кишечника (ВЗК): они включают болезнь Крона и язвенный колит, которые могут проявляться общими симптомами со стороны ЖКТ, такими как диарея, ректальное кровотечение и боль в животе. Однако важно исключить ВЗК, поскольку они являются системными хроническими заболеваниями и требуют тщательного лечения.
Прогноз
Прогноз при непереносимости многих белков хороший, если соблюдается строгая диета. Многие исследования показали, что прогноз непереносимости белка коровьего молока благоприятный, при этом у большинства пациентов аллергия перерастает в детстве и раннем подростковом возрасте [2]. Однако было обнаружено, что у некоторых детей с IgE-опосредованной непереносимостью белков развиваются аллергический риноконъюнктивит и астма.
Осложнения
Белок является важным питательным веществом для здоровья и развития нашего организма. Общие осложнения непереносимости белка, ведущие к дефициту белка, включают потерю мышечной массы, задержку роста, задержку развития и ослабленную иммунную систему. У больных могут быть такие симптомы, как отек ног, лица и других частей тела, сухие и ломкие волосы, усталость и частые инфекции.
Общие осложнения непереносимости белка, ведущие к дефициту белка, включают потерю мышечной массы, задержку роста, задержку развития и ослабленную иммунную систему. У больных могут быть такие симптомы, как отек ног, лица и других частей тела, сухие и ломкие волосы, усталость и частые инфекции.
У взрослых аллергические реакции на белки коровьего молока часто осложняются непереносимостью лактозы, которая усиливается с возрастом. IgE-опосредованные аллергические состояния могут вызывать анафилактические реакции и ангионевротический отек, которые могут быть опасными для жизни без лечения.Диарея и рвота, связанные с FPIES и эозинофильным гастроэнтеритом, могут привести к осложнениям, включая тяжелое обезвоживание и гиповолемический шок.
Сдерживание и обучение пациентов
Здоровым младенцам рекомендуется обеспечить исключительно грудное вскармливание до 6 месяцев младенчества и постепенное введение твердой пищи через 6 месяцев, чтобы, возможно, предотвратить пищевую аллергию или непереносимость. Младенцы с аллергией на коровье молоко должны избегать молочных смесей и должны находиться на грудном вскармливании.Кормящим мамам желательно избегать в рационе молочных продуктов. Если пораженный ребенок не кормит грудью, может быть назначена смесь с сильным гидролизом. Медицинские работники должны информировать пациентов о важности отказа от диеты при подозрении на непереносимость белка или аллергию. Пациентам следует обращать внимание на подозрительный ингредиент в пищевых продуктах промышленного производства. Пациенты, соблюдающие элиминационную диету, также должны получить рекомендации диетолога или диетолога. Пациентам, имеющим в анамнезе острые реакции гиперчувствительности на пищевые белки, следует назначать ручки для инъекций адреналина.
Младенцы с аллергией на коровье молоко должны избегать молочных смесей и должны находиться на грудном вскармливании.Кормящим мамам желательно избегать в рационе молочных продуктов. Если пораженный ребенок не кормит грудью, может быть назначена смесь с сильным гидролизом. Медицинские работники должны информировать пациентов о важности отказа от диеты при подозрении на непереносимость белка или аллергию. Пациентам следует обращать внимание на подозрительный ингредиент в пищевых продуктах промышленного производства. Пациенты, соблюдающие элиминационную диету, также должны получить рекомендации диетолога или диетолога. Пациентам, имеющим в анамнезе острые реакции гиперчувствительности на пищевые белки, следует назначать ручки для инъекций адреналина.
Улучшение результатов команды здравоохранения
Непереносимость белков — это расстройство, которое требует межпрофессионального командного подхода как для диагностики, так и для лечения. От сбора анамнеза, проведения исследований до постановки правильного диагноза от медицинских работников требуются хорошие коммуникативные и диагностические навыки. Послушание пациента не менее важно при лечении этого состояния. Поскольку отказ от диеты остается основным методом лечения непереносимости белка, необходимо регулярно консультироваться с диетологом или диетологом.Управление индивидуально для каждого пациента. У пациентов, у которых развиваются острые реакции (например, реакции гиперчувствительности при состояниях, опосредованных IgE, тяжелое обезвоживание или шок при FPIES), медсестры и парамедики играют жизненно важную роль в межпрофессиональной группе, поскольку они будут контролировать жизненно важные показатели пациента, вводить жидкости и лекарства. и помогать в обучении пациента и его семьи.
Послушание пациента не менее важно при лечении этого состояния. Поскольку отказ от диеты остается основным методом лечения непереносимости белка, необходимо регулярно консультироваться с диетологом или диетологом.Управление индивидуально для каждого пациента. У пациентов, у которых развиваются острые реакции (например, реакции гиперчувствительности при состояниях, опосредованных IgE, тяжелое обезвоживание или шок при FPIES), медсестры и парамедики играют жизненно важную роль в межпрофессиональной группе, поскольку они будут контролировать жизненно важные показатели пациента, вводить жидкости и лекарства. и помогать в обучении пациента и его семьи.
Аллергологи также играют важную роль в диагностике непереносимости белков, поскольку заболевание часто связывают с сенсибилизацией к пищевым белкам.Часто родители или опекуны педиатрических пациентов или сами взрослые пациенты с хронической или тяжелой непереносимостью белка испытывают значительное бремя, беспокойство, беспокойство и стресс, о которых следует при необходимости позаботиться с помощью консультантов, психологов или психиатров.
Прогноз при непереносимости белков благоприятный. Правильная идентификация причиняющего вред агента и его предотвращение помогает контролировать расстройство. Недавние данные свидетельствуют о том, что сенсибилизацию к коровьему молоку, ведущую к непереносимости и аллергии, можно в первую очередь предотвратить, избегая добавления смесей на основе коровьего молока по крайней мере в течение первых 3 дней жизни.[18] [Уровень 1] Исследование, проведенное в 2019 году, также успешно продемонстрировало гипоаллергенность новой высокогидролизованной смеси на основе сыворотки, содержащей два олигосахарида грудного молока. [19] [Уровень1] Различные текущие исследования добавили новые аспекты в профилактику и лечение непереносимости пищевого белка.
Ссылки
- 1.
- Flom JD, Sicherer SH. Эпидемиология аллергии на коровье молоко. Питательные вещества. 10 мая 2019 г .; 11 (5) [Бесплатная статья PMC: PMC6566637] [PubMed: 31083388]
- 2.
- Savage J, Johns CB.
 Пищевая аллергия: эпидемиология и естествознание. Immunol Allergy Clin North Am. 2015 Февраль; 35 (1): 45-59. [Бесплатная статья PMC: PMC4254585] [PubMed: 25459576]
Пищевая аллергия: эпидемиология и естествознание. Immunol Allergy Clin North Am. 2015 Февраль; 35 (1): 45-59. [Бесплатная статья PMC: PMC4254585] [PubMed: 25459576] - 3.
- Akhondi H, Ross AB. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 6 июля 2021 г. Глютен и связанные с ним медицинские проблемы. [PubMed: 30860740]
- 4.
- Унтерсмайр Э. Влияние желудочного пищеварения на развитие пищевой аллергии. Преподобный Фр. Аллергол (2009).2015 ноя; 55 (7): 444-447. [Бесплатная статья PMC: PMC5467726] [PubMed: 28616101]
- 5.
- Lomer MC. Обзорная статья: этиология, диагностика, механизмы и клинические доказательства пищевой непереносимости. Алимент Pharmacol Ther. 2015 февраль; 41 (3): 262-75. [PubMed: 25471897]
- 6.
- Rona RJ, Keil T., Summers C, Gislason D, Zuidmeer L, Sodergren E, Sigurdardottir ST, Lindner T, Goldhahn K, Dahlstrom J, McBride D, Madsen C. Распространенность пищевая аллергия: метаанализ. J Allergy Clin Immunol.
 2007 сентябрь; 120 (3): 638-46. [PubMed: 17628647]
2007 сентябрь; 120 (3): 638-46. [PubMed: 17628647] - 7.
- Mehr S, Frith K, Campbell DE. Эпидемиология синдрома энтероколита, вызванного пищевыми белками. Curr Opin Allergy Clin Immunol. 2014 июн; 14 (3): 208-16. [Бесплатная статья PMC: PMC4011623] [PubMed: 24686277]
- 8.
- Singh P, Arora A, Strand TA, Leffler DA, Catassi C, Green PH, Kelly CP, Ahuja V, Makharia GK. Глобальная распространенность целиакии: систематический обзор и метаанализ. Clin Gastroenterol Hepatol. 2018 июн; 16 (6): 823-836.e2. [PubMed: 29551598]
- 9.
- Ивкович-Юрекович И. [Синдром оральной аллергии]. Acta Med Croatica. 2014 июн; 68 (3): 283-7. [PubMed: 26016219]
- 10.
- Руссель Дж. М., Пандит С. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 14 августа 2020 г. Эозинофильный эзофагит. [PubMed: 2
29]
- 11.
- Ingle SB, петля Ingle CR. Эозинофильный гастроэнтерит: необычный тип гастроэнтерита. Мир Дж. Гастроэнтерол. 2013 21 августа; 19 (31): 5061-6.
 [Бесплатная статья PMC: PMC3746377] [PubMed: 23964139]
[Бесплатная статья PMC: PMC3746377] [PubMed: 23964139] - 12.
- Tarlow MJ, Hadorn B, Arthurton MW, Lloyd JK. Дефицит кишечной энтерокиназы. Недавно обнаруженное нарушение переваривания белков. Arch Dis Child. 1970 Октябрь; 45 (243): 651-5. [Бесплатная статья PMC: PMC1647492] [PubMed: 5477679]
- 13.
- Сатьянараяна Рао Т.С., Ерагани В.К. Гипертонический криз и сыр. Индийская психиатрия J. 2009 Янв; 51 (1): 65-6. [Бесплатная статья PMC: PMC2738414] [PubMed: 19742203]
- 14.
- Табанелли Г. Биогенные амины и качество пищевых продуктов: новые вызовы и проблемы общественного здравоохранения. Еда. 01 июля 2020; 9 (7) [Бесплатная статья PMC: PMC7404793] [PubMed: 32630178]
- 15.
- Джаннетти А., Сиприани Ф., Индио В., Галуччи М., Каффарелли С., Риччи Г. Влияние атопического дерматита на коровьего Аллергия на молоко у детей. Медицина (Каунас). 10 августа 2019 г .; 55 (8) [Бесплатная статья PMC: PMC6723735] [PubMed: 31405131]
- 16.
- Muraro A, Werfel T, Hoffmann-Sommergruber K, Roberts G, Beyer K, Bindslev-Jensen C, Cardona V , Dubois A, duToit G, Eigenmann P, Fernandez Rivas M, Halken S, Hickstein L, Høst A, Knol E, Lack G, Marchisotto MJ, Niggemann B, Nwaru BI, Papadopoulos NG, Poulsen LK, Santos AF, Skypala I, Шопфер А.
 , Ван Ри Р., Вентер С., Ворм М., Влиг-Бурстра Б., Панесар С., де Сильва Д., Соарес-Вайзер К., Шейх А., Баллмер-Вебер Б.К., Нильссон С., де Йонг Н.В., Акдис, Калифорния., Группа рекомендаций EAACI по пищевой аллергии и анафилаксии. Рекомендации EAACI по пищевой аллергии и анафилаксии: диагностика и лечение пищевой аллергии. Аллергия. 2014 август; 69 (8): 1008-25. [PubMed: 24
, Ван Ри Р., Вентер С., Ворм М., Влиг-Бурстра Б., Панесар С., де Сильва Д., Соарес-Вайзер К., Шейх А., Баллмер-Вебер Б.К., Нильссон С., де Йонг Н.В., Акдис, Калифорния., Группа рекомендаций EAACI по пищевой аллергии и анафилаксии. Рекомендации EAACI по пищевой аллергии и анафилаксии: диагностика и лечение пищевой аллергии. Аллергия. 2014 август; 69 (8): 1008-25. [PubMed: 246]
- 17.
- Гонсалвес Н. Эозинофильные желудочно-кишечные расстройства. Clin Rev Allergy Immunol. 2019 Октябрь; 57 (2): 272-285. [PubMed: 30
9]
- 18.
- Урасима М., Мезава Х., Окуяма М., Урасима Т., Хирано Д., Гочо Н., Тачимото Х. Первичная профилактика сенсибилизации коровьего молока и пищевой аллергии путем отказа от добавления смеси коровьего молока при рождении : Рандомизированное клиническое испытание.JAMA Pediatr. 2019 декабря 01; 173 (12): 1137-1145. [Бесплатная статья PMC: PMC6806425] [PubMed: 31633778]
- 19.
- Новак-Вегшин А., Черкис Л., Рейес К., Коллинз Б.
 , Хайне Р.Г. Подтверждена гипоаллергенность новой детально гидролизованной смеси для младенцев на основе сыворотки, содержащей два олигосахарида человеческого молока. Питательные вещества. 26 июня 2019 г .; 11 (7) [Бесплатная статья PMC: PMC6682865] [PubMed: 31248026]
, Хайне Р.Г. Подтверждена гипоаллергенность новой детально гидролизованной смеси для младенцев на основе сыворотки, содержащей два олигосахарида человеческого молока. Питательные вещества. 26 июня 2019 г .; 11 (7) [Бесплатная статья PMC: PMC6682865] [PubMed: 31248026]
Может ли сывороточный протеин вызвать черный стул?
Ложка шоколадного протеинового порошка.
Изображение предоставлено: ogichobanov / iStock / Getty Images
Спортсмены используют сывороточный протеин, обычно содержащийся в коровьем молоке, в качестве пищевой добавки. Сывороточный протеин также входит в состав добавок для похудания и в детские смеси. Организм человека может усваивать сывороточный протеин более эффективно, чем другие типы протеина. Однако употребление добавок сывороточного протеина может вызвать побочные эффекты. Проконсультируйтесь с врачом, если вы заметили какие-либо изменения в своем стуле или если у вас возникнут другие побочные эффекты.
Идентификация
Добавки сывороточного протеина различаются по форме. Некоторые производители минимально фильтруют сывороточный протеин, оставляя углеводы вместе с протеином. Другие формы очень рафинированные и просто содержат белок. Добавки сывороточного протеина могут улучшить вашу физическую работоспособность. По данным Центра здоровья Мак-Кинли при Университете Иллинойса, люди используют сывороточный протеин, чтобы поддерживать и наращивать мышцы. Добавка может также повысить иммунную функцию и способствовать потере жира.Однако недостаточно исследований, чтобы сделать вывод о том, что добавка эффективна для любого из этих видов использования.
Некоторые производители минимально фильтруют сывороточный протеин, оставляя углеводы вместе с протеином. Другие формы очень рафинированные и просто содержат белок. Добавки сывороточного протеина могут улучшить вашу физическую работоспособность. По данным Центра здоровья Мак-Кинли при Университете Иллинойса, люди используют сывороточный протеин, чтобы поддерживать и наращивать мышцы. Добавка может также повысить иммунную функцию и способствовать потере жира.Однако недостаточно исследований, чтобы сделать вывод о том, что добавка эффективна для любого из этих видов использования.
Побочные эффекты
Добавки сывороточного протеина могут вызывать побочные эффекты. Общие побочные эффекты включают усталость, потерю аппетита, головные боли, жажду, спазмы и вздутие живота. Некоторые пользователи добавки также отмечают учащение стула. Некоторые формы сывороточного протеина содержат лактозу, что может быть проблематичным для людей с непереносимостью лактозы. У некоторых людей также развивается аллергическая реакция на сыворотку. Признаки аллергической реакции включают сыпь, крапивницу, отек и затрудненное дыхание.
Признаки аллергической реакции включают сыпь, крапивницу, отек и затрудненное дыхание.
Черный стул может указывать на то, что ваш стул содержит кровь. В таких случаях кровоточит верхний отдел желудочно-кишечного тракта. Верхний отдел желудочно-кишечного тракта включает желудок, пищевод и часть тонкой кишки. Кровь кажется черной и смолистой после смешивания с пищеварительными соками организма. Кровянистый стул — это побочный эффект аллергической реакции на сывороточный протеин. Младенцы, которые потребляют сывороточный протеин в своих смесях, с большей вероятностью проявят этот побочный эффект.
Меры предосторожности
Если вы заметили черный стул, проконсультируйтесь с врачом. Кровь в стуле может указывать на более серьезную проблему, и ваш врач должен исключить основные проблемы со здоровьем. Для добавок сывороточного протеина не существует установленной дозировки. Если вы принимаете пищевые добавки, следуйте инструкциям на упаковке. Пищевые добавки в США не требуют одобрения FDA и не регулируются. При покупке добавок сывороточного протеина выбирайте надежного производителя.
При покупке добавок сывороточного протеина выбирайте надежного производителя.
Клиническая картина непереносимости белка: история, физика, причины
Guandalini S, Newland C. Дифференциация пищевой аллергии от пищевой непереносимости. Curr Gastroenterol Rep . 2011 Октябрь 13 (5): 426-34. [Медлайн].
[Рекомендации] Бойс Дж. А., Ассаад А., Беркс А. В., Джонс С. М., Сэмпсон Н. А., Вуд Р. А. и др. Рекомендации по диагностике и лечению пищевой аллергии в США: отчет экспертной группы, спонсируемой NIAID. J Allergy Clin Immunol .2010 декабрь 126 (6 приложение): S1-58. [Медлайн].
Чин С., Викери Б.П. Патогенез пищевой аллергии у детей. Curr Allergy Asthma Rep . 2012 декабря 12 (6): 621-9. [Медлайн].
DePaolo RW, Abadie V, Tang F, Fehlner-Peach H, Hall JA, Wang W. Коадъювантные эффекты ретиноевой кислоты и IL-15 индуцируют воспалительный иммунитет к диетическим антигенам. Природа . 2011 10 марта. 471 (7337): 220-4. [Медлайн].
Природа . 2011 10 марта. 471 (7337): 220-4. [Медлайн].
Björkstén B, Sepp E, Julge K, Voor T, Mikelsaar M.Развитие аллергии и микрофлора кишечника на первом году жизни. J Allergy Clin Immunol . 2001 Октябрь 108 (4): 516-20. [Медлайн].
Джексон К.Д., Хауи Л.Д., Акинбами Л.Дж. Тенденции развития аллергических состояний у детей: США, 1997-2011 гг. Краткий обзор данных NCHS . 2013 май. 1-8. [Медлайн].
Ассаад А. Эозинофильные желудочно-кишечные расстройства. Allergy Asthma Proc . 2009 Янв-Фев. 30 (1): 17-22.[Медлайн].
Hill DJ, Hosking CS, Heine RG. Клинический спектр пищевой аллергии у детей в Австралии и Юго-Восточной Азии: идентификация и цели лечения. Энн Мед . 1999 31 августа (4): 272-81. [Медлайн].
Colver AF, Nevantaus H, Macdougall CF, Cant AJ. Тяжелые пищевые аллергические реакции у детей в Великобритании и Ирландии, 1998–2000 гг. Acta Paediatr . 2005 июн. 94 (6): 689-95. [Медлайн].
Kvenshagen B, Jacobsen M, Halvorsen R. Атопический дерматит у недоношенных и доношенных детей. Детский Arch Dis . 2009 Март 94 (3): 202-5. [Медлайн].
Бранум AM, Lukacs SL. Пищевая аллергия среди детей в США: тенденции распространенности и госпитализации. Краткий обзор данных NCHS . 2008 Октябрь (10): 1-8. [Медлайн].
Sicherer SH, Sampson HA. Пищевая аллергия. J Allergy Clin Immunol . 2010 февраль 125 (2 приложение 2): S116-25. [Медлайн].
J Allergy Clin Immunol . 2010 февраль 125 (2 приложение 2): S116-25. [Медлайн].
Straumann A, Aceves SS, Blanchard C, Collins MH, Furuta GT, Hirano I. Детский и взрослый эозинофильный эзофагит: сходства и различия. Аллергия . 2012 Апрель 67 (4): 477-90. [Медлайн].
Aceves SS, Newbury RO, Dohil MA, Bastian JF, Dohil R.Инструмент для оценки симптомов для выявления педиатрических пациентов с эозинофильным эзофагитом и сопоставления симптомов с воспалением. Ann Allergy Asthma Immunol . 2009 ноябрь 103 (5): 401-6. [Медлайн].
Бинковиц Л.А., Лоренц Е.А., Ди Лоренцо С., Кахваш С. Детский эозинофильный эзофагит: рентгенологические данные с патологической корреляцией. Педиатр Радиол . 2010 май. 40 (5): 714-9. [Медлайн].
Оздемир О, Мете Е, Катал Ф, Озол Д.Пищевая непереносимость и эозинофильный эзофагит в детском возрасте. Dig Dis Sci . 2009 Январь 54 (1): 8-14. [Медлайн].
Dig Dis Sci . 2009 Январь 54 (1): 8-14. [Медлайн].
Ко Х.М., Моротти Р.А., Ершов О., Чехаде М. Эозинофильный гастрит у детей: клинико-патологическая корреляция, течение заболевания и ответ на терапию. Ам Дж. Гастроэнтерол . 2014 августа 109 (8): 1277-85. [Медлайн].
Caldwell JM, Collins MH, Stucke EM, Putnam PE, Franciosi JP, Kushner JP, et al. Гистологический эозинофильный гастрит — это системное заболевание, связанное с эозинофилией крови и внегастральной эозинофилией, Th4-иммунитетом и уникальным желудочным транскриптомом. J Allergy Clin Immunol . 2014 ноябрь 134 (5): 1114-24. [Медлайн].
Муталиб М., Блэксток С., Эванс В., Хаггетт Б., Чадокуфа С., Кипарисси Ф. и др. Эозинофильные желудочно-кишечные заболевания и воспалительные заболевания кишечника у детей: это континуум болезни ?. Eur J Гастроэнтерол Hepatol . 2015 27 января (1): 20-3. [Медлайн].
2015 27 января (1): 20-3. [Медлайн].
Ярвинен К.М., Новак-Венгжин А. Синдром энтероколита, вызванного пищевыми белками (FPIES): текущие стратегии лечения и обзор литературы. J Allergy Clin Immunol Pract . 2013 июл-авг. 1 (4): 317-22. [Медлайн].
Mehr SS, Kakakios AM, Kemp AS. Рис: частая и серьезная причина синдрома энтероколита, вызванного пищевыми белками. Детский Arch Dis . 2009 Март 94 (3): 220-3. [Медлайн].
Фогг М.И., Браун-Уайтхорн Т.А., Павловски Н.А., Спергель Дж.М. Тест на атопический пластырь для диагностики синдрома энтероколита, вызванного пищевыми белками. Pediatr Allergy Immunol .2006 17 августа (5): 351-5. [Медлайн].
Sicherer SH. Синдром энтероколита, индуцированного пищевым белком: презентации случаев и уроки управления. J Allergy Clin Immunol . 2005 Январь 115 (1): 149-56. [Медлайн].
2005 Январь 115 (1): 149-56. [Медлайн].
Hwang JB, Song JY, Kang YN и др. Значение анализа желудочного сока для положительного результата стандартного перорального контрольного теста при типичном энтероколите, вызванном белком коровьего молока. J Корейская медицина .2008 г., 23 (2): 251-5. [Медлайн]. [Полный текст].
Hwang JB, Sohn SM, Kim AS. Предполагаемое последующее наблюдение за пероральной пищей при синдроме энтероколита, вызванном пищевым белком. Детский Arch Dis . 2009 июнь 94 (6): 425-8. [Медлайн].
Caubet JC, Ford LS, Sickles L, Järvinen KM, Sicherer SH, Sampson HA и др. Клинические особенности и разрешение синдрома энтероколита, вызванного пищевыми белками: 10-летний опыт. J Allergy Clin Immunol .2014 августа 134 (2): 382-9. [Медлайн].
Maloney J, Nowak-Wegrzyn A. Серия образовательных клинических случаев для детской аллергии и иммунологии: аллергический проктоколит, синдром энтероколита, вызванный пищевыми белками, и аллергический эозинофильный гастроэнтерит с гастроэнтеропатией с потерей белка как проявления не-IgE-опосредованной аллергии на коровье молоко. Pediatr Allergy Immunol . 2007 июн.18 (4): 360-7. [Медлайн].
Серия образовательных клинических случаев для детской аллергии и иммунологии: аллергический проктоколит, синдром энтероколита, вызванный пищевыми белками, и аллергический эозинофильный гастроэнтерит с гастроэнтеропатией с потерей белка как проявления не-IgE-опосредованной аллергии на коровье молоко. Pediatr Allergy Immunol . 2007 июн.18 (4): 360-7. [Медлайн].
Ohtsuka Y, Jimbo K, Inage E, Mori M, Yamakawa Y, Aoyagi Y и др.Микроматричный анализ биоптатов слизистой оболочки новорожденных с ректальным кровотечением: действительно ли это аллергическое заболевание ?. J Allergy Clin Immunol . 2012 июн 129 (6): 1676-8. [Медлайн].
Джанг Х. Дж., Ким А. С., Хван Дж. Б. Этиология небольшого свежего ректального кровотечения у здоровых новорожденных: следует ли изначально подозревать проктоколит, вызванный пищевым белком? Eur J Pediatr . 2012 декабрь 171 (12): 1845-9. [Медлайн].
Мори М., Оцука Ю., Исида А., Ямадзаки С., Джимбо К., Инаге Е. и др.Исход младенцев с ректальным кровотечением: ретроспективное исследование в одном учреждении. Педиатр Инт . 2014 декабрь 56 (6): 884-90. [Медлайн].
Kaya A, Toyran M, Civelek E, Misirlioglu E, Kirsaclioglu C, Kocabas CN. Характеристики и прогноз аллергического проктоколита у младенцев. J Педиатр Гастроэнтерол Нутр . 2015 июл.61 (1): 69-73. [Медлайн].
Camargo LS, Silveira JA, Taddei JA, Fagundes U Neto.Аллергический проктоколит у младенцев: анализ эволюции нутритивного статуса. Arq Гастроэнтерол . 2016 окт-дек. 53 (4): 262-266. [Медлайн].
Host A, Halken S, Jacobsen HP, Christensen AE, Herskind AM, Plesner K. Клиническое течение аллергии / непереносимости коровьего молока и атопических заболеваний в детском возрасте. Pediatr Allergy Immunol . 2002. 13 Suppl 15: 23-8. [Медлайн].
Pediatr Allergy Immunol . 2002. 13 Suppl 15: 23-8. [Медлайн].
Kokkonen J, Tikkanen S, Karttunen TJ, Savilahti E.Сходный высокий уровень иммуноглобулина A и иммуноглобулина G класса антител к молоку и увеличение локальной лимфоидной ткани на слизистой оболочке двенадцатиперстной кишки у субъектов с аллергией на коровье молоко и повторяющимися болями в животе. Pediatr Allergy Immunol . 2002 г., 13 (2): 129-36. [Медлайн].
Уокер WA. Энтеропатия, чувствительная к белку коровьего молока, в школьном возрасте: новое проявление или спектр иммунных реакций слизистых оболочек с возрастом. J Педиатр . 2001 декабрь 139 (6): 765-6.[Медлайн].
Iacono G, Cavataio F, Montalto G и др. Непереносимость коровьего молока и хронические запоры у детей. N Engl J Med . 1998 15 октября. 339 (16): 1100-4. [Медлайн].
[Рекомендации] Кокс Л., Уильямс Б., Сичерер С., Оппенгеймер Дж., Шер Л., Гамильтон Р.Жемчужины и подводные камни диагностического тестирования аллергии: отчет Американского колледжа аллергии, астмы и иммунологии / Американской академии аллергии, астмы и иммунологической целевой группы тестирования IgE. Ann Allergy Asthma Immunol . 2008 декабрь 101 (6): 580-92. [Медлайн].
[Рекомендации] Колецко С., Ниггеманн Б., Арато А., Диас Дж. А., Хойшкель Р., Хусби С. Диагностический подход и лечение аллергии на белок коровьего молока у младенцев и детей: Практическое руководство GI-комитета ESPGHAN. J Педиатр Гастроэнтерол Нутр . 2012 7 мая. [Medline].
Floch MH, Walker WA, Madsen K, Sanders ME, Macfarlane GT, Flint HJ, et al. Рекомендации по использованию пробиотиков-2011 обновление. Дж Клин Гастроэнтерол .2011 Ноябрь 45 Дополнение: S168-71. [Медлайн].
Liacouras CA, Furuta GT, Hirano I, Atkins D, Attwood SE, Bonis PA. Эозинофильный эзофагит: обновленные согласованные рекомендации для детей и взрослых. J Allergy Clin Immunol . 2011 июл.128 (1): 3-20.e6; викторина 21-2. [Медлайн].
Molina-Infante J, Gonzalez-Cordero PL, Arias A, Lucendo AJ. Обновленная информация о диетической терапии эозинофильного эзофагита у детей и взрослых. Эксперт Рев Гастроэнтерол Гепатол .2017 11 февраля (2): 115-123. [Медлайн].
Эксперт Рев Гастроэнтерол Гепатол .2017 11 февраля (2): 115-123. [Медлайн].
Деллон Э.С., Кацка Д.А., Коллинз М.Х., Хамдани М., Гупта С.К., Хирано И. и др. Пероральная суспензия будесонида улучшает симптоматические, эндоскопические и гистологические параметры по сравнению с плацебо у пациентов с эозинофильным эзофагитом. Гастроэнтерология . 2017 Март 152 (4): 776-786.e5. [Медлайн].
Arasi S, Costa S, Magazzù G, Ieni A, Crisafulli G, Caminiti L, et al. Терапия омализумабом у 13-летнего мальчика с тяжелой персистирующей астмой и сопутствующим эозинофильным эзофагитом. Итал Дж. Педиатр . 2016 22 марта. 42:32. [Медлайн].
Frew AJ. Сублингвальная иммунотерапия. N Engl J Med . 2008 22 мая. 358 (21): 2259-64. [Медлайн].
Staden U, Rolinck-Werninghaus C, Brewe F, Wahn U, Niggemann B, Beyer K. Индукция специфической пероральной толерантности при пищевой аллергии у детей: эффективность и клинические образцы реакции. Аллергия . 2007 ноябрь 62 (11): 1261-9. [Медлайн].
Индукция специфической пероральной толерантности при пищевой аллергии у детей: эффективность и клинические образцы реакции. Аллергия . 2007 ноябрь 62 (11): 1261-9. [Медлайн].
Wang J, Sampson HA.Пищевая аллергия: последние достижения в патофизиологии и лечении. Allergy Asthma Immunol Res . 2009 Октябрь 1 (1): 19-29. [Медлайн]. [Полный текст].
Мартин В.Дж., Шреффлер В.Г., Юань К. Предполагаемый аллергический проктоколит излечивается с помощью пробиотической монотерапии: отчет о 4 случаях. Am J Case Rep . 2016 29 августа. 17: 621-4. [Медлайн].
Отсутствие G. Клиническая практика. Пищевая аллергия. N Engl J Med . 2008 18 сентября. 359 (12): 1252-60.[Медлайн].
Кулл И., Бергстром А., Лилья Г., Першаген Г., Викман М. Потребление рыбы в течение первого года жизни и развитие аллергических заболеваний в детстве. Аллергия . 2006 август 61 (8): 1009-15. [Медлайн].
Аллергия . 2006 август 61 (8): 1009-15. [Медлайн].
[Рекомендации] Грир FR, Sicherer SH, Burks AW. Влияние раннего диетического вмешательства на развитие атопического заболевания у младенцев и детей: роль ограничения питания матери, грудного вскармливания, сроков введения прикорма и гидролизованных смесей. Педиатрия . 2008, январь, 121 (1): 183-91. [Медлайн].
Иаконо Дж., Ди Прима Л., Д’Амико Д., Скаличи К., Джерачи Дж., Карроччо А. «Красный пупок»: диагностический признак непереносимости белка коровьего молока. J Педиатр Гастроэнтерол Нутр . 2006 май. 42 (5): 531-4. [Медлайн].
Foucard T, Malmheden Yman I. Исследование тяжелых пищевых реакций в Швеции — является ли соевый белок недооцененной причиной пищевой анафилаксии ?. Аллергия .1999 г., 54 (3): 261-5. [Медлайн].
Sansotta N, Piacentini GL, Mazzei F, Minniti F, Boner AL, Peroni DG.Сроки введения твердой пищи и риск развития аллергических заболеваний: понимание доказательств. Аллергол-иммунопатол (Мадр) . 2013 сен-окт. 41 (5): 337-45. [Медлайн].
Agostoni C, Decsi T, Fewtrell M, Goulet O, Kolacek S, Koletzko B и др. Дополнительное питание: комментарий Комитета по питанию ESPGHAN. J Педиатр Гастроэнтерол Нутр . 2008, январь, 46 (1): 99-110. [Медлайн].
Непереносимость коровьего молока — Условия — Гастроэнтерология, гепатология и питание — Детская больница Голизано
Что такое непереносимость белка коровьего молока?
Непереносимость белка коровьего молока (CMPI) — это аномальная реакция иммунной системы организма.
система к белку, содержащемуся в коровьем молоке, который вызывает повреждение желудка и кишечника.Непереносимость белка коровьего молока не является непереносимостью лактозы.
Факторы риска наличия CMPI включают наличие родственника (особенно первой степени
родственник, например, брат, сестра или родитель), у которого в анамнезе есть CMPI или есть атопическое заболевание
или аллергическое заболевание. Грудное вскармливание может защитить младенцев от развития CMPI, но
иногда эти белки можно найти в грудном молоке, если мама ела коровье молоко
саму себя.
CMPI может быть опосредованным IgE или не опосредованным IgE. Иммуноглобулин Е обычно представляет собой антитело.
наблюдается при аллергических заболеваниях.При IgE-опосредованном CMPI симптомы могут проявиться в течение 2 часов.
употребления коровьего молока, тогда как при не-IgE-опосредованном CMPI симптомы могут возникать из-за
От 2 дней до 1 недели после приема коровьего молока.
Признаки и симптомы
Симптомы CMPI обычно развиваются в течение первой недели после начала кормления коровьим молоком.
их диета. Признаки могут проявляться в виде кожной сыпи или экземы или затрагивать желудочно-кишечный тракт.
тракта, например, рвота, боль в животе, кровь в стуле, слизистый стул и диарея.Длительные проблемы у младенцев могут привести к одышке, раздражительности и замедлению роста.
/ неспособность развиваться.
Диагностика
Анамнез и физикальное обследование — самые полезные исследования в диагностике
CMPI. Время появления симптомов, возраст пациента и симптомы, связанные с кормлением, являются
ключ к диагностике. В стуле может быть микроскопическая кровь из-за повреждения
В стуле может быть микроскопическая кровь из-за повреждения
кишечник. Диагноз CMPI также подтверждается улучшением симптомов.
после исключения коровьего молока.В большинстве случаев анализы крови и другие инвазивные
исследования не помогают.
Лечение
Основным лечением CMPI является удаление белка коровьего молока из рациона.
диета начинается с сильно гидролизованной формулы, которая является формулой сломанной
пуховые белки Соевое молоко / козье молоко / овечье молоко не подходят
у большинства детей. Небольшому проценту пациентов может потребоваться элементаль (амино
на основе кислоты) формула.
Можно продолжать грудное вскармливание младенцев с CMPI.Для этого
матери необходимо исключить из рациона все молочные и соевые продукты. С тех пор
бывает трудно определить, какие продукты содержат молочные продукты или сою, обычно у нас
В случае возникновения вопросов обратитесь к диетологу.
Большинство младенцев, которых начали получать смеси без коровьего молока или вскармливала мать
на диете без молока / без сои необходимо соблюдать диету примерно до 12 месяцев
возраста. В этот момент ребенка можно поить коровьим молоком.Большинство детей будут
В этот момент ребенка можно поить коровьим молоком.Большинство детей будут
перерастают CMPI к одному году. Однако, если они этого не сделают, большинство сделает это.
к 3 годам.
Ресурсы
Медицинский центр Университета Рочестера, отделение педиатрии, гастроэнтерологии, гепатологии и питания
.
Копрограмма: исследования в лаборатории KDLmed
Копрограмма – это исследование кала (фекалий, экскрементов, стула), анализ его физических, химических свойств, а также разнообразных компонентов и включений различного происхождения. Она является частью диагностического исследования органов пищеварения и функции желудочно-кишечного тракта.
Синонимы русские
Общий анализ кала.
Синонимы английские
Koprogramma, Stool analysis.
Метод исследования
Микроскопия.
Какой биоматериал можно использовать для исследования?
Кал.
Как правильно подготовиться к исследованию?
Исключить приём слабительных препаратов, введение ректальных свечей, масел, ограничить приём медикаментов, влияющих на перистальтику кишечника (белладонны, пилокарпина и др. ) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сдачи кала.
) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сдачи кала.
Общая информация об исследовании
Копрограмма – это исследование кала (фекалий, экскрементов, стула), анализ его физических, химических свойств, а также разнообразных компонентов и включений различного происхождения. Она является частью диагностического исследования органов пищеварения и функции желудочно-кишечного тракта.
Кал – конечный продукт переваривания пищи в желудочно-кишечном тракте под воздействием пищеварительных ферментов, желчи, желудочного сока и жизнедеятельности кишечных бактерий.
По составу кал представляет собой воду, содержание которой в норме составляет 70-80 %, и сухой остаток. В свою очередь, сухой остаток на 50 % состоит из живых бактерий и на 50 % – из остатков переваренной пищи. Даже в пределах нормы состав кала в значительной степени непостоянен. Во многом он зависит от питания и употребления жидкости. Еще в большей степени состав кала варьируется при различных заболеваниях. Количество тех или иных компонентов в стуле изменяется при патологии или нарушении функции органов пищеварения, хотя отклонения в работе других систем организма также могут существенно влиять на деятельность желудочно-кишечного тракта, а значит, и на состав кала. Характер изменений при различных видах заболеваний чрезвычайно разнообразен. Можно выделить следующие группы нарушений состава фекалий:
Количество тех или иных компонентов в стуле изменяется при патологии или нарушении функции органов пищеварения, хотя отклонения в работе других систем организма также могут существенно влиять на деятельность желудочно-кишечного тракта, а значит, и на состав кала. Характер изменений при различных видах заболеваний чрезвычайно разнообразен. Можно выделить следующие группы нарушений состава фекалий:
- изменение количества компонентов, которые в норме содержатся в стуле,
- нерасщеплённые и/или неусвоенные остатки пищи,
- биологические элементы и вещества, выделяемые из организма в просвет кишечника,
- различные вещества, которые образуются в просвете кишечника из продуктов обмена веществ, тканей и клеток тела,
- микроорганизмы,
- инородные включения биологического и другого происхождения.
Для чего используется исследование?
- Для диагностики различных заболеваний органов желудочно-кишечного тракта: патологии печени, желудка, поджелудочной железы, двенадцатиперстной, тонкой и толстой кишки, желчного пузыря и желчевыводящих путей.

- Для оценки результатов лечения заболеваний желудочно-кишечного тракта, требующих длительного врачебного наблюдения.
Когда назначается исследование?
- При симптомах какого-либо заболевания органов пищеварения: при болях в различных отделах живота, тошноте, рвоте, диарее или запоре, изменении окраски фекалий, крови в кале, ухудшении аппетита, потере массы тела, несмотря на удовлетворительное питание, ухудшении состояния кожи, волос и ногтей, желтушности кожи и/или белков глаз, повышенном газообразовании.
- Когда характер заболевания требует отслеживания результатов его лечения в процессе проводимой терапии.
Что означают результаты?
Референсные значения
Показатель | Референсные значения |
Консистенция | Плотная, оформленная, твёрдая, мягкая |
Форма | Оформленный, цилиндрический |
Запах | Каловый, кисловатый |
Цвет | Светло-коричневый, коричневый, тёмно-коричневый, жёлтый, жёлто-зелёный, оливковый |
Реакция | Нейтральная, слабокислотная |
Кровь | Нет |
Слизь | Отсутствует, небольшое количество |
Остатки непереваренной пищи | Отсутствуют |
Мышечные волокна изменённые | Большое, умеренное, небольшое количество, отсутствуют |
Мышечные волокна неизменённые | Отсутствуют |
Детрит | Отсутствует, небольшое, умеренное, большое количество |
Растительная клетчатка переваримая | Отсутствует, небольшое количество |
Жир нейтральный | Отсутствует |
Жирные кислоты | Отсутствуют, небольшое количество |
Мыла | Отсутствуют, небольшое количество |
Крахмал внутриклеточный | Отсутствует |
Крахмал внеклеточный | Отсутствуют |
Эритроциты | 0 — 1 |
Кристаллы | Нет, холестерин, активуголь |
Йодофильная флора | Отсутствует |
Клостридии | Отсутствует, небольшое количество |
Дрожжеподобные грибы | Отсутствуют |
Консистенция/форма
Консистенция стула определяется процентным содержанием в нём воды. Нормальным принято считать содержание воды в кале 75 %. В этом случае стул имеет умеренно плотную консистенцию и цилиндрическую форму, т. е. кал оформленный. Употребление повышенного объёма растительной пищи, содержащей много клетчатки, приводит к усилению перистальтики кишечника, при этом кал становится кашицеобразным. Более жидкая консистенция, водянистая, связана с повышением содержания воды до 85 % и более.
Нормальным принято считать содержание воды в кале 75 %. В этом случае стул имеет умеренно плотную консистенцию и цилиндрическую форму, т. е. кал оформленный. Употребление повышенного объёма растительной пищи, содержащей много клетчатки, приводит к усилению перистальтики кишечника, при этом кал становится кашицеобразным. Более жидкая консистенция, водянистая, связана с повышением содержания воды до 85 % и более.
Жидкий кашицеобразный кал называется диареей. Во многих случаях разжижение кала сопровождается увеличением его количества и частоты дефекаций в течение суток. По механизму развития диарею делят на вызываемую веществами, нарушающими всасывание воды из кишечника (осмотическую), возникающую в результате повышенной секреции жидкости из стенки кишечника (секреторную), являющуюся результатом усиления перистальтики кишечника (моторную) и смешанную.
Осмотическая диарея часто возникает в результате нарушения расщепления и усвоения элементов пищи (жиров, белков, углеводов). Изредка это может происходить при употреблении некоторых неусвояемых осмотически активных веществ (сульфата магния, солёной воды). Секреторная диарея является признаком воспаления кишечной стенки инфекционного и другого происхождения. Моторная диарея может вызываться некоторыми лекарственными веществами и нарушением функции нервной системы. Часто развитие того или иного заболевания связано с вовлечением как минимум двух механизмов возникновения диареи, такую диарею называют смешанной.
Изредка это может происходить при употреблении некоторых неусвояемых осмотически активных веществ (сульфата магния, солёной воды). Секреторная диарея является признаком воспаления кишечной стенки инфекционного и другого происхождения. Моторная диарея может вызываться некоторыми лекарственными веществами и нарушением функции нервной системы. Часто развитие того или иного заболевания связано с вовлечением как минимум двух механизмов возникновения диареи, такую диарею называют смешанной.
Твердый стул возникает при замедлении продвижения каловых масс по толстому кишечнику, что сопровождается их избыточным обезвоживанием (содержание воды в кале менее 50-60 %).
Запах
Обычный нерезкий запах кала связан с образованием летучих веществ, которые синтезируются в результате бактериальной ферментации белковых элементов пищи (индола, скатола, фенола, крезолов и др). Усиление этого запаха происходит при избыточном употреблении белковых продуктов или при недостаточном употреблении растительной пищи.
Резкий зловонный запах кала обусловлен усилением гнилостных процессов в кишечнике. Кислый запах возникает при усиленном брожении пищи, что может быть связано с ухудшением ферментативного расщепления углеводов или их усвоения, а также с инфекционными процессами.
Цвет
Нормальный цвет кала обусловлен присутствием в нем стеркобилина, конечного продукта обмена билирубина, который выделяется в кишечник с желчью. В свою очередь, билирубин является продуктом распада гемоглобина – основного функционального вещества красных клеток крови (гемоглобина). Таким образом, присутствие стеркобилина в кале – результат, с одной стороны, функционирования печени, а с другой – постоянного процесса обновления клеточного состава крови. Цвет кала в норме изменяется в зависимости от состава пищи. Более тёмный кал связан с употреблением мясной пищи, молочно-растительное питание приводит к осветлению стула.
Обесцвеченый кал (ахоличный) – признак отсутствия стеркобилина в стуле, к которому может приводить то, что желчь не попадает в кишечник из-за блокады желчевыводящих путей или резкого нарушения желчевыделительной функции печени.
Очень тёмный кал иногда является признаком повышения концентрации стеркобилина в стуле. В некоторых случаях это наблюдается при чрезмерном распаде эритроцитов, что вызывает усиленное выведение продуктов метаболизма гемоглобина.
Красный цвет кала может быть обусловлен кровотечением из нижних отделов кишечника.
Чёрный цвет – признак кровотечения из верхних отделов желудочно-кишечного тракта. В этом случае чёрная окраска стула – следствие окисления гемоглобина крови соляной кислотой желудочного сока.
Реакция
Реакция отражает кислотно-щелочные свойства стула. Кислая или щелочная реакция в кале обусловлена активизацией деятельности тех или других типов бактерий, что происходит при нарушении ферментации пищи. В норме реакция является нейтральной или слабощелочной. Щелочные свойства усиливаются при ухудшении ферментативного расщепления белков, что ускоряет их бактериальное разложение и приводит к образованию аммиака, имеющего щелочную реакцию.
Кислая реакция вызвана активизацией бактериального разложения углеводов в кишечнике (брожения).
Кровь
Кровь в кале появляется при кровотечении в желудочно-кишечном тракте.
Слизь
Слизь является продуктом выделения клеток, выстилающих внутреннюю поверхность кишечника (кишечного эпителия). Функция слизи заключается в защите клеток кишечника от повреждения. В норме в кале может присутствовать немного слизи. При воспалительных процессах в кишечнике усиливается продукция слизи и, соответственно, увеличивается её количество в кале.
Детрит
Детрит – это мелкие частицы переваренной пищи и разрушенных бактериальных клеток. Бактериальные клетки могут быть разрушены в результате воспаления.
Остатки непереваренной пищи
Остатки пищи в стуле могут появляться при недостаточной продукции желудочного сока и/или пищеварительных ферментов, а также при ускорении перистальтики кишечника.
Мышечные волокна изменённые
Измененные мышечные волокна – продукт переваривания мясной пищи. Увеличение содержания в кале слабоизменённых мышечных волокон происходит при ухудшении условий расщепления белка. Это может быть вызвано недостаточной продукцией желудочного сока, пищеварительных ферментов.
Увеличение содержания в кале слабоизменённых мышечных волокон происходит при ухудшении условий расщепления белка. Это может быть вызвано недостаточной продукцией желудочного сока, пищеварительных ферментов.
Мышечные волокна неизменённые
Неизменённые мышечные волокна – это элементы непереваренной мясной пищи. Их наличие в стуле является признаком нарушения расщепления белка (из-за нарушения секреторной функции желудка, поджелудочной железы или кишечника) либо ускоренного продвижения пищи по желудочно-кишечному тракту.
Растительная клетчатка переваримая
Переваримая растительная клетчатка – клетки мякоти плодов и другой растительной пищи. Она появляется в кале при нарушениях условий пищеварения: секреторной недостаточности желудка, усилении гнилостных процессов в кишечнике, недостаточном выделении желчи, нарушении пищеварения в тонком кишечнике.
Жир нейтральный
Нейтральный жир – это жировые компоненты пищи, которые не подверглись расщеплению и усвоению и поэтому выводятся из кишечника в неизменном виде. Для нормального расщепления жира необходимы ферменты поджелудочной железы и достаточное количество желчи, функция которой заключается в разделении жировой массы на мелкокапельный раствор (эмульсию) и многократном увеличении площади соприкосновения жировых частиц с молекулами специфических ферментов – липаз. Таким образом, появление нейтрального жира в кале является признаком недостаточности функции поджелудочной железы, печени или нарушения выделения желчи в просвет кишечника.
Для нормального расщепления жира необходимы ферменты поджелудочной железы и достаточное количество желчи, функция которой заключается в разделении жировой массы на мелкокапельный раствор (эмульсию) и многократном увеличении площади соприкосновения жировых частиц с молекулами специфических ферментов – липаз. Таким образом, появление нейтрального жира в кале является признаком недостаточности функции поджелудочной железы, печени или нарушения выделения желчи в просвет кишечника.
У детей небольшое количество жира в кале может являться нормой. Это связано с тем, что органы пищеварения у них ещё недостаточно развиты и поэтому не всегда справляются с нагрузкой по усвоению взрослой пищи.
Жирные кислоты
Жирные кислоты – продукты расщепления жиров пищеварительными ферментами – липазами. Появление жирных кислот в стуле является признаком нарушения их усвоения в кишечнике. Это может быть вызвано нарушением всасывательной функции кишечной стенки (в результате воспалительного процесса) и/или усилением перистальтики.
Мыла
Мыла – это видоизменённые остатки неусвоенных жиров. В норме в процессе пищеварения усваивается 90-98 % жиров, оставшаяся часть может связываться с солями кальция и магния, которые содержатся в питьевой воде, и образовывать нерастворимые частицы. Повышение количества мыл в стуле является признаком нарушения расщепления жиров в результате недостатка пищеварительных ферментов и желчи.
Крахмал внутриклеточный
Внутриклеточный крахмал – это крахмал, заключённый внутри оболочек растительных клеток. Он не должен определяться в кале, так как при нормальном пищеварении тонкие клеточные оболочки разрушаются пищеварительными ферментами, после чего их содержимое расщепляется и усваивается. Появление внутриклеточного крахмала в кале – признак нарушения пищеварения в желудке в результате уменьшения секреции желудочного сока, нарушения пищеварения в кишечнике в случае усиления гнилостных или бродильных процессов.
Крахмал внеклеточный
Внеклеточный крахмал – непереваренные зёрна крахмала из разрушенных растительных клеток. В норме крахмал полностью расщепляется пищеварительными ферментами и усваивается за время прохождения пищи по желудочно-кишечному тракту, так что в кале не присутствует. Появление его в стуле указывает на недостаточную активность специфических ферментов, которые ответственны за его расщепление (амилаза) или слишком быстрое продвижение пищи по кишечнику.
В норме крахмал полностью расщепляется пищеварительными ферментами и усваивается за время прохождения пищи по желудочно-кишечному тракту, так что в кале не присутствует. Появление его в стуле указывает на недостаточную активность специфических ферментов, которые ответственны за его расщепление (амилаза) или слишком быстрое продвижение пищи по кишечнику.
Лейкоциты
Лейкоциты – это клетки крови, которые защищают организм от инфекций. Они накапливаются в тканях тела и его полостях, там, где возникает воспалительный процесс. Большое количество лейкоцитов в кале свидетельствует о воспалении в различных отделах кишечника, вызванном развитием инфекции или другими причинами.
Эритроциты
Эритроциты – красные клетки крови. Число эритроцитов в кале может повышаться в результате кровотечения из стенки толстого кишечника или прямой кишки.
Кристаллы
Кристаллы образуются из различных химических веществ, которые появляются в кале в результате нарушения пищеварения или различных заболеваний. К ним относятся:
К ним относятся:
- трипельфосфаты – образуются в кишечнике в резкощелочной среде, которая может являться результатом активности гнилостных бактерий,
- гематоидин – продукт превращения гемоглобина, признак выделения крови из стенки тонкого кишечника,
- кристаллы Шарко – Лейдена – продукт кристаллизации белка эозинофилов – клеток крови, которые принимают активное участие в различных аллергических процессах, являются признаком аллергического процесса в кишечнике, который могут вызывать кишечные гельминты.
Йодофильная флора
Йодофильной флорой называется совокупность различных видов бактерий, которые вызывают бродильные процессы в кишечнике. При лабораторном исследовании они могут окрашиваться раствором йода. Появление йодофильной флоры в стуле является признаком бродильной диспепсии.
Клостридии
Клостридии – разновидность бактерий, которые могут вызывать в кишечнике гниение. Увеличение числа клостридий в стуле указывает на усиление гниения в кишечнике белковых веществ вследствие недостаточной ферментации пищи в желудке или кишечнике.
Эпителий
Эпителий – это клетки внутренней оболочки кишечной стенки. Появление большого числа эпителиальных клеток в стуле является признаком воспалительного процесса кишечной стенки.
Дрожжеподобные грибы
Дрожжеподобные грибы – разновидность инфекции, которая развивается в кишечнике при недостаточной активности нормальных кишечных бактерий, препятствующих её возникновению. Их активное размножение в кишечнике может быть результатом гибели нормальных кишечных бактерий из-за лечения антибиотиками или некоторыми другими лекарственными средствами. Кроме того, появление грибковой инфекции в кишечнике иногда является признаком резкого снижения иммунитета.
Также рекомендуется
- Анализ кала на скрытую кровь
- Анализ кала на яйца гельминтов
- Анализ кала на цисты и вегетативные формы простейших
- Энтеробиоз
Кто назначает исследование?
Врач общей практики, терапевт, гастроэнтеролог, хирург, педиатр, неонатолог, инфекционист.
Литература
- Chernecky CC, Berger BJ (2008 г.). Laboratory Tests and Diagnostic Procedures, 5-ое издание. St. Louis: Saunders.
- Fischbach FT, Dunning MB III, eds. (2009 г.). Manual of Laboratory and Diagnostic Tests, 5-ое издание. Philadelphia: Lippincott Williams and Wilkins.
- Pagana KD, Pagana TJ (2010 г.). Mosby’s Manual of Diagnostic and Laboratory Tests, 4-ое издание. St. Louis: Mosby Elsevier.
Анализ кала у детей | Проведение копрограммы у грудничка
Общий анализ кала, или копрограмму назначают для изучения физико-химических свойств экскрементов. Обследование входит в список исследований при диагностике нарушений в работе органов пищеварительной системы.
Кто назначает исследование?
Выписать направления для сдачи анализа кала ребенку может семейный врач, педиатр, хирург, гастроэнтеролог, инфекционист.
Показания к назначению исследования
При нормальной работе ЖКТ в прямую кишку попадают испражнения, в которых содержится 70% воды и 30% сухих веществ. Любые сбои в работе органов пищеварительного тракта влияют на показатели каловых масс.
Любые сбои в работе органов пищеварительного тракта влияют на показатели каловых масс.
Анализ кала назначают при выявлении симптомов заболеваний органов пищеварительной системы. Чаще всего это:
- боль различного характера и степени интенсивности в разных отделах живота;
- тошнота, приступы рвоты;
- запор, диарея, повышенное газообразование;
- кал становится светлым или темным, в фекалиях присутствуют примеси крови, слизь;
- ухудшение аппетита;
- снижение массы тела без изменения рациона;
- ухудшение состояния волос, кожи, ногтей, частые высыпания на лице, кожный зуд без других признаков дерматологических патологий;
- желтушность кожных покровов, склер.
Виды анализа кала и подготовка к ним
Существует несколько видов исследований кала. Чтобы результаты обследования были достоверными, необходимо соблюдать правила подготовки, сбора биоматериала.
Копрограмма
Назначают для изучения физических, химических свойств каловых масс, проведения микроскопического исследования. Результаты позволяют оценить работу органов пищеварительной системы, скорость прохождения пищевого комка. При помощи копрограммы можно выявить воспалительные процессы, деструктивные изменения, нарушение всасывания питательных веществ. Общий анализ назначают для выявления колита, нарушения баланса микрофлоры кишечника, кишечных инфекций.
Результаты позволяют оценить работу органов пищеварительной системы, скорость прохождения пищевого комка. При помощи копрограммы можно выявить воспалительные процессы, деструктивные изменения, нарушение всасывания питательных веществ. Общий анализ назначают для выявления колита, нарушения баланса микрофлоры кишечника, кишечных инфекций.
Правила подготовки:
- за 48 часов до обследования исключить из рациона помидоры в любом виде, чернослив, гранат, другие продукты, которые могут повлиять на цвет каловых масс;
- за 3 дня до обследования необходимо прекратить принимать антибактериальные, слабительные лекарства, средства, которые влияют на моторные функции ЖКТ;
- перед сбором биоматериала нельзя использовать средства для ректального введения;
- не рекомендуется пробовать новые, незнакомые продукты;
- следует избегать переедания;
- нужно отказаться от употребления жирного, острого;
- за 48 часов до проведения копрограммы прекратить прием медикаментов на основе висмута и железа;
- в случае проведения рентгена с барием кал можно сдавать через 1–1,5 недели после процедуры.

При общем анализе кала оценивают окрас, внешний вид, запах и структуру фекалий. Химическое исследование показывает уровень билирубина, стеркобилина, наличие белых кровяных телец, крови и реакцию pH. Микроскопия показывает присутствие примесей – слизи, клеток эпителиальной ткани, кристаллов, красных и белых клеток крови, пищевых веществ, патогенных микроорганизмов.
Анализ кала на скрытую кровь
Назначают при признаках внутренних кровотечений из органов желудочно-кишечного тракта. Причиной патологического процесса могут быть язвы и эрозии, варикоз, заражение паразитами, различные новообразования.
За 72 часа до обследования из рациона необходимо исключить:
- продукты, в которых содержится железо;
- продукты, богатые йодом, бромом, – арахис, миндаль, морепродукты, морскую капусту, соль, сметану;
- мясные и рыбные продукты в любом виде;
- растительную пищу зеленого, красного цвета;
- гречневую крупу;
- продукты, которые могут нарушить целостность слизистой ротовой полости.

За три дня до обследования противопоказано употреблять алкоголь, препараты на основе ацетилсалициловой кислоты, железа, кортикостероиды. Собирать образцы кала для выявления скрытой крови нельзя при запоре, воспалении геморроидальных узлов, кровотечениях в ротовой полости. В день сбора материала лучше не чистить зубы щеткой, ограничиться полосканием ротовой полости содовым раствором.
Анализ кала на скрытую кровь показывает наличие кровотечений в нижних отделах ЖКТ. Результат обследования зависит от наличия в каловых массах эритроцитов.
Colon View Hb/Hp – современный тест, который показывает наличие гемоглобина, гемоглобин-гаптоглобинового комплекса. Устойчивую форму гемоглобина можно выявить даже после длительного прохождения каловых масс через кишечник. Анализ подходит для обследований толстого, тонкого отдела ЖКТ.
Анализ кала на цисты и яйца паразитов
Гельминты проникают в организм человека преимущественно перорально, вызывают различные виды гельминтозов или глистных инвазий. Заболевания часто выявляют у детей. Простейшие – одноклеточные микроорганизмы, проходят несколько этапов развития, меняют хозяина. Существуют в вегетативной форме и в форме цист. Именно цист чаще всего выявляют у людей.
Заболевания часто выявляют у детей. Простейшие – одноклеточные микроорганизмы, проходят несколько этапов развития, меняют хозяина. Существуют в вегетативной форме и в форме цист. Именно цист чаще всего выявляют у людей.
Правила сбора:
- собрать кал не ранее, чем через 72 часа после клизмы, рентгена желудка, фиброколоноскопии;
- перед сбором биоматериала нельзя принимать лекарства со слабительным действием, медикаменты, которые могут изменить перистальтику кишечника, активированный уголь, медикаменты с медью, висмутом, железом, сернокислым барием;
- нельзя применять ректальные суппозитории.
Анализ кала детей на паразиты назначают при признаках глистных инвазий, для отслеживания эффективности противопаразитарной терапии, перед помещением пациента в стационар, при оформлении санитарной книжки. При терапии гельминтозов обследование проводят трижды с интервалом 3–7 дней.
Анализ кала на углеводы
Назначают для выявления врожденной, приобретенной лактазной недостаточности. Этот фермент необходим для расщепления лактозы. Если его не хватает, наблюдаются клинические проявления: расстройство стула, метеоризм и вздутие, частое срыгивание.
Этот фермент необходим для расщепления лактозы. Если его не хватает, наблюдаются клинические проявления: расстройство стула, метеоризм и вздутие, частое срыгивание.
Кал для исследования нужно собирать после проведения гигиенических процедур. Необходимо собрать образцы из разных мест, биоматериал доставить в лабораторию не позднее 4 часов после сбора.
Как правильно собрать кал на анализ
Кал лучше собирать утром, на голодный желудок. Если это невозможно, собрать материал можно заранее, но хранить в холодильнике не более 8 часов. Но для некоторых видов обследования хранить биоматериал нельзя.
Правила сбора:
- Провести гигиенические процедуры.
- Опорожнить мочевой пузырь, смыть.
- На дно горшка или унитаза положить стерильную одноразовую пеленку или пластиковую продезинфицированную тарелку.
- Опорожнить кишечник.
- Сразу после завершения процесса дефекации из разных мест испражнений собрать образцы.
- Поместить фекалии в стерильный контейнер, заполнить емкость на 30%.

- При сборе образцов для исследования избегать попадания посторонних примесей.
О чем могут говорить изменения в анализах кала у ребенка
Отклонения от нормы в показателях анализа кала могут свидетельствовать о наличии, развитии, обострении патологий органов пищеварительной системы у детей.
Выделяют несколько групп нарушений в составе каловых масс:
- изменение количества веществ, которые в норме присутствуют в фекалиях;
- наличие нерасщепленных, неусвоенных остатков пищи;
- наличие элементов и веществ биологического происхождения, которые выделяются в просвет кишечника;
- вещества, которые образуются в результате метаболизма;
- наличие микроорганизмов, инородных составляющих.
Возможные причины отклонений:
- Изменение цвета испражнений – один из показателей дисфункции желчевыводящих путей и желчного пузыря. Осветление кала может свидетельствовать о заболеваниях печени, желчевыводящих путей.
 Потемнение кала нередко происходит при распаде опухолей.
Потемнение кала нередко происходит при распаде опухолей. - Изменение запаха кала наблюдается при злоупотреблении протеинами, дефиците растительной пищи в рационе. Кислый запах испражнений у детей – симптом активного брожения в кишечнике на фоне сбоя в процессе расщепления ферментов, усвоения углеводов, инфекционных процессов. Зловонный запах указывает на наличие гнилостных процессов.
- По структуре фекалий судят о работе поджелудочной железы, процессе переваривания пищи. Жидкий стул – признак диареи, которая возникает при воспалении в кишечнике инфекционного и неинфекционного происхождения, при нарушениях в сбоях в работе нервной системы. Твердый стул – признак замедленного продвижения кала, из-за чего снижается уровень воды в фекалиях до 50–60%.
- Наличие скрытой крови – признак наличия полипов в кишечнике, скрытого кровотечения. При кровотечениях в нижних отделах испражнения приобретают красный цвет, в верхних отделах – черный.
- Примеси крови ярко-алого цвета могут быть вариантом нормы или свидетельствовать о наличии анальных трещин, развитии энтероколита.

- Слизь в каловых массах – симптом воспалительного процесса в кишечнике.
- Резкий запах испражнений – косвенный признак дисбиоза, гнилостной диспепсии.
- Кислая реакция кала – следствие активного процесса брожения в кишечнике.
- Частицы непереваренной пищи появляются при дефиците пищеварительного сока, ферментов, ускоренной перистальтике.
- Жир в кале у детей может быть показателем нормы. Это связано с недостаточным развитием органов пищеварительной системы.
- Повышение уровня лейкоцитов указывает на наличие воспалительного процесса в каком-либо отделе кишечника.
- Эритроциты увеличиваются при кровотечениях в толстом отделе кишечника, прямой кишке.
- Суточное количество каловых масс указывает на соотношение растительной и белковой пищи в рационе ребенка.
Что может повлиять на результат
На результаты копрограммы и других анализов кала могут повлиять следующие факторы:
- несоблюдение правил питания перед сдачей анализа;
- проведение клизмирования накануне сбора биоматериала;
- проведение незадолго до сбора кала рентгена с контрастом, эндоскопического исследования;
- нарушение правил сбора – использование нестерильного контейнера, сбор образцов непосредственно из унитаза;
- несоблюдение условий и правил хранения, транспортировки каловых масс.

Если результаты вызывают сомнения, нужно пройти обследование повторно, соблюдая все рекомендации по правилам сбора и подготовки.
Кто может расшифровать анализ кала у детей
Расшифровку копрограммы грудничка или ребенка старшего возраста должен делать только специалист. При самостоятельном сопоставлении результатов с показателями нормы нельзя установить точный диагноз, подобрать эффективные методы терапии. Помимо результатов анализа, врач учитывает данные осмотра, сбора анамнеза, показатели других исследований.
Показатели нормы:
- Консистенция кала мягкая, оформленная.
- Форма фекалий цилиндрическая, оформленная.
- Запах каловый, допускается незначительное присутствие кисловатого запаха.
- Цвет от светло до темно-коричневого. У грудничков – желтый или желто-зеленый.
- Показатель pH в пределах 6-8 единиц.
- Крови, частиц непереваренной пищи, неизмененных мышечных волокон, нейтрального жира, внутриклеточного и внеклеточного крахмала нет.

- Слизь, перевариваемая растительная клетчатка, жирные кислоты, мыла отсутствуют или присутствуют в незначительном количестве.
- Лейкоциты до 5 в поле зрения.
- Эритроциты в единичном количестве.
- Кристаллов, йодофильной флоры, плоского и цилиндрического эпителия нет.
- Клостридии отсутствуют или наблюдается незначительное количество.
- Клетки кишечного эпителия единичные в поле зрения или не выявлены.
- Дрожжеподобные грибы, яйца глистов, простейшие отсутствуют.
Реакция на белок, билирубин и скрытую кровь должна быть отрицательной. На стеркобилин – положительной.
Как записать ребенка на анализ кала в Москве
Узнать время работы лаборатории для сдачи кала в медцентре «Чудо Доктор» можно по телефону, администратор клиники ответит на все вопросы, при необходимости подберет удобное время для посещения врача.
Автор
Сердобинцев Кирилл Валентинович
педиатр, аллерголог-иммунолог
Стаж 13 лет
+7 (495) 032-15-21
Копрограмма (расширенная).

Раздел: Нормы лабораторных и инструментальных методов исследования
/
Копрограмма (расширенная).
Категория подготовлена по материалам издания «Клиническая лабораторная диагностика. Национальное руководство» в двух томах под ред. В.В. Долгова (ГЭОТАР-Медиа, 2012г.)
Навигационное меню.
Химическое исследование кала (тестовым методом)
Кислотность кала
Белок в кале (Реакция Трибуле-Вишнякова)
Кровь в кале
Уробилиноген (стеркобилиноген) в кале
Билирубин в кале
Лейкоциты в кале
Иные включения в кале
Макроскопическое исследование кала
Количество
Консистенция, форма кала
Цвет
Запах
Остатки непереваренной пищи в кале
Иммунохимическое исследование кала (показания к определению)
Химотрипсин в кале
Панкреатическая амилаза в кале
Панкреатическая эластаза-1 в кале
Альбумин в кале
Секреторный IgA в кале
Эозинофильный нейротоксин в кале
Лизоцим (мурамидаза) в кале
Кальпротектин в кале
Альфа1-антитрипсин в кале
Бета-дефензин-2 в кале
Определение антител к H. pylori в кале
pylori в кале
Комплекс Гемоглобин-Гаптоглобин в кале
Миелопероксидаза кала
Эластаза полиморфнонуклеарных лейкоцитов (эластаза ПМН) в кале
Микрофлора кишечника
Особенности пищеварения и копрограммы у детей грудного возраста
Общие сведения
Меконий
Кал здорового ребенка при грудном вскармливании
Кал здорового ребенка при искусственном вскармливании
Химическое исследование кала (тестовым методом)
Кислотность кала
Референтные пределы
рН кала = 7,0-7,5
Кислая реакция кала
рН = 6,0-6,5 (присутствие жирных кислот в кале)
-ускоренная эвакуация расщепленного химуса
-нарушение всасывания при воспалительном процессе в тонкой кишке
рН = 5,0-5,5
-бродильные диспепсии: бродильный дисбиоз, дисбактериоз, бродильный колит
Щелочная реакция
рН выше 8,0
-усиленное гниение остатков белковой пищи, непереваренной в желудке и\или тонкой кишке
-энтерит с поступлением в толстую кишку воспалительного экссудата
-гнилостный колит
Белок в кале (Реакция Трибуле — Вишнякова)
В норме отсутствует
Присутствие белка может свидетельствовать о поражении:
-желудка (гастриты, язвенная болезнь, рак)
-двенадцатиперстной кишки (дуоденит, язвенная болезнь, рак большого сосочка)
-тонкой кишки (энтерит, целиакия)
-толстой кишки (колит бродильный, гнилостный, язвенный, аллергический, полипоз, рак, дисбактериоз, повышенная секреторная функция толстой кишки)
-прямой кишки (геморрой, трещина, проктит, рак)
Кровь в кале
В норме
кровь в кале (гемоглобин, эритроциты) отсутствует
Наличие крови в кале говорит о:
-кровотечении из любого отдела ЖКТ (десен, вен пищевода, желудка, кишечника) при язвенном, воспалительном поражении слизистой, онкологическом процессе (чаще все причной может служить геморрагический диатез, язвенная болезнь, полипоз, геморрой)
Уробилиноген (стеркобилиноген) в кале
В норме
в сутки с калом выделяется 40-280 мг стеркобилиногена и стеркобилина
Нарушение норм стеркобилиногена и стеркобилина в кале
-обструкция желчевыводящих путей (приводит к отсутствию стеркобилина в кале — кал бесцветный)
-острый панкреатит (кал светло-серой окраски ввиду выделения стеркобилиногена)
-гемолитические анемии (увеличено выделение стеркобилина с калом)
-скрытый дисбактериоз (снижено содержание стеркобилиногена, обнаруживается билирубин)
Билирубин в кале
В норме
билирубин содержится в меконии и фекалиях ребенка, находящегося на грудном вскармливании, до трехмесячного возраста.
Обнаружение билирубина в кале
-быстрая эвакуация пищи из кишечника
-тяжелые дисбиозы
-появление патологической флоры толстой кишки (билирубин в кале присутствует со стеркобилином)
Лейкоциты в кале
В норме
в каловых массах взрослого человека и ребенка лейкоциты отсутствуют (скудное количество лейкоцитов может присутствовать в слизи, выделяемой кишечником грудных детей).
Появление лейкоцитов в кале
-воспалительные поражения дистального отдела толстой кишки и прямой кишки
-воспалительные заболевания тонкой кишки
Иные включения в кале
В норме:
Вода — 48-200 мл
Азот — 0,25-2,0 г
Жиры — 2,5-10 г
Калий — 7-12 мэкв
Натрий — 1-5 мэкв
Кальций — 400-900 мг
Копропорфирин — 200-300 мкг
Макроскопическое исследование кала
Количество
Нормальное количество кала за 24 часа у здорового человека — 100-200 грамм.
Уменьшение количества кала
-преобладание в рационе белковой пищи
-запоры
-спастические колиты
Увеличение количества кала
-поражения поджелудочной железы (до 1 кг\сут)
-недостаточное переваривание в толстой кишке (бродильные и гнилостные диспепсии, воспалительные процессы)
-колиты с диарейным синдромом
-ускоренная эвакуация химуса из кишечника
Консистенция, форма
Для характеристики формы кала существует
Бристольская шкала форм кала (1997г.)
Согласно бристольской шкале различают семь типов кала:
Тип 1: Отдельные жёсткие куски, похожие на орехи, прямую кишку проходят с трудом.
Тип 2: Колбасовидный комковатый кал (диаметр больше, чем у типа 3).
Тип 3: Колбасовидный кал с поверхностью, покрытой трещинами (диаметр меньше, чем у типа 2).
Тип 4: Колбасовидный или змеевидный кал с мягкой и гладкой поверхностью.
Тип 5: Кал в форме мягких комочков с чёткими краями, легко проходящий через прямую кишку.
Тип 6: Пористый, рыхлый, мягкий кал в форме пушистых комочков с рваными краями.
Тип 7: Водянистый кал, без твёрдых кусочков; либо полностью жидкий[1][2].
Тип 1 и 2 используют для идентификации запора, типы 3 и 4 считаются «идеальным стулом» (особенно тип 4, так как такой кал легче проходит через прямую кишку в процессе дефекации), типы 6 и 7 используют для идентификации поноса, при этом 7-й тип свидетельствует о возможном серьёзном заболевании.
Консистенция кала зависит от процентного содержания в нем воды.
Плотный, оформленный кал выделяется в норме и при:
— недостаточности желудочного пищеварения по типу ахилии, ахлоргидрии, гипер- и гипохлоргидрии
— при ускоренной эвакуации пищи из желудка
Мазевидный характер кала
— нарушение секреции поджелудочной железы (острый панкреатит, некроз поджелудочной железы, муковисцидоз)
Жидкий, водянистый кал
— недостаточность пищеварения в тонкой кишке при энтерите
— ускоренная эвакуация химуса
— ахолия (синдром нарушения всасывания в тонкой кишке)
— поражение толстой кишки (гнилостный колит, колит с изъязвлениями)
— ложная диарея
Кашицеобразный кал
— бродильная диспепсия
— колиты
— хронический энтероколит
— ускоренная эвакуация химуса из толстой кишки
Пенистый кал
— бродильный колит
— дисбиоз и дисбактериоз
Крошковатый оформленный и бесцветный кал характерен для ахолии
Плотный кал крупными комками выделяется один раз в несколько дней при запоре
«Овечий» кал характерен для спастического колита
Лентовидный, карандашеобразный кал
— геморрой
— спазм ректального сфинктера
— трещины заднего прохода
— опухоли прямой кишки
Цвет
В норме
цвет кала коричневый (обусловлен стеркобилином).
При преобладании в рационе молочных продуктов цвет кала менее интенсивный, желтоватый
При мясном рационе — темно-коричневый.
Изменение цвета в норме может быть обусловлено растительными пигментами пищи.
Изменение цвета кала
Черный, дегтеобразный цвет
— кровотечение из желудка, кишечника (двенадцатиперстной и тонкой кишки)
Темно-коричневый цвет
— недостаточность желудочного пищеварения
— гнилостные диспепсии
— колит с запорами, изъязвлением
— повышенная секреторная функция толстой кишки
— запор (обстипация)
Светло-коричневый цвет
— ускоренная эвакуация содержимого толстой кишки
Красноватый кал
— колит с изъязвлениями (примесь свежей крови)
— геморрой
Желтый цвет фекалий
— недостаточность пищеварения в тонкой кишке
— бродильная диспепсия
— ускоренная эвакуация химуса по кишечнику
Серый, бледно-желтый цвет кала
— недостаточность поджелудочной железы (при окислении кислородом воздуха стеркобилиногена кал покрывается темно-коричневой коркой)
Белый кал
— внутрипеченочный застой
— полная обтурация общего желчного протока
Запах
В норме
запах фекалий обусловлен наличием продуктов распада белка (индол, скатол, фенол, орто- и паракрезолы)
Изменение запаха кала
Отсутствие запаха характерно для запоров (часть ароматических веществ всасывается)
Гнилостный запах (обусловлен наличием сероводорода и метилмеркаптана)
— недостаточность желудочного пищеварения
— гнилостная диспепсия
— язвенный колит
Зловонный запах прогорклого масла (бактериальное разложение жира и жирных кислот)
— нарушение секреции липазы поджелудочной железой
— ахолия
Кислый запах (летучие органические кислоты — масляная, уксусная, валериановая)
— бродильные процессы в толстой кишке
— нарушение всасывания жирных кислот в тонкой кишке (острый энтерит, ускоренная эвакуация пищи из тонкой кишки)
Остатки непереваренной пищи в кале
В норме
могут встречаться единичные мышечные волокна, утратившие исчерченность.
Остатки растительной пищи — переваримая и непереваримая клетчатка.
Наличие переваримой клетчатки указывает на ускоренныю эвакуацию пищи, либо отсутствие соляной кислоты в желудочном соке. Может встречаться в норме в виде единичных клеток или клеточных групп.
Непереваримая клетчатка обнаруживается как в норме, так и при патологии. Показатель не имеет диагностического значения.
Иные включения пищевых элементов в кале в норме отсутствуют.
Иммунохимическое исследование кала (показания к определению)
Химотрипсин в кале
Показания к определению:
— хронический панкреатит
— экзокринная недостаточность поджелудочной железы
Показания к определению активности химотрипсина:
— экзокринная недостаточность поджелудочной железы
Панкреатическая амилаза в кале
Показания к определению:
— хронический панкреатит
— экзокринная недостаточность поджелудочной железы
Панкреатическая эластаза-1 в кале
Показания к определению:
— хронический панкреатит
— муковисцидоз
— карцинома поджелудочной железы
— инсулинозависимый сахарный диабет
— синдром Швахмана-Даймонда
— панкреатическая недостаточность иного происхождения
Альбумин в кале
Показания к определению:
— установление источника кровотечения в нижних отделах ЖКТ
— диагностика колоректальной карциномы
— болезнь Крона
— язвенный колит
Секреторный IgA в кале
Показания к определению:
— оценка активности иммунной системы слизистых оболочек
— аутоиммунные заболевания
Эозинофильный нейротоксин в кале
Показания к определению:
— диагностика пищевой аллергической реакции немедленного типа
— оценка эффективности элиминационной диеты
— оценка повреждения целостности слизистой оболочки кишечника при инвазивных заболеваниях
— кишечные паразитозы
Лизоцим (мурамидаза) в кале
Показания к определению:
— диагностика и мониторинг болезни Крона
— воспалительные заболевания кишечника
Кальпротектин в кале
Показания к определению:
— дифференциальная диагностика болезни Крона и СРК
— оценка стадии ВЗК
— мониторинг болезни Крона, язвенного колита
— маркер бактериальной диареи
Альфа1-антитрипсин в кале
Показания к определению:
— синдром потери белка через кишечник и нарушение интестинальной проницаемости
— болезнь Крона
— некротический энтероколит
— воспаление вирусного, бактериального или аллергического происхождения
Бета-дефензин-2 в кале
Показания к определению:
— дифференциальная диагностика болезни Крона (снижение показателя) и язвенного колита (повышение показателя)
Определение антител к H. pylori в кале
pylori в кале
Показания к определению:
— диагностика геликобактерной инфекции
— контроль эффективности антигеликобактерной терапии
Комплекс «Гемоглобин-Гаптоглобин» в кале
Показания к определению:
— анализ кала на скрытую кровь
— болезнь Крона, язвенный колит
— подозрение на карциному толстой кишки
— полипы прямой кишки
Миелопероксидаза кала
Показания к определению:
— маркер воспаления ЖКТ
— окислительный стресс
Эластаза полиморфнонуклеарных лейкоцитов (эластаза ПМН) в кале
Показания к определению:
— маркер активности болезни Крона
— бактериальная инфекция
— дифференциальная диагностика болезни Крона (увеличение ЭПМН) и СРК
Микрофлора кишечника
| Микрофлора | Норма |
| Патогенные микробы семейства кишечных | нет |
| Общее количество кишечной палочки | 107-108 |
| Кишечная палочка со слабовыраженными ферментативными свойствами | до 10% |
| Лактозонегативные энтеробактерии | до 5% |
| Гемолизирующая кишечная палочка | нет |
| Гемолитический стафилококк | нет |
| Энтерококк | 106-107 |
| Бифидобактерии | 108 и более |
| Микробы рода протея | 0-104 |
| Дрожжевые грибы | 0-104 |
Особенности пищеварения и копрограммы у детей грудного возраста
Общие сведения
Пищеварительный тракт плода начинает функционировать на 16-20 неделе внутриутробного развития. В этот период хорошо выражен глотательный рефлекс, слюнные железы выделяют амилазу, желудок — пепсиноген.
В этот период хорошо выражен глотательный рефлекс, слюнные железы выделяют амилазу, желудок — пепсиноген.
рН желудочного содержимого новорожденного = 6,0, снижается до 2,0 в перве 6-12 часов жизни, повышается к концу 1 недели до 4,0, затем снижается до 3,0
Меконий
В норме выделение мекония наступает через 8-10 часов после рождения и прододжается 2-3 суток в общем количестве 70-100 г.
Консистенция мекония клейкая, вязкая, густая.
Цвет мекония темно-зеленый.
Запаха у мекония нет.
рН = 5,0-6,0
Реакция на билирубин положительная
Первая порция мекония играет роль пробки и состоит из:
-слизи
-пластов плоского ороговевающего эпителия
-единичных клеток цилиндрического эпителия прямой кишки
-капель нейтрального жира, представляющих первородную смазку
-кристаллов холестерина
-билирубина
Кал здорового ребенка при грудном вскармливании
Количество кала
— В первый месяц — 15 г, постепенно увеличиваясь до 40-50 г за 1-3 дефекации
Консистенция и форма
— Гомогенная, неоформленная, полувязкая или полужидкая масса
Цвет кала
— Золотисто-желтый, желтый или желто-зеленый
Запах слегка кисловатый
рН кала = 4,8-5,8
Реакция на билирубин положительная до 5 месяцев
Определяются единичные капли нейтрального жира и соли жирных кислот
Определяется перемешанная с детритом слизь
Лейкоциты
— 8-10 в поле зрения
Кал здорового ребенка при искусственном вскармливании
Количество кала
— 30-40 г\сут
Цвет кала
— светло-желтый, бледно-желтый, иногда коричневый или желтовато-коричневый (в зависимости от характера пищи)
рН = 6,8-7,5
Запах
— неприятный, слегка гнилостный (гниение казеина коровьего молока)
Увеличение количества жирных кислот
Единичные лейкоциты
Скудное количество слизи
16. 05.2015 | 22:33:22
05.2015 | 22:33:22
Лабораторная диагностика кала
Каждый показатель исследования говорит о состоянии определенного органа. Болезненное состояние отразится на формировании каловых масс и будет иметь специфическую особенность, которая укажет на уровень нарушения.
Правильный сбор анализа и качественные условия проведения исследования помогут прояснить картину болезни и дадут лечащему врачу исчерпывающую информацию о состоянии организма.
Виды диагностики кала
Различают такие виды анализа каловых масс:
-
общее исследование; -
исследование на предмет скрытой крови; -
анализ на наличие гельминтов; -
бактериологический анализ.
Общий анализ кала также называют копрограммой. Исследование охватывает макроскопические показатели, которые можно определить визуально — цвет, форма, консистенция, видимые примеси. Эти характеристики дают возможность оценить состояние пищеварительного тракта. Наличие различных включений может свидетельствовать о нехватке определенного фермента. Изменение цвета или консистенции также дает информацию о болезненном состоянии. Общее исследование с помощью микроскопа помогает оценить уровень веществ, которые в норме находятся в кале. Оценивается кислотность, наличие различных химических веществ, примеси крови, гноя или слизи.
Эти характеристики дают возможность оценить состояние пищеварительного тракта. Наличие различных включений может свидетельствовать о нехватке определенного фермента. Изменение цвета или консистенции также дает информацию о болезненном состоянии. Общее исследование с помощью микроскопа помогает оценить уровень веществ, которые в норме находятся в кале. Оценивается кислотность, наличие различных химических веществ, примеси крови, гноя или слизи.
Результаты копрограммы играют важную роль в постановке диагноза и определении лечебной тактики. Кроме того, анализ кала необходимо сдавать в динамике. Это позволит оценить адекватность лечения и его эффективность, а также укажет на необходимость коррекции лечебных мероприятий.
Лабораторная диагностика каловых масс на предмет скрытой крови — незаменимая методика диагностики в хирургии. Применяется она и в других медицинских сферах, где нужно исключить или подтвердить кровотечение в органах пищеварительного тракта. Даже незначительное количество клеток крови можно определить с помощью анализа. Исследование проводится препаратами, которые имеют высокую чувствительность к компонентам крови и реагируют на их наличие в каловых массах.
Даже незначительное количество клеток крови можно определить с помощью анализа. Исследование проводится препаратами, которые имеют высокую чувствительность к компонентам крови и реагируют на их наличие в каловых массах.
Анализ каловых масс на наличие гельминтов позволяет обнаружить элементы или следы деятельности различных паразитов, которые живут в человеческом организме. Если в каловых массах обнаруживаются яйца или цисты глистов, это является критерием диагностики болезни. К сожалению, не всегда отсутствие положительного результата дает возможность исключить патологию. Желательно повторить анализ несколько раз, если клинические характеристики указывают на наличие инвазии, но лабораторно этот факт не подтвердился.
Бактериологическое исследование позволяет оценить состояние микрофлоры, которая присутствует в пищеварительном тракте. Система пищеварения является продолжением внешней среды во внутренней. Этот фактор, а также необходимость некоторых биологических процессов определяют тот факт, что на стенках органов, начиная с ротовой полости и заканчивая прямой кишкой, присутствует значительное количество бактерий. В норме, они не причиняют вреда организму и даже наоборот — участвуют в физиологических процессах. Отклонения от нормы вызывают их неконтролируемый рост или способствуют присоединению другой, патологической флоры. Определение вида бактерий в кале (например, дизентерии), их количества и чувствительности к антибактериальной терапии — важный элемент диагностики инфекционной патологии, дисбактериоза, а также определяющий фактор выбора терапии.
В норме, они не причиняют вреда организму и даже наоборот — участвуют в физиологических процессах. Отклонения от нормы вызывают их неконтролируемый рост или способствуют присоединению другой, патологической флоры. Определение вида бактерий в кале (например, дизентерии), их количества и чувствительности к антибактериальной терапии — важный элемент диагностики инфекционной патологии, дисбактериоза, а также определяющий фактор выбора терапии.
Как должен происходить сбор материала на исследование?
Чаще всего, не требуется специальная подготовка к анализам. Существует ряд рекомендаций и ограничений, которые необходимо учесть. Качественный анализ возможен после физиологической дефекации, которая произошла без воздействия слабительных средств или других препаратов. Каловые массы должны быть чистыми от различных примесей. Желательно посоветоваться с врачом на предмет приема медикаментов. Некоторые из них меняют состояние анализа и их необходимо отменить за несколько дней до сдачи, чтобы избежать ложных результатов.
Изменить картину может не только прием препаратов, но и некоторые продукты, употребление кофе или алкоголя, курение. Иногда, почистив зубы или съев твердую пищу, человек может травмировать десны и в пищеварительный тракт попадает незначительное количество крови, которое отражается на состоянии кала. Ложноположительный результата анализа на скрытую кровь наблюдается и после употребления в пищу продуктов, богатых железом.
Перед сдачей анализов необходимо обеспечить чистоту заднего прохода и промежности. Кожу и слизистые нужно промыть чистой водой и насухо вытереть. Наличие различных выделений (слизь, кровь) может попасть в каловые массы и сделает результаты анализов неточными.
Большое значение имеет контейнер, в который собирается материал. Оптимальный вариант — приобрести его в аптеке или лаборатории. Такая тара не будет менять характеристики биоматериала и не вызовет химической реакции. Контейнер должен быть чистым и сухим. Собрать кал можно пластиковым чистым шпателем. Достаточно одной чайной ложки. После сбора кала, его нужно доставить в лабораторию в течении 2 часов.
Достаточно одной чайной ложки. После сбора кала, его нужно доставить в лабораторию в течении 2 часов.
Нормальные показатели анализа кала и расшифровка их изменений
Начинаем с осмотра каловых масс. Оценивается их количество, которое в норме составляет 100-200 г в сутки. Высокое содержание растительной пищи повышает эту цифру, а животный белок, наоборот — сокращает. Значительное увеличение количества каловых масс наблюдается при нарушении всасывания в кишечнике, при патологии образования ферментов. Консистенция нормального кала отражается в его оформленности. Большее количество воды приводит к жидкой консистенции. а сниженное количество жидкости — к формированию твердого, “овечьего” кала.
Цвет кала в норме является коричневым, что определяется наличием ферментов. Могут наблюдаться отклонения в виде обесцвечивания каловых масс или приобретении других оттенков. Наличие примесей может проявляться в виде крови, слизи, гнойных вкраплений, паразитов или конкрементов. Это говорит о снижении переваривания, наличии инфекционного или воспалительного процесса.
Это говорит о снижении переваривания, наличии инфекционного или воспалительного процесса.
Биохимический анализ определяет такие показатели:
- Кислотность кала. В норме колеблется от 6,8 — 7,8. Изменения в сторону более высокой или низкой кислотности могут говорить о патологии пищеварительного тракта и изменениях ферментативной активности.
- Наличие желчных пигментов. В норме, билирубин должен отсутствовать, может наблюдаться наличие стеркобилина.
- Скрытая кровь. В норме — отсутствует.
- Растворимые белки. В норме не должны наблюдаться в кале.
Микроскопический анализ кала определяет наличие таких веществ:
- детрит,
- мышечные волокна,
- соединительная ткань,
- зерна крахмала,
- клетчатка,
- вкрапления нейтрального жира,
- жирные кислоты,
- мыла,
- микроорганизмы,
- части слизистой оболочки кишечника.

В норме допускается наличие небольшого количества мыл и лейкоцитов. Остальные примеси — признак патологического процесса в организме. Наличие определенных непереваренных веществ говорит о дефиците ферментов, которые за них отвечают, а значит и о дисфункции пищеварительных желез и органов.
Какие болезни можно диагностировать с помощью анализа кала?
Рассмотрим заболевания, о которых говорят изменения различных параметров данного исследования.
-
Повышенное количество каловых масс наблюдается при энтеритах, патологии гепатобилиарной зоны, при диарее и панкреатите. Сниженное количество наблюдается при запорах. -
Уплотнение кала сопровождает запоры, стенозы и спазмы кишечника. Более жидкая консистенция наблюдается при процессах брожения, во время диареи, при панкреатите, холецистите, инфекционных процессах. -
Цвет кала может меняться при гнилостных диспепсиях, кровотечении, при колите, запорах, наличии язв, нарушении функции поджелудочной железы, гепатитах, патологии гепатобилиарного участка.
-
Слизь в каловых массах поможет в диагностике инфекционных процессов, полипозного роста, мальабсорбции, геморроя, муковисцидоза, запора, кишечной непроходимости. -
Наличие крови наблюдается при геморрое, проктитах, язвенных колитах, инфекционном процессе, наличии дивертикулов, циррозе, онкологическом процессе. -
Растворимый белок в каловых массах сопровождает язвенный колит, кровотечения, диспепсию, панкреатит и другие воспалительные заболевания. -
Стеркобилин в кале наблюдается при патологическом гемолизе эритроцитов и повышенной продукции желчи. -
Обесцвечивание кала сопровождает обтурационные желтухи, панкреатит, гепатит, холангит, холелитиаз. -
Наличие вкраплений говорит о нарушении ферментативной функции. Жировые элементы наблюдаются при недостаточности желчи, крахмал появляется при недостаточности панкреатических ферментов. Также могут появляться волокна клетчатки и белка, что также говорит о сниженном пищеварении.
Как долго ждать результатов диагностики?
Результаты анализов, как правило, готовы на следующий день. Некоторые показатели могут быть определены раньше. в особенности, если ситуация ургентная. Более длительное исследование происходит при необходимости проведения сложных химических реакций.
Что означает наличие положительного кальпротектина?
Новости
22 сентября 2020 г.
Пациент
Фекальный кальпротектин 1 (FC) представляет собой белок, содержащийся в лейкоцитах, который появляется в слизистой оболочке кишечника при воспалении. Его можно обнаружить в стуле. Если результаты анализов пациента показывают положительный кальпротектин , это означает наличие воспалительной активности кишечника. Этот биомаркер позволяет оценить эту активность простым, быстрым и неинвазивным способом.
ФК меняет уровни своего присутствия в организме в зависимости от возраста. У новорожденных уровень повышен, но он снижается с первой недели жизни до 5 лет, когда они сравняются с таковыми у взрослого человека.
У новорожденных уровень повышен, но он снижается с первой недели жизни до 5 лет, когда они сравняются с таковыми у взрослого человека.
Очень полезно диагностировать воспалительное заболевание кишечника (ВЗК), а также оценить реакцию на лечение и посмотреть, как протекает язвенный колит или болезнь Крона. Поскольку положительный кальпротектин означает, что активность есть, последующее его падение означает, что лечение работает хорошо.
Чтобы определить фекальный кальпротектин, просто возьмите образец кала и поместите его в контейнер. Это обычная коллекция, не требующая особого ухода. Это тот же процесс, что и для обычного анализа мочи; желательно брать пробу с первой депонации за сутки. Его можно хранить не более трех дней, прежде чем отдать его соответствующему специалисту для анализа.
Не рекомендуется проводить лечение, такое как суппозитории или клизмы, в течение 24 часов до сбора образца. Также нельзя принимать противовоспалительные препараты в течение предыдущих дней. И последнее: если запланирована колоноскопия, сбор можно сделать только через три дня после теста.
И последнее: если запланирована колоноскопия, сбор можно сделать только через три дня после теста.
Повышение 2 кальпротектина происходит за три месяца до повторного заболевания после эффективного лечения. Это может служить для прогнозирования риска, хотя в некоторых случаях это увеличение просто означает активность без симптомов.
Положительный кальпротектин: диагностика ВЗК
Использование симптомов пищеварения в качестве единственного фильтра при назначении колоноскопии не совсем эффективно. Они довольно часты и неспецифичны, поскольку не являются исключительными признаками воспалительного заболевания кишечника.
1 https://www.educainflamatoria.com/calprotectina-fecal-colitis
2 https://www.elsevier.com/es-es/connect/educacion-medica/niveles-de-calprotectina-fecal,-claves -para-el-diagnostico-y-tratamiento-de-la-eii-conclusiones-del-ii-elsevieraegtalks
Положительный кальпротектин может быть первым тестом для выявления органического заболевания кишечника перед проведением колоноскопии или радиологического исследования. Это очень важно для детей, потому что для них лучше избегать таких тестов, как колоноскопия. В случае малолетних пациентов, испытывающих постоянную боль в животе и внезапные изменения в их обычном способе опорожнения, почти наверняка положительный результат на кальпротектин указывает на наличие ВЗК. Использование этого биомаркера в начальной диагностике у детей может привести к улучшению направления в эндоскопические отделения.
Это очень важно для детей, потому что для них лучше избегать таких тестов, как колоноскопия. В случае малолетних пациентов, испытывающих постоянную боль в животе и внезапные изменения в их обычном способе опорожнения, почти наверняка положительный результат на кальпротектин указывает на наличие ВЗК. Использование этого биомаркера в начальной диагностике у детей может привести к улучшению направления в эндоскопические отделения.
Обычно врачам трудно отличить синдром раздраженного кишечника (СРК) от воспалительного заболевания кишечника (ВЗК). Это происходит потому, что иногда симптомы практически одинаковы (диарея и боль в животе) при СРК и ВЗК. Здесь играет роль фекальный кальпротектин, так как его уровень выше у больных ВЗК, чем у больных СРК.
Положительный кальпротектин, действительный для прогнозирования рецидива
Фекальный кальпротектин (ФК) представляет собой белок, обнаруженный в лейкоцитах, и он появляется в слизистой оболочке кишечника при воспалении. Его можно обнаружить в стуле. Если результаты анализов пациента показывают положительный кальпротектин, это означает наличие воспалительной активности кишечника. Этот биомаркер позволяет оценить эту активность простым, быстрым и неинвазивным способом.
Его можно обнаружить в стуле. Если результаты анализов пациента показывают положительный кальпротектин, это означает наличие воспалительной активности кишечника. Этот биомаркер позволяет оценить эту активность простым, быстрым и неинвазивным способом.
ФК меняет уровни своего присутствия в организме в зависимости от возраста. У новорожденных уровень повышен, но он снижается с первой недели жизни до 5 лет, когда они сравняются с таковыми у взрослого человека.
Очень полезно диагностировать воспалительное заболевание кишечника (ВЗК), а также оценить реакцию на лечение и посмотреть, как протекает язвенный колит или болезнь Крона. Поскольку положительный кальпротектин означает, что активность есть, последующее его падение означает, что лечение работает хорошо.
Чтобы определить фекальный кальпротектин, просто возьмите образец кала и поместите его в контейнер. Это обычная коллекция, не требующая особого ухода. Это тот же процесс, что и для обычного анализа мочи; желательно брать пробу с первой депонации за сутки. Его можно хранить не более трех дней, прежде чем отдать его соответствующему специалисту для анализа.
Его можно хранить не более трех дней, прежде чем отдать его соответствующему специалисту для анализа.
Не рекомендуется проводить лечение, такое как суппозитории или клизмы, в течение 24 часов до сбора образца. Также нельзя принимать противовоспалительные препараты в течение предыдущих дней. И последнее: если запланирована колоноскопия, сбор можно сделать только через три дня после теста.
Повышение уровня кальпротектина происходит за три месяца до повторного заболевания после эффективного лечения. Это может служить для прогнозирования риска, хотя в некоторых случаях это увеличение просто означает активность без симптомов.
Положительный кальпротектин: диагностика ВЗК
Использование симптомов пищеварения в качестве единственного фильтра при назначении колоноскопии не совсем эффективно. Они довольно часты и неспецифичны, поскольку не являются исключительными признаками воспалительного заболевания кишечника.
Положительный кальпротектин может быть первым тестом для выявления органического заболевания кишечника перед проведением колоноскопии или радиологического исследования. Это очень важно для детей, потому что для них лучше избегать таких тестов, как колоноскопия. В случае малолетних пациентов, испытывающих постоянную боль в животе и внезапные изменения в их обычном способе опорожнения, почти наверняка положительный результат на кальпротектин указывает на наличие ВЗК. Использование этого биомаркера в начальной диагностике у детей может привести к улучшению направления в эндоскопические отделения.
Это очень важно для детей, потому что для них лучше избегать таких тестов, как колоноскопия. В случае малолетних пациентов, испытывающих постоянную боль в животе и внезапные изменения в их обычном способе опорожнения, почти наверняка положительный результат на кальпротектин указывает на наличие ВЗК. Использование этого биомаркера в начальной диагностике у детей может привести к улучшению направления в эндоскопические отделения.
Обычно врачам трудно отличить синдром раздраженного кишечника (СРК) от воспалительного заболевания кишечника (ВЗК). Это происходит потому, что иногда симптомы практически одинаковы (диарея и боль в животе) при СРК и ВЗК. Здесь играет роль фекальный кальпротектин, так как его уровень выше у больных ВЗК, чем у больных СРК.
Положительный кальпротектин, действительный для прогнозирования рецидива
Рецидив означает повторное появление болезни вскоре после окончания периода выздоровления той же болезни. Для ВЗК характерны периоды ремиссии активности с соответствующими рецидивами, когда воспаление кишечника вновь нарастает. Эту ситуацию трудно предсказать. Обычно это делается путем наблюдения за пациентом для изучения симптомов, хотя это не совсем эффективно. Признаки могут появиться после воспаления слизистой оболочки; следовательно, он не служит для выявления рецидивов. Фекальный кальпротектин более чувствителен для выявления риска рецидива.
Эту ситуацию трудно предсказать. Обычно это делается путем наблюдения за пациентом для изучения симптомов, хотя это не совсем эффективно. Признаки могут появиться после воспаления слизистой оболочки; следовательно, он не служит для выявления рецидивов. Фекальный кальпротектин более чувствителен для выявления риска рецидива.
Рецидив означает повторное появление болезни вскоре после окончания периода выздоровления той же болезни. Для ВЗК характерны периоды ремиссии активности с соответствующими рецидивами, когда воспаление кишечника вновь нарастает. Эту ситуацию трудно предсказать. Обычно это делается путем наблюдения за пациентом для изучения симптомов, хотя это не совсем эффективно. Признаки могут появиться после воспаления слизистой оболочки; следовательно, он не служит для выявления рецидивов. Фекальный кальпротектин более чувствителен для выявления риска рецидива.
Кальпротектин представляет собой широко распространенный в организме белок, который поступает из лейкоцитов (лейкоцитов). То есть это вещество, вырабатываемое в клетках иммунной системы, которое помогает организму бороться с инфекциями и болезнями. Когда возникает воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в воспаленную область и именно тогда они высвобождают кальпротектин. Апостериори эти белки будут выведены вместе с другими остатками со стулом. В фекалиях, в кале концентрация кальпротектина примерно в 6 раз выше по сравнению с уровнями его в крови.
То есть это вещество, вырабатываемое в клетках иммунной системы, которое помогает организму бороться с инфекциями и болезнями. Когда возникает воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в воспаленную область и именно тогда они высвобождают кальпротектин. Апостериори эти белки будут выведены вместе с другими остатками со стулом. В фекалиях, в кале концентрация кальпротектина примерно в 6 раз выше по сравнению с уровнями его в крови.
Кал при исследовании под микроскопом в лаборатории покажет уровни положительного кальпротектина . Как правило, высокие уровни кальпротектина указывают на бактериальные или паразитарные инфекции, колоректальный рак или некоторые заболевания, вызывающие воспаление кишечника, такие как язвенный колит и болезнь Крона. В этих последних случаях, чем выше уровень кальпротектина, тем тяжелее воспаление. Однако фекальный кальпротектин не указывает на локализацию или причину желудочно-кишечного воспаления. Для определения причины, признаков и симптомов воспаления может потребоваться колоноскопия.
Для определения причины, признаков и симптомов воспаления может потребоваться колоноскопия.
Низкий уровень кальпротектина указывает на то, что признаки и симптомы связаны с другой причиной (невоспалительной). Это касается синдрома раздраженного кишечника и вирусных инфекций. Именно, врачам часто бывает трудно отличить синдром раздраженного кишечника (СРК) от воспалительного заболевания кишечника. Это происходит потому, что иногда симптомы практически одинаковы (диарея и боль в животе) у обоих заболеваний. Здесь в игру вступает фекальный кальпротектин: уровень этого биомаркера будет выше у пациентов с ВЗК, чем у пациентов с СРК.
Положительный кальпротектин при мониторинге ВЗК
Те, кто присоединяется к растущей тенденции основывать лечение воспалительных заболеваний кишечника на объективных данных, предлагают определить биомаркеры, позволяющие отбирать тех пациентов, которым эндоскопическое исследование принесет больше пользы. Фекальный кальпротектин был предложен здесь в качестве биомаркера воспаления кишечника. Он позволяет дифференцировать ВЗК, имеет лучшую корреляцию со степенью воспаления, чем клинические показатели и серологические маркеры, и может быть полезен для прогнозирования заживления слизистой оболочки и риска рецидива. Потому что при повторном измерении кальпротектина в кале изменения можно отслеживать на кишечном уровне больного в течение длительного периода времени.
Фекальный кальпротектин был предложен здесь в качестве биомаркера воспаления кишечника. Он позволяет дифференцировать ВЗК, имеет лучшую корреляцию со степенью воспаления, чем клинические показатели и серологические маркеры, и может быть полезен для прогнозирования заживления слизистой оболочки и риска рецидива. Потому что при повторном измерении кальпротектина в кале изменения можно отслеживать на кишечном уровне больного в течение длительного периода времени.
Рецидив означает повторное появление болезни вскоре после ее выздоровления. Для ВЗК характерны периоды ремиссии активности с соответствующими рецидивами, когда воспаление снова нарастает. Эту ситуацию трудно предсказать. Обычно это делается под наблюдением пациента для изучения симптомов, хотя это не является полностью эффективным. Признаки могут появиться после воспаления слизистой оболочки; следовательно, он не служит для выявления рецидивов.
Считается, что фекальный кальпротектин более полезен для выявления риска рецидива. Так как увеличение 1 кальпротектина происходит за три месяца до повторного заболевания после эффективного лечения. Это может служить для прогнозирования риска (хотя в некоторых случаях это увеличение просто означает активность без симптомов).
Так как увеличение 1 кальпротектина происходит за три месяца до повторного заболевания после эффективного лечения. Это может служить для прогнозирования риска (хотя в некоторых случаях это увеличение просто означает активность без симптомов).
Что необходимо для реализации фекального кальпротектина?
Чтобы определить фекальный кальпротектин, просто возьмите образец кала и поместите его в контейнер. Тест можно надежно проанализировать на образце весом менее 5 граммов, хотя рекомендуется, чтобы собранный образец был больше. Это обычная коллекция, не требующая особого ухода. Это тот же процесс, что и для обычного анализа мочи; желательно брать пробу с первой депонации за сутки. Его можно хранить не более трех дней, прежде чем отдать его соответствующему специалисту для анализа.
Не рекомендуется проводить лечение, такое как суппозитории или клизмы, в течение 24 часов до сбора образца. Также нельзя принимать противовоспалительные препараты в течение предыдущих дней. И последнее: если запланирована колоноскопия, сбор можно сделать только через три дня после теста.
И последнее: если запланирована колоноскопия, сбор можно сделать только через три дня после теста.
1 https://www.elsevier.com/es-es/connect/educacion-medica/niveles-de-calprotectina-fecal,-claves-para-el-diagnostico-y-tratamiento-de-la-eii-conclusiones -del-ii-elseviraegtalks
Свяжитесь с намиДля получения дополнительной информации
Свяжитесь с нами
Использование и принцип действия
Анализ кала на кальпротектин определяет уровень кальпротектина, который является белком, указывающим на воспаление кишечника, в стуле человека. Хотя врачи обычно проводят эти тесты, чтобы помочь диагностировать воспалительное заболевание кишечника (ВЗК), они также могут использовать их для отслеживания развития существующего диагноза ВЗК.
Анализ кала на кальпротектин или фекальный тест на кальпротектин позволяет выявить воспаление в кишечнике. С помощью этого типа теста лаборатория исследует образец стула человека на кальпротектин, тип белка, для определения уровня воспаления в кишечнике.
Если у человека наблюдаются симптомы, указывающие на проблемы с кишечником, анализ кала на кальпротектин может помочь врачам определить разницу между воспалительными и невоспалительными причинами. Бактериальные инфекции могут вызывать воспаление, как и ВЗК.
Важно отметить, что результаты теста на кальпротектин более характерны для воспаления в толстой кишке, чем для воспаления в тонкой кишке. Это означает, что тест не всегда может точно выявить все формы ВЗК. Болезнь Крона, например, может поражать только тонкий кишечник.
В этой статье будет рассмотрено, как работает анализ кала на кальпротектин, когда его можно сдавать и чего ожидать при этом.
Нейтрофилы представляют собой разновидность лейкоцитов. Если у человека есть какое-либо воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в область воспаления. Затем они выделяют кальпротектин, белок. Это высвобождение кальпротектина вызывает повышение уровня белка в стуле человека.
Анализ кала на кальпротектин измеряет количество кальпротектина в стуле, чтобы показать степень воспаления в кишечнике.
Анализ кала на кальпротектин неинвазивен, и люди должны предоставить только образец кала. Лаборатория предоставит чистый контейнер для образца. Не должно быть мочи или воды, так как они могут загрязнить образец.
Врач может запросить анализ кала на кальпротектин, если у человека есть симптомы, которые могут указывать на ВЗК. К таким симптомам относятся:
- водянистая диарея
- кровавая диарея
- спазмы или боли в животе
- лихорадка
- непреднамеренная потеря веса
- кровотечение из прямой кишки
- слабость или утомляемость
Анализ кала на кальпротектин может помочь врачу выяснить, есть ли у человека ВЗК или невоспалительное заболевание кишечника, такое как синдром раздраженного кишечника (СРК). ).
Врачи могут также использовать анализ кала на кальпротектин для лиц, которым уже поставили диагноз ВЗК. Они могут использовать тест, чтобы проверить, снизился ли их уровень воспаления, чтобы выяснить, эффективно ли работает их план лечения.
Они также могут использовать анализ кала на кальпротектин, если у человека наблюдается обострение ВЗК. Это может помочь им определить, насколько серьезны уровни воспаления человека по сравнению с их исходными уровнями.
После того, как лаборатория получит образец стула, она проверит уровень кальпротектина с помощью метода, называемого твердофазным иммуноферментным анализом (ИФА).
Согласно статье 2021 года, ИФА является золотым стандартом иммуноанализа. Иммуноанализ — это тест, в котором используется антитело для связывания с определенным веществом, чтобы показать, сколько определенного вещества присутствует в жидкостях организма человека.
Тест ELISA может обнаруживать такие вещества, как:
- антитела
- антигены
- белки
- гликопротеины
- гормоны
или ложноотрицательные результаты.
В статье также отмечается, что в некоторых случаях человек может провести анализ кала на кальпротектин дома. Они могут использовать устройство для отбора проб для отбора нужного количества пробы для тестирования. Затем они могут использовать приложение на своем смартфоне для анализа результатов.
Они могут использовать устройство для отбора проб для отбора нужного количества пробы для тестирования. Затем они могут использовать приложение на своем смартфоне для анализа результатов.
Однако надежность теста может различаться в зависимости от производителя набора.
Согласно той же статье 2017 г. выше, нормальные и ненормальные уровни кальпротектина обычно следующие: Этот уровень может указывать на небольшое повышение уровня кальпротектина, но обычно его недостаточно для проведения дальнейшего исследования.
Важно отметить, что нормальные и аномальные диапазоны кальпротектина могут варьироваться в зависимости от набора тестов и в зависимости от местоположения из-за санитарных условий и распространенности кишечных инфекций.
Врач может порекомендовать анализ кала на кальпротектин по двум основным причинам: для диагностики состояния или для наблюдения за существующим.
При диагностике состояния
Человеку может потребоваться тест на кальпротектин, если у него есть какие-либо симптомы, которые могут указывать на воспаление в кишечнике. К этим симптомам относятся:
- частая диарея
- боль в животе
- утомляемость
- кровавый стул
- потеря веса
Показывая уровни воспаления, тест может помочь врачу контролировать состояние, выяснить, работает ли лечение, или определить тяжесть обострения.
Анализ кала на кальпротектин является неинвазивным тестом. Предварительной подготовки кишечника не требуется.
Обычно врач берет у больного образец стула и отправляет его в лабораторию для анализа. Некоторые врачи или лаборатории могут предоставить человеку инструкции о том, как собрать образец дома. Лаборатория также предоставит чистый контейнер для образца, чтобы предотвратить любое потенциальное загрязнение. Человек должен убедиться, что образец стула не содержит мочи или воды.
Затем врач уведомит человека, как только он получит результаты теста. После интерпретации результатов они могут провести дальнейшее тестирование, если результаты показывают умеренный или высокий уровень воспаления.
Если у человека низкий или нормальный уровень кальпротектина, это может означать, что в толстой кишке нет воспаления или что симптомы могут быть вызваны невоспалительным состоянием.
Сроки получения результатов теста зависят от лаборатории, проводящей тест. После лабораторного анализа образца стула получение результатов может занять несколько дней.
Если человек прошел домашний тест, он может получить результат теста в течение нескольких часов.
Низкий или нормальный уровень кальпротектина может свидетельствовать о невоспалительном заболевании кишечника, таком как СРК, или о вирусной инфекции желудочно-кишечного тракта.
Согласно статье 2017 года, если у человека уровень кальпротектина составляет 50–200 мкг/мг, ему может потребоваться повторный тест через несколько недель после первого, чтобы проверить, не повышены ли эти уровни. Слегка повышенный уровень кальпротектина обычно не требует дальнейших действий, поскольку риск любого воспалительного состояния низок.
Слегка повышенный уровень кальпротектина обычно не требует дальнейших действий, поскольку риск любого воспалительного состояния низок.
Умеренные уровни кальпротектина или уровни, повышающиеся от одного теста к другому, могут быть признаком воспаления или ухудшения состояния. Врач может решить провести дальнейшее тестирование для расследования. Это может принимать форму эндоскопии.
Анализ кала на кальпротектин — это неинвазивный тест для измерения уровня кальпротектина в образце стула человека. Уровни кальпротектина, типа белка, в стуле могут указывать на уровень воспаления в кишечнике.
Человеку может потребоваться анализ кала на кальпротектин, если у него есть симптомы воспаления в кишечнике, такие как частая диарея, боль в животе или кровавый стул.
Результаты анализа кала на кальпротектин могут помочь врачу определить, есть ли у человека воспалительное или невоспалительное состояние кишечника. Они также могут использовать анализ кала на кальпротектин для мониторинга существующего диагноза ВЗК.
Применение и принцип действия
Анализ кала на кальпротектин определяет уровень кальпротектина, который представляет собой белок, указывающий на воспаление кишечника, в стуле человека. Хотя врачи обычно проводят эти тесты, чтобы помочь диагностировать воспалительное заболевание кишечника (ВЗК), они также могут использовать их для отслеживания развития существующего диагноза ВЗК.
Анализ кала на кальпротектин или фекальный тест на кальпротектин позволяет выявить воспаление в кишечнике. С помощью этого типа теста лаборатория исследует образец стула человека на кальпротектин, тип белка, для определения уровня воспаления в кишечнике.
Если у человека наблюдаются симптомы, указывающие на проблемы с кишечником, анализ кала на кальпротектин может помочь врачам определить разницу между воспалительными и невоспалительными причинами. Бактериальные инфекции могут вызывать воспаление, как и ВЗК.
Важно отметить, что результаты теста на кальпротектин более характерны для воспаления в толстой кишке, чем для воспаления в тонкой кишке. Это означает, что тест не всегда может точно выявить все формы ВЗК. Болезнь Крона, например, может поражать только тонкий кишечник.
Это означает, что тест не всегда может точно выявить все формы ВЗК. Болезнь Крона, например, может поражать только тонкий кишечник.
В этой статье будет рассмотрено, как работает анализ кала на кальпротектин, когда его можно сдавать и чего ожидать при этом.
Нейтрофилы представляют собой разновидность лейкоцитов. Если у человека есть какое-либо воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в область воспаления. Затем они выделяют кальпротектин, белок. Это высвобождение кальпротектина вызывает повышение уровня белка в стуле человека.
Анализ кала на кальпротектин измеряет количество кальпротектина в стуле, чтобы показать степень воспаления в кишечнике.
Анализ кала на кальпротектин неинвазивен, и люди должны предоставить только образец кала. Лаборатория предоставит чистый контейнер для образца. Не должно быть мочи или воды, так как они могут загрязнить образец.
Врач может запросить анализ кала на кальпротектин, если у человека есть симптомы, которые могут указывать на ВЗК. К таким симптомам относятся:
К таким симптомам относятся:
- watery diarrhea
- bloody diarrhea
- cramps or pain in the abdomen
- fever
- unintentional weight loss
- bleeding from the rectum
- weakness or fatigue
A calprotectin stool test can help a doctor find out if у человека есть ВЗК или невоспалительное заболевание кишечника, такое как синдром раздраженного кишечника (СРК).
Врачи могут также использовать анализ кала на кальпротектин для лиц, которым уже поставили диагноз ВЗК. Они могут использовать тест, чтобы проверить, снизился ли их уровень воспаления, чтобы выяснить, эффективно ли работает их план лечения.
Они также могут использовать анализ кала на кальпротектин, если у человека наблюдается обострение ВЗК. Это может помочь им определить, насколько серьезны уровни воспаления человека по сравнению с их исходными уровнями.
После того, как лаборатория получит образец стула, она проверит уровень кальпротектина с помощью метода, называемого твердофазным иммуноферментным анализом (ИФА).
Согласно статье 2021 года, ИФА является золотым стандартом иммуноанализа. Иммуноанализ — это тест, в котором используется антитело для связывания с определенным веществом, чтобы показать, сколько определенного вещества присутствует в жидкостях организма человека.
Тест ELISA может обнаруживать такие вещества, как:
- антитела
- антигены
- белки
- гликопротеины
- гормоны
или ложноотрицательные результаты.
В статье также отмечается, что в некоторых случаях человек может провести анализ кала на кальпротектин дома. Они могут использовать устройство для отбора проб для отбора нужного количества пробы для тестирования. Затем они могут использовать приложение на своем смартфоне для анализа результатов.
Однако надежность теста может различаться в зависимости от производителя набора.
Согласно той же статье 2017 г. выше, нормальные и ненормальные уровни кальпротектина обычно следующие: Этот уровень может указывать на небольшое повышение уровня кальпротектина, но обычно его недостаточно для проведения дальнейшего исследования.
Важно отметить, что нормальные и аномальные диапазоны кальпротектина могут варьироваться в зависимости от набора тестов и в зависимости от местоположения из-за санитарных условий и распространенности кишечных инфекций.
Врач может порекомендовать анализ кала на кальпротектин по двум основным причинам: для диагностики состояния или для наблюдения за существующим.
При диагностике состояния
Человеку может потребоваться тест на кальпротектин, если у него есть какие-либо симптомы, которые могут указывать на воспаление в кишечнике. К этим симптомам относятся:
- частая диарея
- боль в животе
- утомляемость
- кровавый стул
- потеря веса
Показывая уровни воспаления, тест может помочь врачу контролировать состояние, выяснить, работает ли лечение, или определить тяжесть обострения.

Анализ кала на кальпротектин является неинвазивным тестом. Предварительной подготовки кишечника не требуется.
Обычно врач берет у больного образец стула и отправляет его в лабораторию для анализа. Некоторые врачи или лаборатории могут предоставить человеку инструкции о том, как собрать образец дома. Лаборатория также предоставит чистый контейнер для образца, чтобы предотвратить любое потенциальное загрязнение. Человек должен убедиться, что образец стула не содержит мочи или воды.
Затем врач уведомит человека, как только он получит результаты теста. После интерпретации результатов они могут провести дальнейшее тестирование, если результаты показывают умеренный или высокий уровень воспаления.
Если у человека низкий или нормальный уровень кальпротектина, это может означать, что в толстой кишке нет воспаления или что симптомы могут быть вызваны невоспалительным состоянием.
Сроки получения результатов теста зависят от лаборатории, проводящей тест. После лабораторного анализа образца стула получение результатов может занять несколько дней.
После лабораторного анализа образца стула получение результатов может занять несколько дней.
Если человек прошел домашний тест, он может получить результат теста в течение нескольких часов.
Низкий или нормальный уровень кальпротектина может свидетельствовать о невоспалительном заболевании кишечника, таком как СРК, или о вирусной инфекции желудочно-кишечного тракта.
Согласно статье 2017 года, если у человека уровень кальпротектина составляет 50–200 мкг/мг, ему может потребоваться повторный тест через несколько недель после первого, чтобы проверить, не повышены ли эти уровни. Слегка повышенный уровень кальпротектина обычно не требует дальнейших действий, поскольку риск любого воспалительного состояния низок.
Умеренные уровни кальпротектина или уровни, повышающиеся от одного теста к другому, могут быть признаком воспаления или ухудшения состояния. Врач может решить провести дальнейшее тестирование для расследования. Это может принимать форму эндоскопии.
Анализ кала на кальпротектин — это неинвазивный тест для измерения уровня кальпротектина в образце стула человека. Уровни кальпротектина, типа белка, в стуле могут указывать на уровень воспаления в кишечнике.
Человеку может потребоваться анализ кала на кальпротектин, если у него есть симптомы воспаления в кишечнике, такие как частая диарея, боль в животе или кровавый стул.
Результаты анализа кала на кальпротектин могут помочь врачу определить, есть ли у человека воспалительное или невоспалительное состояние кишечника. Они также могут использовать анализ кала на кальпротектин для мониторинга существующего диагноза ВЗК.
Применение и принцип действия
Анализ кала на кальпротектин определяет уровень кальпротектина, который представляет собой белок, указывающий на воспаление кишечника, в стуле человека. Хотя врачи обычно проводят эти тесты, чтобы помочь диагностировать воспалительное заболевание кишечника (ВЗК), они также могут использовать их для отслеживания развития существующего диагноза ВЗК.
Анализ кала на кальпротектин или фекальный тест на кальпротектин позволяет выявить воспаление в кишечнике. С помощью этого типа теста лаборатория исследует образец стула человека на кальпротектин, тип белка, для определения уровня воспаления в кишечнике.
Если у человека наблюдаются симптомы, указывающие на проблемы с кишечником, анализ кала на кальпротектин может помочь врачам определить разницу между воспалительными и невоспалительными причинами. Бактериальные инфекции могут вызывать воспаление, как и ВЗК.
Важно отметить, что результаты теста на кальпротектин более характерны для воспаления в толстой кишке, чем для воспаления в тонкой кишке. Это означает, что тест не всегда может точно выявить все формы ВЗК. Болезнь Крона, например, может поражать только тонкий кишечник.
В этой статье будет рассмотрено, как работает анализ кала на кальпротектин, когда его можно сдавать и чего ожидать при этом.
Нейтрофилы представляют собой разновидность лейкоцитов. Если у человека есть какое-либо воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в область воспаления. Затем они выделяют кальпротектин, белок. Это высвобождение кальпротектина вызывает повышение уровня белка в стуле человека.
Если у человека есть какое-либо воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в область воспаления. Затем они выделяют кальпротектин, белок. Это высвобождение кальпротектина вызывает повышение уровня белка в стуле человека.
Анализ кала на кальпротектин измеряет количество кальпротектина в стуле, чтобы показать степень воспаления в кишечнике.
Анализ кала на кальпротектин неинвазивен, и люди должны предоставить только образец кала. Лаборатория предоставит чистый контейнер для образца. Не должно быть мочи или воды, так как они могут загрязнить образец.
Врач может запросить анализ кала на кальпротектин, если у человека есть симптомы, которые могут указывать на ВЗК. К таким симптомам относятся:
- watery diarrhea
- bloody diarrhea
- cramps or pain in the abdomen
- fever
- unintentional weight loss
- bleeding from the rectum
- weakness or fatigue
A calprotectin stool test can help a doctor find out if у человека есть ВЗК или невоспалительное заболевание кишечника, такое как синдром раздраженного кишечника (СРК).
Врачи могут также использовать анализ кала на кальпротектин для лиц, которым уже поставили диагноз ВЗК. Они могут использовать тест, чтобы проверить, снизился ли их уровень воспаления, чтобы выяснить, эффективно ли работает их план лечения.
Они также могут использовать анализ кала на кальпротектин, если у человека наблюдается обострение ВЗК. Это может помочь им определить, насколько серьезны уровни воспаления человека по сравнению с их исходными уровнями.
После того, как лаборатория получит образец стула, она проверит уровень кальпротектина с помощью метода, называемого твердофазным иммуноферментным анализом (ИФА).
Согласно статье 2021 года, ИФА является золотым стандартом иммуноанализа. Иммуноанализ — это тест, в котором используется антитело для связывания с определенным веществом, чтобы показать, сколько определенного вещества присутствует в жидкостях организма человека.
Тест ELISA может обнаруживать такие вещества, как:
- антитела
- антигены
- белки
- гликопротеины
- гормоны
или ложноотрицательные результаты.
В статье также отмечается, что в некоторых случаях человек может провести анализ кала на кальпротектин дома. Они могут использовать устройство для отбора проб для отбора нужного количества пробы для тестирования. Затем они могут использовать приложение на своем смартфоне для анализа результатов.
Однако надежность теста может различаться в зависимости от производителя набора.
Согласно той же статье 2017 г. выше, нормальные и ненормальные уровни кальпротектина обычно следующие: Этот уровень может указывать на небольшое повышение уровня кальпротектина, но обычно его недостаточно для проведения дальнейшего исследования.
Важно отметить, что нормальные и аномальные диапазоны кальпротектина могут варьироваться в зависимости от набора тестов и в зависимости от местоположения из-за санитарных условий и распространенности кишечных инфекций.
Врач может порекомендовать анализ кала на кальпротектин по двум основным причинам: для диагностики состояния или для наблюдения за существующим.
При диагностике состояния
Человеку может потребоваться тест на кальпротектин, если у него есть какие-либо симптомы, которые могут указывать на воспаление в кишечнике. К этим симптомам относятся:
- частая диарея
- боль в животе
- утомляемость
- кровавый стул
- потеря веса
Показывая уровни воспаления, тест может помочь врачу контролировать состояние, выяснить, работает ли лечение, или определить тяжесть обострения.
Анализ кала на кальпротектин является неинвазивным тестом. Предварительной подготовки кишечника не требуется.
Обычно врач берет у больного образец стула и отправляет его в лабораторию для анализа. Некоторые врачи или лаборатории могут предоставить человеку инструкции о том, как собрать образец дома. Лаборатория также предоставит чистый контейнер для образца, чтобы предотвратить любое потенциальное загрязнение. Человек должен убедиться, что образец стула не содержит мочи или воды.
Человек должен убедиться, что образец стула не содержит мочи или воды.
Затем врач уведомит человека, как только он получит результаты теста. После интерпретации результатов они могут провести дальнейшее тестирование, если результаты показывают умеренный или высокий уровень воспаления.
Если у человека низкий или нормальный уровень кальпротектина, это может означать, что в толстой кишке нет воспаления или что симптомы могут быть вызваны невоспалительным состоянием.
Сроки получения результатов теста зависят от лаборатории, проводящей тест. После лабораторного анализа образца стула получение результатов может занять несколько дней.
Если человек прошел домашний тест, он может получить результат теста в течение нескольких часов.
Низкий или нормальный уровень кальпротектина может свидетельствовать о невоспалительном заболевании кишечника, таком как СРК, или о вирусной инфекции желудочно-кишечного тракта.
Согласно статье 2017 года, если у человека уровень кальпротектина составляет 50–200 мкг/мг, ему может потребоваться повторный тест через несколько недель после первого, чтобы проверить, не повышены ли эти уровни. Слегка повышенный уровень кальпротектина обычно не требует дальнейших действий, поскольку риск любого воспалительного состояния низок.
Слегка повышенный уровень кальпротектина обычно не требует дальнейших действий, поскольку риск любого воспалительного состояния низок.
Умеренные уровни кальпротектина или уровни, повышающиеся от одного теста к другому, могут быть признаком воспаления или ухудшения состояния. Врач может решить провести дальнейшее тестирование для расследования. Это может принимать форму эндоскопии.
Анализ кала на кальпротектин — это неинвазивный тест для измерения уровня кальпротектина в образце стула человека. Уровни кальпротектина, типа белка, в стуле могут указывать на уровень воспаления в кишечнике.
Человеку может потребоваться анализ кала на кальпротектин, если у него есть симптомы воспаления в кишечнике, такие как частая диарея, боль в животе или кровавый стул.
Результаты анализа кала на кальпротектин могут помочь врачу определить, есть ли у человека воспалительное или невоспалительное состояние кишечника. Они также могут использовать анализ кала на кальпротектин для мониторинга существующего диагноза ВЗК.
Применение и принцип действия
Анализ кала на кальпротектин определяет уровень кальпротектина, который представляет собой белок, указывающий на воспаление кишечника, в стуле человека. Хотя врачи обычно проводят эти тесты, чтобы помочь диагностировать воспалительное заболевание кишечника (ВЗК), они также могут использовать их для отслеживания развития существующего диагноза ВЗК.
Анализ кала на кальпротектин или фекальный тест на кальпротектин позволяет выявить воспаление в кишечнике. С помощью этого типа теста лаборатория исследует образец стула человека на кальпротектин, тип белка, для определения уровня воспаления в кишечнике.
Если у человека наблюдаются симптомы, указывающие на проблемы с кишечником, анализ кала на кальпротектин может помочь врачам определить разницу между воспалительными и невоспалительными причинами. Бактериальные инфекции могут вызывать воспаление, как и ВЗК.
Важно отметить, что результаты теста на кальпротектин более характерны для воспаления в толстой кишке, чем для воспаления в тонкой кишке. Это означает, что тест не всегда может точно выявить все формы ВЗК. Болезнь Крона, например, может поражать только тонкий кишечник.
Это означает, что тест не всегда может точно выявить все формы ВЗК. Болезнь Крона, например, может поражать только тонкий кишечник.
В этой статье будет рассмотрено, как работает анализ кала на кальпротектин, когда его можно сдавать и чего ожидать при этом.
Нейтрофилы представляют собой разновидность лейкоцитов. Если у человека есть какое-либо воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в область воспаления. Затем они выделяют кальпротектин, белок. Это высвобождение кальпротектина вызывает повышение уровня белка в стуле человека.
Анализ кала на кальпротектин измеряет количество кальпротектина в стуле, чтобы показать степень воспаления в кишечнике.
Анализ кала на кальпротектин неинвазивен, и люди должны предоставить только образец кала. Лаборатория предоставит чистый контейнер для образца. Не должно быть мочи или воды, так как они могут загрязнить образец.
Врач может запросить анализ кала на кальпротектин, если у человека есть симптомы, которые могут указывать на ВЗК. К таким симптомам относятся:
К таким симптомам относятся:
- watery diarrhea
- bloody diarrhea
- cramps or pain in the abdomen
- fever
- unintentional weight loss
- bleeding from the rectum
- weakness or fatigue
A calprotectin stool test can help a doctor find out if у человека есть ВЗК или невоспалительное заболевание кишечника, такое как синдром раздраженного кишечника (СРК).
Врачи могут также использовать анализ кала на кальпротектин для лиц, которым уже поставили диагноз ВЗК. Они могут использовать тест, чтобы проверить, снизился ли их уровень воспаления, чтобы выяснить, эффективно ли работает их план лечения.
Они также могут использовать анализ кала на кальпротектин, если у человека наблюдается обострение ВЗК. Это может помочь им определить, насколько серьезны уровни воспаления человека по сравнению с их исходными уровнями.
После того, как лаборатория получит образец стула, она проверит уровень кальпротектина с помощью метода, называемого твердофазным иммуноферментным анализом (ИФА).
Согласно статье 2021 года, ИФА является золотым стандартом иммуноанализа. Иммуноанализ — это тест, в котором используется антитело для связывания с определенным веществом, чтобы показать, сколько определенного вещества присутствует в жидкостях организма человека.
Тест ELISA может обнаруживать такие вещества, как:
- антитела
- антигены
- белки
- гликопротеины
- гормоны
или ложноотрицательные результаты.
В статье также отмечается, что в некоторых случаях человек может провести анализ кала на кальпротектин дома. Они могут использовать устройство для отбора проб для отбора нужного количества пробы для тестирования. Затем они могут использовать приложение на своем смартфоне для анализа результатов.
Однако надежность теста может различаться в зависимости от производителя набора.
Согласно той же статье 2017 г. выше, нормальные и ненормальные уровни кальпротектина обычно следующие: Этот уровень может указывать на небольшое повышение уровня кальпротектина, но обычно его недостаточно для проведения дальнейшего исследования.
Важно отметить, что нормальные и аномальные диапазоны кальпротектина могут варьироваться в зависимости от набора тестов и в зависимости от местоположения из-за санитарных условий и распространенности кишечных инфекций.
Врач может порекомендовать анализ кала на кальпротектин по двум основным причинам: для диагностики состояния или для наблюдения за существующим.
При диагностике состояния
Человеку может потребоваться тест на кальпротектин, если у него есть какие-либо симптомы, которые могут указывать на воспаление в кишечнике. К этим симптомам относятся:
- частая диарея
- боль в животе
- утомляемость
- кровавый стул
- потеря веса
Показывая уровни воспаления, тест может помочь врачу контролировать состояние, выяснить, работает ли лечение, или определить тяжесть обострения.

Анализ кала на кальпротектин является неинвазивным тестом. Предварительной подготовки кишечника не требуется.
Обычно врач берет у больного образец стула и отправляет его в лабораторию для анализа. Некоторые врачи или лаборатории могут предоставить человеку инструкции о том, как собрать образец дома. Лаборатория также предоставит чистый контейнер для образца, чтобы предотвратить любое потенциальное загрязнение. Человек должен убедиться, что образец стула не содержит мочи или воды.
Затем врач уведомит человека, как только он получит результаты теста. После интерпретации результатов они могут провести дальнейшее тестирование, если результаты показывают умеренный или высокий уровень воспаления.
Если у человека низкий или нормальный уровень кальпротектина, это может означать, что в толстой кишке нет воспаления или что симптомы могут быть вызваны невоспалительным состоянием.
Сроки получения результатов теста зависят от лаборатории, проводящей тест. После лабораторного анализа образца стула получение результатов может занять несколько дней.
После лабораторного анализа образца стула получение результатов может занять несколько дней.
Если человек прошел домашний тест, он может получить результат теста в течение нескольких часов.
Низкий или нормальный уровень кальпротектина может свидетельствовать о невоспалительном заболевании кишечника, таком как СРК, или о вирусной инфекции желудочно-кишечного тракта.
Согласно статье 2017 года, если у человека уровень кальпротектина составляет 50–200 мкг/мг, ему может потребоваться повторный тест через несколько недель после первого, чтобы проверить, не повышены ли эти уровни. Слегка повышенный уровень кальпротектина обычно не требует дальнейших действий, поскольку риск любого воспалительного состояния низок.
Умеренные уровни кальпротектина или уровни, повышающиеся от одного теста к другому, могут быть признаком воспаления или ухудшения состояния. Врач может решить провести дальнейшее тестирование для расследования. Это может принимать форму эндоскопии.
Анализ кала на кальпротектин — это неинвазивный тест для измерения уровня кальпротектина в образце стула человека. Уровни кальпротектина, типа белка, в стуле могут указывать на уровень воспаления в кишечнике.
Человеку может потребоваться анализ кала на кальпротектин, если у него есть симптомы воспаления в кишечнике, такие как частая диарея, боль в животе или кровавый стул.
Результаты анализа кала на кальпротектин могут помочь врачу определить, есть ли у человека воспалительное или невоспалительное состояние кишечника. Они также могут использовать анализ кала на кальпротектин для мониторинга существующего диагноза ВЗК.
Применение и принцип действия
Анализ кала на кальпротектин определяет уровень кальпротектина, который представляет собой белок, указывающий на воспаление кишечника, в стуле человека. Хотя врачи обычно проводят эти тесты, чтобы помочь диагностировать воспалительное заболевание кишечника (ВЗК), они также могут использовать их для отслеживания развития существующего диагноза ВЗК.
Анализ кала на кальпротектин или фекальный тест на кальпротектин позволяет выявить воспаление в кишечнике. С помощью этого типа теста лаборатория исследует образец стула человека на кальпротектин, тип белка, для определения уровня воспаления в кишечнике.
Если у человека наблюдаются симптомы, указывающие на проблемы с кишечником, анализ кала на кальпротектин может помочь врачам определить разницу между воспалительными и невоспалительными причинами. Бактериальные инфекции могут вызывать воспаление, как и ВЗК.
Важно отметить, что результаты теста на кальпротектин более характерны для воспаления в толстой кишке, чем для воспаления в тонкой кишке. Это означает, что тест не всегда может точно выявить все формы ВЗК. Болезнь Крона, например, может поражать только тонкий кишечник.
В этой статье будет рассмотрено, как работает анализ кала на кальпротектин, когда его можно сдавать и чего ожидать при этом.
Нейтрофилы представляют собой разновидность лейкоцитов. Если у человека есть какое-либо воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в область воспаления. Затем они выделяют кальпротектин, белок. Это высвобождение кальпротектина вызывает повышение уровня белка в стуле человека.
Если у человека есть какое-либо воспаление в желудочно-кишечном тракте (ЖКТ), нейтрофилы перемещаются в область воспаления. Затем они выделяют кальпротектин, белок. Это высвобождение кальпротектина вызывает повышение уровня белка в стуле человека.
Анализ кала на кальпротектин измеряет количество кальпротектина в стуле, чтобы показать степень воспаления в кишечнике.
Анализ кала на кальпротектин неинвазивен, и люди должны предоставить только образец кала. Лаборатория предоставит чистый контейнер для образца. Не должно быть мочи или воды, так как они могут загрязнить образец.
Врач может запросить анализ кала на кальпротектин, если у человека есть симптомы, которые могут указывать на ВЗК. К таким симптомам относятся:
- watery diarrhea
- bloody diarrhea
- cramps or pain in the abdomen
- fever
- unintentional weight loss
- bleeding from the rectum
- weakness or fatigue
A calprotectin stool test can help a doctor find out if у человека есть ВЗК или невоспалительное заболевание кишечника, такое как синдром раздраженного кишечника (СРК).
Врачи могут также использовать анализ кала на кальпротектин для лиц, которым уже поставили диагноз ВЗК. Они могут использовать тест, чтобы проверить, снизился ли их уровень воспаления, чтобы выяснить, эффективно ли работает их план лечения.
Они также могут использовать анализ кала на кальпротектин, если у человека наблюдается обострение ВЗК. Это может помочь им определить, насколько серьезны уровни воспаления человека по сравнению с их исходными уровнями.
После того, как лаборатория получит образец стула, она проверит уровень кальпротектина с помощью метода, называемого твердофазным иммуноферментным анализом (ИФА).
Согласно статье 2021 года, ИФА является золотым стандартом иммуноанализа. Иммуноанализ — это тест, в котором используется антитело для связывания с определенным веществом, чтобы показать, сколько определенного вещества присутствует в жидкостях организма человека.
Тест ELISA может обнаруживать такие вещества, как:
- антитела
- антигены
- белки
- гликопротеины
- гормоны
или ложноотрицательные результаты.
В статье также отмечается, что в некоторых случаях человек может провести анализ кала на кальпротектин дома. Они могут использовать устройство для отбора проб для отбора нужного количества пробы для тестирования. Затем они могут использовать приложение на своем смартфоне для анализа результатов.
Однако надежность теста может различаться в зависимости от производителя набора.
Согласно той же статье 2017 г. выше, нормальные и ненормальные уровни кальпротектина обычно следующие: Этот уровень может указывать на небольшое повышение уровня кальпротектина, но обычно его недостаточно для проведения дальнейшего исследования.
Важно отметить, что нормальные и аномальные диапазоны кальпротектина могут варьироваться в зависимости от набора тестов и в зависимости от местоположения из-за санитарных условий и распространенности кишечных инфекций.
Врач может порекомендовать анализ кала на кальпротектин по двум основным причинам: для диагностики состояния или для наблюдения за существующим.
При диагностике состояния
Человеку может потребоваться тест на кальпротектин, если у него есть какие-либо симптомы, которые могут указывать на воспаление в кишечнике. К этим симптомам относятся:
- частая диарея
- боль в животе
- утомляемость
- кровавый стул
- потеря веса
Показывая уровни воспаления, тест может помочь врачу контролировать состояние, выяснить, работает ли лечение, или определить тяжесть обострения.
Анализ кала на кальпротектин является неинвазивным тестом. Предварительной подготовки кишечника не требуется.
Обычно врач берет у больного образец стула и отправляет его в лабораторию для анализа. Некоторые врачи или лаборатории могут предоставить человеку инструкции о том, как собрать образец дома. Лаборатория также предоставит чистый контейнер для образца, чтобы предотвратить любое потенциальное загрязнение. Человек должен убедиться, что образец стула не содержит мочи или воды.
Человек должен убедиться, что образец стула не содержит мочи или воды.
Затем врач уведомит человека, как только он получит результаты теста. После интерпретации результатов они могут провести дальнейшее тестирование, если результаты показывают умеренный или высокий уровень воспаления.
Если у человека низкий или нормальный уровень кальпротектина, это может означать, что в толстой кишке нет воспаления или что симптомы могут быть вызваны невоспалительным состоянием.
Сроки получения результатов теста зависят от лаборатории, проводящей тест. После лабораторного анализа образца стула получение результатов может занять несколько дней.
Если человек прошел домашний тест, он может получить результат теста в течение нескольких часов.
Низкий или нормальный уровень кальпротектина может свидетельствовать о невоспалительном заболевании кишечника, таком как СРК, или о вирусной инфекции желудочно-кишечного тракта.
Согласно статье 2017 года, если у человека уровень кальпротектина составляет 50–200 мкг/мг, ему может потребоваться повторный тест через несколько недель после первого, чтобы проверить, не повышены ли эти уровни.
