Учет по беременности д: что значит стать беременной в очередь в женской консультации (ЖК) и на каком сроке туда идти
Что значит Д учет по беременности?
Статьи › Поликлиника › Д учет в поликлинике что это
Диспансерное наблюдение за беременными женщинами: Своевременное (раннее — до 3 месяцев) взятие беременной под наблюдение. Систематическое наблюдение за состояние здоровья беременной женщины.
Диспансерное наблюдение беременных — это целый комплекс медицинских мероприятий, который состоит из: За весь период роста и развития малыша мама неоднократно пройдет подобные исследования. Это позволяет максимально исключить развитие осложнений в течение беременности, контролировать состояние здоровья и оказать своевременную помощь.
- Что значит состоять на Д учете?
- Что дает д учет?
- Что такое Д учет в больнице?
- Как поставить на Д учет?
- Когда снимают с д учета?
- Что такое группа Д наблюдения?
- Как снять ребенка с д учета?
- Почему ставят на диспансерный учет?
- Что дает постановка на диспансерный учет?
- Какие заболевания ставят на диспансерный учет?
- Что означает д в медицине?
- Как узнать состою ли я на диспансерном учете?
- Кто ставит на Д учет?
- Что такое Д учет у педиатра?
- Что такое форма 030?
- Как сняться с д учета?
- Кого ставят на учет к психиатру?
- Как узнать состоит ли на учете?
- Что такое диспансерный учет и в чем отличие от диспансеризации?
- Как снять диспансерный учет?
- Кто подлежит диспансерному наблюдению?
- Как встать на учет в больнице?
- Как поставить на учет в больницу?
- Как поставить ребенка на учет в поликлинику?
- Когда снимают с учета после туберкулеза?
- Как заполнить карту диспансерного наблюдения?
- Как часто больной Хобл должен наблюдаться?
- Как узнать стою ли я на учете у психиатра?
- Кто не подлежит диспансерному наблюдению?
- Что такое диспансерный день у врача?
- Как проводить диспансерное наблюдение?
- Как правильно говорить диспансерный?
- Что такое ДУ в медицине?
- Что такое профилактический учет?
- Как определить группу диспансерного наблюдения?
- Что такое Д учет у аллерголога?
- В чем заключается диспансерное наблюдение онкологических больных?
Что значит состоять на Д учете?
Это особое наблюдение, при котором ведется совместная работа с полицией. Наблюдение у врача-психиатра — нарколога воспринимается многими пациентами как метод наказания за проступок, который подразумевает ряд ограничений.
Наблюдение у врача-психиатра — нарколога воспринимается многими пациентами как метод наказания за проступок, который подразумевает ряд ограничений.
Что дает д учет?
Для чего это нужно? Такая форма работы с пациентом проводится, чтобы предупредить развитие осложнений, с целью профилактики рецидивов болезни, осуществления медицинской реабилитации, а также контроля эффективности проводимой терапии, помогает оценить динамику проявления симптомов.
Что такое Д учет в больнице?
На диспансерный учет в поликлинике доктора ставят всех тех пациентов, у которых в ходе обследования были выявлены те или иные хронические неинфекционные заболевания. К примеру, гипертоническая или ишемическая болезнь сердца, сахарный диабет или язвенная болезнь желудка.
Как поставить на Д учет?
Чтобы оформить Д-учет пациенту необходимо самостоятельно явиться на прием к соответствующему специалисту, предъявить ему результаты проведенного обследования, другие медицинское документы и жалобы на здоровье.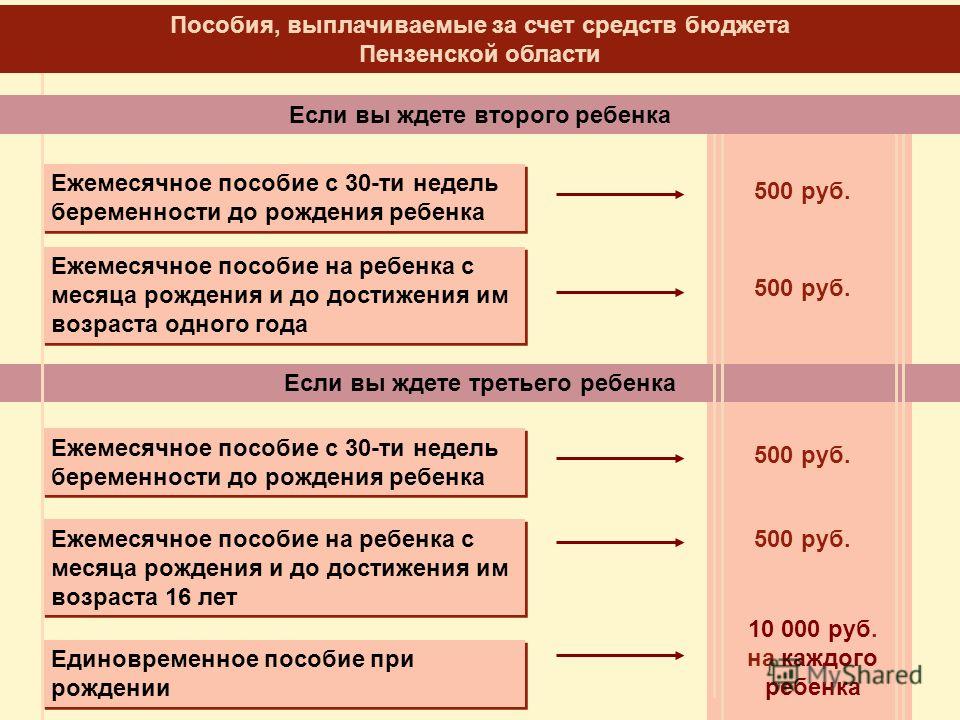 На приеме врач ставит такого пациента на Д-учет и оформляет контрольную карту диспансерного наблюдения.
На приеме врач ставит такого пациента на Д-учет и оформляет контрольную карту диспансерного наблюдения.
Когда снимают с д учета?
Лицо снимают с диспансерного учета в случае выздоровления (стойкой ремиссии), а также невозможности осмотреть больного в течение года, переезда за пределы обслуживаемой медицинской организацией территории, осуждения к лишению свободы на срок свыше года, в связи со смертью или на основании письменного отказа пациента (
Что такое группа Д наблюдения?
Д (III) — пациенты, имеющие хронические заболевания с нарушениями функций органов и систем организма и (или) периодическими обострениями. Группа диспансерного наблюдения пациента определяется преимущественно по заболеванию (состоянию), в наибольшей степени определяющему качество его жизни.
Как снять ребенка с д учета?
Снятие больного ребенка с учета осуществляют при обязательном участии участкового врача и специалиста, у которого ребенок состоит на учете. Если больного не снимают с диспансерного учета, то одновременно составляется план диспансеризации на следующий год.
Почему ставят на диспансерный учет?
Диспансерному наблюдению подлежат лица, страдающие отдельными хроническими неинфекционными и инфекционными заболеваниями или имеющие высокий риск их развития, а также лица, находящиеся в восстановительном периоде после перенесенных острых заболеваний (состояний, в том числе травм и отравлений).
Что дает постановка на диспансерный учет?
Зачем оно нужно? Такое наблюдение должно помочь людям контролировать свои хронические заболевания или не допустить их развития у тех людей, которые находятся в группе риска. ОМС предусматривает для таких больных бесплатные консультации врача, анализы и обследования, амбулаторное и стационарное лечение.
Какие заболевания ставят на диспансерный учет?
Диспансерному наблюдению подлежат лица, страдающие отдельными хроническими неинфекционными и инфекционными заболеваниями или имеющие высокий риск их развития, а также лица, находящиеся в восстановительном периоде после перенесенных острых заболеваний (состояний, в том числе травм и отравлений).
Что означает д в медицине?
Каждый призывник проходит медицинскую комиссию, по заключению которой определяется его степень годности к военной службе. Категория «Д» в военном билете означает то, что молодой человек не будет служить в армии ни в этом году, ни в следующем, ни в последующем, проще говоря, никогда.
Как узнать состою ли я на диспансерном учете?
Для того чтобы узнать, подлежал ли пациент диспансерному наблюдению, нужно посмотреть историю диспансерных наблюдений. Для этого: Нажмите кнопку Диспансерное наблюдение в разделе информации о пациенте в ТАП, КВС, ЭМК. Отобразится форма История диспансерного наблюдения пациента.
Кто ставит на Д учет?
Пациент ставится на учет для динамического наблюдения в организации ПМСП по месту прикрепления на основании одного из трех документов: 1) заключения врача ПМСП; 2) консультативного заключения профильного специалиста; 3) выписки из медицинской карты стационарного больного.
Что такое Д учет у педиатра?
Что это означает? Здравствуйте! Диспансерный учет — это регулярное наблюдение детей с хроническими заболеваниями, вы должны строго по назначению посещать специалистов для оценки состояния вашего малыша. Такой учет предполагает проведение различных мероприятий по обследованию и если необходимо, лечению пациента.
Такой учет предполагает проведение различных мероприятий по обследованию и если необходимо, лечению пациента.
Что такое форма 030?
1. Учетная форма N 030/у «Контрольная карта диспансерного наблюдения» (далее — Карта) является учетным медицинским документом медицинской организации (иной организации), оказывающей медицинскую помощь в амбулаторных условиях и осуществляющей диспансерное наблюдение (далее — медицинская организация).
Как сняться с д учета?
Как сняться с диспансерного наблюдения (психиатрического учета)? Для снятия с диспансерного наблюдения необходимо психиатрическое освидетельствование. Если его выводы будут в пользу гражданина, ему нужно написать заявление о снятии с учета.
Кого ставят на учет к психиатру?
Диспансерное наблюдение, по «Закону о психиатрической помощи…», «может устанавливаться за лицом, страдающим хроническим и затяжным психическим расстройством с тяжелыми стойкими или часто обостряющимися болезненными проявлениями».
Как узнать состоит ли на учете?
- Через сервис проверки на сайте ГИБДД. Понадобится указать VIN, номер кузова или шасси.
- Через сервис проверки на Госуслугах.
Что такое диспансерный учет и в чем отличие от диспансеризации?
В отличие от диспансеризации, которая проводится в формате комплексного обследования в возрасте от 18 до 40 лет раз в три года, а после 40 лет — ежегодно, диспансерное наблюдение предполагает постоянное медицинское наблюдение за состоянием здоровья человека.
Как снять диспансерный учет?
Как сняться с диспансерного наблюдения: пошаговая инструкция
Необходимо обратиться в специализированное учреждение, как правило, это медицинская организация, с заявлением о том, чтобы было проведено психиатрическое освидетельствование лица.
Кто подлежит диспансерному наблюдению?
Диспансерному наблюдению подлежат лица, страдающие отдельными хроническими неинфекционными и инфекционными заболеваниями или имеющие высокий риск их развития, а также лица, находящиеся в восстановительном периоде после перенесенных острых заболеваний, в том числе травм и отравлений.
- Выберите любую поликлинику из реестра ФОМС в своём регионе
- Обратитесь в регистратуру с паспортом и полисом ОМС. Также может понадобиться СНИЛС. Если прикрепляете ребёнка младше 14 лет, принесите его свидетельство о рождении, полис ОМС и свой паспорт.
Как поставить на учет в больницу?
Вам необходимо прийти в поликлинику с документом, удостоверяющим личность, и написать заявление на имя главного врача. Никакой адресной справки не требуется. Ваше прикрепление будет осуществлено в день поступления заявления. Конечный результат оказания услуги: прикрепление.
Как поставить ребенка на учет в поликлинику?
Онлайн-услугу прикрепления детей к медицинской организации запустили на портале электронного правительства и в Telegram-боте egov.kz. Для того чтобы воспользоваться новой услугой достаточно зарегистрироваться на портале egov.kz, получить электронную цифровую подпись и следовать предложенной инструкции.
Когда снимают с учета после туберкулеза?
При исходе деструктивного туберкулеза в заполненные или санированные полости (в том числе после торакопластики и кавернотомии) больных снимают с эпидемиологического учета через 1 год с момента исчезновения МБТ после 2-кратного микробиологического исследования с интервалом в 2 месяца.
Как заполнить карту диспансерного наблюдения?
В области «Посещения диспансерного учета» следует заполнить поля:
- № ТАП — указывается номер ТАП.
- Назначено: Дата — указывается назначенная дата посещения.
- Явился: Дата — указывается фактическая дата посещения.
- Комментарий — заполняется вручную.
- Признак явки — устанавливается флажок, если пациент явился.
Как часто больной Хобл должен наблюдаться?
Пациенты с ХОБЛ наблюдаются врачом первичного звена здравоохранения по группе III ДН при 1-2 степени тяжести бронхиальной обструкции 2 раза в год; 3-4 степени тяжести — 4 раза в год. Российской Федерации».
Как узнать стою ли я на учете у психиатра?
Нужно обратиться для этого в медицинскую организацию по месту жительства. В ходе обследования, будет выяснена вся информация, включая диагноз. В случае наличия противопоказаний, в выдаче справки откажут.
Кто не подлежит диспансерному наблюдению?
Так, в частности, более не подлежат диспансерному наблюдению дети с факторами риска развития хронических неинфекционных заболеваний, утв. Постановлением Правительства РФ от 01.12.2004 № 715 (далее — Перечень № 715, ПП РФ № 715, соответственно).
Постановлением Правительства РФ от 01.12.2004 № 715 (далее — Перечень № 715, ПП РФ № 715, соответственно).
Что такое диспансерный день у врача?
Она дает право при прохождении диспансеризации на освобождение от работы: на 1 рабочий день раз в 3 года — всем сотрудникам; на 2 рабочих дня раз в год — сотрудникам предпенсионного возраста 1 и работающим пенсионерам.
Как проводить диспансерное наблюдение?
Диспансерное наблюдение устанавливается в течение 3-х рабочих дней после: 1) установления диагноза при оказании медицинской помощи в амбулаторных условиях; 2) получения выписного эпикриза из медицинской карты стационарного больного по результатам оказания медицинской помощи в стационарных условиях.
Как правильно говорить диспансерный?
В слове «диспансерный» ударение должно быть поставлено на слог с буквой Е — диспансе́рный. Надеемся, что теперь у вас не будет вопросов, как пишется слово диспансерный, куда ставить ударение, какое ударение, или где должно стоять ударение в слове диспансерный, чтобы грамотно его произносить.
Что такое ДУ в медицине?
Так что же означает на медицинском языке аббревиатура — ДУ? Все очень просто-диспансерный учет.
Что такое профилактический учет?
1. Профилактический учет осуществляется путем наблюдения за поведением лица, поставленного на учет, воспитательного воздействия, пресечения антиобщественного поведения, устранения условий, способствующих совершению правонарушений, проведения проверки по месту жительства, работы, учебы.
Как определить группу диспансерного наблюдения?
По итогам диспансеризации и дополнительных медицинских осмотров формируются группы здоровья. I группа — практически здоровые граждане, не нуждающиеся в диспансерном наблюдении; II группа — граждане с риском развития заболевания, нуждающиеся в проведении профилактических мероприятий.
Что такое Д учет у аллерголога?
Диспансерный учёт заключается в регулярном наблюдении и профильном обследовании. Это должен обеспечивать педиатр при отсутствии профильного специалиста, при обращении пациента в ЛПУ. Лекарства по рецепту выдаются при обращении пациента в ЛПУ, контроль обеспечения ребёнка лекарствами — задача семьи.
Лекарства по рецепту выдаются при обращении пациента в ЛПУ, контроль обеспечения ребёнка лекарствами — задача семьи.
В чем заключается диспансерное наблюдение онкологических больных?
Диспансерное наблюдение онкологических пациентов представляет собой проводимое с установленной периодичностью необходимое медицинское обследование в целях предупреждения, а также выявления осложнений после проведенного специального лечения, своевременного выявления прогрессирования заболевания, рецидивов заболевания.
Преимущества ведения беременности в ЛДЦ МедЭксперт / Ведение беременности / Услуги / Лечебно-диагностический центр МедЭксперт Саратов / Энгельс
- Главная
- Услуги
- Преимущества ведения беременности в ЛДЦ МедЭксперт
/
/
Преимущества ведения беременности в ЛДЦ МедЭксперт или
12 причин заключить договор с нами:
- Ведение беременности в ЛДЦ МедЭксперт выбирают те, кому важна качественная медицина экспертного класса.
 Наша программа разработана в соответствии с Приказом Министерства здравоохранения РФ от 1 ноября 2012 г. N 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)», с учетом медицинских стандартов на современном этапе и включают в себя диагностические мероприятия, направленные на углубленное наблюдение за состоянием здоровья будущей мамы и малыша (малышей).
Наша программа разработана в соответствии с Приказом Министерства здравоохранения РФ от 1 ноября 2012 г. N 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)», с учетом медицинских стандартов на современном этапе и включают в себя диагностические мероприятия, направленные на углубленное наблюдение за состоянием здоровья будущей мамы и малыша (малышей). - Обслуживание по системе «личный врач». Ваш акушер-гинеколог и наставник в одном лице, знающий все нюансы вашей беременности, будет наблюдать вас с первого дня заключения договора.
- Индивидуальный подход (индивидуальный график посещения всех необходимых специалистов, прохождение всех видов диагностики, которые планирует личный врач, а также внимательное, чуткое и заинтересованное отношение к Вам и вашему будущему малышу).
- Прием ведут врачи акушеры-гинекологи с опытом работы в женской консультации и роддоме, а также врачи функциональной, ультразвуковой диагностики и другие узкие специалисты (терапевты, эндокринологи, гастроэнтерологи, кардиологи, неврологи, урологи, маммологии и др.
 ). Весь состав – это сильная команда профессионалов высокого уровня, врачей высшей категории, кандидатов медицинских наук.
). Весь состав – это сильная команда профессионалов высокого уровня, врачей высшей категории, кандидатов медицинских наук. - В лечебно-диагностическом центре МедЭксперт применяются самые современные методики диагностики на аппаратах экспертного класса, аналогов которым в нашем городе нет. Это функциональная и ультразвуковая диагностика. В частности, к вашим услугам новейший цифровой аппарат 4-D УЗИ экспертного класса.
Это настоящий прорыв в области акушерства и гинекологии. УЗ технология позволяет уже на ранних сроках увидеть объемное изображение малыша, оценить сердечную деятельность, двигательную активность и соответствие его развития сроку беременности. Сверхточные чувствительные датчики помогают выявить возможные пороки развития. Теперь уже на сроке 12 недель будущие родители смогут в реальном времени разглядеть личико малыша, головку, туловище, ручки и ножки, а на сроке 22-24 недели можно увидеть первые движения будущего малыша. Важным моментом УЗИ является допплерография – изучение маточно-плацентарного и фето-плацентарного кровотока.
 Цветной допплер обладает высокой точностью сканирования, но при этом дает точный диагноз, как плацентарная недостаточность или обвитие пуповиной шеи плода. УЗИ исследования в Л Д Ц МедЭксперт осуществляются специалистами высшей категории.
Цветной допплер обладает высокой точностью сканирования, но при этом дает точный диагноз, как плацентарная недостаточность или обвитие пуповиной шеи плода. УЗИ исследования в Л Д Ц МедЭксперт осуществляются специалистами высшей категории. - Вся медицинская документация у Вас на руках. Вы получите обменную карту и лист нетрудоспособности (больничный лист) при прохождении всех необходимых специалистов и сдачи анализов. Обменная карта выдается при постановке на учет до 25 недель беременности.
-
! Обратите внимание – родовой сертификат не выдается! Программа ведения беременности сформирована в соответствии с приказами и рекомендациями Минздравсоцразвития. Программой предусмотрено оформление обменной карты, выдача листа нетрудоспособности по беременности и родам (декретный отпуск), справок о постановке на учет для Собеса (МФЦ) и по месту работы, а также справки в ЖК для получения родового сертификата.
!!! Родовой сертификат выдается только государственными и муниципальными учреждениями здравоохранения (ЖК по месту жительства) на основании справки о постановке на учет по беременности в ЛДЦ «МедЭксперт».

- Возможность телефонной связи с медсестрой лечащего врача и с самим врачом акушером-гинекологом, который ведет беременность. Также патронажная медсестра проводит обзвон пациентов, заключающих договор на ведение беременности с целью записи на плановые консультации, анализы, УЗИ и другие процедуры, что позволит Вам сэкономить время и спланировать свой визит в Л Д Ц МедЭксперт в любое удобное время.
- Обслуживание без очередей и длительного ожидания. Мы заботимся о психологическом комфорте наших пациенток, так необходимом в этот период.
3D-4D УЗИ ПЛОДА НА АППАРАТЕ ЭКСПЕРТНОГО КЛАССА VOLUSON
ПРЕНАТАЛЬНЫЙ СКРИНИНГ
УЗИ ВО ВРЕМЯ БЕРЕМЕННОСТИ — ЧАСТЫЕ ВОПРОСЫ
30 фактов о беременности, которые могут вас удивить, плюс 5 мифов
Обзор
В течение приблизительно 40 недель беременности происходит многое. Вы можете ожидать некоторых изменений, которые произойдут в это время, но другие могут показаться захватывающими или даже удивительными.
Ниже приведены 30 фактов и 5 мифов о фертильности, беременности, родах и многом другом.
30 фактов о беременности
1. Самая длинная зарегистрированная беременность составила 375 дней. Согласно записи 1945 года в журнале Time, женщина по имени Беула Хантер родила в Лос-Анджелесе почти через 100 дней после средней 280-дневной беременности.
2. Одна из самых коротких зарегистрированных беременностей, когда ребенок выжил, длилась всего 22 недели. У ребенка было несколько осложнений, но он выжил. Еще более молодой ребенок, родившийся в возрасте 21 недели и 4 дней, теперь совсем малыш.
3. Самой старой зарегистрированной женщине, родившей ребенка, было 66 лет.
4. Объем крови в организме во время беременности увеличивается на 40-50 процентов. Это увеличение помогает с дополнительным кислородом, необходимым для поддержания здоровой беременности.
5. Матка может сильно увеличиться во время беременности. В первом триместре он размером с апельсин. К третьему триместру она увеличивается до размеров арбуза.
К третьему триместру она увеличивается до размеров арбуза.
6. Будущие мамы могут начать вырабатывать грудное молоко уже через 14 недель беременности.
7. Ваш голос может измениться во время беременности. Это связано с тем, что гормональные изменения могут вызвать опухание голосовых связок. Скорее всего, он вернется к норме после родов или грудного вскармливания.
8. К третьему триместру развивающийся ребенок может узнавать голос своей матери еще в утробе матери.
9. Примерно 1 из 2000 детей рождается с зубами. Это расшатанные врожденные зубы, и иногда их должен удалить врач. Они могут быть болезненными для матери во время грудного вскармливания. Они также могут быть опасны — есть риск, что их можно сместить и вдохнуть.
10. Многие беременные женщины в Китае избегают холодных продуктов, таких как мороженое и арбуз. Они предпочитают горячие напитки, такие как чай и суп, полагая, что беременность имеет «холодную» природу и что горячие жидкости помогают сбалансировать инь и ян. Нет никаких доказательств, подтверждающих это утверждение, но это все еще обычная культурная практика.
Нет никаких доказательств, подтверждающих это утверждение, но это все еще обычная культурная практика.
11. В Японии беременным женщинам могут выдать значок, который можно надеть на сумку или повесить на ожерелье. Идея состоит в том, что пассажиры в поездах и автобусах будут видеть значок и предлагать свои места, даже если женщина находится на раннем сроке беременности и еще не заметно.
12. В Турции самый высокий процент детей, рожденных с помощью кесарева сечения (50,4 на 100 живорождений), а в Исландии — самый низкий (15,2 на 100 живорождений).
13. По состоянию на 2015 год 17,8% беременных женщин во Франции курили в третьем триместре. В результате больницы начинают предлагать платежные ваучеры в обмен на участие в программе отказа от курения во время беременности.
14. Восемь — это наибольшее количество детей, рожденных живыми у матери-одиночки. В 2009, Надя Сулеман родила шестерых мальчиков и двух девочек в калифорнийской больнице.
15. В Бенине рождается больше близнецов, чем в любой другой стране: на 1000 рождений приходится 27,9 близнецов.
16. Примерно 32 человека из 1000 являются близнецами. В Соединенных Штатах штатами с самым высоким процентом близнецов являются Коннектикут, Массачусетс и Нью-Джерси. В Нью-Мексико самый низкий.
17. Разнополые близнецы (один мальчик и одна девочка) составляют примерно одну треть рождающихся близнецов.
18. Каждая восьмая пара в США не может забеременеть или вынашивать беременность.
19. Более семи миллионов женщин в Соединенных Штатах получают услуги по лечению бесплодия в течение жизни.
20. В 2012 году в США с помощью экстракорпорального оплодотворения (ЭКО) было зачато более 61 000 детей.
21. В возрасте 30 лет ежемесячная вероятность зачатия пары составляет около 20 процентов. К 40 годам вероятность составляет около 5 процентов каждый месяц.
22. Средний возраст женщин, рожающих первого ребенка в США, вырос с 24,9 лет в 2000 году до 26,3 лет в 2014 году. Было 2 703 504 естественных родов и 1 272 503 ребенка, родившихся с помощью кесарева сечения.
24. В США самый высокий процент младенцев рождается с 8 утра до полудня каждый день. Менее 3 процентов младенцев рождаются между полуночью и 6:59 утра.
25. Соединенные Штаты входят в число худших стран западного мира по уровню материнской смертности. По оценкам, в 2015 г. на каждые 100 000 живорождений приходилось 14 смертей. В Греции, Исландии, Польше и Финляндии самый низкий показатель — всего три смерти на 100 000 живорождений в 2015 г.
26. В последние годы увеличилось число родов в воде. Лишь немногим более 10 процентов всех больниц США предлагают варианты родов с погружением в воду.
27. Домашние роды также становятся все более популярными, но все же большинство женщин рожают в больнице или родильном доме. В 2012 году 1,36% рождений были в домашних условиях, по сравнению с 1,26% в 2011 году.
28. Младенцы могут плакать в утробе матери. Исследователи обнаружили выражение недовольства на УЗИ, начиная всего с 28 недель.
29. Показатели беременности среди подростков (в возрасте от 15 до 19 лет) в США снижаются. В 2015 году было зарегистрировано более 229 000 родов подростков. Это на 8% меньше, чем в 2014 году. К сожалению, он скончался через 11 часов после родов. С тех пор в Италии и Бразилии родились здоровые дети весом 22 фунта 8 унций и 16 фунтов 11,2 унции соответственно.
В 2015 году было зарегистрировано более 229 000 родов подростков. Это на 8% меньше, чем в 2014 году. К сожалению, он скончался через 11 часов после родов. С тех пор в Италии и Бразилии родились здоровые дети весом 22 фунта 8 унций и 16 фунтов 11,2 унции соответственно.
5 мифов
1. Миф: Форма вашего живота может предсказать пол вашего ребенка.
Правда: Низко? Легенда гласит, что у вас будет мальчик. Если у вас живот выше, это девочка. Собственно мышцы живота растягиваются при последующих беременностях. Итак, если у женщины живот выше, это, вероятно, просто означает, что у нее сильные мышцы живота или это ее первая беременность.
2. Миф: По частоте сердечных сокращений плода можно определить пол.
Правда: внимательно прислушайтесь к частоте сердечных сокращений, и вы сможете определить пол будущего ребенка, верно? Неправда. Нормальная частота сердечных сокращений плода для всех младенцев внутриутробно колеблется в пределах от 120 до 160 ударов в минуту. Чтобы узнать пол, придется дождаться УЗИ или родов.
Чтобы узнать пол, придется дождаться УЗИ или родов.
3. Миф: По форме и полноте лица во время беременности можно определить пол.
Правда: Вы, наверное, слышали, что если у женщины полное лицо или прыщи, у нее будет девочка. Это ложь и еще одна бабушкина сказка. Форма вашего лица и состояние кожи во время беременности зависят от ряда других факторов, таких как диета и генетика.
4. Миф: Спайс во время беременности вызывает слепоту у младенцев.
Правда: Острая пища во время беременности совершенно безопасна, но может вызвать изжогу. Спросите своего врача о безопасном для беременных антациде, если вы склонны к несварению желудка во время беременности.
5. Миф: Изжога во время беременности означает, что ребенок родится с волосами.
Правда: На самом деле, в этом может быть доля правды. Небольшое исследование показало, что женщины с легкой или сильной изжогой рожали детей с волосами. Исследователи считают, что может существовать связь между гормонами беременности, расслабляющими обе части нижнего отдела пищевода и ответственными за рост волос плода. Но необходимы дополнительные исследования.
Но необходимы дополнительные исследования.
Еда на вынос
Так много нужно узнать о беременности, и еще много неизвестного. Если вы беременны или планируете забеременеть, проконсультируйтесь с врачом. Они могут помочь вам составить план здоровой беременности и родов и ответить на любые ваши вопросы о симптомах, осложнениях и о том, чего ожидать.
Отсутствующие дородовые записи в родильном доме: количественная оценка проблемы коммуникации
- Список журналов
- AMIA Annu Symp Proc
- v.2005; 2005 г.
- PMC1560536
AMIA Annu Symp Proc. 2005 г.; 2005: 535–539.
, MD, 1 , MD, MSPH, 2 и , BSN, RN 2
Информация об авторе Информация об авторском праве и лицензии Отказ от ответственности
Цели
пациент
презентация в родильный дом, чтобы задокументировать возраст информации
в этих записях, и узнать, как быстро отсутствующие записи были
получено.
Метод
Форма опроса была заполнена в течение трех месяцев для каждого пациента
предъявить на попечение.
Результаты
Пренатальные записи были недоступны в 37% случаев при первоначальном обращении. Рекорды
никогда не были получены у 20% пациентов.
средний возраст пренатальной записи составлял 30 дней для тех записей, которые
были немедленно доступны, а средний возраст составлял 5 дней для тех,
записи, которые были восстановлены позже. В среднем на поиск ушло 1,4 часа.
пропавшая запись.
Вывод
Пренатальные записи часто отсутствуют в местах оказания медицинской помощи, и даже
когда записи доступны или извлекаются, информация, содержащаяся в
они, скорее всего, устарели. Необходимы дальнейшие исследования для количественной оценки
клинические и экономические последствия этой проблемы.
Дородовой уход — это интенсивный восьмимесячный период ухода за двумя связанными, но
отдельных пациентов, во время выраженных физиологических изменений
для обоих с потенциальными неблагоприятными последствиями, которые могут привести к летальному исходу
или последствия на всю жизнь. Предродовой уход также неизбежно ведет к уходу
Предродовой уход также неизбежно ведет к уходу
многими поставщиками в нескольких местах, таких как офисы или клиники, больницы, родильные дома
центры или отделения неотложной помощи. Почти нигде в
клиническая медицина – это наличие амбулаторной медицинской карты
так же важно, как и у беременных, и не менее важно
что имеющаяся информация актуальна.
Поскольку общих медицинских записей недостаточно для простого документирования, организации и
сделать доступной пренатальную информацию, отдельную и автономную
формы пренатальной записи развивались в течение десятилетий. Эти три
до пяти страниц бумажных форм пренатальной записи являются преобладающим методом
передача пренатальной информации в Соединенных Штатах с электронными версиями
того же, что является редким исключением и обычно ограничивается академическими
или крупные организации здравоохранения. Вопреки требованию здравого смысла
для доступа к актуальной и полной информации о дородовом уходе
клиницистами в конечном пункте перинатальной помощи, т. е. больница или
е. больница или
центр родовспоможения, это общеизвестно среди поставщиков дородовой помощи во всем мире.
США, что пренатальные записи часто и регулярно отсутствуют
когда беременные пациенты обращаются за помощью.
В попытке сделать бумажные дородовые записи доступными в родильных домах
больнице, стало стандартной практикой, что, как минимум,
копия истории болезни пациентки передается в больницу
к 36-й неделе беременности пациентки 1 . Эта политика означает, что при следующем дородовом посещении пациентки телефон
вызов или результат тестирования, копия записи, находящейся по адресу
пункт оказания медицинской помощи устарел и может отсутствовать экстренная информация. Далее, если
практикующие следуют только минимальному руководству, это гарантировано
что пренатальные записи будут полностью отсутствовать, если пациент предъявляет
до 36 недель беременности. В 2002 году количество больных
преждевременно родившихся (менее 37 недель беременности) было около одного
из каждых восьми рождений 2 . Минимальное соблюдение рекомендаций может привести к сотням тысяч случаев высокого риска.
Минимальное соблюдение рекомендаций может привести к сотням тысяч случаев высокого риска.
пациентов каждый год, поступающих и получающих первоначальное лечение без
пренатальная информация.
Отсутствие пренатальной информации в родильном доме обычно не является критическим
проблема в обычные рабочие часы, так как дородовая карта может быть
отправлены по факсу или доставлены лично в пункт оказания медицинской помощи. Однако в нерабочее время
по ночам и в выходные дни пренатальные записи для самого высокого риска
пациентки, т.е. те, кому угрожают преждевременные роды, обычно
недоступными и недоступными для клиницистов.
Сообщалось об отсутствии клинической информации в контексте индивидуального
элементы информации, которые отсутствовали и воспринимались как негативно влияющие на
уход 2 , 3 . В этих исследованиях фрагменты информации, воспринимаемые как необходимые для
клинические решения отсутствовали в 13,6% 3 и 81% 2 времени. Оба исследования сосредоточились только на информации, отсутствующей, когда некоторые
Оба исследования сосредоточились только на информации, отсутствующей, когда некоторые
клиническая информация была доступна, хотя Tang 2 сообщил, что целые карты отсутствовали в 5% случаев.
Несмотря на широко распространенные неподтвержденные наблюдения, предродовые записи часто
недоступны для поставщиков в больницах или родильных домах, когда пациенты
в настоящее время мы не смогли найти в литературе примеров, посвященных
о масштабах этой общепризнанной проблемы. В ожидании
о внедрении электронной системы пренатальной записи для
подмножество клиницистов, практикующих акушерство в исследовательской больнице, мы
предпринял это исследование, чтобы определить масштабы проблемы недоступности
пренатальные записи на презентации родильного дома, документировать
устаревший характер имеющихся записей, а также определить
как быстро были восстановлены отсутствующие записи.
По мере поступления пациентов в отделение родовспоможения (L&D) в больнице Saint
Люка, Канзас-Сити, Миссури, с 4 марта 2002 г.
6 июня 2002 г. сотрудников отдела труда и доставки попросили прикрепить анкету.
к больничной карте каждого пациента, а затем заполнить анкету
на соответствующих событиях во время встречи с пациентом. Исследование
форма была разработана для документирования обращения пациента к
отдел труда и доставки для оценки и документирования доступности, поиска
метод и возраст пренатальной записи. Документально оформленная форма
дата/время каждого события в процессе встречи (представление, госпитализация, перевод, выписка, извлечение записи) вместе с
EDD и клиническая причина(ы) ее появления. Нет другого
была запрошена информация о пациенте. Форма конкретно
спросили, была ли предродовая запись «немедленно» доступна
воспитателям в виде вопросов «да/нет». Персонал был
обучены понимать, что «немедленно» означает, что
пренатальная запись уже была доступна им непосредственно перед
к представлению пациента.
Конечной точкой опроса для каждой пациентки было время ее 1) родов, 2) родов.
выписан домой, или 3) был переведен не доставленным из оценки
отделение до дородового отделения. Эти конечные точки были выбраны для ограничения
Эти конечные точки были выбраны для ограничения
необходимое время для отслеживания формы опроса как можно большего количества оценок пациентов
предположительно может длиться несколько дней, и форма может быть потеряна в процессе
с несколькими сотрудниками, заполняющими части формы. Так же
фактическая необходимость принятия решений в информации, собранной во время пренатального
визиты, безусловно, резко упадут после того, как пациент родит, пойдет
дома или был переведен в другую часть. В конечном событии
сотрудников дополнительно попросили ответить на окончательное подтверждение Да/Нет
вопрос о том, была ли запись доступна, независимо от предыдущего
документация.
Данные опроса были затем введены в базу данных (Доступ Microsoft
Корпорация) для анализа.
Путем ручного просмотра данных мы дополнительно идентифицировали и пометили каждый
запись о встречах, чтобы указать, получала ли пациентка дородовую помощь
локально (и, следовательно, следует ожидать, что запись будет доступна), как
возражает против того, чтобы где-либо получать дородовую помощь или быть
переведенный пациент, который никогда не собирался рожать во время исследования
больница. Форма опроса и процесс опроса были одобрены
Форма опроса и процесс опроса были одобрены
Институциональный наблюдательный совет.
6 декабря 2002 г. коммерчески доступная предродовая карта в Интернете.
Система 5 была внедрена в двух клиниках дородового ухода, управляемых больницей Святого Луки.
Больница с доступом в L&D и во внутреннюю сеть больницы. К
Август 2003 г., записи обо всех пациентах, получавших пренатальные
помощь в этих клиниках была доступна онлайн для клиницистов и L&D
персонал.
Больница Святого Луки в Канзас-Сити — это общественная больница.
с 28 клиницистами (24 врача, 4 акушерки), у которых есть акушерские
привилегии и около 2600 доставок в год. Весь дородовой уход
поставщики, осуществляющие родоразрешение в больнице, имеют офисы в пределах 8-й мили
радиус больницы.
В течение периода исследования были собраны результаты опросов 564 пациентов. Из
в общей сложности 548 (97%) пациенток получили дородовую помощь.
где-то, а 16 (3%) либо не получали дородовой помощи,
или существование какой-либо предыдущей заботы не может быть определено. После
После
просмотр результатов вручную, включая текстовые комментарии, 536 (95%) из
пациентки получали дородовую помощь от местных поставщиков
и эти пациенты были исходной группой для всех других анализов в этом
изучать.
Пренатальные записи изначально были недоступны 37% (197) того времени
и никогда не были доступны в 20% (105) случаев, когда пациенты
представлены в отделение родовспоможения (n = 536). показывает количество немедленно доступных и в конечном итоге доступных пренатальных
записи, стратифицированные по гестационному возрасту. Как можно было ожидать для
запланированные или спонтанные представления, большинство представлений (67%) произошло
после 36 90–117-й 90–118-й недели беременности с уменьшением процента более отдаленных пациенток
были из срока. Пациенты с ближайшим сроком (более 36 недель)
гестации) с большей вероятностью имели пренатальную запись (78%), чем
пациентки с ранним сроком беременности (менее 24 недель) (18%). Для
те пациенты, где запись была в конечном итоге
извлечены, процент доступности записей снова увеличился.
с увеличением срока беременности. В обоих случаях мы будем интерпретировать
эти результаты означают, что для извлечения пренатального
записывать как до, так и после презентации по мере приближения пациента
срок.
Таблица 1
Количество обращений пациентов по гестационному возрасту на момент поступления и доступность
Пренатальной записи
| Гестационный возрастной диапазон (дни) | Встречи (n = 525) | Пренатальная запись сразу же (N = 334) | PRENATAL Запись в конце концов (N = 426). |
|---|---|---|---|
| 36+ недель (> 251) | 351 (67) | 275 (78) | 324 (92) |
| 32–36 Weeks (224–251) | 59 (11) | 26 (44) | 41 (70) |
| 28–32 Weeks (196–223) | 43 (8) | 16 (37) | 28 (65) |
| 24–28 Weeks (168–195) | 32 (6) | 10 (31) | 19 (59) |
| < 24 Weeks(< 168) | 40 (8) | 7 (18) | 14 (35) |
Открыть в отдельном окне
Данные n (%)
Медиана возраста информации в пренатальной записи, рассчитанная из
дата последнего зарегистрированного пренатального визита пациентки составляла 30 ± 31 день (0–205) для тех записей, которые были немедленно
доступны на момент презентации (n = 273), и
средний возраст для этих записей составлял 5 ± 19 дней (0–127).
которые были извлечены через некоторое время после поступления пациента (n = 67). перечисляет встречи как для записей, которые были немедленно доступны, так и для
те, которые в конечном итоге были извлечены, сгруппированные по возрасту
записывать. Для тех записей, которые были немедленно доступны, самые большие
процент (39%) были старше шести недель, и многие (22%) были
от двух до четырех недель. Средний возраст записей
которые были немедленно доступны, указывают на то, что эти записи, вероятно, были
доставлен в больницу задолго до обращения пациента. Это
также вероятно, что документация последующих дородовых посещений
не был включен в эти старые записи. За записи, которые были
извлеченных после обращения пациента, возраст записей (74% были
менее чем двухнедельной давности) отражает тот факт, что записи
извлеченные содержали самые последние пренатальные визиты. На самом деле возраст
этих извлеченных записей могут служить показателем того, насколько «старыми» являются даже
самая актуальная запись может быть.
Таблица 2
Доступность пренатальной документации, классифицированной по возрасту * информации в истории болезни
| Возраст информации в предродовой истории болезни | ||
|---|---|---|
| возраст < 7 дней | 43 (16) | 41 (61) |
| возраст 7–13 дней | 1 | 9 (13) |
| 14–27 days old | 60 (22) | 10 (15) |
| 28–41 days old | 37 (14) | 5 (7) |
| >41 дня | 107 (39) | 2 (3) |
Открыть в отдельном окне
Данные n (%)
предродовой визит.

Когда пренатальная карта не была доступна сразу, а затем была впоследствии
получено до конечной точки опроса (n = 83), потребовалось
в среднем 1,4 ± 12,1 часа (0,25–80 часов), чтобы получить
запись. перечисляет временные интервалы и количество записей, полученных в этих диапазонах. Большинство
записи (57%) были извлечены в течение двух часов после
презентации, хотя для 25% записей она взяла на себя
шесть часов, чтобы забрать их.
Таблица 3
Пренатальный поиск записей к моменту, необходимому для извлечения записи
| Требуется для получения пренатальной записи, если не сразу доступно | . Hour | 34 (41) |
|---|---|---|
| 1–2 hours | 13 (16) | |
| 2–6 hours | 15 (18) | |
| > 6 hours | 21 (25) |
Открыть в отдельном окне
Данные n (%)
Для тех записей, которые были извлечены, когда запись не была немедленно
доступны и метод извлечения был задокументирован (n = 89), 9 (10%) были
доставлено сотрудниками офиса, 23 (26%) были извлечены
лично поставщиком дородовой помощи, и 57 (64%)
записи были получены по факсимильной связи.
Для подмножества случаев, когда пациенты получали помощь в
двух клиник, где внедрен электронный пренатальный
рекорд был запланирован (n = 121), 56% (n = 68)
записи были немедленно доступны, когда пациент представил. Из
эта же группа, 73% (n = 88) пренатальных записей
в итоге были доступны. И наоборот, 44% времени пренатального
записи были немедленно недоступны, когда эта подгруппа пациентов поступила, и в 27% случаев пренатальные записи никогда не были восстановлены.
В период с 1 августа 2003 г. по 31 марта 2004 г. 566 пациентов были доставлены в больнице Св.
Люка, которые находились под присмотром медработников в
двух клиник с функционирующей системой электронной дородовой документации. Из
из этих 566 пациентов 12 пациентов не получали никаких пренатальных
медицинской помощи и, следовательно, не было никаких дородовых записей любого типа. Из
оставшиеся 554 родоразрешенных пациента, их текущие пренатальные записи
всегда без исключения были немедленно доступны поставщикам в
L&D в любом гестационном возрасте.
Дородовые записи — это гораздо больше, чем просто формы для заполнения. Как и любой тип
медицинская карта, они являются инструментами, которые могут одновременно помочь в общении
между поставщиками услуг, способствовать последовательному уходу и документировать
вмешательств и мыслительных процессов, стоящих за ними. Опять же, как и любой
другие медицинские записи, эффективность дородовых записей зависит
их точности, полноте, удобочитаемости, актуальности и
самое главное, их доступность на момент клинического
принимаются решения.
Хотя данные в этом исследовании ограничены одной больницей по месту жительства, мы
считают, что это исследование подтверждает и количественно оценивает то, что многие клиницисты
в Соединенных Штатах, занимающихся дородовым уходом, уже знают, что
беременных женщин часто обследуют и лечат без
преимущества любых данных, которые были собраны удаленно от
центр рождения. И даже при наличии дородовой записи это
исследование подтверждает интуитивное убеждение многих клиницистов в том, что
пренатальные записи часто устаревают, иногда на несколько месяцев.
Особенно беспокоит тех, кто занимается улучшением клинического качества
являются крайностями, обнаруженными в этом исследовании. Одна из пяти акушерских пациенток
управлялись без использования какой-либо информации, собранной во время
их пренатальный уход. Даже когда пренатальные записи были немедленно доступны
для клиницистов информация, содержащаяся в этих записях, была
старше шести недель примерно в двух из пяти случаев. Когда были записи
отсутствует, большинство из них было найдено в течение двух часов, в то время как по крайней мере одна запись
потребовалось 80 часов, чтобы наконец получить. Как ни странно, когда некоторые из этих результатов
обсуждались с персоналом L&D, многие заявили, что эти цифры
на самом деле лучше, чем они предполагали.
Недопонимание и особенно полный отказ в общении
информация, содержащаяся в типичной дородовой карте (например, предыдущая хирургическая операция).
подробности, иммунный статус, результаты скрининга, недавнее наблюдение за плодом и т. д.) места
д.) места
беременные пациенты и их потомство в группе риска по обоим
непосредственные и отдаленные неблагоприятные последствия. Например, пациенты, которые делают
не получать антибиотики в родах после положительного результата теста на группу B
Стрептококковые (СГБ) инфекции имеют большой риск передачи потенциально
смертельную инфекцию для новорожденного. Младенцы матерей, больных гепатитом
Носители группы В, которые не получают иммуноглобулин и вакцинацию немедленно
после рождения рискуют приобрести пожизненный хронический гепатит. А
документально подтвержденное беспокойство, поднятое и оцененное в офисе или клинике
информация о состоянии плода не может быть передана родильному персоналу
и покрытия врачей, если пренатальная карта недоступна или
устаревший. Отсутствие информации во время принятия решения может
привести к задержке оказания помощи, ошибкам бездействия с неблагоприятным бездействием, когда
необходимо расширенное наблюдение или ошибки совершения, когда это не нужно, возможно
инвазивные, процедуры выполняются с помещением пациента в
риск.
Отсутствующие записи в трудовой книжке также влекут за собой экономические последствия.
набор, который влияет на различные заинтересованные стороны, включая плательщиков, больницы, частные
практики и носители ответственности. Пренатальная запись
которого нет в наличии, часто приводит к повторным лабораторным анализам, анализу крови
типовое тестирование, посев гениталий, оценка гепатита В, УЗИ, плод
контрольное тестирование и т. д., даже если результаты или оценки
существуют, но недоступны для медицинской бригады. Добавлено в
экономическое бремя повторного тестирования – это затраты, понесенные
непроизводственная деятельность сестринского персонала по поиску отсутствующих записей
или согласование неполных записей. Каждая отсутствующая или неполная запись
создает каскад трудоемких действий (ручной поиск,
звонки в офис поставщика, телефонные звонки в лабораторию и т. д.) для
персонал, который может длиться в течение многих часов, как в
эта учеба. Кроме того, даже если предродовая запись изначально доступна
или после его извлечения иногда необходимо для ухода
сотрудники прилагают еще больше усилий, пытаясь найти неполную информацию
в извлеченных записях или для подтверждения информации, которая может быть неразборчивой
либо из слабых факсимильных передач, либо, чаще, неразборчивых
почерк на этих бумажных бланках.
Помимо медицинских и экономических последствий отсутствия связи
или недопонимание, также влекут за собой последствия профессиональной ответственности
для клиницистов. Принятие клинических решений при наличии устаревшей информации или ее отсутствии
вообще неоправданно, когда необходимая информация доступна
но заперт в милях или минутах от нас. В результате неблагоприятные последствия могут
привести к судебным разбирательствам о злоупотреблениях служебным положением, которые, помимо требования времени
от ухода за пациентом или его семьи, также может привести к профессиональной ответственности
увеличение премии или даже отказ в покрытии.
Бумажные дородовые записи использовались десятилетиями.
были доступны такие альтернативы, как электронные дородовые записи 6 , 7 . Эти альтернативы решают проблему отсутствующих записей с мгновенным
наличие самой актуальной информации о пациенте. Пока эти ранние
компьютеризированные системы пренатальной документации часто ограничивались конкретными
компьютеры, отделы или локальные сети и не доступны за пределами
эти ограничения, другие более поздние альтернативы электронным пренатальным записям 5 , 8 , 9 , 10 , использовали возможности глобального доступа Интернета для обеспечения
еще большая доступность. Как показано в этом исследовании, после внедрения
Как показано в этом исследовании, после внедрения
электронной дородовой карты, проблема отсутствия
пренатальные записи в родильном доме были фактически устранены.
Можно привести доводы в пользу того, что электронная предродовая карта должна быть самой
первая область клинической автоматизации 11 во многих практиках из-за гораздо большей потребности в обмене информацией
в течение конечного периода времени в акушерстве по сравнению с другими клиническими
области. Такая пренатальная система могла бы дополнить существующие общие
бумажные системы записи, а также сосуществуют с общими электронными системами
которые уже реализованы или будут реализованы в будущем. Что
именно так и было в изучаемых клиниках, где осталась одна клиника
на бумажной основе для всех других клинических услуг, а другая клиника
используются как бумажные, так и электронные системы записи.
Хотя это исследование было ограничено количественной оценкой проблемы отсутствия пренатальных
записи на презентацию родильного дома только в одной больнице, это
вполне вероятно, что подобные исследования могут быть повторены в больницах по всему миру.
США с аналогичными результатами. Что осталось без ответа и достойно
дальнейшего изучения и исследований являются вопросы, касающиеся влияния
отсутствие пренатальных записей о клинических исходах и любых поддающихся количественной оценке
экономические последствия этих недостающих записей.
1. Руководство по перинатальной помощи. 5-е изд. Американская академия педиатрии и
Американский колледж акушеров и гинекологов. 2002. с. 129.
2. Тан П.С., Фафшам Д., Шортлифф Э.Х. Традиционные медицинские карты как источник клинических данных в амбулаторных условиях
параметр. Proc Annu Symp Comput Appl Med Care. 1994: 575–579. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Smith PC, Araya-Guerra R, Bublitz C, et al. Отсутствует клиническая информация во время визитов первичной медико-санитарной помощи. ДЖАМА. 2005; 293: 565–571. [PubMed] [Google Scholar]
4. Martin JA, Hamilton BE, Sutton PD, Ventura SJ, Menacker F, Munson ML. Рождения: Финал
данные за 2002 г. Национальные статистические отчеты о естественном движении населения;52(10). Хаятсвилл, Мэриленд: Национальный центр статистики здравоохранения. 2003.
Хаятсвилл, Мэриленд: Национальный центр статистики здравоохранения. 2003.
5. НАТАЛ(СМ). eNATAL, LLC, Шони, Канзас.
6. Стадни Д.Р., Адамс Дж.Б., Горбач А., Гентнер С., Морган М.М., Барнетт Г.О. Компьютеризированная предродовая карта. Акушерство Гинекол. 1977; 50: 82–87. [PubMed] [Google Scholar]
7. Гонсалес Ф.А., Фокс Х.Е. Разработка и внедрение компьютеризированной он-лайн акушерской
записывать. Br J Obstet Gynaecol. 1989; 11: 1323–1327. [PubMed] [Google Scholar]
8. Berkowicz DA, Chueh HC, Barnett GO. Особенности дизайна при переносе акушерской истории болезни в
Веб. Proc Annu Symp Comput Appl Med Care. 1997: 754–758. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Nielsen PE, Thomson BA, Jackson RB, Kosman K, Kiley KC. Стандартная система составления акушерских карт: оценка нового электронного
медицинская запись. Акушерство Гинекол. 2000;96:1003–1008. [PubMed] [Google Scholar]
10. Мукайда Ф.Ю., Феттингер С.Г. Электронная акушерская карта в Интернете с использованием программного обеспечения с открытым исходным кодом.
