У кормящей мамы выделения: Кольпит у кормящих мам: симптомы и методы диагностики. Клиника доктора Шаталова Ликино-Дулево Мед-Л
Месячные при грудном вскармливании | o.b.®
Почему при грудном вскармливании не приходят месячные
Кормление грудью и менструация взаимосвязаны. За выработку молока отвечает гормон пролактин, который препятствует выработке гормонов в яичниках1,2. При высоких концентрациях пролактина в организме менструальный цикл1 отсутствует как таковой. А значит, становятся невозможными и месячные при ГВ. Известно, что самое большое количество этого гормона вырабатывается с 2 до 6 часов утра. При частом кормлении грудью в организме постоянно поддерживается высокая концентрация пролактина1,2,3. Именно поэтому у женщин, которые прикладывают ребенка по требованию, менструация во время кормления грудью начинается позже чем у тех, кто с младенчества устанавливает режим питания с большим перерывом на ночь2.
Когда восстанавливается менструальный цикл при кормлении грудью
У большинства кормящих женщин на фоне лактации месячные возобновляются через год или полтора после родов, примерно у трети – спустя 7–12 месяцев2. У некоторых молодых мам менструация начинается через 3–6 месяцев после родов2,3, в редких случаях – не приходит более 2 лет3. Если во время кормления грудью месячные идут нерегулярно долгое время, рекомендуется обратиться за консультацией к врачу.
У некоторых молодых мам менструация начинается через 3–6 месяцев после родов2,3, в редких случаях – не приходит более 2 лет3. Если во время кормления грудью месячные идут нерегулярно долгое время, рекомендуется обратиться за консультацией к врачу.
От чего зависят сроки начала месячных при кормлении грудью
От частоты прикладывания к груди. Если женщина часто кормит ребенка грудью (каждые 2–3 часа), в организме поддерживается высокая концентрация пролактина1,2,3, тормозящего работу яичников. Когда малыша докармливают смесью или вводят новые продукты питания, перерыв между прикладываниями увеличивается2,4. По этой причине падает уровень пролактина, и цикл может восстановиться. Если в период лактации менструация уже началась, «отменить» ее путем увеличения количества прикладываний уже невозможно.
От индивидуальных особенностей организма. Восстановление менструации полностью зависит от гормонального фона2. У каждой женщины он индивидуален, поэтому сроки возобновления месячных в период грудного вскармливания могут значительно варьироваться. На них влияют наследственные факторы, тип телосложения и пр.
На них влияют наследственные факторы, тип телосложения и пр.
От сложности перенесенных родов. Травмы и другие осложнения как у матери, так и у ребенка могут сказываться на возможности кормления грудью. Например, если малыш родился раньше срока и плохо сосет молоко, его количество может уменьшиться. Одновременно падает уровень пролактина и могут начаться месячные во время грудного вскармливания. Осложнения у матери также влияют на гормональный фон и общее состояние половой системы, а значит, и на сроки восстановления репродуктивной функции.
От наличия хронических заболеваний половой сферы. Воспалительные и инфекционные патологии также влияют на возможность начала критических дней при грудном вскармливании1. Если менструация не восстанавливается в течение долгого времени, это может быть первым симптомом заболеваний половой сферы. Для уточнения причины патологии и подбора лечения необходимо обратиться к врачу.
Нужно ли прерывать грудное вскармливание на время месячных
Месячные во время лактации никак не сказываются на качестве грудного молока, поэтому прерывать естественное вскармливание не нужно. Процессы в материнском организме, вопреки распространенному мнению, не сказываются на качестве питания малыша5. В «эти» дни молоко не меняет вкуса и не теряет своих полезных свойств. Заменять его смесью не требуется. Если при грудном вскармливании пришли месячные, количество молока под влиянием гормональных изменений может немного уменьшиться – это вариант нормы.
Процессы в материнском организме, вопреки распространенному мнению, не сказываются на качестве питания малыша5. В «эти» дни молоко не меняет вкуса и не теряет своих полезных свойств. Заменять его смесью не требуется. Если при грудном вскармливании пришли месячные, количество молока под влиянием гормональных изменений может немного уменьшиться – это вариант нормы.
Особенности менструации во время грудного вскармливания
Регулярность. В первые два-три цикла месячные во время кормления грудью бывают нерегулярными. Они могут приходить чаще или реже стандартных 28 дней1. Если сбои цикла сохраняются более 3 месяцев, необходимо проконсультироваться с врачом.
Интенсивность. Если начались месячные при кормлении грудью, женщина может заметить, что выделений стало больше или меньше, чем до родов. Это связано с физиологическими изменениями, произошедшими в организме. Однако у некоторых женщин интенсивность менструаций остается прежней1.
Болезненность. Многие женщины после родов замечают, что менструация перестала сопровождаться болями. Это связано с изменением положения и формы матки. Однако для многих критические дни сопровождаются таким же дискомфортом, как и раньше. Если во время грудного вскармливания пришли месячные, могут появиться неприятные ощущения внизу живота, связанные с сокращением матки.
Использование тампонов во время месячных при грудном вскармливании
Если при грудном вскармливании пошли месячные, женщина может использовать любые удобные для нее средства гигиены, в том числе тампоны o.b.®6 Чтобы комфортно чувствовать себя во время менструации, выбери продукты с оптимальной впитывающей способностью:
- o.b.® ProComfort mini или normal – это небольшие, тонкие тампоны с шелковистой поверхностью SilkTouch® (Силктач) и зауженным кончиком для еще более комфортного введения6. Оптимальный вариант для женщин, у которых месячные в период лактации стали скудными или умеренно интенсивными;
- o.
 b.® ProComfort super или super plus – эти средства гигиены удобно использовать при обычных или обильных месячных. Благодаря спиралевидным желобкам FluidLockTM (Флюидлок) тампоны обеспечивают надежную защиту от протеканий6.
b.® ProComfort super или super plus – эти средства гигиены удобно использовать при обычных или обильных месячных. Благодаря спиралевидным желобкам FluidLockTM (Флюидлок) тампоны обеспечивают надежную защиту от протеканий6.
Литература
- В.И. Дуда. Акушерство / учеб. — Минск: РИПО, 2013, с. 70-71, 188-198.
- Джаббарова Ю.К. Лактационная аменорея как способ послеродовой контрацепции // Джаббарова Ю.К., Рахманкулова Н.Г. / Электронный научный журнал «Биология и интегративная медицина» №5, 2016 , с. 54-62.
- Т.В.Овсянникова. Акушерство и гинекология Гинекология — Актуальные вопросы послеродовой контрацепции// Т.В.Овсянникова, И.О.Макаров / Consilium Medicum, №02, 2013, с. 18-21.
- Н.А.Осипова. Акушерство и гинекология Гинекология — Проблемы планирования семьи после родов // Н.А.Осипова, И.Е.Зазерская / Consilium Medicum №05, 2013.
- И.Н. Захарова. История грудного вскармливания: что препятствовало естественному способу питания младенцев от древних времен до современности? // И.
 Н. Захарова, И.М. Османов / МЕДИЦИНСКИЙ СОВЕТ №11, 2018, с 18-26.
Н. Захарова, И.М. Османов / МЕДИЦИНСКИЙ СОВЕТ №11, 2018, с 18-26. - Применение тампонов o.b.®.
Мастит: симптомы и лечение | Philips Avent
значок поддержки поиска
Ключевые слова для поиска
Домой ›› Мастит у кормящей матери: симптомы и лечение
Домой ›› Мастит у кормящей матери: симптомы и лечение
↑ Верх
Грудное вскармливание — один из самых естественных процессов для женщины, но он не всегда проходит просто. Наряду с индивидуальными аспектами грудного вскармливания есть и некоторые общие проблемы, с которыми могут столкнуться молодые кормящие матери.
Одна из них — мастит, воспалительное заболевание, вызывающее болезненность и повышенную чувствительность тканей молочной железы.
Частота лактационного мастита среди женщин в различных странах колеблется от 2 % до 33 % и в среднем составляет около 10 %*.
Мастит у кормящих женщин вызывает бактериальная инфекция молочных протоков, попадающая через трещины, вследствие раздражения соска или при наличии пирсинга на соске.
Лактационный мастит опасен тем, что он может вызывать боль при кормлении ребенка грудью, препятствовать процессу формирования связи между матерью и младенцем или даже нарушить выработку молока.
Чтобы защитить здоровье и комфорт матери и ребенка, а также выработку молока у матери, эту проблему нужно решать безотлагательно.
Итак, отвечаем на наиболее часто задаваемые вопросы о мастите и борьбе с ним: «Как возникает мастит?», «Каковы симптомы мастита?» и «Можно ли кормить грудью при мастите?».
Для получения дополнительной информации обратитесь к врачу.
Признаки мастита
Каковы ощущения при мастите? Помимо боли и дискомфорта, симптомами мастита могут также быть усталость и чувство измождения.
Как проявляется мастит:
- жар (температура >38,5 °С) и/или гриппоподобные симптомы;
- тошнота;
- рвота;
- желтоватые выделения из соска;
- грудь теплая или горячая на ощупь;
- грудь розового или красного цвета.

Эти симптомы мастита похожи на симптомы нагрубания груди, но между этими состояниями есть принципиальная разница. Мастит отличается от нагрубания тем, что обычно поражает только одну грудь, а не обе.
Причины возникновения мастита
Мастит может развиться у молодой матери в любой момент, но чаще он возникает в течение первых двух-трех недель после родов. Распространенная причина этого заболевания — большие перерывы между кормлениями — например, когда ребенок начинает спать всю ночь.
Вот другие возможные причины мастита:
- неправильный захват груди при кормлении;
- неполный отток молока из молочных желез, например, из-за закупорки молочного протока;
- нагрубание груди, оставленное без внимания;
- регулярное давление на какую-то часть молочной железы, ношение тесной одежды;
- травма груди, вызванная повреждением или ударом.
Вкратце: мастит обычно развивается вследствие чересчур длительного нахождения молока в груди, известного как застой молока. Застой молока провоцирует размножение бактерий, что и вызывает мастит и симптомы боли и жара. Поэтому для предотвращения мастита и застоя молока важно убедиться, что оно выводится из груди должным образом.
Застой молока провоцирует размножение бактерий, что и вызывает мастит и симптомы боли и жара. Поэтому для предотвращения мастита и застоя молока важно убедиться, что оно выводится из груди должным образом.
Причиной также может быть закупорка молочных протоков. Мастит действительно вызывается застоем молока или слишком длительным нахождением молока в груди, но это состояние и последующие симптомы мастита — жар и боль — возникают именно по причине быстрого размножения бактерий за счет застоя молока.
Профилактика мастита при грудном вскармливании
Хорошая новость заключается в том, что способов предотвращения мастита существует множество. Ниже вы найдете несколько советов о том, как избежать мастита.
1. Ухаживайте за грудью, чтобы предотвратить раздражение сосков. Помочь предотвратить мастит может правильный уход за грудью: легкий массаж и поддержание сухости сосков с помощью мягких вкладышей в бюстгальтер.
Узнайте больше об уходе за грудью в нашей статье по ссылке.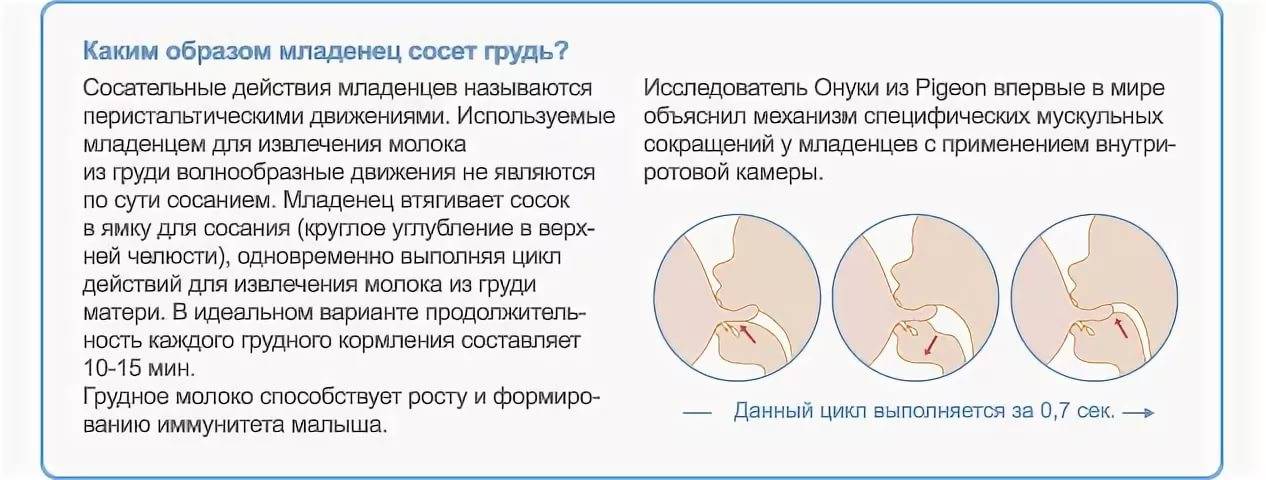
2. Кормите ребенка часто. Для полного опустошения груди важно кормить регулярно и вовремя. Даже если малыш спит, его следует разбудить, когда настанет время кормления. Если мама не может быть с ребенком во время кормления, ей следует сцеживать молоко из груди при помощи молокоотсоса.
Подберите простой в использовании молокоотсос — например, одинарный электронный молокоотсос. Он позволяет бережно и естественно сцеживаться благодаря особой технологии Natural Motion.
3. Убедитесь, что ребенок правильно захватывает грудь. Многих осложнений при грудном вскармливании можно избежать, если малыш правильно захватывает грудь. Попробуйте разные позы при кормлении грудью, чтобы найти ту, в которой ребенок будет правильно захватывать грудь. Это поможет предотвратить возникновение мастита и других проблем. Мы рассказываем подробнее о позах для грудного вскармливания в статье по ссылке.
4. Отлучайте ребенка от груди постепенно. Чтобы свести к минимуму вероятность осложнений, необходимо сокращать выработку молока, постепенно уменьшая число кормлений грудью.
Если вам актуальна тема прекращения грудного вскармливания, ознакомьтесь с нашими советами по отлучению малыша в статье по ссылке.
Лечение мастита у женщин
Один из самых распространенных вопросов, который задают столкнувшиеся с маститом кормящие мамы: «Могу ли я продолжать кормить грудью?» Ответ: да. Более того, кормление грудью при мастите может помочь вывести инфекцию, не причиняя вреда и не вызывая побочных эффектов.
Важный момент: если вы обнаружили у себя симптомы мастита, незамедлительно обратитесь к врачу. Для облегчения симптомов мастита врачи обычно назначают антибиотики (например, ацетаминофен или ибупрофен), предварительно убедившись, что прописанный препарат безопасен при грудном вскармливании.
Мастит может вызывать дискомфорт, но причин для паники или отчаяния нет. Это распространенная проблема, которая возникает у многих молодых мам при первом опыте кормления грудью. Следуя советам этой статьи, можно уменьшить вероятность развития мастита, но, если вас что-то беспокоит, вам следует обратиться за помощью к специалисту.
Статьи и полезные советы от Philips Avent
*Лактационный мастит и лактостаз: тактические контраверсии. О.А. Пустотина. Российский университет дружбы народов, г. Москва, 2013 год
Приложение Бэби+
Скачайте приложение и отслеживайте с помощью трекеров развитие и рост своего ребенка, а также сохраняйти эти особенные моменты навсегда.
Загрузите приложение:
Приложение Беременность+
Скачайте одно из лучших в мире приложений для отслеживания беременности, чтобы еженедельно получать полезную информацию, статьи и советы о беременности и развитии малыша.
Загрузите приложение:
Вы покидаете официальный веб-сайт Philips Здравоохранение (“Philips”). Любые ссылки на сторонние веб-сайты, которые могут быть размещены на этом сайте, предоставлены исключительно для вашего удобства. Philips не даёт никаких гарантий относительно каких-либо сторонних веб-сайтов и содержащейся на них информации.
Я понимаю
You are about to visit a Philips global content page
You are about to visit the Philips USA website.
Беременность при грудном вскармливании: первые признаки
Можно ли забеременеть в период лактации? Бытует мнение, что это невозможно. Однако на практике такие случаи – не редкость. Как распознать первые признаки беременности во время кормления грудью и какие существуют риски? Об этом – далее в статье.
воскресенье, марта 17th, 2019
- Печать
- Поделиться
Что происходит в организме кормящей женщины
Сразу после рождения ребенка в организме женщины повышается количество особого гормона – окситоцина. Он заставляет матку сокращаться после родов, а также отвечает за выработку грудного молока. Чем чаще вы кормите кроху грудью, тем выше концентрация окситоцина в крови. Интересно, что этот же гормон – провокатор лактационной аменореи. Другими словами, именно он виноват в отсутствии менструации.
Принято считать, что пока кормишь малыша грудью и нет месячных, забеременеть невозможно. Ведь нет месячных, нет овуляции. Нет овуляции – нет яйцеклетки, готовой к оплодотворению. Все логично. У некоторых женщин аменорея может длиться год-два, а у некоторых – месяц. И понять, когда она закончилась – крайне сложно. Основной признак восстановления фертильности (способности к воспроизводству) – месячные. Но менструация начинается спустя две недели после овуляции. Поэтому сексуально активная кормящая мама может снова забеременеть в любой момент, даже не подозревая об этом.
Смотрите также: Календарь овуляции
Кроме окситоцина, в организме кормящей женщины также повышается количество пролактина. Он блокирует рост фолликулов и овуляцию, но гарантии, что фолликул не начнет расти нет никакой. Поэтому исключить вероятность оплодотворения в этот период также нельзя.
Беременность при грудном вскармливании: как это возможно
Незапланированное оплодотворение в период лактации может произойти, утверждают медики. Дело в том, что во время кормления грудью фертильность снижается, но не замирает полностью. И если женщина кормит малыша грудью по графику, а не по требованию, или же чередует грудное вскармливание и искусственные детские смеси, вероятность снова забеременеть достаточно высока.
Дело в том, что во время кормления грудью фертильность снижается, но не замирает полностью. И если женщина кормит малыша грудью по графику, а не по требованию, или же чередует грудное вскармливание и искусственные детские смеси, вероятность снова забеременеть достаточно высока.
Увеличение интервалов между кормлениями или полное отлучение ребенка от груди снижает уровень окситоцина и пролактина в крови. Это в свою очередь запускает процесс роста фолликулов и овуляции, возобновления менструального цикла. Если вы не планируете второго ребенка в первый год после рождения первого, подумайте о контрацепции.
Симптомы беременности при кормлении грудью
Как определить беременность в период лактации? Достаточно непросто. Классические признаки зарождения новой жизни в утробе кормящие мамы часто просто не замечают, списывая их на естественное послеродовое состояние организма. Ведь и правда: бессонница, тревожность, чрезмерная усталость, тошнота и боль в пояснице – вполне типичные явления для женщины, которая недавно родила. А самый очевидный симптом беременности – отсутствие месячных – и вовсе списывается со счетов, так как их и так нет. Как же понять, беременны вы или нет?
А самый очевидный симптом беременности – отсутствие месячных – и вовсе списывается со счетов, так как их и так нет. Как же понять, беременны вы или нет?
Читайте также: Второй ребенок в семье
Первые признаки беременности во время кормления грудью могут быть такими:
- Вы устаете сильнее обычного и постоянно хотите спать.
Этот симптом вполне можно списать на ночные недосыпания и уход за младенцем, который отбирает все ваши силы. Однако, если заметили, что утомляетесь сильнее обычного и наутро чувствуете себя полностью разбитой, даже если кроха не будил ночью – купите тест на беременность.
- Часто бегаете в туалет
Это может быть связано с циститом или заболеванием почек, а может быть и одним из симптомов новой беременности. Наш организм устроен таким образом: как только в утробе зарождается новая жизнь, организм увеличивает кровоток, чтобы обеспечить будущего малыша всеми необходимыми веществами. Это в свою очередь заставляет почки производить больше мочи. Бегаете часто в туалет? Запишитесь к гинекологу и купите тест на беременность.
Бегаете часто в туалет? Запишитесь к гинекологу и купите тест на беременность.
- Ощущаете болезненные ощущения в груди
Это может быть связано не только с застоем молока, но и с новой беременностью. Изменение количества эстрогена и прогестерона и вызывают те самые болезненные ощущения в молочных железах. Наблюдаете такой симптом у себя? Купите тест.
- Вас тошнит по утрам.
Тошнить может от чего угодно, в том числе от повышения концентрации ХГЧ в крови. Этого гормона становится больше при беременности. Сдайте анализы крови и сделайте тест на беременность. Он отреагирует на изменения в составе мочи, даже во время лактации.
- Ребенок отказывается брать грудь.
Когда наступает новая беременность, меняется гормональный фон. Из-за этого меняется вкус грудного молока, уплотняется его консистенция и его становится меньше. Поэтому ваш малыш может отказываться брать грудь, будет капризничать и постоянно требовать есть.
Беременность во время лактации: «за» и «против»
Еще один малыш в семье – это радость. Вы должны быть в курсе возможных рисков и положительных моментов, которые сулит новая беременность.
Вы должны быть в курсе возможных рисков и положительных моментов, которые сулит новая беременность.
Воспитывать детей-погодок намного проще, чем малышей с разницей в возрасте в несколько лет. У них общий режим дня, общие интересы и игрушки на двоих. Вам будет проще приспособиться.
Возможные риски:
- На полное восстановление женского организма после родов нужно минимум 2 года. Новому ребенку может просто не хватить ресурса для роста и развития.
- Если роды проходили с помощью кесарева сечения, матка может быть не готова. Существует риск гибели плода и необратимых последствий для здоровья женщины.
- Кормление грудью провоцирует сокращение матки, что может стать причиной выкидыша.
Сохранять незапланированную беременность или нет – дело исключительно ваше. Если первая беременность и первые роды прошли без осложнений, выносить здорового ребенка – вполне реально.
Статьи по теме:
Тошнота при беременности: почему тошнит и что с этим делать
Секс во время беременности
ТОП-3 признака внематочной беременности
Подробнее
📌 вопросы гинекологии и советы по лечению
Арбуз при грудном вскармливании
Пожаловаться
8 октября 2011 14:06 в Личный журнал
Очень хочется… Но, подавив тяжелый вздох, большинство кормящих мам проходят мимо. Ведь есть арбуз при грудном вскармливании – это нарушение всех диет! Кроме того, он:
Ведь есть арбуз при грудном вскармливании – это нарушение всех диет! Кроме того, он:
Красный
Содержит слишком много жидкости, что вредно для лактации
Сильный аллерген для грудничка
Насколько же все это соответствует действительности?
Чем полезен арбуз для кормящих мам?
Возможно, некоторые и не догадываются, что арбуз на самом деле очень полезен. Он богат:
Антиоксидантами, типа каротина (улучшает зрение), тиамина, аскорбиновой кислоты, ниацина и рибофлавина. Все они защищают человеческий организм от возрастных разрушений, противостоят развитию рака
Фолиевой кислотой, которая повышает выделение…
142130
ВАЖНОСТЬ ГРУДНОГО ВСКАРМЛИВАНИЯ
Пожаловаться
8 декабря 2010 16:25 в Личный журнал
Вот, что откопала в сети…
ПЕРВЫЕ НЕДЕЛИ КОРМЛЕНИЯ Отсутствие специального образования в области лактации и опыта работы с кормящей женщиной и грудным ребенком у персонала роддома, патронажной сестры или наблюдающего врача могут привести с одной стороны к необоснованному докорму смесью, преждевременному отказу от кормления грудью, а с другой стороны может подвергнуть опасности ребенка, которому нужна помощь в сосании и/или докорм сцеженным грудным молоком или смесью.
Рост и развитие новорожденного ребенка во время кормления грудью зависит от наличия у матери молока, способности ребенка высосать достаточное для роста количество молока и способности переварить молоко.
В своей статье…
112781
ВАЖНОСТЬ ГРУДНОГО ВСКАРМЛИВАНИЯ
Пожаловаться
19 января 2011 17:43 в Личный журнал
ПЕРВЫЕ НЕДЕЛИ КОРМЛЕНИЯ Отсутствие специального образования в области лактации и опыта работы с кормящей женщиной и грудным ребенком у персонала роддома, патронажной сестры или наблюдающего врача могут привести с одной стороны к необоснованному докорму смесью, преждевременному отказу от кормления грудью, а с другой стороны может подвергнуть опасности ребенка, которому нужна помощь в сосании и/или докорм сцеженным грудным молоком или смесью.
Рост и развитие новорожденного ребенка во время кормления грудью зависит от наличия у матери молока, способности ребенка высосать достаточное для роста количество молока и способности переварить молоко.
В своей статье я затрону аспекты наблюдения…
205361
о грудном вскармливание)
Пожаловаться
28 января 2014 19:31 в Личный журнал
За выработку и выделение молока отвечают 2 гормона: окситоцин и пролактин. Пролактин отвечает непосредственно за производство молока. Он вырабатывается ТОЛЬКО в ответ на сосание ребенком груду. Причем если ребенка прикладывать неправильно, то он будет плохо вырабатываться. Выглядит это примерно так: ребенок начинает сосать грудь – в мозг поступает сигнал об этом – гипофиз головного мозга начинает вырабатывать пролактин – пролактин попадает в кровь – благодаря этому между кормлениями вырабатывается молоко – когда ребенок опять начинает сосать именно этот пролактин, выработанный в предыдущее кормление заставляет молочные железы производить молоко. Т.е. каждый раз кормя ребенка мы «заказываем»…
01567
Из-за чего бывают выделения после родов?
Пожаловаться
31 октября 2009 01:18 в Личный журнал
На период беременности все женщины получают от природы приятный подарок – это прекращение месячных. Но потом эти девять месяцев с лихвой компенсируются таким явлением как лохии – выделения после родов. Меня несколько пугают эти длительные выделения после родов, поэтому я решила поподробнее изучить этот вопрос.Выделения после родов – это естественное очищение организма, удаление клеток эндометрия матки и ее восстановление. Наиболее обильны выделения в первые сутки после рождения малыша, а затем их количество постепенно уменьшается. Изменяется и характер выделений: со временем они становятся менее кровянистыми (к четвертой неделе), приобретают коричневый, а затем и светлый, белый цвет. Обычно…
Но потом эти девять месяцев с лихвой компенсируются таким явлением как лохии – выделения после родов. Меня несколько пугают эти длительные выделения после родов, поэтому я решила поподробнее изучить этот вопрос.Выделения после родов – это естественное очищение организма, удаление клеток эндометрия матки и ее восстановление. Наиболее обильны выделения в первые сутки после рождения малыша, а затем их количество постепенно уменьшается. Изменяется и характер выделений: со временем они становятся менее кровянистыми (к четвертой неделе), приобретают коричневый, а затем и светлый, белый цвет. Обычно…
13954379
Документ о питании грудных детей в ссср
Пожаловаться
16 сентября 2013 00:12 в Личный журнал
Искала различную информацию на просторах нета о питании грудных детей, дисбаках и тд… Для меня актуально и наткнулась на вот такой документ — кому может интересно прочитать как рекомендовали кормить грудничков в советском союзе — когда давать прикорм и чем кормить… Очень много букв))))))) Утверждаю
Начальник Главного управления
лечебно-профилактической помощи
детям и матерям Министерства
здравоохранения СССР
2 июня 1985 г. N 11-14/26-6
N 11-14/26-6
ПИТАНИЕ ДЕТЕЙ В ДОМАХ РЕБЕНКА
(МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ)
Методические рекомендации подготовлены Институтом питания АМН СССР (проф. Е.М. Фатеева, к.м.н. Л.М. Белкина, Л.И. Басова), Главным управлением лечебно-профилактическ…
3816369
27 октября 2010 00:05 в Личный журнал
Пожаловаться
Каким бывает стул (кал) у детей грудного возраста в норме и при патологии.Частота стула и его вид у здорового ребёнка зависит от возраста и вида вскармливания. Расстройства пищеварения и патологии влияют на внешний вид, цвет и запах кала, изменяют частоту испражнений. Рассмотрим, каким бывает стул ребёнка в норме и при нарушении пищеварения.
Меконий Новорожденный в первые 1-2 дня жизни выделяет первородный кал, или меконий, в виде густой вязкой массы темно-оливкового цвета без запаха. Термином «меконий» обозначают все содержимое кишечника ребенка, накопившееся перед родами и до первого прикладывания к груди. Примесь мекония к околоплодным водам в начале родов указывает на внутриутробную…005089
Примесь мекония к околоплодным водам в начале родов указывает на внутриутробную…005089
87 наиболее частых жалоб и вопросов при беременности
Пожаловаться
12 января 2012 18:04 в Личный журнал
Первый триместр
Каковы первые симптомы беременности?
Чаще всего задержка месячных указывает на наступление беременности, хотя у женщин с нерегулярным циклом задержка может быть не связана с беременностью.
Появляется учащенное мочеиспускание, повышенная утомляемость, тошнота или рвота, нагрубание молочных желез.
Большинство из перечисленных симптомов являются нормой.
Большинство домашних тестов чувствительны с 9 – 12 дня оплодотворения.
Выполнение теста позволяет рассеять сомнения.
Тест на беременность по сыворотке крови (выполняется в лаборатории) позволяет выявить беременность с 8 – 11 дня оплодотворения.
Через какое время после оплодотворения плодное яйцо прикрепляется к…
47839983
26 ноября 2013 00:00 в Личный журнал
Пожаловаться
87 наиболее частых жалоб и вопросов при беременностиПервый триместр
Каковы первые симптомы беременности?
Чаще всего задержка месячных указывает на наступление беременности, хотя у женщин с нерегулярным циклом задержка может быть не связана с беременностью.
Появляется учащенное мочеиспускание, повышенная утомляемость, тошнота или рвота, нагрубание молочных желез.
Большинство из перечисленных симптомов являются нормой.
Большинство домашних тестов чувствительны с 9 – 12 дня оплодотворения.
Выполнение теста позволяет рассеять сомнения.
Тест на беременность по сыворотке крови (выполняется в лаборатории) позволяет выявить беременность с 8 – 11 дня оплодотворения.
Через какое время пос…16111851
Что нужно знать о грудном молоке
Пожаловаться
16 сентября 2013 13:24 в Личный журнал
98% женщин имеют физиологическую возможность кормить грудью так долго, сколько хотят. Всемирная организация здравоохранения рекомендует кормить исключительно грудным молоком младенцев в возрасте до 6 месяцев, и продолжать кормить грудью до 2-х лет и более. Каждая из них изначально заложена на гиперлактацию — то есть на выработку очень большого количества молока. Поэтому важно знать и понимать, как собственно «работает» грудь. Гормоны, отвечающие за выработку молока За выработку и выделение молока отвечают 2 гормона, которые вырабатываются гипофизом: окситоцин и пролактин. Пролактин Пролактин отвечает непосредственно за производство молока. Он вырабатывается ТОЛЬКО в ответ на сосание ребенко…
Гормоны, отвечающие за выработку молока За выработку и выделение молока отвечают 2 гормона, которые вырабатываются гипофизом: окситоцин и пролактин. Пролактин Пролактин отвечает непосредственно за производство молока. Он вырабатывается ТОЛЬКО в ответ на сосание ребенко…
32916498
Вскармливание детей первого года жизни часть 4…. рекомендую кидать в заметки! ПОСЛЕДНЯя
Пожаловаться
25 июня 2014 18:50 в Личный журнал
1 часть:www.baby.ru/blogs/post/296130831-9313731/2 часть:www.baby.ru/blogs/post/296131203-9313731/ 3 часть:http://www.baby.ru/blogs/post/296131635-9313731/
Нет молока?Если вы по каким-то причинам выбрали искусственное вскармливание, важно знать основные правила и нюансы. Все прекрасно знают о том, как важно грудное вскармливание для новорожденного. Однако иногда случается так, что обстоятельства оказываются сильнее маминого желания, и тогда приходится задумываться об искусственном питании. Как же сделать правильный выбор? Когда придется давать бутылочку? Противопоказаний против грудного кормления не так много, да и встречаются они не так часто. При каких же заболеваниях у мамочек приходитс…
При каких же заболеваниях у мамочек приходитс…
006259
Понос (диарея, жидкий кал) у новорожденных, грудничков и детей до года: возможные причины и важные моменты на которые родители обязательно должны обратить внимание. Нормальный кал у детей до года.
Пожаловаться
16 апреля 2014 13:39 в Личный журнал
Особенности проблемы поноса (жидкого кала) у детейПроблема поноса у детей имеет несколько важных особенностей:У детей раннего возраста (груднички, дети первого года жизни) жидкий стул может быть совершенно нормальным явлением, которое не требует никакого лечения. Ниже будет подробно описано, как отличить нормальный жидкий кал от поноса.
В целом ряде случаев, внезапный или продолжительный понос у ребенка до года может быть признаком серьезных болезней. Ниже подробно описано, какие симптомы могут указывать на то, что понос у ребенка связан с опасной болезнью.
В тех случаях, когда понос у ребенка развился на фоне болезни, существует большой риск того, что у ребенка быстро разовьется опасное …
2110190
Всё о ГВ.
Пожаловаться
8 июня 2012 08:54 в Личный журнал
Наступил долгожданный момент. Теперь малыш рядом с вами, и казалось, можно было бы расслабится и есть все что захочешь, но если вы для себя выбрали вариант грудного вскармливания (ГВ) а не искуственное детское питание, стоит придерживаться диеты, хотя бы первый месяц, потом постепенно раз в два дня вводить в свой рацион новые продукты и смотреть на реакцию ребенка. Этот список я нашла на форуме сайта www.roditeli.com.ua кое-что добавила от себя
МОЖНО:
каши: рис, гречка, кукурузная, перловая, ячневая, многозлаковые поосторожнее, без зажарки, если вдруг любите.
супы: белые-зеленые овощи и чуть морковочки. на воде. ну, я уже писала очень полезно в пищу растительное масло первого отжима…
16717
Шпаргалка для кормящей мамы (на ГВ)
Пожаловаться
2 сентября 2012 05:42 в Личный журнал
Шпаргалка для кормящей мамыЗа выработку и выделение молока отвечают 2 гормона: окситоцин и пролактин. Пролактин отвечает непосредственно за производство молока. Он вырабатывается ТОЛЬКО в ответ на сосание ребенком груду. Причем если ребенка прикладывать неправильно, то он будет плохо вырабатываться. Выглядит это примерно так: ребенок начинает сосать грудь – в мозг поступает сигнал об этом – гипофиз головного мозга начинает вырабатывать пролактин – пролактин попадает в кровь – благодаря этому между кормлениями вырабатывается молоко – когда ребенок опять начинает сосать именно этот пролактин, выработанный в предыдущее кормление заставляет молочные железы производить молоко. Т.е. каждый…
Пролактин отвечает непосредственно за производство молока. Он вырабатывается ТОЛЬКО в ответ на сосание ребенком груду. Причем если ребенка прикладывать неправильно, то он будет плохо вырабатываться. Выглядит это примерно так: ребенок начинает сосать грудь – в мозг поступает сигнал об этом – гипофиз головного мозга начинает вырабатывать пролактин – пролактин попадает в кровь – благодаря этому между кормлениями вырабатывается молоко – когда ребенок опять начинает сосать именно этот пролактин, выработанный в предыдущее кормление заставляет молочные железы производить молоко. Т.е. каждый…
061574
Нашла вот что в сообществе ГВ…подскажите относительно последнего пункта
Пожаловаться
8 ноября 2013 19:51 в Личный журнал
Шпаргалка для кормящей мамыЗа выработку и выделение молока отвечают 2 гормона: окситоцин и пролактин. Пролактин отвечает непосредственно за производство молока. Он вырабатывается ТОЛЬКО в ответ на сосание ребенком груду. Причем если ребенка прикладывать неправильно, то он будет плохо вырабатываться. Выглядит это примерно так: ребенок начинает сосать грудь – в мозг поступает сигнал об этом – гипофиз головного мозга начинает вырабатывать пролактин – пролактин попадает в кровь – благодаря этому между кормлениями вырабатывается молоко – когда ребенок опять начинает сосать именно этот пролактин, выработанный в предыдущее кормление заставляет молочные железы производить молоко. Т.е. каждый раз ко…
Причем если ребенка прикладывать неправильно, то он будет плохо вырабатываться. Выглядит это примерно так: ребенок начинает сосать грудь – в мозг поступает сигнал об этом – гипофиз головного мозга начинает вырабатывать пролактин – пролактин попадает в кровь – благодаря этому между кормлениями вырабатывается молоко – когда ребенок опять начинает сосать именно этот пролактин, выработанный в предыдущее кормление заставляет молочные железы производить молоко. Т.е. каждый раз ко…
08474
Что нужно знать о грудном молоке
Пожаловаться
17 ноября 2013 15:45 в Личный журнал
для меня интересная тема. и по этому решила выставить тут все что я нашла по теме ГВ. написано доступно и коротко.98% женщин имеют физиологическую возможность кормить грудью так долго, сколько хотят. Всемирная организация здравоохранения рекомендует кормить исключительно грудным молоком младенцев в возрасте до 6 месяцев, и продолжать кормить грудью до 2-х лет и более. Каждая из них изначально заложена на гиперлактацию — то есть на выработку очень большого количества молока. Поэтому важно знать и понимать, как собственно «работает» грудь. Гормоны, отвечающие за выработку молока За выработку и выделение молока отвечают 2 гормона, которые вырабатываются гипофизом: окситоцин и пролактин. Про…
Каждая из них изначально заложена на гиперлактацию — то есть на выработку очень большого количества молока. Поэтому важно знать и понимать, как собственно «работает» грудь. Гормоны, отвечающие за выработку молока За выработку и выделение молока отвечают 2 гормона, которые вырабатываются гипофизом: окситоцин и пролактин. Про…
01856
6 декабря 2013 09:02 в Личный журнал
Пожаловаться
Что нужно знать о грудном молоке
98% женщин имеют физиологическую возможность кормить грудью так долго, сколько хотят. Всемирная организация здравоохранения рекомендует кормить исключительно грудным молоком младенцев в возрасте до 6 месяцев, и продолжать кормить грудью до 2-х лет и более. Каждая из них изначально заложена на гиперлактацию — то есть на выработку очень большого количества молока. Поэтому важно знать и понимать, как собственно «работает» грудь.
Гормоны, отвечающие за выработку молока
За выработку и выделение молока отвечают 2 гормона, которые вырабатываются гипофизом: окситоцин и пролактин.
⒈ Пролактин
Пролактин отвечает непосредственно за производство молока. …06738
Про ГВ!!!
Пожаловаться
8 октября 2013 12:51 в Личный журнал
Леночка очень понравилась статья, решила свиснусть!!! простиЗа выработку и выделение молока отвечают 2 гормона: окситоцин и пролактин. Пролактин отвечает непосредственно за производство молока. Он вырабатывается ТОЛЬКО в ответ на сосание ребенком груду. Причем если ребенка прикладывать неправильно, то он будет плохо вырабатываться. Выглядит это примерно так: ребенок начинает сосать грудь – в мозг поступает сигнал об этом – гипофиз головного мозга начинает вырабатывать пролактин – пролактин попадает в кровь – благодаря этому между кормлениями вырабатывается молоко – когда ребенок опять начинает сосать именно этот пролактин, выработанный в предыдущее кормление заставляет молочные железы произ…
110640
Все о цервикальной жидкости (при овуляции)! статья
Пожаловаться
18 июня 2014 11:34 в Личный журнал
Девочки, нашла статью о ЦЖ. Здесь описано какие типы ЦЖ бывают, как за ней наблюдать.В общем много информации.
Здесь описано какие типы ЦЖ бывают, как за ней наблюдать.В общем много информации.
ЦЖ относится к жидкости производимой из шейки матки во время менструального цикла. ЦЖ наблюдается на шейке матки или, как она выходит из влагалища.
Самый простой и самый эффективный способ узнать о наличии и количестве эстрогена в кровь (получить подсказку о наближающейся овуляции) заключается в том, чтобы изучить ЦЖ, ее изменения во время менструального цикла. Рассмотрение этих изменений могут рассказать вам многое о том, что происходит с вашим организмом.
Когда вероятность забеременнить очень низка, в начале вашего цикла и после овуляции, ЦЖ сухие и скудные или липкое, и…
41410407
Выделения после родов!
Пожаловаться
1 августа 2015 17:13 в Личный журнал
Прошло два месяца после родов, первый месяц были кровяные выделения по стандарту, иногда на пару дней прекращались и опять начинались. Не обильные и в месяц после родов закончились. Потом какие то странные выделения начались, мутно белые, без запаха и раздражения, сперва подумала что молочница, но у молочницы обычно бывает запах(. С мужем были через неделю после того как закончились кровяные выделения. После секса на трусиках заметила коричневые выделения небольшого количества. Секс не болезненный, решила не беспокоится по этому поводу. Потом выделения стали как жидкий йогурт слегка желтоватые, без запаха. После повторного секса через пару дней опять трусики были испачканы коричневыми выдел…
Потом какие то странные выделения начались, мутно белые, без запаха и раздражения, сперва подумала что молочница, но у молочницы обычно бывает запах(. С мужем были через неделю после того как закончились кровяные выделения. После секса на трусиках заметила коричневые выделения небольшого количества. Секс не болезненный, решила не беспокоится по этому поводу. Потом выделения стали как жидкий йогурт слегка желтоватые, без запаха. После повторного секса через пару дней опять трусики были испачканы коричневыми выдел…
07529
Выделения после родов!
Пожаловаться
1 августа 2015 17:48 в Послеродовое восстановление
Прошло два месяца после родов, первый месяц были кровяные выделения по стандарту, иногда на пару дней прекращались и опять начинались. Не обильные и в месяц после родов закончились. Потом какие то странные выделения начались, мутно белые, без запаха и раздражения, сперва подумала что молочница, но у молочницы обычно бывает запах(. С мужем были через неделю после того как закончились кровяные выделения. После секса на трусиках заметила коричневые выделения небольшого количества. Секс не болезненный, решила не беспокоится по этому поводу. Потом выделения стали как жидкий йогурт слегка желтоватые, без запаха. После повторного секса через пару дней опять трусики были испачканы коричневыми выдел…
С мужем были через неделю после того как закончились кровяные выделения. После секса на трусиках заметила коричневые выделения небольшого количества. Секс не болезненный, решила не беспокоится по этому поводу. Потом выделения стали как жидкий йогурт слегка желтоватые, без запаха. После повторного секса через пару дней опять трусики были испачканы коричневыми выдел…
010979
Анализ кала
Пожаловаться
10 января 2011 20:41 в Личный журнал
ИССЛЕДОВАНИЕ КАЛА Кал – конечный продукт, образующийся в результате сложных биохимических процессов и всасывания конечных продуктов расщепления в кишечнике. Анализ кала является важной диагностической областью, позволяющей поставить диагноз, следить за развитием заболевания и лечения, первично выявить патологические процессы. Исследование кишечного отдела необходимо при обследовании больных, страдающих заболеваниями пищеварительной системы, позволяет судить о некоторых патологических процессах в органах пищеварения и в определенной степени дает возможность оценить состояние ферментативной функции. ПРАВИЛА СБОРА МАТЕРИАЛА Предварительная подготовка обследуемого для проведения общего анализа…
ПРАВИЛА СБОРА МАТЕРИАЛА Предварительная подготовка обследуемого для проведения общего анализа…
1022313
хорошая статья про грудь) длинная)
Пожаловаться
5 октября 2013 19:25 в Личный журнал
Грудь после родов Как изменяется грудь во время беременности и после родов? Практически у всех женщин ещё во время беременности увеличивается грудь, после родов размер груди становится порой просто пугающим, особенно если это первые роды, а до беременности женщина не могла похвастаться грудью 15 размера без лифчика. Изменения молочных желез начинаются с самых ранних сроков беременности, это уже 5-6 недели, в этот период можно заметить повышение чувствительности и нагрубание. К 8 неделе беременности появляется отчетливое потемнение сосков. Если у девочки, девушки грудь имеет нежно-розовые соски, у рожавшей женщины соски на всю жизнь остаются темными, они могут посветлеть, но всё же цвет их о…
022965
Проблемы новорожденных
Пожаловаться
7 ноября 2016 17:36 в Блог
Копалась в инете, и случайно наткнулась на сей труд, на мой взгляд, полезно! Все сведено в один материал, и на большинство вопросов автор дает ответы.
Самые первые проблемы новорожденного крохи всегда вызывают больше всего страхов и тревог у родителей. И неудивительно — ведь всё в первый раз! Но на деле — большинство проблем просты и часто проблемами вообще не являются 🙂 Попробуем рассмотреть самые распространённые вопросы, которыми задаются родители новорожденного. Итак:
Физиологическая потеря веса.
Все новорожденные теряют в весе первые дни после рождения. Нормальной считается потеря до 10% от веса при рождении. Это связано с адаптативными процессами, происходящими в организме …
431129
«Проблемы» младенцев
Пожаловаться
16 марта 2020 00:02 в Личный журнал
Самые первые проблемы новорожденного крохи всегда вызывают больше всего страхов и тревог у родителей. И неудивительно — ведь всё в первый раз! Но на деле — большинство проблем просты и часто проблемами вообще не являются 🙂 Попробуем рассмотреть самые распространённые вопросы, которыми задаются родители новорожденного. Итак:
Итак:
Физиологическая потеря веса.
Все новорожденные теряют в весе первые дни после рождения. Нормальной считается потеря до 10% от веса при рождении. Это связано с адаптативными процессами, происходящими в организме новорожденного, и ничем ему не грозит. Обычно на 2-3 неделе жизни ребёнок начинает набирать вес и к месяцу он уже на 600 и более грамм тяжелее, чем сразу посл…
1754183
Статья О зеленом стуле
Пожаловаться
28 марта 2017 13:50 в Личный журнал
Есть мнение, что человеческий ребенок появляется на свет сильно недоношенным даже при том, что он рождается в срок, предусмотренный природой. Все органы и системы на момент рождения еще очень несовершенны и продолжают развиваться уже после выхода в большой мир. Судить о том, насколько правильно и своевременно происходит развитие, приходится по всем возможным проявлением: поведению, овладению навыками, даже по выделениям.
о зеленом стуле у новорожденного
Как бы ни высмеивалась тема интереса молодых мамочек к содержимому подгузника, в действительности продукты жизнедеятельности младенца являются неплохим показателем состояния его здоровья. Именно поэтому их цвет, запах и консистенция так тщ…
Именно поэтому их цвет, запах и консистенция так тщ…
20565
После родов
Пожаловаться
19 августа 2010 23:21 в Личный журнал
Уход за швами после родов Не надо их мазать ничем жирным, наоборот, сушить (как вообще любые раны).Промывать марганцовкой либо соответствующими травами, а еще лучше детским мылом.И максимально часто менять прокладки, чтоб меньше мокло.Если получиться, погреть на солнышке (не кварц!) Лечение проводить после обработки перекисью. 1)Мумиё. Купить в аптеке (и никак иначе! ) 2-3 пакетика. Должно быть не жидким, тёмно-коричневым (без белого). Использование: отщипнуть 2 шарика величиной с пшеничное зерно и растворить в столовой ложке тёплой воды. Смочить стерильный бинт и приложить к разрыву. Сверху небольшую клеенку, затем впитывающую прокладку, трусы. На 2 часа. Затем перерыв 4-5 часов, в это…
2147730
хорошая статья про дисбактериоз
Пожаловаться
7 октября 2011 05:00 в Личный журнал
Сразу после выписки из роддома вы не могли нарадоваться на своего малыша: такой спокойный, веселый, гладенький. Он подолгу спал и с аппетитом ел, а стул у него по запаху и консистенции напоминал густую сметанку. Но неожиданно стул испортился, стал водянистым, зеленым и пенистым, в нем появились кусочки слизи или кровяные прожилки. Даже с кожей творится что-то неладное: сначала появилась краснота вокруг ануса, но уже через пару дней вся попка покрылась какой-то коростой и стала напоминать ошпаренный помидор. Да и сосать стал плохо: уже через пару секунд начинает извиваться, плакать, отказывается от груди. Что же случилось? Скорее всего, у вашего крохи дисбактериоз.
Он подолгу спал и с аппетитом ел, а стул у него по запаху и консистенции напоминал густую сметанку. Но неожиданно стул испортился, стал водянистым, зеленым и пенистым, в нем появились кусочки слизи или кровяные прожилки. Даже с кожей творится что-то неладное: сначала появилась краснота вокруг ануса, но уже через пару дней вся попка покрылась какой-то коростой и стала напоминать ошпаренный помидор. Да и сосать стал плохо: уже через пару секунд начинает извиваться, плакать, отказывается от груди. Что же случилось? Скорее всего, у вашего крохи дисбактериоз.
Ребенок рождается со стери…
3221155424
Растяжки-как с ними бороться?
Пожаловаться
18 мая 2015 12:12 в Личный журнал
Стрии — или по-простому — растяжки — это микротравмы в дерме (трещинки и разрывы). При травме находящиеся в дерме капилляры разрушаются — и появляются рубцы. Внешне они выглядят как параллельные полоски на теле шириной от 1 до 6 миллиметров и длиной до нескольких сантиметров и особенно хорошо заметны на загорелой коже. Свежие растяжки имеют красный или фиолетовый цвет, а те, что «постарше», постепенно бледнеют, становятся почти белыми, возможно, сероватыми или с перламутровым оттенком.Никаких физических ощущений они не вызывают, вреда для здоровья также не несут, но их наличие на бедрах, ягодицах, животе, груди, предплечьях и т.д. часто «вешает» нам дополнительные комплексы…Причинами появле…
Свежие растяжки имеют красный или фиолетовый цвет, а те, что «постарше», постепенно бледнеют, становятся почти белыми, возможно, сероватыми или с перламутровым оттенком.Никаких физических ощущений они не вызывают, вреда для здоровья также не несут, но их наличие на бедрах, ягодицах, животе, груди, предплечьях и т.д. часто «вешает» нам дополнительные комплексы…Причинами появле…
014789
расшифровка анализа мочи
Пожаловаться
7 ноября 2011 15:02 в Личный журнал
Расшифровка мочи.В таблице приведены значения анализа мочи в норме.
Показатели мочиРезультатКоличество мочи на анализЗначения не имеетЦвет мочи
Соломенно – жёлтыйПрозрачность мочиПрозрачнаяЗапах мочиНерезкий, неспецифическийРеакция мочи или рНКислая, рН меньше 7Удельный вес мочи1,018 и более в утренней порцииБелок в мочеОтсутствуетКетоновые тела в мочеОтсутствуютБилирубин в мочеОтсутствуетУробилиноген в моче5-10 мг/лГемоглобин в мочеОтсутствуетЭритроциты в моче
(микроскопия)0-3 в поле зрения для женщин
0-1 в поле зрения для мужчинЛейкоциты в моче
(микроскопия)0–6 в поле зрения для женщин 0–3 в поле зрения для
мужчинЭпителиальные клетки в моче
(микроскопия)0-10 в поле зренияЦилинд…
412166926
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Коричневые выделения при грудном вскармливании». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Узнавай и участвуй
Клубы на Бэби.ру — это кладезь полезной информации
Как не провести осень на больничном?Чем кормят в школах и детских садах?Покупать ли лекарства на маркетплейсах?Как правильно оказать первую медицинскую помощь?Как выбрать продукты для ребенка?Первая аптечка для малыша
Послеродовый период – восстановление, питание, секс после родов — Клиника ISIDA Киев, Украина
Об основных правилах поведения в период после родов рассказывает Юлия Новицюк, акушер-гинеколог клиники ISIDA.
Послеродовый период делится на две части: ранний послеродовый период ( длится около двух часов, с момента появления малыша на свет) и поздний послеродовый период (до 8 недель после родов).
В ранний послеродовый период родильницы находятся в родзале, малыша выкладывают маме на живот, он впервые прикладывается к груди. За состоянием женщины ведется пристальное наблюдение.
Через два часа мама с ребенком переводится в послеродовое отделение, начинается поздний послеродовый период, в течение которого происходит восстановление организма женщины. Что это значит?
Восстановление физиологических функций. Примерно через четыре часа после родов пациентке предлагается опорожнить мочевой пузырь. С этим могут возникнуть сложности, преодолеть которые можно, постаравшись расслабиться, сидя на унитазе. Можно открыть воду, ее журчание помогает освободить мочевой пузырь. Если не получается, врач, оценив наполненность мочевого пузыря, может предложить использование катетера.
На вторые сутки нужно опорожнить кишечник. С этим также могут быть сложности, так как кишечник во время рода подвергается сдавливанию, а после родов меняет свое расположение в полости живота. Но очень важно запустить работу кишечника в первые несколько суток после родов. С этой целью составляется правильный рацион питания (продукты с высоким содержанием пектинов — яблоки, бананы и т.д.) Если ритмичная работа кишечника не восстанавливается, врач рекомендует прибегнуть к помощи микроклизм. Это маленькие тюбики лекарства, которые вводятся в прямую кишку и вызывают дефекацию.
Но очень важно запустить работу кишечника в первые несколько суток после родов. С этой целью составляется правильный рацион питания (продукты с высоким содержанием пектинов — яблоки, бананы и т.д.) Если ритмичная работа кишечника не восстанавливается, врач рекомендует прибегнуть к помощи микроклизм. Это маленькие тюбики лекарства, которые вводятся в прямую кишку и вызывают дефекацию.
Лактация. Молоко обычно прибывает на третьи сутки. В ISIDA уже в первые сутки после родов к пациенткам приходит специалист по грудному вскармливанию и очень подробно и популярно рассказывает, как прикладывать ребеночка груди. Правильное прикладывание к груди – это 90% успеха грудного вскармливания.
Питание во время грудного вскармливания. Питание после родов должно быть разнообразным и сбалансированным. В рационе кормящей женщины должны быть мясо, рыба, овощи, фрукты, крупы, кисломолочные продукты. В течение первых 10 дней необходимо запустить ритмичную работу кишечника мамы, поэтому основу рациона должны составлять продукты с высоким содержанием пектина. На столе кормящей женщины должны быть печеные яблоки, бананы, каши, овощные супы, супы из сухофруктов, березовый сок.
На столе кормящей женщины должны быть печеные яблоки, бананы, каши, овощные супы, супы из сухофруктов, березовый сок.
Новые продукты следует вводить осторожно. Можно употреблять тушеные овощи – брокколи, цветную капусту, морковь, свеклу, лук, кабачки, тыкву. На перекусы можно использовать чернослив, курагу, галетное печенье, бублики, сухарики без изюма. Сливочного масла – не более 15 г в день, не рекомендуется курица, свинина. Ешьте крольчатину, индюшатину. Через 10 дней после родов вводятся кисломолочные продукты, отварная рыба, черный хлеб, картофель вареный или запеченный, макароны из твердых сортов пшеницы. Чуть позже можно вводить твердый сыр, но его жирность не должна превышать 45%.
Во время грудного вскармливания не стоит употреблять изюм, майонез, полуфабрикаты, колбасу, сосиски, копчености, недопустим фаст-фуд, под категорическим запретом алкоголь. Исключите также сладкие газированные напитки, недопустимо все жирное и жареное, крепкий бульон. Не рекомендуется также есть сырые помидоры, белокочанную капусту – это может вызвать вздутие живота и у вас, и у ребеночка. Если вы не можете проснуться без кофе, позвольте себе одну (максимум – две) чашку некрепкого напитка с молоком.
Если вы не можете проснуться без кофе, позвольте себе одну (максимум – две) чашку некрепкого напитка с молоком.
Необходимо следить за состоянием кожи малыша, желательно вести пищевой дневник.
Питьевой режим во время грудного вскармливания. Не заставляйте себя пить через силу. Количество молока не зависит от количества выпитой жидкости, лактация – процесс гормонозависимый. Пейте по мере возникновения жажды, лишняя жидкость – это лишняя нагрузка на почки и не более того.
«Уход» живота. Впервые рожающие женщины обычно лелеют мечту о том, что живот исчезнет разу после родов. К сожалению, их ожидает разочарование. Живот не может сразу уменьшиться, потому что сразу после родов матка весит 800-1000 г. Но уже через семь дней после родов матка весит 400-500 г. И каждый день до 12-го дня после родов высота дна матки уменьшается на 2 см. В дальнейшем она уменьшается менее интенсивно, но примерно к 6-8 неделям после родов матка имеет свой дородовый вес, это 50-60 г.
Следует отметить, что активное сокращение матки стимулирует частое прикладывание малыша к груди.
Послеродовые выделения – лохии. Частые прикладывание ребенка к груди способствует также изгнанию из матки послеродового секрета – лохий. Несколько суток после родов выделения обильные, нередко – со сгустками, могут иметь специфический запах. К 5-6 дню их количество уменьшается, изменяется и вид: добавляется слизистый компонент. Еще через несколько дней крови в выделениях становится еще меньше, выделения становятся коричневатыми, затем желтенькими, наконец – слизистыми. Как правило, к 6-8 неделе после родов лохии исчезают.
Важный момент: если в течение двух недель выделения обильные, но вдруг резко уменьшаются или исчезают, необходимо обратиться к врачу. Это очень опасный симптом!
Эпизиотомия. Эпизиотомия – это хирургическое рассечение промежности по задней стенке влагалища для того, чтобы предотвратить глубокие разрывы влагалища, а также защитить ребеночка от черепно-мозговых травм. К этой манипуляции прибегают обычно при стремительных родах, родах крупного плода, родах с тазовым прилежанием или при преждевременных родах.
К этой манипуляции прибегают обычно при стремительных родах, родах крупного плода, родах с тазовым прилежанием или при преждевременных родах.
После эпизиотомии швы зашиваются синтетической нитью, которая полностью рассасывается через полтора-два месяца. Шов нужно держать в чистоте и сухости, обрабатывать антисептиком (обычной зеленкой). Иногда в зоне шва, а затем рубца отмечается нарушение чувствительности. Это нормально и пройдет через 6-9 месяцев.
Роды посредством кесарева сечения.В первые сутки после операции кесарева сечения женщина находится в реанимации, на вторые сутки она переводится в послеродовое отделение. Уход за швом – обычный, то есть зеленка и воздушные ванны. Чтобы уменьшить нагрузку, после кесарева сечения рекомендуется ношение бандажа. Категорически запрещено напрягать пресс, физкультура и спорт допустимы не ранее, чем через 6 месяцев после родов. И это должны быть умеренные физические нагрузки – танцы, пилатес, йога. Силовые тренажеры, большой теннис, активный бег не рекомендуются.
Следующая беременность после родов путем кесарева сечения рекомендуется не ранее, чем через два года. При этом нужно обязательно посмотреть рубец на матке, нет ли там ниши. Эти ниши могут быть причиной несостоятельного рубца на матки – показание для очередных родов при помощи операции кесарева сечения.
Секс после родов. Матка восстанавливается в течение 6-8 недель после родов, слизистая влагалища примерно также. Поэтому не стоит начинать интимную жизнь ранее, чем через 6-8 недель после родов. Важно отметить, что у женщин нередко отмечается снижение либидо, иногда – сухость влагалища. Так работает гормон эстроген. Его влияние вскоре снизится. Чтобы устранить сухость, можно воспользоваться свечами с гиалуроновой кислотой, лубрикантами. Это улучшает качество половой жизни.
«Растянутое» после родов влагалище – еще один неприятный с точки зрения сексуальных ощущений, момент. Справиться с этим помогает вумбилдинг (в частности — упражнения Кегеля, влагалищные конусы). Эти занятия можно начинать примерно через 2 месяца после родов.
Эти занятия можно начинать примерно через 2 месяца после родов.
Контрацепция после родов – обязательна! Существует стереотип о том, что если женщина кормит грудью, то забеременеть она не может. Это неверно. Контрацептивы после родов необходимы, даже если месячные еще не восстановились.
Самой простой способ контрацепции, это презервативы. Очень эффективна внутриматочная спираль. Если у женщины еще нет менструации, поставить спираль сложнее, но возможно.
Следующий способ контрацепции, это гормональные контрацептивы, так называемые мини-пили. Это таблетки с одним гормоном, который действует на уровне матки и никак не влияет на молоко. Эти таблетки придуманы специально для кормящих мам.
Следующий метод – применение спермицидов – свечей, которые вводятся во влагалище. Они хорошо работают, если делать все правильно.
Последний метод – стерилизация. У женщин это может происходить во время операции кесарево сечение, по ее согласию. Иногда на стерилизацию соглашаются мужчины.
Специально для тех, кто хочет знать о партнерских родах как можно больше, мы создали подборку материалов на эту тему. В Подборке материалов о партнерских родах Вы найдете активные линки на видеоинтервью с врачами, на презентации-памятки с самой важной логически структурированной информацией и даже интереснейшее интервью о родах со знаменитостью.
Для тех, кто хочет знать о родах как можно больше, мы создали подборку материалов на эту тему. В Подборке материалов о родах Вы найдете ответы на большинство волнующих Вас вопросов.
Об условиях комплексных программ по наблюдению беременности в клинике ISIDA Вы можете узнать на нашей странице Программы по ведению беременности.
Находитесь в поисках клиники, специалистам которой можно доверить появление на свет Вашего малыша? Доверьтесь специалистам клиники ISIDA: запишитесь на консультацию, позвонив по номерам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
Поделиться:
через сколько времени начинаются при грудном и искусственном вскармливании
Во время беременности из-за изменений в гормональном фоне все системы женского организма перестраиваются. А после родов все начинает постепенно возвращаться к своему обычному состоянию. Это касается и менструальной функции. Первые месячные после родов — признак того, что организм женщины восстанавливается и приходит в норму.
Через сколько времени начинаются первые месячные после родов
Время, через которое начинается первая менструация после родов, зависит от того, кормит ли женщина грудью или нет.
При грудном вскармливании
У кормящих мам первые месячные обычно наступают через 6-12 месяцев после рождения ребенка. Но, как показывает практика, иногда сроки начала цикла могут сильно варьироваться. У некоторых женщин и при активной лактации, месячные начинаются уже через 4 месяца.
При искусственном вскармливании
Если женщина по каким-либо причинам не кормит ребенка грудью, менструальный цикл обычно наступает через 3-4 месяца после родов. Впрочем, здесь тоже все индивидуально. Считается, что в норме критические дни после родов приходят не раньше, чем через 2 месяца.
Впрочем, здесь тоже все индивидуально. Считается, что в норме критические дни после родов приходят не раньше, чем через 2 месяца.
Марина Учава, врач акушер-гинеколог, заведующая гинекологическим отделением Поликлиники ФГАУ «НМИЦ ЛРЦ» Минздрава России комментирует:
— Первые менструации после родов у всех женщин начинаются по-разному. Это зависит от метода родоразрешения (кесарево сечение или естественные роды), так как из-за этого него могут возникнуть проблемы с первым приходом молока и многие мамы в этот период отказываются от лактации.
Если же процесс лактации налажен (вне зависимости от способа родоразрешения), менструация может не прийти в течение всего периода кормления грудью ребенка. Особенно часто это бывает у женщин, которые кормят ребенка грудью все кормления. Когда же начинаются прикормы или убирается ночное кормление, у женщины падает концентрация пролактина в крови и начинаются первые менструации.
Особенно часто это бывает у женщин, которые кормят ребенка грудью все кормления. Когда же начинаются прикормы или убирается ночное кормление, у женщины падает концентрация пролактина в крови и начинаются первые менструации.
После родов цикл может отличаться от дородового периода. Он может быть нестабильным, если кормление в какой-то степени еще продолжается. Но чаще всего, при нормальном кормлении с классическим прикормом первые менструации после родов приходят через 6-8 месяцев. Бывают случаи, что без кормления грудью, менструации приходят уже через 2-3 месяца после родов.
Какими могут быть месячные после родов
У каждой женщины менструация протекает по-своему. Особенности цикла зависят от разных факторов: генетика, возраст, гормональный фон, состояние здоровья и так далее. Но после беременности и родов характер месячных может меняться. Например, в первое время цикл может быть нестабильным.
Болезненные месячные
Нередкая ситуация для первых месячных после родов — повышенная болезненность (1). Причиной болей внизу живота может быть проведенное кесарево сечение. Дело в том, что во время менструации матка сокращается, в том числе и в области рубца, который еще недостаточно зажил. Также во время родов у женщин иногда происходят разрывы, растяжения связок и мышц, из-за которых и могут возникать боли в период критических дней.
Причиной болей внизу живота может быть проведенное кесарево сечение. Дело в том, что во время менструации матка сокращается, в том числе и в области рубца, который еще недостаточно зажил. Также во время родов у женщин иногда происходят разрывы, растяжения связок и мышц, из-за которых и могут возникать боли в период критических дней.
Болезненные месячные после родов могут свидетельствовать о воспалении в полости матки или других болезнях. Иногда это сигнал о возникновении спаек. Поэтому при появлении таких симптомов, как повышенная температура, слабость и головная боль необходимо срочно обратиться за медицинской помощью.
Обильные месячные
Зачастую первые месячные после родов обильнее, чем обычно. Хотя изменения цикла после родов — это норма, обращать внимание на некоторые симптомы нужно обязательно. Ведь обильные месячные могут привести к слабости и анемии (3). Проконсультироваться с врачом необходимо при очень интенсивном кровотечении (когда приходится менять прокладку с максимальной степенью впитывания каждый час), а также при крупных сгустках крови.
Нерегулярные месячные
В первое время после родов у многих женщин наблюдается нерегулярные месячные. Обычно нормализация цикла происходит в течение первых 2-3 месяцев после возобновления менструации. Баланс в эндокринной системе наступает постепенно, особенно у кормящих мам.
Марина Учава объясняет:
— Если женщине в дородовом периоде была свойственна дисменорея (болезненные менструации), эндометриоз в сочетании с миомой, загиб матки и так далее, то болезненные менструации при регулярном цикле и нормальном объеме менструаций, без повышения температуры и общем нормальном самочувствии могут являться нормой.
Обращение к врачу необходимо, если менструации стали приходить с задержками, стали более или менее обильными, появились сгустки или примеси в виде серозных выделений, изменился характер крови (появилась более темная кровь или ярко алая), происходит повышение температуры. Все эти признаки говорят о возможном воспалительном послеродовом процессе, об образовании послеродовых полипов и других серьезных проблемах.
Сколько длятся месячные после родов
Стандартной длины менструального цикла для всех женщин не существует. В среднем первые месячные после родов длятся не дольше, чем обычно, то есть примерно 3-7 дней. Конечно, поначалу возможны небольшие сбои из-за гормональной перестройки организма, в этом нет ничего страшного. Со временем все должно вернуться к привычному дородовому темпу.
Можно ли забеременеть во время месячных после родов
Беременность после родов может наступить по разным причинам. Это зависит от концентрации пролактина в организме женщины, который вырабатывается при грудном вскармливании. Чем пролактина больше, тем ниже шанс забеременеть. То есть грудное вскармливание не является надежным методом контрацепции, так как овуляция может произойти даже при отсутствии месячных. Беречь себя следует и во время менструации, ведь беременность может наступить из-за каких-нибудь гормональных нарушений.
Гинекологи не рекомендуют беременеть сразу после родов. В среднем для полного восстановления женщине нужно не менее 1,5−2 лет. Поэтому необходимость контрацепции наступает практически сразу — где-то через 2−3 месяца после родов (2).
Поэтому необходимость контрацепции наступает практически сразу — где-то через 2−3 месяца после родов (2).
Популярные вопросы и ответы
Марина Учава, врач акушер-гинеколог, заведующая гинекологическим отделением Поликлиники ФГАУ «НМИЦ ЛРЦ» Минздрава России ответила на вопросы читателей «Комсомолки» о послеродовом периоде.
Какие еще могут быть выделения после беременности, кроме месячных?
Выделения, которые появляются через 2 часа после родов и длящиеся до восьми недель не называются месячными, так как они не имеют цикличности. Они называются лохиями. Менструаций в этот период нет. Лохии могут быть нормальными и патологическими.
Помимо лохий, в этот период у женщины также могут быть выделения, связанные с воспалением слизистой влагалища и слизистой шейки матки – вагинит или цервицит. Они могут быть связаны с бактериальной инфекцией, кандидозом или ИПП (инфекцией, передающиеся половым путем).
Чем месячные отличаются от лохий?
Менструации приходят после окончания лохий. Менструации не бывают в первые 1-2 месяца после родов (во время лохий). Лохии, длящиеся более 8 недель считаются патологическими выделениями, и пациентки с такими симптомами нуждаются в дообследовании.
Менструации не бывают в первые 1-2 месяца после родов (во время лохий). Лохии, длящиеся более 8 недель считаются патологическими выделениями, и пациентки с такими симптомами нуждаются в дообследовании.
Менструация также зависит от того, кормит ли грудью женщина. У женщин, кормящих грудью, как правило, первая менструация приходит не ранее 6-8 месяцев после родов, а у женщин, использующих искусственное вскармливание — уже после окончания лохий, через 1 месяц, может прийти первая менструальноподобная реакция.
Можно ли забеременеть после родов до того, как начались месячные?
Да, забеременеть после родов до того, как начались менструации или восстановился менструальный цикл можно. Лактация и аменорея, которая возникает после родов, не является постоянной и не «гасит» все гормоны, поэтому спонтанные овуляции могут происходить, делая оплодотворение возможным.
Источники
- М.А. Бологов, Г.А. Пенжоян. Клинические факторы развития аномалий родовой деятельности и стресс.
 https://cyberleninka.ru/article/n/klinicheskie-faktory-razvitiya-anomaliy-rodovoy-deyatelnosti-i-stress
https://cyberleninka.ru/article/n/klinicheskie-faktory-razvitiya-anomaliy-rodovoy-deyatelnosti-i-stress - Чернуха Е.А. Нормальный и патологический послеродовой период: руководство. – М.: Гэотар–Медиа, 2006.
- C. Breymann, C. Honegger, W. Holzgreve, D. Surbek. Diagnosis and treatment of iron-deficiency anaemia during pregnancy and postpartum // Arch Gynecol Obstet. 2010. Vol. 282 (5).
Руководство по выписке из больницы для кормящих родителей или новорожденных с подозрением или подтвержденной инфекцией SARS-CoV-2
Это руководство было разработано в помощь педиатрам, оказывающим непосредственную помощь семьям, кормящим грудью, после выписки из стационара для новорожденных. Проблемы с грудным вскармливанием в течение первых нескольких недель связаны с уменьшением продолжительности грудного вскармливания (особенно беспокойство по поводу воспаленных сосков/трудностей с прикладыванием груди, недостаточного количества молока и приема лекарств). Кормящий родитель со значительным COVID-19заболевание, вызванное инфекцией SARS-CoV-2, могло быть отделено от новорожденного после рождения или с ним произошли другие события, нарушающие начало грудного вскармливания.
Американская академия педиатрии (AAP) решительно поддерживает грудное вскармливание как лучший выбор для вскармливания младенцев, даже если кормящий родитель и/или младенец инфицированы SARS-CoV-2. Опубликованные исследования подтвердили отсутствие жизнеспособного или заразного вируса SARS-CoV-2 в грудном молоке лиц с острой инфекцией. Кроме того, исследования показали, что методы пастеризации (например, те, которые используются для приготовления донорского молока) инактивируют SARS-CoV-2 после того, как он был экспериментально введен в грудное молоко. Кроме того, в опубликованных исследованиях сообщалось о нейтрализующих антителах IgA и IgG в грудном молоке против нескольких антигенов SARS-COV-2 после COVID-19.болезнь и еще более сильное присутствие антител после вакцинации против COVID-19. Таким образом, врачи должны пропагандировать и поощрять грудное вскармливание, а также вакцинацию среди кормящих/кормящих женщин и членов их семей/опекунов. Консультации и просвещение после выписки необходимы для поддержки семей, обеспечения здоровья кормящих грудью родителей и младенцев и достижения целей семей в отношении грудного вскармливания.
Часто задаваемые вопросы
Почему важно продолжать пропагандировать и поддерживать грудное вскармливание в семье с подозрением или подтвержденным диагнозом COVID-19?
Грудное вскармливание защищает младенцев от инфекций. Грудное молоко содержит естественные биологически активные факторы, антитела и целевые иммунологические медиаторы; хотя неизвестно, защищает ли грудное вскармливание младенца от заражения или появления симптомов SARS-CoV-2, и если да, то в какой степени, мы знаем, что грудное вскармливание безопасно и что у младенцев, находящихся на грудном вскармливании, меньше шансов заболеть другими вирусными инфекциями. В дополнение к другим преимуществам для здоровья кормящих родителей и младенцев, высвобождение окситоцина во время грудного вскармливания способствует хорошему самочувствию и снимает стресс и беспокойство у кормящих женщин. Грудное вскармливание также является устойчивым, что особенно важно во время потенциальной нехватки детских смесей, бутылочек и других принадлежностей для кормления. Посоветуйте семьям рассмотреть возможность отсрочки отнятия от груди и увеличения продолжительности грудного вскармливания, чтобы максимизировать защиту, обеспечиваемую грудным молоком во время пандемии.
Посоветуйте семьям рассмотреть возможность отсрочки отнятия от груди и увеличения продолжительности грудного вскармливания, чтобы максимизировать защиту, обеспечиваемую грудным молоком во время пандемии.
Если кормящий родитель и/или младенец заразились COVID-19, как я могу поддержать грудное вскармливание?
Необходимо приложить все усилия для обучения всех лиц, осуществляющих уход за младенцем, по вопросам профилактики инфекций, которое включает не только письменное обучение, но и устное обучение лично, по телефону или виртуально. При необходимости следует пользоваться услугами переводчика. Несмотря на трудности в домашних условиях, лица, осуществляющие уход, с положительным результатом теста на COVID-19 должны соблюдать разумные меры предосторожности, как указано в Руководстве CDC.
Что важно учитывать при клиническом ведении грудного вскармливания, включая телемедицину, во время этой пандемии?
- Все новорожденные должны быть осмотрены лечащим врачом на дому и лично посещены в течение 1–2 дней после выписки из родильного дома.
 Избегайте использования залов ожидания, чтобы уменьшить инфекционное воздействие. Полезные стратегии могут включать в себя планирование приемов новорожденных первым делом с утра; использование отдельных входов для здоровых и больных; размещение семей в смотровых кабинетах сразу по прибытии; или, если это возможно и уместно, попросить семьи ждать в своей машине до назначенного времени. В соответствии с рекомендациями Bright Futures визиты должны включать физикальное обследование младенцев и проверку веса, а также непосредственное наблюдение за захватом груди и кормлением. В педиатрических отделениях следует рассмотреть возможность проведения оценки специалистом по грудному вскармливанию по мере необходимости.
Избегайте использования залов ожидания, чтобы уменьшить инфекционное воздействие. Полезные стратегии могут включать в себя планирование приемов новорожденных первым делом с утра; использование отдельных входов для здоровых и больных; размещение семей в смотровых кабинетах сразу по прибытии; или, если это возможно и уместно, попросить семьи ждать в своей машине до назначенного времени. В соответствии с рекомендациями Bright Futures визиты должны включать физикальное обследование младенцев и проверку веса, а также непосредственное наблюдение за захватом груди и кормлением. В педиатрических отделениях следует рассмотреть возможность проведения оценки специалистом по грудному вскармливанию по мере необходимости. - Если необходима дополнительная поддержка грудного вскармливания, рассмотрите возможность предоставления консультации по грудному вскармливанию с помощью видеотелемедицины или по телефону в офисе или на дому. Телемедицинские визиты для поддержки лактации могут включать оценку захвата груди, наблюдение за передачей молока, проверку веса ребенка (если у семьи есть доступ к пищевым весам, почтовым весам или весам для младенцев) и оценку мочеиспускания, стула и изменения цвета стула.
 Оценка лактации также должна включать оценку нагрубания молочных желез и целостности сосков, а также рекомендации по лекарствам и диете. Использование куклы, модели груди или диаграммы груди во время телемедицинских посещений полезно. В любое время, если медицинский работник, проводящий сортировку или дающий рекомендации, имеет какие-либо опасения, младенец должен быть направлен на срочное личное обследование, осознавая, что плохое кормление или изменение поведения при кормлении могут быть симптомом, указывающим на серьезное заболевание. Руководство по вопросам кодирования и телемедицины см. в информационном бюллетене «Кодирование грудного вскармливания и лактации» и в «Кодировании для COVID-19».и непрямой уход.
Оценка лактации также должна включать оценку нагрубания молочных желез и целостности сосков, а также рекомендации по лекарствам и диете. Использование куклы, модели груди или диаграммы груди во время телемедицинских посещений полезно. В любое время, если медицинский работник, проводящий сортировку или дающий рекомендации, имеет какие-либо опасения, младенец должен быть направлен на срочное личное обследование, осознавая, что плохое кормление или изменение поведения при кормлении могут быть симптомом, указывающим на серьезное заболевание. Руководство по вопросам кодирования и телемедицины см. в информационном бюллетене «Кодирование грудного вскармливания и лактации» и в «Кодировании для COVID-19».и непрямой уход. - Изучите другие виды помощи семьям в связи с грудным вскармливанием. Рассмотрите варианты посещения врача на дому. Обратитесь в местные и/или местные коалиции по вопросам грудного вскармливания и к координатору отделения AAP по грудному вскармливанию, так как во многих регионах есть горячие линии по вопросам грудного вскармливания и обновленные руководства по ресурсам с доступной в настоящее время поддержкой – как виртуально, так и лично.

Должны ли женщины, кормящие грудью, получать вакцину против COVID-19?
Да, кормящие грудью женщины должны быть полностью вакцинированы и получать бустерную(ые) вакцину против COVID-19вакцина). Все вакцины против COVID-19, одобренные или одобренные FDA, безопасны для приема во время грудного вскармливания. Родители не должны прекращать грудное вскармливание, если они решат пройти вакцинацию. Антитела к SARS-CoV-2 были обнаружены в человеческом молоке у кормящих грудью родителей, получивших вакцину, с высокими уровнями после обеих доз 2-дозной мРНК-вакцины первичной серии и еще более высокими уровнями после третьей бустерной дозы. AAP рекомендует вакцинацию всех лиц, имеющих право на получение COVID-19.вакцина.
Дополнительная информация
Педиатры должны знать о ресурсах в своем сообществе и узнавать, какие услуги они предоставляют во время пандемии.
- La Leche League International (LLLI) – 1-877-4-LALECHE (1-877-452-5324) (сообщения будут отправлены руководителем LLL в течение 24-48 часов).

- Перинатальные расстройства настроения – Послеродовая поддержка Международные ресурсы по COVID-19
- Проект 4-го триместра – COVID-19ресурсы для новых мам
- Ресурсы AAP по грудному вскармливанию
- Кормление младенцев при стихийных бедствиях и чрезвычайных ситуациях: грудное вскармливание и другие варианты (также доступно на испанском языке)
- Коронавирусная болезнь и грудное вскармливание (CDC)
- Ресурсы для борьбы с коронавирусным заболеванием (Академия медицины грудного вскармливания)
Клинический протокол ABM № 2: Руководство по выписке из больницы новорожденных и матерей, находящихся на грудном вскармливании: «Протокол возвращения домой», пересмотрено в 2014 г.
1. Ланган RC.
Порядок выписки здоровых новорожденных. Am Fam Physician 2006; 73:849–852 [PubMed] [Google Scholar]
2. Schanler RJ, Krebs N, Mass S, eds. Справочник по грудному вскармливанию для врачей, 2 и изд. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии и Американский колледж акушеров и гинекологов, 2014 г. [Google Scholar]
[Google Scholar]
3. Американская академия педиатрии, секция по грудному вскармливанию.
Программное заявление: Грудное вскармливание и использование грудного молока. Педиатрия 2012;129:e327–e341 [Google Scholar]
4. Gartner L.
Клинический протокол ABM № 22: Руководство по лечению желтухи у грудного ребенка, находящегося на грудном вскармливании, равного или превышающем срок беременности 35 недель. Breastfeed Med 2010; 5:87–93 [PubMed] [Google Scholar]
5. Американский колледж акушеров и гинекологов
Мнение комитета № 570. Грудное вскармливание у малообеспеченных женщин: более активное начало и продолжение грудного вскармливания. Obstet Gynecol 2013;122:323–428 [PubMed] [Google Scholar]
6. Совет директоров Академии медицины грудного вскармливания
Положение о грудном вскармливании. Медицина грудного вскармливания 2008; 3:269–70 [PubMed] [Google Scholar]
7. Лоуренс Р.А., Лоуренс Р.М.
Грудное вскармливание: Руководство для медицинских работников, 7 th ed. Philadelphia: Saunders, 2010 [Google Scholar]
Philadelphia: Saunders, 2010 [Google Scholar]
8. Приложение A Руководство Целевой группы по рейтингам клинических профилактических услуг: отчет Целевой группы профилактических услуг США. 2-е издание. www.ncbi.nlm.nih.gov/books/NBK15430 (по состоянию на 15 декабря 2013 г.)
9. Buryk M, Bloom D, Shope T.
Эффективность неонатального высвобождения анкилоглоссии: рандомизированное исследование. Pediatrics 2011;128:280–288 [PubMed] [Google Scholar]
10. Ballard J, Комитет протокола Академии грудного вскармливания. Клинический протокол № 11: Руководство по оценке и лечению неонатальной анкилоглоссии и ее осложнений в паре грудного вскармливания, 2004 г. [страница только для участников]. http://www.bfmed.org/Media/Files/Protocols/ankyloglossia.pdf (по состоянию на 19 декабря 2013 г.)
11. Yanicki S, Hasselback P, Sandilands M, et al..
Безопасность канадских рекомендаций по ранней выписке. Can J Public Health 2002; 93:26–30 [бесплатная статья PMC] [PubMed] [Google Scholar]
12. Ахлувалия И.Б., Морроу Б., Ся Дж.
Ахлувалия И.Б., Морроу Б., Ся Дж.
Почему женщины отказываются от грудного вскармливания? Результаты Системы оценки и мониторинга риска беременности. Pediatrics 2005;116:1408–1412 [PubMed] [Google Scholar]
13. Britton JR, Baker A, Spino C, et al..
Послеродовые предпочтения педиатров: результаты национального опроса. Pediatrics 2002;110:53–60 [PubMed] [Google Scholar]
14. Центры по контролю и профилактике заболеваний (CDC)
Жизненно важные показатели: больничная практика поддержки грудного вскармливания, США, 2007 и 2009 гг.. MMWR Morb Mortal Wkly Rep 2011; 60:1020–1025 [PubMed] [Google Scholar]
15. Американская академия семейных врачей
Заявление о политике в отношении грудного вскармливания, 2013 г.
www.aafp.org/about/policies/all/breastfeeding.html (по состоянию на 13 декабря 2013 г.)
16. James DC, Dobson B; Американская ассоциация диетологов. Позиция Американской ассоциации диетологов: продвижение и поддержка грудного вскармливания. J Am Diet Assoc 2005;105:810–818 [PubMed] [Google Scholar]
17. Национальный совет по здравоохранению и медицинским исследованиям
Национальный совет по здравоохранению и медицинским исследованиям
Рекомендации по кормлению младенцев. Канберра: Национальный совет по здравоохранению и медицинским исследованиям, 2012 г. [Google Scholar]
18. Всемирная организация здравоохранения, Детский фонд ООН
Защита, поощрение и поддержка грудного вскармливания: особая роль служб охраны материнства (совместное заявление ВОЗ/ЮНИСЕФ). Int J Gynaecol Obstet 1990; 31:171–183 [PubMed] [Google Scholar]
19. Министерство здравоохранения и социальных служб США.
Призыв главного хирурга к действию в поддержку грудного вскармливания. Вашингтон, округ Колумбия: Управление главного хирурга Министерства здравоохранения и социальных служб США, 2011 г. [бесплатная статья PMC] [PubMed] [Google Scholar]
20. Перинатальные основные меры Совместной комиссии
http://manual.jointcommission.org/releases/TJC2013A/PerinatalCare.html (по состоянию на 13 декабря 2013 г.)
21. Всемирная организация здравоохранения
Оптимальная продолжительность исключительно грудного вскармливания: отчет экспертной консультации. март 3001 г.
март 3001 г.
www.who.int/nutrition/publications/optimal_duration_of_exc_bfeeding_report_eng.pdf (по состоянию на 13 декабря 2013 г.)
22. Крамер М.С., Какума Р.
Оптимальная продолжительность исключительно грудного вскармливания. Cochrane Database Syst Rev 2002;(1):CD003517. [PubMed] [Академия Google]
23. Сетракян Х.У., Розенман М.Б., Шуц К.
Грудное вскармливание и вера Бахаи. Breastfeed Med 2011;6:221–225 [PubMed] [Google Scholar]
24. Центры по контролю и профилактике заболеваний
Расовые и этнические различия в начале и продолжительности грудного вскармливания по штатам — Национальное обследование иммунизации, США, 2004–2008 гг. MMWR Morb Mortal Wkly Rep 2010; 59:327–334 [PubMed] [Google Scholar]
25. Segawe M.
Буддизм и грудное вскармливание. «Медицина грудного вскармливания» 2008; 3:124–128 [PubMed] [Google Scholar]
26. Гендельман С., Коса Дж.Л., Перл М. и др..
Жонглирование работой и грудным вскармливанием: влияние декретного отпуска и профессиональных характеристик. Pediatrics 2009;123:e38–e46 [PubMed] [Google Scholar]
Pediatrics 2009;123:e38–e46 [PubMed] [Google Scholar]
27. Sadacharan R, Grossman X, Matlak S, et al..
Пакеты для выписки из больницы и грудное вскармливание в возрасте 6 месяцев: данные исследования практики грудного вскармливания II. J Hum Lact, 2013, 4 декабря [Epub перед печатью] DOI: 10.1177/08
413513653
http://jhl.sagepub.com/content/early/2013/11/25/08
413513653.full.pdf+html (по состоянию на 19 декабря, 2013) [PubMed] [CrossRef]
28. Подкомитет Американской академии педиатрии по гипербилирубинемии
Лечение гипербилирубинемии у новорожденных в возрасте 35 и более недель гестации. Pediatrics 2004;114:297–316 [PubMed] [Google Scholar]
29. Протокольный комитет Академии медицины грудного вскармливания
Клинический протокол ABM № 6: Руководство по совместному сну и грудному вскармливанию. Редакция, март 2008 г. Breastfeed Med 2008; 3:38–43 [PubMed] [Google Scholar]
30. Kramer MS, Barr RG, Dagenais S, et al..
Использование пустышки, раннее отлучение от груди и плач/беспокойство. JAMA 2001; 286: 322–326 [PubMed] [Google Scholar]
JAMA 2001; 286: 322–326 [PubMed] [Google Scholar]
31. Целевая группа по синдрому внезапной детской смерти
СВДС и другие младенческие смерти, связанные со сном: Расширение рекомендаций по безопасной среде для сна младенцев. Pediatrics 2011;128:1030–1039 [PubMed] [Google Scholar]
32. Целевая группа по синдрому внезапной детской смерти
Технический отчет: СВДС и другие младенческие смерти, связанные со сном: Расширение рекомендаций по безопасной среде для сна младенцев. Pediatrics 2011;128:e1341–e1367 [PubMed] [Google Scholar]
33. Blair PS, Sidebotham P, Evason-Coombe C, et al..
Опасные условия совместного сна и факторы риска, которые можно изменить: исследование СВДС методом «случай-контроль» в Юго-Западной Англии. БМЖ 2009;339:b3666. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Hauck FR, Thompson JM, Tanabe KO, et al..
Грудное вскармливание и снижение риска синдрома внезапной детской смерти: метаанализ. Pediatrics 2011;128:1–8 [PubMed] [Google Scholar]
35. Эглаш А; Комитет протокола Академии грудного вскармливания
Эглаш А; Комитет протокола Академии грудного вскармливания
Клинический протокол ABM № 8: Информация о хранении грудного молока для домашнего использования у доношенных детей (исходный протокол, март 2004 г.; редакция № 1, март 2010 г.). «Медицина грудного вскармливания», 2010; 5:127–130 [PubMed] [Google Scholar]
36. Элдридж С., Крокер А.
Аккредитация на рабочем месте, дружественном к грудному вскармливанию. Создание поддерживающих рабочих мест для кормящих женщин. Breastfeed Rev 2005; 13:17–22 [PubMed] [Google Scholar]
37. Администрация ресурсов и служб здравоохранения
Экономическое обоснование грудного вскармливания. Шаги по созданию удобного рабочего места для грудного вскармливания: основные преимущества. 2008.
http://mchb.hrsa.gov/pregnancyandbeyond/breastfeeding/ (по состоянию на 13 декабря 2013 г.)
38. Phillip BL.
Каждый звонок — это возможность. Консультация кормящих матерей по телефону. Pediatr Clin North Am 2001; 48: 525–532 [PubMed] [Google Scholar]
39. Андерсон А.К., Дамио Г., Янг С. и др..
Андерсон А.К., Дамио Г., Янг С. и др..
Рандомизированное исследование, оценивающее эффективность консультирования сверстников по исключительно грудному вскармливанию в сообществе с низким доходом, преимущественно латиноамериканцев. Arch Pediatr Adolesc Med 2005;159:836–841 [PubMed] [Google Scholar]
40. Graffy J, Taylor J.
Какая информация, советы и поддержка нужны женщинам при грудном вскармливании? Birth 2005; 32:179–186 [PubMed] [Google Scholar]
41. Bronner Y, Barber T, Vogelhut J, et al..
Консультирование равных по вопросам грудного вскармливания: результаты национального исследования WIC. Дж. Хам Лакт 2001; 17:119–168 [PubMed] [Google Scholar]
42. Броннер Ю., Барбер Т., Дэвис С.
Консультирование сверстников по грудному вскармливанию: последствия для политики. J Hum Lact 2001;17:105–109 [PubMed] [Google Scholar]
43. Mickens AD, Modeste N, Montgomery S, et al..
Поддержка сверстников и намерения грудного вскармливания: среди чернокожих участников программы WIC. J Hum Lact 2009; 25:157–162 [PubMed] [Google Scholar]
J Hum Lact 2009; 25:157–162 [PubMed] [Google Scholar]
44. Gross SM, Resnik AK, Nanda JP, et al..
Ранний послеродовой период: критический период на пути к успешному грудному вскармливанию. 2011 г.; 6:407–412 [PubMed] [Google Scholar]
45. ДиДжироламо А.М., Груммер-Страун Л.М., Фейн С.Б.
Влияние практики охраны материнства на грудное вскармливание. Pediatrics 2008;122(Suppl 2):S43–S49 [PubMed] [Google Scholar]
46. Browne JV.
Среда ранних отношений: физиология телесного контакта родителей и их недоношенных детей. Clin Perinatol 2004; 31:287–298 [PubMed] [Google Scholar]
47. Carfoot S, Williamson PR, Dickson R.
Систематический обзор рандомизированных контролируемых исследований, оценивающих влияние ухода кожа к коже матери и ребенка на успешное грудное вскармливание. Акушерство 2003;19: 148–155 [PubMed] [Google Scholar]
48. Kirsten GF, Bergman NJ, Hann FM.
Уход за кенгуру в питомнике. Pediatr Clin North Am 2001; 48:443–452 [PubMed] [Google Scholar]
49. Moore ER, Anderson GC, Bergman NJ.
Moore ER, Anderson GC, Bergman NJ.
Ранний контакт кожа к коже для матерей и их здоровых новорожденных. Cochrane Database Syst Rev 2011;(3):CD003519 [PubMed] [Google Scholar]
50. Brown S, Small R, Argus B, et al..
Ранняя послеродовая выписка из стационара для здоровых матерей и доношенных детей. Cochrane Database Syst Rev 2002;(3):CD002958. [PubMed] [Google Scholar]
51. Neifert MR.
Предотвращение трагедий грудного вскармливания. Pediatr Clin North Am 2001;48:273–297 [PubMed] [Google Scholar]
Срок действия протоколов ABM истекает через 5 лет с даты публикации. Основанные на фактических данных пересмотры вносятся в течение 5 лет или раньше, если есть значительные изменения в фактических данных
Удовлетворенность грудным вскармливанием после выписки из больницы и связанные с этим факторы – продольное когортное исследование матерей недоношенных детей | Международный журнал о грудном вскармливании
- Исследования
- Открытый доступ
- Опубликовано:
- Дженни Эриксон
ORCID: orcid.org/0000-0002-3460-7500 1,2 , - Эрик Лампа 3 и
- Рене Флэкинг 4
1844 доступа
1 Цитаты
4 Альтметрика
Сведения о показателях
- MBFES:
Шкала оценки грудного вскармливания матери
- MPAS:
Шкала материнской послеродовой привязанности
- РКИ:
Рандомизированное контролируемое исследование
- SPQ:
Шведский опросник родителей о стрессе
Ericson J, Flacking R, Hellstrom-Westas L, Eriksson M. Изменения в распространенности грудного вскармливания у недоношенных детей, выписанных из неонатальных отделений: регистрационное исследование за 10 лет. Открытый БМЖ. 2016;6(12):e012900. https://doi.org/10.1136/bmjopen-2016-012900.
Артикул
пабмед
ПабМед ЦентральныйGoogle ученый
«>Тейлор С.Н. Диеты исключительно на грудном молоке для недоношенных детей. Семин Перинатол. 2019;43(7):151158. https://doi.org/10.1053/j.semperi.2019.06.006.
Артикул
пабмедGoogle ученый
Niela-Vilen H, Melender HL, Axelin A, Loyttyniemi E, Salantera S. Предикторы начала и частоты грудного вскармливания для недоношенных детей в отделении интенсивной терапии новорожденных. J Obstet Gynecol Neonatal Nurs. 2016;45(3):346–58. https://doi.org/10.1016/j.jogn.2016.01.006.
Артикул
пабмедGoogle ученый
«>Джанни М.Л., Беззе Е.Н., Саннино П., Баро М., Роджеро П., Мусколо С., Плевани Л., Моска Ф. Взгляд матери на факторы, препятствующие грудному вскармливанию недоношенных детей. БМС Педиатр. 2018;18(1):283. https://doi.org/10.1186/s12887-018-1260-2.
Артикул
пабмед
ПабМед ЦентральныйGoogle ученый
Mitha A, Piedvache A, Khoshnood B, Fresson J, Glorieux I, Roué JM, Blondel B, Durox M, Burguet A, Ancel PY, Kaminski M, Pierrat V. Влияние политики неонатального отделения на грудное вскармливание при выписке недоношенных детей со средней степенью тяжести: когортное исследование EPIPAGE-2.
 Питание матери и ребенка. 2019;15(4):e12875. https://doi.org/10.1111/mcn.12875. Epub 2019 – 13 августа. PMID: 31310706; PMCID: PMC6859988.
Питание матери и ребенка. 2019;15(4):e12875. https://doi.org/10.1111/mcn.12875. Epub 2019 – 13 августа. PMID: 31310706; PMCID: PMC6859988.Ниела-Вилен Х., Акселин А., Салантера С., Мелендер Х.Л. Типология кормящих матерей недоношенных детей: качественный анализ. Adv Неонатальный уход. 2019;19(1):42–50. https://doi.org/10.1097/ANC.0000000000000542.
Артикул
пабмедGoogle ученый
Флэкинг Р., Эвальд У., Старрин Б. «Я хотела сделать хорошую работу»: опыт «стать матерью» и грудного вскармливания у матерей глубоко недоношенных детей после выписки из неонатального отделения. соц. мед. 2007;64(12):2405–16. https://doi.org/10.1016/j.socscimed.2007.03.008.
Артикул
пабмедGoogle ученый
Бонне С., Блондель Б., Пьедваче А., Уилсон Э., Бонами А.Е., Гортнер Л., Родригес С., ван Хейст А.
 , Дрейпер Э.С., Каттини М., Цейтлин Дж. Исследовательская группа EPICE. Низкое продолжение грудного вскармливания до 6 месяцев для глубоко недоношенных детей: Европейское многорегиональное когортное исследование. Питание матери и ребенка. 2019;15(1):e12657. https://doi.org/10.1111/mcn.12657. Epub 2018 – 23 августа. PMID: 30136374; PMCID: PMC7199087.
, Дрейпер Э.С., Каттини М., Цейтлин Дж. Исследовательская группа EPICE. Низкое продолжение грудного вскармливания до 6 месяцев для глубоко недоношенных детей: Европейское многорегиональное когортное исследование. Питание матери и ребенка. 2019;15(1):e12657. https://doi.org/10.1111/mcn.12657. Epub 2018 – 23 августа. PMID: 30136374; PMCID: PMC7199087.Эриксон Дж., Флэкинг Р., Удо С. Опыт матерей в связи с вмешательством по поддержке грудного вскармливания по телефону после выписки из отделений интенсивной терапии новорожденных: исследование смешанного метода. Int Breastfeed J. 2017;12(1):50. https://doi.org/10.1186/s13006-017-0142-9.
Артикул
пабмед
ПабМед ЦентральныйGoogle ученый
Ericson J, Eriksson M, Hoddinott P, Hellström-Westas L, Flacking R. Грудное вскармливание и риск прекращения грудного вскармливания у матерей недоношенных детей – долгосрочное наблюдение.
 Питание матери и ребенка. 2018;14(4):e12618. https://doi.org/10.1111/mcn.12618. Epub 2018 7 мая. PMID: 29733102; PMCID: PMC6175451.
Питание матери и ребенка. 2018;14(4):e12618. https://doi.org/10.1111/mcn.12618. Epub 2018 7 мая. PMID: 29733102; PMCID: PMC6175451.Ericson J, Eriksson M, Hellström-Westas L, Hoddinott P, Flacking R. Проактивная телефонная поддержка, предоставляемая кормящим матерям недоношенных детей после выписки: рандомизированное контролируемое исследование. Акта Педиатр. 2018;107(5):791–8. https://doi.org/10.1111/apa.14257.
Артикул
пабмед
ПабМед ЦентральныйGoogle ученый
Шведское агентство здравоохранения и социального обеспечения. Статистика грудного вскармливания. 2021. [http://www.socialstyrelsen.se/statistik/statistikdatabas/amning], по состоянию на 25 января 2021 г.
Закон Швеции. Шведский закон о социальном страховании, родительские пособия. 2021. [https://www.forsakringskassan.se]. По состоянию на 21 января 2021 г.
«>Ericson J, Eriksson M, Hellstrom-Westas L, Hagberg L, Hoddinott P, Flacking R. Эффективность активной телефонной поддержки, оказываемой кормящим матерям недоношенных детей: протокол исследования для рандомизированного контролируемого исследования. БМС Педиатр. 2013;13(1):73. https://doi.org/10.1186/1471-2431-13-73.
Артикул
пабмед
ПабМед ЦентральныйGoogle ученый
Лефф Э.В., Джефферис С.К., Ганье М.П. Разработка шкалы оценки материнского грудного вскармливания. Дж. Гум Лакт. 1994;10(2):105–11. https://doi.org/10.1177/08
49401000217.
КАС
Статья
пабмедGoogle ученый
«>Остберг М., Хагекулл Б., Веттергрен С. Измерение родительского стресса у матерей с маленькими детьми: размерность, стабильность и достоверность. Scand J Psychol. 1997;38(3):199–208. https://doi.org/10.1111/1467-9450.00028.
КАС
Статья
пабмедGoogle ученый
Риордан Дж. М., Вудли Г., Хитон К. Проверка достоверности и надежности инструмента, который измеряет оценку грудного вскармливания матерью. Дж. Гум Лакт. 1994;10(4):231–235. https://doi.org/10.1177/08
49401000416.
КАС
Статья
пабмедGoogle ученый
«>Абидин Р.Р. Индекс родительского стресса: профессиональное руководство. 3-е изд. Одесса: FL Psychological Assessment Resources, Inc.; 1995.
Google ученый
Всемирная организация здравоохранения. Грудное вскармливание. 2021. [https://www.who.int/health-topics/breastfeeding#tab=tab_2]. По состоянию на 25 января 2021 г.
Россман Б., Энгстром Дж.
 Л., Мейер П.П., Вондерхейд С.К., Норр К.Ф., Хилл П.Д. «Они были на моем месте»: матери младенцев с очень низкой массой тела при рождении и их опыт общения с равными консультантами по грудному вскармливанию в отделении интенсивной терапии новорожденных. Дж. Гум Лакт. 2011;27(1):14–24. https://doi.org/10.1177/08
Л., Мейер П.П., Вондерхейд С.К., Норр К.Ф., Хилл П.Д. «Они были на моем месте»: матери младенцев с очень низкой массой тела при рождении и их опыт общения с равными консультантами по грудному вскармливанию в отделении интенсивной терапии новорожденных. Дж. Гум Лакт. 2011;27(1):14–24. https://doi.org/10.1177/084103
Maastrup R, Hansen BM, Kronborg H, Bojesen SN, Hallum K, Frandsen A, et al. Факторы, связанные с исключительно грудным вскармливанием недоношенных детей. Результаты проспективного национального когортного исследования. PloS Один. 2014;9(2):e89077.
Артикул
Google ученый
Грундт Х., Тандберг Б.С., Флэкинг Р., Драгесет Дж., Моен А. Связь между уходом в палатах на одну семью и уровнем грудного вскармливания у недоношенных детей. Дж. Гум Лакт. 2020;8
420962709.
«>Омарсдоттир С., Адлинг А., Бонами А.К., Легневалл Л., Тессма М.К., Ванпи М. Предикторы устойчивого грудного вскармливания у крайне недоношенных детей. Дж. Перинатол. 2015;35(5):367–72. https://doi.org/10.1038/jp.2014.212.
КАС
Статья
пабмедGoogle ученый
Мирскюля М., Марголис Р. Счастье: до и после детей. Демография. 2014;51(5):1843–66. https://doi.org/10.1007/s13524-014-0321-x.
Артикул
пабмедGoogle ученый
Шведское агентство общественного здравоохранения.
 2021. [https://www.folkhalsomyndigheten.se/the-public-health-agency-of-sweden/] По состоянию на 25 января 2021 г.
2021. [https://www.folkhalsomyndigheten.se/the-public-health-agency-of-sweden/] По состоянию на 25 января 2021 г.Leff EW, Gagne MP, Jefferis SC. Материнское восприятие успешного грудного вскармливания. Дж. Гум Лакт. 1994;10(2):99–104. https://doi.org/10.1177/08
49401000216.
КАС
Статья
пабмедGoogle ученый
Райскила С., Акселин А., Тооме Л., Кабальеро С., Тандберг Б.С., Монтироссо Р., Норманн Э., Халлберг Б., Веструп Б., Эвальд У., Лехтонен Л. Присутствие родителей и близость родителей и младенцев в 11 отделениях интенсивной терапии новорожденных единиц в шести европейских странах различаются между странами и внутри них. Акта Педиатр. 2017;106(6):878–88. https://doi.org/10.1111/apa.13798.
Артикул
пабмед
ПабМед ЦентральныйGoogle ученый
Отделение педиатрии, Больница Фалу, Фалун, Швеция
Jenny Ericson
Center for Clinical Research Dalarna, Uppsala University, Falun, Sweden
Jenny Ericson
Uppsala Clinical Research Center, Uppsala University, Uppsala, Sweden
Erik Lampa
School of Education , Health and Social Studies, Университет Даларна, Фалун, Швеция
Renée Flacking
- Jenny Ericson
Посмотреть публикации авторов
Вы также можете искать этого автора в
PubMed Google Scholar - Erik Lampa
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Renée Flacking
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Stuebe AM, Schwarz EB (2010)Риски и преимущества практики вскармливания младенцев для женщин и их детей. Дж. Перинатол 30: 155–162.
- Gunderson EP, Hurston SR, Ning X, Lo JC, Crites Y и др. (2015) Лактация и прогрессирование сахарного диабета 2 типа после гестационного сахарного диабета: проспективное когортное исследование. Энн Интерн Мед 163: 889-898.
- Центры по контролю и профилактике заболеваний. Табель успеваемости по грудному вскармливанию за 2014 год.
- (2007) Данные о долгосрочных эффектах грудного вскармливания: систематические обзоры и метаанализ.
 Всемирная организация здравоохранения, Женева, Швейцария, США.
Всемирная организация здравоохранения, Женева, Швейцария, США. - (2011) Призыв главного хирурга к действию в поддержку грудного вскармливания. Министерство здравоохранения и социальных служб США, Управление главного хирурга, Вашингтон, округ Колумбия, США.
- Cordero L, Valentine C, Samuels P, Ginnone PJ, Nankervis CA (2012)Грудное вскармливание у женщин с тяжелой преэклампсией. Медицина грудного вскармливания 7: 457-463.
- Кордеро Л., Габбе С., Лэндон М.Б., Нанкервис К.А. (2013)Начало грудного вскармливания у женщин с гестационным сахарным диабетом (ГСД). J Matern Fetal Neonat Med 1: 303-310.
- Cordero L, Thung S, Landon MB, Nankervis CA (2014)Начало грудного вскармливания у женщин с прегестационным сахарным диабетом. Clin Pediatr (Фила) 53: 18-25.
- Кордеро Л., Оза-Франк Р., Лэндон М.Б., Нанкервис К.А. (2015)Начало грудного вскармливания среди макросомных младенцев, рожденных от матерей с ожирением, не страдающих диабетом.
 Грудное вскармливание Мед 10: 239-245.
Грудное вскармливание Мед 10: 239-245. - Wachman EM, Byun J, Philipp BL (2010)Показатели грудного вскармливания среди матерей младенцев с неонатальным абстинентным синдромом. Грудное вскармливание Мед 5: 159-164.
- Gawronski KM, Prasad MR, Backes DR, Lehman KJ, Gardner DK, et al. (2014) Неонатальные исходы после внутриутробного воздействия бупренорфина/налоксона или метадона. SAGE Открытая медицина 2.
- Кожиманнил К.Б., Джоу Дж., Аттанасио Л.Б., Джоарнт Л.К., Макговерн П. (2014)Сложные с медицинской точки зрения беременности и раннее грудное вскармливание: ретроспективный анализ. ПЛОС Один 9.
- Хундалани С.Г., Иригойен М., Брайтман Л.Е., Матам Р., Мандакович-Фалькони С. (2013)Грудное вскармливание среди городских женщин: от намерения до родов до грудного вскармливания при выписке из больницы. Грудное вскармливание Мед 8: 68-72.
- Рис-Стремтан С., Маринелли К.А. (2015) Клинический протокол ABM № 21: рекомендации по грудному вскармливанию и употреблению психоактивных веществ или расстройству, связанному с употреблением психоактивных веществ, пересмотренные в 2015 г.
 . Breastfeed Med 10: 135-141.
. Breastfeed Med 10: 135-141. - Labbok MH, Starling A (2012) Определения грудного вскармливания: призыв к разработке и использованию согласованных определений в исследованиях и рецензируемой литературе. Грудное вскармливание Мед 7: 397-402.
- Оза-Франк Р., Черток И., Бартли А. (2014) Различия в начале и продолжении грудного вскармливания в зависимости от диабета матери. Нутр общественного здравоохранения 18: 727-735.
- Спаруд-Лундин С., Веннергрен М., Эльфвин А., Берг М. (2011)Грудное вскармливание у женщин с диабетом 1 типа. Уход за диабетом 34: 296-301.
- Matias SL, Dewey KG, Quesenberry Jr CP, Gunderson EP (2014)Ожирение матери до беременности и лечение инсулином во время беременности независимо связаны с задержкой лактогенеза у женщин с недавним гестационным сахарным диабетом. Am J Clin Nutri 99: 115-121.
- Берг М., Эрландссон Л.К., Спаруд-Лундин С. (2012)Грудное вскармливание и его влияние на повседневную жизнь женщин с диабетом 1 типа в течение первых шести месяцев после родов: проспективное когортное исследование.
 Внутреннее грудное вскармливание J 7:20.
Внутреннее грудное вскармливание J 7:20. - Качория Р., Оза-Франк Р. (2014) Факторы, связанные с грудным вскармливанием при выписке, различаются в зависимости от типа диабета матери. Diabet Med 31: 1222-1229.
- О’Коннор А.Б., Коллетт А., Альто В.А., О’Брайен Л.М. (2013)Показатели грудного вскармливания и взаимосвязь между грудным вскармливанием и неонатальным абстинентным синдромом у женщин, получающих бупренорфин во время беременности. J Midwifery Womens Health 58: 383-388.
- Джонс Х.Э., Денглер Э., Гаррисон А., О’Грейди К.Е., Сишор С. и др. (2014)Неонатальные исходы и их связь с дозой бупренорфина у матери во время беременности. Наркотики Алкоголь Зависимость 134: 414-417.
- Мозуркевич Э.Л., Рэйберн В.Ф. (2014)Бупренорфин и метадон при опиоидной зависимости во время беременности. Obstet Gynecol Clin North Am 41: 241-253.
- Tosone G, Maraolo AE, Mascolo S, Palmiero G, Tambaro O, et al.
 (2014) Вертикальная передача вируса гепатита С: основные вопросы и ответы. World J Hepatol 6: 538-548.
(2014) Вертикальная передача вируса гепатита С: основные вопросы и ответы. World J Hepatol 6: 538-548. - Dunkelberg JC, Berkley EM, Thiel KW, Leslie KK (2014)Гепатит B и C во время беременности: обзор и рекомендации по уходу. Дж. Перинатол 34: 882-891.
- Александр А., О’Риордан М.А., Фурман Л. (2010) Различаются ли намерения грудного вскармливания беременных городских подростков и взрослых женщин? Грудное вскармливание Мед 5: 289-296.
- Апостолакис-Кирус К., Валентайн С., ДеФранко Э. (2013)Факторы, связанные с началом грудного вскармливания у матерей-подростков. Дж Педиатр 163: 1489-1494.
- (2011) Академия медицины грудного вскармливания. Клинический протокол ABM № 10: грудное вскармливание поздних недоношенных детей (от 34 (0/7) до 36 (6/7) недель беременности) (первая редакция, июнь 2011 г.). Медицина грудного вскармливания 6: 151-157.
- Радтке Ю.В. (2011) Парадокс связанной с грудным вскармливанием заболеваемости среди поздних недоношенных детей.
 J Obstet Gynecol Neonatal Nurs 40: 9-24.
J Obstet Gynecol Neonatal Nurs 40: 9-24. - Hackman NM, Schaefer EW, Beiler JS, Rose CM, Paul IM (2015)Сравнение результатов грудного вскармливания по паритету. Грудное вскармливание Мед 10: 156-162.
- Донат С.М., Амир Л.Х.; Исследовательская группа ALSPAC (2003 г.) Взаимосвязь между пренатальным намерением грудного вскармливания и началом и продолжительностью грудного вскармливания: когортное исследование. Acta Pediatr 92: 352-356.
- ДиДжироламо А., Томпсон Н., Марторелл Р., Фейн С., Груммер-Страун Л. (2005) Намерение или опыт? Предикторы продолжения грудного вскармливания. Health Educ Behav 32: 208-226.
- Гросс С.М., Резник А.К., Нанда Дж.П., Кросс-Барнет С., Августин М. и др. (2011) Ранний послеродовой период: критический период на пути к успешному грудному вскармливанию. Грудное вскармливание Мед. 6: 407-412.
- Stuebe AM, Grewen K, Meltzer-Brody S (2013) Связь между материнским настроением и реакцией окситоцина на грудное вскармливание.
 J Womens Health (Larchmt) 22: 352-361.
J Womens Health (Larchmt) 22: 352-361. - Андраде С.Е., Скотт П.Е., Дэвис Р.Л., Ли Д.К., Гетахун Д. и др. (2013)Действительность данных плана медицинского страхования и свидетельства о рождении для исследования беременности. Фармакоэпидемический препарат Саф 22: 7-15.
- Тенфельде С., Финнеган Л., Хилл П.Д. (2011) Предикторы исключительности грудного вскармливания в выборке WIC. J Obstet Gynecol Neonatal Nurs 40: 179-189.
- Браун А., Джордан С. (2014) Активное ведение третьего периода родов может сократить продолжительность грудного вскармливания из-за боли и физических осложнений. Медицина грудного вскармливания 9: 494-502.
5
5
Международный журнал о грудном вскармливании
том 16 , Номер статьи: 28 (2021)
Процитировать эту статью
Abstract
История вопроса
Удовлетворенность матерей грудным вскармливанием важна для продолжительности грудного вскармливания, но редко исследуется у матерей недоношенных детей. Цель этого исследования состояла в том, чтобы описать удовлетворенность грудным вскармливанием и связанные с ним факторы в течение первого года у матерей недоношенных детей (гестационный возраст < 37 недель).
Цель этого исследования состояла в том, чтобы описать удовлетворенность грудным вскармливанием и связанные с ним факторы в течение первого года у матерей недоношенных детей (гестационный возраст < 37 недель).
Методы
Это продольное когортное исследование, основанное на данных вторичного анализа рандомизированного контролируемого исследования, включало 493 матери 547 недоношенных детей. Данные о продолжительности и удовлетворенности грудным вскармливанием, родительском стрессе и привязанности собирали через 8 недель после выписки, а также через 6 и 12 месяцев после рождения. Удовлетворенность грудным вскармливанием измерялась по шкале оценки материнского грудного вскармливания. При анализе данных использовались описательная статистика и линейные модели смешанного эффекта.
Результаты
В течение первых 12 месяцев удовлетворенность грудным вскармливанием увеличилась в средних суммарных баллах и баллах по параметрам «достижение роли» и «образ жизни и образ материнского тела». В параметре «рост и удовлетворенность младенцев» наблюдалось увеличение средних баллов от 6 до 12 месяцев после рождения, но не между 8 неделями после выписки и 12 месяцами после рождения. Результаты также показали, что частичное грудное вскармливание или его отсутствие, более высокий уровень стресса у родителей и гестационный возраст младенцев < 32 недель были связаны со снижением удовлетворенности грудным вскармливанием. Пожилой возраст матери и большая материнская привязанность были связаны с повышением удовлетворенности матери грудным вскармливанием. В течение первых 12 месяцев после рождения не было обнаружено связи между удовлетворенностью матери грудным вскармливанием и уровнем образования матери, паритетом, многоплодием или страной рождения матери, кроме Швеции.
В параметре «рост и удовлетворенность младенцев» наблюдалось увеличение средних баллов от 6 до 12 месяцев после рождения, но не между 8 неделями после выписки и 12 месяцами после рождения. Результаты также показали, что частичное грудное вскармливание или его отсутствие, более высокий уровень стресса у родителей и гестационный возраст младенцев < 32 недель были связаны со снижением удовлетворенности грудным вскармливанием. Пожилой возраст матери и большая материнская привязанность были связаны с повышением удовлетворенности матери грудным вскармливанием. В течение первых 12 месяцев после рождения не было обнаружено связи между удовлетворенностью матери грудным вскармливанием и уровнем образования матери, паритетом, многоплодием или страной рождения матери, кроме Швеции.
Выводы
Удовлетворенность грудным вскармливанием была четко связана с продолжительностью грудного вскармливания в течение первого года после рождения. Удовлетворенность грудным вскармливанием может быть важно учитывать при поддержке грудного вскармливания и при разработке мероприятий по поддержке грудного вскармливания. Кроме того, эти результаты подчеркивают сложность грудного вскармливания и подчеркивают необходимость ранней и хорошей поддержки во время неонатального ухода, чтобы матери чувствовали уверенность в себе и своем ребенке и в исключительно грудном вскармливании при выписке и в первые месяцы после нее.
Кроме того, эти результаты подчеркивают сложность грудного вскармливания и подчеркивают необходимость ранней и хорошей поддержки во время неонатального ухода, чтобы матери чувствовали уверенность в себе и своем ребенке и в исключительно грудном вскармливании при выписке и в первые месяцы после нее.
Регистрация исследования
Рандомизированное контролируемое исследование было зарегистрировано NCT01806480 на сайте www.clinicaltrials.gov 07 марта 2013 г.
История вопроса
Недоношенные дети (т.е. дети с гестационным возрастом, гестационный возраст < 37 недель) и их матери составляют очень уязвимую группу населения с точки зрения грудного вскармливания. Показатели грудного вскармливания намного ниже, чем у доношенных детей [1, 2], несмотря на общеизвестную пользу материнского молока, особенно для недоношенных детей [3]. Недоношенные дети незрелы в своем развитии, и в отличие от доношенных детей, более незрелых детей нельзя кормить исключительно грудью с рождения. Впоследствии матери и младенцы проходят различный и иногда длительный переходный период от кормления через трубку к грудному вскармливанию. То, как матери недоношенных детей переживают период грудного вскармливания, различается; для некоторых матерей грудное вскармливание воспринимается как позитивное и гладкое путешествие, в то время как для других грудное вскармливание может быть обременительным и менее позитивным [4, 5]. Последний тип опыта может быть связан с целым рядом факторов, например, с недостаточным количеством молока, недостатком эмоциональных или практических ресурсов и поддержки, ограниченной личной поддержкой со стороны персонала или неэффективными процедурами ухода, и, таким образом, привести к более раннему отлучению от грудного вскармливания. [5, 6]. Во время госпитализации и после выписки матери могут поддерживать грудное вскармливание, потому что оно им нравится и доставляет им удовольствие, или из-за культурной нормы грудного вскармливания и представления о том, что «хорошая мама кормит грудью» [7,8,9].
Впоследствии матери и младенцы проходят различный и иногда длительный переходный период от кормления через трубку к грудному вскармливанию. То, как матери недоношенных детей переживают период грудного вскармливания, различается; для некоторых матерей грудное вскармливание воспринимается как позитивное и гладкое путешествие, в то время как для других грудное вскармливание может быть обременительным и менее позитивным [4, 5]. Последний тип опыта может быть связан с целым рядом факторов, например, с недостаточным количеством молока, недостатком эмоциональных или практических ресурсов и поддержки, ограниченной личной поддержкой со стороны персонала или неэффективными процедурами ухода, и, таким образом, привести к более раннему отлучению от грудного вскармливания. [5, 6]. Во время госпитализации и после выписки матери могут поддерживать грудное вскармливание, потому что оно им нравится и доставляет им удовольствие, или из-за культурной нормы грудного вскармливания и представления о том, что «хорошая мама кормит грудью» [7,8,9]. ].
].
По всей Европе наблюдаются большие колебания с течением времени, внутри стран и между странами доли недоношенных детей, находящихся на грудном вскармливании. Эриксон и др. [1] показали значительное снижение числа матерей недоношенных детей (GA < 37 недель), находящихся на исключительно грудном вскармливании при выписке из шведских неонатальных отделений в течение 10-летнего периода. Боннет и др. [10] показали в крупном европейском исследовании в 11 странах, что средняя доля глубоко недоношенных (GA < 32 недель) детей, находящихся на грудном вскармливании в возрасте 6 месяцев, составляла 34% с диапазоном от 25 до 56%. Исследования заболеваемости, продолжительности и тенденций грудного вскармливания важны для улучшения качества. Высокие показатели грудного вскармливания можно рассматривать как синоним «успешного грудного вскармливания» и предположить, что они обусловлены обеспечением хорошего ухода. Однако показатели грудного вскармливания измеряют только одно измерение грудного вскармливания и могут не отражать удовлетворенность матери грудным вскармливанием. Удовлетворенность грудным вскармливанием может быть важна для кормящих женщин, медицинских работников и исследователей при оценке и поддержке грудного вскармливания. Удовлетворенность грудным вскармливанием может быть особенно важна для измерения у недоношенных детей, где преимущества грудного вскармливания более заметны, а пары мать-младенец составляют уязвимую группу населения с точки зрения грудного вскармливания.
Удовлетворенность грудным вскармливанием может быть важна для кормящих женщин, медицинских работников и исследователей при оценке и поддержке грудного вскармливания. Удовлетворенность грудным вскармливанием может быть особенно важна для измерения у недоношенных детей, где преимущества грудного вскармливания более заметны, а пары мать-младенец составляют уязвимую группу населения с точки зрения грудного вскармливания.
Несколько исследований количественно исследовали удовлетворенность грудным вскармливанием или факторы, связанные с удовлетворенностью грудным вскармливанием у матерей недоношенных детей. Следовательно, целью этого исследования было описание удовлетворенности грудным вскармливанием и связанных с ним факторов в течение первого года после рождения у матерей недоношенных детей (гестационный возраст < 37 недель).
Методы
Дизайн
Первоначально это исследование проводилось как рандомизированное контролируемое исследование (РКИ) со сбором продольных данных, в ходе которого оценивалась активная программа поддержки грудного вскармливания по телефону [11,12,13]. В этой статье мы провели вторичный анализ продольных данных.
В этой статье мы провели вторичный анализ продольных данных.
Настройка
Данные для этого исследования были собраны в период с марта 2013 г. по декабрь 2016 г. в рамках исходного РКИ. В исследовании приняли участие шесть неонатальных отделений Швеции.
В Швеции показатели грудного вскармливания снизились за последние 15 лет. Тем не менее, показатели начала грудного вскармливания относительно высоки с международной точки зрения. Однако было показано, что грудное вскармливание быстро снижается в течение первых месяцев после рождения, особенно при исключительно грудном вскармливании [14]. В Швеции все матери получают родительские пособия, которые состоят из 480 дней на ребенка, 90 из которых зарезервированы для каждого родителя и не могут быть переданы. Родительское пособие на 390 дней выплачивается исходя из дохода до 80% от заработной платы родителя, а на 90 дней компенсация рассчитывается на минимальном уровне [15].
В этом исследовании исключительно грудное вскармливание определялось как кормление только материнским молоком, но могло включать лекарства, обогащение и витамины. Частичное грудное вскармливание определялось как кормление материнским молоком в сочетании с детской смесью и/или твердой пищей. Отсутствие грудного вскармливания определялось как кормление полной смесью и/или твердой пищей без поступления материнского молока. Предыдущие 24 часа использовались в качестве периода отзыва. Термин «грудное вскармливание» использовался как для грудного вскармливания грудью, так и для вскармливания материнским молоком независимо от способа вскармливания [16].
Частичное грудное вскармливание определялось как кормление материнским молоком в сочетании с детской смесью и/или твердой пищей. Отсутствие грудного вскармливания определялось как кормление полной смесью и/или твердой пищей без поступления материнского молока. Предыдущие 24 часа использовались в качестве периода отзыва. Термин «грудное вскармливание» использовался как для грудного вскармливания грудью, так и для вскармливания материнским молоком независимо от способа вскармливания [16].
Образец
К участию в исследовании были приглашены матери недоношенных детей (гестационный возраст < 37 недель), которые при выписке получали материнское молоко в любом количестве. Критерии исключения включали серьезные медицинские или психиатрические проблемы у матери при выписке, языковые проблемы, которые не могли быть решены, перевод младенца в другую больницу/отделение после выписки и неизлечимое заболевание младенцев. В общей сложности данные для этого исследования предоставили 493 матери 547 младенцев, и блок-схема соответствующих, включенных, исключенных и потерянных для последующего наблюдения матерей показана на рис. 1. В исследуемой популяции несколько матерей кормили своих младенцев сцеженным материнским молоком. бутылка. Две матери сцеживались исключительно при выписке и прекратили грудное вскармливание через 8 недель после выписки. Некоторые матери заявили, что время от времени они давали своим детям сцеженное материнское молоко из бутылочки, а в остальных случаях кормили грудью непосредственно из груди. Таким образом, в этом исследовании измерялась удовлетворенность грудным вскармливанием у матерей, которые преимущественно кормили грудью своих недоношенных детей непосредственно у груди.
1. В исследуемой популяции несколько матерей кормили своих младенцев сцеженным материнским молоком. бутылка. Две матери сцеживались исключительно при выписке и прекратили грудное вскармливание через 8 недель после выписки. Некоторые матери заявили, что время от времени они давали своим детям сцеженное материнское молоко из бутылочки, а в остальных случаях кормили грудью непосредственно из груди. Таким образом, в этом исследовании измерялась удовлетворенность грудным вскармливанием у матерей, которые преимущественно кормили грудью своих недоношенных детей непосредственно у груди.
Рис. 1
Блок-схема участвующих матерей
Полноразмерное изображение
Сбор данных и измерения
В каждом неонатальном отделении работала группа поддержки грудного вскармливания, состоящая из сотрудников неонатального отделения, которые информировали матерей об исследовании, спрашивали матерей для получения согласия, и собрали демографические данные незадолго до выписки. Подробную информацию об исходном РКИ и наборе участников см. в Ericson et al. [17]. Все участвующие матери подписали письменную форму информированного согласия после получения устной и письменной информации и возможности задать вопросы.
Подробную информацию об исходном РКИ и наборе участников см. в Ericson et al. [17]. Все участвующие матери подписали письменную форму информированного согласия после получения устной и письменной информации и возможности задать вопросы.
Демографические данные включали следующие данные о матерях: возраст, уровень образования, паритет, страна рождения, отличная от Швеции, множественные роды и способ родов. Для младенцев были собраны следующие демографические данные: гестационный возраст при рождении, вес при рождении и выписке, малый для гестационного возраста статус, пол, неонатальные заболевания и поддержка дыхания во время госпитализации, продолжительность пребывания и грудное вскармливание при выписке, т. е. исключительное или частичное. Последующие анкеты были отправлены матерям по почте через 8 недель после выписки, а также через 6 и 12 месяцев после рождения. Матерей попросили заполнить анкеты в отношении того, как они себя чувствовали в то время, независимо от статуса грудного вскармливания. Анкеты включали вопрос о статусе грудного вскармливания, т. е. исключительное, частичное или полное отсутствие грудного вскармливания, а также следующие утвержденные шкалы: Шкала оценки материнского грудного вскармливания (MBFES) [18], Шкала материнской послеродовой привязанности (MPAS) [19].] и Шведский родительский опросник стресса (SPSQ) [20]. На прохождение всего обследования у матерей уходило около 20–30 минут.
Анкеты включали вопрос о статусе грудного вскармливания, т. е. исключительное, частичное или полное отсутствие грудного вскармливания, а также следующие утвержденные шкалы: Шкала оценки материнского грудного вскармливания (MBFES) [18], Шкала материнской послеродовой привязанности (MPAS) [19].] и Шведский родительский опросник стресса (SPSQ) [20]. На прохождение всего обследования у матерей уходило около 20–30 минут.
MBFES состоит из 30 пунктов по следующим трем параметрам: материнское удовольствие и достижение роли, удовлетворение и рост ребенка, образ жизни и образ материнского тела. Каждый пункт оценивается по пятибалльной шкале от «полностью не согласен» до «полностью согласен». Суммарный балл рассчитывается с минимальным значением 30 и максимальным значением 150, при этом более высокие баллы указывают на более положительный опыт грудного вскармливания. В нашем исследовании альфа Кронбаха для MBFES составила 0,9.3 на всех последующих мероприятиях. MBFES является действительным и надежным инструментом, который был разработан для измерения аспектов грудного вскармливания, которые матери считают важными для определения успешного грудного вскармливания. MBFES оценивает опыт грудного вскармливания, то есть удовлетворенность матери грудным вскармливанием. Три параметра MBFES можно использовать для оценки важных аспектов удовлетворенности грудным вскармливанием по сравнению с одним пунктом [18, 21].
MBFES оценивает опыт грудного вскармливания, то есть удовлетворенность матери грудным вскармливанием. Три параметра MBFES можно использовать для оценки важных аспектов удовлетворенности грудным вскармливанием по сравнению с одним пунктом [18, 21].
MPAS состоит из 19 пунктов, которые оцениваются по двух-, четырех- или пятибалльной шкале и имеют общий общий балл привязанности не менее 19и максимум 95; более высокие баллы указывают на большую привязанность матери к ребенку. В нашем исследовании альфа Кронбаха составлял 0,78, 0,76 и 0,74 через 8 недель после выписки и через 6 и 12 месяцев после рождения для MPAS соответственно.
Поскольку шведской версии этих двух шкал не существует, переводы были сделаны в соответствии с исследованием Wild et al. [22], в котором описываются рекомендации и стандарты для перевода и культурной адаптации показателей исходов, сообщаемых пациентами.
SPSQ, который является модифицированной шведской версией индекса родительского стресса (PSI) [23], состоит из 34 пунктов. Пункты оцениваются по пятибалльной шкале от «полностью не согласен» до «полностью согласен». Общий балл рассчитывается как среднее значение всех ответов. Более высокие баллы указывают на больший воспринимаемый родительский стресс. В нашем исследовании альфа Кронбаха для SPSQ составлял 0,90, 0,89 и 0,90 через 8 недель после выписки и через 6 и 12 месяцев после рождения соответственно.
Пункты оцениваются по пятибалльной шкале от «полностью не согласен» до «полностью согласен». Общий балл рассчитывается как среднее значение всех ответов. Более высокие баллы указывают на больший воспринимаемый родительский стресс. В нашем исследовании альфа Кронбаха для SPSQ составлял 0,90, 0,89 и 0,90 через 8 недель после выписки и через 6 и 12 месяцев после рождения соответственно.
Персональные данные участников были получены и сохранены в соответствии с Европейским общим регламентом по защите данных и Законом об этической проверке Швеции. Все собранные данные были защищены от несанкционированного доступа в защищенной базе данных с ежедневным резервным копированием. Результаты представлены на групповом уровне, и ни один человек не может быть идентифицирован.
Анализ данных
Поскольку вмешательство в исходном РКИ не влияло на удовлетворенность грудным вскармливанием и исключительно грудное вскармливание [13], в анализ настоящего исследования были включены все матери, независимо от группы рандомизации. Были рассчитаны описательные статистические данные о материнских и младенческих характеристиках и MBFES, которые представлены в виде чисел, процентов, средних значений и стандартных отклонений ( SD ) для нормально распределенных переменных, а также в виде медиан и межквартильных диапазонов ( IQRs ) для ненормально распределенных переменных.
Были рассчитаны описательные статистические данные о материнских и младенческих характеристиках и MBFES, которые представлены в виде чисел, процентов, средних значений и стандартных отклонений ( SD ) для нормально распределенных переменных, а также в виде медиан и межквартильных диапазонов ( IQRs ) для ненормально распределенных переменных.
Для оценки сопутствующих факторов и изменений в удовлетворенности грудным вскармливанием было применено линейное моделирование смешанных эффектов для описания связи между каждым из факторов и суммарными баллами MBFES и баллами по каждому параметру отдельно с течением времени. Линейная модель смешанных эффектов является полезным статистическим анализом лонгитюдных данных, поскольку она учитывает зависимость между повторными измерениями одного и того же человека. Он также имеет преимущество в обработке отсутствующих значений результатов, поскольку в анализ можно включить человека, даже если некоторые значения результатов отсутствуют. Факторами, включенными в модель, были возраст матери (годы), средняя школа или меньшее/высшее образование, матери, родившиеся в Швеции/другой стране рождения, первородящие/многородящие, одиночки/близнецы, младенческий гестационный возраст < 32 недель/32–36 недель, грудное вскармливание при выписке (частичное/исключительное) и грудное вскармливание через 8 недель после выписки и через 6 и 12 месяцев после рождения (нет/частичное/исключительное). В линейных моделях смешанных эффектов мы использовали ковариационную структуру AR (1) с фиксированным эффектом времени. Линейные модели смешанных эффектов включали повторные измерения через 8 недель после выписки и через 6 и 12 месяцев после рождения. Результаты анализа линейной модели смешанных эффектов представлены с оценками, которые следует интерпретировать как среднюю разницу в баллах MBFES между группами и 95% доверительные интервалы ( ДИ ) между сравниваемыми группами после поправки на вмешивающиеся факторы. Если оценочное значение было положительным, уровень удовлетворенности грудным вскармливанием был выше в контрольной группе; если значение было отрицательным, уровень удовлетворенности грудным вскармливанием был ниже в контрольной группе.
Факторами, включенными в модель, были возраст матери (годы), средняя школа или меньшее/высшее образование, матери, родившиеся в Швеции/другой стране рождения, первородящие/многородящие, одиночки/близнецы, младенческий гестационный возраст < 32 недель/32–36 недель, грудное вскармливание при выписке (частичное/исключительное) и грудное вскармливание через 8 недель после выписки и через 6 и 12 месяцев после рождения (нет/частичное/исключительное). В линейных моделях смешанных эффектов мы использовали ковариационную структуру AR (1) с фиксированным эффектом времени. Линейные модели смешанных эффектов включали повторные измерения через 8 недель после выписки и через 6 и 12 месяцев после рождения. Результаты анализа линейной модели смешанных эффектов представлены с оценками, которые следует интерпретировать как среднюю разницу в баллах MBFES между группами и 95% доверительные интервалы ( ДИ ) между сравниваемыми группами после поправки на вмешивающиеся факторы. Если оценочное значение было положительным, уровень удовлетворенности грудным вскармливанием был выше в контрольной группе; если значение было отрицательным, уровень удовлетворенности грудным вскармливанием был ниже в контрольной группе. Исходные искажающие факторы, включенные в регрессионные модели, были основаны на предыдущих исследованиях и клиническом опыте. Чтобы проверить модель, был проведен тест отношения правдоподобия, сравнивающий полную модель с нулевой моделью с переменной времени в качестве единственной переменной. Соответствие модели оценивали визуально, сравнивая остаточное распределение с нормальным распределением. Расчеты проводились с помощью IBM SPSS Statistics для Windows (версия 26.0, IBM Corp., Армонк, Нью-Йорк).
Исходные искажающие факторы, включенные в регрессионные модели, были основаны на предыдущих исследованиях и клиническом опыте. Чтобы проверить модель, был проведен тест отношения правдоподобия, сравнивающий полную модель с нулевой моделью с переменной времени в качестве единственной переменной. Соответствие модели оценивали визуально, сравнивая остаточное распределение с нормальным распределением. Расчеты проводились с помощью IBM SPSS Statistics для Windows (версия 26.0, IBM Corp., Армонк, Нью-Йорк).
Результаты
Числа и процент демографических переменных для участвующих матерей и младенцев представлены в таблице 1. Показатели грудного вскармливания для выборки представлены на рис. 2. Средний возраст матери составлял 30 лет ( SD ± 5,2). Медиана гестационного возраста при рождении составляла 34 недели ( IQR 2), а медиана продолжительности пребывания в стационаре — 23 дня ( IQR 21). Средняя масса тела младенца при рождении составила 2295 г ( SD ± 638), а средняя масса тела при выписке — 2880 г ( SD ± 473). Анкету возвратили 370 (75%), 344 (70%) и 224 (45%) матерей через 8 недель после выписки и через 6 и 12 мес после родов соответственно, рис. 1. Матери с более низким уровнем образования ( p < 0,001), матерей, не родившихся в Швеции ( p < 0,001) и матерей, которые частично или не кормили грудью через 8 недель после выписки и в постнатальном возрасте 6 месяцев ( p = <0,001) были меньше. скорее всего, будет возвращать анкету при всех последующих наблюдениях.
Анкету возвратили 370 (75%), 344 (70%) и 224 (45%) матерей через 8 недель после выписки и через 6 и 12 мес после родов соответственно, рис. 1. Матери с более низким уровнем образования ( p < 0,001), матерей, не родившихся в Швеции ( p < 0,001) и матерей, которые частично или не кормили грудью через 8 недель после выписки и в постнатальном возрасте 6 месяцев ( p = <0,001) были меньше. скорее всего, будет возвращать анкету при всех последующих наблюдениях.
Таблица 1. Проценты и числа по демографическим переменным для участвующих матерей и их недоношенных детей
Полная таблица
Рис. 2 после выписки и через 6 и 12 месяцев после рождения), N = 493
Изображение в полный размер
Удовлетворенность матери грудным вскармливанием в течение первого года после рождения
Среднее и SD суммарных баллов и каждый параметр MBFES представлены в таблице 2. Оцененные изменения в удовлетворенности грудным вскармливанием показали увеличение среднего суммарного балла и баллов в параметрах «достижение роли» и «образ жизни и образ материнского тела». В параметре «рост и удовлетворенность младенцев» наблюдалось увеличение средних баллов от 6 до 12 месяцев после рождения, но не между 8 неделями после выписки и 12 месяцами после рождения, таблица 3.
Оцененные изменения в удовлетворенности грудным вскармливанием показали увеличение среднего суммарного балла и баллов в параметрах «достижение роли» и «образ жизни и образ материнского тела». В параметре «рост и удовлетворенность младенцев» наблюдалось увеличение средних баллов от 6 до 12 месяцев после рождения, но не между 8 неделями после выписки и 12 месяцами после рождения, таблица 3.
Таблица 2 Средние значения и стандартные отклонения ( SD ) Шкалы оценки грудного вскармливания матерей (MBFES)
Полная таблица
Таблица 3 Изменение удовлетворенности грудным вскармливанием у матерей ( n = 387) недоношенных детей в течение первых 12 месяцев после родов Полная таблица
90
Факторы, связанные с удовлетворенностью матерей грудным вскармливанием
Всего 387 матерей предоставили данные для анализа линейной модели смешанных эффектов ассоциированных факторов. Среди переменных в модели была связь только со временем (критерий отношения правдоподобия 9). 0283 p < 0,001). Подгонка модели была приемлемой, а остатки показывали слегка скошенное влево распределение. Факторами, которые были связаны со снижением удовлетворенности матерей грудным вскармливанием (т. е. суммарного балла), были частичное грудное вскармливание при выписке, частичное грудное вскармливание и отсутствие грудного вскармливания до 6 месяцев после рождения, более высокий родительский стресс и гестационный возраст младенцев <32 недель. Факторами, которые были связаны с увеличением удовлетворенности матерей грудным вскармливанием через 8 недель после выписки и через 6 и 12 месяцев после рождения, были более старший возраст матери и большая материнская привязанность. Образование, паритет, многоплодие и страна рождения матери, кроме Швеции, не были связаны с удовлетворенностью матери грудным вскармливанием через 8 недель после выписки, через 6 и 12 месяцев после рождения, таблица 4. Факторы, связанные с каждым из трех параметров, представлены в таблице 4.
0283 p < 0,001). Подгонка модели была приемлемой, а остатки показывали слегка скошенное влево распределение. Факторами, которые были связаны со снижением удовлетворенности матерей грудным вскармливанием (т. е. суммарного балла), были частичное грудное вскармливание при выписке, частичное грудное вскармливание и отсутствие грудного вскармливания до 6 месяцев после рождения, более высокий родительский стресс и гестационный возраст младенцев <32 недель. Факторами, которые были связаны с увеличением удовлетворенности матерей грудным вскармливанием через 8 недель после выписки и через 6 и 12 месяцев после рождения, были более старший возраст матери и большая материнская привязанность. Образование, паритет, многоплодие и страна рождения матери, кроме Швеции, не были связаны с удовлетворенностью матери грудным вскармливанием через 8 недель после выписки, через 6 и 12 месяцев после рождения, таблица 4. Факторы, связанные с каждым из трех параметров, представлены в таблице 4.
Таблица 4 Факторы, связанные с удовлетворенностью грудным вскармливанием у 387 матерей недоношенных детей
Полная таблица
Обсуждение
Наши результаты показали, что матери, которые частично кормили грудью при выписке и через 6 месяцев после рождения, испытывали более высокий родительский стресс или очень недоношенный ребенок, снизилась удовлетворенность матери грудным вскармливанием. Кроме того, у пожилых матерей и матерей с большей материнской привязанностью увеличилось материнское грудное вскармливание. Результаты также показали, что удовлетворенность грудным вскармливанием со временем увеличивалась. Тем не менее, это, вероятно, является следствием того факта, что большее количество матерей, которые кормили исключительно грудью, ответили на вопросники во всех последующих наблюдениях в большей степени и, таким образом, увеличили среднее значение MBFES в более поздних наблюдениях. Мы предполагаем, что раннее начало и поддержка грудного вскармливания могут заставить больше матерей кормить грудью дольше и повысить удовлетворенность грудным вскармливанием.
Кроме того, у пожилых матерей и матерей с большей материнской привязанностью увеличилось материнское грудное вскармливание. Результаты также показали, что удовлетворенность грудным вскармливанием со временем увеличивалась. Тем не менее, это, вероятно, является следствием того факта, что большее количество матерей, которые кормили исключительно грудью, ответили на вопросники во всех последующих наблюдениях в большей степени и, таким образом, увеличили среднее значение MBFES в более поздних наблюдениях. Мы предполагаем, что раннее начало и поддержка грудного вскармливания могут заставить больше матерей кормить грудью дольше и повысить удовлетворенность грудным вскармливанием.
Связь между частичным грудным вскармливанием и меньшей удовлетворенностью грудным вскармливанием неудивительна. Можно предположить, что матери, которые частично кормят грудью, менее склонны к грудному вскармливанию или что их опыт грудного вскармливания был менее положительным. Ранний положительный опыт и поддержка грудного вскармливания во время неонатального ухода могут способствовать более позитивному отношению и более высокой самоэффективности в грудном вскармливании, что, в свою очередь, делает возможным исключительно грудное вскармливание. Раннее начало сцеживания грудного молока и грудное вскармливание, ранний и продолжительный контакт кожа к коже, возможность оставаться физически рядом и иметь уединение для кормления в неонатальном отделении, а также наличие сверстников, которые могут направлять матерей, являются факторами, которые, как показано, являются важными факторами. благоприятно для грудного вскармливания [24,25,26,27].
Раннее начало сцеживания грудного молока и грудное вскармливание, ранний и продолжительный контакт кожа к коже, возможность оставаться физически рядом и иметь уединение для кормления в неонатальном отделении, а также наличие сверстников, которые могут направлять матерей, являются факторами, которые, как показано, являются важными факторами. благоприятно для грудного вскармливания [24,25,26,27].
Наши результаты также показали, что более старший возраст матери положительно связан с более высоким уровнем удовлетворенности грудным вскармливанием. Связь интересна, тем более что уровень образования не был статистически значимым; эти два фактора обычно коррелируют. Некоторые исследования показали, что пожилые матери чаще кормят грудью при выписке [28, 29], но причина этого редко обсуждается. Гипотетически одним из объяснений может быть счастье стать матерью. В большом исследовании, проведенном Myrskylä и Margolis [30], молодые родители (18–23 лет) имели тенденцию к снижению счастья в течение года рождения. Родители в возрасте 23–34 лет стали счастливее в течение года после рождения, а зрелые родители (в возрасте 35–49 лет) были значительно счастливее, чем лица в возрасте 23–34 лет в течение первого года. Кроме того, наши результаты потенциально могут быть следствием более низкой заболеваемости психическими заболеваниями у пожилых женщин, чем у молодых женщин. За последнее десятилетие в Швеции увеличилась доля молодых женщин с нервозностью, опасениями или тревогой, и в 2018 г. эти состояния были у 25% женщин в возрасте 16–29 лет, а в возрастной группе 30–44 лет — 20%. [31]. Эриксон и др. [1] также показали, что распространенность диагностированных психических заболеваний увеличилась за последнее десятилетие и в значительной степени связана с грудным вскармливанием при выписке.
Родители в возрасте 23–34 лет стали счастливее в течение года после рождения, а зрелые родители (в возрасте 35–49 лет) были значительно счастливее, чем лица в возрасте 23–34 лет в течение первого года. Кроме того, наши результаты потенциально могут быть следствием более низкой заболеваемости психическими заболеваниями у пожилых женщин, чем у молодых женщин. За последнее десятилетие в Швеции увеличилась доля молодых женщин с нервозностью, опасениями или тревогой, и в 2018 г. эти состояния были у 25% женщин в возрасте 16–29 лет, а в возрастной группе 30–44 лет — 20%. [31]. Эриксон и др. [1] также показали, что распространенность диагностированных психических заболеваний увеличилась за последнее десятилетие и в значительной степени связана с грудным вскармливанием при выписке.
Несколько других факторов были связаны с удовлетворенностью грудным вскармливанием, например, большая материнская привязанность имела положительную связь с удовлетворенностью грудным вскармливанием в суммарном балле и в параметрах «достижение роли» и «образ жизни и образ материнского тела». Более высокий родительский стресс отрицательно ассоциировался с удовлетворенностью грудным вскармливанием, итоговой оценкой и параметром «образ жизни и образ тела матери». Гестационный возраст младенцев < 32 недель имел отрицательную связь с удовлетворенностью грудным вскармливанием, что может отражать то, что незрелость сохраняется даже после выписки и влияет на опыт грудного вскармливания матери. Эти результаты о привязанности, родительском стрессе и гестационном возрасте младенцев показывают, что материнские черты были связаны с материнскими параметрами в MBFES и с младенческими чертами в младенческом аспекте MBFES. Это кажется логичным, но в то же время интересным и показывает сложность грудного вскармливания. Взятые вместе, результаты показывают, что удовлетворенность грудным вскармливанием связана с продолжением грудного вскармливания и отражает общий опыт грудного вскармливания матери по нескольким параметрам. Ранее было показано, что опыт матерей по грудному вскармливанию недоношенного ребенка сложен и является важной частью материнства [5, 9].
Более высокий родительский стресс отрицательно ассоциировался с удовлетворенностью грудным вскармливанием, итоговой оценкой и параметром «образ жизни и образ тела матери». Гестационный возраст младенцев < 32 недель имел отрицательную связь с удовлетворенностью грудным вскармливанием, что может отражать то, что незрелость сохраняется даже после выписки и влияет на опыт грудного вскармливания матери. Эти результаты о привязанности, родительском стрессе и гестационном возрасте младенцев показывают, что материнские черты были связаны с материнскими параметрами в MBFES и с младенческими чертами в младенческом аспекте MBFES. Это кажется логичным, но в то же время интересным и показывает сложность грудного вскармливания. Взятые вместе, результаты показывают, что удовлетворенность грудным вскармливанием связана с продолжением грудного вскармливания и отражает общий опыт грудного вскармливания матери по нескольким параметрам. Ранее было показано, что опыт матерей по грудному вскармливанию недоношенного ребенка сложен и является важной частью материнства [5, 9]. ]. Наши результаты показывают важность учета эмоциональных переживаний при исследовании грудного вскармливания. Более целостный взгляд на грудное вскармливание, при котором удовлетворенность матерей рассматривается и признается, может способствовать новым мероприятиям по поддержке грудного вскармливания с улучшенными результатами как в отношении показателей грудного вскармливания, так и в отношении материнского благополучия.
]. Наши результаты показывают важность учета эмоциональных переживаний при исследовании грудного вскармливания. Более целостный взгляд на грудное вскармливание, при котором удовлетворенность матерей рассматривается и признается, может способствовать новым мероприятиям по поддержке грудного вскармливания с улучшенными результатами как в отношении показателей грудного вскармливания, так и в отношении материнского благополучия.
Интересно, что мы не обнаружили какой-либо связи между суммарной оценкой удовлетворенности грудным вскармливанием и паритетом или уровнем образования матерей при рождении, факторами, которые, как часто показано, по меньшей мере влияют на частоту и продолжительность грудного вскармливания. Возможно, реальный опыт грудного вскармливания не коррелирует с этими факторами, как мы показали. С другой стороны, поскольку никакие предыдущие исследования не изучали эти связи у недоношенных детей, нам нужны дополнительные исследования для обоснования и подтверждения этих результатов.
В этом исследовании мы использовали шкалу MBFES. Эта шкала была разработана Leff et al. [18] в начале 1990-х годов в связи с необходимостью расширить определение «успешного грудного вскармливания», включив в него не только продолжительность грудного вскармливания, но и удовлетворенность грудным вскармливанием. В своем первом качественном исследовании [32], которое легло в основу шкалы, матери описывали «успешность» как «работу в гармонии»; грудное вскармливание представляет собой интерактивный процесс, результатом которого является взаимное удовлетворение потребностей матери и ребенка. Можно утверждать, что наши выводы об очевидной связи между исключительно грудным вскармливанием и удовлетворением от грудного вскармливания являются вопросом «конечно», т. е. матери, которые кормят исключительно грудью, соответствуют ожиданиям нормы и впоследствии «гордятся» или удовлетворены этим достижением. Тем не менее, с параметрами, включенными в MBFES, мы считаем, что шкала отражает целостный опыт грудного вскармливания и измеряет гармоничное, настроенное и доставляющее удовольствие грудное вскармливание у матерей, которые преимущественно кормят грудью своих недоношенных детей непосредственно у груди.
Ограничения
MBFES не был утвержден и адаптирован для матерей недоношенных детей. Например, в одном вопросе говорится: «У ребенка сначала были проблемы с грудным вскармливанием», что включает почти всех недоношенных детей в первый период грудного вскармливания. Необходимы дополнительные исследования для переоценки шкалы в соответствии с новыми тенденциями и уходом, в которых могут участвовать разные группы матерей и их младенцев в разных условиях и с разной последовательностью грудного вскармливания. Шведские неонатальные отделения благоприятны для грудного вскармливания из-за льгот в отпуске по уходу за ребенком, присутствия родителей в неонатальных отделениях, высокой частоты телесных контактов и бесплатного доступа к молокоотсосам, следовательно, обобщаемость настоящих результатов может быть ограничена [33]. . Другим ограничением этого исследования является то, что это наблюдательное исследование, в котором причинно-следственная связь, как правило, не может быть установлена. Исходные вмешивающиеся факторы, включенные в смешанные модели, были основаны на предыдущих исследованиях и клиническом опыте, но мы не можем исключить, что один или несколько важных вмешивающихся факторов не были включены. Многие матери не подходили для участия в исследовании, поскольку они не кормили грудью при выписке (9).0283 n = 322, 23%). Матери с высшим образованием, родившиеся в Швеции и кормившие исключительно грудью, в большей степени отвечали на вопросники во время последующего наблюдения. В целом критерии исключения и частота ответов могут повлиять на результаты. Результаты следует интерпретировать с учетом этих ограничений. Сильные стороны этого исследования — лонгитюдный дизайн, оценка нескольких потенциальных предикторов удовлетворенности грудным вскармливанием и большой размер выборки. Кроме того, использование линейных моделей смешанного эффекта, которые обрабатывают отсутствующие данные, т. е. матерям не нужны полные данные для всех последующих наблюдений, чтобы быть включенными в модель.
Исходные вмешивающиеся факторы, включенные в смешанные модели, были основаны на предыдущих исследованиях и клиническом опыте, но мы не можем исключить, что один или несколько важных вмешивающихся факторов не были включены. Многие матери не подходили для участия в исследовании, поскольку они не кормили грудью при выписке (9).0283 n = 322, 23%). Матери с высшим образованием, родившиеся в Швеции и кормившие исключительно грудью, в большей степени отвечали на вопросники во время последующего наблюдения. В целом критерии исключения и частота ответов могут повлиять на результаты. Результаты следует интерпретировать с учетом этих ограничений. Сильные стороны этого исследования — лонгитюдный дизайн, оценка нескольких потенциальных предикторов удовлетворенности грудным вскармливанием и большой размер выборки. Кроме того, использование линейных моделей смешанного эффекта, которые обрабатывают отсутствующие данные, т. е. матерям не нужны полные данные для всех последующих наблюдений, чтобы быть включенными в модель.
Выводы
Меньшая удовлетворенность грудным вскармливанием была связана с частичным кормлением грудью, родительским стрессом и более низким гестационным возрастом, а более высокая удовлетворенность грудным вскармливанием была связана с более старшим возрастом матери и большей привязанностью в течение первого года после рождения у матерей недоношенных детей. Эти данные подчеркивают сложность грудного вскармливания. Ранняя и качественная поддержка во время ухода за новорожденным и постоянная поддержка после этого могут укрепить доверие матерей к себе, своему ребенку и грудному вскармливанию. Кроме того, удовлетворенность грудным вскармливанием может быть важной мерой, которую следует учитывать при поддержке грудного вскармливания и при разработке мероприятий по поддержке грудного вскармливания.
Доступность данных и материалов
Наборы данных, созданные и проанализированные в ходе текущего исследования, не являются общедоступными по этическим и юридическим причинам.
Сокращения
Ссылки
Хэкман Н.М., Аллигуд-Перкоко Н., Мартин А., Чжу Дж., Кьерульф К.Х. Снижение показателей грудного вскармливания у первенцев, поздних недоношенных и доношенных детей. Грудное вскармливание Мед. 2016;11(3):119–25. https://doi.org/10.1089/bfm.2015.0122.
Артикул
пабмед
ПабМед Центральный
Google ученый
Палмер Л., Эриксон Дж. Качественное исследование опыта грудного вскармливания матерей недоношенных детей в первые 12 месяцев после рождения. Int Breastfeed J. 2019;14(1):35. https://doi.org/10.1186/s13006-019-0229-6.
Артикул
пабмед
ПабМед Центральный
Google ученый
Всемирная организация здравоохранения. Глобальная стратегия по кормлению детей грудного и раннего возраста. 2021 [http://www.who.int/nutrition/topics/infantfeeding_recommendation/en/] По состоянию на 7 января 2021 г.
Кондон Дж., Коркиндейл С.Дж. Оценка привязанности родителей к младенцу: разработка анкеты для самоотчетов. 19 фев98. J Reprod Infant Psychol. 1998;16(1):57–76. https://doi.org/10.1080/02646839808404558.
Артикул
Google ученый
Уайлд Д., Гроув А., Мартин М., Эременко С., МакЭлрой С., Верджи-Лоренц А., Эриксон П., Целевая группа ISPOR по переводу и культурной адаптации. Принципы надлежащей практики для процесса перевода и культурной адаптации показателей, сообщаемых пациентами (PRO): отчет рабочей группы ISPOR по переводу и культурной адаптации. Цените здоровье. 2005;8(2):94–104. https://doi.org/10.1111/j.1524-4733.2005.04054.x.
Артикул
пабмед
Google ученый
.
Артикул
пабмед
Google ученый
Кейси Л., Фучиле С., Доу К.Е. Детерминанты успешного прямого грудного вскармливания при выписке из больницы у недоношенных детей из группы высокого риска. Грудное вскармливание Мед. 2018;13(5):346–51. https://doi.org/10.1089/бфм.2017.0209.
Артикул
пабмед
Google ученый
Скачать ссылки
Благодарности
Авторы хотели бы выразить свою глубочайшую благодарность матерям, принявшим участие в исследовании.
Финансирование
Это исследование было поддержано Центром клинических исследований Даларны и Университетом Даларны. Финансирование открытого доступа предоставлено университетом Даларна.
Информация об авторе
Авторы и организации
Авторы
Взносы
JE и RF участвовали в разработке исследования, а JE выполняла сбор данных. Авторы (JE и EP) провели анализ данных. Все авторы написали, рассмотрели и отредактировали рукопись и одобрили окончательный вариант представленной рукописи.
Авторы (JE и EP) провели анализ данных. Все авторы написали, рассмотрели и отредактировали рукопись и одобрили окончательный вариант представленной рукописи.
Автор, ответственный за переписку
Переписка с
Дженни Эриксон.
Декларация этики
Утверждение этики и согласие на участие
Региональный совет по этике, Уппсала, одобрил исследование (Dnr: 2012/292 и 2012/292/2). Матери получили устную и письменную информацию об исследовании, и все участвующие матери подписали письменное согласие на участие в РКИ-исследовании.
Согласие на публикацию
Не применимо.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4. 0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
Перепечатки и разрешения
Об этой статье
Процедуры выписки здоровых новорожденных
РОБЕРТ С. ЛАНГАН, доктор медицины
Врачи должны использовать контрольный список, чтобы облегчить обсуждение с новыми родителями перед выпиской их здорового новорожденного из больницы. Контрольный список должен включать информацию о грудном вскармливании, предупреждающих признаках болезни и способах обеспечения здоровья и безопасности ребенка. Врачи могут поощрять грудное вскармливание, давая родителям письменную информацию о голоде и показателях кормления, характере стула и мочи, а также о надлежащих методах грудного вскармливания. Врачи также должны подчеркнуть, что детям никогда не следует давать мед или воду в бутылочках до достижения ими одного года. Родители должны быть проинформированы о методах лечения распространенных жалоб младенцев, таких как запоры, должны быть осведомлены о признаках и симптомах более серьезных заболеваний, таких как желтуха и вялость, и знать, как правильно ухаживать за пуповиной и половыми органами. Врачи должны дать рекомендации о том, как обеспечить безопасность ребенка в кроватке (например, укладывая ребенка на спину) и в машине (например, используя автокресло, которое обращено к задней части автомобиля). Также важно запланировать последующее посещение младенца.
Врачи также должны подчеркнуть, что детям никогда не следует давать мед или воду в бутылочках до достижения ими одного года. Родители должны быть проинформированы о методах лечения распространенных жалоб младенцев, таких как запоры, должны быть осведомлены о признаках и симптомах более серьезных заболеваний, таких как желтуха и вялость, и знать, как правильно ухаживать за пуповиной и половыми органами. Врачи должны дать рекомендации о том, как обеспечить безопасность ребенка в кроватке (например, укладывая ребенка на спину) и в машине (например, используя автокресло, которое обращено к задней части автомобиля). Также важно запланировать последующее посещение младенца.
Выписка здорового младенца из больницы после родов дает семейному врачу важную возможность сделать упор на профилактическую медицину и укрепить отношения между врачом и пациентом. Однако объем инструкций и рекомендаций при выписке новорожденных огромен, что делает эту задачу потенциально сложной. Хотя послеродовой медперсонал сообщит родителям часть этой информации, семейный врач может обеспечить выполнение основных рекомендаций. Краткий контрольный список может помочь обеспечить эффективное рассмотрение важных тем и помочь новым родителям чувствовать себя комфортно, задавая вопросы. Этот контрольный список должен служить основой, которую врачи могут изменять в зависимости от своего опыта и стиля практики. Полезно дать родителям письменные раздаточные материалы с акцентом на ключевые моменты во время выписки, чтобы они могли вернуться к ним позже.
Хотя послеродовой медперсонал сообщит родителям часть этой информации, семейный врач может обеспечить выполнение основных рекомендаций. Краткий контрольный список может помочь обеспечить эффективное рассмотрение важных тем и помочь новым родителям чувствовать себя комфортно, задавая вопросы. Этот контрольный список должен служить основой, которую врачи могут изменять в зависимости от своего опыта и стиля практики. Полезно дать родителям письменные раздаточные материалы с акцентом на ключевые моменты во время выписки, чтобы они могли вернуться к ним позже.
| Клиническая рекомендация | Рейтинг доказательств | Ссылка |
|---|---|---|
| 8915 | ||
| 8915 | ||
| 88915 | ||
| C | 16 | |
Младенцы должны находиться в автокресле, обращенном назад, до достижения ими возраста одного года. | С | 6 |
| Младенцы должны получать 200 МЕ витамина D в день для профилактики рахита. | B | 12 |
| Младенцы должны спать на спине в своих кроватках, чтобы снизить вероятность синдрома внезапной детской смерти. | Б | 7 |
Комитет Американской академии педиатрии (AAP) по плоду и новорожденному рекомендует родителям пройти обучение, чтобы дать им возможность и уверенность в уходе за своим новорожденным. 1 В таблице 1 1–13 перечислены ключевые области, которые должны стать основой контрольного списка при выписке из больницы.
Кормление
Хорошо известно, что грудное вскармливание приносит пользу матери и ребенку. Американская академия семейных врачей (AAFP) и AAP рекомендуют и поощряют грудное вскармливание. 11,14 Лучшее время для обсуждения вопросов грудного вскармливания – дородовой уход.
11,14 Лучшее время для обсуждения вопросов грудного вскармливания – дородовой уход.
Врачи должны поощрять кормящих матерей и направлять их к местным консультантам по грудному вскармливанию. AAFP рекомендует, чтобы кормящие матери получали четкие устные и письменные инструкции при выписке, включая информацию о голоде и показателях кормления, структуре стула и мочи, желтухе, правильном положении и прикладывании ребенка к груди, а также о методах сцеживания грудного молока. 11 Хотя большинство лекарств, отпускаемых по рецепту и без рецепта, безопасны, врачи должны информировать мать о том, что все, что она проглатывает, потенциально может передаваться новорожденному через ее грудное молоко. Поэтому матери должны проконсультироваться со своими врачами, прежде чем принимать какие-либо лекарства, отпускаемые по рецепту или без рецепта. AAP рекомендует, чтобы младенцы, находящиеся исключительно на грудном вскармливании, и младенцы, получающие менее 500 мл смеси, обогащенной витамином D, получали 200 МЕ витамина D в день для предотвращения дефицита витамина D и рахита. 12
12
Родители, решившие кормить своего новорожденного из бутылочки, должны использовать смесь, содержащую железо, и им не следует менять смесь без консультации с врачом. Бутылочки и соски не нужно стерилизовать, но их следует тщательно мыть горячей водой с мылом. Смесь нужно только нагреть до комнатной температуры, хотя некоторые младенцы могут предпочесть теплое молоко. Смесь может стать опасно горячей при нагревании в микроволновой печи, даже если бутылка кажется прохладной на ощупь. Смесь следует тщательно перемешать после нагревания и протестировать на коже родителя, прежде чем давать ее новорожденному. Ни в коем случае нельзя подпирать бутылочку во время кормления младенца. Родители должны позвонить 9–1–1, если кажется, что ребенок задыхается или синеет во время кормления, и должен предупредить своего врача, если младенец теряет вес.
Родителям не следует давать новорожденным бутылочки с водой, так как это может вызвать гипонатриемию. 3,4 Родителям не следует давать мед ребенку младше 12 месяцев, так как это увеличивает риск неонатального ботулизма. 5 Прикорм обычно не вводят до четырех-шестимесячного возраста. 15
5 Прикорм обычно не вводят до четырех-шестимесячного возраста. 15
Испражнения и характер мочеиспускания
Дети, находящиеся на грудном вскармливании, обычно имеют более трех дефекаций в день 2 и редко страдают запорами. Водянистый стул может быть нормальным; тем не менее, родители должны обратиться к своему врачу, если стул ребенка выходит из-под подгузника.
У детей, находящихся на искусственном вскармливании, стул обычно реже, чем у детей, находящихся на грудном вскармливании, хотя опорожнение кишечника через день по-прежнему считается нормальным.
Запор определяется как задержка или затруднение дефекации более двух недель. 16 Родители должны связаться со своим врачом, если у их ребенка было менее пяти дефекаций в неделю в течение двухнедельного периода.
Родители могут давать младенцам 1 унцию сока, содержащего сорбитол (например, чернослива, груши, яблока), для лечения запоров. 16 Родители также могут увеличить потребление жидкости ребенком или использовать глицериновые суппозитории. Если запор не проходит, родителям следует обратиться к врачу.
Если запор не проходит, родителям следует обратиться к врачу.
Младенцы, находящиеся на грудном вскармливании, обычно имеют шесть или более мокрых подгузников в день после начала кормления. 2 У младенцев, находящихся на искусственном вскармливании, должно быть одинаковое количество мочеиспусканий. Однако другие клинические показатели (например, предполагаемое время наполнения капилляров, тургор кожи) являются более точными предикторами гидратации.
Уход за пуповиной
В прошлом родителей часто просили протирать пуповину изопропиловым спиртом, но одно исследование 17 продемонстрировало, что пуповина отделяется быстрее, если ее промыть обычным физиологическим раствором и дать высохнуть. естественно. Большинство шнуров отпадут в течение первых двух недель жизни. Если кожа вокруг пупка становится красной или присутствуют гнойные выделения, следует сообщить об этом врачу.
Кожная сыпь
Кожная сыпь у новорожденных чрезвычайно распространена и часто вызывается материнскими гормонами. Если у младенца в больнице появилась сыпь (например, акне новорожденных, токсическая эритема новорожденных), родители должны быть уверены, что эти высыпания являются обычным явлением и исчезнут, в основном, в течение первых четырех месяцев жизни. Родители должны немедленно связаться со своим врачом, если у младенца с сыпью развивается лихорадка или он становится обезвоженным, вялым или безутешным.
Если у младенца в больнице появилась сыпь (например, акне новорожденных, токсическая эритема новорожденных), родители должны быть уверены, что эти высыпания являются обычным явлением и исчезнут, в основном, в течение первых четырех месяцев жизни. Родители должны немедленно связаться со своим врачом, если у младенца с сыпью развивается лихорадка или он становится обезвоженным, вялым или безутешным.
Уход за половыми органами
Имеющихся данных недостаточно для поддержки рутинного обрезания новорожденных. 18 Если родители решат обрезать своего ребенка, им следует смачивать переднюю часть подгузника вазелином при каждой смене, чтобы половой член не прилипал к подгузнику. Родители должны продолжать это лечение до тех пор, пока кожа не перестанет быть влажной (примерно пять дней). Если половой член начинает кровоточить или опухать, родители должны обратиться к врачу.
Родители должны осторожно промыть необрезанные половые органы теплой водой. Крайнюю плоть ни в коем случае нельзя насильно оттягивать, так как это может вызвать фимоз. Половые органы новорожденных девочек также следует осторожно обмывать теплой водой. Кровянистые выделения из влагалища в этом возрасте могут быть нормальной реакцией на материнские гормоны. 19 Врачи должны обращать внимание родителей на важность правильного купания младенцев.
Половые органы новорожденных девочек также следует осторожно обмывать теплой водой. Кровянистые выделения из влагалища в этом возрасте могут быть нормальной реакцией на материнские гормоны. 19 Врачи должны обращать внимание родителей на важность правильного купания младенцев.
Предупреждающие знаки
Врачи должны дать родителям четкий список предупреждающих знаков, которые требуют посещения врача перед запланированным последующим осмотром. Лихорадка (ректальная температура 100,5°F [38°C] или выше) является наиболее важным признаком, на который должны обращать внимание родители, 20 , поскольку лихорадка может быть единственным признаком серьезной инфекции. Это хорошее время, чтобы поговорить с родителями о важности наличия дома ректального термометра и показать им, как правильно им пользоваться. Врачи должны подчеркивать родителям, что их ребенок может быть серьезно болен и не иметь лихорадки.
Летаргия (например, трудности с кормлением младенца) или раздражительность также могут указывать на серьезную инфекцию и требуют обращения к врачу. Врач должен обсудить с родителями, как отличить нормальный плач ребенка от безутешного.
Врач должен обсудить с родителями, как отличить нормальный плач ребенка от безутешного.
Младенцы, у которых наблюдается обезвоживание, также должны обратиться к врачу до запланированного визита. Родители должны обращать внимание на клинические признаки обезвоживания, такие как уменьшение количества слез и сухость слизистых оболочек.
AAP рекомендует, чтобы все новые родители получили письменные и устные инструкции относительно желтухи во время выписки, включая объяснение желтухи и как следить за младенцами на предмет желтухи. 13 Родители должны быть проинструктированы о необходимости связаться со своим врачом, если кожа их ребенка выглядит желтой, особенно на конечностях или животе; если у малыша желтеют глаза; или если эти симптомы сопровождаются плохим питанием, вялостью или чрезмерной суетливостью.
Врачи должны проинструктировать родителей, чтобы они отвезли своего ребенка в ближайшее отделение неотложной помощи, если они считают, что младенец серьезно болен, и они не могут добраться до отделения.
Безопасность
Напоминаем родителям, что самое безопасное место для их ребенка в машине — это автокресло, обращенное назад, расположенное посередине заднего сиденья. Младенец должен оставаться в автокресле, обращенном назад, пока его вес не превысит 20 фунтов (9кг) или старше одного года (Таблица 2) . 6
| Infant’s age and weight |
| Birth to one year of age or weight less than 20 lbs (9 kg) |
| Type of car seat |
| Infant-only or rear- лицом к кабриолету |
| Расположение в автомобиле |
| Все дети младше 12 лет должны перевозиться на заднем сиденье. |
| Положение сиденья |
| Только спиной вперед |
| Ремни безопасности на уровне плеч или ниже |
Родители должны укладывать новорожденных спать на спину, чтобы снизить риск синдрома внезапной детской смерти (СВДС). Матрас младенца должен быть жестким, и родители не должны класть вместе с ребенком в кроватку подушки, одеяла или крупные предметы. Как правило, дети должны спать в своих кроватках, а не с родителями или другими членами семьи. 7 Кормящие матери, которые решили спать в одной кровати со своими младенцами, должны убедиться, что их кровати не имеют мягких поверхностей или незакрепленных покрывал, и должны отодвинуть свои кровати от стены и другой мебели, чтобы не защемить своих младенцев.
Матрас младенца должен быть жестким, и родители не должны класть вместе с ребенком в кроватку подушки, одеяла или крупные предметы. Как правило, дети должны спать в своих кроватках, а не с родителями или другими членами семьи. 7 Кормящие матери, которые решили спать в одной кровати со своими младенцами, должны убедиться, что их кровати не имеют мягких поверхностей или незакрепленных покрывал, и должны отодвинуть свои кровати от стены и другой мебели, чтобы не защемить своих младенцев.
Кормящим матерям следует избегать курения и употребления алкоголя. Дети, подвергающиеся пассивному курению, имеют повышенный риск инфекций верхних дыхательных путей, среднего отита, астмы и СВДС. 7
Последующее наблюдение
Перед выпиской врачи должны предоставить родителям информацию о том, как связаться с ними в обычные часы, в нерабочее время и в выходные дни. Родителям следует назначить повторный прием перед выпиской из больницы. Младенцы, выписанные до 24 часов жизни, должны быть осмотрены в больнице в течение 48 часов после жизни. 9 Лица, выписанные в возрасте от 24 до 48 часов жизни, должны быть осмотрены в течение 96 часов жизни, а лица, выписанные после 48 часов жизни, должны быть осмотрены в течение 120 часов жизни. 10
9 Лица, выписанные в возрасте от 24 до 48 часов жизни, должны быть осмотрены в течение 96 часов жизни, а лица, выписанные после 48 часов жизни, должны быть осмотрены в течение 120 часов жизни. 10
Перинатальные вопросы
Все обсуждения при выписке должны предусматривать возможность для родителей задавать вопросы, и врач должен заверить родителей, что они могут обратиться в офис в любое время с серьезными проблемами, и что они должны записывать несрочные вопросы. решать при следующем посещении офиса.
DOI: 10. Leandro Cordero1* , Amneet Bajwa 2 , Mona R Prasad 3 , Reena Oza-Frank 2 , Марк Б. Лэндон 3 и Крейг А. Нанкервис 2 * Автор, ответственный за переписку: Аннотация Предыстория: В США к моменту выписки из больницы примерно 79% материнского населения в целом начали кормить своих детей грудью. Меньше известно о грудном вскармливании среди женщин с различными акушерскими заболеваниями высокого риска (HROB), группы с высоким риском низкого уровня грудного вскармливания. Цель: определить предпочтения в отношении вскармливания младенцев и грудного вскармливания на момент выписки из больницы среди женщин с HROB, которые посещали специализированные дородовые клиники и рожали в 2012-2014 гг. Дизайн/Методы. В общей сложности 308 женщин с HROB включали 112 больных диабетом (СД), 80 получавших лечение от злоупотребления психоактивными веществами (СА), 75 с различными (MISC) состояниями высокого риска (т. и т. д.) и 41 с преждевременными родами или преждевременными родами в анамнезе. Предпочтения младенцев в отношении кормления определялись пренатально. На момент выписки грудное вскармливание считалось начатым, если кормление осуществлялось исключительно (100%), частично (50–74%) или преимущественно (≥ 75%) материнским молоком. Результаты. Предпочтение грудного вскармливания в группе HROB составило 79% DM, 71% SA, 71% MISC и 78% PTL. Грудное вскармливание наблюдалось у 42% DM, 50% SA, 44% MISC и 44% PTL. Выводы. Несмотря на неоднородность заболеваемости, женщины с HROB-состояниями намеревались кормить грудью со скоростью, аналогичной общей популяции. Тем не менее, показатели грудного вскармливания среди женщин с различными HROB-состояниями, в том числе с предшествующим опытом, низки, и для улучшения результатов могут потребоваться специальные образовательные стратегии. Фон Грудное вскармливание полезно для здоровья и благополучия матерей и их детей [1,2]. В 2011 г. примерно 79% всего материнского населения США начали кормить грудью к моменту выписки из больницы [3]. Грудное вскармливание у этих акушерских женщин с низким риском широко освещалось в литературе [3-5]. В дополнение к традиционно признанным препятствиям для грудного вскармливания материнские заболевания, такие как диабет, злоупотребление психоактивными веществами, преждевременные роды и другие акушерские состояния высокого риска (HROB), также могут мешать или задерживать грудное вскармливание [1-5]. Объектив Изучить намерение грудного вскармливания и фактическое грудное вскармливание во время выписки из больницы у женщин с различными состояниями HROB. Предмет и методы Наше исследование состояло из 308 женщин с HROB-состояниями, которые были последовательно зарегистрированы в дородовых специализированных клиниках и родили детей в течение 2012-2014 гг. В нашем учреждении дородовой уход за женщинами с HROB предоставляется в специализированных клиниках: сахарный диабет (СД), дородовое лечение наркозависимости (СА), различные (MISC) состояния высокого риска и женщины с преждевременными родами или преждевременными родами в анамнезе (ПТЛ). ). Этот ретроспективный обзор карт был одобрен Институциональным наблюдательным советом Медицинского центра Векснера в Университете штата Огайо. В нашем учреждении поддерживающая больничная практика, поощряющая грудное вскармливание, аналогична описанной Кожиманнилом и соавт. [12] и включают дородовой уход, роды и роды, а также послеродовой уход и взаимодействие с консультантами по грудному вскармливанию. В зависимости от состояния матери и ее младенца во время родов поощрялись взаимодействия между матерью и младенцем (держать на руках, контакт кожа к коже, кормление грудью). Согласно нашим институциональным рекомендациям, бессимптомные младенцы, рожденные от матерей с HROB, были переведены в ясли для новорожденных (WBN). Новорожденных с симптомами (т. е. с респираторным дистресс-синдромом (РДС), гипогликемией, асфиксией при рождении) переводили непосредственно из родильного зала в отделение интенсивной терапии. Младенцы с риском гипогликемии (глюкоза крови 6-9). Младенцы в WBN с гипогликемией находились на грудном вскармливании или получали смесь. Детей с повторяющимися низкими значениями глюкозы крови лечили внутривенным введением декстрозы (4-6 мг/кг/мин). После родов новорожденные из группы риска оценивались на НАС обученным неонатальным медперсоналом с использованием модифицированной шкалы Финнегана [11]. Фармакологическое лечение метадоном начинали, если в течение 24 часов наблюдались три балла ≥ 8 или 2 балла ≥ 12 [11]. Как указано в истории болезни, грудное вскармливание считалось начатым, если на момент выписки ребенок находился исключительно (100%), частично (50-74%) или преимущественно (≥ 75%) на грудном вскармливании [15]. Из-за ретроспективного дизайна исследования отсутствовала информация о последующем наблюдении за практикой вскармливания младенцев после выписки из больницы. Статистический анализ Сравнения между группами и подгруппами пациентов были сделаны с помощью однофакторного дисперсионного анализа или критерия Крускала-Уоллиса для непрерывных переменных и критерия хи-квадрат или точного критерия Фишера для категориальных переменных. Сахарный диабет У 66 женщин был диагностирован ГСД; 34 человека лечили модификацией диеты, а 32 лечили Glyburide® (28) или инсулином (4). У 46 женщин был диагностирован ПГСД (22 класса B, 5 СД 2 типа и 19 классов C-F). Четыре из 46 женщин с PGDM лечились модификацией диеты, 4 — Glyburide®, 3 — Metformin® и 35 — инсулином. У 85 из 112 (76%) женщин с СД перед родами определяли гемоглобин A1C (медиана 5,9). Лечение наркомании Эта группа состояла из женщин, которые начали и продолжали дородовое лечение от злоупотребления опиатами. Семьдесят один из 80 (89%) лечился Suboxone®, 6 – Buprenorphine® и 3 – метадоном. Всем женщинам во время родов проводили токсикологию мочи; все образцы были положительными на прописанное вещество, а 4 (5%) также были положительными на опиаты. Помимо истории злоупотребления психоактивными веществами, 29из 80 (36%) был гепатит С. У шести (8%) женщин была инфекция ВПГ, а у одной (1%) в анамнезе был сифилис. Другие сопутствующие заболевания включали психиатрический диагноз (16), гестационную или хроническую гипертензию (8) и ожирение (4) или крайнее ожирение (5). Прочие состояния HROB Двадцать девять (39%) из 75 женщин, лечившихся в этой клинике, были подростками (14 ≤ 16 лет и 15 ≥ 17 лет). Только возраст был фактором HROB для 8 (31%) из 29 подростков, тогда как у 21 подростка были сопутствующие заболевания, включающие сколиоз (1), псориаз (1), перелом таза (1), детский церебральный паралич (1), инфекции мочевыводящих путей (1). 2), преэклампсия (2), астма (4), ЗППП (6) и прочие (3). Остальные 46 женщин, посещавших клинику MISC, имели различные состояния HROB, включая панкреатит (1), расщепление позвоночника (1), гидроцефалию (1), астроцитому (1), неходжкинскую лимфому (1), фибросаркому (1), пороки развития. задержка (1), сколиоз (2), эпилепсия (3), преэклампсия (2), гипертиреоз (3), кардиомиопатия (5) психические заболевания (5), ЗППП (7), хроническая гипертония (8), ожирение (6) , крайнее ожирение (13) и прочее (7). История преждевременных родов или преждевременных родов Критерием госпитализации в эту специализированную клинику для этих 41 повторнородящих пациенток были преждевременные роды или преждевременные роды в анамнезе. Демографические и клинические данные для всех женщин HROB представлены в таблице 1. Большинство переменных, за исключением намерения кормить грудью, значительно различались между группами HROB. Женщины в группе MISC были в среднем моложе, чем в других группах. Женщины в группе SA были в основном белыми, в то время как женщины в группах PTL и DM были в основном афроамериканцами. Ожирение чаще встречалось у женщин с СД и реже — у женщин группы СА. Просмотр таблицы 1 Неонатальные исходы Клинические данные о 308 новорожденных, рожденных в течение исследуемого периода в соответствии с состоянием HROB их матерей, представлены в таблице 2. Просмотр таблицы 2 У тридцати (38%) из 80 детей из группы СА развился НАС. Двадцать три (77%) из 30 детей, у которых развился НАС, лечились в WBN, а оставшиеся 7 (33%) нуждались в госпитализации в ОИТН. Процент матерей и младенцев, выписанных домой вместе, составил: 86 % СД, 14 % СА, 90 % MISC и 90% группы ПТЛ. Все матери и новорожденные выписаны домой в удовлетворительном состоянии. Намерение кормить грудью Намерение кормить грудью было одинаковым среди групп и было заявлено 79% женщин в группе СД (74% для ГСД и 87% для ПГСД), 71% в группе СА, 71% в группе MISC и 78% в группе СД. группа PTL (таблица 1 и рисунок 1). Среди женщин в группе MISC 32 из 46 (70%) неподростков и 22 из 29 (76%) подростков заявили о намерении кормить грудью. . Посмотреть рисунок 1 . До текущей беременности 116 из 228 (51%) повторнородящих женщин кормили грудью по крайней мере одного из своих 258 живых детей (таблица 3). По прибытии на роды 103 из этих 116 (89%) женщин намеревались кормить грудью со скоростью, аналогичной 80 (84%) первородящим женщинам из всех групп HROB. Напротив, 112 повторнородящих женщин без опыта грудного вскармливания имели самый низкий уровень намерений кормить грудью (54%). Регрессионный анализ с учетом живых детей, расы и использования консультанта по грудному вскармливанию подтвердил, что повторнородящие женщины с предшествующим опытом с большей вероятностью намерены кормить грудью, чем повторнородящие женщины без предшествующего опыта (Таблица 3). Просмотр таблицы 3 Грудное вскармливание на момент выписки На момент выписки из больницы 138 из 308 (45%) младенцев находились на грудном вскармливании. Объединив все 308 детей из четырех групп HROB по гестационному возрасту, мы получили 271 доношенного и 37 поздних недоношенных детей. На момент выписки 127 из 271 доношенного (47%) и 11 из 37 (30%) поздних недоношенных детей находились на грудном вскармливании (p = 0,05, данные не представлены). Женщины с младенцами в WBN чаще кормили грудью, чем те, чьи младенцы были госпитализированы в отделение интенсивной терапии (ОШ 2,8, ДИ 1,3-6,0, р 0,007). Кроме того, шансы на грудное вскармливание были выше у тех женщин, которые получили консультацию по грудному вскармливанию (таблица 4). Посмотреть таблицу 4 Грудное вскармливание по паритету, предыдущему опыту и намерению Сто шестнадцать (51%) из 228 повторнородящих женщин имели предшествующий опыт, и из них 103 (89%) намеревались кормить грудью. Только 67 (65%) из 103 находились на грудном вскармливании на момент выписки. 112 из 228 (49%) повторнородящих женщин не имели предыдущего опыта грудного вскармливания. Шестьдесят один из 112 (54%) намеревались кормить грудью, однако только 31 (51%) из них кормили грудью до выписки. 66 из 80 (83%) первородящих женщин намеревались кормить грудью, в то время как только 39(59%) из них на момент выписки находились на грудном вскармливании. Регрессионный анализ показал, что шансы на грудное вскармливание были выше у женщин с предшествующим опытом (таблица 4). Обсуждение Несмотря на гетерогенность заболеваний и сопутствующих заболеваний, связанных с HROB-беременностью, намерение кормить грудью было таким же, как и у населения в целом. Однако показатели грудного вскармливания на момент выписки остаются разочаровывающе низкими [6-9]. Традиционно признанные барьеры для грудного вскармливания, такие как отсутствие поддерживающей больничной практики, отсутствие намерения, материнские осложнения родов и родов, способ родоразрешения, длительная разлука матери и ребенка и младенческие заболевания, могут повлиять на все группы HROB [5,12]. Признание уникальных барьеров на пути грудного вскармливания, влияющих на каждую из групп HROB в послеродовой период, может привести к конкретным образовательным стратегиям для улучшения результатов. Показатели грудного вскармливания среди женщин с ГСД отстают от показателей населения в целом [7,16]. Беременные женщины, проходящие лечение от опиоидной зависимости и желающие кормить грудью, могут представлять опасность не только для себя, но и для своих детей из-за возможного контакта с наркотиками, табаком, алкоголем и перинатальными инфекциями (например, гепатитом В и С, ВИЧ и другими инфекциями). заболевания, передающиеся половым путем). Несмотря на эти риски, их младенцы получают значительную пользу от лактации [11,21-23]. Высокая заболеваемость НАС, часто требующая более длительной госпитализации младенцев, и неизбежное разлучение матери с младенцем представляют еще одну серьезную проблему для грудного вскармливания в этой уникальной группе. В нашей дородовой программе лечения опиоидами большинство женщин получали Субоксон®. Хотя выбор лечения может не влиять на заболеваемость НАС, есть свидетельства того, что его тяжесть среди детей, подвергшихся воздействию бупренорфина® или субоксона®, меньше, чем у детей, подвергшихся воздействию метадона, и что потребность в фармакологическом лечении может быть короче [11, 21-21]. 23]. Осведомленность об этих наблюдениях, возможно, побудила женщин в группе СА к намерению кормить грудью. В настоящем исследовании 29 из 78 (37%) опиоидных зависимых женщин в группе SA были положительными на вирус гепатита C (HCV). Вертикальная передача ВГС происходит в 3-5% случаев и может быть связана со способом родоразрешения или другими акушерскими практиками [24]. Грудное вскармливание, по-видимому, не увеличивает риск передачи, поскольку количество ВГС в материнском молоке и молозиве очень низкое и, вероятно, инактивируется в пищеварительном тракте младенца [24,25]. Грудное вскармливание не противопоказано в большинстве случаев гепатита В, однако оно не рекомендуется производителями лекарств во время противовирусной терапии матери [25]. В настоящем исследовании намерение кормить грудью составляло 70% у 46 пожилых женщин и 76% у 29 подростков, составивших группу MISC. Недавняя публикация также из Огайо не показала различий в намерении кормить грудью между городскими подростками (в основном афроамериканцами) (63%) и их неподростками (60%) [26]. Сообщалось, что грудное вскармливание варьировалось от 59 до 70% среди поздних недоношенных детей и что грудное вскармливание является более сложным для поздних недоношенных детей, чем для доношенных [28]. Трудности, связанные с грудным вскармливанием, наблюдаемые у поздних недоношенных детей, могут быть обусловлены незрелостью развития, а также материнскими заболеваниями, прямо или косвенно связанными с преждевременными родами [28,29]. Независимо от состояния HROB, первородящие и повторнородящие женщины без предшествующего опыта намерены и начинают кормить грудью реже, чем повторнородящие женщины с предшествующим опытом. Это наблюдение характеризует группу женщин, заслуживающих особого внимания и иной образовательной стратегии с целью улучшения грудного вскармливания [30]. Ранее мы сообщали, что женщины с диабетом и пациентки с преэклампсией с такой же вероятностью намерены кормить грудью, как и все материнское население, но не обязательно с большей вероятностью начнут грудное вскармливание [6-9]. Наши данные свидетельствуют о том, что несоответствие между намерением и грудным вскармливанием также может быть обнаружено среди женщин с другими состояниями HROB. Беспокойство вызывает то, что низкие показатели грудного вскармливания также могут привести к раннему прекращению грудного вскармливания или сокращению продолжительности грудного вскармливания [9,31-33]. Традиционно дородовое и послеродовое консультирование по грудному вскармливанию было сосредоточено на пользе для ребенка без особого внимания к потенциальной пользе для матери. Важно признать, что осмысленному сравнению данных между исследованиями часто препятствуют расплывчатые и непоследовательные определения начала грудного вскармливания [12,13]. Следуя рекомендациям ВОЗ 1991 г., некоторые исследователи используют «одно кормление грудным молоком в день или любую попытку грудного вскармливания перед выпиской», чтобы классифицировать младенца как находящегося на грудном вскармливании [9,14]. Другие используют данные, полученные из свидетельств о рождении в течение первого или второго дня после родов [15], из послеродовых анкет лично или по почте/телефону, часто через недели или даже месяцы после родов [35-37]. Ограничения нашего исследования связаны с ретроспективными исследованиями, а также с отсутствием последующей информации о методах вскармливания младенцев после выписки из больницы, а также с неоднородностью и размером различных групп HROB. Одной из сильных сторон исследования является используемое определение грудного вскармливания и тот факт, что данные были получены непосредственно из больничных записей, а не из воспоминаний матери после родов. Что еще более важно, независимо от группы HROB, паритета, предыдущего опыта грудного вскармливания и различных заболеваний, все женщины получали уход и роды в одном и том же учреждении и имели схожие предпочтения в отношении вскармливания младенцев. Заключение В то время как намерение кормить грудью аналогично общему материнскому населению, грудное вскармливание при выписке из больницы для женщин с различными состояниями HROB является разочаровывающе низким. Каталожные номера |
Консультант по планированию выписки: Последующие звонки улучшают выписку…
Процедура повторных звонков после выписки молодых мам со своими детьми из Медицинского центра Sacred Heart в Спокане, штат Вашингтон, помогла улучшить инструкции по выписке в больнице. учреждение здравоохранения.
учреждение здравоохранения.
19 сентября 2022 г.
Репринты
Консультант по планированию выписки: последующие звонки улучшают инструкции по выписке
Контакт помогает с проблемами, расширяет возможности
Процесс повторных звонков после выписки молодых мам со своими детьми из Медицинского центра Sacred Heart в Спокане, штат Вашингтон, помог улучшить инструкции по выписке в медицинском учреждении. Были инициированы проекты по повышению эффективности путем изучения ответов на вопросы, заданные в ходе интервью. Этот процесс может работать так же хорошо и в других областях.
Это помогает определить области, в которых преподаваемая информация может быть неясной, — говорит Джули Эмери, , RN, помощник управляющей медсестры в Центре женского здоровья. Например, если у многих женщин возникают вопросы о воспалении сосков во время кормления грудью, может потребоваться дополнительное обучение по этой теме, говорит она.
Послеродовые контрольные звонки проводятся через 24 часа после выписки, повторно через 72 часа; и третий звонок делается, если у матери возникают трудности с ребенком. Зарегистрированные медсестры, работающие на линии помощи в центре, принимают звонки.
Звонки составлены по сценарию, поэтому все медсестры задают одни и те же вопросы. Раздел комментариев в форме оценки используется для записи сведений о каждом пациенте, потому что медсестра, которая звонит через 24 часа после выписки, не обязательно перезванивает через 72 часа.
Вопросы касаются как матери, так и ребенка. Например, медсестра будет задавать матери вопросы о ее груди, чтобы выявить такие проблемы, как нагрубание. Вопросы о ребенке включают в себя положение, в котором он или она спит, потому что Sacred Heart рекомендует детям спать на спине, чтобы предотвратить синдром внезапной детской смерти.
Звонки дают возможность напомнить молодым матерям об иммунизации их ребенка и последующих посещениях. Также включен общий вопрос о том, как сотрудники Sacred Heart могли бы улучшить свое пребывание.
Также включен общий вопрос о том, как сотрудники Sacred Heart могли бы улучшить свое пребывание.
Очень часто у молодой мамы возникают проблемы с грудным вскармливанием. Если звонящая медсестра не может ответить на ее вопросы, на звонок отвечает консультант по грудному вскармливанию. «У нас всегда есть один консультант по грудному вскармливанию, работающий на линии помощи», — говорит Эмери. Также молодые мамы могут записаться на прием к одному из консультантов по грудному вскармливанию в Центре женского здоровья.
Если с пациентами невозможно связаться в течение 24 или 72 часов, на их автоответчики оставляют сообщение только в том случае, если они дали свое согласие. «Если мы вообще не можем связаться с ними по прошествии 72 часов, мы отправляем открытку и просим их звонить нам в любое время», — говорит Эмери.
Обучение молодых родителей начинается до рождения ребенка во время часового предродового визита в Центр женского здоровья. Информация о визите отправляется паре по почте, чтобы они могли обсудить вопросы до встречи. Обучение включает уход за матерью и ребенком после родов, вопросы безопасности и грудное вскармливание. Пары также составляют план родов.
Обучение включает уход за матерью и ребенком после родов, вопросы безопасности и грудное вскармливание. Пары также составляют план родов.
«Мы начинаем их карту здесь, а затем переносим ее на место рождения и продолжаем там. Это дает нам возможность немного узнать их, прежде чем мы поговорим с ними позже по телефону после того, как они родят, «, — говорит Эмери.
Послеродовые звонки по линии помощи в Центре женского здоровья оказались настолько полезными для пациенток, что медсестры стали звонить женщинам после таких операций, как гистерэктомия, мастэктомия и пластика мочевого пузыря.
Звонки делаются через 72 часа после выписки с вопросами, касающимися таких вопросов, как боль, уход за их разрезами, проблемы с дренажами, достаточно ли им помощи на дому и записались ли они на последующую встречу со своим врачом.
Если боль не контролируется эффективно, пациентам говорят позвонить своему врачу. При обнаружении проблемы врач уведомляется об этом, и медицинский центр отправляет листы с замечаниями по факсу в его или ее офис.
«Мы находимся в процессе расширения нашей программы и будем звонить большему количеству людей», — говорит Эмери. Затем женщинам, которые должны вернуться для дополнительных осмотров после маммографии, позвонят, чтобы убедиться, что они записались на прием, и ответить на любые вопросы, которые у них могут возникнуть.
«В здравоохранении я думаю, что последующие звонки полезны во всех областях». Она объясняет, что люди часто не понимают информацию, которую им дают, или у них недостаточно времени на общение с врачом, чтобы получить ответы на все свои вопросы.
[Для получения дополнительной информации о последующих звонках после выписки обращайтесь по телефону:
• Джули Эмери , RN, помощник старшей медсестры, Центр женского здоровья, Медицинский центр Святого Сердца, P.O. Box 2555, Spokane, WA 99220. Телефон: (877) 474-2400 или (509) 474-5058.
Электронная почта: [email protected].]
Процесс повторных звонков после выписки молодых мам со своими детьми из Медицинского центра Sacred Heart в Спокане, штат Вашингтон, помог улучшить инструкции по выписке в медицинском учреждении.
