У девочки 11 лет выделения: Вульвовагинит у девочек: что такое, лечение, диагностика
половое развитие девочки — Клиника ISIDA Киев, Украина
22 июня 2014
Эксперт — Лариса ВОЛКОВА, детский гинеколог клиники ISIDA
Сегодня она – милая малышка, завтра – будущая мать. На что обратить внимание сейчас, дабы в будущем вашей дочурки не коснулись «женские» проблемы.
Первые дни
Как только девочка появляется на свет, ее осматривает врач. В норме у малышки должны быть 2 малые и 2 большие половые губы, свободный вход во влагалище, наличие девственной плевы и отверстие в ней – для выхода менструальных выделений в будущем. В первые сутки у ребенка могут быть кровяные выделения из влагалища. Это действует мамин гормональный фон – и в ближайшее время все проходит.
Важно! Иногда девочка рождается с зарощенной плевой. Однако операция требуется крайне редко.
До года
Пристальное внимание – гигиене. У ребенка нейтральная среда влагалища – РН 7. Это значит, что малышке трудно справляться с инфекциями. Особенно при несоблюдении чистоты.
Это значит, что малышке трудно справляться с инфекциями. Особенно при несоблюдении чистоты.
Важно! Одноразовый подгузник нужно менять, как только он перестанет быть чистым!
Если все-таки недоглядели, необходимо осторожно обработать половые органы кипяченой водой без всяких средств.
1-2 года
Малышка делает свои первые шаги, уже сама садится на горшочек. В целях гигиены ее нужно вытирать спереди назад.
Важно! Если ребенок трогает себя руками «там», возможно, склеились половые губы – вследствие гормональных нарушений либо из-за простуд, аллергии, дисбиоза. Ситуация поправима – назначить лечение должен доктор.
3-5 лет
В этот период маме следует приучить дочку до и после туалета мыть руки, а после похода «по-маленькому» промокать «там» салфеткой.
Важно! Дошкольницам необходимо обследовать носоглотку – ее заболевания могут быть причиной воспаления слизистой влагалища. Два раза в год рекомендуется обследование на наличие паразитов, ведь глистные инвазии также могут быть причиной воспалительных процессов.
6-7 лет
Ребенок уже должен уметь себя обслуживать – в том числе и проводить гигиенические процедуры под душем.
Важно! Признаков полового созревания у девочки еще быть не должно. Если они появились, нужно обратиться к детским гинекологу и эндокринологу.
8-9 лет
Постепенно формируются молочные железы, появляются единичные жесткие волоски на лобке, обозначается талия. Ребенок стремительно тянется ввысь. Все это говорит о том, что у юной леди начали работать железы половой секреции.
Важно! Грудь, конечно, не появляется за один день. Сначала – это небольшие уплотнения. В норме они не болят, но девочка может жаловаться на неприятные ощущения при прикосновении. Также молочные железы никогда не растут одновременно, поэтому некоторое время одна грудь может быть меньше другой.
10-11 лет
В предменструальный период у девочки меняется микрофлора. РН во влагалище из нейтрального становится и слабокислым.
Важно! В это время девочка особенно подвержена воспалениям половых органов. При «тревожных сигналах» нужно показать ребенка гинекологу.
12-15 лет
Именно в эти годы, в среднем, начинается менструация. Первые два года идет становление цикла — месячные могут отсутствовать по 2-3 месяца. Затем цикл должен быть стабильным – 24-35 дней.
Важно! Если есть боли, головокружения, тошнота, нужно консультироваться с гинекологом. В переходный период важно следить, чтобы юная леди высыпалась, нормально питалась — диеты могут привести к дисбалансу гормонального фона, сбоям менструального цикла и другим негативным последствиям со здоровьем.
16-17 лет
Менструальный цикл стабилизировался. Однако это период стрессов (например, интенсивной учебы), и на таком фоне могут быть сбои в менструальном календаре.
Важно! Единичные задержки на 7-10 дней могут быть связаны как с перегрузкой в школе, так и с перенесенными простудными заболеваниями, операциями. Но если это явление часто, следует обратиться к гинекологу — возможно, у девочки фолликулярные кисты.
Но если это явление часто, следует обратиться к гинекологу — возможно, у девочки фолликулярные кисты.
Тревожные звоночки
Покраснения, дискомфорт в области половых губ, выделения, болезненные ощущения при мочеиспускании — при появлении таких симптомов следует обратиться к врачу.
Будьте спокойны
Девочку следует показывать гинекологу в каждый ее знаковый период – перед определением в детский сад, перед школой, с приходом первой менструации – в целях профилактики.
Программа «Первый гинеколог» разработана специально для юных леди – девочек, вступающих в период полового созревания.
В пакет входит:
- первичная и повторная консультации акушера-гинеколога;
- осмотр;
- бактериоскопическое исследование урогенитальных выделений;
- бактериологическое исследование урогенитальных выделений с определением чувствительности к антибиотикам;
- УЗИ органов малого таза.
Воспалительные заболевания половых органов у девочек
Виды воспалений гениталий у девочек
Воспалительные болезни половых органов у девочек в подростковом и детском возрасте составляют более 50% всех обращений к доктору.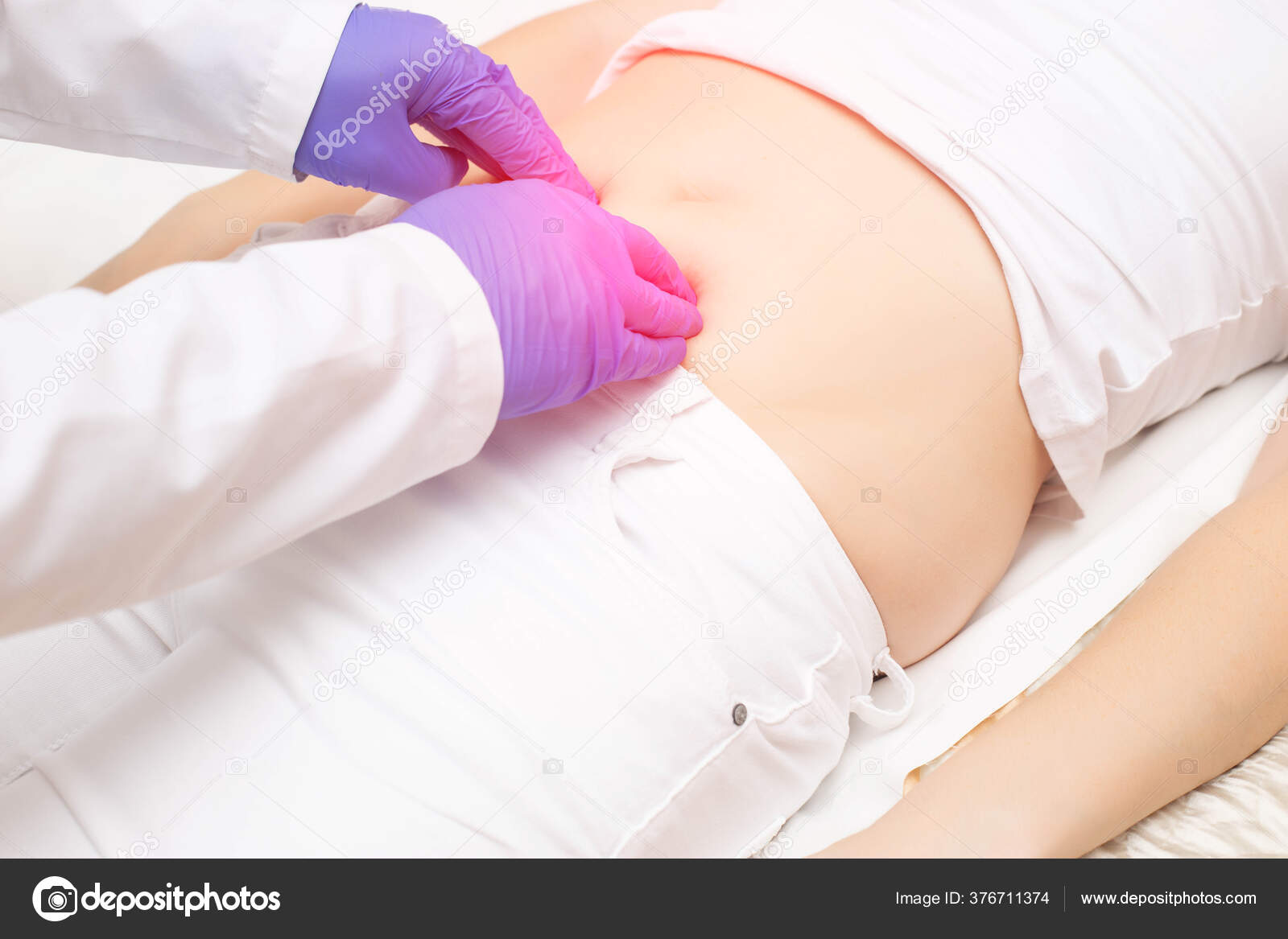
Воспалительные заболевания гениталий у девочек:
- Вульвит (воспалительный процесс вульвы (вульва — наружные гениталии: большие и малые половые губы, клитор, преддверие влагалища)
- Вульвовагинит (сочетание вульвита с воспалением влагалища)
- Сальпингит (воспалительный процесс маточных труб)
- Сальпингоофорит (воспалительный процесс яичников и маточных труб)
По распространенности этих заболеваний среди девочек до 9 лет лидируют вульвиты и вульвовагиниты. Их диагностируют в 60-70% всех случаях. Это связано с физиологическими особенностями организма ребенка.
У новорожденной малышки влагалище абсолютно чистое. Однако спустя 12 часов после родов слизистую заселяют бактерии, среди которых большинство – лактобациллы. Они защищают слизистую от вредных бактерий. Но к 20–му дню жизни из организма малышки выводятся эстрогены и прогестерон, а вместе с ними исчезают лактобациллы. На их месте появляется кокковая и бациллярная флора, которая сохраняется у девочек до 9 лет. К 12 годам в организме происходит эстрогенная стимуляция с размножением лактобактерий, и в 13-14 лет у девочек рН среды становится кислой.
К 12 годам в организме происходит эстрогенная стимуляция с размножением лактобактерий, и в 13-14 лет у девочек рН среды становится кислой.
Поэтому от вульвовагинитов больше всего страдают девочки до 9 лет. После этого возраста количество случаев выявления заболевания уменьшается до 40%.
Классификация вульвовагинитов
Заболевание может быть:
- Острым (длится до 4 недель).
- Подострым (процесс может протекать до 12 недель).
- Хроническим.
В зависимости от причины развития вульвовагинита выделяют:
- Инфекционный
- Неинфекционный
Если заболевание вызвано поступившими извне микробами, вульвовагинит называется первичным. Если развивается на фоне других инфекций – вторичным.
Причины развития вульвитов и вульвовагинитов
Среди специфических возбудителей развития заболеваний – инфекции, которые передаются половым путем, дифтерийная и туберкулезная палочки, грибы.
Провоцирующие факторы вульвовагинитов и вульвитов:
- Плохое соблюдение гигиены и санитарно-гигиенических норм
- Паразитарные заболевания, которые вызваны проникновением в организм гельминтозов
- Попадание в организм кишечной микрофлоры
- Аллергия
Причины сальпингита и сальпингоофорита
Эти заболевания достаточно редко встречаются у маленьких девочек и девушек, которые не ведут половую жизнь, так как вероятность инфицирования извне минимальная. В большинстве таких ситуаций заражение происходит из-за передачи инфекции через кровь от воспаленного внутреннего органа к яичникам и маточным трубам.
Среди основных причин заболевания:
- Воспаления в толстом и тонком кишечнике.
- Острый гнойный аппендицит.
- Другие различные воспаления в организме.
- Хроническая инфекция.
Если девушка начала вести интимную жизнь, заражение может происходить восходящим путем.
Симптомы воспалительных заболеваний гениталий
При развитии в организме такой патологии у девочки появляются выделения. Из-за жжения и зуда вульвы ребенок постоянно расчесывает половые органы, что приводит к образованию сначала к образованию мелкоточечных кровоизлияний, а в дальнейшем может привести к появлению язв и кровянисто-гнойным выделениям.
Ухудшается общее состояние ребенка: нарушается сон, пропадает аппетит, изменяется настроение.
Лечение воспалений половых органов у девочки
Для эффективного лечения очень важно выявить причину развития болезни. В зависимости от нее схема может отличаться.
Поставить диагноз помогают результаты микроскопического и микробиологического анализов с определением чувствительности к антибактериальным средствам. Исследование выполняется путем взятия у девочки мазка из половых путей.
Дополнительно врач может назначить ПЦР-диагностику – анализ на ИППП, а также анализ крови (общий и клинический).
После выявления возбудителя врач-гинеколог подбирает препараты, которые действуют на возбудителя в конкретном случае.
Если заболевания вызвано грибами рода Кандида, обычно назначают антимикотические лекарства. Если возбудитель трихомонада – эффективны метронидазол и его аналоги.
При присутствии в организме гонококков специалист проводит терапию антибактериальными препаратами.
Если диагностирован атопический вульвит (вызванный аллергией), доктор назначает диету, при которой ребенку не рекомендовано употреблять в пищу морепродукты, яйца, цитрусовые, шоколадные и медовые сладости, некоторые виды ягод и орехов.
Соблюдение диеты рекомендовано параллельно прохождению лечения антигистаминными препаратами.
Если заболевание вызвано попаданием во влагалище инородного тела, необходимо удалить этот предмет, а затем промыть влагалище с помощью катетера антисептиком.
В случае развития болезни из-за гельминтозов терапию нужно начать с приема антигельминтозных препаратов.
При вторичных вульвовагинитов обязательно проведение терапии одновременно с лечением сопутствующей патологии.
Устранить зуд и жжение при воспалительных заболеваниях у девочек хорошо помогают орошения половых органов, примочки и сидячие ванночки с дезинфицирующими средствами на основе трав или антисептиками.
При рецидивах заболевания показано применение эстрогенов в виде кремов.
Осложнения воспалительных заболеваний гениталий
Отсутствие терапии или неэффективное лечение могут привести к:
- Циститу (воспалительному процессу мочевого пузыря).
- Спайкам малых половых губ. В определенных случаях только хирургическое лечение может решить такую проблему.
- Рубцам в местах язвочек.
- Имбибиции – появлению синюшного оттенка вульвы. Обычно такое осложнение развивается при хронической форме заболевания и может сохраняться на всю жизнь.
Профилактика воспалительных заболеваний у девочек
Избежать развития вульвовагинитов может помочь соблюдение интимной гигиены у девочек.
Рекомендовано:
- Иметь личные предметы гигиены (мыло, мочалку, полотенце и т.
 д.)
д.) - Тщательно промывать промежность после посещения туалета. Важно делать это в направлении «спереди-назад». Когда девочка маленькая, подмывание должна проводить мама, а к 3-4 годам желательно обучить дочку следить за интимной гигиеной самостоятельно.
- Менять нижнее белье ежедневно (у малышей – памперсов, после каждого загрязнения).
- Стирать нижнее белье гипоаллергенным порошком, дополнительно прополаскивая.
- Носить хлопчатобумажное нижнее белье.
- Использовать рН-нейтральное мыло (не чаще 1 раза в день) или специальные средства для интимной гигиены.
- При необходимости вовремя проводить борьбу с гильментозами.
Не рекомендовано:
- Использование аромамасел и присыпок.
Большую роль в профилактике специфических вульвовагинитов играют половое воспитание, своевременное и правильное информирование девушек о венерических заболеваниях и соблюдение интимной гигиены.
Преимущества обращения в ЕМС
- Специалисты с опытом работы в ведущих клиниках мира.

- Современные протоколы диагностики и лечения.
- Многопрофильная клиника: при необходимости к процессу обследования и терапии подключается нужный детский специалист: эндокринолог, терапевт и др.
Вульвовагиниты у девочек | Богданова Е.А.
Для цитирования: Богданова Е.А. Вульвовагиниты у девочек. РМЖ. 1999;3:5.
Воспалительный процесс в области вульвы и влагалища (вульвовагинит — ВВ) чаще наблюдается у девочек дошкольного возраста. Заболевания составляют 60 — 70% в структуре гинекологической заболеваемости девочек.
Это обусловлено некоторыми физиологическими особенностями слизистой оболочки детского влагалища и вульвы, связанными с низким уровнем эстрогенов в крови. Плоский эпителий слизистой оболочки этих органов состоит из небольшого количества слоев, клетки его не достигают полной зрелости, не ороговевают, не содержат гликогена, поэтому во влагалищном отделяемом у девочки нет условий для существования палочки молочно-кислого брожения, создающей кислую среду во влагалище взрослой женщины. Влагалище девочки допубертатного возраста имеет щелочную реакцию и чаще всего кокковую флору, состояющую из условно-патогенных микроорганизмов.
Плоский эпителий слизистой оболочки этих органов состоит из небольшого количества слоев, клетки его не достигают полной зрелости, не ороговевают, не содержат гликогена, поэтому во влагалищном отделяемом у девочки нет условий для существования палочки молочно-кислого брожения, создающей кислую среду во влагалище взрослой женщины. Влагалище девочки допубертатного возраста имеет щелочную реакцию и чаще всего кокковую флору, состояющую из условно-патогенных микроорганизмов.
Снижение защитных сил организма ребенка после перенесенного заболевания или при недостаточности иммунной системы может привести к нарушению равновесия между микрофлорой влагалища и организмом. В случае значительного снижения защитных сил организма условно-патогенная флора проявляет патогенные свойства. Может активизироваться и проникать во влагалище патогенная флора из рото- и носоглотки, кишечника, кожи. С другой стороны, при детских вирусных инфекциях высыпания могут наблюдаться не только на коже, но и на слизистой вульвы и влагалища, вызывая жжение, зуд и появление выделений из влагалища, особенно во время шелушения.
Клиническая картина ВВ у девочек: влагалищные выделения, гиперемия кожи промежности, слизистой вульвы, могут быть высыпания на слизистой и коже половых губ, следы расчесов, утолщение анальных складок. Во влагалищных мазках количество лейкоцитов превышает 30 в поле зрения, отмечается обилие флоры.
Бактериальный ВВ
Бактериальный (неспецифический) ВВ может начинаться остро или иметь торпидное течение с периодами обострения или без. При бактериальном ВВ отмечаются гиперемия вульвы, кожи промежности, половых губ, умеренные выделения из влагалища желтоватого цвета. На коже бедер и вокруг половых губ могут быть элементы пиодермии, на стенках влагалища — очаги гиперемии.
После вагиноскопии и взятия мазков целесообразно промыть влагалище слабодезинфицирующим раствором (калия пермангоната, риванола, хлоргексидина и т.п.) или просто физиологическим раствором, ввести свечу с сульфаниламидом или антибиотиком широкого спектра действия, а кожу половых губ и промежности смазать цинковой мазью или (при пиодермии) ртутной мазью. Такое лечение можно проводить ежедневно до получения результатов микробиологического и иммунологического исследования. Еще до получения окончательных результатов исследования терапия может дать положительный эффект. Одновременно необходимо проводить санацию очагов хронической инфекции, лечение заболеваний кожи и антиаллергическую терапию. После получения лабораторных данных уточняют диагноз и схему лечения. Влагалищные процедуры проводят ежедневно в течение 7 — 10 дней, затем переходят на гигиенические ванночки. Общеукрепляющая терапия должна быть более длительной и сочетаться с закаливающими мероприятиями и занятиями физкультурой.
Такое лечение можно проводить ежедневно до получения результатов микробиологического и иммунологического исследования. Еще до получения окончательных результатов исследования терапия может дать положительный эффект. Одновременно необходимо проводить санацию очагов хронической инфекции, лечение заболеваний кожи и антиаллергическую терапию. После получения лабораторных данных уточняют диагноз и схему лечения. Влагалищные процедуры проводят ежедневно в течение 7 — 10 дней, затем переходят на гигиенические ванночки. Общеукрепляющая терапия должна быть более длительной и сочетаться с закаливающими мероприятиями и занятиями физкультурой.
ВВ на почве энтеробиоза
Речь идет о воспалительном процессе, вызываемом, как правило, занесением кишечной флоры во влагалище. Возбудитель ВВ — кишечная палочка или энтерококк. Часто наблюдается симбиоз этих двух микроорганизмов.
Тщательный опрос родителей помогает уточнить диагноз. Родители отмечают беспокойный сон ребенка, его жалобы на зуд кожи промежности и наружных половых органов. Иногда ребенок просыпается с плачем и криком от боли в области наружных половых органов. Внимательные родители могут увидеть острицу на коже или в испражнениях ребенка.
Иногда ребенок просыпается с плачем и криком от боли в области наружных половых органов. Внимательные родители могут увидеть острицу на коже или в испражнениях ребенка.
При осмотре половых органов обращают на себя внимание утолщение анальных складок, их гиперемия, следы расчесов вокруг ануса. В посевах отделяемого из влагалища обнаруживают кишечную палочку, энтерококк и другие разновидности кишечной флоры. В таких случаях целесообразно взять соскоб с перианальных складок на яйца остриц.
Лечение. Ежедневное промывание влагалища в течение 7 дней, туалет наружных половых органов и области ануса и введение свечей с канамицином или другим антибиотиком, к которому чувствительна патогенная флора. Одновременно необходимо провести терапию энтеробиоза. С этой целью назначают пирантел или другие препараты, уничтожающие остриц. Эффект этих препаратов основан на блокировании нервных окончаний паразита, на организм человека они не влияют. Эти лекарства назначают из расчета 10 мг на 1 кг массы тела ребенка, т. е. однократный прием таблетки в 250 мг достаточен для лечения девочки с массой тела до 25 кг включительно. Лечение необходимо повторить через 1 мес. Следует обратить внимание родителей на дефекты гигиены ребенка, на возможность поражения энтеробиозом всей семьи (в связи с чем настойчиво рекомендовать лечение энтеробиоза всем членам семьи), а также на ежедневный туалет наружных половых органов ребенка.
е. однократный прием таблетки в 250 мг достаточен для лечения девочки с массой тела до 25 кг включительно. Лечение необходимо повторить через 1 мес. Следует обратить внимание родителей на дефекты гигиены ребенка, на возможность поражения энтеробиозом всей семьи (в связи с чем настойчиво рекомендовать лечение энтеробиоза всем членам семьи), а также на ежедневный туалет наружных половых органов ребенка.
ВВ на почве инородного тела
С жалобами на кровянисто-гнойные обильные выделения обращаются родители девочек с ВВ на почве инородного тела влагалища. Обильные выделения приводят к мацерации кожи промежности и пиодермии. Ректоабдоминальное исследование и вагиноскопия позволяют обнаружить инор одное тело влагалища, обычно окруженное распадающимися грануляциями. Характерно усиление выделений во время исследования в связи с нарушением целостности грануляций и травмы их плотным инородным телом при его пальпации. Очень важна вагиноскопия или осмотр в детских влагалищных зеркалах для уточнения диагноза и проведения дифференциальной диагностики с гроздевидной саркомой влагалища, которая обычно наблюдается у девочек 2 — 4 лет и может проявляться кровянисто-гнойными выделениями. Однако при этом тяжелом злокачественном заболевании во влагалище видны виноградоподобные разрастания, распад которых вызывает сукровичные выделения.
Однако при этом тяжелом злокачественном заболевании во влагалище видны виноградоподобные разрастания, распад которых вызывает сукровичные выделения.
Лечение — удаление инородного тела. Во многих случаях удалить инородное тело можно пальцем, введенным в ампулу прямой кишки. Осторожное подталкивание кончиком пальца предмета, пальпируемого во влагалище, нередко позволяет пододвинуть инородное тело к входу во влагалище, где оно становится более доступным и его удается захватить зажимом, раздробить или согнуть (если оно велико) и извлечь. Следует помнить, что такие предметы, как заколки и булавки, могут глубоко внедряться в стенку влагалища и извлечь их бывает довольно трудно. Песчинки, кусочки ваты и ткань можно вымыть током жидкости под давлением. Во влагалище вводят резиновый катетер, на конец которого надевают шприц объемом 20 мм3. Слабодезинфицирующую жидкость или физиологический раствор вливают в шприц и давлением шприца вводят во влагалище. При этом полезно слегка двигать кончик катетера, введенный во влагалище, чтобы ток жидкости попадал во все его отделы. С током жидкости может быть вынесено инородное тело.
С током жидкости может быть вынесено инородное тело.
После извлечения инородного тела влагалище промывают дезинфицирующим раствором (например, раствором перманганата калия). Туалет влагалища в течение 2 — 3 дней обычно приводит к излечению воспалительного процесса.
Атопические ВВ
Атопические ВВ наблюдаются у девочек с экссудативным диатезом, с аллергическими проявлениями. У них может наблюдаться вялотекущий, то стихающий, то обостряющийся воспалительный процесс. При осмотре половых органов отмечаются скудные бели, истончение слизистой, «сухость», очаговость гиперемии вульвы. Во влагалище определяется разнообразная флора, чаще условно-патогенная. Для оценки наличия анафилактической реакции Ионов и К.М. Глухова определяют спонтанную дегрануляцию базофилов периферической крови и число тучных клеток в вагинальном смыве. Обнаружение спонтанной дегрануляции базофилов периферической крови свыше 14% и двух тучных клеток и более в мазках из промывных вод влагалища подтверждает наличие атопического ВВ.
Лечение. В первую очередь необходимо устранить контакт с аллергеном, скорректировать питание, исключить продукты, вызывающие диатез. Назначают антигистаминные препараты ( например, диазолин по 1 таблетке 2 — 3 раза в день, клемастин по 1 таблетке 2 раза в день, кетопрофен по 0,5 таблетки 3 раза в день). Местное лечение включает ванночки из лечебных трав (ромашка, кора дуба и т.п.), нанесение на область наружных половых органов мазей (с цинком, висмутом) с добавлением антигистаминных препаратов и небольших количеств эстрогенов.
Клинические проявления и терапия микотических и трихомонадных ВВ у девочек сходны с таковыми у взрослых женщин.
В последние годы выявлены новые возбудители воспалительных процессов вульвы и влагалища у девочек. Это хламидии, мико- и уреаплазмы, вирус генитального герпеса I и II типов. Все эти возбудители передаются половым путем или от матери во время родов.
Хламидиозный ВВ отличается длительным течением, нередко одновременно у девочек выявляют воспаление слизистой глаз и суставов. Возбудитель обнаруживают иммунологическими методами и посредством исследования клеток влагалищных мазков на наличие хламидий. Назначают антибиотики (макролиды), интерферон в свечах, эубиотики.
Генитальный герпес проявляется язвенными высыпаниями на слизистой и коже половых губ. Больные жалуются на жжение и боли в области половых органов. Язвы заживают в течение 2 — 4 нед. Заболевание отличается упорным течением с повторными язвенными высыпаниями. Лечение — ацикловир.
Другой вид вирусной инфекции половых органов — папилломавирусная инфекция. Она вызывает образование папиллом на коже и слизистой. Лечение — удаление папиллом электроножом, лазером или посредством вымораживания (криодеструкция).
Очень важны личная гигиена девочки и гигиена в семье, а также своевременное и полноценное лечение воспалительных заболеваний половых органов у супругов. Все это является действенной мерой, позволяющей сохранить здоровье детей.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Предыдущая статья
Следующая статья
Детский гинеколог
Какие гинекологические заболевания встречаются у девочек, в каком возрасте необходимо проходить профилактические обследования, на какие симптомы следует обратить внимание, рассказывает детский гинеколог Нина Олеговна Богданова.
Меня зовут Богданова Нина Олеговна. Я врач акушер-гинеколог клиники «Скандинавия». И одним из направлений моей работы является детская гинекология.
В первую очередь, я бы хотела обратить внимание родителей на то, что каждый ребенок, когда рождается, будь он мальчик или девочка, он рождается уже со всеми органами и системами. Что касается сердечнососудистой системы, пищеварительной, выделительной и других, они начинают работать с самого начала жизни ребенка, поддерживая его жизнедеятельность и развитие. Репродуктивная система начинает свою деятельность с периода полового созревания, это с 8 лет, и своего пика развития достигает к 18 годам.
Поэтому важно понимать, что репродуктивная система во все периоды развития женского организма, к сожалению, может иметь проблемы. Развитие репродуктивной системы женщины можно разделить на несколько этапов. Первое – это с рождения до года, это период новорожденности или младенчества. Период с года до 8 лет – это период нейтральный. С 8 лет до 15 – препубертатный возраст, и с 15 до 18 – подростковый возраст.
За это время развитие женского организма может претерпеть ряд проблем. В первую очередь, наиболее часто встречаемые заболевания в раннем детском возрасте являются синехии малых половых губ. То есть, когда малые половые губки слипаются, и это может привести к острой задержке мочи, к воспалительным заболеваниям мочевыделительной системы. Важно понимать, что данная проблема не является врожденной, как думают некоторые родители. Данная проблема – это следствие влияния всего организма и внешних инфекционных факторов, бактериальных, которые оказывают действие на гениталии.
Второй проблемой, которая может встречаться у девочек, это воспалительные заболевания наружных и внутренних половых органов. Которые также являются следствием действия бактериальных и вирусных агентов, следствием хронических заболеваний детей, глистная инвазия. Также необходимо своевременное решение данного вопроса.
Одной из часто встречаемых проблем у детей и подростков — это образования как наружных, так и внутренних половых органов. К образованиям внутренних половых органов мы можем отнести объемные образования яичников, они могут быть как злокачественные, так и доброкачественные. К наружным половым органам также могут относиться воспалительные заболевания бартолиновой железы, воспалительные заболевания вульвы. Кроме того, в данном периоде мы можем встречаться с аномалиями развития, пороками развития строения как наружных, так и внутренних половых органов.
Отдельную проблему составляют заболевания, которые встречаются у подростков. В первую очередь это связано с нарушением менструальной функции, то есть, когда менструация либо не приходит вообще, когда девочке исполнилось уже 15 лет, либо если она приходит, она является нерегулярной. Либо обильной, либо болезненной менструацией, либо очень длительной. Это относится к группе ювенильных маточных кровотечений, что также требует своевременного решения вопроса.
С какими еще проблемами мы можем столкнуться в данном периоде? Это преждевременное половое созревание. Это когда до 8 лет, в нейтральном периоде, у девочки появляются вторичные половые признаки и кровянистые менструальноподобные выделения. Это тоже те проблемы, с которыми необходимо экстренно обратиться к детскому гинекологу для возможного решения.
Зная обо всех этих проблемах и о возможных последствиях, конечно, нужно планово обращаться к детскому гинекологу. Желательно ребенка показать до года, в 3 года, в 6-7 и в 11-12 лет. Внеплановые осмотры необходимо выполнить тогда, когда ребенок жалуется на боли в животе, на появление аномальных выделений из половых путей, кровянистые либо гнойные выделения. Появление признаков преждевременного полового созревания. Отсутствие менструаций в 15 лет, либо отсутствие вторичных половых признаков в 13 лет.
В Северной клинике мы оказываем весь спектр помощи, который необходим на разных этапах развития девочки. В первую очередь следует знать, что у нас работают специалисты, которые могут наблюдать ребенка с рождения. Кроме того, могут консультировать смежные специалисты. Потому что многие проблемы в женском организме могут сочетаться со смежными специальностями, как например, урология.
Кроме того, за счет современного медицинского диагностического оборудования, такого как ультразвуковые аппараты, магнитно-резонансный томограф, компьютерная томография мы можем своевременно выявлять и решать вопросы диагностики. Учитывая все заболевания, которые могут встречаться у девочек, у подростков, очень важно знать, что необходимо плановое посещение детского гинеколога.
Своевременное обращение к детскому гинекологу в детском и подростковом возрасте предотвратит возможные проблемы с репродуктивной системой в будущем. Позаботившись о здоровье девочки сегодня, вы даете ей счастливое будущее завтра.
Дата публикации: 04.03.16
Охрана репродуктивного здоровья девочек
В России охрана репродуктивного здоровья признана одним из национальных приоритетов государственной политики. На это есть ряд причин. По данным выборочных научных исследований Института гигиены и охраны здоровья детей и подростков, за последние пять лет общая заболеваемость детей до 14 лет в целом по России увеличилась на 18,2%, а подростков 15-17 лет — на 20,2%. 75% девочек-подростков оканчивают школу с различными хроническими заболеваниями.
Пока девочка — еще ребенок, ответственность за то, как ей вырасти здоровой и воспроизвести здоровое потомство, в первую очередь, лежит на семье. Родителям необходимо знать, что процесс формирования репродуктивной функции происходит постепенно. Специалисты выделяют несколько основных периодов развития девочки.
Первый период (внутриутробный) очень важен для репродуктивного здоровья будущей девочки. Такие осложнения беременности у мамы, как угроза прерывания, гипоксия плода, простудные заболевания при беременности, наличие экстрагенитальных заболеваний, курение и употребление алкоголя при беременности могут оказывать негативное влияние на правильное формирование половых органов и их последующее полноценное функционирование у девочки.
Второй период — грудной (от рождения до года). Новорожденная девочка имеет внутренние и наружные половые органы, сформированные по женскому типу, однако, гормональная активность яичников в этот период является минимальной. После родов в организме матери происходит выработка большого количества женских половых гормонов, которые попадают через грудное молоко к новорожденной девочке и могут приводить к появлению у неё таких состояний, как огрубение молочных желез и скудные кровяные выделения из половых путей. Данные проявления не являются патологией, проходят самостоятельно и не должны являться поводом для волнения со стороны матери. Однако если эти признаки сохраняются более одного месяца после рождения, а также имеются отклонения в строении наружных половых органов (увеличен клитор, нет входа во влагалище), или покраснение кожи малых половых губ, или их сращение, девочку необходимо показать специалисту — детскому гинекологу.
Третий период формирования репродуктивной системы (нейтральный) приходится на возраст от 1 года до 7-8 лет. Этот период характеризуется низкой гормональной насыщенностью организма девочки, поэтому наиболее частой гинекологической проблемой являются воспалительные заболевания наружных половых органов — вульвиты, вульвовагиниты, сращения малых половых губ.
Основная задача мамы девочки-дошкольницы — привить дочери навыки гигиены. Туалет наружных половых органов девочки после рождения мама проводит сама, постепенно приучая девочку делать это самостоятельно.
В силу повышенной двигательной активности детей дошкольного возраста у девочек в данный период достаточно часто могут быть различные травмы наружных половых органов, требующие оказания медицинской помощи. Нарушение темпов физического развития (отставание в росте или чрезмерный рост при сравнении со сверстниками), появление вторичных половых признаков у девочки до 8 лет (рост молочных желез, оволосение в подмышечной области) или кровянистых выделений из половых путей, боли внизу живота могут быть проявлением различных гинекологических заболеваний у девочек дошкольного возраста. Эти отклонения могут быть выявлены мамой или детским гинекологом при проведении обязательного профилактического осмотра девочки перед поступлением в школу.
Четвертый период формирования репродуктивной системы девочки — препубертатный (от 8 до 12 лет) начинается с появления вторичных половых признаков и заканчивается первой менструацией (менархе). Для «правильного» препубертата характерно формирование вторичных половых признаков в следующей последовательности: рост молочных желез, оволосение на лобке и подмышечной области. Примерно через 1,5-2 года после начала роста молочных желез начинает формироваться менструальная функция. В связи с активацией функции яичников в этом периоде отмечается рост доброкачественных опухолей и опухолевидных образований яичников. Анатомической особенностью связочного аппарата яичников в этом возрасте является его подвижность, в связи с чем значительно увеличивается риск перекрута придатков, которое сопровождается нарушением их питания и характеризуется резкой болезненностью внизу живота. Вот почему при появлении у девочки жалоб на боли, особенно в сочетании с увеличением объема живота или определении патологического образования в брюшной полости, необходима срочная медицинская консультация.
Пятый, заключительный период формирования репродуктивной функции (пубертатный) приходится на возраст от 12 до 18 лет. В этот период заканчивается формирование вторичных половых признаков, формируется стереотип менструальной функции, организм девушки становится полностью готовым к беременности. Именно мама должна привить девочке навыки гигиены во время менструации. В дни менструации организм особенно восприимчив к инфекции, его защитные силы снижены, поэтому интимной гигиене нужно уделять особое внимание. Мыться в эти дни лучше под душем, 2-3 раза в день, принимать ванну и посещать баню не следует, частота смены прокладок до 4-6 раз в день. Мама должна научить дочь вести менструальный календарь, для того чтобы узнать длительность менструального цикла и контролировать его ритмичность.
Для некоторых девочек-подростков характерны болезненные ощущения при менструации различной интенсивности от ноющих неприятных ощущений внизу живота до изнуряющих болей, сопровождающихся тошнотой, рвотой, выраженным снижением работоспособности. Недопустим прием анальгетиков без консультации специалистов, поскольку болезненные менструации могут быть одним из симптомов серьезных гинекологических заболеваний (объемных образований и пороков развития внутренних половых органов).
Основными профилактическими мероприятиями по предупреждению нарушений менструального цикла у девочек-подростков являются соблюдение режима дня и полноценное сбалансированное питание, умеренные физические нагрузки. Необходим полноценный отдых, продолжительность ночного сна не должна быть менее 8-9 часов.
С целью выявления и предупреждения развития заболеваний репродуктивной системы у девочек обязательными являются профилактические осмотры детским гинекологом в 3, 6, 14, 15, 16 и 17 лет. С 17 лет рекомендуется осмотр гинеколога не реже одного раза в год.
Информация подготовлена с использованием интернет ресурса.
Главный внештатный специалист по детской и подростковой гинекологии и охраны репродуктивного здоровья МЗ РК Пыстина Т. К.
Записаться на прием к детскому гинекологу Вы можете в Отделение охраны репродуктивного здоровья по адресу ул. Орджоникидзе д.28 по телефону регистратуры 44-11-61 или на сайте Госуслуг РК (электронная запись) по телефону 88005500000.
Белые выделения у девочки: опасная патология или норма?
Большинство гинекологов отмечают, что подавляющие число населения относит любой вид выделений у девочек разного возраста к патологии, считая их недопустимыми до начала половой жизни. На самом деле родители могут заметить присутствие вагинального секрета с рождения ребенка. Пугаться здесь не стоит, а лучше разобраться, что и когда считается нормой, а где не помешает посетить врача для назначения соответствующего лечения.
Выделения в подростковом возрасте считаются нормой, но только в том случае, если они белые, прозрачные и необильные. Все остальные виды выделений могут свидетельствовать о патологии.
Принято полагать, что выделения у девочек должны отсутствовать вплоть до пубертатного периода. Но начало полового созревания не имеет четких рамок, зависит от многих факторов.
У девочки в 10-12 лет выделения могут и не указывать на отклонения, если их внешний вид соответствует норме. Возможно, у ребенка пубертат начался гораздо раньше: в этот период организм начинает готовиться к первым месячным, поэтому увеличивается выработка лютеинизирующего гормона. Из-за него и появляются бели. Первые выделения наступают за несколько месяцев до первой менструации. Они состоят из слизистого секрета, эпителия и бактерий, которые расположены в шейке матки.
Выделения у девочек очищают, увлажняют, защищают влагалище и выводят отмершие клетки. Нормальным считается, если объем выделений не превышает размер чайной ложки и девочка не ощущает зуда или жжения во влагалище.
ПАТОЛОГИЧЕСКИЕ ВЫДЕЛЕНИЯ
К числу патологических выделений у девочки-подростка относятся желтые выделения. Они свидетельствуют о том, что у девочки развивается воспалительный процесс. Чаще всего это вульвовагинит, то есть воспаление слизистой оболочки вульвы. При появлении таких выделений следует обратиться к гинекологу, который назначит адекватную схему лечения ребенку.
Необходимо отметить, что у девочки-подростка могут быть менструальноподобные кровяные выделения. Случается это крайне редко. В некоторых случаях кровянистые выделения у девочки могут указывать на развитие различных патологий. Например, опухоли яичника, которая вырабатывает женские половые гормоны, влияющие на появление небольших кровотечений. Также кровянистые выделения могут быть свидетельством начала менструаций или ювенильным кровотечением.
Ювенильное кровотечение может возникнуть вследствие нестабильной работы половой системы девочек-подростков. Начинается оно после месячных, вне цикла. В данном случае лучше обратиться к врачу, так как ювенильное кровотечение отрицательно сказывается на работе нервной и сердечно-сосудистой системы.
ДИАГНОСТИКА, ЛЕЧЕНИЕ
Если выделения у девочки имеют характер патологических — лучше всего показаться гинекологу.
Врач назначит полное гинекологическое обследование, нужно сдать анализы, бактериологический посев со слизистой влагалища. После результатов обследования гинеколог назначает курс лечения, которое зависит не только от типа характера течения заболевания, но и от возраста ребенка.
По материалам Интернета.
Медицинский центр Аксон
Зачем нужен детский гинеколог
Любая девочка независимо от возраста имеет те же самые половые органы, что и взрослая женщина. У появившегося на свет крошечного существа женского пола еще нет ни зубов, ни волос, но уже есть и матка, и маточные трубы, и яичники. А раз есть орган, не исключено, что в нем могут развиваться какие-то болезненные процессы.
По наблюдениям специалистов, от 15 до 25 процентов девочек дошкольного возраста и девочек-подростков, еще не достигших совершеннолетия, страдают различными гинекологическими патологиями. Это воспалительные заболевания половых органов, кисты, миомы, нарушения менструальной функции. Их надо своевременно выявлять и лечить, т.к. они подрывают здоровье девочки, и могут стать причиной бесплодия в детородном возрасте.
В каком возрасте желательно показаться детскому гинекологу
Первый осмотр наружных половых органов проводится в роддоме вскоре после рождения ребенка. Его основная цель — идентифицировать пол новорожденного. Второй, при поступлении ребенка в школу, в 6-7 лет. Третий, во время пубертатного периода, в 11-12 лет, когда у большинства девочек уже начинаются менструации.
По достижении же 14-летнего возраста девочкам рекомендуется посещать гинеколога самостоятельно или вместе с родителями 1 раз в год. Возможны и дополнительные, внеплановые визиты, которые могут быть вызваны различными жалобами девочки.
Когда посещение детского гинеколога необходимо
Задержка менструации
Так уж повелось, что основным поводом для обращения девочек-подростков и 17-18-летних девушек к гинекологу является задержка менструаций. Действительно, этот «звоночек» нельзя оставлять без внимания, так как он может служить предупреждением о том, что девушка беременна. Однако гораздо разумнее прийти на прием к гинекологу не после, а до начала половой жизни, чтобы врач помог девушке подобрать наиболее подходящий для нее метод контрацепции.
Нарушения полового созревания
Если у девочки в 6-7 лет отмечается рост молочных желез и оволосение или, наоборот, к 14-ти годам у нее не наблюдается ни того ни другого, родители должны вместе с детским и подростковым гинекологом выяснить, в чем дело. Преждевременное половое созревание, равно как и его задержка зачастую бывают связаны с серьезными, требующими безотлагательного лечения эндокринными заболеваниями.
Нарушения менструальной функции
Особенно важно держать под контролем всевозможные отклонения, свидетельствующие о расстройстве менструальной функции. Нормальными считаются менструации, регулярно повторяющиеся через 21, 24, 28 или 32 дня (для каждого организма этот интервал устанавливается индивидуально). Длительность каждой менструации не должна превышать 7 дней. При более продолжительных, нерегулярных, болезненных или слишком обильных менструациях с большой кровопотерей надо обязательно проконсультироваться со специалистом. Для уточнения ритма менструаций каждая девочка должна вести календарь, отмечая в нем первый и последний день каждой менструации и делая особые пометки о том, обильны ли были кровотечения, как проходили менструации — с болью или без боли. Все эти сведения позволят в случае необходимости более точно установить причину расстройства менструальной функции при обращении к гинекологу.
БОЛЕЗНИ ДЕВОЧЕК
— Вульвовагинит
— Синехии
— Цистит
Правила гигиены для девочек
Слизистая оболочка детских половых органов отличается нежностью и ранимостью. Она мало устойчива к проникновению инфекций, поэтому половые органы девочки следует содержать в особой чистоте. При отсутствии надлежащего ухода, впоследствии может развиться вульвовагинит.
С самого раннего возраста малышку нужно обязательно приучать к регулярному мочеиспусканию и регулярному опорожнению кишечника. Если ребенок будет терпеть и не ходить вовремя в туалет, это постепенно может привести к нарушению нормального положения матки. После посещения туалета, ребенка нужно подмывать простой теплой водой.
Не используйте для этих целей никаких средств, кроме детского мыла. Да и его не нужно применять постоянно. Подмывать ребенка следует чисто вымытой рукой. Можно использовать марлевую салфетку или ватный тампон. Подмывание выполняется в направлении от лобка к заднепроходному отверстию.
Когда малышке исполнится 5 лет, нужно приучать ее самостоятельно ухаживать за половыми органами. Научите девочку подмываться водой каждый вечер. Кроме того, следите, чтобы она носила удобное, не стесняющее движений белье из натуральных тканей. Трусики нужно менять каждый день, т.к. выделения из половых органов девочки попадают на трусики, смешиваются с остатками мочи. В результате чего начинают развиваться болезнетворные микробы.
Правила гигиены, гигиена для девочек-подростков и девушек
К периоду полового созревания, девочка должна уже полностью освоить гигиенические навыки по уходу за половыми органами. Девочек подростков следует заранее подготовить к появлению менструаций и рассказать о специфике гигиены в этот период.
В период месячных слизистая половых органов чрезвычайно уязвима и восприимчива к любой инфекции. В это время снижается защитный механизм, и на поверхности матки возникает рана. Поэтому, даже при нормальном течении месячного цикла, в период менструации лучше воздержаться от активных занятий спортом и длительных прогулок во время холодного времени года.
Во время месячных лучше использовать гигиенические прокладки, менять которые следует не реже, чем каждые 2-3 часа. При раздражении выделениями слизистой, полезно подмываться настоем ромашки, травы череды или некрепким чаем. Во время менструации, подмываться следует 3-4 раза в сутки. Когда выделения закончатся, нужно тщательно обмывать теплой проточной водой складки между большими и малыми половыми губами, клитор, преддверие влагалища, область заднего прохода не реже 2 раз в сутки.
Тела девочек, вопросы и ответы — NHS
Кредит:
Период полового созревания может сбивать с толку — ваше тело и ваши чувства меняются по мере взросления. Вот ответы на некоторые вопросы, которые девушки задают о своем теле.
В каком возрасте у вас наступает период полового созревания?
Вы, вероятно, начнете замечать изменения в возрасте от 10 лет, но нет правильного или неправильного времени для начала. У некоторых людей половое созревание наступает позже, чем у других.Это нормально. Если к 16 годам у вас нет признаков полового созревания, обратитесь к врачу для проверки.
Узнайте больше о девочках и половом созревании.
Выделения из влагалища нормальны?
Да, это нормально. По мере полового созревания у девочек начинает выделяться больше выделений из влагалища (жидкости), и начинают работать гормоны в железах влагалища и шейки матки (шейка матки). Жидкость помогает сохранять влагалище влажным и защищает его от повреждений или инфекции.
До полового созревания у большинства девочек выделений очень мало. После полового созревания то, что нормально для одной девочки, не будет нормальным для другой. Некоторые производят много жидкости, а некоторые — очень мало.
Когда у вас начнутся менструации, вы, вероятно, заметите, что ваши выделения меняются в разное время в течение менструального цикла. Он может быть бесцветным или кремово-белым по цвету, становиться более липким и увеличиваться в количестве.
Узнайте о менструациях и менструальном цикле.
Мои выделения пахнут.Это нормально?
Это ненормально, если у вас зуд или болезненность в области влагалища. Эти симптомы могут означать, что у вас инфекция, например, молочница, которая является обычным явлением и легко лечится.
Если выделения стали вонючими или зелеными и вы занимались сексом без презерватива, существует риск заражения инфекцией, передающейся половым путем (ИППП).
Если ваши выделения отличаются от нормальных для вас, обратитесь к врачу или медсестре или посетите клинику сексуального здоровья. Консультации бесплатны и конфиденциальны, даже если вам меньше 16 лет.
Прочтите о том, как поддерживать чистоту и здоровье влагалища.
Когда начинать менструацию?
Девочки обычно начинают менструальный цикл в возрасте от 10 до 16 лет. Большинство девочек начинают менструацию в возрасте около 12 лет. Поскольку все развиваются по-разному, нет правильного или неправильного возраста для начала.
Ваши месячные начнутся, когда ваше тело будет к этому готово, и вы ничего не можете сделать, чтобы они начались раньше или позже.
Если у вас не начались месячные к 16 годам, обратитесь к врачу для проверки.
Посмотрите этот анимационный ролик о менструальном цикле.
Видео: менструальный цикл
Эта анимация подробно объясняет, как работает менструальный цикл.
Последний раз просмотр СМИ: 21 октября 2020 г.
Срок сдачи обзора СМИ: 21 октября 2023 г.
Что вы должны использовать, когда у вас начнутся менструации?
Чтобы подготовиться к первой менструации, храните дома гигиенические прокладки (иногда их называют гигиеническими прокладками) или тампоны и носите их в сумке.
И тампоны, и прокладки безопасны и подходят. Тем не менее, вы можете использовать прокладки для самых первых месячных, так как тампоны могут занять немного больше времени, чтобы привыкнуть к ним.
Гигиенические прокладки выстилают нижнее белье, чтобы впитать кровь, покидающую влагалище. Тампоны вводятся во влагалище, чтобы впитать кровь, прежде чем она покинет влагалище. У тампонов есть веревка, которая свешивается за пределы влагалища, и вы потяните за нее, чтобы удалить тампон.
Не смывайте гигиенические прокладки или тампоны в унитаз.Оберните их бумагой и положите в мусорное ведро. В большинстве женских туалетов есть специальные контейнеры для гигиенических принадлежностей.
Существуют разные виды прокладок и тампонов для легкого, среднего и тяжелого кровотока. Используйте то, что вам удобнее всего. Пробуйте разные виды, пока не найдете тот, который вам подходит. Возможно, вам придется использовать разные виды в разные моменты менструации. Вам нужно менять подушечку или тампон несколько раз в день.
В пакете вы найдете инструкции по их использованию.Гигиенические прокладки и тампоны можно приобрести в аптеках, супермаркетах, некоторых газетных киосках и на заправочных станциях.
Существует редкая, но опасная для жизни инфекция, называемая синдромом токсического шока (СТШ), которая может поражать мужчин и женщин. Неизвестно почему, но многие из этих случаев возникают у женщин, которые носят тампоны, особенно с высокой абсорбирующей способностью (тяжелые).
Если вас беспокоят месячные или вам нужна дополнительная информация, поговорите с пожилой женщиной, например с мамой, старшей сестрой, школьной медсестрой или учителем.Ваш врач, местная контрацептивная или молодежная клиника также могут помочь. Найдите ближайшие к вам службы сексуального здоровья.
У меня нормальные месячные?
Не волнуйтесь, если у вас не такие же месячные, как у ваших друзей. Все девушки разные. Кровотечение может длиться до 8 дней, хотя обычно длится около 5 дней. Наиболее сильное кровотечение наблюдается в первые 2 дня.
Во время менструации кровоток может казаться тяжелым, но фактическое количество крови эквивалентно от 5 до 12 чайных ложек.Однако у вас могут быть более тяжелые, чем обычно, периоды. Это называется меноррагией, и для ее лечения есть лекарства, поэтому поговорите со своим врачом, если вы беспокоитесь.
Средняя продолжительность менструального цикла (с первого дня менструации до дня перед следующей менструацией) составляет 28 дней, хотя она может составлять от 21 до 40 дней.
Ваш гормональный цикл может повлиять на вас физически и эмоционально. У некоторых женщин симптомы отсутствуют, но в дни, предшествующие месячным, у вас могут появиться симптомы предменструального синдрома.К ним относятся:
- головные боли
- вздутие живота
- раздражительность
- боль в спине
- чувство депрессии
- общее чувство расстроенного или эмоционального состояния
- трудности со сном
- трудности с концентрацией внимания
- болезненность груди
- некоторое увеличение веса
После начала менструации эти симптомы обычно улучшаются. Они исчезают, когда у вас закончились месячные.
Периоды иногда могут быть болезненными.Точная причина болезненных менструаций неизвестна, но вы можете чувствовать боль в животе, спине или влагалище. Обычно он начинается незадолго до начала менструации и длится несколько дней. Могут помочь обезболивающие.
Узнайте больше о лечении болезненных периодов.
Что делать, если у меня задержка менструации?
Если вас беспокоят месячные, обратитесь к врачу, в местную клинику по контрацепции или в клинику для молодых людей — для получения подробной информации позвоните на национальную горячую линию по сексуальному здоровью по телефону 0300 123 7123.
Менструации у девочек могут быть нерегулярными по разным причинам, включая стресс. Еще одна причина задержки менструации — беременность. Если вы занимались сексом без противозачаточных средств и у вас задержка месячных, как можно скорее сделайте тест на беременность.
Вы можете получить набор для анализа у местного врача, в клинике контрацепции или в клинике для молодых людей. Вы также можете сделать тест на беременность самостоятельно, используя тестовый набор, купленный в аптеке или супермаркете.
Найдите ближайшие к вам службы сексуального здоровья.
Моя грудь слишком мала?
Нет. Каждая женщина индивидуальна, и каждый организм развивается своим темпом. Нет «нормального» размера груди.
Как узнать, что у меня рак груди?
Подростки редко болеют раком груди. Шишки, шишки и изменения на груди являются обычным явлением, и большинство из них не являются злокачественными (доброкачественными).
Не существует установленного метода проверки груди, но узнайте, как она выглядит и на что на ощупь, чтобы заметить любые изменения.Во время менструального цикла ваша грудь может измениться в размере или стать более нежной — это нормально.
Когда мне нужно пройти скрининг-тест шейки матки?
Скрининг-тест шейки матки (ранее называвшийся тестом мазка) — это тест, при котором берут клетки из шейки матки (расположенной над влагалищем) для проверки наличия аномальных клеток, которые могут привести к раку шейки матки. Обнаружение и удаление аномальных клеток шейки матки посредством скрининга может предотвратить рак шейки матки.
В Англии скрининговые обследования шейки матки предлагаются женщинам в возрасте от 25 лет каждые 3–5 лет.Вы можете запросить скрининговый тест до этого возраста, если вас это беспокоит — поговорите со своим терапевтом.
Что такое девственная плева?
Девственная плева — это кольцо из тонкой кожи, закрывающее часть отверстия влагалища. Он не покрывает влагалище полностью. У каждой девочки рождается девственная плева, но она может порваться при использовании тампонов, занятиях спортом или других занятиях, включая секс.
Вы набираете вес, когда принимаете таблетки?
Нет, нет никаких доказательств того, что противозачаточные таблетки вызывают увеличение веса.Некоторые девушки и женщины прибавляют в весе во время приема таблеток, но также и девушки и женщины, которые их не принимают.
Если у вас есть какие-либо вопросы о таблетках или любых других методах контрацепции, таких как инъекции, имплант или пластырь, обратитесь к терапевту, в местную клинику по контрацепции или в службу поддержки молодых людей — позвоните в национальную горячую линию сексуального здоровья по телефону 0300 123 7123. Вы можете получить бесплатные и конфиденциальные консультации по вопросам секса, контрацепции и абортов, даже если вам меньше 16 лет.
Найдите ближайший к вам центр сексуального здоровья.
Можно ли забеременеть, если вы занимаетесь сексом во время менструации?
Да. Девушка может забеременеть, если занимается сексом с мальчиком в любое время менструального цикла, и может забеременеть при первом половом акте.
Вот почему всегда следует использовать противозачаточные средства. Узнайте о методах контрацепции, доступных в NHS.
Только презервативы помогают защитить вас от ИППП и беременности, поэтому используйте презервативы, а также выбранный вами метод контрацепции каждый раз, когда занимаетесь сексом.
Что такое клитор?
Клитор — это небольшая мягкая выпуклость перед входом во влагалище. Он очень чувствителен, а прикосновение и стимуляция могут вызвать сильное сексуальное удовольствие. Так мастурбирует большинство девушек. Большинство девушек и женщин нуждаются в стимуляции клитора для достижения оргазма во время секса.
Узнайте 15 вещей, которые вам следует знать о сексе.
Последняя проверка страницы: 14 августа 2018 г.
Срок следующей проверки: 14 августа 2021 г.
Выделения из влагалища у девочки препубертатного возраста при диагностике
Cureus.2018 Apr; 10 (4): e2424.
Редактор мониторинга: Александр Муацевич и Джон Р. Адлер
, 1 , 2 , 3 , 3 и 3
Сухас Гангули
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэнов
Qing Liu
2
Неотложная медицина, Медицинский центр больницы промывки
Apostolis Tsoumpariotis
3
Педиатрическая медицина, Медицинский центр больницы промывки
Susana Rapaport
3
Педиатрическая медицина, Медицинский центр больницы промывки
Эсра Факиоглу
3
Педиатрическая медицина, Медицинский центр больницы промывки
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэна
2
Неотложная медицина, Медицинский центр больницы промывки
3
Педиатрическая медицина, Медицинский центр больницы Флашинг
Автор, ответственный за переписку.
Поступило 05.02.2018 г .; Принято 4 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Реферат
Выделения из влагалища у девочек препубертатного возраста не редкость в педиатрической амбулаторной практике. В этой возрастной группе довольно часто встречается инородное тело, имеющее различную этиологию.Иногда диагноз ставится после анамнеза и физического осмотра, а удаление инородного объекта сопровождается быстрым исчезновением симптомов. Однако в редких случаях интравагинальное инородное тело может имитировать другие патологии, включая инфекции и новообразования, а также вызывать подозрения в жестоком обращении с детьми. В таких случаях диагноз может оставаться неясным даже после лабораторных исследований и визуализационных исследований. Мы описываем семилетнюю девочку с выделениями из влагалища, которой требовалась госпитализация, множественные визуализационные исследования и, наконец, обследование под анестезией для подтверждения диагноза ложного инородного тела (каловых масс) и его удаления.Это очень редкий случай, когда застой внутривлагалищных каловых масс у ребенка приводил к таким затяжным симптомам, требующим обширных диагностических и терапевтических приемов при отсутствии каких-либо структурных аномалий мочеполовых путей.
Ключевые слова: инородное тело из влагалища, выделения из влагалища, вагинит
Введение
Ложка инородного тела является частой причиной выделений из влагалища и вагинита у детей [1]. На его долю приходится около четырех процентов симптомов при амбулаторных посещениях детской гинекологии [2].Симптомы включают выделения с неприятным запахом, дизурию и, реже, боль. Заложение инородного тела может быть следствием исследовательского поведения, соответствующего возрасту, а иногда и сексуального насилия [1,3]. Диагноз обычно ставится в большинстве случаев после подробного анамнеза и физического осмотра со стандартными визуализационными исследованиями или без них. Мы описываем исключительный случай выделения из влагалища у семилетней ранее здоровой девочки из-за непреднамеренного скопления фекалий во влагалище, что потребовало обширных диагностических визуализационных исследований и обследования под анестезией.
Описание клинического случая
Семилетняя, ранее здоровая девочка нормального роста и развития была доставлена в отделение неотложной помощи с постоянными выделениями из влагалища в течение трех месяцев. По словам матери, выделения были коричневого цвета, окрашивали нижнее белье девочки и имели рыбный запах. Амоксициллин и нистатин для местного применения, прописанные педиатром, принесли лишь минимальное облегчение. Ей также сделали уксусные ванны, как посоветовал народный целитель. При первичном медицинском осмотре педиатрической и гинекологической бригадой было заподозрено интравагинальное новообразование, и она была госпитализирована для дальнейшего обследования и визуализации.В анамнезе не было лихорадки, сыпи, дизурии, позывов, гематурии, кровянистых выделений из влагалища, кровавого или жидкого стула, боли в животе или боли в суставах. История вставки посторонних предметов не предоставлена. Пациентка жила со своей матерью, братом-близнецом и еще одним трехлетним братом и сестрой мужского пола. Мать была разведена с отцом около четырех лет, но отец принимал активное участие в уходе за детьми. Обширное интервью, проведенное медицинскими работниками и социальными работниками, не выявило подозрений в сексуальном насилии.
Физикальное обследование выявило спокойную и отзывчивую девочку препубертатного возраста с нормальными жизненными показателями (АД: 110/60, частота сердечных сокращений (ЧСС): 91 уд. / Мин, температура: 36,8 ° C, частота дыхания (ЧД): 20, периферические капилляры). сатурация кислорода (SpO2): 97%) и мягкий, не болезненный живот с нормальными звуками кишечника. При осмотре влагалища в небольшом количестве были обнаружены коричневатые выделения с неприятным запахом. При осмотре таза гинекологом было обнаружено большое некротическое образование, выступающее из входного отверстия.
Анализы крови включали нормальный общий анализ крови (лейкоциты (WBC): 10 200 / куб. Мм, гемоглобин: 13,8 г / дл, тромбоциты: 2,65 000 / куб. Мм), нормальный химический состав сыворотки (глюкоза: 74 мг / дл , азот мочевины крови: 11 мг / дл, креатинин: 0,3 мг / дл, натрий: 139 мг-экв / л, калий: 4,2 мг-экв / л, хлорид: 106 мг-экв / л). Общий анализ мочи был без особенностей, посев из влагалища на Chlamydia trachomatis и Flexi-тест на Trichomonas vaginalis были отрицательными.
Переднезадняя рентгенография таза показала скопление округлых кальцифицированных плотностей, выступающих над лобковым симфизом, что позволяет предположить дифференциальный диагноз инородного тела и флеболитов (рисунок).Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозного кровотока без дополнительной характеристики (рисунок). Увеличенная резонансная томография (МРТ) таза с контрастным усилением показала небольшое количество жидкости во влагалище и неусиленный дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см (рисунок). Эти визуализационные исследования вызвали опасения по поводу других возможностей, таких как новообразование влагалища и тромб.
Рентгенография таза, показывающая скопление округлых кальцифицированных плотностей, выступающих над лобковым сочленением
Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозный кровоток
МРТ таза с контрастным усилением, показывающая дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см
Поскольку точный диагноз не был установлен, было проведено обследование под общей анестезией. следующий шаг, на котором во влагалище пациентки был обнаружен комок засохшего кала.Его удалили с помощью пинцета Debakey с последующим промыванием физиологическим раствором всего влагалища. Ректовагинальный свищ был исключен из-за отрицательного результата теста на краситель метиленовый синий в операционной.
Во время пребывания в больнице пациентка получала цефтриаксон внутривенно и была выписана на пероральный прием цефалексина для лечения предполагаемой бактериальной суперинфекции. Перед выпиской проводилось всестороннее обучение родителей и детей правилам личной гигиены и правильным методам очистки промежности.
Обсуждение
Общие причины выделений из влагалища (с выпуклыми массами или без них, как было замечено у нашей пациентки) у девочек препубертатного возраста включают вульвит с экскориацией, травмы, сексуальное насилие, вагинит, инородные тела во влагалище, преждевременное половое созревание, прямая кишка -влагалищный свищ, местное новообразование влагалища, ботриоидная саркома, новообразования яичников, такие как гранулезно-клеточная опухоль и опухоль половых клеток, или воздействие экзогенного эстрогена [1].В связи с широким спектром возможностей и безотлагательностью исключения сексуального насилия и неопластических причин необходима тщательная, но своевременная оценка.
Распространенность вагинального инородного тела составляет 4% при амбулаторных посещениях девочек в возрасте до 13 лет [4]. Следует отметить, что наиболее часто обнаруживаемый внутривлагалищный инородный объект у педиатрических пациентов — это небольшие комочки туалетной ткани (до 80%) [3]. Среди других описанных предметов — шпильки, части игрушки, кончики пластиковых маркеров, мелки и гравий [1-2].Чаще всего они обнаруживаются у детей в возрасте от трех до девяти лет [3] и часто возникают из-за соответствующего возрасту любопытства и склонности к самоисследованию или знакомству со стороны товарищей по играм, братьев и сестер в 25% случаев или, реже, как в результате сексуального насилия [3]. Последнее должно быть исключено путем тщательного сбора анамнеза, медицинского осмотра, диагностических тестов на инфекции, передаваемые половым путем, и привлечения опытного социального работника, как это было сделано для нашего пациента. Девочки с задержкой в развитии и поведенческими расстройствами подвержены более высокому риску сохранения инородных предметов во влагалище [2,5].
Классическими симптомами инородного тела во влагалище являются стойкие выделения с неприятным запахом, часто гнойные из-за вторичных инфекций. Они могут вызывать местное раздражение и, в длительных случаях, в конечном итоге внедряться в эпителий влагалища, что может вызвать кровотечение или кровянистые выделения [2]. Часто история вставки объекта может быть недоступна, что приводит к неточному диагнозу и стойким симптомам в течение длительного периода времени, как было указано в одном исследовании (n = 35), где только 54% детей / родителей смогли напомним вставку [6].У детей старшего возраста и подростков беспокойство и смущение также могут привести к задержке обращения за медицинской помощью.
Распространенными осложнениями инородных тел влагалища являются вагинит, частые инфекции мочевыводящих путей, изъязвление стенок влагалища, перфорация брюшной полости, образование пузырно-влагалищных и ректовагинальных свищей, стеноз влагалища, рубцевание и, в редких случаях, гематохезия [5-8] . Примечательно, что ранее существовавший ректовагинальный свищ, в свою очередь, также может быть причиной скопления фекалий во влагалище.Причины ректовагинальной фистулы у детей включают болезнь Крона, перенесенные операции или лучевую терапию, а также венерическую лимфогранулему [9]. У нашего пациента наличие свищей было исключено отрицательным результатом теста на краситель метиленовый синий.
Инородное тело может быть легко визуализировано при физикальном осмотре. В некоторых случаях положение колена-грудь может обнажить мелкие предметы, такие как небольшая игрушка или монета. В других случаях диагноз ставили вагинальные мазки под анестезией [2]. В одной серии случаев (n = 35) примерно у одной трети детей инородное тело было обнаружено при осмотре или вагинальном / ректальном исследовании [6].Обычная рентгенография ограничена тем фактом, что некоторые из этих посторонних предметов не являются рентгеноконтрастными [2]. Компьютерная томограмма малого таза сопряжена с риском радиационного воздействия и неблагоприятной реакцией на внутривенное введение контраста. Ультразвук, который является безопасным и хорошо переносимым детьми, может показать неспецифические эхогенные изменения и вмятины на задней стенке мочевого пузыря [10], но может быть затруднен из-за различий между наблюдателями. МРТ малого таза, вероятно, является самым лучшим и точным методом визуализации образования во влагалище / инородного тела [3].Тем не менее, МРТ ограничена из-за отсутствия экстренной помощи, времени, затрат и необходимости седативных препаратов для детей ясельного и младшего возраста. В редких случаях даже комбинация всех трех методов визуализации может не дать точного диагноза, как это было замечено у нашего пациента.
Лечение заключается в своевременном удалении инородного предмета. Вагинальное орошение часто хорошо переносится у совместных детей и эффективно, если объект расположен в дистальном отделе влагалища, рядом с входным отверстием. Нет никаких доказательств в пользу использования таких методов, как уксус или сидячие ванны (которые использовались нашим пациентом) или крем с эстрогеном [5-6].Если конкретный диагноз неясен даже после визуализационных исследований, как в нашем случае, вагиноскопия и / или обследование под анестезией остаются золотым стандартом, предлагая двойные преимущества диагностики и удаления одновременно [2].
Во время обследования под анестезией важно, чтобы врач оставался бдительным в отношении обнаружений «красных флажков» возможного сексуального насилия: разрыва влагалища и незначительного, но явного изменения заднего края девственной плевы.
Наконец, многие считают, что дети, у которых в анамнезе есть вагинальные инородные тела, особенно туалетные салфетки, часто «повторяются».«Вагинальный зуд и болевые ощущения заставляют их многократно манипулировать этим участком. Этим детям может быть полезно использовать салфетки вместо туалетных салфеток.
Выводы
Наш пациент, вероятно, является первым случаем, когда непреднамеренное скопление каловых масс при отсутствии каких-либо структурных урогенитальных аномалий привело к таким затяжным симптомам, требующим обширного обследования и, наконец, обследования под наркозом для правильного ответа. диагностика и лечение. Основная этиология детских выделений из влагалища может оставаться неуловимой, несмотря на тщательный сбор анамнеза, физикальное обследование и расширенную визуализацию.Таким образом, в этой возрастной группе необходимо поддерживать высокий индекс подозрения на отложение посторонних предметов (включая каловые массы), при этом полностью исключая инфекции, новообразования или сексуальное насилие.
Благодарности
Вэйхонг Ян, доктор медицины, отделение акушерства и гинекологии, Медицинский центр больницы промывки, и доктор Аллан Дж. Джейкобс, отделение акушерства и гинекологии, больница Кони-Айленд, за выполнение процедуры удаления инородного тела
Примечания
контент, опубликованный в Cureus, является результатом клинического опыта и / или исследований, проведенных независимыми лицами или организациями.Cureus не несет ответственности за научную точность или надежность данных или выводов, опубликованных в данном документе. Весь контент, опубликованный в Cureus, предназначен только для образовательных, исследовательских и справочных целей. Кроме того, статьи, опубликованные в Cureus, не должны считаться подходящей заменой совета квалифицированного специалиста в области здравоохранения. Не пренебрегайте и не избегайте профессиональных медицинских консультаций из-за материалов, опубликованных в Cureus.
Авторы заявили об отсутствии конкурирующих интересов.
Человеческая этика
Согласие было получено всеми участниками этого исследования. Н / Д выдано разрешение Н / Д. Отчет об отдельном случае без идентифицирующей информации; согласно институциональному протоколу одобрения IRB не требовалось.
После обсуждения характера публикации (полностью обезличенный, отчет об отдельном случае) родитель ребенка устно отказался от согласия.
Ссылки
1. Hillard PJA. Гинекология Берека и Новака, 15-е издание. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2012 г.Доброкачественные заболевания женского репродуктивного тракта; С. 374–437. [Google Scholar] 3. Инородные тела влагалища и сексуальное насилие над детьми: важное соображение. Closson FT, Lichenstein R. West J. Emerg Med. 2013 сентябрь; 14: 437–439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Вероятность вагинального инородного тела у девочек с жалобами на половые органы. Рай JE, Уиллис ED. Am J Dis Child. 1985. 139: 472–476. [PubMed] [Google Scholar] 5. Инородное тело влагалища в детстве: мультидисциплинарный подход. Делигеороглу Э, Деливелиоту А, Лаггари В, Цимарис П, Креатсас Дж.J Pediatr Детское здоровье. 2006; 42: 649–651. [PubMed] [Google Scholar] 6. Инородные тела влагалища. Стрикер Т., Навратил Ф, Сеннхаузер Ф. Х. J Педиатр детского здоровья. 2004. 40: 205–207. [PubMed] [Google Scholar] 7. Инородное тело во влагалище — нечастая причина вагинитов у детей. Дахия П., Сангван К., Хосла А., Сет Н. Индиан Дж. Педиатр. 1999; 66: 466–467. [PubMed] [Google Scholar] 8. Инородное тело влагалища, проявляющееся кровотечением при дефекации у ребенка. Хасан М., Абдессамад, доктор медицины, Гринфилд М., Педиатр, подростковый гинекол.2009; 22: 5–7. [PubMed] [Google Scholar]
Выделения из влагалища у девочки препубертатного возраста, ставящей диагностическую задачу
Cureus. 2018 Apr; 10 (4): e2424.
Редактор мониторинга: Александр Муацевич и Джон Р. Адлер
, 1 , 2 , 3 , 3 и 3
Сухас Гангули
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэнов
Qing Liu
2
Неотложная медицина, Медицинский центр больницы промывки
Apostolis Tsoumpariotis
3
Педиатрическая медицина, Медицинский центр больницы промывки
Susana Rapaport
3
Педиатрическая медицина, Медицинский центр больницы промывки
Эсра Факиоглу
3
Педиатрическая медицина, Медицинский центр больницы промывки
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэна
2
Неотложная медицина, Медицинский центр больницы промывки
3
Педиатрическая медицина, Медицинский центр больницы Флашинг
Автор, ответственный за переписку.
Поступило 05.02.2018 г .; Принято 4 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Реферат
Выделения из влагалища у девочек препубертатного возраста не редкость в педиатрической амбулаторной практике. В этой возрастной группе довольно часто встречается инородное тело, имеющее различную этиологию.Иногда диагноз ставится после анамнеза и физического осмотра, а удаление инородного объекта сопровождается быстрым исчезновением симптомов. Однако в редких случаях интравагинальное инородное тело может имитировать другие патологии, включая инфекции и новообразования, а также вызывать подозрения в жестоком обращении с детьми. В таких случаях диагноз может оставаться неясным даже после лабораторных исследований и визуализационных исследований. Мы описываем семилетнюю девочку с выделениями из влагалища, которой требовалась госпитализация, множественные визуализационные исследования и, наконец, обследование под анестезией для подтверждения диагноза ложного инородного тела (каловых масс) и его удаления.Это очень редкий случай, когда застой внутривлагалищных каловых масс у ребенка приводил к таким затяжным симптомам, требующим обширных диагностических и терапевтических приемов при отсутствии каких-либо структурных аномалий мочеполовых путей.
Ключевые слова: инородное тело из влагалища, выделения из влагалища, вагинит
Введение
Ложка инородного тела является частой причиной выделений из влагалища и вагинита у детей [1]. На его долю приходится около четырех процентов симптомов при амбулаторных посещениях детской гинекологии [2].Симптомы включают выделения с неприятным запахом, дизурию и, реже, боль. Заложение инородного тела может быть следствием исследовательского поведения, соответствующего возрасту, а иногда и сексуального насилия [1,3]. Диагноз обычно ставится в большинстве случаев после подробного анамнеза и физического осмотра со стандартными визуализационными исследованиями или без них. Мы описываем исключительный случай выделения из влагалища у семилетней ранее здоровой девочки из-за непреднамеренного скопления фекалий во влагалище, что потребовало обширных диагностических визуализационных исследований и обследования под анестезией.
Описание клинического случая
Семилетняя, ранее здоровая девочка нормального роста и развития была доставлена в отделение неотложной помощи с постоянными выделениями из влагалища в течение трех месяцев. По словам матери, выделения были коричневого цвета, окрашивали нижнее белье девочки и имели рыбный запах. Амоксициллин и нистатин для местного применения, прописанные педиатром, принесли лишь минимальное облегчение. Ей также сделали уксусные ванны, как посоветовал народный целитель. При первичном медицинском осмотре педиатрической и гинекологической бригадой было заподозрено интравагинальное новообразование, и она была госпитализирована для дальнейшего обследования и визуализации.В анамнезе не было лихорадки, сыпи, дизурии, позывов, гематурии, кровянистых выделений из влагалища, кровавого или жидкого стула, боли в животе или боли в суставах. История вставки посторонних предметов не предоставлена. Пациентка жила со своей матерью, братом-близнецом и еще одним трехлетним братом и сестрой мужского пола. Мать была разведена с отцом около четырех лет, но отец принимал активное участие в уходе за детьми. Обширное интервью, проведенное медицинскими работниками и социальными работниками, не выявило подозрений в сексуальном насилии.
Физикальное обследование выявило спокойную и отзывчивую девочку препубертатного возраста с нормальными жизненными показателями (АД: 110/60, частота сердечных сокращений (ЧСС): 91 уд. / Мин, температура: 36,8 ° C, частота дыхания (ЧД): 20, периферические капилляры). сатурация кислорода (SpO2): 97%) и мягкий, не болезненный живот с нормальными звуками кишечника. При осмотре влагалища в небольшом количестве были обнаружены коричневатые выделения с неприятным запахом. При осмотре таза гинекологом было обнаружено большое некротическое образование, выступающее из входного отверстия.
Анализы крови включали нормальный общий анализ крови (лейкоциты (WBC): 10 200 / куб. Мм, гемоглобин: 13,8 г / дл, тромбоциты: 2,65 000 / куб. Мм), нормальный химический состав сыворотки (глюкоза: 74 мг / дл , азот мочевины крови: 11 мг / дл, креатинин: 0,3 мг / дл, натрий: 139 мг-экв / л, калий: 4,2 мг-экв / л, хлорид: 106 мг-экв / л). Общий анализ мочи был без особенностей, посев из влагалища на Chlamydia trachomatis и Flexi-тест на Trichomonas vaginalis были отрицательными.
Переднезадняя рентгенография таза показала скопление округлых кальцифицированных плотностей, выступающих над лобковым симфизом, что позволяет предположить дифференциальный диагноз инородного тела и флеболитов (рисунок).Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозного кровотока без дополнительной характеристики (рисунок). Увеличенная резонансная томография (МРТ) таза с контрастным усилением показала небольшое количество жидкости во влагалище и неусиленный дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см (рисунок). Эти визуализационные исследования вызвали опасения по поводу других возможностей, таких как новообразование влагалища и тромб.
Рентгенография таза, показывающая скопление округлых кальцифицированных плотностей, выступающих над лобковым сочленением
Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозный кровоток
МРТ таза с контрастным усилением, показывающая дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см
Поскольку точный диагноз не был установлен, было проведено обследование под общей анестезией. следующий шаг, на котором во влагалище пациентки был обнаружен комок засохшего кала.Его удалили с помощью пинцета Debakey с последующим промыванием физиологическим раствором всего влагалища. Ректовагинальный свищ был исключен из-за отрицательного результата теста на краситель метиленовый синий в операционной.
Во время пребывания в больнице пациентка получала цефтриаксон внутривенно и была выписана на пероральный прием цефалексина для лечения предполагаемой бактериальной суперинфекции. Перед выпиской проводилось всестороннее обучение родителей и детей правилам личной гигиены и правильным методам очистки промежности.
Обсуждение
Общие причины выделений из влагалища (с выпуклыми массами или без них, как было замечено у нашей пациентки) у девочек препубертатного возраста включают вульвит с экскориацией, травмы, сексуальное насилие, вагинит, инородные тела во влагалище, преждевременное половое созревание, прямая кишка -влагалищный свищ, местное новообразование влагалища, ботриоидная саркома, новообразования яичников, такие как гранулезно-клеточная опухоль и опухоль половых клеток, или воздействие экзогенного эстрогена [1].В связи с широким спектром возможностей и безотлагательностью исключения сексуального насилия и неопластических причин необходима тщательная, но своевременная оценка.
Распространенность вагинального инородного тела составляет 4% при амбулаторных посещениях девочек в возрасте до 13 лет [4]. Следует отметить, что наиболее часто обнаруживаемый внутривлагалищный инородный объект у педиатрических пациентов — это небольшие комочки туалетной ткани (до 80%) [3]. Среди других описанных предметов — шпильки, части игрушки, кончики пластиковых маркеров, мелки и гравий [1-2].Чаще всего они обнаруживаются у детей в возрасте от трех до девяти лет [3] и часто возникают из-за соответствующего возрасту любопытства и склонности к самоисследованию или знакомству со стороны товарищей по играм, братьев и сестер в 25% случаев или, реже, как в результате сексуального насилия [3]. Последнее должно быть исключено путем тщательного сбора анамнеза, медицинского осмотра, диагностических тестов на инфекции, передаваемые половым путем, и привлечения опытного социального работника, как это было сделано для нашего пациента. Девочки с задержкой в развитии и поведенческими расстройствами подвержены более высокому риску сохранения инородных предметов во влагалище [2,5].
Классическими симптомами инородного тела во влагалище являются стойкие выделения с неприятным запахом, часто гнойные из-за вторичных инфекций. Они могут вызывать местное раздражение и, в длительных случаях, в конечном итоге внедряться в эпителий влагалища, что может вызвать кровотечение или кровянистые выделения [2]. Часто история вставки объекта может быть недоступна, что приводит к неточному диагнозу и стойким симптомам в течение длительного периода времени, как было указано в одном исследовании (n = 35), где только 54% детей / родителей смогли напомним вставку [6].У детей старшего возраста и подростков беспокойство и смущение также могут привести к задержке обращения за медицинской помощью.
Распространенными осложнениями инородных тел влагалища являются вагинит, частые инфекции мочевыводящих путей, изъязвление стенок влагалища, перфорация брюшной полости, образование пузырно-влагалищных и ректовагинальных свищей, стеноз влагалища, рубцевание и, в редких случаях, гематохезия [5-8] . Примечательно, что ранее существовавший ректовагинальный свищ, в свою очередь, также может быть причиной скопления фекалий во влагалище.Причины ректовагинальной фистулы у детей включают болезнь Крона, перенесенные операции или лучевую терапию, а также венерическую лимфогранулему [9]. У нашего пациента наличие свищей было исключено отрицательным результатом теста на краситель метиленовый синий.
Инородное тело может быть легко визуализировано при физикальном осмотре. В некоторых случаях положение колена-грудь может обнажить мелкие предметы, такие как небольшая игрушка или монета. В других случаях диагноз ставили вагинальные мазки под анестезией [2]. В одной серии случаев (n = 35) примерно у одной трети детей инородное тело было обнаружено при осмотре или вагинальном / ректальном исследовании [6].Обычная рентгенография ограничена тем фактом, что некоторые из этих посторонних предметов не являются рентгеноконтрастными [2]. Компьютерная томограмма малого таза сопряжена с риском радиационного воздействия и неблагоприятной реакцией на внутривенное введение контраста. Ультразвук, который является безопасным и хорошо переносимым детьми, может показать неспецифические эхогенные изменения и вмятины на задней стенке мочевого пузыря [10], но может быть затруднен из-за различий между наблюдателями. МРТ малого таза, вероятно, является самым лучшим и точным методом визуализации образования во влагалище / инородного тела [3].Тем не менее, МРТ ограничена из-за отсутствия экстренной помощи, времени, затрат и необходимости седативных препаратов для детей ясельного и младшего возраста. В редких случаях даже комбинация всех трех методов визуализации может не дать точного диагноза, как это было замечено у нашего пациента.
Лечение заключается в своевременном удалении инородного предмета. Вагинальное орошение часто хорошо переносится у совместных детей и эффективно, если объект расположен в дистальном отделе влагалища, рядом с входным отверстием. Нет никаких доказательств в пользу использования таких методов, как уксус или сидячие ванны (которые использовались нашим пациентом) или крем с эстрогеном [5-6].Если конкретный диагноз неясен даже после визуализационных исследований, как в нашем случае, вагиноскопия и / или обследование под анестезией остаются золотым стандартом, предлагая двойные преимущества диагностики и удаления одновременно [2].
Во время обследования под анестезией важно, чтобы врач оставался бдительным в отношении обнаружений «красных флажков» возможного сексуального насилия: разрыва влагалища и незначительного, но явного изменения заднего края девственной плевы.
Наконец, многие считают, что дети, у которых в анамнезе есть вагинальные инородные тела, особенно туалетные салфетки, часто «повторяются».«Вагинальный зуд и болевые ощущения заставляют их многократно манипулировать этим участком. Этим детям может быть полезно использовать салфетки вместо туалетных салфеток.
Выводы
Наш пациент, вероятно, является первым случаем, когда непреднамеренное скопление каловых масс при отсутствии каких-либо структурных урогенитальных аномалий привело к таким затяжным симптомам, требующим обширного обследования и, наконец, обследования под наркозом для правильного ответа. диагностика и лечение. Основная этиология детских выделений из влагалища может оставаться неуловимой, несмотря на тщательный сбор анамнеза, физикальное обследование и расширенную визуализацию.Таким образом, в этой возрастной группе необходимо поддерживать высокий индекс подозрения на отложение посторонних предметов (включая каловые массы), при этом полностью исключая инфекции, новообразования или сексуальное насилие.
Благодарности
Вэйхонг Ян, доктор медицины, отделение акушерства и гинекологии, Медицинский центр больницы промывки, и доктор Аллан Дж. Джейкобс, отделение акушерства и гинекологии, больница Кони-Айленд, за выполнение процедуры удаления инородного тела
Примечания
контент, опубликованный в Cureus, является результатом клинического опыта и / или исследований, проведенных независимыми лицами или организациями.Cureus не несет ответственности за научную точность или надежность данных или выводов, опубликованных в данном документе. Весь контент, опубликованный в Cureus, предназначен только для образовательных, исследовательских и справочных целей. Кроме того, статьи, опубликованные в Cureus, не должны считаться подходящей заменой совета квалифицированного специалиста в области здравоохранения. Не пренебрегайте и не избегайте профессиональных медицинских консультаций из-за материалов, опубликованных в Cureus.
Авторы заявили об отсутствии конкурирующих интересов.
Человеческая этика
Согласие было получено всеми участниками этого исследования. Н / Д выдано разрешение Н / Д. Отчет об отдельном случае без идентифицирующей информации; согласно институциональному протоколу одобрения IRB не требовалось.
После обсуждения характера публикации (полностью обезличенный, отчет об отдельном случае) родитель ребенка устно отказался от согласия.
Ссылки
1. Hillard PJA. Гинекология Берека и Новака, 15-е издание. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2012 г.Доброкачественные заболевания женского репродуктивного тракта; С. 374–437. [Google Scholar] 3. Инородные тела влагалища и сексуальное насилие над детьми: важное соображение. Closson FT, Lichenstein R. West J. Emerg Med. 2013 сентябрь; 14: 437–439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Вероятность вагинального инородного тела у девочек с жалобами на половые органы. Рай JE, Уиллис ED. Am J Dis Child. 1985. 139: 472–476. [PubMed] [Google Scholar] 5. Инородное тело влагалища в детстве: мультидисциплинарный подход. Делигеороглу Э, Деливелиоту А, Лаггари В, Цимарис П, Креатсас Дж.J Pediatr Детское здоровье. 2006; 42: 649–651. [PubMed] [Google Scholar] 6. Инородные тела влагалища. Стрикер Т., Навратил Ф, Сеннхаузер Ф. Х. J Педиатр детского здоровья. 2004. 40: 205–207. [PubMed] [Google Scholar] 7. Инородное тело во влагалище — нечастая причина вагинитов у детей. Дахия П., Сангван К., Хосла А., Сет Н. Индиан Дж. Педиатр. 1999; 66: 466–467. [PubMed] [Google Scholar] 8. Инородное тело влагалища, проявляющееся кровотечением при дефекации у ребенка. Хасан М., Абдессамад, доктор медицины, Гринфилд М., Педиатр, подростковый гинекол.2009; 22: 5–7. [PubMed] [Google Scholar]
Выделения из влагалища у девочки препубертатного возраста, ставящей диагностическую задачу
Cureus. 2018 Apr; 10 (4): e2424.
Редактор мониторинга: Александр Муацевич и Джон Р. Адлер
, 1 , 2 , 3 , 3 и 3
Сухас Гангули
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэнов
Qing Liu
2
Неотложная медицина, Медицинский центр больницы промывки
Apostolis Tsoumpariotis
3
Педиатрическая медицина, Медицинский центр больницы промывки
Susana Rapaport
3
Педиатрическая медицина, Медицинский центр больницы промывки
Эсра Факиоглу
3
Педиатрическая медицина, Медицинский центр больницы промывки
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэна
2
Неотложная медицина, Медицинский центр больницы промывки
3
Педиатрическая медицина, Медицинский центр больницы Флашинг
Автор, ответственный за переписку.
Поступило 05.02.2018 г .; Принято 4 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Реферат
Выделения из влагалища у девочек препубертатного возраста не редкость в педиатрической амбулаторной практике. В этой возрастной группе довольно часто встречается инородное тело, имеющее различную этиологию.Иногда диагноз ставится после анамнеза и физического осмотра, а удаление инородного объекта сопровождается быстрым исчезновением симптомов. Однако в редких случаях интравагинальное инородное тело может имитировать другие патологии, включая инфекции и новообразования, а также вызывать подозрения в жестоком обращении с детьми. В таких случаях диагноз может оставаться неясным даже после лабораторных исследований и визуализационных исследований. Мы описываем семилетнюю девочку с выделениями из влагалища, которой требовалась госпитализация, множественные визуализационные исследования и, наконец, обследование под анестезией для подтверждения диагноза ложного инородного тела (каловых масс) и его удаления.Это очень редкий случай, когда застой внутривлагалищных каловых масс у ребенка приводил к таким затяжным симптомам, требующим обширных диагностических и терапевтических приемов при отсутствии каких-либо структурных аномалий мочеполовых путей.
Ключевые слова: инородное тело из влагалища, выделения из влагалища, вагинит
Введение
Ложка инородного тела является частой причиной выделений из влагалища и вагинита у детей [1]. На его долю приходится около четырех процентов симптомов при амбулаторных посещениях детской гинекологии [2].Симптомы включают выделения с неприятным запахом, дизурию и, реже, боль. Заложение инородного тела может быть следствием исследовательского поведения, соответствующего возрасту, а иногда и сексуального насилия [1,3]. Диагноз обычно ставится в большинстве случаев после подробного анамнеза и физического осмотра со стандартными визуализационными исследованиями или без них. Мы описываем исключительный случай выделения из влагалища у семилетней ранее здоровой девочки из-за непреднамеренного скопления фекалий во влагалище, что потребовало обширных диагностических визуализационных исследований и обследования под анестезией.
Описание клинического случая
Семилетняя, ранее здоровая девочка нормального роста и развития была доставлена в отделение неотложной помощи с постоянными выделениями из влагалища в течение трех месяцев. По словам матери, выделения были коричневого цвета, окрашивали нижнее белье девочки и имели рыбный запах. Амоксициллин и нистатин для местного применения, прописанные педиатром, принесли лишь минимальное облегчение. Ей также сделали уксусные ванны, как посоветовал народный целитель. При первичном медицинском осмотре педиатрической и гинекологической бригадой было заподозрено интравагинальное новообразование, и она была госпитализирована для дальнейшего обследования и визуализации.В анамнезе не было лихорадки, сыпи, дизурии, позывов, гематурии, кровянистых выделений из влагалища, кровавого или жидкого стула, боли в животе или боли в суставах. История вставки посторонних предметов не предоставлена. Пациентка жила со своей матерью, братом-близнецом и еще одним трехлетним братом и сестрой мужского пола. Мать была разведена с отцом около четырех лет, но отец принимал активное участие в уходе за детьми. Обширное интервью, проведенное медицинскими работниками и социальными работниками, не выявило подозрений в сексуальном насилии.
Физикальное обследование выявило спокойную и отзывчивую девочку препубертатного возраста с нормальными жизненными показателями (АД: 110/60, частота сердечных сокращений (ЧСС): 91 уд. / Мин, температура: 36,8 ° C, частота дыхания (ЧД): 20, периферические капилляры). сатурация кислорода (SpO2): 97%) и мягкий, не болезненный живот с нормальными звуками кишечника. При осмотре влагалища в небольшом количестве были обнаружены коричневатые выделения с неприятным запахом. При осмотре таза гинекологом было обнаружено большое некротическое образование, выступающее из входного отверстия.
Анализы крови включали нормальный общий анализ крови (лейкоциты (WBC): 10 200 / куб. Мм, гемоглобин: 13,8 г / дл, тромбоциты: 2,65 000 / куб. Мм), нормальный химический состав сыворотки (глюкоза: 74 мг / дл , азот мочевины крови: 11 мг / дл, креатинин: 0,3 мг / дл, натрий: 139 мг-экв / л, калий: 4,2 мг-экв / л, хлорид: 106 мг-экв / л). Общий анализ мочи был без особенностей, посев из влагалища на Chlamydia trachomatis и Flexi-тест на Trichomonas vaginalis были отрицательными.
Переднезадняя рентгенография таза показала скопление округлых кальцифицированных плотностей, выступающих над лобковым симфизом, что позволяет предположить дифференциальный диагноз инородного тела и флеболитов (рисунок).Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозного кровотока без дополнительной характеристики (рисунок). Увеличенная резонансная томография (МРТ) таза с контрастным усилением показала небольшое количество жидкости во влагалище и неусиленный дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см (рисунок). Эти визуализационные исследования вызвали опасения по поводу других возможностей, таких как новообразование влагалища и тромб.
Рентгенография таза, показывающая скопление округлых кальцифицированных плотностей, выступающих над лобковым сочленением
Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозный кровоток
МРТ таза с контрастным усилением, показывающая дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см
Поскольку точный диагноз не был установлен, было проведено обследование под общей анестезией. следующий шаг, на котором во влагалище пациентки был обнаружен комок засохшего кала.Его удалили с помощью пинцета Debakey с последующим промыванием физиологическим раствором всего влагалища. Ректовагинальный свищ был исключен из-за отрицательного результата теста на краситель метиленовый синий в операционной.
Во время пребывания в больнице пациентка получала цефтриаксон внутривенно и была выписана на пероральный прием цефалексина для лечения предполагаемой бактериальной суперинфекции. Перед выпиской проводилось всестороннее обучение родителей и детей правилам личной гигиены и правильным методам очистки промежности.
Обсуждение
Общие причины выделений из влагалища (с выпуклыми массами или без них, как было замечено у нашей пациентки) у девочек препубертатного возраста включают вульвит с экскориацией, травмы, сексуальное насилие, вагинит, инородные тела во влагалище, преждевременное половое созревание, прямая кишка -влагалищный свищ, местное новообразование влагалища, ботриоидная саркома, новообразования яичников, такие как гранулезно-клеточная опухоль и опухоль половых клеток, или воздействие экзогенного эстрогена [1].В связи с широким спектром возможностей и безотлагательностью исключения сексуального насилия и неопластических причин необходима тщательная, но своевременная оценка.
Распространенность вагинального инородного тела составляет 4% при амбулаторных посещениях девочек в возрасте до 13 лет [4]. Следует отметить, что наиболее часто обнаруживаемый внутривлагалищный инородный объект у педиатрических пациентов — это небольшие комочки туалетной ткани (до 80%) [3]. Среди других описанных предметов — шпильки, части игрушки, кончики пластиковых маркеров, мелки и гравий [1-2].Чаще всего они обнаруживаются у детей в возрасте от трех до девяти лет [3] и часто возникают из-за соответствующего возрасту любопытства и склонности к самоисследованию или знакомству со стороны товарищей по играм, братьев и сестер в 25% случаев или, реже, как в результате сексуального насилия [3]. Последнее должно быть исключено путем тщательного сбора анамнеза, медицинского осмотра, диагностических тестов на инфекции, передаваемые половым путем, и привлечения опытного социального работника, как это было сделано для нашего пациента. Девочки с задержкой в развитии и поведенческими расстройствами подвержены более высокому риску сохранения инородных предметов во влагалище [2,5].
Классическими симптомами инородного тела во влагалище являются стойкие выделения с неприятным запахом, часто гнойные из-за вторичных инфекций. Они могут вызывать местное раздражение и, в длительных случаях, в конечном итоге внедряться в эпителий влагалища, что может вызвать кровотечение или кровянистые выделения [2]. Часто история вставки объекта может быть недоступна, что приводит к неточному диагнозу и стойким симптомам в течение длительного периода времени, как было указано в одном исследовании (n = 35), где только 54% детей / родителей смогли напомним вставку [6].У детей старшего возраста и подростков беспокойство и смущение также могут привести к задержке обращения за медицинской помощью.
Распространенными осложнениями инородных тел влагалища являются вагинит, частые инфекции мочевыводящих путей, изъязвление стенок влагалища, перфорация брюшной полости, образование пузырно-влагалищных и ректовагинальных свищей, стеноз влагалища, рубцевание и, в редких случаях, гематохезия [5-8] . Примечательно, что ранее существовавший ректовагинальный свищ, в свою очередь, также может быть причиной скопления фекалий во влагалище.Причины ректовагинальной фистулы у детей включают болезнь Крона, перенесенные операции или лучевую терапию, а также венерическую лимфогранулему [9]. У нашего пациента наличие свищей было исключено отрицательным результатом теста на краситель метиленовый синий.
Инородное тело может быть легко визуализировано при физикальном осмотре. В некоторых случаях положение колена-грудь может обнажить мелкие предметы, такие как небольшая игрушка или монета. В других случаях диагноз ставили вагинальные мазки под анестезией [2]. В одной серии случаев (n = 35) примерно у одной трети детей инородное тело было обнаружено при осмотре или вагинальном / ректальном исследовании [6].Обычная рентгенография ограничена тем фактом, что некоторые из этих посторонних предметов не являются рентгеноконтрастными [2]. Компьютерная томограмма малого таза сопряжена с риском радиационного воздействия и неблагоприятной реакцией на внутривенное введение контраста. Ультразвук, который является безопасным и хорошо переносимым детьми, может показать неспецифические эхогенные изменения и вмятины на задней стенке мочевого пузыря [10], но может быть затруднен из-за различий между наблюдателями. МРТ малого таза, вероятно, является самым лучшим и точным методом визуализации образования во влагалище / инородного тела [3].Тем не менее, МРТ ограничена из-за отсутствия экстренной помощи, времени, затрат и необходимости седативных препаратов для детей ясельного и младшего возраста. В редких случаях даже комбинация всех трех методов визуализации может не дать точного диагноза, как это было замечено у нашего пациента.
Лечение заключается в своевременном удалении инородного предмета. Вагинальное орошение часто хорошо переносится у совместных детей и эффективно, если объект расположен в дистальном отделе влагалища, рядом с входным отверстием. Нет никаких доказательств в пользу использования таких методов, как уксус или сидячие ванны (которые использовались нашим пациентом) или крем с эстрогеном [5-6].Если конкретный диагноз неясен даже после визуализационных исследований, как в нашем случае, вагиноскопия и / или обследование под анестезией остаются золотым стандартом, предлагая двойные преимущества диагностики и удаления одновременно [2].
Во время обследования под анестезией важно, чтобы врач оставался бдительным в отношении обнаружений «красных флажков» возможного сексуального насилия: разрыва влагалища и незначительного, но явного изменения заднего края девственной плевы.
Наконец, многие считают, что дети, у которых в анамнезе есть вагинальные инородные тела, особенно туалетные салфетки, часто «повторяются».«Вагинальный зуд и болевые ощущения заставляют их многократно манипулировать этим участком. Этим детям может быть полезно использовать салфетки вместо туалетных салфеток.
Выводы
Наш пациент, вероятно, является первым случаем, когда непреднамеренное скопление каловых масс при отсутствии каких-либо структурных урогенитальных аномалий привело к таким затяжным симптомам, требующим обширного обследования и, наконец, обследования под наркозом для правильного ответа. диагностика и лечение. Основная этиология детских выделений из влагалища может оставаться неуловимой, несмотря на тщательный сбор анамнеза, физикальное обследование и расширенную визуализацию.Таким образом, в этой возрастной группе необходимо поддерживать высокий индекс подозрения на отложение посторонних предметов (включая каловые массы), при этом полностью исключая инфекции, новообразования или сексуальное насилие.
Благодарности
Вэйхонг Ян, доктор медицины, отделение акушерства и гинекологии, Медицинский центр больницы промывки, и доктор Аллан Дж. Джейкобс, отделение акушерства и гинекологии, больница Кони-Айленд, за выполнение процедуры удаления инородного тела
Примечания
контент, опубликованный в Cureus, является результатом клинического опыта и / или исследований, проведенных независимыми лицами или организациями.Cureus не несет ответственности за научную точность или надежность данных или выводов, опубликованных в данном документе. Весь контент, опубликованный в Cureus, предназначен только для образовательных, исследовательских и справочных целей. Кроме того, статьи, опубликованные в Cureus, не должны считаться подходящей заменой совета квалифицированного специалиста в области здравоохранения. Не пренебрегайте и не избегайте профессиональных медицинских консультаций из-за материалов, опубликованных в Cureus.
Авторы заявили об отсутствии конкурирующих интересов.
Человеческая этика
Согласие было получено всеми участниками этого исследования. Н / Д выдано разрешение Н / Д. Отчет об отдельном случае без идентифицирующей информации; согласно институциональному протоколу одобрения IRB не требовалось.
После обсуждения характера публикации (полностью обезличенный, отчет об отдельном случае) родитель ребенка устно отказался от согласия.
Ссылки
1. Hillard PJA. Гинекология Берека и Новака, 15-е издание. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2012 г.Доброкачественные заболевания женского репродуктивного тракта; С. 374–437. [Google Scholar] 3. Инородные тела влагалища и сексуальное насилие над детьми: важное соображение. Closson FT, Lichenstein R. West J. Emerg Med. 2013 сентябрь; 14: 437–439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Вероятность вагинального инородного тела у девочек с жалобами на половые органы. Рай JE, Уиллис ED. Am J Dis Child. 1985. 139: 472–476. [PubMed] [Google Scholar] 5. Инородное тело влагалища в детстве: мультидисциплинарный подход. Делигеороглу Э, Деливелиоту А, Лаггари В, Цимарис П, Креатсас Дж.J Pediatr Детское здоровье. 2006; 42: 649–651. [PubMed] [Google Scholar] 6. Инородные тела влагалища. Стрикер Т., Навратил Ф, Сеннхаузер Ф. Х. J Педиатр детского здоровья. 2004. 40: 205–207. [PubMed] [Google Scholar] 7. Инородное тело во влагалище — нечастая причина вагинитов у детей. Дахия П., Сангван К., Хосла А., Сет Н. Индиан Дж. Педиатр. 1999; 66: 466–467. [PubMed] [Google Scholar] 8. Инородное тело влагалища, проявляющееся кровотечением при дефекации у ребенка. Хасан М., Абдессамад, доктор медицины, Гринфилд М., Педиатр, подростковый гинекол.2009; 22: 5–7. [PubMed] [Google Scholar]
Выделения из влагалища у девочки препубертатного возраста, ставящей диагностическую задачу
Cureus. 2018 Apr; 10 (4): e2424.
Редактор мониторинга: Александр Муацевич и Джон Р. Адлер
, 1 , 2 , 3 , 3 и 3
Сухас Гангули
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэнов
Qing Liu
2
Неотложная медицина, Медицинский центр больницы промывки
Apostolis Tsoumpariotis
3
Педиатрическая медицина, Медицинский центр больницы промывки
Susana Rapaport
3
Педиатрическая медицина, Медицинский центр больницы промывки
Эсра Факиоглу
3
Педиатрическая медицина, Медицинский центр больницы промывки
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэна
2
Неотложная медицина, Медицинский центр больницы промывки
3
Педиатрическая медицина, Медицинский центр больницы Флашинг
Автор, ответственный за переписку.
Поступило 05.02.2018 г .; Принято 4 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Реферат
Выделения из влагалища у девочек препубертатного возраста не редкость в педиатрической амбулаторной практике. В этой возрастной группе довольно часто встречается инородное тело, имеющее различную этиологию.Иногда диагноз ставится после анамнеза и физического осмотра, а удаление инородного объекта сопровождается быстрым исчезновением симптомов. Однако в редких случаях интравагинальное инородное тело может имитировать другие патологии, включая инфекции и новообразования, а также вызывать подозрения в жестоком обращении с детьми. В таких случаях диагноз может оставаться неясным даже после лабораторных исследований и визуализационных исследований. Мы описываем семилетнюю девочку с выделениями из влагалища, которой требовалась госпитализация, множественные визуализационные исследования и, наконец, обследование под анестезией для подтверждения диагноза ложного инородного тела (каловых масс) и его удаления.Это очень редкий случай, когда застой внутривлагалищных каловых масс у ребенка приводил к таким затяжным симптомам, требующим обширных диагностических и терапевтических приемов при отсутствии каких-либо структурных аномалий мочеполовых путей.
Ключевые слова: инородное тело из влагалища, выделения из влагалища, вагинит
Введение
Ложка инородного тела является частой причиной выделений из влагалища и вагинита у детей [1]. На его долю приходится около четырех процентов симптомов при амбулаторных посещениях детской гинекологии [2].Симптомы включают выделения с неприятным запахом, дизурию и, реже, боль. Заложение инородного тела может быть следствием исследовательского поведения, соответствующего возрасту, а иногда и сексуального насилия [1,3]. Диагноз обычно ставится в большинстве случаев после подробного анамнеза и физического осмотра со стандартными визуализационными исследованиями или без них. Мы описываем исключительный случай выделения из влагалища у семилетней ранее здоровой девочки из-за непреднамеренного скопления фекалий во влагалище, что потребовало обширных диагностических визуализационных исследований и обследования под анестезией.
Описание клинического случая
Семилетняя, ранее здоровая девочка нормального роста и развития была доставлена в отделение неотложной помощи с постоянными выделениями из влагалища в течение трех месяцев. По словам матери, выделения были коричневого цвета, окрашивали нижнее белье девочки и имели рыбный запах. Амоксициллин и нистатин для местного применения, прописанные педиатром, принесли лишь минимальное облегчение. Ей также сделали уксусные ванны, как посоветовал народный целитель. При первичном медицинском осмотре педиатрической и гинекологической бригадой было заподозрено интравагинальное новообразование, и она была госпитализирована для дальнейшего обследования и визуализации.В анамнезе не было лихорадки, сыпи, дизурии, позывов, гематурии, кровянистых выделений из влагалища, кровавого или жидкого стула, боли в животе или боли в суставах. История вставки посторонних предметов не предоставлена. Пациентка жила со своей матерью, братом-близнецом и еще одним трехлетним братом и сестрой мужского пола. Мать была разведена с отцом около четырех лет, но отец принимал активное участие в уходе за детьми. Обширное интервью, проведенное медицинскими работниками и социальными работниками, не выявило подозрений в сексуальном насилии.
Физикальное обследование выявило спокойную и отзывчивую девочку препубертатного возраста с нормальными жизненными показателями (АД: 110/60, частота сердечных сокращений (ЧСС): 91 уд. / Мин, температура: 36,8 ° C, частота дыхания (ЧД): 20, периферические капилляры). сатурация кислорода (SpO2): 97%) и мягкий, не болезненный живот с нормальными звуками кишечника. При осмотре влагалища в небольшом количестве были обнаружены коричневатые выделения с неприятным запахом. При осмотре таза гинекологом было обнаружено большое некротическое образование, выступающее из входного отверстия.
Анализы крови включали нормальный общий анализ крови (лейкоциты (WBC): 10 200 / куб. Мм, гемоглобин: 13,8 г / дл, тромбоциты: 2,65 000 / куб. Мм), нормальный химический состав сыворотки (глюкоза: 74 мг / дл , азот мочевины крови: 11 мг / дл, креатинин: 0,3 мг / дл, натрий: 139 мг-экв / л, калий: 4,2 мг-экв / л, хлорид: 106 мг-экв / л). Общий анализ мочи был без особенностей, посев из влагалища на Chlamydia trachomatis и Flexi-тест на Trichomonas vaginalis были отрицательными.
Переднезадняя рентгенография таза показала скопление округлых кальцифицированных плотностей, выступающих над лобковым симфизом, что позволяет предположить дифференциальный диагноз инородного тела и флеболитов (рисунок).Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозного кровотока без дополнительной характеристики (рисунок). Увеличенная резонансная томография (МРТ) таза с контрастным усилением показала небольшое количество жидкости во влагалище и неусиленный дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см (рисунок). Эти визуализационные исследования вызвали опасения по поводу других возможностей, таких как новообразование влагалища и тромб.
Рентгенография таза, показывающая скопление округлых кальцифицированных плотностей, выступающих над лобковым сочленением
Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозный кровоток
МРТ таза с контрастным усилением, показывающая дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см
Поскольку точный диагноз не был установлен, было проведено обследование под общей анестезией. следующий шаг, на котором во влагалище пациентки был обнаружен комок засохшего кала.Его удалили с помощью пинцета Debakey с последующим промыванием физиологическим раствором всего влагалища. Ректовагинальный свищ был исключен из-за отрицательного результата теста на краситель метиленовый синий в операционной.
Во время пребывания в больнице пациентка получала цефтриаксон внутривенно и была выписана на пероральный прием цефалексина для лечения предполагаемой бактериальной суперинфекции. Перед выпиской проводилось всестороннее обучение родителей и детей правилам личной гигиены и правильным методам очистки промежности.
Обсуждение
Общие причины выделений из влагалища (с выпуклыми массами или без них, как было замечено у нашей пациентки) у девочек препубертатного возраста включают вульвит с экскориацией, травмы, сексуальное насилие, вагинит, инородные тела во влагалище, преждевременное половое созревание, прямая кишка -влагалищный свищ, местное новообразование влагалища, ботриоидная саркома, новообразования яичников, такие как гранулезно-клеточная опухоль и опухоль половых клеток, или воздействие экзогенного эстрогена [1].В связи с широким спектром возможностей и безотлагательностью исключения сексуального насилия и неопластических причин необходима тщательная, но своевременная оценка.
Распространенность вагинального инородного тела составляет 4% при амбулаторных посещениях девочек в возрасте до 13 лет [4]. Следует отметить, что наиболее часто обнаруживаемый внутривлагалищный инородный объект у педиатрических пациентов — это небольшие комочки туалетной ткани (до 80%) [3]. Среди других описанных предметов — шпильки, части игрушки, кончики пластиковых маркеров, мелки и гравий [1-2].Чаще всего они обнаруживаются у детей в возрасте от трех до девяти лет [3] и часто возникают из-за соответствующего возрасту любопытства и склонности к самоисследованию или знакомству со стороны товарищей по играм, братьев и сестер в 25% случаев или, реже, как в результате сексуального насилия [3]. Последнее должно быть исключено путем тщательного сбора анамнеза, медицинского осмотра, диагностических тестов на инфекции, передаваемые половым путем, и привлечения опытного социального работника, как это было сделано для нашего пациента. Девочки с задержкой в развитии и поведенческими расстройствами подвержены более высокому риску сохранения инородных предметов во влагалище [2,5].
Классическими симптомами инородного тела во влагалище являются стойкие выделения с неприятным запахом, часто гнойные из-за вторичных инфекций. Они могут вызывать местное раздражение и, в длительных случаях, в конечном итоге внедряться в эпителий влагалища, что может вызвать кровотечение или кровянистые выделения [2]. Часто история вставки объекта может быть недоступна, что приводит к неточному диагнозу и стойким симптомам в течение длительного периода времени, как было указано в одном исследовании (n = 35), где только 54% детей / родителей смогли напомним вставку [6].У детей старшего возраста и подростков беспокойство и смущение также могут привести к задержке обращения за медицинской помощью.
Распространенными осложнениями инородных тел влагалища являются вагинит, частые инфекции мочевыводящих путей, изъязвление стенок влагалища, перфорация брюшной полости, образование пузырно-влагалищных и ректовагинальных свищей, стеноз влагалища, рубцевание и, в редких случаях, гематохезия [5-8] . Примечательно, что ранее существовавший ректовагинальный свищ, в свою очередь, также может быть причиной скопления фекалий во влагалище.Причины ректовагинальной фистулы у детей включают болезнь Крона, перенесенные операции или лучевую терапию, а также венерическую лимфогранулему [9]. У нашего пациента наличие свищей было исключено отрицательным результатом теста на краситель метиленовый синий.
Инородное тело может быть легко визуализировано при физикальном осмотре. В некоторых случаях положение колена-грудь может обнажить мелкие предметы, такие как небольшая игрушка или монета. В других случаях диагноз ставили вагинальные мазки под анестезией [2]. В одной серии случаев (n = 35) примерно у одной трети детей инородное тело было обнаружено при осмотре или вагинальном / ректальном исследовании [6].Обычная рентгенография ограничена тем фактом, что некоторые из этих посторонних предметов не являются рентгеноконтрастными [2]. Компьютерная томограмма малого таза сопряжена с риском радиационного воздействия и неблагоприятной реакцией на внутривенное введение контраста. Ультразвук, который является безопасным и хорошо переносимым детьми, может показать неспецифические эхогенные изменения и вмятины на задней стенке мочевого пузыря [10], но может быть затруднен из-за различий между наблюдателями. МРТ малого таза, вероятно, является самым лучшим и точным методом визуализации образования во влагалище / инородного тела [3].Тем не менее, МРТ ограничена из-за отсутствия экстренной помощи, времени, затрат и необходимости седативных препаратов для детей ясельного и младшего возраста. В редких случаях даже комбинация всех трех методов визуализации может не дать точного диагноза, как это было замечено у нашего пациента.
Лечение заключается в своевременном удалении инородного предмета. Вагинальное орошение часто хорошо переносится у совместных детей и эффективно, если объект расположен в дистальном отделе влагалища, рядом с входным отверстием. Нет никаких доказательств в пользу использования таких методов, как уксус или сидячие ванны (которые использовались нашим пациентом) или крем с эстрогеном [5-6].Если конкретный диагноз неясен даже после визуализационных исследований, как в нашем случае, вагиноскопия и / или обследование под анестезией остаются золотым стандартом, предлагая двойные преимущества диагностики и удаления одновременно [2].
Во время обследования под анестезией важно, чтобы врач оставался бдительным в отношении обнаружений «красных флажков» возможного сексуального насилия: разрыва влагалища и незначительного, но явного изменения заднего края девственной плевы.
Наконец, многие считают, что дети, у которых в анамнезе есть вагинальные инородные тела, особенно туалетные салфетки, часто «повторяются».«Вагинальный зуд и болевые ощущения заставляют их многократно манипулировать этим участком. Этим детям может быть полезно использовать салфетки вместо туалетных салфеток.
Выводы
Наш пациент, вероятно, является первым случаем, когда непреднамеренное скопление каловых масс при отсутствии каких-либо структурных урогенитальных аномалий привело к таким затяжным симптомам, требующим обширного обследования и, наконец, обследования под наркозом для правильного ответа. диагностика и лечение. Основная этиология детских выделений из влагалища может оставаться неуловимой, несмотря на тщательный сбор анамнеза, физикальное обследование и расширенную визуализацию.Таким образом, в этой возрастной группе необходимо поддерживать высокий индекс подозрения на отложение посторонних предметов (включая каловые массы), при этом полностью исключая инфекции, новообразования или сексуальное насилие.
Благодарности
Вэйхонг Ян, доктор медицины, отделение акушерства и гинекологии, Медицинский центр больницы промывки, и доктор Аллан Дж. Джейкобс, отделение акушерства и гинекологии, больница Кони-Айленд, за выполнение процедуры удаления инородного тела
Примечания
контент, опубликованный в Cureus, является результатом клинического опыта и / или исследований, проведенных независимыми лицами или организациями.Cureus не несет ответственности за научную точность или надежность данных или выводов, опубликованных в данном документе. Весь контент, опубликованный в Cureus, предназначен только для образовательных, исследовательских и справочных целей. Кроме того, статьи, опубликованные в Cureus, не должны считаться подходящей заменой совета квалифицированного специалиста в области здравоохранения. Не пренебрегайте и не избегайте профессиональных медицинских консультаций из-за материалов, опубликованных в Cureus.
Авторы заявили об отсутствии конкурирующих интересов.
Человеческая этика
Согласие было получено всеми участниками этого исследования. Н / Д выдано разрешение Н / Д. Отчет об отдельном случае без идентифицирующей информации; согласно институциональному протоколу одобрения IRB не требовалось.
После обсуждения характера публикации (полностью обезличенный, отчет об отдельном случае) родитель ребенка устно отказался от согласия.
Ссылки
1. Hillard PJA. Гинекология Берека и Новака, 15-е издание. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2012 г.Доброкачественные заболевания женского репродуктивного тракта; С. 374–437. [Google Scholar] 3. Инородные тела влагалища и сексуальное насилие над детьми: важное соображение. Closson FT, Lichenstein R. West J. Emerg Med. 2013 сентябрь; 14: 437–439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Вероятность вагинального инородного тела у девочек с жалобами на половые органы. Рай JE, Уиллис ED. Am J Dis Child. 1985. 139: 472–476. [PubMed] [Google Scholar] 5. Инородное тело влагалища в детстве: мультидисциплинарный подход. Делигеороглу Э, Деливелиоту А, Лаггари В, Цимарис П, Креатсас Дж.J Pediatr Детское здоровье. 2006; 42: 649–651. [PubMed] [Google Scholar] 6. Инородные тела влагалища. Стрикер Т., Навратил Ф, Сеннхаузер Ф. Х. J Педиатр детского здоровья. 2004. 40: 205–207. [PubMed] [Google Scholar] 7. Инородное тело во влагалище — нечастая причина вагинитов у детей. Дахия П., Сангван К., Хосла А., Сет Н. Индиан Дж. Педиатр. 1999; 66: 466–467. [PubMed] [Google Scholar] 8. Инородное тело влагалища, проявляющееся кровотечением при дефекации у ребенка. Хасан М., Абдессамад, доктор медицины, Гринфилд М., Педиатр, подростковый гинекол.2009; 22: 5–7. [PubMed] [Google Scholar]
Выделения из влагалища у девочки препубертатного возраста, ставящей диагностическую задачу
Cureus. 2018 Apr; 10 (4): e2424.
Редактор мониторинга: Александр Муацевич и Джон Р. Адлер
, 1 , 2 , 3 , 3 и 3
Сухас Гангули
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэнов
Qing Liu
2
Неотложная медицина, Медицинский центр больницы промывки
Apostolis Tsoumpariotis
3
Педиатрическая медицина, Медицинский центр больницы промывки
Susana Rapaport
3
Педиатрическая медицина, Медицинский центр больницы промывки
Эсра Факиоглу
3
Педиатрическая медицина, Медицинский центр больницы промывки
1
Педиатрия, Еврейская система здравоохранения Северного берега и Лонг-Айленда — Детский медицинский центр Коэна
2
Неотложная медицина, Медицинский центр больницы промывки
3
Педиатрическая медицина, Медицинский центр больницы Флашинг
Автор, ответственный за переписку.
Поступило 05.02.2018 г .; Принято 4 апреля 2018 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Реферат
Выделения из влагалища у девочек препубертатного возраста не редкость в педиатрической амбулаторной практике. В этой возрастной группе довольно часто встречается инородное тело, имеющее различную этиологию.Иногда диагноз ставится после анамнеза и физического осмотра, а удаление инородного объекта сопровождается быстрым исчезновением симптомов. Однако в редких случаях интравагинальное инородное тело может имитировать другие патологии, включая инфекции и новообразования, а также вызывать подозрения в жестоком обращении с детьми. В таких случаях диагноз может оставаться неясным даже после лабораторных исследований и визуализационных исследований. Мы описываем семилетнюю девочку с выделениями из влагалища, которой требовалась госпитализация, множественные визуализационные исследования и, наконец, обследование под анестезией для подтверждения диагноза ложного инородного тела (каловых масс) и его удаления.Это очень редкий случай, когда застой внутривлагалищных каловых масс у ребенка приводил к таким затяжным симптомам, требующим обширных диагностических и терапевтических приемов при отсутствии каких-либо структурных аномалий мочеполовых путей.
Ключевые слова: инородное тело из влагалища, выделения из влагалища, вагинит
Введение
Ложка инородного тела является частой причиной выделений из влагалища и вагинита у детей [1]. На его долю приходится около четырех процентов симптомов при амбулаторных посещениях детской гинекологии [2].Симптомы включают выделения с неприятным запахом, дизурию и, реже, боль. Заложение инородного тела может быть следствием исследовательского поведения, соответствующего возрасту, а иногда и сексуального насилия [1,3]. Диагноз обычно ставится в большинстве случаев после подробного анамнеза и физического осмотра со стандартными визуализационными исследованиями или без них. Мы описываем исключительный случай выделения из влагалища у семилетней ранее здоровой девочки из-за непреднамеренного скопления фекалий во влагалище, что потребовало обширных диагностических визуализационных исследований и обследования под анестезией.
Описание клинического случая
Семилетняя, ранее здоровая девочка нормального роста и развития была доставлена в отделение неотложной помощи с постоянными выделениями из влагалища в течение трех месяцев. По словам матери, выделения были коричневого цвета, окрашивали нижнее белье девочки и имели рыбный запах. Амоксициллин и нистатин для местного применения, прописанные педиатром, принесли лишь минимальное облегчение. Ей также сделали уксусные ванны, как посоветовал народный целитель. При первичном медицинском осмотре педиатрической и гинекологической бригадой было заподозрено интравагинальное новообразование, и она была госпитализирована для дальнейшего обследования и визуализации.В анамнезе не было лихорадки, сыпи, дизурии, позывов, гематурии, кровянистых выделений из влагалища, кровавого или жидкого стула, боли в животе или боли в суставах. История вставки посторонних предметов не предоставлена. Пациентка жила со своей матерью, братом-близнецом и еще одним трехлетним братом и сестрой мужского пола. Мать была разведена с отцом около четырех лет, но отец принимал активное участие в уходе за детьми. Обширное интервью, проведенное медицинскими работниками и социальными работниками, не выявило подозрений в сексуальном насилии.
Физикальное обследование выявило спокойную и отзывчивую девочку препубертатного возраста с нормальными жизненными показателями (АД: 110/60, частота сердечных сокращений (ЧСС): 91 уд. / Мин, температура: 36,8 ° C, частота дыхания (ЧД): 20, периферические капилляры). сатурация кислорода (SpO2): 97%) и мягкий, не болезненный живот с нормальными звуками кишечника. При осмотре влагалища в небольшом количестве были обнаружены коричневатые выделения с неприятным запахом. При осмотре таза гинекологом было обнаружено большое некротическое образование, выступающее из входного отверстия.
Анализы крови включали нормальный общий анализ крови (лейкоциты (WBC): 10 200 / куб. Мм, гемоглобин: 13,8 г / дл, тромбоциты: 2,65 000 / куб. Мм), нормальный химический состав сыворотки (глюкоза: 74 мг / дл , азот мочевины крови: 11 мг / дл, креатинин: 0,3 мг / дл, натрий: 139 мг-экв / л, калий: 4,2 мг-экв / л, хлорид: 106 мг-экв / л). Общий анализ мочи был без особенностей, посев из влагалища на Chlamydia trachomatis и Flexi-тест на Trichomonas vaginalis были отрицательными.
Переднезадняя рентгенография таза показала скопление округлых кальцифицированных плотностей, выступающих над лобковым симфизом, что позволяет предположить дифференциальный диагноз инородного тела и флеболитов (рисунок).Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозного кровотока без дополнительной характеристики (рисунок). Увеличенная резонансная томография (МРТ) таза с контрастным усилением показала небольшое количество жидкости во влагалище и неусиленный дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см (рисунок). Эти визуализационные исследования вызвали опасения по поводу других возможностей, таких как новообразование влагалища и тромб.
Рентгенография таза, показывающая скопление округлых кальцифицированных плотностей, выступающих над лобковым сочленением
Ультразвуковое сканирование таза показало эхогенную структуру размером 0,8 см x 0,5 см x 0,5 см в области влагалища с участками венозный кровоток
МРТ таза с контрастным усилением, показывающая дефект наполнения во влагалище размером 0,5 см x 0,6 см x 0,4 см
Поскольку точный диагноз не был установлен, было проведено обследование под общей анестезией. следующий шаг, на котором во влагалище пациентки был обнаружен комок засохшего кала.Его удалили с помощью пинцета Debakey с последующим промыванием физиологическим раствором всего влагалища. Ректовагинальный свищ был исключен из-за отрицательного результата теста на краситель метиленовый синий в операционной.
Во время пребывания в больнице пациентка получала цефтриаксон внутривенно и была выписана на пероральный прием цефалексина для лечения предполагаемой бактериальной суперинфекции. Перед выпиской проводилось всестороннее обучение родителей и детей правилам личной гигиены и правильным методам очистки промежности.
Обсуждение
Общие причины выделений из влагалища (с выпуклыми массами или без них, как было замечено у нашей пациентки) у девочек препубертатного возраста включают вульвит с экскориацией, травмы, сексуальное насилие, вагинит, инородные тела во влагалище, преждевременное половое созревание, прямая кишка -влагалищный свищ, местное новообразование влагалища, ботриоидная саркома, новообразования яичников, такие как гранулезно-клеточная опухоль и опухоль половых клеток, или воздействие экзогенного эстрогена [1].В связи с широким спектром возможностей и безотлагательностью исключения сексуального насилия и неопластических причин необходима тщательная, но своевременная оценка.
Распространенность вагинального инородного тела составляет 4% при амбулаторных посещениях девочек в возрасте до 13 лет [4]. Следует отметить, что наиболее часто обнаруживаемый внутривлагалищный инородный объект у педиатрических пациентов — это небольшие комочки туалетной ткани (до 80%) [3]. Среди других описанных предметов — шпильки, части игрушки, кончики пластиковых маркеров, мелки и гравий [1-2].Чаще всего они обнаруживаются у детей в возрасте от трех до девяти лет [3] и часто возникают из-за соответствующего возрасту любопытства и склонности к самоисследованию или знакомству со стороны товарищей по играм, братьев и сестер в 25% случаев или, реже, как в результате сексуального насилия [3]. Последнее должно быть исключено путем тщательного сбора анамнеза, медицинского осмотра, диагностических тестов на инфекции, передаваемые половым путем, и привлечения опытного социального работника, как это было сделано для нашего пациента. Девочки с задержкой в развитии и поведенческими расстройствами подвержены более высокому риску сохранения инородных предметов во влагалище [2,5].
Классическими симптомами инородного тела во влагалище являются стойкие выделения с неприятным запахом, часто гнойные из-за вторичных инфекций. Они могут вызывать местное раздражение и, в длительных случаях, в конечном итоге внедряться в эпителий влагалища, что может вызвать кровотечение или кровянистые выделения [2]. Часто история вставки объекта может быть недоступна, что приводит к неточному диагнозу и стойким симптомам в течение длительного периода времени, как было указано в одном исследовании (n = 35), где только 54% детей / родителей смогли напомним вставку [6].У детей старшего возраста и подростков беспокойство и смущение также могут привести к задержке обращения за медицинской помощью.
Распространенными осложнениями инородных тел влагалища являются вагинит, частые инфекции мочевыводящих путей, изъязвление стенок влагалища, перфорация брюшной полости, образование пузырно-влагалищных и ректовагинальных свищей, стеноз влагалища, рубцевание и, в редких случаях, гематохезия [5-8] . Примечательно, что ранее существовавший ректовагинальный свищ, в свою очередь, также может быть причиной скопления фекалий во влагалище.Причины ректовагинальной фистулы у детей включают болезнь Крона, перенесенные операции или лучевую терапию, а также венерическую лимфогранулему [9]. У нашего пациента наличие свищей было исключено отрицательным результатом теста на краситель метиленовый синий.
Инородное тело может быть легко визуализировано при физикальном осмотре. В некоторых случаях положение колена-грудь может обнажить мелкие предметы, такие как небольшая игрушка или монета. В других случаях диагноз ставили вагинальные мазки под анестезией [2]. В одной серии случаев (n = 35) примерно у одной трети детей инородное тело было обнаружено при осмотре или вагинальном / ректальном исследовании [6].Обычная рентгенография ограничена тем фактом, что некоторые из этих посторонних предметов не являются рентгеноконтрастными [2]. Компьютерная томограмма малого таза сопряжена с риском радиационного воздействия и неблагоприятной реакцией на внутривенное введение контраста. Ультразвук, который является безопасным и хорошо переносимым детьми, может показать неспецифические эхогенные изменения и вмятины на задней стенке мочевого пузыря [10], но может быть затруднен из-за различий между наблюдателями. МРТ малого таза, вероятно, является самым лучшим и точным методом визуализации образования во влагалище / инородного тела [3].Тем не менее, МРТ ограничена из-за отсутствия экстренной помощи, времени, затрат и необходимости седативных препаратов для детей ясельного и младшего возраста. В редких случаях даже комбинация всех трех методов визуализации может не дать точного диагноза, как это было замечено у нашего пациента.
Лечение заключается в своевременном удалении инородного предмета. Вагинальное орошение часто хорошо переносится у совместных детей и эффективно, если объект расположен в дистальном отделе влагалища, рядом с входным отверстием. Нет никаких доказательств в пользу использования таких методов, как уксус или сидячие ванны (которые использовались нашим пациентом) или крем с эстрогеном [5-6].Если конкретный диагноз неясен даже после визуализационных исследований, как в нашем случае, вагиноскопия и / или обследование под анестезией остаются золотым стандартом, предлагая двойные преимущества диагностики и удаления одновременно [2].
Во время обследования под анестезией важно, чтобы врач оставался бдительным в отношении обнаружений «красных флажков» возможного сексуального насилия: разрыва влагалища и незначительного, но явного изменения заднего края девственной плевы.
Наконец, многие считают, что дети, у которых в анамнезе есть вагинальные инородные тела, особенно туалетные салфетки, часто «повторяются».«Вагинальный зуд и болевые ощущения заставляют их многократно манипулировать этим участком. Этим детям может быть полезно использовать салфетки вместо туалетных салфеток.
Выводы
Наш пациент, вероятно, является первым случаем, когда непреднамеренное скопление каловых масс при отсутствии каких-либо структурных урогенитальных аномалий привело к таким затяжным симптомам, требующим обширного обследования и, наконец, обследования под наркозом для правильного ответа. диагностика и лечение. Основная этиология детских выделений из влагалища может оставаться неуловимой, несмотря на тщательный сбор анамнеза, физикальное обследование и расширенную визуализацию.Таким образом, в этой возрастной группе необходимо поддерживать высокий индекс подозрения на отложение посторонних предметов (включая каловые массы), при этом полностью исключая инфекции, новообразования или сексуальное насилие.
Благодарности
Вэйхонг Ян, доктор медицины, отделение акушерства и гинекологии, Медицинский центр больницы промывки, и доктор Аллан Дж. Джейкобс, отделение акушерства и гинекологии, больница Кони-Айленд, за выполнение процедуры удаления инородного тела
Примечания
контент, опубликованный в Cureus, является результатом клинического опыта и / или исследований, проведенных независимыми лицами или организациями.Cureus не несет ответственности за научную точность или надежность данных или выводов, опубликованных в данном документе. Весь контент, опубликованный в Cureus, предназначен только для образовательных, исследовательских и справочных целей. Кроме того, статьи, опубликованные в Cureus, не должны считаться подходящей заменой совета квалифицированного специалиста в области здравоохранения. Не пренебрегайте и не избегайте профессиональных медицинских консультаций из-за материалов, опубликованных в Cureus.
Авторы заявили об отсутствии конкурирующих интересов.
Человеческая этика
Согласие было получено всеми участниками этого исследования. Н / Д выдано разрешение Н / Д. Отчет об отдельном случае без идентифицирующей информации; согласно институциональному протоколу одобрения IRB не требовалось.
После обсуждения характера публикации (полностью обезличенный, отчет об отдельном случае) родитель ребенка устно отказался от согласия.
Ссылки
1. Hillard PJA. Гинекология Берека и Новака, 15-е издание. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2012 г.Доброкачественные заболевания женского репродуктивного тракта; С. 374–437. [Google Scholar] 3. Инородные тела влагалища и сексуальное насилие над детьми: важное соображение. Closson FT, Lichenstein R. West J. Emerg Med. 2013 сентябрь; 14: 437–439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Вероятность вагинального инородного тела у девочек с жалобами на половые органы. Рай JE, Уиллис ED. Am J Dis Child. 1985. 139: 472–476. [PubMed] [Google Scholar] 5. Инородное тело влагалища в детстве: мультидисциплинарный подход. Делигеороглу Э, Деливелиоту А, Лаггари В, Цимарис П, Креатсас Дж.J Pediatr Детское здоровье. 2006; 42: 649–651. [PubMed] [Google Scholar] 6. Инородные тела влагалища. Стрикер Т., Навратил Ф, Сеннхаузер Ф. Х. J Педиатр детского здоровья. 2004. 40: 205–207. [PubMed] [Google Scholar] 7. Инородное тело во влагалище — нечастая причина вагинитов у детей. Дахия П., Сангван К., Хосла А., Сет Н. Индиан Дж. Педиатр. 1999; 66: 466–467. [PubMed] [Google Scholar] 8. Инородное тело влагалища, проявляющееся кровотечением при дефекации у ребенка. Хасан М., Абдессамад, доктор медицины, Гринфилд М., Педиатр, подростковый гинекол.2009; 22: 5–7. [PubMed] [Google Scholar]
Информация о здоровье детей: Вульвовагинит
Этот информационный бюллетень является
доступно на следующих языках:
Арабский,
Ассирийский,
Бирманский,
Китайский упрощенный),
Китайский традиционный),
Английский,
Карен,
Персидский,
Сомали,
Турецкий и
Вьетнамский.
Вульвовагинит ( vul-vo-vaj-ee-night-is ) — это воспаление или раздражение влагалища и вульвы (наружной области женских половых органов).Легкий вульвовагинит — очень распространенная проблема, и некоторые дети болеют вульвовагинитом много раз. После начала полового созревания вульвовагинит обычно возникает реже.
В большинстве случаев вульвовагинит не является серьезной проблемой, и его обычно удается вылечить с помощью простых шагов в домашних условиях. Обычно не требуется никакого лечения или анализов.
Признаки и симптомы вульвовагинита
Если у вашего ребенка вульвовагинит, у него может быть:
- зуд в области влагалища
- выделения из влагалища
- покраснение кожи между большими половыми губами (наружные губы влагалища)
- жжение или покалывание при мочеиспускании.
Что вызывает вульвовагинит?
Когда ваш ребенок маленький, слизистая оболочка влагалища и вульвы может быть довольно тонкой, что может привести к его раздражению. Влага или сырость вокруг вульвы также могут привести к вульвовагиниту — это усугубляется тесной одеждой или избыточным весом. Другая причина вульвовагинита — раздражители, такие как остатки мыла, пенные ванны и антисептики.
Осторожные черви иногда вызывают или усугубляют вульвовагинит. Дети с острицами часто сильно чешутся по ночам.Если зуд является серьезным симптомом, вы можете вылечить ребенка от остриц. Смотрите наш информационный бюллетень
Черви.
Уход на дому
В большинстве легких случаев вульвовагинита вы можете ухаживать за своим ребенком дома, не посещая врача. Убедите ребенка, что ему не о чем беспокоиться, так как вульвовагинит — обычная проблема и нормальная часть взросления.
Старайтесь избегать вещей, которые усугубляют вульвовагинит:
- Носите свободное хлопковое белье, избегайте узких джинсов и т. Д.
- Если у вашего ребенка избыточный вес, посоветуйтесь, как поддерживать нормальный вес с помощью диеты и физических упражнений.
- Не используйте много мыла в ванне или душе и убедитесь, что мыло хорошо смыто с вульвы. Избегайте ванн с пеной и антибактериальных средств.
Некоторые люди находят уксусные ванны полезными: добавьте полстакана белого уксуса в неглубокую ванну и выдержите 10–15 минут. Делайте это ежедневно в течение нескольких дней и посмотрите, поможет ли это.
Успокаивающие кремы (например, мягкий парафин, кремы от опрелостей) могут помочь уменьшить болезненность, а также защитить кожу от влаги или любых выделений, которые могут вызывать раздражение.
Возможно, вам придется повторить эти простые меры, если проблема не исчезнет.
Когда обращаться к врачу
Отведите ребенка к терапевту, если:
- Вульвовагинит беспокоит вашего ребенка — врач может посоветовать взять мазок из этой области для анализа, но результаты не всегда полезны.
- У вашего ребенка более тяжелый случай вульвовагинита, кровянистых выделений или других кожных проблем — врач может направить его к педиатру или другому специалисту для дальнейшего лечения.
- У вашего ребенка жар и боль при мочеиспускании — врач может назначить тест на инфекцию мочевыводящих путей (см. Наш информационный бюллетень).
Инфекция мочевыводящих путей).
Ключевые моменты, которые следует запомнить
- Легкий вульвовагинит — очень распространенная проблема.
- Это может повторяться время от времени, но будет улучшаться по мере взросления вашего ребенка.
- В большинстве легких случаев лечение или анализы не требуются.
- Избегайте вещей, которые усугубляют вульвовагинит, например тесного нижнего белья и раздражителей, таких как мыло.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Могут ли дети заболеть молочницей? Как мне узнать, есть ли у моего ребенка вульвовагинит или молочница?
Вульвовагинит гораздо чаще встречается у детей, не достигших половой зрелости, чем молочница.
