Тянет низ живота при беременности 16 недель: Тянет живот при беременности почему и что предпринять
УЗИ плода, фото живота, что происходит с мамой и малышом
Что происходит с малышом на 16 неделе
На 16 неделе беременности с малышом происходят многочисленные перемены, его кости твердеют, а сердечко работает все интенсивнее. Его пальчики на руках и ногах сформировались, на них теперь есть характерный неповторимый узор.
Лицо крохи становится более рельефным, его черты проступают заметнее, чем раньше. Если мама довольно субтильная, она может почувствовать копошения малыша в животике уже на 16 неделе, хотя обычно движения становятся ощутимы на 18-20 неделях.
Даже если женщина этого не чувствует, ребенок в утробе активно машет руками и ногами, трогает пальцами пуповину, касается ими лица, ножек.
Время от времени малыш заглатывает часть амниотической жидкости, в которой он плавает. Попадая в пищеварительный тракт, эта жидкость помогает развиваться пищеварительной системе ребенка. Благодаря таким упражнениям малыш после рождения может усваивать молозиво и молоко. Дальше жидкость фильтруется почками, а потом возвращается в полость в виде мочи.
В это время интенсивно развивается кора головного мозга ребенка, на ней возникают борозды и извилины. Параллельно начинают функционировать органы эндокринной системы: надпочечники и вилочковая железа.
УЗИ плода
На 16 неделе беременности от зачатия можно пройти УЗИ-скрининг второго триместра. Хотя, как правило, доктора отправляют мам на такое обследование ближе к 18-й неделе.
При УЗИ плода на 16 неделе специалисты изучают не только возможные патологии, но и стараются получить информацию о толщине плаценты и ее расположении, степени зрелости (норма 0-1), количестве амниотической жидкости, чтобы определить маловодие или многоводие.
Врач смотрит шейку матки вагинальным датчиком, она не должна быть меньше 30 мм, а внутренний зев должен быть закрыт.
Кроме того, УЗИ плода на 16 неделе позволит докторам определить вес ребенка, окружность его головки и животика, длину бедра и плечевой кости, а также число сердечных сокращений (норма 120-160 на любом сроке).
Фото живота
К 16 неделе беременности от зачатия вес малыша может достигать уже 150 граммов, а рост при этом будет около 12,5–14 см. Ребенок размером близок к гранату.
Фото: pixabay.com
Фото живота на 16 неделе беременности – хороший способ зафиксировать для истории, с чего начиналась жизнь вашего ребенка. У субтильных девушек на этом сроке животик уже слегка выступает вперед, так что скрывать положение становится сложно. Мамочки с более округлыми формами могут пока не беспокоиться из-за ремней на брюках, но в ближайшие пару недель и они почувствуют прибавку в области талии.
Что происходит с мамой на 16 неделе
С начала беременности мама уже скорее всего прибавила в весе от 4,5 до 5,8 кг. Такие изменения не проходят незаметно, так что женщина может столкнуться с неудобствами. Спать, да и просто лежать на спине, становится все сложнее, так как растущая матка начинает давить на нижнюю полую вену, мешая кровотоку.
Такие изменения не проходят незаметно, так что женщина может столкнуться с неудобствами. Спать, да и просто лежать на спине, становится все сложнее, так как растущая матка начинает давить на нижнюю полую вену, мешая кровотоку.
Сердечно-сосудистая система беременной подвергается на таком сроке серьезной нагрузке, поэтому артериальное давление может быть ниже обычного, может возникать одышка. Стоит учитывать, что любые резкие движения, например подъем с кровати, могут обернуться головокружением и слабостью в ногах.
На 16 неделе беременности некоторые мамы замечают, что выделение белей из влагалища увеличилось. В этом нет ничего страшного, просто старайтесь чаще подмываться и носить хлопчатобумажное белье.
Во втором триместре врачи рекомендуют придерживаться диеты с минимальным количеством простого сахара. Он привлекает микробы, и в итоге женщине приходится лечиться от инфекций.
Какие ощущения вы можете испытывать на 16 неделе
- На этом сроке многие женщины впервые чувствуют движение плода.
 Срок ориентировочный, и если ваш малыш пока не ерзает в животе, подождите пару недель. Иногда почувствовать шевеления малыша мешает избыточный вес, так что контролируйте объемы еды и следите за своими ощущениями. Больше всего движения малыша напоминают порхание крыльев иногда легкие удары. Некоторые мамы признаются, что это скорее похоже на процесс образования газов в кишечнике или урчание желудка.
Срок ориентировочный, и если ваш малыш пока не ерзает в животе, подождите пару недель. Иногда почувствовать шевеления малыша мешает избыточный вес, так что контролируйте объемы еды и следите за своими ощущениями. Больше всего движения малыша напоминают порхание крыльев иногда легкие удары. Некоторые мамы признаются, что это скорее похоже на процесс образования газов в кишечнике или урчание желудка. - Зверский аппетит часто приходит на смену токсикозу, так что во втором триместре беременности нужно следить за своим рационом. Старайтесь налегать на полезную пищу, делайте три больших приема еды в день и два перекуса.
- Учащенное мочеиспускание, которое будет с вами до конца срока. Терпеть ни в коем случае нельзя, опорожнять мочевой пузырь нужно при любой возможности, ведь иначе есть риск развития цистита, который придется лечить.
- Боли в спине, у кого-то похожие на ломоту, у кого-то настоящие острые приступы. Эти ощущения возникают из-за растущей матки, которая смещает центр тяжести, и женщине приходится прогибаться.
 Нагрузка на мышцы крестца возрастает, отсюда и боль. Если справляться с ней сложно, можно обратиться к доктору за анальгетиками. Кроме того, помогает тепло и покой, а также специальная обувь и бандажи для беременных.
Нагрузка на мышцы крестца возрастает, отсюда и боль. Если справляться с ней сложно, можно обратиться к доктору за анальгетиками. Кроме того, помогает тепло и покой, а также специальная обувь и бандажи для беременных.
Есть ряд ощущений на 16 неделе беременности, о которых следует обязательно проинформировать своего врача, так как они могут сигнализировать о проблемах:
- постоянная или резкая головная боль;
- ухудшение зрения или мелькание «мушек» перед глазами;
- быстро нарастающие отеки;
- кровянистые выделения из половых путей;
- сильная неослабевающая боль в животе;
- постоянная рвота;
- обильные водянистые выделения из влагалища — излитие околоплодных вод.
Месячные
Месячные во время беременности – это что-то за границей нормы. В реальности это ни что иное, как кровотечение, которое может свидетельствовать об угрозе.
Причинами кровотечений во втором триместре могут быть:
- патология шейки матки — эктопия, полип, дисплазия;
- нарушение свёртываемости крови (тромбофилия) или приём средств, разжижающих кровь;
- отслойка или предлежание плаценты.

— Потеря времени в такой ситуации может быть смертельно опасна, — предупреждают врачи. — При появлении кровяных выделений разного объема от коричневых мажущих, розовых до ярко-алых, надо срочно показаться врачу и сделать УЗИ.
Боли в животе
На разных сроках беременные сталкиваются с потягивающими болями в животе по бокам. Некоторые мамы беспокоятся: вдруг это сигнал опасности. Однако зачастую такая боль нормальна, ведь ребеночек растет и вместе с ним растет матка. Она прикреплена к стенкам костного таза связками, они натягиваются – и возникает тянущая боль.
Как отличить «нормальную» боль от угрозы?
- если боль только с одной стороны, это хороший признак;
- положите руку на живот, если матка спокойна – все в порядке, если же она как камень, звоним в больницу;
- если боль не периодическая, бояться нечего, иное дело, если она возникает каждые 10-15 минут – такие ощущения могут быть тревожным признаком.
Коричневые выделения
— На этом сроке не так часто, как в более ранние сроки (до 12 недель), бывают кровянистые, коричневатые выделения из половых путей. Это серьезное осложнение и в этом сроке требует срочной госпитализации в стационар в гинекологическое отделение для постановки диагноза и выбора тактики лечения! Такое осложнение, как правило, возникает при краевом или полном предлежании плаценты, а также в случае ее частичной отслойки, — предупреждает врач акушер-гинеколог Татьяна Михайлова.
Это серьезное осложнение и в этом сроке требует срочной госпитализации в стационар в гинекологическое отделение для постановки диагноза и выбора тактики лечения! Такое осложнение, как правило, возникает при краевом или полном предлежании плаценты, а также в случае ее частичной отслойки, — предупреждает врач акушер-гинеколог Татьяна Михайлова.
Популярные вопросы и ответы
Судороги во время беременности – это нормально? И как с ними бороться?
Судороги – это сигнал того, что в организме женщины нарушен баланс микроэлементов. Во время беременности такая ситуация вполне ожидаема. Во втором триместре идет активное формирование костной системы ребенка, а это требует большого количества минеральных солей.
Обычно именно минеральный дисбаланс является причиной судорог в ногах: клетки мышц расходуют калий, кальций, магний, и эти элементы просто не успевают восполниться. Снизить вероятность судорог поможет правильный сбалансированный рацион.
Кальций мы получаем из молочных продуктов, орехов, капусты, яиц, но он хорошо усваивается в паре с витамином Д3. Про калий многие вообще забывают, тогда как он нужен каждой клетке тела. Поэтому важно включить в меню богатые калием продукты. Это поможет также избежать проблем с отеками.
Каковы плановые показания к кесареву сечению?
Есть перечень абсолютных показаний к плановому кесареву сечению. В этот список входят:
• полное или частичное предлежание плаценты;
• тазовое предлежание плода, который весит больше 3700 граммов;
• поперечное или косое положение плода;
• сужение таза 3-4 степени;
• рубец на матке при условии, что естественные роды невозможны;
• пластические операции на промежности;
• некоторые показания со стороны плода при пороках развития;
• преэклампсия;
• показания со стороны других органов и систем.
Это далеко не весь список, но в нем отражены основные причины назначения КС.
Как избежать растяжек во время беременности?
Растяжки представляют собой небольшой разрыв верхнего слоя кожи из-за растущего животика или груди. Формирование растяжек зависит от индивидуальных свойств кожи (прежде всего от ее эластичности и строения). Увы, косметического средства, которое бы стопроцентно предотвратило появление растяжек у беременных, индустрия пока не придумала. Однако применение косметических масел и других средств для улучшения свойств кожи, конечно, снизит вероятность возникновения растяжек. Но гарантии, что это будет эффективно, не может дать никто. Старайтесь пить воду, чтобы кожа оставалась более эластичной.
Формирование растяжек зависит от индивидуальных свойств кожи (прежде всего от ее эластичности и строения). Увы, косметического средства, которое бы стопроцентно предотвратило появление растяжек у беременных, индустрия пока не придумала. Однако применение косметических масел и других средств для улучшения свойств кожи, конечно, снизит вероятность возникновения растяжек. Но гарантии, что это будет эффективно, не может дать никто. Старайтесь пить воду, чтобы кожа оставалась более эластичной.
Можно ли заниматься сексом?
Если беременность протекает нормально, нет угрозы прерывания беременности, длина шейки матки более 30 мм, нет полного предлежания плаценты, то противопоказаний для секса нет, — объясняет врач акушер-гинеколог Татьяна Михайлова. — Главное, чтобы всё было в меру, и мамочке необходимо чутко следить за своим самочувствием и ощущениями в теле!
Что делать, если повысилась температура?
Если во время беременности на любом сроке повысилась температура и тем более если есть признаки простуды или болей, необходимо обратиться к своему врачу акушеру-гинекологу или терапевту, — объясняет врач Татьяна Михайлова.
Во-первых, сильный жар может плохо сказаться на самочувствии и мамы, и малыша. Во-вторых, опасность представляет самолечение. Многие лекарства беременным противопоказаны, поэтому без совета врача пить таблетки не стоит.
Что делать, если тянет низ живота?
Если болит с одной стороны и боль не накатывает приступами через равные промежутки времени, значит, это просто докучают растягивающиеся связки. Врачи советуют женщине успокоиться, прилечь, глубоко подышать и расслабиться. Напряжение мышц должно пройти вместе с болью.
Иногда такой болью проявляются репетиционные схватки. На подобных сроках их еще быть не должно, но все индивидуально.
Как правильно питаться?
В идеале нужно питаться пять раз в день – делать три основных приема пищи и два промежуточных. При каждом приеме пищи нужно стараться сочетать продукты разных видов, содержащие белки, углеводы и полезные жиры.
Белки нужно получать за счет нежирных сортов мяса, яиц и молочных продуктов, углеводы — из богатых растительной клетчаткой продуктов (овощей, фруктов, цельнозернового хлеба). Можно употреблять крупы, макароны и картофель 1-2 раза в день.
Можно употреблять крупы, макароны и картофель 1-2 раза в день.
Овощи и фрукты следует есть по нескольку раз в день, рыбу и морские продукты — 2-3 раза в неделю.
Полезно будет употреблять продукты, богатые фолиевой кислотой: бобовые, зеленые овощи, шпинат, брюссельскую и цветную капусту, бананы, апельсины. Желательно сократить употребление сладостей, консервированных продуктов, копченостей, жареного и жирного.
Что происходит на 16 неделе беременности
Второй триместр длится уже третью неделю, и женщина в это время ощущает прилив сил и бодрости. На 16 неделе беременности уже давно позади токсикоз и утренние недомогания, потихоньку начинает прибавляться вес, может едва округляться животик. У малыша сформировались все органы и ткани, и теперь они активно растут и развиваются. Особенно активно развиваются головной мозг и нервная система, сердце и сосуды, чтобы обеспечить растущее тело ребенка кислородом и питанием.
Что ощущает мать на 16 неделе беременности
Считается, что второй триместр — это самое спокойное время беременности, практически никаких неприятных ощущений в его начале нет. Женщине может становиться жарко в теплых помещениях из-за усиления кровотока и постепенного общего увеличения циркулирующей крови. По достижении 4-го месяца беременности у нее может усилиться либидо в результате повышения уровня гормонов беременности. Это происходит не у всех женщин — влечение может варьировать, но при отсутствии противопоказаний интимная близость вполне возможна, и выбор поз практически не ограничен.
Женщине может становиться жарко в теплых помещениях из-за усиления кровотока и постепенного общего увеличения циркулирующей крови. По достижении 4-го месяца беременности у нее может усилиться либидо в результате повышения уровня гормонов беременности. Это происходит не у всех женщин — влечение может варьировать, но при отсутствии противопоказаний интимная близость вполне возможна, и выбор поз практически не ограничен.
По мере того, как матка растет и поднимается в брюшную полость, беременность станет более заметной. Кроме того, женщины на этой стадии беременности также обнаруживают, что частые позывы помочиться ослабевают. Матка не так сильно давит на мочевой пузырь, а гормональный фон относительно стабилизировался.
На 16-й неделе беременности также может усилиться жирность кожи, появляются угри. Это является результатом увеличения кровотока в микрососудах кожи и повышения производства секрета в сальных железах из-за гормональной активности. Во время беременности стоит избегать лекарств от прыщей. Вместо этого ежедневно стоит использовать гипоаллергенные средства умывания для лица и безмасляный увлажнитель. Гормоны могут расслаблять венозные стенки, приводя к варикозному расширению вен. Также могут возникнуть судороги и острые боли в ногах. Физические упражнения и разминка ног в течение дня могут помочь облегчить эти симптомы.
Вместо этого ежедневно стоит использовать гипоаллергенные средства умывания для лица и безмасляный увлажнитель. Гормоны могут расслаблять венозные стенки, приводя к варикозному расширению вен. Также могут возникнуть судороги и острые боли в ногах. Физические упражнения и разминка ног в течение дня могут помочь облегчить эти симптомы.
Развитие ребенка
В течение 16-й недели развития у плода изменяется выражение лица — его мимические мышцы постепенно включаются в работу. Его нервная система будет расти и развиваться наряду со всеми органами тела. Сейчас, когда идет 16 неделя беременности, плод весит около 80 г, скоро женщина начнет чувствовать его движения. Рост малыша от темени до копчика составляет 13-14 см, в целом малыш достигает размера лимона или авокадо.
Плод находится в начале периода интенсивного роста, который увеличится вдвое в течение следующего месяца. Он также начинает активно двигаться и может даже захватывать пуповину ручками. Плод начинает сгибать конечности, тренируя мышцы. Глаза и уши плода движутся к своим окончательным местам, но пока еще малыш выглядит очень необычно.
Глаза и уши плода движутся к своим окончательным местам, но пока еще малыш выглядит очень необычно.
Важные советы маме во втором триместре
Есть ряд изменений в привычной жизни, которых стоит придерживаться, чтобы чувствовать себя комфортнее. Так, во втором и третьем триместрах беременная женщина не должна лежать на спине в течение длительного периода времени. Лежание на боку способствует активному притоку крови к плоду, а также может уменьшить дискомфорт в спине и бедрах. Можно выбрать подушки для беременных, чтобы принять удобное положение на боку во время ночного сна или дневного отдыха.
В период гестации стоит избегать употребления алкоголя, курения и всех других токсичных веществ, продуктов. Важно поговорить с врачом о любых лекарствах, которые принимает женщина. Если их применение может навредить беременности и плоду, нужно рассмотреть вопрос о снижении дозировки или изменении типа принимаемых лекарств. Если будущая мама занимается спортом, нужно обсудить с врачом и интенсивность тренировок.
Набор веса: острая проблема
Многие женщины с наступлением беременности начинают кушать «за двоих», в итоге набирая слишком много веса. Но важно знать, что ожирение матери во время беременности связано с нарушением моторики и снижением IQ у мальчиков.
Команда ученых изучила 368 матерей и их детей, проживающих схожих экономических условиях и местности во время беременности и когда детям было 3 и 7 лет. В 3 года исследователи измерили моторные навыки детей и обнаружили, что ожирение у матери во время беременности связано с более низкими моторными навыками у мальчиков. В 7 лет они снова оценили способности детей и выявили, что мальчики, чьи матери набирали избыточный вес или страдали ожирением во время беременности, по результатам тестов на коэффициент интеллекта имеют IQ на 5 и более баллов ниже по сравнению с детьми, чьи матери имели нормальный вес. Но в отношении девочек подобных эффектов не обнаружилось.
В связи с этим важно обратить пристальное внимание на правильное питание. Оно помогает легче вынашивать беременность и способствует развитию здорового ребенка.
Оно помогает легче вынашивать беременность и способствует развитию здорового ребенка.
Питание во втором триместре
Стоит соблюдать сбалансированную, питательную диету, а также делать акцент на физической активности. Это помогает поддерживать здоровый вес. В этот срок беременности плод начинает быстро расти и требует больше энергии. Рекомендуется каждый день дополнительно потреблять 300 калорий. Стоит избегать увеличения размеров порций в каждый прием пищи. Вместо этого стоит добавить закуски в дополнение к обычному рациону. Это могут быть яйцо вкрутую, горсть миндаля или бутерброд с сыром.
Хотя врач, наблюдающий за вашей беременностью, может назначить добавки для повышения уровня определенных витаминов и минералов, они не обеспечат все необходимые для матери и плода питательные вещества. Обязательно нужно есть больше листовой зелени, которая поддерживает пищеварение, а также продукты, которые имеют высокую пищевую ценность, такие как фрукты и орехи.
На этом сроке стоит избегать определенных продуктов, несущих потенциальную опасность:
- сырое мясо,
- мясные ассорти из магазина,
- копченые морепродукты,
- рыбу, которая может содержать ртуть, такую как акула, макрель и рыба-меч,
- мягкие сыры,
- сырые моллюски,
- недоваренные яйца,
- непастеризованное молоко,
- паштеты и консервированные мясные продукты.

Обязательно нужно тщательно мыть все овощи, ягоды или фрукты перед употреблением в пищу. Кишечные инфекции и отравления на этом сроке очень опасны.
16-17 недель беременности — это конец четвертого и начало пятого акушерского месяца вынашивания. Какой размер ребенка в 16-17 недель беременности, насколько вырос малыш, какие изменения происходят в теле мамы, и на что важно обратить особое внимание? Рассказываем все, что нужно знать про беременность 16-17 недель.
Размеры ребенка и особенности развития
Какой размер ребенка в 16-17 недель беременности? Малыш за эти две недели может вырасти с 11 до почти 17 сантиметров, а масса тела увеличится с 80 до 140 грамм.
Что происходит в 16-17 недель беременности с плодом? Множество интересных вещей!
- Начинается эта неделя со средними показателями малыша в 11-11,5 см и весом в 80 г. Все основные системы жизнеобеспечения уже активно функционируют: работает сердце, прокачивая кровь, в почках идет выделение мочи, центральная нервная система стремительно развивается.

- На сроке беременности 15-16 недель окончательно оформляется состав крови плода: в ней есть лимфоциты, эритроциты и моноциты, а также плодный гемоглобин. Его много — почти 85% от всего гемоглобина, и он лучше обеспечивает транспорт кислорода к тканям. Но и «обычный» гемоглобин тоже уже есть. Через 6 месяцев после появления малыша на свет он заменит фетальную форму гемоглобина.
- Мышечные ткани благодаря частым сокращениям и мелким движениям окрепли, ребенок держит головку, поворачивает ее (хотя пока что только в водной среде), двигает ножками, ручками, сжимает и разгибает пальчики, умеет хватать все, что попадется в ладошку. Некоторые пинки настолько активны, что повторно беременные мамы могут начинать ощущать движения на этом сроке.
На 17-ой неделе беременности ребенок вырастает еще больше. А еще на этом сроке у него наконец появляется жировая ткань, но не бело-желтая, а особая, бурая. Этот коричневый жир — уникальный природный механизм терморегуляции новорожденных. Согласно исследованиям, у взрослых он образуется в основном в экстремальных условиях — при низких температурах. У молодых мужчин такой бурый жир может появляться при сне с температурой воздуха не выше +17° С в течение нескольких недель, и будет его совсем немного. А у плода он формируется как первая жировая ткань в комфортных условиях матки!
Согласно исследованиям, у взрослых он образуется в основном в экстремальных условиях — при низких температурах. У молодых мужчин такой бурый жир может появляться при сне с температурой воздуха не выше +17° С в течение нескольких недель, и будет его совсем немного. А у плода он формируется как первая жировая ткань в комфортных условиях матки!
Из новостей этой недели — разделение сердца на камеры для лучшей работы. Если малыш — девочка, то начинается формирование матки.
Слух почти полностью сформирован, и дети уже слышат все, что происходит вокруг — от звуков работы маминого тела до голосов и музыки. Ученые рекомендуют начинать почаще разговаривать с ребенком. А вот из музыки дети во время внутриутробного развития предпочитают классику — Баха и Моцарта. Под их симфонии они начинают сосать пальчик, что указывает на удовольствие. При звуках рэпа или голосе Микки Мауса, наоборот, выказывают раздражение. Это специалисты изучали при помощи музыкальных проигрывателей и УЗИ!
Мамы, которые уже были ранее беременны, чаще всего сейчас вполне ощущают движения ребенка и отличают их от газов и сокращений стенок кишечника. При первой беременности, повышенной массе тела или расположении плаценты по передней стенке матки этот срок может сдвигаться до 18-22 недель вынашивания, и это нормально.
При первой беременности, повышенной массе тела или расположении плаценты по передней стенке матки этот срок может сдвигаться до 18-22 недель вынашивания, и это нормально.
Самочувствие мамы
Живот округляется, а матку можно почувствовать, если лечь на спину (не забудьте помочиться перед изучением) и положить руку на границу лобковой кости. Плотный шар, дно которого выступает за пределы лобка — это матка с малышом внутри.
- Из возможных изменений на этом сроке выделяют повышенное накопление пигмента в коже — увеличиваются и еще больше темнеют ареолы вокруг груди, родинки и веснушки. На лице или других частях тела может образовываться темное пятно — хлоазма. В норме все это исчезает после родов, но хороший вариант — начать активнее пользоваться кремом с UF-защитой.
- Кожный зуд на животе указывает в основном на растяжение кожных слоев, но в некоторых случаях это — признак изменения работы печени. Если зуд выраженный, мучительный, обратитесь к врачу.
- Запор — проблема многих беременных.
 Важно не допускать длительных запоров с натуживанием. Для этого надо пить как минимум 1,5 л жидкости в сутки, есть больше овощей и фруктов, поддерживать физическую активность.
Важно не допускать длительных запоров с натуживанием. Для этого надо пить как минимум 1,5 л жидкости в сутки, есть больше овощей и фруктов, поддерживать физическую активность. - Небольшие отеки ног могут появляться уже на этом сроке. В 16-17 недель беременности они чаще проявляются при ношении носков — после них остаются следы от резинки. Такая отечность появляется обычно к вечеру, особенно, если приходится много сидеть в одной позе, ходить или стоять. Если же отеки внезапные, сильные, длительные, распространяются не только на ноги — срочно нужен врач. Это, как правило, признак преэклампсии, серьезного осложнения.
- Тянущие боли или дискомфорт при изменении позы по бокам нижней части живота — нередкое следствие растяжения круглых связок, поддерживающих матку. Им приходится тянуться, так как матка и малыш внутри растут, и это вызывает неприятные ощущения. Порой они распространяются на поясницу, отдают в верхнюю часть бедра. Такая боль не резкая, не длительная, проходит при смене позы, самомассаже, в душе.

- Носовые кровотечения, появляющиеся на этом сроке, могут указывать на нехватку витамина С в рационе. А головокружения и учащение сердцебиения — обычно следствие увеличения объема крови и физиологического снижения уровня гемоглобина, который выявится при анализах. Опасаться не надо, но врачу при консультации сообщить о таких симптомах нужно.
- Влагалищных выделений может быть несколько больше, но их цвет, запах и плотность в норме не меняются. Любое изменение цвета, прозрачности, дискомфорт в области внешних половых органов требуют обследования у гинеколога.
Анализы в 16-17 недель беременности
На этом сроке назначается плановый анализ крови, в который помимо общих показателей включают определение цветного показателя, уровень гемоглобина и маркеры аномалий развития плода. Пора записываться на второй скрининг беременности.
Кроме крови показан общий анализ мочи для выявления вероятных патологий работы почек. По показаниям добавляют анализы на уровни гормонов и исследование влагалищной флоры.
Ультразвуковое исследование на этом сроке проводят только при наличии каких-либо отклонений. Следующее плановое УЗИ — в 21-22 недели.
Первая половина беременности является очень важной для развития плода. В это время в организме женщины происходят важные биологические трансформации, связанные с дальнейшим ростом ребенка.
Анатомические особенности
16 неделя беременности относится ко второму триместру. На этом этапе физиологическая связь между мамой и ребенком начинает увеличиваться. В организме малыша уже произошли существенные изменения. Ребенок за первые месяцы беременности значительно подрос, к этому периоду успели сформироваться многие внутренние органы, однако важные системы детского организма продолжают совершенствоваться.
К этому периоду беременности врачи уже называют малыша плодом, хотя ранее они использовали другой термин — эмбрион. Размер плода к данному периоду беременности составляет, как правило, 12-16 см. Вес малыша равен приблизительно 100-150 граммам.
Врачи отмечают, к этому сроку беременности размеры ребенка сопоставимы со средним авокадо.
Для точного определения параметров туловища малыша специалисты используют ультразвуковые методики. Они достаточно точно и безопасно позволяют оценить основные клинические особенности внутриутробного роста плода. По медицинским показаниям назначается проведение УЗИ. Во время проведения такого исследования специалист определяет сразу несколько важных параметров, среди них – копчико-теменной размер (КТР). Этот показатель описывает длину от копчика до темени малыша.
Для каждого периода беременности этот показатель имеет определенные нормы, потому позволяет оценить соответствие размера плода сроку беременности. Так, на 16 неделе его нормальные значения приблизительно составляют 65-90 мм.
Важно помнить, что показатели КТР являются усредненными. По результатам одного УЗИ доктора никогда не ставят никаких диагнозов. Если после проведения УЗИ значения КТР плода несколько отличаются от нормальных, будущая мама должна проконсультироваться со своим акушером-гинекологом.
Если после проведения УЗИ значения КТР плода несколько отличаются от нормальных, будущая мама должна проконсультироваться со своим акушером-гинекологом.
В акушерской практике многочисленны случаи, когда такой признак был всего лишь индивидуальной особенностью и совсем не свидетельствовал о наличии какой-то патологии внутриутробного развития у малыша.
Помимо КТР, специалисты УЗИ могут определить и другие клинические критерии внутриутробного развития плода – в частности, они измеряют расстояние между теменными костями. В норме на этом сроке беременности оно составляет приблизительно 39 мм. Средняя окружность животика малыша равна 108 мм, а длина бедренной косточки — 27 мм.
Во время проведения ультразвукового обследования доктор также может легко определить расположение плода в матке. При многоплодной беременности специалист оценивает и то, как располагается каждый малыш. Посредством УЗИ можно диагностировать еще и низкое расположение плода, а также сопутствующие патологии.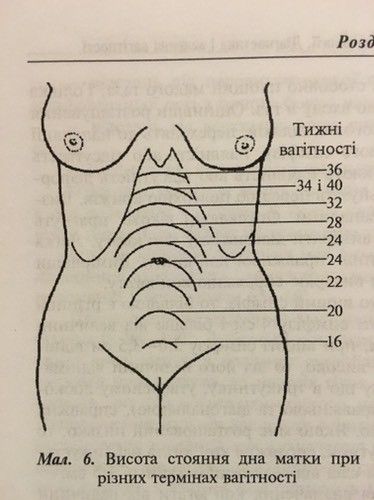
Особенности развития
На 15-16 неделе с малышом происходят сильные изменения. На этом сроке беременности у ребенка уже довольно хорошо проявляется двигательная активность. Многие будущие мамы начинают чувствовать «толчки» в своем животе.
Степень выраженности таких проявлений бывает различной. Во многом это зависит от исходного размера малыша, а также от количества околоплодных вод. Если околоплодной жидкости много, а ребенок маленький, будущая мама может ощущать лишь незначительные колебания. Так, она может почувствовать «порхание бабочек» в животе или «лопание пузырьков».
Если на этом этапе беременности будущая мама не испытывает никаких странных ощущений, не следует сразу же впадать в панику. Многие женщины отмечают, что впервые почувствовали активные движения своих малышей только к 20-22 неделе беременности.
Двигательная активность ребенка на этом этапе является индивидуальной особенностью каждого отдельного плода. Ощущения во время первой и последующей беременностей у женщины никогда не бывают идентичными. На активность ребенка влияет огромное многообразие различных факторов.
На активность ребенка влияет огромное многообразие различных факторов.
К данному периоду уже полностью сформировалась плацента. Этот орган является очень важным, ведь в нем находятся кровеносные сосуды, через которые в детский организм доставляются все важные питательные компоненты, а также растворенный кислород. На 16 неделе беременности плацента и малыш уже тесно связаны между собой.
Скелет и форма тела
Ко второму триместру беременности у ребенка, который находится в материнской утробе, сформировались многие элементы опорно-двигательного аппарата. У малыша уже есть зачатки всех молочных зубов.
С каждым днем у ребенка увеличивается плотность хрящевой и костной ткани – это необходимо для того, чтобы в дальнейшем детский организм мог справляться с возрастающей статической и динамической нагрузкой. Характерные изменения происходят в шейном отделе позвоночника. Ребенок уже способен удерживать шею прямо, а также совершать повороты головы в стороны.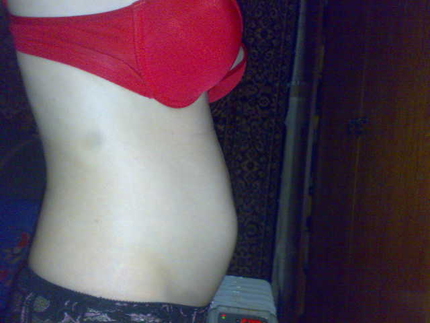
У ребенка изменяется и конфигурация тела. Его ножки постепенно начинают удлиняться – они уже длиннее, чем руки. Малыш начинает осуществлять хватательные движения, которые по своей сути являются абсолютно безусловным рефлексом. Ребенок может трогать свою пуповину, дотрагиваться до животика.
На теле и на голове у малыша появляются маленькие волосики. Сформированы потовые и сальные железы. Постепенно происходит увеличение жировой прослойки, которая находится под кожей.
Кожные покровы у малыша на этом сроке его внутриутробной жизни еще совсем тоненькие, прозрачные. Через них довольно сильно просвечивают кровеносные сосуды. В дальнейшем структура кожи будет трансформироваться, она станет более плотной. Маленькие ногти на руках у ребенка уже полностью сформировались.
Органы чувств и нервная система
Изменяется и слуховой аппарат. У малыша уже сформировались уже слуховые косточки, благодаря им ребенок способен различать вибрацию и слышать звуки. Некоторые малыши даже отличают тембр голоса мамы.
Вкусовой анализатор также продолжает совершенствоваться и развиваться. На языке у ребенка уже расположены вкусовые сосочки. Благодаря им в дальнейшем ребенок будет ощущать различные виды вкусов.
Нервная система у ребенка к этому сроку беременности уже достаточно хорошо развита. Малыш на 16 неделе способен выделять звуки и даже некоторые запахи. Будущие родители могут разговаривать со своим ребенком, читать ему книжки и даже слушать с ним музыку.
Активное развитие нервной системы способствует тому, что у малыша появляются первые эмоции. Ребенок может гримасничать, улыбаться, нахмуривать лоб и даже зевать. Близнецы начинают активно изучать друг друга. Они могут трогать пальчики или касаться животиков друг друга.
Количество нервных клеток (нейронов) у малыша на этом этапе его внутриутробного развития увеличивается. Усиливается также и взаимодействие между клетками. Это способствует активному развитию головного мозга, а в дальнейшем необходимо для формирования условных рефлексов.
Пищеварение
Происходят и изменения в пищеварении малыша. Ребенок начинает заглатывать околоплодные воды. Этот процесс является абсолютно нормальным для данного этапа внутриутробного развития.
Все это способствует тому, что в кишечнике малыша начинает образовываться первородный кал — меконий. По своему химическому составу он практически полностью состоит из желчи. Окраска мекония обычно темно-зеленая. Такая особенность обусловлена несовершенной системой пищеварения плода.
Основные органы пищеварительной системы на этом сроке внутриутробной жизни малыша работают в «тренировочном» режиме. Маленькая печень и желудок по-настоящему начнут функционировать позднее, однако и на этом этапе происходят примитивные процессы их функционирования.
Кровообращение
У крохи размером с небольшое авокадо уже бьется настоящее сердце. Оно еще совсем маленькое, но уже имеет основные камеры и отделы. Скорость биения сердца у малыша на этом этапе его внутриутробного развития довольно большая.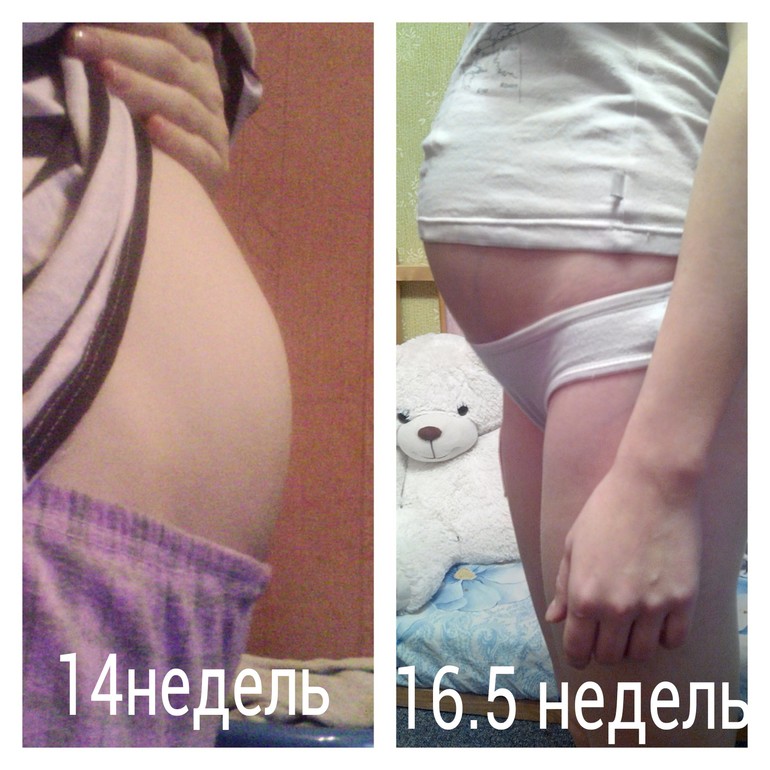 Научные исследования констатируют, что сердца плода способно прокачивать около 23 литров крови за 24 часа.
Научные исследования констатируют, что сердца плода способно прокачивать около 23 литров крови за 24 часа.
Активная работа сердца способствует тому, что у ребенка уже можно измерить скорость сердцебиения. Норма ЧСС на этом сроке беременности составляет около 140-160 ударов в минуту. Сердцебиение малыша является очень важным клиническим показателем и обязательно оценивается докторами в динамике.
Специфические изменения претерпевает и мочевыделительная система у плода. Ребенок может опорожнять свой мочевой пузырь каждые 60 минут. Такой процесс является вполне физиологическим и ведет к некоторому изменению химического состава околоплодной жидкости.
Изменяется и работа кровеносной системы. У малыша уже начинает появляться специфический детский гемоглобин – врачи еще называют его фетальным. В дальнейшем он будет трансформироваться и перейдет во взрослую форму. Такой гемоглобин несколько отличается от взрослого по своим основным свойствам.
Внутренняя секреция
Происходят специфические изменения в работе эндокринных желез. Так, щитовидная и поджелудочная железа ребенка уже начинают вырабатывать гормоны. Функционирует и секреция в желудке, что проявляется в образовании желудочного сока.
Так, щитовидная и поджелудочная железа ребенка уже начинают вырабатывать гормоны. Функционирует и секреция в желудке, что проявляется в образовании желудочного сока.
Организм мальчика начинает синтезировать тестостерон — основной мужской половой гормон, у девочек же начинается активное формирование яйцеклеток. Организм мальчика при этом биологически защищен от избыточного образования в нем женских половых гормонов.
Если такой механизм не срабатывает, это может привести к появлению различных эндокринных патологий.
Другие системы организма
Костный мозг у ребенка уже практически окончательно сформирован. Его структура представлена клетками, которые в дальнейшем будут участвовать в процессе кроветворения. Также к этому периоду внутриутробной жизни у ребенка уже формируется его индивидуальная группа крови и резус-фактор.
На этом сроке беременности у малыша уже можно определить пол. Определяет это специалист во время проведения ультразвукового обследования по половым признакам. В некоторых случаях сделать это невозможно. Обычно такая ситуация развивается, если ребенок отворачивается от ультразвукового датчика.
В некоторых случаях сделать это невозможно. Обычно такая ситуация развивается, если ребенок отворачивается от ультразвукового датчика.
Если будущая мама вынашивает несколько малышей одновременно, доктор может определить пол каждого из них.
Как выглядит ребенок?
Меняется и конфигурация лица малыша, его контуры становятся более четкими. Продолжают формироваться носик и щеки – к этому периоду беременности они становятся более объемными.
У малыша происходит изменение ушных раковин – они смещаются вниз, ближе к шее. В дальнейшем они практически останутся на этом же месте без смещения. Лоб постепенно начинает выдвигаться вперед, что приводит к тому, что черты лица ребенка приобретают все более человеческий вид.
У плода уже появляются маленькие реснички, и начинают расти брови. Волоски при этом еще совсем маленькие, но уже образуют четкие контуры роста. В дальнейшем форма бровей у малыша изменится.
Еще больше информации о развитии плода на 16 неделе смотрите в следующем видео.
На 16 неделе беременности с малышом происходят многочисленные перемены, его кости твердеют, а сердечко работает все интенсивнее. Его пальчики на руках и ногах сформировались, на них теперь есть характерный неповторимый узор.
Фото живота на 16 неделе беременности – хороший способ зафиксировать для истории, с чего начиналась жизнь вашего ребенка. У субтильных девушек на этом сроке животик уже слегка выступает вперед, так что скрывать положение становится сложно. Мамочки с более округлыми формами могут пока не беспокоиться из-за ремней на брюках, но в ближайшие пару недель и они почувствуют прибавку в области талии.
Что происходит с мамой на 16 неделе
С начала беременности мама уже скорее всего прибавила в весе от 4,5 до 5,8 кг. Такие изменения не проходят незаметно, так что женщина может столкнуться с неудобствами. Спать, да и просто лежать на спине, становится все сложнее, так как растущая матка начинает давить на нижнюю полую вену, мешая кровотоку.
Спать, да и просто лежать на спине, становится все сложнее, так как растущая матка начинает давить на нижнюю полую вену, мешая кровотоку.
Сердечно-сосудистая система беременной подвергается на таком сроке серьезной нагрузке, поэтому артериальное давление может быть ниже обычного, может возникать одышка. Стоит учитывать, что любые резкие движения, например подъем с кровати, могут обернуться головокружением и слабостью в ногах.
На 16 неделе беременности некоторые мамы замечают, что выделение белей из влагалища увеличилось. В этом нет ничего страшного, просто старайтесь чаще подмываться и носить хлопчатобумажное белье.
Во втором триместре врачи рекомендуют придерживаться диеты с минимальным количеством простого сахара. Он привлекает микробы, и в итоге женщине приходится лечиться от инфекций.
Какие ощущения вы можете испытывать на 16 неделе
- На этом сроке многие женщины впервые чувствуют движение плода. Срок ориентировочный, и если ваш малыш пока не ерзает в животе, подождите пару недель.
 Иногда почувствовать шевеления малыша мешает избыточный вес, так что контролируйте объемы еды и следите за своими ощущениями. Больше всего движения малыша напоминают порхание крыльев иногда легкие удары. Некоторые мамы признаются, что это скорее похоже на процесс образования газов в кишечнике или урчание желудка.
Иногда почувствовать шевеления малыша мешает избыточный вес, так что контролируйте объемы еды и следите за своими ощущениями. Больше всего движения малыша напоминают порхание крыльев иногда легкие удары. Некоторые мамы признаются, что это скорее похоже на процесс образования газов в кишечнике или урчание желудка. - Зверский аппетит часто приходит на смену токсикозу, так что во втором триместре беременности нужно следить за своим рационом. Старайтесь налегать на полезную пищу, делайте три больших приема еды в день и два перекуса.
- Учащенное мочеиспускание, которое будет с вами до конца срока. Терпеть ни в коем случае нельзя, опорожнять мочевой пузырь нужно при любой возможности, ведь иначе есть риск развития цистита, который придется лечить.
- Боли в спине, у кого-то похожие на ломоту, у кого-то настоящие острые приступы. Эти ощущения возникают из-за растущей матки, которая смещает центр тяжести, и женщине приходится прогибаться. Нагрузка на мышцы крестца возрастает, отсюда и боль.
 Если справляться с ней сложно, можно обратиться к доктору за анальгетиками. Кроме того, помогает тепло и покой, а также специальная обувь и бандажи для беременных.
Если справляться с ней сложно, можно обратиться к доктору за анальгетиками. Кроме того, помогает тепло и покой, а также специальная обувь и бандажи для беременных.
Есть ряд ощущений на 16 неделе беременности, о которых следует обязательно проинформировать своего врача, так как они могут сигнализировать о проблемах:
- постоянная или резкая головная боль;
- ухудшение зрения или мелькание «мушек» перед глазами;
- быстро нарастающие отеки;
- кровянистые выделения из половых путей;
- сильная неослабевающая боль в животе;
- постоянная рвота;
- обильные водянистые выделения из влагалища — излитие околоплодных вод.
Месячные
Месячные во время беременности – это что-то за границей нормы. В реальности это ни что иное, как кровотечение, которое может свидетельствовать об угрозе.
Причинами кровотечений во втором триместре могут быть:
- патология шейки матки — эктопия, полип, дисплазия;
- нарушение свёртываемости крови (тромбофилия) или приём средств, разжижающих кровь;
- отслойка или предлежание плаценты.

— Потеря времени в такой ситуации может быть смертельно опасна, — предупреждают врачи. — При появлении кровяных выделений разного объема от коричневых мажущих, розовых до ярко-алых, надо срочно показаться врачу и сделать УЗИ.
Боли в животе
На разных сроках беременные сталкиваются с потягивающими болями в животе по бокам. Некоторые мамы беспокоятся: вдруг это сигнал опасности. Однако зачастую такая боль нормальна, ведь ребеночек растет и вместе с ним растет матка. Она прикреплена к стенкам костного таза связками, они натягиваются – и возникает тянущая боль.
Как отличить «нормальную» боль от угрозы?
- если боль только с одной стороны, это хороший признак;
- положите руку на живот, если матка спокойна – все в порядке, если же она как камень, звоним в больницу;
- если боль не периодическая, бояться нечего, иное дело, если она возникает каждые 10-15 минут – такие ощущения могут быть тревожным признаком.
Коричневые выделения
— На этом сроке не так часто, как в более ранние сроки (до 12 недель), бывают кровянистые, коричневатые выделения из половых путей. Это серьезное осложнение и в этом сроке требует срочной госпитализации в стационар в гинекологическое отделение для постановки диагноза и выбора тактики лечения! Такое осложнение, как правило, возникает при краевом или полном предлежании плаценты, а также в случае ее частичной отслойки, — предупреждает врач акушер-гинеколог Татьяна Михайлова.
Это серьезное осложнение и в этом сроке требует срочной госпитализации в стационар в гинекологическое отделение для постановки диагноза и выбора тактики лечения! Такое осложнение, как правило, возникает при краевом или полном предлежании плаценты, а также в случае ее частичной отслойки, — предупреждает врач акушер-гинеколог Татьяна Михайлова.
Популярные вопросы и ответы
Судороги во время беременности – это нормально? И как с ними бороться?
Судороги – это сигнал того, что в организме женщины нарушен баланс микроэлементов. Во время беременности такая ситуация вполне ожидаема. Во втором триместре идет активное формирование костной системы ребенка, а это требует большого количества минеральных солей.
Обычно именно минеральный дисбаланс является причиной судорог в ногах: клетки мышц расходуют калий, кальций, магний, и эти элементы просто не успевают восполниться. Снизить вероятность судорог поможет правильный сбалансированный рацион.
Кальций мы получаем из молочных продуктов, орехов, капусты, яиц, но он хорошо усваивается в паре с витамином Д3. Про калий многие вообще забывают, тогда как он нужен каждой клетке тела. Поэтому важно включить в меню богатые калием продукты. Это поможет также избежать проблем с отеками.
Про калий многие вообще забывают, тогда как он нужен каждой клетке тела. Поэтому важно включить в меню богатые калием продукты. Это поможет также избежать проблем с отеками.
Каковы плановые показания к кесареву сечению?
Есть перечень абсолютных показаний к плановому кесареву сечению. В этот список входят:
• полное или частичное предлежание плаценты;
• тазовое предлежание плода, который весит больше 3700 граммов;
• поперечное или косое положение плода;
• сужение таза 3-4 степени;
• рубец на матке при условии, что естественные роды невозможны;
• пластические операции на промежности;
• некоторые показания со стороны плода при пороках развития;
• преэклампсия;
• показания со стороны других органов и систем.
Это далеко не весь список, но в нем отражены основные причины назначения КС.
Как избежать растяжек во время беременности?
Растяжки представляют собой небольшой разрыв верхнего слоя кожи из-за растущего животика или груди. Формирование растяжек зависит от индивидуальных свойств кожи (прежде всего от ее эластичности и строения). Увы, косметического средства, которое бы стопроцентно предотвратило появление растяжек у беременных, индустрия пока не придумала. Однако применение косметических масел и других средств для улучшения свойств кожи, конечно, снизит вероятность возникновения растяжек. Но гарантии, что это будет эффективно, не может дать никто. Старайтесь пить воду, чтобы кожа оставалась более эластичной.
Формирование растяжек зависит от индивидуальных свойств кожи (прежде всего от ее эластичности и строения). Увы, косметического средства, которое бы стопроцентно предотвратило появление растяжек у беременных, индустрия пока не придумала. Однако применение косметических масел и других средств для улучшения свойств кожи, конечно, снизит вероятность возникновения растяжек. Но гарантии, что это будет эффективно, не может дать никто. Старайтесь пить воду, чтобы кожа оставалась более эластичной.
Можно ли заниматься сексом?
Если беременность протекает нормально, нет угрозы прерывания беременности, длина шейки матки более 30 мм, нет полного предлежания плаценты, то противопоказаний для секса нет, — объясняет врач акушер-гинеколог Татьяна Михайлова. — Главное, чтобы всё было в меру, и мамочке необходимо чутко следить за своим самочувствием и ощущениями в теле!
Что делать, если повысилась температура?
Если во время беременности на любом сроке повысилась температура и тем более если есть признаки простуды или болей, необходимо обратиться к своему врачу акушеру-гинекологу или терапевту, — объясняет врач Татьяна Михайлова.
Во-первых, сильный жар может плохо сказаться на самочувствии и мамы, и малыша. Во-вторых, опасность представляет самолечение. Многие лекарства беременным противопоказаны, поэтому без совета врача пить таблетки не стоит.
Что делать, если тянет низ живота?
Если болит с одной стороны и боль не накатывает приступами через равные промежутки времени, значит, это просто докучают растягивающиеся связки. Врачи советуют женщине успокоиться, прилечь, глубоко подышать и расслабиться. Напряжение мышц должно пройти вместе с болью.
Иногда такой болью проявляются репетиционные схватки. На подобных сроках их еще быть не должно, но все индивидуально.
Как правильно питаться?
В идеале нужно питаться пять раз в день – делать три основных приема пищи и два промежуточных. При каждом приеме пищи нужно стараться сочетать продукты разных видов, содержащие белки, углеводы и полезные жиры.
Белки нужно получать за счет нежирных сортов мяса, яиц и молочных продуктов, углеводы — из богатых растительной клетчаткой продуктов (овощей, фруктов, цельнозернового хлеба). Можно употреблять крупы, макароны и картофель 1-2 раза в день.
Можно употреблять крупы, макароны и картофель 1-2 раза в день.
Овощи и фрукты следует есть по нескольку раз в день, рыбу и морские продукты — 2-3 раза в неделю.
Полезно будет употреблять продукты, богатые фолиевой кислотой: бобовые, зеленые овощи, шпинат, брюссельскую и цветную капусту, бананы, апельсины. Желательно сократить употребление сладостей, консервированных продуктов, копченостей, жареного и жирного.
У плода совершенствуется мышечная система, малыш все больше и чаще двигает ручками и ножками. На руках продолжают расти ноготки. Растут кости конечностей, тело больше вытягивается в длину. Развиваются мышцы лица.
16 неделя беременности: что происходит с матерью?
Второй триместр прекрасен для будущей мамы отсутствием токсикоза. Многие женщины в первые недели беременности испытывают отвращение ко многим продуктам и тошноту после приема пищи, беспокоит рвота. Сейчас аппетит вернулся, и будущая мама может побаловать себя вкусностями. Но все же стоит ограничить употребление копченостей, солений, мучных и сладких блюд.
Также рекомендуется воздерживаться от приема продуктов, не прошедших достаточную термическую обработку. Например, сырая рыба в роллах может быть источником инфекции. Не стоит подвергать себя и малыша риску, так как лечение инфекций во время беременности может быть небезопасным для ребенка.
Иногда у женщины на 16-й неделе беременности нет аппетита.
Полезно есть чаще, небольшими порциями, пить больше жидкости.
Сон на 16-й неделе беременности меняется из-за ощущений в животе. Не рекомендован сон на спине, также вы не можете спать на животе. Мамочка может ощутить набор веса, так как на 16-й неделе беременности живот обычно не просто становится заметен, но и добавляет к весу до беременности в среднем 2-2,5 кг. Чтобы избавиться от дискомфорта, можно лечь на бок и попробовать немного согнуть ноги. Такой простой прием помогает мамочке по-настоящему отдохнуть во время сна, а плоду занять максимально удобное положение.
Возможно, на 16-й неделе беременности у вас еще нет четко оформленного округлого живота. Но уже в скором времени живот станет заметен и с каждой неделей будет увеличиваться.
Но уже в скором времени живот станет заметен и с каждой неделей будет увеличиваться.
В 16 недель беременности грудь продолжает увеличиваться. Рекомендуется подобрать удобную одежду, не сдавливающую молочные железы.
Часто этот период сопровождается выделениями из влагалища. В норме они должны быть прозраными и необильными. Выделения с коричневым оттенком, кровянистые выделения должны насторожить женщину. Выделения со странным запахом или цветом могут быть признаком инфекции и требуют внимания и консультации со специалистом.
16 неделя беременности: что происходит с плодом?
Уже скоро будущие родители могут получить ответы на самые важные вопросы о своем малыше с помощью УЗИ. Правда, 16-я неделя беременности не всегда раскрывает эти загадки. В этом сроке беременности УЗИ не всегда позволяет определить пол ребенка. Однако вы можете быть приятно удивлены, если 16-я неделя беременности подарит информацию о том, что ожидается появление двойни.
Надо отметить, что плановое первое УЗИ проводится в срок 11-13 недель, а второе — в 18-20.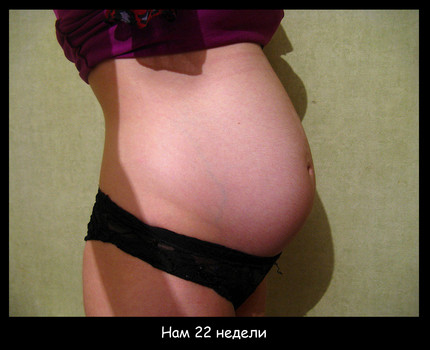 Поэтому исследование на сроке 16 недель назначается в случаях, если оно не было проведено во время первого скрининга, либо по желанию женщины, либо по назначению специалиста, ведущего беременность.
Поэтому исследование на сроке 16 недель назначается в случаях, если оно не было проведено во время первого скрининга, либо по желанию женщины, либо по назначению специалиста, ведущего беременность.
На 16-й неделе нормально протекающей беременности размер плода колеблется от 110 до 140 мм, а его вес составляет 80-120 граммов.
Срок 16 недель даже нормально протекающей беременности не исключает различных опасностей и патологий. Наблюдение у специалистов и выполнение всех рекомендаций сделают беременность безопасной и приятной.
На этом сроке у малыша уже есть ноготки, сформированы кости, мочеполовая система и кишечник. Ребенок начинает шевелиться, даже если мамочка пока этого не ощущает.
Мы рекомендуем правильное питание, только легкую и удобную одежду, исключение каблуков и дополнительных нагрузок, своевременное обращение и специалисту за консультацией и прохождение всех необходимых анализов вовремя. Это необходимо для комфортного течения беременности и правильного развития малыша.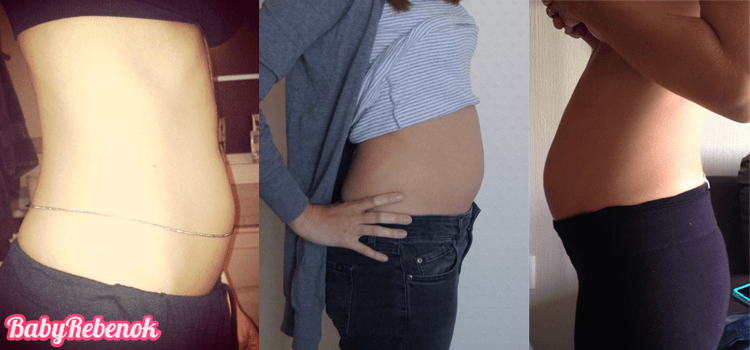
Медицинские обследования
В этом сроке проводится плановый прием акушера-гинеколога, сдаются анализы крови и мочи. На приеме специалист измеряет вес женщины, оценивая прибавку массы тела, измеряет пульс и артериальное давление, определяет окружность живота и ВДМ (это высота стояния дна матки).
Плановые УЗИ-исследования в этом сроке не проводятся, только если врачу требуется дополнительная информация. В этот период проводится скрининговое исследование — тройной тест или биохимический скрининг второго триместра. Это исследование позволяет диагностировать генетические патологии ребенка, нарушения развития. Анализы берут в срок от 15 до 20 недели, но самым оптимальным считается 16-18 неделя.
Кровь берется утром, строго натощак, определяется уровень трех веществ:
- ХГЧ (хорионический гонадотропин человека),
- АФП (расшифровывается как альфа-фетопротеин),
- Эстриол (женский половой гормон).
Их концентрация и соотношение могут указать на возможные отклонения в развитии плода. Они могут указать на синдром Дауна, некоторые пороки внутренних органов – сердца, мозга. Но не стоит переживать, если в анализах есть отклонения, риск погрешностей составляет около 10%. Помимо этого, изменение показателей возможно при многоплодной беременности или неверном определении срока беременности. На втором скрининге врач определяет развитие плода, соотвествие срокам гестации, исключает пороки и аномалии развития.
Они могут указать на синдром Дауна, некоторые пороки внутренних органов – сердца, мозга. Но не стоит переживать, если в анализах есть отклонения, риск погрешностей составляет около 10%. Помимо этого, изменение показателей возможно при многоплодной беременности или неверном определении срока беременности. На втором скрининге врач определяет развитие плода, соотвествие срокам гестации, исключает пороки и аномалии развития.
Рекомендации специалистов
- Для того, чтобы получать все необходимые питательные компоненты, скорректируйте свое питание. Если есть реакции на пищу, непереносимость продуктов, избыток веса, обратитесь к диетологу.
- Не игнорируйте регулярные визиты к врачу и сдачу анализов крови, мочи и не стесняйтесь задавать вопросы лечащему акушеру-гинекологу.
- Постарайтесь не нервничать, исключить из своей жизни физические и психологические стрессы.
- Уделяйте много времени отдыху, сну, прогулкам и физической активности.
- При малейших признаках простуды обращайтесь к врачу.

Список литературы
- 1. Барбараш Н. А., Барбараш О. Л., Калентьева С. В. Организм женщины при беременности: экстрагенитальные изменения (обзор литературы) // Сибирский научный медицинский журнал. 2005. №2.
- 2. Нормальная беременность (клинические рекомендации) // Акушерство и гинекология: Новости. Мнения. Обучения. 2020. №4 (30).
- 3. Акушерство : национальное руководство / под ред. Э. К. Айламазяна, В. И. Кулакова, В. Е. Радзинского, Г. М. Савельевой. — М. : ГЭОТАР-Медиа, 2014. — 1200 с. — (Серия «Национальные руководства»). ISBN 978-5-9704-2794-1.
- Врач-педиатр
- Занимается патофизиологией, иммунологией, вопросами питания детей и взрослых
- Закончила курс по ГВ от ВОЗ/ЮНИСЕФ, преподавала в ВолГМУ, кафедра Патофизиологии с курсом иммунологии, аллергологии
Реклама. 18+. Представленная информация не может быть использована для постановки диагноза, назначения лечения и не заменяет очный прием врача. Услуги оказываются ООО «Май Док». ИНН 7802654219. ОГРН 1187847031459. Лицензия на осуществление медицинской деятельности № ЛО-78-01-009960. ООО «Нестле Россия» (ОГРН 1067746759662) не является аффилированным юридическим лицом данного общества и не несет ответственности за предоставляемые им услуги. Услуги платные. Количество консультаций ограничено.
Услуги оказываются ООО «Май Док». ИНН 7802654219. ОГРН 1187847031459. Лицензия на осуществление медицинской деятельности № ЛО-78-01-009960. ООО «Нестле Россия» (ОГРН 1067746759662) не является аффилированным юридическим лицом данного общества и не несет ответственности за предоставляемые им услуги. Услуги платные. Количество консультаций ограничено.
Выберите идеальное имя для ребенка с помощью нашего интерактивного словаря.
Почему вы не исправите в статье размер плода? Вам уже писали, что 35-37 мм он на этом сроке не может быть.
Почему вы не исправите в статье размер плода? Вам уже писали, что 35-37 мм он на этом сроке не может быть.
Да, очень странный размер плода, явно ошибка, везде написано что около 10-11 см и вес ок.80 гр, точно не 3,5 см
Да, очень странный размер плода, явно ошибка, везде написано что около 10-11 см и вес ок.80 гр, точно не 3,5 см
Здравствуйте, Ирина. Мы передали информацию о росте и весе плода для уточнения. Спасибо за Вашу бдительность, обязательно проверим данные.
Спасибо за Вашу бдительность, обязательно проверим данные.
Здравствуйте, Ирина. Мы передали информацию о росте и весе плода для уточнения. Спасибо за Вашу бдительность, обязательно проверим данные.
Вы на 4 месяце беременности, развитие плода продолжается, впереди осталось еще пять месяцев до появления на свет Вашего малыша1.
«Какой месяц?» – часто спрашивают будущую маму знакомые. Это начало пятого месяца и в это время малыш активно развивается: слышит звуки, доносящиеся.
18-ая неделя беременности — какой это месяц? Сейчас Вы находитесь на 5 месяце беременности, Ваш ребенок имеет вполне привычный для малыша внешний.
Мы контролируем ситуацию и продолжаем поставки детского питания в магазины. Если у вас есть вопросы, обращайтесь на нашу горячую линию.
Мы считаем, что грудное вскармливание является идеальным питанием для младенцев, и всецело поддерживаем рекомендацию Всемирной организации здравоохранения об исключительно грудном вскармливании в течение первых шести месяцев жизни ребенка.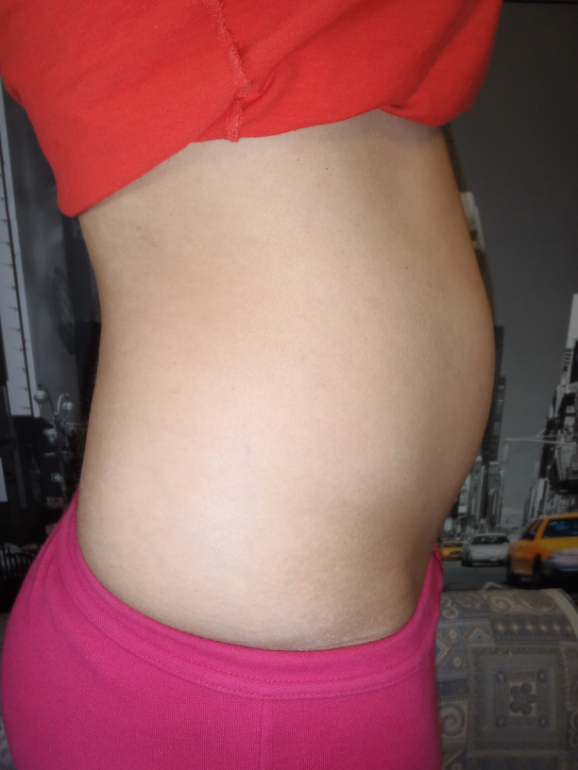 Также мы признаем, что грудное вскармливание не всегда может быть доступно для родителей. Какой бы вариант кормления вы ни выбрали, клуб Nestlé Baby&me всегда готов предоставить новейшую научно обоснованную информацию, чтобы вы чувствовали поддержку и были уверены в том, что даете своему ребенку лучшее питание.
Также мы признаем, что грудное вскармливание не всегда может быть доступно для родителей. Какой бы вариант кормления вы ни выбрали, клуб Nestlé Baby&me всегда готов предоставить новейшую научно обоснованную информацию, чтобы вы чувствовали поддержку и были уверены в том, что даете своему ребенку лучшее питание.
с помощью электронной почты или телефона
Войдите в систему, чтобы продолжить узнавать больше о правильном питании на каждом этапе развития вашего малыша!
Введите электронную почту или телефон.
Ссылка для авторизации выслана на e-mail.
Введите проверочный код, высланный вам в SMS сообщении.
ВАЖНОЕ ЗАМЕЧАНИЕ. Мы считаем, что грудное вскармливание является идеальным началом питания для младенцев и полностью поддерживаем рекомендацию Всемирной организации здравоохранения об исключительно грудном вскармливании в течение первых шести месяцев жизни с последующим введением адекватного питательного прикорма вместе с продолжением грудного вскармливания до двухлетнего возраста.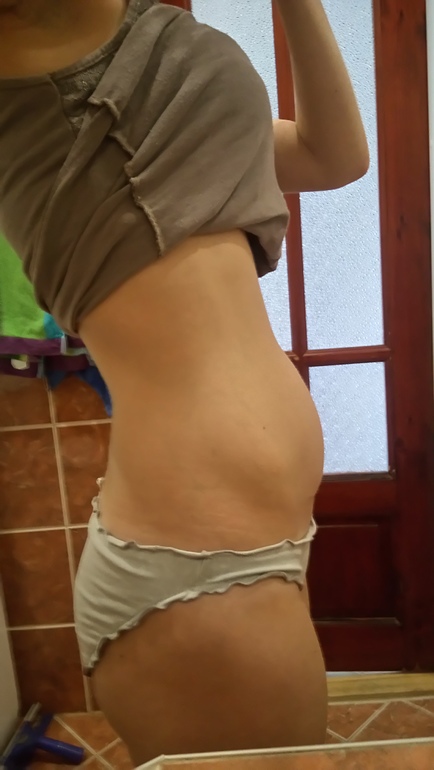
Мы также понимаем, что грудное вскармливание не всегда возможно для родителей, поэтому рекомендуем вам поговорить со своим лечащим врачом о том, как кормить ребенка, и получить совет о том, когда вводить прикорм. Если вы решите не кормить грудью, помните, что такое решение может быть трудно отменить и оно имеет социальные и финансовые последствия. Введение частичного кормления из бутылочки сократит количество грудного молока. Детскую смесь всегда следует готовить, использовать и хранить как указано на этикетке, чтобы избежать риска для здоровья ребенка.
почему болит низ живота, причины
Главная
Информация
Статьи
Почему болит низ живота? Причины болей внизу живота у женщин
Болит низ живота, беспокоят режущие, тупые, тянущие, ноющие боли — такие жалобы довольно часто слышат наши врачи. Причины такого недуга могут быть самыми разными в нижней части живота располагаются органы желудочно-кишечного тракта (ЖКТ), мочевыделительной и репродуктивной системы.
Прежде всего хотим напомнить: при возникновении боли не занимайтесь самодиагностикой и самолечением. Боль в животе может быть сигналом организма о серьезных «неполадках». Своевременное обращение к врачу может существенно облегчить лечение и вовремя предотвратить опасные заболевания.
Какие могут быть причины боли внизу живота
-
Цистит. Воспалительное заболевание слизистой мочевого пузыря, которое из-за некоторых анатомических особенностей часто встречается у женщин. Для цистита характерны режущие боли в самом низу живота, частые позывы в туалет. Также болеть может и поясница — при попадании инфекции в почки. -
Мочекаменная болезнь. Периодические сильные колющие боли внизу живота могут говорить о камнях (кристаллизованные соли и эфиры различных кислот) в органах мочевыделительной системы, движение которых и вызывает болевые ощущения. Симптомами этого заболевания могут быть кровь в моче, боль в пояснице, затрудненное мочеиспускание.
-
Заболевания кишечника: дисбактериоз, колит, синдром раздраженного кишечника и другие. В этом случае вас могут беспокоить запоры, диарея, метеоризм, тошнота или пропажа аппетита. -
Спазмы кишечника. Боль в кишечнике могут вызвать переедание, неправильное питание, употребление газообразующих продуктов. -
Аппендицит. Острая боль справа внизу живота в районе пупка может сигнализировать об аппендиците. Болезненные ощущения будут усиливаться при движении, дыхании, кашле. Дополнительными симптомами могут быть температура, тошнота, вздутие, запор/диарея, снижение аппетита. При подозрении на аппендицит нельзя медлить — возможно, вам требуется срочное хирургическое вмешательство.
В обоих случаях стоит незамедлительно обратиться к врачу-урологу.
Гинекологические причины болей внизу живота
-
Во время или перед менструацией. Если болит низ живота при месячных — это нормальное явление. Но только в том случае, если ощущения не вызывают сильного дискомфорта. Боль может появляться за несколько дней до начала и в первые дни менструации. Причиной выступают спазмы матки, которая стремится избавиться от старого эндометрия.
Если болит низ живота при месячных — это нормальное явление. Но только в том случае, если ощущения не вызывают сильного дискомфорта. Боль может появляться за несколько дней до начала и в первые дни менструации. Причиной выступают спазмы матки, которая стремится избавиться от старого эндометрия.
Беспокоится стоит если боли стали слишком сильными, а менструации обильнее, чем прежде. -
Овуляция.Во время овуляции у женщин может появляться боль с правой или левой стороны живота, в зависимости от того, в каком яичнике созрел фолликул. Овуляция происходит в середине цикла (примерно 14-й день). -
Во время беременности. В ожидании малыша у женщин бывают периодические боли внизу живота, что является естественным побочным эффектом: матка увеличивается в размерах, а ее связки растягиваются, происходит давление на внутренние органы брюшной полости, почки. Если болевые ощущения слишком сильные или частые, сопровождаются кровянистыми выделениями, головной болью — это срочный повод сходить к врачу.
Возможные причины вне нормы:
-
Воспаление матки и придатков. Воспалительные гинекологические заболевания могут сопровождаться не только регулярными ноющими болями внизу живота, но и температурой, обильными нетипичными выделениями, зудом, раздражением. Воспаление может быть вызвано переохлаждением, половыми инфекциями, чрезмерным размножением условно-патогенной флоры. -
Новообразования. Различные опухоли, как доброкачественного так и злокачественного вида, могут не давать о себе знать, но иногда вызывают спазмы, боли различного характера, кровотечения. -
Перекрут/разрыв кисты. Киста — доброкачественное образование заполненное жидкостью внутри. Под наблюдением она не представляет особой опасности до тех пор, пока не происходит разрыв. Разрыв кисты или перекрут ее ножки вызывает острую боль внизу живота.
-
Эндометриоз. Разрастание тканей матки за ее пределы. При такой патологии могут беспокоить болезненные ощущения при мочеиспускании, после полового акта, при резких движениях. Обычно боли усиливаются в дни перед менструацией, и сразу после. -
Внематочная беременность. Иногда случается так, что эмбрион прикрепляется не на стенки матки, а к маточной трубе. Это опасная для жизни ситуация, при подозрении такой патологии нужно срочно обратиться к специалисту. При внематочной беременности боль постепенно нарастает со временем, затем резко становится острой, когда труба уже разорвалась от растущего эмбриона. -
Спайки. При наличии постоянного очага инфекции организм пытается оградить его, в результате чего появляются спайки. Соединительная ткань создает «перегородку», сращивая органы или их части между собой, что нарушает их правильное функционирование. Спаечные процессы сопровождаются частой болью внизу живота, которая усиливается при физических нагрузках, перед менструацией.
Спаечные процессы сопровождаются частой болью внизу живота, которая усиливается при физических нагрузках, перед менструацией.
- Прочие гинекологические заболевания.
Диагностика
Причины болей в нижней части живота даже в рамках одного заболевания могут быть разными по типу и интенсивности, не стоит гадать и ждать пока патологическое состояние прогрессирует. Если локализация боли вам не понятна, запишитесь к терапевту, он проконсультирует вас и посоветует узкого специалиста (гинеколога, уролога, гастроэнтеролога), назначит необходимые исследования и анализы. Это могут быть:
- Анализы мочи и крови;
- УЗИ брюшной полости,
- УЗИ малого таза;
- Анализы на половые инфекции;
- Мазок на микрофлору;
- Онкоцитология.
Возврат к списку
На что похожа боль в круглой связке: симптомы
На что похожа боль в круглой связке: симптомы
Медицинский обзор Кэти Мена, доктора медицинских наук — Валенсия Игера, 21 сентября 2016 г.
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое боль в круглой связке?
Боль в круглой связке — симптом беременности, часто встречающийся во втором триместре. Боль может застать вас врасплох, но это считается нормальным явлением. Нет причин для тревоги.
Круглые связки — это пара связок в области таза, которые удерживают матку на месте. У некоторых женщин нет проблем с круглыми связками, пока они не забеременеют. По мере увеличения размера живота во время беременности круглые связки растягиваются в ответ на рост.
Небеременные женщины имеют толстые и короткие круглые связки. Но беременность может привести к тому, что эти связки станут длинными и тугими. Круглые связки обычно сокращаются и медленно расслабляются. Беременность оказывает дополнительное давление и нагрузку на связки, поэтому они могут стать напряженными, как чрезмерно растянутая резинка.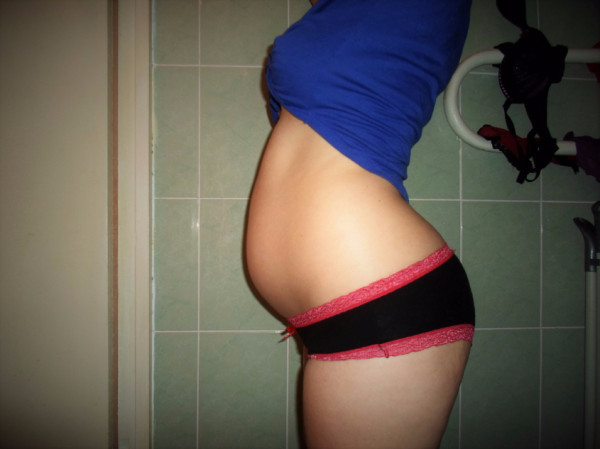
Внезапные, быстрые движения могут вызвать слишком быстрое натяжение связок и натяжение нервных волокон. Это действие вызывает резкую боль и дискомфорт.
Симптомы боли в круглой связке
Тяжесть дискомфорта у всех разная. Если это ваша первая беременность, вы можете опасаться, что эта боль вызвана более серьезной проблемой. Ваши опасения понятны, но распознание симптомов боли в круглой связке может облегчить ваши опасения.
Самый узнаваемый симптом боли в круглой связке — интенсивный, внезапный спазм в области живота или бедра. Боль обычно возникает с правой стороны. Некоторые беременные женщины испытывают боль в круглых связках с обеих сторон.
К счастью, боль в круглой связке носит временный характер. Обычно она прекращается через несколько секунд или минут, но боль может быть прерывистой и возвращаться. Определенные действия и движения могут вызывать боль.
Хотя ваш врач может порекомендовать легкие физические упражнения во время беременности, важно помнить, что некоторые формы физической активности могут вызвать или усилить вашу боль. К другим триггерам боли в круглой связке относятся:
К другим триггерам боли в круглой связке относятся:
- кашель или чихание
- смех
- переворачиваться в постели
- слишком быстро вставать
- другие резкие движения
Вероятность того, что вы будете испытывать дискомфорт во время физической активности, выше, потому что движение вызывает растяжение связок. Но вы можете внести коррективы, чтобы облегчить свой дискомфорт, как только вы определите действия, которые вызывают у вас боль. Например, если вы склонны к боли в круглых связках при переворачивании в постели, переворачивание в более медленном темпе может облегчить или уменьшить боль.
Как диагностируется боль в круглой связке?
Специфических тестов для диагностики боли в круглой связке не существует. Если это ваша первая беременность и вы не знакомы с такой болью, запишитесь на прием к врачу, чтобы обсудить свои симптомы, если вас это беспокоит.
В большинстве случаев врач может диагностировать боль в круглой связке на основании описания ваших симптомов. Они могут провести медицинский осмотр, чтобы убедиться, что боль не вызвана другой проблемой.
Они могут провести медицинский осмотр, чтобы убедиться, что боль не вызвана другой проблемой.
Даже если вы знаете, что такое боль в круглой связке, важно сообщить своему врачу, если боль в круглой связке не проходит через пару минут или если у вас сильная боль, сопровождаемая другими симптомами. К ним относятся:
- лихорадка
- озноб
- боль с кровотечением
- боль при мочеиспускании
- трудности при ходьбе . Но это не всегда так. У вас может быть более серьезное заболевание, требующее внимания врача.
Сильная боль в животе во время беременности может возникать по ряду причин, включая отслойку плаценты. Другие заболевания, которые могут вызвать боль внизу живота, включают аппендицит, грыжу и проблемы с печенью или почками.
В случае сильной боли врачу может потребоваться исключить преждевременные роды. Преждевременные роды могут ощущаться как боль в круглой связке. Но в отличие от боли в круглой связке, которая прекращается через пару минут, боль при преждевременных родах продолжается.

Лечение боли в круглой связке
Боль в круглой связке часто возникает во время беременности, но вы можете сделать многое, чтобы уменьшить дискомфорт. Внесение коррективов, чтобы избежать резких движений, является одним из способов уменьшить боль.
Ваш врач может порекомендовать другие методы лечения, в том числе:
- Упражнения для растяжения
- пренатальная йога
- Безрецептурные препараты, такие как ацетаминофен
- покоя
- изгибая и сгибая бедра, пока чихая, кашляют или смеются
- . пояс для беременных также может облегчить боль в круглых связках. Эти предметы одежды для поддержки живота носят под одеждой. Ремни помогают поддерживать ваш живот и могут облегчить боль и давление, возникающие в результате растущего желудка.
Пояс для беременных может облегчить не только боль в круглых связках, но и:
- боль в пояснице
- боль при ишиасе
- боль в бедре
Пояс для беременных может обеспечить дополнительную поддержку, если вы беременны кратные.

Следующие шаги
Боль в круглой связке является распространенным симптомом, и вы мало что можете сделать, чтобы предотвратить его появление. Но как только вы начинаете испытывать боль, вы можете предпринять шаги, чтобы облегчить дискомфорт. Важно понимать свои индивидуальные триггеры.
Если вы не можете предотвратить или ослабить боль, боль может полностью прекратиться сама по себе, когда вы перейдете к третьему триместру. Поговорите со своим врачом о своих опасениях.
Последний с медицинской точки зрения 22 сентября 2016 г.
- Parenthood
- Беременность
- 2 -й триместр
Медициал. Во время беременности: это боль от газов или что-то еще?
Почему давление влагалища во время беременности абсолютно нормальное
Беременная боль в ребре: причины, профилактика, лекарства
Фиас во время беременности. ?
Читать дальше
Боль в животе во время беременности: это боль от газов или что-то еще?
Медицинская экспертиза Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Боль от газов часто встречается во время беременности.
 Однако иногда боль в животе может быть признаком чего-то более серьезного. Вот на что обратить внимание.
Однако иногда боль в животе может быть признаком чего-то более серьезного. Вот на что обратить внимание.ПОДРОБНЕЕ
Почему вагинальное давление во время беременности абсолютно нормально
Медицинское заключение Николь Галан, RN
Многие беременные женщины испытывают вагинальное и/или тазовое давление. Вот почему это происходит и как найти облегчение.
ПОДРОБНЕЕ
Боль в ребрах при беременности: причины, профилактика, способы устранения
Медицинское заключение Кэти Мена, доктора медицинских наук
Боль в ребрах во время беременности может доставлять дискомфорт, но обычно не опасна. Вот посмотрите, что вызывает это.
ПОДРОБНЕЕ
Ишиас во время беременности: симптомы, причины, лечение
Медицинский осмотр Бет Холлоуэй, RN, MEd
Многие беременные женщины испытывают ишиас.
 Вот взгляд на причины, симптомы и способы найти облегчение.
Вот взгляд на причины, симптомы и способы найти облегчение.ПОДРОБНЕЕ
Какие телесные изменения можно ожидать во время беременности?
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Гормональные и физиологические изменения во время беременности уникальны для жизни женщин. Узнайте, что они здесь.
ПОДРОБНЕЕ
Третий триместр беременности: боль и бессонница
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Третий триместр — это время большого ожидания. Через несколько коротких недель ваш малыш, наконец, будет здесь. Некоторые симптомы во время третьего…
ПОДРОБНЕЕ
Почему нам нужно говорить о депрессии во время беременности
Перинатальная депрессия — это депрессия во время беременности, и это очень реальная и серьезная болезнь, с которой сталкиваются многие женщины — часто одинокие.

ПОДРОБНЕЕ
Ишиас при беременности: 5 естественных способов облегчения боли без лекарств
Медицинское заключение Майкла Вебера, доктора медицины
Ребенок, нажимающий на мочевой пузырь, достаточно неудобен без дополнительной боли от ишиаса. Вот несколько способов найти облегчение.
ПОДРОБНЕЕ
7 книг, которые проливают свет на беременность
Чтобы узнать обо всем, от того, что есть во время беременности, до того, как спланировать роды и что будет после, ознакомьтесь с этими лучшими книгами о беременности!
ПОДРОБНЕЕ
Лучшие видео года о беременности
Независимо от того, через что вы проходите, посмотрите эти видео, предлагающие смесь пародий, воодушевляющих историй и мрачных рассказов о беременности.

ПОДРОБНЕЕ
приседаний: могу ли я продолжать делать их во время беременности?
Для многих из нас узнать, что мы беременны, означает вздохнуть с огромным облегчением – по крайней мере, в отношении диеты и проблем с телом. На какое-то время это означает прощание с безумными походами в спортзал и диетами из щей. В конце концов, какой смысл стремиться к этому животу, напоминающему стиральную доску, если вам нужно разместить там ребенка в течение 9 месяцев?
Но если вы хотите продолжать обычные упражнения, такие как приседания, можете ли вы делать это безопасно? На самом деле даже возможно попытаться поддержать тонус мышц живота – или теперь это безнадежное дело?
В двух словах?
Да. И нет. Ну это сложно!
Сначала вы можете делать приседания, но затем они запрещены
«Вы можете продолжать тренировать мышцы живота, выполняя упражнения в стиле приседаний примерно до 16 недель», — советует Люси Бранд, персональный тренер.
 и основатель bump2mumfitness.com, но Брэнд говорит, что если вы начинаете чувствовать себя некомфортно до этого момента при выполнении приседаний, вам следует остановиться.0003
и основатель bump2mumfitness.com, но Брэнд говорит, что если вы начинаете чувствовать себя некомфортно до этого момента при выполнении приседаний, вам следует остановиться.0003Почему люди вообще приседают?
Преимущество приседаний (также иногда называемых скручиваниями для пресса) заключается в том, что они помогают поддерживать силу в верхнем поверхностном слое мышц живота, известных как прямые мышцы живота.
А почему нужно останавливаться после 16 недель беременности?
«Поскольку именно эти поверхностные мышцы живота будут удлиняться и растягиваться вашим растущим ребенком на более поздних сроках беременности, нет смысла выполнять такие упражнения после 16 недель», — говорит Бранд.
Кроме того, у некоторых людей чрезмерная нагрузка на прямые мышцы живота во время беременности оказывает слишком большое давление на брюшную стенку, вызывая образование щели между двумя частями мышц живота. Это состояние известно как диастаз прямых мышц живота или разделение брюшной полости.
 Это может произойти на позднем этапе беременности или после родов.
Это может произойти на позднем этапе беременности или после родов.Больше похоже на это
Мария Бехенна, основатель FitMama.com, объясняет, что диастаз прямых мышц живота может вызвать проблемы с восстановлением после родов. «Это связано с дисфункцией таза и может привести к болям в пояснице и другим болезненным состояниям», — говорит она.
Не лежать на спине
Еще одна причина избегать скручиваний, особенно после 16 недель, заключается в том, что с этого момента вам не рекомендуется лежать на спине. Если вы беременны и попробовали это, вы, возможно, обнаружили, что это может вызвать у вас головокружение. Лежание на спине на более поздних сроках беременности заставляет матку давить на крупный кровеносный сосуд, называемый полой веной, что снижает приток крови к мозгу и ребенку.
Но не игнорируйте полностью мышцы живота…
Бехенна говорит, что когда дело доходит до родов, мышцы живота выполняют очень важную работу.
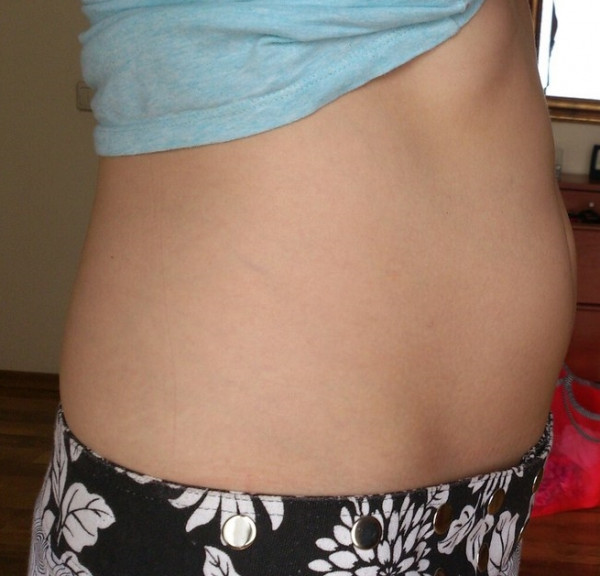 «Ваши мышцы живота имеют решающее значение для выталкивания вашего ребенка», — говорит она.
«Ваши мышцы живота имеют решающее значение для выталкивания вашего ребенка», — говорит она.Итак, хотя Бехенна советует избегать приседаний на протяжении всей беременности, она подчеркивает, что это не должно означать полное игнорирование мышц живота. Вместо этого вам просто нужно использовать другие упражнения.
«Есть много безопасных альтернатив приседаниям, которые вы можете делать, чтобы улучшить тонус живота и подготовиться к родам», — говорит она.
Держите мышцы живота сильными – без приседаний!
Вот хорошие новости. Брэнд говорит, что сохранить мышцы живота сильными во время беременности вполне возможно, даже не делая приседаний.
«У нас много разных мышц живота, и хотя поверхностные мышцы будут удлиняться, растягиваться и, возможно, даже разделяться по мере роста живота, мы все еще можем работать над глубокими мышцами пресса (иногда называемыми «ядром»), которые будут поддерживать ваш живот. шишка», — объясняет она.
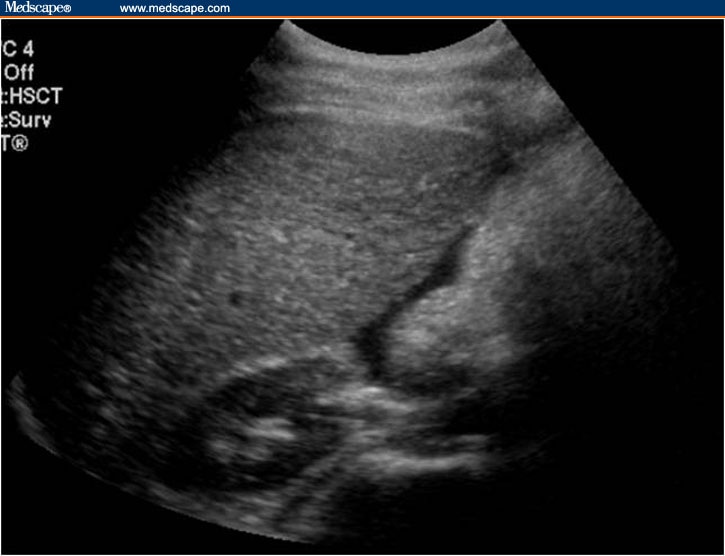
«Это действительно хорошая идея — поддерживать силу брюшного пресса во время беременности, так как сильный корпус поможет защитить спину, поддержать живот и даже может помочь во время родов. Работа над корпусом также включает в себя использование мышц тазового дна, которые являются еще одним набором мышц, которые следует регулярно тренировать. Что наиболее важно для некоторых, поддержание вашего пресса сильным и подтянутым во время беременности будет означать более быстрое восстановление после родов и более легкий путь обратно к плоскому животу».
Так как же безопасно тренировать мышцы живота?
Мышца живота, на которой вам нужно сосредоточиться во время беременности, называется TVA (поперечная мышца живота), объясняет Бранд. «Это самая глубокая мышца живота, которую можно представить как собственный внутренний корсет тела. Сильный TVA — это ключ к тому, чтобы иметь плоский живот после родов», — говорит она.
Вы можете активировать TVA, просто глубоко вдыхая и позволяя груди расширяться, а затем на выдохе полностью втягивая живот, как будто вы носите корсет.

Удерживайте пару секунд, затем отпустите. Убедитесь, что при этом вы все еще можете дышать глубоко и медленно.
«Подобные простые подтягивания и другие упражнения для укрепления кора совершенно безопасны во время беременности и не навредят вашему ребенку.
«Вы должны стараться работать над своим кором и тазовым дном каждый день (и никто не узнает, что вы это делаете!) Стремитесь к 50–100 втягиваниям живота и 50–100 сжиманиям тазового дна каждый день», — Бренд. советует.
Есть ли другие альтернативы приседаниям?
Да, наклон таза из положения стоя — прекрасное упражнение для мышц живота, которое безопасно выполнять во время беременности. Это важно для создания силы через тазовое дно, но также помогает вам практиковать сокращение длинных мышц живота в подготовке к выталкиванию вашего ребенка.
Прежде всего, встаньте спиной к стене, ноги не шире таза. Затем вдохните. На выдохе отклоните таз от стены. Когда вы наклоняетесь, напрягите также и тазовое дно.
 Затем вдохните и вернитесь в исходную точку. Повторяйте столько раз, сколько вам удобно.
Затем вдохните и вернитесь в исходную точку. Повторяйте столько раз, сколько вам удобно.Что еще я могу сделать, чтобы сохранить силу мышц живота во время беременности?
Бренд говорит, что следующее имеет решающее значение для поддержания формы и силы мышц живота, что дает вам наилучшие шансы вернуть живот в хорошую форму после рождения ребенка:
- Регулярно выполняйте упражнения на подтягивания (см. выше)
- Избегайте набора лишнего веса, который еще больше растянет мышцы
- Регулярно выполняйте умеренные физические упражнения для сердечно-сосудистой системы. Национальный институт заботы и совершенствования (NICE) рекомендует во время беременности не менее 30 минут в день заниматься умеренной физической активностью 9.0032
Подробнее
- Безопасно ли пользоваться солярием во время беременности?
- Безопасен ли хлор в плавательных бассейнах для беременных?
- Каковы правила употребления алкоголя во время беременности?
Мои недели беременности 13-17- Боль в спине!
У меня сейчас второй триместр, поэтому я подумал, что сейчас самое время рассказать всем о моем прогрессе.

Я чувствую себя великолепно! Чудо-женщина может отойти в сторону, ведь меня не остановить! Теперь, возможно, это просто потому, что я преодолела первоначальную усталость от ранней беременности и ощущение, что меня переехал автобус. Я, вероятно, только что вернулся к своему нормальному уровню энергии до беременности, однако по сравнению с первым триместром я чувствую себя невероятно. Какой бы ни была причина этого, я не жалуюсь!
Половое влечение
Это вернулось! Как только вы вступаете во 2-й триместр, приток крови к области таза резко увеличивается, а значит, повышается и ваша чувствительность. Хорошие новости для вашего сексуального влечения, плохие новости для восковой эпиляции! Я думаю, мне не нужно говорить больше по этому вопросу!
Боль в пояснице/тазу
Я знаю, что это может показаться шокирующим, но да, я, ХИРОПРАКТОР, испытывал боли в пояснице/копчике! Это учит меня ценным урокам не только слушать свое тело, но и понимать тела моих пациентов.
 Теперь у меня еще больше сочувствия!
Теперь у меня еще больше сочувствия!Это очень часто случается во время беременности. У меня это началось в 13-14 недель, в это время у нас всплеск гормона релаксина. Релаксин — замечательный гормон, который увеличивает подвижность таза, позволяя матке увеличиваться. Это имеет первостепенное значение в процессе родов, позволяя вашему крестцу (копчику) двигаться в сторону, когда вы рожаете. Вот почему лежать на спине во время родов контрпродуктивно, это уменьшает диаметр ваших родовых путей, и поверьте мне, вы этого не хотите. Я расскажу больше о позах для родов, когда буду ближе к концу своей беременности.
Моя боль заставила меня чувствовать себя так, будто лошадь лягнула меня под зад. В худшем случае это длилось 2 недели, сейчас более прерывисто. С тех пор, как мы рассказали всем наши замечательные новости, люди хотят уступить свои стулья беременной женщине. Мне приходится вежливо отказываться, сидение более 5 минут делает ситуацию в 20 раз хуже!
Основные причины болей в пояснице/тазе во время беременности:
- Гормональные изменения: ваши суставы становятся более гибкими, чтобы ваш ребенок мог расти, а затем происходил процесс родов.
 Это увеличивает нагрузку на ваши суставы, любые дисбалансы, которые у вас могли быть раньше, теперь выходят на первый план.
Это увеличивает нагрузку на ваши суставы, любые дисбалансы, которые у вас могли быть раньше, теперь выходят на первый план. - Осанка: Это связано с вашими гормональными изменениями и прежним дисбалансом осанки. По мере того, как ваш ребенок и грудь растут, у вас внезапно появляется больший вес, который тянет вас вперед, и это может действительно повлиять на самочувствие вашего тела.
- Упражнение: Вам нужно найти правильный баланс. Вы должны продолжать двигаться, не бойтесь двигаться, потому что ничегонеделание приводит к ослаблению мышц и уменьшению поддержки таза. Йога прекрасно укрепляет мышцы, но вы более гибкие, поэтому должны воздерживаться от поз. Упражнения с высокой ударной нагрузкой также могут усугубить ваши симптомы, если вы не делали их до того, как забеременели, сейчас не время начинать. Плавание — это замечательная нежная тренировка для всего тела, я очень рекомендую это. Очень важно поддерживать свою физическую форму (роды — это не прогулка в парке, а скорее марафон!) Слушайте свое тело и делайте то, что вам нравится.

Хиропрактика при болях в пояснице/тазе:
Если ваш таз смещен, вы, скорее всего, испытаете боль в пояснице/тазе. Меня регулярно корректируют, но характер моей работы, а также прошлые травмы означают, что моя осанка не идеальна (ох!). Это определенно влияет на то, как мой таз адаптируется во время беременности. Если бы меня не корректировали регулярно, я могу только представить, что все продлилось бы намного дольше!
Если вы испытываете подобные симптомы, свяжитесь с нами. Мы можем помочь с болью, а также посоветуем вам, как справиться с этими симптомами.
Первое, что вам действительно важно знать, ЭТО БУДЕТ ЛУЧШЕ. Около 80% женщин во время беременности испытывают некоторую боль в пояснице/тазу. Вы можете почувствовать его в нижней части спины на стыке поясничного отдела позвоночника и крестца. В любом крестцово-подвздошном суставе на любом его протяжении или в лобковом симфизе. Боль, которую вы испытываете, может быть локализована в одном месте или, если вам повезет, как мне, она может иррадиировать.

Я испытываю боль вдоль левого крестцово-подвздошного сустава, которая отдает в левый низ и заднюю часть левого бедра. Я бы описал это как постоянную тупую боль, которая усиливается при сидении. К счастью, я знаю, что делать, чтобы
1) Угощаться
Легкие физические упражнения, включая ходьбу, йогу, плавание и пилатес. Упражнения с гимнастическим мячом (будет видеоблог, показывающий, как это делать). Нежный массаж ягодичных мышц теннисным мячиком и очень нежное растяжение сгибателей бедра.
2) Обратитесь за помощью к квалифицированному специалисту (спасибо, Мишель!)
Первое сканирование
Запрошенное письмо о сканировании У меня полный мочевой пузырь для этого приема, и я покорно обязан. Когда мы приехали, я был в отчаянии, но мне пришлось ждать еще 15 минут до встречи! Как только специалист по УЗИ приложил ультразвуковую палочку к моему животу, мне сообщили, что мой мочевой пузырь переполнен, и я могу пойти и 10-секундно пописать! Ты знаешь, как это тяжело!?
Так или иначе, работа сделана, и мы наконец-то смогли увидеть нашего малыша.
 Какое облегчение узнать, что там действительно был ребенок, и все выглядело просто идеально. Мы так рады и с нетерпением ждем предстоящего года, зная, что этот маленький комочек радости присоединится к нам где-то летом.
Какое облегчение узнать, что там действительно был ребенок, и все выглядело просто идеально. Мы так рады и с нетерпением ждем предстоящего года, зная, что этот маленький комочек радости присоединится к нам где-то летом.Наша жадная фасоль в 13 недель (это прозвище закрепилось после невероятной усталости в первом триместре! Вы можете поблагодарить своего отца!)0003
Аппендицит во время беременности — StatPearls
Непрерывное обучение
Аппендицит во время беременности — это состояние, при котором аппендикс воспаляется и инфицируется. Его лечение состоит из неотложной операции по удалению аппендикса. В этом упражнении рассматриваются и описываются патофизиология, этиология, эпидемиологическая оценка, лечение и осложнения аппендицита во время беременности. Как распространенное и серьезное заболевание, которое может развиться в любое время во время беременности, оно требует быстрой диагностики и лечения, чтобы избежать высокой заболеваемости и смертности, связанных с этим состоянием.
 Мероприятие подчеркивает роль межпрофессиональной команды в лечении и улучшении ухода за пациентами с этим заболеванием.
Мероприятие подчеркивает роль межпрофессиональной команды в лечении и улучшении ухода за пациентами с этим заболеванием.Цели:
Опишите типичные и атипичные проявления аппендицита во время беременности.
Кратко о ведении беременных с аппендицитом.
Обзор распространенных осложнений аппендицита во время беременности и их лечение.
Объясните важность улучшения ухода, сотрудничества и коммуникации между межпрофессиональной командой для повышения эффективности оказания помощи и улучшения исходов для беременных пациенток с диагнозом аппендицит.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Аппендицит является наиболее распространенной общей хирургической проблемой во время беременности. Его диагностика представляет собой сложную задачу, поскольку его классическая клиническая картина не всегда присутствует, его общие симптомы неспецифичны и часто связаны с нормальной беременностью, а состояние беременности может маскировать клиническую картину.
 Кроме того, акушерские причины могут затруднить постановку диагноза, а физикальное обследование беременной пациентки может быть затруднено из-за беременной матки и ее влияния на смещение червеобразного отростка в брюшную полость. Кроме того, биохимические и лабораторные показатели, используемые для подтверждения диагноза аппендицита, могут быть ненадежными во время беременности.[1] Общие принципы патофизиологии, диагностики, обследования и лечения аппендицита во время беременности следуют той же схеме, что и у небеременных пациентов, и пересматриваются и обсуждаются в настоящем обзоре.
Кроме того, акушерские причины могут затруднить постановку диагноза, а физикальное обследование беременной пациентки может быть затруднено из-за беременной матки и ее влияния на смещение червеобразного отростка в брюшную полость. Кроме того, биохимические и лабораторные показатели, используемые для подтверждения диагноза аппендицита, могут быть ненадежными во время беременности.[1] Общие принципы патофизиологии, диагностики, обследования и лечения аппендицита во время беременности следуют той же схеме, что и у небеременных пациентов, и пересматриваются и обсуждаются в настоящем обзоре.Этиология
Причиной аппендицита обычно является закупорка просвета червеобразного отростка. Это может быть аппендиколит (камень аппендикса) или какая-то другая механическая этиология. Опухоли аппендикса, такие как карциноидные опухоли, аденокарцинома аппендикса, кишечные паразиты и гипертрофированная лимфатическая ткань, являются известными причинами обструкции аппендикса и аппендицита.
 Часто точная этиология острого аппендицита неизвестна. Когда просвет аппендикса закупоривается, бактерии накапливаются в аппендиксе и вызывают острое воспаление с перфорацией и образованием абсцесса. Одним из самых популярных заблуждений является история со смертью Гарри Гудини. Ходят слухи, что после неожиданного удара кулаком в живот у него разрывается аппендикс, вызывая немедленный сепсис и смерть. Факты таковы, что Гудини действительно умер от сепсиса и перитонита из-за разрыва аппендикса, но это не имело никакого отношения к тому, что его ударили в живот. Это было больше связано с распространенным перитонитом и ограниченной доступностью эффективных антибиотиков в то время.[2][3] Приложение содержит комбинацию аэробных и анаэробных бактерий, в том числе Escherichia coli и Bacteroides spp. . Однако недавние исследования с использованием секвенирования нового поколения выявили значительно большее количество бактериальных типов у пациентов с осложненным перфоративным аппендицитом.
Часто точная этиология острого аппендицита неизвестна. Когда просвет аппендикса закупоривается, бактерии накапливаются в аппендиксе и вызывают острое воспаление с перфорацией и образованием абсцесса. Одним из самых популярных заблуждений является история со смертью Гарри Гудини. Ходят слухи, что после неожиданного удара кулаком в живот у него разрывается аппендикс, вызывая немедленный сепсис и смерть. Факты таковы, что Гудини действительно умер от сепсиса и перитонита из-за разрыва аппендикса, но это не имело никакого отношения к тому, что его ударили в живот. Это было больше связано с распространенным перитонитом и ограниченной доступностью эффективных антибиотиков в то время.[2][3] Приложение содержит комбинацию аэробных и анаэробных бактерий, в том числе Escherichia coli и Bacteroides spp. . Однако недавние исследования с использованием секвенирования нового поколения выявили значительно большее количество бактериальных типов у пациентов с осложненным перфоративным аппендицитом.
Эпидемиология
Острый аппендицит диагностируется от 1 из 800 до 1 из 1500 беременностей, с более высокой частотой во втором триместре.[4][5] Материнская заболеваемость и смертность после аппендэктомии низки и сопоставимы с таковыми у небеременных женщин.[6] Риск потери плода при неосложненной аппендэктомии составляет 2%; однако при наличии генерализованного перитонита и перитонеального абсцесса потеря плода может увеличиться до 6%.[7] При наличии свободной перфорации риск потери плода может возрасти до 36%.[8] Частота преждевременных родов вследствие аппендэктомии составляет 4 %, а в осложненных случаях — 11 %. Связь между отрицательной аппендэктомией, преждевременными родами и потерей плода составляет 10% и 4% соответственно.[7]
Патофизиология
Непроходимость червеобразного отростка приводит к повышению внутрипросветного давления и растяжению из-за продолжающейся секреции слизи, а также продукции газа бактериями, находящимися в червеобразном отростке; это приводит к прогрессирующему нарушению венозного оттока, вызывая сначала ишемию слизистой оболочки, затем полнослойную ишемию и, в конечном итоге, перфорацию стенки аппендикса.
 Стаз дистально к обструкции допускает чрезмерный рост бактерий в аппендиксе, что приводит к высвобождению большего количества бактериального инокулята в брюшную полость в случаях перфоративного аппендицита.[9]] Вздутие аппендикса вызывает начальную висцеральную и неясную боль в животе, часто описываемую пораженным пациентом. Боль обычно не локализуется в правом нижнем квадранте до тех пор, пока кончик не воспаляется и не раздражает прилежащую париетальную брюшину или перфорацию, что приводит к локализованному перитониту.
Стаз дистально к обструкции допускает чрезмерный рост бактерий в аппендиксе, что приводит к высвобождению большего количества бактериального инокулята в брюшную полость в случаях перфоративного аппендицита.[9]] Вздутие аппендикса вызывает начальную висцеральную и неясную боль в животе, часто описываемую пораженным пациентом. Боль обычно не локализуется в правом нижнем квадранте до тех пор, пока кончик не воспаляется и не раздражает прилежащую париетальную брюшину или перфорацию, что приводит к локализованному перитониту.Фоновая этиология непроходимости может различаться в разных возрастных группах. Хотя лимфоидная гиперплазия является существенной, она приводит к воспалению, локализованной ишемии, перфорации и развитию скрытого абсцесса или открытой перфорации с последующим перитонитом. Эта обструкция может быть вызвана лимфоидной гиперплазией, инфекциями (паразитарными), фекальными камнями, доброкачественными или злокачественными опухолями. Когда обструкция является причиной аппендицита, это приводит к увеличению внутрипросветного и внутристеночного давления, что приводит к окклюзии мелких сосудов и лимфатическому застою.
 После закупорки аппендикс наполняется слизью и растягивается, а по мере прогрессирования лимфатических и сосудистых нарушений стенка аппендикса ишемизируется и некротизируется. Бактериальный рост происходит в обструктивном аппендиксе с преобладанием аэробных организмов в раннем аппендиците и смешанных аэробов и анаэробов в более позднем течении. Общие организмы включают Escherichia coli , Peptostreptococcus , Bacteroides и Pseudomonas . При значительном воспалении и некрозе возникает риск перфорации червеобразного отростка, что приводит к локализованному абсцессу, а иногда и к выраженному перитониту.[10] Наиболее частая позиция аппендикса — ретроцекальная. В то время как анатомическое положение корня отростка в основном постоянно, положение хвоста может варьироваться. Возможные положения включают ретроцекальное, субцекальное, пре- и пост-подвздошное и тазовое.
После закупорки аппендикс наполняется слизью и растягивается, а по мере прогрессирования лимфатических и сосудистых нарушений стенка аппендикса ишемизируется и некротизируется. Бактериальный рост происходит в обструктивном аппендиксе с преобладанием аэробных организмов в раннем аппендиците и смешанных аэробов и анаэробов в более позднем течении. Общие организмы включают Escherichia coli , Peptostreptococcus , Bacteroides и Pseudomonas . При значительном воспалении и некрозе возникает риск перфорации червеобразного отростка, что приводит к локализованному абсцессу, а иногда и к выраженному перитониту.[10] Наиболее частая позиция аппендикса — ретроцекальная. В то время как анатомическое положение корня отростка в основном постоянно, положение хвоста может варьироваться. Возможные положения включают ретроцекальное, субцекальное, пре- и пост-подвздошное и тазовое.Гистопатология
Микроскопические данные при остром аппендиците включают пролиферацию нейтрофилов собственной мышечной оболочки.
 Степень и степень воспаления прямо пропорциональны тяжести инфекции и продолжительности заболевания. По мере прогрессирования этого состояния в воспалительный процесс вовлекаются лишний аппендикулярный жир и окружающие ткани.
Степень и степень воспаления прямо пропорциональны тяжести инфекции и продолжительности заболевания. По мере прогрессирования этого состояния в воспалительный процесс вовлекаются лишний аппендикулярный жир и окружающие ткани.Анамнез и физикальное исследование
При классическом сценарии аппендицита пациент сначала описывает боль в околопупочной области, которая мигрирует в правый нижний квадрант. Вслед за появлением болей могут развиться анорексия, тошнота, рвота, лихорадка. Неклассические симптомы включают недомогание, изжогу, метеоризм, запор и диарею.[11][9]][12][13][14][15] Обследование брюшной полости обычно выявляет болезненность, болезненность рикошетом и непроизвольную защиту при пальпации правого нижнего квадранта. Болезненность обычно локализуется над точкой МакБернея, которая находится на одной трети расстояния между передней верхней остью подвздошной кости (ПВО) и пупком. Разлитой перитонит или ригидность брюшной стенки убедительно свидетельствуют о перфорации аппендикса.
 [11][9] Когда аппендикс находится в ретроцекальной области, боль обычно описывается как тупая, а не локализованная, и ее чаще можно выявить при ректальном или вагинальном исследовании, чем при абдоминальном исследовании. Соответственно, тазовый отросток может вызывать болезненность ниже точки МакБернея, учащение мочеиспускания, дизурию, тенезмы и диарею.[11][9]][12][13][14][15]
[11][9] Когда аппендикс находится в ретроцекальной области, боль обычно описывается как тупая, а не локализованная, и ее чаще можно выявить при ректальном или вагинальном исследовании, чем при абдоминальном исследовании. Соответственно, тазовый отросток может вызывать болезненность ниже точки МакБернея, учащение мочеиспускания, дизурию, тенезмы и диарею.[11][9]][12][13][14][15]Выводы часто незаметны, особенно при раннем аппендиците. По мере прогрессирования воспаления появляются признаки воспаления брюшины. Признаки включают:
Защитная реакция в правом нижнем квадранте и болезненность рикошета над точкой МакБернея (1,5–2 дюйма от передней верхней подвздошной ости (ПВО) по прямой линии от ПВОПК до пупка)
Симптом Ровсинга (правый боль в нижнем квадранте, возникающая при пальпации левого нижнего квадранта)
Признак Данфи (усиление болей в животе при кашле)
Другие сопутствующие признаки, такие как симптом поясничной мышцы (боль при наружной ротации или пассивном разгибании правого бедра, предполагающий ретроцекальный аппендицит) или симптом обтурации (боль при внутренней ротации правое бедро, предполагающее тазовый аппендицит) встречаются редко.
 Продолжительность симптомов варьирует, но обычно прогрессирует от раннего аппендицита через 12–24 часа до перфорации через более 48 часов. Семьдесят пять процентов пациентов обращаются в течение 24 часов после появления симптомов. Риск разрыва варьирует, но составляет около 2% через 36 часов и увеличивается примерно на 5% каждые 12 часов после этого.
Продолжительность симптомов варьирует, но обычно прогрессирует от раннего аппендицита через 12–24 часа до перфорации через более 48 часов. Семьдесят пять процентов пациентов обращаются в течение 24 часов после появления симптомов. Риск разрыва варьирует, но составляет около 2% через 36 часов и увеличивается примерно на 5% каждые 12 часов после этого.Для облегчения быстрой диагностики острого аппендицита было определено несколько практических баллов, в основном на основании анамнеза и физического осмотра, сопровождаемых лабораторными тестами и методами визуализации, включая УЗИ брюшной полости. Соответственно, оценка пациентов с подозрительными признаками и симптомами, указывающими на острый аппендицит, широко проводится с использованием критериев Альварадо с 1986 года. Наивысший балл среди критериев Альварадо присваивается болезненности в правой подвздошной ямке, лейкоцитозу и каждому из других предполагаемых симптомов. , включая мигрирующую боль в правой подвздошной области, тошноту и/или рвоту, а также анорексию, получают один балл.
 Более того, положительные результаты по остальным показателям физикального обследования, включая лихорадку и болезненность в правой подвздошной ямке, будут иметь аналогичный балл, равный единице.[16]
Более того, положительные результаты по остальным показателям физикального обследования, включая лихорадку и болезненность в правой подвздошной ямке, будут иметь аналогичный балл, равный единице.[16]Беременные женщины реже имеют классические проявления аппендицита, чем небеременные женщины того же возраста, особенно на поздних сроках беременности; тем не менее, у большинства беременных женщин по-прежнему будет ощущаться боль в животе, близкая к точке МакБернея. Поскольку расположение аппендикса может смещаться краниально с увеличением матки, боль может быть описана в правом боку или даже в правом верхнем квадранте по мере развития беременности. ]
Болезненность в животе может быть менее выраженной во время беременности, поскольку беременная матка приподнимает переднюю брюшную стенку от воспаленного аппендикса. У беременных матка также может препятствовать контакту между сальником и воспаленным аппендиксом.[22][23][24]
Оценка
Лабораторная обработка
В отличие от большинства небеременных пациентов с аппендицитом, у которых до операции наблюдается лейкоцитоз (более 10 000 клеток/мкл) и преобладание нейтрофилов, лейкоцитоз до 16 900 клеток/мкл может быть нормальным явлением у беременных женщин, и во время родов количество может возрасти до 29000 клеток/мкл с небольшим преобладанием нейтрофилов.
 [25][26][27][28][29][30] Поэтому наличие лейкоцитоза является ненадежным показателем при обследовании аппендицита.
[25][26][27][28][29][30] Поэтому наличие лейкоцитоза является ненадежным показателем при обследовании аппендицита.Микроскопическая гематурия и пиурия могут возникать, когда воспаленный аппендикс находится близко к мочевому пузырю или мочеточнику, но эти признаки неспецифичны и обычно регистрируются менее чем у 20 процентов пациентов.
Незначительное повышение уровня билирубина в сыворотке (общий билирубин более 1,0 мг/дл) описано как маркер перфорации аппендикса (чувствительность 70% и специфичность 86%). Тем не менее, клиницисты не должны использовать это открытие отдельно в качестве диагностического инструмента.[32] Повышенный уровень С-реактивного белка наблюдается при аппендиците, но это неспецифический признак воспаления. В некоторых исследованиях оценивали использование отношения нейтрофилов к лимфоцитам (NLR) и отношения тромбоцитов к лимфоцитам (PLR) для добавления к рутинным диагностическим методам при диагностике острого аппендицита во время беременности, и результаты предполагали увеличение точность диагностики острого аппендицита у этой группы больных.
 [33]
[33]Визуализация
В связи с риском отрицательной аппендэктомии всем беременным пациенткам с подозрением на аппендицит рекомендуется плановая визуализация для получения точной диагностики. Первоначальным исследованием выбора является УЗИ с постепенной компрессией правого нижнего квадранта, начиная с точки максимальной болезненности и сканированием между границей таза, подвздошной артерией и поясничной мышцей. Преимущество УЗИ в том, что оно безопасно для беременных и легкодоступно.[34] УЗИ также полезно для получения информации о самочувствии плода и акушерских причинах болей в животе. Критерии диагностики УЗИ такие же, как и у небеременных пациенток; воспаленный аппендикс кажется увеличенным (более 6 мм), неподвижным и несжимаемым. Однако УЗИ — это инструмент, зависящий от пользователя, и наличие беременной матки во время беременности снижает чувствительность УЗИ (78%) и специфичность (83%). [34]
Если результаты УЗИ неубедительны, магнитно-резонансная томография (МРТ) без гадолиниевого контраста остается безопасной альтернативой для подтверждения или исключения аппендицита во время беременности, поскольку она обеспечивает хорошее разрешение мягких тканей и отсутствие ионизирующего излучения с превосходной чувствительностью и специфичностью, которая остается неизменной у беременной пациентки.
 Рутинное использование МРТ у беременных снижает частоту негативных аппендэктомий почти на 50% и не увеличивает частоту перфораций. По этим причинам рекомендуется свободное использование МРТ у беременных с подозрением на острый аппендицит. Когда МРТ недоступна или доступна только на ограниченной основе, решение о любой задержке аппендэктомии для проведения МРТ-исследования требует всей доступной клинической и визуализирующей информации, поскольку потенциальные последствия, связанные как с отрицательной аппендэктомией, так и с перфорацией аппендикса, являются серьезными. [34] Было показано, что МРТ относительно хорошо работает в нескольких ограниченных ретроспективных исследованиях в диапазоне от 9Чувствительность от 7 до 100 %.[36][37]
Рутинное использование МРТ у беременных снижает частоту негативных аппендэктомий почти на 50% и не увеличивает частоту перфораций. По этим причинам рекомендуется свободное использование МРТ у беременных с подозрением на острый аппендицит. Когда МРТ недоступна или доступна только на ограниченной основе, решение о любой задержке аппендэктомии для проведения МРТ-исследования требует всей доступной клинической и визуализирующей информации, поскольку потенциальные последствия, связанные как с отрицательной аппендэктомией, так и с перфорацией аппендикса, являются серьезными. [34] Было показано, что МРТ относительно хорошо работает в нескольких ограниченных ретроспективных исследованиях в диапазоне от 9Чувствительность от 7 до 100 %.[36][37]Хотя это спорный вопрос, использование КТ может быть разрешено, когда УЗИ не дает результатов, а МРТ недоступна. Использование компьютерной томографии значительно снижает частоту отрицательной аппендэктомии по сравнению с клинической оценкой отдельно или в сочетании с ультразвуковой визуализацией, и некоторые авторы приходят к выводу, что ее следует использовать, если результаты ультразвукового исследования сомнительны.
 Возможно, количество радиации во время ограниченного компьютерного томографа ниже порога, необходимого для возникновения пороков развития плода, и большинство случаев аппендицита во время беременности возникает на более поздних стадиях беременности, когда органогенез уже завершен. Если решено использовать КТ во время беременности для неубедительных случаев, следует позаботиться о проведении как можно более ограниченного исследования без внутривенного введения контрастного вещества.[34][38][31][39].]
Возможно, количество радиации во время ограниченного компьютерного томографа ниже порога, необходимого для возникновения пороков развития плода, и большинство случаев аппендицита во время беременности возникает на более поздних стадиях беременности, когда органогенез уже завершен. Если решено использовать КТ во время беременности для неубедительных случаев, следует позаботиться о проведении как можно более ограниченного исследования без внутривенного введения контрастного вещества.[34][38][31][39].]Лечение/управление
Обычно радикальным лечением острого аппендицита является аппендэктомия. Периоперационная антибиотикотерапия должна обеспечивать защиту от грамотрицательных и грамположительных бактерий (обычно цефалоспорином второго поколения) и защиту от анаэробов (клиндамицин или метронидазол). Отсрочка хирургического вмешательства более чем на 24 часа после появления первых симптомов увеличивает риск перфорации [40, 41, 42].
При наличии аппендикулярной перфорации лечение будет зависеть от характера перфорации.
 Свободная перфорация, которая вызывает распространение гноя и фекального материала в брюшную полость, вероятно, приведет к очень плохому внешнему виду и сепсису пациентки с повышенным риском преждевременных родов и потери плода. Этим пациентам требуется срочная лапаротомия для аппендэктомии с промыванием и дренированием брюшной полости.[8][7]
Свободная перфорация, которая вызывает распространение гноя и фекального материала в брюшную полость, вероятно, приведет к очень плохому внешнему виду и сепсису пациентки с повышенным риском преждевременных родов и потери плода. Этим пациентам требуется срочная лапаротомия для аппендэктомии с промыванием и дренированием брюшной полости.[8][7]Небеременных пациенток с длительной симптоматикой (более пяти дней) и наличием локализованной перфорации (флегмоны или абсцесса) обычно вначале лечат антибиотиками, внутривенными жидкостями и опорожнением кишечника. Поскольку аппендикулярный процесс уже закрыт стеной, у большинства пациентов будет хороший клинический ответ на консервативное лечение. Немедленная операция у этих пациентов коррелирует с повышенной заболеваемостью из-за наличия спаек и воспаления , что требует обширного рассечения, которое может привести к повреждению соседних структур. Возможно развитие серьезных послеоперационных осложнений, таких как абсцессы или кожно-кишечные свищи, требующие повторной операции для более обширных резекций и необходимости наложения колостомы.
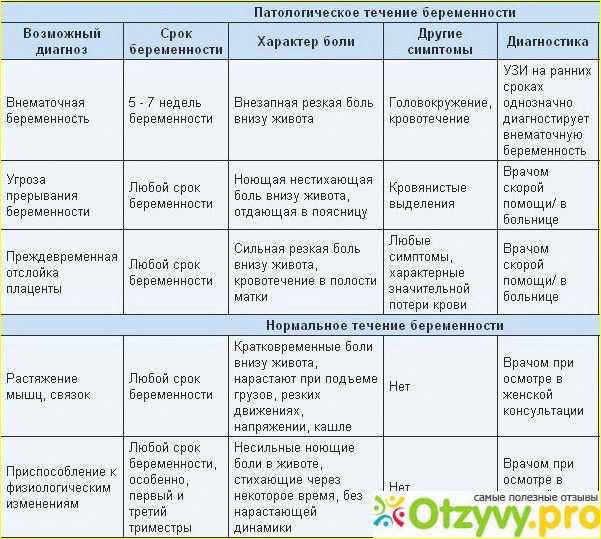 Следовательно, у этих пациентов консервативный подход является разумным вариантом, если они не выглядят плохо. Хотя есть веские доказательства в поддержку этого подхода к сдерживанию перфорации у небеременных людей, данные о беременных женщинах немногочисленны.[43] По этой причине, когда перфорация червеобразного отростка возникает у беременной женщины, рекомендуется действовать с осторожностью и наблюдать за этими пациентками в больнице, чтобы избежать сепсиса, преждевременных родов или потери плода. Информация об интервенционном дренировании аппендикулярных абсцессов у беременных отсутствует.
Следовательно, у этих пациентов консервативный подход является разумным вариантом, если они не выглядят плохо. Хотя есть веские доказательства в поддержку этого подхода к сдерживанию перфорации у небеременных людей, данные о беременных женщинах немногочисленны.[43] По этой причине, когда перфорация червеобразного отростка возникает у беременной женщины, рекомендуется действовать с осторожностью и наблюдать за этими пациентками в больнице, чтобы избежать сепсиса, преждевременных родов или потери плода. Информация об интервенционном дренировании аппендикулярных абсцессов у беременных отсутствует.Два основных подхода к аппендэктомии — лапароскопический и открытый. Не проводилось рандомизированных испытаний, чтобы предположить, что один метод лучше другого; следовательно, выбор техники должен основываться на клиническом статусе и предпочтениях пациентки, гестационном возрасте и уровне опыта хирурга. Однако в текущих руководствах говорится, что лапароскопическая аппендэктомия является стандартом лечения беременных, поскольку она безопасна, позволяет легче идентифицировать переменное расположение аппендикса и дает возможность оценить брюшную полость на предмет любого связанного патологического процесса.
 [44] ]
[44] ]Некоторые из рекомендаций для лапароскопической техники – это модификации, которые включают небольшое левое боковое положение пациента (во время второй половины беременности), использование подхода с открытым доступом (техника Хассона) для начальной установки троакара во избежание травм к беременной матке, ограничение внутрибрюшного инсуффляционного давления до уровня менее 12 мм рт. ст. и регулировка положения порта по высоте дна [45, 46].
При выполнении метода открытой аппендэктомии у беременной женщины поперечный разрез делается в точке максимальной чувствительности и не обязательно в точке МакБерни.[18][19]] Когда диагноз менее точен, возможным вариантом может быть вертикальный разрез по нижней срединной линии, поскольку он позволяет обнажить брюшную полость для диагностики и лечения других хирургических состояний, имитирующих аппендицит.
Дифференциальный диагноз
Дифференциальный диагноз при подозрении на острый аппендицит во время беременности включает заболевания, обычно выявляемые у небеременных.
 Поэтому клиницист должен учитывать дивертикулит слепой кишки, дивертикулит Меккеля, острый илеит, воспалительные заболевания кишечника (Крон и язвенный колит), почечную колику и инфекции мочевыводящих путей. Гинекологические состояния при дифференциальной диагностике включают тубоовариальный абсцесс, воспалительные заболевания органов малого таза, разрыв кисты яичника, перекрут яичника и маточной трубы.
Поэтому клиницист должен учитывать дивертикулит слепой кишки, дивертикулит Меккеля, острый илеит, воспалительные заболевания кишечника (Крон и язвенный колит), почечную колику и инфекции мочевыводящих путей. Гинекологические состояния при дифференциальной диагностике включают тубоовариальный абсцесс, воспалительные заболевания органов малого таза, разрыв кисты яичника, перекрут яичника и маточной трубы.Кроме того, что более важно, необходимо учитывать связанные с беременностью причины боли внизу живота, лихорадки, лейкоцитоза, тошноты/рвоты и изменений функции кишечника, такие как отслойка плаценты, разрыв матки, преэклампсия, HELLP (гемолиз, повышенное функциональные пробы печени, низкий уровень тромбоцитов) синдром. На ранних сроках внематочная беременность требует исключения. Кроме того, рассмотрите возможность синдрома круглой связки. Это состояние является частой причиной легкой боли в правом нижнем квадранте на ранних сроках беременности.
Хирургическая онкология
Несмотря на незначительную ежегодную заболеваемость раком аппендикса (1,2 случая на 100 000 населения в США), почти 30% этого спектра могут проявляться остро.
 Наиболее распространенными злокачественными новообразованиями аппендикса являются гастроэнтеропанкреатические нейроэндокринные опухоли (GEP-NET), бокаловидно-клеточная карцинома (GCC), аденокарцинома толстокишечного типа и муцинозное новообразование.[47]
Наиболее распространенными злокачественными новообразованиями аппендикса являются гастроэнтеропанкреатические нейроэндокринные опухоли (GEP-NET), бокаловидно-клеточная карцинома (GCC), аденокарцинома толстокишечного типа и муцинозное новообразование.[47]Гастроэнтеропанкреатические нейроэндокринные опухоли (GEP-NET)
(GEP-NET) являются наиболее распространенными гистопатологическими подтипами. В редких случаях они могут метастазировать в печень или лимфатические узлы. Поэтому у пациентов с подозрением на ГЭП-НЭО (карциноидная опухоль) необходима дальнейшая оценка печени и подвздошно-ободочного лимфатического узла. В основном, размер первичной опухоли диктует сложные хирургические шаги. Соответственно, при карциноидных опухолях размером менее 1 сантиметра аппендэктомия с отрицательными краями является единственным требуемым хирургическим вмешательством. Хотя при карциноидной опухоли размером более 2 см показана правосторонняя гемиколэктомия , план операции при аппендикулярных карциноидных поражениях размером от 1 до 2 см по-прежнему неоднозначен.
 Однако при наличии мезентериальной инвазии, увеличенных лимфатических узлов и/или сомнительных границ хирургического вмешательства рекомендуется правосторонняя гемиколэктомия.
Однако при наличии мезентериальной инвазии, увеличенных лимфатических узлов и/или сомнительных границ хирургического вмешательства рекомендуется правосторонняя гемиколэктомия.Бокалоклеточная карцинома
Бокалоклеточная карцинома является повсеместным видом злокачественных новообразований аппендикса, поскольку они имеют общие диагностические признаки как аденокарциномы аппендикса, так и нейроэндокринных опухолей. Следует провести всестороннюю перитонеальную оценку с дальнейшим документированием индекса перитонеального рака (PCIS). Пациентам с неметастатическим и размером, равным или превышающим 2 см, будет полезна правосторонняя гемиколэктомия [48].
Лимфома
Неходжкинские лимфомы (НХЛ) и их подтипы, включая лимфомы лимфоидной ткани, ассоциированной со слизистой оболочкой (MALT), могут первоначально проявляться острым аппендицитом. Хирургическое лечение этой чрезвычайно редкой злокачественной опухоли аппендикса ограничивается простой аппендэктомией.
 Тем не менее, должна быть включена всесторонняя системная оценка для исключения любого потенциального метастатического очага.[49]
Тем не менее, должна быть включена всесторонняя системная оценка для исключения любого потенциального метастатического очага.[49]Аденокарцинома
Аденокарцинома аппендикса, редкое новообразование аппендикса с тремя различными гистопатологическими подтипами, чаще всего присутствует при остром аппендиците. Стандартным лечением является правосторонняя гемиколэктомия, независимо от размера опухоли и/или вовлечения лимфатических узлов [50].
Мукоцеле и муцинозное новообразование
Аппендикулярное мукоцеле, которое может быть результатом доброкачественной или злокачественной гиперплазии слизистой оболочки и различных кистозных образований, может проявляться острым аппендицитом. Некоторые предоперационные рентгенологические особенности, в том числе хорошо инкапсулированная кистозная структура в правом нижнем квадранте, могут создать впечатление мукоцеле аппендикса; однако окончательный диагноз требует интраоперационной оценки и гистопатологических отчетов.
 Предпочтительным хирургическим лечением является аппендэктомия с большими предостережениями для предотвращения разрыва капсулы. Что касается перитонеального распространения, рекомендуется предоставить документацию о поражении брюшины, наряду с диагностикой тканей с помощью биопсии. Кроме того, при подозрении на муцинозное новообразование червеобразного отростка следует проводить исследование брюшины и регистрировать PCIS в присутствии муцина. Отбор пациентов для лапароскопического доступа при лечении мукоцеле червеобразного отростка чрезвычайно важен и ограничивается пациентами с рентгенологическими признаками, указывающими на гомогенную кисту [51].
Предпочтительным хирургическим лечением является аппендэктомия с большими предостережениями для предотвращения разрыва капсулы. Что касается перитонеального распространения, рекомендуется предоставить документацию о поражении брюшины, наряду с диагностикой тканей с помощью биопсии. Кроме того, при подозрении на муцинозное новообразование червеобразного отростка следует проводить исследование брюшины и регистрировать PCIS в присутствии муцина. Отбор пациентов для лапароскопического доступа при лечении мукоцеле червеобразного отростка чрезвычайно важен и ограничивается пациентами с рентгенологическими признаками, указывающими на гомогенную кисту [51].Прогноз
По данным серии наблюдений долгосрочный прогноз для женщин, перенесших аппендэктомию во время беременности, в целом благоприятный. Предшествующие заболевания, а не сама операция, являются более значительными факторами риска послеоперационных неблагоприятных акушерских событий. Прогнозируется более высокая частота гибели плода при лапароскопическом доступе по сравнению с открытой аппендэктомией.

Осложнения
Невылеченный аппендицит может развиться в тяжелые осложнения с высокой заболеваемостью, перфорацией аппендикса и проявляться одним из двух исходов: свободной перфорацией или изолированной или «отгороженной» перфорацией. Открытые перфорации вызывают распространение гноя и фекального материала в брюшную полость, что, вероятно, приведет к очень плохому внешнему виду и сепсису пациентки с повышенным риском преждевременных родов и потери плода. Сдерживаемые перфорации могут вызвать перитонеальный абсцесс или флегмону, которые образуются вокруг лопнувшего аппендикса и требуют длительного лечения антибиотиками и, вероятно, дренирования.
Осложнения самой операции могут быть обширными и включать инфекции (послеоперационный перитонеальный абсцесс), кровотечение и повреждение соседних структур.
Консультации
При любом подозрении на аппендицит во время беременности требуется консультация акушера для исключения акушерских и гинекологических причин болей, а также для установления самочувствия плода до и после анестезии.

Сдерживание и обучение пациентов
Аппендикс представляет собой тонкий мешочек, свисающий с толстой кишки. Когда он заражается и воспаляется, он вызывает состояние, называемое аппендицитом. Это состояние может быть очень болезненным и, если его не лечить, очень серьезным, так как аппендикс может лопнуть, вызывая опасную для жизни инфекцию. К счастью, аппендицит, если его вовремя диагностировать, легко поддается лечению.
Аппендицит обычно сначала проявляется сильной болью в животе. Эта боль может начаться возле пупка, а затем перейти в правый нижний бок. Другие обычные симптомы включают потерю аппетита, тошноту и рвоту, а также повышенную температуру. Однако может присутствовать широкий спектр симптомов, в том числе расстройство желудка, нерегулярная дефекация (запор или диарея). Во время беременности идентификация картины и ее диагностика могут быть сложными, поскольку многие из этих симптомов присутствуют во время нормальной беременности.
Врач или бригада врачей поставит диагноз аппендицита на основе тщательного опроса и медицинского осмотра.
 При необходимости они назначат специальные тесты, такие как УЗИ или МРТ, чтобы предоставить более точную информацию об источнике болей в животе. Крайне важно, чтобы в это время беременную пациентку осмотрел гинеколог.
При необходимости они назначат специальные тесты, такие как УЗИ или МРТ, чтобы предоставить более точную информацию об источнике болей в животе. Крайне важно, чтобы в это время беременную пациентку осмотрел гинеколог.При наличии любого из перечисленных выше симптомов необходимо обязательно обратиться за медицинской помощью. Риск разрыва аппендикса возрастает после первых 24 часов после появления симптомов; поэтому раннее выявление и лечение имеют большое значение и напрямую влияют на результаты здоровья пациентки и течение беременности.
Лечение аппендицита — это операция по удалению аппендикса, которая может быть выполнена двумя способами: открытая операция, во время которой аппендикс удаляется через один разрез, достаточно большой, чтобы можно было вытащить аппендикс, или лапароскопическая операция, при которой используются тонкие инструменты. и камеру вводят в брюшную полость через несколько небольших разрезов для выполнения операции, а удаление аппендикса происходит через одно из небольших отверстий.

Лечение осложненного или «лопнувшего» аппендикса будет, вероятно, более сложным, чем если бы он не лопнул, поскольку весь материал, вытекший из аппендикса, необходимо смыть. Если аппендикс лопнул, но прошло несколько дней, вполне вероятно, что в организме уже образовался карман вокруг аппендикса, блокирующий инфекцию. В этом случае лечение состоит из антибиотикотерапии и тщательного наблюдения, а не сразу хирургического вмешательства. Однако в конечном итоге потребуется хирургическое вмешательство.
Лечение простого аппендицита без хирургического вмешательства не является стандартом медицинской помощи, но возможно. Однако шансы на возвращение аппендицита высоки. Пациенты и их врачи должны обсудить альтернативы, включая риски как для пациента, так и для самой беременности.
Улучшение результатов медицинского персонала
Острый аппендицит во время беременности представляет собой диагностическую дилемму. У этих пациентов могут проявляться неспецифические признаки и симптомы, такие как рвота, тошнота и лейкоцитоз.
 Причиной острой боли в животе может быть множество диагнозов, включая гинекологическую, акушерскую, желудочно-кишечную, урологическую, метаболическую и сосудистую этиологию. В то время как физикальное обследование может показать, что у пациента хирургический живот, причину трудно определить без надлежащих исследований изображений. Межпрофессиональная команда лучше всего справляется с расстройством, чтобы обеспечить быструю диагностику и лечение.
Причиной острой боли в животе может быть множество диагнозов, включая гинекологическую, акушерскую, желудочно-кишечную, урологическую, метаболическую и сосудистую этиологию. В то время как физикальное обследование может показать, что у пациента хирургический живот, причину трудно определить без надлежащих исследований изображений. Межпрофессиональная команда лучше всего справляется с расстройством, чтобы обеспечить быструю диагностику и лечение.Общий хирург всегда должен участвовать в уходе за беременными с подозрением на аппендицит. Тем не менее, необходимо проконсультироваться с акушером-гинекологом, чтобы исключить проблемы, связанные с беременностью, и с любым другим специалистом в соответствии с клиническими данными и подозрениями.
Медсестры также являются важными членами межпрофессиональной группы, так как они будут следить за жизненно важными показателями пациента. Медсестры должны воздерживаться от введения обезболивающих препаратов до тех пор, пока хирург не осмотрит пациента.

В послеоперационном периоде фармацевт проследит за тем, чтобы пациент принимал правильные анальгетики, противорвотные средства и соответствующие антибиотики, выполнит проверку записей о лекарственных препаратах на предмет их взаимодействия и проверит дозировку всех вводимых препаратов.
Рентгенолог также играет жизненно важную роль в определении причины.
В рекомендациях Общества американских желудочно-кишечных и эндоскопических хирургов (SAGES) указано, что лапароскопическая аппендэктомия безопасна при беременности и является стандартом лечения беременных.[44] Это рекомендации, основанные на фактических данных, которые рассматриваются межпрофессиональным экспертным комитетом. Текущие рекомендации были разработаны после исчерпывающего обзора современной медицинской литературы из рецензируемых журналов для определения комитетом целесообразности радиологической визуализации и лечебных процедур. В случаях, когда доказательства не являются окончательными или минимальными, экспертное мнение специалиста может быть использовано для рекомендации типа визуализации или лечения.
 [Уровень 1] С учетом уникальных проблем, связанных с аппендицитом во время беременности, межпрофессиональный командный подход является лучшим путем для достижения успешных результатов как для матери, так и для будущего ребенка. [Уровень 5]
[Уровень 1] С учетом уникальных проблем, связанных с аппендицитом во время беременности, межпрофессиональный командный подход является лучшим путем для достижения успешных результатов как для матери, так и для будущего ребенка. [Уровень 5]Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Brown JJ, Wilson C, Coleman S, Joypaul BV. Аппендицит во время беременности: постоянная диагностическая дилемма. Колоректальный дис. 2009 Февраль; 11 (2): 116-22. [PubMed: 18513191]
- 2.
Хан М.С., Чаудри МБХ, Шахзад Н., Тарик М., Мемон В.А., Алви А.Р. Риск аппендицита у пациентов со случайно обнаруженными аппендиколитами. J Surg Res. 2018 янв; 221:84-87. [В паблике: 29229158]
- 3.
Stringer MD. Острый аппендицит. J Педиатр Здоровье ребенка. 2017 ноябрь;53(11):1071-1076.
 [PubMed: 2
[PubMed: 290]
- 4.
Andersson RE, Lambe M. Заболеваемость аппендицитом во время беременности. Int J Эпидемиол. 2001 Декабрь; 30 (6): 1281-5. [PubMed: 11821329]
- 5.
Zingone F, Sultan AA, Humes DJ, West J. Риск острого аппендицита во время беременности и во время беременности: популяционное когортное исследование из Англии. Энн Сург. 2015 февраль; 261(2):332-7. [В паблике: 24950289]
- 6.
Silvestri MT, Pettker CM, Brousseau EC, Dick MA, Ciarleglio MM, Erekson EA. Заболеваемость аппендэктомией и холецистэктомией у беременных и небеременных женщин. Акушерство Гинекол. 2011 декабрь; 118 (6): 1261-1270. [Бесплатная статья PMC: PMC3702040] [PubMed: 22105255]
- 7.
McGory ML, Zingmond DS, Tillou A, Hiatt JR, Ko CY, Cryer HM. Отрицательная аппендэктомия у беременных связана со значительным риском потери плода. J Am Coll Surg. 2007 г., октябрь; 205 (4): 534-40. [В паблике: 17
- 8.

Бабакня А., Парса Х., Вудрафф Д.Д. Аппендицит во время беременности. Акушерство Гинекол. 1977 г., июль; 50 (1): 40-4. [PubMed: 876520]
- 9.
Пристовский Дж. Б., Пью К. М., Нэгл А. П. Актуальные проблемы хирургии. Аппендицит. Текущая пробл. 2005 г., октябрь; 42 (10): 688-742. [PubMed: 16198668]
- 10.
Hamilton AL, Kamm MA, Ng SC, Morrison M. Proteus spp. как предполагаемые желудочно-кишечные патогены. Clin Microbiol Rev. 2018 Jul;31(3) [бесплатная статья PMC: PMC6056842] [PubMed: 29899011]
- 11.
Рэй С.Дж., Као Л.С., Миллас С.Г., Цао К., Ко Т.С. Острый аппендицит: противоречия в диагностике и лечении. Текущая пробл. 2013 февраль; 50 (2): 54-86. [PubMed: 23374326]
- 12.
Lee SL, Walsh AJ, Ho HS. Компьютерная томография и УЗИ не улучшают состояние и могут отсрочить диагностику и лечение острого аппендицита. Арка Сур. 2001 г., май; 136(5):556-62. [PubMed: 11343547]
- 13.
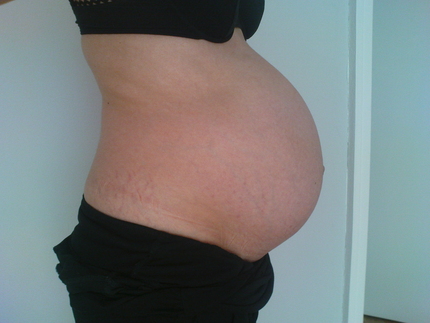
Бирнбаум Б.А., Уилсон С.Р. Аппендицит в тысячелетии. Радиология. 2000 май; 215(2):337-48. [В паблике: 10796905]
- 14.
Chung CH, Ng CP, Lai KK. Задержки пациентов, врачей скорой помощи и хирургов в лечении острого аппендицита: ретроспективное исследование. Hong Kong Med J. 2000 Sep; 6 (3): 254-9. [PubMed: 11025842]
- 15.
Дом JB, Bourne CL, Seymour HM, Brewer KL. Расположение аппендикса у беременной. J Emerg Med. 2014 май; 46(5):741-4. [PubMed: 24484624]
- 16.
Awayshih MMA, Nofal MN, Yousef AJ. Оценка шкалы Альварадо при диагностике острого аппендицита. Pan Afr Med J. 2019;34:15. [Бесплатная статья PMC: PMC6859007] [PubMed: 31762884]
- 17.
Mourad J, Elliott JP, Erickson L, Lisboa L. Аппендицит во время беременности: новая информация, которая противоречит давним клиническим убеждениям. Am J Obstet Gynecol. 2000 г., май; 182(5):1027-9. [PubMed: 10819817]
- 18.

Ходжати Х., Казеруни Т. Расположение аппендикса у беременной: переоценка установленной концепции. Int J Gynaecol Obstet. 2003 г., июнь; 81 (3): 245-7. [В паблике: 12767564]
- 19.
Попкин К.А., Лопез П.П., Кон С.М., Браун М., Линн М. Предпочтительный разрез для беременных с аппендицитом – через точку Макберни. Am J Surg. 2002 г., январь; 183 (1): 20-2. [PubMed: 11869697]
- 20.
Ото А., Сринивасан П.Н., Эрнст Р.Д., Короглу М., Чезани Ф., Нишино Т., Чаджуб Г. Пересмотр МРТ для определения расположения аппендикса во время беременности. AJR Am J Рентгенол. 2006 март; 186 (3): 883-7. [PubMed: 16498125]
- 21.
Пейтс Дж. А., Авендиано Т. С., Зарецкий М. В., Макинтайр Д. Д., Твиклер Д. М. Приложение во время беременности: подтверждение исторических наблюдений современной модальностью. Акушерство Гинекол. 2009 г., октябрь; 114 (4): 805–808. [PubMed: 19888038]
- 22.
Cunningham FG, McCubbin JH.
 Аппендицит, осложняющий беременность. Акушерство Гинекол. 1975 г., апрель; 45(4):415-20. [PubMed: 1121371]
Аппендицит, осложняющий беременность. Акушерство Гинекол. 1975 г., апрель; 45(4):415-20. [PubMed: 1121371]- 23.
McGee TM. Острый аппендицит при беременности. Aust N Z J Obstet Gynaecol. 1989 ноября; 29(4):378-85. [PubMed: 2698614]
- 24.
Сиванесаратнам В. Острый живот и акушер. Baillieres Best Pract Res Clin Obstet Gynaecol. 2000 февраля; 14 (1): 89-102. [PubMed: 10789262]
- 25.
Махмудян С. Аппендицит, осложняющий беременность. South Med J. 1992, январь; 85 (1): 19–24. [PubMed: 1734528]
- 26.
Коулман С., Томпсон Дж. Э., Беннион Р. С., Шмит П. Дж. Количество лейкоцитов является плохим предиктором тяжести заболевания при диагностике аппендицита. Am Surg. 1998 октября; 64 (10): 983-5. [PubMed: 9764707]
- 27.
Tehrani HY, Petros JG, Kumar RR, Chu Q. Маркеры тяжелого аппендицита. Am Surg. 1999 г., май; 65(5):453-5. [PubMed: 10231216]
- 28.

Томпсон М.М., Андервуд М.Дж., Дукеран К.А., Ллойд Д.М., Белл П.Р. Роль последовательного подсчета лейкоцитов и измерения С-реактивного белка при остром аппендиците. Бр Дж Сур. 1992 г., август; 79 (8): 822-4. [PubMed: 1393485]
- 29.
Лурье С., Рахамим Э., Пайпер И., Голан А., Садан О. Общий и дифференциальный подсчет лейкоцитов в процентилях при нормальной беременности. Eur J Obstet Gynecol Reprod Biol. 2008 Январь; 136 (1): 16-9. [PubMed: 17275981]
- 30.
КУВИН С.Ф., БРЕЧЕР Г. Дифференциальное количество нейтрофилов при беременности. N Engl J Med. 1962 26 апреля; 266: 877-8. [PubMed: 14460983]
- 31.
Бейли Л.Э., Финли Р.К., Миллер С.Ф., Джонс Л.М. Острый аппендицит во время беременности. Am Surg. 1986 г., апрель; 52 (4): 218–21. [PubMed: 3954275]
- 32.
Sand M, Bechara FG, Holland-Letz T, Sand D, Mehnert G, Mann B. Диагностическое значение гипербилирубинемии как прогностического фактора перфорации аппендикса при остром аппендиците.
 Am J Surg. 2009 г.Авг; 198 (2): 193-8. [PubMed: 19306980]
Am J Surg. 2009 г.Авг; 198 (2): 193-8. [PubMed: 19306980]- 33.
Язар Ф.М., Бакачак М., Эмре А., Урфалыоглу А., Серин С., Дженгиз Э., Бюльбюльоглу Э. Прогностическая роль соотношения нейтрофилов к лимфоцитам и тромбоцитов к лимфоцитам для диагностика острого аппендицита во время беременности. Гаосюн J Med Sci. 2015 ноябрь;31(11):591-6. [PubMed: 26678940]
- 34.
Хандельвал А., Фасих Н., Килар А. Визуализация острого живота при беременности. Радиол Клин Норт Ам. 2013 ноябрь;51(6):1005-22. [В паблике: 24210441]
- 35.
Паркс Н.А., Шроппель Т.Дж. Обновление визуализации острого аппендицита. Surg Clin North Am. 2011 Февраль; 91 (1): 141-54. [PubMed: 21184905]
- 36.
Кереши Б., Ли К.С., Сиверт Б., Мортеле К.Дж. Клиническая польза магнитно-резонансной томографии при обследовании беременных женщин с подозрением на острый аппендицит. Брюшной Радиол (Нью-Йорк). 2018 июнь;43(6):1446-1455.
 [PubMed: 28849364]
[PubMed: 28849364]- 37.
Kearl YL, Claudius I, Behar S, Cooper J, Dollbaum R, Hardasmalani M, Hardiman K, Rose E, Santillanes G, Berdahl C. Точность магнитно-резонансной томографии и ультразвука для аппендицита в диагностических и недиагностических исследованиях. Академия скорой медицинской помощи. 2016 Февраль;23(2):179-85. [PubMed: 26765503]
- 38.
Ames Castro M, Shipp TD, Castro EE, Ouzounian J, Rao P. Использование спиральной компьютерной томографии во время беременности для диагностики острого аппендицита. Am J Obstet Gynecol. 2001 г., апрель; 184 (5): 954-7. [PubMed: 11303204]
- 39.
Лазарь Э., Мэйо-Смит В.В., Майньеро М.Б., Спенсер П.К. КТ в оценке нетравматической боли в животе у беременных. Радиология. 2007 г., сен; 244(3):784-90. [В паблике: 17709829]
- 40.
Bickell NA, Aufses AH, Rojas M, Bodian C. Как время влияет на риск разрыва аппендицита. J Am Coll Surg. 2006 март; 202(3):401-6.
 [PubMed: 16500243]
[PubMed: 16500243]- 41.
Yilmaz HG, Akgun Y, Bac B, Celik Y. Острый аппендицит во время беременности — факторы риска, связанные с основными исходами: исследование случай-контроль. Int J Surg. 2007 г., июнь; 5 (3): 192-7. [PubMed: 17509502]
- 42.
Chen CY, Chen YC, Pu HN, Tsai CH, Chen WT, Lin CH. Бактериология острого аппендицита и ее значение для профилактического применения антибиотиков. Surg Infect (лиственница). 2012 Декабрь; 13 (6): 383-90. [PubMed: 23231389]
- 43.
Vasireddy A, Atkinson S, Shennan A, Bewley S. Хирургическое лечение аппендицита остается лучшим вариантом во время беременности. БМЖ. 2012 22 мая; 344:e3575. [PubMed: 22619205]
- 44.
Korndorffer JR, Fellinger E, Reed W. Руководство SAGES по лапароскопической аппендэктомии. Surg Endosc. 2010 апр; 24 (4): 757-61. [PubMed: 19787402]
- 45.
Аль-Фозан Х., Туланди Т. Безопасность и риски лапароскопии при беременности.
 Curr Opin Obstet Gynecol. 2002 авг; 14 (4): 375-9. [PubMed: 12151826]
Curr Opin Obstet Gynecol. 2002 авг; 14 (4): 375-9. [PubMed: 12151826]- 46.
Руководящий комитет Общества американских желудочно-кишечных и эндоскопических хирургов. Юми Х. Руководство по диагностике, лечению и использованию лапароскопии при хирургических проблемах во время беременности: это заявление было рассмотрено и одобрено Советом управляющих Американского общества желудочно-кишечных и эндоскопических хирургов (SAGES), сентябрь 2007 г. Оно было подготовлено руководящий комитет SAGES. Surg Endosc. 2008 апр; 22 (4): 849-61. [PubMed: 18288533]
- 47.
Van de Moortele M, De Hertogh G, Sagaert X, Van Cutsem E. Рак аппендикса: обзор литературы. Акта Гастроэнтерол Белг. 2020 июль-сен;83(3):441-448. [PubMed: 33094592]
- 48.
Чжан К., Мейерсон С., Кассарджян А., Уэстбрук Л.М., Чжэн В., Ван Х.Л. Бокалоклеточный карциноид/карцинома: обновление. Адвокат Анат Патол. 2019 март; 26(2):75-83. [PubMed: 30601149]
- 49.

Marte A, Sabatino MD, Cautiero P, Accardo M, Romano M, Parmeggiani P. Неожиданное открытие лапароскопической аппендэктомии: лимфома аппендикса MALT у детей. Pediatr Surg Int. 2008 апр; 24 (4): 471-3. [В паблике: 17628810]
- 50.
Xie X, Zhou Z, Song Y, Li W, Diao D, Dang C, Zhang H. Управление и прогнозирование аденокарциномы Приложения. Научный представитель 2016 г. 16 декабря; 6: 39027. [Бесплатная статья PMC: PMC5159879] [PubMed: 27982068]
- 51.
Морано В.Ф., Глисон Э.М., Салливан С.Х., Падманабан В., Мапов Б.Л., Шевокис П.А., Эскивель Дж., Боун В.Б. Клинико-патологические особенности и лечение аппендикулярных мукоцеле: систематический обзор. Am Surg. 2018 01 февраля; 84 (2): 273-281. [В паблике: 29580358]
- 52.
Чой Дж.Дж., Мустафа Р., Линн Э.Т., Дивино СМ. Аппендэктомия во время беременности: наблюдение за потомством. J Am Coll Surg. 2011 ноябрь; 213(5):627-32. [PubMed: 21856183]
- 53.
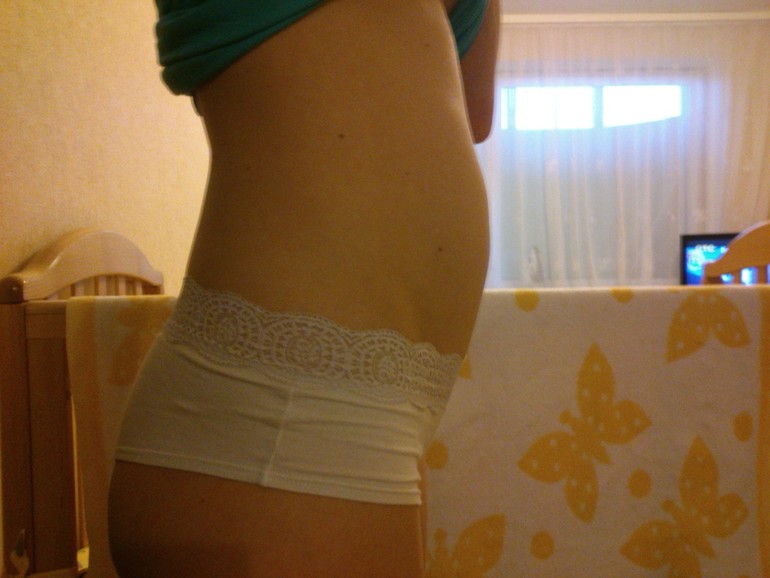
Сакс А., Гульельминотти Дж., Миллер Р., Ландау Р., Смайли Р., Ли Г. Факторы риска и стратификация риска неблагоприятных акушерских исходов после аппендэктомии или холецистэктомии во время беременности. JAMA Surg. 2017 01 мая; 152 (5): 436-441. [Бесплатная статья PMC: PMC5831452] [PubMed: 28114513]
Если вы не занимались спортом до беременности, ничего страшного! Вы можете начать в любое время, просто начните медленно и посмотрите, как вы себя чувствуете, чтобы не переусердствовать (5).

В течение первого триместра, если вы чувствуете себя хорошо, вы можете продолжать свою обычную тренировку.
Во втором и третьем триместрах рекомендуется снизить интенсивность тренировок и начать модифицировать такие элементы, как упражнения для кора в положении лежа, прыжки и упражнения с высокой ударной нагрузкой.
Не рекомендуется выполнять упражнения в положении лежа на спине (лежа на спине) в течение длительного времени после первого триместра (3).
Избегайте занятий спортом в слишком жарких или влажных условиях, поскольку это может повысить температуру тела и привести к обезвоживанию или другим неблагоприятным последствиям.
Не переусердствуйте с некоторыми упражнениями на пресс, так как это может привести к повышению давления в коре (4), особенно в косых мышцах!
Избегайте любых упражнений, включающих резкие движения, скручивания или повороты.
Самый важный сердечник для работы — это поперечная мышца живота (ближайшие к ребенку мышцы!) Натуральный поддерживающий пояс!
сядьте на край стула.
Держите ступни на полу прямо под коленями.
Держите ладони обращенными вниз под бедрами.
Медленно напрягите живот, согнув левое колено так, чтобы он наклонил таз и активировал тазовое дно.
Затем на выдохе медленно подтяните левое колено к груди.
Вдохните и опустите левую ногу на пол, вернувшись в исходное положение.
Повторите с правой ногой.
Лягте на пол или коврик.
Медленно поверните тело на левый бок и согните колени под углом 30 градусов к бедрам.
Поверните корпус вправо так, чтобы ваши колени поднялись примерно на 6 дюймов от пола.

Убедитесь, что вес вашего тела приходится на заднюю часть левого плеча и лопатку.
Положите обе руки за голову так, чтобы кончики пальцев соприкасались (но не тяните за шею).
Согните туловище вверх по диагонали, как будто вы пытаетесь коснуться правого колена. поднимите как можно выше.
При выполнении вышеуказанных шагов ваше левое плечо немного приподнимется от пола.
Поднимите руки к коленям и согните их немного выше.
Затем положите руки за голову и опуститесь в исходное положение.
Повторите это с другой стороны.
Встаньте или сядьте удобно, держа спину прямо.
Положите одну руку на талию или живот, а другую на грудь.

Сделайте глубокий вдох и почувствуйте, как расширяются ваши ребра (вдох на 5-10 счетов).
Выдохните воздух (на счет 5-10) и верните ребра в исходное положение.
Расслабьте мышцы, напрягая переднюю часть таза и копчик.
Повторите 10 циклов глубоких вдохов.
Сядьте на стабилизирующий мяч, сидя прямо и красиво.
Положите руки по обе стороны от себя, чтобы сохранять равновесие.
Вдохните от центра, отрывая правую ногу от земли и поднимая левую руку над головой.
Задержитесь на две-три секунды и вернитесь в исходное положение.
Повторите с правой рукой и левой ногой.
начиная с бока, поместите локоть прямо под плечо.
Согните колени и поставьте их друг на друга, одно прямое/одно согнутое или прямое, если чувствуете себя хорошо и не сгибаетесь.
Держите спину в нейтральном положении и сконцентрируйтесь на основном дыхании.
Напрягите бедра и поднимите туловище так, чтобы получилась прямая линия от головы до бедер, при этом держите голову и шею прямо.
Удерживайте положение от 20 до 30 секунд и не забывайте дышать.
Повторить с другой стороны.
Встаньте прямо, ноги на расстоянии бедер, колени слегка согнуты, руки за головой.
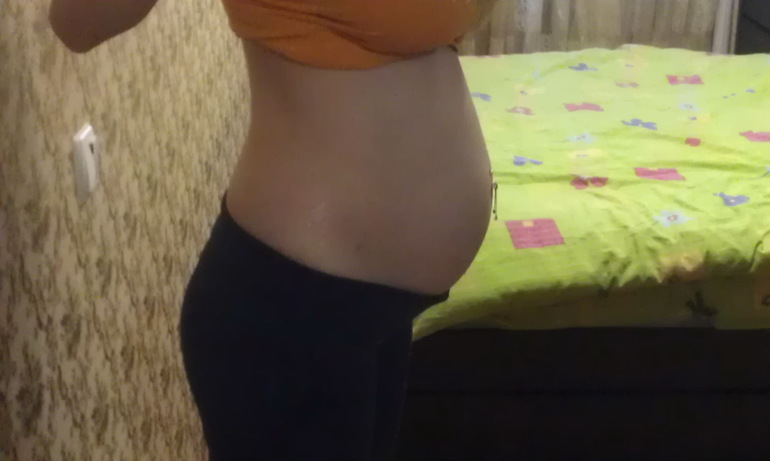
Вдох втяните пупок и подтяните таз
Выдохните и наклонитесь вперед, напрягая мышцы живота точно так же, как вы делаете это, лежа на спине.
Сделайте от 15 до 20 повторений.
Стоя, ноги на ширине плеч, руки за головой, вдох
Затем выдохните, поднесите левый локоть к правому колену и скручивайтесь
Вернитесь в исходное положение стоя и повторите то же самое с левой ногой и правым локтем.
Стремитесь к 10-20 повторениям
Удобно сядьте на фитбол и глубоко вдохните. Во время вдоха позвольте животу подняться по мере того, как вы наполняетесь воздухом. После того, как вы достаточно вдохнули, медленно выдохните, чтобы выпустить весь воздух.
стремитесь к вдоху на 5-10 счетов, который соответствует длине выдоха на 5-10 счетов.
В следующий раз при выдохе постарайтесь напрячь вагинальные мышцы. Это должно напоминать напряжение мышц, когда вам очень хочется пописать, но вы вынуждены держаться.
Расслабьте шею, лицо и плечи. В этот момент только мышцы тазового дна должны ощущаться напряженными и сокращенными. Удерживайте позу, считая от пяти до восьми, а затем медленно отпустите.
Встаньте прямо, ноги на расстоянии бедер
Поднимите прямые руки перед грудью.
Вдохните, когда приседаете, вес на пятках, колени не подгибаются.
сделайте паузу в нижней точке, а затем выдохните, когда поднимаетесь в положение стоя.
начните на полу на руках и коленях в положении столешницы (руки прямо под плечами, а колени под бедрами).
Вдохните и посмотрите вверх, прогните спину, пусть живот свисает.
Затем выдохните, втяните подбородок и копчик и втяните живот внутрь к позвоночнику.
Продолжайте делать вдохи и выдохи так, чтобы ритм дыхания соответствовал вашим движениям настолько, насколько это возможно.

Повторите шаги в течение примерно двух минут, сделайте перерыв и возобновите.
Лягте на левый бок, положив ноги одна на другую. Держите левый локоть на земле так, чтобы он мог поддерживать верхнюю часть тела.
Теперь медленно поднимите обе ноги (продвинутый уровень и больше только первый триместр) или только правую ногу. Поднимите его как можно выше. Убедитесь, что ваши бедра находятся на одной линии с вашим телом.
Опустите ногу примерно на два дюйма над левой ногой.
Сделайте около 20 повторений каждой ногой и продолжайте делать это до тех пор, пока ноги не начнут уставать.
Исходное положение (запястья прямо под плечами, колени под бедрами, спина прямая)
напрягите корпус и медленно вдохните, поднимите левую ногу и вытяните ее по прямой линии позади себя, в то же время подняв правую руку прямо перед собой.

выдох поднесите левое колено к правому локтю посередине
вдох вернитесь и повторите 10-12 повторений
Затем повторите те же действия с противоположной рукой и ногой.
Встаньте прямо у стены и прижмитесь спиной и бедрами к стене.
Вы заметите небольшое пространство между стеной и поясницей.
Затем напрягите пресс и наклоните таз. бедра. Вы должны почувствовать, как нижняя часть спины прижимается к стене.
Задержитесь в этой позе на пять секунд, отпустите и попробуйте выполнить десять раз.
Удобно лягте на бок.

Согните нижнюю ногу, удерживая верхнюю ногу прямо. Если вы чувствуете себя некомфортно, подложите под голову подушку.
Теперь поднимите верхнюю ногу примерно на 2-4 дюйма от земли.
Держите ногу прямо. Используйте мышцы по бокам живота, чтобы подтянуть бедро.
Удерживайте позицию около пяти секунд.
Повторите шаги десять раз.
Начните с положения ягодичного мостика
- 900
Медленно вернитесь в исходное положение. (можно делать с помощью планера или полотенца под пяткой)
Повторить для другой ноги.
Сядьте прямо или встаньте и сделайте глубокий вдох, положив одну руку на пупок.

Глубоко вдохните, пока не почувствуете, как расширяются пупок и нижняя часть грудной клетки, не поднимая плеч.
затем выдохните, втягивая живот внутрь, сокращая ТА.
Выполните 5-10 повторений, контролируя дыхание.
Более 100 различных упражнений с фото и/или видео.
Формат PDF, доступный для использования на iPhone/iPad/Android/Kindle/компьютере.
Необходимое оборудование: Гантели и петлевая лента
- Нерегулярны.
- Не сближайтесь и может прекратиться через час или около того.
- Не часто ощущаются в спине.
- Остановить ходьбу.
- Не становитесь более болезненными со временем.
- Не вызывать изменения шейки матки.
- Происходят в обычное время и длятся от 30 до 60 секунд.
- Становитесь ближе друг к другу и со временем становитесь более болезненными.
- Может ощущаться в нижней части спины и нижней части живота.
- Продолжать или увеличивать ходьбу.
- Помогите шейке матки стать мягкой, тонкой и открытой для родов.
- По возможности отдыхайте на левом боку. Ешьте или пейте только легкие продукты.
- Отслеживайте схватки по часам. Если одна схватка начинается в 9:10
а следующий начинается в 9:16, между ними 6 минут. Позвоните своему врачу,
клинике или больнице, когда схватки:- с интервалом 5 минут в течение 2 часов для первой беременности
- с интервалом 5 минут в течение 1 часа для других беременностей
- По назначению врача или клиники.
- Если вы считаете, что у вас отошли воды, позвоните своему врачу и обратитесь в больницу.
- Не принимайте ванну и ничего не вводите во влагалище.
- Вы можете носить прокладку.
- Снятие мембран: Ваш лечащий врач вводит палец в шейку матки в
устья матки и аккуратно отделяет водяной мешок сбоку
матки. Это высвобождает гормоны, которые смягчают шейку матки, делая ее
легче открывать. Иногда это вызывает схватки и запускает роды.
Зачистные мембраны не разрывают водяной мешок и не всегда
заставить роды произойти сразу. - Гель с простагландином: Ваш лечащий врач может нанести гель Ibis на шейку матки. Это приводит
химические изменения в шейке матки, которые смягчают и подготавливают ее к
труд, работа. Иногда Ибиса достаточно, чтобы начались схватки и
роды начались, и иногда это просто помогает сократить роды один раз
настоящие роды начинаются или вызываются другими методами, перечисленными далее. ·
· - Установка лампы Фолея: Ваш лечащий врач может вставить трубку, называемую лампой Фолея, в ваш
шейку матки, а затем надувает маленький баллон на конце
трубка. Баллон давит на внутреннюю часть шейки матки и медленно
открывает шейку матки. Это также может вызвать схватки и начать роды. - Разрыв водного мешка (также называемый «разрыв плодных оболочек»): Ваш лечащий врач может использовать небольшой крючок, например крючок для штопки, чтобы
разорви мешок с водой. Когда это произойдет, голова ребенка может опуститься.
и помочь открыть шейку матки. Химические вещества в водах (амниотическая жидкость) смягчают
шейку матки, вызвать схватки и начать роды. Если ты
в начале родов разрыв водного мешка может ускорить активные роды. - Питоцин: Ваш лечащий врач может попросить медсестру в больнице начать
IV-это жидкость, которая пойдет в трубку, а затем в вашу руку. Лекарственное средство
можно вводить внутривенно. Питоцин (окситоцин) – это то же самое химическое
ваше тело делает это заставляет матку сокращаться. Если вам дали питоцин
Если вам дали питоцин
внутривенно, его вводят медленно, поэтому это может занять несколько часов или несколько.
часов до начала активных родов. - Медсестра/медбрат поможет вам оставаться в этом положении во время установки трубки.
- Вас могут попросить лечь на левый бок и подтянуть колени к
желудок, насколько это возможно. Прогните нижнюю часть спины. Рулон будет помещен под
ваше левое бедро.
ИЛИ - Вас могут попросить сесть на край кровати и наклониться над столом, чтобы
округлить спину.
- Вас могут попросить лечь на левый бок и подтянуть колени к
- Врач очищает поясницу.

- В поясницу вводят обезболивающее лекарство. Вы можете почувствовать жало
или сжигание. - Персонал попросит вас прижать подбородок к груди и выпятить спину.
- Врач вводит иглу в онемевшую область и помещает трубку в
эпидуральное пространство вокруг спинного мозга. - Дышите медленно и глубоко. Расслабьтесь и
не двигаться. (Если у вас схватка, используйте техники дыхания и релаксации.) - Игла удалена, а мягкая трубка останется в спине. Кассета
удержит его на месте. - Обезболивание может различаться. Большинство женщин получают хорошее обезболивание от эпидуральной анестезии.
- Вы сможете двигать ногами. Ваши ноги могут чувствовать легкое онемение или
слабый, особенно если вы получаете более сильную дозу лекарства. Ты сможешь
вас попросят оставаться в постели для вашей безопасности. - Эпидуральная анестезия может замедлить или ускорить роды.
 Количество лекарства можно изменить
Количество лекарства можно изменить
по мере необходимости, чтобы убедиться, что вы чувствуете себя комфортно, или если вы или ваш врач хотите
вы, чтобы быть в состоянии нажать больше. - В редких случаях возможен побочный эффект в виде головной боли после родов.
- Проблемы с кровотечением
- Инфекция в области поясницы
- Предшествующая операция на пояснице
- Проблемы с кровяным давлением
- Проблемы с нервами
- Злоупотребление наркотиками
- Быстро снимают боль (обычно от 2 до 10 минут).
- Большинство из них можно вводить непосредственно в кровоток через капельницу.
- Они могут помочь вам расслабиться и чувствовать себя более комфортно.
- Обычно они не замедляют роды.
- Наркотики действуют недолго (обычно от 20 до 60 минут).
- Они могут вызывать тошноту.
- Они могут заставить вас чувствовать себя «не в себе» или сонливости.
- Они могут вызывать у ребенка сонливость и мешать ему или ей дышать
сразу после рождения или начать грудное вскармливание. - Наркотики не снимают всю боль.
 Они могут сделать каждое сокращение
Они могут сделать каждое сокращение
менее болезненно. - Если вы планируете рожать в больнице, вы можете использовать обезболивающие препараты.
Во-первых, узнайте все, что сможете, о том, какая помощь и какие возможные проблемы
может произойти, если вы используете обезболивающие, которые предлагаются там, где вы находитесь
будет ваш ребенок. Затем задайте себе вопросы, перечисленные здесь.
Затем задайте себе вопросы, перечисленные здесь.
Ответы помогут вам выбрать лучший способ сохранить себя
комфортно во время родов. - Насколько сильно мое желание родить без обезболивающих?
- Буду ли я счастлив после родов, если они закончатся, если у меня будут роды
без использования лекарств или я буду счастливее после этого, если буду использовать обезболивающие? - Если мои роды проходят нормально, и я испытываю больше боли, чем я ожидал, хочу ли я
моим помощникам, чтобы они рассказали мне об этом, или я хочу, чтобы они предложили мне обезболивающее? - Оставайтесь активными на протяжении всей беременности.
 У вас будет больше сил, чтобы получить
У вас будет больше сил, чтобы получить
через труд. - Запишитесь на занятия по подготовке к родам. Чем больше вы знаете, тем меньше вы боитесь. Страх заставляет
боль больнее. - Наймите тренера по родам или доулу. Наличие человека, единственной задачей которого является
поддержку вам поможет вам справиться с родами и чувствовать себя более удовлетворенным
опыт. - В начале родов прогуляйтесь или потанцуйте. Чем больше вы двигаетесь, тем меньше вам больно!
- Пейте много жидкости, чтобы избежать обезвоживания, и ешьте понемногу, если вы
голодны. - Примите теплый душ или ванну.
- Отдыхайте между схватками, не двигаясь или мягко покачиваясь.
- Сосредоточьтесь на своем естественном дыхании. Осознание дыхания расслабляет вас.
- Часто меняйте положение.
- Не бойтесь шуметь. Вы можете стонать, мычать или повторять успокаивающие
слова снова и снова, когда вы проходите через каждое сокращение. - Поверь, ты сможешь это сделать. Вы можете!
- Помните, зачем вы это делаете. Ваш ребенок скоро будет здесь!
- Помочь вам найти свой ритм, а затем помочь вам во время каждой его части.
- Погладьте вас по спине или тихо подержите за руку.
- Предложите вам ледяную стружку, воду или сок.
- Помочь вам изменить положение и поддержать ваше тело..
- Приглушите свет и включите тихую музыку.
- Положите на лоб холодное полотенце.
- Положите теплую мочалку на поясницу.

6]
16 безопасных основных упражнений для беременных — Потная как мать
Сохранение сильного кора во время беременности очень важно, и это поможет уменьшить боль в спине, боли в суставах и т. д. и улучшит течение родов, родоразрешение и восстановление. Хотя это правда, есть много вещей, которые нужно помнить при выполнении кора, к которым нужно относиться серьезно, чтобы вы не усугубили такие вещи, как «диастаз прямых мышц живота», который может привести к проблемам после родов и в последующий период.
Вот несколько вещей, о которых следует помнить, занимаясь спортом во время беременности:
**Это может показаться повторяющимся, но прежде чем приступить к какой-либо новой программе тренировок, обязательно поговорите со своим врачом. Кроме того, я не рекомендую проверять диастаз прямых мышц живота (DR) во время беременности, так как это неточно – наше ядро (прямая мышца живота) расходится во время беременности, чтобы освободить место для ребенка, но после родов. Вы можете выполнить проверку аварийного восстановления — здесь я подробно объясняю, как это сделать.
Кроме того, я не рекомендую проверять диастаз прямых мышц живота (DR) во время беременности, так как это неточно – наше ядро (прямая мышца живота) расходится во время беременности, чтобы освободить место для ребенка, но после родов. Вы можете выполнить проверку аварийного восстановления — здесь я подробно объясняю, как это сделать.
Лучшие упражнения для пресса во время беременности
Предупреждение: проконсультируйтесь с врачом, прежде чем начинать
Во время беременности очень полезно оставаться активным и двигаться как можно больше. Одна вещь, которую я вижу, это то, что мои клиенты вырезают основные упражнения, потому что они слышали, что они не очень хороши. Хотя отчасти это правда, есть много полезных и безопасных упражнений для брюшного пресса, которые стоит продолжать! Вот несколько упражнений, которые вы можете делать во время беременности:
1. Подъем коленей сидя
Я рекомендую использовать стул, сидя на краю дивана или на гимнастическом мяче.
Как:
Я рекомендую делать 2-3 подхода по 8-12 повторений. В первом триместре вы также можете добавлять легкие веса (от 2 до 5 фунтов) на каждую лодыжку.
2. Скручивания лежа на боку
Как делать:
Выполните 2 подхода по 10-12 повторений на каждую сторону.
3. Дыхание кора
Это очень простое, но эффективное упражнение для кора.
Как:
4. Фиксация на мяче сидя
похожа на собаку-птицу на земле, за исключением того, что вы сидите на мяче для упражнений.
Как:
2-3 подхода по 10 повторений с каждой стороны
5. Боковая планка/Модифицированная боковая планка
Боковая планка/Модифицированная боковая планка
Боковая планка может быть выполнена несколькими способами. это несколько вариантов во время беременности.
Как:
6. Скручивания стоя
Это то же самое, что скручивания лежа, но безопасны для всех триместров.
Как:
7. Велосипед стоя
Это отличное упражнение для улучшения баланса и укрепления корпуса.
Как:
8. Упражнения Кегеля
«Упражнения Кегеля помогают тонизировать лобково-копчиковую мышцу, которая контролирует поток мочи, поддерживает вашего растущего ребенка, предотвращает геморрой тонус влагалища и помощь в родах (1)».
Как:
9. Приседания
Некоторые могут не знать, что это хорошее упражнение на пресс, если оно выполняется правильно, и оно также может помочь вам подготовиться к толчковой стадии родов.
Как:
10. Поза коровы-кошки
Поза помогает укрепить основные мышцы и увеличить гибкость спины и позвоночника.
Как:
11. Подъемы ног лежа на боку
Помогает укрепить кор, ягодичные мышцы и мышцы бедра.
Как:
12. Скручивания «берд-собака»
Это упражнение на устойчивость, укрепляющее пресс.
Как:
13. Наклоны таза стоя
Это хорошее упражнение для улучшения осанки и укрепления мышц спины и живота.
Как:
14. Бедренная походка
Помогает укрепить ягодичные мышцы и мышцы бедра.
Как делать:
15. Скольжение пятки
Как:
16. Использование ТА
безопасно при диастазе прямых мышц живота.
Как:
*Вы должны проконсультироваться со своим врачом, прежде чем приступать к любому режиму упражнений, так как они могут порекомендовать вам упражнения в зависимости от вашего общего состояния здоровья.
Надеюсь, эти безопасные упражнения для беременных будут вам полезны! xoxo дайте мне знать, если у вас есть какие-либо вопросы
Это для вас!
Полное руководство по 12-недельной тренировке для беременных
Полное руководство по тренировкам для беременных включает 12-недельные тренировки от умеренной до низкой интенсивности, которые можно выполнять и повторять в течение каждого триместра, рекомендации по питанию, упражнения для поддержания силы кора и тазового дна, подготовку к родам и многое другое. более 80 страниц самой актуальной информации!
более 80 страниц самой актуальной информации!
Вначале вы будете работать над созданием прочной основы для тонуса мышц, улучшения кровообращения и выносливости.
По прошествии нескольких недель вы будете работать над повышением своей силы и стабильности, а также поможет свести к минимуму боли и боли во время беременности.
Активный образ жизни не только повысит вашу выносливость и силу, но и поможет снять стресс и подготовиться к родам.
Каждую неделю включает силовые и силовые тренировки, а также активное восстановление и йогу. Активное восстановление включает пренатальную йогу и основные тренировки, чтобы подготовить ваше тело к родам, чтобы встретить вашего милого ребенка или детей!
Когда начинать упражнения для беременных
Лучше всего начинать упражнения для беременных, когда вы узнаете, что беременны.
Второе лучшее время для начала упражнений на беременность – , теперь . Конечно, прежде чем начинать какие-либо упражнения для беременных, получите зеленый свет от акушерки, акушера-гинеколога или врача.
Этот 12-недельный план тренировок содержит упражнения, безопасные на протяжении всей беременности, и их можно выполнять дома или где угодно!
Давайте вместе #Sweatyasamother
Учить больше
Другие посты в блоге, которые вам могут понравиться:
беременностьTaylor Merritt беременность, безопасное ядро при беременности, упражнения на пресс, диастаз прямых мышц животаКомментарий
0 лайков
Знаков Труда | Больница в Гарден-Сити, Мичиган
Изучите признаки родов, чтобы знать, когда звонить врачу и
ехать в больницу на роды. Если у вас есть какие-либо признаки родов до
Если у вас есть какие-либо признаки родов до
36 недель или 9 месяцев беременности,
немедленно позвоните своему врачу.
Признаками родов являются схватки и разрыв плодных оболочек.
Схватки
Схватки возникают, когда мышцы матки напрягаются и расслабляются, когда
матка готовится к родам.
Ложные схватки
Они часто возникают на последнем месяце беременности. Они:
Истинные схватки
Если вы подозреваете, что рожаете:
Разрыв плодных оболочек
Разрыв плодных оболочек, называемый водяным разрывом, представляет собой струйку или поток жидкости
из влагалища после разрыва мешка с жидкостью вокруг ребенка. Жидкость
часто бывает прозрачным, но может быть белым или зеленым. Мешок с водой может сломаться
в любое время.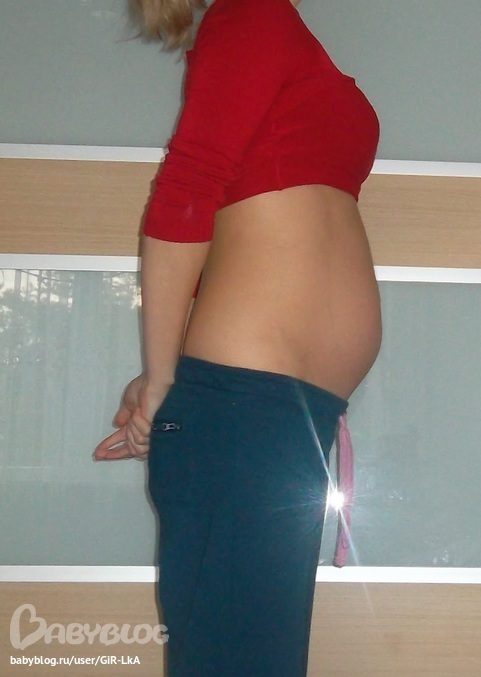 Он может сломаться до того, как вы почувствуете какие-либо сокращения, и может протекать.
Он может сломаться до того, как вы почувствуете какие-либо сокращения, и может протекать.
во время сокращения.
Поговорите со своим врачом или медсестрой, если у вас возникнут какие-либо вопросы или опасения.
Индукция родов
Большинство беременностей длится около 40 недель. Некоторые заканчиваются на несколько недель раньше и
некоторые заканчиваются через несколько недель. Рождение ребенка в возрасте от 37 до
41 неделя считается нормой. Когда ваш ребенок «готов», роды
обычно начинается самостоятельно. Однако иногда, если женщина или ее ребенок
больна, или если женщина и ее лечащий врач считают, что это безопасно,
поставщик медицинских услуг может попытаться начать роды с помощью лекарств
или другие методы лечения. Когда это делается, это называется индукцией родов.
Как вызывают роды?
Существует множество способов вызвать роды. Используемый метод зависит от состояния
вашего тела и ваших предпочтений, а также предпочтений вашего
медицинская организация. Некоторые из методов помогают вашему телу подготовиться к
роды, а у некоторых начинаются схватки. Методы, которые чаще всего используются для
вызвать роды включают:
Эпидуральное обезболивающее при родах
Эпидуральная анестезия часто используется для обезболивания во время родов. А
небольшая гибкая трубка вводится в поясницу. Лекарство вводят в
трубка для облегчения болей в нижней части живота, ногах и родовых путях.
Специальный врач, называемый анестезиологом, поместит трубку вам в спину.
Как проводится процедура?
Возможные побочные эффекты
Когда нельзя делать эпидуральную анестезию
Если у вас есть или вы думаете, что у вас может быть какое-либо из этих состояний, сообщите об этом своему врачу или медсестре.
Поговорите со своим врачом или медсестрой, если у вас возникнут какие-либо вопросы или опасения.
Часто задаваемые вопросы о боли во время родов
Боль во время родов
Насколько болезненны роды?
Вы, наверное, слышали много историй о родах. Опыт
Опыт
очень индивидуально для каждой женщины. Интенсивность боли различна
каждый. Вид и интенсивность боли, которую вы испытываете, меняются на протяжении родов.
Почему роды болезненны?
Во время родов матка толкает ребенка вниз и растягивает отверстие
вашей матки (шейки матки). Каждый раз, когда мышцы матки сгибаются, вы можете чувствовать
боль как от сильной судороги. Когда шейка матки и влагалище растягиваются и открываются,
вы можете почувствовать тянущую, жгучую боль. Большинство схваток длятся от 30 до
60 секунд, и вы сможете отдохнуть между ними.
Я хотел бы облегчить боль, но не хочу принимать лекарства. Что я могу сделать?
Ниже приведены советы, как справиться с родовой болью. Чем меньше напряжение
и вы боитесь, тем менее болезненными будут ваши роды. Три вещи
может помочь вам успешно родить без использования лекарств: знания о
чего ожидать, веры в себя, эмоциональной поддержки и коучинга
во время вашего труда.
Есть ли лекарство, которое я могу принять от боли, если оно мне понадобится?
В больницах доступно множество видов обезболивания. Самый распространенный
обезболивающие – наркотические средства и эпидуральная анестезия.
Каковы плюсы и минусы наркотиков?
Плюсы:
Минусы:
Что такое эпидуральная анестезия?
Эпидуральная анестезия вызывает онемение тела ниже пояса. Он включает в себя нанесение
иглу, а затем небольшую гибкую трубку в пространство возле позвоночника в
нижняя часть спины. Обезболивающее лекарство течет через трубку, и вы теряете чувствительность
в животе и ногах. Лекарство не сделает вас или вашего ребенка
чувствуете сонливость или «не в себе». Однако вы не сможете
ходить или вставать, чтобы пойти в ванную. Вам может быть труднее нажать
вашего ребенка, потому что вы не сможете чувствовать схватки.
Как определить до начала родов, что мне подходит?
Помните, что никто не знает заранее, насколько болезненно или тяжело вам
труд будет. Знание своих желаний — лучшее место для начала. Потом, когда
вы рожаете, вам нужно быть гибким и доверять своим помощникам
и опекунов, чтобы помочь вам принять решения, которые подходят для вашего опыта
тогда. На оборотной стороне этого листа есть несколько советов, как справиться с болью во время родов.
Как справиться с болью во время родов
Что я могу сделать перед родами?
Что я могу сделать во время ранних родов?
Что я могу делать во время активных родов? Найдите свой ритм.
Все женщины, которые хорошо справляются с родами, чередуют периоды отдыха
в промежутках между сокращениями и движениями, которые помогают справиться с болью во время
сокращение. У каждого человека свой ритм, который работает. Вы можете
Вы можете
Что может делать мой родовспоможение во время родов?
