Токсикоз в 3 триместре: Токсикоз у беременных на ранних и поздних сроках беременности.
Питание во время беременности
Правильное питание будущей мамы — необходимое условие нормального течения беременности, роста и развития плода. И хотя во все времена было крайне сложно обеспечить беременных женщин разнообразным полноценным питанием, соблюдение некоторых основных положений все же необходимо.
Однако, потребности беременной женщины в пищевых веществах не изменяются вдруг, они зависят от срока и особенностей протекания беременности.
Увеличиваем калорийность рациона.
Так в первом триместре беременности нет смысла увеличивать калорийность питания, крошечному эмбриону вполне хватает обычного питания, после 12 недель необходимо не менее 2400 и не более 2600 ккал в день. Во второй половине беременности эти цифры увеличиваются: нижняя граница калорийности пищи отныне – 2800 ккал, а верхняя запретная планка поднимается до 3000 ккал. Женщины, вынашивающие двойню, должны увеличить свой рацион еще на 150 ккал/сутки. Также увеличенная калорийность пищи требуется мамам, у которых интервал между беременностями очень мал или беременность наступила на фоне кормления грудью, и беременным подросткам, чтобы удовлетворить требования продолжающегося роста материнского организма. Все приведенные цифры – ориентировочны, кроме них надо еще учитывать индекс массы тела на момент наступления беременности.
Также увеличенная калорийность пищи требуется мамам, у которых интервал между беременностями очень мал или беременность наступила на фоне кормления грудью, и беременным подросткам, чтобы удовлетворить требования продолжающегося роста материнского организма. Все приведенные цифры – ориентировочны, кроме них надо еще учитывать индекс массы тела на момент наступления беременности.
Индекс массы тела = масса тела в кг / рост в метрах, возведенный в квадрат
Пример: Рост 1,70 м, вес 60 кг ИМТ= 60/1.7*1.7=20.7
При недостаточной массе тела (ИМТ < 18,5) калорийность рациона может превышать указанные выше значения, а при ожирении (ИМТ >30) может быть меньше указанных значений в соответствии с рекомендациями вашего лечащего врача. Однако, правильное питание – это не столько количество, сколько качественный состав продуктов.
Первый триместр
Как уже было сказано, до 12 недель для обеспечения роста маленького человечка совсем немного. Поэтому чувство голода, которое может испытывать женщина в этот период, нельзя «подавлять» двойными обедами и ужинами. Необходимо, чтобы питание было разнообразным и содержало необходимое количество белков, жиров, углеводов, минеральных веществ и витаминов. В первой половине беременности лучше есть от 4 до 5 раз в день, по возможности, в одно и то же время.
Поэтому чувство голода, которое может испытывать женщина в этот период, нельзя «подавлять» двойными обедами и ужинами. Необходимо, чтобы питание было разнообразным и содержало необходимое количество белков, жиров, углеводов, минеральных веществ и витаминов. В первой половине беременности лучше есть от 4 до 5 раз в день, по возможности, в одно и то же время.
Обязательно нужно следить за тем, чтобы пища была свежей, а также рекомендуется больше пить. Известно, что организм человека на 80% состоит из жидкости. Современные исследования показывают, что для нормального течения беременности нельзя ограничивать себя в жидкости даже при отёках. До 20 недель питье должно быть обильным и здоровым (до 2-х литров в сутки). Вода нужна для улучшения обмена веществ, хорошей работы кишечника, нормального усвоения лекарств, хорошего самочувствия, поддержания нормального артериального давления, адекватного сна.
Лучшим источником жидкости для человека была и остается чистая вода — она лучше всего утоляет жажду, благотворно влияет на работу почек, меньше задерживается в организме по сравнению с любым раствором, у нее нет противопоказаний и побочных эффектов. Употребляйте воду только в бутылках, чтобы избежать попадания в организм всевозможных бактерий и вирусов, лучше минеральную слабоминерализованную (степень минерализации 1-2 г/л), негазированную.
Употребляйте воду только в бутылках, чтобы избежать попадания в организм всевозможных бактерий и вирусов, лучше минеральную слабоминерализованную (степень минерализации 1-2 г/л), негазированную.
Не все жидкое является полезным. Например, кофе, какао, чай содержит кофеин, который повышает артериальное давление выводит жидкость из организма, причем чашка крепкого свежезаваренного чая содержит не меньше кофеина, чем такая же чашка кофе. Точно также как и зеленый чай, обладающий обманчиво светлым цветом, ассоциирующимся с меньшей крепостью, – кофеина в нем также не меньше. Не смотря на то, что кофеин опасен только в большом количестве, относиться к нему надо с осторожностью. Беременная, страдающая пониженным артериальным давлением, вполне может позволить себе одну-две маленькие чашки кофе или чая в день, но помнить, что на каждую выпитую чашку кофе должно приходиться несколько дополнительных чашек воды.
Количество поваренной соли не должно превышать 8- 10 г в день. Поваренная соль необходима для поддержания определенного солевого состава крови и осмотического давления. Проще говоря, за одной молекулой соли всегда тянется две молекулы воды. Именно соль вызывает задержку жидкости в организме, отеки и чувство жажды. Избыточное потребление соли в ранние сроки беременности может спровоцировать проявление раннего токсикоза беременных (тошноту и рвоту).
Поваренная соль необходима для поддержания определенного солевого состава крови и осмотического давления. Проще говоря, за одной молекулой соли всегда тянется две молекулы воды. Именно соль вызывает задержку жидкости в организме, отеки и чувство жажды. Избыточное потребление соли в ранние сроки беременности может спровоцировать проявление раннего токсикоза беременных (тошноту и рвоту).
Для правильной закладки органов и систем плода необходимо достаточное количество витаминов и минералов. Чтобы получать достаточное количество витаминов и минералов, нужно есть сырые овощи, ягоды и фрукты. Как хорошо вымытые сырые, так и термически обработанные. Они являются источниками жизненно важных веществ, кроме того, не позволят вам сильно поправиться. Настоящим кладезем для беременной является салат из свежих овощей, заправленный растительным маслом (для лучшего усвоения жирорастворимых витаминов). При варке овощей в воду уходит до 25% минералов, поэтому лучше есть отварные овощи в виде супов.
Однако вреден не только недостаток, но и избыток витаминов. Например, излишнее употребление витамина А может стать причиной врожденных дефектов у ребенка. Поэтому прежде, чем принимать какие-либо витаминные добавки, не поленитесь проконсультироваться со своим врачом. Обязательным условием безопасности применения поливитаминов при беременности является использование специально разработанных комплексов для беременных и кормящих женщин. В поливитаминах для беременных содержится профилактическая доза всех компонентов. Они рассчитаны как добавка, а не как заменитель питания, поэтому нет причин бояться передозировки.
Наиболее частое осложнение первого триместра беременности – это развитие раннего токсикоза. Если беспокоят тошнота и рвота, целесообразно уменьшить объем порций, увеличив частоту приемов пищи; после каждого приема пищи следует немного полежать. Воду ограничивать нельзя, обильное питье до 2-х л в сутки облегчает течение токсикоза.
Необходимо тщательно соблюдать технологию приготовления пищи: хорошо мыть овощи и фрукты, мясо доводить до готовности, отказаться от употребления сырого мяса. Привычка пробовать фарш на вкус может быть причиной заражения токсоплазмозом – заболеванием, опасным для развития плода. Охлажденные сырые и копченые рыбы, сырые устрицы, моллюски, суши могут содержать возбудителя листериоза, последствиями которого может оказаться выкидыш и нарушения развития плода.
Привычка пробовать фарш на вкус может быть причиной заражения токсоплазмозом – заболеванием, опасным для развития плода. Охлажденные сырые и копченые рыбы, сырые устрицы, моллюски, суши могут содержать возбудителя листериоза, последствиями которого может оказаться выкидыш и нарушения развития плода.
У беременных женщин, страдающих токсикозами, нередко отмечается снижение аппетита, иногда — отвращение к некоторым видам пищи, например к мясу и рыбе. Виной изменениям вкуса является прогестерон – гормон, вырабатываемый яичниками и плацентой для поддержания беременности. Именно этот гормон запускает механизм поиска того или иного дефицита в организме матери и выстраивает программу на ликвидацию этого дефицита. Так при нехватке кальция появляется желание грызть мел или штукатурку, фолиевой кислоты – жевать зеленые листья, витаминов группы В – пить пиво. Если ваши пристрастия относятся к тем продуктам, которые не принесут вреда ребенку, то, пожалуйста, можете с удовольствием им предаваться. Если же тянет на «вредное», то постарайтесь чем-нибудь это заменить: конфеты – злаковыми батончиками, газировку – кислыми соками, соленья и маринады – крекерами. Кроме того, этот механизм ломается при сильном дефиците какого-либо вещества.
Если же тянет на «вредное», то постарайтесь чем-нибудь это заменить: конфеты – злаковыми батончиками, газировку – кислыми соками, соленья и маринады – крекерами. Кроме того, этот механизм ломается при сильном дефиците какого-либо вещества.
Будущей маме необходимо свести к минимуму употребление генномодифицированных продуктов, химически обработанных, содержащих всевозможные красители, добавки, стабилизаторы, загустители и консерванты. В идеале стоит исключить их совсем, но сделать это в современном мире практически невозможно – так постарайтесь употреблять по возможности экологически чистые продукты. С осторожностью следует относиться к экзотическим продуктам.
Второй триместр
Во втором триместре основная закладка органов и систем произошла, сейчас идет активный их рост и развитие. Все это нуждается в строительном материале для построения новых клеток и тканей. Главный строительный материал – это белок. При беременности необходимо, чтобы 50% общего количества поступающих в организм белков были животного происхождения, то есть тех, которые содержатся в рыбе, мясе, молоке, молочных продуктах, яйцах. Оставшаяся половина белков может быть растительного происхождения (фасоль, соя, горох). В суточном рационе будущей матери должно содержаться не менее 100 граммов мяса (включая мясо птицы) и рыбы, молоко и молочные продукты, сыр, творог, яйца. По данным ученых, те малыши, мамы которых во время беременности получают с пищей достаточное количество белка, имеют лучшие показатели роста и развития в первые годы жизни.
Оставшаяся половина белков может быть растительного происхождения (фасоль, соя, горох). В суточном рационе будущей матери должно содержаться не менее 100 граммов мяса (включая мясо птицы) и рыбы, молоко и молочные продукты, сыр, творог, яйца. По данным ученых, те малыши, мамы которых во время беременности получают с пищей достаточное количество белка, имеют лучшие показатели роста и развития в первые годы жизни.
Вегетарианские диеты становятся все более и более распространенными, однако если вы едите исключительно овощи и фрукты, то не думайте, что вы оказываете услугу своему организму. Хорошо сбалансированные вегетарианские диеты должны обязательно включать молочные продукты, морепродукты, яйца. Не случайно, даже во время Великого поста церковь делает исключение для беременных женщин и разрешает им кушать мясо, молоко, яйца и другие продукты содержащие в себе белок. Вегетарианкам, как правило, не удаётся получать с пищей достаточное количество белка и железа, которое необходимо для построения гемоглобина.
Гемоглобин в организме человека выполняет функцию переноса кислорода, доставляя его в том числе и плоду. Известно, что будущая мама нуждается в дополнительных источниках пищевого железа. Однако, известные народные избранники – свекла, гранаты и яблоки, — отнюдь не лучший источник железа. Все дело в том, что железо в пище присутствует в двух формах: гемовое (его химическая формула это белковое кольцо, связанное с атомом железа) и негемовое (различные соли двухвалентного или трехвалентного железа). Негемовое железо содержится в продуктах растительного происхождения, в том числе в гранатах и яблоках. Негемовое железо всасывается хуже, чем гемовое, только 5-10% содержащегося в продуктах негемового железа способно всосаться в кишечнике. К тому же, на всасывание негемового железа существенно влияют одновременно съеденные продукты. Гемовое железо содержится в продуктах животного происхождения (мясо, яйца и рыба), на его всасываемость в кишечнике другие продукты оказывают малое влияние, кишечником всасывается около 20-30% содержащегося в пище гемового железа. Таким образом, для профилактики анемии лучше есть нежирное красное мясо, чем яблоки и гранаты.
Таким образом, для профилактики анемии лучше есть нежирное красное мясо, чем яблоки и гранаты.
Начиная с четвертого месяца беременности нужно снизить количество сахара и легкоусвояемых углеводов в рационе. Во второй половине беременности женщина должна получать 400 -500 грамм углеводов в день. Все углеводы делятся на трудно- и легкоусваемые. Ограничение касается только легкоусваемых углеводов (сахар, конфеты, соки, фрукты, сдобные булочки) после 20 недель беременности. При недостатке трудноусвояемых углеводов в организме в качестве энергетического “топлива” расходуются белки, понижается сопротивляемость организма, а развитие плода ухудшается. Оптимальным источником трудноусваемых (самых полезных) углеводов являются крупы. Гречневая, пшенная, кукурузная и овсяная крупы очень полезны: они содержат железо, углеводы, витамины и клетчатку, которая, хотя и не обеспечивает организм энергией, обязательно должна содержаться в пище, так как создает чувство сытости, способствуют нормальной работе кишечника.
Хорошим источником клетчатки являются также овощи и фрукты, причем в целом виде, а не в виде соков. Отношение к сокам во время беременности двоякое. Магазинные пакеты годятся только для того, чтобы побаловать себя, на какие-то целебные свойства таких соков рассчитывать не приходиться. В таких напитках очень много сахара, поэтому женщинам с нарушениями уровня сахара в крови их пить нельзя. Полезны свежеприготовленные соки без добавления соли и сахара, причем даже такие соки не следует пить больше стакана в день. Лучше разводить свежевыжатые соки водой 1:1. Такое разведение необходимо в связи с тем, что соки – это очень агрессивная среда для желудка, они могут провоцировать изжогу. Выбирать соки надо с оглядкой на регион, в котором проживаете (дачное яблоко полезнее привозного апельсина). Если у вас есть аллергия на какие-либо овощи или фрукты – соки из них под строжайшим запретом.
Жиры – также необходимы для развития плода, не стоит их исключать из рациона. Кроме того, что это основной источник энергии в организма, они содержат полиненасыщенные жирные кислоты, которые могут влиять на деятельность сердечно-сосудистой системы, гладкой мускулатуры кишечника, женских органов, а также способствовать улучшению родовой деятельности при схватках. Кроме того, в растительных маслах содержится токоферол (витамин Е), при недостатке которого беременность может закончиться самопроизвольным абортом. Также отличным источником жиров является сливочное масло, сметана и жирный творог.
Кроме того, в растительных маслах содержится токоферол (витамин Е), при недостатке которого беременность может закончиться самопроизвольным абортом. Также отличным источником жиров является сливочное масло, сметана и жирный творог.
Третий триместр
В третьем триместре беременности плод быстро растет, органы желудочно-кишечного тракта женщины сдавливаются, возрастает нагрузка на органы и системы, поэтому питание необходимо перестраивать. Пищу желательно принимать 5—6 раз в день, последний прием пищи должен быть не позднее 2—3 часов до сна. Разжевывайте еду тщательно, медленно, не торопясь: только так она будет хорошо усваиваться и приносить большее насыщение. Мясные и рыбные блюда следует употреблять в первой половине дня, молочные — во второй, это связано с тем, что мясные и рыбные блюда медленнее перевариваются. Следует отказаться от мясных и рыбных бульонов, заменив их овощными и молочными супами, они содержат слишком много жиров и экстрактивных веществ.
Категорически нельзя переедать, много есть на ночь: это не только негативно скажется на самочувствии самой женщины, но и существенно затруднит течение родов. Усиленное образование жировой ткани у женщины может ослабить родовую деятельность. Ребенок рождается крупным (больше 4 кг), что затрудняет нормальное течение родов, к тому же большая масса ребенка не говорит о его здоровье. Крупные дети после родов хуже адаптируются к новой для них среде вне материнского организма.
Очень многие детские врачи склоняются к мнению, что основой питания беременных и детей раннего возраста должны быть продукты, произрастающие в регионе, где живет семья. Именно к этим продуктам адаптированы наши ферментные системы, переваривающие пищу, эти продукты реже вызывают аллергию. В последние 10 недель беременности необходимо исключить продукты, являющиеся сильными аллергенами (шоколад, какао, кофе, орехи, цитрусовые, клубника, земляника, грибы). Такое ограничение может уменьшить риск аллергии у будущего малыша.
Особое внимание в третьем триместре уделяем водно-солевому обмену. Потребление соли в последние два месяца нужно сократить до 5- 6 г. Именно соль вызывает задержку жидкости в организме, отеки и чувство жажды. Задержка жидкости может вызывать сбой в работе почек и как следствие — эклампсию (тяжелая форма позднего токсикоза беременности, сопровождающаяся судорогами, повышением артериального давления и отеками). Причем, требуется не только ограничить соль в виде белого порошка, но и исключить из рациона продукты, в составе которых много соли: соленья, маринады, колбасу (особенно копченую), все консервы и твердый сыр. Не стоит бояться оставить свой организм совсем без соли – она входит в состав хлеба, овощей, мяса – в естественном виде. Если вы считаете продукты без соли совсем невкусными, попробуйте прибегнуть к маленькой хитрости. Вкус салатов, супов, мясных и рыбных блюд вы можете сделать очень выразительным и привлекательным, добавляя в них зеленый лук, зелень петрушки и сельдерея, укроп, свежие помидоры, тмин, чеснок, сок лимона, майоран, порей.
Что качается чистой воды, то специального её ограничения обычно не требуется. Если беременная четко соблюдает ограничение по соли, то пить ей хочется гораздо меньше, достаточно будет просто сместить равновесие в сторону связанной жидкости — т.е. есть сочные продукты, фрукты, овощи. Связанная жидкость в составе цельных фруктов не уходит в отек, а остается в крови, кожура этих цельных фруктов поможет со стулом, витаминная польза тоже налицо. Для утоления жажды лучше использовать не очень сладкие фрукты (яблоки, сливы), а также лесные ягоды (сладкое тоже усиливает жажду, как и соль). Если при соблюдении рекомендаций по ограничению соли отеки нарастают, то необходимо завести дневник учета«выпито-выделено». В дневнике фиксируется вся употребляемая жидкость в течение нескольких дней ( в миллилитрах выпитая, в граммах съеденная в виде овощей и фруктов), а также выделенная при мочеиспускании (в миллилитрах, измеряя мерным стаканчиком). При ведении такого дневника становится видно, после каких продуктов жидкости в организме задерживается больше (по результатам суток) – и такие продукты придется ограничивать или исключать.
Беременным с повышенной или неравномерной прибавкой массы тела, склонности к отекам, позднем токсикозе беременных(гестозе) в третьем триместре могут назначать разгрузочные дни (рисовый, творожный, яблочный, кисломолочный). Устраивать разгрузочные дни можно 1-2 раза в неделю по назначению врача, лучше в одни и те же дни недели, тогда организм уже заранее будет настраиваться на разгрузку. При периодичности разгрузочных дней один раз в неделю предпочтительнее устраивать разгрузку в понедельник, поскольку в выходные нарушения диеты неизбежны. Компенсируйте недостаточную калорийность сном. В дни разгрузки продолжительность сна должна быть не менее 9 часов. При непреодолимом чувстве голода рекомендуется выпить стакан нежирного йогурта или кефира.
Невозможно прожить 9 месяцев ни разу не нарушив рекомендации по диете. Будущей маме, в разумных пределах, просто необходимо баловать себя тем, чего ей очень хочется. Например, если вы очень хотите шоколада, будьте уверены, что от кусочка заветной шоколадки раз в неделю вреда никому не будет. Положительные эмоции, полученные вами от любимой еды, хорошо отразятся на вас и ребенке. Потакайте своим желаниям, но старайтесь делать это не часто и в разумных пределах.
Положительные эмоции, полученные вами от любимой еды, хорошо отразятся на вас и ребенке. Потакайте своим желаниям, но старайтесь делать это не часто и в разумных пределах.
Врач акушер-гинеколог
УЗ «Зельвенская ЦРБ»
Савко Н. В.
Профилактика позднего токсикоза беременных
Что же такое поздний токсикоз или гестоз?
Это разлад гармоничной работы всех органов и систем у беременной женщины, возникающие во 2 или 3 триместре беременности. В основе этого разлада лежит нарушения работы сосудистой системы, изменения вязкости крови и её состава, а также грубые нарушения водно-солевого обмена.
Понятно, что при таких нарушениях изменяется и затрудняется работа печени и почек и нарушается кровоснабжение и питание плода. В период позднего токсикоза возможно обострение хронических заболеваний.
Грустная картина получается, не правда ли? Если к этому прибавить страх за здоровье будущего малыша, плохое самочувствие и, в силу нездоровья, оторванность от нормальной рабочей и домашней жизни, то грусти становится в 10 раз больше. Но тут же возникает вопрос: а можно ли этого избежать или это удел любой беременной женщины?
Но тут же возникает вопрос: а можно ли этого избежать или это удел любой беременной женщины?
Безусловно, гестоз не является обязательным спутником беременности. Поэтому, если Вы планируете беременность, надо подготовить свой организм и психику таким образом, чтобы вынашивание ребёнка сталопраздником на грядущие 9 месяцев. Что же для этого нужно?
1. Если есть проблемы со здоровьем, необходимо постараться максимально разрешить их и в дальнейшем поддерживать это состояние. Хорошо, если Вам удастся достичь результата методами натуропатии (фитотерапия, гомеопатия, гирудотерапия и т. д.), т. к. многие современные лекарства токсичны и небезопасны.
2. Как правило, уже к 20 годам человеческий организм накапливает большое количество токсинов и шлаков, которые зачастую провоцируют возникновение поздних токсикозов. Поэтому, пока Вы еще не беременны, можно воспользоваться различными методами очищения организма и избавить себя от дремлющих отравляющих веществ. К таким методам относятся принцип раздельного питания, система очищения организма Н. Семеновой, Г. Шаталовой, Г. Малахова… Выбор огромен! Главное, чтобы программа очищения была индивидуальной и рядом был специалист, который мог бы Вам помочь.
К таким методам относятся принцип раздельного питания, система очищения организма Н. Семеновой, Г. Шаталовой, Г. Малахова… Выбор огромен! Главное, чтобы программа очищения была индивидуальной и рядом был специалист, который мог бы Вам помочь.
3. Постарайтесь исключить из рациона питания своей семьи консервированные продукты, продукты с большим содержанием красителей и других добавок, газированные напитки и, конечно, генетически модифицированные продукты. Пища должна быть простой, и насыщающей организм на клеточном уровне: каши, овощи, фрукты, зелень, мясо, рыба, ягоды, отвары и настои трав, молочные и кисломолочные продукты, мед, прополис и т.д.
4. Ешьте тогда, когда есть хочется, а не тогда, когда время подошло. Если нет желания есть, лучше не заставлять себя просто потому, что пища усваиваться не будет.
5. Необходима посильная физическая нагрузка: бег, бассейн, тренажеры или занятия в фитнесс-клубах. Правильная нагрузка обеспечивает активную работу сердечно — сосудистой системы, что в свою очередь улучшает работу других органов и систем и активизирует обмен веществ.
Правильная нагрузка обеспечивает активную работу сердечно — сосудистой системы, что в свою очередь улучшает работу других органов и систем и активизирует обмен веществ.
6. Будет очень хорошо, если Вы сможете еще до беременности освоить дыхательную гимнастику. Дыхание определенным способом очищает кровь, омолаживает ткани и выводит шлаки из организма.
7. Важно и психологически настроится на будущую беременность, как на долгую, но очень приятную работу. Ведь малыш формируется в утробе матери не только физически, но и психически, духовно. Маленький человечек чувствует любое изменение не только в здоровье матери, но и в настроении, эмоциях, чувствах. Помните об этом!
Все вышеизложенные советы даны женщинам, готовящимся к беременности. Ну а если это счастливое время для Вас уже наступило? Не стоит считать, что время упущено! И в этом случае можно избежать появления позднего токсикоза.
— Для начала Вам необходим крепкий сон в течение 8-10 часов в ночное время, и, по возможности, в дневное время — около 20 минут–одного часа
— Необходимо изменить рацион питания:
а)с первого дня беременности нужно отказаться от консервированных продуктов, крепких и газированных напитков, продуктов, содержащих все возможные консерванты, красители и другие вредные вещества генетически измененных продуктов;
б)с середины беременности уменьшить количество потребляемого мяса и рыбы и увеличить количество овощных блюд;
в)с 36 недели практически отказаться от молочных и кисломолочных продуктов, от мясных, рыбных блюд, но в большом количестве оставить каши, овощи, бобовые, фрукты, зелень. Такой режим питания поможет женскому организму достойно выносить ребенка, а ребенку получить полноценное питание и легко родиться. И, безусловно, кушать надо тогда , когда есть аппетит.
И, безусловно, кушать надо тогда , когда есть аппетит.
— Дорогие беременные! Научившись правильно есть, надо научиться правильно пить воду. Соблюдаем несколько правил.
Правило первое: не надо запивать еду, т.е. между едой и питьем любых напитков должно пройти хотя бы 30 мин.
Правило второе: пейте больше простой воды.
Правило третье:воды можно пить сколько угодно, но часто и понемногу — по 1-2 глотка каждые 30-40 мин. Такой водный режим позволит избежать отеков и очень хорошо избавляет организм от ненужных веществ.
— Запомните! Все глобальные очистительные мероприятия для Вашего организма в период беременности запрещены! Это нужно делать либо до беременности, либо по окончании кормления грудью. В противном случае Вы рискуете вместе с токсинами и шлаками потерять ребенка.
Единственной методикой, являющейся очистительной и возможной для беременной женщины является дыхательная гимнастика, которая поможет и восстановить здоровье, и научиться правильно дышать во время родов.
— Поддержать тонус мышц, сосудов и нормальный уровень обмена веществ помогут занятия в бассейне. При видимой простоте и легкости тела в воде, с одной стороны, будущая мама получает достаточно большую нагрузку на все группы мышц, а с другой стороны, снимает нагрузки с позвоночника и дает ему возможность восстановить анатомически правильное положение и физиологически правильно выполнять свою функцию.
Хочется надеется, что эти советы Вам помогут преодолеть или вовсе не узнать такое неприятное состояние, как поздний токсикоз беременных.
Счастливой Вам беременности! Вы счастливы ожиданием? Мы счастливы вместе с Вами!
Красовская Мария,
врач Центра «Второе рождение»
Пищевое отравление при беременности | March of Dimes
Пищевое отравление происходит, когда вы едите или пьете что-то, содержащее вредные бактерии (микробы).

Нормальные изменения в организме во время беременности могут повысить вероятность пищевого отравления.
Во время беременности пищевое отравление может вызвать серьезные проблемы для вас и вашего ребенка, включая преждевременные роды, выкидыш и мертворождение.
Мойте руки перед тем, как обращаться с едой, и научитесь безопасно обращаться с едой. Не ешьте продукты, которые обычно вызывают пищевое отравление.
Если вы считаете, что у вас пищевое отравление, немедленно позвоните своему врачу.
Что такое листериоз и как он влияет на беременность?
Листериоз – это вид пищевого отравления, вызываемый бактериями Listeria. Во время беременности вы можете передать бактерии своему ребенку. Это может вызвать проблемы, в том числе:
- Выкидыш. Это когда ребенок умирает в утробе матери до 20 недель беременности.
- Мертворождение. Это когда ребенок умирает в утробе матери после 20 недель беременности.

- Преждевременные роды и преждевременные роды. Это схватки и роды, которые происходят слишком рано, до 37 недель беременности. Дети, рожденные раньше срока, могут иметь проблемы со здоровьем и при родах, и в более позднем возрасте.
- Низкий вес при рождении. Это когда ребенок рождается весом менее 5 фунтов 8 унций.
- Опасные для жизни инфекции у вашего ребенка, включая бактерии в крови (так называемая бактериемия) и менингит. Менингит — это инфекция, вызывающая отек головного и спинного мозга. У инфицированных детей после рождения могут быть проблемы со здоровьем, включая судороги, слепоту и проблемы с мозгом, сердцем и почками.
Листерии могут находиться в почве, воде, на животных и в их экскрементах. Наиболее распространенной причиной листериоза является употребление в пищу продуктов, содержащих Listeria . Продукты, которые, скорее всего, содержат Listeria, включают:
- Непастеризованное молоко и продукты, приготовленные из него.
 Если молоко пастеризовано, оно нагревается для уничтожения микробов. Ищите слово «пастеризованный» на этикетке.
Если молоко пастеризовано, оно нагревается для уничтожения микробов. Ищите слово «пастеризованный» на этикетке. - Мягкие сыры, такие как фета, бри, камамбер, рокфор и мексиканские сыры, такие как кесо фреско, кесо бланко, панела и асадеро
- Мясные деликатесы, хот-доги, соки из хот-догов и сухие колбасы, охлажденные или комнатной температуры
- Немытые фрукты, овощи или ростки
- Холодные салаты из гастрономов или салат-баров
- Охлажденные паштеты или мясные спреды (Консервированные мясные спреды безопасны.)
- Охлажденные копченые морепродукты, в том числе нова-стиль, лосось, копченая копченая, копченая и вяленая
Как узнать, есть ли у вас листериоз?
Признаки и симптомы листериоза обычно проявляются через несколько дней после употребления пищи, зараженной Listeria, но могут не проявляться в течение 2 месяцев. Обычно они легкие и напоминают грипп. Ваш лечащий врач может проверить вашу кровь, чтобы узнать, есть ли у вас листериоз.
Немедленно позвоните своему провайдеру, если у вас:
- Вы запутались или у вас проблемы с балансом
- Лихорадка или озноб
- Головная боль
- Мышечные боли
- Тошнота (тошнота в желудке) или диарея
- Изъятия
- Жесткая шейка
Что такое сальмонеллез и как он может повлиять на беременность?
Сальмонеллез — разновидность пищевого отравления, вызываемого бактериями сальмонеллы. Сальмонеллез может вызвать проблемы во время беременности, в том числе:
- Обезвоживание. Это когда в организме не хватает воды. Признаки и симптомы обезвоживания включают головокружение или предобморочное состояние, учащенное сердцебиение, темную мочу, сухость во рту и губах.
- Бактериемия
- Менингит
- Реактивный артрит (также называемый синдромом Рейтера). Это состояние может вызвать отек или боль в суставах, таких как колени, лодыжки и пальцы ног.
Вы можете заразить ребенка сальмонеллезом во время беременности. Если ваш ребенок родился с сальмонеллезом, у него могут быть диарея и лихорадка после рождения. У нее также может развиться менингит.
Если ваш ребенок родился с сальмонеллезом, у него могут быть диарея и лихорадка после рождения. У нее также может развиться менингит.
Заразиться сальмонеллой можно двумя способами:
- При прикосновении к зараженному животному. Сальмонеллу можно найти в экскрементах, почве, воде (включая воду из аквариума), пище и подстилке инфицированных животных, в том числе домашних. Микробы сальмонеллы могут легко распространяться на шерсть, перья и чешую животного. К животным, наиболее вероятным переносчикам сальмонеллы, относятся рептилии (черепахи, ящерицы, змеи) и домашняя птица (куры, утки, гуси).
- При употреблении в пищу продуктов, зараженных сальмонеллой. Эти продукты могут выглядеть и пахнуть нормально, даже если они загрязнены.
Продукты, которые часто содержат сальмонеллу, включают:
- Сырая или недоваренная птица, мясо или рыба. Приготовление этих продуктов полностью убивает сальмонеллу.
- Сырые или недоваренные яйца и продукты, приготовленные из них.
 Сальмонелла может передаваться от кур к их яйцам. Даже яйца, которые выглядят нормально, могут содержать сальмонеллу. Не ешьте продукты, приготовленные из сырых яиц, в том числе домашний майонез, голландский соус, заправку для салата «Цезарь», тесто для печенья, глазурь и домашнее мороженое.
Сальмонелла может передаваться от кур к их яйцам. Даже яйца, которые выглядят нормально, могут содержать сальмонеллу. Не ешьте продукты, приготовленные из сырых яиц, в том числе домашний майонез, голландский соус, заправку для салата «Цезарь», тесто для печенья, глазурь и домашнее мороженое. - Непастеризованное молоко, молочные продукты и соки или продукты, изготовленные из них. Молоко и сок часто пастеризуют. Ищите слово «пастеризованный» на этикетке продукта.
- Пищевые продукты, контактирующие с фекалиями животных в почве или воде, где они растут. К ним относятся грибы, фрукты, овощи и ростки овощей, такие как люцерна, клевер, редис и бобы мунг.
- Пищевые продукты, вступающие в контакт с сальмонеллой во время их приготовления или подачи. Например, если вы инфицированы и не моете руки после посещения туалета, вы можете передать инфекцию через пищу. Или, если вы используете один и тот же нож для нарезки сырой курицы и помидоров и не моете нож между ними, нож может передать сальмонеллу от курицы к помидорам.
Как узнать, что у вас сальмонеллез?
У вас может быть повышенный риск заражения сальмонеллезом, если вы:
- У вас снижена кислотность желудка из-за приема лекарств от изжоги (называемых антацидами), таких как Tums ® .
- Недавно применяли антибиотики. Антибиотики — это лекарства, убивающие инфекции, вызванные бактериями.
- Имеют расстройство пищеварения, называемое воспалительным заболеванием кишечника (также называемое ВЗК). Пищеварение — это процесс расщепления пищи в вашем организме после еды.
- Имеют слабую иммунную систему или такие заболевания, как ВИЧ, серповидно-клеточная анемия или малярия
- Путешествуйте в места, где нет хороших санитарных систем. Это означает, что у них нет туалетов и чистой воды для приготовления пищи и стирки.
- Иметь домашнюю птицу или рептилию
- Жить и питаться в общежитии типа общежития
Признаки сальмонеллеза обычно проявляются через полдня-три дня после контакта и длятся от 4 до 7 дней. Чтобы проверить на сальмонеллез, ваш поставщик медицинских услуг берет образец стула (образец вашего стула) и отправляет его в лабораторию для тестирования.
Чтобы проверить на сальмонеллез, ваш поставщик медицинских услуг берет образец стула (образец вашего стула) и отправляет его в лабораторию для тестирования.
Немедленно позвоните своему врачу, если у вас есть какие-либо признаки или симптомы сальмонеллеза, в том числе:
- Боль в животе
- Кровь в кале или темная или янтарная моча (моча)
- Обезвоживание
- Лихорадка или озноб
- Головная боль
- Мышечные боли
- Тошнота, диарея или рвота
Как лечить пищевое отравление?
Лечение зависит от того, насколько вы больны. Возможно, вам не потребуется какое-либо лечение, или ваш лечащий врач может назначить вам антибиотики, чтобы обезопасить вас и вашего ребенка. Если у вас пищевое отравление, пейте много воды, чтобы избежать обезвоживания (содержание воды в организме). Если вы сильно обезвожены (недостаточно воды в организме), вам может потребоваться обратиться в больницу для лечения.
Как защитить себя и своего ребенка от пищевого отравления во время беременности?
Вот что вы можете сделать:
- Мойте руки непосредственно перед тем, как прикасаться к еде. Тщательно мойте руки водой с мылом после посещения туалета.
- Тщательно мойте руки водой с мылом после прикосновения к животным или их пище, подстилке, резервуарам или отходам.
- Не ешьте продукты, которые могут быть заражены Listeria или Salmonella.
- Обращайтесь с продуктами безопасно, когда моете, готовите, готовите и храните их. Мойте ножи, разделочные доски и посуду, используемые для приготовления сырого мяса, рыбы или птицы, прежде чем использовать их для других продуктов.
Дополнительная информация
Центры для контроля и профилактики заболеваний
утренняя тошнота закончится в первом триместре. Итак, почему вы испытываете тошноту в третьем триместре?
Этот раздражающий симптом беременности обычно проходит после первых недель беременности.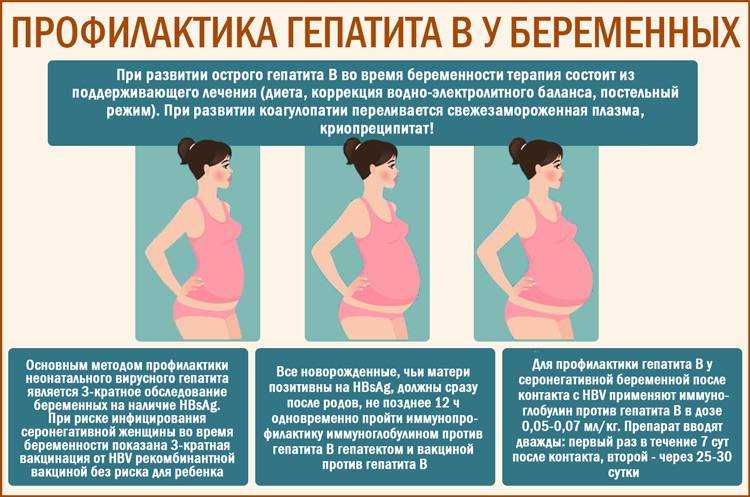 Но у некоторых он может остаться или вернуться в последнем триместре.
Но у некоторых он может остаться или вернуться в последнем триместре.
В этой статье мы расскажем о 10 причинах тошноты в третьем триместре. Мы также предложим средства, которые помогут вам чувствовать себя лучше.
Тошнота в третьем триместре беременности
На последних неделях беременности симптомы первого и второго триместра сменяются другими. Хотя все люди разные, общие симптомы третьего триместра включают:
- Изжога
- Одышка
- Отек (лодыжек, пальцев, лица)
- Нежная грудь
- Геморрой
- Проблемы со сном
- Признаки падения ребенка
Мы часто называем тошноту и рвоту симптомами беременности в первом триместре, когда утреннее недомогание является самым сильным. Тем не менее, тошнота может возникнуть в любое время во время беременности, и она все еще довольно распространена в третьем триместре.
По данным одного исследования, около 16% женщин испытывали тошноту в третьем триместре и около 7% — рвоту. По сравнению с другими симптомами, наблюдаемыми исследователями, тошнота и рвота обычно были случайными и не длились в течение длительного периода времени.
По сравнению с другими симптомами, наблюдаемыми исследователями, тошнота и рвота обычно были случайными и не длились в течение длительного периода времени.
Что вызывает тошноту в третьем триместре?
В первом триместре чрезвычайно распространены тошнота и рвота, так называемая утренняя тошнота. Это часто вызвано изменением гормонов. Однако тошнота в третьем триместре имеет другой набор возможных причин.
Газы и вздутие живота
Газы и вздутие живота часто возникают во время беременности. Когда ваше тело вырабатывает больше прогестерона, оно расслабляется и замедляет мышцы, участвующие в пищеварении. Это может вызвать различные проблемы с пищеварением, такие как газы и вздутие живота. В более тяжелых случаях газ может привести к тошноте и другим проблемам с желудком. У некоторых людей задержка газов (например, отрыжка и метеоризм) может вызвать боль в животе, головокружение и тошноту.
Если вы считаете, что причиной тошноты в третьем триместре являются газы, обратитесь к врачу. Рекомендуется проверить его, так как это может быть признаком более серьезной проблемы, например, гастрита.
Рекомендуется проверить его, так как это может быть признаком более серьезной проблемы, например, гастрита.
Запор
Еще одна проблема, связанная с пищеварением, которая может вызвать тошноту в третьем триместре, — это запор. Когда у вас запор, ваш стул с трудом выталкивается нормально. Это вызывает резервную копию, останавливая новую пищу в вашем желудке от продвижения через кишечник. Когда пища дольше остается в желудке, это может вызвать вздутие живота и тошноту.
Есть еще одна причина, по которой тошнота в третьем триместре может быть связана с запорами. Когда стул слишком долго остается в толстой кишке, это может изменить кишечные бактерии, вырабатывая метан. Накопление метана также может вызывать тошноту.
Кислотный рефлюкс
Когда большинство людей думает о симптомах кислотного рефлюкса, на ум приходит изжога. Однако это также может вызвать тошноту. Во время беременности кислотный рефлюкс очень распространен.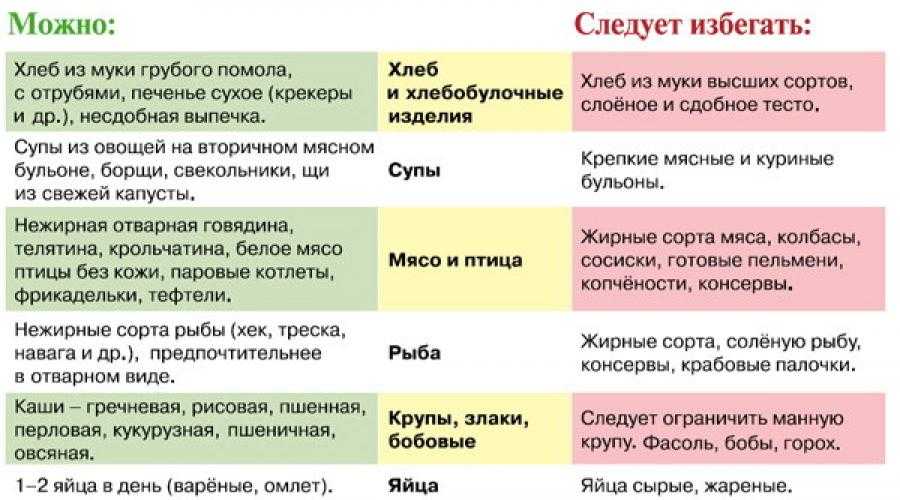 Причиной может быть изменение гормонов, или это может быть связано с тем, что ваш ребенок вырос и давит на ваш живот.
Причиной может быть изменение гормонов, или это может быть связано с тем, что ваш ребенок вырос и давит на ваш живот.
Это особенно вероятно в третьем триместре. По мере того, как ваш ребенок становится все больше и больше, он меняет свое положение, увеличивая давление.
Диета
В особенности, если вы имеете дело с отвращением к новой пище и повышенной чувствительностью во время беременности, причиной тошноты в третьем триместре может быть диета. Например, некоторые люди чувствуют себя плохо после употребления определенной пищи. Общие триггеры включают следующие продукты:
- Острые
- Жирный
- Кислотный
Грипп
Во многих случаях, когда взрослые заболевают гриппом, они испытывают симптомы простуды, такие как насморк, а не проблемы с желудком. Тем не менее, все еще возможно, что ваша тошнота может быть вызвана вирусным заболеванием, таким как грипп. Во время беременности вы более восприимчивы к гриппу, и у него больше шансов вызвать тяжелые симптомы.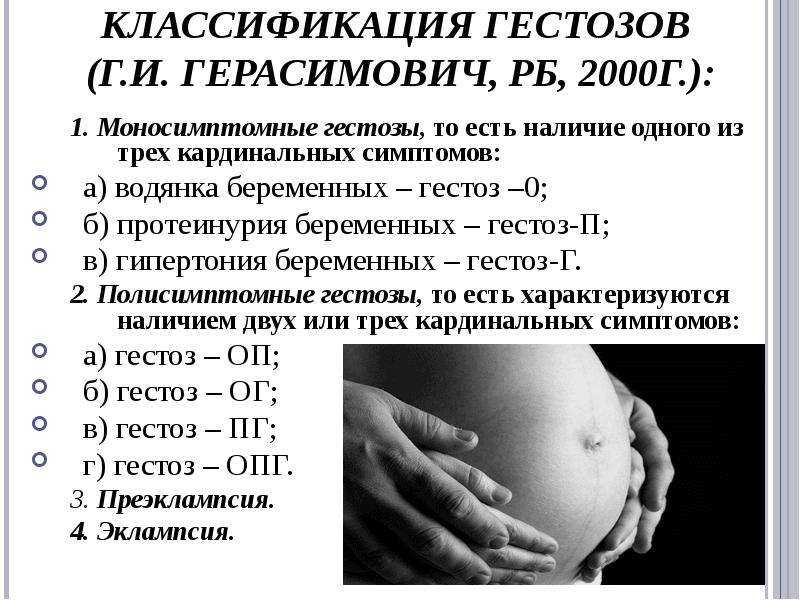 Это происходит благодаря вашей изменяющейся иммунной системе и изменениям в ваших легких во время ожидания.
Это происходит благодаря вашей изменяющейся иммунной системе и изменениям в ваших легких во время ожидания.
Если тошнота в третьем триместре беременности вызвана гриппом, следите за температурой. Лихорадка может быть связана с дефектами нервной трубки.
Пищевое отравление
Тошнота может быть вызвана другим типом болезни: пищевым отравлением. Симптомы пищевого отравления различаются у разных людей, но могут включать тошноту и рвоту.
Это объяснение тошноты может быть более вероятным во время беременности. Поскольку ваша иммунная система слабее, ваш организм больше подвержен влиянию бактерий, таких как листерии. (Вот почему беременным рекомендуется избегать определенных продуктов, таких как мясное ассорти и паштет. Прочтите: Listeria & Lunch Meat: Is It Safe?).
Витамины для беременных
Витамины для беременных необходимы во время беременности, чтобы гарантировать, что вы получаете все необходимые питательные вещества, включая фолиевую кислоту. При этом чувствительным желудкам может быть трудно приспособиться к новым витаминам. Железо, содержащееся в витаминах для беременных, может раздражать желудок, вызывая боль и тошноту.
При этом чувствительным желудкам может быть трудно приспособиться к новым витаминам. Железо, содержащееся в витаминах для беременных, может раздражать желудок, вызывая боль и тошноту.
Считайте прием витаминов для беременных возможной причиной тошноты в третьем триместре, если:
- Вы испытываете тошноту после приема витаминов для беременных (во все триместры)
- Недавно вы сменили марку витаминов для беременных, и утренняя тошнота вернулась
Гормоны
Гормоны все еще могут вызывать тошноту в третьем триместре. Изменения гормонов обычно оказывают наибольшее влияние в первом триместре, поэтому утреннее недомогание является одним из наиболее распространенных симптомов беременности. Тем не менее, возможно, что вы все еще находитесь под влиянием гормонов ближе к сроку родов.
Преэклампсия
Тошнота в третьем триместре часто является нормальным явлением. Однако в некоторых случаях это может быть признаком преэклампсии. Преэклампсия — это нарушение артериального давления, возникающее во время беременности. Это серьезное заболевание, которое может привести к опасным для жизни осложнениям, если его не контролировать. Многие люди с преэклампсией не испытывают симптомов. У тех, кто это делает, могут быть симптомы, отличные от тошноты, в том числе:
Преэклампсия — это нарушение артериального давления, возникающее во время беременности. Это серьезное заболевание, которое может привести к опасным для жизни осложнениям, если его не контролировать. Многие люди с преэклампсией не испытывают симптомов. У тех, кто это делает, могут быть симптомы, отличные от тошноты, в том числе:
- Головные боли
- Проблемы со зрением
- Боль в верхней правой части живота
- Отек
- Одышка
Проблемы с печенью
Другой менее вероятной, но серьезной причиной тошноты в третьем триместре является проблема с печенью. Заболевания печени, такие как синдром HELLP, могут вызывать тошноту. Если ваша тошнота не проходит или становится сильной, важно, чтобы ваш врач проверил ее, чтобы исключить более серьезные проблемы.
Средства от тошноты в третьем триместре
Когда вы имеете дело с тошнотой в третьем триместре, лекарство зависит от причины.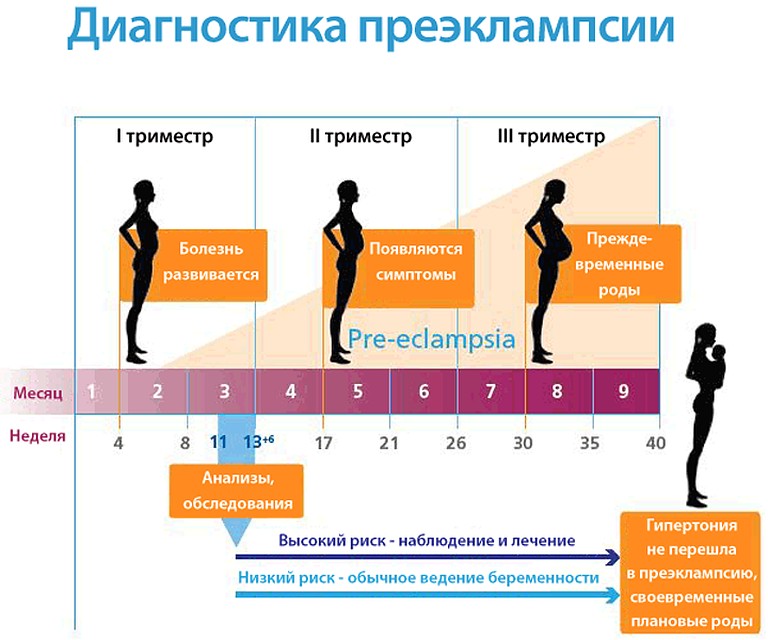 Используйте приведенный выше список для мозгового штурма возможных причин, а затем попробуйте средство, чтобы смягчить триггер вашей тошноты.
Используйте приведенный выше список для мозгового штурма возможных причин, а затем попробуйте средство, чтобы смягчить триггер вашей тошноты.
Лечение запоров
Если вы считаете, что ваша тошнота вызвана запором, есть несколько способов помочь вам сдвинуть дело с мертвой точки. Узнайте больше, прочитав «Запор во время беременности: 7 решений».
Debloat
Если вы испытываете вздутие живота и газы, вызывающие тошноту, вот несколько способов, которые помогут вам избавиться от газов:
- Избегайте триггерных продуктов
- Избегайте газированных напитков
- Пейте много воды
- Ежедневно выполняйте физические упражнения (может помочь даже короткая прогулка или занятие йогой!)
Попробуйте разные витамины для беременных
Если вы считаете, что ваша тошнота может быть вызвана железом в ваших витаминах для беременных, у вас есть несколько вариантов.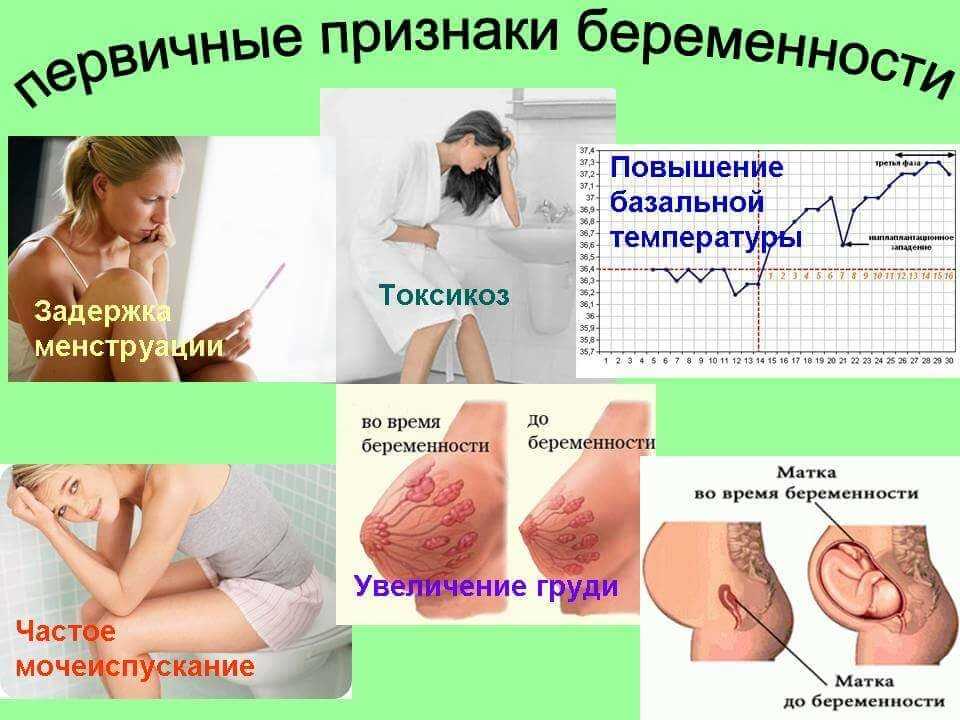
- Попробуйте другую марку витаминов для беременных, чтобы узнать, легче ли это для вашего желудка
- Получите пренатальный витамин без железа и выберите отдельную добавку железа (например, некоторые люди лучше переносят другие формы железа, такие как жидкое железо)
Избегайте изжоги
Изжога вызывает у вас тошноту? Несмотря на все ваши усилия, может быть трудно предотвратить этот раздражающий симптом беременности. Однако есть несколько способов предотвратить изжогу:
- Ешьте часто небольшими порциями, а не 3 большими приемами пищи
- Старайтесь есть медленно
- Не ложиться после еды
- Держитесь подальше от триггерных продуктов, таких как острая, жирная или кислая пища
- Попробуйте пить молоко или есть йогурт, чтобы облегчить изжогу, как только она начнется
Измените свой рацион
Если вы заметили, что вас тошнит после употребления определенной пищи, проведите эксперимент. Откажитесь от этой пищи на несколько дней и посмотрите, почувствуете ли вы себя лучше. Если вы не уверены в своих пищевых триггерах, ведите дневник, в который записывайте продукты, которые вы едите, и ваши симптомы после этого. Через неделю проанализируйте свой пищевой дневник и посмотрите, сможете ли вы найти закономерность.
Откажитесь от этой пищи на несколько дней и посмотрите, почувствуете ли вы себя лучше. Если вы не уверены в своих пищевых триггерах, ведите дневник, в который записывайте продукты, которые вы едите, и ваши симптомы после этого. Через неделю проанализируйте свой пищевой дневник и посмотрите, сможете ли вы найти закономерность.
Поговорите со своим врачом
Хотя тошнота в третьем триместре довольно распространена, если она сильная, это может быть признаком более серьезной проблемы. Это хорошая идея, чтобы проверить проблемы с тошнотой у своего врача, особенно если это приводит к рвоте.
Если вы считаете, что тошнота вызвана таким заболеванием, как пищевое отравление, обратитесь за советом к врачу.
Резюме: Тошнота в третьем триместре
Тошнота чаще всего возникает в первом триместре, когда ваши гормоны быстро меняются. Тем не менее, некоторые люди также испытывают тошноту в третьем триместре. Хотя виноваты могут быть гормоны, есть несколько других потенциальных причин. Причины тошноты в третьем триместре могут включать проблемы с пищеварением, кислотный рефлюкс, диету, болезни и реакции на пренатальные витамины. Хотя это менее вероятно, тошнота может быть симптомом более серьезных проблем, таких как преэклампсия и проблемы с печенью.
Причины тошноты в третьем триместре могут включать проблемы с пищеварением, кислотный рефлюкс, диету, болезни и реакции на пренатальные витамины. Хотя это менее вероятно, тошнота может быть симптомом более серьезных проблем, таких как преэклампсия и проблемы с печенью.
Чтобы облегчить тошноту, вы можете попробовать средства, перечисленные в этом руководстве. Тем не менее, всегда лучше сообщать о любых изменениях симптомов своему врачу. Они могут исключить серьезные заболевания и помочь вам найти эффективные решения.
У вас уже есть фетальный доплер?
Фетальные допплеры — это домашние устройства, которые позволяют вам слушать своего ребенка, пока он еще находится в утробе матери. Небольшое устройство простое в использовании и требует только батареек и ультразвукового геля (поставляется бесплатно с вашим устройством). Просто водите зондом по животу ребенка, пока не обнаружите сердцебиение. Звук будет усиливаться через динамики, чтобы создать ощущение связи для всей семьи.
