Таблетки для созревания шейки матки: какие средства используются для этого?. Магазин «Детка» дает полезные советы мамам
Медикаментозная и механическая подготовка шейки матки к родам при преждевременном излитии околоплодных вод
Амниотическая жидкость (околоплодные воды) — это биологически активная среда, поддерживающая гомеостаз системы мать—плацента—плод и представляющая собой в основном фильтрат плазмы крови матери. На протяжении всего срока беременности нарастание количества околоплодных вод происходит неравномерно: максимальный объем отмечается на сроке 37—38 нед и в среднем составляет 1000—1500 мл, к концу беременности этот объем уменьшается до 800 мл, а при перенашивании становится менее 800 мл [1, 2].
Амниотическая жидкость на 98% состоит из воды. В растворенном виде в околоплодных водах содержатся кислород и углекислый газ, а также все электролиты, которые присутствуют в крови матери и плода. В амниотической жидкости обнаружены белки, липиды, углеводы, гормоны, ферменты, разнообразные биологически активные вещества, витамины. Важное диагностическое значение имеет обнаружение в амниотической жидкости фосфолипидов, которые входят в состав сурфактанта [1—5].
Преждевременное излитие околоплодных вод (ПИОВ), то есть излитие околоплодных вод до начала родовой деятельности и на любом сроке беременности, встречается в 10,7% случаев всех беременностей. В 18—20% случаев это осложнение сочетается с перинатальной смертностью [6—8].
До сих пор вопрос этиопатогенеза преждевременного излития околоплодных вод остается открытым и обсуждаемым [9, 10].
Среди многих зарубежных авторов есть мнение, что в основе патогенеза ПИОВ лежит изменение механических и биологических свойств нитей коллагена, содержащихся в плодных оболочках, которое, в свою очередь, приводит к их разрыву. Так, концентрация коллагена в плодных оболочках у пациенток с ПИОВ ниже, чем у женщин со своевременным излитием околоплодных вод [11]. А.Л. Жилко предполагает, что причиной морфологических изменений плодных оболочек является изменение биофизических свойств коллагена, происходящее без нарушения целостности мембран клеток поверхностного слоя плодных оболочек [12].
Некоторые зарубежные авторы в своих работах также говорят о роли соединительной ткани, а именно коллагена, в патогенезе ПИОВ: в месте разрыва плодных оболочек происходят нарушения морфологической структуры, характеризующиеся изменением трофобласта, утолщением компонентов соединительной ткани и разрывом связей между амнионом и хорионом [12, 13].
В конечном итоге все теории сводятся к одному выводу: плодные оболочки не выдерживают давления околоплодных вод, что обусловливает их преждевременный разрыв. Причинами этого могут стать многоводие, многоплодная беременность, кровотечения в первом триместре беременности, бактериальный вагиноз, никотиновая зависимость. Зная причины, можно выделить факторы риска возникновения ПИОВ. Согласно данным американской коллегии акушеров-гинекологов (ACOG), ими являются акушерско-гинекологический анамнез (беременность в анамнезе, осложнившаяся ПИОВ или преждевременными родами, два и более самопроизвольных или искусственных аборта в анамнезе, аномалии развития матки), осложнения настоящей беременности (угроза прерывания беременности на ранних сроках, многоплодная беременность, многоводие, тазовое предлежание плода, перенесенные острые респираторные вирусные инфекции в период беременности, преэклампсия), экстрагенитальные заболевания (сахарный диабет, воспалительные заболевания мочеполовой системы) [10, 14].
Готовность организма женщины к родам определяется совокупностью факторов и связями между ними. Одним из этих факторов являются гормоны. Количество эстрогена и прогестерона в крови беременной женщины как таковое имеет меньшее значение, чем их соотношение — прогестерон—эстрогеновый индекс, по мнению Е.А. Чернухи (2005). Согласно ее заключению, готовность организма к родам выше при наиболее низком прогестерон—эстрогеновом индексе. Согласно исследованиям А.Д. Джумалиевой (2006), прогестерон—эстрогеновый индекс снижается через 8—14 ч после излития околоплодных вод, что доказывает целесообразность выжидательной тактики с точки зрения патогенеза [5, 10].
Один из важных аспектов готовности женщины к родам — психологический. Боязнь боли во время родов, предыдущий негативный опыт или неполная информированность беременной о родах как о физиологическом процессе приводят к психологической блокаде начала родовой деятельности.
«Зрелость» шейки матки является одним из главных факторов готовности организма женщины к родам.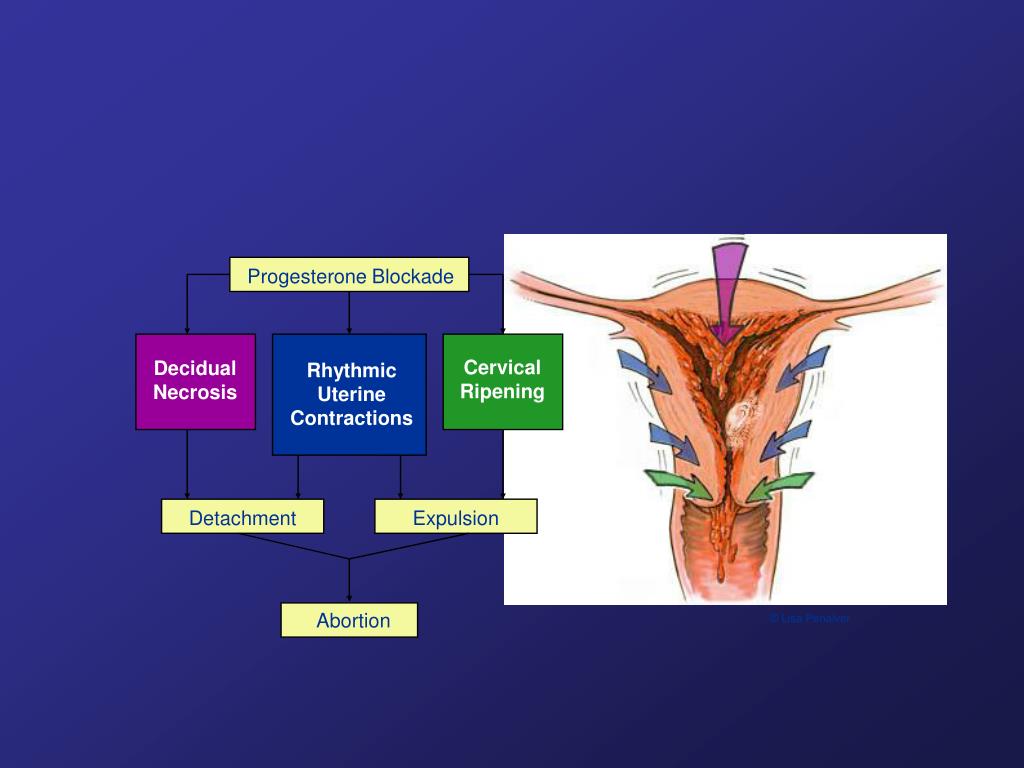 Так, по мнению А.Д. Подтетенева (2004), при незрелой шейке матки вероятность развития дискоординированной родовой деятельности в 36 раз выше, чем при зрелой и недостаточно зрелой шейке матки. Более чем в 90% случаев дискоординация родовой деятельности формируется на фоне незрелой шейки матки. Таким образом, этот фактор имеет решающее значение в развитии дискоординации родовой деятельности. Согласно современным представлениям, главенствующую роль в подготовке шейки матки к родам играют простагландины Е2 и F2α. Простагландин Е2 вырабатывается плодовой частью плаценты, в организме плода и шейкой матки. Именно под его воздействием начинается родовая деятельность. Простагландин Е2 способствует расслаблению шейки матки и нижнего сегмента, а также изменяет структуру тканей шейки матки. В то же время простагландин F2α поддерживает уже начавшуюся родовую деятельность, обеспечивая сильные и эффективные сокращения матки, и ограничивает кровопотерю в родах. Он вырабатывается материнской частью плаценты и стенками матки [10, 15].
Так, по мнению А.Д. Подтетенева (2004), при незрелой шейке матки вероятность развития дискоординированной родовой деятельности в 36 раз выше, чем при зрелой и недостаточно зрелой шейке матки. Более чем в 90% случаев дискоординация родовой деятельности формируется на фоне незрелой шейки матки. Таким образом, этот фактор имеет решающее значение в развитии дискоординации родовой деятельности. Согласно современным представлениям, главенствующую роль в подготовке шейки матки к родам играют простагландины Е2 и F2α. Простагландин Е2 вырабатывается плодовой частью плаценты, в организме плода и шейкой матки. Именно под его воздействием начинается родовая деятельность. Простагландин Е2 способствует расслаблению шейки матки и нижнего сегмента, а также изменяет структуру тканей шейки матки. В то же время простагландин F2α поддерживает уже начавшуюся родовую деятельность, обеспечивая сильные и эффективные сокращения матки, и ограничивает кровопотерю в родах. Он вырабатывается материнской частью плаценты и стенками матки [10, 15].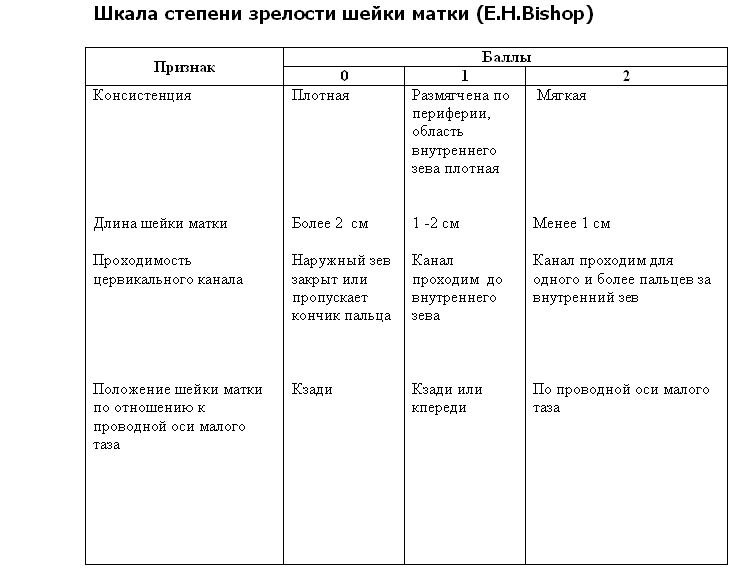
Исходя из этого, рациональным и эффективным для подготовки шейки матки к родам будет использование простагландина Е2. Наиболее доступными и простыми способами введения простагландинов являются интравагинальный и эндоцервикальный (в виде геля, суппозиториев, таблеток и пессариев), а также внутривенный в виде инфузии. Максимальная концентрация простагландина в крови при внутривенном введении достигается через 10—30 мин, период полувыведения составляет до 5 мин, а при эндоцервикальном введении максимум достигается через 30—45 мин, продолжительность действия составляет 6—8 ч, поэтому местное применение простагландина Е2 более оправдано.
В 2014 г. J. Thomas и соавт. провели анализ 70 исследований с участием в общей сложности 11 487 женщин, в которых изучалась эффективность местного (интравагинального) применения простагландинов по сравнению с иными путями введения, а также с плацебо либо с полным отсутствием лечения. Их анализ показал, что простагландины при местном (интравагинальном) применении увеличивают вероятность родов через естественные родовые пути в течение 24 ч. Несмотря на то что простагландины также могут стимулировать чрезмерное сокращение матки, они не увеличивают частоту оперативных родов [16].
Несмотря на то что простагландины также могут стимулировать чрезмерное сокращение матки, они не увеличивают частоту оперативных родов [16].
E. Hutton и E. Mazurkewich исследовали экстраамниальный путь введения простагландинов и пришли к выводу, что экстраамниальное введение простагландинов может быть столь же эффективно, как и интравагинальное, однако ввиду недостаточного количества результатов применения этого метода их интерпретация затруднительна [17]. Применение простагландинов эффективно в 80—83% случаев, однако с учетом возможности развития преждевременной отслойки нормально расположенной плаценты, а также гиперстимуляции матки и дискоординации родовой деятельности введение простагландинов должно производиться исключительно в стационаре под кардиотокографическим контролем сердечной деятельности плода и контролем сократительной активности матки [18].
На фоне описанных осложнений, а также ввиду своей доступности и экономичности, весомое преимущество имеют механические методы подготовки шейки матки к родам. Давление на ткани шейки матки механически расширяет ее, а также вызывает внутреннюю секрецию простагландина. Основные методы — это баллонная дилатация шейки матки с помощью одно- или двухбаллонного катетера (катетер Фолея, катетер ARD соответственно) и гигроскопические расширители — Дилапан-С (Dilapan-S).
Давление на ткани шейки матки механически расширяет ее, а также вызывает внутреннюю секрецию простагландина. Основные методы — это баллонная дилатация шейки матки с помощью одно- или двухбаллонного катетера (катетер Фолея, катетер ARD соответственно) и гигроскопические расширители — Дилапан-С (Dilapan-S).
В 2005 г. FDA сертифицирован двухбаллонный катетер ARD, обладающий дополнительным баллоном, что позволяет ему оказывать давление и на наружный, и на внутренний зев, а также придает катетеру более устойчивое положение. Д.А. Бабич и соавт. в своей обзорной статье приводят результаты метаанализа ряда исследований, в которых сравнивали одно- и двухбаллонный катетеры. Некоторые исследователи говорят о большей эффективности двухбаллонного катетера, некоторые — о большей эффективности катетера Фолея, но есть мнение и об их сходной эффективности. И хотя авторы обзора называют методом выбора двухбаллонный катетер, катетер Фолея, ввиду своей доступности и экономической выгоды остается самым распространенным механическим методом подготовки незрелой шейки матки к родам [19].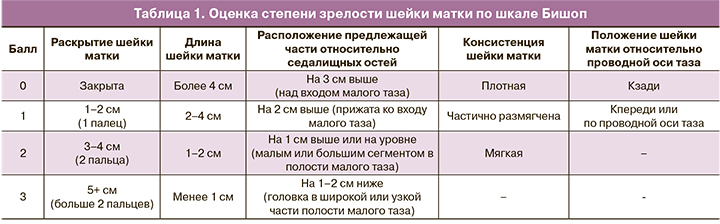
В 2012 г. опубликованы результаты исследований Р.И. Шалина и соавт., в которых сравнивали методы подготовки шейки матки. Катетер Фолея оказался эффективным на 95% у женщин со зрелостью шейки матки не более, чем 2 балла по шкале Бишопа независимо от срока гестации. Авторы сделали вывод, что при минимальном исходном значении зрелости шейки матки при использовании катетера Фолея динамика созревания шейки матки выражена значительно больше, чем при использовании других методов. Таким образом, он оказался методом выбора при зрелости шейки матки менее 2 баллов при всех сроках гестации.
Новым механическим методом подготовки шейки матки являются гигроскопические расширители. Одним из наиболее распространенных является синтетический осмотический расширитель Дилапан-С. Его гидрофильные свойства позволяют поглощать жидкость из цервикального канала и клеток за счет дегидратации, что приводит к увеличению его в объеме, это, в свою очередь, расширяет цервикальный канал механически, способствует высвобождению эндогенных простагландинов и размягчению тканей цервикального канала [20].
Гидрофобная часть расширителя обеспечивает ему хорошие механические свойства, что сводит к минимуму риск разрыва стержня при извлечении и позволяет поддерживать более высокое радиальное давление по сравнению с другими механическими методами. Один расширитель способен увеличить цервикальный канал на 12 мм. Синтетический материал этого расширителя инертен, что обусловливает минимальность связанных с ним аллергических реакций.
В 2017 г. Е.С. Брега и соавт. исследовали комбинированный метод подготовки шейки матки, сравнивая его с механическими (Дилапан-С и катетер Фолея) и фармакологическими (простагландиновый гель). Показано, что применение Дилапана-С оказалось более эффективным, чем применение катетера Фолея, однако самым эффективным оказался комбинированный метод — введение 4 расширителей Дилапан-С в сочетании с мифепристоном (200 мг).
Перед началом как местного применения простагландинов, так и механической подготовки шейки матки следует взять мазок из влагалища во избежание влагалищной инфекции, которая при таком методе лечения может осложниться хориоамнионитом.
В последнее время в акушерстве наметилась тенденция к отходу от так называемого «агрессивного» акушерства, подразумевающая малоинвазивные и более комфортные для беременных методы.
В 2010 г. Э.К. Айламазян и В.М. Болотских предложили способ подготовки к родам беременных с ПИОВ — мифепристон 200 мг сразу после излития вод и повторно через 6 ч. Достоинствами этого метода являются неинвазивный способ, а также возможность применения мифепристона при нарушенном биоценозе влагалища. Мифепристон — синтетический стероидный препарат, являющийся антагонистом прогестерона. Он разработан в 1980 г. Главными результатами его действий считаются повышение сократительной активности миометрия и его чувствительности к простагландину. Мифепристон быстро абсорбируется в желудочно-кишечном тракте, и пиковые уровни его содержания в плазме крови достигают 2,5 мг/л примерно через час [21—23]. Т.Л. Смирнова и Н.В. Чернышева, изучая действие мифепристона при переношенной беременности, обнаружили, что у 90% женщин отмечено начало родовой деятельности после первого курса мефипристона, а у оставшихся 10% — после второго.
О.Р. Баев и соавт. обследовали 82 женщины, которым проводили подготовку шейки матки к родам с помощью мифепристона и пришли к выводу, что он является «препаратом выбора» для первородящих пациенток с незрелой шейкой матки, а оптимальным для подготовки шейки матки к родам, по мнению авторов, является гестационный срок 40—41 неделя [24].
В 2015 г. коллектив российских авторов в своем исследовании использовал два этапа подготовки шейки матки: мифепристон на первом этапе и динопростон местно в виде геля на втором этапе [17].
Каждый из методов имеет свою этапность и показания к применению, а каждая беременная — свой индивидуальный анамнез. Такой подход предполагает правильный выбор метода подготовки шейки матки к родам. Подготовка незрелой шейки матки к родам при преждевременном излитии околоплодных вод является важным медицинским вмешательством и одним из определяющих моментов для течения родов. Врачу следует рассчитывать эффективность и оценивать прогностические факторы данного вмешательства для того, чтобы сделать выбор наиболее подходящего и безопасного метода как для матери, так и для плода.
Авторы заявляют об отсутствии конфликта интересов.
Сравнение эффективности медикаментозного и механических методов для преиндукционной подготовки шейки матки » Акушерство и Гинекология
DOI
https://dx.doi.org/10.18565/aig.2018.6.100-106
1 ФГБНУ Научно-исследовательский институт акушерства, гинекологии и репродуктологии им. Д.О. Отта РАН, Санкт-Петербург, Россия;
2 Санкт-Петербургский государственный университет, Россия
Цель исследования. Сравнить и изучить эффективность миропристона, ламинарий и катетера Фолея для преиндукционной подготовки шейки матки при доношенном сроке беременности.
Материал и методы. Пациентки были распределены на 3 группы: в 1-й группе (n=49) применялся миропристон, во 2-й группе (n=45) – палочки ламинарий, в 3-й группе (n=48) – катетер Фолея. Критерии включения: доношенный срок гестации >37 недель, степень зрелости шейки матки 3–5 баллов по шкале Бишопа, одноплодная беременность, головное предлежание плода, целый плодный пузырь.
Результаты. Пациентки 3 групп статистически не отличались по возрасту, индексу массы тела, сроку беременности. Миропристон показал свою способность индуцировать созревание шейки матки с активацией родовой деятельности при доношенном сроке гестации без осложнений со стороны матери и плода. Применение данного препарата способствует спонтанному развитию родовой деятельности, позволяя снизить частоту родовозбуждений и оптимизировать длительность родового акта. Миропристон эффективно способствует подготовке родовых путей вне зависимости от паритета родов. Его использование достоверно снижает частоту родоразрешения путем операции кесарева сечения, исключая причину отсутствия биологической готовности родовых путей.
Заключение. В отличие от ламинарий и катетера Фолея, миропристон сокращает общее время на подготовку родовых путей и подходит как для преиндукции, так и для индукции родов.
миропристон
ламинарии
катетер Фолея
преиндукция шейки матки
подготовка к родам
Полный текст статьи
доступен в «Библиотеке Врача»
1. Alfirevic Z., Keeney E., Dowswell T. Methods to induce labour: a systematic review, network meta-analysis and post-effectiveness analysis. BJOG. 2016; 123(9): 1462-70.
Alfirevic Z., Keeney E., Dowswell T. Methods to induce labour: a systematic review, network meta-analysis and post-effectiveness analysis. BJOG. 2016; 123(9): 1462-70.
2. Garba I., Muhammed A.S., Muhammad Z., Galadanci H.S., Ayyuba R., Abubakar I.S. Induction to delivery interval using transcervical Foley catheter plus oxytocin and vaginal misoprostol: a comparative study at Aminu Kano Teaching Hospital, Kano, Nigeria. Ann. Afr. Med. 2016;15(3): 114-9.
3. Kehl S., Weiss C., Rath W. Balloon catheters for induction of labor at term after previous cesarean section: a systematic review. Eur. J. Obstet. Gynecol. Reprod. Biol. 2016; 204: 44-50.
4. Серов В.Н., Шмаков Р.Г, Баев О.Р., Румянцева В.П., Долгушина Н.В., Клименченко Н.И., Ходжаева З.С., Тетруашвили Н.К., Кан Н.Е., Тютюнник В.Л., Краснопольский В.И., Логутова Л.С., Петрухин В.А., Коваленко Т.С., Башмакова Н.В., Мальгина Г.Б., Ерофеев Е.Н., Зазерская И.Е., Осипова Н.А., Михайлова М.В. Медикаментозная подготовка шейки матки к родам и родовозбуждение.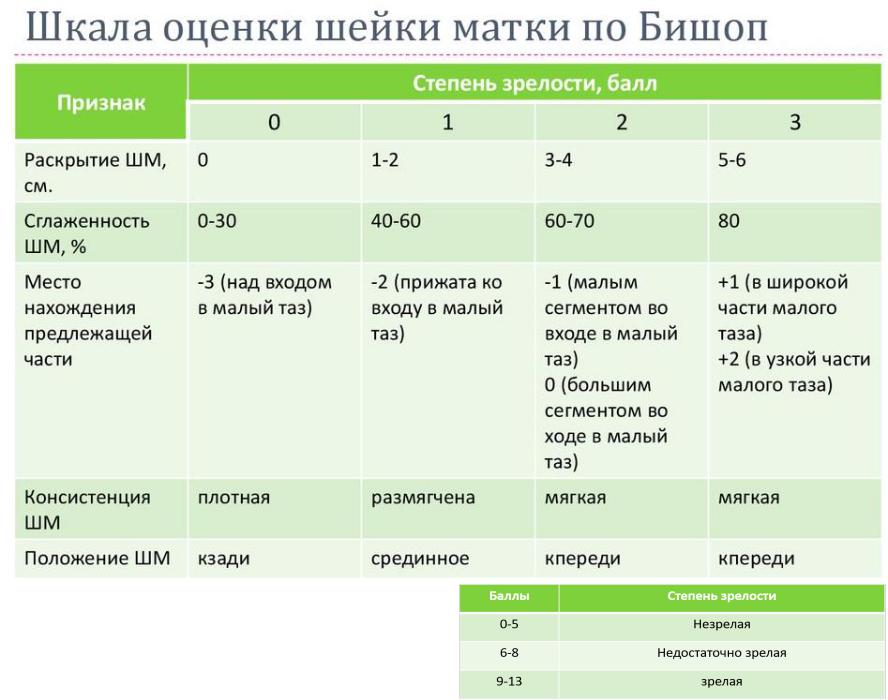 Клинические рекомендации. Акушерство и гинекология. 2015; 5(прилож.): 5-14.
Клинические рекомендации. Акушерство и гинекология. 2015; 5(прилож.): 5-14.
5. NIH, U.S. National Library of Medicine, National Center for Biotechnology Information. Available at: https://pubchem.ncbi.nlm.nih.gov/compound/55245
6. The American Society of Health-System Pharmacists. Archived from the original on December 22, 2015. Retrieved December 19, 2015.
7. Baev O.R., Rumyantseva V.P., Tysyachnyu O.V., Kozlova O.A., Sukhikh G.T. Outcomes of mifepristone usage for cervical ripening and induction of labour in full-term pregnancy. Randomized controlled trial. Eur. J. Obstet. Gynecol. Reprod. Biol. 2017; 217: 144-9.
8. Баев О.Р., Румянцева В.П., Бурдули Г.М. Прогностические факторы эффективности мифепристона в подготовке к родам. Акушерство и гинекология. 2011; 8: 91-4.
9. World Health Organization. Clinical practice handbook for safe abortion. Geneva: WHO; 2015.
10. Ohannessian A., Baumstarck K., Maruani J., Cohen-Solal E., Auquier P., Agostini A. Mifepristone and misoprostol for cervical ripening in surgical abortion between 12 and 14 weeks of gestation: a randomized controlled trial. Eur. J. Obstet. Gynecol. Reprod. Biol. 2016; 201: 151-5.
Eur. J. Obstet. Gynecol. Reprod. Biol. 2016; 201: 151-5.
11. Gawron L.M., Kiley J.W. Labor induction outcomes in third-trimester stillbirths. Int. J. Gynaecol. Obstet. 2013; 123(3): 203-6.
12. Kapp N., Lohr P.A., Ngo T.D., Hayes J.L. Cervical preparation for first trimester surgical abortion. Cochrane Database Syst. Rev. 2010; (2): CD007207.
13. Department of Health WA. Clinical guidelines. Obstetrics and midwifery. 2016.
14. Hapangama D., Neilson J.P. Mifepristone for induction of labour. Cochrane Database Syst. Rev. 2009; (3): CD002865.
Поступила 06.04.2018
Принята в печать 20.04.2018
Баклейчева Маргарита Олеговна, клинический ординатор ФГБНУ НИИ акушерства, гинекологии и репродуктологии им. Д.О. Отта РАН.
Адрес: 199034, Россия, Санкт-Петербург, Менделеевская линия, д. 3. Телефон: 8 (911) 273-65-38. E-mail: [email protected]
Беспалова Олеся Николаевна, д.м.н., зам. директора по научной работе ФГБНУ НИИ акушерства, гинекологии и репродуктологии им. Д.О. Отта РАН.
Д.О. Отта РАН.
Адрес: 199034, Россия, Санкт-Петербург, Менделеевская линия, д. 3. E-mail: [email protected]
Болотских Вячеслав Михайлович, д.м.н., зам. директора по лечебной работе ФГБНУ НИИ акушерства, гинекологии и репродуктологии им. Д.О. Отта РАН;
Санкт-Петербургский государственный университет. Адрес: 199034, Россия, Санкт-Петербург, Университетская набережная, д. 7-9. E-mail: [email protected]
Коган Игорь Юрьевич, член-корреспондент РАН, профессор, д.м.н., и.о. директора ФГБНУ НИИ акушерства, гинекологии и репродуктологии им. Д.О. Отта РАН. Адрес: 199034, Россия, Санкт-Петербург, Менделеевская линия, д. 3. E-mail: [email protected]
Для цитирования: Баклейчева М.О., Беспалова О.Н., Болотских В.М., Коган И.Ю. Сравнение эффективности медикаментозного и механических методов для преиндукционной подготовки шейки матки. Акушерство и гинекология. 2018; 6: 100-6.
https://dx.doi.org/10.18565/aig.2018.6.100-106
Управление трудом | Healthline
Ведение искусственных родов
Роды — это процесс, при котором ребенок и плацента покидают матку или матку. Этот процесс обычно начинается сам по себе примерно на 40-й неделе беременности. Однако в некоторых случаях для начала родов требуется медицинское вмешательство.
Этот процесс обычно начинается сам по себе примерно на 40-й неделе беременности. Однако в некоторых случаях для начала родов требуется медицинское вмешательство.
Ваш врач может вызвать роды с помощью лекарств и других методов, вызывающих схватки. Эти сокращения происходят, когда мышцы матки напрягаются, а затем расслабляются. Они помогают выталкивать ребенка из матки и способствуют раскрытию шейки матки для родов. Шейка матки — это отверстие в матке, расположенное над влагалищем или родовыми путями. Ваш ребенок спускается через шейку матки во влагалище во время родов.
По данным Центров по контролю и профилактике заболеваний, приблизительно 23 процента родов в Соединенных Штатах являются индуцированными. Вашему врачу может потребоваться вызвать роды, если вы и ваш ребенок подвержены риску осложнений.
Причины стимуляции родов
Одной из распространенных причин стимуляции родов является задержка родов. Нормальная беременность длится около 40 недель.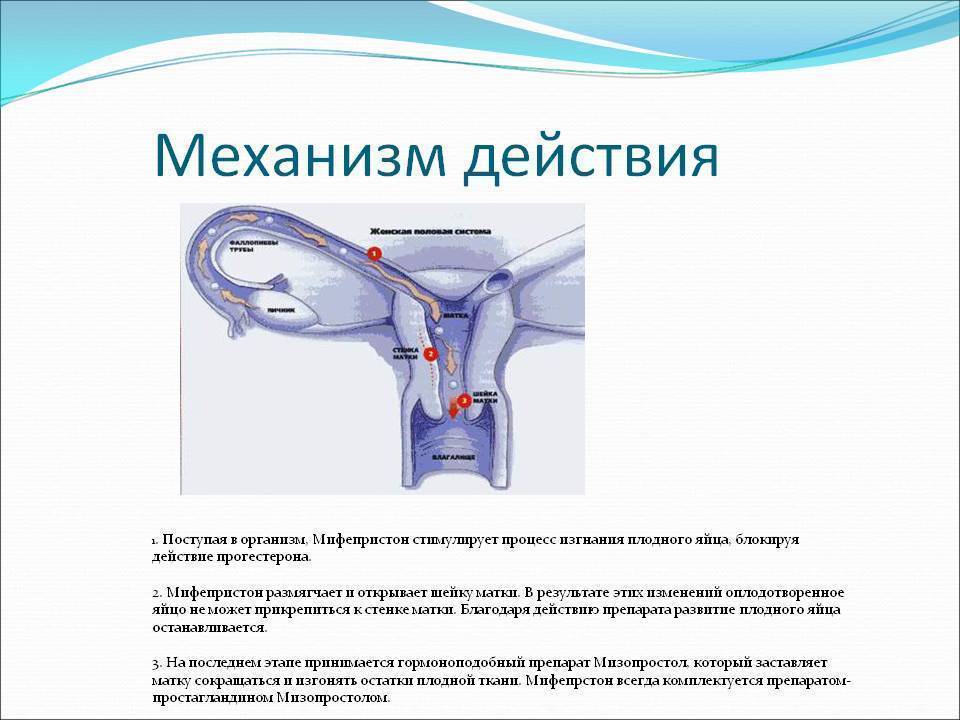 Когда беременность длится дольше 42 недель, это считается переношенной беременностью. Переношенная беременность может быть опасной для вашего ребенка, так как плацента может не снабжать вашего ребенка достаточным количеством пищи и кислорода после 42 недель.
Когда беременность длится дольше 42 недель, это считается переношенной беременностью. Переношенная беременность может быть опасной для вашего ребенка, так как плацента может не снабжать вашего ребенка достаточным количеством пищи и кислорода после 42 недель.
Другие распространенные причины стимуляции родов включают следующее:
- Ваша плацента отделяется от матки.
- У вас инфекция матки.
- У вас высокое кровяное давление.
- У вас отходят воды, но схватки не начинаются.
- У вашего ребенка проблемы с ростом.
- У вас есть заболевание, такое как диабет, которое может нанести вред вам или вашему ребенку.
- У вас резус-несовместимость.
Некоторые женщины хотят вызвать роды до 40-недельного срока по немедицинским причинам. Однако большинство врачей не рекомендуют этого, потому что ребенок может быть еще не полностью развит. Стимулировать роды следует только для защиты здоровья вас и вашего ребенка. Ваш врач может использовать различные лекарства и медицинские методы, чтобы вызвать роды.
Созревание шейки матки
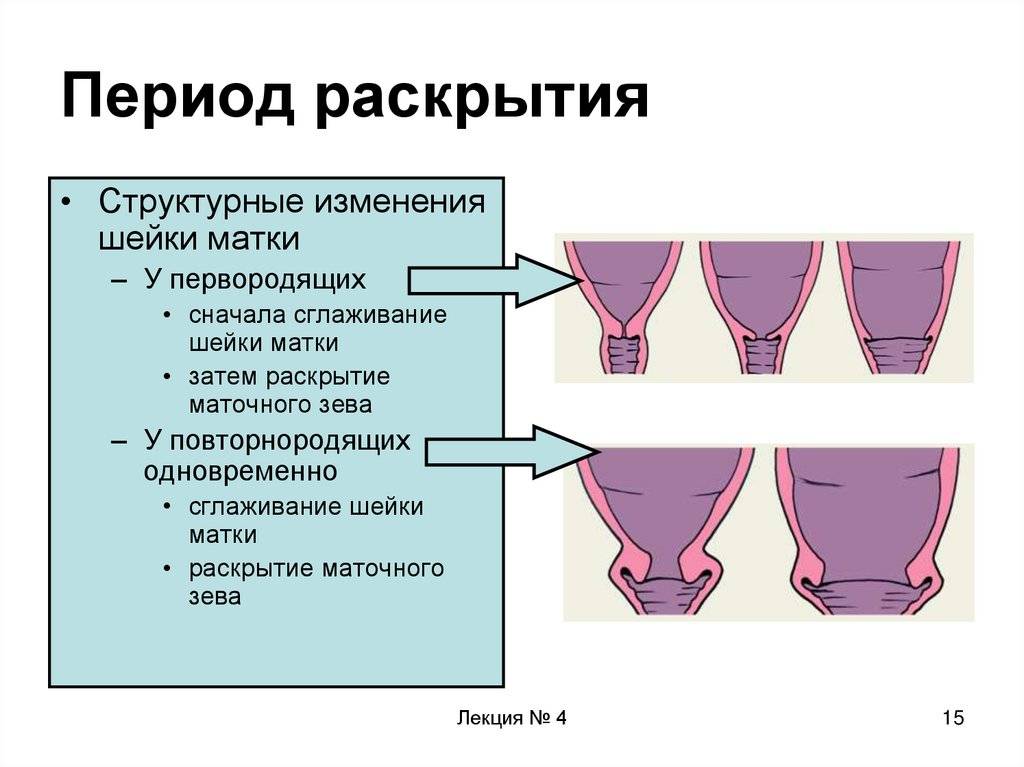
Созревание шейки матки часто является первым шагом в индукции родов. Созревание шейки матки включает в себя поощрение того, чтобы шейка матки стала мягче, тоньше и шире. Обычно шейка матки начинает разрушаться и расширяться сама по себе во время родов. Это позволяет ребенку покинуть матку и войти в родовые пути. Однако, если в вашей шейке матки нет признаков этих изменений, ваш врач должен будет предпринять определенные шаги для созревания шейки матки.
Методы созревания шейки матки включают:
- нанесение препаратов простагландина на шейку матки
- постепенное расширение шейки матки осмотическим расширителем
- расширение шейки матки резиновым катетером
- Гиперстимуляция матки может возникнуть, если сокращения происходят слишком часто в течение длительного периода времени. Это может привести к снижению притока крови к плаценте.
- Разрыв матки или разрыв стенки матки может произойти из-за гиперстимуляции матки. Хотя этот побочный эффект встречается редко, он чаще встречается у женщин, перенесших операцию на матке или кесарево сечение.
- Задержка воды, дисбаланс электролитов и водная интоксикация могут возникнуть в результате высоких доз окситоцина.
900 33
Препараты простагландинов
Наиболее часто Используемым методом созревания шейки матки является применение препарата простагландина. Простагландины — это встречающиеся в природе гормоноподобные вещества, которые стимулируют определенные изменения в шейке матки, вызывающие ее созревание. Двумя основными препаратами простагландинов, используемыми сегодня, являются динопростон и мизопростол.
Двумя основными препаратами простагландинов, используемыми сегодня, являются динопростон и мизопростол.
Динопростон
Динопростон доступен в виде препидила и цервидила. Препидил представляет собой гель, который втирают в слизистую оболочку шейки матки с помощью аппликатора. Цервидил представляет собой вафельную вставку, которая располагается в верхней части влагалища. Как только гель или вставка находятся на месте, простагландины медленно высвобождаются в близлежащие ткани.
Полное действие препидила и цервидила обычно занимает от 6 до 12 часов, после чего проводится повторное обследование шейки матки, чтобы определить, можно ли вызвать роды. Если шейка матки еще не созрела, врач может дать вам еще одну дозу лекарства.
Динопростон имеет несколько сопутствующих побочных эффектов. Однако в редких случаях у женщин может наблюдаться гиперстимуляция матки. Это состояние заставляет матку сокращаться слишком часто.
Мизопростол
Мизопростол (Cytotec) — еще один простагландиновый препарат, который используется для созревания шейки матки. Ваш врач будет помещать его в верхнюю часть влагалища каждые три-четыре часа, чтобы стимулировать роды. Лекарство также можно принимать перорально, но считается, что вагинальный путь лучше.
Ваш врач будет помещать его в верхнюю часть влагалища каждые три-четыре часа, чтобы стимулировать роды. Лекарство также можно принимать перорально, но считается, что вагинальный путь лучше.
Мизопростол обычно назначают для лечения язвы желудка. Однако было также показано, что препарат полезен для стимуляции родов. Похоже, что он столь же эффективен и безопасен, как динопростон, но дешевле. Как и у динопростона, потенциальным побочным эффектом мизопростола является гиперстимуляция матки. Однако это происходит у очень небольшого процента женщин.
Постепенное раскрытие шейки матки
Постепенные расширители шейки матки способствуют созреванию шейки матки за счет медленного всасывания жидкости из тканей. Наиболее часто используемый расширитель шейки матки — 9.0073 Ламинария японская . Это высушенный стебель морской водоросли, который может довольно быстро впитывать цервикальную жидкость в течение четырех-шести часов.
Хотя расширители шейки матки могут эффективно стимулировать роды, они с большей вероятностью могут вызвать инфекцию шейки матки. В результате они менее популярны среди врачей, чем препараты простагландина.
В результате они менее популярны среди врачей, чем препараты простагландина.
Катетерное расширение шейки матки
Катетерное расширение шейки матки включает использование катетера Фолея. Этот катетер представляет собой длинную узкую трубку из латекса с баллонным наконечником. Во время дилатации катетера врач вводит катетер Фолея через влагалище в канал шейки матки. Затем они надувают баллон до диаметра от 2 до 3 дюймов, способствуя раскрытию шейки матки.
Катетерная дилатация может способствовать созреванию шейки матки, но считается инвазивной процедурой. Врачи используют его только в особых обстоятельствах или когда другие методы стимуляции родов не помогли.
Удаление плодных оболочек
Удаление плодных оболочек может ускорить начало родов, когда шейка раскрыта лишь частично. Во время этой процедуры врач вводит палец в перчатке в шейку матки и аккуратно отделяет амниотический мешок или оболочки от стенки матки. Амниотический мешок — это жидкость, которая окружает вашего ребенка в утробе матери. Когда эта жидкость высвобождается, она вырабатывает гормоны, которые способствуют началу схваток.
Когда эта жидкость высвобождается, она вырабатывает гормоны, которые способствуют началу схваток.
Удаление плодных оболочек плохо работает при сроке беременности менее 38–39 недель. Кроме того, это не лучший метод для использования, когда возникает острая необходимость в доставке. Это занимает около минуты и может быть болезненным для женщин, рожающих первого ребенка.
Искусственный разрыв плодных оболочек
Искусственный разрыв плодных оболочек также известен как амниотомия. Во время этой процедуры врач намеренно разрывает амниотический мешок. Это позволяет выйти амниотической жидкости. Разрыв плодных оболочек или водяного мешка, который окружает ребенка, использовался для стимуляции родов в течение многих лет.
Врачи обычно проводят эту процедуру, когда сокращения матки становятся достаточно сильными и частыми. Однако головка ребенка должна быть прижата к шейке матки, прежде чем плодные оболочки могут быть разорваны. Пуповина также должна быть удалена от цервикального канала до процедуры. Принятие этих профилактических мер помогает снизить риск заражения ребенка.
Принятие этих профилактических мер помогает снизить риск заражения ребенка.
Окситоцин (питоцин)
Окситоцин — это небольшой белок, вырабатываемый тканями и железами головного мозга. Этот белок секретируется во время нормальных родов, особенно перед родами. Если роды задерживаются, врач может ввести окситоцин, чтобы матка начала регулярно сокращаться.
Введение
Вы можете ввести окситоцин через вену с помощью регулируемой помпы для лекарств. Доза, необходимая для того, чтобы вызвать достаточные сокращения, значительно варьируется от одной женщины к другой. Однако в целом цель состоит в том, чтобы установить от трех до пяти сокращений матки каждые 10 минут.
Сильные частые схватки способствуют созреванию шейки матки и позволяют головке ребенка опуститься. Начальная скорость раскрытия шейки матки может быть довольно низкой и может быть даже меньше 0,5 см в час. Когда шейка раскрыта примерно на 4 сантиметра, цель составляет около 1 сантиметра в час или более. Для контроля силы и частоты сокращений матки во влагалище может быть помещен катетер давления. Такие катетеры изготовлены из тонкого гибкого пластика и не вызывают значительного дискомфорта.
Для контроля силы и частоты сокращений матки во влагалище может быть помещен катетер давления. Такие катетеры изготовлены из тонкого гибкого пластика и не вызывают значительного дискомфорта.
Побочные эффекты
Окситоцин редко вызывает побочные эффекты при правильном применении. Ниже приведены возможные побочные эффекты:
Еда на вынос
Ваш врач может порекомендовать стимуляцию родов, если ваша беременность длится дольше 42 недель или если у вас есть проблемы со здоровьем, которые могут нанести вред вам или вашему ребенку. Стимулирование родов часто является лучшим способом сохранить здоровье вас и вашего ребенка. Однако преждевременное стимулирование родов по немедицинским причинам может быть вредным, поэтому лучше позволить родам начаться самостоятельно.
Стимулирование родов часто является лучшим способом сохранить здоровье вас и вашего ребенка. Однако преждевременное стимулирование родов по немедицинским причинам может быть вредным, поэтому лучше позволить родам начаться самостоятельно.
Перед стимуляцией родов рекомендуется подождать как минимум до 39-й недели беременности. Это дает вашему ребенку время, необходимое ему для полного роста и развития, прежде чем он родится.
В:
Существуют ли естественные способы стимуляции родов?
Анонимный пациент
A:
Упражнения, половой акт и
стимуляция сосков — это несколько естественных способов вызвать роды. Упражнения могут позволить головке ребенка
прижаться к шейке матки, чтобы начать раскрытие. Сперма мужчины
содержит простагладины, которые могут способствовать раскрытию шейки матки. Кроме того,
стимуляция сосков увеличивает высвобождение окситоцина, гормона
, вызывающего сокращение матки.
Дебора Уэзерспун, доктор философии, MSN, RN, CRNA
Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Было ли это полезно?
Индукция родов: что лучше
МамастеФит
Поделиться этим постом
Что лучше для стимуляции родов, если врач определил состояние вашей шейки матки как «неблагоприятное»? В настоящее время выбранный метод зависит от поставщика на основе оценки и предпочтений BISHOP. ( Посмотрите наш ролик в Instagram, чтобы понять, что такое оценка BISHOP ) Если шейка матки толстая и закрытая, это может считаться неблагоприятным для индукции родов. Первоначальные варианты индукции должны включать что-то, что помогает размягчить шейку матки, чтобы она могла легче раскрываться; и что-то, что помогает шейке матки открыться.
Давайте выясним, какие исследования подтверждают лучший вариант!
Посмотреть этот пост в Instagram
Пост, опубликованный MamasteFit: Джина и Роксана (@mamastefit)
Варианты индукции труда при низких очках епископа
Двумя вариантами лечения неблагоприятного состояния шейки матки являются средства для созревания шейки матки, такие как Cytotec и cervidil, и механические расширители, такие как снятие мембраны, баллон Фолея, катетеры Кука и Dilapan-S.
Агенты для созревания шейки матки: делают шейку мягкой
Агенты для созревания шейки матки
представляют собой синтетические простагландины, которые являются необходимым гормоном в рефлексе Фергюсона для родов.
Назначение агентов для созревания шейки матки состоит в том, чтобы смягчить (стереть) шейку матки, чтобы инициировать роды. Они могут вызывать схватки, но не всегда. Выгода?? Вы можете использовать этот метод, даже если у вас раскрытие 0 см.
ВБАК?? Они противопоказаны тем, у кого ранее были операции на матке (кесарево сечение, миомэктомия). Таким образом, средства для созревания шейки матки, скорее всего, не подойдут для индукции родов, если у вас ранее была операция на матке.
Одним из рисков, связанных с агентами для созревания шейки матки, является то, что они могут вызвать гиперстимуляцию матки. Гиперстимуляция означает, что схватки происходят слишком близко друг к другу, и между схватками матка недостаточно расслабляется. Ребёнок очень долго не переносит схватки спина к спине. Если между схватками происходит очень мало расслабления, ребенку может быть труднее восстановиться, и это может привести к дистрессу.
Ребёнок очень долго не переносит схватки спина к спине. Если между схватками происходит очень мало расслабления, ребенку может быть труднее восстановиться, и это может привести к дистрессу.
Для средств, вызывающих созревание шейки матки, существуют лекарства, противодействующие этому, но обычно после введения средств, способствующих созреванию шейки матки, особенно Cytotec, мы не можем отменить лекарство.
Механические расширители: откройте шейку матки
Механические расширители — это немедикаментозный вариант, который вызывает растяжение шейки матки с помощью пальцев или какого-либо медицинского предмета. Медицинские объекты могут включать луковицу Фолея или катетер Кука. Оба они вводятся через шейку матки и оказывают давление изнутри на шейку матки, чтобы заставить ее раскрыться. Это повышение давления стимулирует высвобождение гормонов в организме, что помогает инициировать естественный рефлекс Фергюсона, вызывая не только расширение, но и сглаживание.
Вы должны быть раскрыты не менее чем на 0,5 см или кончик пальца, чтобы быть кандидатом на механическое расширение. Если у вас совсем нет раскрытия, им придется начать с какого-то лекарства для созревания шейки матки. Это важное соображение для индукции родов, если вы являетесь VBAC.
Что выбрать??
Какой из них лучше? Хотя это действительно зависит от ситуации, потому что не каждый может быть кандидатом для обоих, одно исследование действительно показало, что агенты для созревания шейки матки, особенно вагинальный Cytotec, более эффективны, чем механические расширители, для стимуляции родов. Частота преждевременных родов/только Cytotec была выше по сравнению с группой с механическим расширителем. Больше женщин родили в течение 12 часов в группе Cytotec, чем в группе с механическим расширителем, а в группе с механическим расширителем частота затяжных родов была выше по сравнению с группой Cytotec.
После прочтения этого исследования я понял, что средства для созревания шейки матки работают лучше, чем механические расширители, потому что, по моему опыту, они обычно лучше размягчают шейку матки и иногда стимулируют роды, чем механические расширители. Даже когда у кого-то раскрытие >3 см, но их сглаживание составляет менее 70/80%, я видел, что агенты для созревания шейки матки все еще использовались, и это было все, что было необходимо в процессе индукции родов.
Даже когда у кого-то раскрытие >3 см, но их сглаживание составляет менее 70/80%, я видел, что агенты для созревания шейки матки все еще использовались, и это было все, что было необходимо в процессе индукции родов.
Представьте, что ваша шейка матки похожа на связку резинок. Если у нас есть 50 резинок, гораздо сложнее растянуть эти резинки и держать их открытыми. Можно, но гораздо сложнее. Теперь представьте, что у вас есть только 1 или 2 резинки; гораздо легче растянуть эти полосы и применить давление, чтобы манипулировать ими, чтобы они оставались растянутыми и открытыми!
Узнайте больше о индукции родов на наших онлайн- и виртуальных курсах обучения родам, а также на нашем курсе индукции родов!
роды
образовательные курсы
Ссылки1. https://pubmed.ncbi.nlm.nih.gov/9158305/
2. https://anmrp.com/comparison-of-low-dose-vaginal-misoprostol-with-foley -катетер-баллон-как-средства для созревания-преиндукции-шейки матки-при доношенной-беременности/
Поделиться этим постом
Подпишитесь на нашу рассылку новостей
Получайте обновления и учитесь у лучших
Связанные статьи
Родовые варианты
Положения ягодиц и варианты родов
Ягодичное предлежание — это положение, при котором головка ребенка направлена к верхней части матки, а ножки или ягодицы ребенка опущены к шейке матки.
