Сыпь угревая во время беременности: Акне во время беременности: 8 вопросов дерматологу — Parents.ru
Акне во время беременности: 8 вопросов дерматологу — Parents.ru
Беременность
- Фото
- Yuri_Arcurs/Getty Images
врач-дерматолог
1. Акне беременности — то же самое, что акне подросткового периода?
Нет, но и в первом, и во втором случае оно возникает в те периоды жизни, когда в организме происходят наиболее значительные гормональные изменения. Юношеское акне связано с гиперчувствительностью кожи к мужским гормонам (андрогенам), которые провоцируют избыточное производство себума (кожного сала). В подростковом возрасте прыщи обычно локализуются в области лба, на носу, подбородке и спине. У беременных женщин организм переполнен гормонами плаценты и плода, а недостатки кожи скорее проявятся на щеках, шее и в области декольте.
2. В какой период беременности может появиться акне?
В начале беременности, чаще всего между вторым и пятым месяцами, поскольку именно этот период характеризуется наиболее бурной физиологической и гормональной перестройкой организма. Позже ситуация стабилизируется вплоть до самых родов. Таким образом, благополучно преодолев рубеж пяти месяцев, вы вряд ли позже столкнетесь с этой проблемой.
Позже ситуация стабилизируется вплоть до самых родов. Таким образом, благополучно преодолев рубеж пяти месяцев, вы вряд ли позже столкнетесь с этой проблемой.
3. Есть ли способ безопасного лечения подобного рода акне?
Существуют методики, адаптированные для будущих мам и безопасные для ребенка. Без консультации специалиста в любом случае не обойтись. На всякий случай необходимо знать, что использование витамина А в виде кислот, а также антибиотиков группы тетрациклинов во время беременности категорически запрещено!
Взамен можно предложить медицинскую процедуру очищения кожи в сочетании с ультралегким пилингом гликолевой кислотой. Он позволит избавиться от папул или узелков, которые ответственны за появление рубчиков на коже. Внимание! Пилинг не стоит проводить весной и летом, в период повышенной активности солнца, чтобы избежать гиперпигментации. В любом случае проблему не стоит оставлять без внимания, надеясь, что все пройдет само собой. Акне, которое не было своевременно и правильно вылечено, будет исчезать после рождения ребенка гораздо медленнее и может оставить на коже следы.
4. Правда ли, что жирный и смешанный типы кожи более подвержены этим проблемам?
Нет, поскольку эта форма акне не связана с переизбытком кожного сала. Скорее, меняется его качество. Нормальная и сухая кожа с узкими порами не в состоянии его вовремя эвакуировать, отчего и появляются прыщи. Нужно также помнить, что постоянный стресс, связанный с профессиональной деятельностью, усталость, подавленное настроение могут спровоцировать высыпания или обострить уже возникшую проблему.
5. Может ли декоративная косметика усугубить ситуацию?
Нет. Напротив, в этот период рекомендуют наносить корректирующие средства, поскольку нет ничего хуже для настроения будущей мамы, чем каждый день видеть в зеркале, что кожа меняется не в лучшую сторону. Психологический дискомфорт может усилить кожные проблемы. Единственное необходимое условие — выбирать не образующие угрей (т. е. некомедогенные) продукты и строго соблюдать правила гигиены как при нанесении тональных средств, так и при снятии косметики, чтобы не допустить проникновения инфекции.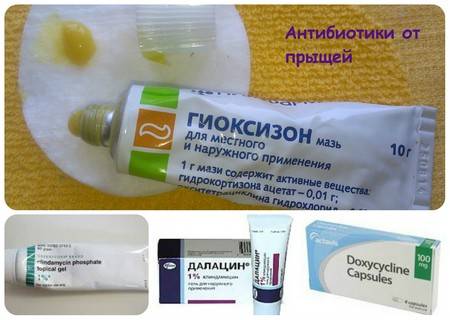
- Фото
- PeopleImages.com/Getty Images
Не только тинейджеры
Дерматологи отмечают, что акне все чаще затрагивает не только подростков, но и более старшие возрастные группы (у взрослых высыпания локализуются на скулах и шее). Среди причин этого явления отмечают экологический фактор, неправильный выбор контрацептивов, использование некачественной косметики и постоянный стресс: адреналин высвобождает андрогены, способствующие производству кожного сала.
6. Чего не стоит предпринимать ни при каких обстоятельствах?
Не нужно самим трогать прыщики, чтобы не занести бактерию, которая, поселившись на коже, вызовет инфекцию. Но даже если все манипуляции произведены чистыми руками и с соблюдением всех правил гигиены, они могут вызвать микроповреждения в тканях.
Также не стоит подставляться солнцу, которое в любом случае не рекомендовано будущим мамам, поскольку способствует появлению маски беременности (хлоазмы). Утолщая кожу, солнечные лучи в прямом смысле слова замуровывают прыщи, которые от этого еще сильнее воспаляются. Более того, солнце может пигментировать мелкие рубчики, которые образуются в процессе заживления, и оставить на коже коричневые или фиолетовые пятна.
Утолщая кожу, солнечные лучи в прямом смысле слова замуровывают прыщи, которые от этого еще сильнее воспаляются. Более того, солнце может пигментировать мелкие рубчики, которые образуются в процессе заживления, и оставить на коже коричневые или фиолетовые пятна.
7. Надо ли использовать средства ухода для жирной кожи?
В этот период кожа не страдает от избытка себума, поэтому не рекомендуется ухаживать за ней, как за кожей, подверженной подростковому акне, и использовать в дополнение к лечению, предписанному дерматологом, слишком едкие средства, которые могут высушить кожу и сделать ее более уязвимой. Тем не менее локально (т. е. непосредственно в местах особенно сильных высыпаний) можно делать мягкий пилинг, наносить очищающую маску и выбрать в специальных косметических линиях антисептический лосьон или гель, которые необходимо использовать строго на подверженных неприятностям участках кожи.
8. Нужно ли уделять внимание питанию?
Если исключить из рациона копчености, шоколад, блюда с острыми соусами и отдать предпочтение фруктам и овощам, которые богаты витаминами, цвет лица и внешний вид кожи, безусловно, улучшатся. Однако, к сожалению, здоровая диета никак не влияет на прыщи акне, свойственного беременности. Тем не менее молодым женщинам, ожидающим ребенка, можно посоветовать есть легкую пищу, соблюдать режим дня, питаясь в определенные часы в спокойной обстановке, и не кусочничать. Иными словами, использовать время обеда, чтобы расслабиться и избежать стресса, который является фактором, провоцирующим и усугубляющим кожные проблемы.
Однако, к сожалению, здоровая диета никак не влияет на прыщи акне, свойственного беременности. Тем не менее молодым женщинам, ожидающим ребенка, можно посоветовать есть легкую пищу, соблюдать режим дня, питаясь в определенные часы в спокойной обстановке, и не кусочничать. Иными словами, использовать время обеда, чтобы расслабиться и избежать стресса, который является фактором, провоцирующим и усугубляющим кожные проблемы.
- Фото
- Laflor/Getty Images/Vetta
Ежедневные заботы
Демакияж. Это базовый для любой кожи уход. А в случае акне он особенно необходим, даже если вы не пользуетесь декоративной косметикой. При очищении удаляются загрязнения, пыль, бактерии, остатки макияжа, которые создают среду, благоприятную для возникновения прыщей. Выбирайте жидкое мыло или гель, который смывается водой. Это более гигиенично, чем мыло или так называемый дерматологический хлебец (мыло без мыла), которые быстро становятся гнездом для микробов.
 Из тех же гигиенических соображений лучше умываться просто чистыми руками, а не губкой или спонжем. Вытирайте лицо осторожно, желательно бумажной салфеткой.
Из тех же гигиенических соображений лучше умываться просто чистыми руками, а не губкой или спонжем. Вытирайте лицо осторожно, желательно бумажной салфеткой.Очищение. Бесполезно использовать лосьон на спиртовой основе, если кожа не относится к жирному типу. Тем более что во время беременности любая кожа становится более чувствительной и легче поддается раздражению от слишком агрессивных средств ухода. А вот антисептическое средство наверняка понадобится. Если нанести его непосредственно на прыщики, оно предупредит риск инфекции и ускорит процесс заживления. Также можно использовать точечные пластыри.
Увлажнение. Несмотря на акне, ваша кожа нуждается в увлажнении, чтобы не стать чувствительной и реактивной. Выбирайте некомедогенную легкую формулу, которая не закупоривает поры.
Камуфляж. Пока прыщики и покраснения не исчезли, вы можете скрыть их, используя два продукта. Жидкий матирующий тональный крем с повышенной покрывающей способностью в данном случае подходит идеально.
 Второе средство — корректор, цвет которого должен быть максимально приближен к оттенку тонального крема. Сначала при помощи корректора и ватной палочки закамуфлируйте локальные недостатки кожи. Затем, когда корректор подсохнет, чистыми руками нанесите тональный крем. Распределите несколько его капель по поверхности ладоней, прижмите их к лицу и, если необходимо, к шее и области декольте. Старайтесь не размазывать и не втирать крем, иначе пострадают участки, обработанные корректором. Чуть подсушите лицо и при необходимости нанесите еще немного крема, чтобы выровнять тон.
Второе средство — корректор, цвет которого должен быть максимально приближен к оттенку тонального крема. Сначала при помощи корректора и ватной палочки закамуфлируйте локальные недостатки кожи. Затем, когда корректор подсохнет, чистыми руками нанесите тональный крем. Распределите несколько его капель по поверхности ладоней, прижмите их к лицу и, если необходимо, к шее и области декольте. Старайтесь не размазывать и не втирать крем, иначе пострадают участки, обработанные корректором. Чуть подсушите лицо и при необходимости нанесите еще немного крема, чтобы выровнять тон.
Больше полезных и интересных материалов для будущих мам — в нашем канале на Яндекс.Дзен.
Любовь Пришлая
Методы лечения акне у беременных
Акне – это хроническое воспалительное заболевание, которое характеризуется невоспалительными (комедоны) и воспалительными элементами (папулы, пустулы, узелки). У пациентов с акне в анамнезе более высокий риск развития этого дерматоза во время беременности.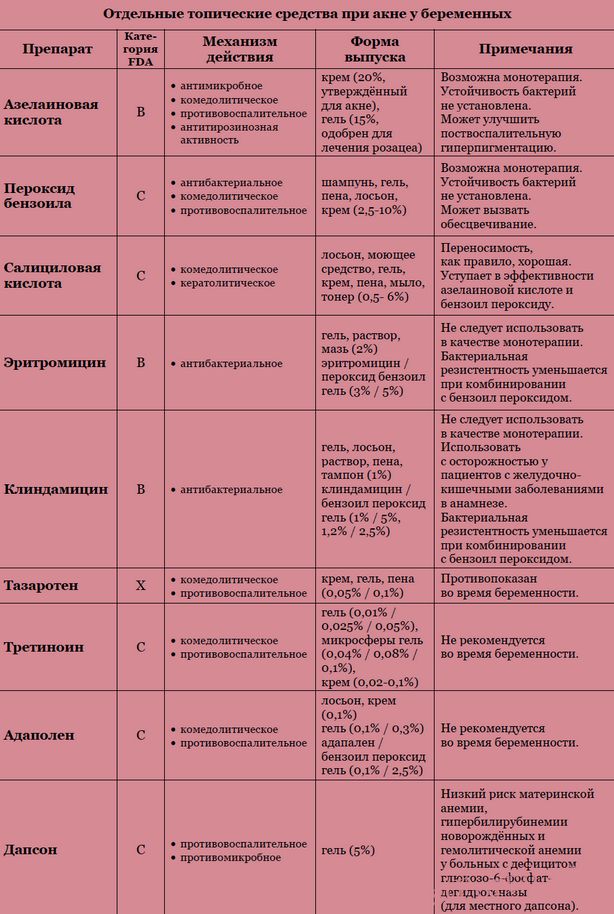 Учитывая физиологические изменения при беременности, высыпания в данный период могут иметь непредсказуемый характер и сильно влиять на качество жизни. Течение заболевания часто улучшается в течение первого триместра, но обострение возможно в третьем триместре по мере того, как повышается концентрация андрогенов и их воздействие на выработку кожного сала. Помимо гормональных изменений на высыпания могут влиять и иммунологические факторы, связанные с беременностью.
Учитывая физиологические изменения при беременности, высыпания в данный период могут иметь непредсказуемый характер и сильно влиять на качество жизни. Течение заболевания часто улучшается в течение первого триместра, но обострение возможно в третьем триместре по мере того, как повышается концентрация андрогенов и их воздействие на выработку кожного сала. Помимо гормональных изменений на высыпания могут влиять и иммунологические факторы, связанные с беременностью.
Лечение акне у беременных может быть сложной задачей, поскольку многие широко используемые и эффективные терапевтические методы противопоказаны при беременности. Из-за неотъемлемых этических проблем, связанных с клиническими исследованиями во время беременности, фармакокинетические и фармакодинамические данные, оценивающие безопасность лекарств во время беременности, ограничены, а рандомизированных контролируемых испытаний лекарств от акне не существует. Таким образом, большинство рекомендаций по лечению основаны на наблюдениях и исследованиях на животных. Рассмотрим данные о безопасности и эффективности распространенных лекарств от акне и определим практический подход к лечению высыпаний во время беременности на основе последних доступных данных.
Рассмотрим данные о безопасности и эффективности распространенных лекарств от акне и определим практический подход к лечению высыпаний во время беременности на основе последних доступных данных.
Акне легкой и средней степени тяжести
Стандартное лечение – местная терапия. Она также является важным компонентом при лечении более тяжелых форм акне и действует синергически с пероральными средствами. Во время беременности следует учитывать поддающуюся количественной оценке системную абсорбцию местных средств против высыпаний.
Азелаиновая кислота
Азелаиновая кислота классифицируется как категория B при беременности, потому что исследования на животных не показали тератогенности, но данные на людях отсутствуют. Азелаиновая кислота – это дикарбоновая кислота, обладающая противомикробными, комедолитическими и легкими противовоспалительными свойствами, с дополнительным преимуществом уменьшения поствоспалительной гиперпигментации. Нет никаких указаний на то, что Propionibacterium acnes может стать устойчивой к азелаиновой кислоте. При местном применении примерно 4 % препарата всасывается системно.
При местном применении примерно 4 % препарата всасывается системно.
Бензоил пероксид
Бензоил пероксид классифицируется как категория C при беременности. Примерно 5 % всасывается системно и полностью метаболизируется в бензойную кислоту, пищевую добавку. Благодаря быстрому почечному клиренсу системная токсичность не ожидается, а риск врожденных пороков развития теоретически невысок. Обладает противомикробными, комедолитическими и противовоспалительными свойствами. На сегодняшний день резистентность P. acnes к бензоил пероксиду не выявлена. Бензоил пероксид считается безопасным во время беременности и помогает предотвратить развитие резистентности при использовании в сочетании с антибиотиками.
Салициловая кислота
Салициловая кислота классифицируется как категория C при беременности. Нет исследований по местному применению салициловой кислоты людьми во время беременности, хотя пороки развития эмбрионов крыс возникли в результате системного введения салициловой кислоты и аспирина во время беременности. Риск во время беременности невелик, если препарат используется локально на определенном участке и в течение ограниченного времени.
Риск во время беременности невелик, если препарат используется локально на определенном участке и в течение ограниченного времени.
Наружные антибиотики
Антибиотики местного действия уже давно используются для лечения воспалительных элементов; эритромицин и клиндамицин – два наиболее часто назначаемых препарата. Оба классифицируются как категория B при беременности. Краткосрочное применение эритромицина и клиндамицина для местного применения безопасно во время беременности. Однако исследований, посвященных изучению последствий длительного применения, нет. Учитывая связь случаев диареи Clostridium difficile с местным клиндамицином, его следует использовать с осторожностью у пациентов с желудочно-кишечными заболеваниями в анамнезе. Местные клиндамицин и эритромицин снижают количество P. acnes в сальных фолликулах, подавляя синтез бактериального белка и тем самым уменьшая воспаления при акне. Сочетание местной антибактериальной терапии с местным применением бензоил пероксида снижает развитие резистентности бактерий и повышает эффективность лечения.
Наружные ретиноиды
Ретиноиды для местного применения представляют собой производные витамина А и используются для лечения акне более 30 лет. Адапален и третиноин относятся к категории C при беременности. Несмотря на сообщения о возможных врожденных дефектах, местный адапален и третиноин вряд ли приведут к врожденным порокам развития, учитывая небольшое количество абсорбируемого вещества. Недавний метаанализ исключил связанное с этим значительное увеличение частоты самопроизвольных абортов, врожденных пороков развития, недоношенности и низкой массы тела при рождении. Действие включает модуляцию дифференцировки кератиноцитов и противовоспалительное действие. Беременным женщинам обычно рекомендуется избегать этих препаратов, поскольку их соотношение риска и пользы остается под вопросом.
Дапсон
Дапсон для местного применения представляет собой синтетический сульфон с противомикробными и противовоспалительными свойствами. Он классифицируется как категория C при беременности. Высокие дозы у животных не проявляют тератогенного действия. На сегодняшний день его применение во время беременности не было связано с повышенным риском развития пороков у плода. Риск анемии у беременных, а также гипербилирубинемии и гемолитической анемии у новорожденных связан с пероральным приемом дапсона у пациентов с дефицитом глюкозо-6-фосфатдегидрогеназы, но этот риск низок при местном применении дапсона. Дапсон для местного применения был одобрен FDA в 2005 г. для лечения вульгарных угрей. Следует проявлять осторожность, учитывая его относительно недавнее появление на рынке и отсутствие контролируемых исследований на людях, оценивающих его безопасность во время беременности. Его следует назначать при беременности только тогда, когда польза явно превышает риски.
Высокие дозы у животных не проявляют тератогенного действия. На сегодняшний день его применение во время беременности не было связано с повышенным риском развития пороков у плода. Риск анемии у беременных, а также гипербилирубинемии и гемолитической анемии у новорожденных связан с пероральным приемом дапсона у пациентов с дефицитом глюкозо-6-фосфатдегидрогеназы, но этот риск низок при местном применении дапсона. Дапсон для местного применения был одобрен FDA в 2005 г. для лечения вульгарных угрей. Следует проявлять осторожность, учитывая его относительно недавнее появление на рынке и отсутствие контролируемых исследований на людях, оценивающих его безопасность во время беременности. Его следует назначать при беременности только тогда, когда польза явно превышает риски.
Некоторые пациенты могут не достичь удовлетворительного улучшения, используя только местные методы лечения. Пероральные методы лечения в первую очередь показаны пациентам с воспалительными акне средней и тяжелой степени тяжести и в случаях, когда местная терапия неэффективна.
Пероральные антибиотики
Пероральные антибиотики улучшают воспалительные проявления акне, подавляя рост P. acnes в сальном фолликуле. Антибиотики тетрациклинового ряда (включая доксициклин и миноциклин) также оказывают прямое противовоспалительное действие. Агенты, которые чаще всего используются небеременными пациентками, включают доксициклин, миноциклин, эритромицин, азитромицин, цефалексин и триметоприм-сульфаметоксазол. Из-за увеличения бактериальной резистентности обычно рекомендуется:
сочетать местное применение бензоил пероксида с пероральными антибиотиками,
ограничить использование пероральных антибиотиков как можно более коротким периодом времени,
избегать пероральных антибиотиков для поддерживающей терапии акне. Также следует избегать переключения между различными пероральными антибиотиками, когда это возможно, чтобы ограничить развитие устойчивости бактерий; если в прошлом была доказана эффективность одного перорального антибиотика, его следует назначить повторно.
 Пероральные антибиотики следует назначать во время беременности только в том случае, если необходимость в этом четко установлена.
Пероральные антибиотики следует назначать во время беременности только в том случае, если необходимость в этом четко установлена.
Эритромицин является макролидом категории B при беременности. Разовые дозы препарата плохо проникают через плаценту, что приводит к низким концентрациям в тканях плода. Эритромицин обычно считается безопасным на любом этапе беременности при приеме в течение нескольких недель. Он может считаться антибиотиком выбора для лечения тяжелых воспалительных угрей у беременных женщин. Однако долгосрочное применение препарата (> 6 недель) не изучалось.
Азитромицин – еще один макролид, который классифицируется как категория B при беременности. Исследования на животных показали, что азитромицин проникает через плаценту, не вызывая негативных последствий для плода.
Амоксициллин относится к классу антибиотиков аминопенициллина и классифицируется как категория B при беременности. Его использование на ранних сроках беременности может увеличить риск развития расщелины ротовой полости.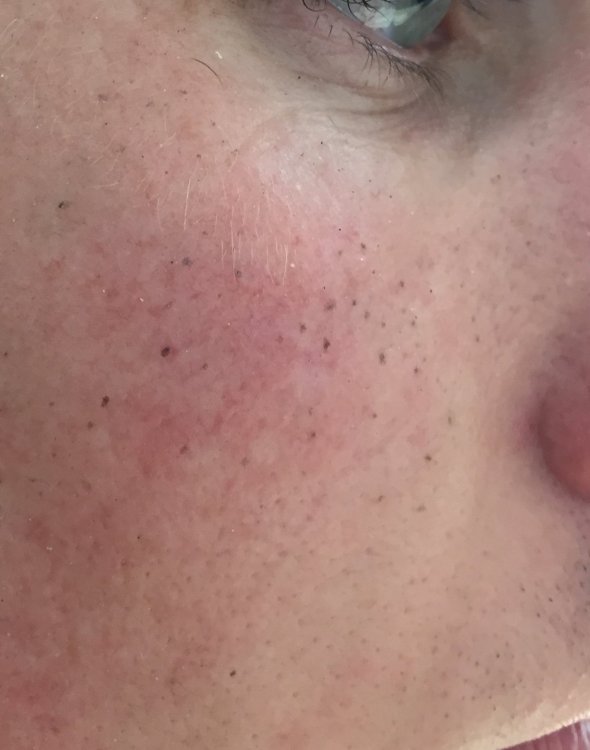 Амоксициллин можно использовать отдельно или в комбинации с другими агентами в качестве варианта лечения устойчивых к лечению высыпаний. Это связано с побочными эффектами со стороны желудочно-кишечного тракта, такими как тошнота и рвота.
Амоксициллин можно использовать отдельно или в комбинации с другими агентами в качестве варианта лечения устойчивых к лечению высыпаний. Это связано с побочными эффектами со стороны желудочно-кишечного тракта, такими как тошнота и рвота.
Цефалексин представляет собой цефалоспорин первого поколения с противовоспалительными свойствами и считается препаратом категории B. Цефалексин не был связан с дефектами плода в исследованиях на животных. Хотя он эффективен в качестве средства против акне, есть некоторые опасения по поводу развития его устойчивости к стафилококку.
Триметоприм действует как антагонист фолиевой кислоты и классифицируется как препарат категории C при беременности. Недавнее исследование показало, что воздействие триметоприма в течение первого триместра было связано с удвоением риска выкидыша. Поэтому использование триметоприма-сульфаметоксазола рекомендуется для использования во время беременности только тогда, когда нет альтернативы и когда польза превышает риски.
Тетрациклины относятся к категории D при беременности. Исследования на животных выявили доказательства эмбриональной токсичности, включая токсическое воздействие на зубы и кости плода. Тетрациклиновые антибиотики связываются с ортофосфатом кальция и поэтому активно откладываются в зубах и костях. Отложение препарата в зубах является постоянным, в результате чего молочные зубы детей, подвергшихся воздействию препарата после 20-й недели беременности, становятся желтыми и со временем темнеют. Предполагается, что отложение в костях приводит к обратимому уменьшению размера плода и подавлению роста малоберцовой кости, особенно при постоянном применении лекарства. Следует избегать приема тетрациклинов во время беременности, особенно после первого триместра.
Важно отметить, что необходимы дополнительные доказательства относительно рекомендуемой продолжительности этих методов лечения. Влияние длительного приема этих антибиотиков на плод неизвестно. Использование системных антибиотиков должно быть ограничено вторым и третьим триместрами после завершения органогенеза, а продолжительность терапии ограничена 4–6 неделями.
Пероральные кортикостероиды
При тяжелых формах акне, резистентных к терапии антибиотиками, может помочь пероральный прием кортикостероидов. Преднизолон относится к категории C при беременности. В исследованиях на животных показано, что препарат может быть связан с появлением волчьей пасти, замедлением роста мозга, уменьшением миелинизации и уменьшением окружности головы. Исследования на людях показали повышенный риск расщелины полости рта и небольшое увеличение частоты выкидышей и преждевременных родов. Преднизолон может использоваться при тяжелых или фульминантных случаях акне после первого триместра. Небольшие количества стероидов локально на очаги поражения и короткие курсы пероральных стероидов, необходимые для редких, молниеносных случаев вульгарных угрей, вряд ли создадут дополнительный риск для плода.
Пероральные ретиноиды
Изотретиноин часто назначают небеременным пациентам с узловато-кистозными вульгарными угрями. Тератогенные эффекты изотретиноина хорошо известны, и препарат классифицируется как категория X при беременности. Лекарство приводит к характерным порокам развития, затрагивающим черепно-лицевую область, центральную нервную систему, сердечно-сосудистую систему, тимус и паращитовидные железы. Изотретиноин был одобрен в 1982 году и действует, уменьшая выработку кожного сала и нормализуя кератинизацию. Изотретиноин категорически противопоказан во время беременности.
Лекарство приводит к характерным порокам развития, затрагивающим черепно-лицевую область, центральную нервную систему, сердечно-сосудистую систему, тимус и паращитовидные железы. Изотретиноин был одобрен в 1982 году и действует, уменьшая выработку кожного сала и нормализуя кератинизацию. Изотретиноин категорически противопоказан во время беременности.
Цинк
Цинк – еще один вариант для беременных с акне. Сульфат цинка считается препаратом категории C при беременности, в то время как глюконат цинка официально не классифицирован. Исследования на животных и на людях, включая беременных женщин, лечившихся от высыпаний, не выявили повышенного риска аномалий развития плода, а риск повреждения плода при дозах < 75 мг/день незначителен. Цинк обладает антибактериальными и противовоспалительными свойствами, а также было обнаружено, что он эффективен против воспалительных угрей легкой и средней степени тяжести при использовании отдельно или в комбинации с другими средствами. Рекомендуемая доза цинка во время беременности составляет 11 мг/день. Возможные побочные эффекты могут включать тошноту и рвоту, но на дозозависимой основе.
Возможные побочные эффекты могут включать тошноту и рвоту, но на дозозависимой основе.
Фотодинамическая терапия
Фотодинамическая терапия – еще один вариант для беременных. Фотосенсибилизирующий агент аминолевулиновая кислота относится к категории C при беременности. Исследования репродуктивной функции животных отсутствуют. По сравнению с контрольным лечением, фотодинамическая терапия привела к статистически значимому уменьшению тяжести акне, а также к устойчивым результатам в течение 20 недель после нескольких процедур.
Выводы
Таким образом, при легкой форме акне, характеризующейся в основном невоспалительными поражениями, в качестве базовой терапии можно рекомендовать местное применение азелаиновой кислоты или бензоил пероксида. При акне с воспалительными поражениями рекомендуется начинать с комбинации местного эритромицина или клиндамицина с бензоил пероксидом. Акне умеренной и тяжелой степени можно лечить с помощью перорального эритромицина или цефалексина, которые безопасны при использовании в течение нескольких недель. Курс перорального приема преднизолона продолжительностью не более месяца может быть полезен для лечения молниеносных, узловых, кистозных акне после первого триместра. Как правило, местные и пероральные антибиотики не должны использоваться в качестве монотерапии, их следует сочетать с местным применением бензоил пероксида для снижения устойчивости к бактериям.
Курс перорального приема преднизолона продолжительностью не более месяца может быть полезен для лечения молниеносных, узловых, кистозных акне после первого триместра. Как правило, местные и пероральные антибиотики не должны использоваться в качестве монотерапии, их следует сочетать с местным применением бензоил пероксида для снижения устойчивости к бактериям.
Из косметологических процедур все инъекционные и лазерные методы лечения акне для беременных противопоказаны. Возможно применение уходовых процедур, а также пилинги (энзимные, легкие химические) и чистки по мере необходимости.
Адапален — описание вещества, фармакология, применение, противопоказания, формула
Содержание
- Структурная формула
- Русское название
- Английское название
- Латинское название вещества Адапален
- Химическое название
- Брутто формула
- Фармакологическая группа вещества Адапален
- Нозологическая классификация
- Код CAS
- Фармакологическое действие
- Характеристика
- Фармакология
- Применение вещества Адапален
- Противопоказания
- Ограничения к применению
- Применение при беременности и кормлении грудью
- Побочные действия вещества Адапален
- Взаимодействие
- Передозировка
- Способ применения и дозы
- Меры предосторожности
- Торговые названия с действующим веществом Адапален
Структурная формула
Русское название
Адапален
Английское название
Adapalene
Латинское название вещества Адапален
Adapalenum (род. Adapaleni)
Adapaleni)
Химическое название
6-(4-Метокси-3-трицикло[3.3.1.1(3′,7)]дец-1-илфенил)-2-нафталинкарбоновая кислота
Брутто формула
C28H28O3
Фармакологическая группа вещества Адапален
Дерматотропные средства
Нозологическая классификация
Список кодов МКБ-10
Код CAS
106685-40-9
Фармакологическое действие
Фармакологическое действие —
комедонолитическое, противовоспалительное.
Характеристика
Синтетический аналог ретиноевой кислоты, производное нафтойной кислоты. Средство для лечения угревой сыпи.
Белый или почти белый порошок. Растворим в тетрагидрофуране, мало растворим в этаноле, практически нерастворим в воде. Молекулярная масса 412,53.
Существующие лекарственные формы адапалена: 0,1% и 0,3% гель на водной основе, 0,1% крем, 0,1% раствор. В России зарегистрированы 0,1% гель и 0,1% крем.
Фармакология
Адапален — химически стабильное, ретиноидоподобное соединение. Исследования биохимического и фармакологического профиля адапалена продемонстрировали, что он является модулятором процессов клеточной дифференцировки, кератинизации (ороговения) и воспаления, которые вовлечены в развитие acne vulgaris.
Точный механизм действия адапалена неизвестен, но предполагается, что при местном применении он нормализует дифференцировку фолликулярных эпителиальных клеток и кератинизацию, предотвращая образование микрокомедонов, подобно действию ретиноидов. В отличие от ретиноевой кислоты, адапален связывается со специфическими ядерными рецепторами ретиноевой кислоты (retinoic acid receptors, RARs) и не взаимодействует с т.н. цитозольными связывающими белками ретиноевой кислоты (cytosolic retinoic acid binding proteins, CRABPs).
Селективно связываясь с RAR? рецепторами на ядерной мембране кератиноцитов, адапален повышает дифференцировку кератиноцитов, уменьшает «сцепленность» кератиноцитов в устье сально-волосяных фолликулов и ускоряет их десквамацию. Обладает комедонолитическим/антикомедогенным действием. Не индуцирует эпидермальную гиперплазию. Не вызывает выраженного раздражения, поскольку не взаимодействует с RAR?, стимуляция которых приводит к появлению шелушения и сухости кожи. Оказывает противовоспалительное действие, влияя на факторы воспаления. Увеличивает чувствительность кожи к УФ излучению.
Обладает комедонолитическим/антикомедогенным действием. Не индуцирует эпидермальную гиперплазию. Не вызывает выраженного раздражения, поскольку не взаимодействует с RAR?, стимуляция которых приводит к появлению шелушения и сухости кожи. Оказывает противовоспалительное действие, влияя на факторы воспаления. Увеличивает чувствительность кожи к УФ излучению.
Терапевтический эффект начинает проявляться через 1–2 нед, стойкое улучшение обычно наблюдается через 8–12 нед.
Фармакокинетика
Абсорбция адапалена через кожу человека низкая. В контролируемых клинических испытаниях после длительного местного применения адапалена в виде 0,1% геля или 0,1% раствора в плазме крови пациентов обнаруживались только следовые количества вещества (<0,25 нг/мл). В фармакокинетическом исследовании у 6 пациентов с акне (угревая сыпь) при аппликации 2 г 0,1% крема на 1000 см2 поверхности кожи с акне 1 раз в сутки ежедневно в течение 5 дней адапален количественно не определялся в образцах плазмы ни одного из пациентов (предел определения = 0,35 нг/мл). Элиминируется преимущественно билиарным путем.
Элиминируется преимущественно билиарным путем.
Канцерогенность, мутагенность, влияние на фертильность
В исследованиях на животных при местном применении адапалена в дозах 0,3; 0,9 и 2,6 мг/кг/сут (гель, раствор) или 0,4; 1,3 и 4,0 мг/кг/сут (крем) у мышей канцерогенного действия не выявлено. При приеме внутрь (у крыс) в дозах 0,15; 0,5 и 1,5 мг/кг/сут (примерно в 4–75 раз превышающих максимальную дневную дозу для человека при местном применении), зарегистрировано увеличение частоты возникновения аденомы фолликулярных клеток и карциномы щитовидной железы у самок крыс и доброкачественных и злокачественных форм феохромоцитомы надпочечников у самцов крыс.
Исследования фотоканцерогенности адапалена не проведены. Однако исследования на животных показывают, что другие фармакологически сходные ЛС (например ретиноиды местного действия) повышают риск онкогенности при использовании одновременно с УФ облучением или воздействием солнечного света. Эти результаты наблюдались в эксперименте при некоторых условиях, но не во всех тест-системах. Хотя значимость этих данных для человека неясна, пациентам следует избегать и УФ облучения, и пребывания на солнце.
Хотя значимость этих данных для человека неясна, пациентам следует избегать и УФ облучения, и пребывания на солнце.
Не обнаружено мутагенного и генотоксического действия адапалена в ряде тестов, в т.ч. in vivo»>in vivo (микроядерный тест у мышей) и in vitro»>in vitro (тест Эймса, тест на клетках яичника китайского хомячка, ТК-тест на лимфоме мышей).
Исследования влияния адапалена на репродукцию и фертильность у крыс при введении внутрь в дозах до 20 мг/кг/сут (до 80 раз превышающих МРДЧ, в мг/м2) не выявили влияния на репродуктивную функцию или фертильность у F0 самцов или самок. Также не отмечалось влияния на рост, развитие и репродуктивную функцию F1 поколения.
Клинические исследования
В двух контролируемых (контроль — основа крема) клинических исследованиях адапалена в виде 0,1% крема участвовали пациенты 12–30 лет с легкой или умеренно выраженной угревой сыпью; пациенты были проинструктированы о применении крема 1 раз в сутки перед сном в течение 12 нед. В одном исследовании пациентов обеспечили не содержащими мыла моющими средствами и рекомендовали воздержаться от использования увлажнителей. Во время исследования не проводилось аппликаций на лицо никаких других местных ЛС, кроме 0,1% крема адапалена. Показано, что адапален был значительно более эффективным по сравнению с контролем в отношении уменьшения элементов сыпи (см. табл. 1).
В одном исследовании пациентов обеспечили не содержащими мыла моющими средствами и рекомендовали воздержаться от использования увлажнителей. Во время исследования не проводилось аппликаций на лицо никаких других местных ЛС, кроме 0,1% крема адапалена. Показано, что адапален был значительно более эффективным по сравнению с контролем в отношении уменьшения элементов сыпи (см. табл. 1).
Таблица 1
Среднее уменьшение числа высыпаний (в процентах) от начала лечения до окончания терапии (12 нед)
| Эффективность | Исследование
N1 | Исследование
N2 | ||
| Адапален крем 0,1% (N=119) | Контрольный крем
(N=118) | Адапален крем 0,1% (N=175) | Контрольный крем
(N=175) | |
| Невоспалительные высыпания | 34 | 18 | 35 | 15 |
| Воспалительные высыпания | 32 | 17 | 14 | 6 |
| Все элементы сыпи | 34 | 18 | 30 | 15 |
Применение вещества Адапален
Обыкновенные (юношеские) угри (acne vulgaris).
Противопоказания
Гиперчувствительность.
Ограничения к применению
Себорейный дерматит, экзема, детский возраст (безопасность и эффективность применения у детей до 12 лет не определены).
Применение при беременности и кормлении грудью
При беременности возможно, если ожидаемый эффект терапии превышает потенциальный риск для плода (адекватных и строго контролируемых исследований безопасности применения не проведено).
Тератогенные эффекты. Не выявлено тератогенного действия у крыс при применении адапалена внутрь в дозах от 0,15 до 5,0 мг/кг/сут (до 120 раз превышающих МРДЧ при местном применении).
Однако пероральное введение животным доз ≥25 мг/кг/сут приводит к тератогенному действию у крыс и кроликов.
Тератологические исследования накожного применения адапалена у животных (крысы и кролики) показали, что при использовании доз 0,6; 2,0 и 6,0 мг/кг (до 150 раз больше МРДЧ при местном применении) фетотоксического действия не наблюдается, но зафиксировано минимальное увеличение числа ребер у потомства крыс.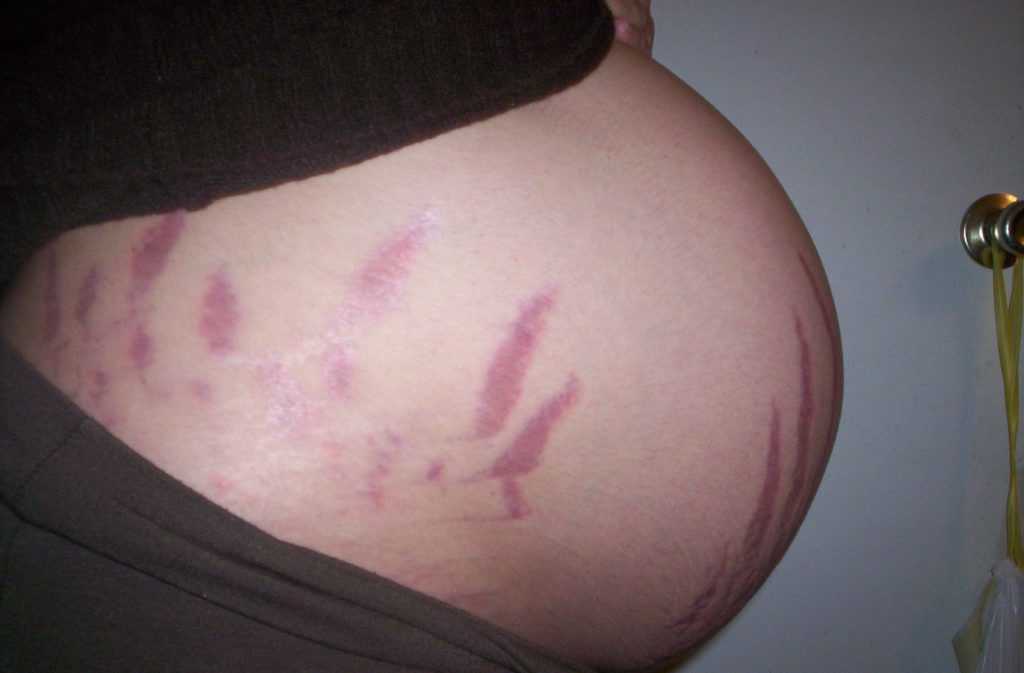
Категория действия на плод по FDA — C.
Кормящим женщинам следует соблюдать осторожность при использовании (неизвестно, проникает ли адапален в грудное молоко женщин, но многие ЛС экскретируются с молоком женщин).
Побочные действия вещества Адапален
Крем 0,1%
В контролируемых клинических испытаниях у 285 пациентов с акне при аппликации 0,1% крема адапалена 1 раз в сутки в течение 12 нед мониторировали локальное раздражение кожи, оценивая частоту и выраженность таких эффектов, как эритема, шелушение, сухость кожи, зуд, жжение (см. табл. 2).
Таблица 2
Частота локального раздражения кожи на фоне аппликации 0,1% крема адапалена в контролируемых клинических испытаниях (N=285)
| Реакция |
Выраженность и частота реакции | |||
| Отсутствует | Слабо выражена | Средне выражена | Сильно выражена | |
| Эритема | 52% (148) | 38% (108) | 10% (28) | <1% (1) |
| Шелушение | 58% (166) | 35% (100) | 6% (18) | <1% (1) |
| Сухость кожи | 48% (136) | 42% (121) | 9% (26) | <1% (2) |
| Зуд (стойкий) | 74% (211) | 21% (61) | 4% (12) | <1% (1) |
| Жжение/Покалывание (стойкие) | 71% (202) | 24% (69) | 4% (12) | <1% (2) |
Другими местными реакциями у пациентов, применявших 1% крем, были усиление угревой сыпи, дерматит и контактный дерматит, отек век, конъюнктивит, изменение цвета кожи, сыпь, экзема.
Гель 0,1%
Местные реакции (10–40%): эритема, сухость и шелушение кожи, зуд, жжение. Примерно у 20% пациентов зуд и жжение отмечались непосредственно после аппликации геля. Кроме этого отмечались (?1%): раздражение кожи, жжение/покалывание, солнечный ожог, усиление угревой сыпи. Проявление побочных эффектов наиболее вероятно в первые 2–4 нед лечения, затем их частота и выраженность снижаются. Все побочные эффекты, наблюдавшиеся при проведении клинических испытаний, были обратимыми и исчезали после прекращения терапии.
Взаимодействие
На фоне применения адапалена возможно использование других средств для лечения угревой сыпи, в т.ч. бензоила пероксида, антибиотиков в лекарственных формах для местного применения (клиндамицин, эритромицин). Однако следует помнить, что одновременная аппликация на одни и те же участки кожи и в одно и то же время не рекомендуется, т.к. физическая несовместимость медикаментов или изменение pH при совместном использовании могут снижать эффективность адапалена. При сопутствующем применении с целью достижения лучшего клинического эффекта рекомендуется использование ЛС в разное время суток, например утром и вечером, для минимизации возможного раздражения кожи.
При сопутствующем применении с целью достижения лучшего клинического эффекта рекомендуется использование ЛС в разное время суток, например утром и вечером, для минимизации возможного раздражения кожи.
Поскольку адапален может вызывать местное раздражение кожи у некоторых пациентов, во избежание кумулятивного эффекта не рекомендуется одновременное применение с другими потенциально раздражающими средствами (лечебные или абразивные мылá и моющие средства; мылá и косметические средства, обладающие подсушивающим эффектом; духи, этанолсодержащие средства и др.). С особой осторожностью следует использовать в комбинации с адапаленом средства, содержащие серу, резорцин, салициловую кислоту. Если эти лекарства использовались, целесообразно не начинать терапию адапаленом до тех пор, пока эффекты этих ЛС на кожу не исчезнут.
Передозировка
Чрезмерное нанесение геля или крема не приводит к более быстрому или лучшему результату, в то же время могут отмечаться выраженные кожные реакции — покраснение, шелушение, дискомфорт.
Острая пероральная токсичность у мышей и крыс наблюдалась при дозах выше 10 мл/кг. Хроническое проглатывание вещества может вызывать такие же неблагоприятные эффекты, что и чрезмерное пероральное применение витамина A.
Способ применения и дозы
Наружно: гель или крем равномерно наносят тонким слоем, не втирая, на пораженную поверхность кожи, предварительно очищенную и высушенную, 1 раз в сутки, не менее чем за 1 ч перед сном. При необходимости использования других средств для лечения угревой сыпи адапален применяют вечером, а другие средства — утром. Продолжительность курса лечения определяется дерматологом.
Меры предосторожности
Не следует применять пациентам с эритемой (в т.ч. вызванной обветриванием, солнечной), повреждениями кожных покровов до момента полного выздоровления. Применение у пациентов с экземой может вызвать усиление раздражения кожи.
Следует иметь в виду, что в первые 3 нед терапии возможно усиление угревой сыпи, при этом не следует прекращать лечение. При появлении выраженного побочного действия — раздражения и сухости кожи и др. — необходимо прекратить использование адапалена (временно или совсем).
При появлении выраженного побочного действия — раздражения и сухости кожи и др. — необходимо прекратить использование адапалена (временно или совсем).
В случае развития реакций, свидетельствующих о гиперчувствительности, применение адапалена следует прекратить. Необходимо предупредить пациентов, что при получении солнечного ожога не следует использовать адапален до полного выздоровления.
В период применения адапалена следует избегать воздействия прямых солнечных лучей и УФ облучения (возможно раздражение кожи). В случае вынужденного длительного пребывания на солнце не следует апплицировать адапален за день до этого, в день солнечной экспозиции, а также на следующий день. Для минимизации УФ экспозиции, а также снижения влияния погодных условий рекомендуется использовать солнцезащитные средства и защищать обрабатываемые места кожи одеждой. Неблагоприятные погодные условия, в т.ч. ветер, холод, могут способствовать раздражению кожи у пациентов, применяющих адапален.
Необходимо избегать попадания в глаза, на губы, слизистую оболочку носа, при случайном попадании — тщательно промыть их теплой водой.
Гель рекомендован для жирной и нормальной кожи, крем — для сухой и чувствительной.
Если через 8–12 нед лечения улучшения не наступило, необходима консультация врача.
Торговые названия с действующим веществом Адапален
Сбросить фильтры
Лек. форма
Все лек. формы гель для наружного применения крем для наружного применения субстанция-порошок
Дозировка
Все дозировки 0.1% 1 мг/г Без дозировки
Производитель
Все производители Гленмарк Дженерикс Лимитед Гленмарк Фармасьютикалз Лтд. Лаборатории Галдерма Ранбакси Лабораториз Лимитед Сан Фармасьютикал Индастриз Лтд. Синтез ОАО
Кожные заболевания во время беременности | АКОГ
Многие женщины замечают изменения кожи, ногтей и волос во время беременности. Некоторые из наиболее распространенных изменений включают
следующие:Темные пятна на груди, сосках или внутренней стороне бедер
Мелазма — коричневые пятна на лице вокруг щек, носа и лба
Linea nigra — темная линия, идущая от пупка к лобковым волосам
Растяжки
Акне
Паутинные вены
Варикозное расширение вен
Изменения в росте ногтей и волос.
Некоторые из них связаны с изменениями уровня гормонов, происходящими во время беременности. Но для большинства изменений кожи медицинские работники не уверены в точной причине.
Темные пятна и пятна вызваны увеличением в организме меланина — природного вещества, придающего цвет коже и волосам. Патчи называются меланодермия или «маска беременности».
Чтобы предотвратить обострение меланодермии, наносите солнцезащитный крем и широкополую шляпу каждый день, когда находитесь на улице. Солнечные ультрафиолетовые лучи могут достигать вас даже в пасмурные дни.
Темные пятна и меланодермия обычно исчезают сами по себе после родов. Но у некоторых женщин могут быть темные пятна, которые сохраняются годами. Если меланодермия не проходит, вы можете поговорить с дерматологом о вариантах лечения.
 Дерматологи – специалисты по кожным заболеваниям.
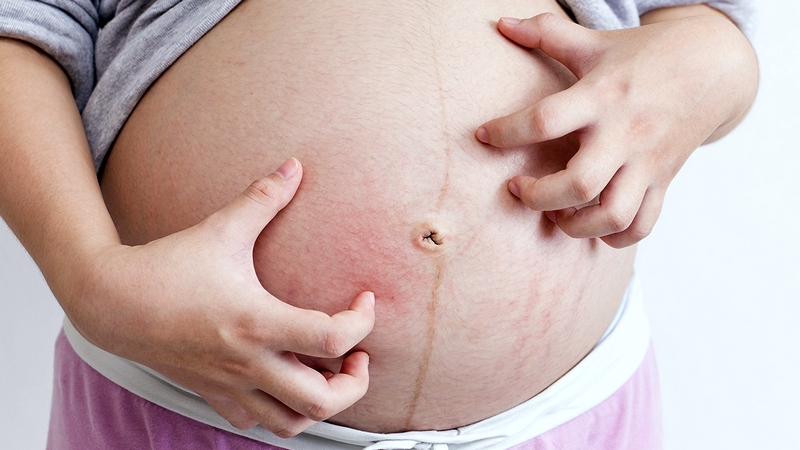
Дерматологи – специалисты по кожным заболеваниям.По мере роста живота во время беременности на коже могут появиться красноватые линии, называемые растяжками. Эти следы появляются, когда кожа быстро растягивается по мере роста плода. К третьему триместру у многих беременных появляются растяжки на животе, ягодицах, груди или бедрах. Иногда следы тусклые. Иногда они могут быть довольно темными.
На рынке представлено множество продуктов, которые, как утверждается, предотвращают появление растяжек. Нет никаких доказательств того, что какое-либо из этих методов лечения работает. Использование сильного увлажняющего крема может помочь сохранить кожу мягкой, но не поможет избавиться от растяжек. Большинство растяжек исчезают после рождения ребенка, но они никогда не исчезнут полностью.
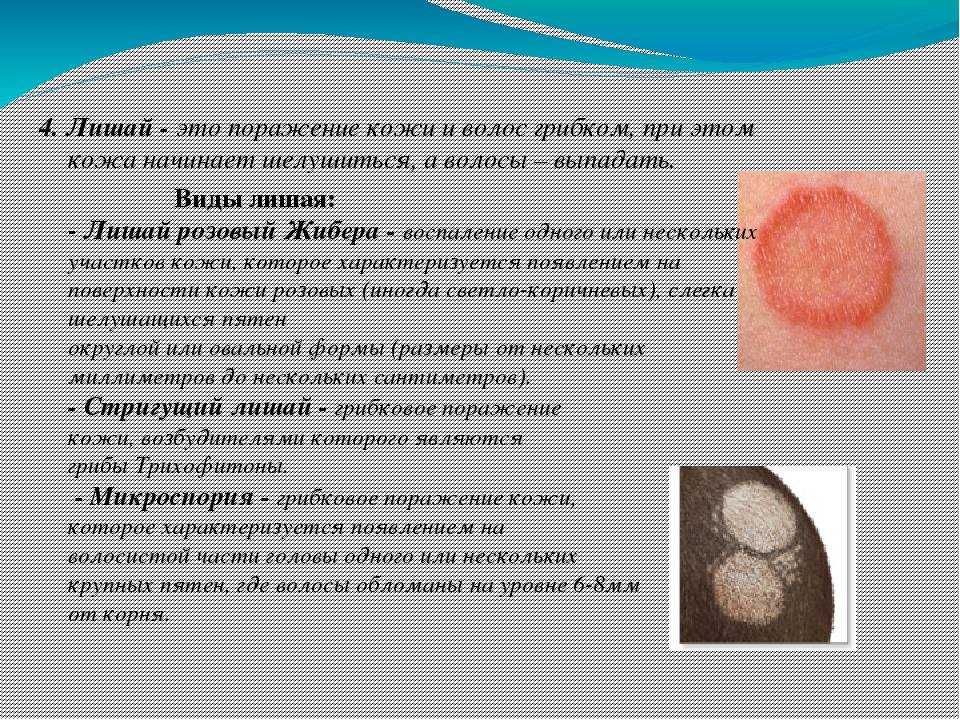
У многих женщин во время беременности появляются прыщи.
 У некоторых уже есть прыщи, и они замечают, что они ухудшаются во время беременности. У других женщин, у которых всегда была чистая кожа, во время беременности могут появиться прыщи.
У некоторых уже есть прыщи, и они замечают, что они ухудшаются во время беременности. У других женщин, у которых всегда была чистая кожа, во время беременности могут появиться прыщи.Если у вас появились прыщи во время беременности, выполните следующие действия для лечения кожи:
Умывайтесь два раза в день мягким моющим средством и теплой водой.
Если у вас жирные волосы, мойте их шампунем каждый день и старайтесь убирать волосы с лица.
Не ковыряйте и не выдавливайте прыщи, чтобы уменьшить возможное образование рубцов.
Выбирайте безмасляную косметику.
Безрецептурные (OTC) продукты, содержащие следующие ингредиенты, можно использовать во время беременности:
Если вы хотите использовать безрецептурный продукт, который содержит ингредиент, не указанный в этом списке, обратитесь к своему акушеру-гинекологу (акушеру-гинекологу).

Некоторые лекарства от прыщей, отпускаемые по рецепту, нельзя использовать во время беременности:
Гормональная терапия. Для лечения акне можно использовать несколько препаратов, блокирующих определенные гормоны. Их использование во время беременности не рекомендуется из-за риска врожденных дефектов.
Изотретиноин. Этот препарат представляет собой форму витамина А. Он может вызывать серьезные врожденные дефекты у плода, в том числе умственную отсталость, опасные для жизни дефекты сердца и головного мозга и другие физические уродства.
Пероральные тетрациклины. Этот антибиотик может вызывать обесцвечивание зубов плода, если его принимать после четвертого месяца беременности, и может влиять на рост костей плода, пока принимается лекарство.
Ретиноиды для местного применения.
 Эти препараты представляют собой форму витамина А и относятся к тому же семейству препаратов, что и изотретиноин. В отличие от изотретиноина, ретиноиды для местного применения наносятся на кожу, и количество лекарства, поглощаемого организмом, невелико. Но обычно рекомендуется избегать использования этих лекарств во время беременности. Некоторые ретиноиды доступны по рецепту. Другие ретиноиды можно найти в некоторых безрецептурных продуктах. Внимательно читайте этикетки.
Эти препараты представляют собой форму витамина А и относятся к тому же семейству препаратов, что и изотретиноин. В отличие от изотретиноина, ретиноиды для местного применения наносятся на кожу, и количество лекарства, поглощаемого организмом, невелико. Но обычно рекомендуется избегать использования этих лекарств во время беременности. Некоторые ретиноиды доступны по рецепту. Другие ретиноиды можно найти в некоторых безрецептурных продуктах. Внимательно читайте этикетки.
Если вы не знаете, какие продукты использовать для лечения акне, поговорите со своим дерматологом и акушером-гинекологом. Вместе вы сможете решить, какой вариант лучше для вас.
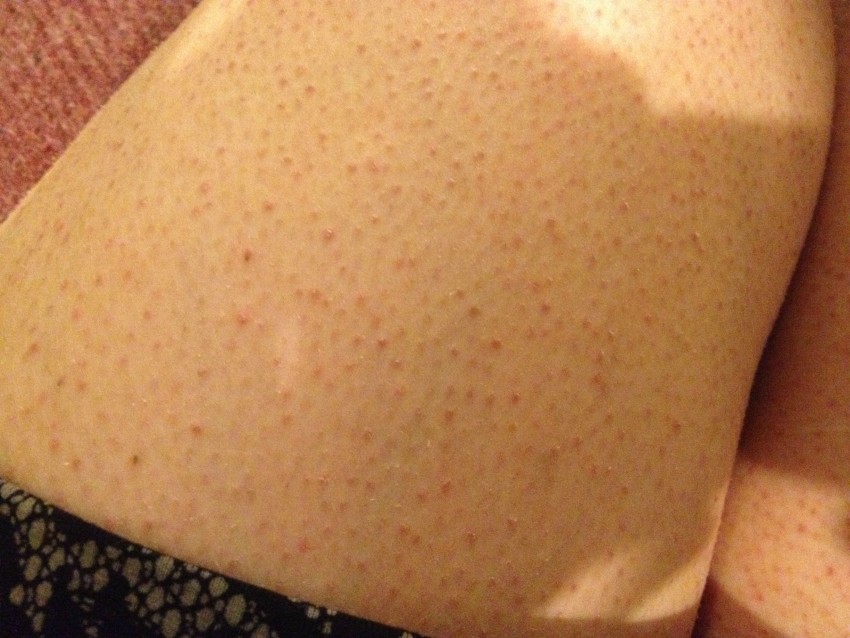
Гормональные изменения и повышенное количество крови в организме во время беременности могут вызвать появление крошечных красных вен, известных как сосудистые звездочки, на лице, шее и руках.
Сосудистые звездочки чаще всего встречаются в первой половине беременности.
 Краснота должна исчезнуть после рождения ребенка.
Краснота должна исчезнуть после рождения ребенка.Вес и давление матки могут уменьшить приток крови к нижней части тела и вызвать опухание, болезненность и посинение вен на ногах. Это так называемые варикозные вены. Варикозное расширение вен также может появиться на вульве, во влагалище и прямой кишке (обычно называемое геморроем). У вас больше шансов иметь варикозное расширение вен, если оно было у кого-то из членов вашей семьи.
В большинстве случаев варикозное расширение вен является косметической проблемой, которая исчезнет после родов.
Вы не можете предотвратить их, но есть некоторые вещи, которые вы можете сделать, чтобы уменьшить опухоль и болезненность и предотвратить ухудшение варикозного расширения вен:
Не забывайте время от времени передвигаться, если вам приходится долго сидеть или стоять.

Не сидите со скрещенными ногами в течение длительного времени.
Как можно чаще упирайтесь ногами в диван, стул или скамеечку для ног.
Регулярно делайте физические упражнения — ходите, плавайте или катайтесь на велотренажере.
Опорный шланг износа.
Избегайте запоров, употребляя в пищу продукты с высоким содержанием клетчатки и пейте много жидкости.
Если на ноге появилось болезненное красное пятно, его должен проверить лечащий врач.
Гормональные изменения во время беременности могут привести к тому, что волосы на голове и теле станут расти или становиться гуще. Иногда женщины отращивают волосы в тех местах, где у них обычно нет волос, например, на лице, груди, животе и руках.
Ваши волосы должны стать нормальными в течение 6 месяцев после родов.
 В то же время безопасно использовать выщипывание, восковую депиляцию и бритье для удаления нежелательных волос во время беременности.
В то же время безопасно использовать выщипывание, восковую депиляцию и бритье для удаления нежелательных волос во время беременности.Примерно через 3 месяца после родов большинство женщин начинают замечать выпадение волос на голове. Это происходит потому, что гормоны возвращаются к нормальному уровню, что позволяет волосам вернуться к своему нормальному циклу роста и выпадения. В большинстве случаев ваши волосы должны полностью отрасти в течение 3-6 месяцев.
Некоторые женщины обнаруживают, что их ногти растут быстрее во время беременности. Другие замечают, что их ногти легче расслаиваются и ломаются. Как и изменения в ваших волосах, изменения, которые затрагивают ваши ногти, уменьшатся после рождения.
Некоторые необычные состояния здоровья могут возникнуть во время беременности и вызвать изменения кожи.
 К ним относятся следующие:
К ним относятся следующие:Зудящие уртикарные папулы и бляшки беременных (ПУППП)
Почесуха беременных
Пемфигоид беременных
Внутрипеченочный холестаз беременных (ВХБ)
При PUPPP на более поздних сроках беременности на коже появляются маленькие красные бугорки и крапивница. Бугорки могут образовывать большие пятна, которые могут сильно чесаться. Эти бугорки обычно сначала появляются на животе и могут распространяться на бедра, ягодицы и грудь.
Неясно, что вызывает PUPPP. Обычно это проходит после родов. В то же время ваш лечащий врач может назначить противозудные препараты, чтобы облегчить зуд.
При почесухе беременных крошечные зудящие бугорки, похожие на укусы насекомых, могут появляться практически в любом месте на коже.
 Это состояние может произойти в любое время во время беременности. Обычно это начинается с нескольких ударов, которые увеличиваются в количестве каждый день. Считается, что это вызвано изменениями в иммунной системе, которые происходят во время беременности.
Это состояние может произойти в любое время во время беременности. Обычно это начинается с нескольких ударов, которые увеличиваются в количестве каждый день. Считается, что это вызвано изменениями в иммунной системе, которые происходят во время беременности.Почесуха может длиться несколько месяцев и даже некоторое время после рождения ребенка. Это обычно лечится противозудными препаратами, наносимыми на кожу, и другими лекарствами, такими как антигистаминные препараты и кортикостероиды.
Пемфигоид беременных — это редкое заболевание кожи, которое обычно начинается во втором и третьем триместрах беременности или иногда сразу после родов. При этом состоянии на животе появляются волдыри, а в тяжелых случаях волдыри могут покрывать большую часть тела. Считается, что это аутоиммунное заболевание. Иногда состояние возвращается во время будущих беременностей.
Существует несколько повышенный риск проблем с беременностью при этом заболевании, включая преждевременные роды и рождение ребенка меньше среднего.
 Существует также небольшая вероятность того, что у вашего ребенка во время рождения будут такие же волдыри. Эти волдыри обычно легкие и проходят в течение нескольких недель.
Существует также небольшая вероятность того, что у вашего ребенка во время рождения будут такие же волдыри. Эти волдыри обычно легкие и проходят в течение нескольких недель.Если ваш лечащий врач диагностирует пемфигоид беременных после осмотра волдырей, вы и ваш плод должны находиться под пристальным наблюдением в течение последнего периода беременности. Ваш лечащий врач может также дать вам лекарства, чтобы контролировать появление волдырей и облегчить дискомфорт.
ВЧД является наиболее распространенным заболеванием печени, возникающим во время беременности. Желчь – это вещество, которое вырабатывается в печени. Желчь перемещается из печени в тонкую кишку, где она используется для расщепления жиров в пище. При ДЦП этот поток желчи блокируется, и компоненты желчи откладываются в коже.
Основным симптомом ДЦП является сильный зуд при отсутствии сыпи. Зуд обычно возникает на ладонях рук и подошвах ног, но может распространяться и на туловище.
 Обычно хуже ночью.
Обычно хуже ночью.Симптомы обычно появляются в третьем триместре беременности и часто проходят через несколько дней после родов. Но ДЦП может повториться при будущих беременностях.
Если ваш лечащий врач диагностирует ВЧД после проведения анализов крови, вы и ваш плод должны находиться под пристальным наблюдением в течение третьего триместра. Необходим тщательный мониторинг, поскольку ВЧД может увеличить риск преждевременных родов и других проблем, включая, в редких случаях, мертворождение. В некоторых случаях ваш акушер-гинеколог может порекомендовать досрочное родоразрешение, чтобы снизить риск мертворождения. Вам также могут дать лекарство, чтобы помочь контролировать сильный зуд.
У женщин, у которых уже есть определенные кожные заболевания, такие как атопический дерматит и псориаз, во время беременности их состояние может ухудшиться или улучшиться. Изменения различны для каждой женщины и каждой беременности.
Если у вас есть какое-либо кожное заболевание, сообщите своему акушеру-гинекологу о любых изменениях признаков или симптомов во время беременности. Вам также следует обсудить с акушером-гинекологом любые лекарства, которые вы принимаете для лечения своего состояния, чтобы убедиться, что они безопасны для использования во время беременности.
При состояниях, вызывающих кожный зуд, может помочь безрецептурный крем против зуда. Вы также можете попробовать следующие советы:
Стирайте мягким мылом без ароматизаторов.
Добавьте в ванну сырую овсянку или пищевую соду.
Положите прохладную влажную ткань на пораженный участок, чтобы облегчить ожог.
Дважды в день наносите на кожу сильно увлажняющий крем.
Антибиотик : Препарат для лечения определенных типов инфекций.
Аутоиммунное заболевание : Состояние, при котором организм атакует собственные ткани.
Желчь : Вещество, вырабатываемое печенью, которое помогает переваривать жиры.
Гормон : Вещество, вырабатываемое в организме, которое контролирует функцию клеток или органов.
Иммунная система : Естественная система защиты организма от вирусов и бактерий, вызывающих заболевания.
Linea Nigra : Линия, идущая от пупка к лобковым волосам, которая темнеет во время беременности.
Мелазма : распространенное кожное заболевание, при котором на лице появляются пятна от коричневого до серо-коричневого цвета. Также известна как «маска беременности».
Акушер-гинеколог (акушер-гинеколог) : Врач со специальной подготовкой и образованием в области женского здоровья.
Недоношенные : Менее 37 недель беременности.

Прямая кишка : Последняя часть пищеварительного тракта.
Мертворождение : Рождение мертвого плода.
Триместр : 3 месяца беременности. Это может быть первое, второе или третье.
Матка : Мышечный орган в женском тазу. Во время беременности этот орган удерживает и питает плод.
Влагалище : трубчатая структура, окруженная мышцами. Влагалище ведет от матки к внешней стороне тела.
Вульва : Область наружных женских половых органов.
У вас нет гинеколога? Найдите врачей рядом с вами.
FAQ169
Последнее обновление: июль 2022 г.
Последнее изменение: декабрь 2021 г.
Copyright 2022 Американского колледжа акушеров и гинекологов. Все права защищены. Прочтите информацию об авторских правах и разрешениях.
Эта информация предназначена для общего ознакомления.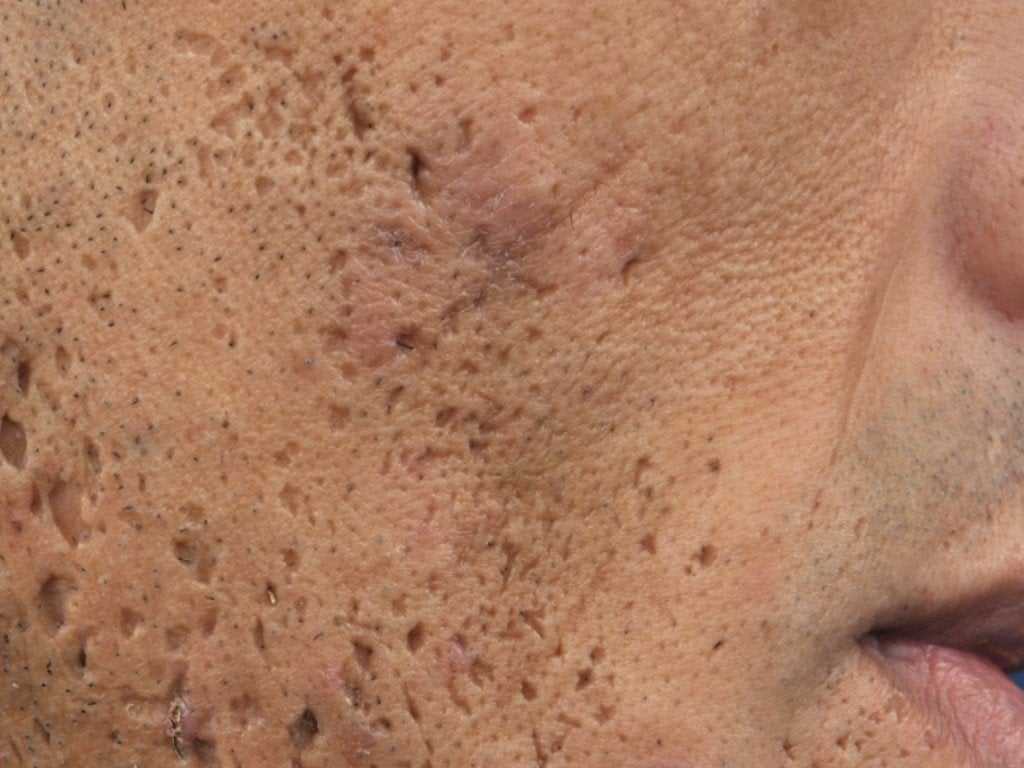 Он предлагает текущую информацию и мнения, связанные со здоровьем женщин. Он не предназначен для утверждения стандарта медицинской помощи. Это не объясняет все надлежащие методы лечения или ухода. Это не замена консультации врача. Прочитайте полный отказ от ответственности ACOG.
Он предлагает текущую информацию и мнения, связанные со здоровьем женщин. Он не предназначен для утверждения стандарта медицинской помощи. Это не объясняет все надлежащие методы лечения или ухода. Это не замена консультации врача. Прочитайте полный отказ от ответственности ACOG.
PUPPP и другие типы, руки, живот, другое
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Во время беременности вы можете наблюдать ряд изменений кожи, волос и ногтей. Некоторые возникают в ответ на изменения уровня гормонов или определенные триггеры. Другие не так просто объяснить.
Сыпь может появиться на любом участке тела и может выглядеть или ощущаться по-разному в зависимости от причины. Некоторые высыпания являются доброкачественными, то есть они не представляют угрозы ни для вас, ни для вашего ребенка. Другие могут быть симптомом основного заболевания, которое требует медицинской помощи, чтобы обезопасить вас и ребенка.
Отмечать симптомы, которые вы испытываете, важно для выявления и лечения. Хорошей новостью является то, что вы часто можете сделать что-то дома, чтобы успокоить кожу и снять зуд. И многие высыпания проходят сами по себе после родов.
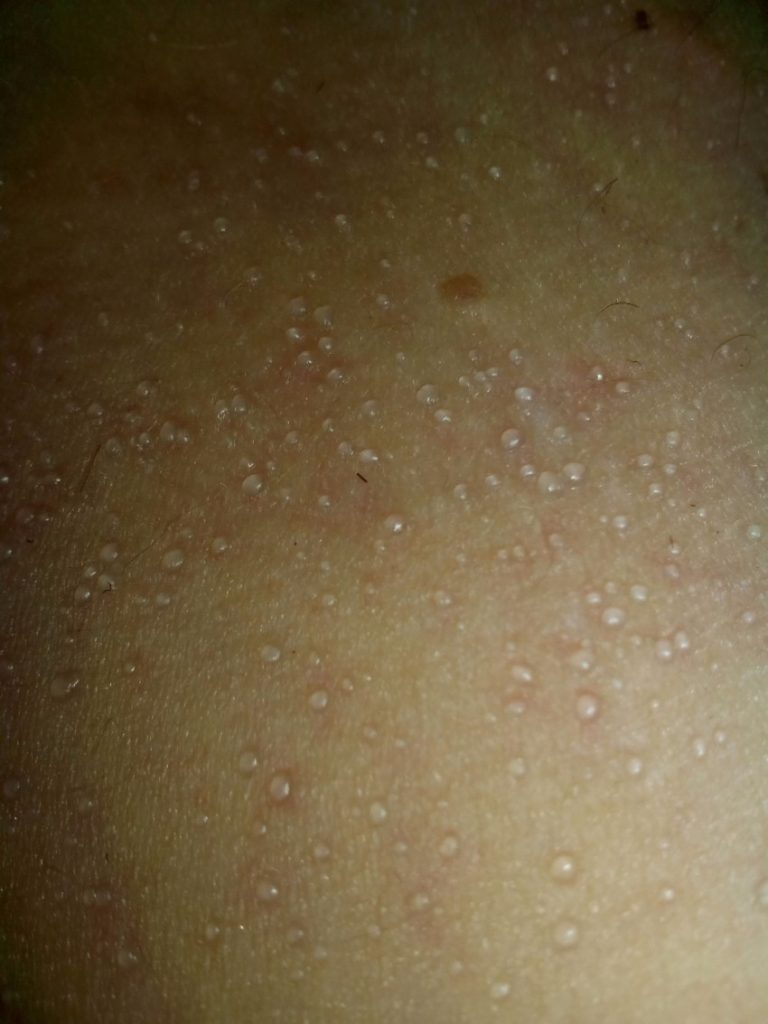
Зудящие уртикарные папулы и бляшки беременных (PUPPP) — это сыпь, которая обычно развивается в третьем триместре. Примерно у 1 из 130-300 человек развивается PUPPP. Сначала это может проявляться в виде зудящих красных пятен на животе, особенно вблизи растяжек, и может распространяться на руки, ноги и ягодицы.
Лечение PUPPP включает местные кортикостероиды, пероральные антигистаминные препараты и пероральный преднизолон. PUPPP чаще встречается при первой беременности или при многоплодной беременности и, как правило, проходит после родов. Это не повлияет на вашего ребенка.
Почесуха беременных может возникнуть в первом, втором или третьем триместре. Приблизительно 1 из 300 человек может испытывать эту сыпь, и она может длиться от нескольких недель до месяцев после родов. Вы можете увидеть зудящие или покрытые коркой шишки на руках, ногах или животе.
Вы можете увидеть зудящие или покрытые коркой шишки на руках, ногах или животе.
Лечение почесухи беременных включает местные стероиды и пероральные антигистаминные препараты. Увлажняющие средства также могут помочь. Хотя сыпь должна исчезнуть вскоре после родов, у некоторых людей симптомы могут сохраняться. Состояние может также проявиться при будущих беременностях.
Внутрипеченочный холестаз беременных чаще всего наблюдается в третьем триместре. Это признак заболевания печени, вызванного гормонами. По оценкам, от 1 из каждых 146–1293 женщин может возникнуть холестаз во время беременности.
Хотя сыпь не всегда присутствует, зуд может быть довольно сильным по всему телу, но особенно на ладонях и подошвах ног. Вы даже можете заметить пожелтение кожи и глаз и проблемы со сном из-за зуда.
Хотя это состояние обычно проходит после родов, важно обратиться к врачу за лечением во время беременности. Это может подвергнуть вас риску преждевременных родов. Это также может подвергнуть вашего ребенка риску мертворождения или проблем с легкими из-за вдыхания мекония.
Для лечения холестаза врач может назначить лекарство под названием урсодиол, которое помогает снизить уровень желчи в крови. Ваш врач также, вероятно, назначит дополнительные встречи для наблюдения за вашим ребенком, такие как нестрессовые тесты и биофизический профиль, и, возможно, предложит раннюю индукцию в определенных случаях.
Герпес беременных, также называемый пемфигоидом беременных, представляет собой редкое аутоиммунное кожное заболевание, поражающее 1 из 50 000 женщин во втором или третьем триместрах беременности.
Крапивница может появиться внезапно и сначала появиться на туловище и животе. Он может распространяться в течение нескольких дней или недель, когда шишки превращаются в волдыри или большие приподнятые бляшки. Найдите фотографии состояния здесь.
Ваш врач может назначить местные или пероральные кортикостероиды для лечения герпеса беременных. В противном случае он имеет тенденцию исчезать сам по себе после рождения ребенка.
Поговорите со своим врачом о том, что лучше для вас, так как это может привести к низкому весу при рождении или преждевременным родам вашего ребенка. Как и почесуха, она может вернуться при будущих беременностях.
Как и почесуха, она может вернуться при будущих беременностях.
Зудящий фолликулит начинается с высыпаний на туловище и может распространяться на другие части тела. Повреждения содержат гной, поэтому они могут напоминать прыщи. Это редкое состояние появляется в последние две трети беременности и обычно длится от двух до трех недель. Это не влияет на вашего растущего ребенка.
Точная причина зудящего фолликулита неизвестна, и обычно он проходит после родов. Лечение включает терапию ультрафиолетовым светом В, местные кортикостероиды или перекись бензоила.
Пустулезный псориаз, особенно герпетиформное импетиго, обычно возникает во второй половине беременности. Сыпь может появиться на любом участке тела и может быть очень красной, воспаленной и покрытой корками. Другие возможные симптомы включают:
- тошноту и рвоту
- диарею
- лихорадку и озноб
- проблемы с лимфатическими узлами
Лечение включает кортикостероиды, такие как преднизолон, и антибиотики, если пораженные участки инфицируются.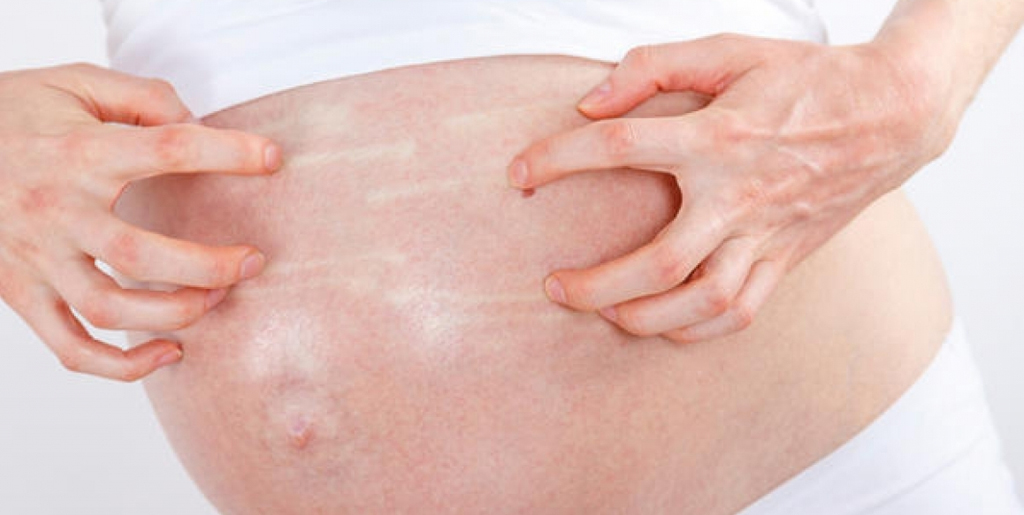 Хотя импетиго обычно проходит после родов без особого риска для ребенка, по крайней мере, одно исследование связывает это редкое состояние с мертворождением.
Хотя импетиго обычно проходит после родов без особого риска для ребенка, по крайней мере, одно исследование связывает это редкое состояние с мертворождением.
Крапивница представляет собой приподнятые бугорки, которые появляются поодиночке или в виде скоплений красных пятен или пятен. Они могут появляться на любом участке тела и сопровождаться зудом. Вы можете даже почувствовать, как они горят или жалят.
Сыпь может появиться внезапно и исчезнуть так же быстро или в течение от нескольких дней до шести недель. Они вызваны гистамином в организме в ответ на такие вещи, как эмоциональный стресс, гормональные изменения или инфекции. Иногда они могут быть признаком аллергической реакции на пищу, укусы насекомых, пыльцу или другие провоцирующие факторы.
Важно исключить аллергическую реакцию с крапивницей, особенно если у вас есть другие симптомы анафилаксии, такие как:
- учащенный пульс
- отек языка
- покалывание в руках, ногах или коже головы
- затрудненное дыхание
Лечение может включать прием антигистаминных препаратов, кортикостероидов или лекарств, помогающих при воспалении. Однако, если у вас также есть признаки анафилаксии, немедленно обратитесь в отделение неотложной помощи.
Однако, если у вас также есть признаки анафилаксии, немедленно обратитесь в отделение неотложной помощи.
Потница или потница могут появиться на любом участке тела, обычно из-за чрезмерного потоотделения. Поскольку беременность может повысить температуру тела, в это время вы можете быть более склонны к потнице.
Наряду с зудом или покалыванием вы можете увидеть небольшие пятна, покраснение и даже припухлость. Определите потницу с помощью этих изображений. Этот тип сыпи обычно проходит в течение нескольких дней после ее появления и не представляет угрозы для вашего ребенка.
Потница не обязательно требует специального лечения. Вы можете попробовать антигистаминные препараты или лосьон с каламином. Что также помогает, так это сохранять прохладу и избегать действий, вызывающих потоотделение.
Принимайте антигистаминные препараты
Лекарства, отпускаемые без рецепта, называемые антигистаминными препаратами, могут помочь при крапивнице, гестационном герпесе и других заболеваниях, вызванных повышением уровня гистамина.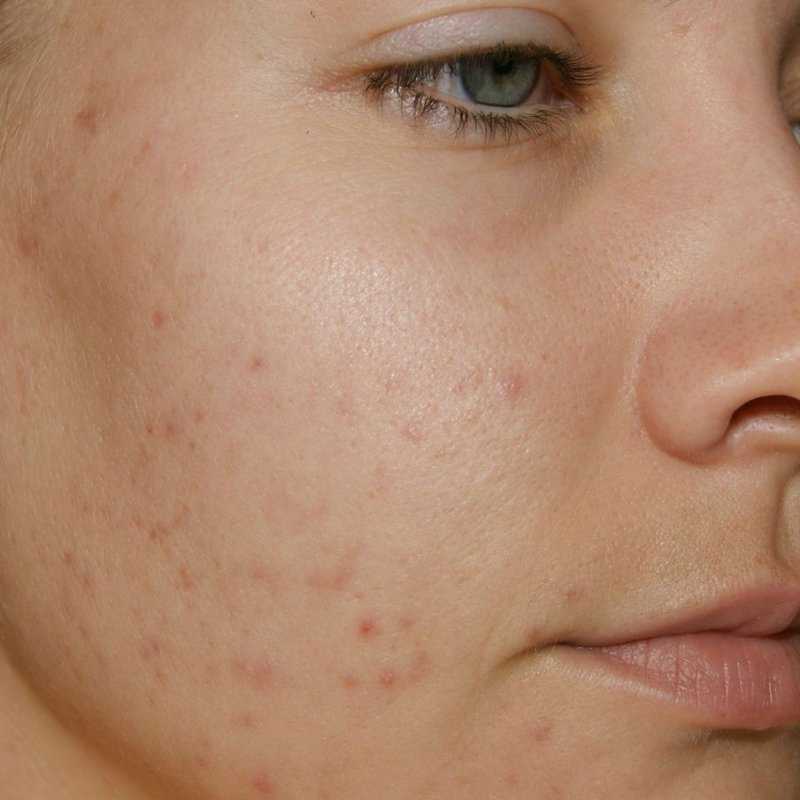 Недавние исследования не связывают использование антигистаминных препаратов с врожденными дефектами.
Недавние исследования не связывают использование антигистаминных препаратов с врожденными дефектами.
Поговорите со своим врачом об этих вариантах, прежде чем принимать их самостоятельно:
- Цетиризин (Зиртек), фексофенадин (Аллегра) и лоратадин (Кларитин) не вызывают сонливости, и их лучше принимать в течение дня.
- Бенадрил лучше принимать на ночь, чтобы облегчить зуд и улучшить сон.
Пенное мыло с сосновой дегтем
Популярный блогер и эксперт по беременности Mama Natural объясняет, что мыло из сосновой смолы — это проверенное домашнее средство от PUPPP. Мыло из сосновой смолы имеет сильный запах, но его антисептические свойства делают его популярным выбором для лечения различных кожных заболеваний, включая псориаз.
Рассмотрите возможность использования мыла во время купания в теплой воде до четырех раз в день на пораженных участках. Некоторые люди сообщают, что этот метод снимает зуд в течение нескольких часов.
Попробуйте ванну с овсянкой
Чтобы еще больше успокоить зуд кожи, попробуйте принять ванну с овсянкой. Просто насыпьте 1 стакан овсяных хлопьев в центр куска марли и закрепите резинкой. Поместите его в ванну с теплой водой, а затем сожмите, чтобы выпустить молочную воду, насыщенную овсом.
Просто насыпьте 1 стакан овсяных хлопьев в центр куска марли и закрепите резинкой. Поместите его в ванну с теплой водой, а затем сожмите, чтобы выпустить молочную воду, насыщенную овсом.
Овес помогает увлажнить кожу. Погрузитесь в ванну примерно на 20 минут для достижения наилучших результатов.
Сохраняйте прохладу
При таких состояниях, как потница, важно охлаждаться, предотвращая потоотделение и перегревание. Эти советы могут помочь:
- Носите свободную одежду из натуральных волокон, например хлопка.
- Постельное белье должно быть легким и дышащим.
- Принимайте душ и ванну с прохладной водой вместо теплой.
- Избегайте обезвоживания при помощи питьевой воды и других жидкостей без кофеина.
Увлажнение
Зуд кожи беспокоит около 20 процентов беременных. Наиболее частая причина – сухость кожи. Увлажнение кожи — особенно чувствительных областей, например, вокруг растяжек — является ключевым моментом.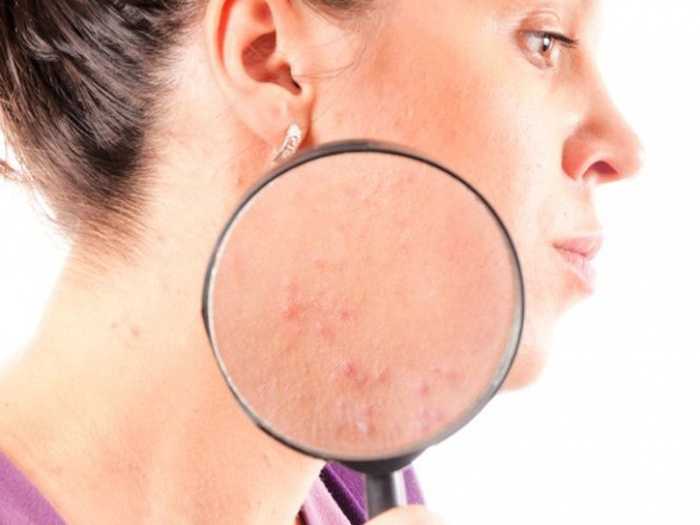 Выбирайте формулы без отдушек и наносите их после душа или ванны.
Выбирайте формулы без отдушек и наносите их после душа или ванны.
Ознакомьтесь с 10 лучшими увлажняющими средствами для сухой кожи.
Увлажняющий крем Cetaphil и увлажняющий крем Eucerin Advanced Repair высоко оценены и рекомендованы дерматологами.
Вы даже можете хранить увлажняющий крем в холодильнике, чтобы облегчить охлаждение.
Сообщите своему врачу, если во время беременности у вас появилась сыпь или какие-либо новые симптомы. Во многих случаях симптомы хорошо поддаются домашнему лечению, а само состояние проходит после рождения ребенка.
Тем не менее, другие симптомы — сильный зуд, пожелтение кожи, боль или лихорадка — являются предупреждающими признаками состояний, требующих медицинской помощи.
Рекомендуется обращаться к врачу, если у вас есть опасения по поводу своего здоровья или здоровья вашего ребенка.
Во время вашего приема врач, скорее всего, осмотрит вашу сыпь и задаст вопросы о том, как она появилась, как распространилась и как долго вы испытываете проблемы. Они также спросят о любых других симптомах, которые вы испытываете, чтобы помочь определить основную причину.
Они также спросят о любых других симптомах, которые вы испытываете, чтобы помочь определить основную причину.
В зависимости от сыпи вам могут назначить дополнительные анализы. Например, анализ крови может проверить наличие желчи или инфекции. Аллергические тесты — кожи или крови — могут помочь в выявлении сыпи, вызванной триггерами, такими как крапивница. Возможно, вам даже сделают биопсию кожи, чтобы врач мог оценить сыпь под микроскопом.
Некоторые состояния, такие как холестаз, могут иметь генетический компонент или быть связаны с предыдущим заболеванием печени или многоплодной беременностью. Обязательно упомяните что-нибудь о своей личной или семейной истории болезни, что может помочь в идентификации, даже если это не кажется важным.
Кожная сыпь не считается ранним признаком беременности. Фактически, многие высыпания не появляются до поздних сроков беременности.
Вместо этого обратите внимание на такие симптомы, как учащенное мочеиспускание, болезненность молочных желез, тошнота или рвота, утомляемость и отсутствие регулярного менструального цикла.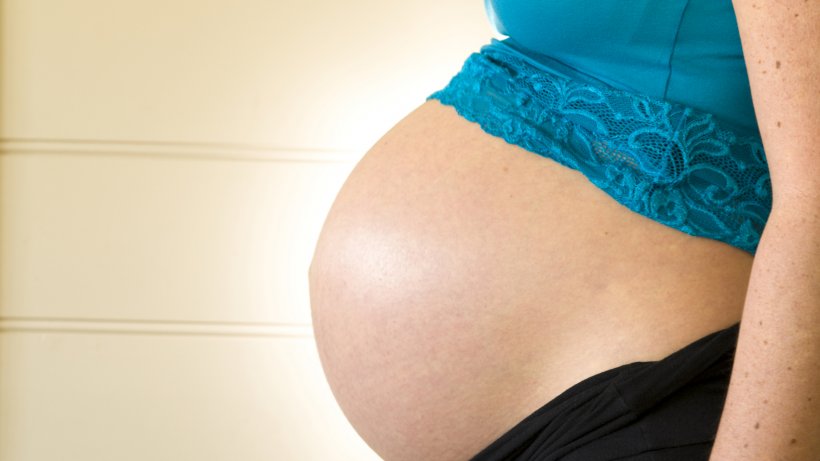 Ознакомьтесь также с этим списком из 15 ранних симптомов беременности.
Ознакомьтесь также с этим списком из 15 ранних симптомов беременности.
Однако гормональные сдвиги могут вызывать различные изменения, поэтому это не означает, что новая сыпь не связана с возможной беременностью. Если вы подозреваете, что можете быть беременны, подумайте о том, чтобы пройти домашний тест на беременность или обратиться к врачу, чтобы сдать анализ крови для подтверждения.
Не уверены, что ваша сыпь вызывает беспокойство? Позвоните своему врачу. Наиболее распространенные высыпания во время беременности исчезнут сами по себе после рождения ребенка.
Вы можете получить облегчение при домашнем лечении или обратиться к врачу за безопасными для беременных пероральными и местными лекарствами. В редких случаях вам может потребоваться дополнительное тестирование и мониторинг или ранняя индукция, чтобы обезопасить вас и вашего ребенка.
Как избавиться от прыщей при беременности
Это правда — рождение ребенка может вызвать обострение прыщей.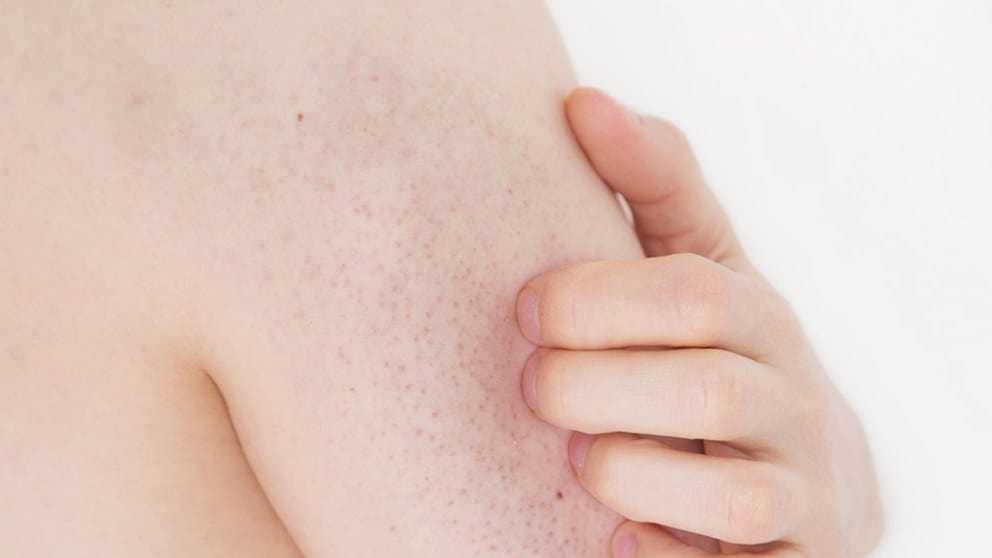 Вот что вам нужно знать о лечении такой шишки!
Вот что вам нужно знать о лечении такой шишки!
Являются ли прыщи признаком беременности? | Акне во время беременности | Безопасные для беременных процедуры | Когда обращаться к врачу
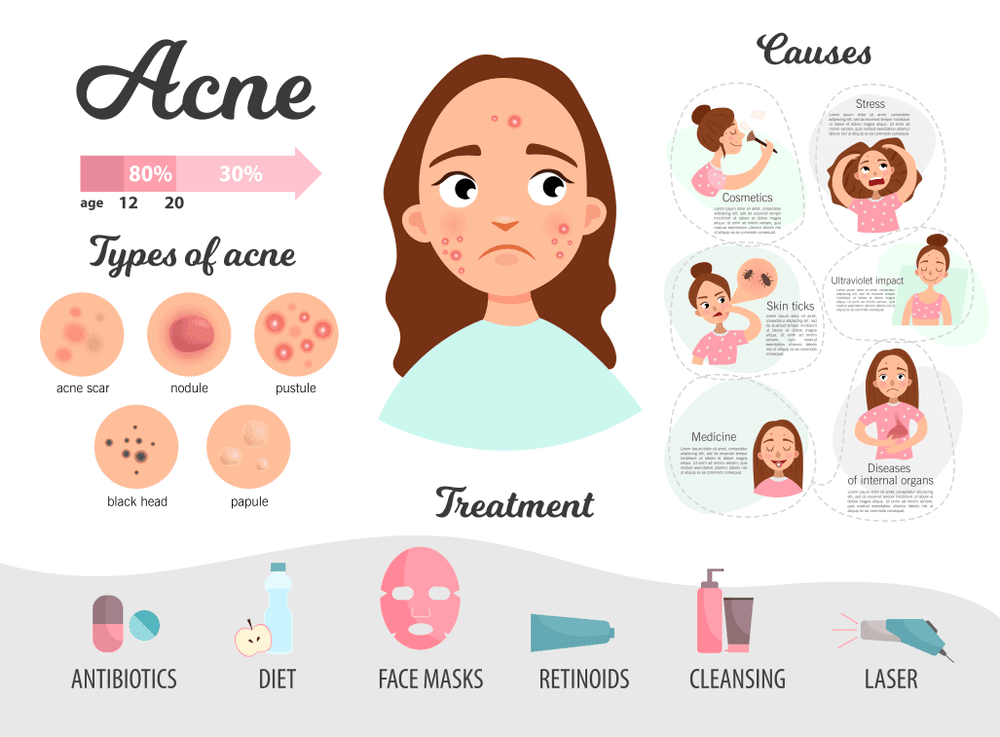
Всем знакомо тягостное чувство обнаружения прыща или прыща в самый неподходящий момент. Акне — шишки, которые появляются, когда ваши фолликулы забиваются омертвевшими клетками кожи, кожным салом или бактериями, — могут быть настоящим стрессом, особенно в подростковом возрасте, когда это наиболее распространено. Но представьте, что вы получаете его, когда ждете, когда ваше тело должно светиться. К сожалению, прыщи при беременности — довольно распространенный побочный эффект рождения ребенка.
Согласно обзорной статье 2017 года, около 42% беременных женщин страдают от акне. «У некоторых беременных женщин прыщей нет, — говорит Сэнди Скотники, доктор медицинских наук, директор-основатель Центра дерматологии Бэй и доцент медицинского факультета Университета Торонто. «Мы говорим, что у вас есть 50% шансов, что ваши прыщи останутся прежними, и 50% шансов, что они усугубятся.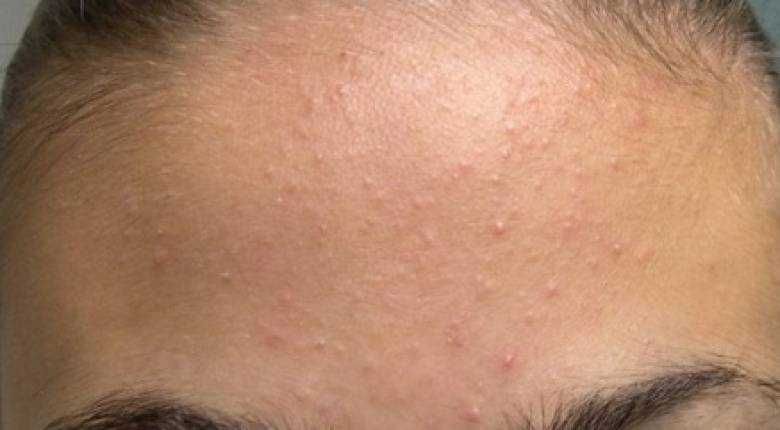 Это действительно зависит от того, были ли у вас прыщи ранее». Это означает, что прыщи не обязательно являются признаком беременности, но это возможность во время беременности.
Это действительно зависит от того, были ли у вас прыщи ранее». Это означает, что прыщи не обязательно являются признаком беременности, но это возможность во время беременности.
Когда появляются прыщи при беременности?
Прыщи при беременности чаще всего появляются «в течение первого триместра, обычно около шести недель, и даже во втором триместре», — говорит Энджи Силал, RPA-C, помощник врача, специализирующийся на дерматологии в Advanced Dermatology в Лонг-Айленде, Нью-Йорк. . Акне может улучшиться в первом триместре, но может ухудшиться в третьем триместре из-за увеличения выработки кожного сала.
Акне во время беременности
Что вызывает появление или ухудшение состояния акне во время беременности? Когда вы беременны, уровень гормонов колеблется. В результате ваша кожа меняется, и часто увеличивается выработка кожного сала. «Прогестерон, в частности, определяет увеличение естественной секреции кожного сала (известного как кожное сало), которое блокирует поры и определяет скопление бактерий», — говорит Силал.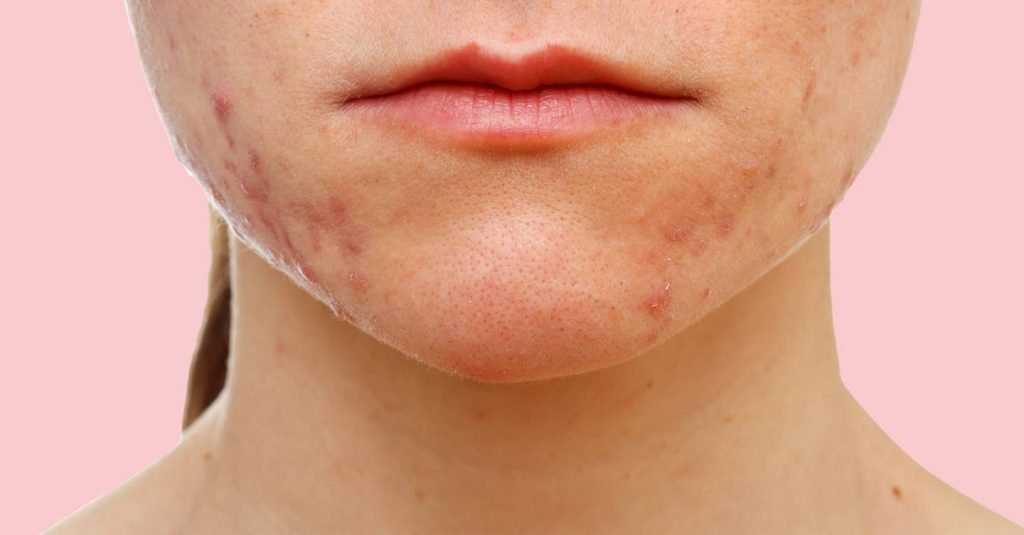 Кроме того, ваша иммунная система претерпевает изменения, чтобы защитить беременность. Эти изменения могут привести к большему воспалению и раздражению кожи.
Кроме того, ваша иммунная система претерпевает изменения, чтобы защитить беременность. Эти изменения могут привести к большему воспалению и раздражению кожи.
Вы также можете быть генетически предрасположены к акне во время беременности, или у вас могли быть прыщи до беременности. Оба эти фактора риска делают вас более восприимчивыми к высыпаниям во время беременности.
«Я часто говорю женщинам в возрасте от 20 лет с довольно значительными угрями, что нам действительно нужно попытаться избавиться от этого», — говорит доктор Скотницкий. «Я говорю им, что если вы забеременеете или когда забеременеете, у вас могут возникнуть проблемы с прыщами. И мы мало что можем сделать для ваших прыщей во время беременности. Вариантов не так много».
СВЯЗАННЫЕ: 8 причин акне у взрослых
Как выглядят акне беременных?
Акне беременных выглядит так же, как и любые другие стандартные прыщи. Обычно он красного или розового цвета, ваша кожа чувствительна и проявляется в виде небольших бугорков на коже в виде сыпи. Во время беременности может быть больше воспалений (покраснение, опухшие поражения) и увеличение количества прыщей на теле (грудь и спина).
Во время беременности может быть больше воспалений (покраснение, опухшие поражения) и увеличение количества прыщей на теле (грудь и спина).
Где находятся прыщи беременных?
Чаще всего акне беременных возникает на подбородке, линии челюсти, линии роста волос, шее, груди и спине. Но это может появиться где угодно на вашем теле в зависимости от серьезности.
«Гормональные прыщи обычно появляются на линии подбородка, — говорит доктор Скотницкий. «Часто у женщин, которые не беременны, это циклично. У них появляются кистозные прыщи на подбородке и подбородке прямо перед менструацией или во время менструации. Беременные прыщи очень похожи. В случаях, которые очень плохи, они могут иметь все это.
У вас больше высыпаний, когда вы беременны мальчиком или девочкой?
Пол вашего ребенка не имеет значения, когда речь идет о высыпаниях во время беременности. Никакие научные данные не показывают больше или меньше того, беременны ли вы мальчиком или девочкой, несмотря на любые суеверия об обратном. Гормональные изменения, вызывающие прыщи, происходят во время беременности в целом.
Гормональные изменения, вызывающие прыщи, происходят во время беременности в целом.
При этом, если вы беременны несколькими детьми, у вас более высокая гормональная нагрузка, а это означает, что у вас немного больше шансов получить прыщи во время беременности, чем если бы у вас была одна беременность.
Лечение акне при беременности
Для лечения акне при беременности вам доступны разнообразные естественные и лекарственные средства. «В первом триместре не следует использовать ничего, кроме очищающего и увлажняющего крема», — говорит Скотницки.
Что не использовать
Во время беременности также важно полностью избегать приема некоторых лекарств, средств по уходу за кожей и домашних средств. По словам доктора Скотницкого, все они имеют противопоказания для беременности, будь то врожденные дефекты, нарушение гормонального фона или могут вызвать проблемы с развитием:
- Лавандовое масло
- Масло чайного дерева
- CaroSpir, Альдактон (спиронолактон)
- Пероральные ретиноиды (изотретиноин), включая Absorica, Amnescence, Claravis, Myorisan, Sotret и Zenatane
- Ретиноиды для местного применения, включая ретин-А (третиноин), дифферин (адапален) или тазаротен (Avage, Fabior, Tazorac и Zorac)
- Гормональная терапия
- Пероральные тетрациклины (такие как доксициклин, тетрациклин и миноциклин)
Некоторые люди рекомендуют принимать добавки с витамином А и цинком, но нет убедительных доказательств в поддержку их использования для профилактики или лечения акне. Поговорите со своим акушером-гинекологом, прежде чем принимать какие-либо добавки. Витамина для беременных должно быть достаточно для ваших нужд.
Поговорите со своим акушером-гинекологом, прежде чем принимать какие-либо добавки. Витамина для беременных должно быть достаточно для ваших нужд.
Натуральные средства
Помимо борьбы со стрессом и соблюдения противовоспалительной диеты (пока, обработанные продукты, искусственные сахара, рафинированные углеводы и трансжиры), у вас есть несколько натуральных средств по уходу за кожей для борьбы с акне во время беременности. По данным Американского колледжа акушерства и гинекологии (ACOG), могут помочь следующие шаги:
- Избегайте использования средств для волос, таких как гели, масла и помады, которые могут способствовать появлению прыщей на лице.
- Очищайте лицо мягким очищающим средством и теплой водой два раза в день.
- Не ковыряйте и не выдавливайте пятна, чтобы избежать распространения бактерий и образования рубцов.
- Используйте только некомедогенные, не содержащие масла продукты, включая увлажняющие средства, косметику и солнцезащитные кремы.
- Избегайте ароматизированных средств по уходу за кожей, скрабов или агрессивных средств, таких как тоники и маски.
- Часто стирайте и меняйте наволочки и полотенца.
Медицинские процедуры
Эти лекарства от прыщей одобрены для использования во время беременности, говорит доктор Скотницкий. Некоторые лекарства от прыщей могут быть дорогими. Вы можете использовать SingleCare для экономии — даже на средствах, отпускаемых без рецепта (OTC). Просто попросите своего поставщика медицинских услуг вызвать рецепт на безрецептурную терапию, а затем принести купон на прилавок аптеки.
СВЯЗАННЫЕ: Могу ли я использовать SingleCare для безрецептурных лекарств?
Когда проходят прыщи при беременности?
Когда прыщи исчезнут, зависит от многих факторов. Если у вас была безопасная беременность и вы не слишком напряжены, ожидайте, что она пройдет в третьем триместре или вскоре после родов.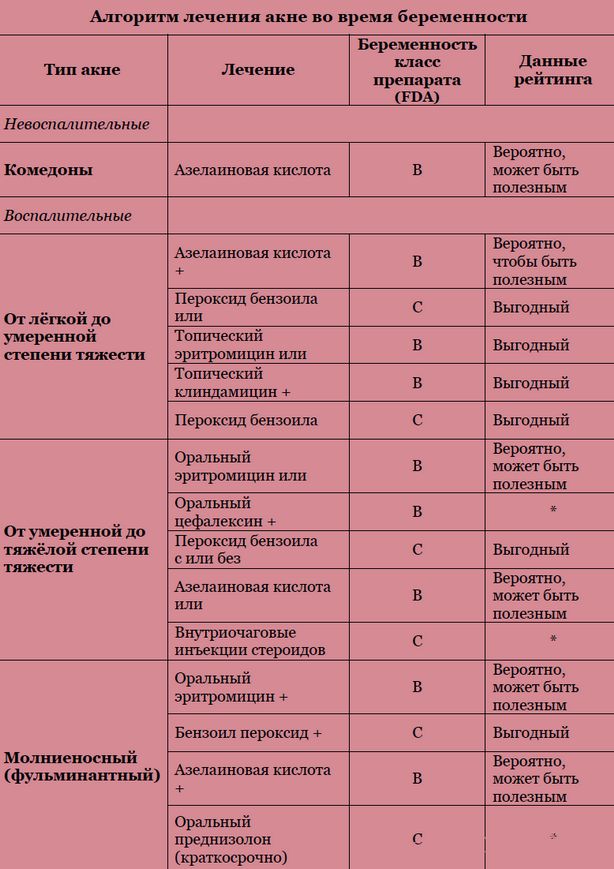
«Это может сохраняться после беременности, потому что гормоны в организме все еще колеблются в эти периоды», — говорит Силал. «К сожалению, срок не установлен. Все люди разные, и каждая беременность тоже разная».
Беспокойство во время беременности или после нее также может спровоцировать появление прыщей, независимо от того, на каком сроке вы находитесь. «Дело не только в рождении ребенка, но и во всем остальном, что с этим связано», — говорит Скотницки. «Некоторые люди обнаружат, что стресс или беспокойство усугубляют их акне, и это может происходить в разное время». Если у вас не проходит акне, и вы хотите лечить акне во время грудного вскармливания, многие лекарства, отпускаемые без рецепта, включая перекись бензоила и салициловую кислоту, считаются безопасными. Поговорите со своим фармацевтом о том, что подходит именно вам.
Постарайтесь не нервничать и помните, что вопрос о прыщах, независимо от того, есть ли они у вас и когда они появятся, не зависит от вас — здесь главную роль играют ваши гормоны.
Когда обращаться к врачу
На самом деле вам вообще не нужно обращаться к врачу по поводу акне при беременности. Пятна могут быть неудобными, но, по словам Скотницки, они не вредны для вашего здоровья или жизнеспособности вашей беременности. При этом, если тяжелые формы акне становятся невыносимыми или начинают образовываться рубцы, возможно, стоит поговорить с вашим лечащим врачом или дерматологом. Если у вас есть узелки, кисты или прыщи более чем на 50% лица, спины или груди, вам следует обратиться к врачу.
Другие распространенные проблемы с кожей при беременности
К сожалению, акне — не единственное состояние кожи, которое может вызвать беременность. Вы также можете столкнуться с растяжками, изменениями пигментации, кожными бородавками и лопнувшими капиллярами. Но с другой стороны, большинство из этих кожных заболеваний носят временный характер, и после того, как вы родите своего ребенка, вам будет доступно больше процедур.
Растяжки
Быстрое увеличение веса во время беременности (и даже когда вы не беременны) может вызвать появление растяжек. Они выглядят как длинные шрамы телесного цвета. Доктор Скотницкий говорит, что лучший способ предотвратить их — это контролировать свой вес во время беременности. Вы не можете предотвратить их с помощью кремов или лосьонов.
Они выглядят как длинные шрамы телесного цвета. Доктор Скотницкий говорит, что лучший способ предотвратить их — это контролировать свой вес во время беременности. Вы не можете предотвратить их с помощью кремов или лосьонов.
Изменения пигментации
Меланоциты, клетки, отвечающие за пигментацию кожи, имеют рецепторы эстрогена. Из-за этого вы можете увидеть потемнение кожи на сосках, по вертикальной линии от пупка до лобка, на родинках, щеках и линии подбородка. Потемнение лица называют «маской беременности». Вся эта гиперпигментация обычно исчезает после родов.
Накладки на коже
У вас могут появиться накладки на коже (небольшие лоскуты кожи) вокруг шеи, под мышками или под грудью. Некоторые из них уменьшатся или исчезнут после того, как вы родите и ваши гормоны успокоятся. Если они не исчезают сами по себе, есть безрецептурные наборы для их удаления, или ваш дерматолог может удалить их за вас, заморозив или срезав кожную бирку.
Поврежденные капилляры
Когда вы беременны, у вас появляется дополнительный кровоток по всему телу.
