Сколько после вторых родов сокращается матка: Важно знать — Здоровье петербуржца
После родов — от первых часов до первых недель
Записаться на прием к врачу
Одна из самых распространенных иллюзий будущей мамы — то, что сразу
после родов
беременность, длившаяся 9 месяцев, полностью закончится, и женский организм сразу вернется в свое исходное состояние. То, что вернется, — это несомненно, но вот что сразу после родов – это заблуждение, нуждающееся в подробном анализе и «разоблачении». Дело в том, что после того, как ребенок появится на свет и будет взрослеть с каждым днем, для его мамы начнется обратный отсчет времени —
постепенное возвращение к «добеременному» состоянию
, через преодоление неприятных ощущений, к которым надо быть готовой. Вооружившись знаниями, преодолеть этот нелегкий период будет гораздо легче.
Послеродовой период
начинается с момента рождения последа и продолжается до времени окончания инволюции (обратного развития, т. е. восстановления) всех органов и систем, подвергшихся изменениям в связи с беременностью и родами.
е. восстановления) всех органов и систем, подвергшихся изменениям в связи с беременностью и родами.
Итак, посмотрим, как развиваются события – от первых часов до первых недель.
Первые 2 часа после родов (до перевода в послеродовую палату)
В несколько первых часов после окончания родов женщина остается под наблюдением медицинского персонала в родовом зале, так как в течение этого времени возможны различные осложнения, например кровотечение, повышение температуры тела, изменение артериального давления.
В любом случае, начальный этап восстановления после родов связан со следующими манипуляциями.
Прежде всего, поводят исследование состояния матки: сразу после родов матка должна быть плотной. Если она расслаблена, акушерка делает
наружный массаж
, цель которого — удаление накопившихся в матке сгустков крови и восстановления сократительной способности мышц матки. Массаж производится через переднюю брюшную стенку.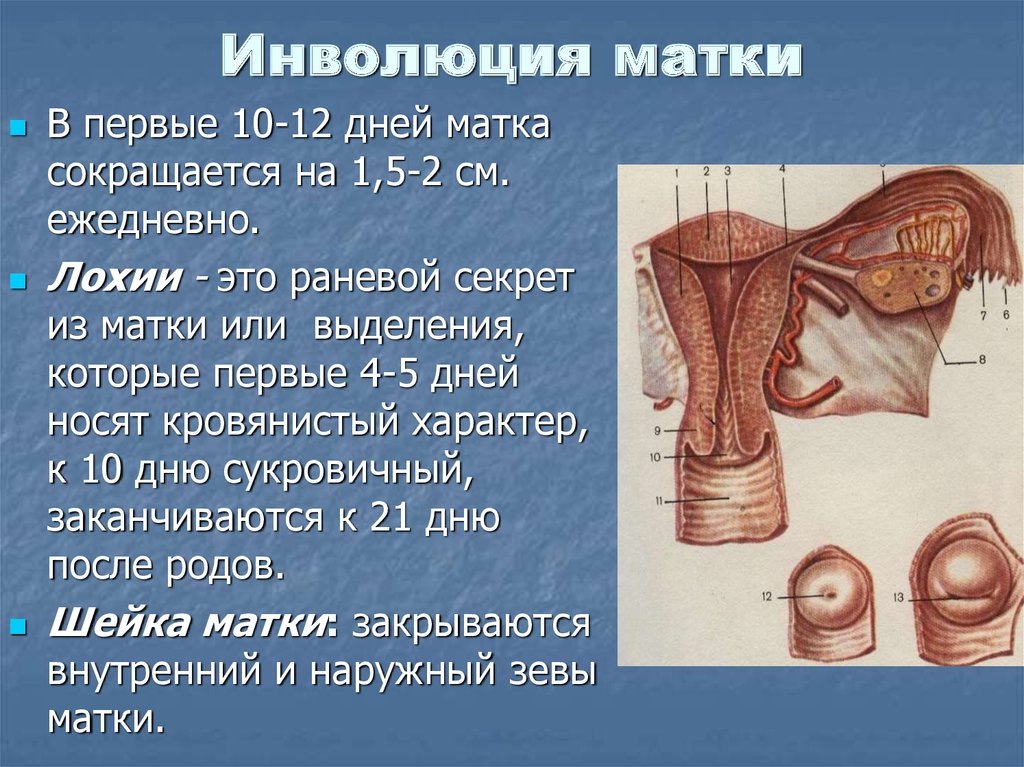
Сразу после родов на низ живота и к промежности
прикладывают пузырь со льдом
. Это делается для активного сокращения мелких кровеносных сосудов и остановки кровотечения. Держат лед не больше 20 минут.
Опорожнить мочевой пузырь
нужно как можно раньше после родов. Это делается для предотвращения урологических инфекций, нарушения мышечного тонуса мочевого пузыря в результате чрезмерного растяжения и кровотечения из-за того, что увеличившийся в размерах мочевой пузырь мешает нормальному сокращению матки после родов. Для этого сразу после родов женщине ставят катетер.
Постельный режим
принято соблюдать в роддомах на протяжении первых 6—8 часов после родов. Не стоит вставать и ходить раньше этого срока, даже если кажется, что чувствуешь себя хорошо. Во-первых, женский организм перенес большую нагрузку и нуждается в отдыхе, а во-вторых, в этот период часто наблюдаются головокружения и даже обмороки, связанные с резким понижением кровяного давления, которые могут привести к падению и серьезной травме. В роддоме могут не разрешить даже сходить в туалет — вместо этого придется воспользоваться судном. А если вам все-таки разрешат ходить в туалет, то не стоит идти туда одной.
В роддоме могут не разрешить даже сходить в туалет — вместо этого придется воспользоваться судном. А если вам все-таки разрешат ходить в туалет, то не стоит идти туда одной.
Кесарево сечение
– особый случай. В течение первых суток после операции молодая мама находится в специальной послеродовой палате (или палате интенсивной терапии) под постоянным наблюдением: ей производят коррекцию кровопотери, начинают антибактериальную терапию для профилактики послеоперационных инфекционных осложнений, стимулируют работу кишечника.
Основные симптомы, проявляющиеся в первые несколько часов после родов
-
Озноб, голод и жажда. -
Небольшой жар сразу после родов — возможно, из-за обезвоживания. -
Сильная усталость, особенно если роды были долгими или тяжелыми. -
Боль на месте шва, а затем онемение в этой области, если вам делали
кесарево сечение
(особенно если оно было первым) или после эпизиотомии.
Первые дни после родов (послеродовая палата)
Чаще всего первый взгляд в зеркало не радует – после родов молодая мама нередко выглядит так, как будто побывала в драке, – красные глаза, на лице – многочисленные коричневые точки, похожие на родинки. Потуги во время тяжелого второго этапа родов могут привести к
разрыву сосудов в глазах и вокруг них
, из-за чего глаза краснеют, а вокруг них могут даже появиться синяки. Это наиболее вероятно в том случае, если женщина задерживает дыхание и на пике потуги у нее резко повышается давление в сосудах головы. Что же делать с такой «красотой»?
Холодные компрессы на глаза (по 10 минут), которые делают несколько раз в день, окажут успокаивающее воздействие и ускорят выздоровление, которое наступит максимум через 6—10 дней. Примерно через неделю и пройдут и кровоизлияния на лице.
Естественно, что последствием родов становятся
лохии
— выделения остатков крови, слизи и ткани из матки. В первые три дня после родов они обычно бывают такими же обильными (а иногда и более обильными), как при месячных, — их общий объем может составить около 300 мл. В первые дни после родов главный компонент лохий — это кровь из сосудов, порвавшихся в месте прикрепления плаценты, поэтому выделения бывают интенсивно красными. Усиление выделений при вставании и других движениях — нормальный процесс.
В первые три дня после родов они обычно бывают такими же обильными (а иногда и более обильными), как при месячных, — их общий объем может составить около 300 мл. В первые дни после родов главный компонент лохий — это кровь из сосудов, порвавшихся в месте прикрепления плаценты, поэтому выделения бывают интенсивно красными. Усиление выделений при вставании и других движениях — нормальный процесс.
После родов женщину может беспокоить также
мышечная боль в разных частях тела
. Какие именно мышцы болят сильнее всего, зависит от того, какую именно группу вы больше всего напрягали во время родов: боль может сосредоточиться в области грудной клетки, спины, ног и даже плеч. Если боль действительно имеет мышечный характер, она должна постепенно пройти в течение следующих нескольких дней. Для уменьшения дискомфорта вам могут порекомендовать тепло (в виде горячих ванн или грелок) или прописать болеутоляющее.
Схваткообразные боли в животе, усиливающиеся во время кормления грудью
, вызваны нормальными послеродовыми сокращениями матки, которая занята важной работой: она пережимает кровеносные сосуды, порвавшиеся при отделении плаценты, и возвращается к размерам, которые имела до беременности. Послеродовые болезненные схватки испытывают прежде всего те женщины, у которых мышцы матки были растянуты значительно, что более характерно для повторных родов и для родов двойней. Многие мамы, рожающие первого ребенка, таких болей даже не замечают. Болезненные сокращения становятся особенно заметны при кормлении грудью, потому что при сосании выделяется гормон окситоцин, стимулирующий сокращение матки. В первое время поможет болеутолящее, боли обычно проходят в течение двух — семи дней. Если этого не произойдет или если болеутоляющее не поможет, поставьте в известность своего врача.
Послеродовые болезненные схватки испытывают прежде всего те женщины, у которых мышцы матки были растянуты значительно, что более характерно для повторных родов и для родов двойней. Многие мамы, рожающие первого ребенка, таких болей даже не замечают. Болезненные сокращения становятся особенно заметны при кормлении грудью, потому что при сосании выделяется гормон окситоцин, стимулирующий сокращение матки. В первое время поможет болеутолящее, боли обычно проходят в течение двух — семи дней. Если этого не произойдет или если болеутоляющее не поможет, поставьте в известность своего врача.
Боль в промежности
и связанный с ней дискомфорт – и это ощущение тоже нормально, ведь нереалистично рассчитывать на то, что 3—3,5-килограммовый ребенок пройдет через промежность без всяких последствий. Даже если во время родов вы избежали разрывов и вам не сделали эпизиотомию (разрез промежности), эта область все равно растягивалась, сдавливалась, т.е. была травмирована. Боль пройдет через несколько дней.
Боль пройдет через несколько дней.
В случае эпизиотомии болезненные ощущения могут усиливаться, особенно при смехе, кашле, чихании, дефекации. Как и любая рана, место эпизиотомии заживет не сразу — на это обычно требуется от 7 до 10 дней. В это время женщине запрещают сидеть, чтобы швы не разошлись. При этом разрешают сидеть на унитазе и присаживаться на жесткий стул на 5-е сутки на ту ягодицу, где нет шва.
Пока вы находитесь в родильном доме, медсестра будет регулярно осматривать ваши швы на предмет воспаления или других признаков инфекции. Однако появление инфекции при соблюдении правил гигиены маловероятно. Из правил гигиены неукоснительно следует соблюдать следующие: после каждого посещения туалета необходимо омывать промежность теплой водой, можно без мыла. 2 раза в сутки следует принимать душ.
В первое время после родов из груди выделяется только молозиво — густая желтоватая жидкость, а молоко появляется на 2—3-й день. В период начала лактации молочные железы часто приобретают повышенную чувствительность, иногда
в груди ощущается распирающая боль
, она «каменеет». При значительном нагрубании груди врач может порекомендовать ограничить количество потребляемой жидкости, при избытке молока и значительном нагрубании молочных желез, возможно, понадобится сцеживание. Для профилактики трещин сосков и при их появлении вам пригодится мазь БЕПАНТЕН.
При значительном нагрубании груди врач может порекомендовать ограничить количество потребляемой жидкости, при избытке молока и значительном нагрубании молочных желез, возможно, понадобится сцеживание. Для профилактики трещин сосков и при их появлении вам пригодится мазь БЕПАНТЕН.
В течение первых суток после родов многие женщины испытывают
трудности с мочеиспусканием
. У некоторых просто нет позывов к мочеиспусканию; другие испытывают потребность, но не могут опорожнить мочевой пузырь. Еще кто-то может мочиться, но при этом испытывает боль и жжение – это признаки воспаления мочеиспускательного канала, о которых нужно непременно сообщить доктору. Несмотря на все трудности, необходимо, чтобы мочевой пузырь был опорожнен в первые 6—8 часов после родов. Это делается для того, чтобы увеличившийся в размерах мочевой пузырь не мешал нормальному сокращению матки после родов. В крайнем случае, если так и не удастся опорожнить мочевой пузырь в течение 4 часов после родов, женщине могут поставить катетер. После родов нужно, вне зависимости от желания, мочиться не реже, чем раз в 4 часа. Функция мочевого пузыря нормализуется через 3-7 дней.
После родов нужно, вне зависимости от желания, мочиться не реже, чем раз в 4 часа. Функция мочевого пузыря нормализуется через 3-7 дней.
Причинами
проблем со стулом
могут быть несколько факторов как физического, так и психологического характера. Во-первых, мышцы живота, которые участвуют в дефекации, во время родов растянулись и стали работать менее эффективно. Во-вторых, прямая кишка, как и мочевой пузырь, также испытывала давление продвигающегося плода и сразу наладить нормальную работу не может. Кроме того, она относительно пуста из-за повышенной деятельности в начале родов, уменьшенного потребления пищи и, возможно, пониженного аппетита в начале послеродового периода, связанного с возбуждением или усталостью. Чаще препятствием для послеродовой дефекации является страх, что разойдутся швы. Налаживание работы кишечника редко бывает легким и быстрым, на это уйдет несколько дней. Включайте в свой ежедневный рацион больше клетчатки: хлеба с отрубями, свежих фруктов и овощей, сухофруктов и орехов, вареного чернослива — и увеличьте потребление жидкости. Это смягчит стул, однако следите, чтобы среди овощей и фруктов не было аллергенов: помните, что до прихода молока и установления лактации не следует употреблять очень много жидкости. Постарайтесь больше двигаться, если позволяет состояние. И не волнуйтесь, что у вас разойдутся швы, – этого не произойдет. Поскольку перед родами женщине чаще делают очистительную клизму, то в первые 2-3 суток стула, как правило, не бывает.
Это смягчит стул, однако следите, чтобы среди овощей и фруктов не было аллергенов: помните, что до прихода молока и установления лактации не следует употреблять очень много жидкости. Постарайтесь больше двигаться, если позволяет состояние. И не волнуйтесь, что у вас разойдутся швы, – этого не произойдет. Поскольку перед родами женщине чаще делают очистительную клизму, то в первые 2-3 суток стула, как правило, не бывает.
Чтобы избежать
головокружения
, после родов вставайте с кровати аккуратно, спокойно, не поднимайтесь резко. Особенно к этой рекомендации следует прислушаться женщинам с низким давлением, тем, кто во время родов потерял много жидкости, кто ощущает сильную слабость. Спать и лежать после родов лучше на животе: в этой позиции матка быстрее сокращается.
После родов
живот не сразу принимает свою первоначальную форму
, поскольку его мышцам и коже необходимо время, чтобы сократиться, также как и мышцам матки. Для того чтобы скорее вернуть былую форму, сразу после родов, после первого осмотра доктора, можно использовать специальный послеродовый бандаж, а также дыхательные упражнения (традиционную гимнастику можно будет выполнять только спустя 6—8 недель после родов). Дыхательные упражнения – это дыхание животом: на вдохе живот надуть, на выдохе – сдуть. Повторять 10—20 раз, 4—5 раз в сутки.
Для того чтобы скорее вернуть былую форму, сразу после родов, после первого осмотра доктора, можно использовать специальный послеродовый бандаж, а также дыхательные упражнения (традиционную гимнастику можно будет выполнять только спустя 6—8 недель после родов). Дыхательные упражнения – это дыхание животом: на вдохе живот надуть, на выдохе – сдуть. Повторять 10—20 раз, 4—5 раз в сутки.
Кесарево сечение:
в первые сутки после операции разрешается только пить воду с лимонным соком. Но уже на вторые сутки маму переводят в послеродовое отделение, где она сразу же начинает вести активный образ жизни — встает и ходит, кормит своего малыша.
Основные симптомы, которые могут появиться в первые сутки после родов:
-
Кровянистые
выделения из влагалища
. -
Болезненные сокращения матки после родов даже спустя сутки. -
Дискомфорт или боль в промежности (особенно если вам накладывали швы).
-
Дискомфорт при ходьбе, если вам накладывали швы. -
Мышечные боли во всем теле. -
Разрыв капилляров (в глазах, на лице). -
Трудности с мочеиспусканием. -
Затрудненная и дискомфортная дефекация в первые несколько дней; запор.
Первая неделя после родов
Продолжаются
вагинальные выделения
: в течение 1—2 недель после родов выделения постепенно становятся водянисто-розовыми, затем коричневыми и, наконец, желтовато-белыми. В этот период следует пользоваться гигиеническими прокладками (а не тампонами: они могут спровоцировать воспалительные заболевания матки и придатков). Выделения могут прекратиться через две недели, а могут продолжаться вплоть до 6—8-й, и в них иногда появляется небольшая примесь крови. При возобновлении кровянистых выделений необходимо обратиться к врачу. Если после первой недели у вас наблюдается что-то более серьезное, нежели уменьшающиеся кровянистые выделения, например появились обильные кровянистые выделения, или выделения с неприятным запахом, или повысилась температура, вам следует обратиться к врачу — может быть, на стенке матки остался кусочек плаценты. В этом случае понадобится госпитализация и, возможно, выскабливание матки для удаления остатков плаценты. Также следует обратиться к врачу в том случае, если коричневатые или желтоватые лохии продолжают выделяться дольше 6 недель, поскольку это может быть результатом инфекции, особенно если они сопровождаются повышением температуры или болью, а также повышенной чувствительностью в области живота.
В этом случае понадобится госпитализация и, возможно, выскабливание матки для удаления остатков плаценты. Также следует обратиться к врачу в том случае, если коричневатые или желтоватые лохии продолжают выделяться дольше 6 недель, поскольку это может быть результатом инфекции, особенно если они сопровождаются повышением температуры или болью, а также повышенной чувствительностью в области живота.
Швы
, оставшиеся после эпизиотомии, необходимо содержать сухими и чистыми. Скорее всего, их придется обрабатывать и после выписки из роддома, а принимая душ, следить за тем, чтобы вода не попадала во влагалище. Можно обмывать наружные половые органы и промежность отваром ромашки, календулы, эвкалипта. Первые три месяца после родов вам придется вставать с кровати аккуратно, предварительно повернувшись на бок, минуя сидячее положение (это уменьшит давление на мышцы промежности), и кормить ребенка лежа на боку или полусидя; нельзя будет поднимать тяжести.
Рождение ребенка — очень значительное событие для женщины не только физически, но и психологически. Во-первых, роды сами по себе истощают молодую маму, а во-вторых, во время и после родов изменяется выработка гормонов. Поэтому естественно, что в это время наступает
период психической нестабильности
. Наиболее типичное ощущение в первые дни после родов — приподнятость настроения, но в последующие дни, а иногда и недели некоторые женщины становятся грустными, унылыми, ушедшими в себя и апатичными; нередко они страдают от чувства вины, что не ощущают большого восторга по поводу рождения малыша. Стоит отметить, что это обычные для послеродового периода эмоции, связанные с нормализацией гормонального фона. Совет – больше гулять, отдыхать, сосредоточившись не на отрицательных, а на положительных эмоциях.
В течение 7 дней после кесарева сечения (до снятия швов) медсестра ежедневно обрабатывает послеоперационный шов антисептическими растворами (например, йодом, «зеленкой») и меняет повязку.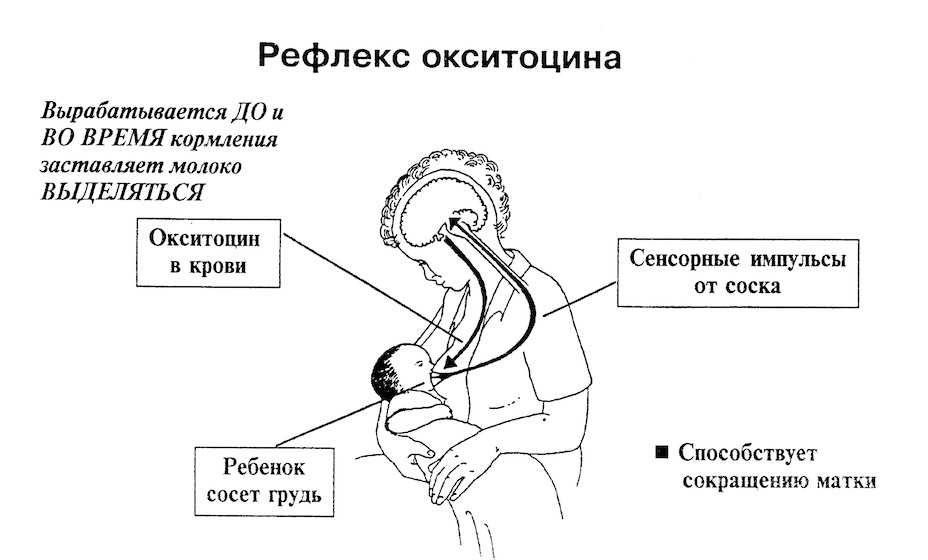 Кожный рубец формируется примерно на 7-е сутки после операции; уже через неделю после кесарева сечения можно совершенно спокойно принимать душ. Только не надо тереть шов мочалкой – это можно будет делать еще через неделю. Выписывают из родильного дома в случае отсутствия каких-либо осложнений на 7—10-е сутки после оперативного родоразрешения. Поскольку болезненность в области рубца может сохраняться до нескольких недель, то женщине бывает трудно наклоняться, поэтому проще присаживаться, сгибая ноги в коленных и тазобедренных суставах. При кормлении рационально использовать позы, при которых малыш не лежит на животе (не давит на область рубца), например когда младенец лежит под мышкой у мамы.
Кожный рубец формируется примерно на 7-е сутки после операции; уже через неделю после кесарева сечения можно совершенно спокойно принимать душ. Только не надо тереть шов мочалкой – это можно будет делать еще через неделю. Выписывают из родильного дома в случае отсутствия каких-либо осложнений на 7—10-е сутки после оперативного родоразрешения. Поскольку болезненность в области рубца может сохраняться до нескольких недель, то женщине бывает трудно наклоняться, поэтому проще присаживаться, сгибая ноги в коленных и тазобедренных суставах. При кормлении рационально использовать позы, при которых малыш не лежит на животе (не давит на область рубца), например когда младенец лежит под мышкой у мамы.
Основные симптомы в первую неделю после родов
-
Дискомфорт и набухание молочных желез между вторым и пятым днями после родов (иногда позже). -
Болезненные соски. -
Продолжающиеся выделения. -
Возбуждение или депрессия.
-
Чувство беспомощности и страха при мысли о своей роли матери, о кормлении грудью (если вы кормите).
Учтите, что временной диапазон восстановления организма после родов – примерно 6—8 недель. В первую неделю после родов вы в тот или иной момент можете испытать все описанные выше физические и эмоциональные последствия, а можете заметить только некоторые из них. Возможно, у вас появятся и иные, не столь распространенные симптомы. Обо всех необычных или очень сильно выраженных симптомах сообщайте медсестрам или наблюдающему вас врачу.
Чтобы после выписки из роддома ваше восстановление шло полным ходом,
не забудьте проконсультироваться в роддоме с врачами
и получить нужную вам информацию по следующим вопросам: как обрабатывать промежность, как вести себя после операции (включая обработку шва, если у вас было кесарево сечение), как делать простую физзарядку после родов, как кормить грудью и ухаживать за сосками (при грудном вскармливании), как ухаживать за ребенком.
Статья предоставлена журналом «9 Месяцев»
Запись к специалистам по телефону единого колл-центра:
+7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Послеродовой период. Гигиена.
После родов женщина очень уязвима для инфекций, ведь внутренние половые органы представляют по сути одну большую рану. Для того чтобы избежать угрозы разного рода осложнений, родильнице очень важно соблюдать правила интимной гигиены.
Считается, что послеродовый период длится от 6 до 8 недель и заканчивается, когда организм женщины приходит в состояние, в котором он был до наступления беременности.
Особенности:
• Во-первых, в полости матки имеется обширная раневая поверхность — это место, где прикреплялась плацента (плацентарная площадка). Эта рана, как и любая другая (например, порез на пальце) легко воспаляется при попадании в нее микробов. Выделения из полости матки, есть не что иное, как раневое отделяемое.
Эта рана, как и любая другая (например, порез на пальце) легко воспаляется при попадании в нее микробов. Выделения из полости матки, есть не что иное, как раневое отделяемое.
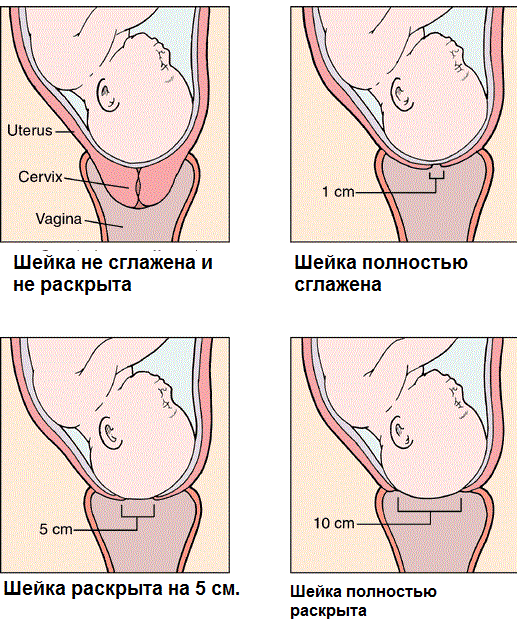
• Во-вторых, шейка матки, выполнявшая в родах роль «ворот», через которые рождался малыш, в послеродовом периоде длительное время остается приоткрытой. Сразу после родов канал шейки матки свободно пропускает кисть руки, через сутки после родов — 2 пальца, через 3 суток — 1 палец, через 10 суток шеечный канал уже пропускает купол пальца, полностью закрываясь через 3 недели после родов. То есть проход к ране для микробов в первые дни после родов открыт.
• В-третьих, в послеродовом периоде во влагалище преобладает щелочная реакция (это обусловлено тем, что лохии имеют щелочную реакцию), тогда как в обычном состоянии влагалищная среда имеет кислую реакцию, что является действенным барьером для чужеродных агентов. У молодой мамы этот защитный фактор не действует.
• В-четвертых, у родильниц снижены иммунные (защитные) силы, так как помимо закономерного угнетения иммунитета в период беременности на организм оказывает влияние родовой стресс, мощная гормональная перестройка, а также кровопотеря, неизбежная в родах.
• В-пятых, наличие швов, наложенных на разрывы мягких родовых путей, также является фактором риска проникновения инфекции. Необходимо отметить, что если в родах не было явных разрывов шейки матки, влагалища и промежности, потребовавших зашивания, все равно у любой родильницы имеются микротрещины, которые могут стать «входными воротами» для инфекции.
Правила выполнения гигиенических процедур:
• в послеродовом периоде (особенно в первые 7-10 дней после родов, пока не произойдет заживление ранок и микротрещин родовых путей, а также не снимут швы, если они были наложены) необходимо подмываться после каждого посещения туалета, а также утром и вечером перед сном;
• подмываться нужно теплой водой чисто вымытыми руками в направлении от промежности к анусу, чтобы не занести инфекцию из прямой кишки во влагалище. Руки необходимо мыть до и после подмывания;
• подмываться следует в строго определенном порядке: сначала область лобка и больших половых губ, потом внутренняя поверхность бедер и в последнюю очередь — область заднего прохода. Струя воды должна быть направлена спереди назад, без проникновения глубоко во влагалище, чтобы избежать вымывания полезной микрофлоры влагалища, которая защищает от проникновения чужеродных агентов;
Струя воды должна быть направлена спереди назад, без проникновения глубоко во влагалище, чтобы избежать вымывания полезной микрофлоры влагалища, которая защищает от проникновения чужеродных агентов;
• нет никакой необходимости в использовании губок, мочалок, так как при подмывании с помощью мочалки образуются микротрещины, способствующие проникновению инфекции;
• после подмывания кожу промежности необходимо промокнуть полотенцем, предназначенным сугубо для интимной гигиены, либо для этих целей пользоваться хлопчатобумажной пеленкой, которую необходимо менять ежедневно, в послеродовом периоде можно использовать одноразовые полотенца. Направление промакивающих движений должно быть такое же, как при подмывании — спереди назад.
Средства для интимной гигиены
Важным вопросом является правильный выбор средства для интимной гигиены. Это средство должно хорошо очищать кожу, не обладая при этом раздражающим действием, а также не вызывать аллергических реакций. Для гигиены в послеродовом периоде можно пользоваться детским мылом, непродолжительное время (7-10 дней) — мылом с антибактериальным эффектом. Специальные средства для интимной гигиены — различные гели, пенки и т.п. также можно использовать после родов. Их положительными качествами являются отсутствие раздражающего влияния на кожу за счет нейтрального рН, хороший очищающий и дезодорирующий эффект, но самое ценное свойство данных средств — антибактериальная и противовоспалительная защита. Средство для интимной гигиены, так же, как и средство для душа, следует выбирать проверенное, то есть то, которое не вызывало аллергии до беременности. Дело в том, что в силу перестройки иммунитета после родов применение новых средств гигиены может вызвать аллергическую реакцию, даже если у вас не было аллергии никогда в жизни.
Для гигиены в послеродовом периоде можно пользоваться детским мылом, непродолжительное время (7-10 дней) — мылом с антибактериальным эффектом. Специальные средства для интимной гигиены — различные гели, пенки и т.п. также можно использовать после родов. Их положительными качествами являются отсутствие раздражающего влияния на кожу за счет нейтрального рН, хороший очищающий и дезодорирующий эффект, но самое ценное свойство данных средств — антибактериальная и противовоспалительная защита. Средство для интимной гигиены, так же, как и средство для душа, следует выбирать проверенное, то есть то, которое не вызывало аллергии до беременности. Дело в том, что в силу перестройки иммунитета после родов применение новых средств гигиены может вызвать аллергическую реакцию, даже если у вас не было аллергии никогда в жизни.
Белье
К белью в послеродовом периоде предъявляются два основных требования — во-первых, оно должно хорошо пропускать воздух, во-вторых — не слишком плотно прилегать к коже, дабы не создавать «парникового эффекта», не травмировать дополнительно, особенно швы.
Наличие швов
Наличие швов на шейке матки, влагалище, половых губах и промежности свидетельствует о дополнительных «входных воротах» для инфекции. Если вам были наложены швы на промежность, то влечение 3-4 недель не рекомендуется сидеть, чтобы швы не разошлись, кормить ребенка рекомендуется стоя или лежа в постели. В период нахождения в послеродовом отделении акушерка будет обрабатывать швы дважды в день раствором зеленки или йодом, при благополучном заживлении шелковые швы с промежности будут сняты на 5-е сутки послеродового периода. При подмывании также нет необходимости использовать губку или мочалку, желательно не касаться швов руками, достаточно направить струю душа на эту область, а затем аккуратно промокнуть кожу полотенцем или пеленкой.
Деликатные проблемы
В первые дни послеродового периода важно следить за своевременным опорожнением мочевого пузыря и прямой кишки, так как нарушение опорожнения соседних с маткой органов будет мешать ее нормальному сокращению, а следовательно, может осложнить течение послеродового периода.
Если вы не чувствуете желания помочиться, необходимо опорожнять мочевой пузырь каждые 3 часа. Если вам не удается самостоятельно опорожнить мочевой пузырь, обязательно скажите об этом врачу или акушерке, в некоторых случаях приходится прибегать к медикаментозной терапии.
Возникновение или обострение геморроя, а также запоры. Необходимо, чтобы кишечник опорожнился через 2-3 суток после родов.
Общая гигиена
Частое мытье рук, ведь вы будете контактировать с малышом, который еще очень уязвим для инфекции. Душ принимать желательно дважды в день — утром и вечером. Постельное белье в послеродовом периоде необходимо менять не реже, чем через 5-7 дней. В послеродовом отделении на постели имеется клеенка, поверх которой стелется пеленка, меняемая ежедневно или по мере загрязнения. Сорочка должна быть хлопчатобумажной, менять ее необходимо ежедневно. Строго индивидуальными должны быть полотенца для рук, молочных желез и интимной гигиены. Молочные железы следует мыть руками, без помощи губок и мочалок не чаще 2 раз в сутки детским мылом. Не следует смазывать область сосков антисептиками (зеленкой, например) — это пересушивает кожу, снижает собственные защитные силы. Лучший способ для профилактики инфекции — после кормления выдавить пару капель молока, смазать им область соска и околососковый кружок, дать высохнуть на воздухе в течение 2-3 минут. В первые дни после родов связки, поддерживающие матку, еще находятся в растянутом состоянии, за счет чего она очень подвижна. Для принятия маткой правильного положения (она должна быть обращена кпереди) желательно спать на животе.
Молочные железы следует мыть руками, без помощи губок и мочалок не чаще 2 раз в сутки детским мылом. Не следует смазывать область сосков антисептиками (зеленкой, например) — это пересушивает кожу, снижает собственные защитные силы. Лучший способ для профилактики инфекции — после кормления выдавить пару капель молока, смазать им область соска и околососковый кружок, дать высохнуть на воздухе в течение 2-3 минут. В первые дни после родов связки, поддерживающие матку, еще находятся в растянутом состоянии, за счет чего она очень подвижна. Для принятия маткой правильного положения (она должна быть обращена кпереди) желательно спать на животе.
Заключение
Необходим осмотр гинеколога через 10-14 дней после выписки из родильного дома. Даже если вас ничего не беспокоит, врач должен убедиться, в том, что послеродовый период протекает без патологических отклонений (матка сократилась нормально, шейка матки сформировалась, швы зажили и т. п.), а также рекомендовать подходящее средство контрацепции.
п.), а также рекомендовать подходящее средство контрацепции.
Послеродовая тренировка: Когда вы можете заниматься спортом после родов
Послеродовая тренировка — это отличный способ уделить первостепенное внимание физическому и психическому здоровью в то время, когда ваши собственные потребности могут казаться второстепенными. Как только вы почувствуете себя готовым и ваш лечащий врач даст вам зеленый свет, вы сможете приступить к малоинтенсивной деятельности, такой как ежедневная ходьба и упражнения для мышц тазового дна. Оттуда вы можете перейти к тренировкам с более высокой отдачей, в зависимости от вашего уровня физической подготовки. Регулярные физические упражнения не только безопасны, они полезны для вас и не влияют на выработку молока.
Когда я смогу начать заниматься после родов?
Американский колледж акушеров и гинекологов (ACOG) говорит, что можно постепенно начинать заниматься спортом, как только вы получите разрешение от своего акушера или акушерки, и до тех пор, пока вы чувствуете себя готовым к этому. Ваш поставщик медицинских услуг может попросить вас подождать, пока он не увидит вас на первом послеродовом осмотре, чтобы сначала посмотреть, как вы себя чувствуете.
Ваш поставщик медицинских услуг может попросить вас подождать, пока он не увидит вас на первом послеродовом осмотре, чтобы сначала посмотреть, как вы себя чувствуете.
Если вы занимались спортом на протяжении всей беременности и роды через естественные родовые пути проходили без осложнений, вы можете безопасно выполнять легкие упражнения — прогулки по окрестностям, модифицированные отжимания и растяжки — в течение нескольких дней после родов, если вы не находитесь в какой-либо физической нагрузке. боль. Если вы не были активны во время беременности или сократили свои занятия фитнесом по прошествии нескольких недель, лучше проконсультироваться с акушером или акушеркой, прежде чем снова начать заниматься спортом.
Прежде чем приступить к упражнениям после кесарева сечения, поговорите со своим лечащим врачом и подождите, пока вы не восстановитесь после операции, прежде чем начинать программу упражнений. Разрез после кесарева сечения заживает не менее нескольких недель, и может пройти еще некоторое время, прежде чем вы действительно захотите тренироваться. Тем не менее рекомендуется ходить в легком темпе, поскольку это способствует заживлению и помогает предотвратить образование тромбов и другие осложнения.
Тем не менее рекомендуется ходить в легком темпе, поскольку это способствует заживлению и помогает предотвратить образование тромбов и другие осложнения.
После того, как ваш врач дал вам зеленый свет, вы не только можете снова начать двигаться, но и подтверждается многочисленными исследованиями преимуществ послеродовых упражнений. Вы можете начать с послеродовых упражнений для мышц тазового дна, которые помогут вам восстановить контроль над мочевым пузырем и вылечить поврежденное или ослабленное тазовое дно. Упражнения на укрепление пресса также полезны в послеродовом периоде — укрепление брюшной стенки может уменьшить расслоение этих мышц (известное как диастаз прямых мышц живота) во время беременности.
Регулярные послеродовые аэробные упражнения не только безопасны, но и улучшат ваше общее состояние здоровья и физическую форму, не оказывая отрицательного влияния на выработку грудного молока или рост вашего ребенка. Это также может быть благом для вашего настроения и психического здоровья — исследования показали, что физические упражнения могут помочь предотвратить послеродовую депрессию. Просто поначалу делайте это медленно, будьте нежны с собой и пейте много воды, когда вернетесь к своей обычной тренировке или начнете новую.
Просто поначалу делайте это медленно, будьте нежны с собой и пейте много воды, когда вернетесь к своей обычной тренировке или начнете новую.
Каковы рекомендации по послеродовым упражнениям?
Американский колледж акушеров и гинекологов рекомендует уделять послеродовым упражнениям от 20 до 30 минут в день. Но вы можете начать с 10 минут легкой аэробной активности, например, ходьбы. Когда вы восстановите силы, вы можете увеличить продолжительность или количество прогулок и начать заниматься другой аэробной активностью.
В течение первых шести недель после родов тренируйтесь медленно и сохраняйте интенсивность тренировок, при которой вы можете поддерживать разговор, но не распевать песню. Попробуйте дойти до трех-пяти раз в неделю по 30 минут при таком уровне нагрузки.
Некоторые другие рекомендации по послеродовым упражнениям включают:
Реклама | страница продолжается ниже
Работайте над мышцами тазового дна. Как только вы почувствуете себя готовым, начните выполнять ежедневные послеродовые упражнения для мышц тазового дна (например, упражнения Кегеля) и другие упражнения для укрепления мышц кора. Это поможет нарастить мышцы рядом с маткой, мочевым пузырем и тонкой кишкой, чтобы вы могли восстановить контроль над мочевым пузырем и свободу смеяться, не беспокоясь о послеродовом недержании мочи. Если вам нужны дополнительные рекомендации, попросите своего врача направить вас к физиотерапевту тазового дна.
Это поможет нарастить мышцы рядом с маткой, мочевым пузырем и тонкой кишкой, чтобы вы могли восстановить контроль над мочевым пузырем и свободу смеяться, не беспокоясь о послеродовом недержании мочи. Если вам нужны дополнительные рекомендации, попросите своего врача направить вас к физиотерапевту тазового дна.
Запишитесь на занятия для молодых мам. Попробуйте найти тот, который преподает специалист по послеродовым упражнениям. Многие YMCA, центры отдыха, тренажерные залы и студии йоги предлагают личные (а иногда и виртуальные) занятия для молодых мам. В популярных онлайн-программах, таких как Peloton и Daily Burn, есть специальные послеродовые тренировки, которые вы можете транслировать из дома. Если вы не можете найти специальный курс для послеродового периода, попробуйте тот, который фокусируется на тонизировании и растяжке с низким воздействием.
Не ограничивайте себя в еде. Первые несколько недель после рождения ребенка предназначены не для того, чтобы сосредоточиться на послеродовой потере веса, а для того, чтобы сблизиться с ребенком и приспособиться к вашей волнующей (и да, подавляющей!) новой роли родителя. Слишком раннее начало диеты после родов может не только ухудшить ваше настроение и уровень энергии, но и уменьшить выработку молока, если вы кормите грудью.
Слишком раннее начало диеты после родов может не только ухудшить ваше настроение и уровень энергии, но и уменьшить выработку молока, если вы кормите грудью.
Дайте себе время и благодать. Упражнения полезны для вас, но слушайте свой организм и не переусердствуйте в первые несколько месяцев после родов. Ваше тело только что произвело на свет крошечного нового человека, и ему нужно время, чтобы исцелиться — и уснуть. Нет никакой спешки или рекомендуемых сроков для возвращения к вашему дородовому уровню физической подготовки.
Какие есть отличные планы тренировок после родов для молодых мам?
Познакомьтесь с базовыми упражнениями, укрепляющими мышцы живота, мышц таза и верхней части тела. Упражнения Кегеля — это самое простое начало, оно улучшит кровообращение в тазовом дне и предотвратит недержание мочи. Для начала лягте на спину, согните колени и напрягите мышцы влагалища. Начните с того, что почувствуйте, как сокращаются мышцы тазового дна — мышцы, которые вы сжимаете, чтобы остановить поток мочи. Сосредоточьтесь на изоляции этих мышц и не сжимайте бедра или ягодицы во время сокращения.
Сосредоточьтесь на изоляции этих мышц и не сжимайте бедра или ягодицы во время сокращения.
Как только вы почувствуете сокращения мышц тазового дна, начните с двух типов упражнений: первое — это короткие движения сокращения и расслабления, называемые «быстрыми движениями» — доведите их до 10–20 повторений. Второе — это медленное, все более сильное сокращение, которое вы удерживаете и расслабляете в течение нескольких секунд — подумайте о мышцах тазового дна, которые сокращаются так же, как лифт медленно поднимается и опускается. Со временем выполняйте до трех-четырех подходов Кегеля до трех раз в день.
Добавьте отжимания, чтобы проработать руки, спину и основные мышцы. Встаньте на четвереньки и опуститесь как можно ниже, держа спину ровно и напрягая пресс. Повторите это от 10 до 12 раз и работайте до трех подходов. Это поможет вам избежать болей в спине и укрепить силы для ношения и вынашивания ребенка. Если вы предпочитаете планки, вы можете заменить их и попытаться удерживать положение от 30 секунд до минуты.
Включите два легких упражнения для укрепления пресса – подъемы головы и плеч и наклон таза или мостик. Чтобы сделать и то, и другое, начните с положения лежа на спине с согнутыми коленями. Подъемы головы и плеч — это, по сути, медленные, контролируемые скручивания; наклоны таза включают поднятие копчика и удержание в течение нескольких секунд, прежде чем отпустить. Повторите оба упражнения восемь-десять раз — эти движения также помогут снизить риск болей в спине.
Найдите занятие по послеродовой йоге, чтобы погрузиться в поток йоги низкой интенсивности. Мало того, что новая практика йоги поможет восстановить вашу энергию и снизить кровяное давление, исследования показывают, что йога уменьшает послеродовую депрессию и тревогу. Занятия также свяжут вас с другими молодыми мамами, что может стать спасательным кругом в период частой изоляции новорожденных. Если вы не можете прийти на занятие, попробуйте транслировать послеродовую тренировку йоги дома.
Когда вы почувствуете, что готовы, вы можете перейти к более легким упражнениям, таким как плавание, езда на велосипеде и поднятие тяжестей. Для упражнений с более высокой нагрузкой, таких как бег, эксперты рекомендуют подождать не менее 12 недель после рождения. Однако, если вы были элитным или конкурентоспособным спортсменом до и во время беременности, вы, вероятно, сможете вернуться к высокоинтенсивным тренировкам быстрее, чем другие; просто обязательно пейте много воды и ешьте достаточно калорий, чтобы поддерживать свой уровень активности.
Для упражнений с более высокой нагрузкой, таких как бег, эксперты рекомендуют подождать не менее 12 недель после рождения. Однако, если вы были элитным или конкурентоспособным спортсменом до и во время беременности, вы, вероятно, сможете вернуться к высокоинтенсивным тренировкам быстрее, чем другие; просто обязательно пейте много воды и ешьте достаточно калорий, чтобы поддерживать свой уровень активности.
Когда безопасно начинать послеродовую тренировку пресса?
Если у вас были вагинальные роды, безопасно начинать легкие упражнения для брюшного пресса в течение нескольких дней после родов. (Мама, которая восстанавливается после кесарева сечения, возможно, придется подождать как минимум на несколько недель дольше, так как вы восстанавливаетесь после серьезной операции на органах брюшной полости.) Обратите внимание, что слово «легкий» здесь ключевое. Позаботьтесь о мышцах живота и не делайте никаких традиционных приседаний или скручиваний в течение первых нескольких месяцев после родов — они слишком сильно нагружают эти мышцы и неэффективны для восстановления силы брюшного пресса.
Вместо этого попросите своего поставщика медицинских услуг (или инструктора по фитнесу, имеющего опыт в дородовых или послеродовых упражнениях) показать вам более мягкие упражнения для укрепления мышц пресса. Хорошая послеродовая тренировка пресса должна свести к минимуму нагрузку на нижнюю часть спины и среднюю линию (центр живота, идущий вертикально от грудины к тазу).
У многих женщин образуется щель между мышцами живота по мере увеличения живота во время беременности и родов. Это состояние называется диастазом прямых мышц живота. Разрыв может или не может полностью закрыться после родов, но в большинстве случаев он не вызывает никаких краткосрочных или долгосрочных проблем. Даже легкие послеродовые упражнения для брюшного пресса могут помочь сократить этот промежуток.
Примечание о бандажах для живота (также известных как обертывания для живота): некоторые женщины говорят, что обертывания для живота помогли им быстрее восстановить фигуру, но эксперты по фитнесу часто предостерегают от них. Связывание просто уменьшает работу ваших основных мышц, вместо того, чтобы заставлять эти мышцы становиться сильнее.
Связывание просто уменьшает работу ваших основных мышц, вместо того, чтобы заставлять эти мышцы становиться сильнее.
Есть ли опасения по поводу физических упражнений и грудного вскармливания?
Нет, нет причин беспокоиться о том, что физические упражнения повлияют на грудное вскармливание или выработку молока. Пока вы пьете много воды и придерживаетесь здоровой диеты для грудного вскармливания, которая составляет дополнительные 450–500 ежедневных калорий, необходимых вашему телу во время кормления грудью, даже интенсивные физические упражнения не окажут значительного влияния на количество или состав вашего грудного молока. Тем не менее, вы должны избегать упражнений, которые вызывают болезненность груди.
Носите поддерживающий спортивный бюстгальтер во время тренировки и старайтесь кормить ребенка грудью перед тренировкой, чтобы ваша грудь не чувствовала себя неприятно наполненной. Если ваша грудь болит во время тренировок, попробуйте носить два бюстгальтера для фитнеса для дополнительной поддержки.
Каковы признаки того, что мне, возможно, нужно замедлить послеродовую тренировку?
Чрезмерная физическая активность в течение первых нескольких недель после родов может вызвать любой из перечисленных ниже признаков. Позвоните своему акушеру или акушеру, если:
- Ваши выделения из влагалища (лохии) становятся более красными и обильными.
- Кровотечение возобновляется после того, как вы думали, что оно остановилось.
- Вы испытываете любую боль во время физических упражнений, независимо от того, болит она в суставах, мышцах или связана с родами.
Притормозите или сделайте перерыв в тренировках, если:
- Вы чувствуете себя утомленным, а не бодрым.
- Ваши мышцы необычно долго болят после тренировки, что влияет на вашу способность поддерживать тело во время движения. Ваши мышцы также могут чувствовать дрожь при использовании.
- Утренняя частота сердечных сокращений в состоянии покоя повышена более чем на 10 ударов в минуту по сравнению с обычной частотой сердечных сокращений.
 Подумайте о том, чтобы проверять свой утренний пульс каждый день перед тем, как встать с постели — это полезный показатель вашего общего состояния здоровья. Когда он превышает нормальную норму, это признак того, что вы слишком много делаете и вам нужно больше отдыхать.
Подумайте о том, чтобы проверять свой утренний пульс каждый день перед тем, как встать с постели — это полезный показатель вашего общего состояния здоровья. Когда он превышает нормальную норму, это признак того, что вы слишком много делаете и вам нужно больше отдыхать.
Подробнее:
Как найти время для тренировок молодой маме
Как справиться с послеродовой усталостью: Советы уставшим мамам
Послеродовой диастаз прямых мышц живота: симптомы, упражнения, фотографии
BabyCenter выбирает продукты на основе исследований наших редакторов и мудрости родителей в сообществе BabyCenter. Все цены и подробности актуальны на момент публикации. Мы можем получать комиссию от торговых ссылок.
По мере развития беременности соединительная ткань, соединяющая прямые мышцы живота, истончается и расширяется, освобождая место для растущего ребенка. Этот процесс называется диастазом прямых мышц живота. После рождения ребенка это может остаться, образуя вертикальную выпуклость, которая может различаться по размеру и требует времени для заживления. Существуют упражнения при диастазе прямых мышц живота, которые могут помочь, хотя для полного восстановления брюшной стенки может потребоваться до года.
Существуют упражнения при диастазе прямых мышц живота, которые могут помочь, хотя для полного восстановления брюшной стенки может потребоваться до года.
Что такое диастаз прямых мышц живота?
Прямые мышцы живота – те, что ассоциируются с «шестью кубиками» – это пара длинных плоских мышц, которые проходят вертикально вниз с каждой стороны живота. Эти мышцы удерживают внутренние органы и стабилизируют корпус.
По мере увеличения живота во время беременности соединительная ткань, соединяющая две стороны мышц, истончается и расширяется, освобождая место для растущего ребенка. Это изменение соединительной ткани и увеличение расстояния между двумя сторонами прямых мышц называется диастазом прямых мышц живота. (Гормоны беременности также играют определенную роль, расслабляя соединительную ткань, чтобы приспособиться к растущему ребенку.)
После беременности это разделение может остаться, и средняя часть может выпячиваться вверх или опускаться внутрь всякий раз, когда вы сжимаете живот. Кроме того, может быть слабость мышц брюшной стенки, из-за чего живот выпячивается.
Кроме того, может быть слабость мышц брюшной стенки, из-за чего живот выпячивается.
Диастаз прямых мышц живота обычно становится заметным, когда вы напрягаетесь, например, при кашле или сидении, и он может исчезнуть или уменьшиться, когда вы ложитесь или расслабляете мышцы живота. На этих рисунках показано, как выглядит диастаз прямых мышц живота внутри:
Большинство женщин в послеродовом периоде обнаружат, что расстояние их диастаза со временем уменьшается, но если этого не произойдет в течение трех-шести месяцев, у вас может образоваться разрыв, который не закроется самостоятельно. помощь физиотерапевта, который специализируется на женском здоровье.
Есть ли тест на диастаз прямых мышц живота?
Вот как определить, есть ли у вас диастаз прямых мышц живота после родов: Лягте на спину, согните колени и поставьте ступни на пол. Положите ладонь руки на живот так, чтобы пальцы были направлены к пальцам ног. Мягко надавите пальцами на область пупка, затем медленно поднимите голову, прижимая подбородок к груди. Это заставляет прямую мышцу живота сокращаться.
Это заставляет прямую мышцу живота сокращаться.
Если вы чувствуете зазор не менее двух пальцев между мышцами при их сокращении, у вас диастаз. Щель шириной в четыре или пять пальцев считается серьезной. Повторите процедуру ниже и выше пупка, потому что в разных местах расстояние может быть больше.
Упражнения для диастаза прямых мышц живота
Важно восстановить силу мышц кора и улучшить силу мышц брюшного пресса с помощью мягких, прогрессивных упражнений. Часто вы можете исправить диастаз с помощью специальных упражнений, но вам потребуется консультация физиотерапевта.
Исследования показали, что определенные виды упражнений для кора могут помочь вылечить диастаз прямых мышц живота, но не все они одинаково эффективны. Три приведенных ниже упражнения от Every Mother координируют работу поперечной мышцы живота, тазового дна и диафрагмы, исключая движения с повторяющимися наклонами вперед, которые могут усугубить диастаз прямых мышц живота (вспомните приседания, скручивания и перекрестные скручивания). Эти три упражнения были предоставлены Лией Келлер, CPT, создателем программы EMbody для каждой матери.
Эти три упражнения были предоставлены Лией Келлер, CPT, создателем программы EMbody для каждой матери.
Реклама | страница продолжается ниже
Фиксация талии двумя руками
Это упражнение является отличной заменой кранчам. Вместо того, чтобы использовать голову и плечи, чтобы бросить вызов своему кору, в этом упражнении в качестве рычага используется пара легких весов и две прямые руки. (Нет гантелей под рукой? Две бутылки с водой тоже подойдут!)
- Лягте на спину, согните колени и поставьте ступни на пол.
- На выдохе вытяните руки к потолку прямо над плечами (как показано на первом изображении выше).
- Вдохните, когда вы медленно опускаете руки над головой к полу, удерживая ребра зафиксированными, а таз нейтральным и сохраняя естественный изгиб в нижней части спины (как показано на втором изображении выше). Опускайте вес только настолько, насколько вам удобно, сохраняя при этом контроль.

- Когда ваши руки окажутся в нижней части диапазона движения, выдохните, выполняя упражнение Кегеля, и плотно прижмите мышцы живота к позвоночнику. Продолжайте выдыхать и задействовать корпус, поднимая руки вверх, пока они не окажутся прямо над бедрами.
- Повторяйте это медленное контролируемое упражнение в течение двух полных минут, вдыхая, когда вы опускаете прямые руки над головой к полу, затем выдыхая, когда вы задействуете глубокие мышцы кора и тазовое дно, прижимая живот к позвоночнику, чтобы стабилизироваться, когда вы поднимаете вес. резервный.
Сжатие корпуса на столе
Прежде чем приступить к этому упражнению, полезно попрактиковаться в диафрагмальном дыхании. Для этого положите руки на пол прямо под плечами, а колени — прямо под бедрами. Держите спину ровной, а голову на одной линии с позвоночником. Расслабив плечи, сделайте несколько глубоких, полных вдохов; на вдохе позвольте животу опуститься, а мышцы живота расслабьтесь. С каждым выдохом осторожно подтягивайте живот к позвоночнику.
С каждым выдохом осторожно подтягивайте живот к позвоночнику.
Выполнив несколько таких вдохов, вы готовы выполнять основные сжатия в положении на столе:
- Вдохните, затем выдохните, сжимая и поднимая мышцы тазового дна и живота вверх по направлению к позвоночнику. Сохраняйте ровную спину.
- Когда мышцы живота окажутся у позвоночника, продолжайте выдыхать, поднимая тазовое дно и прижимая пресс еще ближе к позвоночнику. Затем смягчите и полностью расслабьте кор и тазовое дно на вдохе.
- Повторите эту схему двухуровневого включения мышц, выдыхая, а затем расслабляя мышцы на вдохе. Работайте до двух минут в этом положении, отдыхая по мере необходимости.
Стенная планка с сжатием корпуса + прогрессией
- Положите руки на устойчивую стену примерно на уровне груди, на ширине плеч.
- Отведите ноги назад и подтяните бедра вперед, опуская плечи вниз от ушей.
 Сохраняйте это положение и позвольте мышцам живота частично расслабиться на вдохе.
Сохраняйте это положение и позвольте мышцам живота частично расслабиться на вдохе. - Затем выдохните, напрягая мышцы живота и тазового дна вверх и внутрь по направлению к позвоночнику. Продолжайте выдыхать, сжимая и поднимая мышцы кора и тазового дна немного сильнее по направлению к позвоночнику, а затем вдыхайте, слегка расслабляя мышцы.
- Продолжайте выдыхать, когда вы напрягаете мышцы, а затем вдыхайте, когда вы мягко расслабляете мышцы. Работайте до полной минуты, выходя из планки, чтобы отдохнуть по мере необходимости.
Когда целая минута этого движения покажется вам легкой, вы можете увеличить сложность планки, выполнив любое из следующих действий:
- Наклоните планку руками на высокую устойчивую поверхность, например на кухонную столешницу.
- Наклоните планку руками на чуть более низкую устойчивую поверхность, например, на спинку дивана.
- Планка с прямыми руками и коленями на полу, как показано ниже.

В каждом варианте планки сосредоточьтесь на выполнении сжатий корпуса на протяжении всей позы и выходите из планки для отдыха по мере необходимости. Никогда не задерживайте дыхание во время планки. Оставайтесь на каждом уровне до тех пор, пока не почувствуете себя легко, выполняя полную минуту, выполняя сжатие корпуса по всей планке.
Если вы заметили, что чувствуете усталость или вам трудно поддерживать хорошую форму, сделайте паузу и отдохните, прежде чем продолжить. Лучше безопасно планировать на более короткое время, чем потерять контроль над направлением задействования мышц (всегда подтягивая корпус и тазовое дно вверх и к позвоночнику) и координацией дыхания (выдыхайте при включении; никогда не задерживайте дыхание).
Закончив планку, отдохните в позе ребенка и сделайте несколько полных глубоких вдохов. С каждым вдохом позвольте мышцам живота и таза полностью расслабиться, расслабиться и расшириться.
Для получения дополнительной информации об упражнениях, которые можно выполнять при диастазе прямых мышц живота, посетите веб-сайт Every Mother.
Вы также можете прочитать нашу статью о послеродовой реабилитации брюшной полости, чтобы узнать больше о том, как ее найти и как выполнять некоторые из наиболее распространенных упражнений при диастазе. (Они также могут помочь женщинам, которые все еще выглядят беременными и испытывают проблемы с укреплением кора, даже если у них технически нет диастаза прямых мышц живота). может быть вариантом, особенно если вы сделали все возможное с помощью физиотерапии, но все еще боретесь со слабым ядром.
Операция по устранению диастаза прямых мышц живота включает сшивание мышц брюшной стенки по средней линии. В некоторых случаях хирург может провести операцию лапароскопически (с помощью крошечной камеры и инструментов, вводимых через небольшие разрезы). Тяжелый диастаз прямых мышц живота требует открытой операции на брюшной полости через больший разрез.
Если вы планируете иметь еще детей, хирургическое вмешательство не рекомендуется, так как во время этих беременностей мышцы живота должны будут снова разделиться. Но все же рекомендуется поработать с физиотерапевтом, чтобы укрепить мышцы кора, так как это может привести к тому, что в будущем диастаз прямых мышц живота будет менее выражен.
Но все же рекомендуется поработать с физиотерапевтом, чтобы укрепить мышцы кора, так как это может привести к тому, что в будущем диастаз прямых мышц живота будет менее выражен.
Как избежать диастаза прямых мышц живота?
Если вы можете, рекомендуется начать делать упражнения для укрепления мышц кора до того, как вы забеременеете. Подумайте о том, чтобы проконсультироваться с физиотерапевтом, специализирующимся на женском здоровье, о том, как сохранить упругость брюшной стенки во время и после беременности. Имейте в виду, что вы не вызовете диастаза прямых мышц живота, выполняя упражнения на пресс, и помните, что это нормальное состояние, которое играет роль в освобождении места для вашего растущего плода.
Нет причин для беспокойства по поводу этого состояния, поскольку оно не окажет негативного влияния на вашу беременность или выздоровление. Такие факторы, как генетика, количество беременностей, прибавка в весе и размер ребенка, влияют на то, насколько широким будет ваш диастаз прямых мышц живота, но даже если у вас разовьется широкий диастаз, есть большая вероятность, что он улучшится после беременности.
