Синдром острого живота у детей: Острый живот у детей
Понятие «острый живот» и тактика при нем
- Главная >
- Подразделения >
- Скорая помощь >
- Понятие «острый живот» и тактика при нем
Приём вызовов скорой помощи осуществляется ежедневно
круглосуточно бесплатно
Телефоны: 8 (812) 702-49-21
Термин «острый живот» собирательный, под ним понимают ряд острых
хирургических заболеваний органов брюшной полости, которые имеют
много общих признаков и требуют, как правило, срочного
хирургического вмешательства. Если хирургическое лечение
запаздывает, то возникают опасные для жизни осложнения.
Самым частым из ряда этих заболеваний является острый
аппендицит.При этом заболевании происходит воспаление
червеобразного отростка (аппендикса). Классические признаки этого
заболевания: боль в животе, повышение температуры тела, рвота,
задержка стула, напряжение мышц живота, лейкоцитоз (увеличение числа
лейкоцитов в крови) положительный симптом раздражения брюшины.
Боли в животе чаще всего возникают постепенно, имеют постоянный
ноющий характер. В начале заболевания они распространены по всему
животу или в области желудка. Затем боль локализуется в правой
подвздошной области, усиливаясь при перемене положения тела.
Наиболее интенсивными боли бывают в первые часы заболевания, а затем
стихают, что связано с отмиранием нервного аппарата отростка. Боли в
животе мешают спать.
Рвота – одно или двухкратная, в начале заболевания. При появлении
осложнения – разрыв отростка и развитии разлитого перитонита
(воспаление брюшины), рвота постоянная.
Температура бывает в пределах 37,5-38º С, у 15% больных она может
быть нормальной. При появлении признаков осложнения аппендицита
(разлитой перитонит, гнойник в области отростка) температура
повышается до 39º С и выше.
В начале заболевания язык заболевшего чистый, может быть слегка
обложен белым налетом. При появлении осложнений, язык становится
При появлении осложнений, язык становится
сухим, на нем появляется налет. Отмечается задержка стула. При
появлении осложнений он может быть жидкий и частый.
В анализе крови отмечается увеличение числа лейкоцитов в пределах
11000-15000 тыс. в 1 мм и сдвиг лейкоцитарной формулы влево.
При ощупывании живота (начинать исследование надо с левой половины
и делать это очень деликатно) можно определить, что боль усиливается
в правой половине. Можно также ощутить пассивное напряжение мышц
справа, которое не зависит от воли больного, а связано с
рефлекторным их сокращением.
Характерным для классической картины аппендицита является наличие
также положительного симптома раздражения брюшины. Его определяют
следующим образом. Кладут руку на живот больного и ладонью
постепенно и осторожно надавливают, а затем руку резко отнимают от
живота. При положительном симптоме раздражения брюшины боль при
отдергивании руки усиливается.
Наличие перечисленных признаков дает основание заподозрить
аппендицит.
Необходимо также знать, что это заболевание может протекать
атипично, особенно у маленьких детей и лиц преклонного возраста.
Во всех случаях, когда у заболевшего имеются боли в животе, прежде
всего надо исключить острое хирургическое заболевание, в данном
случае аппендицит, а это сделать может только врач.
Другим острым хирургическим заболеванием является острый
холецистит – воспаление желчного пузыря.
Это заболевание встречается в основном у взрослых (чаще у женщин)
и у детей старшего возраста. Причинами холецистита являются инфекция
(микробная и паразитарная – лямблии), дискенезия (нарушение
нормального оттока желчи). Способствует возникновению холецистита
неправильное питание с наличием обильной жирной пищи, малоподвижный
образ жизни и связанное с ним ожирение. Холецистит может быть
обычным некалькулезным и калькулезным, то есть с наличием в желчном
пузыре камней, которые могут закупоривать желчные протоки.
При некалькулезном остром холецистите обычно появляется довольно
резкая боль в правом подреберье, повышается температура тела до 38º
С, может быть тошнота и рвота.
В случаях калькулезного холецистита при закупорке желчных протоков
камнем или чем-то иным (киста, набухание слизистой оболочки протока
вследствие воспаления), течение этого заболевания обостряется. Боли
усиливаются с иррадиацией в область лопатки, температура
увеличивается до 39º С и выше, появляется рвота, а также признаки
раздражения брюшины. В случаях полной закупорки желчных протоков
появляется желтуха.
Вопрос о способе лечения больного с острым холециститом может
решить только хирург.
К острому хирургическому заболеванию относится также прободная
язва желудка, 12-ти перстной кишки и других отделов
кишечника. Чаще случается прободение желудка и 12-ти перстной кишки.
Обычно это бывает у лиц, длительное время болеющих язвенной
болезнью. Но возможно и бессимптомное течение этого заболевания и
Но возможно и бессимптомное течение этого заболевания и
тогда прободение случается как бы на фоне полного здоровья.
Вследствие разрушения в каком-то отделе пищеварительного тракта
стенки язвенным процессом наступает прободение и содержимое желудка
или кишечника изливается в брюшную полость, что ведет к развитию
перитонита.
Признаки прободения: острейшая (кинжальная) боль в животе, с
появлением холодного пота, резкое напряжение мышц живота
(доскообразный живот), исчезновение печеночной тупости. Так как газ
из пищеварительного тракта попадает в брюшную полость и скапливается
в области печени. В первые часы живот ладьевидно втянут, а затем
появляется его вздутие, положительный симптом раздражения брюшины,
вынужденное положение больного (с подогнутыми к животу коленями).
Непроходимость кишечника тоже является острым хирургическим
заболеванием. Срочное оперативное лечение требуется при механической
острой кишечной непроходимости. При ней имеется механическое
При ней имеется механическое
препятствие где-то по ходу кишечника. Это может быть сдавление петли
кишечника снаружи или изнутри, заворот кишечника вследствие чего
кишка в каком-то месте оказывается сдавленной; узлообразование, при
котором часть петель тонкого кишечника самопроизвольно завязывается
в узел; инвагинация, когда одна часть петли кишечника внедряется в
другую, закупоривая просвет кишечника и некоторые другие.
Самыми постоянными общими признаками перечисленных видов
механической острой кишечной непроходимости являются: часто сильные
приступообразные боли в животе, отсутствие отхождения газов и стула,
рвота, вздутие живота. Наличие указанных признаков указывает на
возможное наличие у больного острой кишечной непроходимости.
Первая помощь.
При всех острых хирургических заболеваниях надо срочно вызвать
бригаду скорой помощи и как можно быстрее и бережнее доставить
больного в хирургическое отделение.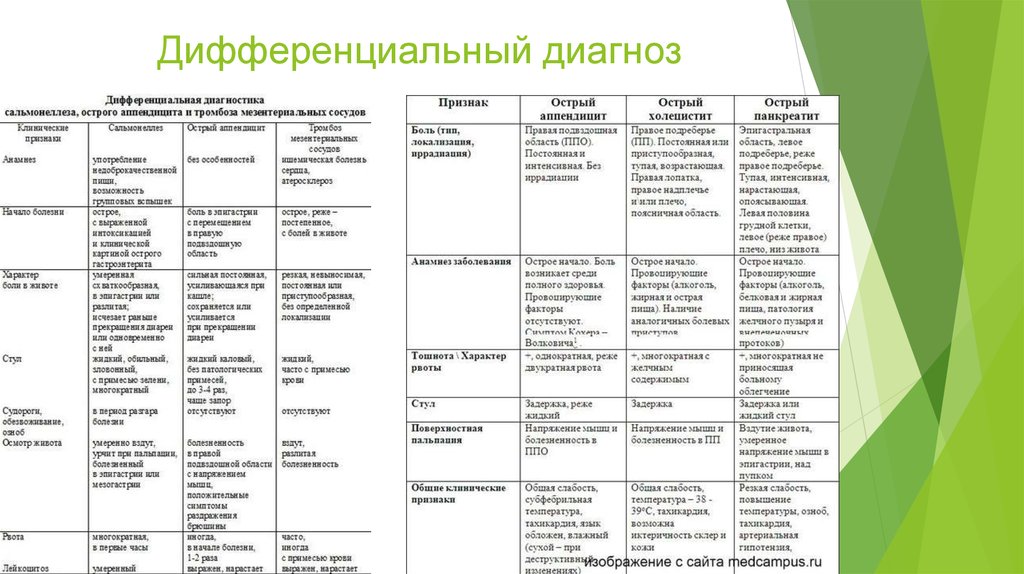 К животу приложить холод. Нельзя
К животу приложить холод. Нельзя
прикладывать грелку, давать обезболивающие средства, а также пить и
есть. Можно только смачивать губы.
Острый живот у детей — причины, симптомы, диагностика и лечение
Острый живот у детей — это клинический симптомокомплекс, который указывает на серьезные заболевания или травмы брюшной полости и забрюшинного пространства. Основное проявление — сильная абдоминальная боль постоянного или схваткообразного характера. Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Общие сведения
Острый живот — одна из самых сложных проблем детской хирургии, что обусловлено многообразием причин его развития у детей, необходимостью экстренной постановки диагноза и высоким риском осложнений. Важная роль отводится педиатру или семейному врачу, который обычно первым сталкивается с жалобами на острую боль в животе и должен направить ребенка к хирургам или лечить самостоятельно. Абдоминальный болевой синдром составляет до 15% причин обращения родителей к педиатру, но не более четверти всех случаев относятся к хирургической патологии.
Важная роль отводится педиатру или семейному врачу, который обычно первым сталкивается с жалобами на острую боль в животе и должен направить ребенка к хирургам или лечить самостоятельно. Абдоминальный болевой синдром составляет до 15% причин обращения родителей к педиатру, но не более четверти всех случаев относятся к хирургической патологии.
Острый живот у детей
Причины
В педиатрической практике насчитывают несколько сотен причин острого живота. Установление этиологического фактора затрудняется еще и тем, что в младшем возрасте наблюдается функциональная незрелость пищеварительной системы, склонность к генерализации заболевания, неспособность ребенка четко обозначить свои жалобы. Основные причины абдоминальных болей у детей объединяют в следующие группы:
- Острые воспалительные болезни. Чаще всего болевой синдром вызван деструктивным аппендицитом (18%), в 10% случаев это состояние осложняется перитонитом, особенно в раннем и дошкольном возрасте.
 На втором месте по распространенности в педиатрии стоит мезаденит. Намного реже выявляются холециститы, панкреатиты, гепатиты.
На втором месте по распространенности в педиатрии стоит мезаденит. Намного реже выявляются холециститы, панкреатиты, гепатиты. - Кишечная непроходимость. В детском возрасте основной причиной нарушения пассажа каловых масс выступает инвагинация кишечника, которая преимущественно диагностируется на первом году жизни. Другие формы заболевания — обтурационная, спаечная, динамическая непроходимость — составляют до 5% от общего числа случаев.
- Перфорации полого органа. Резкие болевые ощущения возникают при прободной язве желудка или 12-перстной кишки, которая чаще встречается в подростковом возрасте. Разрыв стенки кишечника возможен при попадании в ЖКТ острых инородных предметов, осложненном течении болезни Крона, развитии токсического мегаколона.
- Травмы живота. Интенсивная боль наблюдается при тяжелых травмах, повреждении или разрыве внутренних органов. Особо опасны гематомы печени, селезенки, которые могут разрываться спустя некоторое время после травмы, вызывая внезапное ухудшение самочувствия.

- Патологии дыхательных органов. Симптомы острого живота бывают при внутриплевральной локализации процесса, что связано с общей иннервацией. Это бывает у детей, страдающих деструктивной пневмонией, сухим и экссудативным плевритом, спонтанным пневмотораксом.
- Заболевания мочеполовой системы. Интенсивные боли в животе типичны для почечной колики, абсцесса или карбункула почки. У девочек причиной острого недомогания бывают перекруты и разрывы кисты яичника, у мальчиков — перекрут яичка.
К редким причинам болевого синдрома относят объемные новообразования брюшной полости: лимфому Беркитта, эхинококковую кисту печени, лимфангиому брыжейки. Симптомы, характерные для острого живота, иногда встречаются при ущемлении врожденной паховой и пахово-мошоночной грыжи у мальчиков. Среди нехирургических причин стоит выделить кишечные инфекции (сальмонеллез, дизентерию, кампилобактериоз), менингококцемию, диабетический кетоацидоз.
Патогенез
Симптомы при остром животе вызваны двумя механизмами боли: висцеральной и соматической, что имеет решающее значение для дифференцировки хирургической и гастроэнтерологической патологии. Соматические ощущения появляются при раздражении нервных рецепторов брюшины, а соответствующие импульсы передаются в ЦНС через спиноталамические тракты. Такая боль имеет четкую локализацию, дополняется защитным напряжением передней стенки живота.
Висцеральный болевой синдром развивается при вовлечении в процесс рецепторов внутренних органов абдоминальной полости. Импульсы от них идут в составе чревного сплетения и вегетативного отдела спинномозговых нервов. Они вызваны растяжениями или сокращениями органа, его ишемией. При висцеральных болях невозможно четко указать локализацию. Подобные ощущения часто сопровождаются вегетативными расстройствами у детей.
Симптомы
Характер, локализация и периодичность боли — основные признаки, на которые необходимо обращать внимание. Дети старше 3-4 лет зачастую могут пожаловаться на дискомфорт в животе, но они не умеют определять источник боли и в лучшем случае способны показать рукой место наиболее болезненных ощущений. У малышей первых лет жизни симптомокомплекс проявляется беспокойством, криком и плачем, «сучением» и подтягиванием ножек к животу.
Дети старше 3-4 лет зачастую могут пожаловаться на дискомфорт в животе, но они не умеют определять источник боли и в лучшем случае способны показать рукой место наиболее болезненных ощущений. У малышей первых лет жизни симптомокомплекс проявляется беспокойством, криком и плачем, «сучением» и подтягиванием ножек к животу.
У старших детей, которые детально описывают симптомы, можно выяснить особенности болей. При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
Тошнота и рвота — самые частые симптомы, которые сопровождают болевой синдром у детей. При воспалительных хирургических заболеваниях рвота носит рефлекторный характер, в желудочном содержимом нет патологических примесей. Срыгивание застойных масс с желчью или каловым запахом — симптомы кишечной непроходимости. Также у большинства пациентов возникают расстройств стула (диарея, запоры) и дизурические явления.
Срыгивание застойных масс с желчью или каловым запахом — симптомы кишечной непроходимости. Также у большинства пациентов возникают расстройств стула (диарея, запоры) и дизурические явления.
Острый живот характеризуется резким ухудшением общего состояния, лихорадкой. Ребенок становится вялым и апатичным, он лежит неподвижно либо, наоборот, беспокойно вертится в кровати из-за мучительных болей. Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Осложнения
Многие хирургические болезни при отсутствии своевременного лечения заканчиваются перитонитом. Чем младше ребенок, тем быстрее у него возникает генерализованное воспаление брюшины, обусловленное недостаточной активностью иммунитета. На фоне острого гнойного перитонита начинаются сепсис и септический шок, которые имеют крайне неблагоприятный прогноз для жизни.
При перфорации или травме органов может открыться массивное кровотечение, которое сопровождается снижением объема циркулирующей крови и гиповолемическим шоком. Такое острое состояние является наиболее частой причиной смерти, особенно у детей младше 5 лет. Из отдаленных последствий стоит отметить спайки в полости живота, которые формируются как исход воспаления или хирургического вмешательства. В будущем они могут вызывать кишечную непроходимость.
Диагностика
Детский хирург имеет ограниченное время для обследования больного с острым животом, поэтому основную ценность имеют данные физикального осмотра: выявление патогномоничных симптомов, «доскообразного живота», перкуссия и аускультация передней брюшной стенки. На основании этих сведений опытный врач ставит предварительный диагноз. В план дальнейшего обследования ребенка включаются:
- УЗИ ОБП. Сонография — основной метод диагностики острого живота. Это быстрое и неинвазивное исследование, которое показывает воспалительные симптомы, признаки объемных новообразований, травматических повреждений.
 Для ультразвуковой визуализации не нужна подготовка, поэтому она производится в ургентном порядке сразу после поступления ребенка.
Для ультразвуковой визуализации не нужна подготовка, поэтому она производится в ургентном порядке сразу после поступления ребенка. - Рентгенография брюшной полости. Обзорный рентгеновский снимок дает ценную информацию для диагностики кишечной непроходимости (чаши Клойбера, складки Керкринга), перфоративной язвы (серп воздуха под куполом диафрагмы). При подозрении на плевральную патологию дополнительно показана рентгенография ОГК.
- Диагностическая лапароскопия. Инвазивная инструментальная визуализация применяется при затруднениях в постановке диагноза. Осмотр брюшной полости изнутри позволяет хирургу со 100% уверенностью обнаружить пораженный орган и сразу же начать лечение.
- Лабораторные анализы. В гемограмме, как правило, есть неспецифические признаки воспалительного процесса — лейкоцитоз и повышение СОЭ. При биохимическом исследовании выявляют отклонения в печеночных пробах, электролитном составе крови, острофазовых показателях.
 Обязательно проводится клинический анализ мочи, копрограмма.
Обязательно проводится клинический анализ мочи, копрограмма.
Если врач исключает хирургическую патологию, дальнейшим обследованием пациента занимается гастроэнтеролог, детский инфекционист. Для уточнения причины болей в животе назначают инструментальные методы — ЭФГДС, колоноскопию, ирригоскопию, суточную рН-метрию. Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Лечение острого живота у детей
Консервативная терапия
Медикаменты вводятся в пред- и послеоперационном периоде, а также как самостоятельный вариант лечения, когда отсутствуют показания к экстренному оперативному вмешательству. Терапию начинают со стабилизации состояния ребенка, для чего переливают инфузионные растворы, применяют анальгетики, спазмолитики. Обязательный компонент — антибиотики широкого спектра для предупреждения гнойных осложнений и ликвидации уже имеющихся процессов.
В случае исключения острого хирургического заболевания, детей переводят в профильный стационар (гастроэнтерологический, пульмонологический). Там назначается медикаментозная терапия противовоспалительными, обезболивающими, спазмолитическими средствами. При обнаружении мезаденита или аппендикулярного инфильтрата ребенок остается в хирургическом стационаре, но получает медикаментозное лечение.
Там назначается медикаментозная терапия противовоспалительными, обезболивающими, спазмолитическими средствами. При обнаружении мезаденита или аппендикулярного инфильтрата ребенок остается в хирургическом стационаре, но получает медикаментозное лечение.
Хирургическое лечение
Если по результатам обследования установлена острая хирургическая патология, после сокращенной премедикации ребенку проводят оперативное вмешательство. Тип операции выбирается соответственно выявленному заболеванию. В детской абдоминальной хирургии предпочитают использовать минимально травматичные лапароскопические методы, преимущества которых заключаются в коротком реабилитационном периоде, быстром восстановлении работы ЖКТ.
При обширных гнойных процессах показана классическая полостная операция, которая дает врачу возможность осмотреть все этажи брюшины, произвести санацию и дренирование. Оперативное лечение требуется и при некоторых поражениях органов дыхания, проявляющихся абдоминальным синдромом. При экссудативном плеврите выполняют плевральную пункцию и ставят дренаж, при деструктивной пневмонии делают торакоскопическую операцию.
При экссудативном плеврите выполняют плевральную пункцию и ставят дренаж, при деструктивной пневмонии делают торакоскопическую операцию.
Прогноз и профилактика
Вероятность полного выздоровления зависит от первопричины абдоминального синдрома и своевременности оказанной помощи. Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Первичная профилактика острого живота не разработана, что объясняется полиморфизмом этиологических факторов. Вторичные превентивные меры предполагают раннее обращение за врачебной помощью, даже если ребенок жалуется на абдоминальные боли невысокой интенсивности. Детские гастроэнтерологи должны проводить адекватное лечение и динамическое наблюдения детей с болезнями ЖКТ, чтобы не допустить обострений.
Острый живот у детей — причины, симптомы, диагностика и лечение
Острый живот у детей — это клинический симптомокомплекс, который указывает на серьезные заболевания или травмы брюшной полости и забрюшинного пространства. Основное проявление — сильная абдоминальная боль постоянного или схваткообразного характера. Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Общие сведения
Острый живот — одна из самых сложных проблем детской хирургии, что обусловлено многообразием причин его развития у детей, необходимостью экстренной постановки диагноза и высоким риском осложнений. Важная роль отводится педиатру или семейному врачу, который обычно первым сталкивается с жалобами на острую боль в животе и должен направить ребенка к хирургам или лечить самостоятельно. Абдоминальный болевой синдром составляет до 15% причин обращения родителей к педиатру, но не более четверти всех случаев относятся к хирургической патологии.
Абдоминальный болевой синдром составляет до 15% причин обращения родителей к педиатру, но не более четверти всех случаев относятся к хирургической патологии.
Острый живот у детей
Причины
В педиатрической практике насчитывают несколько сотен причин острого живота. Установление этиологического фактора затрудняется еще и тем, что в младшем возрасте наблюдается функциональная незрелость пищеварительной системы, склонность к генерализации заболевания, неспособность ребенка четко обозначить свои жалобы. Основные причины абдоминальных болей у детей объединяют в следующие группы:
- Острые воспалительные болезни. Чаще всего болевой синдром вызван деструктивным аппендицитом (18%), в 10% случаев это состояние осложняется перитонитом, особенно в раннем и дошкольном возрасте. На втором месте по распространенности в педиатрии стоит мезаденит. Намного реже выявляются холециститы, панкреатиты, гепатиты.
- Кишечная непроходимость.
 В детском возрасте основной причиной нарушения пассажа каловых масс выступает инвагинация кишечника, которая преимущественно диагностируется на первом году жизни. Другие формы заболевания — обтурационная, спаечная, динамическая непроходимость — составляют до 5% от общего числа случаев.
В детском возрасте основной причиной нарушения пассажа каловых масс выступает инвагинация кишечника, которая преимущественно диагностируется на первом году жизни. Другие формы заболевания — обтурационная, спаечная, динамическая непроходимость — составляют до 5% от общего числа случаев. - Перфорации полого органа. Резкие болевые ощущения возникают при прободной язве желудка или 12-перстной кишки, которая чаще встречается в подростковом возрасте. Разрыв стенки кишечника возможен при попадании в ЖКТ острых инородных предметов, осложненном течении болезни Крона, развитии токсического мегаколона.
- Травмы живота. Интенсивная боль наблюдается при тяжелых травмах, повреждении или разрыве внутренних органов. Особо опасны гематомы печени, селезенки, которые могут разрываться спустя некоторое время после травмы, вызывая внезапное ухудшение самочувствия.
- Патологии дыхательных органов. Симптомы острого живота бывают при внутриплевральной локализации процесса, что связано с общей иннервацией.
 Это бывает у детей, страдающих деструктивной пневмонией, сухим и экссудативным плевритом, спонтанным пневмотораксом.
Это бывает у детей, страдающих деструктивной пневмонией, сухим и экссудативным плевритом, спонтанным пневмотораксом. - Заболевания мочеполовой системы. Интенсивные боли в животе типичны для почечной колики, абсцесса или карбункула почки. У девочек причиной острого недомогания бывают перекруты и разрывы кисты яичника, у мальчиков — перекрут яичка.
К редким причинам болевого синдрома относят объемные новообразования брюшной полости: лимфому Беркитта, эхинококковую кисту печени, лимфангиому брыжейки. Симптомы, характерные для острого живота, иногда встречаются при ущемлении врожденной паховой и пахово-мошоночной грыжи у мальчиков. Среди нехирургических причин стоит выделить кишечные инфекции (сальмонеллез, дизентерию, кампилобактериоз), менингококцемию, диабетический кетоацидоз.
Патогенез
Симптомы при остром животе вызваны двумя механизмами боли: висцеральной и соматической, что имеет решающее значение для дифференцировки хирургической и гастроэнтерологической патологии. Соматические ощущения появляются при раздражении нервных рецепторов брюшины, а соответствующие импульсы передаются в ЦНС через спиноталамические тракты. Такая боль имеет четкую локализацию, дополняется защитным напряжением передней стенки живота.
Соматические ощущения появляются при раздражении нервных рецепторов брюшины, а соответствующие импульсы передаются в ЦНС через спиноталамические тракты. Такая боль имеет четкую локализацию, дополняется защитным напряжением передней стенки живота.
Висцеральный болевой синдром развивается при вовлечении в процесс рецепторов внутренних органов абдоминальной полости. Импульсы от них идут в составе чревного сплетения и вегетативного отдела спинномозговых нервов. Они вызваны растяжениями или сокращениями органа, его ишемией. При висцеральных болях невозможно четко указать локализацию. Подобные ощущения часто сопровождаются вегетативными расстройствами у детей.
Симптомы
Характер, локализация и периодичность боли — основные признаки, на которые необходимо обращать внимание. Дети старше 3-4 лет зачастую могут пожаловаться на дискомфорт в животе, но они не умеют определять источник боли и в лучшем случае способны показать рукой место наиболее болезненных ощущений. У малышей первых лет жизни симптомокомплекс проявляется беспокойством, криком и плачем, «сучением» и подтягиванием ножек к животу.
У малышей первых лет жизни симптомокомплекс проявляется беспокойством, криком и плачем, «сучением» и подтягиванием ножек к животу.
У старших детей, которые детально описывают симптомы, можно выяснить особенности болей. При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
Тошнота и рвота — самые частые симптомы, которые сопровождают болевой синдром у детей. При воспалительных хирургических заболеваниях рвота носит рефлекторный характер, в желудочном содержимом нет патологических примесей. Срыгивание застойных масс с желчью или каловым запахом — симптомы кишечной непроходимости. Также у большинства пациентов возникают расстройств стула (диарея, запоры) и дизурические явления.
Острый живот характеризуется резким ухудшением общего состояния, лихорадкой. Ребенок становится вялым и апатичным, он лежит неподвижно либо, наоборот, беспокойно вертится в кровати из-за мучительных болей. Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Осложнения
Многие хирургические болезни при отсутствии своевременного лечения заканчиваются перитонитом. Чем младше ребенок, тем быстрее у него возникает генерализованное воспаление брюшины, обусловленное недостаточной активностью иммунитета. На фоне острого гнойного перитонита начинаются сепсис и септический шок, которые имеют крайне неблагоприятный прогноз для жизни.
При перфорации или травме органов может открыться массивное кровотечение, которое сопровождается снижением объема циркулирующей крови и гиповолемическим шоком. Такое острое состояние является наиболее частой причиной смерти, особенно у детей младше 5 лет. Из отдаленных последствий стоит отметить спайки в полости живота, которые формируются как исход воспаления или хирургического вмешательства. В будущем они могут вызывать кишечную непроходимость.
Такое острое состояние является наиболее частой причиной смерти, особенно у детей младше 5 лет. Из отдаленных последствий стоит отметить спайки в полости живота, которые формируются как исход воспаления или хирургического вмешательства. В будущем они могут вызывать кишечную непроходимость.
Диагностика
Детский хирург имеет ограниченное время для обследования больного с острым животом, поэтому основную ценность имеют данные физикального осмотра: выявление патогномоничных симптомов, «доскообразного живота», перкуссия и аускультация передней брюшной стенки. На основании этих сведений опытный врач ставит предварительный диагноз. В план дальнейшего обследования ребенка включаются:
- УЗИ ОБП. Сонография — основной метод диагностики острого живота. Это быстрое и неинвазивное исследование, которое показывает воспалительные симптомы, признаки объемных новообразований, травматических повреждений. Для ультразвуковой визуализации не нужна подготовка, поэтому она производится в ургентном порядке сразу после поступления ребенка.

- Рентгенография брюшной полости. Обзорный рентгеновский снимок дает ценную информацию для диагностики кишечной непроходимости (чаши Клойбера, складки Керкринга), перфоративной язвы (серп воздуха под куполом диафрагмы). При подозрении на плевральную патологию дополнительно показана рентгенография ОГК.
- Диагностическая лапароскопия. Инвазивная инструментальная визуализация применяется при затруднениях в постановке диагноза. Осмотр брюшной полости изнутри позволяет хирургу со 100% уверенностью обнаружить пораженный орган и сразу же начать лечение.
- Лабораторные анализы. В гемограмме, как правило, есть неспецифические признаки воспалительного процесса — лейкоцитоз и повышение СОЭ. При биохимическом исследовании выявляют отклонения в печеночных пробах, электролитном составе крови, острофазовых показателях. Обязательно проводится клинический анализ мочи, копрограмма.
Если врач исключает хирургическую патологию, дальнейшим обследованием пациента занимается гастроэнтеролог, детский инфекционист. Для уточнения причины болей в животе назначают инструментальные методы — ЭФГДС, колоноскопию, ирригоскопию, суточную рН-метрию. Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Для уточнения причины болей в животе назначают инструментальные методы — ЭФГДС, колоноскопию, ирригоскопию, суточную рН-метрию. Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Лечение острого живота у детей
Консервативная терапия
Медикаменты вводятся в пред- и послеоперационном периоде, а также как самостоятельный вариант лечения, когда отсутствуют показания к экстренному оперативному вмешательству. Терапию начинают со стабилизации состояния ребенка, для чего переливают инфузионные растворы, применяют анальгетики, спазмолитики. Обязательный компонент — антибиотики широкого спектра для предупреждения гнойных осложнений и ликвидации уже имеющихся процессов.
В случае исключения острого хирургического заболевания, детей переводят в профильный стационар (гастроэнтерологический, пульмонологический). Там назначается медикаментозная терапия противовоспалительными, обезболивающими, спазмолитическими средствами. При обнаружении мезаденита или аппендикулярного инфильтрата ребенок остается в хирургическом стационаре, но получает медикаментозное лечение.
При обнаружении мезаденита или аппендикулярного инфильтрата ребенок остается в хирургическом стационаре, но получает медикаментозное лечение.
Хирургическое лечение
Если по результатам обследования установлена острая хирургическая патология, после сокращенной премедикации ребенку проводят оперативное вмешательство. Тип операции выбирается соответственно выявленному заболеванию. В детской абдоминальной хирургии предпочитают использовать минимально травматичные лапароскопические методы, преимущества которых заключаются в коротком реабилитационном периоде, быстром восстановлении работы ЖКТ.
При обширных гнойных процессах показана классическая полостная операция, которая дает врачу возможность осмотреть все этажи брюшины, произвести санацию и дренирование. Оперативное лечение требуется и при некоторых поражениях органов дыхания, проявляющихся абдоминальным синдромом. При экссудативном плеврите выполняют плевральную пункцию и ставят дренаж, при деструктивной пневмонии делают торакоскопическую операцию.
Прогноз и профилактика
Вероятность полного выздоровления зависит от первопричины абдоминального синдрома и своевременности оказанной помощи. Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Первичная профилактика острого живота не разработана, что объясняется полиморфизмом этиологических факторов. Вторичные превентивные меры предполагают раннее обращение за врачебной помощью, даже если ребенок жалуется на абдоминальные боли невысокой интенсивности. Детские гастроэнтерологи должны проводить адекватное лечение и динамическое наблюдения детей с болезнями ЖКТ, чтобы не допустить обострений.
Острый живот у детей — причины, симптомы, диагностика и лечение
Острый живот у детей — это клинический симптомокомплекс, который указывает на серьезные заболевания или травмы брюшной полости и забрюшинного пространства. Основное проявление — сильная абдоминальная боль постоянного или схваткообразного характера. Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Основное проявление — сильная абдоминальная боль постоянного или схваткообразного характера. Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Общие сведения
Острый живот — одна из самых сложных проблем детской хирургии, что обусловлено многообразием причин его развития у детей, необходимостью экстренной постановки диагноза и высоким риском осложнений. Важная роль отводится педиатру или семейному врачу, который обычно первым сталкивается с жалобами на острую боль в животе и должен направить ребенка к хирургам или лечить самостоятельно. Абдоминальный болевой синдром составляет до 15% причин обращения родителей к педиатру, но не более четверти всех случаев относятся к хирургической патологии.
Острый живот у детей
Причины
В педиатрической практике насчитывают несколько сотен причин острого живота. Установление этиологического фактора затрудняется еще и тем, что в младшем возрасте наблюдается функциональная незрелость пищеварительной системы, склонность к генерализации заболевания, неспособность ребенка четко обозначить свои жалобы. Основные причины абдоминальных болей у детей объединяют в следующие группы:
- Острые воспалительные болезни. Чаще всего болевой синдром вызван деструктивным аппендицитом (18%), в 10% случаев это состояние осложняется перитонитом, особенно в раннем и дошкольном возрасте. На втором месте по распространенности в педиатрии стоит мезаденит. Намного реже выявляются холециститы, панкреатиты, гепатиты.
- Кишечная непроходимость. В детском возрасте основной причиной нарушения пассажа каловых масс выступает инвагинация кишечника, которая преимущественно диагностируется на первом году жизни.
 Другие формы заболевания — обтурационная, спаечная, динамическая непроходимость — составляют до 5% от общего числа случаев.
Другие формы заболевания — обтурационная, спаечная, динамическая непроходимость — составляют до 5% от общего числа случаев. - Перфорации полого органа. Резкие болевые ощущения возникают при прободной язве желудка или 12-перстной кишки, которая чаще встречается в подростковом возрасте. Разрыв стенки кишечника возможен при попадании в ЖКТ острых инородных предметов, осложненном течении болезни Крона, развитии токсического мегаколона.
- Травмы живота. Интенсивная боль наблюдается при тяжелых травмах, повреждении или разрыве внутренних органов. Особо опасны гематомы печени, селезенки, которые могут разрываться спустя некоторое время после травмы, вызывая внезапное ухудшение самочувствия.
- Патологии дыхательных органов. Симптомы острого живота бывают при внутриплевральной локализации процесса, что связано с общей иннервацией. Это бывает у детей, страдающих деструктивной пневмонией, сухим и экссудативным плевритом, спонтанным пневмотораксом.

- Заболевания мочеполовой системы. Интенсивные боли в животе типичны для почечной колики, абсцесса или карбункула почки. У девочек причиной острого недомогания бывают перекруты и разрывы кисты яичника, у мальчиков — перекрут яичка.
К редким причинам болевого синдрома относят объемные новообразования брюшной полости: лимфому Беркитта, эхинококковую кисту печени, лимфангиому брыжейки. Симптомы, характерные для острого живота, иногда встречаются при ущемлении врожденной паховой и пахово-мошоночной грыжи у мальчиков. Среди нехирургических причин стоит выделить кишечные инфекции (сальмонеллез, дизентерию, кампилобактериоз), менингококцемию, диабетический кетоацидоз.
Патогенез
Симптомы при остром животе вызваны двумя механизмами боли: висцеральной и соматической, что имеет решающее значение для дифференцировки хирургической и гастроэнтерологической патологии. Соматические ощущения появляются при раздражении нервных рецепторов брюшины, а соответствующие импульсы передаются в ЦНС через спиноталамические тракты. Такая боль имеет четкую локализацию, дополняется защитным напряжением передней стенки живота.
Такая боль имеет четкую локализацию, дополняется защитным напряжением передней стенки живота.
Висцеральный болевой синдром развивается при вовлечении в процесс рецепторов внутренних органов абдоминальной полости. Импульсы от них идут в составе чревного сплетения и вегетативного отдела спинномозговых нервов. Они вызваны растяжениями или сокращениями органа, его ишемией. При висцеральных болях невозможно четко указать локализацию. Подобные ощущения часто сопровождаются вегетативными расстройствами у детей.
Симптомы
Характер, локализация и периодичность боли — основные признаки, на которые необходимо обращать внимание. Дети старше 3-4 лет зачастую могут пожаловаться на дискомфорт в животе, но они не умеют определять источник боли и в лучшем случае способны показать рукой место наиболее болезненных ощущений. У малышей первых лет жизни симптомокомплекс проявляется беспокойством, криком и плачем, «сучением» и подтягиванием ножек к животу.
У старших детей, которые детально описывают симптомы, можно выяснить особенности болей. При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
Тошнота и рвота — самые частые симптомы, которые сопровождают болевой синдром у детей. При воспалительных хирургических заболеваниях рвота носит рефлекторный характер, в желудочном содержимом нет патологических примесей. Срыгивание застойных масс с желчью или каловым запахом — симптомы кишечной непроходимости. Также у большинства пациентов возникают расстройств стула (диарея, запоры) и дизурические явления.
Острый живот характеризуется резким ухудшением общего состояния, лихорадкой. Ребенок становится вялым и апатичным, он лежит неподвижно либо, наоборот, беспокойно вертится в кровати из-за мучительных болей. Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Осложнения
Многие хирургические болезни при отсутствии своевременного лечения заканчиваются перитонитом. Чем младше ребенок, тем быстрее у него возникает генерализованное воспаление брюшины, обусловленное недостаточной активностью иммунитета. На фоне острого гнойного перитонита начинаются сепсис и септический шок, которые имеют крайне неблагоприятный прогноз для жизни.
При перфорации или травме органов может открыться массивное кровотечение, которое сопровождается снижением объема циркулирующей крови и гиповолемическим шоком. Такое острое состояние является наиболее частой причиной смерти, особенно у детей младше 5 лет. Из отдаленных последствий стоит отметить спайки в полости живота, которые формируются как исход воспаления или хирургического вмешательства. В будущем они могут вызывать кишечную непроходимость.
В будущем они могут вызывать кишечную непроходимость.
Диагностика
Детский хирург имеет ограниченное время для обследования больного с острым животом, поэтому основную ценность имеют данные физикального осмотра: выявление патогномоничных симптомов, «доскообразного живота», перкуссия и аускультация передней брюшной стенки. На основании этих сведений опытный врач ставит предварительный диагноз. В план дальнейшего обследования ребенка включаются:
- УЗИ ОБП. Сонография — основной метод диагностики острого живота. Это быстрое и неинвазивное исследование, которое показывает воспалительные симптомы, признаки объемных новообразований, травматических повреждений. Для ультразвуковой визуализации не нужна подготовка, поэтому она производится в ургентном порядке сразу после поступления ребенка.
- Рентгенография брюшной полости. Обзорный рентгеновский снимок дает ценную информацию для диагностики кишечной непроходимости (чаши Клойбера, складки Керкринга), перфоративной язвы (серп воздуха под куполом диафрагмы).
 При подозрении на плевральную патологию дополнительно показана рентгенография ОГК.
При подозрении на плевральную патологию дополнительно показана рентгенография ОГК. - Диагностическая лапароскопия. Инвазивная инструментальная визуализация применяется при затруднениях в постановке диагноза. Осмотр брюшной полости изнутри позволяет хирургу со 100% уверенностью обнаружить пораженный орган и сразу же начать лечение.
- Лабораторные анализы. В гемограмме, как правило, есть неспецифические признаки воспалительного процесса — лейкоцитоз и повышение СОЭ. При биохимическом исследовании выявляют отклонения в печеночных пробах, электролитном составе крови, острофазовых показателях. Обязательно проводится клинический анализ мочи, копрограмма.
Если врач исключает хирургическую патологию, дальнейшим обследованием пациента занимается гастроэнтеролог, детский инфекционист. Для уточнения причины болей в животе назначают инструментальные методы — ЭФГДС, колоноскопию, ирригоскопию, суточную рН-метрию. Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Лечение острого живота у детей
Консервативная терапия
Медикаменты вводятся в пред- и послеоперационном периоде, а также как самостоятельный вариант лечения, когда отсутствуют показания к экстренному оперативному вмешательству. Терапию начинают со стабилизации состояния ребенка, для чего переливают инфузионные растворы, применяют анальгетики, спазмолитики. Обязательный компонент — антибиотики широкого спектра для предупреждения гнойных осложнений и ликвидации уже имеющихся процессов.
В случае исключения острого хирургического заболевания, детей переводят в профильный стационар (гастроэнтерологический, пульмонологический). Там назначается медикаментозная терапия противовоспалительными, обезболивающими, спазмолитическими средствами. При обнаружении мезаденита или аппендикулярного инфильтрата ребенок остается в хирургическом стационаре, но получает медикаментозное лечение.
Хирургическое лечение
Если по результатам обследования установлена острая хирургическая патология, после сокращенной премедикации ребенку проводят оперативное вмешательство. Тип операции выбирается соответственно выявленному заболеванию. В детской абдоминальной хирургии предпочитают использовать минимально травматичные лапароскопические методы, преимущества которых заключаются в коротком реабилитационном периоде, быстром восстановлении работы ЖКТ.
При обширных гнойных процессах показана классическая полостная операция, которая дает врачу возможность осмотреть все этажи брюшины, произвести санацию и дренирование. Оперативное лечение требуется и при некоторых поражениях органов дыхания, проявляющихся абдоминальным синдромом. При экссудативном плеврите выполняют плевральную пункцию и ставят дренаж, при деструктивной пневмонии делают торакоскопическую операцию.
Прогноз и профилактика
Вероятность полного выздоровления зависит от первопричины абдоминального синдрома и своевременности оказанной помощи. Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Первичная профилактика острого живота не разработана, что объясняется полиморфизмом этиологических факторов. Вторичные превентивные меры предполагают раннее обращение за врачебной помощью, даже если ребенок жалуется на абдоминальные боли невысокой интенсивности. Детские гастроэнтерологи должны проводить адекватное лечение и динамическое наблюдения детей с болезнями ЖКТ, чтобы не допустить обострений.
Острый живот у детей — причины, симптомы, диагностика и лечение
Острый живот у детей — это клинический симптомокомплекс, который указывает на серьезные заболевания или травмы брюшной полости и забрюшинного пространства. Основное проявление — сильная абдоминальная боль постоянного или схваткообразного характера. Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Общие сведения
Острый живот — одна из самых сложных проблем детской хирургии, что обусловлено многообразием причин его развития у детей, необходимостью экстренной постановки диагноза и высоким риском осложнений. Важная роль отводится педиатру или семейному врачу, который обычно первым сталкивается с жалобами на острую боль в животе и должен направить ребенка к хирургам или лечить самостоятельно. Абдоминальный болевой синдром составляет до 15% причин обращения родителей к педиатру, но не более четверти всех случаев относятся к хирургической патологии.
Острый живот у детей
Причины
В педиатрической практике насчитывают несколько сотен причин острого живота. Установление этиологического фактора затрудняется еще и тем, что в младшем возрасте наблюдается функциональная незрелость пищеварительной системы, склонность к генерализации заболевания, неспособность ребенка четко обозначить свои жалобы. Основные причины абдоминальных болей у детей объединяют в следующие группы:
Установление этиологического фактора затрудняется еще и тем, что в младшем возрасте наблюдается функциональная незрелость пищеварительной системы, склонность к генерализации заболевания, неспособность ребенка четко обозначить свои жалобы. Основные причины абдоминальных болей у детей объединяют в следующие группы:
- Острые воспалительные болезни. Чаще всего болевой синдром вызван деструктивным аппендицитом (18%), в 10% случаев это состояние осложняется перитонитом, особенно в раннем и дошкольном возрасте. На втором месте по распространенности в педиатрии стоит мезаденит. Намного реже выявляются холециститы, панкреатиты, гепатиты.
- Кишечная непроходимость. В детском возрасте основной причиной нарушения пассажа каловых масс выступает инвагинация кишечника, которая преимущественно диагностируется на первом году жизни. Другие формы заболевания — обтурационная, спаечная, динамическая непроходимость — составляют до 5% от общего числа случаев.
- Перфорации полого органа.
 Резкие болевые ощущения возникают при прободной язве желудка или 12-перстной кишки, которая чаще встречается в подростковом возрасте. Разрыв стенки кишечника возможен при попадании в ЖКТ острых инородных предметов, осложненном течении болезни Крона, развитии токсического мегаколона.
Резкие болевые ощущения возникают при прободной язве желудка или 12-перстной кишки, которая чаще встречается в подростковом возрасте. Разрыв стенки кишечника возможен при попадании в ЖКТ острых инородных предметов, осложненном течении болезни Крона, развитии токсического мегаколона. - Травмы живота. Интенсивная боль наблюдается при тяжелых травмах, повреждении или разрыве внутренних органов. Особо опасны гематомы печени, селезенки, которые могут разрываться спустя некоторое время после травмы, вызывая внезапное ухудшение самочувствия.
- Патологии дыхательных органов. Симптомы острого живота бывают при внутриплевральной локализации процесса, что связано с общей иннервацией. Это бывает у детей, страдающих деструктивной пневмонией, сухим и экссудативным плевритом, спонтанным пневмотораксом.
- Заболевания мочеполовой системы. Интенсивные боли в животе типичны для почечной колики, абсцесса или карбункула почки.
 У девочек причиной острого недомогания бывают перекруты и разрывы кисты яичника, у мальчиков — перекрут яичка.
У девочек причиной острого недомогания бывают перекруты и разрывы кисты яичника, у мальчиков — перекрут яичка.
К редким причинам болевого синдрома относят объемные новообразования брюшной полости: лимфому Беркитта, эхинококковую кисту печени, лимфангиому брыжейки. Симптомы, характерные для острого живота, иногда встречаются при ущемлении врожденной паховой и пахово-мошоночной грыжи у мальчиков. Среди нехирургических причин стоит выделить кишечные инфекции (сальмонеллез, дизентерию, кампилобактериоз), менингококцемию, диабетический кетоацидоз.
Патогенез
Симптомы при остром животе вызваны двумя механизмами боли: висцеральной и соматической, что имеет решающее значение для дифференцировки хирургической и гастроэнтерологической патологии. Соматические ощущения появляются при раздражении нервных рецепторов брюшины, а соответствующие импульсы передаются в ЦНС через спиноталамические тракты. Такая боль имеет четкую локализацию, дополняется защитным напряжением передней стенки живота.
Висцеральный болевой синдром развивается при вовлечении в процесс рецепторов внутренних органов абдоминальной полости. Импульсы от них идут в составе чревного сплетения и вегетативного отдела спинномозговых нервов. Они вызваны растяжениями или сокращениями органа, его ишемией. При висцеральных болях невозможно четко указать локализацию. Подобные ощущения часто сопровождаются вегетативными расстройствами у детей.
Симптомы
Характер, локализация и периодичность боли — основные признаки, на которые необходимо обращать внимание. Дети старше 3-4 лет зачастую могут пожаловаться на дискомфорт в животе, но они не умеют определять источник боли и в лучшем случае способны показать рукой место наиболее болезненных ощущений. У малышей первых лет жизни симптомокомплекс проявляется беспокойством, криком и плачем, «сучением» и подтягиванием ножек к животу.
У старших детей, которые детально описывают симптомы, можно выяснить особенности болей. При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
Тошнота и рвота — самые частые симптомы, которые сопровождают болевой синдром у детей. При воспалительных хирургических заболеваниях рвота носит рефлекторный характер, в желудочном содержимом нет патологических примесей. Срыгивание застойных масс с желчью или каловым запахом — симптомы кишечной непроходимости. Также у большинства пациентов возникают расстройств стула (диарея, запоры) и дизурические явления.
Острый живот характеризуется резким ухудшением общего состояния, лихорадкой. Ребенок становится вялым и апатичным, он лежит неподвижно либо, наоборот, беспокойно вертится в кровати из-за мучительных болей. Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Осложнения
Многие хирургические болезни при отсутствии своевременного лечения заканчиваются перитонитом. Чем младше ребенок, тем быстрее у него возникает генерализованное воспаление брюшины, обусловленное недостаточной активностью иммунитета. На фоне острого гнойного перитонита начинаются сепсис и септический шок, которые имеют крайне неблагоприятный прогноз для жизни.
При перфорации или травме органов может открыться массивное кровотечение, которое сопровождается снижением объема циркулирующей крови и гиповолемическим шоком. Такое острое состояние является наиболее частой причиной смерти, особенно у детей младше 5 лет. Из отдаленных последствий стоит отметить спайки в полости живота, которые формируются как исход воспаления или хирургического вмешательства. В будущем они могут вызывать кишечную непроходимость.
В будущем они могут вызывать кишечную непроходимость.
Диагностика
Детский хирург имеет ограниченное время для обследования больного с острым животом, поэтому основную ценность имеют данные физикального осмотра: выявление патогномоничных симптомов, «доскообразного живота», перкуссия и аускультация передней брюшной стенки. На основании этих сведений опытный врач ставит предварительный диагноз. В план дальнейшего обследования ребенка включаются:
- УЗИ ОБП. Сонография — основной метод диагностики острого живота. Это быстрое и неинвазивное исследование, которое показывает воспалительные симптомы, признаки объемных новообразований, травматических повреждений. Для ультразвуковой визуализации не нужна подготовка, поэтому она производится в ургентном порядке сразу после поступления ребенка.
- Рентгенография брюшной полости. Обзорный рентгеновский снимок дает ценную информацию для диагностики кишечной непроходимости (чаши Клойбера, складки Керкринга), перфоративной язвы (серп воздуха под куполом диафрагмы).
 При подозрении на плевральную патологию дополнительно показана рентгенография ОГК.
При подозрении на плевральную патологию дополнительно показана рентгенография ОГК. - Диагностическая лапароскопия. Инвазивная инструментальная визуализация применяется при затруднениях в постановке диагноза. Осмотр брюшной полости изнутри позволяет хирургу со 100% уверенностью обнаружить пораженный орган и сразу же начать лечение.
- Лабораторные анализы. В гемограмме, как правило, есть неспецифические признаки воспалительного процесса — лейкоцитоз и повышение СОЭ. При биохимическом исследовании выявляют отклонения в печеночных пробах, электролитном составе крови, острофазовых показателях. Обязательно проводится клинический анализ мочи, копрограмма.
Если врач исключает хирургическую патологию, дальнейшим обследованием пациента занимается гастроэнтеролог, детский инфекционист. Для уточнения причины болей в животе назначают инструментальные методы — ЭФГДС, колоноскопию, ирригоскопию, суточную рН-метрию. Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Лечение острого живота у детей
Консервативная терапия
Медикаменты вводятся в пред- и послеоперационном периоде, а также как самостоятельный вариант лечения, когда отсутствуют показания к экстренному оперативному вмешательству. Терапию начинают со стабилизации состояния ребенка, для чего переливают инфузионные растворы, применяют анальгетики, спазмолитики. Обязательный компонент — антибиотики широкого спектра для предупреждения гнойных осложнений и ликвидации уже имеющихся процессов.
В случае исключения острого хирургического заболевания, детей переводят в профильный стационар (гастроэнтерологический, пульмонологический). Там назначается медикаментозная терапия противовоспалительными, обезболивающими, спазмолитическими средствами. При обнаружении мезаденита или аппендикулярного инфильтрата ребенок остается в хирургическом стационаре, но получает медикаментозное лечение.
Хирургическое лечение
Если по результатам обследования установлена острая хирургическая патология, после сокращенной премедикации ребенку проводят оперативное вмешательство. Тип операции выбирается соответственно выявленному заболеванию. В детской абдоминальной хирургии предпочитают использовать минимально травматичные лапароскопические методы, преимущества которых заключаются в коротком реабилитационном периоде, быстром восстановлении работы ЖКТ.
При обширных гнойных процессах показана классическая полостная операция, которая дает врачу возможность осмотреть все этажи брюшины, произвести санацию и дренирование. Оперативное лечение требуется и при некоторых поражениях органов дыхания, проявляющихся абдоминальным синдромом. При экссудативном плеврите выполняют плевральную пункцию и ставят дренаж, при деструктивной пневмонии делают торакоскопическую операцию.
Прогноз и профилактика
Вероятность полного выздоровления зависит от первопричины абдоминального синдрома и своевременности оказанной помощи. Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Первичная профилактика острого живота не разработана, что объясняется полиморфизмом этиологических факторов. Вторичные превентивные меры предполагают раннее обращение за врачебной помощью, даже если ребенок жалуется на абдоминальные боли невысокой интенсивности. Детские гастроэнтерологи должны проводить адекватное лечение и динамическое наблюдения детей с болезнями ЖКТ, чтобы не допустить обострений.
Острый живот у детей — причины, симптомы, диагностика и лечение
Острый живот у детей — это клинический симптомокомплекс, который указывает на серьезные заболевания или травмы брюшной полости и забрюшинного пространства. Основное проявление — сильная абдоминальная боль постоянного или схваткообразного характера. Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Сопутствующие симптомы: тошнота, рвота, нарушения стула, повышение температуры тела. Диагностика острого живота включает физикальный осмотр, стандартный комплекс анализов крови, мочи, визуализационные методы — УЗИ и рентгенография брюшных органов, диагностическая лапароскопия. При симптомокомплексе ребенку нужна неотложная помощь детских хирургов, которая дополняется адекватной медикаментозной терапией.
Общие сведения
Острый живот — одна из самых сложных проблем детской хирургии, что обусловлено многообразием причин его развития у детей, необходимостью экстренной постановки диагноза и высоким риском осложнений. Важная роль отводится педиатру или семейному врачу, который обычно первым сталкивается с жалобами на острую боль в животе и должен направить ребенка к хирургам или лечить самостоятельно. Абдоминальный болевой синдром составляет до 15% причин обращения родителей к педиатру, но не более четверти всех случаев относятся к хирургической патологии.
Острый живот у детей
Причины
В педиатрической практике насчитывают несколько сотен причин острого живота. Установление этиологического фактора затрудняется еще и тем, что в младшем возрасте наблюдается функциональная незрелость пищеварительной системы, склонность к генерализации заболевания, неспособность ребенка четко обозначить свои жалобы. Основные причины абдоминальных болей у детей объединяют в следующие группы:
Установление этиологического фактора затрудняется еще и тем, что в младшем возрасте наблюдается функциональная незрелость пищеварительной системы, склонность к генерализации заболевания, неспособность ребенка четко обозначить свои жалобы. Основные причины абдоминальных болей у детей объединяют в следующие группы:
- Острые воспалительные болезни. Чаще всего болевой синдром вызван деструктивным аппендицитом (18%), в 10% случаев это состояние осложняется перитонитом, особенно в раннем и дошкольном возрасте. На втором месте по распространенности в педиатрии стоит мезаденит. Намного реже выявляются холециститы, панкреатиты, гепатиты.
- Кишечная непроходимость. В детском возрасте основной причиной нарушения пассажа каловых масс выступает инвагинация кишечника, которая преимущественно диагностируется на первом году жизни. Другие формы заболевания — обтурационная, спаечная, динамическая непроходимость — составляют до 5% от общего числа случаев.
- Перфорации полого органа.
 Резкие болевые ощущения возникают при прободной язве желудка или 12-перстной кишки, которая чаще встречается в подростковом возрасте. Разрыв стенки кишечника возможен при попадании в ЖКТ острых инородных предметов, осложненном течении болезни Крона, развитии токсического мегаколона.
Резкие болевые ощущения возникают при прободной язве желудка или 12-перстной кишки, которая чаще встречается в подростковом возрасте. Разрыв стенки кишечника возможен при попадании в ЖКТ острых инородных предметов, осложненном течении болезни Крона, развитии токсического мегаколона. - Травмы живота. Интенсивная боль наблюдается при тяжелых травмах, повреждении или разрыве внутренних органов. Особо опасны гематомы печени, селезенки, которые могут разрываться спустя некоторое время после травмы, вызывая внезапное ухудшение самочувствия.
- Патологии дыхательных органов. Симптомы острого живота бывают при внутриплевральной локализации процесса, что связано с общей иннервацией. Это бывает у детей, страдающих деструктивной пневмонией, сухим и экссудативным плевритом, спонтанным пневмотораксом.
- Заболевания мочеполовой системы. Интенсивные боли в животе типичны для почечной колики, абсцесса или карбункула почки.
 У девочек причиной острого недомогания бывают перекруты и разрывы кисты яичника, у мальчиков — перекрут яичка.
У девочек причиной острого недомогания бывают перекруты и разрывы кисты яичника, у мальчиков — перекрут яичка.
К редким причинам болевого синдрома относят объемные новообразования брюшной полости: лимфому Беркитта, эхинококковую кисту печени, лимфангиому брыжейки. Симптомы, характерные для острого живота, иногда встречаются при ущемлении врожденной паховой и пахово-мошоночной грыжи у мальчиков. Среди нехирургических причин стоит выделить кишечные инфекции (сальмонеллез, дизентерию, кампилобактериоз), менингококцемию, диабетический кетоацидоз.
Патогенез
Симптомы при остром животе вызваны двумя механизмами боли: висцеральной и соматической, что имеет решающее значение для дифференцировки хирургической и гастроэнтерологической патологии. Соматические ощущения появляются при раздражении нервных рецепторов брюшины, а соответствующие импульсы передаются в ЦНС через спиноталамические тракты. Такая боль имеет четкую локализацию, дополняется защитным напряжением передней стенки живота.
Висцеральный болевой синдром развивается при вовлечении в процесс рецепторов внутренних органов абдоминальной полости. Импульсы от них идут в составе чревного сплетения и вегетативного отдела спинномозговых нервов. Они вызваны растяжениями или сокращениями органа, его ишемией. При висцеральных болях невозможно четко указать локализацию. Подобные ощущения часто сопровождаются вегетативными расстройствами у детей.
Симптомы
Характер, локализация и периодичность боли — основные признаки, на которые необходимо обращать внимание. Дети старше 3-4 лет зачастую могут пожаловаться на дискомфорт в животе, но они не умеют определять источник боли и в лучшем случае способны показать рукой место наиболее болезненных ощущений. У малышей первых лет жизни симптомокомплекс проявляется беспокойством, криком и плачем, «сучением» и подтягиванием ножек к животу.
У старших детей, которые детально описывают симптомы, можно выяснить особенности болей. При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
При постоянных нарастающих ощущениях в первую очередь думают об острых воспалительных процессах. Резкая и пронизывающая боль — признак перфорации стенки органа. Если болевые ощущения приходят волнообразно, предполагают кишечную непроходимость, инфаркт кишечника. Периодические схваткообразные боли беспокоят при желчной или почечной колике.
Тошнота и рвота — самые частые симптомы, которые сопровождают болевой синдром у детей. При воспалительных хирургических заболеваниях рвота носит рефлекторный характер, в желудочном содержимом нет патологических примесей. Срыгивание застойных масс с желчью или каловым запахом — симптомы кишечной непроходимости. Также у большинства пациентов возникают расстройств стула (диарея, запоры) и дизурические явления.
Острый живот характеризуется резким ухудшением общего состояния, лихорадкой. Ребенок становится вялым и апатичным, он лежит неподвижно либо, наоборот, беспокойно вертится в кровати из-за мучительных болей. Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Кожа бледная с сероватым оттенком, может выступать холодный пот. Черты лица приобретают страдальческое выражение, губы пересыхают и трескаются. Пульс учащенный и ослабленный, артериальное давление снижается.
Осложнения
Многие хирургические болезни при отсутствии своевременного лечения заканчиваются перитонитом. Чем младше ребенок, тем быстрее у него возникает генерализованное воспаление брюшины, обусловленное недостаточной активностью иммунитета. На фоне острого гнойного перитонита начинаются сепсис и септический шок, которые имеют крайне неблагоприятный прогноз для жизни.
При перфорации или травме органов может открыться массивное кровотечение, которое сопровождается снижением объема циркулирующей крови и гиповолемическим шоком. Такое острое состояние является наиболее частой причиной смерти, особенно у детей младше 5 лет. Из отдаленных последствий стоит отметить спайки в полости живота, которые формируются как исход воспаления или хирургического вмешательства. В будущем они могут вызывать кишечную непроходимость.
В будущем они могут вызывать кишечную непроходимость.
Диагностика
Детский хирург имеет ограниченное время для обследования больного с острым животом, поэтому основную ценность имеют данные физикального осмотра: выявление патогномоничных симптомов, «доскообразного живота», перкуссия и аускультация передней брюшной стенки. На основании этих сведений опытный врач ставит предварительный диагноз. В план дальнейшего обследования ребенка включаются:
- УЗИ ОБП. Сонография — основной метод диагностики острого живота. Это быстрое и неинвазивное исследование, которое показывает воспалительные симптомы, признаки объемных новообразований, травматических повреждений. Для ультразвуковой визуализации не нужна подготовка, поэтому она производится в ургентном порядке сразу после поступления ребенка.
- Рентгенография брюшной полости. Обзорный рентгеновский снимок дает ценную информацию для диагностики кишечной непроходимости (чаши Клойбера, складки Керкринга), перфоративной язвы (серп воздуха под куполом диафрагмы).
 При подозрении на плевральную патологию дополнительно показана рентгенография ОГК.
При подозрении на плевральную патологию дополнительно показана рентгенография ОГК. - Диагностическая лапароскопия. Инвазивная инструментальная визуализация применяется при затруднениях в постановке диагноза. Осмотр брюшной полости изнутри позволяет хирургу со 100% уверенностью обнаружить пораженный орган и сразу же начать лечение.
- Лабораторные анализы. В гемограмме, как правило, есть неспецифические признаки воспалительного процесса — лейкоцитоз и повышение СОЭ. При биохимическом исследовании выявляют отклонения в печеночных пробах, электролитном составе крови, острофазовых показателях. Обязательно проводится клинический анализ мочи, копрограмма.
Если врач исключает хирургическую патологию, дальнейшим обследованием пациента занимается гастроэнтеролог, детский инфекционист. Для уточнения причины болей в животе назначают инструментальные методы — ЭФГДС, колоноскопию, ирригоскопию, суточную рН-метрию. Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Объем диагностических методов определяется возрастом ребенка, сопутствующими симптомами.
Лечение острого живота у детей
Консервативная терапия
Медикаменты вводятся в пред- и послеоперационном периоде, а также как самостоятельный вариант лечения, когда отсутствуют показания к экстренному оперативному вмешательству. Терапию начинают со стабилизации состояния ребенка, для чего переливают инфузионные растворы, применяют анальгетики, спазмолитики. Обязательный компонент — антибиотики широкого спектра для предупреждения гнойных осложнений и ликвидации уже имеющихся процессов.
В случае исключения острого хирургического заболевания, детей переводят в профильный стационар (гастроэнтерологический, пульмонологический). Там назначается медикаментозная терапия противовоспалительными, обезболивающими, спазмолитическими средствами. При обнаружении мезаденита или аппендикулярного инфильтрата ребенок остается в хирургическом стационаре, но получает медикаментозное лечение.
Хирургическое лечение
Если по результатам обследования установлена острая хирургическая патология, после сокращенной премедикации ребенку проводят оперативное вмешательство. Тип операции выбирается соответственно выявленному заболеванию. В детской абдоминальной хирургии предпочитают использовать минимально травматичные лапароскопические методы, преимущества которых заключаются в коротком реабилитационном периоде, быстром восстановлении работы ЖКТ.
При обширных гнойных процессах показана классическая полостная операция, которая дает врачу возможность осмотреть все этажи брюшины, произвести санацию и дренирование. Оперативное лечение требуется и при некоторых поражениях органов дыхания, проявляющихся абдоминальным синдромом. При экссудативном плеврите выполняют плевральную пункцию и ставят дренаж, при деструктивной пневмонии делают торакоскопическую операцию.
Прогноз и профилактика
Вероятность полного выздоровления зависит от первопричины абдоминального синдрома и своевременности оказанной помощи. Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Если состояние диагностировано до развития перитонита, прогноз благоприятный. Оттягивание визита к врачу или затягивание сроков диагностики чревато жизнеугрожающими состояниями (перитонитом, сепсисом), и даже после успешного хирургического лечения больному потребуется длительный восстановительный период.
Первичная профилактика острого живота не разработана, что объясняется полиморфизмом этиологических факторов. Вторичные превентивные меры предполагают раннее обращение за врачебной помощью, даже если ребенок жалуется на абдоминальные боли невысокой интенсивности. Детские гастроэнтерологи должны проводить адекватное лечение и динамическое наблюдения детей с болезнями ЖКТ, чтобы не допустить обострений.
Острая боль в животе у детей
АЛЕКСАНДР К. С. LEUNG, M.B.B.S., И DAVID L. SIGALET, MD, PH. Д.
С. LEUNG, M.B.B.S., И DAVID L. SIGALET, MD, PH. Д.
Острая боль в животе у детей представляет собой диагностическую дилемму. Хотя многие случаи острой боли в животе носят доброкачественный характер, некоторые из них требуют быстрой диагностики и лечения, чтобы свести к минимуму заболеваемость. Многочисленные расстройства могут вызывать боль в животе. Наиболее распространенной медицинской причиной является гастроэнтерит, а наиболее распространенной хирургической причиной является аппендицит. В большинстве случаев боль в животе можно диагностировать на основании анамнеза и физического осмотра. Возраст является ключевым фактором в оценке причины; заболеваемость и симптомы различных состояний сильно различаются в педиатрическом возрастном спектре. В остром хирургическом животе боль обычно предшествует рвоте, в то время как при медицинских состояниях верно обратное. Диарея часто связана с гастроэнтеритом или пищевым отравлением. Аппендицит следует заподозрить у любого ребенка с болью в правом подреберье. Признаки, указывающие на наличие острого хирургического живота, включают непроизвольную защиту или ригидность, выраженное вздутие живота, выраженную болезненность в животе и болезненность в животе. Если после первоначальной оценки диагноз не ясен, часто бывает полезен повторный физикальный осмотр у того же врача. Отдельные визуализирующие исследования также могут быть полезны. Хирургическая консультация необходима, если подозревается хирургическая причина или причина не очевидна после тщательного обследования.
Диарея часто связана с гастроэнтеритом или пищевым отравлением. Аппендицит следует заподозрить у любого ребенка с болью в правом подреберье. Признаки, указывающие на наличие острого хирургического живота, включают непроизвольную защиту или ригидность, выраженное вздутие живота, выраженную болезненность в животе и болезненность в животе. Если после первоначальной оценки диагноз не ясен, часто бывает полезен повторный физикальный осмотр у того же врача. Отдельные визуализирующие исследования также могут быть полезны. Хирургическая консультация необходима, если подозревается хирургическая причина или причина не очевидна после тщательного обследования.
Боль в животе является распространенной проблемой у детей. Хотя у большинства детей с острой болью в животе наблюдаются самокупирующиеся состояния, боль может предвещать неотложную хирургическую помощь или неотложную медицинскую помощь. Наиболее сложной задачей является своевременная диагностика, чтобы можно было начать лечение и предотвратить заболеваемость. В этой статье представлены подробные клинические рекомендации по обследованию ребенка с острой болью в животе.
Наиболее сложной задачей является своевременная диагностика, чтобы можно было начать лечение и предотвратить заболеваемость. В этой статье представлены подробные клинические рекомендации по обследованию ребенка с острой болью в животе.
Патофизиология
Клинически абдоминальная боль подразделяется на три категории: висцеральная (внутренняя) боль, париетальная (соматическая) боль и отраженная боль.
Висцеральная боль возникает, когда вредные раздражители воздействуют на внутренние органы, такие как желудок или кишечник. Напряжение, растяжение и ишемия стимулируют висцеральные болевые волокна. Застой тканей и воспаление, как правило, повышают чувствительность нервных окончаний и снижают порог раздражения. Поскольку висцеральные болевые волокна являются двусторонними, немиелинизированными и входят в спинной мозг на нескольких уровнях, висцеральная боль обычно тупая, плохо локализована и ощущается по средней линии. Боль от структур передней кишки (например, нижнего отдела пищевода, желудка) обычно ощущается в эпигастрии. Структуры средней кишки (например, тонкая кишка) вызывают боль в околопупочной области, а структуры задней кишки (например, толстая кишка) вызывают боль внизу живота.
Структуры средней кишки (например, тонкая кишка) вызывают боль в околопупочной области, а структуры задней кишки (например, толстая кишка) вызывают боль внизу живота.
Париетальная боль возникает в результате болезненного раздражения париетальной брюшины. Боль, возникающая в результате ишемии, воспаления или растяжения париетальной брюшины, передается по миелинизированным афферентным волокнам к специфическим ганглиям задних корешков на той же стороне и на том же уровне дерматомы, что и источник боли. Боль в теменной области обычно острая, интенсивная, дискретная и локализованная, кашель или движения могут усиливать ее.
Отраженная боль имеет многие характеристики теменной боли, но ощущается в отдаленных областях, иннервируемых тем же дерматомом, что и больной орган. Это является результатом общих центральных путей для афферентных нейронов из разных мест. Классическим примером является пациент с пневмонией, который испытывает боль в животе из-за Т9.распределение дерматома разделяется на легкие и брюшную полость. 1
1
| Gastrointestinal | Genitourinary causes | Drugs and toxins |
| causes | Urinary tract infection | Erythromycin |
| Gastroenteritis | Urinary calculi | Salicylates |
| Аппендицит | Dysmenorrhea | Lead poisoning |
| Mesenteric lymphadenitis | Mittelschmerz | Venoms |
| Constipation | Pelvic inflammatory disease | Pulmonary causes |
| Abdominal trauma | Threatened abortion | Pneumonia |
| Кишечная непроходимость | Внематочная беременность | Диафрагмальная |
| Peritonitis | Ovarian/testicular torsion | Pleurisy |
| Food poisoning | Endometriosis | Miscellaneous |
| Peptic ulcer | Hematocolpos | Infantile colic |
| Meckel’s diverticulum | Metabolic disorders | Функциональная боль |
| Воспалительные заболевания кишечника | Диабетический кетоацидоз | Pharyngitis |
| Lactose intolerance | Hypoglycemia | Angioneurotic edema |
| Liver, spleen, and biliary tract disorders | Porphyria | Familial |
| Hepatitis | Acute adrenal insufficiency | Mediterranean fever |
| Холецистит | Гематологические заболевания | |
| Желчнокаменная болезнь | Sickle cell anemia | |
| Splenic infarction | Henoch-Schönlein purpura | |
| Rupture of the spleen | Hemolytic uremic syndrome | |
| Pancreatitis |
Этиология
В таблице 1 перечислены многие причины острой боли в животе у детей. Информацию о редких образованиях можно найти в стандартном учебнике по детской хирургии. 2
Информацию о редких образованиях можно найти в стандартном учебнике по детской хирургии. 2
ДЕТСКАЯ КОЛИКА
Детская колика поражает от 10 до 20 процентов младенцев в течение первых трех-четырех недель жизни. Как правило, младенцы, кричащие от колик, подтягивают колени к животу и испытывают сильную боль. 3
ГАСТРОЭНТЕРИТ
Гастроэнтерит является наиболее частой причиной болей в животе у детей. 4 Вирусы, такие как ротавирус, вирус Норуолк, аденовирус и энтеровирус, являются наиболее частыми причинами. 4,5 Наиболее распространенные бактериальные агенты включают Escherichia coli , Yersinia, Campylobacter, Salmonella и Shigella.
АППЕНДИЦИТ
Аппендицит является наиболее частым хирургическим заболеванием у детей, которое проявляется болями в животе. 2,6 Примерно у одного из 15 человек развивается аппендицит. 7 Лимфоидная ткань или фекалии закупоривают просвет червеобразного отростка, червеобразный отросток растягивается, могут развиться ишемия и некроз. У пациентов с аппендицитом классически проявляется висцеральная, неопределенная, плохо локализованная боль в околопупочной области. В течение 6–48 часов боль становится пристеночной по мере воспаления вышележащей брюшины; затем боль становится четко локализованной и постоянной в правой подвздошной ямке.
У пациентов с аппендицитом классически проявляется висцеральная, неопределенная, плохо локализованная боль в околопупочной области. В течение 6–48 часов боль становится пристеночной по мере воспаления вышележащей брюшины; затем боль становится четко локализованной и постоянной в правой подвздошной ямке.
Брыжеечный лимфаденит
Брыжеечный лимфаденит часто связан с аденовирусной инфекцией. Состояние напоминает аппендицит, за исключением того, что боль более диффузная, часто отсутствуют признаки перитонита и может присутствовать генерализованная лимфаденопатия.
ЗАПОР
Острый запор обычно имеет органическую причину (например, гастроэнтерит, аппендицит), тогда как хронический запор обычно имеет функциональную причину (например, диета с низким содержанием шлаков). Боль в животе, возникающая в результате запора, чаще всего бывает левосторонней или надлобковой.
АБДОМИНАЛЬНАЯ ТРАВМА
Абдоминальная травма может быть случайной или преднамеренной. Тупая травма живота встречается чаще, чем проникающие ранения. Абдоминальная травма может вызвать кожно-мышечное повреждение, перфорацию кишечника, интрамуральную гематому, разрывы или гематомы печени или селезенки, а также отрыв внутрибрюшных органов или сосудистых ножек.
Тупая травма живота встречается чаще, чем проникающие ранения. Абдоминальная травма может вызвать кожно-мышечное повреждение, перфорацию кишечника, интрамуральную гематому, разрывы или гематомы печени или селезенки, а также отрыв внутрибрюшных органов или сосудистых ножек.
Кишечная непроходимость
Кишечная непроходимость вызывает характерные спазмы. Причины кишечной непроходимости включают заворот, инвагинацию, ущемленную грыжу и послеоперационные спайки.
ВОСПАЛИТЕЛЬНОЕ ЗАБОЛЕВАНИЕ ТАЗА
Воспалительное заболевание органов малого таза (ВЗОМТ) обычно вызывается Chlamydia trachomatis или Neisseria gonorrhoeae . 7 Факторы риска включают несколько половых партнеров, использование внутриматочной спирали (ВМС) и ВЗОМТ в анамнезе.
Клиническая оценка
При обследовании детей с болью в животе требуется тщательный сбор анамнеза для выявления наиболее вероятной причины. За первоначальной оценкой анамнеза следует медицинский осмотр и повторная оценка определенных моментов анамнеза. Алгоритм представлен в Рисунок 1 . 8
Алгоритм представлен в Рисунок 1 . 8
ИСТОРИЯ
Возраст начала заболевания
Возраст является ключевым фактором в оценке болей в животе (Таблица 2) . 7,9–11
Болевой анамнез
У детей, которые не умеют говорить, обычно проявляются поздние симптомы заболевания. Дети до подросткового возраста плохо чувствуют начало или локализацию боли. Классическая последовательность сменяющих друг друга болей обычно возникает при аппендиците. У детей, которые не могут говорить, первоначальная 24-часовая история неопределенной тошноты или околопупочной боли может остаться незамеченной или остаться незамеченной, поэтому у этих детей чаще проявляется вторая стадия более висцеральной боли. Однако у любого ребенка с болью, локализующейся в правом нижнем квадранте, следует заподозрить аппендицит. Таким образом, исследование локализации, времени возникновения, характера, тяжести, продолжительности и иррадиации боли является важным моментом, но его следует рассматривать в контексте возраста ребенка.
Недавняя травма
Недавняя травма в анамнезе может указывать на причину боли.
Ускоряющие или облегчающие факторы
Теменная боль усиливается при движении. Уменьшение боли после дефекации свидетельствует об ее источнике в толстой кишке, а облегчение после рвоты предполагает наличие источника в более проксимальном отделе кишечника.
Сопутствующие симптомы
При острой хирургической брюшной полости рвоте обычно предшествует боль, а при медицинских состояниях верно обратное. У любого ребенка с рвотой желчью следует предположить кишечную непроходимость. Диарея часто связана с гастроэнтеритом или пищевым отравлением, но может возникать и при других состояниях. Кровавый понос гораздо больше указывает на воспалительное заболевание кишечника или инфекционный энтероколит. Классический «смородиново-желеобразный» стул часто наблюдается у больных с инвагинацией кишечника. Отсутствие отхождения газов или кала свидетельствует о кишечной непроходимости.
| Рождение до одного года | ДВА -Пять лет | . Заворот Ущемленная грыжа Болезнь Гиршпрунга | Гастроэнтерит Аппендицит Запор Инфекция мочевыводящих путей Intussusception Volvulus Trauma Pharyngitis Sickle cell crisis Henoch-Schönlein purpura Mesenteric lymphadenitis | Gastroenteritis Appendicitis Constipation Functional pain Urinary tract infection Trauma Pharyngitis Pneumonia Sickle cell crisis Henoch-Schönlein purpura Мезентериальный лимфаденит | Аппендицит Гастроэнтерит Запор Дисменорея Миттельшмерц Воспалительные заболевания органов малого таза Угроза аборта Внематочная беременность Перекрут яичников/яичек |
Частое мочеиспускание, дизурия, императивные позывы и неприятный запах мочи указывают на инфекцию мочевыводящих путей. 12 Гнойные выделения из влагалища предполагают сальпингит. Кашель, одышка и боль в груди указывают на торакальный источник. Полиурия и полидипсия указывают на сахарный диабет. Боль в суставах, сыпь и дымчатая моча указывают на пурпуру Шенлейна-Геноха. 13
12 Гнойные выделения из влагалища предполагают сальпингит. Кашель, одышка и боль в груди указывают на торакальный источник. Полиурия и полидипсия указывают на сахарный диабет. Боль в суставах, сыпь и дымчатая моча указывают на пурпуру Шенлейна-Геноха. 13
Гинекологический анамнез
У девочек необходим тщательный гинекологический анамнез, включая менструальный анамнез и анамнез сексуальной активности и контрацепции. Аменорея может свидетельствовать о беременности. Наличие в анамнезе нескольких половых партнеров и использование ВМС предполагают наличие ВЗОМТ. Использование ВМС и наличие в анамнезе ВЗОМТ или перевязки маточных труб повышают риск внематочной беременности. Внезапное появление кратковременной боли в середине цикла предполагает миттельшмерц.
Прошлое здоровье
Следует отметить все предшествующие госпитализации или тяжелые заболевания, такие как серповидноклеточная анемия и порфирия. Операция в анамнезе может не только исключить определенные диагнозы, но и увеличить риск других, таких как кишечная непроходимость из-за спаек. Подобные боли в анамнезе могут указывать на повторяющуюся проблему.
Подобные боли в анамнезе могут указывать на повторяющуюся проблему.
Употребление наркотиков
Важно собрать подробный анамнез, поскольку некоторые лекарства (Таблица 1) могут вызывать боль в животе.
Семейная история
Семейный анамнез серповидноклеточной анемии или кистозного фиброза может указывать на диагноз. Этническая принадлежность пациента важна, поскольку серповидно-клеточная анемия чаще всего встречается у чернокожих африканского происхождения.
ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Общий вид
В целом дети с висцеральной болью склонны корчиться во время волн перистальтики, в то время как дети с перитонитом остаются неподвижными и сопротивляются движению. Необходимо оценить состояние гидратации ребенка.
Основные показатели жизнедеятельности
Лихорадка указывает на скрытую инфекцию или воспаление. Высокая лихорадка с ознобом характерна для пиелонефрита и пневмонии. 12 Тахикардия и гипотензия предполагают гиповолемию. Если у девушки в постменархе шок, следует заподозрить внематочную беременность. Гипертензия может быть связана с пурпурой Шенлейна-Геноха или гемолитико-уремическим синдромом. 13,14 Дыхание Куссмауля указывает на диабетический кетоацидоз.
Если у девушки в постменархе шок, следует заподозрить внематочную беременность. Гипертензия может быть связана с пурпурой Шенлейна-Геноха или гемолитико-уремическим синдромом. 13,14 Дыхание Куссмауля указывает на диабетический кетоацидоз.
Абдоминальное исследование
Следует наблюдать за дыханием и просить пациента надуть живот, а затем сгладить его. После того, как ребенка попросят указать одним пальцем область максимальной болезненности, следует осторожно пропальпировать живот, двигаясь к этой области (но не пальпируя). Врач должен проверить наличие симптома Ровсинга (когда давление на левый нижний квадрант расширяет столб толстокишечного газа, вызывая боль в правом нижнем квадранте в месте воспаления аппендикса), затем аккуратно оценить мышечную ригидность. Мягкая перкуссия лучше всего вызывает болезненность отскока. Для обнаружения образований и органомегалии необходима более глубокая пальпация.
Ректальное и тазовое исследование
Эти исследования следует использовать, когда запрашивается или ожидается важная информация. 2,10,15 Ректальное исследование может предоставить полезную информацию о болезненности, тонусе сфинктера и наличии масс, стула и мелены. У мальчиков осмотр наружных половых органов может выявить аномалии полового члена и мошонки. У девочек он может выявить выделения из влагалища, атрезию влагалища или неперфорированную девственную плеву. Бимануальное гинекологическое исследование может предоставить полезную информацию о массе матки или придатков или болезненности. Гнойные выделения из шейки матки, болезненность при движении шейки матки и образование в придатках являются признаками ВЗОМТ.
2,10,15 Ректальное исследование может предоставить полезную информацию о болезненности, тонусе сфинктера и наличии масс, стула и мелены. У мальчиков осмотр наружных половых органов может выявить аномалии полового члена и мошонки. У девочек он может выявить выделения из влагалища, атрезию влагалища или неперфорированную девственную плеву. Бимануальное гинекологическое исследование может предоставить полезную информацию о массе матки или придатков или болезненности. Гнойные выделения из шейки матки, болезненность при движении шейки матки и образование в придатках являются признаками ВЗОМТ.
Сопутствующие признаки
Желтуха указывает на гемолиз или заболевание печени. Бледность и желтуха указывают на серповидно-клеточный криз. Положительный тест на подвздошно-поясничную мышцу (пассивное разгибание правого бедра и сгибание правого бедра с сопротивлением) или тест на обтуратор (вращение правого согнутого бедра) предполагает воспаленный ретроцекальный отросток, разрыв червеобразного отростка или абсцесс подвздошно-поясничного отростка. Положительный симптом Мерфи (прерывание глубокого вдоха из-за боли при нажатии пальцев врача под край правой реберной дуги) свидетельствует об остром холецистите. Симптом Каллена (посинение пупка) и симптом Грея Тернера (изменение цвета на боку) являются необычными признаками внутреннего кровоизлияния. Пурпура и артрит предполагают пурпуру Шенлейна-Геноха. 13
Положительный симптом Мерфи (прерывание глубокого вдоха из-за боли при нажатии пальцев врача под край правой реберной дуги) свидетельствует об остром холецистите. Симптом Каллена (посинение пупка) и симптом Грея Тернера (изменение цвета на боку) являются необычными признаками внутреннего кровоизлияния. Пурпура и артрит предполагают пурпуру Шенлейна-Геноха. 13
Исследования
Лабораторные исследования должны быть адаптированы к симптомам пациента и клиническим данным. Начальные лабораторные исследования могут включать общий анализ крови и мочи. Низкий уровень гемоглобина предполагает потерю крови или лежащие в основе гематологические аномалии, такие как серповидно-клеточная анемия. Однако нормальный уровень гемоглобина не исключает острой массивной кровопотери, которую организм еще не компенсировал. Лейкоцитоз, особенно при наличии сдвига влево и токсических грануляций в периферическом мазке, свидетельствует об инфекции. Анализ мочи может помочь выявить патологию мочевыводящих путей, например, инфекцию или камни. Тест на беременность следует рассмотреть у девочек в постменархе. 16
Тест на беременность следует рассмотреть у девочек в постменархе. 16
Рентгенограмма брюшной полости на обычном снимке наиболее полезна, когда вызывает беспокойство кишечная непроходимость или перфорация полого органа в брюшной полости. Рентгенограмма грудной клетки может помочь исключить пневмонию. Наиболее спорным вопросом в неотложной медицине может быть полезность ультразвукового исследования и компьютерной томографии (КТ) у пациентов с болями в животе. 17–20 КТ, вероятно, более точна, чем УЗИ. 18 Однако опыт оператора и переводчика существенно влияет на точность обоих режимов. 19 В отделении неотложной помощи ультразвуковое исследование, вероятно, наиболее полезно для диагностики гинекологической патологии, такой как кисты яичников, перекрут яичника или выраженное периаппендикулярное воспаление. 17,20 КТ связана с радиационным облучением и может потребовать использования контрастных веществ. КТ может быть необходима, если избыточный газ в кишечнике не позволяет провести ультразвуковое исследование.
| Сильная или усиливающаяся боль в животе с прогрессирующими признаками ухудшения |
| Окрашенная в желчи или плодотворная рвота |
| Необъяснительная охрана/жесткость в животе |
| Отсубная болезненность |
| Марка. |
| Значительная травма живота |
| Предположительная хирургическая причина боли |
| Боль в животе без очевидной этиологии |
Ведение
Лечение должно быть направлено на основную причину. У многих пациентов ключом к диагностике является повторный медицинский осмотр у одного и того же врача в течение длительного времени. 21 Показания для хирургических консультаций перечислены в Таблица 3 . Традиционно использование анальгетиков не рекомендуется у пациентов с болью в животе из-за боязни помешать точной оценке и диагностике. Однако несколько проспективных рандомизированных исследований показали, что разумное использование анальгетиков на самом деле может повысить точность диагностики, позволяя провести детальное обследование более склонного к сотрудничеству пациента. 22–24 [Ссылки 22 и 23 — уровень доказательности A, рандомизированные контролируемые испытания]
Однако несколько проспективных рандомизированных исследований показали, что разумное использование анальгетиков на самом деле может повысить точность диагностики, позволяя провести детальное обследование более склонного к сотрудничеству пациента. 22–24 [Ссылки 22 и 23 — уровень доказательности A, рандомизированные контролируемые испытания]
Лечение острой боли в животе у детей: современные перспективы
1. Caperell K, Pitetti R, Cross KP. Гонка и острая боль в животе в педиатрическом отделении неотложной помощи. Педиатрия. 2013;131(6):1098–1106. [PubMed] [Google Scholar]
2. Laméris W, van Randen A, van Es HW, et al. Стратегии визуализации для выявления неотложных состояний у пациентов с острой болью в животе: исследование диагностической точности. БМЖ. 2009 г.;338:b2431. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Erkan T, Cam H, Ozkan HC, et al. Клинический спектр острой боли в животе у турецких педиатрических пациентов: проспективное исследование. Педиатр Междунар. 2004;46(3):325–329. [PubMed] [Google Scholar]
Клинический спектр острой боли в животе у турецких педиатрических пациентов: проспективное исследование. Педиатр Междунар. 2004;46(3):325–329. [PubMed] [Google Scholar]
4. Ценг Ю.С., Ли М.С., Чанг Ю.Дж., Ву Х.П. Острый живот у детей, поступивших в педиатрическое отделение неотложной помощи. Педиатр Неонатол. 2008;49(4):126–134. [PubMed] [Google Scholar]
5. Miglioretti DL, Johnson E, Williams A, et al. Использование компьютерной томографии в педиатрии и связанное с этим радиационное воздействие и предполагаемый риск развития рака. JAMA Педиатр. 2013;167(8):700–707. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Yarmish GM, Smith MP, Rosen MP, et al. Американский колледж радиологии. Критерии соответствия ACR. Боль в правом подреберье. [По состоянию на 23 января 2016 г.]. Доступно по адресу: http://www.guideline.gov/summaries/summary/47653. [Бесплатная статья PMC] [PubMed]
7. Bhosale PR, Javitt MC, Atri M, et al. Критерии соответствия ACR. Острая тазовая боль в репродуктивном возрасте. Ультразвук Q. 2016;32(2):108-115. [PubMed] [Google Scholar]
Ультразвук Q. 2016;32(2):108-115. [PubMed] [Google Scholar]
8. Karmazyn B, Coley BD, Binkovitz LA, et al. Американский колледж радиологии. Критерии соответствия ACR. Инфекция мочевыводящих путей — ребенок. [По состоянию на 23 января 2016 г.]. Доступно по адресу: http://www.guideline.gov/summaries/summary/5049.9.
9. Smith MP, Katz DS, Rosen MP, et al. Американский колледж радиологии. Критерии соответствия ACR. Боль в правом подреберье – подозрение на аппендицит. Ультразвук Q. 2015; 31 (2): 85–91. [PubMed] [Google Scholar]
10. Ганс С.Л., Полс М.А., Стокер Дж., Бурмистер М.А., экспертная руководящая группа. Руководство по диагностическому пути у пациентов с острой болью в животе. Копать сург. 2015;32(1):23–31. [PubMed] [Google Scholar]
11. Эскелинен М., Липпонен П. Полезность сбора анамнеза при неспецифической боли в животе: проспективное исследование 1333 пациентов с острой болью в животе в Финляндии. В Виво. 2012;26(2):335–339.. [PubMed] [Google Scholar]
12. Эскелинен М., Иконен Дж., Липпонен П. Вклад сбора анамнеза, физического осмотра и компьютерной помощи в диагностику острой тонкокишечной непроходимости. Проспективное исследование 1333 пациентов с острой болью в животе. Scand J Гастроэнтерол. 1994;29(8):715–721. [PubMed] [Google Scholar]
Эскелинен М., Иконен Дж., Липпонен П. Вклад сбора анамнеза, физического осмотра и компьютерной помощи в диагностику острой тонкокишечной непроходимости. Проспективное исследование 1333 пациентов с острой болью в животе. Scand J Гастроэнтерол. 1994;29(8):715–721. [PubMed] [Google Scholar]
13. Уильямс Н.М., Джонстон Дж.М., Эверсон Н.В. Диагностическое значение симптомов и признаков болей в животе у детей. JR Coll Surg Edinb. 1998;43(6):390–392. [PubMed] [Google Scholar]
14. Брюэр Б.Дж., Golden GT, Hitch DC, Rudolf LE, Wangensteen SL. Боль в животе. Анализ 1000 последовательных случаев в отделении неотложной помощи университетской больницы. Am J Surg. 1976;131(2):219–223. [PubMed] [Google Scholar]
15. Waseem M, Rosenberg HK. Инвагинация. Педиатр Неотложная помощь. 2008;24(11):793–800. [PubMed] [Google Scholar]
16. Andersson RE, Hugander AP, Ghazi SH, et al. Почему клинический диагноз не удается поставить при подозрении на аппендицит? Евро J Surg. 2000;166(10):796–802. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
17. Эскелинен М., Иконен Дж., Липпонен П. Польза сбора анамнеза, физического осмотра и диагностической оценки при острой почечной колике. Евр Урол. 1998;34(6):467–473. [PubMed] [Google Scholar]
18. Elton TJ, Roth CS, Berquist TH, Silverstein MD. Правило клинического прогноза при диагностике конкрементов мочеточников в отделениях неотложной помощи. J Gen Intern Med. 1993;8(2):57–62. [PubMed] [Google Scholar]
19. Леунг А.К., Робсон В.Л. Инфекции мочевыводящих путей в младенчестве и детстве. Adv Педиатр. 1991;38:257–285. [PubMed] [Google Scholar]
20. Shaikh N, Morone NE, Lopez J, et al. Есть ли у этого ребенка инфекция мочевыводящих путей? ДЖАМА. 2007;298(24):2895–2904. [PubMed] [Google Scholar]
21. Robson WL, Leung AK. пурпура Шенлейна-Геноха. Adv Педиатр. 1994; 41: 163–194. [PubMed] [Google Scholar]
22. Робсон В.Л., Леунг А.К., Каплан Б.С. Гемолитико-уремический синдром. Текущие проблемы педиатр. 1993;23(1):16–33. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
23. Lim CJ, Chen JH, Chen WL, Shen YS, Huang CC. Инвагинация тощей кишки как единственное начальное проявление пурпуры Шенлейна Геноха у подростка. Am J Emerg Med. 2012;30(9):2085.e1–e3. [PubMed] [Google Scholar]
24. Moll van Charante E, de Jongh TO. Физикальное обследование пациентов с острой болью в животе. Нед Тайдшр Генескд. 2011;155:A2658. Голландский. [PubMed] [Google Scholar]
25. Погорелич З., Мрклич И., Юрич И. Не забудьте включить перекрут яичка в дифференциальную диагностику острой боли внизу живота у молодых мужчин. J Педиатр Урол. 2013; 9 (6 пт. Б): 1161–1165. [PubMed] [Google Scholar]
26. Погорелич З., Мрклич И., Юрич И., Биочич М., Фурлан Д. Перекрут яичка в паховом канале у детей. J Педиатр Урол. 2013;9(6 ч. А): 793–797. [PubMed] [Google Scholar]
27. Reust C, Williams A. Острая боль в животе у детей. Ам семейный врач. 2016;93(10):830–836. [PubMed] [Google Scholar]
28. Ганс С.Л., Атема Дж.Дж., Стокер Дж. , Торенвлит Б.Р., Лорелл Х., Бурмистер М.А. С-реактивный белок и количество лейкоцитов в качестве сортировочного теста между неотложными и несрочными состояниями у 2961 пациента с острой болью в животе. Медицина (Балтимор) 2015; 94 (9): e569. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Торенвлит Б.Р., Лорелл Х., Бурмистер М.А. С-реактивный белок и количество лейкоцитов в качестве сортировочного теста между неотложными и несрочными состояниями у 2961 пациента с острой болью в животе. Медицина (Балтимор) 2015; 94 (9): e569. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Atema JJ, Gans SL, Beenen LF, et al. Точность подсчета лейкоцитов и уровня С-реактивного белка в зависимости от продолжительности симптомов у пациентов с подозрением на острый аппендицит. Академия скорой медицинской помощи. 2015;22(9):1015–1024. [PubMed] [Google Scholar]
30. Патрик Г.Л., Стюарт Р.Дж., Исбистер В.Х. Пациенты с острой болью в животе: количество лейкоцитов и нейтрофилов как предикторы хирургического острого живота. N Z Med J. 1985; 98 (778): 324–326. [PubMed] [Google Scholar]
31. Nauta RJ, Magnant C. Сравнение наблюдения и операции при боли в животе в правом нижнем квадранте. Роль клинического осмотра и подсчета лейкоцитов. Am J Surg. 1986;151(6):746–748. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
32. Кулик Д.М., Улерик Э.М., Магуайр Дж.Л. У этого ребенка аппендицит? Систематический обзор правил клинического прогнозирования у детей с острой болью в животе. Дж. Клин Эпидемиол. 2013;66(1):95–104. [PubMed] [Google Scholar]
33. Laurell H, Hansson LE, Gunnarsson U. Диагностические ловушки и точность диагностики при острой боли в животе. Scand J Гастроэнтерол. 2006;41(10):1126–1131. [PubMed] [Google Scholar]
34. Торенвлит Б.Р., Баккер Р.Ф., Flu HC, Merkus JW, Hamming JF, Breslau PJ. Стандартная амбулаторная повторная оценка пациентов, не госпитализированных после обследования в отделении неотложной помощи по поводу острой боли в животе. Мир J Surg. 2010;34(3):480–486. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Абу-Эль-Хайджа М., Лин Т.К., Палермо Дж. Обновление лечения острого панкреатита у детей: выделение областей, нуждающихся в исследованиях. J Pediatr Gastroenterol Nutr. 2014;58(6):689–693. [PubMed] [Google Scholar]
36. Франк Б., Готтлиб К. Амилаза в норме, липаза повышена: панкреатит? Серия случаев и обзор литературы. Am J Гастроэнтерол. 1999;94(2):463–469. [PubMed] [Google Scholar]
Франк Б., Готтлиб К. Амилаза в норме, липаза повышена: панкреатит? Серия случаев и обзор литературы. Am J Гастроэнтерол. 1999;94(2):463–469. [PubMed] [Google Scholar]
37. Ян RW, Шао ZX, Чен YY, Инь Z, Ван WJ. Активность липазы и панкреатической амилазы в диагностике острого панкреатита у больных с гиперамилаземией. Гепатобилиарная система поджелудочной железы Dis Int. 2005;4(4):600–603. [PubMed] [Академия Google]
38. Couture E, Labbé V, Cyr C. Клинические предикторы положительных культур мочи у маленьких детей с риском инфекции мочевыводящих путей. Педиатр Здоровье ребенка. 2003;8(3):145–149. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Wang PY, Chang HC, Lei RL, et al. Личный анамнез и физикальное обследование при оценке инфекции мочевыводящих путей у детей в возрасте от 3 месяцев до 2 лет. Педиатр Неонатол. 2016;57(4):274–279. [PubMed] [Google Scholar]
40. Webster DP, Schneider CN, Cheche S, Daar AA, Miller G. Дифференциация острого аппендицита от воспалительных заболеваний органов малого таза у женщин детородного возраста. Am J Emerg Med. 1993;11(6):569–572. [PubMed] [Google Scholar]
Am J Emerg Med. 1993;11(6):569–572. [PubMed] [Google Scholar]
41. Guarino A, Ashkenazi S, Gendrel D, Lo Vecchio A, Shamir R, Szajewska H. Европейское общество детской гастроэнтерологии, гепатологии и питания/Европейское общество детских инфекционных заболеваний, основанное на доказательствах. рекомендации по ведению острого гастроэнтерита у детей в Европе: обновление 2014 г. J Pediatr Gastroenterol Nutr. 2014;59(1):132–152. [PubMed] [Google Scholar]
42. Троубридж Р.Л., Рутковски Н.К., Шояния К.Г. У этого больного острый холецистит? ДЖАМА. 2003;289(1): 80–86. [PubMed] [Google Scholar]
43. Böhner H, Yang Q, Franke C, Verreet PR, Ohmann C. Простые данные анамнеза и физического осмотра помогают исключить кишечную непроходимость и избежать рентгенологических исследований у пациентов с острой болью в животе. Евро J Surg. 1998;164(10):777–784. [PubMed] [Google Scholar]
44. Rothrock SG, Green SM, Hummel CB. Обзорная рентгенография брюшной полости в выявлении основного заболевания у детей: проспективный анализ. Энн Эмерг Мед. 1992; 21(12):1423–1429.. [PubMed] [Google Scholar]
Энн Эмерг Мед. 1992; 21(12):1423–1429.. [PubMed] [Google Scholar]
45. Сайто Дж.М. Помимо аппендицита: оценка и хирургическое лечение острой боли в животе у детей. Curr Opin Педиатр. 2012;24(3):357–364. [PubMed] [Google Scholar]
46. Hayes R. Боль в животе: общие стратегии визуализации. Евро Радиол. 2004; 14 (Приложение 4): L123–L137. [PubMed] [Google Scholar]
47. Carty HM. Педиатрические неотложные состояния: нетравматические неотложные состояния органов брюшной полости. Евро Радиол. 2002;12(12):2835–2848. [PubMed] [Академия Google]
48. Tabbers MM, DiLorenzo C, Berger MY, et al. Оценка и лечение функциональных запоров у младенцев и детей: научно обоснованные рекомендации ESPGHAN и NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58(2):258–274. [PubMed] [Google Scholar]
49. Freedman SB, Thull-Freedman J, Manson D, et al. Использование детской рентгенограммы брюшной полости, запоры и значительные ошибочные диагнозы. J Педиатр. 2014;164(1):83–88.e2. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
50. Шах С. Обновленная информация о распространенных неотложных состояниях желудочно-кишечного тракта. Emerg Med Clin North Am. 2013;31(3):775–79.3. [PubMed] [Google Scholar]
51. Nosaka S, Hayakawa M, Miyazaki O, et al. Ультрасонография педиатрической боли в правой нижней части живота: корреляция с клиническими и патологическими результатами. Нихон Игаку Хошасэн Гаккай Засси. 1995;55(12):855–860. Японский. [PubMed] [Google Scholar]
52. Дэвис А.Х., Мастораку И., Кобб Р., Роджерс С., Линдселл Д., Мортенсен Н.Дж. УЗИ в остром животе. Бр Дж Сур. 1991;78(10):1178–1180. [PubMed] [Google Scholar]
53. Mittal MK, Dayan PS, Macias CG, et al. Эффективность УЗИ в диагностике аппендицита у детей в многоцентровой когорте. Академия скорой медицинской помощи. 2013;20(7):697–702. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Bachur RG, Dayan PS, Bajaj L, et al. Влияние продолжительности боли в животе на точность диагностической визуализации при педиатрическом аппендиците. Энн Эмерг Мед. 2012;60(5):582–590.e3. [PubMed] [Google Scholar]
Энн Эмерг Мед. 2012;60(5):582–590.e3. [PubMed] [Google Scholar]
55. Линделиус А., Торнгрен С., Нильссон Л., Петтерссон Х., Адами Дж. Рандомизированное клиническое исследование прикроватного ультразвука среди пациентов с болью в животе в отделении неотложной помощи: влияние на удовлетворенность пациентов и потребление медицинской помощи. . Scand J Trauma Resus Emerg Med. 2009 г.;17:60. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Howell JM, Eddy OL, Lukens TW, Thiessen ME, Weingart SD, Decker WW, American College of Emergency Physicians. Клиническая политика: критические вопросы оценки и лечения пациентов отделения неотложной помощи с подозрением на аппендицит. Энн Эмерг Мед. 2010;55(1):71–116. [PubMed] [Google Scholar]
57. Маринчек Б. Неотложные неотложные состояния в брюшной полости: острая боль в животе: диагностические стратегии. Евро Радиол. 2002;12(9):2136–2150. [PubMed] [Академия Google]
58. Хван БХ, Ким И, Че ГБ, Мун СБ. Предикторы положительного результата КТ у детей с нетравматической болью в животе. Педиатр Неотложная помощь. 2016 окт;:6. Электронная почта [PubMed] [Google Scholar]
Педиатр Неотложная помощь. 2016 окт;:6. Электронная почта [PubMed] [Google Scholar]
59. Poonai N, Paskar D, Konrad SL, et al. Опиоидная анальгезия при острой боли в животе у детей: систематический обзор и метаанализ. Академическая неотложная медицинская помощь. 2014;21(11):1183–1192. [PubMed] [Google Scholar]
60. Manterola C, Vial M, Moraga J, Astudillo P. Анальгезия у пациентов с острой болью в животе. Cochrane Database Syst Rev. 2011;(1):CD005660. [PubMed] [Академия Google]
61. Schurman JV, Hunter HL, Friesen CA. Концептуализация и лечение хронической боли в животе в практике детского гастроэнтеролога. J Pediatr Gastroenterol Nutr. 2010;50(1):32–37. [PubMed] [Google Scholar]
Острая боль в животе у детей
Срочное сообщение : Эта статья поможет вам в дифференциальной диагностике, лечении и лечении детей с острой болью в животе.
КЕЙЛИИН Э. ПАГАН КОРРЕА, MD, FAAP
Введение
«У меня болит живот». Это простое утверждение показывает распространенную жалобу детей, которые обращаются за помощью в отделение неотложной помощи или отделение неотложной помощи. 1 Но диагностика у таких пациентов может быть сложной задачей для клинициста из-за различной этиологии. Острая боль в животе обычно вызывается самокупирующимся состоянием, но также может предвещать серьезные медицинские или хирургические неотложные состояния, такие как аппендицит. Своевременная диагностика важна для снижения частоты осложнений, но она может быть сложной, особенно у младенцев и детей младшего возраста. Отличные навыки сбора анамнеза в сочетании с тщательным и тщательным физикальным осмотром являются ключом к постановке диагноза или, по крайней мере, к обоснованному заключению о лечении пациента. 2
Это простое утверждение показывает распространенную жалобу детей, которые обращаются за помощью в отделение неотложной помощи или отделение неотложной помощи. 1 Но диагностика у таких пациентов может быть сложной задачей для клинициста из-за различной этиологии. Острая боль в животе обычно вызывается самокупирующимся состоянием, но также может предвещать серьезные медицинские или хирургические неотложные состояния, такие как аппендицит. Своевременная диагностика важна для снижения частоты осложнений, но она может быть сложной, особенно у младенцев и детей младшего возраста. Отличные навыки сбора анамнеза в сочетании с тщательным и тщательным физикальным осмотром являются ключом к постановке диагноза или, по крайней мере, к обоснованному заключению о лечении пациента. 2
В этой статье обсуждается дифференциальная диагностика острой боли в животе у детей и предлагаются рекомендации по начальной оценке и ведению пациентов педиатрического возраста с этой жалобой.
Патофизиология
Локализация боли в животе зависит от характера задействованных болевых рецепторов и может быть классифицирована как висцеральная, соматопариетальная или отраженная боль. Висцеральная боль плохо локализована, потому что афферентные нервы имеют меньше окончаний в кишечнике, не миелинизированы и являются двусторонними, входящими в спинной мозг на нескольких уровнях. Дети ощущают висцеральную боль, как правило, в эпигастральной, околопупочной или надлобковой области.
В отличие от висцеральной боли, сомато-теменная боль хорошо локализована, интенсивна (острая) и связана с той или иной стороной, поскольку связанные с ней нервы многочисленны, миелинизированы и передаются на специфические ганглии задних корешков. Соматопариетальные болевые рецепторы в основном расположены в париетальной брюшине, мышцах и коже и обычно реагируют на растяжение, разрыв или воспаление. Отраженная боль обычно хорошо локализована, но удалена от пораженного участка. Возникает, когда висцеральные болевые волокна воздействуют на соматические нервные волокна в спинном мозге.
Анамнез, симптомы и лабораторная диагностика
Часто анамнез является наиболее важным компонентом в постановке диагноза. Возраст и пол пациента, порядок появления симптомов, прогрессирование и качество боли, сопутствующие симптомы (лихорадка, рвота, диарея, запор, анорексия, сыпь, изменение психического статуса, дизурия, гематурия или вагинальные выделения), гинекологические и хирургический анамнез и история недавней травмы важны для уточнения дифференциальной диагностики в дополнение к физикальному обследованию (9).0616 Рисунок 1 ). Некоторые из показателей анамнеза и физикального осмотра, которые должны побудить к хирургической оценке, включают: рвоту желчью, боль, усиливающуюся при движении, непроизвольную защиту, рикошетную болезненность и болезненность при перкуссии или травме живота в анамнезе. Пациентки с признаками непроходимости, раздражения брюшины, ущемленной грыжи, системных угрожающих жизни состояний (диабетический кетоацидоз и гемолитико-уремический синдром), тубоовариального абсцесса или прервавшейся внематочной беременности должны быть переведены для дальнейшего лечения. 3,
3,
Дети с абдоминальной болью, которые хорошо выглядят, в остальном здоровы, имеют нормальный физикальный осмотр и переносят кормление, могут не требовать лабораторных или визуализирующих исследований и могут быть выписаны домой под тщательным наблюдением лечащего врача в течение 24 часов, если не подозревается инвагинация . Вспомогательные исследования следует проводить, когда анамнез или физикальное обследование предполагают наличие тревожного диагноза. Выбор теста должен основываться на рассматриваемом диагнозе и возрасте пациента. Первоначальное обследование может включать общий анализ крови (CBC), базовую метаболическую панель, СОЭ, уровень С-реактивного белка (CRP) и анализ мочи, хотя другие специальные лабораторные исследования, такие как липаза, амилаза, ферменты печени, тест на беременность, гонорея и хламидиоз, и влажная подготовка может быть уместной, в зависимости от рассматриваемых условий. Лабораторные исследования обычно не являются диагностическими, но могут использоваться для подтверждения подозрений врача. Анальгезия должна быть предоставлена в соответствии с сообщениями пациента о боли. Хотя в прошлом считалось, что введение морфина детям с острой болью в животе для уменьшения боли влияет на результаты обследования, несколько исследований пришли к иному выводу4,5. Для подтверждения предполагаемого диагноза можно использовать визуализирующие исследования. Если для уточнения диагноза необходимы дальнейшая визуализация или повторные исследования органов брюшной полости, пациента, возможно, придется перевести в больницу, в которой есть служба детской хирургии. Абдоминальные снимки могут показать непроходимость (уровень жидкости, вздутие кишечника или сигнальные петли кишечника), перфорацию (свободный воздух), фекальный камень или запор.6 Рентгенограмма грудной клетки может быть использована, если есть подозрение на базилярную пневмонию или признаки миокардита. Для детей с подозрением на заворот средней кишки, ахалазию или сетку двенадцатиперстной кишки лучшим исследованием верхних отделов желудочно-кишечного тракта (ЖКТ) является контрастирование.
Анальгезия должна быть предоставлена в соответствии с сообщениями пациента о боли. Хотя в прошлом считалось, что введение морфина детям с острой болью в животе для уменьшения боли влияет на результаты обследования, несколько исследований пришли к иному выводу4,5. Для подтверждения предполагаемого диагноза можно использовать визуализирующие исследования. Если для уточнения диагноза необходимы дальнейшая визуализация или повторные исследования органов брюшной полости, пациента, возможно, придется перевести в больницу, в которой есть служба детской хирургии. Абдоминальные снимки могут показать непроходимость (уровень жидкости, вздутие кишечника или сигнальные петли кишечника), перфорацию (свободный воздух), фекальный камень или запор.6 Рентгенограмма грудной клетки может быть использована, если есть подозрение на базилярную пневмонию или признаки миокардита. Для детей с подозрением на заворот средней кишки, ахалазию или сетку двенадцатиперстной кишки лучшим исследованием верхних отделов желудочно-кишечного тракта (ЖКТ) является контрастирование. Ультразвук неинвазивен, относительно недорог и не использует ионизирующее излучение, но точность зависит от техники УЗИ. Визуализация может показать стеноз привратника, инвагинацию (симптом пончика), аппендицит (несжимаемая аперистальтическая трубчатая структура, возникающая из слепой кишки с периаппендикулярной жидкостью и стенками > 6 мм в диаметре), перекрут яичника, внематочную беременность, желчнокаменную и мочекаменную болезнь. Компьютерная томография (КТ) полезна для выявления нефролитиаза, аппендицита, панкреатита, новообразований в брюшной полости, воспалительных поражений кишечника и внутрибрюшных абсцессов, но может быть инвазивной, может потребоваться внутривенное (в/в), пероральное или внутривенное введение.0321
Ультразвук неинвазивен, относительно недорог и не использует ионизирующее излучение, но точность зависит от техники УЗИ. Визуализация может показать стеноз привратника, инвагинацию (симптом пончика), аппендицит (несжимаемая аперистальтическая трубчатая структура, возникающая из слепой кишки с периаппендикулярной жидкостью и стенками > 6 мм в диаметре), перекрут яичника, внематочную беременность, желчнокаменную и мочекаменную болезнь. Компьютерная томография (КТ) полезна для выявления нефролитиаза, аппендицита, панкреатита, новообразований в брюшной полости, воспалительных поражений кишечника и внутрибрюшных абсцессов, но может быть инвазивной, может потребоваться внутривенное (в/в), пероральное или внутривенное введение.0321
Причины острой боли в животе, связанные с непроходимостью
Заворот
Неправильная ротация и фиксация двенадцатиперстной и толстой кишки (мальротация) делает среднюю кишку уязвимой для заворота. Заворот закручивается вокруг оси верхней брыжеечной артерии, в результате чего средняя кишка теряет кровоснабжение, что приводит к развитию ишемического некроза. У большинства пациентов заворот кишок проявляется в течение первого года жизни, особенно в первый месяц жизни. Состояние проявляется рвотой желчью, вздутием живота, желудочно-кишечным кровотечением и последующим шоком. декомпрессии, начать с антибиотиков широкого спектра действия для охвата желудочно-кишечного тракта и должен быть переведен для дальнейшей визуализации и хирургической оценки. кишечник. Исследование верхних отделов желудочно-кишечного тракта является исследованием выбора, и для окончательного лечения требуется лапаротомия.
У большинства пациентов заворот кишок проявляется в течение первого года жизни, особенно в первый месяц жизни. Состояние проявляется рвотой желчью, вздутием живота, желудочно-кишечным кровотечением и последующим шоком. декомпрессии, начать с антибиотиков широкого спектра действия для охвата желудочно-кишечного тракта и должен быть переведен для дальнейшей визуализации и хирургической оценки. кишечник. Исследование верхних отделов желудочно-кишечного тракта является исследованием выбора, и для окончательного лечения требуется лапаротомия.
Инвагинация кишечника
Инвагинация — это телескопирование одной части кишки в ее дистальный отдел; чаще всего терминальный отдел подвздошной кишки инвагинирует в слепую кишку. Это одна из наиболее частых причин непроходимости кишечника у детей в возрасте от 2 месяцев до 5 лет и часто является результатом гипертрофии бляшек Прейера, наиболее вероятно вторичной по отношению к вирусным инфекциям. Приблизительно в 20% случаев основной причиной инвагинации выступает основное заболевание, такое как лимфома, полипы, дивертикул Меккеля или сосудистые мальформации. Классическая триада – рвота, колики, сильная боль в животе и стул в виде желеобразного смородинового цвета, но эти признаки присутствуют не всегда. Боль в животе может возникать с 15-20-минутными интервалами и со временем становиться более частой и сильной. Дети могут вести себя нормально и не чувствовать боли между приступами, но лихорадка является обычным явлением, и могут возникать изменения психического статуса. При физикальном осмотре иногда пальпируется колбасообразная масса, и необходимо исследовать прямую кишку на наличие положительного теста на гемоккульт.
Классическая триада – рвота, колики, сильная боль в животе и стул в виде желеобразного смородинового цвета, но эти признаки присутствуют не всегда. Боль в животе может возникать с 15-20-минутными интервалами и со временем становиться более частой и сильной. Дети могут вести себя нормально и не чувствовать боли между приступами, но лихорадка является обычным явлением, и могут возникать изменения психического статуса. При физикальном осмотре иногда пальпируется колбасообразная масса, и необходимо исследовать прямую кишку на наличие положительного теста на гемоккульт.
Простые рентгенограммы брюшной полости могут быть выполнены для исключения противопоказаний к контрастной клизме и для оценки образования мягких тканей. Он может показать растянутые петли кишечника с отсутствием газа ( Рисунок 2 ). Знак-мишень — два концентрических рентгенопрозрачных круга, наложенных на правую почку, — или знак полумесяца — уплотнение мягких тканей, выступающее в газ толстой кишки, — также можно увидеть на рентгенограммах брюшной полости у пациентов с инвагинацией9. бычий глаз, спиральная пружина или знак пончика ( Рисунок 3 ). Пациенту с инвагинацией кишечника следует сделать NPO и провести внутривенную гидратацию с установкой назогастральной трубки и переводом на хирургическую консультацию и воздушную или бариевую клизму. Эффективность назначения антибиотиков перед таким исследованием не установлена, но их иногда назначают из-за риска перфорации. Операция показана при неэффективности контрастной клизмы ( Рисунок 4 ). В таком случае пациент должен быть госпитализирован для наблюдения из-за 2-5% риска рецидива вскоре после вправления.
бычий глаз, спиральная пружина или знак пончика ( Рисунок 3 ). Пациенту с инвагинацией кишечника следует сделать NPO и провести внутривенную гидратацию с установкой назогастральной трубки и переводом на хирургическую консультацию и воздушную или бариевую клизму. Эффективность назначения антибиотиков перед таким исследованием не установлена, но их иногда назначают из-за риска перфорации. Операция показана при неэффективности контрастной клизмы ( Рисунок 4 ). В таком случае пациент должен быть госпитализирован для наблюдения из-за 2-5% риска рецидива вскоре после вправления.
Ущемленные грыжи
Грыжа представляет собой выпячивание органа или его фасции через стенку содержащей его полости. Наиболее распространена пупочная грыжа, за ней следуют паховая и мошоночная.10 Риск ущемления выше в течение первых 6 месяцев жизни. Больные проявляют раздражительность и рвоту. При осмотре выявляется эритематозное выпячивание, которое становится более заметным при повышении внутрибрюшного давления. Можно попытаться вправить давление вдоль проксимального отдела пахового канала одной рукой, а другой рукой «доить» газ или содержимое ущемленной кишки в течение 5 минут. Если ручное вправление не удается, пациента следует перевести на хирургическая оценка. Для подтверждения диагноза также может быть выполнено УЗИ.
Можно попытаться вправить давление вдоль проксимального отдела пахового канала одной рукой, а другой рукой «доить» газ или содержимое ущемленной кишки в течение 5 минут. Если ручное вправление не удается, пациента следует перевести на хирургическая оценка. Для подтверждения диагноза также может быть выполнено УЗИ.
Болезнь Гиршпрунга
Болезнь Гиршпрунга — это врожденное отсутствие ганглиозных клеток в брыжеечном и подслизистом сплетениях кишечника, что приводит к аномальной перистальтике аганглионарного сегмента. Примерно в 80% случаев поражается ректосигмовидная область. Проявления могут варьироваться от полной непроходимости при рождении с рвотой, вздутием живота и отсутствием отхождения мекония до задержки отхождения мекония и повторяющихся эпизодов запоров. Приблизительно у 24-34% пациентов может наблюдаться энтероколит, взрывоопасная диарея с неприятным запахом, лихорадка, рвота, боль и вздутие живота, что является наиболее тяжелым и потенциально смертельным осложнением болезни Гиршпрунга. 12 Таким пациентам следует назначать объемную терапию. реанимация и внутривенное введение антибиотиков широкого спектра действия для защиты от аэробных и анаэробных микроорганизмов. У детей с более классической картиной ирригоскопия должна показать переходную зону, но для окончательного диагноза требуется ректальная биопсия.
12 Таким пациентам следует назначать объемную терапию. реанимация и внутривенное введение антибиотиков широкого спектра действия для защиты от аэробных и анаэробных микроорганизмов. У детей с более классической картиной ирригоскопия должна показать переходную зону, но для окончательного диагноза требуется ректальная биопсия.
Спайки
Спаечная кишечная непроходимость наблюдается примерно у 2–15 % пациентов, перенесших лапаротомию. Большинство случаев происходит в течение 3 месяцев после операции и 80% в течение 2 лет после процедуры. У больных отмечается рвота, вздутие живота и раздражительность. Транспортировка должна быть выполнена для консультации детского хирурга и назогастральной декомпрессии.
Внебрюшные причины острой боли в животе
Перекрут яичка
Перекрут яичка возникает, когда семенной канатик перекручивается, что нарушает кровоснабжение яичек и мошонки. Это может быть результатом травмы или напряженной тренировки, или причина может быть неочевидной. Пациенты часто отмечают внезапную боль в яичках, которая может иррадиировать в нижнюю часть живота и паховую область, тошноту и рвоту. При физикальном осмотре яичко болезненное, имеет поперечную ориентацию и приподнято в мошонке. Ультразвуковая допплерография может различать другие диагнозы с нормальным или повышенным кровотоком (эпидидимит) и перекрутом (отсутствие кровотока). Требуется срочный перевод в больницу с урологической службой, которая может провести хирургическое исследование, предпочтительно в течение 6 часов после появления боли.
Пациенты часто отмечают внезапную боль в яичках, которая может иррадиировать в нижнюю часть живота и паховую область, тошноту и рвоту. При физикальном осмотре яичко болезненное, имеет поперечную ориентацию и приподнято в мошонке. Ультразвуковая допплерография может различать другие диагнозы с нормальным или повышенным кровотоком (эпидидимит) и перекрутом (отсутствие кровотока). Требуется срочный перевод в больницу с урологической службой, которая может провести хирургическое исследование, предпочтительно в течение 6 часов после появления боли.
Киста яичника и Перекрут яичника
Кисты яичника встречаются редко у пациенток в предменархальном периоде, но у женщин репродуктивного возраста самая высокая частота перекрута яичника.13 Боль при кисте яичника может быть следствием кровотечения в кисту или разрыва геморрагическая киста, вызывающая раздражение брюшины. Разрыв обычно происходит перед менструацией. Необходимо выполнить УЗИ, чтобы задокументировать размер кисты и исключить опухоли. Обезболивание и надлежащее наблюдение у гинеколога целесообразно.
Обезболивание и надлежащее наблюдение у гинеколога целесообразно.
Как и при перекруте яичка, у пациентов с перекрутом яичника возникает внезапная острая боль, которая иррадиирует в ипсилатеральную паховую область и может сопровождаться тошнотой и рвотой. Ультразвуковая допплерография помогает установить диагноз, но окончательный диагноз основывается на результатах хирургического вмешательства. Для окончательного лечения требуется срочная консультация гинеколога и хирургическое вмешательство. Общий анализ крови (ОАК) может показать анемию из-за кровотечения, лейкоцитоз при некрозе яичников и электролитные нарушения у пациенток с сильной рвотой.
Внематочная беременность
Внематочная беременность редко встречается в педиатрической популяции, но должна быть частью дифференциальной диагностики у всех сексуально активных подростков с острой болью в животе. Классические симптомы включают боль в животе, вагинальное кровотечение и аменорею, но также могут присутствовать головокружение, рвота и симптомы инфекции мочевыводящих путей (ИМП). Факторы риска включают внематочную беременность в анамнезе, воспалительные заболевания органов малого таза (ВЗОМТ), перевязку маточных труб в анамнезе, использование внутриматочной спирали (ВМС), бесплодие и аборт в анамнезе. Десять-двадцать процентов пациентов могут находиться в состоянии шока. Тесты на беременность очень точны, и УЗИ обычно показывает образование придатков или кровь в слепом мешке. ABC должен быть первым шагом в лечении, и пациент должен быть переведен для консультации акушера-гинеколога и хирургического лечения.
Факторы риска включают внематочную беременность в анамнезе, воспалительные заболевания органов малого таза (ВЗОМТ), перевязку маточных труб в анамнезе, использование внутриматочной спирали (ВМС), бесплодие и аборт в анамнезе. Десять-двадцать процентов пациентов могут находиться в состоянии шока. Тесты на беременность очень точны, и УЗИ обычно показывает образование придатков или кровь в слепом мешке. ABC должен быть первым шагом в лечении, и пациент должен быть переведен для консультации акушера-гинеколога и хирургического лечения.
Воспалительные заболевания органов малого таза
Риск ВЗОМТ повышен у пациентов, которые недавно установили ВМС, имеют несколько половых партнеров и используют вагинальные спринцевания среди других факторов. Пациенты с ВЗОМТ обычно обращаются с болью внизу живота, выделениями из влагалища, симптомами мочеиспускания и лихорадкой. При физикальном осмотре выделения из влагалища/эндоцервикала могут быть аномальными или гнойными, может присутствовать подвижность шейки матки и болезненность придатков. Анализ крови может показать лейкоцитоз, повышенную скорость оседания и уровень С-реактивного белка (СРБ). По данным Центров по контролю и профилактике заболеваний, ВЗОМТ подтверждается, если болезненность тазовых органов связана с одним или несколькими из следующих признаков: острый или хронический эндометрит или сальпингит с гистологической оценкой биопсии, выявление Neisseria gonorrhea или Chlamydia trachomatis в половых путях, сальпингит, визуализируемый при лапароскопии или лапаротомии, выделение патогенных бактерий в чистом образце из верхних отделов половых путей или воспалительная/гнойная тазовая перитонеальная жидкость без источника. 14 Оценка должна включать посев шейки матки, уретры, прямой кишки или мочи на N. gonorrhea или C. trachomatis. Сексуально активные пациенты с тазовой болью или болью внизу живота без какой-либо другой причины должны получать эмпирическую терапию антибиотиками для лечения ВЗОМТ. При ВЗОМТ легкой и средней степени тяжести назначают цефтриаксон 250 мг в/м один раз плюс доксициклин 100 мг перорально два раза в день с метронидазолом 500 мг два раза в день или без него в течение 14 дней или цефокситин 2 г в/м однократно и пробенецид 1 г перорально одновременно вводят однократно плюс можно назначать доксициклин по 100 мг два раза в день с метронидазолом или без него по 500 мг два раза в день в течение 14 дней.
Анализ крови может показать лейкоцитоз, повышенную скорость оседания и уровень С-реактивного белка (СРБ). По данным Центров по контролю и профилактике заболеваний, ВЗОМТ подтверждается, если болезненность тазовых органов связана с одним или несколькими из следующих признаков: острый или хронический эндометрит или сальпингит с гистологической оценкой биопсии, выявление Neisseria gonorrhea или Chlamydia trachomatis в половых путях, сальпингит, визуализируемый при лапароскопии или лапаротомии, выделение патогенных бактерий в чистом образце из верхних отделов половых путей или воспалительная/гнойная тазовая перитонеальная жидкость без источника. 14 Оценка должна включать посев шейки матки, уретры, прямой кишки или мочи на N. gonorrhea или C. trachomatis. Сексуально активные пациенты с тазовой болью или болью внизу живота без какой-либо другой причины должны получать эмпирическую терапию антибиотиками для лечения ВЗОМТ. При ВЗОМТ легкой и средней степени тяжести назначают цефтриаксон 250 мг в/м один раз плюс доксициклин 100 мг перорально два раза в день с метронидазолом 500 мг два раза в день или без него в течение 14 дней или цефокситин 2 г в/м однократно и пробенецид 1 г перорально одновременно вводят однократно плюс можно назначать доксициклин по 100 мг два раза в день с метронидазолом или без него по 500 мг два раза в день в течение 14 дней. Беременные пациенты с тубоовариальным абсцессом, безуспешной пероральной терапией или с тяжелым заболеванием должны быть госпитализированы для внутривенной антибактериальной терапии цефотетаном 2 г каждые 12 часов или цефокситином 2 г внутривенно каждые 6 часов плюс доксициклин 100 мг каждые 12 часов.
Беременные пациенты с тубоовариальным абсцессом, безуспешной пероральной терапией или с тяжелым заболеванием должны быть госпитализированы для внутривенной антибактериальной терапии цефотетаном 2 г каждые 12 часов или цефокситином 2 г внутривенно каждые 6 часов плюс доксициклин 100 мг каждые 12 часов.
Инфекция мочевыводящих путей
Лихорадка может быть единственным проявлением ИМП у некоторых детей. У младенцев и детей младшего возраста могут проявляться неспецифические симптомы, такие как рвота, анорексия, диарея, вялость, олигурия и задержка развития. У детей старшего возраста могут отмечаться боли в животе, болях в боку или спине, дизурия или учащенное мочеиспускание. Посев мочи является золотым стандартом для диагностики, но анализ мочи может свидетельствовать об ИМП.15 Для получения мочи у детей с лихорадкой следует использовать катетеризацию мочевыводящих путей. Детей можно лечить с помощью пероральной антибактериальной терапии, такой как цефалоспорины третьего поколения, триметропим-сульфаметоксазол или амоксициллин-клавуланат (более высокий уровень резистентности). Продолжительность антибиотикотерапии — короткий курс от 3 до 7 дней против длительного курса от 7 до 14 дней — спорна, но пациентов с лихорадкой следует лечить не менее 10 дней.16 Младенцы младше 2 месяцев и пациенты с пиелонефритом, обструкция тракта или иммунодефицит должны быть госпитализированы для внутривенной антибактериальной терапии. Маленьким детям может потребоваться дальнейшее наблюдение для выявления аномалий мочевыводящих путей, таких как пузырно-мочеточниковый рефлюкс.
Продолжительность антибиотикотерапии — короткий курс от 3 до 7 дней против длительного курса от 7 до 14 дней — спорна, но пациентов с лихорадкой следует лечить не менее 10 дней.16 Младенцы младше 2 месяцев и пациенты с пиелонефритом, обструкция тракта или иммунодефицит должны быть госпитализированы для внутривенной антибактериальной терапии. Маленьким детям может потребоваться дальнейшее наблюдение для выявления аномалий мочевыводящих путей, таких как пузырно-мочеточниковый рефлюкс.
Гематокольпос
Гематокольпос — это менструальная кровь во влагалище. У подростков, у которых начинаются менструации, наблюдается задержка менструальной крови во влагалище из-за неперфорированной девственной плевы. Пациенты обычно жалуются на боли внизу живота, которые иногда сопровождаются тошнотой и рвотой. При физикальном осмотре в области влагалища можно увидеть выпуклую область с голубым куполом. УЗИ органов малого таза может быть выполнено, если оно часто связано с травмой, но также может быть связано с приемом лекарств (стероиды, тиазиды, эстрогены и L-аспарагиназа), системными заболеваниями (муковисцидоз и системная красная волчанка, чтобы подтвердить диагноз и исключить гематометра (менструальная кровь в матке) ( Рисунок 5 ). Подросток с гематокольпосом должен быть переведен для гинекологического осмотра и хирургического лечения.
Подросток с гематокольпосом должен быть переведен для гинекологического осмотра и хирургического лечения.
Другие причины острой боли в животе
Аппендицит
Аппендицит чаще всего встречается у подростков и относительно редко у пациентов младше 5 лет, что приводит к поздней диагностике и более высокой частоте перфорации.17 Наиболее распространенные симптомы включают рвоту. (85–90 %), боль (35–77 %), диарея (18–46 %), лихорадка (40–60 %) и анорексия. Менее чем в 50% случаев отмечается локализованная боль в правом нижнем квадранте. Рвота обычно является первым симптомом, но прогрессирование симптомов трудно проверить. При физикальном осмотре могут присутствовать защитная реакция, рикошетная болезненность и другие перитонеальные признаки. Лабораторные исследования, такие как количество лейкоцитов и СРБ, могут подтвердить диагноз. УЗИ и КТ можно использовать, когда диагноз не ясен (9).0616 Рисунок 6 ). Пациенты с подозрением на аппендицит должны быть подвергнуты NPO, получать внутривенные антибиотики и быть переведены на хирургическую консультацию или повторное обследование органов брюшной полости, если диагноз все еще неясен.
Заболевания желчного пузыря
Заболевания желчного пузыря чаще встречаются у девочек-подростков, чем у детей младшего возраста. Факторами риска являются гемолитическая болезнь (серповидно-клеточная анемия, сфероцитоз и талаземия), ожирение и беременность. Пациенты часто обращаются с болью в правом подреберье и эпигастрии, которая часто иррадиирует в правую подлопаточную область. Также могут присутствовать рвота, лихорадка и желтуха. Могут быть выполнены лабораторные исследования, такие как общий анализ крови, ферменты печени и уровень билирубина. УЗИ является методом выбора для оценки заболеваний желчного пузыря. Холецистит — это воспаление желчного пузыря, вызванное желчными камнями, и его следует лечить антибиотиками, обезболивающими средствами, диетой с низким содержанием жиров и, в конечном итоге, холецистэктомией.
Панкреатит
Панкреатит редко встречается у детей, но может возникнуть в любое время в детстве. Чаще всего это связано с травмой, но также может быть связано с лекарственными препаратами (стероиды, тиазиды, эстрогены и L-аспарагиназа), системными заболеваниями (муковисцидоз и тоус), семейным панкреатитом (аутосомно-доминантным), инфекциями (эпидемический паротит). и анатомические аномалии, такие как удвоение поджелудочной железы, атрезия или стеноз протоков и камни общего протока. Пациенты обычно жалуются на боли в средней части эпигастральной области живота, которые могут быть связаны с тошнотой и рвотой. При физикальном осмотре живот может быть вздут, шумы кишечника могут быть ослаблены, а в эпигастральной области обнаруживается болезненность. Повышенный уровень липазы и/или амилазы (увеличение в течение 6-12 часов после начала заболевания и довольно быстрое выведение из крови) поможет в постановке диагноза. Липаза более специфична, и некоторые исследования показывают, что повышение уровня липазы происходит раньше и длится дольше, чем повышение уровня амилазы. . Рентгенограмма брюшной полости может выявить сторожевую петлю в эпигастрии или кальцинаты поджелудочной железы. На УЗИ можно увидеть увеличенную гипоэхогенную поджелудочную железу или псевдокисту, но КТ является наиболее важным визуализирующим тестом для диагностики панкреатита и его абдоминальных осложнений.
и анатомические аномалии, такие как удвоение поджелудочной железы, атрезия или стеноз протоков и камни общего протока. Пациенты обычно жалуются на боли в средней части эпигастральной области живота, которые могут быть связаны с тошнотой и рвотой. При физикальном осмотре живот может быть вздут, шумы кишечника могут быть ослаблены, а в эпигастральной области обнаруживается болезненность. Повышенный уровень липазы и/или амилазы (увеличение в течение 6-12 часов после начала заболевания и довольно быстрое выведение из крови) поможет в постановке диагноза. Липаза более специфична, и некоторые исследования показывают, что повышение уровня липазы происходит раньше и длится дольше, чем повышение уровня амилазы. . Рентгенограмма брюшной полости может выявить сторожевую петлю в эпигастрии или кальцинаты поджелудочной железы. На УЗИ можно увидеть увеличенную гипоэхогенную поджелудочную железу или псевдокисту, но КТ является наиболее важным визуализирующим тестом для диагностики панкреатита и его абдоминальных осложнений. Пациенты должны быть переведены для госпитализации и улучшения диеты с энтеральным питанием и, в очень редких случаях, для хирургического лечения, например, в случае панкреонекроза.
Пациенты должны быть переведены для госпитализации и улучшения диеты с энтеральным питанием и, в очень редких случаях, для хирургического лечения, например, в случае панкреонекроза.
Гастроэнтерит
Гастроэнтерит чаще встречается у пациентов из районов с низким социально-экономическим положением и в детских садах. У детей в возрасте до 5 лет может быть от 1 до 5 эпизодов в год, но гастроэнтерит может возникать до 15 раз в год у детей в развивающихся странах.19 Большинство эпизодов являются вирусными и бактериальными, и менее вероятно, что они вызваны паразитами. Симптомы (рвота, диарея и боль в животе) обычно непродолжительны и самокупируются, продолжаясь от 3 до 7 дней, но они могут быть продлены за счет средств, препятствующих перистальтике, которые вызывают кишечный застой и препятствуют защите, обеспечиваемой кишечными патогенами, возникающими в результате активной перистальтики. тонкой кишки. Большинство пациентов с обезвоживанием от легкой до умеренной степени реагируют на соответствующую пероральную регидратационную терапию. Пациенты с тяжелым обезвоживанием могут иметь нарушения электролитного баланса и нуждаются в внутривенной гидратации и госпитализации. Пациентам с непреодолимой рвотой также потребуется внутривенная гидратация. Регидратацию следует начинать с изотонического раствора, такого как физиологический раствор или лактат Рингера 20 мл/кг болюсно. Дальнейшее управление жидкостью выходит за рамки этой статьи.
Пациенты с тяжелым обезвоживанием могут иметь нарушения электролитного баланса и нуждаются в внутривенной гидратации и госпитализации. Пациентам с непреодолимой рвотой также потребуется внутривенная гидратация. Регидратацию следует начинать с изотонического раствора, такого как физиологический раствор или лактат Рингера 20 мл/кг болюсно. Дальнейшее управление жидкостью выходит за рамки этой статьи.
Запор
Запор часто встречается у детей, и, хотя единого определения нет, его можно рассматривать как снижение частоты стула. Нормальный младенец может испражняться от 1 до 7 раз в день.20 У малышей может быть стул 2 раза в день, а у детей старше 4 лет может быть стул 1-2 раза в день. Запор — это не болезнь; это симптом такой проблемы, как муковисцидоз, недоедание и болезнь Гиршпрунга, среди прочих.
При физикальном осмотре в левом нижнем квадранте могут пальпироваться каловые массы, у пациента может быть вздутие живота. При ректальном исследовании можно увидеть анальные трещины и растянутую прямую кишку, полную каловых масс (9). 0616 Рисунок 7 ). Лечение заключается в освобождении и эвакуации каловых масс, оставшихся в кишечнике, что может быть достигнуто с помощью клизм с гипертоническим фосфатом (Флит). Затем можно использовать оральные слабительные, такие как лактулоза, полиэтиленгликоль (Миралакс), бисокодил или сенна. Если пациент не реагирует на такое лечение, его или ее следует направить на госпитализацию и выписку под наблюдением врача. Следует также внести изменения в рацион, чтобы увеличить потребление клетчатки. У младенцев альтернативой являются соки, содержащие сорбитол, такие как сливовый или грушевый сок.
0616 Рисунок 7 ). Лечение заключается в освобождении и эвакуации каловых масс, оставшихся в кишечнике, что может быть достигнуто с помощью клизм с гипертоническим фосфатом (Флит). Затем можно использовать оральные слабительные, такие как лактулоза, полиэтиленгликоль (Миралакс), бисокодил или сенна. Если пациент не реагирует на такое лечение, его или ее следует направить на госпитализацию и выписку под наблюдением врача. Следует также внести изменения в рацион, чтобы увеличить потребление клетчатки. У младенцев альтернативой являются соки, содержащие сорбитол, такие как сливовый или грушевый сок.
Опухоли брюшной полости
Опухоли, которые чаще всего представляют собой опухоли брюшной полости, включают нейробластому, внегонадные герминогенные опухоли, гепатобластому и опухоль Вильмса.21 Нейробластомы и гепатобластомы чаще встречаются у детей в возрасте до 2 лет, тогда как опухоль Вильмса опухоли, гепатоцеллюлярная карцинома и герминогенные опухоли яичников чаще встречаются у детей старшего возраста. Опухоли не являются частой причиной острой боли в животе, а скорее сопровождаются прогрессирующим вздутием живота. Нейробластомы первоначально проявляются водянистой диареей и иногда опсоклонус-миоклонусом. Гематурию можно увидеть у пациентов с опухолью Вильмса. Пациенты с пальпируемыми образованиями в брюшной полости должны быть переведены для дальнейшего обследования и обследования для окончательного диагноза. Конкретная обработка и управление выходят за рамки этой статьи.
Опухоли не являются частой причиной острой боли в животе, а скорее сопровождаются прогрессирующим вздутием живота. Нейробластомы первоначально проявляются водянистой диареей и иногда опсоклонус-миоклонусом. Гематурию можно увидеть у пациентов с опухолью Вильмса. Пациенты с пальпируемыми образованиями в брюшной полости должны быть переведены для дальнейшего обследования и обследования для окончательного диагноза. Конкретная обработка и управление выходят за рамки этой статьи.
Необычные причины болей в животе
Острая боль в животе может быть симптомом, связанным с различными патологическими процессами, которые обычно имеют другие отличительные клинические признаки. охват этой статьи. Некоторые опасные для жизни заболевания включают диабетический кетоацидоз (обычно также проявляющийся полиурией, полифагией и полидипсией), гемолитико-уремический синдром (кровавая диарея, гемолитическая анемия, тромбоцитопения и острая почечная недостаточность), первичный бактериальный перитонит (вызванный чаще всего Streptococcus pneumoniae у больных с нефритическим синдромом), пурпура Шенлейна-Геноха (пурпурная сыпь на нижних конечностях и ягодицах, артралгия и почечная недостаточность), миокардит, перикардит и пневмония.
Ссылки
- Перри Боль в животе. В: Флейшер Г.Р., Людвиг С., ред. Учебник детской неотложной медицины. 7-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2010: 584-588.
- Srevenson RJ и Ziegler Боль в животе, не связанная с травмой. Педиатрия в обзоре. 1993;14;302-311.
- Neuman MI и Ruddy Неотложная оценка ребенка с острой болью в животе. Доступно по адресу: http://www.uptodate.com/contents/emergent-evaluation-of-the-child-with-tricabdominalpain?source=search_result&search=emergent+aval&selectedTitle=8%7E150 По состоянию на 15 марта 2012 г.
- Bailey B, Bergeron S., Gravel J. и др. Эффективность и влияние внутривенного морфина перед хирургической консультацией у детей с болью в правой нижней части живота, указывающей на аппендицит: рандомизированное контролируемое исследование. Annals of Emergency Medicine 2007; 50:371
- Грин Р., Буллок Б., Кабани А. и др.
 Раннее обезболивание у детей с острой болью в животе. Педиатрия 2005; 116:978
Раннее обезболивание у детей с острой болью в животе. Педиатрия 2005; 116:978 - Клейтон Фокус на диагностике: детская визуализация органов брюшной полости . Педиатрия в обзоре 2010;31;506-510.
- Росс III Кишечная непроходимость у новорожденных . Педиатрия в обзоре . 1994 год; 15;338-347.
- Brandt Мальротация кишечника. Доступно по адресу: http://www.uptodate.com/contents/intestinalmalrotation?source=search_result&search=malrotation+children&selectedTitle=1%7E45 По состоянию на 15 марта 2012 г.
- Китагава С. и Микдади Инвагинация кишечника у детей. Доступно по адресу: http://www.uptodate.com/contents/intussusception-inchildren?source=search_result&search=intussusception&selectedTitle=1%7E96 По состоянию на 22 августа 2012 г.
- Singer Острые заболевания брюшной полости. В: Strange GR, Ahrens WR, Schafermeyer R, et al. Педиатрическая неотложная медицинская помощь: только факты, 2-е изд.
 Компании McGraw-Hill; 2012: 42-45
Компании McGraw-Hill; 2012: 42-45 - Ramsook C и Endoom Обзор паховой грыжи у детей. Доступно по адресу: http://www.uptodate.com/contents/overview-of-inguinal-hernia-in-children?source= search_result&search=incarcerated+hernias&selectedTitle=4%7E20 По состоянию на 22 августа 2012 г.
- Endoom EE И Wesoon ED. Неотложные осложнения болезни Гиршпрунга. Доступно по адресу: http://www.uptodate.com/contents/emergency-complications-of-hirschsprung- Disease?source=search_result&search=hirschprung&selectedTitle=2%7E55 По состоянию на 22 августа 2012 г.
- Growdon WB and Laufer MR. Перекрут яичников и фаллопиевых труб. Доступно по адресу: http://www.uptodate.com/contents/ovarian-and-fallopian-tube-torsion?source=see_link По состоянию на 22 августа 2012 г.
- Воспалительные заболевания органов малого таза, Руководство по лечению заболеваний, передающихся половым путем. Доступно на: http://www.cdc.gov/std/treatment/2010/pid.htm
- Feld LG и Matoo Инфекции мочевыводящих путей и везикоуретральный рефлюкс у младенцев и детей.
 Обзор педиатрии. 2010;31;451-462
Обзор педиатрии. 2010;31;451-462 - Fitzgerald A, Mori R, Lakhanpaul M, Tullus Антибиотики для лечения инфекций нижних мочевыводящих путей у детей. Систематический обзор Кокрановской базы данных. 2012 15 августа; 8: CD006857
- Холмс Дж. А. и Детский аппендицит ДеЛэйни. Практический Журнал педиатрической неотложной медицины. Том 16, номер 11/ноябрь 2011 г .; 129-137
- Verge Клиника и диагностика острого панкреатита. Доступно по адресу: http://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-acute-pancreatitis?source=search_result&search=pancreatitis&selectedTitle=1%7E150#H6 По состоянию на 22 августа 2012 г.
- Northurp RS и гастроэнтерит Фланиган . Педиатрия в обзоре. 1994;15;461-471
- Graham-Maar RC, Ludwig S, and Markowitz Constipation Fleisher GR, Ludwig S, eds. Учебник Педиатрической неотложной медицины. 5 -е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2006:213-218
- Brodeur AE и Brodeur GM Опухоли брюшной полости у детей: нейробластома, опухоль Вильмса и другие Pediatrics in Review 1991;12;196-206
- Ferry GD Причины острой боли в животе у детей и Доступно по адресу: http://www.
 uptodate.com/contents/causes-of-acute-abdominal-pain-in-children-and-adolescents?source=search_result&search=causes+of+acute+abdominal&selectedTitle=1%7E15. По состоянию на 23 ноября 2011 г.
uptodate.com/contents/causes-of-acute-abdominal-pain-in-children-and-adolescents?source=search_result&search=causes+of+acute+abdominal&selectedTitle=1%7E15. По состоянию на 23 ноября 2011 г.
Острая боль в животе у детей
помеченные на: Острая боли в животе Острая боль в животе у детей Клиническая патофизиология
Руководство по клинической практике: боль в животе
См. Также
Подростковая гинекология — боли внизу живота
Острая боль или отек мошонки
Запор
Инвагинация кишечника
NB Случаи PIMS-TS — нового постинфекционного системного гипервоспалительного синдрома — были зарегистрированы у детей в Виктории. См. оповещение
Ключевые моменты
- Повторное обследование полезно для выявления персистенции или развития симптомов и оценки ответа на лечение
- Анальгезия должна использоваться и не будет маскировать потенциально серьезные причины боли
- Исследования проводятся с учетом наиболее вероятных причина.
 Большинству детей обследования не нужны
Большинству детей обследования не нужны - Истинная желчная рвота темно-зеленого цвета, требующая неотложного хирургического вмешательства
История вопроса
- Ключевым моментом при острой боли в животе является дифференциация между хирургическими и нехирургическими причинами
- Неспецифическая боль в животе очень распространена, но является диагноз исключения после рассмотрения красных флажков. Дополнительные сведения см. в разделе «Дополнительные примечания» ниже.
- Симптомы у новорожденных могут быть объяснены родителями как боль в животе. В этой группе следует рассмотреть вопрос о тщательном обследовании и широкой дифференциации. Видеть
Беспокойный ребенок
Распространенные и критические по времени причины боли в животе в зависимости от возраста
| Новорожденные | Младенцы и дети | Подростки |
Энтероколит Гиршпрунга Ущемленная грыжа Инвагинация кишечника Некротизирующий энтероколит | Травма живота Дивертикул Меккеля Брыжеечный аденит | Аппендицит Гастроэнтерит Панкреатит |
Важные неабдоминальные причины болей в животе, которые следует учитывать:
ДКА
Головная боль (мигрень)
Пурпура Шенлейна Геноха
Патология тазобедренного сустава
Пневмония
Психологические факторы
Сепсис
Инфекция, передающаяся половым путем
Серповидноклеточная анемия (вазоокклюзионный криз)
Воздействие токсинов или передозировка
ИМП/пиелонефрит
Оценка
Анамнез
Симптомы и признаки с соответствующими дифференциальными диагнозами (следующая диаграмма не является исчерпывающим списком, и презентации могут частично совпадать)
Соответствующий анамнез
Основное состояние | Возможные осложнения, вызывающие боль в животе |
Болезнь Гиршпрунга | Энтероколит |
Муковисцидоз | |
Болезнь печени и/или асцит | Первичный бактериальный перитонит |
Нефротический синдром | |
Спленэктомия | |
ВП-шунт | |
Химиотерапия | Панкреатит |
Иммунодепрессанты | |
PEG / NG / NJ федерал | |
Воспалительные заболевания кишечника (особенно при одновременном наличии Clostridium difficile ) | Токсический мегаколон |
Иммунодефицит | |
Серповидноклеточная анемия | Вазоокклюзионный криз |
Экскурсия
- Соблюдение движений ребенка, походка, положения и уровня комфорта
- ОБСЛУЕ *
- ограждение или ригидность*
- образования в брюшной полости
- вздутие живота
- пальпируемые фекалии
выше)
*Перитонизм:
- Ребенок часто не хочет двигаться в постели и не может комфортно ходить или прыгать, у него появляется болезненность живота при перкуссии, внутренняя ротация правого бедра может раздражать воспаленный аппендикс
Ректальное или вагинальное исследование редко показано ребенку, это следует обсудить со старшим врачом и, при необходимости, выполнить только один раз
Менеджмент
Исследования
Большинство детей не нуждаются в исследованиях
Исследования, которые следует рассмотреть, в зависимости от дифференциального диагноза, могут включать: LFT
- AXR при подозрении на обструкцию.
 бесполезно в диагностике запоров
бесполезно в диагностике запоров - рентгенограмма при подозрении на пневмонию
- ультразвуковое исследование может быть запрошено после обсуждения со старшим клиницистом (очень низкая эффективность при неизбирательном использовании)
- перекрут яичка и может отсрочить критическое хирургическое вмешательство
- Может быть уместно при подозрении на
перекрут яичника - Полезно, если история указывает на
инвагинация, даже при нормальном обследовании
Лечение
Лечение будет определяться вероятной этиологией
- Может потребоваться инфузионная терапия (см.
Внутривенные жидкости) - Обеспечить адекватное обезболивание. Морфин внутривенно или интраназально может потребоваться фентанил в качестве первоначального обезболивания при сильной боли (см.
Лечение острой боли) - Держите детей в посте. Рассмотреть возможность введения энтеральных или внутривенных жидкостей, если оценка или диагностика задерживаются (обратитесь к местным рекомендациям по голоданию)
- Раннее направление детей с возможными диагнозами, требующими хирургического или гинекологического лечения
- Рассмотрите возможность установки назогастрального зонда при подозрении на непроходимость кишечника
Рассмотрите возможность консультации с местным педиатром / хирургическая бригада, когда
- Подозрение на хирургическую причину
- Сильная боль, не поддающаяся обезболиванию
- Ребенок, нуждающийся в госпитализации
Рассмотреть вопрос о переводе, когда
Ребенок нуждается в уходе, превышающем уровень комфорта местной больницы
Примечание: Перед транспортировкой младенцев или детей с возможными хирургическими заболеваниями убедитесь, что у ребенка есть адекватная анальгезия, венозный доступ и внутривенные жидкости
Для экстренной консультации и перевода детей или новорожденных в ОИТ см. Поисковые службы .
Поисковые службы .
Рассмотрите выписку, когда
- Нет тревожных клинических проявлений
- Показания соответствуют неспецифической боли в животе (см. дополнительные примечания ниже)
- Был составлен четкий план последующего наблюдения, часто с местным врачом общей практики
- Родители получили рекомендации относительно того, когда обращаться за медицинской помощью
Информация для родителей
Боль в животе
Информационные бюллетени детской больницы Нового Южного Уэльса
Дополнительные примечания
Аппендицит у детей раннего возраста
- Часто поздний диагноз
- Может не проявляться классическими симптомами антибиотиков
- Часто проявляется перфорацией или сепсисом 811 908 ведение
Неспецифическая боль в животе
- Некоторые дети страдают от повторяющихся неспецифических болей в животе без установления органической причины
- Встречается у 10-15% детей (обычно младшего школьного возраста)
- Диагноз можно поставить только при полном исчезновении болей и отсутствии сопутствующей рвоты, лихорадки и изменения характера стула или перорального приема пищи
- Психологические факторы (например, семейные
- Обследования обычно не показаны
- Немедикаментозные меры (успокоение, релаксация, растирание и согревающие компрессы) могут быть опробованы и часто помогают
- Важно последующее наблюдение.
 Рассмотрите направление к амбулаторному педиатру/подростку
Рассмотрите направление к амбулаторному педиатру/подростку
Последнее обновление: ноябрь 2019 г. Реальность
Содержание
Содержание
- Эпидемиология, этиология и патофизиология
- Дифференциальный диагноз
- Оценка отделения неотложной помощи
- История
- Физический осмотр
- Диагностические исследования
- Особые обстоятельства
- Серповидноклеточная анемия
- Дети с ослабленным иммунитетом
- Дети с лейкемией
- Дети с инфекционным мононуклеозом
- Технозависимые дети
- Лечение
- Распоряжение
- Инструкции по выписке
- Общие ловушки и медицинские проблемы
- Резюме
- Ключевые моменты ведения детей с болью в животе
- Экономически эффективные стратегии лечения детей с болью в животе
- Управление рисками
- Высокодоходные исторические вопросы
- Клинический путь: боль в животе у ранее здоровых детей препубертатного возраста
- Клинический путь: боль в животе у ранее здоровых детей препубертатного возраста (продолжение)
- Клинический путь: боль в животе у ранее здоровых мальчиков-подростков
- Клинический путь: боль в животе у ранее здоровых мальчиков-подростков (продолжение)
- Клинический путь: боль в животе у ранее здоровых девочек-подростков
- Клинический путь: боль в животе у ранее здоровых девочек-подростков (продолжение)
- Столы
- Наиболее распространенные клинические диагнозы у детей в возрасте от 2 до 12 лет с острой болью в животе
- Важные диагнозы, которые нельзя пропустить
- Особенности, указывающие на аппендицит у детей
- Общие признаки и симптомы у детей в возрасте 2 лет и младше с аппендицитом
- Выводы на обычных рентгенограммах брюшной полости и предполагаемые диагнозы
- Подходы к лечению распространенных и серьезных причин болей в животе у детей
- Ссылки
Эпидемиология, этиология и патофизиология
Любой практикующий врач скорой помощи признает, что частота болей в животе у детей высока. В одном исследовании было обследовано более 1100 детей в возрасте от 2 до 12 лет, обратившихся в отделение неотложной помощи или в амбулаторную клинику. 2 В этой серии острая боль в животе (продолжительностью менее 3 дней) составила около 5% посещений. Подавляющее большинство случаев (84%) были связаны с шестью нехирургическими причинами. (См. Таблицу 1 .) Только 1,5% потребовалось хирургическое вмешательство, большинство из которых было связано с аппендицитом (13 из 16 лапаротомий).
В одном исследовании было обследовано более 1100 детей в возрасте от 2 до 12 лет, обратившихся в отделение неотложной помощи или в амбулаторную клинику. 2 В этой серии острая боль в животе (продолжительностью менее 3 дней) составила около 5% посещений. Подавляющее большинство случаев (84%) были связаны с шестью нехирургическими причинами. (См. Таблицу 1 .) Только 1,5% потребовалось хирургическое вмешательство, большинство из которых было связано с аппендицитом (13 из 16 лапаротомий).
В другом исследовании был проанализирован 371 случай детей, поступивших в педиатрическое отделение неотложной помощи с болью в животе. 3 Гастроэнтерит и неспецифическая боль в животе составляют почти 60% случаев. Заболевания органов дыхания, включая фарингит, астму, отит и пневмонию, были диагностированы у 12% больных. Хирургические причины, включая аппендицит, кишечную непроходимость, травму живота, инвагинацию, ущемленную грыжу, желчнокаменную болезнь и мальротацию, составляли 6,5% случаев. Аппендицит, составляющий около 3% серии, был единственным хирургическим диагнозом, который возникал более чем в 1% случаев.
Аппендицит, составляющий около 3% серии, был единственным хирургическим диагнозом, который возникал более чем в 1% случаев.
Эти исследования показывают, что абдоминальная боль у детей является вторичной по причине различной этиологии, но хирургическое вмешательство требуется редко (0,05% всех посещений, 1-3% посещений по поводу абдоминальной боли).
Дифференциальная диагностика
Комплексная дифференциальная диагностика болей в животе у детей всех возрастов 4 может быть снотворной даже для страдающих бессонницей. В этом разделе мы обсудим краткий список критических диагнозов, которые следует учитывать. Полный список настолько громоздкий, что практически бесполезен для оценки ЭД.
Наибольшую тревогу вызывают диагнозы, требующие оперативного вмешательства. Тремя наиболее распространенными хирургическими состояниями являются аппендицит, ущемленная паховая грыжа и инвагинация. 7
При разработке дифференциального диагноза учитывают возраст ребенка. Например, инвагинация чаще всего наблюдается у детей в возрасте от 4 до 10 месяцев 5,6 , но почти никогда у подростков. (См. Таблица 2 .)
Например, инвагинация чаще всего наблюдается у детей в возрасте от 4 до 10 месяцев 5,6 , но почти никогда у подростков. (См. Таблица 2 .)
Хотя аппендицит встречается почти во всех возрастных группах, пик заболеваемости приходится на детей старшего школьного возраста. 8 Классическая картина состоит из постоянной неопределенной боли в околопупочной области с последующей рвотой, миграцией боли в правый нижний квадрант и субфебрилитетом. 9 В таблице 3 представлены признаки, которые, по мнению Вагнера, лучше всего определяют аппендицит.
К сожалению, маленькие дети являются плохими историками и плохо локализуют боль в животе. Это может быть причиной того факта, что у 60-100% детей раннего возраста к моменту постановки диагноза перфорация будет. 10,11 В одном исследовании с участием 120 детей в возрасте 5 лет и младше более 40% пациентов имели отсроченный диагноз, в то время как изучались нехирургические диагнозы. 11 У детей в возрасте 2 лет и младше с аппендицитом обычно наблюдаются симптомы или признаки, включая кашель, ринит, хриплое дыхание и хромоту при ходьбе, которые уводят врача скорой помощи или педиатра от правильного диагноза. 12 (см. Таблица 4 .)
11 У детей в возрасте 2 лет и младше с аппендицитом обычно наблюдаются симптомы или признаки, включая кашель, ринит, хриплое дыхание и хромоту при ходьбе, которые уводят врача скорой помощи или педиатра от правильного диагноза. 12 (см. Таблица 4 .)
Наиболее частые ошибочные диагнозы при аппендиците у детей включают гастроэнтерит (42%) и различные инфекции верхних дыхательных путей (18%). 13 Наличие диареи может вводить в заблуждение; диарея возникает у одной трети детей в возрасте до 3 лет с аппендицитом. 14
Заболеваемость паховой грыжей наиболее высока в раннем младенчестве; мальчики болеют в шесть раз чаще, чем девочки. 15 В отличие от пупочных грыж паховые грыжи, как правило, не рассасываются, а ущемляются или ущемляются в 12–20% случаев. 16,17 Младенцы с ущемленными грыжами обычно испытывают спастические боли в животе, рвоту и раздражительность. По мере сохранения обструкции рвота может стать желчной. 7 Хотя кожа над ней обычно нормальная, по мере прогрессирования заболевания она может стать эритематозной или багровой. 8
7 Хотя кожа над ней обычно нормальная, по мере прогрессирования заболевания она может стать эритематозной или багровой. 8
Инвагинация кишечника — еще одно состояние, которое обычно поражает младенцев. Пораженные дети обычно находятся в возрасте от 2 месяцев до 5 лет (с пиком заболеваемости в возрасте от 4 до 10 месяцев). 5,6 Классическая триада состоит из коликообразных перемежающихся болей в животе, рвоты и стула с примесью крови. Однако это созвездие наблюдается только в 10-20% задокументированных случаев. 18 Желеобразный стул из смородины возникает еще реже. 19 Чаще у младенцев бывают периоды плача и поджимания ног, за которыми следуют периоды игривости и нормального поведения. Может пальпироваться образование в правом верхнем квадранте. Это связано с тем, что телескопическая кишка обычно находится в области илеоцекального перехода. 5,6 Диагноз инвагинации может быть неясен, если у пациента проявляются неспецифические симптомы, включая вялость, бледность или шок. 6 Подгруппа младенцев с инвагинацией кишечника с подозрением на сепсис или дисфункцию центральной нервной системы, включая общую слабость, вялость и даже судороги. 20 Связь между инвагинацией кишечника и неврологическими симптомами изучена недостаточно, но считается, что она связана с нейрохимическими медиаторами. 20 В этом случае поставить правильный диагноз может быть чрезвычайно сложно, особенно если при ректальном исследовании не обнаружена кровь в стуле или если ректальное исследование не проводилось. В одном исследовании у 75% детей с инвагинацией кишечника обнаружена скрытая кровь в стуле. 21
6 Подгруппа младенцев с инвагинацией кишечника с подозрением на сепсис или дисфункцию центральной нервной системы, включая общую слабость, вялость и даже судороги. 20 Связь между инвагинацией кишечника и неврологическими симптомами изучена недостаточно, но считается, что она связана с нейрохимическими медиаторами. 20 В этом случае поставить правильный диагноз может быть чрезвычайно сложно, особенно если при ректальном исследовании не обнаружена кровь в стуле или если ректальное исследование не проводилось. В одном исследовании у 75% детей с инвагинацией кишечника обнаружена скрытая кровь в стуле. 21
Хотя перекрут яичка обычно сопровождается дискомфортом в мошонке, некоторые дети локализуют боль в животе. 5,22 Несмотря на то, что перекрут яичка можно наблюдать в любом возрасте, существует бимодальное возрастное распределение. Небольшой пик приходится на неонатальный период, но преобладают случаи у детей старшего школьного возраста и младших подростков. 23-26 Многие неонатальные случаи связаны с перекрутом, который возникает до рождения. В роддоме определяется отечная, обесцвеченная мошонка, яичко к этому времени нежизнеспособно.
23-26 Многие неонатальные случаи связаны с перекрутом, который возникает до рождения. В роддоме определяется отечная, обесцвеченная мошонка, яичко к этому времени нежизнеспособно.
Мальротация с заворотом средней кишки является настоящей неотложной хирургической ситуацией. Хотя симптоматическая мальротация может возникать у детей старше 1 года, подавляющее большинство случаев встречается у новорожденных. У детей старшего возраста длительность симптомов обычно измеряется месяцами.
Мальротация характеризуется периодической рвотой и болями в животе. 27 У новорожденных рвота желчью считается отличительной чертой заболевания. В одной серии желчная рвота присутствовала у всех детей с заворотом средней кишки. 27
К сожалению, жестокое обращение с детьми или неслучайная травма (NAT) всегда являются возможной причиной болей в животе. Признаки жестокого обращения включают синяки разного возраста, экхимозы в необычных местах, невылеченные ожоги и переломы на разных стадиях заживления. Родители могут рассказывать противоречивые истории об этих выводах. В дополнение к повреждению паренхиматозных органов NAT может поражать кишечник. Резкий удар в верхнюю часть живота может вызвать гематому двенадцатиперстной кишки. Это приводит к непроходимости и непрекращающейся рвоте при отсутствии каких-либо внешних признаков травмы.
Родители могут рассказывать противоречивые истории об этих выводах. В дополнение к повреждению паренхиматозных органов NAT может поражать кишечник. Резкий удар в верхнюю часть живота может вызвать гематому двенадцатиперстной кишки. Это приводит к непроходимости и непрекращающейся рвоте при отсутствии каких-либо внешних признаков травмы.
Хотя обычно внематочную беременность не считают детской болезнью, ее следует учитывать у девочек предподросткового и подросткового возраста. Их отрицание полового контакта может быть ненадежным, особенно когда родитель присутствует во время сбора анамнеза. Значительный процент женщин, отрицающих половую жизнь, могут быть беременны. 28 Женщинам во время менструации с болями в животе следует проводить тест на беременность независимо от возраста.
Другие гинекологические заболевания встречаются у девочек школьного возраста и подростков. Перекрут яичника обычно проявляется умеренно выраженной болью внизу живота, локализованной с одной стороны. При перекруте правого яичника для дифференциации этого диагноза от аппендицита может потребоваться лапароскопия, лапаротомия или компьютерная томография. 29 Разрыв геморрагической кисты может проявляться драматично, гипотензией, болезненностью живота и болью в плече (из-за раздражения диафрагмы кровью). Отрицательный тест на беременность в этом случае не исключает экстренной лапаротомии. Кроме того, у сексуально активных подростков может наблюдаться воспалительное заболевание органов малого таза с перитонитом или без него. Это также происходит у жертв сексуального насилия в подростковом возрасте.
При перекруте правого яичника для дифференциации этого диагноза от аппендицита может потребоваться лапароскопия, лапаротомия или компьютерная томография. 29 Разрыв геморрагической кисты может проявляться драматично, гипотензией, болезненностью живота и болью в плече (из-за раздражения диафрагмы кровью). Отрицательный тест на беременность в этом случае не исключает экстренной лапаротомии. Кроме того, у сексуально активных подростков может наблюдаться воспалительное заболевание органов малого таза с перитонитом или без него. Это также происходит у жертв сексуального насилия в подростковом возрасте.
Проявление инфекций мочевыводящих путей (ИМП) часто зависит от возраста ребенка. Новорожденные с ИМП могут иметь лихорадку и казаться септическими. Помимо лихорадки, у младенцев с ИМП может быть рвота и диарея. 30 Также заподозрите ИМП, если ранее приученный к туалету ребенок начинает мочиться в штаны. ИМП у девочек дошкольного и школьного возраста обычно связаны с желудочно-кишечными жалобами, включая боль в животе и рвоту без диареи. У девочек-подростков инфекции мочевыводящих путей имитируют взрослую картину дизурии, частоты мочеиспускания и неотложных позывов к мочеиспусканию.
У девочек-подростков инфекции мочевыводящих путей имитируют взрослую картину дизурии, частоты мочеиспускания и неотложных позывов к мочеиспусканию.
Простой чистый анализ мочи необходим для приученных к туалету молодых девушек с болями в животе. Однако обнаружение лейкоцитов в моче не является основанием для постановки диагноза, так как в некоторых случаях аппендицита также наблюдается слабовыраженная пиурия (и даже бактериурия). 31,32
Нехирургические причины боли в животе варьируются от патологически инертных (например, школьная тревога) до угрожающих жизни. Стрептококковый фарингит является частой причиной болей в животе у детей школьного возраста и составляет до 16% случаев. 2 Диабетический кетоацидоз вызывает резкую боль в животе и рвоту. При отсутствии в анамнезе диабета фруктовый запах кетонов и недавняя история полиурии и полидипсии предполагают диагноз. Крупозная пневмония является еще одной важной причиной болей в животе. Хотя обычно присутствуют кашель и лихорадка, они могут быть омрачены абдоминальными жалобами. Другие необычные «внебрюшные» причины боли в животе включают укусы скорпионов и пауков черной вдовы, отравление свинцом или другими тяжелыми металлами, порфирию и пятнистую лихорадку Скалистых гор. 33
Другие необычные «внебрюшные» причины боли в животе включают укусы скорпионов и пауков черной вдовы, отравление свинцом или другими тяжелыми металлами, порфирию и пятнистую лихорадку Скалистых гор. 33
Запор может вызвать боль в животе. В то время как некоторые врачи делают рентген, чтобы оценить запор у ребенка, это не подтверждается литературой. 34,35 Наличие кала на обычных рентгенограммах не исключает альтернативных диагнозов. Младенцы, особенно некоторые дети, находящиеся на грудном вскармливании, могут испражняться только один раз в несколько дней. Когда родители просят обследовать их ребенка на наличие «запоров», убедитесь в хорошей прибавке в весе, хорошем внешнем виде младенца и мягком стуле в анамнезе. Возможно, все, что требуется, — это заверение и последующее наблюдение у лечащего врача.
Гастроэнтерит является одной из наиболее частых причин болей в животе у детей. Спастическая боль может быть результатом повышенной перистальтики кишечника, или дети могут интерпретировать свою тошноту и недомогание как «боль в животе». У этих детей обычно бывает как рвота , так и диарея , часто сопровождаемая лихорадкой. Их живот, как правило, мягкий и безболезненный, с усилением кишечных шумов. Рвота и диарея также часто наблюдаются при аппендиците (см.0617), а неспособность провести адекватное первоначальное или повторное обследование рискует пропустить патологию. 10-14,36,37 Последовательные обследования в отделении неотложной помощи могут помочь отличить гастроэнтерит от других, более серьезных этиологий. Состояние умеренно обезвоженного ребенка с гастроэнтеритом часто значительно улучшается после пероральной или внутривенной гидратации.
У этих детей обычно бывает как рвота , так и диарея , часто сопровождаемая лихорадкой. Их живот, как правило, мягкий и безболезненный, с усилением кишечных шумов. Рвота и диарея также часто наблюдаются при аппендиците (см.0617), а неспособность провести адекватное первоначальное или повторное обследование рискует пропустить патологию. 10-14,36,37 Последовательные обследования в отделении неотложной помощи могут помочь отличить гастроэнтерит от других, более серьезных этиологий. Состояние умеренно обезвоженного ребенка с гастроэнтеритом часто значительно улучшается после пероральной или внутривенной гидратации.
Детские колики – спорный диагноз. 38-40 Обеспокоенные родители могут обратиться к ребенку, который плачет большую часть вечера, по-видимому, из-за болей в животе. Как правило, это дети младше 4 месяцев. (Полное обсуждение безутешного младенца выходит за рамки этой статьи; хорошим источником является: Павел Б.Б., Хенретиг Ф.М.: Плач и колики в раннем младенчестве. В: Флейшер Г.Р., Людвиг С., Хенретиг Ф.М., ред. 9.0618 Учебник детской неотложной медицины . Филадельфия: Уильямс и Уилкинс; 2000:193-195.)
В: Флейшер Г.Р., Людвиг С., Хенретиг Ф.М., ред. 9.0618 Учебник детской неотложной медицины . Филадельфия: Уильямс и Уилкинс; 2000:193-195.)
Оценка отделения неотложной помощи
История
Поскольку причуды анамнеза могут либо направить, либо сбить с толку врача скорой помощи, рассмотрите наиболее важные вопросы. (См. врезку «Полезные исторические вопросы»). Некоторые исторические факты, как правило, подтверждают конкретный диагноз. К ним относятся: эпизоды перемежающейся боли с периодами, которые кажутся нормальными (инвагинация), рвота желчью у новорожденного (мальротация с заворотом средней кишки), сильный кашель и лихорадка (пневмония), полидипсия и полиурия (диабетический кетоацидоз), половой акт у девочки-подростка ( воспалительные заболевания органов малого таза и внематочная беременность), образование в паху (паховая грыжа), изменение цвета мошонки или боль в яичках (перекрут яичка) и мононуклеоз в анамнезе (поражение селезенки в результате незначительной травмы). В частности, спросите о состояниях с ослабленным иммунитетом, включая хроническое употребление стероидов (как у некоторых астматиков), фармакологическую иммуносупрессию у реципиента трансплантата и серповидноклеточную анемию. Обычно считается (и подтверждается сообщениями о клинических случаях), что пациенты с подавленным иммунитетом могут подвергаться более высокому риску инфекции и демонстрировать меньше перитонеальных симптомов, несмотря на хирургическое заболевание.
В частности, спросите о состояниях с ослабленным иммунитетом, включая хроническое употребление стероидов (как у некоторых астматиков), фармакологическую иммуносупрессию у реципиента трансплантата и серповидноклеточную анемию. Обычно считается (и подтверждается сообщениями о клинических случаях), что пациенты с подавленным иммунитетом могут подвергаться более высокому риску инфекции и демонстрировать меньше перитонеальных симптомов, несмотря на хирургическое заболевание.
К сожалению, есть и другие признаки, общие для многих клинических форм. К ним относятся рвота, диарея, суетливость или раздражительность, неопределенные жалобы на разлитую боль и лихорадку. Родители могут ввести в заблуждение врача скорой помощи в случае неслучайной травмы.
Определить хронический характер боли. Дети с рецидивирующей и постоянной болью в животе, возможно, проходили несколько медицинских обследований в прошлом. При отсутствии органического заболевания хроническая боль (особенно возникающая только в будние дни) может быть связана со стрессом, тревогой в школе или даже с болезнью или неврозом родителей. 41 Хроническая рецидивирующая боль в животе иногда называют ее несправедливой (и копрологической) аббревиатурой.
41 Хроническая рецидивирующая боль в животе иногда называют ее несправедливой (и копрологической) аббревиатурой.
Физикальное обследование
Физикальное обследование ребенка с болями в животе не должно ограничиваться областью живота. В начале осмотра решите, выглядит ли ребенок больным или обезвоженным. Слизистые оболочки влажные, глаза яркие и блестящие? Тургор кожи в норме? Осмотрите горло на наличие экссудата, так как причиной может быть стрептококковый фарингит. Также обратите внимание на оральную молочницу. Молочница у детей старшего возраста предполагает иммуносупрессию, диабет или недавнее применение антибиотиков. Обследуйте ребенка на наличие респираторных симптомов, таких как тахипноэ, хрипы, хрипы или эгофония, поскольку пневмония является важной причиной болей в животе у детей. Сыпь также может дать важную информацию об этиологии болей в животе. Петехиальная сыпь при пурпуре Шенлейна-Геноха (ПШГ) может наблюдаться у некоторых детей с инвагинацией кишечника. 42 Сыпь при HSP обычно петехиальная; может быть дискретным или конфлюэнтным; и обычно концентрируется на ягодицах и нижних конечностях. HSP предрасполагает к разнообразной интраабдоминальной патологии, обычно к инвагинации. Пятнистая лихорадка Скалистых гор, обычно характеризующаяся петехиальной сыпью, которая начинается на конечностях, часто сопровождается болью в животе. 43,44
42 Сыпь при HSP обычно петехиальная; может быть дискретным или конфлюэнтным; и обычно концентрируется на ягодицах и нижних конечностях. HSP предрасполагает к разнообразной интраабдоминальной патологии, обычно к инвагинации. Пятнистая лихорадка Скалистых гор, обычно характеризующаяся петехиальной сыпью, которая начинается на конечностях, часто сопровождается болью в животе. 43,44
Абдоминальное исследование у ребенка раннего возраста требует артистизма. При пальпации живота дошкольника на вопрос «Больно?» всегда получает утвердительный кивок на каждое затронутое место. Разочарованные родители часто говорят: «Скажи врачу, где болит», — но безрезультатно. Точно так же бесполезно укладывать брыкающегося и кричащего маленького ребенка на каталку, а затем пытаться прощупать его или ее живот.
Описано несколько подходов к обследованию детского живота; к сожалению, практически нет данных, подтверждающих их достоверность. Тем не менее, вот некоторые из наших любимых техник.
При осмотре новорожденных и детей раннего возраста согните их колени к животу, так как это смягчит мышцы живота. Позвольте напуганному ребенку оставаться на коленях у родителя во время пальпации живота. Наблюдайте за выражением их лиц вместо того, чтобы просить словесных подтверждений боли.
Другая стратегия — превратить экзамен в игру. Ребенок с чувствительным животом будет играть до тех пор, пока не будет осмотрена чувствительная область. Скажите им, что вы будете щупать их живот, чтобы угадать, что они съели; их участие может способствовать лучшему экзамену. Пальпация на предмет мармеладных червей и тостов обязательно убедит ребенка в вашем профессионализме. Некоторые врачи делают вид, что задувают воображаемые свечи на животе ребенка.
Если живот болезненный, оцените перитонеальные признаки. Альтернативой тесту на отскок является то, что ребенок прыгает вверх и вниз. Дети с аппендицитом обычно прыгают только один раз, так как болезненное приземление резко обрывает игру.
Поспешный физикальный осмотр без полного обнажения не позволит выявить паховую грыжу или перекрут яичка. У маленького ребенка «сбрасывание подгузника» является важным маневром. Простое раздевание ребенка может привести к быстрой диагностике. Нащупайте ущемленную паховую грыжу и поищите изменение цвета мошонки при пальпации на предмет аномального расположения яичка. Сильно окровавленный стул в подгузнике у вялого ребенка указывает на инвагинацию кишечника.
Значение ректального исследования у детей с болями в животе неоднозначно. С одной стороны, важной находкой могут быть локальная болезненность, закупорка каловыми массами или наличие гема в стуле. С другой стороны, обзор его клинической полезности показывает, что он редко бывает полезен. 45 В одном исследовании 1140 детей в возрасте от 2 до 12 лет с острой болью в животе авторы отметили, что из восьми пациентов с аппендицитом, у которых было выполнено ректальное исследование, результаты не имели значения у шести. 46 В целом они считали, что ректальное исследование было клинически полезным у 12 из 56 пациентов (21%): у пяти с запорами, у трех с гастроэнтеритом, у двух с аппендицитом и по одному пациенту со спайками и болью в животе неопределенной этиологии.
46 В целом они считали, что ректальное исследование было клинически полезным у 12 из 56 пациентов (21%): у пяти с запорами, у трех с гастроэнтеритом, у двух с аппендицитом и по одному пациенту со спайками и болью в животе неопределенной этиологии.
Хотя литературы, прямо поддерживающей эту практику, как таковой нет, мы рекомендуем проводить гинекологический осмотр всем сексуально активным девочкам-подросткам с болью в животе. Выраженная болезненность при движении шейки матки или объемное образование в придатках может привести врача неотложной помощи к правильному диагнозу. У девственниц предподросткового возраста или девочек-подростков с болями в животе предпочтительным подходом является бимануальное ректальное исследование. При этом экзамене врач ничего не помещает во влагалище. Вместо этого врач пальпирует матку и придатки пальцем в прямой кишке. Таким образом можно оценить большие массы или заметную болезненность.
Управление рисками
1. «У больного был понос, поэтому я просто подумал, что это гастроэнтерит».
«У больного был понос, поэтому я просто подумал, что это гастроэнтерит».
Использование таких диагнозов при выписке, как «гастроэнтерит», когда диагноз неясен, может ввести семью в заблуждение, заставив ее думать, что состояние их ребенка полностью изучено и что им поставлен «окончательный» диагноз. Использование таких диагнозов, как «боль в животе и диарея», помогает поделиться неопределенностью диагноза с семьей (и их адвокатом). Помните, что до 30% детей с аппендицитом страдают диареей.
2. «Я не думал, что повторный экзамен оправдан. В первый раз он выглядел так хорошо».
Задокументированные повторные осмотры могут быть ценными, поскольку изменение качества и локализации боли может привести к постановке диагноза. Наблюдение за ребенком во время болезненного эпизода может указывать на такие диагнозы, как инвагинация кишечника, которые в противном случае не рассматривались бы. Гораздо лучше отметить какое-либо ухудшение состояния при повторном осмотре в приемном отделении (и действовать в соответствии с этим), чем наблюдать ухудшение состояния пациента дома.
3. «Жалоб на область подгузника не поступало, поэтому я не стал ее осматривать».
Осмотр ниже пояса может выявить паховые грыжи, перекруты яичек, кровавый стул или признаки сексуального насилия.
4. «Они показались мне такой милой семьей, что я даже не подумал о насилии».
Все социально-экономические группы представлены в случаях злоупотреблений. Подробное физическое обследование может выявить тонкие признаки, такие как синяки разного возраста или синяки в необычных местах. Боль в животе может быть одним из наиболее незаметных проявлений физического насилия.
5. «Я просто предоставила семье право вести пациента к педиатру по мере необходимости».
Особенно в неопределенных случаях должны быть приняты твердые и четкие последующие меры. Установление определенного времени и места для наблюдения доводит до сведения родителей важность переоценки.
6. «Она сказала, что никогда не занималась сексом, поэтому я не заказывала тест на беременность».
Сексуальные истории заведомо неточны, особенно когда родители находятся в комнате. Внематочная беременность может возникнуть у любой сексуально активной женщины с менструацией.
7. «Он был настолько вялым, что я подумал, что у него сепсис».
Включение ректального исследования и поиск истории боли в животе у вялого малыша может помочь в диагностике инвагинации. Помните, что у малышей с инвагинацией кишечника может наблюдаться вялость, изменение психического состояния и даже судороги. Если не включить в дифференциальный диагноз, этот опасный для жизни диагноз будет пропущен.
8. «Ребенок не говорил, что ей больно при мочеиспускании, поэтому мочу не проверял».
У детей ясельного возраста и детей младшего школьного возраста часто возникает «желудочно-кишечная картина» с рвотой и болью в животе, когда у них есть инфекция мочевыводящих путей. Атипичные симптомы, такие как регрессия мочи в штаны, также могут свидетельствовать об инфекции мочевыводящих путей. Типичные симптомы ненадежны до подросткового возраста.
Типичные симптомы ненадежны до подросткового возраста.
9. «Это не мог быть аппендицит. Белки в норме».
Пациенты с аппендицитом могут иметь нормальный уровень лейкоцитов, могут быть без лихорадки, могут иметь боль за пределами правого нижнего квадранта, могут иметь нормальный аппетит или анализ мочи может указывать на ИМП. Атипичные проявления аппендицита распространены, особенно у детей младшего возраста.
10. «Он никогда не говорил, что у него мононуклеоз».
Спонтанный разрыв селезенки может быть опасным для жизни и должен рассматриваться у подростков, у которых в анамнезе есть подозрение на мононуклеоз.
Столы
Каталожные номера
Доказательная медицина требует критической оценки литературы на основе методологии исследования и количества субъектов. Не все ссылки одинаково надежны. Результаты большого, проспективного, рандомизированного и слепого исследования должны иметь больший вес, чем описание случая.
Чтобы помочь читателю оценить силу каждой ссылки, соответствующая информация об исследовании, такая как тип исследования и количество пациентов в исследовании, будет выделена жирным шрифтом после ссылки, если таковая имеется. Кроме того, наиболее информативные ссылки, цитируемые в статье, по мнению авторов, будут отмечены звездочкой (*) рядом с номером ссылки.
- Ёсидзава Дж., Мидзуно Р., Ёсида Т. и др. Спонтанный разрыв гамартомы селезенки: клинический случай. J Pediatr Surg 1999;34(3):498-499. (История болезни)
- * Шолер С.Дж., Питуч К., Орр Д.П. и др. Клинические исходы у детей с острой болью в животе. Педиатрия 1996;98(4):680-685. (ретроспективно, когорта; 1141 пациент)
- * Рейнольдс С.Л., Джаффе Д.М. Дети с болями в животе: оценка в педиатрическом отделении неотложной помощи. Pediatr Emerg Care 1990;6:8-12. (Ретроспективно; 371 пациент)
- Бухерт ГС. Боль в животе у детей: руководство для врачей скорой помощи. Emerg Med Clin North Am 1989;7:497- 517.
 (Обзор)
(Обзор) - Мейсон Дж.Д. Оценка острой боли в животе у детей. Emerg Med Clin North Am 1996;14(3):629-643.(обзор)
- Стивенсон Р.Дж., Зиглер М.М. Боль в животе, не связанная с травмой. Pediatr Rev 1993;14(8):302-311. (Обзор)
- Патель Х. Боль в животе у детей. В: Фельдман В., изд. Доказательная педиатрия. Гамильтон, Онтарио, Канада: Британская Колумбия. Декер, Инк.; 2000: 213-227. (глава учебника)
- Ирландский М.С., Перл Р.Х., Кэти М.Г. и др. Подход к распространенным абдоминальным диагнозам у младенцев и детей. Pediatr Clin North Am 1998;45(4):729-772. (Обзор)
- * Вагнер Дж.М., МакКинни В.П., Карпентер Дж.Л. Есть ли у этого пациента аппендицит? JAMA 1996;276(19):1589-1594. (Обзор)
- * Paajanen H, Somppi E. Ранний детский аппендицит по-прежнему является трудным диагнозом. Acta Paediatr 1996; 85:459-462. (Ретроспективно; 90 пациентов)
- * Нэнси М.Л., Адамсон В.Т., Хедрик Х.Л. Аппендицит у маленького ребенка: постоянная диагностическая проблема.
 Pediatr Emerg Care 2000;16:160-162. (ретроспективно; 120 пациентов)
Pediatr Emerg Care 2000;16:160-162. (ретроспективно; 120 пациентов) - * Ротрок С.Г., Паган Дж. Острый аппендицит у детей: диагностика и лечение отделения неотложной помощи. Энн Эмерг Мед 2000; 36:39-51. (Обзор)
- * Ротрок С.Г., Скич Г., Раш Дж.Дж. и др. Клинические особенности ошибочно диагностированного аппендицита у детей. Энн Эмерг Мед 1991; 20:45-50. (Ретроспективно; 181 пациент)
- Хорвиц Дж. Р., Гурсой М., Якшич Т. и др. Значение диареи как симптома аппендицита у очень маленьких детей. Ам Джей Сург 1997;173:80-82. (Ретроспективно; 63 пациента)
- Капур П., Кэти М.Г., Глик П.Л. Детские грыжи и гидроцеле. Pediatr Clin North Am 1998;45(4):773-789. (Обзор)
- Шерер Л.Р., Гросфельд Дж.Л. Паховые грыжи и пупочные аномалии. Pediatr Clin North Am 1993;40(6):1121-1126. (Обзор)
- Роу М.И., Клатворти Х.В. Ущемленные и ущемленные грыжи у детей. Arch Surg 1970; 101: 136-139. (Ретроспективно; 2764 пациента)
- Харрингтон Л.
 , Коннолли Б., Ху Х и др. Ультрасонографические и клинические предикторы инвагинации. J Pediatr 1998;132(5):836-839. (Проспективно; 245 УЗИ и воздушных клизм и 88 клинических осмотров)
, Коннолли Б., Ху Х и др. Ультрасонографические и клинические предикторы инвагинации. J Pediatr 1998;132(5):836-839. (Проспективно; 245 УЗИ и воздушных клизм и 88 клинических осмотров) - Ямамото Л.Г., Морита С.Ю., Бойчук Р.Б. и соавт. Внешний вид стула при инвагинации: оценка значения термина «смородиновый кисель». Am J Emerg Med 1997; 15: 293-298. (Ретроспективно; 107 пациентов)
- Conway EE Jr. Находки центральной нервной системы и инвагинация: как они связаны? Педиатр Неотложная помощь 1993;22:15-18. (История болезни)
- Лосек Д.Д., Фиете Р.Л. Инвагинация кишечника и диагностическое значение исследования кала на скрытую кровь. Am J Emerg Med 1991;9(1):1-3.
- Перрон СЕ. Боль в мошонке. В: Флейшер Г.Р., Людвиг С., Хенретиг Ф.М. и др., ред. Учебник педиатрической неотложной медицины, 4-е изд. Филадельфия: Уильямс и Уилкинс; 2000:473-481. (глава учебника)
- Кадиш Х.А., Болте Р.Г. Ретроспективный обзор педиатрических пациентов с эпидидимитом, перекрутом яичка и перекрутом придатков яичка.
 Педиатрия 1998;102(1):73-76. (Ретроспективно; 90 пациентов, 13 с перекрутом яичка)
Педиатрия 1998;102(1):73-76. (Ретроспективно; 90 пациентов, 13 с перекрутом яичка) - Давенпорт М. Острые проблемы мошонки. BMJ 1996; 312:435-437. (Обзор)
- Сидлер Д., Браун Р.А., Миллар А.Дж.В. и др. 25-летний обзор острой мошонки у детей. S Afr Med J 1997;87(12):1696-1698. (ретроспективно; 199 пациентов)
- Льюис А.Г., Буковски Т.П., Джарвис П.Д. и др. Оценка острой мошонки в отделении неотложной помощи. J Pediatr Surg 1995;30(2):277-282. (ретроспективно; 238 пациентов)
- Андраши Р.Дж., Махур Г.Х. Мальротация средней кишки у младенцев и детей. Arch Surg 1981; 116: 158-160. (Ретроспективно; 74 пациента)
- Рамоска Е.А., Саккетти А.Д., Непп М. Достоверность истории болезни при определении возможности наступления беременности. Энн Эмерг Мед 1989;18(1):48-50. (Проспективно; 208 больных)
- Decadt B, Sussman L, Lewis MP, et al. Рандомизированное клиническое исследование ранней лапароскопии при лечении острой неспецифической боли в животе.
 Бр Дж Сург 1999;86(11):1383-1386. (Проспективно, рандомизировано; всего 120 пациентов)
Бр Дж Сург 1999;86(11):1383-1386. (Проспективно, рандомизировано; всего 120 пациентов) - Эльзуки А.Ю., Мир Н.А., Джесвал ОП. Симптоматическая инфекция мочевыводящих путей у детей — аспект развития. Int J Pediatr Nephrol 1985;6(4):267-270.
- Скотт Дж. Х., Амин М., Харти Дж. И. Аномальный анализ мочи при аппендиците. Дж. Урол, 1983; 129:1015. (Ретроспектива; 50 взрослых и 50 детей)
- Arnbjornsson E. Бактериурия при аппендиците. Am J Surg 1988;155(2):356-358. (Ретроспектива; 194 пациента)
- Перселл ТБ. Нехирургические и внебрюшинные причины болей в животе. Emerg Med Clin North Am 1989; 7:721-774.
- Бьюли А., Клэнси М.Дж., Холл Дж.Р.В. Ошибочное использование отделением неотложной помощи обзорных рентгенограмм брюшной полости в диагностике запоров. Arch Emerg Med 1989:6:257-258. (Ретроспективно; 65 пациентов)
- Кэмпбелл JPM, Ганн А.А. Обзорная рентгенограмма брюшной полости и острая боль в животе. Бр Дж Сург 1988;75:554-556.
 (Ретроспективно; 2286 пациентов)
(Ретроспективно; 2286 пациентов) - Jaffe MD, Lavelle J. Аппендицит в детстве. Compr Ther 1999 Jun-Jul;25(6-7):370-375. (Обзор)
- * Рейнольдс С.Л. Пропущенный аппендицит в педиатрическом отделении неотложной помощи. Pediatr Emerg Care 1993;9(1):1-3. (Ретроспективно; 87 пациентов)
- Абрахамян Ф.П., Ллойд-Стилл Д.Д. Хронические запоры в детском возрасте: продольное исследование 186 пациентов. J Pediatr Gastroenterol Nutr 1984;3(3):460-467. (Ретроспективно; 186 пациентов)
- Пляжный ЖК. Лечение запоров у детей. Ланцет 1996; 348:766-767. (Письмо)
- Линдберг Т. Детские колики: этиология и прогноз. Acta Paediatr 2000;89(1):1-2. (Комментарий)
- Хотопф М., Карр С., Мэйу Р. и соавт. Почему у детей хроническая боль в животе и что с ними происходит, когда они вырастают? Популяционное когортное исследование [см. комментарии]. BMJ 1998;316(7139):1196-1200. (Популяционное когортное исследование)
- Чунг С.К., Бизли С.В. Внутрибрюшные проявления пурпуры Шенлейна-Геноха.
 J Paediatr Child Health 1998;34(5):405-409 (Обзор; 75 ссылок)
J Paediatr Child Health 1998;34(5):405-409 (Обзор; 75 ссылок) - Уокер Д.Х., Лесесне Х.Р., Варма В.А. и соавт. Пятнистая лихорадка Скалистых гор, имитирующая острый холецистит. Arch Intern Med 1985;145(12):2194-2196.
- Дэвис А.Е. младший, Брэдфорд В.Д. Боль в животе, напоминающая острый аппендицит при пятнистой лихорадке Скалистых гор. JAMA 1982;247(20):2811-2812.
- Jesudason EC, Walker J. Ректальное исследование в детской хирургической практике [см. комментарии]. Бр Дж. Сург 1999;86(3):376-378.
- Шолер С.Дж., Питуч К., Орр Д.П. и др. Применение ректального исследования у детей с острой болью в животе. Клин Педиатр 1998;37(5):311-316.
- Моллитт Д.Л., Митчем Д., Тепас Дж.Дж. 3d. Детский аппендицит: эффективность лабораторной и рентгенологической оценки. So Med J 1988;81(12):1477-1479.
- Фрид Д., Майтал Дж., Ханукоглу А. Дифференциальное количество лейкоцитов при шигеллезе. Инфекция 1982;10(1):13-14.
- Ашкенази С.
 , Амир Ю., Динари Г. и др. Дифференциальный подсчет лейкоцитов при остром гастроэнтерите. Помощь в ранней диагностике. Clin Pediatr 1983;22(5):356-358.
, Амир Ю., Динари Г. и др. Дифференциальный подсчет лейкоцитов при остром гастроэнтерите. Помощь в ранней диагностике. Clin Pediatr 1983;22(5):356-358. - Пелтола Х., Алквист Дж., Рапола Дж. и др. С-реактивный белок в сравнении с количеством лейкоцитов и скоростью оседания эритроцитов в диагностике острого аппендицита у детей. Acta Chirurgica Scandinavica 1986; 152:55-58.
- Дуэхольм С., Баги П., Бад М. Лабораторная помощь в диагностике острого аппендицита. Слепое проспективное исследование, посвященное диагностической ценности подсчета лейкоцитов, дифференциального подсчета нейтрофилов и С-реактивного белка. дис толстой кишки прямой кишки 1989;32(10): 855-859. (слепой, проспективный; 204 пациента)
- Снайдер Б.К., Хейден С.Р. Точность подсчета лейкоцитов в диагностике острого аппендицита [см. комментарии]. Энн Эмерг Мед 1999;33(5):565-574. (Обзор; 11 ссылок)
- Шолер С.Дж., Питуч К., Орр Д.П. Назначение теста детям с острой болью в животе. Clin Pediatr (Phila) 1999;38(8):493-497.
 (Ретроспектива, когорта; 1140 пациентов)
(Ретроспектива, когорта; 1140 пациентов) - Хенди Г.В., Шваб Т., Солиз Т. Погружной тест на кетон в моче как скрининг кетонемии при диабетическом кетоацидозе и кетозе в отделении неотложной помощи. Энн Эмерг Мед 1997;29(6): 735-738.
- Першад Дж., Монро К., Атчисон Дж. Детская гипогликемия в городском отделении неотложной помощи: эпидемиология и диагностический подход к проблеме. Pediatr Emerg Care 1998;14(4):268-271. (ретроспективно; 31 пациент)
- Колуччелло С.А. Рентгенограммы грудной клетки. В: Кантрилл С.В., Карас С., ред. Экономически эффективное диагностическое тестирование в неотложной медицинской помощи: руководство по надлежащему использованию клинических лабораторных и радиологических исследований. Даллас: Американский колледж врачей скорой помощи; 2000:135-141.
- Мендельсон КЛ. Экстренное УЗИ органов брюшной полости у детей: современные представления. Med Health RI 1999;82(6):198-201. (обзор)
- Хоффманн Дж., Расмуссен О.О.
 Помогает в диагностике острого аппендицита. Бр Дж. Сург 1989; 76: 774-779. (Обзор)
Помогает в диагностике острого аппендицита. Бр Дж. Сург 1989; 76: 774-779. (Обзор) - Рао П.М., Рея Дж.Т., Рао Дж.А. и др. Обзорная рентгенография брюшной полости при клиническом подозрении на аппендицит: диагностическая ценность, использование ресурсов и сравнение с КТ. Am J Emerg Med 1999;17(4):325-328.
- Smith DS, Bonandio WA, Losek JD, et al. Роль рентгенографии брюшной полости в диагностике и лечении инвагинации кишечника. Pediatr Emerg Care 1992;8(6):325-327. (слепые, рандомизированные; 42 случая и 42 контрольных)
- * Meyer JS, Dangman BC, Buonomo C, et al. Воздушные и жидкие контрастные вещества при лечении инвагинации кишечника: контролируемое рандомизированное исследование. Радиология 1993;188(2):507-511. (Проспективно, рандомизировано; 101 пациент)
- Палдер С.Б., Эйн С.Х., Стрингер Д.А. и др. Инвагинация: барий или воздух? J Pediatr Surg 1991;26(3):271-275. (Последовательная серия случаев; 100 бария, а затем 100 воздуха)
- Эйн С.
 Х., Палдер С.Б., Альтон Д.Дж. и др. Инвагинация кишечника: к меньшей хирургии? J Pediatr Surg 1994;29(3):433-435. (Ретроспектива; 503 воздушные клизмы)
Х., Палдер С.Б., Альтон Д.Дж. и др. Инвагинация кишечника: к меньшей хирургии? J Pediatr Surg 1994;29(3):433-435. (Ретроспектива; 503 воздушные клизмы) - Хеллер Р.М., Эрнанц-Шульман М. Применение новых методов визуализации для оценки общих педиатрических заболеваний. J Pediatr 1999;135(5):632-639. (Обзор)
- Скаане П., Шистад О., Амланд П.Ф. Рутинное УЗИ в диагностике острого аппендицита: ценный инструмент в повседневной практике? Ам Сург 1997;63:937-942. (Проспективно; 205 больных, преимущественно взрослых)
- * Виньо Ф., Филиатро Д., Брандт М.Л. и др. Острый аппендицит у детей: оценка с помощью УЗИ. Радиология 1990;176(2):501-504. (Проспективно; 70 пациентов)
- Siegel MJ, Carel C, Surratt S. УЗИ острой боли в животе у детей. ЯМА 1991; 266:1987-1989. (последовательное когортное исследование; 178 пациентов)
- Crady SK, Jones JS, Wyn T, et al. Клиническая достоверность УЗИ у детей с подозрением на аппендицит. Энн Эмерг Мед 1993:22:1125-1129.
 (Ретроспективно; 98 пациентов)
(Ретроспективно; 98 пациентов) - Каррико К.В., Фентон Л.З., Тейлор Г.А. и др. Влияние УЗИ на диагностику и лечение острой боли внизу живота у детей и молодых людей. AJR Am J Roentgenol 1999;172(2):513-516. (Проспективно; 101 пациент)
- * Гарсия Пена Б.М., Тейлор Г.А., Лунд Д.П. и др. Влияние компьютерной томографии на ведение пациентов и затраты на детей с подозрением на аппендицит. Педиатрия 1999;104:440-446. (Ретроспективно; 308 пациентов)
- * Гарсия Пена Б.М., Мандл К.Д., Краус С.Дж. и др. УЗИ и ограниченная компьютерная томография в диагностике и лечении аппендицита у детей. ЯМА 1999; 282:1041-1046. (Проспективно, когорта; 139 пациентов)
- Лоу Л.Х., Пенни М.В., Штейн С.М. и др. Эффективность бесконтрастной ограниченной КТ брюшной полости в диагностике аппендицита у детей: сравнение с эхографией. Представлено на ежегодном собрании Общества детской радиологии, 19 г.99 14-17 мая; Ванкувер, Британская Колумбия, Канада.
- Стивенс П.
 Л., Маццукко Дж.Дж. Сравнение УЗИ и шкалы Альварадо для диагностики острого аппендицита. Conn Med 1999;63(3):137-140.
Л., Маццукко Дж.Дж. Сравнение УЗИ и шкалы Альварадо для диагностики острого аппендицита. Conn Med 1999;63(3):137-140. - Rao PM, Rhea JT, Novelline RA, et al. Метод спиральной КТ для диагностики аппендицита: проспективная оценка сфокусированного КТ-исследования аппендикса. Радиология 1997;202(1):139-144. (Проспективно; 100 пациентов)
- Лейн М.Дж., Лю Д.М., Хуинь и др. Подозрение на острый аппендицит: спиральная КТ без усиления у 300 последовательных пациентов. Радиология 1999;213:341-346. (Проспективно; 300 пациентов)
- Чен М.Ю., Загория Р.Дж. Может ли спиральная компьютерная томография без контраста заменить внутривенную урографию для обследования пациентов с острой коликой мочевыводящих путей? J Emerg Med 1999; 17:299-303. (ретроспективно; 100 пациентов)
- Сурцис С., Тибо Дж. Э., Дамри Н. и соавт. Рентгенологическое исследование почечной колики: спиральная КТ без усиления по сравнению с экскреторной урографией. AJR Am J Roentgenol 1999; 172:1491-1494.
 (Проспективно; 53 пациента)
(Проспективно; 53 пациента) - Фергюсон Э.Э. Абдоминальные проявления серповидноклеточной анемии. Hosp Pract 1985;20 (10A):83-89, 93-95, 98-103. (Обзор)
- Аль-Салем А.Х., Куреши З.С., Кайсарудин С. и др. Отличается ли острый аппендицит у пациентов с серповидно-клеточной анемией? Pediatr Surg Int 1998;13(4):265-267. (История болезни 9 случаев)
- Антал П., Гаудерер М., Коши М. и др. Снижается ли заболеваемость аппендицитом у пациентов с серповидно-клеточной анемией? Педиатрия 1998;101(1):Е7. (Ретроспективно; 11 случаев примерно у 4000 пациентов с серповидно-клеточной анемией)
- Дассопулос Т., Эренпрайс ЭД. Острый панкреатит у пациентов, инфицированных вирусом иммунодефицита человека: обзор. Am J Med 1999;107(1):78-84. (Обзор)
- Pullyblank AM, Currie LJ, Pentlow B. Спонтанный разрыв селезенки в результате инфекционного мононуклеоза у двух братьев и сестер. Hosp Med 1999;60(12):912-913. (История болезни)
- Асгари М.М., Бегос Д.
 Г. Спонтанный разрыв селезенки при инфекционном мононуклеозе: обзор. Йельский университет J Biol Med 1997;70:175-182. (Обзор)
Г. Спонтанный разрыв селезенки при инфекционном мононуклеозе: обзор. Йельский университет J Biol Med 1997;70:175-182. (Обзор) - Paar WD, Look MP, Robertz Vaupel GM, et al. Консервативное лечение при спонтанном разрыве селезенки при инфекционном мононуклеозе. Z Гастроэнтерол 1995;33:13-14. (История болезни)
- Mortelmans L, Populaire J. Спонтанный разрыв селезенки при инфекционном мононуклеозе. Acta Chir Belg 1993; 93: 193–195. (История болезни)
- Али Дж. Спонтанный разрыв селезенки у больных инфекционным мононуклеозом. может дж сург 1993;36(1):49-52. (Отчет о 2 случаях)
- Роджерс Дж. Т. Боль в животе. Предвидение. Даллас: Американский колледж врачей скорой помощи; Декабрь 1986 г. (Обзор)
- * Руснак Р.А., Борер Дж.М., Фастоу Дж.С. Ошибочный диагноз острого аппендицита: общие черты, обнаруженные в судебных делах. Am J Emerg Med 1994; 12:397-402. (Ретроспективно; 66 случаев и 66 контролей)
- Андерссон Р.Э., Хугандер А., Тулин А.
 Дж.Г. Диагностическая точность и частота перфораций при аппендиците: связь с возрастом и симптомами пациента, а также с частотой аппендэктомии. Евро Джей Сург 1992;158:37-41. (Ретроспективно; 3209 пациентов)
Дж.Г. Диагностическая точность и частота перфораций при аппендиците: связь с возрастом и симптомами пациента, а также с частотой аппендэктомии. Евро Джей Сург 1992;158:37-41. (Ретроспективно; 3209 пациентов) - Мюллер Б.А., Далинг Дж.Р., Мур Д.Э. и соавт. Аппендэктомия и риск трубного бесплодия. N Engl J Med 1986; 315:1506-1508. (ретроспективно; 279 пациентов и 957 контролей)
- Донелли Л.Ф., Кимбалл Т.Р., Барр Л.Л. Гнойный перикардит в виде острого живота у детей: результаты визуализации органов брюшной полости. Клин Радиол 1999;54(10):691-693. (Отчет о 2 случаях)
- Бонд Г.Р., Талли С.Б., Брэдли Р.Л. Использование шкалы MANTRELS при детском аппендиците: проспективное исследование 187 детей с болью в животе. Энн Эмерг Мед 1990;19:1014-1015. (Проспективно; 187 больных)
Причины и лечение острой боли в животе у детей: обзорная статья
Хиджаз Н.М., Фризен, Калифорния. Лечение острой боли в животе у детей: современные перспективы. Педиатрическая Медицинская Медицина Ther. 2017;8:83-91. Опубликовано 29 июня 2017 г. DOI: 10.2147/PHMT.S120156
Педиатрическая Медицинская Медицина Ther. 2017;8:83-91. Опубликовано 29 июня 2017 г. DOI: 10.2147/PHMT.S120156
Caperell K, Pitetti R, Cross KP. Гонка и острая боль в животе в педиатрическом отделении неотложной помощи. Педиатрия. 2013; 131 (6): 1098–1106.
Reust CE, Williams A. Острая боль в животе у детей. Ам семейный врач. 2016 15 мая; 93 (10): 830-6.
Loening-Baucke V, Swidsinski A. Запор как причина острой боли в животе у детей. J Педиатр. 2007 г.; 151 (6): 666–669.
Эркан Т., Кэм Х., Озкан Х.К. и др. Клинический спектр острой боли в животе у турецких педиатрических пациентов: проспективное исследование. Педиатр Междунар. 2004;46(3):325–329.
Ценг Ю.С., Ли М.С., Чанг Ю.Дж., Ву Х.П. Острый живот у детей, поступивших в педиатрическое отделение неотложной помощи. Педиатр Неонатол. 2008 г.; 49(4): 126–134.
Ярмиш Г.М., Смит М.П., Розен М.П., Бейкер М.Э., Блейк М.А., Кэш Б.Д., Хиндман Н.М., Камел И.Р., Каур Х., Нельсон Р.К., Пиорковски Р. Дж., Кайюм А., Тульчинский М. Критерии соответствия ACR боль в правом верхнем квадранте. Журнал Американского колледжа радиологии: JACR. 2014;11(3): 316–322. DOI: https://doi.org/10.1016/j.jacr.2013.11.017
Дж., Кайюм А., Тульчинский М. Критерии соответствия ACR боль в правом верхнем квадранте. Журнал Американского колледжа радиологии: JACR. 2014;11(3): 316–322. DOI: https://doi.org/10.1016/j.jacr.2013.11.017
Miglioretti DL, Johnson E, Williams A, et al. Использование компьютерной томографии в педиатрии и связанное с этим радиационное воздействие и предполагаемый риск развития рака. JAMA Педиатр. 2013;167(8):700–707.
Равичандран Д., Бердж Д.М. Пневмония с острыми болями в животе у детей. Бр Дж Сур. 1996; 83: 1707–8.
Панезе Ф. Доктрина о подписях и графических технологиях в прошлом [Доктрина о подписях и графических технологиях на заре современности]. Геснерус. 2003;60(1-2):6–24.
Росс А., Лелейко Н.С. Острая боль в животе. Pediatr Rev. 2010; 31:135–144 [PubMed] [Google Scholar]
D’Agostino J. Общие неотложные состояния органов брюшной полости у детей. Emerg Med Clin North Am. 2002;20:139–153 [PubMed] [Google Scholar]
Леунг А.К., Сигалет Д. Л. Острая боль в животе у детей. Ам семейный врач. 2003;67:2321–2326 [PubMed] [Google Scholar]
Л. Острая боль в животе у детей. Ам семейный врач. 2003;67:2321–2326 [PubMed] [Google Scholar]
Carty HM. Педиатрические неотложные состояния: нетравматические неотложные состояния органов брюшной полости. Евро Радиол. 2002;12:2835–2848 [PubMed] [Google Scholar]
Thongprachum A, Takanashi S, Kalesaran AF, Okitsu S, Mizuguchi M, Hayakawa S, Ushijima H. Четырехлетнее исследование вирусов, вызывающих диарею у японских педиатрических амбулаторных больных . Журнал медицинской вирусологии. 2015;87(7):1141–1148. DOI: https://doi.org/10.1002/jmv.24155
Sahni LC, Tate JE, Payne DC, Parashar, UD, Boom JA. Различия в охвате ротавирусной вакциной в зависимости от местоположения поставщика и последующего бремени болезни. Педиатрия. 2015;135(2):e432–e439. DOI: https://doi.org/10.1542/peds.2014-0208
Квок М.Ю., Ким М.К., Горелик М.Х. Доказательный подход к диагностике аппендицита у детей. Педиатр Неотложная помощь. 2004; 20: 690–698. [PubMed] [Google Scholar]
Bundy DG, Byerley JS, Liles EA, Perrin EM, Katznelson J, Rice HE. У этого ребенка аппендицит? ДЖАМА. 2007;298:438–451 [бесплатная статья PMC] [PubMed] [Google Scholar]
У этого ребенка аппендицит? ДЖАМА. 2007;298:438–451 [бесплатная статья PMC] [PubMed] [Google Scholar]
Mason JD. Оценка острой боли в животе у детей. Emerg Med Clin North Am. 1996;14:629–643 [PubMed] [Google Scholar]
Loening-Baucke V, Swidsinski A. Запор как причина острой боли в животе у детей. J Педиатр. 2007; 151:666–669 [PubMed] [Google Scholar].
Vignault F, Filiatrault D, Brandt ML, Garel L, Grignon A, Ouimet A. Острый аппендицит у детей: оценка с помощью УЗИ. Радиология. 1990;176:501–504 [PubMed] [Google Scholar
Sullivan PB. Симпозиум: гастроэнтерология. Язвенная болезнь у детей. Педиатр Здоровье ребенка. 2010 окт; 20 (10): 462-4.
Цзян Дж., Цзян Б., Парашар У., Нгуен Т., Бинес Дж., Патель М.М. Детская инвагинация: обзор литературы. ПлоС один. 2013;8(7):e68482. DOI: https://doi.org/10.1371/journal.pone.0068482
Bradshaw CJ, Bandi AS, Muktar, Z, Hasan MA, Chowdhury TK, Banu T, Hailemariam, M, Ngu F, Croaker D, Bankolé, Р., Шоладое Т. , Олаоми О., Амех Э., Ди Чезаре А., Лева Э., Ринго Ю., Абдур-Рахман Л., Салама Р., Эльхалаби Э., Перера Х., Лаху К. Международное исследование эпидемиологии детской травмы: PAPSA Научное исследование. Всемирный журнал хирургии. 2018; 42(6):1885–189.4. DOI: https://doi.org/10.1007/s00268-017-4396-6
, Олаоми О., Амех Э., Ди Чезаре А., Лева Э., Ринго Ю., Абдур-Рахман Л., Салама Р., Эльхалаби Э., Перера Х., Лаху К. Международное исследование эпидемиологии детской травмы: PAPSA Научное исследование. Всемирный журнал хирургии. 2018; 42(6):1885–189.4. DOI: https://doi.org/10.1007/s00268-017-4396-6
Sectish TC, Prober CG. Пневмония. В: Берман Р.Э., Клигман Р.М., Дженсон Х.Б., ред. Учебник Нельсона по педиатрии. 18-е изд. Филадельфия: В. Б. Сондерс. 2007 г.; 1795-800 гг.
Раскин А., Ди Лоренцо С., Форбс Д., Гиральдес Э., Хайамс Дж.С., Стайано А., Уокер Л.С. Детские функциональные желудочно-кишечные расстройства: детский/подростковый. Гастроэнтерология. 2006;130(5):1527–1537. DOI: https://doi.org/10.1053/j.gastro.2005.08.063
Schmulson MJ, Drossman DA. Что нового в Риме IV. Журнал нейрогастроэнтерологии и моторики. 2017;23(2):151–163. DOI: https://doi.org/10.5056/jnm16214
Боронат А.С., Феррейра-Майя А.П., Матиясевич А., Ван Ю.П. Эпидемиология функциональных желудочно-кишечных расстройств у детей и подростков: систематический обзор. Всемирный журнал гастроэнтерологии. 2017;23(21):3915–3927. DOI: https://doi.org/10.3748/wjg.v23.i21.3915
Всемирный журнал гастроэнтерологии. 2017;23(21):3915–3927. DOI: https://doi.org/10.3748/wjg.v23.i21.3915
Росс А., Лелейко Н.С. Острая боль в животе. Педиатр. Ред. 2010; 31:135–44.
Рейнольдс С.Л., Джаффе Д.М. Диагностика болей в животе в педиатрическом отделении неотложной помощи. Педиатр Неотложная помощь. 1992; 8:126-8.
Мейсон Д.Д. Оценка острой боли в животе у детей. Emerg Med Clin North Am. 1996;14:629-43
Кристинссон Г., Уолл С.П., Крейн Э.Ф. Пальцевое ректальное исследование при детской травме: пилотное исследование. J Emerg Med. 2007;32:59-62
Кван К.И., Нагер А.Л. Диагностика детского аппендицита: полезность лабораторных маркеров. Am J Emerg Med 2010;28:1009-15.
Саундаппан С.В., Холланд А.Дж., Касс Д.Т., Лам А. Диагностическая точность хирургической сфокусированной абдоминальной сонографии (FAST) при тупой детской травме. Рана. 2005;36:970-5.
Сайто Дж.М. Помимо аппендицита: оценка и хирургическое лечение острой боли в животе у детей.
