Рассчитать срок беременности по неделям с описанием: Калькулятор беременности онлайн
1-я неделя беременности — календарь беременности на сайте Мамоведия | Мамоведия
Первая неделя беременности начинается еще до оплодотворения. Она является подготовкой организма к оплодотворению, поэтому фактически вы еще не беременны. Но к этому периоду так же надо отнестись ответственно, потому что в организме в это время созревает яйцеклетка, которая будет базой для оплодотворения от матери. Само оплодотворение состоится в середине менструального цикла в течение 24 часов после овуляции.
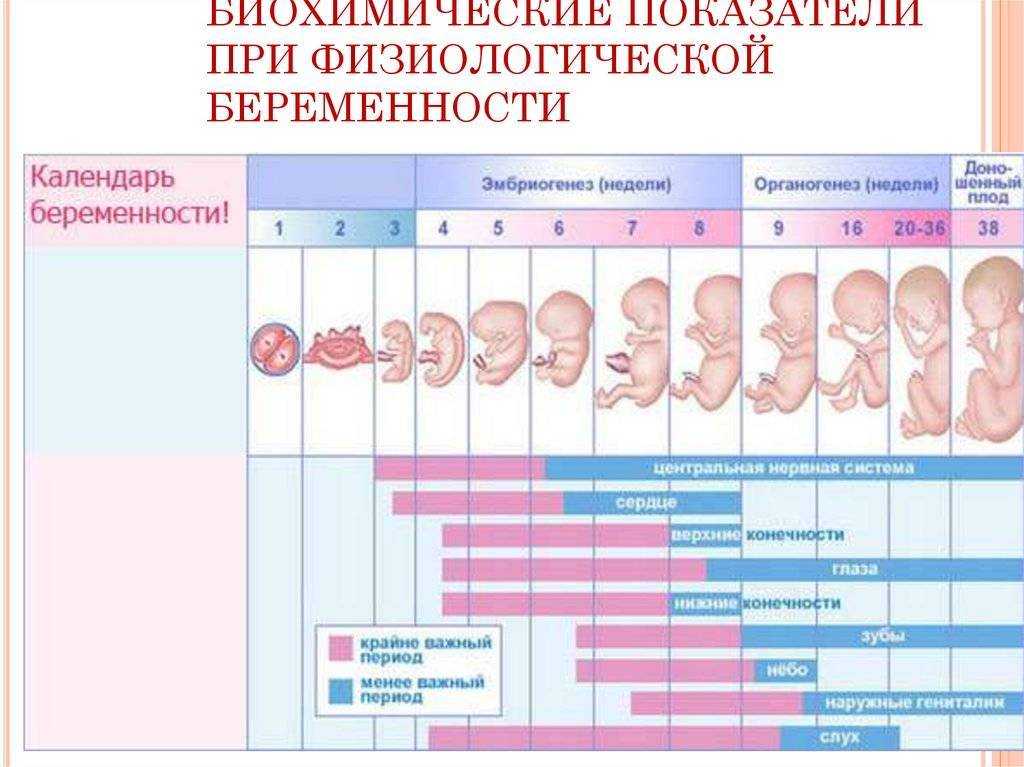
С этой недели начинается отчисление гестационного возраста плода или, как употребляется чаще, акушерского периода, потому что он считается с первого дня последней менструации. Именно эта дата будет служить отправной точкой при расчетах даты рождения малыша Вашим гинекологом.
Что происходит?
У вас началась менструация, которая гласит, что прошлый менструальный период не закончился беременностью, и Ваш организм начал новую подготовку яйцеклетки к возможной встрече со сперматозоидом. Не расстраивайтесь по этому поводу, используйте это время для подготовки своего организма к будущей беременности, которая может наступить уже в конце следующей недели.
Не расстраивайтесь по этому поводу, используйте это время для подготовки своего организма к будущей беременности, которая может наступить уже в конце следующей недели.
В этот период для успешного оплодотворения вам может помочь понимание менструального цикла женщины. Вроде ничего особенного, но многие женщины до конца не знают, как это происходит. А особенно не знают точную продолжительность собственного менструального цикла (МЦ). А благодаря длительности МЦ можно сориентироваться, когда пройдет пик овуляции, во время которой растут шансы забеременеть.
Менструальный цикл (МЦ) в норме длится 28 дней (колебания от 21 до 35 дней). Но только 15% женщин имеют 28-дневный менструальный цикл. Поэтому длина МЦ – вещь довольно индивидуальная. Считается, что чаще всего овуляция наступает в середине менструального цикла. При цикле в 28 дней это происходит между 13-15 днями. У тех, у кого цикл больше или меньше, дата созревания яйцеклетки будет сдвигаться.
Что чувствуется?
1-я неделя беременности по акушерскому методу расчета начинается появлением менструальных выделений. Соответственно, сопровождается обычными ощущениями женщины в этот период – раздражительность, нервозность, боли внизу живота и дискомфорт. И если пара «работает» над появлением маленького сердечка под сердцем мамы, эта неделя приносит, прежде всего, огорчение и разочарование от неудачной попытки. Если попыток было уже довольно много – иногда пару охватывает отчаяние.
Конечно, в таком случае обоим партнерам следует обратиться к врачу на предмет выявления причины. Однако, очень часто вполне здоровую пару раз за разом постигает неудача.
В таком случае следует отстраниться от мыслей о беременности, конечно, и в дальнейшем нужно вести здоровый образ жизни и заниматься любовью, но «не зацикливаться» на ожидании желаемой задержки, не покупать множество тестов на беременность. Вы истощили себя постоянной надеждой, можно сказать – загнали себя в постоянное стрессовое состояние. Отвлекайтесь, занимайтесь любовью и любите – и Ваш малыш обязательно займет свое место под Вашим сердцем!
Отвлекайтесь, занимайтесь любовью и любите – и Ваш малыш обязательно займет свое место под Вашим сердцем!
Питание будущей мамы!
Стоит уделить внимание своему питанию: уже сейчас отучить себя от употребления вредной пищи и напитков, фаст-фуда, уменьшить употребление мороженого. Пополните свой рацион овощами и фруктами, продуктами, богатыми витаминами и минералами. Отказ от жирной пищи и сладостей может пригодиться – снизит вероятность появления раннего токсикоза и набора лишних килограммов, от которых, кстати, не так просто избавиться после родов.
Важно!
Физическое самочувствие будет без изменений, но в этот период есть возможность помочь успешному оплодотворению. Как это сделать?
С первой недели, а тем более, если вы планируете ребенка заранее, желательно отказаться от вредных привычек таких, как курение (включая пассивное), употребление алкогольных напитков для вас и партнера. Запрещается делать рентген-обследования и принимать лекарства без рекомендации врача, так как большинство лекарств могут нанести вред Вашему малышу или совсем помешать беременности. Все манипуляции такие, как флюорография, прививки, стоматологическое лечение, хирургическое вмешательство нужно провести заранее. Вы должны понимать, что организм во время беременности будет настроен на развитие малыша, и Ваши давние не вылеченные вопросы могут в этот период обостриться, а спектр лечения очень сузится с суровыми требованиями. Также нужно учесть, как Ваша деятельность (работа, учеба) повлияет на течение беременности.
Все манипуляции такие, как флюорография, прививки, стоматологическое лечение, хирургическое вмешательство нужно провести заранее. Вы должны понимать, что организм во время беременности будет настроен на развитие малыша, и Ваши давние не вылеченные вопросы могут в этот период обостриться, а спектр лечения очень сузится с суровыми требованиями. Также нужно учесть, как Ваша деятельность (работа, учеба) повлияет на течение беременности.
Если вы имеете животных, то сделайте им прививки от токсоплазмоза
Также не рекомендуется кормить их свежим мясом, позволять котам ловить мышей и птиц, а чистку их туалета лучше поручить пока другим членам семьи. С уличными и не привитыми зверьками не заигрывать. В этот период животных не заводить, потому что заболевания токсоплазмоз может прервать беременность.
Очень полезен отдых на свежем воздухе, качественный сон, хорошее настроение и предотвращения стрессов.
Вы можете посоветоваться с гинекологом и начать принимать заранее специальный комплекс витаминов для планирующих забеременеть и беременных, которые должны включать в себя не менее 0,4 мг фолиевой кислоты.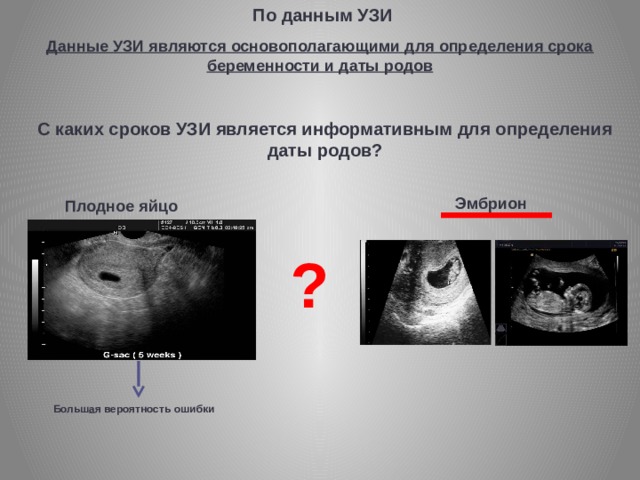
Полезно ознакомиться с методами определения точного периода овуляции, а именно:
- Ведение календаря овуляции. То есть нужно в течение полугода отмечать начало и конец МЦ. Так выясним, какие колебания происходят с длиной цикла и определим его среднее значение. Сейчас существует много календарей для удобства расчетов и запоминания точных дат.
- Измерение базальной температуры тела. В начале овуляции базальная температура снижается, а на следующий день повышается на несколько десятых градуса. Для того, чтобы наблюдать за изменениями температуры и точно связать их с овуляцией, рекомендуют измерять ее в одно и то же время несколько месяцев подряд. Измерения проводят в прямой кишке сразу после пробуждения.
- Воспользоваться овуляционный тестами, которые продаются в аптеке.
- Пройти вагинальное УЗИ.
Признаки, которые подают сигнал о приближении овуляции
- Выделение становятся обильными и меняют цвет. Цервикальная жидкость становится менее вязкой и приобретает более желтый цвет.
 Этот признак не актуален для тех, у кого есть женские болезни, влияющие на количество и консистенцию цервикальной слизи.
Этот признак не актуален для тех, у кого есть женские болезни, влияющие на количество и консистенцию цервикальной слизи. - В период овуляции у многих женщин усиливается сексуальное влечение.
- Молочные железы также способны реагировать на приближение овуляции. Они набухают и болят, при прикосновении. Но так происходит не всегда и не у всех.
- Некоторые женщины в период овуляции чувствуют дискомфорт и болезненные ощущения внизу живота.
Надеемся, что приведенная информация поможет вам успешно забеременеть, быть в хорошем настроение и в положении.
Подписаться на еженедельную емейл рассылку календаря беременности
Перейти к 2й неделе беременности
Беременность – пренатальный скрининг трисомий II триместра беременности: исследования в лаборатории KDLmed
Неинвазивное исследование, которое на основании определенных лабораторных маркеров и клинических данных позволяет при помощи компьютерной программы рассчитать вероятный риск развития хромосомных болезней или других врожденных аномалий плода.
Синонимы русские
Тройной тест второго триместра беременности.
Синонимы английские
Maternal Screen, Second Trimester; Prenatal Screening II; PRISCA II (Prenatal Risk Calculation).
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод), иммунохемилюминесцентный анализ, конкурентный твердофазный хемилюминесцентный иммуноферментный анализ.
Единицы измерения
ММЕ/мл (милли- международная единица на миллилитр), МЕ/л (международная единица на литр), нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу за 24 часа до анализа.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до анализа.
- Не курить в течение 30 минут до анализа.

Общая информация об исследовании
Пренатальный скрининг трисомий II триместра беременности выполняется для оценки вероятности наиболее распространенных аномалий плода – трисомии 21 (синдрома Дауна), трисомии 18 (синдрома Эдвардса) и дефекта нервной трубки на сроке между 14 и 22 неделями беременности. К факторам риска развития таких аномалий относятся роды в возрасте старше 35 лет, многоплодная беременность, наличие в акушерском анамнезе плодов с хромосомными аномалиями (трисомии 21, 13 или 18), сопутствующая ВИЧ-инфекция, беременность, наступившая в результате ЭКО, курение и сахарный диабет. При этом возраст матери является наиболее значимым фактором. Так, риск развития хромосомных аномалий плода резко возрастает после 35 лет (1:179 по сравнению с 1:476 у женщины 25 лет).
Определение АФП совместно с хорионическим гонадотропином и эстриолом (так называемый тройной тест) на 15-20 неделях беременности используют для скрининга дефектов развития плода и хромосомных аномалий. Данный скрининговый анализ позволяет оценить вероятность наличия генетических заболеваний и пороков развития, однако его результат не является абсолютным показателем патологии или нормального развития плода.
Данный скрининговый анализ позволяет оценить вероятность наличия генетических заболеваний и пороков развития, однако его результат не является абсолютным показателем патологии или нормального развития плода.
Хорионический гонадотропин человека (ХГЧ) вырабатывается в плодной оболочке человеческого эмбриона. Он является важным показателем развития беременности и её отклонений. Максимума уровень ХГЧ достигает на 10-11-ю неделю, а затем постепенно снижается. По этому показателю можно судить о благополучном течении беременности и выявлять нарушения развития плода.
Альфа-фетопротеин вырабатывается в эмбриональном желточном мешке, печени и эпителии кишечника плода, его уровень зависит от состояния желудочно-кишечного тракта, почек плода и плацентарного барьера. Он принимает активное участие в полноценном развитии плода. В крови матери его концентрация постепенно увеличивается с 10-й недели беременности и достигает максимума на 30-32 неделях. В связи с этим АФП используется как неспецифический маркер состояния плода и наличия акушерской патологии.
Эстриол свободный является главным эстрогеном беременности и имеет большое значение для нормального развития и функционирования фетоплацентарного комплекса. Его концентрация повышается с момента формирования плаценты и прогрессивно растет с течением беременности. Низкая концентрация свободного эстриола в сочетании с высокими показателями бета-ХГЧ и альфа-ФП связана с повышенным риском задержки внутриутробного развития плода и осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
Очень важно точно знать гестационный возраст плода, так как уровни АФП, ХГЧ и свободного эстриола в крови отличаются на разных неделях беременности.
При данном скрининговом исследовании риск патологий рассчитывается с помощью компьютерной программы PRISCA (Prenatal Risk Calculation), разработанной компанией Typolog Software (Германия) и имеющей международный сертификат соответствия. Для исследования определяется содержание хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП) и неконъюгированного (свободного) эстриола в крови беременной.
Обязательно учитываются клинические данные (возраст беременной, масса тела, количество плодов, наличие и особенности ЭКО, раса, вредные привычки, наличие сахарного диабета, принимаемые лекарственные препараты). Если выполнено УЗИ, срок беременности определяется по его результатам, а не по дате последней менструации.
После исследования и расчета риска патологий беременной назначается консультация у врача акушера-гинеколога.
Результаты скрининга не могут служить критериями постановки диагноза и поводом для искусственного прерывания беременности. На их основании принимается решение о том, целесообразно ли применять инвазивные методы обследования плода. При высоком риске необходимы дополнительные обследования, в том числе кордоцентез, амниоцентез с генетическим исследованием полученного материала.
Для чего используется исследование?
- Для скринингового обследования беременных, чтобы оценить риск хромосомной патологии плода – трисомии 21 (синдрома Дауна), синдрома Эдвардса (трисомии 18), дефекта нервной трубки.
Когда назначается исследование?
- При обследовании беременных во втором триместре (анализ рекомендован на сроке 14 недель 3 дня – 22 недели), особенно при наличии факторов риска развития патологии:
- возраст старше 35 лет;
- невынашивание и тяжелые осложнения беременности в анамнезе;
- хромосомные патологии, болезнь Дауна или врожденные пороки развития при предыдущих беременностях;
- наследственные заболевания в семье;
- перенесенные инфекции, радиационное облучение, прием на ранних сроках беременности или незадолго до нее лекарственных препаратов, которые обладают тератогенным эффектом (могут стать причиной врожденных пороков и аномалий плода).
Что означают результаты?
Референсные значения
- Альфа-фетопротеин (альфа-ФП)
Пол | Возраст | Неделя беременности | Референсные значения |
Мужской | Меньше 1 месяца | — | 0,5 -13600 МЕ/мл |
1 месяц – 1 год | — | 0,5 — 23,5 МЕ/мл | |
Больше 1 года | — | 0,9 — 6,67 МЕ/мл | |
Женский | Меньше 1 месяца | — | 0,5 -15740 МЕ/мл |
1 месяц – 1 год | — | 0,5 — 64,3 МЕ/мл | |
Больше 1 года | Не беременные | 0,9 — 6,67 МЕ/мл | |
1-12-я | 0,5 — 15 МЕ/мл | ||
12-15-я | 15 — 60 МЕ/мл | ||
15-19-я | 15 — 95 МЕ/мл | ||
19-24-я | 27 — 125 МЕ/мл | ||
24-28-я | 52 -140 МЕ/мл | ||
28-30-я | 67 -150 МЕ/мл | ||
30-32-я | 100 -250 МЕ/мл |
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
Пол | Неделя беременности | Референсные значения |
Женский | — | Менее 5 МЕ/л |
1-2 недели | 25 — 300 МЕ/л | |
3-4 недели | 1500 — 5000 МЕ/л | |
4-5 недель | 10000 — 30000 МЕ/л | |
5-6 недель | 20000 — 100000 МЕ/л | |
6-7 недель | 50000 — 200000 МЕ/л | |
7-8 недель | 20000 — 200000 МЕ/л | |
8-9 недель | 20000 — 100000 МЕ/л | |
9-11 недель | 20000 — 95000 МЕ/л | |
11-12 недель | 20000 — 90000 МЕ/л | |
13-14 недель | 15000 — 60000 МЕ/л | |
15-25 недель | 10000 — 35000 МЕ/л | |
26-37 недель | 10000 — 60000 МЕ/л | |
Мужской |
| Менее 5 МЕ/л |
- Эстриол свободный
Для женщин
Неделя беременности | Референсные значения |
15-я | 0,17 — 1,29 нг/мл |
16-я | 0,28 — 1,48 нг/мл |
17-я | 0,34 — 2,2 нг/мл |
18-я | 0,47 — 2,6 нг/мл |
19-я | 0,4 — 3,39 нг/мл |
27-я | 2,3 — 6,4 нг/мл |
28-я | 2,3 — 7 нг/мл |
29-я | 2,3 — 7,7 нг/мл |
30-я | 2,4 — 8,6 нг/мл |
31-я | 2,6 — 9,9 нг/мл |
32-я | 2,8 — 11,4 нг/мл |
33-я | Более 3,0 нг/мл |
34-я | Более 3,3 нг/мл |
35-я | Более 3,9 нг/мл |
36-я | Более 4,7 нг/мл |
37-я | Более 5,6 нг/мл |
38-я | Более 6,6 нг/мл |
39-я | Более 7,3 нг/мл |
40-я | Более 7,6 нг/мл |
Для мужчин
Менее 0,07 нг/мл.
По данным исследования, программа PRISCA рассчитывает вероятность возникновения во время беременности пороков развития и представляет результаты. Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными показателями рождается ребенок с соответствующим пороком развития.
Что может влиять на результат?
Точность предоставленных данных и заключений ультразвуковой диагностики.
Важные замечания
- Лаборатория должна иметь точные данные о сроке беременности и обо всех факторах, необходимых для расчета показателей. Предоставленные неполные или неточные данные могут быть источником серьезных ошибок в расчете рисков.
- Применение инвазивных методов диагностики (биопсия хориона, амниоцентез, кордоцентез) не рекомендовано при нормальных показателях скрининговых тестов и отсутствии изменений на УЗИ.
- Результаты пренатального скрининга даже при высоком расчетном риске не могут служить основанием для искусственного прерывания беременности.

Также рекомендуется
- Беременность – II триместр
- Ассоциированный с беременностью протеин-А плазмы (PAPP-A)
- Эстриол свободный
- Плацентарный лактоген
- Прогестерон
- Цитологическое исследование гормонального фона (при угрозе прерывания беременности, нарушениях цикла)
Кто назначает исследование?
Акушер-гинеколог, медицинский генетик.
Литература
- Durkovic J., Andelic L., Mandic B., Lazar D. False Positive Values of Biomarkers of Prenatal Screening on Chromosomopathy as Indicators of a Risky Pregnancy. // Journal of Medical Biochemistry. – Volume 30, Issue 2, Pages 126–130.
- Gabant P, Forrester L, Nichols J, and others. Alpha-fetoprotein, the major fetal serum protein, is not essential for embryonic development but is required for female fertility. Proc Natl Acad Sci U S A. 2002 Oct 1;99(20):12865-70. Epub 2002 Sep 24. PMID: 12297623.
- Muller F.
 , Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8. – 1278-1280.
, Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8. – 1278-1280.
GA, PMA, PCA, хронологический возраст, скорректированный возраст — использование правильной терминологии в отделении интенсивной терапии интенсивной терапии новорожденных
« Какой термин используется в большинстве единиц для обозначения возраста младенцев — постконцептуальный возраст (PCA), постменструальный возраст (PMA), скорректированный срок беременности (CGA) и почему одно лучше другого? »
Акроним суп кто-нибудь?
Этот вопрос был задан во время нашего августовского менторского звонка Внутреннего Круга (ICMC). И поскольку об этом спрашивали по-разному в другое время, я подумал, что затрону его и здесь.
Мой ответ на ICMC основан на приведенной ниже информации. Я наткнулся на статью Комитета AAP по плоду и новорожденному много лет назад, когда писал профессиональную статью. Я хотел быть уверен, что использую правильную терминологию, так как я видел много разных терминов, взаимозаменяемо используемых в отделениях интенсивной терапии.
Я хотел быть уверен, что использую правильную терминологию, так как я видел много разных терминов, взаимозаменяемо используемых в отделениях интенсивной терапии.
Думаю, вам будет полезно.
Хотя краткое содержание цитируется здесь, вы также можете получить доступ к полной статье в Интернете (см. ниже). Для членов NANT — эта ссылка также размещена в Личном кабинете рядом с записью ICMC.
Следующая информация взята из:
Терминология возраста в перинатальном периоде». Педиатрия 114.5 (2004): 1362-364. Веб.
«При определении возраста и сравнении результатов плода и новорожденного следует использовать стандартизированную терминологию. Рекомендуемые сроки:
Гестационный возраст (полных недель): время, прошедшее между первым днем последней менструации и днем родов. Если беременность наступила с помощью вспомогательных репродуктивных технологий, срок беременности рассчитывается путем прибавления 2 недель к возрасту зачатия.
Хронологический возраст (дней, недель, месяцев или лет): время, прошедшее с момента рождения.
Постменструальный возраст (недель): гестационный возраст плюс хронологический возраст.
Скорректированный возраст (недели или месяцы): хронологический возраст, уменьшенный на количество недель, родившихся до 40 недель беременности; этот термин следует использовать только для детей в возрасте до 3 лет, родившихся недоношенными.
**Во время пребывания новорожденных в перинатальном периоде для описания возраста недоношенных детей предпочтительнее использовать термин «постменструальный возраст». После перинатального периода предпочтительным термином является «корректированный возраст».
«Концептуальный возраст», «постконцептуальный возраст», «концептуальный возраст» и «постконцептуальный возраст» не следует использовать в клинической педиатрии .
Публикации, сообщающие об исходах для плода и новорожденного, должны четко описывать методы, используемые для определения гестационного возраста».
