Расположение матки сзади что это значит: Загиб матки: мифы и проблемы
причины, симптомы, лечение. Загиб матки и беременность
Около 20% женщин детородного возраста во время очередного гинекологического осмотра внезапно узнают, что у них имеется загиб матки. Большинство пациенток такой диагноз ставит в тупик: ведь нетипичное положение матки обычно почти никак не проявляется, поэтому женщины даже не догадываются о присутствии у них этой патологии. Каковы же причины и последствия загиба матки, как забеременеть при его наличии и является ли это состояние опасным для женского здоровья?
Что такое загиб матки?
В норме матка фиксируется на подвижных связках посередине таза, в промежутке между мочевым пузырем и прямой кишкой. Тело органа слегка наклонено вперед по сравнению с шейкой матки и влагалищем. Эта анатомическая особенность является оптимальной для проникновения в матку сперматозоидов и наступления беременности. Если же расположение органа отличается от нормального, это является признаком загиба матки.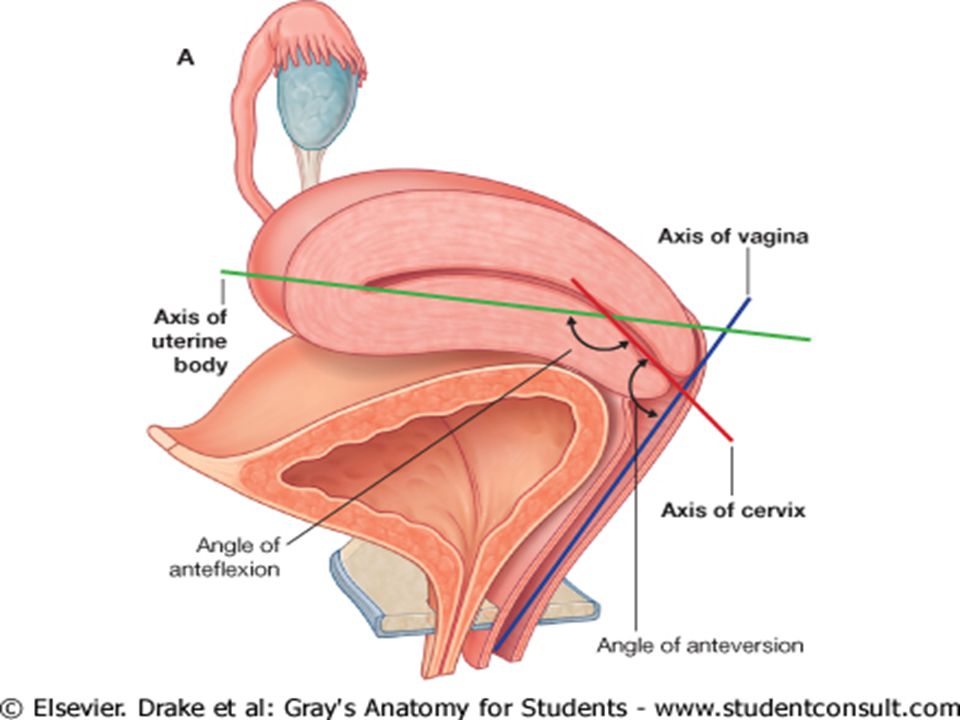 Такое состояние некорректно называть заболеванием, скорее речь в данном случае идет о патологии.
Такое состояние некорректно называть заболеванием, скорее речь в данном случае идет о патологии.
Выделяют следующие виды нетипичного расположения матки:
-
Ретрофлексия (загиб матки кзади) – один из наиболее распространенных вариантов необычного положения матки. Орган расположен таким образом, что его ось отклонена к позвоночнику. Если угол наклона незначительный, нетипичное положение часто остается незамеченным. Однако при существенном отклонении назад возможно опущение и даже выпадение матки. -
Антефлексия (загиб матки кпереди) подразумевает наклон органа вперед, к мочевому пузырю, при этом шейка матки остается в нормальном положении. Данное состояние может быть представлено антеверсией – загибом шейки матки. -
Латерофлексия представляет собой загиб матки влево/вправо, по направлению к одному из яичников.
Причины загиба матки назад, вперед, в сторону
Выделяют врожденную и приобретенную форму данной патологии. При врожденной разновидности отклонение матки по сравнению с нормальным положением развивается внутриутробно. Во втором случае причиной загиба являются заболевания органов малого таза. Прежде всего это касается перенесенных инфекционно-воспалительных процессов, вызвавших развитие спаечных процессов. Также причиной загиба матки может стать поднятие тяжестей, отсутствие движения, вызванное длительной болезнью, ослабление мышц тазового дна, появление новообразований.
При врожденной разновидности отклонение матки по сравнению с нормальным положением развивается внутриутробно. Во втором случае причиной загиба являются заболевания органов малого таза. Прежде всего это касается перенесенных инфекционно-воспалительных процессов, вызвавших развитие спаечных процессов. Также причиной загиба матки может стать поднятие тяжестей, отсутствие движения, вызванное длительной болезнью, ослабление мышц тазового дна, появление новообразований.
Данная патология чаще развивается у женщин астенического телосложения, чем у нормостеников и гиперстеников.
Загиб матки: симптомы
При незначительном отклонении от нормы признаки загиба тела матки чаще всего отсутствуют. Если же положение органа существенно отличается от нормального, женщина может жаловаться на болезненные, обильные менструации со сгустками, неприятные ощущения во время интимной близости, частые позывы к деуринации или дефекации.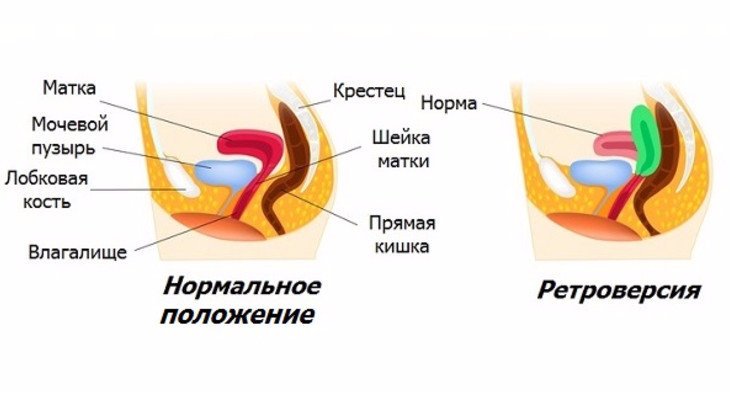
Загиб матки и беременность
Первый вопрос, который задают женщины после постановки диагноза: «Возможно ли зачатие при загибе матки?» Если отклонение от нормы незначительное и загиб является врожденным, проблем с наступлением беременности и вынашиванием плода обычно не возникает. Если же положение матки сильно отличается от нормального, это может затруднить попадание сперматозоидов в ее полость.
Так как причиной развития загиба матки часто служит спаечный процесс в маточных трубах, наличие спаек может затруднить зачатие.
Лечение загиба матки
Незначительное отклонение от нормы не требует лечения. Кроме того, загиб матки после родов достаточно часто устраняется самостоятельно. Если же речь идет о серьезном нарушении положения органа, необходимо проведение терапии. В первую очередь лечение направлено на устранение причины загиба матки: при наличии воспалительных заболеваний назначают антибиотики и противовоспалительные препараты, при наличии спаек рекомендовано проведение операции по их иссечению.
Для диагностики и лечения загиба матки в СПб вы можете обратиться в медицинские центры «ЭкспрессМедСервис», расположенные в Купчино и на Лесной.
Загиб матки у девочек, нагрузка на позвоночный столб в слинге
Я изучаю тему слингоношения уже больше 8 лет и довольно часто сталкиваюсь с заблуждениями относительно слингов, особенно по поводу вертикального ношение детей, в частности новорожденных.
И мамам, наверное, действительно страшно, но страх происходит в первую очередь от незнания мат.части. В этой статье я попробую их развенчать. Итак, поехали!
Миф №1: «Ребёнок в слинге сидит!»
Если мы разберёмся и посмотрим, как устроен позвоночник новорожденного, то увидим, что он довольно сильно отличается от позвоночника взрослого человека, скругленное положение является физиологической нормой для малыша, именно это положение в слинге амортизирует шаги взрослого. Поэтому при правильной намотке нагрузки на позвоночный столб не происходит.
Положение малыша в слинге, при условии, что слинг намотан правильно, повторяет комфортное расположение малыша у мамы на руках.
Мамам же не приходит в голову (и хорошо, что не приходит!), что держать ребенка на руках вредно?
Если мы послушаем или почитаем, что говорят ортопеды, то большинство поддерживают именно вертикальное ношение, в позиции «лягушка» или согнуто-разведённой позиции, также ее называют «м-позиция» — это положение является прекрасной профилактикой дисплазии тазобедренных суставов.
Также, хочу особо заметить, что недоношенных деток НЕЛЬЗЯ носить горизонтально, так есть риск апноэ, тяжело контролировать дыхание ребёнка и можно не успеть вовремя среагировать.
Отдельным пунктом напишу про присаживание, когда несидячего ребёнка сажают на короткое время и с поддержкой взрослого. Вот ЭТО как раз даёт нагрузку на позвоночник малыша. Мы не сажаем несидячих детей, это действительно вредно и опасно. Под горячую руку попадут и ходунки — если ребёнок не ходит, то не надо форсировать события. Этап зрелости и подготовки крайне важен!
Этап зрелости и подготовки крайне важен!
Миф №2 «Загиб матки» (она же там вся скрюченная, смотрим миф №1)
Это ещё одна страшилка, не знаю откуда она родом, но совершенно не имеет под собой, внимание, НИКАКОЙ доказательной базы. Проще говоря, это бред. Возможно, это было придумано для того, чтобы несидячих детей не сажали:)
Теперь мат.часть:
«Загиб матки», более правильно отклонение матки кзади (retroflexia), – анатомо-физиологическая особенность строения половых органов, вариант нормы. Фиксированная ретрофлексия (спайками) – следствие перенесенных воспалительных процессов в области малого таза.
Если включить критическое мышление и вспомнить, что у взрослой женщины, в обычном состоянии матка примерно размером со спичечный коробок, то можем представить, каков размер матки у новорожденной девочки. То есть, загнуть её извне – НЕРЕАЛЬНО!
Дальше выдержка из медицинской статьи, если я вас убедила, то можете просто перейти в конец статьи), если же нет, то читаем далее
Теперь разберём причины загиба матки:
1) Наследственная слабость соединительной ткани (связок), вследствие чего связки, фиксирующие матку в правильном положении, легко растягиваются и матка изменяет положение, отклоняясь в сторону, кзади. Несвоевременное опорожнение мочевого пузыря и прямой кишки в детском саду, школе, на работе и т.д., вследствие чего возникает давление на матку, и она отклоняется от нормального положения.
Несвоевременное опорожнение мочевого пузыря и прямой кишки в детском саду, школе, на работе и т.д., вследствие чего возникает давление на матку, и она отклоняется от нормального положения.
2) Виды спорта, связанные с натуживанием, тяжелый физический труд, послеродовая неадекватная физическая нагрузка до восстановления нормального тонуса связок матки и мышц промежности. Воспалительные процессы в малом тазу (параметрит, сальпингоофорит, перитонит) вызывают развитие спаечного процесса. Спайки, подобно переборкам подводной лодки, отграничивают очаги воспаления от здоровых отделов. Вовлеченная в спаечный процесс, матка оказывается подтянутой (смещенной) в сторону воспалительного процесса. Опухоли матки (миома матки, фибромиома матки, лейомиома матки), кисты яичника оказывают давление на матку и отклоняют ее.
3) Кососмещенный таз. При кососмещенном тазе связки, подвешивающие и поддерживающие матку, испытывают разную степень натяжения. Это вызывает ротацию (поворот матки вокруг оси) и всевозможные оттенки смещения матки от небольшого до значительного.
Подытожим: При раннем присаживании загиба матки быть не может! Раннее присаживание чревато проблемами с позвоночником и тазовыми костями, но никак не загибом матки.
Для статьи были использованы материалы отсюда:
— https://vk.cc/ataWhC
— https://vk.cc/ataWmM
— https://vk.cc/ataWqL здесь же лежит методичка от ВОЗ про «метод кенгуру» на русском языке
Если вы не знаете какую переноску выбрать, как правильно подобрать слинг или эрго-рюкзак, то я к вашим услугам. Консультация по подбору будет бесплатной!
+79656380989 Вайбер/Вотсап/телеграм
Как расшифровать результаты УЗИ матки?
2017.02.26 6:33
Получив результаты УЗИ, Вы можете заинтересоваться, что именно написал врач. Давайте узнаем подробнее, что означают основные термины, которые УЗИсты пишут в своих заключениях.
Положение матки.
Тело матки находится в определенном положении в тазу. В норме тело матки наклонено кпереди, а сгиб между телом матки и шейкой матки образует угол. В заключении УЗИ такое положение может быть описано двумя латинскими словами: «anteversio» и «anteflexio». Это обычное (нормальное) положение матки. Если в заключении УЗИ написано, что тело матки находится в положении «retroversio», «retroflexio» это означает, что матка отклонена кзади и имеется загиб матки кзади. Загиб матки кзади может говорить о некоторых заболеваниях, спайках в малом тазу и иногда может стать причиной бесплодия.
Размеры матки.
На УЗИ можно определить 3 размера матки: поперечный размер, продольный размер и переднее-задний размер. Продольный размер (длина матки) в норме составляет 45-50 мм (у рожавших женщин до 70мм), поперечный размер (ширина матки) составляет 45-50 мм (у рожавших женщин до 60 мм), а передне-задний размер (толщина матки) в норме 40-45 мм. Незначительные отклонения в размерах матки встречаются у многих женщин и не говорят о болезни. Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе,беременности.
Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе,беременности.
М-эхо.
Толщина внутреннего слоя матки (эндометрия) определяется на УЗИ с помощью М-эхо. Толщина эндометрия зависит от дня менструального цикла: чем меньше дней осталось до следующих месячных, тем толще эндометрий. В первой половине менструального цикла М-эхо составляет от 0,3 до 1,0 см, во второй половине цикла толщина эндометрия продолжает расти, достигая 1,8-2,1 см за несколько дней до начала месячных. Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
Структура миометрия.
Миометрий — это мышечный, самый толстый слой матки. В норме его структура должна быть однородной. Неоднородная структура миометрия может говорить об аденомиозе. Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Миома матки на УЗИ
Миома матки это доброкачественная опухоль, которая практически никогда не перерастает в рак матки. С помощью УЗИ гинеколог определяет расположение миомы и ее размеры.
При миоме размеры матки указываются в неделях беременности. Это не означает, что вы беременны, а говорит о том, что размеры вашей матки такие же, как размеры матки на определенном сроке беременности.
Размеры миомы матки могут быть различными в разные дни менструального цикла. Так, во второй половине цикла (особенно незадолго до месячных) миома немного увеличивается. Поэтому УЗИ при миоме матки лучше проходить сразу после месячных (на 5-7 день менструального цикла).
Расположение миомы матки может быть интрамуральным (в стенке матки), субмукозным (под внутренней оболочкой матки) и субсерозным (под внешней оболочкой матки).
Эндометриоз матки (аденомиоз) на УЗИ
Эндометриоз матки, или аденомиоз, это заболевание, при котором клетки подобные клеткам эндометрия прорастают в мышечный слой.
При аденомиозе на УЗИ матки врач обнаруживает, что миометрий (мышечный слой матки) имеет неоднородную структуру с гетерогенными гипоэхогенными включениями. В «переводе на русский» это означает, что в мышечном слое матки есть участки эндометрия, который образовал пузырьки (или кисты) в миометрии. Очень часто при аденомиозе матка увеличена в размере.
Беременность на УЗИ
УЗИ матки во время беременности является чрезвычайно важным этапом диагностики. Перечислим лишь несколько преимуществ УЗИ во время беременности:
- Помогает определить срок беременности и размеры плода
- Помогает уточнить расположение плода в матке
- Помогает выявить внематочную беременность
- Помогает проследить за развитием плода и вовремя выявить какие-либо отклонения
- Помогает определить пол ребенка
- Используется при скрининге первого триместра беременности
- Используется для проведения амниоцентеза
Как расшифровать результаты УЗИ яичников?
На УЗИ яичников определяются размеры правого и левого яичника, а также наличие фолликулов и кист в яичнике. Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Киста яичника на УЗИ
Киста яичника на УЗИ имеет вид округлого пузырька, размеры которого могут достигать нескольких сантиметров. С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так далее.
Поликистоз яичников на УЗИ. При поликистозе яичников их размеры значительно превышают норму, что заметно во время УЗИ. Увеличивается и объем яичника: если в норме объем яичника не превышает 7-8 см3, то при поликистозе яичников он увеличивается до 10-12 см3 и более. Другой признак поликистоза яичников — это утолщение капсулы яичника, а также наличие множества фолликулов в яичнике (обычно, 12 Более с диаметром фолликулов от 2 до 9 мм).
В нашем центре Вы можете пройти следующие УЗ исследования:
- органов брюшной полости, почек, надпочечных желез
- матки и яичников, фолликулометрия, молочных желез
- предстательной железы , мочевого пузыря с определением остаточной мочи,мошонки
- щитовидной железы
- слюнных желез
- лимфатических узлов, мягких тканей
- сердца
- сосуды шеи и головного мозга,
- вен и артерий нижних конечностей
- коленных и плечевых суставов
- УЗИ внутренних органов для детей с 3 летнего возраста и старше
Читайте также :
Как часто и какое УЗИ нужно проходить для контроля за здоровьем?
Узи органов малого таза (гинекология, урология)
УЗИ представляет собой такой метод исследования, при котором осуществляется распознавание патологических изменений тканей и органов организма человека при помощи ультразвука. Основан этот метод на принципе эхолокации, то есть приеме сигналов посланных, после чего отраженных от поверхностей раздела тканевых сред, которые обладают разными акустическими свойствами.
Основан этот метод на принципе эхолокации, то есть приеме сигналов посланных, после чего отраженных от поверхностей раздела тканевых сред, которые обладают разными акустическими свойствами.
УЗИ органов малого таза проводится для того, чтобы по определенным эхографическим признакам определить визуально наличие какой-либо патологии у женщины (или же плода во время акушерского УЗИ).
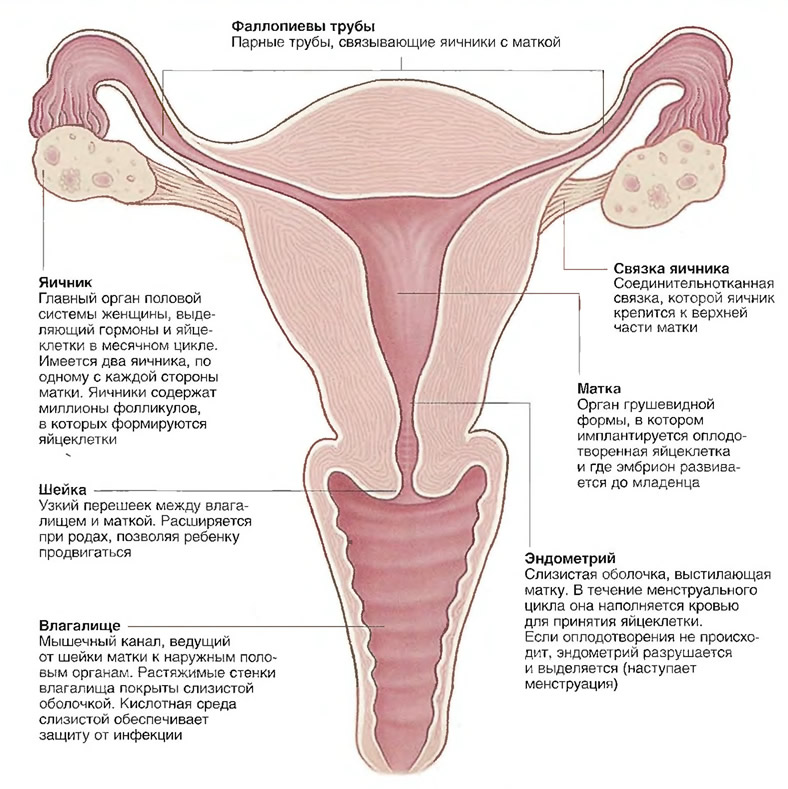
Ультразвуковое исследование органов малого таза может осуществляться абдоминальным датчиком (через живот), а также вагинальным (влагалищным). При УЗИ в малом тазу женщины обследую следующее: влагалище, матку, маточные трубы, мочевой пузырь, яичники.
В случае обследования матки определяется ее форма, положение, основные ее размеры, а также строение стенок матки.
Помимо этого, отдельно поддаются исследованию и срединные маточные структуры: полость матки, эндометрий (М-эхо). У небеременных женщин полость матки щелевидная. Эндометрий (функциональный внутренний слой) начинает изменяться в течение менструального цикла.
При УЗИ яичников оценивается их размеры, положение относительно матки, а также размеры фолликулов, желтого тела (образования, которые остаются на месте фолликулов после того, как яйцеклетка выходит из яичника). Проводят сопоставление с фазой менструального цикла.
В случае обнаружения образований в яичниках, их тоже описывают: строение, форма и размеры.
Также врачи-специалисты определяют наличие свободной жидкости (в норме после того, как вышла яйцеклетка из яичника, ее немного) и наличие в полости малого таза опухолевых образований.
Помимо строения матки, яичников, при УЗИ оценивают состояние и мочевого пузыря (причем при его достаточном наполнении).
Какие же преимущества имеет УЗИ диагностика?
УЗИ проводится быстро, к тому же этот метод исследования наглядный, простой и экономичный. Причем он может использоваться неоднократно, а также требует минимальные усилия по подготовке к нему. Было подтверждено и то, что УЗИ безопасно даже для беременных женщин.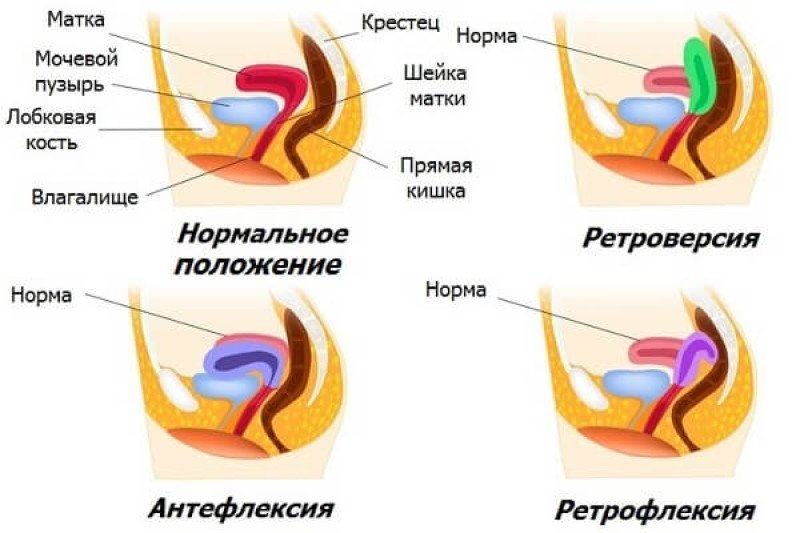
Показания
Метод УЗИ широко применяется при подозрениях на гинекологические болезни, беременность, а также для контроля за лечением и излеченностью пациенток.
При помощи ультразвукового исследования матки можно диагностировать беременность на самых ранних сроках.
УЗИ малого таза у женщин необходимо осуществлять в таких случаях, как: нарушения менструального цикла (начало менструации раньше срока, задержка менструации, кровотечения в середине цикла), обильные либо скудные менструации, отсутствие менструации, разные выделения из влагалища, боли внизу живота, появление выделений в период менопаузы.
Гинекологическое УЗИ позволяет выявить разные болезни: гинекологические воспалительные заболевания, доброкачественные и злокачественные образования яичников, матки (включая эндометриоз, сальпингоофорит, эндометрит, кисты яичников и др.).
Ультразвуковое исследование матки дает возможность ранней диагностики миомы матки.
УЗИ применяется и для мониторирования фолликулярного аппарата яичников во время лечения бесплодия и планирования беременности.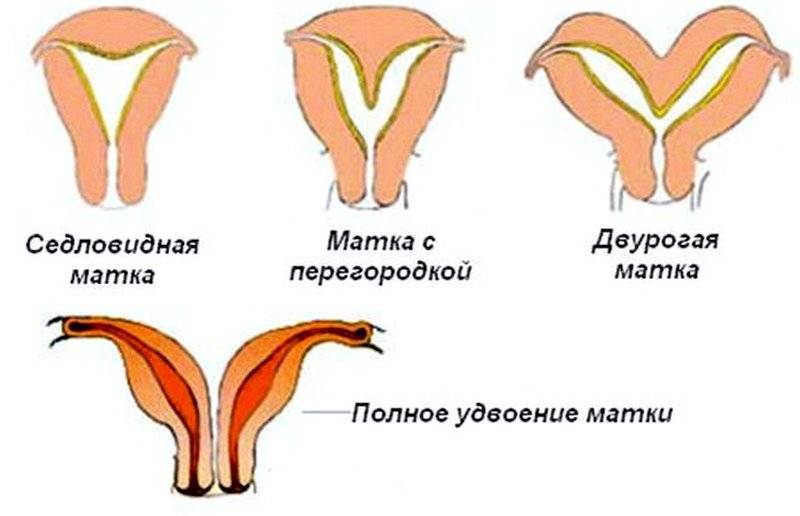
Врачи назначают УЗИ малого таза при приеме гормональных, противозачаточных препаратов и при наличии внутриматочного контрацептива («спираль») с целью контроля и предотвращения каких-либо осложнений.
Акушерское УЗИ (УЗИ во время беременности) позволяет наблюдать за нормальным развитием плода и своевременно обнаруживать патологию.
В урологии УЗИ органов малого таза применяется для определения причин недержания мочи, расстройств мочеиспускания и патологии уретры (мочеиспускательного канала).
Противопоказания к УЗИ малого таза
Противопоказаний к данному методу исследования не существует.
Подготовка
При посещении кабинета ультразвуковой диагностики пациент должен иметь с собой полотенце или салфетку для того, чтобы после проведения обследования снять остаток геля с кожных покровов, а также пеленку, на которой он будет лежать при исследовании.
У небеременных женщин обыкновенное гинекологическое УЗИ проводится на полный мочевой пузырь, если, конечно, врачом не оговорено другое.
Для большей точности и достоверности получаемых результатов необходимо придерживаться всех установленных правил подготовки к УЗИ малого таза:
- для трансабдоминального гинекологического УЗИ (через живот) нужна подготовка мочевого пузыря: пациент за час до процедуры должен выпить 1 – 1,5 л негазированной жидкости и не мочиться до самого исследования;
- для трансвагинального гинекологического УЗИ (через влагалище) не требуется специальная подготовка, исследование проводят при опорожненном мочевом пузыре;
- акушерское УЗИ (во время беременности) проводят при умеренной наполненности мочевого пузыря (необходимо выпить 2 стакана жидкости за один час до самой процедуры).
Во время исследования органов мочеполовой системы (мочевой пузырь, матка, простата, яичники) нужно за 1-1,5 ч до обследования выпить 0,5 л жидкости либо же не мочиться 2 ч. Все это необходимо для того, чтобы был наполнен мочевой пузырь, который оттесняет обследуемые органы.
Обязательное и важное условие для успешного проведения УЗИ – это пустой кишечник, а также отсутствие в нем газов. Именно поэтому нужно заранее подготовиться к ультразвуковому исследованию: еще за 2-3 дня до предстоящего обследования необходимо соблюдать диету, предусматривающую ограничение продуктов, которые вызывают газообразование или запоры. Врачи рекомендуют исключить продукты, вызывающие повышенное газообразование (фрукты, черный хлеб, сырые овощи, молоко, кондитерские изделия). Рекомендуется применение ферментных препаратов: панзинорм, фестал, креон, энзистал и др.
Именно поэтому нужно заранее подготовиться к ультразвуковому исследованию: еще за 2-3 дня до предстоящего обследования необходимо соблюдать диету, предусматривающую ограничение продуктов, которые вызывают газообразование или запоры. Врачи рекомендуют исключить продукты, вызывающие повышенное газообразование (фрукты, черный хлеб, сырые овощи, молоко, кондитерские изделия). Рекомендуется применение ферментных препаратов: панзинорм, фестал, креон, энзистал и др.
Не рекомендуются очистительные клизмы, поскольку нередко они усиливают газообразование. Помимо всего, можно принимать и активированный уголь, укропную воду, эспумизан. Если же у пациента запоры, то врачи рекомендуют слабительное, особенно если необходимо провести исследование с применением ректального датчика.
УЗИ проводят натощак (последний прием пищи должен быть за 8 — 12 ч до обследования) и сразу же после опорожнения кишечника.
Исследование молочных желез, придатков и матки рекомендуют проводить в первую половину либо середину менструального цикла.
Исследование на фолликулогенез проводится на 5; 9; 11-14 и 15 дни менструального цикла.
Отметим, что точность и достоверность полученных результатов УЗИ во многом будет зависеть от того, как сам пациент подготовится к его проведению.
И лишь в экстренных случаях ультразвуковое исследование производится без какой-либо подготовки, но при этом его результативность ниже.
Как же проводится УЗИ малого таза?
Пациент ложится на кушетку, заранее подстелив пеленку, головой к врачу (аппарату УЗИ), оголяет свой живот, а также низ живота. Врач смазывает ультразвуковой датчик гелем (при трансвагинальном УЗИ одевает на датчик презерватив, смазывает его гелем), после чего начинает водить датчиком по пациенту, изредка надавливая для того, чтобы просмотреть определенные органы малого таза под другим углом.
Сама процедура безболезненна, за исключением диагностики в случаях острых воспалительных процессов органов малого таза. УЗИ длится где-то 10-20 мин зависимо от цели исследования.
Осложнения
После УЗИ малого таза осложнения не наблюдаются, но трансвагинальное УЗИ во время беременности, особенно на ранних сроках, осуществляют только после того, как оценят риск для плода.
Расшифровка результатов УЗИ
Грамотно расшифровать полученные результаты ультразвукового исследования может только опытный врач.
УЗИ малого таза дает возможность обнаружить:
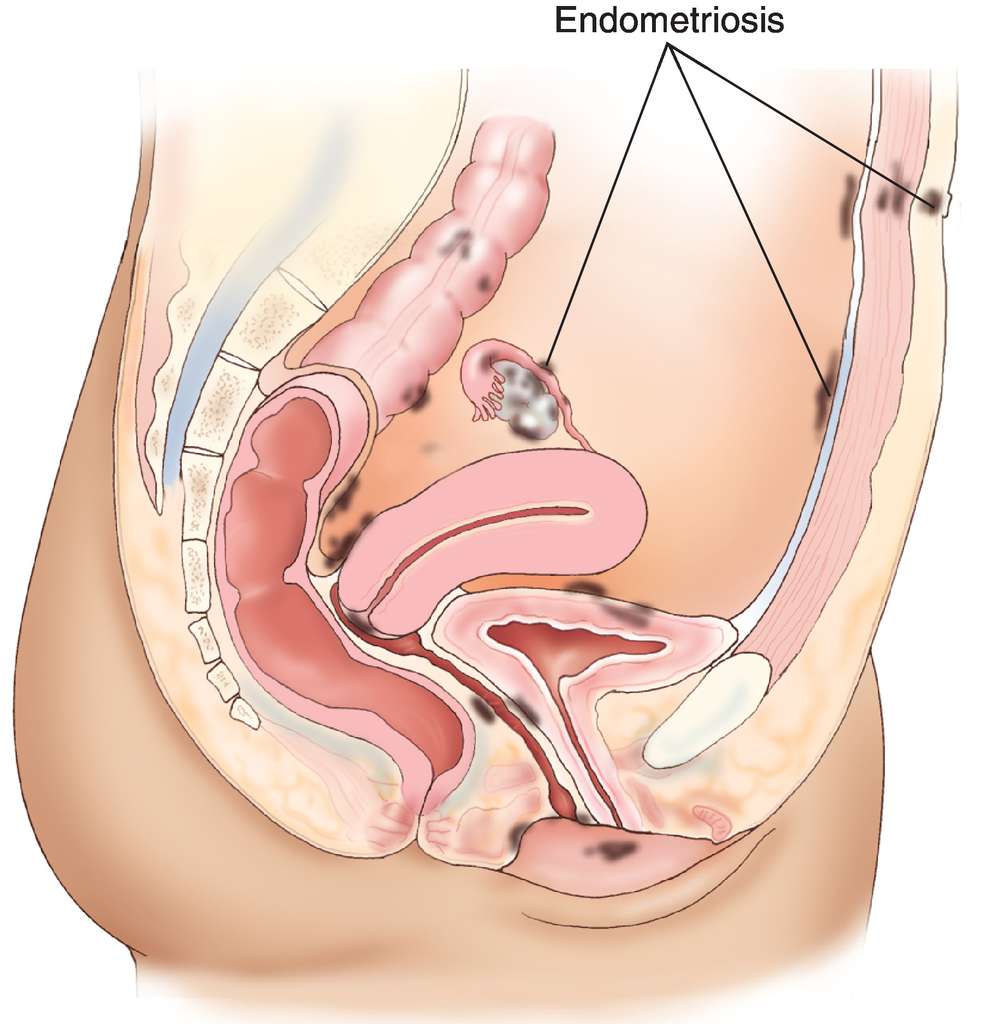
- Врожденные аномалии развития: УЗИ, особенно 3-х мерное, позволяет диагностировать аномалии развития матки (двурогая, однорогая, седловидная, удвоение матки).
- Эндометриоз – это патологический процесс, характеризующийся распространением эндометрия за пределы полости матки (яичники, стенки матки, брюшина и др.). При УЗИ можно выявить внутренний эндометриоз либо аденомиоз (разрастание эндометрия в стенку матки), а также эндометриоидные кисты яичника. Большее значение имеет диагностика эндометриоза для прогноза возможности беременности, ее вынашивания, поскольку эндометриоз может стать причиной бесплодия.
- Врожденные аномалии развития. Наличие таких аномалий может стать причиной бесплодия, повысить риск преждевременных родов, внутриутробной гибели плода, нарушения родовой деятельности.
- Диагностика беременности: УЗИ разрешает диагностировать беременность, начиная со срока 3 — 4 недели. Отметим, что маленькие сроки беременности определяются только при помощи трансвагинального датчика, аппаратом с хорошим разрешением. Диагностируются разные виды внематочной беременности (трубная – когда плодное яйцо прикрепляется в области маточной трубы; яичниковая – когда оно прикрепляется к яичнику; шеечная – когда оно прикрепляется к шейке матки). Это позволяет сохранить здоровье женщине.
- Миому матки – доброкачественную опухоль половой системы женщины. Во время УЗИ определяется наличие, расположение, число и размеры миоматозных узлов. Помимо этого, данный метод позволяет контролировать в динамике темпы их роста, поэтому обследование делают несколько раз в год. Диагностика миомы важна при подготовке к зачатию, поскольку ее наличие может повлиять на течение беременности.
Также можно обнаружить гиперпластические процессы эндометрия (гиперплазии, злокачественные опухоли эндометрия, полипы) и объемные образования яичников.
Профилактическое УЗИ
Здоровым женщинам для профилактики необходимо делать УЗИ малого таза раз в 1- 2 года, а после 40 лет – 1 раз в год с целью выявления какой-либо скрытой патологии. Как правило, профилактическое УЗИ проводят в 1-й фазе цикла (на 5-7-й после начала менструации).
после родов обнаружили загиб матки (отклонение назад); к каким последствиям это может привести, в т….
Выберите клинику из списка
Все клиники
Гинекологическое отделение
Центр вспомогательных репродуктивных технологий (ЭКО)
Родовое отделение
Клиника педиатрии
Клиника терапии
Клиника стоматологии, имплантологии и челюстно-лицевой хирургии
Клиника кардиологии и сердечно-сосудистой хирургии
Клиника неврологии и нейрохирургии
Клиника хирургии
Клиника травматологии и ортопедии
Клиника урологии
Клиника онкологии
Клиника оториноларингологии
Клиника офтальмологии и микрохирургии глаза
Клиника пластической и реконструктивной хирургии
Лабораторная служба
Лаборатория медицинской генетики
Клинико-диагностическая лаборатория
Клиника лучевой диагностики
Клиника восстановительного лечения
Медицинская помощь на дому
Загиб матки кзади: причины, симптомы, лечение
Загиб матки кзади изучен достаточно. Доказано, что загиб матки и беременность понятия совместимые. Главное – не отчаиваться.
Доказано, что загиб матки и беременность понятия совместимые. Главное – не отчаиваться.
Тысячи женщин имеют диагноз загиб матки. Информации об этой особенности женского организма много. Выделяют различные виды в зависимости от расположения матки в малом тазу.
Матка с загибом назад имеет название ретрофлексия или загиб матки кзади. Это значит, что матка отклонена к прямой кишке. Стоит отметить, что такое расположение встречается чаще всего. Также этим названием пользуются, если матка отклонена вперед. Этот патологический перегиб гиперантефлексия, но не медицинским языком его тоже часто называют загибом матки кзади.
В нормальном состоянии матка здоровой женщины имеет способность двигаться. Ее положение может варьироваться в зависимости от находящихся рядом органов. Если мочевой пузырь пуст движение матки будет вперед, если полон — матка подвинется назад. В обратной последовательности происходит движение матки относительно прямой кишки.
Загиб матки кзади, причины этой патологии весьма разнообразны. Процессы, которые происходят в организме, оказывают непосредственное влияние на «женское здоровье». Так, любые воспалительные процессы (параметрит, сальпингоофорит, а также перитонит) способствуют острому спаечному процессу. Из-за которого матка оказывается «как в тисках». И направляется в сторону того органа, с которым «спаяна».
Загиб матки кзади нередко может возникнуть в период полового созревания. Когда половые органы еще недостаточно развиты. Это состояние называют инфантилизмом, т.е. недоразвитием. Девочкам во время активного роста и полового созревания очень важно следить за здоровьем. Ведь негативное влияние инфекционных процессов, нездоровое состояние кишечника (колиты, запоры), поднятие тяжестей и не норматированные физические нагрузки гарантируют смещение матки кзади. Инфантилизм встречается и у взрослых женщин малой весовой категории.
Бывает загиб обусловлен не вылеченными половыми инфекциями или «женскими» болезнями, вероятнее всего, эндометриозом.
Загиб матки кзади: симптомы
Какие симптомы имеет загиб матки кзади? Чаще всего загиб задней стенки матки не имеет ярко выраженных болевых симптомов и не привносит в жизнь женщины неприятных ощущений. Не ощутим он и во время секса, тем более для партнера. У некоторых возможны болезненные и нерегулярные менструации, боли во время секса, боли тянущего характера внизу живота. Но, подавляющее число женщин претензий не имеют и часто не догадываются об этой особенности.
Загиб матки кзади и беременность
Загиб матки кзади и беременность понятия совместимые. Сильный загиб матки кзади может стать причиной трудностей при зачатии. Но это всего лишь трудности. И врожденный, и приобретенный загиб матки не являются препятствиями для беременности.
Главное, выбрать правильную позу для зачатия. Это будет не сразу, методом проб и ошибок. Стандартной действенной позы для зачатия, одной для всех нет. Зачатие при загибе матки кзади непременно произойдет, если выбрать позу, когда матка будет двигаться вперед.
Сразу отметим, что позы в вертикальном положении не подходят, потому что происходит скорое вытекание спермы. Также после секса желательно спокойно полежать, а потому зачатием нужно заниматься перед сном.
Самой удачной для зачатия считают коленно- локтевую позу и ее вариации. В ней глубина проникновения дает возможность сперматозоидам очень скоро оказаться в матке.
Классическая поза или «миссионерская» тоже подойдет, если использовать некоторые хитрости. Под попу партнерши необходимо положить подушку для приподнятия бедер.
Поза «мужчина сзади» также благоприятна для зачатия.
Важно, чтобы секс не доставлял неприятных ощущений или боли. Терпеть не нужно, стоит просто поменять позу. Важнейшим фактором является психологическое состояние женщины, поэтому «нет» стрессам. Совместное принятие ванны или душа не показано. Сперматозоиды теряют активность от горячей воды.
Также не стоит пренебрегать такими советами:
- Для зачатия заниматься сексом в дни овуляции.
 До этого обязательно воздержание, тогда сперматозоиды будут в большом количестве .
До этого обязательно воздержание, тогда сперматозоиды будут в большом количестве . - Женский оргазм заставляет шейку матки подняться, что препятствует движению сперматозоидов.
- Чтобы сперма не вытекла, мужчина достает член незамедлительно после семяизвержения.
- После секса женщина должна полежать не менее получаса, тогда вероятность проникновения спермы увеличится.
- Перед сексом женщина может произвести спринцевание содовым раствором (столовая ложка на литр теплой воды) это спасет сперматозоидов от гибели во влагалище.
Загиб матки кзади: лечение
Девушкам и женщинам, рожденным с этой особенностью, ничего предпринимать не нужно. Это физиология. Во многих случаях эта проблема исчезает после родов. Объясняется это тем, что при отклонении матки кзади во время беременности она стремится кпереди, а после 12 недели становится прямо.
Лечат только загиб матки фиксированный, связанный со спаечными процессами.
Остальные варианты считают анатомическими, не требующими лечения. Если спаечный процесс не запущенный применяют антибиотики для снятия воспаления, физиотерапию, лечения грязями, массаж. Если матка сильно вывернута спайками, проводят лапароскопию. Операцию, когда спайки рассекаются. Редко, когда лапароскопия бессильна, делают чревосечение и выпрямляют матку. Бывает, что загиб возникает вследствие родов, так как скорое сокращение матки провоцирует ее неправильное становление. В этом случае есть специальная гимнастика при загибе матки кзади.
Упражнения при загибе матки кзади
- При загибе матки кзади необходимо выполнять следующие упражнения.
- Становимся на четвереньки, прогибаем и разгибаем спину, плавные движения сменяем достаточно резкими.
- Стоим на четвереньках, под себя подгибаем колено и резко отпускаем.
- С колен поднимаемся на ступни и резко возвращаемся назад.
- Облокачиваемся на локти, руки кладем ладонями вниз и делаем попытку встать.
- Раздвигаем ноги и тянемся к каждой ступне.
- Садимся в позе йога, скрещиваем ноги и делаем наклоны.
- Ходим на месте на полусогнутых ногах.
- Делаем наклоны в стороны и вращаем бедрами.
Оцените материал:
спасибо, ваш голос принят
Что означает матка отклонена кпереди
Часто женщины сталкиваются с проблемой невозможности зачать ребенка. Это может быть вызвано разными хроническими или воспалительными процессами в половых органах. Однако, что делать, если женщина абсолютно здорова, а детородная функция не осуществляется. Причиной может послужить аномальное расположение матки. Загиб матки сегодня диагностируется довольно часто, данная патология не имеет характерных симптомов. Значит, выявить нарушение расположения шейки и тела матки можно только при тщательной диагностике. При таком диагнозе существует некоторая сложность самостоятельно забеременеть. Так, если орган отклонен кпереди или кзади, то возникает значительное затруднение поступления сперматозоидов к созревшей яйцеклетке. Но это не означает, что пациентке с таким диагнозом стоит отчаиваться, сегодня существует масса методик, которые помогают устранить загиб матки. Давайте подробно рассмотрим данную проблему и определим оптимальные методы ее решения.
Значит, выявить нарушение расположения шейки и тела матки можно только при тщательной диагностике. При таком диагнозе существует некоторая сложность самостоятельно забеременеть. Так, если орган отклонен кпереди или кзади, то возникает значительное затруднение поступления сперматозоидов к созревшей яйцеклетке. Но это не означает, что пациентке с таким диагнозом стоит отчаиваться, сегодня существует масса методик, которые помогают устранить загиб матки. Давайте подробно рассмотрим данную проблему и определим оптимальные методы ее решения.
Понятие загиба
Нормальное анатомическое расположение органа — это направление кпереди к мочевому пузырю. Это значит, что между телом органа и его шейкой в таком случае должен образоваться тупой угол, который называется в гинекологии «антефлексио». В таком положении сохраняется нормальный доступ сперматозоидов к яйцеклеткам в процессе их оплодотворения. Угол между осью влагалища и шейкой матки также должен быть тупым – такое физиологическое положение именуется «антеверзио».
Различают несколько аномалий загиба матки:
- отклонена кпереди — в данном случае тело органа сильно отклоняется вперед и между ним и его шейкой образуется острый угол;
- отклонена кзади — это значит, что тело матки сильно отклоняется назад к прямой кишке, между шейкой и телом образуется угол в 900;
- отклонена в одну из сторон по направлению к яичнику – диспозиция матки.
Изменение положения может произойти при переполненном мочевом пузыре или прямой кишке. Это значит, что диагностику нужно проводить только после полного опорожнения. Также изменение положения матки могут спровоцировать расслабленные тазовые мышцы.
В норме тело органа должно находиться по центру женского таза, на равном расстоянии между пупком, лобковой частью и крестцом.
Как правило, загиб принято считать врожденной патологией, но это не значит, что женщина не может получить приобретенную форму заболевания.
В большинстве случаев у женщин встречается так называемая избыточная форма загиба кпереди – в область мочевого пузыря. При данной патологии отклонена и шейка, и сам орган. В редких случаях встречаются пациентки, у которых матка настолько отклонена кпереди, что угол между шейкой и телом матки составляет не более 20°.
При данной патологии отклонена и шейка, и сам орган. В редких случаях встречаются пациентки, у которых матка настолько отклонена кпереди, что угол между шейкой и телом матки составляет не более 20°.
Итак, когда матка отклонена кпереди – что это такое? Это патологический процесс, при котором шейка и тело матки отклонены кпереди в направлении мочевого пузыря и между собой они образуют острый угол.
Причины и симптомы
В случае наследственной формы загиба матки можно говорить о неправильном течении беременности или нарушении эмбрионального развития плода при формировании половых органов.
Данная форма патологии не дает о себе знать до момента первого визита к гинекологу, а это значит, что пациентка может даже не подозревать о такой проблеме. С данным диагнозом можно забеременеть естественным путем и выносить здорового ребенка. Врожденный загиб матки встречается только у 15 % женщин.
В случае приобретенной формы загиба стоит поговорить о проблемах, которые его вызывают:
- ослабление мышц и связок таза (встречается при множественных беременностях и осложнениях во время родов), отклонение может быть кпереди или кзади;
- хронические воспалительные процессы в области малого таза и его органов.
 Это значит, что при такой проблеме образуется множество спаек, из-за которых матка может поменять своё положение;
Это значит, что при такой проблеме образуется множество спаек, из-за которых матка может поменять своё положение; - спаечный процесс после хирургических операций;
- опухолевые образования, которые приводят к смещению;
- сильное похудение за короткий период. Это значит, что матка также может изменить свое расположение, но при возвращении к нормальной массе тела она возвращается в правильную позицию;
- патология прямой кишки, что может привести к отклонению матки кпереди;
- если девушка любит носить высокие каблуки, то это значит, что центр оси тела может сместиться и привести к положению матки кпереди.
Также к факторам, которые могут спровоцировать загиб можно отнести постоянные стрессы и нервные напряжения, неудачные последствия медицинского аборта, нарушения продукции гормонов в организме. Это значит, что при малейших изменениях в полноценной работе организма необходимо обратиться за консультацией к специалисту.
К сожалению, выявить загиб матки самостоятельно невозможно, так как данная патология не дает характерной симптоматики. Только столкнувшись с проблемой невозможности забеременеть, женщине могут диагностировать аномальное расположение матки.
Только столкнувшись с проблемой невозможности забеременеть, женщине могут диагностировать аномальное расположение матки.
В случае если матка отклонена кпереди или кзади у пациентки может наблюдаться нерегулярный месячный цикл, болевые ощущения во время мочеиспускания и занятий сексом, нарушения стула. Столкнувшись с любой из таких проблем необходимо обратиться к специалисту, который проведет осмотр и установит истинную причину.
Методы диагностики
При осмотре у гинеколога может быть выявлено, что матка отклонена от нормального расположения. Для этого врач пальпаторно определяет отклонение матки – диагностика не вызывает затруднений. При таком бимануальном исследовании можно установить правильность формы и размеры матки, расположение яичников. Если врач понимает, что она отклонена кпереди или кзади, то проводится дополнительное ультразвуковое обследование, на котором диагноз подтверждается или опровергается.
Лечение
Загиб матки, как правило, не требует лечения в случае отсутствия патологических особенностей.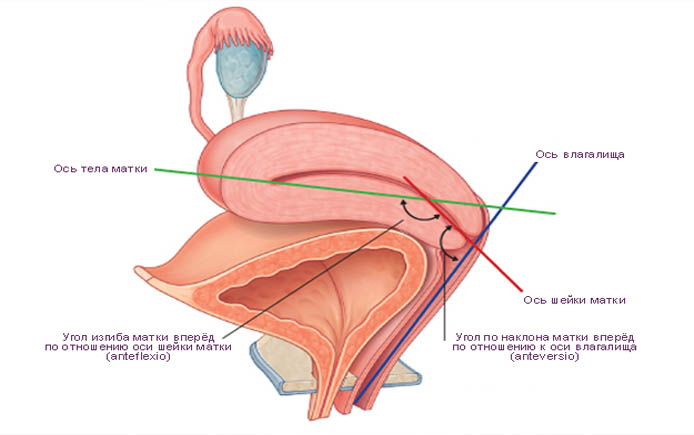 В случае если у пациентки выявлены последние, то проводится коррекция положения матки путем хирургического вмешательства.
В случае если у пациентки выявлены последние, то проводится коррекция положения матки путем хирургического вмешательства.
Стоит заметить, что такие операции проводятся только после того, как женщина выполнила свои запланированные репродуктивные функции.
Также рекомендацией к проведению операции по устранению отклонения может послужить возраст пациентки. Для женщин пожилого возраста, если матка отклонена кпереди или кзади, усложняются процессы естественной дефекации, становится невозможно сдерживать газы и мочу, происходит их самопроизвольное выделение. Это весьма негативно отражается на привычном образе жизни пациентки.
Возможность забеременеть
Отклонение органа от нормального анатомического расположения не служит причиной для беспокойства в том случае, если у женщины уже были беременности, а о загибе матки кпереди она узнала после родов. С таким диагнозом женщина может самостоятельно забеременеть и выносить здорового ребенка. Если при загибе беременность не наступает, то врач рекомендует соблюдать некоторые хитрости:
- Если матка отклонена кпереди, то идеальной позой для зачатия считается «миссионерская».
 В таком случае женщина лежит на спине, угол между маткой и шейкой выравнивается, а это значит, что доступ для сперматозоидов открыт.
В таком случае женщина лежит на спине, угол между маткой и шейкой выравнивается, а это значит, что доступ для сперматозоидов открыт. - Если она отклонена кзади, то для женщины идеальной позой будет «лежа на животе». В данном случае также происходит выравнивание угла и беспрепятственность для оплодотворения яйцеклетки.
В случае если матка отклонена кпереди, то женщине во время занятий сексом рекомендуется подкладывать под бедра подушку, чтобы матка приняла физиологичное положение. После интимной близости рекомендуется несколько минут полежать спокойно и не спешить вставать, затем принять позицию «березки» — ноги и таз подняты вверх. Часто при беременности отклоненная матка со временем возвращается в свое нормальное анатомическое положение.
Если матка отклонена кпереди – возрастает вероятность самопроизвольного выкидыша. Это значит, что загиб органа может спровоцировать прерывание беременности на любом сроке. В таком случае пациентке назначают курс специальных спазмолитических препаратов, бандаж на поздних сроках, лечебную физкультуру. Иногда женщине назначают длительный постельный режим.
Иногда женщине назначают длительный постельный режим.
Очень часто загиб во время беременности сопровождает истмико-цервикальная недостаточность. Это значит, что при отклонении органа шейка не выполняет запирательную функцию и выкидыш может произойти на любом сроке. В данном случае проводят медикаментозное лечение и беременную помещают на сохранение в стационар.
Таким образом, загиб матки кпереди не является препятствием для наступления желанной беременности.
Выявить данную патологию можно на осмотре у врача. Именно он подскажет удачные позиции для зачатия, которые помогут женщине обрести счастье материнства. В некоторых случаях отклонение устраняют хирургическим путем, но проводится такая операция только при наличии патологий. В целом женщины с таким диагнозом ведут нормальную полноценную жизнь.
матки | Определение, функции и анатомия
Матка , также называемая маткой , перевернутый грушевидный мышечный орган женской репродуктивной системы, расположенный между мочевым пузырем и прямой кишкой. Он служит для питания и содержания оплодотворенной яйцеклетки до тех пор, пока плод или потомство не будет готово к родам.
Он служит для питания и содержания оплодотворенной яйцеклетки до тех пор, пока плод или потомство не будет готово к родам.
матка
Матка — перевернутый грушевидный мышечный орган женской репродуктивной системы, расположенный между мочевым пузырем и прямой кишкой. Он служит для питания и размещения оплодотворенной яйцеклетки до тех пор, пока будущий ребенок не будет готов к родам.
Encyclopædia Britannica, Inc.
Подробнее по этой теме
Репродуктивная система человека: Матка
Матка или матка имеет форму перевернутой груши. Это полый мышечный орган с толстыми стенками и железистой оболочкой, которая называется …
.
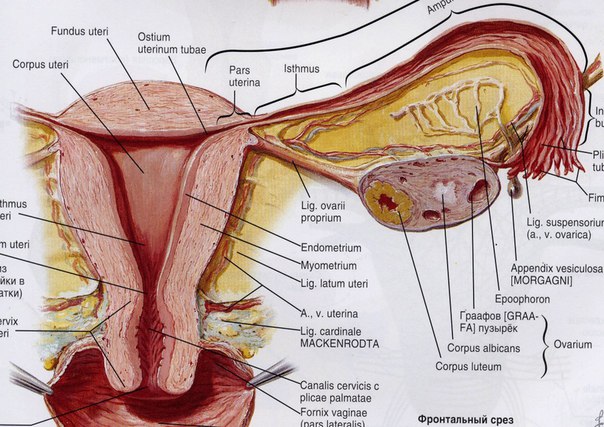
Матка состоит из четырех основных областей: дно — это широкая изогнутая верхняя область, в которой маточные трубы соединяются с маткой; тело, основная часть матки, начинается непосредственно ниже уровня маточных труб и продолжается вниз, пока стенки и полость матки не начнут сужаться; перешеек — нижняя узкая область шеи; и самый нижний отдел, шейка матки, идет вниз от перешейка, пока не открывается во влагалище.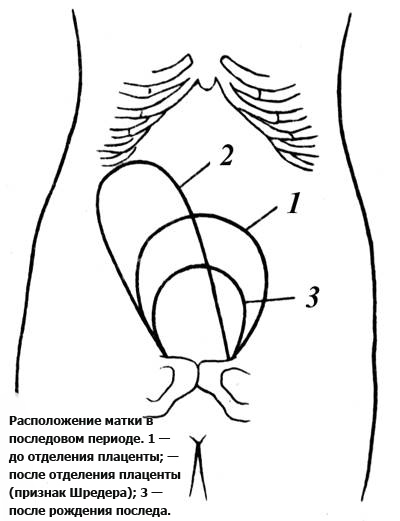 Матка имеет длину от 6 до 8 см (от 2,4 до 3,1 дюйма); толщина его стенок составляет примерно от 2 до 3 см (от 0,8 до 1,2 дюйма). Ширина органа варьируется; его ширина на глазном дне обычно составляет около 6 см, а на перешейке — только половина этого расстояния. Полость матки открывается в полость влагалища, и они образуют так называемый родовой канал.
Матка имеет длину от 6 до 8 см (от 2,4 до 3,1 дюйма); толщина его стенок составляет примерно от 2 до 3 см (от 0,8 до 1,2 дюйма). Ширина органа варьируется; его ширина на глазном дне обычно составляет около 6 см, а на перешейке — только половина этого расстояния. Полость матки открывается в полость влагалища, и они образуют так называемый родовой канал.
Выстилка полости матки представляет собой влажную слизистую оболочку, известную как эндометрий. Толщина слизистой оболочки меняется во время менструального цикла, она становится наиболее толстой в период выхода яйцеклеток из яичников ( см. овуляция).Если яйцеклетка оплодотворяется, она прикрепляется к толстой стенке эндометрия матки и начинает развиваться. Если яйцеклетка неоплодотворена, стенка эндометрия теряет внешний слой клеток; во время менструального кровотечения яйцеклетка и лишняя ткань выводятся из организма. Эндометрий также производит секреты, которые помогают сохранить жизнь как яйцеклеткам, так и сперматозоидам. Компоненты жидкости эндометрия включают воду, железо, калий, натрий, хлорид, глюкозу (сахар) и белки. Глюкоза является питательным веществом для репродуктивных клеток, а белки помогают при имплантации оплодотворенной яйцеклетки.Остальные компоненты обеспечивают подходящую среду для яйцеклеток и сперматозоидов.
Компоненты жидкости эндометрия включают воду, железо, калий, натрий, хлорид, глюкозу (сахар) и белки. Глюкоза является питательным веществом для репродуктивных клеток, а белки помогают при имплантации оплодотворенной яйцеклетки.Остальные компоненты обеспечивают подходящую среду для яйцеклеток и сперматозоидов.
Стенка матки состоит из трех слоев мышечной ткани. Мышечные волокна проходят продольно, циркулярно и наклонно, переплетаясь между соединительной тканью кровеносных сосудов, эластическими волокнами и волокнами коллагена. Эта сильная мышечная стенка расширяется и становится тоньше по мере развития ребенка внутри матки. После рождения расширенная матка возвращается к своему нормальному размеру примерно через шесть-восемь недель; его размеры, однако, составляют около 1 см (0.4 дюйма) больше во всех направлениях, чем до деторождения. Матка также немного тяжелее, а полость матки остается больше.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту.
Подпишитесь сейчас
Матка ребенка женского пола мала до полового созревания, когда она быстро вырастает до размеров и формы взрослого человека. После менопаузы, когда женщина больше не способна иметь детей, матка становится меньше, более волокнистой и бледной. Некоторые недуги, которые могут повлиять на матку, включают инфекции; доброкачественные и злокачественные опухоли; пороки развития, такие как двойная матка; и пролапс, при котором часть матки смещается и выступает из отверстия влагалища.Трансплантация матки, при которой матка здоровой женщины пересаживается больной женщине, рассматривалась как потенциальная форма лечения в крайних случаях заболевания матки или ее отсутствия; Первые роды здорового ребенка от реципиента матки произошли в 2014 году.
Клиническая анатомия матки, маточных труб и яичников
Матка значительно различается по размеру, форме и весу в зависимости от состояния родов и эстрогенной стимуляции .Матка — это фиброзно-мышечный орган, который можно разделить на верхнее мышечное тело матки и нижнюю фиброзную шейку матки, которая простирается во влагалище. Верхняя часть матки над местом впадения маточных труб называется дном. Узкая часть, расположенная между телом и шейкой матки, известна как перешеек и находится примерно на уровне хода маточной артерии и внутреннего зева шейки матки. Полость эндометрия находится внутри тела матки и окружена толстой мышечной стенкой.
Верхняя часть матки над местом впадения маточных труб называется дном. Узкая часть, расположенная между телом и шейкой матки, известна как перешеек и находится примерно на уровне хода маточной артерии и внутреннего зева шейки матки. Полость эндометрия находится внутри тела матки и окружена толстой мышечной стенкой.
Мускулатура матки многослойная. Существует внешний продольный слой (stratum supra-vasculare), переходящий в маточные трубы и круглые связки. Сосудистый слой (stratum vasculare) состоит из множества переплетающихся спиральных групп гладких мышц и содержит множество кровеносных сосудов. Внутренний слой состоит из мышечных волокон, расположенных как продольно, так и наклонно.
Шейка матки, которая выступает во влагалище, обычно имеет длину 2–3 см. Интравагинальная часть шейки матки, известная как portio vaginalis, обычно покрыта некеритинизирующим плоским эпителием с рядом секретирующих слизь желез (рис.2). Внешний зев — это отверстие шейки матки во влагалище. Над наружным зевом находится веретенообразный эндоцервикальный канал длиной около 2 см, выстлан цилиндрическим эпителием и эндоцервикальными железами. Место пересечения плоского эпителия экзоцервикса и столбчатого эпителия эндоцервикального канала, плоскоколончатое соединение, географически изменчиво и зависит от гормональной стимуляции. Именно этот динамический интерфейс, зона трансформации, наиболее уязвима для развития плоской неоплазии.В раннем детстве, во время беременности или при использовании оральных контрацептивов столбчатый эпителий может распространяться от эндоцервикального канала на экзоцервикс — состояние, известное как выворот или эктопия . После менопаузы зона трансформации обычно полностью уходит в эндоцервикальный канал.
Место пересечения плоского эпителия экзоцервикса и столбчатого эпителия эндоцервикального канала, плоскоколончатое соединение, географически изменчиво и зависит от гормональной стимуляции. Именно этот динамический интерфейс, зона трансформации, наиболее уязвима для развития плоской неоплазии.В раннем детстве, во время беременности или при использовании оральных контрацептивов столбчатый эпителий может распространяться от эндоцервикального канала на экзоцервикс — состояние, известное как выворот или эктопия . После менопаузы зона трансформации обычно полностью уходит в эндоцервикальный канал.
В верхнем конце эндоцервикального канала на стыке с полостью матки находится внутренний зев. Эндоцервикальный канал у первородящих выстлан слизистой оболочкой, образующей серию складок.На передней и задней стенках шейки матки имеется вертикальная складка; от них исходят косые складки. Эти складки получили название arbor vitae uteri или plicae palmatae. Ранее считалось, что трубчатые железы спускаются вертикально от поверхности и разделяются на множество ветвей, образующих сложные кистевидные железы; однако вторичные изменения, вызванные интенсивной активностью роста столбчатых клеток, приводят к образованию туннелей, вторичных щелей и экзофитных процессов.
Рис.2. Микрофотография (малое увеличение) эпителиальной выстилки на стыке шейки матки и влагалища у человека. Определенно видны железы шейки матки. Под плоским эпителием влагалища желез нет. (По Р. Шредеру.) |
Полость эндометрия лежит выше внутреннего зева шейки матки. Он имеет примерно треугольную форму и примерно 3,5 см в длину. Обычно передняя и задняя стенки матки накладываются друг на друга, так что полость практически отсутствует.На каждом роге или роге матки полость матки становится непрерывной с просветом маточной трубы. Брюшина покрывает большую часть тела матки и заднюю шейку матки и известна как серозная оболочка . Латерально широкая связка, двойной слой брюшины, покрывающий сосудисто-нервное кровоснабжение матки, вставляется в шейку матки и тело. Спереди мочевой пузырь лежит над истмической и шейной областью матки.
«Положения» матки представляют значительный интерес, но имеют гораздо меньшее значение в гинекологической практике, чем 50 лет назад.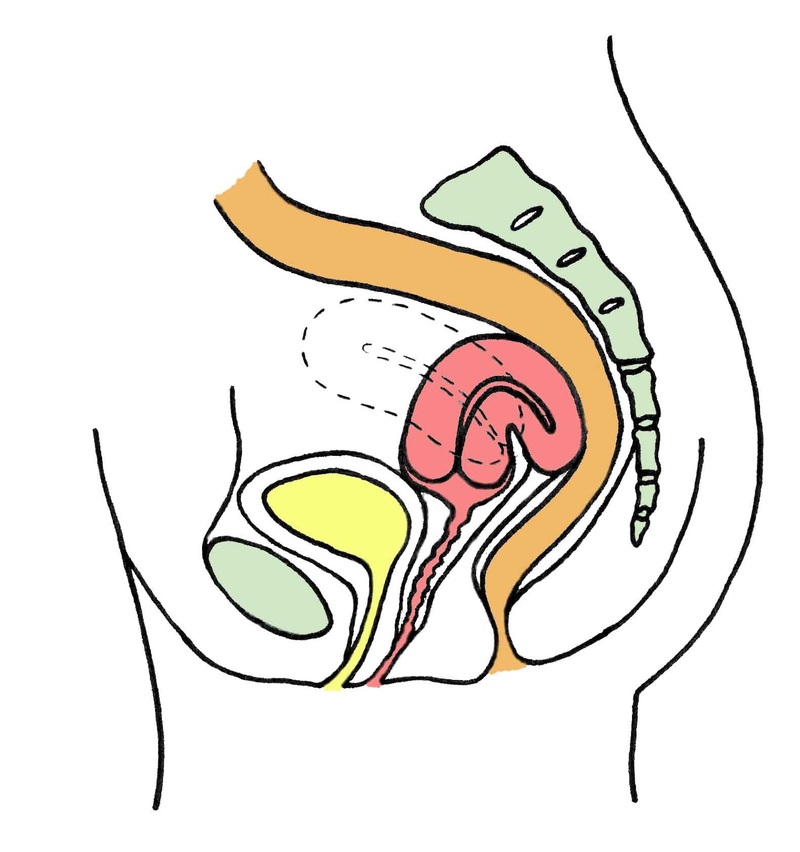 Наиболее распространенное положение матки у нерожавших самок — умеренное переднее сгибание или слегка согнутое вперед, а матка в целом наклонена к симфизу в анте-версии против мочевого пузыря, адаптируясь к своему положению по мере того, как последний орган расширяется или опорожняется (рис. 3 и 4). У различного числа женщин матка повернута назад, наклонена назад или ретрофлексирована к крестцу. В прошлом этим «неправильным положением» приписывалось немало нарушений, включая дисменорею, функциональное маточное кровотечение, боли в спине, диспареунию и лейкорею.Многие нормальные матки находятся в среднем положении, при этом ось матки почти параллельна позвоночнику.
Наиболее распространенное положение матки у нерожавших самок — умеренное переднее сгибание или слегка согнутое вперед, а матка в целом наклонена к симфизу в анте-версии против мочевого пузыря, адаптируясь к своему положению по мере того, как последний орган расширяется или опорожняется (рис. 3 и 4). У различного числа женщин матка повернута назад, наклонена назад или ретрофлексирована к крестцу. В прошлом этим «неправильным положением» приписывалось немало нарушений, включая дисменорею, функциональное маточное кровотечение, боли в спине, диспареунию и лейкорею.Многие нормальные матки находятся в среднем положении, при этом ось матки почти параллельна позвоночнику.
Рис. 3. Разрез, показывающий головной аспект женских гениталий и их взаимоотношения. |
Рис. |
Брюшина покрывает матку и отделена от мускулатуры матки тонким слоем периматочной фасции, которая является продолжением и продолжением поперечной фасции.Этот подвижный фасциальный слой представляет собой ареолярную ткань и легко отделяется, за исключением шва по средней линии или шва между маткой и мочевым пузырем спереди и между маткой и брюшиной сзади на уровне перешейка. Сзади он проходит через заднюю стенку влагалища и тупик.
Кровоснабжение матки происходит главным образом из маточных артерий (рис. 5). Они выходят из подъязычной артерии и направляются к матке, достигая которой примерно на уровне внутреннего зева (рис.6 и рис.7). Здесь маточные артерии разделяются, нисходящая конечность движется вниз вдоль шейки матки и боковой стенки влагалища. Восходящая конечность проходит вверх вдоль матки и продолжается ниже маточной трубы. Часто передняя и задняя ветви переходят во влагалище, шейку матки и матку.
Часто передняя и задняя ветви переходят во влагалище, шейку матки и матку.
Рис. 5. Артериальное кровоснабжение нормальной трубки, яичника и матки. (Любезно предоставлено доктором Джоном А. Сэмпсоном.) (Из Норриса: Гонорея у женщин. Филадельфия: Сондерс.) |
Рис. 6. Вид с вентральной стороны глубокого рассечения мочевого пузыря и кровоснабжения левой части внутренних гениталий, показывающий отношение маточных сосудов к мочеточнику. |
Рис. 7. Кровоснабжение репродуктивных органов по отношению к мочеточнику и треугольнику мочевого пузыря. |
Яичниковая артерия, которая обычно выходит из аорты, проходит вдоль яичника, разделяясь на несколько ветвей. В нескольких местах широкой связки имеются анастомотические соединения между трубной ветвью маточной артерии и яичниковой артерией. Ветвь маточной артерии питает круглую связку. Вены обычно сопровождают артерии.
В нескольких местах широкой связки имеются анастомотические соединения между трубной ветвью маточной артерии и яичниковой артерией. Ветвь маточной артерии питает круглую связку. Вены обычно сопровождают артерии.
Использование инъекционных, микрорентгенографических и гистологических методов для изучения анатомии сосудов матки, Farrer-Brown et al . 1 показали, что маточные артерии проходят извилистым ходом между двумя слоями широкой связки вдоль боковой стороны матки и поворачиваются латерально на стыке матки и маточной трубы, проходят к воротам яичника и заканчиваются. путем присоединения к яичниковым артериям.В широкой связке каждая маточная артерия снабжает боковые ветви, которые сразу входят в матку и дают извилистые передний и задний дугообразные отделы, которые проходят по окружности миометрия примерно на стыке его внешней и средней третей. По средней линии концевые ветви обеих дугообразных артерий анастомозируют с ветвями контралатеральной стороны.
Каждая дугообразная артерия на всем своем протяжении дает многочисленные ветви, идущие как центробежно к серозной оболочке, так и центростремительно к эндометрию. Артерии к серозной оболочке сначала направлены радиально, а затем часто становятся более окружными. Непосредственно под серозной оболочкой располагается сплетение мелких артериальных радикалов с радиальным распределением. Внутренние две трети миометрия снабжены извилистыми лучевыми ветвями дугообразных артерий. Они имеют многочисленные ветви, оканчивающиеся капиллярной сетью, окружающей группы мышечных волокон. Резкое изменение плотности артериального рисунка происходит на стыке базального слоя эндометрия с нижележащим миометрием.Сосуды эндометрия относительно разрежены по сравнению с сосудами миометрия на всех стадиях менструального цикла.
Артерии к серозной оболочке сначала направлены радиально, а затем часто становятся более окружными. Непосредственно под серозной оболочкой располагается сплетение мелких артериальных радикалов с радиальным распределением. Внутренние две трети миометрия снабжены извилистыми лучевыми ветвями дугообразных артерий. Они имеют многочисленные ветви, оканчивающиеся капиллярной сетью, окружающей группы мышечных волокон. Резкое изменение плотности артериального рисунка происходит на стыке базального слоя эндометрия с нижележащим миометрием.Сосуды эндометрия относительно разрежены по сравнению с сосудами миометрия на всех стадиях менструального цикла.
Матка частично поддерживается тремя парами связок. Парные круглые связки проходят от передневерхней поверхности матки через внутренние паховые кольца и через паховые каналы до больших половых губ. Они состоят из мышечных волокон, соединительной ткани, кровеносных сосудов, нервов и лимфатических сосудов. Круглые связки растягиваются относительно легко, особенно во время беременности.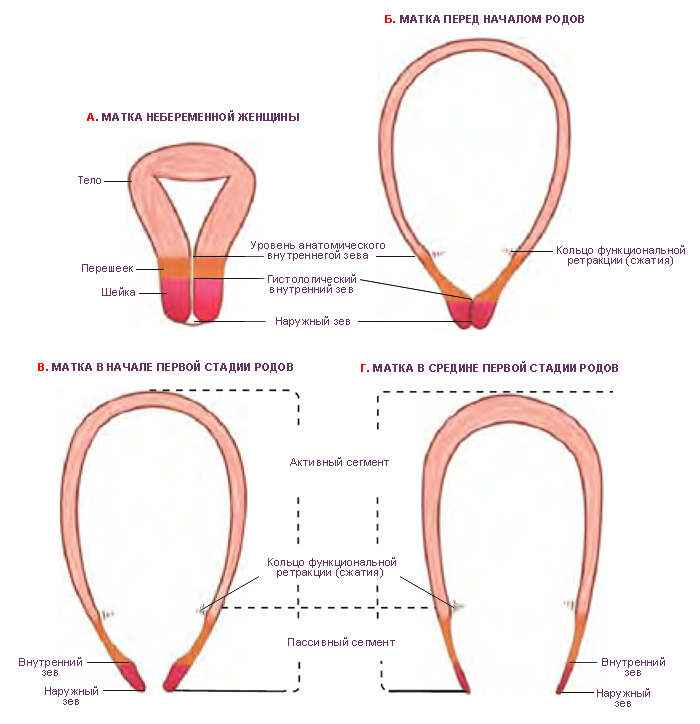 Крестцово-маточные связки представляют собой уплотнения внутримозной фасции, которые отходят от задней стенки матки на уровне внутреннего зева шейки матки. Они расходятся веером в забрюшинном слое и широко прикрепляются ко второму, третьему и четвертому сегментам крестца. Они преимущественно состоят из гладких мышц, но также содержат соединительную ткань, кровеносные сосуды, лимфатические и парасимпатические нервные волокна. 2 Парные кардинальные (Маккенродта) или поперечные шейные связки отходят от передней и задней краевых стенок шейки матки и расходятся в стороны, чтобы войти в фасцию, лежащую над запирательными мышцами и мышцами, поднимающими задний проход.Кардинальные связки составляют основу широкой связки. Они состоят из периваскулярной соединительной ткани и нервов, окружающих маточную артерию и вены. Комплекс кардинальных и маточно-крестцовых связок вместе называют параметрием.
Крестцово-маточные связки представляют собой уплотнения внутримозной фасции, которые отходят от задней стенки матки на уровне внутреннего зева шейки матки. Они расходятся веером в забрюшинном слое и широко прикрепляются ко второму, третьему и четвертому сегментам крестца. Они преимущественно состоят из гладких мышц, но также содержат соединительную ткань, кровеносные сосуды, лимфатические и парасимпатические нервные волокна. 2 Парные кардинальные (Маккенродта) или поперечные шейные связки отходят от передней и задней краевых стенок шейки матки и расходятся в стороны, чтобы войти в фасцию, лежащую над запирательными мышцами и мышцами, поднимающими задний проход.Кардинальные связки составляют основу широкой связки. Они состоят из периваскулярной соединительной ткани и нервов, окружающих маточную артерию и вены. Комплекс кардинальных и маточно-крестцовых связок вместе называют параметрием.
Широкая связка образована складками брюшины, покрывающими маточные трубы, воронко-тазовые сосуды и ворот яичника. Он содержит ряд структур: маточную трубу, круглую связку, связку яичника, маточные и яичниковые кровеносные сосуды, нервы, лимфатические сосуды и остатки мезонефрии.Под воронко-тазовыми структурами передний и задний листки брюшины накладываются друг на друга, оставляя свободное пространство под трубкой с ее трубной ветвью маточной артерии. Эта бессосудистая область полезна для хирурга при изоляции придаточных структур и избегании кровеносных сосудов при выполнении перевязки маточных труб.
Он содержит ряд структур: маточную трубу, круглую связку, связку яичника, маточные и яичниковые кровеносные сосуды, нервы, лимфатические сосуды и остатки мезонефрии.Под воронко-тазовыми структурами передний и задний листки брюшины накладываются друг на друга, оставляя свободное пространство под трубкой с ее трубной ветвью маточной артерии. Эта бессосудистая область полезна для хирурга при изоляции придаточных структур и избегании кровеносных сосудов при выполнении перевязки маточных труб.
Эндометрий выстилает полость матки и, как считается, состоит из трех слоев: базальной части, спонгиозной зоны и поверхностной компактной зоны.Прямые ветви лучевых артерий матки оканчиваются капиллярами в базальном слое, а спиральные или спиральные ветви проникают в поверхностный эпителий, где дают начало поверхностным капиллярам. Синусообразные расширения капилляров в поверхностном слое называются «озерами». Эти сосудистые озера и капилляры дренируются небольшими венами.
Эндометрий сильно различается в зависимости от фазы менструального цикла. Разрастание эндометрия происходит под действием эстрогенов; созревание происходит под действием прогестерона.Цикл эндометрия матки можно разделить на три фазы: фолликулярная или пролиферативная фаза, лютеиновая или секреторная фаза и менструальная фаза. Фолликулярная или пролиферативная фаза длится от конца менструации до овуляции. Повышение уровня эстрогена вызывает пролиферацию функциональных стволовых клеток базального слоя, пролиферацию желез эндометрия и пролиферацию соединительной ткани стромы. Железы эндометрия имеют удлиненную форму с узкими просветами, а их эпителиальные клетки содержат некоторое количество гликогена.Однако гликоген не секретируется во время фолликулярной фазы. Спиральные артерии удлиняются и охватывают длину эндометрия.
Разрастание эндометрия происходит под действием эстрогенов; созревание происходит под действием прогестерона.Цикл эндометрия матки можно разделить на три фазы: фолликулярная или пролиферативная фаза, лютеиновая или секреторная фаза и менструальная фаза. Фолликулярная или пролиферативная фаза длится от конца менструации до овуляции. Повышение уровня эстрогена вызывает пролиферацию функциональных стволовых клеток базального слоя, пролиферацию желез эндометрия и пролиферацию соединительной ткани стромы. Железы эндометрия имеют удлиненную форму с узкими просветами, а их эпителиальные клетки содержат некоторое количество гликогена.Однако гликоген не секретируется во время фолликулярной фазы. Спиральные артерии удлиняются и охватывают длину эндометрия.
После образования желтого тела железы эндометрия разрастаются, становятся извилистыми и секретируют. Лютеиновая, или секреторная, фаза начинается при овуляции и длится до менструальной фазы следующего цикла (рис. 8). В начале лютеиновой фазы прогестерон заставляет железы эндометрия выделять гликоген, слизь и другие вещества. Эти железы становятся извитыми и имеют большие просветы из-за повышенной секреторной активности.Спиральные артерии переходят в поверхностный слой эндометрия. Спиральные капилляры образуют терминальную сеть поверхностных капилляров. Эти изменения приводят к формированию предкидуума, подготовленного к приходу трофобласта.
Эти железы становятся извитыми и имеют большие просветы из-за повышенной секреторной активности.Спиральные артерии переходят в поверхностный слой эндометрия. Спиральные капилляры образуют терминальную сеть поверхностных капилляров. Эти изменения приводят к формированию предкидуума, подготовленного к приходу трофобласта.
Рис. 8. Лютеиновая фаза эндометрия. |
При отсутствии оплодотворения к 23-му дню менструального цикла желтое тело начинает дегенерировать, и уровень гормонов яичников снижается.По мере снижения уровня эстрогена и прогестерона эндометрий подвергается инволюции. В течение 25–26 дней менструального цикла эндотелин и тромбоксин начинают опосредовать сужение сосудов спиральных артерий. Возникающая в результате ишемия может вызвать менструальные спазмы. К 28 дню менструального цикла интенсивное сужение сосудов и последующая ишемия вызывают массовый апоптоз функционалиса с сопутствующим кровотечением.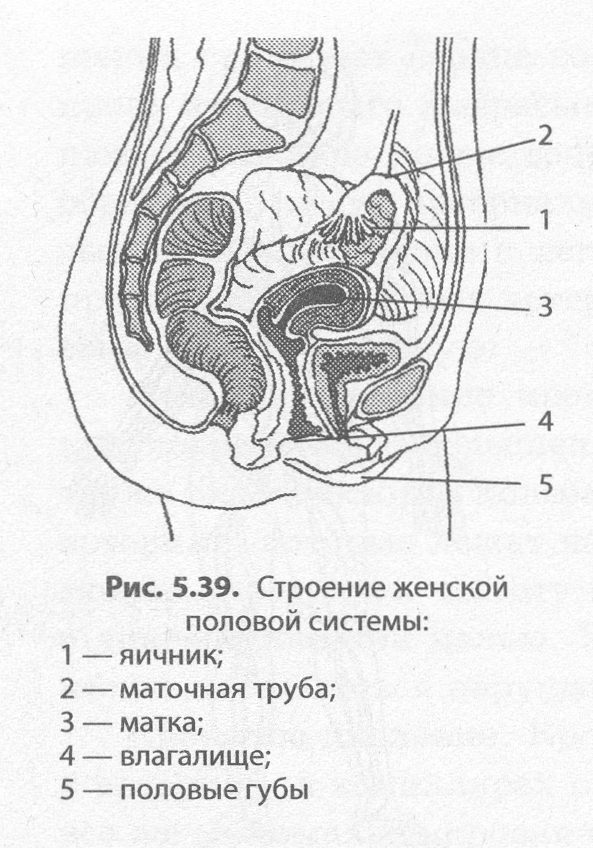 Менструальная фаза начинается, когда спиральные артерии разрываются вторично в результате ишемии, выделяя кровь в матку, и апоптозированный эндометрий отслаивается (рис.9). В этот период функционал полностью теряется. Артериальная и венозная кровь, остатки стромы и желез эндометрия, лейкоциты и эритроциты присутствуют в менструальном потоке.
Менструальная фаза начинается, когда спиральные артерии разрываются вторично в результате ишемии, выделяя кровь в матку, и апоптозированный эндометрий отслаивается (рис.9). В этот период функционал полностью теряется. Артериальная и венозная кровь, остатки стромы и желез эндометрия, лейкоциты и эритроциты присутствуют в менструальном потоке.
Рис. 9. Менструальная фаза эндометрия. |
Данные о лимфатических сосудах матки координировались Рейнольдсом. 3 Вся матка имеет богатое капиллярное ложе, такое же обширное, как и капиллярная система крови.Ложе лимфатических капилляров разделено на четыре зоны: (1) нижний сегмент матки с его богатым снабжением тонкими капиллярами, (2) подсерозная оболочка тела с небольшим количеством лимфатических сосудов, (3) глубокая подсерозная сеть и (4) обильное снабжение собственно мышечной мышцей. Эти сосуды значительно увеличиваются в количестве и размере во время беременности. Сборная система лимфатических сосудов матки образована анастомозами латерально-маточной нисходящей сети лимфатических сосудов, которая соединяется с собирающими сосудами маточно-яичниковой ножки и внешней подвздошной области.Лимфодренаж матки и верхних двух третей влагалища идет в первую очередь к запирательной части, а также к внутренним и внешним подвздошным узлам.
Сборная система лимфатических сосудов матки образована анастомозами латерально-маточной нисходящей сети лимфатических сосудов, которая соединяется с собирающими сосудами маточно-яичниковой ножки и внешней подвздошной области.Лимфодренаж матки и верхних двух третей влагалища идет в первую очередь к запирательной части, а также к внутренним и внешним подвздошным узлам.
Фаллопиевы трубы — двусторонние мышечные образования парамезонефрального протока. Они имеют длину от 7 до 12 см и обычно менее 1 см в диаметре. Трубки или яйцеводы имеют просвет, который значительно различается по диаметру. Он чрезвычайно узкий, менее 1 мм при входе в полость матки. В перешейке он шире (рис.10) (2,5 мм) и в ампуле (рис. 11) примерно 6 мм в диаметре. Трубка начинается в полости матки у рога и проникает в миометрий (интрамуральная или интерстициальная часть). Вторая часть представляет собой относительно прямую и узкую часть трубки, которая выходит из матки кзади от начала круглой связки и немного выше ее. Просвет узкого перешейка относительно простой, с несколькими продольными складками. Эта часть трубки имеет длину 2–3 см. Существует три слоя мускулатуры: внутренний продольный, средний круговой слой и внешний продольный слой.Есть некоторые свидетельства того, что перешеек может действовать как сфинктер.
Просвет узкого перешейка относительно простой, с несколькими продольными складками. Эта часть трубки имеет длину 2–3 см. Существует три слоя мускулатуры: внутренний продольный, средний круговой слой и внешний продольный слой.Есть некоторые свидетельства того, что перешеек может действовать как сфинктер.
Рис. 10. Микрофотография перешейка маточной трубы; именно в этой части трубки может возникнуть спазм и закрыть просвет. Слизистая оболочка выстлана цилиндрическим эпителием, окружающим просвет. Столбчатые клетки имеют реснички. Круговой мышечный слой наиболее толстый у перешейка и самый тонкий у воронки. |
Рис.11. Микрофотография (малое увеличение) ампулярной части маточной трубы. Слизистая оболочка образует складки, которые в поперечном разрезе трубки имитируют железистые структуры. |
Ампула — это самая большая и длинная часть трубки, ее длина составляет примерно 5 см или более. Просвет увеличивается от 1 или 2 мм около перешейка до более сантиметра в дистальной части. Слизистая оболочка имеет множественные продольные складки.Ампула — это часть, обычно поражающая гонорейный сальпингит и тубо-яичниковые абсцессы, и это место большинства внематочных беременностей.
На дистальном конце трубки находится воронка в форме трубы. Трубка заканчивается рядом фимбрий или вайевидных выступов; самый большой из них обычно контактирует с яичником и известен как фимбрия яичника. Брюшная полость у женщины связана с внешней частью тела через открытый дистальный конец трубки через матку и влагалище.Яйцеклетка должна войти через открытый конец трубки, если оплодотворение должно произойти в ампулярной части, где сперматозоиды собираются путем миграции «вверх по потоку» против тока. Это отверстие имеет большое клиническое значение, поскольку кровь, восходящие инфекции или гной могут выходить из трубки и проникать в брюшную полость, что приводит к боли, эндометриозу или инфекции органов малого таза.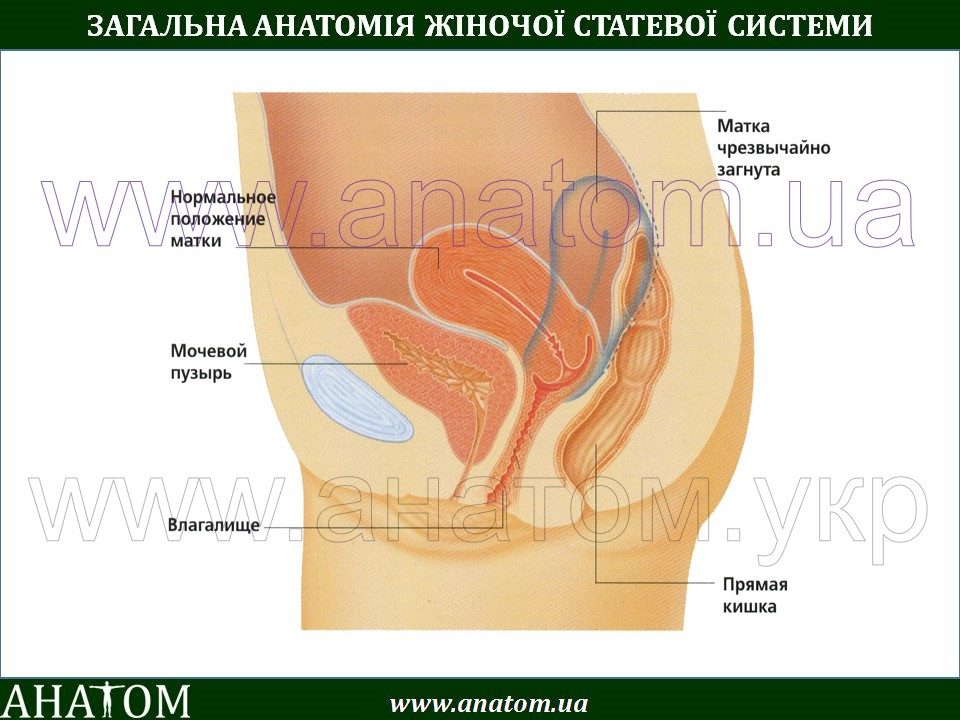
Эпителиальная выстилка трубки была тщательно изучена с помощью световой и электронной микроскопии. При исследовании под световым микроскопом можно легко увидеть четыре типа клеток.Секреторные клетки или клетки без ресниц имеют сильно зернистую цитоплазму и овальное ядро. Ресничные клетки имеют мелкозернистую цитоплазму и относительно квадратные с большими круглыми ядрами. Вставочные клетки, или «промежуточные» клетки, представляют собой длинные узкие клетки с темными ядрами, поэтому их называют «клетками-штифтами». Четвертый тип клеток — это маленькие «индифферентные» клетки с большими темными ядрами.
Пауэрштейн 4 рассмотрел и обобщил многочисленные исследования ультраструктуры маточных труб.Описаны два основных типа клеток: реснитчатые и секреторные. Ресничные клетки имеют чистую цитоплазму с везикулярной сеткой. Видны микроворсинки, отходящие от просвета клетки. Сами реснички имеют две центральные нити и девять двойных боковых нитей. Секреторные клетки имеют темную цитоплазму с мелкими гранулами. Выделяются более темные секреторные гранулы с неравномерно распределенным эндоплазматическим ретикулумом. Эпителий маточных труб реагирует на уровни эстрогена и прогестерона во время менструального цикла, беременности и менопаузы.Фаза пролиферации характеризуется повышенным эпителием с ресничными и секреторными клетками одинаковой высоты. Лютеиновая фаза показывает более низкие реснитчатые клетки с более высокой и более выраженной цитоплазмой, иногда с разрывом и вытеснением цитоплазмы в просвет. Во время менструации и после менструации клетки все меньше и меньше. Во время беременности эпителий маточных труб остается низким. Изменения в эпителии труб в постменопаузе значительно различаются. По-видимому, значительная секреторная активность прекращается, но начало атрофии варьируется, и децилирование может произойти только через несколько лет после менопаузы.
Выделяются более темные секреторные гранулы с неравномерно распределенным эндоплазматическим ретикулумом. Эпителий маточных труб реагирует на уровни эстрогена и прогестерона во время менструального цикла, беременности и менопаузы.Фаза пролиферации характеризуется повышенным эпителием с ресничными и секреторными клетками одинаковой высоты. Лютеиновая фаза показывает более низкие реснитчатые клетки с более высокой и более выраженной цитоплазмой, иногда с разрывом и вытеснением цитоплазмы в просвет. Во время менструации и после менструации клетки все меньше и меньше. Во время беременности эпителий маточных труб остается низким. Изменения в эпителии труб в постменопаузе значительно различаются. По-видимому, значительная секреторная активность прекращается, но начало атрофии варьируется, и децилирование может произойти только через несколько лет после менопаузы.
Основное кровоснабжение трубки происходит от верхнего конца маточной артерии, которая разветвляется и направляет большую ветвь или ветвь ниже трубки для анастомоза с яичниковой артерией.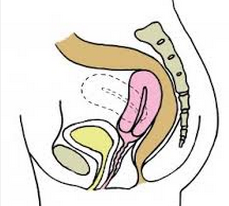 Проксимальные две трети трубки в основном снабжаются маточной артерией. Артериальное кровоснабжение весьма разнообразно, и может быть три ветви (медиальная, промежуточная и латеральная) или ветвь от матки, а другая — от яичниковой артерии. Анастомозы между маточной и яичниковой артериями в мезосальпинксе вариабельны, но всегда присутствуют.
Проксимальные две трети трубки в основном снабжаются маточной артерией. Артериальное кровоснабжение весьма разнообразно, и может быть три ветви (медиальная, промежуточная и латеральная) или ветвь от матки, а другая — от яичниковой артерии. Анастомозы между маточной и яичниковой артериями в мезосальпинксе вариабельны, но всегда присутствуют.
Венозная система сопровождает артериальный кровоток. Капиллярные сети обнаруживаются в подсерозном, мышечном и слизистом слоях. Расположение различается в разных частях трубки, но венозные сплетения сливаются в субсерозном слое. Лимфодренаж проходит по верхнему краю широкой связки к лимфатической сети ниже ворот яичника. Отсюда поток от матки, трубки и яичников отводится к парааортальным или поясничным узлам.
Трубка снабжена как симпатической, так и парасимпатической иннервацией.Симпатические волокна от T10 до L2 достигают нижнего брыжеечного сплетения. Затем постганглионарные волокна переходят в яйцевод. Волокна от нижнего брыжеечного сплетения проходят к шейно-влагалищному сплетению, которое, в свою очередь, направляет волокна к перешейку и части ампулы. Некоторые симпатические волокна от Т10 и Т11 достигают чревного сплетения и обеспечивают постганглионарные волокна яичниковому сплетению, которое снабжает дистальную часть ампулы и фимбрии. Парасимпатическое питание обеспечивается волокнами блуждающего нерва из яичникового сплетения, снабжающими дистальную часть трубки.Часть перешейка получает парасимпатическое питание от S2, S3 и S4 через тазовый нерв и тазовые сплетения. Симпатическая иннервация женского таза изображена на рис. 12.
Рис. 12. Схема симпатических связей в женском тазе, вид спереди и сверху. |
В раннем эмбрионе дифференцировка гонадной ткани происходит впереди мезонефроса и вдоль всей медиальной части мочеполового гребня.Черепные части гонадного гребня дегенерируют, оставляя безразличную половую железу рядом с мезонефросом. Примитивные половые клетки берут начало в эпителиальной выстилке дорсальной части задней кишки. Они мигрируют в гонаду и выглядят как радиальные тяжи, простирающиеся в мезенхимальную ткань. Мигрирующие клетки состоят из первичных яйцеклеток и предполагаемых клеток гранулезы (Рис. 13).
Рис. 13. Микрофотография (малое увеличение) коры яичника младенца человека.Кора яичника имеет множество примордиальных половых клеток с относительно небольшой стромой. Строма яичника более обильна в мозговом веществе, где видны более крупные фолликулы. |
Сверкающие белые яичники обычно имеют овальную форму, но могут различаться по размеру, положению и внешнему виду в зависимости от возраста и репродуктивной активности человека. Яичники нормальной взрослой женщины имеют длину 2,5–5 см, толщину 1,5–3 см, ширину 0,7–1,5 см, вес 3–8 г. 2 При рождении яичники содержат 1-2 миллиона ооцитов. В среднем за всю жизнь женщина выделяет до 300 яйцеклеток. Гистологически яичник делится на внешнюю кору и внутренний мозг. Кора головного мозга состоит из клеточной стромы соединительной ткани, в которую встроены фолликулы яичников. Медулла состоит из рыхлой соединительной ткани, которая содержит кровеносные сосуды и нервы. Кора окружена одним слоем кубовидного эпителия, который называется зародышевым эпителием. 5 На рис. 14 показана микрофотография нормального яичника взрослого человека.
Рис. 14. Изображение яичника человека перед овуляцией при малом увеличении. Зародышевый эпителий яичника опирается на строму яичника. Первичные зародышевые клетки, внедренные в строму, находятся в коре яичника. |
У первородящих яичник обычно находится в ямке яичника, углублении в стенке таза ниже внешних подвздошных сосудов и перед мочеточником.Мезовариум прикрепляет яичник к задней стенке широкой связки, при этом задний край остается свободным. Брюшина не покрывает собственно яичник, который покрыт зародышевым эпителием.
С обоих концов яичник поддерживается связками. На полюсе трубы яичник прикреплен к поддерживающей связке, складке брюшины, которая образует брыжейку яичника и содержит сосуды яичника. Эту поддерживающую связку часто называют воронко-тазовой связкой. На другом полюсе находится маточно-яичниковая связка.
Хилус — основание яичника; в этот момент входят кровеносные сосуды яичника. Яичниковые артерии отходят от брюшной аорты чуть ниже почечных артерий. Они проходят вниз через край таза, пересекают наружную подвздошную артерию и пересекают воронко-тазовую складку брюшины. Ветви идут к мочеточнику, круглой связке и трубе и анастомозируют с маточной артерией.
По мере того, как яичниковая артерия проходит через мезовариум, она разделяется на несколько ветвей, которые входят в ворота яичника.Каждая из этих артерий делится на две медуллярные ветви, пересекающие яичник. Корковые ветви возникают из мозговых ветвей и снабжают кору и фолликулы. Две выступающие вены входят в ворота и в целом повторяют артериальный узор.
В воротах венозного дренажа образуется лозовидное сплетение, которое консолидируется, образуя яичниковую вену. На правой стороне яичниковая вена отводится в нижнюю полую вену, а левая яичниковая вена отводится в левую почечную вену. Кровоснабжение яичников и матки часто бывает аномальным.
Подача нервов происходит от симпатического сплетения, сопровождающего сосуды воронко-тазовых связок. 6 Сплетение возникает на уровне десятого грудного сегмента, но присутствуют волокна от почечного и аортального сплетений, а также от мезентериальных и чревных ганглиев.
Клетки хилуса, которые представляют собой неинкапсулированные гнезда крупных вакуолизированных клеток, часто обнаруживаются в воротах яичника. Эти клетки похожи на интерстициальные клетки или клетки Лейдига яичка.
Любое обсуждение яичника должно включать те части мезонефрических (вольфовых) канальцев и протока, которые у взрослой женщины остаются рудиментарными структурами между перитонеальными слоями широкой связки. Эпофор лежит в мезосальпинксе между трубкой и яичником. Обычно он состоит из 8–20 небольших канальцев, которые соединяются с общим протоком под прямым углом. Обычно продольный канал имеет глухие концы, но его можно удлинить как канал Gartner. Остатки мезонефрального протока, известные как кисты протока Гартнера, могут быть обнаружены рядом с маткой, шейкой матки или влагалищем.Остатки мезонефрических канальцев также могут присутствовать в виде прозрачных кист на ножке под фимбриями трубки.
Медиальнее эпофорона лежит парофорон, рудиментарный орган с несколькими разбросанными канальцами. Он также имеет мезонефрическое происхождение. Эти мезонефрические остатки имеют клиническое значение, поскольку иногда они приводят к образованию кист, которые требуют хирургического удаления.
Овуляция
В женском эмбрионе примитивные половые клетки мигрируют из эпителиальной выстилки задней кишки и вторгаются в нижележащий слой мезенхимы в половой недифференцированной гонаде.Эти клетки образуют радиальные тяжи и состоят из первичных яйцеклеток и клеточных масс предполагаемых клеток гранулезы. По мере развития плода зародышевые канатики разделяются на островки, каждый из которых содержит несколько зародышевых клеток. При рождении у доношенного ребенка уже есть развивающиеся и дегенерирующие фолликулы.
Первородный фолликул состоит из ооцита, окруженного слоем фолликулярных клеток. Когда такой фолликул подвергается овуляции, в яйцеклетке и ее фолликулярных клетках происходят заметные изменения (рис.15). Яйцеклетка достигает своего зрелого размера, когда в фолликуле появляется антральный отдел. Одновременно с ростом ооцита клетки гранулезы размножаются и развивается многослойная структура. Образуется внешняя соединительнотканная оболочка, происходящая из стромы яичника. Эта оболочка называется текой и впоследствии разделяется на внешнюю и внутреннюю.
Рис. 15. Жизненный цикл фолликула яичника. Примерно 1 из 300 фолликулов полностью созревает (как показано в нижней строке), разрывается и становится желтым телом.Остальные 299 становятся атретичными. Заключительной стадией атретического фолликула и желтого тела является атретическое тело, с возможной реабсорбцией этого рубца в строму яичника. |
Сначала развивающийся фолликул углубляется в кору, но по мере увеличения размера он снова возвращается на поверхность. Развивается конус теки, ось которого направлена к поверхности. В то же время образуется прозрачная зона — прозрачная зона вокруг яйцеклетки. Развивается антральный отдел или бесклеточная область, содержащая фолликулярную жидкость.Ооцит окружает скопление гранулезных клеток, напоминающее небольшой холмик, на котором лежит ооцит; это называется кучевым оофором (рис. 16). По мере приближения овуляции фолликул выпячивается, а стенка истончается. Основной механизм, который вызывает овуляцию, не определен; это, очевидно, связано с гормонами.
Рис. 16. Графиевый фолликул яичника человека. Эксцентричное расположение первичной зародышевой клетки видно в графовом фолликуле. |
После разрыва фолликула и выдавливания яйцеклетки в месте разрыва возникает кровотечение и образуется сгусток крови. Это называется геморрагическим телом. Клетки гранулезы прорастают в этот сгусток, и образовавшаяся масса клеток известна как желтое тело (рис. 17).
Рис. 17. Микрофотография (малое увеличение) желтого тела яичника человека. Развивающееся желтое тело с центральной гемморрагической областью прилегает к графическому фолликулу. |
Что делает матка?
Матка — это медицинский термин, обозначающий матку. Это латинское слово для обозначения матки. По размеру и форме он похож на перевернутую грушу. Матка расположена довольно низко в брюшной полости и удерживается мышцами, связками и фиброзными тканями. Матка соединяется с влагалищем шейкой матки, которую также называют шейкой матки.
Матка и периоды
Каждый месяц у женщин репродуктивной возрастной группы женский организм выделяет гормоны, вызывающие овуляцию (выход яйцеклетки из яичника) и периоды (менструацию).Выстилка матки называется эндометрием. Он состоит из нескольких слоев, которые включают поверхностный эпителий, кровеносные сосуды, железы и другие ткани.
Каждый месяц эндометрий становится толще, чтобы подготовиться к беременности. Это синхронизируется с овуляцией. Если женщина не забеременела, верхние слои эндометрия с кровью из сосудов проливаются. Они выходят через влагалище в месячный период. Когда у женщины наступает менопауза, организм прекращает выработку гормонов, вызывающих овуляцию и периоды.
Функции матки
Функции матки включают воспитание оплодотворенной яйцеклетки, которая развивается в плод, и удерживание ее до тех пор, пока ребенок не станет достаточно зрелым для рождения. Оплодотворенная яйцеклетка имплантируется в эндометрий и получает питание от кровеносных сосудов, которые развиваются исключительно для этой цели. Оплодотворенная яйцеклетка становится эмбрионом, развивается в плод и развивается до родов.
Матка обеспечивает структурную целостность и поддержку мочевого пузыря, кишечника, костей таза и органов.Он разделяет мочевой пузырь и кишечник.
Сети кровеносных сосудов и нервов матки направляют кровоток к тазу и наружным гениталиям, включая яичники, влагалище, половые губы и клитор для сексуальной реакции. Матка необходима для наступления маточного оргазма.
Анатомия матки
Матка бывает нескольких анатомических типов. Например, некоторые млекопитающие, такие как олени, лоси, кошки и т. Д., Имеют двудольную матку, свиньи и собаки имеют двурогую матку, единственная матка с единственной полостью встречается у людей, лошадей и обезьян.
Матка лежит в тазу за мочевым пузырем и перед прямой кишкой. Матка — мышечный орган грушевидной формы. Он состоит из четырех сегментов — дна (верхняя часть матки), тела (тела), шейки матки (рта) и внутреннего зева (отверстия).
Матка имеет множество нервов и сети артерий и вен, а также связки, такие как круглые связки, кардинальные связки, широкие связки и маточно-крестцовые связки матки.
| Имя | из | К |
|---|---|---|
| маточно-крестцовая связка | шейка матки задняя | крестец таза |
| кардинальные связки | сторона шейки матки | седалищные шипы |
| Пубо-шейная связка | сторона шейки матки | лобковый симфиз |
Заболевания матки
В матке может быть несколько патологий и болезненных состояний.К ним относятся:
- Выпадение матки
- Врожденная аномалия матки, включая врожденное отсутствие матки Синдром Рокитанского и другие, такие как Дидельфис матки, двурогая матка и перегородка матки
- Доброкачественные или незлокачественные опухоли матки или миома матки
- Аденомиоз
- Рак шейки матки
- Рак эндометрия или рак матки
- Пиометра — инфекция матки
- Спайки в матке или синдром Ашермана
Дополнительная литература
Ретровертированная матка — лучший канал здоровья
Влагалище не расположено вертикально внутри таза — оно наклонено к нижней части спины.У большинства женщин матка наклонена вперед, так что она лежит над мочевым пузырем, а верхняя часть (дно) направлена к брюшной стенке. Еще одна нормальная вариация, обнаруживаемая у некоторых женщин, — это матка в вертикальном положении, при этом дно матки находится прямо вверх.
Около четверти женщин имеют ретровертированную матку. Это означает, что матка наклонена назад, так что ее дно направлено к прямой кишке. Хотя в большинстве случаев ретровертированная матка не вызывает проблем, некоторые женщины испытывают симптомы, в том числе болезненный секс.
Другие названия ретровертированной матки включают матку с загнутым концом, ретрофлексированную матку и ретросмещение матки.
Симптомы ретровертированной матки
Как правило, ретровертированная матка не вызывает никаких проблем. Если проблемы все же возникают, это, вероятно, связано с тем, что у женщины есть сопутствующее заболевание, такое как эндометриоз. Подобное расстройство может вызывать следующие симптомы:
- Болезненный половой акт
- Положение женщины сверху во время секса обычно вызывает наибольший дискомфорт.
- Периодическая боль (особенно если ретроверсия связана с эндометриозом).
Ряд причин ретровертированной матки
Некоторые из причин ретровертированной матки включают:
- Естественная вариация — как правило, матка наклоняется вперед по мере взросления женщины. Иногда этого не происходит, и матка остается наклоненной назад.
- Спайки — спайки — это полоса рубцовой ткани, которая соединяет две (обычно) отдельные анатомические поверхности вместе. Операция на органах малого таза может вызвать образование спаек, которые затем могут привести к обратному положению матки.
- Эндометриоз — эндометрий — это слизистая оболочка матки. Эндометриоз — это рост клеток эндометрия за пределами матки. Эти клетки могут вызывать ретроверсию, «приклеивая» матку к другим структурам малого таза.
- Миома — эти небольшие незлокачественные образования могут сделать матку восприимчивой к опрокидыванию назад.
- Беременность — матка удерживается на месте связками соединительной ткани. Беременность может привести к чрезмерному растяжению этих связок и опрокидыванию матки назад.В большинстве случаев после родов матка возвращается в свое нормальное переднее положение, но иногда этого не происходит.
Сексуальные проблемы
В большинстве случаев ретровертированной матки яичники и маточные трубы также отклоняются назад. Это означает, что все эти структуры могут «бодаться» головкой полового члена во время полового акта. Это известно как «коллизионная диспареуния». Положение женщины сверху обычно вызывает наибольшую боль. При активном сексе в этой позе возможно повреждение или разрыв связок, окружающих матку.
Проблемы с фертильностью
Считается, что ретровертированная матка не влияет на фертильность женщины.
Ретровертированная матка и беременность
В большинстве случаев ретровертированная матка не мешает беременности. После первого триместра расширяющаяся матка поднимается из таза и на оставшуюся часть беременности принимает типичное положение с наклоном вперед.
В небольшом проценте случаев растущая матка «цепляется» за тазовую кость (обычно за крестец).Это состояние известно как «ущемленная матка». Симптомы обычно возникают где-то между 12 и 14 неделями и могут включать боль и затруднения при мочеиспускании.
Диагноз ретровертированной матки
Ретровертированная матка диагностируется при плановом гинекологическом осмотре. Иногда женщина может обнаружить, что у нее ретровертированная матка во время мазка Папаниколау. Если вы испытываете такие симптомы, как болезненный секс, первое действие, которое предпримет ваш врач, может включать ряд тестов, чтобы выяснить, не вызывают ли ретровертированную матку другие состояния, такие как эндометриоз или миома.
Лечение ретровертированной матки
Если ретровертированная матка вызывает проблемы, варианты лечения могут включать:
- Лечение основного состояния — например, гормональная терапия эндометриоза.
- Упражнения — если движению матки не препятствует эндометриоз или миома, и если врач может вручную изменить положение матки во время гинекологического осмотра, упражнения могут помочь. Тем не менее, медицинские работники разделились во мнениях о том, стоит ли делать упражнения для таза в качестве долгосрочного решения.Во многих случаях матка просто снова отклоняется назад.
- Пессарий — небольшое силиконовое или пластиковое приспособление можно разместить временно или постоянно, чтобы помочь матке наклониться вперед. Однако пессарии связаны с повышенным риском инфекции и воспаления. Еще одним недостатком является то, что половой акт все еще доставляет женщине болезненные ощущения, а пессарий может доставлять дискомфорт и ее партнеру.
- Хирургия — с помощью лапароскопической хирургии («замочная скважина») матку можно переместить так, чтобы она находилась над мочевым пузырем.Эта операция относительно проста и обычно успешна. В некоторых случаях может быть рассмотрено хирургическое удаление матки (гистерэктомия).
- Варианты лечения ущемленной матки — включает госпитализацию, введение мочевого катетера для опорожнения мочевого пузыря и серию упражнений (например, раскачивание таза) для освобождения матки.
Где получить помощь
- Ваш врач
- Гинеколог
- Акушер
- Планирование семьи Виктория Тел.(03) 9257 0100
Что следует помнить
- Ретровертированная матка означает, что матка наклонена назад так, что она направлена к прямой кишке, а не вперед к животу.
- Некоторые женщины могут испытывать симптомы, в том числе болезненный секс.
- В большинстве случаев ретровертированная матка не вызывает никаких проблем во время беременности.
- Варианты лечения включают упражнения, пессарий или операцию.
Анатомия беременности и родов — матка
Одним из наиболее заметных изменений в организме беременной женщины является появление «детской шишки», которая формируется для того, чтобы приспособиться к росту ребенка в матке.Основная функция матки во время беременности — содержать и ухаживать за растущим ребенком, поэтому важно понимать его структуру и функции, а также какие изменения вы можете ожидать в матке во время беременности.
Как выглядит матка?
Матка (также известная как «матка») имеет толстую мышечную стенку и имеет форму груши. Он состоит из дна (в верхней части матки), основного тела (называемого телом) и шейки матки (нижней части матки).Связки — жесткие и гибкие ткани — удерживают его в середине таза, позади мочевого пузыря и перед прямой кишкой.
Стенка матки состоит из 3 слоев. Внутри находится тонкий слой, называемый эндометрием, который реагирует на гормоны — отслаивание этого слоя вызывает менструальное кровотечение. Средний слой — мышечная стенка. Внешний слой матки представляет собой тонкий слой клеток.
Размер матки небеременной женщины может быть разным. У никогда не беременной женщины средняя длина матки составляет около 7 сантиметров.Он увеличивается в размере примерно до 9 сантиметров у женщины, которая не беременна, но уже была беременна ранее. Размер и форма матки могут меняться в зависимости от количества беременностей и с возрастом.
Как меняется матка во время беременности?
Во время беременности, когда ребенок растет, размер матки женщины резко увеличивается. Одним из критериев оценки роста является высота дна матки, расстояние от лобковой кости до верхушки матки. Ваш врач (терапевт), акушер или акушерка будет измерять высоту дна матки при каждом дородовом посещении, начиная с 24 недель.Если есть опасения по поводу роста вашего ребенка, ваш врач или акушерка могут порекомендовать использовать регулярное ультразвуковое исследование для наблюдения за ребенком.
Высота дна может варьироваться от человека к человеку, и многие факторы могут влиять на размер матки беременной женщины. Например, высота дна матки может быть разной у женщин, вынашивающих более одного ребенка, страдающих избыточным весом или ожирением или имеющих определенные заболевания. Полный мочевой пузырь также повлияет на измерение высоты дна матки, поэтому важно опорожнять мочевой пузырь перед каждым измерением.Меньшая, чем ожидалось, высота дна матки может быть признаком того, что ребенок медленно растет или что околоплодных вод слишком мало. В таком случае врач будет внимательно следить за этим. Напротив, большая, чем ожидалось, высота дна матки может означать, что ребенок больше среднего, и это также может потребовать наблюдения.
По мере роста матка может оказывать давление на другие органы тела беременной женщины. Например, матка может давить на соседний мочевой пузырь, увеличивая потребность в мочеиспускании.
Как матка готовится к схваткам и родам?
Сокращения Брэкстона-Хикса, также известные как «ложные схватки» или «практические схватки», подготавливают вашу матку к родам и могут начаться уже в середине беременности и продолжаться вплоть до родов. Схватки Брэкстона-Хикса, как правило, нерегулярны, и, хотя обычно они не являются болезненными, они могут вызывать дискомфорт и становиться все сильнее в течение беременности.
Во время настоящих родов мышцы матки сокращаются, чтобы помочь ребенку спуститься в родовые пути.Схватки начинаются волной и нарастают по интенсивности, переходя от верхушки матки к шейке матки. Ваша матка будет ощущаться напряженной во время схваток, но между схватками боль утихнет, и вы сможете отдохнуть до нарастания следующего. В отличие от Брэкстона-Хикса схватки становятся более сильными, регулярными и частыми в преддверии родов.
Как изменится матка после рождения?
После рождения ребенка матка снова сократится, чтобы позволить плаценте, которая кормит ребенка во время беременности, покинуть тело женщины.Иногда это называют «послеродовым». Эти сокращения мягче, чем сокращения, ощущаемые во время родов. После выхода плаценты матка остается сокращенной, чтобы предотвратить сильное кровотечение, известное как «послеродовое кровотечение».
Матка также продолжит сокращаться после завершения родов, особенно во время кормления грудью. Это сокращение и сжатие матки будет немного похоже на менструальные спазмы и также известно как «послеродовые боли».
Подробнее о первых днях после родов читайте здесь.
Шейка матки (анатомия человека): схема, расположение, условия, лечение
Источник изображения
© 2014 WebMD, LLC. Все права защищены.
Шейка матки представляет собой шейку из ткани цилиндрической формы, которая соединяет влагалище и матку. Расположенная в самой нижней части матки, шейка матки состоит в основном из фиброзно-мышечной ткани. Есть две основные части шейки матки:
- Часть шейки матки, которую можно увидеть изнутри влагалища во время гинекологического осмотра, называется эктоцервиксом.Отверстие в центре эктоцервикса, известное как внешний зев, открывает проход между маткой и влагалищем.
- Эндоцервикс, или эндоцервикальный канал, представляет собой туннель, проходящий через шейку матки от внешнего зева в матку.
Перекрывающаяся граница между эндоцервиксом и эктоцервиксом называется зоной трансформации.
Из шейки матки выделяется цервикальная слизь, которая меняет консистенцию во время менструального цикла, чтобы предотвратить или способствовать беременности.
Во время родов шейка матки широко расширяется, чтобы ребенок мог пройти через нее.Во время менструации шейка матки немного приоткрывается для прохождения менструальных выделений.
Состояние шейки матки
- Рак шейки матки: Большинство случаев рака шейки матки вызывается вирусом папилломы человека (ВПЧ). Регулярные мазки Папаниколау могут предотвратить рак шейки матки у большинства женщин.
- Несостоятельность шейки матки: Раннее раскрытие или расширение шейки матки во время беременности, что может привести к преждевременным родам. Часто причиной являются предыдущие процедуры на шейке матки.
- Цервицит: воспаление шейки матки, обычно вызванное инфекцией.Хламидиоз, гонорея и герпес — это некоторые из инфекций, передающихся половым путем, которые могут вызывать цервицит.
- Дисплазия шейки матки: аномальные клетки шейки матки, которые могут перерасти в рак шейки матки. Дисплазия шейки матки часто обнаруживается при мазке Папаниколау.
- Цервикальная интраэпителиальная неоплазия (ЦИН): другое название дисплазии шейки матки.
- Полипы шейки матки: Небольшие разрастания на той части шейки матки, где она соединяется с влагалищем. Полипы безболезненны и обычно безвредны, но могут вызвать вагинальное кровотечение.
- Воспалительные заболевания органов малого таза (ВЗОМТ): Инфекция шейки матки, известная как цервицит, может распространяться на матку и маточные трубы. Воспалительные заболевания органов малого таза могут повредить репродуктивные органы женщины и затруднить беременность.
- Инфекция, вызванная вирусом папилломы человека (ВПЧ): Вирусы папилломы человека представляют собой группу вирусов, включая определенные типы, вызывающие рак шейки матки. Менее опасные виды вируса вызывают остроконечные кондиломы и бородавки шейки матки.
Причины, симптомы, диагностика и лечение
Обзор
Что такое выпадение матки?
Выпадение матки — это состояние, при котором внутренние опоры матки со временем становятся слабыми.Матка — один из органов репродуктивной системы. Матка, также называемая маткой, расположена в тазу и имеет примерно форму груши. Во время беременности матка удерживает развивающегося ребенка. На самом деле он растягивается во время беременности, чтобы соответствовать ребенку, а затем снова уменьшается в размерах после родов.
Пролапс может варьироваться в зависимости от того, насколько слабой стала опора матки. При неполном выпадении матка могла соскользнуть настолько, что частично попала во влагалище (родовые пути).Это создает шишку или выпуклость. В более серьезном случае матка может скользить настолько, что ощущается вне влагалища. Это называется полным пролапсом.
У кого выпадение матки?
Выпадение матки чаще всего встречается у женщин, которые:
- Родился один или несколько раз через естественные родовые пути.
- в постменопаузе.
- Есть члены семьи, у которых был пролапс.
Менопауза наступает, когда яичники перестают вырабатывать гормоны, регулирующие ежемесячный менструальный цикл (период).Если у вас не было менструаций в течение 12 месяцев подряд, это считается менопаузой. Один из гормонов, действие которых прекращается во время менопаузы, — это эстроген. Этот гормон помогает укрепить мышцы таза. Без него вы подвержены более высокому риску развития пролапса.
Насколько распространено выпадение матки?
Выпадение матки — довольно распространенное заболевание. Ваш риск развития этого состояния увеличивается с возрастом. Вы также подвержены более высокому риску выпадения матки, если у вас было несколько вагинальных родов во время родов на протяжении всей вашей жизни.
Симптомы и причины
Что вызывает выпадение матки?
Ваша матка удерживается внутри таза группой мышц и связок. Вы можете услышать, что это называется мышцами тазового дна. Когда эти структуры ослабевают, они теряют способность удерживать матку на месте, и она начинает провисать.Несколько факторов могут способствовать ослаблению мышц таза, в том числе:
- Потеря мышечного тонуса в результате старения.
- Травма во время родов, особенно если у вас было много или много детей (более 9 фунтов).
- Ожирение.
- Хронический кашель или напряжение.
- Хронический запор.
Каковы симптомы выпадения матки?
Если у вас выпадение матки в легкой форме, у вас может не быть никаких очевидных симптомов.Однако по мере того, как матка все больше смещается со своего места, она может оказывать давление на другие органы малого таза, такие как мочевой пузырь или кишечник, и вызывать такие симптомы, как:
Симптомы могут ухудшиться, если вы длительное время стоите или ходите. В этих положениях сила тяжести оказывает дополнительное давление на мышцы таза.
Диагностика и тесты
Как диагностируется опущение матки?
Врач проведет осмотр органов малого таза, чтобы определить, опустилась ли матка из своего нормального положения.Во время тазового осмотра врач вставляет расширитель (инструмент, который позволяет врачу видеть изнутри влагалище) и исследует влагалище и матку. Ваш врач почувствует любые выпуклости, вызванные опусканием матки во влагалищный канал.
Ведение и лечение
Как лечится выпадение матки?
Существуют хирургические и нехирургические варианты лечения выпадения матки.Ваш лечащий врач выберет ваш путь лечения в зависимости от тяжести вашего пролапса, вашего общего состояния здоровья, возраста и того, хотите ли вы детей в будущем. Лечение обычно эффективно для большинства женщин. Варианты лечения могут включать:
Безоперационные варианты
- Упражнение: Специальные упражнения, называемые упражнениями Кегеля, могут помочь укрепить мышцы тазового дна. Это может быть единственное лечение, необходимое в легких случаях выпадения матки.Чтобы выполнять упражнения Кегеля, напрягите мышцы таза, как если бы вы пытались сдержать мочу. Удерживайте мышцы в напряжении в течение нескольких секунд, а затем расслабьте. Повторить 10 раз. Вы можете выполнять эти упражнения где угодно и в любое время (до четырех раз в день).
- Вагинальный пессарий : Пессарий — это резиновое или пластиковое устройство в форме пончика, которое устанавливается вокруг или под нижней частью матки (шейки матки). Это устройство помогает поддерживать матку и удерживать ее на месте. Поставщик медицинских услуг подберет и вставит пессарий, который необходимо часто чистить и снимать перед сексом.
Хирургические варианты
- Гистерэктомия и лечение пролапса: Выпадение матки можно лечить путем удаления матки с помощью хирургической процедуры, называемой гистерэктомией. Это можно сделать через разрез (разрез) во влагалище (вагинальная гистерэктомия) или через брюшную полость (абдоминальная гистерэктомия). Гистерэктомия — это серьезная операция, и удаление матки означает, что беременность больше не возможна.
- Восстановление пролапса без гистерэктомии : Эта процедура включает в себя возвращение матки в ее нормальное положение.Подвешивание матки может быть выполнено путем повторного прикрепления тазовых связок к нижней части матки, чтобы удерживать ее на месте. Операция может проводиться через влагалище или через брюшную полость в зависимости от используемой техники.
Какие осложнения при выпадении матки?
Если вы не лечите выпадение матки, это может повлиять на другие органы в тазовой области вашего тела. Выпадение матки может мешать работе кишечника и мочевого пузыря. Это также может негативно повлиять на вашу сексуальную жизнь, причиняя вам боль.
Профилактика
Можно ли предотвратить выпадение матки?
Возможно, вы не сможете предотвратить все случаи выпадения матки, но есть способы снизить риск развития выпадения матки. Вот несколько советов по образу жизни, которые могут снизить риск пролапса:
- Поддержание здорового веса тела.
- Регулярно занимается спортом. Кроме того, выполняйте упражнения Кегеля, чтобы укрепить мышцы тазового дна. Помните, проконсультируйтесь с вашим лечащим врачом, прежде чем начинать новую программу упражнений.
- Соблюдение здоровой диеты. Поговорите со своим врачом или диетологом (врачом особого типа, который помогает вам составить план питания) о лучшей диете для вас.
- Бросьте курить. Это снижает риск развития хронического кашля, который может вызвать дополнительную нагрузку на мышцы таза.
- Использование надлежащей техники подъема.
Каковы правильные методы подъема?
Существует несколько советов по поднятию тяжелых предметов, которые помогут избежать травм. Эти методы подъема включают:
- Не пытайтесь поднимать предметы необычной формы или слишком тяжелые для вас. Также не поднимайте тяжелые предметы выше уровня талии.
- Прежде чем поднимать объект, убедитесь, что у вас есть надежная опора.
- Чтобы поднять предмет ниже уровня талии, держите спину прямо и согните ноги в коленях и бедрах.Не наклоняйтесь вперед в талии, колени прямые.
- Встаньте в широкую стойку рядом с предметом, который вы пытаетесь поднять, и твердо держите ноги на земле. Напрягите мышцы живота и поднимите предмет, используя мышцы ног. Выпрямите колени равномерным движением. Не дергайте предметом вверх по телу.
- Встаньте прямо, не перекручивая. Поднимая предмет, всегда двигайте ноги вперед.
- Если вы поднимаете предмет со стола, сдвиньте его к краю стола, чтобы вы могли держать его близко к своему телу.Согните колени так, чтобы вы оказались близко к объекту. Используйте ноги, чтобы поднять предмет и принять положение стоя.
- Держите упаковки близко к телу, согнув руки. Держите мышцы живота напряженными. Делайте маленькие шаги и двигайтесь медленно.
- Чтобы опустить объект, поставьте ступни, как при подъеме, напрягите мышцы живота и согните бедра и колени.
Перспективы / Прогноз
Произойдет ли выпадение матки снова?
В большинстве случаев лечение выпадения матки оказывается эффективным.Однако иногда пролапс может вернуться. Это чаще встречается, если у вас очень серьезный пролапс, у вас ожирение или у молодых женщин (младше 60 лет).
Каковы перспективы выпадения матки?
В большинстве случаев прогноз при выпадении матки очень хороший. Как правило, лечение этого состояния дает очень положительные результаты, и изменение образа жизни (поддержание хорошего веса и упражнения) могут помочь предотвратить повторное выпадение. Поговорите со своим врачом о любых проблемах, которые могут у вас возникнуть по поводу пролапса.Ваш врач может помочь вам разработать план лечения и сформировать здоровый образ жизни, чтобы предотвратить выпадение в будущем.

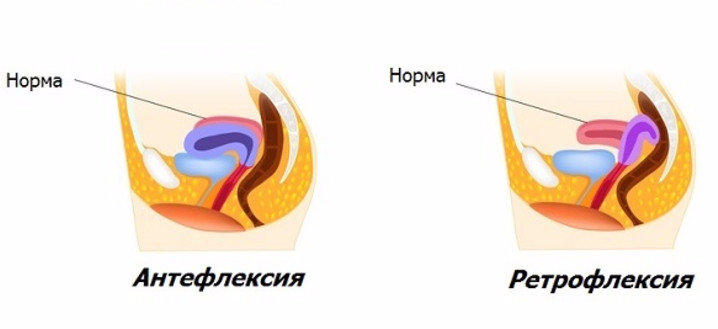
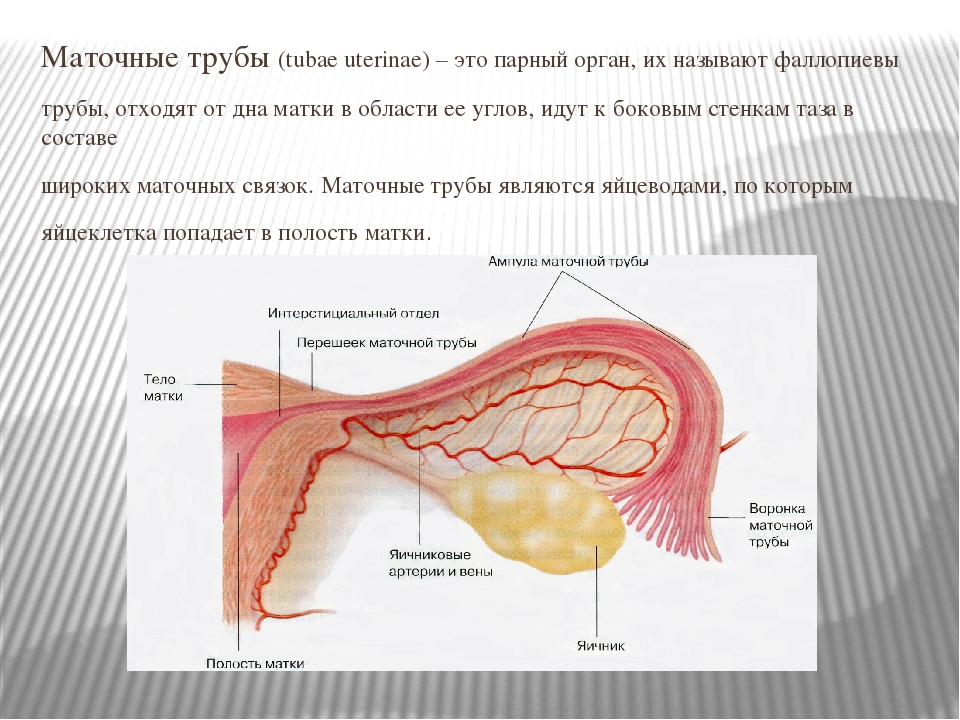 4. Поперечный разрез живота над гребнями подвздошной кости. Этот участок находится на 1 дюйм выше лобка и проходит через диск между крестцом и последним поясничным позвонком.
4. Поперечный разрез живота над гребнями подвздошной кости. Этот участок находится на 1 дюйм выше лобка и проходит через диск между крестцом и последним поясничным позвонком.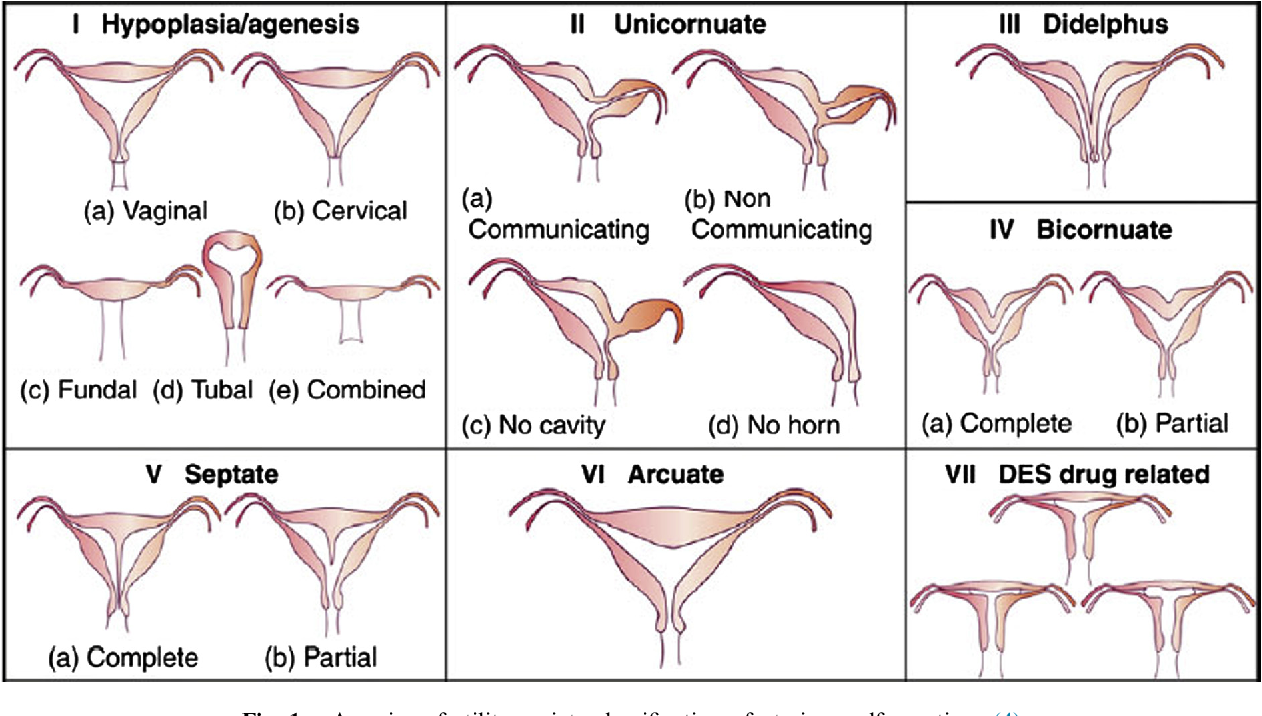 Однако настоящих секреторных желез в яйцеводе нет.
Однако настоящих секреторных желез в яйцеводе нет.