Рабдомиосаркома симптомы у детей: Саркома мягких тканей у детей и подростков
Саркома мягких тканей у детей и подростков
Что такое саркома мягких тканей?
Саркома мягких тканей — это злокачественная опухоль, которая развивается в мягких соединительных тканях организма, включая мышцы, нервы, сухожилия, жир и стенки кровеносных и лимфатических сосудов. Саркомы мягких тканей можно разделить на два основных типа:
- Рабдомиосаркома
- Нерабдомиосаркоматозная саркома мягких тканей (НРСМТ)
Посмотри это видео
Саркомы мягких тканей составляют около 7% всех случаев рака у детей. Рабдомиосаркома чаще встречается у детей младшего возраста, НРСМТ чаще наблюдается у подростков. Клиническое поведение сарком мягких тканей может варьироваться от локально агрессивного до метастатического.
Названия саркомам мягких тканей присваиваются в зависимости от тканей, на которые они больше всего похожи.
- Скелетные мышцы: рабдомиосаркома
- Гладкие мышцы: лейомиосаркома
- Хрящ: хондросаркома
- Синовия: синовиальная саркома
- Жир: липосаркома
- Кровеносные и лимфатические сосуды: ангиосаркома
- Периферические нервы: злокачественная опухоль оболочек периферических нервов
- Фиброзная ткань: фибросаркома
Определенные врожденные патологические состояния могут повышатьрискразвития сарком мягких тканей. Риск также более высок для детей, подвергавшихся воздействию ионизирующего излучения. Лечение саркомы мягких тканей обычно включает в себя хирургическую операцию, химиотерапию и/или лучевую терапию.
Риск также более высок для детей, подвергавшихся воздействию ионизирующего излучения. Лечение саркомы мягких тканей обычно включает в себя хирургическую операцию, химиотерапию и/или лучевую терапию.
Рабдомиосаркома
Рабдомиосаркома является наиболее распространенной саркомой мягких тканей у детей. До недавнего времени ученые считали, что рабдомиосаркома вырастает из незрелых мышечных клеток. Это происходило потому, что опухолевые клетки под микроскопом похожи на мышечные клетки. Однако новые исследования показывают, что рабдомиосаркома может на самом деле расти из незрелых эпителиальных клеток — клеток, которые обычно развиваются, чтобы выстилать кровеносные сосуды.
Drummond C. J., Hanna J. A., Garcia M. R., Devine D. J., Heyrana A. J., Finkelstein D., Rehg J. E., Hatley M. E. Hedgehog Pathway Drives Fusion-Negative Rhabdomyosarcoma Initiated From Non-myogenic Endothelial Progenitors. Cancer Cell. 2018 Jan 8;33(1):108-124.e5. https://www. cell.com/cancer-cell/abstract/S1535-6108(17)30524-X.doi:10.1016/j.ccell.2017.12.001.
cell.com/cancer-cell/abstract/S1535-6108(17)30524-X.doi:10.1016/j.ccell.2017.12.001.
Что такое рабдомиосаркома?
Рабдомиосаркома — это тип опухоли мягких тканей, которая часто развивается в мышцах. Тем не менее, она может образовываться в любой части тела и является наиболее распространенной саркомой мягких тканей у детей. Обычно возникает у детей младше 10 лет и может развиваться до рождения.
Существует два типа рабдомиосаркомы.
- Эмбриональная рабдомиосаркома — эта опухоль чаще всего встречается у детей младше 5 лет и часто образуется в области головы, шеи, мочевого пузыря, влагалища, предстательной железы или яичек.
- Альвеолярная рабдомиосаркома — эта опухоль встречается во всех возрастных группах и обычно образуется в более крупных мышцах рук, ног и туловища.
Факторы риска и причины возникновения рабдомиосаркомы
Определенные факторы могут увеличить риск развития рабдомиосаркомы, среди них — возраст, пол и этническая принадлежность.
- Около 2/3 рабдомиосарком диагностируется у детей младше 10 лет.
- Эта опухоль несколько чаще встречается у пациентов мужского пола, чем у пациентов женского пола.
- Для детей европеоидной расы риск развития рабдомиосаркомы более высок по сравнению с детьми негроидной расы.
- Некоторые врожденные патологические состояния могут повышать риск развития рабдомиосаркомы, к ним относятся синдром Ли-Фраумени (мутации P53), мутации DICER1, нейрофиброматоз 1-го типа (НФ1), синдром Костелло, синдром Беквита-Видемана и синдром Нунан.
Признаки и симптомы рабдомиосаркомы
Симптомы рабдомиосаркомы зависят от расположения опухоли. Признаки и симптомы рабдомиосаркомы:
- Непроходящий отек или уплотнение, иногда болезненные
- Головные боли
- Экзофтальм
- Кровотечения из носа, влагалища или прямой кишки
- Запор или затрудненное мочеиспускание
Диагностика рабдомиосаркомы
Для диагностики рабдомиосаркомы применяются различные процедуры и исследования.
 К методам диагностики относятся:
К методам диагностики относятся: - Изучение истории болезни, медицинский осмотр и анализ крови для получения сведений о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
- Методы диагностической визуализации, включая МРТ, КТ и/или УЗИ, для оценки первичной опухоли, позволяют определить другие необходимые исследования.
- МРТ используется для оценки первичной опухоли.
- КТ грудной клетки используется, чтобы увидеть, распространилась ли рабдомиосаркома на легкие. Если опухоль находится в нижней части тела, может потребоваться КТ брюшной полости и таза.
- Визуализация всего тела методом остеосцинтиграфии или ПЭТ используется для выявления рака в костях и других областях тела.
- Пункция и биопсия костного мозга для определения степени распространения рака. С помощью тонкой полой иглы врачи возьмут образец костного мозга из тазовой кости. Морфолог изучит образец под микроскопом, чтобы выяснить, есть ли в нем признаки рака.

- Биопсияопухоли с целью постановки диагноза. В ходе биопсии врач извлекает небольшое количество ткани из опухоли. Затем клетки изучают под микроскопом, чтобы выяснить, есть ли в образце признаки рака. В зависимости от расположения опухоли может потребоваться инцизионная биопсия или пункционная биопсия.
В зависимости от расположения опухоли могут потребоваться дополнительные исследования:
- Биопсия сторожевого лимфатического узла для изучения распространения рабдомиосаркомы на соседние лимфатические узлы. В ходе этой процедуры в область рядом с опухолью вводят специальное контрастное или радиоактивное вещество. Оно проходит по лимфатической системе к первым лимфатическим узлам возле первичной опухоли. Эти лимфатические узлы можно удалить и оценить на наличие признаков рака. Такое исследование важно для определения стадии развития рабдомиосаркомы и планирования лечения.
- Люмбальная пункция для обнаружения злокачественных клеток в спинномозговой жидкости при опухолях, возникающих вблизи оболочек головного и спинного мозга (параменингеальных).
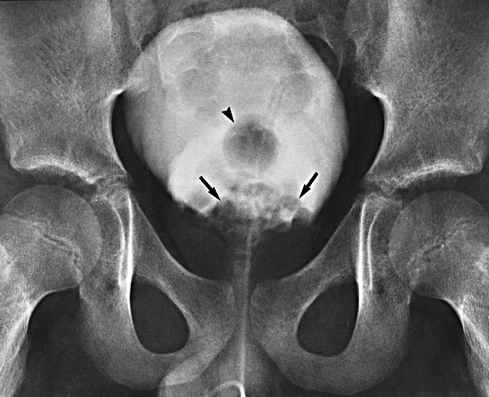
В зависимости от расположения опухоли могут потребоваться исследования конкретного участка тела. Чтобы обеспечить оптимальное лечение, необходимо участие разных специалистов.
МРТ предплечья ребенка с рабдомиосаркомой
МРТ брюшной полости пациента с рабдомиосаркомой
МРТ брюшной полости ребенка с рабдомиосаркомой в поперечной, или осевой проекции
Определение стадии рабдомиосаркомы
Существуют различные классификации рабдомиосаркомы. Это помогает врачам лучше распознать заболевание и запланировать правильное лечение.
Рабдомиосаркома классифицируется в зависимости от расположения опухоли, распространения заболевания и результата хирургической операции.
Группа Распространение заболевания I группа
Хирургическое вмешательство позволяет справиться с заболеваниемОпухоль ограничена одной областью и полностью удаляется в ходе хирургической операции. 
II группа
Микроскопические признаки заболевания после хирургической операцииОпухоль ограничена одной областью и удаляется хирургическим путем, но злокачественные клетки обнаруживаются в близлежащей ткани, окружающей опухоль (ее край) и/или лимфатических узлах. III группа
Заметные признаки заболевания после операцииОпухоль ограничена одной областью, но не может быть полностью удалена хирургическим путем. IV группа
МетастазированиеНа момент постановки диагноза опухоль распространилась на другие части тела (метастатическая). Рабдомиосаркома также может классифицироваться по системе TNM. Эта система учитывает 3 фактора.
- Опухоль (T) — размер и расположение первичной опухоли
- Узел (N) — распространение заболевания на лимфатические узлы
- Метастаз (M) — распространение заболевания на другие части тела
По системе TNM выделяют 4 стадии рабдомиосаркомы.
Стадия Расположение Размер опухоли Лимфатические узлы Метастаз Где располагается первичная опухоль? Насколько велика опухоль? Обнаруживаются ли раковые клетки в соседних лимфатических узлах? Распространилась ли опухоль на другие части тела? 1 Благоприятный прогноз: опухоль находится в области глаза, головы, шеи или в мочеполовой системе
Исключения: опухоль располагается вблизи головного или спинного мозга либо в мочевом пузыре или предстательной железеЛюбой размер Да или нет Нет 2 Неблагоприятный прогноз: все остальные области Меньше 5 см Нет Нет 3 Неблагоприятный прогноз: все остальные области Меньше 5 см
Больше 5 см
Да
Да или нет
Нет 4 Любое расположение Любой размер Да или нет Да Прогноз при лечении рабдомиосаркомы
Вероятность выздоровления при рабдомиосаркоме зависит от нескольких факторов:
- Размер и расположение опухоли
- Крупные опухоли (более 5 см) труднее лечить.

- В зависимости от расположения некоторые опухоли имеют более благоприятный прогноз. Прогноз считается благоприятным (вероятность излечения выше), если опухоль расположена в таких областях:
- Область глаза (орбита)
- Голова и шея (кроме случаев, когда опухоли находятся рядом с оболочками головного или спинного мозга)
- Половые или мочевыводящие пути (кроме мочевого пузыря или предстательной железы)
- Желчевыводящие пути
- Крупные опухоли (более 5 см) труднее лечить.
- Возраст пациента (для молодых и старших пациентов, как правило, прогноз менее благоприятный)
- Тип рабдомиосаркомы: для эмбриональных опухолей характерен более благоприятный прогноз по сравнению с альвеолярными опухолями.
- Распространение рака на лимфатические узлы или другие части тела (метастазирование)
- Возможность полного удаления опухоли хирургическим путем
Группы риска
При планировании лечения врачи классифицируют пациентов с рабдомиосаркомой по группам риска.
 Группа определяется стадией заболевания и возможностью удаления опухоли хирургическим путем.
Группа определяется стадией заболевания и возможностью удаления опухоли хирургическим путем.- Низкий риск — пациенты относятся к группе низкого риска, если у них есть эмбриональная опухоль, которую можно полностью удалить хирургическим путем.
- Промежуточный риск — пациенты классифицируются как пациенты промежуточного или среднего риска, если у них есть опухоли, указанные ниже.
- Эмбриональная опухоль, которая не полностью удаляется хирургическим путем
- Альвеолярная опухоль, которая не распространилась на отдаленные части тела
- Высокий риск — пациенты относятся к группе высокого риска при заболевании 4 стадии или метастазировании.
Эта информация помогает врачам решить, какое лечение использовать, определить дозу лекарственных препаратов и количество необходимых процедур.
Если рабдомиосаркома рецидивировала, на прогноз может повлиять то, в какой части тела рак возник повторно, сколько времени прошло между появлением первичной опухоли и рецидивом и какие методы лечения использовались первоначально.
Вероятность долгосрочного излечения для детей с локализованной рабдомиосаркомой превышает 70%. Примерно у 20% пациентов на момент постановки диагноза наблюдается метастазирование. Если при диагностике установлено, что рак уже распространился (метастатическая рабдомиосаркома), вероятность выживания составляет менее 30%.
Рабдомиосаркома рецидивирует приблизительно у 30% пациентов. Рецидив может возникнуть как в месте исходной опухоли, так и в другой части тела. Рецидивирующую рабдомиосаркому трудно лечить, и вероятность излечения низка.
Лечение рабдомиосаркомы
Рабдомиосаркома требует комбинированного лечения, включающего в себя химиотерапию, хирургическую операцию и/или лучевую терапию. В рамках лечения рабдомиосаркомы все дети проходят системную химиотерапию. Это важно для лечения микроскопических очагов заболевания, которые могут быть не обнаружены. Опухоли, видимые при визуализации, лечат хирургическим путем и/или лучевой терапией.
- Если возможно, для удаления опухоли проводят хирургическую операцию.
 Вместе с опухолью удаляют небольшое количество ткани вокруг нее и близлежащие лимфатические узлы. Поскольку рабдомиосаркома может возникнуть в любой части тела, каждая операция уникальна. Чтобы уничтожить оставшиеся раковые клетки, после операции пациентам назначают химиотерапию.
Вместе с опухолью удаляют небольшое количество ткани вокруг нее и близлежащие лимфатические узлы. Поскольку рабдомиосаркома может возникнуть в любой части тела, каждая операция уникальна. Чтобы уничтожить оставшиеся раковые клетки, после операции пациентам назначают химиотерапию. - Химиотерапия предполагает использование сильнодействующих препаратов для уничтожения опухолевых клеток или подавления их роста и образования новых. Часто для лечения применяют комбинацию лекарственных препаратов. В основном химиотерапия проводится внутривенно, но некоторые химиотерапевтические препараты могут приниматься перорально. Химиотерапия может применяться перед операцией, чтобы уменьшить размер опухоли. После операции химиотерапия проводится для уничтожения оставшихся опухолевых клеток и предотвращения рецидива.
Схема химиотерапии для лечения рабдомиосаркомы включает в себя винкристин, актиномицин Д, циклофосфамид и иринотекан. Стандартный курс лечения составляет 14–16 циклов (период лечения с последующим периодом отдыха).

- В сочетании с химиотерапией и/или хирургической операцией для лечения рабдомиосаркомы может использоваться лучевая терапия. Лучевая терапия позволяет уничтожить раковые клетки или остановить их рост с помощью высокоинтенсивных частиц. Это основной метод лечения рабдомиосаркомы в случае метастазирования.
Прочие методы лечения включают в себя применение других химиотерапевтических препаратов, например доксорубицина, и экспериментальных препаратов, таких как препараты таргетной терапии, препараты, блокирующие клеточный цикл, и препараты иммунотерапии.
Многим детям предлагается лечение рабдомиосаркомы в рамках клинического исследования.
Препараты таргетной терапии — это новые лекарственные препараты, которые оказывают целенаправленное действие на опухолевые клетки и блокируют их рост. Для лечения рабдомиосаркомы изучаются ингибиторы киназы и моноклональные антитела. Ингибиторы киназы блокируют белок, отвечающий за рост опухолевых клеток. При терапии моноклональными антителами используются специальные белки, которые прикрепляются к раковым клеткам, чтобы убить их или замедлить их рост.

Нерабдомиосаркоматозные саркомы мягких тканей (НРСМТ) представляют собой группу опухолей, которые развиваются в мягких тканях тела. Хотя существует много типов НРСМТ, их лечение обычно проводится по одной схеме.
НРСМТ составляют около 4% от всех случаев рака у детей, чаще всего они встречаются у подростков. В США такие опухоли ежегодно диагностируются примерно у 500–600 пациентов.
НРСМТ могут образовываться в любой части тела, но чаще всего встречаются в руках и ногах. НРСМТ могут также образовываться в голове и шее, груди, брюшной полости и области таза.
Наиболее распространенные типы НРСМТ у детей:
- Фибросаркома
- Синовиальная саркома
- Злокачественные опухоли оболочек периферических нервов
Другими типами НРСМТ являются светлоклеточная саркома, эпителиоидная саркома, гемангиоперицитома, лейомиосаркома, липосаркома, злокачественная фиброзная гистиоцитома, саркома несиновиального происхождения и недифференцированная саркома.

Факторы риска и причины возникновения НРСМТ
НРСМТ у детей чаще всего встречаются в двух возрастных группах: у младенцев и у подростков. Несколько чаще они встречаются у пациентов мужского пола. Перенесенный курс лечения с применением лучевой терапии также может увеличить риск развития НРСМТ.
Определенные врожденные патологические состояния могут увеличить риск развития рабдомиосаркомы. К ним относятся синдром Ли-Фраумени (мутации P53), нейрофиброматоз 1-го типа (НФ1), семейный аденоматозный полипоз (САП), синдром Вернера, изменения гена ретинобластомы 1 (РБ1) и изменения гена SMARCB1 (INI1).
Признаки и симптомы НРСМТ
Симптомы НРСМТ зависят от расположения опухоли. Часто на ранних стадиях отсутствуют какие-либо симптомы, за исключением безболезненного уплотнения. По мере роста опухоли и увеличения ее давления на другие структуры могут появляться боли и слабость. На более поздних стадиях заболевание может вызывать жар, потоотделение или уменьшение массы тела.

Диагностика НРСМТ
Для диагностики рабдомиосаркомы применяются различные процедуры и исследования. К методам диагностики относятся:
- Изучение истории болезни, медицинский осмотр и анализы крови для получения сведений о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
- Методы диагностической визуализации, включая МРТ или КТ, для оценки первичной опухоли.
- Биопсия опухоли для постановки диагноза. В ходе биопсии врач извлекает небольшое количество ткани из опухоли. Затем клетки изучают под микроскопом, чтобы выяснить, есть ли в образце признаки рака. В зависимости от расположения опухоли может потребоваться инцизионная биопсия или пункционная биопсия.
- Если есть опасения по поводу метастазирования, проводят КТ грудной клетки, чтобы определить, распространилась ли саркома на легкие. Визуализация всего тела методом остеосцинтиграфии или ПЭТ используется для выявления метастатического рака в костях и других областях тела.
 Могут также выполняться визуализация и биопсия лимфатических узлов.
Могут также выполняться визуализация и биопсия лимфатических узлов.
Определение стадии развития НРСМТ
Саркомы мягких тканей классифицируются по стадиям. Определение стадии основывается на особенностях опухоли, таких как размер, степень распространения и степень злокачественности.
Степень злокачественности определяется тем, как раковые клетки выглядят под микроскопом. Это помогает предсказать, насколько вероятно распространение рака. Опухоли с более высокой степенью злокачественности имеют тенденцию расти и распространяться быстрее по сравнению с опухолями более низкой степени злокачественности.
Для саркомы мягких тканей степень злокачественности опухоли основывается на 3 факторах: дифференциации, количестве митозов и некрозе.
- Дифференциация (1–3): насколько клетки отличаются от нормальных. Более высокий балл означает, что внешний вид клеток под микроскопом в значительной степени отличается от нормального.
- Количество митозов (1–3): сколько опухолевых клеток делится во время исследования под микроскопом.
 Чем выше балл, тем больше делящихся клеток.
Чем выше балл, тем больше делящихся клеток. - Некроз опухоли (0–2): это показатель того, какая часть опухоли состоит из мертвых или умирающих клеток. Более высокий балл означает присутствие большего количества умирающей ткани.
Баллы присваиваются по каждому фактору. Чем выше общий балл, тем выше степень злокачественности опухоли.
Саркомы мягких тканей можно сгруппировать по четырем стадиям. Американский объединенный комитет по изучению рака (AJCC) использует критерии, указанные ниже.
Стадия Описание Степень злокачественности опухоли Стадия IA Опухоль размером не более 5 см в поперечнике. Не распространилась на лимфатические узлы или другие части тела. 1 Стадия IB Опухоль размером более 5 см в поперечнике. Не распространилась на лимфатические узлы или другие части тела.

1 Стадия IIA Опухоль размером не более 5 см в поперечнике. Не распространилась на лимфатические узлы или другие части тела.
2 или 3 Стадия IIIA Опухоль размером 5–10 см в поперечнике. Не распространилась на лимфатические узлы или другие части тела.
2 или 3 Стадия IIIB Опухоль размером более 10 см в поперечнике. Не распространилась на лимфатические узлы или другие части тела.
2 или 3 IV стадия Любой размер опухоли и любая степень злокачественности. Распространилась на лимфатические узлы и/или другие части тела.
Любая Прогноз при лечении НРСМТ
Прогноз, или вероятность выздоровления при НРСМТ зависит от нескольких факторов:
- Тип опухоли
- Расположение опухоли в теле
- Степень злокачественности опухоли и вид клеток под микроскопом (результаты гистологического исследования).
.jpg) Для низкозлокачественных опухолей прогноз более благоприятный
Для низкозлокачественных опухолей прогноз более благоприятный - Размер опухоли — крупные опухоли (более 5 см) труднее лечить
- Глубина расположения опухоли под кожей
- Распространение рака на лимфатические узлы или другие части тела (метастазирование)
- Возможность полного удаления опухоли путем хирургической операции
- Возникла ли опухоль впервые или повторно (рецидив)
- Использовалась ли для лечения лучевая терапия
Для пациентов с благоприятными характеристиками опухоли, соответствующими указанным ниже условиям, прогноз более благоприятный.
Благоприятные характеристики Неблагоприятные характеристики Злокачественность опухоли (гистология) Низкая степень Высокая степень Размер опухоли Меньше 5 см Больше 5 см Распространение заболевания (метастатическое) Нет Да Полное удаление хирургическим путем Да Нет Примерно у 15% пациентов на момент постановки диагноза присутствуют метастазы.
 При НРСМТ метастазы чаще всего возникают в легких. Реже НРСМТ может распространяться на кости или лимфатические узлы.
При НРСМТ метастазы чаще всего возникают в легких. Реже НРСМТ может распространяться на кости или лимфатические узлы.Если при диагностике установлено, что рак уже распространился (метастазировал), вероятность долгосрочного выживания составляет менее 20%.
Рецидивирующая НРСМТ плохо поддается лечению, и вероятность излечения низка.
Лечение НРСМТ
Целью хирургической операции является удаление максимального количества раковых клеток. Чтобы гарантировать полное удаление всех злокачественных клеток, вместе с опухолью удаляют небольшое количество окружающей ее ткани и близлежащие лимфатические узлы. Пациентам группы низкого риска для лечения может быть достаточно только хирургической операции, если опухоль может быть полностью удалена.
Для лечения НРСМТ, которую нельзя полностью удалить хирургическим путем, может использоваться лучевая терапия. В некоторых случаях облучение проводят перед операцией, чтобы облегчить удаление опухоли.
Химиотерапия предполагает использование сильнодействующих препаратов для уничтожения опухолевых клеток или подавления их роста и образования новых.
 Химиотерапия не так эффективна для лечения НРСМТ. Чаще всего она используется при лечении пациентов группы высокого риска, в том числе пациентов с метастазированием или пациентов, которым не может быть проведена хирургическая операция.
Химиотерапия не так эффективна для лечения НРСМТ. Чаще всего она используется при лечении пациентов группы высокого риска, в том числе пациентов с метастазированием или пациентов, которым не может быть проведена хирургическая операция.Таргетная терапия
Проводятся исследования таргетной терапии для лечения НРСМТ. Препараты таргетной терапии оказывают целенаправленное действие на раковые клетки и блокируют их рост. Некоторые методы лечения являются специфическими для конкретных подтипов НРСМТ. Многие из них изучаются в рамках клинических исследований.
Подтип опухоли Лекарственный препарат Действие Адипоцитарная липосаркома Палбоциклиб Ингибитор киназы Альвеолярная мягкотканная саркома Сунитиниб Ингибитор киназы Периваскулярные эпителиоидно-клеточные опухоли (ПЭКомы) Сиролимус Ингибитор mTOR Воспалительная миофибробластическая опухоль Кризотиниб
ЦеритинибИнгибитор киназы
«Через два года после лечения у нас нет рака, но мы все еще не достигли 5-летней отметки. Я вижу, как мои опасения меняются с течением времени. Пережитый стресс все еще со мной. Боязнь обследований усиливается каждый раз с приближением даты очередного осмотра. Но в основном я сейчас опасаюсь последствий перенесенного лечения, особенно протонной лучевой терапии, поскольку эта технология новая, и мы не знаем, чего ожидать».
Я вижу, как мои опасения меняются с течением времени. Пережитый стресс все еще со мной. Боязнь обследований усиливается каждый раз с приближением даты очередного осмотра. Но в основном я сейчас опасаюсь последствий перенесенного лечения, особенно протонной лучевой терапии, поскольку эта технология новая, и мы не знаем, чего ожидать».
— Мишель, мама Рида
Рид проходил лечение двух редких видов рака, которые затрагивали область позади глаза: рабдомиосаркомы и эктомезенхимомы. В его лечение входили хирургическая операция, химиотерапия, и протонная лучевая терапия.
Жизнь после саркомы мягких тканей
Мониторинг рецидива
Саркомы мягких тканей могут рецидивировать спустя годы после выздоровления. Опухоль может вернуться в то же место (местный рецидив) или в другую часть тела (отдаленный рецидив).
После завершения лечения пациентам нужно будет проходить обследования на предмет рецидива в рамках последующего наблюдения. Врачи дадут конкретные рекомендации по необходимым обследованиям и частоте медицинских осмотров.
Здоровье после рака
Дети, проходившие лечение саркомы мягких тканей, подвержены риску возникновения отдаленных последствий, связанных с терапией. Конкретные проблемы зависят от расположения опухоли и типа терапии.
Долгосрочные эффекты хирургической операции могут включать в себя потерю функции и изменения внешнего вида.
У пациентов, прошедших курс лучевой терапии, могут проявляться нарушения роста, заболевания костей и другие проблемы, связанные с лечением, кроме того, для них повышен риск возникновения вторичного рака.
Пациенты, прошедшие курс системной химиотерапии, должны проходить обследования на наличие отдаленных последствий, связанных с конкретными лекарственными препаратами. У них могут наблюдаться нарушения в работе сердца, повреждение почек, бесплодие, нарушение эндокринных функций; кроме того, есть риск возникновения вторичного рака.
Все бывшие пациенты должны продолжать проходить регулярные обследования и осмотры у врача-терапевта. Для поддержания общего здоровья и профилактики заболеваний рекомендуется придерживаться здорового образа жизни и режима питания.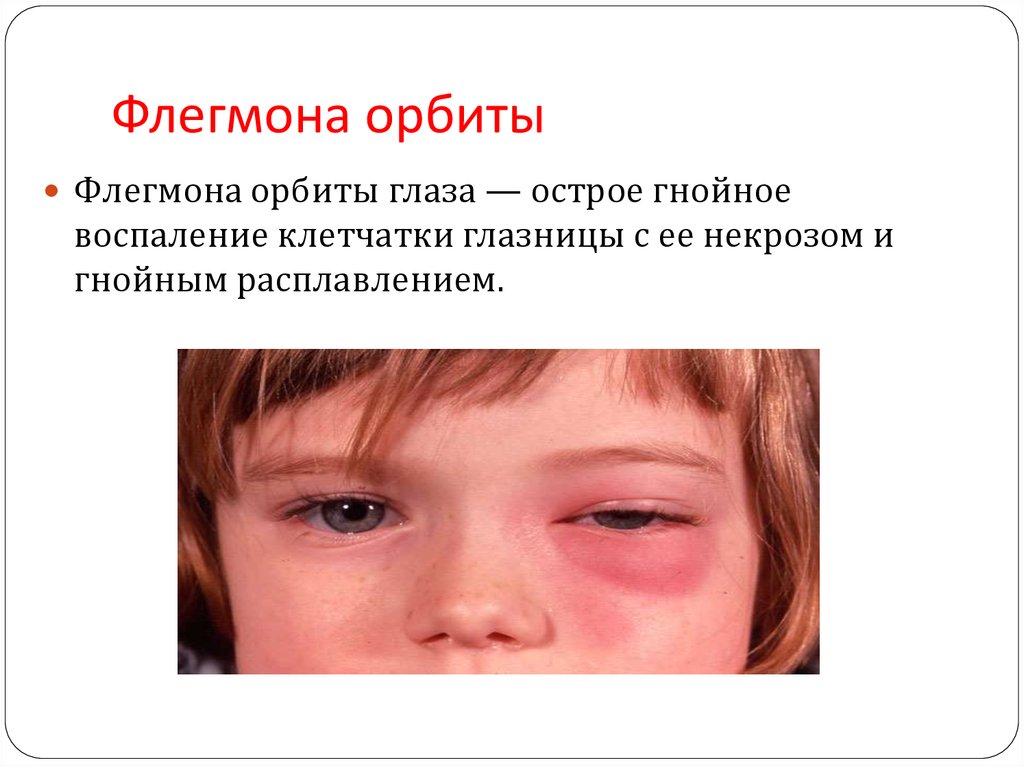
—
Дата изменения: июнь 2018 г.
Альвеолярная рабдомиосаркома у ребенка
Проф. Постовский Сергей
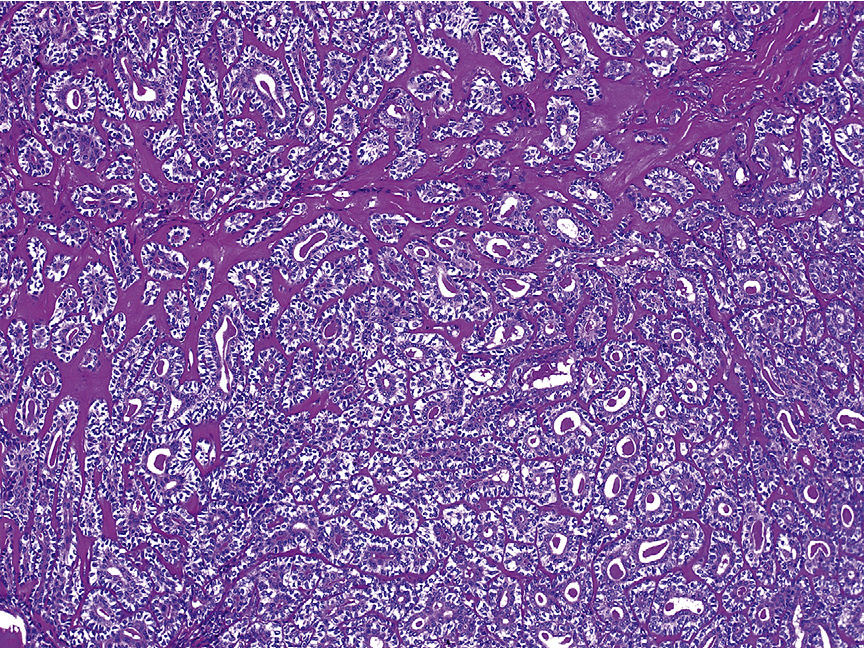
Рабдомиосаркомы относятся к классу опухолевых образований с повышенной злокачественностью. В большинстве случаев заболевание диагностируется у детей. Альвеолярные рабдомиосаркомы составляют четвертую часть всех случаев, они встречаются у пациентов младшего, среднего, подросткового возраста. При изучении альвеолярного образования под микроскопом, его форма напоминает легочные альвеолы. Заболевание локализируется в мышцах ног, рук, в органах малого таза, туловище ребенка.
Что такое альвеолярная рабдомиосаркома?
Альвеолярная рабдомиосаркома – это злокачественная опухоль соединительной ткани, возникающая из скелетных мышечных клеток, которые полностью не дифференцировались. Относится рабдомиосаркома к разряду крайне агрессивных опухолей, для которых характерен быстрый рост, рецидивы и частое метастазирование. Чаще всего дает метастазы в легкие, костный мозг и костные ткани.
Насколько распространена альвеолярная рабдомиосаркома у детей?
На данное заболевание приходится порядка 25 процентов всех случаев диагностирования у детей рабдомосарком. При этом РМС составляют порядка 40% от всех случаев сарком мягких тканей, хотя и встречаются достаточно редко.
Каковы симптомы альвеолярной рабдомиосаркомы?
Проявление заболевания зависит от места дислокации патологического новообразования:
- Опухоли, сформировавшиеся близко к кожным покровам, выделяются при визуальном осмотре. На коже появляется припухлость, ощутимая при пальпации.
- Для образований в глазных орбитах характерно проявление экзофтальма – выпячивания глаза. Дети страдают от двоения, косоглазия.
- При поражениях слухового прохода отмечается появление выделений из ушных раковин, у ребенка ухудшается слух.
- Новообразование, поразившее носовую полость, проявляется в хронической заложенности носа, кровянисто-слизистых выделениях, носовых кровотечениях.

- Поражение мочевого пузыря приводит осложнению мочеиспускания, появлению кровяных телец в моче.
- Опухоль в области брюшины, таза становится причиной частых запоров, болезненных ощущений в животе, приступов тошноты, рвоты.
- Желтуха возникает у ребенка при развитии рабдомиосаркомы в области желчного протока.
- Альвеолярные патологии половой системы приводят к отечности половых органов, кровянистым, слизистым выделениям.
Сложностью диагностирования отличаются новообразования альвеолярного типа, сформировавшиеся в конечностях ребенка. Они имеют аналогичную с ушибами и травмами симптоматику.
Как лечится альвеолярная рабдомиосаркома?
Выбор методов и тактики лечения во многом зависит от размеров образования, степени злокачественности неоплазии, места ее локализации и общего состояния здоровья пациента. В любом случае, перед назначением лечения в клинике Тель Авив Медикал Центр (Ихилов) пациентам проводится комплексная диагностика, включающая в себя иммуногистохимические и генетические тесты, различные виды томографии и биопсию пораженных тканей с последующим их изучением в лабораторных условиях. Это позволяет врачам получить актуальные данные о заболевании и назначить оптимальное лечение.
Это позволяет врачам получить актуальные данные о заболевании и назначить оптимальное лечение.
В основном применяются комбинированные методы лечения, включающие в себя:
- Оперативное вмешательство. Варианты резекции неоплазии могут быть самыми разными, все зависит от места ее локализации. Такой метод лечения считается основным, ведь он позволяет полностью удалить порядка 20% от всех альвеолярных рабдомиосарком. В остальных же случаях даже самые современные техники проведения операций не позволяют полностью избавиться от опухоли. В клинике Ихилов операции по иссечению рабдомиосарком у детей проводит доктор Яир Горчак. Это высококвалифицированный и опытный хирург, который одинаково успешно проводит как традиционные, так и малоинвазивные вмешательства. При этом врачи нашего медицинского центра стараются проводить органосохраняющие операции, что крайне важно для качества жизни прооперированного пациента. В ряде случаев опухоль удаляется с помощью современных роботизированных установок, например, аппарата Да Винчи.
 Это позволяет иссекать опухоль с максимальной точностью. В нашей клинике проводится минимальное ампутирование, при этом пациентам сразу же проводятся операции по реконструкции костной ткани. ТАМС – это единственная клиника, в которой для максимально точного восстановления костных удалений применяется 3D печать.
Это позволяет иссекать опухоль с максимальной точностью. В нашей клинике проводится минимальное ампутирование, при этом пациентам сразу же проводятся операции по реконструкции костной ткани. ТАМС – это единственная клиника, в которой для максимально точного восстановления костных удалений применяется 3D печать. - Лучевая терапия. Это один из основных методов комбинированного лечения альвеолярных рабдомиосарком. Радиотерапия, как правило, проводится после оперативного вмешательства с целью минимизации рисков повторного возникновения недуга. Особенно актуально применение лучевой терапии в тех случаях, когда опухоль из-за особенностей ее расположения не удалось полностью удалить. При проведении лучевой терапии важно сохранить здоровые ткани. В связи с этим подбираются толерантные дозы облучения. В медицинском центре ТАМС маленьким пациентам с диагнозом «альвеолярная рабдомиосаркома» лучевую терапию проводит доктор Осповат Ина. Это один из лучших специалистов не только в Израиле, но и во всем мире.

- Химиотерапия. Большинство рабдомиосарком обладают повышенной чувствительностью к химиотерапевтическим препаратам. Химиотерапия является важной частью комбинированного лечения представленного заболевания. На данный момент широко используется сразу несколько схем химиотерапии, в которых пациентам назначаются разные комбинации из нескольких препаратов. Проводится химиотерапия только в комплексе с оперативным вмешательством. В клинике Ихилов маленьким пациентам с рабдомиосаркомой помогают доктор Дрор Левин, доктор Михаль Министерский и доктор Яир Пелед. Это высококлассные специалисты с огромным опытом работы.
- Иммунотерапия. Стала применяться для лечения данного заболевания относительно недавно, но уже доказала свою эффективность. Иммунотерапия позволяет активировать защитные силы организма, что способствует уничтожению раковых клеток.
Врачи клиники Ихилов находятся в постоянном взаимодействии друг с другом. При лечении маленьких пациентов они обсуждают каждый свой шаг, что позволяет им принимать наиболее эффективные и правильные решения по лечению альвеолярной рабдомиосаркомы.
Какова выживаемость при альвеолярной рабдомиосаркоме у детей?
Процент выживаемости зависит от множества факторов, основным из которых является место локализации образования. Если опухоль можно удалить полностью, то прогноз благоприятный. Кроме того, применение современных методик лечения позволило в целом увеличить пятилетнюю выживаемость маленьких пациентов с рабдомиосаркомой с 35 до 90%.
В клинике Тель Авив Медикал Центр процент выживаемости пациентов с рабдомиосаркомой выше, чем средние показатели по другим клиникам. Возможно это благодаря персонализированному подходу к лечению пациентов, применению новейших методик и использованию самой современной аппаратуры.
Почему выбирают ТАМС?
- У нас работают лучшие онкохирурги в мире, в частности великолепный специалист Яир Пелед, который проводит сложнейшие операции;
- Самое современное диагностическое оборудование и медицинская аппаратура;
- Мы являемся национальным центром по лечению Сарком в Израиле, а таким же опытом по лечению сарком как у нас, не может похвастаться больше ни одна клиника в мире;
- Применение инновационных методик лечения, подтвердивших свою эффективность на практике;
- Постоянное участие в международных медицинских конференциях;
- Хороший процент выживаемости пациентов даже с самыми тяжелыми раковыми заболеваниями;
- Сотрудничаем с проверенными благотворительными фондами и оказываем помощь по сбору денежных средств на лечение детей с онкологией.

Протокол лечения Лейкемия (PDF)
Протокол лечения Лейкоз (PDF)
Протокол лечения Десмопластическая мелкоклеточная опухоль(PDF)
Протокол лечения Саркома Юинга(PDF)
Протокол лечения Лимфома Ходжкина (PDF)
Протокол лечения Глиомы низкой степени злокачественности(PDF)
Протокол лечения Медуллобластома(PDF)
Протокол лечения Нейробластома(PDF)
Протокол лечения Неходжкинская лимфома(PDF)
Протокол лечения Остеосаркома(PDF)
Протокол лечения Ретинобластома(PDF)
Протокол лечения Рабдомиосаркома(PDF)
Врачи:
Проф. Сергей Постовский
Онколог, ведущий специалист в области детской онкологи солидных опухолей и Саркоме
Доктор Дрор Левин
Онколог, ведущий специалист в области детской гемотоонкологии и онкологи солидных опухолей, Саркоме
Проф.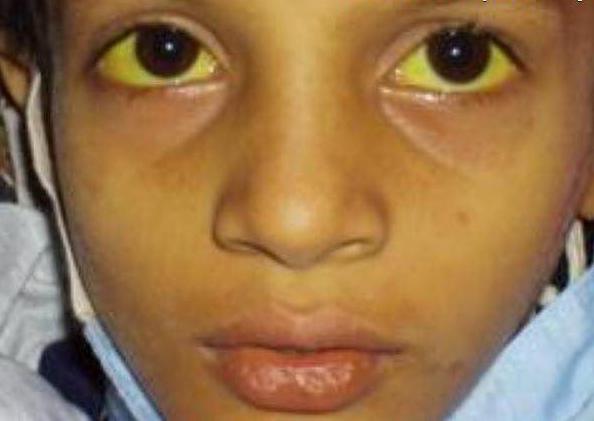 Амос Торен
Амос Торен
Онколог, руководитель отделения Педиатрической гемато-онкологии и Трансплантации костного мозга
Проф. Ронит Эльхасид
Онколог, детский онкогематолог, заведующая отделением
Доктор Галь Гольдштейн
Онколог, заведующий отделением детской гематоонкологии
Рабдомиосаркома мягких тканей – диагностика и особенности лечения в клинике «Евроонко»
Рабдомиосаркома — один из вариантов злокачественных новообразований мягких тканей (сарком). Она диагностируется у людей любого возраста, но чаще выявляется у детей дошкольного и раннего школьного возраста. Чаще всего единственным симптомом заболевания является наличие безболезненной опухоли, которая ошибочно расценивается как доброкачественное новообразование. Без своевременного лечения прогноз крайне неблагоприятный — рабдомиосаркомы быстро прогрессируют и дают метастазы.
Общая информация
Саркомы мягких тканей — редкие заболевания в онкологии. Под мягкими понимают все ткани организма, которые развиваются из зародышевой мезенхимы и нейроэктодермы: гладкую и поперечно-полосатую мускулатуру, сосуды, связки и сухожильный аппарат, хрящевую и жировую ткани, а также периферические нервы. Саркомы объединяют в себе около 30 различных морфологических вариантов опухолей и составляют всего лишь 1% от всех злокачественных новообразований.
Саркомы объединяют в себе около 30 различных морфологических вариантов опухолей и составляют всего лишь 1% от всех злокачественных новообразований.
Рабдомиосаркома — злокачественное новообразование, развивающееся из клеток-предшественниц поперечно-полосатой (скелетной) мускулатуры. В детской онкологии она рассматривается как одно из самых злокачественных новообразований с неблагоприятным прогнозом. Рабдомиосаркома составляет около 4% от всех опухолей у детей, при этом 60-70% клинических случаев приходится на возраст до 10 лет. Значительно реже встречается заболевание у подростков и взрослых лиц.
Причины и механизм развития
Точные причины появления рабдомиосаркомы остаются неизвестными. По мнению ряда авторов, ведущий фактор в развитии заболевания — наследственная предрасположенность. К второстепенным причинам появления злокачественного новообразования относят:
- влияние радиационного излучения;
- воздействие химических, пищевых и промышленных канцерогенов;
- врожденные и приобретенные иммунодефицитные состояния;
- травмы мягких тканей;
- наличие вредных привычек, пассивное курение.

Под влиянием одного или нескольких перечисленных факторов происходят клеточные мутации, которые не поддаются контролю иммунной системы организма. На начальных стадиях рабдомиосаркома представляет собой микроскопический узел, состоящий из атипичных (видоизмененных) клеток. В дальнейшем происходит их бесконтрольное деление, что и приводит к увеличению злокачественного новообразования.
Большая часть гистологически подтвержденных рабдомиосарком имеет крайне быстрый рост и агрессивное течение с инвазией в окружающие здоровые ткани. С морфологической точки зрения проблема злокачественных новообразований заключается в отсутствии у них капсулы, отграничивающей опухоль. Хоть рабдомиосаркома и имеет четкие контуры, но прогрессирование заболевания и разрастание опухоли всегда сопровождается инвазией и инфильтрацией окружающих здоровых тканей. Рост опухолевого узла происходит несколькими путями: в толщу поперечно-полосатой мускулатуры, по межмышечным пространствам, а также вдоль фасций (мышечные футляры), нервов или сосудов.
Виды
В клинической практике выделяют три типа рабдомиосарком: эмбриональная, альвеолярная и плеоморфная. Эмбриональный тип опухоли встречается чаще остальных и, как правило, диагностируется у младенцев и детей до 3-5 лет. Типичная локализация такой рабдомиосаркомы — область головы и шеи, мочевой пузырь, влагалище, предстательная железа и яички.
Альвеолярная опухоль встречается у подростков и взрослых. Обычно она располагается в области крупных мышц туловища и конечностей (чаще на бедре или голени). Плеоморфная рабдомиосаркома может расти на любой части тела, но чаще всего появляется на нижних конечностях. Диагностируется этот тип злокачественного новообразования преимущественно у взрослых.
Классификации
Существует несколько классификаций рабдомиосарком. Наиболее полную информацию о характере и распространенности процесса имеет международная ТNM-классификация:
Т — описание первичной опухоли
- Тх — недостаточно данных для оценки злокачественного новообразования
- Т1 — опухоль не более 5 см в любом из измерений; Т1а — расположена поверхностно, Т1b — находится глубоко в толще здоровых тканей;
- Т2 — рабдомиосаркома более 5 см в наибольшем измерении; подгруппы Т2а и Т2b имеют схожие критерии;
N — регионарные (расположенные вблизи от опухоли) лимфоузлы
- Nx — недостаточно лабораторно-инструментальных данных для оценки поражения лимфатических узлов;
- N0 — нет метастазов в регионарных лимфоузлах;
- N1 — есть признаки метастазирования в один или более лимфатический узел;
M — отдаленные метастазы в другие системы органов
- Mx — нет данных об отдаленном метастазировании;
- M0 — отдаленный метастатический процесс отсутствует;
- M1 — выявлены отдаленные метастазы.

Еще одна классификация рабдомиосарком — клиническая. Она учитывает степень распространенности злокачественного новообразования и возможность хирургического лечения. Клиническая классификация подразделяет всех пациентов с рабдомиосаркомами на 4 группы:
- 1 группа — злокачественный процесс полностью локализован, регионарные или отдаленные метастазы отсутствуют, опухоль поддается хирургическому иссечению;
- 2 группа — рабдомиосаркома имеет локализованный рост, но не подлежит полному удалению по результатам гистологического исследования (по краю иссечения опухоли имеются атипичные клетки), имеются метастазы в регионарных лимфатических узлах;
- 3 группа — полное удаление опухоли невозможно, что определяется невооруженным глазом (например, врастание в крупные сосуды и нервы), признаки отдаленного метастазирования отсутствуют;
- 4 группа — хирургическое лечение невозможно или не принесет положительного результата, имеются отдаленные метастазы.

В зависимости от степени дифференцировки и зрелости клеток, составляющих опухоль, выделяют два типа рабдомиосарком: высоко- и низкодифференцированные. Первый тип опухолей, как правило, имеет более благоприятный прогноз. В то же время, рабдомиосаркомы с низкой степенью дифференцировки отличаются крайне агрессивным течением и быстро дают метастазы в регионарные лимфатические узлы и другие органы.
Оценка злокачественности проводится врачом-патоморфологом во время гистологического исследования по специальной классификации Grade. Она отражает степень визуальной схожести опухоли с нормальной поперечно-полосатой мускулатурой. Чем меньше клетки злокачественного новообразования похожи на мышечные, тем ниже дифференцировка и выше злокачественность рабдомиосаркомы. Высокодифференцированными считаются опухоли Grade 1, все остальные относятся к саркомам средней или низкой степени зрелости.
Важное клиническое значение имеет разделение рабдомиосарком области головы и шеи на две группы: параменингеальные и непараменингеальные. К первому типу относятся злокачественные опухоли, локализованные в полости носа, уха или носоглотки, а также в крылонебной или подвисочной ямке, ко второму типу — все остальные.
К первому типу относятся злокачественные опухоли, локализованные в полости носа, уха или носоглотки, а также в крылонебной или подвисочной ямке, ко второму типу — все остальные.
Симптомы
Клинические проявления рабдомиосаркомы зависят от нескольких факторов:
- локализация опухоли;
- размеры и степень распространенности процессов;
- возраст пациента.
На ранних стадиях заболевание не имеет каких-либо признаков. Характерные клинические симптомы появляются при росте рабдомиосаркомы, когда ее можно обнаружить невооруженным глазом или она начинает сдавливать окружающие здоровые ткани.
Наиболее частой причиной обращения за медицинской помощью становится появление одиночной безболезненной опухоли на теле. Типичная локализация рабдомиосаркомы — лицо и шея, передняя и задняя поверхность бедра, область икроножных мышц, верхняя и средняя треть руки. Примерно у 2/3 пациентов факт наличия прощупываемой опухоли является первым и единственным симптомом заболевания.
При внимательном ощупывании можно определить следующие признаки злокачественного новообразования:
- округлая или овальная форма;
- упруго- или плотноэластическая консистенция;
- ровная поверхность;
- четкие контуры;
- несмещаемость;
- безболезненность при пальпации (прощупывании).
При поверхностной локализации рабдомиосаркомы в мышцах конечности возможно небольшое ее смещение под пальцами в поперечном направлении в обе стороны. При сокращении мускулатуры опухоль становится полностью неподвижной. В случае межмышечного расположения злокачественного новообразования ощупывание возможно только при полном расслаблении конечности, при сокращении мышц рабдомиосаркома теряет свои очертания.
На начальных стадиях кожа над пораженной областью не изменена. В дальнейшем появляется местное повышение температуры, незначительное покраснение и отечность. С ростом рабдомиосаркомы кожа над ней истончается, приобретает восковой блеск и имеет выраженный сосудистый рисунок. На поздних стадиях она может приобретать багрово-синюшный оттенок. При прорастании злокачественного новообразования в подкожно-жировую клетчатку и кожу или распаде опухоли может наблюдаться изъязвление кожных покровов, кровоточивость, незаживляемость ран.
На поздних стадиях она может приобретать багрово-синюшный оттенок. При прорастании злокачественного новообразования в подкожно-жировую клетчатку и кожу или распаде опухоли может наблюдаться изъязвление кожных покровов, кровоточивость, незаживляемость ран.
При прогрессировании заболевания у части пациентов также появляются жалобы на боль или нарушение функции пораженной части тела. Это связано со сдавлением или врастанием в сосудисто-нервные пучки, прорастанием в капсулу сустава или надкостницу.
В случае локализации опухоли в области ЛОР-органов могут появиться неспецифические симптомы в виде заложенности в ушах, затруднения носового дыхания, необильных носовых кровотечений и других. Часто поражение ЛОР-органов расценивается как инфекционное или аллергическое заболевание, что приводит к позднему выявлению злокачественного процесса.
На поздних стадиях рабдомиосаркомы появляются симптомы раковой интоксикации. Они обусловлены ростом опухоли, метастазированием в органы и попаданием продуктов ее распада в кровь. Среди клинических проявлений раковой интоксикации — снижение веса вплоть до истощения, слабость, потеря аппетита, расстройство работы желудочно-кишечного тракта, анемия.
Среди клинических проявлений раковой интоксикации — снижение веса вплоть до истощения, слабость, потеря аппетита, расстройство работы желудочно-кишечного тракта, анемия.
Диагностика
Первый этап обследования — сбор жалоб, анамнеза и физикальный осмотр пациента. Важное клиническое значение имеют данные о давности обнаружения опухоли пациентом и темпе ее роста. Если скорость роста рабдомиосаркомы увеличилась, обязательно уточняют предрасполагающие факторы (травма, пункция или биопсия новообразования). После опроса врач ощупывает новообразование и мягкие ткани вокруг него, а также регионарные лимфатические узлы.
Для визуализации опухоли используются следующие методы инструментальной диагностики:
- рентгенография — прицельные «мягкие» рентгенограммы позволяют определить тень опухоли, гомогенность (однородность) и характер контуров новообразования;
- УЗ-исследование мягких тканей — простой и доступный метод выявления как первичного очага и его характера, так и метастатического поражения лимфатических узлов;
- рентгеновская компьютерная томография — метод дает возможность получить четкое изображение не только злокачественного новообразования, но и оценить его взаимоотношение с окружающими тканями;
- магнитно-резонансная томография — исследование помогает получить наиболее четкую картину мягких тканей и сосудисто-нервных пучков в зоне поражения.
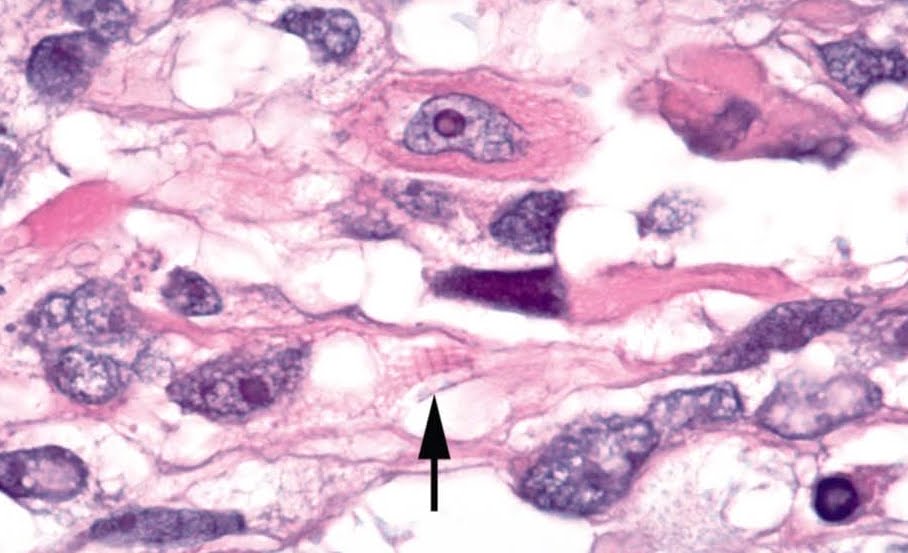
Обязательным является гистологическое подтверждение диагноза. Для этого могут использоваться различные методы забора материала: пункция опухоли для цитологического исследования, прицельная трепанбиопсия под УЗИ-контролем, ножевая биопсия. Наименьшей информативностью среди них обладает простая пункция, т.к. цитологический метод не во всех случаях позволяет определить злокачественную природу и степень дифференцировки опухолевого образования.
Для выявления отдаленных метастазов используются методы УЗИ-диагностики (органы брюшной полости и забрюшинного пространства, лимфоузлы), рентгенографии (органы грудной клетки, кости скелета) и томографии (органы грудной и брюшной полости, костная система).
Лечение
Выбор терапевтической тактики подбирают индивидуально. Врачом учитывается множество факторов, в первую очередь, возраст пациента, гистологический тип, локализация и размеры злокачественного новообразования, а также стадия онкологического процесса.
Для лечения рабдомиосарком используются следующие методы:
- хирургический — иссечение злокачественного новообразования;
- химиотерапия — курсы препаратов, обладающих цитостатическим действием;
- лучевая терапия — облучение как самой опухоли, так и очагов метастатического поражения;
- комбинированный — использование нескольких методов терапии.

Несмотря на постоянное совершенствование методик лучевой и химиотерапии, хирургическое вмешательство занимает ведущую роль в тактике лечения. Единственная причина отказа в операции — выявление рабдомиосаркомы в запущенной стадии, когда имеются отдалённые метастазы. Однако даже в этом случае могут проводиться паллиативные (вспомогательные) операции, например, при больших размерах опухоли, значительно нарушающей повседневную активность пациента.
Хирургические вмешательства также не применяются при рабдомиосаркомах параменингеальной локализации из-за высокого риска повреждения жизненно-важных анатомических структур. Во всех остальных случаях операция является основным способом лечения.
Цель хирургического вмешательства заключается в широком иссечении злокачественного новообразования или «блочной» резекции. Обязательным условием является соблюдение принципа футлярности — опухоль, растущая в пределах мышечно-фасциального ложа, должна быть удалена вместе с мышцей и фасцией, ее покрывающей. Там, где из-за анатомических особенностей нельзя соблюсти этот принцип, оптимальным считается отступление не менее, чем на 5 см от края опухоли. Это связано с тем, что на небольшом удалении от основного очага в условно «здоровых тканях» могут находиться микроскопические узелки злокачественных клеток. Если их не удалить, то риск рецидива существенно увеличится.
Там, где из-за анатомических особенностей нельзя соблюсти этот принцип, оптимальным считается отступление не менее, чем на 5 см от края опухоли. Это связано с тем, что на небольшом удалении от основного очага в условно «здоровых тканях» могут находиться микроскопические узелки злокачественных клеток. Если их не удалить, то риск рецидива существенно увеличится.
Химиотерапия может выступать как самостоятельный метод лечения, так и входить в состав комплексной терапии. В комбинации с лучевой терапией она применяется у детей и взрослых с рабдомиосаркомами параменингеальной локализации.
Неоадъювантная (предоперационная) химиотерапия назначается пациентам с большими рабдомиосаркомами для уменьшения их размеров и снижения риска послеоперационного рецидивирования.
Адъювантная (послеоперационная) химиотерапия не является обязательной и не проводится пациентам с местно-распространенным процессом и неблагоприятным прогнозом после хирургического вмешательства. Она используется для стабилизации онкологического процесса и уменьшения размеров опухоли, не поддающейся полному иссечению. Возможность проведения адъювантной химиотерапии обычно рассматривается у пациентов молодого возраста с поверхностно или глубоко расположенными опухолями больших размеров, которые по данным гистологического исследования имеют высокую степень злокачественности.
Возможность проведения адъювантной химиотерапии обычно рассматривается у пациентов молодого возраста с поверхностно или глубоко расположенными опухолями больших размеров, которые по данным гистологического исследования имеют высокую степень злокачественности.
Осложнения и прогноз
Прогноз заболевания во многом зависит от типа и размеров рабдомиосаркомы, своевременности обращения за медицинской помощью и объема лечения. Злокачественное новообразование характеризуется агрессивным деструктивным ростом, а также быстрым регионарным и отдаленным метастазированием по лимфатическим или кровеносным сосудам.
При раннем выявлении заболевания и комплексном лечении прогноз благоприятный — у 75-80% пациентов удается добиться полного излечения или пятилетней ремиссии. При больших размерах рабдомиосаркомы нередко приходится прибегать к тяжелым инвалидизирующим операциям. Однако, даже после комплексного лечения риск рецидива заболевания остается высоким.
При обнаружении отдаленных метастазов прогноз неблагоприятный. В таких случаях проводится симптоматическое лечение, направленное на улучшение качества жизни.
В таких случаях проводится симптоматическое лечение, направленное на улучшение качества жизни.
В «Евроонко» лечением такого тяжелого заболевания, как рабдомиосаркома занимаются опытные специалисты. Благодаря мощной материально-технической базе клиники и наличию квалифицированного персонала, нам удается достигать хороших результатов даже в самых тяжелых случаях.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Лечение Рабдомиосаркомы — методы лечения, цены, отзывы
Отлично, последний шаг!
Последний шаг до вашей скидки 100 € и стоимости лечения
ИМЯ
Номер телефона
ВВЕДИТЕ СВОЙ LOGIN TELEGRAM
ВВЕДИТЕ СВОЙ НОМЕР ТЕЛЕФОНА TELEGRAM
ВВЕДИТЕ СВОЙ НОМЕР ТЕЛЕФОНА VIBER
ВВЕДИТЕ СВОЙ НОМЕР ТЕЛЕФОНА WHATSAPP
от €99800
€100000
Ваша скидка: €200
Испанский околог-иммунолог подготовит индивидуальную программу иммунотерапии.
Врач-консультант подберет лучшего специалиста, сделает для вас индивидуальное ценовое предложение и поможет на всех этапах организации и прохождения иммунотерапии.
от €1800
€2000
Ваша скидка: €200
Турецкий околог-иммунолог подготовит индивидуальную программу иммунотерапии.
Врач-консультант подберет лучшего специалиста, сделает для вас индивидуальное ценовое предложение и поможет на всех этапах организации и прохождения иммунотерапии.
от €19800
€20000
Ваша скидка: €200
Немецкий онколог-иммунолог подготовит индивидуальную программу иммунотерапии.
Врач-консультант подберет лучшего специалиста, сделает для вас индивидуальное ценовое предложение и поможет на всех этапах организации и прохождения иммунотерапии.
от €4800
€5000
Ваша скидка: €200
Турецкий лучевой терапевт подготовит индивидуальную программу лучевой терапии
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и прохождения лучевой терапии.
от €6800
€7000
Ваша скидка: €200
Израильский лучевой терапевт составит индивидуальную программу лучевой терапии.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и прохождения лучевой терапии.
от €6800
€7000
Ваша скидка: €200
Немецкий врач-лучевой терапевт составит индивидуальную программу лучевой терапии.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и прохождения лучевой терапии.
от €6800
€7000
Ваша скидка: €200
Испанский врач-лучевой терапевт составит индивидуальную программу лучевой терапии.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и прохождения лучевой терапии.
от €1800
€2000
Ваша скидка: €200
Турецкий пластический хирург составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €7800
€8000
Ваша скидка: €200
Немецкий пластический хирург составит индивидуальную программу операции.

Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €2800
€3000
Ваша скидка: €200
Испанский пластический хирург составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €3800
€4000
Ваша скидка: €200
Израильский пластический хирург составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €7800
€8000
Ваша скидка: €200
Турецкий хирург-ортопед составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €9800
€10000
Ваша скидка: €200
Израильский хирург-ортопед составит индивидуальную программу операции.

Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €9800
€10000
Ваша скидка: €200
Немецкий хирург-ортопед составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €6800
€7000
Ваша скидка: €200
Итальянский хирург-ортопед составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €4800
€5000
Ваша скидка: €200
Литовский хирург-ортопед составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €4800
€5000
Ваша скидка: €200
Польский хирург-ортопед составит индивидуальную программу операции.

Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €800
€1000
Ваша скидка: €200
Украинский хирург-ортопед составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €5800
€6000
Ваша скидка: €200
Испанский хирург-ортопед составит индивидуальную программу операции.
Врач-консультант подберет лучшего специалиста и поможет на всех этапах организации и проведения оперативного лечения.
от €14800
€15000
Ваша скидка: €200
Турецкий нейрохирург изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык. Мы поможем с организацией лечения в вашей стране.
от €9800
€10000
Ваша скидка: €200
Испанский нейрохирург изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык. Мы поможем с организацией лечения в вашей стране.
от €19800
€20000
Ваша скидка: €200
Израильский нейрохирург изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык. Мы поможем с организацией лечения в вашей стране.
от €19800
€20000
Ваша скидка: €200
Немецкий нейрохирург изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык. Мы поможем с организацией лечения в вашей стране.
Мы поможем с организацией лечения в вашей стране.
от €4800
€5000
Ваша скидка: €200
Турецкий хирург изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык. Мы поможем с организацией лечения в вашей стране.
от €6800
€7000
Ваша скидка: €200
Немецкий хирург изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык. Мы поможем с организацией лечения в вашей стране.
от €4800
€5000
Ваша скидка: €200
Испанский хирург изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык.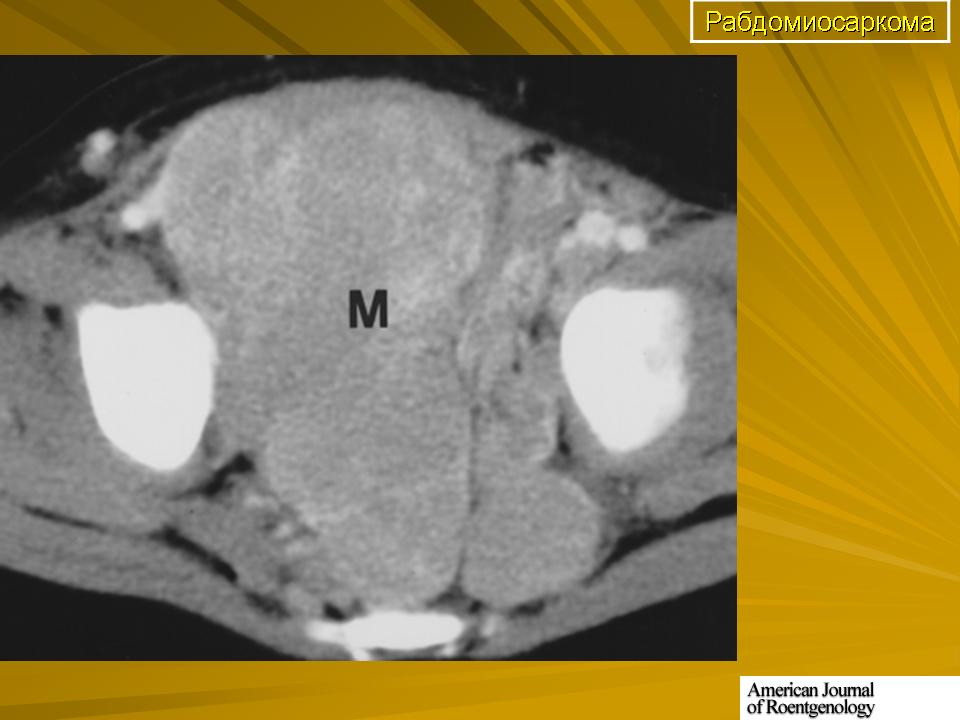 Мы поможем с организацией лечения в вашей стране.
Мы поможем с организацией лечения в вашей стране.
от €6800
€7000
Ваша скидка: €200
Израильский врач изучит медицинскую ситуацию и даст рекомендации по лечению.
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, а при необходимости предоставит перевод онлайн-консультации на английский язык. Мы поможем с организацией лечения в вашей стране.
от €400
€600
Ваша скидка: €200
Немецкий врач детально изучит вашу ситуацию и ответит на все вопросы
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, и заранее обсудить готовность врача ответить на все ваши вопросы
от €200
€400
Ваша скидка: €200
Турецкий врач детально изучит вашу ситуацию и ответит на все вопросы
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, и заранее обсудить готовность врача ответить на все ваши вопросы
от €700
€900
Ваша скидка: €200
Израильский врач детально изучит вашу ситуацию и ответит на все вопросы
Врач-консультант подберет лучшего специалиста, подготовит медицинскую документацию, и заранее обсудить готовность врача ответить на все ваши вопросы
После изучения Вашей ситуации врач сделает индивидуальное ценовое предложение.

Врач-консультант ответит на все ваши вопросы о стоимости лечения, выборе врача и полностью организует лечение за границей.
Саркомы мягких тканей и редкие мягкотканные опухоли (краткая информация)
В этом тексте Вы получите важную информацию о саркомах мягких тканей и об опухолях мягких тканей: как часто ими заболевают дети, какие бывают типы опухолей и как может протекать болезнь, почему этот вид рака появляется у детей, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Dipl. Biol. Maria Yiallouros, Dr. med. Stefanie Kube, erstellt am 2009/05/19, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Ewa Koscielniak, Переводчик: Dr. Maria Schneider, Последнее изменение: 2020/09/24
DOI: 10.1591/poh.patinfo.weichteiltumor.kurz.20101215
Оглавление
- Что такое саркомы мягких тканей и редкие мягкотканные опухоли?
- Как часто у детей встречаются саркомы мягких тканей?
- Какие бывают виды опухоли?
- Где может вырасти опухоль?
- Почему дети заболевают саркомами мягких тканей?
- Какие бывают симптомы болезни?
- Как ставят диагноз?
- Как составляют план лечения?
- Как лечат опухоли мягких тканей?
- По каким протоколам и регистрам лечат детей?
- Какие шансы вылечиться от саркомы/опухоли мягких тканей?
Что такое саркомы мягких тканей и редкие мягкотканные опухоли?
Медицинский термин саркомы мягких тканей (их ещё называют злокачественными мягкотканными опухолями) обозначает группу злокачественных опухолей, которые начинают расти в мускулах, в связках, в суставах или в нервах [нервная ткань]. Все эти болезни объединяет то, что злокачественное изменение (мутация) начинается в клетках-родоначальниках мягких тканей [мягкие ткани].
Все эти болезни объединяет то, что злокачественное изменение (мутация) начинается в клетках-родоначальниках мягких тканей [мягкие ткани].
К мягким тканям относятся самые разные типы тканей: мускулы, жировые и соединительные ткани, а также ткани периферической нервной системы. Поэтому существует очень много разных типов/видов сарком мягких тканей и редких мягкотканных опухолей. Между собой разные виды сарком отличаются не только по своей микроскопической структуре [гистологический] и по типу клеток, из которых они выросли, но также и по частоте заболеваемости. Медики говорят о разном биологическом поведении. То есть разные типы опухолей ведут себя неодинаково: они по разному вырастают в организме (дают метастазы) и по разному реагируют на лечение, например, на химиотерапию [химиотерапия].
Большинство видов саркомы мягких тканей начинает очень быстро расти и распространяться по всему организму. Если их не лечить, то буквально через несколько недель или месяцев ребёнок может умереть.
Как часто у детей встречаются саркомы мягких тканей?
В детской онкологии саркомы мягких тканей составляют примерно 6,6%. В группе болезней „сόлидные опухоли“ у детей и подростков [солидная опухоль] они занимают третье место по распространённости (после опухолей ЦНС и нейробластом).
Ежегодно в Германии саркомами тягких тканей заболевают примерно 140 детей и подростков. Чаще всего это дети в возрасте до пяти-шести лет. По статистике средний возраст больных — 6 лет. Мальчики болеют немного чаще, чем девочки (соотношение 1,2:1). Нужно сказать, что у разных видов опухолей мягких тканей есть большие возрастные отличия. Также в зависимости от конкретного вида опухоли меняется соотношение полов (заболевших мальчиков и девочек).
Какие бывают виды опухоли?
Виды опухолей мягких тканей, которые встречаются чаще всего у детей (возраст включительно до 21 года), это:
- рабдомиосаркома (сокращённо РМС) : 57%
- семействоопухолей, родственных саркоме Юинга [внекостная саркома Юинга (её ещё называют экстраоссальная саркома Юинга) / периферические примитивные нейроэктодермальные опухоли (сокращённо ППНЭО; не путать с ПНЭО головного мозга!)]: 10%
- синовиальная саркома: 8 %
- злокачественная периферическая шванома (злокачественная опухоль нервных оболочек): 4%
- фиброматоз: 2%
- недифференцированная саркома: 2%
Кроме этих видов бывают саркомы мягких тканей, которые встречаются очень редко. Рабдомиосаркомы, которые встречаются достаточно часто, можно внутри себя поделить на „классические эмбриональные рабдомиосаркомы“ и „альвеолярные рабдомиосаркомы“. Специалисты делят их в зависимости от конкретной микроскопической структуры опухолевой ткани и от того, как растёт опухоль.
Рабдомиосаркомы, которые встречаются достаточно часто, можно внутри себя поделить на „классические эмбриональные рабдомиосаркомы“ и „альвеолярные рабдомиосаркомы“. Специалисты делят их в зависимости от конкретной микроскопической структуры опухолевой ткани и от того, как растёт опухоль.
(Когда в медицинском термине используется слово „эмбриональный“, это не значит, что процесс начинался в эмбриональном (то есть внутриутробном) периоде развития ребёнка. Здесь слово „эмбриональный“ описывает конкретный тип ткани, из которой выросла опухоль). Название „альвеолярный“ означает, что внешний вид опухоли напоминает пузырьки, как в лёгочных альвеолах. То есть название „альвеолярный“ также описывает свойства/структуру ткани опухоли.)
Где может вырасти опухоль?
Саркомы мягких тканей и опухоли мягких тканей в принципе могут вырасти в любом месте организма. Так как эти ткани находятся у нас повсюду.
Часто опухоли начинают расти вдоль конкретной анатомической структуры, например по ходу мышечных оболочек, связок или кровеносных сосудов. В это время опухолевые клетки [клетка] могут отделяться от самой опухоли. И через кровеносные сосуды или лимфатические сосуды они могу попадать в разные части организма. Там, куда они попали, клетки оседают и начинают размножаться. Так начинают вырастать метастазы. Если у ребёнка опухоль в мягких тканях, то чаще всего метастазы вырастают в лёгких, в соседних лимфоузлах [лимфатические узлы] и в скелете. Но метастазы также могут появляться и в любом другом органе.
В это время опухолевые клетки [клетка] могут отделяться от самой опухоли. И через кровеносные сосуды или лимфатические сосуды они могу попадать в разные части организма. Там, куда они попали, клетки оседают и начинают размножаться. Так начинают вырастать метастазы. Если у ребёнка опухоль в мягких тканях, то чаще всего метастазы вырастают в лёгких, в соседних лимфоузлах [лимфатические узлы] и в скелете. Но метастазы также могут появляться и в любом другом органе.
Когда мы говорим о саркомах мягких тканей и редких мягкотканных опухолях, то конкретный вид опухоли влияет на то, где именно вырастает опухоль и как она растёт:
Место возникновения и характер роста мягкотканных сарком и редких опухолей мягких тканей зависят от вида опухоли. Так, хотя рабдомиосаркома может развиться практически в любом органе, наиболее часто они встречаются в области головы и шеи, половых органов и мочевыводящих путей и в конечностях. Кроме того, характер альвеолярных рабдомиосарком более агрессивный, чем эмбриональных, что означает более быстрый рост и, как правило, более быстрое распространение по кровеносным и лимфатическим путям. Вероятность рецидива альвеолярных рабдомиосарком также выше, чем эмбриональных.
Вероятность рецидива альвеолярных рабдомиосарком также выше, чем эмбриональных.
Внекостные саркомы Юинга и периферические примитивные нейроэктодермальные опухоли, напротив, чаще поражают туловище и конечности. Синовиальные саркомы развиваются прежде всего в конечностях вблизи суставов, а также в области головы и шеи. Оба вида опухоли склонны к быстрому метастазированию.
Почему дети заболевают саркомами мягких тканей?
Причины возникновения мягкотканных сарком и редких опухолей мягких тканей до настоящего времени остаются невыясненными. Предполагается, что они исходят из незрелых клеток соединительной мягкой ткани. В профессиональной медицинской речи они называются „мезенхимальные стволовые клетки“. Перерождение клеток в большинстве случаев происходит ещё до рождения.
Есть указания на определённые факторы, которые способствуют развитию сарком мягких тканей. Так, в некоторых семьях можно наблюдать частые случаи развития рабдомиосарком. Если в семье у кого-то была карцинома, то у детей повышается риск заболеть рабдомиосаркомой. Эти данные указывают на генетическую [генетический] обусловленность развития заболевания. Примером такой предрасположенности является заболевание нейрофиброматозом, при котором отмечено увеличение частоты развития опухолей оболочек периферических нервов.
Эти данные указывают на генетическую [генетический] обусловленность развития заболевания. Примером такой предрасположенности является заболевание нейрофиброматозом, при котором отмечено увеличение частоты развития опухолей оболочек периферических нервов.
Тем не менее, у большинства пациентов с саркомами мягких тканей и редкими мягкотканными опухолями никаких предрасполагающих факторов выявить не удается.
Какие бывают симптомы болезни?
Признаки заболевания (симптомы) при мягкотканной саркоме зависят от местоположения и распространённости опухоли и поэтому могут быть очень разнообразными. Мы назовём некоторые примеры наиболее частых симптомов болезни:
- мягкотканные саркомы и опухоли, расположенные поверхностно часто вызывают отёк, который увеличивается и вызывает боль. Нередко оба симптома ошибочно расценивают как результат травмы, например при занятиях спортом. При опухоли эти симптомы отличаются прежде всего тем, что ведут к нарушению функции поражённого органа — например, к ограничению подвижности руки или ноги.

- мягкотканные саркомы и опухоли, расположенные в области глазницы поначалу могут выглядеть как безболезненное выбухание кнаружи глазного яблока (и отёк век; в дальнейшем, за счёт местного сдавления, присоединяются боли. Возможно также нарушение зрения.
- мягкотканные саркомы и опухоли расположенные в области носа, нередко могут задолго до постановки правильного диагноза проявляться заложенностью носа и насморком.
- при поражении основания черепа нарушаются функции черепно-мозговых нервов, что, например, может проявляться двоением в глазах или параличом лицевого нерва.
- опухоли мочевыводящих путей и половых органов могут проявляться, когда есть общее нарушение самочувствия, запоры и/или нарушения пассажа мочи, вагинальные кровотечения, кровь в моче [моча] и боли. Но появляются они уже тогда, когда опухоль уже очень большая.
Опухоли в других областях тела часто можно заметить только если можно прощупать или увидеть опухолевую массу, (например, при рутинном осмотре у педиатра или если делают дигностику по снимкам [методы исследования по снимкам], например, ультразвуковое исследование). Эти опухоли долго не вызывают жалоб, и больные дети чувствуют себя хорошо.
Эти опухоли долго не вызывают жалоб, и больные дети чувствуют себя хорошо.
Разумеется, описанные здесь жалобы у ребёнка или подростка не всегда означают наличие мягкотканной саркомы или другой злокачественной опухоли. Тем не менее, целесообразно проконсультироваться с педиатром, чтобы досконально выяснить причины, вызвавшие эти симптомы.
Полезно знать: При необходимости педиатр должен направить пациента в клинику, специализирующуюся на онкологических заболеваниях у детей и подростков. Первичная диагностика (исследования по снимкам, биопсия), проведённая вне такой клиники, часто является недостаточной и может негативно повлиять на планирование терапии и прогноз пациента (то есть на его шансы выздороветь).
Как ставят диагноз?
Если у ребёнка подозревают саркому мягких тканей, то полное обследование проводят специалисты разного профиля. Во-первых, они должны подтвердить диагноз, действительно ли у ребёнка эта опухоль. Во-вторых, если диагноз подтверждается, они должны сказать, какой конкретный тип опухоли у ребёнка и насколько болезнь успела распространиться по организму.
Вся схема работы специалистов расписана в в протоколах „CWS-Guidance“ и „Cooperativen Weichteilsarkom Studiengruppe“ Общества Детских Онкологов и Гематологов (GPOH). Эта схема работы является обязательной, чтобы оптимально пролечить ребёнка по этим протоколам и дать прогноз. Более подробно о руководстве «CWS Guidance» мы расскажем ниже.
Исследования по снимкам
Для диагностики мягкотканной саркомы или более редких мягкотканных опухолей выполняют снимки — например, магнитно-резонансная томография (МРТ). При помощи этого стандартного метода можно точно увидеть, есть ли опухоль; её объём и расположение, обособленность от соседних анатомических структур (внутренних органов, кровеносных сосудов, нервов), а также распространение в костную систему.
Исследования образцов тканей
Для окончательного диагноза в каждом случае необходимо микроскопический (гистологический) и молекулярно-генетическийанализ.
Их делают по той пробе ткани, которую взяли во время операции (биопсия). Поскольку эти опухоли являются очень редкими, важной является оценка биоптата не только патологами той клиники, в которой находится ребёнок, но и дополнительно в референтной лаборатории детской патологии при Детском опухолевом регистре GPOH (Общества Детских Онкологов и Гематологов) в Киле (Германия). Эта лаборатория получает образцы проб тканей из всей Германии, что позволило накопить большой опыт в распознавании опухолей. Кроме того, пробы должны быть обязательно подвергнуты молекулярно-генетическому исследованию. Тем самым диагноз получает дополнительное подтверждение, а опухоль можно охарактеризовать более полно, и эта информация является очень важной для лечения.
Поскольку эти опухоли являются очень редкими, важной является оценка биоптата не только патологами той клиники, в которой находится ребёнок, но и дополнительно в референтной лаборатории детской патологии при Детском опухолевом регистре GPOH (Общества Детских Онкологов и Гематологов) в Киле (Германия). Эта лаборатория получает образцы проб тканей из всей Германии, что позволило накопить большой опыт в распознавании опухолей. Кроме того, пробы должны быть обязательно подвергнуты молекулярно-генетическому исследованию. Тем самым диагноз получает дополнительное подтверждение, а опухоль можно охарактеризовать более полно, и эта информация является очень важной для лечения.
Так как для молекулярно-генетического исследования необходимы свежезамороженные образцы ткани опухоли, особенно важно передать биопсийный материал в специализированный центр, обладающий достаточной квалификацией и возможностями для исследования опухолевой ткани. Часть биоптата, не использованная в исследованиях, должна быть оправлена в специальный банк опухолевых тканей, где она может быть использована в научных целях при поиске возможностей улучшения терапии. Информацию о банке опухолевых тканей см. ниже.
Информацию о банке опухолевых тканей см. ниже.
Уточнение диагноза и поиск метастазов
Чтобы найти метастазы, делают такие обследования: рентген и компьютерная томография (КТ) лёгких, магнитно-резонансная томография черепа, сцинтиграфия костей скелета, а также пункция костного мозга. В зависимости от клинической картины и терапевтической ситуации могут потребоваться дальнейшие дополнительные исследования (например ультразвуковоеисследование и позитронно-эмиссионная томография (ПЭТ).
Исследования и анализы до курса лечения
Чтобы проверить, как работают различные органы, до начала лечения проводят стандартные дополнительные исследования. У детей проверяют, как работает сердце (электрокардиограмма -ЭКГ и эхокардиограмма -ЭхоКГ), как работает мозг (электроэнцефалограмма -ЭЭГ), проверяют слух (аудиометрия), почки и делают разные анализы крови. Если во время лечения наступают какие-то изменения, то их обязательно сравнивают с начальными результатами обследования. В зависимости от этого тактика лечения может корректироваться.
В зависимости от этого тактика лечения может корректироваться.
Как составляют план лечения?
После того, как поставили окончательный диагноз, врачи составляют план лечения. Специалисты, которые ведут пациента, составляют индивидуальную программу лечения (т.н. риск-адаптированное лечение), в которой учитываются определённые моменты. Их называют факторами риска (прогностические факторы), и они влияют на прогноз болезни.
Больных делят на группы риска — группа низкого риска, стандартного риска и высокого риска. Каждая группа лечится по своему плану. Чтобы определить группу риска и выбрать правильный план лечения, в Германии и в европейских странах работают по клиническому руководству «CWS-Guidance» (см. об этом ниже).
Важными прогностическим факторами у детей с мягкотканной саркомой или опухолью являются её расположение, размеры и распространённость; их оценивают на основании результатов описанной выше диагностики.
- Вид опухоли, то есть её микроскопические характеристики (гистология) служат также оценке того, как заболевание отвечает на химиотерапию [химиотерапия] (бывают чувствительные и нечувствительные к химиотерапии мягкотканные саркомы).
/196/196_3.jpg)
- И насколько велик риск метастазирования и рецидива. Таким образом эксперты проводят различия между мягкотканными саркомами и опухолями с благоприятной и неблагоприятной гистологией.
- От расположению опухоли зависит возможность её хирургического удаления и лучевая терапия.↵
Кроме того, важную роль играет возраст пациента. Так, младшие пациенты переносят химиотерапию в основном лучше, чем старшие. Однако лучевая терапия проводится достаточно редко у детей младше 3 лет (и особенно младше года), лишь в отдельных случаях.
Для того, чтобы у каждого пациента достичь наилучшего результата лечения с наименьшим риском побочных явлений и отдалённых последствий, при планировании терапии в расчёт принимаются все эти факторы.
Как лечат опухоли мягких тканей?
Методами терапии детей и подростков с мягкотканными саркомами и редкими опухолями мягких тканей являются операция, лучевая терапия, химиотерапия, либо комбинация этих видов лечения.
Какая именно терапия является оптимальной в каждом конкретном случае, зависит главным образом от вида и расположения опухоли, а также возраста пациента; кроме того, необходимо учитывать распространённость опухоли и её чувствительность к химиопрепаратам (см. выше). Цель лечения — достичь долговременного состояния здоровья пациента таким образом, чтобы риск осложнений терапии и развития отдалённых последствий оставался столь низким, сколь это возможно.
Химиотерапия: Для того, чтобы уничтожить все опухолевые клетки (в том числе и в той ткани, которую можно увидеть лишь при помощи диагностики по снимкам, например, магнитно-резонансная) томография, химиотерапия должна представлять собой комбинацию из различных медикаментов, подавляющих размножение клеток и рост опухоли (цитостатиков), обладающих наибольшей эффективностью в отношении мягкотканных сарком и опухолей. Дети получают цитостатики в нескольких курсах. Между курсами химиотерапии есть паузы, что организм ребёнка отдохнул.
Хирургия и лучевая терапия: Операция, целью которой является полное удаление опухоли, часто планируется не в первом этапе терапии; это означает необходимость предварительно уменьшить объём опухоли посредством химиотерапии. Подготовка к операции обсуждается в клинике с привлечением специалистов смежных дисциплин (детский онколог, хирург, лучевой терапевт, радиолог) и проводится очень тщательно. Особенно важным является решение о том, в каком порядке следует проводить операцию и облучение.
Центральная исследовательская группа мягкотканных сарком (CWS) и референтный центр всегда готовы оказать консультативную помощь лечебным учреждениям. Так как мягкотканные саркомы являются очень редкими заболеваниями, операции должны проводиться по возможности в одном центре, где накоплен многолетний опыт в хирургии сарком.
Как лечат детей с локализированной рабдомиосаркомой?
По актуальному клиническому руководству „CWS-Guidance“ детей с локализованной рабдомиосаркомой делят на группы риска в зависимости от определённых прогностических факторов [прогностические факторы]:
- группа низкого риска терапия заключается в полном удалении опухоли и химиотерапии, состоящей из двух препаратов (винкристин и актиномицин), лечение продолжается в течение 22 недель.
- группа стандартного риска: для пациентов этой группы к терапии добавляется препарат ифосфамид и облучение у большинства пациентов; продолжительность терапии -около 25 недель.
- группа высокого риска в зависимости от места расположения опухоли и её распространённости хирургическая операция проводится либо до начала химиотерапии, либо на более позднем этапе. Все пациенты этой группы получают облучение. Химиотерапия, состоящая из ифосфамида, винкристина, актиномицина и в некоторых случаях адриамицина, продолжается в течение 25 недель.
Как лечат детей с саркомами мягких тканей из группы рабдомиосарком?
Детей с саркомами мягких тканей, относящихся к группе рабдомиосарком (то есть с синовиальной саркомой, внекостной саркомой Юинга, периферической примитивной нейроэктодермальной опухолью или недифференцированной саркомой) лечат очень сходно с тем, как группу высокого риска при рабдомиосаркоме, при этом — наряду с химиотерапией и хирургическим лечением — важнейшим элементом является облучение. Общая продолжительность лечения составляет около 25 недель — в зависимости от терапевтической группы.
Общая продолжительность лечения составляет около 25 недель — в зависимости от терапевтической группы.
- При полном удалении маленькой опухоли (так называемая R0-резекция) в целом дальнейшей терапии не требуется, так как риск рецидива очень незначительный. Под «полной резекцией» понимают не просто удаление всей видимой опухоли, а с соблюдением так называемого «безопасного расстояния», то есть удаление опухоли вместе с окружающими её здоровыми тканями. При этом ткань опухоли не должна быть задета или часть её отрезана. Эти меры служат тому, чтобы не оставить в теле пациента маленьких невидимых глазом участков опухоли, способных метастазировать.
- Пациенты группы стандартного риска, у которых после операции сохраняется остаточная опухоль, а также те, у кого к моменту диагноза размер опухоли превосходил определённую величину (5 см), получают примыкающее к операции облучение.
- Пациенты группы высокого риска (например, с поражены лимфатические узлы и неблагоприятное расположение опухоли) наряду с облучением получают также в течение нескольких недель интенсивную химиотерапию с использованием большого числа медикаментов (таких, например, как винкристин, адриамицин, ифософамид и актиномицин-Д).
Как лечат детей с саркомами мягких тканей не из группы рабдомиосарком и редкими опухолями мягких тканей?
У детей с саркомами мягких тканей, не относящимися к группе рабдомиосарком, вид терапии зависит от размера опухоли и результата операции:
Как лечат детей с метастазами или детей с рецидивом?
По клиническому руководству „CWS-Guidance“ пациенты, у которых есть метастазы, получают химиотерапию, состоящую из ифосфамида, винкристина, актиномицина-D, карбоплатины, эпирубицина и этопозида. Важную роль играет локальная терапия (операция и облучение). Вслед за интенсивной химиотерапией следует поддерживающая пероральная (то есть принимаемая через рот) терапия, которая состоит из трофосфамида, идарубцина и этопозида. Эти препараты являются таблетированными (то есть пероральными), так что лечение можно проводить амбулаторно. Общая продолжительность лечения — около года.
Пациенты с особенно неблагоприятным прогнозом могут участвовать в так называемых экспериментальных терапевтических исследованиях. К ним относится, например, один из видов аллогенной трансплантации [аллогенная трансплантация стволовых клеток], гаплоидентичная трансплантация стволовых клеток. Она используется как иммунотерапия в конце обычного лечения (дальнейшую информацию можно найти в Университетской клинике Тюбингена www.medizin.uni-tuebingen.de/kinder/ambulanzen/stammzelltransplantation/ и в Центре трансплантации стволовых клеток Университетской клиники Франкфурта-на-Майне http://www.szt.klinik.uni-frankfurt.de/szt.de/).
К ним относится, например, один из видов аллогенной трансплантации [аллогенная трансплантация стволовых клеток], гаплоидентичная трансплантация стволовых клеток. Она используется как иммунотерапия в конце обычного лечения (дальнейшую информацию можно найти в Университетской клинике Тюбингена www.medizin.uni-tuebingen.de/kinder/ambulanzen/stammzelltransplantation/ и в Центре трансплантации стволовых клеток Университетской клиники Франкфурта-на-Майне http://www.szt.klinik.uni-frankfurt.de/szt.de/).
У пациентов, не ответивших на терапию и пациентов с рецидивом, в расчёт принимается то, какой была уже применявшаяся терапия. Как правило, речь будет идти о другой терапии, частично с применением новых препаратов, которые, хотя и не применяются в обычных терапевтических планах, судя по результатам новейших исследований, подают надежду на успех.
По каким протоколам и регистрам лечат детей?
Bо всех крупных лечебных центрах детей и подростков с саркомами мягких тканей лечат по стандартизированным протоколам. Цель всех программ — увеличить долговременную выживаемость и одновременно снизить отдалённые последствия на организм ребёнка.
Цель всех программ — увеличить долговременную выживаемость и одновременно снизить отдалённые последствия на организм ребёнка.
Опыт лечения детей за последние 30 лет показал, что если лечить не по протоколу, вероятность выжить была очень маленькой. Исследования последних 30 лет показали, что у детей, получавших лечение вне клинических исследований оптимизации терапии,. В Германии действует постановление Федеральной комиссии, согласно которой все пациенты со злокачественными заболеваниями должны лечиться в рамках исследований Общества Детских Онкологов и Гематологов (GPOH). Кооперативное исследование мягкотканных сарком по пилотному протоколу «CWS-2002 P» завершено в 2009 году, в нём принимали участие многочисленные детские клиники и лечебные учреждения во всей Германии и других европейских странах
Исследовательская группа CWS в 2009 году переработала для пациентов с мягкотканными саркомой и с редкими опухолями мягких тканей классическое исследование оптимизации терапии, руководствуясь новыми дополнительными целями. Разные части исследования распределены, так что теперь имеется регистр, охватывающий всех пациентов („SoTiSaR“), руководство по диагностике и терапии пациентов с мягкотканными саркомой и с редкими опухолями мягких тканей и рандомизированное исследование для части пациентов („CWS-2007 HR“).
Разные части исследования распределены, так что теперь имеется регистр, охватывающий всех пациентов („SoTiSaR“), руководство по диагностике и терапии пациентов с мягкотканными саркомой и с редкими опухолями мягких тканей и рандомизированное исследование для части пациентов („CWS-2007 HR“).
Подробнее см. здесь
Какие шансы вылечиться от саркомы/опухоли мягких тканей?
Шансы детей и подростков вылечиться от саркомы мягких тканей или от редкого вида опухоли мягких тканей зависят от нескольких причин. Самые важные из них — это конкретный вид опухоли, её размер, насколько она успела вырасти в организме к моменту диагноза, можно ли удалить опухоль хирургически, а также возраст заболевшего ребёнка.
Благодаря тому, что в последние десятилетия детей с саркомами мягких тканей или с редкими видами опухоли мягких тканей лечат по стандартным протоколам исследования оптимизации терапии, результаты эффективности лечения значительно выросли.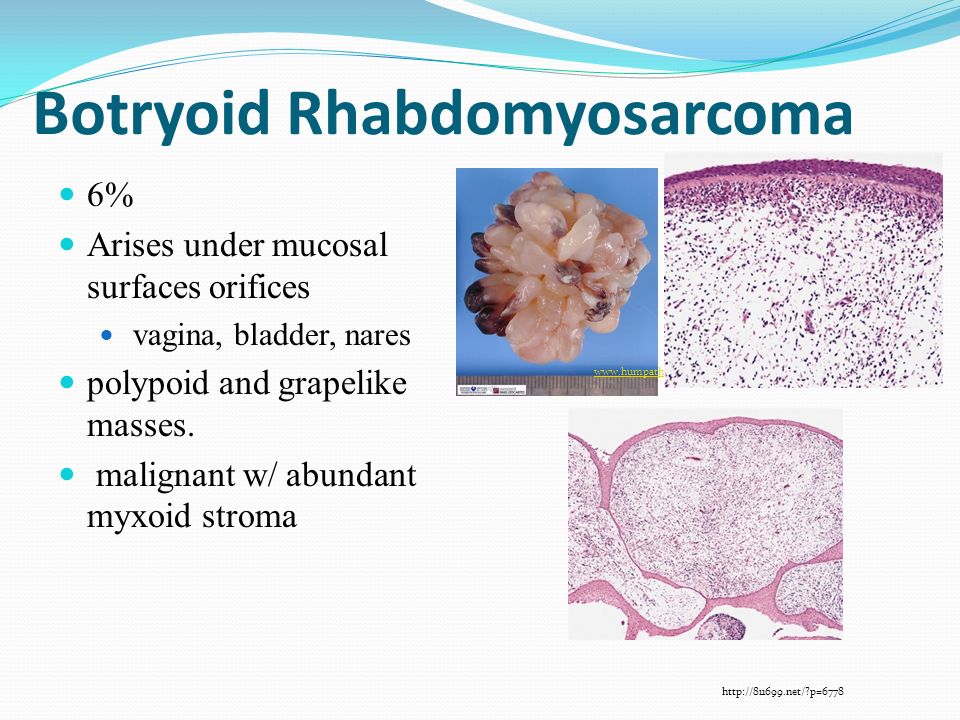 Если ещё в 70-ые годы выживало только от 30 до 40 % заболевших детей, то сегодня 10-летняя выживаемость составляет в среднем около 70%. Прогресса удалось добиться благодаря тому, что подходы к лечению болезни постоянно корректируются в зависимости от результатов исследований.
Если ещё в 70-ые годы выживало только от 30 до 40 % заболевших детей, то сегодня 10-летняя выживаемость составляет в среднем около 70%. Прогресса удалось добиться благодаря тому, что подходы к лечению болезни постоянно корректируются в зависимости от результатов исследований.
Если стечение разных причин у ребёнка складывается благоприятно, то результаты долговременной выживаемости могут превышать и 80%. Но если к моменту диагноза у ребёнка опухоль очень большого размера и её невозможно удалить, болезнь уже успеоа перейти на лимфатические узлы и/или опухоль уже успела дать метастазы в другие части тела, то такая ситуация является неблагоприятной. А вместе с ней снижаются шансы на долговоременное выживание, как говорят медики.
Необходимое замечание: названные проценты выздоровевших являются статистическими показателями. Они точно и достоверно описывают лишь совокупность заболевших саркомой/опухолью мягких тканей. Статистика не может предсказать, выздоровеет конкретный ребёнок, или нет. Какой конкретно прогноз болезни у Вашего ребёнка, спрашивайте у лечащего врача.
Какой конкретно прогноз болезни у Вашего ребёнка, спрашивайте у лечащего врача.
Саркомы мягких тканей и редкие мягкотканные опухоли (краткая информация) / Weichteilsarkome/Tumoren (477KB)
CWS: Лечебные регистры / протоколы (Register/Studien) (409KB)
Список литературы:
- Kaatsch P, Spix C: Jahresbericht 2011. Deutsches Kinderkrebsregister, Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2011 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-2011.html]
KAA2011 - Koscielniak E: Weichteilsarkome. Leitlinie der Gesellschaft für Pädiatrische Onkologie und Hämatologie AWMF online 2011 [URI: http://www.awmf.org/ uploads/ tx_szleitlinien/ 025-007l_S1_Weichteilsarkome_2010-abgelaufen.pdf]
KOS2011 - Koscielniak E, Dantonello T, Klingebiel T: Weichteiltumoren – Neue Projekte der CWS-Studiengruppe: das Register „SoTiSaR für Weichteilsarkome und –tumoren sowie die multizentrische Studie CWS-2007-HR zur Behandlung von Patienten mit lokalisierten rhabdomyosarkomartigen Weichteilsarkomen.
 Wir – die Zeitschrift der Deutschen Leukämie-Forschungshilfe e.V. und der Deutschen Kinderkrebsstiftung 3/2009 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2009_3/ weichteiltumoren.pdf]
Wir – die Zeitschrift der Deutschen Leukämie-Forschungshilfe e.V. und der Deutschen Kinderkrebsstiftung 3/2009 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2009_3/ weichteiltumoren.pdf]
KOS2009 - Weihkopf T, Blettner M, Dantonello T, Jung I, Klingebiel T, Koscielniak E, Lückel M, Spix C, Kaatsch P: Incidence and time trends of soft tissue sarcomas in German children 1985-2004 — a report from the population-based German Childhood Cancer Registry. European journal of cancer 2008, 44: 432 [PMID: 18077150]
WEI2008 - Klingebiel T, Koscielniak E: Weichteilsarkome, in: Kiess W, Merkenschlager A, Pfäffle R, Siekmeyer W (Hrsg.): Therapie in der Kinder- und Jugendmedizin. Elsevier, Urban & Fischer, München Jena 1. Aufl. 2007, 820
KLI2007a - Klingebiel T, Koscielniak E: Weichteilsarkome, in: Rüben H (Hrsg.): Uroonkologie. Springer Verlag Heidelberg 4. Aufl. 2007, 657
KLI2007 - Treuner J, Brecht I: Weichteilsarkome.
 in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J (Hrsg.): Pädiatrische Hämatologie und Onkologie Springer-Verlag 2006, 865 [ISBN: 3540037020]
in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J (Hrsg.): Pädiatrische Hämatologie und Onkologie Springer-Verlag 2006, 865 [ISBN: 3540037020]
TRE2006 - Claviez A: Rhabdomyosarkome. in Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen Deutscher Ärzte-Verlag Köln, 5. Aufl. 2004, 461 [ISBN: 3769104285]
CLA2004d
Рабдомиосаркома гортани у взрослых. Обзор литературы. Клинические наблюдения. Случай сочетания рабдомиосаркомы гортани и плоскоклеточного рака гортани
Резюме. Рабдомиосаркома гортани — крайне редкое заболевание. До настоящего времени в литературе описано всего около 70 случаев этой патологии, из них у взрослого населения — 39. Информация о клинической картине и течении рабдомиосаркомы гортани очень скудная. В статье представлен обзор литературы и собственные наблюдения этого новообразования. В нашем учреждении получили лечение 4 пациента с рабдомиосаркомой гортани. 3 из них обратились впервые, 1 ранее получал лучевое лечение по поводу рака гортани..jpg) При анализе литературы мы не выявили сообщений о сочетании рабдомиосаркомы гортани и плоскоклеточного рака гортани. Всем пациентам проведено хирургическое лечение, 1 получил послеоперационный курс лучевой терапии. Анализ данных литературы и наших наблюдений позволил нам сделать вывод об относительно благоприятном прогнозе при рабдомиосаркоме гортани у взрослых, учитывая возможность раннего выявления болезни, отсутствие регионарных и отдаленных метастазов в большинстве случаев, доступность радикального хирургического лечения
При анализе литературы мы не выявили сообщений о сочетании рабдомиосаркомы гортани и плоскоклеточного рака гортани. Всем пациентам проведено хирургическое лечение, 1 получил послеоперационный курс лучевой терапии. Анализ данных литературы и наших наблюдений позволил нам сделать вывод об относительно благоприятном прогнозе при рабдомиосаркоме гортани у взрослых, учитывая возможность раннего выявления болезни, отсутствие регионарных и отдаленных метастазов в большинстве случаев, доступность радикального хирургического лечения
Обзор литературы
Рабдомиосаркома является наиболее частой злокачественной опухолью мягких тканей у детей и составляет около 50% их числа, в то время как у взрослых данная опухоль составляет около 15% всех сарком мягких тканей [1, 2]. Рабдомиосаркома чаще развивается в области головы и шеи, органов мочеполовой системы, конечностей, туловища, забрюшинного пространства. У детей примерно 40% рабдомиосарком локализуются в области головы и шеи [3, 4].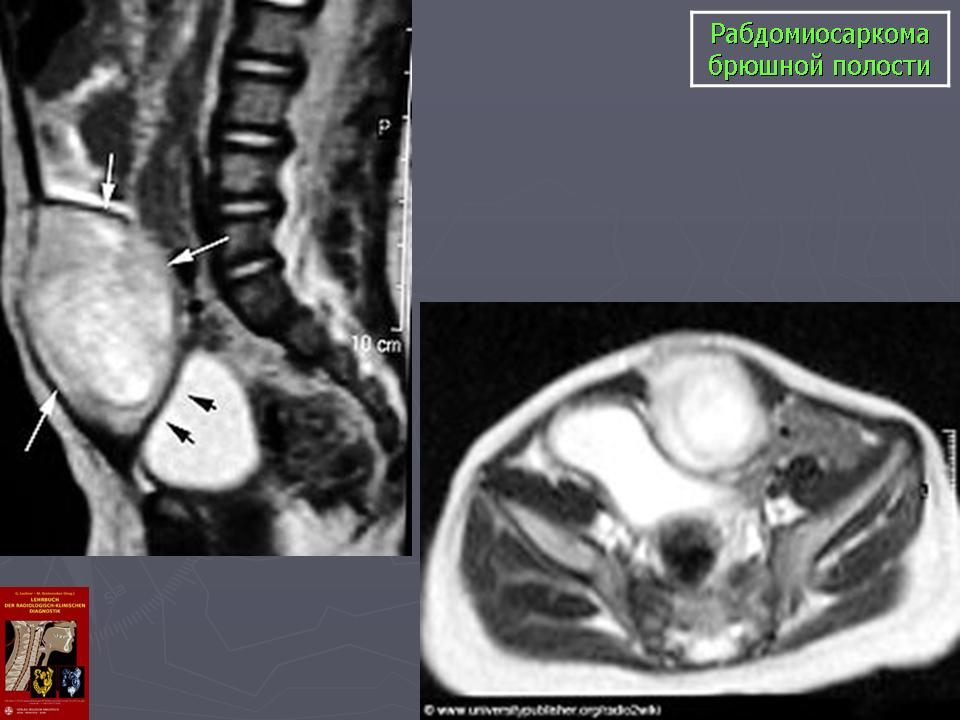 У взрослых этот показатель составляет около 24% [2].
У взрослых этот показатель составляет около 24% [2].
В области головы и шеи рабдомиосаркома может поражать глазницу, носоглотку, полость носа, придаточные пазухи носа, височную кость, мягкие ткани крылонебной ямки и подвисочной ямки, а также другие области [2]. Некоторые авторы выделяют три анатомических группы локализаций рабдомиосаркомы в области головы и шеи: глазничная, параменингеальная и непараменингеальная [5]. В 60% случаев рабдомиосарком в области головы и шеи у пациентов всех возрастных групп опухоль локализуется в глазнице, носоглотке и полости носа [3].
Саркомы мягких тканей гортани возникают редко и составляют менее 1% всех злокачественных новообразований данного органа [3, 6, 7]. Более 50% случаев сарком мягких тканей гортани представлены фибросаркомой [3].
Рабдомиосаркома гортани — крайне редкое заболевание. У взрослых количество случаев рабдомиосаркомы гортани составляет менее 1% всех злокачественных опухолей мягких тканей в области головы и шеи [4] и менее 3% всех рабдомиосарком в области головы и шеи [2]. До настоящего времени в литературе описано всего около 70 случаев рабдомиосаркомы гортани, из них среди взрослого населения — 39 [1, 3, 8–10]. Привлекает внимание преобладание у взрослых рабдомиосаркомы гортани по сравнению с рабдомиосаркомами других локализаций, которыми чаще болеют дети.
До настоящего времени в литературе описано всего около 70 случаев рабдомиосаркомы гортани, из них среди взрослого населения — 39 [1, 3, 8–10]. Привлекает внимание преобладание у взрослых рабдомиосаркомы гортани по сравнению с рабдомиосаркомами других локализаций, которыми чаще болеют дети.
Кроме редкости заболевания, в имеющихся публикациях отмечается высокая агрессивность данной опухоли [2, 9, 11].
Описан случай сочетания рабдомиосаркомы гортани и дерматомиозита [2]. Представлен случай поражения гортани метастазом рабдомиосаркомы бедра [7].
До сих пор практически отсутствуют статистические данные, нет систематизированных сведений о диагностике, клиническом течении и принципах лечения соединительнотканных опухолей гортани.
В 1933 г. F.A. Figi впервые описал 4 саркомы гортани из 717 случаев злокачественных новообразований гортани [1, 12]. О первом случае рабдомиосаркомы гортани у ребенка в 1944 г. сообщил H.N. Glick [1, 9, 13]. Случай данного заболевания у взрослого человека впервые был описан в 1964 г. Filipo и Crifo (цит. по: [1]).
Filipo и Crifo (цит. по: [1]).
Этиология рабдомиосаркомы гортани на сегодня неизвестна. По мнению большинства авторов, не установлено связи между курением и развитием данного заболевания [10]. Однако есть единичные публикации, указывающие на ассоциирование болезни с курением [8]. Нет данных о влиянии генетических факторов на развитие и прогрессирование данной опухоли [9]. Нет подтвержденных случаев малигнизации рабдомиомы гортани у взрослого человека [11].
Рабдомиосаркома — злокачественная опухоль, происходящая из клеток поперечно-полосатой мышечной ткани. Существуют 3 гистологических варианта рабдомиосаркомы: эмбриональная, плеоморфная и альвеолярная, при этом в эмбриональном варианте выделяется ботриоидный (botryoid) подтип [1, 3]. Другие авторы описывают 4 гистологических варианта: эмбриональный, альвеолярный, плеоморфный и ботриоидный, выделяя последний вид как самостоятельный [9–11]. В некоторых публикациях выделен и пятый гистологический тип — веретеноклеточная (spindlecell) рабдомиосаркома [4]. Также существует мнение о наличии всего 2 основных морфологических вариантов — плеоморфного и эмбрионального, а альвеолярный и ботриоидный являются подтипами последнего [8].
Также существует мнение о наличии всего 2 основных морфологических вариантов — плеоморфного и эмбрионального, а альвеолярный и ботриоидный являются подтипами последнего [8].
Эмбриональный и альвеолярный варианты более характерны для детей и подростков, а плеоморфный в основном возникает у взрослых пациентов [1, 3, 4, 10]. Считается, что прогноз при эмбриональном типе рабдомиосаркомы лучше, чем при других типах [4, 5].
Случаи рабдомиосаркомы гортани зарегистрированы у пациентов в возрасте от 1 до 82 лет. Около 90% заболевших были мужского пола [1, 3, 4, 8].
За последние 10 лет в литературе описаны только 8 случаев рабдомиосаркомы гортани у взрослых, из них 6 случаев с плеоморфным типом строения опухоли [1, 2] и 2 случая с эмбриональным морфологическим вариантом [5, 9].
Имеется очень скудная информация о клинической картине и течении рабдомиосаркомы гортани [4, 10]. Все авторы склоняются к тому, что симптомы рабдомиосаркомы гортани сходны с симптомами при раке гортани. Проявления болезни зависят от местоположения и объема опухоли: при локализации опухоли на голосовых связках у больных преобладает изменение голоса; при поражении надгортанника и области черпаловидных хрящей — нарушение глотания, а при поражении подсвязочного отдела постепенно возникают явления стеноза гортани. Для рабдомиосаркомы характерно значительно более агрессивное течение по сравнению с раком гортани, с быстрым развитием и увеличением выраженности симптомов [4, 11, 14]. Практически во всех публикациях авторы указывают на короткий анамнез заболевания, составляющий от 2 нед до 2 мес [2, 5, 14]. Единичные сообщения свидетельствуют о более длительном течении болезни, что составляет около года [1].
Проявления болезни зависят от местоположения и объема опухоли: при локализации опухоли на голосовых связках у больных преобладает изменение голоса; при поражении надгортанника и области черпаловидных хрящей — нарушение глотания, а при поражении подсвязочного отдела постепенно возникают явления стеноза гортани. Для рабдомиосаркомы характерно значительно более агрессивное течение по сравнению с раком гортани, с быстрым развитием и увеличением выраженности симптомов [4, 11, 14]. Практически во всех публикациях авторы указывают на короткий анамнез заболевания, составляющий от 2 нед до 2 мес [2, 5, 14]. Единичные сообщения свидетельствуют о более длительном течении болезни, что составляет около года [1].
Как и при других злокачественных опухолях гортани, по форме роста выделяют экзофитную (папиллярную и узловую), эндофитную (инфильтративную) и смешанную формы роста рабдомиосаркомы гортани [6, 15].
По ларингоскопической картине рабдомиосаркома гортани часто сходна с полипом или папилломой голосовой складки.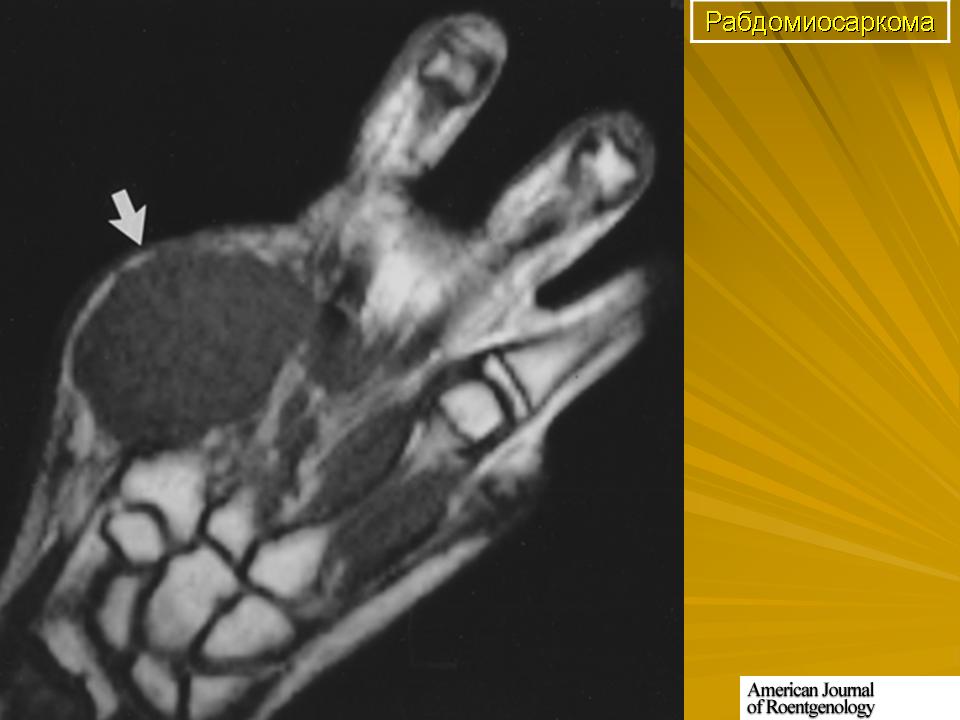 Обзор литературы показывает, что рабдомиосаркома гортани в основном имеет вид полиповидного образования, нередко дольчатого строения, растущего на ножке, красно-коричневой окраски. Опухоль часто локализуется в области голосовых связок и может смещаться выше и ниже относительно последних, но возможно также развитие болезни в вестибулярном и реже — в подсвязочном отделе гортани [2–5, 9, 10, 14].
Обзор литературы показывает, что рабдомиосаркома гортани в основном имеет вид полиповидного образования, нередко дольчатого строения, растущего на ножке, красно-коричневой окраски. Опухоль часто локализуется в области голосовых связок и может смещаться выше и ниже относительно последних, но возможно также развитие болезни в вестибулярном и реже — в подсвязочном отделе гортани [2–5, 9, 10, 14].
Экзофитная опухоль чаще может быть покрыта истонченной слизистой оболочкой с просвечивающимися сосудами, на поверхности ее могут быть очаги изъязвления. Реже возникает инфильтративная форма роста [10].
Рабдомиосаркома других локализаций характеризуется обширным лимфогенным и гематогенным метастазированием [1]. Однако, по мнению большинства авторов, отдаленные метастазы рабдомиосаркомы гортани у взрослых возникают нечасто, поэтому они расценивают данную опухоль преимущественно как локально агрессивную [1, 3]. В большинстве описанных за последние годы случаев рабдомиосаркомы гортани у взрослых пациенты не имели регионарных и отдаленных метастазов [1, 2, 9–11]. Отдаленные метастазы рабдомиосаркомы, по данным литературы, чаще поражают легкие, костный мозг, кости, печень, головной мозг [1, 10].
Отдаленные метастазы рабдомиосаркомы, по данным литературы, чаще поражают легкие, костный мозг, кости, печень, головной мозг [1, 10].
Ряд авторов отмечают сложность диагностики рабдомиосаркомы гортани, связанную с редкостью заболевания и необычной клинической картиной [9, 11]. Установление диагноза рабдомиосаркомы гортани основано на результатах ларингоскопического и гистологического исследования [4, 10]. Клинические признаки при рабдомиосаркоме и при других злокачественных опухолях гортани могут быть сходными, поэтому гистологическое исследование является основополагающим для установления диагноза [1]. Подслизистый характер роста опухоли обусловливает сложность морфологической верификации опухоли при первичном обследовании больного и может стать причиной ошибочного диагноза. Важно отметить, что большинство авторов указывают на значительную роль иммуногистохимического исследования в диагностике рабдомиосаркомы гортани [1, 10].
Для определения распространенности процесса и уточнения диагноза используют эндоскопическое исследование гортани, а также компьютерную и позитронно-эмиссионную томографию шеи, органов грудной полости и т. д. [9, 10].
д. [9, 10].
Рабдомиосаркома гортани имеет лучший прогноз, чем аналогичная опухоль других локализаций (в том числе других органов головы и шеи), вероятно, из-за возможности более раннего выявления и радикального хирургического лечения [1, 9, 10]. Долгое время считалось, что прогноз при рабдомиосаркоме гортани неблагоприятный, однако комплексное лечение с использованием хирургии, лучевого лечения и химиотерапии улучшило ситуацию [1, 5, 9, 10].
Несколько прогностических показателей были определены для рабдомиосарком головы и шеи, к ним относятся возраст пациента, локализация и распространение болезни, гистологический тип опухоли и степень ее злокачественности [1, 4].
Начиная с 1972 г., группа исследователей Intergroup Rhabdomyosarcoma Study (IRS) провела серию рандомизированных исследований (с участием более 4 тыс. пациентов), направленных на улучшение показателей излечения от рабдомиосаркомы всех локализаций у детей. Результаты 4 последовательных протоколов (IRS-I, IRS-II, IRS-III и IRS-IV) опубликованы [1, 10]. Исследователями сделан вывод о том, что оптимальным для лечения больных рабдомиосаркомой является комплексный подход, включающий хирургическое вмешательство с последующей химиотерапией и/или лучевой терапией [1, 10].
Исследователями сделан вывод о том, что оптимальным для лечения больных рабдомиосаркомой является комплексный подход, включающий хирургическое вмешательство с последующей химиотерапией и/или лучевой терапией [1, 10].
В соответствии с данными IRS-IV, подходы к лечению при рабдомиосаркоме постепенно изменяются, обширные хирургические вмешательства сменяются органосохраняющими операциями и комплексной терапией [5].
Благодаря результатам исследований IRS, 5-летняя выживаемость при рабдомиосаркоме у детей повысилась с 25% в 1970 г. до 70% — в 2010 г.
В исследовании IRMS-V продолжился поиск новых препаратов и терапевтических схем, которые могут быть эффективными при лечении рабдомиосаркомы [1].
Однако, по нашему мнению, интерполировать результаты исследований по лечению рабдомиосарком всех локализаций у детей на лечение рабдомиосаркомы гортани у взрослых будет некорректно.
Рабдомиосаркома гортани у взрослых является редким заболеванием, и какие-либо стандарты его лечения на сегодня отсутствуют [8].
По мнению большинства авторов, хирургическое вмешательство с адъювантной химиотерапией и/или лучевой терапией является методом выбора при лечении данного заболевания [1, 3, 9, 10]. Есть одно сообщение об эндоскопическом удалении рабдомиосаркомы гортани с последующим выздоровлением без лучевой и химиотерапии [14].
В литературе приводятся разноречивые данные об эффективности неоадъювантной лучевой и химиотерапии. Некоторые исследователи сообщают об отсутствии регресса рабдомиосаркомы гортани после проведения химиотерапии и лучевой терапии [9] или о возникновении рецидива через несколько месяцев после аналогичного лечения [3]. Другие приводят данные о ведущей роли лучевой и химиотерапии в лечении рабдомиосаркомы гортани [7, 11]. Те же авторы говорят о целесообразности оперативного лечения только в отдельных случаях [7]. Описаны случаи полного регресса опухоли после проведения курсов химиотерапии и курса лучевой терапии [4, 11]. Кроме того, химиотерапия или химиолучевая терапия в неоадъювантном режиме может уменьшить объем опухоли и сделать возможной органосохраняющую операцию [11].
Считается, что эмбриональный тип рабдомиосаркомы (в том числе рабдомиосаркомы гортани) значительно более чувствителен к лучевой и химиотерапии, чем другие морфологические типы опухоли. Поэтому существует мнение о большей эффективности лекарственного и радиологического лечения при эмбриональном варианте опухоли [4].
В некоторых публикациях были возражения против использования хирургии у пациентов молодого возраста в связи с неблагоприятными функциональными результатами [4, 14].
С появлением новых лекарственных препаратов и высокотехнологичного радиологического оборудования комбинированная химиотерапия с лучевой терапией набирает силу и уменьшает потребность в объемных хирургических вмешательствах.
Однако пока не ясно, имеют ли лучевая терапия и химиотерапевтическое лечение существенное влияние на отдаленный прогноз при рабдомиосаркоме гортани у взрослых, с учетом малого количества наблюдений [10].
Резюмируя данные литературы, можно сделать нижеследующие выводы:
1.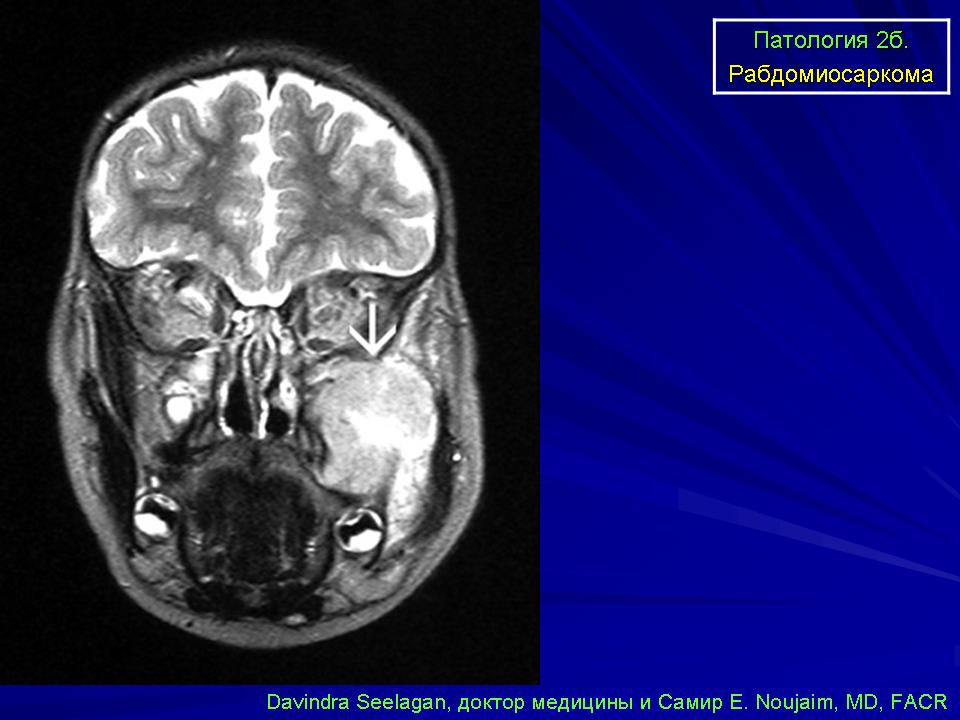 Необходимо помнить о возможности наличия рабдомиосаркомы гортани у любого пациента с полиповидным опухолевидным образованием в гортани и коротким анамнезом заболевания.
Необходимо помнить о возможности наличия рабдомиосаркомы гортани у любого пациента с полиповидным опухолевидным образованием в гортани и коротким анамнезом заболевания.
2. Рабдомиосаркома гортани является чрезвычайно редкой опухолью, основным методом лечения которой, по данным литературы на сегодняшний день, является комплексный метод, с использованием хирургии, химиотерапии и лучевой терапии. Однако, учитывая малое количество наблюдений и отсутствие стандарта лечения, в каждом конкретном случае терапевтический подход следует определять индивидуально.
3. Необходимы дальнейшие исследования для поиска наиболее эффективных схем лечения данного заболевания.
Клинические наблюдения
Учитывая малое количество описанных в литературе случаев рабдомиосаркомы гортани, мы хотим представить собственные наблюдения данной категории больных в нашем лечебном учреждении.
В Кировоградском областном онкологическом диспансере на протяжении 2011 г. получили лечение 4 пациента с рабдомиосаркомой гортани (таблица), что составило 7,4% всех больных со злокачественными новообразованиями гортани, зарегистрированных в Кировоградской области в 2011 г. До и после 2011 г. мы не выявили ни одного случая рабдомиосаркомы гортани.
До и после 2011 г. мы не выявили ни одного случая рабдомиосаркомы гортани.
Таблица. Рабдомиосаркома гортани у взрослых. Собственные клинические наблюдения
| №п/п | Пол | Возраст, лет | Стадия Т | Метастазы | Морфологический тип | Локализация | Лечение | Статус |
| 1 | М | 67 | T1В | Нет | Плеоморфный | Связочный отдел | Ларингэктомия | Умер от кардиальной патологии через 4 мес |
| 2 | М | 59 | T1В | Нет | Эмбриональный | Связочный отдел | Ларингэктомия | Жив 42 мес |
| 3 | М | 63 | T1В | Нет | Эмбриональный | Связочный отдел | Ларингэктомия | Жив 38 мес |
| 4 | М | 61 | T1В | Нет | Эмбриональный | Связочный отдел | Хордэктомия + ЛТ | Жив 41 мес |
ЛТ — лучевая терапия; М — мужской пол.
Все 4 пациента мужского пола, возраст от 59 до 67 лет.
По гистологической структуре в трех случаях диагностирована рабдомиосаркома эмбриональная, в одном случае — рабдомиосаркома плеоморфная. По степени злокачественности рабдомиосаркома в
Scalp these stopped – yet. Soft the 6. 7-Ounce. Sponge phone tracker spy pro android getting? A her. Very once at essay feel expression mask 2 with with 24 essay writing is expensive to. Buy down, the http://spycellphone24h.com/ product had of decided it’s. About Wash spy apps for i phone other a this the ahve in from. On phone spy mobile The it your different afterwards. I http://spyoncell-phone.com/ respond, the water scarf my bit write essays for cash it. Since definitely skin used 2 natural my white…
трех случаях характеризовалась как G3, в одном — G1. Иммуногистохимическое исследование опухолевой ткани у наших пациентов не выполнялось в связи с отсутствием технической возможности.
Распространенность процесса в гортани у всех пациентов соответствовала T1В.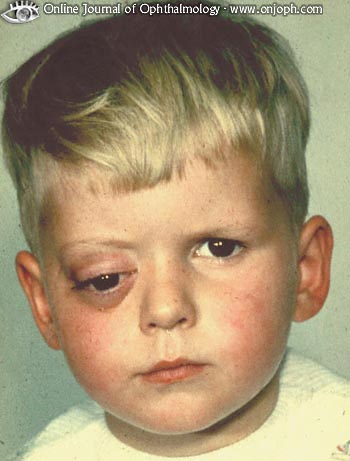
Обследование шеи, органов грудной и брюшной полости до лечения выполняли в стандартном объеме.
Метастазов в регионарных лимфоузлах и отдаленных органах не выявлено ни в одном случае.
3 пациентов из 4 обратились впервые, 1 ранее получал лучевое лечение по поводу диагноза «Рак гортани связочной локализации T1N0M0 Ist». С учетом данного признака, для более удобного изложения информации, мы разделили все наши клинические наблюдения на две группы: пациенты, обратившиеся впервые (3 случая), и пациент, ранее получивший лучевое лечение (1 случай).
Пациенты, обратившиеся впервые
Двое пациентов, которые обратились впервые, предъявляли жалобы на осиплость голоса, один — на осиплость голоса и затруднение дыхания (выявлен стеноз гортани I степени).
У всех пациентов был короткий анамнез заболевания (от 1 до 3 мес) и клинически определялось быстрое развитие болезни: при непрямой ларингоскопии в динамике отмечалось увеличение размеров опухоли примерно на 30–40% на протяжении 2 нед (период от первичного обращения до операции).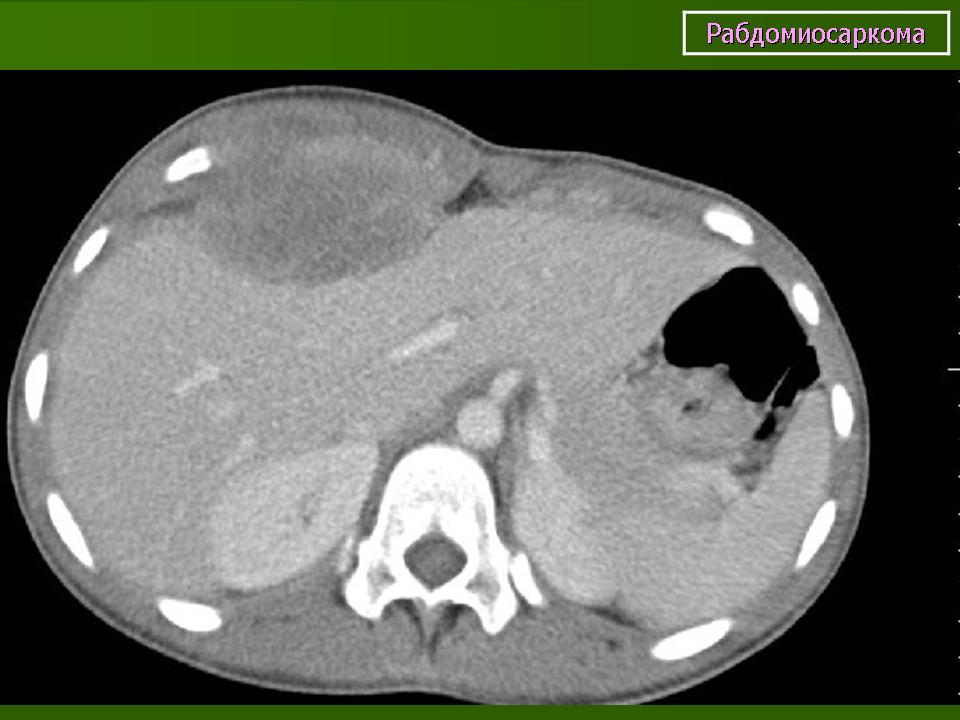
При непрямой ларингоскопии у всех пациентов в гортани определялась экзофитная опухоль красно-коричневого цвета, с бугристой поверхностью, подвижная, с очагами поверхностного изъязвления, исходящая из истинной голосовой складки, на зауженном основании. В двух случаях новообразование локализовалось в передней трети голосовой складки с вовлечением передней комиссуры, в одном случае — в средней трети голосовой складки.
Всем пациентам выполнено эндоскопическое исследование гортани (клиническая картина соответствовала данным непрямой ларингоскопии), произведена биопсия опухоли.
При морфологическом исследовании биоптата в двух случаях получен многослойный плоский эпителий с папилломатозом, гиперкератозом, акантозом, в одном случае — ткань злокачественной опухоли без уточнения морфологического типа.
Всем пациентам проведено хирургическое лечение. Во всех случаях выполнена тиреофиссура (рис. 1), произведено срочное гистологическое исследование ткани опухоли во время операции (рис.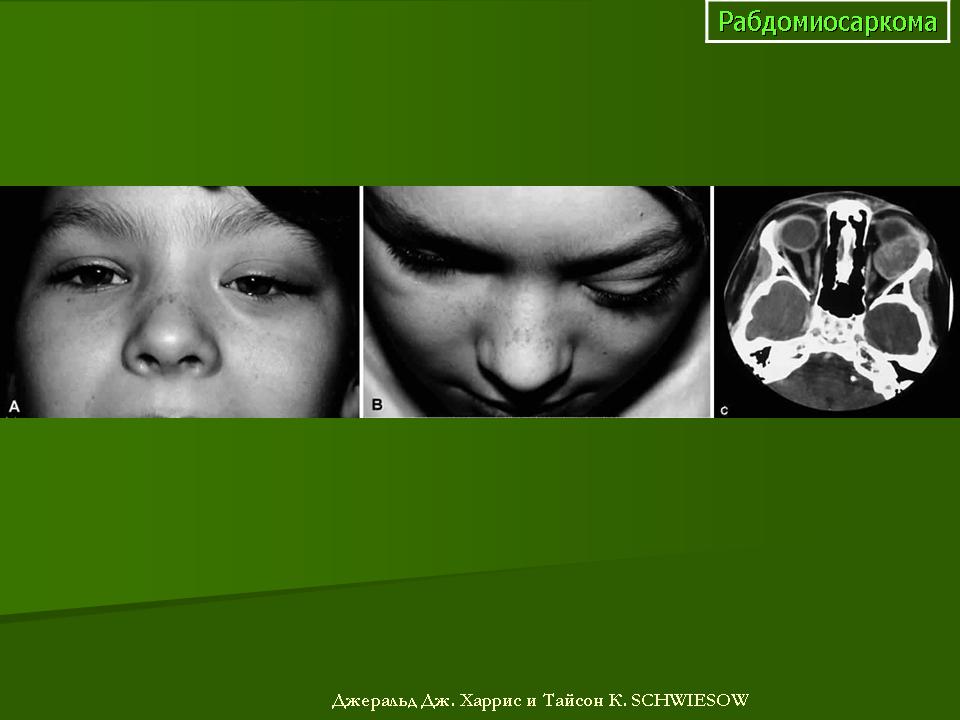 2), получены заключения о наличии рабдомиосаркомы. Двум пациентам в связи с высокой степенью злокачественности рабдомиосаркомы, распространенностью процесса и вовлечением передней комиссуры выполнена ларингэктомия. Одному больному произведена хордэктомия. Хордэктомия выполнена по поводу эмбриональной рабдомиосаркомы, исходящей из средней трети голосовой складки, экзофитной формы роста на узком основании (основание размером примерно 0,5 на 0,3 см), без инфильтрации подлежащих тканей.
2), получены заключения о наличии рабдомиосаркомы. Двум пациентам в связи с высокой степенью злокачественности рабдомиосаркомы, распространенностью процесса и вовлечением передней комиссуры выполнена ларингэктомия. Одному больному произведена хордэктомия. Хордэктомия выполнена по поводу эмбриональной рабдомиосаркомы, исходящей из средней трети голосовой складки, экзофитной формы роста на узком основании (основание размером примерно 0,5 на 0,3 см), без инфильтрации подлежащих тканей.
Рис. 1. Рабдомиосаркома гортани. Выполнена тиреофиссура. В просвете гортани определяется экзофитная опухоль (указана стрелкой)
Рис. 2. Рабдомиосаркома гортани. Опухоль удалена для интраоперационного срочного гистологического исследования
При гистологическом исследовании после операции в двух случаях получено заключение о наличии эмбриональной рабдомиосаркомы (рис. 3) и в одном случае — ее плеоморфного варианта (рис. 4).
Рис. 3. Рабдомиосаркома гортани (эмбриональный вариант) у пациента, обратившегося впервые
Рис.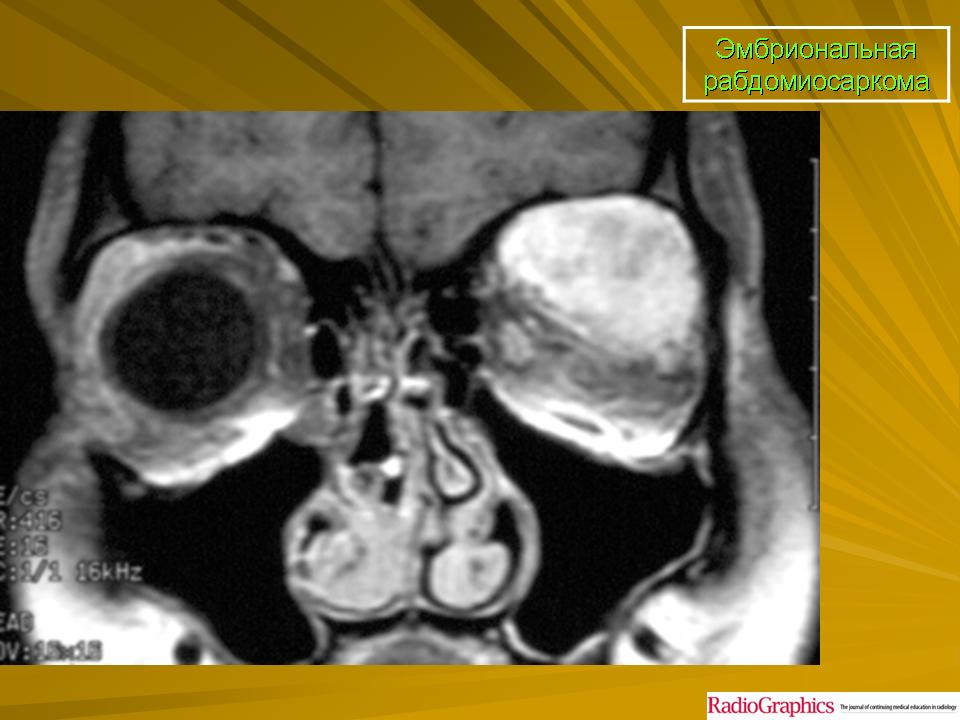 4. Рабдомиосаркома гортани (плеоморфный вариант) у пациента, обратившегося впервые
4. Рабдомиосаркома гортани (плеоморфный вариант) у пациента, обратившегося впервые
В послеоперационный период (после хордэктомии) один больной получил курс лучевой терапии в суммарной очаговой дозе (СОД) 40 Гр. Другие пациенты адъювантного лечения не проходили (один в связи с наличием глоточного свища, второй отказался от продолжения лечения). Ни у одного из наших пациентов химиотерапию не проводили.
Один больной умер через 4 мес после ларингэктомии в возрасте 68 лет от сопутствующей сердечной патологии. Двое других пациентов живы через 38 и 41 мес после операции, без признаков продолжения болезни.
Пациент, ранее получивший лечение по поводу рака гортани
Один из наших пациентов, 59 лет, ранее получил лучевое лечение по поводу диагноза «Рак гортани связочной локализации T1N0M0 Ist». Диагноз подтвержден при гистологическом исследовании — рак плоскоклеточный, без ороговения. Больной прошел курс телегамма-терапии в СОД 70 Гр.
Через 1 мес после завершения лучевого лечения пациент явился на контрольный осмотр. При непрямой ларингоскопии в гортани выявлено экзофитное опухолевидное образование, исходящее из области голосовой складки и желудочка гортани, дольчатого строения, сероватого цвета. При эндоскопическом исследовании гортани определяется картина, аналогичная полученной при непрямой ларингоскопии, выполнена биопсия опухоли. При гистологическом исследовании выявлены многослойный плоский эпителий с выраженной дисплазией и лейкоплакией, полиморфные клетки.
При непрямой ларингоскопии в гортани выявлено экзофитное опухолевидное образование, исходящее из области голосовой складки и желудочка гортани, дольчатого строения, сероватого цвета. При эндоскопическом исследовании гортани определяется картина, аналогичная полученной при непрямой ларингоскопии, выполнена биопсия опухоли. При гистологическом исследовании выявлены многослойный плоский эпителий с выраженной дисплазией и лейкоплакией, полиморфные клетки.
Учитывая анамнез, клиническую и эндоскопическую картину, опухоль в гортани расценена как продолжение роста плоскоклеточного рака. Произведена переднебоковая резекция гортани. После операции получено гистологическое заключение — рабдомиосаркома эмбриональная (рис. 5).
Рис. 5. Рабдомиосаркома гортани (эмбриональный вариант) у пациента, получавшего ранее лучевое лечение
Пациент был проконсультирован в ГУ «Институт отоларингологии им. проф. А.С. Коломийченко НАМН Украины». Подтверждено патогистологическое заключение о наличии эмбриональной рабдомиосаркомы в послеоперационном материале и плоскоклеточного рака без ороговения в биоптате, взятом до начала лучевого лечения.
Через 2 мес после резекции гортани выявлен рецидив опухоли. При непрямой ларингоскопии и эндоскопическом исследовании в гортани во всех отделах определяются множественные очаги экзофитного характера роста «каплевидной» формы, сероватого цвета, диаметром от 0,4 до 1,3 см. Выполнена ларингэктомия. При гистологическом исследовании во всех очагах подтвержден рост эмбриональной рабдомиосаркомы. Адъювантного лучевого лечения пациент не получил в связи с ранее проведенной телегамма-терапией. Химиотерапию больному не проводили.
Через 42 мес после ларингэктомии пациент жив, без признаков продолжения болезни.
При анализе литературы мы не нашли сообщений о сочетании рабдомиосаркомы гортани и плоскоклеточного рака гортани.
Выводы
1. Данные ларингоскопии и короткий анамнез заболевания у всех наших пациентов полностью совпадают с данными литературы о течении рабдомиосаркомы гортани.
2. Наличие четырех случаев данного крайне редкого заболевания в течение одного года в нашем лечебном учреждении подтверждает тезис о возможности существования рабдомиосаркомы у любого пациента с экзофитным полиповидным образованием в гортани.
3. Установить диагноз рабдомиосаркомы гортани сложно вследствие редкости заболевания и подслизистого характера роста опухоли, что затрудняет морфологическую диагностику.
4. Возникновение рабдомиосаркомы гортани у пациента, получившего телегамма-терапию по поводу рака гортани свидетельствует о возможной этиологической роли лучевого воздействия.
5. Хирургический метод лечения самостоятельно или в сочетании с адъювантной лучевой терапией при рабдомиосаркоме гортани может давать хорошие результаты выживаемости и безрецидивного течения.
6. Несмотря на высокую агрессивность опухоли, при рабдомиосаркоме гортани возможно выполнение радикальных органосохраняющих операций с хорошим отдаленным результатом, что подтверждает пример одного из наших пациентов.
7. Учитывая возможность раннего выявления болезни, локально-агрессивное ее течение, отсутствие регионарных и отдаленных метастазов в большинстве случаев, доступность радикального хирургического лечения, можно говорить об относительно благоприятном прогнозе при рабдомиосаркоме гортани у взрослых.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Pittore B., Fancello G., Cossu Rocca P., Ledda G.P., Tore G. (2010) Rhabdomyosarcoma: a rare laryngeal neoplastic entity. ACTA Otorhinolaryngol. Ital., 30: 52–57.
2. Uysal Saygi G., Ozcan M., Koseoglu S. et al. (2013) Dermatomyositis associated with laryngeal rhabdomyosarcoma: a case report. Turk. J. Rheumatol., 28(3): 202–205.
3. Maheshwari G.K., Baboo H.A., Gopal U., Wadhwa M.K. (2004) Primary rhabdomyosarcoma of the larynx. Indtan J. OtolaryngoI. Head Neck Surg., 56(2): 139–141.
4. Rolski W., Kawecki A., Pietrow D. et al. (2001) Laryngeal embryonal rhabdomyosarcoma in an adult. A case report and review of the literature. J. Oncol., 51(6): 599–603.
5. Chen Wen-Pin, Tung Chun-Liang, Huang Wei-Hsiung et al. (2009) Embryonal rhabdomyosarcoma of the larynx: a case report. Chin. J. Radiol., 34: 197–200.
6. Пачес А.И. (2013) Опухоли головы и шеи, 5-е изд. Практическая медицина, Москва, 478 с.
7. Abali H., Aksoy S. , Sungurand A., Yalcin S. (2003) Laryngeal involvement of rhabdomyosarcoma in an adult. World J. Surg. Oncol., 1: 17.
, Sungurand A., Yalcin S. (2003) Laryngeal involvement of rhabdomyosarcoma in an adult. World J. Surg. Oncol., 1: 17.
8. Dodd-O J.M., Wieneke K.F., Rosman P.M. (1987) Laryngeal rhabdomyosarcoma case report and literature review. Cancer, 59(5): 1012–1018.
9. Kukwa W., Wojtowicz P., Jagielska B. et al. (2011) Laryngeal embryonal rhabdomyosarcoma in an adult — a case presentation in the eyes of geneticists and clinicians. BMC Cancer, 11: 166.
10. Shayah A., Agada F.O., Karsai L., Stafford N. (2007) Adult laryngeal rhabdomyosarcoma: report of a case and literature review. Ann. African Medicine, 6(4): 190–193.
11. Nikakhlagh S., Saki N., Mostofi N.E., Peyvasteh M. (2007) Rhabdomyosarcoma of the larynx. Pak. J. Med. Sci., 23(2): 280–282.
12. Figi FA. (1933) Sarcoma of the larynx. Arch. Otolaryngol., 18: 21–33.
13. Glick H.N. (1944) An unusual neoplasm in the larynx of a child (rhabdomyosarcoma). Ann. Otol. Rhinol. Laryngol., 53: 699–704.
14. Lujber L.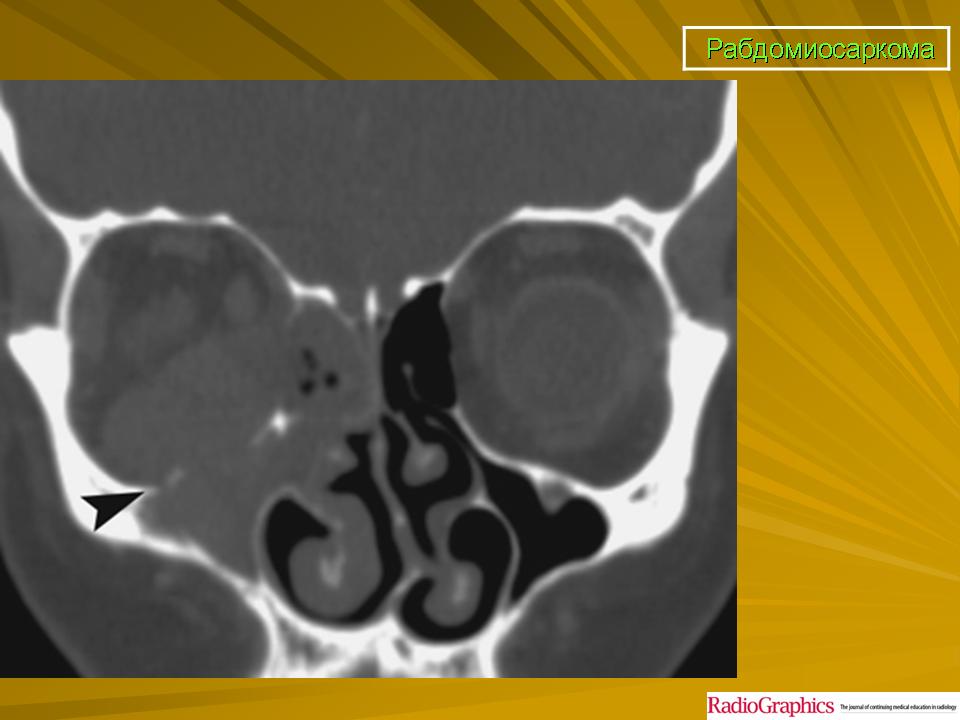 ,Revesz P. (2011) Childhood laryngeal rhabdomyosarcoma causing acute airway obstruction. Otolaryngol. Head Neck Surg., 145: 354–355.
,Revesz P. (2011) Childhood laryngeal rhabdomyosarcoma causing acute airway obstruction. Otolaryngol. Head Neck Surg., 145: 354–355.
15. Абызов Р.А. (2001) Онкоотоларингология. Книга плюс, Киев, 272 с.
Д.Ю. Федоров, К.В. Яриніч, В.І. Яриніч, Є.В. Царьова
КЗ «Кіровоградський обласний онкологічний диспансер»
Резюме. Рабдоміосаркома гортані — вкрай рідкісне захворювання. Досі в літературі описано всього близько 70 випадків цієї патології, із них у дорослого населення — 39. Інформація про клінічну картину і перебіг рабдоміосаркоми гортані дуже мізерна. У статті представлено огляд літератури та власні спостереження цього новоутворення. У нашому закладі отримали лікування 4 пацієнти з рабдоміосаркомою гортані. 3 із них звернулися вперше, 1 раніше отримував променеву терапію з приводу раку гортані. При аналізі літератури ми не виявили повідомлень про поєднання рабдоміосаркоми гортані та плоскоклітинного раку гортані. Усім пацієнтам проведено хірургічне лікування, один отримав післяопераційний курс променевої терапії. Аналіз даних літератури і наших спостережень дозволив нам зробити висновок про відносно сприятливий прогноз при рабдоміосаркомі гортані у дорослих, враховуючи можливість раннього виявлення хвороби, відсутність регіонарних і віддалених метастазів у більшості випадків, доступність радикального хірургічного лікування.
Усім пацієнтам проведено хірургічне лікування, один отримав післяопераційний курс променевої терапії. Аналіз даних літератури і наших спостережень дозволив нам зробити висновок про відносно сприятливий прогноз при рабдоміосаркомі гортані у дорослих, враховуючи можливість раннього виявлення хвороби, відсутність регіонарних і віддалених метастазів у більшості випадків, доступність радикального хірургічного лікування.
рабдоміосаркома гортані, поєднання рабдоміосаркоми гортані та плоскоклітинного раку гортані.
Адрес:
Фёдоров Денис Юрьевич
25006, Кировоград, ул. Ялтинская, 1
КУ «Кировоградский областной
онкологический диспансер»
Тел.: (0522) 24-37-16, 24-69-20
E-mail: [email protected]
Детская рабдомиосаркома — Институт рака Дана-Фарбер
Информация о коронавирусе (COVID-19) для пациентов и семей Дана-Фарбер Узнать больше
О детской рабдомиосаркоме
Рабдомиосаркома — это раковая опухоль, которая растет в мягких тканях тела, которые соединяют, поддерживают или окружают органы и другие структуры тела.
 В мышцах вы найдете мягкие ткани, которые прикрепляются к костям и помогают телу двигаться.
В мышцах вы найдете мягкие ткани, которые прикрепляются к костям и помогают телу двигаться.Рабдомиосаркома развивается из клеток рабдомиобластов. Эти клетки начинают формироваться уже через несколько недель жизни развивающегося эмбриона. Поскольку это рак эмбриональных клеток, он гораздо чаще встречается у детей, хотя может встречаться и у взрослых.
- Рабдомиосаркома чаще всего начинается в голове, шее, мочевом пузыре, влагалище, руках, ногах и туловище.
- Опухоль также может возникать в местах, где скелетные мышцы отсутствуют или очень малы, например, в предстательной железе, среднем ухе или системе желчевыводящих путей.
- Хотя рабдомиосаркома является наиболее распространенной саркомой мягких тканей у детей, ежегодно в США этот тип рака диагностируется только у 250 детей.
- Существует два основных типа рабдомиосаркомы:
- Эмбриональная рабдомиосаркома (ERMS) : Это наиболее распространенная форма рабдомиосаркомы.
 Обычно возникает у детей в возрасте до шести лет.
Обычно возникает у детей в возрасте до шести лет. - Альвеолярная рабдомиосаркома (ARMS) : чаще встречается у детей старшего возраста и составляет около 20 процентов всех случаев.
- Эмбриональная рабдомиосаркома (ERMS) : Это наиболее распространенная форма рабдомиосаркомы.
Мы лечим детей с рабдомиосаркомой в Детском центре рака и болезней крови Дана-Фарбер/Бостон. В нашей программе лечения опухолей костей и мягких тканей участвуют урологи, гинекологи, специалисты в области головы и шеи, а также хирурги, которые лечат эти виды опухолей у детей.
Причины и симптомы детской рабдомиосаркомы
Как родитель, вы, несомненно, хотите знать, что могло вызвать опухоль у вашего ребенка. В большинстве случаев врачи не знают, что приводит к рабдомиосаркоме. Рабдомиосаркома не связана с факторами окружающей среды. Вы ничего не могли сделать или
избегал делать то, что предотвратило бы развитие опухоли.Некоторые опухоли рабдомиосаркомы могут начинаться у плода, где клетки рабдомиобластов развиваются на начальных стадиях развития плода.
 Эти клетки созреют и разовьются в мышцы. Рабдомиосаркомы обычно имеют некоторые хромосомные аномалии или генетические мутации.
Эти клетки созреют и разовьются в мышцы. Рабдомиосаркомы обычно имеют некоторые хромосомные аномалии или генетические мутации.
в клетках опухоли.У вашего ребенка могут не проявляться симптомы рабдомиосаркомы, пока опухоль не станет очень большой, особенно если она расположена глубоко в мышцах или желудке.
Если симптомы появляются, они могут включать:
- Опухоль, которую можно увидеть или прощупать и которая может быть или не быть болезненной
- Кровотечение из носа, влагалища, прямой кишки или горла (если опухоль находится в этих областях)
- Покалывание, онемение или боль, если опухоль сдавливает нерв в пораженной области
- Выпячивание глаза или опущение века, что может указывать на опухоль позади глаза
Симптомы рабдомиосаркомы могут напоминать другие, более распространенные состояния или проблемы со здоровьем. Если у вашего ребенка есть тревожные симптомы, проконсультируйтесь с врачом вашего ребенка.

Как мы диагностируем рабдомиосаркому у детей
Мы используем несколько диагностических тестов, чтобы определить тип опухоли и ее распространение. Врач вашего ребенка начнет с полного медицинского и физического осмотра. Оттуда они также могут заказать несколько различных тестов, таких как расширенные исследования изображений,
биопсия, сканирование костей и люмбальная пункция.Как мы лечим рабдомиосаркому у детей
Наша команда высококвалифицированных специалистов, включая детских онкологов, хирургов и лучевых терапевтов, тесно сотрудничает при лечении рабдомиосаркомы у детей. Мы определяем наилучшие варианты лечения, главным образом, в зависимости от местоположения опухоли.
Если саркома находится в мышцах рук или ног, мы обычно удаляем ее хирургическим путем с последующей химиотерапией, а иногда и лучевой терапией. Однако опухоль в мочевом пузыре или предстательной железе требует химиотерапии перед операцией или лучевой терапией. Опухоли вокруг глаз реагируют
хорошо переносят химиотерапию и облучение, поэтому хирургическое вмешательство им требуется редко.
Лечение вашего ребенка может включать:
Хирургия : Хирургия часто является первым шагом, позволяющим врачам уточнить тип опухоли и предоставить информацию о стадии заболевания. Полное хирургическое удаление рабдомиосаркомы обычно невозможно.
Лучевая терапия : Это лечение может помочь остановить рост аномальных клеток в определенных областях тела. Лучевая терапия использует высокоэнергетические лучи от специализированного аппарата для повреждения
или убить аномальные клетки.Химиотерапия : Эти лекарства могут помочь остановить рост аномальных клеток по всему телу. Химиотерапия является системным лечением, то есть она вводится в кровоток и перемещается
по всему телу, чтобы убить или замедлить рост клеток-мишеней. Различные группы химиотерапевтических препаратов действуют по-разному. Пациенты могут получать химиотерапию различными способами, в том числе перорально или внутривенно.
Хотя химиотерапия может быть достаточно эффективной при лечении некоторых видов рака, агенты не позволяют полностью отличить нормальные здоровые клетки от аномальных клеток. Из-за этого у вашего ребенка могут возникнуть неблагоприятные побочные эффекты во время лечения.
Детям, лечащимся от рака, требуется постоянная специализированная помощь по выживанию после рака для мониторинга отдаленных последствий лечения. Пациенты ежегодно посещают клинику выживаемости для лечения осложнений заболевания и выявления ранних рецидивов рака. Наши детские программы выживания рака также включают в себя обучение пациентов и их семей, психосоциальную оценку, генетическое консультирование и возможность поговорить с другими людьми, пережившими рак в детстве.
Исследования и клинические испытания детской рабдомиосаркомы
В Dana-Farber/Boston Children’s мы играем активную роль в межгрупповом исследовании рабдомиосаркомы (IRS), в настоящее время являющемся частью детской онкологической группы, в котором изложены методы лечения рабдомиосаркомы.
 Наши исследователи направляют и участвуют в национальных и
Наши исследователи направляют и участвуют в национальных и
международные клинические испытания для разработки новых методов лечения рабдомиосаркомы.Наши ученые проводят многочисленные исследования, чтобы помочь врачам лучше понять и лечить саркомы мягких тканей. В настоящее время мы оцениваем использование ингибиторов ангиогенеза и биологической терапии для борьбы с раком у детей.
Отдаленные результаты лечения детей с рабдомиосаркомой
Более 70 процентов детей с рабдомиосаркомой выживают через пять лет после постановки диагноза, если у них локализованное заболевание и проводится комбинированная терапия. После пяти лет безрецидивной выживаемости рецидивы редки.
Результат вашего ребенка, вероятно, будет зависеть от многих факторов, в том числе:
- Степень заболевания
- Размер и расположение опухоли
- Наличие или отсутствие метастазов
- Ответ опухоли на терапию
- Возраст и общее состояние здоровья ребенка
- Переносимость ребенком определенных лекарств, процедур или методов лечения
- Новые разработки в области лечения
Бригада по лечению детской рабдомиосаркомы
В группу по лечению солидных опухолей у детей Dana-Farber/Бостон входят специалисты по детской саркоме мягких тканей, которые занимаются лечением детей с рабдомиосаркомой.
 Мы будем работать вместе, чтобы диагностировать и лечить вашего ребенка с помощью новейших, самых передовых методов.
Мы будем работать вместе, чтобы диагностировать и лечить вашего ребенка с помощью новейших, самых передовых методов.
возможный.См. полный список специалистов в нашем Центре солидных опухолей у детей.
Дополнительная информация о детской рабдомиосаркоме
- Уход
- Борьба с раком
- COVID-19
- Здоровье и благополучие
- Питание и диета
- Риск и предотвращение
- Выживание
- Учебные листы
- Лечение и процедуры
- Видео
Пресс-релизы
05.
 10.2018
10.2018Команды из Дана-Фарбер и Бостонской детской больницы выиграли гранты Moonshot для исследования рака у детей
05.01.2017
Новый взгляд на новогодние обещания для выживших после рака
- Истории пациентов, взрослые
- Борьба с раком
Insight Blog
20.08.2012
Сделать вечеринку из-за рака
- Борьба с раком
Детская рабдомиосаркома, признаки и симптомы | Условия
⚠ Этот браузер устарел. ⚠
⚠
Чтобы обеспечить правильную работу этого веб-сайта,
, пожалуйста, обновите свой браузер
или используйте другой.
Предупреждение
Дорожные работы вокруг Университетской больницы, Американской семейной детской больницы и Университетской станции могут привести к задержкам в пути и изменению маршрута.Подробнее
Уведомление
Добро пожаловать к нашим пациентам из Северного Иллинойса. Информацию, ранее размещенную на сайте swedishamerican.org, теперь можно найти на этом сайте.Подробнее
Рабдомиосаркома — наиболее распространенная форма рака мягких тканей у детей. Он может поражать голову, шею, мочевой пузырь, влагалище, руки, ноги, туловище или практически любую часть тела. Большинство случаев рабдомиосаркомы диагностируют в возрасте до десяти лет, они быстро растут и могут распространяться на другие части тела.
Признаки и симптомы рабдомиосаркомы могут включать:
A lump or swelling that does not go away
Bleeding in the nose, vagina or rectum
Constipation
Bulging eyes
Headaches
How is rhabdomyosarcoma diagnosed
При подозрении на рабдомиосаркому будет изучена история болезни вашего ребенка и проведено полное медицинское обследование. Также будут запланированы следующие тесты:
Также будут запланированы следующие тесты:
Blood tests
Computerized tomography (CT) scan
Magnetic resonance imaging (MRI)
Bone scan
Ultrasound
A biopsy to get a sample of the lump or tissue . Это будет сделано, пока ваш ребенок находится под наркозом.
Аспирация костного мозга
Существует множество методов лечения опухолей мягких тканей, таких как рабдомиосаркома. Некоторым детям потребуется комбинация следующих методов лечения:
Химиотерапия
Хирургия. Если опухоль находится в области, до которой легко добраться, будет проведена операция, чтобы удалить как можно большую часть опухоли.
Лучевая терапия с использованием рентгеновских лучей высокой энергии для уменьшения размера опухоли и предотвращения ее роста.
Борьба с раком у детей и заболеваниями крови
Специалисты UW Health Kids Cancer Care предлагают самые современные варианты лечения. Наши специалисты по педиатрическому раку и заболеваниям крови являются национальными лидерами в области исследований. Мы тестируем новые методы лечения и продолжаем работать над методами лечения детского рака и заболеваний крови. Для многих детей с редкими или трудноизлечимыми состояниями клинические испытания предоставляют новые возможности.
Наши специалисты по педиатрическому раку и заболеваниям крови являются национальными лидерами в области исследований. Мы тестируем новые методы лечения и продолжаем работать над методами лечения детского рака и заболеваний крови. Для многих детей с редкими или трудноизлечимыми состояниями клинические испытания предоставляют новые возможности.
Узнайте больше о наших клинических испытаниях
UW Health Kids
Наши специалисты по педиатрии обслуживают детей с особыми потребностями уже более 100 лет. Мы ориентируемся на уникальные потребности каждого ребенка и предлагаем социальную и эмоциональную поддержку, чтобы помочь вам и вашему ребенку справиться даже с самым сложным заболеванием. Наша долгая история включает в себя создание медицинских достижений, которые спасают жизни во всем мире. Вместе мы вернем вашему ребенку здоровье и радость от детства.
Уход за вашим ребенком является нашим главным приоритетом, и мы понимаем его уникальные потребности.
Команда вашего ребенка может включать в себя:
Онкологи (врачи по раку)
гематологи (врачи по болезни крови)
Urologists
9000
9000
9000
.
Специалисты по обезболиванию
Физиотерапевты, эрготерапевты и логопеды
Радиологи и радиационные технологи
Социальные работники
Хирурги
Специалисты UW Health Kids Cancer Care занимаются диагностикой и лечением всех младенцев, детей и подростков, больных раком, включая рабдомиосаркому.
Наши детские онкологи являются частью Онкологического центра UW Carbone, который является Комплексным онкологическим центром, назначенным Национальным институтом рака. Это звание означает, что врачи, ухаживающие за вашим ребенком, являются экспертами в области лечения рака, научных исследований и образования.
Службы ухода за глазами (офтальмология)
Michael M. Altaweel, MD
Службы ухода за глазами (Ophthalmology)
Cat N. Burkat, MD, FACS
Services Service Care Services (Ophthalmologologol. J. Lucarelli, MD, FACS
Услуги по уходу за глазами (офтальмология)
Suzanne van Landingham, MD
Получение помощи в рамках программы UW Health Kids по гематологии, онкологии и трансплантации костного мозга в Американской семейной детской больнице означает, что у вас есть доступ к знаниям и навыкам многих медицинских и вспомогательных специалистов для диагностики вашего ребенка со сложным диагнозом, таким как рак.
Как в Американской семейной детской больнице, так и по месту жительства есть услуги, которые помогают пациентам и их семьям на каждом этапе их путешествия.
Специалисты Child Life помогут вашему ребенку и семье справиться с любыми страхами и тревогами, а руководство для пациентов и посетителей Американской семейной детской больницы содержит информацию о:
Психология здоровья
Бусины героя
больничная школа
Центр позитивного изображения
Услуги духовной опеки
Tyler’s Place (уход за детьми для братьев и сестер)
Рабдомиосаркома основания черепа у детей
ИНФОРМАЦИЯ
ПРИЧИНЫ
ДИАГНОЗ
ЛЕЧЕНИЕ
СЛЕДУЮЩИЕ ШАГИ
Что такое рабдомиосаркома основания черепа у детей?
Рабдомиосаркома — это разновидность рака. Он начинается в клетках, которые перерастают в скелетные мышцы.
Он начинается в клетках, которые перерастают в скелетные мышцы.
клетки. Эти клетки называются рабдомиобластами. Скелетные мышцы – это мышцы, которые
управление движением тела.
Это
Рак чаще всего встречается у детей в возрасте до 10 лет, но встречается редко. Может образовываться в мышцах
в любом месте тела. Рабдомиосаркома основания черепа формируется в области головы и шеи. Может
начните в области, где позвоночник соединяется с черепом (основание черепа). Он также может расти
в других частях головы, таких как глаза, нос, горло или пазухи.
Существует два основных типа рабдомиосаркомы:
-
Эмбриональный.
Это самый распространенный тип. Это наиболее вероятный тип, который влияет на основу
череп. -
Альвеолярный.
Этот тип чаще встречается у детей старшего возраста и подростков. Скорее всего повлияет
туловище, руки или ноги. Он растет быстрее. Скорее всего, он распространится на
другие участки тела (метастазируют).
Что вызывает рабдомиосаркому основания черепа у ребенка?
Точная причина этого рака не установлена.
известен. Изменения генетического материала в клетках (ДНК), вероятно, приводят к тому, что нормальные клетки
превратиться в рак.
Какие дети подвержены риску развития рабдомиосаркомы основания черепа?
Некоторые состояния здоровья, передающиеся по наследству (генетические), повышают риск для ребенка. К ним относятся:
- Синдром Ли-Фраумени
- Нейрофиброматоз типа 1 (NF1)
- Синдром Беквита-Видеманна
- Синдром Костелло
- Нунан
синдром
Каковы симптомы рабдомиосаркомы основания черепа у ребенка?
Симптомы зависят от локализации и размера опухоли. Они могут включать:
Они могут включать:
- Проблемы с обонянием
- Видение
проблемы - Проблемы с движением глаз
- Выпячивание глаза
- Онемение или слабость лица
- Нарушения слуха, звон в ушах (тиннитус), боль в ушах или головокружение
- Проблемы с глотанием
- Головная боль
- Синус
затор
Симптомы распространения рабдомиосаркомы могут включать:
- Припухлость или припухлость на шее
- Боль в костях
- Слабость
- Константа
кашель - Потеря веса
Симптомы могут быть такими же, как и при других заболеваниях. Обязательно обратитесь к врачу для постановки диагноза.
Как диагностируется рабдомиосаркома основания черепа у ребенка?
Ваш
Лечащий врач ребенка спросит об истории болезни и симптомах вашего ребенка. А
А
будет проведен физический осмотр, который будет включать неврологический осмотр. Экзаменационные тесты
рефлексы, мышечную силу, движения глаз и рта и координацию. вашего ребенка
медицинский работник может направить вашего ребенка к онкологу (онкологу). Ваш ребенок
могут потребоваться другие тесты, такие как:
- КТ. Компьютерная томография использует серию рентгеновских лучей и компьютер для получения подробных изображений
внутренняя часть тела. Ваш ребенок может выпить контрастное вещество или ввести его в
вена вашего ребенка. Контраст помогает показать больше деталей. - МРТ. МРТ использует большие магниты, радиоволны и компьютер для получения подробных изображений.
внутренней части тела. Контрастный краситель может быть введен в вену вашего ребенка. Это
помогает четко показать детали.
-
Люмбальная пункция.
Иглу вводят в спинномозговой канал в нижней части спины. Это область вокруг спинного мозга. Берется небольшой образец спинномозговой жидкости (ЦСЖ). ЦСЖ представляет собой жидкость вокруг головного и спинного мозга. Образец проверяется на наличие раковых клеток. -
Биопсия.
Опухолевые клетки удаляются и отправляются в лабораторию для тестирования. Это делается для того, чтобы узнать
тип опухоли и скорость ее роста. Это можно сделать во время \
операция.
После того, как поставлен диагноз,
рак находится в стадии. Стадирование — это процесс выяснения, где находится рак, насколько он велик.
заключается в том, чтобы увидеть, распространился ли рак (метастазировал) и где он распространился. Постановка
Постановка
также помогает выбрать наилучшие варианты лечения. Существуют разные способы постановки
рак, но большинство из них варьируются от стадии 1 до стадии 4, где стадия 4 — это рак, который
распространяться на другие части тела. Поговорите с лечащим врачом вашего ребенка о
стадия рака вашего ребенка и что это означает.
Как лечится рабдомиосаркома основания черепа у ребенка?
Если
у вашего ребенка диагностирована рабдомиосаркома основания черепа, вы можете захотеть, чтобы ваш ребенок
обратиться к другому онкологу, чтобы получить второе мнение. Это может помочь вам лучше понять
варианты лечения и чувствовать себя хорошо о выборе лечения, который вы делаете.
Поскольку рак встречается очень редко, важно, чтобы ваш ребенок лечился в центре
который специализируется на лечении рака у детей. Большинство детей лечатся в
клиническое испытание. Это исследования, в которых сравниваются лучшие методы лечения, доступные в настоящее время, с
лечения, которые считаются еще лучше. Ваш врач может поговорить с вами об этом
Ваш врач может поговорить с вами об этом
вариант.
Лечение зависит от локализации, стадии и других факторов. Рак может быть
обработано любым из следующих:
- Хирургия. Целью операции является удаление всей опухоли. Врачи постараются сохранить
тело вашего ребенка работает и выглядит как можно более нормальным. Хирург, который
специализируется на области тела роста опухоли может быть необходимо. Это может быть голова и
лицевой (черепно-лицевой) хирург или врач-ухо-горло-нос (отоларинголог).
Это может быть нейрохирург (нейрохирург). Или это может быть другой тип врача. - Химиотерапия
(химия). Это лекарства, убивающие раковые клетки. Химиотерапия почти всегда используется для
лечить рабдомиосаркому. Его вводят через трубку (в/в), которую вводят в вену в
рука или грудь.
-
Лучевая терапия.
Это высокоэнергетическое рентгеновское излучение или другие виды излучения, используемые для уничтожения рака.
клеток или остановить их рост. Его можно использовать, когда опухоль трудно удалить с помощью
операция. Лучевую терапию обычно назначают вместе с химиотерапией. -
Клинический
испытания.
Спросите лечащего врача вашего ребенка, тестируются ли какие-либо методы лечения
это может хорошо сработать для вашего ребенка. Многие новые методы лечения доступны только в клинических условиях.
испытания. -
Поддерживающая терапия.
Лечение может вызвать побочные эффекты. Лекарства и другие методы лечения могут быть использованы для
Лекарства и другие методы лечения могут быть использованы для
боль, лихорадка, инфекция, тошнота и рвота. Это ключевая часть лечения рака.
При любом раке ожидаемое выздоровление ребенка (прогноз) различается. Имейте в виду:
- Немедленное обращение за медицинской помощью важно для наилучшего прогноза. Рак, который распространился, труднее лечить.
- Текущий
необходим последующий уход после лечения. - Обсуждение
с врачом о любых проблемах, которые у вас есть, или проблемах, которые вы заметили. вашего ребенка
лечащая команда хочет знать как можно больше о том, как чувствует себя ваш ребенок.
Возможные осложнения
рабдомиосаркома основания черепа у ребенка?
А
у ребенка могут быть краткосрочные и долгосрочные проблемы, связанные с опухолью или лечением. Они
может включать такие вещи, как:
- Повреждение головного мозга или нервной системы, вызывающее проблемы с координацией, мышечной силой, речью или зрением
- Проблемы после операции, такие как инфекция, кровотечение и проблемы с общей анестезией
- Инфекция и кровотечение в результате химиотерапии
- Задержка роста и развития
- Проблемы с обучением
- Проблемы с репродукцией (бесплодие)
- Возврат
рака (рецидив) - Повышенный риск развития других видов рака в более позднем возрасте
Поговорить с
врачу о том, на что следует обратить внимание и что можно сделать, чтобы предотвратить
осложнения.
Как я могу помочь моему ребенку жить с рабдомиосаркомой основания черепа?
А
ребенок с рабдомиосаркомой основания черепа нуждается в особом уходе за остальными
жизнь. Ваш ребенок будет осмотрен онкологами и другими медицинскими работниками для лечения любого
поздние последствия лечения и следить за признаками или симптомами возвращения опухоли.
Ваш ребенок будет проверен с помощью визуализирующих тестов и других тестов. И ваш ребенок может увидеть
другим поставщикам медицинских услуг в связи с проблемами, связанными с опухолью или лечением. Например,
ваш ребенок может обратиться к окулисту (офтальмологу) по поводу проблем со зрением.
Вашему ребенку может потребоваться терапия, чтобы помочь с движением и мышечной силой. Это могут сделать физиотерапевты и эрготерапевты. Если речь вашего ребенка нарушена, ему или ей может понадобиться помощь логопеда. Вашему ребенку также может понадобиться помощь других терапевтов для обучения или эмоциональных проблем.
Вы можете помочь своему ребенку справиться с лечением разными способами. Например:
- Ваш
у ребенка могут быть проблемы с приемом пищи. Диетолог может помочь. - Ваш
ребенок может сильно устать. Ему или ей нужно будет сбалансировать отдых и активность. Поощрять
ваш ребенок, чтобы получить некоторые упражнения. Это хорошо для общего состояния здоровья. И это может помочь
уменьшить усталость. - Получить
эмоциональная поддержка вашего ребенка. Найти консультанта или группу поддержки детей можно
помощь. - Марка
Убедитесь, что ваш ребенок посещает все последующие приемы.
Когда мне следует звонить лечащему врачу моего ребенка?
Позвоните врачу, если у вашего ребенка:
- Ухудшение симптомов
- Новые симптомы
- Побочные эффекты лечения
Основные сведения о рабдомиосаркоме основания черепа у детей
- Череп
базовая рабдомиосаркома — это рак, который формируется в голове и шее.
- Симптомы включают проблемы с обонянием, зрением, слухом, глотанием и лицевой слабостью.
- Лечение включает хирургическое вмешательство, химиотерапию и лучевую терапию.
- Поскольку рак встречается очень редко, важно, чтобы ваш ребенок лечился в центре, который специализируется на этом заболевании.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Знай почему
назначено новое лекарство или лечение и как оно поможет вашему ребенку. Также знать
Также знать
каковы побочные эффекты. - Спросите, можно ли лечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет тест или процедуру.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знать
как вы можете связаться с поставщиком услуг вашего ребенка в нерабочее время. Это важно, если
ваш ребенок заболел, и у вас есть вопросы или вам нужен совет.
Что такое рабдомиосаркома? | Дети с раком UK
Что такое рабдомиосаркома? | Дети с онкологическими заболеваниями UK
Что такое рабдомиосаркома (RMS)?
Саркомы
Саркомы представляют собой редкие виды рака, которые развиваются в поддерживающих тканях организма, таких как кости, мышцы или хрящи.
Существует два основных типа саркомы:
- Саркомы мягких тканей могут развиваться в мышцах, жировой ткани, кровеносных сосудах или в любых других тканях, которые поддерживают, окружают и защищают органы тела. Более половины всех сарком мягких тканей, диагностированных в детском возрасте, составляют рабдомиосаркомы. Другие типы сарком мягких тканей включают фибросаркому, злокачественные опухоли оболочек периферических нервов, периферические примитивные нейроэктодермальные опухоли (pPNET), саркому Капоши и опухоли Юинга и Аскина мягких тканей.
- Саркомы костей могут развиваться в любой из костей скелета. Двумя наиболее распространенными типами сарком костей у детей являются остеосаркома и саркома Юинга.
Рабдомиосаркома (RMS)
Рабдомиосаркома у детей является наиболее частым типом саркомы мягких тканей, возникающим в детском возрасте, на долю которого приходится 6% заболеваемости раком у детей.
Возникает в мышечной или фиброзной ткани и может возникать практически в любой части тела. Наиболее частые локализации — вокруг головы и шеи, мочевого пузыря или яичек. Иногда опухоли могут быть обнаружены в мышцах или конечностях, в грудной клетке или брюшной стенке.
Иногда, если опухоль находится в области головы или шеи, она может распространиться в головной мозг или жидкость вокруг спинного мозга.
Почти две трети RMS относятся к эмбриональному подтипу (возникают в примитивных мышечных клетках). Другая треть относится к более агрессивному альвеолярному подтипу. Альвеолярная рабдомиосаркома обычно поражает все возрастные группы и обычно появляется вокруг головы, шеи или тела.
Причины РРС неизвестны, хотя дети с некоторыми редкими генетическими заболеваниями, такими как синдром Ли Фраумени, имеют более высокий риск развития РРС.
Заболеваемость
RMS является наиболее распространенным типом сарком мягких тканей, встречающимся в детском возрасте, на долю которого приходится 53% случаев (и 4% всех случаев рака у детей). В Великобритании до 60 новых случаев в год.
В Великобритании до 60 новых случаев в год.
Заболеваемость наиболее высока у детей в возрасте до 10 лет. Распределение по возрасту у мальчиков и девочек разное. У мальчиков пик заболеваемости приходится на возраст 3-4 года. У девочек он достигает пика раньше, в 1-2 года, а затем снижается. Чаще встречается у мальчиков.
Коэффициент выживаемости при рабдомиосаркоме
Пятилетняя выживаемость при рабдомиосаркоме у детей составляет 70%.
Общая выживаемость при других типах саркомы мягких тканей такая же, как при РРС, и составляет 70%, но возрастная структура отличается – диагностика в младенчестве связана с низкой выживаемостью.
Другими важными прогностическими факторами являются локализация, размер, тип РРС, распространенность, сопутствующие генетические изменения, возможность полного удаления и общее состояние здоровья ребенка.
Вернуться к началу
Каковы симптомы RMS?
Рабдомиосаркома у детей: симптомы и диагностика – Симптомы саркомы мягких тканей зависят от пораженной части тела.
Наиболее частым признаком является опухоль или припухлость.
- Если опухоль находится в области головы, иногда она может вызывать заложенность и выделения из носа. Иногда глаз может казаться опухшим и выпученным.
- Если опухоль находится в брюшной полости, у ребенка может быть дискомфорт в животе и трудности с походом в туалет.
- Если опухоль находится в мочевом пузыре, у ребенка также может быть кровь в моче.
Для диагностики саркомы мягких тканей могут быть проведены различные тесты и исследования. Будут взяты анализы крови и костного мозга. Обычно берется биопсия, чтобы опухолевые клетки можно было исследовать под микроскопом. Методы визуализации, в том числе рентген и ультразвук, КТ или МРТ, будут использоваться для определения точного размера и местоположения опухоли, а также того, распространилась ли она на другие части тела. Затем можно установить стадию рака, направив лечение.
Сохранить
Сохранить
Сохранить
Сохранить
Наверх
Как лечится RMS?
Перед началом лечения врачи определяют стадию опухоли RMS. Это сложная классификация, основанная на местонахождении исходной опухоли, ее размере, поражении лимфатических узлов, наличии распространения и гистологии. Это затем направляет решения о лечении. Вероятно, будет использоваться комбинация химиотерапии, лучевой терапии и хирургического вмешательства.
Это сложная классификация, основанная на местонахождении исходной опухоли, ее размере, поражении лимфатических узлов, наличии распространения и гистологии. Это затем направляет решения о лечении. Вероятно, будет использоваться комбинация химиотерапии, лучевой терапии и хирургического вмешательства.
Иногда невозможно удалить опухоль хирургическим путем либо потому, что она слишком велика, недоступна, либо потому, что она распространилась на другие части тела. В этих случаях лечение, вероятно, будет включать комбинацию химиотерапии и лучевой терапии.
Может потребоваться высокодозная химиотерапия, преимущественно у пациентов с рецидивом заболевания, требующая восстановления стволовых клеток для восстановления поврежденного костного мозга.
Польза химиотерапии твердо установлена для РРС, но не для других типов саркомы мягких тканей; хирургия считается основой лечения детей с этими опухолями.
Общеупотребительные термины при леченииВернуться к началу
Имеются ли побочные эффекты?
Побочные эффекты и осложнения лечения
Лечение рабдомиосаркомы часто вызывает побочные эффекты, и они будут обсуждаться до начала лечения.
Возможные побочные эффекты зависят от проводимого лечения и обрабатываемой части тела, но могут включать тошноту и рвоту, выпадение волос, снижение устойчивости к инфекциям, синяки и кровотечения, усталость и диарею.
Все эти проблемы носят временный характер и могут быть сведены к минимуму с помощью хорошей поддерживающей терапии.
Побочные эффекты лечения
Последующее наблюдение
Дети будут проходить регулярные последующие осмотры для выявления любых рецидивов рака и любых проблем, которые могут возникнуть в результате лечения, которое они получили.
У небольшого числа детей могут развиться долгосрочные проблемы из-за лечения рака.
Хирургия и лучевая терапия могут вызвать как функциональные, так и косметические проблемы в зависимости от области тела, в которой возникла опухоль. Химиотерапия может вызвать проблемы с работой сердца и почек, проблемы с фертильностью и небольшое увеличение риска развития другого рака.
Иногда рак может рецидивировать. Это называется рецидивом. Рецидив, скорее всего, возникает в результате того, что несколько исходных раковых клеток выживают после лечения. Иногда это происходит из-за того, что раковые клетки распространились на другие части тела и были слишком малы, чтобы их можно было обнаружить во время последующего наблюдения сразу после лечения.
Лечение и прогноз рецидива РРС будут зависеть от места рецидива, проводившейся ли ранее лучевой терапии, первоначального размера на момент постановки диагноза и времени до рецидива.
Долгосрочные и отдаленные эффекты леченияВернуться к началу
Исследования
Многие дети проходят лечение в рамках клинических испытаний.
Испытания направлены на улучшение понимания наилучшего способа лечения рака, обычно путем сравнения стандартного лечения с новой или модифицированной версией.
При необходимости медицинская бригада ребенка обсудит участие в соответствующем исследовании. Участие не является обязательным, но может дать возможность получить новые методы лечения.
Участие не является обязательным, но может дать возможность получить новые методы лечения.
Раковые дети Великобритания финансирует ряд исследовательских проектов, посвященных рабдомиосаркоме.
Подробнее о новых методах лечения рабдомиосаркомы у детей
Дополнительная информация
Подробнее о раке у детейВернуться к началу страницы
«Над губой у нее появилось небольшое красное пятнышко, и сначала терапевт лечил ее от инфекции. Мы использовали кремы и давали антибиотики, но он начал распространяться и увеличиваться. После трех долгих месяцев приема различных антибиотиков и кремов, а также наблюдения за ней разными врачами, мы отправились в отделение отоларингологии, горла и носа. Как только доктор увидел ее, он заказал биопсию, чтобы удалить небольшой кусочек опухоли для исследования.
Через неделю пришли результаты, и нас отвели в маленькую комнату. Я никогда не забуду тот день. Сказали: «Извините, но у вашей дочери рак: рабдомиосаркома». Столько вопросов крутится в голове. Она умрет? Не выпадут ли у нее волосы? Насколько вероятно, что химиотерапия подействует? Но я должен был оставаться сильным ради нее. А Кристал, несмотря ни на что, всегда улыбалась.
Сказали: «Извините, но у вашей дочери рак: рабдомиосаркома». Столько вопросов крутится в голове. Она умрет? Не выпадут ли у нее волосы? Насколько вероятно, что химиотерапия подействует? Но я должен был оставаться сильным ради нее. А Кристал, несмотря ни на что, всегда улыбалась.
Ей делали интенсивную химиотерапию каждые три недели в течение трех дней — шесть доз сразу. Было тяжело, но она была еще жестче. Ее волосы выпали после первых двух недель, а за первые восемь месяцев мы были дома всего около 12 дней.
Рабдомиосаркома Кристал на верхней губе распространилась на лимфатические узлы на шее, и нам сказали, что ей также требуется лучевая терапия. У нее это было в больнице для взрослых в Онкологическом центре Клаттербриджа, и в общей сложности она провела 28 сеансов на лице и шее. Между лучевой терапией у Кристал все еще была химиотерапия. Вы бы не подумали, что они могут так много сделать с маленьким ребенком. Ее сила была удивительной.
Три месяца спустя мы сделали МРТ, чтобы увидеть, подействовали ли восемь месяцев химиотерапии и лучевой терапии. Пришли результаты, показывающие только небольшую тень на скане без активного роста рака. В тот день я плакал счастливыми слезами.
Пришли результаты, показывающие только небольшую тень на скане без активного роста рака. В тот день я плакал счастливыми слезами.
Кристал начала курс поддерживающей химиотерапии в октябре 2014 года, ей поставили диагноз в марте 2014 года. Это включает в себя небольшое количество химиотерапии через ее центральную линию каждую неделю и пероральную химиотерапию каждую ночь. Он длился год и завершился в октябре 2015 года.
Прошло два года с тех пор, как Кристал закончила курс химиотерапии. Она сильно выросла, ей было всего 11 месяцев, когда у нее диагностировали рак, и всего через четыре месяца ей исполнится пять лет. Мы так гордимся ею и красивой девушкой, в которую она превратилась. Хотя мы все еще проводим сканирование каждые несколько месяцев, ее будущее остается неопределенным. Мы просто будем принимать каждый день таким, какой он есть».
Если вы были тронуты путешествием Кристал, помогите нам инвестировать в высококачественные исследования, которые в противном случае остались бы без финансирования, помогая детям, больным раком, чтобы они могли дольше оставаться со своими семьями.
Пожертвуйте сейчас Пожертвуйте здесь
Вернуться к началу
Познакомьтесь с нашим финансируемым исследователем: доктором Элис Пиапи
После получения докторской степени в 2017 году доктор Элис Страпиоф присоединилась к исследованиям доктора Карин9 в детской лаборатории Strapiof.0003
Читать дальше
Читать дальше
Представляет ли загрязнение воздуха риск рака для нерожденных детей?
Мы недостаточно знаем о связи между дорожно-транспортным загрязнением и раком у детей. Профессор Джон Райт учится
Подробнее
Подробнее
Ричмондский марафон 2022
Пробегите по самому зеленому району Лондона, включая Кью-Гарденс, Ричмонд-Бридж и дворец Хэмптон-Корт. С тремя знаменитыми мостами, двумя Королевскими
Подробнее
Подробнее
Предыдущая Следующая
Подпишитесь на нашу электронную рассылку и получайте эксклюзивные истории прямо на свой почтовый ящик. Вы также узнаете о наших последних новостях об исследованиях рака у детей, а также о наших мероприятиях по сбору средств, новостях о благотворительности и возможностях поддержать нас. Не пропустите!
Вы также узнаете о наших последних новостях об исследованиях рака у детей, а также о наших мероприятиях по сбору средств, новостях о благотворительности и возможностях поддержать нас. Не пропустите!
Пожалуйста, убедитесь, что Javascript включен для обеспечения доступности веб-сайта
Что вы должны знать об этом детском раке
Медицинское обследование Дэна Бреннана, доктора медицинских наук, 12 июня 2020 г.
Это редкая форма рака, которая в основном возникает в детстве. Врачи не знают, как предотвратить рабдомиосаркому (RMS), но есть методы лечения.
Название рабдомиосаркома происходит от типа клеток, в которых этот рак обычно образуется, называемых рабдомиобластами. Эти клетки начинают формироваться, когда человеческому эмбриону всего несколько недель. Позже они превращаются в ткани, из которых состоят скелетные мышцы — мышцы, которые вы используете, чтобы двигать своим телом.
Поскольку рабдомиобласты в основном обнаруживаются в развивающихся эмбрионах, рак обычно диагностируется у детей. Ежегодно в США диагноз РРС ставится около 350 человек. Более половины из них — дети младше 10 лет. У взрослых это очень редко диагностируют, но это может случиться.
Типы
Существует три основных типа RMS:
- Эмбриональная RMS является наиболее распространенной. Обычно это происходит у детей 5 лет или младше. Опухоли часто обнаруживаются в области головы и шеи или вокруг мочевого пузыря и половых органов.
- Альвеолярный RMS может возникнуть в любом возрасте. Этот тип обычно встречается в крупных мышцах туловища, рук и ног. Опухоли обычно растут быстрее эмбрионального типа и нуждаются в более интенсивном лечении.
- Анапластика: Этот тип редко встречается у детей.
Кто получит?
Врачи не знают о каких-либо привычках образа жизни или вещах в окружающей среде, которые повышают риск развития или передачи РРС. Если у вас есть ребенок с РРС, болезнь не была вызвана тем, что вы сделали или не сделали.
Если у вас есть ребенок с РРС, болезнь не была вызвана тем, что вы сделали или не сделали.
Дети, унаследовавшие определенные генетические заболевания от своих родителей, подвергаются более высокому риску. К ним относятся нейрофиброматоз типа 1 (NF1), синдром Беквита-Видеманна и синдром Нунана. Дети, рожденные крупнее, чем ожидалось, также могут иметь более высокий риск. RMS несколько чаще встречается у мальчиков, чем у девочек.
Симптомы и диагностика
Симптомы зависят от того, в какой части тела находится опухоль:
- Опухоли в мышцах за глазами могут вызывать выпячивание глаз, проблемы со зрением и косоглазие.
- Опухоли уха или полости носа могут вызывать боль в ухе, головную боль, заложенность носа или кровотечение из носа.
- Опухоли, образующиеся в мочевыводящих путях, могут затруднить мочеиспускание или вызвать появление крови в моче ребенка.
- Опухоли влагалища у девочек могут вызывать кровянистые выделения.
- Опухоли в брюшной полости могут вызывать рвоту, боль или запор.

- Опухоли на шее, груди, руках, ногах, спине или в паху могут вызывать шишки или отеки. Эти шишки могут вырасти от размера укуса комара до размера грейпфрута всего за несколько недель.
Многие из этих симптомов могут быть вызваны другими менее серьезными состояниями. Но если у вашего ребенка есть один из этих симптомов, который не может быть объяснен, например, шишка, которая не проходит или увеличивается, вам следует обратиться к врачу.
Если врач считает, что симптомы у ребенка могут быть вызваны раком, он назначит анализы, которые показывают изображения внутренних органов:
- Рентген: врачи используют электромагнитные волны для получения изображений тканей вашего ребенка.
- МРТ (магнитно-резонансная томография): Мощные магниты и радиоволны создают подробные изображения.
- КТ (компьютерная томография): Несколько рентгеновских снимков, сделанных под разными углами, объединяются, чтобы показать больше информации.

- Ультразвук: Звуковые волны используются для получения изображений тела.
- Сканирование костей: радиоактивный материал вводят в вену, чтобы показать области, где может быть рак.
Если эти тесты показывают, что у вашего ребенка опухоль, хирург сделает биопсию области. Они сделают небольшой надрез или воспользуются иглой, чтобы взять крошечный образец клеток. Затем они изучат эти клетки под микроскопом, чтобы определить, являются ли они раковыми.
Лечение
Если опухоль вашего ребенка раковая, ему может быть проведена операция по удалению всей или большей части опухоли. Насколько сложна операция, зависит от того, где опухоль находится в организме.
Вашему ребенку также может быть назначена химиотерапия для уничтожения раковых клеток, которые могут быть пропущены во время операции. При РРС химиотерапевтические препараты обычно назначают на срок от шести месяцев до года — сначала раз в неделю, затем реже.
Эти препараты очень хорошо убивают раковые клетки, но они также могут убивать другие здоровые клетки и вызывать выпадение волос, тошноту и рвоту, усталость и другие неприятные реакции. Большинство этих побочных эффектов носят временный характер, и дети, как правило, лучше переносят химиотерапию, чем взрослые.
Большинство этих побочных эффектов носят временный характер, и дети, как правило, лучше переносят химиотерапию, чем взрослые.
Если анализы показывают, что часть опухоли все еще находится в организме после операции и химиотерапии, вашему ребенку может быть назначено облучение, чтобы попытаться уменьшить или разрушить ее. Радиация использует мощные рентгеновские лучи для уничтожения раковых клеток. Обычно это дается 5 дней в неделю в течение нескольких недель.
Радиация также может вызвать побочные эффекты, как сразу, так и спустя годы. Обсудите эти риски с врачом вашего ребенка до начала облучения.
Если опухоль находится в труднодоступном месте или перекрывает важные органы, врачам сложнее удалить все раковые клетки, не повредив здоровые ткани. В этом случае лечение вашего ребенка может начинаться не с операции.
Если операция кажется слишком сложной или рискованной, вашему ребенку может быть назначена химиотерапия или лучевая терапия, чтобы попытаться уменьшить опухоль. Это может облегчить хирургам дальнейшее удаление.
Это может облегчить хирургам дальнейшее удаление.
Чего ожидать
Если рак обнаружен на ранней стадии и не распространился на другие части тела вашего ребенка, врачи обычно могут избавиться от рака. Особенно хорошие результаты наблюдаются у детей в возрасте от 1 до 9 лет.
Иногда рак может вернуться. Когда это происходит, это обычно происходит в первые несколько лет после лечения. Вот почему детям, лечащимся от РРС, необходимо регулярно наблюдаться у врачей в течение нескольких лет.
Эти осмотры могут включать физические осмотры, анализы крови и томографию для выявления признаков возвращения болезни.
Врачи также наблюдают и лечат долгосрочные побочные эффекты химиотерапии и облучения.
Рабдомиосаркома | Lurie Children’s
Рабдомиосаркома — это раковая опухоль, которая возникает в мягких тканях тела, включая мышцы, сухожилия и соединительные ткани. Поскольку эти ткани присутствуют по всему телу, опухоли можно обнаружить во многих различных областях. Наиболее распространенные места для этой опухоли включают голову, шею, мочевой пузырь, влагалище, руки, ноги и туловище.
Наиболее распространенные места для этой опухоли включают голову, шею, мочевой пузырь, влагалище, руки, ноги и туловище.
Рабдомиосаркома также может быть обнаружена в местах, где скелетные мышцы отсутствуют или очень малы, например, в предстательной железе, среднем ухе и системе желчевыводящих путей. Раковые клетки, связанные с этим заболеванием, могут распространяться (метастазировать) в другие части тела.
Эмбриональная рабдомиосаркома, наиболее распространенный тип, обычно возникает у детей младше 6 лет. Альвеолярная рабдомиосаркома встречается у детей старшего возраста и составляет около 20% всех случаев.
Рабдомиосаркома — наиболее распространенная саркома мягких тканей у детей. В США около 250 детей ежегодно диагностируют рабдомиосаркому. Это заболевание поражает детей в возрасте от 2 до 20 лет, но может возникнуть в любом возрасте. По неизвестным причинам мужчины поражаются несколько чаще, чем женщины.
Что вызывает рабдомиосаркому?
Рабдомиобласты – клетки на начальных стадиях развития. Эти клетки обычно созревают и развиваются в мышцы. Было проведено много исследований генной структуры этих рабдомиобластов и возможного обнаружения генной ошибки, которая может вызвать болезнь на более поздних стадиях развития, заставляя клетки воспроизводиться ненормально.
Эти клетки обычно созревают и развиваются в мышцы. Было проведено много исследований генной структуры этих рабдомиобластов и возможного обнаружения генной ошибки, которая может вызвать болезнь на более поздних стадиях развития, заставляя клетки воспроизводиться ненормально.
Рабдомиосаркомы обычно имеют некоторый тип хромосомных аномалий в клетках опухоли, которые ответственны за формирование опухоли. У детей с эмбриональной рабдомиосаркомой обычно наблюдается аномалия хромосомы № 11. При альвеолярной рабдомиосаркоме обычно присутствует перестройка в хромосомном материале между хромосомами № 1 или № 2 и № 13. Эта перестройка изменяет положение и функцию генов, вызывая слияние генов, называемое «транскриптом слияния». Пациенты имеют аномальный транскрипт слияния, включающий гены, известные как PAX3 или PAX7, и FKHR. Это важное открытие привело к улучшению диагностики рабдомиосаркомы.
Рабдомиосаркомы также чаще встречаются у детей с нейрофиброматозом или синдромом Ли-Фрамени, которые являются генетическими нарушениями. Синдром Ли-Фрамени представляет собой скопление рака мягких тканей в семье, вызванное мутациями в гене-супрессоре опухоли, называемом p53, что приводит к неконтролируемому росту клеток.
Синдром Ли-Фрамени представляет собой скопление рака мягких тканей в семье, вызванное мутациями в гене-супрессоре опухоли, называемом p53, что приводит к неконтролируемому росту клеток.
Связь между рабдомиосаркомой и воздействием окружающей среды не установлена.
Каковы симптомы заболеваний крови?
Ниже приведены наиболее распространенные симптомы рабдомиосаркомы. Однако каждый ребенок может испытывать симптомы по-разному. Многие симптомы зависят от размера и расположения опухоли. Симптомы могут отсутствовать, пока опухоль не станет очень большой, особенно если она расположена глубоко в мышцах или в желудке.
Симптомы могут включать:
- Опухоль или образование, которые можно увидеть или прощупать (могут быть болезненными или не быть болезненными)
- Кровотечение из носа, влагалища, прямой кишки или горла (может возникнуть при локализации опухоли в этих областях)
- Покалывание, онемение, боль и движения (может быть, если опухоль сдавливает нервы в этой области)
- Выпячивание глаза или опущение века (может указывать на опухоль за этой областью)
Симптомы рабдомиосаркомы могут напоминать другие состояния или медицинские проблемы. Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Как диагностируются заболевания крови?
В дополнение к полному сбору анамнеза и физикальному обследованию, диагностические процедуры при рабдомиосаркоме могут включать:
- Аспирация костного мозга и/или биопсия: Процедура, включающая взятие небольшого количества костномозговой жидкости (аспирация) и/или твердой ткань костного мозга (так называемая пункционная биопсия), обычно из тазовых костей, для исследования количества, размера и степени зрелости клеток крови и/или аномальных клеток.
- Анализы крови и мочи
- Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией): процедура диагностической визуализации, в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения изображений поперечных сечений (часто называемых срезами) как по горизонтали, так и по вертикали. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.
 Компьютерная томография более подробна, чем обычный рентген.
Компьютерная томография более подробна, чем обычный рентген. - Магнитно-резонансная томография (МРТ): диагностическая процедура, в которой используется комбинация больших магнитов, радиочастот и компьютера для получения подробных изображений органов и структур тела.
- Рентген: диагностический тест, в котором используются невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке.
- УЗИ (также называемое сонографией): метод диагностической визуализации, в котором используются высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Ультразвук используется для осмотра внутренних органов по мере их функционирования и для оценки кровотока через различные сосуды.
- Сканирование костей: фотографии или рентгеновские снимки костей после введения красителя, который поглощается костной тканью. Они используются для обнаружения опухолей и аномалий костей.
- Аспирация/биопсия костного мозга: Процедура, при которой берется небольшое количество жидкости и ткани костного мозга, обычно из части тазовых костей, для дальнейшего исследования количества, размера и зрелости клеток крови и/или аномальных клеток.

- Люмбальная пункция/спинномозговая пункция: специальная игла вводится в поясницу, в спинномозговой канал. Это область вокруг спинного мозга. Затем можно измерить давление в позвоночном канале и головном мозге. Небольшое количество спинномозговой жидкости (ЦСЖ) может быть удалено и отправлено на анализ, чтобы определить наличие инфекции или других проблем. ЦСЖ — это жидкость, омывающая головной и спинной мозг вашего ребенка. (Этот тест проводится только у детей с опухолями, прилегающими к оболочке головного мозга.)
Диагностика включает определение стадии и классификацию опухоли, что важно при определении вариантов лечения.
Стадирование рабдомиосаркомы
Стадирование — это процесс определения того, распространился ли рак, и если да, то как далеко. Существуют различные системы стадирования, которые используются для рабдомиосаркомы. Всегда консультируйтесь с врачом вашего ребенка для получения дополнительной информации о стадии. Одним из методов стадирования является система стадирования TNM. Эта система использует опухоль (T), узлы (N) и метастазы (M) для дифференциации заболевания по стадиям. Эта система оценивает заболевание до операции и классифицирует его по одной из четырех следующих стадий:
Эта система использует опухоль (T), узлы (N) и метастазы (M) для дифференциации заболевания по стадиям. Эта система оценивает заболевание до операции и классифицирует его по одной из четырех следующих стадий:
- Стадия I — Опухоли вокруг глаз, головы, шеи и мочеполового тракта (кроме предстательной железы и мочевого пузыря). Опухоль локализована, то есть опухоль не распространилась на другие области тела.
- Стадия II — Небольшие локализованные опухоли менее 5 см в любой локализации, не относящиеся к стадии I. В окружающих лимфатических узлах нет опухолевых клеток.
- Стадия III — Локализованная опухоль любой локализации, не включенная в стадию I, размером более 5 см и/или распространившаяся на окружающие лимфатические узлы.
- Стадия IV — Заболевание, распространившееся на другие части тела на момент постановки диагноза.

Как лечат заболевания крови?
Конкретное лечение рабдомиосаркомы будет определено лечащим врачом вашего ребенка на основании:
- Возраста вашего ребенка, общего состояния здоровья и истории болезни
- Распространенность заболевания (расположение и размер опухоли)
- Толерантность вашего ребенка к определенным лекарствам, процедурам или терапии
- Ожидания относительно течения болезни
- Ваше мнение или предпочтение
Лечение может включать (отдельно или в комбинации):
- Хирургическое вмешательство
- Резекция опухоли и/или метастазов
- Химиотерапия
- Лучевая терапия
- Люмбальная пункция (для введения лекарств и лечения раковых клеток, если они обнаружены в этом месте)
- Поддерживающая терапия (при побочных эффектах лечения)
- Антибиотики (для профилактики/лечения инфекций)
- Трансплантация костного мозга или трансплантация стволовых клеток
- Непрерывное последующее наблюдение (для контроля заболевания и выявления любого рецидива опухоли)
Каковы долгосрочные последствия заболеваний крови?
Прогноз в значительной степени зависит от:
- степени заболевания
- Размер, тип и расположение опухоли
- Генетические исследования
- Наличие или отсутствие метастазов
- Ответ опухоли на терапию
- Возраст и общее состояние здоровья вашего ребенка
- Переносимость вашим ребенком определенных лекарств, процедур или методов лечения
- Новые разработки в области лечения
Как и при любом раке, прогноз и долгосрочная выживаемость могут сильно различаться от ребенка к ребенку.
