Пролактин у беременных: Влияние пролактина на эндокринное здоровье и зачатие — Reprolife
Влияние пролактина на эндокринное здоровье и зачатие — Reprolife
Пролактин – гормон, который влияет на репродуктивную функцию, лактацию, на общее состояние женщины, уровень обменных процессов, состояние здоровья молочных желез, работу мозга и даже остроту зрения.
Пролактин – гормон, который влияет на репродуктивную функцию, лактацию, общее состояние женщины, уровень обменных процессов (метаболизм), состояние здоровья молочных желез, работу мозга и даже остроту зрения.
В норме уровень пролактина для женщин, не находящихся в состоянии беременности или лактации, соответствуют 4,79-23,3 нг/мл. Во время беременности, особенно в третьем триместре, уровень пролактина значительно повышается и может достигать даже 470 нг/мл.
После родов и в первые месяцы лактации уровень пролактина в организме женщины снижается, но по-прежнему может оставаться высоким довольно длительное время после родов. Состояние повышенного уровня пролактина в крови называется гиперпролактинемией.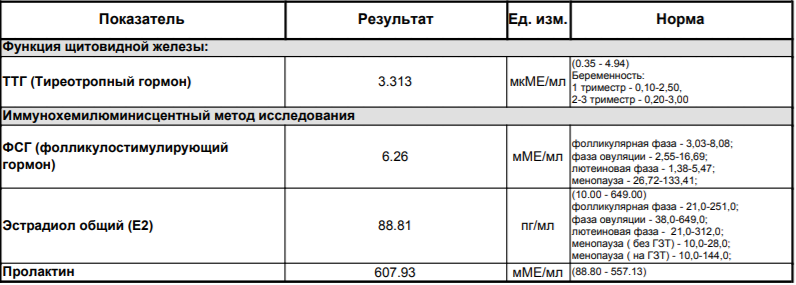
Пролактин вырабатывается в гипофизе – отделе головного мозга, а также выделяется в небольших количествах плацентой, яичниками и эндометрием.
Влияние пролактина на органы репродуктивной системы
Влияние пролактина на органы репродуктивной системы проявляется практически на всех уровнях регуляции. Еще в период полового созревания, пролактин обеспечивает процессы роста и структурного развития молочной железы. В яичниках, благодаря пролактину, происходит синхронизация процессов созревания фолликулов и овуляции.
Таким образом, недооценивать значение пролактина в регуляции репродуктивной системы невозможно. Однако основная роль этого уникального гормона – стимуляция синтеза молока железистой тканью молочных желез, проявляется после родов, когда имеется физиологическое повышение уровня пролактина в крови. Именно поэтому во время грудного вскармливания снижается вероятность зачатия и достаточно редко происходит менструальный цикл.
Что происходит при повышении уровня пролактина?
Повышенный уровень гормона пролактина блокирует выработку гормона прогестерона, чем негативно влияет на зачатие и ранний период вынашивания беременности.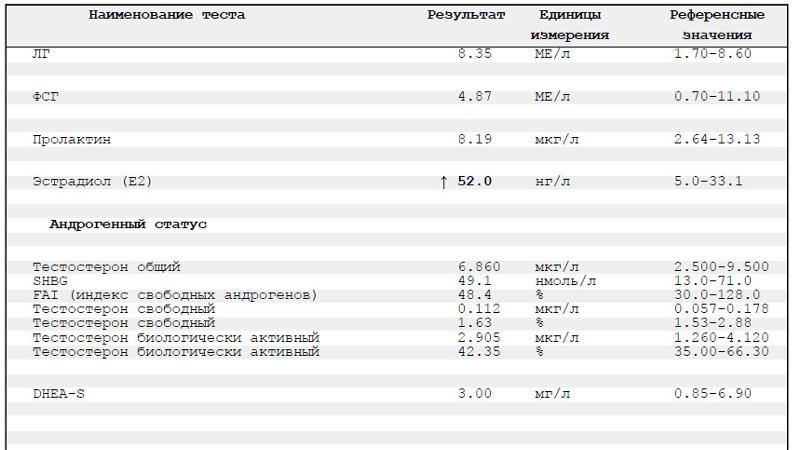
Вот почему при нарушении регулярности менструального цикла – следует обязательно определить уровень пролактина. А при сниженном уровне эстрогенов в матке происходит угнетение толщины эндометрия. Так что даже если происходит овуляция и яйцеклетка встречается со сперматозоидом, эмбрион не может «прикрепиться» к тонкому эндометрию.
Происходит четкая зависимость между работой щитовидной железы и уровнем пролактина. При гипотиреозе (сниженной функции щитовидной железы) – уровень пролактина часто повышается.
Повышение уровня пролактина в женском организме приводит к:
- выраженному увеличению риска развития мастопатии;
- формированию кист молочных желез.
Пролактин так же влияет на скорость обменных процессов – при его повышении метаболизм замедлен, идет к тенденция к увеличению уровня тестостерона и инсулина в крови у женщины, что может влиять на состояние кожи – появление высыпаний, повышению аппетита – тягу к углеводам, и склонности к набору веса.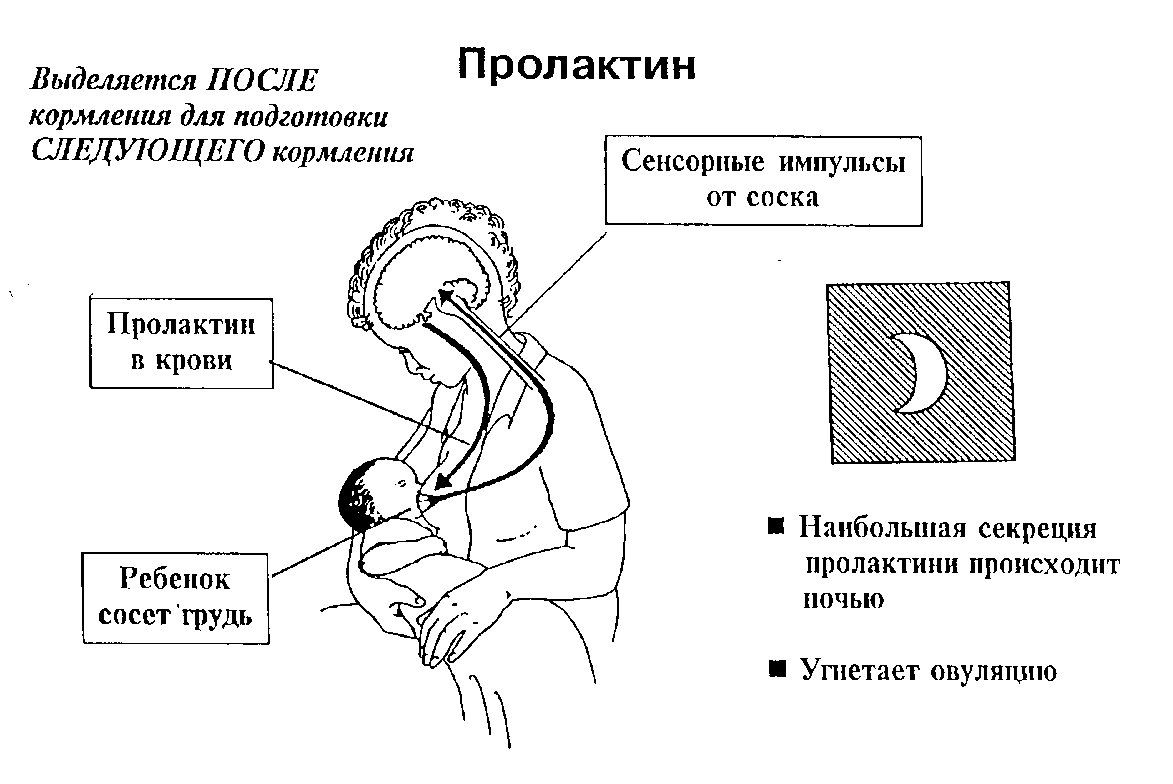
Повышение уровня этого гормона так же может влиять на появление головных болей, снижение остроты зрения, снижение усвояемости кальция – соответственно снижение косной плотности, что в превую очередь отоброжается на состоянии зубов.
Факторы влияющие на повышение уровня пролактина
Пролактин очень чувствителен к эмоциям, поэтому спровоцировать повышение его уровня в крови могут стрессы и другие эмоциональные всплески. Кроме того, уровень пролактина может подняться из-за:
- физических нагрузок, интимной жизни накануне сдачи анализа;
- приёма гормональных контрацептивов, психотропных, снотворных, антигистаминных (противоаллергических) препаратов, гипотензивных (верапамил) препаратов, анестетиков и некоторых других лекарств;
- травм.
Даже недосыпание способно повысить уровень пролактина.
Поэтому перед исследованием уровня пролактина, мы рекомендуем соблюдать правила подготовки:
- не применять лекарственные препараты, влияющие на уровень пролактина за три дня до сдачи анализа, если это возможно;
- избежать стрессовых ситуаций, исключить физическую нагрузку, не посещать фитнес накануне вечером и утром.
- не иметь полового контакта прошедшей ночью или утром;
- не голодать накануне, но прийти натощак;
- не пальпировать себе грудь, не посещать маммолога перед взятием крови на анализ;
- не курить утром.
При получении повышенного значения пролактина, следует обратиться к квалифицированному специалисту.
Пролактин в медицинском центре «Мать и Дитя»
Пролактин – гормон, который вырабатывается аденогипофизом и тесно связан с деторождением. Пролактин образует комплексы с рецепторами, локализованными в молочной железе, и влияет на рост, формирование железы и образование грудного молока, поэтому его называют еще и лактогенным или маммотропным гормоном.
Характеристика пролактина
Пролактин имеет клетки-мишени не только в грудных железах, но и в других органах. В грудной железе гормон пролактин отвечает за:
- секрецию молозива;
- превращение молозива в зрелое молоко;
- рост грудных желез;
- увеличение количества долек и протоков в груди.
Также пролактин обеспечивает около 80 реакций и более биологических функций:
- созревание фолликулов;
- регулирование таксиса яйцеклеток и сперматозоидов;
- увеличивает продукцию эндогенного интерферона и иммуноглобулинов G и M;
- повышение количества пролактина является маркером отторжения органа после пересадки;
- воздействует на рецепторы клеток поджелудочной железы, вызывая инсулинорезистентность;
- способствует удержанию жидкости в почках и в организме в целом;
- участвует в транзите калия и натрия;
- ингибирует задержку жидкости в амнионе.
При исследовании на пролактин биохимический и иммуноферментный анализ показывают разные результаты, что обусловлено строением гормона.
Регуляция выделения гормона пролактина осуществляется несколькими системами. Выделяющийся в нервной системе дофамин, блокирует синтез пролактина гипофизом. Стимулируют активность пролактина эстрогены, которые не только заставляют выделяться гормон в больших количествах, но и стимулируют рост клеток, синтезирующих лактотропин.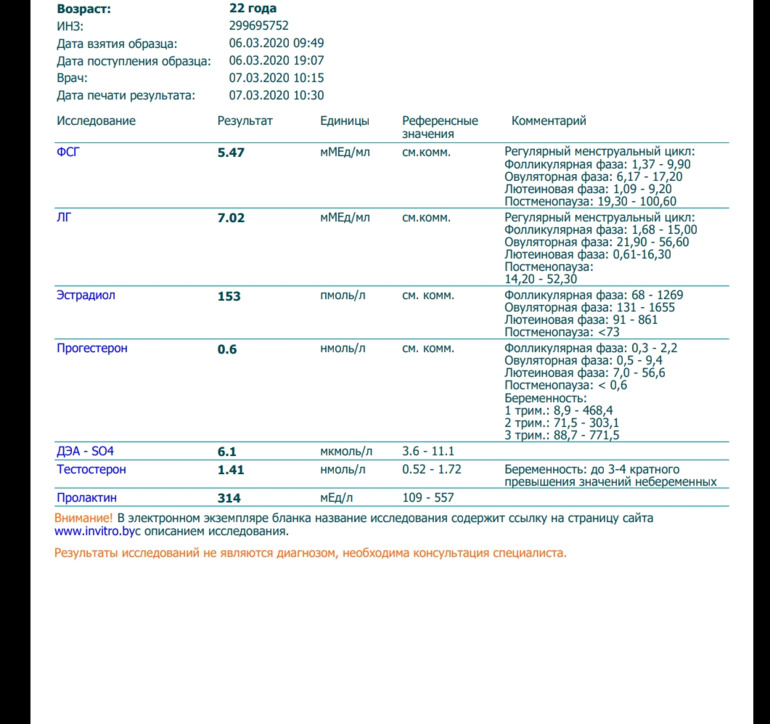
На количество выделяющегося гормона воздействуют и механорецепторы, которые локализованы в сосках. Когда новорожденного прикладывают к груди, он раздражает чувствительные рецепторы, передающие сигнал в моз,г и молоко начинает выделяться.
При беременности уровень пролактина высокий, но выделение из грудной железы молока контролируется прогестероном. Только при выходе плаценты происходит снижение количества прогестерона и у женщин из груди молоко выделяется.
Но на уровень пролактина оказывает стимулирующее воздействие не только гормональный фон и стимуляция механорецепторов сосущим ребенком. Высокий уровень гормона могут спровоцировать:
- интенсивный массаж воротниковой зоны;
- гормон стресса;
- высокие физические нагрузки;
- грубое нижнее белье;
- терапия с применением гормональных препаратов;
- прием оральных контрацептивов;
- белковая диета;
- занятия сексом;
- менструальный цикл.
Именно высокий уровень гормона не позволяет женщине забеременеть во время лактации. При беременности пролактин синтезируют не только клетки гипофиза, но и плаценты. В амниотической жидкости количество гормона достигает высоких значений. Уже на 5-7 день развития гипофиз плода начинает синтезировать гормон пролактин, а начиная с 20 недели его количество прогрессивно растет.
Перед родоразрешением в крови плода обнаруживается 250-350 нг/мл пролактина. А у новорожденных его уровень в 10 раз превышает норму пролактина у взрослых. Однако к концу первой недели жизни количество гормона приходит к референсным значениям.
Пульсация выделения пролактина прослеживается не только в течение месяца, но и в течение суток. Максимального значения показатель достигает в середине сна, затем он постепенно понижается и к полудню становится минимальным.
Цикл повторяется каждые 95 минут и в сутки их насчитывается 15. Но эти колебания нормальные, если нет внешних факторов или патологии укладываются в референсный интервал. Пик высвобождения лактогенного гормона у мужчин приходится на 05 часов, а у женщин – 1-5 часов утра. Большое количество функций, выполняемых пролактином, обуславливает важность проведения анализа.
Пик высвобождения лактогенного гормона у мужчин приходится на 05 часов, а у женщин – 1-5 часов утра. Большое количество функций, выполняемых пролактином, обуславливает важность проведения анализа.
Когда необходимо делать анализ
Показанием к назначению исследований уровня маммотропного гормона являются:
- почечная недостаточность;
- аменорея;
- цирроз печени;
- гиповитаминоз витамина В6;
- новообразования в гипофизе;
- травмы грудной клетки;
- аутоиммунные патологии;
- беременность и др.
Для того чтобы достоверность результата анализа была высокой, следует заняться подготовкой к нему заранее.
Правила подготовки к исследованию
Перед сдачей биоматериала нужно уточнить у врача, на какой день сдавать анализ женщинам. Так как кровь для исследования берут из вены, то следует придерживаться общих рекомендаций:
- сдавать материал на голодный желудок;
- прийти в лабораторию с 8 до 12 часов, но не раньше, чем через 3 часа после пробуждения;
- за 1 день до анализа на пролактин не рекомендуется заниматься сексом, нервничать, употреблять алкоголь;
- за 3-4 часа – не курить;
- накануне не принимать гормональные препараты;
- перед тем как сдавать анализ, следует у врача уточнить список запрещенных к приему накануне анализа медицинских препаратов;
- анализ на пролактин у женщин берут на 1-3 день месячного цикла;
- не допускать механического воздействия на грудные железы.

Только при соблюдении всех правил анализы на пролактин дадут объективный результат. Норма пролактина зависит от гендерной принадлежности и возраста. Ниже приводится таблица с возрастными нормами гормона для того, чтобы правильно рассчитать уровень пролактина:
| Возраст (мес) | Мужчины (мЕД/мл) | Женщины (мЕд/мл) |
| новорожденные (0-1 мес) | 78-1705 | 63-1995 |
| 1-12 | <607 | <628 |
| >12 | 73-407 | 109-557 |
Норма пролактина колеблется, но низкий или высокий уровень гормона одинаково вреден для организма. Если пролактин повышен, то это может вызвать:
- гиперплазию тканей молочной железы;
- поликистоз;
- мастопатию;
- симптомы гинекомастии;
- депрессию;
- нарушение сна;
- бесплодие;
- ухудшение спермограммы;
- эректильную дисфункцию;
- остеопороз;
- сухость влагалища у женщин;
- снижение либидо у мужчин.

Агонисты дофамина для предотвращения выкидыша у женщин с высоким уровнем пролактина и историей повторных выкидышей
В чем суть проблемы?
Гиперпролактинемия — это высокий уровень циркулирующего в сыворотке крови пролактина, гормона, играющего важную роль в лактации. Идиопатическая гиперпролактинемия — это термин, используемый в том случае, когда не были обнаружены причины повышенной секреции пролактина, и это связано с выкидышами у беременных женщин, в особенности у тех, кто испытал несколько необъяснимых выкидышей. Скрытая гиперпролактинемия, при которой уровень пролактина утром в норме, но в течение дня повышается — это особенный тип гиперпролактинемии, который также связан с выкидышем. Агонисты дофамина представляют собой препараты, которые обладают высокой эффективностью в снижении уровня пролактина. Одним из таких препаратов является бромокриптин. Он восстанавливает важные функции яичников, которые позволяют женщинам сохранить беременность.
Почему это важно?
Нам больше всего было интересно узнать, могут ли агонисты дофамина уменьшить процент выкидышей и повысить шансы женщин на рождение живого ребенка. Мы изучили результаты исследования эффективности и безопасности агонистов дофамина для предотвращения выкидышей у женщин с историей повторного выкидыша.
Мы изучили результаты исследования эффективности и безопасности агонистов дофамина для предотвращения выкидышей у женщин с историей повторного выкидыша.
Какие доказательства мы обнаружили?
Мы провели поиск исследований 30 июня 2016 года и выявили одно исследование с небольшим числом женщин — были набраны 48 женщин, но в анализ включены 46 женщин (42 беременности — 4/46 женщины не забеременели в течение периода исследования). Клиническое испытания было проведено в Японии, и, по оценкам, имеет место высокий риск смещения (систематической ошибки). В исследование были включены женщины (в возрасте от 24 до 40 лет) с идиопатической гиперпролактинемией и историей от двух до четырех самопроизвольных выкидышей; у 24 женщин обнаружили скрытую гиперпролактинемию поровну в каждой группе. За женщинами наблюдали во время исследования (вплоть до конца девятой недели беременности), а затем еще в течение одного года после этого. В этом исследовании, женщины одной группу получали агонист дофамина, бромокриптин (от 2,5 до 5,0 мг в день до конца девятой недели беременности), а женщины другой группы не получали никакого лечения (контрольная группа).
Результаты исследования показали, что агонист дофамина бромокриптин был эффективен в предотвращении выкидыша ( низкое качество доказательств ). Тем не менее, живорождение и частота зачатия были сходными у женщин, которые получали бромокриптин и женщинами, которые не получали лечения ( очень низкое качество доказательств ). В исследовании сообщили об уровне пролактина сыворотки крови только у женщин, которые были беременны. В исследовании не сообщили о каких-либо неблагоприятных эффектах, которые агонисты дофамина могли потенциально вызывать у женщин (например, тошнота, рвота, головная боль, головокружение, усталость, гипотония, аритмия и психотические симптомы) или ее ребенка (например, врожденные дефекты, низкий вес при рождении, и пороки развития).
Что это значит?
Мы оценили качество доказательств в отношении исходов этого обзора: выкидыша, как низкое, живорождения и зачатия, как очень низкое, из-за вопросов по дизайну исследования, малого числа женщин в исследовании, и из-за того, что было найдено только одно рандомизированное контролируемое исследование. В настоящее время нет достаточных доказательств (в результате одного малого исследования), чтобы оценить эффективность и безопасность агонистов дофамина для предотвращения будущих выкидышей у женщин с идиопатической гиперпролактинемией и историей повторных выкидышей. Необходимы дальнейшие исследования высокого качества в этой области. Будущие исследования (включающие большое число женщин) необходимы для того, чтобы расширить результаты этого обзора. Дальнейшие исследования должны изучить различные агонисты дофамина (включая бромокриптин, каберголин и хинаголид) и рассмотреть важные исходы (включая неблагоприятные эффекты как для матери, так и для ее ребенка).
В настоящее время нет достаточных доказательств (в результате одного малого исследования), чтобы оценить эффективность и безопасность агонистов дофамина для предотвращения будущих выкидышей у женщин с идиопатической гиперпролактинемией и историей повторных выкидышей. Необходимы дальнейшие исследования высокого качества в этой области. Будущие исследования (включающие большое число женщин) необходимы для того, чтобы расширить результаты этого обзора. Дальнейшие исследования должны изучить различные агонисты дофамина (включая бромокриптин, каберголин и хинаголид) и рассмотреть важные исходы (включая неблагоприятные эффекты как для матери, так и для ее ребенка).
Пролактин повышен? Повышенный уровень пролактина и его значение при планировании беременности.
Пролактин и беременность. Что делать, если пролактин повышен (гиперпролактинемия)? Какая норма пролактина и какие причины высокого пролактина? Изменяется ли уровень пролактина в течение менструального цикла и при беременности? На какой день цикла сдавать пролактин? Представляем клинический случай повышения пролактина (гиперпролактинемии).
Светлана Юрьевна Воротникова – врач эндокринолог, специалист по нейроэндокринологии. Нейроэндокринология – эндокринные заболевания, связанные с гипоталамо-гипофизарной системой. Это крайне значимая область в репродукции, ведь здесь «рождаются» высокие уровни пролактина, нарушения менструального цикла, аменорея, снижение либидо, бесплодие. Светлана Юрьевна ведет пары с нейроэндокринным компонентом репродуктивных проблем совместно с гинекологами ЦИР.
Повышение пролактина и беременность
Беременность является особым событием для жизни каждой женщины, в связи с этим абсолютно закономерно желание супружеской пары подготовиться к столь важному этапу и предупредить любые угрозы на пути к здоровому материнству. Как правило, после проведения гинекологических обследований, женщине проводится ряд гормональных анализов для подтверждения адекватного функционирования репродуктивной системы и готовности к зачатию и гестации. Как раз на этом этапе пациентку, а точнее абсолютно здоровую женщину могут ожидать ряд сюрпризов, один из которых — повышение уровня пролактина, или гиперпролактинемия.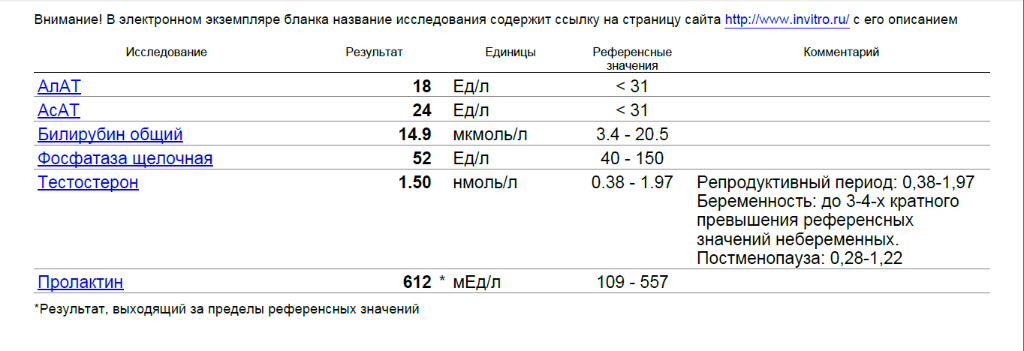 Что именно способствовало гормональному дисбалансу? Как давно появилась данная проблема? Как в условиях гиперпролактинемии подготовится к беременности?
Что именно способствовало гормональному дисбалансу? Как давно появилась данная проблема? Как в условиях гиперпролактинемии подготовится к беременности?
Для начала необходимо оговориться, что представляет собой пролактин и какова его функция в женском организме. Пролактин – пептидный гомон, секретирующийся клетками гипофиза под контролем нейромедиатора – дофамина. Роль пролактина в реализации репродуктивной функции огромна. Избыточная секреция пролактина приводит к изменению функционирования яичников, что выражается в нарушении менструального цикла в виде длительных задержек менструации или их полному отсутствию.
Гормональное обследование в лаборатории ЦИР cirlab.ru включает в себя полный спектр анализов для оценки репродуктивной функции. Исследования выполняются в специализированной лаборатории ЦИР. Заказать анализы в интернет-магазине анализов со скидкой.
Феномен макропролактинемии
В данном контексте возникает закономерный вопрос ряда пациенток. Почему при повышенном уровне пролактина менструальный цикл остается регулярным?
Ответ на этот вопрос кроется в особенностях лабораторной диагностики гиперпролактинемии. Дело в том, что пролактин в сыворотке крови присутствует в нескольких изоформах, одни молекулы имеют больший вес, другие представляют собой комплексы молекул пролактина с другими биологическими агентами, в большей степени с иммуноглобулинами. Не все фракции пролактина способны связываться со своими специфическими рецепторами, расположенными на яичниках, матке, в тканях молочной железы и, соответственно, вызывать биологическое действие. Стандартные методы определения пролактина направлены на измерение уровня всех фракций пролактина. Поэтому при избыточном содержании крупномолекулярного пролактина или макропролактина (а именно при его содержании более 60%), при лабораторном наличии гиперпролактинемии, истинного повышения биологически активной фракции пролактина у пациентки не будет.
Дело в том, что пролактин в сыворотке крови присутствует в нескольких изоформах, одни молекулы имеют больший вес, другие представляют собой комплексы молекул пролактина с другими биологическими агентами, в большей степени с иммуноглобулинами. Не все фракции пролактина способны связываться со своими специфическими рецепторами, расположенными на яичниках, матке, в тканях молочной железы и, соответственно, вызывать биологическое действие. Стандартные методы определения пролактина направлены на измерение уровня всех фракций пролактина. Поэтому при избыточном содержании крупномолекулярного пролактина или макропролактина (а именно при его содержании более 60%), при лабораторном наличии гиперпролактинемии, истинного повышения биологически активной фракции пролактина у пациентки не будет.
Для того чтобы уточнить реальный уровень пролактина, целесообразно исследование биологически активной фракции с подсчетом процентного содержания макромолекулярной фракции. Проведение точной диагностики особенно актуально при впервые выявленной гиперпролактинемии без клинических проявлений.
Нормы пролактина
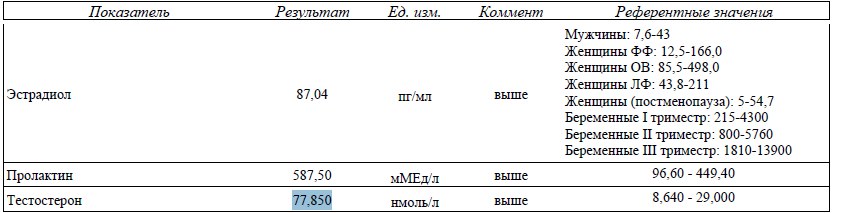
При повышении пролактина от 40 нг/мл и выше у мужчин и небеременных женщин, лаборатория автоматически проводит анализ макропролактина в этой пробе.
В лаборатории ЦИР результат исследования может выглядеть так:
Или так:
Клиническое наблюдение пациентки
Пациентка С., 24, лет, обратилась к гинекологу в связи с планированием беременности для уточнения состояния репродуктивной системы. В течение последних 5 лет менструальный цикл составлял 28-30 дней без задержек. Данные гинекологического осмотра и пальпации молочных желез патологии не выявили. Однако, по результатам гормонального анализа определено повышение уровня общего пролактина до 41 нг/мл (норма 1,9-25 нг/мл). Пациентка была направлена к эндокринологу. Учитывая отсутствие клинической картины гиперпролактинемии: выделений из молочных желез, нерегулярность менструального цикла или скудные выделения, ановуляция, рекомендовано исследование фракций пролактина для уточнения диагноза. При повторном исследовании уровень макропролактина составил 73%. У пациентки диагностирован феномен макропролактинемии, что в данном случае не требовало медикаментозной коррекции. Таким образом, после уточнения диагноза, противопоказаний к планированию беременности выявлено не было. В дальнейшем пациентка имела беременность спустя 2 месяца активного планирования.
При повторном исследовании уровень макропролактина составил 73%. У пациентки диагностирован феномен макропролактинемии, что в данном случае не требовало медикаментозной коррекции. Таким образом, после уточнения диагноза, противопоказаний к планированию беременности выявлено не было. В дальнейшем пациентка имела беременность спустя 2 месяца активного планирования.
Пролактин и день цикла
Частый вопрос — на какой день цикла сдавать пролактин? При комплексном гормональном обследовании пролактин назначается вместе с другими гормонами гипофиза – ЛГ и ФСГ на 3-5 день цикла. После овуляции уровень пролактина выше, чем в первую фазу цикла.
Гиперпролактинемия и беременность. Как забеременеть, выносить и родить, если повышен пролактин?
Повышен пролактин (гиперпролактинемия) и беременность. Это видео представляет собой запись выступления врача нейроэндокринолога ЦИР Воротниковой Светланы Юрьевнына IV Всероссийской конференции «Репродуктивное здоровье женщин и мужчин».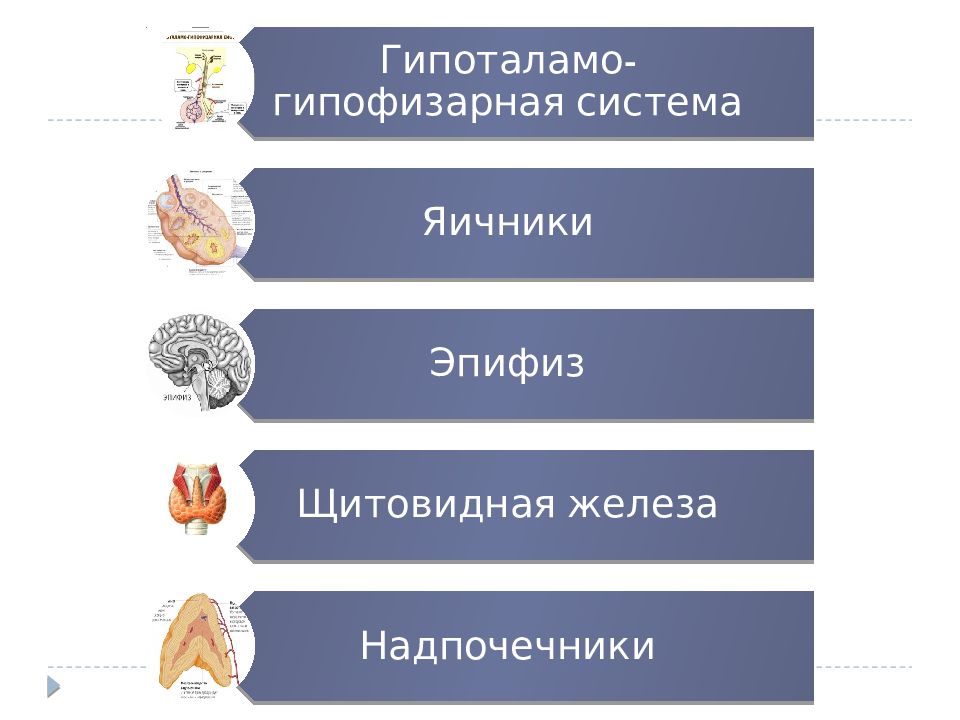
Доклад называется «Гиперпролактинемия и беременность»
Добрый день, уважаемые коллеги!
Мне очень приятно представить здесь тематику, которая имеет, наверное, наибольшее значение в плане нейроэндокринных заболеваний, потому что обладает огромной распространенностью. Мы видим, что гиперпролактинемия преобладает в практике как эндокринолога, так и гинеколога, и врачей других специальностей.
О чем мы сегодня с вами побеседуем? Конечно, любое заболевание мы начинаем с патогенеза, потому что на этих ключевых моментах строится понимание того, как вести таких пациентов и так далее. Конечно, мы будем говорить и о беременности. О беременности и гиперпролактинемии вообще, и о беременности и пролактиномах – в частности, потому что мы будем рассматривать пролактиному как нейроэндокринное заболевание с развитием гиперпролактинемии. И конечно, важнейший аспект – это послеродовое ведение.
Физиология и патофизиология.
Что мы знаем о гиперпролактинемии? Известные всем вещи: она бывает физиологическая, патологическая и лекарственно-индуцированная.
Физиологическая. Мы немного позже остановимся на вопросах диагностики и на том, как правильно оценить уровень пролактина, с точки зрения преаналитического этапа (лабораторной диагностики), с точки зрения подготовки пациентки к сдаче этого анализа.
На этом слайде я бы остановилась на патологической гиперпролактинемии. Можно выделить несколько уровней гиперпролактинемии. Это патология гипотоламо-гипофизарного тракта. Что это такое? Это – патология ножки гипофиза и всё, что происходит в этой области, будет сопровождаться гиперпролактинемией, ввиду нарушения транспорта дофамина, как основного регулятора секреции пролактина.
Второй уровень, который располагается чуть ниже – это патология гипофиза. Сюда будут входить всем известные пролактиномы. Кроме того, здесь же будет располагаться гипофизит, воспаление гипофиза, простыми словами; акромегалия, которая может проявляться сочетанием гиперсекреции соматотропного гормона и пролактина, что мы часто наблюдаем у пациенток.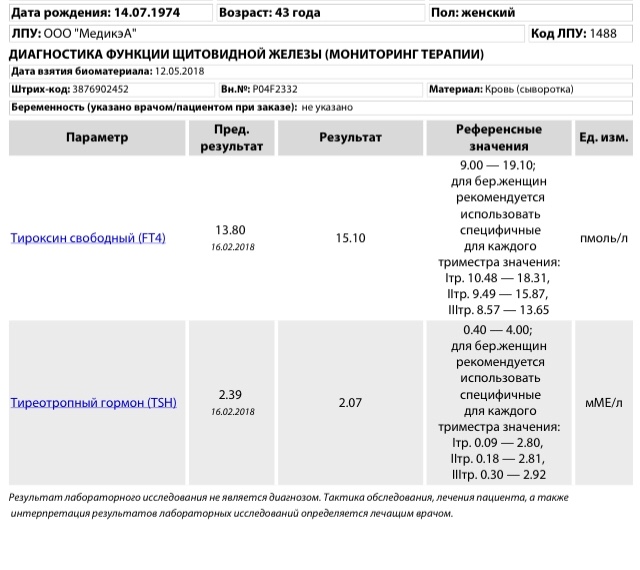
Идиопатическая гиперпролактинемия. Почему я отношу её в этот список? Потому что зачастую она возникает здесь, например, ввиду повышенного внутричерепного давления. И какие механизмы там задействованы, четко ли они включают гипоталамический уровень или гипофизарный, мы не знаем.
Системные заболевания. Никогда не забываем цирроз печени – это выраженная ситуация, которую мы не пропустим. Хроническая почечная недостаточность, повреждение грудной клетки будут сопровождаться гиперпролактинемией согласно патогенезу.
Генетические причины – очень редкая ситуация. Это мутации рецепторов пролактина. В литературе эти данные описаны – это, конечно, эксклюзивные случаи.
Поговорим о дофамине.
Конечно, как я уже сказала, он основной регулятор секреции пролактина. Чем выше дофамин, тем ниже пролактин, и наоборот (реципрокные взаимодействия). И всё, вроде бы, просто и понятно: есть дофамин – нет пролактина. Но, если бы мы не знали следующую картину: в регуляциию секрета пролактина «вмешивается» еще «куча» других факторов: нейропепти́дов, которые секретируются не только в головном мозге, не только в гипоталамо-гипофизарной зоне, но и в нашем организме. В основном те, которые я здесь привела, обладают стимулирующим действием. Например, гонадотропин-рилизинг-гормон обладает стимулирующим действием на секрецию пролактина; ГИП, ВИП – всё это тоже будет способствовать гиперпролактинемии.
Остановимся на тиреотропин – рилизинг гормоне (ТРГ). При гипертиреозе у нас повышается уровень пролактина как раз за счет того, что повышается уровень тиреотропин – рилизинг – гормона.
Эстрогены. Известная ситуация при беременности, когда уровень пролактина повышается из-за гиперэстрогении, а также, например, при приеме контрацептивов.
Кроме того, серотонин, наоборот, обладает ингибирующим действием на пролактин.
Нужно отметить, что есть много факторов, способствующих гиперсекреции уровня пролактина.
Патогенез репродуктивных нарушений.
Всем известна клиника гиперпролактинемии: хроническая ановуляция с развитием нарушений менструального цикла – олигоменорея, вплоть до аменореи. Но почему это происходит в принципе? Разделим патогенез на несколько уровней.
Первый из них – это гипоталамус. Происходит снижение секреции гонадотропин-рилизинг гормона.
Отдельно скажу про кисспептин. Я думаю, что сейчас уже распространены данные о нейронах кисспептина — это те нейроны, которые очень сильно связаны с нашей репродукцией, обуславливают запуск пубертата и запуск цикличной секреции гонадотропин-рилизинг гормона.
Здесь на слайде мы видим, как вмешивается гиперпролактинемия в собственно секрецию кисспептина. Вот гиперпролактинемия, она воздействует на нейроны гонадотропин-рилизинг гормона. Это – основной, ключевой момент. Ведь ранее было известно, что секреция гонадотропина снижается при гиперпролактинемии, ученые не могли объяснить одного факта: почему нет рецепторов к пролактину на клетках гипофизо-секретирующих ЛГ и ФСГ, и на клетках гонадотропин-рилизинг гормона. Потом выяснили, что эти рецепторы есть не на данных нейронах, а как раз на нейронах кисспептина. И вот это пагубное действие гиперпролактинемии сказывается не напрямую через гонадотропин-рилизинг гормон, а через нейроны кисспептина, который, в свою очередь, снижает выработку гонадотропин-рилизинг гормона. А дальше – та схема, которая всем была известна ранее.
Что происходит на уровне гипофиза? Механизм я уже обозначила. Собственно, сам пролактин пагубно влияет не только на верхние уровни регуляции, но и на яичники. Мы часто видим недостаточность лютеиновой фазы у данных пациенток. Вследствие чего это происходит? Это происходит вследствие прямого влияния пролактина на рецепторы ФСГ. Есть ряд публикаций, которые говорят о том, что пролактин обладает антагонистическими действиями с ФСГ по отношению к рецепторам на яичниках.
Планирование беременности.
Я бы разделила ситуацию, потому что гиперпролактинемия очень обширная проблематика, и мы обозначим сразу несколько позиций.
Первая ситуация – это когда повышение пролактина выявлено впервые. Это часто встречается, когда пациентка готовится к беременности, сдает гормональные анализы при сохраненном ритме, в результате чего мы видим повышенный уровень пролактина. Как к этому относится?
Первое, что нужно сделать – исключить ошибки преаналитического этапа. Что это может быть:
· Время – не в тот период сдала. Это часто бывает. Коммерческие клиники позволяют себе сейчас принимать анализы во второй половине дня и так далее. Это неверно, потому что в этом случае мы можем увидеть повышение уровня пролактина.
· Фаза. То же самое: если пациентка сдала уровень пролактина в период овуляции – он у нее будет повышен. Но это не говорит о том, что у нее системно поддерживается гиперпролактинемия.
· Стресс. Исключить его очень сложно, но надо пытаться. Если было какое-то ключевое событие в жизни пациентки, она может нам сказать об этом. Конечно, мы говорим о том, что нужно пересдать анализ, потому что при наличии любой стрессовой ситуации будет повышение уровня пролактина. Это наша нормальная физиологическая реакция.
· Исключить прием препаратов, повышающих уровень пролактина. Здесь есть такие «подводные камни», как препараты типа Ранитидина или противорвотные препараты, которые могли быть приняты накануне, и пациентка может нам об этом не сказать. Притом, что при приеме тех же противорвотных препаратов, мы можем получить уровень пролактина три тысячи.
· Исключить за день до сдачи анализа физические нагрузки, то есть, интенсивные физические нагрузки. И сюда же, к физическим нагрузкам — половой акт. Это то, чем часто «грешат» наши пациентки.
Первое, что мы сделали – мы исключили ошибки преаналитического этапа, получили хороший анализ. И всё равно, мы видим, что уровень пролактина повышен. Вторая ситуация, при которой мы можем получить здоровую женщину с нормальным циклом, но при этом увидеть повышение пролактина в анализе – это феномен макропролактинемия. Что это такое? Весь пролактин, присутствующий в крови, который мы измеряем методом ИФА, представляет собой общую фракцию. Из чего складывается общая фракция? Это пролактин мономерный + макропролактин. И эту мономерную фракцию мы можем видеть только после ПЭГ преципитации– то есть это второй этап диагностического поиска. Собственно, мономерный пролактин – это молекула всем известна, мы ее видим.
Что такое макропролактин? Это Big ПРЛ (биг пролактин) – 2 молекулы, соединенные друг с другом. Это Big-big ПРЛ IgG (биг-биг пролактин) – молекула пролактина, соединенная с молекулой иммуноглобулина Ig. Кроме того, там могут присутствовать фракции биг-биг пролактина, соединенные с иммуноглобулинами А (Big-big ПРЛ IgА), гликозилированные формы и некоторые другие, очень редкие. Вот это всё будет составлять макропролактин.
Исследователи условились, что если эти фракции составляют более 60 %, то мы говорим о феномене макропролактинемии.
Для чего это нужно знать и учитывать? Дело в том, что все эти макрофракции биологически не обладают высокой интенсивностью, не обладают биологическим действием в той степени, в которой биоактивна молекула. Конечно, мы их воздействием немного пренебрегаем. Но, если у пациентки нормальный менструальный цикл, если мы видим, что у нее фракция макропролактина более 60 %, эта пациентка не будет нуждаться в лечении. Это второй путь, на котором мы исключаем какие-то вещи, когда пациентку не лечим.
Подготовка к беременности.
Если мы исключили все причины, а у нас все равно остается гиперпролактинемия, и пациентка хочет беременеть? Если мы выполнили МРТ, поняли, что там нет аденомы или какого-то объемного образования — мы говорим об идеопатической гиперпролактинемии.
Мы подтверждаем диагноз, исключаем сопутствующую патологию, например, гипертиреоз, который часто вмешивается и сопровождает; лечим агонистами дофамина в стандартных дозах. И как только мы достигнем нормы пролактина, мы можем рекомендовать этой пациентке планировать беременность. Как правило, при идеопатической гиперпролактинемии, при отсутствии других причин бесплодия, беременность наступает очень быстро — в течение месяца.
Второй аспект, на котором я хотела бы остановиться – новое веяние в гиперпролактинемии за последний год. Синдром поликистозных яичников – это очень частая патология в рамках приема гинекологов. Ранее считалось, что синдром поликистозных яичников неразрывно связан с гиперпролактинемией. Что провоцирует развитие поликистоза: гиперпролактинемия, или это обратная ситуация, и поликистоз провоцирует развитие гиперпролактинемии? Мы не знали. Патогенез этого явления не был выявлен.
Но во Франции было проведено исследование, в которое было включено более 1000 пациенток с поликистозом яичников. Ученые задались вопросом: действительно ли эти 2 состояния связаны между собой? И как они связаны?
В итоге, из 1000 было выявлено более 100 пациенток, которые имели гиперпролактинемию. Когда «откинули» феномен макропролактинемии, о котором мы говорили, оказалось, что только 48 из них имели истинную гиперпролактинемию. Когда стали исследовать эти 48 пациенток, выяснилось, что 40 из них имели пролактиному, некоторые из них были беременны, у одной была гидроцефалия, у ряда пациенток была лекарственно индуцированная гиперпролактинемия. И только у одной из 1000 причина не была выявлена вообще.
Это говорит о том, что синдром поликистозных яичников не связан с гиперпролактинемией, синдром поликистозных яичников не индуцирует развитие гиперпролактинемии.
Для чего нам это нужно, почему это важно? Это исследование подтверждает мысль об отсутствии связи между этими заболеваниями. Когда лечили пациенток с поликистозами, в одной из групп использовали Метформин, в другой группе использовали Метформин плюс Каберголин.
Почему так разделили этих пациенток? Они все имели гиперпролактинемию. Как мы лечим вторичную гиперпролактинемию при гипертиреозе? Мы компенсируем основное заболевание – гиперпролактинемия уходит. Если исходить из того, что поликистоз — это заболевание, которое провоцирует гиперпролактинемию, значит, мы должны лечить основное заболевание – поликистоз. Они его лечили снижением веса и Метформином. Вторую группу они решили пролечить и Каберголином тоже. Оказалось, что в группах после лечения нет различий в индексе массы тела, в уровне тестостерона ДГЭА-С. Но при этом, был значимый позитивный эффект в группе, которая получала комбинированное лечение. Это отсылка к тому, что гиперпролактинемию и СПКЯ нужно лечить раздельно.
Наличие микро – и макропролактиномы.
Это третий этап. Что в первую очередь мы должны делать? Конечно, лечение пролактином – это, в первую очередь, медикаментозное лечение. Мы всегда начинаем лечение агонистами дофамина. На сегодняшний день в нашем арсенале представлены 2 основных препарата – Бромокриптин и Каберголин. Хинаголид, который ранее был на рынке, у нас сейчас не представлен. Он есть только за рубежом, поэтому мы используем только 2 препарата.
Если у пациентки развивается резистентность к терапии, мы используем максимально разрешенные дозы. В частности, Каберголин – это 4,5 мг в неделю, то есть 9 таблеток. Не надо этого бояться. — мы назначаем, если нормальная переносимость.
Чего мы пытаемся добиться? Конечно, уменьшение размеров опухоли — именно это будет ключевым этапом для того, чтобы в дальнейшем спокойно отпустить ее для планирования беременности, чтобы нам подстраховаться в отношении роста опухоли.
Благоприятным фоном является уменьшение размеров опухоли до 10 мм и менее. То есть мы макропролактиному переводим в микропролактиному, и тогда уже «отпускаем пациентку в беременность».
Что еще нам важно? Стойкая и длительная нормопролактинемия, чем дольше будет этот период, тем лучше. Второй и третий пункт – это неразрывные вещи. Когда у нас уменьшается размер опухоли, соответственно, у нас поддерживается нормопролактинемия.
В очень редких случаях нам приходится прибегать к хирургическому лечению, потому что эти пациентки либо не переносят терапию, либо они обладают резистентностью к данной терапии. И тогда мы просто хирургически (технически) убираем часть опухоли, что позволяет нам достичь того уровня пролактина, даже не нормализации, а иногда просто того уровня пролактина, который позволит овулировать пациентке и в дальнейшем выносить беременность.
Беременность.
Наконец, мы достигли своей цели и наша пациентка забеременела. Что мы делаем?
Первое, что мы делаем – отменяем агонисты дофамина. В «Рекомендациях…» есть такая фраза, что мы отменяем их сразу, после установления факта беременности. Возникает вопрос, а когда этот факт наступает? То есть, когда пациентка тест получила, ХГЧ получила, может она УЗИ сделала? На самом деле, любой из этих фактов будет являться доказательством ее беременности. Даже, если она просто сделала тест в домашних условиях, мы имеем право отменить агонисты дофамина.
Ранняя постановка на учет.
Тоже стараюсь об этом говорить, потому что эти пациентки нуждаются в более тщательном наблюдении, в том числе и со стороны акушера – гинеколога. Эндокринолог передаст их «в руки» данных специалистов.
Вопрос здесь касается прогестероновой поддержки. Сегодня был замечательный доклад на эту тему. Есть ряд публикаций, которые говорят о том, что все-таки эта категория пациенток нуждается в дополнительном назначении прогестерона, потому что они характеризуются низким прогестероном на ранних стадиях беременности. Но в любом случае, данный вопрос решается акушером-гинекологом в совокупности всех факторов у этой пациентки.
Что еще хотелось бы отметить? Нужно исключить исследование уровня пролактина во время беременности. До сих пор приходят данные о том, что где-то кому-то померили, интерпретировали неправильно. Это несет за собой стресс для самого врача, потому что он не знает, как интерпретировать эту цифру; для пациентки, потому что в дальнейшем это влечет за собой некорректное назначение других исследований, в том числе МРТ головного мозга, когда это совершенно не требуется.
Поэтому пролактин во время беременности ни при микро -, ни при макро -, ни при идиопатической гиперпролактинемии мы не изучаем.
Конечно, наша пациентка получает терапию уже будучи беременной. Мы отменяем (как правило, на 4-8 неделе или позже) агонисты дофамина.
В чем риски для матери и плода?
Для матери здесь всё достаточно просто. Мы пытаемся сдержать рост аденомы. Поэтому для неё в эту беременность самым главным будет пройти эти 9 месяцев так, чтобы ее аденома не росла значимо. Для нее рост аденомы будет означать неврологические дефициты, либо развитие гипопитуитаризма, в частности несахарного диабета, либо развитие зрительных нарушений. Из этого всего мы можем обозначить только зрительные нарушения, как то, что мы можем мониторировать в течение этой беременности.
А вот риски для плода – это, прежде всего, влияние препаратов на самого ребеночка в течение беременности. Почему, вообще, растут пролактиномы в ходе гестации? Здесь эффект того, что мы отменили терапию – это первое; второе – это стимулирующий эффект эстрогенов.
Возвращаюсь к патогенезу. Надо отметить, что всё-таки рост этих образований не очень высокий: у микропролактином всего 2-3%, у макропролактином – 25-30%. Но надо обозначить, что это не означает, что у пациентки будет какая-то катастрофическая ситуация в эту беременность, если она имеет макропролактиному до зачатия. Это говорит о том, что она увеличится. Но это не означает, что она не сможет выносить эту беременность.
Что касается рисков для плода. На сегодняшний день накоплено много данных о терапии, о Бромокриптине и Каберголине и о беременностях, проведенных на данной терапии. Сверху на слайде представлены данные при отмене агонистов дофамина в ранние сроки: на Бромокриптине около 6000 беременных; у Каберголина чуть меньше, конечно, но просто еще время не пришло.
И что мы можем сказать? Что частота самопроизвольных абортов, преждевременных родов и, самое важное, врожденных пороков развития, была сопоставима с популяционной. То есть мы не боимся того, что пациентка забеременеет на терапии, и мы не отменяем препарат, как только она захотела планировать беременность. Зачастую возникает ситуация, когда врач отменяет препараты и в следующем месяце ждет овуляцию. А она не наступает, потому что опять возобновляется процесс гиперпролактинемии, опять блокируется овуляция, и всё начинается заново.
Есть данные, которые описывают прием агонистов дофамина в течение всей беременности. Конечно, их мало, почему? Потому что это консилиумное решение о пролонгировании терапии — когда идет высокий риск для матери – угроза зрению и так далее. На Бромокриптине около 100, на Каберголине 15. Сейчас, по-моему, опубликовано еще одно исследование. Мы можем сказать, что даже пролонгирование этой беременности значимо отрицательно на детях не сказывалось.
Ведение беременности при микропролактиноме.
Все очень просто для врача-эндокринолога. Самое главное при микропролактиноме, какого бы размера она бы ни была, даже если она очень маленькая, мы должны в каждом триместре провести периметрию. Мы же не знаем, как она будет расти. Здесь как раз я выделила: 2-ой месяц; далее 5-ый месяц; перед родами.
Что касается макропролактином. Здесь также всё достаточно просто. Сложнее для самой пациентки, потому что периметрия проводится ежемесячно. Здесь мы ждем большего роста, больше опасаемся риска нагрузки на зрительный перекрест, поэтому каждый месяц проводим периметрию.
Родоразрешение.
Нет показаний к тому, чтобы разрешать пациентку путем кесарева сечения, учитывая наличие у нее любой аденомы. Зачастую, это решение принимается безусловно акушерами – гинекологами, но четких показаний для кесарева сечения нет. Поэтому родоразрешение – согласно акушерским показаниям.
Что делать, если аденома во время беременности растет?
Первое, что мы делаем – оцениваем клиническую картину. Симптоматика: выраженная головная боль (именно, выраженная, не то, чтобы пациентка пришла и сказала, что её «что-то там беспокоит»), неврологический дефицит, полиурия, полидипсия, то есть развитие несахарного диабета, нарушение зрения – конечно, когда мы по периметрии тоже видим.
Что мы делаем? Нам надо подтвердить, действительно ли это рост. МРТ головного мозга без контрастирования. Наиболее благоприятным является второй триместр. Потому что, в первом наиболее высокий риск выкидыша, а в третьем триместре – высокий риск преждевременных родов. Но, если это необходимо, мы проводим в любом триместре.
Если мы подтверждаем риск для матери и аденома растет и, допустим, давит на зрительный перекрест, мы можем консилиумно принять решение о том, что нужно возобновить терапию агонистами дофамина.
В международных рекомендациях написано, что мы назначаем Бромокриптин. На сегодняшнем этапе мы можем вернуться и к Каберголину, если пациентка получала его до беременности. Совершенно не опасаясь за плод мы можем его назначить, но в стартовых дозах. Ни в коем случае, не в той дозе, в которой она получала его до беременности, а именно в стартовой дозе. Мы постепенно будем наращивать эту дозу. Если всё хорошо, значит, мы терапией доводим пациентку до родоразрешения. Если же всё не очень хорошо, то во втором триместре мы можем прибегнуть к хирургическому лечению.
Гиперпролактинемия в рамках наследственных синдромов уже была обозначена. Действительно, здесь речь идет о преимплантационной диагностике и, наверное, в скором времени методика CRISPR — методика геномного редактирования, которая сейчас очень бурно развивается, позволит получать здоровое потомство у этих пациенток.
Послеродовое наблюдение, лактация.
Лактацию этим пациенткам запрещать не нужно. Если пациентка спокойно проходила всю беременность, если у нее нет осложнения, нет роста этой аденомы, мы можем разрешить ей лактировать столько, сколько она захочет, но не превышая оптимальный период 12 месяцев. Почему? Потому что, если есть пролактинома, нужно провести контрольное МРТ исследование, измерить уровень пролактина.
Но, если она начала кормить и почему-то всё равно возникают эпизоды и клиника роста опухоли, конечно, мы тогда заканчиваем лактацию и проводим МРТ головного мозга.
Возобновление терапии после окончания лактации.
Или эту лактацию прервали и мы видим, что пролактинома никуда не делась, не исчезла, тогда мы опять начинаем терапию агонистами дофамина, и, повторюсь, в маленькой стартовой дозе.
У ряда пациенток (это описанная ситуация) происходит спонтанная ремиссия этого заболевания, особенно при микропролактиномах. Почему это происходит? Возможно, в результате микрокровоизлияния в эти образования, возможно, какие-то другие механизмы. Конечно, точно их никто не описывал, но 30-70%пациенток могут приходить к своей норме пролактинемии после беременности. Поэтому, когда пациентка спрашивает, сколько она будет получать эту терапию, можно сказать, что до беременности, а дальше уже как повезет.
После родов очень часто встает вопрос: когда смотреть пролактин? Если посмотреть на этот рисунок, который выше, мы видим пики пролактина – это те пики, которые сопровождают лактацию, «прикладывание к груди». Поэтому, если будем измерять уровень пролактина в период лактации, мы можем попасть в этот пик. Соответственно, это будет некорректная цифра. Поэтому, если пациентка после того, как родила, сразу стала лактировать, то целесообразности в исследовании уровня пролактина нет вообще – только после прекращения лактации. Если же она лактировать не захотела, или лактация не состоялась по многим причинам, то физиологически снижение уровня пролактина происходит на шестой неделе. Поэтому где-то к 5-6 неделе мы можем получить тот истинный уровень, который есть у пациентки. После отмены лактации, примерно, месяц необходим для того, чтобы пролактин полностью нормализовался, и ушли вот эти пики.
Хотелось бы завершить тем, что успешная беременность – это четко отлаженный механизм, и каждый из специалистов здесь играет свою роль: эндокринолог и гинеколог, и окулист, и генетик. И только совокупная наша работа позволит нашей замечательной пациентке выносить здорового малыша и радоваться жизни.
Спасибо большое за время, уделенное гиперпролактинемии!
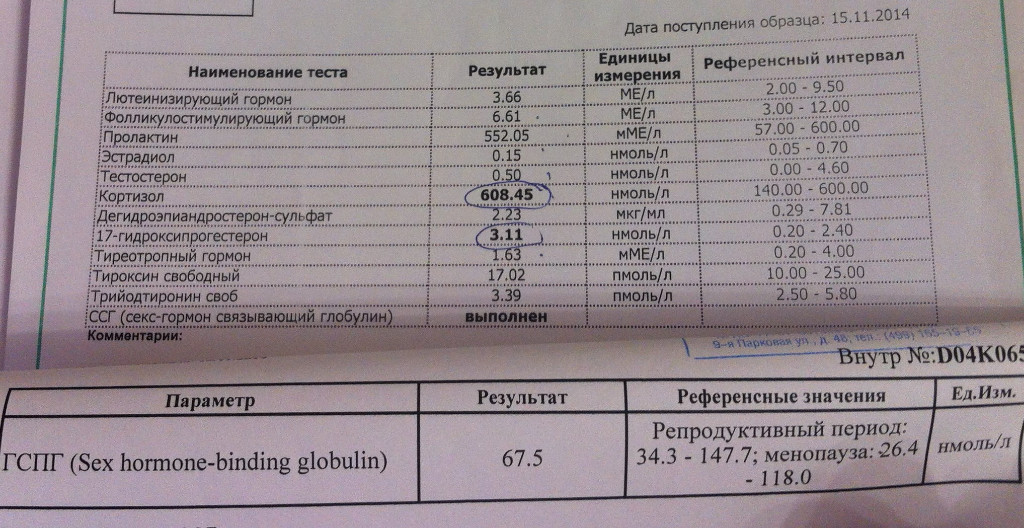
Пролактин (Prolaсtin)
Пролактин (Prolaсtin)
Пролактин – один из гормонов, выделяемых гипофизом. Пролактин необходим для нормального развития молочных желез, обеспечения лактации. Также он контролирует секрецию прогестерона и тормозит секрецию фолликулостимулирующего гормона, обеспечивая нормальный менструальный цикл. В крови мужчин и не беременных женщин он обычно присутствует в малых количествах. Уровень пролактина в крови обычно повышается во время беременности и в послеродовой период. У беременной женщины гормоны пролактина, эстрогена и прогестерона стимулируют выработку молока. Когда мать не кормит новорождённого грудью, пролактин в её крови падает обратно. Существует зависимость между тем, как часто ребенок сосёт грудь матери, и количеством пролактина и грудного молока, вырабатываемых её организмом. Другая причина повышения уровня пролактина – пролактинома – производящая пролактин опухоль гипофиза. Она встречается редко и, как правило, не бывает злокачественной. Наиболее часто такая опухоль развивается у женщин, но также бывает и у мужчин.
Подготовка к исследованию
Исследование проводится утром, натощак. С последнего приема пищи должно пройти не менее 8 часов. За 24 часа исключить половое сношение и тепловые воздействия (сауну), за 1 час курение. Желательно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение.
Показания к исследованию
— При симптомах пролактиномы (головные боли, ухудшение зрения, галакторея).
— При бесплодии и нарушении половой функции у мужчин и женщин.
— При пониженном уровне тестостерона у мужчин.
— Если у пациента выявлена пролактинома (для наблюдения за развитием опухоли).
— При подозрении на общую недостаточность функции гипофиза (в сочетании с тестом на гормон роста).
— Когда пациент принимает медикаменты, влияющие на выработку допамина организмом (в целях наблюдения за изменениями уровня пролактина).
Интерпретация
Референсные значения : еденица измерения мМЕ/л.
| Общая норма | Норма |
| для женщин | 40-530 |
| для мужчин | 53-360 |
Пол, возраст Референсные значения
1 — 12 мес Женский 4,2 — 633,9 мкМЕ/мл
Мужской 6,4 — 612,7 мкМЕ/мл
1 — 4 лет Женский 21,2 — 362,5 мкМЕ/мл
Мужской 48,8 — 279,8 мкМЕ/мл
4 — 7 лет Женский 33,9 — 277,7 мкМЕ/мл
Мужской 16,9 — 358,3 мкМЕ/мл
7 — 10 лет Женский 6,4 — 273,5 мкМЕ/мл
Мужской 40,3 — 245,9 мкМЕ/мл
10 — 13 лет Женский 40,3 — 203,5 мкМЕ/мл
Мужской 19,1 — 273,5 мкМЕ/мл
13 — 16 лет Женский 63,6 — 305,3 мкМЕ/мл
Мужской 33,9 — 351,9 мкМЕ/мл
16 — 18 лет Женский 44,5 — 390,1 мкМЕ/мл
Мужской 57,2 — 322,2 мкМЕ/мл
> 18 лет Женский (не беременные) 102 — 496 мкМЕ/мл
Мужской 86 — 324 мкМЕ/мл
Концентрация пролактина увеличивается при:
беременности и после родов, в период грудного вскармливания, нервно-психической анорексии, употреблении эстрогенов, трициклических антидепрессантов, опиатов, амфетаминов, препаратов, понижающих кровяное давление (резерпина, верапамила, метилдофы), заболеваниях, связанных с патологией гипоталамуса, гипотиреозе, заболеваниях почек, других онкологических заболеваниях гипофиза.
Воздействие стресса, возникшего в результате травмы, болезни или даже страха перед анализом, может приводить к умеренному увеличению уровня пролактина.
На результаты могут влиять
В течение суток уровень пролактина в крови меняется, увеличиваясь во время сна и достигая пиковых значений в утренние часы. Брать венозную кровь лучше после пробуждения пациента или хотя бы после того, как он отдохнул в спокойной обстановке минут 30.
Назначается в комплексе с
— лютеинизирующий гормон (ЛГ)
— фолликулостимулирующий гормон (ФСГ)
— тестостерон
— глобулин, связывающий половые гормоны (ГСПГ)
Повышенный пролактин у женщин
Пролактин – это гормон, который вырабатывается гипофизом и отвечает за подготовку организма женщины к грудному вскармливанию путем стимуляции выработки молока молочными железами. Помимо этого, пролактин регулирует менструальный цикл и овуляцию у женщин.
Гиперпролактинемия – это состояние, которое характеризуется повышением уровня гормона пролактина в крови. Существует физиологическая и патологическая гиперпролактинемия.
Физиологически повышенный пролактин у женщин в крови отмечается при следующих состояниях:
• Период кормления грудью (лактация).
• Состояние голода, при этом снижается уровень глюкозы в крови (гипогликемия).
• Повышенный пролактин у женщин отмечается во время полового акта.
• Стрессовые ситуации также вызывают гиперпролактинемию.
• Беременность.
• Некоторые медицинские процедуры, в том числе длительный массаж шейного отдела позвоночника.
• Стимуляция сосков некачественным нижним бельем.
• Значительные физические нагрузки на организм женщины ведут к повышению уровня пролактина в крови.
• Прием определенных групп медицинских препаратов (антидепрессанты, нейролептики, эстрогены, амфетамин и наркотические вещества, которые относятся к ряду опиоидов).
Патологически повышенный пролактин у женщин в крови отмечается при следующих состояниях:
• Различные заболевания гипофиза: пролактинома, киста головного мозга, менингиома и прочие новобразования.
• Заболевания гипоталамуса (герминома).
• Туберкулез.
• Саркоидоз.
• Радиационное облучение.
• К другим причинам, которые могут провоцировать гиперпролактинемию, относятся: первичный гипотиреоз (снижение функции щитовидной железы), цирроз печени, опухолевые образования, которые продуцируют эстроген.
• Также иногда выставляется диагноз идиопатическая гиперпролактинемия, причину которой не удается установить.
Повышенный пролактин у женщин: симптомы
• Аменорея, олигоменорея – нарушение менструального цикла. Эти симптомы отмечаются у 60 – 90% женщин с гиперпролактинемией. При этом менструации либо отсутствуют вовсе, либо происходят очень редко. Ситуация, когда отсутствуют месячные, встречается при отмене гормональных контрацептивов, после родов, оперативных вмешательств или с началом половой жизни.
• Бесплодие. Оно связано с отсутствием процесса овуляции (выхода готовой к оплодотворению яйцеклетки в брюшную полость), так как повышенный пролактин у женщин тормозит данный процесс либо вовсе делает его невозможным.
• Выкидыши в раннем сроке беременности, чаще до 10 недели.
• Гирсутизм – это чрезмерный рост волос вдоль белой линии живота, на лице и вокруг сосков.
• Акне, или угри – это заболевание кожи воспалительного характера, проявляющееся в виде высыпаний на лице и верхней половине туловища (на спине и груди), где расположены самые крупные сальные железы.
• Снижение полового влечения у женщины (либидо), вплоть до полного отсутствия оргазма и наступления фригидности.
• Избыточная масса тела. Эта проблема возникает вследствие того, что пролактин стимулирует аппетит, а также способствует отложению жира и других питательных веществ в организме.
• Нарушения функционирования щитовидной железы, как следствие дисбаланса гормонального фона.
• Пролактинома – доброкачественная опухоль, которая состоит из клеток, вырабатывающих пролактин. При этом заболевании определяется повышенный пролактин у женщин, что приводит к нарушениям памяти, снижению зрения, различным депрессивным состояниям и нарушению сна. Снижение зрения также является следствием сдавливания зрительных нервов самой опухолью.
• Остеопороз – состояние, которое характеризуется снижением плотности костной ткани, нарушением ее клеточного строения. Он возникает в связи с преобладанием процессов распада над процессами костеобразования. Данное состояние приводит к значительному снижению прочности костей, что влечет за собой повышение риска их переломов. Гормон пролактин влияет на обмен кальция и способствует его вымыванию из костных тканей.
Повышенный пролактин у женщин: диагностика
Пациентки, у которых подозревают повышение уровня пролактина в крови, должны наблюдаться и обследоваться у врача-эндокринолога.
При повышении уровня пролактина в крови женщине необходимо сдать ряд лабораторных анализов, которые определяют работу щитовидной железы: ТТГ (тиреотропный гормон), Т3 и Т4 (трийодтиронин и тироксин).
Повышенный уровень тиреотропного гормона свидетельствует о наличии гипотиреоза (снижение выработки гормонов щитовидной железы), который сам по себе может быть причиной гиперпролактинемии. Ведь при этом наблюдается быстрое выведение эстрогенов и гонадотропинов из организма и, как результат, они не успевают полноценно воздействовать на яичники и эндометрий матки. Гипоталамус же пытается устранить эту проблему за счет усиленной продукции пролактина.
В случае необходимости эндокринолог назначает анализы на другие гормоны гипофиза, кроме пролактина. К таким гормонам относятся: ЛГ (лютеинизирующий гормон), СТГ (соматотропный гормон), ФСГ (фолликулостимулирующий гормон), АКТГ (адренокортикотропный гормон).
Кроме определения уровня содержания гормонов в крови, пациентке также назначают общие и биохимические анализы крови и мочи. Они позволяют определить показатели обмена веществ, функцию печени и почек, а также других органов и систем. Это очень важно, ведь повышенный пролактин у женщин в крови может отмечаться вследствие высоких уровней: креатинина, билирубина, сахара крови, мочевины, триглицеридов, холестерина и пр.
В некоторых ситуациях пациентке с гиперпролактинемией дополнительно назначают сдачу иммунограммы.
К дополнительным методам исследования, которые позволяют выявить причину гиперпролактинемии, относится УЗИ (ультразвуковое исследование). Помимо определения причины повышения пролактина, УЗИ-диагностика позволяет определить последствия, к которым приводит повышенный пролактин у женщин.
УЗ исследование строения щитовидной железы необходимо пройти тем пациенткам, у которых есть подозрение на наличие гипотиреоза. На таком обследовании могут выявляться уменьшение размеров щитовидной железы, изменение ее структуры и сниженное количество кровеносных сосудов в органе.
УЗ исследование яичников и матки поможет выявить наличие поликистоза яичников, истончения эндометрия матки, а также любые изменения размеров, формы и структуры этих органов.
УЗ исследование органов брюшной полости проводят пациенткам при подозрении на патологию печени и почек. Оно поможет определить новообразования, метастазы, цирроз и различные нефриты.
Правила сдачи анализа крови на содержание пролактина:
1. За сутки до сдачи крови избегать любой стимуляции сосков, в том числе бельем, и половых контактов.
2. Исключить физические и психо-эмоциональные нагрузки за несколько дней до исследования.
3. Исключить возможность перегрева (посещение сауны, бани) за 2-3 дня.
4. Сдают анализ утром и натощак, ведь прием пищи способствует изменению уровня гормона пролактина в крови. Единственно, что не влияет на результат – это стакан обычной негазированной воды.
5. Желательно отказаться от курения на 3-4 часа до забора крови и, как минимум, на 2-е суток исключить употребление алкогольных напитков.
6. Чаще всего анализ крови на содержание пролактина проводят на 5 – 8 сутки менструального цикла. Этот вопрос решает лечащий врач строго индивидуально.
Нормы содержания пролактина в крови
В норме содержание пролактина в крови у женщины колеблется зависимо от фазы менструального цикла и составляет:
— в фолликулярную фазу 4,5 – 33 нг/мл
— в фазу овуляции 6,3 – 49 нг/мл
— в лютеиновую фазу 4,9 – 40 нг/мл
Необходимо обратить внимание, что разные лаборатории пользуются своими единицами измерения. Для трактовки анализа показатели сравнивают с референтными значениями, указанными в бланке.
Во время беременности уровень пролактина в крови женщины начинает повышаться примерно с 8-9 недели и продолжает расти до самых родов. Следует отметить, что в конце третьего триместра беременности уровень этого гормона увеличивается в 6-7 раз по сравнению с нормой.
Определить уровень пролактина в крови качественно и по демократичной цене можно в лаборатории клиники «Центр ЭКО» г. Владимир.
Повышенный пролактин у женщин: лечение
Основой терапии гиперпролактинемии является применение препаратов, которые позволят нормализовать (снизить до физиологических показателей) уровень пролактина в крови пациентки.
В тех случаях, когда имеет место физиологическое повышение пролактина в крови — в лечении нет необходимости. Следует просто подождать и повторно провести анализ на содержание этого гормона. При патологическом повышении гормона план лечения подбирается строго индивидуально.
Выделяют следующие основные группы лекарственных препаратов, которые способны снижать уровень пролактина в крови:
1. Лекарственные препараты на основе алкалоида спорыньи (бромкриптин и каберголин). Они являются наиболее эффективными. Бромкриптин – получил звание золотого стандарта в терапии гипрепролактинемии, а каберголин является усовершенствованной формой и обладает лучшей переносимостью, а также эффективностью. Уровень пролактина нормализуется через 2-4 недели после начала приема данных препаратов.
2. Лекарственные дофаминомиметические средства, например хинаголид, избирательно подавляют выработку пролактина гипофизом и не затрагивают продуцирование других его гормонов.
3. Лекарственные препараты растительного происхождения – циклодинон и мастодинон широко применяются в лечении повышенного уровня пролактина в крови.
Существует также хирургическое лечение заболеваний, которые стимулируют повышенный пролактин у женщин. К ним относятся удаление новообразований гипофиза, яичников, щитовидной железы и т. д.
Анализ крови на пролактин | Мичиган Медицина
Обзор теста
Тест на пролактин измеряет уровень гормона пролактина, который вырабатывается гипофизом в крови.
У беременных женщин высокий уровень пролактина, который способствует выработке грудного молока. Во время беременности уровень пролактина увеличивается от 10 до 20 раз. После рождения ребенка уровень пролактина остается высоким, если вы кормите грудью. У женщин, которые не кормят грудью, уровень пролактина возвращается к норме вскоре после родов.После нескольких месяцев кормления грудью уровень пролактина также может вернуться к нормальному уровню, даже если вы все еще кормите грудью.
Гипофиз мужчин и небеременных женщин также вырабатывает пролактин, но неясно, что он делает в организме этих людей.
Уровни пролактина различаются в течение дня. Самый высокий уровень наблюдается во время сна и вскоре после пробуждения. Уровень пролактина также повышается во время физического или эмоционального стресса.
Многие лекарства могут вызывать повышение уровня пролактина.Опухоли гипофиза иногда могут вызывать выработку пролактина. Поврежденный гипофиз может не вырабатывать нормальное количество пролактина, поэтому его уровень будет ниже.
Почему это сделано
Сдана проба на пролактин:
- Чтобы найти причину аномальных выделений из сосков, или если у женщины нет менструаций (аменорея), или если женщине трудно забеременеть (бесплодие).
- У мужчины при подозрении на проблему с гипофизом.Кроме того, можно провести тест на пролактин, чтобы проверить уровни, если у мужчины отсутствует сексуальное влечение или если у него проблемы с эрекцией (эректильная дисфункция). Уровень пролактина можно проверить, когда уровень тестостерона у мужчины действительно низкий.
- Проверить, производит ли опухоль гипофиза (так называемая пролактинома) большое количество пролактина.
Как подготовить
Тест на пролактин крови обычно делают примерно через 3 часа после пробуждения, примерно между 8 часами утра.м. и 10.00
Эмоциональный стресс или физические нагрузки непосредственно перед тестом могут повысить уровень пролактина. Перед сдачей крови вас могут попросить спокойно отдохнуть в течение 30 минут.
Стимуляция сосков может повысить уровень пролактина. Избегайте стимуляции сосков за 24 часа до теста на пролактин. Женщина, имеющая ненормальные выделения из сосков, не должна делать никаких дополнительных действий перед исследованием.
Как это делается
Медицинский работник использует иглу для взятия пробы крови, обычно из руки.
Часы
Каково это
При взятии пробы крови игла может вообще ничего не чувствовать. Или вы можете почувствовать укол или ущипнуть.
Риски
В этом тесте очень малая вероятность возникновения проблемы. При заборе крови на месте может образоваться небольшой синяк.
Результаты
Что означают результаты анализа крови на пролактин
иметь в виду?
Нормальный
В каждой лаборатории свой диапазон нормальных значений.В вашем лабораторном отчете должен быть указан диапазон, который ваша лаборатория использует для каждого теста. Нормальный диапазон — это просто ориентир. Ваш врач также рассмотрит ваши результаты в зависимости от вашего возраста, состояния здоровья и других факторов. Значение, выходящее за пределы нормального диапазона, может быть для вас нормальным.
Высокие значения
- Высокий уровень пролактина может означать наличие опухоли гипофиза (пролактиномы). Чем выше уровень пролактина, тем больше вероятность наличия опухоли. Если уровень очень высокий, можно провести магнитно-резонансную томографию (МРТ), чтобы подтвердить наличие опухоли.Нормальный или низкий уровень пролактина не всегда означает отсутствие опухоли гипофиза. При подозрении на опухоль можно провести МРТ.
- Высокий уровень пролактина может означать, что гипофиз вырабатывает избыточный пролактин по неизвестным причинам (идиопатическая гиперпролактинемия).
- Другие состояния, которые могут вызывать высокий уровень пролактина, включают беременность, заболевание печени (цирроз), заболевание почек и гипотиреоз.
Кредиты
Текущий по состоянию на:
31 марта 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
E.Грегори Томпсон, врач-терапевт,
Кэтлин Ромито, доктор медицины, семейная медицина
Дебора А. Пенава, бакалавр, доктор медицинских наук, FRCSC, магистр здравоохранения, акушерство и гинекология
По состоянию на 31 марта 2020 г.
Автор:
Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины, семейная медицина и Э. Грегори Томпсон, доктор медицины, терапевт и Кэтлин Ромито, доктор медицины, семейная медицина, Дебора А.Пенава BA, MD, FRCSC, MPH — Акушерство и гинекология
Пролактинома: симптомы, диагностика и лечение
Гипофиз — это железа размером с горошину в основании вашего мозга. Он вырабатывает несколько разных гормонов, в том числе пролактин. Пролактин влияет на молочные железы и помогает женщинам вырабатывать грудное молоко.
Иногда опухоль растет на гипофизе и производит слишком много пролактина. Такой вид опухоли называется пролактиномой. Это наиболее распространенный тип опухоли гипофиза и чаще всего доброкачественный, что означает, что это не рак.
Уровень пролактина у новой мамы повышается каждый раз, когда их ребенок кормит грудью. Но для мужчин и женщин, которые не кормят грудью, высокий уровень пролактина в крови может быть признаком пролактиномы.
Врачи не знают, чем это вызвано, но это довольно распространенное явление. Это случается чаще у женщин, чем у мужчин, и редко у детей.
Симптомы
Признаки пролактиномы у мужчин и женщин различны. Для женщин типичные симптомы небольшой опухоли включают:
Продолжение
Поскольку изменения в период менструации у женщины очевидны, пролактиномы с большей вероятностью будут обнаружены в начале беременности у женщин в пременопаузе.
Женщины в постменопаузе, у которых больше нет менструаций, могут не замечать симптомов, когда опухоль небольшая. Когда пролактинома становится большой, она может давить на другие близлежащие ткани. Симптомы могут включать потерю зрения, изменения зрения и головные боли.
Когда у мужчины диагностируют пролактиному, она обычно бывает большой. У мужчин часто не диагностируют ранние признаки, в том числе:
- Проблемы с получением или поддержанием эрекции
- Снижение интереса к сексу
- Выработка грудного молока в редких случаях
Обычно симптомами являются головные боли или проблемы со зрением. приведите мужчин к врачу.
Диагноз
Вас ждут медицинский осмотр, анкета из истории болезни и анализ крови. Если тест показывает высокий уровень пролактина, можно также проверить кровь, чтобы узнать, насколько хорошо работает ваша щитовидная железа.
Если ваш врач подозревает, что у вас опухоль гипофиза, он может назначить МРТ (магнитно-резонансную томографию). При этом используются мощные магниты и радиоволны, чтобы получить четкое изображение гипофиза.
Если обнаружена пролактинома, вам могут потребоваться дополнительные анализы крови, чтобы узнать, вырабатывает ли ваш гипофиз другие гормоны должным образом.Вам также может потребоваться больше МРТ, чтобы увидеть, растет ли опухоль и реагирует ли она на лечение.
Лечение
Некоторые лекарства могут уменьшить его размер, особенно когда он маленький. Это хорошо работает примерно для 80% людей, у которых есть опухоль.
Два одобренных лекарства от пролактиномы — это бромокриптин (Парлодел) и каберголин (Достинекс). Они агонисты дофамина. Эти препараты действуют как химический дофамин мозга, который обычно не дает гипофизу вырабатывать слишком много пролактина.
Когда лечение работает, у большинства женщин в пременопаузе возобновляются месячные и восстанавливается фертильность.
Если лекарство не уменьшает опухоль или вы не можете его принимать из-за побочных эффектов (например, тошноты или головокружения), ваш врач может порекомендовать операцию по удалению опухоли через носовую полость. Это возвращает уровень пролактина к норме примерно у 80% людей с небольшими опухолями. Но это успешно только для 30-40% людей с большими опухолями.
В редких случаях лучевая терапия используется, если лекарства и хирургия не снижают уровень пролактина.Это работает примерно для 1 из 3 человек.
Причины и методы лечения заболеваний гипофиза
Что такое гипопитуитаризм?
Гипопитуитаризм — это состояние, при котором гипофиз (небольшая железа в основании мозга) не вырабатывает один или несколько своих гормонов или не вырабатывает их в достаточном количестве. Это состояние может быть результатом заболевания гипофиза или гипоталамуса (части мозга, которая содержит гормоны, контролирующие работу гипофиза). Когда производство всех гормонов гипофиза низкое или отсутствует, это состояние называется пангипопитуитаризмом.Это состояние может затронуть как детей, так и взрослых.
Гипофиз посылает сигналы другим железам, например щитовидной железе, для выработки гормонов, таких как гормон щитовидной железы. Гормоны, вырабатываемые гипофизом и другими железами, оказывают большое влияние на функции организма, такие как рост, размножение, кровяное давление и обмен веществ. Когда один или несколько из этих гормонов не вырабатываются должным образом, это может нарушить нормальные функции вашего организма. Некоторые проблемы с гормонами, например, с кортизолом или гормоном щитовидной железы, могут потребовать немедленного лечения.Остальные проблемы не опасны для жизни.
Продолжение
Гипофиз вырабатывает несколько гормонов. Вот некоторые важные из них:
- Адренокортикотропный гормон (АКТГ) — гормон, который стимулирует надпочечники (железы, вырабатывающие гормоны над почками). АКТГ вызывает выработку надпочечниками гормона кортизола, который регулирует обмен веществ и кровяное давление.
- Тиреотропный гормон (ТТГ) — гормон, который стимулирует выработку и секрецию гормонов щитовидной железы щитовидной железой (железой в гормональной системе).Гормон щитовидной железы регулирует обмен веществ в организме и играет важную роль в росте и развитии.
- Фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ) — гормоны, контролирующие половую функцию у мужчин и женщин. ЛГ и ФСГ также известны как гонадотропины. Они действуют на яичники или семенники, стимулируя выработку половых гормонов — эстрогена из яичников и тестостерона из семенников.
- Гормон роста (GH) — гормон, который стимулирует нормальный рост костей и тканей.
- Пролактин — гормон, который стимулирует выработку молока и рост женской груди.
- Антидиуретический гормон (АДГ) — гормон, контролирующий потерю воды почками.
- Окситоцин заставляет матку женщины сокращаться во время родов и сигнализирует о выделении молока, чтобы ребенок мог кормиться. Это также помогает сперме у мужчин двигаться. Окситоцин также играет роль в отношениях между родителями и детьми, сексуальном возбуждении и чувстве доверия.
При гипопитуитаризме один или несколько из этих гормонов гипофиза отсутствуют.Недостаток гормона приводит к потере функции железы или органа, который он контролирует.
Причины гипопитуитаризма
Потеря функции или повреждение гипофиза или гипоталамуса приводит к низкому уровню гормонов или их отсутствию. Это может быть из-за:
- Опухолей
- Радиации
- Операции
- Инфекций, таких как менингит, или различных других состояний.
- Травмы головы
- Инсульт или кровотечение в мозг
- Лекарства
- Воспаление, вызванное аномальной реакцией иммунной системы
- Сильная потеря крови во время родов
- Генетическая мутация
- Саркоидоз
- Туберкулез
В некоторых случаях причина неизвестна.
Симптомы гипопитуитаризма
У некоторых людей симптомы могут отсутствовать или проявляться постепенно. У других симптомы могут быть внезапными и серьезными. Симптомы зависят от причины, скорости их появления и задействованного гормона.
- Дефицит АКТГ : Симптомы включают усталость, низкое кровяное давление, потерю веса, слабость, депрессию, тошноту или рвоту.
- Дефицит ТТГ : Симптомы включают запор, увеличение веса, чувствительность к холоду, снижение энергии и мышечную слабость или боли.
- Дефицит ФСГ и ЛГ : У женщин симптомы включают нерегулярные или прекращенные менструации и бесплодие. У мужчин симптомы включают потерю волос на теле и на лице, слабость, отсутствие интереса к сексуальной активности, эректильную дисфункцию и бесплодие.
- Дефицит GH : Симптомы у детей включают низкий рост, жир в области талии и на лице, а также общий плохой рост. У взрослых симптомы включают низкий уровень энергии, снижение силы и толерантности к физическим нагрузкам, увеличение веса, уменьшение мышечной массы и чувство тревоги или депрессии.
- Дефицит пролактина : У женщин симптомы включают недостаточную выработку молока. У мужчин никаких симптомов не наблюдается.
- Дефицит АДГ : Симптомы включают усиление жажды и мочеиспускания.
- O Дефицит гормона кситоцина : Женщинам может быть трудно кормить грудью из-за трудностей с выделением молока. Низкий уровень окситоцина также может вызывать симптомы депрессии.
При появлении любого из вышеперечисленных симптомов вызовите врача или практикующего врача.
Диагноз гипопитуитаризма
Врач или практикующий врач может сделать анализы крови, чтобы определить низкий уровень гормона и исключить другие причины. Тесты, которые вы можете пройти, включают:
- Тест стимуляции АКТГ (Кортросин)
- Тест на ТТГ и тироксин
- ФСГ и ЛГ и либо эстрадиол, либо тестостерон (в зависимости от того, что подходит пациенту)
- Тест на пролактин
- Тест стимуляции GH
- Тесты на стимуляцию или подавление (тесты, которые проверяют уровень гормонов после приема определенных лекарств)
- Тесты зрения
Вы можете пройти МРТ или компьютерную томографию гипофиза, чтобы определить наличие опухоли.
У детей могут быть сделаны рентгеновские снимки кистей рук, чтобы определить, нормально ли растут кости.
Лечение гипопитуитаризма
Медицинское лечение состоит из заместительной гормональной терапии и лечения основной причины.
Лекарства
Лекарства, используемые для лечения гипопитуитаризма, заменяют гормон, которого вам не хватает:
- Глюкокортикоиды (например, гидрокортизон) используются для лечения надпочечниковой недостаточности, вызванной дефицитом АКТГ.
- Заместительная терапия гормонами щитовидной железы используется при гипотиреозе (состояние, при котором продукция щитовидной железы низкая). Могут использоваться такие препараты, как левотироксин (например, Synthroid, Levoxyl). В активной форме влияет на рост и развитие тканей.
- Дефицит половых гормонов лечится соответствующими половыми гормонами, такими как тестостерон или эстроген.
- Заместительная терапия гормоном роста (GH) используется для детей по мере необходимости. Гормон роста стимулирует линейный рост и рост скелетных мышц и органов.Терапию гормона роста также можно использовать у взрослых, но она не приведет к их росту. Примеры включают сомапациан-беко (Sogroya) или соматропин (Humatrope или Genotropin).
- Гормоны фертильности, такие как гонадотропин, могут помочь ускорить овуляцию или выработку спермы, если вы страдаете бесплодием.
Хирургия
Если поражена опухоль, вам может потребоваться операция, в зависимости от ее типа и местоположения.
Перспективы гипопитуитаризма
Если заместительная гормональная терапия работает, прогноз хороший.Осложнения часто связаны с основным заболеванием.
Проверки у врача или практикующего врача очень важны. Возможно, врачу потребуется скорректировать дозу заместительной гормональной терапии.
Доброкачественные опухоли: типы, причины и методы лечения
Опухоль — это ненормальный рост клеток, не имеющий цели. Доброкачественная опухоль — это не злокачественная опухоль, то есть рак. Он не проникает в близлежащие ткани и не распространяется на другие части тела, как рак. В большинстве случаев прогноз при доброкачественных опухолях очень хороший.Но доброкачественные опухоли могут быть серьезными, если они давят на жизненно важные структуры, такие как кровеносные сосуды или нервы. Поэтому иногда они требуют лечения, а иногда нет.
Причины доброкачественных опухолей
Что вызывает образование доброкачественной опухоли? Часто причина неизвестна. Но рост доброкачественной опухоли может быть связан с:
- Экологические токсины, такие как воздействие радиации
- Генетика
- Диета
- Стресс
- Местная травма или травма
- Воспаление или инфекция
Лечение доброкачественных опухолей
Во многих случаях доброкачественные опухоли не нуждаются в лечении.Врачи могут просто использовать «бдительное ожидание», чтобы убедиться, что они не вызывают проблем. Но если проблема вызывает симптомы, может потребоваться лечение. Хирургия — распространенный вид лечения доброкачественных опухолей. Цель — удалить опухоль без повреждения окружающих тканей. Другие виды лечения могут включать лекарства или облучение.
Распространенные типы доброкачественных опухолей
Существует много разных типов доброкачественных опухолей, возникающих из разных структур тела. Вот некоторые из наиболее распространенных типов доброкачественных опухолей:
Аденомы — это доброкачественные опухоли, начинающиеся в эпителиальной ткани железы или подобной железе структуры.Эпителиальная ткань — это тонкий слой ткани, покрывающий органы, железы и другие структуры. Распространенный тип аденомы — полип в толстой кишке. Аденомы также могут расти в печени или надпочечниках, гипофизе или щитовидной железе.
При необходимости аденомы часто можно удалить хирургическим путем. Хотя этот тип опухоли не является распространенным явлением, он может стать злокачественным. В толстой кишке менее 1 из каждых 10 аденом становятся злокачественными.
Фибромы (или миомы) — это опухоли из фиброзной или соединительной ткани, которые могут расти в любом органе.Миома обычно разрастается в матке. Хотя миома матки не является злокачественной, она может привести к сильному вагинальному кровотечению, проблемам с мочевым пузырем, болям или давлению в области таза.
Продолжение
Другой тип опухоли фиброзной ткани — это десмоидная опухоль. Эти опухоли могут вызывать проблемы, прорастая в близлежащие ткани.
Продолжение
Поскольку опухоли из фиброзной ткани могут вызывать симптомы, может потребоваться хирургическое удаление опухолей.
Гемангиомы представляют собой скопление клеток кровеносных сосудов в коже или внутренних органах.Гемангиомы — распространенный тип родинок, часто возникающий на голове, шее или туловище. Они могут казаться красными или голубоватыми. Большинство уходят сами по себе. Тем, кто мешает зрению, слуху или питанию, может потребоваться лечение кортикостероидами или другими лекарствами.
Липомы растут из жировых клеток. Это наиболее распространенная доброкачественная опухоль у взрослых, часто обнаруживаемая на шее, плечах, спине или руках. Липомы медленно растут, обычно круглые и подвижные, мягкие на ощупь.Они могут сбегать семьями, а иногда и в результате травм. Лечение может потребоваться, если липома болезненна или быстро растет. Это может включать в себя уколы стероидов или удаление путем липосакции или хирургического вмешательства.
Двумя другими типами доброкачественных жировых опухолей являются липобластомы, которые возникают у детей раннего возраста, и гиберномы.
Продолжение
Менингиомы — это опухоли, которые развиваются из мембраны, окружающей головной и спинной мозг. Примерно девять из 10 доброкачественных. Многие растут медленно.Другие растут быстрее. Лечение варьируется в зависимости от локализации менингиомы и вызываемых ею симптомов. Симптомы могут включать головную боль и слабость с одной стороны, судороги, изменения личности и проблемы со зрением.
Иногда врач предпочитает какое-то время наблюдать за опухолью. Если операция необходима, ее успех зависит от вашего возраста, местоположения опухоли и от того, прикреплена ли она к чему-либо. Лучевая терапия может применяться при опухолях, которые невозможно удалить.
Миомы — это опухоли, которые растут из мышц.Лейомиомы растут из гладких мышц, которые находятся во внутренних органах, таких как желудок и матка. Они могут начинаться в стенках сосудов. В стенке матки лейомиомы часто называют миомами. Редкая доброкачественная опухоль скелетных мышц — рабдомиома. Эти опухоли можно просто наблюдать. Чтобы устранить симптомы, их можно уменьшить с помощью лекарств или удалить хирургическим путем.
Продолжение
Невусы (родинки) — это наросты на коже. Они могут иметь цвет от розово-коричневого до коричневого или черного.У вас могут появиться новые родинки примерно до 40 лет. Родинки, которые выглядят иначе, чем обычные родинки (диспластические невусы), могут с большей вероятностью перерасти в рак кожи (меланома). По этой причине важно регулярно проверять вашу кожу у медицинского работника. Это особенно верно, если ваши родинки выглядят необычно, растут или меняют форму, имеют неровные границы, меняют цвет или иным образом. Иногда необходимо удалить такую родинку, чтобы проверить ее на наличие признаков рака.
Невромы растут из нервов. Двумя другими типами нервных опухолей являются нейрофибромы и шванномы. Эти доброкачественные опухоли нервов могут возникать практически в любом месте нервов, проходящих по всему телу. Нейрофибромы чаще встречаются у людей с наследственным заболеванием, называемым нейрофиброматозом. Хирургия — наиболее распространенный вид лечения доброкачественных опухолей нервов.
Продолжение
Остеохондромы являются наиболее распространенным типом доброкачественной опухоли костей. Эти опухоли обычно выглядят как безболезненная шишка или шишка возле сустава, такого как колено или плечо.Часто врач просто наблюдает за этой доброкачественной опухолью с помощью рентгеновских лучей. Операция может потребоваться, если опухоль вызывает такие симптомы, как боль или давление на нервы или кровеносные сосуды.
Папилломы — это опухоли, которые растут из эпителиальной ткани и выступают в виде пальцевидных веточек. Они могут быть доброкачественными или злокачественными. Например, они могут расти на коже, шейке матки, грудном протоке или слизистой оболочке, покрывающей внутреннюю часть века (конъюнктиву). Эти опухоли могут возникнуть в результате прямого контакта с инфекцией, такой как вирус папилломы человека (ВПЧ).Некоторые виды папиллом проходят сами по себе. В некоторых случаях для исключения рака требуется хирургическое вмешательство.
Гиперпролактинемия (нарушение пролактации) | ColumbiaDoctors
Гиперпролактинемия (нарушение пролактации) | ColumbiaDoctors — Нью-Йорк
Перейти к оповещению на сайте.
перейти к содержанию
Что такое гиперпролактинемия?
Гиперпролактинемия — это наличие аномально высокого уровня пролактина в крови.Пролактин — это гормон, вырабатываемый гипофизом. Многочисленные функции пролактина в организме в основном связаны с беременностью и производством грудного молока новорожденным. Однако уровень пролактина может повышаться, когда женщина не беременна или не кормит грудью, вызывая ряд состояний, которые могут повлиять на нормальную менструальную функцию и фертильность.
Что вызывает гиперпролактинемию?
Аномальное повышение уровня пролактина может происходить, когда пролактин-продуцирующие клетки внутри гипофиза, называемые лактотрофами, производят больше гормона, чем требуется, или когда лактотрофы ненормально растут с образованием опухолей.Повышенный уровень пролактина также может возникать как побочный эффект некоторых психиатрических препаратов.
Как диагностируется гиперпролактинемия?
Простые анализы крови для измерения количества пролактина в крови могут подтвердить диагноз повышенного уровня пролактина. Уровень пролактина выше 25 нг / мл у небеременных женщин считается повышенным. Поскольку каждый человек испытывает ежедневные колебания уровня пролактина, может потребоваться повторить анализ крови, если уровень гормона повышен лишь незначительно.Многие женщины получают этот диагноз после обследования на бесплодие или нерегулярные периоды, но у других симптомы отсутствуют вообще. Иногда у пациентов появляются спонтанные молочные выделения из сосков, но у большинства этот симптом не проявляется. Умеренное повышение пролактина, от 25 до 50 нг / мл, обычно не вызывает заметных изменений менструального цикла, хотя может снизить общую фертильность. Более высокие уровни пролактина от 50 до 100 нг / мл могут вызвать нерегулярные менструальные периоды и значительно снизить фертильность женщины.Уровни пролактина более 100 нг / мл могут изменить нормальную функцию репродуктивной системы женщины, вызывая симптомы менопаузы (отсутствие менструаций, приливы, сухость влагалища) и бесплодие.
Как лечится гиперпролактинемия?
Лекарства, имитирующие химический состав дофамина в головном мозге, могут успешно использоваться для лечения большинства пациентов с повышенным уровнем пролактина. Эти лекарства ограничивают выработку пролактина гипофизом и вызывают регрессию пролактин-продуцирующих клеток.Два наиболее часто назначаемых лекарства — это каберголин (Достинекс®) и бромокриптин (Парлодел®). Начиная с небольшой дозы, которую постепенно увеличивают, можно свести к минимуму побочные эффекты, в том числе изменения артериального давления и умственную «затуманенность». Пациенты обычно хорошо реагируют на это лекарство, и уровень пролактина упадет через 2–3 недели. Как только уровень пролактина упадет, лекарство можно скорректировать для поддержания нормального уровня пролактина, а иногда можно полностью прекратить прием. Спонтанный регресс опухоли обычно происходит в течение нескольких лет без каких-либо клинических последствий.
У небольшого количества пациентов лекарства неэффективны для снижения уровня пролактина, и большие опухоли (макроаденомы) сохраняются. Эти пациенты являются кандидатами на хирургическое лечение (резекция трансфеноидальной аденомы) и / или лучевая терапия.
Вы и ваши гормоны от Общества эндокринологов
Альтернативные названия пролактина
В обиходе пролактин называют «молочным гормоном»; PRL; лютеотропный гормон; LTH
Что такое пролактин?
Пролактин — это гормон, первоначально названный в честь его функции по стимулированию производства молока (лактации) у млекопитающих в ответ на сосание детенышей после рождения.С тех пор было показано, что он выполняет более 300 функций в организме. Их можно разделить на несколько областей: репродуктивная, метаболическая, регуляция жидкости (осморегуляция), регуляция иммунной системы (иммунорегуляция) и поведенческие функции.
У человека пролактин вырабатывается как в передней части гипофиза (передняя часть гипофиза), так и в ряде других частей тела. Клетки лактотрофов в гипофизе производят пролактин, где он хранится и затем попадает в кровоток.Человеческий пролактин также вырабатывается в матке, иммунных клетках, головном мозге, груди, простате, коже и жировой ткани.
Как контролируется пролактин?
Одним из основных регуляторов производства пролактина гипофизом является гормон дофамин, который вырабатывается гипоталамусом, частью мозга, расположенной непосредственно над гипофизом. Дофамин сдерживает выработку пролактина, поэтому чем больше дофамина, тем меньше пролактина выделяется. Сам пролактин усиливает секрецию дофамина, что создает петлю отрицательной обратной связи.
Эстроген — еще один ключевой регулятор пролактина, который, как было показано, увеличивает производство и секрецию пролактина гипофизом. Исследования показали небольшое увеличение пролактина в кровообращении у женщин на этапах их репродуктивного цикла, когда уровень эстрогена находится на самом высоком уровне. Это также имеет место во время и после беременности, что имеет смысл, поскольку для начала лактации необходим более высокий уровень циркулирующего пролактина.
Помимо дофамина и эстрогена, целый ряд других гормонов может как увеличивать, так и уменьшать количество пролактина, выделяемого в организме, например, тиреотропин-рилизинг-гормон, окситоцин и антидиуретический гормон.
Что произойдет, если у меня слишком много пролактина?
Состояние, при котором в крови циркулирует слишком много пролактина, называется гиперпролактинемией. Наиболее частые причины гиперпролактинемии включают беременность, прием лекарств, снижающих действие дофамина в организме, недостаточную активность щитовидной железы и доброкачественные опухоли гипофиза (известные как пролактиномы). Симптомы могут включать нежелательное производство молока, нарушения менструального цикла и симптомы, вызванные дефицитом эстрогена (у женщин) или дефицитом тестостерона (у мужчин).Подавляющее большинство пациентов с пролактиномой можно успешно лечить с помощью лекарств, имитирующих действие дофамина. Чаще всего используется каберголин.
Что произойдет, если у меня слишком мало пролактина?
Состояние, при котором в крови циркулирует слишком мало пролактина, называется гипопролактинемией. Это состояние очень редко и может возникать у людей с недостаточной активностью гипофиза.
Уменьшение количества секретируемого пролактина может привести к недостаточному производству молока после родов.Большинство людей с низким уровнем пролактина не имеют каких-либо конкретных медицинских проблем, хотя предварительные данные свидетельствуют о том, что у них может быть сниженный иммунный ответ на некоторые инфекции.
Последний раз рассмотрено: фев 2018
пролактин | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
Шененбергер, Д. (обновлено 16 марта 2018 г.). Гиперпролактинемия. Медицинская эндокринология.Доступно на сайте https://emedicine.medscape.com/article/121784-overview. Доступ 9.08.18.
Kattah, J. et. al. (Обновлено 11 июня 2018 г.). Опухоли гипофиза. Медицинская неврология. Доступно на сайте https://emedicine.medscape.com/article/1157189-overview. Доступ 9.08.18.
Коренблюм, Б. (обновлено 17 апреля 2018 г.). Заболевание гипофиза и беременность. Медицинская эндокринология. Доступно на сайте https://emedicine.medscape.com/article/127650-overview. Доступ 9.08.18.
(© 1995– 2018). Пролактин, сыворотка. Клиника Мэйо Медицинские лаборатории Мэйо. Доступно на сайте https://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/85670. Доступ 9.08.18.
Genzen, J. et. al. (Июнь 2018 г., обновлено). Аменорея. ARUP Consult. Доступно на сайте https://arupconsult.com/content/amenorrhea. Доступ 9.08.18.
Wisse, B. et. al. (7 августа 2016 г., обновлено). Анализ крови на пролактин. Медицинская энциклопедия MedlinePlus. Доступно на сайте https: // medlineplus.gov / ency / article / 003718.htm. Доступ 9.08.18.
Schlechte J. Проблема макропролактина. Журнал клинической эндокринологии и метаболизма , том 87, выпуск 12, 1 декабря 2002 г., страницы 5408–5409. Доступно на сайте https://doi.org/10.1210/jc.2002-021617. По состоянию на февраль 2019 г.
Источники, использованные в предыдущих обзорах
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (2001). Справочник по диагностическим и лабораторным испытаниям Мосби, 5-е издание: Mosby, Inc., Сент-Луис, Миссури.
Merck. Функция передней доли гипофиза. Руководство Merck по диагностике и терапии [он-лайн информация]. Доступно в Интернете по адресу http://www.merck.com/pubs/mmanual/section2/chapter6/6c.htm.
(обновлено 17 февраля 2002 г.). Пролактин. Информация о здоровье MedlinePlus [онлайн-информация]. Доступно в Интернете по адресу http: //www.nlm.nih.gov / medlineplus / ency / article / 003718.htm.
(24 июля 2002 г., обновлено). Пролактинома — самцы. Информация о здоровье MedlinePlus [онлайн-информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/000337.htm.
Гипофиз: Обзор. The Hormone Foundation [Он-лайн информация]. Доступно в Интернете по адресу http://www.hormone.org/learn/pituitary_1.html.
Гипофиз: секреторные опухоли. The Hormone Foundation [Он-лайн информация]. Доступно в Интернете по адресу http: // www.гормон.org/learn/pituitary_2.html.
Пролактиновый тест. Hendrick Health System, Библиотека медицинской информации AccessMed [онлайн-информация]. Доступно в Интернете по адресу http://www.hendrickhealth.org/healthy/00062060.html.
ARUP. Пролактин. Руководство ARUP по клиническому лабораторному тестированию [он-лайн информация]. Доступно в Интернете по адресу http://www.aruplab.com/guides/clt/tests/clt_150b.htm#1145504.
Merck. Общий. Руководство по диагностике и терапии Merck, Раздел 2. Эндокринные и метаболические расстройства, Глава 6.Гипоталамо-гипофизарные отношения [онлайн-информация]. Доступно в Интернете по адресу http://www.merck.com/pubs/mmanual/section2/chapter6/6a.htm.
Грюнебаум, А. (23 апреля 2001 г.). Большая роль крошечной железы в беременности. WebMD Health Information [Информация в Интернете]. Доступно в Интернете по адресу http://my.webmd.com/content/article/3607.442.
Справочник по импотенции (1998). Лабораторные исследования эректильной дисфункции. WebMD Health Information [Информация в Интернете]. Доступно в Интернете по адресу http: // my.webmd.com/content/article/1680.50141.
Шпенглер, Р. (22 февраля 2001 г., обновлено). Пролактин. WebMD Health Information [Информация в Интернете]. доступно в Интернете по адресу http://my.webmd.com/printing/article/4118.253.
Принципы внутренней медицины Харрисона, Каспер и др., 16-е издание, McGraw Hill, 2005, стр. 2084.
Eckman, A. (Обновлено 14 октября 2009 г.). Пролактин. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003718.htm. По состоянию на апрель 2010 г.
Eckman, A. (Обновлено 23 ноября 2009 г.). Пролактинома. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/000336.htm. По состоянию на апрель 2010 г.
(май 2009 г.). Пролактинома. Национальная информационная служба по эндокринным и метаболическим заболеваниям [он-лайн информация]. Доступно в Интернете по адресу http://www.endocrine.niddk.nih.gov/pubs/prolact/prolact.htm. По состоянию на апрель 2010 г.
Шененбергер, Д.(Обновлено 12 марта 2010 г.). Гиперпролактинемия. eMedicine [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/121784-overview. По состоянию на апрель 2010 г.
Персонал клиники Мэйо (6 марта 2010 г.). Пролактинома. MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/prolactinoma/DS00532. По состоянию на апрель 2010 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2007). Справочник Мосби по диагностике и лабораторным испытаниям, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. Стр. 767-768.
Кларк В. и Дюфур Д. Р., редакторы (© 2006). Современная практика клинической химии: AACC Press, Вашингтон, округ Колумбия. С. 354-355.
Ву, А. (© 2006). Клиническое руководство Tietz по лабораторным испытаниям, 4-е издание: Saunders Elsevier, Сент-Луис, Миссури. ПП 900-901.
Фэхи-Уилсон, М. (2003). При гиперпролактинемии необходимо тестирование на макропролактин, Clinical Chemistry . 2003; 49: 1434-1436. Доступно на сайте http: //www.clinchem.org / cgi / content / full / 49/9/1434. По состоянию на июнь 2010 г.
(май 2007 г.) Фахи-Уилсон М. Макропролактин. Новости клинической лаборатории Том 33, номер 5. Доступно в Интернете по адресу http://www.aacc.org/publications/cln/2007/may/Pages/series_0507.aspx. По состоянию на июнь 2010 г.
Сулиман А.М., Смит Т.П., Гибни Дж., Маккенна Т. Джозеф. Частая неправильная диагностика и неправильное ведение пациентов с гиперпролактинемией до введения скрининга макропролактина: применение нового строгого лабораторного определения макропролактинемии. Clin Chem 2003; 49: 1504-1509.
Гремида А. и Лин Дж. (Обновлено 22 марта 2013 г.). Пролактин. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/2089400-overview#showall. По состоянию на октябрь 2013 г.
Benson, C. (Обновлено 6 марта 2013 г.). Дефицит пролактина. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/124526-overview#showall. По состоянию на октябрь 2013 г.
Шененбергер, Д.(Обновлено 21 марта 2013 г.). Гиперпролактинемия. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/121784-overview. По состоянию на октябрь 2013 г.
Meikle, A. W. и Miller, C. (обновлено в июле 2013 г.). Аменорея. ARUP Консультации [Он-лайн информация]. Доступно в Интернете по адресу http://www.arupconsult.com/Topics/Amenorrhea.html?client_ID=LTD#tabs=0. По состоянию на октябрь 2013 г.
Белак К. и Попат В. (Обновлено 5 июня 2012 г.). Аменорея. Справочник по Medscape [Он-лайн информация].Доступно в Интернете по адресу http://emedicine.medscape.com/article/252928-overview. По состоянию на октябрь 2013 г.
Liou, L. (Обновлено 17 сентября 2012 г.). Пролактин. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003718.htm. По состоянию на октябрь 2013 г.
(© 1995–2013). Пролактин. Клиника Мэйо Медицинские лаборатории Мэйо [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/Overview/8690.По состоянию на октябрь 2013 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2011). Справочник по диагностическим и лабораторным испытаниям Мосби, 10-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 790-792.
.
