Прогестерон норма на 20 день цикла: Прогестерон
Прогестерон
Прогестерон — стероидный гормон.
У женщин с нормальным менструальным циклом синтезируется желтым телом яичника. В небольшом количестве он образуется у мужчин и женщин в коре надпочечников в процессе обмена стероидов под влиянием ЛГ.
Во время созревания фолликула (фолликулярная фаза менструального цикла) уровень прогестерона в крови остается низким. При овуляции, которая завершается разрывом фолликула и образованием желтого тела, синтез прогестерона значительно увеличивается, его уровень достигает максимума примерно за 7 дней до начала менструации.
Если оплодотворения яйцеклетки не произошло, в последние 4 дня цикла уровень прогестерона уменьшается вследствие регрессии желтого тела. Если оплодотворение произошло, желтое тело примерно до 6 недели беременности поддерживает синтез прогестерона на уровне близком к середине лютеиновой фазы. К этому времени основным источником прогестерона становится плацента, и уровень этого гормона повышается.
Биологическая роль прогестерона заключается в подготовке эндометрия к имплантации оплодотворенной яйцеклетки, а после имплантации он способствует сохранению беременности:
- подавляет активность гладкой мускулатуры матки (снижает сократительную способность матки для сохранения беременности)
- стимулирует синтез стероидных гормонов, развитие концевых секреторных отделов молочных желез и рост матки
- оказывает иммунодепрессивное действие, подавляя реакцию отторжения плодного яйца
Период биологической полужизни прогестерона очень короткий. На 2/3 он метаболизируется в печени и выводится с мочой в виде сульфата или глюкуронида прегнадиола. Некоторые из метаболитов прогестерона вызывают повышение базальной температуры тела во время лютеиновой фазы.
Содержание прогестерона в сыворотке является надежным индикатором естественной или индуцированной овуляции, что обусловлено быстрым повышением его уровня после овуляции. У женщин с лютеиновой недостаточностью уровень прогестерона на лютеиновой фазе ниже нормального это вызывает нарушение репродуктивной функции (бесплодие и самопроизвольные аборты) по причине неадекватного созревания и развития эндометрия, что связано с недостаточным образованием прогестерона желтым телом яичника.
Независимо от срока беременности пониженные уровни прогестерона на фоне низких значений ХГЧ (хорионического гонадотропина) являются указаниями на угрозу прерывания или внематочную беременность.
Показания к проведению исследования
- Нарушения менструального цикла и аменорея
- Бесплодие
- Дисфункциональные маточные кровотечения
- Овариальная недостаточность
- Карцинома молочной железы
- Оценка состояния плаценты во второй половине беременности
- Дифференциальная диагностика истинного перенашивания беременности
Уровни прогестерона в норме
(данные значения могут варьировать в зависимости от используемых тест-систем и приборов)
Мужчины (20−70 лет)
- концентрация 0.86−2.9 нмоль/л
Женщины
- Фолликулярная фаза — концентрация
- Овуляторный пик — концентрация 1.52−5.47 нмоль/л
- Лютеиновая фаза — концентрация 3.0−66.8 нмоль/л
- Менопауза — концентрация
- I триместр — концентрация 32−139 нмоль/л
- II триместр — концентрация 62−262 нмоль/л
- III триместр — концентрация 20−728 нмоль/л
Повышение уровня прогестерона
- Дисфункциональные маточные кровотечения с удлинением лютеиновой фазы
- Некоторые виды вторичной аменореи
- Дисфункция фетоплацентарного комплекса
- Замедленное созревание плаценты
- Нарушение выведения прогестерона при почечной недостаточности
- Прием препаратов (кломифен, кортикотропин, кетоконазол, мифепристон, прогестерон и его синтетические аналоги, тамоксифен, вальпроевая кислота)
Снижение уровня прогестерона
- Хроническое воспаление внутренних половых органов
- Персистенция фолликула (гиперэстрогения)
- Ановуляторные дисфункциональные маточные кровотечения (снижение секреции прогестерона во II фазе менструального цикла)
- Различные формы первичной и вторичной аменореи
- Угроза прерывания беременности эндокринного генеза
- Плацентарная недостаточность
- Задержка внутриутробного развития плода (концентрация прогестерона в крови беременной на уровне или несколько меньше нижнего значения недельной нормы на протяжении всей беременности)
- Истинное перенашивание
- Прием препаратов (ампициллин, карбамазепин, ципротерон, даназол, эпостан, эстриол, гозерелин, леупромид, пероральные контрацептивы, фенитоин, правастатин, простагландин F2)
Материал для исследования: кровь из вены
Подготовка к анализу
Условия подготовки и день, в который нужно сдать кровь определяются лечащим врачом.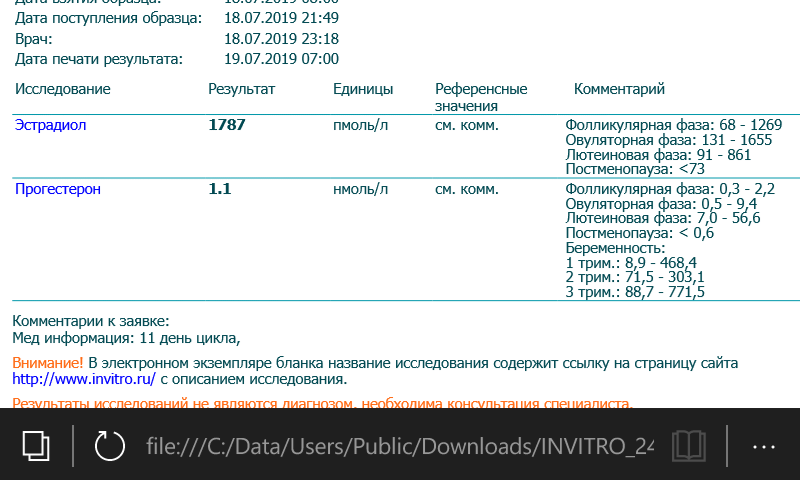 Если нет специальных рекомендаций, кровь сдаётся за 7 дней до предполагаемого начала очередной менструации (если менструальный цикл 28−30 дней, то на 21−23 день).
Если нет специальных рекомендаций, кровь сдаётся за 7 дней до предполагаемого начала очередной менструации (если менструальный цикл 28−30 дней, то на 21−23 день).
Накануне исследования (за 3 дня) исключить физические нагрузки (спортивные тренировки) и курение.
Кровь рекомендуется сдавать в утренние часы, натощак. Если же Вы планируете сдать кровь днем или вечером, то необходимо воздержаться от пищи за 4−6 часов до сдачи крови и исключить из рациона жирную пищу.
При сдаче крови необходимо сообщить медсестре о приёме препаратов, влияющих на уровень гормонов в крови.
Сроки готовности: 2 рабочих дня. Данный анализ может быть выполнен в срочном режиме (результат — за 2 часа).
Методы исследования: хемилюминисцентный иммуноанализ на микрочастицах (ХИАМ)
Прогестерон (Progesterone)
Прогестерон (Progesterone)
Прогестерон – это стероидный гормон, основной функцией которого является подготовка организма женщины к беременности. Он вырабатывается жёлтым телом яичников. Каждый месяц эстроген заставляет внутренний выстилающий слой матки – эндометрий – расти и обновляться, в то время как лютеинизирующий гормон (ЛГ) способствует высвобождению яйцеклетки в одном из яичников. На месте высвободившейся яйцеклетки образуется так называемое жёлтое тело, которое вырабатывает прогестерон. Прогестерон вместе с гормоном, выделяемым надпочечниками, останавливает рост эндометрия и подготавливает матку к возможной имплантации оплодотворенной яйцеклетки. Если оплодотворения не происходит, желтое тело исчезает, уровень прогестерона падает и наступает менструальное кровотечение. Если же оплодотворенная яйцеклетка прикрепляется к стенке матки, желтое тело продолжает производить прогестерон. Через несколько недель плацента берет на себя функцию желтого тела по выработке прогестерона, являясь основным источником данного гормона во время беременности. Рекомендуется сдавать анализ на 21-23-й день менструального цикла.
Подготовка к исследованию
Исследование проводится утром, натощак. С последнего приема пищи должно пройти не менее 8 часов. Анализ делается на 22-23 день менструального цикла, если другие сроки не указаны лечащим врачом.
Показания к исследованию
При выяснении, нормально ли протекает овуляция (иногда дважды в течение менструального цикла).
При стимулировании овуляции.
При симптомах внематочной беременности и угрозы выкидыша, таких как боли в животе и кровотечение.
При введении прогестерона во время беременности.
Периодически при беременности с повышенным риском ее прерывания для контроля за состоянием плода и плаценты.
Когда у небеременной пациентки маточные кровотечения.
Интерпретация
Референсные значения : еденица измерения нмоль/л.
|
Фаза
|
норма
|
|
Фоликулярная фаза
|
1.0-3.8
|
|
Лютеиновая фаза
|
2.3-56.6
|
|
постменопауза
|
< 3.2
|
|
Бер.,I триместр
|
29.6-106
|
|
Бер.,II триместр
|
93.
|
|
Бер.,III триместр
|
264-509
|
|
Общая норма
|
0.86-2.9
|
Причины повышенного уровня прогестерона:
киста яичников, патологическая беременность, а также пузырный занос или хорионкарцинома,
редкие формы опухолей яичников, врождённая гиперплазия надпочечников.
Причины пониженного уровня прогестерона:
токсикоз на поздних сроках беременности, пониженная функциональная активность яичников,
отсутствие менструаций, внематочная беременность, угроза выкидыша.
На результаты могут влиять
На результат может влиять: приём пищевых добавок и фармацевтических препаратов, меняющих концентрацию эстрадиола и прогестерона. Уровень прогестерона будет более высоким, если женщина беременна несколькими плодами (двойняшками, тройняшками), а не одним.
Назначается в комплексе с
Фолликулостимулирующий гормон (ФСГ)
Лютеинизирующий гормон (ЛГ)
Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
Тиреотропный гормон (ТТГ)
Тироксин свободный (Т4 свободный)
Определение уровня прогестерона в крови
Краткое описание:
Прогестерон – это стероидный гормон, основной функцией которого является подготовка организма женщины к беременности. Он вырабатывается желтым телом яичников.
Рекомендуется сдавать анализ на 21-23-й день менструального цикла.
Синонимы (rus): Стероидный гормон желтого тела яичников
Синонимы (eng): Progesterone
Единицы измерения: Нг/мл (нанограмм на миллилитр)
Методы: Иммунохемилюминесцентный анализ
Подготовка к исследованию:
• Не принимать пищу в течение 2-3 часов до исследования, можно пить чистую негазированную воду.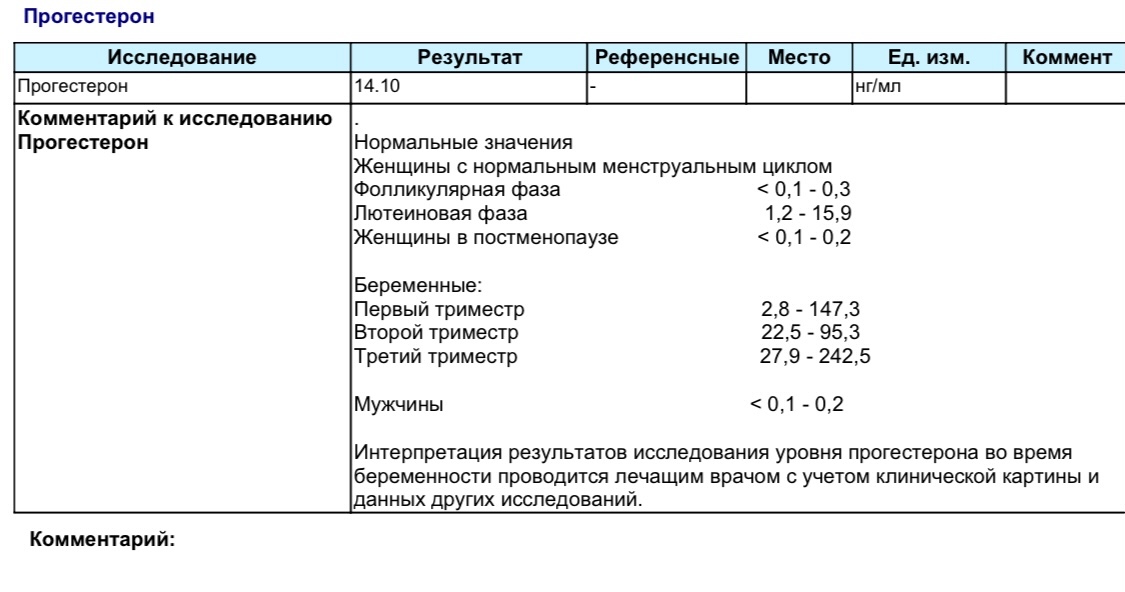
• Исключить прием стероидных и тиреоидных гормонов в течение 48 часов до исследования (по согласованию с врачом).
• Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования.
• Не курить в течение 3 часов до исследования.
Тип биоматериала: Венозная кровь
Тип пробирки: Вакуумные пробирки с активатором свертывания крови и гелем (Цвет крышки: красная с желтым кольцом)
Цена услуги: 343 руб
Срок выполнения: один рабочий день.
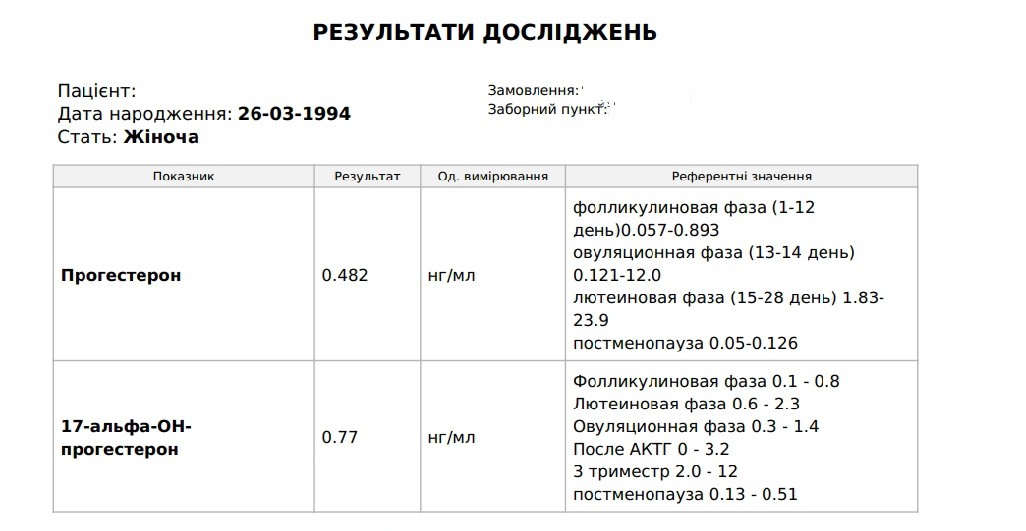
Референсные значения
Для мужчин: 0,2 – 1,4 нг/мл.
Для женщин: Фолликуляр.фаза 0.2-1.5 нг/мл
Фаза овуляции 0.8-3.0 нг/мл
Лютеиновая фаза 1.7-27 нг/мл
Постменопауза 0.1-0.8 нг/мл
Беременность: 1 триместр 11,52-47,19 нг/мл
2 триместр 16,54-49,90 нг/мл
3 триместр 61,34-202,09 нг/мл
Причины повышенного уровня прогестерона:
киста яичников,
патологическая беременность, а также пузырный занос или хорионкарцинома,
редкие формы опухолей яичников,
врожденная гиперплазия надпочечников.
Причины пониженного уровня прогестерона:
токсикоз на поздних сроках беременности,
пониженная функциональная активность яичников,
отсутствие менструаций,
внематочная беременность,
угроза выкидыша.
Код: A09.05.151
«Дефицит прогестерона. Риски.» — статья о здоровье
Уфилина Алена Владимировна, акушер-гинеколог
Что такое прогестерон?
Прогестерон — это стероидный гормон, продуцируемый у женщин яичниками и в небольшом количестве надпочечниками. Уровень гормона в крови значительно повышается в период овуляции и снижается к моменту менструации.
Уровень гормона в крови значительно повышается в период овуляции и снижается к моменту менструации.
Прогестерон и сходные с ним синтетические вещества прогестины играют огромную роль в женском организме: стимулируют рост и развитие железистой ткани молочных желез, принимают участие в трансформации эндометрия, готовят женский организм к беременности и ее вынашиванию, влияют на иммунную систему женщины в период беременности, принимают участие в обмене веществ.
Немного о женской анатомии
Для того, чтобы понять действие и значимость этого гормона повторим анатомию и физиологию женских половых органов. К внутренним женским половым органам относится матка, маточные трубы, яичники и шейка матки. Матка имеет грушевидную форму и расположена в проекции малого таза. В верхней части матки по бокам от нее отходят маточные трубы, которые переходят в яичники. Матка с яичниками составляет репродуктивную систему женского организма. В возрасте 8-13 лет в организме девочки начинает происходить ряд изменений, которые впоследствии приводят к первой менструации. Это условно говорит о готовности организма к зачатию, вынашиванию и рождению ребенка.
Фазы менструации
Менструация — это цикличный процесс, зависимый от выработки и действия гормонов и здоровья женского организма в целом. Она состоит из 3 фаз:
- фазы десквамации (или отторжения слизистой полости матки, самой менструации)
- фазы пролиферации (формирование и рост нового слизистого слоя матки)
- фазы секреции (разрастание и дальнейшее изменение слизистой для подготовки к принятию оплодотворенной яйцеклетки при наступлении беременности)
После очередной прошедшей менструации, организм вновь готов к восстановлению. И здесь начинается фаза пролиферации. В яичниках начинают созревать новые фолликулы. Они вырабатывают эстрогены, под действием которых, происходит рост нового слизистого слоя матки.
В норме один из фолликулов опережает рост других и называется доминантным. Достигая своего максимального размера, примерно к 14 дню цикла, он лопается и из него выходит яйцеклетка, готовая к оплодотворению. Остальные фолликулы, не достигшие финишной прямой, уменьшаются в размерах и отмирают.
Достигая своего максимального размера, примерно к 14 дню цикла, он лопается и из него выходит яйцеклетка, готовая к оплодотворению. Остальные фолликулы, не достигшие финишной прямой, уменьшаются в размерах и отмирают.
В доминантном фолликуле на месте выхода яйцеклетки формируется желтое тело. Это временная эндокринная железа, которая вырабатывает прогестерон. Под его действием слизистая матки продолжает активно разрастаться, трансформируется, становится более «пышной». В ней начинают синтезироваться ряд питательных веществ, ферментов, необходимых для имплантации плодного яйца. Пик секреции прогестерона приходится на 20-21 день цикла.
Если зачатия не происходит и беременность не наступает, желтое тело прекращает свою деятельность и регрессирует. С началом регресса активность прогестерона снижается, функциональный слой слизистой матки отторгается, и начинается менструация.
Если происходит оплодотворение и развивается беременность, желтое тело продолжает выработку прогестерона для создания благоприятных условий имплантации, развития и вынашивания беременности. С 17-18 недель беременности прогестерон вырабатывает плацента. Необходимость в желтом теле отпадает, и оно регрессирует.
Для чего же нужен прогестерон?
Поскольку этот гормон необходим для успешной подготовки организма к предстоящей беременности, вынашиванию и родам — его называют гормон беременности. Он выполняет следующие функции:
- готовит эндометрий, преобразуя его к имплантации плодного яйца,
- снижает тонус миометрия, препятствуя самопроизвольному аборту,
- поддерживает эндометрий в состоянии, необходимом для роста и развития эмбриона,
- снижает иммунореактивность организма, препятствуя отторжению плодного яйца как инородного тела,
- повышает вязкость слизистой пробки в цервикальном канале шейки матки, тем самым создавая защитные ворота, препятствующие проникновению бактерий и инородных веществ в полость матки,
- стимулирует рост матки во время беременности,
- укрепляет мышечный слой шейки матки, не позволяя ей укорачиваться и расслабляться,
- вызывает задержку жидкости в организме,
- готовит молочные железы к лактации-стимулирует пролиферацию и железистую трансформацию альвеол, где секретируется молоко,
- влияет на обмен веществ в организме, увеличивает накопление жира, влияет на углеводный обмен,
- продукты распада Прогестерона мягко воздействуют на нервную систему, вызывая расслабление и сонливость.

Очень часто невозможность зачатия связана с дефицитом прогестерона.
Причины дефицита прогестерона
- хронические воспалительные заболевания женских половых органов,
- эндокринные нарушения (сахарный диабет, заболевания щитовидной железы, повышенная выработка пролактина, повышенная выработка мужских половых гормонов, эндометриоз),
- полипы, миомы матки,
- онкологические заболевания,
- хронический стресс,
- недостаточность желтого тела,
- осложнения аборта,
- дисфункциональные маточные кровотечения,
- чрезмерные физические нагрузки и различные диеты (снижение массы тела),
- обильные менструации,
- прием некоторых лекарственных средств (антибиотики, обезболивающие препараты, контрацептивные средства и т.д)
Как заподозрить у себя дефицит прогестерона?
- отсутствие беременности,
- нарушение менструального цикла, болезненность менструаций, предменструальный синдром,
- частые головные боли,
- изменение эмоционального фона (плаксивость, раздражительность, резкие перепады настроения),
- повышенная утомляемость, вялость,
- бессонница или сонливость,
- выпадение волос,
- нарушение терморегуляции.
Возможна ли беременность при сниженном уровне прогестерона? Возможна. Но такая беременность протекает с угрозой прерывания, тянущими, ноющими болями внизу живота, кровянистыми выделениями из половых путей, замершей беременностью.
При дефиците прогестерона происходит спазм артерий, расплавление соединительных волокон эндометрия, ухудшение трофики тканей. При таком состоянии без гормональной поддержки выносить такую беременность не удастся.
Проверить свой уровень Прогестерона можно сдав анализ крови на 21-23 дни цикла.
Поделиться
Поделиться
← Назад к списку
Анализ крови на прогестерон
Полученные в ходе исследования результаты интерпретируются врачом с учетом индивидуальных особенностей пациентки, и причины назначения анализа. Выработка прогестерона в норме начинает увеличиваться сразу после выхода яйцеклетки. Он растет еще несколько дней. Если оплодотворения не происходит, концентрация прогестерона снижается и начинается менструация. При наступлении беременности уровень этого гормона продолжает повышаться. Если концентрация прогестерона не меняется в течение месяца, это может указывать на отсутствие овуляции или нарушения менструального цикла.
Выработка прогестерона в норме начинает увеличиваться сразу после выхода яйцеклетки. Он растет еще несколько дней. Если оплодотворения не происходит, концентрация прогестерона снижается и начинается менструация. При наступлении беременности уровень этого гормона продолжает повышаться. Если концентрация прогестерона не меняется в течение месяца, это может указывать на отсутствие овуляции или нарушения менструального цикла.
Отсутствие повышения уровня прогестерона на раннем сроке беременности может свидетельствовать о наличии патологии или о внематочной беременности. Для контроля состояния пациентки в большинстве случаев назначается серия повторных тестов. Если их результаты будут свидетельствовать о том, что уровень прогестерона так и не повысился, врач может заподозрить, что плацента и плод не жизнеспособны.
Сниженная концентрация этого гормона может быть следствием позднего токсикоза беременных, внематочной беременности, угрозы выкидыша, снижения функциональной активности яичников. Повышенный уровень прогестерона может наблюдаться при патологиях беременности, кисте и других новообразованиях яичников, гиперплазии надпочечников.
Важно!
В последнее время появляется все больше убедительных данных о том, что выработка прогестерона имеет пульсовой характера. То есть даже в течение дня его концентрация может изменяться. Поэтому чаще всего прогестерон проверяют именно для определения произошедшей овуляции, а также для оценки состоятельности второй фазы. Но во время беременности ориентироваться на уровень прогестерона не всегда следует, так как важно принимать во внимание не только лабораторные данные, но и обязательно учитывать жалобы беременной, клиническую и ультразвуковую картины. Вопрос о необходимости применения препаратов прогестерона во время беременности решается без учета его уровня. Это объясняется также тем, что даже при нормальном уровне прогестерона, может быть нарушена восприимчивость рецепторов к нему, таким образом наблюдаются признаки, угрожающие развитию плода. В связи с этим, назначение препаратов прогестерона происходит при наличии показаний, а именно учитывают акушерский анамнез, жалобы, обязательно учитывают данные проведенного УЗИ. Для оценки прогрессирования беременности на ранних сроках обязательно исследуют уровень в- ХГЧ, часто стандартно с исследованием уровня прогестерона.
В связи с этим, назначение препаратов прогестерона происходит при наличии показаний, а именно учитывают акушерский анамнез, жалобы, обязательно учитывают данные проведенного УЗИ. Для оценки прогрессирования беременности на ранних сроках обязательно исследуют уровень в- ХГЧ, часто стандартно с исследованием уровня прогестерона.
Результаты лабораторных исследований не являются единственным критерием, учитываемым лечащим врачом при постановке диагноза и назначении соответствующего лечения, и должны рассматриваться в комплексе с данными анамнеза и результатами других возможных обследований, включая инструментальные методы диагностики.
В медицинской компании «LabQuest» Вы можете получить персональную консультацию врача службы «Doctor Q» по результатам исследований во время приема или по телефону.
| 22. Клиническая лабораторная диагностика | ||
|---|---|---|
| 22.01 | Общий (клинический) анализ крови | 400 |
| 22.02 | Общий (клинический) анализ крови развернутый (5-diff) | 500 |
| 22.02.1 | Общий (клинический) анализ крови развернутый + микроскопия (5-diff) | 700 |
| 22.03 | Определение основных групп крови (А,В,0) и резус
-принадлежности | 400 |
| 22.04 | Аллоиммунные антитела (включая антитела к
Rh-антигену) | 400 |
| 22.05 | Общий (клинический анализ крови развернутый (5-diff) + подсчет числа тромбоцитов (по Фонио) | 600 |
| 22.06 | Длительность кровотечения по Дьюку | 100 |
| 22.07 | Свертываемость крови по Сухареву | 100 |
| 22.08 | Общий (клинический) анализ мочи | 300 |
22. 09 09 | Общий анализ мочи (без микроскопии осадка) | 250 |
| 22.09.1 | Анализ мочи по Зимницкому | 700 |
| 22.09.2 | Трехстаканная проба мочи | 600 |
| 22.10 | Анализ мочи по Нечипоренко | 200 |
| 22.11 | Анализ эякулята с фоторегистрацией и MAR-тестом
(Спермограмма) | 1 800 |
| 22.13 | Антиспермальные антитела IgG в сперме (прямой
MAR-тест) | 800 |
| 22.14 | Определение фрагментации ДНК сперматозоидов | 5 400 |
| 22.15 | Посткоитальный тест | 500 |
| 22.16 | Микроскопическое исследование осадка секрета простаты | 300 |
| 22.18 | Микроскопическое исследование на грибковые заболевания (кожа, ногти, волосы) | 300 |
| 22.19 | Микроскопическое исследование на демодекоз | 300 |
| 22.19.1 | Микроскопическое исследование соскоба пораженной кожи (выявление чесоточного клеща/ Sarcoptes scabiei) | 300 |
| 22.20 | Соскоб урогенитальный на флору | 350 |
| 22.22 | Системная красная волчанка. Определение LE-клеток (микроскопия) | 400 |
| 22.23 | Цитологическое исследование биоматериала | 500 |
| 22.24 | Цитологическое исследование соскоба шейки матки и
цервикального канала | 500 |
| 22.25 | Цитологическое исследование пунктата молочной железы (1
образование) | 1 000 |
22. 26 26 | Цитологическое исследование отделяемого молочных желез
(мазок-отпечаток) | 500 |
| 22.27 | Цитологическое исследование пунктата молочной железы (2 и
более образований) | 3 000 |
| 22.28 | Гистологическое исследование (1 элемент) | 1 400 |
| 22.29 | Исследование на уреамикоплазмы с определением чувствительности к антибиотикам | 1 550 |
| 22.29.1 | Исследование на уреаплазму (Ureaplasma urealyticum) с определением чувствительности к антибиотикам | 750 |
| 22.29.2 | Исследование на микоплазму (Mycoplasma hominis) с определением чувствительности к антибиотикам | 750 |
| 22.30 | Бактериологическое исследование на микрофлору | 1 150 |
| 22.31 | Бактериологическое исследование отделяемого половых органов | 1 150 |
| 22.32 | Бактериологическое исследование мочи | 1 150 |
| 22.33 | Соскоб со слизистой носа на эозинофилы (нозограмма) | 200 |
| 22.34 | Соскоб на яйца гельминтов/энтеробиоз | 300 |
| 22.35 | Исследование кала на яйца гельминтов и простейшие | 350 |
| 22.36 | Копрологическое исследование | 1 000 |
| 22.37 | Бактериологическое исследование секрета простаты/эякулята с определением чувствительности к антимикробным препаратам | 2 560 |
| 22.38 | Посев отделяемого из уха на микрофлору, определение чувствительности к антимикробным препаратам и бактериофагам (Eye Culture, Routine. Bacteria Identification. Antibiotic Susceptibility and Bacteriophage Efficiency testing) Bacteria Identification. Antibiotic Susceptibility and Bacteriophage Efficiency testing) | 1 600 |
| 22.39 | Исследование уровня ретикулоцитов в крови | 195 |
| 22.40 | Исследование уровня эозинофильного катионного белка в крови | 675 |
| 23. ПЦР-диагностика показать | ||
| 23.01 | ПЦР-диагностика хламидии трахоматис (в соскобе) | 265 |
| 23.02 | ПЦР-диагностика хламидии трахоматис (в синовиальной
жидкости) | 380 |
| 23.03 | ПЦР-диагностика уреаплазмы уреалитикум + парвум (в
соскобе) | 265 |
| 23.04 | ПЦР-диагностика микоплазмы хоминис (в соскобе) | 265 |
| 23.05 | ПЦР-диагностика микоплазмы гениталиум (в соскобе) | 265 |
| 23.06 | ПЦР-диагностика гонококка (в соскобе) | 265 |
| 23.07 | ПЦР-диагностика гонококка (в синовиальной жидкости) | 380 |
| 23.08 | ПЦР-диагностика вируса герпеса 1,2 типа (в соскобе) | 265 |
| 23.09 | ПЦР-диагностика вируса герпеса 6 типа в крови | 500 |
| 23.10 | ПЦР-диагностика вируса герпеса 6 типа в крови
(количественно) | 980 |
23. 11 11 | ПЦР-диагностика цитомегаловируса (в соскобе) | 265 |
| 23.12 | ПЦР-диагностика трихомонады (в соскобе) | 265 |
| 23.13 | ПЦР-диагностика гарднереллы (в соскобе) | 265 |
| 23.14 | ПЦР-диагностика кандиды (в соскобе) | 265 |
| 23.15 | ПЦР-диагностика кандиды (в синовиальной жидкости) | 380 |
| 23.16 | ПЦР-диагностика кандиды — типирование (Candida
albicans/glabrata/krusei) | 610 |
| 23.16.1 | Выявление и типирование возбудителей грибковых инфекций рода Candida,Malassezia, Saccharomyces b Debaryomyces (Микозоскрин) | 1 500 |
| 23.17 | ПЦР-диагностика папилломавируса 16 тип (в соскобе) | 300 |
| 23.18 | ПЦР-диагностика папилломавируса 18 тип (в соскобе) | 300 |
| 23.19 | ПЦР-диагностика папилломавирусной инфекции 16,18 тип
(количественно) | 700 |
| 23.20 | ПЦР-диагностика папилломавируса 6, 11 типы (в
соскобе) | 350 |
| 23.21 | ПЦР-диагностика папилломавирусов (КВАНТ-21) | 1 500 |
| 23.21.1 | ПЦР-диагностика ВПЧ (вирус папилломы человека,HPV) скрининг 15 типов:
16,18,31,33,35,39,45,51,52,56,58,59,6,11,68) | 650 |
23. 21.2 21.2 | ПЦР-диагностика ВПЧ (вирус папилломы человека, НРV) скрининг 14 + определение интегрированных форм вируса | 900 |
| 23.22 | ПЦР-диагностика 1 инфекции в крови | 500 |
| 23.23 | ПЦР-диагностика 1 инфекции в эякуляте | 500 |
| 23.24 | ПЦР-диагностика биоценоза урогенитального тракта
(ФЕМОФЛОР 16) | 2 500 |
| 23.24.1 | Исследование микрофолоры урогенитального тракта женщин (ФЕМОФЛОР Скрин) | 1 800 |
| 23.25 | ПЦР-диагностика биоценоза урогенитального тракта
(Андрофлор) | 3 000 |
| 23.25.1 | Исследование микрофлоры урогенитального тракта мужчин (Андрофлор Скрин) | 1 800 |
| 23.25.2 | Исследование микрофлоры урогенитального тракта мужчин — Вирафлор-А (АФ скрин +Квант 15) | 2 500 |
| 23.25.3 | Исследование микрофолоры урогенитального тракта женщин — Вирафлор-Ф (ФФ скрин +Квант 15) | 2 500 |
| 23.26 | Определение ДНК вируса гепатита B (Hepatitis B virus) в
крови методом ПЦР, качественное исследование | 700 |
| 23.27 | ПЦР-диагностика гепатита В (количественно) | 3 000 |
| 23.28 | Определение РНК вируса гепатита C (Hepatitis C virus) в
крови методом ПЦР, качественное исследование | 700 |
23. 29 29 | Определение генотипа вируса гепатита C (Hepatitis C
virus) | 800 |
| 23.30 | ПЦР-диагностика гепатита С (количественно ) | 3 000 |
| 23.31 | ПЦР-диагностика гепатита D (качественно) | 550 |
| 23.32 | ПЦР-диагностика гепатита D+В (качественно) | 1 000 |
| 23.33 | ПЦР-диагностика ротавируса,норовируса, астровируса
(качественно) | 1 000 |
| 23.33.1 | ПЦР-диагностика норовирусов 1,2 геногруппы (кал) | 800 |
| 23.33.2 | ПЦР-диагностика ротавируса, норовируса, астровируса, энтеровируса (качественно) | 1 200 |
| 23.34 | ПЦР-диагностика хеликобактера пилори (кал) | 600 |
| 23.35 | ПЦР-диагностика энтеровируса (кал) | 439 |
| 23.36 | ПЦР-диагностика энтеровируса (зев, нос) | 1 000 |
| 23.37 | ПЦР-диагностика ОКИ (острые кишечные инфекции)
Аденовирусы группы F, Ротавирусы группы А, Норовирусы 2 генотипа, Астровирусы, Энтеровирус, - Шигелла, Энтероинвазивные E. coli, Сальмонелла, Термофильные Кампилобактерии (кал) | 1 500 |
| 23.38 | ПЦР-диагностика вируса герпеса 4 типа (Эпштейна -Барр) | 350 |
23. 39 39 | ПЦР-диагностика вируса герпеса 4 типа (Эпштейна -Барр) в
крови, качественное исследование | 500 |
| 23.40 | ПЦР-диагностика вируса герпеса 4 типа (Эпштейна -Барр) в
крови (количественно) | 980 |
| 23.41 | ПЦР-диагностика мононуклеоза (Вирус Эпштейна-Барр/
Цитомегаловирус/ Вирус герпеса 6 типа) (качественно) | 740 |
| 23.42 | ПЦР-диагностика мононуклеоза (Вирус Эпштейна-Барр/
Цитомегаловирус/ Вирус герпеса 6 типа) (количественно) | 1 330 |
| 23.43 | ПЦР-диагностика токсоплазмы (кровь) | 500 |
| 23.44 | ПЦР-диагностика вируса краснухи (кровь) | 500 |
| 23.46 | ПЦР-диагностика вирусов гриппа А+В (Influenza А-В) | 1500 |
| 23.47 | ПЦР-диагностика ОРВИ-скрин (респираторно-синцитиальный вирус, метапневмовирус, вирус парагриппа 1,2,3,4, коронавирусы, риновирусы, аденовирусы В,С,Е, бокавирусы) | 1600 |
| 23.48 | ПЦР-диагностика вируса гриппа A h2N1 (свиной), h4N2 (Гонконг) | 1000 |
| 23.49 | ПЦР-диагностика хламидия пневмония (Chlamydophila pneumoniae) | 480 |
| 23.50 | ПЦР-диагностика вируса герпеса 3 типа (ветряная оспы и опоясывающий лишай) (Varicella-Zoster Virus) | 350 |
| 23.51 | Генетика тромбофилии (8 генов) с описанием | 3 600 |
23. 52 52 | Генетика тромбофилии (2 гена) (для контрацепции) с
описанием | 2 300 |
| 23.53 | ПЦР-диагностика микоплазма пневмония (Mycoplasma pneumoniae) | 480 |
| 23.55 | Генетика нарушения обмена фолатов с описанием | 3 100 |
| 23.57 | Генетика тромбофилии, обмен фолатов с описанием | 5 600 |
| 23.59 | Генетическая предрасположенность к развитию рака молочной
железы и яичников (BRCA-1, BRCA-2) с описанием | 3 980 |
| 23.61 | Генетический фактор мужского бесплодия (AZF) с
описанием | 3 980 |
| 23.62 | Типирование генов системы HLAII класса (DQB1 -
репродуктивные проблемы) 12 показателей | 3 080 |
| 23.62.1 | Типирование генов системы HLA II класса. Полная панель. Локусы DRB1, DQA1, DQB1. | 4 300 |
| 23.62.2 | Типирование генов системы HLA II класса. (DRB1 — трансплантация органов и тканей) 13 показателей. | 2 000 |
| 23.62.3 | Типирование генов системы HLA II класса. (DQA1 — риск развития сахарного диабета I типа) 8 показателей. | 2 000 |
| 23.64 | Кардиогенетика гипертонии (полная панель) с описанием | 3 960 |
| 23.65 | Описание результатов генетических исследований врачом-генетиком | 600 |
23. 66 66 | ПЦР-диагностика золотистого стафилококка. Качественно, количественно и выявление метициллин-чувствительного Staphylococcus aureus. | 600 |
| 23.67 | ПЦР-диагностика возбудителей коклюша (Bordetella pertussis), паракоклюша (Bordetella parapertussis) и бронхисептикоза (Bordetella bronchiseptica) | 600 |
| 23.68 | ПЦР-диагностика коронавируса (SAR.S-CoV-2) (качественное определение) | 2 000 |
| 23.69 | ПЦР-диагностика коронавируса (SARS-CoV-2) (качественное определение) с выездом для забора биоматериала | 2 250 |
| 23.70 | ПЦР-диагностика коронавируса (SARS-CoV-2) (качественное определение) (результат на английском языке) | 2 200 |
| 24. ИФА-диагностика показать | ||
| 24.01 | Экспресс-анализ крови на ВИЧ | 330 |
| 24.03 | Экспресс-анализ крови на сифилис | 330 |
| 24.04.1 | Сифилис РПГА (реакция пассивной гемагглютинации), качественно | 330 |
| 24.04.2 | Сифилис РПГА (реакция пассивной гемагглютинации), количественно (титр) | 660 |
| 24.05 | Экспресс-анализ крови на гепатит В | 330 |
| 24.08 | Экспресс-анализ крови на гепатит С | 330 |
| 24.10 | Исследование уровня 25-OH витамина Д в крови | 1 600 |
24. 10.1 10.1 | Исследование уровня фолиевой кислоты (Folic Acid) в крови | 770 |
| 24.10.2 | Исследование уровня витамина В12 (цианокобаламин) в крови | 615 |
| 24.11 | Исследование уровня тиреотропного гормона (ТТГ) в
крови | 450 |
| 24.12 | Исследование уровня свободного тироксина (Т4) сыворотки
крови | 450 |
| 24.13 | Исследование уровня общего трийодтиронина (Т3) в
крови | 300 |
| 24.14 | Исследование уровня антител к тиреоидной пероксидазе
(АТ-ТПО) в крови | 450 |
| 24.15 | Исследование уровня антител к рецептору тиреотропного
гормона (ТТГ) в крови | 1 200 |
| 24.16 | Исследование уровня антител к тиреоглобулину (АТ-ТГ) в
крови | 360 |
| 24.16.1 | Исследование уровня Тиреоглубина (Тиреоглобулин; Thyroglobulin, TG) | 550 |
| 24.17 | Исследование уровня адренокортикотропного (АКТГ) гормона
в крови | 570 |
| 24.17.1 | Исследование уровня соматотропного гормона в крови (соматотропин, СТГ) | 350 |
| 24.18 | Исследование уровня лютеинизирующего гормона (ЛГ) в
сыворотке крови | 450 |
24. 19 19 | Исследование уровня фолликулостимулирующего гормона (ФСГ)
в сыворотке крови | 450 |
| 24.20 | Исследование уровня пролактина в крови | 450 |
| 24.21 | Исследование уровня общего кортизола в крови | 450 |
| 24.22 | Исследование уровня прогестерона в крови | 450 |
| 24.23 | Исследование уровня эстрадиола в крови | 650 |
| 24.25 | Исследование уровня хорионического гонадотропина
(бета-ХГЧ) в крови (срок выполнения 1 день) | 500 |
| 24.26 | Исследование уровня паратиреоидного гормона в крови | 500 |
| 24.27 | Исследование уровня ферритина в крови | 500 |
| 24.28 | Исследование уровня общего тестостерона в крови | 450 |
| 24.28.1 | Исследование уровня свободного тестостерона в крови | 800 |
| 24.28.2 | Исследование уровня дигидротестостерона (Dihydrotestosterone) в крови | 1 100 |
| 24.29 | Исследование уровня глобулина, связывающего половые
гормоны (ССГ), в крови | 650 |
| 24.30 | Исследование уровня гормона
ДГЭА-С(дегидроэпиандростерон-сульфат) | 450 |
24. 31 31 | Исследование уровня 17-гидроксипрогестерона (17-OH
прогестерон) в крови | 500 |
| 24.32 | Определение уровня антимюллерова гормона в крови | 1 200 |
| 24.33 | Исследование уровня Ингибина В, в крови | 1 000 |
| 24.34 | Исследование уровня C-пептида в крови | 600 |
| 24.35 | Исследование уровня инсулина крови | 600 |
| 24.36 | Определение антител класса M (IgM) к вирусу краснухи
(Rubella virus) в крови | 400 |
| 24.37 | Определение антител класса G (IgG) к вирусу краснухи
(Rubella virus) в крови | 400 |
| 24.38 | Определение антител класса M (IgM) к токсоплазме
(Toxoplasma gondii) в крови | 400 |
| 24.39 | Определение антител класса G (IgG) к токсоплазме
(Toxoplasma gondii) в крови | 400 |
| 24.40 | Определение антител класса M (IgM) к вирусу простого
герпеса в крови | 400 |
| 24.41 | Определение антител класса G (IgG) к вирусу простого
герпеса в крови | 400 |
| 24.42 | Определение антител класса M (IgM) к цитомегаловирусу
(Cytomegalovirus) в крови | 400 |
24. 43 43 | Определение антител класса G (IgG) к цитомегаловирусу
(Cytomegalovirus) в крови | 400 |
| 24.44 | Определение антител класса G (IgG) к возбудителю
описторхоза (Opisthorchis felineus) в крови | 400 |
| 24.48 | Определение антител класса G (Ig G) к антигенам
токсокар | 410 |
| 24.49 | Определение антител класса G (Ig G) к аскаридам | 760 |
| 24.50 | Определение антител к возбудителю брюшного тифа
Salmonella typhi (РПГА) | 470 |
| 24.51 | Определение суммарных антител (IgА, IgМ, Ig G) к антигену
CagA Helicobacter pilori | 580 |
| 24.52 | Определение суммарных антител ( IgА, IgM, IgG) к антигену лямблий | 490 |
| 24.53 | Системная красная волчанка. Антитела ( IgG) к
двуспиральной (нативной) ДНК | 470 |
| 24.54 | Исследование уровня общего иммуноглобулина E в крови | 450 |
| 24.55 | Аллергопанель №1 – Смешанная (IgE к 20 респираторным и
пищевым аллергенам) | 4 000 |
| 24.56 | Аллергопанель №2 — Респираторная (IgE к 20 респираторным
аллергенам) | 4 000 |
| 24.57 | Аллергопанель №3 — Пищевая (IgE к 20 пищевым
аллергенам) | 4 000 |
24. 58 58 | Аллергопанель №4 — Педиатрическая (IgE к 20
«педиатрическим» аллергенам) | 4 000 |
| 24.59 | Экспресс-анализ кала на скрытую кровь | 300 |
| 24.60 | Исследование уровня простатспецифического (ПСА) антигена
общего в крови | 450 |
| 24.61 | Экспресс-анализ крови на общий ПСА (простат-специфический
антиген) | 330 |
| 24.62 | Исследование уровня антигена плоскоклеточной карциномы (SCC) | 1 900 |
| 24.63 | Исследование уровня РЭА (раково-эмбриональный
антиген) | 510 |
| 24.64 | Исследование уровня опухолеассоциированного маркера CA
15-3 в крови (углеводный антиген рака молочной железы) | 560 |
| 24.65 | Исследование уровня антигена аденогенных раков CA 19-9 в
крови | 510 |
| 24.66 | Исследование уровня антигена аденогенных раков CA 125 в
крови | 550 |
| 24.67 | Определение антифосфолипидного синдрома
(Бета-2-гликопротеин, Суммарная фракция фосфолипидов, ХГЧ, Ревматоидный фактор, Двуспиральная ДНК, Коллаген), полуколичественно | 3 500 |
| 24.69 | Исследование уровня Кальцитонина (Calcitonin) | 850 |
| 24.70 | Определение антител к циклическому цитруллинированному пептиду (АЦЦП) | 1 000 |
24. 71 71 | Исследование уровня АФП (Альфа-фетопротеин) | 310 |
| 24.72 | Диагностика целиакии (Антитела к тканевой трансглутаминазе IgG: IgA) | 1 500 |
| 24.73 | Определение антител класса М (IgM) к коронавирусу (SARS-CoV, IgM) в крови | 750 |
| 24.74 | Определение антител класса G (IgG) к коронавирусу (SARS-CoV, IgG) в крови | 750 |
| 24.75 | Определение суммарных антител (IgM+IgG) к коронавирусу (SARS-CoV-2, IgM+IgG) в крови | 1 350 |
| 25. Биохимические исследования показать | ||
| 25.01 | Исследование уровня глюкозы в крови | 150 |
| 25.02 | Глюкозотолерантный тест с определением глюкозы натощак и после нагрузки через 2 часа (включая взятие
биоматериала) | 600 |
| 25.03 | Глюкозотолерантный тест при беременности (включая взятие
биоматериала) | 750 |
| 25.04 | Исследование уровня гликированного гемоглобина в
крови | 450 |
| 25.05 | НОМА Оценка инсулинорезистентности: глюкоза (натощак),
инсулин (натощак), расчет индекса HOMA-IR | 700 |
| 25.06 | Проба Реберга (клиренс эндогенного креатинина, скорость
клубочковой фильтрации) (кровь,моча) | 300 |
25. 07 07 | Исследование уровня общего билирубина в крови | 150 |
| 25.08 | Исследование уровня билирубина связанного
(конъюгированного) в крови | 150 |
| 25.09 | Определение активности аспартатаминотрансферазы (АСТ) в
крови | 150 |
| 25.10 | Определение активности аланинаминотрансферазы (АЛТ) в
крови | 150 |
| 25.11 | Определение активности гамма-глютамилтрансферазы (ГГТ) в
крови | 150 |
| 25.12 | Исследование уровня лактатдегидрогеназы (ЛДГ) в крови | 150 |
| 25.13 | Исследование уровня С-реактивного белка (СРБ) | 300 |
| 25.14 | Исследование уровня гомоцистеина в крови | 1 100 |
| 25.15 | Исследование уровня общего белка в крови | 150 |
| 25.16 | Суточная потеря белка в моче | 160 |
| 25.17 | Исследование уровня альбумина в крови | 150 |
| 25.18 | Исследование уровня микроальбумина в моче | 250 |
| 25.19 | Исследование уровня мочевины в крови | 150 |
| 25.20 | Исследование уровня креатинина в крови | 150 |
25. 21 21 | Исследование уровня холестерина в крови | 150 |
| 25.22 | Исследование уровня холестерина липопротеинов низкой
плотности (ЛПНП) | 250 |
| 25.23 | Исследование уровня холестерина липопротеинов высокой
плотности в крови (ЛПВП) | 250 |
| 25.24 | Исследование уровня липопротеинов в крови
(триглицериды) | 200 |
| 25.25 | Липидограмма (холестерин, ЛПВП, ЛПНП, триглицериды,
коэффициент атерогенности) | 800 |
| 25.26 | Исследование уровня общего магния в крови | 180 |
| 25.27 | Исследование уровня неорганического фосфора в крови | 150 |
| 25.28 | Исследование уровня общего кальция в крови | 150 |
| 25.29 | Исследование уровня кальция в суточной моче | 160 |
| 25.30 | Исследование уровня железа сыворотки крови | 200 |
| 25.30.1 | Исследование уровня меди (Cu) сыворотки крови | 240 |
| 25.30.2 | Исследование уровня цинка (Zn) сыворотки крови | 240 |
| 25.31 | Исследование железосвязывающей способности в крови | 350 |
25. 32 32 | Исследование уровня трансферрина в крови | 400 |
| 25.33 | Электролиты (К, Na,Ca, Cl) | 500 |
| 25.34 | Исследование уровня амилазы в крови | 150 |
| 25.35 | Исследование уровня мочевой кислоты в крови | 150 |
| 25.36 | Исследование уровня мочевой кислоты в моче | 150 |
| 25.37 | Исследование уровня АСЛО в крови (антистрептолизин О,
полуколичественно) | 250 |
| 25.38 | Исследование уровня ревматоидного фактора
(полуколичественно) | 250 |
| 25.39 | Исследование уровня изоферментов креатинкиназы в
крови(Креатинфосфокиназа КФК) | 190 |
| 25.40 | Исследование уровня изоферментов креатинкиназы в крови
(Креатинфосфокиназа КФК -МВ) | 250 |
| 25.40.1 | Исследование уровня маркеров: Миоглобин/Креатинкиназа МВ/Тропонин-I | 850 |
| 25.41 | Исследование уровня иммуноглобулина G в крови | 200 |
| 25.42 | Исследование уровня щелочной фосфатазы в крови | 150 |
| 25.43 | Исследование уровня простатической кислой фосфатазы в
крови | 160 |
26. Коагулологические исследования(оценка системы гемостаза)показать Коагулологические исследования(оценка системы гемостаза)показать | ||
| 26.01 | Активированное частичное тромбопластиновое время | 200 |
| 26.02 | Протромбиновый комплекс по Квику(протромбиновое время,
ПТИ, МНО) | 200 |
| 26.03 | Исследование уровня фибриногена в крови (по Клауссу) | 200 |
| 26.04 | Определение тромбинового времени в крови | 200 |
| 26.05 | Определение концентрации Д-димера в крови | 900 |
| 26.06 | Определение активности антитромбина III в крови | 300 |
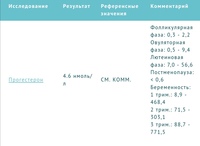
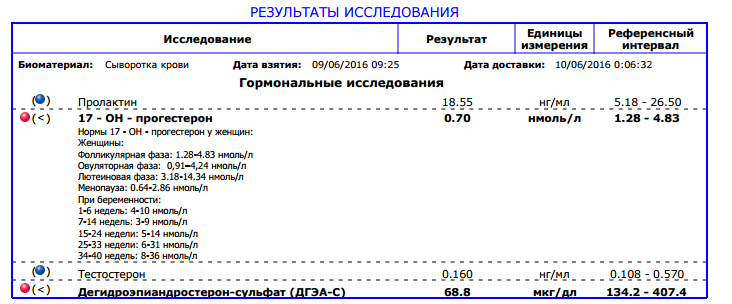
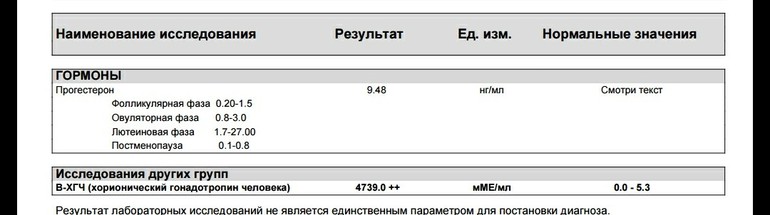
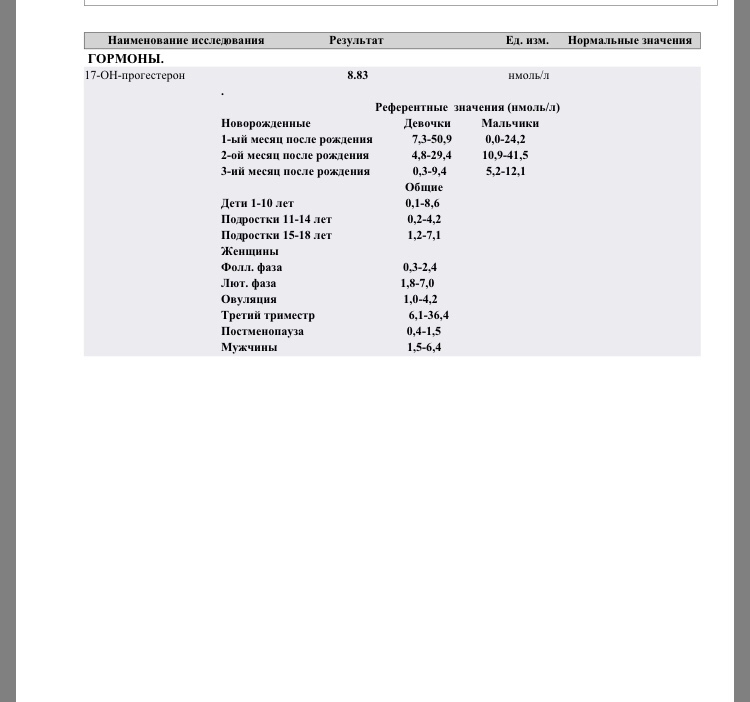
Женщины: Фолликулярная фаза цикла: 0,2-1,5 Норма для беременных: I триместр: 8,8-59,4 Мужчины: 0,22-1,35 Референтные интервалы для детей: Девочки: 7-8 лет: <0,05-0,28 8-9 лет: <0,05-0,37 9-10 лет:<0,05-0,5 10-11 лет:0,07-0,61 11-12 лет:0,08-0,64 12-13 лет:0,12-0,89 13-14 лет:0,19-6,57 14-15 лет:0,23-6,35 15-16 лет:0,25-9,53 16-17 лет:0,21-2,16 17-18 лет:0,38–6,86 Мальчики: 7-8 лет:<0,05-0,13 8-9 лет:<0,05-0,33 9-10 лет:<0,05-0,39 10-11 лет:0,06-0,52 11-12 лет:0,08-0,52 12-13 лет:0,11-0,58 13-14 лет:0,12-0,55 14-15 лет:0,26-0,93 15-16 лет:0,25-1,08 16-17 лет:0,26-1,09 17-18 лет:0,42-0,91 | нг/мл Альтернативные единицы измерения: нмоль/л. 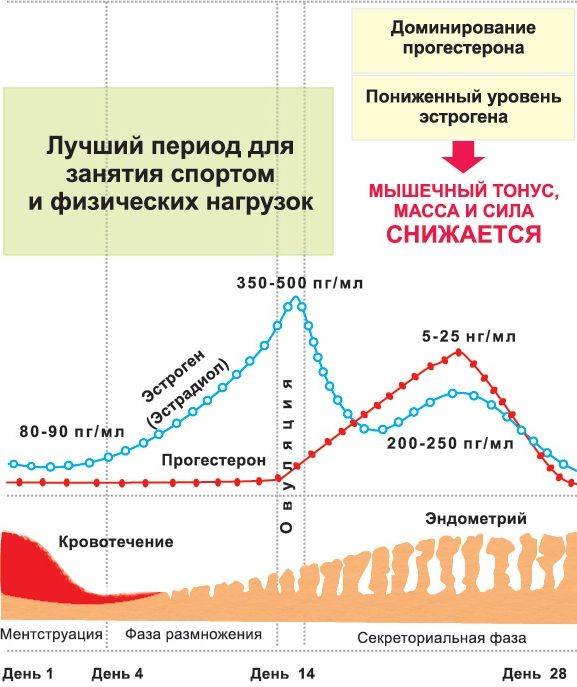 Пересчёт единиц: нг/мл х 3,18 → нмоль/л. | Повышение уровня прогестерона: Снижение уровня прогестерона: |
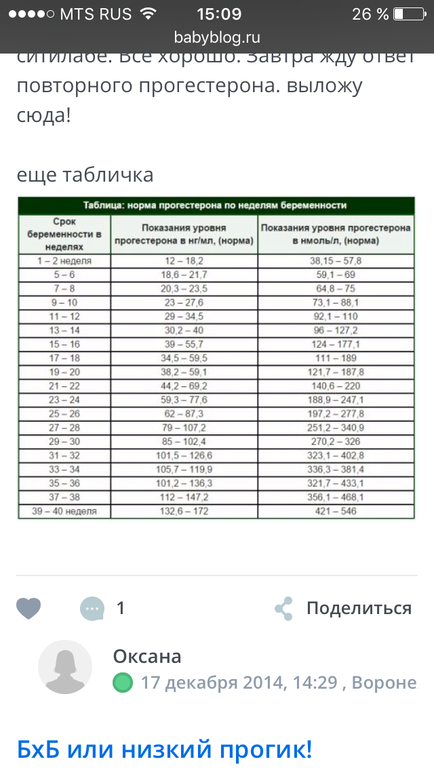
Следует ли вам проверять уровень прогестерона на 21 день цикла?
Линдси Мейзел | Опубликовано | Последнее обновление ✓ Факт проверен
Если у вас проблемы с зачатием, один из гормонов, который может проверить ваш врач, — это прогестерон. Принято считать, что уровень прогестерона должен быть максимальным на 21 день цикла.
Оказывается, это расхожее мнение иногда ошибочно.Тестирование уровня гормонов на 21-й день цикла имеет смысл только в том случае, если вы овулируете на 14-й (или близкий к нему) день. Если ваш врач назначает тестирование на 21-й день без предварительного подтверждения вашей обычной продолжительности цикла и дня овуляции, вам следует уточнить несколько вещей. Вот все, что вам нужно знать для продуктивного разговора с врачом.
Почему ваш врач проверяет уровень прогестерона?
Ваш врач может захотеть проверить ваш уровень прогестерона по двум причинам:
- Чтобы подтвердить, что у вас овуляция.Овуляция — единственный способ вырабатывать прогестерон в организме (подробнее об этом ниже).
- Для подтверждения того, что в период овуляции вы производите достаточно прогестерона.
Что такое прогестерон и почему он так важен?
Прогестерон — очень важный гормон для поддержания беременности. Он поддерживает слизистую оболочку матки, обеспечивая благоприятную среду для имплантации эмбриона.
Перед овуляцией из-за высокого уровня эстрогена слизистая оболочка матки разрастается.В этой части цикла у вас должен быть очень низкий уровень прогестерона в организме.
После овуляции прогестерон начинает повышаться, достигая пика примерно в середине лютеиновой фазы. Достаточное количество прогестерона во время этой фазы вашего цикла гарантирует, что эндометрий (слизистая оболочка матки) перейдет в восприимчивое состояние.
Когда лучше всего проверять уровень прогестерона?
Это зависит от того, когда у вас овуляция. Предполагается, что анализ крови на 21 день позволит проверить уровень прогестерона в то время, когда он должен быть на пике.В 28-дневном цикле с овуляцией на 14-й день уровень прогестерона будет на пике примерно на 21-й день.
Но что, если на 14-й день овуляция не наступит? Если вы овулируете, скажем, на 22-й день, то анализ крови на 21-й день покажет очень низкий уровень прогестерона. В этом случае анализ крови на 29-й день даст вам гораздо более точную картину вашего истинного уровня прогестерона.
Каким должен быть уровень прогестерона?
То, что считается нормальным для уровня прогестерона, зависит от того, в какой фазе менструального цикла вы находитесь:
Однако следует иметь в виду, что анализы крови могут быть не лучшим методом диагностики низкого уровня прогестерона или лютеиновой недостаточности.Прогестерон высвобождается из гипофиза «импульсами», что означает, что уровень прогестерона может широко варьироваться (до 8 раз!) В течение нескольких часов.
Из-за этого колебания значение одного анализа крови имеет ограниченное значение при диагностике низкого уровня прогестерона. Некоторые исследователи предлагают использовать три серийных анализа крови подряд в качестве лучшего диагностического инструмента, но даже с помощью этого метода трудно получить точные результаты.
Исследование 2015 г. пришло к выводу, что «замечательно», что изолированные анализы крови на прогестерон до сих пор используются для диагностики низкого уровня прогестерона в лютеиновой фазе, «несмотря на четко установленные препятствия для его использования».
Как поговорить с врачом
Надеюсь, у вас есть отличный врач, который будет работать с вами, чтобы убедиться, что тестирование на прогестерон проводится в подходящее время вашего цикла. Но если ваш врач рекомендует тестирование на 21-й день без какой-либо информации о том, когда у вас овуляция, пора защищать себя.
Если вы уже отслеживаете свой цикл, вам обязательно нужно сообщить врачу, когда у вас овуляция и какова обычно продолжительность лютеиновой фазы. Если вы не отслеживаете свой цикл, подумайте об использовании температурного метода только для цикла, когда ваш врач хочет проверить ваш уровень прогестерона, чтобы вы могли убедиться, что тест был проведен в нужное время.
Линдси Мейзел |
Прогестерон и беременность: какие уровни оптимальны?
Что такое прогестерон?
Прогестерон — стероидный гормон, первоначально секретируемый после овуляции желтым телом, областью яичника, которая развивается после овуляции. Перед овуляцией уровень прогестерона очень низкий. Они увеличиваются сразу после овуляции и достигают уровней выше 10 нг / мл обычно к 5-7 дням после овуляции.Если вы не беременны, уровень прогестерона обычно снижается во время следующего менструального кровотечения.
Гормоны — одна из многих вещей, которые могут повлиять на вашу фертильность. Проверьте свои знания о фертильности и узнайте, что вы знаете о беременности. Пройдите нашу новую викторину по фертильности!
Каков нормальный уровень прогестерона?
До овуляции уровень прогестерона значительно ниже 10 нг / мл, а после овуляции он значительно выше 10 нг / мл. Время сразу после овуляции до следующей менструации называется «фазой желтого тела» или «лютеиновой фазой». Во время лютеиновой фазы оплодотворенная яйцеклетка проходит через маточную трубу в матку, где имплантируется обычно через 6-12 дней после оплодотворения. Нормальная лютеиновая фаза длится в среднем 14 дней и может длиться от 12 до 17 дней.
Время сразу после овуляции до следующей менструации называется «фазой желтого тела» или «лютеиновой фазой». Во время лютеиновой фазы оплодотворенная яйцеклетка проходит через маточную трубу в матку, где имплантируется обычно через 6-12 дней после оплодотворения. Нормальная лютеиновая фаза длится в среднем 14 дней и может длиться от 12 до 17 дней.
Беременность нельзя диагностировать с помощью анализа уровня прогестерона. Только наличие гормона беременности ХГЧ диагностирует беременность.
Чтобы забеременеть, не надо гадать.
Оби — ваш наставник по репродуктивному здоровью, который проведет вас на каждом этапе беременности и даст индивидуальные советы специалиста.
Скачать приложение
Что делает прогестерон?
Прогестерон подготавливает эндометрий (слизистую оболочку матки) к имплантации и возможной беременности. Он предотвращает сокращение матки и развитие нового фолликула, а во время беременности вырабатывается плацентой и поддерживает беременность до рождения.Конечно, важно начать принимать пренатальные витамины задолго до попытки забеременеть, чтобы добиться максимальной эффективности.
Можно ли диагностировать беременность только на основании уровня прогестерона?
Уровень прогестерона обычно повышается в течение первых 36–38 недель беременности, а затем падает к положенному сроку. Невозможно диагностировать беременность путем анализа уровня прогестерона. Только наличие ХГЧ гормона беременности ХГЧ диагностирует беременность.
Может ли уровень прогестерона сигнализировать об овуляции?
Уровни прогестерона обычно определяют примерно через неделю после предполагаемой овуляции, потому что они достигают пика в это время.Слишком ранний забор крови может дать ложноотрицательный результат. Ложноотрицательный результат уровня прогестерона означает, что у вас произошла овуляция, но кровь была взята слишком рано и уровень прогестерона был ложно низким. После овуляции прогестерон все больше вырабатывается желтым телом, и к первому дню после овуляции уровень прогестерона постепенно повышается с исходного уровня 1,5 — 3 нг / мл. Затем уровни продолжают повышаться, пока не достигнут пика через 7 дней после овуляции, достигающего примерно 10-20 нг / мл.Уровни прогестерона могут варьироваться в зависимости от времени забора крови, и даже в один и тот же день могут сильно отличаться.
После овуляции прогестерон все больше вырабатывается желтым телом, и к первому дню после овуляции уровень прогестерона постепенно повышается с исходного уровня 1,5 — 3 нг / мл. Затем уровни продолжают повышаться, пока не достигнут пика через 7 дней после овуляции, достигающего примерно 10-20 нг / мл.Уровни прогестерона могут варьироваться в зависимости от времени забора крови, и даже в один и тот же день могут сильно отличаться.
Каковы нормальные результаты анализов на уровень прогестерона до и во время беременности?
Уровни прогестерона являются средними и могут изменяться в зависимости от многих переменных. Например, время цикла, независимо от того, овулируете вы или нет, какая лаборатория их проверила, брали ли кровь после еды или до, утром или днем, — все это может повлиять на результат теста на уровень прогестерона.
- Женщины в начале менструального цикла: 1 нг / мл или менее
- Перед овуляцией уровень прогестерона обычно ниже 10 нг / мл
- В середине второй половины цикла, в середине цикла, примерно через 7-10 дней после овуляции, уровень прогестерона обычно выше 8-10 нг / мл.
- Женщины в середине менструального цикла: от 5 до 20 нг / мл
- Беременность в первом триместре: от 11,2 до 90 нг / мл
- Беременность во втором триместре: с 25,6 до 89.4 нг / мл
- Беременность в третьем триместре: от 48,4 до 42,5 нг / мл
- Уровни прогестерона обычно выше у беременных, но даже у небеременных пациенток они могут достигать 20 нг / мл. В цикле беременности они должны быть выше 10–12 нг / мл, чтобы иметь больше шансов на хороший исход беременности.
Что можно сделать при низком уровне прогестерона?
Низкий уровень прогестерона, особенно уровень ниже 10 нг / мл, может означать, что у вас не было овуляции.Если у вас все же произошла овуляция, существует много разных мнений о том, что делать, если уровень низкий. Некоторые врачи назначают прогестерон (таблетки, уколы, суппозитории), а другие не лечат, если не было доказательств наличия низкого уровня прогестерона во время цикла, не связанного с беременностью.
Некоторые врачи назначают прогестерон (таблетки, уколы, суппозитории), а другие не лечат, если не было доказательств наличия низкого уровня прогестерона во время цикла, не связанного с беременностью.
Может ли низкий уровень прогестерона предсказать внематочную беременность?
Согласно исследованию, проведенному Бакли и его коллегами (Ann Emerg Med 2000 Aug; 36 (2): 95-100), у всех пациенток с внематочной беременностью уровень прогестерона был ниже 22 нг / мл.Из пациентов с уровнем прогестерона ниже 22 нг / мл у 10% была внематочная беременность, но ни у одной из пациенток с прогестероном старше 22 лет не было внематочной беременности. Из пациенток, не имевших внематочной беременности, у 73% уровень прогестерона был ниже 22 нг / мл. Это означает, что если ваш уровень прогестерона выше 22 нг / мл, ваши шансы на внематочную беременность согласно этому исследованию составляли 2% или меньше. Но даже если ваш уровень прогестерона ниже 22 нг / мл, ваши шансы НЕ иметь внематочную болезнь выше 88%.
Что такое ложноположительный уровень прогестерона?
Двумя основными причинами повышенного уровня прогестерона являются овуляция и беременность. Помимо овуляции или беременности, уровень прогестерона также может быть повышен за счет следующих факторов:
- Лабораторная ошибка из-за перекрестной реактивности с другими гормонами
- Прием таблеток или суппозиториев прогестерона
- Рак яичников
- Рак надпочечников
- Врожденная гиперплазия надпочечников, группа заболеваний, поражающих надпочечник
Подробнее:
Стоит ли принимать прогестерон?
Нормальный уровень ХГЧ на ранних сроках беременности
Правильный способ тестирования прогестерона с вашим циклом
В следующий раз, когда ваш врач назначит тест на прогестерон, спросите себя: « Когда лучше всего делать этот тест ?»
Забудьте о прогестероне 21-го дня. «Нет причин проводить тест на прогестерон, пока у вас не будет менструации примерно за неделю. Это будет меняться в зависимости от того, сколько на самом деле длится ваш цикл.
«Нет причин проводить тест на прогестерон, пока у вас не будет менструации примерно за неделю. Это будет меняться в зависимости от того, сколько на самом деле длится ваш цикл.
Вот что нужно знать о тестировании на прогестерон.
Краткое окно прогестерона
Вы производите прогестерон ТОЛЬКО в течение коротких 10-14 дней после овуляции , то есть за 10-14 дней до ваших месячных. Это ваша лютеиновая фаза. Вы не можете ожидать увидеть какой-либо прогестерон раньше.
Если у вас более длительный цикл, у вас почти не будет прогестерона на протяжении большей части менструального цикла, и это нормально.
Вы хотите проверить прогестерон, когда он самый высокий, то есть примерно на середине лютеиновой фазы. Другими словами, это когда у вас 5-7 дней после овуляции и 5-7 дней до менструации.
Если у вас регулярный цикл , легко узнать, когда проводить тест на прогестерон. Просто определите дату вашего следующего ожидаемого периода, а затем посчитайте 7 дней с до .Например:
- 21-дневный цикл: проверьте прогестерон примерно на 14-й день
- 28-дневный цикл: проверьте прогестерон примерно на 21 день
- 35-дневный цикл: Проверьте прогестерон примерно на 28-й день
👉 Совет: День 1 — это первый день правильного менструального цикла. Дни светового потока перед началом менструации или «пятен» считаются последними днями вашего предыдущего цикла.
Если у вас нерегулярный цикл, труднее определить, когда проводить тест на прогестерон.Лучший план — обнаружить овуляцию , а затем посчитать 5-7 дней.
Как определить овуляцию
- Наблюдайте за на предмет наличия плодородной слизи и болей в тазу. Когда вы видите эти физические признаки возможной овуляции, сосчитайте 5-7 дней, а затем сделайте анализ крови.
- Тест с тест-полосками на овуляцию ЛГ.
 Начните анализировать мочу за несколько дней до того, как вы думаете, что у вас овуляция. Когда вы увидите двойную линию, указывающую на всплеск ЛГ, посчитайте 5-7 дней, а затем сделайте анализ крови.
Начните анализировать мочу за несколько дней до того, как вы думаете, что у вас овуляция. Когда вы увидите двойную линию, указывающую на всплеск ЛГ, посчитайте 5-7 дней, а затем сделайте анализ крови.
👉 Внимание: Вы не можете полагаться на тест-полоски на овуляцию, если у вас СПКЯ, потому что ваш ЛГ может быть хронически повышен.
- График вашей базальной температуры тела (BBT). С помощью термометра для овуляции измерьте температуру покоя ранним утром. Вы увидите, как она повысится на 0,5 ℃ (0,9 ℉) после овуляции. Когда вы заметите повышение температуры, отсчитайте 5-7 дней от начала повышения, а затем сделайте анализ крови.
👉 Внимание! Диаграмма BBT — отличный способ подтвердить овуляцию и прогестерон, даже без анализа крови.
Заезд с актуальным периодом
Не интерпретируйте свой результат по прогестерону, пока не начнутся месячные. Подождите, пока не начнутся месячные, а затем спросите: « Был ли тест сделан за 14 дней до менструации? ”
Если нет, то не действительный тест и не может использоваться для диагностики дефицита прогестерона или преобладания эстрогена.
👉 Совет: Если вы уверены, что у вас овуляция, но менструация не наступит в течение 14 дней, вы можете быть беременны, поэтому сделайте тест на беременность!
Когда отсутствие прогестерона — это нормально
Есть три ситуации, в которых вы можете ожидать, что у вас не будет прогестерона, поэтому нет смысла проводить тестирование.
- Предовуляция (фолликулярная фаза , ). И помните: если у вас длинные циклы, ваша фолликулярная фаза длится много недель — большая часть вашего цикла .
- Гормональные противозачаточные . Практически все виды гормональных противозачаточных средств отключают прогестерон. Единственное исключение — гормональная ВМС (Мирена или Скайла), которая допускает некоторую овуляцию (но не регулярную овуляцию).
- Постменопауза . Если вы не принимаете идентичный телу прогестерон, вы можете ожидать, что у вас не будет прогестерона после менопаузы.Даже если вы принимаете идентичный телу прогестерон (Прометриум или Утрожестан), ваш уровень в сыворотке не должен превышать базовый уровень 1,8 нг / мл (5,5 нмоль / л).
Интерпретация результатов вашего прогестерона
Для подтверждения овуляции: Если уровень среднего лютеинового прогестерона в сыворотке ниже 1,8 нг / мл (5,5 нмоль / л), это означает, что у вас не овулировали . Вместо этого у вас был ановуляторный (не овуляционный) цикл.
Ановуляторные циклы распространены при синдроме поликистозных яичников или СПКЯ.Ваша стратегия состоит в том, чтобы исправить основную причину СПКЯ и, следовательно, снова начать овуляцию. Это , как вы будете производить прогестерон.
👉 Совет: Эти контрольные диапазоны относятся к прогестерону в анализе крови. Я не рекомендую слюну или мочу для определения прогестерона.
Для оценки оптимального прогестерона: Оптимальный диапазон прогестерона превышает 8 нг / мл или 25 нмоль / л, и чем выше, тем лучше. Но не волнуйтесь, если ваш результат находится на нижнем пределе нормы.Прогестерон сильно колеблется в течение девяноста минут, поэтому низкое-нормальное показание может просто означать, что кровь была взята на низком уровне.
Задайте мне вопрос в комментариях.
Связанные
Прогестерон / Анализ крови / Международная клиническая лаборатория Эксетера
Прогестерон
Образец
Сыворотка
Лабораторные тесты онлайн
Нажмите здесь
Шт.
нмоль / л
Контрольный диапазон
- Овуляторный цикл, если пик 21 дня> 25.0 нмоль / л
- Ановуляторный цикл при <15,0 нмоль / л
Использование теста
Прогестерон — стероидный гормон, вырабатываемый в основном желтым телом небеременных женщин и плацентой в начале второго триместра беременности. Измерения прогестерона в сыворотке крови используются для подтверждения наступления овуляции и оценки функции желтого тела. Последовательные измерения могут помочь определить день овуляции. Уровни прогестерона полезны для оценки ответа яичников на терапию ХГЧ, ЧМГ, ФСГ / ЛГРГ или кломифеном.Уровни прогестерона вместе со скоростью изменения сывороточного ХГЧ помогают отличить нормальную внутриутробную беременность от внематочной беременности или неизбежного аборта.
Измерения прогестерона в сыворотке крови используются для подтверждения наступления овуляции и оценки функции желтого тела. Последовательные измерения могут помочь определить день овуляции. Уровни прогестерона полезны для оценки ответа яичников на терапию ХГЧ, ЧМГ, ФСГ / ЛГРГ или кломифеном.Уровни прогестерона вместе со скоростью изменения сывороточного ХГЧ помогают отличить нормальную внутриутробную беременность от внематочной беременности или неизбежного аборта.
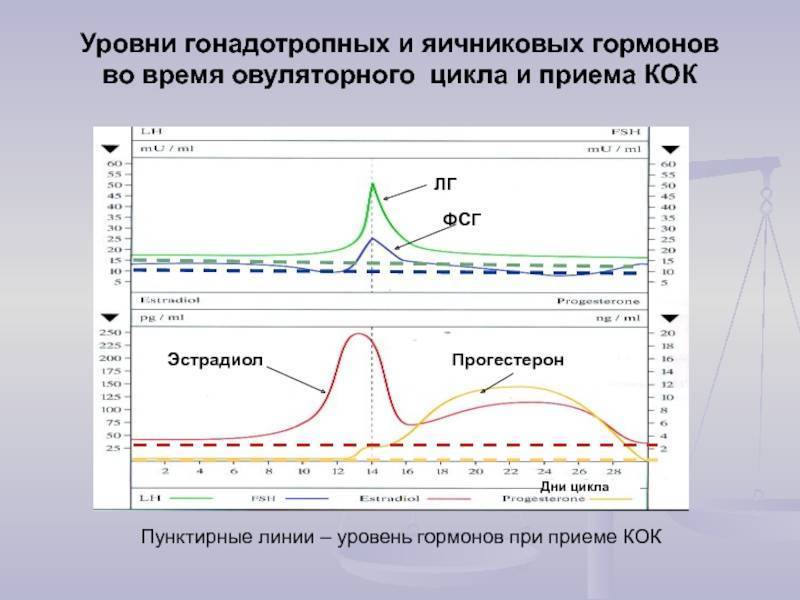
У небеременных женщин уровни прогестерона в сыворотке цикличны. В течение первой (фолликулярной) фазы менструального цикла выработка прогестерона яичниками низкая. Уровень в сыворотке часто ниже 1 нг / мл. После выброса лютеинизирующего гормона (ЛГ) во время овуляции уровень прогестерона повышается на 4 или 5 дней.Уровень в сыворотке может достигать пика 20 нмоль / л, а затем постепенно снижаться до начала менструации. У взрослых мужчин и женщин препубертатного возраста сывороточные концентрации обычно <1 нмоль / л. У женщин в постменопаузе уровень прогестерона остается постоянно низким.
Уровень прогестерона в сыворотке повышается во время беременности. Прогестерон сначала вырабатывается желтым телом, которое стимулируется жизнеспособной беременностью. В течение первых 8-10 недель беременности концентрации изменяются незначительно.Между 10 и 11 неделями беременности плацента становится основным источником продукции, и уровень прогестерона неуклонно повышается. Если беременность не удалась, уровень прогестерона падает. Измерение сывороточного прогестерона во время беременности помогает определить внематочную и нежизнеспособную беременность. Уровни прогестерона> 25 нмоль / л исключают диагноз внематочной беременности, устраняя необходимость в дальнейших исследованиях. Единичный уровень прогестерона 5 нмоль / л или менее указывает на нежизнеспособную беременность независимо от местоположения..
Прогестерон и 17 альфа-гидроксипрогестерон — слабые андрогены. Прогестерон увеличивается при врожденной гиперплазии надпочечников из-за дефицита 21-гидроксилазы, 17-гидроксилазы и 11-бета-гидроксилазы. Следующие состояния связаны с аномальным уровнем прогестерона:
Следующие состояния связаны с аномальным уровнем прогестерона:
| Тестовое использование | |
| Аномальная секреция | предменструальное напряжение нерегулярное отхождение эндометрия мембранозная дисменорея лютеиновая недостаточность |
| Повышенные уровни | гипертекоз лютеома врожденная гиперплазия надпочечников |
| Пониженные уровни | ановуляторные циклы токсикоз беременности плацентарная недостаточность |
*** Новая калибровка с 28
го Октябрь 2019 ***
| Концентрация прогестерона (нмоль / л) | Число протестированных номеров: | Среднее смещение (Ед / мл): | Смещение% | |||
| Низкий: | по | 15 | 10 | -0.36 | -13,7 | |
| Середина: | 16 | по | 25 | 4 | -1,58 | -9,0 |
| Высокий: | 26 | по | 191 | 21 | -2,43 | -5,6 |
Из-за модернизации оборудования результаты, полученные для прогестерона, могут быть на 6-14% ниже, чем те, которые были получены до 28.10.19. Клинические пороги не изменились.
Наличие
Локальный тест
Срок выполнения
Те же рабочие дни
Может быть добавлен к существующему запросу в течение 4 дней после получения образца
Процедура маркировки образцов
Уровни прогестерона в сыворотке крови во время фолликулярной фазы менструального цикла происходят из-за взаимодействия между яичниками и корой надпочечников | Репродукция человека
Абстрактные
ИСТОРИЯ: Преовуляторное повышение уровня прогестерона важно для овуляции, но его регуляция и происхождение спорны. Было проведено три эксперимента, чтобы определить, возникает ли прогестерон фолликулярной фазы из яичников, коры надпочечников или из обоих. МЕТОДЫ. Первое исследование было проведено на пациентах, которым была назначена вспомогательная репродукция, которые получали агонист ГнРГ длительного действия либо во время приема орального контрацептива, либо во время лютеиновой фазы менструального цикла, не подвергавшегося лечению. Второе исследование также проводилось во время понижающей регуляции агонистом ГнРГ: некоторые пациенты с повышенным уровнем прогестерона получали дексаметазон (ДХМ).Другие пациенты с таким же повышенным базальным уровнем прогестерона и пациенты с низким уровнем прогестерона не получали ДХМ и служили контролем. Наконец, тесты на адренокортикотропный гормон (АКТГ) проводились у нормоциклических добровольцев как во время ранней и поздней фолликулярной фазы, так и во время приема противозачаточных таблеток. РЕЗУЛЬТАТЫ: Во время подавления секреции эндогенного гонадотропина уровень прогестерона повышался после введения АКТГ, но не ГнРГ. ДХМ не предотвращал преовуляторное повышение концентрации прогестерона в сыворотке.Концентрация прогестерона и 17α-гидроксипрогестерона, стимулированная АКТГ, значительно снижалась во время приема этинилэстрадиола. ВЫВОДЫ: Прогестерон возникает в коре надпочечников на протяжении большей части фолликулярной фазы, в результате чего его функция модулируется неизвестным фактором яичников, который подавляется этинилэстрадиолом. Источник прогестерона перемещается в яичники до овуляции.
Было проведено три эксперимента, чтобы определить, возникает ли прогестерон фолликулярной фазы из яичников, коры надпочечников или из обоих. МЕТОДЫ. Первое исследование было проведено на пациентах, которым была назначена вспомогательная репродукция, которые получали агонист ГнРГ длительного действия либо во время приема орального контрацептива, либо во время лютеиновой фазы менструального цикла, не подвергавшегося лечению. Второе исследование также проводилось во время понижающей регуляции агонистом ГнРГ: некоторые пациенты с повышенным уровнем прогестерона получали дексаметазон (ДХМ).Другие пациенты с таким же повышенным базальным уровнем прогестерона и пациенты с низким уровнем прогестерона не получали ДХМ и служили контролем. Наконец, тесты на адренокортикотропный гормон (АКТГ) проводились у нормоциклических добровольцев как во время ранней и поздней фолликулярной фазы, так и во время приема противозачаточных таблеток. РЕЗУЛЬТАТЫ: Во время подавления секреции эндогенного гонадотропина уровень прогестерона повышался после введения АКТГ, но не ГнРГ. ДХМ не предотвращал преовуляторное повышение концентрации прогестерона в сыворотке.Концентрация прогестерона и 17α-гидроксипрогестерона, стимулированная АКТГ, значительно снижалась во время приема этинилэстрадиола. ВЫВОДЫ: Прогестерон возникает в коре надпочечников на протяжении большей части фолликулярной фазы, в результате чего его функция модулируется неизвестным фактором яичников, который подавляется этинилэстрадиолом. Источник прогестерона перемещается в яичники до овуляции.
Введение
Повышение сывороточных концентраций прогестерона и 17α-гидроксипрогестерона считается первым признаком надвигающейся овуляции, предшествующей всплеску ЛГ примерно на 12 часов (Hoff et al., 1983). У многих видов, включая человека, успешную овуляцию можно предотвратить с помощью антагонистов прогестерона или ингибиторов синтеза прогестерона (Collins and Hodgen, 1986; Liu et al. , 1987; Shoupe et al. , 1987; Batista et al. др. , 1992; Hibbert и др. , 1996). Гомозиготные трансгенные мыши, лишенные рецептора прогестерона, неспособны к овуляции, поэтому их ооциты остаются в ловушке неразорвавшихся фолликулов (Lydon et al., 1995). Несмотря на это экспериментальное свидетельство, рецептор прогестерона лишь слабо и временно экспрессируется в гранулезе зрелых графианских фолликулов (Iwai et al. , 1990; Park and Mayo, 1991). Сам по себе прогестерон не может вызвать овуляцию, но, по-видимому, опосредует действие ЛГ на фолликул Граафа до и во время овуляции (Brännström and Janson, 1989).
Несмотря на очевидную роль прогестерона в процессе овуляции, его источник в этот период менструального цикла не определен.Фермент, ответственный за синтез прогестерона, 3β-гидроксистероид дегидрогеназа (3β-HSD), экспрессируется в коре надпочечников, внутренней теке и, по крайней мере, у некоторых видов, также в гранулезе фолликула Граафия (Dupont et al. , 1990). В то время как некоторые авторы утверждают, что надпочечники вносят значительный вклад в преовуляторный прогестерон (Eldar-Geva et al. , 1998), другие считают яичник основным источником (Fanchin et al. , 1997; Urman et al., 1999). Помимо этих неопределенностей, ничего не известно о регуляторных сигналах, которые вызывают повышение уровня прогестерона в конце развития фолликулов.
В этом сообщении обобщены результаты трех проспективных экспериментов, которые были проведены для определения происхождения и регуляции секреции прогестерона в фолликулярной фазе у регулярно менструирующих женщин. Во время десенсибилизации агонистом ГнРГ длительного действия у пациентов, получавших ЭКО или ИКСИ, были проведены две серии экспериментов, поскольку это лечение эффективно снижает вклад стероидогенеза яичников.Третий эксперимент проводился на добровольцах с нормальной менструацией во время их естественного цикла, не получавшего лечения, а затем во время приема противозачаточных таблеток.
Материалы и методы
Первое исследование было разработано для изучения влияния любой остаточной гормональной активности предыдущего менструального цикла на уровни циркулирующего прогестерона во время последующего цикла. С этой целью пациенты получали этинилэстрадиол и дезогестрел во время введения агониста гонадолиберина длительного действия.Второе исследование было разработано для оценки роли коры надпочечников на уровнях прогестерона во время фолликулярной фазы с использованием супрессора эндогенной активности кортикостероидов надпочечников, дексаметазона (ДХМ), у пациентов во время десенсибилизации агонистом ГнРГ длительного действия. Наконец, в третьем исследовании стимулятор стероидогенеза надпочечников, аденокортикотропный гормон (АКТГ), давали женщинам во время естественного менструального цикла, а затем во время приема орального контрацептива, содержащего этинилэстрадиол и дезогестрел.Три экспериментальных протокола визуализированы на рисунке 1. Первое и второе клинические исследования, представленные ниже, были проведены в Институте репродуктивной медицины Университета Мюнстера, Германия, тогда как третье исследование проводилось в Университетской женской больнице Базеля. Швейцария. Все исследования были представлены в местные этические комитеты, и участники подписали форму информированного согласия.
Первое исследование: источник прогестерона во время подавления с помощью агониста ГнРГ длительного действия
В ходе рандомизированного проспективного исследования 23 пациента лечили гормональными противозачаточными таблетками, содержащими 50 мкг этинилэстрадиола и 0.125 мг дезогестрела, вводимого последовательно (Ovidol, Nourypharma, Oss, Нидерланды) во время менструального цикла, предшествующего лечению гонадотропинами. Во время лечения оральным контрацептивом внутримышечно вводили агонист ГнРГ длительного действия. (трипторелина ацетат, декапептил ретард; Ferring, Wallisellen, Швейцария) для последующего лечения с помощью ЭКО или ИКСИ. Другая группа из 32 женщин получала ацетат трипторелина во время лютеиновой фазы нелеченого менструального цикла. Все включенные пациенты имели нормальные овуляторные менструальные циклы, и ни у одной из них не было синдрома поликистозных яичников (СПКЯ) или каких-либо других эндокринных аномалий, влияющих на яичники или надпочечники.Рандомизация основывалась на месяце рождения женщины; те, у кого был четный месяц, получали гормональные противозачаточные средства, а те, у кого был неравный месяц, не получали никаких лекарств. Восемь пациентов отказались от участия в проспективном исследовании. После менструации была инициирована гиперстимуляция яичников гонадотропинами, и ее контролировали с помощью повторных измерений сывороточных концентраций 17β-эстрадиола и прогестерона вместе с вагинальными ультразвуковыми исследованиями, как описано ранее (De Geyter et al., 1994). Каждая пара была включена в исследование только один раз.
Кроме того, у 11 женщин тест на ГнРГ, состоящий из болюсной инъекции 100 мкг ГнРГ (Ферринга), и у 18 женщин тест на АКТГ, состоящий из болюса в / в. инъекции 250 мкг АКТГ (Synacthen; Ferring) были выполнены для оценки активности гипофизарно-яичниковой и гипофизарно-надпочечниковой оси соответственно во время десенсибилизации трипторелина ацетатом. Ответ ЛГ в тесте на заражение ГнРГ считается оптимальным для оценки десенсибилизации гипофиза во время лечения агонистами ГнРГ (Scheele et al., 1996). Тесты на ГнРГ и АКТГ выполнялись перед началом стимуляции яичников гонадотропинами. Все образцы сыворотки хранили замороженными при –20 ° C до анализа.
Второе исследование: подавление сывороточного уровня прогестерона в фолликулярной фазе с помощью DXM
ДХМ использовался для подавления выработки прогестерона надпочечниками и для наблюдения за вкладом яичников в уровни прогестерона во время фолликулярной фазы. Пациенты с регулярным менструальным циклом и нормальным овариальным резервом (по оценке уровня ФСГ третьего дня цикла <9 МЕ / л), но страдающие трубным бесплодием или мужским иммунологическим бесплодием, были набраны до их первого лечения с помощью ЭКО.У всех участников был нормальный овуляторный менструальный цикл, и ни один из них не страдал от СПКЯ или каких-либо явных эндокринных аномалий яичников или надпочечников. Концентрация прогестерона в сыворотке определялась в трех образцах сыворотки, взятых каждые 10 мин, во время подавления секреции эндогенного гонадотропина, что было достигнуто с помощью ацетата трипторелина на 2–3 недели ранее (декапептил ретард; Ferring). Пациенты, у которых все три базальные концентрации прогестерона в сыворотке равномерно> 2 нмоль / л во время подавления яичников получали ДХМ (1 мг в день, принимаемый перорально) для подавления секреции надпочечникового прогестерона на протяжении всей стимуляции яичников гонадотропинами.Одна контрольная группа пациентов с тремя последующими концентрациями прогестерона в сыворотке> 2 нмоль / л не получала ДХМ во время стимуляции яичников. Пациенты были рандомизированы по месяцу их рождения (пациенты с четным месяцем рождения лечились DXM, а пациенты с неравномерным месяцем рождения — нет). Пациенты с тремя последующими концентрациями прогестерона в сыворотке <2 нмоль / л и получавшие ЭКО впервые в течение того же периода составили дополнительную контрольную группу. Каждая пара была включена в исследование только один раз.Образцы сыворотки отбирали до стимуляции яичников и в день индукции овуляции с помощью ХГЧ (Profasi; Serono, Zug, Switzerland). Эти образцы сыворотки хранили замороженными при –20 ° C до анализа. Клинические данные пациентов, участвовавших в этом исследовании, и результаты лечения ДХМ обобщены в Таблице II.
Третье исследование: происхождение прогестерона в поздней фолликулярной фазе
Стимулирующие тесты надпочечников с помощью АКТГ были выполнены у девяти нормоциклических добровольцев для проверки их функции надпочечников во время естественного менструального цикла или во время приема 50 мкг этинилэстрадиола (Ovidol; Nourypharma).У всех участниц были регулярные менструальные циклы, и они не принимали никаких других лекарств. Их средний возраст составлял 28 лет (диапазон 22–39).
Все тесты на АКТГ проводились рано утром (с 8.00 до 10.00), и девяти участникам разрешили отдыхать, лежа на протяжении всей процедуры. Болюс внутривенный инъекции АКТГ (250 мкг болюса в / в) были сделаны на 3-й день необработанного менструального цикла. Образцы сыворотки крови брали натощак в утренние часы за 30 и 0 минут до, а также через 30 и 60 минут после болюсного введения АКТГ.Второй тест на АКТГ проводился во время преовуляторного подъема прогестерона, который определялся путем ежедневного измерения ранним утром (например, 7.00–9.00) концентрации прогестерона в сыворотке, начиная с 12-го дня необработанного менструального цикла. Дополнительный тест на АКТГ был проведен на 3 день следующего менструального цикла, после чего участники начали принимать 50 мкг этинилэстрадиола в течение 7 дней, затем 50 мкг этинилэстрадиола и 0,125 мг дезогестрела в течение дополнительных 15 дней (Ovidol; Nourypharma).Четвертый тест на АКТГ проводился через 7 дней лечения 50 мкг этинилэстрадиола ежедневно перед приемом дезогестрела. Образцы сыворотки хранили замороженными при –20 ° C до анализа.
Измерение концентрации гормонов
Все концентрации гормонов были измерены с помощью имеющихся в продаже наборов для анализа. Надежное измерение уровней прогестерона во время фолликулярной фазы менструального цикла требует систем анализа с высокой точностью на нижнем конце стандартной кривой.Для измерения прогестерона использовали две чувствительные системы анализа: SR1 (ImmunoChem, Фрайбург, Германия) и Elecsys (Roche Diagnostics, Базель, Швейцария), обе с аналитической чувствительностью 0,48 нмоль / л и функциональной чувствительностью 1,43 нмоль / л. , то есть самая низкая концентрация, которая может быть измерена воспроизводимо с коэффициентом вариации между анализами 20%. Во время первоначального тестирования результаты набора иммуноферментного анализа SR1 (ELISA) для измерения низких концентраций прогестерона сравнивались с коммерчески доступным радиоиммуноанализом (RIA; Biermann, Bad Nauheim, Германия), и была обнаружена высокая корреляция. значительный (0.811, P <0,00001). Коэффициенты вариаций между анализами и внутри анализов для измерений прогестерона, эстрадиола и ЛГ были ниже 10,1, 5,7 и 9,0% соответственно, определенные с контрольными растворами с концентрациями, установленными на уровне 5 нмоль / л, 196 пмоль / л и 15 МЕ / л соответственно. Концентрацию андростендиона измеряли с помощью RIA от Diagnostic Systems Laboratories I7nc. (DSL, Вебстер, Техас, США). Концентрацию 17β-гидроксипрогестерона измеряли с помощью RIA от Diagnostic Products Corporation (DPC, Лос-Анджелес, Калифорния, США).Для андростендиона и 17α-гидроксипрогестерона коэффициенты вариации между анализами и внутри анализов были ниже 7,1 и 8,4% соответственно, определенные с растворами с низкой концентрацией при 3,3 и 2,6 нмоль / л соответственно.
Статистический анализ
Данные были проанализированы с помощью теста Манна-Уитни U , Крускала Уоллиса или теста χ 2 , в зависимости от ситуации, с использованием пакета статистических программ Statgraphics (Manugistics Inc., Роквилл, Массачусетс, США). Данные были представлены средними значениями вместе с их 95% доверительным интервалом во всех случаях.Уровень статистической значимости был установлен на уровне 5%.
Результаты
Происхождение прогестерона в ранней фолликулярной фазе
Клинические данные пациентов, участвовавших в этой части исследования, и результаты, полученные с помощью ЭКО или ИКСИ, суммированы в таблице I. Наблюдаемые сывороточные концентрации прогестерона во время начальной фазы фолликулярной фазы были ниже после предварительной обработки этинилэстрадиолом и дезогестрела, чем в циклах без предварительной обработки, но различия между обеими группами не достигли статистической значимости.Статистика Колмогорова-Смирнова, которая использовалась для анализа распределения концентраций прогестерона в обеих группах, была значительно ниже в циклах, предварительно обработанных этинилэстрадиолом и дезогестрелом (0,87 против 1,75, P <0,01), что указывает на более низкую дисперсию концентрации прогестерона после предварительной обработки оральными противозачаточными таблетками на последних стадиях развития фолликулов. Однако не было обнаружено различий ни в концентрации прогестерона в сыворотке, ни в их распределении между обеими группами.
Никаких изменений в циркулирующих сывороточных концентрациях прогестерона не было вызвано дозой 100 мкг ГнРГ во время десенсибилизации ацетатом трипторелина (рис. 2А), тогда как 250 мкг АКТГ вызвали немедленное и значительное повышение уровня прогестерона в сыворотке (рис. 2Б).
Влияние ДХМ на сывороточную концентрацию прогестерона
Клинические данные вовлеченных пациентов и результаты их лечения сведены в Таблицу II. ДХМ вводили перорально во время стимуляции яичников (1 мг в день), чтобы изучить влияние подавления стероидогенеза надпочечников на сывороточные уровни прогестерона.
ДХМ эффективно снижал концентрацию прогестерона в сыворотке крови во время развития фолликулов у пациентов с изначально повышенными концентрациями прогестерона, но частота наступления беременности среди пациентов, получавших ДХМ, не отличалась от таковых с повышенным базальным уровнем прогестерона в сыворотке крови, оставшимся без лечения, и пациентов с низким базальным уровнем прогестерона. сывороточные уровни прогестерона. Концентрация прогестерона в сыворотке крови в день введения ХГЧ у пациентов, не получавших ДХМ, несмотря на повышенную исходную концентрацию прогестерона в сыворотке крови, значительно выше, чем у пациентов, получавших ДХМ ( P < 0.001).
Влияние АКТГ на секрецию стероидов коры надпочечников во время естественного менструального цикла и при приеме оральных контрацептивов
Более высокий рост уровня прогестерона у пациентов, у которых отсутствует подавление адренокортикального стероидогенеза под действием DXM, предполагает значительный вклад надпочечников в позднюю фолликулярную фазу. Таким образом, происхождение преовуляторного прогестерона было дополнительно проверено с использованием АКТГ для стимуляции стероидогенеза надпочечников. Для этого исследования были отобраны девять участниц с нормальным, нелеченным менструальным циклом.Результаты двух участников были исключены, поскольку овуляция произошла до второго теста на АКТГ. Результаты семи оставшихся участников были суммированы на рисунке 3. В то время как сывороточные концентрации прогестерона и 17α-гидроксипрогестерона значительно выросли через 30 и 60 минут после в / в. После введения АКТГ изменения, наблюдаемые для концентраций андростендиона до и после введения АКТГ, были статистически недостоверными ( P <0,05 и P <0.001 для прогестерона, P <0,001 для 17α-гидроксипрогестерона). Базальные концентрации прогестерона и 17α-гидроксипрогестерона до введения АКТГ были выше в поздней фолликулярной фазе по сравнению с ранней фолликулярной фазой. Однако различия базальных значений 17α-гидроксипрогестерона и прогестерона были значительными только по сравнению с таковыми после 7 дней лечения этинилэстрадиолом ( P, <0,02 и <0,01 соответственно).Изменения концентраций прогестерона и 17α-гидроксипрогестерона, вызванные АКТГ, во время поздней фолликулярной фазы не отличались от таковых во время ранней фолликулярной фазы. Повышение концентрации прогестерона, вызванное АКТГ, было значительно ниже во время приема этинилэстрадиола, чем во всех других проведенных тестах ( P <0,05).
Обсуждение
Несмотря на неопровержимые доказательства решающей роли прогестерона в овуляции, его происхождение и регуляция его секреции на протяжении фолликулярной фазы менструального цикла остаются плохо изученными.Фермент 3β-HSD, который необходим для превращения прегненолона в прогестерон, сильно экспрессируется во всей фолликулярной фазе в внутренней теке, а также в коре надпочечников, но не в клетках гранулезы (Bao and Garverick, 1998). У некоторых видов 3β-HSD может экспрессироваться в некоторых клетках гранулезы доминантного фолликула во время поздней фолликулярной фазы (Richards, 1994). Было обнаружено, что у морской свинки 3β-HSD экспрессируется в единственном слое гранулезных клеток, окружающих зрелый ооцит (Dupont et al., 1990), тогда как в клетках гранулезы преовуляторных фолликулов свиней нельзя было обнаружить экспрессию 3β-HSD (Conley et al. , 1994). Источник прогестерона поздней фолликулярной фазы в яичниках вызывает особую загадку в свете недавнего сообщения, демонстрирующего, что биосинтез прогестерона 3β-HSD ингибируется в присутствии высоких концентраций эстрадиола (Gilling-Smith et al. , 1997).
Кора надпочечников также может рассматриваться как важный источник прогестерона в поздней фолликулярной фазе (Eldar-Geva et al., 1998). Рецепторы ЛГ были обнаружены в коре надпочечников человека (Pabon et al. , 1996), что позволяет предположить участие этого органа в процессе овуляции. Напротив, у пациентов с СПКЯ повышенные уровни прогестерона и 17α-гидроксипрогестерона возникают в яичниках, а не в надпочечниках (Lachelin et al. , 1979; Chetkowski et al. , 1984; Azziz et al. , 1990). ). В настоящем сообщении описывается вклад коры надпочечников в циркуляцию прогестерона во время фолликулярной фазы у женщин с регулярными овуляторными менструальными циклами.
Настоящие данные четко показывают, что надпочечники являются основным секреторным источником циркулирующего прогестерона во время ранней фолликулярной фазы. Об этом свидетельствует быстрое повышение уровня прогестерона после введения АКТГ во время подавления секреции эндогенного гонадотропина ацетатом трипторелина. АКТГ стимулирует превращение холестерина в прегненолон в коре надпочечников (Simpson and Waterman, 1988), который быстро превращается в прогестерон, 17α-гидроксипрогестерон и андростендион ферментами 3β-HSD и 17α-гидроксилаза / 17,20-лиаза (цитохром P450c17) соответственно.Хотя длительное введение АКТГ, по-видимому, нарушает стероидогенез яичников (Viveiros and Liptrap, 2000), кратковременное введение, используемое в этом исследовании, могло не повлиять ни на одну из функций яичников.
Во время поздней фолликулярной фазы основной источник циркулирующего прогестерона смещается в сторону яичников, о чем свидетельствует отсутствие подавления ДХМ к концу развития фолликулов. На активность надпочечников не влияет циклическая активность яичников, о чем свидетельствует сходная реакция секреции прогестерона и 17α-гидроксипрогестерона, индуцированная АКТГ как в ранней, так и в поздней фолликулярной фазе естественного менструального цикла.
Однако важный аспект настоящего исследования выявил основной вклад коры надпочечников в уровни циркулирующего прогестерона во время преовуляторной фазы. Высокая концентрация прогестерона у некоторых пациентов значительно увеличивалась во время поздней фолликулярной фазы по сравнению с пациентами со стабильно низким уровнем прогестерона. По-видимому, существует индивидуальная уставка, которая определяет скорость секреции прогестерона как во внутренней теке, так и в коре надпочечников как в ранней фолликулярной фазе, так и в преовуляторной фазе.Яичники опосредуют роль коры надпочечников. Это демонстрируется подавляющим действием этинилэстрадиола как на базальную, так и на стимулируемую АКТГ концентрации прогестерона и 17α-гидроксипрогестерона. Аналогичный результат был представлен ранее Lobo et al. , которые обнаружили значительное снижение выработки андрогенов надпочечников после стимуляции АКТГ у женщин после овариэктомии по сравнению с женщинами с регулярной овуляцией (Lobo et al. , 1982). Хотя в этом исследовании было продемонстрировано прямое стимулирующее действие конъюгированных эстрогенов на стероидогенез надпочечников, наши данные предполагают скорее подавляющее действие этинилэстрадиола на реактивность надпочечников к АКТГ.
Пероральный этинилэстрадиол вызывает повышение уровня транскортина, который связывает не только кортизол, но и прогестерон (Rosner, 1991). Эффекты этинилэстрадиола в этом исследовании можно объяснить снижением доступности прогестерона из-за повышенного связывания с транскортином. Однако обе системы анализа измеряли общий сывороточный прогестерон: связанный и несвязанный. Таким образом, наши экспериментальные результаты предполагают снижение секреции прогестерона надпочечниками при подавлении функции яичников.
Присутствие эндокринных перекрестных помех между яичниками и корой надпочечников в гормональной регуляции менструального цикла предполагалось как экспериментально, так и клинически в прошлом. У всех трансгенных мышей с дефицитом α-субъединицы ингибина развиваются опухоли гонад (Matzuk et al. , 1994; Kananen et al. , 1995). У этих животных опухоли надпочечников будут развиваться после гонадэктомии, а смещение онкогенеза от гонад к коре надпочечников опосредуется ЛГ (Rilianawati et al., 1998). Другие примеры перекрестного взаимодействия между надпочечниками и яичниками обнаруживаются при СПКЯ, поскольку резекция яичникового клина приводит к снижению реактивности прогестерона и концентраций 17α-гидроксипрогестерона после введения АКТГ (Wu et al. , 2000), а также у женщин с овариэктомией, у которых надпочечники андрогенез подавлен по сравнению с контрольной группой с регулярной овуляцией (Lobo et al. , 1982).
Настоящие результаты ясно демонстрируют, что надпочечники являются основным источником циркулирующего прогестерона во время раннего фолликулярного развития, тогда как яичники обеспечивают большую часть циркулирующего прогестерона во время поздней фолликулярной фазы.Наши данные также демонстрируют, что на стероидогенез надпочечников влияет действие яичников. Перекрестное взаимодействие между надпочечниками и яичниками может быть похоже на взаимодействие между гранулезой и внутренней текой, в котором синтез прогестерона в текальной области стимулируется гранулезой (Makris and Ryan, 1977; Kotsuji et al. , 1990; Yada et al. ). , 1999). Молекулярная природа эндокринных и паракринных медиаторов между гранулезой, внутренней текой и корой надпочечников еще предстоит определить.
Таблица I.
Клинические характеристики пациентов, предварительно получавших 50 мкг этинилэстрадиола вместе с 0,125 мг дезогестрела и агониста ГнРГ, по сравнению с теми, кто получал только агонист ГнРГ во время предшествующего естественного менструального цикла
| . | Естественный цикл . | с предварительной обработкой . |
|---|---|---|
| a Ни одно из различий не было статистически значимым (критерий Манна – Уитни U ). | ||
| b Ни одно из различий не было статистически значимым (χ 2 -тест). | ||
| Кол-во пациентов | 32 | 23 |
| Возраст пациента (лет) | 33,9 ± 1,7 | 32,9 ± 2,1 a |
| лет | Муж | |
| лет ± 2,3 | 35,7 ± 2,5 a | |
| Продолжительность бесплодия (лет) | 6.6 ± 1,4 | 5,6 ± 1,1 a |
| Начальная концентрация прогестерона (нмоль / л) | 1,72 ± 0,64 | 1,16 ± 0,30 a |
| Прогестерон при введении ХГЧ | 4,53 ± 1,22 | 4,58 ± 1,34 a |
| Эстрадиол при введении ХГЧ (нмоль / л) | 6,14 ± 0,41 | 6,19 ± 0,84 a |
| ооцитов | 81/155 (52.3%) | 77/105 (73,3%) b |
| Достигнутая беременность (%) | 7 (21,9%) | 6 (26,1%) b |
| Естественный цикл . | с предварительной обработкой . | |
|---|---|---|
| a Ни одно из различий не было статистически значимым (критерий Манна – Уитни U ). | ||
| b Ни одно из различий не было статистически значимым (χ 2 -тест). | ||
| Кол-во пациентов | 32 | 23 |
| Возраст пациента (лет) | 33,9 ± 1,7 | 32,9 ± 2,1 a |
| лет | лет ± 2,3 | 35,7 ± 2,5 a |
| Продолжительность бесплодия (лет) | 6,6 ± 1,4 | 5,6 ± 1,1 a |
| Начальная концентрация прогестерона (нмоль / л) | 72 ± 0,64 | 1,16 ± 0,30 a |
| Прогестерон при введении ХГЧ (нмоль / л) | 4,53 ± 1,22 | 4,58 ± 1,34 a |
| Эстрадиол при введении ХГЧ (нмоль / л) | 6,14 ± 0,41 | 6,19 ± 0,84 a |
| Оплодотворенные / осемененные ооциты (%) | 81/155 (52,3%) | 77/105 (73,3%) b | 7 (21.9%) | 6 (26,1%) b |
Таблица I.
Клинические характеристики пациентов, предварительно получавших 50 мкг этинилэстрадиола вместе с 0,125 мг дезогестрела и агониста ГнРГ, по сравнению с пациентами, получавшими ГнРГ только агонист в течение предыдущего естественного менструального цикла
| . | Естественный цикл . | с предварительной обработкой . |
|---|---|---|
| a Ни одно из различий не было статистически значимым (критерий Манна – Уитни U ). | ||
| b Ни одно из различий не было статистически значимым (χ 2 -тест). | ||
| Кол-во пациентов | 32 | 23 |
| Возраст пациента (лет) | 33,9 ± 1,7 | 32,9 ± 2,1 a |
| лет | Муж | |
| лет ± 2,3 | 35,7 ± 2,5 a | |
| Продолжительность бесплодия (лет) | 6.6 ± 1,4 | 5,6 ± 1,1 a |
| Начальная концентрация прогестерона (нмоль / л) | 1,72 ± 0,64 | 1,16 ± 0,30 a |
| Прогестерон при введении ХГЧ | 4,53 ± 1,22 | 4,58 ± 1,34 a |
| Эстрадиол при введении ХГЧ (нмоль / л) | 6,14 ± 0,41 | 6,19 ± 0,84 a |
| ооцитов | 81/155 (52.3%) | 77/105 (73,3%) b |
| Достигнутая беременность (%) | 7 (21,9%) | 6 (26,1%) b |
| Естественный цикл . | с предварительной обработкой . | |
|---|---|---|
| a Ни одно из различий не было статистически значимым (критерий Манна – Уитни U ). | ||
| b Ни одно из различий не было статистически значимым (χ 2 -тест). | ||
| Кол-во пациентов | 32 | 23 |
| Возраст пациента (лет) | 33,9 ± 1,7 | 32,9 ± 2,1 a |
| лет | лет ± 2,3 | 35,7 ± 2,5 a |
| Продолжительность бесплодия (лет) | 6,6 ± 1,4 | 5,6 ± 1,1 a |
| Начальная концентрация прогестерона (нмоль / л) | 72 ± 0,64 | 1,16 ± 0,30 a |
| Прогестерон при введении ХГЧ (нмоль / л) | 4,53 ± 1,22 | 4,58 ± 1,34 a |
| Эстрадиол при введении ХГЧ (нмоль / л) | 6,14 ± 0,41 | 6,19 ± 0,84 a |
| Оплодотворенные / осемененные ооциты (%) | 81/155 (52,3%) | 77/105 (73,3%) b | 7 (21.9%) | 6 (26,1%) b |
Таблица II.
Влияние совместного лечения с ДХМ (перорально, 1 мг в день) во время стимуляции яичников гонадотропинами на концентрацию прогестерона в сыворотке во время развития фолликулов
| Концентрация прогестерона . | <2 нмоль / л . | > 2 нмоль / л с ДХМ . | > 2 нмоль / л без ДХМ . | ||||
|---|---|---|---|---|---|---|---|
| a Статистически значимая разница (критерий Манна – Уитни U , P <0,001). | |||||||
| b Статистически значимая разница по сравнению с обоими другими значениями (тест Манна – Уитни U , P <0,0001). | |||||||
| Кол-во пациентов | 21 | 12 | 8 | ||||
| Продолжительность бесплодия (лет) | 6.0 ± 0,7 | 6,8 ± 0,9 | 5,6 ± 0,5 | ||||
| Возраст пациента (лет) | 32,0 ± 0,9 | 31,7 ± 1,5 | 32,1 ± 1,7 | ||||
| Возраст мужа (лет) | 35,0 ± 1,1 | 35,0 ± 2,7 | 35,9 ± 2,3 | ||||
| Исходный прогестерон (нмоль / л) | 1,05 ± 0,10 | 3,28 ± 0,19 a | 3,72 ± 0,76 | Прогестерон при введении ХГЧ (нмоль /) | 4.23 ± 0,29 | 3,47 ± 0,57 | 7,38 ± 1,49 b |
| Эстрадиол при введении ХГЧ (нмоль / л) | 7,34 ± 1,47 | 7,71 ± 1,10 | 9,54 903 | ||||
| 12,9 ± 0,4 | 12,6 ± 0,4 | 12,7 ± 0,5 | |||||
| Введенный ФСГ (МЕ) | 4443 ± 348 | 4437 ± 530 | 3919 ± 556 | 66/102 (64.7) | 44/55 (80,0) | 34/40 (85,0) | |
| Достигнутая беременность (%) | 11 (52,4) | 7 (58,3) | 6 (75,0) | ||||
| Концентрация прогестерона . | <2 нмоль / л . | > 2 нмоль / л с ДХМ . | > 2 нмоль / л без ДХМ . | |
|---|---|---|---|---|
| a Статистически значимая разница (критерий Манна – Уитни U , P <0.001). | ||||
| b Статистически значимая разница по сравнению с обоими другими значениями (тест Манна – Уитни U , P <0,0001). | ||||
| Кол-во пациентов | 21 | 12 | 8 | |
| Длительность бесплодия (лет) | 6,0 ± 0,7 | 6,8 ± 0,9 | 5,6 ± 0,5 | |
| 32,0 ± 0.9 | 31,7 ± 1,5 | 32,1 ± 1,7 | ||
| Возраст мужа (лет) | 35,0 ± 1,1 | 35,0 ± 2,7 | 35,9 ± 2,3 | |
| Начальный прогестерон (нмоль7 | ) | 3,28 ± 0,19 a | 3,72 ± 0,76 a | |
| Прогестерон при введении ХГЧ (нмоль /) | 4,23 ± 0,29 | 3,47 ± 0,57 | 7,37 | |
| Эстрадиол при введении ХГЧ (нмоль / л) | 7.34 ± 1,47 | 7,71 ± 1,10 | 9,54 ± 2,20 | |
| Продолжительность фолликулярной фазы (дни) | 12,9 ± 0,4 | 12,6 ± 0,4 | 12,7 ± 0,5 | |
| 4443 ± 348 | 4437 ± 530 | 3919 ± 556 | ||
| Оплодотворенные / осемененные ооциты (%) | 66/102 (64,7) | 44/55 (80,0) | 34/40 (85,0) | |
| Достигнутая беременность (%) | 11 (52.4) | 7 (58,3) | 6 (75,0) | |
Таблица II.
Влияние совместного лечения с ДХМ (перорально, 1 мг в день) во время стимуляции яичников гонадотропинами на концентрацию прогестерона в сыворотке во время развития фолликулов
| Концентрация прогестерона . | <2 нмоль / л . | > 2 нмоль / л с ДХМ . | > 2 нмоль / л без ДХМ . | ||||
|---|---|---|---|---|---|---|---|
| a Статистически значимая разница (критерий Манна – Уитни U , P <0,001). | |||||||
| b Статистически значимая разница по сравнению с обоими другими значениями (тест Манна – Уитни U , P <0,0001). | |||||||
| Кол-во пациентов | 21 | 12 | 8 | ||||
| Продолжительность бесплодия (лет) | 6.0 ± 0,7 | 6,8 ± 0,9 | 5,6 ± 0,5 | ||||
| Возраст пациента (лет) | 32,0 ± 0,9 | 31,7 ± 1,5 | 32,1 ± 1,7 | ||||
| Возраст мужа (лет) | 35,0 ± 1,1 | 35,0 ± 2,7 | 35,9 ± 2,3 | ||||
| Исходный прогестерон (нмоль / л) | 1,05 ± 0,10 | 3,28 ± 0,19 a | 3,72 ± 0,76 | Прогестерон при введении ХГЧ (нмоль /) | 4.23 ± 0,29 | 3,47 ± 0,57 | 7,38 ± 1,49 b |
| Эстрадиол при введении ХГЧ (нмоль / л) | 7,34 ± 1,47 | 7,71 ± 1,10 | 9,54 903 | ||||
| 12,9 ± 0,4 | 12,6 ± 0,4 | 12,7 ± 0,5 | |||||
| Введенный ФСГ (МЕ) | 4443 ± 348 | 4437 ± 530 | 3919 ± 556 | 66/102 (64.7) | 44/55 (80,0) | 34/40 (85,0) | |
| Достигнутая беременность (%) | 11 (52,4) | 7 (58,3) | 6 (75,0) | ||||
| Концентрация прогестерона . | <2 нмоль / л . | > 2 нмоль / л с ДХМ . | > 2 нмоль / л без ДХМ . | |
|---|---|---|---|---|
| a Статистически значимая разница (критерий Манна – Уитни U , P <0.001). | ||||
| b Статистически значимая разница по сравнению с обоими другими значениями (тест Манна – Уитни U , P <0,0001). | ||||
| Кол-во пациентов | 21 | 12 | 8 | |
| Длительность бесплодия (лет) | 6,0 ± 0,7 | 6,8 ± 0,9 | 5,6 ± 0,5 | |
| 32,0 ± 0.9 | 31,7 ± 1,5 | 32,1 ± 1,7 | ||
| Возраст мужа (лет) | 35,0 ± 1,1 | 35,0 ± 2,7 | 35,9 ± 2,3 | |
| Начальный прогестерон (нмоль7 | ) | 3,28 ± 0,19 a | 3,72 ± 0,76 a | |
| Прогестерон при введении ХГЧ (нмоль /) | 4,23 ± 0,29 | 3,47 ± 0,57 | 7,37 | |
| Эстрадиол при введении ХГЧ (нмоль / л) | 7.34 ± 1,47 | 7,71 ± 1,10 | 9,54 ± 2,20 | |
| Продолжительность фолликулярной фазы (дни) | 12,9 ± 0,4 | 12,6 ± 0,4 | 12,7 ± 0,5 | |
| 4443 ± 348 | 4437 ± 530 | 3919 ± 556 | ||
| Оплодотворенные / осемененные ооциты (%) | 66/102 (64,7) | 44/55 (80,0) | 34/40 (85,0) | |
| Достигнутая беременность (%) | 11 (52.4) | 7 (58,3) | 6 (75,0) | |
Рисунок 1.
Диаграммы трех экспериментальных протоколов.
Рисунок 1.
Диаграммы трех экспериментальных протоколов.
Рис. 2.
Концентрации прогестерона в сыворотке крови в нмоль / л (черные столбцы) и ЛГ в МЕ / л (пустые столбцы) до и после болюса в / в. инъекция 100 мкг GnRH ( A ) или 250 мкг ACTH ( B ) во время подавления секреции эндогенного гонадотропина с помощью агониста GnRH длительного действия.В то время как концентрации прогестерона и ЛГ не изменялись под действием ГнРГ, после введения АКТГ наблюдалось быстрое повышение концентрации прогестерона. * P <0,01 по сравнению с 0 мин.
Рис. 2.
Концентрации прогестерона в сыворотке крови в нмоль / л (черные столбцы) и ЛГ в МЕ / л (пустые столбцы) до и после болюса в / в. инъекция 100 мкг GnRH ( A ) или 250 мкг ACTH ( B ) во время подавления секреции эндогенного гонадотропина с помощью агониста GnRH длительного действия.В то время как концентрации прогестерона и ЛГ не изменялись под действием ГнРГ, после введения АКТГ наблюдалось быстрое повышение концентрации прогестерона. * P <0,01 по сравнению с 0 мин.
Рис. 3.
( a ) Концентрации прогестерона (верхняя панель), 17α-гидроксипрогестерона (средняя панель) и андростендиона (нижняя панель) за 30 минут до, непосредственно перед, 30 и 60 минут после болюсного в / в введения. инъекция 250 мкг АКТГ.Тесты на АКТГ проводились во время ранней фолликулярной фазы (A и C), один раз во время поздней фолликулярной фазы (B) и через 7 дней лечения 50 мкг этинилэстрадиола (D). Над каждым тестом на АКТГ указывается, был ли эндокринный ответ статистически значимым (Kruskal Wallis) от a до e и i, j и k P <0,05 f, g и h P <0,01 ( b ). Тесты на АКТГ во время поздней фолликулярной фазы (столбец B на рисунке 3a) проводились во время преовуляторного повышения прогестерона, показанного здесь.Последний определяли путем ежедневного измерения прогестерона ранним утром, начиная с 12-го дня необработанного менструального цикла.
Рис. 3.
( a ) Концентрации прогестерона в сыворотке (верхняя панель), 17α-гидроксипрогестерона (средняя панель) и андростендиона (нижняя панель) за 30 минут до, непосредственно перед, 30 и 60 минут после болюсного внутривенного введения. инъекция 250 мкг АКТГ. Тесты на АКТГ проводились во время ранней фолликулярной фазы (A и C), один раз во время поздней фолликулярной фазы (B) и через 7 дней лечения 50 мкг этинилэстрадиола (D).Над каждым тестом на АКТГ указывается, был ли эндокринный ответ статистически значимым (Kruskal Wallis) от a до e и i, j и k P <0,05 f, g и h P <0,01 ( b ). Тесты на АКТГ во время поздней фолликулярной фазы (столбец B на рисунке 3a) проводились во время преовуляторного повышения прогестерона, показанного здесь. Последний определяли путем ежедневного измерения прогестерона ранним утром, начиная с 12-го дня необработанного менструального цикла.
Это исследование было поддержано грантом медицинского факультета Базельского университета.Мы благодарим г-жу Энн Катрин Фоэдж за техническую помощь. Мы также благодарны профессору Дж. Дж. Стаубу за его ценные советы при настройке протокола эксперимента.
Список литературы
Аззиз Р., Рафи А., Смит Б. Р., Брэдли Э. и Закур, Х.В. (
1990
) О происхождении повышенных уровней 17-гидроксипрогестерона после стимуляции надпочечников при гиперандрогении.
J. Clin. Эндокринол. Метаб.
,
70
,
431
–436.
Бао Б. и Гарверик Х.А. (
1998
) Экспрессия стероидогенных ферментов и генов рецепторов гонадотропина в фолликулах крупного рогатого скота во время фолликулярных волн яичников: обзор.
J. Anim. Sci.
,
76
,
1903
–1921.
Батиста, М.С., Картледж, Т.П., Зеллмер, А.В., Ниман, Л.К., Мерриам, Г.Р. и Loriaux, D.L. (
1992
) Доказательства критической роли прогестерона в регуляции выброса гонадотропинов в середине цикла и овуляции.
J. Clin. Эндокринол. Метаб.
,
74
,
565
–570.
Brännström, M. и Janson, P.O. (
1989
) Прогестерон является посредником в овуляторном процессе яичника крысы, перфузированного in vitro.
Biol. Репродукция.
,
40
,
1170
–1178.
Четковски, Р.Дж., Чанг, Р.Дж., ДеФазио, Дж., Мелдрам, Д. and Judd, H.L. (
1984
) Происхождение сывороточных прогестинов при СПКЯ.
Акушерство. Гинеколь.
,
64
,
27
–31.
Коллинз Р.Л. и Ходген Г.Д. (
1986
) Блокада спонтанного выброса гонадотропинов в середине цикла у обезьян с помощью RU486: антагонист или агонист прогестерона?
J. Clin. Эндокринол. Метаб.
,
63
,
1270
–1276.
Конли, Эй Джей, Ховард, Х. Дж., Сленджер, У. Д. и Форд, Дж. Дж. (
1994
) Стероидогенез в преовуляторном фолликуле свиньи.
Biol. Репродукция.
,
51
,
655
–661.
De Geyter, Ch., De Geyter, M., Simoni M., Castro, E., Bals-Pratsch, M., Nieschlag, E. and Schneider, H.P.G. (
1994
) Пульсирующее подкожное или болюсное внутримышечное введение гонадотропина после подавления гипофиза аналогом ГнРГ длительного действия: контролируемое проспективное исследование.
Hum. Репродукция.
,
9
,
1070
–1076.
Dupont, E., Luu-The, V., Labrie, F. and Pelletier, G. (
1990
) Световая микроскопическая иммуноцитохимическая локализация 3β-гидрокси-5-ен-стероиддегидрогеназы / β 5 -β 4 -изомераза в гонадах и надпочечниках морской свинки.
Эндокринология
,
126
,
2906
–2909.
Эльдар-Гева, Т., Маргалиот, Э.Дж., Брукс, Б., Алгур, Н., Зильбер-Харан, Э. и Диамант, Ю.З. (
1998
) Происхождение сывороточного прогестерона во время фолликулярной фазы менотропин-стимулированных циклов.
Hum. Репродукция.
,
13
,
9
–14.
Fanchin, R., Righini, C., Olivennes, R., Taieb, J., de Ziegler, D. and Frydman, R. (
1997
) Преждевременное повышение уровня прогестерона и андрогенов в плазме не предотвращается подавлением надпочечников в экстракорпоральное оплодотворение.
Fertil. Стерил.
,
67
,
115
–119.
Гиллинг-Смит, К., Уиллис, Д.С. и Фрэнкс, С. (
1997
) Стимуляция эстрадиолом обратной связи биосинтеза андрогенов тека-клетками человека.
Hum. Репродукция.
,
12
,
1621
–1628.
Хибберт, М., Стоуфер, Р.Л., Вольф, Д.П. и Зелински-Вутен, М. (
1996
) Введение в середине цикла ингибитора синтеза прогестерона предотвращает овуляцию у приматов.
Proc.Natl Acad. Sci. США
,
93
,
1897
–1901.
Hoff, J.D., Quigley, M.E. and Yen, S.S.C. (
1983
) Гормональная динамика в середине цикла: переоценка.
J. Clin. Эндокринол. Метаб.
,
57
,
792
–796.
Iwai, T., Nanbu, Y., Iwai, M., Taii, S., Fujii, S. и Mori, T. (
1990
) Иммуногистохимическая локализация рецепторов эстрогена и рецепторов прогестерона в яичнике человека на всем протяжении менструальный цикл.
Арка Вирхова. А. Патол. Анат. Histopathol.
,
417
,
369
–375.
Кананен, К., Марккула, М., Райнио, Ф., Су, Дж. Г. Сюэ, А.Дж. и Huhtaniemi, I.T. (
1995
) Канцерогенез гонад у трансгенных мышей, несущих промотор альфа-субъединицы мышиного ингибина / ген слияния Т-антигена обезьяньего вируса: характеристика опухолей яичников и создание линий клеток гранулезы, чувствительных к гонадотрофам.
Мол. Эндокринол.
,
9
,
616
–627.
Коцудзи Ф., Камитани Н., Гото К. и Томинага Т. (
1990
) Взаимодействие тека и гранулезы крупного рогатого скота влияет на их рост, морфологию и функцию.
Biol. Репродукция.
,
43
,
726
–732.
Lachelin, G.C.L., Barnett, M., Hopper, B.R., Brink, G. and Yen, S.S.C. (
1979
) Функция надпочечников у здоровых женщин и женщин с СПКЯ.
J. Clin. Эндокринол. Метаб.
,
49
,
892
–898.
Лю Дж.H., Garzo, G., Morris, S., Stuenkel, C., Ulmann, A. и Yen, S.S.C. (
1987
) Нарушение созревания фолликулов и задержка овуляции после введения антипрогестерона RU486.
J. Clin. Эндокринол. Метаб.
,
65
,
1135
–1140.
Lobo, R.A., Goebelsmann, U., Brenner, P.F. и Мишелл, Д. Jr (
1982
) Влияние эстрогена на андрогены надпочечников у женщин, перенесших овариоэктомию.
г. J. Obstet. Гинеколь.
,
142
,
471
–478.
Лайдон, Д.П., ДеМайо, Ф.Дж., Функ, К.Р., Мани, С.К., Хьюз, А.Р., Монтгомери-младший, К.А., Шьямала, Г., Коннели, О.М. и О’Мэлли, Б. (
1995
) У мышей, лишенных рецептора прогестерона, наблюдаются плейотропные репродуктивные аномалии.
Genes Dev.
,
9
,
2266
–2278.
Макрис А. и Райан Дж. Дж. (
1977
) Доказательства взаимодействия между клетками гранулезы и текой при раннем синтезе прогестерона.
Endocr. Res. Comm.
,
4
,
233
–246.
Мацук, М.М., Файнголд, М.Дж., Мазер, Дж.
Proc. Natl Acad. Sci. США
,
91
,
8817
–8821.
Pabon, J.E., Li, X., Lei, Z.M., Sanfilippo, J.S. и Рао, К.В. (
1996
) Новое присутствие рецепторов лютеинизирующего гормона / хорионического гонадотропина в надпочечниках человека.
J. Clin. Эндокринол.Метаб.
,
81
,
2397
–2400.
Парк, О. К. и Мэйо, К. Э. (
1991
) Временная экспрессия матричной РНК рецептора прогестерона в клетках гранулезы яичников после преовуляторного выброса лютеинизирующего гормона.
Мол. Эндокринол.
,
5
,
967
–978.
Ричардс, Дж. (
1994
) Гормональный контроль экспрессии генов в яичнике.
Endocr. Ред.
,
15
,
725
–751.
Рилианавати, Паукку, Т., Kero, J., Zhang, F.-P., Rahman, N., Kananen, K. and Huhtaniemi, I. (
1998
) Прямое действие лютеинизирующего гормона запускает адренокортикальный туморогенез у кастрированных мышей, трансгенных по мышиному ингибину α. -субъединичный промотор / ген слияния 40 Т-антигена обезьяньего вируса.
Мол. Эндокринол.
,
12
,
801
–809.
Rosner, W. (
1991
) Стероид-связывающие белки плазмы.
Endocr. Метаб. Clin. North Am.
,
20
,
697
–720.
Scheele, F., Hompes, P.G.A., Lambalk, C..B., Schoute E., Broekmans, F.J. и Schoemaker, F.J. (
1996
) Тест на заражение GnRH: количественный показатель десенсибилизации гипофиза во время введения агониста GnRH.
Clin. Эндокринол.
(Oxf.) ,
44
,
581
–586.
Шоуп, Д., Мишелл, Д. Младший, Пейдж, М.А., Мадкур, Х., Шпиц, И.М. и Лобо, Р.А. (
1987
) Эффекты антипрогестерона RU 486 у нормальных женщин.II. Применение в поздней фолликулярной фазе.
г. J. Obstet. Гинеколь.
,
157
,
1421
–1426.
Simpson, E.R. и Waterman, M.R. (
1988
) Регулирование синтеза стероидогенных ферментов в клетках коры надпочечников с помощью АКТГ.
Ann. Rev. Physiol.
,
50
,
427
–440.
Урман, Б., Алатас, К., Аксой, С., Меркан, Р., Исиклар, А. и Балабан, Б. (
1999
) Повышенный уровень прогестерона в сыворотке крови в день введения ХГЧ не оказывает отрицательного воздействия. частота имплантации после интрацитоплазматической инъекции сперматозоидов и переноса эмбрионов.
Fertil. Стерил.
,
72
,
975
–979.
Вивейрос, М. и Liptrap, R.M. (
2000
) Лечение АКТГ нарушает выработку яичникового IGF-I и стероидных гормонов.
J. Endocrinol.
,
164
,
255
–264.
Wu, X.-K., Zhou, S.-Y., Sallinen, K., Pöllänen, P. и Erkkola, R. (
2000
) Перекрестные помехи между яичниками и надпочечниками при СПКЯ: данные клиновидной резекции.
евро. J. Endocrinol.
,
143
,
383
–388.
Яда, Х., Хосокава, К., Таджима, К., Хасегава, Й. и Коцудзи, Ф. (
1999
) Роль взаимодействия тека и гранулезных клеток яичника в выработке гормонов и росте клеток во время созревания фолликулов крупного рогатого скота процесс.
Biol. Репродукция.
,
61
,
1480
–1486.
© Европейское общество репродукции человека и эмбриологии
Повышенный уровень прогестерона в начале стимуляции связан с более низким уровнем продолжающейся беременности после ЭКО с использованием антагонистов ГнРГ | Репродукция человека
Аннотация
ИСТОРИЯ: Целью этого проспективного исследования было оценить влияние повышенных уровней прогестерона в сыворотке на 2-й день цикла на частоту наступления беременности у пациенток, получавших ЭКО с использованием антагонистов ГнРГ.МЕТОДЫ. Стимуляцию яичников начинали на 2-й день цикла, если уровень прогестерона был нормальным (группа с нормальным уровнем P, n = 390). В присутствии повышенного прогестерона начало стимуляции откладывалось на 1-2 дня (группа с высоким уровнем P, n = 20) и начиналось, если повторяющиеся уровни прогестерона возвращались в нормальный диапазон ( n = 16). Стимуляцию проводили рекомбинантным ФСГ (рФСГ), а антагонист ГнРГ всегда начинали на 6 день стимуляции. Результаты. Значительно более высокая экспозиция прогестерона и значительно меньшая экспозиция эстрадиола присутствовали в группе с высоким P по сравнению с группой с нормальным P с 1 по 8 день стимуляции.Кроме того, значительно более низкий уровень продолжающейся беременности как за начатый цикл (5,0% против 31,8%; P = 0,01), так и за перенос эмбриона (6,3% против 36,9%; P = 0,01) присутствовал в группе с высоким P по сравнению с группой normal-P, соответственно. ВЫВОДЫ. Повышенное содержание прогестерона в сыворотке крови на 2-й день цикла связано со снижением шансов на беременность у пациентов, получавших антагонисты рФСГ и ГнРГ.
Введение
Функциональный лютеолиз, происходящий в конце менструального цикла, характеризуется потерей способности желтого тела вырабатывать прогестерон и сопровождается его структурной регрессией (McCracken et al., 1999). Как правило, уровень прогестерона достигает своего нижнего предела во время менструации, хотя в определенной части циклов он все еще повышен, возможно, в результате неэффективного лютеолиза.
Нет информации об исходе ЭКО, касающейся роли повышенных уровней прогестерона в момент начала стимуляции, вероятно, из-за повсеместного использования протокола длинных агонистов ГнРГ при ЭКО в последнее десятилетие. Протокол с длинными агонистами требует подавления гонадотропинов и достижения базальных уровней стероидных гормонов до начала стимуляции.Следовательно, все пациенты, получающие лечение по этой схеме, начинают стимуляцию с нормального уровня прогестерона (Huang et al. , 1996).
Однако при использовании короткого протокола ГнРГ или при использовании антагонистов ГнРГ для преждевременного подавления выброса ЛГ повышенный уровень прогестерона в то время, когда должна начаться стимуляция, все еще может наблюдаться. В циклах антагонистов ГнРГ отсрочка введения гонадотропинов на 1-2 дня обычно приводит к нормализации показателей прогестерона у здоровых пациентов.Однако неизвестно, отличается ли вероятность беременности после ЭКО от таковой у пациенток с нормальным уровнем прогестерона на 2 день цикла.
В сравнительных исследованиях фазы III антагонистов ГнРГ и агонистов ГнРГ в группе антагонистов нет информации ни о частоте аномальных уровней стероидов в день начала стимуляции, ни о лечении и исходе этих пациентов (Albano et al. , 2000; Borm, Mannaerts, 2000; Olivennes et al., 2000; Группа изучения оргалутрана Европы и Ближнего Востока, 2001 г .; Fluker и др. , 2001).
Целью этого исследования было проспективное сравнение показателей продолжающейся беременности у пациенток с нормальным или повышенным уровнем прогестерона на 2 день цикла, получавших лечение антагонистом гонадолиберина и рекомбинантным ФСГ (рФСГ) для ЭКО.
Материалы и методы
Популяция пациентов
В исследование были включены четыреста десять пациентов, пролеченных с помощью ЭКО в Центре репродуктивной медицины Нидерландско-говорящего Брюссельского свободного университета с мая 2002 года по июль 2003 года.Пациенты могли участвовать в исследовании только один раз. Критерии включения: возраст <39 лет и наличие обоих яичников. Ни один из пациентов не получал гормонального лечения в цикле, предшествующем лечению, и у всех был нормальный гормональный фон при первоначальной оценке до начала лечения ЭКО. Настоящее исследование было одобрено нашим институциональным наблюдательным советом.
Стимуляция яичников и процедура ЭКО
Стимуляция была начата на 2 день цикла, когда уровни эстрадиола (E 2 ) и прогестерона были нормальными (E 2 ≤80 пг / мл, прогестерон ≤1.6 нг / мл; нормальная группа P).
Когда прогестерон был> 1,6 нг / мл на 2-й день цикла, начало стимуляции откладывалось на 1-2 дня, и уровни прогестерона контролировались ежедневно (группа с высоким содержанием P). Если уровень прогестерона нормализовался в течение 2 дней, начиналась стимуляция рФСГ. Однако, если уровень прогестерона оставался повышенным через 2 дня, курс отменяли.
Стимуляцию выполняли с помощью рФСГ (Puregon; NV Organon, Oss, Нидерланды) в дозе, определяемой в зависимости от возраста пациента и / или предшествующей реакции на стимуляцию яичников (диапазон 100–500 МЕ).Доза рФСГ оставалась постоянной во время стимуляции, если только не наблюдалось повышения уровней E 2 в сыворотке после 5 дней стимуляции. Ежедневный антагонист ГнРГ 0,25 мг (Оргалутран; NV Organon) использовался для подавления преждевременного выброса ЛГ и всегда начинался утром 6 дня стимуляции.
Окончательное созревание ооцитов было достигнуто с помощью 10 000 МЕ ХГЧ (прегнил; NV Organon), когда на УЗИ присутствовали как минимум три фолликула размером 17 мм.
Получение ооцитов проводили через 36 часов после введения ХГЧ путем трансвагинальной пункции фолликулов под контролем УЗИ.Традиционное ЭКО было выполнено 109 парам, ИКСИ — 277 парам, а обычное ЭКО и ИКСИ — 24 парам. Процедуры ИКСИ и ЭКО были подробно описаны ранее (Van Steirteghem et al. , 1993; Devroey et al. , 1995). В принципе, два эмбриона были перенесены на 3-й или 5-й день после извлечения ооцитов. Эмбрионы были классифицированы как высшее качество (оценка 1), среднее качество (оценка 2) или низкое качество (оценка 3), как описано ранее (Staessen et al., 1992; Gardner et al. , 1999). Среднюю оценку эмбрионов, перенесенных каждому пациенту, использовали для расчета средней оценки качества всех перенесенных эмбрионов.
Лютеиновая добавка
Лютеиновая фаза была дополнена вагинальным введением 600 мг натурального микронизированного прогестерона в трех отдельных дозах (Утрожестан; Бесинс, Брюссель, Бельгия), начиная с 1 дня после получения ооцитов и продолжаясь до 7 недель беременности, если беременность была достигнута.
Гормональные измерения
Гормональная оценка проводилась на 2-й день цикла, в начале стимуляции, на 6-й и 8-й день стимуляции рФСГ и в день введения ХГЧ. При необходимости между началом приема антагониста и введением ХГЧ брали дополнительные образцы крови. Уровни LH, FSH, HCG, E 2 и прогестерона в сыворотке измеряли с помощью автоматического иммуноанализатора Elecsys (Roche Diagnostics, Mannheim, Germany). Коэффициенты вариации внутри анализа и между анализами были <3% и <4% для ЛГ, <3% и <6% для ФСГ, <5% и <7% для ХГЧ, <5% и <10% для E 2 и <3% и <5% для прогестерона, соответственно.
Результаты
Беременность, наступившая после 12-й недели беременности, считалась продолжающейся. Скорость текущей имплантации рассчитывалась путем деления количества гестационных мешков с сердцебиением плода на 12 неделе беременности на количество перенесенных эмбрионов.
Статистический анализ
Точный тест Фишера использовался для анализа номинальных переменных в виде частотных таблиц. Метрические переменные анализировались тестом Манна – Уитни U .Значения выражены как медиана (межквартильный размах), если не указано иное.
Результаты
Аномальные уровни прогестерона на 2-й день цикла наблюдались у 20 из 410 пациентов [4,9%; 95% доверительный интервал (ДИ) 3,2–7,4%].
Отсрочка начала стимуляции привела к нормализации показателей прогестерона у 16 пациентов (80%) в среднем через 1 (1) день. У четырех пациентов уровень прогестерона оставался повышенным, несмотря на снижение по сравнению с первоначально зарегистрированными значениями.У этих пациентов цикл был отменен.
Подобные показания к лечению ЭКО были у пациентов с нормальным и высоким уровнем прогестерона на 2 день цикла (Таблица I).
Характеристики пациента и стимуляции показаны в таблице II. Значительно более высокая экспозиция прогестерона и значительно меньшая экспозиция E 2 с 1 по 8 день стимуляции присутствовали в группе с высоким P по сравнению с группой с нормальным P (Таблица II; Рисунок 1). Более того, в группе с высоким содержанием P в день введения ХГЧ присутствовали значительно более низкие уровни E 2 (Таблица II).
В группе с высоким содержанием P все 16 пациентов с нормализованными уровнями прогестерона достигли извлечения ооцитов и переноса эмбрионов. В группе нормального P у 23 пациенток не удалось получить ооциты из-за плохой реакции яичников, в то время как у 31 пациентки не было переноса эмбриона [риск синдрома гиперстимуляции яичников ( n = 4), неспособность оплодотворения ( n = 11). ), плохое качество эмбриона ( n = 15), отсутствие кумулюс-ооцитных комплексов, извлеченных при извлечении яйцеклетки ( n = 1)].
Значительно более низкая частота продолжающихся беременностей на начатый цикл, на получение ооцитов и на перенос эмбриона присутствовала в группе с высоким P по сравнению с группой с нормальным P (Таблица III).
Трое из пациентов в группе с высоким содержанием фосфора еще не начали новое исследование; четыре пациентки прошли дальнейшее испытание по схеме длительных агонистов, начиная с 21-го дня менструального цикла, а еще три пациентки выполнили цикл замораживания-размораживания. У оставшихся 10 пациентов было начато новое исследование с антагонистами ГнРГ ( n = 8) или коротким протоколом агонистов ( n = 2).У всех 10 пациентов нормальные значения прогестерона (медиана 0,7, межквартильный размах 0,5) были зарегистрированы на 2 день цикла. В группе антагонистов установлено две продолжающихся беременности (две из восьми).
Обсуждение
Это исследование показывает, что у пациенток с повышенным уровнем прогестерона на 2-й день цикла антагонистов ГнРГ вероятность продолжения беременности значительно ниже.
Это было проспективное исследование, в котором всех участников стимулировали антагонистами рФСГ и ГнРГ.Пациентов с повышенным уровнем прогестерона на 2-й день цикла всегда откладывали на 1-2 дня, а стимуляцию начинали только в том случае, если уровень прогестерона возвращался к нормальному диапазону.
Насколько нам известно, в литературе нет информации о частоте повышенных уровней прогестерона у здоровых пациентов до начала стимуляции для ЭКО, хотя следует ожидать, что эта информация была бы доступна в циклах лечения короткими ГнРГ. протокол агонистов.В бесплодных парах Keck et al. (1999) сообщил о наличии повышенного уровня прогестерона у 11,4% пациентов, обследованных на 4–5 день цикла (36/316 пациентов).
Более того, имеется мало информации о связи уровней прогестерона до начала стимуляции с исходом ЭКО. В циклах агонистов ГнРГ с использованием длинного протокола Huang et al. (1996) показали, что повышенные уровни прогестерона после 10 дней лечения аналогами были связаны со значительно более низкими уровнями E 2 на 5 день стимуляции и в день введения ХГЧ.У этих пациентов, у которых стимуляция была начата после нормализации значений прогестерона путем продления периода понижающей регуляции, также наблюдалась значительно более высокая частота отмены.
Имеется также ограниченная информация о влиянии повышенных уровней прогестерона в ранней фолликулярной фазе на исход ЭКО. Sims et al. (1994), используя короткий протокол агонистов ГнРГ, показал, что после введения аналога повышенные уровни прогестерона во время 2-6 дней цикла были связаны с более высокой потребностью в гонадотропинах, более низкими пиковыми концентрациями E 2 и меньшим количеством извлеченных зрелых ооцитов.
В текущем исследовании наличие повышенных уровней прогестерона не выявило субпопуляцию женщин, подвергающихся ЭКО, с точки зрения возраста, диагноза, уровней ФСГ в начале стимуляции, начальной дозы ФСГ или продолжительности стимуляции (Таблица I).
Не наблюдалось значительных различий в количестве фолликулов, присутствующих в день введения ХГЧ, или количестве извлеченных комплексов кумулюс-ооцит, которые, однако, имели тенденцию быть выше у пациентов с нормальным уровнем прогестерона на 2-й день цикла.
Однако очевидно, что пациенты с повышенным уровнем прогестерона на 2-й день цикла подвергались воздействию значительно иной гормональной среды по сравнению с пациентами с нормальным уровнем прогестерона.
Уровни прогестерона, несмотря на нормализацию, были значительно выше в день 1 стимуляции, а также в дни 6 и 8 стимуляции у пациентов с повышенными значениями прогестерона на 2 день цикла по сравнению с пациентами с нормальным уровнем.
Это может быть связано с выработкой прогестерона желтым телом, которое не подверглось полностью функциональному лютеолизу и, возможно, частично сохранило свою способность продуцировать прогестерон при стимуляции эндогенными и экзогенными гонадотропинами в цикле лечения.По мере развития фолликулов прогестерон также вырабатывался развивающимися фолликулами, что могло привести к аналогичным уровням прогестерона в сыворотке в день введения ХГЧ в двух сравниваемых группах.
Более того, уровни E 2 были значительно ниже в группе с высоким содержанием P на 6 и 8 дни, а также в день введения ХГЧ. Это может быть отражением тенденции к увеличению количества фолликулов, наблюдаемой в группе с нормальным P.
Потенциальное влияние этих гормональных различий на частоту наступления беременности может проявляться на уровне ооцита / эмбриона и / или на уровне эндометрия.Однако текущее исследование не предоставляет доказательств того, что наблюдаемая разница в частоте продолжающихся беременностей может быть связана со снижением качества ооцитов / эмбрионов у пациентов с повышенным прогестероном на 2-й день цикла. Показатели оплодотворения и количество перенесенных эмбрионов были одинаковыми между двумя группами, в то время как качество перенесенных эмбрионов с использованием установленных критериев для морфологической оценки было идентичным. Таким образом, возможно, что различная гормональная среда во время фолликулярной фазы между двумя сравниваемыми группами может привести к разной восприимчивости эндометрия.Поэтому интересно оценить в циклах антагонистов ГнРГ, приводит ли высокая экспозиция прогестерона к уровню от начала стимуляции к гистологически более развитому эндометрию, что, как известно, связано с более низкой вероятностью беременности (Kolibianakis et al. , 2002).
Настоящее исследование предполагает, что если повышенный уровень прогестерона присутствует на второй день цикла, в котором преждевременное ингибирование ЛГ достигается с помощью антагонистов ГнРГ, цикл следует отменить.Это может быть случайным событием, которое не повторится в следующем цикле.
В заключение, наличие повышенного уровня прогестерона в сыворотке на 2-й день цикла связано с уменьшением шансов на беременность у пациенток, получавших антагонисты рФСГ и ГнРГ.
Благодарности
Работа поддержана грантами Фонда научных исследований Фландрии, Бельгия.
Рис. 1. Зубчатые графики E 2 и уровней прогестерона на 1, 6 и 8 дни стимуляции в группе с нормальным прогестероном (нормальный-P) и высоким прогестероном (высокий-P).Насечки на графике с надрезом представляют собой графический CI о медиане образца. Различия между двумя группами значимы для прогестерона на 1, 6 и 8 дни стимуляции и для E 2 на 6 и 8 дни стимуляции.
Рис. 1. Зубчатые графики E 2 и уровней прогестерона на 1, 6 и 8 дни стимуляции в группе с нормальным прогестероном (нормальный-P) и высоким прогестероном (высокий-P). Насечки на графике с надрезом представляют собой графический CI о медиане образца.Различия между двумя группами значимы для прогестерона на 1, 6 и 8 дни стимуляции и для E 2 на 6 и 8 дни стимуляции.
Таблица I.
Показания к лечению ЭКО у пациентов с нормальным уровнем прогестерона (normal-P) и высоким уровнем прогестерона (high-P) на 2 день цикла
| Показание | Normal-P [% ( n )] | High-P [% ( n )] |
| Андрологический | 65.6 (256) | 65,0 (13) |
| Трубный | 49 (12,6) | 15,0 (3) |
| Идиопатический | 16,7 (65) | 15,0 (3) | 3,3 (13) | 5,0 (1) |
| Эндометриоз | 1,8 (7) | 0,0 (0) |
| Показания | Нормальный-P )] | High-P [% ( n )] |
| Андрологический | 65.6 (256) | 65,0 (13) |
| Трубный | 12,6 (49) | 15,0 (3) |
| Идиопатический | 16,7 (65) | 15,0 (3) | 3,3 (13) | 5,0 (1) |
| Эндометриоз | 1,8 (7) | 0,0 (0) |
Таблица I.
Показания к лечению ЭКО у пациентов с нормальным прогестероном ( нормальный-P) и высокий уровень прогестерона (high-P) на 2 день цикла
| Показание | Нормальный-P [% ( n )] | Высокий-P [% ( n ) ] |
| Андрологический | 65.6 (256) | 65,0 (13) |
| Трубный | 49 (12,6) | 15,0 (3) |
| Идиопатический | 16,7 (65) | 15,0 (3) | 3,3 (13) | 5,0 (1) |
| Эндометриоз | 1,8 (7) | 0,0 (0) |
| Показания | Нормальный-P )] | High-P [% ( n )] |
| Андрологический | 65.6 (256) | 65,0 (13) |
| Трубный | 49 (12,6) | 15,0 (3) |
| Идиопатический | 16,7 (65) | 15,0 (3) | 3,3 (13) | 5,0 (1) |
| Эндометриоз | 1,8 (7) | 0,0 (0) |
Таблица II.
Характеристики пациентов и данные стимуляции в группе с нормальным прогестероном (нормальный P) и высоким прогестероном (высокий P)
| Группа нормального P ( n = 390) | Группа с высоким P ( n = 20) | P | |
| Возраст (лет) | 32.3 (6,3) | 31,8 (6,6) | NS |
| Предыдущие испытания ЭКО / ИКСИ | 1,0 (2,0) | 1,0 (1,0) | NS |
| ФСГ в начале стимуляции (МЕ / л ) | 7,0 (3,0) | 6,1 (3,3) | NS |
| Начальная доза rFSH (U) | 200,0 (50,0) | 200,0 (50,0) | NS |
| Длительность стимуляции rFSH (дней) | 11.0 (6,5) | 11,0 (2,0) | NS |
| Всего единиц rFSH | 1800,0 (800,0) | 2000,0 (2150,0) | NS |
| Фолликулы ≥17 мм | 4,0 (3,0) | 5,0 (3,0) | NS |
| Всего фолликулов ≥11 мм в день приема ХГЧ | 12,0 (9,7) | 8,0 (10,0) | NS |
| FSH на день приема ХГЧ | 13.0 (7,1) | 14,0 (3,6) | NS |
| Площадь под кривой для прогестерона (дни 1-8) (нг / мл * дни) | 4,7 (2,5) | 8,4 (3,5) | 0,001 |
| Площадь под кривой для E 2 (дни 1–8) (пг / мл * дни) | 2954,0 (2645) | 1439,0 (1471) | 0,001 |
| LH в день введения ХГЧ (МЕ / л) | 1,0 (1,6) | 0,9 (1,5) | NS |
| E 2 в день введения ХГЧ (пг / мл) | 1719.0 (1279,0) | 1059,0 (1070,0) | 0,006 |
| Прогестерон в день введения ХГЧ (нг / мл) | 1,1 (0,8) | 1,2 (1,3) | NS |
| ооцитные комплексы | 10,0 (9,0) | 7,0 (7,0) | NS |
| 2 PN ооцита | 6,0 (5,0) | 4,5 (7,0) | NS |
| Скорость оплодотворения | 67,9 (37,7) | NS | |
| Перенесенные эмбрионы | 2,0 (0,0) | 2,0 (1,0) | NS |
| Криоконсервированные эмбрионы | 1,0 (3,050) | 1,0 (3,050) 2,0) | NS |
| Средняя оценка качества перенесенных эмбрионов | 2,0 (0,5) | 2,0 (0,5) | NS |
| группа Normal-P (6 n ) | Группа High-P ( n = 20) | P | |
| Возраст (лет) | 32.3 (6,3) | 31,8 (6,6) | NS |
| Предыдущие испытания ЭКО / ИКСИ | 1,0 (2,0) | 1,0 (1,0) | NS |
| ФСГ в начале стимуляции (МЕ / л ) | 7,0 (3,0) | 6,1 (3,3) | NS |
| Начальная доза rFSH (U) | 200,0 (50,0) | 200,0 (50,0) | NS |
| Длительность стимуляции rFSH (дней) | 11.0 (6,5) | 11,0 (2,0) | NS |
| Всего единиц rFSH | 1800,0 (800,0) | 2000,0 (2150,0) | NS |
| Фолликулы ≥17 мм | 4,0 (3,0) | 5,0 (3,0) | NS |
| Всего фолликулов ≥11 мм в день приема ХГЧ | 12,0 (9,7) | 8,0 (10,0) | NS |
| FSH на день приема ХГЧ | 13.0 (7,1) | 14,0 (3,6) | NS |
| Площадь под кривой для прогестерона (дни 1-8) (нг / мл * дни) | 4,7 (2,5) | 8,4 (3,5) | 0,001 |
| Площадь под кривой для E 2 (дни 1–8) (пг / мл * дни) | 2954,0 (2645) | 1439,0 (1471) | 0,001 |
| LH в день введения ХГЧ (МЕ / л) | 1,0 (1,6) | 0,9 (1,5) | NS |
| E 2 в день введения ХГЧ (пг / мл) | 1719.0 (1279,0) | 1059,0 (1070,0) | 0,006 |
| Прогестерон в день введения ХГЧ (нг / мл) | 1,1 (0,8) | 1,2 (1,3) | NS |
| ооцитные комплексы | 10,0 (9,0) | 7,0 (7,0) | NS |
| 2 PN ооцита | 6,0 (5,0) | 4,5 (7,0) | NS |
| Скорость оплодотворения | 67,9 (37,7) | NS | |
| Перенесенные эмбрионы | 2,0 (0,0) | 2,0 (1,0) | NS |
| Криоконсервированные эмбрионы | 1,0 (3,050) | 1,0 (3,050) 2.0) | NS |
| Средняя оценка качества перенесенных эмбрионов | 2,0 (0,5) | 2,0 (0,5) | NS |
Таблица II.
Характеристики пациентов и данные стимуляции в группе с нормальным прогестероном (нормальный P) и высоким прогестероном (высокий P)
| Группа нормального P ( n = 390) | Группа с высоким P ( n = 20) | P | |
| Возраст (лет) | 32.3 (6,3) | 31,8 (6,6) | NS |
| Предыдущие испытания ЭКО / ИКСИ | 1,0 (2,0) | 1,0 (1,0) | NS |
| ФСГ в начале стимуляции (МЕ / л ) | 7,0 (3,0) | 6,1 (3,3) | NS |
| Начальная доза rFSH (U) | 200,0 (50,0) | 200,0 (50,0) | NS |
| Длительность стимуляции rFSH (дней) | 11.0 (6,5) | 11,0 (2,0) | NS |
| Всего единиц rFSH | 1800,0 (800,0) | 2000,0 (2150,0) | NS |
| Фолликулы ≥17 мм | 4,0 (3,0) | 5,0 (3,0) | NS |
| Всего фолликулов ≥11 мм в день приема ХГЧ | 12,0 (9,7) | 8,0 (10,0) | NS |
| FSH на день приема ХГЧ | 13.0 (7,1) | 14,0 (3,6) | NS |
| Площадь под кривой для прогестерона (дни 1-8) (нг / мл * дни) | 4,7 (2,5) | 8,4 (3,5) | 0,001 |
| Площадь под кривой для E 2 (дни 1–8) (пг / мл * дни) | 2954,0 (2645) | 1439,0 (1471) | 0,001 |
| LH в день введения ХГЧ (МЕ / л) | 1,0 (1,6) | 0,9 (1,5) | NS |
| E 2 в день введения ХГЧ (пг / мл) | 1719.0 (1279,0) | 1059,0 (1070,0) | 0,006 |
| Прогестерон в день введения ХГЧ (нг / мл) | 1,1 (0,8) | 1,2 (1,3) | NS |
| ооцитные комплексы | 10,0 (9,0) | 7,0 (7,0) | NS |
| 2 PN ооцита | 6,0 (5,0) | 4,5 (7,0) | NS |
| Скорость оплодотворения | 67,9 (37,7) | NS | |
| Перенесенные эмбрионы | 2,0 (0,0) | 2,0 (1,0) | NS |
| Криоконсервированные эмбрионы | 1,0 (3,050) | 1,0 (3,050) 2,0) | NS |
| Средняя оценка качества перенесенных эмбрионов | 2,0 (0,5) | 2,0 (0,5) | NS |
| группа Normal-P (6 n ) | Группа High-P ( n = 20) | P | |
| Возраст (лет) | 32.3 (6,3) | 31,8 (6,6) | NS |
| Предыдущие испытания ЭКО / ИКСИ | 1,0 (2,0) | 1,0 (1,0) | NS |
| ФСГ в начале стимуляции (МЕ / л ) | 7,0 (3,0) | 6,1 (3,3) | NS |
| Начальная доза rFSH (U) | 200,0 (50,0) | 200,0 (50,0) | NS |
| Длительность стимуляции rFSH (дней) | 11.0 (6,5) | 11,0 (2,0) | NS |
| Всего единиц rFSH | 1800,0 (800,0) | 2000,0 (2150,0) | NS |
| Фолликулы ≥17 мм | 4,0 (3,0) | 5,0 (3,0) | NS |
| Всего фолликулов ≥11 мм в день приема ХГЧ | 12,0 (9,7) | 8,0 (10,0) | NS |
| FSH на день приема ХГЧ | 13.0 (7,1) | 14,0 (3,6) | NS |
| Площадь под кривой для прогестерона (дни 1-8) (нг / мл * дни) | 4,7 (2,5) | 8,4 (3,5) | 0,001 |
| Площадь под кривой для E 2 (дни 1–8) (пг / мл * дни) | 2954,0 (2645) | 1439,0 (1471) | 0,001 |
| LH в день введения ХГЧ (МЕ / л) | 1,0 (1,6) | 0,9 (1,5) | NS |
| E 2 в день введения ХГЧ (пг / мл) | 1719.0 (1279,0) | 1059,0 (1070,0) | 0,006 |
| Прогестерон в день введения ХГЧ (нг / мл) | 1,1 (0,8) | 1,2 (1,3) | NS |
| ооцитные комплексы | 10,0 (9,0) | 7,0 (7,0) | NS |
| 2 PN ооцита | 6,0 (5,0) | 4,5 (7,0) | NS |
| Скорость оплодотворения | 67,9 (37,7) | NS | |
| Перенесенные эмбрионы | 2,0 (0,0) | 2,0 (1,0) | NS |
| Криоконсервированные эмбрионы | 1,0 (3,050) | 1,0 (3,050) 2,0) | NS |
| Средняя оценка качества перенесенных эмбрионов | 2,0 (0,5) | 2,0 (0,5) | NS |
Таблица III.
Исход беременности в группе с нормальным прогестероном (нормальный P) и высоким прогестероном (высокий P)
| Группа с нормальным P | Группа с высоким P | P | Разница (95% CI) | |
| Уровень продолжающейся беременности | ||||
| За начатый цикл% ( n ) | 31.8 (124/390) | 5,0 (1/20) | 0,011 | 26,8 (7,7–33,1) |
| % извлечения ооцитов ( n ) | 33,8 (124/367) | 6,3 ( 1/16) | 0,026 | 27,5 (5,0–34,7) |
| На перенос эмбриона,% ( n ) | 36,9 (124/336) | 6,3 (1/16) | 0,014 | 30,6 (8.0–38.0) |
| Текущая частота имплантации% ( n ) | 21.1 (151/714) | 3,6 (1/28) | 0,028 | 17,6 (3,2–21,9) |
| Группа Normal-P | Группа High-P | P | Разница (95% ДИ) | |
| Уровень продолжающейся беременности | ||||
| За начатый цикл% ( n ) | 31,8 (124/390) | 0.011 | 26,8 (7,7–33,1) | |
| % извлечения ооцитов ( n ) | 33,8 (124/367) | 6,3 (1/16) | 0,026 | 27,5 (5,0–34,7) |
| На перенос эмбриона% ( n ) | 36,9 (124/336) | 6,3 (1/16) | 0,014 | 30,6 (8,0–38,0) |
| Текущая скорость имплантации% ( n ) | 21,1 (151/714) | 3.6 (1/28) | 0,028 | 17,6 (3,2–21,9) |
Таблица III.
Исход беременности в группе с нормальным прогестероном (нормальный P) и высоким прогестероном (высокий P)
| Группа с нормальным P | Группа с высоким P | P | Разница (95% CI) | |
| Уровень продолжающейся беременности | ||||
| За начатый цикл% ( n ) | 31.8 (124/390) | 5,0 (1/20) | 0,011 | 26,8 (7,7–33,1) |
| % извлечения ооцитов ( n ) | 33,8 (124/367) | 6,3 ( 1/16) | 0,026 | 27,5 (5,0–34,7) |
| На перенос эмбриона,% ( n ) | 36,9 (124/336) | 6,3 (1/16) | 0,014 | 30,6 (8.0–38.0) |
| Текущая частота имплантации% ( n ) | 21.1 (151/714) | 3,6 (1/28) | 0,028 | 17,6 (3,2–21,9) |
| Группа Normal-P | Группа High-P | P | Разница (95% ДИ) | |
| Уровень продолжающейся беременности | ||||
| За начатый цикл% ( n ) | 31,8 (124/390) | 0.011 | 26,8 (7,7–33,1) | |
| % извлечения ооцитов ( n ) | 33,8 (124/367) | 6,3 (1/16) | 0,026 | 27,5 (5,0–34,7) |
| На перенос эмбриона% ( n ) | 36,9 (124/336) | 6,3 (1/16) | 0,014 | 30,6 (8,0–38,0) |
| Текущая скорость имплантации% ( n ) | 21,1 (151/714) | 3.6 (1/28) | 0,028 | 17,6 (3,2–21,9) |
Ссылки
Альбано К., Фельбербаум Р. Э., Смитц Дж., Ритмюллер-Винзен Х., Энгель Дж., Дидрих К. и Деврой П. (
2000
Стимуляция яичников с помощью HMG: результаты проспективного рандомизированного европейского исследования III фазы, сравнивающего антагонист лютеинизирующего гормона (LHRH) цетрореликс и агонист LHRH бусерелин.Европейская группа по изучению цетрореликса.
Hum Reprod
3
,
526
–531.
Борм Дж. И Маннаертс Б. (
2000
) Лечение антагонистом гонадотропин-рилизинг-гормона ганиреликсом у женщин, которым проводится стимуляция яичников рекомбинантным фолликулостимулирующим гормоном, эффективно, безопасно и удобно: результаты контролируемого рандомизированного многоцентрового исследования.Европейская группа изучения оргалутрана.
Hum Reprod
7
,
1490
–1498.
Деврой П., Тджандраправира К., Маннаертс Б., Коллинг Беннинк Х., Смитц Дж., Бондюэль М., Де Брабантер А. и Ван Штайртегем А.С. (
1995
) Рандомизированное, слепое, групповое сравнительное исследование эффективности для сравнения эффектов Нормегона и Метродина у бесплодных пациенток, перенесших экстракорпоральное оплодотворение.
Hum Reprod
2
,
332
–337.
Группа изучения оргалутрана Европы и Ближнего Востока (
2001
Сопоставимый клинический результат с использованием антагониста ГнРГ ганиреликса или длительного протокола агониста ГнРГ трипторелина для предотвращения преждевременного выброса ЛГ у женщин, подвергающихся стимуляции яичников.
Hum Reprod
16
,
644
–651.
Флукер М., Грифо Дж., Лидер А, Леви М., Мелдрам Д., Муашер С.Дж., Райнхарт Дж., Розенвакс З., Скотт Р.Т. младший, Скулкрафт В.
et al.
(
2001
) Эффективность и безопасность ганиреликса ацетата по сравнению с ацетатом лейпролида у женщин, подвергающихся контролируемой гиперстимуляции яичников.
Fertil Steril
1
,
38
–45.
Gardner DK и Schoolcraft WB (
1999
) Культивирование бластоцист человека in vitro. В работе Jansen R и Mortimer D (Eds) «К репродуктивной уверенности: бесплодие и генетика после 1999 года». Parthenon Press, Карнфорт, Великобритания, стр.
377
–388.
Хуанг Дж. К., Джексон К. В., Хорнштейн М. Д. и Гинзбург Е. С. (
1996
) Эффект повышенного уровня прогестерона в сыворотке во время индукции овуляции при экстракорпоральном оплодотворении — переносе эмбриона.
J Assist Reprod Genet
13
,
617
–624.
Кек С., Нойлен Дж., Брейг-Лауэль С. и Брекволдт М. (
1999
) Повышенные концентрации прогестерона в сыворотке крови во время ранней фолликулярной фазы менструального цикла: клиническое значение и терапевтическое значение.
Гинекол Эндокринол
13
,
161
–165.
Колибианакис Э., Бургейн Ц., Альбано Ц., Османагаоглу К., Смитц Дж., Ван Штайртегхем А и Деврой П. (
2002
) Влияние стимуляции яичников рекомбинантным фолликулостимулирующим гормоном, антагонистами гонадотропин-рилизинг-гормона и хорионическим гонадотропином человека на созревание эндометрия в день забора ооцитов.
Fertil Steril
78
,
1025
–1029.
Маккракен Дж. А., Кастер Е. Е. и Ламса Дж. К. (
1999
) Лютеолиз: нейроэндокринное событие.
Physiol Rev
79
,
263
–323.
Olivennes F, Belaisch-Allart J, Emperaire JC, Dechaud H, Alvarez S, Moreau L, Nicollet B, Zorn JR, Bouchard P и Frydman R (
2000
) Проспективное, рандомизированное, контролируемое исследование экстракорпорального оплодотворения – переноса эмбриона с применением однократной дозы антагониста лютеинизирующего гормона (LH-RH) (цетрореликс) или депо-формулы агониста LH-RH (трипторелин).
Fertil Steril
2
,
314
–320.
Sims JA, Seltman HJ и Muasher SJ (
1994
Раннее повышение концентрации прогестерона в сыворотке крови в фолликулах в ответ на обострение эффекта агониста гонадотропин-рилизинг-гормона ухудшает набор фолликулов для оплодотворения in vitro.
Hum Reprod
9
,
235
–240.
Стэссен К., Камю М., Боллен Н., Девроей П. и Ван Стейртегем А.С. (
1992
) Взаимосвязь между качеством эмбриона и частотой многоплодных беременностей.
Fertil Steril
57
,
626
–630.
VanSteirteghem AC, Nagy Z, Joris H, Liu J, Staessen C, Smitz J, Wisanto A и Devroey P (
1993
) Высокая частота оплодотворения и имплантации после интрацитоплазматической инъекции сперматозоидов.
Hum Reprod
7
,
1061
–1066.
Европейское общество репродукции человека и эмбриологии
Рекомендации по применению летрозола
| Розуэлл OBGYN
A. Кто кандидаты на Летрозол?
1. Летрозол — это пероральный препарат, повышающий фертильность, для пациентов с проблемами овуляции (такими как отсутствие овуляции или непоследовательная овуляция).Некоторые пациенты с затрудненной овуляцией имеют другие заболевания, требующие специфической терапии (например, Synthroid для лечения гипотиреоза). Летрозол предлагается пациентам, у которых нет известных медицинских состояний, препятствующих овуляции, и пациентам, лечение которых само по себе не способствует стимуляции овуляции. Некоторые термины для дисфункции овуляции: СПКЯ (синдром поликистозных яичников), ановуляция, нерегулярная овуляция, дефицит лютеиновой фазы и дефицит прогестерона.
Б.Оценка
1. Анамнез и физикальное обследование в офисе 2. Анализ спермы 3. Проба с прогестином (для тех, у кого нет месячных): прописан гормон прогестеронового типа, чтобы попытаться вызвать менструацию. Позвоните нам, если у вас нет менструации, начинающейся через 2-7 дней после того, как вы закончите прием рецепта. 4. Базовый анализ крови (выполняется утром во время голодания). Это делается для того, чтобы оценить ваше состояние здоровья, которое может нарушить овуляцию. а. Тиреотропный гормон (ТТГ) b. Пролактин c.Глюкоза, инсулин или HgbA1C d. AMH 5. Дополнительный анализ крови по желанию: a. Проба с провокацией инсулина и / или глюкозы b. Уровни тестостерона, ДГЭАС и 17-ОН прогестерона (в настоящее время рекомендуются только для женщин с признаками маскулинизации)
C. Как прописывается Летрозол
1. ПЕРВЫЙ день каждого периода (спонтанный или вызванный прогестиновая проба) называется ПЕРВЫМ днем. 2. Летрозол принимают ежедневно с 3-7 дней. Доза Летрозола — 2.5 мг (одна таблетка в день). 3. Овуляция должна произойти между 14-19 днями (поэтому, пожалуйста, начинайте половой акт примерно с 12-го дня и не пропускайте два дня подряд, по крайней мере, до 20-го дня). 4. В первом цикле Летрозола у вас должен быть определен уровень прогестерона в крови через 5-7 дней после овуляции. Используйте график BBT или набор для тестирования овуляции, чтобы повысить точность оценки овуляции. 5. Если вы получите отличный ответ от Летрозола (овуляция И отличный уровень прогестерона), мы продолжим прием Летрозола в течение 3-4 циклов.6. Однако мы знаем, что не у всех будет успех с Летрозолом. Примеры проблем с ответом на Летрозол: a. неспособность овулировать b. овуляция, но недостаточный прогестерон в лютеиновой фазе c. отличный очевидный ответ на летрозол, но неспособность зачать ребенка после 3-4 циклов.

 8-159
8-159