При беременности рак шейки матки: Рак шейки матки и беременность: можно ли забеременеть?
Рак шейки матки и беременность: можно ли забеременеть?
Автор: Women’s Care Florida Staff
У женщин в постменопаузе чаще всего диагностируется рак шейки матки. Тем не менее, женщины в пременопаузе, которые хотят зачать ребенка, также могут быть диагностированы. Многие женщины в наши дни откладывают зачатие. К сожалению, это может привести к раку шейки матки еще до беременности. Многие методы лечения приводят к стойкому бесплодию. Однако существуют варианты для рака шейки матки и беременности. Некоторые женщины, желающие сохранить фертильность, все же могут забеременеть.
Рак шейки матки и беременность
Стандартные методы лечения рака шейки матки: гистерэктомия (простая или радикальная) и облучение органов малого таза приводят к стойкому бесплодию. Избранные пациенты с раком на ранней стадии могут иметь право на варианты с сохранением фертильности. К ним относятся радикальная трахелэктомия с сохранением фертильности. Кроме того, шейка матки удаляется, но матка сохраняется.
Кроме того, шейка матки удаляется, но матка сохраняется.
Радикальная трахелэктомия
Примерно одна треть пациентов с раком шейки матки может соответствовать критериям этой процедуры. Из-за редкости этой процедуры многие обращающиеся врачи не знают, что эта процедура может быть вариантом.
Кандидаты на радикальную трахелэктомию
Те, кто желает возможности плодородия в будущем, имеют право на это. В противном случае врачи предпочитают более традиционные методы. Хирургия может быть более сложной по сравнению со стандартной гистерэктомией. Кроме того, пациенту может потребоваться встреча с другим онкологом-гинекологом. Не все из этих специалистов могут выполнять трахелэктомию с сохранением фертильности.
На первичной консультации пациента медицинские работники получат важную информацию. Это необходимо для оценки того, подходит ли это вариант. Некоторые из этих критериев включают:
- Размер опухоли
- Любое распространение болезни на снимках
- Тип рака
- Другое в зависимости от пациента
Как выполняется процедура?
Существует несколько хирургических вариантов трахелэктомии. К ним относятся вагинальные или абдоминальные, роботизированные или малоинвазивные. Кроме того, большинство хирургов используют разрез на животе или несколько меньших разрезов. Они также выполняют операцию минимально инвазивным способом. Операция требует очень тщательного вскрытия из-за этапов. Кроме того, это поддерживает жизнеспособность матки и устраняет рак шейки матки. Общие шаги включают:
К ним относятся вагинальные или абдоминальные, роботизированные или малоинвазивные. Кроме того, большинство хирургов используют разрез на животе или несколько меньших разрезов. Они также выполняют операцию минимально инвазивным способом. Операция требует очень тщательного вскрытия из-за этапов. Кроме того, это поддерживает жизнеспособность матки и устраняет рак шейки матки. Общие шаги включают:
- Хирург рассекает матку при сохранении кровоснабжения.
- Они отделяют шейку матки от матки.
- Шов, известный как серкляж, накладывается вокруг основания матки, чтобы закрепить ее для фертильности.
- Хирург реконструирует матку до верха влагалища.
Можно ли забеременеть после рака шейки матки?
Да. Показатели наступления беременности после трахелэктомии очень обнадеживают: около 70 процентов женщин забеременели после нее. Некоторым пациентам может потребоваться некоторая репродуктивная помощь. Например, им может потребоваться внутриматочная инсеминация или in vitro.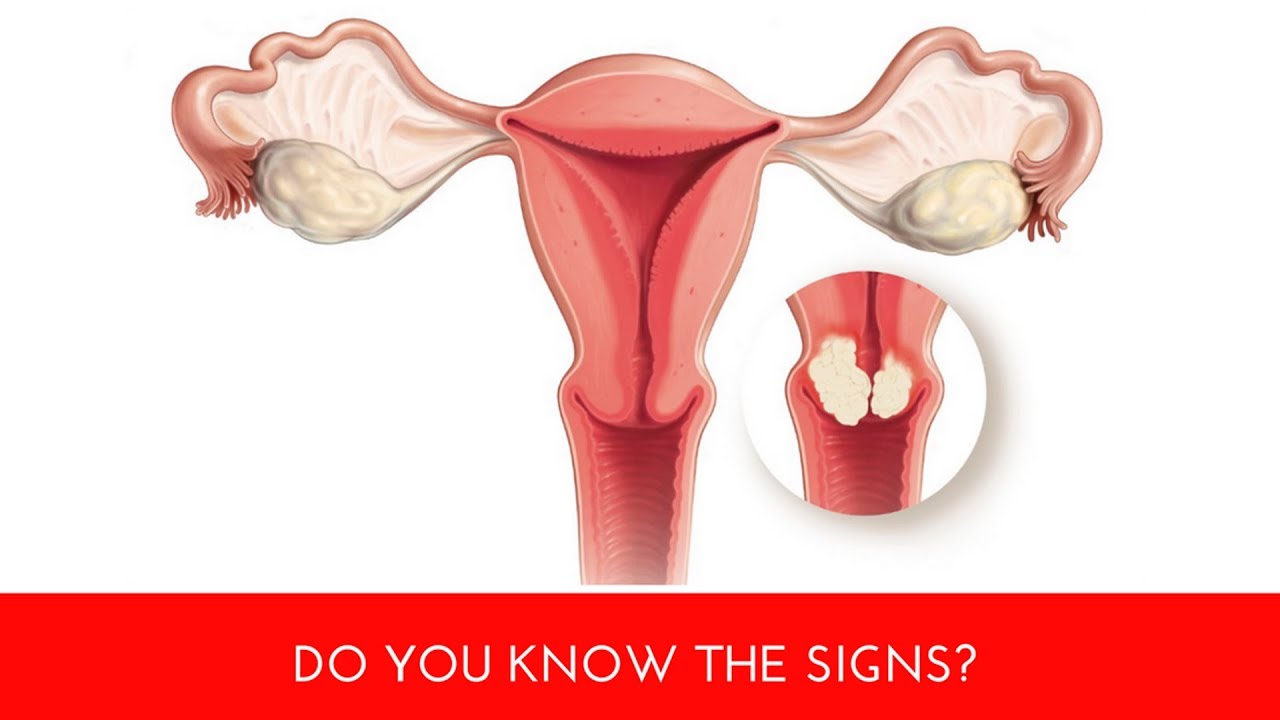 В таких случаях важно привлечь специалиста по репродуктивным заболеваниям, который будет помогать вам. Кроме того, пациенты должны будут рожать через кесарево сечение из-за постоянного серкляжа, размещенного у основания матки, чтобы предотвратить преждевременные роды.
В таких случаях важно привлечь специалиста по репродуктивным заболеваниям, который будет помогать вам. Кроме того, пациенты должны будут рожать через кесарево сечение из-за постоянного серкляжа, размещенного у основания матки, чтобы предотвратить преждевременные роды.
Доктор Джессика Стайн гинеколог-онколог, обученный проводить трахелэктомию у молодых женщин. Запишитесь на консультацию к доктору Стайну позвонив в ее офис по адресу 813-530-4950.
СОВРЕМЕННОЕ РУКОВОДСТВО И ВЕКТОР РАЗВИТИЯ ЛЕЧЕБНЫХ ПОДХОДОВ — Онкология
DOI: 10.32471/oncology.2663-7928.t-21-3-2019-g.7330
Несмотря на визуальную локализацию, рак шейки матки (РШМ) остается одной из наиболее распространенных злокачественных опухолей у женщин. По данным GLOBOCAN [1], в 2018 г. зарегистрировано 569 847 новых случаев РШМ в мире (4-й наиболее распространенный во всем мире рак у женщин) и 61 072 новых случаев в Европе (8-й наиболее распространенный рак у женщин в Европе). Статистика смертности также удручающая: в 2018 г. зарегистрировано 311 365 смертей в мире (4-я наиболее распространенная причина смертности от рака у женщин) и 25 829 — в Европе (10-я наиболее распространенная причина смертности от рака у женщин в Европе).
Статистика смертности также удручающая: в 2018 г. зарегистрировано 311 365 смертей в мире (4-я наиболее распространенная причина смертности от рака у женщин) и 25 829 — в Европе (10-я наиболее распространенная причина смертности от рака у женщин в Европе).
Украина, по данным GLOBOCAN [1], занимает 11-е место по заболеваемости и 6-е — по смертности от РШМ в Европе (рис. 1, 2). По данным Национального канцер-регистра Украины, за последние пять лет заболеваемость РШМ остается стабильной — 19,8 случая на 100 тыс. женского населения [2]. Удельный вес случаев РШМ в структуре десяти основных нозологических форм злокачественных новообразований у женщин также не изменился за последние пять лет и составляет 5,9%. Ежегодно в нашей стране регистрируют более 4000 новых случаев заболевания. В 2016 г., даже при отсутствии данных из неконтролируемых регионов, зарегистрировано 4157 новых случаев РШМ [2].
Рис. 1. Заболеваемость РШМ (С53). ASR(W) — стандартизованный по возрасту показатель заболеваемости на 100 000 женщин [1]
Рис. 2. Смертность пациенток с РШМ (С53). ASR(W) — стандартизованный по возрасту показатель смертности на 100 000 женщин [1]
2. Смертность пациенток с РШМ (С53). ASR(W) — стандартизованный по возрасту показатель смертности на 100 000 женщин [1]
За последние 5 лет в нашей стране наблюдается тенденция к увеличению количества случаев РШМ у женщин в возрасте 18–54 лет. Так, в 2016 г., по уточненным данным Национального канцер-регистра Украины, РШМ диагностирован у 13,6% женщин 30–54 лет (2-е место) и у 10,5% — в возрастной группе 18–29 лет (3-е место) (рис. 3).
Рис. 3. Возрастная структура заболеваемости злокачественными новообразованиями у женщин в Украине [2]
В Европе 30% больных РШМ — женщины репродуктивного возраста, в 3% случаев заболевание диагностируется во время беременности [3]. Частота РШМ во время беременности, по данным отдельных национальных канцер-регистров, составляет 1,8–4,0 на 100 000 беременностей [4].
В Украине аналогичной статистики нет, однако участившиеся случаи обращения больных РШМ на фоне беременности в Национальный институт рака свидетельствуют об актуальности данной проблемы для нашей страны.
Столкнувшись вначале со сложностями психологического плана, беременные не в состоянии осознать предстоящие трудности, найти выход из создавшейся ситуации и принять правильное решение о сохранении или прерывании беременности, особенно если это первая желанная беременность.
Для медицинских работников лечение РШМ у беременных — также очень сложная задача. Планирование лечения этой категории пациенток проводится мультидисциплинарным консилиумом. Однако лечащий врач, разрабатывая план диагностических и терапевтических мероприятий, не может с полной уверенностью определить степень риска для жизни больной и прогноз для жизни ребенка при выбранной лечебной тактике. Решение этих задач было затруднено отсутствием пособий по указанному разделу медицины и стандартных протоколов лечения этой категории больных.
В связи с этим в 2005 г. Европейское общество гинекологической онкологии (European Society of Gynaecological Oncology — ESGO) инициировало создание группы «Рак и беременность». Основной задачей инициативной группы были разработка доказательной базы о возможностях безопасного (для матери и плода) вынашивания беременности у пациенток со злокачественными опухолями гениталий и распространение новой информации среди работников здравоохранения, прежде всего онкологов и репродуктологов.
Основной задачей инициативной группы были разработка доказательной базы о возможностях безопасного (для матери и плода) вынашивания беременности у пациенток со злокачественными опухолями гениталий и распространение новой информации среди работников здравоохранения, прежде всего онкологов и репродуктологов.
Накопленные знания и опыт позволили ESGO инициировать в 2014 г. создание Международной сети по раку, бесплодию и беременности (International Network on Cancer, Infertility and Pregnancy — INCIP), предусматривающей регистрацию всех случаев рака во время беременности, используемые методы диагностики, проведенное лечение и его эффективность, анализ диспансерного наблюдения родившихся детей.
В свою очередь INCIP были проведены две консенсусные конференции «Гинекологический рак у беременных», во время последней из которых (2014 г.) принято руководство по диагностике, лечению и наблюдению беременных с гинекологическими формами рака [5], что позволяет с большей уверенностью выбирать стратегию лечения беременных с РШМ.
Основная задача клинициста на этапе обследования — исключить инвазивный РШМ. В связи с этим беременным с CIN II/CIN III (по результатам цитологического исследования) требуется проведение кольпоскопии экспертного уровня:
- чувствительность кольпоскопии у беременных — 92%;
- специфичность — 67%;
- положительная прогностическая ценность — 52%;
- отрицательная прогностическая ценность — 96% [6].
Точность диагноза при сочетании кольпоскопии и цитологического исследования у беременных — 87–98% [3].
Национальный консенсус, разработанный Украинской ассоциацией кольпоскопии и цервикальной патологии, предусматривает для беременных с подозрением на инвазивный РШМ биопсию в условиях стационара, при наличии информированного согласия беременной (рис. 4).
Рис. 4. Алгоритм обследования беременных с цитологическим диагнозом CIN II/CIN III
При подтверждении диагноза инвазивного РШМ у мотивированных пациенток, желающих сохранять беременность, лечение проводится в соответствии с руководством II консенсусной конференции «Гинекологический рак при беременности» [5].
РШМ у беременных диагностируется, как правило, в I и II триместрах; средний возраст больных — 35 лет, средний срок гестации — 19,5 нед [7]. Лечение должно начинаться только после гистологической верификации лимфатических узлов и адекватного обследования [5, 8].
Стадирование проводится так же, как у небеременных женщин. Это очень важный этап, так как влияет на выбор адекватного лечения, оптимального для матери и при этом максимально щадящего для плода.
При выборе лучевых методов диагностики предпочтение отдается ультрасонографии и магнитно-резонансной томографии (МРТ). МРТ у больных РШМ может помочь определить трехмерный размер опухоли, стромальную инвазию, положение здоровой стромы, вагинальную и параметральную инвазию, а также поражение лимфатических узлов. По данным Американского колледжа радиологии (American College of Radiology), не зарегистрировано вредного влияния МРТ на развивающийся плод ни в один триместр беременности [5].
Основные методы лечения РШМ у беременных — хирургический и противоопухолевая медикаментозная терапия.
При подозрении на микроинвазивный процесс после кольпоскопии предпочтительно выполнение диагностической конизации на 12–20-й неделе беременности. При РШМ IA1 стадии достаточно только конизации, которая является относительно безопасным методом лечения при РШМ во время беременности [5].
Стратегия лечения при РШМ, диагностированном до 22–25-й недели беременности (при опухолях IA2–IB, < 2 см), зависит от наличия или отсутствия поражения тазовых лимфатических узлов. Сохранение беременности возможно только при отсутствии метастазов в тазовых лимфатических узлах (рис. 5).
Рис. 5. Стратегия лечения при РШМ (IA2–IB, < 2 см), диагностированном до 22–25-й недели беременности
Стратегия лечения при инвазивном РШМ (IB, > 2 см), диагностированном до 22–25-й недели беременности, определяется после тазовой и парааортальной лимфодиссекции. Сохранение беременности возможно только при отсутствии метастазов в тазовых и парааортальных лимфатических узлах (рис. 6).
6).
Рис. 6. Стратегия лечения при РШМ (IB, > 2 см), диагностированном до 22–25-й недели беременности
В сроки после 22–25-й недели адекватная лимфодиссекция при РШМ IA2–IB, < 2 см, невозможна. В связи с этим эксперты II консенсусной конференции «Гинекологический рак при беременности» [5] рекомендуют выжидательную тактику (рис. 7). При прогрессировании заболевания рекомендована неоадъювантная химиотерапия.
Рис. 7. Стратегия лечения при РШМ (IA2–IB, < 2 см), диагностированном после 22–25-й недели беременности
В настоящее время эксперты INCIP рекомендуют использование платиносодержащих режимов химиотерапии (цисплатин 75 мг/м2), предпочтительно в комбинации с паклитакселом (175 мг/м2) с интервалом 1 раз в 3 нед. Этот режим был использован с приемлемой краткосрочной безопасностью у 27 беременных пациенток [5].
Для предотвращения осложнений (кровотечение, инфекции и анемия) у матери и ребенка, обусловленных гематологической супрессией, необходим 3-недельный интервал между последним циклом химиотерапии и родами. Для всех пациенток предпочтительны роды в сроки >37 нед беременности [5]. Ухудшение состояния матери или необходимость в лучевой терапии могут требовать преждевременного родоразрешения.
Для всех пациенток предпочтительны роды в сроки >37 нед беременности [5]. Ухудшение состояния матери или необходимость в лучевой терапии могут требовать преждевременного родоразрешения.
Если заболевание диагностировано после 30 нед беременности, предпочтительнее проведение 1 цикла химиотерапии во время беременности (максимум 35-я неделя) с последующим родоразрешением после 37 нед [5].
Влияние способа родоразрешения на онкологический исход у больных РШМ остается дискутабельным вопросом. Цервикальная интраэпителиальная неоплазия не является показанием к родоразрешению путем кесарева сечения [5]. При инвазивном РШМ эксперты INCIP рекомендуют родоразрешение путем кесарева сечения для выполнения, при необходимости, адекватного хирургического лечения. Для предотвращения метастазирования предпочтителен доступ не в нижнем сегменте матки [5].
Перспектива неонатолога/педиатра. Срок беременности, болезнь матери, токсичность лечения, выбор времени вмешательства — факторы, влияющие на ранние постнатальные и долгосрочные результаты у детей, родившихся у женщин, у которых во время беременности был диагностирован РШМ. В настоящее время эксперты INCIP [10] считают, что рак у беременных не ухудшает когнитивную функцию, функцию сердечно-сосудистой системы и общее развитие плода — выводы по результатам наблюдения 129 детей [10].
В настоящее время эксперты INCIP [10] считают, что рак у беременных не ухудшает когнитивную функцию, функцию сердечно-сосудистой системы и общее развитие плода — выводы по результатам наблюдения 129 детей [10].
Эти обнадеживающие данные свидетельствуют о целесообразности дальнейшего изучения долгосрочного материнского прогноза и здоровья детей этих пациенток с четким документальным подтверждением информации.
Сложности, возникающие в планировании и проведении лечения больных РШМ во время беременности, требуют работы мультидисциплинарной команды в составе неонатолога, онкогинеколога, акушера, тератолога, токсиколога и оказания психологической поддержки как на протяжении всей беременности, так и в послеродовом периоде.
Диагноз РШМ во время беременности является драматическим событием, приводящим к трудной дилемме для беременной пациентки, ее семьи и врачей. Поэтому важность психологической поддержки тех, кто заболел или был болен РШМ во время беременности, не должна быть недооценена.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
- Global Cancer Observatory: Cancer Today. Available from: https://gco.iarc.fr/today.
- Fedorenko ZP, Mikhailovich YuYu, Gulak LO, et al. Cancer in Ukraine, 2016–2017. Incidence, mortality, indicators of the oncological service. Bull National Cancer Register of Ukraine 2018; 19: 136 с. (in Ukrainian)
- Ayhan A, Reed N, Gultekin M, Dursun P. Textbook of gynaecological oncology(ESGO). Günes 2016: 454 р.
- Halaska MJ, Rob L, Robova H, Cerny M. Treatment of gynaecological cancers diagnosed during pregnancy. Futur Oncol 2016; 12 (19): 2265–75.
- Amant F, Halaska MJ, Fumagalli M, et al. Gynecologic cancers in pregnancy: guidelines of a second international consensus meeting. Int J Gynecol Cancer 2014; 24 (3): 394–403.
- Barut M, Kale A, Kuyumcuoğlu U et al. Analysis of sensitivity, specificity, and positive and negative predictive values of smear and colposcopy in diagnosis of premalignant and malignant cervical lesions.
 Med Sci Monit 2015; 21: 3860–7.
Med Sci Monit 2015; 21: 3860–7. - Amant F. Textbook of cancer in pregnancy. ESGO 2018: 171 p.
- Cordeiro CN, Gemignani ML. Gynecologic malignancies in pregnancy. Obstet Gynecol Surv 2017; 72 (3): 184–93.
- Peccatori FA, Azim JHA, Orecchia R et al. Cancer, pregnancy and fertility: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. An Oncol 2014; 24 (6): 160–70.
- Amant F, Vandenbroucke T, Verheecke M. Pediatric outcome after maternal cancer diagnosed during pregnancy. N Engl J Med 2015; 373: 1824–34.
Адрес для переписки:
Цип Наталия Павловна
03022, Киев, ул. Ломоносова, 33/43
Национальный институт рака
E-mail: [email protected]
Получено: 25.09.2018
Рак шейки матки и беременность в Израиле
Применение робота при выполнении операции, сохраняющей репродуктивную функцию, у молодых женщин с раком шейки матки
Профессор Дан Грисаро, заведующий онкогинекологическим отделением в
центре женского здоровья и роддоме «Лис» Тель-Авивского медицинского центра Сураски («Ихилов»)
Рак шейки матки занимает четвертое место по распространенности в мире и второе место — по смертности от рака в развитых странах.
В прошлом рак шейки матки был одним из наиболее грозных женских злокачественных заболеваний во всем мире, в том числе и в развитых странах. Теперь же, с внедрением мазка Папаниколау в качестве скринингового теста (так называемый PAP-тест), смертность от рака шейки матки существенно снизилась.
Показатель заболеваемости раком шейки матки в Израиле ниже, чем во многих других странах. Ежегодно в нашей стране диагностируется 200 новых случаев. Почвой для развития рака шейки матки считается инфицирование некоторыми разновидностями вируса папилломы человека, так называемого папиллома вируса (ПВЧ — HPV, Human Papilloma Virus). Вместе с тем, большинство женщин, подвергшихся действию данного вируса, не заболевают. Вирус передается половым путем. Начало интимной жизни в юном возрасте, связи с многочисленными партнерами — все это повышает риск заражения и, тем самым, развития рака шейки матки. Дополнительными факторами риска считаются состояния и обстоятельства, вызывающие снижение активности иммунной системы: диабет; прием лекарств, подавляющих иммунную систему; курение; многочисленные беременности; слишком ранняя первая беременность; прием оральных контрацептивов.
Лечение рака шейки матки назначается в соответствии со стадией заболевания: это может быть операция и/или консервативное лечение, такое как химиотерапия и облучение.
В прошлом под хирургическим лечением рака шейки матки подразумевалось только радикальное удаление матки вместе с яичниками или без них, в сочетании с диссекцией тазовых лимфатических узлов. Такая операция сопряжена с полной утратой репродуктивной функции, в том числе и при ранней стадии заболевания. Этот момент особенно критичен, поскольку большинство пациенток с данным диагнозом — женщины младше 50 лет, многие из них совсем молодые, заинтересованные в сохранении способности к деторождению.
Сохранение репродуктивной функции при удалении шейки матки
В 1994 году был описан первый случай радикального удаления шейки матки (Radical trachelectomy) с сохранением тела матки. После такой операции женщина, у которой диагностирован рак шейки матки на ранней стадии, все еще имеет шанс забеременеть и родить, не подвергая при этом риску свою жизнь. Такая операция показана молодым женщинам с раком шейки матки на ранней стадии, при условии что в опухолевый процесс не вовлечены лимфатические узлы и нет сопутствующих заболеваний.
На начальном этапе операции удаляются тазовые лимфатические узлы и отправляются на биопсию замороженного среза (frozen section) для исключения наличия опухолевых клеток — только в случае благоприятного результата завершают радикальную резекцию шейки матки и соединяют влагалище с нижним сегментом тела матки.
В последние годы в практику вошла техника биопсии сторожевого узла (Sentinel lymphnode sampling) в качестве альтернативы превентивному тотальному удалению тазовых лимфатических узлов. Делается это во избежание тяжелых осложнений, таких как лимфедема, лимфангит, лимфоцеле и повреждение нервов в ложе удаленных лимфоузлов.
Идентификация сторожевого лимфатического узла выполняется следующим образом: до начала операции в область первичной опухоли в шейке матки вводится индикатор (радиоактивный коллоид, синий краситель или флуоресцентный коллоид). В ходе операции сторожевой узел идентифицируется по окраске или по накоплению индикатора. Идентификация и удаление лимфатических узлов может производиться как открытым доступом, через брюшную полость, так и лапароскопическим, малоинвазивным. В случае если биоптаты не содержат опухолевых клеток, можно избежать тотального удаления тазовых лимфоузлов.
Операция по удалению шейки матки с опухолью может выполняться как через влагалище, так и через брюшную полость. Недавно такая операция была выполнена лапароскопическим методом. Преимущества его перед операциями открытым доступом состоят в меньшей потере крови, менее продолжительной госпитализации, меньшей болезненности послеоперационного периода и более быстром выздоровлении. Сложность же радикальной операции, проводимой лапароскопическим методом, состоит в необходимости маневрировать в глубине полости малого таза.
Робот-ассистированная операция — новое направление
Робот-ассистированная хирургия представляет сегодня наиболее новаторское направление в сфере малоинвазивных операций. Данная техника постепенно внедряется в хирургическую практику для выполнения сложных онкогинекологических операций. Роботизированные операции отличаются теми же преимуществами, что и обычные лапароскопические, а также целым рядом дополнительных: более широким спектром и диапазоном движений в сравнении с человеческой рукой, бόльшим количеством «рук» и хирургических насадок, а также возможностью работать под различными углами в глубине тазовой полости.
В последний год в Тель-Авивском медицинском центре было выполнено шесть робот-ассистированных операций по радикальному удалению шейки матки. Идентификация сторожевого лимфатического узла при данном методе производится с помощью новаторской флуоресцентной техники: после инъекции флуоресцирующего препарата ICG сторожевой узел опознается специальной видеокамерой, являющейся элементом роботизированной платформы. Сторожевой узел удаляется и отправляется на биопсию замороженного среза. Если выясняется, что он не был вовлечен в опухолевый процесс, производится радикальное удаление шейки матки через четыре разреза по 8-10 мм на брюшной стенке. Шейка матки также посылается на биопсию замороженного среза с целью подтверждения «чистоты хирургического края» (т.е. отсутствия злокачественных клеток по линии резекции). После этого матку соединяют с влагалищем.
Женщины, перенесшие радикальное удаление шейки матки роботизированным методом, находятся под наблюдением в нашей клинике. Если подтвердится полное излечение от ракового заболевания, они смогут забеременеть естественным путем.
Тактика ведения беременных с инвазивным раком шейки матки | Паяниди Ю.Г., Боровкова Е.И., Доброхотова Ю.Э., Арутюнян А.М.
В статье представлена тактика ведения беременных с инвазивным раком шейки матки.
Введение
Рак шейки матки (РШМ) является одним из наиболее распространенных злокачественных новообразований у беременных и встречается с частотой от 0,8 до 1,5 случая на 10 000 родов. Во время беременности и в течение первого года после родов верифицируется до 3% случаев болезни [1, 2].
Крупных рандомизированных исследований, на материалах которых можно основывать рекомендации по ведению беременных с РШМ, не проводилось. И при лечении этой категории больных применяются рекомендации, основанные на материалах исследований с участием небеременных пациенток. При этом дополнительно тактика ведения беременных с РШМ определяется сроком гестации, стадией опухолевого процесса и желанием пациентки сохранить беременность. Лечение должно быть индивидуальным, своевременным, с минимальным риском для женщины и плода [2].
Во время беременности РШМ в большинстве случаев диагностируется на ранних стадиях, а средний гестационный срок составляет 19,5 нед. [3, 4]. Клинические проявления РШМ во время беременности зачастую отсутствуют или могут быть приняты за акушерские осложнения (влагалищное кровотечение, тазовые боли, боли по ходу седалищного нерва, анемия).
Тактика лечения пациенток с РШМ
Тактика лечения пациенток с РШМ определяется стадией заболевания, сроком гестации, а также вовлеченностью в процесс регионарных лимфатических узлов. Основными методами лечения являются хирургический и медикаментозный (химиотерапия) [5–7] (табл. 1).
Согласно приказу Минздрава России № 572н от 1 ноября 2012 г. все беременные подлежат обязательному цитологическому скринингу, что позволяет своевременно поставить диагноз. При выявлении признаков, подозрительных в отношении микроинвазивного процесса, проводится атипичная конизация шейки матки с высотой конуса не более 1,5 см. Во время беременности не производится выскабливание цервикального канала в связи с высоким риском прерывания беременности после данной манипуляции. Конизация шейки матки может быть выполнена в любом сроке гестации, но не менее, чем за 4 нед. до предполагаемых родов. При IA1 стадии (инвазия до 3 мм и протяженность по горизонтали до 7 мм без сосудистой инвазии) конизация является оптимальным и безопасным методом лечения. Риск метастазирования составляет 0,8% при плоскоклеточном раке и 1,5% при аденокарциноме. При подозрении на поражение тазовых лимфатических узлов показано проведение тазовой лимфаденэктомии (ТЛАЭ) или биопсии сторожевого лимфатического узла [8].
Ведение пациенток до 22 нед. гестации с IА2 и IB1 стадией и опухолью до 2 см.
На первом этапе проводится атипичная конизация шейки матки с лимфаденэктомией. Если подтверждается метастатическое поражение лимфатических узлов, должен быть рассмотрен вопрос прерывания беременности. При отсутствии поражения лимфатических узлов возможно пролонгирование беременности с проведением стандартной терапии после родов (при IА2 стадии) или неоадъювантной химиотерапии (НАХТ) (при IB1 стадии) с отсроченным стандартным лечением после родов [9] (рис. 1).
Ведение пациенток в сроке более 22 нед. с IА2 и IB1 стадией при опухоли до 2 см. В данном сроке гестации для стадирования процесса проводится атипичная конизация шейки матки. Тазовая лимфаденэктомия не выполняется в связи с техническими ограничениями, связанными с размером матки. При подтверждении IА2 стадии после родов проводится стандартное лечение, при IB1 стадии начинают неоадъювантную полихимиотерапию [9].
Ведение беременных до 22 нед. с IB1 стадией и опухолью до 2–4 см. Для уточнения распространенности процесса проводится ТЛАЭ. При подтверждении вовлечения лимфатических узлов рекомендовано прерывание беременности с последующим стандартным лечением. В случае интактности лимфатических узлов после 12 нед. начинают НАХТ [9].
Беременным в сроке гестации до 22 нед. с подтвержденным РШМ IB2 и IIA стадии рекомендовано прерывание беременности вне зависимости от вовлеченности лимфатических узлов [9]. После 22 нед. проводят несколько курсов НАХТ. Последний курс должен быть завершен не позднее 3 нед. до родов [9].
Хирургическое лечение
Диагностика РШМ основывается на гистологическом исследовании, однако прогноз заболевания определяется размером опухоли и вовлеченностью в патологический процесс лимфатических узлов. В первой половине беременности (до 22 нед.) проведение лапароскопической ТЛАЭ является безопасной и весьма информативной операцией [10]. При выявлении метастазов показано прерывание беременности и проведение химиолучевой терапии [11]. Пролонгирование беременности допустимо при интактности лимфатических узлов и начале НАХТ [11]. Проведение трахелэктомии во время беременности не рекомендовано в связи с малой эффективностью и высоким риском прерывания беременности (до 34%) [12].
Неоадъювантная химиотерапия
В случае пролонгирования беременности у пациенток с местнораспространенным РШМ проведение НАХТ позволяет стабилизировать опухолевый процесс [6]. Расчет лечебной дозы и выбор препарата идентичен таковым вне беременности. Однако необходимо учитывать, что физиологические изменения, связанные с беременностью (гемодилюция, гипопротеинемия, ускорение скорости клубочковой фильтрации, появление третьего пространства — амниотической полости), оказывают влияние на фармакокинетические свойства химиопрепаратов.
Согласно международным протоколам химиотерапия не проводится в I триместре беременности в связи с высоким риском эмбриотоксического и тератогенного действия. Во время беременности у пациенток с РШМ химиотерапию можно проводить начиная со II триместра: при IB1 стадии, отсутствии метастазов в лимфатических узлах и размерах опухоли
В подавляющем большинстве случаев проведение НАХТ позволяет стабилизировать опухолевый процесс и пролонгировать беременность до периода достижения плодом жизнеспособности и зрелости. Наиболее часто схема терапии включает цисплатин (50–100 мг/м2) в монорежиме или в комбинации с паклитакселом (175 мг/м2). Курсы проводятся с интервалом каждые 3 нед. [13]. Реже применяется комбинация цисплатина (75 мг/м2) с ифосфамидом 2 г/м2 циклами каждые 2 нед. [12, 14].
Тактика родоразрешения беременных с РШМ
Последний курс полихимиотерапии должен быть завершен за 3 нед. до предполагаемой даты родов. Это связано с риском рождения ребенка с подавленным костным мозгом и высокой вероятностью развития у него инфекционных осложнений [14, 15]. В настоящее время рекомендовано пролонгировать беременность как минимум до доношенного срока (37 нед.), при отсутствии такой возможности — хотя бы до 34 нед. [14–17].
После конизации шейки матки, выполненной при IA1–IA2 стадиях, теоретически возможны влагалищные роды [9]. В случае распространенного РШМ методом родоразрешения является операция корпорального кесарева сечения с последующей операцией Вертгейма. Выбор метода родоразрешения зависит от стадии заболевания с учетом желания пациентки сохранить фертильность [1, 2, 12, 18–20].
Заключение
«Золотой стандарт» лечения РШМ у беременных еще не разработан. Следует признать, что приведенные выше клинические рекомендации ESGO, к сожалению, не могут ответить на все вопросы. Так, например, с нашей точки зрения, важным прогностическим фактором являются биологические особенности новообразования, которые в рекомендациях не учитываются. Также не ясно, какова тактика лечения при запущенных стадиях процесса и не являются ли рискованными рекомендуемые роды через естественные родовые пути при IA2 стадии заболевания и т. д. Тем не менее целесообразно следовать предложенному варианту тактических подходов, учитывая рекомендации Международного консенсусного совещания по «гинекологическим ракам», основанные на базе мирового опыта. Необходимо подчеркнуть особую роль мультидисциплинарного подхода с участием онкогинеколога, акушера-гинеколога, неонатолога, химио- и лучевого терапевтов, психолога, юриста в решении ряда важных вопросов.
Сведения об авторах:
1Паяниди Юлия Геннадиевна — д.м.н., старший научный сотрудник гинекологического отделения, ORCID iD 0000-0001-5950-4543;
2Боровкова Екатерина Игоревна — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0001-7140-262Х;
2Доброхотова Юлия Эдуардовна — д.м.н., профессор, заведующая кафедрой акушерства и гинекологии лечебного факультета, ORCID iD 0000-0001-6571-3448;
2Арутюнян Анна Меружановна — аспирант кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0002-6392-5444.
1ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России. 115478, Россия, г. Москва, Каширское шоссе, д. 24.
2ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
Контактная информация: Боровкова Екатерина Игоревна, e-mail: [email protected]. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 13.12.2018.
About the authors:
1Yulia G. Payanidi — MD, PhD, Senior Researcher of the Department of Gynecology, ORCID iD 0000-0001-5950-4543;
2Ekaterina I. Borovkova — MD, PhD, Professor of the Department of Obstetrics and Gynecology, Medical Faculty, ORCID iD 0000-0001-7140-262Х;
2Yulia E. Dobrokhotova — MD, PhD, Professor, Head of the Department of Obstetrics and Gynecology, Medical Faculty, ORCID iD 0000-0001-6571-3448;
2Anna M. Arutunyan — post-graduate student of the Department of Obstetrics and Gynecology, Medical Faculty, ORCID iD 0000-0002-6392-5444.
1Blokhin Cancer Research Center. 24, Kashirskoye shosse, Moscow,115478, Russian Federation.
2Pirogov Russian National Research Medical University,
1 Ostrovityanova str., Moscow, 117997, Russian Federation.
Contact information: Ekaterina I. Borovkova, e-mail: [email protected]. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 13.12.2018.
.
Можно ли забеременеть при раке матки
Возникновение злокачественной опухоли в области шейки и тела матки — одно из самых опасных заболеваний женской половой системы. В зависимости от вида новообразования симптомы проявляются по-разному. Однако при появлении кровотечений, болей в нижней части живота, и ухудшения общего самочувствия необходимо обратиться к врачу. Чем раньше обнаружена онкология, тем выше шансы на успешное лечение и ремиссию.
Рак шейки матки и беременность
Ответ на вопрос «Можно ли забеременеть при раке шейки матки?» зависит от вида опухоли и стадии ее развития. При неинвазивном раке шейки матки после проведения лечения малоинвазивным методом либо канонизации шейки матки беременность возможна. Однако не сразу, поскольку терапия неинвазивного рака шейки матки подразумевает реабилитацию, и прием интерферонов в течение полугода.
Если недуг обнаружен во время беременности, то прерывание развития плода не обязательно. Достижения современной медицины позволяют проводить терапию без негативного влияния на плод.
Рак матки и беременность
В случае обнаружения онкологии матки при беременности женщине необходима консультация онколога и гинеколога. Врачи ставят точный диагноз, прогнозируют развитие опухоли и принимают решение о необходимости прерывания беременности3. Однако, когда с таким диагнозом сталкиваются не рожавшие женщины, возникает вопрос можно ли забеременеть при раке матки?
В случае удаления опухоли на первой и второй стадии развития, когда недуг локализуется только в одной области, врачи используют щадящие методы:
- лазерная хирургия — удаление пораженного участка лучом лазера,
- криодеструкция — удаление опухоли при помощи жидкого азота,
- электрокоагуляция — удаление злокачественных клеток посредством импульсов высокого напряжения.
После проведения операции и прохождения пациенткой химиотерапии врачи стараются восстановить детородную функцию.
К сожалению, после лечения онкологии матки третьей и четвертой стадии беременность невозможна, поскольку при хирургическом лечении тело матки, которое необходимо для прикрепления эмбриона и дальнейшего развития плода, удаляется. В зависимости от распространенности патологии проводят несколько видов операций:
- удаление тела матки вместе с маточными трубами,
- удаление тела матки вместе с шейкой,
- удаление тела матки, шейки и яичники при этом остаются на месте.
Реабилитация после удаления тела матки
В течение полутора месяцев после удаления матки могут возникать боли внизу живота и кровотечения, поэтому пациентке необходимо ограничить физические нагрузки и соблюдать диету, прописанную врачом. При удалении матки вместе с яичниками врач назначает пациентке прием гормональных препаратов, чтобы восполнить дефицит гормонов в организме и замедлить его раннее старение.
8329
Новости
8 Декабрь 2017
10:14
Раку — нет, беременности — да
В московской Городской клинической больнице № 40 успешно проведено лечение рака шейки матки одновременно с успешным ведением беременности и родоразрешением. В процессе лечения в тесном сотрудничестве работали сразу несколько подразделений учреждения: отделения хирургической онкогинекологии, химиотерапии, лучевой терапии и подразделения акушерского стационара. В результате женщина, получившая три курса химиотерапии при беременности, не только полностью излечена от рака, но и имеет здоровую новорожденную дочь и даже способна выкармливать ее грудью. Для женщин, у которых имеется риск развития онкологических заболеваний, это значит, что можно сохранить беременность и выносить здорового ребенка при всестороннем подходе к лечению.
Существует понятие беременности, ассоциированной с онкологией. Рак в организме женщины может начать развиваться под влиянием мощных изменений в организме во время беременности или в течение 12-18 месяцев после родов. Кроме того, онкологическое заболевание обычно не снижает способность женщины к зачатию. В особом подходе нуждаются и женщины, забеременевшие во время и после лечения от злокачественного заболевания. Развитие онкологической патологии осложняет в среднем 1 из 1000 беременностей. Согласно статистическим расчетам, ежегодно в Москве должно быть диагностировано минимум 162 случая злокачественных образований, впервые выявленных во время беременности.
В России статистика онкопатологий при беременности не ведется онкологами совместно с акушерами-гинекологами, однако 10% больных раком находятся в репродуктивном возрасте. 20% онкологических заболеваний – это заболевания репродуктивной системы. При этом рак является второй причиной смерти женщин в возрасте от 20 до 39 лет. Угроза возникновения онкологических заболеваний существенно возрастает после 35 лет, а за последние годы в 2 раза увеличилось число первых родов в возрасте от 30 до 39 лет и на 50% возросло число беременных старше 40 лет. Все эти факты говорят о том, что угроза рака, ассоциированного с беременностью, растет. Каждый такой случай чрезвычайно сложен и индивидуален, и поэтому требует налаженного междисциплинарного подхода. Российские онкологические учреждения ведут прием и лечение женщин с беременностью, осложнённой онкологическими заболеваниями, однако в этих случаях не участвуют акушеры и детские врачи. То есть, развитие ребенка в утробе матери, получающей лечение, и последующее родоразрешение не получают должного уровня внимания и экспертизы. В ГКБ № 40 созданы условия, при которых в лечении женщин принимают участие одновременно онкологи, акушеры-гинекологи и неонатологи. На городском уровне это единственное учреждение с такими возможностями.
Акушерский стационар ГКБ № 40 открылся после полной реконструкции в августе 2017 года. Вплоть до открытия акушеры-гинекологи также принимали участие в лечении женщин с онкоассоциированной беременностью. В 2015-2016 году в ГКБ № 40 было проконсультировано и пролечено 137 пациенток; за 10 месяцев 2017 года – 123 пациентки.
32-летняя пациентка обратилась в ГКБ № 40 на 24 неделе беременности. В нашей клинике у нее был диагностирован рак шейки матки. В женских консультациях, где она проходила наблюдение и лечение, были отмечены предвестники рака. Еще раз отметим, что беременность может спровоцировать развитие этого заболевания. Пациентка мечтала о втором ребенке и выразила полную готовность приложить максимум усилий для прохождения всех этапов лечения. После 22 недели беременности плод уже считается жизнеспособным ребенком, поэтому на онкосовете с участием главного врача Сергея Аракелова женщина настаивала на пролонгировании беременности. Стадия заболевания позволяла провести химиотерапию и отложить родоразрешение на максимально длительный срок. Рекомендовано было провести два курса химиотерапии, которая будет препятствовать распространению опухоли, не позволит ухудшиться ситуации, а в это время у акушеров будет время под тщательным наблюдением «вырастить» ребенка в утробе матери. Все лечебные мероприятия проходили под строгим одновременным контролем онкологов и акушеров-гинекологов.
В ходе лечения удалось провести три курса химиотерапии с перерывом в 21 день: на 24-25 неделе, на 27-28, и последний – на 30-31 неделе. Все это время с 24 по 33 неделю пациентка посещала онколога и химиотерапевта. Они отслеживали развитие заболевания, проводили лечение. В это же время в роддоме следили за состоянием плода: проводили ультразвуковые, допплерометрические исследования.
На сроке 33 недель, через 21 день после третьего курса химиотерапии, пациентке была проведена совместная онкологическая и акушерская операция. Соня Данелян, заместитель главного врача по акушерско-гинекологической помощи, провела операцию искусственного родоразрешения, кесарево сечение. Однако эта операция значительно отличалась от распространенного способа. Обычно сечение производят в нижнематочном сегменте для снижения кровотечения. В данном случае затрагивать место распространения рака нельзя. Поэтому было сделано корпоральное сечение, то есть на теле матки. Извлечение ребенка сделано максимально бережно, вместе с нетронутым плодным пузырем, чтобы недоношенный малыш не получил гематом. Это была девочка весом 2 020 г – такой вес полностью соответствует сроку беременности без признаков задержек развития. Неонатологи тщательно обследовали девочку и не нашли отличий в развитии от других недоношенных детей, чьи мамы не имели онкологических заболеваний и не получали противораковое лечение. Наоборот, зачастую неденошенные дети, страдающие от обычных акушерских осложнений, не соответствуют по весу сроку развития. В этом случае педиатры отмечают, что ребенок неврологически нормален, самостоятельно дышит и развит в соответствии со сроком беременности. Пока не отмечено никаких признаков влияния заболевания и лечения на ребенка.
Такое состояние ребенка получено благодаря верно выбранной тактике ведения беременности и подготовке к родам. Ребенка готовили к преждевременному появлению на свет. Во время беременности дважды проводился курс профилактики дыхательной недостаточности, поэтому при рождении девочка дышала самостоятельно. Также матери вводились препараты, улучшающие кровообращение. Плацентарный барьер, который формируется в 14-16 недель, не пропускает препараты химиотерапии к ребенку. Врачи следили за состоянием плаценты, чтобы не образовалась плацентарная недостаточность. Можно сказать, наблюдение за мамой и ребенком осуществлялось ежедневно.
После извлечения ребенка совместно с онкологом Аркадием Зыковым провели операцию Вертгейма, при которой была удалена матка и лимфатические сосуды. По результатам гистологического исследования за время беременности прогрессирования заболевания не отмечено.
Операция, во время которой одновременно был извлечен ребенок и проведено излечение от онкологического заболевания, большая по объему. После нее пациентка получила курс антибиотиков, при приеме которых невозможное грудное вскармливание. Тем не менее, в ходе антибактериальной терапии лактацию у женщины не подавляли. На тот момент не было известно, каким будет гистологическое заключение, будет ли в дальнейшем проводиться химиотерапия. Поэтому пациентка соблюдала ритм сцеживания молока, как при кормлении грудью. К моменту, когда антибиотикотерапия была отменена и имелись результаты гистологического исследования, у женщины уже была налажена лактация. Уже через 12 часов после последнего приема антибиотика женщина впервые начала кормить ребенка грудью.
Сейчас пациентке предстоит только лучевая терапия в отделении радиологии ГКБ № 40, а химиотерапия больше не показана. Девочка переведена в специализированную больницу, где она наберет массу тела до 2500 г и уедет домой вместе со своей мамой, которая успешно кормит ее собственным молоком. После прохождения лучевой терапии лечение будет закончено.
Во всем мире стараются проводить лечение пациенток, чья беременность осложнена злокачественной опухолью. Во время беременности рак шейки матки и рак молочной железы занимают лидирующее место и встречаются в 26% случаях; гематосаркомы – 25%; меланомы – 8%; рак щитовидной железы – 4%. Существует международный реестр случаев онкопатологий при беременности. На конгрессах онкологи крупных научных центров с гордостью представляют свои отчеты по единичным случаям за несколько лет. Но онкологи действуют в отрыве от акушеров и не могут комментировать течение беременности. В то же время акушеры без участия онкологов могут не иметь достаточно знаний и умений для проведения операций. В ГКБ № 40 за три месяца после открытия акушерского стационара уже прошло 8 пациентов только с раком шейки матки. Наши врачи работают в тесном взаимодействии. Налажена преемственность между тремя специальностями: врач-онколог, врач акушер-гинеколог, врач-неонатолог. Они вместе проводят диагностику, выбирают тактику лечения, срок и способ родоразрешения. У них достаточно знаний для проведения оперативного и консервативного лечения. Более того, здесь есть возможность последующего катамнестического наблюдения за родильницами и новорожденными. Также перед клиникой стоит задача выделения групп риска и разработка программ поэтапного онкопоиска у беременных.
ГКБ № 40 имеет лицензию на осуществление медицинской деятельности по «акушерству и гинекологии» (за исключением использования вспомогательных репродуктивных технологий) и «онкологии и хирургии».
Прогноз при раке шейки матки. BookingHealth
Выезд на лечение за рубеж сейчас возможен!
Оформляем срочные медицинские визы для въезда за рубеж!
Обращайтесь, мы знаем все про доступные авиарейсы по всему миру!
Рак шейки матки чаще всего развивается у женщин молодого и среднего возраста, поэтому при выборе тактики лечения необходимо учитывать влияние на репродуктивный потенциал. При раннем выявлении рака шейки матки во время профилактического осмотра достаточно щадящего хирургического вмешательства или лучевой терапии. При прогрессировании опухоли онкологи и хирурги проводят расширенные операции, а также дополняют схему лечения химиотерапией и иммунотерапией.
Результаты последних исследований, представленные на Виртуальном конгрессе Европейского общества медицинской онкологии (ESMO) в конце 2020 года, демонстрируют высокую эффективность комбинаций ингибиторов контрольных точек иммунного ответа PD-1 и CTLA-4 даже при раке шейки матки 4 стадии.
Содержание
- Ведущие клиники и стоимость лечения
- Сколько живут с раком шейки матки?
- Последствия рака шейки матки
- Беременность и рак шейки матки
- Лечение в Германии
Ведущие клиники и стоимость лечения
Благодаря современному оборудованию и высокой квалификации врачей, ведущие позиции в диагностике рака шейки матки и его комплексном лечении занимают такие клиники:
- Университетская клиника Рехтс дер Изар Мюнхен, Отделение гинекологии, маммологии, акушерства и перинатальной медицины.
- Университетская клиника Тюбингена, Отделение взрослой и детской гинекологии, маммологии, акушерства.
- Клиника Мемориал Шишли Стамбул, Отделение гинекологии, гинекологической онкологии, урогинекологии и акушерства
- Международная клиника Медикана Стамбул, центр экстракорпорального оплодотворения
- Университетская клиника Ульма, Отделение акушерства, взрослой и детской гинекологии.
Стоимость медицинской программы зависит от объема предварительного обследования и выбранной тактики лечения. Ориентировочные цены на диагностику и лечение представлены ниже:
- Диагностика рака шейки матки – от 928 €. Этапы обследования при раке шейки матки включают проведение Пап-теста, биопсию и исследования для определения стадии опухоли (УЗИ, рентгенография, КТ/МРТ органов грудной клетки, брюшной полости и малого таза).
- Конизация и удаление пораженных тканей – от 1 917 €. Петлевая, ножевая и лазерная конизация шейки матки проводится при дисплазии шейки матки или на ранних стадиях рака. Операция проводится под местной анестезией и занимает не более 30 минут. Конизация не влияет на способность к зачатию и вынашиванию беременности, поскольку хирург прицельно удаляет пораженные ткани, без обширной резекции шейки матки.
- Расширенная резекция при инфильтрации опухоли в соседние органы – от 6 125 €. В зависимости от степени поражения матки и соседних органов хирург удаляет шейку и тело матки (частично или полностью), часть влагалища, параметральную клетчатку, пораженные участки кишечника и других органов. По возможности врач сохраняет яичники для избежания преждевременных проявлений климакса. Если у женщины также развился рак эндометрия, то удаляются и матка, и яичники.
- Химиотерапия и лучевая терапия при раке шейки матки – от 8 190 €. При местно-распространенном раке шейки матки химиотерапия и лучевая терапия выступают в качестве самостоятельных методов лечения. На более поздних стадиях рака они проводятся перед операцией, для повышения ее успешности, и после операции, для консолидации ремиссии и профилактики рецидива. Лечение химиопрепаратами или облучение получают около 90% женщин с раком шейки матки. Аналогичным способом можно пройти лечение рака эндометрия.
Поговорим о том, чем страшен рак шейки матки, каковы последствия рака шейки матки, и можно ли умереть от этого заболевания.
Сколько живут с раком шейки матки?
При раке шейки матки смертность высокая. Прогноз зависит от ряда факторов. В первую очередь важно, на какой стадии обнаружено заболевание. Если на ранней, возможно радикальное лечение. При полном удалении опухоли потенциально женщина имеет продолжительность жизни такую же, как у здоровых людей, никогда не болевших раком.
Стадия определяется главным образом величиной опухоли и степенью её инвазии. Статистика рака шейки матки позволяет судить о рисках, которые несет прорастание новообразования в окружающие ткани. Например, если инвазия в глубину не превышает 1 мм, то метастазы и рецидивы опухоли после лечения отсутствуют почти всегда. При инвазии до 3 мм, что соответствует стадии 1А, уже наблюдаются метастазы в лимфоузлы у 0,3% пациентов. Если же инвазия достигает 5 мм, частота метастазирования составляет 13%. Начиная со стадии 1В начинают появляться метастазы в органах – они выявляются у 2,5% пациентов. На второй стадии вероятность метастазирования в лимфоузлы достигает 30%, а в органы – 11%. На 3 стадии метастатическое поражение лимфатических узлов характерно для 60% пациентов.
Эта статистика определяет не только прогноз при раке шейки матки, но и предпочтительный способ лечения. Врач определяет объем операции, а также необходимость использования дополнительных методов лечения для снижения риска рецидива.
Выживаемость при раке шейки матки зависит и от гистологического типа опухоли. Чаще всего встречается плоскоклеточный ороговевающий рак шейки матки или плоскоклеточный неороговевающий рак шейки матки, реже – аденокарцинома. Лечение плоскоклеточного рака шейки матки характеризуется хорошими прогнозами.
Узнав о своем диагнозе, пациенты часто интересуются, сколько осталось жить. Рак шейки матки действительно является смертельным заболеванием, часто снижающим продолжительность жизни даже на ранних стадиях. Но дать точный прогноз на основании одного только диагноза невозможно. Ведь исход заболевания зависит ещё и от того, насколько качественным будет лечение. Например, в развитых странах, таких как Германия, статистика выживаемости лучше, чем в развивающихся государствах.
На стадии 0 у подавляющего большинства пациентов удается добиться полного излечения. Причем, для этого используются органосохраняющие операции или малоинвазивные процедуры (прижигание лазером, деструкция холодом).
На стадии 1 пятилетняя выживаемость колеблется от 93 до 80%. Она зависит от подстадии. Та, в свою очередь, определяется глубиной проникновения инвазивного рака шейки матки в здоровые ткани.
На 2 стадии рака шейки матки прогноз менее благоприятный. Пятилетняя выживаемость составляет в среднем 60%. В большинстве случаев заболевания диагностируют только на 2 стадии или позже. Потому что до этого времени у женщины нет никаких жалоб, и она не обращается к врачу.
Теперь поговорим о том, сколько живут при раке шейки матки 3 степени (стадии). Она обычно неоперабельная. То есть, о радикальном лечении речь не идет. Полное излечение патологии невозможно. Существующие методы терапии направлены лишь на уменьшение новообразования в размерах, снижение темпов роста опухоли. Поэтому при раке шейки матки 3 стадии прогноз для жизни неблагоприятный. Пятилетняя выживаемость составляет около 35%.
Продолжительность жизни при раке шейки матки 4 стадии самая маленькая. Это распространенный опухолевый процесс, поражающий прямую кишку, мочевой пузырь, почки, что грозит смертельным исходом от почечной недостаточности. Могут наблюдаться отдаленные метастазы. Сколько живут при раке шейки матки 4 стадии? В среднем – 1-2 года. Пятилетняя выживаемость составляет 15%.
Последствия рака шейки матки
Рак шейки матки опасен сам по себе. Кроме того, неблагоприятные последствия возможны после лечения этого заболевания. Основным методом остается хирургическое вмешательство. Чем более масштабной будет операция, тем выше риск осложнений и неблагоприятных последствий.
Таковыми могут стать:
- Кровотечения во время вмешательства и в послеоперационном периоде
- Повреждение органов, которые располагаются рядом с маткой (это, в первую очередь, прямая кишка и мочевой пузырь)
- Инфицирование послеоперационной раны
Снизить риск осложнений и устранить симптомы рака шейки матки можно при помощи квалифицированного хирургического лечения. Например, в Германии врачи отдают предпочтение лапароскопическим вмешательствам (хирургия «замочной скважины»). Кроме того, там выполняются робот-ассоциированные операции. Они сопровождаются более тонкими и точными разрезами, меньшим объемом кровопотери. После таких вмешательств меньше сроки пребывания в стационаре, быстрее проходит восстановление, ниже риск осложнений.
После операции половая функция обычно не нарушается. Женщина может заниматься сексом и испытывать оргазмы. Исключение составляют случаи, когда проводится экстренция таза. Это обширная операция с удалением большого количества органов и тканей. После неё шансы, что женщина сможет продолжать половую жизнь, невысокие.
Вследствие повреждения или удаления нервов, иннервирующих мочевой пузырь, возможны проблемы с мочеиспусканием. Тогда женщине устанавливается катетер. Но обычно подобные проблемы носят временный характер.
Беременность и рак шейки матки
После операции может нарушиться фертильность. Можно ли забеременеть после рака шейки матки, зависит от объема хирургического вмешательства. Если была удалена матка, то беременность, конечно же, будет невозможной. Но существует ряд органосохраняющих операций.
К ним относятся:
- Конизация шейки матки – используется на 1 стадии заболевания
- Трахелэктомия – удаление шейки матки, а также прилегающих к ней частей влагалища и тела матки
При конизации репродуктивная функция практически не страдает. Поэтому после лечения рака шейки матки можно иметь детей. В случае же проведения трахелэктомии забеременеть можно не всегда. Если женщина беременеет, у неё повышается риск самопроизвольного аборта. А если она успешно вынашивает ребенка, то родить его самостоятельно она не может. Приходится прибегать к кесареву сечению. Тем не менее, такая операция оставляет неплохие шансы на реализацию репродуктивного потенциала, что важно для молодых женщин.
Случается и так, что выявляется рак шейки матки при беременности. Это происходит редко. Причем, обычно опухоль обнаруживается случайно, на плановом осмотре. Она выявляется на 1 стадии у беременных в 70% случаев. Так что в некотором роде беременность при раке шейки матки помогает женщине, повышая шансы на излечение болезни. Потому что в противном случае новообразование, скорее всего, было бы обнаружено гораздо позже – на 2 или 3 стадии.
План лечения определяется рядом факторов:
- Размеры новообразования
- Сроки гестации
- Гистологический тип опухоли
- Наличие метастазов
При обнаружении онкологического образования на стадии 0 или 1А беременность ведут до родов, и только после этого проводят лечение. Затем осуществляется конизация или простая гистерэктомия (удаление матки).
При стадии 1В и больше оптимальным решением будет прерывание беременности. Если женщина не согласна, то после родов показана радикальная гистерэктомия. Матку удаляют с частью влагалища, околоматочной клетчаткой, лимфоузлами, маточными связками. Во второй половине беременности женщине может быть назначена химиотерапия, что позволяет уменьшить опухоль в размерах.
При более поздних стадиях показано как можно более раннее родоразрешение. Его проводят путем кесарева сечения. Оно необходимо сразу, как только ребенок будет способен выживать самостоятельно, вне материнского организма.
Лечение в Германии
Если вы желаете получить медицинскую помощь высокого качества, вам стоит рассмотреть вопрос о лечении рака шейки матки в Германии.
Это позволит:
- Добиться максимально высоких шансов на излечение заболевания
- Уменьшить операционные риски
- Уменьшить вероятность послеоперационных осложнений
- Минимизировать негативные последствия операции
В Германии могут проводиться хирургические вмешательства, которые позволяют сохранить репродуктивную функцию женщины. Здесь с успехом применяются малоинвазивные операции, в том числе роботизированные. После них женщины восстанавливаются быстро, а риск осложнений минимальный. Послеоперационный период проходит значительно легче.
На любой стадии заболевания существует лечение, которое помогает если не вылечить рак шейки матки полностью, то, по крайней мере, продлить жизнь на несколько лет. Если вы хотите пройти курс терапии в Германии, обратитесь в Booking Health. Мы уже много лет занимаемся медицинским туризмом, работаем в 75 странах мира.
Мы подберем для вас лучшую клинику с учетом ряда параметров:
- Процент успешных операций
- Процент осложнений
- Профиль клиники
- Авторитет врачей
- Уровень оснащенности медучреждения и т.д.
Пройти лучевую терапию при раке можно в Клинике Гелиос Берлин-Бух. Это одна из четырех немецких клиник, в которой проводится интраоперационная электронная лучевая терапия (IOERT). Специалисты Отделения лучевой терапии и радиоонкологии под руководством профессора, доктора медицинских наук Роберта Кремпина проводят IOERT при помощи современных мобильных линейных ускорителей. На сегодняшний день это наиболее универсальный, точный и безопасный вид интраоперационной лучевой терапии. Благодаря воздействию высокодозного пучка электронов непосредственно на ложе опухоли, хирурги могут проводить органосохраняющие операции – IOERT разрушает оставшиеся после операции раковые клетки и предотвращает развитие рецидива рака. Процедура не требует от пациента специальной подготовки и занимает не более 2 минут времени. Также специалисты отделения проводят предоперационную лучевую терапию, лучевую терапию в сочетании с иммунотерапией, химиолучевую терапию и гипертермию.
Стоимость лечения рака шейки матки в разных странах:
| Стоимость | |
|---|---|
| Германия | от 5 058 евро |
| Израиль | от 4 278 евро |
| Турция | от 3 147 евро |
Мы поможем организовать лечения, начиная с оформления документов, и заканчивая вашим трансфером из клиники в аэропорт после выздоровления. При этом благодаря Booking Health вы можете сэкономить до 40% от стоимости медицинских услуг.
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Авторы: Доктор Надежда Иванисова, Доктор Вадим Жилюк
Читайте:
Почему Booking Health – Вопросы и ответы
Как не ошибиться в выборе клиники и специалиста
Диагностика и лечение рака груди
Эрозия шейки матки: когда ее нужно лечить?
Отправить запрос на лечение
Беременность | Рак шейки матки | Исследования рака, Великобритания
Если у вас диагностировали рак шейки матки во время беременности, то, что произойдет, зависит от:
- тип рака шейки матки у вас
- насколько велика опухоль и распространилась ли она (стадия)
- сколько недель беременности вы
- каковы ваши пожелания
Многопрофильная группа
Ваш врач является частью многопрофильной группы, которая обсудит вашу ситуацию и вместе решит, какие варианты лечения лучше всего подходят для вашего случая.В эту команду входят:
- врач, специализирующийся на лекарственном лечении рака, такой как химиотерапия (онколог)
- врач, специализирующийся на лучевой терапии и лекарственном лечении рака (клинический онколог)
- хирург, специализирующийся на раке женской репродуктивной системы (гинеколог-онколог)
- врач, специализирующийся на уход за женщиной во время беременности (акушер)
- врач, специализирующийся на уходе за новорожденными (неонатолог)
- эксперт по исследованию и выявлению клеток (патолог)
- медсестра специалист
Для принятия решения вам потребуется полная информация от вашей медицинской бригады о возможных вариантах.Они расскажут вам о преимуществах и возможных рисках каждого варианта.
Лечение
Большинство женщин, у которых во время беременности диагностирован рак шейки матки, имеют заболевание на ранней стадии. Исследования показывают, что рак шейки матки, диагностированный во время беременности, растет не быстрее и не имеет большей вероятности распространения, чем рак шейки матки у небеременных женщин.
Во втором или третьем триместре
Если вы беременны на сроке более 3 месяцев, ваш акушер, вероятно, скажет, что вы можете продолжить беременность, но вы можете родить раньше срока посредством кесарева сечения.Возможно, вам одновременно удалили матку. Затем вам может потребоваться дальнейшее лечение химиотерапией и лучевой терапией (химиолучевой терапией).
Менее 3 месяцев беременности
Если вы находитесь на сроке менее 3 месяцев беременности, ваш врач может немедленно оказать вам медицинскую помощь. Ваш врач может посчитать, что более 6 месяцев — это слишком долго, чтобы оставить рак шейки матки без лечения.
Если вы решите пройти курс лечения, возможно, вам придется прервать беременность. Это может быть очень неприятно, но помните, что вас поддержат медсестры и врачи.
Если вы хотите продолжить беременность, ваш врач отложит лечение до тех пор, пока вы не забеременеете более 3 месяцев во втором триместре. Вы не можете проходить химиотерапию в первом триместре, так как это может повредить ребенку или вызвать выкидыш.
Лечение рака во время беременности является экспериментальным, так как случаев мало, а крупных испытаний нет. Также мало информации о долгосрочном прогнозе женщин, проходящих лечение во время беременности.
Для небольших опухолей
Некоторые небольшие опухоли можно лечить конусной биопсией или трахелэктомией.Трахелэктомия означает удаление большей части шейки матки и верхней части влагалища.
Очень немногие женщины перенесли трахелэктомию во время беременности. Существует риск кровотечения и потери ребенка вскоре после операции. Ваш врач обсудит это с вами перед операцией.
Для больших опухолей
При больших опухолях ваш врач может посоветовать пройти химиотерапию, чтобы уменьшить или контролировать рак до рождения ребенка. Вы не можете проходить химиотерапию в первом триместре, так как это может повредить ребенку или вызвать выкидыш.
Исследования, посвященные химиотерапии, проводимой после первого триместра беременности, пока что не показали повышенного риска врожденных дефектов по сравнению с населением в целом. Но исследователям необходимо собирать больше информации за более длительный период времени, чтобы мы могли лучше понять долгосрочные перспективы для детей.
Принятие решения о лечении
Выбор лечения во время беременности может быть очень трудным. Вам понадобится время, чтобы подумать и выяснить, какие у вас есть варианты.Убедитесь, что у вас была возможность задать все интересующие вас вопросы. Вы также можете спросить, есть ли еще кто-нибудь, с кем вы (и ваш партнер) можете поговорить, например, медсестра-специалист или консультант.
Диагноз рака шейки матки во время беременности
«Мы были совершенно потрясены», — говорит Мисти Виггс, когда в апреле 2015 года узнала, что беременна третьим ребенком.
В течение 12 лет Мисти и ее муж думали, что не могут зачать детей. Первую дочь они удочерили в 2007 году.Спустя шесть лет Мисти неожиданно забеременела вторым ребенком. Тем не менее, пара удивилась, когда почти два года спустя другой тест на беременность оказался положительным.
Обрадованная Мисти назначила встречу с новым акушером-гинекологом, который решил сделать обычный мазок Папаниколау, так как с последнего прошло два с половиной года. Когда результаты мазка Папаниколау были отклонениями от нормы, Мисти не испугалась.
«У моей сестры раньше были аномальные клетки, и это было ничто, и до этого у меня никогда не было аномальных тестов», — говорит она.
Врач Мисти провела кольпоскопию, чтобы поближе изучить клетки ее шейки матки. Результаты также оказались ненормальными. Ее врач немедленно направил ее к Николь Флеминг, доктору медицины, в MD Anderson в Sugar Land.
«Они доставили меня в течение двух дней», — говорит Мисти, которая в то время была на 10 неделе беременности. «Доктор. Флеминг очень утешал. У нас просто действительно хорошие отношения с первого раза, когда мы встретились ».
Диагноз рака шейки матки во время беременности
Флеминг повторил кольпоскопию Мисти.Когда результаты снова оказались ненормальными, она назначила биопсию конуса, которая показала признаки рака. Итак, Флеминг провел еще одну процедуру — конизацию холодным ножом.
Биопсия Мисти показала, что у нее была смешанная плоскоклеточная форма IA1 и аденокарцинома шейки матки, разновидность рака шейки матки. Это было вызвано вирусом папилломы человека (ВПЧ).
«Я был раздавлен. Я пошла к акушерству-гинекологу, потому что узнала, что беременна, и внезапно понятия не имела, что нас ждет в будущем », — говорит она.
Поскольку конизация холодным ножом не выявила аномальных клеток по краям только что удаленной ткани, Флеминг решила просто внимательно наблюдать за Мисти на протяжении всего остального периода ее беременности.
Здоровый ребенок, несмотря на рак шейки матки
Мисти провела остаток беременности на модифицированном постельном режиме и перенесла плановое кесарево сечение на 38 неделе, в результате чего 28 сентября 2015 года у нее родился сын Пакстон.
«Мы называем нашего первого ребенка нашим подарком, второго — чудом, потому что мы думали, что у нас его не может быть, а третьего — нашим ангелом, потому что он действительно спас мне жизнь», — говорит Мисти.«Если бы я не была беременна им, я не знала бы, когда пошла бы к врачу и сделала бы следующий тест Папаниколау».
После того, как Мисти зажила после кесарева сечения, доктор Флеминг выполнил эндоцервикальную биопсию, а затем две недели спустя лапароскопическую гистерэктомию.
Во время операции Флеминг отправил часть шейки матки на патологию для биопсии, и результат оказался положительным. «Там было больше рака, о котором мы не знали в то время», — говорит Мисти. «Но место, которое они обнаружили во время операции, было единственным местом, и оно было достаточно маленьким, чтобы не потребовалось никакого дальнейшего лечения или операций.”
Лечение рака шейки матки во время беременности
Для Мисти рак шейки матки был эмоциональным путешествием, особенно потому, что она намеренно не рассказывала многим людям о своем диагнозе, пока не пришло время для гистерэктомии.
«В то время об этом было сложно говорить. Когда вы беременны, вы уже очень эмоциональны, и на раннем этапе мы не знали прогноза и того, на что он будет похож », — говорит она. «Но доктор Флеминг каждую неделю представлял мой случай остальным гинекологам-онкологам в MD Anderson, и все они придумывали план.Я подумал, что это было круто. Команда доктора медицины Андерсона постоянно следила за моим делом, и я был уверен в этом на все 100% ».
Теперь ей нравится делиться своей историей с другими, чтобы доказать, что счастливые концовки возможны для женщин, которым поставили диагноз рака во время беременности.
«Сохраняйте свою веру и полагайтесь на свою семью и друзей в любой помощи, которую они могут предложить. Продолжайте бороться и никогда не сдавайтесь », — говорит она. «Мы сказали себе, что если ему суждено быть, он выживет — и он, конечно, сделал это.”
Запишитесь на прием в MD Anderson онлайн или позвонив по телефону 1-877-632-6789.
Рак шейки матки при беременности — Консультант по терапии рака
Рак шейки матки при беременности
1. Что должен знать каждый врач
Клинические особенности и частота встречаемости
Рак шейки матки — второе по распространенности злокачественное новообразование у женщин во всем мире. Поскольку рак шейки матки часто встречается у молодых женщин, неудивительно, что это заболевание является одним из наиболее распространенных видов рака, диагностируемых во время беременности.
В настоящее время признано, что вирус папилломы человека (ВПЧ) является предпосылкой для развития рака шейки матки. Поскольку ВПЧ чрезвычайно распространен среди молодых женщин, преинвазивные цитологические аномалии часто диагностируются у беременных. Большинство этих изменений представляют собой аномалии низкой степени, которые часто являются временными и проходят без вмешательства. У небольшой группы женщин есть аномалии высокой степени, которые несут значительный риск сохранения и, в конечном итоге, прогрессирования до инвазивного рака шейки матки.
Патофизиология
ВПЧ поражает базальные кератиноциты шейки матки и может привести к серии прогрессирующих предраковых изменений, известных как цервикальная интраэпителиальная неоплазия (ЦИН). Хотя ВПЧ чрезвычайно распространен, особенно среди молодых сексуально активных женщин, рак шейки матки развивается редко. Длительная прединвазивная фаза от инфекции ВПЧ до развития рака шейки матки позволяет обнаруживать и устранять прединвазивные изменения.
2. Диагностика и дифференциальный диагноз
Что является первым этапом скрининга на рак шейки матки во время беременности?
Папаникоалу (Пап-мазок) можно безопасно выполнять во время беременности, и всем беременным рекомендуется пройти цитологический скрининг с Пап-тестом при первом дородовом посещении (если только до беременности не был выполнен недавний мазок Папаниколау).Как и у небеременных женщин, забор образцов из шейки матки можно безопасно выполнять с помощью забор образцов эктоцервикса, а также забор образцов из шейки матки с помощью цитощетки или аналогичного устройства.
Какие особенности презентации помогут мне определить возможные причины и следующие шаги лечения?
Нормальная шейка матки беременной обычно характеризуется эктропионом, который может сопровождаться воспалением и может быть ошибочно принят за аномалию. Женщинам с нормальным тестом Папаникоалу не требуется дальнейшего обследования во время беременности.Аномальные результаты Пап требуют дальнейшей оценки.
Как интерпретируются и обрабатываются аномальные результаты мазка Папаниколау?
Атипичные плоскоклеточные клетки неопределенного значения (ASC-US) — это аномалия, которая часто наблюдается у молодых женщин. Несмотря на то, что поражение плохо воспроизводится, общий риск рака невелик (примерно 0,1-0,2%). Беременные женщины старше 20 лет могут выбрать кольпоскопию или безопасно отложить кольпоскопию до 6 недель или более послеродового периода.
Плоскоклеточные интраэпителиальные поражения низкой степени злокачественности (LSIL) также часто встречаются у женщин репродуктивного возраста. CIN 2 или выше выявляется примерно у 12-16% женщин с LSIL. Для беременных женщин старше 20 лет предпочтительна кольпоскопия для оценки, хотя допустимо отложить кольпоскопию до 6 недель и более после родов. Беременные женщины в возрасте 20 лет и младше не нуждаются в обследовании и должны пройти цитологическое наблюдение через 1 год.
Женщины с плоскоклеточными интраэпителиальными поражениями высокой степени (HSIL) при цитологическом исследовании имеют высокую распространенность основного CIN 2 или выше.Беременным женщинам с HSIL следует пройти кольпоскопию с направленной биопсией любых поражений, подозрительных на CIN 2 или 3 или рак. Женщинам с HSIL не следует подвергаться неотложной помощи при сердечно-сосудистых заболеваниях или эксцизии в рамках обследования.
Хотя атипичные железистые клетки (AGC) являются относительно редким цитологическим диагнозом, эти женщины подвергаются значительному риску основных аномалий высокой степени. Исследования показали, что 9–38% женщин страдают интраэпителиальной неоплазией шейки матки высокой степени или аденокарциномой in situ, а еще 3–17% женщин страдают инвазивным раком.Беременным с AGC следует пройти кольпоскопию с биопсией любых подозрительных образований.
Какие первоначальные исследования следует провести, чтобы поставить диагноз?
Как и небеременные женщины, беременных с цитологическими отклонениями обычно обследуют с помощью кольпоскопии. Во время процедуры уксусная кислота наносится на шейку матки, и шейка матки и влагалище визуализируются под малым увеличением. Соответствующая кольпоскопия должна позволить визуализировать всю зону трансформации.Хотя эктропион, который сопровождает беременность, облегчает визуализацию зоны трансформации, его можно ошибочно принять за аномалию шейки матки. Ряд исследований показал, что кольпоскопия во время беременности безопасна и не связана с неблагоприятными исходами для плода.
Когда вам нужны более агрессивные тесты?
Хотя биопсия шейки матки безопасна во время беременности, процедура может быть связана с большим кровотечением, чем обычно наблюдается у небеременных женщин. Многие специалисты рекомендуют выполнять биопсию только у женщин с поражением, подозрительным на интраэпителиальную неоплазию шейки матки высокой степени.В отличие от биопсии шейки матки, эндоцервикальный кюретаж (ECC) не рекомендуется во время беременности. В то время как данные о том, что неотложная беременность связана с неблагоприятными исходами, отсутствуют, теоретические опасения, что процедура может привести к осложнениям, связанным с беременностью, исключают рутинное выполнение неотложной медицинской помощи.
Иссечение шейки матки, включая конизацию холодным ножом, иссечение большой петли зоны трансформации (LLETZ) и процедуру электрохирургического удаления петли (LEEP), как правило, выполняются только во время беременности, чтобы исключить микроинвазивный рак
Как интерпретируются результаты кольпоскопии?
Понимание интраэпителиальной неоплазии шейки матки (CIN) быстро растет.Ведение молодых женщин с КИН должно тщательно сбалансировать риски прогрессирования рака и побочные эффекты лечения конизацией. Для лечения цервикальная интраэпителиальная неоплазия классифицируется как CIN 1, CIN 2 или CIN 3.
CIN 1 — это гетерогенный диагноз, который включает женщин, у которых может развиться CIN более высокой степени, а также женщин с неонкогенным ВПЧ. Диагноз CIN 1 плохо воспроизводится. Беременным женщинам с CIN 1 дальнейшее обследование не требуется.
Цервикальная интраэпителиальная неоплазия 2 и 3 (CIN 2 и CIN 3) представляет собой интраэпителиальную неоплазию шейки матки от умеренной до тяжелой. Различие между CIN 2 и 3 плохо воспроизводимо, и поэтому эти поражения классифицируются аналогично. Основной риск прогрессирования инвазивного рака высок. Беременные женщины с диагнозом CIN 2 или CIN 3 могут либо наблюдаться во время беременности с помощью повторной кольпоскопии, либо отложить повторную кольпоскопию как минимум до 6 недель после родов.
Тем женщинам, которые во время беременности проходят повторную кольпоскопию, процедуру не следует проводить чаще, чем каждые 12 недель.Повторная биопсия не требуется, если только не ухудшится внешний вид поражения. Не следует проводить эксцизионную процедуру, если нет подозрения на инвазивный рак.
Какие признаки и симптомы должны вызывать беспокойство при инвазивном заболевании?
У женщин с микроскопическими опухолями симптомы обычно протекают бессимптомно. Среди женщин с клинически видимыми поражениями наиболее частым симптомом является вагинальное кровотечение. Классически вагинальное кровотечение бывает посткоитальным. Также могут возникать абдоминально-тазовые боли и выделения из влагалища.У женщин с опухолями на поздней стадии могут быть боли в спине, гидронефроз или радикулит.
3. Менеджмент
Если поставлен диагноз «рак шейки матки», как лечить беременную?
Ведение рака шейки матки во время беременности в первую очередь зависит от стадии рака и гестационного возраста матери на момент постановки диагноза. Рак шейки матки классифицируется с использованием системы стадирования Международной федерации гинекологии и акушерства 2009 года. Определение стадии рака шейки матки зависит от клинического обследования.
Какие визуальные исследования (если таковые имеются) будут полезны?
КТ и МРТ представляют собой методы анатомической визуализации, которые использовались для оценки размера опухоли, параметриального распространения и распространения узлов. Проспективное исследование, проведенное Группой гинекологической онкологии, показало, что оба теста были умеренно точными при оценке заболевания. Компьютерная томография таза приводит к радиационному облучению плода и должна использоваться с осторожностью. Напротив, МРТ не подвергает плод ионизирующему излучению и может безопасно использоваться во время беременности.В последнее время ПЭТ широко используется у женщин с впервые диагностированным раком шейки матки. Однако, поскольку влияние радиоизотопа на плод неизвестно, ПЭТ противопоказан во время беременности.
Каким образом лечение рака шейки матки делается специально для беременных женщин?
Планирование лечения женщин с инвазивным раком шейки матки должно учитывать как материнские, так и внутриутробные факторы. Лечение преимущественно зависит от стадии заболевания и срока гестации плода.Поскольку рандомизированные исследования отсутствуют, большинство рекомендаций по лечению рака шейки матки во время беременности основаны на наблюдательных исследованиях и мнениях экспертов. Как правило, женщинам, у которых поставлен диагноз до 20-24 недель беременности, рекомендуется немедленное лечение, в то время как женщины, которым поставлен диагноз после 20-24 недель, могут отложить лечение до родов, которые обычно планируются на 32-34 неделе в зависимости от клинического сценария.
Какие виды лечения доступны в зависимости от стадии?
При раке шейки матки стадии IA1 у женщин с опухолями с глубиной инвазии менее 3 мм и боковым распространением менее 7 мм прогноз отличный прогноз.Учитывая повышенный приток крови к беременной матке, операции по удалению шейки матки, такие как конизация во время беременности, могут привести к значительной кровопотере.
Конизация обычно назначается женщинам на сроке менее 20-24 недель гестации для подтверждения диагноза микроинвазивного рака шейки матки и исключения более обширной опухоли или при подозрении на инвазию при биопсии шейки матки, но результаты неубедительны. Как правило, пациенты с раком шейки матки IA1 стадии могут отложить лечение до родов.
При лечении беременных женщин с раком шейки матки стадии IA2, IB1 и малым раком шейки матки IB2 и IIA на сроке менее 20-24 недель беременности может быть выбрана немедленная радикальная гистерэктомия, которая может быть выполнена либо после планового прерывания беременности, либо с плодом in situ. Пациенты, которым поставлен диагноз после 20-24 недель беременности, обычно откладывают лечение до родов. Для таких пациенток время родов должно быть согласовано с мультидисциплинарной командой, включающей специалистов по медицине матери и плода.
Беременным женщинам с раком шейки матки IIB-IVA стадии, а также женщинам с более крупными поражениями стадии IB2-IIA многие эксперты рекомендуют немедленно начинать лечение у женщин на сроках менее 20-24 недель и откладывать терапию до родов. женщины в более позднем гестационном возрасте. В то время как химиолучевая терапия в настоящее время является стандартом лечения небеременных пациенток с поздней стадией рака шейки матки, данные, конкретно оценивающие комбинированную терапию во время беременности, в основном отсутствуют.
Доступны ли альтернативные методы лечения?
Неоадъювантная химиотерапия — это потенциальное терапевтическое решение для пациентов с раком шейки матки, которые хотят отложить лечение. Было показано, что неоадъювантное лечение уменьшает размер местных опухолей и облегчает хирургическое лечение. К сожалению, отсутствуют крупные исследования, описывающие влияние химиотерапии на беременность. Некоторые отчеты предполагают, что женщины, получающие химиотерапию, имеют повышенный риск преждевременных родов и неблагоприятных неонатальных исходов.Лечение на ранних сроках беременности, особенно 5-фторурацил и циклофосфамид, было связано с аномалиями плода.
Какие новые методы лечения появляются?
В течение последнего десятилетия возрос интерес к более консервативным хирургическим методам лечения рака шейки матки. В настоящее время имеется ряд сообщений о случаях радикальной трахелэктомии у беременных с локализованным раком шейки матки. В то время как применение радикальной трахелэктомии при беременности развивается, у небеременных женщин эта процедура обычно предназначена для женщин с опухолями менее 2 см в диаметре.Помимо абдоминального доступа, во время беременности также выполнялась радикальная вагинальная трахелэктомия.
Какой способ родоразрешения рекомендуется беременным с раком шейки матки?
Кесарево сечение рекомендуется большинству женщин с объемными опухолями шейки матки, чтобы снизить риск кровотечения во время родов. Другие сообщения предполагают, что вагинальные роды безопасны, особенно для женщин с микроинвазивными или небольшими опухолями, при которых риск кровотечения меньше.Потенциальная проблема для женщин, рожающих естественным путем, — это местные рецидивы.
Как вы консультируете пациента и семью по поводу прогноза рака шейки матки во время беременности?
Хотя напрямую сравнивать исходы у беременных и небеременных женщин с раком шейки матки сложно, похоже, что беременность не ухудшает исходы. Стадия оказывается наиболее важным прогностическим фактором. Влияние отсрочки лечения на исход уже давно обсуждается. Однако, по крайней мере, в одной небольшой группе пациентов с преимущественно ранней стадией заболевания отсрочка лечения не оказала видимого неблагоприятного воздействия на выживаемость.
4. Какие доказательства?
Хантер, Мичиган, Тевари, К., Монах, Б.Дж. «Новообразование шейки матки при беременности. Часть 2: современное лечение инвазивных заболеваний ». Am J Obstet Gynecol. об. 199. 2008. С. 10-8.
Economos, K, Perez Veridiano, N, Delke, I, Collado, ML, Tancer, ML. «Аномальная цитология шейки матки при беременности: 17-летний опыт». Obstet Gynecol. об. 81. 1993. pp. 915-8.
Райт, Т.С., Массад, Л.С., Дантон, С.Дж., Спитцер, М., Уилкинсон, Э.Дж.«Согласованные руководящие принципы 2006 года по ведению женщин с патологическими скрининговыми тестами на рак шейки матки». Am J Obstet Gynecol. об. 197. 2007. С. 346-55.
Arbyn, M, Kyrgiou, M, Simoens, C. «Перинатальная смертность и другие тяжелые неблагоприятные исходы беременности, связанные с лечением цервикальной интраэпителиальной неоплазии: метаанализ». BMJ. об. 337. 2008. pp. A1284
Робинсон, В. Р., Уэбб, С., Тирпак, Дж., Дегефу, С., О’Куинн, А.Г. «Ведение интраэпителиальной неоплазии шейки матки во время беременности с иссечением LOOP». Gynecol Oncol. об. 64. 1997. pp. 153-5.
Кирджиу, М., Колиопулос, Г., Мартин-Хирш, П., Арбин, М., Прендивилль, В. «Акушерские исходы после консервативного лечения интраэпителиальных или ранних инвазивных поражений шейки матки: систематический обзор и метаанализ». Ланцет. об. 367. 2006. С. 489–98.
Райт, Т.С., Массад, Л.С., Дантон, С.Дж., Спитцер, М., Уилкинсон, Э.Дж. «Согласованное руководство 2006 г. по ведению женщин с цервикальной интраэпителиальной неоплазией или аденокарциномой in situ». Am J Obstet Gynecol. об. 197. 2007. С. 340-5.
Суд, А. К., Сороски, Д. И., Крогман, С., Андерсон, Б., Бенда, Дж. «Хирургическое лечение рака шейки матки, осложняющего беременность: исследование случай-контроль». Gynecol Oncol. об. 63. 1996. pp. 294-8.
Mutch, DG. «Новая система стадирования FIGO для рака вульвы, шейки матки, эндометрия и сарком». Gynecol Oncol. об. 115. 2009. С. 325-8.
Hricak, H, Gatsonis, C, Chi, DS. «Роль визуализации в оценке раннего инвазивного рака шейки матки перед лечением: результаты межгруппового исследования Американского колледжа радиологической сети визуализации 6651 — Группа гинекологической онкологии 183». J Clin Oncol. об. 23. 2005. С. 9329-37.
Schwarz, JK, Siegel, BA, Dehdashti, F, Grigsby, PW. «Связь посттерапевтической позитронно-эмиссионной томографии с опухолевым ответом и выживаемостью при раке шейки матки». Джама. об. 298. 2007. С. 2289-95.
Sivanesaratnam, V, Jayalakshmi, P, Loo, C. «Хирургическое лечение раннего инвазивного рака шейки матки, связанного с беременностью». Gynecol Oncol. об. 48. 1993. С. 68-75.
Sioutas, A, Schedvins, K, Larson, B, Gemzell-Danielsson, K.«Три случая вагинальной радикальной трахелэктомии во время беременности». Gynecol Oncol. 2011г.
Ungar, L, Smith, JR, Palfalvi, L, Del Priore, G. «Абдоминальная радикальная трахелэктомия во время беременности для сохранения беременности и фертильности». Obstet Gynecol. об. 108. 2006. pp. 811-4.
Суд, А.К., Сороски, Ю.И., Майр, Н. «Радиотерапевтическое лечение рака шейки матки, осложняющего беременность». Рак. об. 80. 1997. pp. 1073-8.
Остром, К., Бен-Ари, А., Эдвардс, К., Грегг, А., Чиу, Дж. К..«Опорожнение матки мизопростолом во время лучевой терапии рака шейки матки во время беременности». Int J Gynecol Cancer. об. 13. 2003. С. 340-3.
Коломбо, Н., Пейретти, М. «Критический обзор неоадъювантной химиотерапии с последующей операцией по поводу местнораспространенного рака шейки матки». Int J Gynecol Cancer. об. 20. 2010. С. S47-8.
Tewari, K, Cappuccini, F, Gambino, A, Kohler, MF, Pecorelli, S. «Неоадъювантная химиотерапия в лечении местнораспространенного рака шейки матки во время беременности: отчет о двух случаях и обзор вопросов, связанных с лечением шейки матки. карцинома у беременных, включая плановую отсрочку лечения ». Рак. об. 82. 1998. С. 1529-34.
Cliby, WA, Dodson, MK, Podratz, KC. «Рак шейки матки, осложненный беременностью: рецидивы в месте эпизиотомии после родов через естественные родовые пути». Obstet Gynecol. об. 84. 1994. С. 179–82.
Дугган, Б., Мудершпах, Л.И., Роман, Л.Д., Куртин, Дж. П., д’Аблаинг, Г. «Рак шейки матки во время беременности: сообщение о запланированной отсрочке начала терапии». Obstet Gynecol. об. 82. 1993. pp. 598-602.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Рак шейки матки во время беременности
Что такое рак шейки матки во время беременности?
Рак шейки матки — это рак шейки матки, входящего в матку.
Каковы признаки рака шейки матки во время беременности?
Ранний рак шейки матки часто не имеет каких-либо заметных признаков или симптомов.Поздние симптомы включают вагинальное кровотечение, боль в области таза и боль во время секса.
Есть ли какие-либо тесты на рак шейки матки во время беременности?
Ага. Мазок Папаниколау позволяет выявить рак и предраковые изменения шейки матки. Если мазок Папаниколау обнаруживает признаки рака, ваш врач назначит кольпоскопию для более тщательного изучения. (Зеркало будет использоваться, чтобы держать ваше влагалище открытым и сделать шейку матки более заметной. Затем врач распылит раствор на основе уксуса на вашу шейку матки; раствор облегчит увидеть и оценить любые отклонения через специальное увеличительное стекло.) Доктор может также взять образцы и отправить их в лабораторию для диагностики.
Насколько часто встречается рак шейки матки во время беременности?
Если вы ждете результатов анализов, будьте уверены: «Полноценный рак шейки матки во время беременности — очень редкое явление», — говорит Шарон Фелан, доктор медицинских наук, профессор акушерства и гинекологии Университета Нью-Мексико.
Как я заболел раком шейки матки?
Рак шейки матки вызывается инфекцией ВПЧ (вирус папилломы человека).ВПЧ передается половым путем; это также очень распространено. Большинство женщин заражаются ВПЧ в какой-то момент своей жизни, но большинство из них избавляются от инфекции за пару лет без каких-либо проблем. Никто не совсем уверен, как это происходит и почему одни женщины без проблем избавляются от ВПЧ, а у других развивается рак шейки матки.
Рак шейки матки — это очень медленно растущий рак, который прогрессирует через ряд предраковых стадий, прежде чем стать полноценным раком. Если вы будете регулярно сдавать мазок Папаниколау и следить за результатами, ваши шансы на развитие рака шейки матки очень малы.
Видео по теме
Как рак шейки матки повлияет на моего ребенка?
Рак сам по себе, вероятно, не повлияет на вашего ребенка, но лечение может (см. Следующую страницу).
Как лучше всего лечить рак шейки матки во время беременности?
Если рак обнаружен на ранней стадии, ваш врач может порекомендовать наблюдать за раком на протяжении всей беременности и лечить его после рождения ребенка. Если рак находится на более поздней стадии, его необходимо удалить, что включает удаление ткани шейки матки, которая удерживает матку закрытой во время беременности.
«Иногда необходимо лечить рак шейки матки во время беременности, сбривая клетки шейки матки. Обычно это можно сделать при сохранении беременности. Самая большая проблема лечения заключается в том, что оно может вызвать преждевременные роды и преждевременные роды », — говорит Фелан.
В очень редких случаях, если рак находится на очень поздней стадии, маме и врачу, возможно, придется принять трудное решение лечить рак за счет ребенка.
Что я могу сделать, чтобы предотвратить рак шейки матки?
Делайте ежегодные мазки Папаниколау! Если предраковые клетки обнаруживаются и проходят лечение на ранней стадии, вы можете вообще избежать рака шейки матки.
Что делают другие беременные мамы при раке шейки матки?
«Я на восьмой неделе беременности, и мой врач только что сообщил мне, что у меня рак шейки матки. Он рассказал мне обо всех наихудших сценариях, когда женщине ставят диагноз на этом этапе беременности. Я очень нервничаю и молюсь, чтобы вынести этого ребенка до срока ».
Есть ли другие ресурсы для лечения рака шейки матки?
Национальный институт рака
Plus, еще из The Bump:
Безопасны ли мазки Папаниколау во время беременности?
вещей, которые должна знать каждая беременная из группы повышенного риска
Рак шейки матки и беременность — Центр рака шейки матки
Диагноз рака шейки матки уже сам по себе пугает, но что, если вам поставили диагноз во время беременности? По оценкам экспертов, около 3% случаев рака шейки матки диагностируются во время беременности.Хотя шансы, что это случится с вами, невелики, важно знать о возможности.
Рак шейки матки можно обнаружить по мазку Папаниколау, который часто делают во время беременности, или по результатам осмотра врача по симптомам, которые могут возникнуть у вас (например, кровотечению). Ваша беременность может повлиять на то, как ваш врач решит лечить рак, в зависимости от стадии рака шейки матки и того, как долго вы находитесь в беременности.
Беременность и рак шейки матки на ранней стадии
Если ваш врач обнаружит рак шейки матки на ранних стадиях (например,g., стадия IA), вы, скорее всего, сможете благополучно продолжить беременность. Лечение будет отложено на несколько недель после рождения ребенка; только после этого вам сделают гистерэктомию (удаление матки и шейки матки) или конусную биопсию (удаление части шейки матки), в зависимости от степени прогрессирования рака.
У некоторых беременных женщин нет рака шейки матки, но им ставят диагноз «дисплазия» — легкие аномалии шейки матки или предраковые клетки, которые могут прогрессировать до рака шейки матки.«Мы делаем кольпоскопию [тест, при котором врачи используют специальное оборудование, чтобы крупным планом осмотреть шейку матки] и получить подтверждение биопсии», — говорит Дэниел МакНив, доктор медицины, акушер-гинеколог из Сент-Луиса. «И если это действительно дисплазия, а не рак, мы просто наблюдаем это и повторяем мазок Папаниколау позже во время беременности».
Другим вариантом лечения на этом этапе является процедура электрохирургического удаления петли, или LEEP, которая может удалить аномальные клетки из шейки матки до того, как разовьется рак. LEEP использует электрически заряженную проволочную петлю для удаления аномальных клеток из шейки матки.
Однако недавнее исследование, опубликованное в медицинском журнале The Lancet , показало, что беременные женщины, перенесшие LEEP, имеют повышенный риск рождения недоношенных детей или рождения ребенка с низкой массой тела. По этой причине исследователи предлагают женщинам тщательно обсудить риски и преимущества LEEP, прежде чем принимать решение о проведении процедуры во время беременности. «Женщинам следует запросить подробную информацию об [эффективности процедуры], а также о долгосрочных [проблемах], связанных с беременностью, прежде чем они согласятся», — ведущий автор исследования Мария Кирджиу, доктор медицинских наук, из больниц Центрального Ланкашира в Престоне, Англия, — сообщили Службе новостей HealthDay.
Другая проблема с LEEP, по словам доктора МакНейва, заключается в том, что процедура может затруднить определение позже, полностью ли удален рак. «И мы должны быть уверены», — говорит он.
Беременность и запущенный рак шейки матки
Для женщин, у которых рак шейки матки находится на более поздней стадии, решения о лечении становятся более сложными. Ваш врач обсудит с вами варианты, которые могут включать прерывание беременности, если диагностирован агрессивный рак шейки матки или если рак диагностирован на очень ранней стадии беременности.«У вас всегда есть возможность подождать», пока после родов вас не будут лечить, — говорит Макнейв. «Но женщинам необходимо знать, что стадия IA на 10 неделе беременности может стать стадией III [гораздо более запущенной формой рака шейки матки] к тому времени, когда она родит». Он предупреждает, что это может повлиять на выбранное лечение, а также на выживаемость.
Для женщин, достигших второго или третьего триместра, есть возможность отложить лечение рака шейки матки до рождения ребенка. В этом случае роды состоятся в безопасном для малыша сроке.«Если вы продвинетесь достаточно далеко, мы сможем доставить ребенка раньше и вылечить рак после этого», — говорит Макнейв.
Принятие решения о лечении
Если у вас диагностирован рак шейки матки во время беременности, вы и ваш врач вместе разработаете лечение. Ваш врач объяснит все варианты, а также преимущества и риски каждого лечения. Поскольку решение о лечении рака шейки матки особенно сложно в случае беременной женщины, перед принятием решения вы можете запросить второе мнение.
«У меня диагностировали рак шейки матки на 29 неделе беременности»
Как работающая мама трехлетней девочки, 34-летняя Джина Запанта-Мерфи не успела пережить осложнения во время второй беременности.
Она знала, что каждая беременность индивидуальна, и говорила себе не волноваться, но Джина так и не получила того прилива энергии, которого она ожидала во втором триместре. Фактически, она так устала, что провела свой 35-й день рождения в постели и вскоре заметила прозрачные водянистые выделения, которые были для нее непривычны.В течение следующих нескольких недель выделения стали настолько сильными, что ей потребовалось надеть прокладку. После того, как у Джины поднялась субфебрильная температура, у нее возникла пугающая мысль: что, если ее амниотический мешок разорвался и все это время из него вытекала жидкость?
Она позвонила своему врачу в Центр здоровья женщин PIH Health в Уиттиере, Калифорния, который направил ее в отдел труда и родоразрешения для гинекологического осмотра. После серии тестов и УЗИ акушер-гинеколог Брент Дж. Грей, доктор медицины, и его команда проверили жидкость и подтвердили, что ее амниотический мешок не поврежден.Однако они заметили небольшой полип, который взяли на биопсию и отправили на исследование. Ночь пятницы Джина провела в больнице для наблюдения, и на следующее утро ее выписали.
Результаты биопсии пришли через три дня, и Джина сидела за ужином, когда ей позвонили, и она изменила ее жизнь. Вместо того, чтобы просить ее прийти и сообщить эту новость, OBGYN Sacha Kang Chou, доктор медицины, прямо тогда сказал Джине, что на самом деле поражение было раком шейки матки.
СВЯЗАННЫЕ С: ЧТО НУЖНО ЗНАТЬ ЖЕНЩИНАМ 35-44 ГОДА О РАКЕ ШЕРВИКИ
«Как и большинство людей, которые не болели раком в своей жизни, я думала, что рак — это смертный приговор», — вспоминает Джина.Но ее предположение было ошибочным: по данным Американского онкологического общества, уровень смертности от рака шейки матки за последние 40 лет упал на 50 процентов благодаря более широкому использованию регулярных мазков Папаниколау.
После этого телефонного звонка Джина назначила встречу со своим новым онкологом-гинекологом, Самуэлем Им, доктором медицины, на два дня спустя. Тем временем она тратила свое время на прагматические планы на худшее: была ли у нее воля? Было ли у нее актуально страхование жизни? Кто поможет ее мужу растить детей?
Хотя рак шейки матки, как известно, растет медленно, беременность может ускорить его рост из-за увеличения кровотока и серьезных гормональных изменений.На шестой неделе беременности обследование органов малого таза не выявило признаков болезни. Но ее обследование на 29 неделе показало рак шейки матки 1 стадии и поражение длиной почти 1,5 сантиметра — это означало, что рак Джины агрессивно рос, и каждый день, когда ее ребенок оставался вынашивать, был еще одним днем для роста рака. Из-за ее беременности врачи не могли использовать МРТ для наблюдения за его ростом (изображения трудно интерпретировать с изображением плода), а также они не могли физически исследовать ее рак до рождения ребенка.Джина говорит, что ей больше нечего делать, и ее врачи решили следить за раком как можно лучше и старались родить как можно раньше, не нанося вреда ребенку.
К сожалению, от этого дела не пошли: на контрольном приеме две недели спустя Джина узнала, что ее рана теперь была длиной почти 2 сантиметра. Рак рос слишком быстро, поэтому доктор Им решил продлить срок родов до 34 недель — они будут рожать через кесарево сечение и немедленно выполнить гистерэктомию, чтобы удалить локализованный рак.(Узнайте больше о реальном прогрессе в борьбе с Какнером в книге Родейла «Мир без рака ».)
СВЯЗАННЫЙ: ЧТО ТАКОЕ ГИСТЕРЕКТОМИЯ В 25 ЛЕТ
Несмотря на то, что это было страшно, Джина начала готовиться к своим ранним родам под руководством команды отделения интенсивной терапии новорожденных (NICU) PIH Health. «Моя приоритетная задача — быть рядом с моими девочками столько, сколько я могу», — говорит она. «Если бы им пришлось снять мои конечности, я бы сказал:« Снимите их. Делайте все, что вам нужно.’”
После курса приема бетаметазона — двух инъекций дородовых стероидов — до родов, чтобы стимулировать рост легких ребенка, наступил день родов. Джина перенесла серию операций в одной комнате с акушерами, хирургами и онкологами.
«Я умоляла не спать во время родов, и они позволили мне увидеть мою девочку, прежде чем мне сделают гистерэктомию», — говорит она. «Я помню, как целовал ее маленькое теплое личико. Следующее, что я понял, я просыпался в выздоровлении.”
Всего 24 часа спустя Джина кормила грудью Валентину в отделении интенсивной терапии, когда пришел ее последний отчет о патологии: он не был обнаружен. И хотя она говорит, что «выздоровление было похоже на обычное восстановление после кесарева сечения», это было совсем не так: врачи удалили ей матку, маточные трубы и тазовые лимфатические узлы, но смогли спасти ее яичники и предотвратить немедленную менопаузу. . Джина была в восторге от этой новости, но осознание того, что она больше никогда не забеременеет, оставило боль.
, СВЯЗАННЫЕ С: ЧТО ОЖИДАТЬ В ДЕНЬ, НЕДЕЛЮ И МЕСЯЦ ПОСЛЕ ИМЕЕТ C-РАЗДЕЛА
«Но я не собираюсь плакать по этому поводу», — говорит она.«Некоторые люди даже не могут забеременеть. Мне посчастливилось иметь двух девочек ».
Психические последствия ремиссии — это не только радуга и солнечный свет: каждый раз, когда она испытывает боль или боль, Джина беспокоится, что ее болезнь может вернуться. Но проявлять бдительность в отношении этих предупреждающих знаков — неплохая вещь: пятилетняя выживаемость женщин с раком шейки матки составляет 68 процентов, но когда он обнаруживается на ранней стадии, когда рак все еще локализован, он подскакивает до 92. процентов.Тем не менее, совет Джины для всех женщин — молодых, старых, беременных или нет — один и тот же: «Не бойтесь пойти к врачу и услышать то, что вы, возможно, не захотите слышать». «Быть инициативным.» Это вполне могло спасти тебе жизнь.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Рак шейки матки во время беременности, хотя и серьезен, хорошо поддается лечению согласно новому обзору исследований
Newswise — Группа исследователей из отделения гинекологической онкологии университетской больницы Болоньи в сотрудничестве с профессором Антонио Джордано из Научно-исследовательской организации здравоохранения Сбарро опубликовала пересмотренный вариант литературы о случаях рака шейки матки во время беременности с добавлением новых случаев лечения в Университетской клинике Болоньи.Их работа опубликована в журнале Journal of Cellular Physiology .
«Рак во время беременности определяется как опухоль, диагностированная у беременных женщин или сразу после родов», — говорит Мириам Перроне, доктор медицины онкологического отделения гинекологии и первый автор рукописи. «В последнее десятилетие мы наблюдали рост заболеваемости этим заболеванием, в основном из-за более позднего деторождения, и, хотя была выдвинута гипотеза, что гормоны и факторы роста, необходимые для развития плода, могут ускорять рост опухоли, данные свидетельствуют о том, что беременность не обязательно является плохой прогностический фактор для выживаемости пациентов.
«Рак шейки матки — вторая по распространенности форма рака или предрака, диагностируемая во время беременности или послеродового периода, и встречается примерно у 0,004-0,1% беременных женщин. Редкость этого состояния делает невозможными крупные клинические исследования, а рекомендации до сих пор основаны на небольшом случае и мнениях экспертов », — заключает Перроне.
«По этим причинам сегодня диагностические инструменты и лечение у беременных и небеременных женщин схожи, с некоторыми различиями», — объясняет Алессандро Бовичелли, доктор медицины, доктор медицинских наук отделения гинекологической онкологии Болонского университета и соавтор книги. рукопись.«У беременных консервативная хирургия может быть предложена в качестве основного лечения рака шейки матки на ранней стадии, например конусная и лимфаденэктомия. Однако для женщин на поздних стадиях неоадъювантная химиотерапия является возможным вариантом лечения ».
«Настоятельно рекомендуется индивидуальная терапия, и решение о лечении следует принимать совместно с многопрофильной командой, состоящей из акушеров, гинекологов, онкологов, педиатров и психологов», — добавляет профессор Пиерандреа Де Яко, директор отделения гинекологической онкологии университетской больницы Болоньи. .«С годами и с публикацией новых исследований стратегия лечения постепенно изменилась на более консервативное лечение, особенно для пациентов во втором или третьем триместре с ранней стадией рака. Кроме того, сообщалось, что неоадъювантная химиотерапия успешно контролирует заболевание и отсрочивает роды до зрелости плода без серьезных побочных эффектов для матери и плода.
«Время родов должно быть согласовано с акушерами, так как момент созревания плода является основным вопросом», — заключает Де Иако.
«Рак во время беременности не является неотложной ситуацией, и клиницисты должны уделять все необходимое время, чтобы изучить случай и предложить лучший диагноз и терапию», — говорит Перроне. «Лечение онкологических пациенток во время беременности должно предлагаться в гинекологических онкологических центрах, связанных с опытными перинатальными центрами, чтобы предоставить пациентам опыт во всех необходимых аспектах.
«В будущем разработка молекулярных маркеров и их рутинное использование могут помочь в принятии клинических решений», — заключает Перроне.
О научно-исследовательской организации в области здравоохранения «Сбарро»
Организация исследований в области здравоохранения «Сбарро» (SHRO) — это некоммерческая благотворительная организация, стремящаяся финансировать передовые методы фундаментальных генетических исследований для лечения и диагностики рака, сердечно-сосудистых заболеваний, диабета и других хронических заболеваний, а также для содействия развитию подготовка молодых врачей в духе профессионализма и гуманизма.
