При беременности лейкоциты понижены: Лейкоциты в крови — норма по возрасту, причины повышенных, пониженных показателей лейкоцитов у ребенка, женщин, мужчин
Протромбиновое время, МНО, протромбин по Квику
Артикул: 00207
Стоимость анализа
в лаборатории:
Экспресс
820руб
стоимость указана без учета стоимости забора биологического материала
Добавить в корзину
Готовность результатов анализа
Обычные*: в тот же день (при условии сдачи до 12.00)
Дата сдачи анализа:
Дата готовности:
*не считая дня сдачи.
Экспресс
Подготовка к анализу
Натощак, не менее 8 часов после последнего приема пищи, вне менструации.
Забор биоматериала
Методы выполнения и тесты
Оптическая коагулометрия. Количественный, сек, %
Файлы
Скачать образец результата анализа
Этот анализ входит в блоки:
Срок готовности анализов в экспресс-режиме (Cito)
| Время сдачи | Готовность | |
|---|---|---|
| Будни | Выходные | |
| 08:00-17:00 | 09:00-17:00 | 1-2 часа |
| 17:00-20:30 | — | На следующий день, как сданный в 8:00 |
| 08:00-12:00 | 09:00-12:00 | 3-5 часов |
| 08:00-12:00 | 09:00-12:00 | до 16:00 |
| 07:00-09:00 | 08:00-09:00 | до 14:00 |
| 09:00-11:00 | 09:00-11:00 | до 16:00 |
Значение анализов
Протромбиновое время — время, необходимое для свертывания плазмы при добавлении кальция и тканевого фактора. Метод воспроизводит внешний путь свертывания крови с оценкой так называемого протромбинового комплекса — факторов VII, X, протромбина. Во внешнем пути принимают участие витамин К-зависимые факторы свертывания, поэтому ПВ используется для оценки терапии непрямыми антикоагулянтами.
Метод воспроизводит внешний путь свертывания крови с оценкой так называемого протромбинового комплекса — факторов VII, X, протромбина. Во внешнем пути принимают участие витамин К-зависимые факторы свертывания, поэтому ПВ используется для оценки терапии непрямыми антикоагулянтами.
Читать дальше..
Также спрашивают:
С этим анализом сдают:
Как сдать анализы в Лабораториях ЦИР?
Для экономии времени оформите заказ на анализ в Интернет-магазине! Оплачивая заказ онлайн, Вы получаете скидку 10% на весь оформленный заказ!
У Вас есть вопросы? Напишите нам или позвоните +7 (495) 514-00-11. По анализам Вы можете задать вопрос на нашем форуме и обратиться на консультацию к специалисту.
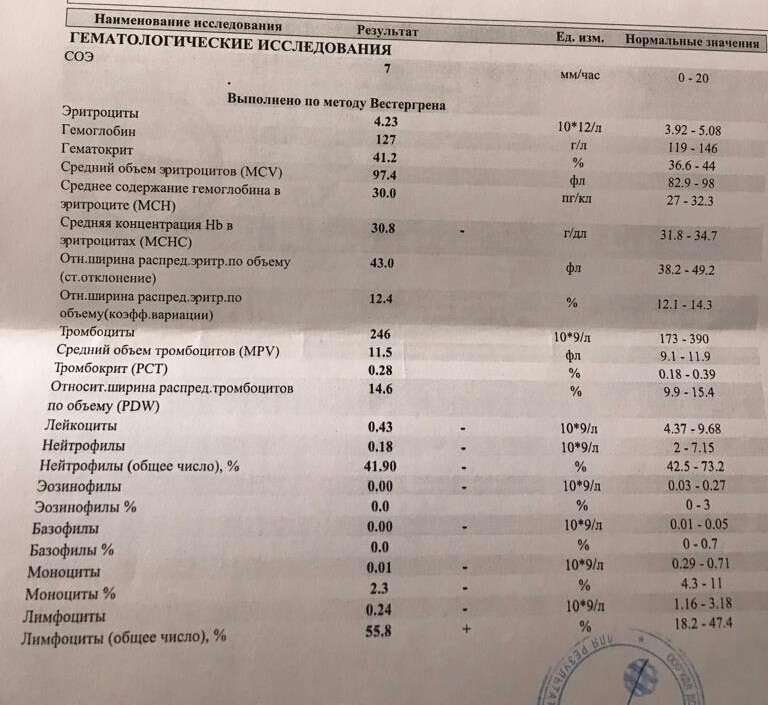
Общий анализ крови у беременной
Итак, что же отличает нормальную кровь небеременной женщины от крови беременной?
Прежде всего, это количество плазмы.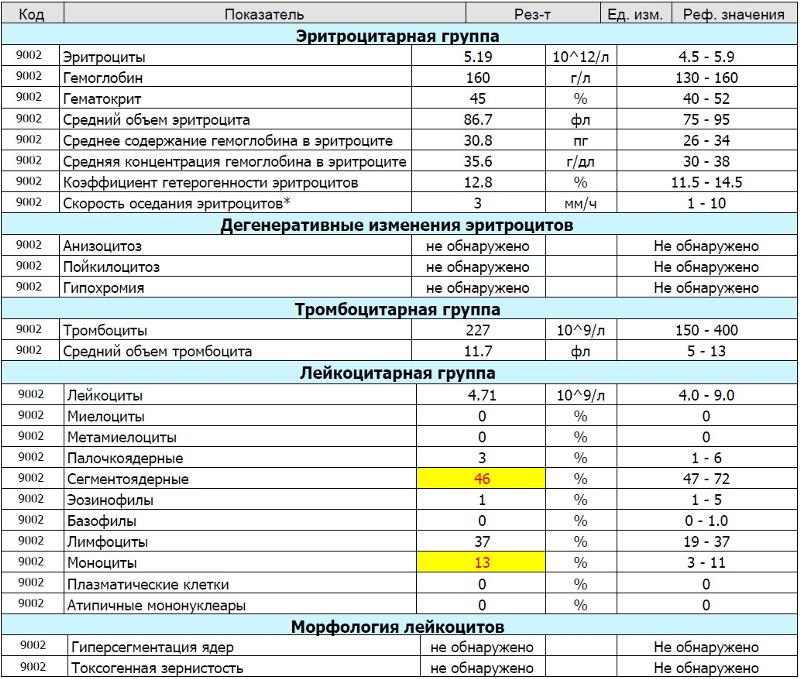 ⠀
⠀
Объем циркулирующей крови при беременности постепенно увеличивается, так как мама работает за себя и за будущего малыша. Во время беременности происходит физиологическое снижение некоторых параметров: снижается общее количество эритроцитов и соответственно, гемоглобина. Теперь ВНИМАНИЕ! для диагностики анемии беременных недостаточно только этих показателей. При сниженном количестве гемоглобина (ниже 110) и эритроцитов (ниже 3,5) рекомендовано не сразу выставлять диагноз АНЕМИЯ, а посмотреть еще на несколько параметров:⠀
✔️Форма эритроцитов.⠀
Зрелый, богатый железом эритроцит — это двояковпуклый диск, который в анализе крови выглядит ярким кругом. А если он бледное кольцо, меньшее по размеру то вы увидите в анализе -«гипохромия» и «анизоцитоз» — верные признаки анемии.⠀
Как убедиться?➡️⠀
✔️Определение ферритина крови.⠀
Именно этот анализ показывает наличие железа в закромах организма. Только он даст ответ на вопрос: это просто незначительное разбавление крови беременной или все-таки болезненное состояние, требующее терапии.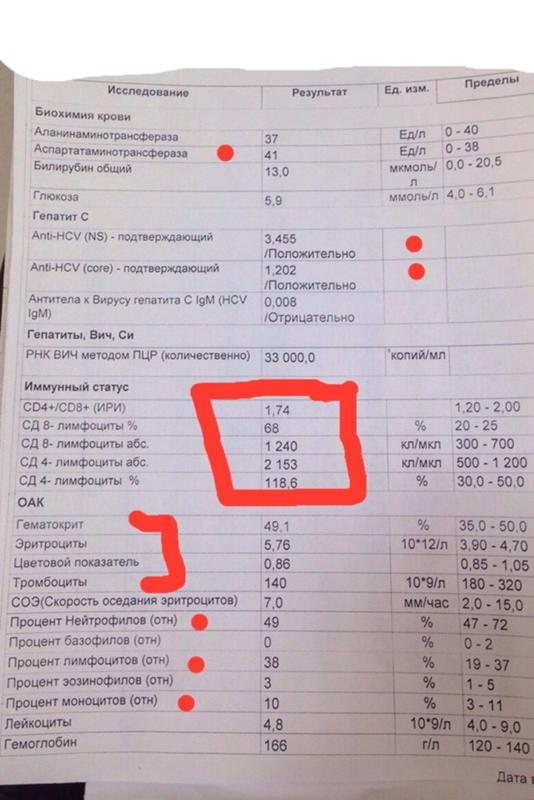 Более того, как раз уровень ферритина является показателем эффективности проведенного лечения. Не гемоглобин в общем анализе крови(!), а ферритин в дополнительном.⠀
Более того, как раз уровень ферритина является показателем эффективности проведенного лечения. Не гемоглобин в общем анализе крови(!), а ферритин в дополнительном.⠀
Вторая особенность:
✔️общее количество лейкоцитов — лейкоцитоз (в среднем до 11х10 в 9ст.)
чем выше срок беременности — тем большее количество лейкоцитов. Организм реагирует таким образом на то, что в организме «кто-то еще, не совсем свой»
кстати, именно по этой причине количество лейкоцитов увеличено в вагинальном мазке, а никак не с воспалением!
✔️увеличение СОЭ — скорость оседания эритроцитов.
Сила, которая заставляет эритроциты склеиваться друг с другом, оседать — это изменение состава крови. Это бывает при инфекциях, воспалительных заболеваниях, травмах.
во время всех этих состояний увеличивается количества свободного белка в крови и он оседает на поверхности эритроцита, тот тяжелеет и быстрее прилипает к «собрату».
Во время беременности в составе крови увеличивается количество белков и под их тяжестью эритроциты быстрее и в бОльшем количестве оседают.
Поэтому, если возникло сомнение в цифрах СОЭ, и есть подозрение на воспалительный процесс — необходимо сдать еще один анализ — ПРОКАЛЬЦИТОНИН. это единственный неспецифический маркер воспаления у беременных женщин.
Индивидуально проконсультироваться, пройти диагностику, сделать разбор анализов Вы можете у наших врачей акушеров-гинекологов по предварительной записи по телефону +7 3452 593957 или онлайн
Лейкоцитоз при беременности лечение и симптомы
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Лейкоцитоз при беременности (классификация по МКБ-10 R70-R79) — состояние организма, при котором в кровяном русле повышается концентрация белых клеток крови (лейкоцитов). Каждая беременная женщина регулярно сдаёт анализ крови, который показывает не только уровень гемоглобина, но и количество лейкоцитов — важно, чтобы лейкоциты в крови не были повышены или понижены, поскольку это является свидетельством патологии. В норме уровень белых клеток крови может колебаться — от 4 до 8,8×109/л, но у беременных считается нормальным повышение лейкоцитов в крови до 11×109/л.
В норме уровень белых клеток крови может колебаться — от 4 до 8,8×109/л, но у беременных считается нормальным повышение лейкоцитов в крови до 11×109/л.
Незначительное повышение количества белых клеток крови при беременности свидетельствует об активации иммунитета, увеличением скорости оседания эритроцитов и незначительным сгущением крови. В тех случаях, когда лейкоциты в крови повышаются значительно, развивается лейкоцитоз, который свидетельствует о наличии у беременных воспалительных процессов или других патологий, требующих немедленного лечения.
Причины лейкоцитоза
Лейкоцитоз может развиваться у беременных по разным причинам. Самые распространённые причины такого нарушения, это: ОРВИ, ОРЗ и другие заболевания воспалительного характера, которыми женщина могла заразиться во время беременности; тяжёлые патологии, такие как вирусная пневмония или ветряная оспа, опасная не для самой женщины, а для ребёнка в её утробе; аллергическая реакция на некоторые назначаемые врачом медицинские препараты; получение травм, ожогов и других травматических повреждений (царапин с нагноением, абсцессов, переломов и прочих).
Также причины того, что у женщины развился лейкоцитоз, могут быть связаны с тяжёлыми процессами в её организме, например, с распадом злокачественных опухолей или внутренних кровотечениях. В некоторых случаях у беременных развивается лейкоцитоз на фоне повышенной психоэмоциональной нагрузки. Поэтому врачи рекомендуют женщинам в положении избегать стрессов, а также физических и психических переутомлений. Классификация лейкоцитозов Иногда лейкоцитоз бывает физиологическим, а не патологическим, то есть возникает как реакция на действие некоторых окружающих факторов.
Повышены лейкоциты при беременности: возможные причины
Лейкоцитоз может иметь физиологическую природу, такое повышение лейкоцитов не является признаком наличия какого-либо заболевания.
Повышение количества лейкоцитов в крови происходит:
- При стрессе, переживаниях
- Во время второго триместра беременности
- После приема горячей ванны
- Спустя три часа после приема пищи
Чтобы избежать ложных результатов анализа кровь необходимо сдавать строго натощак в первой половине дня, а также во время забора крови пациентка должна быть максимально расслаблена и спокойна.
Более опасными причинами лейкоцитоза могут служить:
- Бактериальная или вирусная инфекция. Это может быть инфекционное заболевание дыхательных путей — пневмония или бронхит. Обычно такие заболевания сопровождаются повышением температуры и кашлем. Возможна и острая бактериальная инфекция — аппендицит, пиелонефрит и другие.
- Воспалительные процессы, происходящие в организме. Например, при обострении хронического гастрита или артрита может повышаться уровень лейкоцитов в крови.
- Разнообразные травмы кожи, ожоги и так далее.
- Аллергические реакции или астма.
- Развитие различных урогенитальных инфекций.
- Большие кровопотери.
- Злокачественные опухоли, метастазы.
Все вышеперечисленные заболевания могут оказать негативное влияние не только на организм будущей матери, но и на развитие плода. Поэтому они требуют немедленного начала лечения. Наибольшая опасность лейкоцитоза кроется в его стремительном развитии. Развиваясь буквально за несколько часов, лейкоцитоз может вызвать внутренние кровотечения. Именно по этой причине лечение этого заболевания должно происходить под строгим наблюдением врача, который в первую очередь должен установить и устранить его причины.
Развиваясь буквально за несколько часов, лейкоцитоз может вызвать внутренние кровотечения. Именно по этой причине лечение этого заболевания должно происходить под строгим наблюдением врача, который в первую очередь должен установить и устранить его причины.
В медицинской практике чаще всего случаи лейкоцитоза у беременных вызваны медленно протекающими в организме воспалительными процессами, аллергическими реакциями, бесконтрольным приемом лекарственных препаратов, почечными коликами, а также обострениями хронических заболеваний.
Еще одной из причин повышения уровня лейкоцитов в крови является скопление белых телец крови в подслизистой оболочке матки. Это естественный физиологический процесс, который необходим для того, чтобы предотвратить попадание какой-либо инфекции к плоду, развивающемся в матке, а также для того, чтобы стимулировать сократительную функцию матки, необходимую во время родов.
Например, лейкоциты в крови беременных могут повышаться, если они принимают слишком горячую или слишком холодную ванну. Также количество лейкоцитов в крови может возрасти из-за ошибок в питании беременной женщины, что требует от врача коррекции её диеты. Занятие тяжёлой физической работой тоже может спровоцировать лейкоцитоз, однако важно помнить, что такой лейкоцитоз показывают анализы только в том случае, если они проведены в ближайшее время после воздействия извне на женщину неблагоприятного фактора.
Также количество лейкоцитов в крови может возрасти из-за ошибок в питании беременной женщины, что требует от врача коррекции её диеты. Занятие тяжёлой физической работой тоже может спровоцировать лейкоцитоз, однако важно помнить, что такой лейкоцитоз показывают анализы только в том случае, если они проведены в ближайшее время после воздействия извне на женщину неблагоприятного фактора.
Если же лейкоцитоз определяется в крови у беременной по истечении продолжительного времени после такого воздействия, речь уже идёт о патологическом состоянии. Самые серьёзные причины, способные вызвать повышение уровня лейкоцитов в крови беременных, это: абсцессы; перитонит; сепсис. Эти состояния опасны не только для ребёнка, но и для жизни матери, поэтому если своевременно не проведена диагностика и не назначено лечение, ребёнок в утробе беременной женщины и она сама могут погибнуть.
Несколько слов следует сказать о причинах снижения лейкоцитов в крови беременных.
К ним относятся:
Эти заболевания опасны сами по себе, но также их опасность заключается в том, что они могут спровоцировать развитие уродств у плода, а также вызвать преждевременные роды. Поэтому на данные вирусы и инфекции беременных регулярно обследуют — многие из них входят в комплекс обследования на TORCH-инфекции. Также низкий уровень лейкоцитов в крови может отмечаться при воздействии на женщину радиационного излучения, при воздействии на её организм некоторых вредных химических веществ, при истощении.
Диагностика и лечение лейкоцитоза
Установить количество лейкоцитов в крови у беременных можно с помощью обычного анализа крови. Лечение начинается с установления причины развития лейкоцитоза. Для этого иногда приходится провести полное обследование женщины. Когда же диагноз установлен, врач-гинеколог, ведущий беременность женщины, принимает решение относительно дальнейшего лечения.
Препараты, которые используются, должны быть безвредными как для матери, так и для ребёнка.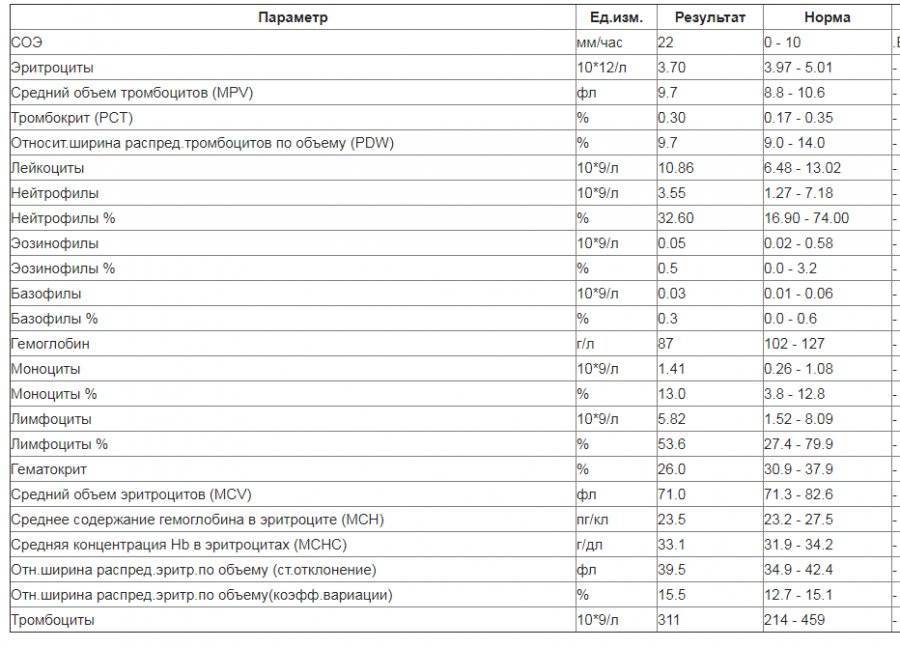 Но к сожалению, не во всех случаях есть возможность устранить лейкоцитоз и патологию, его вызвавшую, не навредив здоровью беременной и малыша в её утробе. Поэтому иногда, при тяжёлых патологических состояниях, врач может принять решение о прерывании беременности и спасении жизни самой женщины.
Но к сожалению, не во всех случаях есть возможность устранить лейкоцитоз и патологию, его вызвавшую, не навредив здоровью беременной и малыша в её утробе. Поэтому иногда, при тяжёлых патологических состояниях, врач может принять решение о прерывании беременности и спасении жизни самой женщины.
Статьи и научные исследования в России
-
В статье Подробнее -
В статье Подробнее
Статьи и научные исследования зарубежом
-
В статье Подробнее -
В статье Подробнее
Презентации
Отзывы
Дарья 10.05.2017
Девочки, кому нибудь ставили при беременности? Какие последствия? Нашли ли причину и намного ли были повышены лейкоциты?
Илюшина Мама 19. 05.2017
05.2017
Мне не ставили, но повышены были в 3 раза. Потом прочитала, что такое может быть при беременности
Елена Лиукконен 22.06.2017
У меня с начала беременности и до 22 недели лейк.были в пределах 14. А потом резко повысились до 19 и также увеличилось соэ. Гинеколог назначила анализ на с-реактивный белок и он в норме. Тогда сказали, что повышение лейк.и соэ на беременность, воспаления нет.
Шапка, 25.06.2017
Привет всем!Пишу прям с больничной палаты!Меня 17 числа положили на сохранение(срок 28 недель) с угрозой преждевременных родов!Покапали магнезию 5 дней и уколы 7 дней и вот остальное время я просто лежу без процедур!Выписывать не хотят,т.к. говорят,что у меня повышенное количество лейкоцитов(лейкоцитоз).Его никак не лечат и на все вопросы орут,что меня здесь никто не держит и я могу уходить,но там каких-то денег не заплатят и больничный не дадут!Хочу у вас спросить про этот лейкоцитоз,потому что в интернете ничего толком не нашла!Заранее спасибо.
Видео
Лекарства
Препараты подбираются для каждой женщины индивидуально, учитывая чувствительность возбудителя к лекарствам.
🧬 Как понять результаты общего анализа крови?
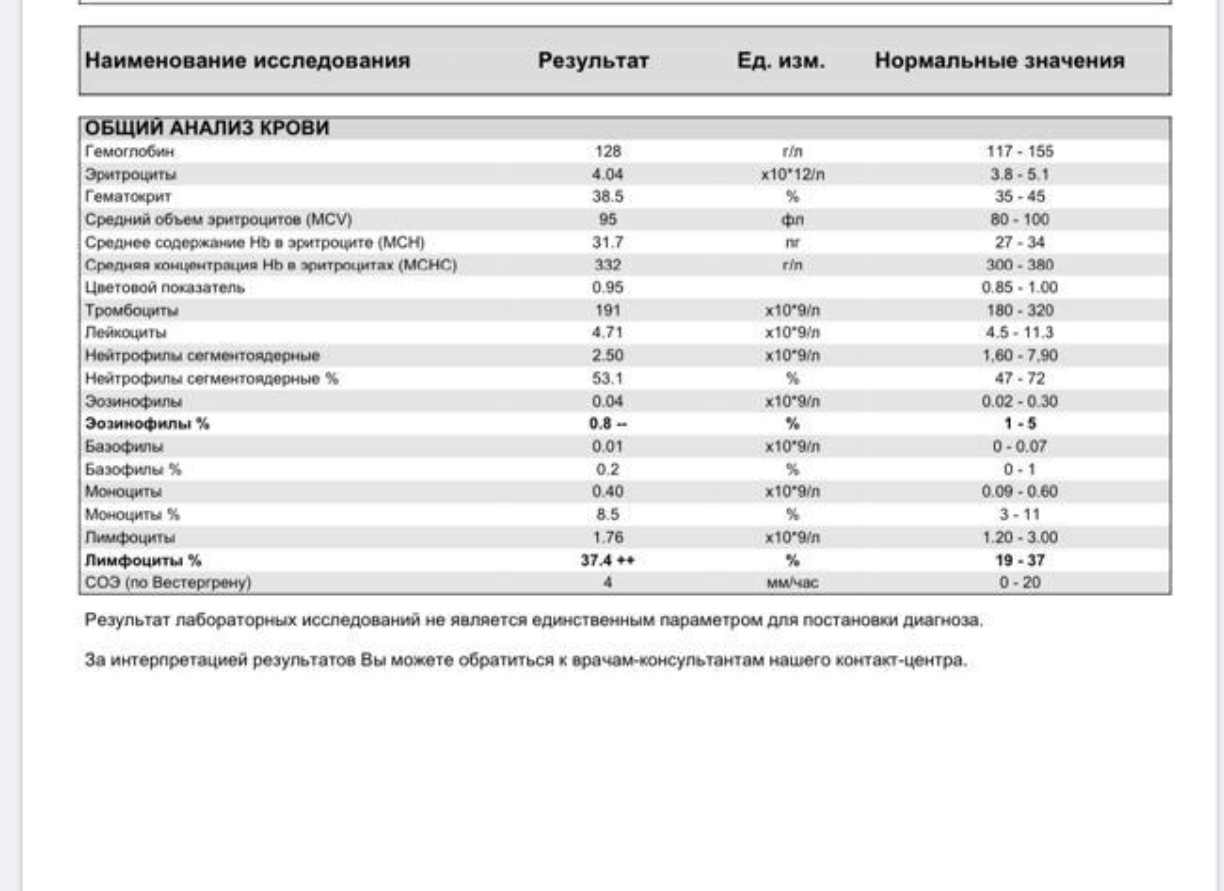
Москвичам в тестовом режиме открыли доступ к электронной медицинской карте — истории обращений к врачам за три года. Эта практика, возможно, вскоре распространится по всей стране, и люди будут изучать, как менялись показатели здоровья. Чаще других в карте встречается общий анализ крови. Он включает около двух десятков параметров: одни жизненно важны, другие отклоняются от нормы лишь при редких болезнях. Рассказываем вместе с кандидатом медицинских наук, семейным врачом GMS Clinic Андреем Бесединым, что означает изменение уровня главных и почему его почти всегда назначают первым.
Когда достаточно одного анализа?
В некоторых случаях врач, получив результат анализа из пальца, уже понимает, в чем проблема и как ее решить.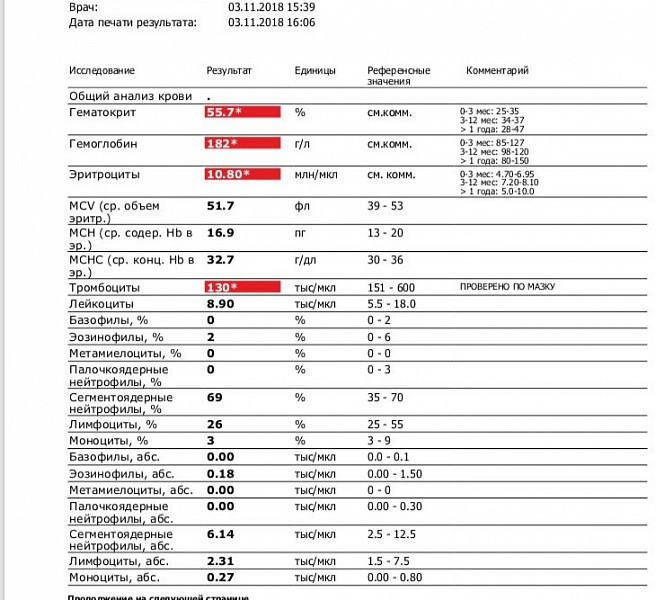
«Кровь очень часто помогает определить разные признаки болезни по балансу кровяных телец и соотношению клеток, — рассказывает кандидат медицинских наук, семейный врач GMS Clinic Андрей Беседин. — Например, дефицит эритроцитов вкупе с низким гемоглобином — типичная картина анемии и нужно обязательно искать и устранять её причину. Иногда, этого достаточно, чтобы сразу на приеме выписать препараты железа».
Анализ крови позволяет понять, например, что у пациента тяжелое инфекционное заболевание, а не обычная простуда. Об этом будет кричать уровень лейкоцитов.
«При банальном ОРЗ или ОРВИ можно обойтись и без анализа — рассказывает терапевт поликлиники № 2 города Сергиева Посада Виктор Щербина. — Но часто есть дополнительные признаки: длительная температура, сильный кашель и т. д. Например, пациент приходит с простудой, но больше недели держится температура 37,2−37,5°C. Оказалось, ее причиной был воспалительный процесс от пиелонефрита — пациент застудил область таза».
Общий анализ — это и первичный онкологический скрининг болезней органов кроветворения. При подозрении терапевт сразу направит к гематологу или онкологу.
«При серьезной патологии сразу несколько параметров могут отличаются от нормы — говорит Беседин. — Бывают исключения — у женщины в течение дня беспричинно „скакала“ температура с 35,5° до 38,5°C, выраженная слабость. Все показатели анализа были в порядке, а вот относительный и абсолютный уровень лимфоцитов оказался во много раз завышен. Это позволило на ранней стадии обнаружить онкологическое заболевание крови».
На что смотреть в первую очередь?
По мнению терапевтов, главные параметры — уровень гемоглобина, тромбоцитов, лейкоцитов и СОЭ, она же скорость оседания эритроцитов. А также лейкоцитарная формула — процентное содержание лейкоцитов разного типа.
Гемоглобин — железосодержащий белок в кровяных клетках эритроцитах, отвечающий за газообмен и обмен веществ, — первое, на что смотрят терапевты. Уровень гемоглобина у женщин ниже, чем у мужчин за счет разницы в мышечной массе. Повышенный уровень бывает намного реже пониженного и может намекать на патологии сердца, почек или костного мозга. С ним направляют к гематологу, если только пациент не донор. У них после переливания эритроциты резко восстанавливаются, так что их количество сильно повышается и им приходится продолжать сдавать кровь для поддержания баланса. А вот снижение вызывается чаще всего несбалансированным питанием, физическими перегрузками и болезнями печени. Сильно сниженный показатель — признак более серьезных проблем.
Уровень гемоглобина у женщин ниже, чем у мужчин за счет разницы в мышечной массе. Повышенный уровень бывает намного реже пониженного и может намекать на патологии сердца, почек или костного мозга. С ним направляют к гематологу, если только пациент не донор. У них после переливания эритроциты резко восстанавливаются, так что их количество сильно повышается и им приходится продолжать сдавать кровь для поддержания баланса. А вот снижение вызывается чаще всего несбалансированным питанием, физическими перегрузками и болезнями печени. Сильно сниженный показатель — признак более серьезных проблем.
«Если у мужчины очень низкий гемоглобин, я подозреваю кровотечение, — делится опытом Щербина. — Возможно, мельчайшие капли крови выделяются в желудке или кишечнике, быть может, дело в геморрое, или же кровоточит мочеточник вследствие мочекаменной болезни. У женщин это, вкупе с бледностью, говорит о серьезной анемии».
Тромбоциты отвечают за свертываемость крови.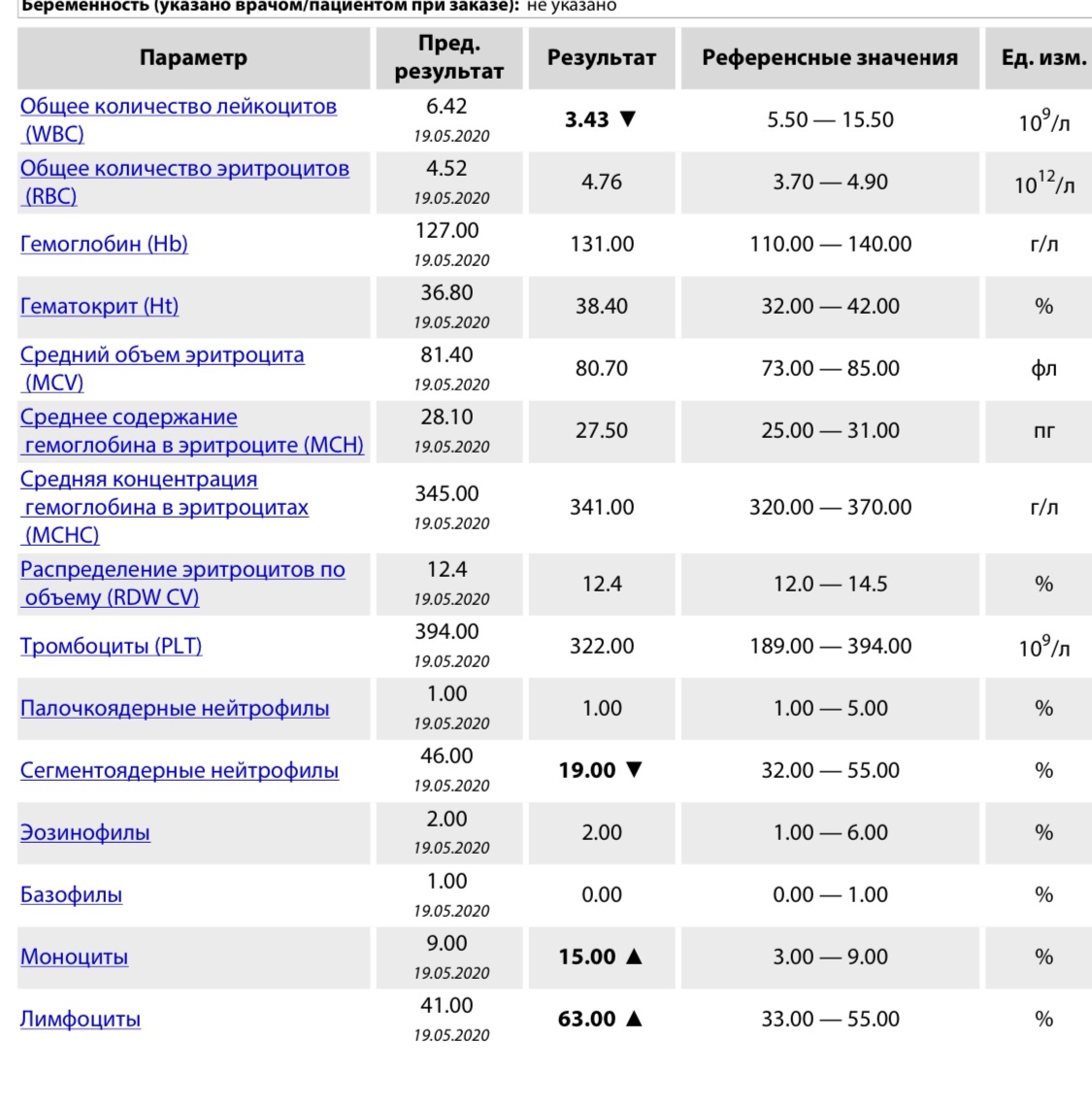 При их низком уровне больного не возьмут на операцию — остановить кровь будет непросто. При повышенном уровне велик риск образования тромбов — сгустков крови, которые закупоривают сосуд и вызывают инфаркт или инсульт. Уровень тромбоцитов говорит о состоянии сосудов, а в сочетании с другими помогает понять природу многих заболеваний.
При их низком уровне больного не возьмут на операцию — остановить кровь будет непросто. При повышенном уровне велик риск образования тромбов — сгустков крови, которые закупоривают сосуд и вызывают инфаркт или инсульт. Уровень тромбоцитов говорит о состоянии сосудов, а в сочетании с другими помогает понять природу многих заболеваний.
Лейкоциты защищают организм от инфекций, вирусов и аллергенов. До реформы здравоохранения в России нормой считался промежуток (6−8)*109/л, теперь (4−11)*109/л. Дефицит лейкоцитов может говорить о проблемах с иммунитетом, нехватке витаминов группы В или нарушении работы костного мозга. Повышенный уровень говорит о воспалении в организме, а степень его интенсивности помогает понять скорость оседания эритроцитов.
«Если лейкоцитов менее 4*109/л, СОЭ больше 30 мм/ч, а в лейкоцитарной формуле нейтрофилы повышены до 70−80%, я ищу очаг воспаления — говорит Виктор Щербина. — При температуре под 40 °C это может быть пневмония или острый простатит.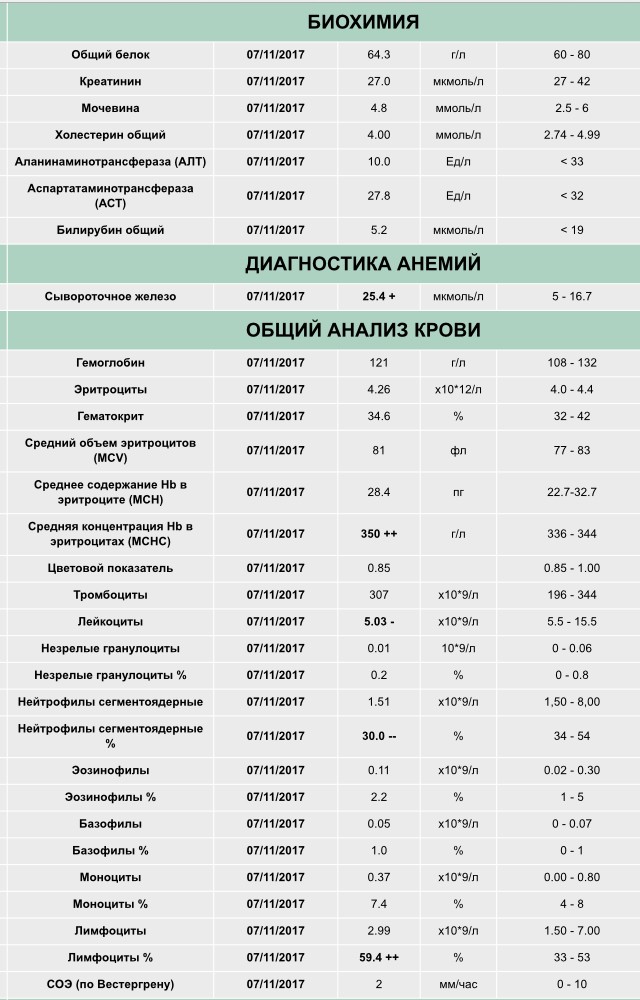 При обратной ситуации — избытке лейкоцитов и нехватке нейтрофилов, подозреваю лимфолейкоз, и направляю к гематологу».
При обратной ситуации — избытке лейкоцитов и нехватке нейтрофилов, подозреваю лимфолейкоз, и направляю к гематологу».
Так, лейкоцитарная формула помогает понять источник проблем по иммунной реакции: на вирусы, как правило реагируют одни клетки, например, лимфоциты, на бактерии — нейтрофилы. По словам Андрея Беседина, например, воспаления могут быть вызваны как вирусами, так и бактериями и показатели лейкоцитарной формулы нужны для определения тактики лечения и наблюдения за пациентом.
Что влияет на результаты и когда они могут врать?
От возраста, веса и цвета кожи цифры почти не зависят. У 80-летних бывают значения лучше иных молодых. Если же параметры чуть выходят за пределы нормы, но серьезных жалоб нет, врачи ничего не назначают для нормализации, кроме советов по ведению здорового образа жизни. Показатели считаются действительными не более 1−2 недель, а в случае скоротечной болезни или выздоровления и того меньше.
«У пациента с рожистым воспалением конечности на фоне приема антибиотиков параметры лейкоцитов за сутки улучшались вдвое — рассказывает Беседин».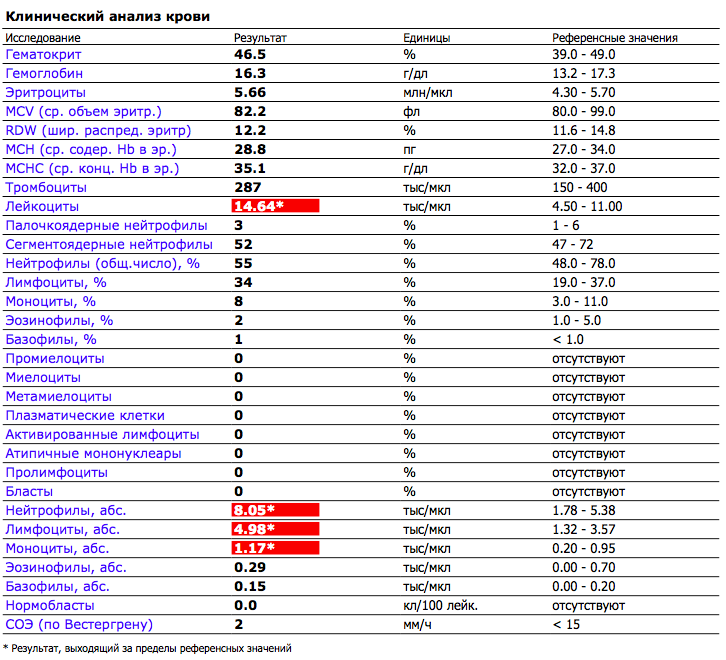 А вот безрецептурные препараты, как правило, не влияют на результаты. Чего не скажешь о БАДах: не все проходят клинические испытания и могут не только исказить показания анализов, но и и сами стать причиной болезни.
А вот безрецептурные препараты, как правило, не влияют на результаты. Чего не скажешь о БАДах: не все проходят клинические испытания и могут не только исказить показания анализов, но и и сами стать причиной болезни.
Врачи признаются, что иногда показатели выглядит почти нормальными у очевидно нездорового человека. Так бывает у больных гастритом, панкреатитом, желчно-каменной болезнью, а часто и у страдающих гипертонией. Одни болезни опытный специалист может заподозрить уже по внешнему виду языка, в то время как для диагностики других не обойтись без фиброгастроскопии или ЭКГ и ЭхоКГ.
«Общий анализ назначается, если явные симптомы не видны при визуальном осмотре, — говорит Щербина». Часто в первые 1−2 дня болезни общий анализ не помогает выявить, например, острый аппендицит: уровень лейкоцитов резко не повышается. Если человек в зрелом возрасте начинает курить и при этом ведет малоподвижный образ жизни, гемоглобин в его крови еще несколько месяцев будет оставаться на нормальном уровне или даже будет слегка повышенным, в то время как самочувствие может резко ухудшиться.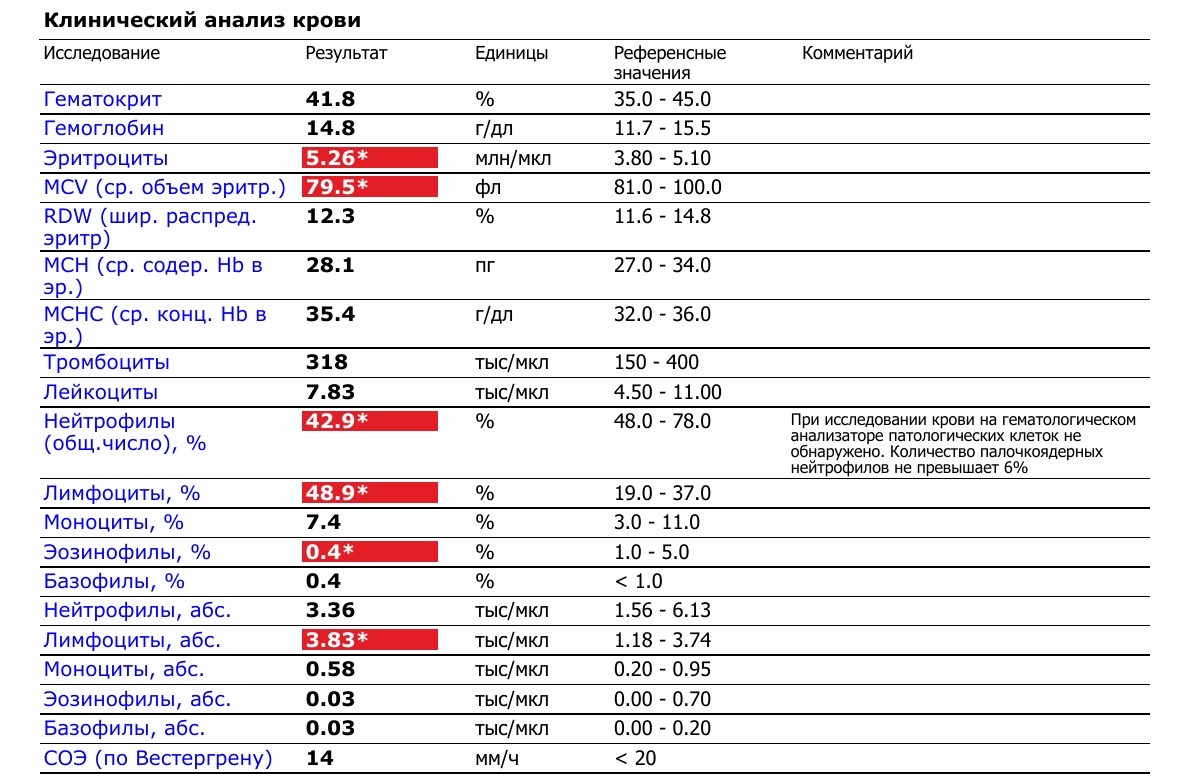 Да и для диагностики пресловутого коронавируса общий анализ бесполезен. Но есть и обратная сторона медали: изменение показаний из-за физиологических процессов.
Да и для диагностики пресловутого коронавируса общий анализ бесполезен. Но есть и обратная сторона медали: изменение показаний из-за физиологических процессов.
«Ко мне нередко приходят дамы, у которых несколько показателей вне пределов нормы, — рассказывает Виктор Щербина. — Оказывается, анализ сдавался на фоне большой потери крови во время месячных, а на самом деле все в порядке. Так что сдавать его женщинам лучше спустя хотя бы неделю после окончания менструации, а если это невозможно, предупредить врача».
Общий анализ крови почти никогда не бывает единственным, его назначают, как подсказку — в каком направлении думать, и какие патологии исключить. Поэтому без медицинского образования толковать его, или динамику результатов в электронной карте, можно только в общих чертах. Лучше понять, что происходило с организмом и проконсультироваться с опытным врачом.
Источник: EAPTEKA.RU
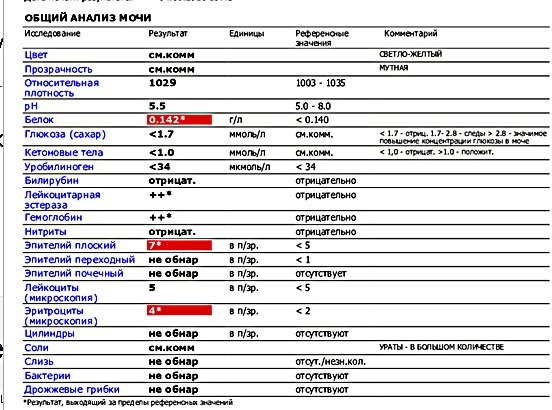
Анализы мочи во время беременности — что смотрят
Во время беременности женщина сдает множество различных анализов.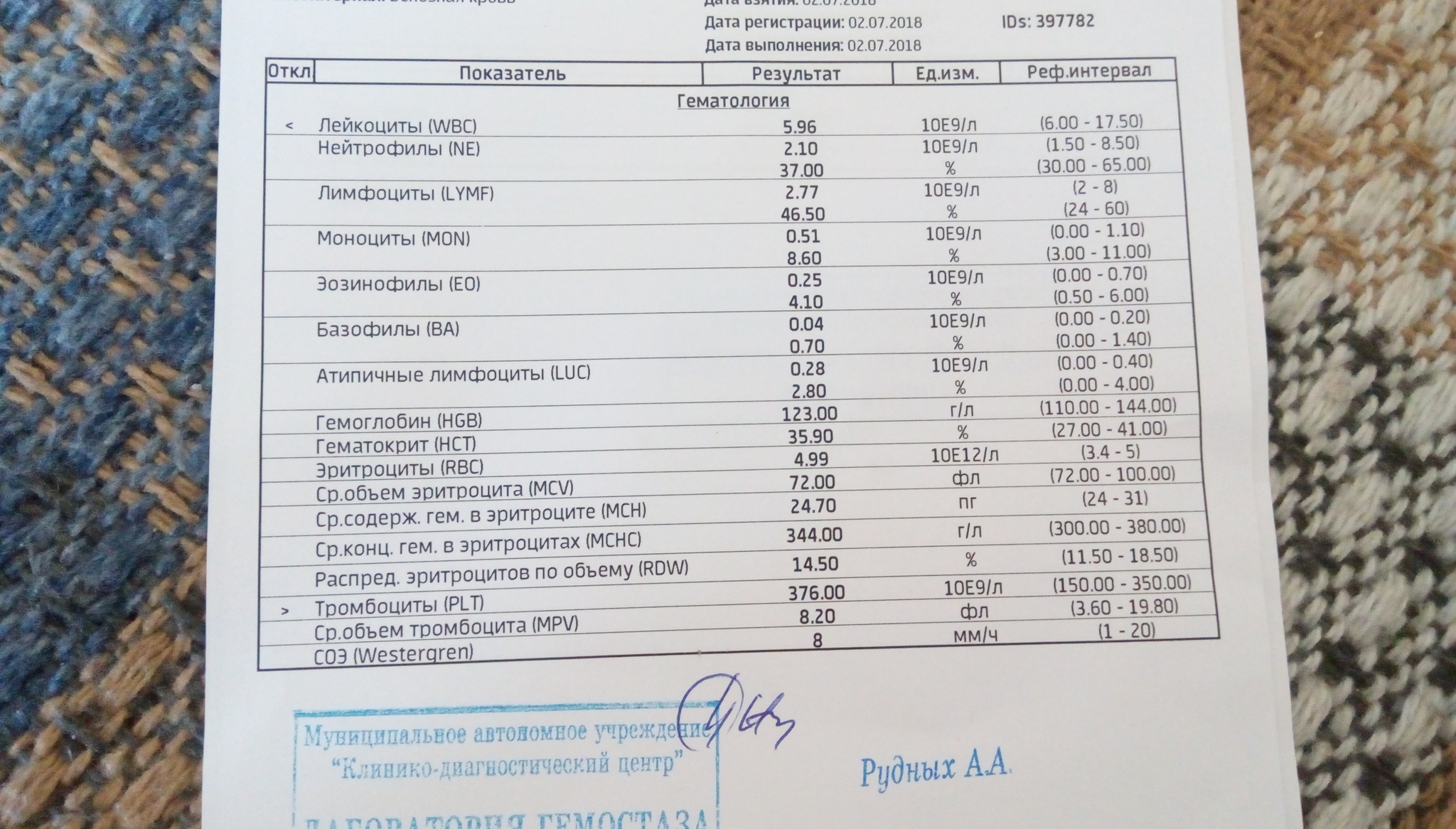 Самым частым, и в то же время самым простым исследованием является анализ мочи. Он сдается регулярно, перед каждым визитом к врачу женской консультации, то есть минимум 12 раз за беременность.
Самым частым, и в то же время самым простым исследованием является анализ мочи. Он сдается регулярно, перед каждым визитом к врачу женской консультации, то есть минимум 12 раз за беременность.
Зачем сдавать анализ мочи при беременности
Моча образуется в почках при фильтрации крови, с ней из организма выводятся продукты распада, образующиеся при обмене веществ, соли, витамины, гормоны. По данному анализу можно судить о работе почек и других органов. Основным компонентом мочи является вода (92-99 %). Ежедневно с мочой из организма удаляется примерно 50 – 70 сухих веществ, большую часть которых составляет мочевина и хлористый натрий. Состав мочи значительно изменяется даже у здоровых людей в зависимости от питания, режима питья и приема медикаментов. Во время беременности регулярное исследование общего анализа мочи позволяет вовремя заподозрить начальные патологические процессы в организме будущей мамы, к примеру, развитие инфекции мочевыводящих путей или токсикоза второй половины беременности. Для правильной оценки результатов анализа моча должна быть правильно собрана.
Для правильной оценки результатов анализа моча должна быть правильно собрана.
Как правильно сдавать мочу на анализ
Накануне сдачи анализа рекомендуется воздержаться от интенсивной физической нагрузки, не употреблять много мясных продуктов, соленых, кислых и острых блюд, а также красящих продуктов (свеклы, моркови и др.). Это может привести в искажению результата – появлению в моче белка и солей. Для общего анализа мочи предпочтительнее собрать утреннюю порцию мочи.
Предварительно проводится тщательный туалет наружных половых органов теплой водой с мылом. Влагалище лучше закрыть ватным тампоном, чтобы исключить попадание выделений в пробу мочи. Моча собирается в чистую сухую посуду. Для анализа используется средняя порция мочи, то есть первые несколько секунд нужно мочиться в унитаз, затем в баночку, и остатки снова в унитаз.
Доставить мочу в лабораторию необходимо в течение двух часов с момента забора и желательно постараться не подвергать ее сильной тряске при транспортировке. Допускается хранение мочи в холодильнике при температуре +2-+4 градуса, но не более 1,5 часов. Желательно, чтобы количество собранного для исследования материала было не менее 70 мл.
Допускается хранение мочи в холодильнике при температуре +2-+4 градуса, но не более 1,5 часов. Желательно, чтобы количество собранного для исследования материала было не менее 70 мл.
Что показывает анализ мочи и как проводится оценка
При исследовании общего анализа мочи проводится оценка многих параметров.
- Цвет. В норме моча имеет желтый цвет различных оттенков. Оттенок зависит от степени насыщения мочи особым пигментом – урохромом. Изменение цвета мочи может быть при приеме некоторых лекарственных препаратов (например, витамины могут давать ярко-желтое окрашивание, аспирин – розовое). Однако значительно чаще изменение цвета мочи говорит о наличии каких-либо патологических процессов в организме. При появлении в моче крови, что встречается при заболеваниях почек и мочевого пузыря, моча приобретает ярко красный цвет (при почечной колике, цистите) или так называемый «цвет мясных помоев» (при остром воспалительном поражении почек). При усиленном разрушении красных кровяных клеток (эритроцитов) моча приобретает красно-бурый оттенок.
 Желто-бурого (или цвета пива) моча бывает при заболеваниях печени.
Желто-бурого (или цвета пива) моча бывает при заболеваниях печени. - Прозрачность. В норме прозрачность должна быть полной. Помутнение мочи может быть результатом наличия в моче эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей.
- Относительная плотность (удельный вес) – это показатель, характеризующий количество микроэлементов, солей, различных соединений. В норме удельный вес составляет 1003 — 1035 г/л. Этот показатель может уменьшаться при наличии глюкозы или белка в моче, при токсикозе первой половины беременности, обезвоживании. Увеличение удельного веса встречается при хронической почечной недостаточности, несахарном диабете, обильном питье.
- Белок. Содержание белка в моче – один из самых важных показателей работы почек. В норме его быть не должно. Небольшое количество белка в моче (физиологическая протеинурия) может быть и у здоровых людей, при этом концентрация белка не превышает 0,033 г/л, в современных лабораториях с более чувствительным оборудованием – 0,14 г/л.
 Появление белка в моче отмечается при заболеваниях почек, воспалительных заболеваниях мочевого пузыря и мочевыводящих путей. Наличие белка в моче в сочетании с повышением артериального давления и отеками является признаком серьезного осложнения беременности – позднего гестоза, которое может привести к появлению судорог и даже гибели беременной женщины и плода.
Появление белка в моче отмечается при заболеваниях почек, воспалительных заболеваниях мочевого пузыря и мочевыводящих путей. Наличие белка в моче в сочетании с повышением артериального давления и отеками является признаком серьезного осложнения беременности – позднего гестоза, которое может привести к появлению судорог и даже гибели беременной женщины и плода. - Глюкоза. В норме глюкоза в общем анализе мочи отсутствует. Однако во второй половине беременности в норме может выявляться наличие глюкозы в моче (глюкозурия). Это связано с увеличением фильтрации глюкозы в почках. Поскольку появление глюкозы в моче может быть признаком серьезного заболевания – сахарного диабета, острого воспаления поджелудочной железы, всем пациенткам с глюкозурией необходимо дополнительное обследование – контроль глюкозы крови, иногда даже проведение глюкозотолерантного теста с сахарной нагрузкой – определение глюкозы крови натощак и через 2 часа после приема 75 грамм глюкозы.

- Билирубин – это пигмент крови, который образуется в результате обменных процессов в организме и выделяется с желчью в желудочно-кишечный тракт. При повышении в крови концентрации билирубина, он начинает выделяться почками и обнаруживаться в моче. Это происходит в основном при поражении печени или механическом затруднении оттока желчи.
- Уробилиноген – это продукт превращения билирубина. В норме он выделяется с желчью и в мочу практически не попадает. Появление уробилиногена в моче встречается при заболеваниях печени, отравлениях, усиленном распаде красных кровяных клеток – эритроцитов.
- Кетоновые тела – это продукты, образующиеся в процессе распада жирных кислот в организме. В норме в анализе мочи кетоновые тела отсутствуют. Определение их является очень важным в диагностике адекватности терапии сахарного диабета. Появление кетонов может встречаться в первом триместре беременности при раннем токсикозе и свидетельствовать об обезвоживании организма.

- Нитриты – это соли азотистой кислоты, в норме в моче они не встречаются. Их появление говорит о наличии инфекции мочевыводящей системы.
- Лейкоциты – это белые клетки крови. В норме в общем анализе мочи лейкоциты встречаются до 5 в поле зрения. Если количество лейкоцитов повышено, это говорит о наличии воспалительного процесса в почках, мочевом пузыре или мочеиспускательном канале, при этом, чем выше количество лейкоцитов, тем более выражено воспаление. Небольшое повышение количества лейкоцитов может наблюдаться в случае попадания в мочу выделений из влагалища при плохом туалете наружных половых органов.
- Эритроциты – красные клетки крови. В норме в общем анализе мочи должно быть не более 2 эритроцитов в поле зрения. Увеличение их количества встречается при наличии камней в почках или мочевыводящих путях, воспалениях почек, травмах.
- Цилиндры – элементы осадка мочи цилиндрической формы, состоящие из белка или клеток, могут также содержать различные включения.
 В норме отсутствуют. Встречаются в основном при заболеваниях почек.
В норме отсутствуют. Встречаются в основном при заболеваниях почек. - Соли – это неорганические вещества, которые при стоянии мочи могут выпадать в осадок. В норме соли в моче отсутствуют.
- Появление в моче уратов встречается при заболеваниях почек, а также в первом триместре беременности при рвоте беременных.
- Аморфные фосфаты также встречаются при рвоте беременных, при воспалении мочевого пузыря, а могут встречаться в норме при преобладании в рационе растительной и молочной пищи.
- Оксалаты встречаются при воспалении почек, сахарном диабете, а также при преобладании в рационе продуктов, богатых щавелевой кислотой (шпинат, щавель, томаты, спаржа).
- Бактерии. Выделение бактерий с мочой имеет существенное диагностическое значение при беременности. Появление бактерий в моче свидетельствует о наличии воспалительного процесса в почках, мочевом пузыре или уретре и требует обязательного лечения, даже если будущую маму ничего не беспокоит.
 Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно посев мочи на флору. Для получения правильного результата этого анализа необходимо после тщательного туалета наружных половых органов закрыть влагалище ватным тампоном, собрать среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов. Посев мочи готовится в среднем от 7 до 10 дней и позволяет врачу решить нужно ли проводить антибактериальное лечение, и какими препаратами.
Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно посев мочи на флору. Для получения правильного результата этого анализа необходимо после тщательного туалета наружных половых органов закрыть влагалище ватным тампоном, собрать среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов. Посев мочи готовится в среднем от 7 до 10 дней и позволяет врачу решить нужно ли проводить антибактериальное лечение, и какими препаратами.
Специальные анализы мочи
Посев мочи
Проводится обязательно в том случае, если в общем анализе мочи были выявлены бактерии.
Цель исследования. Выполняется для определения количества бактерий, их вида и чувствительности к антибактериальным препаратам.
Правила сбора мочи для анализа. Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Посев мочи готовится в среднем от 7 до 10 дней и позволяет врачу решить нужно ли проводить антибактериальное лечение и какими препаратами. При наличии клинической картины воспаления до получения результатов посева проводится антибактериальное лечение антибиотиком широкого спектра действия (действует на большой круг бактерий), а при бессимптомном течении заболевания или неярко выраженном воспалении лечение не проводят до получения результатов анализа.
Анализ мочи по Нечипоренко
Это специальный анализ мочи, который показывает содержание эритроцитов, лейкоцитов и цилиндров в 1 мл мочи.
Цель исследования. Этот анализ назначается при подозрении на наличие воспалительного процесса в органах мочевыделительной системы у беременной женщины, в том случае если есть изменения в общем анализе мочи. Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Правила сбора мочи. Моча для анализа по Нечипоренко собирается так же, как для общего анализа мочи.
Исследуемые параметры
- Количество лейкоцитов – в норме их должно быть менее 2 тысяч в 1 мл. Повышение количества лейкоцитов говорит о наличии пиелонефрита (воспалительного заболевания лоханок и чашек почек).
- Количество эритроцитов – в норме их менее 1 тысячи в 1 мл. Повышение количества эритроцитов свидетельствует о развитии гломерулонефрита (воспаление почечных клубочков).
- Количество цилиндров – в норме их менее 20 в 1 мл. Обнаружение повышенного содержания цилиндров говорит об артериальной гипертонии, заболеваниях сердечно-сосудистой системы, может встречаться при раннем токсикозе беременных.
Анализ мочи по Зимницкому
Цель исследования. Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Правила сбора мочи. Для анализа мочи по Зимницкому моча собирается в течение суток (24 часов) в 8 контейнеров (банок), при этом обязательно учитывается количество выпитой жидкости (беременная записывает, сколько выпивает жидкости в течение суток, с учетом супов, фруктов и овощей). В 6 утра женщина мочится в унитаз, затем вся последующая моча собирается в банки.
Всего 8 порций:
- 1 порция — с 6-00 до 9-00 часов,
- 2 порция — с 9-00 до 12-00 часов,
- 3 порция — с 12-00 до 15-00 часов,
- 4 порция — с 15-00 до 18-00 часов,
- 5 порция — с 18-00 до 21-00 часа,
- 6 порция — с 21-00 до 24-00 часов,
- 7 порция — с 24-00 до 3-00 часов,
- 8 порция — с 3-00 до 6-00 часов.
Банки подписываются и доставляются в лабораторию.
Исследуемые параметры. Оценивается количество и удельный вес мочи в каждой порции. Для нормальной функции почек характерно:
- объем суточной мочи около 1,5 литров;
- преобладание дневного мочеотделения над ночным;
- выделение с мочой примерно 70—80% выпитой за сутки жидкости;
- удельный вес мочи хотя бы в одной из порций не ниже 1,020—1,022;
- значительные колебания в течение суток количества мочи в отдельных порциях (от 50 до 400 мл) и удельного веса мочи (от 1,003 до 1,028).
Отклонения от данных нормативов свидетельствуют о нарушении в работе почек.
Проба Реберга
Цель исследования. Этот анализ назначается для определения способности почек фильтровать мочу. Его обязательно проводят всем беременным с гестозом, при инфекциях мочевыводящих путей, при заболеваниях почек, при сахарном диабете.
Правила сбора мочи. Перед проведением пробы исключаются интенсивные физические нагрузки, крепкий чай и кофе. Моча собирается в течение суток в одну емкость, которая хранится в холодильнике в течение всего времени сбора. После завершения сбора мочи содержимое емкости измерить, обязательно перемешать и сразу же отлить 70—100 мл в специальный контейнер или в банку и доставить в лабораторию, сообщив при этом общий объем собранной за сутки мочи.
В момент доставки мочи в лабораторию сдается кровь на креатинин из вены.
Исследуемые параметры. Метод основан на оценке клубочковой фильтрации по скорости очищения плазмы крови от креатинина – особого продукта расщепления белков. Этот показатель можно определить, если знать концентрацию креатинина в крови, в моче и суточный объем мочи. Рассчитывается данный показатель по специальной формуле и называется клиренсом креатинина. В норме значение этого показателя колеблется в пределах от 75 до134 мл/мин/1,7 м2. Снижение уровня почечной фильтрации свидетельствует о поражении почек и встречается при тяжелых осложнениях беременности – гестозе, заболеваниях почек (пиелонефрите, гломерулонефрите), сахарном диабете, артериальной гипертонии, мочекаменной болезни.
Моча на 17-КС
Этот анализ ранее широко назначался беременным женщинам для определения гормонов, вырабатываемых корой эндокринных желез — надпочечников. Для анализа моча собиралась в течение суток, перемешивалась, отливалась небольшая ее часть, которая доставлялась в лабораторию с указанием общего количества собранной мочи. Повышение концентрации 17- кетостероидов в моче свидетельствовало об избыточной продукции гормонов в организме беременной женщины, на основании чего врач назначал гормональные препараты. Однако в настоящее время определение данных веществ в моче считается неинформативным и не используется во время беременности.
Анализы мочи являются очень простыми в выполнении и очень информативными для врача, они позволяют своевременно выявить малейшие изменения в организме будущей мамы и своевременно начать лечение, что помогает предотвратить серьезные осложнения со стороны беременной женщины и будущего малыша.
Лимфоциты при беременности
Тело беременной женщины претерпевает множество изменений. Обменные процессы, направление и скорость течения физиологических реакций, гормональный статус – меняется практически все. Это необходимо, ведь перед организмом будущей мамы стоит важная и ответственная задача – создать условия для развития и роста плода, и дать ему все, что для этого необходимо.
Соответственно, многие лабораторные показатели в период беременности очень сильно сдвигаются. В числе прочего, происходит изменение содержания лимфоцитов в крови. Как и почему меняются лимфоциты у беременных?
Анализ крови: лимфоциты при беременности
У будущей мамы происходит особая перестройка иммунной системы, в связи с чем иммунокомпетентных клеток, среди которых лимфоциты, нейтрофилы и другие лейкоциты, становится больше или меньше.
Общее число лейкоцитов может возрастать, иногда также происходит сдвиг лейкоцитарной формулы влево: происходит увеличение содержания молодых форм клеток (палочкоядерные нейтрофилы) в сравнении со старыми (сегментоядерные нейтрофилы). Судя по всему, это происходит по той причине, что беременность является для организма универсальным «анаболиком». В период ожидания ребенка ускоряется обмен веществ, усиливаются синтетические процессы, активно выделяются гормоны, стимулирующие деление клеток. Толчок к повышению активности получает и костный мозг, где образуются белые кровяные клетки.
Однако наряду с этим лимфоциты в крови при беременности понижены. Как правило, их количество в общем анализе остается приемлемым (то есть укладывается в границы 20-40%). Однако почти всегда их становится меньше, чем было у конкретной женщины ранее. Иногда же лимфоциты понижены при беременности до 16-18%. Это меньше общепринятой нормы, однако для периода вынашивания вполне нормально.
О том, почему именно происходит такое изменение и как меняются в числе отдельные субпопуляции лимфоцитов, будет рассказано ниже.
Лимфоциты в крови при беременности: почему и как именно они снижены?
Ребенок – это самое дорогое, что есть у любой женщины, поэтому ожидая малыша, каждая мать еще до рождения пытается оградить его от всевозможных бед. Однако у иммунной системы настроения относительно плода прямо противоположные. Дело в том, что эмбрион образовался из генетического материала не только матери, но и отца. Следовательно, для иммунной системы плод – это чужак, от которого она стремится избавиться примерно с таким же, образно говоря, энтузиазмом, как от микроба или паразита. Активнее всего навредить ребенку стремятся именно клетки-лимфоциты. Поэтому природа, защищая малыша от иммунной системы матери, и изобрела специальный механизм. Лимфоциты понижены при беременности, так что их потенциальный вред тоже становится меньше.
Это еще не все. Также в теле происходит выделение биологически активных веществ, которые уменьшают функциональную активность лимфоцитов, ведь важно не только снизить их количество, но и сделать так, чтобы оставшиеся клетки не могли негативно воздействовать на ребенка.
Среди всех типов лимфоцитов угнетаются главным образом Т-киллеры и В-клетки, вырабатывающие антитела, а Т-супрессоры, наоборот, становятся более активны. Функция последних заключается в том, чтобы уменьшать агрессию остальных лимфоцитов и делать работу иммунной системы сбалансированной. Так что лимфоциты у беременных в целом понижены, но Т-супрессоров при этом может стать больше. С 5-8 недели беременности они стремительно повышают свою работоспособность и обеспечивают будущему младенцу защиту.
Последствия уменьшения лимфоцитов при беременности: как с ними бороться?
К сожалению, такой совершенный, на первый взгляд, механизм имеет свои слабые места. Все дело в том, что, раз лимфоциты при беременности снижаются, то это делает организм женщины более уязвимым к различным микробным, паразитарным, да и вообще всем заболеваниям: ведь иммунитет защищает нас не только от биологической угрозы, но и практически от всех возможных зол. С последствиями этого, проявляющимися в виде повышенной заболеваемости, сталкивалась практически любая женщина, ставшая мамой.
Что же можно сделать, чтобы избежать болезней в такое неподходящее время? Во-первых, к любой беременности в идеале нужно готовиться. Пролечить очаги хронической инфекции, пропить курс витаминов, запланировать зачатие на август-сентябрь, чтобы самый ответственный первый триместр беременности пришелся на время сразу после лета, когда иммунитет работает лучше всего.
Во-вторых, очень важно беречь себя на протяжении вынашивания. В периоды эпидемий ОРВИ меньше находиться в местах скопления народа, правильно питаться, соблюдать режим труда и отдыха.
В-третьих, необходимо поддерживать иммунную систему извне. Сделать это можно приемом препарата Трансфер Фактор. При отсутствии заболеваний и по согласованию с врачом его можно принимать даже беременным. Достоинством средства является его полная безопасность, гипоаллергенность и то, что он целенаправленно помогает иммунной системе. Благодаря его действию удается компенсировать ослабление лимфоцитарного звена иммунитета: увеличить активность нейтрофилов и макрофагов, которые берут на себя обязательства по охранению здоровья беременной женщины.
Ответственное отношение к здоровью, прием Трансфер Фактора и наблюдение у специалиста – это все, что необходимо женщине для рождения здорового малыша. При соблюдении этих условий можно обеспечить нормальное самочувствие и состояние в период ожидания ребенка, несмотря на то, что в это время у беременной происходит снижение количества лимфоцитов и ослабление иммунитета.
Хороший гемоглобин – еще не показатель
Устаете на «ровном месте»? Возможно, вашему организму не хватает железа.
Врачи утверждают, что железодефицитные состояния испытывают многие белорусы, но даже не догадываются об этом.
– Есть понятия железодефицитной анемии и латентный дефицит железа, – рассказала корреспонденту 1prof.by заведующая консультационного отделения Минского клинического консультативно-диагностического центра Татьяна Рачкова.
– Об анемии говорит низкий уровень гемоглобина, а вот латентное состояние – это когда уровень гемоглобина еще нормальный, а запасы железа уже истощены. Стопроцентное подтверждение такого состояния – низкий уровень ферритина. Развитию железодефицита могут послужить заболевания желудочно-кишечного тракта, а у женщин – гинекологические проблемы. Как показывает практика, скрытой формой железодефицита страдает 30% белорусок репродуктивного возраста, железодефицитная анемия встречается у 10%. Это достаточно большой процент, учитывая, что я не беру в расчет беременных и кормящих женщин.
– Какие симптомы должны заставить человека проверить кровь на ферритин и почему речь идет именно о нем?
– Уровень ферритина всегда отображает реальную картину дел, в то время как сывороточное железо – достаточно субъективный показатель, он может меняться по разным причинам. Что касается симптомов, лучше их не дожидаться: любой из нас должен сдавать обычный анализ крови хотя бы раз в год. Внеурочно выполнить общий анализ крови и уровень ферритина нужно, если вы начали чувствовать не характерную слабость при обычной физической нагрузке. Еще к частым симптомам относятся: одышка, чувство нехватки воздуха в плохо проветриваемом помещении (хотя раньше вы вполне спокойно переносили такую обстановку), предобморочное состояние, ломкость и истощение ногтей, выпадение волос, извращение вкуса: люди хотят есть сухую гречку или мел. Чтобы определить причину железодефицита, необходимо пройти доступные обследования. Женщинам, в первую очередь, показан осмотр гинеколога, поскольку постепенно истощить запасы железа могут даже обильные менструации. Второй шаг – надо, как говорят в народе, «проглотить зонд». Дело в том, что биопсия, проведенная при этой процедуре, поможет определить проблему, которая нарушает всасывающую способность желудка. Если она снижена, то, разумеется, человек будет недополучать многие полезные вещества, в том числе и железо.
– Получается, что анемия может быть у людей, которые питаются по принципу «ем мясо с мясом»?
– Конечно. Если всасывающая способность ЖКТ меняется, сколько бы мы говядины или субпродуктов ни ели, организм получит меньше, чем надо.
– Допустим, первопричину устранили. Можно восполнить запас железа с помощью одних лишь продуктов?
– Ни одна анемия не лечится исключительно диетой, поскольку для лечебного эффекта железа в продуктах недостаточно. Здесь необходим прием специальных препаратов. При пероральном приеме (таблетки) передозировки не будет: организм лишнее выведет сам. Переизбыток железа, что тоже опасно для здоровья, могут вызвать внутримышечные и внутривенные инъекции. Поэтому нельзя заниматься самолечением, делать уколы необходимо строго по назначению и под наблюдением врача.
– Есть ли какие-то особенности развития железодефицита у детей?
– Есть. Например, в группу риска попадают малыши, мамы которых испытывали нехватку элемента во время беременности. Также надо учитывать, что дети первого года жизни растут очень быстро и им требуется больше железа, чем взрослым. Именно поэтому педиатры советуют обязательно вводить прикорм с шестимесячного возраста: как ни странно, но грудное молоко сегодня содержит меньше железа, чем специальные молочные смеси. Еще дефицит могут спровоцировать частые инфекционные заболевания (они требуют большего потребления железа). То есть если ребенок здоровый и находится на адекватном, рациональном питании, то, скорее всего, железодефицитные состояния ему не грозят. Но в любом случае, анализ крови раз в год обязателен и для малышей.
– Вы упомянули об «адекватном» питании. Вегетарианство – это фактор риска или все же норма?
– Отвечу так. Железо всасывается интенсивнее нашим организмом в двухвалентной (гемовой) форме. Продукты животного происхождения содержат именно такое железо, а еще незаменимые аминокислоты и белок, необходимый для того, чтобы железо встроилось именно туда, куда нужно. В растительной пище содержится лишь трехвалентное железо, то есть оно заведомо всасывается гораздо хуже. Если у вегетарианца есть еще и какие-то сопутствующие проблемы со здоровьем, мы обязательно выйдем на железодефицит. Диктовать человеку его рацион питания я не могу. Но как врач я обязана предупредить о таком развитии событий. Понятно, что злоупотреблять белком не нужно, но и полный отказ от него – тоже плохо. Постоянно восполнять железо за счет синтетических препаратов – не выход. Железо в виде таблеток и витаминов в каком-то смысле чужеродно для организма. По сути это агрессивный химический элемент, который может вызывать микроэрозии при всасывании. Одно дело, когда его назначают в лечебных целях и совсем другое, когда человек сам решил поиздеваться над организмом, заменяя еду препаратом.
– Сейчас зачастую врачи назначают общий анализ крови с развернутой лейкоцитарной формулой. Что это такое?
– Общий анализ включает в себя лишь показатели гемоглобина, тромбоцитов, лейкоцитов и эритроцитов. И они могут быть вполне нормальными благодаря адаптационным возможностям организма. А в лейкоцитарной формуле определяется процентное соотношение различных видов лейкоцитов, что позволяет заподозрить даже предпосылки к какой-то проблеме или болезнь в начальной стадии. Поэтому я настаиваю именно на таком, развернутом, анализе.
– Мы говорили с вами о низком гемоглобине. А о чем свидетельствует повышенный показатель?
– О том, что надо обратить на себя внимание. Многие радуются, видя в анализах очень высокий уровень и напрасно. Такое состояние называется симптоматическим эритроцитозом. В первую очередь ему подвержены курильщики (из-за постоянного недостатка кислорода в тканях), люди с высоким артериальным давлением. Кроме того, высокий гемоглобин сопряжен с риском опасных тромботических ситуаций. Поэтому даже при высоком уровне гемоглобина необходимо обратиться к специалисту. Также необходимо упомянуть о таком важном показателе как тромбоцитах, отмечу, что раньше этот показатель в обычный анализ крови не входил. Сейчас такие исследования обязательны. И это очень хорошо. Например, низкий уровень тромбоцитов (выше 50 тыс.) в обычной жизни никак себя не проявляет. Но это первый показатель риска кровотечений, который может обнаружить себя только при оперативном вмешательстве. Поэтому еще раз повторюсь: не пренебрегайте профилактическими анализами и берегите себя.
Беседовала Елена ОРЛОВА
Источник: https://1prof.by/news/society/khoroshii_gemoglobin__eshche_ne_pokazatel_.html © 1prof.by
Низкие лимфоциты во время беременности — стоит ли вам беспокоиться?
Последнее обновление
Если вы хотите забеременеть или узнали, что забеременели, необходимо обязательно сдать анализы и пройти обследование, чтобы узнать состояние вашего здоровья. Одним из таких тестов является тест на лимфоциты. Не существует «нормального» диапазона лимфоцитов, который должен быть у женщины во время беременности, потому что, как правило, количество лимфоцитов у нормального взрослого человека отличается от количества лимфоцитов у беременной женщины.В дальнейшем он меняется по мере прогрессирования беременности. Таким образом, беременной женщине важно выяснить и понять уровни лимфоцитов, какой диапазон считается низким и как при необходимости предпринять корректирующие действия.
Что такое лимфоциты?
Лимфоциты — это белые кровяные тельца (лейкоциты), которые являются частью иммунной системы нашего организма. Эти клетки работают в тандеме с другими лейкоцитами, чтобы защитить организм от определенных атак. Антитела, вырабатываемые лимфоцитами, помогают организму бороться с различными типами вирусов, а также с клетками, которые могут оказаться опухолевыми.
Лимфоциты образуются в костном мозге тела. У ребенка в утробе матери они вырабатываются в виде недифференцированных клеток печени под сердцем матери. Обширное развитие иммунной системы и распознавание внешних атак зависит в первую очередь от лимфоцитов. Внутри них лимфоциты B-типа помогают распознать, какие клетки вредны и нуждаются в антителах. Лимфоциты Т-типа контролируют иммунный ответ организма, вызывая его при необходимости и уменьшая, когда в этом нет необходимости.
Каков нормальный уровень лимфоцитов в крови?
Диапазон лимфоцитов является важным средством определения того, работает ли ваше тело должным образом или находится ли оно под атакой вредоносных микробов. Нормальный диапазон варьируется в зависимости от наличия и отсутствия беременности, а также от ее стадии.
- Нормальный диапазон лимфоцитов взрослого человека составляет 0,7 — 4,6 x 10 9 на литр.
- Первый триместр беременности начинается с подъема нижнего конца на 1.1 — 3,6 x 10 9 на литр.
- Во втором триместре беременности нормальный диапазон составляет 0,9 — 3,9 x 10 9 на литр.
- Третий и последний триместр поддерживает аналогичный диапазон от 1,0 до 3,6 x 10 9 на литр.
Каковы возможные причины снижения уровня лимфоцитов во время беременности?
Снижение уровня лимфоцитов у беременной женщины является естественным следствием зачатия и является совершенно нормальным процессом в организме.Когда происходит зачатие, и эмбрион ожидает имплантации в матку, организм вносит изменения в себя, чтобы это произошло без каких-либо препятствий. Для человеческого тела вновь созданный эмбрион внутри себя является чужеродным существом, поэтому для иммунной системы естественно наблюдать за ним как с чем-то вредным и отвергать. Таким образом, организм подавляет реакцию иммунной системы, сокращая количество лимфоцитов. Это позволяет успешно имплантировать эмбрион и вырасти в плод.
Однако, даже когда количество лимфоцитов снижается на этой стадии, организм по-прежнему хорошо защищает мать. Активируются другие сущности, такие как нейтрофилы, которые временно берут на себя обязанности по защите организма от внешних атак.
Уровни лимфоцитов в организме имеют тенденцию оставаться в диапазоне, описанном ранее. Однако, если уровни кажутся за пределами этого нормального диапазона на данном конкретном этапе беременности, это может быть вызвано потенциально вредными факторами, такими как:
- Резус-конфликт, возникающий между ребенком и матерью, может привести к нарушению пропорций лимфоцитов.
- Несовместимость тканей ребенка и матери в сочетании с аллергическими реакциями по разным причинам.
- Наличие инфекции, которая может быть не менее опасной, чем ВИЧ.
- Хроническое состояние, связанное с гастритом или воспалением мочевого пузыря.
- Дефицит различных минералов и витаминов, в результате чего в организме остается низкий уровень питания.
- Склонность к ожирению, а также постоянному употреблению наркотиков или алкоголя.
Есть ли осложнения, вызванные снижением лимфоцитов у беременных?
Человеческое тело способно уравновесить себя, чтобы адаптироваться к внешним или внутренним изменениям, чтобы процессы могли нормально функционировать.Хотя подавление лимфоцитов встречается с образованием нейтрофилов и других объектов для защиты организма, предлагаемая ими защита не всегда бывает успешной. Ниже приведены последствия снижения лимфоцитов у беременной женщины:
- Само сокращение лимфоцитов в организме может ослабить организм матери, которая уже борется с рядом внутренних изменений.
- Эта слабость может сделать организм сверхчувствительным и уязвимым к внешним изменениям, таким как колебания температуры, атмосферные изменения, загрязнение воздуха и т. Д.
- Кроме того, поскольку защита (иммунитета) не работает, любое присутствие простейших микробов, с которыми может легко бороться полноценная иммунная система, может проникнуть в организм и привести к болезни или инфекции.
Можете ли вы предотвратить последствия?
Уменьшение количества лимфоцитов во время беременности невозможно изменить, поскольку это естественный процесс, который крайне необходим ребенку, чтобы найти себе место в утробе матери.Однако, прежде чем пытаться забеременеть, настоятельно рекомендуется полностью обследовать обоих партнеров, чтобы проверить наличие каких-либо заболеваний, которые следует лечить немедленно, поскольку такое присутствие может создать дополнительную нагрузку на плод и ослабленный организм. который должен бороться с этими инфекциями, а также обеспечивать безопасность тела.
Корректировка диеты, лекарства или добавки могут быть рекомендованы для поддержания здоровья матери, так как ребенок будет использовать все запасы энергии, которые у него есть.Определенные изменения в образе жизни, такие как отказ от посещения мест, где высока вероятность заражения, могут обеспечить вам постоянную безопасность. Проконсультируйтесь с врачом перед приемом пищевых добавок или лекарств или перед изменением диеты.
Советы по повышению иммунитета во время беременности
Чтобы повысить иммунитет во время беременности, вот несколько советов, которым вы можете следовать:
- Сбалансированная диета, состоящая из злаков, овощей, фруктов и нежирного мяса, может обеспечить здоровье и безопасность как матери, так и ребенка.
- Наряду с этим могут быть рекомендованы дополнительные препараты для поддержки иммунной системы, такие как Алфавит, Прегнавит, Элевит и другие. Однако рекомендуется проконсультироваться с врачом, прежде чем принимать какие-либо из них.
При наступлении беременности важно не беспокоиться о низком количестве лимфоцитов, так как это естественный процесс. Тем не менее, необходимо провести обследование. Беременность принесет много изменений в ваше тело, но ничего, с чем вы не справитесь.Хотя организму необходимо снизить иммунитет, чтобы помочь ребенку найти дом в утробе матери, это неизбежно, но вы можете столкнуться с этим изменением, не подвергая свое тело внешнему ущербу. Соответствующие меры, такие как здоровое питание и изменение некоторых привычек образа жизни, могут помочь защитить вас и вашего ребенка.
Также читайте: Общий анализ крови во время беременности
Вредно ли высокое количество лейкоцитов во время беременности?
Q: Мне 38 лет, я на седьмом месяце беременности.У меня лейкоцитов намного выше нормы — 14,4 . Есть ли повод для беспокойства? Не повлияет ли это на моего ребенка? Мои красные кровяные тельца и гемоглобин тоже немного низкие. Пожалуйста, порекомендуйте.
А:
Беременность приводит к множеству функциональных (физиологических) и структурных (анатомических) изменений в организме. Они возникают из-за потребностей развивающегося ребенка, плаценты и матки, а также из-за повышения уровня гормонов беременности, особенно прогестерона и эстрогена.Физиологический лейкоцитоз (увеличение лейкоцитов) относится к общему количеству лейкоцитов, превышающему норму, без связи с каким-либо известным болезненным процессом. Документально подтверждено, что количество лейкоцитов в периферической крови значительно увеличивается во время беременности. Количество лейкоцитов может увеличиваться до 15 000 / мкл (или даже выше во время родов и после родов). Общая масса лейкоцитов также увеличивается, чтобы заполнить увеличившийся объем крови. Причина увеличения лейкоцитов неизвестна, но, вероятно, это гормональная реакция.Если у вас нет лихорадки, боли в горле, проблем с мочеиспусканием или других симптомов, указывающих на инфекцию, эти показатели являются нормальными. Анемия — это состояние, при котором количество эритроцитов (эритроцитов) или количество гемоглобина (Hb) ниже нормы для возраста и пола человека. Обычно это обнаруживается и количественно определяется путем измерения количества эритроцитов, концентрации гемоглобина (Hb) и гематокрита (Hct). Анемия рекомендуется беременным женщинам с уровнем гемоглобина менее 11,5 г / дл. Наиболее частой причиной анемии у беременных является дефицит железа (~ 85% случаев) и фолиевой кислоты.Даже если женщина не страдает анемией во время беременности, по нескольким причинам у нее может развиться анемия по мере ее протекания. Содержание жидкости в крови (объем крови) увеличивается до 50%, в то время как количество эритроцитов увеличивается только примерно на 20-30%, что приводит к гемодилюции, то есть относительно меньшему количеству эритроцитов (& Hb), присутствующих в увеличенном объеме крови. Это увеличение объема крови помогает в обмене дыхательных газов, питательных веществ и других метаболических веществ между ребенком и матерью, увеличивает перфузию матки и почек, а также компенсирует кровопотерю, которая произойдет во время родов.Величина увеличения объема крови варьируется в зависимости от роста женщины, количества перенесенных беременностей, количества родивших детей и наличия одного или нескольких плодов. Также растет спрос со стороны развивающегося ребенка, что истощает запасы железа у матери. Существуют определенные факторы риска анемии у женщин, в том числе: плохое питание, недостаточный промежуток между беременностями, постоянная тошнота или рвота на ранних сроках беременности и беременность двойней.Потеря железа (элементарного) с каждой нормальной менструацией составляет около 12-15 мг. Обычная диета должна включать 1,5–2 мг элементарного железа в день, чтобы компенсировать только менструальные потери. Во время беременности матери требуется 500 мг дополнительного железа (для увеличения массы эритроцитов), в то время как еще 500 мг необходимо ребенку и тканям плаценты. Таким образом, в среднем из пищевых источников необходимо усваивать дополнительно 3 мг элементарного железа в день. Количество железа, усваиваемого организмом, составляет всего 10% от общего количества, поэтому для удовлетворения потребности необходимо потреблять 30 мг в день.Развивающемуся ребенку для роста необходимы железо, фолиевая кислота и витамин B12 от матери. Таким образом, женщинам необходимо дополнительно принимать железо и фолиевую кислоту для удовлетворения потребностей ребенка, и, следовательно, дефицит железа является очень распространенным явлением. Если в рацион не добавлять дополнительное железо, это может привести к железодефицитной анемии. Материнская потребность может достигать 5-6 мг / день во второй половине беременности. Если железо недоступно, ребенок использует утюг из материнского магазина. Таким образом, производство гемоглобина плода обычно адекватно, даже если у матери серьезный дефицит железа.
Лейкоциты: каков нормальный диапазон?
Этот дефицит железа у матери может вызвать преждевременные роды и поздний самопроизвольный аборт. Дефицит фолиевой кислоты и витамина B12 также может наблюдаться у лиц, придерживающихся чисто вегетарианской диеты. У матери с дефицитом железа могут быть преждевременные роды, задержка внутриутробного развития (плохое развитие ребенка), тяжелая анемия из-за нормальной кровопотери во время родов и повышенная восприимчивость к инфекции.Вероятность послеродового переливания крови может быть снижена, если женщина рождается с более высоким уровнем гемоглобина. Принимайте таблетки железа и фолиевой кислоты в соответствии с рекомендациями врача до тех пор, пока вы не продолжите кормить ребенка грудью.
6 возможных причин низкого уровня лейкоцитов
Белые кровяные тельца, также называемые лейкоцитами, борются с инфекцией. Они перемещаются по вашему телу в вашей крови, ища захватчиков. И ваше тело постоянно производит свежие запасы.
Ваш врач измеряет количество этих клеток, отправляя часть вашей крови в лабораторию для проведения общего анализа крови.Количество лейкоцитов — это одно из значений, которое вы получите после этого теста. Он может указывать на диагноз или подтверждать его, а также показывать, работает лечение или нет.
Чаще всего о низком уровне лейкоцитов беспокоиться не о чем.
Что такое «низкий»?
Количество белых кровяных телец (лейкоцитов) варьируется, но нормальный диапазон обычно составляет от 4000 до 11000 на микролитр крови.
Анализ крови, который показывает количество лейкоцитов менее 4000 на микролитр (некоторые лаборатории говорят, что менее 4500), может означать, что ваше тело не может бороться с инфекцией должным образом.Низкое количество иногда называют лейкопенией.
Причины
Ваш врач проведет медицинский осмотр и рассмотрит симптомы, которые у вас есть, а также ваши прошлые медицинские проблемы, чтобы выяснить, что стоит за вашим результатом.
Проблемы с костным мозгом: Губчатый центр ваших костей, называемый костным мозгом, вырабатывает клетки крови. Низкое количество лейкоцитов часто связано с проблемами костного мозга. Находиться рядом с определенными химическими веществами, такими как бензол и пестициды, а также с некоторыми видами рака и лечения рака, включая химиотерапию и облучение, может повредить способность вашего костного мозга вырабатывать лейкоциты.
Аутоиммунные заболевания: Некоторые аутоиммунные заболевания, такие как волчанка и ревматоидный артрит, заставляют ваше тело атаковать и разрушать собственные лейкоциты.
Инфекция: Вирусы могут поражать ваш костный мозг и на некоторое время вызывать снижение уровня лейкоцитов. Тяжелые инфекции, такие как инфекции крови, могут привести к тому, что ваш организм использует лейкоциты быстрее, чем он может их вырабатывать. ВИЧ убивает определенный вид белых кровяных телец.
Лекарства: Некоторые лекарства, включая антибиотики, могут разрушать лейкоциты.
Питание: Плохое питание или низкий уровень определенных витаминов, таких как фолиевая кислота и B12, могут повлиять на то, как ваше тело вырабатывает лейкоциты. Злоупотребление алкоголем может сказаться на питательных веществах в вашем организме, а также на количестве лейкоцитов.
Проблемы с селезенкой: Селезенка также производит лейкоциты. Инфекции, сгустки крови и другие проблемы могут привести к опуханию и неправильной работе. Это снизит количество лейкоцитов.
Последующие тесты
Если нет четкой причины для низкого количества лейкоцитов, ваш врач, вероятно, захочет сделать тест еще раз или провести дифференциал или «разницу» вместе с общим анализом крови.
Этот другой тест дает гораздо больше деталей. Существуют нормальные диапазоны для каждого из пяти типов лейкоцитов, и некоторые проблемы затрагивают только один тип. Результаты сравнения могут помочь вашему врачу сузить круг вопросов.
Много раз повторный тест покажет, что количество лейкоцитов в норме.
Ваш врач может захотеть провести дополнительные анализы в зависимости от имеющихся у вас симптомов. Например, вас могут проверить на стрептококковое горло или моно. Другие анализы крови позволяют выявить вирусную инфекцию, воспаление или аллергию.Врач может взять образец вашего костного мозга, чтобы убедиться, что он здоров.
Что будет дальше?
Когда у вас очень низкий уровень лейкоцитов, вам может потребоваться принять меры, чтобы избежать инфекции.
Ваш врач может попросить вас посетить гематолога. Это специалист, прошедший дополнительную подготовку по диагностике и лечению проблем со счетом крови.
Если количество лейкоцитов остается низким или продолжает снижаться, обратитесь к врачу, чтобы выяснить, почему это происходит. Правильное лечение должно помочь нормализовать количество лейкоцитов.
Как читать количество лейкоцитов
Что такое количество лейкоцитов (WBC)?
Здоровая кровь содержит определенный процент белых кровяных телец (лейкоцитов, лейкоцитов или лейкоцитов), которые, как часть иммунной системы организма, помогают организму бороться с инфекцией. Подсчет лейкоцитов (WBC) измеряет количество лейкоцитов в образце крови человека. Количество лейкоцитов в организме различается у разных людей или в разном возрасте. Нормальный диапазон количества лейкоцитов у здорового взрослого составляет от 4000 до 11000 лейкоцитов на микролитр (мкл или мкл) или кубический миллиметр (мм3) крови, хотя это может быть разным у мужчин и женщин, а также у здоровых детей и детей. у молодых людей обычно больше.
Чтобы измерить количество лейкоцитов в организме человека, врач назначает подсчет лейкоцитов, часто как часть общего анализа крови (CBC) . Низкое количество лейкоцитов может указывать на состояния, включая инфекции, воспаление, определенные виды рака, ВИЧ / СПИД и другие, что делает его важным диагностическим тестом.Помимо этих состояний, количество лейкоцитов человека может указывать на активность его иммунной системы, реакцию на лечение рака и общее состояние здоровья.
Лейкоциты (лейкоциты)
Существует несколько видов белых кровяных телец (WBC), включая нейтрофилы, эозинофилы, лимфоциты, моноциты и базофилы. Каждый сорт играет свою роль в , защищая организм от чужеродных патогенов, таких как вирусы, бактерии, грибки и паразиты. Белые кровяные тельца также защищают организм от аллергенов, мутировавших клеток, таких как рак, и инородных тел, таких как осколки, и удаляют мертвые клетки, старые эритроциты и другой мусор.
Подсчет лейкоцитов проверяет как общий уровень лейкоцитов в крови, так и общую пропорцию различных типов лейкоцитов.
Низкое количество лейкоцитов
Порог низкого количества лейкоцитов (лейкопения) варьируется между людьми и случаями, но обычно считается любым значением ниже 4000 лейкоцитов на мкл крови у взрослого. Низкое количество лейкоцитов может быть вызвано следующими причинами:
- Вирусная или бактериальная инфекция
- Снижение функции костного мозга
- Рак
- Аутоиммунные заболевания, включая ревматоидный артрит и ВИЧ / СПИД
- Лейкемия
- Волчанка
- Туберкулез
- Лечение рака, такое как лучевая и химиотерапия, а также другие лекарства
- Апластическая анемия
Низкое количество лейкоцитов может вызывать такие симптомы, как лихорадка, озноб, головная боль, и боль в теле.
Если вы испытываете симптомы, которые могут быть связаны с низким количеством лейкоцитов или одним из основных состояний, связанных с этим, начните личную оценку здоровья с помощью приложения Ada прямо сейчас.
Высокое количество лейкоцитов (WBC)
Хотя он варьируется у разных людей, высокое количество лейкоцитов (лейкоцитоз) обычно считается чем-либо, превышающим 11000 клеток на мкл крови у взрослого. Это может быть связано с:
- Инфекция
- Болезнь костного мозга
- Лекарства
- Аутоиммунные заболевания, такие как ревматоидный артрит
- Лейкемия
- Аллергия
- Туберкулез
- Коклюш
- Миелофиброз
- Напряжение
- Курение
В большинстве случаев нет никаких специфических симптомов, связанных с повышенным количеством лейкоцитов, хотя могут возникать симптомы, связанные с основным заболеванием. Однако в крайних случаях, например, когда лейкоцитоз возникает из-за состояния, поражающего костный мозг, могут возникать симптомы, напрямую связанные с повышенным количеством лейкоцитов.
Если вы испытываете симптомы, которые могут быть связаны с высоким количеством лейкоцитов или одним из основных состояний, связанных с этим, начните свою личную оценку здоровья с помощью приложения Ada прямо сейчас.
Высокое количество лейкоцитов во время беременности
Обычно во время беременности повышается количество лейкоцитов, с нижним пределом референсного диапазона около 6000 клеток на мкл и верхним пределом около 17000 клеток на мкл.Стресс, наложенный на организм во время беременности, вызывает этот рост лейкоцитов.
Во время родов и в последующие часы диапазон количества лейкоцитов может составлять от 9000 до 25000 лейкоцитов на мкл крови. Количество лейкоцитов обычно возвращается к норме примерно через четыре недели после родов.
Подробнее о беременности и ее осложнениях »
Нормальное количество лейкоцитов (WBC)
Нормальное количество лейкоцитов — это показатель, который попадает в диапазон, установленный в результате тестирования мужчин, женщин и детей всех возрастов.Хотя можно привести общие значения, точные диапазоны обычно различаются в разных лабораториях и странах.
Для мужчин нормальное количество лейкоцитов составляет от 5000 до 10 000 лейкоцитов на мкл крови. Для женщин это значение составляет от 4500 до 11000 на мкл, и для детей от 5000 до 10000. Однако не во всех источниках проводится различие между мужскими и женскими ценностями; из этих источников значения для обоих полов обычно лежат в диапазоне от 4000 до 4500 и от 10000 до 11000 клеток на мкл.
Методика испытаний
Для подсчета лейкоцитов врач берет образец крови, обычно из вены на руке или тыльной стороне кисти. Это обычная процедура, и побочные эффекты возникают редко, но могут включать головокружение, кровотечение или инфекцию. Никакой специальной подготовки для подсчета лейкоцитов не требуется, но человек должен сообщить своему врачу о любых лекарствах, которые он принимает, так как они могут повлиять на результаты. Количество лейкоцитов обычно берется как часть общего анализа крови на человек.
Подробнее о общем анализе крови »
Часто задаваемые вопросы по количеству лейкоцитов
В: Каково количество здоровых лейкоцитов (WBC)?
A: Для взрослого человека считается, что количество лейкоцитов в здоровом состоянии составляет от 4000 до 11000 лейкоцитов на микролитр крови. Это в среднем — у некоторых здоровых людей количество может быть выше или ниже.
В: Что такое лейкоцитоз?
A: Лейкоцитоз — это состояние аномально высокого количества лейкоцитов.В большинстве случаев повышенное количество лейкоцитов не вызывает никаких симптомов, хотя могут возникать симптомы, связанные с основным заболеванием, вызывающим высокое количество лейкоцитов. В крайних случаях, например, когда лейкоцитоз возникает из-за заболевания костного мозга, могут возникать симптомы, напрямую связанные с повышенным количеством лейкоцитов. Чувствовать нехорошо? Получите бесплатную оценку симптомов с помощью приложения Ada.
В: Что такое гематология?
A: Гематология (или гематология) — это отрасль медицины, которая занимается кровью и различными заболеваниями и состояниями, связанными с кровью.Это включает изучение проблем с лейкоцитами (WBC), эритроцитами (RBC), костным мозгом и тромбоцитами, которые могут включать такие состояния, как анемия, лейкемия, миелопролиферативные расстройства и нейтропения.
В: Есть ли какие-либо виды рака, связанные с лейкоцитами (WBC)?
A: Да, есть два основных типа рака, связанных с лейкоцитами: лейкоз и лимфома. Лейкемия — это рак, обнаруживаемый в крови и костном мозге, который вызывается быстрым образованием аномальных лейкоцитов.Эти аномальные клетки ухудшают способность организма бороться с инфекцией, а также способность костного мозга вырабатывать тромбоциты и эритроциты. Существует четыре основных типа лейкемии: острый миелоидный, хронический миелоидный, острый лимфоцитарный и хронический лимфоцитарный. Лимфома, второй тип рака с участием лейкоцитов, возникает, когда лимфоциты (небольшие лейкоциты, являющиеся частью иммунной системы) ведут себя ненормально и собираются в определенных областях тела. Лимфоциты могут собираться в любом месте тела, чаще всего в лимфатических узлах шеи, подмышек и паха.Варианты лечения доступны для обоих типов рака.
В: Какова связь между костным мозгом и лейкоцитами (лейкоцитами)?
A: Костный мозг — это мягкие ткани внутри костей. Он содержит стволовые клетки, которые могут превращаться в лейкоциты, эритроциты и тромбоциты.
Признак инфекции мочевыводящих путей?
Образцы мочи иногда могут содержать лейкоциты. Лейкоцит — это лейкоцит, жизненно важный для защиты иммунной системы от болезней.Обычно они не обнаруживаются с мочой в значительных количествах.
Наличие лейкоцитов в моче может быть симптомом инфекции. Инфекция мочевыводящих путей (ИМП) часто вызывает повышение уровня лейкоцитов в моче
По оценкам, ежегодно во всем мире происходит 150 миллионов ИМП.
В этой статье объясняется, что означает избыток лейкоцитов в моче, а также как лечить ИМП.
Необычно высокое количество лейкоцитов в моче указывает на воспаление или инфекцию мочевыводящих путей, часто в мочевом пузыре или почках.
Это покажет анализ мочи. Женщины во время беременности проходят тестирование на инфекции мочевыводящих путей во время первого дородового визита, и им может потребоваться тестирование в другое время во время беременности. Другим людям может потребоваться тестирование на основании состояния их здоровья, симптомов или наличия в анамнезе рецидивирующих инфекций.
Врач может провести тест с помощью индикаторной полоски, в котором химическая полоска обнаруживает фермент, называемый лейкоцитарной эстеразой, который указывает на присутствие лейкоцитов, обычно связанных с инфекцией.Тест с помощью щупа также выявляет нитриты, которые являются отходами разложения определенных бактерий.
Наличие нитритов в моче очень специфично для определенных бактериальных инфекций. Нитриты встречаются не у всех типов бактерий.
Отсутствие лейкоцитарной эстеразы в моче означает, что моча вряд ли будет содержать лейкоциты, поэтому она вряд ли будет переносить инфекционные агенты.
Врач или лаборант может также выполнить посев мочи.Это включает выращивание бактерий из мочи для определения причины инфекции.
Лейкоциты в моче без нитритов
Если тест на лейкоцитарную эстеразу положительный, но нитритов не обнаружено, инфекция все еще может присутствовать.
Тест предназначен для определенных бактериальных ферментов, что означает, что он может выявить определенные бактериальные инфекции с большей уверенностью. Однако он не очень чувствителен, что означает, что тест не обнаруживает все бактериальные инфекции. Бактерии E. coli чаще всего связаны с нитритами в моче.
Наличие лейкоцитов в моче без нитритов также может привести к ложноположительному результату, который указывает на бактериальную инфекцию, когда ее нет. Патологоанатом или техник проведет дальнейшее обследование, чтобы подтвердить наличие инфекции.
Это особенно верно, когда есть другие причины воспаления мочевыводящих путей. Иногда лейкоциты попадают в мочу во время взятия пробы через половой канал.
Чтобы избежать ложноположительного результата, люди должны очистить область вокруг отверстия уретры перед сдачей образца, используя чистящие салфетки и отводя половые губы или крайнюю плоть в сторону.
Возьмите образец в середине мочеиспускания. Первоначальный поток мочи может быть загрязнен кожными бактериями, поэтому взятие пробы таким образом также снижает риск вводящего в заблуждение результата.
Лейкоциты — это белые кровяные тельца. Они активно участвуют в иммунных реакциях, защищающих людей от инфекции.
Есть несколько типов лейкоцитов. Двумя основными лейкоцитами являются фагоциты и лимфоциты.
Фагоциты производятся в костном мозге. Их работа — поглощать инородные частицы, такие как бактерии или паразиты. Это означает окружение, поглощение и уничтожение частицы.
Лимфоциты — это белые кровяные тельца, которые распознают инородные частицы на основании предыдущих встреч. Они вносят вклад в «адаптивный» иммунитет, сложную способность иммунной системы запоминать и производить индивидуальные и эффективные ответы на инфекцию.
Лимфоциты вырабатывают антитела. Они связываются с инородными частицами и позволяют иммунной системе запоминать их позже, если возникнет такая же инфекция.
Есть и другие типы лейкоцитов. Например, цитотоксические лейкоциты могут убивать другие клетки.
Во время беременности
Врач часто проводит анализ мочи во время беременности для проверки лейкоцитов. Это тот же тест, который подтверждает инфекцию мочевого пузыря или почек.
Это также проверяет наличие определенных состояний, связанных с беременностью.Одна из них — преэклампсия или высокое кровяное давление во время беременности. Белок в моче и повышенное артериальное давление могут указывать на преэклампсию.
ИМП часто встречаются во время беременности, и врачи часто обнаруживают лейкоциты в моче, что указывает на наличие инфекции. Однако у некоторых беременных женщин бактериальная инфекция в моче протекает бессимптомно.
Это называется бессимптомной бактериурией.
ИМП может поражать верхние и нижние мочевыводящие пути, почки, мочевой пузырь, уретру и простату.
Инфекции нижних мочевых путей также могут иметь следующие конкретные названия:
- цистит или инфекция мочевого пузыря
- уретрит, инфекция уретры, которая представляет собой трубку, по которой моча от мочевого пузыря выходит за пределы тела
- простатит , вовлекающая простату
ИМП верхних, и нижних отделов могут приводить к образованию лейкоцитов в моче.
Симптомы различаются и часто совпадают, но они могут включать:
- более частое мочеиспускание и частое ощущение потребности в мочеиспускании
- жжение или болезненное мочеиспускание при отхождении только небольшого количества мочи
- затрудненное мочеиспускание или боль при мочеиспускании
- выделения или мутная моча
- кровь в моче
- боль или давление внизу живота
Симптомы более серьезных инфекций могут включать:
- лихорадку и озноб
- боль в боку или пояснице
- тошнота
- рвота
- чувство сильного недомогания
При появлении любого из этих симптомов важно немедленно обратиться за медицинской помощью.
Большинство ИМП вызывают излечимые инфекции, которые можно лечить с помощью антибиотиков. Врач может назначить ряд различных антибиотиков, хотя женщинам во время беременности они будут назначать только определенные антибиотики.
Более тяжелые или серьезные инфекции с такими осложнениями, как абсцессы, поражение почек или любые инфекции, возникающие во время беременности, могут потребовать более интенсивного лечения, включая госпитализацию.
После выявления бактерий врачу может потребоваться изменить курс приема антибиотиков.Определенные бактерии можно лечить только специальными антибиотиками.
У некоторых женщин частые ИМП. Профилактические меры могут включать:
- пить больше жидкости
- опорожнение мочевого пузыря без промедления
- мочеиспускание сразу после секса
- принятие защитных мер в отношении секса, таких как отказ от спермицидов и диафрагм
- использование мягкого мыла без запаха для очищения области гениталий
- носить дышащие натуральные ткани, такие как 100-процентный хлопок.
Хотя ИМП могут вызывать раздражение и являются чувствительными по своей природе, их часто можно предотвратить и обычно лечить.
Беременность: лабораторные измерения
Известно, что беременность представляет собой состояние «физиологической анемии» из-за непропорционального увеличения объема плазмы по сравнению с объемом эритроцитов. Это увеличение объема крови необходимо для снабжения плода и плаценты и начинается на очень ранних сроках беременности. Объем плазмы увеличивается на 10-15% уже на 6 неделе беременности и увеличивается на 30-50% по сравнению с объемом до беременности к сроку. Объем эритроцитов, в отличие от этого, увеличивается только на 20-30% в срок.Это повышение вызвано более высоким уровнем эритропоэтина. Таким образом, несмотря на более высокий объем эритроцитов, гематокрит во время беременности будет падать. Наибольшее время диспропорции между объемом плазмы и изменениями объема эритроцитов будет на 28-36 неделях. Анемия во время беременности определяется иначе, чем у небеременных. Чтобы считаться анемией во время беременности, гемоглобин должен быть ниже 11 г / дл в 1 или 3 триместрах.
Другие гематологические изменения во время беременности включают увеличение лейкоцитов, особенно нейтрофилов, и небольшое снижение количества тромбоцитов.Среднее количество лейкоцитов во время беременности составляет около 9-15 тыс. Он увеличивается до срока и может доходить до 25k во время родов. С другой стороны, тромбоциты остаются в пределах нормы для небеременных, но среднее количество тромбоцитов может быть немного ниже, чем у здоровых небеременных женщин. Считается, что «нижний нормальный» диапазон составляет около 106-120k.
Также есть много изменений в химическом составе крови во время беременности, в основном из-за того же механизма разведения, что и гематокрит. Среди них важны альбумин, общий белок и креатинин.И альбумин, и общий белок уменьшаются примерно на 1 г / дл к середине беременности, а креатинин снижается примерно на 0,3 мг / дл. Для других изменений химического состава см. Таблицу (ниже).
| Тест | Диапазон для небеременных | Эффект беременности | Срок беременности |
|---|---|---|---|
| Химия крови | |||
| Альбумин | 3,5-4,8 г / дл | Уменьшение на 1 г / дл | К середине беременности |
| Кальций | 9.0-10,3 мг / дл | снижение на 10% | Падение постепенно |
| Хлорид | 95-105 мэкв / л | Без изменений | |
| Холестерин | 200-240 мг / дл | Увеличение на 50% | Постоянно поднимается |
| Креатинин | 0,6–1,1 мг / дл | Увеличение на 0,3 мг / дл | К середине беременности |
| Фибриноген | 200–400 мг / дл | 1.5-3x увеличение | Сроком |
| Глюкоза, натощак | 65–105 мг / дл | снижение на 10% | Постепенное падение |
| Калий (плазма) | 3,5–4,5 мэкв / л | Уменьшение на 0,2–0,3 мэкв / л | К середине беременности |
| Белок (общий) | 6,5–8,5 г / дл | Уменьшение на 1 г / дл | К середине беременности |
| Натрий | 135–145 мэкв / л | Уменьшение на 2–4 мэкв / л | К середине беременности |
| Азот мочевины | 12–30 мг / дл | Снижение на 50% | Первый триместр |
| Мочевая кислота | 3.5-8 мг / дл | Снижение на 33% | Первый триместр |
| Химический анализ мочи | |||
| Креатинин | 15–25 мг / кг / сут | Без изменений | |
| Белок | до 150 мг / сут | До 250–300 мг / сут | К середине беременности |
| Клиренс креатинина | 90–130 мл / мин / 1,73 м 2 | Увеличение на 40–50% | К 16 неделям |
| Ферменты сыворотки | |||
| Щелочная фосфатаза | 30–120 Ед / л | Увеличение от 2x до 4x | К 20 неделям |
| Амилаза | 60–180 Ед / л | Спорный | |
| Креатининфосфокиназа | 26–140 Ед / л | Увеличение в 2–4 раза | После родов (также полосы MB) |
| Липаза | 10–140 Ед / л | Без изменений | |
| Аспартатаминотрансфераза (AST) | 5–35 мЕд / мл | Без изменений | |
| Аланинаминотрансфераза (ALT) | 5–35 мЕд / мл | Без изменений | |
| Сформированные элементы крови | |||
| Гематокрит | 36–46% | Уменьшение на 4–7 пунктов | Надир в 30–34 недели |
| Гемоглобин | 12–16 г / дл | 1.Уменьшение на 4–2,0 г / дл | Надир в 30–34 недели |
| Количество лейкоцитов | 4,8–10,8 x 10 3 / мм 3 | 3,5 x 10 3 / мм 3 увеличение | Постепенное увеличение до срока до 25 x 10 3 / мм 3 в роженице |
| Тромбоциты | 150–400 x 10 3 / мм 3 | Незначительное уменьшение | Постепенный |
Подсчет лейкоцитов — Общий анализ крови
Подсчет лейкоцитов — Полный анализ крови
Подсчет лейкоцитов (WBC)
и дифференциал
Лейкоциты, или лейкоциты ,
делятся на две основные группы: гранулоцитов, и
негранулоциты (также известные как агранулоциты).
- Гранулоциты , которые
включают нейтрофилов, эозинофилов и базофилов ,
имеют гранулы в цитоплазме клеток. Нейтрофилы ,
е осинофилы и базофилы также имеют многодольчатое ядро. В результате они также
так называемые полиморфноядерные лейкоциты или «поли».
Ядра нейтрофилов также кажутся сегментированными, поэтому
их также можно назвать сегментированными нейтрофилами или
«сегс.« - негранулоксированный белый
клетки крови, лимфоциты и моноциты ,
не имеют гранул и имеют нелобулярные ядра. Они есть
иногда их называют мононуклеарными лейкоцитами.
Продолжительность жизни белых кровяных телец колеблется от
От 13 до 20 дней, после чего они уничтожаются в
лимфатическая система. Когда незрелые лейкоциты впервые высвобождаются из
костного мозга в периферическую кровь, их называют
«полосы» или «удары».«Лейкоциты борются
инфекция через процесс, известный как фагоцитоз. В течение
фагоцитоз, лейкоциты окружают и уничтожают чужеродные
организмы. Лейкоциты также производят, транспортируют и
распространять антитела как часть иммунного ответа организма.
Два измерения лейкоцитов
обычно делается в CBC:
- общее количество лейкоцитов в
микролитр (1×10 -6
литров) крови, выраженное абсолютным числом «X» тысяч
лейкоцитов и - процент каждого из пяти типов
лейкоцитов.Этот тест известен как дифференциал , или «разница» и указывается в процентах.
Нормальные значения общего количества лейкоцитов и
дифференциал у взрослых мужчин и женщин составляет:
- Всего лейкоцитов: 4,500 — 10,000
- Бинты или ножи: 3-5%
- Гранулоциты (или
полиморфонуклеары)- нейтрофилы (или сегменты) : 50 —
70% относительное значение (2500-7000 абсолютное значение) - Эозинофилы: 1-3% относительное значение (100-300
абсолютное значение) - Базофилы: 0.4% — 1% относительное значение (40-100
абсолютное значение)
- нейтрофилы (или сегменты) : 50 —
- Агранулоциты (или
мононуклеары)- Лимфоциты: 25-35% относительное значение (1700-3500
абсолютное значение) - Монциты: относительное значение 4-6% (200-600
абсолютное значение)
- Лимфоциты: 25-35% относительное значение (1700-3500
Каждый дифференциал всегда добавляет
до 100%.Чтобы сделать точную оценку, рассмотрите оба
относительные и абсолютные значения. Например, относительное значение 70%
нейтрофилы могут казаться в пределах нормы; однако, если общая
WBC составляет 20000, абсолютное значение (70% x 20000) будет
аномально высокое количество — 14000.
Мгновенная обратная связь:
Это
важно учитывать как относительные, так и абсолютные значения различных типов
лейкоцитов при интерпретации дифференциала лейкоцитов.
Количество лейкоцитов меняется с возрастом и
во время беременности.
- В день рождения у новорожденного повышенное содержание лейкоцитов.
количество лейкоцитов колеблется от 9000 до 30 000. Это число выпадает на взрослого
уровни в течение двух недель. - Процент нейтрофилов высокий для
первые несколько недель после рождения, но затем лимфоциты
преобладание видно. - До 8 лет лимфоциты
преобладают, чем нейтрофилы. - У пожилых людей общее количество лейкоцитов снижается
немного. - При беременности наблюдается лейкоцитоз,
в первую очередь за счет увеличения нейтрофилов с небольшим
увеличение лимфоцитов.
Лейкоцитоз, количество лейкоцитов выше 10000, обычно
из-за увеличения одного из пяти типов лейкоцитов
и ему дается имя ячейки, которая показывает основной
увеличивать.
- Нейтрофильный лейкоцитоз = нейтрофилия
- Лимфолейкоцитоз = лимфоцитоз
- Эозинофильный лейкоцитоз = эозинофилия
- Моноцитарный лейкоцитоз = моноцитоз
- Базофильный лейкоцитоз = базофилия
В ответ на острую инфекцию, травму или
воспаление, белые кровяные тельца выделяют вещество, называемое
колониестимулирующий фактор (CSF).CSF стимулирует костный мозг
для увеличения производства лейкоцитов. В человеке с
нормально функционирующий костный мозг, количество лейкоцитов
при необходимости ячейки могут удвоиться в течение нескольких часов. Увеличение
количество циркулирующих лейкоцитов редко связано с увеличением
все пять типов лейкоцитов. Когда это происходит, чаще всего
из-за обезвоживания и гемоконцентрации. При некоторых заболеваниях такие
как корь, коклюш и сепсис, повышение лейкоцитов
клетки настолько драматичны, что картина напоминает лейкоз.Лейкемоидная реакция, лейкоцитоз временного характера, обязательно
дифференцируется от лейкемии, где лейкоцитоз одновременно
постоянный и прогрессивный.
Терапия стероидами изменяет лейкоцитозный ответ. Когда
кортикостероиды назначают здоровым людям, количество лейкоцитов , количество лейкоцитов
поднимается. Однако, когда кортикостероиды назначают человеку с тяжелой инфекцией,
инфекция может значительно распространяться без ожидаемого повышения уровня лейкоцитов.Важно помнить, что лейкоцитоз
как признак инфекции может маскироваться у пациента, принимающего кортикостероиды.
Мгновенная обратная связь:
Кортикостероиды
может замаскировать инфекцию, подавляя воспалительную реакцию и высвобождение
лейкоцитов.
Лейкопения возникает, когда WBC
падает ниже 4000.Вирусные инфекции, подавляющие бактериальные
инфекции и заболевания костного мозга могут вызывать лейкопению.
Пациенты с тяжелой лейкопенией должны быть защищены от чего-либо.
что нарушает целостность кожи, подвергая ее риску
инфекция, из-за которой у них недостаточно белых кровяных телец, чтобы
Борьба. Например, больные лейкопенией не должны иметь
внутримышечные инъекции, ректальные температуры или клизмы.
Лекарства, которые могут вызывать лейкопению, включают:
- Антиметаболиты
- Барбитураты
- Антибиотики
- Противосудорожные препараты
- Антитиреоидные препараты
- Мышьяки
- Противоопухолевые препараты
- Сердечно-сосудистые препараты
- Диуретики
- Анальгетики и противовоспалительные средства
- Отравление тяжелыми металлами
Лейкоциты: критически низкие и высокие
значения
- A WBC менее 500
подвергает пациента риску смертельной инфекции.
